
Zespół
Cushinga
Elżbieta Skowrońska-Jóźwiak
Klinika Endokrynologii ICZMP, Łódź
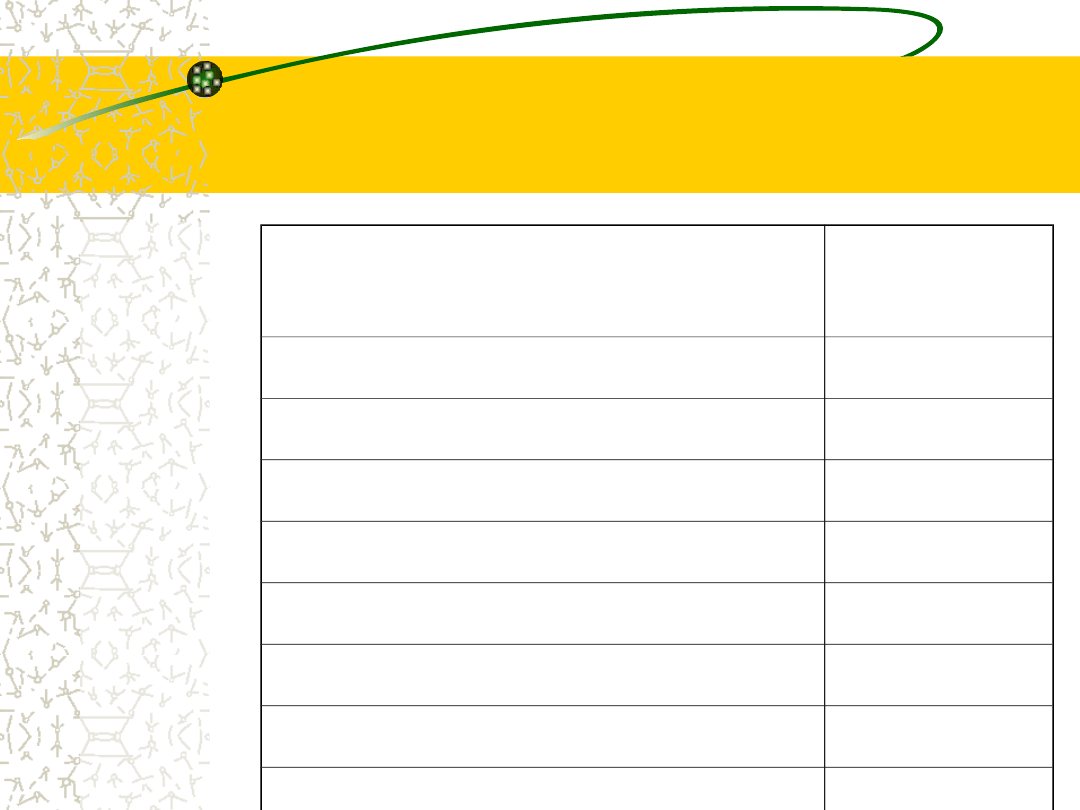
Kliniczne objawy zespołu
Cushinga
Objaw
częstość
Otyłość
90%
Nadciśnienie tętnicze
85%
Hirsutyzm
75%
Trądzik
35%
Zab.miesiączkowania
70%
Nietolerancja glukozy/DM 75%/20%
Zab. psychiczne
85%
Osteopenia
80%
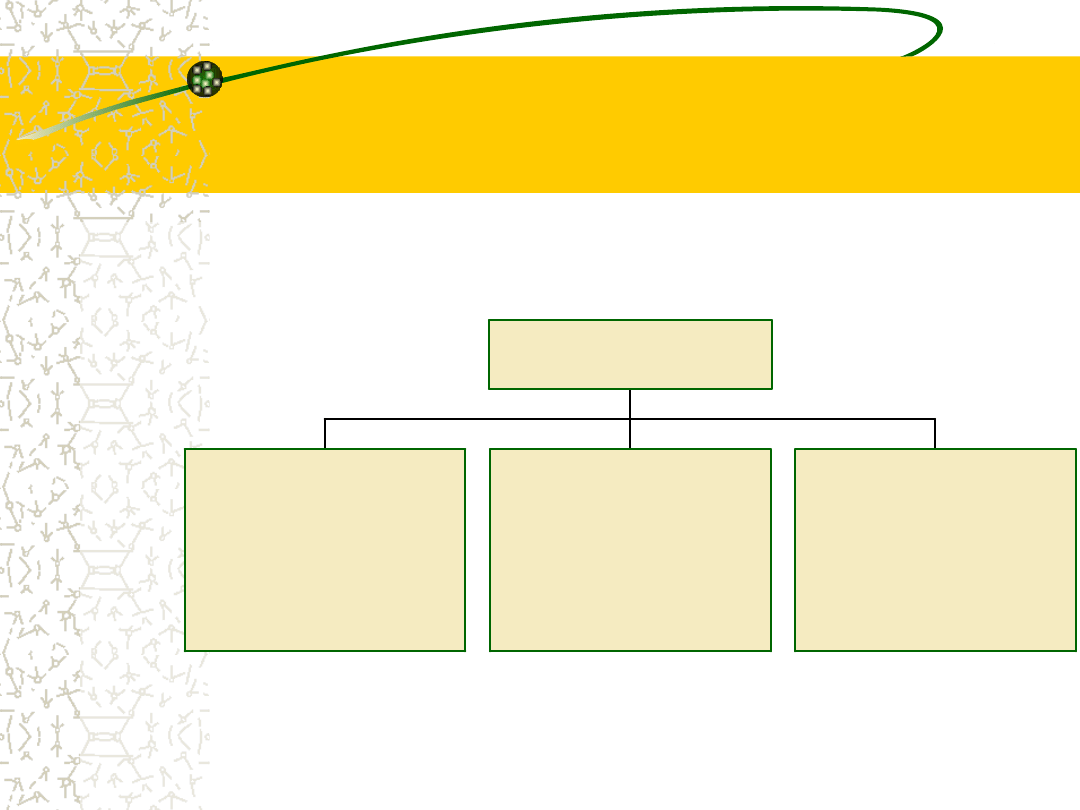
Niejatrogenne przyczyny
hiperkortyzolemii
P o s ta ć p rz y s a d k o w a
C h o ro b a C u s h in g a
P o s ta ć n a d n e rc z o w a
G ru c z o la k
R a k
P rz e ro s t
P o s ta ć e k to p o w a
A C T H
C R F
Z e s p ó ł C u s h in g a
Zespół Cushinga
ACTH-zależny
– Choroba Cushinga
– Zespół ektopowego wydzielania ACTH
– Zespół ektopowego wydzielania CRF
– Zespół ektopowego wydzielania
ACTH/CRF
ACTH-niezależny
– Gruczolak/gruczolaki kory nadnerczy
– Rak kory nadnerczy
– Rozrost makro/mikroguzkowy

Zespół ektopowego
ACTH/CRF
Rak płuc - drobnokomórkowy 50%
Nowotwory wysp trzustkowych
Rakowiaki
Rak rdzeniasty tarczycy
pheochromocytoma

Diagnostyka zespołu
Cushinga
Objawy kliniczne
Badania podstawowe
Badania hormonalne
Rtg kręgosłupa/densytometria
Badania obrazowe

Kliniczne objawy zespołu
Cushinga
Przekrwienie (plethora)
Otyłość
Nadciśnienie tętnicze
Cukrzyca
Zanik skóry (rozstępy), mięśni
(adynamia), kości (osteoporoza)
Obj.psychiczne
Trądzik , hirsutyzm
Zaburzenia czynności gonad

Choroba Cushinga
kobiety
20-40 lat
powolny przebieg kliniczny
dyskretne objawy hiperandrogenizacji
nieznacznie zwiększone stężenie
kortyzolu i androgenów
nadnerczowych

Zespół ektopowego
wydzielania ACTH
mężczyźni
40-60 lat
gwałtowny przebieg kliniczny, nagły
początek
słabość, nadciśnienie, hiperpigmentacja,
chudnięcie,niedokrwistość
hipokalemia, zasadowica
wybitnie podwyższone stężenia
kortyzolu, androgenów, ACTH

Gruczolak kory nadnercza
powolny przebieg kliniczny
słabo wyrażone objawy
hiperandrogenizacji
dominują objawy umiarkowanej
hiperkortyzolemii
badania biochemiczne (kortyzol,
androgeny) nieznacznie przekraczają
normę

Rak kory nadnercza
gwałtowny przebieg kliniczny, nagły
początek
wybitnie nasilone objawy
– hiperadrogenizacji,
– nadprodukcji mineralokortykoidów
(hipokalemia, nadciśnienie)
– Hiperkortyzolemii
bóle brzucha, wyczuwalny guz, cechy
odległych przerzutów

Diagnostyka zespołu
Cushinga
Objawy kliniczne
Badania podstawowe
Badania hormonalne
Rtg kręgosłupa/densytometria
Badania obrazowe

Badania podstawowe
Morfologia krwi
– Poliglobulia
– Limfopenia
– Zwiększona ilość granulocytów
obojętnochłonnych
– Zwiększona ilość płytek krwi
Hipokalemia
Nietolerancja glukozy, cukrzyca
W Rtg - złamania, osteoporoza

Diagnostyka zespołu
Cushinga
Objawy kliniczne
Badania podstawowe
Badania hormonalne
Rtg kręgosłupa/densytometria
Badania obrazowe

Badania hormonalne
STATYCZNE
– 17OHCS, 17KS
– Wolne kortykoidy
– Kortyzol w rytmie dobowym
– ACTH w rytmie dobowym
– S-DHEA, androstendion
DYNAMICZNE
– Test hamowania deksametazonem
– Test z CRF

ACTH
Norma godz.6.00 10-80 ng/ml
godz.18.00 5-40 ng/ml
Choroba Cushinga 70-300 ng/ml
Guz nadnerczy <20 ng/ml
Zespół ektopowej produkcji ACTH
>200 ng/ml
Zespół Nelsona >1000 ng/ml

Choroba Cushinga
17OHCS>7,2 mg/24 godz
Wolne kortykoidy >220mg/24 godz
Podwyższone wartości stężeń kortyzolu
i ACTH
Brak spadku stężenia ACTH przy
podwyższonych stężeniach kortyzolu
Brak rytmu dobowego wydzielania
kortyzolu i ACTH

Guz nadnercza
17OHCS>7,2 mg/24 godz
Wolne kortykoidy >220mg/24 godz
Podwyższone wartości stężeń
kortyzolu
Obniżenie stężenia ACTH

Przedkliniczny zespół
Cushinga
17OHCS na górnej granicy normy
lub podwyższone
Brak rytmu wydzielania kortyzolu
Zmniejszenie lub brak hamowania
po deksametazonie
Obniżenie stężenia ACTH
Brak wzrostu stężenia ACTH po CRF
Klinicznie – bez zmian
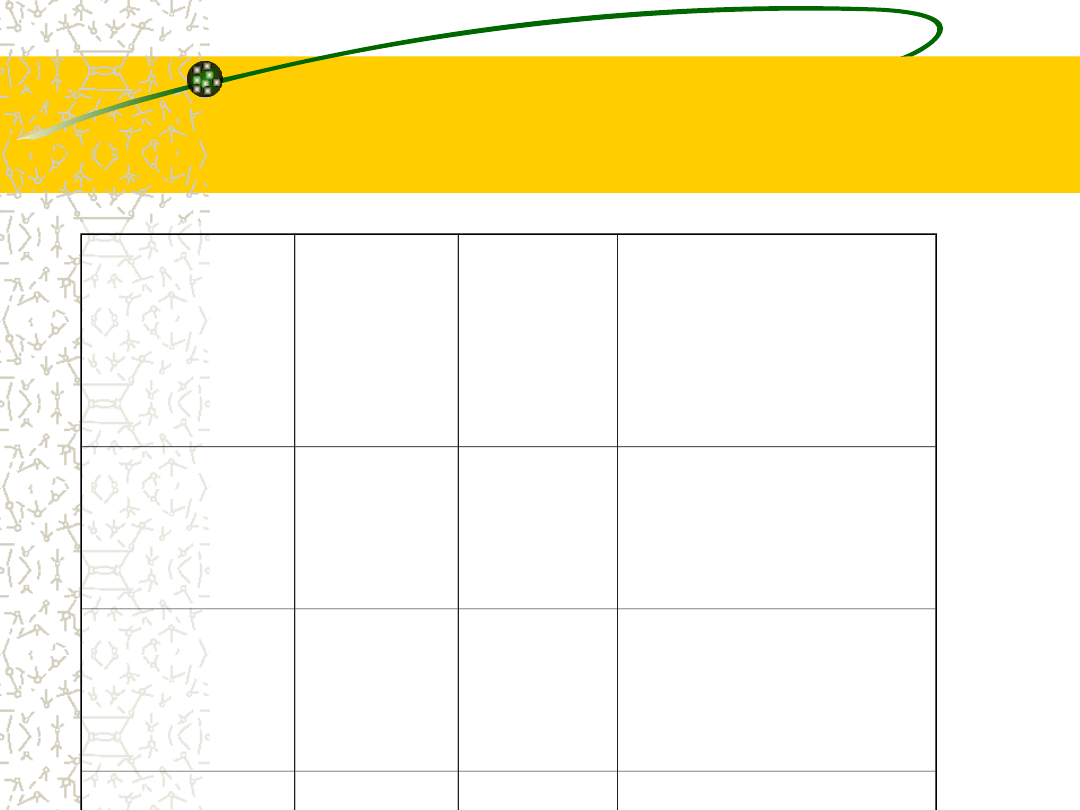
Diagnostyka różnicowa zespołu
Cushinga
ACTH
Test z
CRF
Test
hamowania
deksametazo
nem
Choroba
Cushing
a
>
50%
Guz kory
nadnerc
zy
brak brak
Zespół
ektopow
ego
ACTH
brak brak

Wpływ stanu odżywienia na
oś P-P-N
Otyłość
17OHCS
– wolne kortykoidy w moczu b/z
– prawidłowy rytm
Głodzenie, Anorexia nervosa
kortyzolu
– zmniejszenie hamowania po
deksametazonie

„Pseudo-Cushing”
syndrome
17OHCS i wolnych
kortykoidów
kortyzolu
Zaburzenia rytmu dobowego
zmniejszenie hamowania po
1mg deksametazonu

„Pseudo-Cushing”
syndrome
Depresja
Alkoholizm
Anorexia, bulimia
Fenytoina, fenobarbital, ryfampicyna
Niewydolność nerek
Poważne przeżycia psychiczne
Ciężka choroba ogólna

Zespół Cushinga– testy
dynamiczne
Krótki test z deksametasonem
1mg Dexamethasonum o 22.00
TEST DODATNI
8.00 KORTYZOL > 5 (3) mg/dl
Wymaga dalszej diagnostyki
8.00 KORTYZOL< 5 (3) mg/dl
Oś P-P-N sprawna

Choroba Cushinga– testy
dynamiczne
Długi test hamowania deksametasonem
2 mg przez 2 dni
8 mg przez 2 dni
Fizjologicznie hamowanie wydzielania
koryzolu i 17OHCS
Choroba Cushinga – Hamowanie po 8 mg
Guz nadnercza, ektopia – Brak
hamowania

Choroba Cushinga– testy
dynamiczne
Ocena ACTH po CRF
– 1mikrogram/kg i.v.
– 0,15,30,60 min
– Fizjologicznie: wzrost stężenia ACTH
po 15 min
pomiędzy 10 a 20 pg/ml (< 50%)
– Choroba Cushinga : wzrost > 50%
– Guz nadnercza : wzrost <10pg/ml

Diagnostyka zespołu
Cushinga
Objawy kliniczne
Badania podstawowe
Badania hormonalne
Rtg kręgosłupa/densytometria
Badania obrazowe

Badania lokalizacyjne
USG nadnerczy
Tomografia nadnerczy
MRI przysadki z kontrastem
Scyntygrafia (cholesterol
znakowany jodem radioaktywnym)
Leczenie choroby
Cushinga
Transfenoidalna selektywna
mikroadenomektomia
Leczenie farmakologiczne
Radioterapia

Leczenie farmakologiczne
Inhibitory steroidogenezy
– Aminoglutetymid
– Metopiron (Metyrapon)
– Mitotan
– Ketokonazol
Inhibitory sekrecji ACTH
– Cyproheptadyna
– Pizotifen
– Walproinian sodu
– Walproinian magnezu

Aminoglutetymid
(Orimeten)
Tabl. 0,25
Dawka 0,75-2,0
Pod kontrolą 17OHCS i kortyzolu
Unikać konieczności substytucji
Hydrokortyzonem
Obj. Uboczne: niewielka tendencja
do hirsutyzmu

Metopiron (Metyrapon)
Tabl. 0,25
Dawka dobowa 0,75-2,0
Hamuje 11-beta-hydroksylazę
Obj. uboczne: hirsutyzm, nadciśnienie
tętnicze, zawroty głowy
Może być stosowany w ciąży – nie
hamuje produkcji estrogenów
Mitotan (Lysodren)
Tabl. 0,5
Wskazania:
– rak nadnerczy – bez przerzutów
dawka
3,0-6,0
– rak nadnerczy – z przerzutami dawka 6,0-10,0
– Choroba Cushinga dawka 1,5-6,0
Obj. uboczne
:
– mdłości wymioty (hipoadrenia),
– uszkodzenie szpiku, wątroby,
– łysienie
– zaburzenia mowy

Ketokonazol
Tabl. 0,2
Dawka 0,6-1,6
Hamowanie desmolazy i 11-beta-
hydroksylazy
Obj. uboczne: uszkodzenie wątroby

Cyproheptadyna (Peritol)
Tabl.0,4
Dawka dobowa 12-32 mg
Obj. uboczne:
– nasilenie łaknienia
– Senność
Działanie :
– przeciwserotoninowe
– przeciwhistaminowe

Pizotifen (Sandomigran,
Polomigran)
Tabl. 0,5
Dawka dobowa 1-1,5
Działanie przeciwserotoniowe
Wskazania:
– Wznowa
– Zespól Nelsona
Walproinian sodu
(Vupral, Depakine, Convulex)
Dawka dobowa 0,4-1,2
Mechanizm działania:
– Hamuje transaminazę kwasu GABA
– Zmniejsza stężenie GABA
– Zmniejsza stężenie CRF
– Zmniejsza stężenie ACTH
Wskazanie: zespół Nelsona

Walproinian magnezu
(Dipromal)
Tabl. 0,2
Dawka dobowa 0,4-1,2
Nie powoduje niedoczynności
nadnerczy u osób zdrowych, działa
tylko w tkance nieprawidłowej
Wskazanie: zespół Nelsona
Z . C u s h in g a
Z . C o n n a
g u z w iryliz u ją c y
c z yn n y
n ie c z yn n y h o rm o n a ln ie
g ru c z o la k /ra k / to rb ie l
k o ra
c z yn n y h o rm o n a ln ie
n ie c z yn n y h o rm o n a ln ie
rd z e ń
tk a n k i p o d p o ro w e
P IE R W O T N Y
P R Z E R Z U T O W Y
G U Z
N A D N E R C Z A
Kliniczne objawy zespołu
Cushinga
Choroba.
Cushinga
Gruczolak
kory
nadnerczy
Rak kory
nadnercz
y
Guz
wirylizuj
ący
otyłość
91 %
100 % 88%
0%
osłabienie
90 %
100 % 75%
0%
osteoporoz
a
88 %
82 %
25%
0%
zanik
mieśni
87 %
64 %
63%
0%
zab.cyklu
77 %
82 %
100% 100%
nadciśnieni
e
74 %
82%
100% 0%
cukrzyca
26 %
78%
38%
0%
Rak kory nadnercza
KRYTERIA
KLINICZNE
– Wirylizacja
– Chudnięcie
– Stany
podgorączkowe
KRYTERIA
HORMONALNE
17 KS
S-DHEA
KRYTERIA
OBRAZOWE
– Średnica > 4cm
– Ogniska martwicy
– Nierówne zarysy
– Naciekanie
otoczenia
– Wysoki wspł.
osłabienia
– Silne
wzmocnienie po
kontraście

Leczenie raka kory
nadnercza
Chirurgiczne
Następcze leczenie farmakologiczne
– MITOTAN
– AMINOGLUTETYMID
– CISPLATYNA
– ADRIAMYCYNA
– 5-FLUOROURACYL

Oporność receptora
glikokorykoidowego
Stan częściowej niewrażliwości tkanek
docelowych na działanie kortyzolu
ACTH
kortyzol
Objawy nadmiaru androgenów
(hirsutyzm, amenorrhea)
i mineralokortykosteroidów
(nadciśnienie tętnicze, hipokalemia)

Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
Wyszukiwarka
Podobne podstrony:
cushing 2
Zespół Cushinga, Fizjoterapia, . fizjoterapia
CUSHING ELO
DL' 3 4 Zespół Cushinga
Zesp Cushinga2
Konie - Cushing, Materiały dodatkowe
Zespół Cushinga, studia pielęgniarstwo
MP Kryteria rozpoznania zespołu Cushinga PL
Choroba Cushinga i ochwat kopytowy ok, Materiały dodatkowe
Zespol Cushinga
otyłość a zespół cushinga
Zespół Cushinga, Rok II, Endokrynologia
Choroba Cushinga u koni (2008 03) Gołyński
diagnostyka zespolu cushinga id Nieznany
Choroba?sedowa?disona Cushinga
choroba Cushinga a otyłosć
Sem21 Cushing
cushing 2
List do biskupa Cushinga
więcej podobnych podstron