Choroby ptaków
I. Choroby wirusowe
Zakaźne zapalenie oskrzeli (IB)
(choroba zwalczana z urzędu)
1. Etiologia i cechy choroby: Coronaviridae – IBV.
a)
Cechy wirusa:
-
duża zmienność antygenowa,
-
30 serotypów,
-
powinowactwo do układu oddechowego i nerek,
-
wysoki stopień zaraźliwości,
-
szybkie rozprzestrzenianie się w środowisku (np. z powietrzem na duże odległości),
b)
Okres inkubacji krótki (18-36h),
c)
Zachorowalność 100%,
d)
Śmiertelność sporadyczna, u młodszych do 25% stada,
e)
Postacie choroby:
⇒
oddechowa,
⇒
dotycząca układu rozrodczego,
⇒
wirusowe zapalenie nerek – najczęściej stwierdzana u brojlerów ale i
spotykana też u niosek, przyczyną jest wariantowy, nefropatogenny szczep
wirusa, (objawy: wodnista biała biegunka, obrzęk i bladość nerek, obecność
moczanów w moczowodach),
f)
Zakażenie przez kontakt bezpośredni (ptaki chore wydalają wirus z wypływem z dróg
oddechowych, wykrztusiną, z kałem) i pośredni,
g)
Przebieg: ostry – kurczęta, przewlekły nioski.
h)
Występują powikłania na tle Mycoplasma galisepticum, Escherichia coli.
2. Gatunek:
•
kury – każdy wiek (najczęściej kurczęta w 2-4 tyg. życia),
•
bażanty – każdy wiek.
3. Objawy kliniczne:
a)
Kurczęta do 6 tyg. życia (kurczęta powyżej 6 tyg. – objawy słabiej wyrażone):
duszność,
rzężenie,
kichanie,
wypływ z nosa,
zapalenie zatok podoczodołowych,
postawa pompującego oddychania (siedzenie na skokach z szyją wyciągniętą i rozszerzonym
dziobem),
u kurcząt odchowywanych na nioski dochodzi do uszkodzenia jajowodu (im młodszy wiek tym
bardziej zaawansowane); po przechorowaniu określane jako fałszywe nioski (deformacja jajowodu
spadek nieśności przy prawidłowych kulach żółtkowych),
b)
Nioski:
objawy ze strony układu oddechowego słabiej wyrażone,
gwałtowny spadek nieśności (do 50%) - nigdy nie wraca do poziomu prawidłowego,
spadek stopnia zapłodnienia i wylęgowości jaj,
jaja w okresie zakażenia:
⇒
skorupka cienka, chropowata, zniekształcona z podłużnymi i poprzecznymi
bruzdami oraz wgłębieniami ,
⇒
jednolite zblednięcie skorupki,
⇒
białko wodniste z ziarnistą zawartością,
4. Zmiany sekcyjne:
1

a)
Kurczęta:
wysięk z jamy nosowej i zatok,
w 1/3 dolnej tchawicy wysięk surowiczy śluzowy serowaty,
w oskrzelach serowaty czop zamykający światło dróg oddechowych,
błona śluzowa tchawicy rozpulchniona, zaczerwieniona,
przy powikłaniach zgrubienie worków powietrznych i zapalenia płuc.
b)
Nioski – zmiany w układzie rozrodczym (w układzie oddechowym słabiej wyrażone):
jajowód o zdeformowanych, zgrubiałych ścianach,
kule żółtkowe małe, przekrwione, skurczone, pomarszczone, czasami nie
zresorbowane.
5. Diagnostyka laboratoryjna.
a)
Badanie wirusologiczne – wymaz z tchawicy lub nosa w początkowej fazie choroby pasaż
na zarodkach kurzych lub hodowla na komórkach tchawicy.
b)
Badanie serologiczne (pary surowic badamy zawsze tą sama metodą):
AGP – dyfuzja w żelu agarowym,
test ELISA – metoda wysokoczuła lecz nie różnicuje serotypów,
test hamowania hemaglutynacji – różnicuje serotypy,
test seroneutralizacji – najlepszy ale czasochłonny.
c)
Próby biologiczne: zakażenie jednodniowych piskląt, objawy po 36h.
d)
Badanie histopatologiczne: zgrubienie błony śluzowej i naciek limfocytarny w tchawicy.
6. Diagnostyka różnicowa.
mykoplazmoza dróg oddechowych,
zakaźny katar nosa,
syndrom CRD,
choroba ILT,
AI – grypa,
pomór rzekomy drobiu,
aspergilloza,
syngamoza,
salmonelloza.
7. Leczenie: objawowe i wspomagające.
8. Immunoprofilaktyka - ze względu na dużą zmienność wirusa utrudniona. Wybór szczepionki musi być
dokonany po wnikliwej analizie szczepów dominujących na danym terenie (jeżeli dany szczep nie
występuje to nie wprowadzamy szczepionki go zawierającej). Do pierwszych szczepień używamy szczepów
silnie atenuowanych (Massachiuset) a następnie szczepów wariantowych. Termin ustalamy na podstawie
monitoringu serologicznego (szczepić jak najwcześniej, 2-5 krotnie). Stosujemy także szczepienia
dospojówkowe lub dużą kroplą (odporność błon śluzowych indukcja produkcji IgA).
Zakaźne zapalenie krtani i tchawicy (ILT)
1. Etiologia i cechy choroby: Herpesoviridae;
a)
Okres inkubacji 3-12 dni,
b)
Szybkie rozprzestrzenia się w obrębie stada zachorowalność 100% (przeniesienie ze stada
na stado trwa kilka tygodni),
c)
Śmiertelność 5-70 %,
d)
Po przechorowaniu nosicielstwo do kilku miesięcy,
e)
Źródła i drogi zakażenia:
⇒
osobniki chore, nosiciele,
⇒
droga aerogenna,
⇒
przez spojówki,
⇒
mechaniczna – przez sprzęt, ściółkę, skrzynki na jaja.
f)
Postacie: nadostra, ostra, łagodna, bezobjawowa.
g)
U niosek objawy ze strony układu rozrodczego: spadek nieśności bez zmian w jakości jaj.
2. Gatunek:
•
kury, w każdym wieku, głównie 6 tygodniowe kurczęta
•
bażanty.
3. Objawy kliniczne.
a)
Postać nadostra:
upadki bez objawów,
2
silna duszność z wykrztuszaniem czopów śluzowo-krwistych.
b)
Postać ostra:
duszność,
rzężenia,
kichanie,
oddychanie przez otwarty dziób,
wykrztuszanie śluzowo-krwistych czopów,
pompujące oddychanie,
wypływ z nosa i oczu,
obrzęk zatok podoczodołowych,
szarożółty dyfteroidalny, łatwo oddzielający się nalot w jamie dzioba,
obrzęk powiek i zapalenie spojówek
c)
Postać łagodna: objawy takie same jak przy postaci ostrej lecz słabiej wyrażone.
d)
Postać bezobjawowa: u niosek spadek nieśności.
4. Zmiany sekcyjne:
wysięk w jamie nosowej i zatokach,
przekrwienie i rozpulchnienie błony śluzowej jamy dzioba,
obrzęk i przekrwienie krtani,
włóknikowe, serowate czopy w krtani tchawicy,
przy powikłania (Escherichia coli) zmiany w workach powietrznych (zapalenie włóknikowe i
zgrubienie worków).
5. Diagnostyka laboratoryjna.
a)
Badanie wirusologiczne: zakażenie zarodków kurzych lub hodowla komórek nerki bądź
wątroby, zakażonych rozmazem z tchawicy bądź płuc.
b)
Badanie serologiczne:
AGP – dyfuzja w żelu agarowym,
test ELISA
test seroneutralizacji.
c)
Badanie histopatologiczne: obecność wewnątrzjądrowych ciałek Sefrida (wykrywalne w
pierwszych dniach po zakażeniu (barwienie metodą Giemzy),
d)
Badanie biologiczne.
6. Diagnostyka różnicowa:
mykoplazmoza,
CRD,
rzekomy pomór drobiu,
zakaźny katar nosa.
7. Leczenie: objawowe i wspomagające (poprawa warunków środowiskowych),
8. Immunoprofilaktyka.
a)
Szczepionki żywe – dospojówkowo na terenach zagrożonych,
⇒
nioski – 2 razy (drugie szczepienie najpóźniej na 4 tygodnie przed początkiem nieśności),
b)
na fermie dotkniętej ILT szczepienia interwencyjne (tylko ptaki bez objawów klinicznych !!)
Zakaźne zapalenie nosa i tchawicy indyków (TRT)
Zakaźny syndrom dużej głowy (SHS)
1. Etiologia i cechy choroby.
Paramyxoviridae – pneumowirus ptasi
TRT
Indyki
⇒
wiek 6-9 tydzień życia rzadko starsze
SHS
Kury
⇒
brojlery 3-6 tydzień,
⇒
nioski – początek nieśności 30-52 tydz.
(najczęściej stada rodzicielskie brojlerów
3

a) Śmiertelność uzależniona od wieku (większa u osobników młodych),
b) Źródła i drogi zakażenia:
⇒
zakażenie poziome: kontakt z chorymi, zanieczyszczoną droga powietrzem,
⇒
zakażenie pionowe.
2. Objawy kliniczne.
a)
Zwierzęta młode:
duszność,
rzężenia,
kichanie,
wypływ z nosa i oczu,
obrzęk tkanek miękkich głowy w okolicy zatok podoczodołowych,
niezborność ruchu,
zaburzenia koordynacji,
torticolis,
objawy niespecyficzne: osłabienie, utrata apetytu, senność,
b)
Ptaki w okresie nieśności: (przebieg łagodniejszy wymienionych objawów):
biegunka,
u kur obrzęk tkanki podskórnej wokół oczu (migdałowe oczy) lub całej
głowy,
spadek nieśności u kur mniejszy niż u indyków (i krócej trwa),
u indyków spadek nieśności do 50% trwający do 4 tygodni,
indyki: pogorszenie jakości skorupki jaja, depigmentacja, obecność obrączek,
zmniejszenie grubości,
3. Zmiany sekcyjne:
zgrubienie błony śluzowej nosa, tchawicy i zatok podoczodołowych,
przy SHS obrzęk tkanki podskórnej głowy, ropne zapalenie tkanek miękkich, obecność
włóknika i krwistych, galaretowatych nacieków,
przy wtórnych zakażeniach Escherichia coli włóknikowe zapalenie worków powietrznych i
worka osierdziowego, torebki wątroby, obrzęk wątroby i śledziony.
4. Diagnostyka laboratoryjna.
a)
Badanie wirusologiczne – materiałem do badań jest wypływ z górnych dróg oddechowych.
b)
Badanie serologiczne: testy ELISA i seroneutralizacji.
c)
Badanie histopatologiczne: skrócenie i uszkodzenie, martwica, rzęsek nabłonka oddechowego,
obecność eozynofili, cytoplazmatycznych ciałek wtrętowych w komórkach nabłonka oddechowego.
5. Diagnostyka różnicowa:
mykoplazmoza,
CRD,
IB,
ILT,
pasterelloza,
grypa.
6. Immunoprofilaktyka – szczepionki żywe, inaktywowane z uwzględnieniem 2 typów wirusa: A i B.
Influenza ptaków (AI)
1. Etiologia i cechy choroby: Orthomyxoviridae z rodzaju influenza virus.
a)
Wirusy tej rodziny podzielone są na grupy A, B i C. U ptaków grypę wywołują najczęściej
wirusy typu A. Izolowana jest również duża liczba szczepów o wysokiej patogenności. Jeżeli chorobą
wywołuje wirus tego typu to nazywamy ją influenzą ptaków o wysokiej zaraźliwości (pomór drobiu
– Fowl Plague – FP), znajduje się na liście A OIE i jest zwalczana z urzędu. Aby zdiagnozować FP
wykonujemy test: zarażamy 8 wrażliwych kurcząt w wieku 4-8 tygodni. Jeżeli 75% padnie uznaje się
wirus za bardzo patogenny. Nakłada to obowiązek zgłoszenia do OIE. Przy izolacji szczepów o
mniejszej zaraźliwości powodujących także objawy grypy takich ognisk nie zgłasza się.
b)
Przebieg choroby zależy od wielu czynników min.:
od szczepu,
warunków środowiskowych,
obecności innych patogenów.
4

Wyróżniamy przebieg: bezobjawowy, łagodny i ciężki z nagłymi upadkami.
c)
Chore ptaki wydalają wirus przez drogi oddechowe, z wypływem z worka spojówkowego i z
kałem.
d)
Po przechorowaniu ptaki pozostają nosicielami i bezobjawowymi siewcami do końca życia.
e)
Zakażenie następuje przez kontakt pośredni i bezpośredni.
f)
Rezerwuarem zarazka jest ptactwo wodne dzikie i udomowione, ptactwo migrujące, ptaki
egzotyczne importowane (sklepy handlujące żywymi ptakami) bezobjawowi siewcy wirusa
(wydalają wirus i zakażają otoczenie).
g)
Wirus grypy wykryto na skorupkach i w treści jaj lecz nie wykazano pionowej drogi zakażenia.
h)
Śmiertelność 100% wielkości stada.
i)
Transmisja wirusa grypy z ptaków na człowieka prawdopodobnie jest możliwa – ptaki
rezerwuar zarazka, który po mutacji może przechodzić na człowieka.
2. Gatunek i wiek.
•
praktycznie wszystkie gatunki ptaków,
•
drób: indyki i kaczki, w każdym wieku
•
ptaki ozdobne i dzikie.
3. Objawy kliniczne – zróżnicowane (możliwy nawet brak).
a)
Postać łagodna – po 2-3 tygodniach powrót do zdrowia:
osowienie,
osłabienie,
duszność niewielkiego stopnia,
zapalenie spojówek,
wypływ z nosa,
kichanie,
biegunka (czasem),
u niosek :
⇒
spadek nieśności,
⇒
jaja w miękkich skorupkach.
b)
Postać ciężka (możliwe nagłe upadki bez objawów):
duszność,
wypływ z nosa i oczu,
obrzęk zatok podoczodołowych, dzwonków, głowy i stawów skokowych,
sinica: purpurowo niebieski dzwonki i grzebień,
biegunka, czasem krwista,
niezborność ruchów, porażenia,
wybroczyny wielkości główki od szpilki na nieopierzonych częściach ciała,
najlepiej widoczne na dzwonkach, grzebieniu i nogach,
nioski spadek nieśności i zmiany w budowie skorupy (depigmentacja –
czasem).
4. Zmiany sekcyjne – zróżnicowane w zależności od stopnia nasilenia objawów:
wysięk w jamie nosowej i zatokach,
nieżytowe do włóknikowego zapalenie na workach powietrznych, otrzewnej, w jelitach
cienkich i ślepych (indyki),
u niosek zapalenie jajowodu,
przekrwienie i wybroczyny w tchawicy, żołądku gruczołowym, jelitach, mięśniach
piersiowych, na sercu, w tkance tłuszczowej otaczającej żołądek mięśniowy i wypełniającej
jamy ciała,
czasem ogniska martwicze w narządach wewnętrznych (wątroba, śledziona, nerki i płuca),
w przebiegu łagodnym obserwuje się zgrubienie worków powietrznych z nalotem
włóknikowym lub serowatym oraz stany zapalne w jelitach i jajowodzie u niosek
5. Diagnostyka laboratoryjna.
a)
Badanie wirusologiczne – materiał pobieramy z wątroby, tchawicy, zatok lub kloaki; przy
przebiegu ostrym każdy narząd nadaje się do izolacji wirusa.
b)
Badanie serologiczne:
test ELISA,
test hamowania hemaglutynacji,
test podwójnej immunodyfuzji w żelu agarozowym.
6. Leczenie: objawowe i wspomagające (poprawa warunków środowiska).
5

7. Profilaktyka – izolacja od źródeł zakażenia. Szczepień w Polsce nie prowadzi się ze względu na dużą
zmienność wirusa.
II.
Choroby bakteryjne
Zakaźny katar nosa (IC)
1. Etiologia i cechy choroby: Haemophilus paragallinarum:
a)
Pałeczka G-, bardzo słabo patogenna.
b)
Do zaistnienia choroby niezbędne są czynniki usposabiające: złe warunki, zawilgocenie
ściółki, wahania temperatury, zimno.
c)
Jeżeli choroba wybuchnie (nagle) w stadzie to charakteryzuje się wysoką zaraźliwością.
d)
Wybucha nagle i obejmuje znaczną liczbę ptaków.
e)
Największa zachorowalność dotyczy ptaków w pierwszym tygodniu życia, lecz może wystąpić
w każdym wieku (najczęściej 5-12 miesięcy).
f)
Zakażenie przez kontakt bezpośredni i przez przewód pokarmowy.
g)
Okres inkubacji krótki (kilka godzin do 3 dni).
2. Gatunki:
•
kury,
•
bażanty,
•
kuropatwy.
3. Objawy kliniczne:
potrząsanie głową, na początku
kichanie,
wypływ śluzowo-ropny z nosa (surowiczy przechodzący w ropny) – z reguły na drugi dzień,
wypływ śluzowo-ropny z worka spojówkowego,
zapalenie spojówek,
sklejenie i obrzęk powiek,
duszność jako wynik zatkania wysiękiem otworów nosowych (lepki, kleisty – przyklejają się
kurz i resztki paszy),
ptaki przestają jeść,
obrzęk zatok podoczodołowych może prowadzić do uszkodzenia gałki ocznej,
zabrudzenie piór na szyi ocieranie głową o pióra,
pióra brudne, posklejane,
cuchnący, przykry zapach w kurniku,
u niosek spadek nieśności a nawet całkowite jej wstrzymanie.
4. Zmiany sekcyjne:
ropny lub serowaty wysięk w zatokach,
uszkodzenie gałki ocznej,
zrogowacenie błony śluzowej na języku – pypeć na języku,
w jamie dzioba szare, lekko przytwierdzone naloty,
nieżytowe zapalenie worków powietrznych (może być lecz nie musi),
5. Diagnostyka laboratoryjna.
a)
Badanie bakteriologiczne – posiewy z dróg oddechowych na podłoża wzbogacone surowicą, w
atmosferze 10% CO
2
. Brak izolacji nie likwiduje podejrzenia.
b)
Badanie serologiczne:
test zahamowania hemaglutynacji,
aglutynacja płytkowa, próbówkowa.
c)
Badanie biologiczne – zakażanie kurcząt wymazem z zatok, tchawicy. Po 24 godzinach
chorują.
6. Leczenie:
a)
Poprawa warunków środowiskowych,
b)
Brakowanie ptaków z zaawansowanymi objawami,
c)
Antybiotyki, minerały, witaminy,
d)
Przemywanie otworów nosowych roztworem Hipoksyzolu (
?
),
7. Profilaktyka – kur starszych, które przechorowały, nie trzymać z ptakami młodymi.
6

Ornitobakterioza
1. Etiologia i cechy choroby: Ornithobacterium rinotracheale.
a)
Niesklasyfikowana, polimorficzna, G- pałeczka,
b)
Czynniki usposabiające: stres, nieodpowiednie warunki środowiskowe
?
2. Gatunek i wiek:
•
indyki,
w wieku 2-4 tygodni, starsze rzadziej
•
kury.
3. Objawy kliniczne:
kichanie, prychanie,
duszność,
wyciek z nosa,
kaszel,
obrzęk zatok podoczodołowych,
zaburzenia lokomocyjne, niezborność ruchów,
u niosek (indyczek) spadek nieśności, wylęgowości, skorupki jaj gorszej
jakości.
4. Zmiany sekcyjne – głównie w płucach:
jednostronne, włóknikowe lub martwicze zapalenie płuc,
zapalenie błon surowiczych z obfitym włóknikowym wysiękiem,
stan zapalny w jelitach (najczęściej dwunastnicy i jelit cienkich),
5. Badanie laboratoryjne.
a)
Badanie bakteriologiczne – izolacja bakterii z tchawicy, oskrzeli i płuc. Rośnie bardzo wolno
48-72 godziny na podłożach wzbogaconych krwią baranią lub na agarze czekoladowym przy, obecności
5-10% CO2 w atmosferze (warunki mikroaerofilne).
b)
Badanie serologiczne: test precypitacji w żelu agarozowym.
6. Leczenie:
a)
Antybiotykoterapia w oparciu o antybiotykogram.
b)
Dezynfekcja bieżąca.
c)
Leczenie wspomagające.
Mykoplazmoza
1. Etiologia i cechy choroby: Mycoplasma galisepticum.
a)
G-, namnażająca się wewnątrz i zewnątrz komórkowo bakteria warunkowo chorobotwórcza.
b)
Zakażenie ujawnia się w zależności od wpływu czynników usposabiających np. złe warunki
zoohigienicze.
c)
Wystąpieniu choroby sprzyjają:
niedobory witaminowe,
szczepienie ptaków zakażonych szczepionkami żywymi przeciwko IB, ND, ospie,
choroby o charakterze immunosupresyjnym.
stres.
d)
Rozprzestrzenia się powoli, przebiega przewlekle i trwa długo w stadzie (jedne osobniki
zdrowieją inne zaczynają chorować).
e)
Okres inkubacji 6-21 dni, u kurcząt zarażonych drogą pionową 4-6 tygodni.
f)
Zakażenie transowarialne: u zakażonych kur mykoplazmy dostają się drogą krwionośną do jaj,
lub w wyniku kontaktu kuli żółtkowej z workiem powietrznym. Zakażone pisklęta chorują w
nieodpowiednich warunkach zoohigieniczych.
g)
Zakażenie poziome: drogą kropelkową lub przez kontakt bezpośredni (powietrze, sprzęt,
człowiek – pomiędzy różnymi stadami).
h)
Ptaki chore i nosiciele wydalają mykoplazmy z wysiękiem, podczas kaszlu, kichania i z
kałem.
i)
Stada zarażone pozostają nosicielami i siewcami mykoplazmy.
2. Gatunki.
•
kury, w każdym wieku, (objawy najczęściej występują w wieku 6-10 tyg.)
•
indyki,
7

•
bażanty, pawie, gołębie, ptaki ozdobne izolacja zarazka.
3. Objawy kliniczne:
potrząsanie głową,
ochrypłe pianie koguta,
wypływ z nosa i oczu,
duszność,
kichanie,
charczący oddech,
obrzęk zatok podoczodołowych (najczęściej u indyków),
u niosek spadek nieśności, zapłodnień i wylęgowości.
4. Zmiany sekcyjne:
nieżytowe zapalenie nosa, spojówek, zatok, błony śluzowej krtani i tchawicy,
zapalenie oskrzeli,
worki powietrzne zgrubiałe, zmętniałe, pokryte lub wypełnione masami włóknika,
w zatokach kremowo-żółty płynny lub krwisty wysięk.
5. Powikłania. Mykoplazmy uszkadzają nabłonek dróg oddechowych co powoduje wtórne zakażenia
Escherichia coli, Haemophilus paragalinarum, IBV, NDV (wirus ND). Prowadzi to do powstania
Chronicznego zespołu oddechowego (CRD). Objawy:
nasilenie objawów klinicznych ze strony układu oddechowego,
sekcyjnie obserwuje się:
włóknikowe zapalenie worka osierdziowego,
szarożółty, szarobiały gruby nalot na workach powietrznych, worku osierdziowym,
torebce wątroby (łatwo usuwalny).
6. Diagnostyka laboratoryjna.
a)
Badanie bakteriologiczne: izolacja zarazka z dróg oddechowych i narządów wewnętrznych;
posiew na podłożach płynnych lub stałych (np. Edwardsa
...
) – rosną bardzo długo (4-7 dni na podłożu
stałym), kolonie podobne do „sadzonego jaja”.
b)
Badanie serologiczne:
test ELISA,
test hamowania hemaglutynacji,
test aglutynacji płytkowej przy użyciu antygenu MYCOGNOST - jest to antygen do terenowej
diagnostyki mykoplazmoza; zawiera zabitą, zagęszczoną zawiesinę hodowli bulionowej szczepu S6
Mycoplasma galisepticum, metriolat, zabarwiony jest fioletem krystalicznym. Służy do wykrywania
nosicieli i oceny stopnia zakażenia w stadzie. Badanie przeprowadza się na pisklętach powyżej 12
tygodnia życia, na 10-12% pogłowia stada. Kroplę krwi i kroplę antygenu, mieszamy w stosunku
1:1, wynik odczytuje się do 90s od wykonania. Jeżeli pojawiają się widoczne gołym okiem
fioletowe grudki to taką rekcję uznajemy za wynik dodatni. Inne antygeny służące do wykrywania
mykoplazm:
⇒
Mycoplasma galisepticum Antygen Nobilis,
⇒
Mycoplasma meleagridis Antygen Nobilis (dla indyków),
⇒
Mycoplasma synovie Antygen Nobilis - Mycoplasma synovie powoduje zmiany w
obrębie stawów kończyn objawy ze strony układu ruchu: trudności w poruszaniu się,
symetryczny obrzęk stawów skokowych, stóp (śródstopia); obrzęki początkowo są gorące i
bolesne (wykazują wszystkie cechy obrzęków zapalnych), następnie twardnieją, dochodzi do
zmian w ścięgnach i trwałej dysfunkcji stawów ( w stawach dużo żółtawego lepkiego
wysięku).
7. Zwalczanie mykolpazmozy.
a)
W stadach reprodukcyjnych:
⇒
likwidacja zakażonych stad reprodukcyjnych,
⇒
regularne badanie diagnostyczne – bada się całość pogłowia ptaków i powinno się
eliminować sztuki reagujące dodatnio.
b) W stadach towarowych niosek: likwidacja ptaków chorych i leczenie nosicieli.
c) W stadach rzeźnych: profilaktyczne stosowanie chemioterapeutyków (antybiotyki w pierwszych dniach
życia), eliminacja osobników chorych.
8. Profilaktyka: Szczepionki żywe i inaktywowane. Antybiotyki: spiromycyna, tetracykliny, tiamulina.
8

III.
Choroby pierwotniacze
Histomonadoza – czarna główka (black head)
1. Etiologia i cechy choroby: Histomonas meleagridis:
a)
Kulisty pierwotniak posiadający wici, lecz nie ma błony falującej; porusza się ruchem
pulsacyjnym, obrotowym.
b)
Bardzo szybko ginie poza organizmie.
c)
W celu wykrycia inwazji należy badać ptaki żywe lub bezpośrednio po śmierci (po oziębieniu
zwłok pierwotniak szybko ginie).
d)
Może być przenoszony w jajach nicienia Heterakis gallinarum, gdzie znajduje się forma
głodowa pierwotniaka, formę inwazyjna – pełzakowatą izoluje się z błony śluzowej jelita ślepego, część
pierwotniaków wędruje do wątroby, pozostałe przekształcają się w formę rzęskową,
e)
W jajach Heterakis gallinarum forma inwazyjna może przetrwać do 4 lat, często obie inwazje
występują równocześnie.
f)
Zarazek jest wydalany z kałem.
g)
Bardzo szybko choroba rozprzestrzenia się wśród ptaków młodych, wśród starszych wolniej.
h)
Dużą śmiertelność wśród indycząt.
i)
U kur przebieg łagodny, lecz ptaki pozostają siewcami.
j)
Źródło zakażenia to ptaki chore i nosiciele.
k)
Zakażenie drogą pokarmową.
2. Gatunek i wiek.
•
indyki (najbardziej wrażliwe), głównie wieku 3 tyg. do 4 miesięcy,
•
kury,
•
perlice,
•
bażanty,
•
przepiórki,
•
kuropatwy.
3. Objawy kliniczne:
indyczęta stoją w jednym miejscu, postawa sępa (opuszczone skrzydła
grzbiet łukowato wygięty),
biegunka, kał żółty, cuchnący pienisty,
utrata apetytu,
odwodnienie,
ciemnogranatowe lub czarne zabarwienie nieopierzonych części głowy
(korale, grzebień) – jako wynik niewydolności krążenia obwodowego (zaatakowanie
przez pierwotniaki dużych naczyń krwionośnych w wątrobie i żyły wrotnej).
4. Zmiany sekcyjne:
asymetryczne rozdęcie i powiększenie jelita ślepego (tylko jednego !),
błona śluzowa jelita ślepego zgrubiała, owrzodzona, pokryta grubą warstwą
włóknika, często dochodzi do całkowitego zatkania masami kruchego wóknika, a
ściana ulega 5-10x pogrubieniu,
wątroba kilkukrotnie powiększona, przekrwiona, na ¾ narządu występują
okrągłe lub nieregularne, wklęsłe lub wypukłe, na przekroju słoninowate,
przypominające guzy nowotworowe ogniska martwicze otoczone ciemnym wałem
demarkacyjnym.
5. Diagnostyka laboratoryjna.
Badanie parazytologiczne: wymazy z jelit ślepych oglądamy bezpośrednio pod mikroskopem
lub po barwieniu metodą Giemzy.
Badanie histopatologiczne: występują zmiany w wątrobie – guzy wykazują cechy
zwyrodnienia miąższowego z pasmami zwłóknienia.
6. Rozpoznanie różnicowe:
białaczka,
choroba Marecka,
9

gruźlica, zmiany w wątrobie
gruźlica rzekoma,
wrzodziejące zapalenie jelit,
kokcydioza, zmiany w jelitach
trichomonadoza.
7. Leczenie:
a)
Nitroimidazole (np. metronidazol),
b)
Leki wspomagające (witaminy itp.),
c)
Odrobaczyć (Heterakis gallinarum)
Trichomonadoza (rzęsistkowica, rzęsistnica)
1.
Etiologia choroby i podatne gatunki ptaków:
a)
Choroba powodowana jest przez wiciowce trichomonas: u poszczególnych gatunków ptaków
za schorzenie odpowiedzialne są gatunki:
-
Trichomonas gallinarum – u kur,
-
Trichomonas columbae – u gołębi,
-
Trichomonas anatis – u kaczek,
-
Trichomonas anseris – u gęsi.
b)
Są to pierwotniaki kształtu gruszkowatego, kulisty, zwężający się ku końcowi, posiadają wici i
dobrze rozwiniętą błoną falującą; poruszają się ruchem śrubowym w kierunku wstecznym.
c)
Namnażają się w jamie dzioba i przełyku.
d)
Szybko giną po oziębieniu zwłok.
e)
Wyróżniamy dwie postacie choroby:
- trichomonadoza górnych odcinków przewodu pokarmowego: jama dzioba, przełyk, wole,
najczęściej stwierdzana u gołębi,
- trichomonadoza jelit ślepych: czasem także pierwotniaki mogą być obecne w jelitach
cienkich, ta postać występuje zazwyczaj u kur, kaczek, indyków, bażantów i gołębi.
f)
Najbardziej wrażliwe są kilkutygodniowe ptaki.
g)
Nosicielstwo może pozostać do końca życia.
h)
Wysoki stopień nosicielstwa stwierdza się najczęściej u gołębi; jeżeli stado jest dotknięte
chorobą to pojawia się ona w każdym następnym pokoleniu, nasilenie objawów uwarunkowane jest
stopniem nosicielstwa u ptaków karmiących.
i)
Do zakażenia dochodzi przez przewód pokarmowy (np. wraz z mleczkiem) lub kontakt
bezpośredni (np. u gołębi zanieczyszczona woda, kałuże, niehigieniczne warunki w czasie transportu).
2. Objawy kliniczne i zmiany sekcyjne w poszczególnych postaciach choroby.
Trichomonadoza górnych odcinków przewodu pokarmowego
a)
Objawy kliniczne:
kichanie,
potrząsanie głową,
wyciek z nosa,
duszność i charczący oddech,
na błonie śluzowej jamy dzioba szarożółte, drobne (wielkości ziarna maku), guzki,
przechodzące na gardło, podniebienie, pod język (choroba nazywana „żółtym guzkiem”;
zmian na błonie śluzowej nie usuwać !! krwotok),
u młodych gołębi podobne guzy na pępku, w dolnej części kloaki, dziobie i oku,
błona śluzowa jamy dzioba zaczerwieniona i rozpulchniona,
biegunka, kał wodnisty zielono-biały,
osłabienie kondycji, ptaki szybko się męczą, w czasie lotu błądzą,
b)
Zmiany sekcyjne:
w jamie dzioba, przełyku i wolu kruche, żółte, dyfteroidalne naloty w postaci guzów, silnie
przytwierdzone do podłoża,
błona śluzowa jamy dzioba pokryta lepkim ciągnącym się śluzem,
przy dużej inwazji występują zmiany w narządach wewnętrznych żółte guzki w wątrobie,
płucach i na workach powietrznych.
1

Trichomonadoza jelit ślepych
a)
Objawy kliniczne:
utrata apetytu,
wyniszczenie,
przysiadanie na skokach,
uporczywa biegunka, kał jasnożółty lub żółtozielony, pienisty ze złogami włóknika,
powłoki brzuszne napięte,
postawa pingwina.
b)
Zmiany sekcyjne:
rozdęcie jednego lub obu jelit ślepych i wypełnienie ich pienistą treścią,
w pozostałych odcinkach jelit nieżytowe lub wrzodziejąco-dyfteroidalne zapalenie błony
śluzowej.
3. Diagnostyka laboratoryjna – badanie parazytologiczne: przy trichomonadozie górnych odcinków przewodu
pokarmowego pobieramy przyżyciowo wymaz z wola, przy trichomonadozie jelit ślepych badamy wymaz z
błony śluzowej jelit oglądamy pod mikroskopem do 20 minut od wykonania preparatu.
4. Rozpoznanie różnicowe:
ospa,
chlamydioza, trichomonadoza górnych odc.przew.pok.
kandidioza,
niedobór witaminy A,
histomonadoza
kokcydioza,
wrzodziejące zapalenie jelit, trichomonadoza jelit ślepych
hexamitoza.
5. Leczenie.
a)
Nitroimidazole (np. metronidazol, ronidazol itp.).
b)
Leczenie wspomagające: witaminy itp..
Hexamitoza
1. Etiologia choroby i podatne gatunki ptaków:
a)
Chorobę powodują wiciowce, nie posiadające błony falującej, mające wici:
- Hexamita columbae – u gołębi,
- Hexamita meleagridis – u indyków,
b)
Wrażliwe są także perliczki i bażanty ?,
c)
Najbardziej wrażliwe są ptaki młode, starsze są zazwyczaj nosicielami,
d)
Zakażenie przez układ pokarmowy,
2. Objawy kliniczne:
osowienie,
nastroszenie piór,
biegunka, kał biały, szarozielony, pienisty, cuchnący, wodnisty,
wychudzenie i odwodnienie,
3. Zmiany sekcyjne:
zapalenie nieżytowe błony śluzowej jelit cienkich,
przekrwienie dwunastnicy,
płynna i pienista treść jelit,
4. Diagnostyka laboratoryjna – rozpoznanie na podstawie badania parazytologicznego: wykazanie
pierwotniaków w zeskrobinie z błony śluzowej jelit (preparat bezpośredni lub barwiony metodą Giemzy).
5. Rozpoznanie różnicowe:
histomonadoza,
trichomonadoza,
kokcydioza.
6. Leczenie: nitroimidazole i leczenie wspomagające.
Kokcydioza
1
1. Etiologia i cechy choroby: kokcydia z rodzaju Eimeria; w zależności od gatunku mogą atakować różne
odcinki jelit,.
a)
Cechy pierwotniaka:
-
duża zdolność rozrodcza – wytwarzane są kuliste oocysty o grubej otoczce, odpornej
na warunki środowiskowe, wewnątrz której znajduje się kulista zygota,
-
cykl rozwojowy złożony: rozmnażanie płciowe i bezpłciowe (część cyklu zachodzi w
ścianie jelitauszkodzenie błony śluzowejcharakterystyczne objawy,
-
okres prepatentny: 7 dni,
b)
Inwazja mieszana - różne gatunki Eimeria
c)
Gatunki pierwotniaków są specyficzne dla gatunków ptaków,
d)
Przebieg choroby:
- ostry - u ptaków młodych,
- bezobjawowy,
- subkliniczny.
e)
Generalnie ptaki dorosłe i nioski nie chorują, ale mogą być źródłem zakażenia, u niosek
choroba ujawnia się przy nieodpowiednich warunkach środowiskowych i żywieniowych.
f)
Zakażenie przez przewód pokarmowy po zjedzeniu inwazyjnych oocyst, (oocysty bardzo łatwo
roznoszone są drogą mechaniczną: na obuwiu, z paszą i ze ściółką oraz sprzętem),
2.
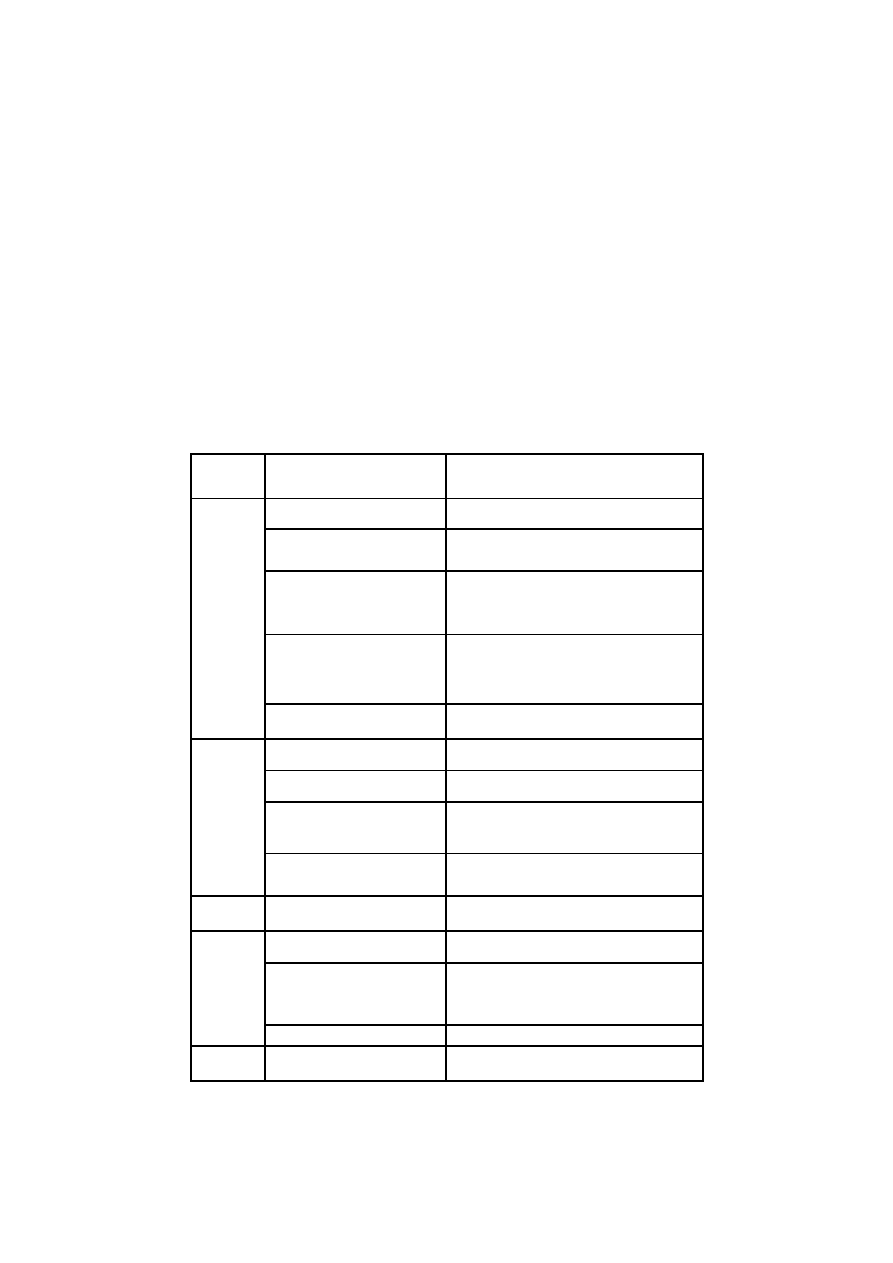
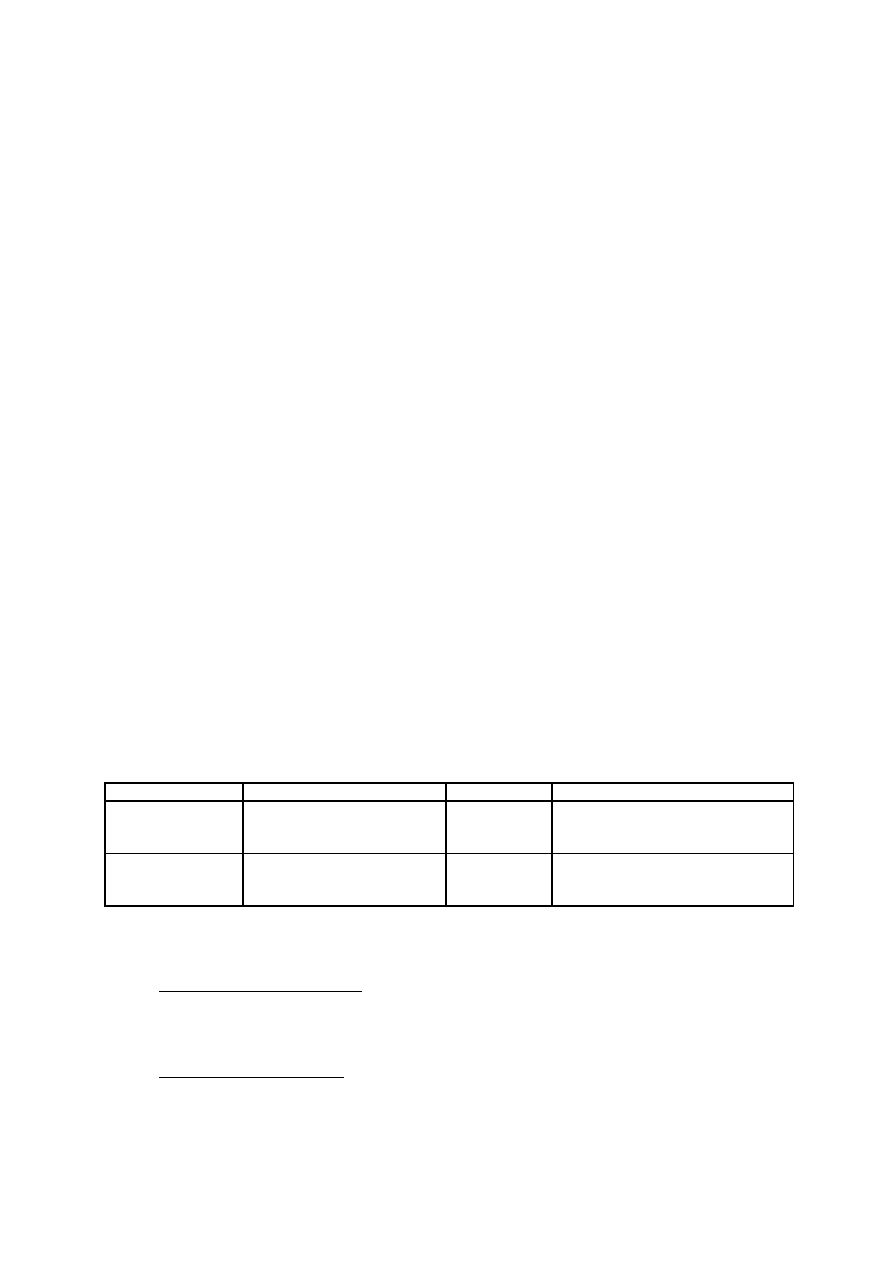
Gatunek:
Gatunek
Pierwotniak
Lokalizacja
Kury
Eimeria tenella
jelita ślepe
Eimeria brunetti
końcowy odcinek jelit cienkich, część
jelit ślepych, jelita grube
Eimeria necatrix
Eimeria maxima
Eimeria mitis
środkowy odcinek jelit cienkich
Eimeria acervulina
Eimeria mivati
Eimeria hagani
początkowy odcinek jelit cienkich
Eimeria praecox
dwunastnica
Indyki
Eimeria meleagrimitis
jelita cienkie
Eimeria dispersa
środkowy odcinek jelita cienkich
Eimeria adenoides
Eimeria meleagridis
końcowy odcinek jelit cienkich, jelita
ślepe, jelita grube
Eimeria gallopavonis
początek jelit ślepych i jelit grubych
Kaczki
Eimeria tyzzeria
Eimeria perniciosa
jelita cienkie
Gęsi
Eimeria truncata
kokcydioza nerek
Eimeria anseris
Eimeria nocens
Eimeria periciosa
jelito ślepe
Eimeria kotlani
jelita ślepe i jelita grube
Gołębie
Eimeria labbeana
Eimeria columbarum
jelita cienkie
3. Objawy kliniczne i zmiany sekcyjne w poszczególnych postaciach kokcydiozy
Kokcydioza jelit cienkich
a)
Podatne gatunki:
1

•
Kury: 2-16 tygodni
•
Indyki: 2-9 tygodni
•
Gęsi: 3-12 tygodni
•
Gołębie: 3 tygodnie-4 miesiące
b) Objawy kliniczne: spowodowane przez mechaniczne uszkodzenia
senność, osłabienie, apatia,
wzmożone pragnienie,
wychudzenie,
bladość nieopierzonych części ciała (skoki, grzebień),
postawa sępa,
uporczywa biegunka – początkowo wodnista, później o konsystencji pasty,
zaburzenia nerwowe – drgawki, porażenia,
zróżnicowania wzrostu,
u niosek spadek nieśności (żółtka jaj blade).
c) Zmiany sekcyjne: uzależnione od gatunku pasożyta:
jelita objęte procesem chorobowym są powiększone , rozdęte, przekrwione,
zastój krwi,
punkcikowate wybroczyny na błonach surowiczych,
nieżytowe do krwotocznego zapalenia błony śluzowej jelita,
na błonie śluzowej jelita biało-szare ogniska w postaci wysepek, utworzonych przez skupiska
schizontów,
w treści jelita skrzepy włóknika i skrzepła krew.
Kokcydioza jelit ślepych
a)
Charakterystyka choroby i podatne gatunki:
•
kury - Eimeria tenella
•
ptaki młode,
•
przebieg bardzo ciężki,
•
silnie zaznaczone objawy ogólne.
b)
Objawy kliniczne:
odwodnienie dużego stopnia,
uporczywa biegunka; początkowo ceglasto-żółta, później czekoladowo-mahoniowa ze
strzępami świeżej krwi lub żywoczerwona barwa z ciemnymi czopami w kształcie odlewów
jelit,
wypróżnienia częste i bolesne.
c)
Zmiany sekcyjne:
powiększenie i rozdęcie jelit ślepych,
błona surowicza barwy czerwonej lub ciemnofioletowej,
ściana jelit zgrubiała,
zapalenie błony śluzowej- krwotoczne do dyfteroidalnego,
w treści jelit dużo skrzepłej krwi,
przy dłużej trwającym procesie widoczne włóknikowo- martwicze masy barwy czerwonej lub
żółto-białej.
Kokcydioza nerek
a)
Występuje tylko u gęsi - Eimeria Truncata, atakuje nerki młodych ptaków.
b)
Objawy kliniczne: dotyczą przede wszystkim układu nerwowego:
niezborność ruchowa,
chwiejny chód,
skręty głowy i szyi,
wywracanie na grzbiet,
próby koziołkowania,
chudnięcie przy zachowanym apetycie,
biegunka- obfita, mleczno-biała lub szaro-biała,
reakcja bólowa przy ucisku na grzbiet,
objawy ogólne.
c)
Zmiany sekcyjne:
powiększenie i obrzęk nerek,
nerki szaro-żółte lub czerwone, silnie uwypuklone ponad powierzchnię miednicy,
1
konsystencja- krucha, na powierzchni biało żółte guzki- wielkości łebka od szpilki,
w jelitach- nieżytowe, włóknikowe lub martwicze zapalenie błony śluzowej.
4. Diagnostyka laboratoryjna:
a)
Badanie parazytologiczne:
-
bezpośredni rozmaz z błony śluzowej jelit,
-
badanie kału metodą flotacji- charakter oocyst.
b)
Badanie wycinków z ognisk martwiczych z nerek przy kokcydiozie nerek.
5. Diagnostyka różnicowa:
Kokcydioza jelit:
wrzodziejące zapalenie jelit,
kolibakterioza,
choroby pierwotniacze,
zatrucia
Kokcydioza nerek:
skaza moczanowa,
salmonelloza,
choroby wirusowe wieku pisklęcego u gęsi.
6. Leczenie:
a)
Przyczynowe:
Kokcydiostatyki:
Grupa chemiczna
Substancja czynna
Preparat
Uwagi
Sulfonamidy
Sulfachinoksalina
Sulfachloropirazyna
Sulfadimetoksyna
Sulfadimidyna
Kokcysol
Sulfatyf
Kofora
Kosulvit
-stosowane głównie w celach
leczniczych
Dinotrobenzamidy
Dinitolmid
Nicarbarin
Coccidot
Dinitolmid
Nicrazin
-stosowany leczniczo i
profilaktycznie w H2O do
picia
Pochodne guanidyny
Robenidyna
Cytostat
-profilaktycznie w paszy
4-hydroks-chinolony
Metylobenzoguat(rechinat)
Dekochinat
Lerbex
Deccox
-profilaktycznie w paszy
Pochodne pirydyny
Klopidol
Coyden
-nie łączyć z innymi grupami
Antagoniści tiaminy
Amprolium
Amprolium plus
Anticoccid
Benzoacetonitryle
Diklazuril
Klazuril
Clinacox
Appertex
-profilaktycznie
-leczniczo w tabletkach dla
gołębi
Syntetyczne triozinony
Toltrazuril
Baycox
-leczniczo
Antybiotyki jonoforowe Monenzyna
Narazyna
Salinomycyna
Lazalocyd
Maduramycyna
Semdumarycyna
Elancoban
Monteban
Sacox, Kokcisan
Avatec
Cygro
Avlax
-nie podawać z tiamuliną
Chemioprofilaktyka w paszach, sposób podania:
-
kurczęta rzeźne (brojlery) - przez cały okres tuczu z uwzględnieniem okres
karencji,
-
kurczęta reprodukcyjne, towarowe - przez okres 8-16 tygodni,
(wykształcenie naturalnej odporności)
-
indyki – 8-12 tyg.
1

Eimeria charakteryzują się szybkim wykształceniem się lekooporności na stosowane kokcydiostatyki. Dlatego
też stosuje się specjalne programy profilaktyczne w celu eliminacji wytworzenia lekooporności lub też
opóźnienia jej wystąpienia. W związku z tym stosuje się:
I. program rotacyjny – wymiana co 2-3 cykle produkcyjne (średnio co 6 miesięcy) stosowanego
środka,
II. program wymienny - w jednym cyklu produkcyjnym 2 kokcydiostatyki:
- mieszanka STERTER,
- mieszanka GROWER.
W pierwszych 2 tygodniach nie podaje się kokcydiostatyków.
b)
Leczenie wspomagające: preparaty witaminowo-mineralne
c)
Dezynfekcja – specjalna:
•
odkażanie wrzątkiem – oocysty giną w temp 100 C.
•
odkażanie płomieniem lampy lutowniczej do wysokości 1 m.
•
stosowanie preparatów opartych na amoniaku:
⇒
woda amoniakalna,
⇒
pary amoniaku
⇒
OO-CID,
⇒
lub jod 2-5 %.
7. Immunoprofilaktyka. Szczepionki: LIVACOX, RIVACOX (użyte gatunki Eimeria są wrażliwe na
kokcydiostatyki nie stosować kokcydiostatyków w paszy).
IV.
Choroby wywoływane przez pasożyty wewnętrzne
A.
Inwazje nicieni
Askarydioza
1. Etiologia i podatne gatunki.
Gatunki pasożyta
Podatne ptaki
Ascaridia gali
kury, indyki, perlice, bażanty
Ascaridia columbae
gołębie
Ascaridia hermaphrodita
ptaki ozdobne i śpiewające
Ascaridia ornati
ptaki ozdobne i śpiewające
a)
Najczęściej występuje Ascaridia gali:
-
jeden z największych niceni,
-
ciało żółto-białe, zwężające się na końcach,
-
cykl rozwojowy prosty.
b)
Zakażenie następuje przez zjedzenie inwazyjnych jaj, możliwe jest w każdym wieku lecz
najbardziej wrażliwe są ptaki młode (do 3 miesiąca życia).
c)
Pasożytują w jelitach.
2. Objawy kliniczne – w zależności od wieku obserwuje się ich różne nasilenie:
spadek kondycji (podobnie jak przy innych inwazjach) – głównie u kurcząt (przebieg ostry,
wyniszczający),
objawy ogólne,
anemia,
postępujące wychudzenie,
uporczywa biegunka na przemian z zaparciem,
bladość nieopierzonych części głowy (grzebienia i dzwonków),
matowe upierzenie,
kulawizna, przysiadanie na skokach.
3. Zmiany sekcyjne:
różnego stopnia stany zapalne jelit cienkich + obecność nicieni,
bladość mięśni,
1

zastoinowe przekrwienie wątroby i nerek,
u gołębi wątroba obrzękła o barwie piaskowo-żółtej, niekiedy z ogniskami martwiczymi,
przy silnym zarobaczeniu zgrubienie, czasem perforacja (przez wędrujące glisty), lub pęknięcie
(przy kumulacji dużej ilości glist) ściany jelit,
przy wędrówce glist do wątroby zapalenie otrzewnej nagła śmierć.
4. Rozpoznanie inwazji:
sekcyjne stwierdzenie obecności pasożyta w jelicie,
badanie kału metodą flotacji lub rozmazu bezpośredniego – w preparacie poszukujemy jaj:
duże owalne (podobne do jaj Heterakis lecz większe), pod osłonką na biegunie wolna przestrzeń bez
zygoty (u Heterakis zygota wypełnia jajo całkowicie, jaja obu gatunków są bardzo trudne do
odróżnienia, więc do postawienia rozpoznania konieczne znalezienie postaci dorosłej w jelicie).
Heterakidoza
1. Etiologia i podatne gatunki.
a)
Heterakis galinarum – pasożytuje w jelitach ślepych, dużo mniejszy od glist, białe ciało
zwężające się na końcach, cykl rozwojowy prosty.
b)
Jaja Heterakis mogą być źródłem zakażenia Histomonas meleagridis – częste współistnienie
obu inwazji.
c)
Podatne są kury, indyki, perliczki, przepiórki, kuropatwy, bażanty i ptaki ozdobne.
d)
Najbardziej są wrażliwe ptaki młode od 8 tygodnia do 3 miesiąca życia.
e)
Zakażenie przez przewód pokarmowy – zjedzenie inwazyjnych jaj.
f)
Dżdżownica może być żywicielem paratenicznym kumulacja larw nicieni.
2. Objawy kliniczne:
objawy ogólne,
zahamowanie w rozwoju,
osłabienie,
matowe upierzenie,
niedokrwistość,
skłonność do kanibalizmu,
biegunka,
u niosek opóźnienie terminu rozpoczęcia nieśności, pogorszenie
wylęgowości.
3. Zmiany sekcyjne – w jelitach ślepych:
guzowate zapalenie błony śluzowej jelit ślepych z jej nieznacznym
rozpulchnieniem lub zgrubieniem,
treść jelit szarozielona, półpłynna i cuchnąca,
obecność pasożyta.
4. Rozpoznanie inwazji: tak samo jak w przypadku glistnicy. W przypadku braku jaj w kale do
postawienia rozpoznanie konieczne znalezienie postaci dorosłej.
Kapilarioza
1. Etiologia i podatne gatunki.
Postać choroby
Gatunki pasożyta
Gatunek ptaków
Kapilarioza jamy dzioba,
przełyku i wola
Capilaria annulata
kury
Capilaria contorta
gęsi
Kapilarioza jelit cienkich
Capilaria obsiquata
Capilaria lacdinflata
kury, gołębie
Capilaria anseris
gęsi
Kapilarioza jelit ślepych
Capilaria anatis
kaczki
a)
Niewielki nicienie, włosowato cienki, koloru białego u większości dominuje rozwój prosty, u
części występuje jednak żywiciel pośredni – dżdżownica.
b)
Chorować mogą ptaki w każdym wieku, najbardziej wrażliwe są ptaki młode.
c)
Zakażenie przez zjedzenie inwazyjnych jaj.
1

2. Objawy kliniczne i zmiany sekcyjne w poszczególnych postaciach choroby.
Kapilarioza jamy dzioba, przełyku i wola
a) Objawy kliniczne:
uporczywe
przełykanie spowodowane zaleganiem karmy,
duszność a
nawet uduszenie wskutek ucisku pasożyta na nerw błędny,
objawy
ogólne,
postępujące
wychudzenie, zahamowanie w rozwoju .
b) Zmiany sekcyjne:
stany
zapalne i owrzodzenia na miejscach gdzie usadowił się pasożyt,
w świetle
przełyku i wola pasożyty grubości włosa.
Kapilarioza jelit cienkich
Kapilarioza jelit ślepych
a) Objawy kliniczne:
biegunka na
przemian z zaparciem,
objawy
ogólne,
wychudzeni
e, zahamowanie w rozwoju, nastroszenie piór.
b) Zmiany sekcyjne: nieżytowe, krwotoczne, dyfteroidalne zapalenie błony śluzowej jelit cienkich,
rozrost tkanki łącznej, obecność włóknikowych nalotów, zaleganie karmy, zatkanie jelit.
3. Rozpoznanie inwazji – badanie kału metodą flotacji lub rozmazu bezpośredniego. Poszukujemy jaj, które są
asymetryczne owalne lub beczułkowate, koloru żółtego lub żółto-brązowego i posiadają na obu biegunach
czopki.. Różnicujemy z jajami Syngamus (zawierają wewnątrz blastomery).
Amidostomatoza
(robaczyca żołądka u gęsi)
1. Etiologia i podatne gatunki.
a)
Amidostomum anseris – obły nicień, który ze względu na to, że odżywia się krwią ma barwę
żółtą lub czerwoną.
b)
Pasożytuje w żołądku mięśniowym pod błoną rogową.
c)
Cykl rozwojowy prosty.
d)
Chorują ptaki wodne domowe i dzikie, głównie gęsi i kaczki w wieku od 3 do 8 tygodni,
starsze nabywają odporność.
e)
Zakażenie przez przewód pokarmowy.
2. Objawy kliniczne:
utrata apetytu,
postępująca niedokrwistość,
apatia, posmutnienie,
wadliwe opierzanie się,
chwiejny chód, poruszanie się z trudnością.
3. Zmiany sekcyjne:
na granicy żołądka mięśniowego i trawiącego, pod błoną rogową tarczowate
zaczerwienienia z wybroczynami, w których można znaleźć nicienie,
przy silnej inwazji błona rogowa ulega zmacerowaniu i pokruszeniu.
4. Rozpoznanie inwazji – badanie kału metodą rozmazu bezpośredniego i flotacji. Poszukujemy dużych,
owalnych, bezbarwnych jaj z 16-32 blastomerami w środku.
1

Syngamoza
1. Etiologia i podatne gatunki.
a) Syngamus trachea – pasożytuje w tchawicy, ciało pałeczkowate koloru żywo czerwonego od krwi,
która wypełnia jego jelito.
b) Samiec i samica nie rozdzielają się po kopulacji kształt litery „Y”.
c) Samica składa jaja w tchawicy: wyksztuszenie jama dzioba połykanie jelita wydalenie
z kałem.
d) W cyklu rozwojowym może wystąpić żywiciel parateniczny: dżdżownica, ślimak, owad.
e) Największym rezerwuarem są gawrony.
f)
Chorują wszystkie gatunki: kury, indyki, bażanty, pawie, gołębie, ptaki dzikie i ozdobne;
najbardziej wrażliwe są młode w wieku od 3 do 8 tygodni.
g) Zakażenie przez przewód pokarmowy.
2. Objawy kliniczne:
objawy ogólne,
wychudzenie,
matowe upierzenie,
duszność,
ziewanie przy wyciągniętej szyi,
wykrztuszanie,
wyciąganie głowy do przodu,
potrząsanie głową,
niedokrwistość,
uduszenie.
3. Zmiany sekcyjne – w tchawicy:
w miejscu usadowienia się pasożyta zgrubienie błony śluzowej z obecnością
wybroczyn lub krwotocznym zapaleniem.
często obecność guzowatych ognisk ropnych.
4. Rozpoznanie inwazji – badanie parazytologiczne wymazu z błony śluzowej gardła, badanie kału
metodą flotacji lub rozmazu bezpośredniego.. Jaja są owalne, bezbarwne, duże, posiadają guzki na
biegunach, w środku zawierają 8-16 blastomerów.
B. Inwazje przywr.
Prostogonimoza
1. Etiologia i podatne gatunki.
a)
Prostogonimus ovatus et cuneatus – pasożytują w jajowodzie u ptaków domowych (głównie
kaczki i gęsi, także kury i indyki) i dzikich), niewielkie przywry kształtu gruszkowatego, rozwój
złożony.
b)
Najczęściej chorują ptaki dorosłe.
2. Objawy kliniczne wynikają z mechanicznego i toksycznego oddziaływania na jajowód. Możemy wyróżnić
3 stadia choroby:
I. – znoszenie jaj w cienkich skorupach lub bez skorupek (otoczone jedynie błoną),
II.
– „lanie jaj”
+ objawy ogólne: osowienie, brak apetytu,
III.
– nasilenie
objawów ogólnych: brak apetytu, biegunka, utrudnione poruszanie się, wynicowanie
steku.
3. Zmiany sekcyjne: stan zapalny błony śluzowej jajowodu, która może być pokryta złogami białka, żółtka
lub soli wapnia, przy powikłaniach ropne zapalenie jajowodu.
4. Rozpoznanie inwazji – poszukujemy jaj: owalne, na jednym biegunie kolec, na drugim wieczko.
Echinostomatoza
1. Etiologia i podatne gatunki.
a)
Echinostomum revoltum, Echinoparychium recurvatum, Hypoderacum conoideum.
1
b)
Cykl rozwojowy złożony: 2 żywicieli pośrednich.
c)
Najbardziej są wrażliwe ptaki młode (głownie kaczki i gęsi także gołębie i perlice).
d)
Zakażenie przez zjedzenie żywiciela pośredniego,
e)
Przebieg uzależniony od ilości przywr i lokalizacji pasożyta.
2. Objawy kliniczne:
a)
U ptaków
młodych pasożyt lokalizuje się w przewodzie pokarmowym:
uporczywa biegunka,
wychudzenie,
niedokrwistość,
zahamowanie w rozwoju,
drgawki,
niedowłady,
b)
U ptaków
starszych pasożyt lokalizuje się w jajowodach:
obniżenie nieśności i wylęgowości,
skorupy jaj zniekształcone.
3. Zmiany sekcyjne:
nieżytowe, dyfteroidalne, wrzodziejące do krwotocznego zapalenie błony śluzowej
jelita,
stany zapalne jajowodu.
4. Rozpoznanie inwazji – badanie kału metodą dekantacji. Jaja duże owalne, na jednym biegunie wieczko,
na drugim guziczek.
C. Inwazje tasiemców.
1. Etiologia i podatne gatunki.
Tasiemce
Lokalizacja
Podatne gatunki ptaków
Tasiemce ptaków
grzebiących
Dilepididea
Davainaidea
Hymenolepdidea
jelito cienkie
kury, indyki, gołębie itp. w każdym
wieku najbardziej wrażliwe do 8
tygodnia życia
Tasiemce ptaków
wodnych
Hymenolepdidea
Drepanidotaenia lanceolata
kaczki, gęsi itp. w każdym wieku,
najbardziej wrażliwe od 2 tyg. do 5
miesiąca życia
a)
Cykl rozwojowy złożony.
b)
Zakażenie przez zjedzenie żywiciela pośredniego.
2. Objawy kliniczne:
a) Tasiemczyca ptaków grzebiących
:
anemia,
biegunka,
matowe upierzenie,
niekiedy niedowłady kończyn i kulawizny.
b) Tasiemczyca ptaków wodnych
:
wyniszczeni
e,
utrata
apetytu,
1

biegunka,
niekiedy
objawy nerwowe:
⇒
skręcanie
głowy,
⇒
zarzucanie
na grzbiet,
⇒
postawa z
szeroko rozstawionymi nogami,
⇒
przewracani
e się.
3. Zmiany sekcyjne:
nieżytowe zapalenie błony śluzowej jelit cienkich,
w treści jelit obecność tasiemców lub jaj.
4. Rozpoznanie inwazji – badanie kału metodą flotacji lub dekantacji. Jaja kuliste lub owalne zawierają
onkosferę z 3 parami haków embrionalnych.
D. Preparaty do odrobaczania.
Leki podajemy z paszą lub woda do picia. Stosowane są:
•
związki piperazyny,
•
tetramizol,
•
flubendazol,
•
fenbendazol,
•
mebendazol,
•
winian pyrantelu.
Profilaktyka:
•
2 krotne w
ciągu roku odrobaczanie ptaków,
•
młodzież
odchowywać w izolacji od sztuk dorosłych (źródło zakażenia),
•
systematycz
ne odkażanie pomieszczeń i wybiegów,
•
ochrona
ptaków przed kontaktem z żywicielami pośrednimi.
V.
Choroby wywoływane przez pasożyty zewnętrzne
Ptaki mogą być atakowane przez pasożyty zewnętrzne w każdym wieku, jednak najbardziej wrażliwe są ptaki
młode. Podatne są wszystkie gatunki. Pasożyty szybko rozprzestrzeniają się w stadzie. Przebieg inwazji zależy
od kondycji ptaków (zdrowe osobniki szybko się od inwazji uwalniają) i stanu higieny pomieszczeń
inwentarskich. Źródłem zakażenia są sztuki opadnięte przez pasożyty oraz ptaki padłe. Do zakażenia dochodzi
przez kontakt bezpośredni.
A. Inwazje owadów (Insecta).
Wszołowica (malofagoza)
1. Etiologia i cechy inwazji:
a)
Wszoły (mellophaga) – pióro jady: Menopon gallinae, Eomenacanthus stramineus,
Goniocotes gallinae, Oulocrepis dissimilis.
b)
Są to owady bezskrzydłe, szaro-żółte lub żółtawe, ciało spłaszczone grzbieto-brzusznie.
2

c)
Odżywiają się złuszczonym naskórkiem, piórami, puchem, niektóre gatunki krwią.
d)
Cykl rozwojowy odbywa się na ciele gospodarza.
e)
Samica składa jaja w postaci grudek w dolnych partiach piór, wokół stosiny.
f)
Wrażliwe są wszystkie gatunki ptaków.
g)
Nasilenie objawów zależy od intensywności inwazji.
2. Objawy kliniczne:
niepokój,
świąd,
nastroszenie piór,
opuszczenie skrzydeł,
na skórze pojawiają się: zaczerwienienia, rany zadrapania,
wypadanie piór,
chudnięcie,
spadek nieśności,
u ptaków młodych zahamowanie rozwoju,
przy dużej inwazji upadki.
Pchlica (afanipteroza)
1. Etiologia i cechy inwazji:
a)
Pchły (aphaniptera): pchła ptasia (Ceratophyrus gallinae) – u kur, Ceratophyrus columbae – u
gołębi.
b)
Żyją w szczelinach i szparach podłóg i ścian kurnika.
c)
Odżywiają się krwią.
d)
Cykl rozwojowy odbywa się poza żywicielem.
e)
Pasożytują na skórze w okolicy oczu i grzebienia.
f)
Atakują wszystkie gatunki ptaków.
g)
Inwazja pcheł jest szkodliwa dla ptaków wysiadujących jaja porzucanie gniazd.
2. Objawy kliniczne:
niepokój,
świąd,
anemia,
wychudzenie,
zahamowanie rozwoju ptaków młodych,
spadek nieśności,
opuszczanie gniazd.
Hemipteroza
1. Etiologia i cechy inwazji:
a)
Pluskwy (Hemiptera): pluskwa domowa (Cimex lectuarius), pluskwa gołębia (Cimex
columbarum).
b)
Są to owady kłująco-ssące, w dzień ukrywają się w szczelinach, ptaki atakują nocą.
c)
Najczęściej atakują gołębie, rzadziej inne ptaki.
2. Objawy kliniczne:
świąd,
niepokój,
wychudzenie,
anemia,
opuszczanie gniazd.
B. Inwazje pajęczaków (Arachnoidea)
Rodzina: świerzbowce (
Sarcoptidae
)
2

Knemidokoptoza
(świerzb kończyn)
1. Etiologia i cechy inwazji:
a)
Cnemidocoptes mutans – ciało spłaszczone grzbieto-brzusznie, 4 pary odnóży.
b)
Cykl rozwojowy odbywa się na ciele gospodarza.
c)
Atakuje nieopierzone części nóg od stawu skokowego do palców – pasożytuje w skórze pod
warstwą rogową łusek, drąży korytarze doprowadzając do zniszczenia łusek na kończynach.
d)
Atakuje ptaki starsze powyżej 2 roku życia, przede wszystkim kury, rzadziej indyki, bażanty i
gołębie (zazwyczaj osobniki osłabione, stare, stojące najniżej w hierarchii stada).
e)
Charakter inwazji jest wybitnie przewlekły.
f)
Predysponują niehigieniczne warunki, ciasne kurniki chów drobno towarowy i zła wentylacja.
g)
Zakażenie może następować w pierwszym roku życia a okres inkubacji trwa 3-5 miesięcy
(objawy po ok. 2 latach).
2. Objawy kliniczne:
świąd,
podrażnieni
e i zapalenie skóry nóg,
zgrubienie i
złuszczenie naskórka,
podminowa
nie łysek na skokach – łuski odstają od skóry i ulegają zniszczeniu, w miarę trwania
choroby tworzą się biało-żółte, grube strupy utworzone z naskórka i płynu surowiczego
noga wapienna,
kulawizna,
spadek
nieśności,
wychudzeni
e,
wyniszczeni
e,
początkowo
proces chorobowy rozpoczyna się na przedniej stronie skoku w pobliżu palców, później
obejmuje całą kończynę.
Świerzb skóry
1. Etiologia i cechy inwazji:
a)
Cnemidocoptes gallinae, Cnemidocoptes prolifius, Cnemidocoptes laevis, Cnemidocoptes pilae
(u papużek falistych).
b)
Atakują skórę u nasady piór, mogą też wnikać do dutki pióra.
c)
Wrażliwe są kury, gęsi, bażanty, gołębie.
d)
Zmiany lokalizują się początkowo w okolicy krzyżowej na grzbiecie a następnie
rozprzestrzeniają się na pozostałe części ciała od ogona w kierunku skrzydeł.
2. Objawy kliniczne:
świąd,
wyskubywanie piór,
łamliwości i wypadanie piór – wyłysienia,
na skórze guzki różnej wielkości,
wychudzenie,
spadek nieśności,
u młodych zahamowanie rozwoju.
Cnemidocoptes pilae
a)
Występuje u papużek falistych.
b)
Atakuje: kąty dzioba, róg dzioba, powieki, skoki i stek.
c)
Objawy kliniczne:
uszkodzenie, zdeformowanie dziobu,
2

stwardnienie skóry – wygląda jak posypana mąką,
świąd,
wypadanie piór.
Diagnostyka laboratoryjna świerzbu –badanie parazytologiczne zeskrobiny (w 10% KOH).
Rodzina: roztocza (
Acarinae
)
Akaroza wywoływana przez ptaszyńce
1. Etiologia i cechy inwazji:
a)
Dermanyssus gallinae – odżywia się krwią, kształt owalny gruszkowaty, barwa od białej do
czerwonej (w zależności od stopnia najedzenia).
b)
W ciągu dnia ukrywa się w szparach, gniazdach atakuje nocą.
c)
Może przenosić cholerę, pomór rzekomy, spirochetozę.
d)
Atakuje wszystkie gatunki ptaków.
2. Objawy kliniczne:
niepokój,
świąd,
wyskubywa
nie piór,
potrząsanie
głową,
anemia,
wyniszczeni
e,
zahamowan
ie w rozwoju u sztuk młodych,
spadek
nieśności,
nagłe
upadki wśród młodych ptaków (bardzo toksyczna wydzielina roztoczy),
u padłych
ptaków ptaszyńce w jamie dzioba, przełyku i uszach.
Akaroza wywoływana przez roztocza pasożytujące na piórach
1. Etiologia i cechy inwazji:
a)
Syryngophilus bipectinatus, Epidermoptes bilobcalis.
b)
Uszkadzają pióra ogona i skrzydeł na szyi i piersi.
c)
Atakuje kury, kaczki, gołębie, ptaki dzikie.
2. Objawy kliniczne:
świąd,
niepokój,
wyniszczeni
e,
pióra
łamliwe, bez połysku,
chorągiewki
postrzępione,
nagie
stosiny,
2

w dutkach
ciemne złogi z roztoczami,
utrata
zdolności do lotu u gołębi (uszkodzenie lotek i sterówek).
Akaroza wywoływana przez obrzeżki
1. Etiologia i cechy inwazji:
a)
Kleszcze z rodzaju Argaridae: Argas reflexus, Argas persicus.
b)
Odżywiają się krwią.
c)
W ciągu dnia ukrywają się w szczelinach, atakują nocą.
d)
Przytwierdzają się do szyi, piersi i dolnych powierzchni skrzydeł.
e)
Wrażliwe sa głównie ptaki młode.
f)
Mogą przenosić spirochetozę drobiu.
2. Objawy kliniczne:
niepokój,
anemia,
wychudzenie,
spadek nieśności,
zahamowanie rozwoju,
upadki wśród ptaków młodych (bo 10 kleszczy wypija 3ml krwi dziennie.
C. Diagnostyka inwazji.
1. Makroskopowe stwierdzenie pasożyta.
2. Badanie przeprowadzać wieczorem.
3. Badanie pisku i ściółki w pomieszczeniach przy pomocy lupy.
D. Leczenie i zwalczanie inwazji.
I. Leczenie.
1. Związki fosforoorganiczne:
Trichlorfon (Neguvon),
Dichlorfos (Nuvan-7),
Bronfenlimfos (Ipowet).
2. Karbaminiany:
Karbaryl (Puraryl).
3. Pyretroidy:
Permetryna (Insectin),
Cyflutrya (Solfac).
4. Awermektyny:
Iwermektyna (Iwomec).
II. Metody zwalczania:
(a)
Opryski.
(b)
Kąpiel.
(c)
Opylanie
2

-
Choroby wirusowe ptaków młodych
Choroba Gumboro (IBD)
(Zakaźne zapalenie torby fabrycjusza)
Lista „B” OIE
1. Etiologia i cechy choroby:
a) Znajduje się na liście chorób zwalczanych na mocy ustawy z 24.IV.1997.
b) Wywoływana jest przez wirus: Birnaviridae.
c) Występuje tylko u kur, najczęściej 3-8 tygodniowych kurcząt, rzadziej u młodych niosek (14-20 tydzień
życia).
d) Wirus wydalany jest głównie z kałem.
e) Zakażenie drogą pośrednią i bezpośrednią, głównie przez przewód pokarmowy.
f)
Wirus nie przenosi się drogą transowarialną.
g) Może być przenoszony przez ludzi, powietrze, owady krwiopijne (np. pleśniakowiec lśniący).
h) Choroba aktualnie występuje w 3 postaciach:
⇒
zakażenie subkliniczne,
⇒
forma podostra – klasyczna,
⇒
postać ostra.
i)
Postacie podostra i ostra mają bardzo charakterystyczny przebieg – występuje krzywa śmiertelności. –
największa śmiertelność 3-4 dnia choroby, następnie maleje i zanika między 7-9 dniem.
2.
Objawy kliniczne.
a) Zakażenie subkliniczne: przyżyciowo brak zauważalnych objawów, lecz silne właściwości
immunosupresyjne wirusa powodują zmiany w układzie odpornościowym. Dołączają się kolibakterioza,
kokcydioza, beztlenowcowe zapalenie jelit i zakażenia wirusowe: pomór rzekomy, adenowirusy,
reowirusy. Występują wtedy objawy kliniczne charakterystyczne dla danej jednostki chorobowej.
b) Forma klasyczna – najczęściej występuje u 3-8 tygodniowych kurcząt, brojlerów, ostatnio także u
młodych niosek:
9. biała, wodnista, obfita biegunka, czasami ze smużkami krwi, prowadzi do
10. bardzo silnego odwodnienia (przyczyna śmierci; suchość skoków, odwodnienie tkanki
podskórnej itp.),
11. silna depresja, ogólne wyczerpanie,
12. spadek apetytu,
13. nastroszenie upierzenia (zaburzenia termoregulacji),
14. silne powiększenie torby fabrycjusza wywinięcie górnego brzegu kloaki (na początku
choroby), może inicjować rozdziobywanie steku (kanibalizm),
15. drgawki,
16. siedzenie na skokach, przed śmiercią.
17. objawy krańcowego wyniszczenia.
c) Postać ostra – brojlery, nioski, ogólnoużytkowe (wszystkie): nasilenie objawów postaci klasycznej, nie
stwierdza się jednak silnego odwodnienia. Upadki do 25% (u kurcząt nieśnych nawet do 60%).
3. Zmiany sekcyjne.
a) Postać ostra i klasyczna:
silnego stopnia odwodnienie (mięśnie bardzo szybko wysychają),
liczne nieregularne wybroczyny w:
III.
mięśniach piersiowych, udowych,
IV.
błonie śluzowej żołądka gruczołowego (na przejściu w żołądek mięśniowy),
obrzęk i zwyrodnienie nerek,
moczany w moczowodach,
zmiany w torbie fabrycjusza:
⇒
powiększenie (3-5x, stosownie do wieku),
⇒
balonowato napięta,
⇒
barwy kremowej,
⇒
po przecięciu widoczne rozpulchnienie kosmków, włóknik,
wybroczyny i skrzepy krwi;
⇒
z czasem objawy te ulegają nasileniu, lecz narząd ulega
atrofii a później martwicy, zatarciu ulega struktura a kosmki zmieniają się w
purpurowo-czarną masę,
zmiany atroficzne w innych narządach limfatycznych, śledzionie i grasicy.
4. Diagnostyka laboratoryjna.
2

a) Badanie wirusologiczne – wirusy izolujemy z torby fabrycjusza lub śledziony:
zakażanie zarodków,
hodowla na limfocytach B,
b) Badanie serologiczne:
test ELISA,
test seroneutralizacji,
AGP,
c) Badanie histopatologiczne torby fabrycjusza: naciek komórek limfoidalnych (2 dzień), martwica (4
dzień), tkanka bliznowata (7 dzień).
5.
Diagnostyka różnicowa:
kokcydioza,
syndrom hemoragiczny
skaza moczanowa,
pomór rzekomy
reowiroza,
IB-nephritis,
wirusowe zapalenie nerek.
6.
Leczenie i profilaktyka.
h) Leczenie objawowe i wspomagające, dezynfekcja bieżąca,
i)
Profilaktyka swoista:
szczepionki żywe z wodą do picia lub w postaci sprayu wielkocząsteczkowego u
brojlerów oraz przy wstępnej immunizacji stad rodzicielskich,
szczepionki inaktywowane – iniekcyjne do rewakcynacji stad rodzicielskich.
program szczepień opracowany na podstawie monitoringu serologicznego.
podział szczepionek w zależności od atenuacji wirusa:
1.
szczepionki silnie atenuowane,
2.
szczepionki średnio atenuowane – stosowane na terenie o średnim zagrożeniu
epizootycznym,
3.
szczepionki słabo atenuowane (gorące) – gdy są zakażenia wirusem o dużej
inwazyjności.
Anemia zakaźna kurcząt (IA)
1. Etiologia i cechy choroby.
c) Cirkowirus – chicken anemia virus CAV, CAA.
d) Wirus bardzo oporny na warunki środowiskowe.
e) Chorują tylko kury, najczęściej brojlery w 2 tygodniu życia, objawy kliniczne w 10-12 dniu życia.
f)
Zakażenia wirusem mogą dotyczyć ptaków dorosłych i młodych.
g) Zakażenie drogą pionową lub poziomą (kontakt pośredni i bezpośredni; zazwyczaj drogą pokarmową).
h) W zakażonych stadach niosek brak objawów klinicznych i spadku nieśności, lecz przekazują wirus
pionowo do jaj (po pierwszej infekcji przez 2-6 tygodnie).
i)
Wirus ma silne właściwości immunosupresyjne.
j)
Śmiertelność i nasilenie objawów wzrasta w 2-4 tygodniu życia, ponieważ osłabienie odporności
powoduje wtórne zakażenia min Escherichia coli, Salmonella, IBD, NVD, reowirusami..
2. Objawy kliniczne:
1. spadek apetytu,
2. anemia,
3. bladość,
4. osowienie i zahamowanie w rozwoju.
3. Zmiany sekcyjne:
1. odbarwienie i zażółcenie szpiku kostnego,
2. zanik grasicy, torby Fabrycjusza i innych tkanek limfatycznych,
3. wybroczyny i wylewy krwawe w tkance podskórnej, mięśniach szkieletowych i błonie śluzowej
żołądka gruczołowego,
4. często występuje równoczesne zakażenie reowirusami i typowe zmiany martwicze skóry w
okolicy podskrzydłowej (choroba niebieskiego skrzydła).
4. Diagnostyka laboratoryjna.
2

1. Badanie wirusologiczne: izolacja wirusa z wątroby. CAA namnaża się na zarodkach SPF (wolne od
patogenów) wszystkie pisklęta chorują z objawami anemii padają w pierwszych dniach życia.
2. Badanie serologiczne.
3. Badanie hematologiczne: spadek ilości wszystkich komórek krwi (pancytopenia) i spadek wartości
hematokrytu.
4. Badanie histopatologiczne: aplazja szpiku kostnego i atrofia grasicy.
5. Diagnostyka różnicowa:
1. IBD,
2. syndrom hemoragiczny,
3. mykotoksykozy,
4. zatrucia sulfonamidami,
5. anemia na innym tle.
6. Leczenie i profilaktyka.
5. Leczenie objawowe i wspomagające: antybiotyki, witaminy, preparaty bodźcowe, dezynfekcja bieżąca.
6. Szczepienie stad reprodukcyjnych (eliminacja drogi pionowej) szczepionkami żywymi (iniekcje im, sc,
wing web) na 4-6 tygodni przed początkiem nieśności (nie wolno szczepić poniżej 6 tygodnia życia).
Wirus może powodować immunosupresje i przełamanie odporności poszczepiennej (zaostrzenie innych
chorób, powikłania).
Zakaźne zapalenie mózgu i rdzenia (AE)
1. Etiologia i cechy choroby:
a) Picornaviridae – wirus ma właściwości entero- i neurotropowe.
b) Chorują: kury, indyki, bażanty, przepiórki; kurczęta najczęściej w wieku 2-3 tygodni.
c) Zakażenie może mieć miejsce u niosek, objawia się przejściowym spadkiem nieśności i wylęgowości.
d) Zakażenie droga pionową (przez 6 tygodni od momentu zakażenia) i poziomą.
e) Zakażone drogą pionową pisklęta zakażają poziomo inne pisklęta już w inkubatorze.
f)
Szybko rozprzestrzenia się w stadzie i w ciągu dni obejmuje wszystkie ptaki.
g) Zakażenie najczęściej następuje przez przewód pokarmowy, rzadziej drogą oddechową.
h) Zakażone ptaki wydalają wirus z kalem.
i)
Osobniki które przechorowały nabierają odporności i nie sieją wirusa.
j)
Okres inkubacji jest różny: przy pionowej drodze zakażenia 1-7 dni (jeżeli choroba wystąpi do 10 dnia
zakażenie nastąpiło przez jajo), przy drodze poziomej 10-17 dni (jeżeli objawy występujące od 11 dnia
świadczy to o zakażeniu przez kontakt).
2. Objawy kliniczne u ptaków młodych:
zaburzenia neurologiczne: niezborność ruchów, niedowłady, porażenia kończyn czasem skrzydeł,
przewracanie się,
leżenie na boku,
siedzenie z kończynami wyciągniętymi do przodu i przykurczonymi palcami,
drżenie głowy i szyi czasem całego ciała (o dużej częstotliwości i małej amplitudzie),
ptaki są płochliwe (wzrost pobudliwości),
utrudnione poruszanie,
biegunka na przemian z zaparciem,
po przechorowaniu 3-20% nieodwracalna ślepota, zmętnienie soczewki (zaćma), tęczówka koloru
szaroniebieskiego, kształt źrenicy zachowany.
3. Zmiany sekcyjne: brak zmian w narządach wewnętrznych, jedynie rozdęcie kloaki i wypełnienie jej masami
cuchnącego kału barwy szaro-zielonej.
4. Diagnostyka laboratoryjna.
a) Badanie histopatologiczne mózgu, móżdżku, rdzenia przedłużonego i odcinka lędźwiowo-krzyżowego
rdzenia kręgowego, a także trzustki, żołądka mięśniowego i gruczołowego: nieropne zapalenie mózgu i
rdzenia z rozplemem komórek glejowych i naciek około naczyniowy w mózgu.
b) Próba biologiczna: zakażanie jednodniowych piskląt domózgowo zawiesiną z ptaków padłych.
c) Badanie wirusologiczne: wirus z trzustki, mózgu albo dwunastnicy zakażanie zarodków 5-7 dniowych,
u piskląt objawy przed upływem 10 dni.
d) Badanie serologiczne:
test seroneutralizacji,
test immunofluorescencji pośredniej,
test ELISA,
test hemaglutynacji.
2

e) W stadach niosek nie immunizowanych stopień zakażenia ocenia się za pomocą testu jajowego – ocena
poziomu odporności przez wykazanie przeciwciał w jajach.
5. Diagnostyka różnicowa:
encefalomalacja,
choroba Mareka,
niedobory witaminy B
arizonoza.
6. Leczenie i profilaktyka.
a) Brakowanie ptaków chorych.
b) Leczenie objawowe i wspomagające, dezynfekcja bieżąca, relanimal.
c) Szczepienie stad reprodukcyjnych szczepionką żywą przed okresem nieśności (nie później niż na 4
tygodnie przed).
d) W celu zapobiegania spadkom nieśności szczepienie niosek towarowych 1x w wodzie do picia.
e) Ptaki po szczepieniu do 16 dnia wydalają wirus, izolować od stad nie szczepionych.
f)
Wirus szczepionkowy jest niebezpieczny dla ptaków 8 tygodniowych zachorowania niosek w
okresie nieśności (spadek nieśności i droga pionowa)
Reowiroza
Zapalenie ścięgien i kaletek maziowych u kurcząt.
1. Etiologia i cechy choroby.
a) Reowirusy mogą być przyczyną wielu chorób u różnych gatunków drobiu, najważniejszą z punktu
ekonomicznego jest zapalenie ścięgien i kaletek maziowych.
b) Są bardzo oporne na warunki środowiska (min. temperaturę i pH), środki dezynfekcyjne
(najefektywniejsze są preparaty J i Cl).
c) Powodują immunosupresję: uszkadzają odporność komórkową i humoralną.
d) Jedną z przyczyn reowirozy jest zespół złego wchłaniania (kurczęta kierunku mięsnego i indyczęta).
e) Reowirusy są przyczyną choroby niebieskiego skrzydła (+IA).
f)
W Polsce od 1998 roku stwierdza się występowanie reowirozy kurcząt brojlerów wywoływanej przez
bardzo patogenne szczepy wirusów. W wieku 6-14, bardzo silnie nasilone objawy:
c) apatia,
d) spadek apetytu,
e) trudności w poruszaniu,
f) kulawizny,
g) przewracanie się, ślizganie na skokach,
h) powykręcane kończyny,
i) skręty szyi,
j) drżenie głowy i szyi;
faza ostra trwa tydzień, śmiertelność wynosi 30% (a nawet większa), upadki występują 3-4 dnia
choroby i sięgają nawet do ½ stada; na sekcji: wątroba i śledziona powiększone, stwardniałe,
przekrwione z ogniskami martwiczymi, powiększenie i zwyrodnienie nerek.
g) Najbardziej wrażliwe są młode kurczęta, zwłaszcza brojlery między 5-6 tygodniem życia.
h) Do zakażenia dochodzi w młodym wieku lecz widoczne objawy pojawiają się dopiero po 5-6
tygodniach od momentu zakażenia.
i)
Kurczęta od 9 tygodnia są odporne na zapalenie wirusowe stawów.
j)
Przebieg zależy od wieku ptaków i zjadliwości szczepu wirusa (im młodsze ptaki tym gorzej).
k) Zakażenie drogą pionową i poziomą.
l)
Zakażone nioski (bez objawów klinicznych) przekazują wirus do jaj (ma to charakter sporadyczny, ok.
2% zakażonych niosek przekazuje wirus przez 1-2 tygodnie od zakażenia) Zakażone pisklęta wydalają
zarazek z kałem i dochodzi do zakażenia drogą pokarmową innych osobników w stadzie.
2. Objawy kliniczne:
jedno lub obustronne zapalenie i obrzęk stawu skokowego
gorące, obrzękłe stawy,
kulawizna,
zaleganie,
zmniejszenie opuchlizny stawu skokowego i zielonkawe zabarwienie skóry wskazuje na
rozerwanie ścięgna mięśnia brzuchatego łydki,
niechętne poruszanie się,
opuchlizna okolicy łydki uszkodzenie ścięgien zginaczy palców.
2

3. Zmiany sekcyjne:
staw skokowy opuchnięty, miękki, nadmiar płynu w jamie stawowej (przejrzysty barwy
słomkowej),
pogrubienie, utrata połysku, wylewy lub podbiegnięcia krwawe, rozerwanie ścięgien,
powierzchnia chrząstki stawowej ścienczała, czerwona czasem z nadżerkami,
czasami zapalenie osierdzia i mięśnia sercowego i pęcherze w klatce piersiowej.
4. Diagnostyka laboratoryjna.
Badanie wirusologiczne: wirus izolowany ze stawów skokowych, często też z przewodu pokarmowego
i układu oddechowego ptaków bez objawów klinicznych (nieustalona rola).
Badanie serologiczne – możemy określić serotyp (lecz interpretacja utrudniona, bo reowirusy szeroko
są rozpowszechnione u ptaków):
test ELISA,
test AGP,
test FSM.
Badanie histopatologiczne: limfocytarne zapalenie ścięgien i zmiany martwicze.
5. Diagnostyka różnicowa:
Mycoplasm synoviae,
Staphylococcus aureus,
Pasteurella multocida,
peroza.
6. Leczenie i profilaktyka:
a) Leczenie objaowowe i wspomagające, brakowanie sztuk z objawami.
b) Szczepionki żywe i inaktywowane, głównie w stadach reprodukcyjnych brojlerów. Szczepienie 4x: 2x
szczepionką żywą i 2x inaktywowaną.
Choroba Mareka (MD)
Lista „B” OIE
1. Etiologia i cech choroby.
Herpesoviridae – wirus choroby Mareka MDV (wirus DNA),
Może występować w 2 formach. Najczęściej występuje w formie niekompletnej (bez osłonki), jest
wtedy zespolony z DNA komórki gospodarza i w tej postaci jest tylko dla niego patogenny. Druga
forma tzw. kompletna, bardzo groźna występuje w brodawkach piór, wirus wraz ze złuszczającym się
nabłonkiem dostaje się do środowiska i utrzymuje zjadliwość dla innych ptaków.
Występują 3 serotypy wirusa:
1.
– szczepy onkogenne wywołujące zmiany nowotworowe i ich formy atenuowane do
produkcji szczepionek,
2.
– szczepy naturalnie apatogenne występujące u kur,
3.
– szczepy apatogenne izolowane od indyków – HVT.
MDV jest silny immunosupresorem, upośledzeniu ulega odporność humoralna i komórkowa.
Stwierdzenie przeciwciał nie musi się wiązać z postacią czynną choroby i nie zabezpiecz przed
wydaleniem zarazka.
Chorują kury i indyki, największa wrażliwość do 6 tygodnia życia, zakażenie możliwe też między 12-
24 tygodniem a nawet u ptaków starszych.
Chore kurczęta i siewcy zakażają się kompletną formą wirusa nie związaną z komórką nabłonka
(złuszczony nabłonek może utrzymywać się wraz z kurzem przez wiele miesięcy)
Zakażenie przez układ oddechowy następnie zarazek drogą układu krwionośnego wędruje do narządów
wewnętrznych.
W zakażeniu odgrywają również rolę zewnętrzne pasożyty krwiopijne np. pleśniakowiec lśniący.
Nie przenosi się drogą pionową na potomstwo.
Do wystąpienia choroby predysponują:
-
młody wiek,
-
predyspozycje genetyczne,
-
czynniki immunosupresyjne: wirus anemii zakaźnej, choroby gumboro,
retikuloendoteliozy, białaczki ptasiej reowirusy.
2. Objawy kliniczne – choroba przebiega w 3 postaciach: nadostrej, ostrej i klasycznej – chronicznej:
1. Postać nadostra – śmiertelność 100%, występuje do 4 tygodnia życia, brak objawów klinicznych.
2. Postać ostra – śmiertelność do 70% okres inkubacji 2-3 tygodnie (do zakażenia najczęściej dochodzi w
ciągu pierwszych 3 tygodni życia, zmiany dopiero po 2-3 tygodniach, bo jest oto choroba
nowotworowa):
2

1.
wychudzenie,
2.
bladość i zanik grzebienia i dzwonków,
3.
porażenia nóg,
4.
postawa szpagatu lub odwodzenie jednej z kończyn,
5.
porażenia skrzydeł, szyi,
6.
kulawizny,
7.
lub brak objawów klinicznych.
3. Postać klasyczna – okres inkubacji do 3 miesięcy, śmiertelność 15%:
wychudzenie,
biegunka,
objawy porażenne: asymetryczny paraliż,
postawa szpagatu, przykurczenie palców,
odwodzenie kończyny,
kręcz szyi,
objawy ze strony układu oddechowego,
zmiany ze strony gałki ocznej, zmiana kształtu źrenicy (zwężona o poszarpanych brzegach),
tęczówka plamista lub szara, utrata zdolności akomodacji,
u ptaków starszych płyn w jamie brzusznej postawa pingwina
4. U brojlerów występuje Postać skórna tzw. „gęsia skórka”, zmiany pojawiają się między 2-5 tygodniem
życia (najczęściej 4-5):
przekrwienie, zgrubienie skóry,
powiększenie brodawek piór zmienione nowotworowo (białaczka skóry).
3. Zmiany sekcyjne – mogą lokalizować się jednostronnie lub asymetrycznie:
nowotworowy rozrost narządów miąższowych: wątroby, śledziony, jajnika, nerek, żołądka
gruczołowego i serca są powiększone, obecność chłoniaków (słoninowate guzy o barwie szarej,
szaro-kremowej), ubytki w taknkach narządu.
zgrubienie sciany żołądka gruczołowego i owrzodzenia otoczone ciemną obwódką na błonie
śluzowej,
guzki na skórze w okolicy brodawek piór i w mięśniach szkieletowych,
zmiany w nerwach kulszowym i splotu barkowego w postaci nerwowej: obrzęk, żółte zabarwienie,
zanik prążkowania, guzki wzdłuż włókien nerwu,
nieżytowy stan zapalny jelit,
atrofia torby Fabrycjusza
4. Diagnostyk laboratoryjna.
B. Badanie wirusologiczne: przesyłać ptaki wykazujące objawy kliniczne, żywe (u padłych wirus szybko
obumiera). Izolacja wirusa z krwi, guzów nowotworowych, brodawek piór, ze skóry okolicy barkowej,
ud, skrzydeł. Hodowle komórkowe lub na zarodkach kurzych zakażanych dożółtkowo.
C. Badanie histopatologiczne.
D. Badanie serologiczne i testy:
1.
immunodyfuzji z żelu,
2.
immunofluorescencji,
3.
immunodyfuzja radialna,
4.
ELISA.
E. Próba biologiczna na kurczętach SPF, okres obserwacji od 3-6 miesięcy.
F. PCR.
5. Diagnostyka różnicowa:
•
białaczka limfoidalna,
•
retikuloendotelioza,
•
guzy nowotworowe innego pochodzenia,
•
gruźlica,
•
histomonadoza
•
wrodzone odkształcenie źrenicy,
•
zmiany w oczach przy zakaźnym zapaleniu rdzenia i mózgu,
•
niedobór witaminy B1, B2, E,
•
rzekomy pomór kur.
6. Leczenie i profilaktyka.
1. Leczenia nie ma.
2. Systematyczne szczepienia ochronne. Szczepionki dzielimy na 3 grupy (I i II to szczepionki
homologiczne kurze szczepy wirusa):
3

1.szczepionki oparte na atenuowanych szczepach serotypu I. Zawierają szczep RISPENCE
postać związana z komórką, przechowywane w ciekłym azocie. Po szczepieniu siestwo wirusa
szczepionkowego eliminuje patogenny wirus terenowy,
2.szczepionki oparte na naturalnie apatogennych szczepach serotypu II. Mrożone w ciekłym
azocie (wirus związany z komórką). Po szczepieniu zdolność do siestwa wirusa.
3.szczepionki oparte na HVT, przechowywane w stanie zliofilizowanym (0-2
°
C), nie są
związane z komórką, nie powodują siestwa.
3. Pojawiły się też szczepionki HVT, które wymagają przechowywania w ciekłym azocie bo wirusy są
związane z komórką.
4. Szczepienie wykonuje się w pierwszym dniu życia, lecz nie hamuje ono możliwości zakażenia i
namnażania wirusa w organizmie. Chroni tylko przed rozwinięciem się zmian nowotworowych.
Szczepimy ponieważ w organizmie odbywa się swoisty wyścig między szczepem szczepionkowym a
terenowym. (który pierwszy taki efekt).
5. Szczepienie iniekcyjne im lub sc w podudzie lewej kończyny. Inne drogi podania są nieskuteczne.
6. Można też szczepić in ovo immunizacja w 18 dniu inkubacji, w momencie przenoszenia jaj do
klujnika.
Białaczki ptaków
⇒
Etiologia i cech choroby.
a) Rodzina: Retroviridae, podrodzina oncovirus – są to wirusy RNA mają właściwości onkogenne –
wywołują zmiany nowotworowe:
I.
wirusy białaczkowo-mięsakowe:
•
białaczka limfoidalna,
•
białaczka erytroblastyczna,
•
białaczka mieloblastyczna (szpikowa),
•
białaczka mieloidalna
•
mielocytomatoza,
•
białaczka podtypu J,
•
mięska i nowotwory tkanki łącznej,
II. wirusy retikuloendoteliozy,
III. wirusy limfocytomy np. limfocytoma indyków.
b) Wrażliwe są kury, indyki, bażanty, przepiórki japoński – najpodatniejsze w 1-3 tygodniu życia ale
zachorowalność pojawia się od 16-40 tygodnia.
c) Zmiany białaczkowe ujawniają się w momencie kiedy ptaki dojrzewają i wchodzą w okres nieśności –
okres inkubacji trwa 4-18 tygodni.
d) Przebieg choroby uzależniony jest od:
-
wieku,
-
odporności,
-
liczby osobników w stadzie w okresie nieśności.
e) Przenosi się drogą pionową (jaja wylęgowe składane w okresie wiremii) i drogą poziomą przez kontakt
bezpośredni (przez układ oddechowy, pokarmowy, uszkodzoną skórę).
f)
Może być przeniesiona za pośrednictwem szczepionki produkowanej na jajach od stad zakażonych.
⇒
Objawy kliniczne w poszczególnych typach białaczek.
Białaczka limfoidalna - trzewiowa
utrata apetytu
postępujące wychudzenie,
bladość lub zasinienie grzebienia,
pióra tracą połysk,
anemia,
biegunka,
powłoki brzuszne twarde napięte,
postawa pingwina.
1.
Białaczka erytroblastyczna
e) pojawia się nagle i ma ostry przebieg,
f)
bladość, zażółcenie grzebienia,
g) bladość skoków i błony śluzowej dzioba,
h) niedokrwistość i postępujące wychudzenie.
Białaczka szpikowa (mieloblastyczna)
i)
postawa pingwina (powiększenie wątroby i obecność płynu w jamie ciała),
3
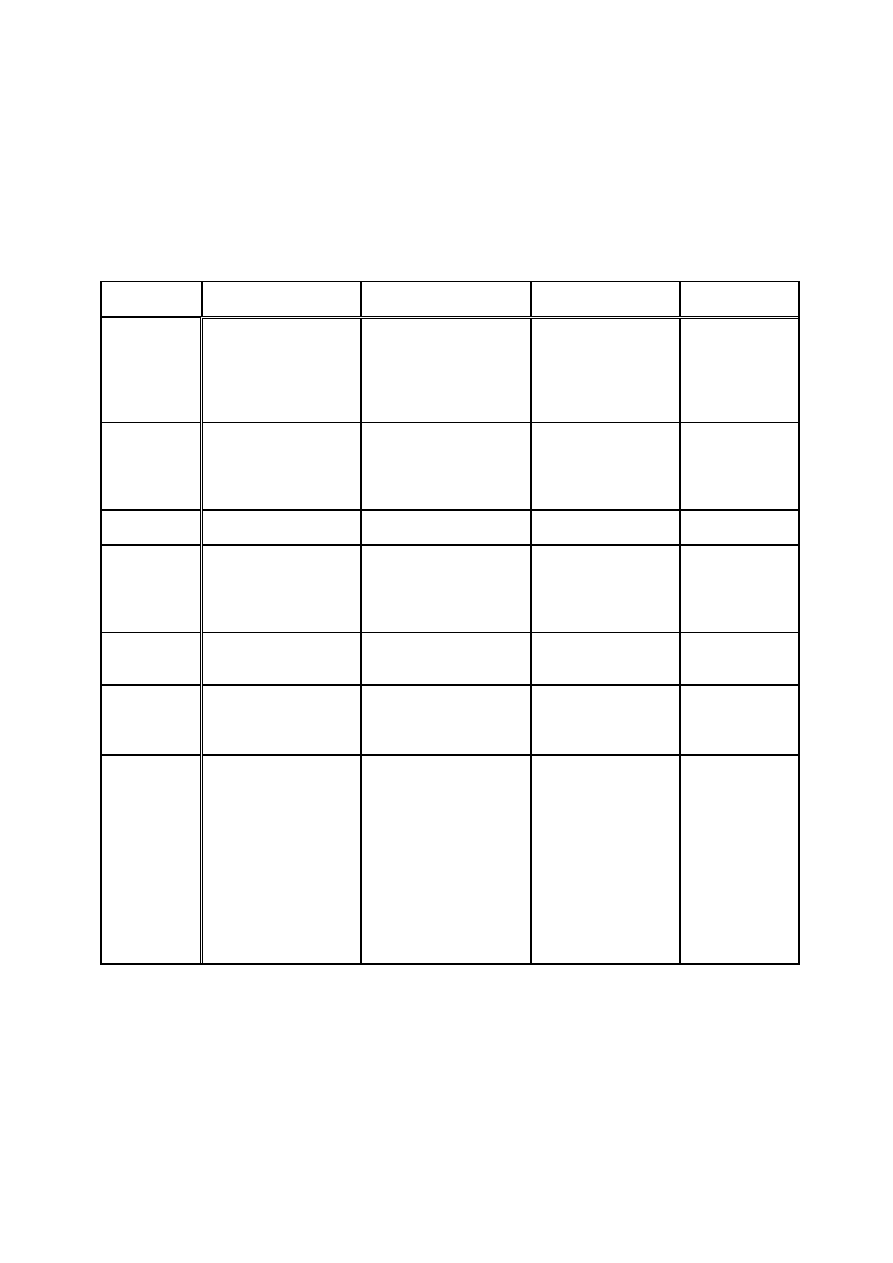
j)
ogólnie objawy kliniczne słabo zaznaczone, a rozpoznanie stawiamy dopiero na sekcji (łączy w sobie
objawy białaczki erytroblastycznej i limfoidalnej)
Białaczka mieloidalna
k) dotyczy kur linii mięsnych, brak specyficznych objawów klinicznych,
l)
sporadyczne upadki, które narastają wraz z wiekiem,
m) spadek nieśności, wylęgowości,
n) osłabienie u kogutów,
o) atrofia mięsni.
⇒
Zmiany sekcyjne.
Białaczka
limfoidalna
Białaczka
erytroblastyczna
Białaczka
mieloblastyczna
Białaczka
mieloidalna
Wątroba
c) wielokrotnie powięk-
szona,
d) liczne drobne guzy,
e) średnio twarda.
f)powiększona,
g)
obrzęk naciekowy,
h)
wiśniowo-czerwona,
machoniowa,
i)miękka.
j)powiększona,
obrzęk,
k) zmiany
naciekowe,
l)cętkowana,
m) twarda.
n) zażółcona
lub biała,
o) guzy.
Śledziona
p) wielokrotnie
powięk-szona,
q) drobne guzy neo,
r)miękka.
często powiększona,
wiśniowa,
miękka.
powiększona,
obrzęk
naciekowy,
cętkowana,
miękka.
powięks
zona,
często
guzy.
Torba
Fabrycjusza
powiększona,
guzy.
bez zmian
nacieki,
guzy.
bez zmian
Szpik
III.
białawy,
IV.
bardzo zbita
konsyst..
V.półpłynny,
VI.
wiśniowo-
czerwony,
VII.
rozlane, szare
nacieki.
VIII.
rozlane, żółte
nacieki.
IX.
nacieki
nowotw
orowe
Krew
X.białaczka
limfoblastyczn
a
XI.
niedojrzałe
erytrocyty,
XII.
anemia
XIII.
mieloblasty,
XIV.
brak
leukemii
Cytologia
XV.
limfoblasty,
XVI.
głównie
nacieki poza
naczyniowe.
XVII.
erytroblasty,
XVIII. nacieki wewnątrz
naczyniowe.
XIX.
mieloblasty,
XX.
nacieki wew-
zewnątrz naczyniowe.
XXI.
mielocyt
y,
XXII.
nacieki
poza naczyniowe.
Inne
XXIII. nerki,
XXIV. jajnik.
XXV.
nerki,
XXVI. jajnik.
XXVII. podtyp J
: zmiany w
kościach,
XXVIII. żebra,
XXIX. kręgi,
XXX.
żuchwa,
XXXI. miednic
a,
XXXII. nerki,
XXXIII. jajnik,
XXXIV. mięśnie,
XXXV. płuca.
⇒
Diagnostyk laboratoryjna.
1. Określenie typu zmian nowotworowych (różnicowanie z MD), najlepiej wątroba, śledziona, torba
fabrycjusza lub inne.
2. Badanie cytologiczne: preparaty odciskowe tkanek, mazane krwi.
3. Badanie wirusologiczne: z plazmy krwi, zmienionych nowotworowo tkanek, wyciąg z kloaki:
1. Metoda RIF – hodowla tkankowa na zarodkach zakażonych wirusem białaczki (są odporne
na zakażenie wirusem mięsaka Rousa).
2. test DAS-ELISA,
3. test KOFAL,
4. PCR,
3
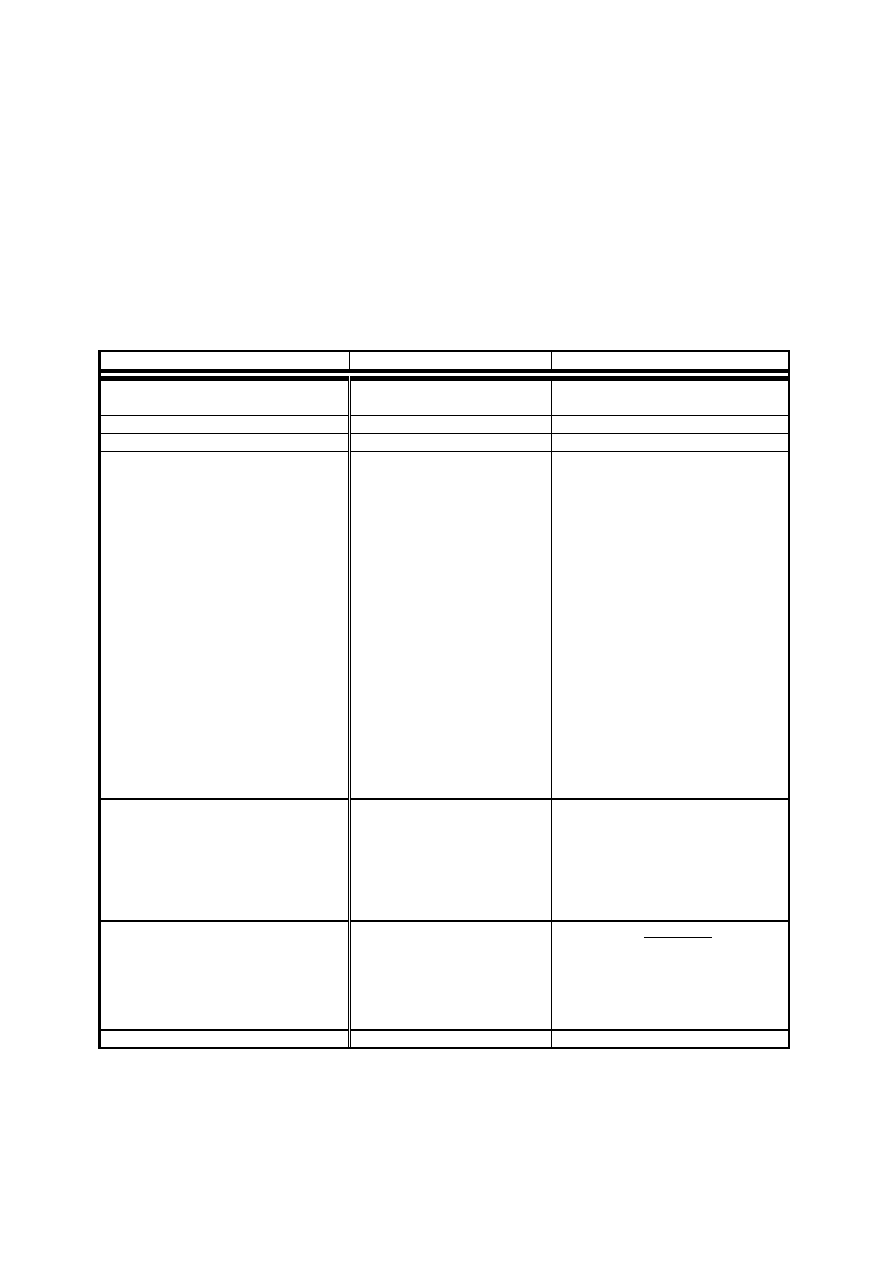
5. mikroskop elektronowy.
4. Badanie immunologiczne:
1. test ELISA,
2. odczyn seroneutralizacji.
⇒
Diagnostyka różnicowa:
1.
MD,
2.
histomonadoza,
3.
puloroza,
4.
gruźlica,
5.
koligranulomatoza,
6.
syndrom tłuszczowego zwyrodnienia wątroby,
7.
guzy innego pochodzenia.
Różnicowanie z chorobą Mareka.
Kryterium
MD
Białaczka limfoidalna
Wiek
5-6 tygodni kurczęta,
12-24 tygodnie kury
powyżej 16 tygodnia życia.
Objawy kliniczne
często porażenia.
objawy nieswoiste.
Śmiertelność
75%.
<50%.
Zmiany makroskopowe:
1. przerost
nowotworo
wy
2. nowotwory
oka i skóry
3. narządów
rozrodczych
4. neo
śledziony,
wątroby,
nerek
5. torby
fabrycjusza:
1.
atrofia
2.
nowotw
orowo zmieniona
6. inne
narządy,
serce, płuca
często
możliwe
często
często
często
rzadko
możliwe
brak
brak
rzadko
często
brak
często
możliwe
Zmiany mikroskopowe:
-
nerwy nacieki limfocyt.
-
CUN nacieki --:---
-
inne narządy --:--
-
wątroba
-
torba fabrycjusza
często
możliwe
możliwe
now. zlok. wokół naczyń
atrofia grudek chłonnych
(rzadziej naciek limf.)
brak
brak
możliwe
now. drobne umiejscowione
nacieki limfocytarne
Cytologia zmian nowotworowych
⇒
kom. wielopostaciowe
(limfoblasty limfocyty małe,
duże, średnie),
⇒
kom. plazmatyczne,
⇒
kom. bazofilne,
⇒
kom. siateczki
⇒
limfoblasty
Rodzaj komórek nowotworowych
komórki T
komórki B
1.
Leczenie i profilaktyka – brak.
Pomór rzekomy (ND)
Lista „A” OIE
c) Etiologia i cech choroby.
2. Paramyxoviridae – serotyp pierwszy PMV1
3

3. Wirus charakteryzuje się zróżnicowanym poziomem zjadliwości.
4. Szczepy ze względu na wywoływane objawy dzieli się na 5 podtypów:
szczepy welogeniczne wiscelotropowe – wywołują postać bardzo zjadliwą z:
-
obrzękiem głowy,
-
duża wybroczynowością,
-
zmianami w przewodzie pokarmowym,
-
wysoką śmiertelnością kur w każdym wieku,
-
śmierć zarodków 48-72h po zakażeniu,
szczepy welogeniczne neurotropowe – wysoka śmiertelność kur w każdym wieku poprzedzona
objawami ze strony układu oddechowego i nerwowego; śmierć zarodków jak wyżej,
szczepy mezogeniczne – używane do szczepionek, wywołują objawy ze strony układu
oddechowego, sporadycznie nerwowego; śmiertelność kurcząt do 6 tygodnia życia i embrionów
48-72h po zakażeniu,
szczepy lentogeniczne – łagodne, subkliniczne objawy ze strony układu oddechowego,
wykorzystywane do produkcji szczepionek per os, aerozolowych; śmierć embrionów 88-128h po
zakażeniu,
szczepy asymptomatyczne – subkliniczne infekcje jelitowe.
5. Chorują ptaki grzebiące (drób, kury, indyki, perlice), ptaki dzikie i człowiek (zoonoza).
6. Ptaki mogą chorować w każdym wieku, najczęściej od 3 tygodnia do 2 roku życia.
7. Ostatni przypadek w Polsce zanotowano w 1974 roku, w ostatnich latach jedynie szczepy
mezogeniczne i lentogeniczne wikłające inne choroby.
8. Do zakażenia dochodzi przez kontakt bezpośredni i pośredni (zarazek wydalany jest z wydzieliną z
nosa): zakażenie przez układ pokarmowy i oddechowy.
9. Objawy zależą od postaci (stopnia patogenności szczepu),
10. Pomór należy do zoonoz – u człowieka objawia się:
-
zapaleniem spojówek,
-
zapaleniem rogówkiślepota,
-
objawy ogólne: wzrost temperatury,
-
objawy grypopochodne.
d) Objawy kliniczne:
1. zasinienie i zwiotczenie grzebienia,
2. nastroszenie piór,
3. duszność,
4. rzężenia,
5. charczenie i kaszel,
6. obrzęk powiek i skóry głowy,
7. biegunka (kał zielonkawo-kremowy potem żółto-kremowy pienisty z dużą ilością moczanów),
8. drżenie mięśni, skręt głowy, szyi,
9. obustronne porażenie kończyn,
10. spadek nieśności (powraca norma po 2 tygodniach od zakażenia),
11. składanie jaj w cienkich skorupkach lub lanie jaj,
12. szczepy mezogeniczne: objawy łagodne ze strony układu oddechowego, po 2 tygodniach objawy
nerwowe,
13. szczepy lentogeniczne: przebieg przewlekły z innymi schorzeniami, łagodne objawy z układu
oddechowego i nieznaczne objawy nerwowe, nosicielstwo.
e) Zmiany sekcyjne:
1. szczepy welogeniczne: wybroczyny i przekrwienie błony śluzowej krtani i tchawicy oraz błon
surowiczych; objawy patognomomiczne: przekrwienie i wylewy krwawe na przejściu żołądka
gruczołowego w mięśniowy i pogrubienie ściany żołądka gruczołowego, wybroczyny na uszkach
serca, nieżytowe do krwotocznego zapalenie w jelicie cienkim z obecnością wrzodów (butony –
ogniska martwicze), u niosek zapalenie i przekrwienie jajnika i kul żółtkowych,
2. szczepy mezogeniczne: słabiej wyrażone,
3. szczepy lentogeniczne: brak zmian.
f)
Diagnostyka laboratoryjna.
a. Badanie wirusologiczne: na zarodkach SPF, wirus z tchawicy lub kloaki (ptaki żywe), tchawicy, płuc,
śledziony, wątroby (ptaki martwe, najlepiej wysłać całe). Identyfikacja:
i.
zahamowanie hemaglutynacji odczyn Hirsta – wirus ma właściwości
hemaglutacyjne (wirus+przeciwciała+krwinki=brak hemaglutynacji),
ii. ELISA.
g) Diagnostyka różnicowa:
3

1.
IB,
2.
ILT,
3.
AE
4.
AI,
5.
choroba Gumboro,
6.
choroba Mareka,
7.
mykoplazmoza.
a. Profilaktyka:
i.
Szczepionki żywe ze szczepami lentogenicznymi wirusa : szczepi się stada brojlerów, towarowe,
reprodukcyjne, nioski (żywe, inaktywowane).
ii. Szczepy lentogeniczne: V4, F Asplin, Ulster 2C, LaSota (Sotasept) , Apestos.
iii. Szczepienia prowadzi się na podstawie monitoringu.
iv. Do szczepień interwencyjnych używa się: Vaccina R – szczep mezogeniczny, Roakin – im, sc – nie
wolno szczepić ptaków poniżej 10 tygodnia życia (do 6 tygodnia śmiertelny). Szczep ten wytwarza
odpowiedź interferencyjną bez objawów klinicznych.
v. Szczepionki przypominające są inaktywowane: szczepy lento-, mezogeniczne.
vi. Do szczepień rutynowych kiedyś stosowano Vaccina L (szczep lentogeniczny).
Syndrom spadku nieśności
(EDS – 76)
1. Etiologia i cechy choroby.
e) Wywoływana jest przez: aviadenowirus – wirus RNA, który ma zdolności do aglutynacji erytrocytów
kur a nie ssaków,
f)
Chorują tylko kury dorosłe w szczycie nieśności (26 – 35 tydz. życia, najczęściej jednak 27 – 31 tydz.
życia).
g) Przenosi się pionowo z matki na potomstwo.
h) Powikłania na tle: mykoplazmozy, zakażeń coronawirusowych.
2. Objawy kliniczne:
utrata żywotności,
senność,
jaja z wadami skorupki, odbarwione, chropowate, z obwódkami lub zgrubieniami wokół
poprzecznej osi,
jaja w błonach bez skorupy,
brak szczytu nieśności,
obniżenie wylęgowości,
w miarę zdrowienia w ciągu kilku tygodni nieśność wraca do normy lecz nie osiąga szczytu,
przemijająca biegunka z płynnym, zielonkawym kałem.
3. Zmiany sekcyjne:
obrzęk wątroby, woreczka żółciowego z jasnozieloną, wodnistą żółcią,
w miarę trwania choroby zanik woreczka żółciowego,
tłuszczowe zwyrodnienie wątroby,
treść dwunastnicy spieniona, w dalszych odcinkach obecność niestrawionej karmy,
stany zapalne jajników i jajowodów (częściowo w zaniku).
4. Diagnostyka laboratoryjna:
h) Badanie wirusologiczne,
i)
Badanie histopatologiczne: zmiany w wątrobie,
j)
Badanie serologiczne:
•
odczyn hamowania hemaglutynacji z surowicą lub z żółtkiem jaj,
•
odczyn dyfuzji w żelu agarowym,
•
odczyn immunofluorescencji pośrednej.
5. Diagnostyka różnicowa:
zakaźne zapalenie oskrzeli,
pomór rzekomy,
zatrucia toksynami,
niedobory mineralno-witaminowe,
osteomalacja.
6. Leczenie i profilaktyka:
a) leczenie objawowe: antybiotyki + preparaty mineralno-witaminowe,
3

b) szczepienia: szczepionki inaktywowane w wieku 14 – 18 tyg. życia (4 – 6 tyg. przed okresem nieśności)
jednorazowo
Choroby grzybicze u drobiu
Aspergilloza
(pleśniawka)
1. Etiologia i cechy choroby.
a) Wywoływana jest przez: Aspergillus fumigatus, Aspergillus flavus, Aspergillus niger, Aspergillus albus,
Aspergillus glaucus.
b) Występują dwie formy choroby:
-
narządowa – inwazja do tkanek i narządów,
-
mykotoksykoza – produkcja toksyn.
c) Chorują wszystkie gatunki ptaków, w każdym wieku, największą wrażliwość posiadają embriony i
młode ptaki.
d) Przebieg zależy od ilości zarodników, które wniknęły do układu oddechowego:
IV. przy dużej ilości: objawy nerwowe, bez zmian anatomo-patologicznychprzebieg nadostry,
V. przy małej ilości: silny proces wytwórczy w układzie oddechowym, pokarmowym postać
ostra, przewlekła.
e) Źródło zakażenia:
inkubatory zainfekowane grzybem,
stęchła ściółka,
jaja – przez pory skorupki,
wytłaczanki, pojemniki na jaja,
wiórka, trociny,
pasza źle magazynowana,
brak witaminy A.
f)
Jest to zoonoza: niebezpieczna dla człowieka, powoduje grzybicze zapalenie płuc.
2. Objawy kliniczne: pisklęta – przebieg gwałtowny, z dużą śmiertelnością; kury dorosłe – śmiertelność
sporadyczna będąca wynikiem powikłań na tle innych chorób:
duszność,
rzężenia,
ziewanie,
łapanie powietrza,
charczenie,
obrzęk głowy,
śluzowo-ropny wysięk z oka i
worków nosowych
, rzadziej zapalenie spojówek,
bolesność stawów,
objawy nerwowe: skręty szyi, niedowłady kończyn,
brązowo-szara biegunka,
spadek nieśności,
grzybica skóry, strupy, wypadanie piór – Aspergillus glaucus.
3. Zmiany sekcyjne:
przekrwienie i zapalenie płuc,
liczne okrągłe początkowo żółte później szarożółte guzki wystające ponad powierzchnię
płuc,
3

worki powietrzne zgrubiałe, pokryte guzkami,
zmiany w tchawicy i oskrzelach,
proces wytwórczy w żołądku gruczołowym.
4. 3Diagnostyka laboratoryjna:
a) Badanie mykologiczne:
b) Badanie mikrobiologiczne: materiał należy zalać 10 % KOH, widoczne są spory przypominające
kropidło:
hodowle przeprowadza się na podłożach Czapeka, Saburo,
wykonywać można preparaty odciskowe.
ikubacja powinna zachodzić w warunkach tlenowych.
5. Diagnostyka różnicowa:
puloroza,
mykoplazmoza dróg oddechowych,
IB,
ILT,
candidiaza,
niedobór wit. A,
ospa.
6. Leczenie i profilaktyka:
⇒
Nie podawać pasz z antybiotykami, premiksów, usunąć przyczynę.
⇒
Preparaty stosować w H
2
O lub aerozolach.
⇒
Stosowane preparaty:
-
CuSO
4
w H
2
O do picia 0.05 % przez 10 dni 1 –2 x dziennie (przez 1/3 dnia ptaki powinny mieć
dostęp wody), ptaki wodne są bardzo wrażliwe na CuSO
4
,
-
JK 0.01 % - kury, 0.08 % - kaczki, 0.05 % gęsi, podawać z H
2
O do picia,
-
Clotrimazol (polifungiwet),
-
Pollena JK w 0.5 – 1 %(aerozol),
-
Nystastyna – u cennych sztuk.
⇒
Dezynfekcja bieżąca:
-
Vircon,
-
Rapicid,
-
1 % pollena JK,
-
7 % CuSO4,
-
3 % NaOH,
-
2 % chloramina.
Kandidiaza
(bielnica, moniriaza)
Etiologia i cechy choroby:
c) Patogenem jest: candida albicans, candida tropicalis, candida pseudotropicalis, candida krusei.
d) Chorują wszystkie ptaki w każdym wieku, najwyższa wrażliwość do 3 miesiąca życia.
e) Typowa choroba dołączająca się do przewlekłych schorzeń wirusowych i bakteryjnych.
f)
Inwazja zaczyna się od ptaków najsłabszych.
g) Zakażenie przez przewód pokarmowy, rzadziej przez oddechowy.
h) Występują 2 postacie:
h) postać ogniskowa, lokalna – dotyczy tylko jamy dzioba,
i)
postać uogólniona – układ pokarmowy, autointoksykacja.
Objawy kliniczne:
c) zmiany na języku, błonie śluzowej dzioba w postaci biało-szarych, szaro-zielonych, grubych
nalotów o zapachu piwa lub kwaśnej woni, naloty łatwo odstają od podłoża, przy dłużej trwającym
procesie stają się skórzaste,
d) senność, utrata apetytu,
e) ciągłe ziewanie,
f)
przy dłuższym procesie obwisłe woleuciśnięciewymioty
g) brązowa biegunka,
h) objawy nerwowe :skręty szyi, drgawki, porażenia.
Zmiany sekcyjne:
3

c) naloty pod którymi powstają głębokie owrzodzenia na błonie śluzowej jamy dzioba, języku,
jelitach, żołądku gruczołowym,
d) ogniska martwicowe w nerkach, jelitach ślepych,
e) krwotoczne zapalenie jelit
Diagnostyka laboratoryjna:
a) Badanie mikroskopowe: zeskrobina z błon śluzowych jamy dzioba,
b) Badanie hodowlane: kolonie o zapachu drożdży, ale wyizolowanie ich nie dowodzi o przyczynie
choroby, gdyż jest to grzyb warunkowo chorobotwórczy
Leczenie i profilaktyka: jak przy aspergillozie
Strupień woszczynowy
(favus).
1. Etiologia i cechy choroby:
4. Patogenem jest: trichophyton gallinae,
5. chorują kury, sporadycznie indyki, kaczki i kanarki, najczęściej powyżej 6 miesiąca życia,
6. zakażenie przez kontakt.
7. Występują 2 postacie choroby:
-
postać skórna,
-
postać uogólniona.
8. Jest to zoonoza, wrażliwe są także inne ssaki: szczególnie psy i koty.
2. Objawy kliniczne:
a)
Postać skórna:
na grzebieniu, dzwonkach, nieopierzonych częściach głowy białe plamy a potem szarobiałe strupy
zlewające się ze sobą, o zapachu stęchlizny,
zapalenie rogówkiślepota,
zmiany mogą objąć opierzoną skóręgrzyb wnika do brodawekwypadanie piór,
b) Postać uogólniona:
zmiany jak wyżej,
biegunka,
wychudzenie.
3. Zmiany sekcyjne:
zmiany grzybicze w układzie oddechowym – jama nosowa, krtań, tchawica, oskrzela, płuca,
zmiany w przełyku, wolu, jelitach.
4. Diagnostyka laboratoryjna:
b)
badanie mikroskopowe .
c)
badanie hodowlane: biały puszek, potem żółty lub różowy.
5. Leczenie i profilaktyka: smarowanie :
•
jodgliceryną ,
•
Pollena JK,
•
Mykotol,
•
Mykochlorin.
3
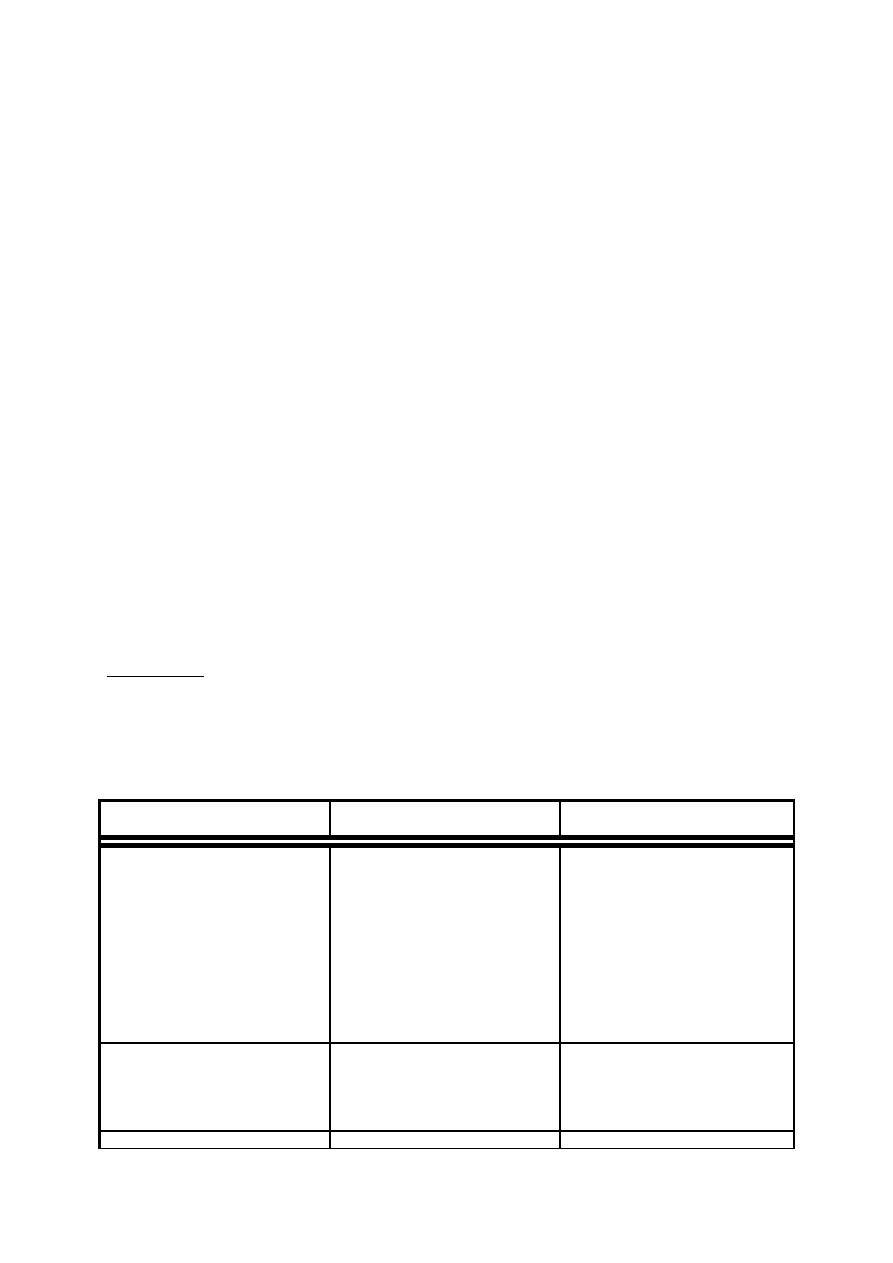
Mykotoksykozy
h) Etiologia i cechy choroby.
a)
Mykotoksyny:
2.
Toks
yny
3.
Wyt
warzające je grzyby
Negatywne efekty działania
Aflatoksyny B1, B2, G1, G2
Aspergillus flavus, Aspergillus
parasiticus
•
wywołują
zmiany
degeneracyjne w nerkach i
wątrobie,
•
zwiększają
wybroczynowość,
•
działają imunosupresyjnie,
•
łączą się z kwasami
nukleinowymi i białkami,
co prowadzi do efektu
karcinogennego,
•
uszkadzają jajnik
Ochratoksyna A
Aspergillus ochraceus,
Pencillium viridicatum
-
wpływa
hepatotoksycznie,
nefrotoksycznie,
-
uszkadza naczynia krwionośne,
układ krwiotwórczy,
-
opóźnia dojrzałość płciową,
Fusariotoksyny:
-
zbliżone w działaniu do
3
4. trichoteceny:
3.
deoksynivalenol
(DON),
4.
nivalenol
5. T – 2 toksyna,
6. Zearalenon,
7. fumonizyny,
8. monliformina.
Różne gatunki Fusarium
aflatoksyn, lecz bez działania
karcinogennego,
-
najczęściej zdarzają się zatrucia
na tle T – 2 toksyny.
Rubratoksyna
Pencillium rubrum
-
działanie hepatotoksyczne,
-
uszkadzają ściany naczyń
krwionośnych.
b)
Mykotoksyny najczęściej występują w paszach takich jak: jęczmień, kukurydza, proso, śruta
arachidowa.
c)
Wrażliwe są wszystkie gatunki ptaków w każdym wieku (najbardziej młode).
i)
Objawy kliniczne:
Toksyny
Objawy wspólne
Objawy charakterystyczne
Aflatoksyna
utrata apetytu,
zahamowanie wzrostu,
gorsze opierzanie,
utrata pigmentacji skóry,
biegunka,
objawy nerwowe:
⇒
drgawki,
⇒
niezborności,
⇒
porażenia,
u niosek spadek nieśności,
wylęgowości,
całkowite
zatrzymanie nieśności przy
długotrwałym działaniu toksyny.
szczególnie wrażliwe są kaczki:
c) zmiany na skokach w okolicy błony
pławnej:
⇒
wylewy i wynaczynienia,
⇒
skoki barwy ciemno-
różowej purpurowej.
Ochratoksyna A
wzrost pragnienia,
opóźnienie dojrzałości płciowej (nie
rozpoczęcie nieśności lub rozpoczęcie z
opóźnieniem),
obniżenie jakości skorup jaj,
spadek stężenia karotenu we krwi.
Fusariotoksyna
powiększenie wola,
krzywica.
j)
Zmiany sekcyjne:
Tłustym drukiem wyszczególniono objawy patognomomiczne.
Zmiany wspólne
Zmiany charakterystyczne
4
Aflatoksyna
silna wybroczynowość (skaza
krwotoczna),
wybroczyny:
⇒
w mięśniach,
zmiany w wątrobie:
obrzęk,
marskość,
stłuszczenie lub wylewy krwawe,
przekrwienie,
białawe ogniska martwicze,
obecność płynu surowiczego w:
⇒
worku
osierdziowym,
⇒
jamie ciała,
7. silne przekrwienie lub zanik jajnika.
Ochratoksyna A
⇒
pod skórą,
⇒
w żołądku gruczołowym,
⇒
w jelitach,
⇒
w torbie fabrycjusza,
⇒
na trzustce,
⇒
na śledzionie,
⇒
w mięśniu sercowym.
uszkodzenie nerek:
⇒
powiększone,
⇒
barwy szarej, bladożółtej,
⇒
złogi moczanów w moczowodach,
⇒
pokryte wybroczynami,
⇒
skaza moczanowa.
Fusariotoksyna
zmiany martwicze w:
c) jamie dzioba,
d) żołądku gruczołowym,
3. żołądku mięśniowym (nad-żerki),
atrofia narządów limfoidalnych,
dyfteroidalne zapalenie błony śluzowej
jelit,
wątroba zażółcona z wybroczynami,
trzustka powiększona
k) Diagnostyka laboratoryjna:
d) Badanie toksykologiczne:
metoda chromatografii cienkowarstwowej,
metoda detekcji fluorymetrycznej,
test ELISA.
e) Badanie histopatologiczne: wycinki narządów od ptaków padłych (zmiany w nerkach, degeneracja
kanalików i komórek wątrobowych).
f)
Próby biologiczne.
l)
Diagnostyka różnicowa:
skaza krwotoczna,
skaza wysiękowa,
skaza moczanowa,
syndrom tłuszczowego zwyrodnienia,
syndrom spadku nieśności.
m) Leczenie i profilaktyka: nigdy nie ma 100 % rozpoznania jeżeli chodzi o zatrucia paszami:
Wymiana paszy.
Leczenie objawowe.
Kuracja witaminowa:
wit. K,
wit. B complex,
środki diuretycznenerki,
preparaty osłonowewątroba (Aniron).
4
IX. Choroby wywoływane przez
Salmonella
Pałeczki Salmonella
Gatunki
Choroba
nie urzęsione,
nie ruchliwe
Salmonella pullorum
Puloroza (piskląt)
Salmonella gallinarum
Tyfus kur
urzęsione
Salmonella typhimurium
Salmonella enteritidis
Salmonella infantis
Salmonella hader
Salmonelloza (paratyfus)
Salmonella arizonae
Arizonoza (indyków)
Salmonella pullorum i Salmonella gallinarum uznawano dawniej za jeden gatunek: Salmonella pullorum
gallinarum. Wykryto jednak różnice dotyczące właściwości biochemicznych – są to dwa typy biochemiczne
jednego serotypu. Sądzono, że nie jest chorobotwórcza dla człowieka lecz nie jest to do końca prawda (istnieje
niewielkie ryzyko).
Drób
Ludzie
1.
++++
+
Tyfus
++++
+
Paratyfus
++++
do 3 tygodnia życia
+/-
dorosłe
++++
Arizonoza
++++
do 20 tygodnia
+/-
dorosłe
++++
Stopien zagrożenia zdrowia dla drobiu i ludzi
Puloroza
(biała biegunka piskląt)
Lista „B” OIE
Etiologia i cechy choroby.
a) Chorują kury i indyki, ptaki młode do 3 tygodnia życia (lecz zachorowanie możliwe jest w każdym
wieku).
b) Zakażenie drogą pionową i poziomą (głównie drogą pokarmową; drogą oddechową w klujniku: ptaki
zakażone pionowo po wykluciu zarażają pozostałe).
4

c) Choroba rozpoczyna się gwałtownym wzrostem liczby piskląt zamarłych w skorupkach lub padłych
bezpośrednio po wylęgu (do 5 dnia po wykluciu) droga pionowa zakażenia.
d) Ptaki zakażone poziomo padają po 10 dniu życia.
e) Okres inkubacji wynosi 4-5 dni.
f)
Szczyt śmiertelności następuje w 2 tygodniu życia.
g) Ptaki które przeżyją pozostają siewcami i nosicielami zarazka.
Objawy kliniczne:
g)
osłabienie,
h)
senność,
i)
spadek apetytu,
j)
skupianie się wokół źródła ciepła,
k)
nienaturalne popiskiwanie piskląt,
l)
biegunka początkowo zielonkawa później biaława dużo moczanów w kale,
m)
duszność,
n)
kulawizny,
o)
ślepotau ptaków starszych,
p)
u młodych ptaków pseudoobstrukcja – białe gipsowate masy zatykające otwór steku.
Zmiany sekcyjne.
d) nie zresorbowany woreczek żółtkowy z treścią niezmienioną lub serowatą,
e) powiększenie wątroby, która jest krucha, plamista z wybroczynami, ogniskami martwiczymi,
f) śledziona i pęcherzyk żółciowy powiększony,
g) nerki powiększone, przekrwione,
h) moczowody wypełnione moczanami,
i) zmiany w płucach tylko przy zakażeniu przez układ oddechowy; (początek)przekrwienie, u
zwierząt starszych-guzki martwicze białe, wielkości łebka od szpilki – objaw
patognomomiczny,
j) guzki martwicze w sercu – „ sękate serce „,
k) guzki w ścianie mielca – guzki lite i słoninowate, ponad powierzchnią narządu,
l) jelito ślepe – wypełnione treścią o konsystencji serowatej , ścianie zgrubiałej, z guzkami
martwiczymi,
m) u niosek obserwowane są:
e)
zmiany w jajniku,
f)
kule żółtkowe zniekształcone, przekrwione, nastrzykane
naczyniami
Diagnostyka różnicowa:
zapalenie pępka i woreczka żółtkowego,
salmonellozy urzęsione,
aspergilloza,
skaza moczanowa piskląt,
zatrucia,
biegunka nawrotowa na tle niezakaźnym.
Tyfus kur
Etiologia i cechy choroby.
Patogen – nieurzęsiona Salmonella gallinarum.
Chorują kury i indyki – najczęściej ptaki dorosłe.
Zakażenie pionowe i poziome.
Stada reprodukcyjne, u których stwierdzono zakażenie nie uzyskuje lub traci status stada
reprodukcyjnego.
Objawy kliniczne:
bladość sinica dzwonków i grzebienia,
uporczywa biegunka, kał zielonkawy z dużą domieszką śluzu,
u niosek spadek nieśności,
skorupy jaj zniekształcone, lanie jaj,
senność, odstawanie od reszty stada
Zmiany sekcyjne.
powiększenie wątroby, narząd o kolorze oliwkowym, przy dostępie powietrza zmienia
barwę na zieloną, jest ona krucha z szarobiałymi ogniskami martwiczymi,
pęcherzyk żółciowy powiększony i wypełniony gęstą żółcią,
4

śledziona wielokrotnie powiększona, barwy fioletowej,
nieżytowe zapalenie jelit,
zmiany w obrębie jajnika i jajowodu,
kule żółtkowe przekrwione, często popękane, zawartość wylewa się do jamy ciała
zapalenie otrzewnej,
koguty pomniejszenie jądra.
Diagnostyka laboratoryjna.
a)
Badanie przeprowadza się przy pomocy antygenu
Pulgnost (kiedyś przeprowadzany terenowo ze świeżą kroplą krwi, obecnie w laboratorium z surowicą).
Diagnostyka różnicowa.
l)salmonellozy urzęsione,
m)
kolibakterioza,
n)
urazy mechaniczne układu rozrodczego
Paratyfus
Lista „B” OIE,
1. Etiologia i cechy choroby.
d)
Zwalczana z urzędu,
e)
Patogen: Salmonella enteritidis, Salmonella typhimurium,
f)
Ponad 2000 serotypów (2400), w tym 90 izolowanych od ptaków,
g)
Chorują wszystkie gatunki ptaków, a także ssaki, gady, człowiek,
h)
Objawy pojawiają się do 3 tyg, u starszych – nosicielstwo.
2. Objawy kliniczne::
g) utrata apetytu,
h) nastroszenie upierzenia,
i) wodnista biegunka,
j) zapalenie spojówek,
k) ślepota – jednostronna (Salmonella typhimurium),
l) zapalenie stawów skrzydłowych często u gołębi,
m) nagłe upadki
3. Zmiany sekcyjne:
j) niezresorbowana kula żółtkowa w przypadku piskląt, o treści skoagulowanej
k) wątroba, śledziona przekrwiona z ogniskami martwicowymi, wybroczynami,
l) zapalenie worka osierdziowego,
m) zapalenie jelit z serowatymi masami,
n) ślepota ropne zapalenie gałki ocznej,
o) wysięk zapalny w stawach,
p) u ptaków od 5 tyg nie stwierdza się objawów klinicznych, typowych zmian sekcyjnych,
jedynie zmiany w obrębie jajników: deformacje, przekrwienie kul żółtkowych, cysty .
4. Diagnostyka różnicowa:
zapalenie pęcherzyka i woreczka żółtkowego,
puloroza,
zatrucia,
tyfus,
kolibakterioza
Arizonoza
Etiologia i cechy choroby.
Wywoływana przez Salmonella arizonae.
Najczęściej występuje u indyków (jako samodzielna jednostka; mogą też występować inne gatunki
Salmonella).
Zakażenie możliwe jest w każdym wieku, najczęściej występuje do 10 tygodnia życia.
Objawy kliniczne:
n) objawy ogólne,
o) wodnista biegunka,
p) drgawki,
q) skręty szyi i głowy,
r) porażenie nóg,
4

s) ślepota.
Zmiany sekcyjne:
⇒
niezresorbowany woreczek żółtkowy,
⇒
wątroba powiększona żółto-marmurowa, z ogniskami martwiczymi,
⇒
serce blade z ogniskami martwicowymi (ogniska wielkości główki od szpilki),
⇒
zmiany zapalne w oku przy ślepocie.
?
Koligranulomatoza
1. Etiologia i cechy choroby.
a) Patogen – śluzowe formy patogennych pałeczek Escherichia coli i dołączające się bakterii z rodzaju:
Bacillus, Pseudomonas, Proteus, Aeromonas.
b) Chorują drób, ptaki łowne, śpiewające, gołębie – tylko ptaki dorosłe, przyjmuje się, że < 10 tygodnia
życia choroba nie występuje.
c) Uważa się, że jest to wytwórczo-ziarninowata postać kolibakteriozy.
d) Występuje w źle utrzymanych stadach, przy złych warunkach zoohigienicznych.
e) Zakażenie drogą oddechowa, drogą pokarmowa – samozakażenie spowodowane zachwianiem
równowagi we florze jelitowej, przez uszkodzoną skórę postać skórna.
f)
Śmiertelność sporadyczna.
2. Objawy kliniczne:
utrata apetytu,
osowienie,
zahamowanie wzrostu,
wychudzenie,
bladość błon śluzowych,
objawy nerwowe: niezborność ruchu, drgawki,
biegunka,
w wybitnie przewlekłym przebiegu i przy uszkodzeniach skóry występuje postać skórna:
d)
przy martwicy guzów pojawia się wysięk, strupy na skórze,
e)
guzy w okolicy steku i podbrzusza,
f)
w zaawansowanych przypadkach w innych okolicach ciała,
g)
guzy mogą być pojedyncze lub w postaci kalafiorowatych narośli, w tych
miejscach dochodzi do wypadania piór,
3. Zmiany sekcyjne:
wychudzenie,
w jamie ciała guzy takie jak na skórze, wielkości od ziarna prosa do pięści, podobne do guzów
białaczkowych, zlokalizowane są one na otrzewnej trzewnej, krezce okolicy jelit, innych
narządach (wątroba – tutaj dodatkowo pojawia się włóknikowe zapalenie torebki wątroby),
4

guzy w jelitach po obu stronach ściany doprowadzający do zwężenia wzdęcia,
niestrawność, mechaniczna niedrożność zatkanie światła jelita,
guzy mają nierówną powierzchnię, na przekroju są suche, matowe, bez połysku, barwy szaro-
żółtej, łatwo wyłuskiwane z narządu,
guzy w układzie rozrodczym w okolicy kul żółtkowych,
w przypadkach zaawansowanych jelita wyglądają jak sznurek z zawiązanymi węzłami.
4. Diagnostyka laboratoryjna:
•
Badanie bakteriologiczne.
•
Badanie histopatologiczne.
5. Diagnostyka różnicowa:
⇒
białaczka,
⇒
gruźlica,
⇒
gruźlica rzekoma,
⇒
aspergilloza,
⇒
histomonadoza.
6. Leczenie i profilaktyka:
a)
Brak leczenia, proces wytwórczy jest nieodwracalny.
b)
Zapobieganie: normalizacja warunków zootechnicznych, żywienie, dezynfekcja, unikanie
długotrwałego podawania antybiotyków.
Gruźlica
-
Etiologia i cechy choroby.
9. Wywoływana jest przez kwasooporny prątek Mycobaceterium avium.
10. Jest on oporny na warunki środowiska i długo utrzymuje się w padłych zagruźliczonych ptakach (około
2 lata).
11. W temperaturze 80
°
C ginie po 10 minutach.
12. Chorują wszystkie gatunki ptaków – wrażliwość wzrasta z wiekiem (głównie ptaki dorosłe): kury od 5
tygodnia życia, gołębie powyżej 2 miesiąca..
13. Największa śmiertelność u kur występuje między 2-4 rokiem życia.
14. Okres inkubacji trwa kilka tygodni.
15. Choroba rozwija się podstępnie – z chwilą wystąpienia objawów klinicznych zmiany w narządach są
już bardzo zaawansowane.
16. Najczęściej schorzenie występuje w gospodarstwach przy domowych, w chowie wielkotowarowym
występuje bardzo rzadko.
17. Do zakażenia dochodzi drogą pokarmową.
18. U indyków występuje postać prosówkowa na sekcji widoczne są liczne drobne guzki.
19. U ptaków ozdobnych (np. papug) patogenem jest Mycobacterium tuberculosis, zmiany lokalizują się na
skórze głowy i błonie śluzowej jamy dzioba: nadmierne rogowacenie naskórka, tworzą się kuliste,
owalne rogowate twory.
20. Gruźlica płuc występuje u ptaków bardzo rzadko.
21. Jest zoonozą w przypadkach osłabienia odporności, lub stosowania leków immunosupresyjnych.
-
Objawy kliniczne:
postępujące wychudzenie przy zachowanym apetycie,
bladość nieopierzonych części ciała i błon śluzowych,
nastroszenie i zmatowienie piór,
koguty nie kryją,
u niosek spadek nieśności,
cuchnąca brązowo-szaro-zielona biegunka,
kulawizna (przy zaatakowaniu stawów i kości),
zanik mięsni,
pod koniec choroby krańcowe wyniszczenie,
śmierć na skutek pęknięcia wątroby lub śledziony (krwotok wewnętrzny),
u gołębi bardzo często atakowane są stawy łokciowy i skokowy co pociąga za sobą utratę
zdolności do lotu, zwisanie skrzydeł i kulawiznę.
-
Zmiany sekcyjne:
bardzo silne wychudzenie zwłok,
zmiany gruźlicze w narządach: szaro-białe, żółtawe, różnej wielkości guzki w wątrobie,
śledzionie, ścianie jelit, stawach, kościach i innych narządach.
4

na przekroju guzki są serowate, zwapniałe; łatwo wyłuskiwalne z narządu,
powiększenie wątroby i śledziony,
w jelitach guzki w ścianie, uwypuklone w kierunku błony śluzowej, na zewnętrznej stronie
owrzodzenia,
zmiany w kościach, głównie w szpiku kości długich (udowej, piszczelowej): żółte serowate
ogniska, pojedyncze guzki lub serowata masa wypełniająca jamę szpikową.
-
Diagnostyka laboratoryjna:
-
Badanie bakteriologiczne – prątki wymagają do wzrostu specjalnych podłoży i rosną przez około 3
tygodnie.
-
Badanie mikroskopowe – barwienie preparatu bezpośredniego metodą Ziehl-Nielsena. Prątki
wybarwiają się na kolor amarantowy (czerwono-różowy), tło na zielono-niebieski. (Widoczne są w
postaci przecinków).
-
Badanie alergiczne – tuberkulinizacja przy pomocy preparatu Avituberkulin. Jest to roztwór
oczyszczonego białka tubrkulinowego uzyskanego z hodowli Mycoacterium avium na syntetycznym
bezbiałkowym podłożu. Tuberkulinę wprowdza się śródskórnie w ilości 0,1ml/sztukę. Podajemy:
u kur w dolny brzeg dzwonka lub w płat przyuszny, grzebień, skórę błony skrzydłowej,
u indyków w fałd skóry pod szyją (korale),
u gęsi w skórę okolicy poddziobowej, na szyi po wyrwaniu piór,
u kaczek w błonę międzypalcową lub skrzydła.
u gołębi skóra płatka przyusznego, powiek, worka spojówkowego,
u papug w skórę płatka przyusznego (można podać w każde miejsce gdzie jesteśmy w stanie
odczytać wynik – wszystkie ptaki).
Wynik odczytujemy po 48h porównując miejsce podania do strony przeciwnej. U ptaków które
zetknęły się z patogenem występuje odczyn alergiczny utrzymujący się 36-48h. U zdrowych zanika po
24h..
-
Badanie serologiczne – odczyn szybkiej aglutynacji płytkowej ze świeżą kroplą krwi: używamy
antygenu TUBERKULINOGNOST (zagęszczona, zabita, zawiesina kultury Mycobacterium avium,
zabarwiona zielenią malachitową). Wynik odczytywany jest po 2 minutach. Dodatni – zielone grudki
widoczne gołym okiem.
-
Diagnostyka różnicowa:
białaczka,
gruźlica rzekoma,
aspergilloza,
koligranulomatoza.
-
Leczenie i profilaktyka:
Leczenia brak,
Eliminacja sztuk zagruźliczonych, zwłoki spalić lub polać środkiem dezynfekcyjnym.
Przydatność do spożycia:
sztuki wychudzone, obecność zmian w narządach – niezdatne do spożycia,
sztuki nie wychudzone, obecne zmiany w mięśniach – niezdatne do spożycia,
zmiany w narządach wewnętrznych – zdatne do spożycia po ugotowaniu,
jaja od chorych kur – nie mogą być spożywane w stanie surowym.
Dezynfekcja 3x w odstępach cztero tygodniowych.
Kolibakterioza
9. Etiologia i cechy choroby.
a)
Wywoływana przez G- pałeczkę z rodziny Enterobacter – Escherichia coli.
b)
Źródłem zakażenia są serotypy patogenne występujące w środowisku.
c)
Chorują kury, indyki, kaczki, bażanty, przepiórki, ptaki ozdobne, w każdym wieku.
d)
Największe straty powoduje u kurcząt pomiędzy 6-10 tygodniem życia, piskląt bezpośrednio
po wylęgu i u zarodków.
e)
Może występować w postaci czystej (nie powikłanej) lub może komplikować inne schorzenia
(mykoplazmozę, zakaźne zapalenie oskrzeli, kokcydiozę i inne choroby dotyczące jelit).
f)
Drogą zakażenia jest układ oddechowy, rezerwuarem zaś układ pokarmowy osobników
chorych lub nosicieli (siestwo trwa około 3 miesiące).
4

g)
Może dojść do samozakażenia w przypadku zaburzeń flory jelitowej (długotrwałe stosowanie
antybiotyków, spadek odporności).
h)
Bardzo często bakterie namnażają się w workach powietrznych skąd rozprzestrzeniają się na
inne tkanki i narządy.
10. Objawy kliniczne:
a)
Objawy u kurcząt
:
osowienie,
posmutnienie,
cuchnąca biegunka,
kał mazisty, pastowaty, brązowo-żółty,
może wystąpić duszność,
zapalenie stawów (łokciowego, barkowego, kolanowego),
zapalenie gałki ocznej (obrzęk worków spojówkowych, gromadzenie się
serowatego wysięku, ślepota),
b)
Objawy u niosek
(dotyczą układu rozrodczego):
zapalenie jajnika, jajowodu, otrzewnej,
napięcie i bolesność powłok brzusznych,
gromadzenie płynu w jamie ciała (wodobrzusze) postawa pingwina,
nagłe upadki bez objawów klinicznych,
deformacja jaj, zmienione skorupki i zmieniona patologicznie treść.
11. Zmiany sekcyjne:
d)
Przy postaci nie powikłanej:
powiększenie wątroby i śledziony,
u piskląt wątroba żółta, u dorosłych czarno-fioletowa lub ciemnomachoniowa z żółto-
zielonymi mozaikowatymi ogniskami,
włóknikowe zapalenie torebki wątrobowej, worka osierdziowego,
włóknik na otrzewnej, jajowodzie, jajniku,
zniekształcenie kul żółtkowych (zmienione zapalnie).
e)
Kiedy Escherichia coli wikła inne choroby dodatkowo występują zmiany charakterystyczne
dla danej jednostki chorobowej.
12. Diagnostyka laboratoryjna – badanie bakteriologiczne: Escherichia coli szybko rośnie na podłożach
podstawowych, wzbogaconych (SS); posiew wykonuje się z: wątroby, śledziony, krwi pobranej z serca, u
niosek obowiązkowo z kul żółtkowych, u piskląt z woreczka żółtkowego (o ile jest one zmieniony zapalnie).
13. Diagnostyka różnicowa:
mykoplazmoza,
koligranulomatoza,
skaza moczanowa,
niedobór witaminy A.
14. Leczenie i profilaktyka.
h) Antybiotyki w oparciu o antybiotykogram.
i)
Poprawa warunków zoohigienicznych, dezynfekcja bieżąca.
j)
Szczepionki inaktywowane injekcyjnie sc lub im – szczepienie niosek stad reprodukcyjnych celem
zabezpieczenia potomstwa. Szczepienia:
I. – 8-10 tydzień,
II. – 6-4 przed nieśnością.
Pastereloza
1. Etiologia i cechy choroby.
V.
Choroba wywoływana jest przesz G- pałeczki Pasteurella multocida, Pasteurella hemolitica
(rzadziej).
VI.
Chorują wszystkie gatunki drobiu, gołębie, ptaki łowne i ozdobne.
VII.
Kury są wrażliwe powyżej 3 miesiąca życia, najczęściej między 6-8 miesiącem (Pasteurella
multocida) lub 6-8 tygodniem (Pasteurella hemolitica).
VIII.
Okres inkubacji trwa 1-2 dni.
IX.
Wyróżniamy postać nadostrą, ostrą i przewlekłą.
X.
Do zakażenia dochodzi przez układ oddechowy, uszkodzoną skórę (bójki wśród kogutów,
kanibalizm), pasożyty zewnętrzne, rzadko przez przewód pokarmowy.
XI.
Najwięcej drobnoustrojów występuje w wydzielinie z dzioba, nosa, kale, otwartych ropniach.
4

2. Objawy kliniczne:
a)
Postać nadostra: mogą występować nagłe upadki bez objawów, padłe ptaki leża pod grzędami
lub w grzędach. Przed śmiercią występują wymioty i objawy nerwowe (drgawki).
b)
Postać ostra – przebieg gwałtowny, w ciągu kilku dni rozprzestrzenia się na całe stado:
5.
utrata apetytu,
6.
sino-granatowe zabarwienie grzebienia,
7.
biegunka,
8.
odchody zielono-brunatne z pasmami śluzu lub krwi,
9.
wzmożone pragnienie,
10.
duszność, rzężenia,
11.
szary, śluzowy wypływ z dzioba,
12.
upadki najczęściej w nocy.
c)
Postać przewlekła:
spadek masy ciała,
bladość grzebienia i dzwonków,
biegunka,
obrzęk stawów,
tworzenie się ropni okołostawowych (szczególnie w okolicy śródstopia),
kulawizna,
jednostronny obrzęk dzwonków (objaw typowy dla postaci przewlekłej – choroba
dzwonkowa) – dzwonek uszypułowany, obrzęk kulisty wielkości orzecha laskowego u kur,
włoskiego u kogutów,
ropnie na skórze i w tkance podskórnej,
u kurcząt dominują objawy ze strony układu oddechowego (Pasteurella hemolitica).
3. Zmiany sekcyjne:
wybroczyny na błonach surowiczych, pojedyncze lub zlewające się ze sobą, szczególnie pod
osierdziem serce zbryzgane krwią,
worek osierdziowy wypełniony mętnym, żółtym płynem,
wybroczyny w jelicie cienkim, dwunastnicy (zapalenie krwotoczne), przy dłużej trwającym
procesie włóknikowe lub wrzodziejące zapalenie błony śluzowej,
wątroba powiększona barwy sino-czerwonej lub malinowej, pod torebka liczne, szarobiałe
ogniska martwicze wielkości ukłucia szpilki.
4. Diagnostyka laboratoryjna – badanie bakteriologiczne na podłożach podstawowych, wzbogaconych krwią
lub surowicą; po 24h wyrastaja kolonie drobne, okrągłe przypominające krople rosy. Barwienie metodą
Loeflera lub błękitem metylenowym – barwią się dwubiegunowo.
5. Diagnostyka różnicowa:
rzekomy pomór drobiu,
salmonellozy „urzęsione”,
zatrucia.
6. Leczenie i profilaktyka.
a)
Antybiotyki w oparciu o antybiotykogram.
b)
Poprawa warunków zoohigienicznych.
c)
Szczepionki inaktywowane. Szczepienie dwukrotne (drugie przed nieśnością).
Nekrotyczne zapalenie jelit
c) Etiologia i cechy choroby.
Czynnikiem etiologicznym są beztlenowe laseczki G+ Clostridium perfringers typ C i A – ich
toksyna powoduje martwicę błony śluzowej jelit.
Chorują kury w wieku 2-6 tygodni, ostatnio coraz częściej schorzenie dotyczy też brojlerów w
ostatnim okresie tuczu.
Choroba rozpoczyna się nagle i ma ostry, gwałtowny przebieg.
Toksyny powodując martwicę błony śluzowej jelit, umożliwiają wikłanie przez inne patogeny,
jak: kokcydia, Escherichia coli w wyniku czego gwałtownie rośnie śmiertelność i choroba przechodzi w
kolibakteriozę lub kokcydiozę.
Zakażenie następuje przez przewód pokarmowy.
Inkubacja trwa przez 1-3 dni.
d) Objawy kliniczne:
osłabienie,
4

depresja, apatia,
zaburzenia statyczne,
biegunka – kał zielonkawy ze smużkami krwi i śluzu,
nagłe upadki bez objawów.
e) Zmiany sekcyjne:
c)
Zmiany w obrębie jelit
:
jelito cienkie rozdęte i puste,
ściana jelit zgrubiała, blada,
błona śluzowa pokryta szaro-zielonym lub szaro-żółtym matowym, suchym
nalotem – nalot otrębiasty (wygląda jak posypana otrębami),
zmiany kończą się nagle w okolicy jelita czczego,
d)
Zmiany w wątrobie
(+śledziona):
żółte, smugowate ogniska martwicze,
pęcherzyk żółciowy rozdęty, wypełniony gęstą, ciemną, żółcią,
zanik śledziony.
f)
Diagnostyka laboratoryjna – badanie bakteriologiczne: rosną na podłożach wzbogaconych surowicą lub
żółtkiem jaj z dodatkiem glukozy (stałych lub płynnych).
g) Diagnostyka różnicowa:
przewlekła postać salmonellozy,
kokcydioza,
kolibakterioza,
wrzodziejące zapalenie jelit.
h) Leczenie i profilaktyka – antybiotyki w oparciu o antybiotykogram.
Wrzodziejące zapalenie jelit
⇒
Etiologia i cechy choroby.
Czynnikiem etiologicznym są: Clostridium colinum i Clostridium perfringers typ D.
Chorują kury, indyki, przepiórki (Clostridium colinum), kuropatwy, bażanty, gołębie – między
3-10 tygodniem życia, największe straty u brojlerów w 6-8 tygodniu życia.
Może przebiegać nagle i gwałtownie lub powoli i przewlekle.
NZJ, WZJ i kokcydioza (czasem także Escherichia coli) wzajemnie się komplikują.
⇒
Objawy kliniczne:
c)
osowienie,
d)
nastroszenie piór,
e)
biegunka – kał jasnożółty, brązowy, wodnisty z domieszką krwi.
f)
nagłe upadki bez objawów.
⇒
Zmiany sekcyjne:
przekrwienie błony śluzowej przełyku, wola, żołądka i jelit,
jelita ślepe rozdęte, sino-czerwone, z obecnością okrągłych,
ciemnoczerwonych z obwódką, uwypuklonych do światła jelita owrzodzeń
(pojedynczych lub licznych),
możliwa perforacja jelita i zapalenie otrzewnej,
wątroba i śledziona powiększone z obecnością ognisk martwiczych.
⇒
Diagnostyka laboratoryjna jak przy NZJ.
⇒
Diagnostyka różnicowa:
kokcydioza,
histomonadoza,
salmonelloza,
skaza krwotoczna,
zatrucia.
⇒
Leczenie i profilaktyka – jak przy NZJ.
•
Niedobory witaminowe
5

Niedobory względne – brak możliwości wykorzystania witamin mimo ich prawidłowych ilości w paszy,
spowodowane stanami patologicznymi, toczącymi się w organizmie (upośledzone wchłanianie), lub ich
zniszczeniem w paszy.
Niedobory bezwzględne – brak witaminy w danej paszy.
Niedobór witaminy A
1. Cechy charakterystyczne:
d)
Akseroftol, retinol – bierze udział w procesie utleniania komórkowego, uczestniczy w
prawidłowym działaniu tkanki nabłonkowej, a przede wszystkim gruczołów, wytwarzaniu purpury
wzrokowej, budowie tkanki kostnej, powstawaniu przeciwciał, syntezie hormonów sterydowych,
odkładaniu białka w organizmie,
e)
Brak witaminy objawia się zaburzeniami w odnowie naskórka, zwiększoną przepuszczalnością
błon śluzowych, a co za tym idzie ułatwionym wnikaniem drobnoustrojów,
f)
Źródła: marchewka,
g)
Wrażliwa na utlenianie,
h)
Brak wrażliwości na wysoką temperaturę,
i)
Przyczyna zaburzeń: nieprawidłowy stosunek wit E, C do wit A, przy prawidłowym A do E =
1000:1, zaburzenia przyswajalności, obecność antagonistów biologicznych.
2. Objawy kliniczne:
wzrost śmiertelności zarodków i piskląt ze stad niedoborowych,
pisklęta starsze do 3 tygodni:
zahamowanie wzrostu,
chwiejny chód,
niezborność ruchowa,
obrzęk powiek w tym i trzeciej, przy braku zmian w gałce ocznej,
bolesność powiek,
charakterystyczna postawa – przykucania.
kurczęta 2 – 3 miesięczne:
serowato-śluzowo-ropny wysięk w worku spojówkowym,
obrzęk powiek, zatok,
rozszerzenie źrenic,
wysuszenie rogówki, prowadzące do ślepoty – kurza ślepota
nioski:
d)
spadek nieśności,
e)
spadek zapłodnienia,
f)
spadek wylęgowości
3. Zmiany sekcyjne:
-
zarodki:
zaburzenia w rozwoju kośćca czaszki, rdzenia kręgowego,
skaza moczanowa,
przekrwienie nerek,
-
kurczęta:
białe guzki (zrogowaciały nabłonek i śluz) na błonie śluzowej jamy
dzioba i przełyku,
dalsze odcinki zapalenie nieżytowe,
przekrwienie błony śluzowej dwunastnicy,
nerki – powiększone, obrzęknięte, przekrwione,
objawy skazy moczanowej – powiększenie moczowodów, złogi
kwasu moczowego
4. Diagnostyka różnicowa:
aspergilloza,
kandidiaza,
nadmiar stężenia gazów szkodliwych,
skaza moczanowa
5. Leczenie i profilaktyka:
h)
naturalne źródła witaminy wzbogacanie pasz,
i)podaż witaminy A syntetycznej złożone preparaty witaminowo-mineralne
5
Niedobór witaminy D
1. Cechy charakterystyczne:
Cholekalcyferol – bierze udział w przemianie Ca – P,
c)
tworzeniu kośćca – dziób, pazury, skorupa jaja,
d)
tworzeniu krwinek czerwonych,
e)
wpływa na wzrost przyswajalności wapnia i stosunek Ca : P
(prawidłowy Ca : P = 1 :1, ptaki młode i nioski = 2 : 1)
postacie wit D: D2, D3 – rozpuszczalne w tłuszczach,
postać syntetyczna- rozpuszczalna w wodzie
występuje tylko w produktach zwierzęcego pochodzenia
2. Objawy kliniczne i zmiany sekcyjne:
OBJAWY KLINICZNE
ZMIANY SEKCYJNE
KRZYWICA
zahamowanie wzrostu,
zmiany w upierzeniu – pióra
zwichrzone, suche,
odbarwione,
skóra sucha,
deformacje kości kończyn
kulawizny,
utrudnione poruszanie,
leżenie na mostku,
kości miękkie i gumowate,
nasady ulegają zgrubieniu
esowate wygięcie mostka,
skrzywienie kręgosłupa,
różaniec krzywiczy –
paciorkowate zgrubienia żeber
na połączeniach chrzęstno-
kostnych,
szpik galaretowaty, szarożółty,
przerośnięty tkanką włóknistą
OSTEOMALACJA (łamikost,
paraliż jajowy niosek)
występuje w szczycie
nieśności,
produkcja jaj w słabej skorupie,
jaja w osłonce, później lanie
jaj, całkowity spadek nieśności,
zaburzenia w poruszaniu,
ptaki chętnie siedzą – postawa
pingwina,
skorupki zjadane,
obdziobywanie tynków
kości są kruche łamliwe, ale
dziób i pazury są miękkie
Generalnie brak zmian sekcyjnych,
6. ewentualne zmiany w kościach
3. Leczenie i profilaktyka:
preparaty witaminowe (tran)
Niedobór witaminy E
e) tokoferol:
stymuluje układ hormonalny,
stymuluje procesy rozrodcze,
warunkuje prawidłowy rozwój zarodka – witamina lęgów,
uszczelnia śródbłonek naczyń krwionośnych,
bierze udział w procesach enzymatycznych : przemiana materii w tkance nerwowej
(przy braku wit dochodzi do degeneracji błon komórkowych, ich labilności, trawieniu
wewnątrzkomórkowego, autolizy, a co za tym idzie rozmiękania mózgu encefalomalacja) i
tkance mięśniowej (przy braku wit mięśnie zużywają duże ilości tlenu, doprowadzając do
zwyrodnienia, odbarwienia czyli tzw PDM),
biologiczny p-utleniacz chroni wit A przed utlenianiem
f)
niedobór prowadzi do:
•
skazy wysiękowej,
•
PDM,
•
Encefalomalacji
5

ETIOLOGIA
OBJAWY
KLINICZNE
ZMIANY
SEKCYJNE
DIAGNOSTYKA
RÓŻNICOWA
SKAZA
WYSIĘKOWA
-
niedobór wit E,
-
niedobór Se,
-
brak p-
utleniaczy,
-
złe warunki,
stresy, zjełczałe
tłuszcze w
paszy,
-
chorują 3 –6 tyg
kurczęta
spadek apetytu,
obrzęki
podskórne –
szyja, wole,
powłoki
brzuszne, klatka
piersiowa,
objawy
duszności,
bolesność przy
omacywaniu.
skóra
sinoczerwona
brudnobrązowa,
pękanie skóry
przetoki – gęsty,
krwisty płyn,
nagłe
upadkiniewyd
olność krążenia
z naciętych
obrzęków
wypływa
różowy lub
seledynowy
ciągnący się
wysięk,
w mięśniach
–wylewy
krwawe,
płyn w jamie
ciała, worku
osierdziowy
m,
obrzęk płuc
skaza krwotoczna,
ch. Mareka,
obrzęki zapalne
(gorące),
zakażenia
beztlenowcami
PDM –
niedoborowe
zwyrodnienie mięśni
c) niedobór wit E i
Se
a. kury,
indyczęta;
3.
bra
k,
4.
ew
entualna
bolesność
uciskowa
mięśni
b. kaczęta:
nie
dowłady
nóg,
zab
urzenia w
chodzie,
ch
ód skaczący,
kul
awizna,
no
gi
wyciągnięte
do tyłu,
ane
mia,
bie
gunka,
zab
urzenia w
upierzeniu
mięśnie
obrzękłe,
suche,
odbarwione,
białe, lekko
żółte,
pasmowate,
szkliste
zwyrodnienia
mięśni o
charakterze
ogniskowym
lub rozlanym:
rybie, białe
mięso:
kaczęta:
-
m.uda,
-
m.piersiowe,
-
żołądek
mięśniowy,
-
m.sercowy
indyczęta
-
m.piersiowe,
-
m.szyi,
-
żołądek
mięśniowy
kurczęta
-
m.piersiowe,
-
m.uda
ENCEFALOMAL
ACJA – obłęd
kurczęcia
-
niedobór wit E,
-
3 – 7 tyg,
-
złe warunki
zoohigienicze,
zagęszczenie,
stres
skręty szyi,
zarzucanie
głowy na
grzbiet,
koziołkowanie,
drżenia m.nóg,
brak zmian,
zmiany tylko
w mózgu i
móżdżku –
miękka
konsystencja,
5. zakaźne
zapalenie
mózgu i
rdzenia,
6. ch. Gumboro,
7. zatrucia
5

niedowłady,
ruchy
maneżowe,
podniecenie
atak szału
faza spokoju,
biegunka – kał
biało-zielony
trudno
wyłuskujący
się,
skupiska
punkcikowa
tych
wybroczyn
pod oponami,
zaawansowan
y stan –
wylewy
krwawe
(móżdżek
przede
wszystkim,
później zajęty
i przekrwiony
cały mózg
aflatoksyną
Niedobory witaminy K
Skaza krwotoczna – syndrom hemoragiczny
Etiologia:
3. Przyczyną jest przedawkowanie antybiotyków, sulfonamidów, zatrucie aflatoksyną lub innymi
toksynami grzybów,
4. Najwrażliwsze są ptaki młode,
5. Czynnikami usposabiającymi są:
-
długotrwały nieżyt jelit,
-
pasza uboga w tłuszcze,
-
przegrzania,
-
spadek odporności naturalnej
6. Działa przeciwkrwotocznie,
7. Występują 3 rodzaje wit K:
j)
K1 – zielone części roślin,
k)
K2 – syntetyzowana przez bakterie jelitowe,
l)
K3 – syntetyczna, rozpuszczalna w H2O, 2 x silniejsza od
wit K1
Objawy kliniczne:
I.
spadek ruchliwości,
II.
gorsze zużycie paszy,
III.
zasinienie i zażółcenie skóry w okolicy głowy, szyi, mostka,
IV.
pękanie skóry i krwawienia,
V.
biegunka – kał brązowy, cuchnący z domieszką krwi
Zmiany sekcyjne:
d)
rozległe wybroczyny i wylewy krwawe w tkance podskórnej, mięśniach po
przyśrodkowej stronie ud, rejon skrzydeł,
e)
wylewy w sercu, pod torebką wątroby,
f)
wylewy w nerce, pod błoną śluzową żołądka gruczołowego i jelit,
g)
szpik kostny żółty, galaretowaty.
Diagnostyka różnicowa:
3.
skaza wysiękowa,
4.
pomór rzekomy,
5.
choroba Gumboro,
6.
zatrucia.
5

Niedobór witaminy B
1
(tiamina, aneuryna)
1. Funkcje i charakterystyka witaminy.
Bierze udział w procesach oddychania tkankowego.
Wchodzi w skład enzymu karboksylazy (bierze udział w przeminie węglowodanów).
Spełnia ważną rolę w OUN – niedobór prowadzi do polineuritis.
Przy długotrwałym podawaniu kokcydiostatyków (np. amprolium) dochodzi do jej niszczenia
(co prowadzi do niedoboru).
Na niedobory tiaminy najbardziej wrażliwe są kurczęta i gołębie do 2 tygodnia życia.
2. Objawy niedoboru:
osłabienie,
spadek apetytu,
zahamowanie wzrostu i przyrostów,
zasinienie grzebienia i dzwonków,
nastroszenie piór,
w miarę trwania pojawiają się zaburzenia ruchowe,
rozstawienie nóg,
przysiadanie i rozkładanie skrzydeł,
duszność,
trudności w połykaniu,
porażenie mięśni zginaczy stóp i prostowników nóg,
zwiotczenie mięśni,
postawa astrologa.
3. Badanie sekcyjne (brak charakterystycznych zmian):
c)
wychudzenie,
d)
zaniki mięśni,
e)
płyn w worku osierdziowym,
f)nieżytowe lub krwotoczne zapalenie błony śluzowej jelit.
4. Diagnostyka różnicowa:
zakaźne zapalenie mózgu i rdzenia,
encefalomalacja,
choroba Mareka,
pomór rzekomy.
5. Leczenie i profilaktyka: podaż preparatów witaminowych.
Niedobór witaminy B
2
(ryboflawina, owoflawina, witamina G)
Funkcje i charakterystyka witaminy.
a)
Wchodzi w skład wielu enzymów oddechowych – spełnia bardzo ważną rolę w oddychaniu
tkankowym.
b)
Konieczna do prawidłowego rozwoju zarodka i funkcjonowania jego układu nerwowego.
c)
Na niedobory najbardziej wrażliwe są pisklęta 2-4 tygodniem życia.
Objawy niedoboru:
zahamowanie wzrostu,
siedzenie na skokach i podpieranie się skrzydłami,
skrzywienie palców na bok (I etap), a później zaciśnięcie w pięść (II etap),
pękanie skóry na spodniej stronie stóp do sączącego się wysięku przykleja
się pył, ściółka, resztki paszy co powoduje powstanie kajdanów,
puch na szyi ulega skręceniu karakułowy kołnierz,
u indyków zmiany zapalne w kątach dzioba i na powiekach (jak przy
niedoborze kwasu pantotenowego).
Diagnostyka sekcyjna – brak charakterystycznych zmian.
Leczenie i profilaktyka – podaż preparatów witaminowych.
Kwas pantotenowy (witamina B
3
)
5

Funkcje i charakterystyka witaminy.
c)
Bierze udział w metabolizmie białek, węglowodanów i tłuszczów.
d)
Wchodzi w skład koenzymu-A.
e)
Uczestniczy w produkcji acetylocholiny.
f)
Przyczynia się do neutralizacji toksyn wchłanianych z jelit .
g)
Bierze udział w budowie tkanki nabłonkowej.
Objawy niedoboru (dotyczą skóry i piór):
złe opierzanie się,
pióra nastroszone łamliwe,
wypadanie piór zwłaszcza na głowie łysa głowa.
odbarwienie piór kolorowych,
nabłonek w kątach dzioba, na powiekach, w okolicy odbytu i na kończynach jest zgrubiały,
łuszczący się i dochodzi do powstania ziarnistości kurza pellagra,
sklejenie powiek żółtym serowatym wysiękiem,
pękanie skóry między palcami,
wyniosłości i zgrubienia na podeszwach palców.
Diagnostyka sekcyjna.
w jamie dzioba i na błonie śluzowej żołądka gruczołowego gromadzi się gęsta szarobiała
wydzielina,
śledziona pomniejszona lub w zaniku,
wątroba żółta,
powiększenie nerek.
Leczenie i profilaktyka – podaż preparatów witaminowych.
Niedobór witaminy B
5
(witamina PP, niacyna, kwas nikotynowy, amid kwasu nikotynowego)
1. Funkcje i charakterystyka witaminy.
d)
Bierze udział w metabolizmie białek, węglowodanów i tłuszczów.
e)
Jest składnikiem koenzymów.
f)
Stymuluje produkcje kwasu foliowego przez bakterie flory jelitowej.
g)
Wpływa na wytwarzanie kwasu solnego w żołądku.
h)
Jednostronne żywienie kukurydzą, która zawiera mało tryptofanu – substratu do produkcji
niacyny przez bakterie jelitowe, może prowadzić do niedoboru.
2. Objawy niedoboru (3xD: depresio, diarrhoe, dermatitis):
spadek apetytu,
biegunka,
osłabienie wzrostu,
złe opierzanie się,
zapalenie skóry nóg,
czasem objawy nerwowe (drżenie i porażenia mięśni).
3. Diagnostyka sekcyjna:
stan zapalny język, jamy dzioba i górnej części przełyku,
u niosek spadek wylęgowości (zamieranie zarodków).
4. Leczenie i profilaktyka – podaż preparatów witaminowych.
Niedobór witaminy B
6
(pirodoksyna, pirodoksal)
Funkcje i charakterystyka witaminy.
Składnik enzymów uczestniczących w przemianach białek i tłuszczów.
Zapewnia prawidłową czynność układu krwiotwórczego – niedobór powoduje spadek
erytropoezy i syntezy hemoglobiny.
Odpowiada za prawidłową czynność skóry i błon śluzowych.
Objawy niedoboru:
zaburzenia w produkcji piór,
zahamowanie wzrostu,
złe wykorzystanie paszy,
czasami objawy nerwowe,
5

u indyków zapalenie w kątach dzioba i na nogach
niedobór predysponuje do wiszącego wola i perozy,
u ptaków starszych spadek nieśności i wylęgowości.
Diagnostyka sekcyjna:
zmniejszenie lub zanik śledziony, grasicy i torby Fabrycjusza,
anemia.
Leczenie i profilaktyka – podaż preparatów witaminowych.
Niedobór witaminy B
12
(cyjanokobalamina)
Funkcje i charakterystyka witaminy.
a)
Spełnia ważną rolę w przemianie białkowej.
b)
Uczestniczy w budowie hemoglobiny i tworzeniu krwinek czerwonych.
c)
Bierze udział w powstawaniu kwasów nukleinowych, aminokwasów.
d)
Wpływa na metabolizm tkanki nerwowej.
e)
Niedobór najczęściej występuje w 5-6 tygodniu życia u kurcząt (predysponuje do
kanibalizmu).
Objawy niedoboru:
zahamowanie wzrostu,
wzrost śmiertelności,
niedokrwistości,
objawy nerwowe.
Leczenie i profilaktyka – preparaty witaminowe.
Niedobór witaminy H (biotyna)
5. Funkcje i charakterystyka witaminy.
e)
Bierze udział w przemianie cukrowo-bialkowej i tłuszczowej.
f)
Wchodzi w skład enzymów karboksylaz.
g)
Antywitaminą jest awidyna zawarta w białku jaja kurzego, ulega rozkładowi w czasie
gotowania.
h)
Objawy niedoboru najczęściej w 3 tygodniu życia u kurcząt i u indycząt.
6. Objawy niedoboru:
zaburzenia w opierzaniu,
wzrost łamliwości piór,
upierzenie zmierzwione,
pękanie i łuszczenie naskórka w okolicy dzioba i nóg.,
spadek kwasu pantotenowego,
skrócenie kości,
peroza,
u zarodków powstają papugowate dzioby.
7. Leczenie i profilaktyka – podaż preparatów witaminowych.
Niedobór kwasu foliowego
1. Funkcje i charakterystyka witaminy.
a)
Składnik kwasów nukleinowych.
b)
Konieczna do produkcji hemoglobiny.
c)
Niezbędna do prawidłowego działania błon śluzowych.
d)
Bierze udział w syntezie choliny, mietioniny i histydyny.
e)
Synteza kwasu foliowego jest dziełem bakteryjnej flory jelitowej i stymulowana jest przez
biotynę.
2. Objawy niedoboru:
8.
osłabienie wzrostu,
9.
zaburzenia upierzania się,
10. odbarwienie piór kolorowych,
11. anemia,
12. paraliż (porażenie) szyi szyja wyciągnięta i sztywna,
13. przyczynia się do perozy.
3. Leczenie i profilaktyka – podaż preparatów witaminowych.
5

Niedobór witaminy C (kwas askorbinowy)
Funkcje i charakterystyka witaminy.
d)
Bierze udział w syntezie hormonów sterydowych.
e)
Chroni adrenalinę przed utlenianiem.
f)
Wpływa ochronnie na witaminę E.
g)
Wywiera duży wpływ na procesy odpornościowe (powstawanie przeciwciał i proces
fagocytozy).
h)
Do niedoboru dochodzi zazwyczaj w przebiegu chorób zakaźnych niszczenie przez
drobnoustroje i zwiększone zapotrzebowanie w procesach odpornościowych.
Objawy niedoboru:
zaburzenia w przemianie materii,
kruchość naczyń krwionośnych wylewy krwawe w tkance podskórnej i
stawach,
zwyrodnienie mięśni.
Leczenie i profilaktyka – podaż preparatów witaminowych.
Niedobór choliny
VI.
Funkcje i charakterystyka witaminy.
a)
Prekursor acetylocholiny.
b)
Uczestniczy w przemianie aminokwasów.
c)
Wywiera wpływ na perystaltykę jelit.
d)
Obniża ciśnienie krwi (rozszerza naczynia krwionośne).
e)
Zapobiega stłuszczeniu wątroby poprzez wzmaganie wykorzystania kwasów tłuszczowych.
f)
Niedobór występuje głównie u ptaków rosnących.
VII.
Objawy niedoboru:
skrócenie kości długich,
peroza,
stłuszczenie wątroby,
zahamowanie wzrostu.
VIII.
Leczenie i profilaktyka - podaż preparatów witaminowych.
5
•
Patologia lęgów
1. Stado podstawowe i warunki jego utrzymania.
a)
Jednodniowe pisklęta przeznaczone do stada podstawowego – kury i koguty odchowywane
osobno.
b)
16-20 tydzień życia zestawienie kurcząt ze sobą (okres nieśności ok. 21-22 tydzień życia.
c)
Od pierwszego dnia życia do rozpoczęcia nieśności muszą być odchowywane w odpowiednich
warunkach:
- mikroklimat: temperatura (12-18
°
C dla niosek), wilgotność,
- program świetlny: ilość światła w ciągu doby – w zależności od rasy i typu użytkowego, do
momentu nieśności wydłużanie co tydzień od 0,5-1h, w okresie nieśności 17h/dobę (nie zmieniać
dawki i godzin zapalania i gaszenia negatywny wpływ na nieśność),
- żywienie – w zależności od typu użytkowego i wieku ptaków odpowiednie zbilansowanie
paszy i odpowiedni poziom witamin.
d)
Wiek ptaków do reprodukcji:
- kury – stada jednoroczne przez 60 tygodni,
- gęsi – utrzymuje się 3-4 sezony (zależnie od wyników w 3 roku użytkowania).
e)
Należy zadbać o odpowiedni program profilaktyczny: szczepienia, odrobaczanie, dezynfekcja.
f)
W zależności od gatunku w stadzie powinna znajdować się odpowiednia ilość samców i samic
(tabela).
Gatunek
Liczba samic przypadająca na 1
samca
kury lekkie (nioski)
13-15
kury średniociężkie (ogólnoużytkowe)
10-12
kury ciężkie (mięsne)
8-9
kaczki
5-7
gęsi
3-5
indyki lekkie
16
indyki ciężkie
12
2. Zbiór i przechowywanie i lęg jaj.
a)
Na fermie zbiór średnio 2-3 razy dziennie.
b)
Jaja układane są w tekturowych lub plastikowych wytłaczankach w pozycji pionowej, tępym
końcem do góry.
c)
Nie łączyć jaj czystych z brudnymi i popękanymi.
d)
Z fermy odstawiane są 2-3 razy w tygodniu.
e)
Nie można przetrzymywać dłużej niż 7 dni od momentu zniesienia.
5
f)
Przechowywać w odpowiednich warunkach: temperatura 14-16
°
C, wilgotność 75-85%.
g)
Na fermie jaja poddawane są I dezynfekcji, nie później niż 4h od momentu zniesienia.
h)
Do dezynfekcji używane są pary formaldehydu (w specjalnych komorach lub innych
pomieszczeniach) – na 1 m
3
pomieszczenia: 21ml 40% formaliny, 17g krystalicznego nadmanganianu
potasu, 21ml wody temperatura 22-26
°
C, wilgotność 75%, czas trwania 30 minut.
i)
II dezynfekcja ma miejsce w zakładach wylęgowych przed nałożeniem jaj do wylęgu.
j)
III dezynfekcja odbywa się w czasie lęgu – 8-15 dnia inkubacji (mieszanka na 1m
3
komory:
10ml formaliny i 4g nadmanganianu potasu).
k)
IV dezynfekcja w klujniku, kiedy 2/3 jaj jest wyklutych (emaliowane tace na których znajduje
się 40% formalina: na 1m
3
– 16ml formaliny, 1,5 cm wysokości słupa cieczy) na 48h przed wyjęciem
piskląt z klujnika.
l)
Jaja kacze lub gęsie odkażamy przez zanurzenie w 3% formalinie (lub 0,1-0,3% nadmanganian
potasu, 3-5% chloramina, 0,5% mastocyd lub sterinol, 0,5-1% virkon, promieniowanie UV przez 0,5-1
minuty).
m)
I prześwietlanie jaj 5-7 dnia lęgu ma na celu odrzucenie jaj niezapłodnionych.
n)
II prześwietlanie 17-18 dnia lęgu (bezpośrednio przed przełożeniem do klujnika) pozwala
usunąć jaja z zamarłymi zarodkami.
3. Niedobory w stadzie podstawowym.
Niedobór
Szczyt zamierania
zarodków podczas
inkubacji
Zmiany u zarodków i piskląt.
Witamina A
1-7, 16-18
wylęg opóźniony,
zaburzenia w rozwoju kośćca,
skaza moczanowa,
wzrost śmiertelności piskląt w pierwszych tyg. życia.
Witamina D
20-21 (klujnik)
krzywica,
obrzęki podskórne,
skłonność do krwawień,
złe upierzanie,
skrzyżowanie dzioba.
Witamina E
3-5
c) wylewy krwawe w jajach,
d) skłonność do rozmiękania mózgu u piskląt.
Witamina K
e) u 1-2 dniowych piskląt wybroczyny i wylewy
krwawe,
f)
niedokrwistość,
g) syndrom hemoragiczny.
Witamina B
1
h) objawy nerwowe – „patrzenie w gwiazdy”.
Witamina B
2
7-5
i)
obrzęk ciała,
j)
skrócenie kończyn,
k) skrzywienie palców,
l)
karłowatość,
m) karakułowy puch,
n) zwyrodnienie wątroby i nerek,
o) papugowate dzioby.
Kwas
pantotenowy
p) wysoka śmiertelność piskląt w 2-3 dniu po wykuciu,
q) złe upierzanie się,
r)
wybroczyny i obrzęki podskórne,
s) zmętnienie oczu,
t)
wodogłowie,
u) skrócenie nóg,
v) tłuszczowe zwyrodnienie wątroby.
Witamina B
12
16-18
w) niefizjologiczne ułożenie zarodków,
x) zanik mięśni nóg,
y) wybroczynowość,
z) zwyrodnienie nerek,
aa) ogniska martwicowe w wątrobie,
bb) trudności w kluciu,
cc) u piskląt nadżerki w żołądku mięśniowym.
6
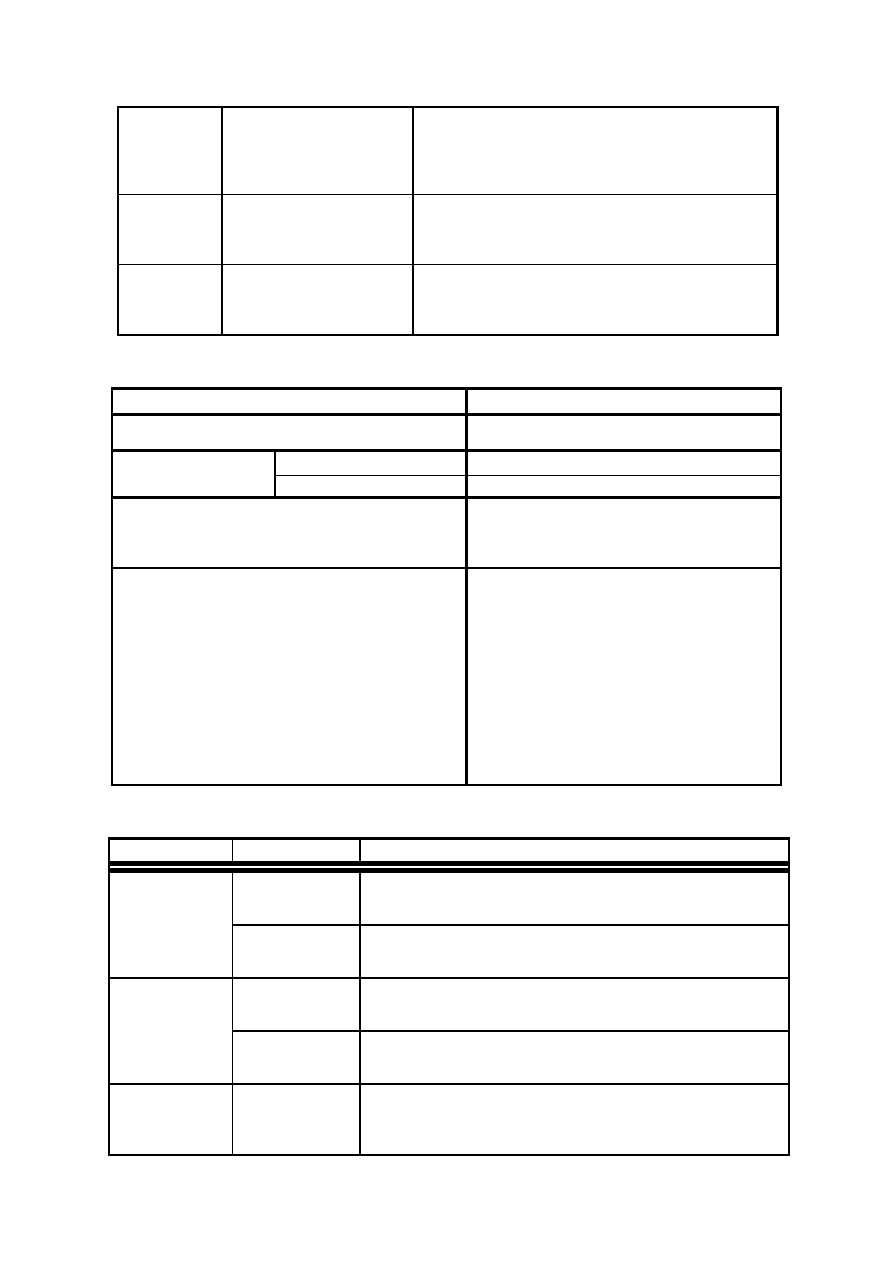
Biotyna
16-17 dzień, w czasie klucia
dd) deformacja stawów skokowych,
ee) skręt kończyn,
ff) zbyt duża głowa,
gg) papuzi dziób,
hh) niedorozwój lub zrosty palców, peroza.
Kwas foliowy
ostanie dni inkubacji,
pierwsze dni po wylęgu.
ii) karłowatość,
jj) nienormalny kształt nóg,
kk) papuzi dziób,
ll) zrost lub brak palców.
Ca, Mg, Zn, P
różny czas inkubacji.
mm)
deformacja kośćca,
nn) wadliwa budowa mięśni,
oo) brak zrostu powłok brzusznych,
pp) złe upierzanie.
4. Wady w budowie jaj.
Wady w budowie jaj
Następstwa
Nieprawidłowo wykształcone jajo o nadmiernie
wydłużonym kształcie.
-
nieprawidłowe ułożenie zarodka.
Odchylenie w masie:
zbyt duże
-
dłuższy okres wylęgu.
zbyt małe
-
zbyt mała masa ciała
Nieprawidłowości w budowie i stanie skorupy
(zabrudzenia, chropowatości, pęknięcia, deformacje,
zbyt cienka, zbyt porowata).
-
upośledzenie wymiany gazowej u zarodków,
-
nadmierna utrata wody,
-
zaburzenia w gospodarce mineralnej,
-
zakażenia jaj.
Wady dotyczące zawartości jaja:
•
nieprawidłowe ułożenie komory powietrznej,
•
zbyt duża komora powietrzna,
•
ruchoma komora powietrzna,
•
rozrzedzenia, zmętnienia, plamy ciała obce w
białku,
•
nieprawidłowe położenie kul żółtkowych,
•
żółtko rozlane lub przywarte do błony
obiałkowej,
•
jaja dwużółtkowe – fizjologiczne zjawisko
związane z zab. hormonalnymi i dojrzewaniem
układu rozrodczego (nie nadają się do wylęgu).
-
anomalie rozwojowe,
-
zamieranie zarodków.
5. Błędy w technice lęgu.
Czynnik
Odchylenia
Następstwa
Temperatura
37-38
°
C
zbyt niska
Zahamowanie wzrostu, nierównomierny rozwój poszczególnych
narządów, obrzęk zarodka, przedłużony i nierównomierny czas
klucia.
zbyt wysoka
Potworkowatość głowy, brak oka, wybroczyny, wylewy krwawe,
brak resorbcji żółtka, klucie przedwczesne, pisklęta małe, źle
opierzone z nie zagojoną pępowiną.
Wilgotność
względna
50-85%
nadmierna
Wylęg opóźniony i rozciągnięty w czasie, pępowina krwawiąca, źle
wciągnięty woreczek żółtkowy, treść woreczka wodnista, jelita
wypełnione płynem.
niedostateczna
Wylęg przyśpieszony, uduszenia, wysuszenie błon
podskorupkowych, skorup i piskląt, ptaki słabe, drobniejsze, ze
skrzepami krwi w okolicy dzioba, skłonność do skazy moczanowej.
Wymiana gazowa
(skład powietrza
w aparacie
wylęgowym
stężenie gazów:
O
2
<15%
CO
2
>1%
Uduszenia, niefizjologiczne ułożenia zarodków, brak resorbcji
woreczka żółtkowego, wylewy krwawe w narządach i skórze,
przebijanie skorup jajowych na ostrym końcu
6
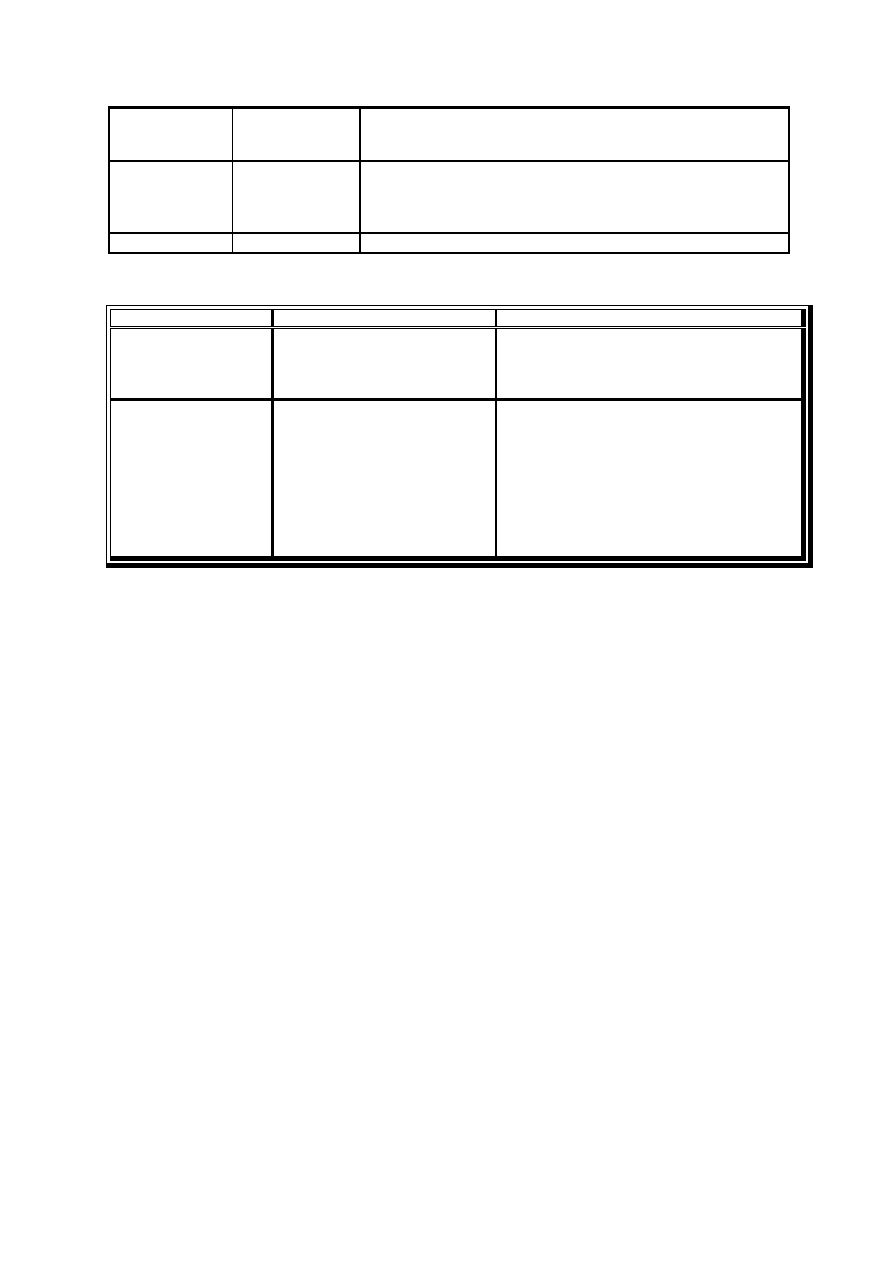
powinien być
zbliżony do
atmosferycznego)
Obracanie jaj
(w zależności od
typu aparatu co 1-
3h o 90
°
)
brak obracania
Przysychanie zarodków do błon obiałkowych, niefizjologiczne
ułożenia.
Dezynfekcja
brak
Zakażenia jaj.
6. Zakażenia jaj.
Rodzaj zakażenia
Mechanizm zakażenia
Przykład zakażeń
Egzogenne
⇒
przez skorupę jaja
•
Escherichia coli, Salmonella sp., Proteus sp.,
Pseudomonas sp., Bacillus sp.,
•
Aspergillus sp., Fusarium sp. i inne.
Endogenne
- podczas wiremi lub bakteriemi
przez układ krwionośny,
- przez układ rozrodczy w
przypadku namnażania się w nim
zarazków,
- mechanicznie przez styczność kul
żółtkowych
z
zapalnie
zmienionymi
workami
powietrznymi.
8. wirusy białaczek ptasich, zakaźnego
zapalenia mózgu i rdzenia, zakaźnego zapalenia
oskrzeli, EDS, choroby Derzsyego, anemii
zakaźnej kurcząt,
9. mykoplazmy, Escherichia coli, Salmonella
sp..
7. Upadki – najbardziej narażone są pisklęta w pierwszych tygodniach życia.
I. Nieswoiste przyczyny upadków:
a)
brak lub nieodpowiednia selekcja piskląt – nie powinno się przeznaczać do hodowli piskląt:
nie wyrównanym wzroście,
z zaburzeniami w budowie ciała,
z niewchłoniętym żółtkiem i niezaschniętą pępowiną,
b)
nieodpowiednie warunki wychowu w pierwszym tygodniu życia:
⇒
zbyt niska lub zbyt wysoka temperatura (dla kurcząt optymalna 32
°
C, dla indycząt 36
°
C, kacząt
28
°
-32
°
C, dla gęsi 26
°
C),
⇒
zbyt niska lub zbyt wysoka wilgotność względna (kury 50-70%, indyki 60-75%, kaczki 60-70%,
gęsi 65-75%,
⇒
niedobór związków mineralnych i witamin w paszy w początkowym okresie życia.
II. Swoiste przyczyny upadków – choroby zakaźne:
5. Zakaźne zapalenie pępka i woreczka żółtkowego:
a) etiologia: Escherichia coli, gronkowce, paciorkowce,
b) czynniki predysponujące:
•
niedotlenienie podczas inkubacji przedwcześnie opuszczają skorupkę (pępek –
brama wejścia dla drobnoustrojów),
•
odwodnienie podczas inkubacji opóźnienie resorbcji woreczka żółtkowego (jako
wynik zaczopowania kanału żółtkowo-jelitowego) co powoduje opóźnienie zasiedlania
przewodu pokarmowego fizjologiczną florą bakteryjną,
c) chorują wszystkie gatunki ptaków lężone w inkubatorze (naturalnie nie występuje) do 72h po
wylęgu,
d) może trwać 1-10 dni, osobniki które przeżyją nie osiągną prawidłowego rozwoju.
6. Puloroza – biała biegunka piskląt:
•
etiologia: Salmonella pullorum,
•
chorują kury i indyki do 3 tygodnia życia,
•
zamieranie zarodków po 15 dniu inkubacji.
7. Zakaźne zapalnie mózgu i rdzenia (AE):
etiologia: enterowirus,
chorują głównie kury najczęściej w 2-3 tygodniu życia,
u niosek przebiega bezobjawowo (zakażenia pionowe),
6
8. Aspergilloza- chorują wszystkie gatunki w każdym wieku, jaja zakażone nie wykluwają się.
9. Wrodzona skaza moczanowa:
E. przyczyną są błędy w technice inkubacji:
•
przegrzanie jaj,
•
zbyt późne wyjęcie piskląt z klujnika,
•
zbyt duża wilgotność w klujniku,
•
błędy żywieniowe u niosek,
F. występuje u wszystkich gatunków,
G. zamieranie zarodków po 18 dniu inkubacji.
3. Diagnostyka różnicowa.
Zakaźne
zapalenie
pępka i
woreczka
żółtkowego.
Puloroza
AE
Aspergilloza
Wrodzona skaza
moczanowa
Biegunka
+
+
+
+
+
Niezborność
ruchów
+
+
+
+
+
Niedowłady,
porażenia
+
głównie
kończyn
+
Drżenie głowy,
szyi
+
Duszność
+
postać płucna
+
+
Ziewanie
+
Obrzęk
okolicy pępka
+
-Zmiany sekcyjne.
Zakaźne
zapalenie
pępka i
woreczka
żółtkowego
Puloroza
AE
Aspergilloza
Wrodzona skaza
moczanowa
Pęcherzyk
żółtkowy
resorbcja
zatrzymana,
treść
zmieniona.
resorpcja zatrzymana,
treść zmieniona.
B
R
A
K
Wątroba
zażółcona. powiększona,
żółto-gliniaste, szare
ogniska martwicze.
Pęcherzyk
żółciowy
powiększo
ny.
powiększony.
Śledziona
powiększona,
6
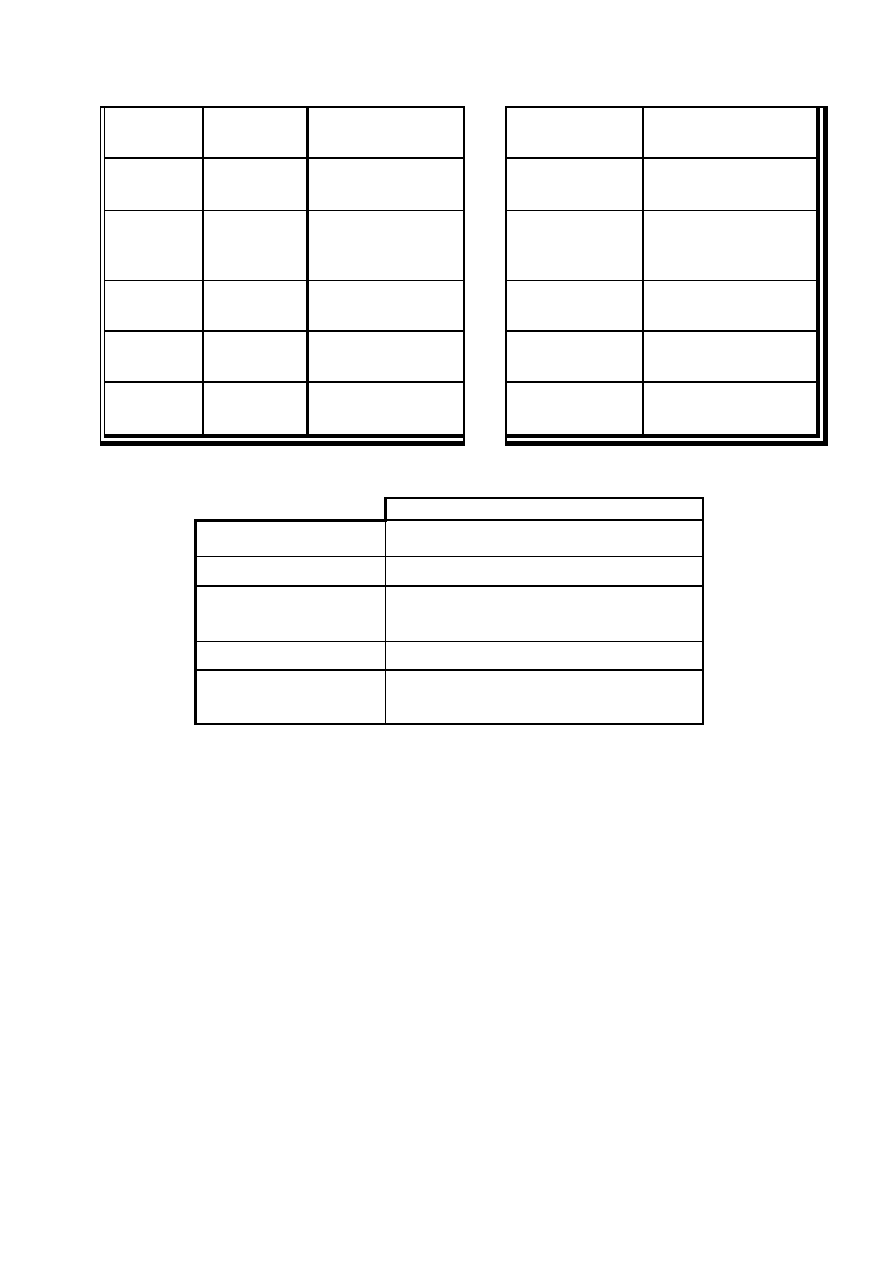
Z
M
I
A
N
Jelita
zapalenie nieżytowe.
8. zapalenie nieżytowe.
Serce
(worek
osierdziowy)
zwyrodnie
nie
szare
ogniska
martwicowe (postać
przewlekła).
9. pokryty
nalotami
moczanów
(serce
pancerne).
Płuca
przekrwienie,
szare
ogniska
martwicze (postać
płucna).
przekrwienie,
szaro-żółto-
zielone guzki
grzybicze.
Worki
powietrzne
szaro-żółto-
zielone guzki.
Nerki
zwyrodnie
nie.
10. powiększone,
11. szaro-brunatne.
Moczowody
12. rozszerzone,
13. wypełnione białymi
złogami moczanów.
-Badania laboratoryjne.
Badania laboratoryjne
Zakaźne zapalenie pępka i
woreczka żółtkowego
•
badanie bakteriologiczne.
Puloroza
•
badanie bakteriologiczne (przednamna-żanie).
AE
•
badanie histopatologiczne,
•
badanie wirusologiczne,
•
badanie biologiczne.
Aspergilloza
•
badanie mykologiczne.
Wrodzona skaza
moczanowa
•
badanie biochemiczne poziom kwasu
moczowego we krwi, zazwyczaj wystarcza
badanie sekcyjne.
8. Szczepienia in ovo.
a)
W chwili obecnej są szczepionki przeciwko chorobie Mareka, chorobie Gumboro, w trakcie
badań szczepionka przeciwko zakaźnemu zapaleniu oskrzeli.
b)
Celem tego typu szczepień jest „wyprzedzenie” przedostania się globulin z woreczka
żółtkowego do krwioobiegu zarodka (szczyt 19-21 dzień inkubacji i I-sze 3 dni po wykluciu)
szczepienie17-18 dnia inkubacji (przed szczytem), w trakcie przenoszenia jaj do komór klujnikowych.
c)
Zabieg wykonywany jest za pomocą specjalnych aparatów szczepiących jednorazowo 30000-
60000 jaj/h.
d)
Zalety:
•
uniknięcie neutralizacji przez przeciwciała matczyne patogenu szczepionkowego,
•
wyprzedzenie możliwości kontaktu z zarazkiem.
6
Document Outline
Wyszukiwarka
Podobne podstrony:
Choroba Aujeszkyego id 114534 Nieznany
diagnostyka chorob nerek id 134 Nieznany
choroby wirusowe 3 id 115670 Nieznany
Choroby grzybicze 7 id 115019 Nieznany
choroba wrzodowa id 114705 Nieznany
CHOROBA LEGIONISTOW id 114584 Nieznany
CHOROBY GENETYCZNEp id 115004 Nieznany
CHOROBY PAZNOKCI id 115248 Nieznany
Choroba niedokrwienna id 114588 Nieznany
choroby genetyczne id 114957 Nieznany
Choroba Aujeszkyego id 114534 Nieznany
diagnostyka chorob nerek id 134 Nieznany
Choroby skory bydla id 115376 Nieznany
MedPsych2012 choroby rozne id 2 Nieznany
profilaktyka chorob drobiu id 3 Nieznany
CHOROBY ZAWODOWE 2012 id 115799 Nieznany
Zywienie w chorobach watroby id Nieznany
więcej podobnych podstron