
CIĄŻA STANY
NAGŁE

• związane z krwawieniem,
krwotokiem z dróg rodnych w
przebiegu ciąży, porodu,
połogu -krwotok jest objawem
wiodącym.
• bez krwawienia, krwotoku z dróg
rodnych związane czasowo lub
przyczynowo z ciążą, porodem,
połogiem, ale krwawienie z dróg
rodnych może pojawić się w
przebiegu, lub może być
powikłaniem
.
STANY NAGŁE

STANY NAGŁE PRZEBIEGAJĄCE Z
STANY NAGŁE PRZEBIEGAJĄCE Z
KRWOTOKIEM Z DRÓG RODNYCH:
KRWOTOKIEM Z DRÓG RODNYCH:
I trymestr ciąży:
• ciąża ektopowa;
• ciąża
zaśniadowa;
• poronienie.
II i III trymestr ciąży:
• przedwczesne odklejenie łożyska
prawidłowo;
usadowionego;
• łożysko przodujące;
• pęknięcie macicy.

STANY NAGŁE PRZEBIEGAJĄCE Z
STANY NAGŁE PRZEBIEGAJĄCE Z
KRWOTOKIEM Z DRÓG RODNYCH:
KRWOTOKIEM Z DRÓG RODNYCH:
Śródporodowo:
• pęknięcie macicy;
• przedwczesne odklejenie łożyska
prawidłowo usadowionego;
• łożysko centralnie przodujące;
Poporodowe:
• atonia macicy;
• pozostawienie fragmentów tkanki
łożyskowej;
• nieprawidłowości łożyska (przyrośnięte,
wrośnięte);
• rozerwanie szyjki macicy i pochwy;
• wynicowanie macicy;

STANY NAGŁE BEZ KRWOTOKU Z DRÓG RODNYCH JAKO OBJAWU
PIERWSZEGO I WIODĄCEGO:
I trymestr ciąży:
• ciąża zaśniadowa;
• wstrząs septyczny w przebiegu
poronienia
septycznego.
II i III trymestr ciąży:
• rzucawka, HELLP;
• zator wodami płodowymi;
• pęknięcie macicy;
• przedwczesne odklejenie łożyska
prawidłowo
usadowionego;
• zator tętnicy płucnej;
• obrzęk płuc w przebiegu tokolizy;
• wstrząs septyczny w przebiegu
zakażenia błon
płodowych.

STANY NAGŁE BEZ KRWOTOKU Z DRÓG RODNYCH JAKO
STANY NAGŁE BEZ KRWOTOKU Z DRÓG RODNYCH JAKO
OBJAWU PIERWSZEGO I WIODĄCEGO (poród,połóg)
OBJAWU PIERWSZEGO I WIODĄCEGO (poród,połóg)
• rzucawka;
•HELLP;
• zator płynem owodniowym;
• zator tętnicy płucnej;
• NZK w przebiegu choroby
podstawowej ciężarnej;
• powikłania znieczuleń
(z.Mendelsona);
• wstrząs septyczny;

NAJCZĘSTSZE PRZYCZYNY ZGONÓW
NAJCZĘSTSZE PRZYCZYNY ZGONÓW
CIĘŻARNYCH
CIĘŻARNYCH
I RODZĄCYCH W OKRESIE OKOŁOPORODOWYM:
I RODZĄCYCH W OKRESIE OKOŁOPORODOWYM:
• wstrząs septyczny;
• wstrząs krwotoczny (przedwcześnie oddzielenie
łożyska, łożysko
przodujące, pęknięcie macicy, atonia macicy);
• rzucawka;
• HELLP;
• zator płynem owodniowym;
• zator tętnicy płucnej.

WSTRZĄS SEPTYCZNY JEST CIĘŻKIM
WSTRZĄS SEPTYCZNY JEST CIĘŻKIM
POWIKŁANIEM ZAGRAŻAJACYM ŻYCIU
POWIKŁANIEM ZAGRAŻAJACYM ŻYCIU
ZARÓWNO
ZARÓWNO
CIĘŻARNEJ JAK I PŁODU.
CIĘŻARNEJ JAK I PŁODU.
ZAKAŻENIE, WSTRZĄS SEPTYCZNY U CIĘŻARNYCH
PRZEBIEGA:
•
bardzo szybko;
• z ciężkim przebiegiem klinicznym;
• z dużo poważniejszym rokowaniem niż u
nieciężarnych.

NAJCZĘSTRZE PATOGENY:
NAJCZĘSTRZE PATOGENY:
Escherichia Coli;
Klebsiella sp.;
Enterobacter sp.;
Proteus sp.;
Pseudomonas sp.;
Streptpocccus sp.;
Bacteroides sp.

PATOFIZJOLOGIA WSTRZĄSU SEPTYCZNEGO:
PATOFIZJOLOGIA WSTRZĄSU SEPTYCZNEGO:
ognisko zakażenia;
rozsiew drogą krwi bakterii, endotoksyn,
egzotoksyn;
uwalnianie mediatorów zapalnych;
wpływ mediatorów zapalenia na mięsień sercowy i
naczynia
obwodowe;
hipotensja oporna na leczenie;
zmniejszenie oporu w dużym krążeniu;
bezpośrednia depresja mięśnia sercowego;
uszkodzenie płuc;
niewydolność wielonarządowa;
zgon.

KRYTERIA WSTRZĄSU SEPTYCZNEGO U PACJENTEK
KRYTERIA WSTRZĄSU SEPTYCZNEGO U PACJENTEK
POŁOŻNICZYCH:
POŁOŻNICZYCH:
hipotensja trwająca co najmniej 30 minut (ciśnienie skurczowe <
90 mmHg,
ciśnienie rozkurczowe < 50 mmHg, ciśnienie średnie < 70
mmHg;
temperatura > 38 lub < 36;
tachykardia > 90 u/min;
tachypnoe > 20 oddechów;
leukocytoza > 12 000 lub leukopenia < 4000;
oliguria < 50 ml/h;
obecność ogniska zakażenia;
dreszcze;
zielony płyn owodniowy;
zaburzenia perfuzji obwodowej;
zaburzenia przytomności (pacjentka niespokojna, pobudzona);
zaburzenia metaboliczne, kwasica mleczanowa, pH < 7,3; BE – 8;
biochemiczne markery sepsy (CRP, prokalcytonina, czynnik von
Willebranda);

ŹRÓDŁA WSTRZĄSU SEPTYCZNEGO W POŁOŻNICTWIE:
ŹRÓDŁA WSTRZĄSU SEPTYCZNEGO W POŁOŻNICTWIE:
•
przedwczesne pęknięcie błon płodowych z następczym
ich zapaleniem;
•
zakażenie jaja płodowego (wstępujące przez kanał
szyjki macicy, zstępujące, krwiopochodne);
•
zapalenie śluzówki macicy;
•
zakażenie dróg moczowych;
•
poronienie septyczne;
•
wewnątrzmaciczne zabiegi położnicze (obrót, ręczne
wydobycie
łożyska, wyłyżeczkowanie jamy macicy);
•
uszkodzenie kanału rodnego związane z porodem;
•
infekcje przyranne;
•
zakrzepowe zapalenie żył.

POWIKŁANIA WSTRZĄSU SEPTYCZNEGO:
POWIKŁANIA WSTRZĄSU SEPTYCZNEGO:
zaburzenia krzepnięcia – DIC;
niewydolność oddechowa,
niewydolność nerek;
zaburzenia krążenia;

MONITOROWANIE PACJENTEK WE
MONITOROWANIE PACJENTEK WE
WSTRZĄSIE
WSTRZĄSIE
pomiar ciśnienia tętniczego ;
monitor EKG;
OCŻ ;
cewnikowanie tętnicy płucnej;
saturacja krwi tętniczej;
gazometria krwi tętniczej;
ocena diurezy godzinowej;
pomiar temperatury ;

LECZENIE WSTRZĄSU SEPTYCZNEGO W
LECZENIE WSTRZĄSU SEPTYCZNEGO W
POŁOŻNICTWIE:
POŁOŻNICTWIE:
opróżnić jamę macicy;
pobrać posiewy;
antybiotyki o szerokim spektrum, sterydy przed pierwszą dawką;
po otrzymaniu wyników posiewów antybiotykoterapia celowana;
tlenoterapia, wsparcie oddechowe, respiratoroterapia;
resuscytacja płynowa (szybka infuzja krystaloidów 500 – 2000 ml,
koloidy 500
ml), przy prawidłowej reakcji organizmu wlew 10 ml/kg 0.9 %
NaCl powoduje
wzrost OCŻ o ok. 30 %;
jeśli mimo prawidłowo prowadzonej terapii płynowej utrzymuje się
hipotensja
lub upośledzona perfuzja obwodowa to;
leki wazopresyjne i inotropowe ( dopamina, dobutamina,
noradrenalina, glukagon, preparaty naparstnicy);
leczenie zaburzeń w układzie krzepnięcia (FFP, preparaty płytkowe,
heparyna);
uzupełnianie elektrolitów;
leczenie niewydolności nerek.

GŁÓWNE PRZYCZYNY KRWOTOKÓW POŁOŻNICZYCH
GŁÓWNE PRZYCZYNY KRWOTOKÓW POŁOŻNICZYCH
przedwczesne odklejenie łożyska prawidłowo
usadowionego;
łożysko przodujące;
pęknięcie macicy;
atonia macicy;
wynicowanie macicy;
pozostawienie fragmentów tkanki łożyskowej;
uszkodzenia kanału rodnego.

PRZEDWCZESNE ODKLEJENIE PRAWIDŁOWO
USADOWIONEGO ŁOŻYSKA
Oznacza częściowe lub całkowite oddzielenie od ścian
macicy
prawidłowo usadowionego łożyska z wytworzeniem krwiaka
pozałożyskowego występujące po 20 tygodniu ciąży;
Częstość występowania:
• 0.5 – 2,5 % porodów;
• 1:500 – 1:800 porodów;
• 1/3 wszystkich krwotoków
przedporodowych.
Śmiertelność matek: 3 % ( 0,5 – 5 % ).

PRZEDWCZESNE ODDZIELENIE
ŁOŻYSKA

CZYNNIKI RYZYKA PRZEDWCZESNEGO
ODKLEJENIA PRAWIDŁOWO USADOWIONEGO
ŁOŻYSKA:
nadciśnienie tętnicze;
Zaawansowany wiek matki;
Wieloródka;
Przedwczesne pęknięcie błon płodowych;
Nagłe odpłynięcie większej ilości płynu owodniowego;
Urodzenie jednego z płodów w ciąży wielopłodowej;
Krótka pępowina;
Nieprawidłowości anatomiczne macicy;
Silne obkurczenie się mięśnia macicy przy niewspółmierności
porodowej;
Stymulacja czynności skurczowej oksytocyną;
Indukcja porodu prostaglandynami;
Uraz mechaniczny brzucha;
Ucisk żyły głównej dolnej;
Poprzednio przebyte oddzielenie ( nawroty w 9%);
50% wszystkich przypadków przed 36 tygodniem ciąży.

OBJAWY KLINICZNE PRZEDWCZESNEGO ODKLEJENIA ŁOŻYSKA:
OBJAWY KLINICZNE PRZEDWCZESNEGO ODKLEJENIA ŁOŻYSKA:
ból brzucha – 90 %;
wzmożone napięcie macicy – 34 %;
krwawienie z dróg rodnych – 78-80 %;
oddzielenie utajone : krwawienie do mięśnia macicy, więzadeł szerokich,
jamy macicy przy zachowanej ciągłości błon płodowych(przepływ przez
łożysko w ciąży donoszonej 600-700 ml/min, w jamie macicy może
zgromadzić się 4000 – 5000 ml krwi);
hipotensja;
wstrząs hipowolemiczny pokrwotoczny;
DIC – 20% wszystkich przypadków ( zależy od wielkości krwiaka
pozałożyskowego, szybkości odklejania się łożyska, wieku ciążowego < 36
HBD ;
hipofibrynogenemia, afibrynogenemia - 30% powikłanych DIC;
cechy zagrożenia płodu ( bradykardia, zanik FHR );

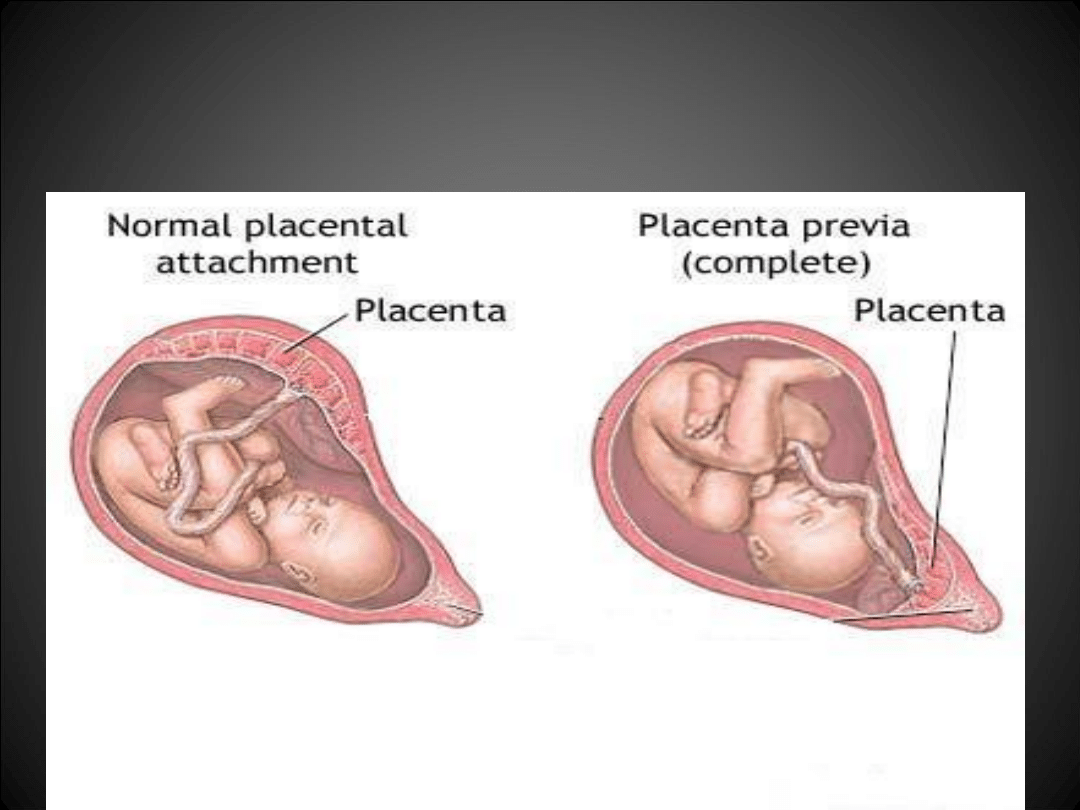
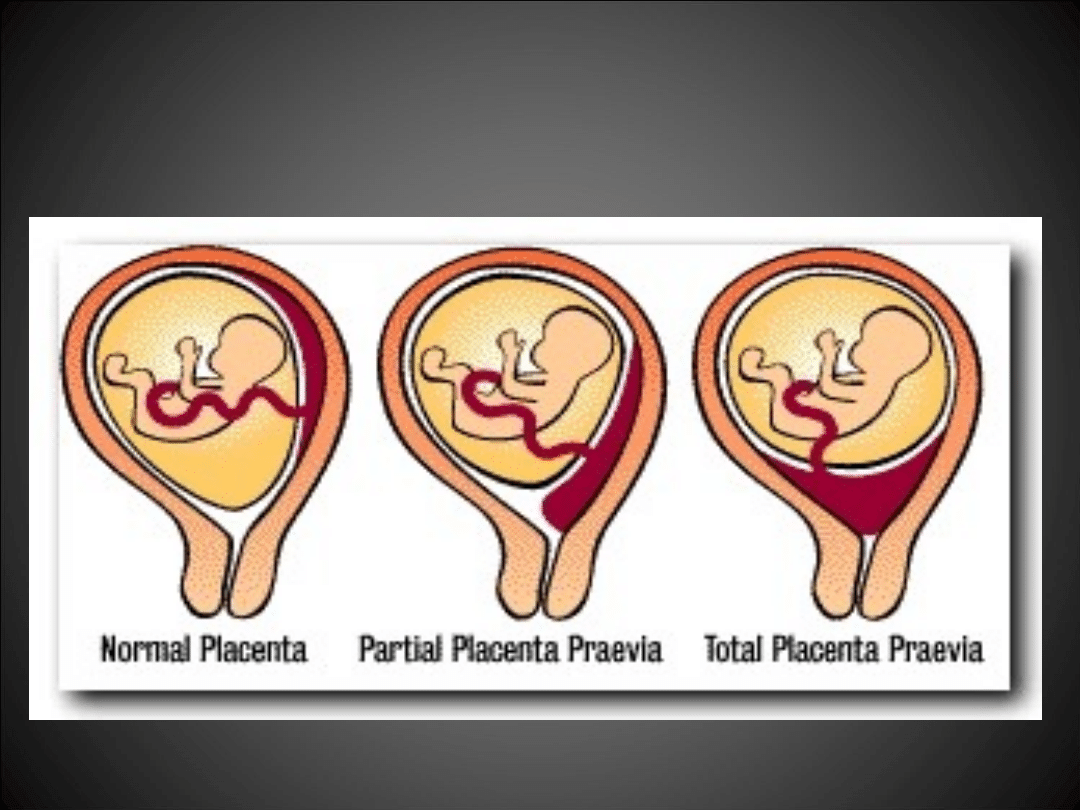
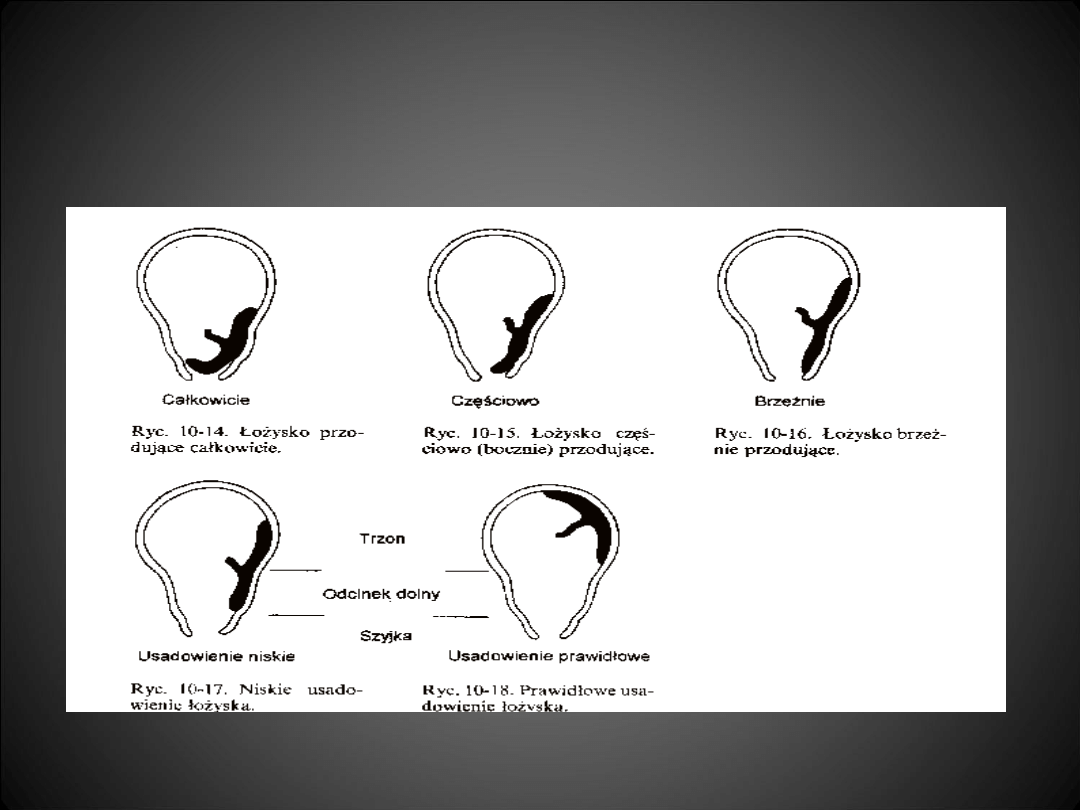
ŁOŻYSKO PRZODUJĄCE
Polega na tym, że:
• łożysko znajduje się zawsze przed płodem
W zależności od umiejscowienia tkanki łożyskowej w stosunku do
ujścia
wewnętrznego szyjki macicy wyróżniamy łożysko przodujące:
• centralnie – 47 %
• częściowo – 29 %
• brzeżnie – 24 %.
Częstość występowania: 0,4 – 0,6 %;
1:100 – 1:400 porodów.
Przyczyna 1/3 wszystkich krwawień w III trymestrze ciąży.
Śmiertelność matek – 10 %.
ŁOŻYSKO PRZODUJĄCE
(placenta praevia)
ŁOŻYSKO PRZODUJĄCE
(placenta praevia)
ŁOŻYSKO PRZODUJĄCE
(placenta praevia)

CZYNNIKI RYZYKA ŁOŻYSKA PRZODUJĄCEGO
CZYNNIKI RYZYKA ŁOŻYSKA PRZODUJĄCEGO
zaawansowany wiek matki – po 35 rż 3- krotnie
częściej;
wieloródka;
zabiegi chirurgiczne przebyte uprzednio na
macicy;
przebyte cięcie cesarskie w dolnym odcinku;
wady rozwojowe płodu;

OBJAWY KLINICZNE ŁOŻYSKA PRZODUJĄCEGO:
OBJAWY KLINICZNE ŁOŻYSKA PRZODUJĄCEGO:
nagłe krwawienie z dróg rodnych;
bez dolegliwości bólowych;
krwawienie żywoczerwone;
macica o prawidłowym napięciu;
hipotensja;
wstrząs hipowolemiczny pokrwotoczny;
DIC.

Objawy
Objawy
Łożysko
przodujące
Przedwczesne
oddzielenie się
łożyska
Początek
i rozwój
choroby
Zaskakujący ale
powolny
Nagły, gwałtowny
Krwawie
nie
Zawsze
zewnętrzne, zwykle
krwią jasną. Może
nasilać się w
trakcie skurczu
Początkowo
wewnętrzne,
następnie
zewnętrzne krwią
ciemną. Może
zmniejszać się w
trakcie skurczu.

Objawy
Objawy
Łożysko
przodujące
Przedwczesne
oddzielenie się
łożyska
Napięcie
powłok
brzusznych
Niezmienione –
brzuch miękki
Bolesność, mierne
wzdęcie brzucha
Ból
Brak
Zwykle pojawia się w
miejscu oddzielenia
łożyska
Skurcze
macicy
Zwykle brak
Występują często
Wstrząs
Stan ogólny
chorej
odpowiada
nasileniu
krwawienia
Objawy szybko
narastającego wstrząsu
niewspółmierne do
zewnętrznego
krwawienia

Objawy
Objawy
Łożysko
przodujące
Przedwczesne
oddzielenie się
łożyska
Czynność
serca płodu
Zwykle
niezmieniona lub
przyspieszona
Zaburzenia
czynności serca
płodu lub jej brak!
Ruchy płodu Zwykle
niezmienione
Zmienione:
nasilenie, brak lub
osłabienie
Nadciśnienie
tętnicze,
choroby
nerek
Zwykle brak
Często w wywiadzie
– przewlekłe
choroby nerek,
wysokie ciśnienie
tętnicze

PĘKNIĘCIE MACICY
PĘKNIĘCIE MACICY
Pęknięcie mięśnia macicy może wystąpić:
• przed porodem;
• w trakcie porodu;
• po porodzie.
Częstość występowania – 0,08 – 0,1
%.
Umieralność matek – 5 – 60 %.

CZYNNIKI RYZYKA PĘKNIĘCIA MACICY:
CZYNNIKI RYZYKA PĘKNIĘCIA MACICY:
blizna po przebytym cięciu cesarskim ,( klasyczne
pionowe);
zabiegi chirurgiczne przebyte uprzednio na macicy;
szybki, gwałtowny poród;
przedłużony poród;
nadmierna stymulacja oksytocyną;
indukcja porodu prostaglandynami;
dysproporcja główkowo-miedniczna;
wielowodzie;

OBJAWY KLINICZNE PĘKNIĘCIA MACICY:
OBJAWY KLINICZNE PĘKNIĘCIA MACICY:
• ostry, nagły, rozdzierający ból brzucha;
• po czym prawie całkowite ustąpienie skurczów
macicy;
• ból barku wskutek podrażnienia okolicy
podprzeponowej;
• krwawienie z pochwy;
• cechy podrażnienia otrzewnej;
• dwa guzy w jamie brzusznej: płód i macica;
• cechy zagrożenia płodu ( bradykardia, zanik FHR ).

POSTĘPOWANIE OGÓLNE W KRWOTOKACH POŁOŻNICZYCH
POSTĘPOWANIE OGÓLNE W KRWOTOKACH POŁOŻNICZYCH
• dwie duże kaniule obwodowe;
• pobrać badania ( morfologia, elektrolity, układ krzepnięcia,
mocznik,
grupa krwi, krzyżówka ) ;
• tlenoterapia, wsparcie oddechowe, respiratoroterapia;
• stężenie Hg i Ht w wyniku hemokoncentracji mogą być fałszywie
zawyżone i właściwa utratę można ocenić po przetoczeniu płynów
i hemodylucji);
• monitorowanie utraty – badanie morfologiczne krwi co 4 – 6
godzin;
• ciągły pomiar ciśnienia tętniczego krwi;
• saturacja krwi tętniczej;
• monitor EKG;
• monitorować diurezę;
• OCŻ;

•
ocenić utratę krwi wg ogólnie przyjętych zasad;
•
rozpocząć przetaczanie płynów ( koloidy – 1x deficyt objętości,
krystaloidy – 3x
•
deficyt objętości ) wg poglądów obecnie obowiązujących w
początkowym okresie wstrząsu podajemy płyny koloidowe, w
rozwiniętym wstrząsie z dużymi zmianami destrukcyjnymi
śródbłonków – krystaloidy;
•
7,5 – 10 % NaCl w ilości 150 – 300 ml lub Nalokson w dawce
0,6 – 0,8mg; może do czasu skrzyżowania krwi polepszyć
wartości hemodynamiczne;
•
na 1000 ml + 20 mmol wodorowęglanu niezależnie od leczenia
kwasicy;
•
leczenie DIC (koncentrat krwinek płytkowych, antytrombina III,
FFP);

POSTĘPOWANIE POŁOŻNICZE W KRWOTOKU POŁOŻNICZYM:
POSTĘPOWANIE POŁOŻNICZE W KRWOTOKU POŁOŻNICZYM:
• opróżnić jamę macicy ( urodzić płód, usunąć
pozostawione fragmenty
tkanki łożyskowej );
• oksytocyna, metergina, prostaglandyny;
• masaż i dwuręczny ucisk macicy po urodzeniu płodu;
• naprawa uszkodzeń kanału rodnego;
• tamponada macicy ( cewnik Foley’a, setony
gazowe );
• uciśnięcie aorty ( czasowa kontrola );
• podwiązanie tętnic biodrowych, macicznych;
• embolizacja tętnic biodrowych, macicznych;
• okołoporodowe wycięcie macicy.

ZATOR
ZATOR
PŁYNEM OWODNIOWYM
PŁYNEM OWODNIOWYM
• zdarzenie niemożliwe do przewidzenia;
• nie można mu zapobiec;
• podejrzewamy go w każdym przypadku
wystąpienia sinicy
• z niewyjaśnionej przyczyny oraz wstrząsu w
przebiegu porodu.
1:8000 porodów - 1: 80 000 porodów.
Śmiertelność 86%.
25% zgonów występuje w ciągu pierwszej godziny od
wystąpienia pierwszych objawów.

CZYNNIKI RYZYKA ZATORU WODAMI PŁODOWYMI:
CZYNNIKI RYZYKA ZATORU WODAMI PŁODOWYMI:
• zaawansowany wiek matki;
• wieloródka ;
• makrosomia płodu;
• szybki poród;
• indukcja lub stymulacja porodu oksytocyną;
• wewnątrzmaciczne obumarcie płodu;
• podbarwienie płynu owodniowego smółką;
• PIH;
•amniotomia;
• amniocenteza;
• wprowadzenie cewnika do pomiaru ciśnienia
śródmacicznego;
• dopochwowe podanie prostaglandyn;

ZATOR PŁYNEM OWODNIOWYM
ZATOR PŁYNEM OWODNIOWYM
• zapaść sercowo-naczyniowa;
•DIC;
•
mogą występować kolejno lub
równocześnie.

PATOGENEZA ZATORU WODAMI PŁODOWYMI:
PATOGENEZA ZATORU WODAMI PŁODOWYMI:
Wniknięcie płynu owodniowego do krążenia
matki.
Może się zdarzyć w trzech sytuacjach:
• amniotomii;
• rozerwania naczyń kanału szyjki macicy lub macicy;
• powstania gradientu ciśnień wystarczających do
wtłoczenia płynu
owodniowego do krwiobiegu matki.

ZMIANY PATOFIZJOLOGICZNE W ZATORZE PŁYNEN
ZMIANY PATOFIZJOLOGICZNE W ZATORZE PŁYNEN
OWODNOWYM
OWODNOWYM
Wniknięcie płynu owodniowego do krążenia matki
prowadzi:
• ostre nadciśnienie płucne;
• nagły spadek rzutu lewej komory serca;
• powstaje ostre serce płucne;
• prowadzące do niewydolności prawej komory;
• dochodzi do NZK w mechanizmie rozkojarzenia
elektromechanicznego;
• zaburzeniu ulega stosunek wentylacji do perfuzj;
• dochodzi do hipoksemii i kwasicy.

ETIOLOGIA DIC W PRZEBIEGU ZATORU WODAMI PŁODOWYMI:
ETIOLOGIA DIC W PRZEBIEGU ZATORU WODAMI PŁODOWYMI:
przedostanie się do krążenia systemowego płynu
owodniowego
zawierającego duże ilości TF ( tromboplastyn);
lepkość i aktywność prozakrzepowa płynu owodniowego
rośnie
w okresie ciąży i osiąga maksimum podczas porodu;
materiałem trombogennym w płynie owodniowym są
tromboplastyny
i enzymy aktwujące bezpośrednio czynnik X;
do krążenia systemowego przedostają się składniki
morfotyczne płynu,
złuszczony nabłonek, meszek płodowy, maź płodowa.

ZMIANY PATOFIZJOLOGICZNE DIC W PRZEBIEGU ZATORU
ZMIANY PATOFIZJOLOGICZNE DIC W PRZEBIEGU ZATORU
PŁYNEM OWODNIOWYM
PŁYNEM OWODNIOWYM
TF powoduje systemową i lokalną w krążeniu płucnym
aktywację
układu krzepnięcia;
TF powoduje uwolnienie dużych ilości t-PA ze
śródbłonków
płucnych ( efektem jest nasilenie fibrynolizy);
aktywacja układu krzepnięcia i fibrynolizy prowadzi do
powstania
mikrozatorów ;
składniki morfotyczne płynu owodniowego zaczopowują
drobne
tętniczki i naczynia włosowate w krążeniu płucnym ;

Płuca:
• makroskopowo wykazują obrzęk;
• wybroczyny do pęcherzyków;
• zatory naczyń płucnych materiałem pochodzącym z
płynu owodniowego.
Czop zatorowy:
• bezpostaciowe resztki tkankowe;
• złuszczone komórki nabłonka płodowego ( łuski);
• włosy płodowe;
• maż płodowa;
• mucyna ze smółki.
ZMIANY PATOMORFOLOGICZNE STWIERDZANE W ZATORZE
ZMIANY PATOMORFOLOGICZNE STWIERDZANE W ZATORZE
WODAMI PŁODOWYMI:
WODAMI PŁODOWYMI:

Podobne zmiany i obecność materiału zatorowego
można stwierdzić w:
• mózgu;
• nerkach;
• wątrobie;
• śledzionie;
• przysadce mózgowej.
ZMIANY PATOMORFOLOGICZNE STWIERDZANE W ZATORZE
ZMIANY PATOMORFOLOGICZNE STWIERDZANE W ZATORZE
WODAMI PŁODOWYMI
WODAMI PŁODOWYMI
cd.
cd.
:
:
Lokalizacja zatorów:
• w drobnych tętnicach;
• w małych tętnicach;
• w kapilarach płucnych.

WYSTĄPIENIE OBJAWÓW ZATORU PŁYNEM
WYSTĄPIENIE OBJAWÓW ZATORU PŁYNEM
OWODNIOWYM
OWODNIOWYM
• zaawansowany pierwszy okres
porodu;
• początek drugiego okresu
porodu;
• w 45% związek z odklejeniem się
łożyska.

OBJAWY KLINICZNE ZATORU WODAMI PŁODOWYMI:
OBJAWY KLINICZNE ZATORU WODAMI PŁODOWYMI:
• utrudnienie oddychania;
• duszność;
• sinica;
• skurcz oskrzeli;
• obrzęk płuc;
• nagły spadek ciśnienia
tętniczego krwi;
• tachykardia;
• zaburzenia rytmu;
• NZK;
• drgawki;
• zaburzenia przytomności;
• utrata przytomności.

RTG klatki piersiowej:
• powiększenie prawego przedsionka i prawej komory
serca;
• uwydatnienie proksymalnego odcinka tętnicy
płucnej;
• obrzęk płuc.
Badania izotopowe:
wykrywają obszary o zmniejszonej perfuzji.
DODATKOWE BADANIA DIAGNOSTYCZNE:
DODATKOWE BADANIA DIAGNOSTYCZNE:
Pomiar OCŻ:
• I faza - wzrost OCŻ w następstwie ostrego
nadciśnienia płucnego;
• II faza - gwałtowny spadek OCŻ gdy dojdzie do
masywnego krwotoku.
Badania układu krzepnięcia i fibrynolizy:
• dynamiczny spadek liczby płytek krwi,
małopłytkowość < 100 tysięcy
lub spadek o 100 tysięcy w ciągu 24 godzin;
• spadek aktywnośći antytrombiny III;
• spadek stężenia fibrynogenu;
• wydłużenie czasu PT i APTT;
• obecność FDP, D – dimery;
• obecność schizocytów w rozmazie krwi obwodowej.

LECZENIE
LECZENIE
ZATORU PŁYNEM OWODNIOWYM:
ZATORU PŁYNEM OWODNIOWYM:
• resuscytacja krążeniowo-
oddechowa;
• uzupełnienie objętości krwi;
• przeciwdziałanie koagulopatii.

MONITOROWANIE
MONITOROWANIE
HEMODYNAMICZNE:
HEMODYNAMICZNE:
• dwie dużę kaniule w naczyniach żylnych obwodowych;
• pobrać badania ( morfologia, układ krzepnięcia pełny,
elektrolity, mocznik );
• ciągły pomiar ciśnienia tętniczego;
• saturacja krwi tętniczej;
• monitor EKG;
• kaniula dotętnicza;
• kaniula w żyle centralnej;
• cewnikowanie tętnicy płucnej;
• monitorowanie diurezy godzinowej.

CIĄŻA
NADCIŚNIENIE
TĘTNICZE

KLASYFIKACJA wg ESH/ESC 2003
• Nadciśnienie tętnicze przewlekłe(wczesniej
istniejące)
• Stan przedrzucawkowy i rzucawka
• Stan przedrzucawkowy nałożony na
przewlekłe nadciśnienie tętnicze
• Nadciśnienie tętnicze ciążowe(indukowane
ciążą)
• Nadciśnienie tętnicze niesklasyfikowane
przed porodem(podczas trwania ciąży)

Nadciśnienie tętnicze
ciążowe
• Nadciśnienie przemijające, jeśli w
czasie porodu nie wystąpił stan
przedrzucawkowy i ciśnienie tętnicze
uległo normalizacji w ciągu 12
tygodni po porodzie (rozpoznanie
retrospektywne)
• Nadciśnienie przewlekłe, jeżeli nie
ustępuje po tym okresie

Nadciśnienie tętnicze
przewlekłe
• RR skurczowe ≥ 140 mm Hg lub RR
rozkurczowe ≥ 90 mm Hg
• Rozpoznane przed zajściem w ciążę
lub przed 20 Hbd
• Wykryte po raz pierwszy w ciąży i nie
ustępujące po jej zakończeniu

Stan
przedrzucawkowy

Objawy i wyniki badań
• Ciśnienie skurczowe 160 mm Hg lub
• Ciśnienie rozkurczowe 110 mm Hg;
• Białkomocz dobowy 2,0 g (2+ lub 3+ w
teście paskowym) (białkomocz pojawia się
po raz pierwszy w okresie ciąży i ustępuje
po porodzie);
• stężenia kreatyniny w surowicy (>1,2
mg/dl, o ile nie było wcześniej zwiększone);
• Liczba płytek krwi <100 tyś./mm3 i(lub)
objawy mikroangiopatycznej niedokrwistości
hemolitycznej (ze zwiększoną aktywnością
LDH)

Objawy i wyniki badań c.d.
• aktywności enzymów wątrobowych
w surowicy (AspAT i(lub) AlAT);
• Utrzymujący się ból głowy lub inne
zaburzenia mózgowe albo wzrokowe;
• Utrzymujący się ból w nadbrzuszu.

obrzęki
• Występują u zbyt wielu ciężarnych,
by mogły mieć wartość różnicującą,
dlatego zostały usunięte z kryteriów
diagnostycznych

RR
• ciśnienia skurczowego o 30 mm Hg
lub rozkurczowego o 15 mm Hg,
nawet jeśli nie osiągnęło wartości
140/90 mm Hg
• w niniejszych wytycznych nie stanowi
kryterium diagnostycznego;
• jednakże ciężarne z takim objawem
wymagają ścisłej obserwacji

Stan przedrzucawkowy
nałożony na przewlekłe
nadciśnienie tętnicze
OBJAWY:

Nadciśnienie tętnicze
bez białkomoczu przed 20 Hbd:
• Pojawienie się białkomoczu 0,3 g
białka na dobę (stężenie białka w
moczu 30 mg/dl lub 1+ w teście
paskowym, uwaga: mocz bez cech
zapalenia układu moczowego)

Nadciśnienie tętnicze i
białkomocz przed 20 Hbd:
• Nagły białkomoczu;
• Nagły RR, jeśli dotychczas RR było
dobrze kontrolowane;
• Małopłytkowość (< 100 tyś./mm3);
• aktywności enzymów wątrobowych

Przedstawione kryteria w
sposób nieunikniony prowadzą
do „nadrozpoznawania” stanu
przedrzucawkowego, jednakże
jest to postępowanie właściwe,
ponieważ głównym celem
leczenia jest zapobieganie
powikłaniom i śmierci
ciężarnych i dzieci, przede
wszystkim poprzez ustalenie
odpowiedniego terminu
zakończenia ciąży!

Łagodny stan
przedrzucawkowy
• RR 140/90, pomiary przynajmniej
2x co 6 godzin, po odpoczynku w
łóżku
• białkomocz > 300 mg/d, lub 1+ w
teście paskowym

Ciężki stan
przedrzucawkowy
• RR skurczowe > 160 mm Hg lub
rozkurczowe > 110 mm Hg
• białkomocz dobowy > 5 g
• skąpomocz (< 500 ml/dobę)
• bóle i zawroty głowy, zaburzenia widzenia,
zaburzenia świadomości
• obrzęk płuc lub sinica
• bóle w nadbrzuszu lub prawym podżebrzu
• małopłytkowość
• IUGR

Patofizjologia stanu
przedrzucawkowego
Przyczyna stanu
przedrzucawkowego
pozostaje nieznana!

Na źródło choroby
znajdujące się w łożysku
wskazuje fakt, że jedynym
skutecznym sposobem
leczenia jest zakończenie
ciąży.
Dlatego głównym
przedmiotem badań stały
się matczyne naczynia
krwionośne zaopatrujące
łożysko.

Tętnice spiralne
• niepełna inwazja komórek trofoblastu
• w efekcie ich ściany pozostają grube
i bogate w mięśnie gładkie
• Przyczyną może być niezdolność
komórek cytotrofoblastu do ekspresji
cząsteczek adhezyjnych niezbędnych
do prawidłowej przebudowy tętnic
spiralnych

Tętnice spiralne
• przyjmuje się, że przyczyną
zmniejszonego przepływu maciczno-
łożyskowego w stanie
przedrzucawkowym jest brak
przekształcenia tętnic spiralnych, co
prowadzi do wczesnego
niedotlenienia łożyska

Ciśnienie tętnicze
• obwodowego oporu naczyniowego
• reaktywności naczyń krwionośnych
na presyjne działanie licznych
peptydów i amin wazoaktywnych,
zwłaszcza angiotensyny II

Ciśnienie tętnicze
• Zmniejszona produkcja prostacykliny,
zaburzona równowaga między PGI2 a
TXA2
• aktywności syntazy NO?
• Nieprawidłowa czynność komórek
śródłonka, jako wynik działania
cytokin zapalnych i stresu
oksydacyjnego(WRT)

serce
• rzutu, jako wynik prawidłowej
kurczliwości komór przy znaczącym
obciążenia następczego
• niewydolność serca może być
powikłaniem, ale zwykle jeżeli stan
przedrzucawkowy nakłada się na
wcześniej istniejącą chorobę serca

nerki
• Powiększenie i obrzęk kłębuszków
• filtracji kłębuszkowej, przepływu
krwi wskaźnika przesączania (ok.
25%)
• hiperurykemia
• białkomocz
• wydalania Ca
• wydalania Na

wątroba
• Wylewy okołowrotne, uszkodzenia
niedokrwienne, odkładanie włóknika
• martwica hepatocytów
aktywności aminotransferaz i LDH
Układ krzepnięcia
• Małopłytkowość
• przypisuje się ją odkładaniu płytek
w miejscach uszkodzenia śródbłonka

OUN
• Ból głowy, zaburzenia widzenia (nieostre
widzenie, mroczki, ślepota korowa)
• drgawki
• skurcz naczyń niedotlenienie
(miejscowe?) obrzęk i krwotoki
• przewaga uszkodzeń części tylnej
mózgu zaburzenia widzenia
• zmiany widoczne w TK, MRI oraz h-p

• identyfikacja grupy
ryzyka
• ścisły nadzór
• wczesne rozpoznanie
• intensywne monitorowanie lub zakończenie ciąży

Czynniki ryzyka
• Wiek < 20 r.ż. lub > 40 r.ż.
• Pierwiastka
• nadciśnienie przewlekłe
• układowy toczeń trzewny
• cukrzyca
• choroby nerek
• stan przedrzucawkowy lub rzucawka w poprzedniej
ciąży lub w najbliższej rodzinie
• ciąża mnoga
• ciążowa choroba trofoblastyczna
• obrzęk płodu

Kwas acetylosalicylowy
• ma przywracać zachwianą
równowagę pomiędzy TXA2 (
syntezy w płytkach) |
a prostacykliną (nie wpływa na jej
syntezę w śródbłonku)
• 60-150 mg/d
• korzyści ?

wapń
• obowiązują ogólne zalecenia dla
ciąży - 1000 mg dziennie
• ostatnie badania wykazały wpływ
suplementacji 2 g dziennie u
pierwiastek
z grupy dużego ryzyka

U matki
• Niewydolność nerek
• niewydolność krążenia
• DIC
• encefalopatia nadciśnieniowa
Powikłania ciężkiego stanu
przedrzucawkowego

U płodu
• Zgon wewnątrzmaciczny
• wcześniactwo i jego konsekwencje
• IUGR
• ablacja
• niedotlenienie wewnątrzmaciczne

LECZENIE
Jedynym skutecznym
leczeniem jest zakończenie
ciąży

Monitorowanie stanu płodu
• Liczenie ruchów płodu
• NST
• USG - ocena rozwoju płodu, ilość
płynu owodniowego, ocena
przepływów, profil biofizyczny

Monitorowanie stanu matki
• RR
• masa ciała
• badanie moczu - ocena
białkomoczu
• ocena diurezy
• liczba płytek
• czynność nerek (kw. moczowy,
mocznik, kreatynina)
• aktywność enzymów wątrobowych
• objawy podmiotowe

WSKAZANIA DO UKONCZENIA
CIĄŻY
matczyne
• Hbd 38 (34)
• nieskuteczność farmakologicznej kontroli RR
• płytki < 100 tyś/mm3
• postępujące pogorszenie czynności wątroby
• postępujące pogorszenie czynności nerek
• podejrzenie ablacji
• utrzymujący: się silny ból głowy lub
zaburzenia widzenia, silny ból w
nadbrzuszu, nudności lub wymioty

płodowe
• Znaczne ograniczenie wzrostu płodu
• niezadowalające wyniki
monitorowania płodu
• małowodzie

Postępowanie
farmakologiczne
Celem jest utrzymanie wartości
ciśnienia rozkurczowego poniżej
105 mm Hg

Leczenie stan nagły
• Nifedypina: 5-10 mg s.l.; ew.
powtórzyć po 30 min, nie łączyć z
MgSO4
• labetalol: pierwsza dawka 20 mg i.v.;
ew. kolejne dawki wzrastające: 40, 80
mg co 10 min do maksymalnej 300
mg

Leczenie cd
• diazoksyd: bolusy po 30 - 75 mg i.v.
(w 300 ml) do osiągnięcia
skutecznego obniż. RR (max. 5
mg/kg m.c.) (standardowa dawka
internistyczna 300 mg jest za duża!
Nagły zbyt duży spadek RR może
spowodować niedotlenienie płodu.
Hamuje czynność skurczową macicy.)

Leczenie cd
• nitrogliceryna: w ciągłej infuzji i.v. Od
dawki 5 µg/min, zwiększanej co 3 - 5
min do max 100 µg/min
• Nitroprusydek sodu: wlew 0,25
mg/kg/min, co 5 min do normalizacji
RR (przy dłuższym leczeniu może
powodować u płodu objawy zatrucia
cjankiem - stosować przy oporności
na inne leki)

Leczenie przewlekłe
• Metylodopa: 3x250 mg, do 2 g/dobę
• labetalol: 2x100 mg, do 2x400 mg
• nifedypina: 3x10 - 20 mg, nie wolno
równocześnie z MgSO4
• metoprolol: 50 - 150 mg/dobę, nie
stosować przed porodem - hipotonia i
bradykardia noworodka

Profilaktyka napadu
rzucawki
• MgSO4 4 - 5 g i.m. (2 - 2,5 g i.m. do
każdego pośladka)
• po napadzie: i.v. 1-2 (3) g na godzinę
przez co najmniej 24 godziny

MgSO4
• Leczenie kontynuować przynajmniej 24 h
po porodzie
• stężenie terapeutyczne 4-7 mEq/l
• zanik odruchu kolanowego 7-10 mEq/l
• ciężka niewydolność oddechowa 12 mEq/l
• zatrucie (niewydolność oddechowa) 10-
20 ml 10% glukonianu wapnia powoli i.v.
• Odruch kolanowy, oddechy (16), diureza
(25 ml/h)

RZUCAWKA
Wystąpienie drgawek toniczno-
klinicznych połączonych z utratą
przytomności, które nie mają innej
poza nadciśnieniem ciążowym
przyczyny.
Przerwanie napadu drgawkowego
- MgSO4 i.v
Diazepam i.v

NAPAD RZUCAWKI - JEST WYNIKIEM SKURCZU NACZYŃ
NAPAD RZUCAWKI - JEST WYNIKIEM SKURCZU NACZYŃ
MÓZGOWYCH
MÓZGOWYCH
stan uogólnionego niepokoju;
okres drgań włókienkowych mięśni twarzy, drżenie rąk i
stóp;
rozszerzenie źrenic;
okres skurczów tonicznych ( zaciśnięcie dłoni, zębów,
zatrzymanie
oddechu, zasinienie twarzy );
okres drgawek klonicznych, które obejmują całe ciało,
ciężarna rzuca
rękoma i nogami wokół siebie, skurcz mięśni szyi
powoduje odgięcie
głowy do tyłu, skurcz mięśni grzbietu powoduje
łukowate wygięcie
kręgosłupa;
pojawia się piana na ustach ( wzmożone wydzielanie );
po około 1 minucie drgawki ustępują;
pojawia się chrapliwy oddech;
chora pozostaje przez pewien czas nadal nieprzytomna.

HELLP
(Haemolysis Elevated Liver enzyme
Levels and low Platelet count)
• hemoliza, enzymy wątrobowe, małopłytkowość
• 0,2 – 0,6% ciężarnych
• 4 – 12% ciężarnych ze stanem
przedrzucawkowym
• patogeneza – niejasna: końcowa manifestacja
zmian wynikających z uszkodzenia śródbłonka
naczyniowego i aktywacji płytek krwi

zespół HELLP
czynniki ryzyka:
•nieródki
•wiek > 25 lat
•rasa biała
•obciążony wywiad położniczy
zespół może wystąpić zarówno w ciąży, jak i
we wczesnym połogu – najczęściej do 48
godzin po porodzie (ale max. do 7 dni)

HELLP
powikłania dla matki:
•napad rzucawkowy
•zgon
•DIC
•przedwczesne oddzielenie łożyska
•obrzęk płuc
•ARDS
•niewydolność narządowa: nerek i wątroby
•podtorebkowy krwiak wątroby
•pęknięcie wątroby
powikłania dla płodu:
•zgon okołoporodowy (10 – 60%)
•IUGR
•RDS

HELLP
objawy kliniczne:
•ból w nadbrzuszu lub prawym podżebrzu
•nudności, wymioty
•objawy niespecyficznej infekcji wirusowej z ogólnie
złym samopoczuciem
•krwinkomocz
•krwawienie z przewodu pokarmowego
•nadciśnienie tętnicze: ciężkie 50%, łagodne 30%,
brak 20%

zespół HELLP
badania laboratoryjne:
• płytki < 100 000/mm
3
• hemoliza: nieprawidłowy rozmaz krwi obwodowej –
rozfragmentowane erytrocyty, sferocytoza
• bilirubina > 1,2 mg% i/lub LDH > 600 j./l
• AspAT > 70 j./l
•niskie stężenie haptoglobiny

zespół HELLP
postępowanie:
• Hbd 34 i/lub ciężki stan pacjentki, objawy
zagrożenia płodu zakończenie ciąży
• Hbd < 34 ciągłe monitorowanie stanu pacjetnki (HR,
temp., RR, bilans płynów), wyrównanie koagulopatii
(ME, FFP), profilaktyka drgawek rzucawkowych, leczenie
ciężkiego nadciśnienia, USG (wykluczenie krwiaka
podtorebkowego wątroby), monitorowanie stanu płodu,
profilaktyka RDS

zespół HELLP
sposób ukończenia ciąży:
•poród drogami natury: dobry stan rodzącej i płodu,
dobre warunki do porodu, > 32 Hbd, łagodna lub
umiarkowana postać, brak zaburzeń krzepnięcia
•cięcie cesarskie
Najlepszymi laboratoryjnymi wykładnikami
postępu lub cofania się choroby jest ocena
stężenia LDH i liczby płytek.

DIC – disseminated intravascular
coagulation
(rozsiane wykrzepianie śródnaczyniowe)
• Nie jest jednostką kliniczną.
• Nie jest koagulopatią ze zużycia ( składniki osocza
są biodegradowane przez plazminę a nie
zużywane ).
• Jest nabytym zaburzeniem krzepnięcia krwi
pojawiającym się w wyniku zakłócenia równowagi
hemostatycznej i nadmiernego tworzenia trombiny.
• Wewnątrznaczyniowa aktywacja układu krzepnięcia
jest połączona z równoczesną aktywacją fibrynolizy.
• Patofizjologicznie jest jednoczesną systemową
aktywacją trombiny i plazminy.

Układ krzepnięcia i fibrynolizy pozostaje w
Układ krzepnięcia i fibrynolizy pozostaje w
warunkach dynamicznej równowagi.
warunkach dynamicznej równowagi.
W chwili rozpoczęcia powstania skrzepu
W chwili rozpoczęcia powstania skrzepu
uruchamiane są reakcje aktywujące i
uruchamiane są reakcje aktywujące i
hamujące fibrynolizę.
hamujące fibrynolizę.
Fizjologicznie stale zachodzi podprogowe
Fizjologicznie stale zachodzi podprogowe
wykrzepianie i podprogowa liza
wykrzepianie i podprogowa liza
wytworzone
wytworzone
j fibryny.
j fibryny.

ZMIANY W UKŁADZIE HEMOSTAZY
ZMIANY W UKŁADZIE HEMOSTAZY
W PRZEBIEGU CIĄŻY
W PRZEBIEGU CIĄŻY
Wielokierunkowe
Dotyczą różnych
elementów.
PLT
PLT – spadek liczby stopniowo ze wzrostem
wieku ciąży.
FIBRYNOGEN
FIBRYNOGEN – wyraźny wzrost pod koniec
trwania ciąży.
CZYNNIKI KRZEPNIĘCIA
CZYNNIKI KRZEPNIĘCIA:
II, IX – wzrost do 120-150% normy;
VII, X – wzrost do 250% normy;
VII – wzrost do 500% normy;
Czynniki kontaktu (XII, prekalikreina, HMWK) –
wzrost;
Czynnik V – wzrost.
Wg innych autorów, czynnik II i V bez istotnych zmian,
ewentualnie czasem
wzrost stężenia po odklejeniu się łożyska.

ZMIANY W UKŁADZIE HEMOSTAZY
ZMIANY W UKŁADZIE HEMOSTAZY
W PRZEBIEGU CIĄŻY – cd.
W PRZEBIEGU CIĄŻY – cd.
FIBRYNOLIZA
FIBRYNOLIZA
• aktywność fibrynolityczna zmniejsza się i osiąga
minimum w III trymestrze;
• rośnie stężenie aktywatora plazminogenu i osiąga
maksimum w porodzie;
• rośnie aktywność i ilość inhibitora PA uwalnianego z
trofoblastu.
WSKAŹNIK PROTROMBINY
WSKAŹNIK PROTROMBINY – wzrost do 120% normy.
ANTYTROMBINA III
ANTYTROMBINA III – wzrost.
FDP
FDP – zawartość może być zwiększona w czasie porodu
i we wczesnym okresie połogu
.

ZNACZENIE ZMIAN W UKŁADZIE
ZNACZENIE ZMIAN W UKŁADZIE
HEMOSTAZY W PRZEBIEGU CIĄŻY
HEMOSTAZY W PRZEBIEGU CIĄŻY
•
aktywacja układu krzepnięcia jest mechanizmem
adaptacyjnym
zabezpieczającym przed krwotokiem
okołoporodowym
•
w czasie porodu kiedy oddziela się łożysko dochodzi
do utraty krwi
z szybkością 800 ml/min
•
ten fizjologiczny krwotok musi zostać zahamowany
•
upośledzenie fibrynolizy ułatwia depozycję fibryny
i zabezpieczenie hemostazy w miejscu krwawienia
•
wg. Daly’ego i Bonnera zaburzenia układu
hemostatycznego
w przebiegu ciąży mogą predysponować do
wystąpienia powikłań
zakrzepowych 6 razy częściej
•
jednak żaden z badanych do tej pory parametrów
układu krzepnięcia
i fibrynolizy nie może być użyty pojedynczo jako
marker choroby zakrzepowej.

STANY POŁOŻNICZE, KTÓRE MOGĄ
STANY POŁOŻNICZE, KTÓRE MOGĄ
BYĆ
BYĆ
POWIKŁANE DIC
POWIKŁANE DIC
CIĄŻA:
CIĄŻA:
• poronienie septyczne;
• ciąża obumarła;
• zaśniad groniasty;
• nadciśnienie indukowane ciążą - / PIH /;
• rzucawka;
• zakażenie wewnątrzmaciczne;
• patologia łożyska / wrośnięte, przerośnięte /;
• przedwczesne odklejenie łożyska prawidłowo
usadowionego;

STANY POŁOŻNICZE, KTÓRE MOGĄ
STANY POŁOŻNICZE, KTÓRE MOGĄ
BYĆ POWIKŁANE
BYĆ POWIKŁANE
DIC
DIC
– cd.
– cd.
OKRES OKOŁOPORODOWY
OKRES OKOŁOPORODOWY:
• zator wodami płodowymi;
• zakażenie wewnątrzmaciczne;
• rzucawka;
• masywny krwotok w III okresie porodu z powodu
atonii,
wynicowania macicy.
POŁÓG:
POŁÓG:
• późne krwawienia poporodowe spowodowane
subatonią lub
pozostawieniem resztek błon płodowych;
• połogowe zapalenie macicy;
• zakrzepowe zapalenie żył miednicy mniejszej z
towarzyszącym DIC;
• zespół hemolityczno-mocznicowy po porodzie.

DIC – ZMIANY
DIC – ZMIANY
PATOFIZJILOGICZNE
PATOFIZJILOGICZNE
W wyniku aktywacji krzepnięcia powstają mnogie zakrzepy
w mikrokrążeniu,
które są przyczyną niedokrwiennego uszkodzenia
narządów i tkanek;
Erytrocyty uwięzione w sieci włóknika i przepływające przez
zmieniony
obszar mikrokrążenia ulegają uszkodzeniu i hemolizie;
Jednocześnie dochodzi do zużycia płytek krwi, fibrynogenu i
innych
czynników krzepnięcia;
Niedobór tych składników objawia się skazą krwotoczną;
Uczynnienie fibrynolizy jest zjawiskiem wtórnym lub
równoległym do
rozsianego wykrzepiania śródnaczyniowego;
Jest to przejaw reakcji obronnej zmierzającej do zachowania
drożności
naczynia.

CZYNNIKI WYZWALAJ
CZYNNIKI WYZWALAJ
ĄCE
ĄCE
DIC
DIC
Wtargnięcie do krążenia substancji
tromboplastycznych, które
zapoczątkowują proces krzepnięcia w układzie
zewnątrzpochodnym /
poronienie zakażone, ciąża obumarła, przedwczesne
odklejenie łożyska/.
Aktywacja czynnika XII i uruchomienie tym samym toru
wewnątrzpochodnego.
Bezpośrednia aktywacja protrombiny i czynnika X pod
wpływem
różnych enzymów proteolitycznych /zator płynem
owodniowym /.
Nagłe wtargnięcie do krążenia dużych ilości
tromboplastyn powoduje
ostry DIC /przedwczesne odklejenie łożyska, zator
wodami płodowymi/.
Powolne uwalnianie tromboplastyn jest przyczyną
powolnej aktywacji
krzepnięcia i prowadzi do przewlekłego DIC / ciąża
obumarła, patologia
łożyska, połogowe postacie DIC /.

ZABURZENIA HEMOSTAZY W ROZSIANYM
ZABURZENIA HEMOSTAZY W ROZSIANYM
WYKRZEPIANIU
WYKRZEPIANIU
Ś
Ś
RÓDNACZYNIOWYM
RÓDNACZYNIOWYM
NIEDOBÓR:
NIEDOBÓR:
• Płytki krwi;
• Fibrynogen;
• Czynnik V,VIII, XIII;
• Antytrombina III;
• Plazminogen;
• Alfa-2 antyplazmina
• Aktywowane białko C
(APC) .
NIEZNACZNY
NIEZNACZNY
NIEDOBÓR
NIEDOBÓR:
• Protrombina;
• Czynnik VII, IX, X
• Białko S ( PS )
• Heparynowy
kofaktor II
OBECNE W WYSOKIM MIANIE
OBECNE W WYSOKIM MIANIE:
• FDP – produkty degradacji
fibrynogenu,
• D – dimery.

KLINICZNE OBJAWY DIC
KLINICZNE OBJAWY DIC
NIESPECYFICZNE
NIESPECYFICZNE – mała wartość diagnostyczna,
stwierdzane u większości chorych:
• gorączka;
• hipotonia;
• kwasica;
• proteinuria;
• anaemia.

SPECYFICZNE
SPECYFICZNE – wskazują na możliwość wystąpienia
DIC:
• wybroczyny;
• sińce;
• bąble krwotoczne;
• sinica kończyn;
• krwawienie z rany pooperacyjnej;
• krwawienie z miejsca urazu;
• krwawienie z wkłuć obwodowych i centralnych;
• krwiaki podskórne.
KLINICZNE OBJAWY DIC
KLINICZNE OBJAWY DIC

WARTOŚĆ DIAGNOSTYCZNA
BADAŃ LABORATORYJNYCH W
DIC
• Fragment
protrombiny 1+2;
• D-dimery;
• AT III;
• Fibrynopeptyd A;
• Czynnik płytkowy 4;
• FDP;
• Liczba płytek < 100
tys.
• Czas trombinowy
(TT);
• Fibrynogen;
• Czas protrombinowy
(PT);
• Aktywowany czas
częściowej
tromboplastyny
(APTT);
• Czas reptilazowy.

MARKERY USZKODZENIA
NARZADÓW
• Wzrost LDH;
• Wzrost kreatyniny;
• Spadek pH;

LECZENIE DIC
• ETAP I - najważniejszy:
• opróżnienie jamy macicy;
• agresywna antybiotykoterapia;
• opanowanie wstrząsu;
• uzupełnianie objętości - płynoterapia;
• utrzymanie prawidłowego ciśnienia krwi;
• steroidy kory nadnerczy;
• ewentualne leczenie zaburzeń
oddechowych.

LECZENIE DIC
LECZENIE DIC
ETAP II - zatrzymanie wewnątrznaczyniowego
ETAP II - zatrzymanie wewnątrznaczyniowego
wykrzepiania,
wykrzepiania,
czyli terapia przeciwzakrzepowa
czyli terapia przeciwzakrzepowa ( objawy
zakrzepicy, masywne krwawienie trwające 4 godziny,
mimo prawidłowego postępowania I etapu):
• koncentrat AT III;
• heparyna podskórnie, dożylnie;
• leki przeciwpłytkowe
ETAP III - terapia sybstytucyjna
ETAP III - terapia sybstytucyjna:
• koncentrat krwinek płytkowych;
• krwinki przemywane ( płukane );
• osocze świeżo mrożone ( FFP );
• krioprecypitat ( fibrynogen );
• kompleksy protrombiny ( FEIBA ).
ETAP IV - zahamowanie resztkowej fibrynolizy
ETAP IV - zahamowanie resztkowej fibrynolizy
(EACA)

SPECYFICZNE POSTACIE DIC
SPECYFICZNE POSTACIE DIC
SPOTYKANE W PO
SPOTYKANE W PO
ŁOŻ
ŁOŻ
NICTWIE
NICTWIE
• przedwczesne odklejenie prawidłowo usadowionego
łożyska;
• zator wodami płodowymi;
• zespół płodu przenoszonego, ciąża obumarła;
• PIH, stan przedrzucawkowy;
• wstrząs septyczny w przebiegu zakażenia w ciąży,
okołoporodowo, w połogu.

STANY ZAGROŻENIA
DOTYCZĄCE GŁÓWNIWE I
TRYMESTRU CIĄŻY

• Ciąża pozamaciczna ( graviditas ectopica )
inaczej nazywana ciążą ektopową, jest każda
ciąża, która rozwija się poza jamą macicy.
• Najczęstszą postacią jest ciąża rozwijająca się w
jajowodzie (około 99%), rzadziej miejscem
zagnieżdżania może być jajnik oraz inne narządy
jamy brzusznej lub obszar szyjki macicy.
• Ciąża ektopowa występuje najczęściej u kobiet
między 26 a 30 rokiem życia. Przyjmuje się, że na
każde 100 porodów występuje 1 ciąża ektopowa.
CIAŻA EKTOPOWA

Czynniki ryzyka:
• stany zapalne narządów miednicy małej
• zabiegi operacyjne jajowodów i jajników
• choroby przenoszone drogą płciową (zakażenie
dwoinką rzeżączki, Chlamydie i Mycoplasma
hominis)
• stosowanie antykoncepcyjnych wkładek
wewnątrzmacicznych
• stymulacje owulacji w terapii niepłodności
CIĄŻA EKTOPOWA

• Ciąża jajowodowa – ciąża rozwija się w
jajowodzie -99%
• Ciąża brzuszna – ciąża rozwija się w
obrębie jamy brzusznej
• Ciąża jajnikowa – ciąża rozwija się w
obrębie jajnika
• Ciąża szyjkowa – ciąża rozwija się w
obrębie szyjki macicy
CIĄŻA EKTOPOWA - LOKALIZACJA
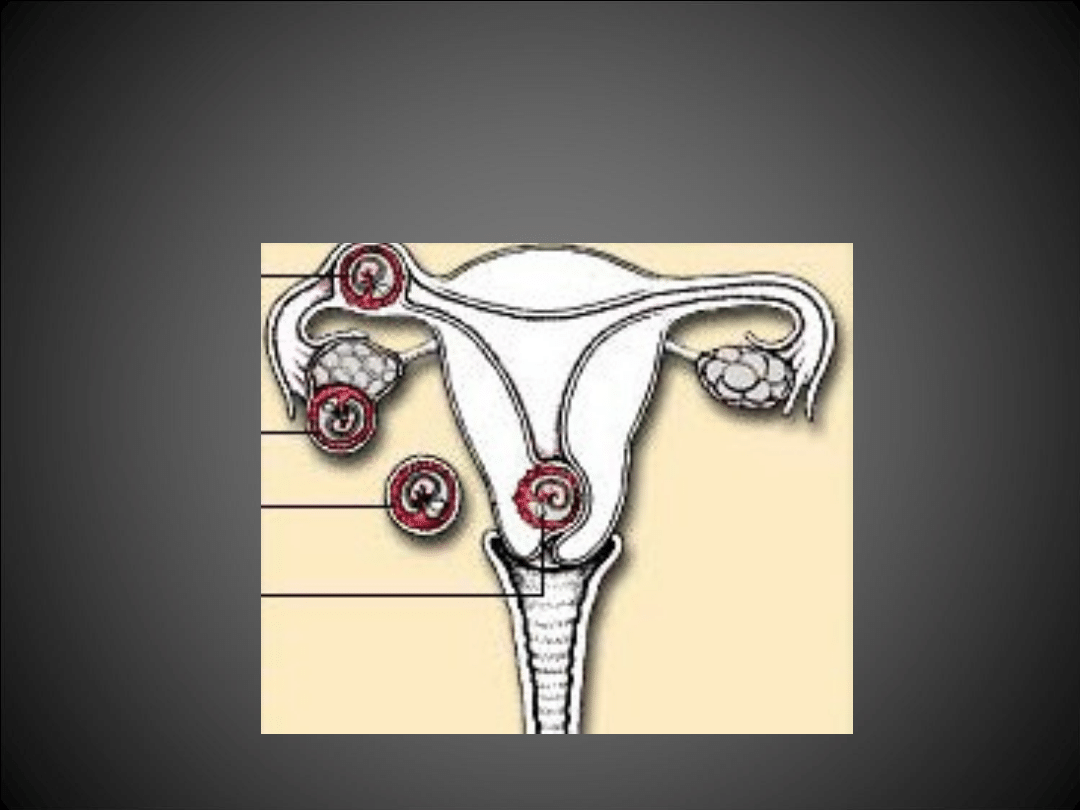
CIĄŻA EKTOPOWA - LOKALIZACJA

• Stadium bezobjawowe (nienaruszona ciąża jajowodowa)
• Stadium skąpo objawowe (krwawienie do jajowodu) pierwszym
objawem pojawiającym się po około 6-8 tygodniach od ostatniej
miesiączki, kiedy jajo płodowe zaczyna obumierać jest krwawienie
czasem plamienie z macicy z towarzyszącym jednostronnym bólem w
podbrzuszu po tej stronie po której doszło do zagnieżdżenia jaja
płodowego w jajowodzie.
• Stadium podrażnienia otrzewnej (krwawienie z jajowodu) -
poronienie trąbkowe w wyniku którego dochodzi do krwawienia z
jajowodu charakteryzuje się bólem po stronie jednych przydatków oraz
w okolicy odbytu i podczas oddawania gazów. Często dochodzi do
wielokrotnych nagłych osłabnięć w wyniku podrażnienia otrzewnej
wypływającą krwią, twarz jest blada, następuje przyspieszenie tętna a
w badaniu ginekologicznym stwierdza się krwiak.
• W przypadku pęknięcia jajowodu dochodzi do nagłego,
niespodziewanego napadu bólu z rozwijającym się wstrząsem
(bladość, słabe tętno, trudności w oddychaniu, zimny pot, bolesny
brzuch).
CIĄŻA EKTOPOWA - OBJAWY

• wywiad i badanie
• oznaczenie beta-hCG – jeśli wynik jest dodatni, a nie
stwierdza się ciąży wewnątrzmacicznej do z dużym
prawdopodobieństwem można diagnozować ciąże
pozamaciczną
Beta hCG w ciąży pozamacicznej narasta wolniej niż w
ciąży wewnątrzmacicznej
• USG – czasem stwierdza się wolny płyn za macicą, co jest
charakterystyczne dla ciąży pozamacicznej, a w ponad
połowie przypadków o obrazie USG widać wyraźne zmiany
w obrębie przydatków
• nakłucie zatoki Douglasa
-
obecność krwi potwierdzi
diagnozę pękniętej ciąży pozamacicznej
DIAGNOSTYKA

• zachowawcze – metotreksat, prostoglandyny
• operacyjne
laparoskopia
laparotomia
LECZENIE

• Jest to zmiana zwyrodnieniowa
kosmówki polegająca na pierwotnym
zanikaniu naczyń obrzęku podścieliska
kosmków
• Pogrubiałe i obrzęknięte kosmki
zmieniają się w jasno przeświecajace
pęcherzyki przypominające winogrona
ZAŚNIAD GRONIASTY
(mola hydatidosa)

• Powstaje w wyniku zapłodnienia
komórki jajowej przez 1 lub 2
plemniki, w większości przypadków
obserwuje się kariotyp 46xx, ale cały
materiał pochodzi od ojca, matczyny
zostaje usunięty
ZAŚNIAD GRONIASTY CAŁKOWITY

ZAŚNIAD GRONIASTY CAŁKOWITY
- OBJAWY
• występują objawy poronienia
zagrażającego
• krwawienie
• macica jest większa niż wskazuje
wiek ciążowy
• nasilone wymioty

ZAŚNIAD GRONIASTY
CAŁKOWITY - DIAGNOSTYKA
• W USG charakterystyczny obraz
zamieci śnieżnej: nie ma elementów
płodu, nie wysłuchuje się tętna płodu
• W badaniach biochemicznych- duże
stężenie beta hCG

ZAŚNIAD GRONIASTY
CZĘŚCIOWY
• Powstaje w wyniku zapłodnienia komórki
jajowej przez 2 plemniki, kariotyp płodu
jest triploidalny, materiał genetyczny
pochodzi od ojca i matki, powszechne są
wady rozwojowe
• W zaśniadzie groniastym częściowym
macica zawiera fragmenty rozrostu
trofoblastycznego z obrzękiem
podścieliska, wśród których może być
obecny zwykle nieżywy płód

ZAŚNIAD GRONIASTY
INWAZYJNY
• Inwazyjna postać zaśniadu
groniastego cechuje się zwykle
miejscowym naciekaniem mięśnia
macicy z uszkodzeniem naczyń.

LECZENIE ZAŚNIADU
GRONIASTEGO
• łyżeczkowanie jamy i kanału szyjki
macicy 80% szans na wyleczenie w
przypadku zaśniadu całkowitego i 95%
- częściowego
• badanie histopatologiczne wszystkich
wydalonych samoistnie i wydobytych z
dróg rodnych tkanek
• histerektomia – w przypadku kobiet nie
planujących więcej ciąż

PORONIENIE
Poronienie to zakończenie ciąży
przed 22 tygodniem ciąży od
wystąpienia ostatniej miesiączki lub
utrata płodu o masie mniejszej niż
500 gram

Poronienie – przyczyny
• genetyczne
– ok. 50-60% jest spowodowanych
aberracjami chromosomalnymi płodu
– zaburzenia chromosomalne rodziców
• hormonalne
– niewydolność fazy lutealnej wynikająca z
nieprawidłowego stosunku progesteronu do
estradiolu
– hyperprolaktynemia
– zaburzenia funkcji tarczycy

Poronienie – przyczyny
• immunologiczne
– odrzucenie płodu jako przeszczepu; na ogół z
uwagi na zbyt podobny układ HLA u par
małżeńskich
– obecność przeciwciał antyfosfolipidowych
• czynniki toksyczne
– gazy anestetyczne, środki chemiczne
używane do sterylizacji
– alkohol
– nikotyna

Poronienie – przyczyny
• zaburzenia metaboliczne
– niewyrównana cukrzyca
– toczeń układowy (40 % poronień u tych
chorych)
– zaawansowana kiła
• infekcje
– czynna toksoplazmoza (20% kobiet z
nawykowymi poronieniami)
– zakażenie wirusem opryszczki (w 34%
prowadzi do poronień )
– zakażenie wirusem różyczki, odry, świnki

Przebieg kliniczny
poronienia
• We wczesnym poronieniu wydaleniu
ulega jajo płodowe w całości,
natomiast w poronieniach późnych
wydaleniu ulega początkowo płód, a
po pewnym czasie popłód.

RODZAJE PORONIEŃ
• poronienie zagrażające
• poronienie rozpoczynające się
• poronienie w toku
• poronienie niezupełne
• poronienie zupełne
• poronienie szyjkowe
• resztki po poronieniu
• poronienie zatrzymane

Poronienie zagrażające
• objawia się lekkim lub miernym plamieniem
jasną krwią, mogą pojawić się bóle
odpowiadające bólom miesiączkowym,
szyjka jest nie zmieniona a ujście zamknięte,
trzon macicy miękki, wielkością odpowiada
wiekowi ciążowemu, ból i krwawienie może
przeminąć, ale czasem wzrasta ich
intensywność i mogą trwać kilka dni a nawet
tygodni, jeżeli ból i krwawienie jest nadal
intensywne poronienie zagrażające
przechodzi w rozpoczynające się

Poronienie rozpoczynające
się
• poprzedzają bolesne skurcze macicy,
oraz obfite i nasilające krwawienie
jasną krwią, część pochwowa
skrócona i rozwierająca się, trzon
macicy tkliwy i twardy podczas
skurczu

Poronienie w toku
• występuje umiarkowane krwawienie i
silne skurcze macicy, oraz
postępujące rozwieranie kanału
szyjki macicy, część pochwowa
znaczne skrócona z drożnym
kanałem w którym może znajdować
się płód lub część doczesnej i
kosmówki

Poronienie niezupełne
• krwawienie jest o miernym lub o
znacznym nasileniu, występują słabe
skurcze macicy, kanał szyjki drożny,
część pochwowa krótka, w ujściu
szyjki lub w pochwie wyczuwalne są
elementy jaja płodowego
• poronienie niezupełne to częściowe
wydalenie płodu bez części kosmówki
z jamy macicy

Poronienie zupełne
• występują silne skurcze macicy czego
następstwem jest oddzielenie i całkowite
wydalenie jaja płodowego, jajo płodowe
zostaje wydalone w całości, a następnie
występuje szybkie obkurczanie macicy i
ustąpienie krwawienia, w badaniu
ginekologicznym we wczesnym okresie
kanał szyjki jest rozwarty, a trzon
macicy znacznie powiększony

Poronienie szyjkowe
• sztywność i zbliznowacenie ujścia
zewnętrznego stanowi przeszkodę w
wydaleniu jaja płodowego, powyżej
zamkniętego ujścia szyjka rozszerza się,
a w czasie skurczów wydobywa się
płynna krew, zamknięte ujście
zewnętrzne, silne skurcze macicy i
rozdęcie szyjki macicy, oraz krwawienie
stanowią charakterystyczny obraz
kliniczny

Resztki po poronieniu
• trzon macicy jest nieznacznie
powiększony lub zwykłej wielkości
często tkliwy, część pochwowa
uformowana, kanał szyjki zamknięty
lub nieco rozwarty, pozostawienie w
jamie macicy fragmentów kosmówki
lub płodu może być przyczyną
krwawienia lub miejscowego
zakażenia błony śluzowej macicy

DIAGNOSTYKA PORONIEŃ
• W rozpoznaniu poronienia decydującą rolę odgrywają:
• informacje z wywiadu i występujące objawy, podczas
zbierania informacji od ciężarnej należy zwrócić
uwagę na charakter krwawienia i jego nasilenie,
obecność bólów podbrzusza lub skurczy macicy, a
także na ewentualne wydalenie tkanek jaja
płodowego
• badanie ginekologiczne podczas którego ocenia się
wydzielinę z pochwy, jej charakter i ilość, stan części
pochwowej, drożność kanału, oraz wielkość i
konsystencję macicy, ważnym elementem
diagnostycznym jest obecność czopu śluzowego w
kanale szyjki macicy

DIAGNOSTYKA PORONIEŃ-
cd.
• badania hormonalne, oznaczenie stężenia
hormonów progesteronu i estrogenów w
surowicy ma znaczenie w rozpoznaniu
poronienia zagrażającego, małe stężenia
hormonów czasem wyprzedzają wystąpienie
objawów klinicznych, podobne znaczenie ma
ilościowa ocena gonadotropiny kosmówkowej
hCG
• badania laboratoryjne, próba ciążowa –
dodatnia potwierdza obecność gonadotropiny
i czynność kosmówki, ale nie potwierdza życia
płodu

DIAGNOSTYKA PORONIEŃ-
cd.
• Klinicznym objawem poronienia jest
krwawienie. Zwykłe badanie kliniczne nie
daje dokładnej oceny funkcji i budowy jaja
płodowego, wskazane jest wówczas badanie
usg dzięki któremu można:
• określić wielkość, kształt położenie macicy
• uwidocznić pęcherzyk ciążowy, zarodek lub
płód
• zaobserwować czynność serca płodu i jego
ruchy potwierdzające życie

DIAGNOSTYKA PORONIEŃ-
cd.
• w poronieniach w toku nie stwierdza się
obecności pęcherzyka ciążowego
• poronienie zupełne można rozpoznać
wówczas, gdy brak jest cech wewnątrz
powiększonej macicy na wszystkich
przekrojach i występują objawy tzw. pustej
macicy
• resztki po poronieniu
• W niektórych przypadkach o rozpoznaniu
poronienia decyduje badanie
histopatologiczne materiału uzyskanego po
wyskrobaniu ścian jamy macicy

POSTĘPOWANIE W
PORONIENIACH
• Jest uzależnione od postaci klinicznej poronienia.
• w poronieniu zagrażającym i czasem w
rozpoczynającym postępowanie jest zachowawcze
pod warunkiem, że w macicy jest żywy płód,
ciężarna powinna przebywać w łóżku, należy
zapewnić jej spokój fizyczny i psychiczny,
zastosować leczenie hormonalne
• w poronieniu rozpoczynającym się podejmuje się
próbę leczenia zachowawczego, ale w przypadku
krwawienia należy wyskrobać ściany jamy macicy.
• w pozostałych postaciach należy wykonać
skrobanie ścian jamy macicy ?

PUSTE JAJO PŁODOWE
• Sytuacja kliniczna, w której w jamie
macicy rozwija się jajo płodowe,
kosmówka bez elementów zarodka

PUSTE JAJO PŁODOWE
• Objawy kliniczne
– Opóźniony wzrost wielkości macicy
– Krwawienie lub plamienie z dróg rodnych
– Ustąpienie subiektywnych objawów ciąży
• Badanie ginekologiczne
– Macica mniejsza od wielkości
charakterystycznej dla wieku ciążowego
• Badania USG
– W jamie macicy pęcherzyk ciążowy bez
echa płodowego

CIĄŻA OBUMARŁA
• Objawy kliniczne
– Opóźniony wzrost wielkości macicy
– Krwawienie lub plamienie z dróg rodnych
– Ustąpienie subiektywnych objawów ciąży
• Badanie ginekologiczne
– Macica mniejsza od wielkości
charakterystycznej dla wieku ciążowego
• Badania USG
– W jamie macicy pęcherzyk ciążowy o
nieprawidłowym kształcie z widocznym
polem płodowym bez tętna płodu

ZESPÓŁ PŁODU PRZENOSZONEGO,
CIĄŻA OBUMARŁA
Przyczyny:
matrwicze tkanki płodu powodują stałe przesączanie
tromboplastyn ( TF )
z jamy macicy do krążenia matki ciągła aktywacja
zewnątrzpochodnego
toru krzepnięcia;
po 2-4 tygodniach od obumarcia płodu dochodzi do
zużycia potencjału
hemostazy co prowadzi do skazy krwotocznej;
50% kobiet u których martwy płód pozostaje w macicy
ponad 5 tygodni.
Przygotowanie do porodu lub poronienia:
należy zakończyć ciążę po jej obumarciu przed rozwinięciem
DIC;
PLT > 60 tys.;
fibrynogen > 2 g/l;
poród wywołujemy/ kończymy 6 godzin po
odstawieniu heparyny.
przeciwskazaniem do heparyny jest krwawienie z
macicy;
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
- Slide 83
- Slide 84
- Slide 85
- Slide 86
- Slide 87
- Slide 88
- Slide 89
- Slide 90
- Slide 91
- Slide 92
- Slide 93
- Slide 94
- Slide 95
- Slide 96
- Slide 97
- Slide 98
- Slide 99
- Slide 100
- Slide 101
- Slide 102
- Slide 103
- Slide 104
- Slide 105
- Slide 106
- Slide 107
- Slide 108
- Slide 109
- Slide 110
- Slide 111
- Slide 112
- Slide 113
- Slide 114
- Slide 115
- Slide 116
- Slide 117
- Slide 118
- Slide 119
- Slide 120
- Slide 121
- Slide 122
- Slide 123
- Slide 124
- Slide 125
- Slide 126
- Slide 127
- Slide 128
- Slide 129
- Slide 130
- Slide 131
- Slide 132
- Slide 133
- Slide 134
- Slide 135
- Slide 136
- Slide 137
- Slide 138
- Slide 139
- Slide 140
- Slide 141
- Slide 142
- Slide 143
- Slide 144
- Slide 145
- Slide 146
- Slide 147
- Slide 148
- Slide 149
- Slide 150
- Slide 151
- Slide 152
- Slide 153
- Slide 154
- Slide 155
Wyszukiwarka
Podobne podstrony:
referat wersja na office 2003
Podstawy ekonomii II wykład 5 wersja dla studentów
Podstawy ekonomii II wykład 1 wersja dla studentów
Podstawy ekonomii II wykład 4 wersja dla studentów
Podstawy ekonomii II wykład 3 wersja dla studentów
wszystkie wykłady z matmy stoiński - wersja na telefon, MATMA, matematyka
wszystkie wykłady z matmy stoiński - wersja na telefon, MATMA, matematyka
wszystkie wykłady z matmy stoiński - wersja na telefon, MATMA, matematyka
wszystkie wykłady z matmy stoiński - wersja na telefon, MATMA, matematyka
ZAGADNIENIA NA EGZAMIN Z MECHANIKI TECHNICZNEJ II DLA SEMESTRU III, sem III, +Mechanika Techniczna I
Zagadnienia na egzamin z Gutka, ZUT-Energetyka-inżynier, III Semestr, Wytrzymałość materiałów II, Wy
MECHANIKA TECHNICZNA II - ZAGADNIENIA NA EGZAMIN, +Mechanika Techniczna II - Wykład.Ćwiczenia.Labora
MRP zadanie II zpolska wersja, PWSZ, SEMESTR 5, LP RUDNICKI WYKŁAD
wszystkie wykłady z matmy stoiński - wersja na telefon, MATMA, matematyka
wszystkie wykłady z matmy stoiński - wersja na telefon, MATMA, matematyka
wszystkie wykłady z matmy stoiński - wersja na telefon, MATMA, matematyka
wszystkie wykłady z matmy stoiński - wersja na telefon, MATMA, matematyka
więcej podobnych podstron