
Badanie przedmiotowe serca

Elementy badania
• oglądanie
• obmacywanie
• opukiwanie
• osłuchiwanie.

OGLĄDANIE
• po położeniu chorego na wznak z nieznacznie
podniesionym tułowiem (ok. 30°).
• W okolicy przedsercowej mogą być widoczne
tętnienia lub uderzenie koniuszkowe.
• U zdrowego człowieka w górnej części mostka
nie są widoczne żadne tętnienia. Ich obecność
może świadczyć m.in. o tętniaku aorty.
• Tętnienie w dołku sercowym jest wywołane
pracą prawej komory.

garb sercowy
• Rzadko widoczny jest garb sercowy, czyli
uwypuklenie klatki piersiowej w okolicy
przedsercowej.
• Powstaje ono u pacjentów z wadą wrodzoną
serca w dzieciństwie (kości klatki piersiowej są
jeszcze miękkie) i utrzymuje się przez całe
życie.

Uderzenie koniuszkowe
• spowodowane jest krótkotrwałym ruchem na
zewnątrz we wczesnym okresie skurczu.
Oceniamy
– lokalizację,
– rozległość
– charakter uderzenia

Lokalizacja
• U zdrowego uderzenie koniuszkowej V
międzyżebrzu, ok. 1,5 cm przyśrodkowo od
linii środkowoobojczykowej lewej i często jest
widoczne (uwaga otyłóść rozedma)
• Zniknięcie wyczuwalnego wcześniej uderzenia
koniuszkowego może być objawem płynu w
lewej jamie opłucnej, lewostronnej odmy
opłucnej, płynu w worku osierdziowym,

Lokalizacja
• przerost i powiększenie lewej komory (np.
nadciśnieniu tętniczym, niedomykalności
zastawki dwudzielnej, wadach aortalnych)
uderzenie koniuszkowe jest przesunięte w
lewo i do dołu,
• Izolowane powiększenie prawej komory (np.
zwężeniu zastawki dwudzielnej, nadciśnieniu
płucnym – w lewo.

Rozległość uderzenia koniuszkowego
• powinno być wyczuwalne na obszarze opuszek
dwóch palców.
• W przypadku powiększenia jamy lewej komory,
np. w kardiomiopatii roztrzeniowej,
zaawansowanej niedomykalności aortalnej, po
rozległym zawale mięśnia sercowego UK jest
przesunięte w lewo w doł
• Ale może zajmować znacznie większy obszar. Jest
to tzw. rozlane uderzenie koniuszkowe,
(unoszenie lewokomorowe).

Charakter
uderzenia koniuszkowego
• odzwierciedla jego siłę i amplitudę.
• Zależy od
– siły skurczu lewej komory,
– oporu, jaki pokonuje wyrzucana krew,
– Objętości wyrzutowej.

Charakter
uderzenia koniuszkowego
Hiperkinetyczne uderzenie koniuszkowe
• Przy zwiększonym obciążeniu objętościowym lewej komory
(niedomykalność zastawki mitralnej lub aortalnej)
• nasilenie szybkości i amplitudy ruchu uderzenia koniuszkowego, (UK
unoszące lub podnoszące)
• Inne stany hiperkinetycznych (nadczynność tarczycy, gorączka).
Hiperdynamiczne uderzenie koniuszkowe
• obciążeniu ciśnieniowym, np. w przebiegu stenozy aortalnej czy
nadciśnienia tętniczego.
• W takiej sytuacji uderzenie koniuszkowe trwa przez cały okres
skurczu i jest silnie wyczuwalne. Amplituda uderzenia
koniuszkowego jest zazwyczaj niezmieniona.

Charakter
uderzenia koniuszkowego
Osłabione uderzenie koniuszkowe (w rozedmie
płuc, odmie opłucnowej, nagromadzenie dużej
ilości płynu w jamie opłucnej.
Wciągające uderzenie koniuszkowe w przypadku
zrostów osierdziowo-opłucnowych i w
zaciskającym zapaleniu osierdzia.

Uderzenie koniuszkowe
• W dośrodkowym przeroście koncentrycznym (bez
powiększenia serca, np. u chorego z nadciśnieniem
tętniczym) silne UK o prawidłowej lokalizacji i
rozległości, ale o charakterze hiperdynamicznym.
• nasilona niedomykalności aortalna prowadzącą do
powiększenia lewej komory UK jest przesunięte w lewo
i w dół, unoszące i rozlane.
• rozstrzeń LK w przebiegu źle leczonego nadciśnienia
tętniczego UK przesunięte w lewo i ku dołowi, jest
rozlane i może być silne, (hiperdynamiczne) .

Tętnienie w okolicy przedsercowej
• sporadycznie u osób młodych, zwłaszcza z
wąską klatką piersiową lub z krążeniem
hiperkinetycznym.
• unoszenie skurczowe prawej komory
spowodowane jej przerostem i powiększeniem
PK, np. u chorych z tętniczym nadciśnieniem
płucnym.

Koci mruk
głośne szmery o niskiej częstotliwości. Wywołują
drgania, wyczuwalne przyłożoną płasko do
okolicy przedsercowej dłonią („kocie mruki”).
• W zwężeniu zastawki dwudzielnej występuje
mruk rozkurczowy,
• w zwężeniu zastawki aorty mruk skurczowy,
• w przetrwałym przewodzie Botalla mruk
skurczowo-rozkurczowy.
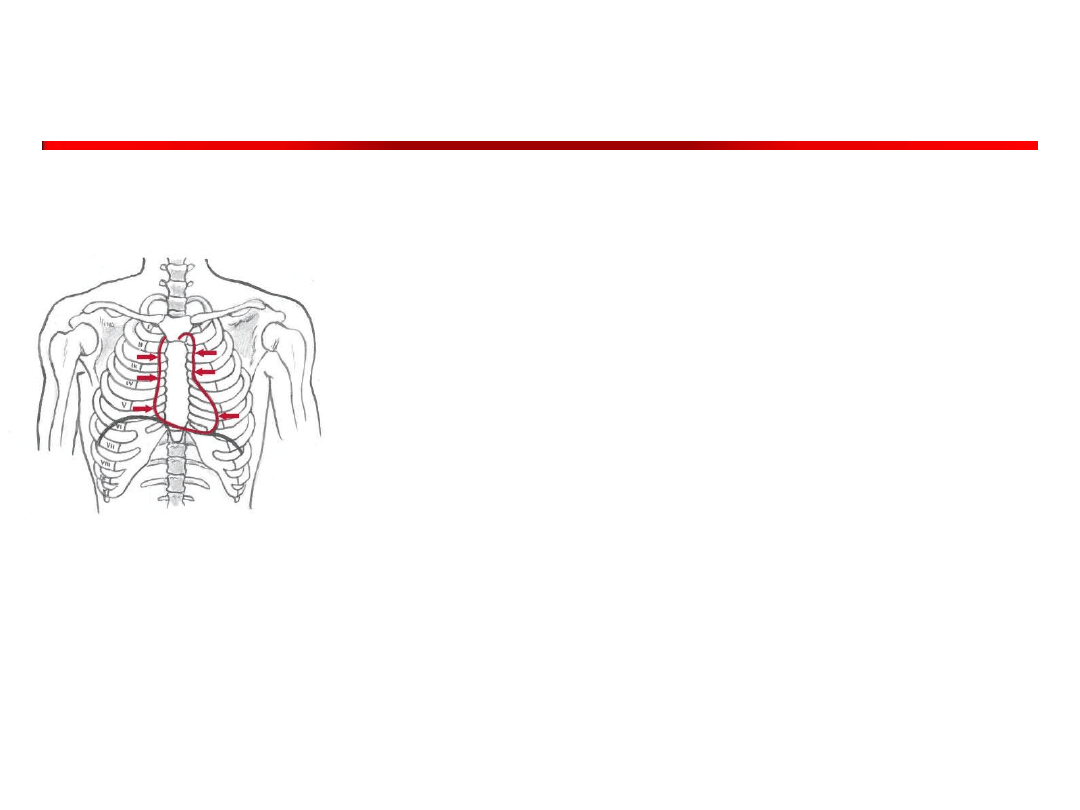
Opukiwanie serca
• ma pozwolić na ocenę jego
wielkości
• Stłumienie względne rzut brzegów
serca na przednią ścian klatki
piersiowej
• znaczenie tej metody jest bardzo
ograniczone obarczone dużym
błędem rzadko się wykonuje
Ryc. Wielka Interna

Osłuchiwanie
• Membrana
• Lejek

Oddychanie a osłuchiwanie serca
• wdech zwiększa przepływ krwi przez prawe
serce i głośność zjawisk prawokomorowych
• w czasie wydechu krew zgromadzona w
naczyniach płucnych przemieszcza się przez
lewe serce, zwiększając głośność zjawisk
pochodzenia lewokomorowego

próba Valsalvy - wstrzymanie
oddechu
• próba Valsalvy zmniejsza powrót żylny i
powoduje ściszenie większości zjawisk
osłuchowych
• badanie w czasie wstrzymanego oddechu
wskazane jest u chorych z nasilonymi szmerami
oddechowymi
• przy podejrzeniu kardiomiopatii z zawężaniem
drogi odpływu (zmniejszony powrót żylny i
wypełnienie komory nasilają zawężanie i szmer)

Co oceniamy przy osłuchiwaniu
1. częstość,
2. miarowość,
3. tony podstawowe,
4. tony dodatkowe,
5. szmery
6. Tarcie osierdzia

Gdzie słuchamy
• Punkty (obszary) osłuchiwania zastawek
• Ale też
– okolice pachowe,
– dołki nadobojczykowe, obojczyki,
– Szyję
– okolicę międzyłopatkową
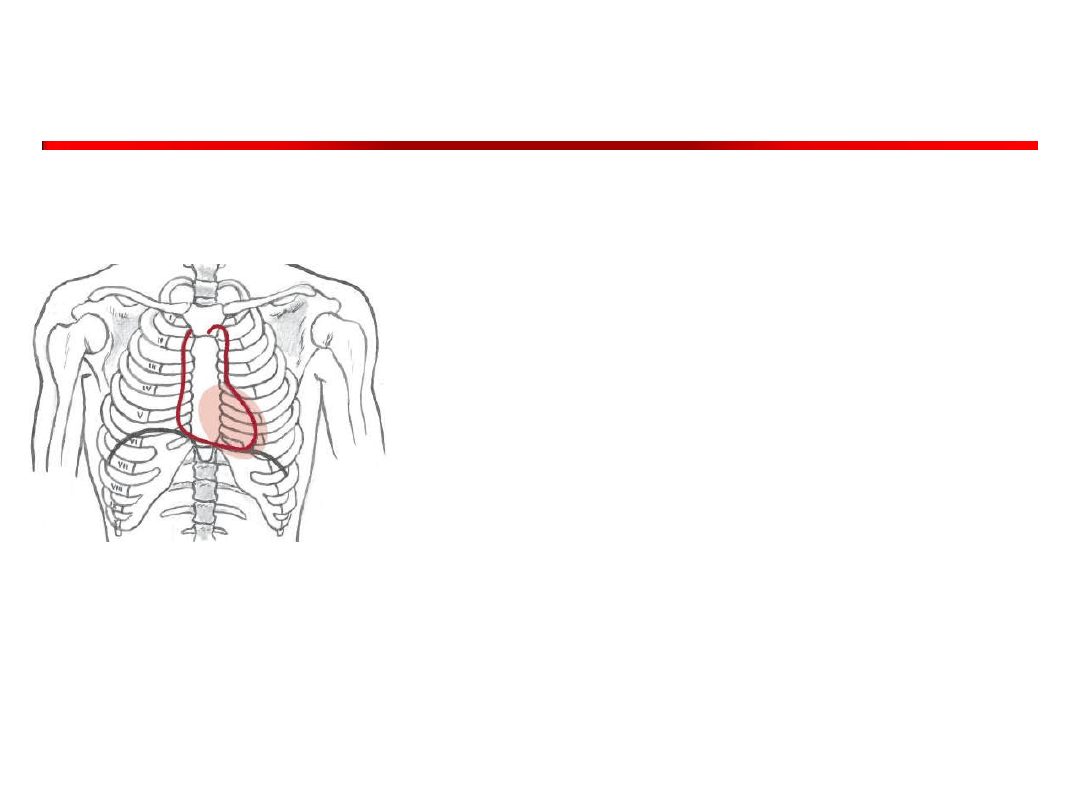
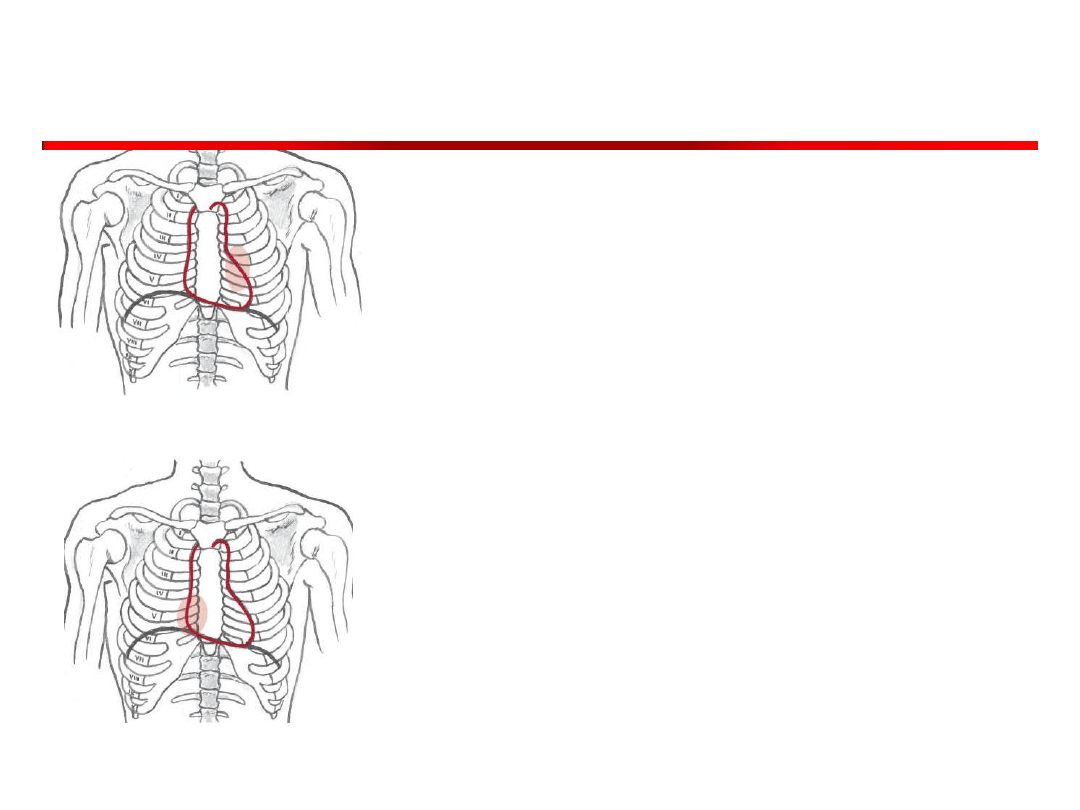
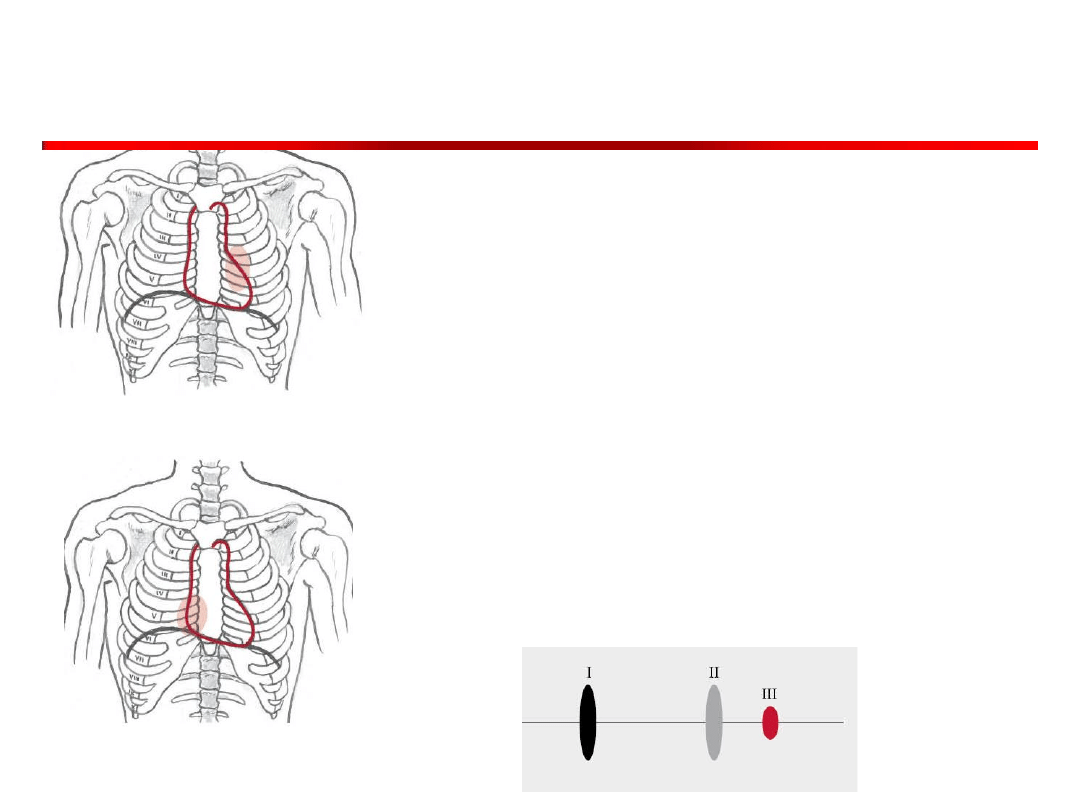
Osłuchiwanie
• Osłuchiwanie rozpoczynamy
od okolicy uderzenia
koniuszkowego (w której
ocenia się zastawkę
dwudzielną).
• Osłuchujemy zarówno
rzeczywiste miejsce uderzenia
koniuszkowego, jak i
prawidłową jego lokalizację.
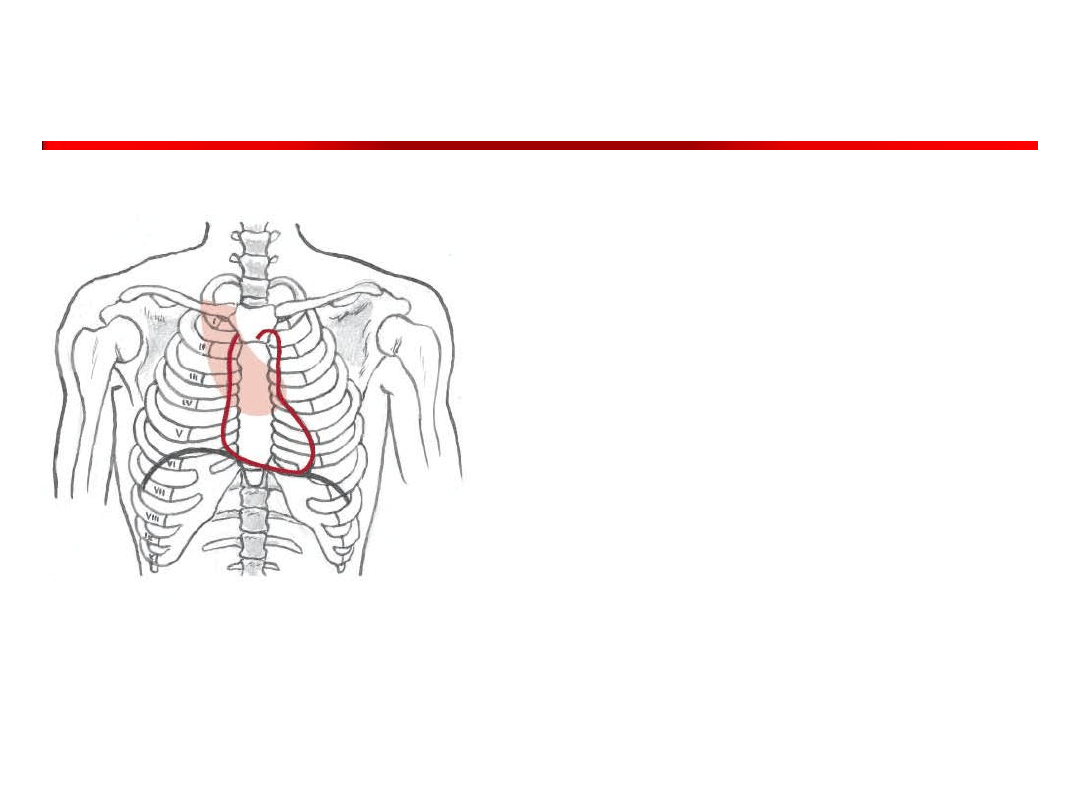
W następnej kolejności
osłuchuje się zastawkę
aorty, tj.
• okolicę drugiego
prawego międzyżebrza
przy mostku
• punkt Erba (III lewe
międzyżebrze przy
mostku)
Ryc. Wielka Interna
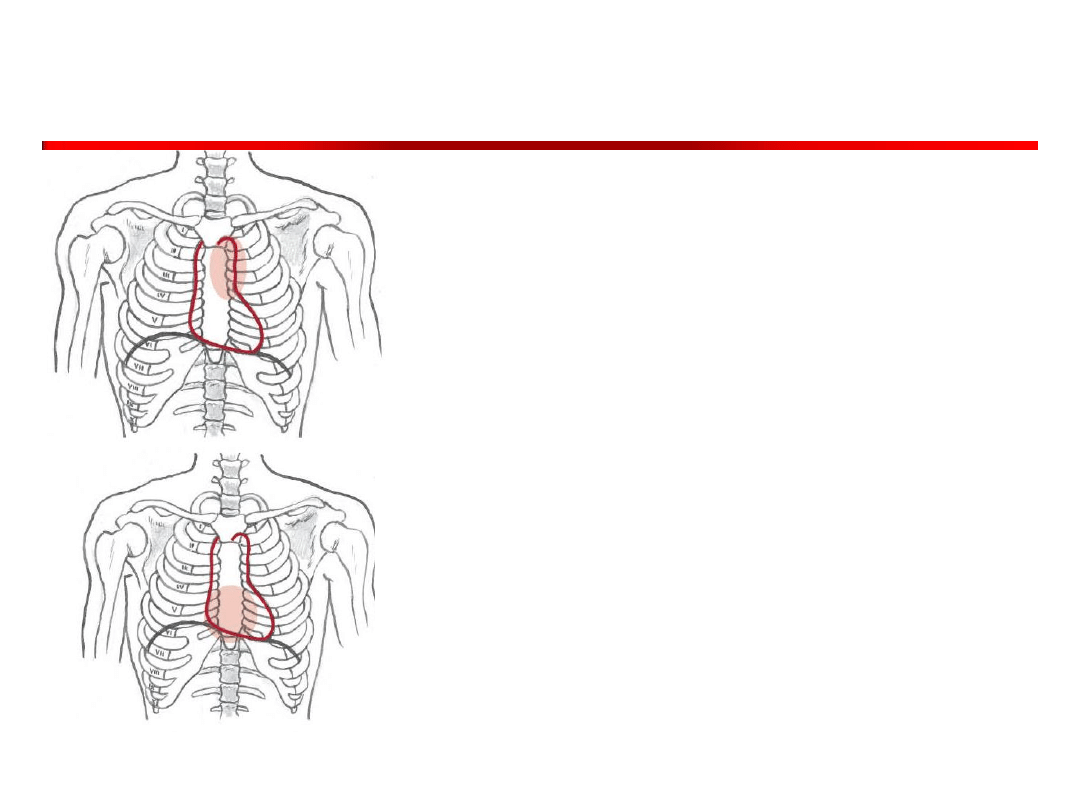
• Zastawkę pnia płucnego (w II
lewym międzyżebrzu
przymostkowo)
• Na końcu osłuchuje się
zastawkę trójdzielną w V
międzyżebrzu przymostkowo,
zarówno po lewej, jak i po
prawej stronie mostka
Ryc. Wielka Interna

1. Częstość pracy serca
Fizjologicznie w spoczynku 60-100 uderzeń na
minutę.
• Tachykardia >100/min,
• bradykardia <60/min.

2. Miarowość
Czynność zdrowego serca jest miarowa.
Rodzaje niemiarowości:
• niemiarowość oddechowa przyspieszenie pracy
serca w czasie wydechu, zwolnienie w wdechu u
młodych fizjologiczna.
• Całkowitą (niemiarowość niemiarowa) w
migotaniu przedsionków lub z licznymi
pobudzeniami dodatkowymi.

Miarowa niemiarowość
(ekstrasystoliczna)
• wywoływana pobudzeniami dodatkowymi.
– Po dodatkowym pobudzeniu nadkomorowym kolejne zazwyczaj
odstępie wyznaczonym podstawowym rytmem,
– po dodatkowym pobudzeniu komorowym pojawia się przerwa
wyrównawczą. dłuższa niż czas między kolejnymi pobudzeniami
rytmu podstawowego.
• Jeżeli po każdym skurczu rytmu podstawowego skurcz
dodatkowy to bigeminia odpowiednio nad- lub komorowej.
• Trigeminia to występowanie co trzeciego pobudzenia
dodatkowego.
3. Tony podstawowe
U zdrowych słychać dwa podstawowe tony:
• I ton wywołany zamknięciem zastawek
przedsionkowo-komorowych (na początku
skurczu komór)
• II ton zamknięcie zastawki aorty i pnia
płucnego (na początku rozkurczu komór).
• W skład I tonu wchodzą dwie składowe:
mitralna i trójdzielna,
• w skład II tonu aortalna i płucna
• Składowe mitralna i aortalna wyprzedzają
odpowiednio składowe trójdzielną i płucną.
UWAGA:
• Fala tętna pojawia się tuż po I tonie, a II ton po fali tętna.
• Pozwala to na łatwiejszą identyfikację I tonu.
Ryc. Wielka Interna

Tony podstawowe
Cechy:
• głośność,
• dźwięczność,
• akcentacja
• ewentualne rozdwojenie tonów

Głośność (amplituda) tonów
• Fizjologicznie I ton jest głośniejszy od II nad
zastawką dwudzielną i nad zastawką
trójdzielną,
• ton II głośniejszy od I nad zastawką aorty i nad
zastawką pnia płucnego.
• Takie relacje głośności tonów nazywamy
prawidłową akcentacją.

Głośność I tonu
Zależy:
• od szybkości narastania ciśnienia w komorach,
• zakresu ruchu płatków zastawek (im dalej od siebie
oddalone płatki przy rozpoczęciu skurczu, tym
• głośniejszy I ton i odwrotnie)
• siły naporu krwi po ich zamknięciu.
Głośność I tonu wzrasta w czasie
– wysiłku
– stanach krążenia hiperkinetycznego,
– tachykardii,
– przy skroceniu czasu przewodzenia przedsionkowo-komorowego

Cichy I ton
• Wolne narastanie ciśnienia w lewej komorze,
np. w znacznym uszkodzeniu LK.
• przy wydłużeniu przewodzenia
przedsionkowo-komorowego, np. bloku I
stopnia (przy dłuższym rozkurczu płatki powoli
zbliżają się do siebie)

Zmienna głośność
• w niemiarowości oddechowej,
• periodyce Wenckebacha,
• w migotaniu przedsionków,
• U chorych z całkowitym blokiem
przedsionkowo-komorowym zmienności

Ton II
• W warunkach prawidłowych składowa aortalna (IIa) jest
głośniejsza niż składowa płucna (IIp).
• Głośność II tonu zależy od ciśnienia wewnątrznaczyniowego
– IIa od ciśnienia w aorcie, IIp od ciśnienia w tętnicy płucnej)
– ruchu płatkow zastawek.
–
• Głośność IIa zwiększona u chorego nadciśnieniem tętniczym
(wzmocnienie II tonu nad zastawką aortalną),
• Głośność IIp zwiększona w przypadku nadciśnienia płucnego
(wzmocnienie II tonu nad zastawką płucną).
• Zmniejszona głośność jednej lub obu składowych II tonu wynika ze
znacznego upośledzenia ruchomości płatków jednej lub obu
zastawek połksiężycowatych,

Osłabienie obu tonów
• płyn w osierdziu
• zaawansowana niewydolność serca niskie
ciśnienie
• otyłość
• rozedma płuc
• Choroby jamy opłucnowej (odma, płyn).

Rozdwojenie tonów
• Rozdwojenie I tonu
• Rozdwojenie II tonu
4. Tony dodatkowe
Podczas osłuchiwania należy
ustalić obecność tonów
dodatkowych i ich zależność
od fazy oddechowej.
– III ton
– IV ton
Tony lewokomorowe
Tony prawokomorowe
Rzadkie
Ryc. Wielka Interna
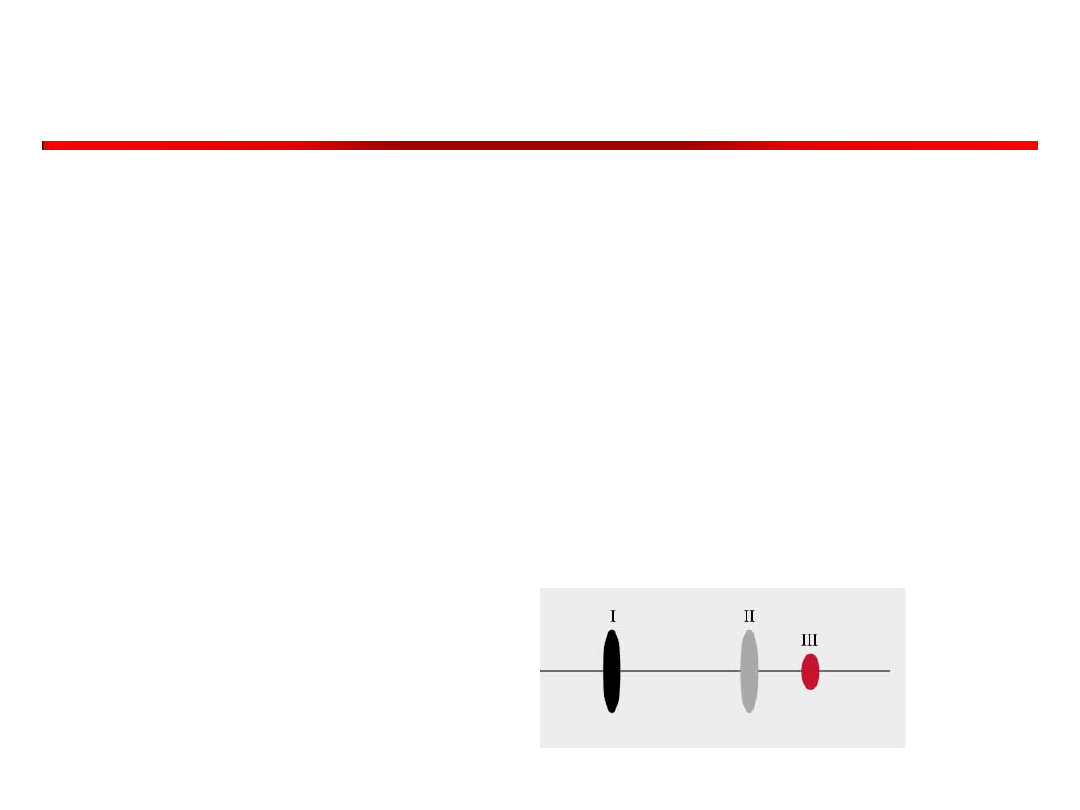
Ton III
Zwany tonem komorowym lub wczesnorozkurczowym,
lub tonem szybkiego napełniania komór.
Pojawi się po II tonie
• Wywołują go drgania niskiej częstotliwości,
spowodowane uderzeniem szybko napływającej do
komór krwi,
• Najczęściej ton lewokomorowy, rzadko
prawokomorowy.
Ryc. Wielka Interna
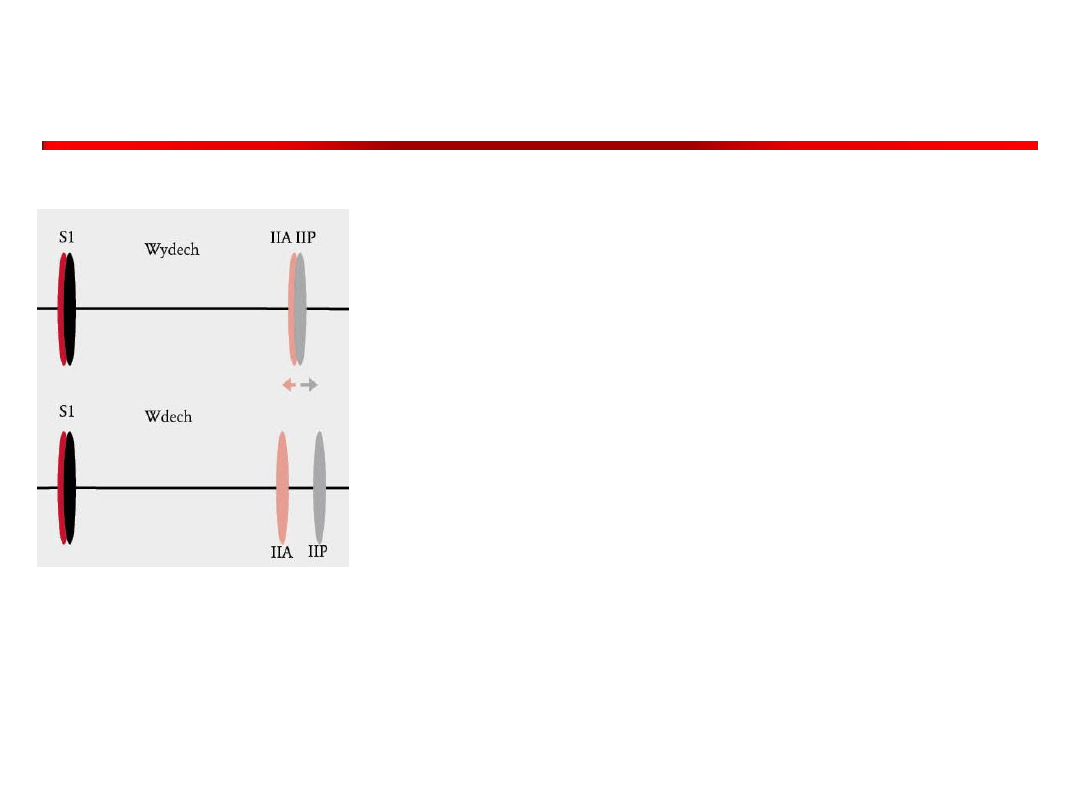
• Lewokomorowy ton III w
okolicy uderzenia
koniuszkowego i lewego
brzegu mostka wydech
• Prawokomorowy przy
wyrostku mieczykowatym
mostka. (wdech)
Tony lewokomorowe
Tony prawokomorowe
Rzadkie
Ryc. Wielka Interna
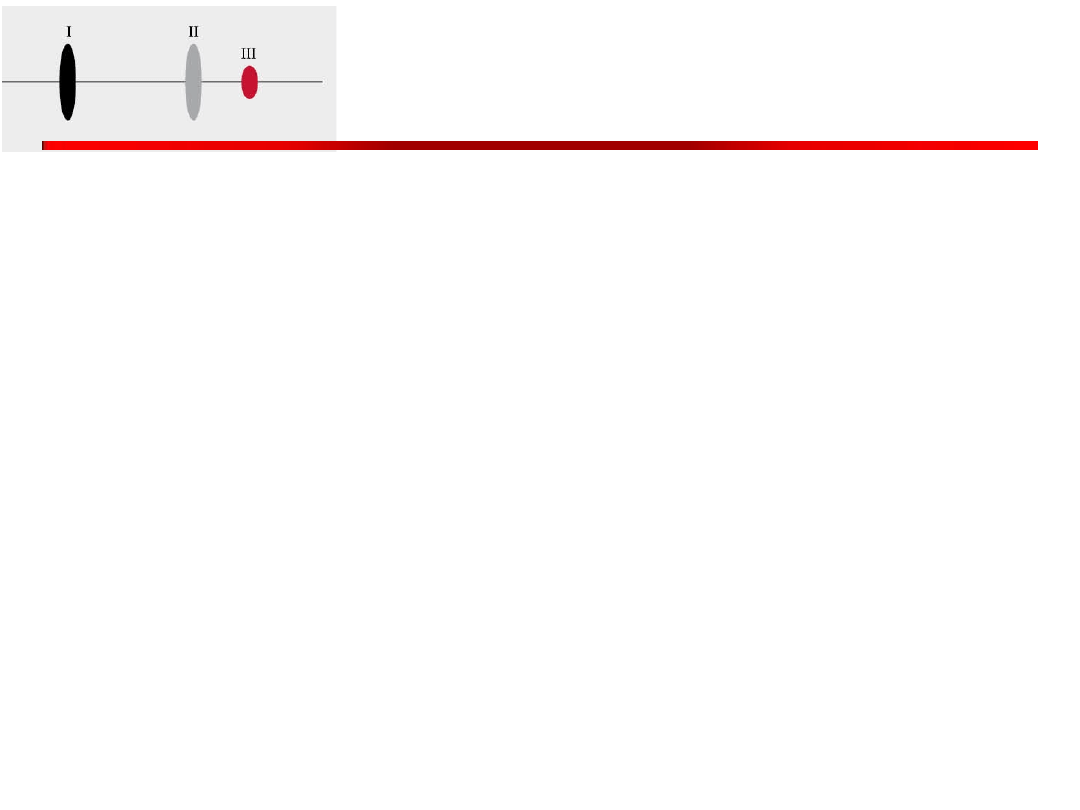
III ton
• U dzieci i młodzieży jest zjawiskiem fizjologicznym może pojawiać
się po wysiłku fizycznym.
• U osób dorosłych jest zjawiskiem patologicznym.
• III ton może powstawać,
– gdy do komory we wczesnym rozkurczu napływa zbyt duża ilość krwi
(np. w przebiegu dużej niedomykalności mitralnej lub trójdzielnej).
– zmniejszona podatność rozkurczowa komory (np. spowodowana
blizną po zawale mięśnia sercowego, dużym przerostem mięśnia
sercowego,
• III ton z tonami podstawowymi tworzy protodiastoliczny rytm
cwałowy, inaczej cwał komorowy
• Ton III jest wczesnym wykładnikiem niewydolności serca.
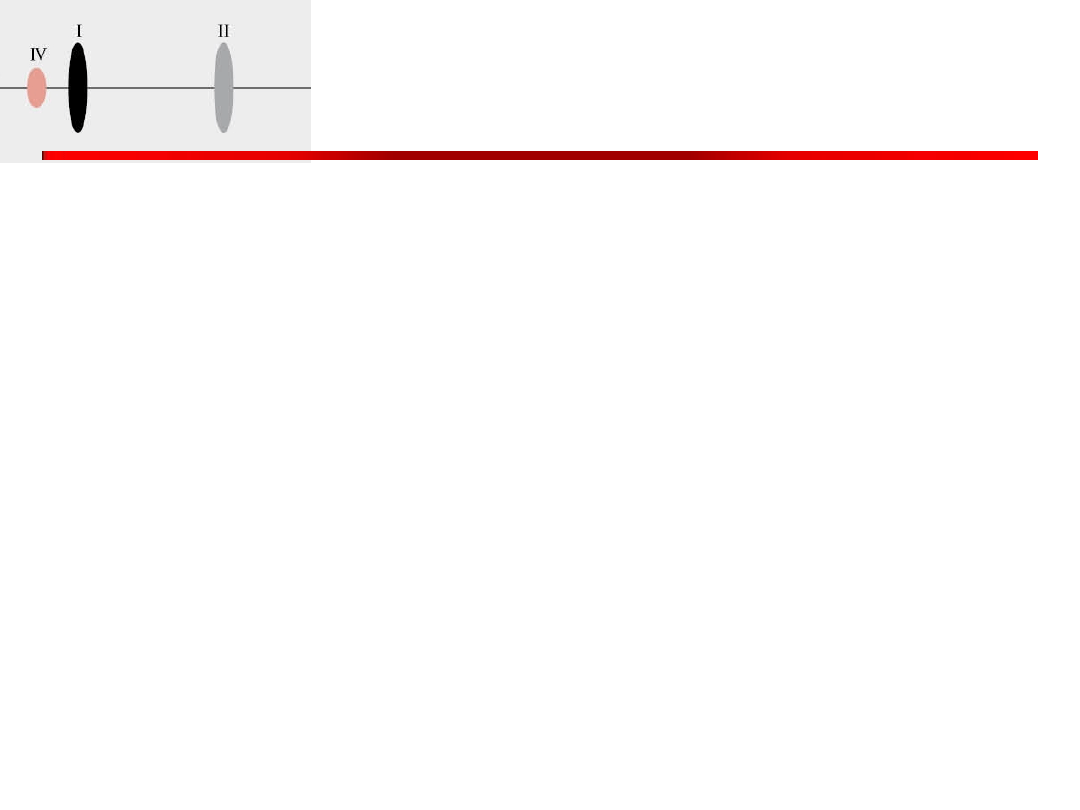
IV ton
• zwany przedsionkowym lub poźnorozkurczowym, lub
wolnego napełniania komór
• występuje przed I tonem.
• przyczyną IV tonu jest przedskurczowe dopełnienie
komory wywołane skurczem przedsionka.
• Przy braku czynności mechanicznej przedsionka IV ton
nie występuje w migotaniu przedsionkow.
• IV ton świadczy o obniżonej podatności rozkurczowej
komory.
• Podobnie jak III ton może mieć pochodzenie lewo- lub
prawokomorowe
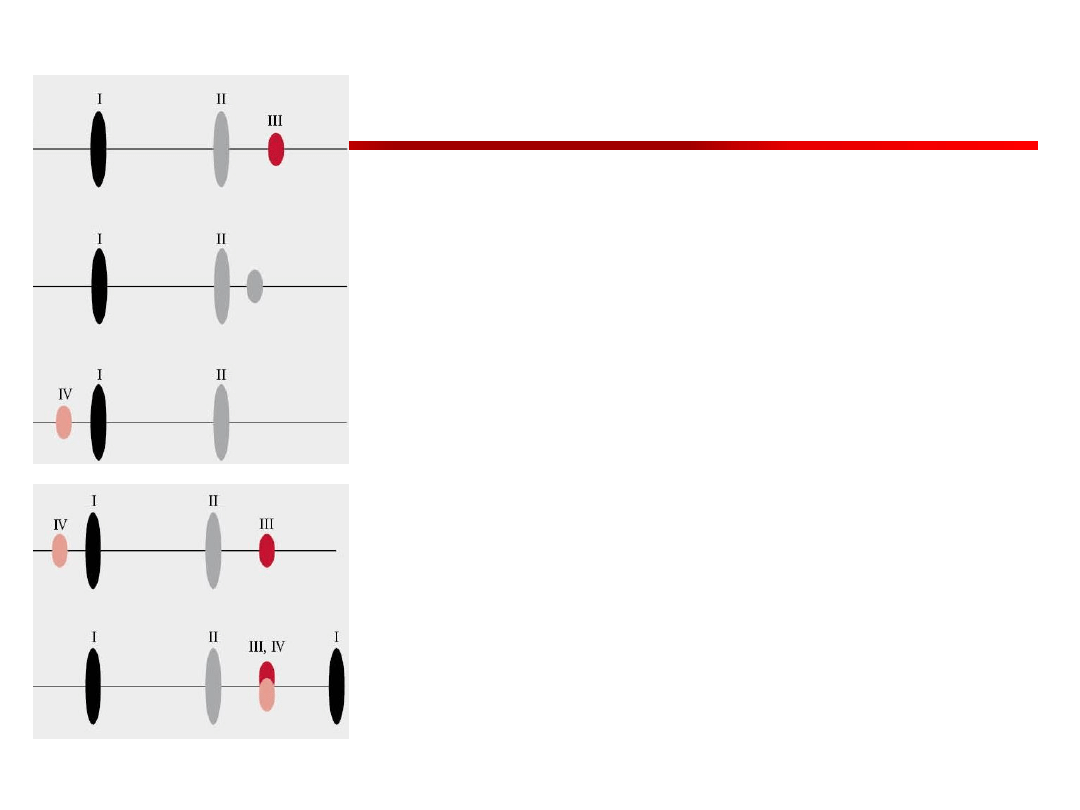
Cwał
• Obecność III tonu cwał komorowy,
• Obecność IV tonu cwał
przedsionkowy.
• W rzadko mogą wystąpić te dwa
dodatkowe tony rytm
czterotaktowym (poczworny).
• W tachykardii dochodzi do skrocenia
okresu rozkurczu, III i IV ton zbliżają
się, mogą nałożyć się na siebie
dodatkowe tony – cwał zsumowany.
Rzadko ton osierdziowy
Ryc. Wielka Interna

5. Szmery
W ocenie szmeru uwzględnia;
• charakter,
• głośność,
• częstotliwość,
• najgłośniejsze jego miejsce (punctum maximum),
• czas trwania
• promieniowanie,
• Zależność od fazy oddechowej
• Od pozycji badanego.

Głośność
skala Levine’a

Szmery
• Rozkurczowe
• Skurczowe
• Ciągłe (maszynowe)
W zależności od fazy skurczu, na ktorą przypada szmer, wyrożnia się
szmery:
– pełnoskurczowe (holosystoliczne),
– wczesnoskurczowe (protosystoliczne),
– środskurczowe (mezosystoliczne)
– poźnoskurczowe (telesystoliczne).
Analogiczny podział odnosi się do szmerów rozkurczowych - diastolicznych

Szmery
• Skurczowe:
– wyrzutowe
– fali zwrotnej,
• rozkurczowe
– zwrotnej
– Przepływu przez ujścia przedsionkowo-komorowe

pozycji ciała
• Szmer niedomykalności mitralnej jest lepiej
słyszalny w pozycji leżącej lewobocznej,
• szmery znad zastawki aortalnej i płucnej w
pozycji siedzącej w przodopochyleniu
.
Wyszukiwarka
Podobne podstrony:
BADANIE przedmiotowe i podmiotowe
badanie przedmiotowe 2
badanie przedmiotowe
Badanie przedmiotowe[1]
Badanie przedmiotowe (2), 5 ROK, INTERNA, 3 rok
CP2 badanie przedmiotowe i podmiotowe cz II, Medycyna Ratunkowa - Ratownictwo Medyczne
Badanie przedmiotowe i podmiotwe w pediatrii
Wywiad i badanie przedmiotowe
Badanie przedmiotowe klatka piersiowa
Badanie przedmiotowe 3rok konspekt
Badanie przedmiotowe dla interny ang
Historia chroroby, Historia pediatryczna Kasi, Badanie przedmiotowe
badanie przedmiotowe MK id 7770 Nieznany (2)
GIN, Badanie przedmiotowe obejmuje badanie zewnętrzne i badanie wewnętrzne przez pochwę
Badanie przedmiotowe id 77693 Nieznany (2)
więcej podobnych podstron