
Zapalenia
opon mózgowo-
rdzeniowych
Seminarium 6
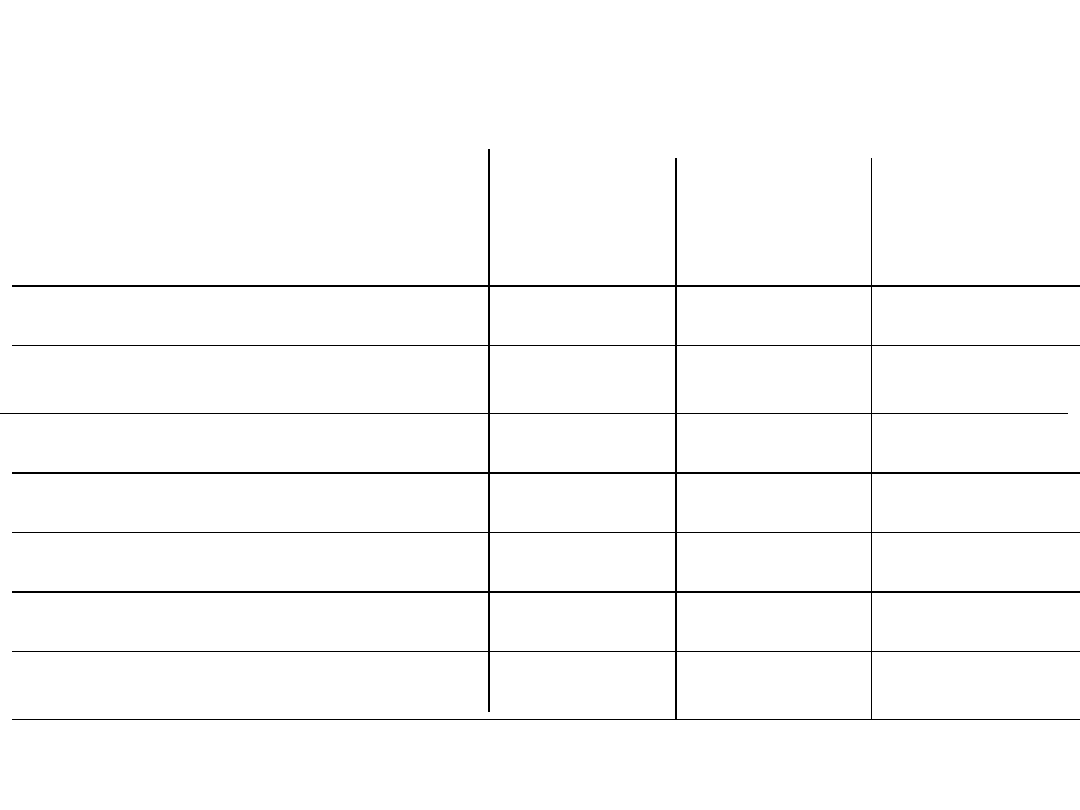
Epidemiologia
Zapalenie opon
Zapalenie opon
mózgowo-
mózgowo-
rdzeniowych
rdzeniowych
Rok
Rok
2001
2001
Liczba
Liczba
przypadków
przypadków
Rok
Rok
2003
2003
Liczba
Liczba
przypadków
przypadków
Rok
Rok
2004
2004
Liczba
Liczba
przypadków
przypadków
Ogółem
Ogółem
2366
2366
1904
1904
1950
1950
Wirusowe
Wirusowe
1324
1324
973
973
908
908
Bakteryjne
Bakteryjne
838
838
724
724
804
804
W tym: Neisseria
W tym: Neisseria
meningitidis
meningitidis
101
101
66
66
112
112
Haemophilus
Haemophilus
influenzae
influenzae
70
70
59
59
72
72
Streptococcus
Streptococcus
pneumoniae
pneumoniae
inne lub
inne lub
nieokreślone
nieokreślone
667
667
599
599
620
620

Etiologia
zapaleń opon mózgowo-
rdzeniowych
Bakteryjne
Bakteryjne
– ropne
– ropne
Neisseria meningitidis - G-
Streptococcus pneumoniae
- G+
Haemophilus influenzae -
G-
Bakteryjne
Bakteryjne
–
–
nieropne
nieropne
Mycobacterium tuberculosis
Krętki
•
Treponema pallidum
•
Borrelia burgdorferii
•
Leptospira:
sejroe,
gripptyphosa,
icterohaemorrhagia
e
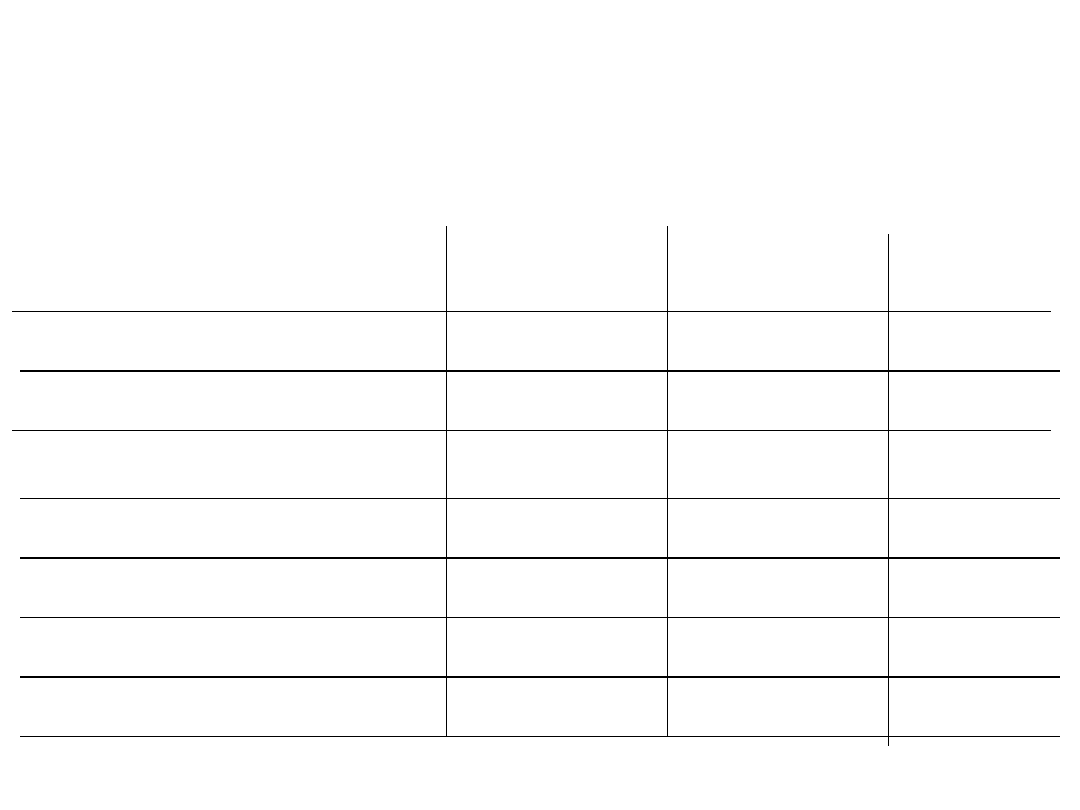
Etiologia bakteryjnych zapaleń opon
mózgowo-rdzeniowych w zależności od
wieku pacjentów
Drobnoustrój
Drobnoustrój
Noworodki
Noworodki
<1 msc (%)
<1 msc (%)
Dzieci
Dzieci
1 msc – 15 lat
1 msc – 15 lat
(%)
(%)
Dorośli
Dorośli
> 15 lat
> 15 lat
(%)
(%)
Haemophilus influenzae
Haemophilus influenzae
0 – 3
40 – 60
1 – 3
Neisseria meningitidis
Neisseria meningitidis
0 – 1
25 – 40
10 – 35
Streptococcus
Streptococcus
pneumoniae
pneumoniae
0 – 5
10 – 20
30 – 50
Pałeczki G (-)
Pałeczki G (-)
50 - 60
1 – 2
1 – 10
Paciorkowce
Paciorkowce
20 - 40
2 – 4
5
Gronkowce
Gronkowce
5
1 – 2
5 – 15
Listeria sp.
Listeria sp.
2 - 10
1 - 2
5

Etiologia bakteryjnych zapaleń opon
mózgowo-rdzeniowych w zależności od
wieku pacjentów
Wiek
Wiek
Najczęstsze czynniki
Najczęstsze czynniki
etiologiczne
etiologiczne
0 – 4 tygodni
0 – 4 tygodni
Streptococcus agalactiae, E.coli, Listeria
monocytogenes,
Klebsiella pneumoniae, Enterococcus sp, Salmonella sp.
4 – 12 tygodni
4 – 12 tygodni
Streptococcus agalactiae, E.coli, Listeria
monocytogenes, Haemophilus influenzae, Streptococcus
pneumoniae, Neisseria meningitidis
3 msc- 18 lat
3 msc- 18 lat
Haemophilus influenzae, Neisseria meningitidis,
Streptococcus pneumoniae
18 – 50 lat
18 – 50 lat
Streptococcus pneumoniae, Neisseria meningitidis
> 50 lat
> 50 lat
Streptococcus pneumoniae, Neisseria meningitidis,
Listeria monocytogenes, pałeczki G (-)

Etiologia zapaleń opon
–
c.d.
Wirusowe:
Wirusowe:
•
Enterowirusy: Coxsackie A i B, ECHO
•
Arbowirusy
•
Adenowirusy
•
Herpes simplex typ I i II
•
Wirusy wywołujące określone choroby
tzw. przyzakaźne zapalenia opon:
świnka, odra, różyczka, ospa wietrzna,
grypa

Etiologia zapaleń opon
–
c.d.
Grzybicze
Grzybicze
Candida sp.
Cryptococcus
neoformans
Aspergillus
Pierwotniakowe
Pierwotniakowe
Toxoplasma gondi
Ameba
Pasożytnicze
Pasożytnicze
Wągrzyca
Bąblowica
Glistnica

Zespół oponowy
Ból głowy
Nudności/wymioty
Wzrost temperatury ciała
Przeczulica na bodźce
zewnętrzne
Dodatnie objawy oponowe:
•
Sztywności karku
•
Kerniga
•
Brudziński górny i dolny
•
Karkowo-mydriatyczny
•
Amosa

Występowanie zespołu
oponowego
(
różnicowanie zapalenia opon
mózgowo- rdzeniowych)
Zapalenia opon mózgowo-
rdzeniowych
Krwotok podpajęczynówkowy
Podrażnienie opon miękkich
tzw. meningismus
Zespół popunkcyjny

Sposoby pobrania PMR
Nakłucie lędźwiowe
Nakłucie podpotyliczne
Nakłucie układu
komorowego

Nakłucie lędźwiowe -
wskazania
Zapalenia opon: bakteryjne,wirusowe,
grzybicze
Monitorowanie leczenia zapalenia opon
Wewnątrzkanałowa antybiotykoterapia
lub chemioterapia
Diagnostyka krwotoku podpajęczynówkowego
Podawanie miejscowego znieczulenia
Diagnostyka stwardnienia rozsianego,
zespołu Guillain-Barre

Nakłucie lędźwiowe -
przeciwwskazania
Objawy wzmożonego ciśnienia
wewnątrzczaszkowego:
Objawy neurologiczne z tylnego dołu czaszki
Obrzęk tarczy nerwu wzrokowego
Nieprawidłowy obraz TK/MRI
Zaburzenia krzepnięcia
Wstrząs
Miejscowy stan zapalny
Infekcje bakteryjne skóry
Stan zapalny kręgów
Brak zgody/współpracy pacjenta

Nakłucie lędźwiowe -
powikłania
Zespół popunkcyjny
Wgłobienie
Krwiak
Jatrogenne zapalenie
opon
mózgowo-rdzeniowych

Drogi przenikania
patogenów do OUN
Droga krwionośna (bakterie, wirusy)
Drogą neuronów (wirusy: herpes simples,
herpes-zoster, wścieklizna)
Przez ciągłość ze struktur czaszki
(bakterie):
1.
Ucho środkowe
2. Zatoki oboczne nosa
3. Urazy czaszki
Droga jatrogenna (bakterie):
1. Operacje neurochirurgiczne
2. Zastawki komorowo- otrzewnowe
3. Nakłucie lędźwiowe- igła
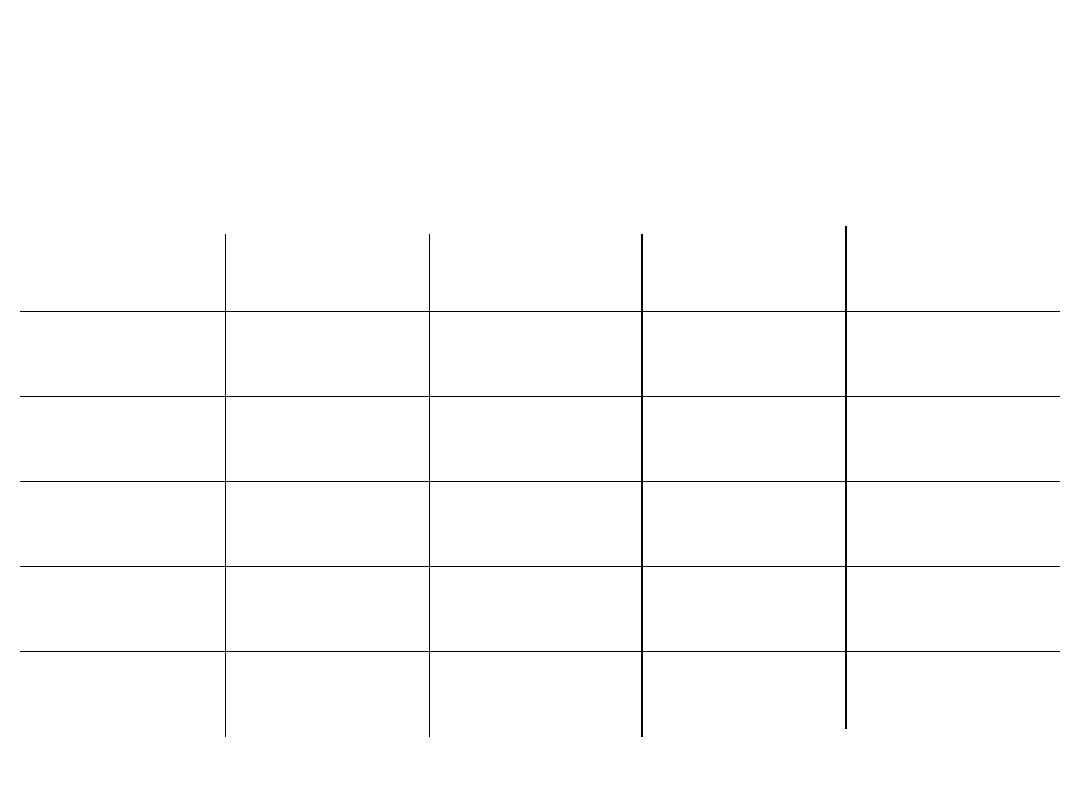
Badanie ogólne PMR
Norma
Norma
Ropny
Ropny
Wirusowy
Wirusowy
Gruźliczy
Gruźliczy
Wygląd
Wygląd
makroskop
makroskop
owy
owy
Przejrzysty,
wodojasny
Mętny,
żółtawy
Przejrzysty,
wodojasny
Przejrzysty,
opalizujący
Cytoza/mm
Cytoza/mm
3
3
O – 5 kom.
limfocytarn
e
1.0 – 10 tys
granulocyty
30 – 300
kom.
limfocytarn
e
30 – 500
kom.
limfocytarn
e
Glukoza
Glukoza
mg/100ml
mg/100ml
55 - 80
0 - 45
50 - 80
0 - 50
Białko
Białko
mg/100ml
mg/100ml
20 - 40
100 - 1800
20 - 100
50 - 500
Chlorki
Chlorki
mmol/l
mmol/l
115 - 130
100 - 120
115 - 125
95 - 110
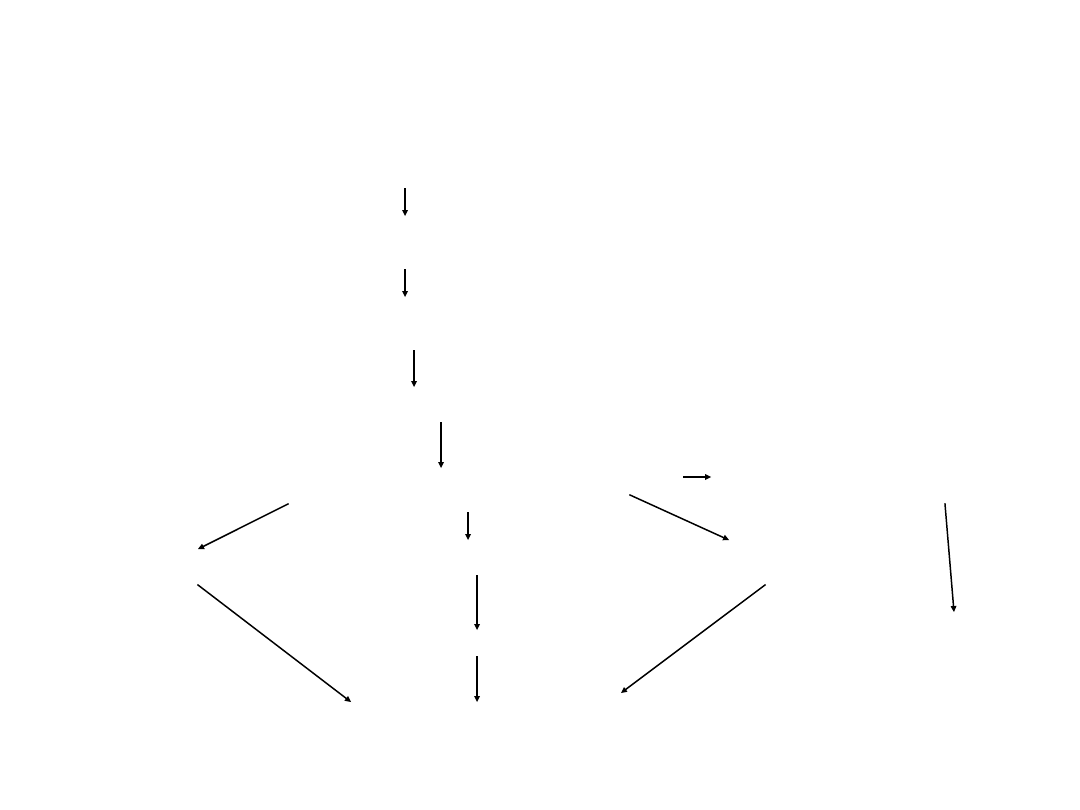
Patogeneza bakteryjnego
zapalenia opon
Kolonizacja jamy nosowo-gardłowej
Infekcja miejscowa
Bakteriemia
Inwazja – replikacja w przestrzeni podpajęczynówkowej
Stan zapalny przestrzeni podpajęczynówkowej zapalenie
naczyń mózgu
Obrzęk naczyniopochodny wodogłowie obrzęk cytotoksyczny
obrzęk śródmiąższowy
zawał mózgu
wzmożone ciśnienie śródczaszkowe
Ropne zapalenie opon
–
przebieg kliniczny
Okres wylęgania 1-5 dni
Nagły początek, poprzedzony krótkotrwałą infekcją
górnych dróg oddechowych
Objawy ogólne (gorączka, ból głowy, nudności/wymioty)
Objawy neurologiczne:
zaburzenia świadomości ilościowe i/lub jakościowe
objawy ogniskowe, oponowe, drgawki
Objawy skórne (opryszczka wargowo-nosowa, oczy „królicze”,
wylewy krwawe, wybroczyny, wykwity
plamisto-grudkowe
Posocznica + DIC + wstrząs → Zespół Waterhouse
,
a -
Friderichsena

Zespół Waterhause’a
–
Friderichsena
Piorunująca bakteriemia z/bez
zapalenia opon
Wstrząs wazomotoryczny
Wstrząs septyczny
Wylewy krwawe do nadnerczy

Ropne zapalenie opon
–
rozpoznanie
Wywiad
Wywiad
Obraz kliniczny
Obraz kliniczny
Badanie PMR:
Badanie PMR: ogólne, posiew, antygeny
rozpuszczalne
Badania laboratoryjne krwi:
Badania laboratoryjne krwi:
leukocytoza lub leukopenia z przesunięciem w
lewo
wzrost CRP, OB.
wykładniki DIC (spadek PLT, czynników
krzepnięcia, fibrynogenu, wzrost D-dimerów)
Posiew, antygeny rozpuszczalne
Posiew, antygeny rozpuszczalne

Ropne zapalenie opon-
leczenie
Przyczynowe:
Przyczynowe:
1.
1.
Empiryczne
Empiryczne
-
Penicylina
krystaliczna
-
Claforan
-
Amikin
-
Ampicylina
-
Metronidazol
2.
2.
Celowane
Celowane
Zgodne z antybiogramem
Objawowe:
Objawowe:
•
P/obrzękowe
•
P/drgawkowe
•
Uspokajające
•
P/gorączkowe i
p/zapalne
•
P/wymiotne
•
Immunoglobuliny
•
Leczenie DIC
•
Inne: cewnik,
respirator, sonda .....
Antybiotykoterapia
–
zasady:
Penetracja do OUN
Szerokie spektrum (G+ i G-)
Maksymalne dawki na kg/mc
Tylko dożylnie!
Należy rozpocząć jak
najszybciej, niezwłocznie po
powzięciu podejrzenia, nawet
w transporcie…

Czas leczenia ropnych
zapaleń opon
Najczęściej - 10-14 dni
Neisseria meningitidis - 7-10 dni
Streptococcus pneumoniae - 10-14
dni
Listeria monocytogenes - 14-21 dni
Gram-ujemne pałeczki - 21 dni

Powikłania
bakteryjnego zapalenia
opon
Wgłobienia
Wodogłowie
Ropień/mnogie ropnie mózgu
Padaczka
Niedowłady/porażenia kończyn,
nn.czaszkowych
Zaburzenia mowy, psychiczne,
zachowania

Infekcje wirusowe w
CUN
Zapalenie opon mózgowo-
rdzeniowych
–
łagodna infekcja
Ostre: encephalitis
meningoencephalitis
meningoencephalomyelitis
Poinfekcyjne zapalenia mózgu
Zakażenia CUN wirusami powolnymi

Wirusowe zapalenia opon
–
patogeneza
1.
1.
Zakażenia egzogenne
Zakażenia egzogenne
-
wnikanie wirusów
przez przewód pokarmowy lub/i oddechowy
-
replikacja
-
wiremia
-
łączenie się ze swoistym receptorem na
komórkach
2.
2.
Zakażenia endogenne
Zakażenia endogenne
–
–
uaktywnienie utajonego
zakażenia w OUN: HSV typ I, CMV, EBV
Patogeneza infekcji
wirusowych w CUN
Droga krwionośna
wnikanie wirusa do gospodarza
pierwotna replikacja: drogi oddechowe, przewód pokarmowy, skóra,
mięśnie
Wtórna replikacja: śródbłonek naczyń, układ siateczkowo-śródbłonkowy czy
mięśnie
Przetrwała wiremia
Przekroczenie bariery krew- mózg
Sploty naczyniówkowe PMR zapalenie śródbłonków
naczyń
Patogeneza infekcji wirusowych
w CUN
Droga neuronalna
Penetracja i replikacja wirusa do przestrzeni śluzówkowo-
skórnej
Transport aksonalny wirionów
Replikacja w zwojach grzbietowych korzeni nerwowych
Odśrodkowa migracja wirusów
Przechodzenie do rdzenia kręgowego Skórna manifestacja
choroby

Wirusowe zapalenia opon
–
przebieg kliniczny
1.
1.
Zakażenia egzogenne:
Zakażenia egzogenne:
A.
A.
Wariant I
Wariant I
-
objawy dyspeptyczne lub grypopodobne
-
temperatura do 38C
-
stan pozornego zdrowia
-
ponowny wzrost temperatury
-
objawy zespołu oponowego i/lub mózgowe
B.
B.
Wariant II
Wariant II
-
bezpośrednie powikłanie chorób wirusowych: świnka, odra,
różyczka
-
wczesny okres choroby- objawy choroby podstawowej
-
objawy oponowe i/lub mózgowe
2.
2.
Zakażenia endogenne:
Zakażenia endogenne:
-
brak fazy wstępnej
-
od początku objawy ze strony CUN i/lub objawy oponowe

Wirusowe zapalenie opon
Rozpoznanie:
Rozpoznanie:
-
obraz kliniczny
-
Badanie PMR
-
Etiologia: badania serologiczne, izolacja wirusa z PMR,
krwi, wymazów z jamy nosowo-gardłowej,
na podstawie obrazu klinicznego w przyzakaźnych
zapaleniach opon
Diagnostyka:
Diagnostyka:
-
badanie ogólne PMR
-
Morfologia, CRP, OB.
-
Badania serologiczne PMR i krwi
(I-początek choroby, II- po 10-14 dniach)
-
Badania wirusologiczne
-
PCR
Leczenie:
Leczenie:
-
obraz kliniczny
-
objawowe

Infekcje grzybicze
OUN
Etiologia:
Etiologia: Candida sp, Cryptococcus neoformans
Zapalenie opon i/lub mózgu:
Zapalenie opon i/lub mózgu: ostre, przewlekłe
Rozpoznanie etiologiczne:
Rozpoznanie etiologiczne:
- Candida - hodowla z PMR
- Cryptococcus – preparat - tusz indyjski
– hodowla z PMR
– antygen kryptokokowy w PMR
PMR:
PMR: 15% prawidłowy
35% wzrost białka
25% wzrost cytozy > 20 komórek
20% spadek cukru
Leczenie:
Leczenie: Flukonazol (Diflukan) lub
amfoterycyna B

Gruźlica OUN
Powolny rozwój choroby (tyg.—miesiące)
Powolny rozwój choroby (tyg.—miesiące)
I okres
I okres objawów niecharakterystycznych
II okres
II okres powoli rozwijających się objawów
neurologicznych
Zap.opon i mózgu
Zap.opon i mózgu
Rozpoznanie:
Rozpoznanie: PMR, posiew PMR, PCR
Często objawy wynikające z zajęcia podstawy czaszki
Często objawy wynikające z zajęcia podstawy czaszki
Leczenie:
Leczenie: 4-lekowe:
Izoniazyd
Ethambutol
Pyrazynamid
Rifampicyna
Streptomycyna
Czas leczenia:
Czas leczenia: 0.5- 2 lat po ustąpieniu zmian zapalnych w
PMR

Borelioza z Lyme
–
krętkowica
kleszczowa
Borrelia burgdorferi
Borrelia burgdorferi
–
– krętek szeroko
rozpowszechniony i często występujący
w świecie
Wektor –
Wektor – kleszcz; w Europie:
Ixodes ricinus
I. dammini
I. Pacificus

Patogeneza boreliozy
Pokąsanie przez kleszcza – wnikanie przezskórne
Miejscowa proliferacja bakterii
Szybkie wnikanie do naczyń krwionośnych i
limfatycznych
Rozsiew narządowy: płuca, serce, nerki, oczy, jądra,
mózg
Nieprawidłowości w układzie nerwowym –
tydzień/miesiąc po okresie replikacji

Borielioza- okresy
kliniczne
Okres I
Okres I Postać wczesna skórna –
erythema migrans oraz rzadko objawy
narządowe
Okres II
Okres II Meningopolyneuritis
Borrelial lymphocytoma
Carditis
Okres III
Okres III Lyme arthritis
Acrodermatitis chronica atrophicans
Późne nieprawidłowości neurologiczne

Objawy neurologiczne I
okresu
Rzadko występują
Rzadko występują
Łagodne lub o średnim
Łagodne lub o średnim
nasileniu
nasileniu
Trwające 3-4 tygodnie
Trwające 3-4 tygodnie
Ustępujące bez leczenia
Ustępujące bez leczenia
Objawy:
Objawy:
-
Senność
-
Zmęczenie
-
Meningismus
-
Encefalopatia
-
Wędrujące bóle mięśniowe

Objawy neurologiczne II
okresu
1-6 miesięcy po rumieniu wędrującym
1-6 miesięcy po rumieniu wędrującym
Może być pierwszą manifestacją
Może być pierwszą manifestacją
choroby
choroby
Typowy obraz kliniczny:
Typowy obraz kliniczny:
-
limfocytarne zapalenie opon
mózgowo-rdzeniowych z
towarzyszącym:
-
zajęciem nerwów czaszkowych,
-
nerwów obwodowych
-
radikulopatią

PMR w zapaleniu opon II
okresu
Cytoza
Cytoza zwykle < 500 kom/mm
3
(do
3500)
Rozmaz:
Rozmaz: > 90% limfocytów
(w 75% przypadków)
Poziom białka
Poziom białka do 620 mg/dl
(wzrost wraz z czasem trwania choroby)
Poziom glukozy
Poziom glukozy – prawidłowy
(rzadko <50mg/dl)

Objawy neurologiczne
III okresu
Miesiące/lata po pokąsaniu przez kleszcza
Miesiące/lata po pokąsaniu przez kleszcza
Objawy:
Objawy:
-
Dystalna aksonopatia
-
Asymetryczna polineuropatia
-
Przewlekły postępujący
encephalomyelitis
-
Ogniskowe zapalenia mózgu
-
Multiple sclerosis like illness
-
Zespoły psychiatryczne

Podstawa rozpoznania
Postać skórna wczesna:
Postać skórna wczesna: obraz kliniczny
Pozostałe postacie :
Pozostałe postacie :
Obraz kliniczny
Badania serologiczne/PCR
Neuroborelioza:
Neuroborelioza:
Obraz kliniczny
Odczyny serologiczne w surowicy i PMR
Wyjątek:
Wyjątek: wczesna postać uogólniona i
wczesna neuroborelioza (początkowo
możliwy
brak przeciwciał)

Diagnostyka serologiczna
boreliozy
Model jednoetapowy:
Model jednoetapowy:
Jednorazowe badanie ELISA
Swoistość co najmniej 95%
(98%!)
Model dwuetapowy (Polska):
Model dwuetapowy (Polska):
Badanie przesiewowe:
ELISA
Wysoka czułość
Swoistość >90%
Test potwierdzający:
Test potwierdzający:
Immunoblot / Western blot
Swoistość > 95%

Immunoblot/Western
blot
Model jednoetapowy:
Model jednoetapowy:
–
Jednorazowe badanie
ELISA
–
Swoistość co najmniej
95% (98%!)
Model dwuetapowy:
Model dwuetapowy:
–
Badanie przesiewowe:
Badanie przesiewowe:
ELISA
Wysoka czułość
Swoistość >90%
–
Test potwierdzający:
Test potwierdzający:
Immunoblot / Western
blot
Swoistość > 95%
Produkcja IgG w PMR
Indeks
Indeks
przeciwci
przeciwci
ał
ał
=
=
Indeks
Indeks
ELISA
ELISA
=
=
ELISA PMR
ELISA PMR
(I.U.)
(I.U.)
ELISA surowica
ELISA surowica
Indeks IgG
Indeks IgG
IgG PMR
IgG PMR
(mg
(mg
%)
%)
IgG surowica
IgG surowica
Wynik znamienny: > 2

Ograniczenia
diagnostyczne
Duża różnorodność gatunków krętków B.
burgdorferi
Antygeny plazmidowe
Krzyżowe reakcje:
Kiła
Zakażenie EBV
Zakażenie CMV
Mycoplasma pneumoniae
RZS
SLE
SM
[Wykluczenie kiły (TPHA)!]
Utrzymywanie się przeciwciał IgG i IgM
przez wiele lat po zakażeniu/leczeniu

PCR
Niska czułość – wyklucza zastosowanie w
Niska czułość – wyklucza zastosowanie w
praktyce:
praktyce:
Skóra: 50-70%
PMR/krew: 10-30%
Płyn maziówkowy: 50-70%
Niska bakteremia
Patogen wewnątrzkomórkowy
Obecność inhibitorów
Wpływ wyboru genu
Niezadowalająca swoistość
Niezadowalająca swoistość
Metoda przydatna w diagnostyce
Metoda przydatna w diagnostyce
boreliozowego zapalenia stawów i w badaniach
boreliozowego zapalenia stawów i w badaniach
klinicznych
klinicznych

Neuroborelioza –
leczenie
Zapalenie opon i inne objawy neurologiczne także
we wczesnej fazie zakażenia (m.in. „radikulopatia”)
Ceftriakson: 2 g/dobę i.v., 10-28 dni (EU:14-30 dni)
Cefotaksym: 3 x 2 g/dobę i.v., (EU: 10-30 dni)
Penicylina G: 18-24 mln j./dobę, w 6 dawkach i.v.
Doksycyklina: 2 x 100-200 mg p.o., 10-28 dni
(tylko w postaci wczesnej!)
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
Wyszukiwarka
Podobne podstrony:
ZAPALENIE OPON MÓZGOWO-RDZENIOWYCH, MEDYCYNA, Wykłady
Zapalenie Opon Mózgowo Rdzeniowych, Ratownictwo medyczne, pediatria, Pediatria
Zapalenie opon mózgowo-rdzeniowych u dzieci, Pediatria
Gruźlicze zapalenie opon mózgowo- rdzeniowych, V rok, Neurologia, Sem. V rok, Neuroinfekcje
SEM [1] 04 Zapalenie opon mozgowo rdzeniowych
gruzlicze zapalenie opon mozgowo - rdzeniowych, Choroby zakaźne
ostre zapalenie opon mozgowo rdzeniowych, pediatria i p-stwo pediatryczne
4 Zapalenia opon mózgowo-rdzeniowych, Medycyna, Pediatria, semestr VII, tydzień I
zapalenie opon mózgowo – rdzeniowych, neurologia
Zapalenia opon mózgowo rdzeniowych i mózgu
Surowicze zapalenie opon mózgowo-rdzeniowych, MEDYCYNA i RATOWNICTWO, Pediatria
BAKTERYJNE ZAPALENIA OPON MÓZGOWO-RDZENIOWYCH, Zakazy 05
Zapalenia opon mózgowo rdzeniowych i mózgu (2)
ZAPALENIE OPON MÓZGOWO – RDZENIOWYCH I MÓZGU
Zapalenia opon mózgowo rdzeniowych seminarium
zapalenie opon mózgowo rdzeniowych ppt
ZAPALENIE OPON MÓZGOWO RDZENIOWYCH MR
więcej podobnych podstron