
Postępowanie
wobec dawcy
narządów.

Wyraz „transplantacja” pochodzi z
łacińskiego transplantare -
szczepić i plantare – sadzić.
Przeszczepianiem narządów
zajmuje się medyczna dziedzina
naukowa nazywana
transplantologią. Wyróżnia
przeszczepy: autogeniczne,
izogeniczne, alogeniczne i
ksenogeniczne.

Przeszczep autogeniczny
Polega na przeszczepieniu
tkanki z jednego miejsca w
inne u tego samego osobnika.
Nie stwarza problemów
etycznych i medycznych.

Przeszczep izogeniczny
Przeszczep izogeniczny jest
wówczas, jeżeli przeniesienie
tkanki jest dokonane między
osobnikami identycznymi
genetycznie (np. bliźniętami
jednojajowymi).

Przeszczep allogeniczny
Przeszczep alogeniczny to przeniesienie
tkanki lub narządu między osobnikami
różnymi genetycznie, ale w obrębie tego
samego gatunku (np. człowiek – człowiek).
Przeszczep od osobnika żywego dla
osobnika żywego nazywa się
transplantacją ex vivo, a przeszczep od
osobnika zmarłego dla żywego to
transplantacja ex mortuo.
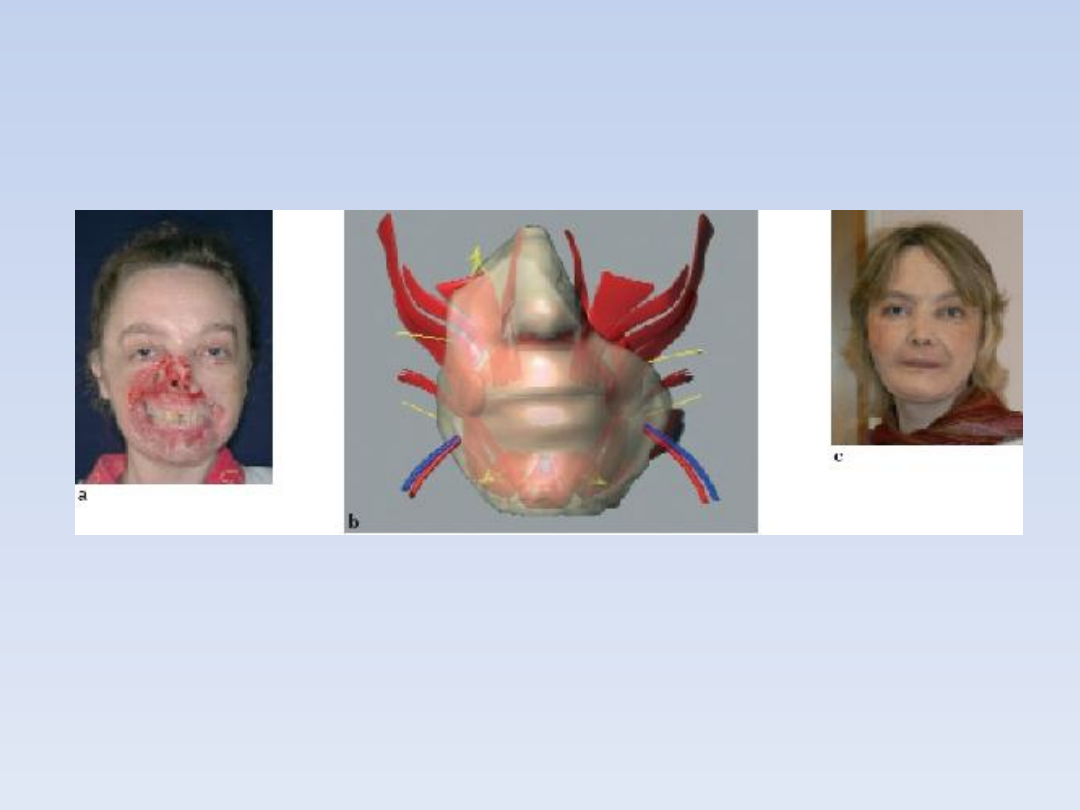

Przeszczep ksenogeniczny
To przeszczep
międzygatunkowy (np. świnia
– człowiek).

Alloplastyka
Wszczepy lub przeszczepy z
materiałów nie biologicznych
np. protez, sztucznych
zastawek klamer.

Historia
Lata 40. XX w. - próby przeszczepiania
skóry ofiarom pożarów II wojny
światowej. Udały się tylko te pomiędzy
identycznymi bliźniakami
1954 - pierwsza udana próba
przeszczepienia nerki. Dawcą był również
bliźniak
Lata 60. - próby naświetlania i podawania
leków osłabiających układ odpornościowy,
tak aby ten nie odrzucał przeszczepów od
niespokrewnionych dawców. Wielu
pacjentów umiera z powodu skutków
ubocznych leków lub infekcji

1967 - Christiaan Barnard po raz pierwszy
przeszczepia serce. Pacjent umiera po 18
dniach z powodu infekcji
1968 - pierwszy jednoczesny przeszczep serca
i płuc u dwumiesięcznego niemowlęcia.
Dziecko umiera po 14 godzinach
1971 - Jean-Francois Borel odkrywa
cyklosporynę - silny, ale w miarę bezpieczny
lek osłabiający odporność. Cyklosporyna
rewolucjonizuje walkę z odrzucaniem
przeszczepów przez organizm biorcy

Lata 80. - chirurdzy regularnie przeszczepiają
nerki, serca, płuca, wątroby i trzustki. Coraz
więcej pacjentów żyje po tych zabiegach wiele
lat
1998 - pierwsza udana transplantacja ręki - w
Lyonie, we Francji. Krytycy zarzucają, że nie
była to operacja ratująca życie, a ewentualne
korzyści nie były warte ryzyka. Przeszczepioną
kończynę musiano usunąć po 18 miesiącach, bo
pacjent przestał zażywać leki
1998 - chirurdzy w Cleveland jako pierwsi na
świecie przeszczepiają krtań ofierze wypadku na
motorowerze

Nastawienie społeczne
Badania przeprowadzone przez TNS
OBOP w maju tego roku wykazały, że
84 % z nas deklaruje gotowość do
oddania swoich narządów bliskiej
osobie. Jednocześnie 87 % badanych
zgodziłoby się na przeszczep organu,
aby uratować swoje życie, a 80 %.
chciałoby w ten sposób swoje życie
przedłużyć.
Jedynie około czterdziestu procent
oczekujących na przeszczep w Polsce
ma szansę dostać nowy organ.

Brak zaufania do służby zdrowia i podstawowej wiedzy to
tylko jedna z wielu przyczyn strachu przed oddawaniem
organów.
Według mgr Beaty Froch z Zakładu Psychologii Lekarskiej CM
UJ znaczącą role odgrywa w tym przypadku tzw. czynnik
ludzki. - Żyjąc zwyczajnie nie mamy świadomości posiadania
narządów. Uświadomienie sobie tego obdziera człowieka z
duchowości. Nie chcemy patrzeć na siebie jak na
potencjalnego dawcę zdrowej nerki czy szpiku kostnego. Gdy
zgadzamy się, na pobranie narządów od osoby, którą kochamy
czujemy się tak ,jakbyśmy porzucili miłość do niej i rozbierali
ją na czynniki pierwsze. U rodzin osób zmarłych często
pojawiają odruchy atawistyczne - „chronię to, co zostało”.

Pozostaje też zwykły, ludzki
egoizm. Zgadzając się na pobranie
narządów do przeszczepu rodzina
przeżywa jak gdyby podwójną stratę
kogoś bliskiego. Czują się często
urażeni, że zmarłego traktuje się
mechanicznie, jak worek organów
dla kogoś innego. Są często w szoku
wywołanym rozpaczą po utracie.

Postępowanie
pielęgniarki wobec dawcy
narządów na oddziale.

W momencie stwierdzenia śmierci
pacjenta w oddziale kończy się praca
pielęgniarki, ale w przypadku
pacjenta, który może zostać dawcą,
pielęgniarka ma dużo pracy. W chwili
podpisania protokołu stwierdzenia
śmierci pnia mózgu musi ona
przygotować dawcę do transportu na
salę operacyjną i pobrania narządów.

• Najważniejszą zasadą w opiece nad dawcą
narządów jest prawidłowe monitorowanie i
podtrzymanie podstawowych funkcji życiowych.
Musimy pamiętać, że od naszego postępowania
zależy jakość narządów i ich funkcjonowanie po
przeszczepieniu. Opieka ta zasadniczo nie różni
się od opieki nad chorymi wentylowanymi
mechanicznie przebywającymi w oddziale
intensywnej terapii.
• Musi być utrzymane prawidłowe ciśnienie
tętnicze przez podawanie leków według wskazań
lekarza, muszą być również utrzymane
prawidłowe parametry wentylacji mechanicznej,
a także monitorowana gospodarka wodno-
elektrolitowa i kwasowo-zasadowa.

• Opieka nad zwłokami wentylowanymi
mechanicznie obejmuje również
podstawowe czynności higieniczne, m. in.
utrzymanie skóry w czystości.
• Czynności pielęgniarskie pomimo
niezwykle trudnej sytuacji obejmują
również rodzinę dawcy. Musimy zapewnić
rodzinie warunki do pożegnania się z
bliskim w ciszy i spokoju. Dla rodziny jest
to bardzo bolesne przeżycie. Powinniśmy
zadbać o kontakt z osobą duchowną, a w
szczególnych przypadkach z
psychologiem.

Postępowanie
pielęgniarki wobec dawcy
narządów na sali
operacyjnej.

• Po przygotowaniu sali operacyjnej i zespołu
transplantacyjnego przewozimy zwłoki
wentylowane mechanicznie na salę z
zachowaniem standardu transportu chorego na
blok operacyjny.
• Mamy świadomość, że została stwierdzona śmierć
pnia mózgu, a na sali operacyjnej przyjmujemy
zwłoki, sztucznie podtrzymywane przy życiu.
Ułożenie zwłok wentylowanych mechanicznie na
stole operacyjnym jest takie samo jak do
rozległego zabiegu chirurgicznego. Nie wolno
dopuścić do zaniedbań. Ciało przekładamy i
układamy z należytą dbałością i starannością z
użyciem udogodnień, by nie doszło do uszkodzeń.
Podczas pobrania wielonarządowego również
postępowanie anestezjologiczne jest w istocie
bardzo podobne jak przy rozległym zabiegu
chirurgicznym i polega na wykonywaniu
następujących czynności:

• Monitorowanie, wentylacja, regulacja temperatury
i przetaczanie płynów,
• Wykonanie dostępów żylnych
• Podawanie leków zwiotczających i
przeciwbólowych jak podczas normalnego zabiegu
operacyjnego,
• Podawanie heparyny przed rozpoczęciem płukania
narządów,
• Podawanie innych leków – w uzgodnieniu z
zespołami pobierającymi.
• Wymagane jest zastosowanie pełnego
monitorowania, czyli prowadzenia pomiaru
ciśnienia tętniczego, pomiaru tętna, wysycenia
krwi tlenem, kapnografii. Po zaopatrzeniu ciała
przekazujemy pole działania operatorom.

Najtrudniejszy moment następuje wówczas,
gdy chirurdzy każą odłączyć aparat do
znieczulenia. Dla lekarza anestezjologa i
pielęgniarki anestezjologicznej to chwila, w
której budzą się wątpliwości. Pozostaje
jeszcze do wykonania toaleta pośmiertna.
Nietypowość tej czynności polega na tym,
że odbywa się w sali operacyjnej. Musimy
usunąć wszystkie wkłucia i zaopatrzyć
miejsca po nich, usunąć rurkę intubacyjną,
sondę żołądkową, cewnik Foleya. Przed
przekazaniem zwłok czy to do oddziału
macierzystego, czy do kostnicy musimy
zaopatrzyć też miejsce szycia.

Nastawienie
pielęgniarki
do dawcy
narządów.

• Eksplantacja musi uszanować godność
zmarłego i nie może obrażać uczuć jego
bliskich
• Eksplantacja nie może być w żadnym wypadku
profanacją ciała
• Pietyzm względem ciała zmarłego, unikanie
zachowań bezdusznych i rutynowych,
• umożliwienia pożegnania ze zmarłym;
• oddanie odpowiednio „estetycznie”
przygotowanych zwłok do pochówku
• pobranie narządów nie może ograniczać
wysiłków wokół ratowania życia dawcy ani w
nich przeszkodzić.

• niedopuszczalne jest czekanie na czyjąś śmierć
ani wymiana „życie za życie”, w wymiarze
uśmiercenia jednej osoby dla ratowania życia
drugiej
• zgon dawcy musi zostać przed eksplantacją
ponad wszelką wątpliwość stwierdzony
• nie wystarcza domniemana śmierć dawcy -
musi ona zostać w sposób maksymalnie pewny
stwierdzona
• jeżeli pobranie organu lub tkanki do
implantacji nastąpiło po stwierdzeniu śmierci -
nie ma etycznych zastrzeżeń, jeżeli natomiast
było ono związane z manipulacją procesu
umierania to działanie to było niemoralne.

Ustalenie momentu
śmierci
J. Malczewski,
Śmierć

Za moment śmierci uważa się
nieodwracalne ustanie funkcji pnia mózgu
czyli śmierć mózgu jako całości.
Niekoniecznie oznacza to natychmiastową
śmierć wszystkich komórek mózgu.
Chorego bada komisja składająca się z
trzech lekarzy specjalistów. W skład
komisji ds. stwierdzania śmierci mózgu
wchodzi co najmniej jeden specjalista w
dziedzinie anestezjologii i intensywnej
terapii oraz jeden w dziedzinie neurologii
lub neurochirurgii.

Procedura:
• Wysunięcie podejrzenia śmierci mózgowej,
• Wykonanie badań potwierdzających śmierć pnia
mózgu.
• Procedura opiera się na kolejnych
„stwierdzeniach” i „wykluczeniach”.
• Dwukrotne, pozytywne wykonanie sekwencji
badań potwierdzających śmierć mózgową.
• Podpisanie protokołu stwierdzenia śmierci
mózgowej – z tą chwilą następuje zgon, a
aparatura podtrzymuje życie już nie człowieka, ale
jego żyjących narządów i możliwe jest ich
pobranie.
W obowiązujących wytycznych znalazło się
zastrzeżenie że "w przypadku jakiejkolwiek
wątpliwości dotyczącej śmierci mózgu komisja
odstępuje od jej stwierdzenia”
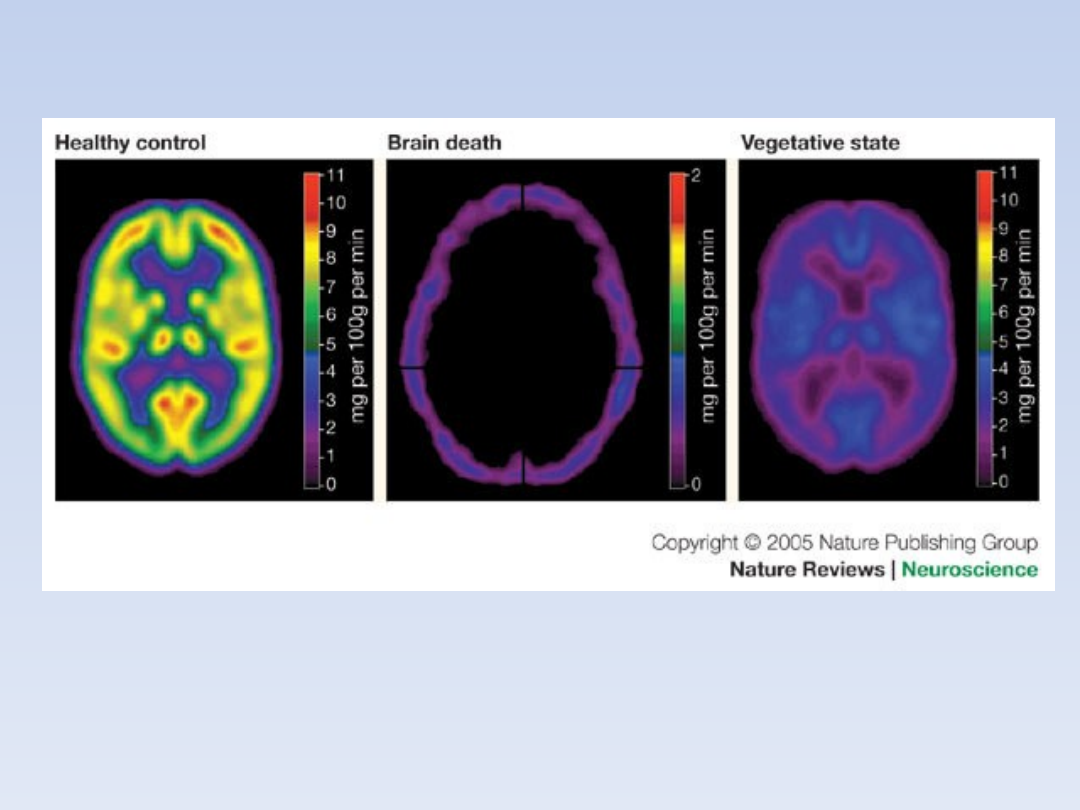
http://www.nature.com/nrn/journal/v6/n11/images/nrn1789-f2.jpg

Zarzuty wobec pobierania
narządów ze zwłok:
• niebezpieczeństwo przyspieszenia śmierci
dawcy lub przynajmniej niecierpliwego
czekania na nią,
• niebezpieczeństwo eutanazji,
• ukryta komercjalizacja handlu narządami,
• brak zaufania do kryteriów medycznych, w
oparciu o które określa się śmierć człowieka,
• zbyt mała troska o ratowanie człowieka,
• traktowanie zwłok ludzkich jako surowca,
materiału do dalszego wykorzystania
(recykling),
• żerowanie na trupach, nowoczesne
ludożerstwo, neokanibalizm.

Problem zgody
W Polsce na mocy ustawy z dnia 1 lipca
2005 o pobieraniu, przechowywaniu i
przeszczepianiu komórek, tkanek i
narządów, funkcjonuje zasada “zgody
domniemanej” tzn., że pobrania
komórek, tkanek i narządów do
przeszczepu ze zwłok można dokonać,
jeżeli osoba zmarła nie wyraziła za życia
sprzeciwu.

Problem zgody
„
Chodzi o to, aby wszelkimi środkami, dość szybko
zdobyć wystarczającą liczbę narządów do
transplantacji. Regulacja domniemanej zgody nie
wymaga bowiem uświadamiania i edukacji
potencjalnych dawców narządów i czekania na ich
formalną zgodę, lecz stanowi odgórnie, że
wszyscy, którzy nie zgłosili formalnego sprzeciwu,
są w razie śmierci dawcami narządów. Państwo
albo nie chce, albo nie wierzy w bezinteresowność
swych obywateli, dlatego rezygnuje z zachęcania
ich odpowiednimi akcjami informacyjnymi.
„
prof. PAT dr hab. Tadeusz Biesaga

W jakiej formie można wyrazić
swój sprzeciw wobec pośmiertnego
pobrania narządów?
Jak stanowi ustawa o transplantologii, sprzeciw
może być wyrażony w formie:
• Wpisu w centralnym rejestrze zgłoszonych
sprzeciwów,
• Oświadczenia pisemnego zaopatrzonego we
własnoręczny podpis,
• Oświadczenia ustnego złożonego w obecności
co najmniej dwóch świadków, pisemnie przez
nich potwierdzonego.
Sprzeciw może być cofnięty w każdym czasie.

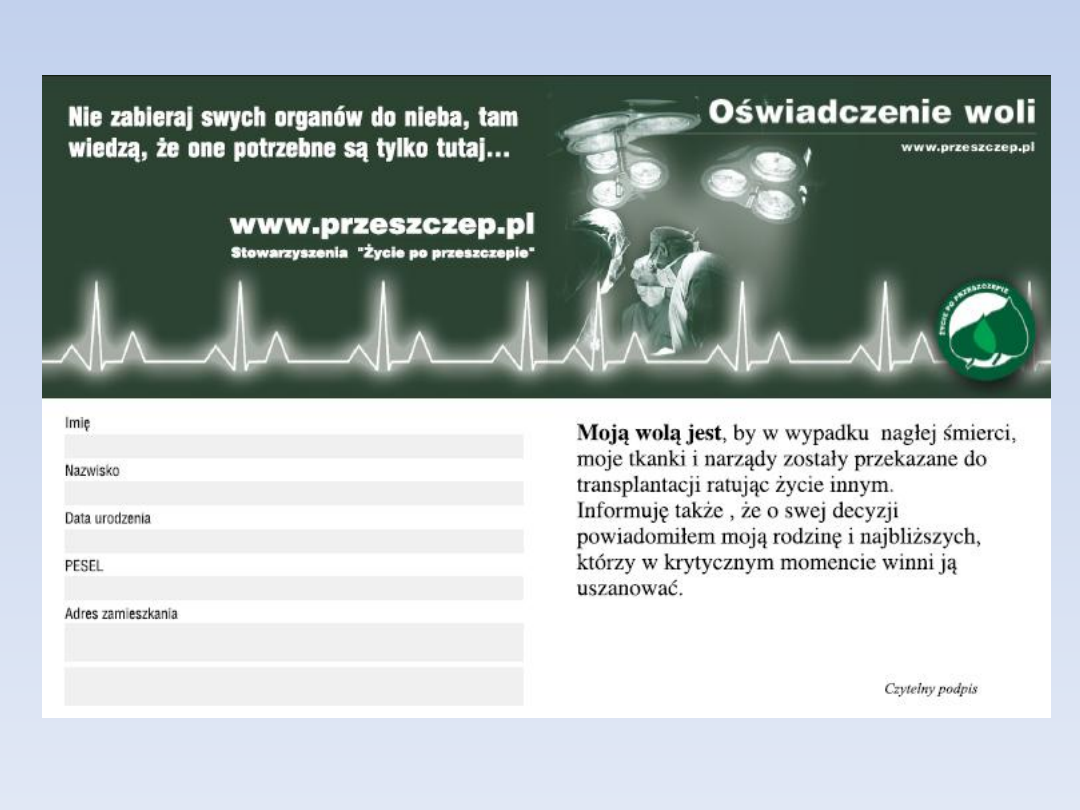
Co to jest oświadczenie
woli?
Oświadczenie woli jest to karta,
którą może wypełnić każdy z nas.
Wypełnienie i posiadanie takiej karty
przy sobie oznacza świadomy wybór
i świadomą decyzję polegającą na
wyrażeniu zgody na potencjalne
oddanie narządów w przypadku
nagłej śmierci.

Handel
Z zagadnieniem transplantacji związany jest
problem komercjalizacji części ciała ludzkiego.
Niewystarczająca wobec wielkiego
zapotrzebowania podaż narządów stwarza
pokusę pozyskiwania przeszczepów w zamian
za przekazanie środków materialnych. Pokusa
ta dotyczyć może przede wszystkim osób
zamożnych, które mogą poszukiwać dawców
żywych lub członków rodzin osób zmarłych (lub
dopiero umierających) i nakłaniać ich do
odpłatnego przekazania odpowiednich części
ciała. Godziwość takiej praktyki budzi jednak
poważne wątpliwości. Artykuł 21 Konwencji
bioetycznej przyjętej przez Radę Europy mówi,
że „ciało ludzkie i jego części nie mogą, same w
sobie, stanowić źródła zysku”.
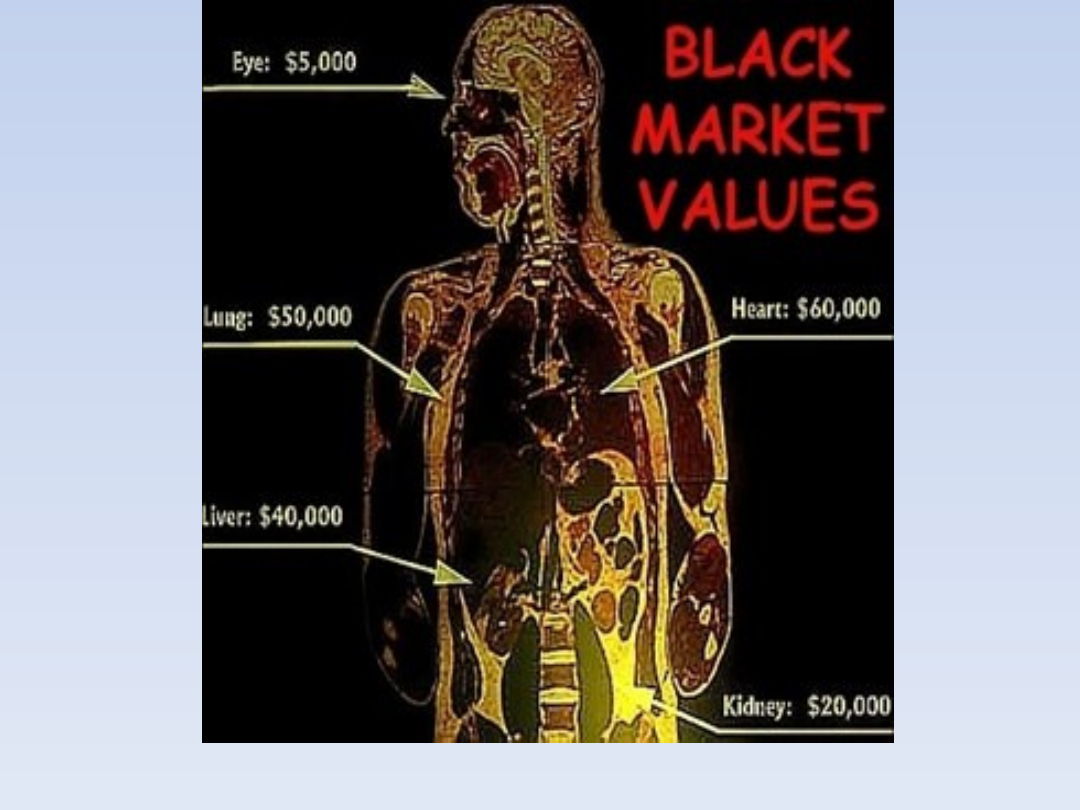
http://www.searchamelia.com/2009/06/05/black-market-organ-thieves-
strike-again/

Przeszczep ratuje życie,
choć zwykle oznacza śmierć
kogoś innego

Strach i niewiadoma. Brak wiedzy,
brak możliwości rozmowy z kimś, kto
przeżył. Leżysz w szpitalnym łóżku, zza
uchylonych drzwi przedziera się smuga
światła, słyszysz cichutkie odgłosy
krzątających się sióstr. I ta myśl
nieustannie powracająca: kiedy będzie
dawca, kiedy ten obiecany prezent. I
wiesz zarazem, masz tego świadomość,
że ktoś musi umrzeć, byś mógł żyć...
(Krzysztof, po przeszczepie wątroby)

W myślach tych, którzy dostali drugą szansę
na zawsze pozostanie ten anonimowy człowiek,
który ofiarował im cześć siebie. Szesnastoletnia
Ania po przeszczepie wątroby pisze: To dziwne
uczucie - mam w sobie coś, co należało do innego
człowieka. Teraz jestem w stanie zawieszenia:
może się udać, ale nie musi. Czekanie jest
najgorsze. Nie przestaję też myśleć o swoim
dawcy. Co mogę powiedzieć? Kiedy patrzę przez
szpitalne okno, myślę, że on już nigdy nie zobaczy
drzew, nieba i słońca. A ja je widzę, dzięki niemu.

„Należy zaszczepić w sercach
ludzi, zwłaszcza młodych, szczere
i głębokie przekonanie, że świat
potrzebuje braterskiej miłości,
której wyrazem może być decyzja
o darowaniu narządów.” JPII

Bibliografia
• Tekst według L’Osservatore Romano, wydanie
polskie Nr 11-12(228) 2000
• Opieka pielęgniarska. Gdy pacjentem jest dawca
narządów Magazyn Pielęgniarki i Położnej nr
04/2007 (15-04-2007) strona 36
• Tadeusz Biesaga, Elementy etyki lekarskiej.,
Medycyna Praktyczna, Kraków 2006
• Nesterowicz M., Cywilnoprawne aspekty
transplantacji komórek, tkanek i narządów., Prawo
Med., 1999; 1 (3): 63–73,
http://www.abacus.edu.pl/czytelnia/pim/1999/03/0
7.htm
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
Wyszukiwarka
Podobne podstrony:
OPOB-wyniki badan przeszczepy, Medycyna, WUM i INNE, Etyka, problemy etyczne transplantologii
Problemy etyczne transplantologii
Problemy etyczne transplantologii
Problemy etyczne związane z transplantacją narządów
Problemy etyczne zwiazane z transplantacja narzadow
Problemy etyczne zwiazane z transplantologią
Problemy etyczne zwiazane z transplantologią
Wyklad I Problemy etyczne Wstep
Problemy etyczne tanatologii
Eutanazja jako współczesny problem etyczny
Współczesne nurty i problemy etyczne
Wyklad 11 Problemy etyczne w badaniach naukowych
Problemy etyczne w badaniach naukowych
Problemy etyczne związane z tajemnicą zawodową
Wyklad 12 Problemy etyczne zwiazane z nauczaniem psychologii
Problemy etyczne w nauczaniu psychologii
problemy etyczne antyprokreacja
więcej podobnych podstron