
Ocena ekonomiczna
programów
zdrowotnych

Zakres ocen ekonomicznych
programów zdrowotnych
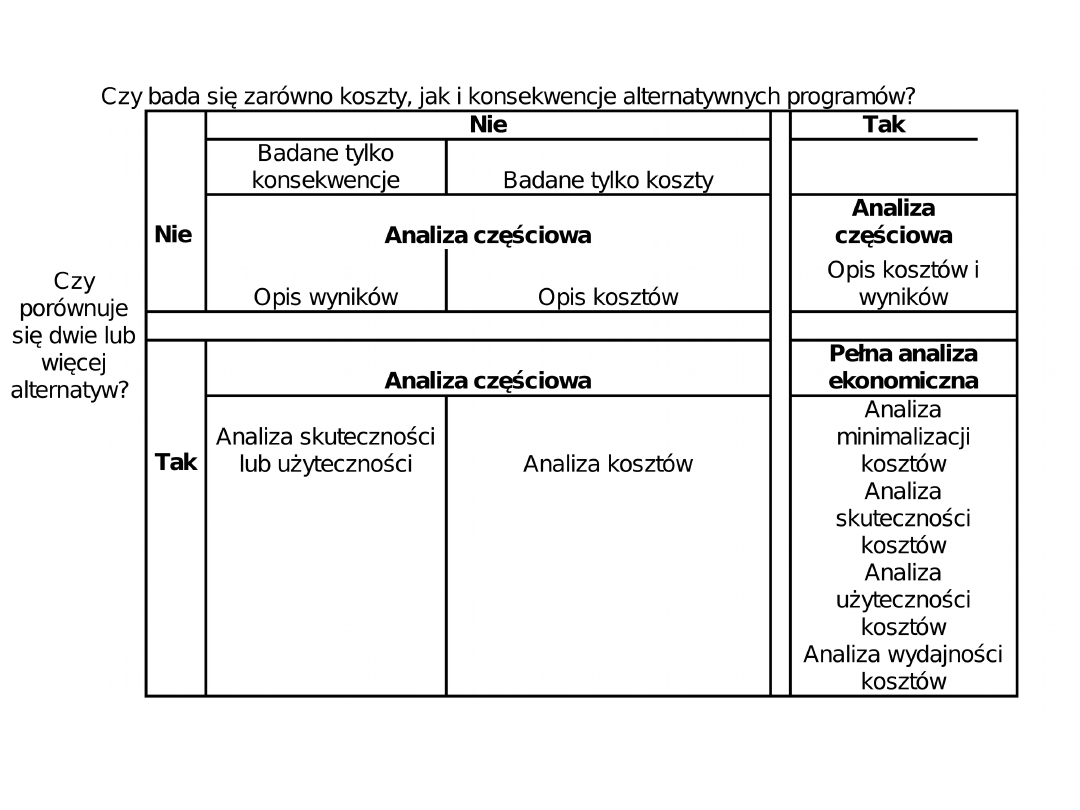
• zależy od tego czy bada się jednocześnie
koszty i konsekwencje alternatywnych
programów oraz czy
• porównuje się dwie lub więcej
alternatyw.
• Stąd analizy ekonomiczne programów
zdrowotnych możemy podzielić na dwa
zasadnicze rodzaje:
• analizy częściowe i
• pełną analizę ekonomiczną

W ramach analiz częściowych
wyróżniamy:
• opis wyników oraz/lub opis kosztów,
– bada się tylko wyniki usługi lub programu
zdrowotnego lub ocenia się tylko koszty;
• opis kosztów i wyników,
– analizuje się zarówno wyniki, jak i koszty
pojedynczej usługi lub programu zdrowotnego;
• analizę skuteczności lub użyteczności
oraz/lub analizę kosztów,
– porównuje się dwie lub więcej możliwości, ale
nie bada się jednocześnie kosztów i wyników
każdej z alternatyw, również można badać
tylko koszty alternatyw.

Pełna analiza ekonomiczna
obejmuje:
• analizę minimalizacji kosztów (CMA – cost minimization
analyses),
– ocena ekonomiczna polega na poszukiwaniu procedury o
najniższym koszcie realizacji;
• - analizę efektywności kosztów,
– przeprowadzamy wtedy, gdy koszty są powiązane z
pojedynczym wspólnym efektem, którego znaczenie jest
odmienne w alternatywnych programach;
• - analizę użyteczności kosztów (CUA - cost utility analyses),
– w badaniach wykorzystuje się użyteczność jako miarę efektów
programów zdrowotnych a wyniki analizy wyraża się jako koszt
gwarantujący jeden rok życia w pełnym zdrowiu lub lata życia
skorygowane o jakość dzięki realizacji określonego programu;
• - analizę wydajności kosztów,
– są to analizy, których miarą efektów i wyników porównywanych
alternatyw są wartości w wyrażeniu pieniężnym.

Ogólna charakterystyka
stosowanych w praktyce
ocen z zakresu ekonomiki
ochrony zdrowia
Tabela 1. Rodzaje
ekonomicznych analiz
programów zdrowotnych

Rachunek kosztów
w ochronie
zdrowia

Koszt (cost)
• wielkość nakładów zużytych do
realizacji danego programu
zdrowotnego i w konsekwencji
uzyskania określonego wyniku

Etapy obliczania kosztów
- z punktu widzenia szpitala
- z punktu widzenia pacjenta
- z punktu widzenia płatnika
- społeczny punkt widzenia

Pacjent:
- Koszty transportu
- Koszty leków
- Opłaty z własnej kieszeni

Płatnik:
- Koszty leków
- Koszty hospitalizacji
- Koszty leczenia ambulatoryjnego

Szpital
- Koszty hospitalizacji

Społeczeństwo
- Koszty transportu
- Koszty leków
- Koszty hospitalizacji
- Koszty leczenia ambulatoryjnego

Rodzaje kosztów
- Koszty pośrednie
Koszty bezpośrednie
medyczne
niemedyczne
- Koszty niemierzalne (niewymierne)

Koszty bezpośrednie (direct
costs)
1) medyczne (direct medical costs)
- leki
- środki opatrunkowe
- badania diagnostyczne
- koszty pracy personelu
medycznego (konsultacje lekarskie,
opieka pielęgniarska)
- leczenie skutków ubocznych
- edukacja

2) niemedyczne
(direct non-medical costs)
- transport
- opieka nad chorym
- specjalna dieta

Koszty pośrednie (indirect
costs)
- nieobecność w pracy
- zmniejszenie wydajności pracy
- utracony czas
- utracone zarobki
- skutki choroby np. przedwczesna
śmierć

Koszty niewymierne (intangible
costs)
• - koszty związane z subiektywnymi
odczuciami chorego
• cierpienie, ból
• ograniczenie aktywności
• pogorszenie jakości życia

Rodzaje kosztów: stałe,
zmienne.
• Koszty stałe (fixed costs)
- nie zmieniają się w zależności od
uzyskiwanego wyniku i od liczby chorych
- zaliczamy do nich:
* pensje personelu
* koszty budowy i amortyzacji szpitala
lub przychodni
* wyposażenie trwałe

Koszty zmienne (variable
costs)
• koszty związane z liczbą udzielanych
świadczeń
* koszty leków
* koszty środków opatrunkowych
• Koszt całkowity = koszty stałe +
koszty zmienne

Koszt marginalny (marginal
cost)
•
zmiana w całkowitym koszcie,
wynikająca z uzyskania
dodatkowej jednostki wyniku np.
koszt dodatkowego testu,
badania, leku

Koszt inkrementalny
(incremental cost)
-
różnica w kosztach pomiędzy
dwoma porównywanymi
programami.

Koszt przeciętny
- koszt całkowity podzielony przez
liczbę jednostek (usług)

Koszt alternatywny
(opportunity cost) (koszt
utraconej okazji)
- - wartość alternatywy, którą tracimy
realizując dany program
- w przypadku opieki rodziny np. koszt
utraconych potencjalnych zarobków

Koszt nabycia (aquisition
cost)
- cena nabycia leku, przyrządu lub
usługi
medycznej przez instytucję lub
osobę

Identyfikacja i pomiar
zużytych zasobów
1.Identyfikacja:
dokładny opis badanej choroby/
procedury, wraz z określeniem
zużywanych zasobów (np. materiałów
medycznych, leków) oraz wskazaniem,
które zasoby należy mierzyć i oceniać
oddzielnie, a które szacować w sposób
bardziej ogólny

2. Pomiar zużytych zasobów
w badaniach klinicznych i
obserwacyjnych
na podstawie baz danych

Metoda mikrokosztów
(micro-costing)
polega na zebraniu szczegółowych
danych o zasobach zużytych w czasie
leczenia daną procedurą od każdego
pacjenta z osobna
Informacje najczęściej zbierane są w
randomizowanych badaniach
klinicznych lub obserwacyjnych

Metoda kosztów ogólnych
(gross- costing)
polega na oszacowaniu kosztu zdarzenia
zdarzenie może zawierać jeden lub kilka składników
np. hospitalizację, leki, koszty składników, którymi
często są ceny administracyjne są sumowane jako koszt
zdarzenia
- określenie jednostek zużytych zasobów np. dla
hospitalizacji – ilość dni spędzonych w szpitalu, dla
leków – ilość dawek,
- określenie wartości pieniężnej zużytych zasobów na
podstawie:
- a. listy standardowych kosztów
- b. wyników badań lub taryfikatorów opłat
- c. bezpośrednia kalkulacja

-Bezpośrednia kalkulacja
metodą „z góry-w dół”
metodą „z dołu-do góry”

Bezpośrednia kalkulacja metodą
„ z góry-w dół”
- polega na wykorzystaniu danych
finansowo-administracyjnych ośrodka, w
którym prowadzone jest badanie
Bezpośrednia kalkulacja metodą „z
dołu-do góry”
polega na gromadzeniu danych o zużyciu
zasobów od każdego chorego

Metody pomiaru zużytych
zasobów w celu obliczenia
kosztów bezpośrednich
- czas pracy personelu medycznego
- leki (średnia cena hurtowa)
- opieka lekarska (cena rynkowa)
opieka szpitalna (ogólny dzienny koszt opieki
medycznej,
- oddzielenie usług rutynowych i dodatkowych,
stawki opłat dla grup diagnostycznych)

Metody pomiaru zużytych
zasobów w celu obliczenia
kosztów pośrednich
- metoda kapitału ludzkiego (human
capital approach) polega na
szacowaniu wartości potencjalnej
utraty produktywności lub potencjalnej
utraty zarobków w wyniku choroby

Metoda kosztów frykcyjnych
(friction cost method)
- opiera się na założeniu, że wartość
utraconej w wyniku choroby
produktywności zależy od czasu
potrzebnego do przywrócenia
wyjściowego poziomu
produktywności

• 5. Dyskontowanie (discounting)
- 6. Analiza wrażliwości
(sensitivity analysis)
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
Wyszukiwarka
Podobne podstrony:
Ocena ekonomiczna i rachunek kosztów, Ekonomia i finansowanie (w wordzie)
Ekonomika i finansowanie w ochronie zdrowia 1
OPRACOWANIE NA EKONOMIKE, studia, ekonomia, ekonomika i finansowanie ochrony zdrowia
EKONOMIKA I FINANSOWANIE W OCHRONIE ZDROWIA cz4, CONTROLLING W ZARZĄDZANIU, CONTROLLING W ZARZĄDZANI
EKONOMIKA I FINANSOWANIE W OCHRONIE ZDROWIA cz4, Kontrakty, 3
Ekonomika i finansowanie w ochronie zdrowia 3
Ekonomika i finansowanie w ochronie zdrowia 4
Ekonomika i finansowanie w ochronie zdrowia 2
EKONOMIKA I FINANSOWANIE W OCHRONIE ZDROWIA cz1, ustawa o finansach publicznych
EKONOMIKA I FINANSOWANIE W OCHRONIE ZDROWIA cz1 ustawaa204
EKONOMIKA I FINANSOWANIE W OCHRONIE ZDROWIA cz1, Egzamin ZP II MSUZ, 1
Analiza ekonomiczna w opiece zdrowtnej, studia, ekonomia, ekonomika i finansowanie ochrony zdrowia
EKONOMIKA I FINANSOWANIE W OCHRONIE ZDROWIA cz3, Finansowanie Sz Z P
EKONOMIKA I FINANSOWANIE W OCHRONIE ZDROWIA cz7, Analiza wskaźnikowa word, Analiza wskaźnikowa
(12201) 1 zajęcia ekonomika i finansowanie w ochronie zdrowia [tryb zgodności]
(12391) 1 3 zajęcia ekonomika i finansowanie w ochronie zdrowia [tryb zgodności]
Ocena ekonomiczna i rachunek kosztów, Ekonomia i finansowanie (w wordzie)
więcej podobnych podstron