
Choroby atopowe
lek. med. Maciej Chałubiński, dr Małgorzata Cieślak

Choroby atopowe
pyłkowica
astma oskrzelowa
zesp.
atopowego
zapalenia
skóry
alergie pokarmowe
pokrzywka
IgE

ASTMA OSKRZELOWA
Definicja: wg
GINA 2002
Astma jest przewlekłą chorobą zapalną dróg oddechowych,
w której uczestniczy wiele komórek i substancji przez nie
uwalnianych. Przewlekłe zapalenie jest przyczyną
nadreaktywności oskrzeli
, prowadzącej do nawracających
epizodów
świszczącego oddechu
, duszności, ściskania w
klatce piersiowej i kaszlu, występujących szczególnie w
nocy lub nad ranem. Epizodom tym zwykle towarzyszy
rozlana
obturacja oskrzeli
o zmiennym nasileniu, często
ustępująca samoistnie lub pod wpływem leczenia.

ASTMA OSKRZELOWA
• przewlekły proces zapalny –
eozynofile
mastocyty
limfocyty
T
•
dyskomfort oddechowy,
• napadowa duszność ze świszczącym oddechem
• ucisk w klatce piersiowej
• nadreaktywność oskrzeli

ASTMA OSKRZELOWA
alergiczna
niealergiczna

ASTMA OSKRZELOWA -
inne postacie
zawodowa - wywołana przez cz. zawodowe
aspirynowa -
triada aspirynowa
astma oskrzelowa
nadwrażliwość na aspirynę
polipy nosa
wysiłkowa = powysiłkowy skurcz oskrzeli
zespół Corrao (ekwiwalent kaszlowy astmy)

Różnice pomiędzy astmą alergiczną i
niealergiczną
początek
< 30r.ż., zwykle w
dzieciństwie
> 30r.ż., zwykle po
przebytej infekcji
wirusowej
Towarzyszące inne
choroby atopowe
Tak, np.. AZS, pyłkowica
nie
Rodzinne występowanie
tak
Rzadziej niż w astmie
atopowej
Przyczyny zaostrzeń
Kontakt ze swoistym
alergenem
Zwykle infekcje wirusowe
lub bakteryjne
Testy skórne z
alergenami wziewnymi
Wynik dodatni
Wynik ujemny
Swoiste IgE
występują
Nie występują
przebieg
Częściej epizodyczne
napady duszności z
okresami remisji objawów
Częściej postępujący,
przewlekły
Alergiczą
Niealergiczną
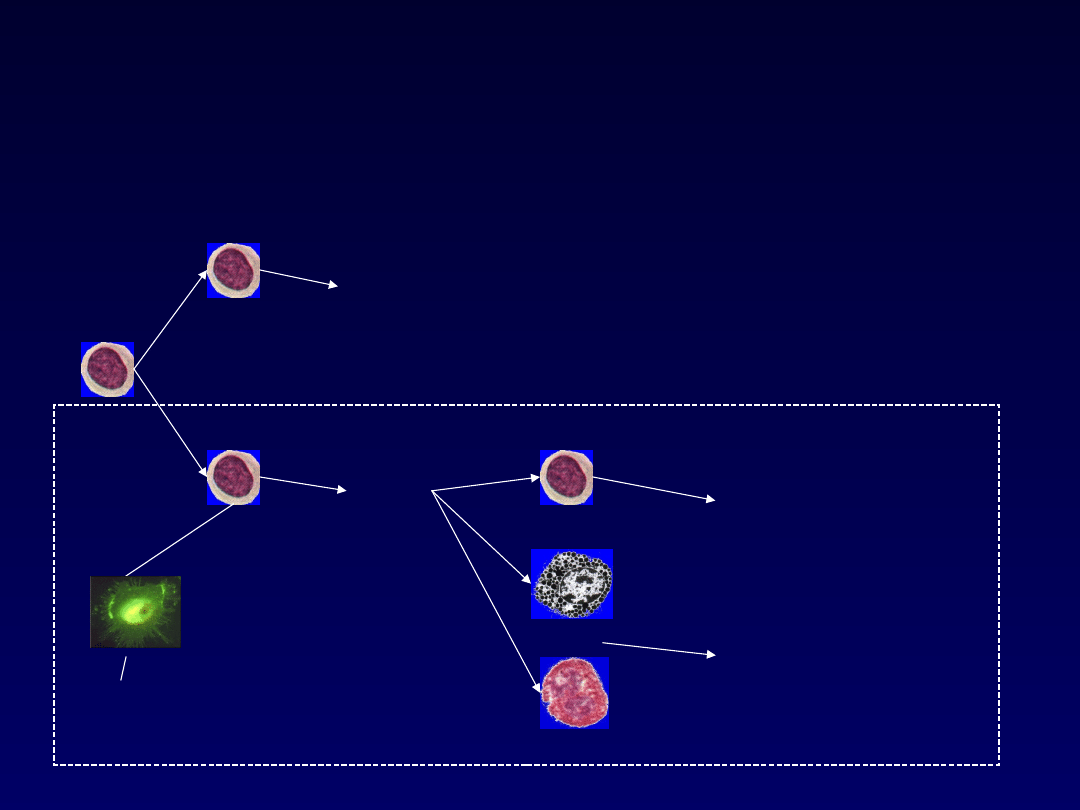
Typy odpowiedzi
immunologicznej zależne od
Th1
i Th2
IFN-gamma
IL-12
IL-3
IL-4
IL-5
IL-6
IL-9
IL-13
IgE
Histamina
Leukotrieny
Prostaglandyny
Cytokiny
zapalenie
alergiczne
Alergen
Th
O
Th1
Th2
B
mastoc
yt
eozynofil
APC
mikrośrodowisko
IFN-
gamma
IL-12
IL-4
mikrośrodowisko
Prezentacja
antygenu
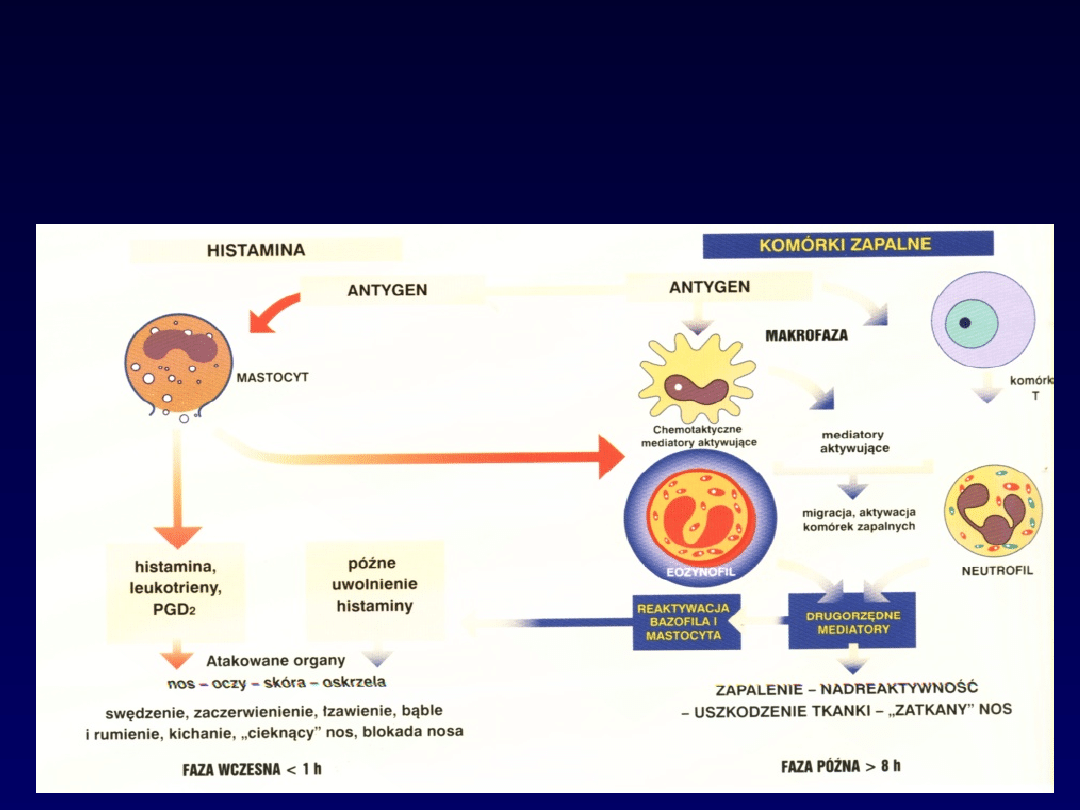
Fazy
odpowiedzi oskrzelowej
na ekspozycję alergenową
późna
wczesna
Monografia Zyrtec UCB Pharma, Warszawa 2002, s 18

Zjawiska morfologiczne
zachodzące
w napadzie astmy
oskrzelowej
skurcz błony
mięśniowej
obrzęk błony
śluzowej
wydzielina śluzowa
Oskrzela:
wystąpienie skurczu oskrzeli w wyniku
oddziaływania różnych bodźców endo- i
egzogennych,
które u osób zdrowych nie wywołują wyraźnej
reakcji, np.
Nadreaktywność oskrzeli
wysiłek fizyczny
zimne powietrze
ostre zapachy
pyły przemysłowe

REMODELING
Wykładniki morfologiczne:
pogrubienie mięśniówki
gładkiej
proliferacja naczyń
zwłóknienie
podnabłonkowe
metaplazja gruczołowa
przebudowa dróg oddechowych –
skutek przewlekłego zapalenia;
Diagnostyka astmy:
•
kaszel - suchy, przewlekły (i powysiłkowy), często nocny
•
napadowa duszność, ciężar w klatce piersiowej, związane z
określonymi sytuacjami, porami roku, miejscami przebywania
(sezonowość objawów)
•
zapalenia oskrzeli nawracające, przedłużające się (>10 dni) (szczególnie
w określonych miesiącach)
•
współistnienie innych chorób o podłożu atopowym: alergiczny nieżyt nosa
alergiczne zapalenie spojówek
atopowe zapalenia skóry
•
dodatni wywiad rodzinny w kierunku astmy i chorób atopowych
Wywiad -
(bardzo ważny!)

Pytania, na które należy
odpowiedzieć w diagnostyce
astmy:
• Czy pacjent miał napad lub nawracające
napady świszczącego
oddechu
?
• Czy pacjent miewa (w nocy) męczący
kaszel
?
• Czy u pacjenta występuje świszczący oddech lub kaszel po
wysiłku
fizycznym
?
• Czy u pacjenta występuje świszczący oddech, uczucie ściskania w
klatce piersiowej lub kaszel
po narażeniu na alergeny wziewne
lub
zanieczyszczenie powietrza
?
• Czy pacjent skarży, że
przeziębienia
trwają dłużej niż 10 dni?
• Czy objawy
ustępują
pod wpływem właściwego leczenia
przeciwastmatycznego?

Diagnostyka astmy-
badanie
przedmiotowe
NAPAD ASTMY OSKRZELOWEJ
oglądanie: silna duszność, pogłębienie oddechów, kaszel,
pozycja siedząca z podpartymi rękami,
uruchomienie dodatkowych mięśni oddechowych,
zasinienie
osłuchiwanie: świsty, furczenia, wydłużona faza wydechowa
opukiwanie: odgłos opukowy nadmiernie jawny
+ tachykardia, zaburzenia
świadomości
OKRES MIĘDZY NAPADAMI
kaszel,
i/lub pojedyncze świsty nad polami płucnymi szczególnie przy forsownym
wydechu
świszczący oddech
i/lub wydłużona faza wydechowa
lub stan bezobjawowy

Diagnostyka astmy-
badania
dodatkowe
spirometria
m.in.
FEV1
FVC
test odwracalności oskrzeli (próba z
beta2-
mimetykiem krótkodziałającym
test nadreaktywności oskrzeli (próba z
histaminą lub
metacholiną)
Badania czynnościowe płuc:
Ocena monitorowania astmy:
zmienność szczytowego przepływu wydechowego PEF
zmienność pierwszosekundowej natężonej objętości wydechowej FEV1
zapotrzebowanie na SABA
pomiar stężenia H2O2, NO w wydychanym powietrzu

Diagnostyka alergii
Testy skórne
SPT - punktowe
Swoiste IgE
w surowicy krwi
Chociaż poniższe badania niewiele wnoszą do diagnostyki astmy, mogą
pomóc wykryć czynniki ryzyka lub czynniki wyzwalające objawy choroby,
dzięki czemu umożliwiają zalecenie odpowiednich metod zapobiegania
ekspozycji
Głównym ograniczeniem wymienionych metod jest fakt, że dodatni
wynik niekoniecznie świadczy o alergicznym podłożu choroby,
ponieważ niektóre osoby mające swoiste IgE nie odczuwają żadnych
objawów. Ekspozycję na odpowiedni alergen musi potwierdzić wywiad
chorobowy.

Krok 1 – Krótkodziałający
betamimetyk
w razie potrzeby
Chorzy z rzadkimi dziennymi
objawami, które krótko trwają
Krótkodziałający betamimetyk
(Klasa A)
Jeśli dolegliwości są częste lub mają
tendencję do pogarszania się należy
włączyć leczenie z Kroku 2 lub
wyższego
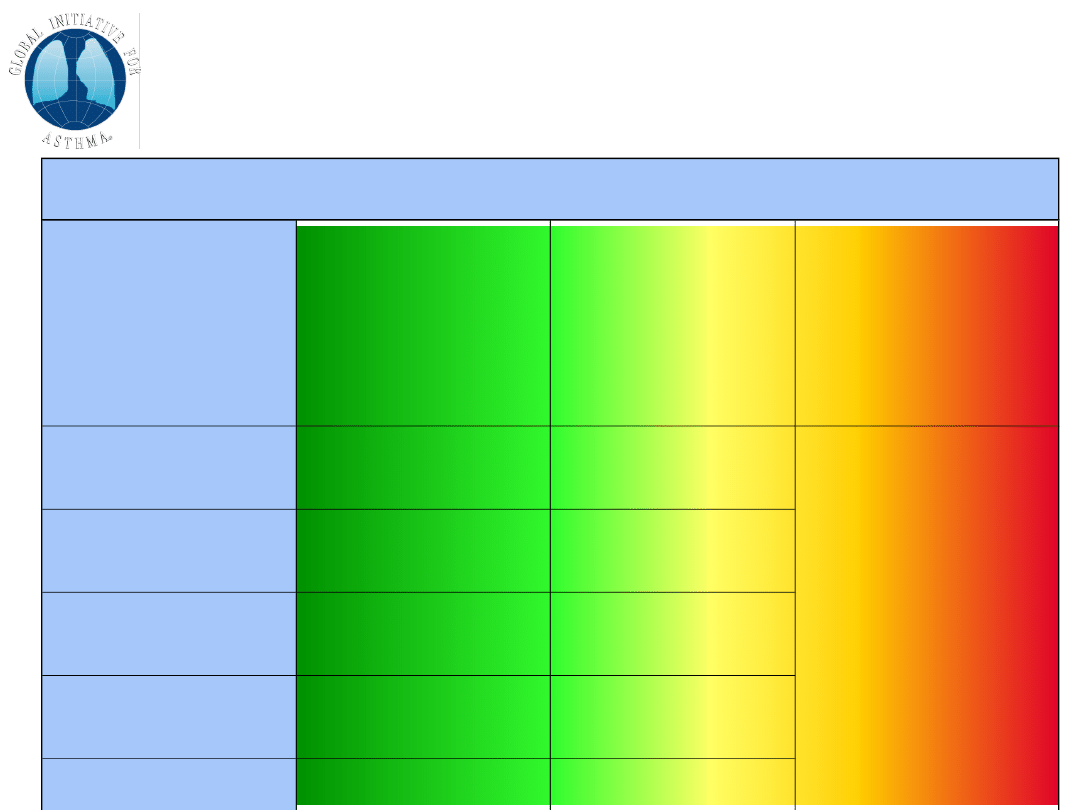
GINA 2006
Stopnie opanowania astmy
Opis
Kontrolowan
a
Częściowo
Kontrolowan
a
(≥1cecha/ty
dz.)
Niekontrolow
ana
Objawy
dzienne
Brak
(≤2/tydz.)
≥2/tydz.
Obecność ≥3
cech astmy
częściowo
kontrolowanej
w tygodniu
Ograniczenie
aktywności
Brak
Tak
Objawy
nocne
Brak
Tak
SABA
Brak
(≤2/tydz.)
≥2/tydz.
Wentylacja
Prawidłowa
<80% WN
lub
najlepszej
Zaostrzenia
Brak
≥1/rok
≥1/tydz.
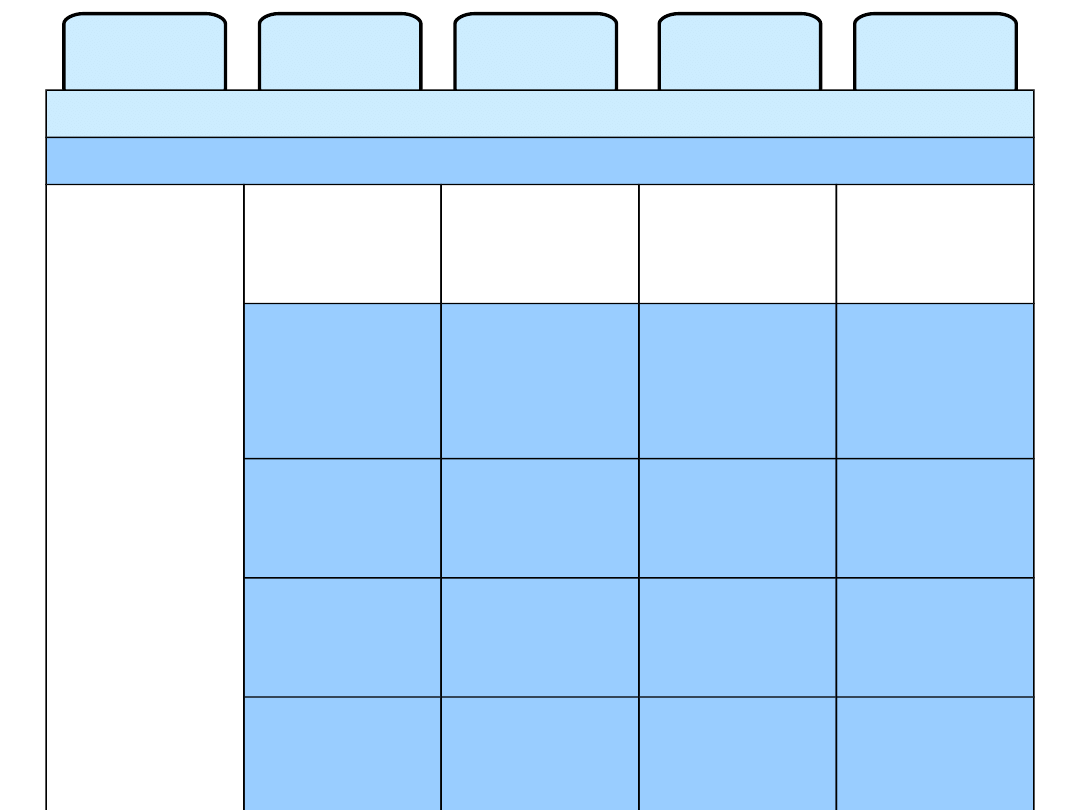
Stopień 2 Stopień 3
Stopień 4 Stopień 5
Stopień 1
Edukacja i kontrola środowiska
SABA doraźnie
Lek
kontrolując
y
Wybierz
jeden
Wybierz
jeden
Dodaj
jeden lub
więcej
Dodaj
jeden lub
oba
Niska
dawka ICS
Niska
dawka
ICS+LABA
Śr. lub
wysoka
dawka
ICS+LABA
Steryd
doustny
LTRA
Śr. lub
wysoka
dawka ICS
LTRA
Anty-IgE
Niska
dawka
ICS+LTRA
Theo
Niska
dawka
ICS+Theo
GINA 2006
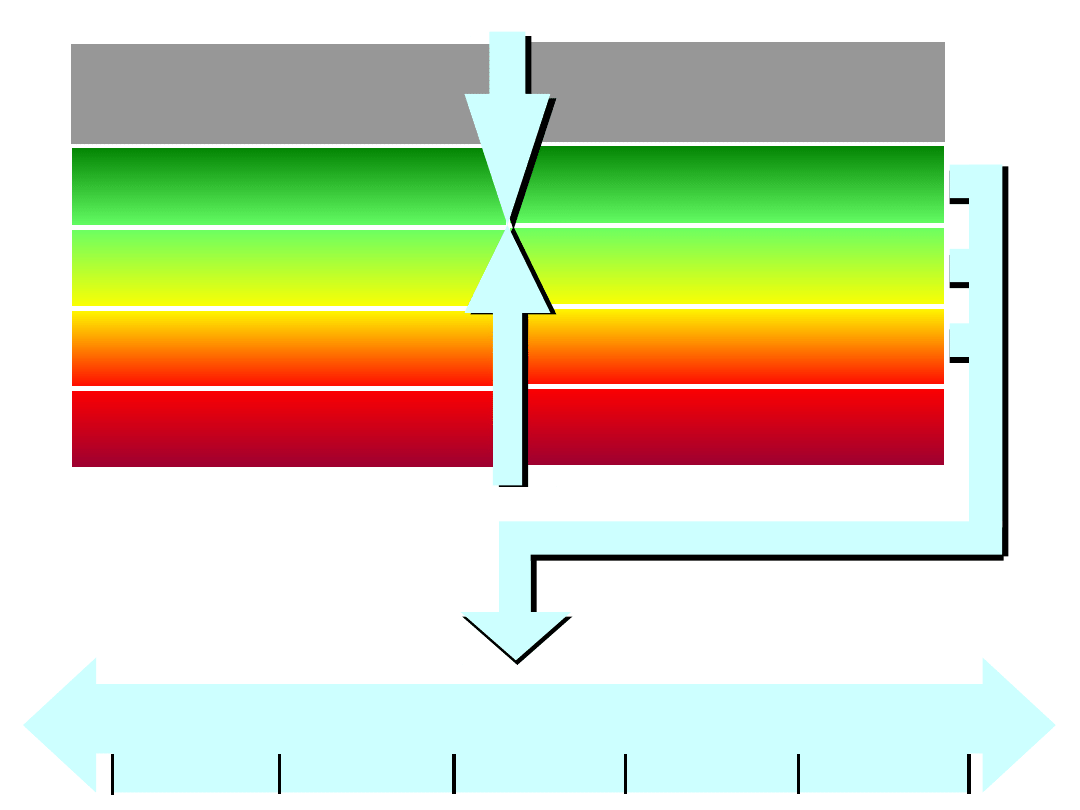
kontrolowana
Częściowo kontrolowana
Niekontrolowana
Zaostrzenie
Stopień kontroli
Stopień kontroli
Utrzymaj i znajdź najniższy
stopień leczenia
Rozważ krok w górę
Idź w górę aż do osiągnięcia
kontroli
Lecz jak zaostrzenie
Postępowanie
Postępowanie
Kroki leczenia
Zmniejszanie
Zwiększanie
Krok
1
Krok
2
Krok
3
Krok
4
Krok
5
Z
M
N
IE
JS
Z
Z
W
IĘ
K
S
Z

Klasyfikacja ciężkości astmy
na podstawie obrazu klinicznego
przed leczeniem
GINA 2002
Stopień 1 – astma sporadyczna
Objawy rzadziej niż 1 raz w tygodniu
Zaostrzenia krótkotrwałe
Objawy nocne nie częściej niż 2 razy w miesiącu
FEV1>=80% wartości należnej lub PEF>=80% wartości maksymalnej dla chorego
Zmienność PEF lub FEV1 < 20%
Stopień 2 – astma przewlekła lekka
Objawy częściej niż 1 raz w tygodniu, ale rzadziej niż 1 raz dziennie
Zaostrzenia mogą zaburzać sen i utrudniać dzienną aktywność
Objawy nocne częściej niż 2 razy w miesiącu
FEV1>=80% wartości należnej lub PEF>=80% wartości maksymalnej dla chorego
Zmienność PEF lub FEV1 20 – 30%

Klasyfikacja ciężkości astmy
na podstawie obrazu klinicznego
przed leczeniem cd.
GINA 2002
Stopień 3 – astma przewlekła umiarkowana
Objawy występują codziennie
Zaostrzenia mogą zaburzać sen i utrudniać dzienną aktywność
Objawy nocne częściej niż 1 raz w tygodniu
Konieczność inhalacji krótko działającego beta2-mimetyku codziennie
FEV1 60 - 80% wartości należnej lub PEF 60 - 80% wartości maksymalnej dla chorego
Zmienność PEF lub FEV1 > 30%
Stopień 4 – astma przewlekła ciężka
Objawy występują codziennie
Częste zaostrzenia
Częste objawy nocne
Ograniczenie aktywności fizycznej
FEV1<=60% wartości należnej lub PEF<=60% wartości maksymalnej dla chorego
Zmienność PEF lub FEV1 > 30%

Rozpoznanie różnicowe astmy
oskrzelowej:
• asthma cardiale
• przewlekła obturacyjna choroba płuc (POChP)
• ostra niewydolność lewokomorowa
• niedrożność dolnych dróg oddechowych (ciało
obce, guz oskrzela)
• zmiany pochodzenia krtaniowego (ostry obrzęk
krtani)
• zator tętnicy płucnej
• eozynofilowe zapalenie płuc
• duszność psychogenna

Diagnostyka różnicowa astmy i
POChP
astma
POChP
Wystąpienie
choroby w
młodym wieku
++
-
Nagły początek
++
-
Palenie
papierosów
+
+++
Atopia
++
+
Eozynofilia
++
+
Podwyższone
całkowite IgE
++
+
Duszność,
świszczący
oddech
++
+

Diagnostyka różnicowa astmy i
POChP cd.
astma
POChP
Radiologiczne cechy
rozedmy
-
++
Nadreaktywnośćoskrzeli +++
+
Dzienna zmienność PEF
>15%
++
+
Odwracalność obturacji
szybka lub/i całkowita
++
-
Nieżyt błony śluzowej
nosa
++
-
Test odwracalności z
beta2-mimetykiem
Dobry efekt – wzrost
FEV1>= 15% wartości
wyjściowej
Słaby efekt – wzrost
FEV1 < 15% wartości
wyj ściowej lub
FEV1,9% wartości
należnej
Test odwracalności z
kortykosterydem
Dobry efekt – wzrost
FEV1>= 15% wartości
wyjściowej
Słaby efekt lub jego
brak

Dotyczy 5-15% populacji.
PYŁKOWICA
Zespół objawów klinicznych obejmujących spojówki i błonę śluzową
nosa
i układu oddechowego występujących sezonowo, u podłoża których
leży nadwrażliwość na pyłki roślin.
Progowe stężenie pyłku zależy
od
wrażliwości
osobniczej
fazy sezonu pylenia
rodzaju pyłku
alergiczny nieżyt nosa
kichanie
wydzielina wodnista, surowicza
świąd nosa
spływaniem wydzieliny po tylnej ścianie
gardła
uczucie zatkanego nosa
zapalenie błony śluzowej nosa po ekspozycji na alergen
Objawy
EAR
LAR
zapalenie

alergiczny nieżyt nosa
diagnostyka
Testy skórne SPT
Cytologia
Całoroczny
Sezonowy
WYWIAD
podstawowe znaczenie w rozpoznaniu
odgrywa:
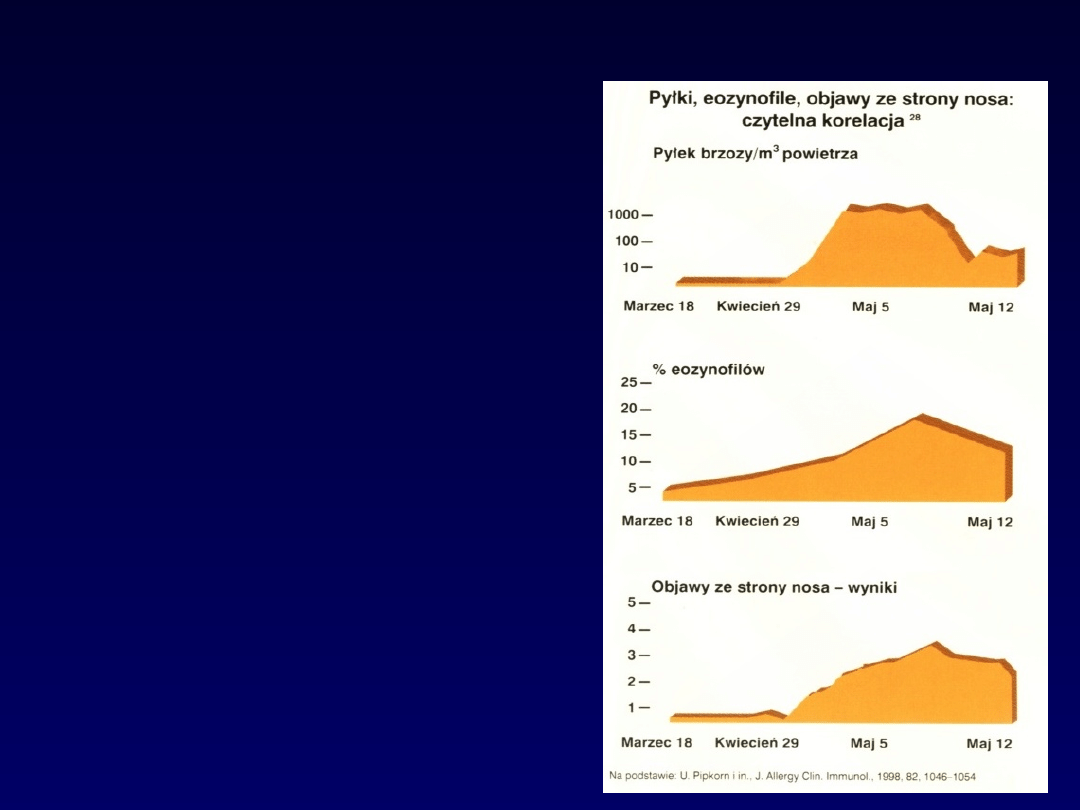
alergiczny nieżyt
nosa
- sezonowy
Stężenie pyłku
% eozynofilów
Objawy
Monografia Zyrtec UCB Pharma, Warszawa 2002, s 21

alergiczne zap. spojówek
łzawienie
zaczerwienienie
spojówek
świąd oczu
pieczenie
Objawy:

„mini- kalendarz pylenia”
drzewa:
marzec – kwiecień
trawy zboża:
maj – lipiec
chwasty:
lipiec - wrzesień
pleśnie sezonowe:
maj - listopad

ALERGIE POKARMOWE
Najczęściej uczulają:
• orzeszki ziemne
• soja
• białka mleka
krowiego
• białka ryb
• białka jaja kurzego
• białka mięs
Pseudoalergia pokarmowa:
• owoce (cytrusowe, kiwi, avocado, truskawki)
• barwniki i konserwanty
Alergia krzyżowa niektórych alergenów wziewnych z pokarmowymi na
skutek istnienia wspólnych epitopów)

Postacie kliniczne:
oral allergy syndrom (OAS)
-
miejscowa anafilaksja jamy
ustnej i
gardła na świeże warzywa i
owoce
zespół
atopowego zap. skóry
-
udział alergenów
pokarmowych w 30%
przypadków
wymioty i/lub biegunka
anafilaksja
- ok.. 30 minut po posiłku (orzeszki ziemne, krewetki,
mleko
krowie, jajka, świeże warzywa i owoce),
skojarzona często z
alergią na lateks
Diagnostyka w specjalistycznych ośrodkach:
wyciągi alergenowe ze świeżych produktów
próby ekspozycyjne z podwójnie ślepą próbą
diety eliminacyjne

ZESPÓŁ ATOPOWEGO
ZAPALENIA SKÓRY
Przewlekła i nawrotowa dermatoza zapalna,
której towarzyszy wybitny świąd i charakterystyczny obraz zmian skórnych.
Często współistnieje z alergicznym nieżytem nosa i spojówek oraz astmą
oskrzelową (24-37%) - zespół asthma-prurigo.
Wpływ czynników genetycznych:
1 rodzic atopowy - 30% ryzyka wystąpienia a.z.s. u dziecka
atopia u obojga rodziców - 50 - 80% ryzyka a.z.s. u dziecka
Czynniki środowiskowe zaostrzające przebieg choroby:
alergeny wziewne
alergeny pokarmowe
stres

Objawy kliniczne:
Pierwsze objawy najczęściej między 2 a 6
m.ż.
bardzo silny świąd (zwłaszcza w kontakcie z wełną)
polimorficzność zmian skórnych:
ostre - grudki i pęcherzyki na rumieniowym
podłożu,
czasem sączące, nadżerki, przeczosy,
podostre - rumień z przeczosami i łuszczeniem
przewlekłe - lichenizacja (ściemnienie, wzmożone
poletkowanie,zgrubienie)
- zwłókniałe grudki (świerzbiączka guzkowa)
skłonność do zakażeń zmian skórnych (wirusy, gronkowce, paciorkowce,
drożdżaki)
suchość skóry (defekt ektodermalny)

Obraz zmian skórnych
wg Hanifina i Rajki -
objawy główne
1. Świąd skóry
2. Typowa morfologia i lokalizacja zmian (w zależności od wieku chorych):
w okresie niemowlęcym i wczesnym dzieciństwie policzki
i kończyny po stronie wyprostnej
w okresie dojrzewania i u dorosłych okolice zgięciowe dużych stawów,
skóry karku, stopy
3. Przewlekły, nawracajacy przebieg (okresy zaostrzeń trwające zazwyczaj > 6 tygodni)
4. W wywiadzie cechy atopii u pacjenta lub w rodzinie
Rozpoznanie AZS po stwierdzeniu 3 z 4 objawów

Dodatkowe kryteria diagnostyczne
Suchość skóry, zwiększona podatność skóry na zakażenia(szczególnie gronkowcem złocistym),
rogowacenie przymieszkowe, dodatnie wyniki testów skórnych z alergenami, wczesny początek choroby,
podwyższone stężenie całkowitego IgE w surowicy, skłonność do niespecyficznego stanu zapalnego
skóry dłoni i stóp, rybia łuska, zapalenie brodawek sutkowych, zapalenie czerwieni wargowej,
nawrotowe zapalenie spojówek, objaw Dennie-Morgana (dodatkowy fałd skórny poniżej dolnej powieki),
stożek rogówki, przednia zaćma, przebarwienie powiek i skóry wokół oczu, łupież biały,
świąd podczas pocenia się, pogrubienie fałdów na szyi, nietolerancja wełny, biały dermografizm,
rumień twarzy, zaostrzenia choroby pod wpływem zdenerwowania i emocji, nietolerancja
niektórych pokarmów
Stwierdzenie 3 i większej liczby cech ma znaczenie uzupełniające w rozpoznaniu AZS

POKRZYWKA - jednorodna wysypka, charakteryzująca się
występowaniem bąbli ograniczonych od górnej części warstwy
siatkowatej oraz warstwy brodawkowatej skóry
OBRZĘK ALERGICZNY - ostro ograniczone
obrzmienie skóry i błon śluzowych, pojawiające się
nagle i wykazujące dużą dynamikę zmian
POKRZYWKA I OBRZĘK ALERGICZNY

Najczęstsze przyczyny:
alergeny pokarmowe
alergeny wziewne
alergeny kontaktowe
(lateks, sierśc zwierząt)
leki
(np. ACE, NLPZ)
jady owadów
Patomechanizm
- zaburzenia w mikrokrążeniu skóry wywołane mediatorami
alergiczno - zapalnymi.
Histamina
PGD2
LTC i D
PAF
rozszerzenie
naczyń
żylnych
i włosowatych
Obrzęk powierzchowny
Rumień
Świąd
mastocyt

Przebieg kliniczny:
ostry (do 6 tygodni)
nawracający (ponad 6 tygodni, jednak z dłuższymi okresami
remisji)
przewlekły (powyżej 6 tygodni,nawroty co najmniej
2x/tydzień)
Objawy:
świąd skóry
obrzęki - twarz (najczęściej okolice warg i powieki)
- kończyny
- nn. płciowe
obrzęki nn, wewnętrznych (krtani, przewodu pokarmowego)
może towarzyszyć gorączka i anafilaksja
Rozpoznanie:
szczegółowy wywiad
dieta eliminacyjna
dieta prowokacyjna
bezwzględna eozynofilia obwodowa > 400/mm
3
SPT i inne testy skórne

Rodzaje pokrzywek
Ostra alergiczna pokrzywka kontaktowa
Pokrzywki fizykalne
Cholinergiczna
Dermografizm
Z zimna
Z ucisku
Słoneczna
Przewlekła pokrzywka idiopatyczna

Przyczyny pokrzywek
Leki (penicylina, NLPZ, opiaty)
Pożywienie, konserwanty
Antygeny wziewne, kontaktowe, pokarmowe
Reakcje potransfuzyjne
Zakażenia bakteryjne, grzybicze, wirusowe, pasożytnicze
Owady
Choroby tkanki łącznej
Nowotwory (np. białaczki)
Czynniki fizyczne
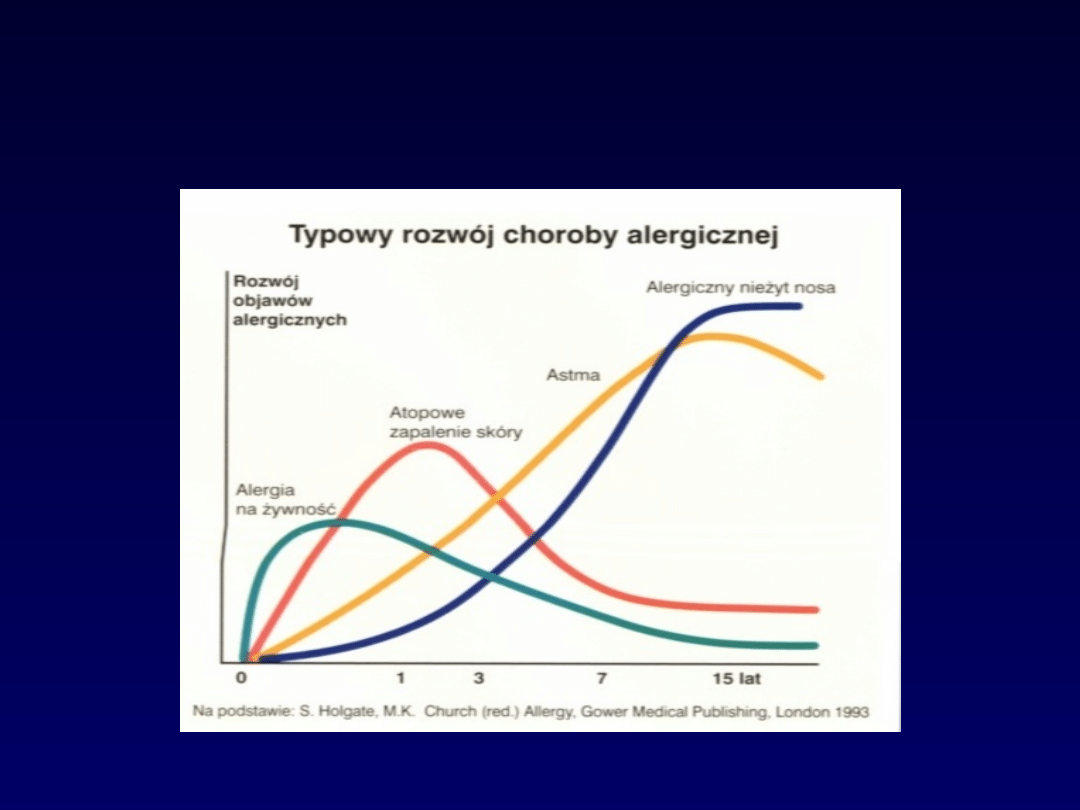
Typowy rozwój choroby
alergicznej
Monografia Zyrtec UCB Pharma, Warszawa 2002, s 9
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
Wyszukiwarka
Podobne podstrony:
Cw 1 Zdrowie i choroba 2009
lęk w chorobie afektywnej dwubiegunowei i schizofrenii
Lęk w chorobach neurozwyrodnieniowych
Mechanizmy chorob atopowych, Medycyna, Med3, Alergologia (pajro)
Lęk w chorobie?ektywnej dwubiegunowej
Ekol cw lek I 2013 14
Lęk w chorobie afektywnej dwubiegunowej (1)
Cw 6 Patomoechanizm chorób z autoagresji
Cw 6 Immunodiagnostyka chorób z autoagresji 2 wersja
ćw 5 lek
Ekol cw lek I
CW 4 EPIDEMIOLOGIA CHOROB ZAKAZNYCH
Ekol cw lek I 2012 13 id 154764 Nieznany
Ekol.cw.lek.I.2013.14
Choroby atopowe u dzieci , dziecko chore i kalekie
więcej podobnych podstron