

10 x większą umieralnością
okołoporodową matek
o 25% wyższą umieralnością
okołoporodową noworodków

wady serca (wrodzone i nabyte)
nadciśnienie tętnicze
zaburzenia rytmu serca
kardiomiopatie
choroba wieńcowa i zawał mięśnia
sercowego
zapalenie mięśnia sercowego, wsierdzia i
osierdzia

I
o
– brak objawów chorobowych w
spoczynku i w czasie wysiłku fizycznego
II
o
– niewielkie ograniczenie aktywności
przy umiarkowanym wysiłku
III
o
– dolegliwości występują przy
niewielkim wysiłku
IV
o
– dolegliwości występują w spoczynku

przy I
o
i II
o
– ciąża zwykle bez powikłań
przy III
o
– rokowanie dobre pod
warunkiem odpowiedniej terapii
przy IV
o
– bezwzględne
przeciwwskazania do zajścia w ciążę

badania EKG
badania echokardiograficznego
dobowe monitorowanie EKG metodą
Holtera

dokładne badanie pacjentki (konsultacja
kardiologiczna)
stały nadzór i współpraca z kardiologiem
ograniczenie aktywności fizycznej
odpowiednia dieta z ograniczeniem
nadmiernego przyrostu masy ciała oraz
podaży soli
leczenie infekcji, niedokrwistości,
nadczynności tarczycy, gorączki

leczenie zaburzeń rytmu serca
ewentualne leczenie
przeciwzakrzepowe
monitorowanie czynności serca w
czasie porodu i wczesnego połogu
okołoporodowa profilaktyka zapalenia
wsierdzia (antybiotykoterapia)

w stopniu I i II wg NYHA – wizyty co 2
tygodnie w I i II trymestrze, co
tydzień w III trymestrze
w stopniu III wg NYHA – wizyty co tydzień
w czasie całej ciąży
w stopniu IV wg NYHA- ciągła
hospitalizacja

dokładnie ocenić RR, tętno, przyrost
masy ciała
dokładnie ocenić ewentualne
zagrożenie infekcją (posiewy moczu,
posiewy wydzieliny pochwowej,
konsultacje i leczenie stomatologiczne i
laryngologiczna)


unikanie przedłużonego porodu
indukcja porodu – przy przygotowanej
szyjce macicy
monitorowanie wydolności układu
krążenia
wskazane łagodzenie bólu
(znieczulenie zewnątrzoponowe)

unikanie długotrwałego,
nieefektywnego parcia
prowadzenie profilaktyki bakteryjnego
zapalenia wsierdzia (w aktywnej fazie
porodu – antybiotykoterapia)
zapobieganie nadmiernej utracie krwi,
właściwa terapia płynami
We wczesnym połogu – ścisła kontrola
diurezy, bilans płynów

Konieczne ciągłe leczenie
przeciwzakrzepowe
›
ryzyko choroby zakrzepowo – zatorowej
-
14,8%
›
ryzyko zgonu matki
- 3,7%
Uwaga : stosowanie doustnych
antykoagulantów jest bezwzględnie
przeciwwskazane w I trymestrze ciąży
(embriopatia warfarynowa)

ustalić sposób ukończenia ciąży
zaprzestać podawania heparyny (na co
najmniej 6 godzin przed
planowanym cięciem cesarskim lub indukcją
porodu)
zachować kilkunastogodzinny odstęp między
urodzeniem dziecka a ponownym
rozpoczęciem terapii heparyną
łączne podawanie leków doustnych i heparyny
przez 3 – 4 dni do osiągnięcia pożądanych
wartości INR 2,5 – 3,5


zapalenie żył głębokich
septyczne zapalenie żył miednicy
mniejszej
W ok. ¼ przypadków nieleczonej choroby
zakrzepowo – zatorowej żył głębokich
kończyn dolnych dochodzi do rozwoju
zatorowości płucnej

wrodzone zaburzenia krzepnięcia
znacznego stopnia otyłość
epizod choroby zakrzepowo-zatorowej
w wywiadzie
mechaniczna zastawka serca
długie unieruchomienie w łóżku
migotanie przedsionków
zespół antyfosfolipidowy

heparyna niefrakcjonowana
›
dawka podstawowa (śródskórnie)
– 5.000 j.m. – 7.500 j.m. co 12 godz. w I
trymestrze
-
7.500 j.m. – 10.000 j.m. co 12 godz. w II
trymestrze
-
10.000 j.m. co 12 godz. w III trymestrze
(kontrola liczby płytek krwi oraz APTT)

›
dawka skorygowana (śródskórnie)
- 10.000 j.m. co 8-12 godz. (pod kontrolą APTT)
heparyna drobnocząsteczkowa
(śródskórnie)
›
dawka podstawowa – 40 mg 1 x dziennie bez
konieczności kontrolowania układu
krzepnięcia
›
dawka skorygowana – 30-80 mg co 12 godz.
pod kontrolą liczby płytek krwi .
Stosuje się enoksaparynę lub nadroparynę
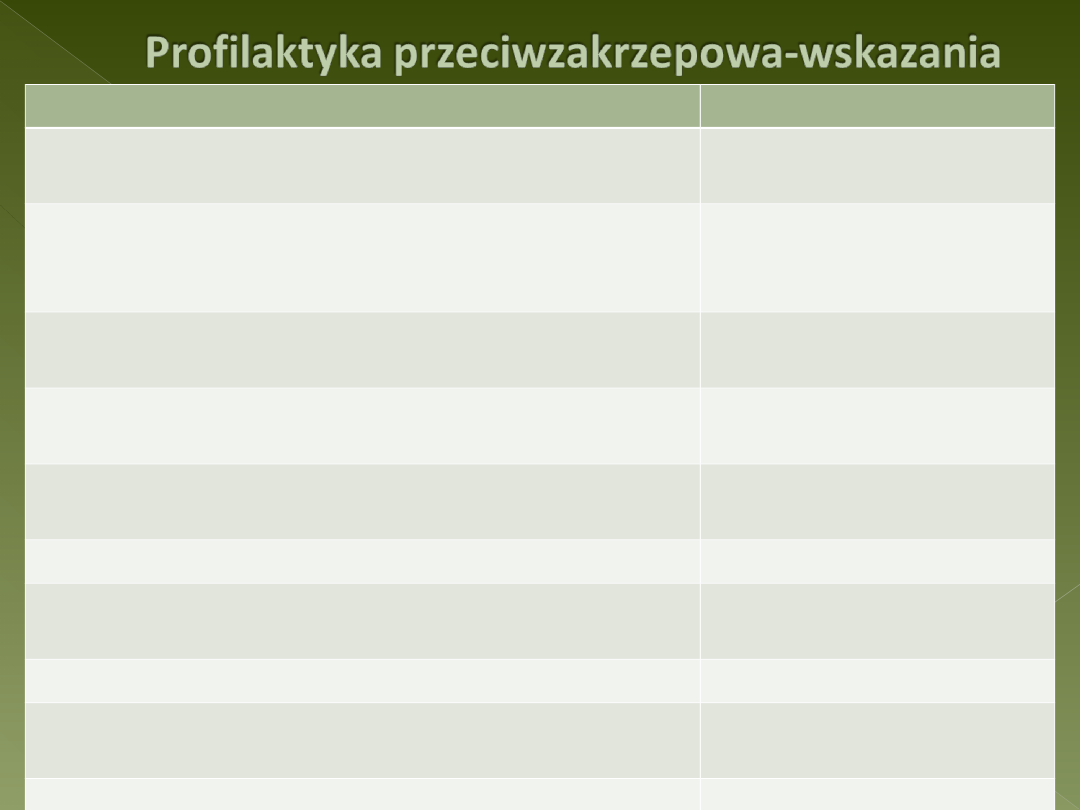
CZYNNIK RYZYKA/WSKAZANIE
DAWKA HEPARYNY
Ch. z. z. w wywiadzie (zabieg chirurgiczny,
uraz)
żadna lub podstawowa
Ch.z.z. w wywiadzie w przebiegu poprzedniej
ciąży lub w związku ze stosowaniem doustnych
leków antykoncepcyjnych
podstawowa
Trombofilia wrodzona bez epizodów ch.z.z.,
wywiad rodzinny nieobciążony ch.z.z.
podstawowa
Trombofilia wrodzona i wywiad rodzinny
obciążony ch.z.z.
podstawowa
APS bez epizodów ch.z.z.
podstawowa lub
skorygowana
APS z epizodem ch.z.z. w wywiadzie
skorygowana
Mutacje w zakresie czynnika V (Leiden) i
protrombiny
Skorygowana
Niedobór AT – III
Skorygowana
Choroba reumatyczna serca z migotaniem
przedsionków
skorygowana
Mechaniczna zastawka serca
Skorygowana



dobrej znajomości wywiadu chorobowego
starannej obserwacji i kontroli parametrów
układu krążenia (ocena RR, tętna,
oddechów, obrzęków, ewentualnych
objawów infekcji itp.)
zmniejszeniu wysiłków fizycznych,
zapewnieniu wypoczynku
maksymalnym ograniczeniu lub eliminacji
niekorzystnych zachowań zdrowotnych
(palenie tytoniu, alkohol, narkotyki itp.).

zmianie niekorzystnych nawyków
żywieniowych (ustalenie diety z
ograniczeniem stosowania soli)
przeciwdziałaniu ryzyku zakażeń
profilaktyce niedokrwistości
współdziałaniu i wzajemnej wymianie
istotnych informacji między kardiologiem a
położnikiem
monitorowaniu parametrów układu krążenia
w czasie porodu
odpowiednim prowadzeniu porodu
starannej obserwacji w okresie poporodowym

Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
Wyszukiwarka
Podobne podstrony:
Choroby układu krążenia III
[39]Składniki herbat w zapobieganiu chorób układu krążenia, Bibliografia
Choroby układu krążenia i inne
PROFILAKTYKA CHORÓB UKŁADU KRĄŻENIA
Leczenie naturalne chorób układu krążenia
Ziołami leczymy choroby układu krążenia, Zdrowie
zywienie w chorobach ukladu krazenia 2009 I mgr ppt
Choroby układu krażenia
Główne objawy chorób układu krążenia ppt
Choroby układu krążenia
PP 06 choroby ukladu krazenia i Nieznany
Interakcje leków stosowanych w chorobach układu krążenia, Farmacja
Diagnostyka chorob ukladu krazenia
Profilaktyka chorób układu krążenia
Interakje leków stosowanych w chorobach układu krążenia
Choroby układu krążenia
więcej podobnych podstron