
Najczęściej występujące
problemy geriatryczne
Dr n. med. Katarzyna Broczek
Klinika Geriatrii
Warszawski Uniwersytet
Medyczny
E-mail: kbroczek@gmail.com

Odmienności przebiegu
chorób
• Współistnienie wielu chorób
• Starzenie się narządów
• Wydłużenie czasu adaptacji
• Zaburzenia homeostazy

Odmienności przebiegu
chorób
• Różnicowanie: fizjologia – patologia
• Niecharakterystyczne objawy chorób
• Współistnienie objawów
somatycznych i psychicznych
• Gwałtowny przebieg chorób ostrych
(powikłania, rokowanie)
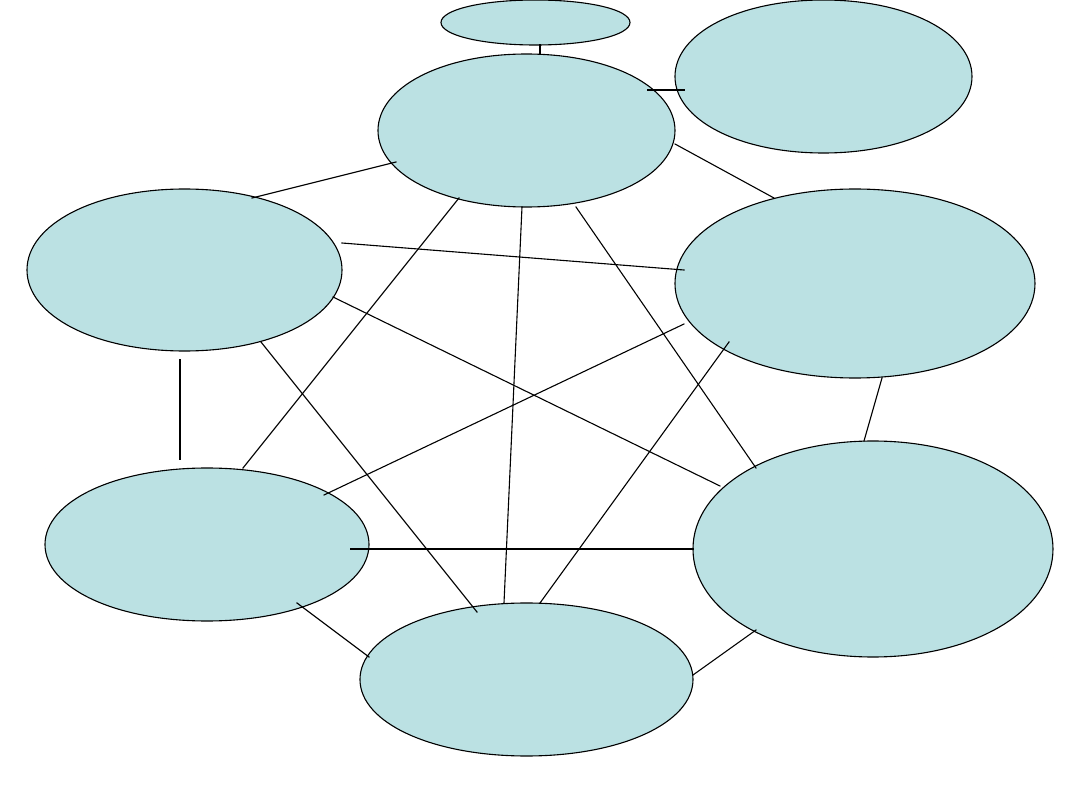
Stan
somatyczny
Stan psychiczny
i umysłowy
Chód i równowaga
Stan
funkcjonalny
Aktywność
społeczna
Stan
odżywienia
Całościowa
ocena geriatryczna
Narządy
zmysłów
Ból

Problemy geriatryczne
• upadki
• nietrzymanie moczu
• odleżyny
• odwodnienie
• hipotermia, hipertermia
• ból
• zespół słabości (frailty
syndrome)
• niedożywienie
• zapalenie płuc

Upadek
Wydarzenie polegające na
utracie równowagi podczas
chodzenia lub innych czynności,
wskutek czego poszkodowany
znajduje się na ziemi, podłodze
lub innej nisko położonej
powierzchni

Jak często upadają?
• Miejsce
– Dom: ≥65 l.= 30% / rok; 15% ≥ 2 razy
– Opieka długoterminowa: 50% / rok
– Szpital: 6 /1000 osobo-dni; 2 /łóżko/
rok
• Wiek
– ≥65 lat: 30% / rok
– ≥80 lat: 50% / rok

Czynniki ryzyka
upadków
• Starzenie się organizmu:
– Zmniejszenie siły mięśniowej
– Zaburzenia równowagi i chodu
• Choroby przewlekłe
• Stany ostre
• Zaburzenia widzenia
• Leczenie farmakologiczne
• Czynniki środowiskowe

Starzenie się a upadki
• Wzrok
akomodacji, ostrości, adaptacji do
ciemności i silnego światła
• Słuch i równowaga
pobudliwości narządu przedsionkowego
• Układ nerwowy
czasu reakcji, wychylenia
postawnego
odruchów prostowania

Przyczyny upadków
WEWNĘTRZNE
• zaburzenia
równowagi i
chodu
• zaburzenia
poznawcze
• przewlekłe
choroby
• leki
ZEWNĘTRZNE
• śliskie podłoże
• nieodpowiednie
oświetlenie
• brak poręczy
przy schodach

Przyczyny upadków
• Przyczyny wewnętrzne
• Przyczyny zewnętrzne
• Upadek może być nieswoistym
objawem wielu chorób o przebiegu
ostrym (zapalenie płuc, zawał serca,
zakażenie układu moczowego) lub
zaostrzenia choroby przewlekłej
(cukrzyca, niewydolność serca)

Choroby a ryzyko
upadku
• NEUROLOGICZNE
– udar, zaburzenia świadomości,
otępienie, niewydolność kręgowo-
podstawna, nadwrażliwość zatoki
szyjnej, neuropatia obwodowa
• CH. UKŁADU KRĄŻENIA
– zawał serca, zaburzenia rytmu serca,
hipotonia ortostatyczna
(niedociśnienie pionizacyjne) - RR
sk. o 20 mmHg

Choroby a ryzyko upadku
• ZABURZENIA ŻOŁĄDKOWO-
JELITOWE
– krwawienie z przewodu pokarmowego,
biegunka, omdlenie poposiłkowe,
omdlenie podefekacyjne
• ZABURZENIA METABOLICZNE
– hipoglikemia, odwodnienie, zaburzenia
elektrolitowe, niedokrwistość,
niedoczynność tarczycy

Choroby a ryzyko upadku
• UKŁAD MOCZOWO-PŁCIOWY
– omdlenie pomikcyjne, nietrzymanie
moczu, nykturia
• CH. NARZĄDU RUCHU
– zapalenie stawów, zwyrodnienia stawów,
miopatie, ogólne pogorszenie sprawności
• ZABURZENIA PSYCHICZNE
– depresja, lęk, otępienie, zaburzenia
świadomości

Czynnik ryzyka
upadku
Średni wskaźnik
ryzyka
Osłabienie siły mm.
4,4
Przebyte upadki
3,0
Zab. chodu i
równowagi
2,9
Stosowanie urządzeń
2,6
Zaburzenia widzenia
2,5
Zapalenie stawów
2,4
Depresja
2,2
Zaburzenia pamięci
1,8
Wiek ≥ 80 lat
1,7

LEKI a ryzyko upadku
• hipotensyjne
• moczopędne
• hipoglikemizujące
• psychotropowe
• uspokajająco – nasenne
INTERAKCJE LEKÓW

Następstwa upadków
• U osób > 65 r.ż. pierwsza przyczyna
śmierci wśród nieszczęśliwych
wypadków i siódma przyczyna zgonu
w ogóle
• złamania: 5% upadków
• inne obrażenia ciała: 10-20%
upadków
• Zespół poupadkowy: aktywności
po upadku

Koszty leczenia urazów po
upadkach
• USA: 23 miliardy USD / rok
• Koszty leczenia 1 osoby: 3-26 tys. USD
• UK: 1 miliard GBP / rok
• Holandia: 3400 Euro / upadek
• Europa: koszt złamań
osteoporotycznych:
24 353 miliony Euro

Upadki
• Skłonność do przewracania się
mają:
– osoby nieaktywne, niesprawne
– osoby zdrowe, ruchliwe,
prędko chodzące
• Należy zawsze pytać o upadki
• Trzeba szukać przyczyn upadków
możliwych do wyeliminowania

Strategia oceny ryzyka
upadków
• Całościowa ocena geriatryczna (COG)
• Testy chodu i równowagi
– Wstawanie z krzesła bez podparcia rąk
– Chodzenie stopa za stopą
– Test Wstań i Idź
• Złożone skale oceny ryzyka upadku,
złamania
– FARE, FRAX, FREE
• Ocena ryzyka ponownego upadku
– CAREFALL Triage Instrument

Badanie kliniczne osoby,
która doznała upadku
• Ocena i leczenie świeżych
urazów
• WYWIADY
• BADANIE PRZEDMIOTOWE

Wywiady
• Czynności poprzedzające upadek
• Zwiastuny upadku
– kołatanie serca, duszność, ból w klp.,
zawroty głowy, zaburzenia zwieraczy, utrata
przytomności, przygryzienie języka
• Miejsce upadku
• Świadkowie zdarzenia
• Poprzednie upadki
• Choroby przewlekłe i przebyte
• Zażywane leki

Badanie przedmiotowe
• Badanie ostrości wzroku, pola
widzenia
• RR i HR w pozycji leżącej i stojącej
• kończyny: zmiany zwyrodnieniowe
stawów, zniekształcenie stóp,
obuwie
• Badanie stanu psychicznego
• Badanie chodu i równowagi

Zapobieganie upadkom
Algorytm
postępowania
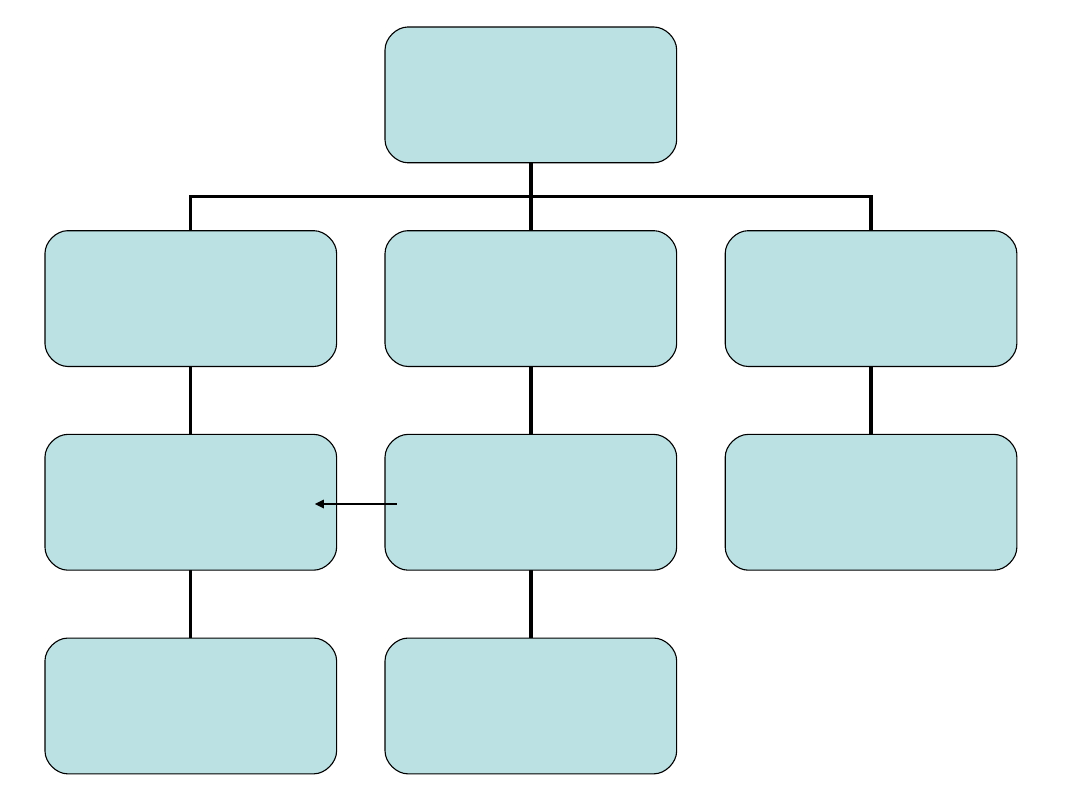
Czy w ostatnim
roku doznał(a)
Pan(i) upadku?
Tak
Kilka razy
Tak
1 raz
Nie
Test
„Wstań i idź”
Kompleksowa
diagnostyka
Profilaktyka
pierwotna
Profilaktyka
wtórna
Kompleksowe
postępowanie

Test „Wstań i idź”
1.
Zmiana z pozycji siedzącej do
stojącej
2.
Przejście trzech metrów
3.
Obrót o 180 stopni
4.
Powrót na miejsce
5.
Ponowne przyjęcie pozycji siedzącej
Ocena płynności ruchu i stabilności
postawy
Jeśli czas wykonania testu przekracza
12 sekund – istnieje PROBLEM

Programy prewencji
upadków
• Wielokierunkowe
• Dostosowane do potrzeb konkretnej
grupy osób
• Składowe programów to m.in.:
– Rehabilitacja
– Poprawa funkcjonowania narządu wzroku
– Eliminacja zagrożeń w otoczeniu
– Modyfikacja farmakoterapii
• Ocena skuteczności programu

Rehabilitacja
• Trening siły i równowagi
• Trening chodu
• Ćwiczenia mięśni kończyn dolnych
• Stymulacja czucia głębokiego
• Czynności życia codziennego
• Dopasowanie sprzętu pomocniczego

Upadki a sprawność
fizyczna
• Im większy poziom
sprawności i zdolności do
wykonywania czynności
życia codziennego, tym
mniejsze ryzyko upadku

Innowacyjne
technologie
• Teletechnologie
• Detektory upadku
– Akcelerometr
– Złożony system rozpoznawania
ruchu: możliwe wykrycie upadku
na 700 ms przed zderzeniem z
podłożem

Odleżyny
• decubitus (łac.) – leżący
• Powstają wskutek zaburzenia ukrwienia i
następowej martwicy, obejmującej skórę,
tkankę podskórną oraz często mięśnie
pokrywające wyniosłości kostne
• Są wynikiem działania:
– intensywnego, krótkotrwałego ucisku
– ucisku o mniejszym nasileniu, rozłożonego w
czasie

Czynniki sprzyjające
powstawaniu odleżyn
• ucisk
– prawidłowe ciśnienie włośniczkowe: 32
mmHg
– pozycja siedząca, nacisk na guzowatości
kulszowe: > 300 mmHg
• tarcie
• naciąganie
• maceracja
– potliwość, sączące się rany, nietrzymanie
moczu lub stolca

Czynniki sprzyjające
powstawaniu odleżyn
• unieruchomienie
• zły stan odżywienia
• zaburzenia przytomności
• niedokrwistość, zakażenia, obrzęki,
cukrzyca, udar mózgu, choroby naczyń
obwodowych, proces nowotworowy,
złamania, otępienie, niska masa ciała
• palenie papierosów, alkoholizm
• leczenie glikokortykosteroidami

Klasyfikacja odleżyn
• STADIUM I – nie blednący rumień, skóra
nieuszkodzona
• STADIUM II – otarcie, pęcherz,
powierzchowna nadżerka
• STADIUM III – głębokie owrzodzenie,
zajęta skóra + tkanka podskórna
• STADIUM IV – pełna grubość skóry +
martwica tkanek, uszkodzenie mięśni,
kości, ścięgien, odwarstwienie tkanek,
przetoki

Ocena ryzyka odleżyn
• Percepcja bodźców
czuciowych
• Wilgotność
• Aktywność
• Ruchliwość
• Odżywianie
• Tarcie i naciąganie skóry

Postępowanie
zapobiegawcze
• Program zmian pozycji ciała co 2 godziny
• Ograniczenie czasu w pozycji siedzącej
• Unikanie podnoszenia oparcia łóżka >
30º (z wyjątkiem posiłków)
• Nauczenie chorego zmiany pozycji ciała,
ćwiczenia ruchowe 3 x na dobę
• Odpowiednie łóżko i materac
• Ochraniacze pięt i łokci

Postępowanie
zapobiegawcze
• Ocena funkcji zwieraczy
• Czystość skóry, zwalczanie wilgotności
• Monitorowanie stanu odżywienia
– pomiary antropometryczne
– badania laboratoryjne:
• stężenie albumin (> 3,3 g/dL)
• stęzenie hemoglobiny (> 12 g/dL)
• limfocyty (> 1200 / mm
3
)

Wiek sprzyja zaburzeniom
gospodarki wodno-
elektrolitowej
przestrzeni wodnej (niemowlę - 80%
wody; starość – 40% wody w organizmie)
• zanik poczucia pragnienia
• zmiany w nerkach strukturalne i
czynnościowe, przesączania
kłębuszkowego o 50%
• zmiany w układzie oddechowym –
zaburzenia homeostazy

Objawy odwodnienia
• zaburzenia psychiczne: zaburzenia
świadomości, śpiączka, pobudzenie
• omdlenie
• suchość skóry i śluzówek
RR; HR
• Ważne badania: stężenie Na, K

Hipotermia
• Ochłodzenie ciała: temp. < 35º C
• Przyczyny hipotermii:
wytwarzania ciepła na skutek
aktywności ruchowej, pracy mięśni
szkieletowych
– zawodność mechanizmów wyrównawczych
• Upadek osoby starszej w domu: częsta
przyczyna hipotermii

Hipotermia - fakty
• U osób > 75 r.ż. ryzyko zgonu z
powodu hipotermii jest 5 razy
większe
• Rozpoznane przypadki hipotermii
– zgon 50% chorych

Objawy i leczenie
hipotermii
• Objawy hipotermii:
– brak skarg na zimno (!)
– splątanie, senność, blada zimna skóra
– początkowo RR i HR RR i HR
– depresja oddechowa
• Leczenie hipotermii:
– powolne spontaniczne ogrzewanie
– ostrożnie z płynami i.v.

Hipertermia -
przegrzanie
• Przyczyny:
– zaburzenia funkcji podwzgórza
– zanik gruczołów potowych
– zanik sieci naczyń skórnych
– spłycenie oddechu
– odwodnienie: pragnienia, zakażenie
– nadmierny ubiór, zamykanie okien
– leki
ryzyka hipertermii: gorące,
wilgotne powietrze, bezwietrzne

Objawy hipertermii
• Objawy hipertermii
• hipertermia ostra:
– udar cieplny - temperatury, utrata
przytomności, niewydolność serca, RR,
drgawki, zaburzenia oddychania
• hipertermia przewlekła: (częściej)
– bóle głowy, zawroty głowy, jadłowstręt,
wymioty, biegunka, objawy odwodnienia,
zaburzenia świadomości
• Często błędne rozpoznanie, np.
zatrucie pokarmowe, udar mózgu

Leczenie hipertermii
• Powolne ochładzanie metodami
fizycznymi
• Ostrożne nawodnienie
• Hipertermia fakty:
Podczas upałów liczba zgonów z
powodu cukrzycy, chorób płuc i
nadciśnienia tętniczego o 50%
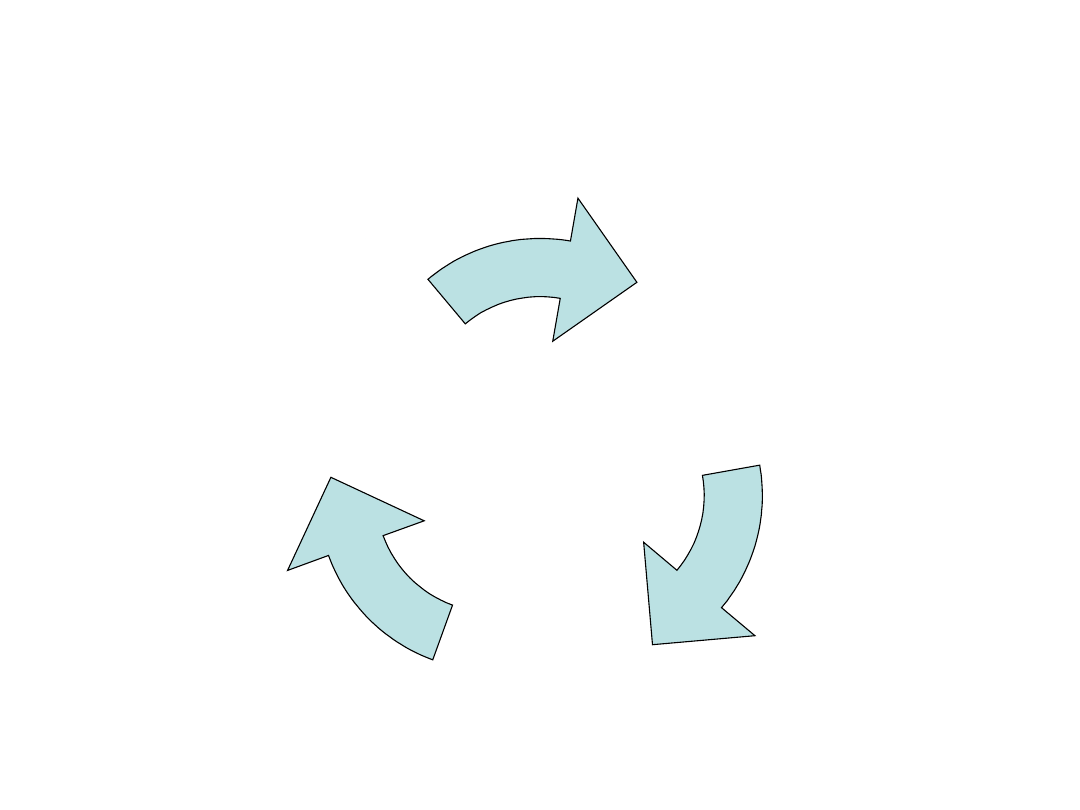
Frailty – zespół słabości
Niesprawność
Niestabilność
Choroby

Frailty – zespół słabości
1. Osłabienie siły mięśniowej
2. Powolny chód
3. Uczucie zmęczenia / wyczerpania
4. Niski poziom aktywności fizycznej
5. Utrata masy ciała
Spełnienie 3 z 5 kryteriów przemawia
za rozpoznaniem

Zespół słabości
• Wiek jest czynnikiem ryzyka rozwoju
zespołu słabości, ALE:
• Starość ≠ zespół słabości
• Rola sarkopenii w rozwoju zespołu
słabości
• Osoba z nadwagą/otyłością może
mieć sarkopenię i zespół słabości
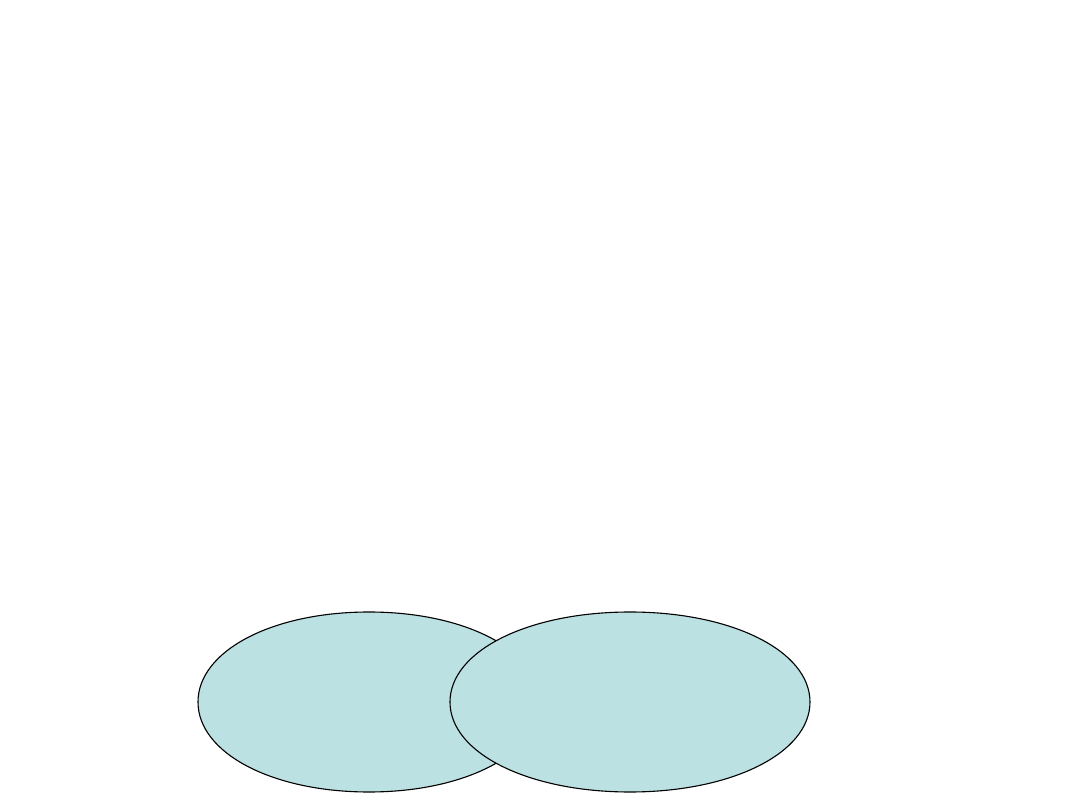
Sarkopenia
Zespół uogólnionej i
postępującej utraty masy
mięśni szkieletowych i ich
siły, któremu towarzyszy
ryzyko niesprawności, złej
jakości życia i śmierci
z. słabości
sarkopenia

Niedożywienie
szpitalne
Co najmniej 30 procent pacjentów przyjmowanych do
polskich szpitali jest niedożywionych, wynika z
badania przeprowadzonego przez Polskie
Towarzystwo Żywienia Pozajelitowego i Dojelitowego.
Niedożywienie szpitalne to niedożywienie
występujące u chorych hospitalizowanych leczonych
najczęściej z powodu innej choroby. W rzeczywistości
niedożywienie to dodatkowa choroba,
wymagająca leczenia
.

Skala oceny stanu odżywienia
Mini Nutritional Assessment,
MNA
• Dane antropometryczne
– BMI
– Obwód ramienia
– Obwód łydki
– Utrata masy ciała w ciągu 3 miesięcy)
• Dane ogólne (leki, stres, choroba)
• Ocena diety (posiłki, płyny, apetyt)
• Samoocena pacjenta

Ocena stanu funkcjonalnego
• Skala Podstawowych Czynności Życia
Codziennego (ADL)
• Skala Złożonych Czynności Życia
Codziennego (IADL)

Ocena stanu psychicznego
• Krótka Skala Oceny Stanu
Psychicznego (Mini-Mental State
Examination, MMSE)
• Test Rysowania Zegara
• Geriatryczna Skala Oceny Depresji
(GDS)
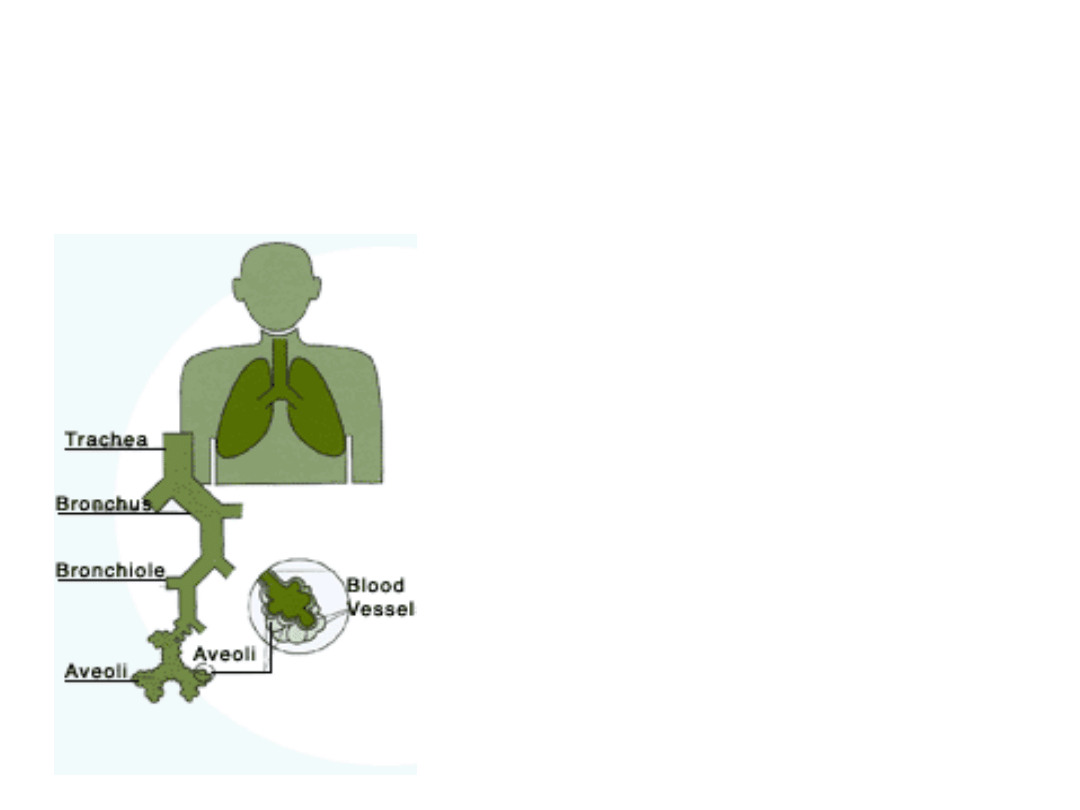
Fizjologia układu oddechowego
• Górne drogi oddechowe
• Dolne drogi oddechowe
23 generacje oskrzeli
• Powierzchnia
oddechowa – 70 m
2
• Wentylacja dobowa
> 10 000 litrów

Konsekwencje starzenia się
płuc
ZDROWIE
• Płuca zapewniają
prawidłową
wymianę gazową i
stan homeostazy,
zmniejszona
rezerwa
czynnościowa
CHOROBA
• Homeostaza łatwo
ulega zachwianiu
+
• Zmniejszona rezerwa
czynnościowa
=
• Ryzyko niewydolności
oddechowej

Epidemiologia zapaleń płuc
Wiek jest istotnym czynnikiem ryzyka zapalenia
płuc
• USA:
1 mln zapaleń płuc w wieku ≥65 lat / rok
Zapadalność
3-40 / 1000 / rok
Niemcy - populacja ogólna
2,96 / 1000 / rok
Niemcy – wiek ≥65 lat
7,65 / 1000 / rok
Holandia – wiek 85-90 lat
94 / 1000 / rok

Czy zapalenie płuc jest stanem
zagrożenia życia w podeszłym
wieku?
• Ryzyko zgonu a wiek
– Finlandia: ≥75 lat 6 x ryzyka zgonu
– Portugalia
•<50 lat = 4,5% zgonów
•50-74 l = 19,4% zgonów
•≥75 lat = 24,8% zgonów
– Wielka Brytania
•<65 lat = 5,6% zgonów
•≥85 lat = 47,2% zgonów
Welte i wsp. Thorax 2012; 67: 71-79

Czy zapalenie płuc jest stanem
zagrożenia życia w podeszłym
wieku?
• Zapalenie płuc jest ostrą chorobą
wywierającą skutki długoterminowe
• Połowa zgonów w szpitalu z powodu chorób
współistniejących
• Zwiększone ryzyko zgonu utrzymuje się
przez kilka lat po przebyciu zapalenia płuc
• Długoterminowe ryzyko zgonu po przebyciu
zapalenia płuc jest niezależne od chorób
współistniejących
Zapalenie płuc w
starszym wieku
Podział
Zapaleń
płuc
Domowe
CAP
Szpitalne
HAP
Zp w domach
Opieki
NHAP

Zapalenie płuc -
etiologia
• Streptococcus pneumoniae – domowe z.p.
• Bakterie Gram(-) – szpitalne z.p.
• Patogeny atypowe: Legionella, Chlamydia
• U osób w podeszłym wieku często
etiologia mieszana
• Bakterie beztlenowe – zachłystowe z.p.
• Wirusy
• Grzyby

Zapalenie płuc - rozpoznanie
• Objawy kliniczne
– pogorszenie stanu ogólnego
– kaszel, duszność
– st. gorączkowe
• RTG klatki piersiowej:
– Opóźnione pojawianie się zmian w przypadku
odwodnienia
– Powolne ustępowanie zmian radiologicznych
• Wskazania do hospitalizacji należy
rozważać u wszystkich osób w podeszłym
wieku

CRB-65
• C = confusion; zaburzenia świadomości
• R = respiratory rate; > 30 oddechów/min
• B = blood pressure; RR
sys
< 90 mmHg
RR
dias
< 60 mmHg
• 65 = wiek ≥ 65 lat
Za każdy czynnik ryzyka przyznaje się 1 punkt

Zapalenie płuc – leczenie
i zapobieganie
• LECZENIE
– Antybiotykoterapia sekwencyjna (i.v. – p.o.)
– L. wykrztuśne, l. rozszerzające oskrzela
– Nawodnienie
– Tlenoterapia (cel: pO
2
> 60 mmHg, SaO
2
> 90%)
• ZAPOBIEGANIE
– Szczepionka przeciwgrypowa (1 x / rok)
– Szczepionka pneumokokowa (Pneumovax 23,
Pneumo 23) (1 x / 5-8 lat)
Wskazania: osoby 65 lat, szczególnie z ch.
przewlekłymi

Podsumowanie
Zapalenie płuc:
• jest coraz większym problemem w
populacji osób starszych;
• związane jest z dużym ryzykiem
powikłań i zgonu, szczególnie w
najstarszych grupach wiekowych.
• Najważniejsze jest racjonalne i szybkie
podjęcie decyzji o miejscu leczenia.
• Zapobieganie zapaleniu płuc powinno
być priorytetem zdrowia publicznego.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
Wyszukiwarka
Podobne podstrony:
Problemy geriatryczne materiały
Farmakoterapia geriatryczna materiały POLOZNICTWO
Problemy geriatryczne materiały
geriatria PROBLEMY wyklad materialy
Pacjent mający problemy nerwicowe, Materiały naukowe z różnych dziedzin
Wielkie problemy geriatryczne, Pielęgniarstwo, Collegium Medicum, Geriatria
Zasady pielegnacji pacjenta w przebiegu wielkich problemow geriatrycznych
GERIATRIA piel Najczęsciej wystepujące problemy geriatryczn
geriatria, VI rok, Geriatria, materiały
1. GERIATRIA 26, Położnictwo
6 Wielkie problemy geriatryczne
wyklad 3 piel geriatryczne problemy geriatryczne
2 Wielkie problemy geriatryczne
więcej podobnych podstron