
Rehabilitacja w
chorobach narządów
dokrewnych
ZAMOŚĆ 2006

Zespół metaboliczny i otyłość

Zespół metaboliczny

Zespół metaboliczny=
zespół polimetaboliczny=
zespół X=
zespół insulinooporności.

Zespół metaboliczny
-
definicja
:
WHO (1999r.), zespół metaboliczny rozpoznaje się u osoby
spełniającej jedno z następujących kryteriów:
insulinooporność lub
upośledzenie tolerancji glukozy lub cukrzyca typu 2
i
przynajmniej dwa z poniższych:
1) poziom triglicerydów >= 150 mg/dl (1,7 mmol/l ),
2) poziom cholesterolu HDL< 35 mg/dl (0,9 mmol/l)
u mężczyzn i < 40 mg/dl (1,0 mmol/l) u kobiet,
3) nadciśnienie tętnicze >140/90 mmHg,
4) WHR (wskaźnik talia-biodro) >0,9 u mężczyzn i > 0,85 u
kobiet i/ lub BMI (body mass index: masa ciała [kg]
podzielona przez wzrost [m
2
]) >=30 kg/m2,
5) mikroalbuminuria lub albuminuria.

Zespół metaboliczny-definicja:
• National Cholesterol Evaluation Program Adult Treatment Panel III-
NCEP III, 2001r.
Zespół metaboliczny rozpoznaje się u osoby spełniającej minimum 3 z
podanych kryteriów:
•
NCEP III

Zespół metaboliczny-kryteria IDF:
Najnowsze kryteria zespołu metabolicznego stworzone
przez International Diabetes Federation (IDF) (2005r.)
główny nacisk kładą na występowanie otyłości
brzusznej. Musi być spełnione kryterium 1 i 2 z
pozostałych:

Epidemiologia:
• Częstość występowania zespołu metabolicznego w
populacji polskiej wynosi 20%.
• wg NCEP ponad 20% dorosłych osób; 33-45% osób po
50 r.ż. spełnia kryteria zespołu w USA i społeczeństwach
krajów zachodnich,
• wg IDF ok.40-45% dorosłych osób w USA i
społeczeństwach krajów zachodnich.

Epidemiologia:
• Zespół metaboliczny w zależności od BMI:
– 5-6 % osób z prawidłowym BMI,
– 22-28% osób z BMI>25 kg/m
2
– 50-60% osób z BMI>30 kg/m
2
• w populacji chorych na cukrzycę 87% chorych ma zespół metaboliczny;
• ok. 30% osób powyżej 60 r.ż. rozwija cukrzycę lub nieprawidłową
glikemię na czczo;
• częstość zachorowań wzrasta w alarmującym tempie.

• zespół metaboliczny związany jest z dużym ryzykiem
wystąpienia miażdżycy, jest stanem zwiększonej
gotowości prozakrzepowej i prozapalnej.
• następstwa, jakie ze sobą niesie:
– choroby układu sercowo-naczyniowego (choroba
niedokrwienna serca, zawały, udary), 2-krotny wzrost
ryzyka
– cukrzyca typu 2, 5-krotny wzrost ryzyka
– choroby nerek
• zgony z powodu tych chorób.
Powikłania zespołu metabolicznego:

Stłuszczenie wątroby (2,6% dzieci, 22,5-52,8%
Stłuszczenie wątroby (2,6% dzieci, 22,5-52,8%
otyłych dzieci, dorośli z cukrzycą i otyłością-100%)
otyłych dzieci, dorośli z cukrzycą i otyłością-100%)
włóknienie,
włóknienie,
u 20% rozwinie się marskość wątroby, niewydolność
u 20% rozwinie się marskość wątroby, niewydolność
wątroby lub rak.
wątroby lub rak.
Powikłania zespołu metabolicznego:

Naturalna historia zespołu
insulinooporności (przebieg
kliniczny):

Patogeneza.
• Wciąż niejasna
.
• Główna rola- INSULINOOPORNOŚĆ (niezdolność
narządów docelowych do prawidłowej odpowiedzi na
działanie insuliny), insulinooporność mięśni
szkieletowych: gromadzenie lipidów poprzez zaburzenia
procesu -oksydacji kwasów tłuszczowych wynikające z
wrodzonej bądź nabytej dysfunkcji mitochondriów;
insulinooporność-czynnik ryzyka wystąpienia
upośledzonej tolerancji glukozy i cukrzycy.
-OTYŁOŚĆ, zwłaszcza centralna=trzewna,
produkcja adipocytokin w nieprawidłowych ilościach-
rozwój insulinooporności.
• Przewlekła choroba zapalna (?)
• Teoria „oszczędnego genotypu” (thrifty genotype)
Patogeneza

Gromadzenie i zużywanie zasobów
energetycznych u człowieka w epoce
kamienia łupanego
okres głodu
okres sytości
gromadzenie glikogenu i
TGL
zużywanie glikogenu i
TGL
Cykl sytość – głód
Cykl odpoczynek - wysiłek
(„Thrifty genotype”, Neel 1962)
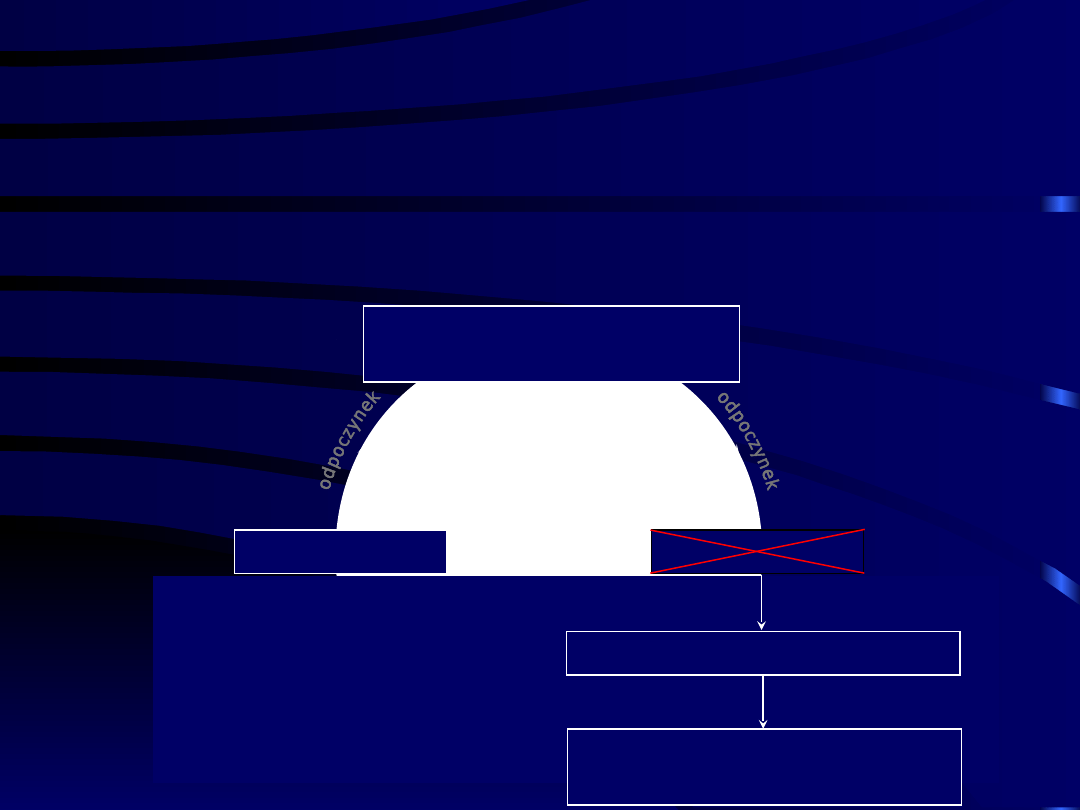
Gromadzenie i zużywanie zasobów
energetycznych u człowieka w czasach
współczesnych.
zużycie glikogenu i TGL
okres głodu
okres sytości
gromadzenie glikogenu i
TGL
Cykl sytość – głód
Cykl odpoczynek - wysiłek
toksyczne gromadzenie
lipidów
zahamowanie cyklu

Patogeneza
• Zespół insulinooporności rozpoczyna się w dzieciństwie-
czynniki genetyczne i środowiskowe.
– WAGA URODZENIOWA:
– niska masa urodzeniowa- wzrost ryzyka chorób układu
sercowo-naczyniowego, cukrzycy typu 2, nadciśnienia
tętniczego;
– wysoka waga urodzeniowa - również zwiększa ryzyko
– cukrzyca ciężarnych per se zwiększa ryzyko wystąpienia
otyłości i cukrzycy typu 2.

Tkanka tłuszczowa trzewna.
ADIPOCYTY TRZEWNE-
• duże, oporne na insulinę, aktywne metabolicznie,
poprzez cytokiny stymulują procesy zapalne,
powstawanie dyslipidemii, nadciśnienia,
mikroalbuminurii i upośledzają trombolizę,
• zwiększenie ilości tkanki tłuszczowej trzewnej
doprowadza do nasilenia lipolizy, uwalniania wolnych
kwasów tłuszczowych i insulinooporności w wątrobie i
mięśniach szkieletowych,
• aktywny układ renina-angiotensyna.

Zespół metaboliczny- choroba
układu dokrewnego?
• Insulinooporność, zaburzenia tolerancji glukozy,
cukrzyca.
• Nadwaga, otyłość.
• Tkanka tłuszczowa-gruczoł wydzielania wewnętrznego;
adipocytokiny m.in.: leptyna, adiponektyna, rezystyna,
TNF-, interleukiny.
• Udział hormonów płciowych (?) w rozwoju tego
zaburzenia- występuje częściej u mężczyzn i u kobiet po
menopauzie, częściej u osób starszych, częściej w
zespole policystycznych jajników.
• Hiperkortyzolemia (?)- występowanie podobnych zmian
w zespole Cushinga i zespole metabolicznym.

Rozpoznanie:
• Niezwykle proste-wymaga jedynie pomiarów
antropometrycznych i ciśnienia tętniczego oraz
wykonania podstawowych badań
labolatoryjnych.
• Wg NCEP-
– pomiar obwodu talii,
– pomiar ciśnienia,
– oznaczenie glukozy na czczo,
– oznaczenie poziomu triglicerydów,
– oznaczenie poziomu cholesterolu HDL.
• Insulinooporność-oznaczenie insuliny na czczo lub
wskaźnika np.HOMA.

Metody oznaczania insulinooporności
.
• Poziom insuliny na czczo;
metodą RIA norma=do 20 IU/ml
metodą IRMA norma= 2-17 IU/ml
• wzrost stężenia insuliny w OGTT > 150
IU
/ml
lub/i stężenie insuliny >75
IU
/ml w 120 min.OGTT

Metody oznaczania insulinooporności
:
• wskaźnik HOMA
(Homeostasis Model Assessment
)=
FI(fasting insulin) x FG(fasting glucose) [mmol/l] /22,5;
norma do 2,5; insulinooporność >4
• klamra hiperinsulinowo- euglikemiczna;
zużycie glukozy: norma=6,5-8,0 mg/kg mc/min.
insulinooporność=0,5-5 mg/kg mc./min.

LECZENIE ZESPOŁU
LECZENIE ZESPOŁU
METABOLICZNEGO
METABOLICZNEGO

Leczenie zespołu metabolicznego:
• wczesne
• każdego z rozpoznanych zaburzeń.
• modyfikacja stylu życia-eliminacja czynników
ryzyka.
• dieta!!!
• wysiłek fizyczny !!!
• zmniejszenie masy ciała.
• farmakoterapia

Modyfikacja stylu życia:
• większość chorych nie widzi potrzeby zmiany
stylu życia (!), nie ma poczucia choroby i nie
zdaje sobie sprawy z zagrożeń zdrowotnych.
• rola lekarza-rozpoznanie problemu i motywacja
pacjenta, zalecenia, skierowanie do ośrodków
prowadzących leczenie dietetyczne
( np.Instytut Żywności i Żywienia, poradnie
prowadzące leczenie otyłości).
• wskazana pomoc dietetyka, psychologa,
instruktora/rehabilitanta.

Modyfikacja stylu życia:
• Badanie Nurses’ Health Study
dieta, mniejsza masa ciała i wysiłek fizyczny
znamiennie zmniejszają ryzyko rozwoju cukrzycy
typu 2 u kobiet.
• Badanie Diabetes Prevention Program
intensywny program zmiany stylu życia zapobiega
lub opóźnia wystąpienie cukrzycy typu 2 w
większym stopniu niż stosowanie metforminy.
• Tuomilehto i wsp
dieta i aktywność fizyczna osób otyłych z
upośledzoną tolerancją glukozy zmniejszają ryzyko
wystąpienia cukrzycy typu 2.

Aktywność fizyczna
• Korzystny wpływ na wszystkie zaburzenia występujące
w zespole metabolicznym (zmniejszenie masy ciała,
obniżenie ciśnienia, poprawa gospodarki
węglowodanowej i lipidowej);
• głównie wysiłki dynamiczne ogólne, ale rodzaj wysiłku i
jego intensywność dostosowana indywidualnie do
pacjenta, aktywność fizyczna wg SMART
– Specific- dostosowana
– Measurable-wymierna
– Attainable- osiągalna
– Realistic- realna
– Trackable-dająca się kontrolować;
• skutki podejmowanego wysiłku fizycznego
porównywalne z farmakoterapią!!!

Dieta
• W zależności od występujących zaburzeń:
• niskokaloryczna;
• z ograniczeniem cukrów prostych lub
cukrzycowa;
• niskosodowa;
• hipolipemiczna;
• śródziemnomorska.
Zmniejszenie masy ciała
(nawet 5-10%)
korzystnie wpływa na wszystkie składowe zespołu
metabolicznego.

Farmakoterapia insulinooporności
• Metformina - obniża glukoneogenezę wątrobową,
- zmniejsza wątrobowy wychwyt glukozy
- obniża glikemię
- zmniejsza ilość przyjmowanych kalorii
- obniża masę ciała u części leczonych
- korzystnie wpływa na profil lipidów.
• Tiazolidinediony- zmniejszają insulinooporność poprzez
wpływ na receptor PPAR-g w różnych tkankach, w tym
w tkance tłuszczowej
-powodują przyrost masy ciała
• Acarboza-opóźnia wystąpienie cukrzycy typu 2 u chorych z
IGT
• Powyższe leki nie są zarejestrowane do leczenia zespołu
metabolicznego bez cukrzycy.

Leczenie farmakologiczne cukrzycy
u osób z zespołem metabolicznym:
• METFORMINA- zmniejsza masę ciała.
Dawka 1500 mg/dobę
lub
• METFORMINA skojarzona z
• pochodnymi SULFONYLOMOCZNIKA
• TIAZOLIDINEDIONAMI
• INSULINĄ

Leczenie farmakologiczne nadciśnienia
tętniczego w zespole metabolicznym:
• Optymalne jest utrzymanie wartości ciśnienia
poniżej 130/80 mmHg.
• Leki z wyboru: ACE-INHIBITORY (układ RAA
jest regulatorem ciśnienia tętniczego i otyłości);
– korzystny wpływ na insulinooporność
– zmniejszają ryzyko wystąpienia
cukrzycy typu 2 i incydentów
sercowo-naczyniowych
– zmniejszają mikroalbuminurię.

Leczenie farmakologiczne nadciśnienia
tętniczego w zespole metabolicznym
:
• leki alternatywne:
- blokery receptora AT1,
- blokery kanału wapniowego.
• unikać: beta-adrenolityków (mogą
powodować przyrost masy ciała) ,
diuretyków tiazydowych (upośledzają
insulinowrazliwość).

Leczenie farmakologiczne
dyslipidemii
.
•
statyny (nawet do 80 mg/d
atorwastatyny),
• fibraty
• statyny+fibraty.
• pochodne kwasu nikotynowego
• leczenie przeciwpłytkowe.

Leczenie farmakologiczne
otyłości.
• Gdy BMI>30 kg/m
2
• SIBUTRAMINA blokuje wychwyt zwrotny serotoniny i
adrenaliny, w dawce 10-15 mg/ dobę, leczenie 6-12 miesięcy,
średni spadek masy ciała o 5-10%, poprawa parametrów
metabolicznych;
działania niepożądane: wzrost ciśnienia, suchość w ustach,
bezsenność, zaparcia, bóle głowy;
• ORLISTAT- inhibitor lipazy trzustkowej, w dawce 3x 120 mg,
leczenie 12 miesięcy, średni spadek masy ciała o 5-10%,
poprawa parametrów metabolicznych;
działania niepożądane: zaburzenia żołądkowo-jelitowe, spadek
stężeń witamin rozpuszczalnych w tłuszczach bez objawów
niedoborowych, zalecane przyjmowanie preparatów
witaminowych.
• wysoki koszt leczenia

Leczenie farmakologiczne
otyłości.
• Układ endokannabinoidowy:
Otyłość –
stan nadaktywności układu endokannabinoidowego
• antagoniści receptora CB1:
RIMONABANT 5 LUB 20 MG
badanie RIO (2005) - korzystne efekty metaboliczne.
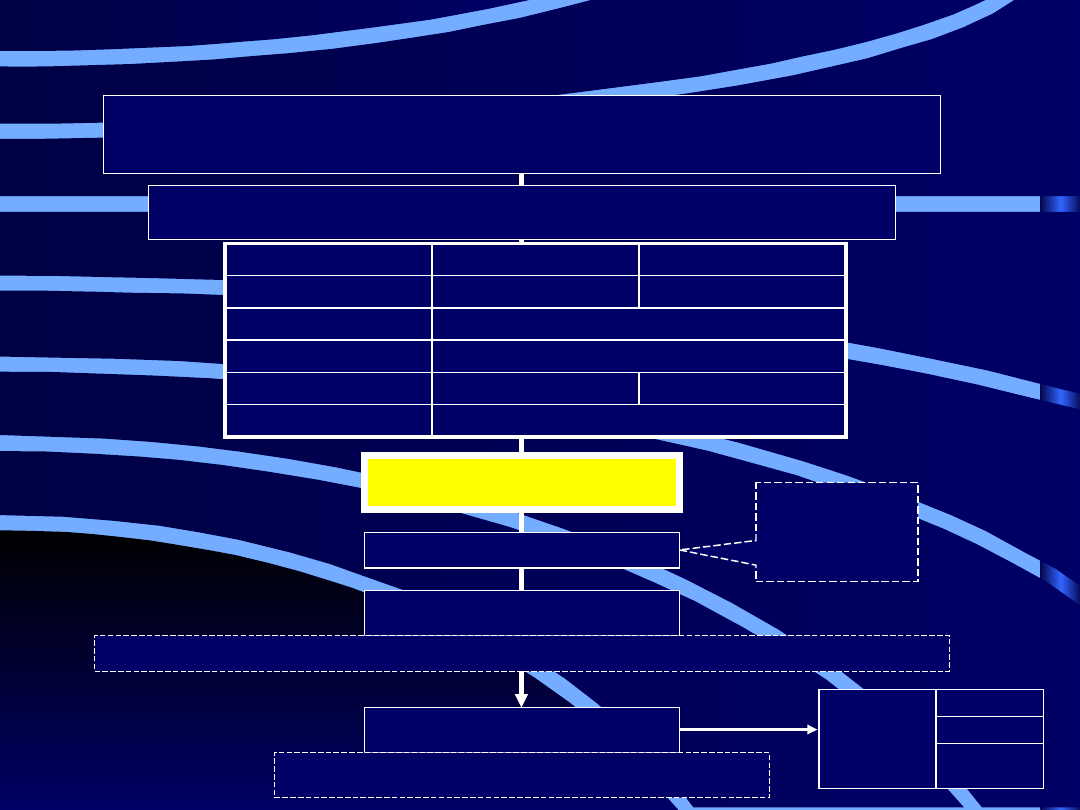
nadwaga (BMI WHR); nadciśnienie tętnicze; hiperglikemia (>100 mg/dl
na czczo) lub cukrzyca;
dyslipidemia; hiperinsulinemia (acanthosis nigricans)
obwód talii, ciśnienie tętnicze, glukoza na czczo, triglicerydy,
cholesterol HDL
ZESPÓŁ METABOLICZNY
LECZENIE
ZMIANA STYLU ŻYCIA
FARMAKOTERAPIA
W miarę
potrzeby:
• OGTT
• insulina
• lipidogram
zmniejszenie masy ciała; aktywność fizyczna (30 min. dziennie przez większą część dni tygodnia); dieta
metformina, akarboza, glitazony, glitazary; statyny, fibraty;
ACE-I; sibutramina, orlistat; kwas acetylosalicylowy
Otyłości
Cukrzycy
Nadciśnienia
tętniczego
Leczenie
zgodnie ze
standardami
oznaczyć
Kryteria wg
International
Diabetes
Federation (IDF)
2005:
*wg National Cholesterol
Evaluation Treatment Panel
(NCEP) III, 2001
obwód talii u mężczyzn
102 cm
obwód talii u kobiet 88 cm
Podejrzenie zespołu metabolicznego
Algorytm postępowania diagnostycznego w zespole
metabolicznym
100 mg/dl (5,6 mmol/l)
5. Glukoza na czczo
< 40 mg/dl (1,04 mmol/l)
< 50 mg/dl (1,3 mmol/l)
4. Cholesterol HDL
130/85 mmHg
3. Ciśnienie tętnicze
150 mg/dl (1,7 mmol/l)
2. Triglicerydy
94 cm
80 cm
1. Obwód talii *
MĘŻCZYŹNI
KOBIETY

Otyłość

•
genetycznie uwarunkowana
- zespoły monogeniczne
- zaburzenia regulacji ośrodka łaknienia
i sytości
- termoregulacja
- insulinooporność
(tylko wzrost bardziej uwarunkowany
genetycznie)

• klasyfikacja zależna od BMI
(Body Mass Index)

Podział:
• gynoidalna
• androidalna (brzuszna)

Epidemiologia:
• Europa 20 - 25% populacji
• USA - 30.5% populacji

Powikłania otyłości:
• choroba niedokrwienna mięśnia sercowego
• nadciśnienie tętnicza
• cukrzyca (ryzyko aż 25x większe u otyłych)
• hiperlipidemia
• stłuszczenie wątroby

Patogeneza:
•
genetyka
• czynniki działające w okresie płodowym
(niedożywienie)
• czynniki środowiskowe i kulturowe
- spadek aktywności fizycznej
- zwiększenie spożycia pokarmów
- zmiana trybu życia
(osoby otyłe w ankiecie zaniżają spożycie
pokarmów o ok. 30%)

Leczenie otyłości:
• dieta
• wysiłek fizyczny
• terapia behawioralna
• leczenie farmakologiczne
• leczenie chirurgiczne

Leczenie uzdrowiskowe chorych
endokrynologicznych
Wskazania i przeciwwskazania

Leczenie uzdrowiskowe otyłości
Wskazania:
- otyłość brzuszna z innymi metabolicznymi
czynnikami ryzyka miażdżycy
- otyłość z zaburzeniami tolerancji
węglowodanów
- otyłość z nieprawidłową glikemią na czczo
- otyłość z cukrzyca postprandialną
- polimetaboliczny Zespół X
- otyłość z nadciśnieniem tętniczym
- otyłość z chorobą zwyrodnieniową stawów

Leczenie uzdrowiskowe otyłości
Wskazania ciąg dalszy:
- otyłość z endokrynopatiami (niedoczynność
tarczycy)

Leczenie uzdrowiskowe otyłości
Przeciwwskazania:
- otyłość dużego stopnia skojarzona z cukrzycą
leczona insuliną
- otyłość z cukrzycą powikłaną zmianami
naczyniowymi
- otyłość z pełnoobjawową niewydolnością
krążenia
- otyłość u osób ze znacznym ograniczeniem
umysłowym

Leczenie uzdrowiskowe szczegółowych
jednostek endokrynologicznych
Wskazania:
- nadczynność tarczycy w stadium eutyreozy
- stany po operacji z powodu hypertyreozy
w okresie 3 - 6 miesięcy po zabiegu
- niedoczynność tarczycy w początkowym
okresie leczenia substytucyjnego
- poronne postacie hiper i hipotyreozy
- stany po zapaleniu tarczycy w okresie około
6 miesięcy po ustąpieniu ostrego stanu zapalnego

Leczenie uzdrowiskowe szczegółowych
jednostek endokrynologicznych
Wskazania ciąg dalszy:
- wole obojętne
- akromegalia w fazie nieaktywnej, po upływie
roku od leczenia operacyjnego lub radioterapii
ze zmianami zwyrodnieniowymi stawów
i nadciśnieniem tętniczym
- niedoczynność poporodowa przysadki
mózgowej
- Zespół Cushinga w okresie 1 roku po leczeniu

Leczenie uzdrowiskowe szczegółowych
jednostek endokrynologicznych
Wskazania ciąg dalszy:
- niedoczynność kory nadnerczy w okresie
remisji z chorobami współistniejącymi
- niedoczynność przytarczyc niedużego
stopnia

Leczenie uzdrowiskowe szczegółowych
jednostek endokrynologicznych
Przeciwwskazania:
- nadczynność tarczycy w okresie całkowitego
niewyrównania
- ostry stan zapalny tarczycy
- wole z bezwzględnymi wskazaniami
do operacji
- wczesne stany po operacji z powodu
nowotworu tarczycy, przed upływem 1 roku
od zabiegu

Leczenie uzdrowiskowe
szczegółowych
jednostek
endokrynologicznych
Przeciwwskazania ciąg dalszy:
- akromegalia w czasie czynnego procesu
chorobowego i/lub wymagająca stałej kontroli
neurochirurgicznej (objawy oczne, guz siodła)
- niedoczynność przysadki niewyrównana
z niskim ciśnieniem tętniczym
- Zespół Cushinga z czynną chorobą,
po operacji z utrzymującą się nadal czynną
chorobą, z niewydolnością krążenia, skazą
krwotoczną, wysokim ciśnieniem

Leczenie uzdrowiskowe szczegółowych
jednostek endokrynologicznych
Przeciwwskazania ciąg dalszy:
- niedoczynność kory nadnerczy w okresie
niewyrównania
- niedoczynność przytarczyc - ciężkie postacie
tężyczki, postacie tężyczki wymagające
częstego dożylnego podawania preparatów
wapnia

Leczenie uzdrowiskowe osteoporozy
Wskazania:
- osteopenia rozpoznana wg kryteriów WHO
z czynnikami ryzyka
- osteoporoza i osteopenia z chorobami
towarzyszącymi (RZS, ZZSK, cukrzyca
po sterydoterapii)

Leczenie uzdrowiskowe osteoporozy
Przeciwwskazania:
- osteoporozy wtórne w przebiegu przewlekłej
niewydolności nerek, szpiczaka mnogiego,
nadczynności tarczycy, nadczynności
przytarczyc, nadczynności kory nadnerczy
- osteoporoza ze świeżym złamaniem
- osteoporoza późna z ograniczeniem zdolności
do podstawowej samoobsługi lub powikłana
niewydolnością układu krążenia i oddechowego

Leczenie uzdrowiskowe cukrzycy
wskazania
- cukrzyca typu 2 celem zastosowania
insuliny,
- cukrzyca typu 2 świeżo rozpoznana,
cukrzyca
z przewlekłymi powikłaniami,
makroangiopatia
cukrzycowa w I okresie choroby bez
owrzodzeń
IGT, IFG, Zespół metaboliczny,
cukrzyca z
otyłością, nadciśnieniem tętniczym
chorobą
niedokrwienną m. sercowego,
niedokrwieniem
mózgu, z neuropatią, encefalopatią, 3
miesiące
po zawale m. sercowego

Leczenie uzdrowiskowe cukrzycy
wskazania ciąg dalszy
- cukrzyca typu 1 i 2 : z neuropatią,
nadciśnieniem tętniczym
otyłością i nefropatią
- zespół metaboliczny
- nieprawidłowa glikemia na czczo
- nietolerancja glukozy

Leczenie uzdrowiskowe cukrzycy
przeciwwskazania
- cukrzyca typu 1 i 2 w okresie kwasicy
- stopa cukrzycowa ze zgorzelą
- stan po amputacji z niezagojoną raną
- cukrzyca y niewydolnością serca III
i IV stadium według NYHA
- pełna niezdolność do samoobsługi
- cukrzyca z polineuropatią w okresie ciągłych
ostrych bólów lub y neuropatią wegetatywną
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
Wyszukiwarka
Podobne podstrony:
Wyklad WSZA Endokrynologia 1
Wyklad WSZA Endokrynologia II
KINEZYTERAPIA WYKŁAD 13.05.2008- wojta i bobath, Fizjoterapia, kinezyterapia
Koncert Mosty rynek 05 07 13, Dokumenty, Dokumenty (yogi8)
WYKŁAD 05 07 01 05
wykład na 9 05 07
STATYSTYKA-wykład z 13-05-2000, Materiały z zajęć, statystyka
13.05.2010, STUDIA, na studia, psychologia wykłady, psychologia wyklady
wykład z 13. 05
ETYKA SPOŁECZNA WYKŁAD 27.05.07, SWPS SOCJOLOGIA, ETYKA SPOŁECZNA
F II wyklad 05 07
KINEZYTERAPIA WYKŁAD 13.05.2008- wojta i bobath, Fizjoterapia, kinezyterapia
WYKŁAD 05 07 01 05
e 13 2016 05 07
org miedz wyklad 11 15 05 07
29 04 & 06 05 & 13 05 2009, wykład, Wzrost, różnicowanie i starzenie się komórek Paul Esz(1)
0211 13 05 2009, wykład nr 11 , Tkanka łączna oporowa Paul Esz(1)
więcej podobnych podstron