NIEDOCZYNNOŚĆ
KORY
NADNERCZY
Lucyna Papierska
Klinika Endokrynologii
CMKP
Kierownik Kliniki:
Prof. dr hab. med. Stefan
Zgliczyński

(pierwotna) niedoczynność kory
nadnerczy
charakteryzuje się
ściemnieniem skóry, ogólnym
osłabieniem, szybkim
męczeniem,
chudnięciem
,
podciśnieniem
ortostatycznym,
hiponatremią, hiperkaliemią i
hipoglikemią
W następstwie uszkodzenia kory
nadnerczy najczęściej przez
proces
zapalny lub rozrostowy
Standardy Endokrynologii,
2002
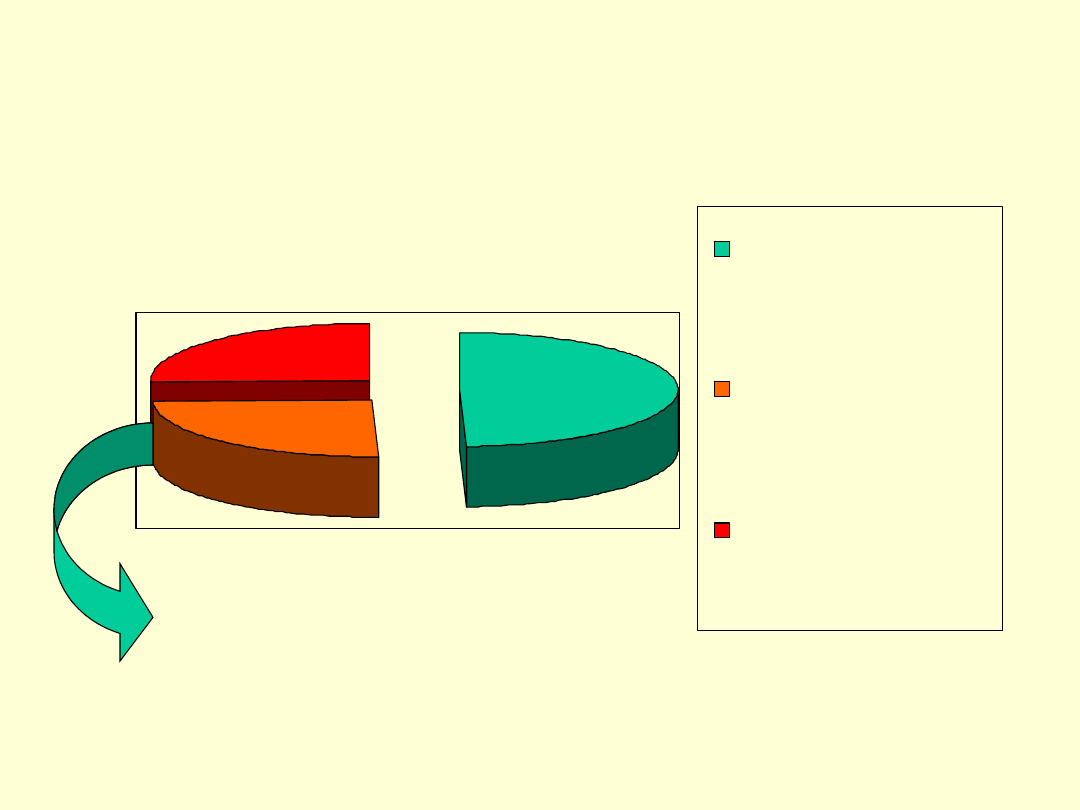
Zellisen – analiza 91 przypadków
pierwotnej niedoczynności kory
nadnerczy
rozpoznanie na
podstawie objawów
wstrząs, bez
poprzedzajacych
objawów
wstrząs po objawach
>1 roku
Przełom
nadnerczo
wy
pierwszym
objawem
choroby!

PRZYCZYNY
:
•TBC:
niedoczynność kory nadnerczy –
u 5%
pacjentów z czynną gruźlicą
„historia”
?
PRZYCZYNY
:
•Najczęściej (80-90%)
proces
autoimmunologiczny
(Adrenalitis)

Autoimmunologiczne zespoły
wielogruczołowe (autoimmune
polyglandular syndromes - APS):
• APS I
:
niedoczynność
nadnerczy
+
tarczycy
+
przytarczyc
+ kandidiaza + łysienie plackowate
+
z
espół
z
łego
w
chłaniania (ZZW)
• APS II:
niedoczynność
nadnerczy
+
tarczycy
+ przedwczesne wygasanie czynności
jajników
+ bielactwo +
cukrzyca t. I
+ gastritis + celiakia + anemia
• Adrenoleukodystrofia
• Adrenomieloneuropatia
• Choroby spichrzeniowe
(hemosyderoza,
amyloidoza)
• Wrodzona niedoczynność kory nadnerczy
– Z hipogonadyzmem hipogonadotropowym
– Z dystrofią mięśniową
PRZYCZYNY-
c.d.:
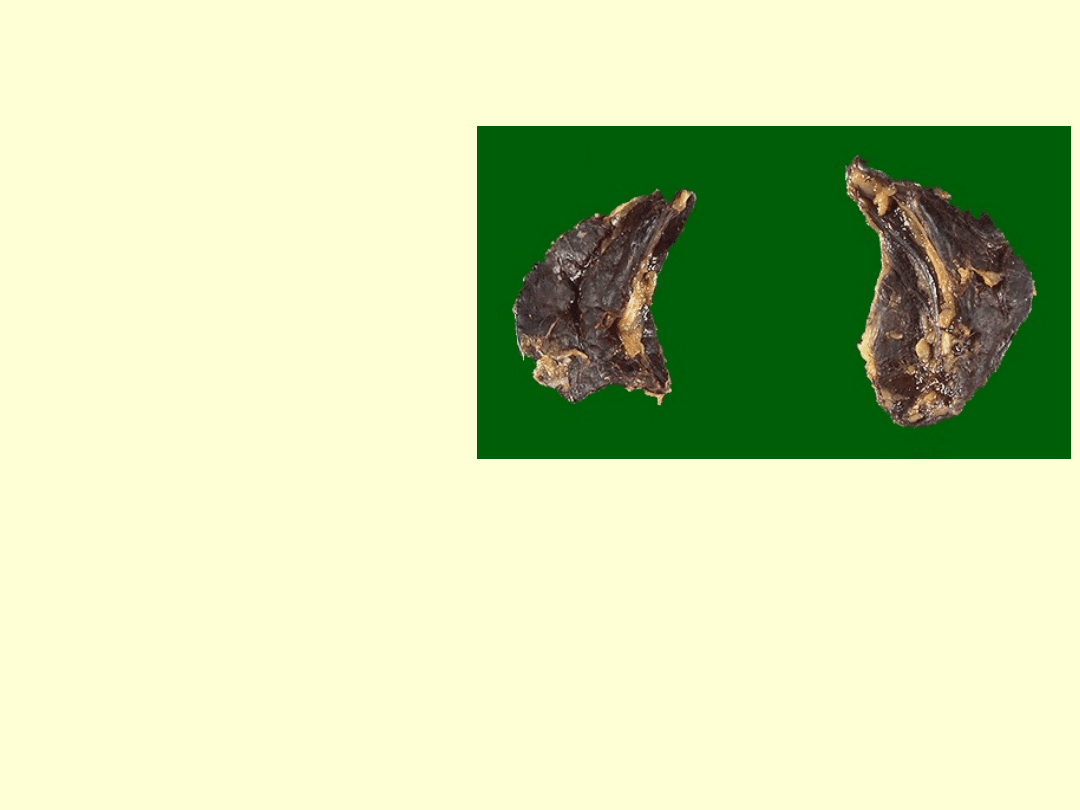
„historia” –
przyczyna
najrzadsza
PRZYCZYNY
:
•Posocznica
meningokokowa-
zespół Waterhaus-Friedrichsen
inne stany ostre (DIC)

Niewrażliwość na
ACTH:
• Rodzinny niedobór glikokortykoidów
(opisano 13 różnych mutacji 18p11.2)
Mineralokortykoidy b.z., ciemne zabarwienie
skóry
• Zespół
trzech A:
a
drenal insufficiency +
a
chalazja +
a
lacrimia
(defekt 12q13)

Wtórna
niedoczynność k.n.
– z niedoboru ACTH
• Guzy
przysadki (> 1 cm)
• Uszkodzenie pooperacyjne
, po radioterapii
• Limfocytarne zapalenie
przysadki
• Udar
przysadki
zespół Sheena
• Zahamowanie przysadki po leczeniu
farmakologicznymi dawkami
glukokortykoidów
• Histiocytoza X, sarkoidoza, hemochromatoza
(uszkodzenie przysadki lub podwzgórza)
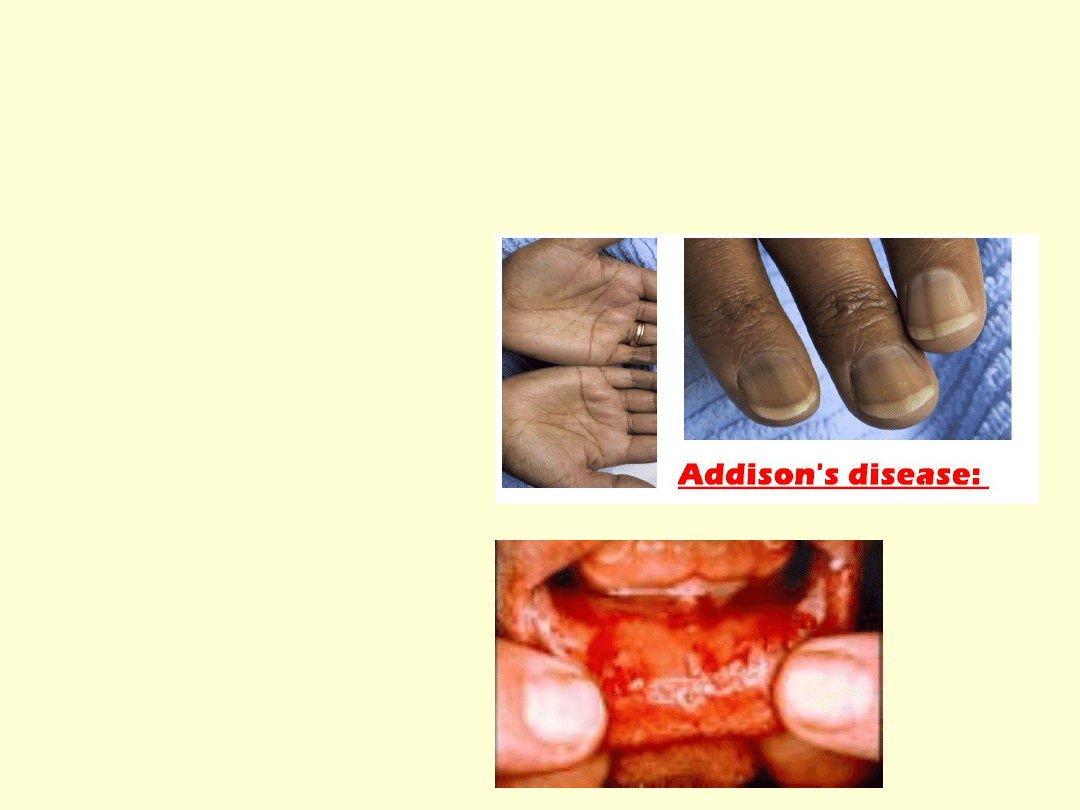
Objawy
kliniczne:
• Niedoczynność pierwotna –
ACTH
•ciemnienie
skóry
•i
błon śluzowych


Długotrwały okres
niespecyficznych objawów:
• Zmęczenie, gorsza tolerancja wysiłku
• Osłabienie siły mięśniowej, bóle
mięśni
• Bóle brzucha, utrata apetytu
• Niedociśnienie, zawroty głowy
• Omdlenia (hipotonia, hipoglikemia)
Depresja? Anoreksja?
Marskość wątroby? Gastritis?
Anemia?
Niewydolność krążenia?
Niedoczynność tarczycy?

Niedociśnie
nie:
• W niedoczynności pierwotnej –
niedobór mineralokortykoidów
• „Przyzwalający” dla
katecholamin
efekt kortyzolu
• Ortostatyczne spadki ciśnienia
Niedobór
androgenów:
• Przerzedzenie owłosienia
łonowego i pachowego
• Sucha skóra
• Spadek libido
• Depresja, zmęczenie
Zespół niedoboru androgenów
u kobiet:

Badania
laboratoryjne:
• Niedokrwistość, limfocytoza,
eozynofilia
TSH
Ca
• Hipoglikemia
(OGTT)
K Na
Na również we wtórnej n.k.n. –
bo ADH

Rozpoznani
e:
• ACTH + kortyzol
rano
kortyzolu
(<5 g/dl)
+ ACTH
(<20 pg/ml)
NIEDOCZYNNOŚĆ K.N. WTÓRNA
kortyzolu
(<5 g/dl)
+ ACTH
(> 60 pg/ml)
NIEDOCZYNNOŚĆ K.N. PIERWOTNA

•DZM –
wydalanie
17OHCS
•17OHCS < 2,2 mg/24h –
niedoczynność k.n.
• DZM –
w teście z
Synacthenem
(2x250 g), 2 dni
•Brak odpowiedzi
– niedoczynność
pierwotna
•Stopniowy wzrost – niedoczynność
wtórna
Rozpoznani
e:

Etiologia
autoimmunologiczna?
(adrenalitis)
• Przeciwciała przeciw
21-hydroksylazie
> 80% chorych
• Przeciwciała przeciw P450scc i P450c17
• Przeciwciała przeciwtarczycowe
• Przeciwciała przeciwinsulinowe i przeciwwyspowe
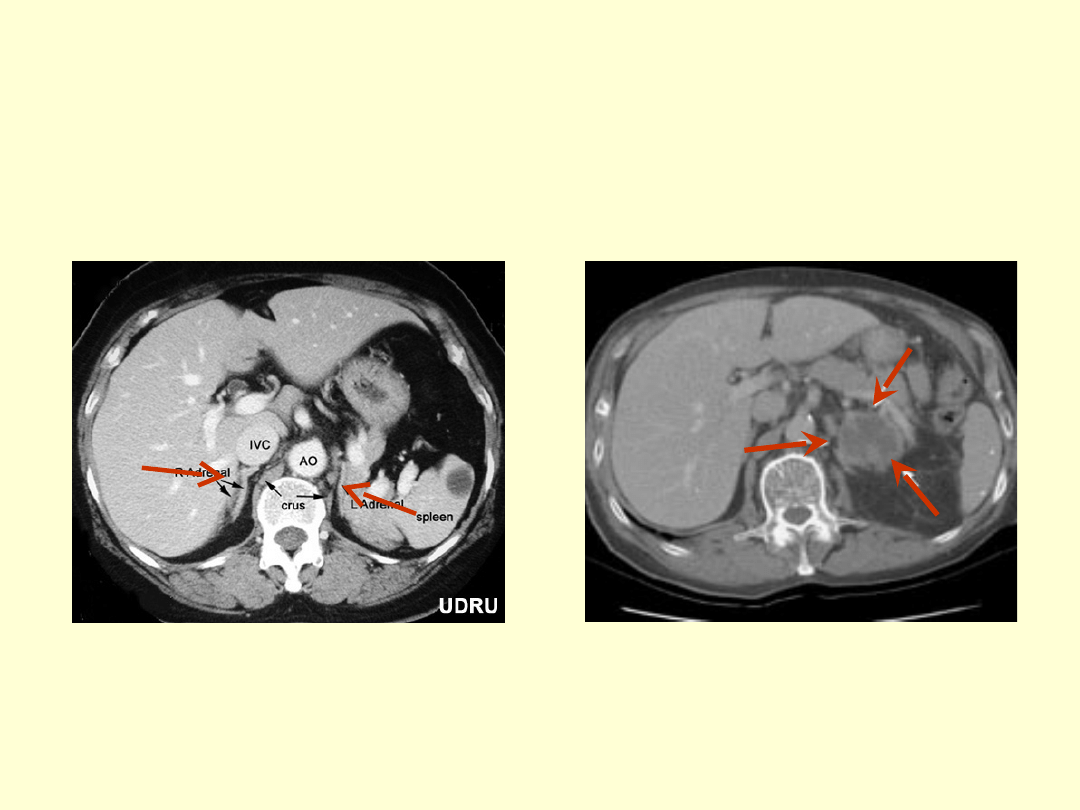
Badania
obrazowe?
• Podejrzenie:
Tbc, krwotok, meta?
CT nadnerczy
• Niedoczynność wtórna: MRI przysadki
gruczolak? Zapalenie limfocytarne?

Leczenie niedoczynności
k.n. (1)
• Glukokortykoidy –
Hydrokortyzon
10 – 40 mg
dziennie
2 – 3 dawki
½ - 2/3 dawki dobowej – rano
Jeżeli 2 dawki – to II 6-8 godzin po I
Ostatnia dawka – nie później niż o 16
00
• Kontrola
: Stan kliniczny (łaknienie)

Leczenie niedoczynności
k.n. (2)
• Mineralokortykoidy –
Fludrokortyzon
0,05 – 0,2 mg
dziennie
1 dawka (Cortineff) – rano ½ - 1 tabl
czasem co II dzień
20 mg Hydrokortyzonu = 0,05 mg
Fludrokortyzonu
• Kontrola
: RR, Na, K, obrzęki

Leczenie niedoczynności
k.n. (3)
• Androgeny nadnerczowe:
Dehydroepiandrosteron (DHEA)
25 – 50 mg dziennie (u młodych
mniej)
1 dawka - poranna
• Kontrola
: C
DHEAS
w surowicy –
środek normy

Przełom nadnerczowy
• Flemming:
53
pacjentów z n.k.n.
Leczonych średnio 10 lat
• 17 przełomów
nadnerczowych
• Ryzyko
niedoczynność pierwotna
płeć żeńska
• Najczęściej na skutek
niedostatecznego zwiększenia
dawki
w sytuacjach tego wymagających.

Zwiększenia dawki
wymagają:
• Stres psychiczny i fizyczny
• Choroby gorączkowe (do 2x)
• Leczenie L-tyroksyną
• Leczenie Rifampicyną ( 2x)
• Leczenie Mitotanem ( 2-3x)
• III trymestr ciąży ( o 50%)
• Osłona zabiegu chirurgicznego: 100 mg i.v.,
potem infuzja 100-150 mg
• Osłona porodu + dwie doby połogu j.w.

Przełom
nadnerczowy:
Stan nagły
1. Zabezpiecz
dostęp do żyły
igłą o jak
największej średnicy
2.
Pobierz krew
do oznaczenia stężenia
elektrolitów, glukozy,
ACTH i kortyzolu i innych badań.
NIE CZEKAJ NA WYNIKI
3. Podaj
natychmiast 100 mg Hydrokortyzonu
.
(Powtórz wstrzyknięcie po 6 godzinach).
4. Rozpocznij
wlew 0,9% NaCl
. (+ ew. glukoza)
(Pierwsze 2000 ml podaj tak szybko jak to tylko
możliwe).

Po stabilizacji stanu pacjenta
1. Kontynuuj
wlew z 0,9% NaCl
, do 48 godzin
(+glukoza).
2. Powtarzaj wstrzyknięcia
Hydrokortyzonu
–
50-100 mg co 6 godzin
.
3. Szukaj infekcji, która mogła wywołać
przełom,
podaj
antybiotyk
Przełom
nadnerczowy:

Po opanowaniu przyczyny wystąpienia przełomu
i trwałej poprawie stanu pacjenta:
• 1. Stopniowe (2 - 3 dni)
zmniejszenie dawki
Hydrokortyzonu
do dawki substytucyjnej
• 2. Odstawienie 0,9% NaCl, ale
włączenie Fludrokortyzonu
• Diagnostyka
-
potwierdzenie rozpoznania niedoczynności kory nadnerczy i
określenie jej przyczyny
(testy diagnostyczne-
po odstawieniu Hydrokortyzonu, w osłonie z Dexametazonu).
Przełom
nadnerczowy:
DZIĘKUJĘ ZA
UWAGĘ
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
Wyszukiwarka
Podobne podstrony:
niedoczynnosc kory nadnerczy
DL' 3 1 Niedoczynność kory nadnerczy
Niedoczynnosc kory nadnerczy
niedoczynnosc kory nadnerczy u psa
Patofizjologia, wtorna przewlekla niedoczynnosc kory nadnerczy ostra niedoczynnosc kory nadnerczy
niedoczynnosc kory nadnerczy
Pierwotna przewlek a niedoczynnoŠ kory nadnerczy – choroba Addisona
Niedoczynnosc kory nadnerczy
Niedoczynność kory nadnerczy
Hormony kory nadnerczy 4
HORMONY STEROIDOWE KORY NADNERCZY1111111111111111111111111111
Nadczynno i niezynno kory nadnerczy, In Search of Sunrise 1 - 9, In Search of Sunrise 10 Austral
WYKŁAD (2008) - Hormony kory nadnerczy, materiały ŚUM, IV rok, Farmakologia, IV rok, 8 - Hormony (Th
FARMAKOLOGIA, 45 Hormony kory nadnerczy
Nadczynność kory nadnerczy psów konspekt studenci
HORMONY STEROIDOWE KORY NADNERCZY
więcej podobnych podstron