
1
Farmakologia - Wykład I
Farmakologia ogólna
Obwodowy układ nerwowy
Ratownictwo Medyczne Stacjonarne

2
Farmakologia ogólna
•
Farmakon – lek (gr.)
•
Logos – słowo, nauka
•
Nauka o działaniu na organizm związków
chemicznych i substancji biologiczne
czynnych
•
Nauka o wzajemnym oddziaływaniu między
związkami chemicznymi i układami
biologicznymi
•
Nauka o sposobach wpływania substancji
chemicznych na żywy organizm
3
Farmakologia
Farmakoterapia
Farmakologia kliniczna
Toksykologia
Farmakodynamika
•Absorpcja
•Dystrybucja
•Metabolizm
• Ekstrakcja (ADME)
•Efekty systemowe
•Wpływ leków na
czynność Efekty
komórkowe
•układów i narządów
Farmakokinety
ka
Nauka o toksycznym
wpływie
substancji biologicznie
czynnych na organizm

4
Definicja i pochodzenie leku
•
Lekiem
nazywamy substancję chemiczną,
która reaguje z komórkami i tkankami
żywych organizmów prowadząc do
oczekiwanego efektu terapeutycznego.
•
Surowiec farmaceutyczny
to związek chemiczny
pochodzenia:
•
Roślinnego - alkaloidy, (morfina, atropina)
glikozydy, saponiny, garbniki
•
Zwierzęcego - insulina, hormon wzrostu,
kalcitonina, wyciągi tkankowe – heparyna,
surowice, enzymy – trypsyna, pepsyna
•
Mineralnego – chlorek potasu, chlorek sodu
Służący do przygotowania leków
Największa liczba leków jest otrzymana na
drodze syntezy chemicznej

5
Nazewnictwo leków
•
Nazwa chemiczna
:
7-chloro-2-methylamino-5-
phenyl-3H-1,4-benzodiazepine-4-oxide
•
Nazwa międzynarodowa
– Oparta o elementy nazwy chemicznej
chlordiazepoksyd
•
Nazwa handlowa
czyli
synonim
leku
- Nazwa zastrzeżona przez producenta
– Librium ®

6
Działanie leków
Miejscowe
Leki nie wchłaniają się do krwi,
działają tylko
w miejscu podania.
Określone stężenie w %.
Leki o działaniu miejscowym
: środki
ściągające, antyseptyczne, miejscowo
znieczulające
Ogólne
Leki przenikają przez skórę, błony
śluzowe,
wchłaniają się z mięśni lub z
przewodu
pokarmowego do krwioobiegu

7
Drogi podania leków
•
Przewód pokarmowy
– droga enteralna
•
Doustnie per os
•
Doodbytniczo per rectum
•
Podjęzykowo sublinguale
•
Pozajelitowo
– droga parentralna
•
Dożylnie i.v.
•
Domięśniowo i.m.
•
Podskórnie s.c
.
•
Drogi oddechowe
•
Inhalacje

8
Drogi podania leków
Droga doustna
–
szybkość wchłaniania zależy
od:
1.
Postaci leku
2.
Ukrwienia błony śluzowej żołądka i jelit
3.
Pokarmu
4.
Motoryki jelit
5.
pH żołądka
Droga doodbytnicza
–
wchłaniają się
bezpośrednio do żyły głównej dolnej. Nie
ulegają metabolizmowi w wątrobie.
Działają silniej i szybciej

9
Drogi podania leków
•
Podanie dożylne
– lek działa bardzo szybko
(kilka minut). Lek musi być jałowy o pH
zbliżonym do pH płynów ustrojowych.
•
Podanie domięśniowe i podskórne
– lek
działa po 15-20 min.
•
Szybkość przenikania zależy od: ukrwienia
tkanek, wielkości cząsteczek leku,
stężenia.
•
Domięśniowo podawane są roztwory
wodne, olejowe i zawiesiny (forma leku o
przedłużonym działaniu)

10
Drogi podania leków
•
Układ oddechowy
– anestetyki wziewne,
leki przeciwastmatyczne, aerosole
donosowe.
•
Szybkie działanie po kilku minutach -
wchłaniania zależy od wielkości
cząsteczki rozproszonego leku
•
Inne drogi podania leków
: dolędźwiowo,
dootrzewnowo, dosercowo, doszpikowo

11
Dawka leku i dawkowanie
•
Efekt terapeutyczny
zależy od
stężenia
leku we krwi i tkankach
•
Stężenie
ściśle
zależy od
dawki leku
•
Dawka
określa ilość leku konieczną do
uzyskania efektu terapeutycznego.
•
Oblicza się ją dla dorosłego mężczyzny o
masie ciała 70kg przy doustnym
stosowaniu

12
Dawka leku i
dawkowanie
•
Każdy lek ma oznaczoną
•
Dawkę jednorazową
•
Dawkę dobową – określa ilość leku stosowaną
w pojedynczych dawkach w ciągu doby
•
Dawka progowa
(minimalna) – najmniejsza
ilość leku wywołująca działanie
•
Dawka terapeutyczna
– najczęściej
stosowana dawka wywołująca określony
efekt terapeutyczny
•
Dawka maksymalna
– najwyższa dawka leku
nie wywołująca objawów toksycznych

13
Dawka leku i dawkowanie
Rodzaje dawek c.d.
Dawka uderzeniowa
– początkowe dawki 2x
wyższe od dawek następnych
(podtrzymujących). Stosuję się ją w celu
szybkiego uzyskania wysokiego stężenia leku
we krwi (antybiotyki, sulfonamidy
)
Dawka toksyczna
– najmniejsza ilość leku
wywołująca zmiany patologiczne w organiźmie
Dawka śmiertelna
– najmniejsza ilość leku
powodująca śmierć na skutek porażenia
ważnych dla życia czynności organizmu (OUN,
krążenie, układ oddechowy
)

14
Dawka leku i dawkowanie
•
Indeks terapeutyczny
– stosunek dawki leku
wywołującej objawy toksyczne (LD
50
) do dawki
wywołującej efekt terapeutyczny (ED
50
)
IT = LD
50
/ED
50
•
IT - określa bezpieczeństwo stosowania leków
•
Im większy IT tym bezpieczniejszy lek.
•
Lek powinien mieć wysoki zakres
terapeutyczny
.
•
Leki cytostatyczne, ze względu na fakt, że ich
zadaniem jest niszczenie żywych komórek
organizmu mają bardzo wąski zakres IT (ok.
0.25) .

15
Dawkowanie
•
Efekt terapeutyczny zawsze zależy od
dawki
•
Doodbytniczo
- ¾ dawki doustnej
•
Podskórnie i domięśniowo
– ¼ dawki
doustnej
•
Dożylnie
-
1
/
10
dawki doustnej
•
Kobiety
– ¾ dawki dorosłego mężczyzny
•
> 60 roku życia ½ - ¼ dawki

16
Dawkowanie
•
Niemowlęta
•
[(1.5 x waga dziecka w kg) + 10]% dawki
dorosłego (500mg)
•
[(1.5x6kg)+10]% = 19% dawki dorosłego
•
19%x500mg:100% = 95mg
•
Dzieci do 12 lat
•
[(4 x wiek dziecka w latach) + 20]% dawki
dorosłego
•
[(4x 8lat)+20]% = 52% dawki dorosłego
•
52% x 500mg : 100% = 260mg

17
Dawkowanie
•
Dzieci > 12 lat
•
Powierzchnia ciała dziecka [(1,2
m
2
)/1.73] x dawka dorosłego
•
(1.2/1.73) x 500mg =0.694 x 500mg
= 347mg

18
Dawkowanie
•
Przykład dawka dla dziecka lat 5:
•
Dziecko lat 5 - dawka dla
dorosłego 100mg
•
Dawka dziecka = [(4x5) + 20]%
dawki dorosłego
•
Dd = 40% dawki dorosłego
•
100% - 100mg
40% - 40mg

19
Farmakokinetyka
Bada losy leku w ustroju
1. Wchłanianie (
A
bsorption)
2. Rozmieszczenie (
D
istribution)
3. Metabolizm (
M
etabolism)
4. Wydalanie (
E
xtraction)
ADME
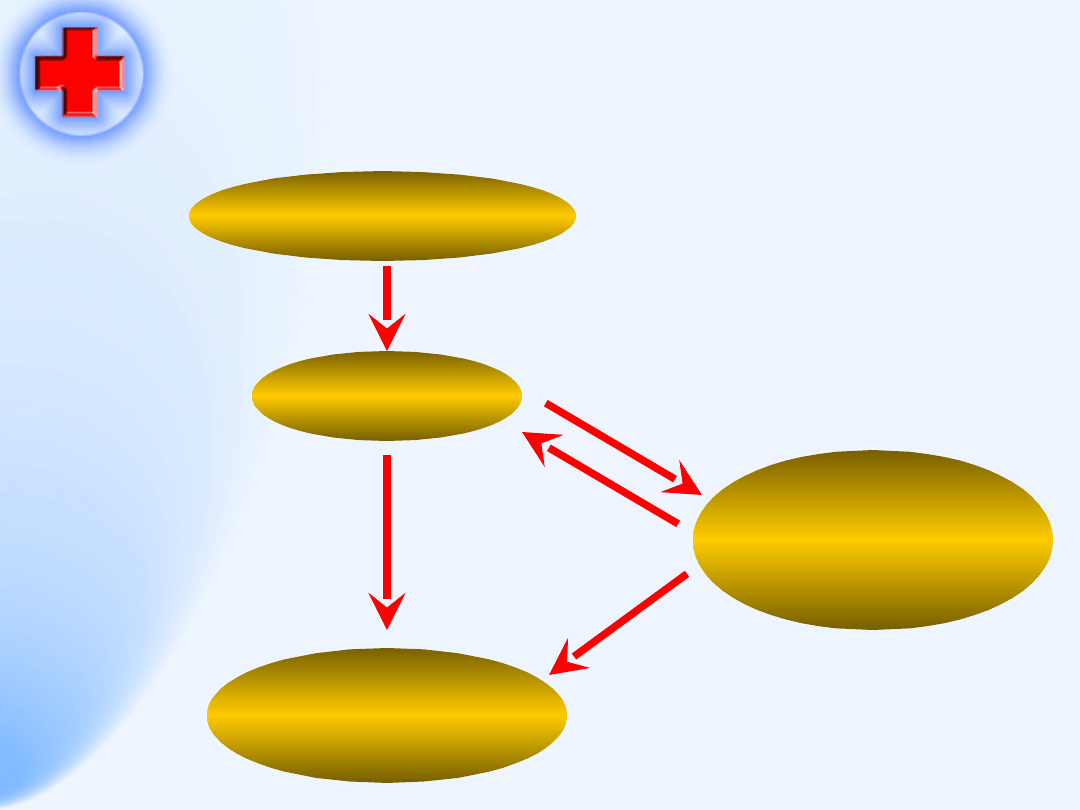
20
Lek w miejscu podania
Lek w miejscu podania
Lek w krwi
Lek w krwi
Lek
Lek
/metabolit
/metabolit
y
y
w moczu
w moczu
,
,
kale,
kale,
żółci
żółci
lek
lek
/metabolit
/metabolit
y
y
W
W
t
t
kankach
kankach
1. Absorpcja
2. Dystrybucja
4. Eliminacja
3. Metabolizm
Co się dzieje po podaniu
leku?

21
Absorpcja - wchłanianie
leku
Przenikanie leku przez błony biologiczne –
lek musi zostać wchłonięty do krążenia
ogólnego
Wchłanianie zależy od:
1.
Drogi podania
2.
Właściwości fizyko-chemicznych leku
(współczynnik podziału między fazę wodną
a lipidową)
3.
Dawki
4.
Postaci leku
5.
Częstotliwości podawania leku.
Tylko leki podawane dożylnie nie ulegają
procesom wchłaniania

22
Absorpcja
•
Leki doustne
ulegają wchłanianiu w
górnym odcinku przewodu pokarmowego -
leki o charakterze kwasowym
•
Słabe zasady – jelito cienkie.
•
Po wchłonięciu przechodzą żyłą wrotną do
wątroby – biotransformacja – efekt
pierwszego przejścia

23
Dystrybucja
Rozmieszczenie leków
w organiźmie-
przenikanie leków i ich metabolitów przez
błony biologiczne w wyniku
transportu
biernego i aktywnego
.
Lek po wchłonięciu do krwioobiegu ulega
dystrybucji do tkanek (wątroba, kości, płyny
ustrojowe)
Dystrybucja zależy od
:
1.
Szybkość przepływu krwi przez tkanki i
narządy
2.
Szybkość transportu przez błony biologiczne
3.
Szybkość wiązania z białkami osocza
Wiązanie leku z białkiem warunkuje siłę i czas
trwania działania farmakologicznego leku

24
Dystrybucja
Ukrwienie różnych tkanek i narządów jest
różne - szybkość przepływu krwi jest
zróżnicowana
Transport leków do serca, mózgu, nerek,
płuc (narządy dobrze ukrwione) jest
szybszy niż do tkanki kostnej (słabo
ukrwionej)
Szybkość przepływu krwi

25
Transport leków przez błony
biologiczne
•
Dyfuzja bierna
–
gradient stężeń – od
wyższego do niższego, bez nakładów
energii ze strony organizmu.
•
Dyfuzja ułatwiona
– nie wymaga energii
- gradient stężeń
ale
przy udziale białek
błonowych (nośników)
•
Dyfuzja czynna
– transport aktywny –
przeciw gradientowi stężeń przy udziale
energii dostarczonej przez ATP.
26
Transport leków
Bierny
Ułatwiony Aktywny

27
Dystrybucja
Wiązanie leków z białkami
Kompleks lek – białko nie przechodzi przez
błony biologiczne (magazyn leku), nie
ulega metabolizmowi i wydalaniu.
Leki silnie wiążące się z białkiem – długie
działanie
Leki słabo wiążące - krótkie działanie
Objętość dystrybucji
V
d
= A/C
A = ilość leku w organiźmie
C = stężenie leku we krwi

28
Bariery biologiczne
•
Bariera krew – mózg
Kontakt leku z neuronem jest utrudniony –
w CNS brak przestrzeni
międzykomórkowej – neurony ściśle
otoczone przez glej.
Przejście leku przez BBB zależy głównie od
lipofilowości
Przepuszczalność BBB jest większa u
dzieci i starców oraz w stanach zapalnych

29
Metabolizm - biotransformacja
•
Metabolizm
– modyfikacje chemiczne jakim
lek ulega w organiźmie.
•
Przekształcenie związków niepolarnych
(wolno wydalanych) w związki polarne
(rozpuszczalne w wodzie) szybko usuwane z
organizmu.
•
Metabolizm
– głównie zachodzi w komórkach
mikrosomalnych wątroby (2/3 leków) przy
udziale izoenzymów cytochromu P450

30
Metabolizm - biotransformacja
•
Aktywność izoenzymów zależy od
:
•
Wiek – mniejsza aktywność u
noworodków i starców
•
Płeć – mężczyźni większa aktywność
izoenzymów
•
Choroby wątroby – upośledzony
metabolizm
•
Droga podania – doustnie – przechodzą
przez wątrobę
•
Interakcje między lekowe – induktory i
inhibitory izoenzymów

31
Metabolizm - biotransformacja
Reakcje fazy I (reakcje I przejścia)
1. Utlenianie – hydroksylacja, N i S
oksydacja
2. Redukcja
3. Hydroliza
4. Alkilacja
5. Dealkilacja

32
Metabolizm -
biotransformacja
•
Reakcje fazy I
przygotowują lek
do usunięcia z ustroju
•
Metabolity nieaktywne
•
Metabolity aktywne
•
Metabolity toksyczne

33
Metabolizm - biotransformacja
Reakcje fazy II
–
reakcje sprzęgania lub
acetylacji powstałych metabolitów z
kwasem glukuronowym, siarkowym,
octowym, aminokwasami np. glicyną przy
udziale odpowiednich transferaz i energii
pochodzącej z rozkładu ATP.
W wyniku
reakcji fazy II
–
powstają
produkty rozpuszczalne w wodzie, łatwo
wydalane z ustroju.
Wyjątek
produkty acetylacji mogą
krystalizować w drogach moczowych

34
Eliminacja - wydalanie leków
•
Metabolity i leki mogą być wydalane z
:
•
Moczem
– główna droga eliminacji – nerki
•
Żółcią –
główna droga eliminacji – wątroba
•
Śliną
•
Potem
•
Mlekiem matki
•
Wydychanym powietrzem

35
Farmakokinetyka - definicje
•
Stała eliminacji K –
szybkość
eliminacji leku z ustroju
•
Objętość dystrybucji V
d
– stosunek
ilości leku w ustroju (A) do jego
stężenia we krwi (C)
•
Okres biologicznego półtrwania leku
T
0.5
– czas po upływie, którego
stężenie leku we krwi zmniejszy się o
połowę

36
Farmakodynamika
Bada wpływ leków na czynność
poszczególnych układów i narządów
Działania leków
Przyczynowe –
antybiotyki, leki przeciw-
grzybicze
Objawowe –
leki przeciw chorobie
Parkinsona, przeciwalergiczne
Ośrodkowo
– przeciwdepresyjne,
przeciwbólowo przeciwpsychotycznie
Obwodowo –
leki hypotensyjne, przeciw-
arytmiczne
Miejscowo –
anestetyki lokalne (leki
miejscowo znieczulające)

37
Farmakodynamika
•
Działania niepożądane
– (WHO)
szkodliwy, niezamierzony efekt
działania leku występujący w dawkach
terapeutycznych.
•
Działania niepożądane mogą
ale
nie
muszą wystąpić u każdego pacjenta i
są charakterystyczne dla danego leku.

38
Farmakodynamika
Działania niepożądane typowe
–
związane z mechanizmem działania
Leki przeciwalergiczne – powodują senność –
utrudnienia w funkcjonowaniu podczas
dnia
Leki przeciwnowotworowe – uszkadzają
układ krwiotwórczy
Leki hipotensyjne – ortostatyczne spadki
ciśnienia
Neuroleptyki – objawy parkinsonizmu

39
Farmakodynamika
Działania niepożądane nietypowe
–
niezależne od mechanizmu działania i
stosowanej dawki.
Wstrząs anafilaktyczny
po penicylinach
(podłoże immunologiczne)
Hipertermia złośliwa
po narkotykach
chirurgicznych (podłoże genetyczne)
•
Reakcje uczuleniowe
nadwrażliwość organizmu
na dany lek (antybiotyki, hormony, fluorochinolony)
•
Działanie teratogenne
– uszkadzają płód lub
powodują jego obumarcie (talidomid, kwas
walproinowy)
•
Działanie karcinogenne
– rakotwórcze – środki
alkilujące, związki metali Ni, Cr, Pb, As.

40
Farmakodynamika
Tolerancja
– zjawisko polegające na stopniowym
zwiększaniu dawki w celu osiągnięcia efektu
terapeutycznego (pochodne kwasu barbiturowego,
leki przeciwbólowe)
Kumulacja
– gromadzenie się leku w ustroju –
zjawisko swoiste dla niektórych leków. Powstaje
gdy lek ma długi okres biologicznego półtrwania,
jest podawany w krótkich odstępach czasu i nie
może zostać całkowicie wyeliminowany z ustroju.
(glikozydy nasercowe – digitoksyna, nasenne –
barbital)
Kumulacja zależy od wiązania się leku z białkami
krwi.
Lekozależność
– stan psychiczny i fizyczny polegający
na interakcji między pacjentem a lekiem w celu
osiągnięcia określonych doznań

41
Mechanizmy działania leków
Mechanizm fizyko-chemiczny
–
lek
nie
łączą się ze swoistymi receptorami w
tkankach
Wziewne środki znieczulenia ogólnego –
gazy, łatwo parujące ciecze
Środki neutralizujące kwas solny w
żołądku
Środki zmieniające napięcie
powierzchniowe – detergenty

42
Mechanizmy działania
leków
•
Mechanizm fizyko-chemiczny
•
Osmotyczne środki moczopędne –
chlorek sodu, siarczan sodu
•
Leki przeczyszczające – sole magnezu

43
Mechanizmy działania leków
Mechanizm biochemiczny
1.
Receptorowy
2.
Inhibitory enzymów
3.
Antymetabolity – leki hamujące
metabolizm komórkowy
4.
Leki hamujące na kanały jonowe

44
Mechanizm receptorowy
•
Receptor
– biopolimer o strukturze
białkowej mający określone fragmenty
zdolne do rozpoznania specyficznego
ligandu.
•
Ligandy
- związki endogenne np.
neuroprzekaźniki lub egzogenne – leki
•
Neuroprzekaźnik
– substancja chemiczna
wydzielana przez neuron, która pozwala
przenieść informację przez szczelinę
synaptyczną

45
Mechanizm receptorowy
•
Receptor tworzy aktywny kompleks z
ligandem
– powstają zmiany
strukturalne i elektronowe w
receptorze i ligandzie
•
W powstawaniu kompleksu lek -
receptor biorą udział wiązania
jonowe, wodorowe, hydrofobowe, π-
elektronowe

46
Mechanizm receptorowy
•
Powinowactwo do receptora
– zdolność
wiązania leku z receptorem
•
Aktywność wewnętrzna
– zdolność leku do
określonego pobudzenia receptora i
wywołania efektu farmakologicznego
•
Kompleks ligand – receptor – pobudzenie
lub blokowanie receptora

47
Mechanizm receptorowy
•
Pobudzenie receptora
– zmiana
konformacji receptora, zmiana
potencjału błonowego komórki lub
procesów metabolicznych komórki
•
Blokada receptora
– ligand łączy się z
receptorem, nie zmienia jego
konformacji, uniemożliwia łączenie się
endogennego neuroprzekaźnika z
receptorem i jego pobudzenie

48
Mechanizm receptorowy
•
Agonista
– pobudza receptor – posiada
powinowactwo i
aktywność wewnętrzną
•
Antagonista
– blokuje receptor – posiada
powinowactwo – nie ma aktywności
wewnętrznej
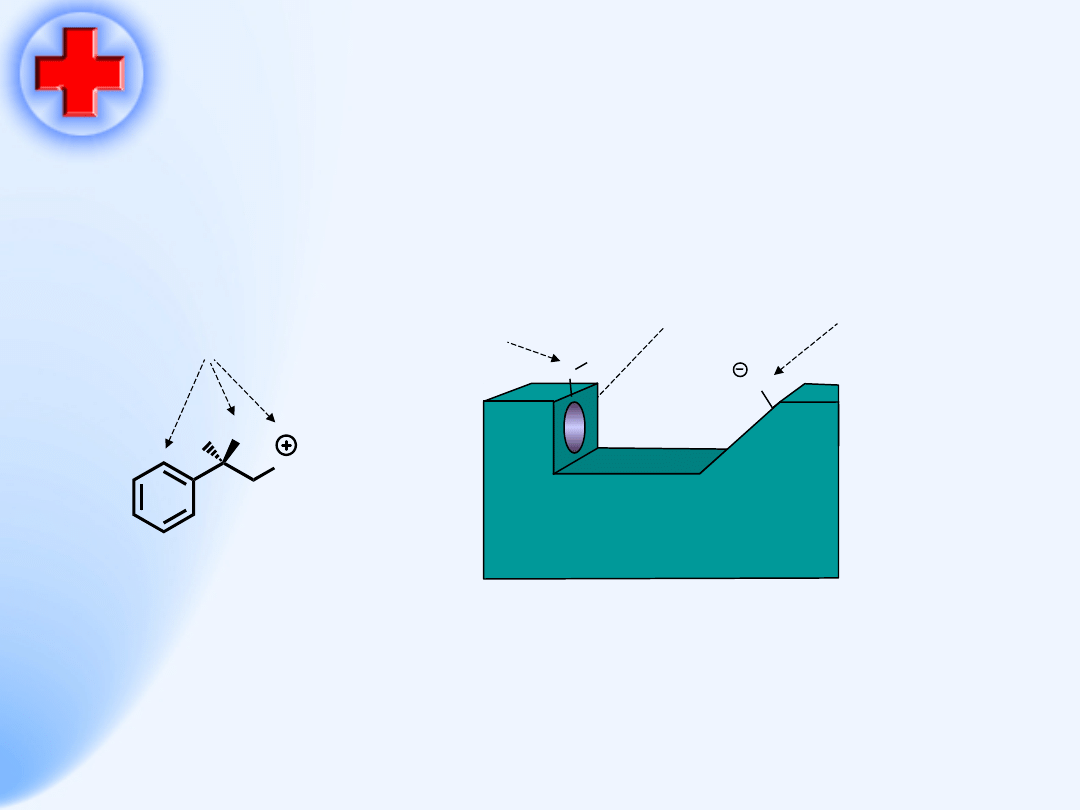
49
Agonista i receptor
van der Waals
binding region
H-bond
binding region
Ionic binding region
Binding groups
Neurotransmitter
O
O
2
C
H
Binding site
Receptor
N
H
2
Me
O
H
H
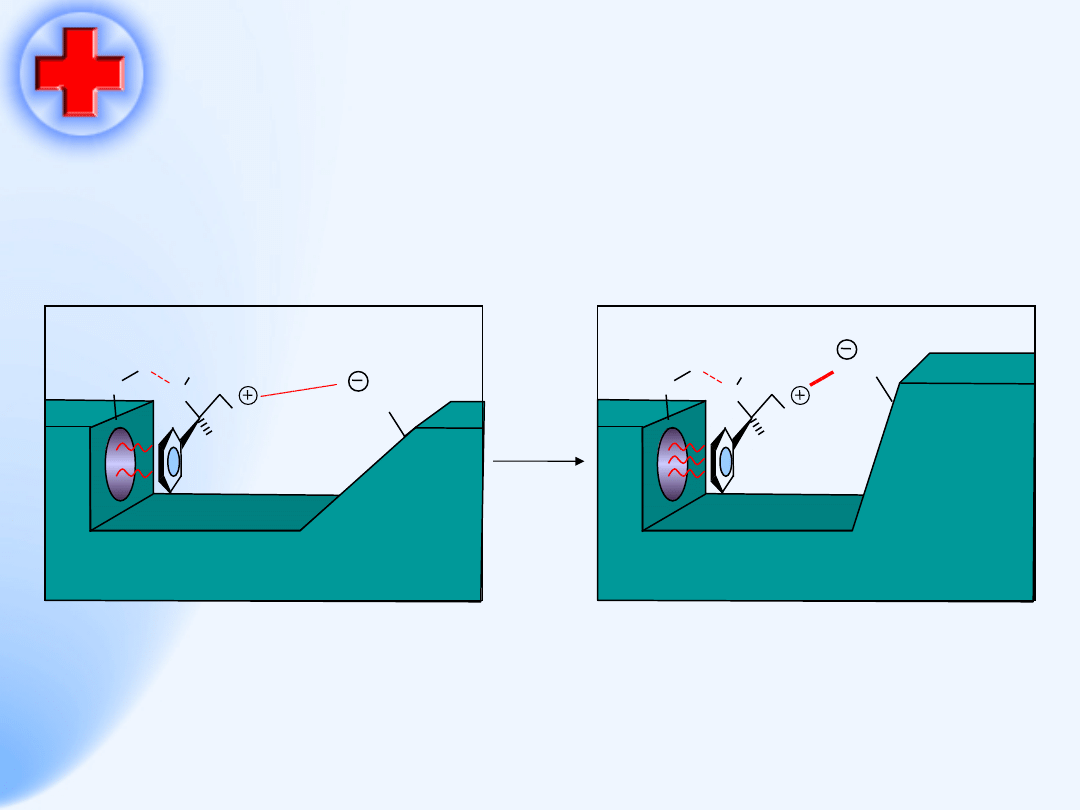
50
Agonista
O
N
H
2
Me
H
H
O
O 2C
H
Binding site
Receptor
O
N
H
2
Me
H
H
O
O 2C
H
Binding site
Receptor
INDUCED
FIT
Induced fit allows stronger binding
interactions
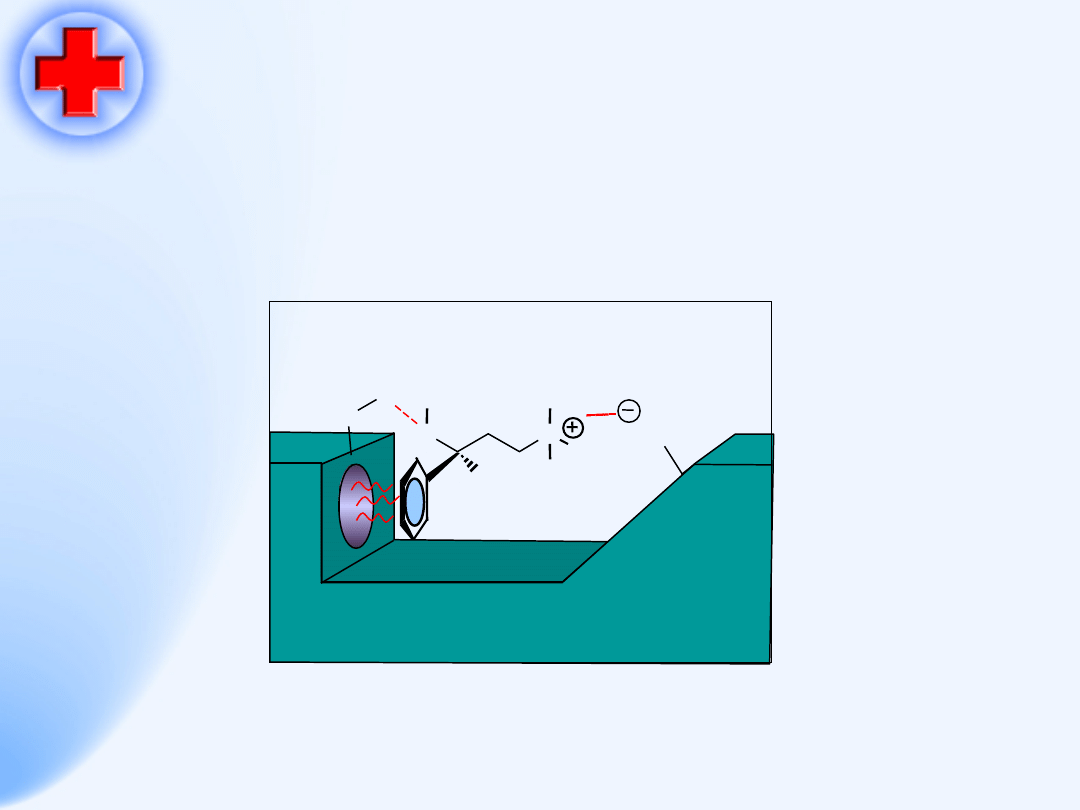
51
Antagonista
O
N
H
H
Me
H
H
O
O
2
C
H
Binding site
Perfect Fit
(No change in shape)

52
Receptory
•
Receptory metabotropowe
– związane z
białkiem G (wewnątrzbłonowa jednostka
regulacyjna)
•
Białko G
pośredniczy w aktywacji enzymów
błonowych, fosfolipazy C, cyklazy adenylowej
– biorących udział w syntezie wtórnych
przekaźników
•
Wtórne przekaźniki – jony wapnia, cAMP,
trójfosforan inozytolu
•
Receptory α,β – adrenergiczne, cholinergiczne
– receptor muskarynowy, serotoninowe

53
Receptory
•
Receptory jonotropowe
– regulują
przepływ jonów przez kanały jonowe.
•
OUN
– receptor gabaergiczny,
glutaminergiczny
•
Płytka nerwowo-mięśniowa –
receptor
nikotynowy N
•
Zwoje układu autonomicznego
– receptor
nikotynowy cholinergiczny N
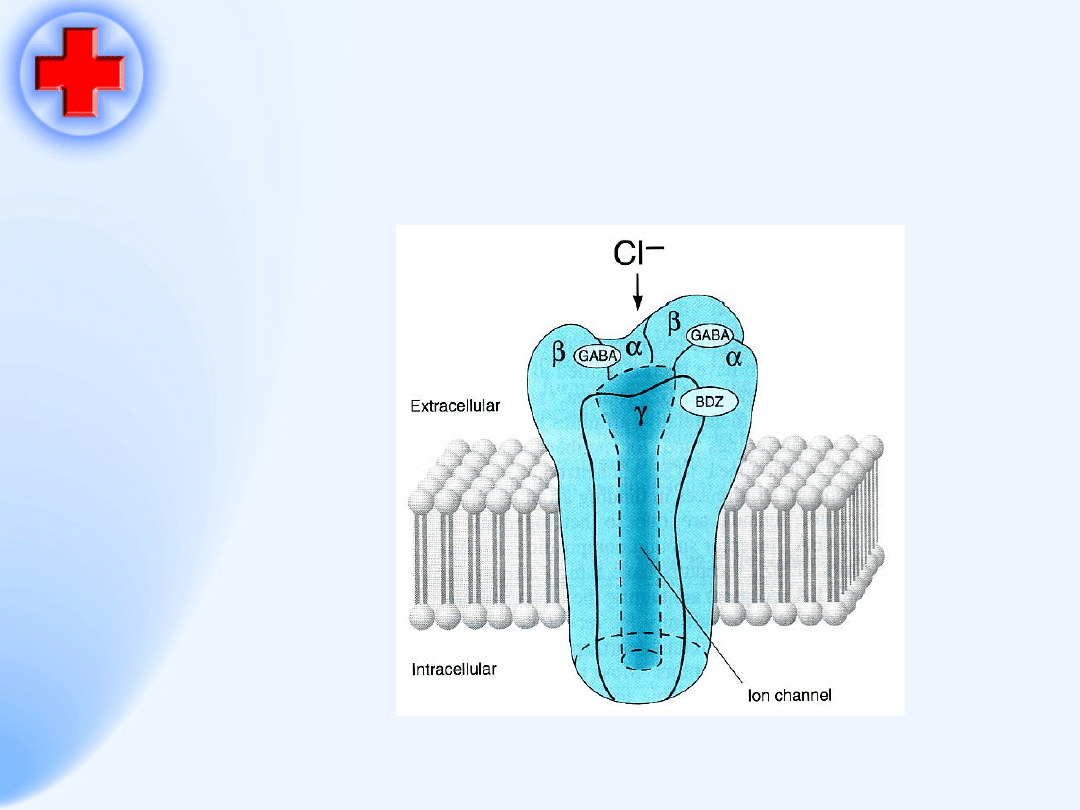
54
Receptor jonowe
Receptor GABA

55
Inhibitory enzymów
•
Leki hamujące aktywność enzymów
•
Enzym
(biokatalizator) substancja
białkowa zbudowana z pofałdowanych
łańcuchów aminokwasowych o
określonej sekwencji zawierającej
centrum aktywne (nisza katalityczna).
•
Znana jest ich struktura, funkcje i
zostały wyodrębnione w stanie czystym
.

56
Inhibitory enzymów
•
Acetylocholinoesteraza
– enzym
rozkładający acetylocholinę – neostygmina
•
Reduktaza 3-hydroksy-3-metylo-glutarylo-
CoA
–
lowastatyna
•
Gyraza DNA baktreryjnego
–
fluorochinolony
•
Cyklooksygenaza
– aspiryna
•
Transpeptydaza -
antybiotyki β-laktamowe

57
Antymetabolity
•
Leki o dużym podobieństwie do
endogennych substancji odgrywających
w ustroju zasadniczą rolę (leki p-
bakteryjne, cytostatyki)
•
Antymetabolit powoduje zahamowanie
reakcji biochemicznych w których
metabolit odgrywa ważną rolę
•
PABA – Sulfonamidy
•
Kwas foliowy – Metotreksat
•
Uracyl - Fluorouracyl
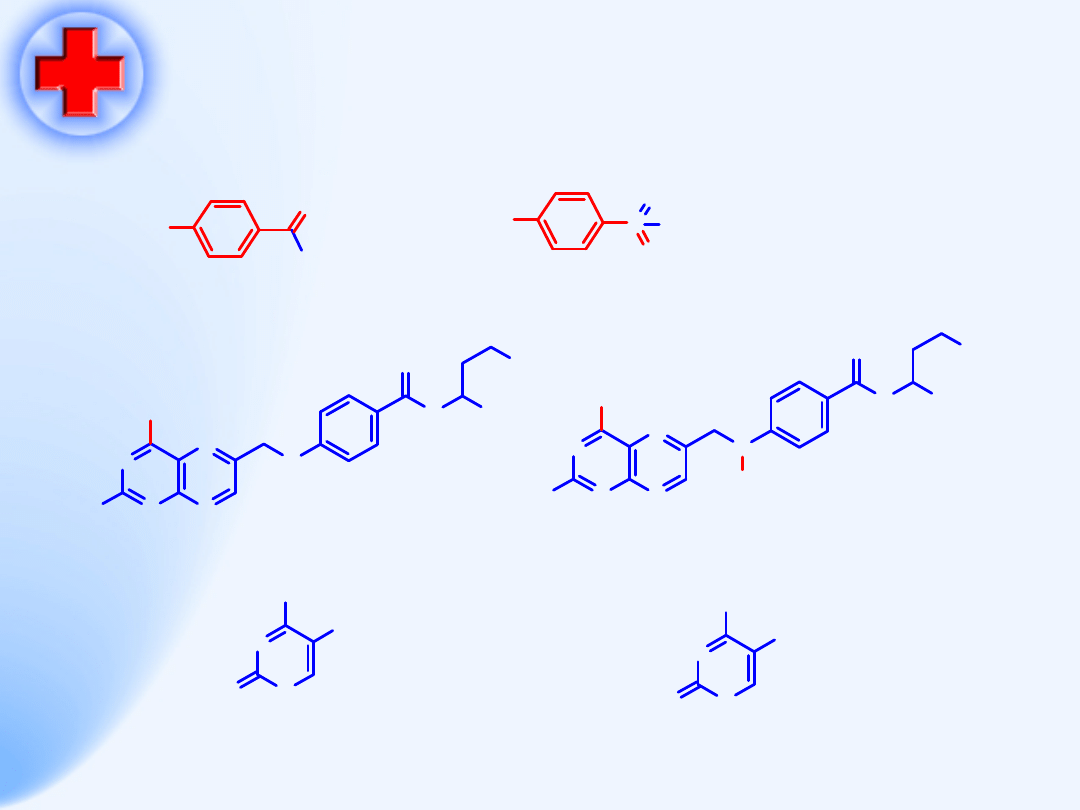
58
Antymetabolity
N
H
2
OH
O
N
H
2
S
O
O
NH
2
N
N
N
N
N
H
2
OH
N
H
N
H
O
COOH
COOH
N
N
N
N
N
H
2
N
N
H
O
COOH
COOH
NH
2
CH
3
N
N
H
O
OH
H
N
N
H
O
OH
F
Metabolit
Antymetabolit
PABA
Sulfanilamid
Kwas foliowy
Metotreksat
Uracyl
Fluorouracyl

59
Leki działające na kanały
jonowe
•
Wpływają na transport jonów regulowany
przez odpowiedni kanał
•
Leki blokujące kanały sodowe
– przeciw-
arytmiczne, znieczulające miejscowo,
przeciw-padaczkowe
•
Leki blokujące kanały wapniowe
–
stosowane w chorobie niedokrwiennej
serca
•
Leki blokujące kanały potasowe
– przeciw-
arytmiczne

60
Interakcje leków
•
Wpływ jednego leku na wynik działania
drugiego leku równocześnie
stosowanego
•
Korzystne zwiększenie siły działania –
dobry efekt terapeutyczny
•
Osłabienie lub zniesienie działania
jednego leku przez drugi – słaby efekt
terapeutyczny

61
Interakcje - Synergizm
•
Dwa leki brane równocześnie wzajemnie
wzmacniają efekt terapeutyczny
.
Działania dwóch leków podanych
razem = sumie działania
poszczególnych składników
Leki nasenne + uspokajające (taki
sam mechanizm działania)
Efekt działania leków podanych
razem jest większy niż suma
działania poszczególnych leków
Alkohol + barbiturany

62
Interakcje - Antagonizm
Jeden lek neutralizuje lub znosi działanie
drugiego leku
Nalokson (antagonista) morfina
(agonista)
Flumazenil (antagonista) relanium
(agonista
Adrenalina zwęża
naczynia/acetylocholina rozszerza
Związki wiążące metale ciężkie (EDTA) w
zatruciach metalami ciężkimi

63
Interakcje leków – metabolizm
•
Wątroba – monooksygenazy – izoenzymy
cytochromu P450 (CYP3A4) -
monooksygenazy
•
Zahamowanie enzymów
– wzrost stężenia
leku we krwi – wydłużenie i nasilenie
działania leku (inhibitory enzymów) –
amiodaron, fluoksetyna
•
Nasilenie działania enzymów
– zmniejszenie
stężenia leku we krwi – skrócenie i
osłabienie działania leku (induktory
enzymów) – fenobarbital, rifampicyna

64
Interakcje leków – wydalanie
•
Nerki
•
Leki moczopędne – zwiększają wydalanie
leków i ich metabolitów (leczenie zatruć)
•
Zatrzymanie moczu – zahamowanie
wydalania leku – kumulacja – zatrucia
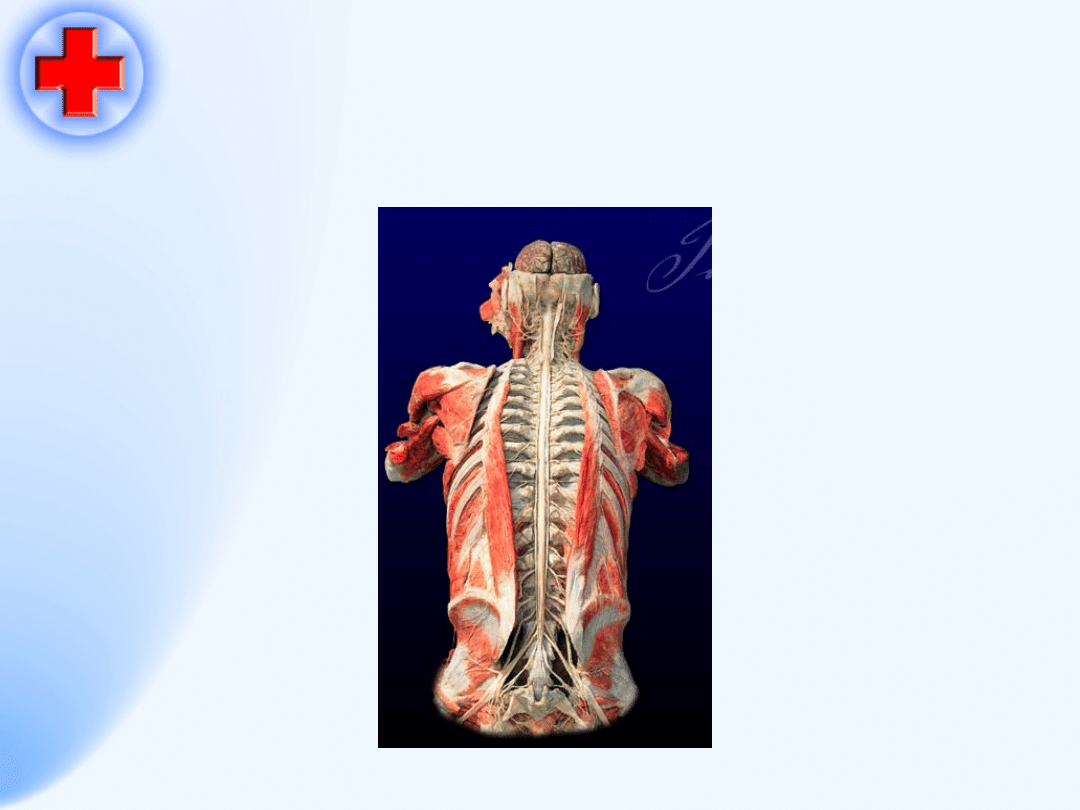
65
Leki działające na obwodowy
układ nerwowy
66
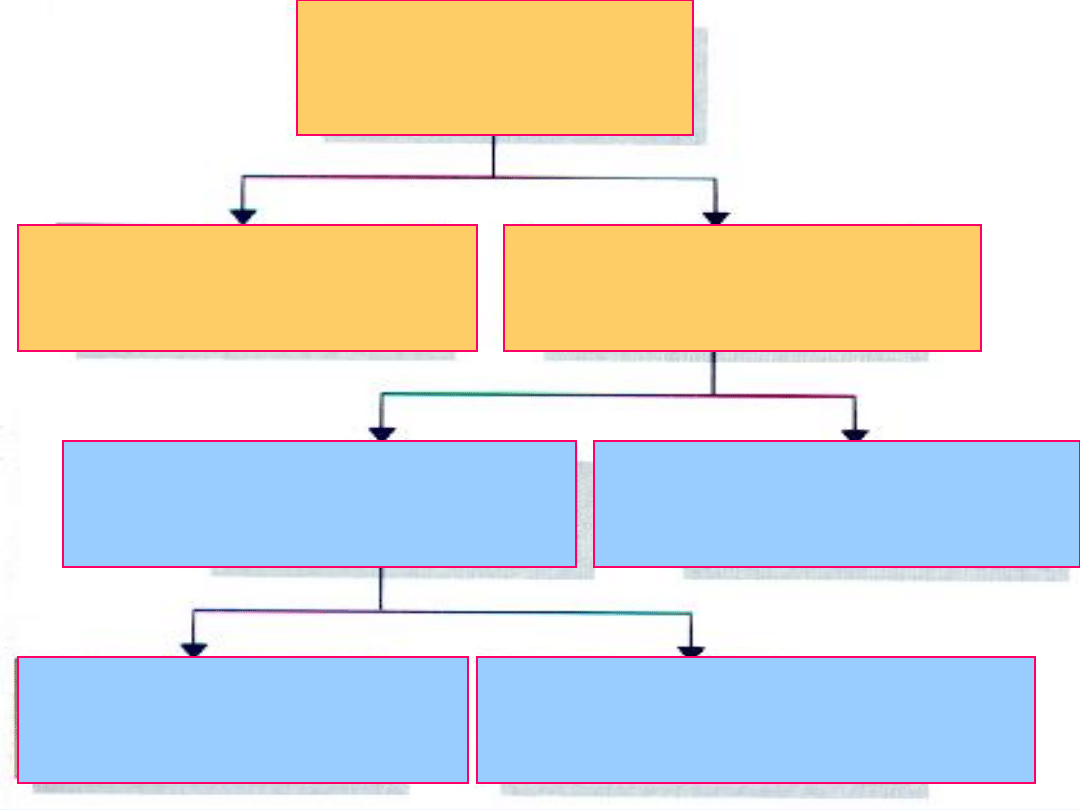
Układ nerwowy
Ośrodkowy układ nerwowy
Mózg i rdzeń przedłużony
Obwodowy układ nerwowy
Wszystkie nerwy poza OUN
Autonomiczny układ nerwowy
Niezależny od naszej woli
Somatyczny układ nerwowy
Zależny od naszej woli –
kontrola funkcji motorycznych
Sympatyczny układ nerwowy
Parasympatyczny układ nerwowy

67
Autonomiczny (wegetatywny)
układ nerwowy
•
Autonomiczny układ nerwowy - część
układu obwodowego - unerwia narządy
wewnętrzne i gruczoły wydzielnicze.
Działa niezależnie od woli.
•
Składa się on z dwóch działających
antagonistycznie (przeciwstawnie)
układów:
•
Współczulnego
(sympatycznego,
adrenergicznego)
•
Przywspółczulnego
(parasympatycznego,
cholinergicznego)
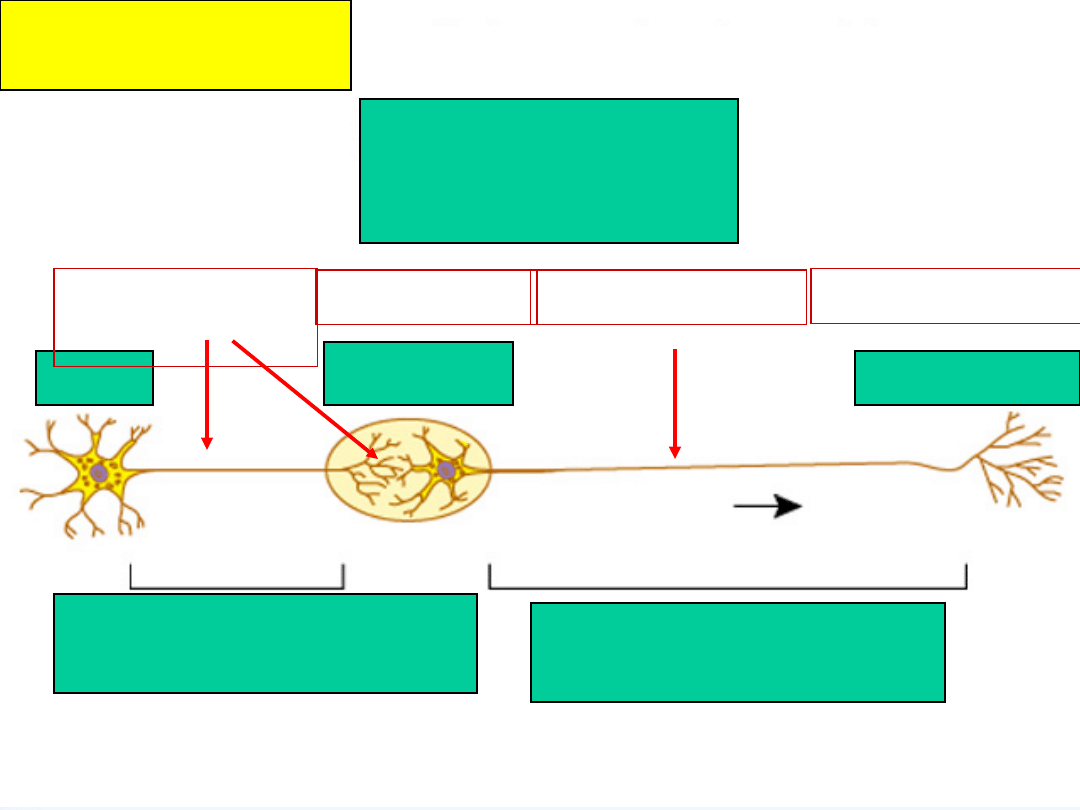
68
Układ sympatyczny
adrenergiczny
Włókna przedzwojowe Włókna pozazwojowe
Zwój
Narząd
OUN
Walcz i uciekaj
Acetylocholin
a
Noradrenalina
Receptor N
Receptory α β
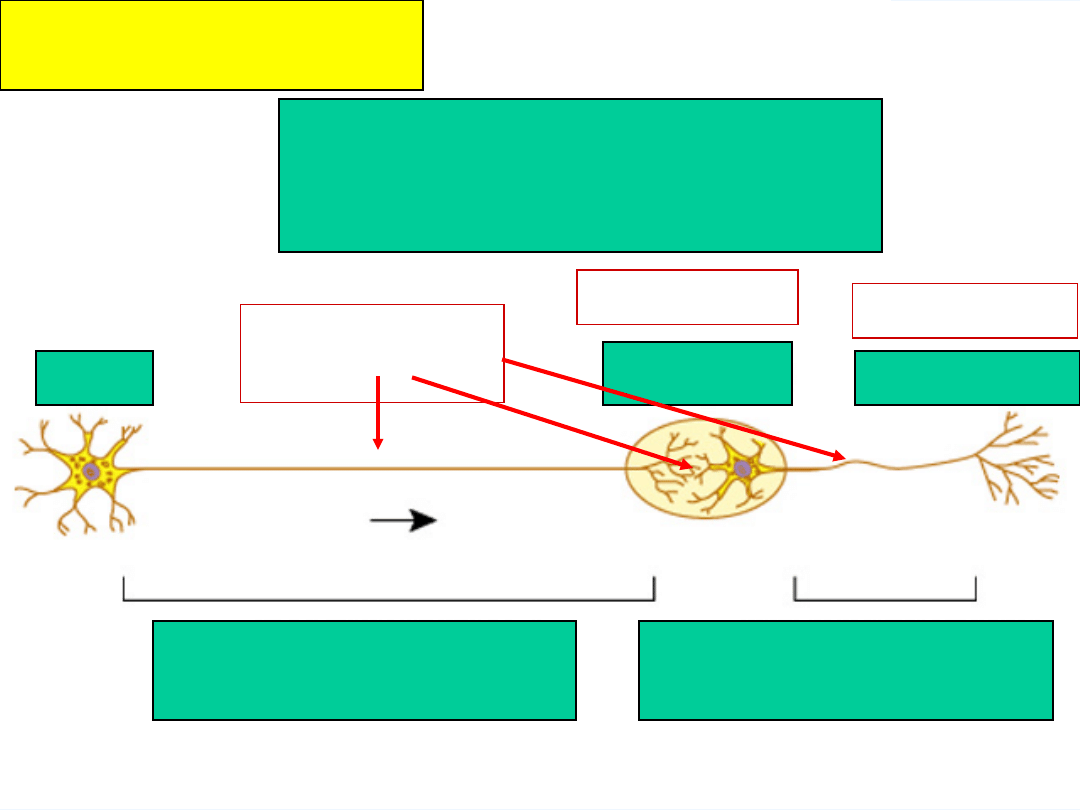
69
Układ parasympatyczny
cholinergiczny
Zwój
Włókna przedzwojowe Włókna pozazwojowe
Narząd
OUN
Acetylocholin
a
Odpoczywaj i przeżuwaj
Receptor M
Receptor N

70
Sympatyczny układ nerwowy
•
Pobudzenie układu sympatycznego
(adrenergicznego, współczulny):
•
Wzrost częstości i siły skurczu mięśnia
sercowego
•
Wzrost ciśnienia tętniczego krwi
•
Wzmożona przemiana materii
•
Rozkurcz oskrzeli
•
Rozszerzanie źrenicy
•
Zwolnienie perystaltyki przewodu pokarmowego
•
Pobudzanie nadnerczy do wydzielania adrenaliny
•
Zmniejszenie wydzielania soków trawiennych
•
Pobudzanie gruczołów łzowych i ślinianek

71
Parasympatyczny układ
nerwowy
•
Pobudzenie układu parasympatycznego
(cholinergicznego):
•
Zwężenie źrenicy
•
Zwolnienie akcji serca
•
Skurcz oskrzeli
•
Rozszerzenie naczyń krwionośnych –
spadek ciśnienia krwi
•
Hamowanie czynności wydzielniczych
nadnerczy
•
Skurcz mięśni gładkich przewodu
pokarmowego i pęcherza moczowego
•
Zwiększenie wydzielania soków
trawiennych
72
Układ
sympatyczny
•
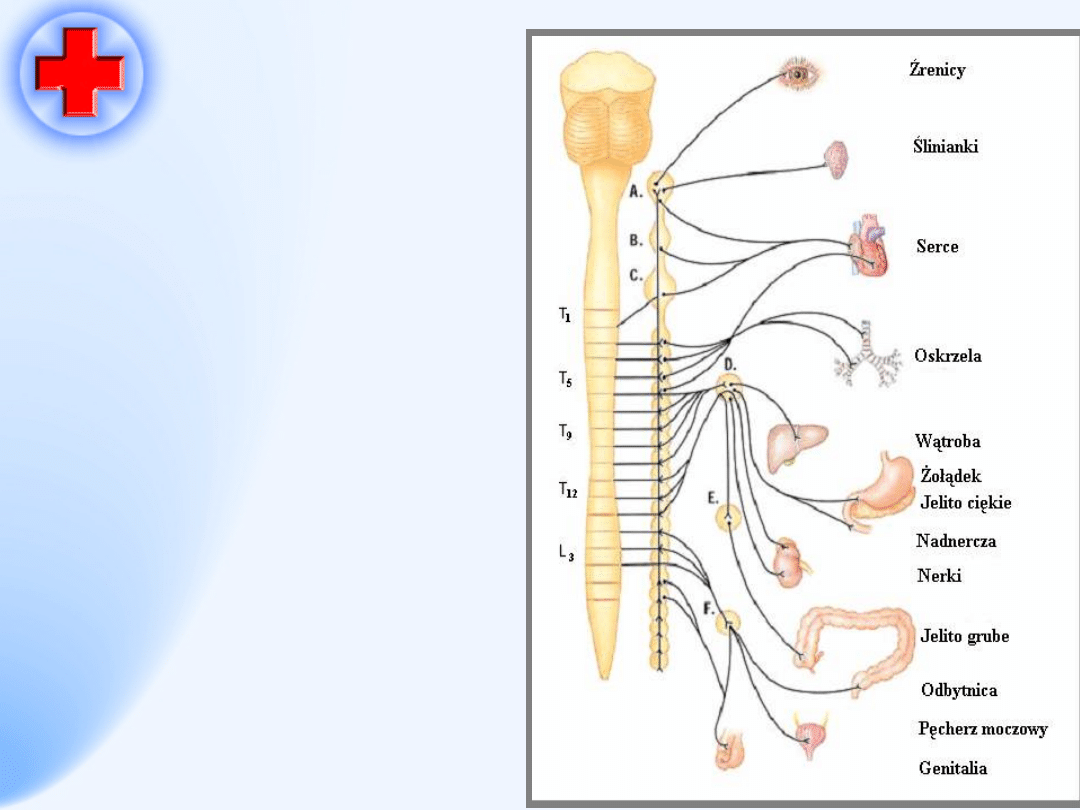
Krótkie włókna przed
zwojowe –
acetylocholina
•
Zwoje - acetylocholina
•
Długie włókna poza
zwojowe - noradrenalina
•
A. Zwój szyjny górny
B. Zwój szyjny środkowy
C. Zwój szyjny dolny
D. Zwój trzewny
E. Zwój krezkowy górny
•
F. Zwój krezkowy dolny
•
T1, T5, T9, T12 – kręgi piersiowe
•
L3 – kręgi lędźwiowe

73
Układ sympatyczny
adrenergiczny
•
Receptory adrenergiczne
α1 – mięśnie
gładkie naczyń krwionośnych
•
Pobudzenie receptorów
α1 – skurcz
naczyń krwionośnych
•
Pobudzenie receptorów
β1
– serce -
wzrost kurczliwości !!!
•
Pobudzenie receptorów
β2 – oskrzela –
rozkurcz oskrzeli
α1

74
Leki pobudzające układ
sympatyczny
Leki działające bezpośrednio
•
Aminy katecholowe
•
Leki α-adrenomimetyczne
•
Leki β-adrenomimetyczne

75
Leki pobudzające układ
sympatyczny
•
Endogenne aminy katecholowe
•
Noradrenalina (NA), adrenalina (A)
•
Syntetyzowane i magazynowane w
pęcherzykach synaptycznych – pod
wpływem impulsu uwalniane do
szczeliny synaptycznej a następnie łączą
się z receptorami
•
Pobudzają receptory:
•
α
-adrenergiczne – w naczyniach
NA
•
α, β
-adrenergiczne –
A

76
Leki pobudzające układ
sympatyczny
•
Aminy katecholowe
•
Adrenalina (Epinephrine)
– zastosowanie:
•
Wstrząs anafilaktyczny
•
Dodatek do środków miejscowo znieczulających
•
Dożylnie w zatrzymaniu akcji serca
•
Noradrenalina (Norepinephrine)
– zastosowanie:
•
Wstrząs – w celu utrzymania ciśnienia
tętniczego

77
Leki pobudzające układ
sympatyczny
•
α-1 Adrenomimetyki
– skurcz naczyń
krwionośnych
•
Fenylefryna
- silny agonista receptorów
α-1
•
Zastosowanie – odczyny alergiczne,
miejscowo w nieżycie nosa jako środek
obkurczający naczynia
•
Fenylefryna
– Coldrex MaxGrip, Febrisan
(proszek musujący), Otrivin (aerosol do
nosa), Theraflu ExtraGRIP (proszek do
sporządzania roztworów
)

78
Leki pobudzające układ
sympatyczny
•
α-Adrenomimetyki
–
stosowane
wyłącznie miejscowo jako leki anemizujące
w katarze, zapaleniu spojówek, nieżycie
błon śluzowych nosa i gardła.
•
Nafazolina
– Rinazin (krople do nosa),
Betadrin (krople do oczu i nosa),
Rinophenazol (krople do nosa)
•
Ksylometazolina
– Otrivin (krople do
nosa), Xylorin (żel do nosa lub płyn do
rozpylania do nosa)

79
Leki pobudzające układ
sympatyczny
β-adrenomimetyki
•
β1, β2 – Adrenomimetyki
•
Orciprenalina (Astmopent)
– wskazania -
stany spastyczne oskrzeli
•
Działania niepożądane – bóle wieńcowe,
nadczynność tarczycy, wzmożona potliwość,
osłabienie, zaburzenia metaboliczne
•
β1 – Adrenomimetyki
•
Dobutamina (Dobutrex)
– zwiększa siłę
skurczu mięśnia sercowego, przyspiesza
przewodnictwo w sercu
•
Zastosowanie
– wstrząs z objawami
niewydolności krążenia (wlewy dożylne)

80
Leki pobudzające układ
sympatyczny
β2 – Adrenomimetyki
•
Salbutamol (Ventolin)
•
Fenoterol (Berotec)
•
Salmeterol (Serevent)
•
Zastosowanie – astma oskrzelowa, stany
skurczowe oskrzeli (
β2 w oskrzelach
)
•
Działania niepożądane – tachykardia,
zaburzenia rytmu serca

81
Leki pobudzające układ
sympatyczny
Sympatykomimetyki pośrednie
•
Efedryna
– działanie obwodowe i ośrodkowe
•
Uwalnia noradrenalinę z zakończeń nerwowych
•
Zmniejsza wychwyt zwrotny noradrenaliny
•
Pobudza bezpośrednio receptory α i β-
adrenergiczne
•
Zastosowanie
– przewlekłe niedociśnienie,
stany astmatyczne, narkolepsja
(niepohamowane
stany senności).
•
Działania niepożądane
– bóle wieńcowe,
kołatanie serca, znaczny wzrost ciśnienia krwi,
zawroty głowy, euforia (
Tussipect - syrop
)

82
Leki hamujące układ sympatyczny
sympatykolityki
•
Adrenolityki dzielimy na:
•
Leki blokujące
receptory α i β
•
Leki sympatykolityczne
– hamują
czynność neuronów adrenergicznych
•
Zmniejszają biosyntezę, magazynowanie
i uwalnianie noradrenaliny z zakończeń
nerwowych

83
Leki hamujące układ
sympatyczny
•
α-Adrenolityki
– zmniejszają opór obwodowy,
obniżają ciśnienie krwi
•
Zastosowanie
– schorzenia obwodowych
naczyń krwionośnych, migrena, terapia
skojarzona nadciśnienia.
•
Pochodne naturalne - alkaloidy sporyszu
Ergotamina
– profilaktyka i napady migreny
•
Pochodne syntetyczne
•
Fentolamina
– stosowana w nadciśnieniu u
chorych z guzem chromochłonnym
(nowotwór rdzenia nadnerczy)
•
Działania niepożądane – hipotonia
ortostatyczna,

84
Leki hamujące układ sympatyczny
•
α1-Adrenolityki
– wywołują rozkurcz naczyń,
spadek ciśnienia, zwiększają frakcję HDL a
zmniejszają LDL („zły cholesterol”)
•
Prazosyna
(Minipress)
•
Zastosowanie
-
nadciśnienie tętnicze,
niewydolność mięśnia sercowego.
•
Tamsulozyna
(Omnic) – uroselektywna,
zwiększa wydalanie moczu u pacjentów z
łagodnym przerostem gruczołu krokowego
•
Działania niepożądane -
hypotonia
ortostatyczna

85
Leki hamujące układ
sympatyczny
•
β-Adrenolityki –
Podział
•
β
-Adrenolityki
nieselektywne
(propranolol, oksprenolol, sotalol)
•
β1
-Adrenolityki
kardioselektywne
(acebutolol, atenolol, metoprolol
)

86
Leki hamujące układ
sympatyczny
•
β1-Adrenolityki
– Działanie:
•
Zwalniają czynności serca
•
Zmniejszają pracę serca i zapotrzebowanie
na tlen (ujemne działanie inotropowe)
•
Obniżają ciśnienie tętnicze krwi (działanie
ośrodkowe i obwodowe)
•
Zmniejszają uwalnianie reniny (enzym
biorący udział w syntezie angiotensyny)
•
Hamują drżenia mięśniowe
•
Działają uspokajająco

87
Leki hamujące układ
sympatyczny
•
Właściwości farmakokinetyczne
•
Dobrze rozpuszczalne w tłuszczach
(propranolol, metoprolol) – dobrze
wchłaniają się z przewodu pokarmowego –
metabolizm wątrobowy.
•
Łatwo przechodzą do OUN
•
Dobrze rozpuszczalne w wodzie
(sotalol,
atenolol) – źle wchłaniają się z przewodu
pokarmowego – nie ulegają metabolizmowi
wątrobowemu.
•
Nie przechodzą do OUN

88
Leki hamujące układ sympatyczny
•
Zastosowanie β-adrenolityków
•
Nadciśnienie tętnicze
- propranolol
(nieselektywne), atenolol, acebutolol
(kardioselektywne)
•
Choroba wieńcowa
(profilaktyka wtórnego
zawału) – metoprolol
•
Arytmie
– metoprolol, propranolol, atenolol
•
Nerwice
- propranolol
•
Migrena
- propranolol
•
Jaskra
– timolol – obniża ciśnienie
śródgałkowe

89
Leki hamujące układ sympatyczny
•
Działania niepożądane
– wynikają z
blokady receptorów β-adrenergicznych
•
Zwiększenie oporu w drogach
oddechowych (hamowanie receptorów β2)
•
Osłabienie siły skurczu mięśnia sercowego
•
Bradykardia - częstość akcji serca poniżej
50 uderzeń na minutę
•
Zaburzenia krążenia z niskim ciśnieniem
90
Układ
parasympatyczny
- cholinergiczny
•
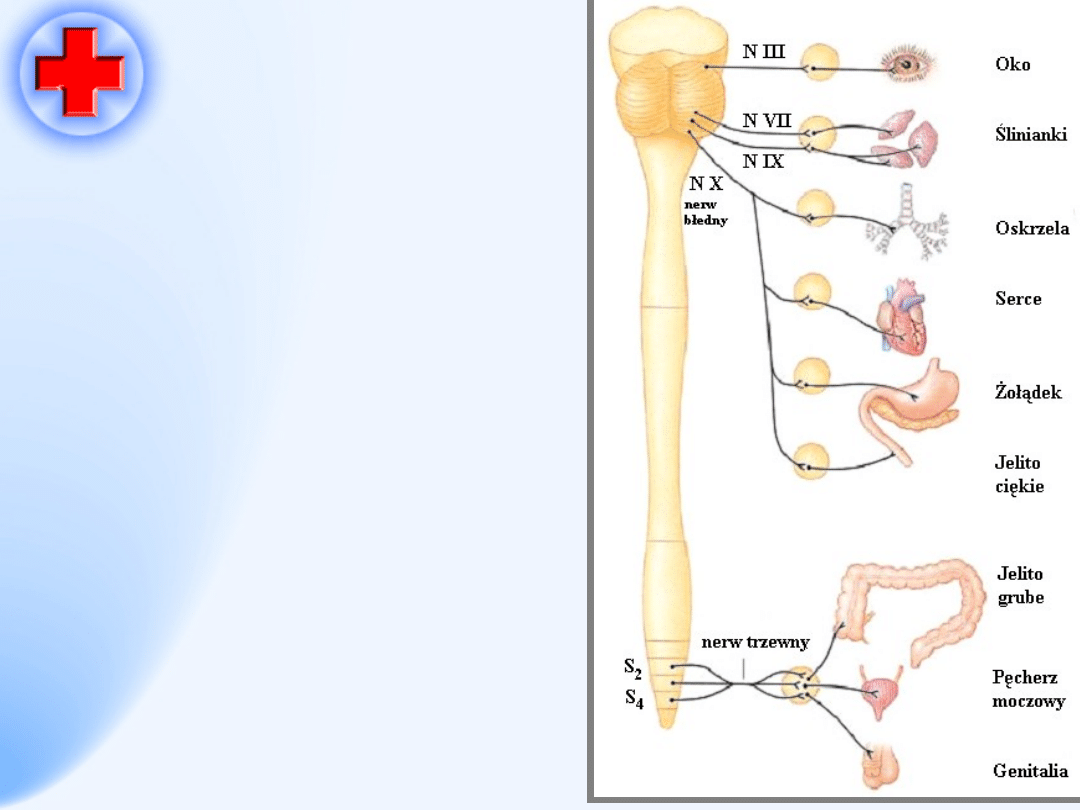
Włókna przedzwojowe
długie – acetylocholina
•
Zwoje – acetylocholina
•
Włókna pozazwojowe
krótkie – acetylocholina
•
Wszystkie narządy są
unerwione przez włókna
przywspółczulne
.
•
Wyjątek!!!
•
Wątroba, skóra i
naczynia nie są
unerwione przez włókna
przywspółczulne
•
N - III, VII, IX, X – nerwy
czaszkowe
•
S2-S4 – nerwy rdzeniowe

91
Układ parasympatyczny –
cholinergiczny
•
Pobudzenie układu cholinergicznego:
•
Zwężenie źrenicy
•
Zwolnienie akcji serca
•
Skurcz oskrzeli
•
Rozszerzenie naczyń krwionośnych –
spadek ciśnienia krwi
•
Hamowanie czynności wydzielniczych
nadnerczy
•
Skurcz mięśni gładkich przewodu
pokarmowego i pęcherza moczowego
•
Zwiększenie wydzielania soków
trawiennych

92
Układ parasympatyczny –
cholinergiczny
•
Acetylocholina (Ach)
- główny
neuroprzekaźnik układu parasympatycznego.
•
Występuje we włóknach przedzwojowych
(cholinergicznych i adrenergicznych),
pozazwojowych (cholinergicznych) i w zwojach
•
Przekazuje impulsy w zwojach współczulnych i
w obrębie płytki nerwowo-mięśniowej w
mięśniach prążkowanych
•
Biosynteza acetylocholiny - w neuronach
cholinergicznych

93
Układ parasympatyczny –
cholinergiczny
•
Pod wpływem impulsu z zakończeń
cholinergicznych wydziela się ACh - wiąże z
receptorem i przekazuje informacje do
danego narządu.
•
Receptory cholinergiczne –
nikotynowe N
związane z kanałem jonowym – pobudzane
przez acetylocholinę i nikotynę – Występują
w neuronach OUN, w zwojach, w rdzeniu
nadnerczy i płytce nerwowo-mięśniowej
•
W przestrzeni synaptycznej jest szybko
rozkładana przez
acetylocholino
-
esterazę
(AChE) do choliny i kwasu octowego
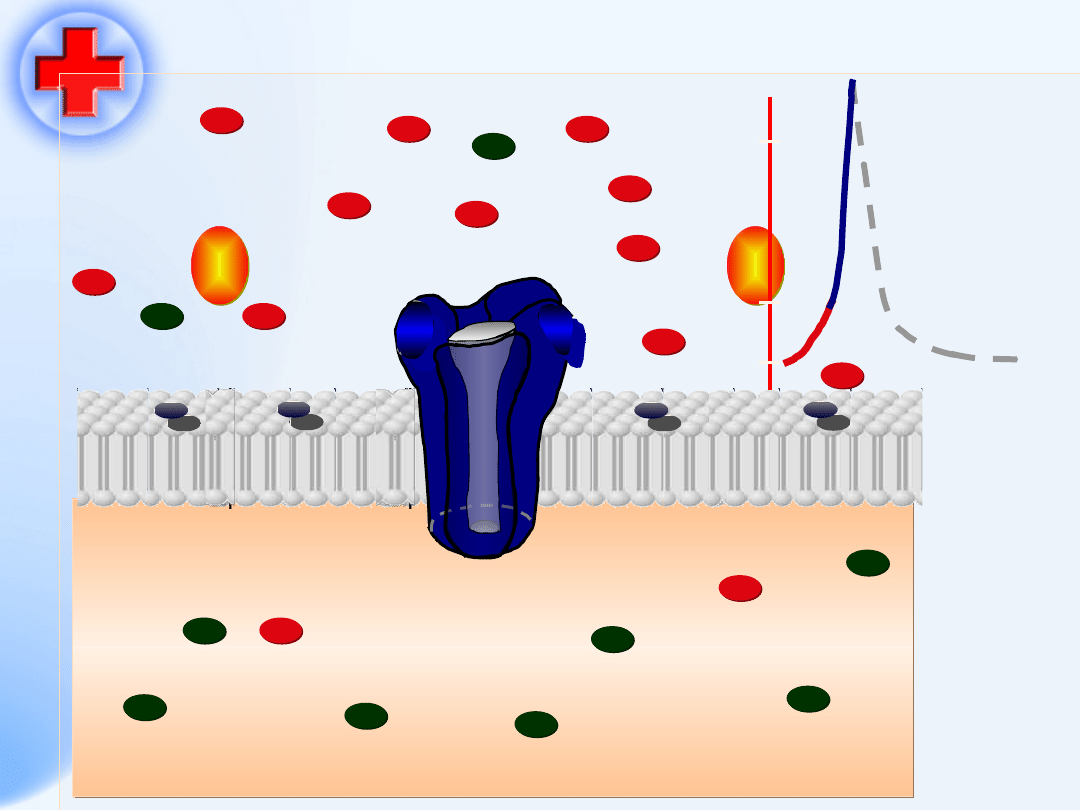
94
β α
α
γ
δ
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
K+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
ACh
ACh
-65
-
90
mV
0
ACh
ACh
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Na+
Receptor nikotynowy N związany z kanałem
jonowym

95
Układ parasympatyczny –
cholinergiczny
•
Receptory cholinergiczne M
:
•
Receptory –
muskarynowe M1-M5
-
związane z białkiem G – pobudzane przez
acetylocholinę i muskarynę
•
M1
– występuje wyłącznie w OUN i zwojach –
pamięć, uczenie, przekazywanie impulsów w
zwojach
•
M2
– występuje głównie w sercu – obniżenie
częstości pracy serca
•
M3
– występuje w mięśniach gładkich
(skurcz) i gruczołach wydzielniczych
(wydzielanie)

96
Leki pobudzające układ
parasympatyczny - cholinomimetyki
•
Bezpośredni agoniści receptorów
muskarynowych
•
Acetylocholina, karbachol, pilocarpina,
muskaryna
•
Inhibitory acetylocholinoesterazy
•
Odwracalne
- Fizostygmina, neostygmina
•
Nieodwracalne
– Fluostygmina, związki
fosforoorganiczne – pestycydy,
insektycydy, gazy bojowe
.

97
Leki pobudzające układ
parasympatyczny – cholinomimetyki -
bezpośrednie
Acetylocholina
– agonista receptorów N i M
Rzadko stosowana – szybki rozkład (AChE)
Stosowana w okulistyce
Karbachol
– agonista receptorów N i M –
zwiększa uwalnianie acetylocholiny.
Nie jest rozkładany przez AChE. Nie
przechodzi BBB. Słabe działanie na układ
krążenia
Zastosowanie
– atonia przewodu
pokarmowego i pęcherza moczowego, jaskra,
miejscowo w nieżycie błony śluzowej nosa.

98
Leki pobudzające układ
parasympatyczny – cholinomimetyki -
bezpośrednie
•
Pilokarpina
(alkaloid otrzymywany
syntetycznie) – działa na receptory N i M.
•
Przenika BBB
•
Silnie wpływa na gruczoły wydzielania
zewnętrznego
•
Zastosowanie
– jaskra, w radioterapii w
celu pobudzenia czynności gruczołów
ślinowych

99
Leki pobudzające układ
parasympatyczny – cholinomimetyki -
pośrednie
•
Pobudzają receptory muskarynowe M -
powodują wzrost poziomu acetylocholiny
•
Odwracalne Inhibitory acetylocholino-
esterazy
•
Fizostygmina
– dobrze wchłaniana z
przewodu pokarmowego - przenika BBB,
silnie działa na serce i przewód pokarmowy
•
Zastosowanie
– jaskra, zatrucia atropiną,
lekami przeciw-histaminowymi

100
Leki pobudzające układ
parasympatyczny cholinomimetyki -
pośrednie
•
Odwracalne Inhibitory acetylocholino-
esterazy
•
Neostygmina
- słabo wchłaniana z
przewodu pokarmowego – nie przechodzi
BBB – trwalsza i mniej toksyczna od
fizostygminy
•
Zastosowanie
– atonia jelit, nużliwość
mięśni (myastenia gravis), jaskra

101
Leki pobudzające układ
parasympatyczny – cholinomimetyki -
pośrednie
•
Odwracalne inhibitory
acetylocholinoesterazy
o działaniu ośrodkowym
– hamują AChE
wybiórczo w mózgu – słaby wpływ na
narządy obwodowe
•
Stosowane w chorobie Alzheimera
•
Donepezil
•
Riwastygmina
•
Galantamina

102
Leki pobudzające układ
parasympatyczny cholinomimetyki
•
Nieodwracalne inhibitory
acetylocholinoesterazy
•
Rozpuszczalne w lipidach, wchłaniają się z
błon śluzowych, przewodu pokarmowego i
przez skórę
•
Przechodzą do OUN
•
Flustygmina
– stosowana
wyłącznie
miejscowo w leczeniu jaskry
•
Związki fosforoorganiczne
– pestycydy,
insektycydy, gazy bojowe
•
Odtrutki – leki o właściwościach
reaktywatorów acetylocholinoesterazy.
•
Pralidoksym, Obidoksym
– oksymy

103
Leki pobudzające układ
parasympatyczny -
cholinomimetyki
•
Działania niepożądane
:
•
Zaburzenia widzenia
•
Ślinotok, łzawienie i wzmożona potliwość
•
Duszności
•
Bradykardia
•
Zaburzenia rytmu serca
•
Skurcze mięśni, drżenia, drgawki
•
Rozszerzenie naczyń skórnych,
zaczerwienienie powłok

104
Leki pobudzające układ
parasympatyczny -
cholinomimetyki
•
Interakcje
:
•
Nasilają działanie depresyjne
narkotycznych leków przeciwbólowych
na ośrodek oddechowy
•
Osłabiają działanie pochodnych kurary
•
Nasilają bradykardię po glikozydach
nasercowych

105
Leki hamujące układ
parasympatyczny
parasympatykolityki
•
Antagoniści receptora muskarynowego M
•
Blokada receptorów M powoduje:
•
Rozluźnienie mięśni gładkich przewodu
pokarmowego, dróg żółciowych,
moczowych
•
Rozkurcz oskrzeli
•
Skurcz naczyń krwionośnych
•
Zmniejszenie wydzielania zewnętrznego
(śliny, łez, kwasu solnego)
•
Przyspieszenie akcji serca (tachykardia)

106
Leki hamujące układ
parasympatyczny –
parasympatykolityki
•
Zastosowania kliniczne
:
•
Stany skurczowe mięśni gładkich (
No-Spa
)
•
Choroba wrzodowa –
Pirenzepina
–
antagonista receptorów M w komórkach
okładzinowych żołądka
•
Stany skurczowe dróg oddechowych
(
Ipratropium
)
•
Diagnostyka okulistyczna (
Atropina
)
•
Premedykacja – zmniejszenie wydzielania
śluzu, zapobiega bradykardii i hipotensji
(
Atropina
)
•
Zatrucia – cholinomimetykami

107
Leki hamujące układ
parasympatyczny –
parasympatykolityki
•
Spazmolityki neurotropowe
– działają
zwiotczająco na mięśnie gładkie pośrednio
– zahamowanie przewodnictwa nerwowego
za pośrednictwem acetylocholiny –
antagoniści receptorów muskarynowych
•
Spazmolityki muskulotropowe
– działają
bezpośrednio na mięśnie gładkie poprzez
zwiększenie stężenia cAMP powodują
zwiotczenie mięśni

108
Leki hamujące układ
parasympatyczny
spazmolityki neurotropowe
•
Atropina
– dobrze wchłania się z przewodu
pokarmowego – łatwo przechodzi BBB –
działa pobudzająco na OUN
•
Zastosowanie
– zapobieganie odruchowemu
zatrzymaniu serca i zmniejszenie
wydzielania śluzu w drogach oddechowych
(premedykacja), kolka jelitowa, żółciowa,
nerkowa, rozszerzenie źrenicy – diagnostyka
•
Ipratronium
– Działanie zależne od drogi
podania
•
Doustnie lub pozajelitowo (
Itrop
) w
kardiologii (przyspiesza akcję serca),
inhalacje (
Atrovent
) – stosowany w astmie
oskrzelowej

109
Leki hamujące układ
parasympatyczny
spazmolityki neurotropowe
•
Spazmofen
– stosowany w stanach
skurczowych przewodu pokarmowego, w
leczeniu skojarzonym choroby wrzodowej
żołądka i dwunastnicy
•
Działanie spazmolityczne słabsze od atropiny

110
Leki hamujące układ
parasympatyczny spazmolityki
neurotropowe
•
Działania niepożądane
•
Zaburzenia widzenia – światłowstręt
•
Suchość skóry i błon śluzowych
•
Zaparcia i trudności oddawania moczu
•
Tachykardia
•
Pobudzenie psychoruchowe lub depresja

111
Leki hamujące układ
parasympatyczny spazmolityki
neurotropowe
•
Interakcje
– osłabiają działanie leków
pobudzających perystaltykę przewodu
pokarmowego (IAChE)
•
Zwiększają wchłanianie z przewodu
pokarmowego β-blokerów, glikozydów
nasercowych, diuretyków tiazydowych.
•
Neuroleptyki, inhibitory MAO, leki
przeciwhistaminowe – nasilają działanie
spazmolityków

112
Leki hamujące układ
parasympatyczny
spazmolityki muskulotropowe
•
Papaweryna –
stosowana w skurczach
przewodu pokarmowego, układu
moczowo-płciowego, w zaburzeniach
krążenia obwodowego i wieńcowego
•
Preparaty złożone:
•
Spasticol
(ekstrakt z Belladonny +
papaweryna (czopki)
•
Tolargin
– Nowalgina + Papaweryna +
Atropina (czopki)

113
Leki hamujące układ
parasympatyczny
spazmolityki muskulotropowe
•
Drotaweryna (No-Spa)
– pochodna
syntetyczna działa silniej i dłużej niż
papaweryna.
•
Zastosowanie –
stany skurczowe
przewodu pokarmowego, kolka
żółciowa, nerkowa, skurcze oskrzeli,
bolesne miesiączki, stany skurczowe
obwodowych naczyń krwionośnych

114
Leki hamujące układ
parasympatyczny spazmolityki
muskulotropowe
•
Działania niepożądane –
Suchość błon
śluzowych, zaparcia, zaburzenia
akomodacji (rozszerzenie źrenic), zawroty
głowy, pobudzenie psychoruchowe
•
Przeciwwskazania
– jaskra, przerost
gruczołu krokowego, nużliwość mięśni,
ciąża i okres karmienia

115
Leki hamujące układ
parasympatyczny
parasympatykolityki
•
Parasympatykolityki syntetyczne
przechodzące do ośrodkowego układu
nerwowego
•
Benzatropina (Cogentin)
•
Biperiden (Akineton)
•
Triheksfenidyl (Parkopan)
•
Stosowane w chorobie Parkinsona
116
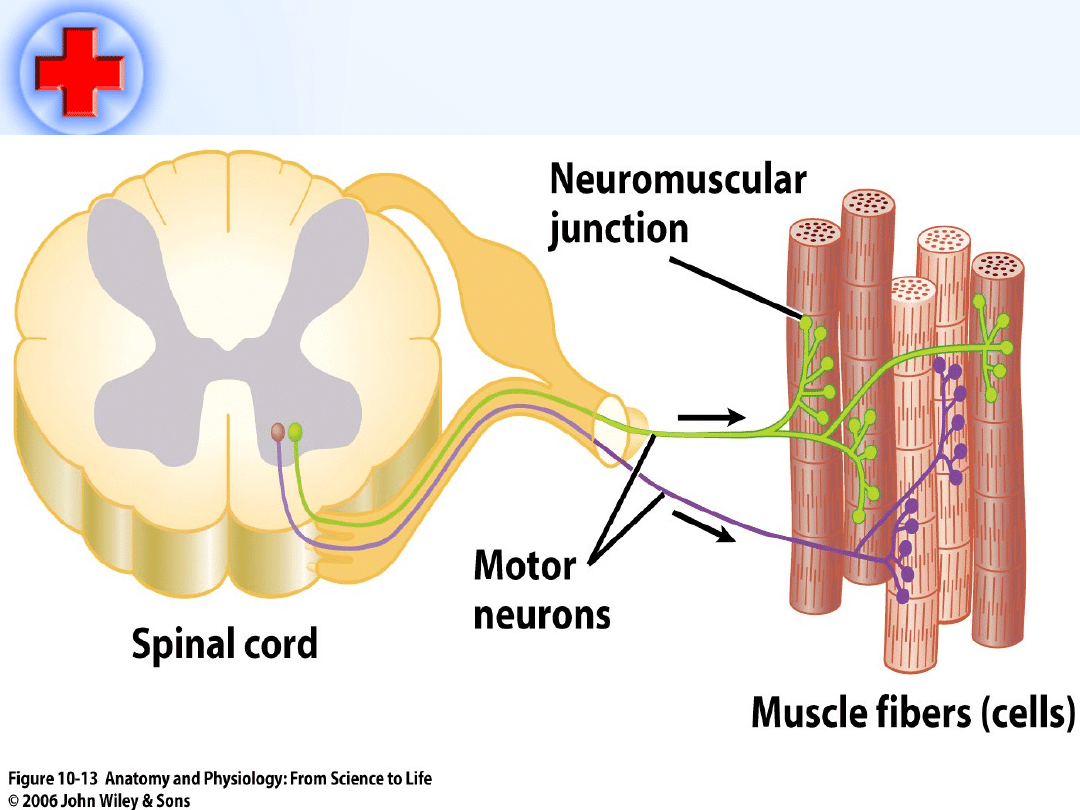
Połączenie nerwowo-mięśniowe –płytka motoryczna
Rdzeń
kręgowy
Włókna mięśniowe
Neurony motoryczne
Impuls

117
Leki zwiotczające mięśnie
szkieletowe
•
Powodują blok nerwowo-mięśniowy –
przerwanie przewodzenia bodźców z włókna
nerwowego na mięśniowe – zwiotczenie mięśni
•
Leki dzielimy na:
1. Działające przez
powinowactwo do
receptora N w płytce nerwowo-mięśniowej
(współzawodniczą z acetylocholiną) – blok
niedepolaryzacyjny – leki I rzędu, kuraryny.
2. Wywołujące
przedłużoną depolaryzację
błony komórki mięśniowej
– blok
depolaryzacyjny – leki II rzędu,
pseudokuraryny

118
Leki niedepolaryzujące –
kuraryny
•
Powodują odwracalne porażenie mięśni
poprzecznie prążkowanych
•
Zablokowanie 20 – 75% receptorów N –
osłabienie siły mięśniowej
•
Zablokowanie 90 - 95% receptorów N –
porażenie mięśnia i zanik odpowiedzi na
pobudzenie
•
Blok niedepolaryzujący może zostać
odwrócony przez inhibitory
acetylocholinoesterazy

119
Leki zwiotczające mięśnie
szkieletowe
•
Leki I rzędu niedepolaryzujące - kuraryny
•
Mechanizm działania
:
•
Antagoniści acetylocholiny – łączą się z
receptorami N płytki motorycznej
wywołując blok polaryzacyjny
ALE
nie
wywołują pobudzenia płytki motorycznej
•
Nadmiar Ach (po podaniu IAchE) wypiera
kuraryny z połączeń - zakończenie
kontrolowanego zwiotczenia w zabiegach
chirurgicznych.

120
Leki zwiotczające mięśnie
szkieletowe
niedepolaryzujące
•
Kuraryny
–
podawane tylko dożylnie (nie
wchłaniają się z przewodu pokarmowego)
•
Czas działania krótki – zależny od dawki (od
20-60min)
•
Działanie natychmiastowe po podaniu iv (1-
2min)
•
Osłabienie mięśni utrzymuje się dłużej –
powolne uwalnianie leku z połączeń z
albuminami krwi

121
Leki zwiotczające mięśnie
szkieletowe
niedepolaryzujące
•
Kolejność porażania mięśni
prążkowanych
:
•
Mięśnie oczu – podwójne widzenie
•
Mięśnie twarzy – twarz maskowata,
opadanie powiek
•
Mięśnie głowy, szyi, kończyn, grzbietu
•
Mięśnie oddechowe, międzyżebrowe,
brzuszne (oddech kontrolowany)
•
Przepona
•
Działanie kuraryn znoszą IAChE

122
Leki zwiotczające mięśnie
szkieletowe
niedepolaryzujące
•
Zastosowanie
:
•
Zabiegi operacyjne na jamie brzusznej i
klatce piersiowej, intubacja dotchawicza
•
Długo trwający oddech kontrolowany w
niewydolności oddechowej
•
W zatruciach toksynami wywołującymi
skurcz mięśni (strychnina, tężec)
•
Elektrowstrząsach (psychiatria)
•
Kardiowersja – przywrócenie prawidłowego
rytmu serca krótkotrwałym prądem o
dużym napięciu

123
Leki zwiotczające mięśnie
szkieletowe
niedepolaryzujące
•
Działania niepożądane
:
•
Spadki ciśnienia – hamują przekaźnictwo
w zwojach układu wegetatywnego
•
Przyspieszenie akcji serca – blokowanie
zwojów nerwu błędnego
•
Skurcz oskrzeli – uwalnianie histaminy

124
Leki zwiotczające mięśnie
szkieletowe
niedepolaryzujące
•
Pancuronium (Pavulon)
•
Intubacja
: 0.08 – 0.1 mg/kg
•
Początek działania: po 90 – 120s od
podania 0.1 mg/kg
•
Czas działania: 45 – 60 min
•
Eliminacja
- przez nerki (40 % metabolizm
wątrobowy)
•
Ryzyko zaburzeń rytmu serca (hamuje
wychwyt zwrotny adrenaliny)
•
Ryzyko całkowitego porażenia motoryki
przewodu pokarmowego (czynność
powraca po ok. 50 min.)

125
Leki zwiotczające mięśnie
szkieletowe
niedepolaryzujące
•
Wecuronium (Norcuron)
•
Intubacja : 0.08 – 0.1 mg/kg
•
Początek działania – poniżej 3 min, czas
działania 25 – 30 min
•
Eliminacja
- wątrobowa (aktywne metabolity)
•
W niewielkim stopniu przechodzi przez
łożysko
•
Nie uwalnia histaminy
•
Nie zwiększa ciśnienia śródczaszkowego i nie
wpływa na przepływ mózgowy

126
Leki zwiotczające mięśnie
szkieletowe
depolaryzujące
•
Podobieństwo
do Ach – depolaryzacja
błony długotrwała - Nie są rozkładane
przez AChE tak szybko jak Ach
•
Blok depolaryzacyjny
– charakterystyczne
cechy:
•
Przedłużona depolaryzacja powoduje
przykurcze mięśni twarzy, szyi i kończyn
•
Mięśnie prążkowane słabo reagują na
drażnienie prądem
•
Blok jest nieodwracalny – IAChE potęgują
blok nerwowo-mięśniowy

127
Leki zwiotczające mięśnie
szkieletowe
depolaryzujące
•
Sukcynylocholina (Suxamethonium)
–
działa szybciej i krócej od kuraryn
•
Zastosowanie
– krótkotrwałe zabiegi –
intubacja dotchawicza, bronchoskopia
•
Działania niepożądane
:
•
Wzrost ciśnienia śródgałkowego
•
Tachykardia
•
Nadwrażliwość na lek u pacjentów z
genetycznym niedoborem AChE

128
Leki miorelaksacyjne o działaniu
ośrodkowym
•
Działają porażająco na interneurony
rdzenia kręgowego.
Nasilają aktywność neuronów
wstawkowych, które zapobiegają zbyt
silnym skurczom mięśni – blokują stały
napływ bodźców czuciowych.
•
Działają
też
depresyjnie na wyższe
ośrodki mózgowe – działanie
antyemocjonalne i przeciw-lękowe

129
Leki miorelaksacyjne o
działaniu ośrodkowym
•
Baklofen
(agonista receptora GABA
B
)
–
silne działanie przeciwskurczowe na
mięśnie szkieletowe. Działa na poziomie
rdzenia kręgowego
•
Zastosowanie
- stwardnienie rozsiane,
paraliż spastyczny, neuralgia trójdzielna
(nerwoból), uporczywa czkawka

130
Leki miorelaksacyjne o działaniu
ośrodkowym
•
Dantrolen
- rozkurcza na mięśnie
szkieletowe działając bezpośrednio na
miofibryle.
•
Hamuje uwalnianie jonów wapnia,
niezbędnych do powstania skurczu mięśnia –
nie dochodzi do skurczu mięśnia
•
Zastosowanie
- spastyczne skurcze mięśni
spowodowane uszkodzeniem neuronu
ruchowego
•
Hipertermia złośliwa – gwałtowny i szybki
wzrost temperatury

131
Leki pobudzające zakończenia
ruchowe
•
Nużliwość mięśni (Myastenia gravis)
-
przewlekła choroba charakteryzująca się
osłabieniem i zmęczeniem mięśni
szkieletowych w wyniku reakcji
autoimmunologicznej związanej z
wytwarzaniem i obecnością we krwi
przeciwciał przeciw receptorom N w płytce
nerwowo-mięśniowej lub na genetycznym
zwiększeniu aktywności AChE.
•
Przeciwciała stwierdza się u 87% chorych.

132
Leki pobudzające zakończenia
ruchowe
•
Myastenia gravis - objawy
•
Zaburzenia ruchów gałek ocznych
(opadnięcie powieki, dwojenie, zez),
•
Niedowłady mięśni połykania, gardła i
krtani (krztuszenie się, głos cichy),
•
Osłabienie mięśni twarzy szyi, karku,
tułowia, kończyn, mięśni oddechowych
(twarz z wyrazem, smutku i
przygnębienia, opadanie głowy,
niedowłady).

133
Leki pobudzające zakończenia
ruchowe
•
Myastenia gravis
– leczenie
•
Inhibitory acetylocholinoesterazy
(IAChE) – zwiększają ilość Ach w
szczelinie synaptycznej i przedłużają jej
działanie
•
Neostygmina (Polstygmina)
•
Produkcję przeciwciał ogranicza się
lekami immunosupresyjnymi:
•
Prednizon
•
Cyklofosfamid
•
Metotreksat

134
Leki znieczulające miejscowo
Znieczulenie miejscowe
(przewodowe) –
stan przejściowego, odwracalnego
zablokowania przewodnictwa bodźców
bólowych podaniem leków znieczulenia
miejscowego
Wyeliminowane zostaje odczuwanie bólu,
czucia zimna, ciepła, dotyku.
Po okresie działania leków dochodzi do
samoistnego cofnięcia się objawów.

135
Leki znieczulające
miejscowo
Blokują przewodzenie impulsów we
włóknach nerwowych
w miejscu
gdzie
zostały podane znosząc odczuwanie bólu.
Nie działają nasennie. Nie powodują
utraty przytomności
Pochodne amidowe
–
kokaina
, lidokaina,
bupiwakaina
Pochodne estrowe
– benzokaina, prokaina

136
Leki znieczulające miejscowo
Mechanizm działania
Blokowanie kanałów sodowych w
błonach komórkowych - zahamowanie
przewodnictwa impulsów (stabilizacja
potencjału spoczynkowego włókna
nerwowego)
Znieczulenie następuje po 2-5 min.
Czas działania tak długo jak jest w
bezpośrednim kontakcie

137
Rodzaje znieczulenia
Znieczulenie powierzchniowe
– na
powierzchnię skóry, błony śluzowej -
porażenie zakończeń nerwowych -
roztwory
lidokainy (2%), anestezyna (maść)
Znieczulenie nasiękowe
(infiltracyjne)
wstrzyknięcie leku w pod skórę lub błonę
śluzową (uwaga na naczynia krwionośnie
przebiegające w pobliżu miejsca iniekcji -
l
idokaina (0.25–1%)
Znieczulenie przewodowe
- głębokie
(dordzeniowe) – najbliższa okolica pnia lub
splotu nerwowego -
lidokaina (0.5-1.5%),
bupiwakaina (0.25-0.5%)

138
Leki znieczulające
miejscowo
Działanie niepożądane
OUN - niepokój, drżenia, drgawki
Serce – bradykardia i zaburzenia rytmu
Reakcje uczuleniowe - świąd, wysypki,
astma oskrzelowa napadowa, wstrząs
anafilaktyczny (
prokaina, bupiwakaina
)

139
Dziękuję za uwagę
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
- Slide 83
- Slide 84
- Slide 85
- Slide 86
- Slide 87
- Slide 88
- Slide 89
- Slide 90
- Slide 91
- Slide 92
- Slide 93
- Slide 94
- Slide 95
- Slide 96
- Slide 97
- Slide 98
- Slide 99
- Slide 100
- Slide 101
- Slide 102
- Slide 103
- Slide 104
- Slide 105
- Slide 106
- Slide 107
- Slide 108
- Slide 109
- Slide 110
- Slide 111
- Slide 112
- Slide 113
- Slide 114
- Slide 115
- Slide 116
- Slide 117
- Slide 118
- Slide 119
- Slide 120
- Slide 121
- Slide 122
- Slide 123
- Slide 124
- Slide 125
- Slide 126
- Slide 127
- Slide 128
- Slide 129
- Slide 130
- Slide 131
- Slide 132
- Slide 133
- Slide 134
- Slide 135
- Slide 136
- Slide 137
- Slide 138
- Slide 139
Wyszukiwarka
Podobne podstrony:
Farmakoterapia w stanach nagłych, Ratownictwo Medyczne, wykłady
Stany zagrożenia życia -pielęgniarki kurs, Ratownictwo Medyczne, wykłady
Propeudytyka Prawa, - PIERWSZA POMOC - ZDROWIE, - Ratownictwo Medyczne, Wykłady
Główka płodu - wymiary i zachowanie, - PIERWSZA POMOC - ZDROWIE, - Ratownictwo Medyczne, Wykłady
PODSTAWY PROMOCJI, - PIERWSZA POMOC - ZDROWIE, - Ratownictwo Medyczne, Wykłady
I Pomoc, - PIERWSZA POMOC - ZDROWIE, - Ratownictwo Medyczne, Wykłady
FARMAKOLOGIA, Ratownictwo Medyczne, Farmakologia
farmakologia w ratownictwie medycznym
Wartość rokownicza stężenia nadtlenku wodoru w kondensaW, Ratownictwo Medyczne, wykłady
SPOSOBY WENTYLACJI-folie, Ratownictwo Medyczne, wykłady
Optymalizacja, Ratownictwo Medyczne, wykłady
współczesna opieka w obrażeniach, Ratownictwo Medyczne, wykłady
konspekt2, Ratownictwo Medyczne, wykłady
ODP z farmakologii, Ratownicto Medyczne, Farmakologia
FARMAKOLOGIA, Ratownicto Medyczne, Studia- Ratownictwo medyczne, farmakologia
Medycyna ratunkowa - szkolenie, Ratownictwo Medyczne, wykłady
Płaszczyzny i wymiary miednicy mniejszej, - PIERWSZA POMOC - ZDROWIE, - Ratownictwo Medyczne, Wykła
więcej podobnych podstron