
BADANIE GINEKOLOGICZNE
ROLA BADAŃ
DIAGNOSTYCZNYCH
W GINEKOLOGII
Dr n. med. Renata Banach
Klinika Ginekologii Operacyjnej i Endoskopowej
ICZMP w Łodzi

Szczególny charakter badania
ginekologicznego
Klimat zaufania w kontakcie lekarz-
pacjentka
Badanie ginekologiczne zawsze
poprzedzone rozmową
Obecność osoby trzeciej przy badaniu
(zwłaszcza, gdy mamy do czynienia z osobą
nieletnią lub niezrównoważoną psychicznie)
2
2

Wyposażenie gabinetu
ginekologicznego
fotel ginekologiczny
leżanka
lampa
wzierniki typu Cuzco lub dwułyżkowe
zestaw do pobierania badań
cytologicznych i badań czystości pochwy
słuchawka położnicza
ciśnieniomierz

Badanie podmiotowe
Wywiad
- Wywiad miesiączkowy
- Przebyte ciąże i porody
- Przebyte operacje
- Choroby związane z narządem
płciowym
- Choroby ogólne
- Wywiad rodzinny

Badanie podmiotowe
Szczegółowy wywiad położniczy:
- liczba przebytych ciąż;
- czas ich trwania;
- sposób rozwiązania;
- liczba dzieci: ich masa i stan
urodzeniowy;
- powikłania przy porodach;
- powikłania po poronieniach.

Badanie ginekologiczne
Pacjentka znajduje się na fotelu
ginekologicznym z nogami zgiętymi
w stawach biodrowych i kolanowych
i odwiedzionymi;
Bardzo ważne dla komfortu badanej
jest rozluźnienie ciała.

Badanie przedmiotowe
Oględziny zewnętrznych narządów
płciowych
Badanie przy pomocy wziernika
Palpacyjne badanie dwuręczne
(zestawione)
Palpacyjne badanie brzucha
Badanie per rectum
Badanie piersi

Badanie przedmiotowe -
oglądanie
Ocena budowy:
- warg sromowych mniejszych i
większych;
- przedsionka pochwy, łechtaczki;
- ujścia cewki moczowej;
Stwierdzenie obecności zmian
zapalnych, przebarwień, wydzieliny z
pochwy i cewki moczowej

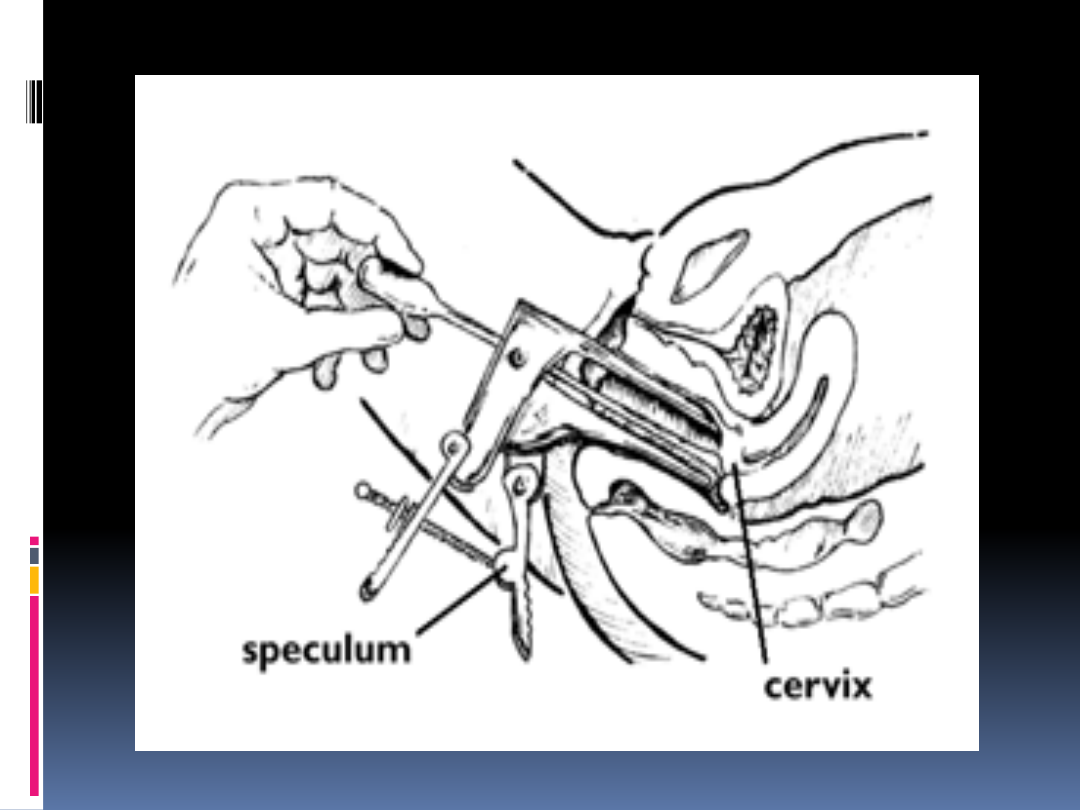
Badanie we wziernikach
Wziernik powinien być sterylny,
ciepły, ewentualnie nawilżony;
Zakładamy go po rozchyleniu warg
sromowych, wzdłuż palca
wskazującego, który uciska krocze;
Po rozchyleniu wziernika oglądamy
szyjkę macicy i pochwę;
Niezbędne dobre źródło światła.

Badanie we wziernikach
Oglądanie pochwy:
kolor ścian pochwy, obecność
wydzieliny,
ilość i zabarwienie wydzieliny,
obniżenie
ścian pochwy podczas parcia i w
spoczynku,
próba kaszlowa;
Zmiany w pochwie:
guzy, owrzodzenia, urazy,
zwężenia, przegrody i inne wady
wrodzone.

Badanie we wziernikach –
szyjka macicy
Oglądanie - ocena rozmiaru,
kształtu szyjki (walcowata,
stożkowata), ocena kształtu ujścia
zewnętrznego (okrągłe,
szczelinowate), pęknięcia szyjki,
powierzchnia (nadżerka);
Wydzielina z szyjki: zabarwienie,
zapach, ilość;
Krwawienie z szyjki: nasilenie,
lokalizacja.

Badanie we wziernikach –
szyjka macicy
Próba jodowa (test Schillera)
Służy do odróżnienia nabłonka
fizjologicznego pokrywającego tarczę
części pochwowej od patologicznego .
W kontakcie z płynem Lugola nabłonek
wielowarstwowy płaski zawierający
glikogen zabarwia się pod wpływem
jodu na kolor ciemnobrunatny.

Badanie we wziernikach –
szyjka macicy
Test z 3% kwasem octowym
Opiera się na odwracalnej ,
kilkuminutowej denaturacji białek i
kwasów nukleinowych zawartych w
komórkach.
Po naniesieniu na powierzchnię
tarczy szyjki miejsca pokryte
nabłonkiem prawidłowym różnią się
strukturą i zabarwieniem od ognisk
patologicznych.

Badanie palpacyjne pochwy
Badanie wykonuje się w jałowych
rękawiczkach palcem wskazującym
lub wskazującym i środkowym ręki
badającej;
Badanie przedsionka pochwy pod
kątem zgrubień, zniekształceń,
ocena stopnia obniżenia ścian
pochwy;
Ocena wielkości i kształtu szyjki ,
ocena drożności kanału szyjki.

Badanie dwuręczne
zestawione
Jedna ręka znajduje się w pochwie,
druga uciska powłoki brzuszne;
W pochwie znajduje się palec
wskazujący lub wskazujący i środkowy,
które wkładamy wzdłuż tylnej ściany
pochwy, unosząc ku górze szyjkę i
macicę, łokieć oparty na kolanie;
Z góry na powłoki uciskają palce drugiej
ręki, co pozwala na dokładną palpację
macicy i przydatków.

Badanie zestawione:
pochwa – per rectum
Palec środkowy ręki badającej
zostaje umieszczony w odbytnicy, a
wskazujący
w pochwie.
Umożliwia dokładne zbadanie
zatoki Douglasa, tylnej ściany
pochwy i odbytnicy.

Badanie ultrasonograficzne
Umożliwia ocenę struktur, których
nie można ocenić w badaniu
ginekologicznym, np. grubość
endometrium, strukturę jajników;
Standardem jest oglądanie narządów
rodnych i miednicy mniejszej przy
pomocy głowicy waginalnej;
Badanie przeprowadza się z pustym
pęcherzem moczowym.

Badanie sutków
Badanie w pozycji
stojącej/siedzącej:
ramiona luźno opuszczone wzdłuż
ciała
uniesione nad głowę
ręce oparte na biodrach
Badanie w ułożeniu na plecach:
ramiona ułożone wzdłuż ciała
uniesione nad głowę

Oglądanie sutków
symetria i kształt
powierzchnia skóry
(„skórka pomarańczowa”)
wciągnięcie brodawki
obecność wydzieliny
obrzęk skóry
rysunek żylny

Cytologia
W roku 1928 George Papanicolau publikuje
wyniki swoich badań nad składem
komórkowym wydzieliny pochwowej;
Od 1943 upowszechnienie rozmazu
cytologicznego i skali Papanicolau;
spadek zachorowalności o 50% i umieralności
o 70%;
Od 1988 roku klasyfikacja Bethesda.

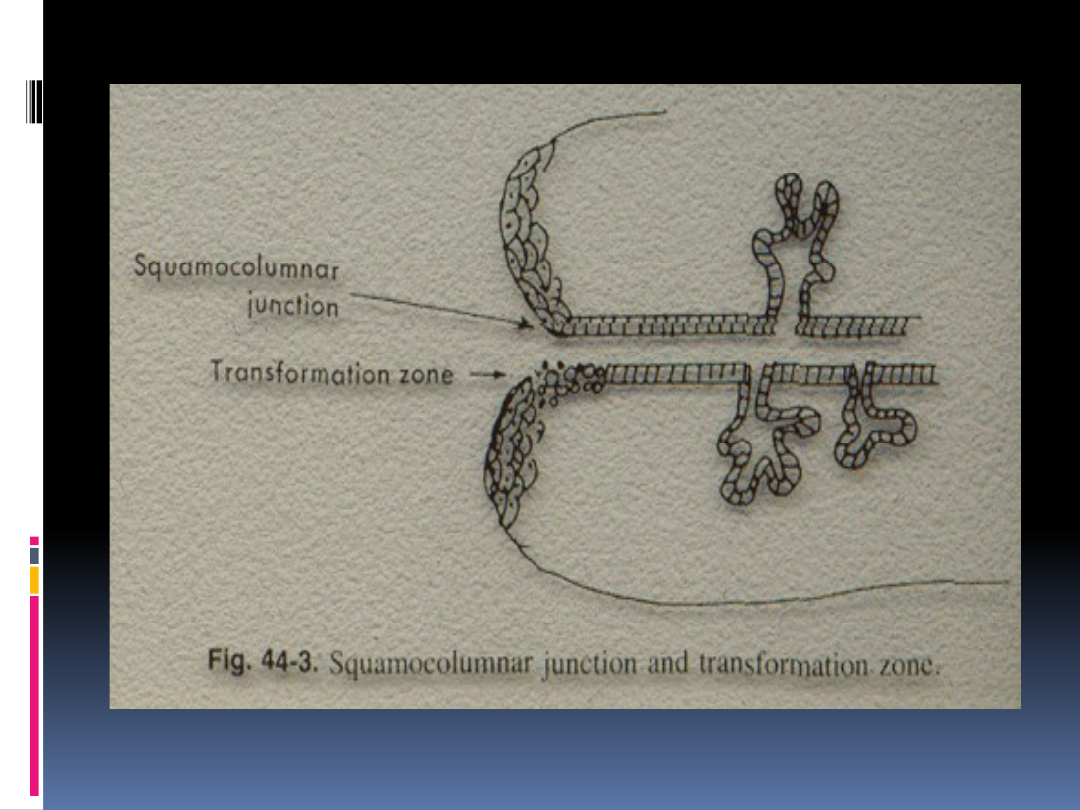
Cytologia
Pochwową część szyjki oraz pochwę pokrywa
nabłonek wielowarstwowy płaski
nierogowaciejący (paraepidermoidalny);
W kanale szyjki znajduje się nabłonek
jednowarstwowy cylindryczny,
gruczołowy, produkujący śluz;
Pomiędzy nimi tzw. „strefa przejściowa”
tu najczęściej dochodzi do atypowego
rozrostu nabłonka.

Cytologia
Cytologia nie służy wykrywaniu raka
szyjki macicy
Ma na celu wykrywanie stanów
przedrakowych

Pobieranie rozmazu
cytologicznego
Rozmaz pobieramy przed badaniem
ginekologicznym, nie używamy żelu
do nawilżania;
Nie pobieramy wymazu w trakcie
miesiączki;
Pacjentka powinna przez 2-3 dni
powstrzymać się od współżycia;
Nie pobierać rozmazu w trakcie
leczenia globulkami dopochwowymi.

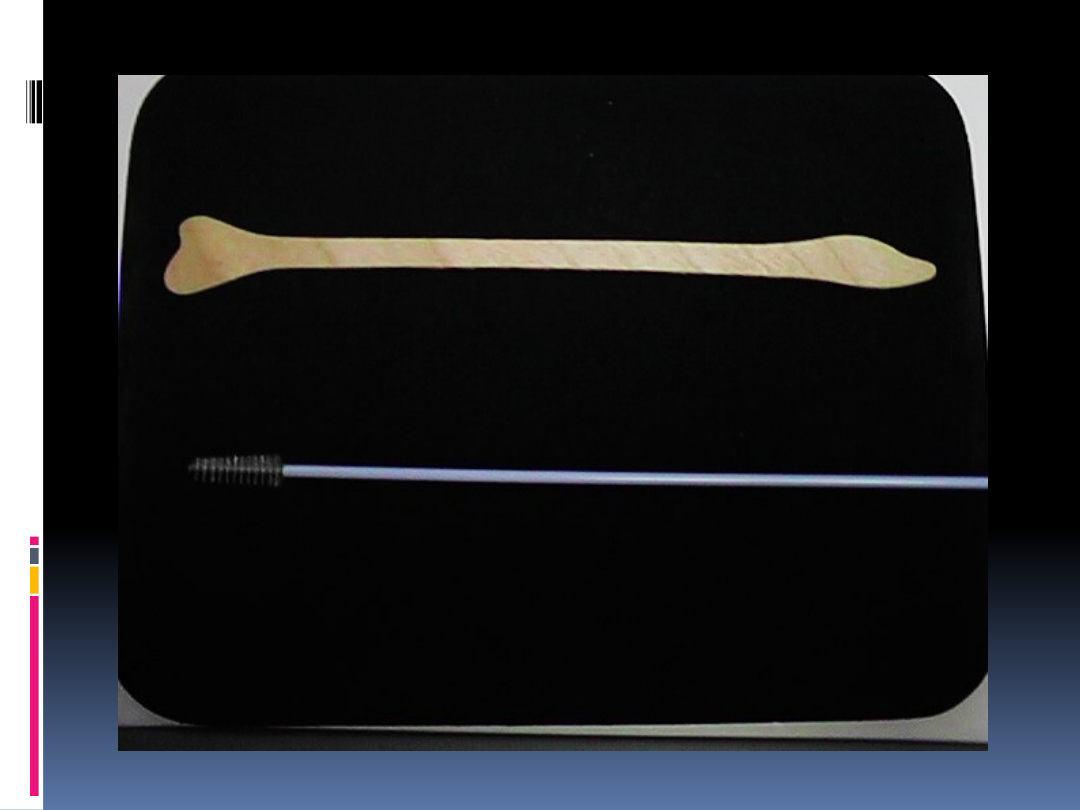
Pobieranie rozmazu
cytologicznego
Rozmaz pobiera się przy pomocy
szczoteczek lub drewnianych
szpatułek;
Nie należy pobierać rozmazu przy
pomocy pałeczki z watą;
Materiał powinien być pobrany z
tarczy, strefy przejściowej i kanału
szyjki (do ok. 1 cm w głąb kanału).

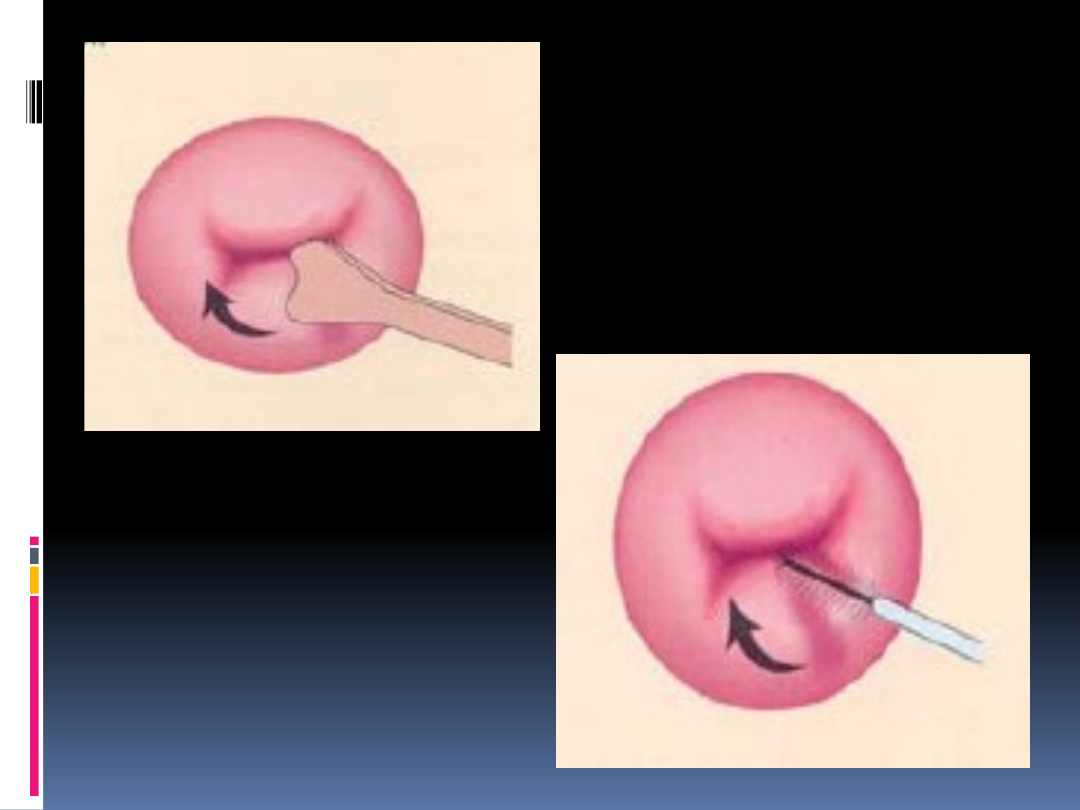
Pobieranie rozmazu
cytologicznego
Pobrany materiał rozprowadzamy na
szkiełku, bez pocierania i
nadmiernego dociskania szczoteczki;
Natychmiast utrwalamy poprzez
zanurzenie w 96% alkoholu lub
używając preparatu aerozolowego;

Ocena rozmazu
Rozmaz prawidłowy, gdy obecne są
komórki strefy przejściowej i komórki
endocervix;
Jeśli rozmaz jest prawidłowy,
powinien być pobierany raz w roku
do uzyskania dwóch wyników
negatywnych;
Następnie pobiera się cytologie raz
na trzy lata

Skala Papanicolau
I – norma
II – zmiany zapalne, odczynowe, reparacyjne
III a – zmiany dysplastyczne małego stopnia
CIN I
III b – zmiany dysplastyczne średniego stopnia
CIN II
IV – zmiany dysplastyczne dużego stopnia
CIN III
V – komórki raka szyjki macicy

Skala Bethesda
Określenie sposobu prawidłowego
pobierania rozmazów;
Standaryzacja sposobu
diagnozowania rozmazów;
Diagnoza opisowa.

Skala Bethesda
ASCUS – atypowe komórki nabłonka płaskiego
o nieokreślonym znaczeniu (Pap II)
AGUS - atypowe komórki nabłonka
gruczołowego o nieokreślonym znaczeniu (Pap
II)
LSIL – zmiany śródnabłonkowe małego stopnia
(Pap IIIa)
HSIL - zmiany śródnabłonkowe dużego stopnia
(Pap IIIb, IV)
HPV – obecność wirusa brodawczaka
ludzkiego

Interpretacja wyników
Rozpoznanie: zmian zapalnych,
odczynowych, ASCUS, AGUS, CIN I,
LSIL –
kontrola za 6 m-cy, ew. kolposkopia;
Rozpoznanie: CIN II, CIN III, HSIL –
badanie histopatologiczne;
Wyniki niejednoznaczne: kontrola za
1, 3 lub 6 m-cy, w zależności od
nasilenia zmian i obrazu klinicznego.

Rozpoczęcie badań
cytologicznych
Wraz z rozpoczęciem współżycia;
U kobiet niewspółżyjących ok. 20
roku życia;
W Europie wytyczne zalecają 64 rok
życia jako górną granicę
wykonywania badań przesiewowych;
Powyżej tej granicy cytologia ze
wskazań klinicznych.

Human Papilloma Virus
Większość kobiet aktywnych
seksualnie będzie zainfekowana HPV,
tylko u niewielu z nich ta infekcja
ulegnie progresji w raka szyjki
macicy;
Większość infekcji HPV jest
tymczasowa i zanika samoistnie;
Tylko infekcja HPV, która nie ulega
regresji przez dłuższy czas, może
prowadzić do raka szyjki macicy.

Human Papilloma Virus
Wykrywany podczas rutynowego
badania cytologicznego
Obecność koilocytów
Klinicznie brodawki skórne lub
kłykciny

Dodatkowe zalety cytologii
Rutynowe badania cytologiczne są
efektywną metodą wykrywania
Trichomonas vaginalis;
Odgrywa istotną rolę w diagnostyce
grzybic, aczkolwiek najważniejsza
jest hodowla;
Rutynowe badanie cytologiczne jest
w stanie zastąpić tzw. „badanie
czystości pochwy” na podstawie
preparatu bezpośredniego
barwionego met. Gramma.



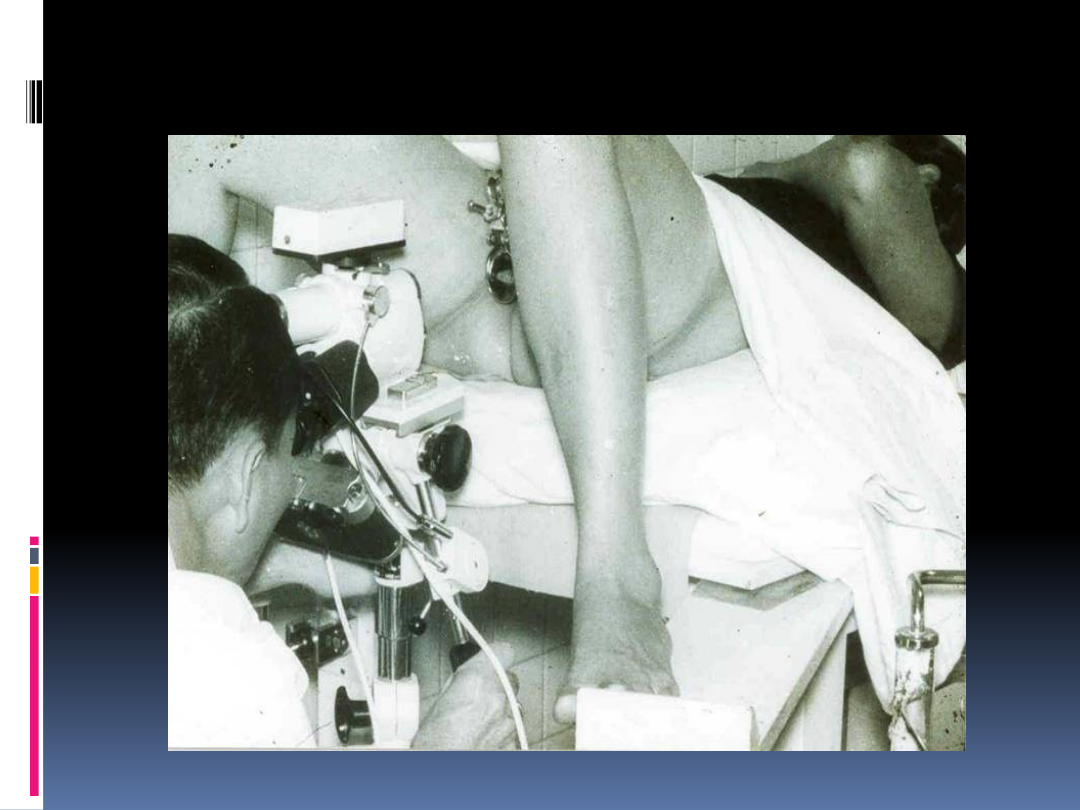
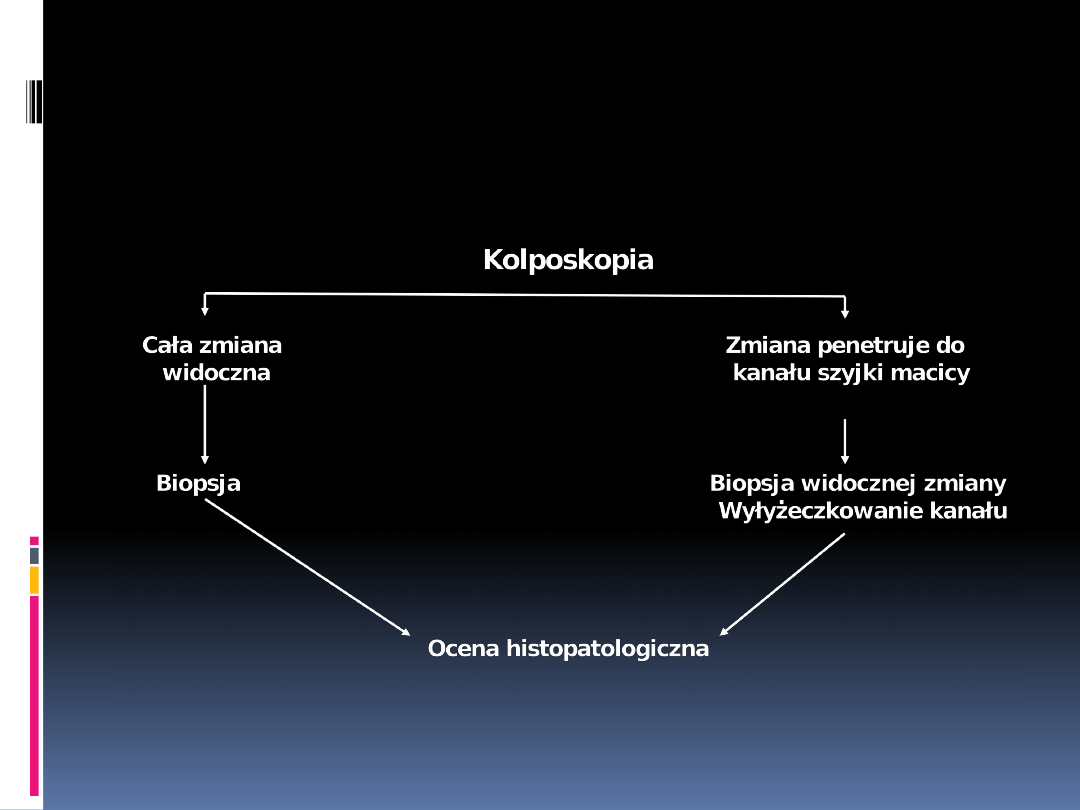
Kolposkopia
Oglądanie tarczy szyjki macicy w
powiększeniu;
Celem kolposkopii jest zlokalizowanie i
opisanie nieprawidłowości w szyjce
macicy wykrytych podczas badań
przesiewowych, mających na celu
wykluczenie choroby inwazyjnej.

Kolposkopia
Kolposkop – dwuokularowy mikroskop
powiększający od 6 do 40 X ze
źródłem światła;
Pozwala zidentyfikować miejsca
„najbardziej podejrzane” na szyjce
macicy, w obrębie pochwy i sromu;
Dokładnie lokalizuje miejsce
podejrzane o patologię, ułatwiając
celowaną biopsję.
Postępowanie w przypadku
nieprawidłowej cytologii

Kolposkopia
Barwienie 3 – 5% kwasem octowym
Próba Schillera
Obszary nieprawidłowe ulegają
zbieleniu lub brunatnieją – z tych
miejsc pobieramy wycinki celowane.
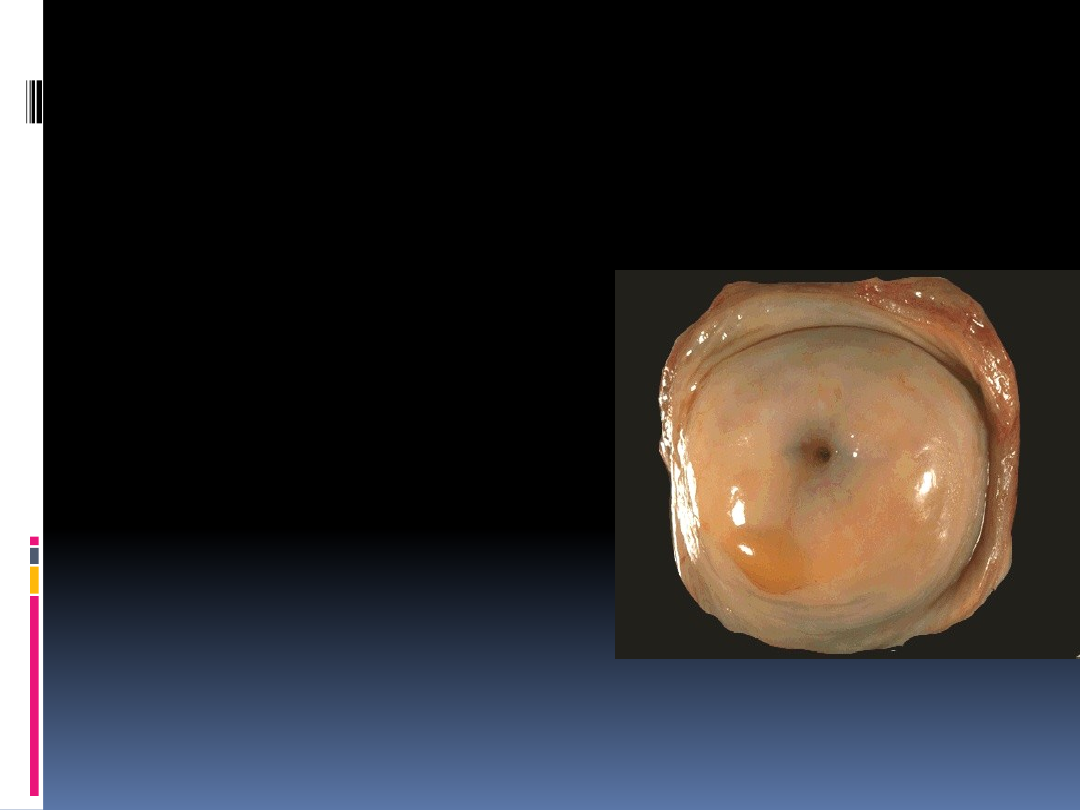
Prawidłowy obraz szyjki w
kolposkopii
Gładka, różowa powierzchnia
Przejrzysta, śluzowa wydzielina
Ujście zewnętrzne:
- nieródka: okrągłe
- wieloródka: szparowate

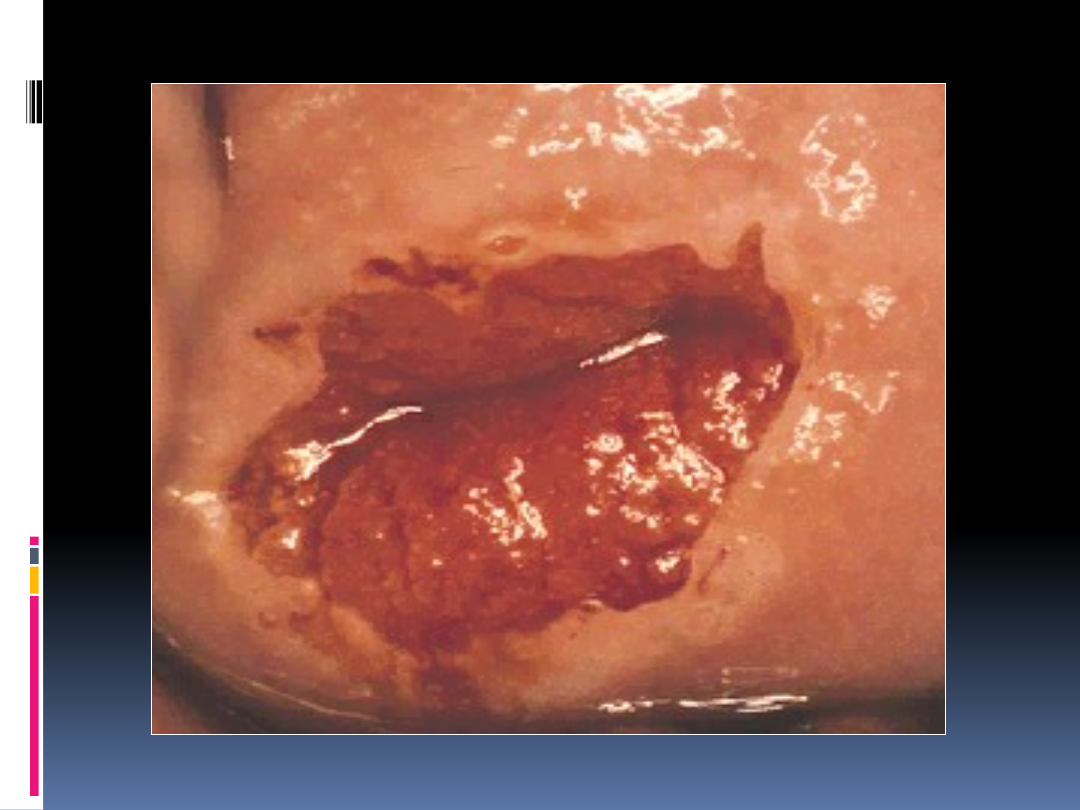
Podejrzany obraz w kolposkopii
Ektropia – tzw. nadżerka
Stan zapalny
Łagodny guz, np. polip
Zmiany podejrzane o złośliwość:
- rogowacenie przerostowe
- nadżerka prawdziwa, owrzodzenie
- nieregularny, kalafiorowaty
rozrost,
owrzodzenie

Procedury diagnostyczne dla
trzonu macicy
Wskazania do diagnostyki
histopatologicznej błony śluzowej
macicy – endometrium:
- krwawienia po menopauzie
- obfite krwawienia z macicy
- nieprawidłowy obraz
endometrium w USG

Techniki pobierania materiału z
jamy macicy
Frakcjonowane łyżeczkowanie
Endorette
Sonda Novaka
Hysteroskopia diagnostyczna

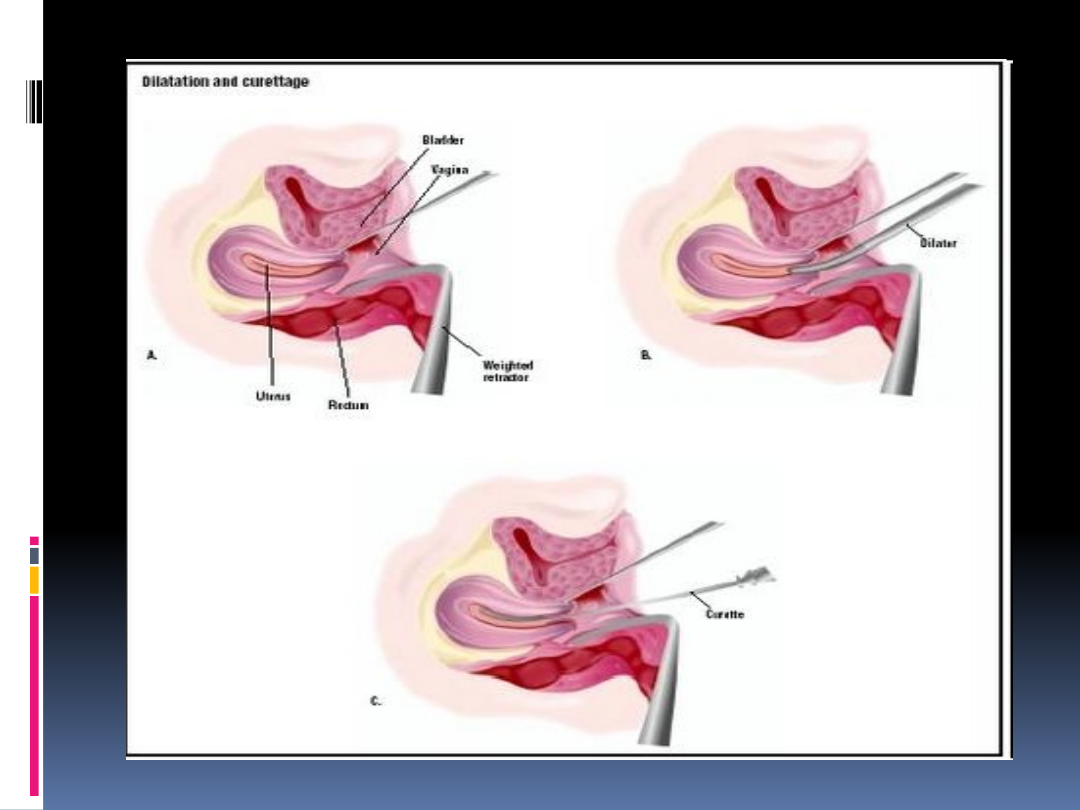
Frakcjonowane łyżeczkowanie
kanału szyjki i jamy macicy
Zabieg w krótkotrwałym ogólnym
znieczuleniu dożylnym
Wziernik dwułyżkowy
Szyjka macicy uchwycona kulociągami
Sondowanie jamy macicy
Pobranie materiału z kanału szyjki małą
łyżką
Hegarowanie szyjki (jeśli konieczne)
Łyżeczkowanie jamy macicy
Ocena histopatologiczna
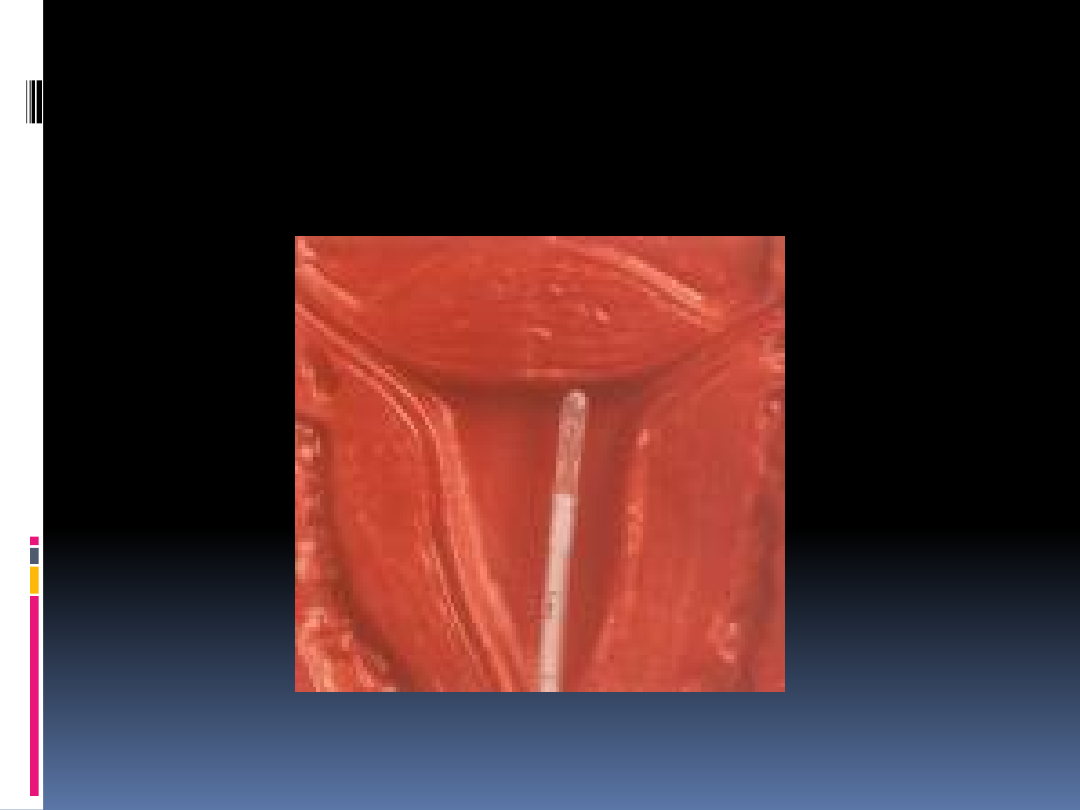
Biopsja aspiracyjna
endometrium

Histeroskopia diagnostyczna
Bezpośrednia, w dużym
powiększeniu, endoskopowa ocena
wyglądu endometrium, polipów,
mięśniaków podśluzówkowych
Umożliwia usunięcie zmian, pobranie
celowanych wycinków
Z reguły bywa łączona z
wyłyżeczkowaniem jamy macicy
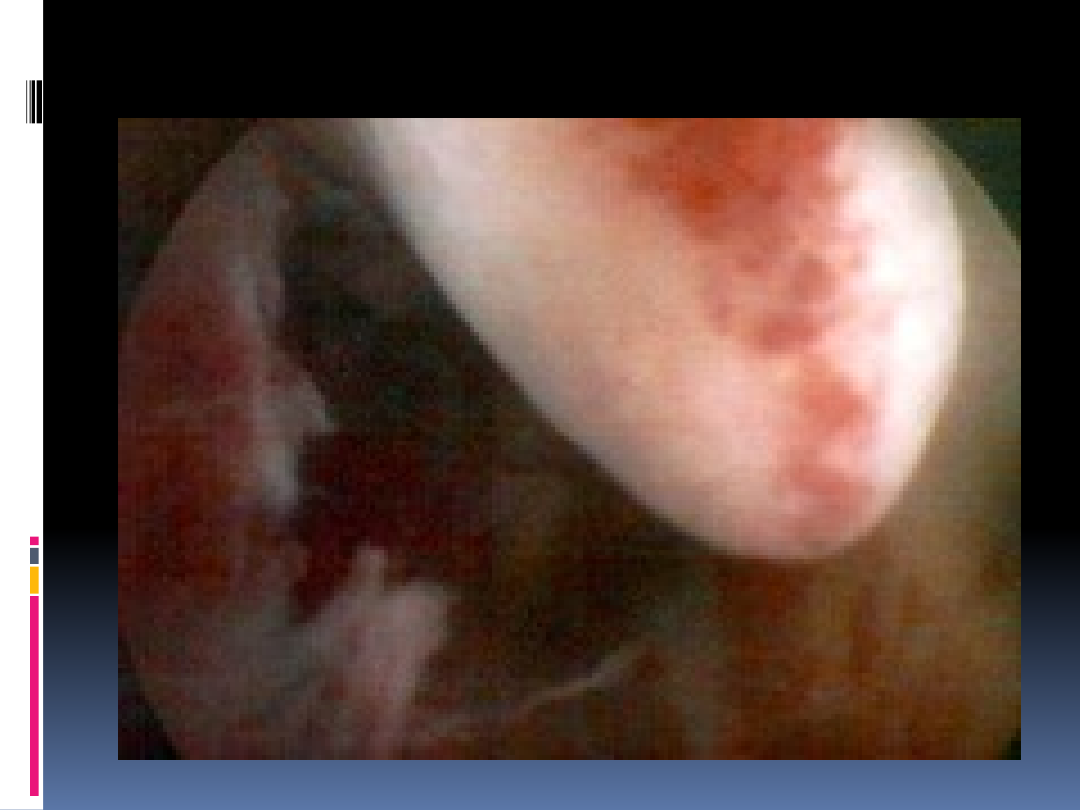

Rozmaz mikrobiologiczny z
pochwy
„czystość pochwy”
Mikroskopowa ocena wydzieliny pochwy
i mikroorganizmów w niej występujących
Ujednolicona skala diagnostyczna Jiroveca-
Petera-Maleka:
I° i II° - stan prawidłowy
III° - zapalenie bakteryjne pochwy
IV – rzeżączka
V° - rzęsistkowica
VI° - grzybica

Rozmaz mikrobiologiczny z
pochwy
„czystość pochwy”
Wskazania do wykonania
badania:
Objawy toczącego się procesu
zapalnego (świąd pochwy, sromu,
upławy)
Kontrola leczenia przeciwzapalnego
Objawy stanu zapalnego dróg
moczowych

Rozmaz mikrobiologiczny z
pochwy
„czystość pochwy”
Wydzielinę z pochwy pobiera się przy pomocy ezy
lub wacika.
Wydzielinę z pochwy pobiera się w kilku
miejscach:
z ujścia gruczołów Skenego, Bartholina, cewki
moczowej, z przedsionka, sklepień pochwy
.
Pobrana wydzielina z pochwy jest następnie
odpowiednio przygotowywana w pracowni
mikrobiologicznej: rozprowadzana cienką warstwą
na powierzchni suchego i odtłuszczonego szkiełka
podstawowego po czym utrwalana i wybarwiana.

Wymaz z pochwy z posiewem
Pobranie, przy pomocy wacika,
wymazu z:
pochwy, sklepień pochwy,
ujścia kanału szyjki macicy, ujścia
gruczołów Skenego, Bartholina,
cewki moczowej
Materiał przenoszony jest na podłoże
transportowe (dla bakterii tlenowych,
beztlenowych, podłoża specjalne)

Kuldoskopia
Technika endoskopowa polegająca na wprowadzeniu
kuldoskopu do jamy otrzewnej przez tylne sklepienie
pochwy. Przydatna w ocenie:
Krwawienia do jamy brzusznej (np. ciąża ektopowa)
Stanów zapalnych otrzewnej miednicy mniejszej
Kuldoskopia umożliwia pobranie materiału do badania
mikrobiologicznego, cytologicznego oraz wykonanie
zabiegów operacyjnych

Laparotomia lub laparoskopia
zwiadowcza
Inspekcja jamy otrzewnej
umożliwiająca pobranie:
Wycinków z podejrzanych zmian
Płynu do badania mikrobiologicznego,
cytologicznego
Wymazów do badania cytologicznego,
mikrobiologicznego

Główne objawy chorobowe
w ginekologii
Krwawienia z dróg rodnych
Ból
Upławy

Krwawienia z dróg rodnych
Fizjologiczne krwawienia z dróg
rodnych:
- krwawienia miesiączkowe
- krwawienia owulacyjne
- rzadko: krwawienia z dróg rodnych
u noworodków płci żeńskiej w pierwszych
dobach życia pod wpływem estrogenów
matki
(reakcja Halbana)

Krwawienia z dróg rodnych
- zaburzenia cyklu płciowego,
- zaburzenia w obrębie narządów płciowych
(
np. nadżerka szyjki macicy,
endometrioza, polip szyjkowy, urazy,
choroby zapalne i nowotworowe
)
- krwawienie związane z rozwojem
elementów jaja płodowego i ciążą,
- krwawienia spowodowane chorobami krwi
i zaburzeniami układu krzepnięcia

Brak krwawienia
miesiączkowego
Pierwotny brak miesiączki:
- wrodzone wady rozwojowe narządów
płciowych
(zarośnięcie pochwy, macicy,
wrodzony brak pochwy, macicy);
- uwarunkowany genetycznie
(np. zesp.
Turnera);
- zaburzenia neuroendokrynologiczne
(podwzgórzyca młodzieńcza);
- przyczyny psychogenne
(jadłowstręt
psychiczny).

Brak krwawienia
miesiączkowego
Wtórny brak miesiączki:
- fizjologiczne
(ciąża, menopauza);
- zarośnięcie jamy macicy
(zesp. Ashermana);
- zaburzenia endokrynologiczne
(zesp.
Sheehana,
przedwczesne wygasanie czynności jajników,
hiperprolaktynemia, PCO);
- przyczyny jatrogenne
(operacja, radio-,
chemioterapia);
- przyczyny psychogenne.

Główne objawy chorobowe
w ginekologii
Ból
- umiejscowienie
- promieniowanie
- charakter
- cykliczność
- objawy towarzyszące bólowi

Lokalizacja bólu
Ból zlokalizowany głęboko w
miednicy, promieniujący do okolicy
krzyżowej i pochwy
(np.
endometrioza);
Uczucie rozpierania w podbrzuszu,
promieniujące do kości krzyżowej
(bolesne miesiączkowanie, zesp.
napięcia przedmiesiączkowego);
Ból rozlany, nasilający się przy ucisku
(stany zapalne w miednicy mniejszej)

Lokalizacja bólu
Ostry ból promieniujący do kości
krzyżowej o charakterze skurczów
(np. zapalenie przydatków);
Napadowy, przeszywający ból
podbrzusza
(torbiel jajnika w
skręcie);
Ostry, nagle rozpoczynający się ból,
jak od pchnięcia nożem
(pęknięta
ciąża pozamaciczna).

Charakter bólu
Ból kolkowy, często bez tkliwości
(skurcz
zatkanego mechanicznie rurowego narządu
trzewnego, np. jelita, moczowodu);
Nagły początek silnego, rozlanego bólu
(nagłe
przerwanie ukrwienia lub nagła perforacja
narządu z następowym wyciekaniem jego
zawartości do jamy otrzewnej);
Stopniowe narastanie bólu w ciągu kilku
godzin
(stan zapalny narządu trzewnego, np.
przydatków lub wyrostka robaczkowego).

Charakter bólu
Ból umiejscowiony
(dot. jednego z jajników
lub jajowodów lub ewentualnie części
macicy);
Ból obejmujący cały brzuch
(rozlane
zapalenie otrzewnej);
Ból z tkliwością wokół guzowatej masy w
przydatkach
(ropniak jajowodu, torbiel
jajnika);
Ból i wymioty
(zapalenie wyrostka
robaczkowego, rzadziej zap. przydatków lub
odmiedniczkowe zap. nerek).

Cykliczność bólu
Bóle cykliczne:
- bóle miesiączkowe
- ból owulacyjny
- endometrioza
Bóle acykliczne:
- stany zapalne pochwy i sromu
- guzy jajników
- ciąża pozamaciczna
- zrosty w miednicy mniejszej i in.

Diagnostyka różnicowa bólów
brzucha
Badania laboratoryjne
(beta-HCG, badanie ogólne moczu,
leukocytoza, CRP);
Ultrasonografia
(guzy w miednicy mniejszej, zmiany
w przydatkach,
obecność wolnego płynu)
Laparoskopia diagnostyczna

Główne objawy chorobowe
w ginekologii - upławy
Źródła upławów:
pochwa: nadmierne wydzielanie,
zakażenie;
szyjka macicy: nadżerka,
nowotwór, zakażenia, nadmierne
wydzielanie;
trzon macicy: zmiany
przerostowe/nowotwór, zakażenia,
ciało obce;
jajowody: zakażenia, rozrost.

Rozpoznanie upławów
Wywiad (czas trwania dolegliwości,
zapach, zabarwienie, przebyte operacje,
chemio-, radioterapia);
Badanie przedmiotowe (wziernikowanie
pochwy, badanie dwuręczne);
Badanie mikroskopowe wydzieliny
(podstawowe znaczenie w ocenie upławów);
Posiew wydzieliny z pochwy (w
przypadku przewlekłych, nawracających
zapaleń bakteryjnych).

Główne przyczyny upławów
Stany zapalne narządów płciowych
- zapalenie pochwy i sromu
- zapalenie szyjki macicy
- zapalenie endometrium
- zapalenie mięśnia macicy
- zapalenie przymacicz
- zapalenie przydatków
Nowotwory narządów płciowych
Czynniki mechaniczne
Czynniki psychiczne


ENDOSKOPIA
GINEKOLOGICZNA

Laparoskopia
Wykonanie laparoskopii umożliwiają
insuflatory wytwarzające odmę brzuszną;
Podczas laparoskopii używamy wielu
narzędzi służących do przecinania,
rozdzielania i koagulacji tkanek przy
użyciu koagulacji mono- i bipolarnej,
noża harmonicznego lub lasera;
Morcelatory tkankowe umożliwiają
wyjęcie dużych mas z jamy brzusznej
przez małe porty wejścia.
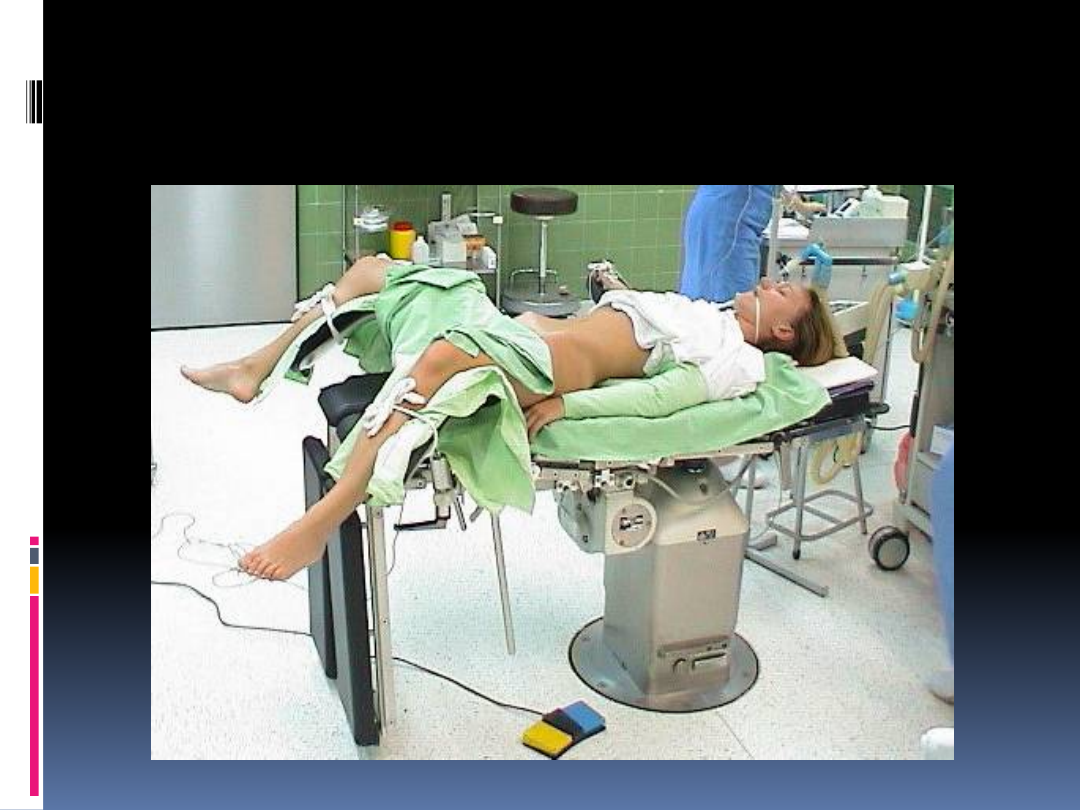
Ułożenie pacjentki do
laparoskopii

Narzędzia potrzebne do
wykonania laparoskopii
Kamera i monitor
Źródło światła
Insuflator
Optyki laparoskopowe
Igła Veresa
Trokary, tuleje redukcyjne, porty
wejścia

Kamera i monitor
Współczesna kamera endoskopowa
powinna:
- być lekka
- łatwo poddawać się sterylizacji
- posiadać zoom optyczny
- automatyczny balans kolorów
- automatyczną przysłonę
redukującą
nadmiar światła

Źródło światła
Najlepszym źródłem światła w laparoskopii
jest ksenon;
Charakteryzuje się małym efektem
termicznym, więc światłowód nie nagrzewa
się (ryzyko oparzenia pacjenta);
Światłowody są bardzo kruche, należy się
z nimi bardzo ostrożnie obchodzić
(uszkodzenie nawet pojedynczych włókien
może znacznie ograniczyć światło
doprowadzane do optyki laparoskopu.

Insuflatory
Zapewniają odmę otrzewnową
(CO2);
Zazwyczaj zabiegi wykonuje się przy
ciśnieniu wewnątrzotrzewnowym 10-
15 mm Hg;
Wyższe ciśnienie na początku
zabiegu podczas wprowadzania
trokarów;
Nowoczesne insuflatory podgrzewają
gaz, co zapobiega hipotermii i
zaparowywaniu optyki laparoskopu.

Optyki laparoskopowe
Optyki laparoskopowe mogą mieć
średnice od 1,8 do 12 mm;
Optyki zerostopniowe i kątowe (30-
stopniowe);
Laparoskop nie ma stałego
powiększenia, im bliżej tkanki, tym
obraz staje się większy;
Powiększenie może dochodzić do 40
razy;

Igła Veressa
Najbezpieczniejszy sposób
wytworzenia odmy brzusznej;
Igła długości 7 – 20 cm, grubości 2 –
6 mm;
Zewnętrzny płaszcz w postaci ostro
zakończonej tulei, wewnątrz obło
zakończona sprężynująca tuleja z
otworkami na bocznej ścianie;

Igła Veressa
Technika wejścia „dwóch kliknięć igły
Veressa”
Technika „open” albo
mikrolaparotomia
Próba kroplowa
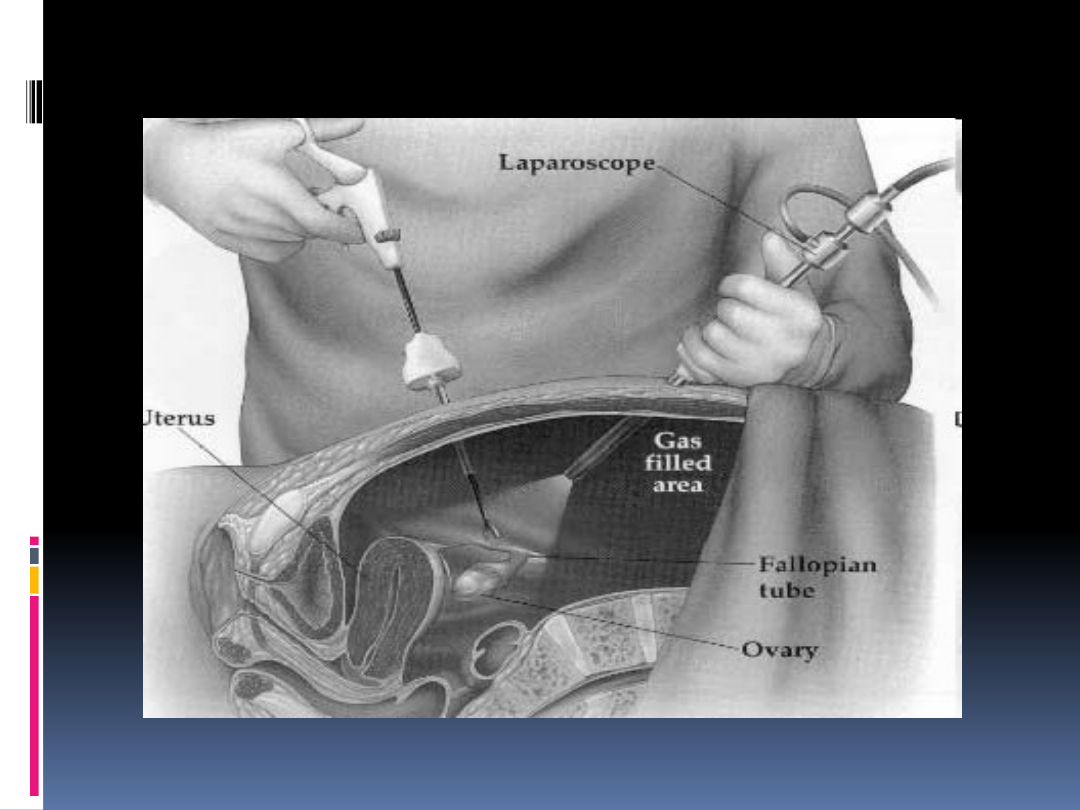

Laparoskopia diagnostyczna
Jest najczęstszą procedurą
laparoskopową w ginekologii
Główne wskazania:
- niepłodność
- zespół bólowy miednicy mniejszej
- choroby zapalne miednicy
- podejrzenie guza przydatków
- podejrzenie ciąży ektopowej

Wskazania do laparoskopii
Uwalnianie zrostów
Ciąża ektopowa
Chirurgia jajowodów
Ubezpłodnienie
Guzy przydatków
Endometrioza
Mięśniaki
Wycięcie macicy
Limfadenektomia zaotrzewnowa
Chirurgiczna rekonstrukcja miednicy mniejszej

Zalety laparoskopii
Powiększenie
Dobry wgląd w operowaną okolicę, w miejsca
położone głęboko
Swoboda poruszania się w obrębie jamy brzusznej
Możliwość precyzyjnej hemostazy – małą utrata
krwi
Mały uraz operacyjny
Szybkie uruchomienie, gojenie i rekonwalescencja
– niskie ryzyko powikłań pooperacyjnych
Dobry efekt kosmetyczny

Wady laparoskopii
Ograniczone pole widzenia
Ograniczony zakres ruchów
Długa krzywa uczenia
Brak możliwości palpacji zmian
Utrudnione usuwanie dużych zmian
Długi czas operacji
Wysoki koszt operacji

Laparoskopia w onkologii?
Lepsza wzrokowa inspekcja otrzewnej (zwłaszcza
górnego piętra jamy brzusznej),
Mniejsza traumatyzacja tkanek (znaczenie
prognostyczne),
Możliwość niemal natychmiastowego wdrożenia chemio-
i radioterapii
Możliwość wielokrotnej oceny jamy brzusznej,
ocena skuteczności zastosowanego leczenia,
ocena możliwości wtórnej cytoredukcji,
zaproponowanie nowego leczenia gdy odpowiedź
na aktualne leczenie jest słaba.

Laparoskopia w onkologii?
Appendectomia
Omentectomia
Colostomia
Splenektomia
Wprowadzenie implantów do brachyterapii
Przemieszczenie jajników u młodych pacjentek
zakwalifikowanych do brachyterapii
Limfadenektomia okołoszyjkowa /
okołomaciczna (parametrectomia)
Laparoskopowa identyfikacja węzła
wartowniczego

Powikłania laparoskopii
Odma podskórna i
śródpiersiowa
Odma opłucnowa
Zator dwutlenkiem węgla
Uszkodzenie dużych naczyń
Uszkodzenia układu moczowego
Zakrzepica
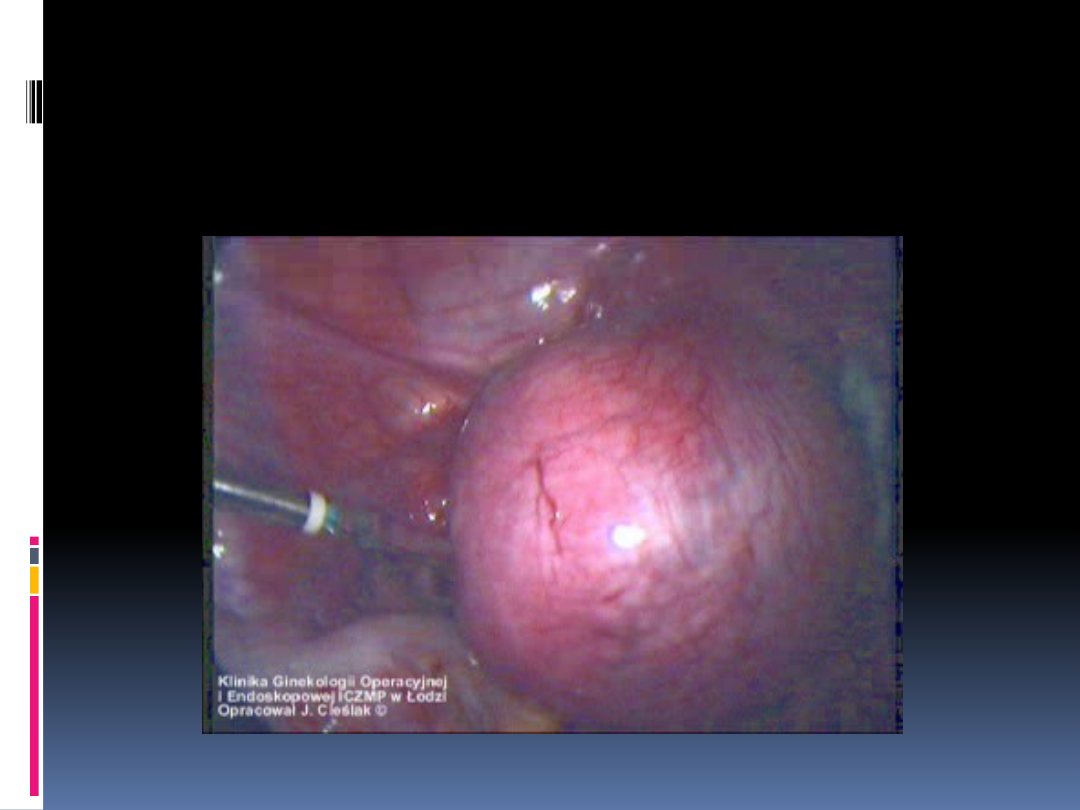
Mięśniak macicy
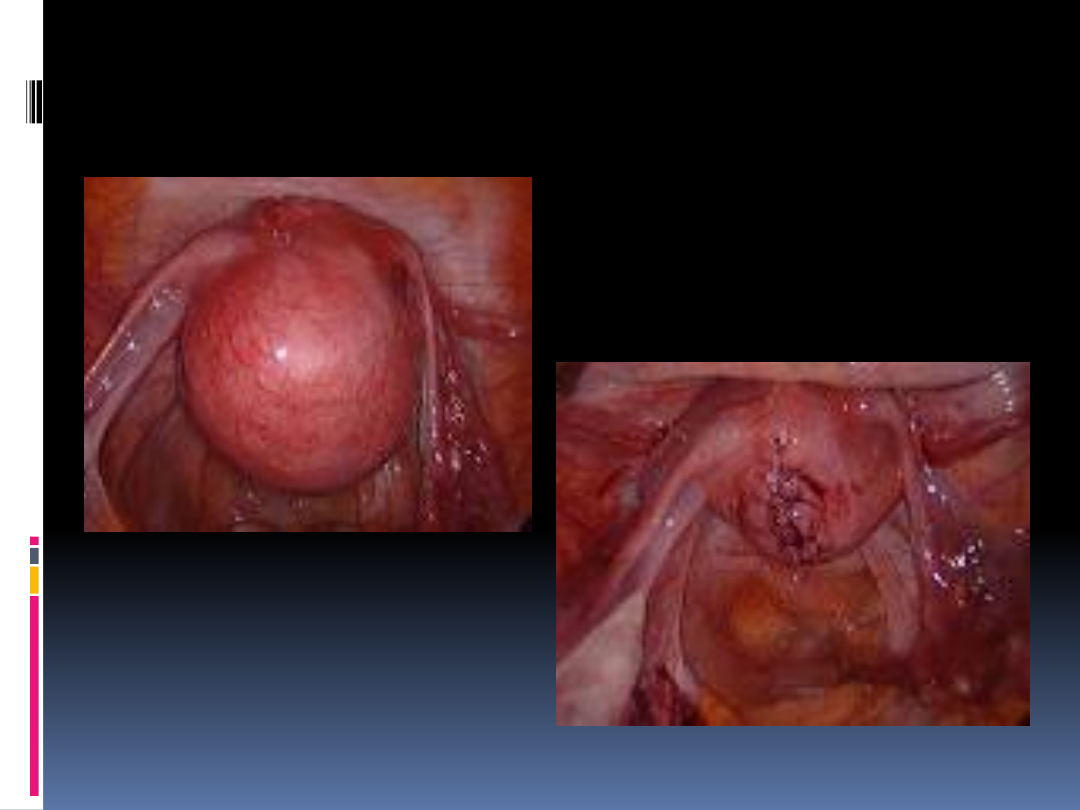
Wyłuszczenie mięśniaka
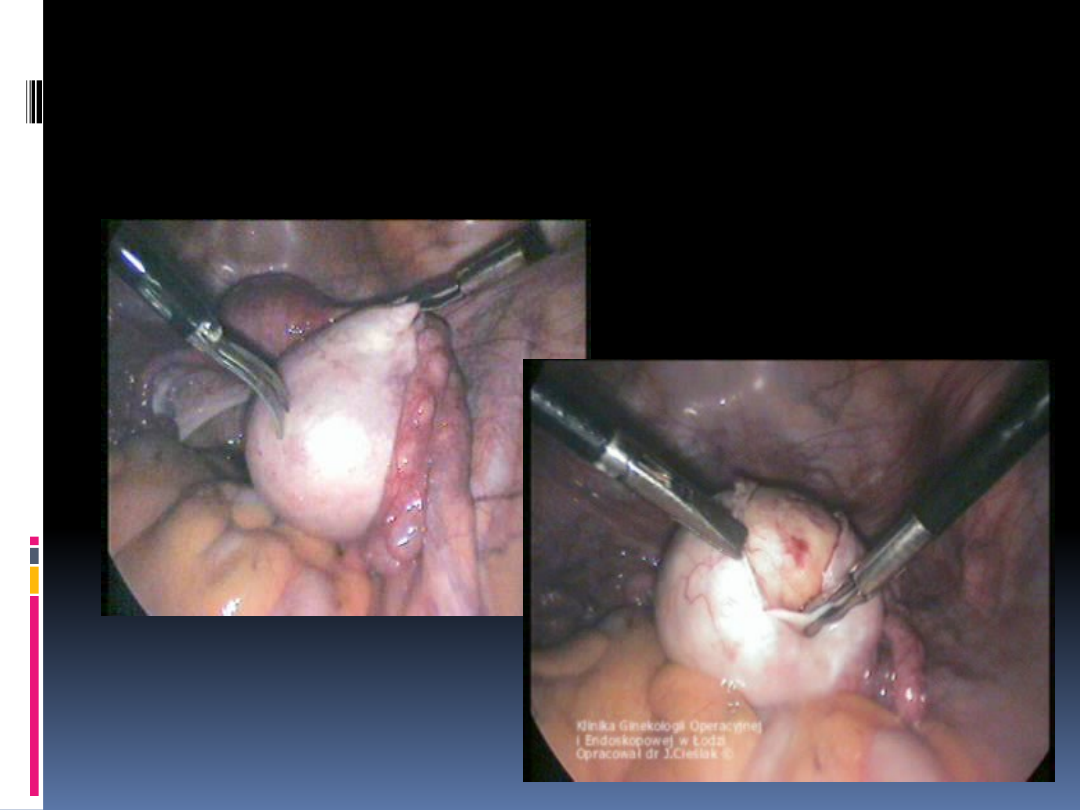
Wyłuszczenie guza jajnika
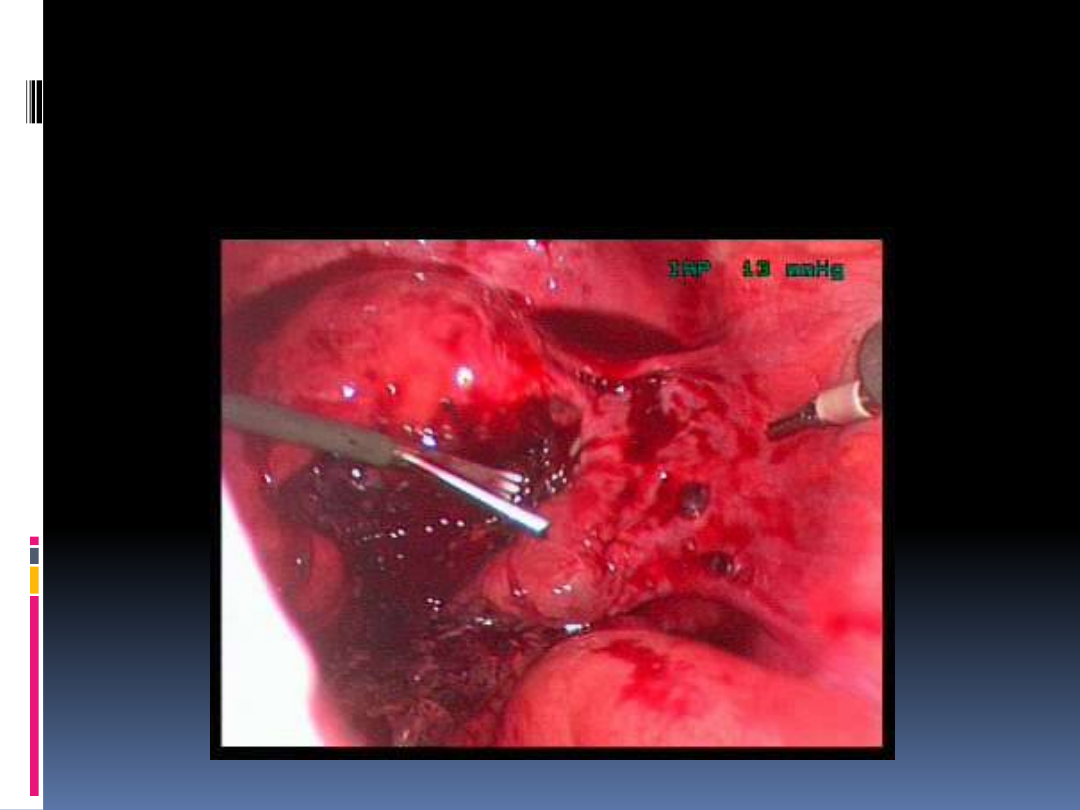
Ciąża pozamaciczna

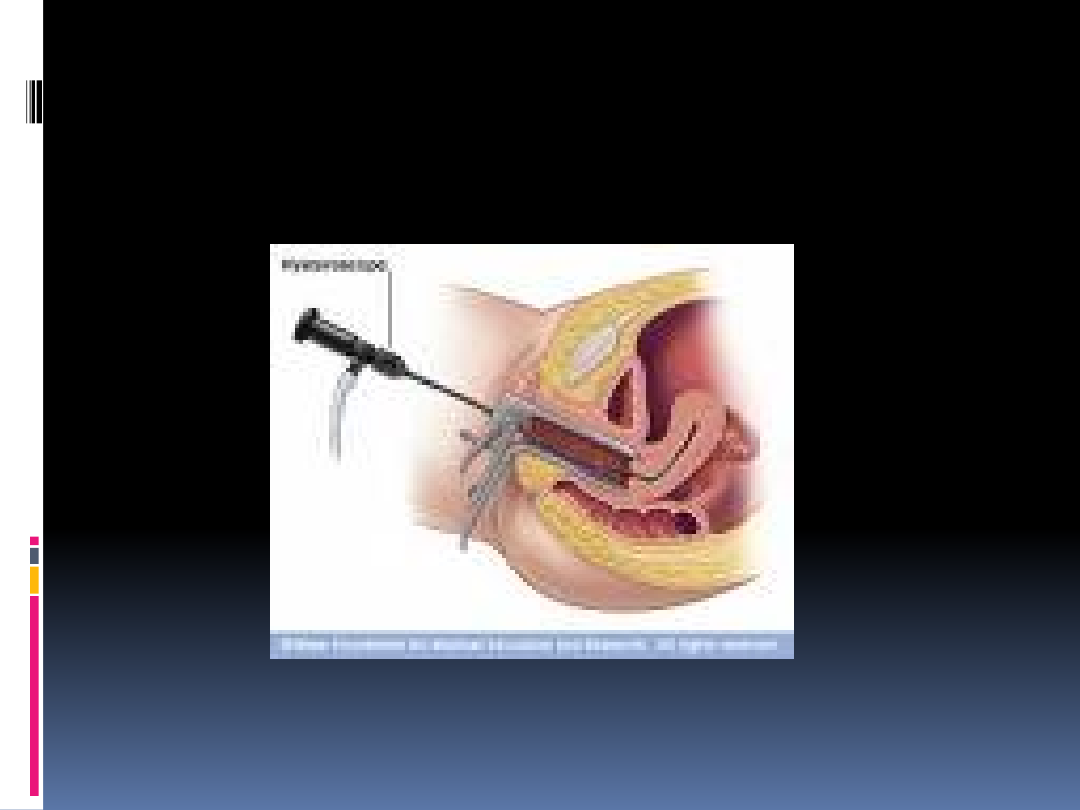
Histeroskopia
Histeroskopia to procedura
diagnostyczna lub operacyjna
polegająca na wprowadzeniu układu
optycznego przez szyjkę do jamy
macicy (średnica 3-6 mm);
Histeroskopy pracują w środowisku
wodnym lub gazowym.

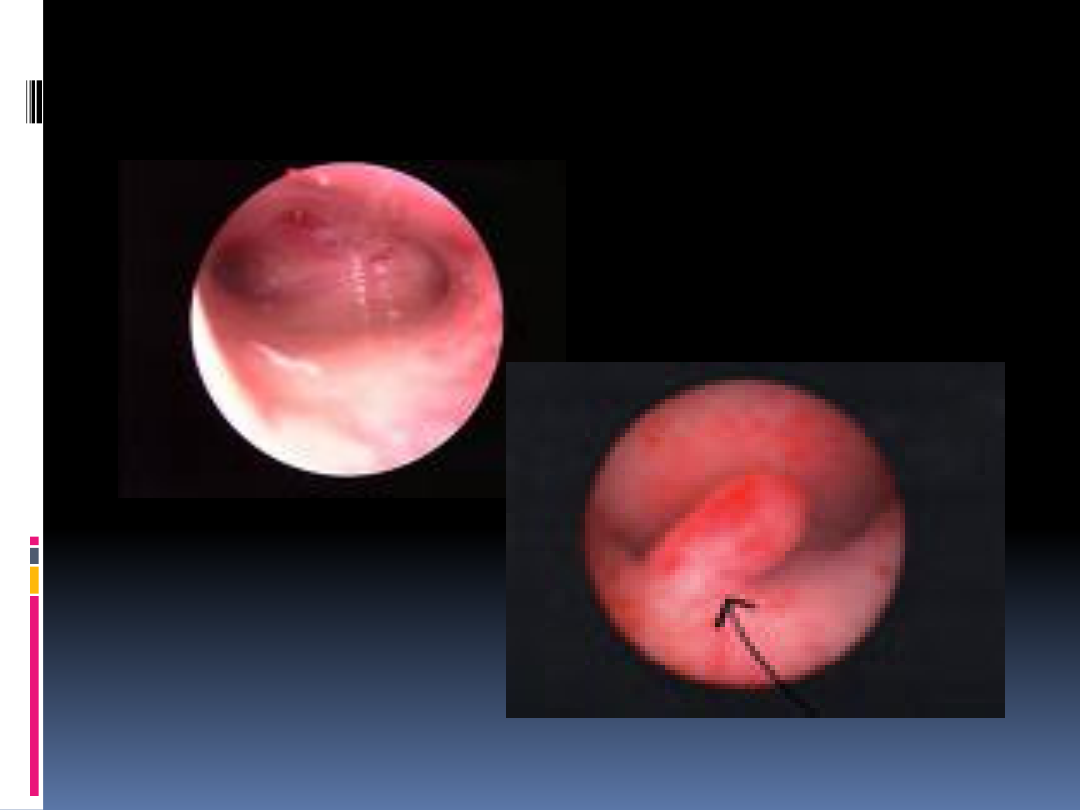
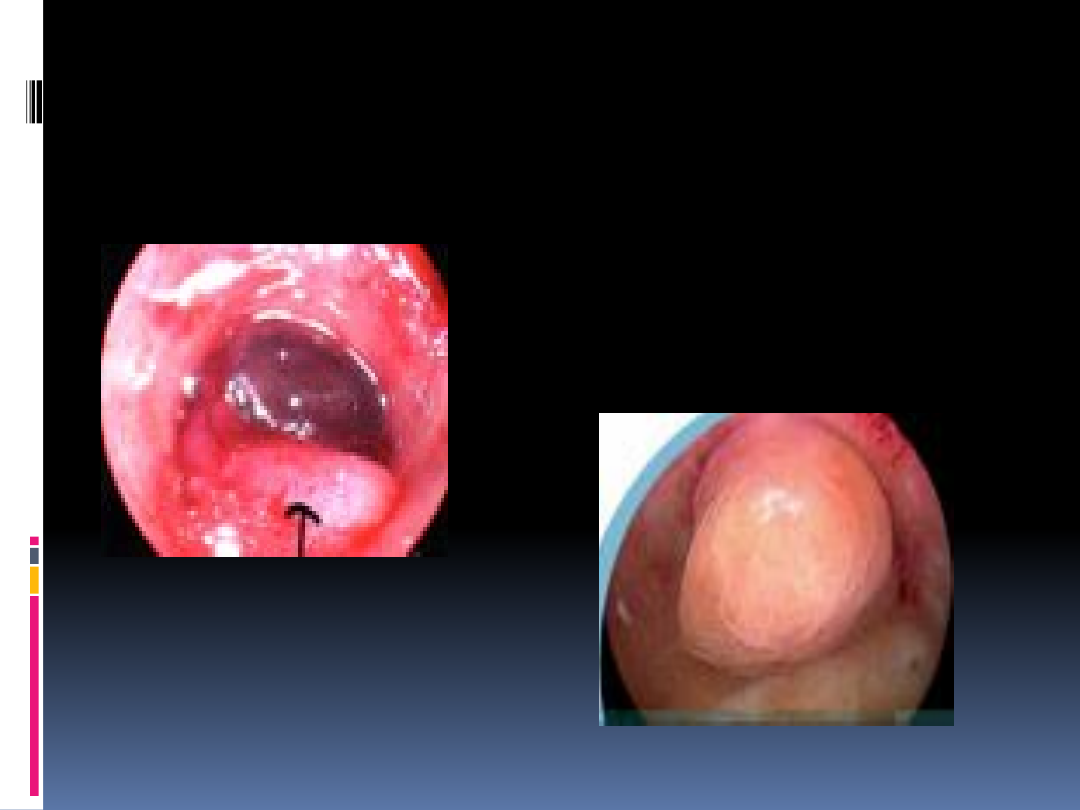
Histeroskopia
Diagnostyczna:
- nieprawidłowe krwawienia z dróg
rodnych
- poszerzone endometrium
- niepłodność

Histeroskopia operacyjna
Usunięcie polipa
Wycięcie mięśniaka
Wycięcie przegrody macicy
Leczenie zespołu Ashermana
Destrukcja endometrium
Histeroskopia
Document Outline
- Slide 1
- Szczególny charakter badania ginekologicznego
- Slide 3
- Badanie podmiotowe
- Badanie podmiotowe
- Badanie ginekologiczne
- Badanie przedmiotowe
- Badanie przedmiotowe - oglądanie
- Badanie we wziernikach
- Badanie we wziernikach
- Badanie we wziernikach – szyjka macicy
- Badanie we wziernikach – szyjka macicy
- Badanie we wziernikach – szyjka macicy
- Badanie palpacyjne pochwy
- Badanie dwuręczne zestawione
- Badanie zestawione: pochwa – per rectum
- Badanie ultrasonograficzne
- Slide 18
- Slide 19
- Cytologia
- Cytologia
- Cytologia
- Pobieranie rozmazu cytologicznego
- Pobieranie rozmazu cytologicznego
- Pobieranie rozmazu cytologicznego
- Ocena rozmazu
- Skala Papanicolau
- Skala Bethesda
- Skala Bethesda
- Interpretacja wyników
- Rozpoczęcie badań cytologicznych
- Human Papilloma Virus
- Human Papilloma Virus
- Dodatkowe zalety cytologii
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Kolposkopia
- Kolposkopia
- Slide 44
- Slide 45
- Postępowanie w przypadku nieprawidłowej cytologii
- Kolposkopia
- Prawidłowy obraz szyjki w kolposkopii
- Podejrzany obraz w kolposkopii
- Procedury diagnostyczne dla trzonu macicy
- Techniki pobierania materiału z jamy macicy
- Frakcjonowane łyżeczkowanie kanału szyjki i jamy macicy
- Slide 53
- Slide 54
- Biopsja aspiracyjna endometrium
- Histeroskopia diagnostyczna
- Slide 57
- Rozmaz mikrobiologiczny z pochwy „czystość pochwy”
- Rozmaz mikrobiologiczny z pochwy „czystość pochwy”
- Rozmaz mikrobiologiczny z pochwy „czystość pochwy”
- Wymaz z pochwy z posiewem
- Kuldoskopia
- Laparotomia lub laparoskopia zwiadowcza
- Główne objawy chorobowe w ginekologii
- Krwawienia z dróg rodnych
- Krwawienia z dróg rodnych
- Brak krwawienia miesiączkowego
- Brak krwawienia miesiączkowego
- Główne objawy chorobowe w ginekologii
- Lokalizacja bólu
- Lokalizacja bólu
- Charakter bólu
- Charakter bólu
- Cykliczność bólu
- Diagnostyka różnicowa bólów brzucha
- Główne objawy chorobowe w ginekologii - upławy
- Rozpoznanie upławów
- Główne przyczyny upławów
- Slide 79
- ENDOSKOPIA GINEKOLOGICZNA
- Laparoskopia
- Ułożenie pacjentki do laparoskopii
- Narzędzia potrzebne do wykonania laparoskopii
- Kamera i monitor
- Źródło światła
- Insuflatory
- Optyki laparoskopowe
- Igła Veressa
- Igła Veressa
- Slide 90
- Laparoskopia diagnostyczna
- Wskazania do laparoskopii
- Zalety laparoskopii
- Wady laparoskopii
- Slide 95
- Laparoskopia w onkologii?
- Laparoskopia w onkologii?
- Powikłania laparoskopii
- Mięśniak macicy
- Wyłuszczenie mięśniaka
- Wyłuszczenie guza jajnika
- Ciąża pozamaciczna
- Histeroskopia
- Histeroskopia
- Histeroskopia operacyjna
- Histeroskopia
- Slide 107
- Slide 108
Wyszukiwarka
Podobne podstrony:
BADANIE GINEKOLOGICZNE, BADANIA DIAGNOSTYCZNE W GINEKOLOGII
Rola badań dodatkowych w diagnostyce chorób wewnętrznych wykład
BADANIE GINEKOLOGICZNE
Badanie ginekologiczne
90. Badanie ginekologiczne - ródka i nieródka, Studia, Ginekologia
Cw 1 Badanie ginekologiczne Bo cz 1
plan badania ginekologicznego male zwierzeta
badanie ginekologiczne dr paczkowska, Ginekologia, Ginekologia (pajro)
Rola badań obrazowych w diagnostyce przewodu pokarmowego, Radiologia
W1 badanie ginekologiczne ppt
Badanie ginekologiczne
BADANIE GINEKOLOGICZNE, od Kasi
Klasyczne badanie ginekologiczne, POŁOŻNICTWO, Przedmioty, prace, notatki, Ginekologia i opieka gine
Badania w ginekologii, Pielęgniarstwo licencjat cm umk, III rok, Ginekologia i pielęgniarstwo gineko
więcej podobnych podstron