
Okołooperacyjne postępowanie
anestezjologiczne u pacjentów
z otyłością.
Iwona Kolęda
Klinika Anestezjologii i Intensywnej Terapii CMKP
SPSzK im. prof. W. Orłowskiego w Warszawie

Wzrost liczby operowanych otyłych
pacjentów
• Rosnący odsetek osób z nadwagą i otyłością w
społeczeństwie
• Coraz powszechniejsze sięganie po metody
chirurgiczne leczenia różnych schorzeń
• Modne leczenie chirurgiczne nadmiernej otyłości
T. Gaszyński/Anestezja bariatryczna/

Otyłością nazywamy nadmierne gromadzenie
energetycznych substancji zapasowych w
organizmie
.
Otyłość opisuje się na podstawie stosunku
idealnej wagi ciała, odczytywanej
z odpowiednich tabel do wagi rzeczywistej
lub
za pomocą wskaźnika masy ciała tzw. BMI

4
Stopień odżywienia określa się za pomocą wskaźnika
masy ciała – BMI (Body Mass Index)
waga rzeczywista w kilogramach
BMI=
wzrost badanego w metrach do kwadratu
Otyłość
- 20% > IBW (ideal body weight)
- BMI > 30

Podział otyłości wg BMI
• Niedowaga: < 18,5
• Normalna masa ciała: 18,5 – 24,5
• Nadwaga: 25 – 29,9
• Otyłość I st. : 30 – 34,9 BMI
• Otyłość II st. : 35 – 39,9 BMI
• Otyłość III st. : > 40 BMI lub BMI >35 i choroby
towarzyszące otyłości np. DM, HA, ChNS /otyłość
chorobliwa/
• Superotyłość – BMI > 50

Typy otyłości
1. Typ androidalny – nadmierny rozwój
tkanki tłuszczowej głównie w okolicy
brzucha, bocznej powierzchni klatki
piersiowej i karku
(częstsze trudności intubacyjne i trudniejsza
wentylacja zastępcza)
2. Typ gynoidalny – nadmierny rozwój tkanki
tłuszczowej głównie w okolicy bioder, ud,
pośladków, sutków, częściowo podbrzuszu

• Otyłość typu androidalnego !
zwiększone ryzyko wystąpienia choroby
niedokrwiennej serca, ze względu na takie czynniki
jak :
podwyższone stężenie trójglicerydów i cholesterolu
w osoczu, NT, cukrzyca ( tzw. Zespół X )
• Otyłość typu gynoidalnego- nie jest skojarzona ze
zwiększonym ryzykiem choroby niedokrwiennej serca
Maśliński S, Ryżewski J: Patofizjologia –podręcznik dla studentów
medycyny PZWL Warszawa 1992

Podział otyłości
•
pochodzenia endogennego – wynikająca z
pierwotnych zaburzeń ośrodków sytości i
łaknienia w podwzgórzu lub pierwotnych
zaburzeń hormonalnych np. w chorobie Cushinga
•
pochodzenia egzogennego – powstaje w
wyniku nadmiernego przyjmowania pokarmów, z
braku prawidłowej aktywności fizycznej lub może
być związana z przyjmowaniem niektórych leków
np. leki doustne hipoglikemiczne,
glikokortykosteroidy

Pacjenci otyli – grupa
podwyższonego ryzyka
związanego ze znieczuleniem
ze względu na:
1. otyłość
( otyłość III stopnia – ASA 2 )
2. towarzyszące otyłości choroby tj.
NT, cukrzyca, choroby serca, wątroby, nerek

Patofizjologia otyłości
• zaburzenia metaboliczne i
hormonalne
• zmiany anatomiczne w układzie
oddechowym
• zmiany funkcjonalne w układzie
oddechowym i układzie krążenia
• zmiany w układzie pokarmowym

Patofizjologia otyłości
zaburzenia metaboliczne i hormonalne
• Hiperinsulinemia, insulinooporność tkanek -
ujawnienie się cukrzycy typu II
• Hiperinsulinemia sprzyja nadmiernej syntezie
i magazynowaniu trójglicerydów w komórkach
tłuszczowych - powoduje ich rozrost
• Aktywacja współczulnego układu nerwowego
i wzrost ilości katecholamin

Patofizjologia otyłości
Zaburzenia metaboliczne i hormonalne
• Zwiększone przyjmowanie pokarmów
hamuje przemianę tyroksyny do
nieaktywnej „odwrotnej” trójjodotyroniny, a
nasila jej przemianę w formę aktywną
• Wzmożony metabolizm lipidów i nasilona
lipoliza (wzrost stężenia we krwi wolnych
kwasów tłuszczowych, lipoprotein,
trójglicerydów i cholesterolu)- sprzyja
rozwojowi miażdżycy

Patofizjologia otyłości
Zmiany w układzie oddechowym
Górne drogi oddechowe – zmiany w
anatomii
• krótka i gruba szyja,
• nadmiar tkanek miękkich w okolicy krtani i
podniebienia,
• krtań przesunięta ku przodowi,
• duży język i grube policzki
• wąska szpara ust
• ograniczenie ruchomości szyi
• uniesienie poziomu klatki piersiowej

Patofizjologia otyłości
Zmiany w układzie oddechowym
Zmiany w płucach
• Zużycie O
2
• Produkcja CO
2
• Praca mięśni oddechowych i ich przerost
• TLC
• RV
• VC
• FRC > 60 %
• RV
• CC
• MV
• TV
• Podatność klatki piersiowej i płuc
• Opór sprężysty płuc

Zmiany w układzie oddechowym
• Zwiększone zużycie O2 i wytwarzanie CO2
• Zwiększona wentylacja minutowa
• Hipoksemia tętnicza (zaburzenia V/Q)
W zaawansowanej otyłości – hipowentylacja
związana z utratą wpływu CO2 na ośrodek
oddechowy ( głównym bodźcem do oddychania staje
się spadek prężności O2)
Zespół hipowentylacji w otyłości – pCO2 we krwi
tętniczej
> 45 mmHg bez innej znanej przyczyny niż otyłość i
zaburzenia drożności dróg oddechowych podczas snu
bezdechy w czasie snu (zespół bezdechów sennych),
Zespół Pickwicka – hiperkapnia, hipoksemia,
policytemia, nadciśnienie płucne, zastoinowa
niewydolność krążenia
Zaburzenia wentylacji w otyłości
są jedną z głównych przyczyn
powikłań oddechowych po
znieczuleniu w okresie
pooperacyjnym w tej grupie
pacjentów

Zmiany w układzie
oddechowym
•
FRC jest zmniejszona głównie z powodu
zmniejszonej objętości zapasowej
końcowowydechowej
•
Obniża to w sposób istotny tzw. bezpieczny okres
bezdechu (SAP) przez zmniejszenie rezerw tlenu
w płucach
•
U chorych otyłych znacznie szybciej dochodzi do
poważnego spadku wysycenia hemoglobiny
tlenem (desaturacji) w przypadku bezdechu!!!

Zmiany w układzie
oddechowym
Mechanika oddychania – znacznie
zaburzona
Praca mięśni oddechowych wzrasta
Podatność klatki piersiowej i płuc
zmniejsza się
Zmniejszona ruchomość przepony

Patofizjologia otyłości
Zmiany w układzie krążenia
• Objętość całkowita krwi krążącej
• Objętość krwi w krążeniu płucnym
• Przepływ płucny
• PCWP
• Policytemia wtórna
• Praca komór serca
• SV
• CO
• HR – w większości przypadków prawidłowa
• Pojemność łożyska naczyniowego
• SVR
• Aktywność układu współczulnego
• Aktywność układu RAA

Konsekwencje zmian w układzie
krążenia
• NT układowe
• Nadciśnienie płucne
• Choroba wieńcowa
• Zawał serca
• Niewydolność krążenia
• Zaburzenia rytmu
• Częstsze występowanie udarów

Patofizjologia otyłości
Zmiany w układzie pokarmowym
• U otyłych pacjentów częściej występuje
przepuklina rozworu przełykowego przepony
• Podwyższone ciśnienie śródbrzuszne
• Zwiększona objętość (>25 ml)
i kwaśność (pH <2,5) soku żołądkowego
wzrost ryzyka zachłyśnięcia i
chemicznego zapalenia płuc
• U bardzo otyłych wątroba wykazuje cechy
nadmiernego otłuszczenia

Farmakologia środków
anestezjologicznych u pacjentów otyłych

23
Przeliczanie masy ciała do
dawkowania leków
• Dawkowanie na wagę rzeczywistą u chorych otyłych
(Total Body Weight) często prowadzi do
przedawkowania,
• Waga należna (Ideal Body Weight):
IBW= wzrost w cm – 100 dla mężczyzn
lub wzrost cm – 105 dla kobiet
IBW = 50+ ((wzrost-150) x 0,6) dla kobiet i
50+ ((wzrost-150)x 0,7) dla mężczyzn.
IBW= 22 x wzrost (m2)

24
Przeliczanie masy ciała do
dawkowania leków
• Waga skorygowana (Adjusted Body
Weight):
ABW= IBW+ (TBW-IBW)x 0,4
lub 130% IBW

25
Tkanka tłuszczowa a
farmakologia
• Tkanka tłuszczowa i jej zwiększona
ilość u osób otyłych ze względu na
małe znaczenie dla procesów
biochemicznych w organizmie
nie ma istotnego wpływu na
metabolizm i eliminację leków w
tej grupie pacjentów.
• Obserwuje się jednak ↑ objętości
dystrybucji z powodu zwiększenia
objętości krwi krążącej.

Czynniki wpływające na
farmakokinetykę leków u
pacjentów otyłych
• Zmniejszona masa mięśniowa w stosunku do osób
o tym samym wzroście z prawidłową masą ciała
• Większa ilość tłuszczu zmagazynowanego w
wątrobie - możliwość szybszej eliminacji leków
rozpuszczalnych w tłuszczach i metabolizowanych
w wątrobie
• Towarzyszące otyłości choroby wątroby -
zaburzona biotransformacja leków
metabolizowanych w wątrobie
• Zmiany w tętniczkach nerkowych - upośledzenie
filtracji kłębuszkowej i wydalania leków przez
nerki

Wziewne środki
anestetyczne
• Nie wykazano przedłużonego działania środków wziewnych
u osób otyłych z powodu ich lepszej rozpuszczalności w
tłuszczach / nie obserwuje się efektu kumulacji/
• Dawkowanie może być oparte na ogólnie przyjętych
zasadach tj. wieku pacjenta i reakcji klinicznej na
stosowane stężenie w mieszaninie oddechowej
• Farmakokinetyka nowoczesnych środków wziewnych
/sewofluran, desfluran/ u osób otyłych nie jest zaburzona
• Środki te są bardzo sterowne / niski współczynnik
rozpuszczalności we krwi/, mają szybki początek i koniec
działania po zaprzestaniu podawania, szybko ulegają
eliminacji – bardzo dobry profil budzenia

28
Farmakologia środków
wziewnych
możliwy szybszy metabolizm środków
wziewnych bo stłuszczona wątroba
absorbuje więcej środków lipofilnych -
biotransformacja w otyłości środków
lipofilnych:
Np: Sewofluran
– Metabolizowany 100% szybciej u otyłych niż u
nieotyłych
sewofluran pozwala na zmniejszenie
dawek
sumarycznych środków zwiotczających
Gaszyński T, Gaszyński W: Kliniczne zastosowanie nowych środków anestetycznych w znieczuleniu
ogólnym u osób z otyłością znacznego stopnia. Ordynator Leków 2003; 15, 28-34

29
Farmakologia desfluranu:
• Desfluran najsłabiej ulega przemianie
– < 0.02% Desfluran
– 3-5% Sewofluran
• Desfluran jako jeden z zalecanych
środków
– Niska wsp. rozpuszczalności w tłuszczach
(współ. tłuszcz/krew: 29)
– Szybka eliminacja (współ. krew/gaz: 0,45)
– Bez wpływu niewydolności wątroby i nerek
Arain SR,Barth CD,Shankar H,Ebert TJ.Choice of volatile anesthetic for the morbidly
obese patient:sevoflurane or desflurane.J Clin Anesth 2005;17 (6):413-9.

30
Desfluran w otyłości
• Liczne badania kliniczne potwierdzają
korzystny profil znieczulenia i
budzenia po desfluranie u chorych
otyłych.
Faster wash-out and recovery for desflurane vs sevoflurane in morbidly obese patients when no
premedication is used.
La Colla L; Albertin A; La Colla G; Mangano A; British journal of anaesthesia; 2007 Sep; 99(3); p.
353
Influence of intraoperative opioid on postoperative pain and pulmonary function after laparoscopic
gastric banding: remifentanil TCI vs sufentanil TCI in morbid obesity.
De Baerdemaeker LE; Jacobs S; Pattyn P; Mortier EP; Struys MM; British journal of anaesthesia;
2007 Sep; 99(3); p. 404
Effect of morbid obesity on kinetic of desflurane: wash-in wash-out curves and recovery times.
La Colla G; La Colla L; Turi S; Poli D; Albertin A; Pasculli N; Bergonzi PC; Jonfalini M; Ruggieri F;
Minerva anestesiologica; 2007 May; 73(5); p. 275-9
Desflurane versus sevoflurane for laparoscopic gastroplasty in morbidly obese patients.
Vallejo MC; Sah N; Phelps AL; O'Donnell J; Romeo RC; Journal of clinical anesthesia; 2007 Feb;
19(1); p. 3-8

31
Opioidy w otyłości
• Lipofilne/hydrofobowe: fentanyl,
alfentanyl, sufentanyl, remifentanyl,
• Lipofobowe/hydrofilne: morfina.
• Stosując opioidy hydrofilne można
dawkowanie opierać o IBW lub LBW,
• Opioidy lipofilne mimo większej
objętości dystrybucji powinno się
dawkować w przeliczeniu na ABW a
nie TBW,

32
Opioidy w otyłości
ZALECANE DAWKOWANIE:
– Fentanyl: ABW (BMI do około 45 kg/m2),
IBW (BMI > 45 kg/m2)
– Alfentanyl: IBW, ABW lub TBW (dla BMI
< 45 kg/m2)
– Sufentanyl: TBW, ABW dla BMI>40
kg/m2
– Remifentanyl: IBW
– Morfina: IBW

33
Wybór opioidu do
znieczulenia
Umiejętne stosowanie tradycyjnych
opioidów np. fentanylu jest
bezpieczne w tej grupie pacjentów.
Gaszynski T, Strzelczyk J, Gaszynski W. Post-anesthesia
Recovery after Infusion of Propofol with Remifentanil or
Alfentanil or Fentanyl in Morbidly Obese Patients. Obesity
Surgery 2004; 14(1): 498-503

Wybór opioidu do
znieczulenia
Zalecane użycie remifentanylu w
analgezji śródoperacyjnej – szybki i
krótki czas działania oraz brak efektu
kumulacji nawet po przedłużonym
podawaniu

Farmakologia środków
zwiotczających w otyłości
Dawkowanie przeliczane na wagę należną
powinno zapewnić odpowiedni stopień blokady
nerwowo-mięśniowej (środki zwiotczające są
hydrofilne)
ALE:
• Wolniejszy początek działania i krótszy czas działania
środków zwiotczających tak dawkowanych – można
podawać na wagę skorygowaną ABW
• Sukcynylodwucholina na WAGĘ RZECZYWISTĄ!- do 140 kg
A. Tokarz, T. Gaszyński, J. Strzelczyk, W. Gaszyński: Anestezjologia Intensywna
Terapia 2002, 34, 15-19

36
Odwracanie bloku nerwowo-
mięśniowego:
• U chorych otyłych problem resztkowego
działania środków zwiotczających (Post-
Operative Residual Curarisation, PORC)
jest bardziej niebezpieczny ze względu na
skłonność pacjentów z tej grupy do zaburzeń
napędu oddechowego oraz niedrożności
górnych dróg oddechowych lub zaburzeń
mechaniki oddychania nawet przy niewielkim
osłabieniu siły mięśniowej,
• PORC jest obserwowany częściej w tej grupie
pacjentów (do 30%),

• Pełne odwrócenie blokady n-m jest konieczne:
( Neostygmina dawkowana na TBW)
Jedynym skutecznym sposobem
zapobiegania PORC i związanym z tym
powikłaniom jest stosowanie
monitorowania przewodnictwa nerwowo-
mięśniowego
• Wziewne środki anestetyczne (np. sewofluran)
umożliwiają zmniejszenie dawek stosowanych
środków zwiotczających –zwiększenie
bezpieczeństwa okresu pooperacyjnego!!!

Anestetyki dożylne w
otyłości
Propofol - środek lipofilny, nie obserwuje
się jednak objawów kumulacji u osób
otyłych
• Dawka powinna być obliczana na skorygowaną
masę ciała wg wzoru :
• Skorygowana masa ciała = masa należna +
0,4 X (liczba kg o jaka przekroczona jest masa
należna)
tzw. empiryczna formuła podawania propofolu u
pacjentów otyłych
• Można stosować schemat Roberts’a lub TCI

Anestetyki dożylne w
otyłości
• Propofol – indukcja IBW,
podtrzymywanie znieczulenia – ABW
• Tiopental - TBW, IBW ( dawka 7,5
mg/kg)
• Etomidat - TBW
• Ketamina - IBW
• Midazolam- TBW jako dawka wstępna
IBW do podawania
ciągłego

Zasady postępowania
anestezjologicznego

Zasady postępowania
anestezjologicznego
Wizyta przedoperacyjna
Badania rutynowe : EKG, RTG klatki
piersiowej, stężenie glukozy we krwi,
próby wątrobowe, lipidogram, hormony
tarczycy, mocznik, kreatynina,
Badania dodatkowe : Echokardiografia
serca, próba wysiłkowa, spirometria,
gazometria krwi tętniczej

42
Wizyta premedykacyjna
ocena trudności intubacyjnych
•Najlepszym wykładnikiem prawdopodobieństwa
trudnej intubacji u otyłych jest obwód szyi. Jeśli
szyja jest gruba czyli zatarte są granice żuchwy,
brak linii podbródka lub obwód szyi przekracza
50 cm to prawdopodobieństwo "trudnej
intubacji" wzrasta nawet dwukrotnie.
• Typowe testy przedoperacyjne typu test Mallampathegio
itd. Nie są miarodajne w tej grupie chorych !
Gaszynski T. Standard Clinical Tests for Predicting Difficult Intubation are not useful among morbidly
obese patients. Anesthesia Analgesia 2004; 99: 956
Gonzalez H; Minville V; Delanoue K; Mazerolles M; Concina D; Fourcade O; The
importance of increased neck circumference to intubation difficulties in obese
patients. Anesthesia and analgesia; 2008 Apr; 106(4); p. 1132-6,

Premedykacja
• H2 blokery ( cymetydyna, ranitydyna) doustnie
wieczorem w dniu poprzedzającym zabieg i
dożylnie na godz. przed zabiegiem
• Metoklopramid na godz. przed zabiegiem
• Wskazane założenie sondy do żołądka i
odessanie treści żołądkowej przed indukcją
znieczulenia
• Stosowanie leków uspokajających,
nasennych i opioidów - bardzo ostrożnie !

Wybór metody znieczulenia
1. Znieczulenie ogólne (wziewne,
dożylne)
2. Znieczulenie przewodowe

1. Znieczulenie ogólne
• Zastosowanie wziewnych
anestetyków u osób otyłych jest
metoda preferowaną
• Dobrą metodą znieczulenia ogólnego
u chorych otyłych jest znieczulenie
całkowicie dożylne (TIVA) z
wykorzystaniem propofolu

2. Znieczulenie przewodowe
• Najmniej obciążające układ krążenia i układ
oddechowy,
• Wpływa na ograniczenie lub zrezygnowanie
z użycia opioidów w sposób systemowy
oraz środków zwiotczających - mniejsze
ryzyko powikłań oddechowych w okresie
pooperacyjnym
• Jeżeli to tylko możliwe u pacjentów
otyłych powinno się wykonać
znieczulenie przewodowe

2. Znieczulenie przewodowe
• Trudności techniczne:
- trudne znalezienie anatomicznych punktów
orientacyjnych przy blokadzie splotów czy nerwów
-głębiej położone przestrzenie podpajęczynówkowa i
zewnątrzoponowa,
-węższe przestrzenie międzykręgowe,
-ciśnienie płynu mózgowo-rdzeniowego może być niższe niż
u osoby nieotyłej co utrudnia identyfikację przestrzeni pp
-węższa przestrzeń zewnątrzoponowa (żylne sploty są
bardziej rozdęte, prawdopodobnie ze względu na zastój
żylny)
Trudności techniczne – igła Portex Tuochy Extra Length 12
cm.

48
2. Znieczulenie przewodowe
• Anestezja przewodowa
Zapotrzebowanie o 20 – 25% mniejsze na środki
znieczulenia miejscowego, ponieważ :
– objętość płynu mózgowo-rdeniowego jest mniejsza
– zmniejszona objętość przestrzeni zewnątrzoponowej
Gaszyński T, Gaszyński W, Strzelczyk J: Doświadczenia własne w analgezji pooperacyjnej u
chorych z otyłością znacznego stopnia ze szczególnym uwzględnieniem analgezji
zewnątrzoponowej. Ból 2003; 4: 83-84

Monitorowanie śródoperacyjne
•NIBP - odpowiednie rozmiary mankietów
(zbyt mały mankiet zawyża pomiar)
Stosunek szerokości mankietu do obwodu ramienia
powinien wynosić 2:5, a obwód wewnętrznego balonu
mankietu powinien stanowić co najmniej 80% obwodu
ramienia
• Pomiar bezpośredni ciśnienia krwi w przypadku
długich i bardziej obciążających procedur
•Monitorowanie OCŻ i ciśnienia w tętnicy płucnej
wskazane u chorych z cechami upośledzenia czynności
serca
•Stałe monitorowanie zwiotczenia mięśni za
pomocą stymulatora nerwów obwodowych
•Monitorowanie głębokości znieczulenia ( np. BIS )

Postępowanie
okołooperacyjne
• Obwodowy dostęp dożylny
• Otyłość nie jest wskazaniem do
założenia dostępu centralnego do
znieczulenia
• Dostęp centralny trudny i
niebezpieczny

51
Dostęp centralny u pacjentów
otyłych
• Jednak w pewnych przypadkach np. u
chorych z BMI powyżej 50 kg/m2,
poddawanych rozległemu zabiegowi
brzusznemu, jeżeli planowane jest stałe
podawanie leków przeciwbólowych lub
sedacyjnych do prowadzenia wentylacji
zastępczej w okresie pooperacyjnym,
należy założyć dostęp centralny.

52
Dostęp centralny
• Standardowe igły w zestawach często zbyt
krótkie.
• Wskazana punkcja pod kontrolą USG.
• Zastosowanie dłuższej igły 16 G do punkcji
podpajęczynówkowej.
Gaszyński T, Gaszyński W. Ułożenie do intubacji i wkłucia centralnego u chorych
otyłych. Anestezjologia Intensywna Terapia 2004; 36: 223-224

53
Ułożenie pacjentów otyłych
• Otyły nie powinien być ułożony
płasko na wznak – znaczne
pogorszenie warunków wentylacji i
oddychania
• Ułożenie na brzuchu lub na boku -
wymagana szczególna staranność i
uwagi
Gaszynski T, Machala W, Szewczyk T, Gaszynski W. The influence of
pneumoperitoneum and anti-Trendellenburg position on Cardiac Output in morbidly
obese. Eur J Anesth 2006; 23 Supp 37:53

54
Pozycja ciała w czasie zabiegu
Pozycja Anty-Trendelenburga
(Fowlera) : Reverse Trendelenburg
Position
• RTP najlepsza pozycja
śródoperacyjna
• RTP
– podatność płuc
– FRC
• Zmiana pozycji na RTP jest
lepszym rozwiązaniem niż
zwiększanie TV and PEEP
Perilli et al. Obes Surg. 2003 Aug;13(4):605-9

Zapewnienie drożności dróg
oddechowych
• W każdym przypadku wskazana jest intubacja
dotchawicza, głównie z powodu dużego ryzyka
zachłyśnięcia się treścią pokarmową i trudności w
utrzymaniu drożności górnych dróg oddechowych
• U chorych z BMI > 40 kg/m2 lub z SAP w wywiadzie
zalecana intubacja w znieczuleniu miejscowym,
tzw. awake intubation , intubacja fiberoskopowa lub
intubacja bez zwiotczenia, np. przy użyciu propofolu lub
indukcja wziewna lub zastosowanie sukcynylodicholiny
do zwiotczenia mięśni
• U chorych z BMI < 40 kg/m2 postępowanie zbliżone do
postępowania u chorych nieotyłych

56
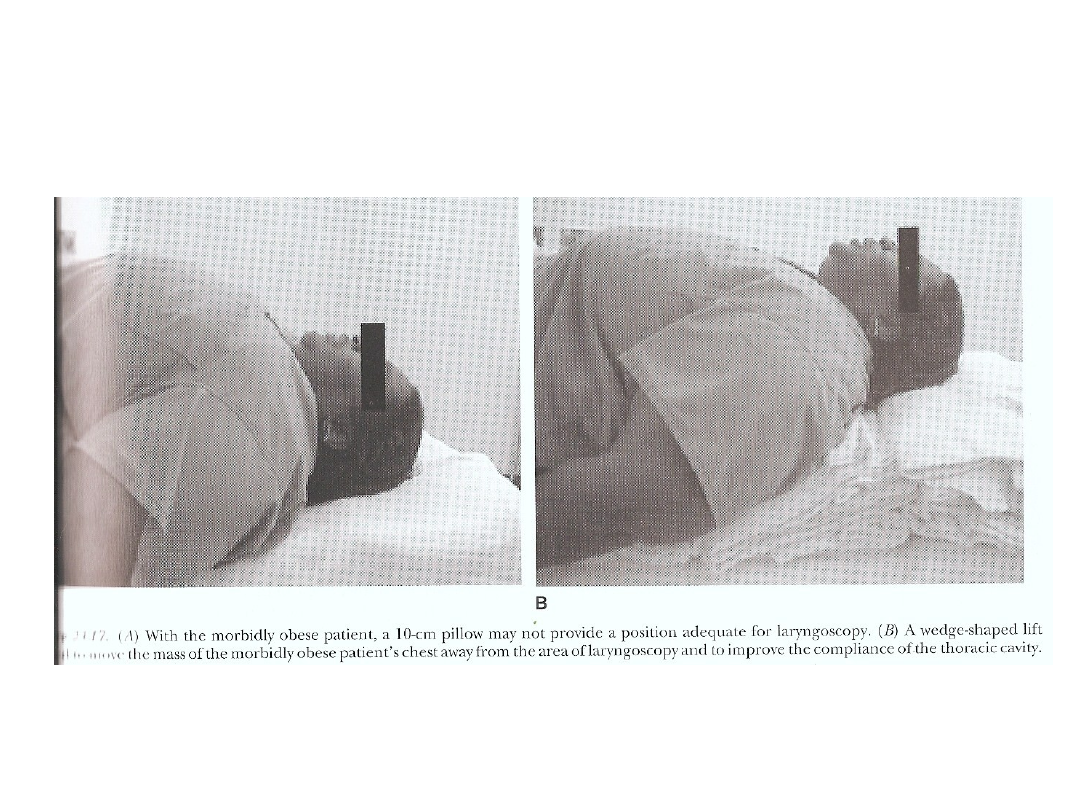
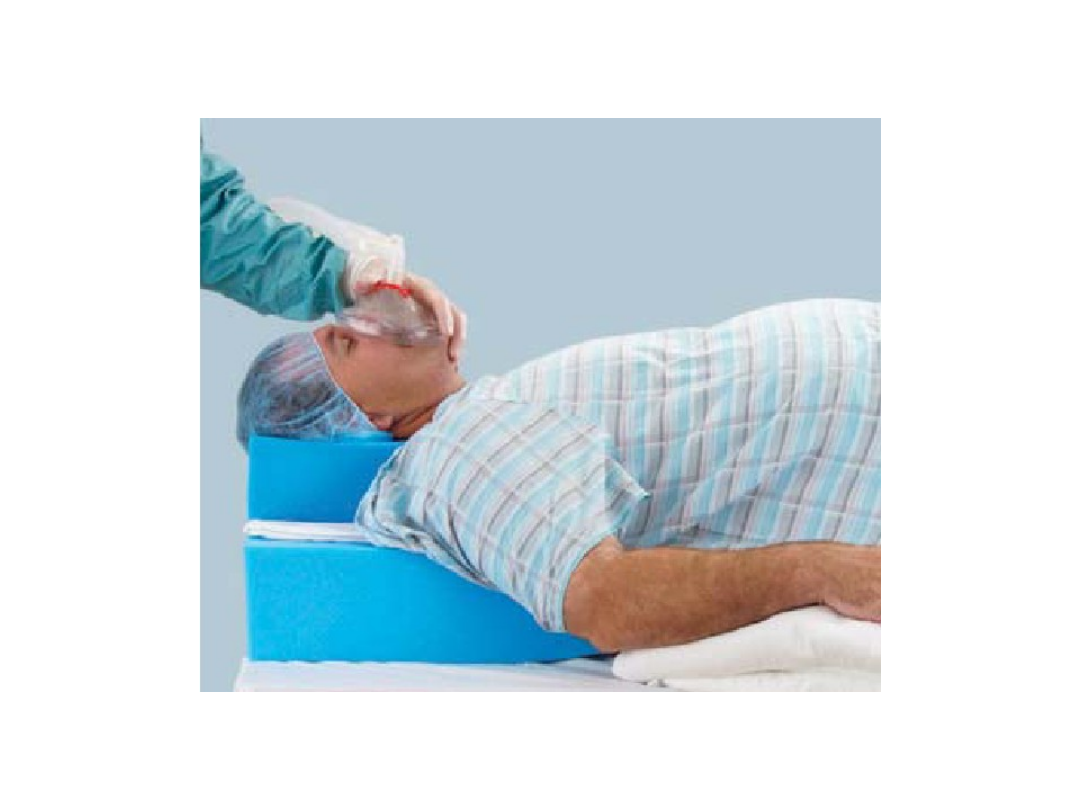
Intubacja
• Odsetek nieudanych intubacji u otyłych może sięgać
13%,
• Zawsze należy traktować pacjenta otyłego jako
osobę u której mogą wystąpić trudności z intubacją
• Wskazane stosowanie laryngoskopów o specjalnych
krótkich rękojeściach lub
specjalnego ułożenia do intubacji – pozycja HELP (head
elevated laryngoskopy position) – uniesienie górnej
połowy ciała o ok. 30 stopni
Gaszyński T, Gaszyński W. Ułożenie do intubacji i wkłucia centralnego u
chorych otyłych. Anestezjologia Intensywna Terapia 2004; 36: 223-224
57
58

Zapewnienie drożności dróg
oddechowych
• Zalecana szybka indukcja z uciskiem
na chrząstkę pierścieniowatą
• Otyłość jest jednym ze wskazań do
intubacji z użyciem
bronchofiberoskopu
• Inne urządzenia wykorzystywane w
celu ułatwienia intubacji:
laryngoskopy optyczne (AirTraq),
wideolaryngoskopy

Algorytm praktycznego podejścia
do intubacji u chorych otyłych
1. przygotowanie: ułożenie pacjenta z wezgłowiem
uniesionym o 30 stopni ( pozycja HELP)
2. przygotowanie sprzętu do intubacji,
wskazany fiberoskop intubacyjny
3. przygotowanie sprzętu alternatywnego do intubacji
na wypadek trudności intubacyjnych, np. LMA
4. przygotowanie zestawu do konikopunkcji
5. preoksygenacja bierna co najmniej 3 min,
6. znieczulenie do intubacji zależnie od stanu
pacjenta, BMI, chorób towarzyszących ( zespół
bezdechów sennych)

61
Wentylacja zastępcza w trakcie
znieczulenia
• Zalecana jest wentylacja kontrolowana
przy użyciu FiO
2
około 0,5, a u
pacjentów z chorobami układu
oddechowego lub krążenia FiO
2
1,0.
• Zastosowanie PEEP może poprawić
PaO
2
, jeśli ulegnie obniżeniu do
niebezpiecznie niskich wartości.
Pelosi P,Ravagnan I,Giurati G,et al.Positive end-expiratory pressure improves
respiratory function in obese but not in normal subjects during anesthesia and
paralysis. Anesthesiology 1999;91 (5):1221-31.122.
62
Wentylacja zastępcza w trakcie
znieczulenia
• U otyłych z BMI nieznacznie powyżej 40 kg/m2
standardowo stosowana wentylacja CMV
Volume Control jest skuteczna i możliwa do
prowadzenia.
• Stosuje się TV 5-8 ml/kg IBW, RR 10-12 /min i
EtCO2 35-45 mmHg.
• Badania nad stosowaniem wyższych objętości
nie wykazały ich skuteczności w polepszeniu
oksygenacji i zmniejszeniu występowania
ognisk niedodmowych u otyłych.
Sprung J,Whalley D,Falcone T.The effects of tidal volume and respiratory rate on
oxygenation and respiratory mechanics during laparoscopy in morbidly obese
patients.Anesth Analg 2003;97 (1):268-74.

63
• W przypadku operacji laparoskopowych
zmiana nachylenia stołu operacyjnego na
anty-Trendelenburga (Fowlera) nie ma
istotnego pozytywnego wpływu na parametry
krążeniowo-wentylacyjne pacjentów z
nadwagą znacznego stopnia, natomiast
wytworzenie odmy otrzewnowej za pomocą
podaży CO
2
w sposób istotny wpływa na
wymianę gazową i podatność płuc.
Wpływ operacji i
znieczulenia
Casati A,Comotti L,Tommasino C,et al.Effects of
pneumoperitoneum and reverse Trendelenburg position on
cardiopulmonary function in morbidly obese patients
receiving laparoscopic gastric banding.Eur J Anaesthesiol
2000;17:300-5.
64
Wpływ operacji i
znieczulenia
• Otwarcie otrzewnej
zwiększa podatność
płuc o 16%* . Podobnie
działa uniesienie powłok
i zmniejszenie ciśnienia
śródbrzusznego za
pomocą wyciągów
–
FRC
–
polepszenie oxygenacji
*T. Gaszyński

65
Wybudzenie otyłego
• ekstubacja powinna być
przeprowadzona, gdy chory otyły
spełnia polecenia, jest w pełni
przytomny i ma odruch kaszlowy,
• odwrócenie bloku n-m potwierdzone
akcelerometrycznie,
• otyłych ekstubuje się w pozycji
Anty-Trendelenburga ( Fowlera).

66
Pooperacyjnie
• Podwyższone ryzyko CRE (Critical
Respiratory Event)
– SAP lub hypowentylacja w otyłości w wywiadzie
– Duża operacja brzuszna lub torakochirurgiczna
• Zalecane pozostawienie na oddechu
zastępczym w pierwszej dobie po zabiegu:
duży zabieg operacyjny, BMI>50, wiek>50
lat, mężczyzna, w wywiadzie SAP,
hypowentylacja w otyłości
Gaszyński T, Gaszyński W, Strzelczyk J: Ostra niewydolność oddechowa u
pacjentów otyłych. Twój Magazyn Medyczny- Chirurgia 2003; 3: 55-58

67
Jak prowadzić chorych otyłych po
zabiegu na wentylacji
wspomaganej?
• W pierwszych godzinach po zabiegu
prowadzi się wentylację zastępczą
CMV. Następnie przechodzi się na
SIMV lub CPAP/PS w zależności od
siły, częstości, objętości i minutowej
wentylacji na własnym oddechu.

68
Sedacja do wentylacji mechanicznej
• Do sedacji chorego otyłego podłączonego
do respiratora powinno się stosować środki
krótkodziałające takie jak propofol,
remifentanyl, dexmedetomidyna.
Gaszynski T, Strzelczyk J, Gaszynski W. Dexmedetomidine for sedation in
mechanically ventilated morbidly obese: a comparison with midazolam,
remifentanil and propofol- preliminary report. European Journal of
Anaesthesiology 2004;21, supplement 32: 173

Analgezja pooperacyjna
•Pacjenci otyli wymagają podawania proporcjonalnie mniejszych
dawek leków przeciwbólowych niż nieotyli
•Analgezja multimodalna:
leki opioidowe /morfina, tramadol/ plus leki nieopioidowe z
różnych grup /ketoprofen, paracetamol lub metamizol/
PCA – najlepsza metoda, /iv oraz zo/
• W przypadku rozległych zabiegów lub operacji z otwarciem
jam ciała wskazane stosowanie metod znieczulenia
regionalnego /zo/
•Analgezja z wyprzedzeniem – wskazana u chorych otyłych
Gaszyński T, Gaszyński W: Postępowanie anestezjologiczne u pacjentów z
otyłością znacznego stopnia. Anestezjologia Intensywna Terapia 2002; 34, 291-296

Powikłania poopercyjne u osób
otyłych
• Ostra pooperacyjna niewydolność oddechowa
(CRE)
• Zaburzenia perfuzji w płucach i powstawanie
ognisk niedodmy
• Powikłania zakrzepowo- zatorowe
• Uszkodzenie nerwów z powodu ucisku np. nerwu
kulszowego
• Niewydolność nerek – spowodowana rabdomiolizą,
hipotensją śród- i pooperacyjną
Czynniki ryzyka rabdomiolizy: otyłość, cukrzyca,
ASA II i więcej, czas trwania zabiegu dłuższy niż
4-6 h, znieczulenie ogólne

Zapobieganie powikłaniom
1. stosowanie heparyn
drobnocząsteczkowych
dawka 40 mg enoksaparyny
wystarczająca,
2. szybkie uruchamianie chorych,
3. właściwe ułożenie , stosowanie
odpowiednich materaców,
4. ćwiczenia oddechowe, CPAP /otyli
cierpiący na zespół hipowentylacji w
otyłości i zespół bezdechów sennych/
72
Czy u otyłych można zapobiegać
hipoksji w okresie pooperacyjnym?
• Zastosowanie CPAP w
systemie NIV (wentylacji
nieinwazyjnej) przez
maski twarzowe,
nosowe lub całkowicie
twarzowe poprawia
utlenowanie przez
pogłębianie oddechu.
Gaszyński T, Machała W, Piotrowski D. CPAP Boussignac in postoperative period
in morbidly obese. Obes Surg 2007

Wentylacja wspomagana -
CPAP
• pacjent musi być przytomny,
stabilny hemodynamicznie, bez
zaburzeń pasażu treści żołądkowej,
• nie należy przekraczać po operacji
ciśnienia
20 cm H2O,
Stosowanie CPAP po operacjach
bariatrycznych z wytworzeniem
zespolenia – może zwiększać ryzyko
rozejścia się zespolenia

Monitorowanie
pooperacyjne
• W opiece pooperacyjne nad pacjentami
otyłymi najważniejsza jest stała
obserwacja i właściwe monitorowanie w
celu uniknięcia potencjalnych powikłań,
gł. ze strony układu oddechowego.
• Pulsoksymetria jest obowiązkowa
• w niektórych przypadkach wskazane
wykonywanie gazometii krwi, w ustalonych
odstępach czasu

Dziękuję za uwagę
Document Outline
- Slide 1
- Wzrost liczby operowanych otyłych pacjentów
- Slide 3
- Slide 4
- Podział otyłości wg BMI
- Typy otyłości
- Slide 7
- Podział otyłości
- Slide 9
- Patofizjologia otyłości
- Patofizjologia otyłości zaburzenia metaboliczne i hormonalne
- Patofizjologia otyłości Zaburzenia metaboliczne i hormonalne
- Patofizjologia otyłości Zmiany w układzie oddechowym
- Patofizjologia otyłości Zmiany w układzie oddechowym
- Zmiany w układzie oddechowym
- Slide 16
- Zmiany w układzie oddechowym
- Zmiany w układzie oddechowym
- Patofizjologia otyłości Zmiany w układzie krążenia
- Konsekwencje zmian w układzie krążenia
- Patofizjologia otyłości Zmiany w układzie pokarmowym
- Farmakologia środków anestezjologicznych u pacjentów otyłych
- Przeliczanie masy ciała do dawkowania leków
- Przeliczanie masy ciała do dawkowania leków
- Tkanka tłuszczowa a farmakologia
- Slide 26
- Wziewne środki anestetyczne
- Farmakologia środków wziewnych
- Farmakologia desfluranu:
- Desfluran w otyłości
- Opioidy w otyłości
- Opioidy w otyłości
- Wybór opioidu do znieczulenia
- Wybór opioidu do znieczulenia
- Farmakologia środków zwiotczających w otyłości
- Odwracanie bloku nerwowo-mięśniowego:
- Slide 37
- Anestetyki dożylne w otyłości
- Anestetyki dożylne w otyłości
- Zasady postępowania anestezjologicznego
- Zasady postępowania anestezjologicznego Wizyta przedoperacyjna
- Wizyta premedykacyjna ocena trudności intubacyjnych
- Premedykacja
- Wybór metody znieczulenia
- 1. Znieczulenie ogólne
- 2. Znieczulenie przewodowe
- 2. Znieczulenie przewodowe
- 2. Znieczulenie przewodowe
- Monitorowanie śródoperacyjne
- Postępowanie okołooperacyjne
- Dostęp centralny u pacjentów otyłych
- Dostęp centralny
- Ułożenie pacjentów otyłych
- Slide 54
- Zapewnienie drożności dróg oddechowych
- Intubacja
- Slide 57
- Slide 58
- Zapewnienie drożności dróg oddechowych
- Algorytm praktycznego podejścia do intubacji u chorych otyłych
- Wentylacja zastępcza w trakcie znieczulenia
- Wentylacja zastępcza w trakcie znieczulenia
- Wpływ operacji i znieczulenia
- Wpływ operacji i znieczulenia
- Wybudzenie otyłego
- Pooperacyjnie
- Slide 67
- Sedacja do wentylacji mechanicznej
- Analgezja pooperacyjna
- Powikłania poopercyjne u osób otyłych
- Zapobieganie powikłaniom
- Slide 72
- Wentylacja wspomagana - CPAP
- Monitorowanie pooperacyjne
- Dziękuję za uwagę
Wyszukiwarka
Podobne podstrony:
Okołooperacyjne postępowanie z chorymi w wieku podeszłym1
Zasady postępowania z chorymi na raka piersi
Postępowanie na bloku operacyjnym z chorym uczulonym na lateks
Chorym zatokom na ratunek(1)
Czas na walkę z otyłością u dzieci (EUFIC)
EFT dla osób cierpiących na cukrzycę, EFT
ROLA PIELĘGNIARKI W POSTEPOWANIU Z CHORYM WE WSTRZĄSIE W WARUNKACH SZPITALNYCH, pielęgniarstwo proce
postępowanie pierwszej osoby na miejscu zdarzenia
Postępowanie z chorym po totalnej alloplastyce stawu biodrowego, Fizjoterapia
Postępowanie z chorym po totalnej alloplastyce stawu biodrow, Postępowanie z chorym po totalnej allo
Postępowanie po przybyciu na miejsce zdarzenia
DZIECIĘCE CHOROBY I POSTĘPOWANIE Z CHORYM DZIECKIEMW
cierpienie na drodze
Cierpiąc na niedobór ubrań, Prywatne, PornoDymek
Postępowanie po ekspozycji na materiał zakaźny
więcej podobnych podstron