
NIEPŁODNOŚĆ
lek. Marta Blumska-Janiak
Zakład Dydaktyki Ginekologiczno-
Położniczej
Warszawski Uniwersytet Medyczny

NIEPŁODNOŚĆ
• DEFINICJA
• EPIDEMIOLOGIA
• FIZJOLOGIA CYKLU PŁCIOWEGO
• FIZJOLOGIA ZAPŁODNIENIA
• FIZJOLOGIA ZAGNIEŻDŻENIA
• NIEPŁODNOŚĆ ŻEŃSKA-
diagnostyka
niepłodności
• ZESPÓŁ POLICYSTYCZNYCH JAJNIKÓW
• STYMULACJA JAJECZKOWANIA

NIEPŁODNOŚĆ
• FIZJOLOGIA MĘSKICH NARZĄDÓW PŁCIOWYCH
• NIEPŁODNOŚĆ MĘSKA
• METODY WSPOMAGANEGO ROZRODU
• LPSC W DIAGNOSTYCE I LECZENIU
NIEPŁODNOŚCI
• REKOMENDACJE POSTEPOWANIA Z PARĄ
NIEPŁODNĄ
• ENDOMETRIOZA JAKO PRZYCZYNA
NIEPŁODNOŚCI
• ASPEKTY ETYCZNEWSPOMAGANEGO ROZRODU

NIEPŁODNOŚĆ- DEFINICJA
• NIEPŁODNOŚĆ= łac. sterilitas= ang.
sterility
to
niemożność zajścia w ciążę po roku
regularnego współżycia (3-4 razy w
tygodniu) bez stosowania antykoncepcji
Słomko Z. i wsp.: Ginekologia, 2008

NIEPŁODNOŚĆ-
EPIDEMIOLOGIA
• Prawdopodobieństwo zajścia w ciążę
w pojedynczym cyklu= 20 %
• Po 12 msc . Odsetek ciąż osiąga 80-85
% par (po 2 latach 93%)
• Problem niepłodności dotyczy 10-18 %
par w wieku rozrodczym
• Czynnik żeński 45-65 %, czynnik męski
25-45 %, problem obojga
partnerów 10 %

NIEPŁODNOŚĆ-
EPIDEMIOLOGIA
• Czynniki warunkujące zdolność rozrodczą
– Wiek
– Masa ciała
– Aktywność fizyczna
– Palenie papierosów
– Alkohol
– Kofeina
– Narkotyki
– Czynniki fizyczne
– Czynniki chemiczne
– Stany zapalne i zrosty w miednicy mniejszej

NIEPŁODNOŚĆ-
EPIDEMIOLOGIA
• Czynniki
warunkujące
zdolność
rozrodczą-
wiek kobiety
– Jeden z najważniejszych czynników
– Wiek biologiczny, nie chronologiczny
– Przedział czasowy do menopauzy
– 20-24 lata największa płodność kobiety,
znaczne obniżenie po 35 r.ż., po 45 r.ż.
potencjał minimalny
(badania odsetek ciąż po 12 inseminacjach- do 25 r.ż 73 %, 26-
30 r.ż. 74 %, 31-35 62% po 35 najniższy odsetek ciąż;
po IVF- na każdy cykl hiperstymulacji- żywe ciąże 23-34 r.ż.
20 %, 36-39 r.ż. 15 %, 40-45 r.ż. 9 %, w 45 r.ż. 1 %)

NIEPŁODNOŚĆ-
EPIDEMIOLOGIA
• Czynniki warunkujące zdolność rozrodczą-
wiek kobiety
– Utrata ciąż- przed 30 r.ż. 7-15%, 35-39 r.ż 17-
28 %, po 40 r.ż. 34-52 %
– Przyczyny???
• Zaburzenie funkcjonowania osłonki przezroczystej
oocytu -?
• Nieprawidłowości chromosomów (
zaburzenie regulacji
mejozy
)- tak
• Nieprawidłowości
macicy
(mięśniaki,
polipy
endometrialne, adenomiosis)- ?
• Receptywność endometrium (liczba receptorów
estrogenów)-?

NIEPŁODNOŚĆ-
EPIDEMIOLOGIA
• Czynniki warunkujące zdolność
rozrodczą-
wiek mężczyzny
– Niewielkie znaczenie
– Szansa na uzyskanie ciąży z partnerem
>50r.ż. zmniejsza się o 23-38 % w
porównaniu do partnera <30 r.ż.
– Wzrost odsetka strat ciąż w zależności od
wieku partnera
– Jeśli tak to dlaczego???
• Zwężenie kanalików nasiennych
• Spadek aktywności spermatogenezy
(
spadek il.
komórek germinalnych i Leydiga; zaburzenia osi P-P-J, spadek
stężenia T)

NIEPŁODNOŚĆ-
EPIDEMIOLOGIA
• Czynniki warunkujące zdolność rozrodczą-
masa ciała kobiet
– Funkcjonowanie jajników zależne od równowagi
energetycznej organizmu
– zaburzenia cyklu= oligo- i amenorhoea oraz
problemy zajściem w ciąże
– Niedowaga (BMI <20 kg/m2) estrogenów
– Nadwaga (BMI >25 kg/m2) estrogenów
• Niekorzystny brzuszny typ otyłości
– Insulinooporność
– hiperinsullinemia
– Hiperandrogenemia
• Zaburznia folikulogenezy i mechanizmu owulacji
• Korelacja z poronieniami

NIEPŁODNOŚĆ-
EPIDEMIOLOGIA
• Czynniki warunkujące zdolność
rozrodczą- masa ciała mężczyzn
– Otyłość- zaburzenia endokrynnej
czynności jąder
• ↓T, ↓SHBP, ↑E
• Zaburzenia erekcji
• Zaburzenia speramatogenezy (ruchliwość,
morfologia)?

NIEPŁODNOŚĆ-
EPIDEMIOLOGIA
• Czynniki warunkujące zdolność
rozrodczą- aktywność fizyczna
– Umiarkowany
– Rola w normalizacji masy ciała
– U >90 % ćwiczących wzrost odsetka ciąż
w cyklach naturalnych i stymulowanych

NIEPŁODNOŚĆ-
EPIDEMIOLOGIA
• Czynniki warunkujące zdolność rozrodczą-
palenie papierosów czynnie i biernie u
kobiet
– Nikotyna hamuje pik LH i zaburza proces owulacji
– Aromatyczne wodorowęglany odpowiadają za
degenerację oocytów i hamują tworzenia ciałka
żółtego
– Wcześniejsza menopauza (↓ liczby pęcherzyków)
– ↑ FSH
– Mutagennie na oocyty
– Nieprawidłowa czynność rzęsek jajowodu
– Korelacja z poronieniami

NIEPŁODNOŚĆ-
EPIDEMIOLOGIA
• Czynniki warunkujące zdolność
rozrodczą- palenie papierosów
czynnie i biernie u
mężczyzn
– Mutagennie na plemniek
– Niekorzystnie na koncentrację, ruch i
morfologię nasienia
– Niepowodzenia IVF

NIEPŁODNOŚĆ-
EPIDEMIOLOGIA
• Czynniki warunkujące zdolność
rozrodczą- alkohol
– Kobiety- wydłużenie oczekiwania na
ciążę wprost proporcjonalne do ilości
pitego alkoholu; ↑ E i ↓FSH, zaburzenia
folikulogenezy i owulacji
– Mężczyźni- impotencja, pogorszenia
jakości nasiania,

NIEPŁODNOŚĆ-
EPIDEMIOLOGIA
• Czynniki warunkujące zdolność
rozrodczą- kofeina
– Wydłuża czas oczekiwania na ciążę
– >niż 4 filiżanki na dobę ↓o 20 % szanse
na zajście w ciążę w jednym cyklu

NIEPŁODNOŚĆ-
EPIDEMIOLOGIA
• Czynniki warunkujące zdolność
rozrodczą- narkotyki
– marihuana↓GnRH u obu płci(zaburzenia
miesiaczkowania, pogorszenie jakości
nasienia)
– Kokaina- zaburzenia owulacji,
spermatogenezy

NIEPŁODNOŚĆ-
EPIDEMIOLOGIA
• Czynniki warunkujące zdolność
rozrodczą
– czynniki fizyczne a kobiety
• Promieniowanie jonizujące?
– Czynniki fizyczne a mężczyźni
• Promieniowanie jonizujące negatywnie na
spermatogenezę
• Wysoka temperatura/ obcisła bielizna
– Hamująco na spermatogenezę
– Obniża jakość nasienia

NIEPŁODNOŚĆ-
EPIDEMIOLOGIA
• Czynniki warunkujące zdolność rozrodczą
– czynniki chemiczne
• Środki ochrony roślin, metale ciężkie,
ksenoestrogeny, rozpuszczalniki organiczne i
nieorganiczne
– Stany zapalne i zrosty w miednicy
mniejszej-
• U kobiet-PID- Chlamydia- przyczyna 60 %
niepłodności jajowodowej, 30 % ciąż
pozamacicznych
• U mężczyzn- Chlamydia- z. najądrzy

NIEPŁODNOŚĆ-
EPIDEMIOLOGIA
PRZEBYCIE PID A NIEPŁODNOŚĆ

NIEPŁODNOŚĆ- FIZJOLOGIA CYKLU
PŁCIOWEGO
Długość regularnego cyklu
wynosi
28
dni
wahania wynoszące +/- 3 dni mieszczą się w granicach normy
W fizjologicznym 28-dniowym cyklu owulacja następuje
w 13 dniu
Fizjologiczne krwawienie
:
• regularne
• o miernej obfitości
• przebiegające bez zaburzeń
=
eumenorrhoea
.
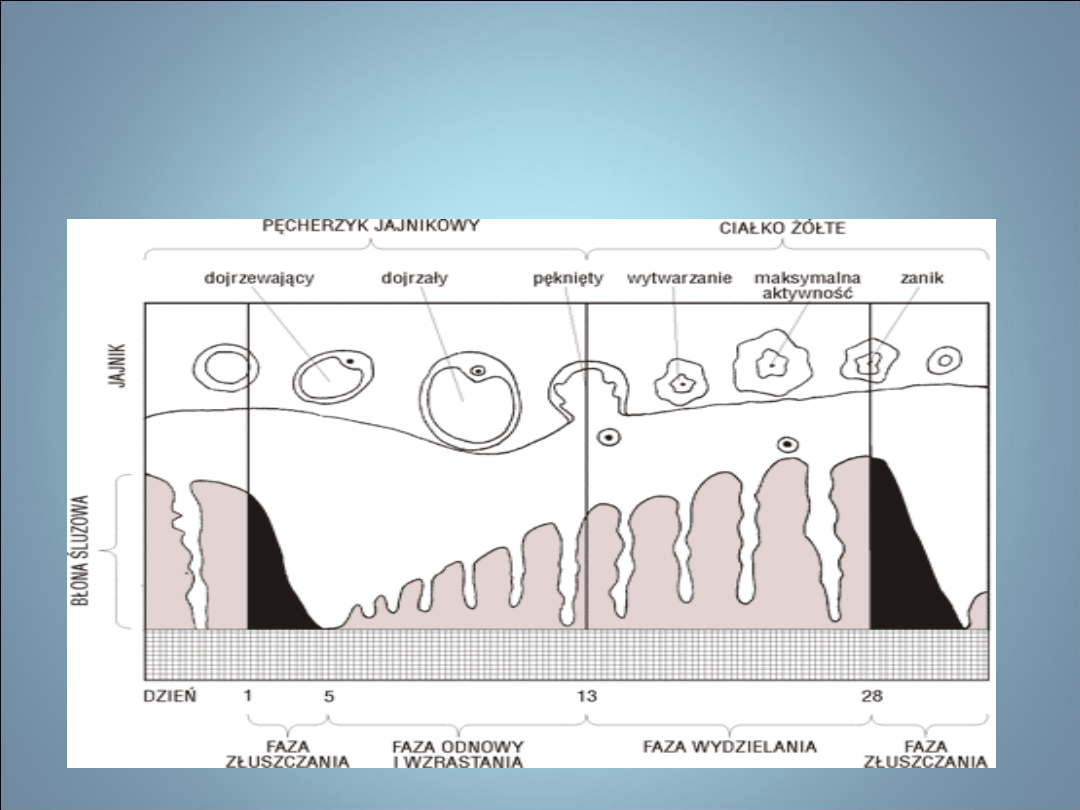
NIEPŁODNOŚĆ- FIZJOLOGIA
CYKLU PŁCIOWEGO
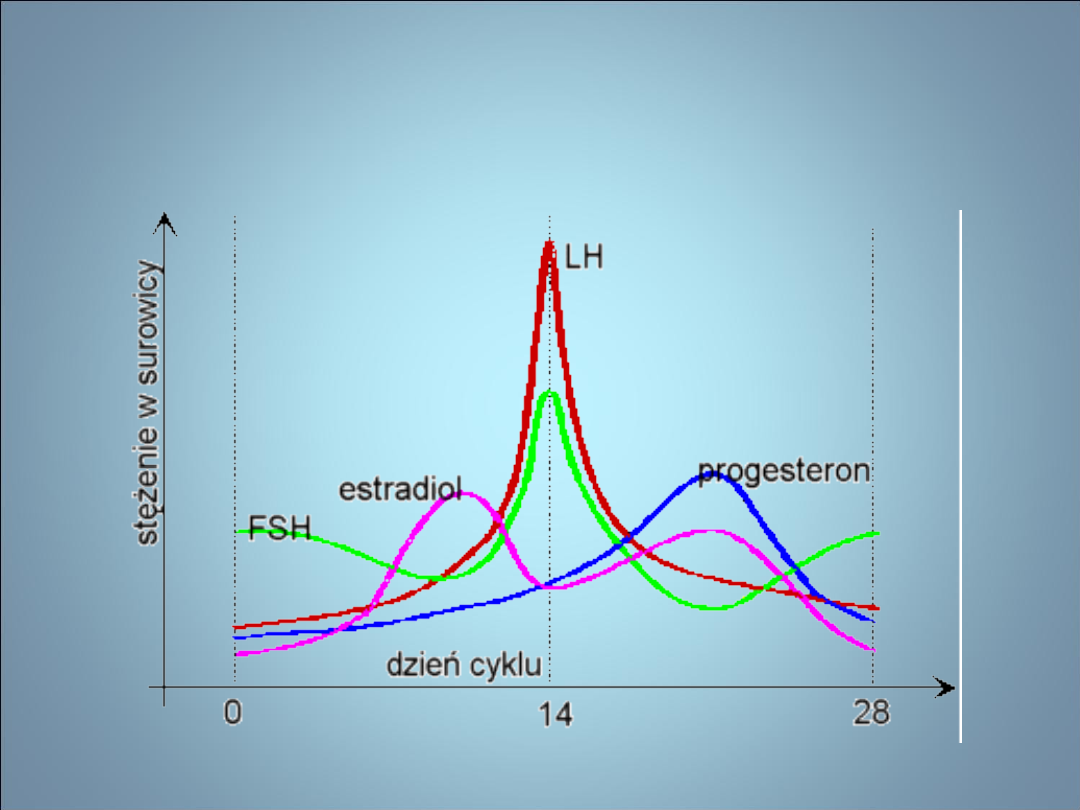
NIEPŁODNOŚĆ- FIZJOLOGIA
CYKLU PŁCIOWEGO

NIEPŁODNOŚĆ- FIZJOLOGIA
ZAPŁODNIENIA
• Zapłodnienie występuje najczęściej w
bańce jajowodu
• w 1 ml prawidłowego ejakulatu znajduje
się 60- 120 mln plemników
• Wniknięcie plemników do jajowodów
dzięki
– Zdolności do poruszania się
– skurczom jajowodu ( w czasie jajeczkowania
skurcze są częstsze 8-10/min)
– wychwytu komórki jajowej przez strzępki
jajowodu, strzępki podczas owulacji zbliżają
się do powierzchni jajnika

NIEPŁODNOŚĆ- FIZJOLOGIA
ZAPŁODNIENIA
• Po zlaniu się jąder zygota uwalnia się szybko z
resztek komórek warstwy ziarnistej
• Rozpoczynają się podziały mitotyczne
Zygota (
1 komórka)
↓
blastomery (2 komórki)
↓
blastomery (4 komórki)
↓
blastomery (8 komórek)
↓
morula (32 komórki)
↓
blastocysta

NIEPŁODNOŚĆ- FIZJOLOGIA
ZAGNIEŻDŻENIA
• 4 dnia od zapłodnienia zarodek dociera do
jamy macicy
• Przekształcony w blastocystę, różnicuje się
na
– Warstwę zewnętrzną, z której rozwija się
następnie trofoblast
– Warstwę wewnętrzną, z której powstaje
węzeł zarodkowy (embrioblast)

NIEPŁODNOŚĆ- FIZJOLOGIA
ZAGNIEŻDŻENIA
• Polega na ścisłym przywarciu blastocysty do
endometrium na stosunkowo dużej powierzchni
• Najczęstszym miejscem jest górna
część tylnej
ściany trzonu macicy
• Inwazyjne działanie mikrokosmków powoduje
stopniowe zanurzanie się jaja płodowego w
endometrium
• W błonie śluzowej macicy tzw.
doczesnej ciążowej
powstaje jamka, w której kryje się cały zarodek

NIEPŁODNOŚĆ- FIZJOLOGIA
ZAGNIEŻDŻENIA
• Proces zagnieżdżenia jest procesem
powodującym „zranienie endometrium”
• Dość często
około 23 dnia
po ostatniej
miesiączce może wystąpić nieznaczne
krwawienie z dróg rodnych
• Krwawienie to jest nazywane
„krwawieniem implantacyjnym”

NIEPŁODNOŚĆ - diagnostyka
• Celem diagnostyki
jest
ZBADANIE ANATOMII I FIZJOLOGII
POSZCZEGÓLNYCH NARZĄDÓW
ODPOWIEDZIALNYCH ZA
PRAWIDŁOWY
PROCES
ZAPLEMNIENIA, ZAPŁODNIENIA,
IMPLANTACJI I ROZWOJU
ZARODKA

NIEPŁODNOŚĆ ŻEŃSKA-
diagnostyka
• Podział umowny
– Czynnik jajnikowy
– Czynnik jajowodowy
– Czynnik maciczny
– Czynnik szyjkowy
– Niepłodność immunologiczna
– Niepłodność idiopatyczna
*UWAGA! U 25% PAR WYSTĘPUJE WIĘCEJ
NIŻ 1 CZYNNIK

NIEPŁODNOŚĆ ŻEŃSKA-
diagnostyka
• BADANIE PODMIOTOWE= WYWIAD
– Z obojgiem partnerów
– Status socjoekonomizny
– Czynniki warunkujące zdolność rozrodczą
– Wywiad ogólny- choroby ogólnoustrojowe, leki
– Wywiad położniczy z uwzględnieniem powikłań ciąż, zabiegów
– Wywiad ginekologiczny
• miesiączki
• PID, Choroby przenoszone drogą płciową= STDs (Chamydia trach. i
Neisseria gon.)
• operacje ginekologiczne
– Częstość stosunków, czas starania się o ciążę, stosowanie
środków antykoncepcyjnych, posiadanie potomstwa

NIEPŁODNOŚĆ ŻEŃSKA-
diagnostyka
• BADANIE FIZYKALNE= PRZEDMIOTOWE
• Badanie ogólne
– Celem diagnostyki schorzeń innych układów
– Ocena stanu skóry- trądzik, łojotok, zmiany
zabarwienia skóry, rozstępy, nieprawidłowe
owłosienie
• Badanie ginekologiczne
– Badanie gruczołów sutkowych- otoczka,
brodawka, zgrubienia, wydzielina
– Zewnętrzne i wewnętrzne narządy płciowe
– Cytologia, biocenoza pochwy i kanału szyjki

NIEPŁODNOŚĆ - diagnostyka
• BADANIA DODATKOWE
• BBT- Pomiar podstawowej T ciała-
hipertermiczne działanie
progesteronu,
podczas fazy
folikularnej występuje stale obniżona
ciepłota do 36,5°C, pod wpływem
progesteronu
T wzrasta
o 0,4- 0,6 °C

NIEPŁODNOŚĆ - diagnostyka
• Test postkoitalny (PCT)=
paraimmunologiczny
– dyskusyjny
– 6-12 h po stosunku płciowym, poprzedzonym 48 h
abscynencją płciową, 1-2 dni przed spodziewaną
owulacją lub
test penetracyjny-
nasienie na
szkiełko ze śluzem okołoowulacyjnym
– Ocena ruchliwości plemników- ↓ może sugerować
obecność przeciwciał przeciwplemnikowych
– Celem kwalifikacji do inseminacji domacicznych
– Fałszywe wyniki- zła jakość nasienia, zapalenie
szyjki macicy, nieprawidłowy śluz, leki
antyestrogenowe, lubrykanty

NIEPŁODNOŚĆ - diagnostyka
• BADANIA HORMONALNE
– Gonadotropiny
• ↓ niewydolność P-P i hiperPRL
• ↑po kastracji, w pierwotnej niewydolności jajników,
po menopauzie
• Zaburzony stosunek LH do FSH w PCOs
• Wydolność- test pobudzenia przysadki przez GnRH
– 17β-estradiol
• ↑ feminizujące guzy jajnika, fizjologicznie w ciąży
• ↓ pierwotna lub wtórna niewydolność jajników,
fizjologicznie przekwitanie

NIEPŁODNOŚĆ - diagnostyka
• BADANIA HORMONALNE
– Ocena rezerwy jajnikowej
• E2 i FSH w 3 dniu cyklu
– Wykładnik obniżonej płodności-
» FSH >10-15 jm./l
» E2 >80pg/ml
• Test z klomifenem od 5-9 dnia cyklu
klomifen- wykładnik obniżonej płodności-
– Intensywny wzrost FSH w porównaniu do LH
– Inhibina- wskaźnik prognostyczny

NIEPŁODNOŚĆ - diagnostyka
• BADANIA HORMONALNE
– Ciałko żółte- progesteron
• W środku fazy lutealnej N>10 ng/ml
• Prawidłowo 3 kronie 5-9 dzień po owulacji suma
N >30 ng/dl
– Wirilizacja- androgeny
• Testosteron (T)
• Dihydrotestosteron (DHT)
• Androstendion (A)
• Dehydroepiandrosteron (DHEA)
• Siarczan dehydroepiandrosteronu (DHEAS)

NIEPŁODNOŚĆ - diagnostyka
• BADANIA HORMONALNE
– TSH, T3 i T4
– PRL
• Pobieranie krwi między 6 a 8 rano, nie po
bad. gin., nie po bad. gr. piersiowych
(hiper PRL-
mlekotok,
wtórny brak miesiączki,
defekt fazy lutealnej, brak owulacji,
utrata libido,
dyspareunia, PMS, hirsutyzm, hiperandrogenizm,-
leczenie+ PRL>50pg/dl
)

NIEPŁODNOŚĆ - diagnostyka
• BADANIA OBRAZOWE
• Usg dopochwowe
– Ocena anatomii, zmian w przebiegu cyklu,
rozpoznawanie patologii
– metoda:
• Ocena jajeczkowania
• Monitoring stymulacji jajników
• Pobieranie oocytów w IVF
– Usg- nowe metody
• wykładnik receptywności endometrium
• Ocena subendometrialnej myometrium- czynnik
predykcyjny powodzenia metody IVF-ET
• Usg 3d
• Sonohisterografia (sol fizjologiczna do j. macicy)

NIEPŁODNOŚĆ - diagnostyka
• BADANIA OBRAZOWE
• Histerosalpingografia(HSG)
– Ocena jajowodów i j. macicy
– 6-7 d. po miesiączce
– Wyniki fałszywie ujemne(60 %!)-
odruchowy spazm ujścia macicznego
jajowodu
– Wyniki fałszywie dodatnie (5 %)
– Przed- OB, biocenoza pochwy

NIEPŁODNOŚĆ - diagnostyka
• BADANIA OBRAZOWE
• Histerosalpingokontrastosonografia
(HyCoSy)
– Można w warunkach ambulatoryjnych, bez
znieczulenia, bez przygotowania
• Histeroskopia
– Ocena narządów- możliwość
jednoczesnego leczenia
– W znieczuleniu ogólnym

NIEPŁODNOŚĆ - diagnostyka
• BADANIA OBRAZOWE
• LPSC
– Makroskopowa ocena narządów miednicy
mniejszej, jednoczasowe leczenie,
pobranie wycinków do hist.-pat.
• Salpingoskopia
– Pełen obraz diagnostyczny jajowodów

NIEPŁODNOŚĆ - diagnostyka
• INNE
• Biobsja endometrium
– Ocena niewydolności fazy lutealnej
– Inwazyjna, kosztowna, bolesna, nie
standaryzowana
• Badania genetyczne
– Aberracje chromosomowe
– Po 2 poronieniach samoistnych
konieczność oceny kariotypu partnerów

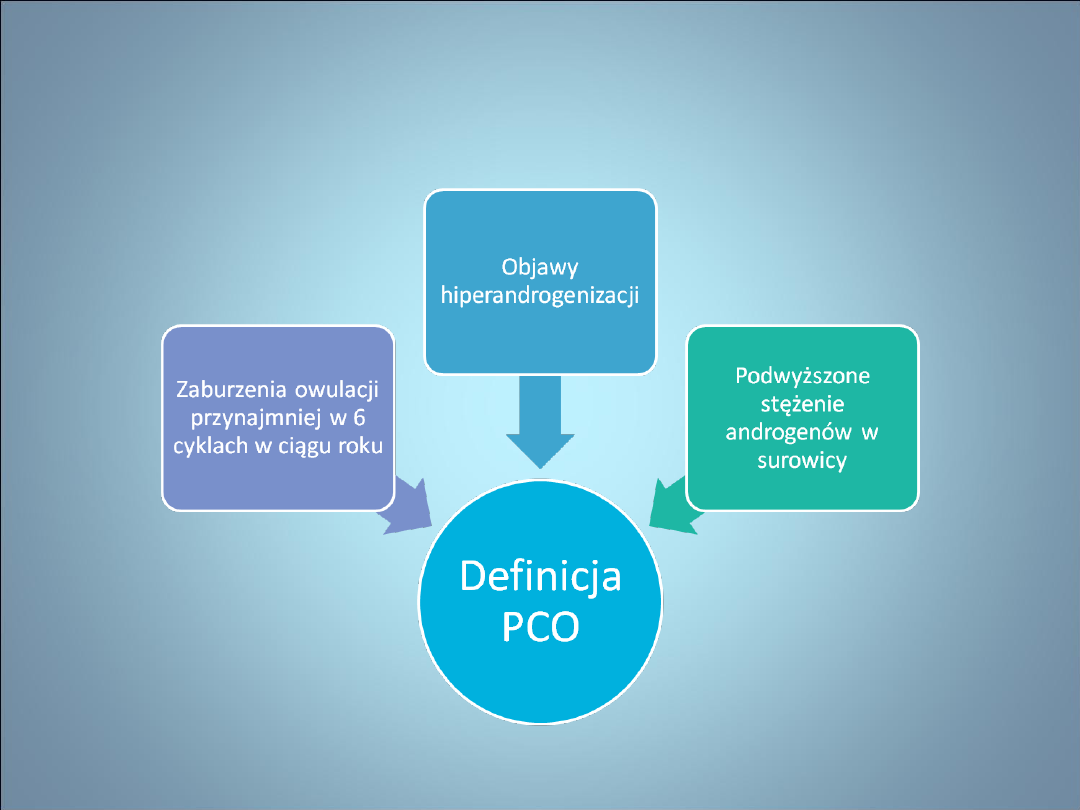
NIEPŁODNOŚĆ- ZESÓŁ
POLICYSTYCZNYCH JAJNIKÓW
• Polycystic ovary syndrome= PCO
• NAJCZĘSTSZA ENDOKRYNOPATIA
OKRESU ROZRODCZEGO
• U 10-15 % kobiet
• Przyczyna 73 % niepłodności i 85 %
wczesnych poronień
• Etiologia- czynniki genetyczne

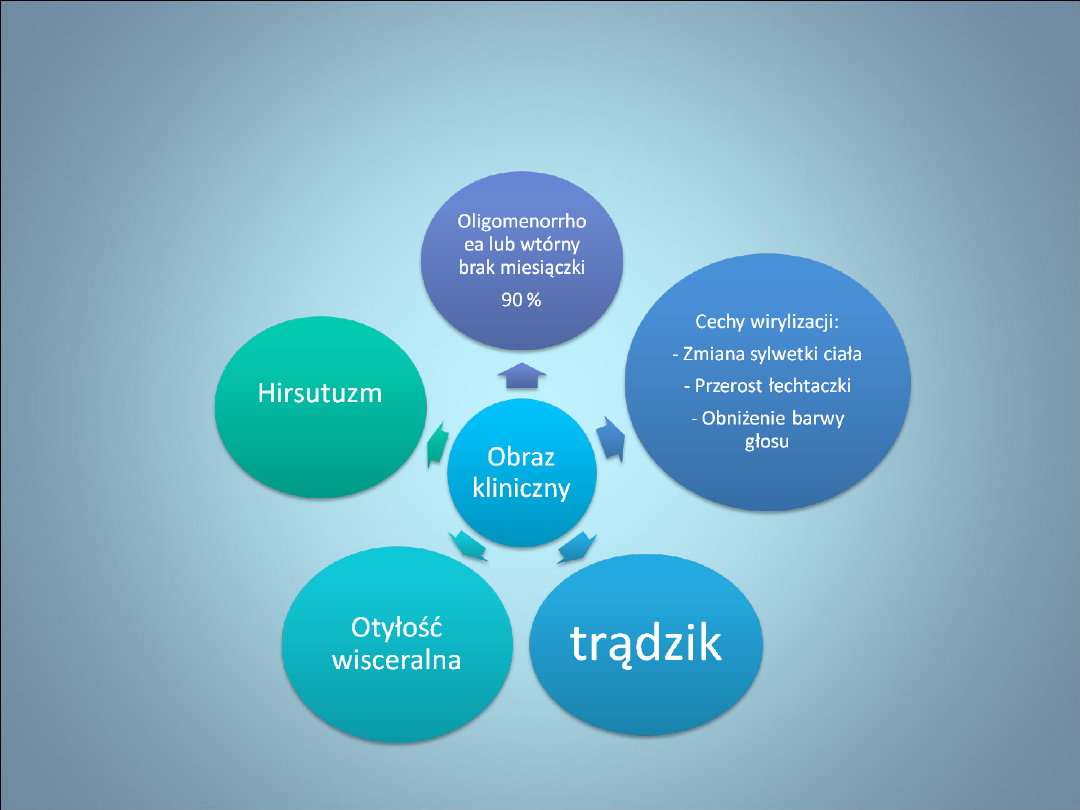
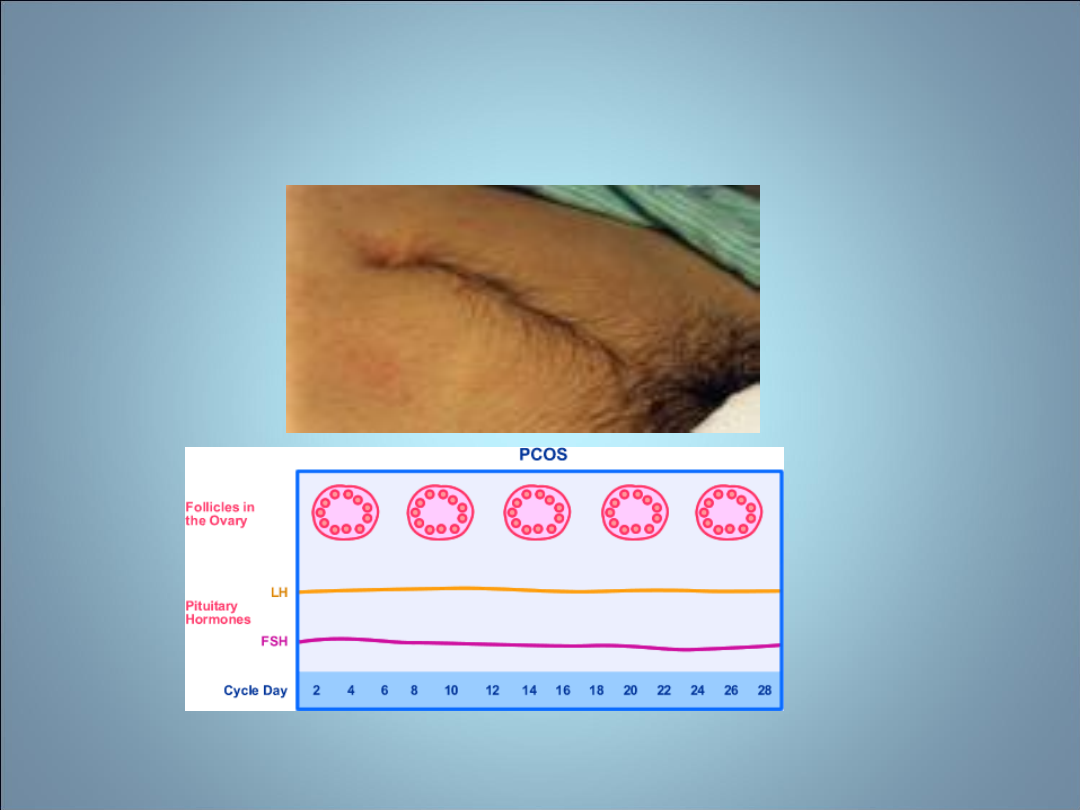
NIEPŁODNOŚĆ- ZESÓŁ
POLICYSTYCZNYCH JAJNIKÓW
• Histopatologia-
drobnotorbielowatość
gonad
, zatrzymanie rozwoju pęcherzyka w
fazie pęcherzyka antralnego przed
etapem selekcji,
duża liczba pęcherzyków 4-
7 mm(>20)
, których komórki tekalne
produkują w nadmiarze androgeny,
zwiększenie objętości jajnika
>12 cm3, pogrubiała osłonka biaława
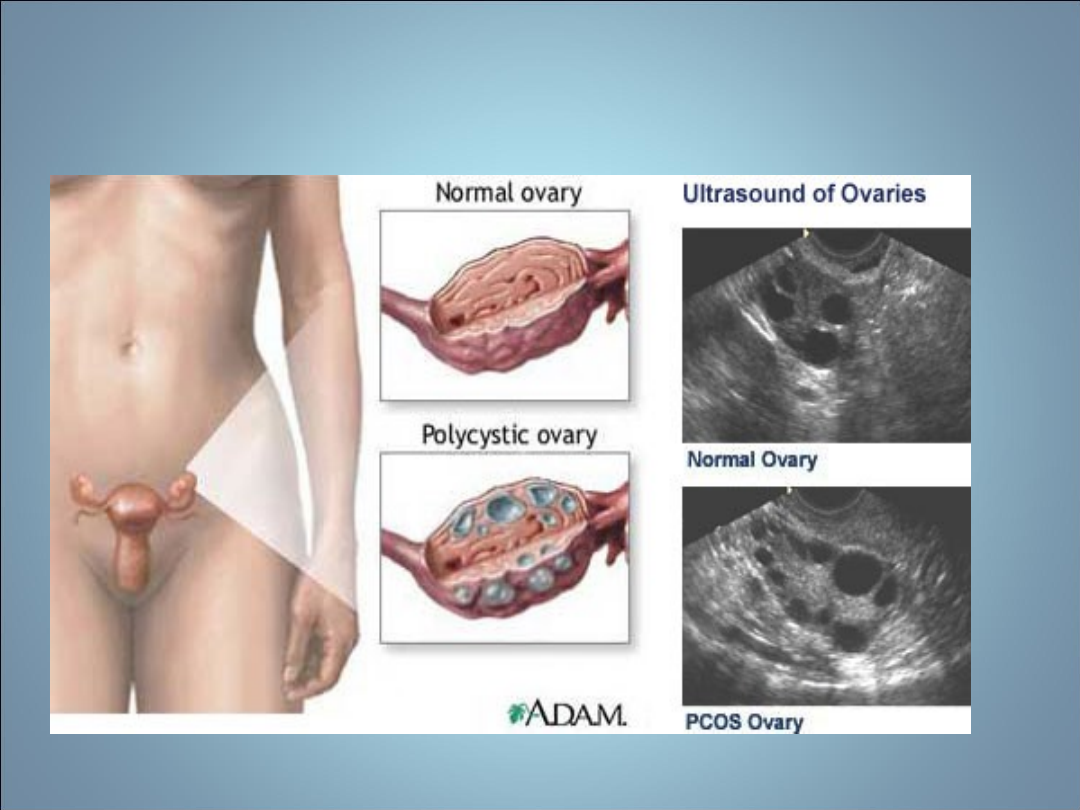
NIEPŁODNOŚĆ- ZESÓŁ
POLICYSTYCZNYCH JAJNIKÓW
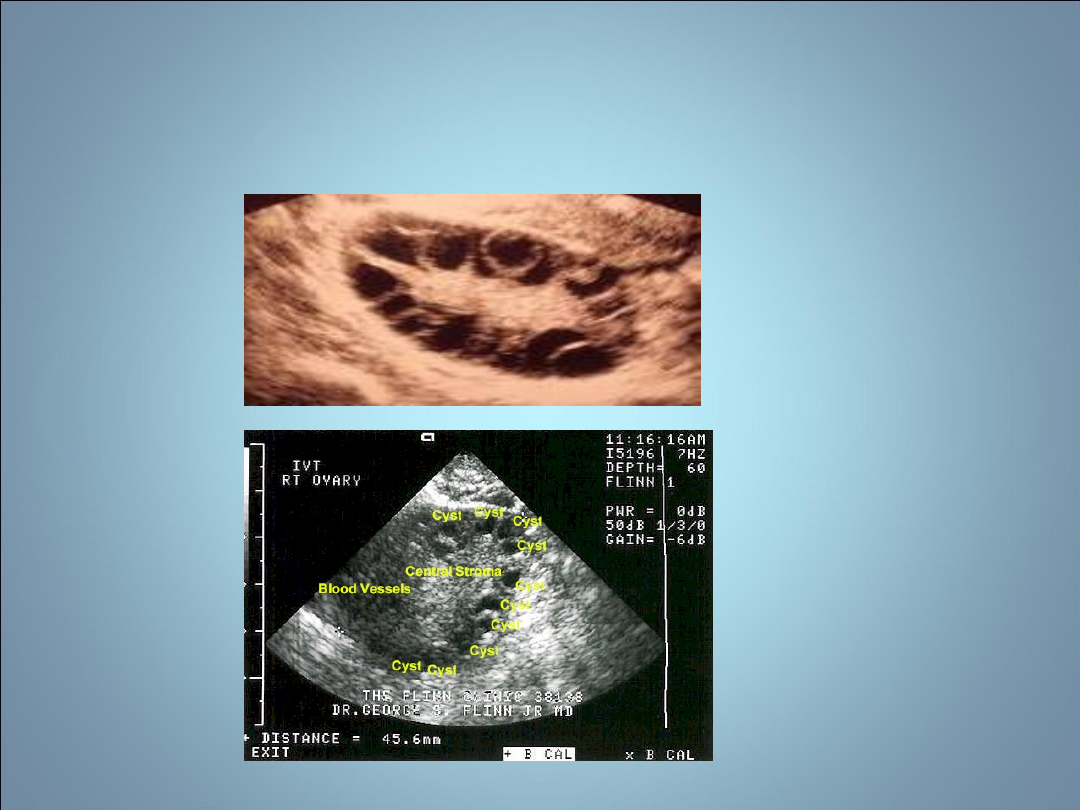
NIEPŁODNOŚĆ- ZESÓŁ
POLICYSTYCZNYCH JAJNIKÓW
NIEPŁODNOŚĆ- ZESÓŁ
POLICYSTYCZNYCH JAJNIKÓW
NIEPŁODNOŚĆ- ZESÓŁ
POLICYSTYCZNYCH JAJNIKÓW
NIEPŁODNOŚĆ- ZESÓŁ
POLICYSTYCZNYCH JAJNIKÓW
NIEPŁODNOŚĆ- ZESÓŁ
POLICYSTYCZNYCH JAJNIKÓW

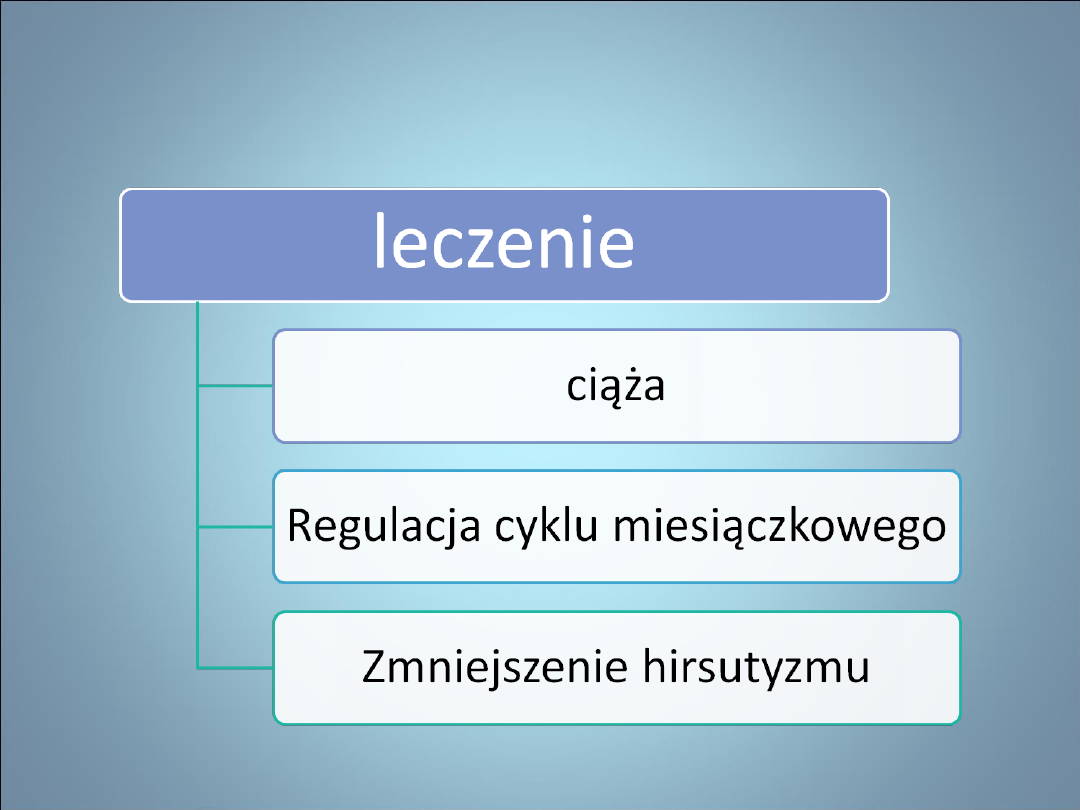
NIEPŁODNOŚĆ-
stymulacja
jajeczkowania
• Procedura w zaburzeniach
jajeczkowania, niepłodności męskiej,
endometriozie, niepłodności
idiopatycznej
• Prawidłowe gonady
– KLOMIFEN
tabl. 50 mg- 1 tabl. przez 5 dni
początek w przedziale 2-5 dnia cyklu
– Powoduje ↑ wydzielania gonadoliberyny
w podwzgórzu

NIEPŁODNOŚĆ-
stymulacja
jajeczkowania
– Monitorowanie
• Ocena progesteronu w środku II fazy cyklu
• Ocena wzrostu stężenia LH testy moczu
• Pomiar temp. Ciała
• Usg
– Pęcherzyki cel minimum 2 pęcherzyki >17 mm
– Endometrium >6-8 mm

NIEPŁODNOŚĆ-
stymulacja
jajeczkowania
– Powikłania???
• Nudności, uderzenia gorąca, zaburzenia widzenia,
migreny, bóle piersi…
• Wzrost ryzyka wystąpienia ciąży bliźniaczej
• Gonadotropiny egzogenne
– Gdy
brak wrażliwości na terapię klomifenem
hiperstymulacja do programu zapłodnienia
pozaustrojowego
– Utrzymywanie FSH powyżej wartości progowych
powoduje rekrutację większej ilości pęcherzyków
– Rola LH w przygotowaniu endometrium

NIEPŁODNOŚĆ- stymulacja
jajeczkowania-protokoły
hiperstymulacji do programów IVF
• Protokół długi
– Najczęściej stosowany
– GnRH w fazie
lutealnej
poprzedniego cyklu
– Następnie
gonadotropiny
– Cel 2-4 pęcherzyki o
śr. >17 mm
– 1 razowo βHCG celem
indukcji owulacji
• Protokół krótki
– GnRH od 1.-2. dnia
cyklu
– Od 3. dnia
gonadotropiny
– Cel 2-4 pęcherzyki
o śr. >17 mm
– 1 razowo βHCG
celem indukcji
owulacji
większy odsetek ciąż
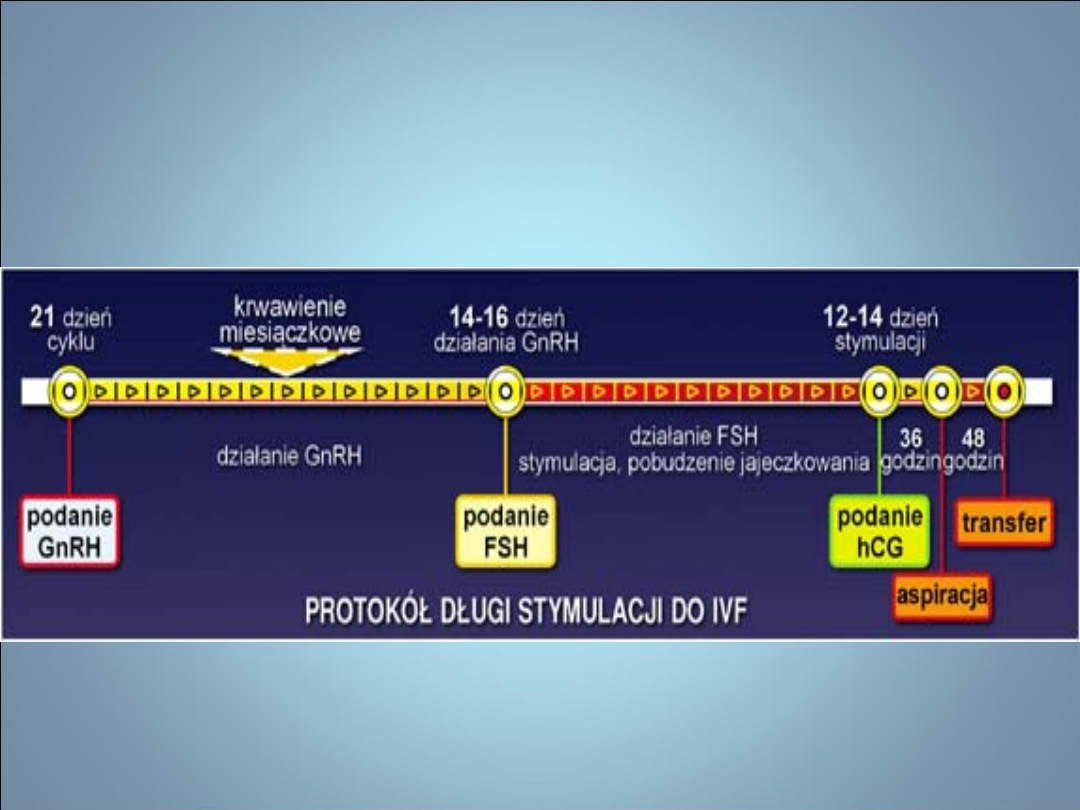
NIEPŁODNOŚĆ- stymulacja
jajeczkowania-protokoły
hiperstymulacji do programów IVF
• Protokół długi

NIEPŁODNOŚĆ- stymulacja
jajeczkowania do programów
IVF
• Powikłania
– Wzrost ryzyka wystąpienia ciąży mnogiej
do 20 % w tym ¾ bliźniaczej
– Z. hiperstumulacji jajników
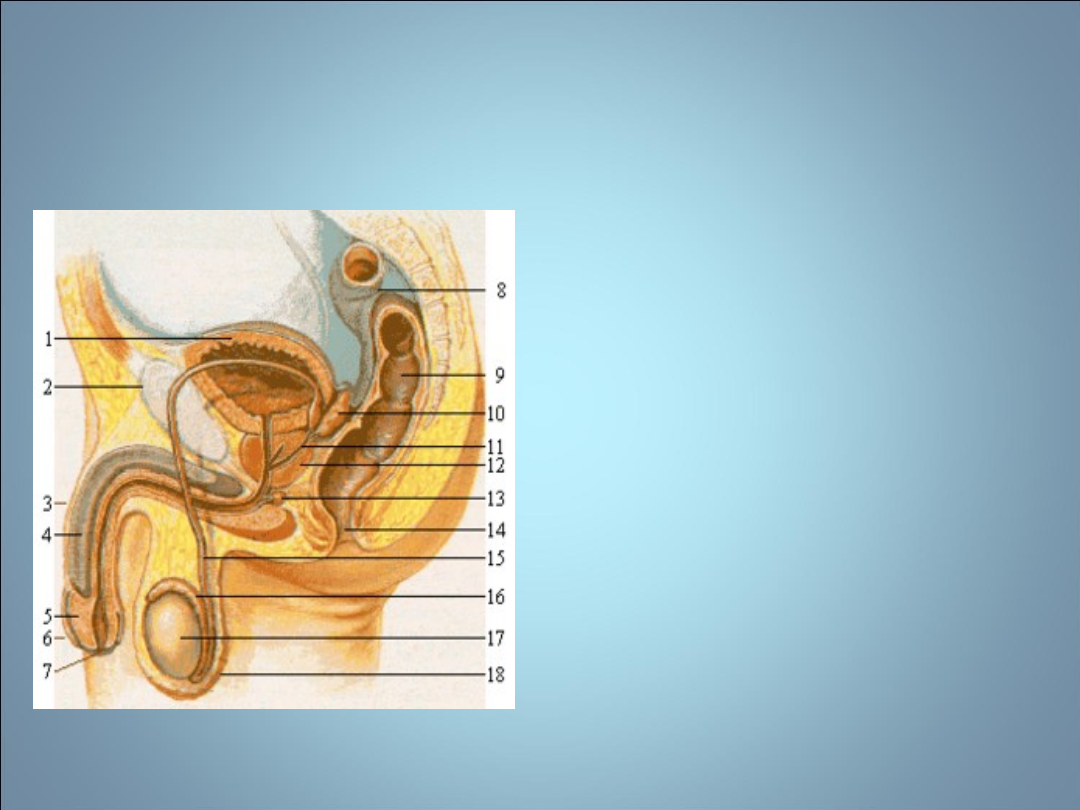
NIEPŁODNOŚĆ- fizjologia
męskich narządów płciowych
• 2 procesy
– Spermatogeneza
• Kanaliki kręte
• Produkcja gamet
męskich
– Steroidogeneza
• Gruczoł śródmiąższowy
• Zjawiska
enzymatyczne
prowadzące do
produkcji męskich
hormonów
steroidowych
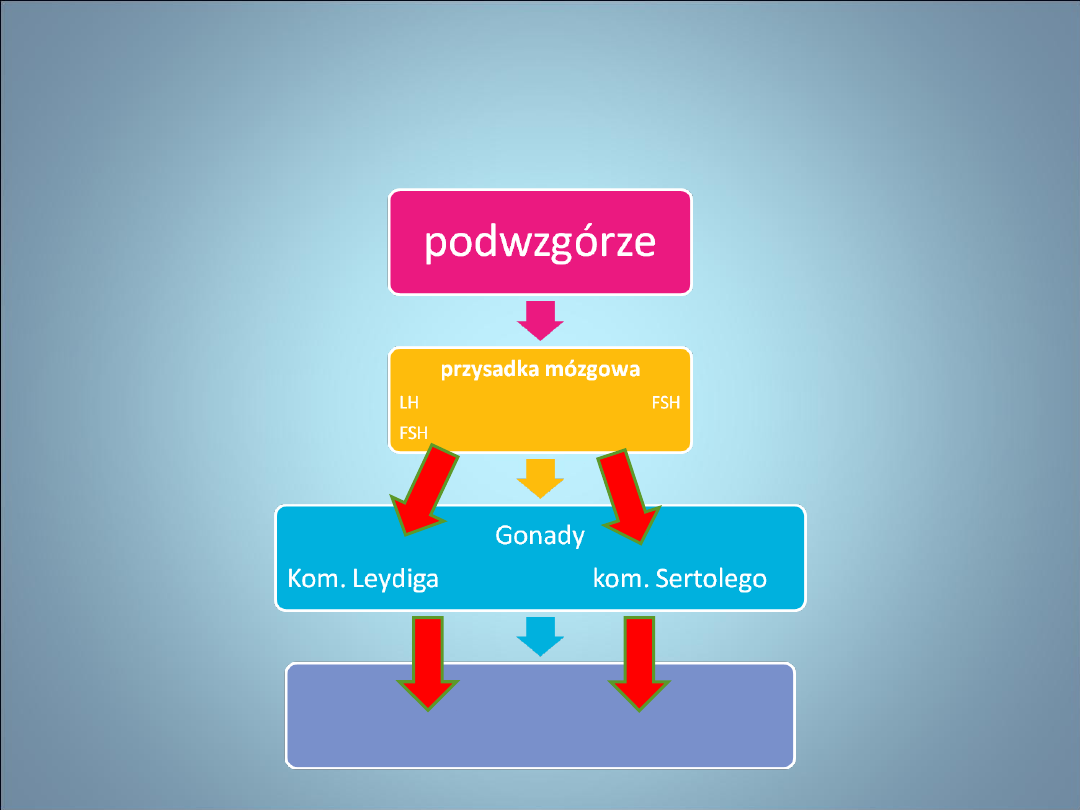
NIEPŁODNOŚĆ- FIZJOLOGIA
męskich narządów płciowych
Testosteron
Koordynatory procesu spermatogenezy:
Czynniki wzrostu, białka, cytokiny, PG, ST

NIEPŁODNOŚĆ- fizjologia
męskich narządów płciowych
• Rola
termoregulacji
– 3-4 st. < od T ciała
– 2 systemy
• Rozległa powierzchnia moszny
• Splot wiciowaty w powrózku nasiennym, żyły
wiele razy wokół tętnicy

NIEPŁODNOŚĆ- fizjologia
męskich narządów płciowych
• Rola
najądrza
– Przesuwanie plemników
– Magazynowanie i dojrzewanie
• Czynniki wzrostu, hormony, substancje
odżywcze
• Nabywanie zdolności do ruchu
• Zdolność do odbycia reakcji akrosomalnej
• Zdolność do połączenia się z błona
plazmatyczna komórki jajowej

NIEPŁODNOŚĆ- fizjologia
męskich narządów płciowych
• Rola pęcherzyków nasiennych
– Zasadowy, nawilżający płyn
• Rola prostaty
– Spermina
– Relaksyna
• Stymulacja ruchu
• Ułatwienie penetracji do oocytu
• Rola gruczołu opuszkowo-cewkowego-
frakcja prespermatyczna= wydzielina=
przygotowanie cewki do pasażu nasienia
NIEPŁODNOŚĆ- fizjologia
męskich narządów płciowych
• erekcja
po aktywacji układu
przywspółczulnego
• ejakulacja
pobudzenie nerwów miednicznych
poszerzenie naczyń
wypełnienie ciał jamistych i gąbczastych
+
zmniejszenie powrotu żylnego
Ukł. współczulny
n. podbrzuszne
Skurcz mm. gładkich
najądrza, nasieniowodów,
pęcherzyków nasiennych, gr.
krokowego
n. przywspółczulne- S i L
Skurcz mięśni kulszowo jamistych
i opuszkowo-gąbczasytych

NIEPŁODNOŚĆ MĘSKA
• 40-50 % czynnik etiologiczny jest nieznany
• Diagnostyka
– Wywiad
(początek dojrzewania, mutacja,
owłosienie, zstąpienia jąder, operacje; pierwszy
stosunek, częstość, STDs, ch-y ogólne, leki; wywiad
rodzinny; praca; czynniki warunkujące zdolność
rozrodczą )
– Badanie przedmiotowe
(eunuchoidalna
sylwetka=niedobór A; jadra i moszna- wodniaki,
przepukina, nieprawidł. położenie; powrózek
nasienny; prącie; gr. krokowy; gr.sutkowe-
ginekomastia )
– Badania dodatkowe
• analiza nasiania
• badanie hormonalne

NIEPŁODNOŚĆ MĘSKA
• Diagnostyka
– Badania dodatkowe-analiza
nasiania
• 2 krotnie w odstępie 4-12 tyg.
• Po abstynencji 48-72 godziny
– krótszy okres zmniejszenie objętości i koncentracji
ejakulatu
– Dłuższy zwiększa odsetek plemników martwych,
o nieprawidłowej morfologii i mniej
ruchliwych

NIEPŁODNOŚĆ MĘSKA
• Diagnostyka-Badania dodatkowe-analiza nasiania

NIEPŁODNOŚĆ MĘSKA
• Diagnostyka- Badania dodatkowe-
testy
– Penetracji śluzu, w tym krzyżowe!
– Ocena procesu kapacytacji
– Ocena zdolności reakcji akrosomalnej
– Ocena zdolności plemników do łączenia się
z osłonką przezroczystą oocytu
– Test penetracji oocytów chomika
– Test hipoosmotyczny

NIEPŁODNOŚĆ MĘSKA
• Diagnostyka
– Badania dodatkowe
• badanie hormonalne- FSH, LH, T, PRL, ocena
rezerwy jąrdowej- zdolność do produkcji T przez
podania βHCG
• Usg: jąder; przezdobytnicza prostaty,
pęcherzyków nasiennych, nerek
• NMR, TK, rtg dłoni, kręgosłupa
• Biobsja jąder (azospermia, guzy, wnetrostwo)
• Genetyczne (47 XXY, nieprawidłowości
chromosomu Y)
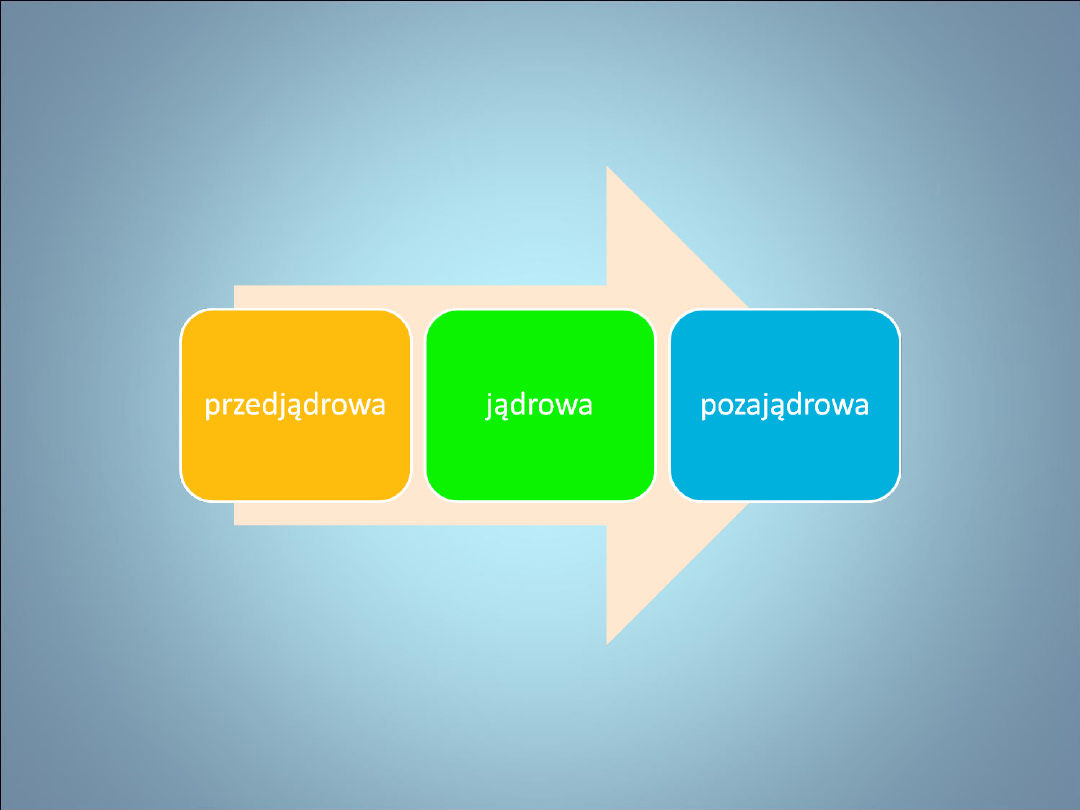
NIEPŁODNOŚĆ MĘSKA
• podział

NIEPŁODNOŚĆ MĘSKA
• Przedjądrowa- 8 % przyczyn niepł.
męskiej
– zaburzenie osi P-P-G= wydzielania
gonadotropin
• Pooperacyjne, po naświetleniach, stres, wysiłek
fizyczny, genetyczne, po lekowa (ketokonazol,
spironolakton, naparstnica), inne zaburzenia
endokrynologiczne, choroby ogólnoustrojowe
• Somatycznie= eunuchpidalny obraz
– Leczenie= gonadotropiny egzogenne,
bromokryptyna, chirurgiczne, radioterapia

NIEPŁODNOŚĆ MĘSKA
• Jądrowa- 70-80 % !!! przyczyn niepł.
męskiej
– Wady dziedziczne i rozwojowe
• Niewydolność gonad męskich- hipoplazja, aplazja
– Najczęstszy zespół= 47XXY, azoospermia
• Nieprawidłowy proces zstępowania jąder
– U 2-3% dzieci urodzonych o czasie, u 30 % dzieci
urodzonych przedwczesnie
– Do 1 r.ż 66% samoistnie zstępuje
– Po 2 r.ż. Znamienne zmiany kanalików krętych
– Leczenie= ok. 2 r.ż.

NIEPŁODNOŚĆ MĘSKA
– Wady nabyte
• Żylaki powrózka nasiennego-
– 10-15 %populacji ogólnej, 20-40 % populacji
niepłodnej
– ↑T i niedotlenienie gonad
– Powodują zmniejszenie obj. jąder aż do zaniku
– Leczenia= Operacja, , embolizacja żył
• Uszkodzenie rdzenia kręgowego
• Zapalenia jąder- z. przyusznic
• Wpływ promieniowania jonizującego
• Chemioterapia
• Nowotwory jąder
• Choroby przewlekłe

NIEPŁODNOŚĆ MĘSKA
• pozajądrowa- 10-20% przyczyn niepł. męskiej
– Zaburzenia transportu nasienia
• Z. najądrzy i nasieniowodów (rzeżączka, E . Coli,
Ureaplasma urealiticum, Chlamydia tr., Mycoplasma)
• Torbiele gruczołu krokowego/ pęcherzyków nasiennych
• Obustronna agenezja nasieniowodów= mukowiscydoza
• Z. nieruchomych rzęsek
– Zaburzenia gruczołów dodatkowych
– Niezdolność do odbycia stosunku
• Deformacje anatomiczne prącia
• Zaburzenia popędu seksualnego= psychosomatyczne
• Zaburzenia erekcji
psychosomatyczne
Endokr., chy przewlekłe
Depresja, schizofrenia
lęki
Dm, sm,nn, epi, urazy prącia, neutoleptyki

NIEPŁODNOŚĆ MĘSKA
• Pozajądrowa
– Leczenie-
• Niedrożności- operacyjne zespolenie;
aspiracja nasienia z najądrza,
mikrochirurgiczna; leczenie zapaleń
• zaburzeń wzwodu- farmakologiczne;
operacyjne protezowanie, chirurgia
naczyniowa; psychoterapia
• Zaburzenia ejakulacji wstecznej- leki
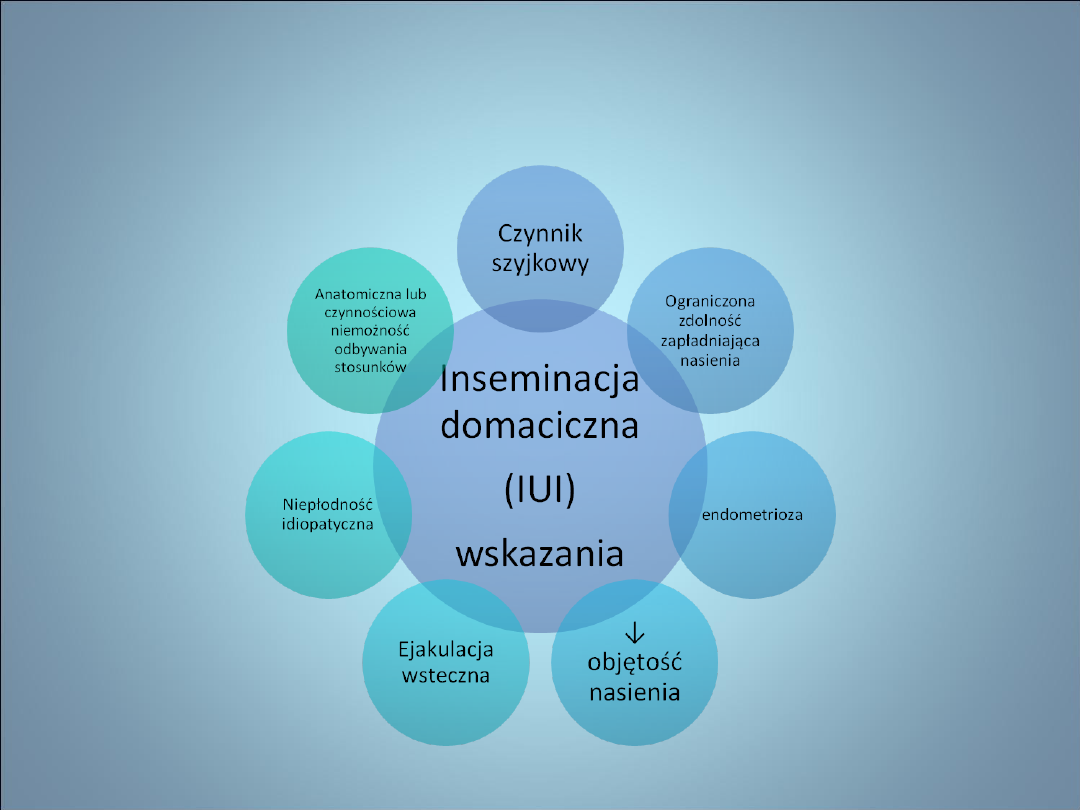
NIEPŁODNOŚĆ- METODY
WSPOMAGANEGO ROZRODU
NIEPŁODNOŚĆ- METODY
WSPOMAGANEGO ROZRODU
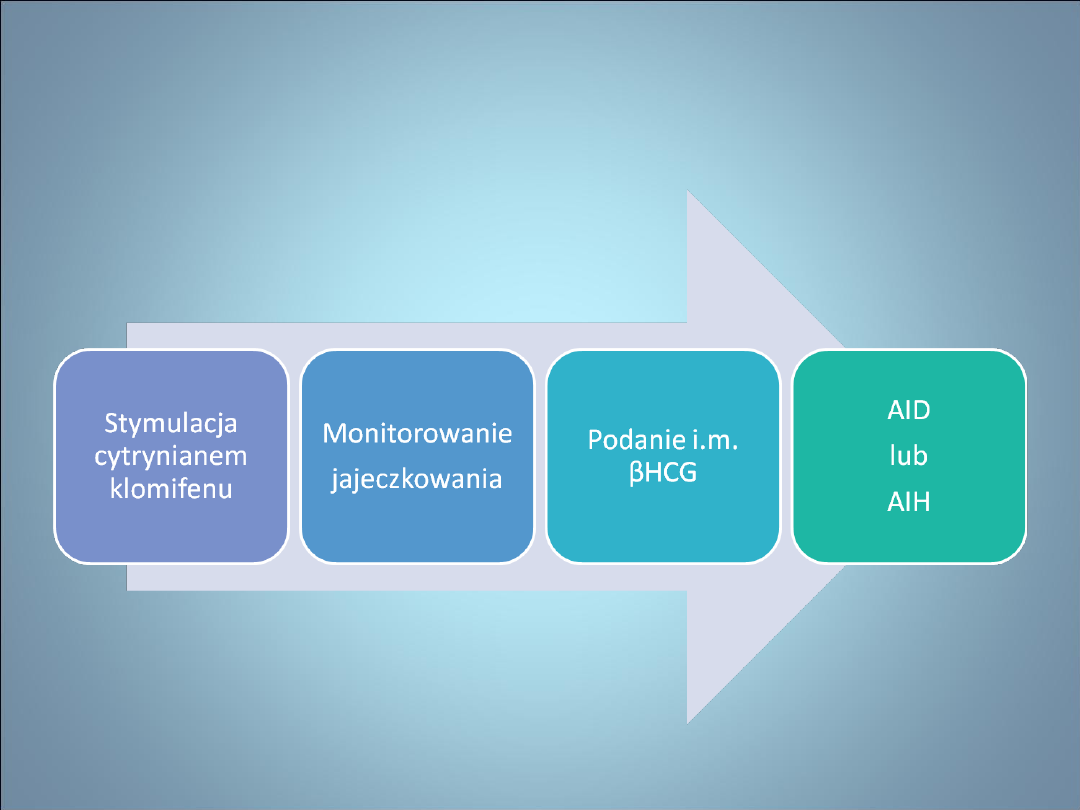
NIEPŁODNOŚĆ- METODY
WSPOMAGANEGO ROZRODU-
procedura IUI

NIEPŁODNOŚĆ- METODY
WSPOMAGANEGO ROZRODU
• AID
– Dla kogo???
• Zdrowe kobiety z partnerami z azoospermią
• --------//--------------------------- obciążonymi
genetycznie
• Po wielokrotnych nieudanych próbach ICSI
• Lesbijki, transseksualiści, kobiety samotne
– Jacy dawcy???
– 6 miesięcy karencji nasienia!
– Dobór pod względem grupy krwi
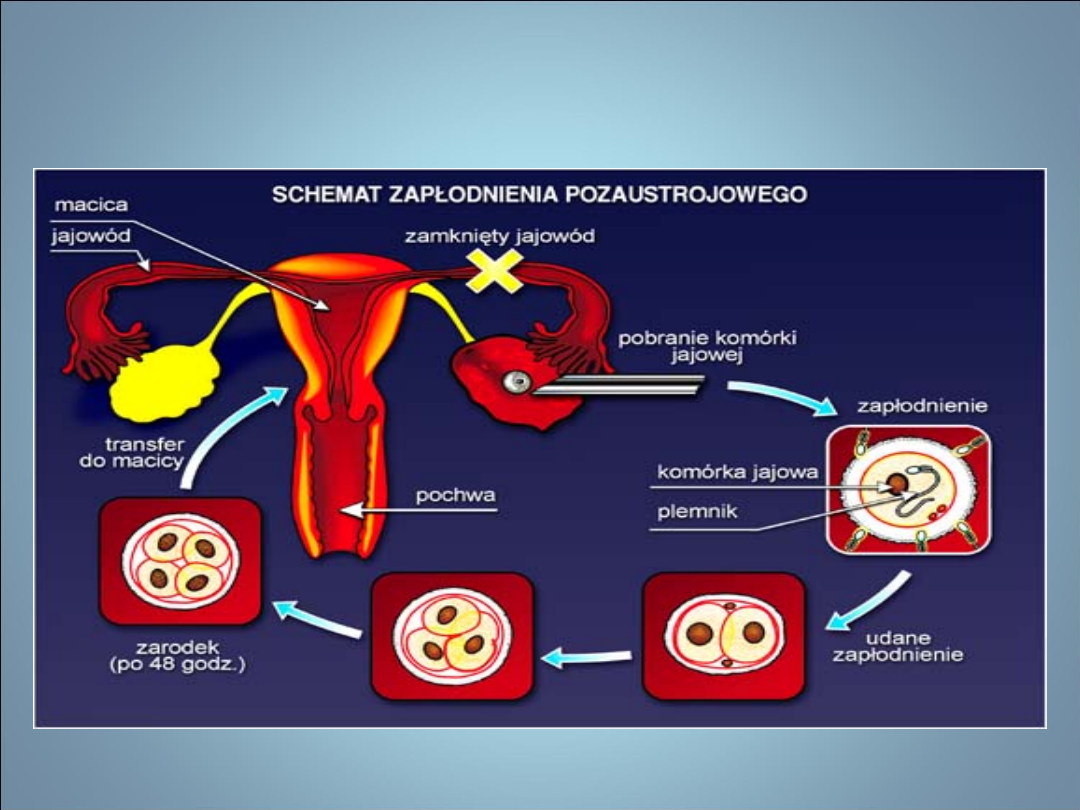
NIEPŁODNOŚĆ- METODY
WSPOMAGANEGO ROZRODU

NIEPŁODNOŚĆ- METODY
WSPOMAGANEGO ROZRODU
• IVF i ET
– bezwzględne wskazanie- nieoperacyjna niedrożność
jajowodów
– względne wskazanie- inne czynniki etiologiczne
niepłodności
1.
Stymulacja jajeczkowania (protokoły krótki i długi).
2.
Aspiracja pęcherzyków jajnikowych.
3.
Przygotowanie nasienia.
4.
Przygotowanie komórek jajowych.
5.
Inseminacja/techniki mikroimplantacyjne.
6.
Hodowla i ocena zarodków.
7.
Transfer zarodka/kriokonserwacja zarodków.
8.
Suplementacja fazy lutealnej w cyklach IVF.
9.
Ciąża i poród po IVF…

NIEPŁODNOŚĆ- METODY
WSPOMAGANEGO ROZRODU
2. Aspiracja pęcherzyków jajnikowych.
• Po podaniu βHCG
3. Przygotowanie nasienia.
• Masturbacja, stosunek przerywany, z
moczu, biopsja najądrza, jądra, przewodów
wyprowadzających
• preparatyka
4. Przygotowanie komórek jajowych
• Ocena dojrzałości

NIEPŁODNOŚĆ- METODY
WSPOMAGANEGO ROZRODU
5. Inseminacja/techniki
mikroimplantacyjne.
– Inseminacja po 3-4 h. inkubacji
– mikroimplantacje=
docytoplazmatyczne wstrzyknięcie
plemnika
• Usunięcie wieńca promienistego
z oocytu
• Selekcja plemników
• Pipeta iniekcyjna

NIEPŁODNOŚĆ- METODY
WSPOMAGANEGO ROZRODU
6. Hodowla i ocena zarodków.
– Po 16-18 h od zapłodnieniu pojawia się
przedjądrze męski i żeńskie w centrum
cytoplazmy zygoty!
– Obserwacja podziałów
– Selekcja- cytoplazma fragmentacja,
granulacja, wakuole, symetria blastomerów,
– Przedimplantacyjna diagnostyka
genetyczna =PGD
(ploidia, aneuploidia;płeć;
chrom. X, Y, 13-16,18,21)!!!!!!

NIEPŁODNOŚĆ- METODY
WSPOMAGANEGO ROZRODU
7. Transfer zarodka (ET)/kriokonserwacja
zarodków.
– ET
• Po 3-5 d. hodowli
• 1,2 lub 3 zarodki-
4(2 dzień) lub 8(3dzień) blastomerowe
• W okolice dna macicy
• Próbny transfer
• Płukanie szyjki???
• Usg ta

NIEPŁODNOŚĆ- METODY
WSPOMAGANEGO ROZRODU
- Kriokonserwacja
w ciekłym azocie= -196 °C
8.Suplementacja fazy lutealnej w cyklach IVF.
– Progesteron i beta HCG do 7-12 tc.
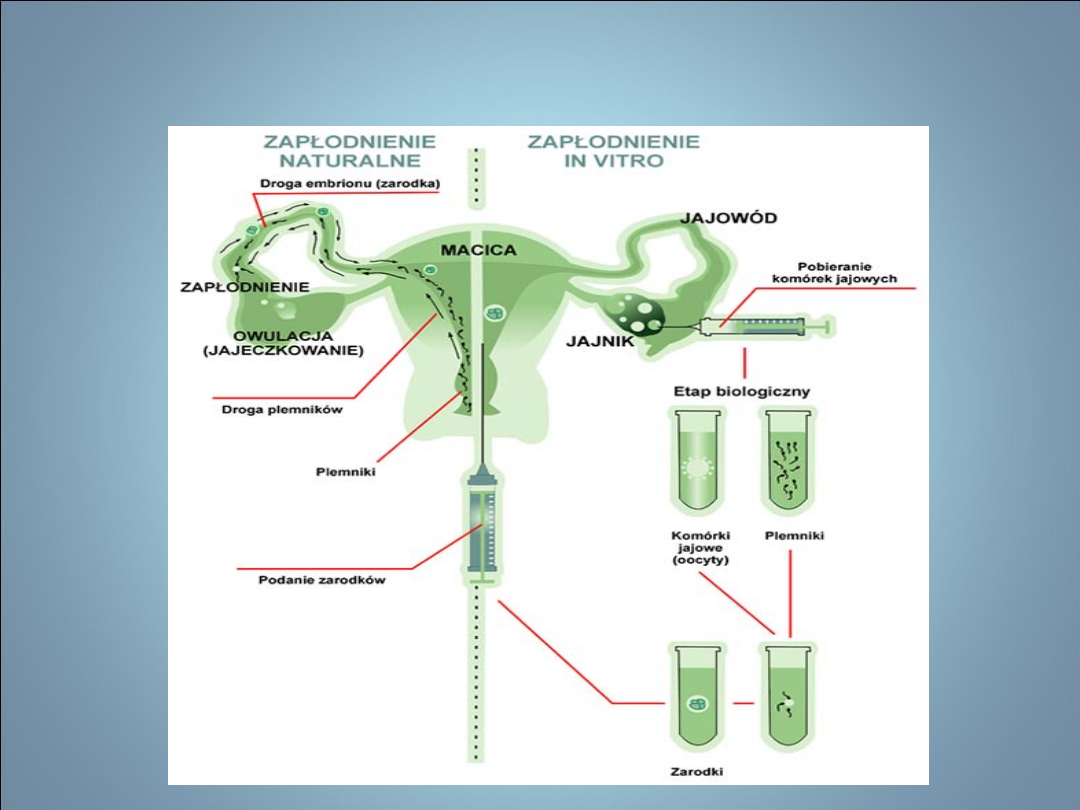
NIEPŁODNOŚĆ- METODY
WSPOMAGANEGO ROZRODU

NIEPŁODNOŚĆ-
LPSC W
DIAGNOSTYCE I LECZENIU
NIEPŁODNOŚCI
• Kiedy???
– Endomerioza
– Zrosty
– mięśniaki macicy
– niedrożność jajowodów (lpsc plastyka)
– wodniaki
– PCOs- kauteryzacja elektrodą
monopolarną, klinowa resekcja
– Nie wyjaśniona przyczyna

NIEPŁODNOŚĆ-
REKOMENDACJE
POSTEPOWANIA Z PARĄ
NIEPŁODNĄ
• ksero
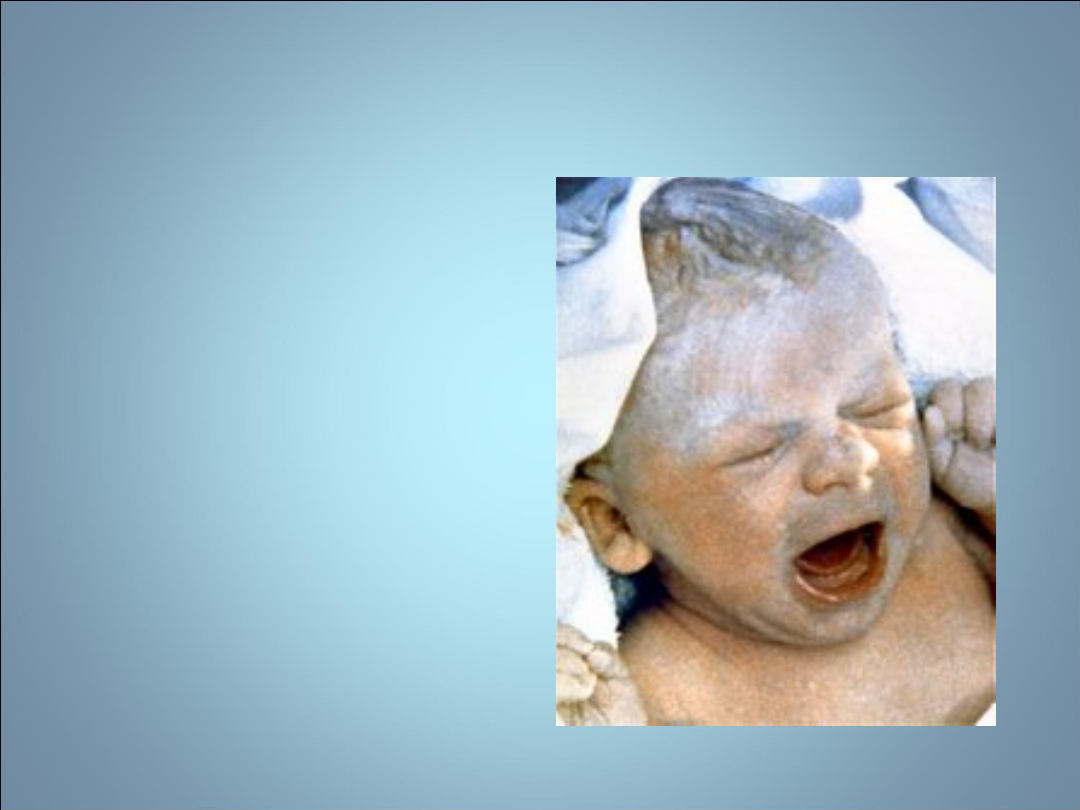
NIEPŁODNOŚĆ- METODY
WSPOMAGANEGO ROZRODU
Pierwsze dziecko
poczęte metodą in
vitro. To niemowlę to
Louise Joy Brown
krótko po narodzinach.
Była pierwszym
dzieckiem poczętym w
wyniku zapłodnienia
poza organizmem
matki, przyszła na
świat 25 lipca 1978 r.
w angielskim Oldham
General Hospital.

DZIĘKUJE ZA UWAGĘ
POWODZENIA NA SESJI…
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
- Slide 83
- Slide 84
- Slide 85
- Slide 86
- Slide 87
- Slide 88
- Slide 89
- Slide 90
Wyszukiwarka
Podobne podstrony:
gruźlica dla studentów2
Prezentacja 2 analiza akcji zadania dla studentow
Kosci, kregoslup 28[1][1][1] 10 06 dla studentow
higiena dla studentów 2011 dr I Kosinska
Wyklad FP II dla studenta
Materiały dla studentów ENDOKRYNOLOGIA
JP Seminarium 9 wersja dla studentów
wyklad 1,2,3,4,5 dla studentow
Przebieg porodu dla studentów
Leki hipolipemizujące wersja dla studentów
ćw 3 dla studentów
Genetyka ogólna dla studentów cz 2
materiały dla studentów 8
więcej podobnych podstron