
WADY WRODZONE OUN
• Występują z częstością 5 przypadków
na 1000 żywo urodzonych noworodków i
u ok. 40% noworodków, które zmarły.
• Większość wad OUN przekazywana jest
w sposób autosomalny recesywny, tylko
nieliczne jako cecha dominująca,
związana z płcią.
• Wady wrodzone OUN stanowią obok
układu krążenia i wad układu moczowego
najliczniejszą grupę wad wrodzonych

Przyczyny powstawania
wad wrodzonych:
• brak dowozu substancji odżywczych
(niedożywienie-niedobór białka,
kwasu foliowego, witamin A,B,C,E,
niedotlenienie i niedokrwienie)
• działanie czynników toksycznych
(leki- np. Vit B
12
, aminopteryna,
wysoka temperatura, energia
promienista)
• zakażenia (różyczka, wirus CMV,
świnki, herpes)

Rodzaj uszkodzenia OUN w
zależności od czasu
zadziałania czynnika
szkodliwego
• bezmózgowie całkowite
( anencephalia totalis) powstaje przed
3 tygodniem życia zarodka
• przepuklina oponowa czaszki lub
oponowo-mózgowa powstaje ok. 4 tyg
rozwoju zarodka
• brak zwojów mózgowych (agyria),
małozwojowość (mikrogyria),
wielkozwojowość (pachygyria)
powstają przy zadziałaniu czynnika
szkodliwego między 12-24 tygodniem
życia płodowego.

Uszkodzenie rozwojowe cewy
nerwowej - zespół dysrafii
( wady powstające w następstwie zaburzeń
w prawidłowym zamknięciu i wytworzeniu
szwu środkowego cewy nerwowej na
różnych poziomach)
• rozszczepy czaszki
- utajony ( cranium bifidum occultum)-
niewielki ubytek kości czaszki znajdujący się
w linii środkowej
- przepuklina czaszkowo-oponowa
(meningocele cranialis) - worek oponowy
wypełniony płynem mózgowo- rdzeniowym
(nie zawiera tkanki mózgowej)

- przepuklina czaszkowo-mózgowo-
oponowa
( meningoencephalocele cranialis) –
wypadanie poza jamę czaszki elementów
mózgowych otoczonych oponami
mózgowymi i płynem mózgowym
- bezmózgowie całkowite( anencephalia)
– zaburzenie dotyczy całej cewy
nerwowej, powstaje miedzy 16-19 a 24-26
dniem ciąży
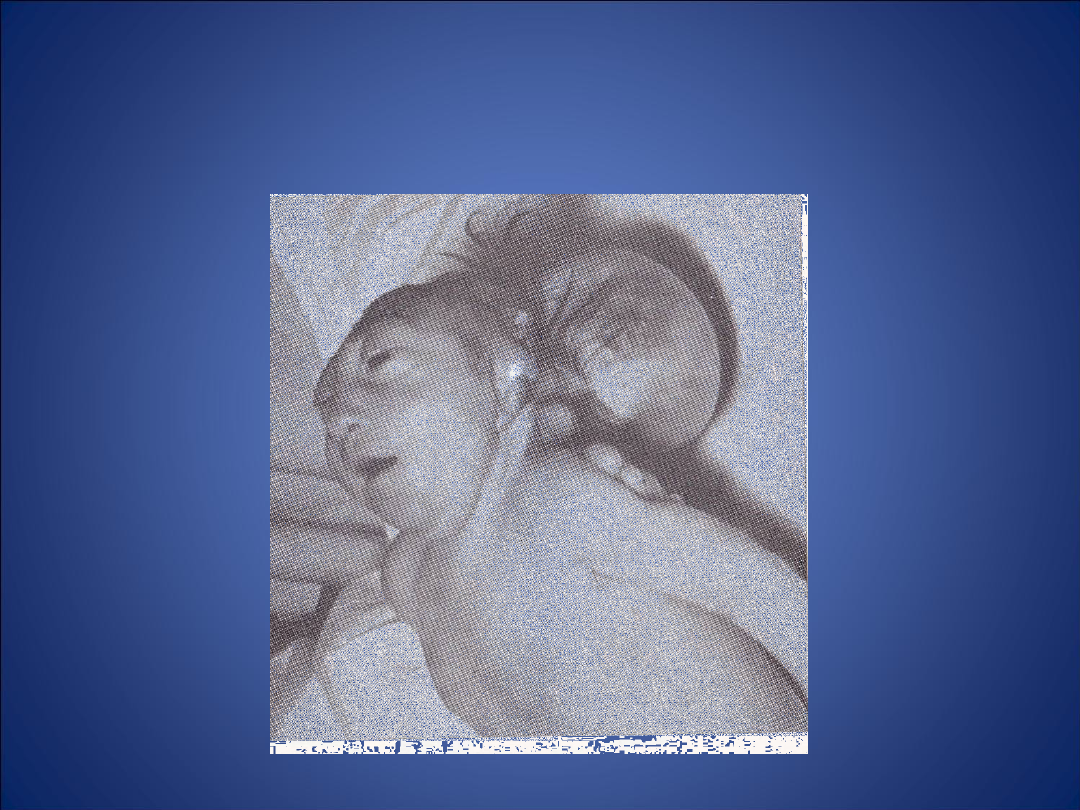

rozszczepy kręgosłupa i rdzenia
kręgowego
- tarń dwudzielna utajona (spina bifida
occulta) niecałkowite zamknięcie jednego lub
więcej kręgów kanału kręgowego – znajduje się
najczęściej w odcinku lędźwiowo-krzyżowym
(skóra w miejscu wady może być przebarwiona
lub owłosiona)
-tarń dwudzielna torbielowata (spina bifida
cystica) – przepukliny oponowe
(meningocele) lub oponowo-rdzeniowe
( meningomyelocele);
objawy kliniczne zależą od umiejscowienia –
przepukliny okolicy lędźwiowo-krzyżowej
powodują niedowłady wiotkie kończyn dolnych,
zaburzenia zwieraczy i zaburzenia czucia,
przepukliny odcinka piersiowego mogą
powodować niedowłady typu kurczowego, w
przepuklinie szyjnej porażone są wszystkie
cztery kończyny, wodogłowie ;
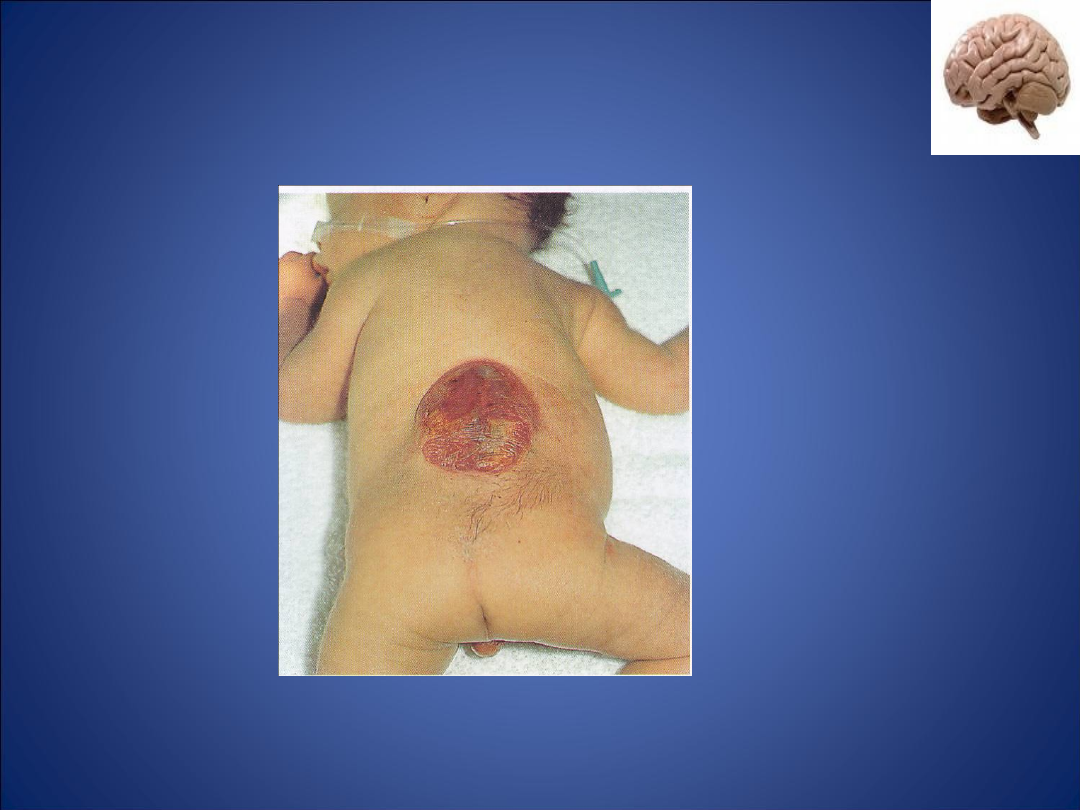
Przepuklina oponowo-rdzeniowa

Inne wady wrodzone mózgu
• przodomózgowie jednokomorowe
(holoprosencephalia) – brak podziału zawiązka
mózgu na dwie symetryczne półkule
• agenezja ciała modzelowatego (agenesia corpus
callosum) lub jego niedorozwój –dzieci mają
opóźniony rozwój umysłowy, napady
padaczkowe i objawy związane z uszkodzeniem
ośrodkowego neuronu ruchowego
• torbiel przegrody przezroczystej ( cystis septi
pellucidi) – jeżeli utrzymuje się poza okresem
wczesnego niemowlęctwa i jest stosunkowo
duża , może doprowadzać do napadów
padaczkowych

• małogłowie:
- prawdziwe ( microcephalia vera) – choroba
uwarunkowana genetycznie, dziedziczy się w
sposób autosomalny, recesywny. Dzieci mają
szeroką twarz, czoło cofnięte , opóźnienie
rozwoju umysłowego i miernego stopnia
spastyczność
- wtórne- uszkodzenie mózgu w okresie
okołoporodowym może zahamować rozwój
mózgu w pewnym okresie (drgawki,
uszkodzenie ośrodkowego neuronu
ruchowego, opóźnienie rozwoju umysłowego)
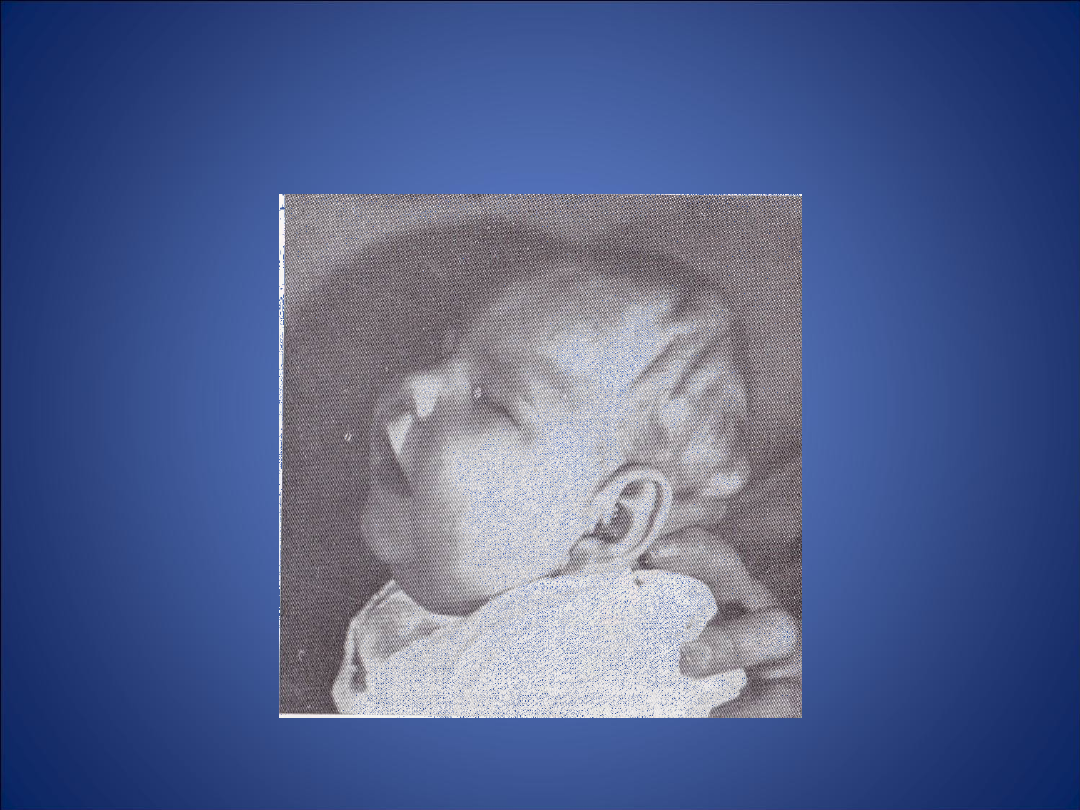
Małogłowie

• ścieśnienie czaszki (craniostenosis) –
przedwczesne zarośnięcie jednego lub więcej szwów
czaszki ( wczesna operacja –rozległe usunięcie kości
sklepienia czaszki zapobiega objawom wzmożonego
ciśnienia śródczaszkowego)
• dziurowatość mózgu (porencephalia) :
-
prawdziwa – niedorozwój ścian pólkuli mózgu w
okresie życia płodowego; jest zazwyczaj obustronna i
ma najczęściej połączenie z układem komorowym.
- rzekoma- spowodowana jest uszkodzeniem
egzogennym mózgu w okresie rozwoju.
Objawy kliniczne dziurowatości : opóźnienie w
rozwoju psychoruchowym, objawy uszkodzenia układu
ruchowego (porażenie połowicze, objawy
pozapiramidowe), ciężkie napady padaczki.

Wady wrodzone móżdżku
• całkowity niedorozwój móżdżku
(agenesia cerebelli) objawy kliniczne :
opóźnienie rozwoju umysłowego,
uogólniona hipotonia, oczopląs, ataksja,
często drgawki.
• Zespół Arnolda–Chiariego - zaburzenie
rozwojowe móżdżku i pnia mózgu,
spowodowanym przemieszczeniem tych
struktur do kanału kręgowego.

• Zespół Dandy’ego – Walkera : torbielowate
rozszerzenie komory IV, niedorozwój robaka
móżdżku, wodogłowie wewnętrzne, wysokie
ustawienie namiotu móżdżku. Zespół
występuje rodzinnie, dziedziczy się w sposób
autosomalny , recesywny. Objawy kliniczne są
wyrazem uszkodzenia pnia mózgu i móżdżku
(porażenie nn.czaszkowych, niezborność
ruchów, zaburzenia równowagi, oczopląs i
wodogłowie wewnętrzne).

Diagnostyka prenatalna wad
cewy nerwowej
•
• Za pomocą diagnostyki prenatalnej możemy
wykryć wady cewy nerwowej z grupy dysrafii:
– bezmózgowie całkowite
– przepukliny oponowo-mózgowe
– Przepukliny oponowo-rdzeniowe
• Ciąża przebiega najczęściej z wielowodziem.
• Stwierdza się zwiększone stężenie białka
płodowego alfa-fetoproteiny w płynie
owodniowym (16-17 tydzień ciąży) oraz we
krwi matki.

WODOGŁOWIE (HYDROCEPHALUS
)
Wodogłowie to stan patologiczny, w którym
zaburzenie równowagi pomiędzy
wytwarzaniem i wchłanianiem płynu
mózgowo-rdzeniowego doprowadza do
poszerzenia wewnątrzczaszkowych
przestrzeni płynowych, przede wszystkim
układu komorowego mózgu.
Epidemiologia
Wodogłowie wrodzone występuje w 0,9-
1,5 przypadków na 1000 urodzeń.

Podstawy fizjologii i patofizjologii
wytwarzania płynu m-rdz
• Szybkość wytwarzania płynu m-rdz wynosi
ok. 20ml/godz, 500/dobę.
• U niemowląt ok. 1 roku życia produkcja
osiąga takie wartości jak u dzieci starszych
i dorosłych. Większość płynu wytwarzana
jest przez splot naczyniówkowy w
komorach mózgu. Z komór bocznych
przepływa przez otwory międzykomorowe
Monro do komory III, a stąd poprzez
wodociąg mózgu do komory IV

Z komory IV przez otwór pośrodkowy
Magendiego i otwory boczne Luschki płyn
przedostaje się do przestrzeni
podpajęczynówkowej. Część płynu krąży w
zbiornikach pajęczynówkowych rdzenia, część
przedostaje się do przestrzeni
pajęczynówkowej na sklepistości mózgu, gdzie
w okolicy zatoki strzałkowej górnej osiąga
ziarnistości pajęczynówki, a następnie
wchłania się do zatok żylnych opony twardej

Podział wodogłowia:
wodogłowie wewnętrzne –
nadmiar płynu m-rdz gromadzony
jest w układzie komorowym mózgu
wodogłowie zewnętrzne –
nadmiar płynu ponad powierzchnią
półkul mózgowych
wodogłowie wrodzone – powstaje
w okresie życia płodowego
wodogłowie nabyte – rozwija się
po urodzeniu

Podział wodogłowia w zależności
od mechanizmów powstawania:
• wodogłowie obturacyjne – spowodowane
zaburzeniami drożności dróg płynowych
- wodogłowie komunikujące - istnieje
swobodny przepływ płynu z komór do
przestrzeni podpajęczynówkowej (przeszkoda
zwykle w obrębie zbiorników podstawy)
- wodogłowie niekomunikujące –
niedrożność układu komorowego

• wodogłowie spowodowane
nadprodukcją płynu m-rdz
( brodawczaki splotu naczyniówkowego)
• wodogłowie spowodowane
upośledzeniem odpływu krwi żylnej z
jamy czaszki ( wrodzone wady naczyniowe
mózgu, wady wrodzone serca, w których
występuje znaczne podwyższenie ciśnienia
w prawym przedsionku, achondroplazja,
złożone kraniostenozy, np.zespół Crouzona)

Postacie wodogłowia w zależności
od lokalizacji przeszkody w
drogach płynowych:
• wodogłowie jednokomorowe spowodowane
niedrożnością otworu Monro (guzy, procesy
pozapalne i pokrwotoczne, wrodzona
niedrożność otworu międzykomorowego
• wodogłowie dwukomorowe spowodowane
obustronną niedrożnością otworów Monro (
guzy okolicy skrzyżowania wzrokowego,
wodogłowie dwukomorowe w zespole Chiari II)
• wodogłowie trójkomorowe spowodowane
zwężeniem lub niedrożnością wodociągu
mózgu ( procesy zapalne, procesy rozrostowe,
zaburzenia metaboliczne, wrodzone i
dziedziczne postacie stenozy o podłożu
genetycznym)

– zablokowanie odpływu komory IV
mózgu na poziomie otworów
Luschki i Magendiego ( guzy tylnej
jamy czaszkowej, zrosty pozapalne,
zespół Dandy-Walkera, torbiele
pajęczynówki tylnego dołu czaszki)

Objawy kliniczne wodogłowia w
wieku niemowlęcym
• nadmierny przyrost obwodu głowy
• poszerzone żyły powłok czaszki
• duże napięte ciemię
• rozejście się szwów czaszkowych
• niedowład nerwów odwodzących (VI)
• porażenie skojarzonego ruchu gałek
ocznych ku górze (objaw zachodzącego
słońca)
• „odgłos pękniętego garnka” przy
opukiwaniu czaszki
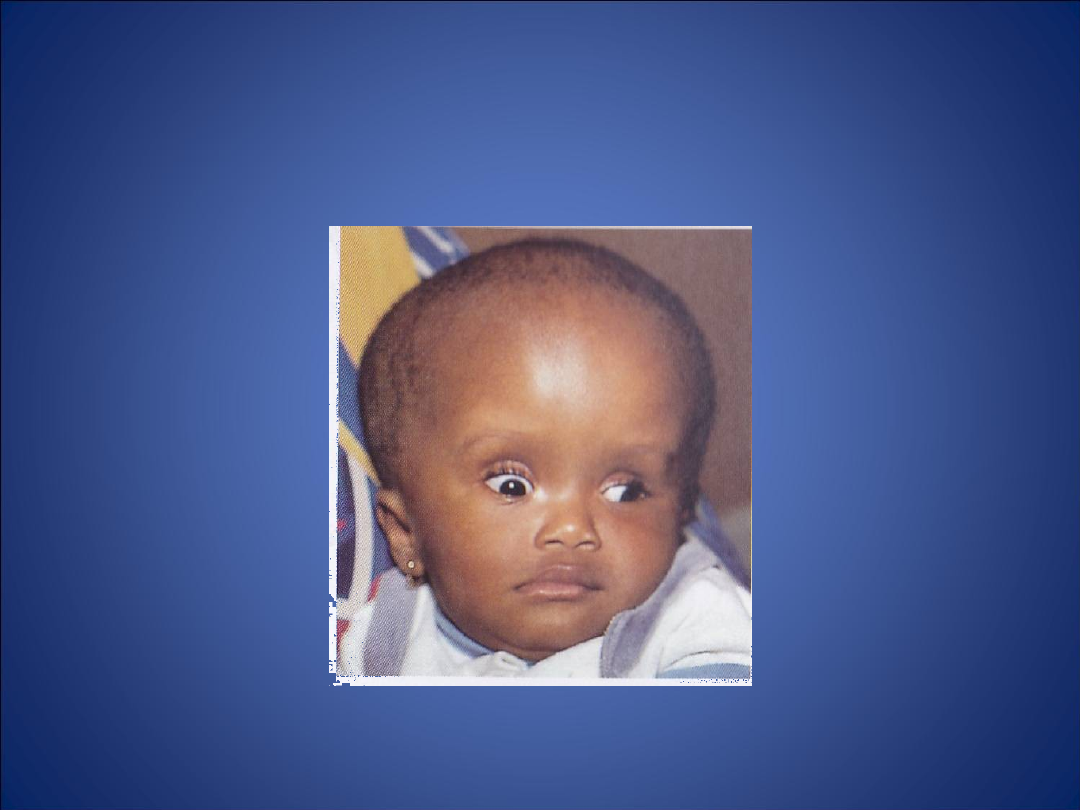
Wodogłowie

Objawy kliniczne wodogłowia
dzieci
starszych i ludzi dorosłych
• Ostre wodogłowie – bóle głowy,
nudności, wymioty, przejściowe
zaniewidzenie (ucisk tętnic tylnych
mózgu), zespół Parinauda (zaburzenia
skojarzonego spojrzenia ku górze,
zaburzenia konwergencji i reakcji źrenic na
nastawność), objawy nadciśnienia
w/czaszkowego na dnie oczu, zaburzenia
świadomości, niedowład nerwów
okoruchowych, objawy odmóżdżeniowe.

• Wodogłowie przewlekłe – powolne
poszerzanie się komór –bóle głowy,
obrzęk i zanik tarcz nn.wzrokowych,
opóźnienie rozwoju psychoruchowego,
zaburzenie pamięci, zaburzenia
emocjonalne, niedowłady
nn.czaszkowych, zaburzenia chodu,
zaburzenia koordynacji, upośledzenie
funkcji osi podwzgórzowo-przysadkowej.

Diagnostyka wodogłowia
• USG przezciemiączkowe u niemowląt
• Tomografia komputerowa mózgu
• Rezonans magnetyczny
• Shuntografia radioizotopowa (ocena
drożności zastawek komorowych)

Wskazania do operacyjnego
leczenia
wodogłowia
• Wodogłowie ostre
• Wodogłowie przewlekłe (połowa
wcześniaków z krwawieniami III i IV
stopnia wymaga leczenia operacyjnego:
ostateczną decyzję o operacji należy
podjąć przed ukończeniem przez dziecko
3-go m-ca życia)

Operacyjne metody leczenia
wodogłowia
• Leczenie przyczynowe przez udrożnienie
dróg płynowych (usunięcie guza lub
torbieli)
• Odprowadzenie nadmiaru płynu poza jamę
czaszki (implantacja zastawki)
• Wykonanie zabiegu endoskopowego,
najczęściej wentrikulostomii endoskopowej
komory III mózgu.

Typy mechanizmów
zastawkowych:
• Zastawki różnicowo-ciśnieniowe (zastawka
Pudenza, Hakima) dla noworodków i
niemowląt. Wada - powikłania związane z
przedrenowaniem
• Zastawki z urządzeniami antysyfonowymi
• Zastawka o stałym przepływie płynu m-rdz
• Zastawka o regulowanym ciśnieniu
otwarcia

Miejsca odprowadzeń płynu m-rdz
• Zastawki komorowo-otrzewnowe
• Zastawki komorowo-przedsionkowe
• Drenaże komorowo-owodniowe

Powikłania zastawkowe
( występują u ponad 50% chorych)
• Mechaniczne niedrożności
• Zakażenia
• Zespoły przedrenowania

ZAPALENIE OPON MÓZGOWO
– RDZENIOWYCH
Bakteryjne zapalenie opon mózgowo-
rdzeniowych (bzo)
Ponad 50% zachorowań dotyczy dzieci w 1-szym
roku życia – noworodki stanowią 5%, niemowlęta w
wieku 2-3 miesięcy 8%, w wieku 4-12 miesięcy 38%.
75% przypadków bzo dotyczy dzieci do 3 roku życia
, a ok. 90% dzieci do 7 lat.
• Noworodkowe bzo (częstość 0,5/1000 urodzeń) :
czynniki predysponujące – niedojrzałość, mała masa
ciała , zamartwica , uraz okołoporodowy, wady OUN
(przepukliny oponowo-rdzeniowe), cewnikowanie
naczyń pępowinowych, długotrwała hospitalizacja.

Etiologia:
Streptococcus B typ III, E.coli typ K1,
Proteus sp, Klebsiella pneumoniae, Salmonella
enteritidis, Staphylococcus aureus, epidermidis,
Listeria monocytogenes.
• Postać wczesna
–
do 7 doby życia ( powikłania
w czasie ciąży i porodu) ; objawy – utrata
łaknienia, zaburzenia oddychania, wzmożone lub
obniżone napięcie mięśni, uogólniona twardzina,
biegunka, żółtaczka, wybroczyny.
• Postać późna
–
po 7 dobie życia – drżenia
mięśniowe oczopląs, drgawki, ↑ napięcia
mięśniowego, odgięciowe ułożenie głowy,
objawy uszkodzenia nn.czaszkowych, uogólniona
sztywność

• U niemowląt
–
Etiologia:
Streptococcus pneumoniae (zwłaszcza
do 3 mż), Neisseria meningitidis,
Haemofilus influenzae (w drugim
półroczu życia)
Obraz kliniczny
:
stan ogólny ciężki,
sprawia wrażenie cierpiącego, wysoka
gorączka, wymioty, przeczulica,
drgawki toniczno-kloniczne,
postępujące zaburzenia świadomości,
objawy ogniskowego uszkodzenia OUN.

• Neisseria meningitidis
-
nagły początek,
posocznica z zatorami bakteryjnymi, zespół
Waterhouse-Friedrichsena. W preparacie
bezpośrednim płynu m-rdz Gram- ujemne dwoinki
leżące w/komórkowo.
• Pneumokokowe bzo
-
często poprzedzone
infekcją dróg oddechowych; w preparacie
bezpośrednim Gram-dodatnie dwoinki leżące
zewnątrzkomórkowo.
• W wieku poniemowlęcym i szkolnym
–
Neisseria meningitidis, Streptococcus pneumoniae,
Haemophilus influenzae ( od 6 mca-4 rż).
• Objawy: bóle głowy, zmiana zachowania, gorączka,
wymioty, dodatnie objawy oponowe.

Wirusowe zapalenie opon
• Dotyczy w większym lub mniejszym
stopniu zarówno opon mózgowych jak i
tkanki mózgowej.
• 85-90% przypadków zapalenie opon,
• 10-15% zapalenie opon i mózgu.
• Chorują przeważnie dzieci w wieku
przedszkolnym.
• U niemowląt dominują objawy zapalenia
mózgu.

Najczęstsze czynniki etiologiczne
wirusowego zapalenia opon
• wirus nagminnego zapalenia przyusznic (30-
50%)
• enterowirusy (ECHO, Coxackie. Polio),
• wirus opryszczki zwykłej),
• wirusy kleszczowego zapalenia mózgu, odry
i ospy wietrznej.
Przebieg – na ogół łagodny – gorączka,
bóle głowy, wymioty, często wysypki,
zapalenie spojówek, gardła, krtani.

Grzybicze zapalenie opon
Występowaniu sprzyja- długotrwała
antybiotykoterapia, leczenie
immunosupresyjne, patologia ciąży i porodu,
wcześniactwo, kaniulizacja ośrodkowych
naczyń żylnych, transfuzja wymienna,
długotrwała hospitalizacja.
Etiologia: Candida albicans (noworodki i
niemowlęta), Cryptococcus neoformans.
U noworodków i niemowląt zajęcie opon
występuje w przebiegu uogólnionej grzybicy.

Gruźlicze zapalenie opon
• Chorują najczęściej dzieci między 6 miesiącem
a 5 rokiem życia, najczęściej w 3 do 6
miesięcy po zakażeniu pierwotnym.
• Objawy kliniczne związane są z zajęciem
podstawy mózgu, która pokryta jest
galaretowatym, szarozielonym wysiękiem, w
którym obecne są liczne gruzełki układające
się wzdłuż naczyń tętniczych . We wszystkich
warstwach naczyń są zmiany zapalne, co
prowadzi do powstania zakrzepów, a w
konsekwencji do powstania licznych ognisk
rozmiękania mózgu.

Różnicowanie zapalenia opon na
podstawie obrazu płynu m-rdz
Bakteryjne zapalenie opon m-rdz
• Wygląd mętny
• Krwinki białe /ul > 1000
• Granulocyty obojętnochłonne % > 50
• Glukoza mg/dl < 30
• Białko mg/dl >100
• Chlorki mmol/l nieco
obniżone
lub w
normie

Wirusowe zapalenie opon m-rdz
• Wygląd
przejrzysty
• Krwinki białe /ul 100-500
• Granulocyty obojętnochłonne % < 40
• Glukoza mg/dl >30
• Białko mg/dl 50 –
100
• Chlorki mmol/l norma

Grzybicze zapalenie opon m-rdz
• Wygląd
opalizujący
• Krwinki białe /ul 500
(limfocyty)
• Glukoza mg/dl
zmiennie, częściej obniża się
• Białko mg/dl 60 –100
• Chlorki mmol/l
zmiennie

Gruźlicze zapalenie opon m-rdz
• Wygląd
opalizujący
• Krwinki białe /ul 25-500
(limfocyty)
• Glukoza mg/dl
obniżona
• Białko mg/dl 100-
200
• Chlorki mmol/l
obniżone

Podstawą rozpoznania bzo jest badanie
płynu m-rdz.
Przeciwskazania do nakłucia lędźwiowego:
• Kliniczne objawy wzmożonego ciśnienia
śródczaszkowego u pacjenta z zarośniętym
ciemieniem
• Ciężka niewydolność krążeniowo-oddechowa
• Zmiany ropne w okolicy wkłucia
• Zaburzenia krzepnięcia
Powikłania nakłucia lędźwiowego :
• Wgłobienie pnia mózgu i migdałków móżdżku do
otworu potylicznego wielkiego
• Zespół popunkcyjny

Kryteria rozpoznania bzo m-rdz
• Dodatni wynik badania mikroskopowego
• Dodatni wynik szybkich testów
diagnostycznych
• Dodatni wynik posiewu płynu
• Dodatni wynik posiewu krwi przy
występowaniu typowych objawów
oponowych oraz obecności co najmniej 10
leukocytów w 1 mm płynu

Leczenie ropnych zapaleń opon m-
rdz
• Zwalczanie zakażenia
• Postępowanie p/drgawkowe
• Przeciwdziałanie obrzękowi mózgu
• Stosowanie glikokortykosteroidów
• Immunoterapia
• Leczenie innych towarzyszących zaburzeń

Powikłania ropnych zapaleń opon m-rdz
• Zapalenie wyściółki komór
• Wodogłowie obturacyjne pozapalne
• Wodniaki podtwardówkowe ( u ok. 20-30% dzieci
z zapaleniem opon występują wysięki
podtwardówkowe)
• Ropniak podtwardówkowy ( ok. 1% chorych)
• Ropień mózgu
• Zespół nieprawidłowego wydzielania hormonu
adiuretycznego
• Drgawki, zaburzenia słuchu

Późne powikłania neurologiczne:
• Padaczka pozapalna ( najczęściej oporna
na leczenie)
• Upośledzenie umysłowe
• Objawy ubytkowe (objawy uszkodzenia
n. czaszkowych, niedowłady i porażenia)
• Zaburzenie zachowania
• Charakteropatie
• Trudności szkolne
• Bóle głowy

• Zapalenia mózgu mogą być powikłaniem
zapalenia opon m-rdz i rdzenia, ale mogą
występować również jako ostre zapalenia mózgu.
• Symptomatologia zapaleń mózgu: zaburzenia
świadomości, drgawki o różnym charakterze i
intensywności, ogniskowe objawy neurologiczne.
• Zapalenia mózgu mogą być powikłaniem
zakażeń bakteryjnych, krętkowych
(borelioza, kiła), grzybiczych i wirusowych
ZAPALENIA MÓZGU U
DZIECI

Wirusy odpowiedzialne za ostre
zapalenie mózgu:
• Wirusy z grupy Herpes (opryszczki typ 1 i
2, cytomegalii, ospy wietrznej, półpaśca,
Epsteina-Barra)
• Enterowirusy (ECHO, Coxackie, Polio)
• Wirusy z rodzaju Flaviviriae
• Wirusy odry, różyczki, świnki, grypy,
paragrypy
• Wirusy niesklasyfikowane

Mechanizm uszkodzenie mózgu w
zakażeniach wirusowych:
• Agresja wirusa w stosunku do
neurocytów ( zmiany zapalne dotyczą
przeważnie istoty szarej mózgu –
herpeswirusy, enterowirusy, flaviwirusy, wirus
połpaśca i świnki)
• Reakcja limfocytów B przeciwko
składnikom mieliny (proces demielinizacji
istoty białej –odra, różyczka, ospa wietrzna,
grypa, paragrypa, czasem świnka,
poszczepienne zapalenia mózgu)

Diagnostyka wirusowych zapaleń
mózgu:
• Izolacja wirusów z płynu m-rdz
• Identyfikacja DNA wirusów za pomocą PCR
• Rezonans magnetyczny (ogniska hipodensyjne
lub demielinizacyjne stwierdzane są już na
początku choroby, lokalizacja zmian
hipodensyjnych w płacie skroniowym sugeruje
opryszczkowe zapalenie mózgu)
• EEG – zawsze nieprawidłowe

Leczenie zapaleń mózgu
• Leczenie p/obrzękowe
• Leczenie p/drgawkowe
• Antybiotykoterapia u chorych
nieprzytomnych
• Acyclovir w przypadku etiologii
opryszczkowej, Gancyclovir w CMV
• Sterydoterapia zwłaszcza w zapaleniach
wywołanych za pośrednictwem reakcji
immunologicznej
Rokowanie zawsze poważne, duża
śmiertelność.

Powikłania wirusowego zapalenia
mózgu:
• Objawy ogniskowego uszkodzenia OUN,
• Zaburzenia rozwoju umysłowego
• Trudności w koncentracji uwagi

DRGAWKI (Convulsiones)
• Drgawki nie stanowią choroby, a jedynie
objaw kliniczny występujący w wielu
chorobach o różnej etiologii.
• Jest to nagle powstałe zjawisko ruchowe
spowodowane patologicznymi
wyładowaniami w neuronach mózgu.
Drgawki występują u ok. 4-5%
wszystkich dzieci

Podział drgawek w zależności od
typu:
• Uogólnione ( toniczne, kloniczne,
toniczno-kloniczne)
• Ogniskowe
• Połowicze
• Ogniskowe wtórnie uogólnione

Etiologia drgawek wg
częstotliwości ich występowania
• Drgawki gorączkowe
• Drgawki w zapaleniach opon m-rdz i zapaleniach
mózgu ( na początku i w ostrym okresie choroby)
• Drgawki w ostrych chorobach zakaźnych wieku
dziecięcego (gorączka trzydniowa, krztusiec, odra)
• Drgawki hipo- i anoksemiczne
• Drgawki w schorzeniach metabolicznych
(hipoglikemia, hipokalcemia, niedobór Vit B6 lub Vit-
B6 zależne, hiper- i hiponatremia, uwarunkowane
genetycznie zaburzenia metabolizmu aminokwasów,
hipomagnezemia
• Drgawki w napadach afektywnego bezdechu
• Drgawki w zatruciach
• Drgawki w schorzeniach alergicznych

Drgawki gorączkowe
• Napady drgawkowe występujące w
przebiegu gorączki powyżej 38 C i infekcji,
która nie dotyczy mózgu. Występują u ok.
3-5% całej populacji dziecięcej, w wieku
między 6 miesięcy a 5 lat, najczęściej w
przebiegu infekcji wirusowej gdo.
• W etiologii drgawek gorączkowych
odgrywają rolę czynniki genetyczne.
Dziedziczenie jest autosomalne
dominujące.

Podział drgawek gorączkowych :
• Drgawki gorączkowe proste (ok. 75%
wszystkich przypadków)
– pojawiają się w przypadkach gorączki powyżej 39C
– występują u dzieci między 6 miesiącem a 4 rokiem
życia
– mają charakter drgawek uogólnionych
– trwają krótko, zwykle 1-5 min (nie przekraczają 20
min)
– nie stwierdza się zmian ogniskowych i napadowych w
zapisie EEG w okresie międzynapadowym ani
odchyleń w badaniu neurologicznym
• często występują rodzinnie

• Drgawki gorączkowe złożone (ok. 25%
przypadków)
– pojawiają się w przypadkach gorączki poniżej 38,5
– występują u dzieci poniżej 6 miesiąca i powyżej 4
roku życia
– mają charakter drgawek ogniskowych lub
połowiczych
– trwają długo ( powyżej 20 min) i występują
grupowo
– nawracają często
– stwierdza się objawy ubytkowe w badaniu
neurologicznym ( np. porażenie Todda)
– stwierdza się zmiany ogniskowe i napadowe w
zapisie EEG w okresie międzynapadowym)

• 30% dzieci , u których wystąpił jeden
epizod drgawek gorączkowych,
będzie je miało po raz drugi.
• Ryzyko wystąpienia padaczki u dzieci
z drgawkami gorączkowymi wynosi 2-
5% (bez drgawek 0,5-1%)

Postępowanie w drgawkach
gorączkowych:
• krótkotrwałe napady 1-3 minutowe nie
wymagają podania leków
• w napadach trwających dłużej stosuje się
zazwyczaj diazepam (Relanium) doż, w
dawce 0,3 mg/kg mc.( niemowlęta 2 mg
na dawkę, dzieci przedszkolne 5 mg na
dawkę. Można również podać klonazepam
0,25-0,5 mg na dawkę. W przypadku
braku dostępu do żyły podaje się
diazepam doodbytniczo w dawce 0,3-0,5
mg/kg mc.

DRGAWKI OKRESU
NOWORODKOWEGO
• Drgawki są najczęstszą manifestacją
zaburzeń neurologicznych w pierwszym
miesiącu życia .
• Drgawki noworodkowe określane są jako
napadowe zmiany funkcji neurologicznych
np. behawioralnych, motorycznych i/lub
autonomicznych.

Podział drgawek noworodkowych:
• subtelne, minimalne, fragmentaryczne -
różna kombinacja zmian o charakterze tonicznym
lub szarpnięć, mruganie z częściowymi ruchami
ciała, manifestacja autonomiczna
• kloniczne - 1-3 sekundowe szarpnięcia jednej
lub obu kończyn po tej samej stronie (drgawki
jednoogniskowe) lub po obu stronach ciała
(drgawki wieloogniskowe), często dotyczą twarzy,
powiek, języka. Drgawki jednoogniskowe zwykle
wskazują na uszkodzenie przeciwległej półkuli
mózgu, jednak mogą towarzyszyć hipoglikemii.
Wieloogniskowe drgawki kloniczne w 75%
występują u noworodków z masą powyżej 2500 g.

• Toniczne – ogniskowe mają ścisłe powiązanie z
napadową czynnością w EEG; uogólnione w ok. 15%
korelują z czynnością napadową w zapisie EEG.
Często towarzyszą im fenomeny autonomiczne
(zmiany czynności serca, ciśnienia, zblednięcie lub
zaczerwienienie. Ok. 70% drgawek tonicznych
występuje u noworodków z masą poniżej 2500 g.
• Miokloniczne ( ogniskowe, wieloogniskowe,
uogólnione)- zrywania miokloniczne, często
przechodzą w napady zgięciowe u niemowląt.
Występują u dzieci z ciężkimi zaburzeniami (zmiany
dysgenetyczne w mózgu, wrodzone defekty
enzymatyczne, ciężka ENN).

Etiologia i rozpoznawanie drgawek
noworodkowych
1-3 doba życia
•
w ok. 90% - niedotlenienie okołoporodowe (napady
o typie ruchów gałek ocznych, automatyzmów ssania i
połykania, ruchów pływania i jazdy na rowerze, często z
bezdechami oraz rzadziej napady wędrujące lub
mioklonie), - krwawienia w/czaszkowe (napady
toniczne, rzadziej kloniczne, automatyzmy ruchowe,
napady wędrujące), - urazy okołoporodowe, infekcje
OUN (wszystkie typy napadów)
•
w ok. 10% - hipokalcemia, hipoglikemia, hiponatremia,
heperbilirubinemia, drgawki pirydoksynozależne,
hiperglicynemia, zespół odstawienia leków (napady
kloniczne, wszystkie typy napadów)

3 doby życia
• genetycznie uwarunkowane błędy mataboliczne,
hipomagnezemia, wady mózgu, łagodne drgawki
noworodkowe, schorzenia genetyczne ( napady
kloniczne, wszystkie typy napadów)
• Krwawienia śródczaszkowe (krwawienia
okołokomorowe i dokomorowe) stanowią najczęstszą
(43% ) przyczynę drgawek u noworodków
urodzonych przedwcześnie. Krwawienia
podpajęczynówkowe są wywołane u wcześniaków
uszkodzeniem włośniczek i małych żył w przebiegu
zamartwicy.
• U noworodków donoszonych krwawienia
podpajęczynówkowe mogą być spowodowane
wyłącznie urazem, a drgawki stwierdzane w 2 lub 3
dobie życia są zwykle ich jedyną manifestacją.
Wyjątkowo przyczyną takich krwawień jest
trombocytopenia.

• Późne ( w 4 tygodniu życia)
krwawienia śródczaszkowe, w
ponad 90% demonstrujące się
drgawkami, mogą być
spowodowane niedoborem Vit K
u tych noworodków, które nie
otrzymały jej po urodzeniu.

Badania diagnostyczne w
drgawkach noworodkowych
• podstawowe :
- oznaczenie stężenia glukozy, bilirubiny, Na,
Ca, P, Mg
- morfologia krwi z rozmazem, gazometria,
CRP - badanie ogólne
płynu m-rdz
- posiewy bakteriologiczne krwi, płynu m-rdz,
- screening metaboliczny ( badanie moczu:
test metaboliczny, kwasy organiczne
met.GCMS)
- USG mózgu
- EEG

• uzupełniające w przypadku klinicznego
podejrzenia specyficznej choroby
- badania met. PCR płynu m-rdz, krwi , moczu
- rozszerzone badania metaboliczne (stężenie
aminokwasów w surowicy i płynie m-rdz,
amoniaku, kwasu mlekowego)
- badania toksykologiczne krwi i moczu
- badanie kariotypu i inne badania genetyczne
- NMR mózgu lub CT mózgu, video EEG

LECZENIE DRGAWEK
NOWORODKOWYCH
• Zapewnić prawidłowe oddychanie
• Zapewnić prawidłowe krążenie
• W razie hipoglikemii:
10% glukoza dożylnie jednorazowo 2- 4
ml/kg, a następnie w ciągłym wlewie 8
mg/kg/min i.v.
• Inne leczenie swoiste ( w razie wskazań)
• 10% Calcium glukonicum 2 ml/kg mc i.v.
• 20% Magnezium sulfuricum 20-40
mg/kg/dawkę i.v.
• Vit B6 50-100 mg i.v.

Leczenie objawowe :
• Fenobarbital początkowo 20 mg we
wlewie lub w 2 dawkach co 30-60
min; można podawać 5 mg/kg co 5
min do 40 mg
• Fenytoina (Epanutin) 10 mg/kg w 2
dawkach co 20 min
• Diazepam średnio 0,3 mg/kg/h i.v.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
Wyszukiwarka
Podobne podstrony:
wady oun, opracowania na fizjoterapie
Seminarium 1 - wady wrodzone serca, Medycyna, Pediatria, kardiologia
Vrok WL Seminarium 1 wrodzone wady serca materialy 2
SEM 03 - WADY ROZWOJOWE OUN, Medycyna, Neurologia, 15 neurologia dziecieca
Fizjologia seminarium OUN I
Vrok WL Seminarium 1 wrodzone wady serca materialy
FARMAKOLOGIA Seminarium 3- Tymoleptyki, farmakologia, farma, 4rok, oun
Wady wrodzone i nabyte OUN
Wady wrodzone cewy ner. dla studentow, IV rok Lekarski CM UMK, Rehabilitacja, Seminaria
Vrok WL Seminarium 1 wrodzone wady serca materialy 2
Higiena seminaria, Kosmetologia 9 Higiena psychiczna
Seminarium IIIR do kopiowania
Prezentacja na seminarium
SEMINARIUM IMMUNOLOGIA Prezentacja
Seminarium3 Inne zaburzenia genetyczne
więcej podobnych podstron