
ETAPY OPIEKI NAD CHORYM Z
RAKIEM JELITA GRUBEGO I
TRZUSTKI
OD ROZPOZNANIA DO
WYLECZENIA LUB HOSPICJUM

RAK JELITA GRUBEGO

PROGRAM WYKŁADU
RAK JELITA GRUBEGO:
1.
Przegląd w kierunku raka jelita grubego
2.
Rozpoznanie choroby inwazyjnej:
–
Badanie kolonoskopowe (skirining lub ze wskazań) - polip -
gruczolak zawierający utkanie gruczolakoraka
–
Objawy wczesnej i późnej choroby inwazyjnej
3.
Standardy postępowania w poszczególnych stadiach
zaawansowania klinicznego i patologicznego:
–
Klasyfikacja cTNM
–
Resekcyjny rak jelita grubego - zasady postępowania
chirurgicznego
–
Stadium zaawansowania patologicznego pTNM:
•
ocena ryzyka w stadium II zaawansowania klinicznego
•
wskazania do leczenia uzupełniającego i jego zasady
–
Nadzór onkologiczny po zakończeniu pierwotnego leczenia
–
Opracowanie diagnostyczne nawrotu lokoregionalnego
–
Choroba uogólniona pierwotnie lub wznowa procesu pod postacią
choroby rozsianej (IV st.) – prowadzenie leczenia systemowego
–
Zastosowanie radioterapii w raku jelita grubego

Przegląd w kierunku raka jelita
grubego
Ocena rozwoju raka jelita grubego:
• Przeciętne ryzyko
• Podwyższone ryzyko
• Wysokie wrodzone ryzyko

Przeciętne ryzyko
kryteria
• Wiek ≥50 lat;
• Bez wywiadu choroby zapalnej jelita
grubego;
• Negatywny wywiad rodzinny, t.j. brak.:
– krewnego I stopnia z rakiem jelita grubego
– lub dwóch krewnych II stopnia z rakiem
jelita grubego
– lub klasteru HNPCC w rodzinie.
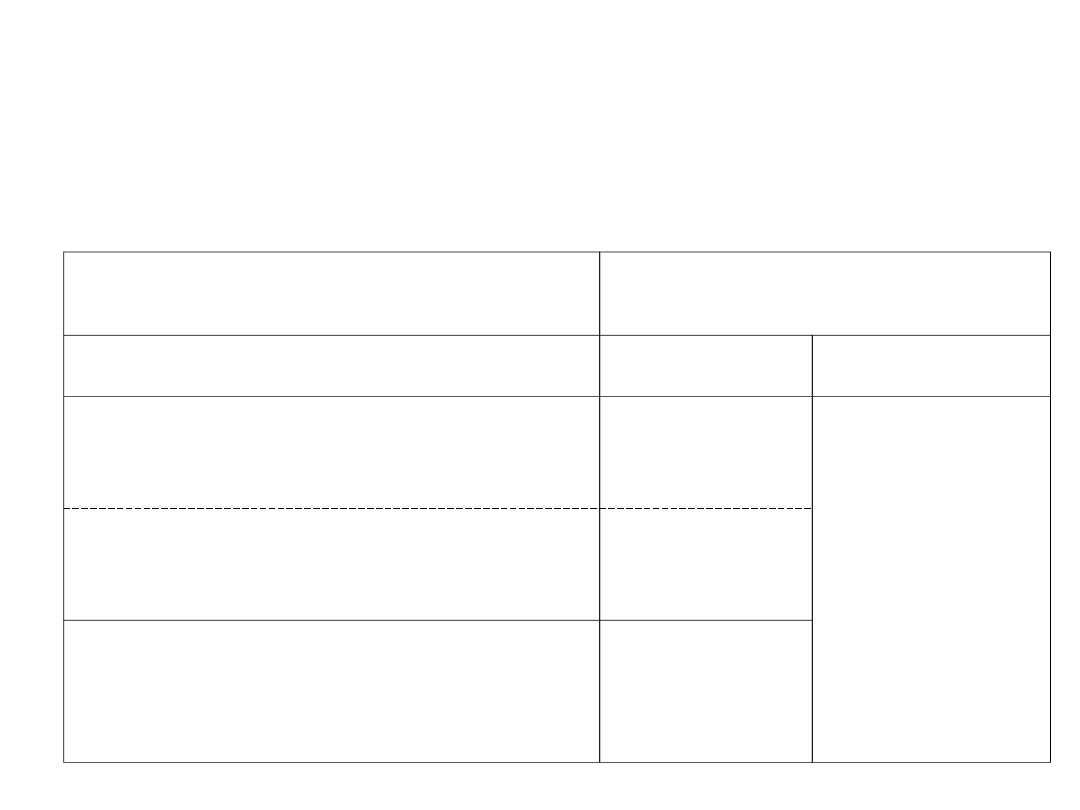
Przeciętne ryzyko
zasady przeglądu
Badanie
Odstęp (począwszy od 50
r.ż.)
Kolonoskopia
Co 10 lat
Sigmoidoskopia giętkim
sigmoidoskopem i
Co 5 lat
W
przypadku
testu
dodatniego
-
kolonoskopi
a
kał na krew utajoną
coroczni
e
Wlew doodbytniczy z
podwójnym kontrastem
Co 5 lat

Podwyższone ryzyko
zasady przeglądu
Powód
Badanie
Odstęp
Pojedynczy mały (<1cm) polip
Kolonoskopia
3-6 lat po
pierwszej
polipektomii
Duży polip, mnogie polipy, duża
dysplazja, polip kosmkowy
Kolonoskopia
W ciągu 3 lat
po pierwszej
polipektomii
Resekcja radykalna raka jelita
Kolonoskopia
W ciągu 1 roku
po zabiegu
Rak jelita lub polipy
gruczolakowate u krewnego I
stopnia <60r.ż. lub u dwóch lub
więcej krewnych I stopnia w
każdym wieku
(nie uwarunkowane
genetycznie)
Kolonoskopia
>40r.ż. Lub 5-
10 lat przed
wiekiem
najmłodszego
chorego w
rodzinie

Polip uszypołowiony jelita
grubego
Obraz kliniczny: Uszypułowiony polip gruczolak (cewkowy, cewkowo-kosmkowy,
kosmkowy)
Opracowanie: usunięcie polipa w jednej części, niefragmentowanie, oznaczenie
miejsca pobrania (do dwóch tygodni po zabiegu)*
Rozpoznanie patologiczne:
• pTis - nie ma biologicznego potencjału przerzutowości
• Polip złośliwy – pT1 lub wyższe stadia
• Pamiętaj: Już pT1 wymaga dalszych kroków !
• pT1 - naciek zawierający utkanie gruczolakoraka przekracza warstwę mięśniową
błony śluzowej i penetruje do warstwy podśluzowej
• Korzystne czynnik histologiczne: stopień złośliwości (grade) G1 lub G2, bez
nacieku naczyń limfatycznych, margines czysty (brak konsensusu: margines
dodatni pon.1mm?, pon. 2mm?, naciek w obrębie zmian martwiczych po
koagulacji?)
• Niekorzystne czynniki histologiczne: G3/4 i odwrotnie niż wyżej
Dalsze postępowanie:
• Dobrze usunięta zmiana, korzystne czynniki histologiczne, margines czysty –
obserwacja
• Materiał rozfragmentowany, nie można ocenić czynników ryzyka lub niekorzystne
wskazania do leczenia chirurgicznego - kolektomia - usunięcie zajętego
fragmentu jelita w bloku z regionalnymi węzłami chłonnymi !!!
* Pierwsze prawo Dolmana: Po raz pierwszy skopiesz kolonoskopię u pacjenta
prawnika.

Polip siedzący jelita grubego
• Wynik badania hist.pat.:
• Korzystne czynniki histologiczne?
- możliwa obserwacja (przy
świadomości 10-15% ryzyka
przerzutów do węzłów chłonnych*)
• W innym przypadku kolektomia
* Nivatvongs S et al. Dis Colon Rectum 1991;34(4):323-8.

Objawy podmiotowe choroby
inwazyjnej
• Wczesne:
• bezobjawowy lub skąpoobjawowy
często do zaawansowanych stadiów lub
objawy i oznaki choroby przerzutowej
poprzedzają objawy guza pierwotnego*;
• Niejasne dolegliwości brzuszne,
wzdęcia, zmiana rytmu wypróżniania.
* Przesłanka do skriningu !!

Objawy podmiotowe choroby
inwazyjnej
• Późne:
• zaparcia, fałszywe biegunki, kolkowy ból brzucha,
objawy niedrożności i/lub perforacji - lewa połowa
jelita;
• Świeża krew w kale (objaw krwawienia z dolnego
odcinka pp – często ignorowana, traktowana jako
objaw guzków krwawniczych odbytu);
• Melena – czarne stolce – wstępnica;
• rozlany ból brzucha, objawy systemowej choroby
zapalnej: utrata wagi, apetytu, osłabienie - prawa
połowa jelita.

Objawy przedmiotowe choroby
inwazyjnej
• Wyczuwalna masa w badaniu przez
powłoki brzuszne (szczególnie wstępnica
– długi wzrost bezobjawowy);
• Bębnica, powiększenie obwodu brzucha –
z powodu obstrukcji (zstępnica, esica)
• Oznaki niedrożności i/lub perforacji PP
• Hepatomegalia, żółtaczka – oznaki
choroby przerzutowej.
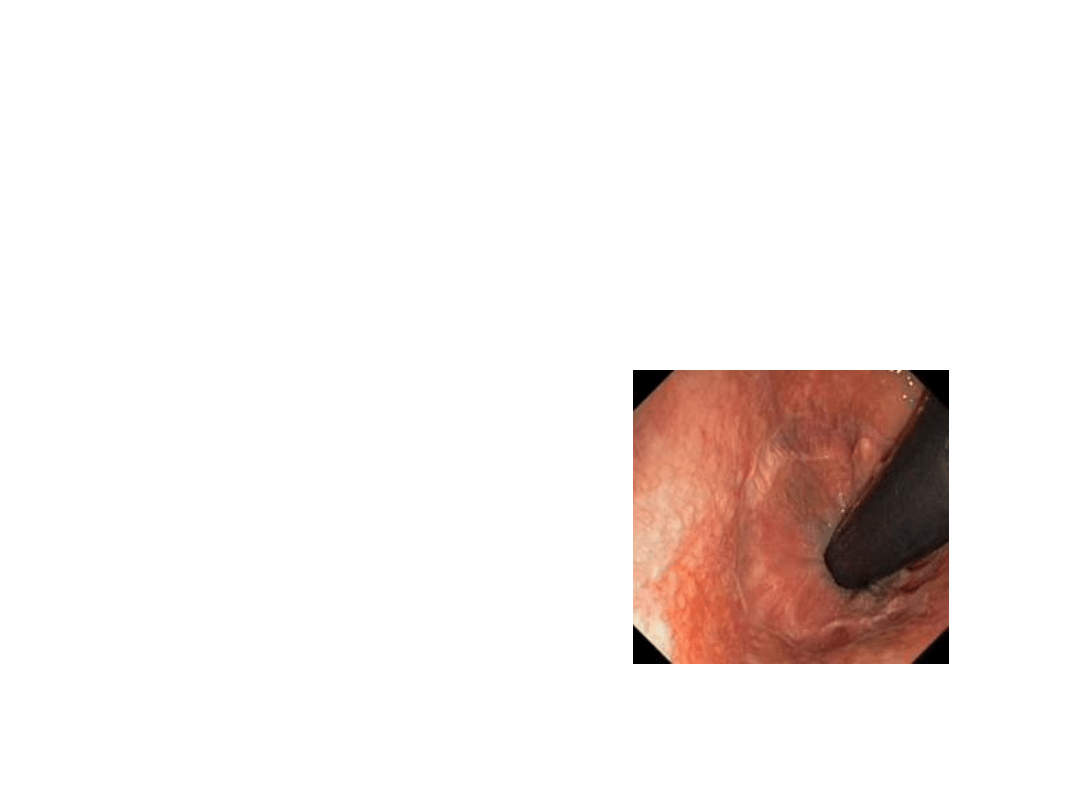
Objawy przedmiotowe choroby
inwazyjnej
Badanie per rectum
– większość guzów odbytnicy
w zasięgu palca !!!,
Można ocenić:
– Wysokość położenia nacieku,
– ocena stosunku guza do
linea dentata,
– ufiksowanie (ruchomość w
stosunku do położenia).
Mogą dać wstępny pogląd co do
konieczności użycia
neoadjuwantowej
radioterapii (rak odbytnicy);
Konieczność oceny głębokości
nacieku USG transrektalnym.
• Linea anorectalis (linea
dentata) okrężna
wypukłość tkanki w kanale
odbytu na granicy z
odbytnicą

Odchylenia laboratoryjne w
przebiegu choroby inwazyjnej
• Zwiększony OB;
• Niedokrwistość typu chorób przewlekłych lub z
niedoboru żelaza w wyniku subklinicznego
krwawienia – prawa połowa jelita grubego – niski
poziom żelaza, niski lub wysoki poziom ferrytyny;
• Metaboliczne objawy przerzutów do wątroby –
przyrost enzymów nekrotycznych (transaminazy),
wydalniczych (AP, GGTP), bilirubiny;
• Białkomocz, erytrocyturia - cechy błoniastego kzn;
• Podwyższony poziom Carcinoembryonic Antigen
(CEA) – bardziej użyteczny do monitoringu po
resekcji guza (jeśli spada do zera) niż do
rozpoznania choroby.

OPRACOWANIE W CELU
WYSTOPNIOWANIA ZAAWANSOWANIA
KLINICZNEGO CHOROBY
• RAK OKRĘŻNICY:
• KOLONOSKOPIA + biopsja
• Morfologia + profil metaboliczny
• CEA
• CT klatki piersiowej i jamy
brzusznej
• CT miednicy (guz odbytnicy)
• PET nie jest wskazany rutynowo.

OPRACOWANIE W CELU
WYSTOPNIOWANIA ZAAWANSOWANIA
KLINICZNEGO CHOROBY
• RAK ODBYTNICY – CO
DODATKOWO?:
• Proktoskopia
• Przezodbytnicze USG lub
przezodbytnicze NMR lub NMR
miednicy w przypadku guza kanału
odbytu i odbytnicy;
• Porada w poradni stomijnej przed
zabiegiem – edukacja.

OPRACOWANIE W CELU
WYSTOPNIOWANIA ZAAWANSOWANIA
KLINICZNEGO CHOROBY
• RAK ODBYTU – CO DODATKOWO?:
• Anoskopia
• HIV test
• Badanie ginekologiczne –
skrining w kierunku raka szyjki
macicy.

POSTĘPOWANIE PIERWOTNE W
ZALEŻNOŚCI OD
ZAAWANSOWANIA KLINICZNEGO
CHOROBY
RAK OKRĘŻNICY:
• RESEKCYJNY (nieprzerzutowy),
nieobstrukcyjny – kolektomia w
bloku z regionalnymi węzłami
chłonnymi;

POSTĘPOWANIE PIERWOTNE W
ZALEŻNOŚCI OD
ZAAWANSOWANIA KLINICZNEGO
CHOROBY
•Resekcyjny, niedrożność,
brak możliwości
przygotowania:
– Resekcja z dywersją;
– Leczenie dwuetapowe: stent
lub dywersja – kolektomia j.w.
lub
– Kolektomia jednoetapowa.

POSTĘPOWANIE PIERWOTNE W
ZALEŻNOŚCI OD
ZAAWANSOWANIA KLINICZNEGO
CHOROBY
RAK OKRĘŻNICY:
• Nieresekcyjny miejscowo lub
przeciwwskazania medyczne do
zabiegu - leczenie paliatywne:
– Radioterapia w przypadku
niekontrolowanego krwawienia;
– Stent w przypadku niedrożności;
– Ewentualna chemioterapia;
– Leczenie objawowe.

POSTĘPOWANIE PIERWOTNE W
ZALEŻNOŚCI OD
ZAAWANSOWANIA KLINICZNEGO
CHOROBY
RAK ODBYTNICY:
• cT1 N0 (USG TA) – ewentualnie wycięcie miejscowe
lub
• cT1/2 N0 – brzuszno-kroczowe odjęcie odbytnicy.
• cT3 lub N1/2 – neoadjuwantowa radioterapia lub
chemioradioterapia - brzuszno-kroczowe odjęcie
odbytnicy:
– Ramię krótkie: rth 5dni z następową resekcją po tygodniu
– Ramię długie: rth 5 tygodni + jednoczasowa chth 5Fu/FA
wg schematu MacDonalds’a
• cT4 - neoadjuwantowa chemioradioterapia –
downstaging – resekcja?

Dalsze postępowanie
(zależne od pTNM)
RAK OKRĘŻNICY:
• Postaci wczesne: Tis; T1N0M0; T2N0M0 - bez
leczenia uzupełniającego - nadzór onkologiczny
• Choroba zaawansowana miejscowo -
penetracja przez całą grubość ściany jelita (przez
błonę mięśniową właściwą do warstwy
podsurowiczej, naciekanie tkanek okołojelitowych -
T3 N0 M0 (st. IIB) (Dukes B2):
– bez histologicznych czynników wysokiego ryzyka - rozważ
leczenie uzupełniające (dowodowość: 2B dla wszystkich
schematów leczenia);
– wysokie ryzyko nawrotu pod postacią uogólnienia choroby
– włącz leczenie uzupełniające (dowodowość: 2A).

Dalsze postępowanie
(zależne od pTNM)
RAK OKRĘŻNICY:
Zasady oceny ryzyka nawrotu w stadium II zaawansowania
klinicznego (Dukes B2):
• Czynniki wysokiego ryzyka nawrotu: grade 3/4, naciek naczyń
krwionośnych limfatycznych, niedrożność jelita, zbadanych <12
węzłów chłonnych;
• Dyskusja pacjent/lekarz nt. dowodów przemawiających za leczeniem
uzupełniającym, chorobowości związanej z leczeniem, czynników
wysokiego ryzyka i preferencji pacjenta;
• Ocena chorób towarzyszących i przewidywana długość życia.
Pamiętaj jaka jest korzyść z uzupełniającej chemioterapii:
NIE poprawia długości przeżycia o więcej niż 5% !!!

Dalsze postępowanie
(zależne od pTNM)
RAK OKRĘŻNICY:
• Choroba bardzo zaawansowana miejscowo: przerzuty
do regionalnych węzłów chłonnych - T1-3 N1 M0 (st.
IIIA); T4 N1 M0 (st. IIIB), any TN2M0 (st.IIIC)* – włącz
leczenie uzupełniające (Dowodowość: 1).
*
Koncepcja węzła wartownika (barwienie H&E + IHC) – niejednoznaczne wyniki
badań
• Choroba bardzo zaawansowana miejscowo: guz
nacieka narządy otaczające T4N0M0 lub T3 ale z
ograniczoną perforacją, bliskie, nieokreślone albo
dodatnie marginesy (rak w linii cięcia) - włącz leczenie
uzupełniające.

Dalsze postępowanie
(zależne od pTNM)
• Rak odbytnicy:
• pT1/2 – obserwacja
pT3 N0 lub pT1/2 N1/2 –
leczenie uzupełniające.

Chemioterapia
uzupełniająca
• 5Fu/Leucovorin
• Capecitabine
• FLOX (kat. 2B)
• FOLFOX4
• FOLFOX6
• Capecitabine równoważna 5Fu u pacjentów z III st.
zaawansowania klinicznego
• FOLFOX lepszy u pacjentów w III st. zaawansowania
klinicznego ale bez przewagi w st. II
• Bolus 5Fu/FA/irinotecan nie powinien być używany
w leczeniu uzupełniającym

POSTĘPOWANIE W CHOROBIE
UOGÓLNIONEJ
Resekowalne synchroniczne przerzuty do
wątroby lub płuc
•Kolektomia z jednoczasowym lub dwuetapowym
wycięciem przerzutów
lub
•Neadjuwantowa chemioterapia [(FOLFIRI lub FOLFOX
lub CapeOX ) + bevacizumab] + resekcja j.w.
lub
•Kolektomia + chemioterapia adjuwantowa (j.w.) +
odroczone wycięcie przerzutów.
Dalsze postępowanie – chemioterapia: schemat
aktywny w chorobie zaawansowanej lub przerzutowej

POSTĘPOWANIE W CHOROBIE
UOGÓLNIONEJ
Nieresekowalne przerzuty
(ze względu na wielkość)
• Leczenie systemowe
(kolektomia tylko przy
zagrażającej obstrukcji lub krwawieniu) –
uresekcyjnienie? – jedno- lub dwu-etapowa
resekcja ogniska pierwotnego i przerzutów:
– chemioterapia (6 miesięcy jeśli się da)
– Leczenie lokoregionalne wlewami dotętniczymi
cytostatyków (wątroba)
– Obserwacja lub skrócony kurs chemioterapii (jeśli
otrzymał leczenie neoadjuwantowe)

POSTĘPOWANIE W CHOROBIE
UOGÓLNIONEJ
Nieresekowalne przerzuty
(mnogie do narządów lub mnogie wszczepy do
otrzewnej)
• Nie zagrażająca niedrożność - leczenie
systemowe
(kolektomia tylko przy
zagrażającej obstrukcji lub krwawieniu) –
chemioterapia (6 miesięcy jeśli się da) –
nadzór onkologiczny
• Zagrażająca niedrożność – stent lub
kolektomia + chemioterapia

NADZÓR PO ZAKOŃCZONYM
LECZENIU
• CEA co 3 miesiące przez 2 lata następnie co
6 miesięcy przez 3-5 lat
• CT klatki piersiowej/jamy brzusznej/meidnicy
co 3-6 miesięcy do 2 lat potem co 6-12
miesięcy do 5 lat
• Kolonoskopia po 12 miesiącach (chyba, że
nie obejrzano całego jelita grubego przed
resekcją ze względu na niedrożność) – wtedy
powtórz po 3-6 miesiącach po zabiegu:
• Jeśli polipy – powtórz po roku
• Jeśli bez polipów – powtórz po 3 latach,
potem co 5 lat.

WZNOWA (PROGRESJA)
• Seryjny wzrost CEA – kolonoskopia,
badania obrazowe:
– wynik ujemny – PET scan
– Metachroniczne przerzuty – resekcyjne?:
• Tak – chemia w ciągu ostatnich 12 m-cy?:
– Nie – chemioterapia neoadjuwantowa - resekcja
– Tak – resekcja + leczenie lokoregionalne (wątroba
– dow. 2B) + chemia kolejnego rzutu.
• Nieresekcyjne – chemioterapia – resekcyjne?

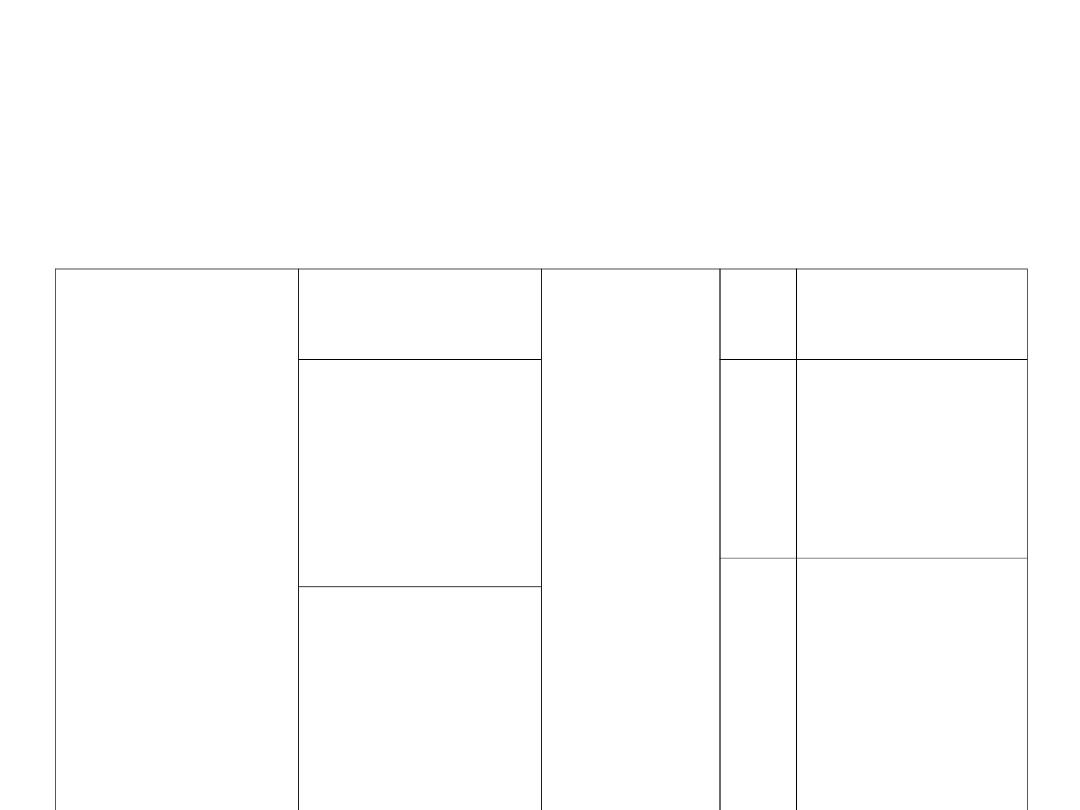
CONTINUUM SYSTEMOWEJ
TERAPII PALIATYWNEJ
Pacjent zdolny
tolerować
intensywne
leczenie
Leczenie
inicjujące
Leczenie po I
progresji
Leczenie po II
progresji
FOLFOX +
bevacizumab
CapeOX +
bevacizumab
FOLFIRI
Irinotecan w
monoterapii
FOLFIRI
+cetuximab
(2B)
Cetuximab
Panitumumab
FOLFIRI +
bevacizumab
FOLFOX Capeox
Cetuximab
panitumumab
5Fu/FA +
bevacizumab
FOLFOX CapeOX
FOLFIRI
Irinotecan +
cetuximab
CONTINUUM SYSTEMOWEJ
TERAPII PALIATYWNEJ
Pacjent
niezdolny
tolerować
intensywnego
leczenia
Leczenie
inicjujące
POPRAWA
FUNKCJON
ALNA?
Leczenie po I
progresji
Capecitabine
+
bevacizumab
(2B dla
bevacizumabu
)
Tak Jak u chorego
w dobrym
stanie
ogólnym
nie Najlepsza
opieka
objawowa
5Fu/FA +
bevacizumab

RAK TRZUSTKI

PROGRAM WYKŁADU
• Obraz kliniczny i opracowanie
• Choroba nieprzerzutowa – postępowanie:
– Choroba resekcyjna lub granicznie resekcyjna
– Kryteria resekcyjności
• Choroba lokalnie zaawansowana,
nieresekcyjna
• Nawrót choroby lub choroba pierwotnie
uogólniona.

OPRACOWANIE
• Kliniczne podejrzenie guza trzustki lub USG
poszerzenie przewodu żółciowego wspólnego - CT
spiralne z kontrastem faza dynamiczna:
• Nieprawidłowa masa w trzustce bez przerzutów -
EUS, testy funkcjonalne wątroby, rtg klp,
konsultacja chirurgiczna - ocena resekcyjności -
kandydat do resekcji
– Bez żółtaczki - przedoperacyjne CA19.9 (kat. 2B)
– Żółtaczka - cholangitis, gorączka - tymczasowy stent,
odbarczenie - CA19.9
• Brak nieprawidłowej masy w trzustce w CT - ERCP,
EUS
(-)? - kwalifikacja do laparotomii
zwiadowczej

KRYTERIA RESEKCYJNOŚCI
RESEKCYJNY:
GŁOWA/TRZON/OGON
• Bez przerzutów odległych
• Pewny obrąbek tłuszczu wokół pnia
trzewnego i tętnicy krezkowej górnej
(SMA)
• Drożne żyła krezkowa górna (SMV) i
żyła wrotna (PV)

KRYTERIA RESEKCYJNOŚCI
GRANICZNIE RESEKCYJNY
GŁOWA/TRZON
• Wciągnięta w naciek SMV jednostronnie lub PV
• Kontakt SMA z guzem
• Zamurowanie tętnicy żołądkowo-wątrobowej
• Niewielki naciek żyły głównej dolnej
• Zamknięcie SMV na krótkim odcinku
• Naciek okrężnicy lub otrzewnej
OGON
• Naciek nadnercza, okrężnicy, nerki (kat.2B)
• przedoperacyjny dowód (BAC) zajętych węzłów
okołotrzustkowych

KRYTERIA RESEKCYJNOŚCI
NIERESEKCYJNY
• Przerzuty odległe (węzły
okołoaortalne, wokół pnia trzewnego)
• Naciek SMA
• Zamknięcie SMV/PV
• Naciek żebra
• Naciek aorty

CHOROBA RESEKCYJNA -
POSTĘPOWANIE
• Laparotomia - resekcja - leczenie
uzupełniające - nadzór

LECZENIE UZUPEŁNIAJĄCE PO
RESEKCJI
• RADIOTERAPIA UZUPEŁNIAJĄCA:
• Nowe badania III fazy nie potwierdzają korzyści z
radioterapii uzupełniającej, ESPAC 1 sugeruje nawet
pogorszenie wyników leczenia – krytykowane za brak mocy
statystycznej.
• Standaredem pozostaje radiochemioterapia oparta na 5Fu
• Rekomendowane jest planowanie 3D radioterapii oparte na
przedoperacyjnych skanach CT i klipsach chirurgicznych
• Objętość naświetlana to loża po guzie pierwotnym i
regionalne węzły chłonne
• Dawka: 45-54 Gy (1.8-2.0 Gy/dz)
• Gemcytabina lub schemat oparty na gemcytabinie
bez radioterapii może być rozważany jako
alternatywa dla radiochemioterapii opartej na 5Fu w
leczeniu uzupełniającym !!!

CHOROBA GRANICZNIE
RESEKCYJNA
• Jeśli prawdopodobny jest zabieg nieradykalny (R1/R2) - kieruj do
neoadjuwantowej chemioradioterapii (leczenie uzupełniające
przedoperacyjne) w ramach badania klinicznego (POSTĘPOWANIE
NIERUTYNOWE!!!)
• Opracowanie:
– Biopsja
– EUS (biopsja pod kontrolą EUS lepsza niż pod kontrolą CT),
– Biopsja ujemna - laparotomia
– laparoskopia zwiadowcza - ocena czy nie ma przerzutów niewidocznych
w CT, szczególnie u chorych z złymi czynnikami prognostycznymi:
wysokim CA 19-9, duży (bulky) guz piewotny, guz trzonu lub ogona,
(dow.: kat. 2B; kat. 3 dla guza ewidentnie resekcyjnego)
– Znaczenie dodatniego wyniku cytologicznego popłuczyn z otrzewnej w
laparotomii zwiadowczej niepewne.
• Po zakończeniu chemioradioterapii próba resekcji:
– Nieresekcyjny - Niedrożność przewodów żółciowych, żółtaczka?:
• Chirurgiczne zespolenie omijające drogi żółciowe i/lub dwunastnicę (dow.:
kat. 2B dla by-pass’u XII-cy)
• Chemioterapia paliatywna

CHOROBA NIERESEKCYJNA
ZAAWANSOWANA MIEJSCOWO
• Potwierdzenie nieresekcyjności (laparotomia,
laparoskopia z pobraniem materiału lub, jeśli nie
wykonano zabiegu, BAC przeskórna)
• Jeśli BAC ujemna – powtórz BAC!!!
• Niedrożność przewodów żółciowych, żółtaczka: stent na
stałe
• Bez przerzutów - dobry stan ogólny:
– Badanie kliniczne
– Chemioradioterapia + chemioterapia schematem opartym na
gemcytabinie
– Monoterapia gemcytabiną (dow.: kat. 2B)
– Chemioterapia schematem opartym na gemcytabinie (dow.: kat.
2B)
• Zły stan ogólny:
– chemioterapia gemcytabiną (dow.: kat. 1)
– BSC.

CHEMIORADIOTERAPIA
RADYKALNA
• Podawana zwykle w połączeniu z 5Fu
• Podobne wyniki uzyskiwane w połączeniu z
gemcytabiną
• Rekomendowane są symulacja CT i planowanie 3D
• Objętość terapeutyczna jak w leczeniu
adjuwantowym
• Dawka wyższa: 50-60 Gy (1.8-2.0 Gy/dz)
• Gemcytabina lub schemat oparty na
gemcytabinie bez radioterapii może być
rozważany jako alternatywa dla
radiochemioterapii opartej na 5Fu w
leczeniu choroby lokalnie zaawansowanej !!!

NAWRÓT LUB CHOROBA
PIERWOTNIE PRZERZUTOWA
• Niedrożność dróg żółciowych:
– stent,
– przezskórna cholangiektomia (warunek:
poszerzenie przewodów żółciowych
wewnątrzwątrobowych >1cm)
• Chemioterapia paliatywna

CHEMIOTERAPIA PALIATYWNA
•
Dobry stan ogólny:
– Badanie kliniczne
– Gemcytabina (dow.: kat. 1)
– Schemat złożony oparty na gemcytabinie
– Leczenie ratunkowe: schemat opraty na fluorowanych pirymidynach (5Fu) – np..
LFP (5Fu/FA/CDDP)
– Zły stan ogólny:
• Gemcytabina (dow: kat. 1)
• BSC
•
Ścisła obserwacja pod kątem korzyści klinicznej (objawy uboczne vs. poprawa
kliniczna – oszczędne ordynowanie badań obrazowych monitorujących obiektywnie
skuteczność leczenia)
•
Gemcitabine 1000 mg/m przez 30min., co tydzień przez 3 tyg. co 28 dni – „frontline
regimen”
•
Fixed-dose rate gemcitabine (10 mg/m /minute) może niebawem zastąpić
standardowy wlew 30 min (dow.: 2B).
•
Schematy złożone mają potencjalnie korzystny wpływ na czas do progresji lub
przeżycie:
–
Gemcitabine + cisplatin
–
Gemcitabine + erlotinib
–
Gemcitabine + capecitabine
Wszystkie w fazie III badań klinicznych.
–
Gemcitabine + cetuximab
–
gemcitabine + bevacizumab
•
Leczenie drugorzutowe może także obejmować capecitabine (1000 mg/m PO 2xdz.
dz. 1-14,co 21dni) lub 5-FU plus oxaliplatin (dow. Kat. 2B)

PROBLEMY FAZY SCHYŁKOWEJ
CHOROBY NOWOTWOROWEJ
• Problemy somatyczne:
– Brak łaknienia, wyniszczenie (kacheksja) – problem
octanu megestrolu
– Naciekanie splotu trzewnego w raku trzustki (ból)
– Niedrożność przewodu pokarmowego w raku jelita
grubego (leczenie zachowawcze)
– Wodobrzusze, płyn w opłucnej
– Żółtaczka miąższowa i niewydolność wątroby (przerzuty
do wątroby w obu chorobach)
• Problemy psychologiczne:
– rozmowa z chorym w fazie schyłkowej choroby, poza
możliwościami leczenia przyczynowego
– Program leczenia paliatywnego.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
Wyszukiwarka
Podobne podstrony:
PLAN OPIEKI NAD CHORYM Z ROZPOZNANIEM RZS, Studium medyczne
Plan opieki nad chorym po udarze mózgu
005; PIERWSZA POMOC; Z05; Zasady opieki nad chorym nieprzytomnym; 23.03.2009, Pierwsza Pomoc +piele
2011Zasady opieki nad chorym z cukrzycą typu 2 ostat
Opieka peliatywna, rodzina w realizowaniu opieki nad chorym
Kawa chroni przed rakiem jelita grubego i innymi chorobami 2
Omów etyczne zasady opieki pielęgniarskiej nad chorym dzieckiem w szpitalu
Specyfika pielęgniarskiej opieki pooperacyjnej nad chorym we wczesnym okresie po przeszczepie nerki
prelekcja Choroby jelita grubego
Choroby zapalne jelita grubego
model opieki nad pacjentem z rozpoznana nerwica
Aspekty prawne opieki nad ciarn1
Jakościowe i ilościowe zaburzenia świadomości Problemy pielęgnacyjne w opiece nad chorym z zaburzeni
Pielgnowanie w chorobach nowotworowych jelita grubego
więcej podobnych podstron