
dr n. med. Rafał Radzio

Lęk
„Lęk jest stanem charakteryzującym się uczuciem zagrożenia,
któremu towarzyszą objawy pobudzenia wegetatywnego układu
nerwowego. Odróżnia się go od strachu, który jest właściwą
reakcją na znane zagrożenie; lęk jest reakcją na zagrożenie, o
którym nic nie wiadomo, lub jest ono niejasne bądź wątpliwe.”
(Kaplan, Sadock)
lęk jako rezultat psychicznego konfliktu, sygnału, który ostrzega o
zagrożeniu w obszarze nieświadomości(np.: między
nieświadomymi pragnieniami seksualnymi lub agresywnymi, które
wyrastają z id, a groźbą kary ze strony superego). (Gabbrad)
W wyniku lęku ego mobilizuje mechanizmy obronne, aby
niedopuszczalne myśli i uczucia nie przedostały się do
świadomości (lęk jako afekt ego). Są to: przemieszczenia, projekcji
i unikania (Nemiah
1981). Eliminują lęk, ponieważ pozwalają na
wyparcie zakazanego pragnienia. Lęk jednak zostaje opanowany
za cenę nerwicy.

Lęk w koncepcji Freuda
Ego kontroluje dostęp do świadomości
używa wyparcia, aby odseparować się od
impulsów z id
cenzuruje impuls i korespondującą z nim
reprezentację psychiczną
wyparte pragnienie lub impuls może znaleźć
wyraz w postaci objawu
najczęściej podlega przemieszczeniu i ukryciu
lęk łączy się z uświadomioną, dopuszczalną
obawą, która maskuje głębsze, mniej
dopuszczalne lęki.

Hierarchia lęku w procesie rozwoju (za: Gabbrad)
1.
Lęk przed superego
2.
Lęk kastracyjny
3.
Lęk przed utratą miłości
4.
Lęk przed utratą obiektu (lęk separacyjny)
5.
Lęk prześladowczy
6.
Lęk przed dezintegracją

Przystosowawczy i
nieprzystosowawczy aspekt lęku
krótszy wariant genu związanego z
transportem serotoniny związany jest z
nasileniem lęków typowych dla
temperamentu neurotycznego (Lesch i in.
1996)
Krótszą wersję genu związaną z wyższym
poziomem lęku spotykamy u 70% ludzi (za:
Gabbrad)
Czy zatem obecności lęku lub jego braku
po zakończeniu leczenia wystarcza do
oceny zmian?

OZN
„U podstaw obrazu klinicznego nerwicy leży
połączenie czynników lękowych i
depresyjnych, którym towarzyszy istotna
patologia osobowości. Taki ogólny obraz
neurotyczny może się okazać bardziej
przydatny klinicznie niż dzielenie zaburzeń
lękowych na odrębne kategorie, które w
dużej mierze nie wymagają różnicowania
strategii leczenia
.” (Tyrer i in., 2003, za:
Gabbrad)

Przemoc fizyczna, seksualna
przemoc seksualna w dzieciństwie u
pacjentek z rozpoznaniem zaburzeń
lękowych (45,1%) (Stein i in. 1996)
przypadku zespołu lęku napadowego
(60%)
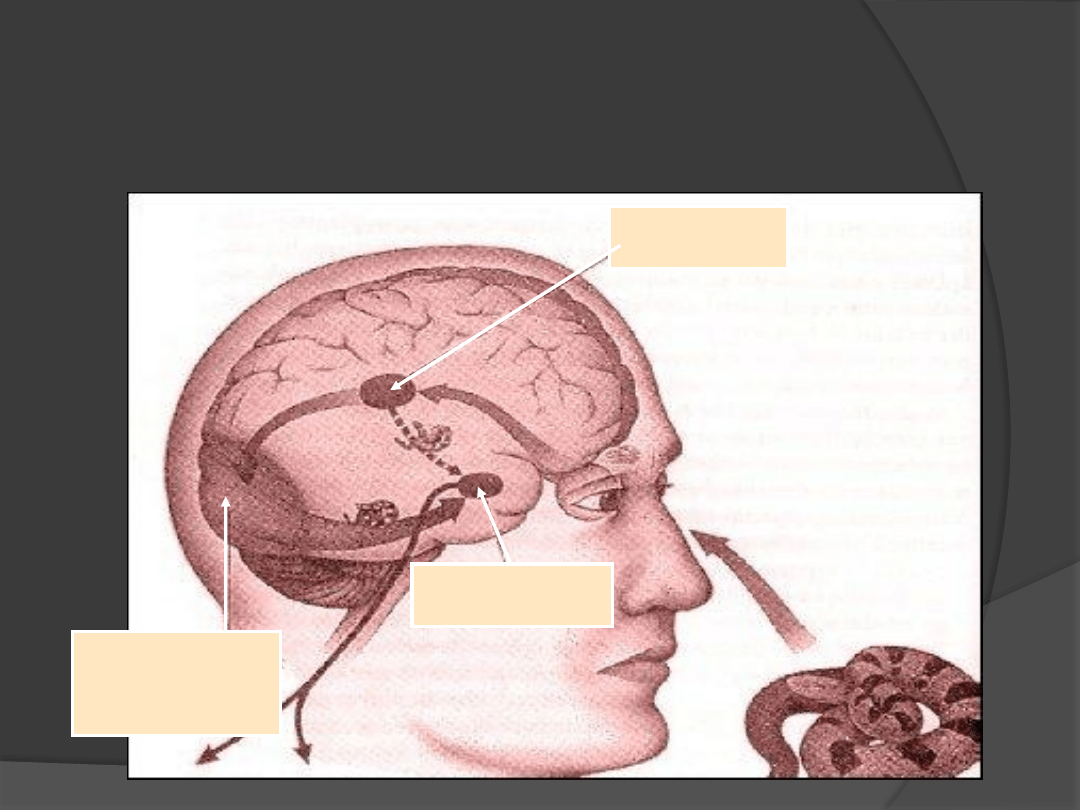
Lęk może być uwięziony w prymitywnym obwodzie jądra migdałowatego -
układu limbicznego i nie zostaje stosownie przetworzony przez siły rozumu w
korze (De Masi, 2004).
wzgórze
amygdala
kora
wzrokowa

Lęk napadowy
Napady zwykle trwają kilka minut; cały napad trwa zazwyczaj
20-30 minut, a rzadko
dłużej niż godzinę;
dość częstym objawem, stwierdzanym u około 40%. chorych na
zaburzenia paniczne, jest występowanie napadów paniki w
czasie snu
Towarzyszy im takie uczucia jak: uczucie duszenia się, zawroty
głowy, pocenie się, drżenie, częstoskurcz, poczucie
nadchodzącej katastrofy
Pacjentowi wydaje się, że lęk pojawia się znikąd, bez
wyraźnych czynników środowiskowych bądź
wewnątrzpsychicznych
Nieznana etiologia -
Nie ma danych neurobiologicznych, które
wyjaśniałyby, co wywołuje napad lęku
występują w ciągu życia u około 3% populacji generalnej,
częściej u kobiet;
same napady paniki, nie spełniające kryteriów zaburzeń
panicznych,
występuj ą u około 7-10% populacji

Lęk napadowy cd
są to jedne z najczęstszych i najpoważniejszych
zaburzeń psychicznych - (20% osób z tymi
zaburzeniami podejmuje próby samobójcze, 27%
nadużywa alkoholu, 60% cierpi na depresję, 50% ma
trudności w funkcjonowaniu społecznym)
według Kapłana, Sadocka i Grebba długoterminowe
rokowanie jest następujące: około 30-40% chorych
uwalnia się w pełni od tych objawów, 10-20% ma
znacznie nasilone objawy, a u około 50% chorych
objawy utrzymują się w nasileniu nie zakłócającym w
znacznym stopniu ich życia.
początkowo jedynie ok. 10% pacjentów z
zaburzeniami panicznymi uznaje swoje dolegliwości
za związane z przyczynami natury psychologicznej

Lęk napadowy cd
Są dane pokazujące związek z doświadczeniem
rozłąki z rodzicami oraz śmiercią rodziców (np.
Kendler i in. 1992)
w niektórych przypadkach zespół lęku
napadowego może być konsekwencją straty i
stanowić swoistą postać żałoby (Milrod i in., 2004)
Patogeneza nieznana
– jedna z teorii mówi, że
„pacjenci z rozpoznaniem zespołu lęku
napadowego wykazują predyspozycje
neurofizjologiczne, które wchodzą w interakcje z
określonymi stresorami środowiskowymi i
prowadzą do powstania zaburzenia.” (za:
Gabbard)

Psychoterapia
„Terapeuta o orientacji dynamicznej powinien
zachęcać pacjenta, aby dokładnie opowiedział
o szczegółach sytuacji, która wywołała napad
paniki i zaczął kojarzyć lęk przed katastrofą z
konkretnymi wydarzeniami w życiu. W ten
sposób zwiększa się zdolność mentalizacji u
pacjenta, który może w pewnej chwili dostrzec,
że napad lęku coś reprezentuje. Innymi słowy,
pacjent zaczyna rozumieć, że poczucie
zbliżającej się katastrofy dotyczy reprezentacji
psychicznej, a nie rzeczywistości.”
(za:Gabbrad, 2009 str:233)

Fobie
DSM-IV-TR
wyróżnia fobie:
agorafobia bez zespołu stresu
pourazowego w wywiadzie
fobie specyficzne
fobia społeczna.

Fobie – reprezentacje rodzicoów
„U pacjentów zwykle odkrywamy uwewnętrznione
reprezentacje rodziców, opiekunów lub
rodzeństwa, które zawstydzają, krytykują,
ośmieszają, upokarzają, porzucają i wprawiają w
zakłopotanie Te reprezentacje utrwalają się na
wczesnym etapie życia, a następnie są
systematycznie projektowane na osoby w
otoczeniu. W następstwie projekcji pacjent zaczyna
tych osób unikać. Może mieć genetycznie
uwarunkowaną skłonność do postrzegania innych
jako osób przykrych i krzywdzących, choć
pozytywne doświadczenia w jakimś stopniu
łagodzą ten efekt.” (Gabbard 1992).

ZABURZENIE OBSESYJNO-KOMPULSYJNE
Pięć głównych kategorii problemów:
1.
rytuały związane ze sprawdzaniem
2.
rytuały związane z myciem i sprzątaniem
3.
myśli natrętne, którym nie towarzyszą
czynności
4.
obsesyjne spowolnienie
5.
rytuały mieszane
(Baer, Jenike 1986).

Częstość jego występowania w okresie życia wynosi 1,2 a
2,4% (Karno i in. 1988).
wykazano wpływ czynników genetycznych i neurologicznych
na zaburzenie obsesyjno-kompulsyjne
powszechnie wiadomo, że objawy tego zaburzenia niezwykle
trudno leczy się psychoanalizą i psychoterapią wglądową
(Jenike i in. 1986; Nemiah 1988; Perse 1988; Zetzel 1970).
Farmakoterapia jest niezbędnym elementem kompleksowego
planu leczenia pacjentów z rozpoznaniem zaburzenia
obsesyjno-kompulsyjnego
Zwykle uważa się, że najlepszym rozwiązaniem jest
połączenie selektywnych inhibitorów wychwytu zwrotnego
serotoniny z terapią behawioralną i z terapię poznawczą
Wyniki niektórych badań (np. Buttolph, Holland 1990)
wskazują, że znaczna liczba pacjentów (69%) z rozpoznaniem
zaburzenia obsesyjno-kompulsyjnego
kojarzyło początek
choroby lub zaostrzenie jej objawów z ciążą, narodzinami
bądź wychowywaniem dziecka.
członkowie rodziny są skłonni dostosować się do pacjenta,
aktywnie uczestnicząc w rytuałach lub w istotnym stopniu
modyfikując swój plan dnia (Calvocoressi i in. 1995)
ZABURZENIE OBSESYJNO-KOMPULSYJNE

ZESPÓŁ STRESU POURAZOWEGO
Częstość występowania w ciągu życia szacuje się na około 7,8%
(Kessler i in. 1995)
Jest chorobą przewlekłą, ponad jedna trzecia osób po rozwinięciu się
objawów zespołu stresu pourazowego przez wiele lat nie wraca do
zdrowia
W badaniu (Breslau
i in. 1998) 2181 mieszkańców Detroit czynnikiem,
który najczęściej wywoływał zaburzenie, była nagła, niespodziewana
śmierć bliskiej osoby.
Statystyczny pacjent doświadcza czynnych objawów zaburzenia przez
20 lat i przez ten czas boryka się z istotnymi trudnościami w pracy
(Davidson 2001).
Zaburzenie ze względu na somatyzację często nie zostaje rozpoznane
przez lekarza pierwszego kontaktu, należy jednak pamiętać, że nawet
11,8% pacjentów przychodzących na takie wizyty spełnia kryteria
pełnego lub częściowego zespołu stresu pourazowego (Stein i in.
2000).
Flush back.
Występuje naprzemienne zaprzeczanie urazu i
kompulsyjnie odtwarzanie w koszmarach sennych i/lub reminiscencjach

Motywy psychiczne w następstwie głębokiego
urazu (Horowitz, 1976)
1.
żałoba lub smutek,
2.
poczucie winy wywołane agresywnymi i
destrukcyjnymi impulsami,
3.
lęk przed poddaniem się impulsom
destrukcyjnym,
4.
poczucie winy z powodu przetrwania,
5.
lęk przed identyfikacją z ofiarami,
6.
wstyd z powodu poczucia bezradności i
pustki,
7.
lęk przed powtórzeniem urazu,
8.
silna złość skierowana przeciwko źródłom
urazu.

Psychoterapia (za:Gabbrad,2009)
zespół stresu pourazowego może zależeć bardziej od czynników
subiektywnych a mniej od nasilenia stresora
psychoterapia, która pomaga w ponownym odegraniu urazu, może
szkodzić tym pacjentom (Krystal 1968, 1984, 1988)
metoda rekonstrukcji traumatycznego zdarzenia (debriefing) wykazuje
zadziwiająco niską skuteczność (Van Emmerik i in. 2002)
W większości stosowanych dzisiaj strategii leczenia wykorzystuje się
techniki poznawczo-
behawioralne, na przykład metody ekspozycji,
naukę metod radzenia sobie z lękiem, restrukturyzację poznawczą
oraz pozytywny dialog z samym sobą (Foa i in. 1999)
sertralina
jest lekiem bezpiecznym, skutecznie zwalczającym niektóre
objawy zespołu stresu pourazowego (Davidson i in. 2001).
„W większości przypadków cele psychoterapii powinny być
stosunkowo skromne -
wyleczenie lub całkowita eliminacja objawów
może się okazać zadaniem zbyt ambitnym. Należy wykazać rozsądek.
Znacznie bardziej realistyczny plan obejmuje zatrzymanie narastania
objawów, a także wspieranie pacjenta w obszarach dobrego
funkcjonowania i przywrócenie mu poczucia własnej integralności
(Lindy i in. 1984).”

Czynniki wpływające na rozwój zaburzenia
(za; Gabbrad, 2009):
podatność na zaburzenia psychiczne uwarunkowana
konstytucjonalno-genetycznie;
niesprzyjające bądź traumatyczne doświadczenia w
dzieciństwie;
określone cechy charakteru (na przykład typowe dla
pacjentów z rozpoznaniem osobowości: antysocjalnej,
zależnej, paranoidalnej i z pogranicza);
niedawne stresy lub zmiany życiowe;
niewystarczający system wsparcia lub jego utrata;
nadużywanie alkoholu w okresie poprzedzającym rozwój
zaburzenia;
wrażenie, że źródło kontroli jest na zewnątrz, a nie
wewnątrz pacjenta
niższy globalny współczynnik inteligencji
towarzysząca traumie dysocjacja

OSTRA REAKCJA NA STRES
obejmuje te same kryteria diagnostyczne co zespół stresu
pourazowego
objawy wywołane stresorem muszą wystąpić w ciągu 4
tygodni od urazu i utrzymywać się przez co najmniej 2
dni, ale nie dłużej niż 4 tygodnie
u 42% badanych z rozpoznaniem ostrej reakcji na stres
później rozwinął się zespół stresu pourazowego (Fullerton
i in. 2004)
diagnoza ostrej reakcji na stres wymaga również
obecności co najmniej trzech z następujących objawów
dysocjacyjnych: niemożności przypomnienia sobie
ważnych aspektów urazu, depersonalizacji, derealizacji,
ograniczonego kontaktu z otoczeniem, subiektywnego
poczucia oderwania, odrętwienia lub braku wrażliwości
emocjonalnej.

ZESPÓŁ LĘKU UOGÓLNIONEGO
90% pacjentów z rozpoznaniem zespołu
lęku uogólnionego przynajmniej raz w
ciągu życia doświadczyło innego
zaburzenia lękowego (Goisman i in.
1995)
Liczne badania dowodzą skuteczności
leczenia przy użyciu technik
behawioralnych, farmakoterapii,
krótkoterminowej psychoterapii
dynamicznej

ZABURZENIA LĘKOWE UOGÓLNIONE
90% pacjentów z rozpoznaniem zespołu lęku
uogólnionego przynajmniej raz w ciągu życia
doświadczyło innego zaburzenia lękowego (Goisman i in.
1995) (najczęściej fobii społecznej i dystymii)
Liczne badania dowodzą skuteczności leczenia przy
użyciu technik behawioralnych, farmakoterapii,
krótkoterminowej psychoterapii dynamicznej
Zauważa się: lęk wolno płynący, który nie wynika z
sytuacji zewnętrznych; lękowe oczekiwania - np. śmierci,
wypadek itp.; napięcie mięśniowe – bóle w ciele, bóle
głowy
zawroty głowy, drżenie, męczliwość, nadmierna czujność
itp.; nadmierne pobudzenie układu wegetatywnego -
przyspieszona
czynność serca, pocenie się, uczucie „niepokoju" w
nadbrzuszu i in.
najczęściej spotykane zaburzenia lękowe - roczna
zachorowalność ok. 2,5 -8%, częstsze u kobiet;

Dysocjacja
„Dysocjacją jest w istocie rzeczy niepowodzeniem w procesie
integracji aspektów percepcji, pamięci, tożsamości i
świadomości. Łagodne stany dysocjacji - na przykład
automatyzmy
w codziennych czynnościach, chwilowe
uczucie wyobcowania czy oderwania -
występują
powszechnie w całej populacji. Liczne dowody świadczą o
tym, że dysocjacją przede wszystkim służy jako obrona przed
urazem….. Dysocjacją pozwala na zachowanie złudzenia
kontroli psychicznej w chwilach bezradności i poczucia utraty
kontroli nad ciałem. Dysocjacyjne mechanizmy obronne
spełniają funkcję podwójną: pomagają ofiarom w oderwaniu
się od traumatycznego wydarzenia w jego trakcie i odraczają
konieczne przepracowanie problemu, dzięki któremu pacjent
mógłby umieścić traumatyczne doświadczenie w kontekście
całego swojego życia.” (Gabbard 2009, str:257)

Zaburzenia dysocjacyjne
Istnieje związek między podatnością na
hipnozę a dysocjacją
Istnieje związek między dysocjacją a
urazem przebytym w dzieciństwie
Dysocjacja może być prognostykiem
wystąpienia poważnych objawów
psychiatrycznych bądź czynnikiem
pośredniczący w ich rozwoju

Zaburzenia dysocjacyjne DSM-IV-
TR
dysocjacyjne zaburzenie tożsamości (dawniej osobowość
mnoga) -
wiąże się z obecnością co najmniej dwóch
odrębnych tożsamości bądź stanów osobowości, z
których każdy charakteryzuje się stosunkowo trwałym
wzorcem postrzegania, nawiązywania relacji oraz
myślenia o otoczeniu i o sobie
zaburzenie depersonalizacyjne -
utrzymujące się lub
powracające uczucie oddzielenia od własnego ciała bądź
procesów psychicznych
zaburzenie dysocjacyjne nieokreślone inaczej
amnezja dysocjacyjna - to co najmniej jeden epizod
niezdolności do odtworzenia z pamięci istotnego urazu
fuga dysocjacyjna (pacjent nie pamięta przeszłości i nie
jest pewny swojej tożsamości)

Psychoterapia (za: Gabbrad, 2009)
Jest zwykle procesem długotrwałym. Pełna integracja
różnych tożsamości bywa możliwa tylko u niektórych
pacjentów cierpiących na to zaburzenie
Często występuje silna lojalność wobec prześladowczego
obiektu wewnętrznego, a pacjent nie chce tracić tej więzi
w procesach integracji i żałoby (często prześladowcą jest
rodzic, u którego dziecko szuka obrony i poczucia
bezpieczeństwa)
Terapeuta musi jednoznacznie wyjaśnić pacjentowi, że
celem psychoterapii nie jest przywołanie traumatycznych
wspomnień; terapia ma pomóc pacjentowi w odzyskaniu
prawidłowych funkcji umysłowych, zwłaszcza zdolności
do refleksji i mentalizacji
role: ofiary, prześladowcy, wyidealizowanego,
omnipotentnego
wybawcy, niezaangażowanej matki


Kryteria dojrzałości do
zakończenia
Czy proces terapeutyczny ma naturalny model
zmiany, czy też jest to proces specyficzny dla
danej diady
, grupy (co model mówi o roli
terapeuty)?
Kto
decyduje kiedy zakończyć psychoterapię?
Co jest wskaźnikiem wyleczenia (wymierne
kryteria wyleczenia, subiektywne odczucia)?
Czy można pozwolić pacjentowi wziąć
odpowiedzialność za zakończenie?
Czy to jest impas w terapii, czy maksimum
zostało osiągnięte?

Dlaczego kończenie często ma
„nieprzepisowy” charakter?
„porzuceni” terapeuci czują się dotknięci,
czują niepokój, konfuzję, lęk przed rozpadem
grupy, zdewaluowani, smutni, bezradni
„porzucenie” jako przymus powtarzania
traumatycznego przeżycia z przeszłości
Terapeuta i grupa może mięć regresywne
pragnienie, aby nie dochodziło do żadnych
zmian, separacji, zagrożeń – grupa jako
idealny obiekt

Koniec terapii jako praca z
separacją
Separacja jako katastrofa
– lęk separacyjny u
pacjentów doświadczający braku stałego
obiektu (groźba utraty części „ja”, integralności
wewnętrznej)
Separacja uruchamia prześladowanie
Separacja może uruchamiać regresję z
dominującymi pierwotnymi mechanizmami
obronnymi
Zakończenie jako moment krytyczny w grupie
– konfrontacja z zawiścią, zazdrością,
różnicami
Seksualność - trangresja

Kończenie ze strony pacjenta
Żałoba związana z utratą relacji
terapeutycznej, grupy, terapeuty
Radość z nowego rozdziału,
samodzielności
Uruchomienie się uniwersalnych
aspektów ludzkiego doświadczenia:
śmierci i narodzin

Kryteria Freuda (1917)
Uświadomienie sobie tego, co
nieświadome, zastąpienie id przez ego
Poprawa funkcjonowania ego w relacji
do id, superego i rzeczywistości
Zdolność do miłości i pracy
Pacjent powinien być zdolny do
akceptacji utraty, wycofania libido z
relacji z utraconym obiektem i
ponownego przywiązania do innych
obiektów

Kryteria zakończenia Otto
Kernberga (2007)
Ustąpienie objawów i
Znacząca zmiana w osobowości
pacjenta (wzrasta siła ego) i
Osiągnięte są cele ustalone na początku
terapii

Fazy w procesie kończenia
1.
Faza zaprzeczenia (acting outy np.
spóźnianie się, wyjazdy służbowe itp.)
2.
Zależności i złości (pojawiają się sny o
śmierci grupy, terapeuty, „ataki
objawami”)
3.
Otwartej konfrontacji (zadowoleni i
niezadowoleni z terapii)
4.
Akceptacji

Zadania
Rozpoznanie i ujawnienie oporu wobec
zakończenia psychoterapii
W terapiach z określonych czasem
trwania istnieje tendencja do długiego
zaprzeczania końcowi
Ważne aby utrzymać pozycję, gdzie „nie
wszystko zostało zrobione jest ok”

Sygnały akceptacji końca terapii
Rekapitulacja historii grupy
Praca terapeuty w odłączaniu się od grupy,
akceptacji niezależności pacjentów,
ograniczonych efektów terapii
Rezygnacja z fantazji z idealnego leczenia
i idealnych efektów terapii, idealnego
terapeuty
Docenienie pracy wykonanej przez
pacjenta
Realistyczne plany na przyszłość

To co się kończy to rzeczywista
relacja pacjent- terapeuta,
pacjent - grupa. Relacja
uwewnętrznionym
psychoterapeutą trwa dalej.
Wyszukiwarka
Podobne podstrony:
AKSJOMATY TERAPII POZNAWCZEJ dla zaburzen nerwicowych i wstę, Psychoterapia
Zaburzenia nerwicowe.Kokoszka, Psychologia
psychologia kliniczna +, Zaburzenia nerwicowe, Zaburzenia nerwicowe
F40-F49 Zaburzenia nerwicowe, Psychopatologia
Prezentacja wykład psychopatologia II Zaburzenia Nerwicowe
Zaburzenia nerwicowe wyklad
Zaburzenia nerwicowe, zespoły lękowe 3
Psychiatria W4 28 04 2014 Zaburzenia spowodowane substancjami psychoaktywnymi
NERWICE W DEFINICJI, Psychologia Kliniczna
psychologia zaburzen 550-585, psychoprofilaktyka patologii społecznej
Autyzm zaburzenia mowy, PEDAGOGIKA i PSYCHOLOGIA, AUTYZM
więcej podobnych podstron