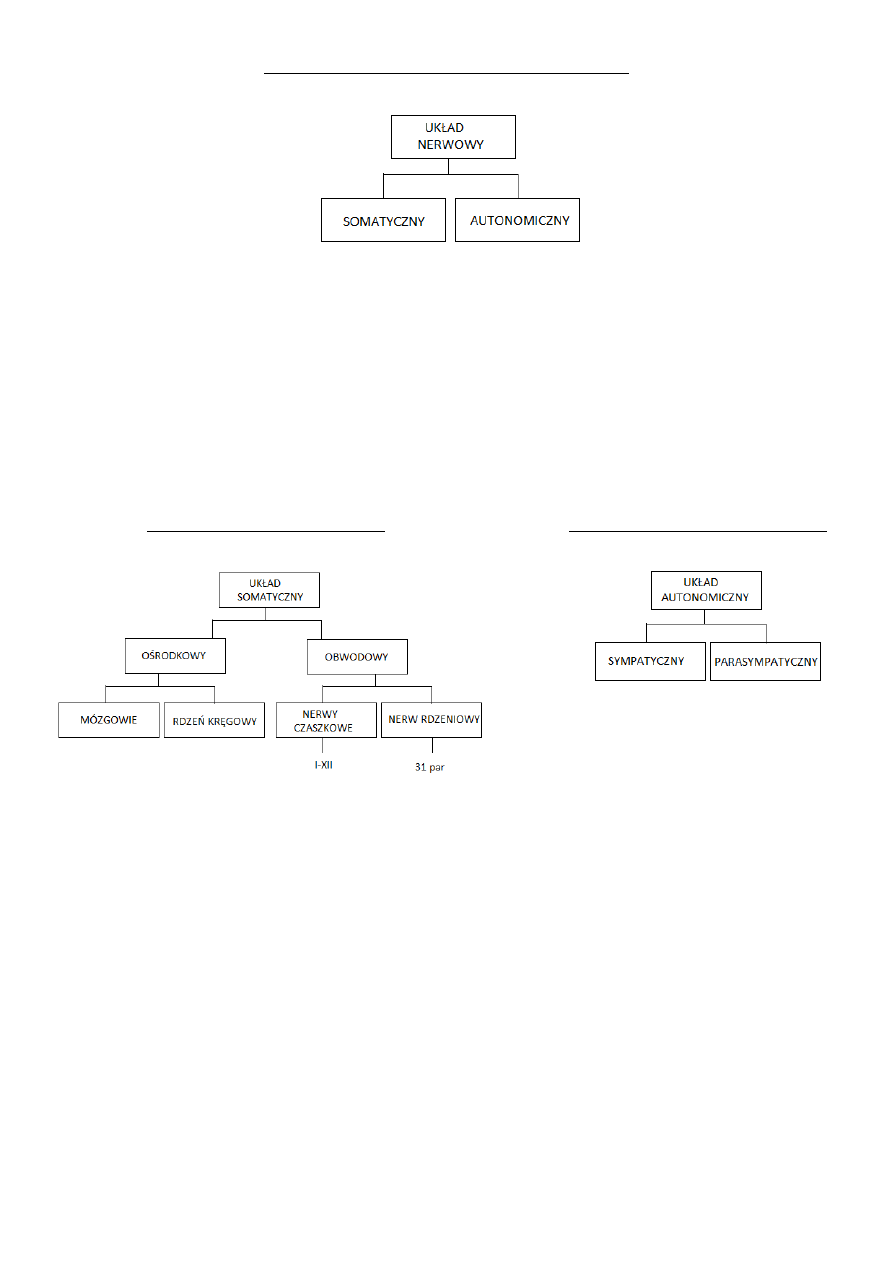
ANATOMIA UKŁADU NEROWOWEGO 07.11.2013
Różnica między układem somatycznym i autonomicznym
Nie można rozdzielić układu somatycznego od autonomicznego w sposób anatomiczny, jednak istnieją pewne
charakterystyczne różnice między nimi. Przede wszystkim w układzie nerwowym autonomicznym nie ma włókien
nerwowych dwuosłonkowych (szybkich) i występują zwoje nerwowe, a drogi ruchowe (odśrodkowe) są
dwuneuronowe. W przypadku układu nerwowego somatycznego drogi ruchowe mają charakter jednoneuronowy.
Różnica istnieje również w neuroprzekaźnikach. W układzie autonomicznym jest nim acetylocholina (ACh) i
noradrenalina (NA), zaś w układzie somatycznym tylko Ach. Ośrodki układu autonomicznego są rozmieszczone
nierównomiernie (m.in. w śródmózgowiu, rdzeniu kręgowym i rdzeniu przedłużonym). Oba układy łączą wspólne
drogi nerwowe czuciowe (dośrodkowe).
PODZIAŁ UKŁADU SOMATYCZNEGO
PODZIAŁ UKŁADU AUTONOMICZNEGO
Różnice w układzie autonomicznym
• sympatyczny → „fight and flight”
Pobudzany w celu wzmożenia aktywności.
(serce i naczynia krwionośne oraz układ oddechowy)
• parasympatyczny → „Rest and digest”
Przewaga w okresie snu, trawienia, odpoczynku.
(układ pokarmowy)
WYRÓŻNIKI HOMEOSTAZY
Izojonia – stałość składu jonowego
Izotonia – stałość ciśnienia osmotycznego
Izohydria – stałość stężenia jonów H⁺ (pH)
Izohydremia – stałość nawodnienia
Izotermia – stałość temperatury
Utrzymanie optymalnych ciśnień parcjalnych O₂ i CO₂
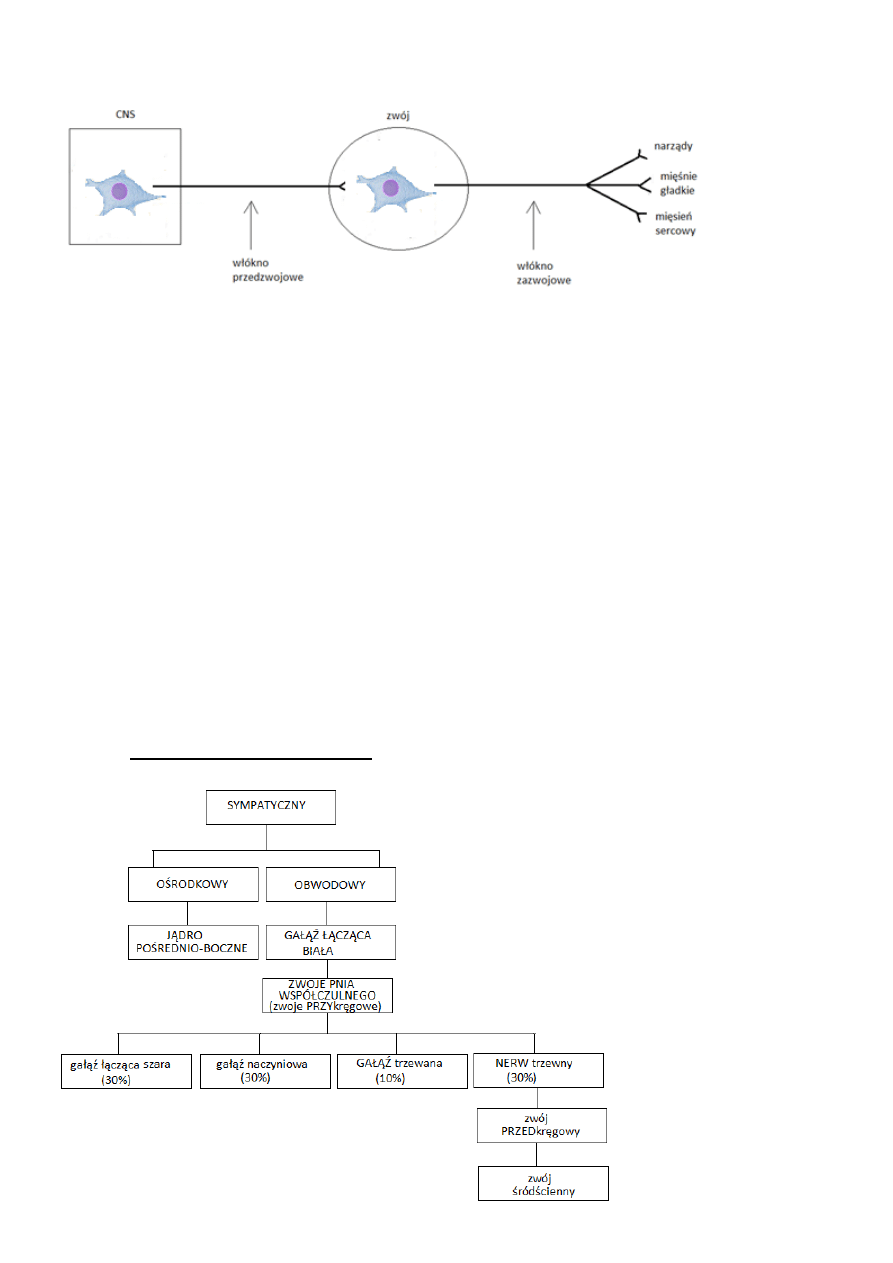
UKŁAD AUTONOMICZNY
UKŁAD SYMPATYCZNY
UKŁAD PARASYMPATYCZNY
• krótkie włókno przedzwojowe
• długie włókno przedzwojowe
• długie włókno zazwojowe
• krótkie włókno zazwojowe
NEUROTRANSMITERY – związki chemiczne, których cząsteczki przenoszą sygnały pomiędzy neuronami (komórkami
nerwowymi) poprzez synapsy, a także z komórek nerwowych do mięśniowych lub gruczołowych.
UKŁAD SYMPATYCZNY
• wszystkie zakończenia przedzwojowe uwalniają acetylocholinę (ACh) → są pobudzające (+)
• zakończenia sympatyczne zazwojowe uwalniają norepinefryna (noradrenalina) (NE) → są pobudzające (+) lub
hamujące (-)
• zakończenia parasympatyczne zazwojowe uwalniają ACh → są pobudzające (+) lub hamujące (-)
• pobudzenie/hamowanie zależy od rodzaju receptora i rodzaju mediatora
UKŁAD PARASYMPATYCZNY
Potencjalna modulacja farmakologiczna zależy od odpowiedzi autonomicznej.
PODZIAŁ UKŁADU SYMPATYCZNEGO
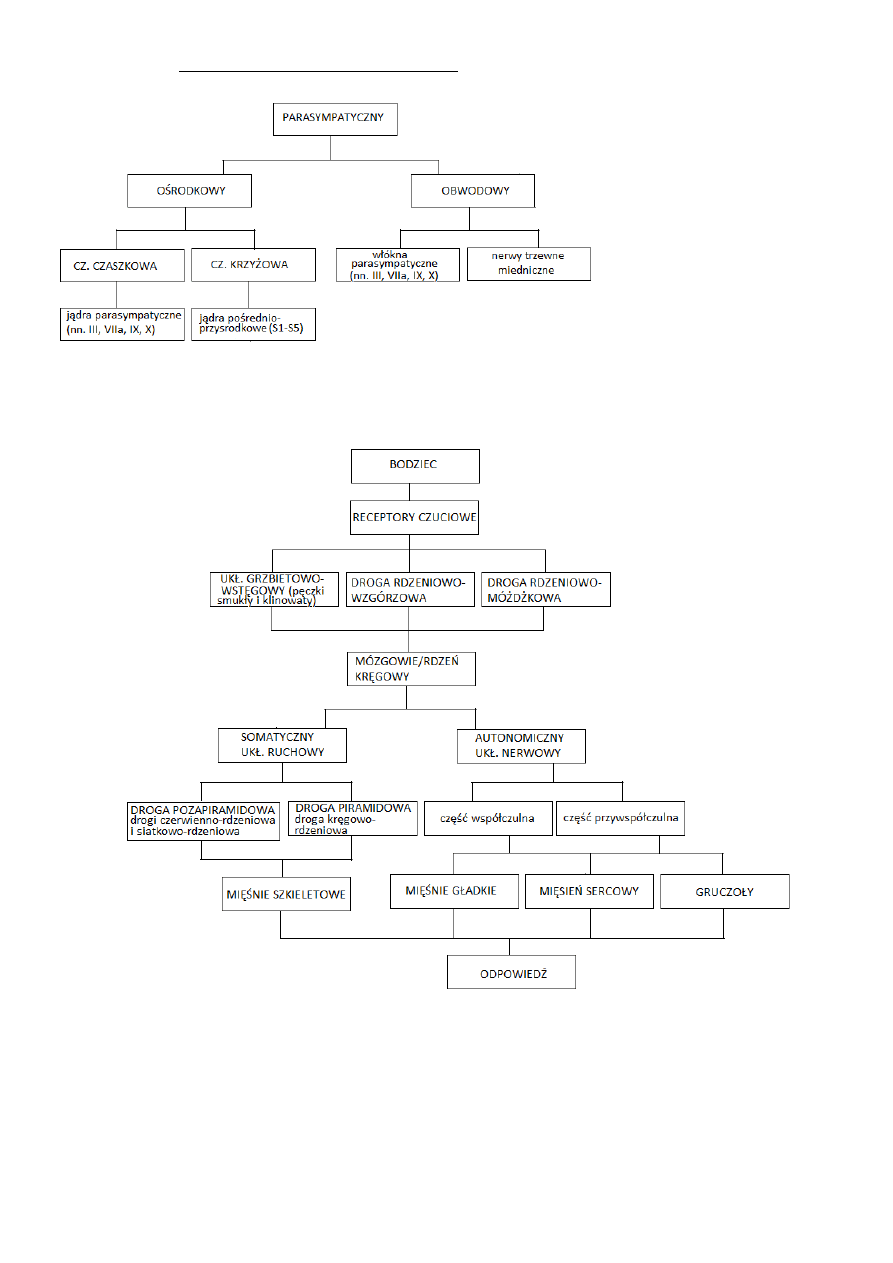
PODZIAŁ UKŁADU PARASYMPATYCZNEGO
AKOMODACJA (reakcja)
ADAPTACJA (odruch)

WAŻNIEJSZE DATY
17 dzień – powstanie płytki nerwowej
21 dzień – powstanie rynienki nerwowej
24-25 dzień – zamknięcie otworu głowowego i
przekształcenie go w blaszkę krańcową
27-28 dzień – zamknięcie otworu ogonowego
5 tydzień – stadium pięciu pęcherzyków wtórnych
Ok. 40 dnia z głowowej części cewy nerwowej
powstają trzy pierwotne pęcherzyki mózgowe:
przodomózgowie, śródmózgowie i tyłomózgowie
(stadium trzech pęcherzyków). Stadium pięciu
pęcherzyków: powstają pęcherzyki mózgowe wtórne:
kresomózgowie i międzymózgowie z
przodomózgowia; tyłomózgowie wtórne i
rdzeniomózgowie z tyłomózgowia.
KOMÓRKI GRZEBIENI NERWOWYCH (ektomezenchymy) tworzą:
1) Zwoje nerwowe
a) Większość zwojów czuciowych nerwów czaszkowych
b) Zwoje autonomiczne (sympatyczne i parasympatyczne)
2) Skupiska komórek chromochłonnych (np. rdzeń nadnerczy)
3) Komórki Schwanna w nerwach obwodowych
4) Komórki barwnikowe skóry (melanocyty)
5) Komórki wewnątrztorebkowe otorbionych zakończeń nerwowych czuciowych
6) Skóra głowy, opony mózgowe
7) Komórki około pęcherzykowe ( komórki C – kalcytonina)
8) Odontoblasty
9) Elementy kostne i mięśniowe niektórych łuków skrzelowych
10) Tętniczo-płucna przegroda serca
• zgięcie głowowe – 20 dzień
• zgięcie szyjne – 28 dzień
• zgięcie mostowe – 30 dzień
• 30 dzień – powstanie płyty móżdżkowej
• 11 tydzień – migracja neuroblastów
(- glej promienisty
- migracja do strefy pośredniej
- tworzenie płytki korowej w przodomózgowiu
- kora nowa tworzona od warstwy szóstej do pierwszej – odwrotny wzorzec rozwoju kory mózgowej
- tworzenie komórek ependymy w strefie przykomorowej – koniec migracji
- komórki grzebienia nerwowego przekształcają się w obwodowy układ nerwowy)
( Powierzchnia kory mózgu u dorosłego człowieka wynosi ok. 2m². )
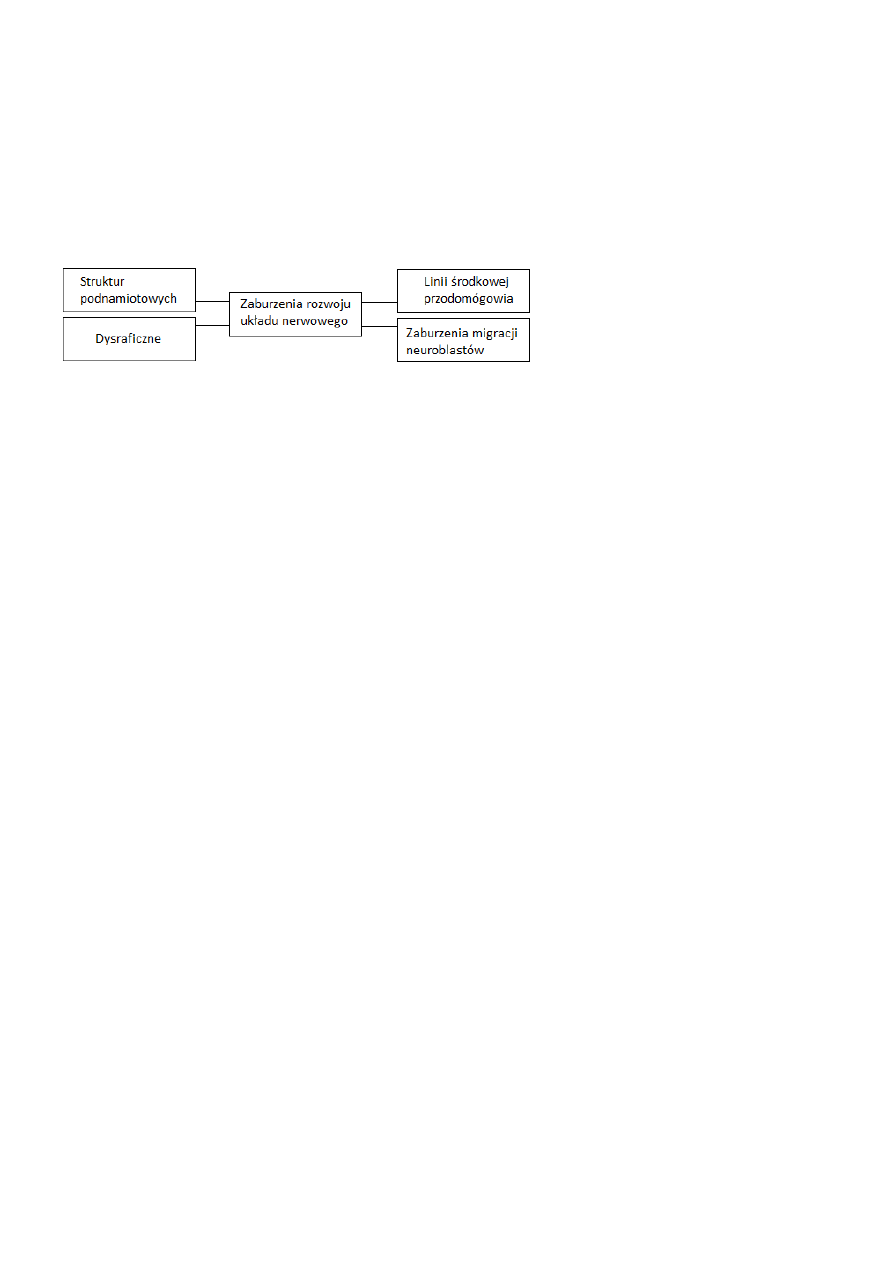
WADY ROZWOJOWE
Wady rozwojowe OUN powstają w okresie zarodkowym, podczas różnicowania narządów, lub rzadziej w okresie
płodowym z powodu różnego tempa dojrzewania struktur układu nerwowego. Defekty strukturalne pojawiają się w
tych okolicach, które w czasie działania czynnika teratogennego znajdują się w fazie migracji i podziału komórek.
Skomplikowany rozwój mózgu jest przyczyną dużej różnorodności wad układu nerwowego u człowieka. Uważa się, że
występowanie większości wad rozwojowych OUN jest uwarunkowane wieloczynnikowo. Czynniki egzogenne mogą
odgrywać znaczną rolę w ujawnianiu się zmutowanego genu bądź genów. Wady OUN mogą być jednym z elementów
zespołu genetycznego bądź rezultatem szkodliwego wpływu czynników środowiskowych. W większości przypadków
pojawiają się one w danej rodzinie po raz pierwszy. Częstość występowania wad OUN zależy od pochodzenia
etnicznego, warunków życia i wielu innych czynników. W USA ryzyko występowania wad OUN w populacji białej
wynosi 24/10000, w populacji czarnej 9/10000. Około 2/3 płodów z wadami OUN jest płci żeńskiej.
PODZIAŁ WAD OUN
WADY DYSRAFICZNE
• rozdwojenie rdzenia – 16-18 dzień
(Rdzeń ulega rozdzieleniu na dwie odrębne części. Każda z nich ma własną oponę pajęczą, opona twarda może być
natomiast wspólna lub rozdzielona. Między połowami rdzenia znajduje się przegroda kostna lub łącznotkankowa.)
• rozszczep czaszki i kanału kręgowego – 18-20 dzień
(Rozszczep czaszki - nieprawidłowo rozwijają się kości czaszki. Torbiel, która się rozwija - nazywana jest przepukliną
mózgową. Zawiera tkanki i płyn mózgowo-rdzeniowy, a w niektórych wypadkach w torbieli znajduje się również
część mózgu. Najbardziej poważnym typem rozszczepu czaszki są rozszczep potylicy i bezmózgowie. W tych
wypadkach mózg rozwija się nieprawidłowo albo nie rozwija się w ogóle. Dzieci rodzą się martwe, albo umierają
wkrótce po porodzie.)
• bezmózgowie – 22-26 dzień
(Anencefalia jest najcięższą wadą rozwojową, dotyczącą czaszki i mózgu. Szczątkowo rozwinięte mózgowie pokryte
jest workiem z tkanki łącznej - płód nie posiada czaszki i większości ważnych struktur mózgowych. Dzieci dotknięte
bezmózgowiem umierają niedługo po porodzie.)
• przepuklina rdzeniowa – 22-24 dzień
(Przepuklina rdzeniowa polega na rozszczepieniu kanału kostnego kręgosłupa, zazwyczaj w części lędźwiowo –
krzyżowej, odsłonięciu niedorozwiniętego w tym odcinku rdzenia kręgowego, a także uszkodzeniu unerwienia
kończyn dolnych, pęcherza moczowego oraz odbytu. Przepuklina rdzeniowa polega na rozszczepieniu kanału
kostnego kręgosłupa, zazwyczaj w części lędźwiowo – krzyżowej, odsłonięciu niedorozwiniętego w tym odcinku
rdzenia kręgowego, a także uszkodzeniu unerwienia kończyn dolnych, pęcherza moczowego oraz odbytu.)
• zespół Chiari – 2,5-3,5 tydz.
(Wrodzona wada układu nerwowego polegająca na przemieszczeniu się struktur tyłomózgowia do kanału
kręgowego, często może współistnieć z przepukliną oponowo-rdzeniową.)
• przepukliny mózgowe – 3-7,5 tydz.
(Wada rozwojowa, która polega na wypadnięciu opon mózgowych lub elementów mózgowia przez wrodzony
ubytek w strukturach kostnych czaszki. Przepuklina może pojawić się w obrębie mózgoczaszki, oczodołu lub jamy
nosowej. Najczęściej jest zlokalizowana w potylicy - 80% przypadków.)
• przepuklina oponowa
(Worek przepuklinowy zbudowany z opony rdzeniowej, zawartość worka stanowi płyn mózgowo-rdzeniowy.
Przepuklina zwykle pokryta jest skórą, zlokalizowana może być w obrębie kości czaszki (rzadko) lub kręgosłupa.)
• jamistość rdzenia
(Schorzenie polega na tworzeniu się jam wypełnionych płynem w rdzeniu kręgowym i pniu mózgu.)
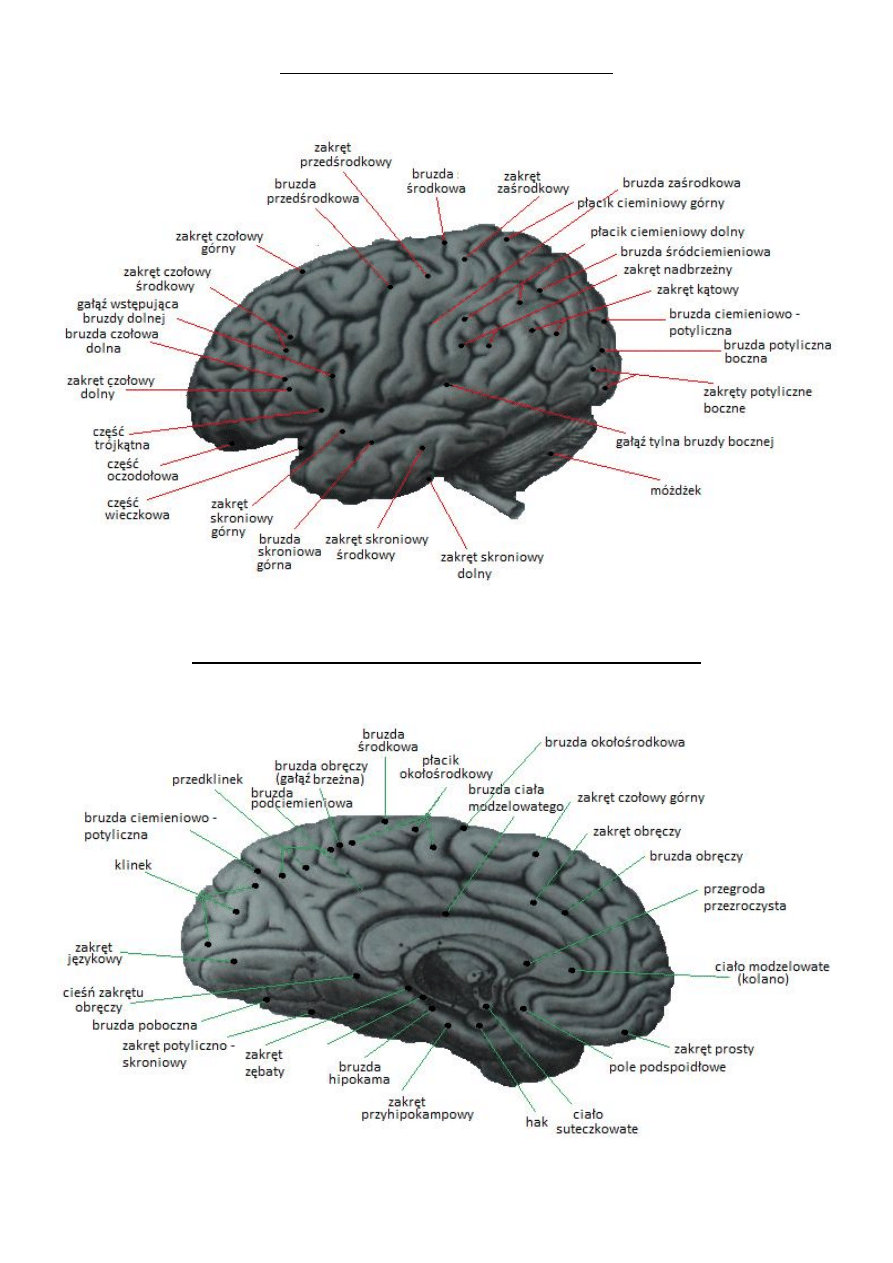
BRUZDY I ZAKRĘTY GRZBIETOWE MÓZGOWIA
BRUZDY I ZAKRĘTY POWIERZCHNI PRZYŚRODKOWEJ PÓŁKULI MÓZGU
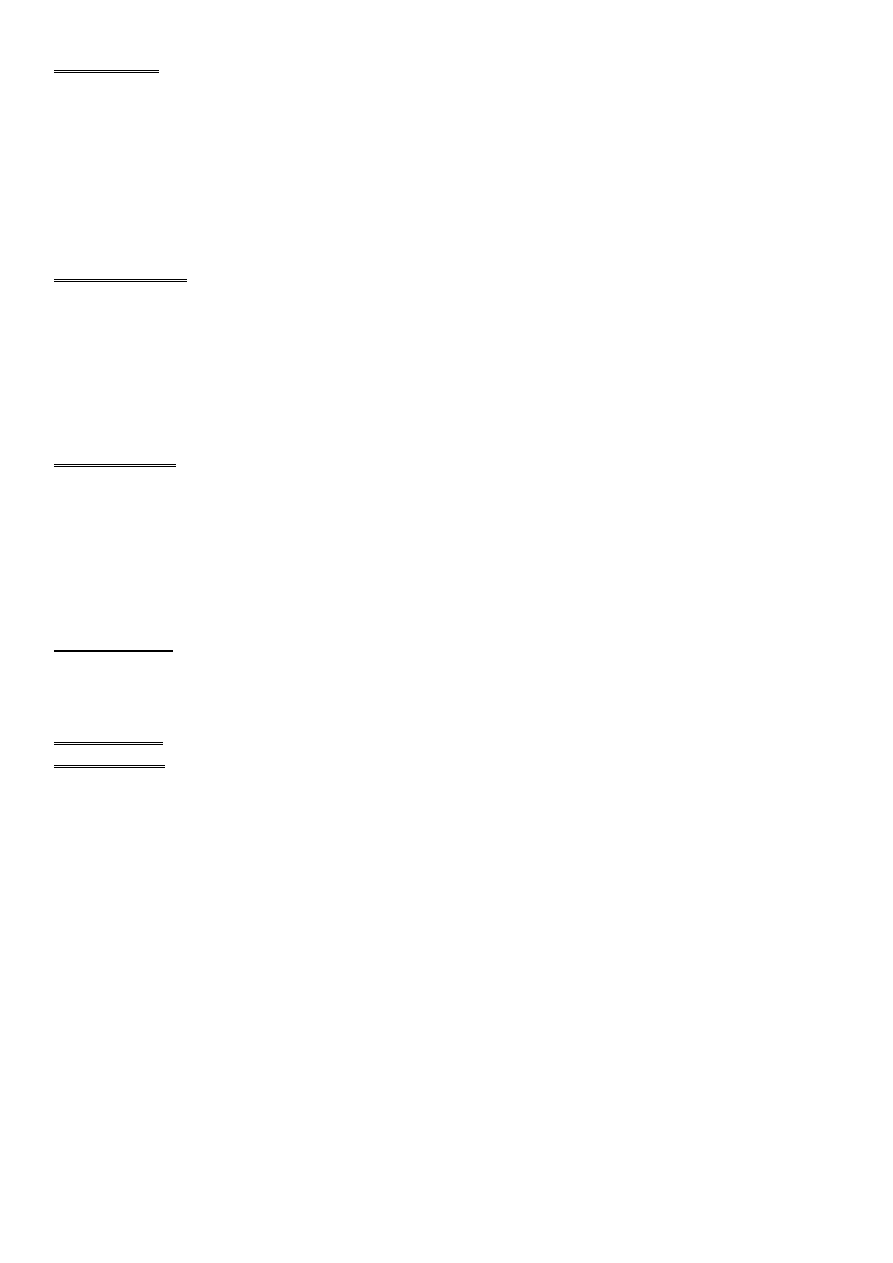
PŁAT CZOŁOWY
zakręt przedśrodkowy – zawiera pole ruchowe
zakręt czołowy górny – zawiera korę przedruchową
zakręt czołowy środkowy – zawiera korowy ośrodek skojarzonego spojrzenia w bok
zakręt czołowy dolny – zawiera ośrodek ruchowy mowy broki
zakręt prosty i zakręty oczodołowe – są oddzielone przez bruzdę węchową
płacik okolośrodkowy przedni – położony jest na przyśrodkowej powierzchni, między zakrętem czołowym górnym
(bruzda okołośrodkowa) a bruzdą środkową; jest kontynuacją zakrętu przedśrodkowego na powierzchni
przyśrodkowej półkuli mózgu
PŁAT CIEMIENIOWY
zakręt zaśrodkowy – pierwszorzędowa okolica czuciowa kory mózgu
płacik ciemieniowy górny – zawiera pola kojarzeniowe zaangażowane w czynności somatosensoryczne
płacik ciemieniowy dolny:
zakręt nadbrzeżny – łączy ze sobą bodźce somatosensoryczne, słuchowe i wzrokowe
zakręt kątowy – dochodzą do niego impulsy wzrokowe
przedklinek – położony jest między płacikiem okołośrodkowym a klinkiem
płacik okołośrodkowy tylny – położony jest na przyśrodkowej powierzchni między bruzdą środkową a przedklinkiem
PŁAT SKRONIOWY
zakręty skroniowe poprzeczne – leżą wewnątrz zakrętu bocznego; rozciągają się od zakrętu skroniowego górnego,
osiągając ciało kolankowate przyśrodkowe; są pierwszorzędnymi polami słuchowymi kory mózgu
zakręt skroniowy górny – związany jest z funkcją słuchu; w półkuli dominującej zawiera pole czuciowe mowy
wernickiego; zawiera płaszczyznę skroniową na jego górnej, ukrytej powierzchni
zakręt skroniowy środkowy
zakręt skroniowy dolny
zakręt potylicznoskroniowy boczny – położony jest między zakrętem skroniowym dolnym a bruzdą poboczną
PŁAT POTYLICZNY
klinek – leży między bruzdą ciemieniowo-potyliczną a bruzdą ostrogową; zawiera korę wzrokową
zakręt potyliczno – skroniowy przyśrodkowy (zakręt językowy) – leży poniżej bruzdy ostrogowej; zawiera korę
wzrokową
PŁAT WYSPOWY
PŁAT LIMBICZNY
zakręt przykrańcowy i pole podspoidłowe – zlokalizowane do przodu od blaszki krańcowej i brzusznie do dziobu
ciała modzelowatego
zakręt obręczy – leży bezpośrednio nad ciałem modzelowatym; poprzez cieśń graniczy z zakrętem
przyhipokampowym
zakręt przyhipokampowy – leży między bruzdą hipokampa a bruzdą poboczną i kończy się w haku
zespół hipokama (zakręt zębaty, hipokamp, podkładka) – leży między szczeliną naczyniówkową a szczeliną
hipokampa; jest zawinięty w zakręt przyhipokampowy; jest połączony z podwzgórzem i polem przegrodowym przez
sklepienie
bruzda Rolanda – bruzda środkowa mózgu leżąca na powierzchni wypukłej mózgu
bruzda Sylwiusza – bruzda boczne, jedna z najlepiej widocznych struktur leżących na powierzchni bocznej ludzkiego
kresomózgowia
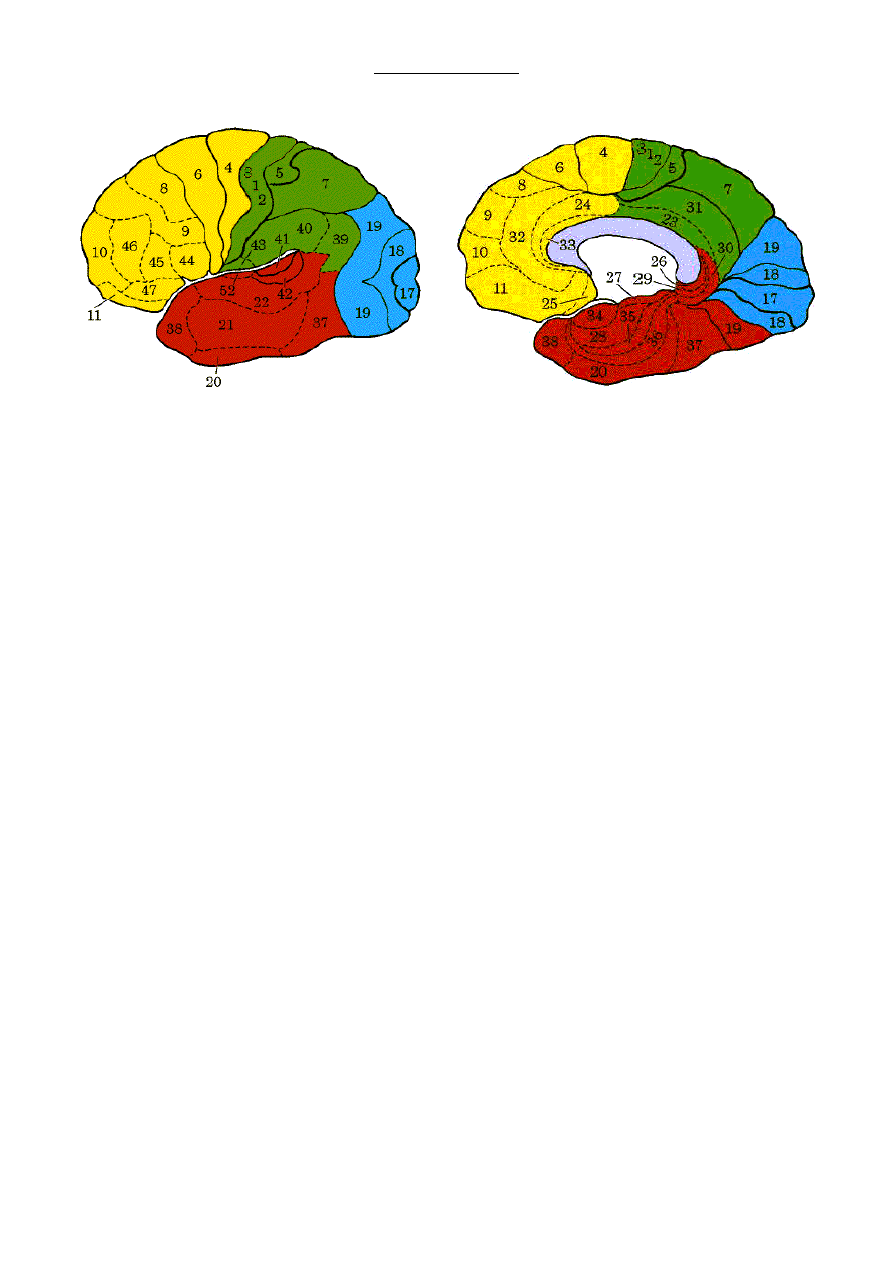
POLA BRODMANNA
Pole 3, 1, 2 – pierwszorzędowa kora czuciowa, korowy ośrodek czucia. Uszkodzenie tego obszaru powoduje
niedoczulicę oraz astereognozję (niezdolność do rozpoznawania przedmiotów dotykiem) po przeciwnej stronie
ciała.
Pole 5, 7, 40 – drugorzędowa (wtórna) kora czuciowa somatosensoryczna. Zachodzą w niej złożone analizy
bodźców czuciowych, kojarzenie pobudzeń kinestetycznych i wzrokowych z czynnościami ruchowymi.
Pole 4 – pierwotna kora ruchowa (zakręt przedśrodkowy). Uszkodzenie tego pola powoduje objawy uszkodzenia
neuronu ośrodkowego po stronie przeciwnej (paraliż spastyczny).
Pole 6 – kora przedruchowa. Odpowiada za ruchy kompleksowe obejmujące znaczne obszary ciała. Uszkodzenie
tego ośrodka powoduje ataksję.
Pole 8 – korowy ośrodek skojarzonego spojrzenia w bok. Uszkodzenie tego pola powoduje skojarzone zbaczanie
gałek ocznych w stronę uszkodzenia.
Pole 10 – kora przedczołowa. Pole to jest ośrodkiem wyższej uczuciowości i abstrakcyjnego myślenia.
Pole 17 – pierwszorzędowa kora wzrokowa, korowy ośrodek wzroku. Uszkodzenie tego pola powoduje ubytki w
polu widzenia po stronie przeciwnej do uszkodzenia.
Pole 18, 19 – drugo- i trzeciorzędowa kora wzrokowa, wtórne kojarzeniowe pola wzrokowe. Uszkodzenie tego
obszaru może spowodować halucynacje wzrokowe.
Pole 21, 22 – wtórne pole słuchowe. Znajduje się w zakręcie skroniowym górnym.
Pole 34 – korowy ośrodek węchu. Znajduje się w zakręcie półksiężycowatym i okalającym.
Pole 39 – ośrodek czytania. Uszkodzenie tego pola powoduje aleksję.
Pole 41 – korowy ośrodek słuchu. Znajduje się w zakrętach skroniowych poprzecznych Heschla. Uszkodzenie
prowadzi do częściowej głuchoty.
Pole 42 – czuciowy ośrodek mowy. Znajduje się w zakręcie skroniowym górnym. Uszkodzenie tego pola
powoduje afazję czuciową Wernickego.
Pole 43 – korowy ośrodek smaku. Znajduje się w korze wyspy oraz wieczku czołowo-ciemieniowym.
Pole 44, 45 – ruchowy ośrodek mowy. Koordynuje czynność mięśni aktywnych w procesie mówienia.
Uszkodzenie tego obszaru powoduje afazję ruchową Broki.
Pole 52 – ośrodek pisania. Uszkodzenie tego pola powoduje agrafię.
Wyszukiwarka
Podobne podstrony:
Anatomia2 id 62961 Nieznany (2)
Anatomia 7 id 62520 Nieznany (2)
Anatomia 3 id 62328 Nieznany
Anatomia1 id 62950 Nieznany (2)
anatomia V id 62882 Nieznany (2)
Anatomia3 id 62965 Nieznany (2)
Anatomia6 id 62972 Nieznany (2)
Anatomia4 id 62969 Nieznany (2)
KOLOKWIUM III ANATOMIA id 24071 Nieznany
Anatomia2 id 62961 Nieznany (2)
Anatomia Kolokwium I p4 id 6275 Nieznany
Anatomia Kolokwium I p6 id 6275 Nieznany (2)
anatomia sukcesu id 62944 Nieznany
Anatomia Czlowieka id 62624 Nieznany (2)
Anatomia Kolokwium I p8 id 6275 Nieznany
Anatomia Kolokwium I p1 id 6275 Nieznany
Anatomia Skrypt Godowicz id 628 Nieznany
ANATOMIA I FIZJOLOGIA OKA id 62 Nieznany
Anatomia ogolna id 62776 Nieznany (2)
więcej podobnych podstron