
Pytania egzaminacyjne z Etyki i deontologii lekarskiej
1. Metafizyczne i niemetafizyczne uzasadnienie prawa moralnego.
Główną różnicą między metafizycznym a niemetafizycznym uzasadnieniem prawa moralnego jest
zmiana roli człowieka - w koncepcji metafizycznej prowadzi on jedynie przemyślenia nad rzeczywistością, a
w niemetafizycznej - jest jej kreatorem, a zatem tworzy on też prawo moralne.
Koncepcja metafizyczna ma swoje źródła i jest silnie związana z filozofią Starożytnej Grecji. Zakłada
ona istnienie arche - obiektywnie istniejącej zasady, która porządkuje chaos w przyrodę. Częścią tworzenia
harmonii (częścią prawa kosmicznego/prawa natury) ma być prawo moralne. Wyróżniono także arete -
cnotę, zaletę nadającą miejsce jednostce w ładzie przyrody.
Sokrates wyróżnił spośród tychże zalet cnoty moralne (sprawiedliwość, odwaga, panowanie nad
sobą etc.), które miały być powszechne i uniwersalne dla wszystkich ludzi. Jego zdaniem cnota to wiedza o
Dobru, czyli de facto o arche.
Platon wyróżnił w arche trzy elementy - Dobro, Piękno i Prawdę, a spajać ma je czwarta cnota -
Sprawiedliwość. Dusza człowieka (rozum) dąży do harmonii, odwzorowania arche, czyli cnoty moralnej.
Ma nią być nie tyle wiedza o Dobru, co jego poznanie i umiłowanie.
Arystoteles natomiast stwierdził, że Dobro, Piękno i Prawda stanowią naturę (rozum) człowieka - jako
forma. Człowiek dąży do osiągnięcia szczęścia - eudajmonii - postępując zgodnie z rozumem i stosując
zasadę złotego środka, co jest tożsame z cnotą etyczną. Pełna eudajmonia nie jest jednak możliwa ze
względu na materię człowieka, czyli ciało i jego potrzeby.
Z teorii Platona skorzystał św. Augustyn utożsamiając trójjednię arche z Bogiem, a zatem dążenie do
poznania i umiłowanie Boga ma być cnotą moralną. Podobnie św. Tomasz z Akwinu
odwoływał się do
filozofii Arystotelesa - Bóg jako jedyny ma być zdolny do realizacji pełnej eudajmonii - jest formą całego
świata.
Dla
koncepcji niemetafizycznej kluczowe znaczenie mają przemyślenia Immanuela Kanta. Twierdził
on bowiem, że, owszem, Dobro jako arche istnieje, ale jest immanentne, nieosiągalne dla człowieka.
Dlatego musi on sam formułować prawo moralne, wywieść je z własnego rozumu. Postępowanie moralnie
dobre to postępowanie zgodne z rozumem. Prawo to sprowadza się do jednej reguły -
imperatywu
kategorycznego - „Postępuj według takiej maksymy, dzięki której możesz zarazem chcieć, żeby stała się
powszechnym prawem”, innymi słowy - traktuj innych tak jak sam chciałbyś być traktowany. Zdaniem
Kanta te zasady postępowania są powszechne i jednakowe dla wszystkich, czego wyrazem ma być
stwierdzenie „Są dwie rzeczy, których jestem pewien - niebo gwiaździste nade mną i prawo moralne we
mnie”. Uniwersalność prawa moralnego ma polegać na tym, że każdy CHCE (wyraża wolę) postępować
zgodnie z nim, ma poczucie obowiązku.
Friedrich Nietsche natomiast stwierdza, że prawo moralne jest formułowane przez wybitne jednostki -
nadludzi, którzy są wyposażeni w moc twórczą i mogą dzięki temu narzucać swoją wolę innym. A zatem
prawo moralne nie ma charakteru uniwersalnego. Jeszcze dalej idzie Jean Paul Sartre twierdząc, że każde
podjęcie decyzji jest jednoznaczne z tworzeniem wartości etycznych jednorazowych dla danej sytuacji.
2. Etyka normatywna, zawodowa, lekarska, bioetyka.
[
wg. str. 214-216 w Etyka i deontologia lekarska – K. Szewczyk oraz rozdz.1 w Etyka lekarska – R. Gillon
oraz Przedmowa w Dobro, zło i medycyna – K. Szewczyk]
Etyka – zalecony i przyjęty sposób postępowania, styl życia; jest nauką o moralności ogólnoludzkiej;
dzieli się na etykę opisową (nauka o moralności jako o pewnym realnie istniejącym fakcie społecznym)
i etykę normatywną.
Etyka normatywna – wg Diogenesa Laertiosa jest nauką o tym, jak należy żyć i co jest ważne
dla człowieka; wyrasta z podłoża moralności ogólnoludzkiej, ale nie jest jej opisem, a dyscypliną głoszącą,
co jest dobre, a co złe moralnie, zalecającą, co się powinno robić, a czego unikać; dokonuje wyboru
pewnych wartości z moralności ogólnoludzkiej, uzasadnia ten wybór, budując często własną hierarchię tych
wartości, orzeka o zakresie obowiązywania propagowanych wartości i formułuje wypowiedzi (normy)
etyczne stojące na straży owych wartości. Podział:
Opracowanie: Łukasz Mokros"
2012
1

• etyki eudajmonistyczne (szczęście na czele hierarchii wartości)
• etyki perfekcjonistyczne (ideał doskonałości moralnej człowieka na czele hierarchii wartości)
• etyki teleologiczne (zajmujące się poszukiwaniem i pojęciową charakterystyką najwyższego dobra)
• etyki deontologiczne (zajmujące się pojęciem obowiązku moralnego – kodyfikujące go w system
nakazów i zakazów)
• etyki uniwersalistyczne (formułujące pojęcie dobra najwyższego wspólnego dla wszystkich)
• etyki relatywistyczne (zakładające i aprobujące zróżnicowanie wartości i systemów norm
etycznych)
• etyki absolutystyczne (uznające za jedyny i słuszny system zasad etycznych służący realizacji
hierarchii wartości etycznych)
• etyki konsekwencjalistyczne (relatywizujące wartość etyczną do aktualnej sytuacji)
Etyka zawodowa – poszczególne dobra (np. zdrowie w etyce lekarskiej) stają się zazwyczaj
naczelnymi wartościami motywującymi etyczne postawy i działania zawodowe członków danej profesji.
Przystępując do wykonywania danego zwodu jednostka przyjmuje zatem obowiązek służenia owym
wartościom (obowiązek świadomie i dobrowolnie zaakceptowany). Jest to normatywna etyka
deontologiczna o wysoce rozbudowanym systemie zakazów i nakazów ułatwiających realizację obowiązku
służenia wartościom naczelnym danej etyki.
• deontologia zawodowa (rozumienie węższe) – normatywny (kodeksowy) trzon etyki zawodowej
• etyka zawodowa (rozumienie szersze) – obejmuje także etyczne uzasadnienie wartości naczelnych
danej etyki i wynikający z nich system norm powinnościowych
Etyka lekarska – jak każda etyka zawodowa jest częścią etyki ogólnoludzkiej; jest to analityczne
i krytyczne badanie pojęć, złożeń, przekonań, postaw, uczuć, racji i argumentów, leżących u podstaw
podejmowania decyzji moralnych w medycynie (decyzje dotyczące norm, wartości, tego co jest dobre albo
złe, słuszne albo niesłuszne, co powinno się robić, a czego unikać w praktyce lekarskiej).
Bioetyka – z powodu praktycznie całkowitego zmedykalizowania cywilizacji Zachodu, przejęła
większość zadań spełnianych do niedawna przez filozofię i teologię moralną budującą teoretyczne
podstawy etyki ogólnej. W odróżnieniu od szczegółowych etyk zawodowych, normuje ona zachowania
ludzi, jako ludzi, a nie reprezentantów określonych profesji. Bez dodatkowych precyzacji termin ‘bioetyka’
obejmuje dwie dyscypliny: bioetykę kulturową i bioetykę regulatywną.
Bioetyka kulturowa – ma do wypełnienia trzy zadania:
• skonstruowanie ideału moralnie dobrej medycyny i odpowiadającego mu wzorca moralnie dobrego
społeczeństwa
• budowa teoretycznych podstaw szczegółowej etyki medycznej, umożliwiającej realizację
wspomnianego ideału
• ustalanie dla sztuki lekarskiej portów-celów, do których dobra medycyna powinna zmierzać
Bioetyka regulatywna – jej zadaniem jest opracowywanie zasad regulujących działalność medycyny i
jej pracowników (prowadzenie okrętu-medycyny do kolejnych portów-celów po jak najbezpieczniejszych
szlakach)
3. Etyka katolicka: pojęcie prawa naturalnego, struktura czynu moralnie
słusznego, zasada podwójnego skutku, personalizm chrześcijański.
[wg str. 232-233 w Etyka i deontologia lekarska – K. Szewczyk, Internet, rozdz. 21 Etyka lekarska – R. Gillon]
Prawo naturalne – uchwytne rozumem zasady (prawa) porządkujące naturę człowieka (nadające jej
optymalny kształt) i jednocześnie nadające porządek wszystkim rzeczom świata, a także kierujące nimi
wedle planu, mądrości i miłości bożej; jest ono wyryte przez Boga w naturze człowieka – dane jednostkom
ludzkim wraz z ich istotą i posiada absolutnie zobowiązujący charakter (prawo moralne wypisane w
sumieniu człowieka).
Czyn moralnie dobry zakłada jednocześnie dobro przedmiotu, celu i okoliczności.
Opracowanie: Łukasz Mokros"
2012
2

Etyka katolicka jest realistyczna i wymaga moralnie dobrych czynów, wynikających z natury
człowieka, ale realizujących się w dążeniu woli do dobra pod wskazaniami i kierownictwem rozumu. Czyn
moralnie dobry musi być, więc;
• rozumny i świadomy
• dobrowolny
• zgodny z prawem moralnym jako prawem naturalnym, istniejącym w człowieku w postaci głosu
sumienia.
Ocena moralna czynu:
• intencja - cel działającego, przyczyna, motyw czynu, może mieć zasadniczy wpływ na ocenę
moralną czynu.
• okoliczności - z metafizycznego punktu widzenia byt stanowi istota bytu wraz z przypadłościami
bytowymi. Przypadłości bytowe ludzkiego czynu różnią się od przypadłości innych bytów. Te właśnie
przypadłości wyznaczają okoliczności. Okoliczności również mają wpływ na ocenę moralną czynu. Czyn
ludzki przyjmuje pewną moralność w zależności od okoliczności, gdyż nie rodzi się tylko ze względu na
przedmiot, ale i ze względu na okol. Pewne okol. mogą wprowadzić czyn moralnie obojętny w zakres
moralności. Czynność z przedmiotu dobra może stać się na skutek okol. zła. Jednakże zły czyn nie może
stać się pod wpływem okol. dobry. Czasem okol. dodają nową moralność do moralności posiadanej
z przedmiotu. Okoliczności zamierzone, chciane i spostrzegane powiększają dobro czynu, aby
pomniejszyć dobro wystarczą okol. spostrzegane.
• reguły ładu przedmiotowego – zgodność danego postępowania i motywujących go intencji
z regułami danymi w prawie naturalnym
Zasada podwójnego skutku – została sformułowana przez Tomasza z Akwinu dla wyznaczenia
warunków, pod którymi jest moralnie uprawnione powodowanie lub dopuszczanie zła w dążeniu do dobra.
Należy rozróżnić celowe spowodowanie zła i tylko przewidywanie zła jako nieuchronnego
albo prawdopodobnego skutku tegoż działania lub zaniechania. Działania nie mogą być oceniane wyłącznie
na podstawie skutków! Ważnym aspektem tej oceny są również okoliczności działania i jego intencja.
• moralna ocena stanu rzeczy, będącego wynikiem czyjegoś działania
• moralna ocena samego działania niezależnie od jego skutków
• moralna ocena samego podmiotu działania (sprawcy)
Jeżeli mamy do czynienia z działaniem prowadzącym zarówno do dobrych jak i złych skutków,
to działanie, które ma zły skutek jest dopuszczalne, jeżeli:
• samo w sobie jest dobre
• jego intencją jest wyłącznie wywołanie dobrego skutku
• zły skutek nie jest środkiem do osiągnięcia dobrego
• istnieje wystarczający powód dopuszczenia złego skutku
Personalizm katolicki opiera się na metafizycznym pojmowaniu osoby ludzkiej jako
autonomicznego bytu, obdarzonego wolnością i moralną odpowiedzialnością. W wymiarze etycznym
człowiek jest osobą zdolną do dążenia do prawdy i dobra. Określa się to jako godność osoby ludzkiej.
Ze względu na swą godność człowiek nie może dowolnie sobą dysponować, „używać” siebie, nie może
także traktować innych ludzi jak przedmiot użycia. Personalizm katolicki odrzuca zatem zarówno egoizm
etyczny, jak i utylitaryzm. Ponieważ każda osoba ludzka posiada potencjalnie najwyższą wartość (godność),
wszystkie osoby są równe i równoważne. Dzięki temu personalizm katolicki przyjmuje, iż godność osoby
ludzkiej nakłada obowiązek tworzenia wspólnoty i dążenie do wspólnego dobra. Podstawową zasadą etyki
personalistycznej jest więc działanie na rzecz człowieka, oparte na miłości bliźnich (afirmacja godności
pojmowana jest jako miłość, wiara i nadzieja). Przekraczanie (łac. transcendo) samego siebie i świata rzeczy
w dążeniu do Absolutu stanowi religijny cel człowieka i uzasadnienie przestrzegania norm moralności
chrześcijańskiej.
4. Kanta etyka wolności i prawa.
[wg rozdz. 5 w Dobro, zło i medycyna – K. Szewczyk, >str.217 w Etyka i deontologia lekarska – K. Szewczyk,
rozdz. 3 w Etyka lekarska – R. Gillon]
Opracowanie: Łukasz Mokros"
2012
3

[wg Dobro, zło i medycyna – K. Szewczyk]
Wg Kanta człowiek jest mieszkańcem dwóch światów: fenomenalnego świata konieczności
i intelektualnego królestwa wszystkich istot rozumnych, do których wartości aprioryczne nie docierają. Kant
postuluje więc przyjęcie idei rozumu, zakładające, że wolność jest własnością woli każdej natury rozumnej.
Doświadczenie wolności bierze początek w woli podmiotu działającego oraz zmienia w praktyce
zachowanie, czyniąc nad jednostkami autonomicznymi w decyzjach. Jednocześnie dochodzi
do utożsamienia woli z rozumem.
Usytuowanie człowieka na granicy dwóch światów czyni ludzką wolę subiektywnie niedoskonałą,
dla której prawa rozumu są przymusem (nakazy, imperatyw kategoryczny). Wola istot rozumnych ma
zdolność samo nakłaniania się do czynu zgodnego z jej przedstawieniem prawa. Wola, działając, ma jakiś
cel. Jeżeli cel dany jest przez rozum, wówczas pochodzi z obszaru wolności. Najwyższym celem działań
woli jest rozumna natura mieszkańców królestwa wolności. Rozumność natury czyni z nich (nas) osoby.
Każda istota rozumna podlega prawu, które stanowi – jest jego przedmiotem i podmiotem, a także
najwyższym celem postępowania moralnego. Czyn moralnie dobry jest postępowaniem stojącym na straży
autonomii i godności każdej istoty rozumnej, czyn niedozwolony narusza człowieczeństwo i spycha osobę
na poziom rzeczy królestwa konieczności.
[wg Etyka i deontologia lekarska – K. Szewczyk]
Kant – człowiek jest wyposażony w zasady a priori (wspólne wszystkim ludziom formy porządkujące
materię zjawisk w przedmiotowy dla nas świat) – bez nich poznanie byłoby niemożliwe. Zasady te
dzielą się na:
• czyste formy zmysłowości (porządkujące zjawiska w czasie i przestrzeni)
• kategorie intelektu (najważniejsze: zasada substancji – scalająca czasoprzestrzennie
uporządkowane fenomeny w przedmioty oraz kategoria przyczynowości – zestawiająca przedmioty w
ciągi przyczynowo-skutkowe)
Człowiek posiada umysł (rozsądek – funkcja warunkująca proces poznania, rozum – funkcja
filozoficzna, zdolność wyciągania wniosków wybiegających poza obszar doświadczalno-poznawczy w
dziedzinę bytu absolutnego) i zmysły – wyposażone w zasady aprioryczne (warunek dlaczego
doświadczenia i nie wywodliwe z niego). Porządek wywodzi się z umysłu, który aktywnie kształtuje świat
przedmiotowy (ale! człowiek jako podmiot poznający jest ograniczony). Życie w dobru i czynienia dobra to u
Kanta życie rozumne i postępowanie zgodnie z prawem moralnym, wywiedzionym z własnego rozumu.
Imperatyw kategoryczny: „Postępuj tylko wg takiej maksymy, dzięki której możesz zarazem chcieć,
żeby stała się powszechnym prawem. Obowiązkiem człowieka, jako jedynego bytu w świecie obdarzonego
rozumem i wolą, jest działanie zgodne z własną rozumnością, zgodnie z prawem stanowionym przez własny
rozum. Istota obowiązku polega na bezwarunkowym podporządkowaniu się prawu moralnemu. To poczucie
obowiązku skłania nas do postępowania moralnego (żywione przez dobrą wolę pragnienie
podporządkowania się prawu moralnemu). Prawo moralne jest wyrazem ludzkiej rozumności. Imperatyw
praktyczny – „Postępuj tak, byś człowieczeństwa tak w twej osobie, jako też w osobie każdego innego
używał zawsze zarazem jako celu, nigdy tylko jako środka”.
[wg Etyka lekarska – R. Gillon] podsumowanie:
Źródłem najwyższego prawa moralnego jest fakt, że podmiot rozumny ze swej natury posiada
absolutną wartość moralną, co czyni ją obywatelem państwa celów samych w sobie. Podmioty racjonalne
nie tylko uznają samych siebie za cele same w sobie, ale za wymagające odpowiedniego szacunku cele
same w sobie uznają wszystkie inne istoty racjonalne.
5. Rodzaje godności. Kanta uzasadnienie godności osobowej.
[wg Internet]
W etyce współczesnej wyróżnia się trojakie rozumienie pojęcia "godność":
• godność ludzką, zwaną też godnością osobową lub człowieczeństwem
• godność własną (indywidualną) lub osobistą
• godność zawodową (społeczną)
Opracowanie: Łukasz Mokros"
2012
4

Godność osobowa przysługuje każdej bez wyjątku jednostce ludzkiej z tej racji, że jest ona
człowiekiem. Każdy człowiek stanowi więc nieredukowaną do żadnego innego dobra wartość samą w
sobie. Tę właśnie myśl wyraża drugie ze sformułowań imperatywu kategorycznego Kanta. Brzmi ono
następująco:
"Postępuj tak, abyś człowieczeństwa tak w tej osobie, jako też w osobie każdego innego używał
zawsze zarazem jako celu, nigdy tylko jako środka".
Godność własna jednostki ludzkiej sprowadza się do poszanowania i ochrony jej własnej tożsamości
moralnej przez nią samą. Tożsamość moralną nadają jednostce akceptowane przez nią wartości.
Jednostka zatem działając w sytuacji wyboru moralnego zgodnie z uznawanymi przez nią
wartościami, zachowuje zarazem godność osobistą i tożsamość moralną. Godność tego typu oznacza, że
człowiek jest odpowiedzialny przed sobą i za siebie samego. Karą za nieodpowiedzialne postępowanie jest
tu przede wszystkim utrata własnej tożsamości moralnej i - w konsekwencji - utrata szacunku dla siebie.
Godność zawodowa - nazwana także godnością społeczną, pełnioną przez daną jednostkę. Rola
społeczna w deontologicznym, a więc dotyczącym powinności rozumieniu to - "wzór zachowania, to zespół
postulatów odnoszących się do jednostki ze względu na zajmowaną przez nią pozycję w społeczeństwie".
Wiele z tych postulatów jest normami etycznymi. Wybór zawodu powinien być świadomą i odpowiedzialną
decyzją etyczną.
Prawo moralne u
Kanta wyznaczane jest przez autonomiczny rozum praktyczny, czyli także przez
wolę. Rozum ten jest utożsamiany z człowieczeństwem, czyli godnością osobową - coś co wyróżnia
jednostkę spośród reszty świata, ale także czyni ją podmiotem działania prawa moralnego, czyli człowiek
jest wartością autoteliczną - celem samym w sobie. Wyrazem tego jest nieco inne sformułowanie
imperatywu kategorycznego, tzw.
imperatyw praktyczny: „Postępuj tak, byś człowieczeństwa tak w twej
osobie, jako też w osobie każdego innego używał zawsze zarazem jako celu, nigdy jako tylko jako środka.”
6. Dobro moralne a użyteczność. Czy normy moralne powinny obowiązywać
bezwarunkowo? (Kant, Mill).
[wg Etyka i deontologia lekarska - K. Szewczyk, The Moral Landscape - Sam Harris]
U
Kanta podstawą dla norm moralnych jest sformułowany przez niego imperatyw kategoryczny, czyli
bezwzględny, zwany również rygorystycznym. Zgodnie z nim ludzie powinni postępować tak jakby chcieli
żeby ich działania stały się powszechnie obowiązującym prawem. Na tym ma polegać rozumność
człowieka i ściśle związane jest z nią formułowanie norm moralnych - rozum praktyczny kieruje wolą
jednostki ludzkiej: tworzy te prawa, a wola się im podporządkowuje, bo pragnie dobra. Wolna wola oznacza
zatem u Kanta wolę czynienia dobra. Czyli każdy rozumny człowiek pragnie tego samego, bo postępuje
według takiego samego prawa moralnego wywiedzionego z immanentnej istoty rozumu praktycznego.
A zatem prawa moralne są w ujęciu Kanta bezwarunkowe.
Podejście proponowane przez
Milla jest zupełnie inne, bowiem mówi ono o tym, że kryterium
wartości moralnej nie jest bezwzględne, ujęte metafizycznie, ale jest nim zasada użyteczności - tworzenie
jak największej sumy szczęścia dla całego społeczeństwa - wywodzi się zatem z doświadczenia. Człowiek
nie odpowiada za same czyny i swoje pobudki, a jedynie za ich skutek, czyli niejako „produkowanie”
przyjemności. Podejście takie uzasadnia na przykład zabójstwo - pod warunkiem, że zapobiegło ono
śmierci większej liczy osób.
Moim zdaniem pewne normy moralne (w zasadzie ich większość) powinny być powszechnie
akceptowane i traktowane jak fakty. W określaniu tych faktów swoją rolę ma nauka. Nawiązując do Kanta,
człowiek zmysłami poznaje świat (rozum teoretyczny) i ocenia różne zjawiska w kategoriach dobra i zła
(rozum praktyczny), czyli jego wiedza o dobrobycie, szczęściu jest zawarta w świadomości. Nasza
świadomość jest kształtowana jednak nie tylko przez przemyślenia, ale też doświadczenia (element
empirystyczny!), kulturę, religię itp. Ciągle jest to jednak ta sama świadomość, którą można rozpatrywać
jako czynność mózgu. Ta z kolei jest obiektem badań różnych dziedzin - psychologii, psychiatrii,
neurobiologii i wielu innych. Zgodnie z metodą naukową istnieje możliwość żeby obiektywnie, badając
czynność mózgu stwierdzić jakie zachowania czynią człowieka (i całą ludzkość) szczęśliwym, żyjącym w
dobrobycie. Można to powiązać z utylitaryzmem Milla, gdzie czyny moralnie słuszne to takie, które służą
tworzeniu szczęścia, jednak tutaj nie ma możliwości dopuszczenia do takie absurdu jak zabójstwo w imię
większego dobra.
Opracowanie: Łukasz Mokros"
2012
5

Pojawia się problem - jak zdefiniować szczęście i dobrobyt? Nie jest to łatwe, ale podobnie jak
zmieniało się pojęcie zdrowia od starożytności, tak pojęcie szczęścia i dobrobytu może być dynamiczne,
nie mniej istnieje jasna różnica między zdrowiem a np. ciężką chorobą albo śmiercią. Poza tym na pewno
nie istnieje jedna poprawna odpowiedź na pytanie „co jest moralnie dobre?”. Można mówić raczej o
„krajobrazie moralności”, gdzie szczyty i doliny odzwierciedlają wartość moralną różnych czynów.
Analogicznie - nie ma tylko jedynego słusznego pieczywa albo mięsa - różne ich rodzaje mają różną
wartość odżywczą, ale jasne jest odróżnienie jedzenia od trucizny.
7. Najważniejsze stanowiska etyczne – absolutyzm (w tym także Kantowski),
utylitaryzm, relacjonizm, intuicjonizm.
[wg rozdz. 5 w Dobro, zło i medycyna – K. Szewczyk, Internet]
Absolutyzm:
• wartości istnieją w sposób bezwzględny – nie zależą w swym istnieniu od nikogo i niczego
(niezrelatywizowane)
• ocena czynu opiera się głównie na motywie działającego podmiotu
• uzasadnień etyki normatywnej dostarcza filozofia
• wartości są niestopniowalne
• absolutyzm niemetafizyczny (Kanta) – bezwzględny charakter dobra wynika z przyjęcia przez niego
idei, zgodnie z którą wola każdej istoty rozumnej jest wolna i jako taka musi być wolą powszechnie
prawodawczą (musi nadawać sobie samej prawa, będąc jednocześnie ich wykonawczynią); czyn jest
dobry tylko i wyłącznie, gdy motywem postępowania jest szacunek dla prawa moralnego i godności istoty
rozumnej
• absolutyzm metafizyczny – światło prawa dociera do rozumnych istot z zewnątrz – z
aksjologicznego obwodu Dobra; ocena czynu także pod kątem skutku i okoliczności.
Utylitaryzm:
• uzasadnienia dostarczają nauki empiryczne
• najwyższa wartość – szczęście wszystkich ludzi (charakter sumacyjny)
• kwalifikuje czyny na dobre i złe biorąc pod uwagę ich konsekwencje w danej sytuacji
• naczelną normą moralną jest zasada użyteczności - podejmuj tylko te czyny, których konsekwencje
w danej sytuacji są użyteczne w pomnażaniu sumy dobra moralnego
• miłość, życie, przyjaźń to wartości moralne tylko gdy służą pomnażaniu szczęścia (lub zmniejszaniu
cierpienia)
• relatywizuje dobro do gatunku ludzkiego (i wszelkich istot zdolnych do odczuwania cierpienia)
Relacjonizm:
• akcentuje rolę relacji międzyludzkich w podejmowaniu rozstrzygnięć moralnych, nie mylić z
relatywizmem!
• o relacjach mamy wiedzę, która nie jest relatywna, lecz bezwzględna
Intuicjonizm:
• dobro i zło to realnie istniejące obiektywne cechy świata
• dobro powiązane jest z cechami prostymi, np.: bezinteresowność, szlachetność, wierność; te
cechy proste są rozumiane intuicyjnie, nie trzeba ich dodatkowo uzasadniać
• człowiek mądry intuicyjnie wie o wartościach prostych
• czyn moralnie słuszny to taki, który stwarza w danym momencie najwięcej dobra
• nie jest możliwe sformułowanie uniwersalnych reguł słusznego postępowania, bo ciągle zmienia się
kontekst sytuacji
8. Współczesna etyka cnót.
[wg Status współczesnej etyki cnót - N. Szutta, Diametros 1/2004, Etyka cnót w etyce medycznej - T. Biesaga,
Medycyna Praktyczna 3/2006]
Opracowanie: Łukasz Mokros"
2012
6

Podjęte na nowo studium etyki cnót Platona, Arystotelesa i św. Tomasza uświadomiło współczesnym
tragiczne w skutkach pominięcie w ich propozycjach etyki podmiotu działania, realizacji jego osobowej
natury, rozwijania i doskonalenia jej poprzez nabywanie odpowiednich doskonałości, sprawności,
dyspozycji moralnych. Już staro- żytni odkryli bowiem, że w etyce jako w teorii praktycznej chodzi o to, jak
stawać się dobrym człowiekiem i dobrze postępować. Kształtowanie więc swojego charakteru,
usprawnianie rozumu w poznaniu prawdy, woli i serca w miłości i realizacji dobra okazywało się czymś
nieodzownym. Oderwanie w etyce współczesnej bycia dobrym człowiekiem od bycia politykiem,
nauczycielem, lekarzem podważyło praktyczną realizację etyki zawodowej. Sprawne funkcjonowanie
techniczne w danym zawodzie nie czyni kogoś automatycznie moralnie dobrym. Działanie techniczne
udoskonala bowiem zdolności techniczne człowieka, a nie jego postawy moralne. Jeśli postępowanie
polityka, prawnika, lekarza nie wynika z właściwych motywów moralnych, to nie doskonali go jako
człowieka, a jeśli wynika z motywów niemoralnych, to pogarsza jego kondycję moralną, gdyż przez nabycie
złych dyspozycji zwiększy on swoje skłonności do złego.
Współczesna etyka cnót, często określana mianem etyki podmiotu, za podstawowe przyjmuje
pytanie etyczne: „jakim powinienem być człowiekiem?” i przeciwstawia je pytaniu etyki czynu (etyka
kantowska i utylitaryzm) „co powinienem czynić?”.
Zdaniem etyków cnót, teorie etyczne, zamiast analizować pod względem moralnej wartości
abstrakcyjne czyny (np. kłamstwo, kradzież, dotrzymywanie obietnic), powinny koncentrować się na
odpowiednim wychowaniu moralnego sprawcy: kształtowaniu jego intencji, motywacji, moralnych postaw;
doskonaleniu dobrych moralnie dyspozycji – cnót. Ostatecznie to podmiot moralny jest sprawcą czynów i
od jego kondycji moralnej zależy, jaka będzie ich treść – przypominają etycy cnót.
Współczesną etykę cnót określa się także mianem etyki charakteru i stawia w opozycji do etyki zasad
(etyka kantowska – zasada uniwersalizacji; utylitaryzm – zasada użyteczności). Zwolennicy etyki cnót
zwykle przeciwstawiają się formułowaniu uniwersalnych zasad moralnych jako podstawowych kryteriów
moralnego wartościowania. Twierdzą, że podmioty moralne i ich życiowe sytuacje są na tyle zróżnicowane i
złożone, że nie można ich podporządkowywać jednakowym, bezosobowym i abstrakcyjnym zasadom.
Jedynymi zasadami, które chcą respektować zwolennicy etyki cnót, są tzw. zasady cnoty (np. zasada bycia
uczciwym, lojalnym, sprawiedliwym), które mają jednak zupełnie inny charakter – mniej uniwersalny
i abstrakcyjny – nie te proponowane przez etykę zasad.
Przyjęta przez etyków cnót perspektywa moralnego podmiotu determinuje kategorię, w której
dokonuje się moralnego wartościowania. Etycy cnót wartościują sprawców i ich czyny w kategoriach
moralnego dobra. Krytykują etykę kantowską i utylitaryzm za ograniczanie wartościowania moralnego do
samej analizy czynu.
9. Definicja i zakresowe ujęcia bioetyki. Bioetyka regulatywna, kulturowa.
[wg Bioetyka - medycyna na granicach życia]
Termin „bioetyka" pojawił się w latach 1970-1971 w Stanach Zjednoczonych. W dosłownym
znaczeniu jest to „etyka życia" od greckiego słowa bios = „życie". Jego autorem jest dwóch uczonych,
którzy wpadli na pomysł posłużenia się nim prawdopodobnie niezależnie od siebie i różnie go definiowali:
• Van Rensselaer Potter. „Bio" symbolizuje u niego biologiczne nauki o systemach żywych, natomiast
„etyka" reprezentuje naukę o ludzkim systemie wartości. Naczelnym zadaniem bioetyki jest zapewnienie
gatunkowi ludzkiemu kulturowego i biologicznego przetrwania. Używając współczesnej terminologii
powiemy, że Potter zajmował się przede wszystkim etyką środowiskową (ekologiczną) oraz etyką badań
naukowych mających istotny wpływ, także negatywny, na człowieka i środowisko.
• André Hellegers. Zawęził on bioetykę do moralnych problemów biomedycyny, czyli medycyny i
nauk biologicznych bezpośrednio z nią związanych. Termin „etyka" nie odsyła u niego do ogólnej nauki o
systemach wartości, lecz oznacza część bioetyki poszukującą uzasadnień dla norm moralnych mających
zastosowanie w biomedycynie.
Można wyróżnić kilka zakresowych ujęć bioetyki:
1.
Ujęcie wąskie. Bioetyka jest tu traktowana jak synonim etyki środowiska (ekologicznej).
Najczęściej jest ono stosowane przez etyków nie związanych z medycyną. Bywa ono także nazywane
„bioetyką zieloną".
Opracowanie: Łukasz Mokros"
2012
7

2.
Ujęcie klasyczne. Bioetyka = etyka lekarska + etyka badań naukowych w biomedycynie + etyka
środowiska. W praktyce bywa ono rzadko używane. (Potter)
3.
Ujęcie standardowe. Bioetyka = etyka profesji i zawodów związanych z systemami opieki
zdrowotnej, łącznie z etyką badań naukowych w biomedycynie. Jest to najczęściej stosowane
w odniesieniu do systemów opieki zdrowotnej zakresowe rozumienie tej dziedziny normatywnej. W
odróżnieniu od „bioetyki zielonej" ujęcie standardowe bywa określane mianem „bioetyki czerwonej",
Nazywa się je także
bioetyką regulatywną, gdyż jest nastawione na tworzenie regulacji o charakterze
etycznych dyrektyw normujących działania członków profesji i zawodów związanych z systemami opieki
zdrowotnej. (Hellegers)
W kręgach związanych z medycyną termin „bioetyka" bez żadnych dodatkowych dookreśleń
traktowany jest jak synonim jej standardowego ujęcia. Także w Polsce zaczyna się upowszechniać takie
rozumienie bioetyki.
Bioetyka standardowa od chwili swego powstania jest refleksją normatywną skupiającą się przede
wszystkim na tworzeniu reguł, czyli podobnie jak w Przysiędze Hippokratesa. Daniel Callahan postuluje, aby
„zrównoważyć" dominację etycznego regulatywizmu modeli standardowych szerszą refleksją, często
nazywaną
„bioetyką kulturową”. Pod tym pojęciem rozumie się zazwyczaj dyscyplinę opisową mającą się
zajmować powiązaniami między problemami, poglądami i regulacjami bioetycznymi a szerokim kontekstem
społeczno-kulturowym, w którym dochodzi do ich powstania. W ujęciu prof. Szewczyka jest to teoria
normatywna, ściśle jednakże związana z dziedzictwem kulturalnym Zachodu, przede wszystkim
europejskim.
Refleksja bioetyki kulturowej opiera się na dwóch intuicyjnych dla kultury Zachodu nakazach:
1) nakaz zapobiegania cierpieniom,
2) prometejski imperatyw sprzyjania rozwojowi jednostek, społeczeństw i kultur.
Bioetyka kulturowa bierze pod uwagę cechy kultury w różnych krajach. Oprócz cech lokalnych,
charakterystycznych dla np. danego państwa, można wyróżnić cechy globalne:
1. Postępująca medykalizacja kultury. Proces medykalizacji prowadzi do oddania w ręce lekarzy
władzy nad całością ludzkiego życia, łącznie z jego początkiem i końcem.
2. Strach przed śmiercią trapiący zachodnią cywilizację, jego objawem jest wypieranie śmierci ze
świadomości indywidualnej i społecznej, rozpowszechniona kancerofobia, a także lęk przed często
związaną z umieraniem utratą autonomii i zależnością od innych.
3. Pogłębiająca się samotność ludzi. Osamotnienie ma dwa aspekty. Z jednej strony, uzależniając
losy jednostek od ich autonomicznych decyzji, nasila w nas „ciężkie nadpoczucie winy" i odpowiedzialności
za nasze i innych życie, z drugiej zaś - wzmaga postawy roszczeniowe wobec innych jako anonimowych
„onych".
4. Konfrontacja dwu modeli uprawiania medycyny: dominującego tradycyjnego i kształtującego się
opiekuńczego.
10. Geneza bioetyki i okoliczności jej powstania.
[wg Bioetyka - medycyna na granicach życia K. Szewczyka]
Rewolucja bioetyczna, identycznie jak kodeksowa, została zapoczątkowana w Stanach
Zjednoczonych.
Uwarunkowania naukowo-technologiczne rewolucji bioetycznej
Rewolucja bioetyczna była odpowiedzią na niebywale szybki postęp naukowy i technologiczny w
medycynie. Nakłady na badania naukowe w amerykańskich Narodowych Instytutach Zdrowia wzrosły w
ciągu dwudziestu lat po drugiej wojnie światowej aż 624 razy.
Ścisłe zespolenie medycyny z badaniami naukowymi odzwierciedlał ukuty wówczas neologizm
„biomedycyna", w którym prefiks „bio" wskazywał na wagę biologii jako naukowej podstawy praktyki w
medycynie. Jednocześnie tak dynamiczny wzrost nakładów na naukę w medycynie stawiał coraz większą
liczbę lekarzy w konflikcie między obowiązkami wynikającymi z ich roli terapeuty i obowiązkami związanymi
z funkcją badacza.
Opracowanie: Łukasz Mokros"
2012
8

Daleko posuniętą ostrożność w medycznych badaniach naukowych z wykorzystaniem ludzi
nakazywała również bliska w czasie historia zbrodni dokonanych w imię nauki przez nazistów. Także
amerykańscy badacze nie mieli zbyt czystego sumienia, usprawiedliwiając okolicznościami wojny wiele
etycznie nagannych doświadczeń. Aby nie dopuścić do ponownych nadużyć w eksperymentach
klinicznych, Światowe Stowarzyszenie Lekarzy uchwaliło w 1964 r. na zjeździe w Helsinkach zalecenia
dotyczące badań naukowych wykonywanych u ludzi, nazywane
Deklaracją helsińską. Można ją uznać za
pierwszy dokument powstającej bioetyki.
Istotny dla rozwoju bioetyki był opublikowany w 1979 roku Raport z Belmont. Zostały w nim
sformułowane trzy etyczne zasady przeprowadzania prób badawczych z użyciem człowieka:
1) zasada szacunku dla osoby,
2) zasada dobroczynienia,
3) zasada sprawiedliwości.
Wkrótce oddziaływanie Raportu z Belmont wykroczyło poza obszar etyki badań naukowych w
medycynie, a podane w nim reguły zyskały status podstawowych norm bioetyki
Intensywne finansowanie badań naukowych przyniosło dwojakiego rodzaju rezultaty. Po pierwsze,
przyczyniło się do wprowadzenia do praktyki leków nowej generacji, takich jak antybiotyki, efektywne
specyfiki obniżające ciśnienie oraz leki przeciwdepresyjne. Po drugie, wpłynęło na szybkość i skalę
innowacji technologicznych w medycynie.
Coraz bardziej nasycana wyrafinowaną techniką i coraz droższa „nowa medycyna”:
1) rodzi dylematy etyczne nieznane „dawnej medycynie";
2) angażuje w ich rozstrzyganie specjalistów nie będących lekarzami, przede wszystkim filozofów,
teologów, prawników, od niedawna również ekonomistów, planistów opieki zdrowotnej i menedżerów
zarządzających systemami opieki zdrowotnej, a także szerokie rzesze publiczności laików; szczególnie
widoczna jest zmiana w dotychczasowych relacjach prawa i medycyny; ze starego „wroga źle uprawianej"
sztuki lekarskiej zmienia się w pomocnika medycyny borykającego się „z tymi samymi dylematami
dotyczącymi życia i śmierci, z którymi zmagali się lekarze";
3) wymusza proces integracji medycyny z instytucją zarządzającą rozdziałem środków finansowych
na świadczenia, ubezpieczycielem i planistą świadczeń zdrowotnych w jedną funkcjonalną całość systemu
opieki zdrowotnej oraz z nadrzędnym wobec tej całości otoczeniem społecznym.
Uwarunkowania społeczno-polityczne rewolucji bioetycznej
Otwarcie się systemu opieki zdrowotnej na społeczeństwo jako nadrzędne wobec niego środowisko
nastąpiło w realiach ówczesnych uwarunkowań społeczno-politycznych. Był to czas kryzysu kubańskiego
(15-28 X 1962 r.) i wojny w Wietnamie (1957-1975), z jednej strony, z drugiej zaś - burzliwy początek ruchu
na rzecz praw i wolności człowieka jako jednostki i obywatela. Obie grupy determinant stymulująco
wpływały na siebie.
Kryzys kubański groził światowym konfliktem nuklearnym. Realność wojny atomowej sprzyjała
ogólnonarodowej debacie na temat roli nauki i uczonych. Ujawniała ciemniejsze oblicze postępu
technologicznego i współgrała z dekadą konferencji tworząc społeczny klimat przychylny formowaniu się
bioetyki.
Wojna wietnamska zmusiła władze do zarządzenia obowiązkowego poboru do armii. Przez wielu było
to utożsamiane z zamachem państwa na podstawowe prawa jednostki, w tym prawo do wolności i
samostanowienia. Nieufnie zaczęto się odnosić także do medycyny jako instytucji narzucającej pacjentom
swoje pojmowanie moralności. Powstanie bioetyki poprzedził społeczny ruch na rzecz praw i wolności
pacjenta będący odniesioną do medycyny szerszą walką o swobody obywatelskie.
W efekcie naszkicowanych przemian powstaje bioetyka jako etyka systemów opieki zdrowotnej w
liberalnym i demokratycznym społeczeństwie. Zmiany na poziomie relacji lekarz-pacjent sprawiły, że dla
powstającej bioetyki konieczność uzyskania zgody pacjenta, początkowo mająca zastosowanie
przede wszystkim w biomedycznych badaniach naukowych, zyskała status podstawowego wymogu
etycznego, co nadało bioetyce zdecydowanie antypaternalistyczny charakter.
Przestrzeganie obowiązku uzyskania zgody pacjenta wynika z tego, że jest on osobą, jak głosi tytuł
wydanej w 1970 r. książki Paula Ramseya, osobą, której przydarzyła się choroba, a nie wyłącznie
Opracowanie: Łukasz Mokros"
2012
9

pacjentem, który niegdyś był autonomiczną osobą. Rok opublikowania tej książki jest często uważany za
symboliczną datę powstania bioetyki.
11. Charakter bioetyki jako nauki. Procesualno-proceduralny model bioetyki i
etapy jej rozwoju.
[wg Bioetyka - K. Szewczyk]
Bioetyka standardowa, według trafnego określenia Alberta Jonsena, jest „dyscypliną połowiczną". W
pierwszej „połowie" stanowi społeczny dyskurs, w którym uczestniczą obywatele, w tym przedstawiciele
rozmaitych zawodów, dyskutując aktualne problemy bioetyczne. Natomiast w drugiej „połowie" bioetyka
jest akademicką dyscypliną uprawianą na uczelniach i w instytucjach naukowych. Tę część bioetyki, jak
wiele dyscyplin akademickich, charakteryzuje zróżnicowanie stanowisk badawczych i odwoływanie się do
różnych, nieraz przeciwstawnych, podstaw teoretycznych. Stąd usprawiedliwione jest mówienie o
odmiennych sposobach uprawiania bioetyld jako dyscypliny akademickiej.
Instytucjonalizacja społecznej debaty bioetycznej w kolegialnych ciałach o zróżnicowanym składzie i
zaangażowanie się w nią najwyższych władz USA doprowadziły do wypracowania wzorca uprawiania
bioetyki jako dyskursu społecznego.
We wzorcowym dyskursie można wyróżnić cztery etapy:
1) publicznej dyskusji moralnie kontrowersyjnych problemów; nierzadko etap ten jest inicjowany
bulwersującymi opinię przypadkami naruszeń etyki ogólnej,
2) zgłaszane w wyniku tej dyskusji zapotrzebowanie na regulacje etyczne (i prawne),
3) powoływanie zespołu ekspertów - lekarzy, naukowców, etyków, prawników pracujących nad
sformułowaniem odpowiednich zasad bioetycznych o charakterze rekomendacji,
4) ponowna publiczna dyskusja nad rekomendacjami kolegialnych ciał bioetycznych; jej miejscem są
sądy, parlamenty tworzące prawo, towarzystwa grupujące
Bioetyka jako dyskurs społeczny jest działalnością procesualno-proceduralną, gdyż:
1) stanowi proces społecznego namysłu nad regulacjami etycznymi możliwymi do zaakceptowania
przez (wszystkich) uczestników debaty,
2) sięga po częściowy konsensus, jako procedurę poszukiwania i uzyskiwania akceptacji zasad przez
społeczeństwo i członków ciał kolegialnych.
Zdaniem Jana Hartmana filozofowie specjalizujący się w etyce w bioetycznym dyskursie spełniają
trojakie zadania:
1) rolę moderatorów porządkujących dyskurs i zmierzających do syntezy jegp rezultatów,
2) funkcję dostarczycieli ram teoretycznych i pojęciowych dla prowadzonej dyskusji,
3) rolę osób formułujących konkluzje, do których dochodzi się w podejmowanych działaniach
procesualno-proceduralnych.
12. Medycyna w świetle bioetyki kulturowej.
[wg Bioetyka. Medycyna na granicach życia – K. Szewczyk]
Refleksja bioetyki kulturowej opiera się na dwóch intuicyjnych dla kultury Zachodu nakazach:
1) nakaz zapobiegania cierpieniom,
2) prometejski imperatyw sprzyjania rozwojowi jednostek, społeczeństw i kultur.
Bioetyka kulturowa bierze pod uwagę cechy kultury w różnych krajach. Oprócz cech lokalnych,
charakterystycznych dla np. danego państwa, można wyróżnić cechy globalne:
1. Postępująca medykalizacja kultury. Proces medykalizacji prowadzi do oddania w ręce lekarzy
władzy nad całością ludzkiego życia, łącznie z jego początkiem i końcem.
2. Strach przed śmiercią trapiący zachodnią cywilizację, jego objawem jest wypieranie śmierci ze
świadomości indywidualnej i społecznej, rozpowszechniona kancerofobia, a także lęk przed często
związaną z umieraniem utratą autonomii i zależnością od innych.
Opracowanie: Łukasz Mokros"
2012
10

3. Pogłębiająca się samotność ludzi. Osamotnienie ma dwa aspekty. Z jednej strony, uzależniając
losy jednostek od ich autonomicznych decyzji, nasila w nas „ciężkie nadpoczucie winy" i odpowiedzialności
za nasze i innych życie, z drugiej zaś - wzmaga postawy roszczeniowe wobec innych jako anonimowych
„onych".
4. Konfrontacja dwu modeli uprawiania medycyny: dominującego tradycyjnego i kształtującego się
opiekuńczego.
Posłużenie się perspektywą naczelnych idei bioetyki kulturowej pozwoliło prof. Szewczykowi
na postawienie następujących tez:
1. Dominujący tradycyjny model medycyny sprzyja eksperckiemu podporządkowaniu dobra pacjenta
partykularnej zawodowej etyce lekarzy.
2. Poprzez nadużywanie przywileju terapeutycznego wzmacnia i tak już duży lęk przed śmiercią.
3. Powoływanie się na ten przywilej łącznie z rozbudzaniem nadziei na technologiczną nieumieralność
przyczynia się istotnie do wzrostu osamotnienia ludzi w tak ważnych zdarzeniach egzystencjalnych, jak
poważna choroba, kalectwo czy umieranie. Ma również duży udział w pogłębianiu trapiącego nas
nadpoczucia winy i odpowiedzialności za nasze życie i zdrowie oraz za życie i zdrowie bliskich.
4. Model tradycyjny faworyzuje postawę nazywaną egoizmem terapeutycznym. Jest to nastawienie
roszczeniowe lekceważące wymogi rachunku ekonomicznego w systemie opieki zdrowotnej.
5. Opiekuńczy model medycyny o wiele lepiej niż medycyna walki służy urzeczywistnianiu ogólnej
maksymy bioetyki kulturowej nakazującej profilaktykę możliwych do uniknięcia cierpień i sprzyjanie
rozwojowi jednostek, społeczeństw i kultur.
Bioetyka kulturowa jest teoretycznym fundamentem tego modelu. Stanowi on realizację ideału dobrej
medycyny możliwej do pełnego urzeczywistnienia w moralnie dobrym społeczeństwie i w moralnie dobrej
kulturze akceptującej wyabstrahowaną z kulturowego podłoża ideę osoby.
13. Zasady pryncypializmu amerykańskiego a fundamentalne wartości bioetyki
europejskiej w świetle „Deklaracji Barcelońskiej”z 1996 r.
[wg Bioetyka – K. Szewczyk]
Twórcami teorii czterech zasad, najczęściej nazywanej pryncypializmem, są Tom Beauchamp i James
Childress. Zasady etyki medycznej ich autorstwa są zapewne najbardziej znanym i dyskutowanym
podręcznikiem bioetyki. Jego pierwsze wydanie ukazało się w 1979 r. W podręczniku Beauchamp i
Childress uzupełnili trzy normy Raportu z Belmont o pryncypium nieszkodzenia, dając obszerne
uzasadnienie wyboru następujących czterech zasad:
1) zasady szacunku dla autonomii pacjenta,
2) dobroczynienia,
3) nieszkodzenia,
4) sprawiedliwości.
Twórcy pryncypializmu oprócz dodania zasady nieszkodzenia zmienili także zasadę szacunku dla
osoby w pryncypium poszanowania jednostkowej autonomii działań, często nazywanej także autonomią
decyzyjną. Cztery zasady pryncypializmu mają charakter norm moralnych prima facie (na pierwszy rzut oka),
co oznacza, że każda zachowuje swą absolutną wartość, dopóki nie wejdzie w konflikt z którymś z
pozostałych pryncypiów. W sytuacji konfliktu musimy wybrać którąś z zasad.
Według Beauchampa i Childressa źródłem tych zasad nie jest uprzednio przyjęta teoria moralna, lecz
potoczna moralność, będąca wspólnym zasobem naszych intuicji i przekonań moralnych. Zadanie
pryncypializmu, jako teorii etycznej, polega na „udoskonalaniu" moralności potocznej przez dochodzenie w
procesie refleksyjnej równowagi do spójności (koherencji) wydobytych z moralności potocznej zasad i
podzielanych przez nas rozważnych sądów moralnych. Koherencję tę uzyskuje się dzięki uszczegóławianiu i
ważeniu pryncypiów.
Opisany proces tworzenia teorii etycznej jest wędrówką „w górę" od często niejasnych i niespójnych
potocznych przekonań moralnych ku wyraźnym zasadom etycznym. Wędrowaniu „w górę" towarzyszy
Opracowanie: Łukasz Mokros"
2012
11

schodzenie „w dół". Wyważanie i uszczegóławianie otrzymanych reguł jest bowiem poszukiwaniem
koherencji dostosowującej pryncypia:
1) do siebie nawzajem,
2) do realiów sytuacji wyboru,
3) do naszych moralnych przekonań.
Dla prawdziwości omawianej teorii nie jest także konstytutywne jej wywodzenie, jak w kazuistyce, z
codziennych przypadków medycznej praktyki, które można nazwać induktywistycznym modelem
uprawiania bioetyki przeciwstawnym deduktywizmowi. O jej spójności/prawdziwości decyduje bowiem
przebiegające w obu kierunkach ważenie i uszczegóławianie czterech zasad będące nieustającym
procesem poszukiwania refleksyjnej równowagi. Beauchamp i Childress nazywają proponowany przez
siebie sposób uprawiania bioetyki modelem koherencyjnym.
Krytycy stawiają pryncypializmowi kilka zarzutów. Dla wielu poważnym mankamentem omawianej
metody uprawiania bioetyki jest brak jej teoretycznego ugruntowania. Brak ten pociąga za sobą różnorakie
negatywne skutki, m.in. zbyt uzależnia interpretacje pryncypiów od lokalnych wyróżników kulturowych.
Na przykład w interpretacji zasady poszanowania autonomii dokonanej przez twórców
pryncypializmu przejawia się, zdaniem krytyków, partykularny amerykański liberalizm. Na pierwszym
miejscu stawia on prawo obywatela do wolności, dobroczynienia i sprawiedliwości. Natomiast europejska
tradycja moralna największe znaczenie skłonna jest przypisywać zasadzie wzajemności i „złotej regule".
Według krytyków odejście od teorii oraz zwrot ku moralności potocznej nie gwarantuje
uniwersalności pryncypializmu na średnim szczeblu zasad, lecz naraża go na zbyt ścisłe związanie z kulturą
moralną konkretnego, w tym przypadku - amerykańskiego społeczeństwa. Możliwa jest obrona
przydatności przedstawianego sposobu uprawiania bioetyki pod warunkiem rezygnacji z roszczeń do
uniwersalizmu i włączenia go w szeroki dyskurs bioetyczny. To włączenie jest konieczne również i dlatego,
że położenie nacisku na prawa osoby prowadzi do niebezpiecznego zatarcia różnicy między prawem
moralnym a stanowionym.
Prostota czterech zasad, ich upodobnienie do prawa i odcięcie od szerszego teoretycznego zaplecza
sprzyja instytucjonalizacji i biurokratyzacji refleksji moralnej. Na popularność pryncypializmu wpłynął fakt,
jak twierdzą socjologowie zainteresowani bioetyką, że jest on już taką instytucją. Zinstytucjonalizowanej
etyce czterech zasad grozi zanik refleksji moralnej i skostnienie w przykładaniu rzekomo uniwersalnych
zasad do każdej sytuacji moralnego wyboru.
W etyce czterech zasad człowiek jest istotą potrafiącą świadomie pokierować swoim losem.
Kierowanie sobą oznacza, że może podejmować decyzje ze zrozumieniem i bez zewnętrznego przymusu.
Inaczej mówiąc, jednostka w ujęciu pryncypialisty potrafi w sposób autonomiczny decydować o sobie:
formułować racjonalne plany mające charakter mniej lub bardziej dalekosiężnych celów organizujących jej
życie i działać zgodnie z tymi planami. Dla pryncypialisty autonomia oznacza:
1) wolność jednostki od zewnętrznych przymusów,
2) wolność jednostki do racjonalnych zachowań.
Stąd najważniejsze dla niego są świadome i racjonalne działania podmiotu, w mniejszym zaś stopniu
same zdolności jednostki do kierowania sobą. Postępowanie może być zakłócone przez chorobę, ból czy
cierpienie przy niezmienionych zdolnościach.
W latach 1995-1998 trwały intensywne prace w ramach tzw. projektu BIOMED II zatytułowanego
Podstawowe zasady etyczne w europejskiej bioetyce i bioprawie. BIOMED II stanowi próbę zneutralizowania
dominacji w bioetyce podejścia anglo-amerykańskiego. Istotnym efektem projektu jest Deklaracja
Barcelońska.
W pracy nad projektem zastosowano ciekawą metodologię, będącą próbą syntezy dyskursu
ekspertów polecanego w bioetyce jako dyscyplinie połowicznej z podejściem właściwym
konstruktywizmowi i etyce filozoficznej. Współautorzy badań reprezentujący bioetykę jako dyscyplinę
połowiczną przyjęli pogląd, że poszukiwane przez nich reguły są zasadami średniego szczebla. Można je
uzasadniać biorąc pod uwagę różne wyjściowe teorie etyczne. Ten metodologiczny status zasad ułatwia
osiągnięcie częściowego konsensusu przez uczestników projektu i przedstawicieli zainteresowanych krajów
europejskich.
Opracowanie: Łukasz Mokros"
2012
12

Zasady bioetyki jako reguły średniego szczebla mają, w zamierzeniu autorów, wytyczać ramy
„etycznej polityki" niezależnej od „moralnej epistemologii", czyli niezależnej od zapatrywań stron na
pochodzenie i sposoby poznawania tych pryncypiów.
Partykularny etyczny punkt widzenia, zdaniem partnerów przedsięwzięcia, nie musi być traktowany
jak metodologiczna słabość projektu. Daje on bowiem konieczną moralną perspektywę pozwalającą
spojrzeć na europejską kulturę podłoża i zróżnicowanie jej systemów prawnych. Schodząc „w dół" do tej
kultury można dokonać niezbędnej korekty przyjmowanych założeń teoretycznych,
Dlatego też ważnymi składnikami metody zastosowanej w projekcie były:
1) analiza europejskiej literatury bioetycznej,
2) wszechstronne konsultacje i wywiady z osobami zajmującymi się bioetyką i technologią
biomedyczną,
3) wymiana korespondencji między partnerami projektu i konsultacyjne podróże koordynatora do ich
macierzystych ośrodków,
4) aranżacja spotkań wszystkich ekspertów projektu zmierzających do wypracowania konsensusu,
5) organizacja dwóch międzynarodowych konferencji dotyczących bioetyki i bioprawa.
Podstawowym celem tych zabiegów było skorygowanie partykularnej wyjściowej perspektywy
oglądu prowadzące do zbudowania możliwe wspólnego punktu poznawczego, z którego można by było
spojrzeć na filozoficzną, etyczną i prawną kulturę Europy po to, aby z niej wydobyć podstawowe elementy
przydatne w konstruowaniu zasad nadających kierunek europejskiej bioetyce i bioprawu.
Deklaracja barcelońska
Opracowanie takich zasad było podstawowym celem projektu BIOMED II. Zgodzono się, że
skonstruowane pryncypia powinny się nadawać do „zharmonizowania" z prawem i regulacjami
bioetycznymi poszczególnych krajów oraz ich tradycją moralną i kulturą prawną. Ostatecznie sformułowano
je w rekomendacjach skierowanych pod adresem Komisji Europejskiej. Nazwano je Deklaracją barcelońską
od miasta, w którym odbyła się w listopadzie 1998 r. ostatnia plenarna konferencja partnerów projektu.
Podano w niej definicje czterech pryncypiów:
1) autonomii,
2) godności,
3) integralności,
4) podatności na zranienie (vulnerability).
W Deklaracji barcelońskiej autonomię traktuje się jak ideę regulatywną - ideał czy drogowskaz
pokazujący słuszny kierunek działania. Ma ona status ideału, gdyż osoba nie jest oderwanym duchem lub
odrębną od cielesności psyche, lecz „usytuowanym żyjącym ciałem". Usytuowanym znaczy mocno
osadzonym w społeczeństwie, tradycji kulturalnej i warunkach materialno-ekonomicznych.
O usytuowaniu osoby jako „żyjącego ciała" wiele mówi pryncypium podatności na zranienie. Pod
podatnością na zranienie (vulnerability) redaktorzy Deklaracji rozumieją przede wszystkim skończoność
i kruchość życia w ogóle, w tym także ludzkiego. Kruchość życia oznacza, że jest ono nieustannie
zagrożone nie tylko śmiercią, ale także bólem, cierpieniem i chorobą. Zagrożenia te są przyczyną
strukturalnych ograniczeń nakładanych na autonomię. Limity wynikające z podatności na zranienie
przynależą osobie jako żyjącemu ciału i nie mogą być usunięte. Równocześnie podatność na zranienie daje
podstawę „wszelkiej" moralności i sprawia, że jest ona koniecznością, Moralność sankcjonowana
kruchością życia jest moralnością opieki i obowiązku wobec życia w ogóle i życia osoby świadomej
kruchości żyjącego ciała.
Personifikacja cielesności sprawia, że osoba - będąc podatna na zranienie - jest w pierwszym rzędzie
podmiotem troski. Równocześnie na człowieku jako istocie rozumnej i obdarzonej świadomością spoczywa
obowiązek troszczenia się o innych.
Idea integralności odsyła do całości jednostkowego życia oraz do totalności ludzkiej kultury,
jednostkowe życie i kulturę należy traktować jako spójne „narracje".
Opracowanie: Łukasz Mokros"
2012
13

14.Etyka medyczna jako etyka troski (filozoficzne uzasadnienie relacji lekarz-
pacjent).
[wg rozdz. Bioetyka – K. Szewczyk]
Zgodnie z filozofią Levinasa w relacji Ja-Ty Drugi jest nauczycielem i mistrzem Ja. Jednocześnie
Drugi to z definicji ktoś słaby, podatny na ból, cierpienie. Odniesienie Ja-Ty zawiązuje się spontanicznie jako
odpowiedź Ja na cierpienie Ty.
Będąc odpowiedzią - jest wzięciem całkowitej odpowiedzialności za Drugiego. Odpowiedzialność
Levinas pod koniec życia utożsamił z miłosierdziem. Dzięki cierpiącemu bliźniemu, który jest zarazem
nauczycielem, między Ja i otwiera się dla Ja przestrzeń możliwych sensów nadających znaczenie jego
życiu, cierpieniu i śmierci. Relacja Ja - Ty jest radykalnie asymetryczna; Drugi to ktoś całkowicie obcy, za
kogo Ja jednostronnie podejmuje odpowiedzialność.
Budując etykę troski trzeba poszukiwać sposobów złagodzenia asymetrii stosunku Ja-Ty. Jest to
konieczne, gdyż relacja lekarz-pacjent powinna być relacją dialogową umożliwiającą rozmowę między nimi.
Taką możliwość daje koncepcja Paula Ramseya zarysowana w książce Pacjent jest osobą oraz w artykule
Natura etyki medycznej. Jest ona drugim ważnym elementem konstrukcyjnym etyki troski.
Autor w przywołanej książce uzasadnia pogląd, że stosunek lekarz-pacjent jest szczególnym, w
sensie partykularnym, przypadkiem umowy o charakterze przymierza łączącym wszystkich ludzi. W artykule
uzupełnia tę myśl wysuwając tezę, że relacja pracownik służby zdrowia-pacjent jest przymierzem
ustanawianym przez bezwzględny wymóg troski o pacjenta. Odniesienie pacjent-lekarz jest relacją etyczną,
a troska stanowi wartość ustanawiającą bioetyki.
Zdaniem Ramseya przedmiotem leczenia nie są choroby, lecz opanowane przez nie ciało pacjenta.
Lecząc zaś ciało medycyna powinna zaakceptować jego śmiertelność. Istotna dla relacji lekarz-pacjent jest
lojalności lekarza względem pacjenta. Ramsey nazywa lojalność „niezachwianą" i traktuje jak synonim
równie „niezachwianej" miłości. Tale rozumianą lojalność często utożsamia się z wiernością. Niezachwianą
wierność/lojalność można potraktować jak odpowiednik miłosierdzia.
Miłość, podobnie jak miłosierdzie, skierowana jest ku Drugiemu. Jednakże u Ramseya radykalna
asymetria Levinasowskiego stosunku Ja-Ty zostaje znacznie złagodzona przez zaufanie. Otwiera ono
pacjenta na opiekuna i pozwala mu odpowiadać na jego troskę. Relacja z monologu przekształca się w
dialog w ramach wyznaczonych troską jako wartością ustanawiającą omawianego sposobu uprawiania
bioetyki.
Zaufanie łagodzi zakładaną przez Levinasa asymetrię odniesienia lekarz(pielęgniarka)- pacjent, nigdy
jednak nie znosi jej całkowicie. Pacjent wymagający opieki będzie zawsze mistrzem inicjującym moralny
dialog. Jednakże dzięki „otwierającej" władzy ufności pracownicy systemu opieki zdrowotnej mogą się
również stać nauczycielami swoich podopiecznych, mogą swoją obecnością otwierać dla nich przestrzenie
możliwych sensów nadających znaczenie ich życiu, cierpieniu i śmierci. Nieusuwalnym warunkiem udanego
nauczania i właściwej troski jest bycie z pacjentem: wsłuchiwanie się w jego mowę prowadzące do
zrozumienia potrzeb podopiecznego.
Pełna troski obecność jest szczególnie ważna przy sprawowaniu opieki nad terminalnie chorymi,
przyczyniając się do łagodzenia samotności umierających oraz dręczącego ich niejednokrotnie
nadpoczucia winy i odpowiedzialności za umieranie. Troskliwa obecność zmniejsza także osamotnienie i
uczucie winy zazwyczaj dręczące bliskich pacjenta. Może się również przyczynić do złagodzenia strachu
przed śmiercią u personelu medycznego, pacjentów i ich otoczenia.
Relacja Ja-Ty. będąc odniesieniem etycznym, jest także relacją społeczną. Według Levinasa
obecność Drugiego jest zarazem obecnością Trzeciego - „całej ludzkości, która na nas patrzy". Drugi
odsyła do społeczeństwa. Troska powinna obejmować zarówno Drugiego, jak i Trzeciego.
Do moralnych obowiązków lekarza należy sprawiedliwy rozdział troski nie tylko między aktualnych,
ale także i potencjalnych pacjentów. Wyłączne skupienie uwagi na osobach, którymi się aktualnie opiekuje,
zazwyczaj prowadzi do zaniedbania ważnych potrzeb pozostałych, jeszcze nieznanych mu pacjentów.
Nadmierna w stosunku do finansowych możliwości społeczeństwa dbałość o Drugiego jest beztroską w
odniesieniu do Trzeciego. Dlatego musi być ograniczana sprawiedliwością w trosce zakorzenioną.
Opracowanie: Łukasz Mokros"
2012
14
W ten sposób zdefiniowana sprawiedliwość zamienia się w trudniejszą troskę obejmującą
jednocześnie Drugiego i Trzeciego, ważącą dobro indywidualne i społeczne. Tak rozumiana sprawiedliwość
stanowi, podobnie jak troska, wartość ustanawiającą referowanego sposobu uprawiania etyki.
15. Rodzaje relacji lekarz - pacjent. Źródła konfliktów w komunikacji lekarza z
pacjentem.
[wg wykładów z socjologii - Miecio Gałuszka]
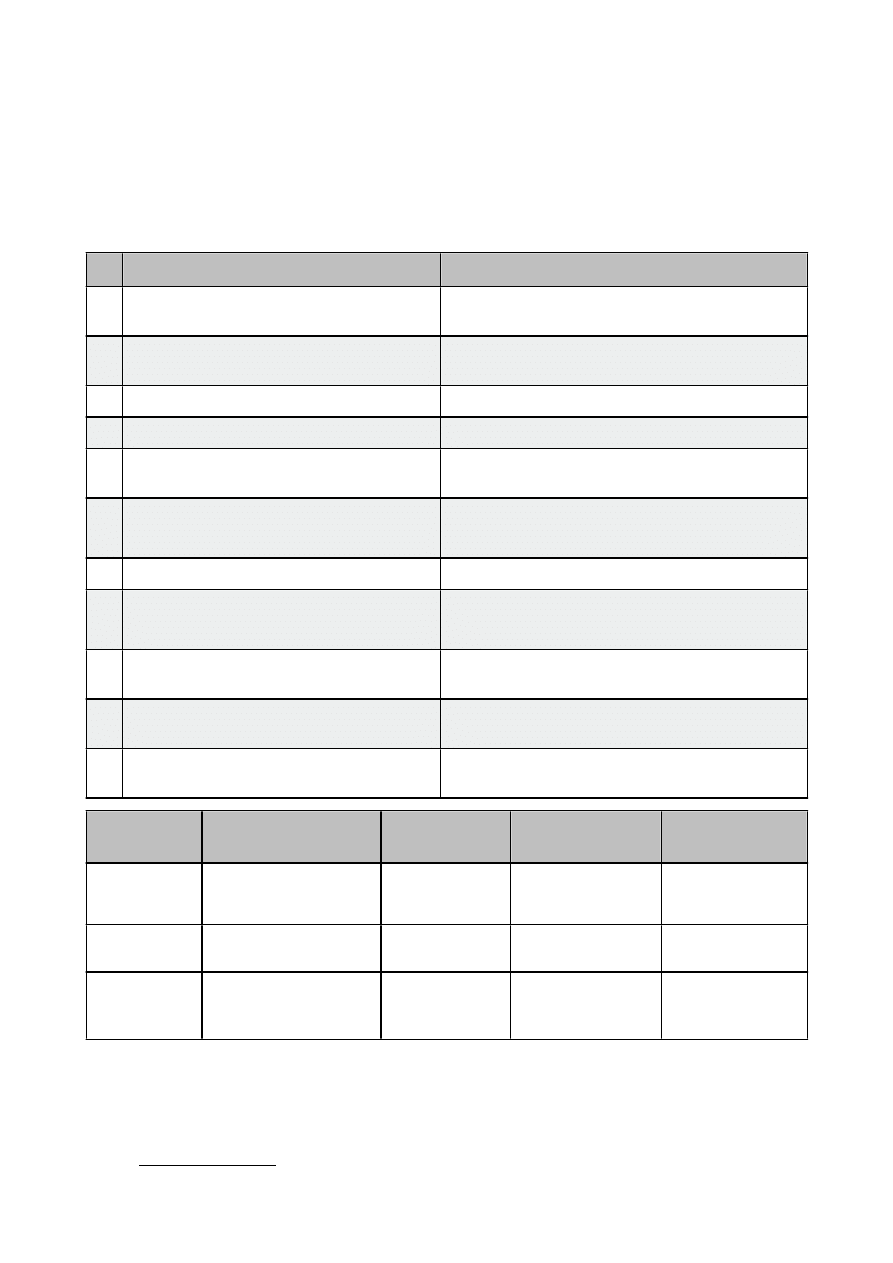
Lp. Relacja i komunikacja mechaniczna
Relacja i komunikacja interakcyjna
1.
Pacjent biernym współuczestnikiem
procesu leczenia
Pacjent aktywnym współczynnikiem procesu
leczenia
2.
Postrzeganie przez rolę lekarza
Postrzeganie poprzez rolę pacjenta, intencje i
wartości
3.
Jednokierunkowe przekazywanie treści
Zwrotne udzielanie
informacji
4.
Dominacja znaczeń zamkniętych
Dominacja znaczeń otwartych
5.
Instrumentalne traktowanie i uchwytne
rezultaty
Podmiotowe traktowanie i niepewność
6.
Formalizm kontaktu, okazywanie
wyższości, decyzje lekarza
Wspólne podejmowanie decyzji,
obustronne rozwiązywanie problemu
7.
Redukcjonizm biomedyczny: głównie ciało
Interakcja czynników somatycznych i psychicznych
8.
Zgoda blankietowa
zabezpieczenie prawne lekarza
Przyznanie pacjentowi wszelkich praw
w kwestiach dotyczących jego zdrowia
9.
Klimat napięcia: ocenianie, kontrolowanie
Klimat porozumienia: informowanie, opisywanie,
empatia
10.
Okazywanie autorytetu: niezachwiana
pewność
Pogłębione wyjaśnienie sytuacji zdrowotnej
11.
Język medycyny/ monolog lekarza
Uwzględnienie kompetencji językowych pacjenta/
dialog
Typ
stosunku
Rola lekarza
Rola pacjenta
Przykład
kliniczny
Prototyp
stosunku
Aktywność -
bierność
Robić coś dla pacjenta
Przyjmuje
biernie
Narkoza, śpiączka,
ostry uraz,
zamroczenie
Rodzic- niemowlę
Kierowanie -
Współpraca
Mówi pacjentowi co
robić
Współpracuje
jest posłuszny
Choroby ostre,
zakażenia
Rodzic - dziecko
Obopólne
uczestnictwo
Pomaga pacjentowi,
żeby sobie pomógł
sam
Partner
Choroby
przewlekłe,
psychoanaliza
Dorosły - dorosły
16. Modele relacji lekarz - pacjent. Partnerstwo contra paternalizm. Etyka
troski.
[wg Materiały dydaktyczne do tematu ”Komunikowanie się lekarza z pacjentem” z umed.pl/kmz]
Modele paternalistyczne
l. MODEL PARSONSA (1951 r.)
Opracowanie: Łukasz Mokros"
2012
15

• Pozycja lekarza i pacjenta są ze sobą sprzężone, ale jest to układ zdecydowanie asymetryczny.
Lekarz ma pozycję dominującą.
• Lekarz w działaniu ma kierować się 3 zasadami: - uniwersalizmu, - emocjonalnej neutralności, -
specyfiki funkcji.
• Przedmiotem terapii jest choroba a nie osoba.
• Lekarz ma prawo do całej osoby pacjenta pod względem fizycznym i psychicznym.
• Lekarz autorytatywnie ustala i prowadzi terapię. Lekarz wie najlepiej, co jest dla pacjenta najlepsze.
• Pacjent ma pełną gotowość do podporządkowania się wymogom leczenia.
II. MODEL SZASZA l HOLLENDRA (1956 r.) Relacja lekarz -pacjent uzależniona jest od stanu chorego
i jego zdolności do aktywnego uczestnictwa w terapii.
Wyróżnia się 3 rodzaje interakcji:
• AKTYWNOŚĆ- BIERNOŚĆ
• KIEROWANIE- WSPÓŁPRACA
• WSPÓŁUCZESTNICTWO.
Model w pewnych sytuacjach dopuszcza partnerstwo i współdziałanie, ale nadal zakłada dominację
lekarza i podporządkowanie pacjenta.
Modele oparte na teorii konfliktu
III. Freidson (1960,1970),Waitzkin (1983), Navarro(1976)
Na wzajemną relację lekarz -pacjent mają wpływ różnice ich interesów oraz różne pozycje w
strukturze społecznej.
• Dominująca pozycja lekarza wynika z tego, że kontroluje on dostęp do wszystkich świadczeń
medycznych.
• Konflikt między lekarzem a pacjentem to konflikt między korzyściami materialnymi.
• System medyczny faworyzuje bogatych, a uniemożliwia porozumienie i współpracę z biednymi.
• W interesie lekarza jest
zachowanie niedostępności wiedzy dla innych i oceny ich działalności
profesjonalnej.
Modele partnerskie
IV. MODELE OPARTE NA IDEOLOGII KONSUMERYZMU Cassef(1986 r.) Relacja lekarz-pacjent jest
rozpatrywana z punktu widzenia konsumenta usług medycznych, czyli pacjenta.
• Następuje zerwanie z ignorancją, apatią i uzależnieniem pacjenta.
• Lekarz jest partnerem, doradcą i współdecydentem. Nie obowiązuje w pełni hasło „Lekarz wie
lepiej".
• Zdrowie pacjenta zależy bardziej od jego aktywnej postawy niż od biernego stosowania się do
zaleceń.
• Relacje l-p są pewnym zorganizowanym systemem zachowań, których pacjent (konsumet) musi się
uczyć, aby efektywnie negocjować usługi.
• Pacjent aktywny - zdobywa wiedzę, wybiera lekarza, wybiera alternatywne źródła pomocy.
• Ocenia rezultaty interwencji med., dąży do poznania potrzeb zdrowotnych.
V. MODEL OPARTY NA PROMOCJI ZDROWIA
• Profesjonalna opieka med. pełni rolę wspierającą
• Lekarz obok funkcji terapeutycznych zajmuje się promocją zdrowia pacjenta i jego rodziny.
• Lekarz jest doradcą, posiada autorytet, ale nie ma władzy nad pacjentem (proces
deprofesjonalizacji).
Opracowanie: Łukasz Mokros"
2012
16

17. Obowiązek udzielenia pomocy lekarskiej i jej granice.
[wg Bioetyka - K. Szewczyk]
Zasada szacunku dla autonomii pacjenta ma aspekt pozytywny i negatywny. W pierwszym uprawnia
pacjenta (lub jego przedstawiciela) do zgłaszania żądań pod adresem lekarza i pielęgniarki. Natomiast w
aspekcie negatywnym daje mu moralne prawo do niezgody na podejmowanie lub prowadzenie
proponowanych świadczeń medycznych, z wyjątkiem ustawowo określonych przypadków przymusu
medycznego.
Kompetentny pacjent może zgłaszać żądania na każdym etapie choroby i może odmówić leczenia w
każdej jej fazie. Może również nie wyrazić zgody na terapię ratującą lub/i podtrzymującą życie.
Respektowanie autonomicznych decyzji pacjentów sprawia, że część podopiecznych medycyny stanów
terminalnych stanowią osoby, u których wdrożone leczenie przyczynowe dałoby liczące się efekty, łącznie z
wyleczeniem lub znaczącym spowolnieniem procesu chorobowego. Podręcznikowym przykładem tej grupy
chorych są świadkowie Jehowy odmawiający transfuzji mogącej uratować bądź przedłużyć życie.
Formą egzekwowania zasady autonomii w obu jej aspektach są tzw. oświadczenia woli, nazywane
też dyrektywami na przyszłość. W Polsce spotyka się często ich angielską nazwę advance directives.
Za regulacje ułatwiające realizację negatywnego aspektu zasady autonomii w medycynie paliatywnej
można uznać tzw. dokumenty dotyczące niepodejmowania resuscytacji. Najczęściej określa się je skrótem
DNR, od angielskiego zwrotu do not resuscitate.
Zgodnie z antypaternalistycznym nastawieniem bioetyki lekarze i pielęgniarki powinni w swoich
wyborach dawać pierwszeństwo opiniom etycznym i religijnym pacjentów kierując się ich rozumieniem
nakazu moralnego.
Art. 30 Ustawy o zawodach lekarza i lekarza dentysty:
„Lekarz ma obowiązek udzielać pomocy lekarskiej w każdym przypadku, gdy zwłoka w jej udzielaniu
mogłaby spowodować niebezpieczeństwo utraty życia, ciężkiego uszkodzenia ciała lub ciężkiego rozstroju
zdrowia, oraz w innych przypadkach nie cierpiących zwłoki"
Art. 15. Kodeksu Etyki Lekarskiej
1. Postępowanie diagnostyczne, lecznicze i zapobiegawcze wymaga zgody pacjenta. Jeżeli pacjent
nie jest zdolny do świadomego wyrażenia zgody, powinien ją wyrazić jego przedstawiciel ustawowy lub
osoba faktycznie opiekująca się pacjentem.
2. W przypadku osoby niepełnoletniej, lekarz powinien starać się uzyskać także jej zgodę, o ile jest
ona zdolna do świadomego wyrażenia tej zgody.
3. Wszczęcie postępowania diagnostycznego, leczniczego i zapobiegawczego bez zgody pacjenta
może być dopuszczone tylko wyjątkowo w szczególnych przypadkach zagrożenia życia lub zdrowia
pacjenta lub innych osób.
4. Badanie bez wymaganej zgody pacjenta lekarz może przeprowadzić również na zlecenie organu
lub instytucji upoważnionej do tego z mocy prawa, o ile nie stwarza ono nadmiernego ryzyka zdrowotnego
dla pacjenta.
5. W razie nie uzyskania zgody na proponowane postępowanie, lekarz powinien nadal, w miarę
możliwości, otaczać pacjenta opieką lekarską.
Art. 32. Kodeksu Etyki Lekarskiej
1. W stanach terminalnych lekarz nie ma obowiązku podejmowania i prowadzenia reanimacji lub
uporczywej terapii i stosowania środków nadzwyczajnych.
2. Decyzja o zaprzestaniu reanimacji należy do lekarza i jest związana z oceną szans leczniczych.
18. Etyka hipokratejska w świetle Przysięgi Hippokratesa a współczesna etyka
lekarska.
[wg Bioetyka - K. Szewczyk]
Opracowanie: Łukasz Mokros"
2012
17

Najważniejszym dokumentem wiążącym się z powstaniem etyki lekarskiej jest Przysięga Hipokratesa.
Duży wpływ na refleksję moralną odnoszącą się do profesji lekarza miały także pisma przypisywane temu
autorowi, w szczególności: Prawa, Przykazania, Lekarz i Decorum. Wchodziły one wraz z Przysięgą w skład
korpusu hipokratycznego (Corpus Hippocraticum) współtworzącego hipokratyczną tradycję w etyce
lekarskiej.
Historycy nie są pewni ani autorstwa Przysięgi, ani daty jej powstania. Przyjmuje się, że została
napisana między V w. p.n.e. a III—IV w. n.e.
Przysięga jest krótkim tekstem o następującej strukturze:
1. Otwiera ją preambuła będąca inwokacją do bogów i bogiń. Składaną inwokacją lekarz nawiązywał
relację przymierza z bogami zakorzeniając tym samym swój moralny autorytet w sferze sacrum. Takie
zakorzenienie dawało mocną sankcję obowiązkom medyka. Stawał się pomocnikiem bogów i bogiń w
dziele przywracania i utrzymywania zdrowia.
Moralny autorytet lekarza płynący ze sfery sacrum był dodatkowo wzmacniany autorytetem
zawodowym wynikającym z wiedzy, często filozoficznej, i sztuki medycznej nabywanej u mistrza. Oba te
składniki - moralny i zawodowy- budowały profesjonalny autorytet lekarza.
2. Drugą część Przysięgi tworzy umowa lekarza zawiązywana z jego nauczycielami, a w przyszłości
także z synami mistrzów, których będzie wdrażał do sztuki lekarskiej. Wymienione w niej zostały
obowiązki adepta medycyny wobec nauczyciela i jego rodziny oraz powinności związane /
przekazywaniem uzyskanej wiedzy. Umowa ma także charakter przymierza łączącego medyków w
odpowiednik rodziny. W ten sposób autor tekstu uczynił z zawodu lekarza profesję. Słowo to ma
łacińskie korzenie (prophetare = „prorokować"). Odnosi się do ludzi związanych przysięgą i zarazem
powołanych do czegoś - do „przepowiadania" woli i słowa bogów w przypadku proroków, a w
przypadku lekarzy do „przepowiadania" podstawowych obowiązków lekarza wobec chorych i
współbraci.
3. Trzecia część Przysięgi wymienia najważniejsze etyczne obowiązki „przepowiadane" przez lekarza.
Niektórzy autorzy nazywają ją częścią kodeksową. Dotyczą one przede wszystkim dobra chorych. Ich
zamieszczenie w treści Przysięgi pokazuje, że profesję - oprócz umowy-przymierza - charakteryzuje także
przywilej tworzenia własnych kodeksów etycznych. W tej sekcji omawianych jest kilka norm.
a. Nakaz dobroczynienia. Im starszy przekład, tym norma dobroczynienia bardziej paternalistyczna,
od łacińskiego słowa pater = „ojciec". Lekarz paternalista, podobnie jak troskliwy ojciec swoim dzieciom,
urządza pacjentom sposób ich życia dla dobra tych podopiecznych. Najistotniejsza dla paternalizmu jest
motywacja lekarza skierowana ku dobru pacjentów. Niezależnie jednak od rozłożenia paternalistycznych
akcentów i zakresu tej normy jest ona zawsze jednostronnie skierowana ku pacjentowi. Stanowi bowiem
wypełnienie powołania członków profesji. Między lekarzem a jego podopiecznym nie ma wzajemności
obowiązków.
b. Zakaz podawania trucizny zazwyczaj w tłumaczeniach łączony z zakazem podawania środków
poronnych. W odmowie podawania trucizny przejawia się lęk przed medycyną. Jej adepci mogą leczyć, ale
mogą też wykorzystywać swą wiedzę nawet do skrytobójstwa.
c. Nakaz zachowania w czystości i prawości sztuki oraz życia członka profesji, często łączony z
poprzednią normą. Połączenie to wskazuje, że jego funkcją mogło również być rozpraszanie obaw
publiczności przed medycyną i medykami.
d. Zakaz używania noża przybierający zazwyczaj postać przepisu zakazującego litotomii. Można
sądzić, że norma ta spełniała funkcję podobną do zakazu podawania trucizn.
e. Zakaz występków i czynów lubieżnych i nakaz zachowania czystości intencji przy wejściu do domu
chorego. Jest to uszczegółowienie nakazu zachowania w czystości sztuki i życia
f. Nakaz zachowania tajemnicy. Wzmacniał zapewne również ochronę sekretów sztuki, które medyk
zgodnie z przymierzem mógł przekazywać tylko w obrębie osób złączonych Przysięgą. Służył więc i dobry
chorego, i dobru profesji.
4. Dokument zamyka zakończenie, w którym składający Przysięgę wyraża przekonanie, że jego
prywatna pomyślność i osiągnięcia w sztuce spoczywają na umiejętności dochowania wymogów
sformułowanych w tym tekście. Mówi podobnie jak preambuła o zawiązaniu przymierza z bogami.
Przymierze z członkami profesji jest odwzorowaniem i powtórzeniem przymierza ze sferą sacrum.
Opracowanie: Łukasz Mokros"
2012
18

Teksty hipokratyczne wyznaczyły etyce lekarskiej dwie podstawowe i w dużej mierze konfliktowe
funkcje:
1) obowiązek dbania o dobro podopiecznych, do której to dbałości są przede wszystkim powołani,
2) nakaz zabiegania o dobro złączonych Przysięgą współbraci, łącznie z własnym indywidualnym
interesem.
19. Zasada szacunku dla autonomii pacjenta. Definicja, rodzaje zgody i ich
zakres. Prawa pacjenta i ich źródła.
[wg Bioetyka - K. Szewczyk]
Zasada szacunku dla autonomii pacjenta jest kluczowa dla pryncypializmu amerykańskiego i
podstawą dla antypaternalistycznego modelu etyki lekarskiej. W rozumieniu Childressa i Beauchampa
zasada poszanowania autonomii jest zasadą szacunku dla autonomicznych jednostkowych wyborów.
Natomiast dla Kanta omawiana zasada jest zasadą szacunku dla zdolności osoby do dostosowania
jednostkowych celów do autonomicznych i powszechnych zasad prawa moralnego. Podobną koncepcję
spotykamy również u Ramsaya. Szacunek dla osoby jest także poszanowaniem jej człowieczeństwa i
godności. Kantowskie rozumienie autonomii należy odróżnić od zasady szacunku dla autonomii.
Wąskie ujmowanie sankcjonowanie zgody w etyce czterech zasad
Zdaniem twórców etyki czterech zasad szacunek dla autonomii jest „uznaniem prawa jednostki do
posiadania poglądów, dokonywania wyborów i podejmowania działań zgodnie z wyznawanymi przez nią
wartościami i przekonaniami"[...] Zakłada on coś więcej niż tylko obowiązek niemieszania się do spraw
innych ludzi. Wymaga ponadto podtrzymywania czyichś zdolności do dokonywania autonomicznych
wyborów, przezwyciężania lęku i innych przeszkód niszczących i podważających autonomię",
Aby działać ze zrozumieniem i świadomym zamiarem, trzeba mieć jakieś przekonania i wartości.
Formalność warunków nie pozwala wnikać w treść tych przekonań i wartości. Nie pozwala także wolność
negatywna, która jest wolnością „od czegoś", np. od wpływu czynników zewnętrznych na działania
jednostek. Odróżnia się ją od wolności pozytywnej jako wolności „do czegoś", np. do budowania własnych
narracji.
Pryncypium wolności negatywnej sformułował Mili. Zgodnie z nim „jedynym celem
usprawiedliwiającym ograniczenie przez ludzkość, indywidualnie lub zbiorowo, swobody działania
jakiegokolwiek człowieka jest samoobrona, [...] jedynym celem, dla osiągnięcia którego ma się prawo
sprawować władzę nad członkiem cywilizowanej społeczności wbrew jego woli, jest zapobieżenie
krzywdzie innych. Jego własne dobro, fizyczne lub moralne, nie jest wystarczającym usprawiedliwieniem.
[...] Każdy jest odpowiedzialny przed społeczeństwem jedynie za tę część swego postępowania, która
dotyczy innych.. W tej części, która dotyczy wyłącznie jego samego, jest absolutnie niezależny; ma
suwerenną władzę nad sobą, nad swoim ciałem i umysłem".
Przywołana zasada jest nacechowana radykalnym antypaternalizmem i dobitnie podkreśla
suwerenną władzę jednostki nad sobą, swoimi działaniami i wyborami. Obie te właściwości dziedziczy
pryncypium poszanowania autonomii pacjenta.
Szerokie ujmowanie sankcjonowanie zgody w etyce czterech zasad
Jest to ujęcie człowieka jako istoty racjonalnej działającej zgodnie z przyjmowanymi planami i
nieusytuowanej. Przypomnę, że jest to termin stosowany w Deklaracji barcelońskiej i oznacza po pierwsze,
usytuowanie psyche w somie czyniące jedność obu tych składników osoby. Po drugie, oznacza także
powiązanie tej jedności cielesno-duchowej z otoczeniem społecznym i kulturowym jednostki, a nawet z
całością biosfery.
Z powodu nieusytuowania ciało jest w pryncypializmie traktowane narzędziowo, czyli jak rzecz, którą
można wyizolować z kontekstu, w którym jest usytuowanie, i naprawić, a choroba, ból i cierpienie są
zjawiskami, które nie przynależą do kondycji ludzkiej i nie są włączane w całościową narrację, lecz jedynie
się człowiekowi przytrafiają, stanowiąc przeszkodę w realizacji planów.
Sankcjonowanie świadomej zgody w etyce troski ograniczonej sprawiedliwością
Opracowanie: Łukasz Mokros"
2012
19

W relacji lekarz-pacjent autonomia jest wartością godną poszanowania tylko wówczas, jeśli
usprawiedliwiana nią zgoda nie prowadzi do działań beztroskich wobec podopiecznego lub/i
społeczeństwa (Trzeciego). Beztroskę omawiany sposób uprawiania bioetyki wiąże z pomnażaniem
możliwego do uniknięcia cierpienia tali w skali indywidualnych pacjentów, jak i całości społeczeństwa.
Uzależnienie autonomii od troski i sprawiedliwości w niej zakorzenionej nakłada obowiązek uzyskania
zgody będącej zgodą świadomą po uprzednim poinformowaniu. Wymiana informacji prowadząca do
uzyskania przyzwolenia służy dobraniu właściwych form troski, a więc takich, które mieszczą się w ramach.
ograniczeń nakładanych troską o podopiecznego wyrażającego zgodę a sprawiedliwością jako trudniejszą
troską uwzględniającą również potrzeby pozostałych anonimowych członków społeczeństwa - troską
ważącą dobro indywidualne i wspólne. Proces dochodzenia do zgody można uznać za ustalanie dobra
pacjenta w przestrzeni ograniczeń. Zgoda jest kresem tego procesu.
Zgoda oznacza dobrowolną, nieprzymuszoną decyzję, podjętą przez osobę wystarczająco zdolną do
świadomego wyrażenia woli, czyli autonomiczną i że ta decyzja zostaje podjęta na podstawie adekwatnej
informacji i po rozważeniu, czy przyjąć, czy raczej odrzucić zaproponowany przez lekarza sposób
postępowania.
Robienie czegoś, co dotyczy innych autonomicznych podmiotów bez ich zgody zwykle równa się
naruszeniu ich autonomii. Etyczną podstawą wymagania zgody jest właśnie szacunek dla ludzkiej
autonomii. Zgodnie z tym, aby dana osoba mogła wyrazić zgodę na działania lekarskie, musi ona otrzymać
informacje wystarczające dla dokonania przemyślanego wyboru.
Instytucja zgody jest po angielsku nazwana informed consent. Aby zgoda na świadczenie zdrowotne
była w pełni świadoma, musi być przyzwoleniem dobrowolnym oraz poprzedzonym informacją, którą
pacjent jest w stanie zrozumieć. Beauchamp i Childress zaproponowali następującą definicję zgody
uwzględniającej wymienione dwie kategorie cech. Według nich „ktoś udziela świadomej zgody na
interwencję wtedy (a może wtedy i tylko wtedy), gdy jest kompetentny w działaniu, otrzymuje pełną
informację, rozumie ją, działa dobrowolnie i przyzwala na interwencję". Czyli zgoda składa się z pięciu
elementów:
1) kompetencja,
2) ujawnianie informacji,
3) rozumienie sytuacji przez pacjenta,
4) dobrowolność,
5) zgoda.
Zgoda jako element zgody świadomej ma dwa składniki: podmiot zgody, czyli osobę wyrażającą
zgodę, oraz sposób wyrażania przez nią zgody.
W zależności od tego, kto się zgadza na proponowaną procedurę medyczną, mówimy o:
1)
zgodzie własnej wyrażanej przez samego pacjenta,
2)
zgodzie równoległej, dla jej skuteczności potrzebna jest zgoda dwóch podmiotów; dotyczy ona
pacjentów małoletnich, którzy skończyli 16 lat, oraz osób całkowicie ubezwłasnowolnionych, zdolnych
jednakże z rozeznaniem wypowiedzieć opinię w sprawie badania
3) zgodzie podejmowanej w imieniu pacjenta przez inną osobę, zbiorczo nazywanej
zgodą
zastępczą:
− zgoda przedstawiciela ustawowego wyrażana za małoletniego, który nie ukończył 16 lat,
− zgoda przedstawiciela ustawowego wyrażana za osobę niezdolną do świadomego wyrażenia
zgody (dotyczy np.: osób ubezwłasnowolnionych),
− zgoda zastępcza sądu opiekuńczego wyrażana za osobę niezdolną do świadomego wyrażenia
zgody, która nie ma przedstawiciela ustawowego lub z której przedstawicielem ustawowym nie można się
porozumieć,
Dla uznania zgody za świadomą bardzo ważny jest sposób jej wyrażenia. Stanowi o tym art. 32 ust. 7
Ustawy o zawodach lekarza i lekarza dentysty. Zgodnie z nim, jeżeli zawarte w tej Ustawie przepisy nie
stanowią inaczej, „zgoda osób wymienionych w ust. 1, 2 i 4 może być wyrażona ustnie albo nawet przez
takie ich zachowanie, które w sposób nie budzący wątpliwości wskazuje na wolę poddania się
proponowanym przez lekarza czynnościom medycznym".
Opracowanie: Łukasz Mokros"
2012
20

W świetle przywołanej regulacji zgoda może być
zgodą ustnie zakomunikowaną bądź tzw. zgodą
dorozumianą (konkludentną) wyrażoną poprzez zachowanie pacjenta.
Na operacje i podejmowanie procedur o podwyższonym ryzyku dla pacjenta wymagana jest od
niego/jego przedstawiciela ustawowego, opiekuna lub sąd opiekuńczy zgoda na piśmie. Obowiązek ten
nakłada przede wszystkim art. 34 Ustawy o zawodach lekarza i lekarza dentysty. Ust. 1 stanowi: „Lekarz
może wykonać zabieg operacyjny albo zastosować metodę leczenia lub diagnostyki stwarzającą
podwyższone ryzyko dla pacjenta, po uzyskaniu jego pisemnej zgody". Podobny wymóg formułowany jest
w przypadku zgody równoległej.
Konieczność uzyskania świadomej zgody wyklucza stosowanie tzw. zgody blankietowej. Dawniej
często praktykowana, była zgodą udzielaną przez pacjenta lub osobę działającą w jego imieniu na ogół
czynności leczniczych podejmowanych np. w czasie pobytu chorego w szpitalu. Obecnie leczenie na
podstawie zgody blankietowej jest podejmowaniem czynności bez jego zgody i naraża lekarzy na
odpowiedzialność nie tylko cywilną, ale także karną.
Zgodę w relacji lekarz-pacjent regulują artykuły 13, 15, 16, 17 Kodeksu Etyki Lekarskiej.
Prawa, w sensie moralnym i jurydycznym, „są to uzasadnione roszczenia, jalde mogą zgłaszać
jednostki i grupy pod adresem innych jednostek lub społeczeństwa. Mieć do czegoś prawo, to móc określić
w swobodnym akcie wyboru, co inni powinni lub czego nie powinni czynić". W bioetyce i bioprawie ważny
jest podział na prawa pozytywne i negatywne. Pierwsze uprawniają do nabywania dóbr lub usług, drugie -
uprawniają do wolności od działań innych ludzi.
Źródła praw pacjenta to m.in.:
• Konstytucja RP (art. 68 ust. 1: „Każdy ma prawo do ochrony zdrowia”)
• Kodeks etyki lekarskiej (art. 12 - 22)
• Ustawa o ochronie zdrowia psychicznego,
• Ustawa o zawodach lekarza i lekarza dentysty,
• Ustawa o zawodach pielęgniarki i położnej,
• Ustawa o zakładach opieki zdrowotnej
• Ustawa o pobieraniu i przeszczepianiu komórek, tkanek i narządów.
• Karta praw pacjenta - nie jest ustawą, ale zbiorem przepisów dotyczących praw pacjenta
zebranych z ww. dokumentów. Zawiera część ogólną i szczegółową. Wśród najważniejszych
sformułowań części ogólnej można wyróżnić:
- prawo do ochrony zdrowia
- prawo do świadczeń zdrowotnych odpowiadających wymogom wiedzy medycznej,
- prawo do natychmiastowej pomocy medycznej w zakładach opieki zdrowotnej, ze względu na
zagrożenie zdrowia lub życia pacjenta,
- prawo do intymności i poszanowania godności osobistej w czasie udzielania świadczeń,
- prawo do umierania w spokoju i godności,
- prawo do uzyskania przystępnej informacji,
- prawo do wyrażania zgody,
- prawo do kontaktu z osobami spoza szpitala,
- prawo do opieki duszpasterskiej,
- prawo do dostępu do dokumentacji medycznej,
- prawo do zachowania tajemnicy lekarskiej.
19.Ochrona pacjentów niekompetentnych w świetle najważniejszych
dokumentów bioetycznych i prawnych.
Deklaracja Barcelońska
art. 6.6. Podatność na zranienie (vulnerability) odnosi się do integralności jako podstawowej zasady
poszanowania i ochrony życia ludzi i nie-ludzi. Mówi o tym, że warunkiem wszelkiego życia jest podatność
Opracowanie: Łukasz Mokros"
2012
21

na ból, zranienie i zabicie. To, co podlega szczególnemu respektowi i ochronie, to integralność życia ze
względu na jego podatność na zranienie, (kruchość i skończoność), a nie w sensie jego pełni i
doskonałości. Podatność na zranienie dotyczy zwierząt i wszelkich systemów żywych w świecie. Dla
społeczności ludzkiej musi być traktowana jako uniwersalny wyraz kondycji ludzkiej. Przez to idea ochrony
podatności na zranienie może przerzucić most pomiędzy obcością moralną w społeczeństwie
pluralistycznym, a szacunek dla podatności na zranienie winien być sprawą fundamentalną dla polityki we
współczesnym państwie opiekuńczym. Jednakże w nowoczesnym społeczeństwie podatność na zranienie
bywa rozumiana całkiem opacznie: jakby całą podatność na zranienie, tj. cierpienie, choroby, ułomność,
kalectwo powinno się wyeliminować w celu stworzenia doskonałej istoty ludzkiej. Szacunek dla podatności
na zranienie nie jest wołaniem o doskonałe i nieśmiertelne życie, lecz rozpoznaniem i akceptacją jego
skończoności, a zwłaszcza naznaczonej cierpieniem obecności istoty ludzkiej na ziemi.
Kodeks Etyki Lekarskiej
Art. 15.
1. Postępowanie diagnostyczne, lecznicze i zapobiegawcze wymaga zgody pacjenta. Jeżeli pacjent
nie jest zdolny do świadomego wyrażenia zgody, powinien ją wyrazić jego przedstawiciel ustawowy lub
osoba faktycznie opiekująca się pacjentem.
2. W przypadku osoby niepełnoletniej, lekarz powinien starać się uzyskać także jej zgodę, o ile jest
ona zdolna do świadomego wyrażenia tej zgody.
3. Wszczęcie postępowania diagnostycznego, leczniczego i zapobiegawczego bez zgody pacjenta
może być dopuszczone tylko wyjątkowo w szczególnych przypadkach zagrożenia życia lub zdrowia
pacjenta lub innych osób.
4. Badanie bez wymaganej zgody pacjenta lekarz może przeprowadzić również na zlecenie organu
lub instytucji upoważnionej do tego z mocy prawa, o ile nie stwarza ono nadmiernego ryzyka zdrowotnego
dla pacjenta.
5. W razie nie uzyskania zgody na proponowane postępowanie, lekarz powinien nadal, w miarę
możliwości, otaczać pacjenta opieką lekarską.
Ustawa o zawodzie lekarza i lekarza-dentysty
Udzielanie informacji:
Art. 31. 6. Jeżeli pacjent nie ukończył 16 lat lub jest nieprzytomny bądź niezdolny do zrozumienia
znaczenia informacji, lekarz udziela informacji osobie bliskiej w rozumieniu art. 3 ust. 1 pkt 2 ustawy z dnia
6 listopada 2008 r. o prawach pacjenta i Rzeczniku Praw Pacjenta (Dz. U. z 2009 r. Nr 52, poz. 417).
7. Pacjentowi, który nie ukończył 16 lat, lekarz udziela informacji w zakresie i formie potrzebnej do
prawidłowego przebiegu procesu diagnostycznego lub terapeutycznego i wysłuchuje jego zdania.
Zgoda na badanie lekarskie:
Art. 32. 2. Jeżeli pacjent jest małoletni lub niezdolny do świadomego wyraż̂enia zgody, wymagana
jest zgoda jego przedstawiciela ustawowego, a gdy pacjent nie ma przedstawiciela ustawowego lub
porozumienie się z nim jest niemoż̂liwe - zezwolenie sądu opiekuńczego.
3. Jeżeli zachodzi potrzeba przeprowadzenia badania osoby, o której mowa w ust. 2, zgodę na
przeprowadzenie badania może wyrazić takż̂e opiekun faktyczny.
4. W przypadku osoby całkowicie ubezwłasnowolnionej zgodę wyraża przedstawiciel ustawowy tej
osoby. Jeżeli osoba taka jest w stanie z rozeznaniem wypowiedzieć opinię w sprawie badania, konieczne
jest ponadto uzyskanie zgody tej osoby.
5. Jeżeli pacjent ukończył 16 lat, wymagana jest takż̂e jego zgoda.
6. Jeżeli jednak małoletni, który ukończył 16 lat, osoba ubezwłasnowolniona albo pacjent chory
psychicznie lub upośledzony umysłowo, lecz dysponujący dostatecznym rozeznaniem, sprzeciwia się
czynnościom medycznym, poza zgodą jego przedstawiciela ustawowego lub opiekuna faktycznego albo
w przypadku niewyraż̂enia przez nich zgody wymagane jest zezwolenie sądu opiekuńczego.
7. Jeżeli ustawa nie stanowi inaczej, zgoda osób wymienionych w ust. 1, 2 i 4 moż̂e być wyraż̂ona
ustnie albo nawet poprzez takie ich zachowanie, które w sposób niebudzący wątpliwości wskazuje na
wolę poddania się proponowanym przez lekarza czynnościom medycznym.
Opracowanie: Łukasz Mokros"
2012
22

8. Jeżeli pacjent, o którym mowa w ust. 2, nie ma przedstawiciela ustawowego ani opiekuna
faktycznego albo porozumienie się z tymi osobami jest niemoż̂liwe, lekarz po przeprowadzeniu badania
moż̂e przystąpić do udzielania dalszych świadczeń zdrowotnych dopiero po uzyskaniu zgody sądu
opiekuńczego, chyba ż̂e co innego wynika z przepisów ustawy.
11. Badanie lub udzielenie pacjentowi innego świadczenia zdrowotnego bez jego zgody jest
dopuszczalne, jeż̂eli wymaga on niezwłocznej pomocy lekarskiej, a ze względu na stan zdrowia lub wiek nie
może wyrazić zgody i nie ma moż̂liwości porozumienia się z jego przedstawicielem ustawowym lub
opiekunem faktycznym.
13. Okoliczności, o których mowa w ust. 1 i 2, lekarz odnotowuje w dokumentacji medycznej
pacjenta.
Zgoda na zabieg operacyjny:
Art. 34. 3. Lekarz może wykonać zabieg lub zastosować metodę, o której mowa w ust. 1, wobec
pacjenta małoletniego, ubezwłasnowolnionego bądź niezdolnego do świadomego wyraż̂enia pisemnej
zgody, po uzyskaniu zgody jego przedstawiciela ustawowego, a gdy pacjent nie ma przedstawiciela lub gdy
porozumienie się z nim jest niemoż̂liwe - po uzyskaniu zezwolenia sądu opiekuńczego.
4. Jeż̂eli pacjent ukończył 16 lat, wymagana jest także jego pisemna zgoda.
6. Jeżeli przedstawiciel ustawowy pacjenta małoletniego, ubezwłasnowolnionego bądź niezdolnego
do świadomego wyraż̂enia zgody nie zgadza się na wykonanie przez lekarza czynności wymienionych w
ust. 1, a niezbędnych dla usunięcia niebezpieczeństwa utraty przez pacjenta życia lub ciężkiego
uszkodzenia ciała bądź cięż̂kiego rozstroju zdrowia, lekarz moż̂e wykonać takie czynności po uzyskaniu
zgody sądu opiekuńczego.
7. Lekarz moż̂e wykonać czynności, o których mowa w ust. 1, bez zgody przedstawiciela
ustawowego pacjenta bądź zgody właściwego sądu opiekuńczego, gdy zwłoka spowodowana
postępowaniem w sprawie uzyskania zgody groziłaby pacjentowi niebezpieczeństwem utraty ż̂ycia,
cięż̂kiego uszkodzenia ciała lub ciężkiego rozstroju zdrowia. W takim przypadku lekarz ma obowiązek, o
ile jest to możliwe, zasięgnąć opinii drugiego lekarza, w miarę możliwości tej samej specjalności. O
wykonywanych czynnościach lekarz niezwłocznie zawiadamia przedstawiciela ustawowego, opiekuna
faktycznego lub sąd opiekuńczy.
8. O okolicznościach, o których mowa w ust. 3-7, lekarz informuje pacjenta oraz jego przedstawiciela
ustawowego lub opiekuna faktycznego albo sąd opiekuńczy, a takż̂e dokonuje odpowiedniej adnotacji
wraz z uzasadnieniem w dokumentacji medycznej.
21. Tajemnica lekarska, jej treść i zakres stosowania. Tajemnica
tzw. psychiatryczna. Tajemnica lekarska dotycząca osób zakażonych HIV.
[wg Bioetyka - K. Szewczyk]
Obowiązek zachowania tajemnicy przez lekarza pojawia się już w Przysiędze Hipokratesa.
Powtarzają go także kodeksy etyki lekarskiej. Tym samym jest to jedna z najstarszych etycznych
powinności lekarskiej profesji.
Uzasadnienie tajemnicy lekarskiej
Obowiązek zachowania tajemnicy uzasadnia się dwojako - konsekwencjalistycznie i deontologicznie.
Oba typy uzasadnień są komplementarne względem siebie i razem dostarczają przekonujących racji na
rzecz obowiązku zachowania tajemnicy lekarskiej.
Argumenty konsekwencjalistyczne można podzielić na racje mieszczące się w ramach:
1) hipokratycznego utylitaryzmu stojącego na straży indywidualnego dobra pacjenta i dobra profesji,
2) użyteczności w rachunku skutków uwzględniającej także interesu innych ludzi i dobro wspólne.
Racje deontologiczne zachowania tajemnicy odwołują się do poszanowania pacjenta jako osoby.
Najważniejszym uzasadnieniem deontologicznym jest argument z obowiązku dochowania wierności
umowom, w tym tak szczególnej umowie, jaką stanowi przymierze lekarzy i ich pacjentów, Drugą, często
przywoływaną racją jest argument z poszanowania prywatności pacjentów. Niedyskrecja narusza
integralność i godność osobową ludzi. Obowiązek dochowania wierności jest także obowiązkiem lojalności
lekarza względem pacjenta. Wierność jako lojalność stanowi też zapewnienie o nienaruszalności zaufania
Opracowanie: Łukasz Mokros"
2012
23

składane podopiecznemu przez lekarza w momencie nawiązywania relacji lekarz-pacjent. Waga wierności
dia relacji lekarz-pacjent sprawia, że w etyce troski ograniczanej sprawiedliwością staje się ona jednym z
najważniejszych elementów środowiska umożliwiającego sprawowanie troski. Sankcjonowany wiernością
nakaz zachowania tajemnicy służy utrzymaniu tego środowiska zaufania i lojalności. Obowiązek ten można
uchylić jedynie wtedy, gdy utrzymanie dyskrecji zwiększa cierpienia podopiecznego i stanowi ewidentną
beztroskę wobec innych.
Przedmiotowy zakres tajemnicy lekarskiej
Aspekt prawny tajemnicy lekarskiej normuje art. 40 Ustawy o zawodach lekarza i lekarza dentysty.
Według jej ust. 1 „Lekarz ma obowiązek zachowania w tajemnicy informacji związanych z pacjentem, a
uzyskanych w związku z wykonywaniem zawodu". Jest to obowiązek czasowo nieograniczony i zgodnie z
ust. 3 tego artykułu obowiązuje nawet po śmierci podopiecznego.
Cytowany przepis ustala również tzw. zakres przedmiotowy tajemnicy przez wskazanie, jakie fakty są
nią objęte, a jakie jej nie podlegają.
Kodeks etyki lekarskiej w art. 23 powtarza innymi słowami podany w Ustawie zakres przedmiotowy i
czasowy obowiązku tajemnicy. Kodeksowe sformułowanie zwraca uwagę lekarzy, że tajemnica obejmuje
zarówno wiadomości związane z pacjentem, jak i z jego otoczeniem.
Z przywołanych regulacji wynika, że:
1. Tajemnica lekarska jest wyróżniana ze względu na lekarza będącego osobą zobowiązaną do jej
zachowania, a nie ze względu na treść informacji. Nie można mówić o naruszaniu tajemnicy lekarskiej, gdy
osoba starająca się o pracę musi ujawnić stan swego zdrowia.
2. Tajemnica lekarska obejmuje informacje związane z pacjentem i uzyskane przez lekarza w związku
z wykonywaniem profesji.
3. Tajemnica lekarska obejmuje zarówno informacje bezpośrednio dostrzeżone przez lekarza i
powierzone/zakomunikowane mu przez pacjenta, jak i wiedzę wywnioskowaną z obserwacji otoczenia
chorego.
Tajemnica psychiatryczna
W polskim prawie instytucja tajemnicy psychiatrycznej została skodyfikowana w rozdziale 6 Ustawy o
ochronie zdrowia psychicznego. Jest ona w ogólnych zarysach podobna do tajemnicy lekarskiej. Różni ją
m.in. rozszerzenie zakresu przedmiotowego. Obejmuje ona nie tylko lekarza, ale - zgodnie z art. 50 ust. 1 -
także „osoby wykonujące czynności wynikające z niniejszej ustawy".
Do przestrzegania tajemnicy psychiatrycznej i zachowania w dyskrecji „wszystkiego, o czym
powezmą wiadomość w związku z wykonywaniem tych czynności", będą zobowiązani również pozostali
członkowie białego personelu, pracownicy administracji zakładu opieki psychiatrycznej, policjanci, strażacy,
sędziowie i pracownicy sądów.
Tajemnica psychiatryczna podlega również silniejszej ochronie w porównaniu z tajemnicą lekarską.
Art. 51 Ustawy stanowi, że w dokumentacji dotyczącej badań i przebiegu leczenia pacjenta „nie utrwala się
oświadczeń obejmujących przyznanie się do czynu zabronionego pod groźbą kary". Natomiast art. 52 ust. 1
zakazuje przesłuchiwania osób zobowiązanych do zachowania tajemnicy jako świadków przyznania się
pacjenta do popełnienia takiego czynu.
Dyskusja nad sposobami kontroli rozprzestrzeniania się HIV/AIDS nim doprowadziła do propozycji
nałożenia na lekarzy obowiązku ostrzegania potencjalnych ofiar nosicieli HIV. Obowiązek ten istotnie różni
się od powinności powiadamiania ofiar.
W typowych sytuacjach powiadamiania lekarz nie zna kontaktów swoich podopiecznych. Natomiast
obowiązek ostrzegania pojawił się w relacji klinicznej, w której lekarze znają osobę znajdującą się w
potencjalnym zagrożeniu ze strony ich pacjenta. W strategii ujawniania kontaktów stroną powiadamiającą
osoby zagrożone nie są lekarze. Strategia ostrzegania powiadamianiem potencjalnych ofiar ich
podopiecznych obarcza lekarzy Jest to zasadnicza różnica między tymi podejściami decydująca o ich
odmienności.
Władze zdrowotne w USA zaproponowały w 1988 r. strategię nazwaną „przywilejem wyjawiania".
Przywilej wyjawiania sprowadza się do pozostawienia w dyskrecji lekarza decydowanie o powiadomieniu
zidentyfikowanych osób trzecich o niebezpieczeństwie infekcji. Prawo dopuszczałoby zarówno ostrzeżenie
Opracowanie: Łukasz Mokros"
2012
24

i złamanie tajemnicy, jak i postępowanie zgodne z nakazem zachowania dyskrecji i powstrzymanie się
przed takim ostrzeżeniem.
Do dyskusji nad wyżej wymienionymi tajemnicą psychiatryczną i dotyczącą osób zakażonych HIV
przyczyniło się omawianie kazusu Tatiany Tarasoff.
22. Rodzaje i zasady stosowania przymusu wobec pacjentów z zaburzeniami
psychicznymi i wobec osób będących źródłem zakażeń.
[wg Bioetyka - Szewczyk]
Wyróżnia się dwie formy przymusu: pośrednią i bezpośrednią często nazywaną przymusem
fizycznym. Przymus pośredni nakłania do zachowań przewidzianych w regulacjach prawnych posługując
się najczęściej administracyjnymi narzędziami, np. finansowymi karami za opóźnienia w obowiązkowych
płatnościach czy konsekwencjami służbowymi w stosunku do pracowników zaniedbujących obowiązek
profilaktycznych badań okresowych.
Przymus bezpośredni, zgodnie z nazwą, polega na czasowej i fizycznej bezpośredniości relacji
między osobą przymuszaną - pacjentem a tym, kto przymusza - lekarzem/pielęgniarką. W psychiatrii jest on
niezbędny, Należy jednali pamiętać, że stosowanie przymusu bezpośredniego stwarza napięcie między
talami wartościami, jak autonomia i godność pacjenta a jego dobro i dobro innych ludzi, łącznie z dobrem
wspólnym. Ustawodawca rozpoznał konieczność stosowania w psychiatrii przymusu bezpośredniego.
Jednocześnie podał rozwiązania prawne utrudniające nadużywanie tego działania. Do najważniejszych
należą:
A. Sformułowanie zamkniętej listy sytuacji, w których dopuszczalne jest stosowanie przymusu
bezpośredniego. W art. 18 ust. 1 Ustawy o ochronie zdrowia psychicznego wymienia następujące sytuacje:
1) gdy osoby z zaburzeniami psychicznymi „dopuszczają się zamachu
a) przeciwko życiu lub zdrowiu własnemu lub innej osoby, lub
b) bezpieczeństwu powszechnemu, lub
2) w sposób gwałtowny niszczą lub uszkadzają przedmioty znajdujące się w ich otoczeniu, lub
3) poważnie zakłócają lub uniemożliwiają funkcjonowanie zakładu psychiatrycznej opieki zdrowotnej
lub jednostki organizacyjnej pomocy społecznej";
4) przymus można także stosować „gdy przepis niniejszej ustawy do tego upoważnia"; przykładami
takich przepisów są art. 21 (wykonanie badania psychiatrycznego bez zgody) i art. 34 (wdrożenie leczenia
przymusowego w szpitalu lub zastosowanie przymusu w celu uniemożliwienia opuszczenia szpitala przez
pacjenta hospitalizowanego bez zgody).
B. Kolejnym prawnym zabezpieczeniem jest sformułowanie wykazu dopuszczalnych środków
przymusu bezpośredniego, który jest także zamknięty, przy czym można, zgodnie z Rozporządzeniem
Ministra Zdrowia i Opieki Społecznej (§ 1—6), używać więcej niż jednego sposobu spośród niżej
wymienionych. Do środków tych należą:
a) przytrzymanie, będące „doraźnym, krótkotrwałym unieruchomieniem osoby z użyciem siły
fizycznej",
b) przymusowe zastosowanie leków,
c) unieruchomienie, będące „dłużej trwającym obezwładnieniem osoby z użyciem pasów, uchwytów,
prześcieradeł lub kaftana bezpieczeństwa",
d) izolacja polegająca „na umieszczeniu osoby, pojedynczo, w zamkniętym pomieszczeniu".
C. Trzecim bezpiecznikiem; utrudniającym nadużywanie przymusu bezpośredniego jest przywołanie
w Ustawie zasady minimalizacji rozmiarów i negatywnych następstw jego zastosowania. Podaje ją ust. 4
art. 18: „Przy wyborze środka przymusu należy wybierać środek możliwie dla tej osoby najmniej uciążliwy, a
przy stosowaniu przymusu należy zachować szczególną ostrożność i dbałość o dobro tej osoby".
D. Ważnym bezpiecznikiem jest również wymóg odnotowania w dokumentacji każdego przypadku
zastosowania przymusu bezpośredniego. Unieruchomienie i izolacja wiążą się z obowiązkiem wypełnienia
tzw. karty zastosowania unieruchomienia lub izolacji. Decyzje o przymusie podejmuje lekarz, W
wyjątkowych sytuacjach, gdy nie można uzyskać decyzji lekarza, o przymusie może zadecydować
pielęgniarka, musi jednak o tym niezwłocznie powiadomić lekarza.
Opracowanie: Łukasz Mokros"
2012
25

Instytucja przymusu bezpośredniego nie umniejsza znaczenia autonomii i świadomej zgody we
współczesnej medycynie. Podobnie jak w innych specjalnościach, obowiązkiem lekarza/pielęgniarki jest
informowanie pacjenta o czynnościach podejmowanych wobec niego łącznie z uzasadnieniem ich
celowości. Dotyczy to także instytucji przymusu. '
Przymusowe badania psychiatryczne
Art. 21 ust. 1 Ustawy o ochronie zdrowia psychicznego zezwala na przymusowe badania
psychiatryczne, łącznie z możliwością odwołania się do przymusu bezpośredniego. Przymusowe badania,
powtórzę raz jeszcze, nie unieważniają ani trochę autonomii pacjenta i wagi świadomej zgody. Można je
podjąć wyłącznie wobec pacjenta, którego „zachowanie wskazuje na to, że z powodu zaburzeń
psychicznych może:
a) „zagrażać bezpośrednio własnemu życiu",
b) „albo życiu lub zdrowiu innych osób",
c) bądź z powodu tych zaburzeń osoba „nie jest zdolna do zaspokajania podstawowych potrzeb
życiowych".
Zauważmy, że ustawodawca zawęża możliwość przymusu badań usprawiedliwianych najlepiej
pojętym interesem pacjenta do sytuacji, w których osoba z powodu zaburzeń psychicznych może zagrażać
własnemu życiu i tylko życiu, a nie zdrowiu.
Lekarz może się uciec do przymusu bezpośredniego w sytuacji, gdy pacjent zagraża własnemu
zdrowiu, natomiast cytowany przepis zabrania mu w tych okolicznościach poddania podopiecznego
przymusowemu badaniu.
Przymusowa hospitalizacja psychiatryczna
Regułą w hospitalizacji psychiatrycznej, podobnie jak w leczeniu psychiatrycznym, jest dobrowolność
umieszczenia w szpitalu. Przymusowa hospitalizacja stanowi jedynie wyjątek od tej zasady. Jej
wyjątkowość znalazła wyraz w Ustawie o ochronie zdrowia psychicznego. Podano trzy warunki (tryby)
zezwalające na uchylenie dobrowolności hospitalizacji:
A. Tryb pierwszy opisany w art. 23 ust. 1. Zezwala on na umieszczenie w szpitalu osób, o których
wiemy, że są psychicznie chore, jeśli spełnione są następujące warunki:
a) pacjent z powodu choroby zagraża własnemu życiu,
b) życiu i zdrowiu innych osób,
c) zagrożenie to musi być bezpośrednie i bliskie spełnienia się; bliskość spełnienia
się czyni warunek przymusowej hospitalizacji bardziej restrykcyjnym w porównaniu z warunkiem
przymusowego badania, w którym mówi się o „możliwości" bezpośredniego zagrożenia,
d) o zagrożeniach tych musimy wnioskować z zachowania tej konkretnej osoby, której hospitalizację
rozważamy, a nie np. z ogólnej natury chorób psychicznych.
Nadużywaniu instytucji przymusu i minimalizowaniu skutków uchylenia świadomej zgody na
hospitalizację służą także kolejne postanowienia Ustawy. Wymagają one, aby decyzje o przyjęciu do
szpitala wydawał lekarz po osobistym zbadaniu pacjenta i po zasięgnięciu w miarę możliwości opinii
drugiego psychiatry albo psychologa. Decydując się na przymus hospitalizacji lekarz jest „obowiązany
wyjaśnić choremu przyczyny przyjęcia do szpitala bez zgody i poinformować go o jego prawach".
B. Tryb drugi podaje art. 24 ust. 1 Ustawy. Różni się on od trybu pierwszego tym, że dotyczy osób, o
których nie wiemy, czy są chore psychiczne, czy nie i przyjmuje się je do szpitala, aby wyjaśnić te
wątpliwości. Hospitalizacja nie może trwać dłużej niż 10 dni. Pozostałe wymogi nakładane art. 23 muszą
być spełnione.
C. Tryb trzeci jest trybem sądowym, gdyż o przymusowej hospitalizacji, m.in. na wniosek małżonka,
postanawia sąd opiekuńczy. Zgodnie z art. 29 w tym trybie do szpitala może być przyjęta „osoba chora
psychicznie:
1) której dotychczasowe zachowanie wskazuje na to, że nieprzyjęcie do szpitala spowoduje znaczne
pogorszenie stanu jej zdrowia psychicznego, bądź
Opracowanie: Łukasz Mokros"
2012
26

2) która jest niezdolna do samodzielnego zaspokajania podstawowych potrzeb życiowych, a
uzasadnione jest przewidywanie, że leczenie w szpitalu psychiatrycznym przyniesie poprawę stanu jej
zdrowia".
Przymus leczenia psychiatrycznego
Spełnienie warunków usprawiedliwiających przymus hospitalizacji nie oznacza automatycznego
zezwolenia na leczenie pacjenta bez jego zgody w dowolnym zakresie. Art. 33. ust. 1 Ustawy o ochronie
zdrowia psychicznego stanowi, że w odniesieniu do osoby przymusowo hospitalizowanej „można stosować
niezbędne czynności lecznicze, mające na celu usunięcie przewidzianych w ustawie przyczyn przyjęcia bez
zgody". W ust. 3, cytowanego artykułu Ustawa zobowiązuje Ministra Zdrowia do wydania po zasięgnięciu
opinii Naczelnej Rady Lekarskiej wykazu świadczeń o podwyższonym ryzyku dla pacjenta, Wymagają one
osobnej zgody pacjenta przymusowo hospitalizowanego lub jego przedstawiciela ustawowego. Mieszczą
się w nim elektrowstrząsy, leczenie metodami śpiączkowymi (np, śpiączki insulinowe) i wykonanie punkcji
potylicznej lub lędźwiowej w celu pobrania płynu mózgowo-rdzeniowego bądź podania leków.
Zgodnie z ust. 4 przymusu leczenia nie można używać w stosunku do pacjentów hospitalizowanych
w trybie drugim, tzn. wobec osób, o których nie wiemy, czy są chore psychiczne, czy nie i przyjmujemy je
do szpitala, aby wyjaśnić te wątpliwości. Póki ich nie wyjaśnimy, możemy stosować wyłącznie obserwację
pacjenta jako metodę diagnostyczną.
Przymus badań diagnostycznych
Przymus badań diagnostycznych dotyczy niektórych chorób zakaźnych, w tym chorób
przenoszonych przez kontakty seksualne, transmitowanych z matki na dziecko i gruźlicy płuc. Zgodnie z
art. 5 ust. 1 Ustawy o chorobach zakaźnych i zakażeniach osoby przebywające na terenie Rzeczypospolitej
Polskiej są zobowiązane do: „poddawania się badaniom, mającym na celu wykrywanie zakażeń i chorób
zakaźnych, w tym również poddawania się postępowaniu mającemu na celu pobranie lub dostarczenie
materiału do tych badań", np. krwi.
Art. 6 ust. 1 konkretyzuje ten przepis, wyliczając „zakażenia i choroby zakaźne" objęte
obligatoryjnymi testami. Obowiązkowi badań diagnostycznych podlegają m.in. „kobiety w ciąży, które były
narażone na zakażenie HIV oraz noworodki urodzone przez matki zakażone HIV lub krętkiem bladym".
Przymus wykonywania testów wykrywających HIV wciąż jest problemem etycznie spornym i budzącym
kontrowersje, szczególnie nasilone w przypadku nosicielek wirusa będących w ciąży. Obowiązkowość
badań w kierunku innych schorzeń, również przenoszonych przez kontakty seksualne, jak np. kiły
wymienionej w przepisie, nie wywołuje tak silnych kontrowersji.
Choroby objęte przymusem potrafimy leczyć z dostateczną przynajmniej efektywnością. Wykrycie
zakażenia, np. krętkiem bladym, i wdrożona na podstawie przeprowadzonych testów kuracja chorego na
kiłę służy zarówno jego indywidualnemu dobru, przywracając mu zdrowie, jak i dobru wspólnemu - przez
eliminację zakażeń ze społeczeństwa podnosi się poziom jego zdrowotności, co ma również pozytywny
oddźwięk w wielu sferach społecznej aktywności, rośnie m.in. efektywność pracy ozdrowieńców.
Przedstawione rozumowanie pokazało, że w celu etycznego uzasadnienia obowiązku diagnostyki chorób i
zakażeń dających się skutecznie leczyć można przywołać te same zasady, którymi posługujemy się w
sankcjonowaniu obligatoryjnych szczepień, czyli chociażby zasadę całościowości.
W przypadku HIV/AIDS nie dysponujemy jeszcze skutecznym leczeniem. Przeciwko tezie o
przydatność obligatoryjnych testów dla poprawy zdrowia publicznego jako dobra wspólnego dobitnie
przemawiają dane epidemiologiczne, Powiększanie się puli pacjentów ze zdiagnozowanym nosicielstwem
HIV nie zwiększa odporności grupowej ani nie przyczynia się do zmniejszenia się liczby osób zdrowych.
Również pogląd o zwiększonej kontroli i efektywniejszym monitorowaniu źródeł potencjalnych zakażeń nie
może być przekonująco broniony.
Stwierdzenie seropozytywności nie jest dla pacjentów przeżyciem psychicznie neutralnym. Jego
następstwem mogą być różnorakie i o różnym nasileniu zaburzenia psychiczne, m.in. depresja i stany
lękowe. Wprowadzenie przymusu diagnostyki najprawdopodobniej zwiększyłoby częstość tych
negatywnych skutków obniżających zdrowie publiczne. Z dokonanego przeglądu danych
epidemiologicznych, mimo jego fragmentaryczności, wynika, że argument z dobra wspólnego nie może być
argumentem uzasadniającym moralnie przymus diagnostyki HIV.
Opracowanie: Łukasz Mokros"
2012
27

Z braku przesłanek usprawiedliwiających etycznie przymus diagnostyki HIV dobrem indywidualnym i
dobrem wspólnym nie można ich także usankcjonować zasadą całościowości. Przeciw wprowadzeniu
obligatoryjnych testów wykrywających zakażenie HIV u ciężarnych przemawiają te same podane wyżej
racje wykorzystywane w argumentacji przeciwko przymusowej diagnostyce tego wirusa u pozostałych grup
pacjentów. Za ewentualnym prawnym usankcjonowaniem obligatoryjnych testów przywoływane są
następujące argumenty:
• argument z odrzucenia ekcepcjonalizmu badań - wszystkie kategorie pacjentów są objęte
badaniami diagnostycznymi (medykalizacja!)
• duża skuteczność stosowania tej procedury w zapobieganiu transmisji HIV z matki na dziecko
• „prawo dziecka do diagnostyki”
Z przedstawionych rozważań wynika, że przymusowej diagnostyki HIV nie można moralnie
usprawiedliwić żadną z omówionych racji. Wyjątek stanowi obligatoryjność badań przy transfuzjach i
dawstwie krwi. W innych sytuacjach każdy obywatel lub jego pełnomocnik powinien zdecydować, czy
poddanie się testom leży w jego interesie, czy też nie. Obowiązkiem państwa jest udostępnienie badań
pacjentom, którzy wyrażą na nie chęć.
23. Zasada całości i jej modyfikacje. „Społeczna” zasada całości a problem
dobra indywidualnego. (Jak usprawiedliwisz etycznie przymus szczepień
ochronnych? Jak uzasadnisz etyczną niedopuszczalność przymusowych badań
diagnostycznych na nosicielstwo wirusa HIV?)
[wg Bioetyka - K. Szewczyk]
W bioetyce katolickiej w uzasadnianiu przymusu popularne jest korzystanie z zasady całościowości
(principium totalitatis) sięgającej nauczania św. Tomasza z Akwinu. Pryncypium zawdzięcza nazwę
twierdzeniu, że społeczeństwo tworzy całość - funkcjonalny system. Bycie systemową całością oznacza, że
społeczeństwo jest czymś więcej niż sumą jednostek wchodzących w jego skład, że ma nowe właściwości
nie sprowadzalne do sumy właściwości poszczególnych ludzi.
Zasada całościowości stanowi etyczną konsekwencję przedstawionego twierdzenia o
nieagregacyjnym charakterze społeczeństwa. Zgodnie z nią:
- jeżeli w konflikt wchodzą dobra tego samego rodzaju i tej samej wartości różniące się jedynie
zakresowo, np. zdrowie publiczne i zdrowie jednostek,
- i porównywalne jest nasilenie potrzeb, np. jednostkowych i społecznych potrzeb zdrowotnych,
- wówczas pierwszeństwo nad dobrem indywidualnym ma społeczne dobro wspólne.
Moralnym usprawiedliwieniem zasady całościowości są dwie racje. Po pierwsze, uznanie wyższości
dobra indywidualnego prowadziłoby do naruszenia dóbr innych ludzi i całości społecznej. Po drugie, dobro
wspólne w całości społecznej powinno służyć jej członkom i w tym znaczeniu jest ostatecznie
podporządkowane indywidualnemu dobru osoby ludzkiej.
To najszersze rozumienie omawianego pryncypium nazwę
społeczną zasadą całościowości.
Wykorzystywane jest ono przede wszystkim do moralnego sankcjonowania obowiązkowych szczepień i
badań profilaktycznych.
W nauczaniu Kościoła katolickiego spotykamy się także z dwiema kolejnymi modyfikacjami
principium totalitatis::
Somatyczną zasadą całościowości. Jest to zakresowo najbardziej wąskie rozumienie
prezentowanej zasady. Pius XI naucza, że „poszczególny człowiek częściami swego ciała tylko do tych
celów rozporządza, do których przez przyrodę są przeznaczone. Nie można ich niszczyć lub kaleczyć lub w
jaki inny sposób udaremniać naturalnego ich przeznaczenia, chyba że tego wymaga zdrowie ciała całego".
Somatyczna zasada całościowości moralnie usprawiedliwia medycznie wskazane procedury naruszające
integralność cielesną jednostki, np. wycięcie wyrostka robaczkowego podyktowane jego stanem zapalnym.
Psychosomatyczna zasada całościowości jest modyfikacją rozszerzającą jej somatyczny wariant.
Rozszerzenie polega na podporządkowaniu somatycznej całości duchowi (integralności psychicznej). Pius
XII: „Do podporządkowania się poszczególnych organów organizmowi i jego własnej celowości dodaje się
Opracowanie: Łukasz Mokros"
2012
28

jeszcze podporządkowanie się organizmu duchowej celowości samej osoby". Omawiana modyfikacja
przywoływana jest jako usprawiedliwienie pobierania narządów parzystych od żywych dawców.
Obowiązek szczepień ochronnych należy do najbardziej rozpowszechnionej formy przymusu w
medycynie. Dotyczy on przede wszystkim dzieci i młodzieży oraz osób mających styczność, np.
zawodową, z zakaźnymi chorobami objętymi obligatoryjną wakcynacją.
Waga poszczególnych racji uzasadniających moralnie przymus wakcynacji zależna jest w dużej
mierze od powodzenia i etapu wdrażania programów szczepień. Na początku wakcynacja służy
jednoczesnej realizacji dobra indywidualnego i wspólnego. Udany program obniża zazwyczaj wysoką
częstość zachorowań, a z powodu relatywnie niskiej liczby osób poddanych szczepieniu nie ujawniają się
jeszcze w dużej skali ewentualne szkodliwe skutki uboczne szczepienia. Równocześnie wzrastająca
masowość wakcynacji sprawia, że w społeczności objętej akcją narasta tzw. odporność grupowa bądź
populacyjna na chorobę, przeciwko której wdrożono program.
Konieczność uwzględniania interesu społeczności, której jesteśmy członkami, sprawia moim
zdaniem, że najsilniejszą racją sankcjonującą przymus zarówno w pierwszej fazie szczepień, jak i na
kolejnych etapach podjętej akcji jest pryncypium całościowości ważące dobro indywidualne i wspólne oraz
stopień nasilenia jednostkowych i społecznych potrzeb zdrowotnych. Konsekwencjalistyczny rachunek
zysków i zagrożeń oraz najlepiej pojęte dobro pełnią rolę sankcji pomocniczych. Ważenie czterech
pryncypiów z uszczegóławianiem zasady sprawiedliwości nakazującym brać pod uwagę dobro wspólne,
jakim jest odporność grupowa, wydaje się zbyt skomplikowane i z tego powodu mało przydatne w funkcji
moralnej sankcji przymusu szczepień ochronnych.
[nt. przymusu badań diagnostycznych na nosicielstwo HIV - patrz: punkt 22]
24. Realizacja praw pacjenta do wolności od bólu w stanie terminalnym
(zasada podwójnego skutku, sedacja terminalna)
[wg Eutanazja a etyczne podstawy medycyny stanów terminalnych - A. Alichniewicz, Bioetyka - K. Szewczyk]
Problemem związanym z analgezją stanów terminalnych jest to, że w wyniku stosowania coraz
większej dawki środków przeciwbólowych zbliżamy się do dawki śmiertelnej i tym samym możemy
doprowadzić do przyspieszenia bądź spowodowania śmierci pacjenta. Uderza to w podstawy opieki
paliatywnej. Aby odróżnić takie działanie od czynnej eutanazji należy posłużyć się zasadą podwójnego
skutku.
Zasada ta dotyczy sytuacji, gdy działanie, które samo w sobie jest dobre (lub przynajmniej neutralne)
powoduje dwa skutki - dobry i zły. Można jednak to działanie moralne usprawiedliwić, jeśli intencją sprawcy
był jedynie skutek dobry, a zły był niezamierzony. Innymi słowy - nie liczy się do końca czyn sam w sobie,
ale też intencje, które kierowały jednostkę do jego popełnienia.
Niektórzy filozofowie (niejaki Garcia) wskazują na istotność odróżnienia zamierzenia od
przewidywania. Jak to uczynić? Garcia proponuje, aby pewne stany psychiczne (postawy propozycjonalne)
podzielić na postawy sprzyjające bądź przeciwstawiające się realizacji danego celu i postawy, które
oceniają wartość sądu (twierdzenie, pewność, przypuszczenie, wątpienie). Ocenie moralnej podlegać mogą
tylko te pierwsze, będące wyrazem chęci, intencji realizacji danego celu.
Zdaniem prof. Szewczyka odniesienie zasady podwójnego skutku do końca życia ludzkiego spełnia
dwa zadania. Po pierwsze, daje bezpieczeństwo moralne ludziom przekonanym, że celowe uśmiercenie
pacjenta w intencji zaoszczędzenia mu cierpień jest moralnym złem. Po drugie, niezależnie od moralnych
przekonań stosujących ją podmiotów, ułatwia opiekę paliatywną tam, gdzie eutanazja jest prawnie zakazan,
czyli - poza Belgią i Holandią - we wszystkich krajach.
25. Zasada proporcjonalności w opiece terminalnej. (Zwyczajne i
nadzwyczajne środki lecznicze).
[wg Eutanazja a etyczne podstawy medycyny stanów terminalnych - A. Alichniewicz, Bioetyka - K. Szewczyk]
Zasada proporcjonalność nakłada na pacjentów moralny obowiązek poddania się zabiegom
proporcjonalnym. Zwalnia z tego obowiązku w stosunku do środków nieproporcjonalnych. Pracownicy
służby zdrowia są zobligowani do świadczenia usług proporcjonalnych, ale nie mają moralnego obowiązku
podejmowania i prowadzenia terapii nieproporcjonalnej.
W Deklaracji o eutanazji wyróżniono dwa rodzaje kryteriów klasyfikacji środków:
Opracowanie: Łukasz Mokros"
2012
29

• obiektywne - dotyczą samych środków (np. skuteczność terapeutyczna, skutki uboczne, koszt)
• subiektywne - dotyczące chorego (system wartości moralnych pacjenta, czynniki psychologiczne,
relacje z najbliższymi)
Zasada środków zwyczajnych i nadzwyczajnych (proporcjonalnych/nieproporcjonalnych) jest
rozumiana na różne sposoby, najczęstsze interpretacje to:
I. Ocena czy środek jest zwyczajny czy nadzwyczajny w zależności od stopnia jego technicznego
wyrafinowana. Koncepcja chybiona, ale dość popularna, gdyż odpowiada intuicyjnemu pojmowaniu
środków. W tym ujęciu środki nie zależą od stanu pacjenta, rokowania, zgody/niezgody pacjenta na
proponowane postępowanie lekarskie. Odmianą tej wykładni jest uznanie środków zwyczajnych za
pochodzenia naturalnego, a nadzwyczajnych - za nienaturalne. Postrzegać można środki w obrębie tej
koncepcji jako tanie/drogie.
II.Wykładnia czysto medyczna występuje w dwóch wersjach:
1) określenie (nad)zwyczajności środków zależy od danej choroby czy danego stanu. Kryterium
podziału stanowi zatem to, czy dana procedura ma charakter tradycyjny, rutynowy, czy też jest
niezwykłym postępowaniem lekarskim (heroicznym). Odmiana tego ujęcia - środki nadzwyczajne =
nieinwazyjne; zwyczajne = inwazyjne, agresywne.
2) Terapią nadzwyczajną jest terapia daremna (patrz: zagadnienie 26.)
III. Klasyfikacja danego środka zależy od brzemienia, jaki dany środek nakłada:
1) na pacjenta - obciążenie w postaci bólu, dyskomfortu, kosztów
2) na pacjenta lub inne osoby
Robert Veatch uważa jednak, że nakładanie ciężaru również na inne osoby niż pacjenta nie ma sensu
- jest to jego zdaniem bliższe selekcji pacjentów niż zasadzie proporcjonalności gdy występuje niedobór
środków medycznych
IV. Czysto moralna wykładni odróżnienia środków zwyczajnych i nadzwyczajnych odwołuje się do
„znaczących moralnie, pozamedycznych aspektów opieki nad pacjentem: jego sytuacji finansowej,
zobowiązań rodzinnych, relacji z najbliższym otoczeniem, relacji osoba pacjenta a dobro wspólne, a
także tego, czy uporządkował swoje sprawy z Bogiem i bliźnimi”.
V.
Szerokie rozumienie zasady środków zwyczajnych i nadzwyczajnych - mówi o tym, że brzemię
stanowi nie tylko dany środek, ale przede wszystkim „brzemię życia, jakie wynika z zastosowania danego
środka” (D. Callahan) jest kryterium uznania go za zwyczajny albo nadzwyczajny.
Kryterium brzemienia życia zawiera w sobie kwalifikację jakości życia wynikającej z zastosowania
środka ocenianego przez pacjenta. Można to ująć w ten sposób, że pacjent zadaje sobie pytanie „Jak
będzie wyglądało moje życie kiedy zastosuję dany środek?”.
Zasada proporcjonalności, obligując pacjenta do poddawania się leczeniu proporcjonalnemu,
nakłada ograniczenia na negatywny aspekt pryncypium szacunku dla autonomii. Kompetentny pacjent
może odmówić zgody na dane leczenie, nawet jeśli odmowa oznacza śmierć. Nie mniej zdaniem wielu ludzi
istnieje moralny obowiązek poddania się terapii, która zwiększa szanse na wyzdrowienie albo podtrzymanie
życia. Dla chrześcijan życie to dar Boga i, ich zdaniem, takim darem nie wolno im dowolnie dysponować.
Dla ateistów ktoś kto nie podda się leczeniu proporcjonalnemu, nie owijając w bawełnę, jest po prostu
idiotą.
Inaczej sprawa ma się w przypadku leczenia nieproporcjonalnego. Odmowa przez pacjenta poddania
się leczeniu nieproporcjonalnemu nie jest samobójstwem, a zastosowanie się lekarza do życzenia
podopiecznego nie stanowi współudziału w samobójstwie albo zabójstwa. Podobnie decyzję chorego
winna zaakceptować rodzina.
26. Koncepcja medycznej daremności i środków minimalnych.
[wg. Bioetyka - K. Szewczyk, Eutanazja a etyczne podstawy medycyny stanów terminalnych - A. Alichniewicz]
Koncepcja medycznej daremności.
Na sformułowanie zasady medycznej daremności wpływ miał napływ do bioetyki akademickiej
lekarzy. Nieusatysfakcjonowani zasadą proporcjonalności (w jej szerokim ujęciu) ze względu na jej
Opracowanie: Łukasz Mokros"
2012
30

filozoficzno-religijny charakter i subiektywne wyróżniki, postanowili zaproponować regułę, która będzie
oparta na ilościowych wskaźnikach dostarczanych przez naukę na temat skuteczności danej terapii.
Oceny daremności leczenia nie wolno mylić z szacowaniem jego ekonomicznej efektywności. Nie
mniej umiejętnie stosując zasadę daremności można istotnie zmniejszyć wydatki i lepiej uprawiać
sprawiedliwą medycynę troski.
W medycznym ujęciu zasady proporcjonalności daremność medyczna jest utożsamiana z środkami
nieproporcjonalnymi.
Jak jest rozumiana terapia daremna?
a) jako terapia nie dająca szansy przeżycia
• w bardzo wąskim sensie fizjologicznym, czyli jako brak jakiegokolwiek skutku, choćby najbardziej
ograniczonego czy problematycznego (przykład: pacjent, u którego nie udaje się przywrócić pracy serca);
definicja rzadko stosowana, gdyż w warunkach klinicznych dotyczyłaby znikomej liczby przypadków;
• jako brak szans na przedłużenie pacjentowi życia poza bezpośredni kryzys (przykład: pacjent został
zreanimowany, ale praca serca za chwilę ponownie ustanie)
• jako jako brak szansy na przedłużenie pacjentowi życia: pacjent umrze w bardzo niedalekiej
przyszłości; niekiedy jest to także wyrażane jako brak szansy na opuszczenie przez pacjenta szpitala,
choć ściśle biorąc, nie jest to równoznaczne ze śmiercią w bardzo krótkim czasie (przykład: u pacjenta
przywrócono spontaniczną pracę serca, ale niedługo umrze wskutek istniejącej rozsianej choroby
nowotworowej)
b) jako terapia nie dająca szans leczniczych - terapia nie ma wpływu na istniejącą chorobę
nieuleczalną, która spowoduje śmierć pacjenta w niezbyt długim czasie - tygodni, miesięcy, ale nie lat
(przykład: resuscytacja u pacjenta z zaawansowaną marskością wątroby);
c) jako brak szans na poprawę stanu pacjenta, to znaczy osiągnięcie akceptowalnej jakości życia
(Ten element przez Alichniewicz jest wymieniany, a przez Szewczyka nie, można go zapewne podpiąć
pod punkt b).
Zasada opieki podstawowej (środków minimalnych)
Zasada ta nakazuje personelowi medycznemu wdrażanie i kontynuowanie aż do śmierci procedur
wchodzących w skład tzw. opieki podstawowej. Np. wg dokumentu opracowanego przez niemiecką
korporację medyczną Zasady Izby lekarskiej dotyczące towarzyszenia lekarzy w umieraniu (1998, 2004) na
opiekę podstawową składają się:
1) godziwe warunki chorowania i umierania
2) uwaga personelu zindywidualizowana i ukierunkowana na konkretne potrzeby pacjentów
3) higiena osobista
4) uśmierzanie bólu, niewydolności oddechowej i nudności
5) uciszanie głodu i pragnienia
Istotą i celem opieki terminalnej, zgodnie z tym zaleceniem, nie jest utrzymanie prawidłowej wartości
parametrów fizjologicznych, lecz zaspokajanie indywidualnych potrzeb i zapewnienie odpowiedniej opieki
paliatywnej.
Sztuczne odżywianie, wedle redakcji dokumentu z 1998 roku, nie jest zaliczane do opieki
podstawowej. Wyjątek stanowią pacjenci w stanie trwale wegetatywnym (PVS) - w ich przypadku sztuczne
nawadnianie i odżywianie jest obowiązkowe. Cały czas prowadzone są jednak dyskusje na temat uznania
sztucznego nawadniania i odżywiania za środek minimalny czy jako procedura. Za pierwszą koncepcją
opowiada się przede wszystkim Kościół katolicki, powołujący się przede wszystkim na godność człowieka.
Przeciwnicy tego ujęcia w swojej argumentacji proponują przykład, że w przypadkach gdy pacjent nie
odczuwa łaknienia ani pragnienia (zaawansowana demencja, stan terminalny) ciężko mówić o godności,
gdy karmimy pacjenta przymusowo.
27. Etyczne i prawne dokumenty eutanatyczne
[wg. Bioetyka - K. Szewczyk]
Ważniejsze dokumenty eutanatyczne:
Opracowanie: Łukasz Mokros"
2012
31

• Deklaracja o eutanazji Kongregacji Nauki Wiary (1980) - proponuje umiarkowanie szeroką definicję
eutanazji;
• Ustawa o godnej śmierci stanu Oregon (1994) - dopuszcza jedynie wspomagane samobójstwo,
zakaz eutanazji czynnej;
• Ustawa o zakończeniu życia na żądanie i pomocnictwie w samobójstwie obowiązująca w Holandii
(2001)
• Ustawa o eutanazji obowiązująca w Belgii (2002) - wzorowana na ustawie holenderskiej;
Deklaracja o eutanazji
Jej redaktorzy przez eutanazję rozumieją „działanie lub wstrzymanie się od działania, powodujące
śmierć z samej swej natury, lub dokonane w intencji spowodowania śmierci, w celu wyeliminowania
wszelkiego bólu. Eutanazja usytuowana jest więc na poziomie intencji i zastosowania metod".
W dokumencie nie jest wymieniana wola podmiotu jako cecha definicyjna eutanazji, co nauczanie
Kościoła motywuje określaniem życia jako „dar Boga”. Także zgodnie z tym nauczaniem eutanazja jest
dopuszczalna i uznana za dobrą jeśli jest karą za złe uczynki. Fuj, katolicy.
Definicja eutanazji w Deklaracji nie obejmuje pomocy w samobójstwie motywowanej ulgą w cierpieniu
drugiego człowieka. Można to także odnieść do określania życia jako daru Boga przez katolików (i szerzej -
chrześcijan).
Ustawa o zakończeniu życia na żądanie i pomocnictwie w samobójstwie
Zamiast pojęcia „eutanazja” pojawia się w tym dokumencie sformułowanie „zakończenie życia na
żądanie”. Wg art. 1 jest to „umyślna pomoc drugiej osobie w popełnieniu samobójstwa lub zaopatrzenie jej
w środki do jego popełnienia”. Praktycznie „druga osoba” oznacza lekarza. Dokument ten nowelizuje
Kodeks karny, ponieważ wyłącza karalność sprawcy eutanazji i pomocnika w samobójstwie.
Art. 2 § 1 Ustawy o zakończeniu życia podaje 6 kryteriów ostrożności. Lekarz kończący życie drugiej
osoby lub pomagający jej w samobójstwie musi:
,,a) być przekonany, że żądanie pacjenta jest dobrowolne i w pełni przemyślane;
b) być przekonany, że cierpienie pacjenta jest trwałe i nie do zniesienia, i nie ma perspektyw na
poprawę tego stanu;
c) poinformować pacjenta o jego sytuacji i perspektywach;
d) dojść wraz z pacjentem do przekonania, że nie istnieje żadna rozsądna alternatywa rozwiązania
istniejącej sytuacji;
e) skonsultować się co najmniej z jednym niezależnym lekarzem, który po osobistym zbadaniu
pacjenta musi sporządzić pisemną opinię potwierdzającą spełnienie kryteriów ostrożności wymienionych w
punktach od a do d;
f) zakończyć życie pacjenta lub pomóc mu w samobójstwie z zachowaniem wymogów właściwej
opieki medycznej."
Po dokonaniu eutanazji lekarz jest zobowiązany poinformować stosownym pismem koronera, gdyż
pomoc w samobójstwie nie jest zgonem z przyczyn naturalnych. Dalej, zanim nastąpi pogrzeb zmarłej
osoby, potrzebny jest cały ciąg biurokratycznych czynności.
Dokument zezwala na eutanazję i pomoc w samobójstwie osobom w wieku poniżej 18 lat. Pacjenci w
wieku 16-18 , jeśli działają z rozeznaniem i są zdolni do oceny własnego dobra, sami decydują o pomocy w
samobójstwie, zalecana jest jednak konsultacja z prawnymi opiekunami. W przypadku pacjentów w wieku
12-16 potrzebna jest zgoda podwójna.
Wg dokumentu eutanazja i pomoc w samobójstwie jest rozumiana bardzo wąsko. Sprawcą musi być
lekarz, a celem jego działań jest spowodowanie śmierci na wyraźne, swobodne i ponawiane żądanie
podopiecznego. Eutanazja niedobrowolna, zabójstwo wbrew woli ofiary (często na żądanie) i pomoc w
samobójstwie dziecka poniżej 12 lat nie jest eutanazją!
Ustawa o godnej śmierci stanu Oregon
Zgodnie z Ustawą pomocy w samobójstwie może żądać pacjent:
a) mający osiemnaście lat i więcej (dorosły);
b) będący mieszkańcem Oregonu;
Opracowanie: Łukasz Mokros"
2012
32

c) u którego zdiagnozowano terminalną fazę choroby z rokowaniem przeżycia do 6 miesięcy.
Diagnoza i prognoza muszą być potwierdzone przez lekarza prowadzącego i lekarza konsultanta.
Prognozowane przeżycie wyklucza zakwalifikowanie pacjentów do wspomaganego samobójstwa jedynie ze
względu na ich wiek lub niepełnosprawność. W odróżnieniu od regulacji holenderskiej Ustawa Oregonu nie
podaje kryterium nieznośnego cierpienia jako warunku żądania pomocy w samobójstwie;
d) dobrowolnie zgłaszający życzenie śmierci.
Do najważniejszych warunków otrzymania recepty należą:
1. Dwukrotnie przez pacjenta słownie wyrażone żądanie.
2. Złożenie prośby na piśmie, wypełniając wyżej omówiony formularz.
Omawiany dokument zakazuje lekarzowi i „każdej innej osobie" zakończenia życia pacjenta przez
„letalną iniekcję", „zabójstwo z litości" czy „eutanazję czynną".
28. Argumenty za i przeciw mówieniu pacjentowi prawdy o niepomyślnym
rokowaniu. Przywilej terapeutyczny.
[wg. Bioetyka - K. Szewczyk]
Przywilej terapeutyczny przyznaje lekarzowi prawo ocenzurowania informacji jeśli wie, że jej
wyjawienie wyrządziłoby krzywdę pacjentowi. Przywilej ten potwierdza Ustawa o zawodach lekarza i lekarza
dentysty w art. 31 ust 4. oraz Kodeks Etyki Lekarskiej w art. 17. Oznacza to, że przywilej terapeutyczny jest
jak najbardziej usankcjonowany prawnie.
Ustawowa regulacja potrójnie ogranicza stosowanie przywileju terapeutycznego do sytuacji, w
których:
a) rokowanie jest niepomyślne dla pacjenta,
b) wg oceny lekarza ograniczenie prawdy ma na celu dobro pacjenta,
c) chory nie żąda ujawnienia pełnej informacji o stanie zdrowia i rokowaniu.
Komunikowanie prawdy pacjentowi wchodzącemu w stan terminalny i choremu umierającemu nie
powinno być jednorazowym aktem, lecz procesem, W niektórych przypadkach może on trwać równie długo
jak umieranie pacjenta.
Częstym argumentem przeciw mówieniu prawdy jest to, że „zabija nadzieję” - póki pacjent nie wie o
niepomyślnym rokowaniu, ma nadzieję na wyzdrowienie; a przecież, zgodnie z przekonaniem polskiego
środowiska lekarskiego, dzięki tej nadziei chory może dłużej pozostać przy życiu - nadzieja jest jak lek.
Problem polega jednak na tym, że nadzieja jest często powodem, dla którego lekarze pomijają zupełnie
zasadę proporcjonalności i daremności terapeutycznej, np. stosując chemioterapię jedynie w celu
podsycenia nadziei, powodując nierzadko więcej szkody niż pożytku w organizmie pacjenta. Również
powodu nadziei dochodzi do ignorowania punktu c) usprawiedliwiającego przywilej terapeutyczny.
Często jednak niemówienie prawdy pacjentowi może być niezwykle szkodliwe. W sytuacji, kiedy
lekarz i wszyscy bliscy wiedzą o niepomyślnym rokowaniu, a sam chory nie zostaje o tym poinformowany,
zaczyna odczuwać pogłębiającą się samotność. Rodzina bowiem zaczyna się bać śmierci, ale nie tyle
śmierci chorego, co własnej - każdy bliski nabywa swoją własną fobię. Jest to przyczyną oddalenia.
Dodatkowo izolacji chorego sprzyja to, że może on przeczuwać, że wszyscy wokół coś przed nim ukrywają.
Takie życie w niepewności i kłamstwie prowadzić może również do paniki u chorego.
29. Priorytety i zasady postępowania w opiece paliatywnej.
[wg. Bioetyka - K. Szewczyk]
Zgodnie z definicją WHO priorytety opieki paliatywnej to:
1) uśmierzanie bólu i kontrolowanie innych fizycznych objawów choroby bądź umierania, jak np.
nudności,
2) dążenie do zaspokojenia potrzeb pacjenta traktowanego jako osobowa jedność psychofizyczna,
tzn. potrzeb cielesnych, psychicznych, społecznych i duchowych,
3) poszanowanie autonomii decyzyjnej pacjenta i jego bliskich,
4) ciągłość obejmująca także etap umierania,
5) troska o bliskich pacjenta, łącznie z opieką nad osieroconymi po śmierci podopiecznego.
Opracowanie: Łukasz Mokros"
2012
33

Jeśli chodzi o reguły dające moralną sankcję właściwej opiece paliatywnej to są to:
Zasada opieki podstawowej
(patrz: zagadnienie 26)
Zasada podwójnego skutku
(patrz: zagadnienie 24)
Zasada towarzyszenia choremu
Zgodnie z dokumentem WHO nt. opieki paliatywnej: „W czasie ostatnich dni życia tracą znaczenie
techniczne aspekty leczenia, ich miejsce zajmuje ciągła obecność przy chorym oraz psychiczne i duchowe
wspieranie go”.
Z perspektywy etyki troski towarzyszeniu choremu w czasie umierania można podać 3 uzasadnienia:
- egzystencjalne - zapobiega pogłębienia stanu osamotnienia chorego, spowodowanego jego
cierpieniem i umieraniem;
- edukacyjne - ujawnia się w pełni asymetria levinasowskiej relacji Ja-Ty. Ty Drugi staje się
nauczycielem, doświadcza umierania, lekarz odstępuje od leczenia, przez co akceptuje śmierć swojego
podopiecznego;
- opiekuńcze - realizacja jednego z 4 celów opieki zdrowotnej - dążenie do spokojnej śmierci.
30. Eutanazja i pomoc w samobójstwie. Definicje, argumenty za i przeciw
legalizacji eutanazji.
[wg Eutanazja a etyczne podstawy medycyny stanów terminalnych - A. Alichniewicz, Bioetyka - K. Szewczyk]
Wg Encyklopedii Powszechnej PWN
eutanazja to „zabójstwo człowieka na jego żądanie lub pod
wpływem współczucia dla niego”. W literaturze bioetycznej można natomiast spotkać się z dwiema
definicjami eutanazji:
1) wąską, przyjmującą, że eutanazja ma miejsce wówczas, gdy lekarz podaje nieuleczalnie choemu i
cierpiącemu pacjentowi środek, który ma spowodować jego (pacjenta) śmierć. W tym rozumieniu
eutanazję utożsamia się z zabójstwem z litości;
2) szeroką, częściej stosowaną, gdzie za eutanazję uznaje się zarówno podanie środka mającego
spowodować śmierć, jak i zaniechanie lub zaprzestanie stosowania środków podtrzymujących życie
nieuleczalnie chorego i cierpiącego pacjenta; w tym rozumieniu eutanazją jest zarówno zabicie, jak i
przyzwolenie na śmierć.
Alichniewicz przyjmuje, że eutanazją jest:
• czyn, którego intencją jest spowodowanie śmierci nieuleczalnie chorego człowieka w celu
oszczędzenia mu cierpień;
• czyn ten jest dokonywany na żądanie chorego, zdolnego do świadomego wyrażenia woli lub
motywowany współczuciem dla pacjenta niezdolnego do podejmowania decyzji
• sprawcą czynu jest lekarz.
W związku z tym możemy określać eutanazję jako czynną lub bierną oraz jako dobrowolną i
niedobrowolną.
Pomoc w samobójstwie jest celową i przemyślaną pomocą lekarza drugiemu człowiekowi w
popełnieniu samobójstwa motywowaną pragnieniem ulżenia jego cierpieniom. Pomoc polega
na zaopatrzeniu w leki do samodzielnego zażycia dokonanym na dobrowolne i kompetentne żądanie
pacjenta.
Każde z wymienionych dóbr stanowi źródło moralnego usprawiedliwienia. Przeciwnicy
przeciwstawnych racji. eutanazji i pomocy w samobójstwie wywodzą z poniższych wartości całkowity zakaz
zakończenia przez lekarza życia pacjenta na jego żądanie. Jej zwolennicy posługują się nimi uzasadniając
dopuszczalność eutanazji. Ta właściwość argumentacji z wartości sprzyja polaryzacji dyskursu wokół
moralnej strony czynów eutanatycznych.
Opracowanie: Łukasz Mokros"
2012
34

Wartości
Zwolennicy
Przeciwnicy
autonomia - prawo
jednostki do
samostanowienia
interes (dobro)
pacjenta
świętość
(absolutna
wartość) życia
troska o pacjenta
jako podstawowe
dobro i cel opieki
zdrowotnej
M o r a l n e o d r z u c e n i e e u t a n a z j i
z a w ę z i ł o b y z n a c z n i e o b s z a r
jednostkowej wolności.
Pacjenci chorzy, cierpiący i często
zależni od pomocy rodziny są bardzo
podatni na rzeczywiste lub tylko
domniemane zewnętrzne naciski
skrócenia życia - ograniczenie ich
swobody decyzyjnej.
Racjonalny i przemyślany wybór leży w
interesie jednostki i jest dla niej dobry.
Takim wyborem może być chęć
zakończenia śmierci. Konieczne jest
wykluczenie niekompetencji pacjenta!
Pragnienie śmierci zawsze stanowi o
zaburzeniu zdolności decyzyjnych
osoby i z tego powodu śmierć nigdy nie
leży w interesie pacjentów.
Na wartość życia składa się element
biologiczny i kulturowy. Choroba i
wyniszczenie organizmu może nie
pozwalać na pełne korzystanie z tego
drugiego, ograniczając pacjenta coraz
b a r d z i e j t y l k o d o e l e m e n t u
b i o l o g i c z n e g o . W t a k i m r a z i e
najlepszym sposobem na uszanowanie
świętości życia jest eutanazja.
Życie to dar Boga. Człowiekowi nie
wolno nim dysponować wedle własnego
uznania. Eutanazja to świętokradztwo.
E u t a n a z j a j e s t s a n k c j o n o w a n a
moralnie przez dążenie do spokojnej
śmierci jako jeden z 4 celów medycyny.
Eutanazja stanowi wyraz całkowitego
opuszczenia pacjenta i ucieczki od jego
bólu.
Poza tym możemy mówić o następujących argumentach dotyczących konsekwencji zgody na
eutanazję, stosowanych głównie przez jej przeciwników:
• erozja wartości moralnych
• dyskryminacja ludzi cierpiących oraz nieuleczalnie i terminalnie chorych
• banalizacja zabijania
• trywializacja śmierci
• ucieczka przed trwogą śmierci
• medykalizacja śmierci
• biurokratyzacja śmierci
31. Moralna różnica między zabiciem a „przyzwoleniem na śmierć” (Etyka
katolicka, utylitaryzm)
[wg. Bioetyka - K. Szewczyk]
Uczestnicy debaty dotyczącej rozróżnienia działania i zaniechania spierają się, czy bierne
odstawienie terapii utrzymującej przy życiu różni się moralnie i prawnie od aktywnego zastosowania
procedur powodujących śmierć pacjenta. Rozróżnienie to jest często utożsamiane z podziałem eutanazji na
bierną i czynną. Pamiętajmy jednak, że zwolennicy bardzo wąskiej definicji eutanazji nie zaliczają
zaniechania procedur podtrzymujących życie do działań eutanatycznych.
Rozróżnianie działania i zaniechania ma też wielu krytyków. Jednym z nich jest Peter Singer. Według
niego w moralnej ocenie czynu liczą się konsekwencje. Nie ma moralnej różnicy np. między sytuacją, w
której śmierć pacjenta nastąpiła wskutek podania mu letalnej dawkę morfiny, a okolicznościami, w których
do zgonu doszło w efekcie odłączenia respiratora. Położenie nacisku na skutki postępowania unieważnia
więc podział na działanie i zaniechanie. Utylitarystyczne zanegowanie tej różnicy umożliwia szerokie
definiowanie eutanazji przez Singera. Oprócz aktywnego przerwania życia zalicza do niej także przerwanie
bądź niepodejmowanie procedur utrzymujących przy życiu, prowadzenie analgezji zgodne z zasadą
Opracowanie: Łukasz Mokros"
2012
35

podwójnego skutku oraz odstąpienie od leczenia nieproporcjonalnego. Odrzucenie różnicy między
działaniem i zaniechaniem stanowi u Singera również ważny argument teoretyczny przemawiający za
moralną (i prawną) aprobatą eutanazji czynnej.
Według Singera w przypadku chorych w utrwalonym stanie wegetatywnym, których woli nie znamy,
nie można nawet mówić o eutanazji „w ścisłym sensie, gdy nie ma tu cierpienia i jego świadomości".
Współczucie, jako definicyjny motyw postępowania eutanatycznego, jest tu skierowane nie na pacjenta,
lecz ku innym osobom, np. jego bliskim.
Jeżeli chodzi o spojrzenie na to zagadnienie z perspektywy etyki katolickiej to w odróżnianiu zabicia
od przyzwolenia to zapewne należałoby skorzystać z zasady podwójnego skutku. Dla tego stanowiska,
oprócz konsekwencji danego działania, należy mówić też o intencji sprawcy czynu. Etyk katolicki powoła
się także na zasadę równi pochyłej mówiąc, że przyzwolenie na śmierć to już prawie jak zabójstwo.
Wyjątkiem dla przyzwolenia na śmierć, kiedy nie będzie ono czynem nagannym, są sytuacje, gdy leczenie
ocenia się jako nieproporcjonalne - wówczas można je zaniechać i nie martwić się o to, że dokonało się
eutanazji, bo się jej nie dokonało. Ech, wy kochani katoliccy hipokryci.
32. Kryteria człowieczeństwa. (Czy jakakolwiek nauka przyrodnicza, np.:
genetyka, może podać definicję człowieczeństwa jako wartości?)
[wg Bioetyka - K. Szewczyk]
Szukanie cech charakterystycznych dla osoby będzie także poszukiwaniem kryterium
człowieczeństwa pozwalającego pokazać, kiedy płód staje się człowiekiem w normatywnym sensie tego
pojęcia. Wyróżnia się trzy podstawowe kryteria człowieczeństwa:
1) Kryterium genetyczne
Jego zwolennicy utrzymują, że już zespolenie DNA komórki jajowej i plemnika decyduje o pojawieniu
się człowieka w sensie normatywnym. Tym samym dokonują oni utożsamienia osoby genetycznej z
moralną. Istota ludzka od najwcześniejszych stadiów rozwoju jest pełnoprawnym członkiem ludzkiej
wspólnoty moralnej. Wysuwane są trzy argumenty:
• jakościowa ciągłość embriogenezy - nie można wykazać w rozwoju płodowym momentu kiedy
dochodzi do jakiejś zmiany jakościowej - cały czas są obecne tylko ilościowe, ale za to znaczącym
punktem jest połączenie gamet, więc zarodek na pewno jest już człowiekiem (średnio logiczne, jak
stwierdzenie, że „zapłodnione jajo jest tyleż człowiekiem, co żołądź dębem”);
• genetyczna tożsamość - zygota ma taki sam genotyp jak noworodek, czyli są w takim samym
stopniu osobą (nielogiczne - a fuzje/oddzielenia gamet w pierwszych dwóch tygodniach?)
• moralna niepewność - nie jesteśmy pewni czy płód jest człowiekiem, więc jedynym rozwiązaniem
niesłusznym będzie usunięcie ciąży, czyli nieusunięcie ciąży nie spowoduje zła (dokładnie takie samo
asekuranctwo jak w zakładzie Pascala)
Przeciwko genetycznemu kryterium człowieczeństwa wysuwany jest zarzut szowinizmu czy też
rasizmu gatunkowego. Część bioetyków, głównie o orientacji utylitarystycznej, twierdzi, że ograniczenie
osobowego statusu moralnego do gatunku ludzkiego jest arbitralne i nie ma żadnego etycznego
uzasadnienia. Dlaczego wyposażenie genetyczne właściwe Homo sapiens ma decydować o przyznaniu
ludziom praw moralnych, łącznie z prawem do życia? Jakie racje przemawiają przeciwko rozszerzeniu
kręgu wspólnoty moralnej również na zwierzęta zdolne do odczuwania bólu i cierpienia?
2) Kryteria rozwojowe
W przeciwieństwie do genetycznego, kryterium rozwojowe ma charakter dynamiczny i funkcjonalny.
W procesie embriogenezy zarodek uzyskuje nowe funkcje (właściwości, zdolności, cechy). Wyróżnia się:
a) kryterium neurologiczne - człowieczeństwo to pojawienie się aktywności mózgu; zastosowano
tutaj analogię do definicji śmierci mózgu jako końca życia (ale nie wiadomo do końca jakie funkcje mózgu
miałyby świadczyć o początku życia);
b) kryterium animacji - koncepcja świecka (samoistne poruszenie się płodu), koncepcja religijna (ruch
płodu świadczy o obecności duszy) - argument bez większego znaczenia - stawia się te same zarzuty co
kryterium rozwojowemu;
Opracowanie: Łukasz Mokros"
2012
36

c) kryterium zdolności do życia poza organizmem kobiety - viability - ciężko mówić o istotności tego
argumentu, skoro wcześniaki przeżywają dzięki zaawansowanemu sprzętowi medycznemu i
zdecydowanie są osobami;
3) Kryterium narodzin
Osoba biologiczna staje się moralną w chwili narodzin. Mimo pewnych argumentów prawnych,
symbolicznych, kulturowych, antropologicznych, psychologicznych, kulturowych, praktyczno-medycznych i
filozoficznych, kryterium to jest wysoce nieprecyzyjne i arbitralne.
Mimo pozornej naukowości wyłożonych kryteriów - z nauką mają niewiele wspólnego. W
rzeczywistości są tylko pseudomądre dzięki zastosowaniu specjalistycznego słownictwa.
33. Aborcja. Postawy pro-life, pro-choice, pro-motherhood. Skutki społeczno-
etyczne penalizacji aborcji.
[wg Bioetyka - K. Szewczyk]
Ramy konfliktu matka-płód wyznacza pytanie: czy kobieta ma prima facie moralny obowiązek
nieczynienia krzywdy życiu prenatalnemu, niezależnie od tego, czy przyznamy jej prawo do aborcji, czy też
nie?
W zależności od odpowiedzi na postawione pytanie, można wyróżnić dwa zakresowe sposoby ujęcia
omawianego konfliktu: ujęcie wąskie i szerokie.
Wąskie ujęcie konfliktu matka-płód charakteryzuje ruch
pro-choice. Najwęższe jego rozumienie
reprezentują radykalni zwolennicy stanowiska liberalnego. Według nich płód nie jest osobą, co najmniej aż
do narodzin. Nie ma więc praw, które mogłyby popaść w konflikt z uprawnieniami kobiety, z wyjątkiem
jednego - prawa do ochrony przed bólem. Prawo to uzyskuje płód po przekroczeniu „granic odczuwania"
ok. połowy trzeciego trymestru ciąży. Bezbolesne dla płodu przerwanie jego życia najczęściej wystarcza,
aby rozwiązać konflikt matka-płód w sposób moralnie akceptowalny. Inaczej mówiąc, kobieta nie ma
moralnego obowiązku nieszkodzenia płodowi, gdyż skrzywdzić można osobę. Płód zaś osobą nie jest.
Można natomiast skrzywdzić przyszłą osobę, którą będzie aktualny płód. Taka sytuacja zachodzi, gdy
kobieta jest zdecydowana urodzić dziecko. Wówczas, prowadząc np. niezdrowy tryb życia, wyrządza
szkodę przyszłemu potomkowi. Jej prawo do wyboru sposobu życia popada w konflikt z prawem do
zdrowia przyszłego dziecka. Moralnie słusznym rozstrzygnięciem tej kolizji jest zerwanie ze szkodliwymi
nałogami.
Szerokie ujęcie konfliktu matka-płód jest właściwe ruchowi
pro-life, zwolennikom opcji
umiarkowanej, a także pragmatycznie nastawionym protagonistom stanowiska liberalnego w kwestii
przerywania ciąży. Optujący za życiem uznają płód w każdej fazie jego rozwoju za dziecko poczęte. Ich
zdaniem matka ma względem niego takie same moralne obowiązki, jak wobec dzieci urodzonych. Stąd już
od momentu poczęcia prawa kobiety do życia, zdrowia i wolności decyzyjnej potencjalnie mogą się znaleźć
w kolizji z uprawnieniem płodu do życia i zdrowia. Jeśli rzeczywiście dojdzie do konfliktu uprawnień, kobieta
powinna czynić wszystko, co możliwe, aby uniknąć krzywdzenia aktualnego płodu lub/i przyszłego dziecka.
Według skrajnie konserwatywnych zwolenników ruchu pro-life moralny obowiązek nieszkodzenia obejmuje
nie tylko względnie banalne przypadki, ale także gotowość do poświęcenia zdrowia, a nawet życia.
Do pierwszej grupy okoliczności należy np. powstrzymanie się od alkoholu, który może u płodu
powodować zespół uzależnienia oraz trudności w uczeniu się przyszłego dziecka. Kobieta w ciąży pijąc
alkohol krzywdzi płód, który jest aktualną osobą, i przyszłe dziecko. Do drugiego typu przypadków można
zakwalifikować moralny obowiązek udzielenia zgody na cesarskie cięcie mogące uratować życie płodu.
Rzecz oczywista, matka najbardziej krzywdzi dziecko decydując się na usunięcie ciąży. Dla protagonistów
szerokiego ujęcia aborcja w każdym trymestrze życia prenatalnego stanowi paradygmatyczny kazus
konfliktu rozstrzygniętego na rzecz kobiety za cenę krzywdy, jaką jest śmierć dziecka.
Oba scharakteryzowane skrajne ujęcia zakresu i mocy obowiązku nieszkodzenia przez kobietę
płodowi spotykają się z krytyką mniej radykalnych przedstawicieli stanowiska liberalnego i protagonistów
opcji umiarkowanej, Skrajnym liberałom zarzuca się, że praktycznie zdejmują z kobiety obowiązek
niekrzywdzenia płodu. Jeśli kobieta, czyniąc krzywdę życiu prenatalnemu, urodzi jednak dziecko, może się
okazać, że wyrządziła krzywdę także i jemu. Ostrożność moralna nakazuje zaakceptować prima facie
obowiązek nieszkodzenia płodowi. Zwolennicy stanowiska umiarkowanego (
pro motherhood?) argument
ten wzmacniają obowiązkiem poszanowania azy prenatalnej wynikającym w wewnętrznej wartości życia.
Opracowanie: Łukasz Mokros"
2012
37

Obowiązująca w Polsce Ustawa o planowaniu rodziny, ochronie płodu ludzkiego i warunkach
dopuszczalności przerywania ciąży dopuszcza aborcję ze wskazań medycznych, embriopatologicznych i
prawnych, nie dopuszcza natomiast ze względów społecznych (gdy kobieta znajduje się w ciężkich
warunkach życiowych lub trudnej sytuacji osobistej). Jej zwolennicy podkreślają, że stanowi ona rozsądny
kompromis prawny i polityczny między skrajnościami modelu na żądanie i restrykcyjnych uregulowań.
Radykalni krytycy wywodzący się z ruchu pro-life, silnie w Polsce związanego ze stanowiskiem Kościoła
katolickiego wykluczającym aborcję, zarzucają uregulowaniom zawartym w Ustawie zbytni liberalizm
legalizujący zabijanie życia poczętego.
Równocześnie pragmatycznie nastawieni reprezentanci poglądów Kościoła oceniają pozytywnie
omawiany dokument Zauważają m.in. dodatni wpływ Ustawy „na polskie społeczeństwo i jego stosunek do
nienarodzonych". Według nich jej uchwalenie położyło także „kres masowej zagładzie płodów i
embrionów".
Odrzucenie przez ustawodawcę możliwości aborcji z przyczyn społecznych wzbudziło ostrą krytykę
ze strony środowisk optujących za stanowiskiem liberalnym w kwestii przerywania ciąży. Krytyka zmierza w
omówionych wcześniej dwu kierunkach: absolutystycznym i konsekwencjalistycznym.
Na negatywne skutki zakazu przerywania ciąży ze wskazań społecznych zwracają uwagę również
krytycy utożsamiający się ze stanowiskiem umiarkowanym. Ich zdaniem na państwie spoczywa obowiązek
ochrony zdrowia i życia w fazie prenatalnej, a aborcja jest zjawiskiem społecznie szkodliwym. Jednakże
przyjęta restrykcyjna Ustawa nie prowadzi do zmniejszenia liczby usuwanych ciąż. Przeciwnie, powoduje
wzrost nielegalnie wykonywanych zabiegów, przyczyniając się do rozbudowy podziemia aborcyjnego. Jej
efektem jest zjawisko turystyki aborcyjnej. Liberalizacja uregulowań zezwalająca na usuwanie ciąży ze
wskazań społecznych lepiej służyłaby zarówno ochronie płodów, jak i kobiet ciężarnych. Empiryczne
argumenty ze skutków wprowadzenia Ustawy pragmatycznych i umiarkowanych zwolenników stron sporu o
aborcję wzajemnie się wykluczają.
34. Modele prawne ochrony praw kobiet i płodów.
[wg Bioetyka - K. Szewczyk]
Wyróżnia się dwa zasadnicze modele ujmowania warunków dopuszczalności przerywania ciąży:
1) model terminowy (czasowy, zabiegów na żądanie),
2) model wskazań (przyzwoleń bądź przyczyn usprawiedliwiających aborcję).
W praktyce legislacyjnej poszczególnych krajów mamy do czynienia z modelami mieszanymi
będącymi kombinacją wymienionych zasadniczych modeli. Przydatnym kryterium odróżniania modelu
terminowego od modelu wskazań jest uregulowanie przez prawodawcę danego kraju dopuszczalności
przerywania wczesnej ciąży. Restrykcyjne regulacje wskazują na model wskazań, natomiast prawo
pozostawiające kobiecie dużą swobodę decyzyjną w pierwszym trymestrze - na model terminowy.
Model terminowy odwołuje się do języka uprawnień i stanowi realizację stanowiska liberalnego w
kwestii przerywania ciąży. Jego nazwa pokazuje, że ustawodawca wyznacza określone terminy
ograniczające prawo kobiety do usuwania ciąży. Limitowanie żądania aborcji zazwyczaj wynika z
konieczności respektowania przez państwo i jego instytucje wolności i praw innych ludzi. Przykładem
modelu terminowego jest rozwiązanie przyjęte w Stanach Zjednoczonych.
Model wskazań nawiązuje do języka wartości i jest urzeczywistnieniem stanowiska umiarkowanego.
Jest on bardziej rozpowszechniony i historycznie wcześniejszy od rozwiązania terminowego. Płód jest tu
dobrem prawnym chronionym przez cały czas trwania ciąży. Żądanie lub zgoda kobiety jest zazwyczaj
konieczna do przeprowadzenia aborcji, nigdy nie stanowi jednak warunku wystarczającego do wykonania
tego zabiegu. Aby usunąć ciążę, potrzebne jest bowiem stwierdzenie przez uprawniony organ wskazań do
aborcji przewidzianych w ustawie. Ich spełnienie uchyla karalność przerywania ciąży nie pozbawiając fazy
prenatalnej życia prawa do ochrony. Wskazania są przyzwoleniem na aborcję w sytuacji konfliktu
chronionych dóbr.
Skrajnym przykładem modelu wskazań jest ustawodawstwo Irlandii zezwalające na usunięcie ciąży
jedynie w przypadku proporcjonalnej kolizji wartości - życia płodu i życia kobiety. Rozwiązanie przyjęte w
Polsce stanowi łagodniejszą formę omawianego modelu, bardziej jednak restrykcyjną niż ustawy innych
państw europejskich.
Opracowanie: Łukasz Mokros"
2012
38

Warto wspomnieć jeszcze o stanowisku konserwatywnym, którego skrajny odłam opowiada się za
całkowitym zakazem aborcji. W praktyce jednak taki model występuje rzadko.
35. Diagnostyka prenatalna i preimplantacyjna, klauzula sumienia i jej
ograniczenia.
[wg Bioetyka - K. Szewczyk]
Diagnostyka preimplantacyjna.
Jest to metoda wymagająca IVF. W najstarszym i najbardziej rozpowszechnionym jej wariancie od
4-6-komórkowego zarodka oddziela się jedną komórkę (blastomer), rzadziej dwie. W tak otrzymanym
materiale można zdiagnozować anomalie liczby chromosomów i poszczególne geny warunkujące choroby.
Kościół katolicki, wyrażając moralną dezaprobatę zapłodnienia pozaustrojowego, odrzuca tym
samym także PID. Przypomnę, że w Donum vitae stawia się znak równości między usunięciem zapłodnionej
komórki jajowej a aborcją i zabiciem człowieka.
Dla zwolenników poglądu o osobowym charakterze ludzkiego życia już od momentu zapłodnienia
diagnostyka preimplantacyjna jest kolejnym etapem zjazdu w dół równi pochyłej zapoczątkowanego
wprowadzeniem technik wspomaganej prokreacji. Przede wszystkim dlatego, że do przeprowadzenia
udanej diagnostyki trzeba wytworzyć wiele zarodków.
Moralną dopuszczalność diagnostyki preimplantacyjnej uzasadnia się często utylitarystycznie
pojmowanym argumentem ze skutków. Jej zwolennicy podkreślają, że PID pozwoli uniknąć ewentualnej
przyszłej aborcji. Tym sposobem zmniejszy, co najmniej, sumę cierpień kobiet ciężarnych.
Wobec sprzecznych danych empirycznych trafna wydaje się sugestia części członków niemieckiej
Narodowej Rady Etyki, że wprowadzenia PID - podobnie jak diagnostyki prenatalnej - nie powinno się
usprawiedliwiać redukcją liczby aborcji. Ich zdaniem dla moralnej sankcji diagnostyki przedurodzeniowej
istotne jest to, że pozwala unikać przyszłych konfliktów wartości poważniejszych niż konflikty pojawiające
się na poziomie najwcześniejszych form rozwojowych.
Sugestia ta odnosi sankcjonowanie PID do indywidualnych przekonań moralnych osób bezpośrednio
zainteresowanych tą formą diagnostyki, ułatwiając decyzje prokreacyjne parom zwiększonego zagrożenia.
Podkreśla się również, że PID zmniejszy cierpienia kobiel/par nie narażając ich na ryzyko aborcji, utratę
urodzonego dziecka lub ciężar wychowywania upośledzonego potomstwa. W ocenie wagi tego argumentu
należy jednak wziąć pod uwagę wcale niemałe koszty moralne, fizyczne i psychiczne związane z - nieraz
kilkukrotnym - zewnętrznym zapłodnieniem i samą diagnostyką.
Obecnie PID stosuje się niemal wyłącznie do zdiagnozowania wymienionych anomalii
chromosomowych i chorób genetycznych. Są to ciężkie schorzenia. Ich diagnostyka i ewentualna
eliminacja mieści się w obszarze tzw, eugeniki negatywnej. Jej zadaniem jest zapobieganie wadom
genetycznym, ich usuwanie i - jeśli to możliwe - korekta (naprawa). Jednakże część bioetyków, podobnie
jak Testart, obawia się postępującego rozszerzania wskazań do eliminacji zarodków, początkowo na mniej
ciężkie schorzenia, np. genetycznie uwarunkowaną nadwagę, a następnie również na cechy pożądane
przez rodziców i/lub społeczeństwo, np. płeć, inteligencję czy urodę. Po przekroczeniu pewnej granicy
diagnostyka preimplantacyjna przestałaby spełniać funkcje profilaktyczne i zaczęłaby służyć genetycznemu
udoskonalaniu naszego gatunku - produkowaniu dzieci z projektu. Zadania udoskonalające stawiane są
przed tzw. eugeniką pozytywną (liberalną). Granica między tymi rodzajami eugeniki jest bardzo trudna do
wytyczenia.
Diagnostyka prenatalna (PND)
Diagnostyka prenatalna ma dwie podstawowe funkcje:
a) medyczne skierowane ku dojrzewającemu płodowi,
b) opiekuńczo-psychologiczne nakierowane przede wszystkim na kobietę w ciąży i potencjalnych
rodziców.
Jako świadczenie medyczne PND:
1. Wypełnia zadania diagnostyczne, służąc wykrywaniu w życiu płodowym wad genetycznych
(aberracji chromosomowych i mutacji pojedynczych genów), wad rozwojowych i uszkodzeń płodu.
Opracowanie: Łukasz Mokros"
2012
39

2. Spełnia funkcje terapeutyczne i profilaktyczne. Wczesne wykrywanie zmian genetycznych i
zaburzeń prawidłowego rozwoju płodu często ułatwia jego leczenie. W niektórych przypadkach stanowi
warunek wdrożenia udanej terapii choroby bądź zapobiega jej wystąpieniu. Często także łagodzi przebieg
schorzenia, poprawiając jakość życia pacjenta nim dotkniętego.
3. Zdiagnozowanie śmierci płodu i podjęcie decyzji o jego usunięciu bądź pozostawieniu do
poronienia.
Do zadań opiekuńczo-psychologicznych diagnostyki prenatalnej należy:
1. Ułatwianie opieki nad kobietą w ciąży. Do poprawy jakości tej opieki w szczególności przyczyniło
się rozpowszechnienie badań USG płodu. Należy je przeprowadzać u wszystkich ciężarnych co najmniej
trzykrotnie. W badaniu tym określa się dokładnie zaawansowanie ciąży, obserwuje jej przebieg, ułożenie,
rozwój i liczbę płodów, ewentualnie płeć. USG, będąc techniką wizualizacyjną, sprzyja budowaniu
emocjonalnych więzi między matką/rodzicami a rozwijającym się płodem, przygotowując do przyszłego
rodzicielstwa. Funkcja opiekuńczo-psychologiczna badań ultrasonograficznych idzie w parze z ich
zadaniami sensu stricto medycznymi. Obserwując rozwój płodu możemy dostrzec ewentualne jego zmiany
patologiczne.
2. Służąc wykrywaniu wad chromosomowych, genetycznych i czynników zaburzających rozwój
płodu, PND przygotowuje psychologicznie rodziców do podjęcia autonomicznych decyzji
prokreacyjnych. Możliwe są dwa podstawowe warianty: a) uspokojenie zaniepokojonych rodziców w
przypadku negatywnych wyników badań i b) w przypadku wyniku pozytywnego danie im czasu
potrzebnego na przygotowanie się do opieki nad dzieckiem obciążonym chorobą bądź do usunięcia
ciąży. Badania prenatalne dają także możność przygotowania się rodziców na śmierć dziecka w okresie
płodowym.
Etyków opowiadających się za osobowym statusem życia ludzkiego już od momentu zapłodnienia
komórki jajowej, szczególnie niepokoi przyznanie kobiecie/ rodzicom prawa do selektywnej aborcji płodu
dotkniętego wadami. Aborcję bowiem zrównują z zabójstwem dziecka. W Polsce prawo do selektywnej
aborcji zapisane jest w art. 4a, punkt 1.2 Ustawy o planowaniu rodziny, ochronie płodu ludzkiego i
warunkach dopuszczalności przerywania ciąży. Zgodnie z nim przerwanie ciąży może być dokonane, gdy
„badania prenatalne lub inne przesłanki medyczne wskazują na duże prawdopodobieństwo ciężkiego i
nieodwracalnego upośledzenia płodu albo nieuleczalnej choroby zagrażającej jego życiu".
Według krytyków tego prawa zgoda na selektywną aborcję, nawet gdy nie będziemy jej traktować jak
zabójstwa, grozi zjazdem w dół równi pochyłej.
Zwolennicy diagnostyki prenatalnej, łącznie z prawem do selektywnego usuwania płodu, dostrzegają
wymienione zagrożenia. Sądzą jednak, że swobodny dostęp do PND połączony z odpowiednią oświatą
zdrowotną i rzeczywistą pomocą dla rodziców decydujących się na urodzenie dziecka z nieuleczalną wadą
zapobiegnie niebezpieczeństwu zjazdu w dół równi pochyłej. Ze swej strony zarzucają przeciwnikom
selektywnego przerywania ciąży nadmierne łączenie całości diagnostyki prenatalnej z badaniami mającymi
na celu wykrywanie wad uprawniających do aborcji.
Nieuprawnione zrównanie PND z aborcją sprzyja atmosferze etycznej podejrzliwości wobec badań
prenatalnych. Powoduje ona wśród części administracji publicznej i lekarzy niechęć do kierowania
pacjentek na PND nierzadko prowadzącą do utrudniania czy uniemożliwiania dostępu do tego świadczenia.
Postawa taka jest sprzeczna z uregulowaniami prawnymi i Kodeksem etyki lekarskiej.
Zgodnie z nazwą,
klauzula sumienia pozwala w odmowie należnego świadczenia odwoływać się
wyłącznie do instancji własnego sumienia. Klauzula sumienia wyklucza moralne pouczanie pacjenta, czyli
tzw. moralizowanie.
Zgodnie z KEL (art. 38 ust. 3) lekarz ma obowiązek udzielenia pacjentce informacji o możliwości
przeprowadzenia badań diagnostyki przedurodzeniowej. Ma też moralny obowiązek skierowania jej na takie
badania. Nie mniej istnieje możliwość, że, powołując się na klauzulę sumienia, odmówi skierowania. Taka
możliwość jest dopuszczona, głównie zdaniem etyków katolickich (instrukcja Donum Vitae), gdy celem PND
jest ocena przez kobietę, czy dziecko zostanie poddane aborcji czy nie. W mniej skrajnej opcji - skierowanie
na badanie jest możliwe, ale udzielenie pacjentce informacji o jej wynikach, gdy jej zamiarem może być
aborcja - już nie.
Opracowanie: Łukasz Mokros"
2012
40

Między 'klauzulą sumienia a poczuciem szacunku dla praw ustanawianych demokratycznie istnieje
nieredukowalny konflikt. Zbyt pochopne powoływanie się nią nie sprzyja praworządności. Ta bardzo ważna
wartość dla demokracji jest niezbędna do budowania społecznego klimatu zaufania do prawa. Daje ona
obywatelom pewność, że jego prawa będą należycie wypełnianie i chronione. Równocześnie
praworządność jest gwarantem egzekwowania obowiązków, w tym także obowiązków pracowników opieki
zdrowotnej wynikających z regulacji prawnych. Odwoływanie się do klauzuli sumienia należy traktować jako
ostateczność, z której powinno się korzystać dopiero po wyczerpaniu wszystkich innych możliwości.
Klauzula sumienia wynika z rozpoznania faktu, że lekarze i pielęgniarki niejednokrotnie przebywają w
dwu moralnie odmiennych światach: świecie afirmowanych przez siebie wartości i moralnym uniwersum
pacjenta. Czasem również system wartości pracownika służby zdrowia różni się od oficjalnego świata
wartości medycyny, potwierdzonego przepisami kodeksów etyki zawodowej i regulacjami prawnymi.
36. Czego dotyczą tzw. „procesy o złe urodzenie”?
[wg Bioetyka - K. Szewczyk]
Procesy o złe urodzenie są wnoszone przez rodziców dziecka przeciwko służbom medycznym
winnym niedbalstwa. Oni też otrzymują ewentualne rekompensaty finansowe za ból i stres przeżyty w
związku z urodzeniem dziecka upośledzonego, koszty związane z utrzymaniem dziecka czy utratą
zarobków.
We Francji ustawowo zabroniono dochodzenia roszczeń przez dziecko z samego faktu życia
niewartego przeżycia i niedokonania aborcji, dopuszczono natomiast powództwo osób urodzonych z
upośledzeniem z winy lekarzy. Regulacje przyjęte w tym kraju ukazują płynność przejścia między
roszczeniami o złe życie i złe urodzenie. Podobnie jak w przypadku wrongful life, zezwalają bowiem na
dochodzenie odszkodowania przez dziecko, nie zezwalają zaś - jak w sytuacji roszczeń z tytułu wrongful
birih - na powoływanie się na argument życia niewartego przeżycia i niemożności dokonania aborcji przez
rodziców.
Procesy o złe urodzenie mogą wynikać z faktu, że lekarz nie dał skierowania na badania prenatalne,
które to miały dać przyszłym rodzicom odpowiedź, czy dziecko będzie cierpiało na jakieś poważne choroby.
Lekarz, powołując się na klauzulę sumienia (patrz: zagadnienie 35.), odmawia skierowania wiedząc, że
niepomyślne wyniki doprowadzą do aborcji. Gdy wówczas urodzi się dziecko z chorobą, a lekarz
przeszkodził w diagnozie tej choroby - wytaczany jest proces o złe urodzenie.
37. Klauzula sumienia a ochrona zdrowia i życia kobiet w ciąży. (w tym także
podjęcie działań dla ratowania życia, zdrowia kobiety, które prowadzą do śmierci
płodu)
[wg Bioetyka - K. Szewczyk]
Jak zaznaczone zostało w punkcje 35, klauzula sumienia może wchodzić w konflikt z poczuciem
szacunku dla praw ustanawianych demokratycznie. Można to odnieść bezpośrednio do relacji problemu
aborcji z zapisami polskiej Ustawy o planowaniu rodziny.
Z perspektywy bioetyki kulturowej pokazuje, ż Ustawa o planowaniu rodziny stanowi regulację
prawną będącą nieusprawiedliwioną ingerencją państwa w macierzyństwo. Omawiany dokument poddaje
ciężarną nadmiernej władzy i kontroli społecznej. Jej surowość jest dobrą miarą nasilenia społecznych
lęków przed ciążą i kobietą ciężarną. Zadanie ochrony płodu i kobiety schodzi na drugi plan. Uciekając się
do przymusu zachowania ciąży obecne prawo nie sprzyja także odpowiedzialnemu i dojrzałemu
macierzyństwu.
Ustawodawca, nie zezwalając na aborcję ze wskazań społecznych, umieścił za wysoko dolną granicę
ingerencji społeczeństwa w macierzyństwo. Niewłaściwe wyważenie nakazu ochrony wewnętrznej wartości
życia prenatalnego, normy patocentrycznej i zakresu swobód reprodukcyjnych stwarza dogodne warunki
wzrostu cierpień możliwych do uniknięcia. Mogą one osiągnąć intensywność drastycznie naruszającą
godność kobiety. Ustawa nie chroni dobrze tej podstawowej wartości. Formalistyczna jej interpretacja i
stosowanie stoi w sprzeczności z nakazami etyki troski. Natomiast powstrzymywanie się od egzekwowania
przepisów tego dokumentu podważa autorytet prawa i ustawodawcy. (patrz: zagadnienie 35)
Opracowanie: Łukasz Mokros"
2012
41

38. Zapłodnienie in vitro. Problemy moralne i stanowiska w kwestii ujęcia tej
praktyki medycznej w ramy prawne.
[wg Bioetyka - K. Szewczyk]
Zapłodnienie in vitro (IVF), czyli „w szkle”, oznacza wydobycie koórek jajowych z ciała kobiety i
zapłodnieniu ich plemnikami dawcy w odpowiednim naczyniu. Wyróżnia się IVF homologiczne (gamety od
małżonków) i heterologiczne (różne układy dawczyń i dawców gamet w zależności od tego kto w związku
jest bezpłodny).
Nauka kościoła zdecydowanie akcentuje to rozróżnienie, co wywodzi z wykładni dotyczącej
małżeństwa i aktu małżeństwa. Dla bioetyki zozgraniczenie IVF homologiczne/heterologiczne traci na
znaczeniu moralnym.
W debatach nad etyczną stroną prokreacji wspomaganej często odwołuje się do argumenty równi
pochyłej.
IVF homologiczne w porównaniu z inseminacją obu typów nie tylko rozszerza krąg pacjentów
prokreacji wspomaganej, ale także pozwala na tworzenie „w szkle" więcej niż jednego zarodka. wybór i
implantację 3 do 4 zygot najlepszych pod względem biologicznym. To techniczne udoskonalenie umożliwia
także zabiegi na zarodkach podejmowane w celach diagnostycznych, badawczych i udoskonalających. IVF
daje sposobność zastosowania tzw. diagnostyki preimplantacyjnej, pozwalającej na zbadanie zarodka
przed jego umieszczeniem w układzie rozrodczym kobiety. IVF umożliwia badania naukowe z
wykorzystaniem człowieka we wczesnych fazach jego rozwoju zarodkowego wzbogacając naszą wiedzę
teoretyczną i praktyczną. W przyszłości omawianą technikę będzie można zapewne wykorzystać przy
genetycznym udoskonalaniu naszego gatunku.
Zasygnalizowane pozytywy IVF są zarazem powodem wielu problemów etycznych (i prawnych),
jakich dostarczają techniki zewnętrznego zapłodnienia. Zwiększenie liczby zapłodnionych komórek
jajowych pożądane z punktu widzenia efektywności i jakości zabiegu pociąga za sobą konieczność ich
selekcji i decydowania o dalszych losach tzw. zarodków dodatkowych. Obecnie jest to jeden z najbardziej
istotnych moralno-prawnych problemów domagających się najszybszego rozwiązania.
Bioetyka, jako dyskurs społeczny, musi odpowiedzieć na dwa pytania:
a) o los zarodków dodatkowych,
b) o to, kto ma być podmiotem tej decyzji - rodzice, instytucje medyczne dokonujące zabiegu czy
władze państwowe.
W Polsce, jak dotychczas, nie ma regulacji prawnych dotyczących losu zarodków. Zwyczajowo
można zapłodnione komórki jajowe zarówno zamrażać, jak i niszczyć. Podmiotem decyzji są rodzice.
Powierzenie losów zygot ich rodzicom cieszy się ogólną aprobatą bioetyków akceptujących zapłodnienie
pozaustrojowe. Kolejnym problemem ważnym moralnie jest dyskusja i sporządzenie regulacji etyczno-
prawnych dotyczących eksperymentowania na zarodkach ludzkich. Do badań można wykorzystywać już
istniejące zarodki dodatkowe i specjalnie w tym celu wytwarzane zygoty. Ta druga możliwość jest o wiele
bardziej moralnie dyskusyjna i nie wiąże się bezpośrednio z IVF traktowanym jak zabieg terapeutyczny.
Stanowisko Kościoła katolickiego w sprawie homologicznego IVF
W opracowanej przez Kongregację Nauki Wiary Instrukcji o szacunku dla rodzącego się życia
ludzkiego i godności jego przekazywania. Odpowiedzi na niektóre aktualne zagadnienia, nazywanej Donum
vitae (Darem życia), z 1987 r. inseminację homologiczną omawia się łącznie z homologiczną IVF, nazywaną
w dokumencie FIVET (B 4-7). Autorzy analizują te sposoby zapłodnienia w świetle pięciu argumentów:
1. Argumentu z prawa naturalnego. W Instrukcji zostaje przywołana zasada nierozdzielności
zakazująca oddzielać jednoczące i prokreacyjne znaczenie alitu małżeńskiego. Autorzy Donum vitae
korzystają z tego argumentu również w celu ukazania moralnej niegodziwości masturbacji, jako sposobu
pozyskania plemników męża naruszającego zasadę nierozdzielności.
2. Argumentu z mowy ciała. Można go uznać za zmodyfikowaną formę zasady nierozłączności.
Przywołując ten argument autorzy Donum vitae stwierdzają, że zapłodnienie dokonane poza ciałem
małżonków, jak to jest w IFy zostaje pozbawione znaczeń wyrażających się w języku ciała i zjednoczeniu
małżonków.
Opracowanie: Łukasz Mokros"
2012
42

3. Argumentu z godności dziecka. Zgodnie z nim złamanie zasady jedności znaczeń aktu
małżeńskiego i zafałszowanie mowy ciała narusza godność tale poczętego dziecka, gdyż sprowadza go „do
poziomu przedmiotu technologii naukowej" oraz czyni z niego obiekt manipulacji i panowania
technologicznego.
4. Argumentu z konieczności niszczenia nadmiarowych zarodków, jak to najczęściej następuje w
przypadku zapłodnienia pozaustrojowego. Niszczenie to jest sprzeczne z nauką Kościoła o przerywaniu
ciąży, gdyż nauka ta przyznaje status osoby istocie ludzkiej już od momentu zapłodnienia komórki jajowej.
5. Po upowszechnieniu się metod otrzymywania „dzieci z projektu" pojawiłaby się realna groźba
zastąpienia naturalnej prokreacji technologią produkcji zarodków.
Tę obiekcję związaną z IVF nazwę argumentem technologicznym. Jest on zawarty w argumencie z
godności obecnym w Donum vitae. Stanowi także zastosowanie argumentu równi pochyłej w odniesieniu
do możliwych następstw zapłodnienia pozaustrojowego.
Stanowisko Kościoła katolickiego w sprawie heterologicznego IVF
Inseminacja heterologiczna i heterologiczne IVF są uznawane przez nauczanie Kościoła katolickiego
za moralną niegodziwość. Autorzy Donum vitae, moralnie potępiając te metody, odwołują się przede
wszystkim do dwu argumentów:
1. Argument z prawa natury. Zgodnie z nim, przypomnę, naturalnym i właściwym miejscem poczęcia
dziecka jest sakramentalne małżeństwo. Stąd zarówno AID, jak i heterologiczne IVF „sprzeciwia się
jedności małżeństwa, godności małżonków, powołaniu właściwemu rodzicom oraz prawu dziecka do
poczęcia i urodzenia się w małżeństwie i z małżeństwa" (A2).
2. Argument ze skutków. Inseminacja heterologiczna i heterologiczne sztuczne zapłodnienie fałszują
stosunki pokrewieństwa i stosunki osobowe w małżeństwie oraz naruszają trwałość rodziny. Zagrażając
jedności i trwałości rodziny, stanowią „również źródło niezgody, nieładu i niesprawiedliwości w całym życiu
społecznym" (A2). Negatywne skutki obu zabiegów dotyczą tym samym nie tylko rodziny, ale i całości życia
społecznego.
Argumenty te są uzupełnieniem obiekcji przeciw wspomaganej prokreacji spowodowanym
specyficznymi cechami zapłodnienia heterologicznego.
Z perspektywy etyki troski
Z perspektywy proponowanej w podręczniku etyki troski za moralną akceptacją technik
wspomaganego zapłodnienia przemawiają trzy zasadnicze okoliczności:
1. Bezpłodność jest chorobą dotykającą wiele kobiet i mężczyzn. Jest tak rozpowszechniona, że
Światowa Organizacja Zdrowia wpisała ją na listę chorób społecznych. Techniki wspomaganego
zapłodnienia są medycznymi świadczeniami korekcyjnymi. Nie leczą one bezpłodności, ale korygują
zaburzone funkcje układu rozrodczego, umożliwiając rodzicielstwo.
2. Będąc chorobą bezpłodność przyczynia się do wzrostu cierpień, możliwych do zmniejszenia dzięki
omawianym technikom, Jest to bardzo ważny argument z punktu widzenia etyki troski. Należy jednak wziąć
pod uwagę cierpienia fizyczne i psychiczne powodowane u pacjentów przez te techniki. Szczególnie
dotyczy to kobiet poddawanych różnym uciążliwym zabiegom medycznym, m.in. hormonalnej stymulacji
jajeczkowania i narażonych na cierpienia psychiczne spowodowane nietypowym sposobem prokreacji. U
osób wierzących mogą towarzyszyć im także wyrzuty sumienia powodujące cierpienia duchowe.
3. Metody wspomaganej prokreacji stanowią realizację praw reprodukcyjnych i przyczyniają się do
rozszerzenia swobody reprodukcyjnej, obywateli. Wymienione racje usprawiedliwiają etycznie techniki
zapłodnienia wspomaganego, przynajmniej z punktu widzenia etyki troski. Ich krytycy formułują argumenty,
które bezwzględnie należy wziąć pod uwagę. Metody wspomaganej prokreacji są bowiem technikami
mającymi ogromny i szybko ujawniający się wpływ na jednostki i społeczeństwa. Skala i szybkość tych
oddziaływań sprawiają, że niejednokrotnie nie jesteśmy do nich dostatecznie przygotowani, przez co rośnie
suma możliwych do uniknięcia cierpień.
39. Rodzaje eksperymentów medycznych. Problem zacierania różnicy między
badaniami naukowymi a świadczeniami medycznymi. Konflikt interesów.
[wg gazetaprawna.pl, Bioetyka - K. Szewczyk]
Opracowanie: Łukasz Mokros"
2012
43

Eksperyment medyczny przeprowadzany na ludziach jest klasyfikowany jako eksperyment leczniczy
lub badawczy. Eksperymentem leczniczym jest wprowadzenie przez lekarza nowych lub tylko częściowo
wypróbowanych metod diagnostycznych, leczniczych lub profilaktycznych w celu osiągnięcia
bezpośredniej korzyści dla zdrowia osoby leczonej. Może on być przeprowadzony, jeżeli dotychczas
stosowane metody medyczne nie są skuteczne lub jeżeli ich skuteczność nie jest wystarczająca.
Natomiast
eksperyment badawczy ma na celu przede wszystkim rozszerzenie wiedzy medycznej.
Może być on przeprowadzany zarówno na osobach chorych, jak i zdrowych. Przeprowadzenie
eksperymentu badawczego jest dopuszczalne wówczas, gdy uczestnictwo w nim nie jest związane z
ryzykiem albo też ryzyko jest niewielkie i nie pozostaje w dysproporcji do możliwych pozytywnych
rezultatów takiego eksperymentu.
Obecnie zamiast terminu „eksperyment” używa się słowa „badanie” albo „próba badawcza”.
Jednym z wyróżników medycyny jako sztuki jest deficyt danych naukowych oraz konieczność
właściwego wyboru procedury medycznej dającej oczekiwane efekty profilaktyczne, diagnostyczne bądź
terapeutyczne u konkretnego pacjenta, nawet jeśi terapeuta dysponuje dostatecznie potwierdzonymi przez
naukę danymi.
Z wytyczeniem linii granicznej między innowacjami i badaniami zmagali się autorzy Raportu z
Belmont. Zgodnie z rozstrzygnięciem przyjętym w dokumencie:
• praktykę medyczną tworzą „interwencje nakierowane wyłącznie na powiększenie dobrostanu
pojedynczego pacjenta lub klienta i dające racjonalne szanse tego oczekiwania”
• badanie jest działaniem „nakierowanym na sprawdzanie hipotez, pozwalającym wyciągać wnioski i
w ten sposób rozwijać lub pomnażać dającą się uogólniać wiedzę (wyrażoną np. w teoriach, regułąch i
stwierdzonych powiązaniach). Badanie jest zazwyczaj opisane w formalnym protokole, w którym
wyszczególnione są jego cele i podane procedury pozwalające cele te zrealizować”.
Linią demarkacyjną między praktyką medyczną a badaniem jest motywacja lekarzy oraz strona
formalna podjętych przez nich działań, którą ma być protokół badań. Świadczy on również o tym, że lekarz
kieruje się nie tylko dobrostanem pacjenta, ale także dąży do rozwijania i pomnażania wiedzy.
W przedstawionym rozwiązaniu odwołanie się do motywów kierujących lekarzem jest bardziej
zawodne w porównaniu z kryterium formalnym. Na jego zawodność wpływa kompleks zazwyczaj
ambiwalentnych, a często sprzecznych interesów. Sprawia on, że rzadko możemy mówić o jednorodnej
motywacji lekarza stosującego innowacyjne procedury wyłączenia dla dobra podopiecznego.
Konflikt interesów jest zbiorem warunków, w których profesjonalny osąd dotyczący podstawowego
interesu (takiego, jak dobrostan pacjenta bądź wiarygodność badania naukowego) staje się podatny na
nadmierne wpływy interesu drugorzędnego (najczęściej zysk finansowy, później sława, prestiż zawodowy).
Konflikt interesów sprzyja więc prowadzeniu badań wadliwych etycznie, a w skrajnych przypadkach je
wymusza.
Konflikty pojawiają się na trzech poziomach:
a) makro - między instytucjami
b) mezo - między zespołami badawczymi i badaczami a instytucjami najczęściej będącymi
sponsorami studiów
c) mikro - między poszczególnymi badaczami zespołu
Między szczeblem mezo i mikro można umieść tzw. „błąd publikacyjny”, to jest niechęć uczonych do
publikowania negatywnych wyników badań. Również redakcje czasopism przejawiają skłonność do
zamieszczania pracy z pozytywnymi rezultatami. Sponsorzy też chętniej zawierają kontrakty z badaczami
mogącymi się pochwalić pozytywnym dorobkiem naukowym.
40.Etyka zgody i eksperyment medyczny. Etyczne i prawne wymogi
prowadzenia badań z wykorzystaniem ludzi. Ochrona osób niekompetentnych w
eksperymentach naukowych.
[wg Bioetyka - K. Szewczyk]
Już od pierwszego prawnego międzynarodowego dokumentu dotyczącego regulacji eksperymentów
medycznych podkreślano istotę zgody. w Kodeksie norymberskiej z 1947 roku pisano „Dobrowolna zgoda
Opracowanie: Łukasz Mokros"
2012
44

probanta jest bezwzględnie konieczna”. Dokument nie przewidywał zgody zastępczej. Poza tym
podkreślano aby zachowana była proporcja między korzyściami z badań i ryzykiem, na jakie narażeni byli
jego uczestnicy.
Fundamentalne znaczenie dla normowania badań medycznym miała Deklaracja helsińska z 1964 roku
(ostatnia jej wersja pochodzi z 2000 roku). Wprowadzono 3 ważne zmiany w porównaniu z Kodeksem
norymberskim:
• zezwolono na korzystanie ze zgody zastępczej
• wprowadzono mechanizm kontroli badań z zapisami Deklaracji w formie niezależnych komisji
etycznych
• wprowadzono podział na eksperymenty terapeutyczne i nieterapeutyczne (naukowo-badawcze) -
patrz: zagadnienie 39.
Kolejnym istotnym dokumentem był Raport z Belmont. Sformułowano w nim 3 podstawowe zasady
prowadzenia badań z użyciem probantów:
1) zasadę szacunku dla osoby - nakazywała traktować jednostki jako autonomiczne i chronić osoby o
niepełnej autonomii
2) zasadę dobroczynienia - pryncypium nieszkodzenia i maksymalizowanie korzyści +
minimalizowanie potencjalnych szkód - rozciąga się na całą naukę jako społeczne przedsięwzięcie
3) zasadę sprawiedliwości - konieczność równej dysrybucji między probantów obciążeń i korzyści
wynikających z badań
Raport wykroczył poza obszar etyki badań naukowych, a podane reguły zostały rozwinięte przez
Beauchampa i Childressa (patrz: pryncypializm amerykański)
Ważną regulacją dotyczącą badań naukowych z użyciem probantów jest rozdział piąty Konwencji z
Oviedo z 1997 roku (potwierdzenie zasady wolności badań naukowych, ale równocześnie określenie
standardów ochrony integralności uczestników eksperymentów medycznych).
Polski KEL „badaniom naukowym i eksperymentom biomedycznym” poświęca całość drugiego
rozdziału. Dotyczą one ważenia ryzyka dla probanta i korzyści dla niego lub dla „wiedzy i umiejętności
lekarskich”, warunków zgody osoby poddawanej doświadczeniu, wymogów naukowych i formalnych
prowadzenia badań, a także etycznych warunków publikowania wyników badań. Zabrania
sieęeksperymentów badawczych „z udziałem człowieka w stadium embrionalnym”, zezwalając na badania
terapeutyczne embrionów.
Konieczność uzyskania zgody jest zapisana w art. 39 Konstytucji RP: „Nikt nie może być poddany
eksperymentom naukowym, w tym medycznym, bez dobrowolnie wyrażonej zgody”.
Oprócz stosunku ryzyka i korzyści potencjalny uczestnik badań powinien być powiadomiony także o
celach, istocie i znaczeniu badania. Informacja udzielana probantowi musi być bardziej dokładna i
szczegółowa niż informacja podawana pacjentowi, a zgoda musi być udzielona na piśmie. Gdy nie jest to
możliwe, należy zgodę złożyć ustnie w obecności dwóch świadków, co powinno być odnotowane w
dokumentacji badania.
Udział w badaniach małoletniego jest możliwy tylko za pisemną zgodą jego przedstawiciela
ustawowego. Dla probanta w wieku 16-18 lat, który może z rozeznaniem wypowiedzieć opinię w sprawie
swojego uczestnictwa, potrzebna jest zgoda równoległa.Takie same warunki obowiązują dla osób
ubezwłasnowolnionych. Dla osób zdolnych do pełnej czynności prawnej, ale nie będących w stanie
wypowiedzieć z rozeznaniem swojej opinii nt. badań potrzebna jest zgoda sądu opiekuńczego.
Dyskusja nt. badań bez uzyskiwania zgody probanta toczy się wokół badań nad stanami nagłymi
(zawał serca, udar mózgu, ale także np. zapalenie wyrostka robaczkowego). Badania takie mają niezwykłą
wartość naukową.
Art. 26 Deklaracji helsińskiej: „Badania nad osobami, od których nie można uzyskać zgody w tym
zgody przez pełnomocnika, ani z wyprzedzeniem, powinny być przeprowadzane tylko, jeśli stan psychiczny
lub fizyczny, który uniemożliwa wyrażenie zgody, jest charakterystyczną cechą gadanej populacji.
Specyficzne powody uwzględniania osób badanych ze stanami, które czynią je niezdolnymi do udzielenia
zgody mimo uzyskania pełnej informacji o badaniach, powinny być podane w protokole doświadczalnym
do rozważenia i akceptacji przez odpowiednią komisję. Protokół powinien podać, że zgoda na pozostanie w
Opracowanie: Łukasz Mokros"
2012
45

badaniach powinna być uzyskana tak szybko, jak to jest możliwe od danej osoby lub jej upoważnionego
przedstawiciela”
Konwencja z Oviedo: najważniejsze warunki zgody to brak sprzeciwu probanta oraz „wyraźna i
pisemna” zgoda zastępcza.
KEL i Ustawa Prawo farmaceutyczne prezentują stanowisko podobne do Konwencji z Oviedo.
41. Problem stosowania placebo w badaniach medycznych połączonych z
opieką zdrowotną. Etapy badań klinicznych
[wg Bioetyka - K. Szewczyk]
Placebo, gdy używa się go jako kontroli w eksperymentalnych studiach, jest substancją bądź
procedurą pozbawioną właściwego działania na stan poddawany jej aktywności.
Powodem kontrowersji wokół używania placebo w grupach kontrolnych randomizowanych prób
klinicznych było poszukiwanie moralnie dającego się zaakceptować stosunku ryzyka ponoszonego przez
probantów do potencjalnej korzyści.
Szczególne kontrowersje budziło używanie placebo w tzw. pozorowanych zabiegach chirurgicznych.
Próby wykazywały znaczny i trwały pozytywny efekt placebo spowodowany pozorowaną chirurgią, np. trzy
nacięcia w okolicach stawu przy jego reumatoidalnym zapaleniu było tak samo skuteczne jak rzeczywisty
zabieg chirurgiczny.
W klasycznym stanowisku używanie placebo jest dozwolono zarówno w przypadku gdy istnieje już
profilaktyczna, diagnostyczna lub terapeutyczna metoda leczenia danej choroby, jak i gdy nie ma jeszcze
skutecznej procedury medycznej radzącej sobie ze schorzeniem. Druga opcja, przedstawiona w art. 29
Deklaracji helsińskiej, przewiduje możliwość korzystania z placebo tylko w rozważanym drugim przypadku.
Jest to motywowane faktem, że jeżeli istnieje już skuteczna terapia to powinna być ona punktem
odniesienia dla szukania nowej.
Niestety, druga opcja, mimo większej wartości moralnej ze względu na mniejsze szkodzenie
probantom, jest zdecydowanie mniej popularna. Dzieje się tak, ponieważ porównywanie dwóch aktywnych
leków wymaga zaangażowanie większej liczby probantów i na pewno większego nakładu finansowego. Z
tego względu firmy farmaceutyczne są zwolennikami klasycznego stanowiska, tym bardziej, że zgodnie z
prawem, aby lek został wypuszczony na rynek wystarczy udowodnić jego nawet niewielką skuteczność w
ogóle, a nie względem istniejących preparatów.
Etapy badań klinicznych dzieli się na cztery fazy w zależności od celu prób realizowanych w każdej
fazie.
W fazie I celem badań jest zebranie danych dotyczących metabolizmu leku, jego toksyczności dla
człowieka i wstępnych informacji o bezpieczeństwie stosowania produktu. W tej fazie probanci to
najczęściej zdrowi ochotnicy w relatywnie niewielkiej liczbie. Wyjąte: badania leków cytostatycznych,
używanych w onkologii - tutaj korzysta się z osób cierpiących na nowotwory w stanie umierającym.
Faza II służy potwierdzeniu wyników uzyskanych w fazie I, ustaleniu optymalnej dawki lek, zebraniu
dalszych informacji o skuteczności i bezpieczeństwie leku. Po raz pierwszy podaje się lek chorym. Liczba
probantów - do kilkustet osób. Najczęściej ta faza przyjmuje postać randomizowanych prób klinicznych.
Faza III to potwierdzenie skuteczności i bezpieczeństwa nowego leku, sprawdzenie czy spełnia
wymogi do rejestracji - badania na większej grupie probantów (kilka tysięcy), którymi zazwyczaj są chorzy
ze wskazaniami do terapii badanymi lekami.
W fazie IV bada się produkty, które uzyskały pozwolenie do obrotu. Jej cele to:
• monitorowanie działań niepożądanych
• badanie efektywności nowego leku w codziennej praktyce klinicznej
• studia nad skutecznością leku w różnych grupach chorych (np. wiekowych)
• porównywanie skuteczności badanego leku z lekami konkurencyjnymi (cele marketingowe i
promocyjne).
Opracowanie: Łukasz Mokros"
2012
46

42. Pobieranie narządów ex vivo. Etyczna ocena „rodzinnego dawstwa” nerek -
stanowisko J. Bogusza. Stanowisko zawarte w tej sprawie w Europejskiej
Konwencji Bioetycznej (Konwencji z Oviedo).
[wg Bioetyka - K. Szewczyk]
Transplantacja ex vivo ma przewagę nad ex mortuo z powodów klinicznych i pozaklinicznych.
Powody kliniczne:
1) lepsza żywotność narządów ex vivo
2) większa zgodność tkankowa między dawcą i biorcą, co przekłada się na mniej efektów ubocznych
leków immosupresyjnych ze względu na stosowanie ich mniejszych dawek
3) synchronizacja procedur pobrania i przeszczepiania pozwalająca na:
• minimalizację skutków przesunięcia w czasie, np. niedotlenienia organizmu
• dostosowanie momentu pobrania do najlepszej kondycji zdrowotnej biorcy
Powody pozakliniczne:
1) największa efektywność kosztowa gdy narządy biorcy są w schyłkowych stadiach niedomogu
2) krótszy czas hospitalizacji i niższe koszty opieki pooperacyjnej z powodu przewag klinicznych ex
vivo nad ex mortuo
3) uproszczenie skomplikowanej procedury organizacji i logistyki związanej ze zgłaszaniem dawców i
biorców, pobieraniem narządów i ich dystrybucją w ex mortuo
Negatywnymi skutkami o charakterze klinicznym dawsta ex vivo należy ryzyko śmierci albo powikłań
związanych z pobraniem narządów, jednak takie zagrożenie jest krótkotrwałe i niewielkie, przynajmniej w
odniesieniu do przeszczepu nerek (najpopularniejsze ex vivo).
Rachunek utylitarystyczny jest prosty - transplantacja ex vivo zdecydowanie się opłaca. Nie mniej
takie redukcjonistyczne ujęcie budzi zdecydowany sprzeciw moralny. Narusza również etos lekarza
podstawowe zasady bioetyki.
Przed takim ujęciem ma chronić poszanowanie autonomii pacjenta przez instytucję zgody. To jednak
nie wszystko, bowiem zgoda dawcy/biorcy nie czyni od razu czynu moralnie słusznym. Istotny jest również
cel, a tym jest przede wszystkim dobro pacjenta. I tu pojawia się problem przy pobieraniu ex vivo. Z jednej
strony chirurg pomaga biorcy, ale szkodzi dawcy, naruszając ciągłość jego tkanek i zabierając mu narząd.
Dlatego ex vivo wymaga dodatkowego sankcjonowania moralnego:
1) powołanie się na zasadę podwójnego skutku - skupienie się na dobrym skutku,
2) zastosowanie psychosomatycznego ujęcia zasady całościowości - dawca uzyskuje korzyść
duchową (ale uwaga na dualizm kartezjański!),
3) odwołanie do zasady bezinteresownego daru - silna motywacja altruistyczna u dawcy, argument
ten jest jednak nieprecyzyjny i bardziej metaforyczny; poza tym czasem ciężko ocenić w jakim stopniu
czyn jest altruistyczny, a w jakim wynika z presji, a wręcz przymusu, otoczenia,
4) sankcjonowanie zasadą dobrego samarytanina - niewielka szkoda dawcy przy olbrzymiej korzyści
biorcy - argument ten jest jednak często podważany przez regułę równi pochyłej (żeby przypadkiem
dawstwo nie przekształciło się w moralny lub prawny przymus) oraz przez fakt, że z powodu cielesnego
okaleczenia dawcy zamiast o obowiązku moralnym powinno mówić się o czynie chwalebnym, w żaden
sposób niemotywowanym przez prawo.
Żadne z powyższych uzasadnień nie jest w pełni satysfakcjonujące, ale nie oznacza to, że należy
zaniechać transplantacji ex vivo. Gdy nie można w pełni uzasadnić zgody, moralna ostrożność nakazuje
uznać transplantację ex vivo jako zabieg ostatniej szansy uzupełniający transplantacje ex mortuo. Mówi o
tym art. 19 ust. 1 Konwencji z Oviedo: „Pobieranie organów albo tkanek od żyjącego dawcy w celu
dokonania transplantacji może być przeprowadzone jedynie dla uzyskania terapeutycznej korzyści biorcy i
tylko wtedy, gdy nieosiągalny jest odpowiedni organ lub tkanka od osoby zmarłem, a nie istnieje
alternatywna metoda terapeutyczna o porównywalnych skutkach.”
Józef Bogusz zwraca uwagę na fakt, że szczególnie w przypadku rodzinnego dawstwa nerek istnieje
pewna beztroska. Pomija się obowiązujące zasady etyczne, a nawet wywiera presję na członków rodziny.
Opracowanie: Łukasz Mokros"
2012
47

Argumentem za takim postępowaniem ma być porównaniem go do wskoczenia do płonącego budynku w
celu ratowania bliskiego (ale przecież spalona noga nie jest warunkiem uratowania, a oddana nerka - jest,
czyli argument jest chybiony). Bogusz kładzie nacisk na instytucję informed consent w przypadku
uzyskiwania zgody do dawstwa organu. Lekarz ma moralny obowiązek dokładnie poinformować o
wszystkich zagrożeniach i powikłaniach wynikających z dawstwa zainteresowanego oddaniem narządu.
Jest to nawet określanie nie jako obowiązek, ale jako ciężar poinformowania. Z tego względu, idąc na
łatwiznę, lekarze nierzadko stosują po prostu presję moralną wobec bliskich.
43. Pobieranie narządów ex mortuo. Koncepcja zgody wyrażonej i
domniemanej. Rozwiązania prawne.
[wg Bioetyka - K. Szewczyk]
Poprzez poszanowanie jednostkowej godności i autonomii decyzyjnej wyrażona za życia dyspozycja
postępowania ze zwłokami może dawać moralną sankcję społecznego obowiązku respektowania woli
zmarłego. Jest to ściśle związane ze świeckim ujęciem świętości życia - dla danej osoby to kwestia
wartości wewnętrznej jej życia, czy narządy zostaną oddane do przeszczepu czy nie i inni powinni to jak
najbardziej respektować.
Model zorganizowanego dawstwa ma dwie podstawowe formy:
• mocną - zgoda wyrażona przez zmarłego za życia jest w pełni wystarczająca
• słabą - rodzina jest zobowiązana autoryzować zgodę zmarłego na dawstwo narządów.
Angażowanie rodziny w proces decyzyjny upodabnia model dawstwa do słabych form zgody
domniemanej. W tym przypadku jeżeli zmarły za życia nie wyraził sprzeciwu do pobrania jego narządów to
istnieje możliwość ich transplantacji. W mocnej formie jest to wystarczające, a w słabej, jak wspomniałem -
wymagana jest zgoda rodziny. Prawodawcy przyjmują jednak zazwyczaj opcję mocną, czego przykładem
jest prawo polskie: w art. 33 KEL i art. 5 ust. 1 Ustawy transplantacyjnej czytamy: „Lekarz może pobierać
komórki, tkanki i narządy ze zwłok w celu ich przeszczepienia, o ile zmarły nie wyraził za życia sprzeciwy”.
W kwestii zgody domniemanej potrzeba dokładnie zdefiniować sprzeciw. Zgodnie z art. 6 ust. 1
Ustawy transplantacyjnej:
„Sprzeciw wyraża się w formie:
1) wpisu w centralnym rejestrze sprzeciwów na pobranie komórek, tkanek i narządów ze zwłok
ludzkich;
2) oświadczenia pisemnego zaopatrzonego we własnoręczny podpis;
3) oświadczenia ustnego złożonego w obecności co najmniej dwóch świadków, pisemnie przez nich
potwierdzonego.”
Ponieważ jednak najczęściej i tak korzysta się ze słabej formy zgody domniemanej ze względów,
powiedzmy, czysto uprzejmościowych, opracowano tzw. model obowiązkowej odpowiedzi. Zgodnie z nim
każdy powinien wypełnić stosowny dokument o tym, czy sprzeciwia czy godzi sie na przeszczep jego
narządów po śmierci. Odpowiedź taką powinno się uzyskiwać rutynowo, np. przy okazji wywiadu
lekarskiego albo wypełnianiu PIT-u. Porównywane jest to do instytucji DNR.
Model obowiązkowej odpowiedzi pozwala na:
1) maksymalizowanie pobierania narządów od osób, które chcą być dawcami
2) pełne poszanowanie autonomii i godności potencjalnych dawców poprzez niepoleganie na zgodzie
domniemanej
3) wykorzystanie symboliki daru
4) minimalizowanie niebezpieczeństwa mechanistycznego traktowania człowieka.
Model taki jednak ma wady i motywuje się je przede wszystkim argumentem równi pochyłej - można
powiedzieć o tworzeniu się kultury daru i szczobrodliwości (tworzenie „społeczeństwa karteczek”), kiedy to
na dawców wywierana jest presja. Dochodzi m. in. do uświęcania dawania narządów w wykładni Kościoła
katolickiego. Krytycy metaforyki daru podkreślają, że:
1) dar wymaga odwzajemnienia, ciężko mówić o takim w dawstwie ex mortuo
2) skoro dar nie może być odwzajemniony, może to rodzić poczucie winy w biorcy
Opracowanie: Łukasz Mokros"
2012
48

3) wdzięczność może ulec przeniesieniu na transplantologa, co może narzucić paternalistyczne
stosunki w relacji lekarz-pacjent
4) uczucie nieodwzajemnionej wdzięczności może powodować organizowanie się osób po
przeszczepach w grupy prowadzące działalność protransplancyjną - wówczas dochodzi do
marginalizacji negatywnych efektów, np. jakości życia po transplantacji.
44. Transplantologia - nadzieje i lęki. Konsekwencje dla kultury.
[wg Bioetyka - K. Szewczyk]
Patrz: zagadnienia 42 i 43. Dodatkowo przy omawianiu tego zagadnienia można wspomnieć
chociażby o:
• koncepcji neokanibalizmu Bogusława Wolniewicza (który notabene jest antysemitą i zwolennikiem
kary śmierci, żaden autorytet) i teorii domina
• transplantacja jako biznes, narządy jako towar
• konsekwencje dualizmu Kartezjusza.
45. Moralna problematyka definicji śmierci.
[wg Bioetyka - K. Szewczyk]
Definiowanie śmierci przebiega na trzech wzajemnie modyfikujących się płaszczyznach:
1) filozoficznej - obszar społecznego budowania definicji śmierci,
2) naukowo-medycznej - precyzującej pod względem anatomicznym i fizjologicznym kryteria śmierci,
3) medyczno-diagnostycznej - poszukującej testów spełnienia kryteriów.
Pierwsza płaszczyzna jest naistotniejsza dla precesualno-proceduralnego modelu bioetyki. Stoi ona
bowiem za dyskursem społecznym, który prowadzi do uregulowań etycznych i prawnych dotyczących
definiowania i diagnostyki śmierci.
Konieczność tego dyskursu wynika z zdysocjowanej natury śmierci. Sprawia ona, że niezbędny jest
wybór jej kryteriów. Jako decyzja moralna wybór kryteriów nie może być wyłącznie sprawą medycyny.
Nagminne utożsamianie w prawnych dokumentach dotyczących diagnostyki śmierci kryteriów z definicją
jest błędem świadczącym o medykalizacji naszej kultury. Jest również efektem wagi przypisywanej
kryteriom w diagnostyce śmierci oraz przenikania się omawianych trzech płaszczyzn, prowadzącego do
zamazywania się granic między nimi.
Termin „kryterium” jest używany w dwu różnych, często mylonych, znaczeniach: moralnym i
naukowym. Jeżeli za najistotniejszą funkcję dla życia ludzkiego uznamy świadomość, to dobierając
odpowiednie kryterium moralne uznamy, że jest to funkcja krytyczna dla uczestnictwa w moralnej
wsĻolnocie ludzi, a jej brak oznacza, że jednostce nie przysługuje pełny status moralny członka wspólnoty.
Natomiast wspólnota ma wobec niej pewne obowiązki należne martwemu ciału, np. pochówek. Nauka
wiąże świadomość z działaniem wyższych partii mózgu. Stąd filozoficznie wybrana funkcja na poziomie
naukowo-medycznym staje się kryterium korowym. Brakuje już tylko trzeciej płaszczyzny, a ta jawi się jako
poszukiwanie testów pozwalających zdiagnozować brak świadomości.
Podobnie należy przeprowadzić rozumowanie jeżeli założymy (płaszczyzna filozoficzna), że funkcjami
krytycznymi dla uczestnictwa w moralnej wspólnocie żywych są czynności utrzymujące człowieka przy
biologicznym trwaniu.
Na debatę dotyczącą definiowania śmierci mają wpływ następujące czynniki:
1) kulturowe - nadmierne oczekiwania wobec medycyny i lęki tanatyczne,
2) filozoficzne - antropologiczny model człowieka, dualizm kartezjański, monizm a vulnerability
3) strukturalne - podaż a popyt świadczeń zdrowotnych.
46. Kryteria selekcji pacjentów w sytuacji ograniczonych możliwości
leczniczych.
[wg Bioetyka - K. Szewczyk]
Jednym z wyróżników opieki zdrowotnej jest przewaga popytu na świadczenia nad ich podażą.
Podaż najczęściej ograniczana jest niewystarczającymi środkami finansowymi. Deficyt mogą pogłębiać
Opracowanie: Łukasz Mokros"
2012
49

także braku personelu, niedostateczne wyszkolenie, nieumiejętne zarządzanie opieką, niewytarczająca
informacja o potrzebach zdrowotnych oraz niewłaściwie prowadzona oświata zdrowotna.
Często stosowanym sposobem zarządzania dystrybucją procedur deficytowych są kolejki
oczekujących pacjentów, nazywane też listami. Używa się go do racjonowania opieki finansowej ze
środków publicznych. W wolnorynkowej organizacji służby zdrowia kolejek praktycznie nie ma. Ich rolę
spełnia rozdzielnictwo cenowe limitujące, np. w USA, dostęp do świadczeń wg zasobności portfela i
wysokości prywatnych ubezpieczeń.
Można mówić o nieuchronności w istnieniu list oczekujących. Mają one jednak służyć kontroli
korzystania z deficytowych świadczeń, a nie być narzędziem upokarzania pacjentów. Kolejki są
realizacją kryterium loterii moralnie sankcjonowanym zasadą sprawiedliwości. Zdarzeniem przypadkowym
jest tu choroba albo wypadek. Przypadek dotyczy zdarzenia i jego ciężkości. Właściwa kontrukcja list
oczekujących uwzględnia:
1) kolejność zgłoszenia
2) kategorię stanu zdrowia
3) zgodę pacjenta na umieszczenie go na liście.
W chirurgii stosuje się 3 kategorie stanu zdrowia:
• zabiegi natychmiastowe - potrzebna niezwłoczna operacja
• zabiegi pilne - okres oczekiwania do 3 miesięcy
• zabiegi planowe - czas oczekiwania nie dłużej niż pół roku.
47. Zdrowie - darem czy towarem? Sprawiedliwa dystrybucja usług
medycznych (definicje i teorie sprawiedliwości: utylitarystyczna, Rawlsa etc.).
[wg Bioetyka - K. Szewczyk]
Sprawiedliwość w racjonowaniu usług medycznych można definiować na różne sposoby:
• zgodnie z etyką troski, jako trudniejszą troskę o Drugiego uwzględniającą obecność Trzeciego
(społeczeństwa) - ma moralną przewagę nad kryterium równości szans w warunkach umiarkowanego
niedoboru środków;
• jako powszechność dostępu utożsamiana z pełnym dostępem do usług zdrowotnych - miernik
mało realistyczny, bo uprawnia każdego pacjenta do korzystania ze świadczeń bez względu na ich cenę i
naturalne limity; w celu przybliżenia tego kryterium do sytuacji niedoboru mówi się często o
powszechnym zagwarantowaniu obywatelom właściwego poziomu opieki, dającego poczucie
bezpieczeństwa zdrowotnego.
Wiele kontrowersji wywołuje zasada tzw. sprawiedliwości wyrównawczej zazwyczaj umieszczana w
grupie reguł wyboru między jednostkami. Używając jej planiści systemów zrowotnych mogą wyrównać
szanse pacjentów. Reguła sprawiedliwości wyrównawczej usprawiedliwia:
• negatywne kryterium odmowy świadczeń ze względu na sposób życia, zwane też kryterium
sprawiedliwości wyrównawczej - wykluczenie przez grzech, całkiem powszechne, sprzeczne z etyką
troski,
• pozytywne kryterium użyteczności społecznej - uwzględnianie indywidualnych zasług pacjentów
dla społeczeństwa.
Częścią sprawiedliwego racjonowania usług medycznych można uznać kryterium losowe - patrz:
zagadnienie 46.
Aplikację utylitaryzmu do opieki zdrowotnej stanowi zasada maksymalizacji korzyści zdrowotnych z
grupy zasad skutku. Kryterium to odnosi się przede wszystkim do usług powiększających statystycznie
mierzalne dobroczynne efekty zdrowotne dla społeczeństwa jako całości bądź dla danej populacji
pacjentów cierpiących na tę samą chorobę, nawet kosztem zaspokojenia potrzeb poszczególnych chorych.
W odniesieniu do definiowalnej jednostki powinno się odróżniać potrzebę od korzyści. Umierający
pacjent może potrzebować leczenia antybiotykami zapalenia płuc. Jednakże mierzalna korzyść
antybiotykoterapii będzie niższa niż u osoby cierpiącej tylko na tę chorobę i mającej przed sobą
perspektywę długiego życia. Koncepcje poszukujące sposobów maksymalizacji korzyści zdrowotnych
Opracowanie: Łukasz Mokros"
2012
50

mieszczą się w tzw. welferyzmie. Jest to wywodząca się z ducha utylitaryzmu myśl polityczno-ekonomiczna
nastawiona na powiększanie społecznego dobrostanu czy dobrobytu.
Reguła zmniejszania nierówności zdrowotnych, również z grupy zasad skutku, nakazuje powiększać
dostępnosć opieki dla grup społecznych o najniższych wskaźnikach zdrowia, najczęściej mierzonych
zachorowalnością i śmiertelnością. Jest ona lepiej powiązana z potrzebami zdrowotnymi niż z korzyściami.
Norman Daniels i James Sabin proponują natomiast, aby sprawiedliwość świadczeń zdrowotnych
miała polegać na wyjaśnianiu rozsądnego charakteru decyzji społeczeństwu, które ewentualnie może
zgłosić swoje uwagi, poddać dyskusji i korekcie. Procedura ta musi spełniać 4 zasady: jawności, znaczenia,
rewizji, realizacji.
Dzięki temu procesualnemu modelowi istnieje możliwość osiągania konsensusu - co definiujemy jako
sprawiedliwe? Zgodnie z poglądem Rawlsa (sprawiedliwość czysto proceduralna) - nie ma kryterium
poprawności podejmowanych decyzji - dysponujemy natomiast procedurą, uczciwą i dobrą, której wynik
będzie taki sam jeżeli będziemy się trzymać procesu.
48. Systemowe i redukcjonistyczne ujęcie zdrowia i choroby. (ontologizm,
funkcjonalizm, pozytywne i negatywne definicje zdrowia)
[wg Dobro, zło i medyczyna - K. Szewczyk]
Ontologizm to pogląd mówiący o tym, że choroba jest ściśle związana z jej przyczyną. Zupełnie jak
jej przyczyna, choroba staje się osobnym i niezależnym, ale jednocześnie wrogim choremu organizmowi
bytem. Ontologizacja choroby prowadzi do redukcjonizmu w medycynie, co z kolei może przekładać się na
traktowanie pacjentów jak jednostki chorobowe, a nie jak osoby. Choroba jest złem, antywartością, a lekarz
z nią walczy.
Nie czaję.
49. Główne wyróżniki ideologii szpitalnej jako wyraz medycyny walki.
[wg Dobro, zło i medyczyna - K. Szewczyk]
Fundamentem dla ideologii szpitalnej są trzy założenia:
• wyleczenie choroby jest ważniejsze niż troska o ludzi
• zapewnienie zdrowia jest funkcją ekspertów
• śmierć jest najgorszą rzeczą, jaka człowieka może spotkać.
Pierwszy punkt mówi o redukcjonistycznym charakterze tej ideologii i jest ściśle powiązany z drugim.
Zgodnie z kartezjańską koncepcją - człowiek jest upraszczany albo do narządów lub tkanek, gdzie odbywa
się proces patologiczny, albo do statusu nośnika choroby. W związku z tym dochodzi do wyizolowania
części ciała zajętej chorobą i pójścia do stosownego specjalisty. Specjalizacja we współczesnej medycynie
jest nieunikniona i jedynie nasila takie redukcjonistyczne podejście.
Trzecie założenie jest wyrazem medycyny walki. Śmierć stanowi porażkę dla lekarzy, jak i całej
medycyny. Nasila tym samym tanatyczne lęki, również pacjentów, i niejako wzmacnia dwa pierwsze
założenia. Każdy za wszelką cenę chce dostać jakieś pigułki aby móc się leczyć, uniknąć śmierci
(„fetyszyzacja leku”).
Ideologia szpitalna uległa rewizji w latach 60. XX wieku, kiedy to zaczęła kształtować się bioetyka i
rozpowszechniał się ruch hospicyjny.
50. Choroba jako metafora (mit adamicki i opowieść Hioba jako metafory
maladyczne. Medyczna i kulturowa metaforyzacja choroby).
[wg Dobro, zło i medyczyna - K. Szewczyk]
Metafory maladyczne (termin wprowadzony przez K. Szewczyka) – z łac. malus - „zły”,
„nieszczęśliwy” → symbolizuje chorobę.
Medycyna jako kulturowy fenomen jest opowieścią o bólu, cierpieniu, chorobie i śmierci, spełniając
funkcje źródłowego mitu. Nawiązywanie do pierwotnych źródeł symboliki choroby, nazwanej maladyczną
stanowi podstawową narrację sensotwórczą w zmedykalizowanych społeczeństwach Zachodu.
Opracowanie: Łukasz Mokros"
2012
51

Od zarania dziejów ludzkości choroba jest oknem poprzez które cierpiący spogląda ku śmierci.
Jednocześnie stanowi doskonałą sposobność manifestacji Bożej uzdrawiającej mocy. Dzięki temu
przestrzenie za oknem nie są całkowicie puste. Strach przed śmiercią łączy się z nadzieją, oczekiwaniem na
cud, w którym objawi się potęga Stwórcy.
Choroba jest nie tylko pojęciem naukowym i filozoficznym. Stanowi ona ośrodek krystalizacji
symbolicznych opowieści, obdarzających choroby i cierpienie sensem redukującym lęki przed śmiercią.
Spojrzenie z życia ku śmierci buduje nasilający lęki ujemny biegun metafory maladycznej.
(obawa przed śmiercią w sensie „rozpadem”, „złem”)
Zawracanie od symboliki tanatycznej (obawy, lęku przed śmiercią) ku życiu stanowi dodatni biegun
metafory maladycznej, nadający cierpieniom sens redukujący fundamentalną trwogę.
Mit adamicki jako maladyczna metafora źródłowa o silnie zaakcentowanym biegunie ujemnym
(spojrzenie z życia ku śmierci)
Adam i Ewa naruszyli dany Prawem porządek świata i za swą niesprawiedliwość muszą ponieść
karę. Jest nią życie doczesne pełne cierpień i trudu, zakończone śmiercią. (spojrzenie ku śmierci → biegun
ujemny)
Winowajcy jednak dano nadzieję: „W walce szatana z ludzkością czeka go klęska: jakiś potomek
niewiasty zada mu cios decydujący o przegranej”. (spojrzenie ku życiu, nadzieja → biegun dodatni)
Odpowiednio intensywna pokuta i zadośćuczynienie mogą zrównoważyć i dokupić winę.
Mimo wszystko, wyprzedzana przez gniew Boga, nadzieja, nie jest w stanie na dłużej oderwać
naszego wzroku od otchłani niebytu. Nawet nakaz uprawiania ziemi, z której rodzaj ludzki „został wzięty”,
stanowi ustawiczne memento mori – przypominanie chaosu śmierci.
Biegun ujemny przewyższa znacznie biegun dodatni adamickiego mitu.
Opowieść Hioba jako maladyczna metafora źródłowa o silnie zaznaczonym biegunie dodatnimv
(spoglądanie ku życiu)
Hiob przeżywa chwile szczęścia. Ma wielodzietną, kochającą się rodzinę. Jest bogaty, posiada liczne
stada trzody. Ma też dobre serca. Pomaga biedniejszym, służy dobrą radą i wsparciem duchowym. Uczy
rodzinę właściwej postawy wobec Boga. Sam zaś jest bogobojny i oddany. Zaufanie Boga do Hioba jest tak
duże, że Stwórca wybiera go, aby ukazać szatanowi bezgraniczność i bezinteresowność człowieczej wiary.
Na Hioba zaczynają spadać liczne nieszczęścia.
Pierwszy etap próby: pozbawienie Hioba majątku i dzieci
Pomimo tego Hiob nie odwraca się od Boga. Trwa przy Nim nadal, ale szatan nie daje za wygraną.
Sugeruje Bogu, że Hiob „zmięknie”, kiedy zaczną się choroby jego ciała.
Drugi etap próby: obsypanie Hioba „trądem złośliwym”
Choroba oddzieliła Hioba od przyjaciół, własnego życia i świata, ale nie od Boga, któremu dalej ufa.
Małżonka proponuje mu rezygnację z upartego trwania przy Bogu, ale ten stanowczo odmawia. Pozostaje
niezłomny.
Przyjaciele, którzy przyszli, aby „boleć nad nim i pocieszać go”, zamilkli ujrzawszy ogrom jego
cierpienia. W ich mowach odzwierciedla się właściwe dla ujemnego bieguna metafory adamickiej
pojmowanie choroby jako kary za grzech.
Trzeci etap próby: opuszczenie przez bliźnich, Hiob zostaje sam ze swoją wiarą
Hiob, samotny w swej chorobie, poprosił Boga, by do niego przemówił. I oto Jahwe w swym
majestacie odpowiada mu z wichru. Zadaje Hiobowi szereg pytań, za pomocą których podkreśla swe
dostojeństwo, wyższość i siłę. Ten całkowicie pokornieje i przyznaje, że się mylił i mówił bez rozeznania.
Potem Jahwe odmienia stan Hioba i błogosławi mu w dwójnasób. Jego bracia, siostry oraz dawni
przyjaciele wracają do niego z darami, a dzięki błogosławieństwu Bożemu jego stada owiec, wielbłądów,
bydła i oślic są dwa razy liczniejsze niż poprzednio. Znowu ma dziesięcioro dzieci, przy czym jego trzy córki
są najpiękniejszymi kobietami w całej tej krainie. Życie Hioba zostaje cudownie przedłużone o 140 lat.
Prowadzony głosem Pana, wzrok Hioba, sięgnąwszy dna, zawraca ku życiu. Oprócz licznych dóbr
jakie na niego spadają, otrzymuje również coś nowego – poczucie wzniosłej i cudownej tajemnicy
tworzenia, którą pozwoliła mu ujrzeć choroba. Księga Hioba poucza, że cierpienie ma wieloraki sens
Opracowanie: Łukasz Mokros"
2012
52

pozytywny, jest próbą wierności, zaufania, wyróżnieniem, spojrzeniem ku bramom śmierci, wreszcie
uczestnictwem w tajemniczym spektaklu budowania ładu (nowego życia).
Na negatywnym biegunie
opowieść ta w sposób dramatyczny ukazuje samotność człowieka dotkniętego chorobą. Jednak obecność
Boga sprawia, że na pierwszy plan wysuwa się obietnica sensu, wiązana z dodatnim biegunem symboliki
cierpienia.
W skrócie:
mit adamicki → choroba jako kara za grzechy, niosąca jednak nadzieję na odpokutowanie winy,
rozbudowany negatywny biegun, kosztem strony pozytywnej,
księga Hioba → choroba jako próba, cierpiący jest wybrańcem, nie zasłużył na chorobę, jest
całkowicie niewinny, ale cierpienie zbliża go ostatecznie do życia, rozbudowany biegun pozytywny,
przesłania biegun ujemny metafory.
51. Typy postaw wobec śmierci, ich charakterystyka i związek z metaforami
tanatycznymi.
[wg Dobro, zło i medyczyna - K. Szewczyk]
Śmiercią i umieraniem zajmuje się nauka nazywana tanatologią, od imienia greckiego boga śmierci
Tanatosa. Stąd metafora tanatyczna → symbolika śmierci. Podstawową funkcją metafor źródłowych jest
łagodzenie lęków tanatycznych.
Należy leczyć i troszczyć się o chorych i tylko troszczyć się o tych, którzy nie mogą być wyleczeni.
Troska współgra z łagodzeniem bólu i cierpień powodowanych chorobami. Bardzo skuteczną metodą
realizacji owych priorytetów jest kulturowe nadawanie sensu chorobom i śmierci – ich metaforyzacja.
Tanatyczne metafory źródłowe:
1. symbolika Boga – Strażnika Kosmicznego Ładu → świat jest ustawicznie zarażony chaosem,
bogowie walczą z bezładem śmierci w imię trwania kosmicznego ładu;
2. symbolika Boga – Sprawiedliwego sędziego → Bóg ustala Prawo i czuwa, by ludzie je
przestrzegali, człowiek sprawiedliwy wypełnia przykazania Stwórcy i jest za to nagradzany, również
nieśmiertelnością;
3. symbolika Nauki – Wyzwolicielki → nie Bóg, ale nauka jest siłą zdolną uwolnić ludzkość od
wszelkiego zła i zapewnić technologiczną nieśmiertelność;
4. symbolika Drugiego → Drugi jako ten, za kogo Ja jest odpowiedzialne i w którym zakorzenia swą
wolność; jestem odpowiedzialny za siebie, ponieważ troszczę się o bliźnich, w zamian zyskuję obietnicę
znaczenia nadającego sens światu i mojemu istnieniu; im bardziej troszczę się o Drugiego, tym częściej
rozmyślam o starości, grożących mi chorobach i śmierci; śmierć pojmowana jako pozbawienie mojej
obecności osób, które kocham.
Wyróżniamy dwa główne wzorce stosunku człowieka do śmierci: śmierć oswojoną, obecną w
świadomości indywidualnej i społecznej oraz śmierć zdziczałą, wyrzuconą ze stanu kultury, napawającą
przerażeniem.
Wobec wzorca śmierci oswojonej identyfikuje się trzy style umierania:
a. postawę umrzemy wszyscy → pogaństwo lub wczesne chrześcijaństwo(ufna wiara w zbawienie);
b. postawę „własnej śmierci” → grzesznicy indywidualnie odpowiadają za siebie przed Bogiem i
zasługują przede wszystkim na karę; grzesznicy rozliczani są przez Boga – Sprawiedliwego Sędziego.
„Własna śmierć” uzyskała cechy śmierci długiej i bliskiej, umierając każdej chwili od momentu narodzin
zawsze musimy być gotowi na stawienie się przed obliczem Sprawiedliwego Sędziego;
c. postawa „twojej śmieci” → związana z symboliką Drugiego; pozostawiona sam na sam ze
śmiercią, jednostka wycisza swoje lęki tanatyczne, zamieniające je na smutek umierania dzielony z
najbliższymi. Ja, przenosząc część swoich lęków na bliską osobę, emocjonalnie okrywa jej skończoność.
Teraz ona – twoja śmierć – napawa mnie smutkiem, powodując cierpienie, zwrotnie kształtując obraz
mojego umierania jako pozbawienia przede wszystkim obecności tych, których kocham.
W okresie bezkrytycznej wiary w naukę, śmierć skrywa się za swoimi przyczynami i znika ze
świadomości indywidualnej i społecznego rytuału. Następuje przemiana stylu umierania ze śmierci
oswojonej we wzorzec śmierci zdziczałej, czyli całkowicie usuniętej z kultury.
Opracowanie: Łukasz Mokros"
2012
53

We wzorcu śmieci zdziczałej mieszczą się następujące style umierania:
a. śmierć na opak → związana z symboliką Nauki – Wyzwolicielki; odwrotność śmierci oswojonej,
umieranie następuje w szpitalach, w otoczeniu obcych ludzi, w samotności, łudzeni przez personel
obietnicą rychłej poprawy. Do wyciszenia lęków tanatycznych potrzebna jest ogromna wiara w naukę
technologiczną jako siłę zdolną opanować chorobę i śmierć. Starsi ludzie boją się, że zostaną zbyt późno
uznani za zmarłych, nadmierni obciążając bliskich swoim umieraniem, natomiast lekarzy niepokoi wizja
szpitali przepełnionych pacjentami w stanie trwale wegetatywnym.
b. śmierć zracjonalizowana lub etykietalna → cechuje ją staranne zaplanowanie, niezawodność i
estetyka aktu samobójstwa umierającej osoby. W tym podwzorcu lęki tanatyczne wycisza przede
wszystkim jej przygotowanie, dające poczucie technologicznego panowania nad skończonością. Jest
podwzorcem nietrwałym, dążącym do przekształcenia się w eutanazję.
c. eutanazja → śmierć na uzgodnienie, lekarze, a nie chory, podejmuje ostateczną decyzję, śmierć
ulega ponownej medykalizacji, równie absolutnej jak w śmierci na opak.
W ostatnich dwóch podwzorcach śmierć przeraża tak dalece, że jesteśmy gotowi zabić się ze
strachu przed nią.
Opracowanie: Łukasz Mokros"
2012
54
Wyszukiwarka
Podobne podstrony:
etyka lekarska i smierc 2013
9 pdfsam Raanan Gillon Etyka lekarska Problemy filozoficzne
78 pdfsam Raanan Gillon Etyka lekarska Problemy filozoficzne
Bioetyka, medycyna, II rok, etyka lekarska, notatki, opracowania
Etyka - [forum] - wykĹ'ad 1, Medycyna, Etyka lekarska
27 pdfsam Raanan Gillon Etyka lekarska Problemy filozoficzne
OPRACOWANIE NA KOLOKWIUM Z ETYKI, medycyna, II rok, etyka lekarska, notatki, opracowania
Bioetyka - etyka lekarska, Bioetyka- etyka lekarska
Etyka lekarska przewodnik id 1 Nieznany
21 pdfsam Raanan Gillon Etyka lekarska Problemy filozoficzne
2009-2010 - WSCiL - Etyka zawodowa - Zagadnienia na test (W. Wrotkowski), Szkoła
2009-2010 - WSCiL - Etyka zawodowa - Zagadnienia na test (W. Wrotkowski), Szkoła
Konspekt dla studentów, medycyna, II rok, etyka lekarska, notatki, opracowania
HIV, medycyna, II rok, etyka lekarska, notatki, opracowania
etyka, oprac zagadn
etyka seminaria, Medycyna, Etyka lekarska ŚUM Katowice
więcej podobnych podstron