
PRZEPUKLINA OPONOWO
RDZENIOWA

2
Przepuklina oponowo-rdzeniowa jest jedną z najczęściej
występujących wad rozwojowych układu nerwowego. Jest
to zaburzenie rozwojowe kręgosłupa i ośrodkowego
układu nerwowego, w którym wadliwie zbudowany rdzeń i
jego opony uwypuklają się na zewnątrz w postaci worka
przez ubytek kostny łuków kręgowych.
Średnio rocznie w Polsce rodzi się około 500 noworodków
z przepukliną oponowo rdzeniową. Przepuklinie oponowo-
rdzeniowej towarzyszyć mogą inne wady ośrodkowego
układu nerwowego np. wodogłowie, zespół Arnolda
Chiariego. Następstwem tej wady są zaburzenia
neuroruchowe, (niedowłady lub porażenia kończyn),
zaburzenia czucia, a także zaburzenia wegetatywne
(neurogenny pęcherz, jelita, upośledzenia unerwienia
naczyń). Schorzenie to stanowi trudne zagadnienie
medyczne i stwarza wiele problemów terapeutycznych i
wychowawczych

3
DEFINICJA WADY
Przepuklina oponowo-rdzeniowa jest zaburzeniem
rozwojowym kręgosłupa i ośrodkowego układu
nerwowego. Wadliwie zbudowany rdzeń i jego opony
uwypuklają się na zewnątrz w postaci worka,
poprzez ubytek kostny łuków kręgowych.
Najczęstszą lokalizacją wady jest odcinek lędźwiowo-
krzyżowy, chociaż spotyka się ją na każdym
poziomie kręgosłupa. Zmiany te prowadzą do mniej
lub bardziej rozległych porażeń mięśni, ze
zniesieniem czucia w obrębie porażonych części
ciała, zaburzeń czynności układu pokarmowego oraz
wydalania moczu i stolca.
Na ogół przepuklinie towarzyszy wodogłowie,
rozwijające się w pierwszych 4 tygodniach życia
dziecka, które nie leczone pogłębia stopień
upośledzenia dziecka.

4
Wada ta rozwija się w bardzo wczesnym okresie życia
płodowego i jest złożona, co rzutuje na specyfikę
rehabilitacji pacjentów. Urodzenie dziecka z tym
schorzeniem jest szokiem dla rodziców, jednak bardzo
wcześnie muszą oni podjąć walkę o zmniejszenie
rozmiarów kalectwa, wczesną rehabilitację ruchową i
dobrą opiekę urologiczną. Jest to proces długotrwały,
wymagający samozaparcia i systematyczności jednak
zaprzestanie walki prowadziłoby stopniowo do cięższego
niż pierwotnie deficytu nerwowo- mięśniowego.
Jeszcze do niedawna stwierdzenie cięższych postaci
przepukliny nie rokowało pomyślnie, jednak dzisiaj dzięki
postępom w leczeniu chirurgicznym i lepszej opiece
pediatrycznej, dzieci mają większe szansę dożycia wieku
dojrzałego. Sytuacja ta sprawia, że zagadnienie ich
rehabilitacji staje się aktualnym i społecznie ważnym
problemem.

5
ETIOLOGIA WAD WRODZONYCH
Wady wrodzone rdzenia i kanału kręgowego obejmują szeroką
grupę zaburzeń polegających na nieprawidłowym różnicowaniu
i zamykaniu linii grzbietowej zwanej dysrafią kręgosłupową.
Etiologia tych zaburzeń jak dotąd nie jest poznana. Do
powstania dysrafii kręgosłupa dochodzi na skutek nałożenia się
wielu czynników teratogennych, jeśli zadziałają one w
odpowiedniej fazie rozwoju. Czynniki teratogenne można
podzielić na:
- czynniki pochodzenia egzogennego (np. fizyczne, chemiczne,
zakażenie)
- czynniki pochodzenia endogennego (np. hormonalne).
Wykazano, że różnorodne teratogeny oddziaływujące w
jednakowych okresach ciąży mogą stać się przyczyną tych
samych wad wrodzonych. Te same czynniki, działające w
różnych okresach rozwoju zarodka mogą powodować różne
wady wrodzone.
Różnicowanie się układu nerwowego u człowieka jest bardzo
złożonym, nie do końca poznanym okresem rozwoju zarodka.

6
Wyróżniamy trzy podstawowe etapy:
1
Etap przed różnicowaniem listków
zarodkowych-jest to mało poznany proces
wzajemnego oddziaływania na siebie komórek
zarodka, w wyniku którego dochodzi do
wyodrębnienia się tzw. płytki nerwowej, około 16
dnia od zapłodnienia.
2
Etap rozwoju zarodka do powstania
pierwotnych narządów-zamiana płytki nerwowej
przez fazę rynienki do całkowitego zamknięcia się w
cewę, między i 8 a 28 dniem od zapłodnienia. W tym
okresie formują się mózg i rdzeń kręgowy z
wyjątkiem segmentów ogonowo-lędżwiowych.
3
Etap rozwoju płodu cechujący się powstaniem
narządów-to dalszy ciąg rozwoju rdzenia kręgowego
od momentu zamknięcia się doogonowego odcinka
rynienki nerwowej, trwa on do końca 7 tygodnia
życia płodowego.

7
Najbardziej wrażliwy na działanie czynników
teratogennych jest okres różnicowania się listków
zarodkowych i rozwoju pierwotnych narządów. W
czasie tego etapu rozwoju zarodka dochodzi do
intensywnych procesów mnożenia i różnicowania
komórek w pierwotne narządy. Zadziałanie
szkodliwego czynnika w tym okresie prowadzi do
zmiany kierunku rozwoju. Jest to więc krytyczny
okres w rozwoju każdego układu, w którym najłatwiej
dochodzi do powstania wad rozwojowych.
Zarodek ludzki powstaje z połączenia się męskiej i
żeńskiej komórki rozrodczej. Komórki dzielą się w
postępie geometrycznym i namnażają bardzo
szybko. Komórki te stopniowo różnicują się i
powstają z nich trzy listki zarodkowe zwane
ektodermą, endodermą i mezodermą. Z każdego z
tych listków powstają inne organy ludzkiego
organizmu.

8
Płytka nerwowa czyli zawiązek układu nerwowego
powstaje z komórek ektodermy grzbietowej między 16 al8
dniem życia zarodka, odgina się z obu stron
dogrzbietowo, aby zamknąć się w rynienkę nerwową pod
koniec 4 tygodnia życia zarodkowego. Z jej przedniej
części powstaje potem mózg, a część tylna wydłużona
powoli różnicuje się w rdzeń kręgowy z odchodzącymi od
niego nerwami rdzeniowymi. Równoległe z zamknięciem
cewy nerwowej przebiega podział mezodermy na odcinki
zwane metamerami. W każdym z nich różnicuje się
blaszka skórna i mięśniowa oraz leżący między nimi
sklerotom, z którego między innymi wytwarzają się
zawiązki trzonów i podstawa czaszki. Z mezodermy
otaczającej pierwotną cewa nerwową wytwarzają się łuki
kręgów, wyrostki kolczyste, pokrywa czaszki i opony
mózgowo-rdzeniowe. Około 11 tygodnia życia
zarodkowego następuje zamykanie kanału kręgowego do
odcinka L3 natomiast zamykanie pozostałej części kanału
kręgowego do odcinka S5 może trwać fizjologicznie do 10
roku życia.

9
Epidemiologia.
Wiadomo z całą pewnością, że czynniki szkodliwe działające w
pierwszych 4 tygodniach ciąży tj. w okresie rozwoju pierwotnej
rynienki nerwowej powodują nie zamknięcie się tylnej płytki
nerwowej.
W rezultacie dalszy rozwój rdzenia kręgowego i kręgów
kręgosłupa u dziecka będzie zachodził nieprawidłowo.
Szacuje się, że w Polsce rodzi się 0,92 - 0,94 .noworodków z wadą
cewy nerwowej na 1000 urodzeń żywych (ok. 500 noworodków
rocznie).
95% dzieci z wadami cewy nerwowej rodzi się w rodzinach , w
których choroba ta nigdy nie wystąpiła.
W rodzinach, gdzie urodziło się dziecko z rozszczepem
kręgosłupa ryzyko wystąpienia tej wady u każdego następnego
dziecka wzrasta do 4%.
Regiony gdzie liczba wystąpienia tej wady jest znacznie większa
od przeciętnej to: białostockie, bielsko-podlaskie, łomżyńskie,
siedleckie
W Europie najwięcej dzieci z wadą cewy nerwowej rodzi się w
Wielkiej Brytanii. Częstość tej wady wynosi 3,5 na 1000, a w
Stanach Zjednoczonych 1 na 1000

10
Ze względu na umiejscowienie uwypuklenia
można wyróżnić:
1.
Przepuklinę oponowo-rdzeniową przednią -jeśli
uwypukla się przez szczelinę w trzonie kręgu.
2.
Przepuklinę oponowo-rdzeniową tylną - jeśli
uwypukla się przez szczelinę w łukach kręgów.
Ogólny podział rozszczepów kręgosłupa:
I. Rozszczepy jawne kręgosłupa - spina bifida
cystica. II.Rozszczepy utajone kręgosłupa - spina
bifida oculta.

11
Ad I. Spina bifida cystica-jawny rozszczep
kręgosłupa.
1.
Przepuklina oponowa rdzenia kręgowego
(meningocele spinalis).
W schorzeniu tym występuje brak spojenia jednego
lub kilku łuków kręgowych, Przez powstały w ten
sposób otwór uwypukla się wzdłuż osi kręgów guz
różnej wielkości. Jest to torbiel utworzona przez
opony mózgowo-rdzeniowo i wypełniona płynem.
Przepuklina pokryta jest często niezmienioną skórą,
czasami skórą słabo wykształconą z naczyniakiem
płaskim. Przepuklina oponowa jest najprostszą
postacią tej wady, której najczęściej nie towarzyszą
zaburzenia neurologiczne.

12
2.
Przepuklina oponowo-rdzeniowa pokryta
(meningomyelocele tectum)
Charakteryzuje się obecnością torbielowatego worka.
W przeciwieństwie do przepukliny oponowej worek
przepukliny oprócz opony i płynu zawiera także
elementy rdzenia i jego korzeni nerwowych
naprzemiennie splecionych z tkankami powłok ciała.
Rdzeń kręgowy wciągnięty w obręb przepukliny
wnika do worka, a następnie zespala się do wnętrza i
tu kończy się albo znowu zagłębia do kanału
kręgowego. Cechą zmienną rdzenia kręgowego jest
zakotwiczenie krawędzi ubytku kostnego. Skóra
pokrywająca guz jest niezmieniona jedynie na
obwodzie, natomiast w części środkowej wykazuje
zanik i bliznowacenie, a niekiedy naskórek przyrasta
do wynicowanych elementów rdzenia. Obserwuje się
poszerzenie kanału środkowego.

13
3.
Przepuklina oponowo-rdzeniowa otwarta
(meningomyelocele apertum).
W tym rodzaju przepukliny brak jest szczytowych kopuł worka
oponowego. Rozszczep przekracza zwykle dwa, trzy kręgi.
Wynicowany i rozszczepiony rdzeń kręgowy w postaci żywo
czerwonej, lśniącej i wilgotnej płytki, z której raz po raz wycieka
kropla płynu, styka się ze środowiskiem zewnętrznym,
narażając go na niebezpieczne uszkodzenie i zakażenie.
4.
Wynicowanie opon i rdzenia (myeloschisis-
myelocele).
Jest to nieznaczne występujące ponad powłoki uwypuklenie,
które tylko na obwodzie otoczone jest skórą zdrową, ściśle
zrośniętą z rozszczepionymi oponami rdzeniowymi. Rozdwojony
i rozpłaszczony na trzonach kręgowych rdzeń stanowi centralną
część guza. Łuki, które nie wytwarzają kanału kręgowego są
rozchylone na boki pod kątem 180 stopni. Płyn mózgowo-
rdzeniowy przecieka stale i zwilża powierzchnię obnażonej
tkanki nerwowej. Bezpośrednio po urodzeniu wynicowana
tkanka nerwowa jest niezwykle wrażliwa na ból, co nasila
objawy neurologiczne, szczególnie w zakresie kończyn dolnych.

14
Ad II. Spina bifida occulta - rozszczep utajony
kręgosłupa - (tarń dwudzielna)
Jest częstym zaburzeniem rozwojowym polegającym
na braku spojenia łuków kręgowych na ogół bez
uszkodzenia opon rdzeniowych i rdzenia. Występuje
najczęściej w odcinku lędźwiowym lub lędźwiowo-
krzyżowym kręgosłupa.
Objawami towarzyszącymi są: nadmierny wzrost
tkanki tłuszczowej, zmiana barwnika, nadmierne
owłosienie, zatoki skórne i wciągnięcie skóry tuż
ponad wyrostkiem kolczystym w miejscu rozszczepu.
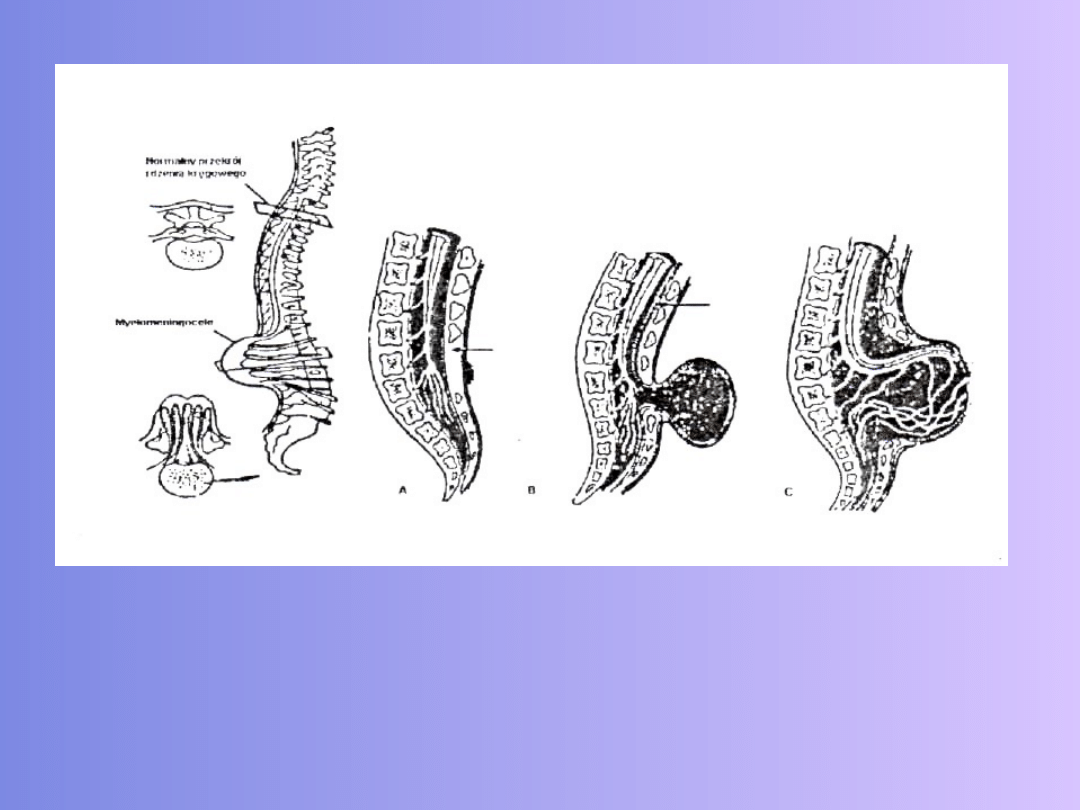
15
Rys 1. Schemat przepukliny: A-normalna, B-przepuklina oponowa
C – przepuklina oponowo-rdzeniowej (Według W. Paradowskiej)

16
Problemy ogólne związane z przepukliną oponowo-
rdzeniową.
W dzisiejszych czasach medycyna każdego dnia robi
ogromne postępy w leczeniu i ratowaniu życia.
Jeszcze do niedawna dziecko urodzone z przepukliną
oponowo-rdzeniową nie miało dużych szans dożycia
wieku dojrzałego.
Dziś ratując życie pacjentowi z uszkodzeniem
rdzenia kręgowego musimy rozwiązać szereg
trudnych problemów obejmujących sferę medyczną,
socjalną, pedagogiczną i techniczną, a w
późniejszym okresie życia także zawodową.
Problemy jakie niesie za sobą to schorzenie zależą
od stopnia i poziomu uszkodzenia rdzenia oraz od
obecności wodogłowia i innych wad rozwojowych
mózgu.

17
Najczęstszymi objawami komplikacji przepukliny
oponowo-rdzeniowej są niedowłady obwodowe kończyn
dolnych, niekiedy z przykurczami mięśniowo-stawowymi,
upośledzenie czynności zwieraczy pęcherza i odbytu,
zaburzenia czucia i zaburzenia troficzne kończyn dolnych.
Niektóre dzieci później wymagają operacji
ortopedycznych w celu korekcji stawów biodrowych,
kolanowych, stóp czy skrzywień kręgosłupa.
Dziecko z przepukliną oponowo-rdzeniową wymaga
wieloletniego zespołowego leczenia przez:
pediatrę, neurologa, chirurga, ortopedę, urologa,
rehabilitanta, psychologa psychiatrę.
Bardzo ważną rolę w życiu i leczeniu dziecka odgrywają
akceptacja i miłość rodziców, rodzeństwa, dziadków i
najbliższego otoczenia, gdyż kochanemu i wspieranemu
przez bliskich łatwiej zaakceptować siebie i swoją
ułomność, a także łatwiej zmagać się z trudnościami
związanymi z tą wadą.

18
WADY WSPÓŁISTNIEJĄCE Z PRZEPUKLINĄ OPONOWO-
RDZENIOWĄ
Wodogłowie (hydrocephalia)
Wodogłowiem nazywamy nadmierny wzrost ilości płynu
mózgowo-rdzeniowego, który zalega w komorach mózgu w
następstwie przeszkody na drodze krążenia płynu i zaburzenia
równowagi między tworzeniem się go w komorach mózgu, a
wchłanianiem w przestrzeniach podpajęczynówkowych.
Przeszkoda ta najczęściej znajduje się w wodociągu mózgu i
okolicy otworów komory czwartej mózgu.
Płyn mózgowo-rdzeniowy przesuwa się w układzie komorowym:
z komór bocznych przepływa do komory trzeciej przez
wodociąg mózgu do komory czwartej, dalej przedostaje się do
rdzenia aż w końcu trafia do jamy podpajęczynówkowej i
poprzez zatokę żylną opon mózgu wchłania się do układu
krwionośnego. W związku z istniejącą wadą stałe tworzony płyn
nie płynie swobodnie, ale gromadzi się w komorach mózgu -
uciska je powodując ich poszerzenie.
Wodogłowie współistnieje w ponad 90% przypadków
przepukliny oponowo-rdzeniowej.

19
Jeżeli okaże się, że krążenie płynu mózgowo-rdzeniowego
jest zaburzone i pojawiają się cechy wzmożonego
ciśnienia śródczaszkowego to w pierwszym miesiącu życia
wykonuje się zabieg polegający na wytworzeniu przecieku
płynu mózgowo-rdzeniowego z komory bocznej mózgu do
prawego przedsionka serca przez żyłę szyjną wewnętrzną
i żyłę główną górną lub do otrzewnej jamy brzusznej.
W tym celu stosuje się różnego rodzaju drenaże i
mechanizmy zastawkowe, które są dobierane
odpowiednio do wieku dziecka oraz wielkości i dynamiki
wodogłowia. Celem tego zabiegu jest ochrona mózgu
przed narastającym ciśnieniem śródczaszkowym.
Wcześnie rozpoczęte leczenie wodogłowia, jeżeli nic
towarzyszą mu objawy uszkodzenia tkanki nerwowej,
może zapewnić pełne wyleczenie. Jeżeli wodogłowie nie
jest powiązane z istniejącym uszkodzeniem mózgu,
rokowania są wówczas uzależnione od stopnia zaburzeń
czynności pozostałych elementów układu nerwowego.

20
Zespól Arnolda Chiariego
Zespół Arnolda Chiariego jest to przemieszczenie się części
tyłomózgowia, rdzenia przedłużonego i móżdżku przez otwór
potyliczny wielki do kanału kręgowego. Uważany jest za
przyczynę wodogłowia u większości dzieci z rozszczepem
kręgosłupa.
Ta wada rozwojowa zaliczana jest do zaburzeń dystroficznych tj.
związanych z zaburzeniami zamykania cewy nerwowej.
Mechanizm powstawania tego schorzenia nie jest do końca
poznany,
Przyjmuje się, że przytwierdzenie rdzenia na poziomie
przepukliny może podczas jego wzrostu, niewspółmiernego do
wzrostu kręgosłupa, przyczynić się do przesunięcia ku dołowi
struktur tylnej jamy czaszki.
U dzieci zauważyć można opóźnienie rozwoju
psychoruchowego, niedowłady kończyn, objawy uszkodzenia
móżdżku, niedowład dolnych par nerwów czaszkowych, a także
inne objawy będące wyrazem ucisku na rdzeń szyjny i opuszkę.
W zespole tym zabieg operacyjny jest zabiegiem ratującym
życie.

21
OBRAZ KLINICZNY DZIECKA Z PRZEPUKLINĄ OPONOWO-
RDZENIOWĄ
Stan narządu ruchu
Do podstawowych zaburzeń ze strony narządu ruchu u dzieci z
przepukliną oponowo-rdzeniową możemy zaliczyć porażenia
lub niedowłady, a także przykurcze i zniekształcenia w obrębie
kończyn dolnych.
Porażenia lub niedowłady mają charakter uszkodzenia
obwodowego neuronu ruchowego czyli porażenia wiotkiego, a
ich rozległość w obrębie kończyn dolnych oraz stopień ciężkości
zależą od poziomu uszkodzenia neurologicznego.
W przypadkach gdy uszkodzenia znajduje się powyżej odcinka
L1 mamy do czynienia ze spastycznością, związaną z
uszkodzeniem dróg piramidowych (korowo-rdzeniowych). Dzieci
u których porażenia występują wewnątrzłonowo, rodzą s;ę z
przykurczam! i zniekształceniami w obrębie kończyn dolnych. U
pozostałych zmiany te powstają później.

22
W zależności od poziomu zmian w rdzeniu rozwijają
się zniekształcenia, które z punktu widzenia
patomechaniki dzielimy na:
1.
Zniekształcenia dynamiczne, uwarunkowane
zaburzeniem bilansu mięśniowego. Mięśnie
antagonistyczne mają z reguły unerwienie z różnych
segmentów. Uszkodzenie określonego neurosegmentu
powoduje przewagę jednej z grup mięśniowych. Mięśnie
czynne nadają stawom określone ustawienie i ulegają
skróceniu, natomiast porażone zostają rozciągnięte. Po
dłuższym czasie mięsień aktywny, który spowodował
zniekształcenie, może wtórnie stracić swoją czynność, jak
to się spostrzega w przypadkach rozwoju deformacji w
życiu płodowym, np. w porażonej stopie końsko-
szpotawej. Mięśnie takie nie nadają się wówczas do
transpozycji dla zrównoważenia bilansu mięśniowego.

23
2.
Zniekształcenie z powodu spastyczności w określonych
grupach mięśniowych. stanowią pewną analogię do zaburzeń
bilansu mięśniowego. Powtarzające się przykurcze łatwiej
poddają się redresji, jakkolwiek szybko po niej nawracają.
Spostrzegane drżenia włókienkowe w mięśniu klonus czy
wzmożone głębokie odruchy ścięgnowe zezwalają na ustalenie
tła zmian.
3.
Zniekształcenia pozycyjne, występujące przy
całkowitym porażeniu wiotkim. Kończyna przyjmuje określone
ułożenie w wyniku działania siły ciężkości, natomiast
zwłóknienie tkanki łącznej utrwala to ustawienie. Typowym
zniekształceniem w całkowitym porażeniu kończyny przy
uszkodzeniu rdzenia w odcinku piersiowym jest przykurcz
biodra w odwiedzeniu, rotacji zewnętrznej i zgięciu uda, kolana
w zgięciu, a stopy w ustawieniu końskim.
4.
Zniekształcenia statyczne, powstające w wyniku
działania siły ciężkości na obciążoną kończynę dolną,
pozbawioną stabilizacji mięśniowej. Przykładem jest rozwój
stopy koślawej.
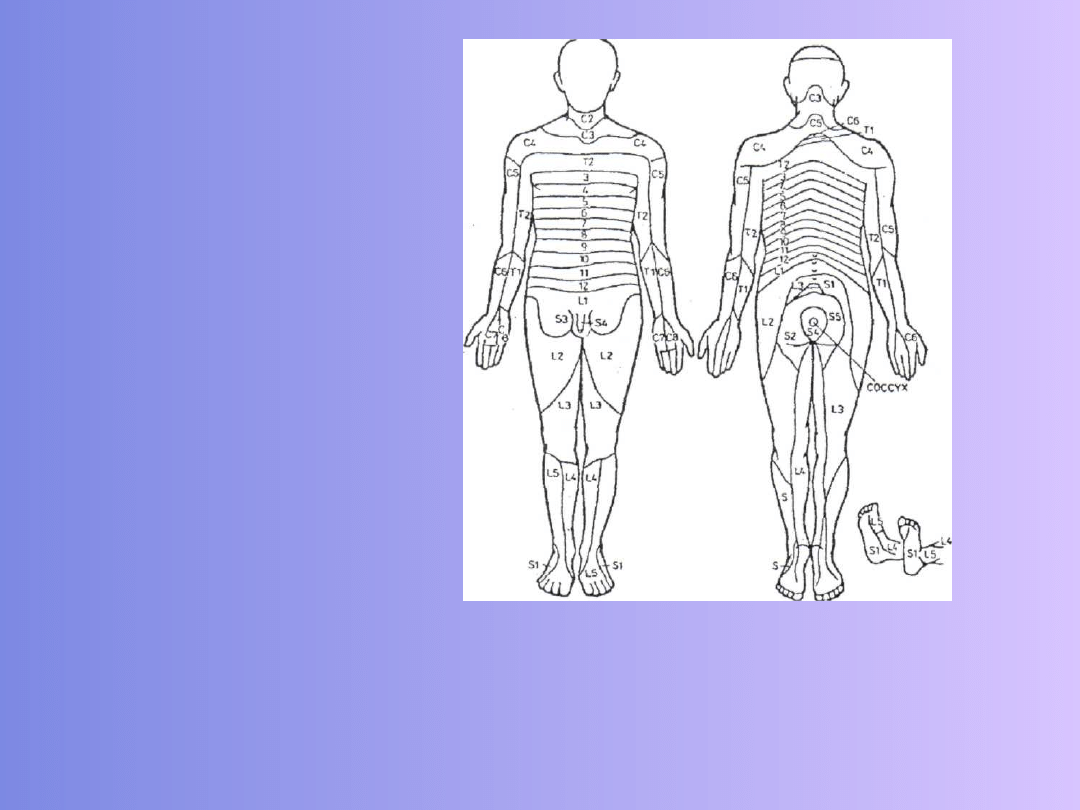
24
Omawiane zmiany
mogą dotyczyć
wszystkich stawów
kończyn dolnych, a
także i kręgosłupa,
przy czym ich
rozległość zależy od
poziomu uszkodzenia
rdzenia kręgowego.
Rys. 2 Segmentarny podział okolic ciała. (Według Paradowskiej

25
Aby rehabilitacja dzieci z przepukliną oponowo-rdzeniową była
prawidłowo przeprowadzona należy dokonać oceny
występujących zaburzeń. Jednym z elementów tej oceny jest
określenie deficytu mięśniowego oraz ograniczeń ruchomości
biernej w stawach kończyn dolnych. Odnotowuje się wówczas
charakterystyczne dla różnych poziomów uszkodzenia rdzenia
zniekształcenia. W czasie przeprowadzania tego badania należy
pamiętać o tym, że ograniczenie zakresu ruchów u dziecka z
porażeniami, wymaga aktywnego zapobiegania ich utrwalaniu.
Ocena czynności mięśni u noworodka przysparza wiele
trudności ze względu na ustalenie czy mamy do czynienia z
czynnością spontaniczną czy odruchową.
Jako czynność odruchową należy traktować:
1)
skurcze mięśni występujące jedynie przy drażnieniu
dermatomów poniżej granicy zachowanego czucia,
którym nie
towarzyszy reakcja centralna;
2)
symetrię ruchów;
3)
stany zgięciowe lub wyprostne;
4)
wzmożenie odruchów.

26
W zależności od poziomu uszkodzenia nerwu-
segmentu kształtują się charakterystyczne objawy
kliniczne w obrębie kończyn dolnych. Według Weissa
do najczęstszych zaliczamy:
w obrębie bioder: przykurcz zgięciowy, przykurcz w
rotacji zewnętrznej, przykurcz przywiedzeniowy oraz
ich nadwichnięcie lub zwichnięcie;
w obrębie kolan: przykurcz zgięciowy lub wyprostny
(czasami genu recurvatum);
w obrębie stóp: stopa końsko-szpotawa lub końsko-
koślawa, piętowa, piętowo-szpotawa, koślawa lub
wydrążona.

27
Zaburzenia i zniekształcenia w stawach
kończyn dolnych
Stawy biodrowe
Efektem zaburzeń równowagi mięśniowej lub
wadliwego ułożenia kończyn w stawie biodrowym,
mogą być: przykurcz w odwiedzeniu, rotacji
zewnętrznej, zgięciu, przykurcz zgięciowo-
przywiedzeniowy, zwichnięcie lub podwichnięcie
biodra oraz biodro koślawe. Takie zaburzenia są
wynikiem unerwienia zginaczy i przywodzicieli przez
3 górne neurosegmenty lędźwiowe, a prostowników i
odwodzicieli przez L4/L5/S1.

28
Grupa I.
Na ogół poniżej uszkodzenia neurosegmentu Th12
dochodzi do całkowitego wiotkiego porażenia
kończyn dolnych. U noworodka pierwotnie nie
występują deformacje biodra. Ze względu na swoją
masę kończyny dolne przyjmują ułożenie w
odwiedzeniu i rotacji zewnętrznej, które utrwalają się
wraz z upływem czasu. Często towarzyszą temu
lekkie przykurcze zgięciowe kolana i stopa końska.
Rotatory zewnętrzne oraz mięsień biodrowo-
lędźwiowy ulegają skróceniu. W obrazie
radiologicznym biodra, szyjka kości udowej jest
długa i ustawiona pionowo, występuje brak
zwiększonej antetorsji, natomiast panewka jest lekko
dysplastyczna .

29
Przy niecałkowitych porażeniach spastycznych w
odcinku piersiowym, częściowe niezrównoważenie
siły zginaczy i przywodzicieli z jednej strony, a
prostowników i odwodzicieli biodra z drugiej może
spowodować dysplazję stawu biodrowego, a nawet
jego zwichnięcie. Zależne jest to od nasilenia różnicy
ich siły.
Całkowite bądź niecałkowite porażenie w odcinku
piersiowym ze spastyczną inerwacją biodra w wyniku
aktywności reflektorycznej jest trudne do
zdiagnozowania. U małego dziecka spastyczność
dotyczy głównie grupy mięśni przywodzicieli,
niekiedy także mięśnia biodrowo-lędźwiowego. W
kończynie dolnej może dojść do przykurczu
przywiedzeniowo-zgięciowego biodra, dającego w
efekcie zwichnięcie porażenne.

30
Grupa II.
Uszkodzenie na poziomie L1/L2 powoduje poniżej
porażenie wiotkie. Osłabioną czynność wykazują
zginacze biodra, czasem także przywodziciele. Jest
to stosunkowo rzadkie porażenie, w którym biodro u
noworodka ustawione jest w lekkim przykurczu
zgięciowym, który z czasem pogłębia się, powodując
przykurcz zgięciowo-przywiedzeniowy. Wraz z nim
często występuje koślawość kolan. U 80% dzieci
rozwija się umiarkowane lub wyraźne podwichnięcie
biodra, zwichnięcie występuje w wyjątkowych
wypadkach Obraz radiologiczny wykazuje kośławość
szyjki kości udowej, podwichnięcie stawu oraz
miernie zwiększoną antetorsję.

31
Grupa III.
Uszkodzenie na poziomie L3/L4 powoduje całkowite
porażenie prostowników i odwodzicieli biodra.
Zginacze biodra zachowują normalną silę, natomiast
przywodziciele dobrą. W stawach biodrowych
występują przykurcze zgięciowo-przywiedzeniowe z
kompensacyjną hiperlordozą lędźwiową. U
większości dzieci już przy urodzeniu występuje
zwichnięcie biodra, które powstaje w wyniku
zaburzeń bilansu mięśniowego. W goleni i stopie
występują porażenia wiotkie. Często wraz z nimi
współistnieje pes eguinovarus contractus. Przez
pierwsze 2 lata życia u 80% dzieci dochodzi do
zwichnięcia stawu biodrowego.
W obrazie radiologicznym widać pionowo ustawioną
szyjkę kości udowej oraz małą i zaokrągloną głowę
kości udowej, która na ogół jest w pełni
przemieszczona z płytkiej i stromej panewki.
Występuje znaczna antetorsja.

32
Grupa IV.
Uszkodzenie na poziomie L5 powoduje przykurcz
zgięciowo-przywiedzeniowy biodra, na skutek
osłabienia jego odwodzicieli i prostowników.
Na skutek osłabienia tych mięśni, dziecko później
rozpoczyna chodzenie, łatwo się przy tym męcząc,
nie może w pełni wyprostować tułowia w pozycji
stojącej. Chód jest kaczkowaty, z ugięciem stawowo-
biodrowym.
Pomimo tego, że siła mięśnia czworogłowego uda
jest dobra, występuje chód na „miękkich kolanach".
Spowodowane jest to współistnieniem stóp
piętowych. Obraz radiologiczny wykazuje dysplazję
panewki i koślawość szyjki kości udowej. Nigdy nie
dochodzi do zwichnięcia biodra.

33
Staw kolanowy
Przeprost stawu kolanowego (genu
recurvatum)
Występuje w porażeniach obwodowych odcinka
L3/L4. Przewaga czynnościowa mięśnia
czworogłowego uda nad porażonymi zginaczami
powoduje rozwój przeprostu stawu kolanowego. Jest
on najczęstszą deformacją, objawiającą się
niemożnością czynnego i biernego zgięcia kończyn w
stawie. Zdarza się, że z trudem kolano osiąga
pozycję pośrednią. Przy próbie zgięcia kolana
wyczuwalne jest napięcie mięśnia czworogłowego
uda.

34
Przykurcz zgięciowy kolana (genu flexum).
Występuje przy uszkodzeniach odcinka piersiowego rdzenia.
Powstaje w wyniku wadliwego ułożenia dziecka (pozycja żabka)
w czasie występowania całkowitego wiotkiego porażenia
kończyn lub spastyczności mięśni kulszowo-goleniowych.
Bierne zginanie stawu kolanowego jest zachowane, natomiast
wyprost jest niemożliwy.
Przy porażeniach niższych od L5, typowe jest niewielkie
ustawienie zgięciowe kolan na skutek osłabienia mięśni
pośladkowych i trójgłowego łydki. W wyniku zaburzenia
wydolności kinetyczno-statycznej powstają tzw. miękkie kolana.
Kolano koślawe (genu valgum).
Zniekształcenie to występuje rzadko, na ogół przy
uszkodzeniach powyżej odcinka L1. Jest ono spowodowane
przykurczem pasma biodrowo-piszczelowego, w wyniku
wadliwego układania porażonej kończyny. Przyczyną koślawości
kolana może być również brak obciążeń stawu, u dzieci które
nie chodzą.

35
Stopa
Stopa końsko-szpotawa (pes equinovarus).
Jest zniekształceniem mogącym występować przy przepuklinie
oponowo-rdzeniowej, zlokalizowanej na każdym poziomie.
Przeważnie towarzyszy uszkodzeniu rdzenia położonego poniżej
L3/L4.
Przyczyną zniekształcenia jest przewaga siły mięśni
piszczelowych nad strzałkowymi, przy równomiernym
przykurczu ścięgna Achillesa. Charakteryzuje się ustawieniem
końskim stopy do podudzia i przodostopia do stępu,
odwróceniem, skręceniem podeszwy do wewnątrz i
przywiedzeniem przodostopia względem stępu.
Stopa końska
Zniekształcenie to występuje najczęściej przy całkowitym
wiotkim porażeniu kończyny (poziom Th12) na skutek
nieprawidłowego ułożenia kończyny. Czasami jest efektem
spastycznej inerwacji mięśnia trójgłowego łydki. W porażeniu
wiotkim przyczyną stopy końskiej nie jest zaburzenie bilansu
mięśniowego, gdyż mięsień trójgłowy łydki unerwiony jest
przez poziom S1/S2, natomiast prostownik przez L4/L5.

36
Stopa piętowa
Rozwija się z reguły na skutek zaburzenia bilansu mięśniowego
przy uszkodzeniach poniżej L5/S1.
W początkowej fazie brak jest jedynie czynnego zgięcia
podeszwowego stopy Z wiekiem występuje nadmierne
grzbietowe zgięcie stopy. Pięta ustawia się prawie pionowo,
przodostopie zaś względem pięty jest zgięte podeszwowo co
sprawia, że stopa jest krótka i mocno wydrążona. Pięta jest
szeroka, ze zmianami modzelowatymi skóry.
Chód dziecka jest ciężki, bez odbicia, często z równoczesnym
lekkim ugięciem w stawach kolanowych i biodrach. Dziecko ma
trudności z utrzymaniem wyprostu w tych stawach w pozycji
stojącej.
Stopa piętowo-szpotawa
Występuje przy porażeniach poniżej L4/L5.
W zniekształceniu tym do stopy piętowej, dołącza się szpotawe
ustawienie stopy. Powstaje ono w wyniku zachowania działania
mięśni piszczelowych przy porażeniu mięśnia trójgłowego łydki
i mięśni strzałkowych.

37
Stopa końsko-koślawa
Jest rzadkim zniekształceniem, którego obraz
kliniczny odpowiada wrodzonej stopie płaskiej, z
pionowym ustawieniem kości skokowej. Występuje
ona przy atypowych uszkodzeniach poniżej L5, gdy
mięśnie strzałkowe i prostowniki są mocne, a
mięsień trójgłowy łydki, piszczelowy tylny i mięśnie
zginaczy palców są osłabione.
Stopa wydrążona
Występuje dość rzadko, ma szpotawe ustawienie
stępu, pronację przodostopia z wyraźnym
obniżeniem głowy I kości śródstopia, co w efekcie
uwydatnia sklepienie podłużne stopy. Palce
ustawione są szpotawo. Z czasem sklepienie
poprzeczne stopy ulega spłaszczeniu.

38
Zniekształcenia kręgosłupa
Zniekształcenia kręgosłupa występują najczęściej u
dzieci z uszkodzeniem rdzenia w odcinku
piersiowym. Przepuklinie oponowo-rdzeniowej może
towarzyszyć
- kifoza
- lordoza
- skolioza
Mogą występować w czystej postaci, częściej jednak
spotyka się kombinację tych wad. Najczęstszym
zniekształceniem jest boczne skrzywienie kręgosłupa
czyli skolioza. Skrzywienie rozwija się stopniowo do
10 roku życia, a następnie narasta gwałtownie w
okresie skoku wzrostowego.

39
Kifoza
Jest najczęstszą wadą występującą u 10% pacjentów.
Widoczna jest już po urodzeniu. Charakteryzuje się
sztywnym kątowym zgięciem kręgosłupa ku tyłowi,
ograniczonym do obszaru, w którym występuje
rozszczep. Stan ten bywa przyczyną wykonania
kolumnotomii przy okazji chirurgicznego zamykania
przepukliny. Poważnym problemem jest garb
lędźwiowy, zwłaszcza w późniejszym okresie, gdy
pod wpływem obciążenia powiększa się. Często na
szczycie garbu występuje martwica skóry i trudno
gojące się owrzodzenia. Możliwe jest jedynie leżenie
na brzuchu. Owrzodzenia taki uniemożliwiają
założenie aparatu ortopedycznego. Najlepszym i
jedynym rozwiązaniem jest leczenie operacyjne i
kolumnotomia, która polega na osteotomii
kręgosłupa z resekcją jednego lub większej liczby
trzonów kręgowych na szczycie wygięcia.

40
Lordoza
Często rozwija się w celach kompensacyjnych, dla
utrzymania równowagi lub jest wynikiem przykurczu
zgięciowego bioder i jego porażennego zwichnięcia.
Wadę tę można skorygować, z czasem jednak się
utrwala.
Skolioza
Występuje w odcinku lędźwiowym, z reguły jako
pierwotne skrzywienie boczne kręgosłupa. Powoduje
je wrodzona asymetria trzonów kręgów kręgosłupa.
Występuje ona przy asymetrycznej inerwacji mięśni
brzucha i grzbietu lub w wyniku przykurczu
odwiedzeniowego albo przywiedzeniowego jednego
biodra jako efekt skośnego ustawienia miednicy.

41
Ocena stanu neurologicznego
Podstawową sprawą w ocenie klinicznej noworodka z
przepukliną oponowo-rdzeniową jest dokonanie
oceny stanu neurologicznego.
Ocena neurologiczna obejmuje
1) Ocenę stopnia rozległości i poziomu uszkodzenia
neurosegmentów rdzeniowo-korzeniowych,
2) Wczesną diagnostykę współistniejącego z tą wadą
wodogłowia wrodzonego;
3) Wczesną diagnostykę współistniejących wad
wrodzonych
mózgu.

42
Podstawowymi elementami badania powinny być: ocena
ruchomości spontanicznej kończyn, napięcia mięśni, odruchów
fizjologicznych, czynności układu zwieraczy, badanie czucia
powierzchownego i głębokiego oraz badanie
elektrodiagnostyczne m.in. stymulacja nerwów prądem
faradycznym, elektromiografia, a także rezonans magnetyczny,
które pozwalają na określenie górnego i dolnego poziomu
uszkodzenia rdzenia kręgowego. O poziomie uszkodzenia
rdzenia i wypadnięciu czynności mięśni informują nas typowe
zniekształcenia oraz ograniczenia ruchów biernych w stawach
kończyn dolnych. Stan mięsni określamy poprzez ocenę
ruchów kończyn dolnych, a także ocenę odruchów tonicznych
eksteroceptywnych. Najlepiej robić to gdy noworodek jest
„żywy" aktywny i głodny, zwłaszcza u dzieci, u których nie
zostały zachowane czynności ruchowe. Jedynie u dzieci z
zachowaną, choć częściowo, tą czynnością jest to możliwe
poprzez obserwację u lekko uśpionego dziecka grymasu
twarzy, krzyku czy odruchu Moro określającego poziom
osłabienia czucia powierzchownego, gdyż zaburzenia narządu
ruchu mogą się zmieniać, Jest to związane ze wzrostem
organizmu.

43
Przepuklina jest wadą o nieustabilizowanym
charakterze. Nowe niedowłady lub porażenia, ubytki
czucia są spowodowane przez rozciąganie rdzenia i
korzeni nerwowych w trakcie wzrostu dziecka, na
skutek zrostu elementów nerwowych z otoczeniem.
Dodatkowymi czynnikami pogarszającymi stan
neurologiczny dziecka są; niedokrwienie rdzenia,
infekcje. Wyższy poziom uszkodzenia niż to wynika z
lokalizacji przepukliny, występuje u dzieci, u których
operacja zamknięcia przepukliny została
przeprowadzona po upływie 24 godzin od porodu lub
nie operowanych w ogóle. Przy określaniu poziomu
uszkodzenia rdzenia nie można się kierować
wyłącznie obrazem radiologicznym.

44
W mielodysplazji mamy do czynienia z odcinkowym
ograniczonym porażeniem poprzecznym poniżej
poziomu uszkodzenia rdzenia. W uszkodzeniach
odcinka piersiowego, obok porażeń wiotkich, mogą
wystąpić cechy aktywności reflektorycznej,
natomiast w uszkodzeniach odcinka lędźwiowo-
krzyżowego charakter porażeń jest wiotki.
Aktywność reflektoryczna preferuje pewne grupy
mięśniowe: przywodziciele uda, strzałkowe i
zginacze palców.
Porażenia dzielimy na całkowite, gdy brak jest
możliwości wykonania ruchu oraz niecałkowite, przy
których występuje tylko osłabienie ruchów czynnych.
Można zaobserwować również brak zależności
pomiędzy poziomem uszkodzenia ruchowego i
czuciowego .

45
Zaburzenia czucia
U dziecka urodzonego z przepukliną oponowo-rdzeniową
występuje niedorozwój komórek czuciowych zwojów
międzykręgowych i włókien doprowadzających, na skutek
czego nie odbiera ono bodźców bólu, dotyku i
temperatury. W wyniku tego zaburzenia dziecko może
ulec oparzeniu leżąc zbyt blisko źródła ciepła, zranić się
nie czując tego. Na skórze mogą utworzyć się głębokie,
trudno gojące się odleżyny.
Czucie głębokie jest zaburzone, dziecko jeżeli nie
kontroluje pozycji ułożenia wzrokiem, nie jest w stanie
określić położenia poszczególnych elementów kończyn.
Badanie czucia u niemowląt sprawia pewne trudności.
Najlepiej przeprowadzić je w stanie lekkiego snu,
wówczas pierwszy krzyk, grymas twarzy, odruch Moro na
skutek działania bodźca w postaci bólu, określa poziom
zaburzeń czucia.

46
Ocena zaburzeń czucia jest łatwiejsza gdy
zaczynamy od badania okolicy krocza, dalej odbytu,
pośladków, tylnej powierzchni uda i podudzia,
następnie przedniej powierzchni stóp, podudzi i ud.
Terapeuta powinien ustalić rejony na kończynie
dolnej dziecka wrażliwe i niewrażliwe na dotyk, by
móc wykorzystać je do stymulacji aktywnych ruchów.
Niestety, u dzieci tych wraz ze wzrostem zwiększa
się także problem braku czucia. Każdorazowa zmiana
butów, czy sprzętu ortopedycznego na nowe,
wymaga szczególnej ostrożności. Ważne jest
zapobieganie powstaniu otarć i odleżyn na skutek
ucisku. Dlatego sprzęt ten powinien być
wprowadzany stopniowo, noszony tylko przez kilka
godzin, a skóra każdorazowo oglądana. Pozwoli to na
efektywne wykorzystanie posiadanej pomocy
ortopedycznej i uchroni przed powikłaniami.
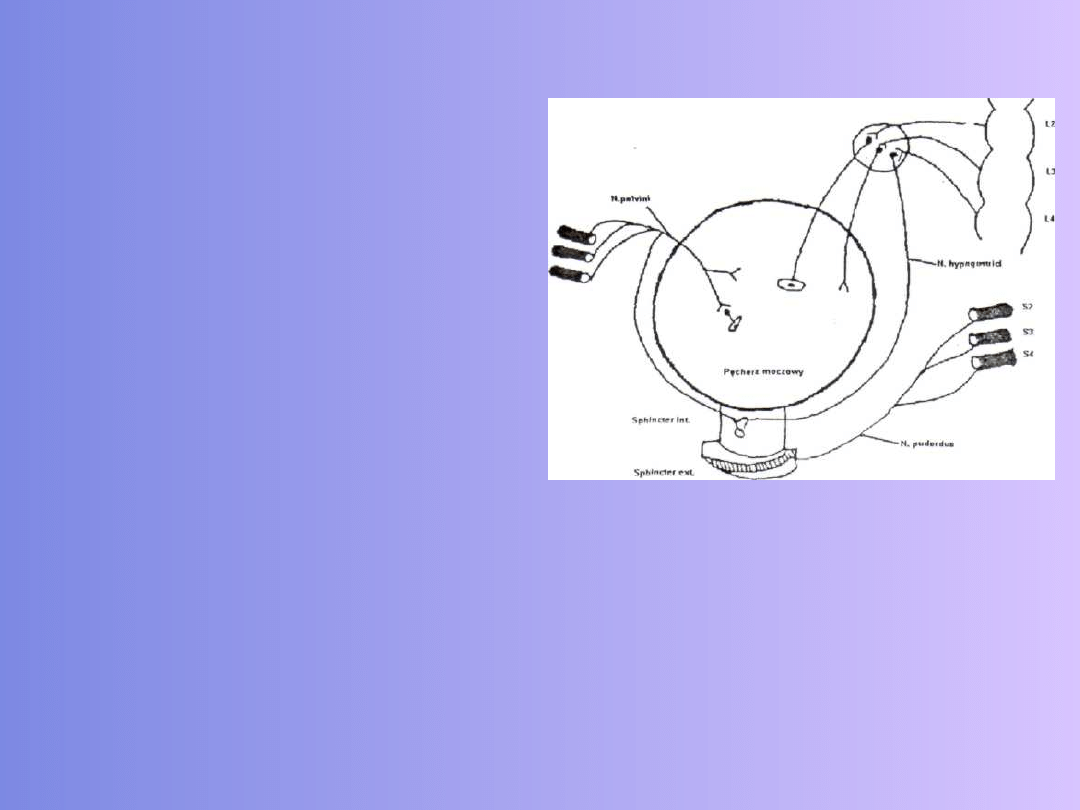
47
Pęcherz neurogenny
Zadaniem dolnej części układu
moczowego jest gromadzenie
moczu w odpowiedniej
objętości i przy zachowaniu
bezpiecznego ciśnienia,
zapewnienie szczelności
wylotu wypełnienia oraz
rozpoczynania mikcji pod
kontrolą ośrodków korowych z
opróżnieniem pęcherza bez
zalegania. Spełnienie tych
warunków możliwe jest
jedynie przy istnieniu
prawidłowych struktur
mięśniowych oraz nerwowych.
Rys. 3 Schemat unerwienia pęcherza
moczowego (Według A. Kwolka).

48
Na nieprawidłową czynność pęcherza moczowego i cewki
moczowej wpływ ma poziom i rozległość uszkodzenia
elementów nerwowych rdzenia kręgowego, a także
stopień dojrzałości obwodowych włókien nerwowych.
Za prawidłowe unerwienie ruchowe pęcherza
odpowiedzialny jest układ współczulny, którego włókna
wychodzą z ośrodka w odcinku L2/L3 rdzenia kręgowego.
Włókna przedzwojowe biegną do zwoju krezkowego
dolnego Wychodzące stąd włókna pozazwojowe, poprzez
nerwy brzuszne dochodzą do ściany pęcherza i jego
ujścia.
Układ współczulny - włókna ośrodkowe z odcinka
S1/S2/S3 rdzenia kręgowego, dochodzą poprzez nerwy
trzewne miedniczne do ściany pęcherza i jego ujścia.
Układ dowolny - nerw sromowy, który ma swe ośrodki w
odcinku S2/S3/S4 rdzenia kręgowego, przewodzi
pobudzenie dowolne do mięśni pęcherza, unerwia on
również mięsień zwieracz zewnętrzny zależny od naszej
woli.

49
Układ współczulny jest odpowiedzialny za czynności
związane z wypełnianiem się pęcherza, natomiast
opróżnianie się pęcherza zależne jest od układu
przywspółczułnego kiedy mięsień wypierający kurczy
się wówczas zwieracz wewnętrzny wiotczeje.
Nieprawidłowe unerwienie spowodowane
rozszczepem rdzenia prowadzi do zaburzenia w
poszczególnych układach, co w konsekwencji jest
przyczyną utrudnionego lub wadliwego wydalania i
trzymania moczu, infekcji oraz uszkodzenia nerek.
U dzieci z przepukliną oponowo-rdzeniową występują
następujące typy pęcherza neurogennego:

50
1)
Dzieci stale mokre - pęcherz obwodowy
U dzieci tych obserwuje się stałe wyciekanie moczu,
bez żadnych przeszkód. Po wypełnieniu się pęcherza
lub wzroście ciśnienia w jamie brzusznej w czasie
kaszlu, śmiechu , pochylenia tułowia mocz wypływa
bez żadnych przeszkód. Zachowana jest słaba
czynność wypieracza. U tych dzieci rzadko dochodzi
do infekcji układu moczowego. Występują gdy jest
niewykształcony lub zmieniony ośrodek rdzeniowy
Burga.

51
2)
Dzieci okresowo suche - pęcherz automatyczny
Ten typ pęcherza spotykany jest jedynie przy wysokim
umiejscowieniu przepukliny w odcinku piersiowym i szyjnym,
gdy przerwane są połączenia nerwowe między ośrodkiem
Burga i mózgowiem. Pęcherz wykazuje cechy pęcherza
spastycznego. Powoduje to zaleganie moczu w pęcherzu,
wsteczny odpływ pęcherzowo-moczowodowy oraz zmiany
przerostowe mięśnia wypieracza. Prowadzi to do częstych
infekcji, a także uszkodzenia nerek.
Bardzo ważne jest postępowanie profilaktyczne i leczenie
zaburzeń układu moczowego. Aby zapobiegać infekcjom
konieczne jest zlikwidowanie zalegania moczu. Najczęściej
stosowaną metodą jest zabieg Credego. Polega on na ręcznym
wyciskaniu pęcherza przez powłoki brzuszne. Zabieg
powtarzany jest u niemowląt do 6-ego miesiące co 4 do 6
godzin, natomiast u dzieci starszych, co 2-3 godziny. Stosować
go można jednak wyłącznie gdy mamy do czynienia z
porażeniem wiotkim.

52
W przypadku pęcherza spastycznego stosuje się
oklepywanie okolic podbrzusza. U dzieci starszych, u
których występujecałkowite nietrzymanie moczu
konieczne jest stosowanie specjalnych aparatów do
zbierania moczu.
Wystąpienie nietrzymania moczu jest dużym
problemem, gdyż często społeczeństwo nie
akceptuje braku kontroli nad potrzebami
fizjologicznymi. Nie trzymanie moczu sprawia też
wiele trudności w procesie rehabilitacji, dlatego jak
najwcześniej (po ukończeniu 2-go roku życia) należy
rozpocząć aktywny trening pęcherza.
Nie mniejszym problemem jest opanowanie funkcji
jelita grubego. W tym celu prowadzi się ćwiczenia
mięśni brzucha, ćwiczenia oddechowe, ręczne
uciskanie okolicy nadlonowej, esicy. Ważne jest także
przestrzeganie systematycznych godzin wypróżnień
oraz specjalnej lekkostrawnej diety.

53
Problemy owrzodzeń troficznych
Zaburzenia troficzne mają znaczny wpływ na przebieg
rehabilitacji. U dzieci z przepukliną oponowo-rdzeniową
bezpośrednią przyczyną wystąpienia odleżyn jest
zaburzenie czucia poniżej uszkodzonego neurosegmentu.
W uciśniętej skórze krążenie krwi jest wolniejsze,
osłabione. Sprawia to, że komórki nie otrzymują
odpowiedniej ilości tlenu oraz substancji odżywczych.
Upośledzony jest również proces usuwania produktów
przemiany materii. Działanie układu limfatycznego, na
skutek utrudnionego procesu usuwania płynów i
produktów przemiany materii nie jest prawidłowe,
prowadzi to do powstawania obrzęków. Wszystkie te
zaburzenia mogą prowadzić do bardzo szybkiego
powstawania odleżyn. Zbyt twarde podłoże, nierówna
powierzchnia, podwyższona temperatura, źle oczyszczona
skóra lub źle dopasowany sprzęt mogą być przyczyną
martwicy tkanek. Zaburzenie trofiki oraz czucia mogą
prowadzić do odparzeń, otarć i odleżyn, bądź
patologicznych złamań.

54
Rys. 4 Najczęstsze
miejsca powstawania
odleżyn
u dzieci z przepukliną
oponowo-rdzeniową
Aby zapobiegać tworzeniu się
odleżyn należy przestrzegać kilku
zasad:
a)
co około 20 minut należy
zmieniać pozycję dziecka poprzez
przewracanie na boki, położenie na
brzuchu lub plecach, zmianę pozycji nóg
oraz głowy,
b)
przy każdorazowej zmianie
pozycji, przebieraniu czy zakończeniu
ćwiczeń w przyrządach ortopedycznych,
należy oglądać miejsca, na które działał
ucisk.
Każde zaczerwienienie, które nie „ginie"
po około 30-tu minutach może być
pierwszym objawem rozwijającej się
odleżyny. Należy je wówczas
obserwować i pilnować aby nie było
uciśnięte oraz lekko oklepać i odkazić;
c)
podłoże, na którym znajduje się
dziecko powinno być niezbyt twarde oraz
równe,

55
d)
bardzo ważna jest dbałość o czystość pościeli i bielizny
osobistej. Skórę należy myć i osuszać dokładnie, a następnie
zastosować krem;
e)
ubranka i zakładane pieluszki nie powinny być: zbyt
ciasne, posiadać zbyt twardych szwów, zamków, dużych
guzików powodujących ucisk. Buty powinny być prawidłowo
dopasowane;
f)
dziecko nie powinno przebywać zbyt długo w wózku
inwalidzkim, należy również uważać aby nie uderzyć łub
skaleczyć porażonych kończyn;
g)
do ciała dziecka nie wolno przykładać bezpośrednio
termoforu czy poduszki elektrycznej, nie należy również
pozostawiać dziecka przy grzejniku;
h)
należy stosować zrównoważoną dietę, bogatą w białka,
witaminy i inne niezbędne składniki odżywcze,
i)
należy także kontrolować morfologię krwi, poziom
białka i elektrolitów

56
Złamania patologiczne
U dzieci z przepukliną oponowo rdzeniową zaobserwować
można złamania patologiczne kończyn dolnych, które związane
są z zaburzeniami trofiki kości. Istotną rolę w złamaniach
patologicznych odgrywa układ wegetatywny. Jednym z
elementów rozregulowania jest otwarcie połączeń tętniczo-
żylnych (kanałów Sueguet-Hoyera) powodując przedwczesny
powrót żylny, wyłączając w znacznym stopniu tętniczy
przepływ włośniczkowy. Zastój żylny spowodowany porażeniem
mięśni i brakiem pompy żylnej, powoduje niedotlenienie tkanek
wskutek ucisku oraz zaburzenia biochemiczne.
Złamania te najczęściej rozpoznawane są przez rodziców lub
terapeutów. Ich obraz kliniczny odbiega od klasycznych
objawów złamań urazowych, co jest przyczyną częstych błędów
diagnostycznych oraz opóźnienia w podjęciu właściwego
leczenia.
Rodzice najczęściej nie zauważają kiedy doszło do złamania,
gdyż ma ono bezbolesny przebieg, występuje twardy,
miejscowy obrzęk z zaczerwienieniem oraz miejscowe
nadmierne ucieplenie skóry. Efektem złamania jest
patologiczna ruchomość oraz różnego rodzaju zniekształcenia.
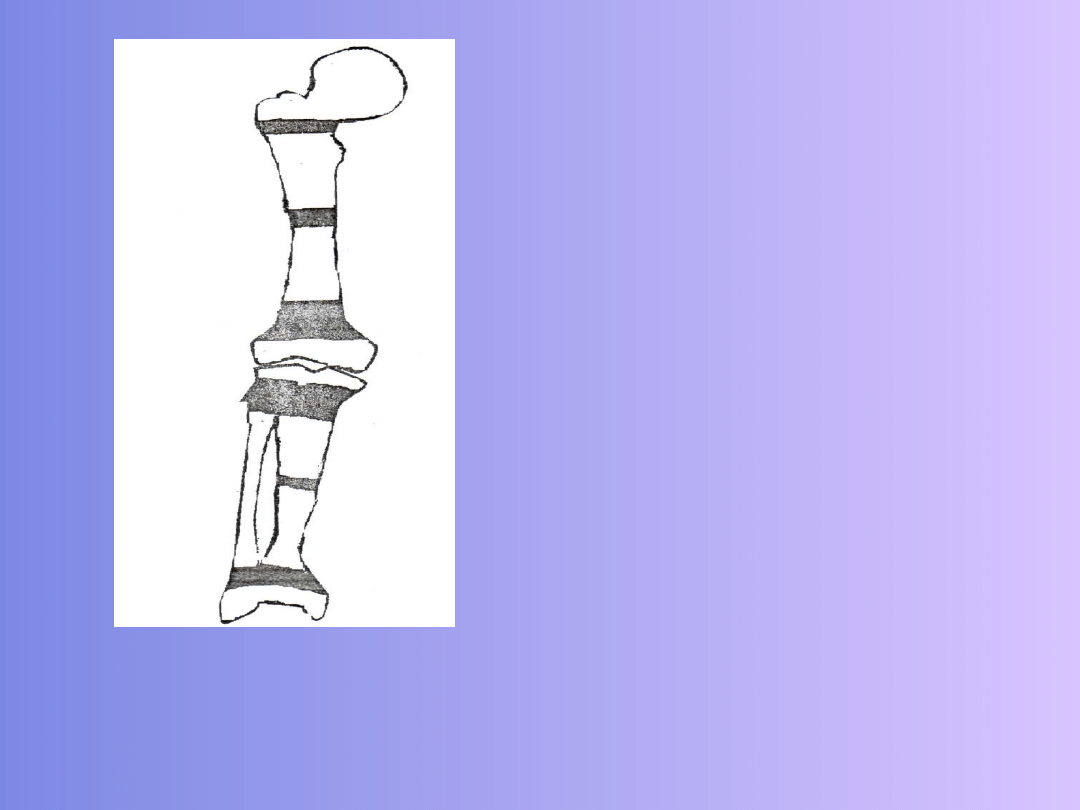
57
Najczęstszym miejscem
złamań jest okolica stawu
kolanowego, złamania
nadkłykciowe kości udowej i
złamania podkłykciowe kości
piszczelowej. Zrost po
złamaniu patologicznym
następuje szybko. Leczenie
prowadzi się według ogólnie
przyjętych zasad. Należy
jednak pamiętać, iż
zastosowanie opatrunku
gipsowego spowoduje
pogłębienie atrofii kości u
dzieci z porażeniem kończyn
dolnych. Z tego względu po
zdjęciu gipsu należy
szczególnie uważać na tę
kończynę, stosując
odpowiedni aparat
zabezpieczający oraz
stopniowe obciążanie aby
zapobiec ponownym
złamaniom.
Rys.5 Najczęstsza lokalizacja złamań
patologicznych
kończyn
dolnych
(Według M. Weiss, M. Kowalski)

58
PROFILAKTYKA WAD CEWY NERWOWEJ
Teratologia to dziedzina nauki zajmującą się badaniem wad
rozwojowych, ich opisem, wykrywaniem wywołujących je
przyczyn oraz zapobieganiem im.
Wady wrodzone są obecnie istotną przyczyną umieralności,
chorobowości i niepełnosprawności niemowląt oraz małych
dzieci.
Do niedawna jedynym sposobem zapobiegania urodzeniu się
niemowląt dotkniętych wadą cewy nerwowej była profilaktyka
wtórna, polegała ona na poradnictwie prenatalnym,
prowadzeniu badań przesiewowych w celu rozpoznania płodów
wykazujących cechy wady cewy nerwowej. W przypadku
rozpoznania dopuszczono możliwość przerwania ciąży. Opieką
poradni genetycznych obejmuje się kobiety, które w przeszłości
urodziły dzieci z wadą, ciężarne przyjmujące leki potencjalnie
mogące zaburzyć rozwój płodu (np.; leki przeciwpadaczkowe)
oraz kobiety chorujące na cukrzycę.
Celem profilaktyki wtórnej jest więc zmniejszenie częstości
wystąpienia wady cewy nerwowej u noworodków.

59
Innym sposobem, coraz bardziej
rozpowszechnianym, zmierzającym do zmniejszenia
częstości powstawania wad cewy nerwowej wśród
poczętych płodów jest profilaktyka pierwotna.
Prowadzone badania na temat niedoborów
żywieniowych, a zwłaszcza niedoboru kwasu
foliowego w okresie przed zajściem w ciążę i w
pierwszych jej tygodniach dowiodły, że ryzyko
urodzenia dziecka z wadą cewy nerwowej wzrasta u
kobiet, u których występuje niedobór kwasu
foliowego.

60
Dzięki tym badaniom udało się ustalić dawkę kwasu
foliowego dla kobiet z grupy podwyższonego ryzyka,
4mg na dobę (z wyjątkiem kobiet chorujących na
padaczkę, gdzie dawkę tą ustala lekarz
indywidualnie) oraz dawkę dla kobiet planujących
zajść w ciążę, a nie należących do grupy
podwyższonego ryzyka, 0,4 mg na dobę w okresie
ok. 4 tygodni przed zajściem w ciążę do ok. 12
tygodnia ciąży .
W Polsce do niedawna nie było rzetelnych informacji
na temat roli kwasu foliowego w zapobieganiu
wadom cewy nerwowej , jego spożycie było także
minimalne, dlatego w Narodowym Programie
Zdrowia 1996-2005, realizujemy program
poświęcony upowszechnianiu spożycia kwasu
foliowego u kobietwwieku rozrodczym w celu
zapobiegania wadom wrodzonym cewy nerwowej u
noworodków.

61
W1997 roku Minister Zdrowia i Opieki Społecznej zlecił
Instytutowi Matki i Dziecka opracowanie programu realizacji
zaleceń Zespołu Ekspertów. Program został opracowany i w
1998 roku przystąpiono do jego realizacji.
W pierwszym okresie realizacji działania koncentrują
się na:
- edukacji różnych grup społeczeństwa,
- wprowadzeniu na rynek niedrogiej tabletki zawierającej
wyłącznie 0,4 mg kwasu foliowego,
- eksperymentalnym wdrożeniu programu w wybranych
województwach,
- stworzenie sieci poradni genetycznych.
Istnieje nadzieja, że dzięki powyższym działaniom i wyrobieniu
właściwych postaw prozdrowotnych w populacji kobiet w wieku
rozrodczym doprowadzi się do znacznego zmniejszenia
częstości występowania wad układu nerwowego wśród polskich
noworodków.

62
LECZENIE I USPRAWNIANIE DZIECI Z
PRZEPUKLINĄ OPONOWO-RDZENIOWĄ
Leczenie dziecka z przepukliną oponowo-rdzeniową wymaga
udziału wielu specjalistów, a także długotrwałych działań
mających na celu stworzenie dziecku możliwości
samodzielnego poruszania się, co pozwoli mu na kontakt z
otoczeniem, łatwiejszy dostęp do nauki oraz w przyszłości do
pracy.
Dzięki metodom obrazowania płodu: ultrasonografia, rezonans
magnetyczny, bardzo wcześnie można wykryć wystąpienie
wady cewy nerwowej u płodu.
Dotychczasowe badania wykazują, że najlepsze efekty,
przynosi przeprowadzenie operacji przepukliny oponowo-
rdzeniowej oraz jeśli zajdzie taka potrzeba odprowadzenie
płynu mózgowo-rdzeniowego z układu komorowego, jeszcze w
łonie matki. Dzięki takiemu zabiegowi możliwe jest częściowe
odwrócenie wady - przywrócenie funkcji narządu, jeśli zostanie
on w porę zoperowany. Zabiegi takie jednak przeprowadza
niewiele klinik na świecie.

63
Ustalono, że operację przepukliny oponowo-
rdzeniowej najlepiej przeprowadzić w ciągu 48
godzin po urodzeniu. Ma ona na celu uwolnienie
tkanki nerwowej odtworzenie kanału kręgowego,
zapobieganie zakażeniu ośrodkowego układu
nerwowego, zmniejszenie ubytków funkcjonalnych i
wtórnych powikłań, a także ułatwienie pielęgnacji
dziecka i wdrożenie wczesnego usprawnienia.
Po operacji dziecko układa się w pozycji, która
zapobiega zniekształceniu okolic rany, tworzeniu się
przykurczów w obrębie kończyn dolnych oraz
odleżyn. Dzięki tak wcześnie przeprowadzonemu
zabiegowi możliwe jest szybkie rozpoczęcie
usprawniania dziecka. Operacja może również
zapobiec, rozwojowi wodogłowia i zespołu Chiariego.

64
W razie wystąpienia objawów czynnego wodogłowia
zachodzi zwykle konieczność wykonania drugiej
operacji, mającej na celu ochronę mózgu przed
narastającym ciśnieniem śródczaszkowym. Operację
taką, przeprowadza się w pierwszym miesiącu życia
dziecka. Polega ona na wytworzeniu przecieku płynu
mózgowo-rdzeniowego z komory bocznej mózgu do
prawego przedsionka serca lub do otrzewnej jamy
brzusznej. W tym celu stosuje się drenaże, które są
dobierane w zależności od wieku, wielkości i
dynamiki wodogłowia. Tak więc przeprowadzenie
operacji zapobiega dalszemu rozwojowi wodogłowia,
oraz powikłaniom, z nim związanym.

65
Leczenie neurochirurgiczne stanowi dopiero pierwszy etap
w postępowaniu leczniczo-rehabilitacyjnym. W krótkim
okresie po operacji wprowadza się usprawnianie lecznicze
polegające początkowo, na zmianie ułożenia dziecka co
godzinę, masażu niedowładnych kończyn i prawidłowym
układaniu nóżek w lekkim zgięciu w kolanach i nieco
skręconych na zewnątrz stóp aby zapobiec
zniekształceniu. Od pierwszych dni życia należy wkładać
między nóżki dziecka szeroko złożony kawałek gąbki w
kształcie klina ze ściętym wierzchem. Niemowlę układa
się też na brzuchu, co pozwala na ruchy główką i
unoszenie tułowia przez podpieranie się na rączkach,
dzięki temu niemowlę wzmacnia silę mięśni barków i
grzbietu co będzie pomocne przy pionizacji . Należy
również pobudzać czynność mięśni stosując ćwiczenia
bierne polegające na zginaniu i prostowaniu kończyn
zgodnie z fizjologicznym zakresem ruchu, natomiast u
dzieci z niedowładami ćwiczenia czynno-bierne, które
będą aktywizować drogi nerwowe i zaopatrywane przez
nie mięśnie.

66
Trzeba również pamiętać o zakładaniu łusek i
aparatów, jeżeli lekarz zaleci ich stosowanie. Należy
zwracać uwagę na sposób ich zakładania i zawsze
sprawdzać skórę czy nie wystąpiło na niej otarcie lub
zaczerwienienie, gdyż grozi to powstaniem trudno
gojącej się rany, a to z kolei utrudni usprawnianie.
Plan rehabilitacji dziecka z przepukliną oponowo-
rdzeniową powinien być przygotowany bardzo
starannie, winien być dostosowany do istniejących
zaburzeń neurologicznych oraz do wieku dziecka.
Niestety pomimo starań ze strony lekarzy,
terapeutów, oraz rodziców kończyny dolne oraz
kręgosłup często ulegają narastającym
zniekształceniom wymagającym leczenia
operacyjnego.

67
Staw biodrowy
W patomechaniżmie zniekształceń biodra
najistotniejszym problemem jest zaburzenie
równowagi mięśniowej. Doprowadza ono do
powstawania wtórnych zniekształceń górnej nasady
kości udowej, zmniejszenie zwartości stawu
biodrowego, zniekształceń panewki, przykurczu w
nieprawidłowej pozycji oraz podwichnięć i zwichnięć
stawu.
Zniekształcenia stawu biodrowego kształtują
się w zależności od poziomu uszkodzenia:
1.
Na poziomie odcinka piersiowego (Th6)
2.
Na poziomie odcinka lędźwiowego (L1 -L4 )
3.
Na poziomie odcinka krzyżowego ( poniżejL5)

68
Ad.1.
Przy całkowitym wiotkim porażeniu kończyn dolnych,
najczęściej występuje przykurcz w odwiedzeniu z
rotacją zewnętrzną i zgięciem. Brak jest funkcji
wszystkich mięśni stawu biodrowego.
Zniekształcenia stawu głównie zależą od ułożenia
kończyn dolnych i utrwalają się przez przykurczanie
biernych elementów stawowych. Typowe ułożenie -
przykurcz w zgięciu, odwiedzeniu i rotacji
zewnętrznej.
Leczenie operacyjne stosowane jest gdy porażenie
utrudnia aparatowanie oraz gdy leczenie
zachowawcze nie jest skuteczne.

69
Ad.2.
W tej grupie występują najbardziej wyraźne
zaburzenia równowagi antagonistycznych grup
mięśniowych biodra, które zależnie od stopnia ich
nasilenia wpływają niekorzystnie na staw i jego
funkcję.
Przy porażeniu poniżej L1-L2, występuje osłabienie
funkcji zginaczy i przywodzicieli oraz całkowicie
wypada czynność prostowników i mięśni
odwodzących.
Występują tu zniekształcenia typu coxa valga z
przodoskręceniem oraz tendencją do podwichnięcia.
Najmniej korzystna jest sytuacja gdy uszkodzenie
stwierdza się poniżej poziomu L3-L4, wówczas
czynność mięśnia biodrowo-lędzwiowego oraz mięśni
przywodzących jest zachowana, natomiast porażone
są prostowniki i odwodziciele. Przy porażeniu na tym
poziomie dochodzi najczęściej do zwichnięcia stawu
biodrowego.

70
Ad.3.
Porażenie poniżej L5, i segmentów krzyżowych prowadzi do
stanu równowagi mięśniowej, tendencja do zniekształceń
jest zmniejszona.
W leczeniu porażennych zwichnięć stawu biodrowego w
przebiegu przepukliny oponowo-rdzeniowej przeprowadza
się operację transpozycji mięśnia biodrowo – lędźwiowego.
Wykonuje się ją u dzieci z uszkodzeniami poniżej poziomu
L3-L4. Celem tego zabiegu jest zmniejszenie
przodopochylenia miednicy, powstającego w skutek
osłabienia mięśni pośladkowych, wyrównanie równowagi
mięśni i repozycja zwichniętego biodra. Przy uszkodzeniu na
tym poziomie występuje nierównowaga mięśni polegająca
na osłabieniu siły prostowników i odwodzicieli biodra (mięśni
pośladkowych i kulszowo-goleniowych), zginacze i
przywodziciele (mięśni: biodrowo-lędźwiowy ,czworogłowy
uda, krawiecki), natomiast są silniejsze, dlatego łatwo
dochodzi do przykurczu zgięciowo-przywiedzeniowego.
Prowadzi to do destabilizacji stawu biodrowego, a w efekcie
do jego zwichnięcia.

71
W celu likwidacji zwichnięcia przeprowadzany jest zabieg
transpozycji czynnego mięśnia biodrowo-lędźwiowego.
Optymalny czas wykonania operacji Sharrarda to okres między
6 a 18 miesiącem życia.
U starszych dzieci operacja Sharrarda wymaga uzupełnienia w
postaci jednoczesnej korekcji zniekształceń kostnych.
Usprawnianie rozpoczyna się bezpośrednio po zdjęciu gipsu w
celu zwiększenia siły przeszczepionego mięśnia. Pionizację
rozpoczyna się już w czasie trwania unieruchomienia.
Wskazane jest również stosowanie aparatów ortopedycznych,
które wspomagają pracę przeszczepionego mięśnia, przez
okres ok. 1 roku.
Odpowiednie zaplanowanie zabiegów w procesie usprawniania
daje najbardziej korzystne i trwale wyniki anatomiczne i
czynnościowe oraz pozwala na pionizację dziecka w krótkim
czasie po operacji i wczesną naukę chodzenia. Okres
unieruchomienia gipsowego po operacji powinien być krótki, ze
względu na niekorzystny wpływ na uwapnienie porażonych
kończyn oraz złamań bezpośrednio po zdjęciu gipsu.

72
Staw kolanowy
U dzieci z przepukliną oponowo-rdzeniową często można się
spotkać ze zniekształceniami w postaci przeprostu z tendencją
do niemożności zgięcia stawu kolanowego oraz przykurczeni
zgięciowym stawu kolanowego. U dzieci tych w pierwszych
miesiącach życia stosuje się leczenie zachowawcze w postaci
ćwiczeń kinezyterapeutycznych. Leczenie to daje dobre efekty
zwłaszcza przy przeproście kolana. Szczególną uwagę należy
zwrócić na prawidłowe układanie kończyn, gdyż zaniedbanie
tego może prowadzić do powstawania przykurczu zgięciowe
Leczenie operacyjne kolana przeprowadza się w wypadku gdy
zniekształcenie uniemożliwia aparatowanie i chodzenie.
Genu recurvatum - przy niemożności zgięcia stawu kolanowego
i tendencji do przeprostu stosujemy aparat szynowo-opaskowy
na całą kończynę, z blokowaniem pełnego wyprostu kolana.
Stosowanie tego aparatu obok ćwiczeń, zapobiega narastaniu
deformacji i wynikających z przeciążenia uszkodzeń stawu to
jest aparatu więzadłowo - torebkowego oraz zmiany
konfiguracji kości.

73
W przypadku narastającego przykurczu wyprostnego
stawu kolanowego przeprowadza się operację wydłużenia
ścięgna mięśnia czworogłowego uda.
W porażeniu poniżej poziomu L3 występuje przewaga siły
mięśnia czworogłowego nad siłą mięśni kulszowo-
goleniowych, powodując stały wyprost kolan już od
momentu porodu. Zniekształcenie to wymaga wcześnie
rozpoczętego programu rehabilitacyjno - redresyjnego. Po
operacji, zakłada się etapowo opatrunki gipsowe, aż do
osiągnięcia ustawienia kończyny w zgięciu 90°. Po 6
tygodniach unieruchomienia rozpoczyna się bierne
ćwiczenia zgięciowo-wyprostne. Aby w miarę wzmocnić
siłę mięśnia czworogłowego, ćwiczy się przede wszystkim
czynne prostowanie kolana pomimo porażenia mięśni
kulszowo-goleniowych. Operacje wydłużenia mięśnia
czworogłowego uda pozwala dziecku na siedzenie ze
zgiętymi kolanami, raczkowanie oraz jeżdżenie na trzy
kołowym rowerze.

74
Przeciążenie stawu kolanowego może prowadzić do zmiany
konfiguracji kości, uniemożliwiając aparatowanie oraz
chodzenie, stosowana jest wówczas korekcja za pomocą
osteotomii nadkłykciowej kości udowej. Przykurcz zgięciowy
występuje w porażeniu wysokim lędźwiowym i piersiowym.
Przykurcz zgięciowy kolana najczęściej uwarunkowany jest
przez torebkę stawową, - ograniczenie zgięcia kolana i
aktywności reflektoryczną (odruchową) mięśni kulszowo-
goleniowych.
Genu flexum - za przykurcz tylko częściowo odpowiedzialna jest
świadoma motoryka mięśni. W przypadku wystąpienia
zniekształceń pozycyjnych stosuje się wydłużenie ścięgien
zginaczy kolan (ścięgien mięsni kulszowo-goleniowych).W
przypadku gdy zabieg na tkankach miękkich nie dał pełnej
korekcji lub gdy współistnieje koślawość lub szpotawość kolana
stosuje się osteotomię nadklykciową kości udowej.
Po zabiegu zakłada się opatrunek gipsowy. Po jego zdjęciu
prowadzi się ćwiczenia zginania i prostowanie kolana. Do stania
oraz chodzenia zakłada się łuski gipsowe, natomiast do leżenia
przez okres 6 miesięcy zakłada się łuski na całe kończyny z
pelotami na kolana.

75
Stopa
Leczenie zniekształceń stóp rozpoczęte winno być jak
najwcześniej. Powstaje przy pełnych porażeniach mięśni stopy
jako tzw. zniekształcenie pozycyjne, na skutek nierównowagi
zespołów dynamicznych stopy, zniekształcenia na skutek
działania czynników statycznych; obciążenie stopy, pionizacja,
chodzenie, zmiany typu artrogrypozy.
O zniekształceniu stopy decyduje poziom uszkodzenia rdzenia
Dokładne określenie poziomu uszkodzenia pozwala na podjęcie
odpowiedniego leczenia i profilaktyki.
Prawie wszystkie dzieci z przepukliną oponowo-rdzeniową
wykazują różne zniekształcenia stóp już po urodzeniu. Znaczną
liczbę tych zniekształceń można zlikwidować w 1 roku życia
stosując ręczne, łagodne redresje, masaże, zabiegi cieplne,
ćwiczenia bierne, terapię ułożeniową oraz utrwalając uzyskaną
korekcję w odpowiednio przygotowanych szynach.
Wskazanie do leczenia operacyjnego ustala się w oparciu o
analizę następujących czynników: poziomu uszkodzenia,
przewidywanych możliwości lokomocyjnych dziecka, rodzaju
zniekształcenia stopy oraz wieku.

76
Przy wysokich uszkodzeniach rdzenia (odcinek dolny
piersiowy) porażenie zespołów dynamicznych stopy
pozwala dziecku tylko na do przyjęcia pozycji
stojącej lub siedzącej, dlatego przeprowadzane są
radykalnie i jak najprostsze operacje korekcji stopy.
Celem tych operacji jest doprowadzenie stopy do
pośredniego ustawienia, co pozwoli na obciążenie
jak największej powierzchni' i ułatwi wykonanie i
założenie aparatu ortopedycznego do pionizacji.
U dzieci, u których występuje uszkodzenie poniżej
segmentu L4 istnieje możliwość rekonstrukcji
operacyjnej kształtu oraz czynności stopy. Operacje
te przeprowadza się na tkankach miękkich, zgodnie z
ogólnie przyjętymi zasadami korekcji poszczególnych
typów deformacji stopy, jak np. stopy końsko-
szpotawej, stopy płasko-koślawej.

77
Stopa końska i końsko-szpotawa
Ze względu na poziom uszkodzenia rozwijają się w dwojaki
sposób dlatego wymagają odrębnego postępowania
operacyjnego:
Stopa końska lub końsko-szpotawa przy wysokim poziomie
uszkodzenia występuje najczęściej przy całkowitych
porażeniach dynamicznych stopy. Zabieg na stopie końsko-
szpotawej przeprowadzany jest gdy, ze względu na wielkość
deformacji zastosowanie szyny nie jest możliwe.
Polega on na wydłużeniu ścięgna Achillesa w celu usunięcia
istniejących przykurczów. Po operacji stopa winna być
unieruchomiona opatrunkiem gipsowym. Po zdjęciu gipsu
konieczne jest intensywne usprawnianie polegające
początkowo na ćwiczeniach biernych oraz redresji. Kontynuacja
ćwiczeń oraz redresji w dalszym etapie usprawniania jest
bardzo istotna gdyż dynamika rozwoju tej wady stopy,
powoduje bardzo szybki jej nawrót. Wiek, w którym
przeprowadzany jest ten zabieg waha się między 1 a 4 rokiem
życia w zależności od rozwoju zniekształcenia

78
Stopa końska lub końsko-szpotawa uszkodzenie przy
w odcinku krzyżowym. W tej postaci zniekształcenia
dochodzi do przewagi supinatorów i zginaczy nad
pronatorami i prostownikami co powoduje rozwój
stopy końsko-szpotawej neurogennej. Deformacja ta
może powstać w różnym wieku. Celem operacji jest
umożliwienie aktywnego podnoszenia brzegu
bocznego stopy czyli pronacja oraz likwidacja
przykurczów. Po zakończeniu zabiegu zakłada się
opatrunek gipsowy na okres 6 tygodni, po jego
zdjęciu stosuje się ćwiczenia pozwalające na
poprawę funkcji stopy, dodatkowo przez około 6
miesięcy stosuje się łuskę utrzymującą stopę w
pozycji korekcyjnej oraz buty ortopedyczne, które po
pewnym czasie można zmienić na zwykle obuwie

79
Stopa płasko-koślawa
Deformacja ta spowodowana jest przez pionowe ustawienie
kości skokowej przy różnych poziomach uszkodzenia. Przy
wysokim porażeniudeformacja ta nie jest na ogół. leczona
operacyjnie, gdyż nie przeszkadza w korzystaniu z aparatów W
uszkodzeniach na poziomie odcinka krzyżowego utrudnia ona
chodzenie, korzystanie z obuwia. Dlatego przy tej wadzie
przeprowadza się operację pozwalającą na uwolnienia
przykurczów torebkowo -wiązadlowo - ścięgnistych i korekcję
niewłaściwego ustawienie kości skokowej co pozwala na
przywrócenie podłużnego sklepienia stopy. Po zakończeniu
zabiegu opatrunek gipsowy. Następnym etapem leczenia są
ćwiczenia bierne prostowników i czynne ćwiczenia zgięcia
grzbietowego oraz podeszwowego stopy i palców stóp. Czynnie
ćwiczone są dotychczas rozciągnięte mięśnie supinatory.
Pozwala to na poprawę sposobu chodzenia. Dla utrwalenia
efektu operacji stosuje się buty ortopedyczne oraz do spania
łuski przez okres około 6 miesięcy.

80
Kręgosłup
Porażenne deformacje kręgosłupa występują prawie u 90%
dzieci z przepukliną oponowo-rdzeniową. Wady te można
podzielić na wrodzone, obecne od urodzenia oraz rozwojowe,
nabyte po urodzeniu. Do deformacji kręgosłupa zaliczamy
kifozę, lordozę oraz skoliozę. Mogą one występować w czystej
postaci bądź jako, kombinacja tych wad, co jest częściej
spotykane.
Kifoza
Kifoza należy do najczęstszych wad kręgosłupa u dzieci z
przepukliną oponowo-rdzeniową. Występuje zwykle od
urodzenia. Deformacja rozpoczyna się na od dolnego odcinka
piersiowego, a kończy na kości krzyżowej, jej szczyt
umiejscowiony jest w środkowej części odcinka lędźwiowego.
Wyrostki ościste kręgów działają jako punkty uciskowe, ponad
którymi skóra jest zanemizowana. Istniejący garb stwarza
poważne problemy, powodując powstanie martwicy skóry i
trudno gojących się owrzodzeń, na swoim szczycie. Pod
wpływem obciążenia ulega on narastaniu.

81
Występowanie tego zniekształcenia uniemożliwia
leżenie na plecach wykonywanie ćwiczeń, zakładanie
aparatów ortopedycznych, utrudnia oddychanie, a
tym samym ogranicza możliwości usprawniania.
Deformacja ta narasta osiągając w 2 roku życia
nawet >90°. Leczenie gorsetem i kinezyterapia są
nieskuteczne. Dlatego w przypadku dużej deformacji,
stosuje się leczenie operacyjne. Celem tego zabiegu
jest stabilizacja kręgosłupa oraz zmniejszenie
deformacji.
Lordoza
Zwiększona lordoza powstaje na skutek kompensacji,
dla utrzymania równowagi lub też jest wynikiem
przykurczu zgięciowego stawów biodrowych.

82
Skolioza
Najczęstszą deformacją jest boczne skrzywienie kręgosłupa
spowodowane asymetrią trzonów kręgowych lub
niesegmentarnymi połączeniami międzytrzonowymi, występuje
też przy asymetrycznej inerwacji mięśni brzucha i grzbietu, jako
efekt utrwalonego skośnego ustawienia miednicy
lub zwichnięcia biodra. Częstość jej występowanie zależy od
poziomu uszkodzenia, im wyższy jest jego poziom, tym
częstotliwość występowania jest wyższa. Skrzywienie rozwija się
stopniowo do 10 roku życia, a następnie gwałtownie narasta w
okresie skoku wzrostowego.
Korekcję skoliozy należy rozpocząć jak najwcześniej stosując
ćwiczenia wzmacniające osłabione mięśnie brzucha i grzbietu
oraz ćwiczenia korekcyjne, masaż rozluźniający, ćwiczenia w
wodzie, profilaktykę ułożeniową, a także noszenie gorsetu. Przy
narastającej skoliozie i powiększającej się lordozie lędźwiowej,
stosuje się leczenie operacyjne. Przeprowadzenie tego zabiegu
poprawi u dziecka z przepukliną oponowo-rdzeniową możliwość
lokomocji, zwiększy powierzchnię oddechową, ułatwi profilaktykę
odleżynową, a także ułatwi proces skomplikowanego, a zarazem
potrzebnego usprawniania.

83
Pęcherz neurogenny
Zaburzenie czynności pęcherza moczowego i przewodu
pokarmowego
dotyczą zarówno zdolności odczuwania potrzeby oddania moczu
lub stolca, jak również możliwości dowolnego ich wydalania i
powstrzymywania. Postępowanie profilaktyczne, polega przede
wszystkim na likwidacji alegania moczu. W zależności od
przyczyny zalegania moczu ustala się sposób postępowania, który
może być zachowawczy lub chirurgiczny.
Wybór metody leczenia zależy od typu i stopnia uszkodzenia
neurogennego pęcherza moczowego, stopnia zwężenia.
Intensywne leczenie zachowawcze oraz operacyjne dzieci z
przepukliną oponowo-rdzeniową jest bardzo ważne, prowadzi do
poprawienia możliwości lokomocji, oraz prawidłowego
funkcjonowania w społeczeństwie, a pokonywanie kolejno
następujących po sobie trudności wymagają ogromnego
poświęcenia i siły woli, zarówno ze strony samego dziecka i jego
rodziny oraz grona specjalistów. Dzięki wzajemnej pracy i
oddziaływaniu pozytywnych bodźców w postaci kontaktów
międzyludzkich, zrozumienia i miłości rodziny przynoszą one
korzystne efekty.

84
NOWOCZESNA KONCEPCJA REHABILITACJI
DZIECI Z, PRZEPUKLINĄ OPONOWO-
RDZENIOWĄ
Dziecko z przepukliną oponowo-rdzeniową rodzi się z
potencjalnym kalectwem. Od pierwszych dni życia wymaga
stałego leczenia i opieki zespołu specjalistów w skład którego
wchodzą; pediatra, chirurg dziecięcy, neurolog, urolog,
terapeuta, psycholog, oraz ogromnego poświęcenia i nakładu
pracy, zrozumienia i miłości ze strony rodziców i najbliższego
otoczenia. Postępowanie takie, określa się mianem rehabilitacji.
Zespół tych specjalistów ustala kompleksowy program
rehabilitacji, w którym należy uwzględnić wiele etapów
obejmujących leczenie rehabilitacyjne, urologiczne,
ortopedyczne, opiekę pediatryczną i psychologiczną,
usprawnianie psychoruchowe, zaopatrzenie w odpowiednie
pomoce ortopedyczne, nauczanie i wychowywanie, wreszcie
przygotowanie do samodzielnego życia i pracy zawodowej.
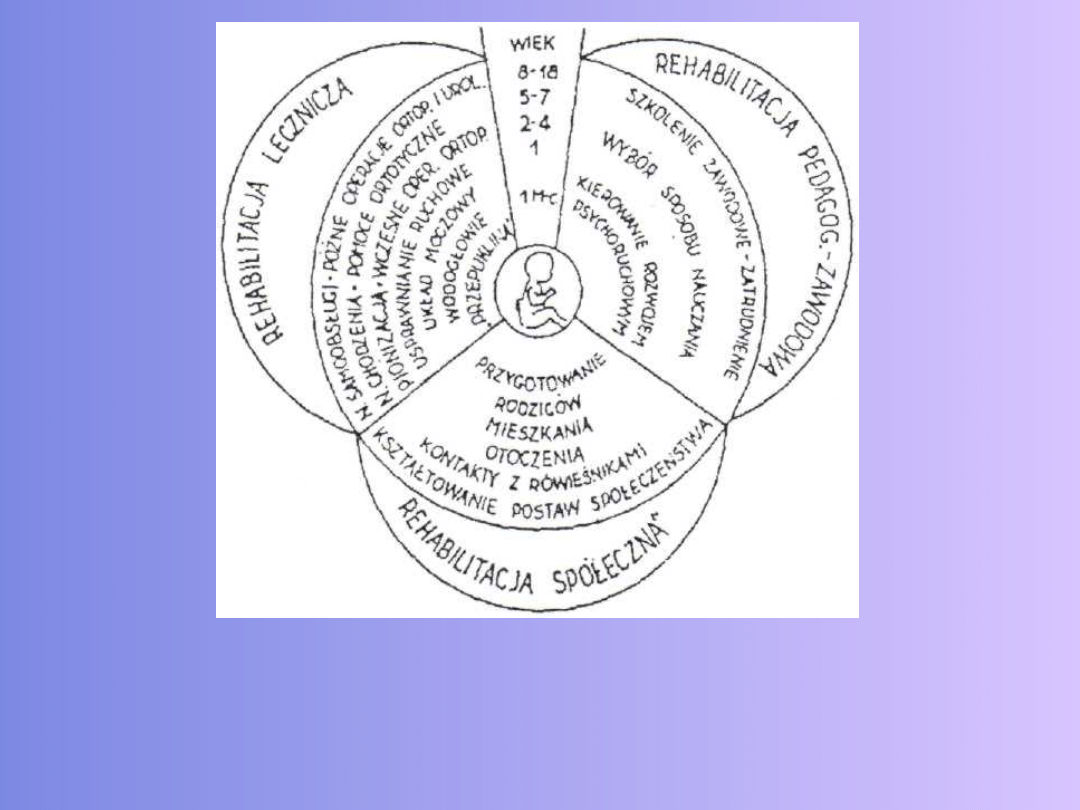
85
Rys 6. Schemat postępowania leczniczo-rehabilitacyjnego u dziecka z przepukliną
oponowo-rdzeniową. (Według W. Degi)

86
Kompleksowa rehabilitacja lecznicza, społeczna i
pedagogiczno-zawodowa u dziecka z przepukliną
oponowo-rdzeniową pozwala na zmniejszenie do
minimum kalectwa spowodowanego wadą,
niedopuszczenie do kalectwa wtórnego oraz
adaptację dziecka do normalnego środowiska.
Nowoczesna koncepcja rehabilitacji dzieci z
przepukliną oponowo-rdzeniową w swoich staraniach
oprócz dziecka, obejmuje również rodziców. Dla
pomyślnego przeprowadzenia rehabilitacji,
potrzebne jest poinformowanie rodziców o skutkach
wady i obecnych możliwościach pomocy, a także
wykazanie zrozumienia dla ich trudnej sytuacji,
okazanie im życzliwości. Zapewnienie pomocy
psychoterapeutycznej pozwoli na uzyskanie
akceptacji kalectwa dziecka, oraz może zapobiegać
ewentualnym rozczarowaniu i zniechęceniu gdy
postępy leczenia nie przynoszą oczekiwanych
rezultatów.

87
Rehabilitacja lecznicza- to nowoczesny program leczenia
mający na celu jak najszybsze przywrócenie sprawności
do czynnego życia społecznego, a w przypadku uszkodzeń
morfologicznych wykształcenie mechanizmów
zastępczych, ich utrwalenie dla odtworzenia zdolności do
czynnego życia.
Rehabilitacja społeczna- to proces, który ma ułatwić
wprowadzenie chorego w życie społeczne przez
udzielanie mu pomocy w przystosowaniu do wymogów
życia rodzinnego, szkolnego i zawodowego oraz
korzystania z dóbr kultury. Proces ten obejmuje też
przystosowanie rodziny do życia z osobą
niepełnosprawną.
Rehabilitacja pedagogiczna- to metoda pozwalająca na
korzystanie z możliwości uczenia się w szkołach
podstawowych, zawodowych, specjalnych lub w domu
tym dzieciom, które z powodu urazu, choroby lub wady
wrodzonej nie mogą korzystać z nauki w normalnych
warunkach pedagogicznych.

88
SKUTKI WADY A PROGRAM USPRAWNIANIA
Aby właściwie ustalić program leczniczej rehabilitacji należy jak
najwcześniej ocenić skutki zaburzeń rozwojowych. Zadanie to
spoczywa na zespole specjalistów z dziedziny pediatrii,
chirurgii, neurologii i ortopedii. Specjaliści ci dokonują oceny
ciężkości zaburzeń na podstawie: badania neurologicznego i
ortopedycznego narządu ruchu; badania radiologicznego
kręgosłupa i stawów biodrowych; badania czynności zwieraczy
pęcherza moczowego i odbytu; ocenę współistniejącego
wodogłowia lub uszkodzenia wyższych pięter centralnego
układu nerwowego.
Dla określenia możliwości usamodzielnienia dziecka pod
względem ruchowym, oraz dla ustalenia metod postępowania
usprawniającego ogromne znaczenie ma badanie czynności
mięśni kończyn dolnych, i tułowia, uzupełnione o oceną zakresu
ruchu oraz kończyn dolnych, z uwzględnieniem istniejących
zniekształceń narządu ruchu oraz oceny poziomu zaburzeń
czucia.

89
Zasady usprawniania ruchowego dzieci z
przepukliną oponowo-rdzeniową
Wtórnemu uszkodzeniu rdzenia kręgowego i mózgu
zapobiega, wczesne leczenie chirurgiczne natomiast
wczesne rozpoczęcia usprawniania ruchowego może
zapobiec lub załagodzić wtórne szkody w obrębie
narządu ruchu. Narastający deficyt neurologiczny
zabezpieczany jest po przez 1-2 etapowe leczenie
chirurgiczne, natomiast aby zapobiegać zmianom
skórnym, mięśniowym czy kostno-stawowym stosuje
się postępowanie pielęgnacyjne oraz systematyczne
wykonywanie zabiegów usprawniających, które
wykonywane muszą być przez całe życie. Pomimo
intensywnych starań i ćwiczeń dzieci z przepukliną
oponowo-rdzeniową wymagają chirurgicznych
zabiegów ortopedycznych.

90
Program usprawniania ruchowego obejmuje
zwykle:
1.
dążenie do utrzymania możliwie pełnego
zakresu ruchów biernych w stawach z brakiem
funkcji dowolnej lub z nierównowagą mięśniową,
2.
zapobieganie lub zwalczanie zniekształceń osi
kończyn dolnych i kręgosłupa,
3.
profilaktykę odleżyn i innych powikłań
troficznych przez właściwe układanie dziecka (z
częstą zmianą pozycji),
4.
zapobieganie lub zwalczanie zniekształceń osi
kończyn dolnych i kręgosłupa,
5.
kompensacyjne zwiększenie siły mięśni
obręczy ruchowej, tułowia i kończyn górnych u dzieci
z rozległymi porażeniami,

91
6.
wzmacnianie nieporażonych mięśni kończyn
dolnych,
7.
kształtowanie poczucia równowagi w różnych
pozycjach,
8.
odpowiednie zaopatrzenie ortopedyczne
umożliwiające poruszanie się, zabezpieczające przed
deformacjami i kompensujące zniekształcenia,
9.
rozwijanie możliwe optymalnej regulacji i
czynności pęcherza moczowego i dolnego odcinka
jelita grubego".[A. Kwolek]
Sposób postępowania usprawniającego, uzależniony
jest od rozległości porażenia, od poziomu i
charakteru uszkodzenia rdzenia kręgowego, oraz
ewentualnych zaburzeń ze strony, wyższych pięter
centralnego układu nerwowego.

92
USPRAWNIANIE ROZWOJU
PSYCHORUCHOWEGO DZIECI Z PRZEPUKLINĄ
OPONOWO-RDZENIOWĄ
Rozwój człowieka jest procesem, który trwa przez
całe jego życie. Dlatego wada cewy moczowej
ujawniająca się we wczesnym jego okresie ma wpływ
zarówno na rozwój fizyczny jak i psychiczny dziecka.
Intensywność tego rozwoju zależy od ciężkości samej
wady, możliwości jej korekcji oraz szeregu czynników
zewnętrznych, które mają pośredni wpływ na rozwój
dziecka.
Dzisiejsze metody wczesnego usprawniania
wykorzystują plastycznośc mózgu dziecka. Czynność
uszkodzonej części mózgu, dzięki dostarczaniu
odpowiednich bodźców, może być przejęta przez
inną, zdrową część, dzięki odpowiednio dobranym
ćwiczeniom pobudzającym zmysły dziecka oraz
aparat ruchu.

93
Przy usprawnianiu rozwoju psychoruchowego u
dzieci z przepukliną oponowo-rdzeniową
kierować należy się trzema podstawowymi
zasadami:
1.
dostarczane bodźce muszą być
intensywniejsze niż te, które stosuje się u dziecka
zdrowego,
2.
bodźce muszą być ukierunkowane przez
zaobserwowane u dziecka możliwości rozwoju,
3.
warunkiem uzyskania rezultatów w
usprawnianiu jest wczesne wprowadzenie
systematyczności i wytrwałości w jego prowadzeniu.

94
Usprawnianie rozwoju psychicznego.
Prawidłowe przeprowadzenie usprawniania rozwoju
psychicznego dziecka z przepukliną oponowo-rdzeniową,
ma najbardziej pomyślny przebieg, gdy opieka rodziców
oparta jest na znajomości jego potrzeb nie tylko
fizycznych, ale i psychicznych. U dzieci tych należy jak
najwcześniej, rozpocząć dostarczanie różnych podniet,
gdyż najbardziej intensywny rozwój przebiega w 2-3 roku
życia. Należy jednak pamiętać, że jeżeli będą one zbyt
trudne i skomplikowane, nie spełnią swojej roli. Dlatego
rodzice musza obserwować dziecko
Należy okazywać dziecku wiele cierpliwości, chwalić za
każdą dobrze wykonaną czynność, choćby z punktu
widzenia zdrowego dziecka była ona niewielka. Każdy
„mały sukces" powinien być w taki sposób nagradzany,
aby motywował dziecko do dalszych ćwiczeń i wyników.
Samodzielność pozwoli na rozwiązanie problemu
normalnego funkcjonowania w przedszkolu czy szkole
oraz wprowadzenie dziecka do życia w społeczeństwie.

95
Usprawnianie rozwoju ruchowego.
W okresie wczesnego dzieciństwa sfera fizyczna i
psychiczna rozwijają się, równolegle i pozostają ze
sobą w ścisłej zależności. Zaburzenie jednej z nich z
reguły wpływa na rozwój drugiej.
Każde dziecko z przepukliną oponowo-rdzeniową
musi pokonać w swym życiu długą i trudną drogę do
pionizacji, rozpoczynającą się od pozycji poziomej
(leżenie), umiejętności unoszenia głowy, obracania
się z pleców na brzuch i odwrotnie, przechodząc do
pozycji czworonożnej a następnie do klęku i siadu,
dochodząc w końcu do pozycji pionowej stawania i
chodzenia. po uzyskania wiedzy o własnym ciele i
otaczającym świecie.

96
Dziecko w odpowiednim czasie musi nabyć umiejętności
poruszania się, dlatego tak ważne jest aby jak
najwcześniej rozpocząć ćwiczenia usprawniające.
Rozpoczynając usprawnianie ruchowe dziecka należy
przede wszystkim zdać sobie sprawę, które czynności ono
umie wykonać i jak je wykonuje. Usprawnianie
rozpoczynamy od etapu, na którym aktualnie znajduje się
dziecko.
W Polsce najczęstszymi metodami wykorzystywanymi do
usprawnienia dzieci z przepukliną oponowo-rdzeniową są:
•
Metoda Berty i Karela Bobath
•
Metoda Domana – Delcato
•
Metoda Vojty.
Rozpoczęcie usprawnianie powinno być poprzedzone
dokładnym określeniem poziomu rozwoju dziecka i
stwierdzonych uszkodzeń.

97
Metoda Berty i Karela Bobath.
Ruchy dziecka są kontrolowane, „prowadzone" przez
osobę rehabilitującą. Stale powtarzanie ruchów
powoduje rozwój prawidłowych wzorców ruchowych i
zapobiega wykształcaniu niewłaściwych.
Zarówno wzmożenie, jak i osłabienie napięcia mięśni
utrudnia ruchy kończyn. W wyniku ćwiczeń napięcie
mięśniowe normalizuje się, co ułatwia dalszy rozwój
umiejętności dziecka i koryguje istniejące deformacje
kostno-stawowe. W miarę opanowywania przez
dziecko kolejnych czynności, czyli usamodzielnienia
się, rola rehabilitującego zmniejsza się.

98
Metoda Domana-Delcato.
W metodzie tej usprawnianie obejmuje kształtowanie
rozwoju ruchowego ciała, mowy, zręczności dłoni
oraz możliwości wzrokowych, słuchowych i dotyku.
Mózg jest stymulowany sygnałami takimi, jakie
otrzymuje dziecko pełnosprawne. Poza ćwiczeniami
ruchowymi, narzucającymi dziecku gotowe,
fizjologiczne schematy wprowadza się doznania
dotykowe dźwiękowe, wzrokowe. Dziecko oddycha
powietrzem wzbogaconym w dwutlenek węgla,
zwiększający przepływ krwi przez mózg. Metoda ze
względu na swoją intensywność bardzo obciąża
rodziców i dziecko.

99
Metoda Vojty
Vaclaw Vojta, z pochodzenia Czech, rozwinął swoją
metodę w Instytucie Montesorich w Monachium w
łatach 1959-1969. Oparł się na twierdzeniu, że
wykształcenie jednej czynności ruchowej np.
pełzania, i wyeliminowanie cech nieprawidłowych
pozwala na usuniecie porażeń Ruch wywołuje się
przez działanie z określoną siłą na odpowiednio
dobrane strefy wyzwalania ruchu.
Praktycznie rozciąganie receptorów czucia
głębokiego w mięśniach w trakcie ćwiczeń jest
bodźcem, który znajduje sobie drogę do mózgu i
pobudzając go rozwinie odpowiednią czynność
ruchową.
Uwieńczeniem wyników pracy terapeutów i rodziców
oraz samego dziecka jest uzyskanie możliwie
najlepszego rozwoju małego pacjenta.

100
KINEZYTERAPIA DZIECI Z PRZEPUKLINĄ
OPONOWO-RDZENIOWĄ
Kinezyterapia - leczenie ruchem, gimnastyką,
zmierzające do przywrócenia całkowitej lub
częściowej sprawności fizycznej po przebytej
chorobie.
Kinezyterapią dzieci z przepukliną oponowo-
rdzeniową można podzielić na trzy okresy:
I - wczesnego usprawniania-obejmuje pierwsze lata
życia
II - przygotowania do podjęcia nauki szkolnej
III - późnego, w którym celem usprawnianie jest
utrzymanie sprawności.

101
Okres I (kinezyterapia dzieci w wieku 1-3 lat).
W pierwszym okresie głównymi celami kinezyterapii jest
zapobieganie odleżynom i przykurczom stawowym, poprzez
odpowiednią pielęgnację oraz niedopuszczenie do
długotrwałego, miejscowego ucisku, zabezpieczenie
właściwego ułożenia porażonych odcinków kończyn oraz
zapewnieniu minimalnej dawki ruchu we wszystkich stawach z
brakiem funkcji. Najkorzystniejszą pozycją jest leżenie przodem
z utrzymaniem kończyn dolnych w odwiedzeniu i
zabezpieczenie stóp poprzez wysunięcie ich poza brzegi
materaca lub utrzymanie w pozycji pośredniej za pomocą szyny
i opaski elastycznej. Ułożenie to pozwoli na zabezpieczenie,
przed zniekształceniami stawy biodrowe, kolanowe i stopy Dla
zabezpieczenia starszych dzieci przed skrzywieniem bocznym
lub kifozą lędźwiową zaleca się ograniczenie siedzenia.
Aby zmniejszyć uciążliwe przykurcz stosujemy delikatne ręczne
redresje, wykonywane po ciepłej kąpieli i masażu
rozluźniającym a uzyskany efekt zabezpieczamy szynami lub
opatrunkami gipsowymi.

102
U dzieci z całkowitym porażeniem kończyn dolnych w
pierwszych miesiącach życia brak jest wyraźnych zniekształceń
w ich obrębie, jednak z upływem czasu można zauważyć
tendencję do ich powstawania. Dlatego u też stosuje się
profilaktykę przeciw przykurczom i deformacjom we wszystkich
stawach kończyn dolnych, wykonując ćwiczenia bierne w
możliwie pełnym zakresie oraz odpowiednio nosząc i układając
dziecko
Niemowlę ma trudności z unoszeniem i utrzymaniem głowy w
siadzie. Zadaniem kinezyterapii w tym przypadku jest
maksymalne wzmocnienie mięśni tułowia i kończyn górnych
przed rozpoczęciem pionizacji. Dziecko z całkowitym
porażeniem kończyn dolnych chodzi opierając się na rękach za
pomocą balonika, trójnoga lub kul. Kończyny dolne
zaopatrywane są wtedy tylko biernym elementem podparcia.
Ćwiczenia dla dzieci prowadzone są indywidualnie w formie
zabawy, przez około 30 minut, gdyż małemu dziecku trudno
jest mu przez dłuższy czas skupić uwagę na ćwiczeniach,
szybko tracą cierpliwość.

103
Ćwiczenia dobieramy indywidualnie dla każdego dziecka.
Dziecko, które potrafi samo siedzieć powinno wzmacniać
siłę mięsni kończyn górnych i grzbietu, np. za pomocą
specjalnych podpórek z uchwytami. Siedzące dziecko
może wzmacniać również mięśnie tułowia, np.
przekładając piłkę z prawej na lewą stronę i odwrotnie.
Ważną funkcję, dla pionizacji dziecka spełniają również
ćwiczenia równoważne i pozycyjne, które rozpoczyna się
od nauki utrzymania pozycji kolanowo-lokciowej,
następnie należy przejść do podporu przodem i wrócić do
siadu na piętach Innym sposobem, ćwiczenia równowagi
jest ułożenie dziecka na dużej piłce przodem i poruszanie
nim wraz z piłką w rożnych kierunkach. Kolejnym
ćwiczeniem poprawiającym równowagę jest raczkowanie.
Równowagę w tej pozycji wyrabia się odsuwając dziecku
zabawkę, co zmusi je do naprzemiennego przenoszenia
rąk i kolan.
Ćwiczenia pozycyjne oraz równoważne poprawiają
stabilizację głowy, tułowia oraz wzmacniają kończyny
dolne.

104
Pionizację dziecka możemy rozpocząć dopiero gdy dziecko
dobrze utrzymuje głowę w pionie i w siadzie. Początkowo
pionizację prowadzi się w sposób bierny. Po opanowaniu
stania przechodzimy do pionizacji w barierkach, kładąc
główny nacisk na pracę nóg.
U dzieci z rozległymi porażeniami kończyn dolnych i tułowia
poruszanie w łuskach uczy się za pomocą ruchów
obrotowych tułowia w łuskach
Wzmacnianie siły kończyn górnych i tułowia jest ważne dla
stworzenia warunków do stania i chodzenia.
Kolejnym problemem, który zajmuj się fizjoterapeuci jest
nietrzymanie moczu i kału. Najczęstszą metodą opróżniania
pęcherza jest ręczne wyciskanie moczu, początkowo przez
rodziców, co 3-4 godziny, później zabieg ten wykonuje samo
dziecko. Przeciwwskazaniem do wykonywania tego zabiegu
jest utrudniony odpływ moczu z powodu zwężenia cewki
moczowej lub zwłóknienie szyi pęcherza, a także wsteczny
odpływ pęcherzowo-moczowodowy.

105
Okres II (kinezyterapia w wieku
przedszkolnym).
Jest to czas, w którym kontynuowane jest
usprawnianie, w celu opanowania chodzenia za
pomocą kul i aparatów ortopedycznych. Ucząc
dziecko chodu o kulach musimy pamiętać o tym, że
musi ono umieć poruszać się nie tylko w zamkniętym
pomieszczeniu, ale również na otwartym terenie.
Dziecko musi nauczyć się techniki siadania,
wstawania z krzesła i podłoża, umieć wejść i zejść ze
schodów, pokonywać różne przeszkody, które staną
mu na drodze. Musi wiedzieć jak padać, aby nie
doszło do skaleczenia i złamania.
Aby dziecko mogło rozpocząć naukę chodzenia o
kulach musi najpierw opanować czynne stanie Kiedy
opanuje już tą czynność przystępujemy do nauki
chodu. Dziecko opiera się na szeroko rozstawionych
ramionach i kulach wysuniętych nieco przed stopy.

106
Pacjent opanowuje najpierw chodzenie ze wzrokiem
skierowanym na terapeutę. Następnym krokiem jest
przejście terapeuty za dziecko i korygowanie ustawiania
miednicy i stóp. Gdy dziecko poczuje się pewnie,
chodzenie z balkonikiem można zamienić na czwórnóg, a
ten z kolei na kule łokciowe.
Po opanowaniu chodzenia uczymy dziecko bezpiecznego
padania. Początkowo z mniejszej wysokości na miękkie
podłoże z odrzuceniem kuli, wysunięciem i ugięciem w
stawach łokciowych kończynę górną, dopiero później
bezpośrednio na podłogę.
Kolejną czynnością, której uczymy dziecko z porażeniem
kończyn dolnych jest siadanie i wstawanie do stołu, z
zablokowaniem i odblokowaniem stawów w aparatach
ortopedycznych. Następnym etapem jest nauka
poruszania się o kulach w zamkniętym pomieszczeniu.
Ostatnia faza to nauka chodu na otwartej przestrzeni.

107
Okres III (kinezyterapia dzieci starszych).
W czasie przeprowadzania kinezyterapii dzieci
starszych dąży się do utrzymania i doskonalenia
osiągnięcia sprawności fizycznej. Najbardziej
preferowanymi zajęciami w tym okresie są ćwiczenia
zespołowe ogólnokondycyjne, z uwzględnieniem
dostępnych dyscyplin sportowych, jak pływanie, gra
w koszykówkę, tenis stołowy, łucznictwo. Dużą
uwagę przywiązuje się również do prowadzenia
treningu funkcjonalnego. Dzieci u których występuje
częściowe porażenie kończyn dolnych, w aparatach
ortopedycznych z pomocą kul, powinna konieczne w
tym okresie opanować wchodzenie i schodzenie po
schodach. .

108
W przypadku dzieci z całkowitym porażeniem lub
rozległym niedowładem kończyn dolnych konieczne
jest przystosowanie ich do poruszania się na wózku
inwalidzkim.
Dzieci muszą opanować technikę przesiadania na
wózek i z wózka, oraz jazdy na wózku w różnych
warunkach terenowych. Dzięki zastosowaniu u dzieci
z porażeniem kończyn dolnych różnorodnych
ćwiczeń, dziecko może prowadzić aktywne
społecznie życie. Stale powtarzano ćwiczenia
usprawniające wykonywane przez samo dziecko i z
pomocą rodziców, terapeuty pozwalają z czasem na
samodzielność, dostęp do świata zewnętrznego oraz
akceptację społeczną.

109
ZAOPATRZENIE ORTOPEDYCZNE
Zadaniem zaopatrzenia ortopedycznego jest przede
wszystkim zapobieganie deformacjom, korekcje wad,
dawanie punktu podparcia i stabilizacji oraz
ułatwienie lokomocji. Aby to uzyskać należy zgodnie
z prawami fizyki wytworzyć taki układ sił, który
zapewni właściwe działanie aparatu, i doprowadzi do
zamierzonego celu.
Przy dobieraniu aparatu ortopedycznego dla dziecka
z przepukliną oponowo-rdzeniową, należy pamiętać,
że występują u niego zaburzenia czucia co przy źle
dopasowanym aparacie stwarza niebezpieczeństwo
wytworzenia się otarć skóry, trudno gojących ran i
owrzodzeń troficznych.

110
W stosowaniu zaopatrzenia ortopedycznego należy podążać
równoległe z fizjologicznym rozwojem psychoruchowym
dziecka.
Można tu rozróżnić dwa podstawowe etapy działania:
1. wczesne zapobieganie deformacjom i ich korekcje. Do tego
celu służą łuski wyścielone miękką gąbką, przytwierdzone do
kończyn opaską elastyczną.
Można do nich domontować rozpórkę zabezpieczającą rotację
wewnętrzną i odwiedzenie w stawach biodrowych.
2. w drugim etapie mobilizacji ruchowej dziecka stosowane są
łuski do pionizacji. W zależności od poziomu uszkodzenia
rdzenia stabilizują one kończyny dolne i tułów. Miednicę i
klatkę piersiową zabezpieczają od przodu szerokie miękkie
paski lub półsznurówki.
Aparaty ortopedyczne stosowane u dzieci z przepukliną
oponowo-rdzeniową do stania i chodzenia są bardzo
zróżnicowane Dobieramy je dla każdego dziecka
indywidualnie, w zależności od jego potrzeb. Wraz ze
wzrastającym rozwojem ruchowym dziecka zaopatrzenie
ortopedyczne, może być modyfikowane i redukowane.

111
USPRAWNIANIE ADAPTACYJNE
Dzieci z przepukliną oponowo-rdzeniowąktóre, w okresie
noworodkowym nie przebyły zapalenia opon mózgowo-
rdzeniowych i nie mają znacznego wodogłowia, wykazują
prawidłowy rozwój umysłowy. Mogą więc uczyć się i zdobywać
zawód zapewniający w przyszłości niezależność społeczną i
ekonomiczną. Jednak aby to uzyskać muszą one przejść długi
proces rehabilitacji, poprzez:
•
zabiegi kinezyterapeutyczne: ćwiczenia bierne,
ćwiczenia czynne i oporowe wybranych grup mięśniowych,
ćwiczenia równoważne i pionizację,
•
zabiegi fizykalne: masaż, okłady parafinowe,
naświetlanie parafinowe, naświetlanie lampą solux,
oddziaływania prądem diadynamicznym i laserem w leczeniu
odleżyn,
•
zabiegi ortopedyczne,
•
dobranie odpowiedniego zaopatrzenia ortopedycznego,
•
leczenie farmakologiczne i dietetyczne,
•
nauczenie samoobsługi, tj. pielęgnacji ciała ubierania i
rozbierania, jedzenia, zakładania i zdejmowania aparatów a
także nabycie umiejętności obchodzenia się z wózkiem
inwalidzkim.

112
Dziecko dotknięte wodogłowiem potrzebuje
dłuższego czasu na uzyskanie samodzielności niż
dziecko, które nie jest dotknięte tą wadą.
Cierpliwość rodziców i terapeutów, a także samego
dziecka wystawiona jest często na próbę. Rodzicom
ciężko jest patrzeć jak ich dziecko mozolnie ubiera
się, zakłada aparaty lub siada na wózek, jednak tylko
dzięki ustawicznemu treningowi i częstemu
powtarzaniu określonych czynności, dziecko może
osiągnąć samodzielność.
W wieku szkolnym i później, należy położyć nacisk na
ćwiczenia mięśni zwieraczy pęcherza moczowego i
odbytu oraz regularne cewnikowanie.

113
Dla dzieci z wysokim porażeniem wózek na kółkach
pozostaje głównym środkiem lokomocji. Dlatego dla
tych dzieci ważne jest osiągnięcie jak najlepszego
opanowania techniki jazdy, balansowania na 2
kołach, pokonywania podestów i schodów lub
krawężników. Jazda na wózku może, dać możliwości
uprawiania sportu. Uprawianie sportów w postaci
tenisa stołowego, lekkoatletyki, gry w piłkę
koszykową, pływania czy łucznictwa, poprawia
sprawność, wyrabia równowagę oraz daje wielką
radość.
Osoby z przepukliną oponowo-rdzeniową w wieku
dorosłym mogą starać się o uzyskanie prawa jazdy,
co daje większą możliwość przemieszczania się, a
także poczucia wolności osobistej i samodzielności.

114
PSYCHOSPOŁECZNE PROBLEMY RODZINY
WYCHOWUJĄCEJ DZIECI Z PRZEPUKLINĄ OPONOWO-
RDZENIOWĄ
Wszyscy rodzice pragną przyjścia na świat zdrowego dziecka,
żaden z nich nie dopuszcza nawet myśli, że jego dziecko
mogłoby być chore. Dlatego w niemal każdym przypadku
stwierdzenie niepełnosprawności u dziecka sprawia, że jego
najbliżsi przeżywają ogromny szok, rozpacz i lęk przed
przyszłością swego potomka.
Reakcje rodziców po rozpoznaniu u dziecka przepukliny
oponowo-rdzeniowej są bardzo zróżnicowane. Przeważnie u
rodziców dominuje zdecydowana chęć szukania pomocy dla
dziecka, choć nie zawsze oznacza to akceptację jego choroby.
Rodzice wymagają wsparcia i zrozumienia w tej trudnej sytuacji
ze strony najbliższego otoczenia, terapeutów, a także opieki
psychologa.
Podstawowym warunkiem pomyślnego przeprowadzenia
rehabilitacji jest poinformowanie rodziców o skutkach wady i
możliwościach pomocy dziecku, a także akceptacja przez
rodziców, mniejszej sprawności dziecka i aktywne
współdziałanie z zespołem specjalistów.

115
Rodzice dziecka z przepukliną oponowo-rdzeniową borykają się
z szeregiem problemów związanych z tym schorzeniem,
poczynając od różnego rodzaju zabiegów operacyjnych poprzez
usprawnianie, pobudzenie rozwoju psychoruchowego. Opieka
nad dzieckiem z przepukliną oponowo-rdzeniową wymaga
rezygnacji z pracy jednego z rodziców, co powoduje problemy
finansowe. Brak wiedzy na temat choroby i jej konsekwencji,
obojętność ze strony społeczeństwa, bariery architektoniczne, a
także utrudniony dostęp do specjalistycznej pomocy medycznej
gdy rodzice mieszkają w małej miejscowości powodują niechęć
do opieki nad dzieckiem. Bardzo pomocne w rozwiązaniu wielu
z tych problemów są różnego rodzaju koła, stowarzyszenia oraz
grupy wsparcia, osób niepełnosprawnych i ich opiekunów.
Pozostają one w kontakcie z lekarzami kierującymi rehabilitację,
terapeutami, rodzicami osób z przepukliną oponowo-rdzeniową.
Zajmują się one wymianą informacji, organizują różne formy
usprawniania w , żłobkach, na turnusach rehabilitacyjnych,
rodzinnych wczasach z zajęciami usprawniającymi

116
Najważniejsze jednak są wzajemne kontakty, z ludźmi
mającymi te same problemy. Pozwala to na mobilizację samych
rodziców i dziecka do czynienia wysiłków w kierunku
usamodzielnienia się.
Głównymi problemami, z którym boryka się dziecko z
przepukliną oponowo-rdzeniową są bariery architektoniczne
Brak podjazdów, wind, toalet, przystosowanych dla inwalidów
itd. na ulicy, w urzędach, szkołach, ale te najbardziej uciążliwe
to bariery we własnych mieszkaniach. Często są to drobiazgi
jak zbyt wysoko umieszczone kontakty, włączniki, wąskie drzwi,
wysoko umieszczona szafka czy umywalka, potrafią
przysporzyć wielu trudności.
Wydawać by się mogło, że państwo udziela osobom tym
wystarczającej pomocy w postaci np. zasiłku pielęgnacyjnego,
stypendiów socjalnych, wprowadza program likwidacji barier
jednak środki przeznaczone na ten cel są kroplą w morzu
potrzeb.
Innymi trudnościami powodowanymi przez tą chorobę jest
dokonanie bilansu możliwości intelektualnych dziecka i podjęcia
decyzji, przez rodziców i psychologa do jakiej szkoły powinno
uczęszczać dziecko.

117
W polskim systemie kształcenia dzieci
niepełnosprawnych mamy:
•
przedszkola z grupą integracyjną,
•
szkoły masowe z klasami integracyjnymi,
•
szkoły specjalne,
•
nauczanie indywidualne w domu lub szkole.
Szkół takich w Polsce jest coraz więcej, muszą one
być przystosowane do poruszania się dzieci na
wózkach. Nauczanie prowadzi się podchodząc do
każdego ucznia indywidualnie uwzględniając jego
aktualny stan zdrowia, stopień męczliwosci i
zdolności intelektualne.

118
Każde dziecko powinno być czynnie włączane w
aktywne życie klasy i szkoły. Dzięki temu dzieci
zdrowe i chore uczą się wzajemnej tolerancji,
solidarności, udzielają sobie pomocy. Niestety częste
pobyty w szpitalu, problem nietrzymania moczu,
bariery architektoniczne nie ułatwiają dziecku
akceptacji przez rówieśników i społeczeństwo Dzieci
z przepukliną oponowo-rdzeniowa jak i dzieci zdrowe
mają swoje marzenia, nadzieje, aspiracje, pragną
akceptacji swej odmienności zarówno przez rodziców
jak i rówieśników i otoczenie Nasze społeczeństwo
ma bardzo małą wiedzę na temat przepukliny
oponowo-rdzeniowej, przyczynach jej powstawania,
leczenia, usprawniania profilaktyki
i innych problemach z nią związanych. Dlatego
należałoby przeprowadzić kampanię informacyjną na
temat tej choroby.

119
Dziękuję za uwagę.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
- Slide 83
- Slide 84
- Slide 85
- Slide 86
- Slide 87
- Slide 88
- Slide 89
- Slide 90
- Slide 91
- Slide 92
- Slide 93
- Slide 94
- Slide 95
- Slide 96
- Slide 97
- Slide 98
- Slide 99
- Slide 100
- Slide 101
- Slide 102
- Slide 103
- Slide 104
- Slide 105
- Slide 106
- Slide 107
- Slide 108
- Slide 109
- Slide 110
- Slide 111
- Slide 112
- Slide 113
- Slide 114
- Slide 115
- Slide 116
- Slide 117
- Slide 118
- Slide 119
Wyszukiwarka
Podobne podstrony:
Przepuklina oponowo rdzeniowa
Przepukliny oponowo rdzeniowe
Przepuklina oponowo rdzeniowa 1
pediatria - podst -MPDz, MMC Tarnow, Ocena fizjoterapeutyczna dzieci z przepukliną oponowo-rdzeniową
przepukliny oponowo rdzeniowe referat na kiebzaka dla grupy, Fizjoterapia, . fizjoterapia
PRZEPUKLINA OPONOWO RDZENIOWA prezentacja
Przepuklina oponowo rdzeniowa, FIZJO
Przepukliny oponowo rdzeniowe prezentacja teskt, Fizjoterapia, . fizjoterapia
Przepuklina oponowo-rdzeniowa, Pediatria
Przepuklina oponowo rdzeniowa
14.Przepuklina oponowo-rdzeniowa pyt 14, specjalna- egzamin
PRZEPUKLINY OPONOWO RDZENIOWE
PRZEPUKLINY OPONOWO RDZENIOWE
N3 Przepuklina oponowo rdzeniowa – omów chorobę oraz zasady postępowania
Rozszczep kręgosłupa ‐ przepuklina oponowa i oponowo rdzeniowa(1)(1)
PZREPUKLINA OPONOWO- Rdzeniowa, Rehabilitacja
Wewnątrzmaciczne zamknięcie u płodu przepukliny oponowo rdze
więcej podobnych podstron