N
O W O C Z E S N Y
T
E C H N I K
D
E N T Y S T Y C Z N Y
48
T E C H N I K A
D E N T Y S T Y C Z N A
Co technik powinien
wiedzieć o implantach?
Cz. II. Wpływ kształtu implantu
wewnątrzkostnego na mechanizm łączący
SŁOWA KLUCZOWE
implantacja,
osteointegracja, biomechanika
STRESZCZENIE
Wśród badaczy nie
ma zgodności w kwestii idealnego
kształtu implantu. Wiadomo jednak,
że największe znaczenie dla akceptacji
implantu przez tkankę ma skład jego
warstwy powierzchniowej. Kształt
i wielkość implantów wewnątrzkostnych
są uzależnione od wielkości wyrostka
zębodołowego, wielkość wszczepu
należy dostosować też do anatomii
rekonstruowanego zęba. O powodzeniu
zabiegu decyduje również odległość
między wszczepami a zębami, kąt
nachylenia, głębokość wszczepienia
i ułożenie przestrzenne implantu.
inż. tech. dent. Tadeusz Zdziech*
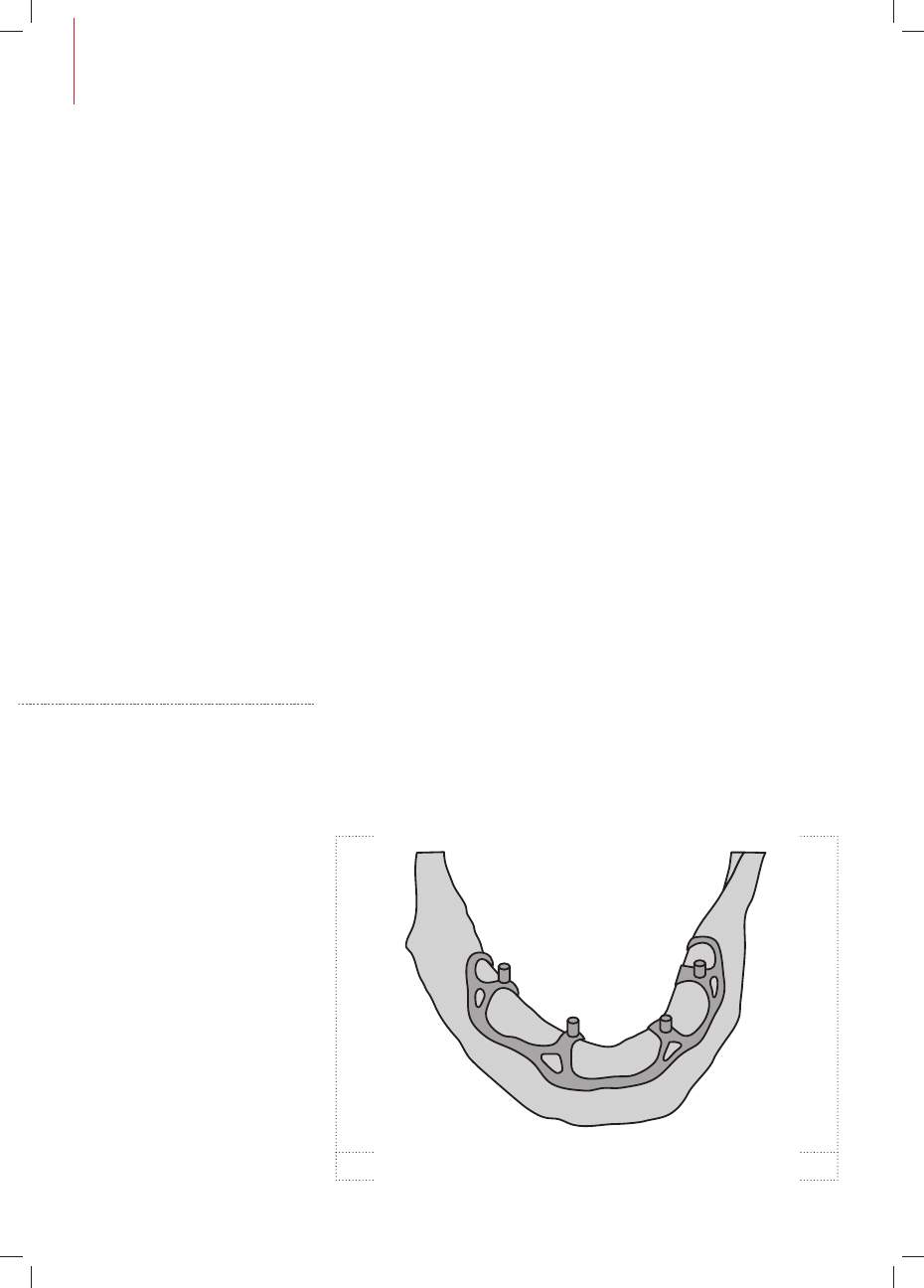
Rys. 1. Implant podokostnowy
W
I części autor opisał
klasyfikację implan-
tów. Tym razem omawia
wpływ rodzaju powierzchni
implantu na mechanizm
łączący. Analizuje także
stabilność wszczepów, ich
wymiary, odległości między
nimi i ułożenie przestrzenne.
Stabilność pierwotna wszczepu jest uzy-
skiwana bezpośrednio po implantacji
poprzez odpowiednie zakotwiczenie
w kości zęba specjalnie wykonanymi ele-
mentami retencyjnymi. Bez stabilnego
umocowania nie może nastąpić osteoin-
tegracyjne zespolenie kości z implantem
(wartość graniczna mikroruchów nie
może być przekroczona). Implant sto-
matologiczny wywiera działanie dyna-
miczne na kość wyrostka zębodołowego
i jego rola, zwłaszcza z punktu widzenia
biomechaniki, jest w centrum zaintere-
sowania badaczy. Duża różnorodność
kształtów implantów świadczy o tym, że
nie ma zgodności co do tego, jaki kształt
powinien mieć implant. Jedni uważają,
że kość powinna być obciążona siłami
skierowanymi prostopadle do podłoża
(przez nacisk) przy jak najmniejszym
działaniu sił poprzecznych (naprężenie
styczne). Zgodnie z tą teorią zostały
opracowane implanty śrubowe. Inni ba-
dacze, zwolennicy kształtów cylindrycz-
nych, sądzą, że implant zyskuje najwięk-
szą stabilność dzięki wklinowaniu, czyli
naprężeniu stycznemu działającemu
na powierzchnię przylegania implantu
i kości. Z elementarnych rozważań nad
biomechaniką wynika, że stałe funk-
cjonalne obciążenie łoża krótszych lub
cieńszych implantów wywołuje większe
obciążenia. Jest to powodem do obaw,
że nacisk ten może przekroczyć wartość
krytyczną i przyczynić się do degradacji
kości.
Kształt i wielkość implantów wewnątrz-
kostnych są uzależnione od wielkości
2
/ 2 0 1 0
49
T E C H N I K A
D E N T Y S T Y C Z N A
Rys. 2. Implanty wewnątrzkostne
Rys. 3. Implanty endodontyczne
wyrostka zębodołowego w wymiarze
pionowym i poprzecznym. Dla wy-
rostków wąskich powstały implanty
sztyftowe, igłowe i żyletkowe. Implanty
rozbudowane to takie, których trzon wy-
chodzi poza szerokość korzenia. Należą
do nich implanty żyletkowe z tytanu lub
ceramiki oraz implanty dyskowe, skła-
dające się z jednej lub dwóch perforowa-
nych, okrągłych płytek podstawowych,
spomiędzy których wystaje prostopadły
słupek (2).
Implanty żyletkowe
Implanty tego typu wszczepiane są me-
todą tzw. dopasowania przez tłoczenie,
w którym łoże implantu jest węższe od
jego przekroju i podczas wtłaczania
do rynienki kostnej powstaje działanie
zakleszczające jako skutek elastycz-
ności kości. Dodatkowo działanie to
jest wzmacnianie przez szorstkość po-
wierzchni (powłoka TPF) i zwężający
przekrój w kształcie litery S. Implanty
żyletkowe można stosować we wszyst-
kich klasach wskazań.
W związku z tym, że szerokość ich
podstaw i ramion wynosi od 0,9 mm do
1,7 mm, mogą być stosowane do zębodo-
łów o szerokości ponad 3 mm (3).
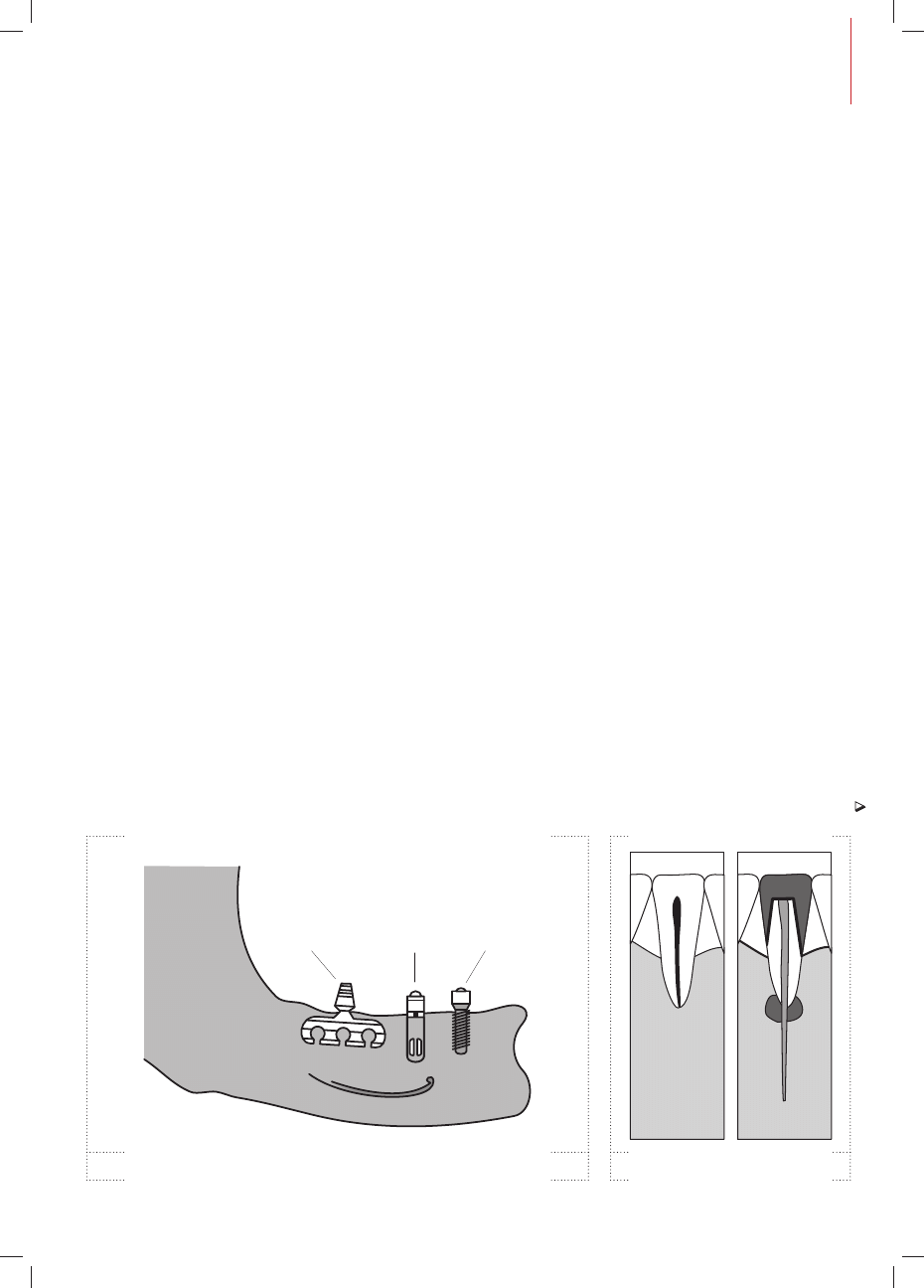
Implanty cylindryczne
Większość implantów wewnątrzkost-
nych ma kształt cylindryczny, mniej lub
bardziej zbliżony do kształtu korzenia
zębowego.
implant
żyletkowy
implant
cylindryczny
implant
śrubowy
Implanty cylindryczne pod względem
kształtu powierzchni ścian dzielimy
na: implanty bez gwintów i implanty
nagwintowane.
Implanty cylindryczne bez gwintów
osiągają stabilizację pierwotną po-
przez wciśnięcie implantu o szorstkiej
powierzchni w elastyczną kość. Ich
ściany mogą być równoległe lub zbieżne
w kierunku wierzchołka równomiernie
lub stopniowo. Dodatkowo okienka
umiejscowione w ścianach umożli-
wiają wrastanie nowej, tworzącej się
kości. W implantach cylindrycznych
ITI wydrążona przestrzeń wewnętrzna
jest przeznaczona dla kości pozosta-
wionej lub kości nowej wrastającej.
Implanty cylindryczne bez gwintów są
wrażliwsze na działanie sił ściągania,
jakie występują podczas zdejmowania
uzupełnienia protetycznego (3).
W implantach cylindrycznych nagwin-
towanych gwinty przebiegają wokół całe-
go lub części trzonu z wyjątkiem szyjki.
Implanty ze ścianami równoległymi wy-
magają łoża przygotowanego za pomocą
specjalnego gwintownika, zaś implanty
o kształcie stożkowym mogą byś samo-
gwintujące. Jedne wyglądają jak pełne
śruby z gwintem na powierzchni, a inne
jak perforowane puste cylindry.
Porównując implanty cylindryczne
bez gwintów i z gwintami pod kątem czy-
sto mechanicznym, należy stwierdzić,
że implanty nagwintowane dają lepszą
stabilizację pierwotną i powodują lepszy
rozkład sił przekazywanych na kość niż
implanty bez gwintu. Dodatkowo gwinty
powiększają powierzchnię implantu
o około 40%, co ma niebagatelny wpływ
na siły łączące z kością. Niewyjaśnione
zostało jeszcze, czy korzystniejsze jest
zastosowanie implantów samogwintu-
jących czy wkręcanych do nagwintowa-
nego łoża (3). Na każdy wszczep działają
nie tylko pionowe siły żucia, ale również
siły poprzecznie wyważające. Analiza
rozkładu sił na powierzchni gwintu ma
ogromne znaczenie przy projektowaniu
wszczepu.
Technologie produkcji implantów
rozwijają się dynamicznie, a wspólne
doświadczenia medycyny i fizyki
umożliwiają ewolucję współczesnych
systemów. Zarówno powierzchnia czę-
ści wewnątrzkostnej, jak i rozwiązania
konstrukcji nadbudowy dynamicznie
nadążają za wymaganiami stawianymi
przez chirurgię i kosmetykę. Obecnie
na całym świecie powszechna jest
opinia, że śrubowe tytanowe implanty
śródkostne są najbezpieczniejsze i dają
najlepsze efekty (3).
W
PŁYW
RODZAJU
POWIERZCHNI
IMPLANTU
NA
MECHANIZM
ŁĄCZĄCY
Stabilność wtórna wszczepu
Stabilność wtórna wszczepu to stabil-
ność uzyskana po wgojeniu się implantu
w kość poprzez dodatkową retencję
biologiczną – osteointegrację. Pierwsze

N
O W O C Z E S N Y
T
E C H N I K
D
E N T Y S T Y C Z N Y
50
T E C H N I K A
D E N T Y S T Y C Z N A
implanty wewnątrzkostne posiadały
gładką powierzchnię zewnętrzną. Bada-
nia na zwierzętach, którym wszczepio-
no implanty o szorstkiej powierzchni,
wykazały redukcję błony łącznotkan-
kowej pomiędzy implantem i kością,
co oznaczało zwiększenie zgodności
biologicznej. Pojęcie osteointegracji
jest ściśle związane ze szwedzkim chi-
rurgiem ortopedą prof. Per-Ingvarem
Bränemarkiem, który interesował się
mikrokrążeniem krwi w kościach oraz
procesami gojenia się ran. Zjawiska te
badał za pomocą mikroskopii witalnej
(przyżyciowej), techniki pozwalającej
na preparowanie i obserwowanie pod
mikroskopem cienkiej warstwy żywej
tkanki. Aby usprawnić swe badania,
posługiwał się wszczepialnym, osadzo-
nym w metalu urządzeniem optycznym,
umieszczanym chirurgicznie w kości.
Podczas eksperymentów dotyczących
ukrwienia tkanki kostnej królika za
pomocą mikrokamery umieszczonej
w cylindrze wykonanym z tytanu odkrył
przypadkowo jego silne zrośnięcie z ota-
czającą kością. W 1965 roku po serii badań
na zwierzętach Bränemark jako pierwszy
wszczepił implant tytanowy, który służy
pacjentowi do dnia dzisiejszego.
Implant uzyskuje swoje podstawowe
cechy oraz biokompatybilność dzięki
składowi materiału, z którego został
zbudowany. Największe znaczenie dla
akceptacji przez tkankę, czyli procesu
osteointegracji, ma skład jego warstwy
powierzchniowej. Można rozróżnić
następujące rodzaje modyfikacji po-
wierzchni metalowych wszczepów:
1. Powierzchnia TI-unite lub SLA,
którą uzyskuje się poprzez obróbkę
strumieniową ściernej powierzchni
implantu przy użyciu grubych ziaren
piasku. Ziarna te powodują uzyskanie
porowatej makrostruktury tytanu,
która następnie zostaje wytrawia-
na kwasem, tworząc mikrootwory,
zwiększając powierzchnię kontaktu.
2. Powleczenie implantu tytanowego
preparatem Tytan-Plazma-Flame
(TPF) rozgrzanym w łuku elektrycz-
nym w osłonie argonowej. Grubość
tej warstwy wynosi około 0,3 mm
i zwiększa powierzchnię łączącą
6-krotnie w porównaniu z implantami
o gładkiej powierzchni.
3. Pokrycie powierzchni implantu powło-
ką hydroksyapatytową (HA). Badania
implantów pokrytych tą powłoką
wykazały odrywanie się powłoki od
korpusu tytanowego oraz wadliwą
mechanicznie i biologicznie stabilność
w kontakcie z kością i tkanką miękką.
4. Powłoki z tlenku glinu, tlenku tantalu
lub tlenku cyrkonu. Kontakt pomiędzy
tymi warstwami a kością opiera się na
nawarstwieniu tkanki kostnej i okre-
ślany jest jako bioinercyjny – nieak-
tywny. Ostatnie badania dowiodły,
że tworzy z tkanką kostną związek
fizykochemiczny i w związku z tym
dochodzi do zmian na powierzchni
struktury implantu.
5. Powierzchnia CELLplus. Jest nowym
osiągnięciem biotechnologii, która
aktywnie wspiera biologiczne proce-
sy prowadzące do nawarstwiania się
kości wokół implantu. Powierzchnia
ta działa jak gąbka i wchłania z oto-
czenia krew i krążące w niej komórki
kostne. Ta ułatwiająca wchłanianie
siła powierzchni prowadzi do inten-
syfikacji wczesnych stadiów gojenia
się kości na implancie, nawet w słabej
jakościowo tkance.
Termin osteointegracja zapropono-
wany przez Bränemarka jest pojęciem
biologicznym i oznacza bezpośrednie
czynnościowe połączenie zorganizo-
wanej żywej tkanki kostnej z tytanową
powierzchnią implantu, w efekcie czego
następuje zintegrowanie się wszczepu
z kością (2).
Od wielu lat trwają badania nad fe-
nomenem osteointegracji i nad mecha-
nizmami komórkowymi leżącymi u jej
podstaw. Analizowane są setki zdjęć
spod mikroskopów elektronowych
celem ustalenia warunków najbardziej
sprzyjających powstawaniu tkanki
kostnej i stymulujących komórki kostne
– osteoblasty – do wzrostu.
Wymiary wszczepów
Wielkość zastosowanych wszczepów
jest zależna wyłącznie od dostępnej
ilości kości bądź materiału zastępczego
i musi być dopasowana do anatomii
rekonstruowanego zęba. Najkrótsze
wszczepy mają długość 6,0-8,0 mm,
przy czym zalecane jest ich połączenie
z innymi wszczepami. Maksymalna dłu-
gość wszczepów wyznaczona jest przez
granice anatomiczne i wynosi 16-18 mm,
z wyjątkiem implantów zygomatycznych
(wprowadzanych do łuku jarzmowego).
Jedynie przedni odcinek żuchwy daje
dużą możliwość wyboru rozmiaru wsz-
czepów. Minimalna średnica wszczepu
może wynosić 3,0 mm, lecz trzeba się
liczyć z możliwością złamania spowodo-
wanego zmęczeniem materiału.
Odległości pomiędzy wszczepami
i zachowanymi zębami
Planując leczenie implantologiczne,
należy wziąć pod uwagę względy este-
tyczne, zgodne z zasadami protetyki.
W tym celu należy wykonać plan terapii
i dokonać wyboru metod chirurgicznych
oraz ostatecznego kształtu zaopatrzenia
protetycznego. Ważną kwestią w postępo-
waniu implantoprotetycznym są odstępy
pomiędzy wszczepami, podobnie jak
odstępy pomiędzy wszczepem a natu-
ralnym zębem. Zostało to udowodnione
przez Tarnowa i jego współpracowników
w ramach studiów klinicznych. Odległość
pomiędzy zębem i wszczepem powinna
wynosić ponad 1,5 mm, a między dwoma
wszczepami ponad 3,0 mm i zależna jest
od doboru średnicy implantu (3).
Kąt nachylenia, głębokość wszczepie-
nia i ułożenie przestrzenne implantu
Kąt nachylenia, głębokość wszczepie-
nia i ułożenie przestrzenne implantu
w strukturach kości stanowią kolejne
istotne czynniki udanego zabiegu im-
plantacyjnego. Przy uwzględnieniu tych
elementów można mówić o istnieniu
„szerokości biologicznej”, określającej
wzajemne korzystne oddziaływanie
struktur kostnych i tkanek miękkich,
które mają na celu trwałą stabilizację
wszczepu w kości, w miejscu przejścia
przez dziąsłowe tkanki miękkie.
*Pracownia Protetyczna Te-dent
05-870 Błonie, ul. Piłsudskiego 12 A
tel. 22 725 47 20
oraz Wyższa Szkoła Inżynierii Dentystycznej
w Ustroniu
Piśmiennictwo
1. Driskell T.D.: History of implants, CDAJ, 1987.
2. Brand Hans H.: Wprowadzenie do implanto-
logii, Urban & Partner, Wrocław 1998.
3. Ackermann K.L., Al-Nawas B., Behneke A.: Im-
plantologia, Urban & Partner, Wrocław 2004.
Document Outline
Wyszukiwarka
Podobne podstrony:
technik artykul 2010 02 28925
technik artykul 2010 02 28926
technik artykul 2010 02 28936
technik artykul 2010 02 28935
technik artykul 2010 02 28918
technik artykul 2010 02 28917
technik artykul 2010 02 28915
technik artykul 2010 02 28928
technik artykul 2010 02 28916
technik artykul 2010 02 28927
technik artykul 2010 02 28934
technik artykul 2010 02 28931
technik artykul 2010 02 28932
technik artykul 2010 02 28922
technik artykul 2010 02 28937
technik artykul 2010 02 28929
technik artykul 2010 02 28930
technik artykul 2010 02 28938
technik artykul 2010 01 28279
więcej podobnych podstron