NATURALNE INHIBITORY
PROCESU KRZEPNIĘCIA
Justyna Porożyńska

HEMOSTAZA
Układ hemostatyczny:
utrzymanie płynności krwi,
wytworzenie skrzepu
zahamowanie rozprzestrzeniania się
wykrzepiania, aby nie doprowadzić
do zahamowania przepływu krwi w
naczyniu krwionośnym.

Hemostaza:
Naczyniowa
Płytkowa
Osoczowa
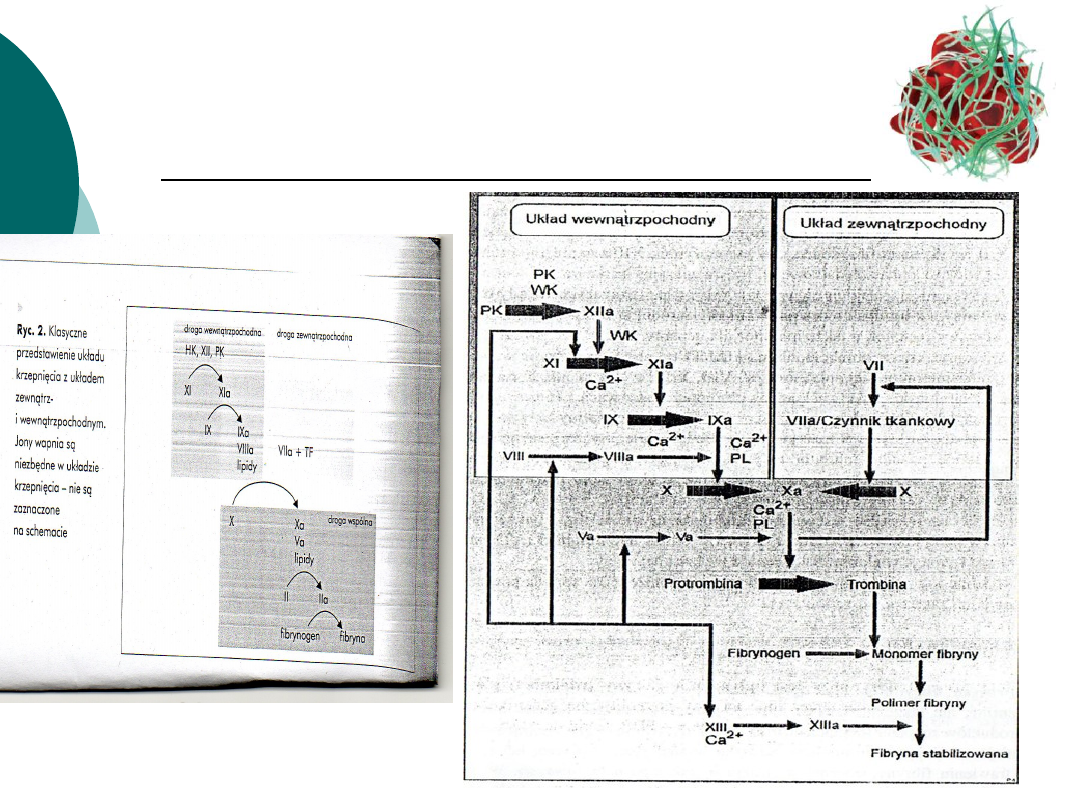
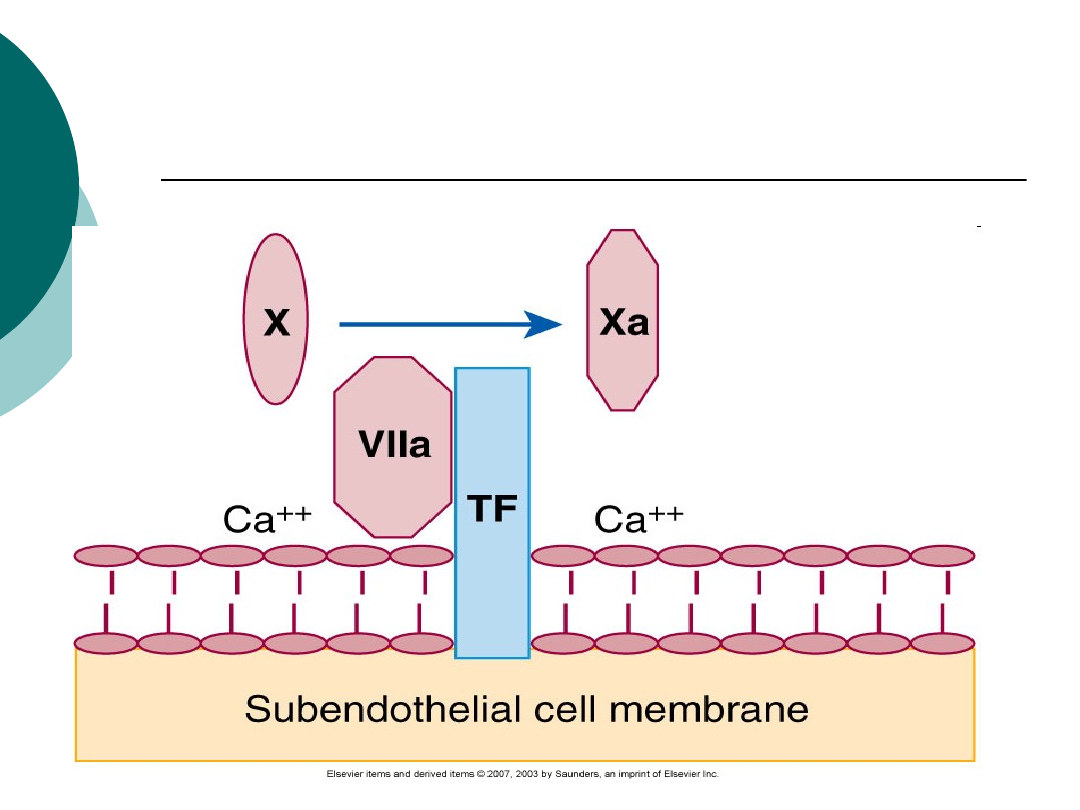
Hemostaza osoczowa, proces
krzepnięcia

Układ krzepnięcia znajduje się
pod kontrolą białek tworzących
układy inhibitorowe.
Inhibitory procesu krzepnięcia są to
białka występujące we krwi o
działaniu inaktywującym czynniki
krzepnięcia.

Do najważniejszych inhibitorów
krzepnięcia należą:
Antytrombina III
Kofaktor heparyny II
które tworzą nieaktywne kompleksy
po połączeniu z docelową protezą
serynową (trombiną, aktywnymi
czynnikami: IX, X, XI, XII)

ANTYTROMBINA III
Glikoproteina złożona z pojedynczego łańcucha
polipeptydowego
Wytwarzana w wątrobie, komórkach śródbłonka
naczyń, prawdopodobnie również megakariocytach
Stężenie AT III w osoczu normalnym wynosi 150-350
mg/dl
Znajdowano ja również w przestrzeni pozanaczyniowej
Bezpośrednio inaktywuje proteazy serynowe:
trombinę, IX,Xa,IXa,XIa; najsilniej trombinę i czynnik X
Przyłączeniu czynników IXa i Xa do powierzchni
fosfolipidów towarzyszy utrata wrażliwości na
działanie AT III

Heparyna powoduje duży wzrost szybkości
reakcji AT III z trombiną i z innymi
czynnikami krzepnięcia
Leczenie heparyną (o dużej cząsteczce) jest
związane z obecnością AT-III, która w
kompleksie heparyna + AT-III zwiększa swoją
aktywność antykoagulacyjną.
Dlatego leczenie heparyną (z wyjątkiem
drobnocząsteczkowej) wymaga w miarę
potrzeby monitorowania stężenia AT-III we
krwi i substytucji koncentratów AT-III,
ponieważ aktywność heparyny zależy od
stężenia AT-III we krwi.
Wrodzony niedobór AT-III predysponuje do
nadkrzepliwości i powikłań zatorowych.

HC II (kofaktor II heparyny)
Glikoproteina
Syntetyzowany w wątrobie
Hamuje aktywność trombiny, ale nie
czynnika Xa
Działa szczególnie wydajnie w obecności
glikozoaminoglikanów ściany naczyniowej
(heparyny, siarczanu dermatynu)
Inhibitor rezerwowy ( pełni rolę rezerwy
wobec antytrombiny)
Niedobór objawia się nawracającymi
zakrzepami żylnymi.

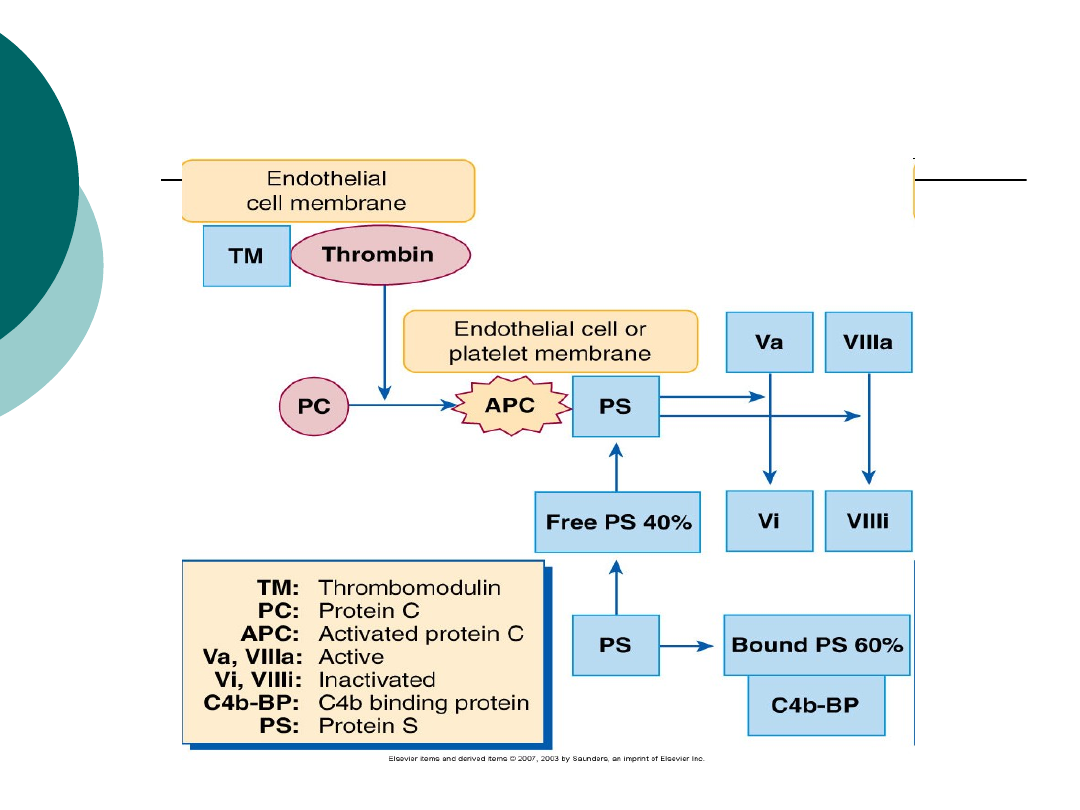
UKŁAD BIAŁKA C
Do układów inhibitorowych
hamujących krzepnięcie krwi, należy
układ białka C z koaktorem-
białkiem S, który na drodze
katalizowanej reakcji enzymatycznej
inaktywuje aktywne czynniki Va i
VIIIa

Białko C (PC)
Dwułańcuchowa glikoproteina, syntetyzowana w
wątrobie
Występuje w osoczu jako zymogen proteazy
serynowej, zależnej od witaminy K
Swoją aktywność wykazuje po połączeniu z
trombomoduliną, w obecności białka S oraz po
aktywacji trombiną
W obecności kofaktora, którym jest białko S,
degraduje i inaktywuje aktywne czynniki VIII i V
Ma własności profibrynolityczne: wiąże inhibitor
fibrynolizy PAI-1
Brak aktywowanego białka C powoduje
niekontrolowaną oraz prokoagulacujna aktywność
układu hemostazy

Trombomodulina
Białko związane z powierzchnią komórek śródbłonka
Funkcjonuje jako kofaktor i receptor
Modyfikuje cząsteczkę trombiny: pozwiazaniu z trombiną
zmienia jej konformację
Wykazuje działanie przeciwzakrzepowe (aktywacja
białka C: hamowanie Va i VIIIa i inaktywacja PAI-1) lub
prozakrzepowe (aktywacja TAFI)
W wyniku niedoboru TM może dochodzić do wzmożonej
aktywacji komórek śródbłonka, a następnie do wzrostu
ekspresji białek adhezyjnych i czasteczek
uczestniczących w procesie zapalnym, co zwiększa
ryzyko pęknięcia blaszki miażdżycowej i/lub przyczynia
się do progresji miażdżycy
Białko to przesuwa równowagę hemostatyczną zależnie
od lokalnych warunków tworzenia czopu
hemostatycznego

Białko S (PS)
Jednołańcuchowa glikoproteina,zalezna od
witaminy K
Syntetyzowane w wątrobie
Kofaktor białka C, przyspieszając proteolizę Va i
VIIIa oraz PAI-1
W osoczu występuje w postaci wolnej (40%) oraz
w postaci związanej ze składową dopełniacz
C4bBP (60%)
Funkcję kofaktora pełni tylko niezwiązana pula PS,
stąd wszystkie czynniki zwiększające stężenie
składowej dopełniacza C4bBP ograniczają
dostępność białka S i w ten sposób hamują
aktywność układu białka C
Niedobór białka S prowadzi do nadkrzepliwości
UKŁAD BIAŁKA C
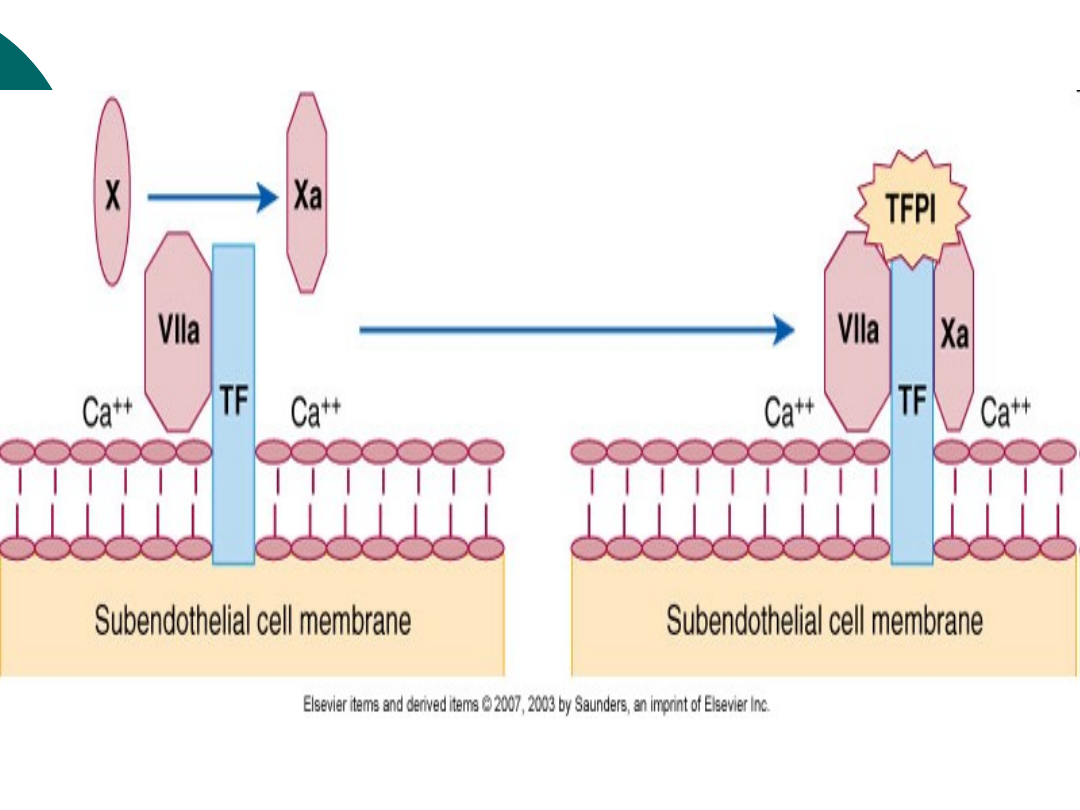
TFPI

α
α
1
1
- Antytrypsyna
- Antytrypsyna
Inaktywuje trombinę, kalikreinę i czynnik
XIa.
Stężenie w osoczu wynosi 200-400 mg/100
mL i zwiększa się podczas ciąży i
stosowania środków antykoncepcyjnych.
Niedobór nie predysponuje do zatorów
zakrzepowych.

α
α
2
2
- Makroglobulina
- Makroglobulina
Inaktywuje trombinę, kalikreinę i
plazminę, cz. Xa.
Stężenie w osoczu wynosi około
250mg/100mL, zwiększa się podczas ciąży
i w okresie stosowania środków
antykoncepcyjnych.
Pojedyncze przypadki niedoboru tego
białka bez objawów zatorowo-
zakrzepowych.
Produkowana przez monocyty, limfocyty,
płytki krwi, kom. Śródbłonka, wątroby

Inhibitor C
Inhibitor C
1
1
inaktywacja dopełniacza C1 oraz
czynnika XII, kalikreiny i plazminy.
niedobór nie powoduje objawów
zatorowo-zakrzepowych.


Bibliografia
Diagnostyka labolatoryjna w hemostazie,
pod redakcją Marii Jastrzębskiej, Krajowa Izba
Diagnostów, Warszawa 2009
Podstawy hematologii, Wiesław S.Nowak,
Aleksander B. Skotnicki, Medycyna Praktyczna,
Kraków 2011
Hematologia kliniczna, pod redakcją Kazimierza
Janickiego, Zakład Wydawnictw Lekarskich, 1991
Przewodnik po patofizjologii, skrypt dla
licencjackich studiów medycznych pod red.
Danuty Rość, Bydgoszcz 2004,
Fizjologia człowieka, Władysław Z. Traczyk,
Wyd. Lekarskie PZWL,2009
internet
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
Wyszukiwarka
Podobne podstrony:
2 Objawy kliniczne w szpiczaku plazmocytowym – patomechanizm objawów 2id 19582 ppt
2 Objawy kliniczne w szpiczaku plazmocytowym – patomechanizm objawów 3
2 Objawy kliniczne w szpiczaku plazmocytowym – patomechanizm objawów 2id 19582 ppt
2 Patomechanizm objawów klinicznych w ostrej białaczce szpikowejid 19599 ppt
Szpiczak mnogi – historia badań nad chorobą, epidemiologia, patofizjologia, objawy kliniczne oraz na
OBJAWY KLINICZNE AIDS zmiany ogólne i w obrębie jamy ustnej
Objawy kliniczne i postępowanie w stanie padaczkowym(2), stany zagrożenia życia
pediatria 2, MÓZGOWE PORAZENIE DZIECIĘCE.objawy kliniczne, MÓZGOWE PORAZENIE DZIECIĘCE
Patogeneza, objawy kliniczne i diagnostyka przy nadczynności tarczycy kotów
W 1 27.02.2009 Patomechanizm objawów uszkodzenia układu nerwowego, studia, Neurologia
1 Hemochromatoza – patogeneza i objawy kliniczne
Objawy kliniczne COPD (PP vs?)
szpiczak plazmocytowy
OBJAWY KLINICZNE AIDS zmiany ogólne i w obrębie jamy ustnej
The Merck Manual Objawy kliniczne Praktyczny przewodnik diagnost Kaminski Bogdan Klin Zuzanna Ksiad
więcej podobnych podstron