
Badanie
czynnościowe układu
oddechowego
podstawy
wykonania
i interpretacji wyników
Jadwiga Kroczyńska-Bednarek
Klinika Gruźlicy, Chorób i Nowotworów Płuc UM w Łodzi

Spirometria
spiro – are (łać.) – dąć
metro (grec.) - mierzyć
1679 r.
– Borelli - pierwszy pomiar objętości
oddechowej
1727 r.
– Halles – pierwszy pomiar pojemności
życiowej
1800 r.
– Davy – pomiar objętości zalegającej
1846 r.
– Hutchinson – zdefiniował pojemność
życiową: „największy dowolny wydech
następujący po głębokim wdechu”
1947 r.
– Tiffenau i Pinelli – wprowadzili pomiar
FEV
1
1955 r.
– Leuallen i Fowler – wprowadzili pomiary
max przepływu środka wydechu (MMF)

Spirometria
Pomiar wdechowych i wydechowych objętości
powietrza oraz szybkości przepływów powietrza
dostającego i wydostającego się z płuc
Umożliwia ocenę sprawności wentylacyjnej płuc
Wymaga wykonania przy pełnej, świadomej
współpracy pacjenta
O wartości diagnostycznej decyduje wybór
dokładnego spirometru, prawidłowość
wykonania oraz interpretacji (standardy
ATS/ERS, PTF)

Wskazania
Diagnostyczne
Objawy podmiotowe: duszność, kaszel,
wysłuchiwanie świstów, ból w klatce piersiowej
Objawy przedmiotowe: sinica, deformacje klatki
piersiowej, nieprawidłowości odgłosu opukowego,
szmeru podstawowego, szmery dodatkowe, palce
pałeczkowate, cechy rozedmy
Badania laboratoryjne: poliglobulia, hiopksemia,
hiperkapnia, zmiany w RTG płuc, zmiany w EKG,
USG wskazujące na przeciążenie prawej komory
Kwalifikacja do lobectomii, pneumonectomii,
przeszczepu płuc, operacyjnego zmniejszenia
objętości płuc, zabiegi jamy brzusznej – ocena
ryzyka

Wskazania
Monitorowanie
Leczenia: bronchodilatatorami,
kortykosteroidami, antybiotykami,skutków
działania amiodaronu, belomycyny, -
blokrów, radioterapii
Przebiegu chorób: obturacyjnych,
śródmiąższowych, kolagenoz, układu
krążenia, układu nerwowo-mięśniowego
Ekspozycji na czynniki uszkadzające ukł.
oddech., po przeszczepach płuc i innych
narządów

Wskazania
Orzecznicze – ocena niezdolności do
pracy, stopnia niepełnosprawności,
efektów rehabilitacji
Epidemiologiczne - ocena stanu
zdrowia populacji, określanie
wartości referencyjnych

Przeciwskazania
Przeciwwskazania bezwzględne
—
Świeży zawał serca (1 miesiąc)
— Tętniak aorty piersiowej, brzusznej, tt. mózgowych
— Zwiększenie ciśnienia wewnątrzczaszkowego
— Odma opłucnowa (1 miesiąc)
— Operacja okulistyczna (1 miesiąc)
— Krwioplucie o nieznanej przyczynie
— świeży udar (w okresie hospitalizacji)
Wyniki zniekształcone
— dolegliwości bólowe klatki piersiowej, brzucha
— wysiłkowe nietrzymanie moczu, nudności, stały
kaszel
— demencja, brak współpracy

Czynniki wpływające na jakość
badania spirometrycznego
rodzaj spirometru
technika wykonania spirometrii
właściwa interpretacja wyniku

Zasady prawidłowego
wykonywania spirometrii
spirometr odpowiadający standardom –
zakres mierzonych objętości 0 – 8 L +/- 50
ml, przepływów 0 – 14 L /s +/- 0,20 L/s,
opór własny < 1,5 cm H
2
O/ L/s
kalibracja – należy wykonywać codziennie
wyliczenie wartości bezwzględnych
wskaźników, odniesienie ich do norm,
graficzna prezentacja wyników,
(opcjonalnie SR i percentyli)
Spełnienie wymagań metrologicznych
jest obowiązkiem producenta (certyfikat)
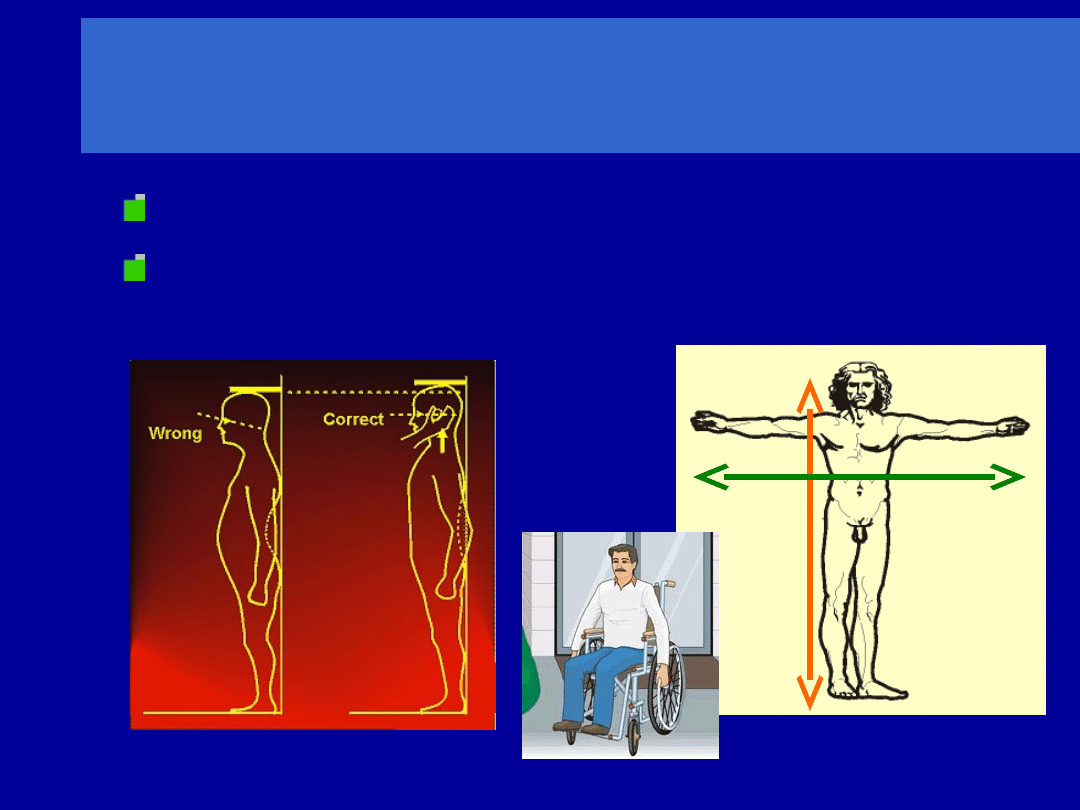
Warunki wykonania badania [1]
Pomiar ciężaru ciała w ubraniu, bez butów
Pomiar wzrostu bez butów
M
h=d/1,03
K h=d/1,01
d
h

Warunki wykonania badania [2]
Przed badaniem unikać
— palenia tytoniu min. 1 godz.
— alkoholu min. 4 godz.
— wysiłku fizycznego 30 min.
— dużego posiłku przynajmniej 2 godz. przed
testem
— odstawić leki (SABA - 8 h, teofilina krótko dz.-
12 h, LABA, teofilina retard – 24 h, teofilina long
– 48h, tiotropim – 7 dni)
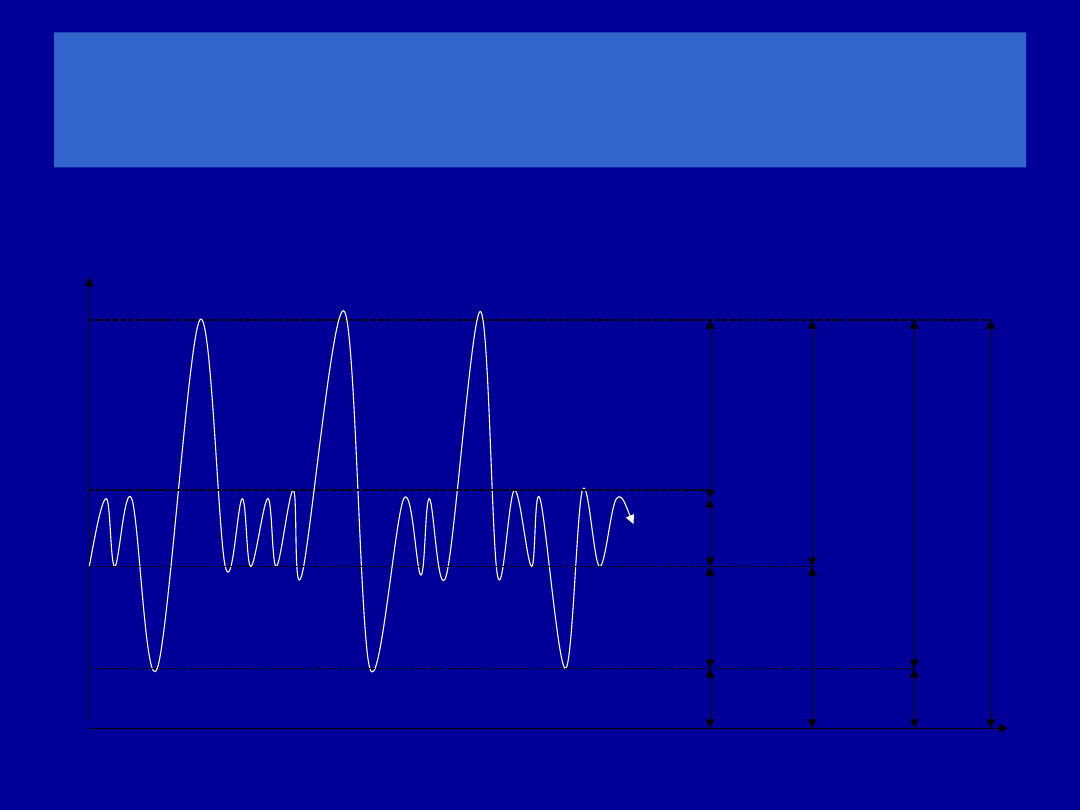
Procedury spirometrii
VC (vital capacity) – pojemność
życiowa
TV
ERV
RV
FRC
IC
V
C
VC
RV
TLC
IRV
CZAS
O
B
JĘ
T
O
Ś
C
A
B
C

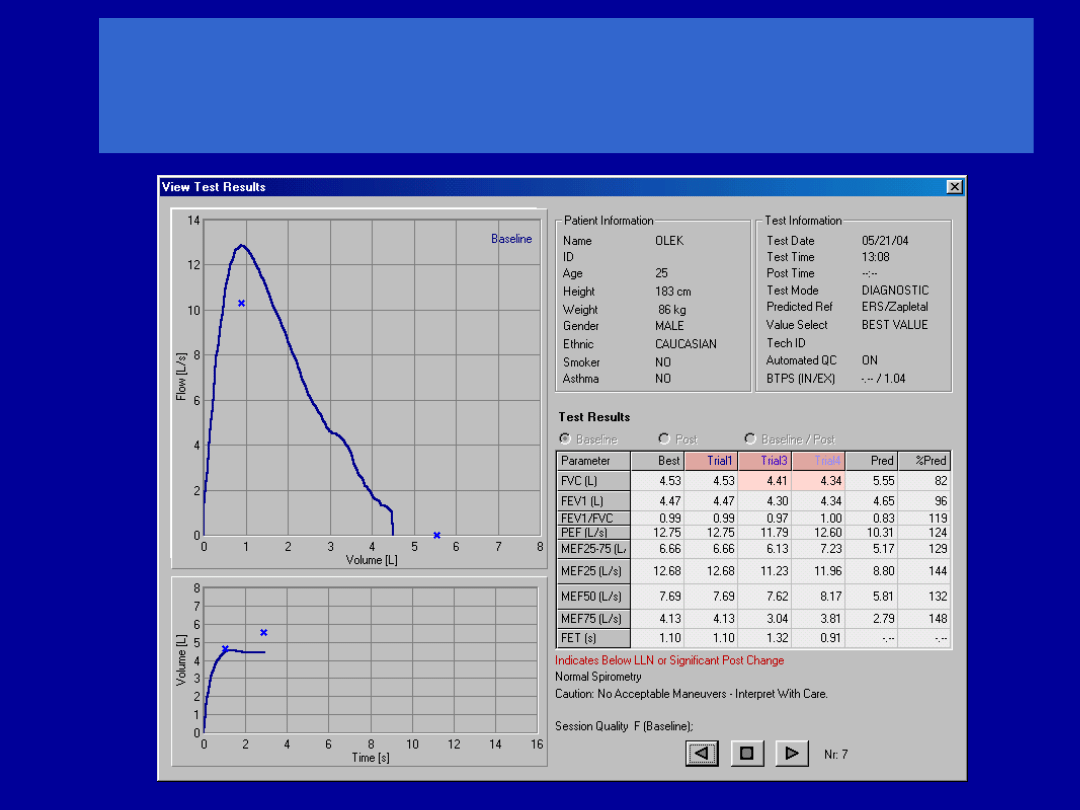
Pomiar VC
Wynik pomiaru powinien być akceptowalny – tzn.
spełniać kryteria prawidłowego startu i zakończenia
- brak przerw we wdechu/wydechu
- maksymalny wysiłek oddechowy w czasie
wdechu/wydechu
- zakończenie wdechu/wydechu kiedy zmiana
objętości w ostatniej sekundzie < 25 mL
Uzyskanie 2 powtarzalnych wyników (różnica < 150
mL
W razie braku powtarzalności max 4 manewry w
odstępach 60s.
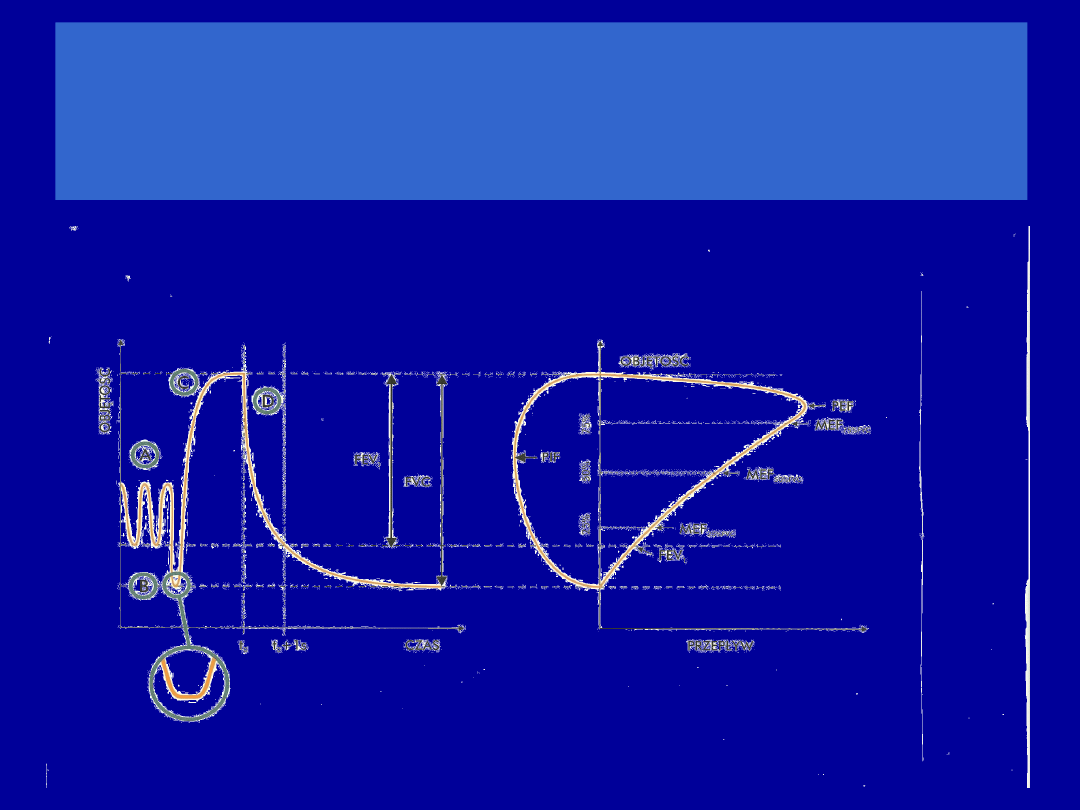
Procedury spirometrii
Pomiary w czasie natężonego
wdechu/wydechu
Krzywa przepływ-objętość

Pomiar natężonego
wydechu
Pomiar jest akceptowalny - jeśli miał właściwy start
i zakończenie
START (Start of Test Criteria):
- bez kaszlu w pierwszej sekundzie
- BEV mniejsza od 5% FVC lub 150 mL
- time to PEF < 300 ms
ZAKOŃCZENIE (End of Test Criteria):
- badany mimo zachęt nie chce lub nie może
kontynuować wydechu
- na krzywej objętość/czas obserwuje się plateau (zmiana objętości
w czasie < 25 mL w ciągu 1s), a FET wynosi co najmniej 6s (u
dzieci
poniżej 10 r.ż. 3s); u osób z restrykcją o poprawności badania
decyduje EOT

Cele do osiągnięcia
Co najmniej 3 poprawne pomiary w odstępach
ok. 30s
Powtarzalność FEV
1
<150mL
Powtarzalność FVC <150mL
U chorych z FVC1000 mL powtarzalność FVC i
FEV
1
100 mL
Można wykonać do 8 prób
Jeśli wyniki są niepowtarzalne po 8 próbach
zrezygnuj i zaproś na następny termin
Pozwól badanemu obserwować, jak inna osoba
wykonuje badanie
Wybór parametrów do
interpretacji
Z poprawnie technicznego zapisu ocenia
się:
FVC – najlepsze
FEV
1
– najlepsze
FEV
1
/FVC
pozostałe zmienne z testu, w którym
suma wartości FVC [L] + FEV
1
[L] jest
największa

Maksymalne przepływy
wydechowe (MEF;FEF)
Duża wariancja wskaźników w populacji zdrowej
zmiany MEF niespecyficzne; izolowane
zaburzenia nie są podstawą do rozpoznania
obturacji, ale mogą być użyteczne klinicznie
Interpretacja MEF
75,50,25
i MEF
25-75
tylko w
przypadku braku cech restrykcji i obturacji
Dolna granica normy określana przy pomocy
wartości SR; nie stosować % należnej
Nie stopniuje się zaburzeń MEF
Zmniejszenie wartości konkretnych MEFx nie
wskazuje na obturację konkretnego odcinka d.o.
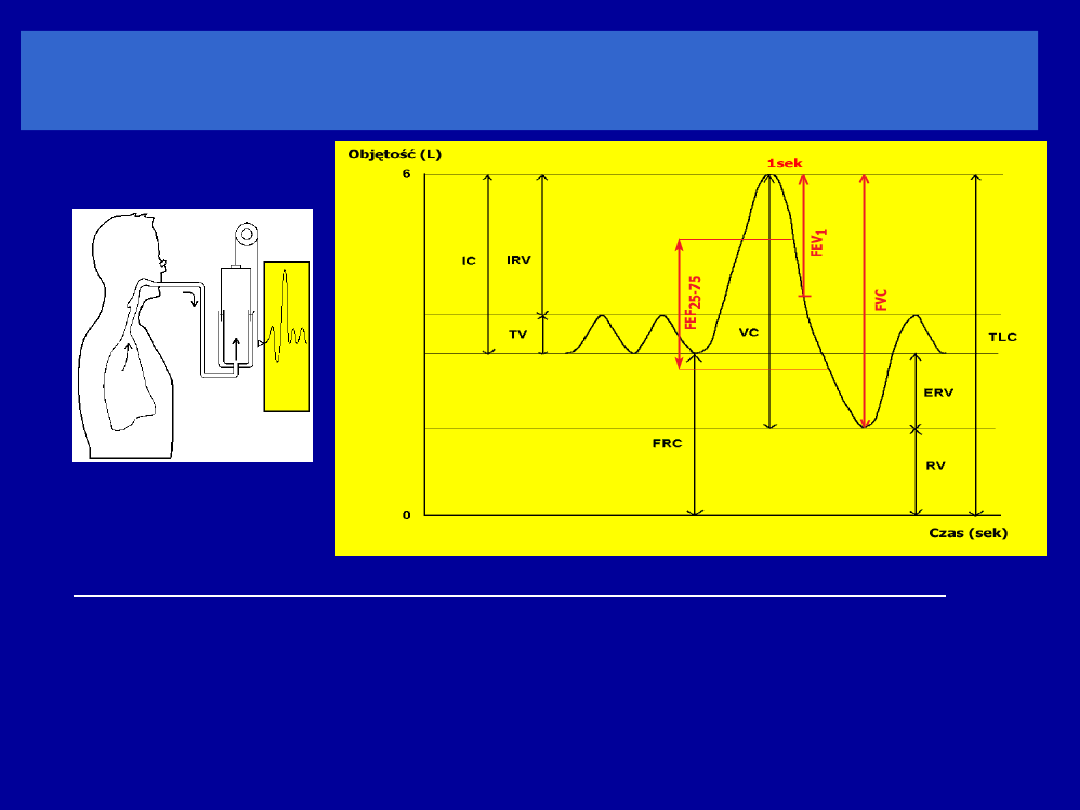
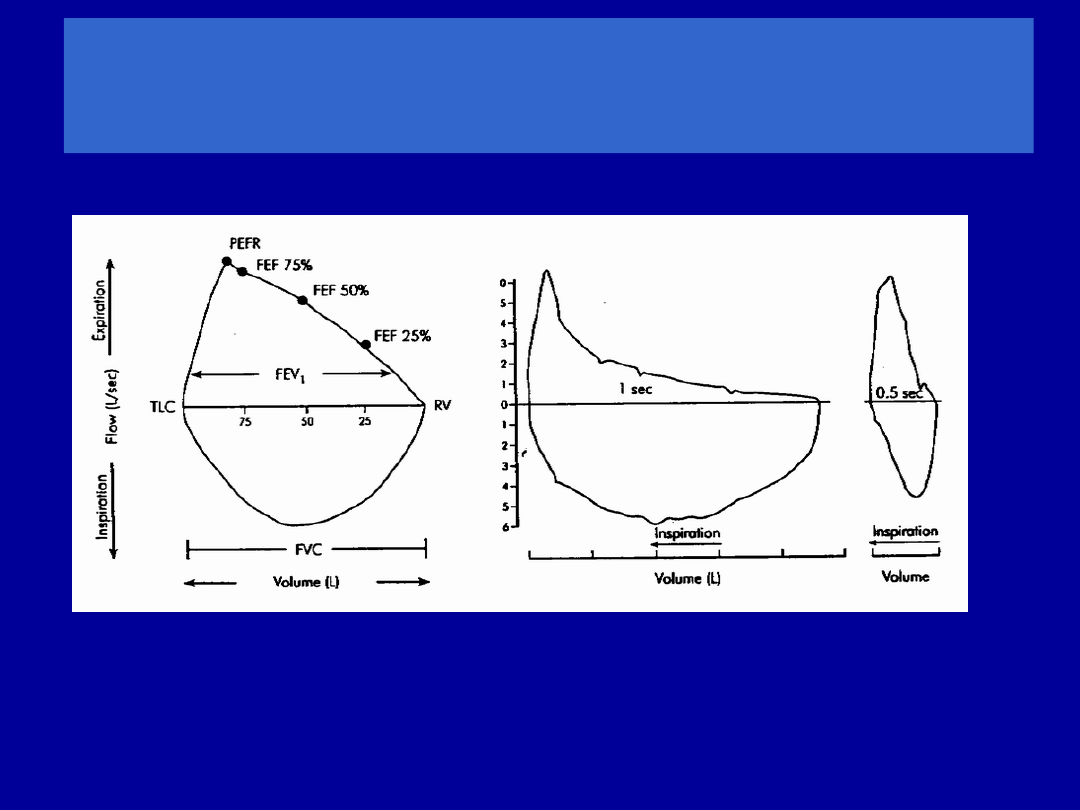
Objętości i przepływy natężone
FVC (forced vital capacity) – natężona pojemność życiowa
objętość powietrza wydychanego podczas maksymalnie
forsownego wydechu następującego po najgłębszym wdechu
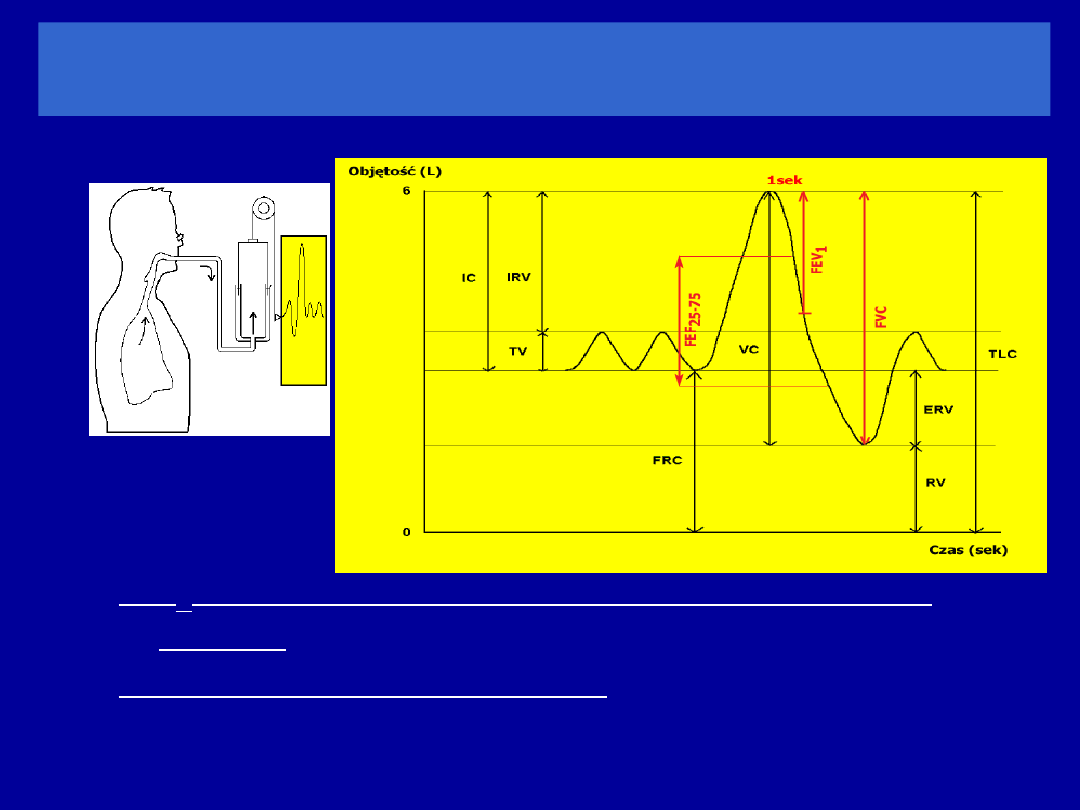
Objętości i przepływy natężone
FEV
1
(forced expiratory volume in one sec) – natężona
objętość
wydechowa pierwszosekundowa
objętość powietrza wydychanego w pierwszej sekundzie
natężonego wydechu
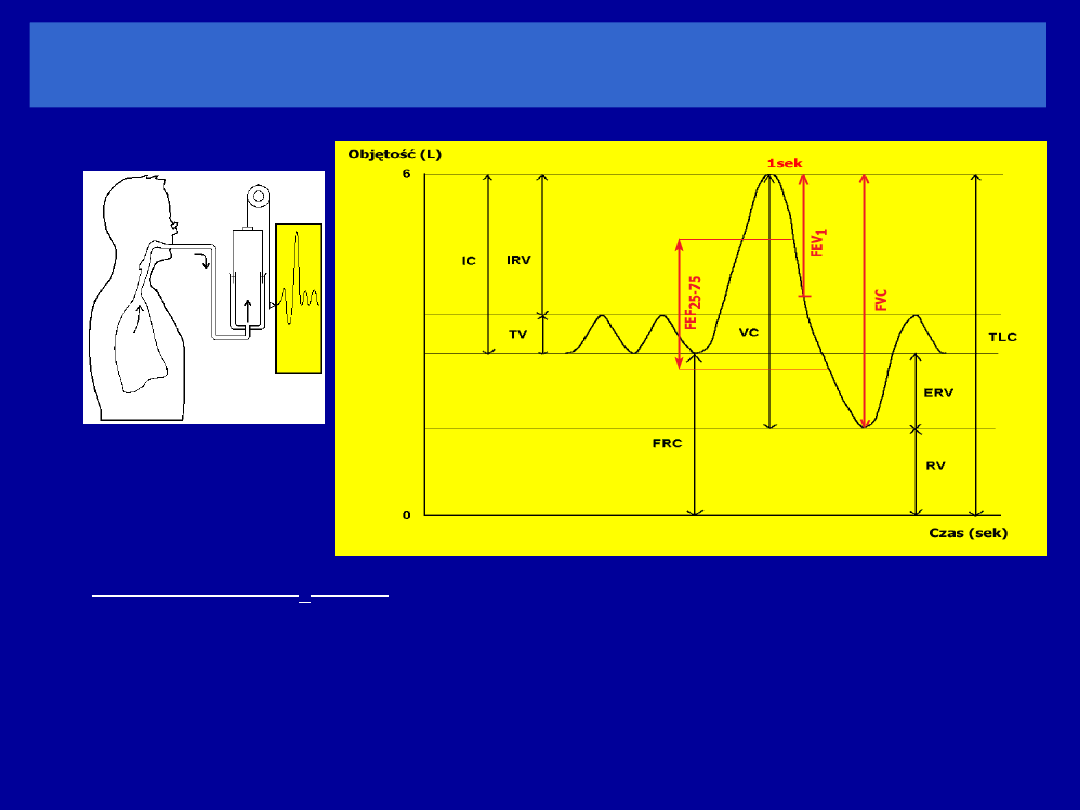
Objętości i przepływy natężone
Wskaźnik FEV
1
/FVC
stosunek objętości wydychanej podczas 1 sekundy
forsownego wydechu do natężonej pojemności życiowej płuc

Trzy główne elementy badania
spirometrycznego
Pełny, maksymalnie głęboki
wdech
Gwałtowny wydech !!!
Kontynuowanie maksymalnie
natężonego wydechu
nieprzerwanie aż do usunięcia
z płuc jak największej ilości
powietrza (przynajmniej 6 sek)
Celowa demonstracja z dużą
ekspresją

Skala powtarzalności wg NLHEP
Automatyczna kontrola technicznej jakości
badania
Interpretacji podlegają tylko badania spełniające
kryteria technicznej poprawności i
powtarzalności:
A
– dwie najlepsze wartości FEV
1
i FVC (spośród 3
poprawnych pomiarów) nie różnią się o więcej niż
100 ml
B
– różnice 101-150 ml
C
– różnice 151-200 ml
D
– tylko jeden poprawny pomiar lub różnice > 200 ml
(nie do oceny)
F
– nie uzyskano żadnego poprawnego pomiaru (nie
do oceny)
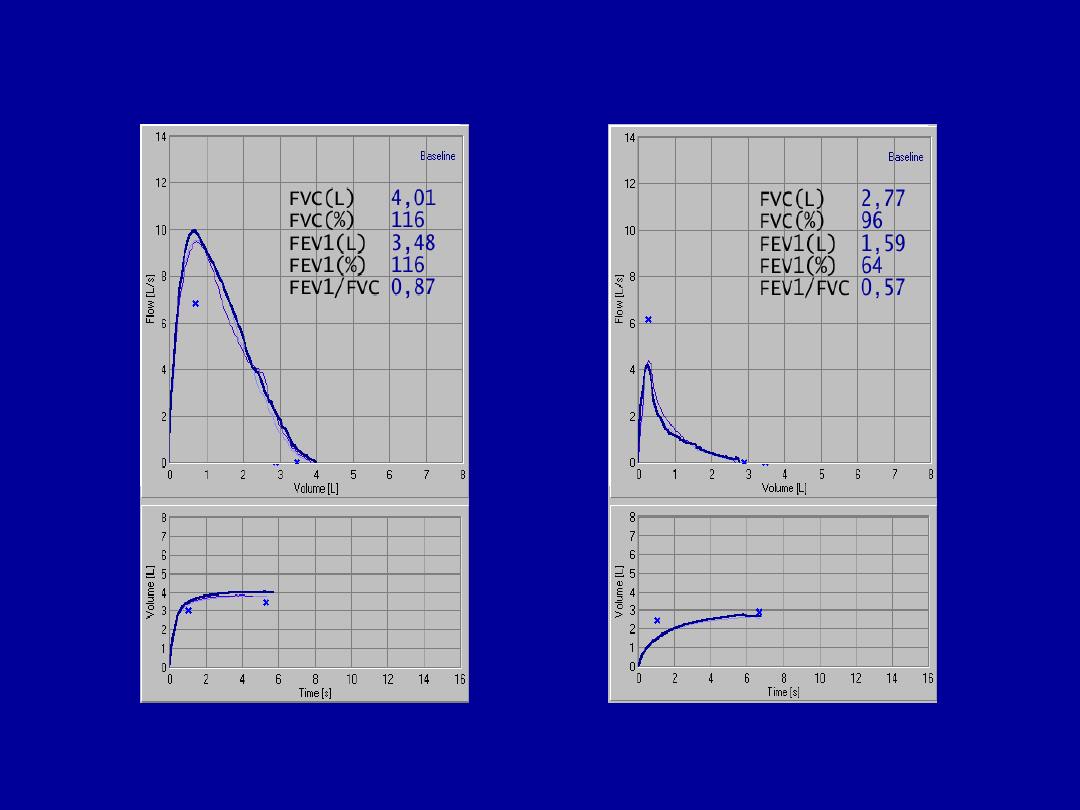
Standardy wyniku badania
FEV
1
FVC
FEV
1
= 2,9 L
FVC = 3,9 L
FEV
1
/FVC = 74%
Wykres czasu i objętości
Początek
forsownego
wydechu
O
b
ję
to
ś
ć
(
L
)
Czas (sek.)
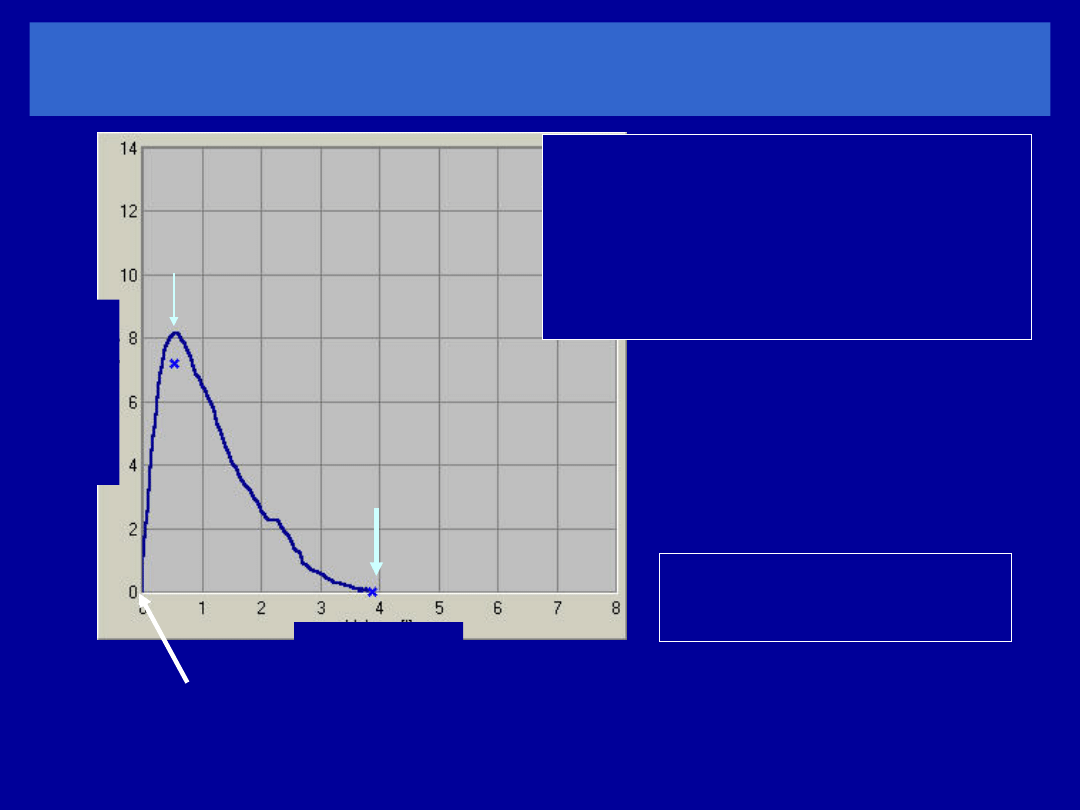
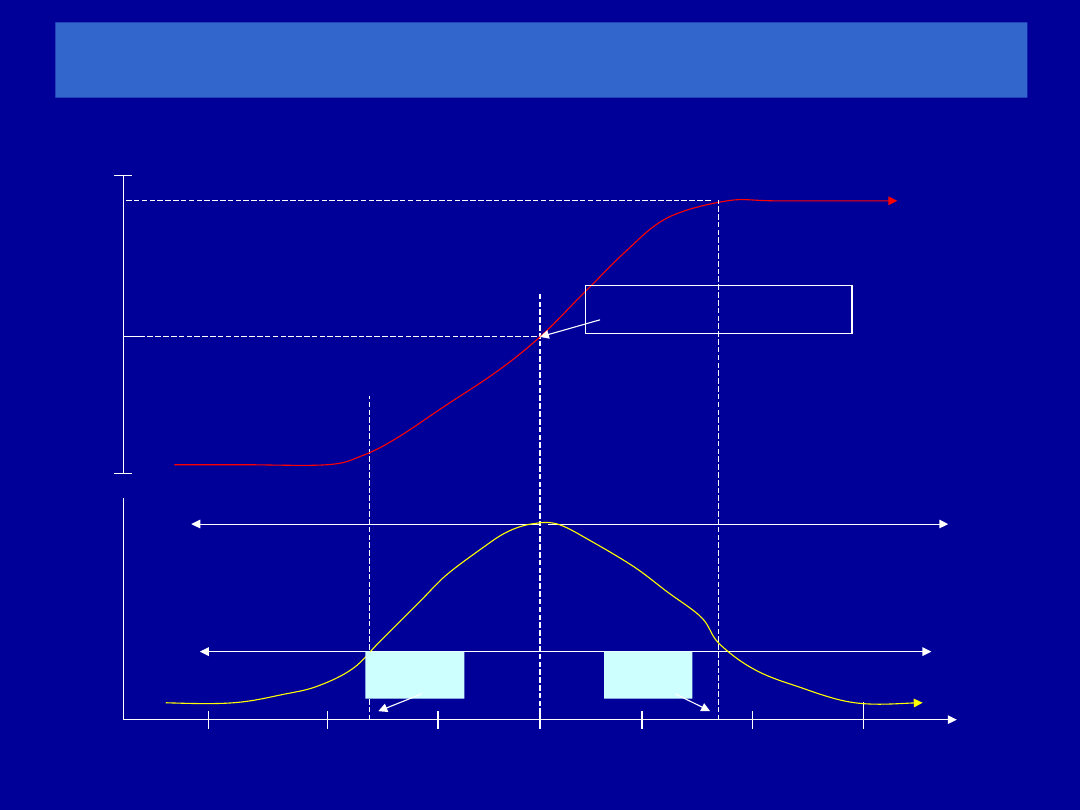
Standardy wyniku badania
Wydechowa część wykresu przepływ/objętość
FVC
Główną zaletą wykresu
jest możliwość oceny
jakości badania i rodzaju
zaburzeń
początek
forsownego
wydechu
Nie można zmierzyć
FEV
1
z wykresu P/O
Szczytowy przepływ
PEF
O
b
ję
to
ś
ć
(
L
)
Czas (sek.)
Zapisy graficzne obturacji
Zapisy graficzne, restrykcji

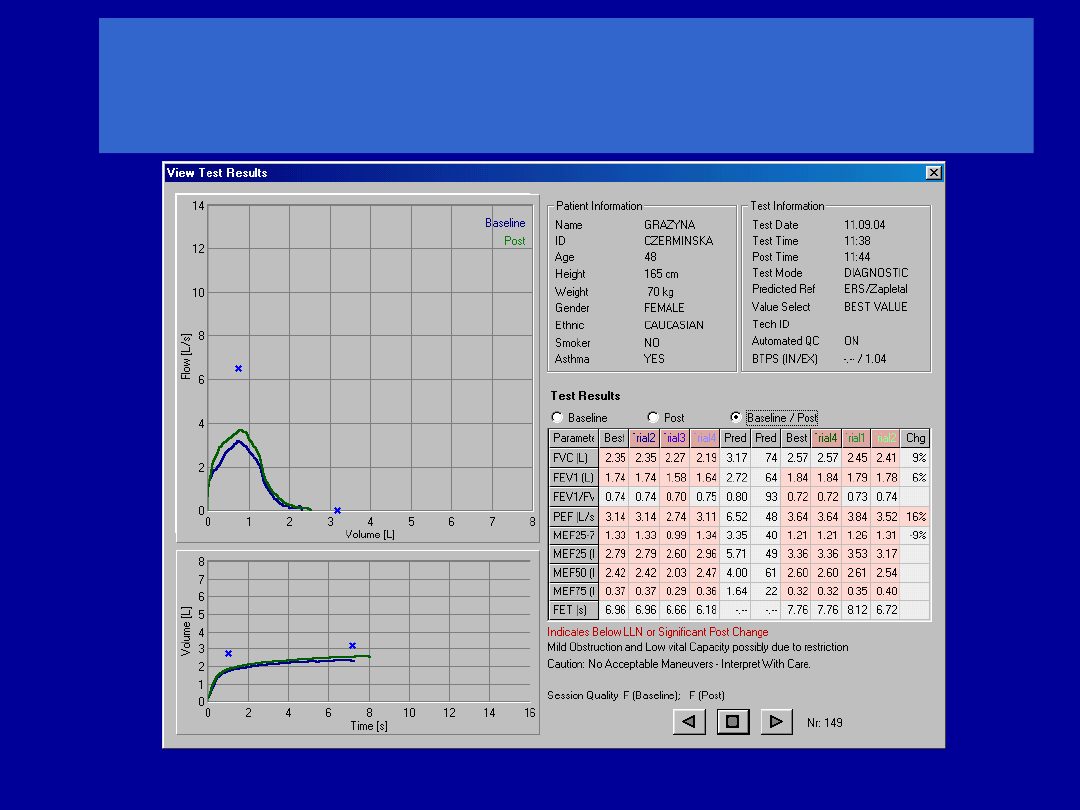
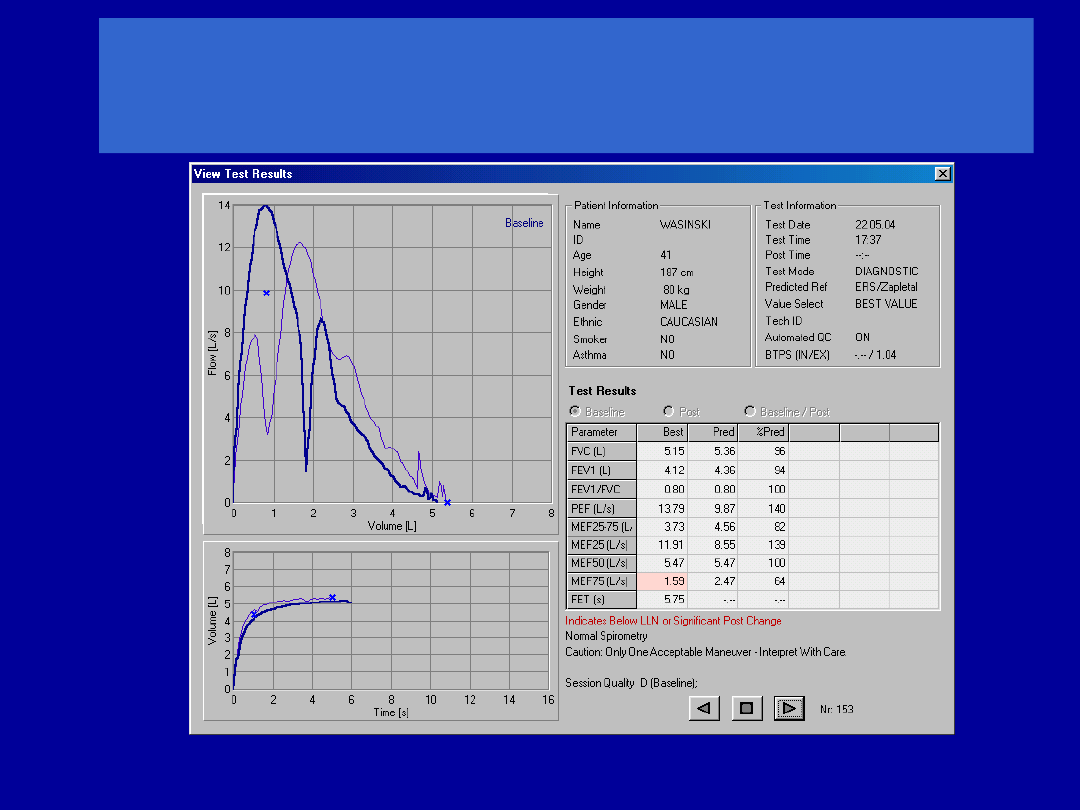
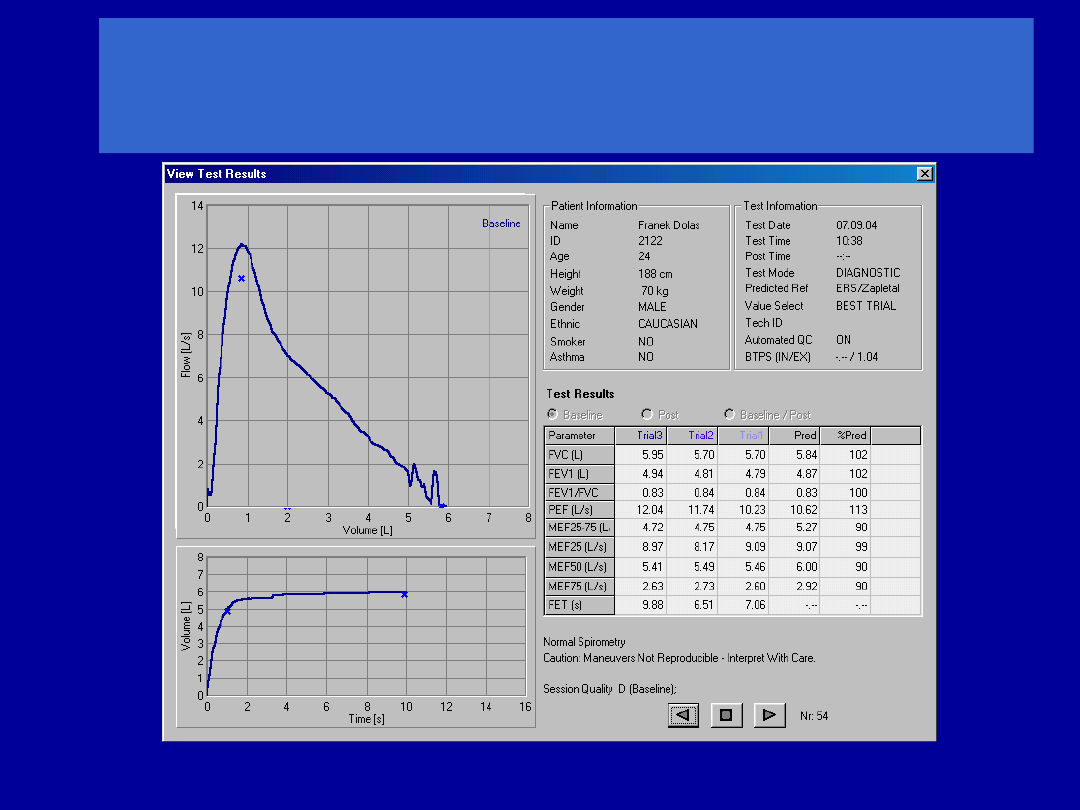
Zasady interpretacji wyników
Wybór wartości należnych
• Zestaw wartości należnych powinien być
dostosowany do badanej populacji (rasa,
wiek, obszar zamieszkania)
• Obecnie zaleca się stosowanie należnych:
wg ERS
lub
dla FEV
1
, FVC i FEV
1
%FVC wg Falaschetti i
wsp., pozostałe wskaźniki wg ERS

Zasady interpretacji
Sposób prezentacji wyników
Najczęściej - jako % wartości należnej
- %nal. = x
obs.
/x
nal.
x100
- górna granica normy?
- dolna granica normy?
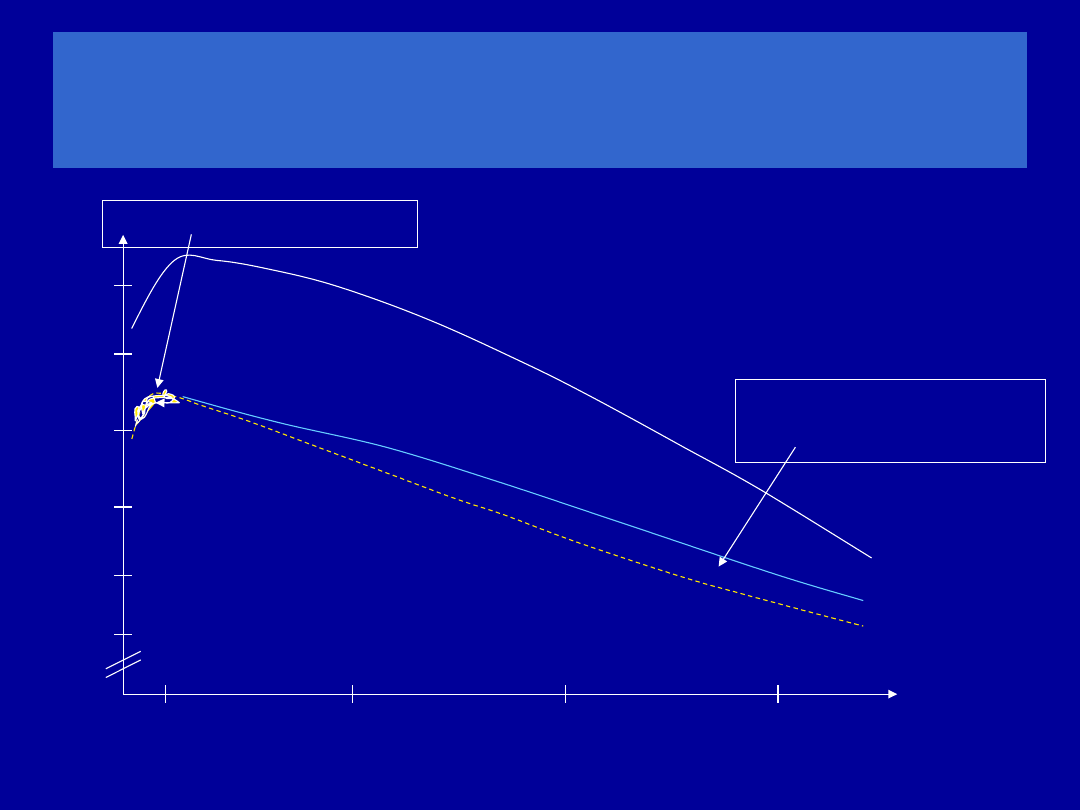
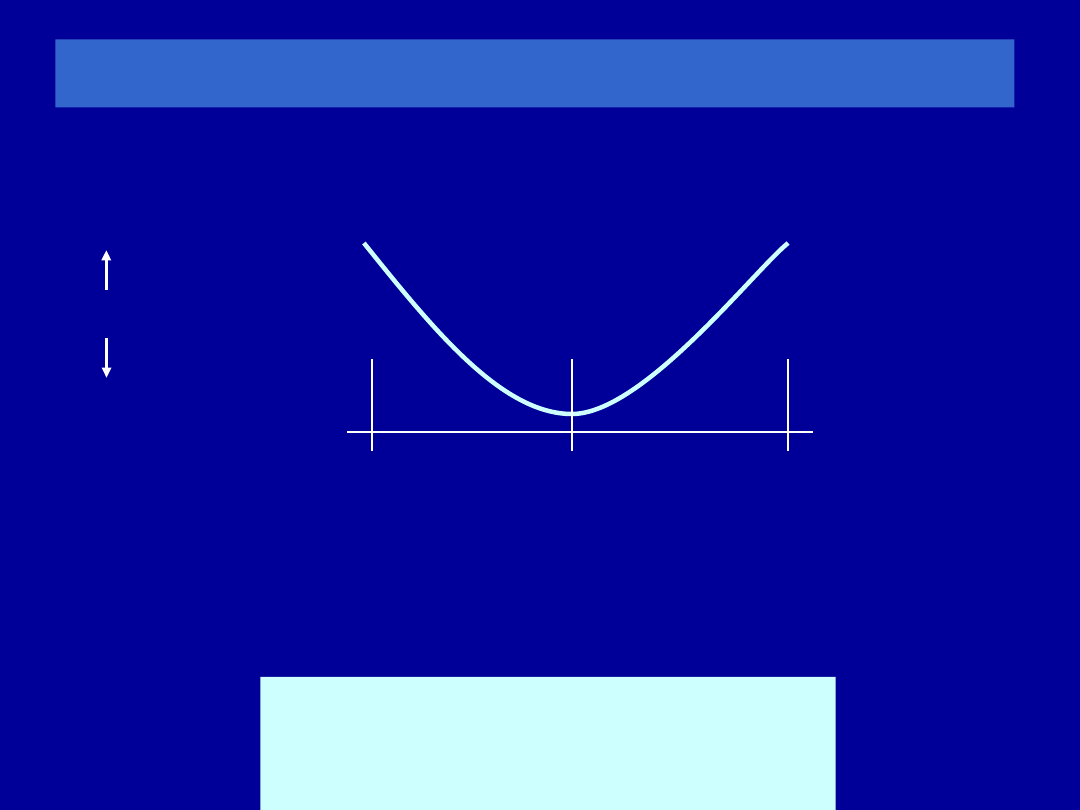
Rzeczywista DGN a 80%
należnej
dla FVC u mężczyzn o wzroście 180 cm
20
40
60
80
Wiek (lata)
4 ,5
4,0
3,5
3,0
2,5
2,0
F
V
C
(
L
)
fałszywie
dodatnie
fałszywie ujemne
należna
DGN
80%
należnej
Klasyfikacja wyniku: percentyl
50 percentyl
5 percentyl
95 percentyl
p
e
rc
e
n
ty
l
n
wartość należna
0
-1
-2
-3
1
2
3
-1,64
1,64
5%
95%
100
0

Zasady interpretacji
Sposób prezentacji wyników
Zalecany - jako reszta standaryzowana
(SR)
- SR = (x
obs.
- x
nal.
)/RSD
- SR = 0 x
obs.
= x
nal.
- SR = 1,645 górna granica normy
- SR = -1,645 dolna granica normy
Główne typy zaburzeń wentylacji
płuc
norma obturacja restrykcja

Praktyka Kliniczna
FV
C
(%
N
)
FEV
1
/FVC (%)
80
0
100
120
50
Obturacja
Restrykcja
Norma
Obturacja ze
zmniejszeniem
objętości(?)
Dolna Granica Normy

Rozpoznawanie zaburzeń:
obturacja
Wskaźnik Tiffeneau (FEV
1
/VC
max
) – najczulszy
(najlepszy) wskaźnik obturacji
VCmax FVC
FEV
1
%VCmax FEV1%FVC
FEV
1
%FVC – wg zaleceń GOLD, PTFP
wartość 0,7 (70%) FEV
1
%FVC nie jest
rzeczywistą DGN i może mieć zastosowanie
wyłącznie jako kryterium w badaniach
przesiewowych lub kwalifikujące do dalszej
diagnostyki;
DGN = nal. -1,645RSD

Ocena stopnia zaburzeń obturacji
Klasyfikacja stopnia zaburzeń
obturacyjnych opiera się na względnej
wartości FEV
1
i zależy od rozpoznania.
W przypadkach o nieustalonym
rozpoznaniu można stosować podziały
jak w POChP lub wg skali ATS z 1991 r.

Kryteria spirometryczne astmy (GINA
2002)
Stopień ciężkości
wskaźniki wentylacji
Stopień 1:
sporadyczna
FEV
1
80% wartości należnej
PEF>80% wartości max dla
chorego
zmienność < 20%
Stopień 2:
łagodna, przewlekła
FEV
1
80% wartości należnej
PEF>80% wartości max dla
chorego
zmienność 20 - 30%
Stopień 3:
umiarkowana,
przewlekła
60% FEV
1
< 80% wartości
należnej
PEF 60-80% wartości max dla
chorego
zmienność > 30%
Stopień 4:
ciężka, przewlekła
FEV
1
< 60% wartości należnej
PEF < 60% wartości max dla
chorego
zmienność > 30%

Stopnie kontroli astmy (GINA
2006)
kryterium
kontrolowa
na
częściowo
kontrolowa
na
nie-
kontrolowa
na
objawy
dzienne
nie występują
(2/tyg.)
>2/tyg.
3 kryteria
astmy
częściowo
ograniczenie
aktywności
nie ma
jakiekolwiek
kontrolowanej
spełnione w
objawy nocne
nie występują
jakiekolwiek
którymkolwiek
tygodniu
potrzeba
leczenia
doraźnego
nigdy (2/tyg.) >2/tyg.
czynność
płuc
(PEF lub
FEV
1
)
prawidłowa
<80% wn. lub
wm.
zaostrzenia
nie występują
1 w tyg.

Kryteria FEV
1
/FVC (obturacji) w
POChP
ERS 1995 r.
FEV
1
/FVC < 88% (M), <89% (K) należnej
ERS 1997 r.
FEV
1
/FVC < 85% należnej
GOLD 2004 r.
FEV
1
/FVC < 0,7
GOLD 2006
FEV
1
/FVC<DGN (wartość należna pomniejszona o 11%)

Spirometryczna klasyfikacja ciężkości POChP
oparta na wartościach FEV
1
po inhalacji leku
rozszerzającego oskrzela
(GOLD)
Stadium I:
lekka
FEV
1
/FVC <0,70
FEV
1
80% wartości należnej
Stadium II:
umiarkowa
na
FEV
1
/FVC <0,70
50% FEV
1
<80% wartości należnej
Stadium III:
ciężka
FEV
1
/FVC <0,70
30% FEV
1
<50% wartości należnej
Stadium IV:
bardzo
ciężka
FEV
1
/FVC <0,70
FEV
1
<30% wartości należnej
FEV
1
<50% wartości należnej
i przewlekła niewydolność
oddechowa

Stopnie ciężkości obturacji w
zależności od FEV
1
(ATS 1991)
zaburzenie
Jeżeli FEV1/VC max < DGN
FEV
1
100%
może być fizjologiczne
70%FEV
1
<100%
łagodne
60%FEV
1
<70%
umiarkowane
50%FEV
1
<60%
umiarkowanie ciężkie
35%FEV
1
<50%
ciężkie
FEV
1
</35%
bardzo ciężkie

Stopnie nasilenia obturacji
ATS/ERS
Astma
POChP
u
m
ia
rk
o
w
a
n
ie
c
ię
żk
a
c
ię
żk
a
u
m
ia
rk
o
w
a
n
a
F
E
V
1
w
%
n
a
l.

Rozpoznawanie zaburzeń:
restrykcja objętościowa
Restrykacja z patofizjologicznego punktu
widzenia definiowana jest jako
zmniejszenie TLC (całkowita pojemność
płuc) poniżej DGN – stwierdzone
pletyzmograficznie
Obniżenie (F)VC przy prawidłowej lub
zwiększonej wartości wsk. Tiffeneau nie
wystarcza do rozpoznania, a prawidłowa
wartość (F)VC nie wyklucza restrykcji
Na podstawie badania spirometrycznego (nie mierzy TLC) nie można
w sposób pewny rozpoznać ani wykluczyć restrykcji
Klasyfikacja zaburzeń
restrykcyjnych
TLC
niezależnie
od FEV
1
/VC
70% TLC < DGN
łagodne
60% TLC < 70%
umiarkowane
TLC < 60%
ciężkie
VC
jeśli
FEV
1
/VC
70% VC < DGN
łagodne
60% VC < 70%
umiarkowane
50% VC < 60%
umiarkowanie ciężkie
34% VC < 50%
ciężkie
VC < 34%
bardzo ciężkie

Rozpoznawanie zaburzeń:
współistnienie obturacji i
restrykcji
W spirometrii nie można w sposób pewny
rozpoznać współistnienia obturacji i
restrykcji
Jednoczasowe zmniejszenie FEV
1
/(F)VC i
(F)VC - najczęściej obturacja (wtórne do
obturacji zmiany objętości) – należy
wykonać próbę rozkurczową. Brak
normalizacji (F)VC należy zweryfikować
pletyzmograficznym oznaczeniem TLC

Obturacja w centralnych/górnych
drogach oddechowych
zmienna obturacja
pozatorakalna
zmienna obturacja
wewnątrztorakalna
sztywna obturacja
objętość
objętość
objętość
p
rz
e
p
ły
w
p
rz
e
p
ły
w
p
rz
e
p
ły
w

Najczęściej popełniane błędy w
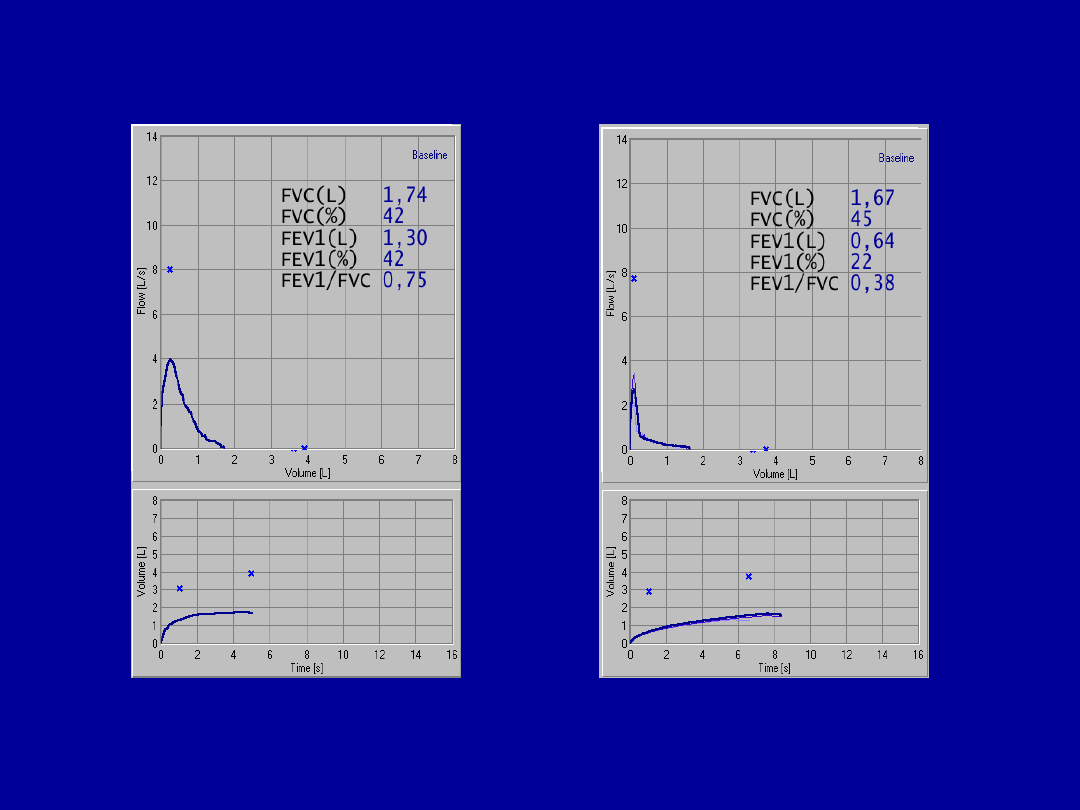
czasie spirometrii (1)
Submaksymalny wysiłek ze
strony pacjenta (niepełny wdech
lub wydech
Przeciek powietrza pomiędzy
wargami a ustnikiem
Zwlekanie z wydechem
Zamykanie się głośni (pr.
Valsalvy)
Zatkanie ustnika językiem
Wydawanie dźwięków podczas
testu
Niewłaściwa pozycja ciała
badanego
Błąd przy wprowadzaniu danych
pacjenta (interpretacja)
Brak kalibracji spirometru (jeśli
wymagana)
Słaby początek wydechu obniża
FEV
1
Kaszel na początku badania
obniża FEV
1
Kaszel pod koniec wydechu nie
zaburza istotnie wyniku
Krótki wydech obniża FVC
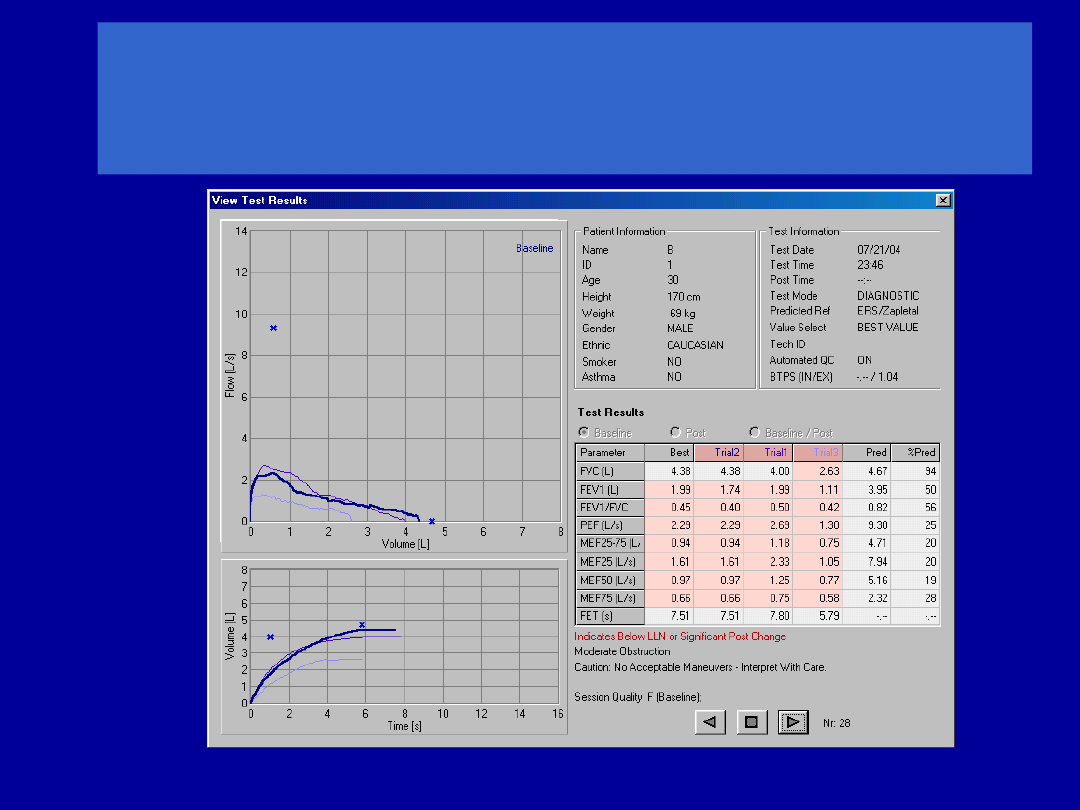
Niepełny wdech obniża FEV
1
i FVC,
zwykle jest też przyczyną braku
powtarzalności pomiarów
FEV
1
/FVC ?
Obturacja oskrzeli
Wynik
prawidłowy
Restrykcja
<DGN
>DGN
FVC ?
Interpretacja wyniku
Rozpoznaj
nasilenie FEV
1
%N
>80% - łagodna
80-50% - umiarkowana
50-30% - ciężka
<30% bardzo ciężka
>
DGN
<
DGN
Czasami wątpliwości są cnotą
DGN
?
duża
mała
90%
Wynik
prawidłowy
50%
FEV
1
/FVC:
Wynik
nieprawidłowy
Kiedy wynik jest
graniczny dopuść
niepewność
,
wiarygodność
Strefy
czarna
szara
biała

Próba rozkurczowa
pacjent bez leków rozkurczowych przed badaniem
wyjściowa spirometria
inhalacja leku
salbutamol (z pMDI przez spacer lub z dysku) 4 x 100
mcg, oddech zatrzymany na szczycie wdechu na 5-10
sek, ok. 30 sek. odstępy pomiędzy kolejnymi
dawkami. Spirometria jest powtarzana po 10-15
minutach
Ocena wyniku próby rozkurczowej:
interpretacja wyniku dotyczy (F)VC i FEV
1
zmiana w zakresie wskaźnika FEV
1
%(F)VC nie ma
znaczenia
nie ocenia się odwracalności obturacji w zakresie
MEFx

Kryteria próby rozkurczowej
wsk. (po) – wsk. (przed)
Przyrost odsetkowy wskaźnika = --------------------------- x 100
%
wsk. (należ/przed)
Przyrost bezwzględny wsk. = wsk.(po) – wsk.(przed)
FVC lub
FEV
1
(po) - bezwzględna wielkość wskaźnika [L]
po leku rozkurczającym oskrzela
(400 g salbutamolu lub max160 g ipratropium)
FVC lub FEV
1
(przed) - bezwzględna wielkość wskaźnika [L]
przed podaniem leku rozkurczającego
Próba dodatnia
poprawa
FEV
1
lub FVC >200 mL i 12%

Próba rozkurczowa
Dodatnia próba rozkurczowa:
Preferowanym kryterium znaczącej reaktywności na
lek rozszerzający oskrzela jest przyrost objętości
bezwzględnych
FEV
1
lub FVC >200 ml i 12% wartości
należnej
- wg zaleceń ERS z 1993 r.
- największa wartość różnicująca
Można stosować kryterium wzrostu
FEV
1
lub FVC >
200 ml i 12% do wartości wyjściowej
z zastrzeżeniem
możliwości błędnej kwalifikacji reaktywności obturacji
u chorych z niskimi wartościami wyjściowymi FEV
1
i
FVC
- wg zaleceń ERS/ATS z 2005 r.
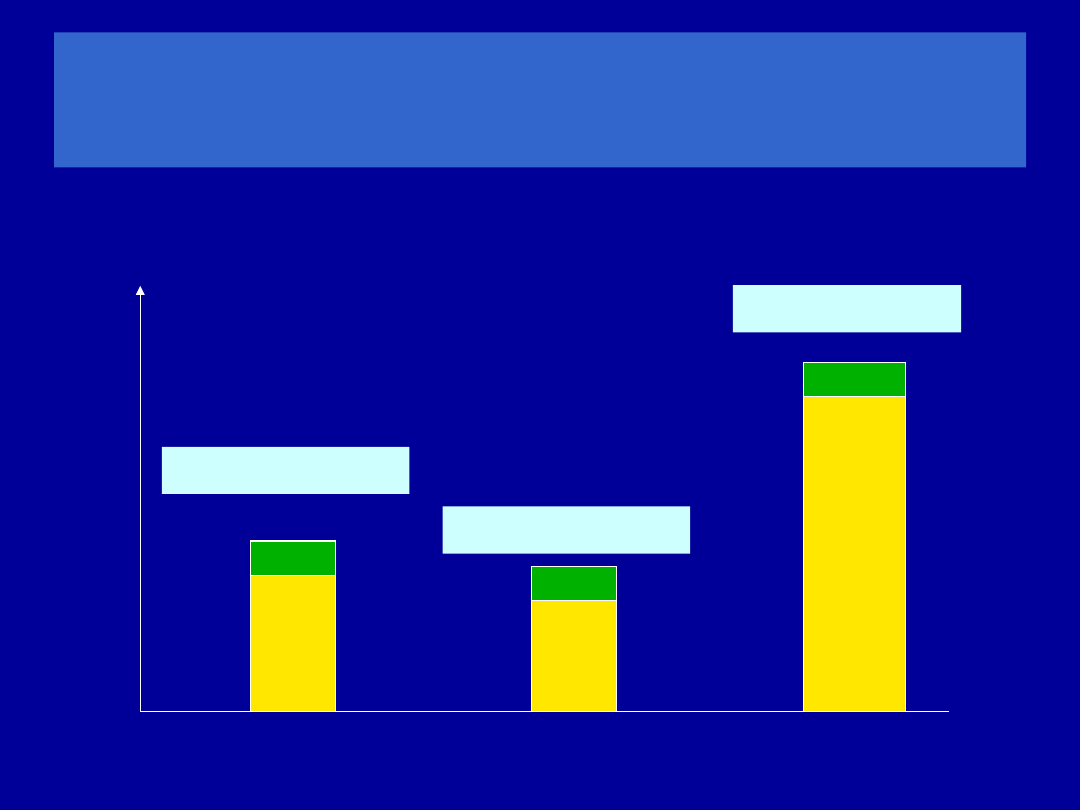
Ocena próby rozkurczowej
1,4
1,3
0,2
0,2
0,2
FEV
1
3,2
0,2/1,4=14,3%
0,2/1,3=15,4%
0,2/3,2=6,3%
badanie 1
badanie 2
należna
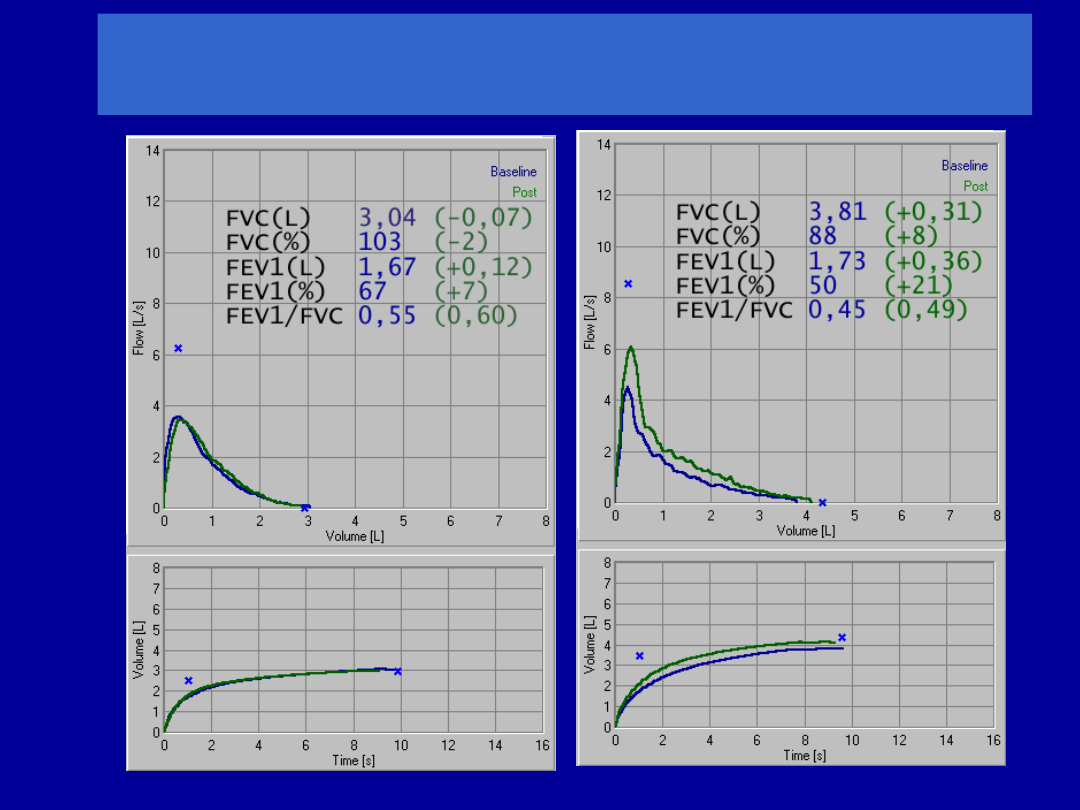
Próba rozkurczowa
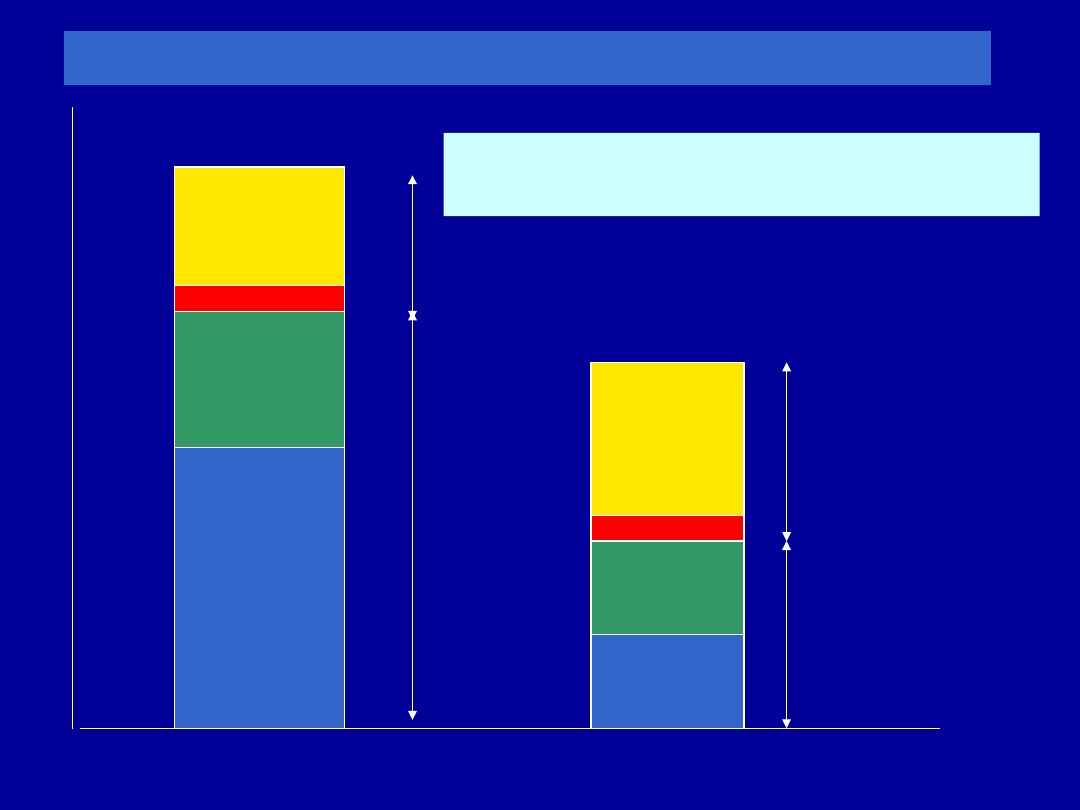
TLC
TLC
I
C
FRC
IC
FRC
Wpływ leku rozszerzającego oskrzela na IC
Po
leku
Przed lekiem
P
o
p
r
a
w
a
odczuwalna, uznawana za dodatnią
wzrost IC o 200 mL i co najmniej 10%
Newton i wsp. Chest 2002, 121, 1042-50

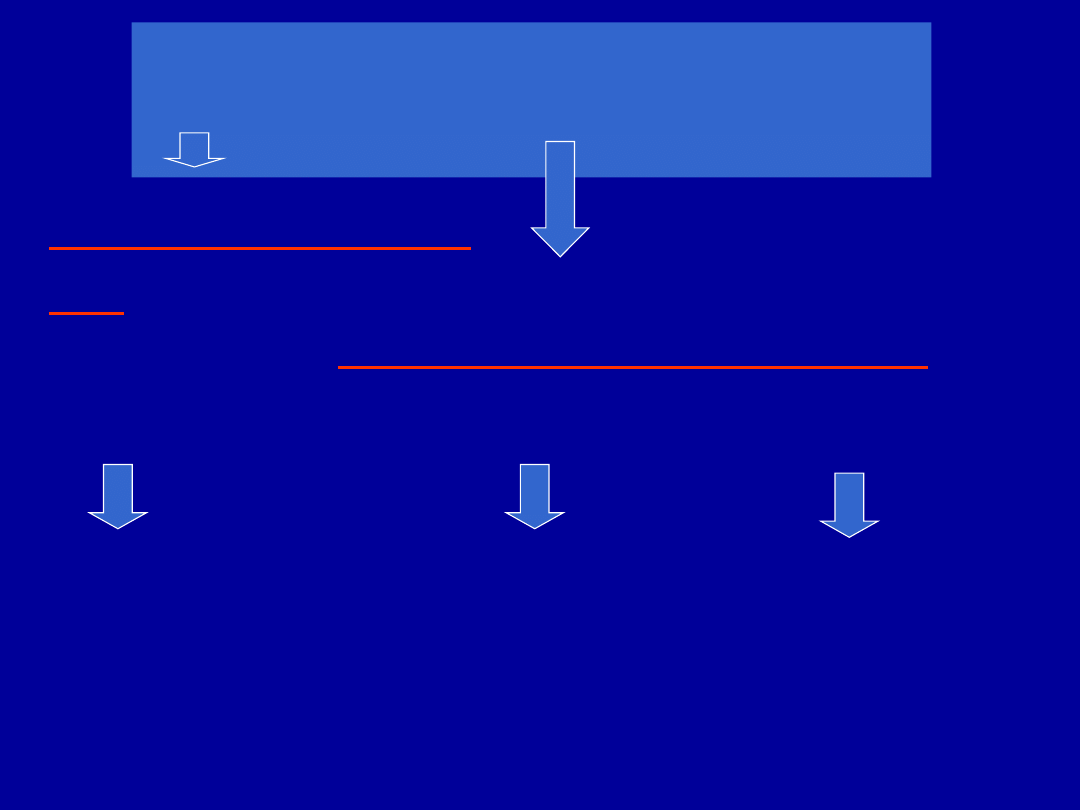
Algorytm oceny próby
rozkurczowej
post FEV
1
/FVC
< DGN
wspiera rozpoznanie POChP
astmy nie wyklucza
post
FEV
1
/FVC
> DGN
wyklucza POChP
wspiera astmę
Poprawa FEV
1
lub FVC >200 mL i >12% wartości należnej
wspiera rozpoznanie POChP,
ale nie wyklucza rozpoznania astmy
TAK
NIE

Definicja nadreaktywności
oskrzeli
Nadreaktywność oskrzeli to
zwiększona skłonność oskrzeli
do reagowania skurczem w
warunkach narażenia na
różnorodne bodźce
immunologiczne i
nieimmunologiczne (chemiczne,
fizyczne, farmakologiczne)
Boushey HA et al. Am Rev Respi Dis 1980
Bodźce ujawniające
NO
fizyczne
chemiczne
farmakologicz
ne
•wysiłek fizyczny
•hiperwentylacja
zimnym lub suchym powietrzem
•woda destylowana
•hipertoniczne roztwory
soli
•histamina
•metacholina
•5’AMP
•PAF
•PGD
2
•LTS
•propranolol
•polimyksyna
•kwas
acetylosalicylow
y
•mannitol
nieimmunologiczne
immunologicz
ne
alergeny wziewne
zawodowe

Wskazania do nieswoistych testów
prowokacyjnych
Diagnostyka niejasnych przypadków
- trudności w rozpoznaniu astmy u osób z
prawidłową spirometrią, ujemną próba
rozkurczową, bez odchyleń w badaniu fizykalnym z
dodatnim wywiadem (duszność, świsty, kaszel),
nietypowymi objawami (duszność bez świstów
wydechowych, kaszel)
- różnicowanie astmy z psychogennymi
zaburzeniami czynności krtani
Monitorowanie lub ocena skuteczności leczenia
- słaba odpowiedź na konwencjonalne leczenie astmy
Badanie NO u osób z różnymi postaciami alergii
Orzecznictwo w astmie zawodowej, ocena zdolności do
służby wojskowej

Przeciwwskazania do testów
prowokacyjnych
Bezwzględnie
- ciężka obturacja – FEV
1
<50% należnej
lub 1,0 L
- zawał serca, udar mózgu (w ciągu
ostatnich 3 mies.)
- tętniak aorty
- niekontrolowane ciśnienie skurczowe >200 mmHg,
rozkuczowe > 100 mmHg
- upośledzenie umysłowe
Względne
- ciąża
- umiarkowana obturacja - FEV
1
<60% należnej
lub 1,5 L
- infekcja dróg oddechowych

Metody prowokacji
dooskrzelowych
Ciągłego oddychania TV (Cockcroft i
wsp.)
Dozymetryczna 5 wdechów
oznaczenie stężenia prowokacyjnego
PC
20
oznaczenie dawki prowokacyjnej PD
20
Stężenie lub dawka wywołujące 20% obniżenie FEV
1

Test prowokacji dooskrzelowej
wg metody Cockcroft’a
spirometria (FEV
1
)
wziewanie PBS ( FEV
1
<10%)
wziewanie wzrastających stężeń
substancji prowokacyjnej przez 2 min w
odstępach 5 min do 20% FEV
1
spirometria w 60 s po inhalacji
wyliczenie PC
20
w mg/ml metodą
logarytmiczną
(20-R
1
)(log C
2
-logC
1
)
PC
20
= anty log +
logC
1
R
2
-R
1

Stopnie nasilenia NO
PC
20
w mg/mL
interpretacja
> 8,0
normalna odpowiedź
oskrzeli
4,0-8,0
NO graniczna
1,0-4,0
NO łagodna
<1,0
NO umiarkowana do
ciężkiej

Interpretacja badania NO w astmie
Mała swoistość, niska wartość
pozytywnego przewidywania –
ograniczone znaczenie w
potwierdzeniu rozpoznania astmy
Duża czułość, wysoka wartość
negatywnego przewidywania -
większa wartość w wykluczeniu astmy
Nie stwierdzenie NO w okresie zgłaszanych objawów
wyklucza rozpoznanie astmy
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
Wyszukiwarka
Podobne podstrony:
Badania czynnościowe ukłądu oddechowego
01 BADANIA CZYNNOŚCIOWE UKŁADU ODDECHOWEGO, Medycyna, Interna, Pulmonologia
08 Płuca Badania czynnościowe układu oddechowego z zastosowaniem radioizotopów
fizjo2-czynności układu oddechowego podczas wysiłku, Fizjologia
fizjologia 3, Oddychanie jest to podstawowa czynność układu oddechowego, która ma za zadanie doprowa
Monitorowanie czynności układu oddechowego
Odrebnosci anatomiczne i czynnosciowe ukladu oddechowego u dzieci
Woźniewski Marek Próby czynnościowe układu oddechowego
Ananatomia i fizjologia badania ukladu oddechowego u dzieci
Badanie układu oddechowego(1)
Badania fizykalne Badanie ukladu oddechowego i uk (2)
06 Badania jakości życia w przewlekłych chorobach układu oddechowego, Medycyna, Interna, Pulmonologi
Metody badania struktury i czynności układu nerwowego, psychologia uś, rok I
Badanie przedmiotowe ukladu krazenia i oddechowego, Propedeutyka pediatrii
Badanie układu oddechowego
więcej podobnych podstron