
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
MINISTERSTWO EDUKACJI
NARODOWEJ
Renata Kacperska
Planowanie diet niestandardowych
321[11].Z3.08
Poradnik dla ucznia
Wydawca
Instytut Technologii Eksploatacji – Państwowy Instytut Badawczy
Radom 2007

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
1
Recenzenci:
mgr inż. Magdalena Kaźmierczak
mgr inż. Joanna Pieczyńska
Opracowanie redakcyjne:
mgr inż. Renata Kacperska
Konsultacja:
dr hab. inż. Henryk Budzeń
Poradnik stanowi obudowę dydaktyczną programu jednostki modułowej 321[11].Z3.08
„Planowanie diet niestandardowych”, zawartego w modułowym programie nauczania dla
zawodu dietetyk.
Wydawca
Instytut Technologii Eksploatacji – Państwowy Instytut Badawczy, Radom 2007

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
2
SPIS TREŚCI
1. Wprowadzenie
3
2. Wymagania wstępne
5
3. Cele kształcenia
6
4. Materiał nauczania
7
4.1. Diety niestandardowe – dieta bezglutenowa w celiakii
7
4.1.1. Materiał nauczania
7
4.1.2. Pytania sprawdzające
13
4.1.3. Ćwiczenia
13
4.1.4. Sprawdzian postępów
16
4.2. Dieta w nietolerancji i alergii pokarmowej
17
4.2.1. Materiał nauczania
17
4.2.2. Pytania sprawdzające
22
4.2.3. Ćwiczenia
22
4.2.4. Sprawdzian postępów
25
4.3. Dieta w fenyloketonurii i galaktozemii
26
4.3.1. Materiał nauczania
26
4.3.2. Pytania sprawdzające
33
4.3.3. Ćwiczenia
34
4.3.4. Sprawdzian postępów
36
5. Sprawdzian osiągnięć
37
6. Literatura
41

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
3
1. WPROWADZENIE
Poradnik, który otrzymujesz będzie Ci pomocny w zdobyciu niezbędnych umiejętności
związanych z planowaniem diet niestandardowych.
W poradniku zamieszczono:
−
wymagania wstępne, czyli spis umiejętności i wiadomości niezbędnych do rozpoczęcia
realizacji programu tej jednostki modułowej,
−
cele kształcenia, wykaz wiadomości i umiejętności jakie będziesz posiadał po
zrealizowaniu tej jednostki modułowej,
−
materiał nauczania, który umożliwi Ci samodzielną pracę i przygotowanie się do
wykonywania ćwiczeń oraz uzyskanie zadowalających wyników sprawdzianów.
Niezbędne będzie jednak, abyś poszerzał swoje wiadomości w oparciu o literaturę oraz
inne źródła informacji, np. Internet. Spis pozycji literaturowych znajduje się w rozdziale 6.
−
pytania sprawdzające wiedzę, która jest niezbędna do wykonania ćwiczeń,
−
ćwiczenia, z których każde obejmuje:
−
polecenie,
−
kolejne czynności jakie należy wykonać, aby ćwiczenie zrealizować,
−
wykaz materiałów i sprzętu potrzebnych do realizacji ćwiczenia.
−
sprawdzian postępów z pytaniami, na które odpowiadasz tylko twierdząco lub przecząco
i którego wynik pozwoli Ci stwierdzić, czy opanowałeś treści danego działu,
−
przykładowy sprawdzian osiągnięć, zawierający zestaw zadań testowych, którego
rozwiązanie pozwoli Ci stwierdzić, czy w sposób zadowalający opanowałeś wiadomości
i umiejętności z zakresu tej jednostki modułowej,
−
literaturę uzupełniającą.
Jeżeli będziesz miał trudności w zrozumieniu niektórych tematów lub w wykonaniu
ćwiczenia, to poproś nauczyciela o wyjaśnienie trudniejszych zagadnień lub sprawdzenie, czy
dobrze wykonujesz daną pracę.
Bezpieczeństwo i higiena pracy
W czasie pobytu w pracowni musisz przestrzegać regulaminów, przepisów bezpieczeństwa
i higieny pracy oraz instrukcji przeciwpożarowych, wynikających z rodzaju wykonywanych
prac. Przepisy te poznałeś już podczas trwania nauki i należy je bezwzględnie stosować.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
4
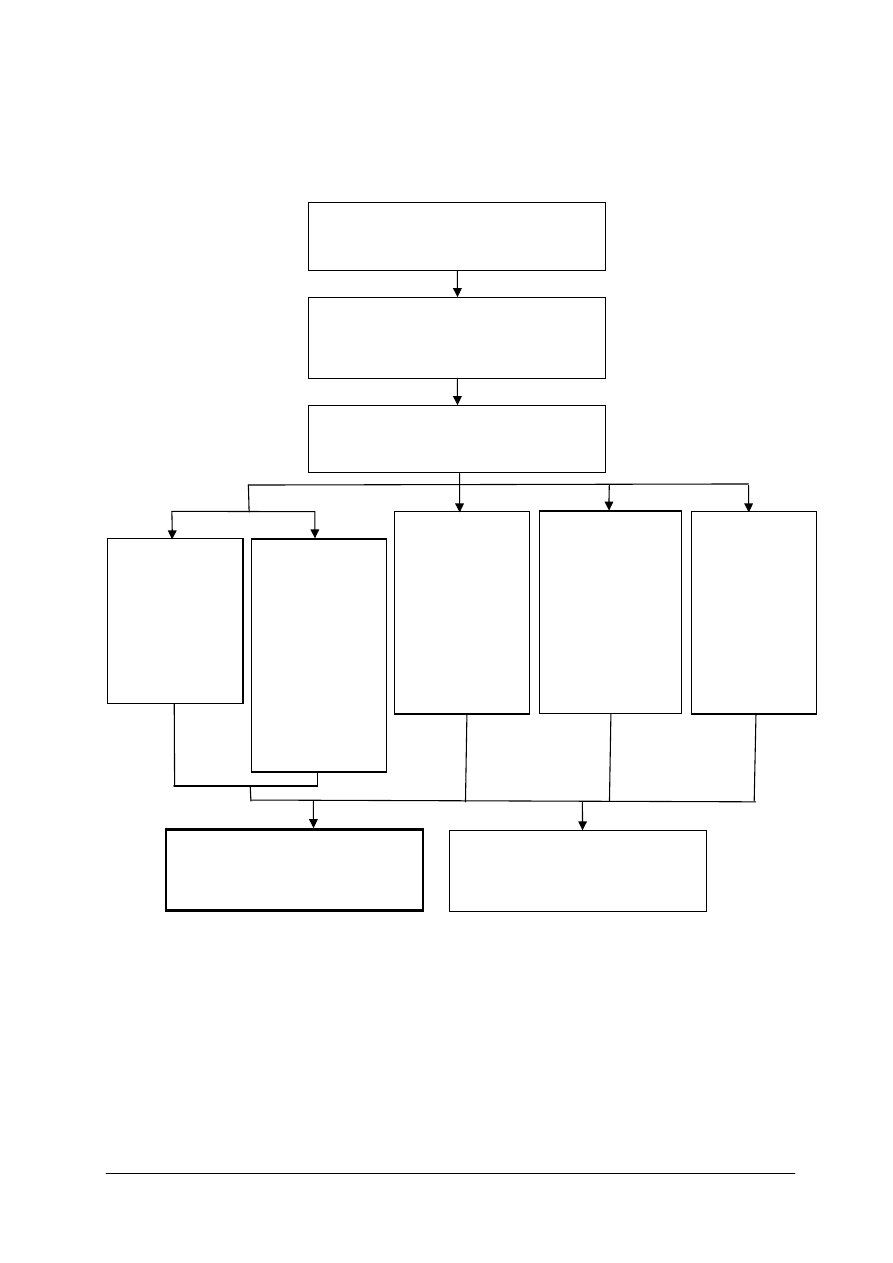
Schemat układu jednostek modułowych
321[11].Z3.01
Planowanie podstawowego żywienia
dietetycznego oraz diet w chorobach
na tle niedoborów żywieniowych
321[11].Z3.02
Planowanie diety
lekko strawnej
321[11].Z3.05
Planowanie diety
bogatobiałkowej
i diety
niskobiałkowej
321[11].Z3.06
Planowanie diety
z ograniczeniem
tłuszczu
oraz diety
z ograniczeniem
łatwo przyswajalnych
węglowodanów
321[11].Z3
Żywienie dietetyczne
321[11].Z3.04
Planowanie diety
z ograniczeniem
substancji
pobudzających
wydzielanie soku
żołądkowego oraz
diet
w zaburzeniach
czynnościowych
jelit
321[11].Z3.03
Planowanie diety
ubogoenergetycznej
321[11].Z3.07
Planowanie diet
z modyfikacjami
składników
mineralnych
i diet
z modyfikacjami
konsystencji
321[11].Z3.09
Prowadzenie dokumentacji
żywieniowej pacjentów
321[11].Z3.08
Planowanie diet
niestandardowych

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
5
2. WYMAGANIA WSTĘPNE
Przystępując do realizacji programu jednostki modułowej powinieneś umieć:
−
korzystać z różnych źródeł informacji,
−
posługiwać się technologią informacyjną,
−
korzystać z podstawowej wiedzy z zakresu fizjologii człowieka,
−
charakteryzować właściwości składników pokarmowych i ich znaczenie dla organizmu
ludzkiego,
−
planować żywienie dla różnych grup ludzi,
−
stosować zasady racjonalnego żywienia,
−
stosować zasady planowania żywienia w diecie lekko strawnej i jej różnych rodzajach.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
6
3. CELE KSZTAŁCENIA
W wyniku realizacji programu jednostki modułowej powinieneś umieć:
−
scharakteryzować
patofizjologię
chorób
wymagających
eliminacji
składników
pokarmowych lub niektórych produktów spożywczych,
−
rozróżnić rodzaje diet niestandardowych,
−
określić cele i założenia diety bezglutenowej,
−
określić cele i założenia diety w galaktozemii,
−
określić cele i założenia diety z ograniczeniem fenyloalaniny,
−
określić zastosowanie diet niestandardowych,
−
zaplanować jadłospis dla osób na diecie bezglutenowej,
−
zaplanować jadłospis dla osób na diecie w galaktozemii,
−
zaplanować jadłospis dla osób na diecie z ograniczeniem fenyloalaniny,
−
dobrać produkty spożywcze i zalecane potrawy,
−
dokonać oceny zaplanowanych jadłospisów,
−
zinterpretować
informacje zamieszczone na opakowaniach żywności bezglutenowej,
−
określić przyczyny alergii i nietolerancji pokarmowych,
−
określić zasady żywienia w alergii i nietolerancji pokarmowej,
−
zaplanować indywidualną dietę do diagnozowania alergii pokarmowej,
−
posłużyć się programem komputerowym do oceny sposobu żywienia w dietach
niestandardowych,
−
zastosować preparaty przemysłowe do żywienia pacjentów z chorobami metabolicznymi,
−
przekonać pacjenta o celowości i konieczności stosowania diety.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
7
4. MATERIAŁ NAUCZANIA
4.1. Diety niestandardowe – dieta bezglutenowa w celiakii
4.1.1. Materiał nauczania
Diety niestandardowe stosowane są w przypadkach schorzeń wynikających z nietolerancji
organizmu na różne składniki pokarmowe, a także niektóre produkty spożywcze. Część
spośród tych schorzeń wymaga stosowania określonej diety przez całe życie, inne – stosowania
diety okresowej. Schorzenia wymagające niestandardowego żywienia wraz z krótkimi ich
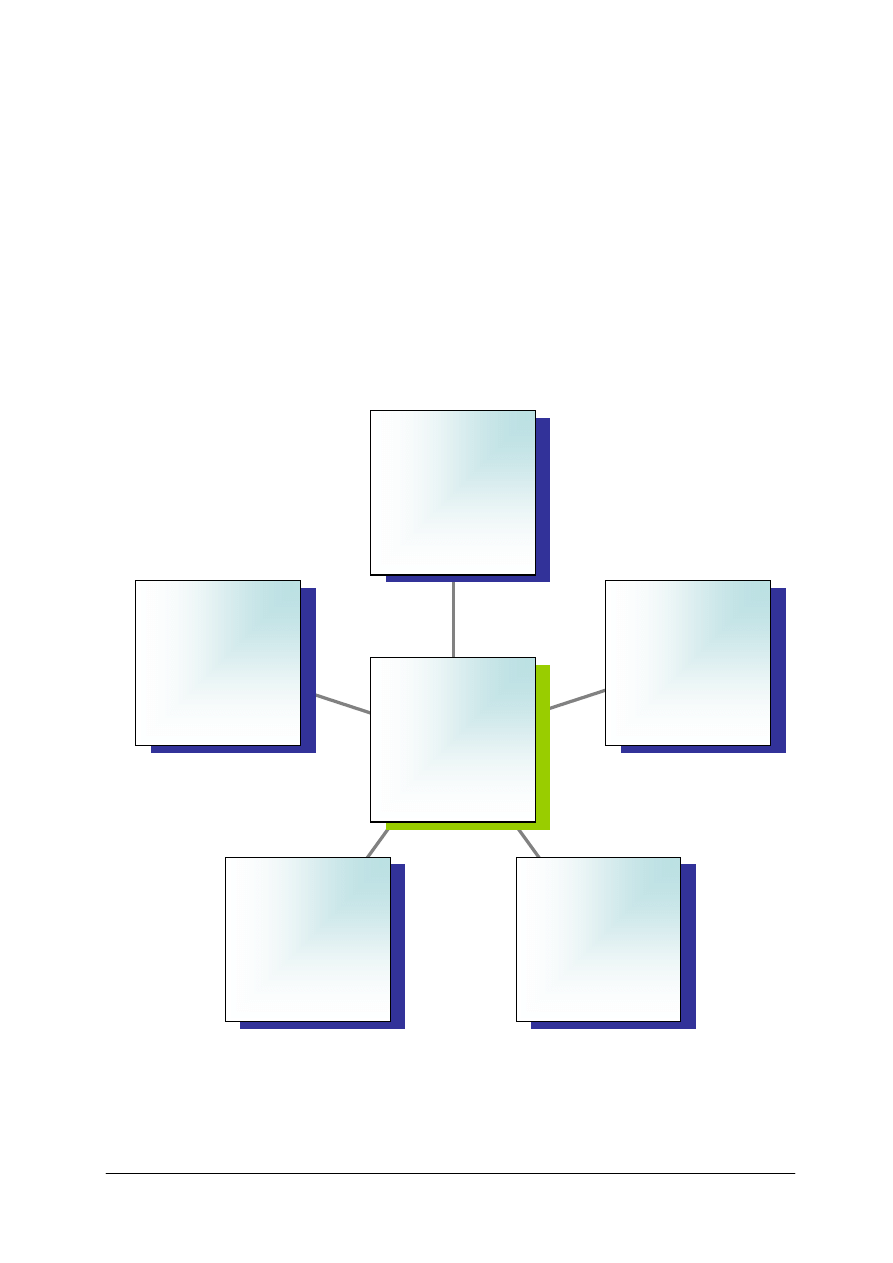
opisami zawiera rysunek 1.
Rys. 1. Schorzenia wymagające stosowania diet niestandardowych, w których konieczna jest eliminacja
różnych składników pokarmowych lub niektórych produktów spożywczych [opracowanie własne]
Fenyloketonuria –
wrodzone, genetycz–ne
zaburzenie prze–miany
egzogennego
aminokwasu –
fenyloalaniny (zawartej
prawie we wszystkich
białkach)
Galaktozemia rzadka,
wrodzona choroba
metaboliczna,
wynikającą z braku
zdolności organizmu
do przetworzenia
galaktozy w energię
Inne: fruktozemia
(nietolerancja
fruktozy),
nietolerancja laktozy,
nietolerancja
sacharozy,
mukowiscydoza
Celiakia –długotrwała
nietolerancja glutenu –
białka zawartego
w życie, pszenicy,
owsie, jęczmieniu
Alergie pokarmowe –
przyczyną choroby jest
alergen, czyli związek
pokarmowy
pochodzenia
roślinnego lub
zwierzęcego
Schorzenia
wymagające
leczenia dietą poprzez
eliminację z niej
różnorodnych
składników
pokarmowych

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
8
Celiakia
Celiakia to glutenozależna choroba trzewna, czyli długotrwała nietolerancja glutenu –
białka zawartego w życie, pszenicy, owsie, jęczmieniu. Cechą charakterystyczną tej choroby są
zmiany w przewodzie pokarmowym, a dokładniej zanik kosmków jelitowych połączony
z rozwojem stanu zapalnego błony śluzowej i rozrostem krypt jelitowych. Zachorowanie na
celiakię jest uwarunkowane oddziaływaniem na siebie czynników genetycznych,
środowiskowych i procesów immunologicznych. Duży wpływ na pojawienie się choroby,
oprócz predyspozycji genetycznych, mają także czynniki środowiskowe: długość karmienia
piersią, wiek, w którym wprowadza się produkty zawierające gluten, zakażenia, stres.
Od 2007 roku, według najnowszych zaleceń dotyczących optymalnego czasu
wprowadzania glutenu do diety, zaleca się podawanie najpierw minimalnych ilości produktów
zawierających gluten niemowlętom od 5 miesiąca życia, jeśli są karmione piersią, natomiast od
6 miesiąca życia w przypadku karmienia dziecka mlekiem modyfikowanym.
Gluten jest to sprężysta i plastyczna masa, która powstaje poprzez obmywanie mąki
pszennej pod bieżącą wodą. Jego sprężystość i lepkość jest wykorzystywana przy produkcji
pieczywa, makaronów i innych produktów mącznych. Gluten składa się z trzech rodzajów
białek: prolaminy, gluteliny i albuminy. Najwięcej jest prolaminy, która wywołuje
glutenozależną chorobę trzewną – tzw. celiakię, i jest obecna w wielu zbożach: pszenicy, życie,
jęczmieniu, owsie. Warto podkreślić, że najbardziej toksyczna jest pszenica, następnie żyto,
jęczmień i owies. Zatem osoby z celiakią powinny żywić się produktami przygotowanymi na
bazie nietoksycznych zbóż, czyli soi, kukurydzy, ryżu, gryki i prosa (produkty bezglutenowe
oznakowane są symbolem przekreślonego kłosa).
Postacie kliniczne celiakii
Postać klasyczna pełnoobjawowa występuje średnio z częstotliwością 1:1000 osób.
Jej symptomy pojawiają się najczęściej w okresie pierwszych dwóch lat życia, po
wprowadzeniu glutenu do diety. Okres ujawniania się choroby jest zależny od długości
karmienia dziecka piersią, od czasu i ilości wprowadzonego glutenu do jadłospisu. Pełna postać
choroby nazywana jest „celiakią kwitnącą” i prowadzi do całkowitego zaniku kosmków
jelitowych.
Główne objawy celiakii klasycznej:
−
u małych dzieci: przewlekła biegunka tłuszczowa, czasem zaparcia, wymioty, utrata
apetytu, nadmierna drażliwość lub spowolnienie, stopniowy zanik tkanki tłuszczowej
i mięśniowej, powiększenie obwodu brzuszka wywołane przez fermentującą treść
pokarmową jelita, obrzęki, niedokrwistość, zaburzenia w krzepnięciu krwi,
−
u starszych dzieci i młodzieży: występowanie pojedynczych, obfitych, tłuszczowych,
cuchnących stolców, bóle brzucha, wzdęcia, zapalenie kącików ust, zmiany skórne,
−
u osób dorosłych: bóle brzucha, wzdęcia, przelewania, cuchnący stolec, przewlekłe
zmęczenie, brak napędu życiowego, depresja, bóle kości i stawów, zaburzenia płodności,
zaburzenia miesiączkowania.
Leczenie wcześnie rozpoczęte, a potem systematycznie prowadzone poprzez dietę
bezglutenową pozwala na prawidłowy rozwój psychiczny i fizyczny dziecka, a u młodzieży
i dorosłych na utrzymanie dobrego stanu zdrowia.
Postać ukryta lub niema, skąpoobjawowa występuje średnio 5 razy częściej – 1:200–300
osób. Charakterystyczny jest dla niej brak symptomów lub minimalne sygnały ze strony
przewodu pokarmowego.
Główne objawy celiakii ukrytej:
−
niedokrwistość,
−
uczucie dyskomfortu w jamie brzusznej,
−
zmiany nastroju,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
9
−
opóźnienie dojrzewania płciowego,
−
bóle kostne,
−
brak łaknienia,
−
nieprawidłowy rozwój szkliwa zębów.
Celiakia utajona (latentna) ujawnia się u dzieci i osób dorosłych pod wpływem
dodatkowego czynnika, jak np.: infekcja, stres, ciąża. Może przybierać postać choroby
Dühringa lub opryszczkowego zapalenia skóry objawiającego się zmianami skórnymi.
Dieta bezglutenowa
Jest sposobem żywienia polegającym na stosowaniu przez całe życie, diety eliminacyjnej,
wykluczającej gluten. W początkowym okresie caliakii, gdy występuje wtórna nietolerancja
laktozy i sacharozy, zalecana jest dieta niskolaktozowa, w której nie można spożywać mleka
i jego przetworów oraz produktów zawierających sacharozę. Dodatkowo ogranicza się także
spożycie warzyw i owoców wzdymających i ciężkostrawnych, jak: groch, fasola, kapusta,
cebula, ogórki, grzyby, gruszki, śliwki, czereśnie, wiśnie. W pierwszym okresie stosowania
diety bezglutenowej może być konieczne uzupełnienie jej preparatami ze składnikami, których
nie sposób dostarczyć wraz z pożywieniem, a więc z: wapniem, magnezem, żelazem, cynkiem
i kwasem foliowym oraz witaminami A, D, K, B
12
.
Celem diety bezglutenowej jest regeneracja kosmków jelitowych i ustąpienie objawów
chorobowych. Zmniejszenie dolegliwości spowodowanych zmianami w układzie pokarmowym
i stanem zapalnym błony śluzowej następuje poprzez całkowitą eliminację z diety produktów
zawierających gluten i zastąpienie ich produktami bezglutenowymi, czyli: wyrobami z ryżu,
kukurydzy, gryki, prosa, mąki sojowej, skrobi ziemniaczanej, tapioki.
Zasady żywienia w celiakii
1. Należy wykluczyć z diety podstawowe produkty zbożowe, czyli: pieczywo, makarony,
kasze, płatki, mąkę, ciasto, słodycze, a także przetwory, do których mogła być dodana
mąka lub sam gluten, czyli: produkty mleczne, wędliny, wyroby garmażeryjne, konserwy,
niektóre owoce.
2. Należy zwracać szczególną uwagę na odpowiedni udział w jadłospisie warzyw, owoców
oraz bezglutenowych produktów zbożowych, szczególnie naturalnie bezglutenowych,
ponieważ dieta bezglutenowa może być uboższa od tradycyjnej w wiele składników
mineralnych, witamin i błonnik pokarmowy (zapotrzebowanie u osób z celiakią na
wszystkie składniki odżywcze jest takie samo jak u ludzi zdrowych).
3. W skład jadłospisu powinny wchodzić: sezam, ziarna słonecznika, dyni, orzechy, owoce
suszone (bogate źródło składników mineralnych i błonnika pokarmowego).
4. Jeśli korzysta się z produktów nieoznaczonych symbolem „przekreślonego kłosa”, trzeba
dokładnie czytać skład artykułu spożywczego. Na etykietach powinno być odnotowane,
czy produkt zawiera mąkę pszenną lub inne składniki zawierające gluten. W informacji
o składzie surowcowym produktu powinna być również umieszczona informacja
o gatunku rośliny, z której pochodzi skrobia.
5. Należy zwracać uwagę na niektóre leki i preparaty wielowitaminowe, gdyż mogą one
zawierać gluten stosowany do wyrobu tabletek.
6. Dzienna racja pokarmowa dla dzieci z celiakią powinna zawierać produkty z każdej grupy;
posiłki muszą być pełnowartościowe, smaczne, atrakcyjne, urozmaicone. Ponadto każdy
posiłek powinien dostarczać pełnowartościowe białko, umiarkowaną ilość tłuszczu,
odpowiednią ilość witamin i składników mineralnych, zwłaszcza wapnia i żelaza. Należy
zwracać uwagę na to, aby białko z produktów zbożowych było zastąpione białkiem
z mięsa drobiowego, cielęciny, wołowiny, królika, ryb (tabela 1).
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
10
7. Z jadłospisu należy wyeliminować: potrawy smażone, tłuste, duszone z dużą ilością
tłuszczu, tłuszcze zwierzęce oprócz masła, tłuste wędliny, gazowane wody oraz ostre
przyprawy.
8. Bardzo ważne jest zapewnienie dziecku odpowiedniej liczby posiłków dziennie. Młodsze
powinny otrzymywać 5 posiłków na dzień, a starsze – w wieku szkolnym, przynajmniej
4 posiłki.
9. Posiłki dziecka z celiakią (np. kanapki do szkoły) nie powinny w znaczny sposób różnić
się od posiłków całej rodziny, aby dziecko nie czuło się dyskryminowane.
10. W diecie bezglutenowej powinno się zapewnić odpowiednią ilość błonnika zawartego
w surowych i gotowanych owocach i warzywach, aby zapobiec występowaniu zaparć.
11. Dietę bezglutenową powinno się stosować przez całe życie, gdyż dzięki temu można
utrzymać dobry stan zdrowia, zapobiegać nawrotom choroby i chronić przed
powikłaniami, np. nowotworem jelit.
12. Nie należy spożywać produktów zawierających słód jęczmienny, czy skrobię
modyfikowaną.
13. W miarę możliwości należy unikać produktów spożywczych, do których dodaje się gluten
jako substancję dodatkową. Domieszki glutenu można znaleźć w takich produktach, jak:
chipsy smakowe i produkty aromatyzowane słodem (np. płatki kukurydziane),
konserwy
i wędliny (pasztety, salceson, kaszanka, parówki, kiełbasy itd.), zupy i sosy, koncentrat
pomidorowy, ketchup, musztarda, majonez, jogurt, serki, napoje mleczne i mleko
zagęszczane, niektóre sery żółte, guma do żucia, landrynki, marcepan, chałwa, kawa
zbożowa i alkohol (piwo, whisky, gin, wódki zbożowe). Jest to bardzo istotne
w przypadku osób o szczególnej wrażliwości na gluten, gdy nawet bardzo niewielka jego
ilość może doprowadzić do nawrotu choroby. Dlatego tak ważne jest dokładne czytanie
etykiet i wybieranie produktów polecanych w diecie bezglutenowej (tabela 2 zawiera spis
produktów wskazanych i niezalecanych).
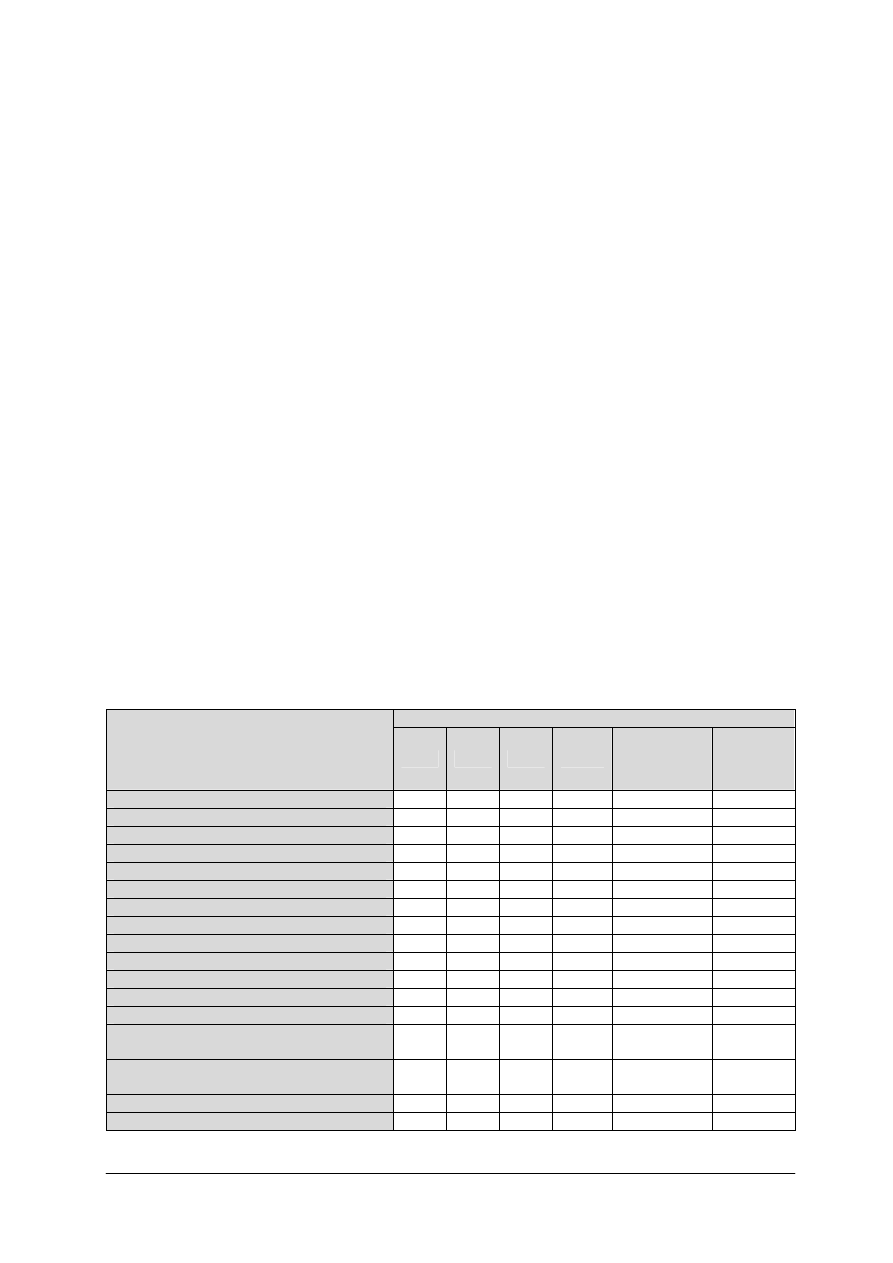
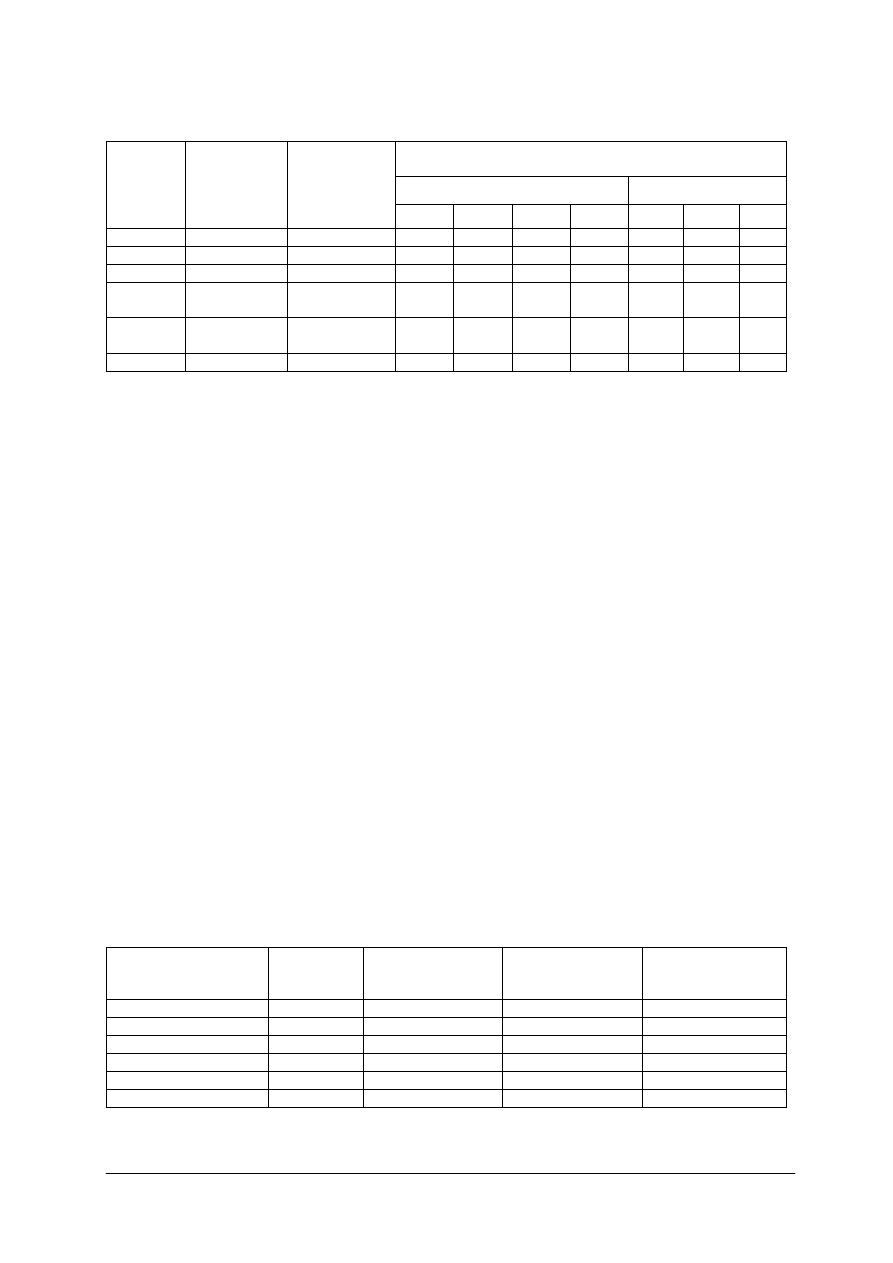
Tabela 1. Dzienna racja pokarmowa produktów spożywczych bezglutenowych dla dzieci w wieku 1–15 lat
[na podstawie 10, s. 332]
Wiek dziecka w latach
Nazwa produktu
(ilości produktów podano
w gramach)
1–3
4–6
7–9
10–12
Dziewczęta
13–15
Chłopcy
13–15
Pieczywo bezglutenowe
90
160
200
275
300
390
Mąka, kasze, makarony bezglutenowe
20
30
30
25
30
40
Mleko
950
600
600
600
650
600
Ser twarogowy
40
45
50
60
60
60
Sery podpuszczkowe
3
10
10
10
15
20
Jaja
50
50
50
50
50
50
Mięso
35
40
40
60
105
120
Wędliny
15
20
25
30
35
40
Ryby
–
10
25
30
40
50
Masło
15
30
35
35
35
35
Śmietanka
15
25
25
25
35
30
Oleje, oliwa
3
5
7
20
15
20
Ziemniaki
150
200
270
350
400
550
Owoce
– owoce suszone
250
2
200
5
160
6
160
6
160
7
160
7
Warzywa
– suche nasiona roślin strączkowych
400
–
480
2
540
3
550
3
590
5
590
7
Cukier
40
40
40
50
50
55
Dżem, marmolada (wyrób domowy)
10
20
20
25
30
30
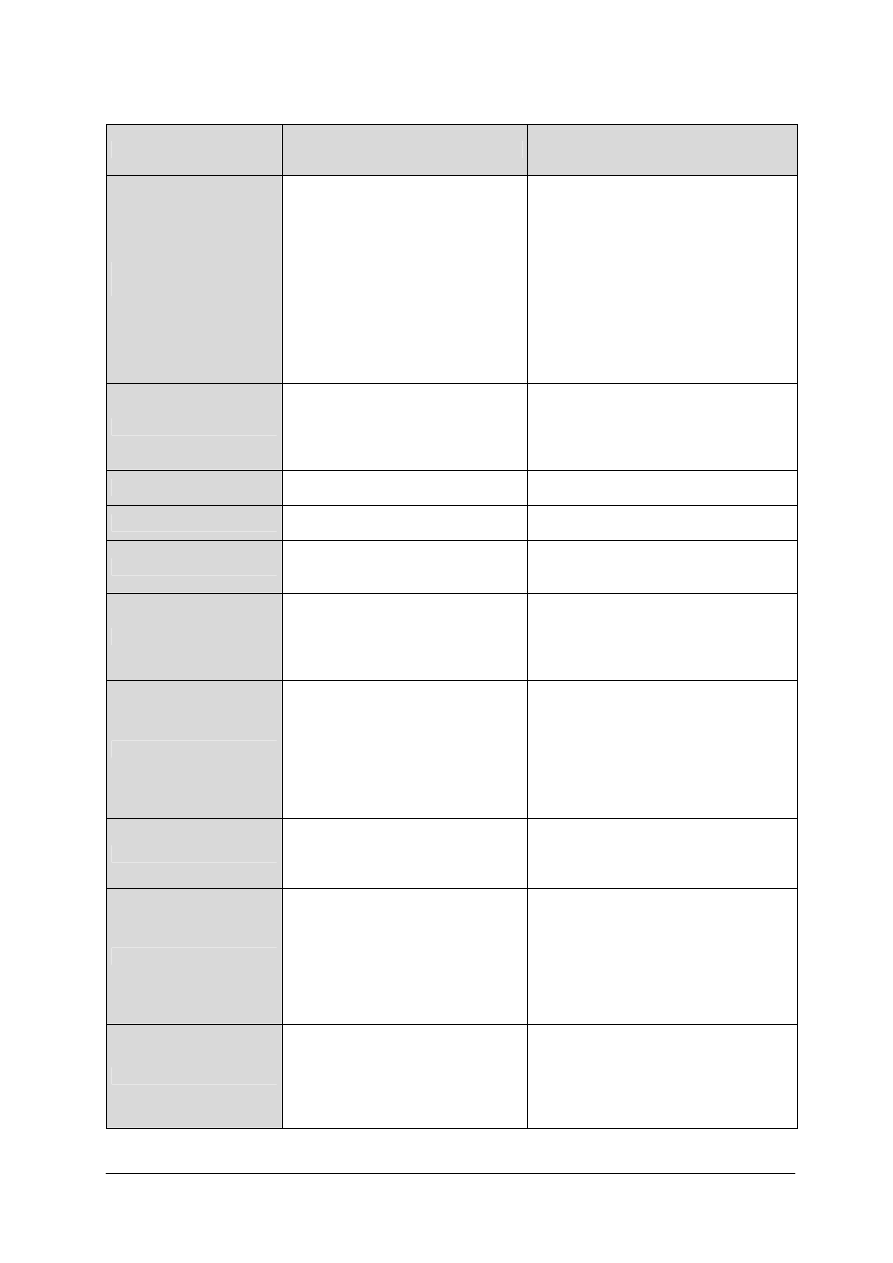
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
11
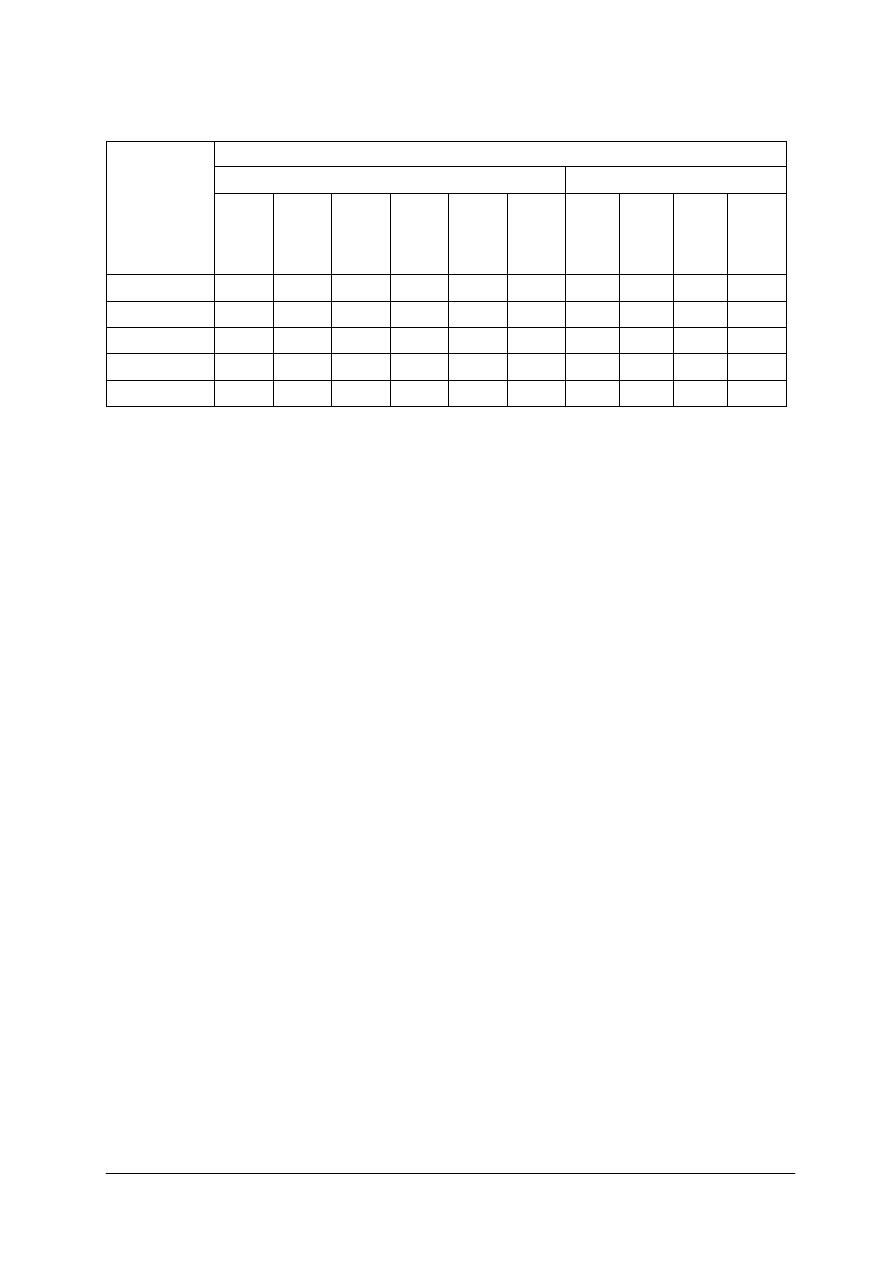
Tabela 2. Produkty i potrawy zalecane i przeciwwskazane u osób z celiakią [na podstawie 6, s. 985]
Rodzaj produktu
Produkty dozwolone
Produkty przeciwwskazane
Mąki, kasze, płatki,
makarony
mąki, kasze: kukurydziane, ryżowe,
gryczane, jaglane (z prosa),
z amarantusa, mąka ziemniaczana
i pszenna bezglutenowa, skrobia
kukurydziana i ryżowa, ryż, ryż
preparowany, kleik ryżowy,
amarantus, soja, soczewica, tapioka
(z manioku), sorgo, otręby: ryżowe,
kukurydziane, chrupki kukurydziane,
popcorn, makarony: ze skrobi pszennej
bezglutenowej, kukurydziane, ryżowe,
sojowe
mąki pszenne, żytnie, owsiane,
jęczmienne, otręby: owsiane, pszenne,
makarony z mąki pszennej i żytniej lub
z ich dodatkiem, kasze jęczmienna,
manna, pęczak, kluski wykonane z mąk
z produktów zabronionych, wszystkie
kasze zawierające słód, kiełki i zarodki
pszenne, opłatek komunijny, pszenica,
żyto, owies,
Pieczywo i wypieki
bezglutenowe z mąki niskobiałkowej,
ze skrobi pszennej bezglutenowej,
mąki lub skrobi kukurydzianej,
ryżowej, gryczanej, amarantusowej,
ziemniaczanej
z mąki: pszennej, żytniej, owsianej,
jęczmiennej lub z ich dodatkiem, wafle,
sucharki, placki piekarnicze, biszkopty,
krakersy
Nabiał
mleko, jogurt, kefir, sery twarogowe
świeże – wszystkie rodzaje
mleko słodowe, w proszku, sery
z dodatkiem glutenu
Jaja
wszystkie dania z jaj bez dodatków
zawierających gluten
jaja w sosach i z makaronami
zawierającymi gluten
Tłuszcze
masło świeże, oliwa z oliwek, oleje:
sojowy, słonecznikowy, kukurydziany,
śmietana
gotowe sosy sałatkowe, sosy zagęszczane
mąką pszenną, żytnią i jęczmienną
Mięso i przetwory, ryby
chude mięsa (cielęcina, wołowina),
polędwica, szynka, drób, dziczyzna,
wędliny o małej zawartości tłuszczu;
ryby chude gotowane (sandacz,
szczupak, pstrąg)
baranina, wieprzowina, konserwy mięsne
i rybne, kiełbasy, parówki, kaszanka,
pasztetowa; gotowe półprodukty lub dania
w barach, restauracjach: panierowane,
kotlety, mięso mielone
Warzywa i owoce
bez ograniczeń – na surowo, suszone,
mrożone, w postaci potraw
gotowanych, soków, przecierów,
dodatków do wypieków i przetworów,
ziarna grochu, groszku, soczewicy,
bobu
ketchup, sosy i koncentraty pomidorowe,
sosy; półprodukty warzywne (mrożone
i w puszkach, słoikach) zagęszczane mąką
pszenną; soki z dodatkiem słodu
jęczmiennego; w okresie zaostrzeń:
kapusta, fasola, groch, cebula, ogórek,
gruszki, śliwki, wiśnie, czereśnie
i przetwory kiszone, z octem;
Napoje
herbata, kawa naturalna, herbatki
ziołowe, zioła, soki owocowe
i warzywne, kompoty, wody
mineralne, kakao
kawa zbożowa, kakao owsiane, napoje
alkoholowe ze zbóż glutenowych
(np. piwo)
Zupy, sosy, drugie dania
zupy, sosy zagęszczane mąką, czy
skrobią kukurydzianą, ryżową,
ziemniaczaną, sojową, skrobią pszenną
bezglutenową, z dodatkiem
makaronów, klusek bezglutenowych,
ziemniaków, ryżu, kaszy gryczanej,
jaglanej
zupy, sosy zagęszczane mąką pszenną lub
z mąk innych zbóż glutenowych; makaron,
kluski i inne dodatki z mąki pszennej,
żytniej, jęczmiennej, czy owsianej; kasze
jęczmienne, owsiane; koncentratów zup
i sosów, musztardy
Desery i słodycze
budynie, kisiele zagęszczane mąką
ziemniaczaną, kukurydzianą, ryżową,
galaretki z żelatyną, lody, cukier,
glukoza, miód, dżemy, landrynki
(nieposypane mąką), lizaki, czekolada
z dodatkiem mąki lub kasz z pszenicy,
jęczmienia, żyta i owsa, cukierki,
czekolada nadziewana, batony, wafle,
guma do żucia, lody, marcepan, chałwa

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
12
Produkty bezglutenowe
Według Kodeksu Żywnościowego (2000 r.) Światowej Organizacji Zdrowia (WHO)
mianem „żywność bezglutenowa” określa się produkty naturalnie niezawierające glutenu oraz
produkty wytworzone ze zbóż zawierających gluten, z których go usunięto. W Stanach
Zjednoczonych i Kanadzie żywność bezglutenową stanowią jedynie produkty zawierające
surowce naturalnie bezglutenowe i niezawierające żadnych pochodnych pszenicy, żyta,
jęczmienia i owsa. Zboża naturalnie bezglutenowe to: kukurydza, ryż, proso, gryka, amarantus,
tapioka, sorgo. Za produkty naturalnie bezglutenowe urozmaicające dietę bezglutenową uważa
się także – nie będące zbożami – soję, ziemniaki i ich przetwory.
W Polsce za produkt bezglutenowy uważa się taki, który zawiera nie więcej niż 1 mg
glutenu w 100 g suchej masy produktu. Produkty bezglutenowe powinny być oznakowane na
etykiecie symbolem „przekreślonego kłosa” i dodatkowym napisem „produkt bezglutenowy”
(rodzaje symboli przedstawiają rysunki 2,3,4).
Rys. 2. Symbol produktu bezglutenowego 1 [www.celiakia.org.pl]
Rys. 3. Symbol produktu bezglutenowego 2 [www.celiakia.org.pl]
Rys. 4. Symbol produktu bezglutenowego 3 [www.celiakia.org.pl]
Produkty bezglutenowe znacznie różnią się od tradycyjnych pod względem zawartości
niektórych składników pokarmowych. Podobne są tylko wartości energetyczne obu grup
produktów:

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
13
−
zawartość białka: w typowej mące bezglutenowej ilość białka waha się w granicach
0,4–0,5 g/100 g. Mąka z dodatkiem mleka oraz mąka kukurydziana zawierają około 5 g
białka w 100 g produktu, natomiast w mąkach gryczanej i jaglanej znajduje się około
12–15 g białka w 100 g. Najwięcej białka zawiera mąka sojowa – około 45 g w 100 g,
−
zawartość węglowodanów: w produktach bezglutenowych jest zróżnicowana i zazwyczaj
nie odbiega od ich ilości w tradycyjnych produktach zbożowych, ale znaczna ich część jest
uboga w błonnik pokarmowy. Bogatsze w błonnik pokarmowy są przetwory z prosa, gryki
i soi oraz płatki i otręby kukurydziane i otręby ryżowe,
−
zawartość witamin: spośród produktów bezglutenowych najbogatsza w witaminy
i składniki mineralne jest mąka gryczana – jej 100 g zawiera 40 mg wapnia, 219 mg
magnezu, 284 mg żelaza, 4 mg cynku i 0,6 mg miedzi. W mące gryczanej znajduje się
dużo witamin, głównie witamin B
1
, B
2
i PP. Podobną wartość odżywczą ma proso
(np. kasza jaglana).
4.1.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1. W jakich chorobach stosuje się diety niestandardowe?
2. Co to jest choroba trzewna i jakie są jej cechy charakterystyczne?
3. Jak długo należy stosować żywienie niestandardowe w celiakii?
4. Jaki jest cel diety bezglutenowej?
5. Jakie są zasady diety bezglutenowej?
6. Czym charakteryzują się produkty zalecane w diecie bezglutenowej?
7. Jakimi produktami należy zastępować produkty nietolerowane w celiakii?
8. Jakie produkty są wskazane w diecie bezglutenowej?
9. Jakich produktów nie można planować w jadłospisie osoby z celiakią?
4.1.3. Ćwiczenia
Ćwiczenie 1
Zaprojektuj opakowania (motyw graficzny, nazwa, opis składu i inne) dla produktów
bezglutenowych (mąki i kaszy).
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) przeanalizować dostępne w sklepach produkty bezglutenowe i zapoznać się z opisami na
ich opakowaniach,
2) przeanalizować dostępne w sklepach produkty zawierające gluten i zapoznać się z ich
etykietami,
3) określić wielkość i kształt opakowań, które będą opracowywane graficznie i tekstowo,
4) rozrysować sześciany, prostopadłościany itp., aby po ich opracowaniu graficznym
i tekstowym można było wyciąć i złożyć pudełka (opakowania),
5) zaprezentować na forum grupy wyniki pracy.
Wyposażenie stanowiska pracy:
−
literatura dotycząca diety bezglutenowej,
−
przykłady różnych opakowań produktów spożywczych,
−
materiały piśmiennicze,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
14
−
arkusze kartonów o różnych formatach,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.
Ćwiczenie 2
Określ dzienną rację pokarmową dla dziewczynki z celiakią w wieku 11 lat dokładnie
obliczając wartość energetyczną dziennej racji pokarmowej oraz zawartość w niej witamin
(z grupy B oraz A, D, K) i składników mineralnych (wapnia, magnezu, żelaza, cynku), a także
węglowodanów, tłuszczów i białek w poszczególnych produktach o wskazanej do spożycia
ilości. Wyniki obliczeń i zestawienie produktów przedstaw w opracowanej przez siebie tabeli,
a następnie porównaj z tablicami norm żywienia u dzieci zdrowych
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) określić zasady diety bezglutenowej,
2) skorzystać z norm na energię oraz składniki odżywcze u dzieci zdrowych,
3) skorzystać z tabeli dziennych racji pokarmowych dla dzieci z celiakią,
4) określić dzienną rację pokarmową,
5) zaprezentować na forum grupy opracowaną tabelę.
Wyposażenie stanowiska pracy:
−
literatura dotycząca diety bezglutenowej,
−
normy na energię i składniki odżywcze oraz tabele dziennych racji pokarmowych dla
dzieci z celiakią,
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.
Ćwiczenie 3
Dostosuj modelową dzienną rację pokarmową do potrzeb kobiety z celiakią, w wieku 30
lat, o masie ciała 56 kg, wzroście 175 cm i średniej aktywności fizycznej. Przeanalizuj skład
i wartość odżywczą modelowej racji, a następnie ją zmodyfikuj i oblicz jej wartość
energetyczną i odżywczą.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać w literaturze modelowe racje pokarmowe dla zdrowych osób dorosłych,
6) wyszukać w literaturze tabele wartości odżywczej produktów spożywczych, normy na
energię,
7) zapoznać się z listą produktów bezglutenowych oraz produktów przeciwwskazanych
w celiakii,
8) przygotować zestawy posiłków w dziennej racji pokarmowej dla kobiety z celiakią,
9) obliczyć wartość energetyczną i odżywczą (białko, tłuszcze, węglowodany, witaminy: C,
B
1
, B
2
, B
6
, B
12
, E, A) zmodyfikowanej dziennej racji pokarmowej,
10) zaprezentować na forum grupy wyniki pracy.
Wyposażenie stanowiska pracy:
−
literatura dotycząca diety bezglutenowej,
−
książki kucharskie, jadłospisy, modelowe racje pokarmowe,
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
15
−
tabele wartości odżywczej produktów spożywczych, normy na energię, zestawienie
produktów zalecanych w diecie bezglutenowej,
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.
Ćwiczenie 4
Zaplanuj dekadowy jadłospis dla dorosłej osoby chorej na celiakię, wiedząc, że jest to
mężczyzna w wieku 23 lat, z prawidłową masą ciała, o średniej aktywności fizycznej.
Przygotuj listę produktów potrzebnych do przyrządzenia posiłków w okresie objętym
jadłospisem i określ ich ilość.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać w literaturze tabele wartości odżywczej produktów spożywczych, normy na
energię,
2) przygotować spis produktów bezglutenowych dostępnych na rynku,
3) przygotować zestawienie produktów zalecanych w diecie bezglutenowej,
4) spisać wszystkie produkty (wraz z ich ilością) potrzebne do realizacji dekadowego
jadłospisu,
5) unikać częstych powtórzeń tych samych produktów,
6) rozpisać jadłospis na 10 dni wg schematu podanego w tabeli,
7) zaprezentować na forum grupy wyniki pracy.
Tabela do ćwiczenia 4. Dekadowy jadłospis dla 23-letniego mężczyzny z celiakią [opracowanie własne]
Dzień
Śniadanie I
Śniadanie II
Obiad
Kolacja
1
2
3
4
5
6
7
8
9
10
Wyposażenie stanowiska pracy:
−
literatura dotycząca diety bezglutenowej,
−
książki kucharskie, jadłospisy,
−
tabele wartości odżywczej produktów spożywczych, normy na energię, zestawienie
produktów zalecanych w diecie bezglutenowej,
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
16
4.1.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1) scharakteryzować pojęcie celiakii, jej rodzajów i objawów?
2) określić cel i zasady diety bezglutenowej?
3) określić właściwości produktów wskazanych w diecie bezglutenowej?
4) wymienić produkty wskazane i niezalecane w celiakii?
5) określić, jakimi produktami należy zastępować produkty
nietolerowane przez organizm w celiakii?
6) określić dzienną racje pokarmową dla osoby z celiakią?
7) zaplanować okresowy jadłospis w diecie bezglutenowej?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
17
4.2. Dieta w nietolerancji i alergii pokarmowej
4.2.1. Materiał nauczania
Nietolerancja pokarmowa
Główną przyczyną nietolerancji pokarmowej jest brak występowania w przewodzie
pokarmowym enzymów trawiących dwucukry m.in. laktazy i dwusacharydazy. Niedobór tych
enzymów uniemożliwia trawienie i przyswajanie niektórych pokarmów po ich spożyciu.
Można spotkać się z dwiema sytuacjami:
−
pierwotnym niedoborem laktazy – kiedy organizm nie produkuje tego enzymu od
urodzenia, a nietolerancja pokarmowa występuje przez całe życie,
−
wtórnym niedoborem laktazy – kiedy wytwarzanie laktazy zmniejszyło się wskutek
choroby jelita cienkiego. Wtedy dochodzi do uszkodzenia błony śluzowej jelita w wyniku
długotrwałej biegunki lub po podaniu antybiotyków. Produkty zawierające laktozę mogą
być podawane dopiero po wygojeniu się błony śluzowej jelita, gdyż wtedy ponownie
zaczyna być wytwarzana laktaza.
Do podstawowych objawów nietolerancji pokarmowej należy biegunka osmotyczna
z wodnistymi stolcami o kwaśnym odczynie (pH<5,5) i zawartością substancji redukujących
większą niż 0,5 % oraz „burczenie” w brzuchu, bolesne parcia, wzdęcia brzucha pojawiające
się po wypiciu mleka.
Alergia pokarmowa
Alergia pokarmowa jest stanem chorobowym organizmu, który w odróżnieniu od
nietolerancji pokarmowej zależy od funkcjonowania mechanizmów immunologicznych
(„nietolerancja
pokarmowa”
uwarunkowana
jest
działaniem
mechanizmów
nieimmunologicznych).
Alergia to wzmożona reakcja układu immunologicznego, skierowana przeciwko
pochodzącym z zewnątrz substancjom wywołującym reakcję alergiczną. Organizm po
zetknięciu się z alergenem uruchamia przeciwciała. Po ponownym kontakcie z alergenem,
wytworzone wcześniej przeciwciała łączą się z substancją alergiczną wywołując uczulenie.
Alergeny to nieszkodliwe substancje, które przy odpowiedniej skłonności organizmu mogą
powodować ciężką reakcję alergiczną. Najbardziej popularnymi alergenami są: pyłki kwiatów
i traw, sierść zwierząt, jady owadów, składniki produktów kosmetycznych, pleśnie, niektóre
lekarstwa, roztocza, produkty spożywcze, metale, związki chemiczne występujące
w detergentach itp.
Podstawową przyczyną alergii pokarmowej są alergeny pokarmowe, czyli związki
pochodzenia roślinnego lub zwierzęcego, które występują w pożywieniu. Alergie pokarmowe
najczęściej pojawiają się u małych dzieci, ponieważ ich przewód pokarmowy nie jest jeszcze
w pełni dojrzały. Z czasem dolegliwość ta ustaje. Dzieci przeważnie są uczulone na produkty
pochodzenia zwierzęcego (krowie mleko, jaja, mięso, ryby), zaś dorośli na produkty
pochodzenia roślinnego (produkty zbożowe, orzechy, owoce, zioła, soję).
Objawy alergii mogą wystąpić natychmiast po spożyciu alergenu – wówczas mówi się
o natychmiastowej reakcji alergicznej w postaci kataru, pokrzywki, łzawienia oczu, swędzenia
lub mogą pojawić się po kilku godzinach – późna reakcja alergiczna, np. atak astmy.
Najczęstsze pokarmy wywołujące alergię to: białko jaja kurzego, mleko krowie, sery,
czekolada, orzechy, ryby, owoce morza, surowe owoce, owoce egzotyczne, zboża, nasiona
roślin strączkowych, surowe warzywa, miód, przyprawy.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
18
Objawy alergii
Alergia może objawiać się nadwrażliwością ze strony układu pokarmowego, oddechowego
czy układu krążenia. Dolegliwości są bardzo zróżnicowane, gdyż każdy narząd narażony jest
na działanie alergenów pokarmowych. Najbardziej wrażliwe na alergeny pokarmowe są: skóra,
przewód pokarmowy, układ oddechowy.
Objawy kliniczne alergii ze strony przewodu pokarmowego:
−
swędzenie w jamie ustnej,
−
spuchnięcie języka i jamy ustnej,
−
podrażnienie błony śluzowej jamy ustnej,
−
biegunka,
−
wymioty,
−
kolka jelitowa.
Skórne objawy alergii:
−
wysypka,
−
zaczerwienienie,
−
atopowe zapalenie skóry,
−
swędzenie,
−
pieczenie,
−
obrzęki itd.
Inne objawy alergii:
−
zaburzenia emocjonalne,
−
obrzęk oczu,
−
zapalenie spojówek,
−
katar alergiczny,
−
napady astmy,
−
częste zapalenie oskrzeli, kaszel,
−
u dzieci może dojść do zahamowania rozwoju fizycznego.
Rozpoznanie alergii pokarmowej
Diagnostyka alergii pokarmowej polega przede wszystkim na przeprowadzeniu rozmowy
z pacjentem w celu ustalenia, od kiedy występują u niego dolegliwości, czy objawy pojawiają
się zawsze po spożyciu konkretnego pokarmu, czy pacjent jest uczulony na pyłki roślin, czy
członkowie jego rodziny mają alergię. Ponadto przeprowadza się testy skórne (m.in. IgE,
RAST), poprzez nałożenie na skórę konkretnych alergenów i obserwacji reakcji skóry, bada się
także krew pacjenta w celu sprawdzenia obecności w jej składzie przeciwciał wywołujących
uczulenie. Dodatkowo można zastosować pokarmowe próby prowokacyjne poprzez podanie
konkretnego produktu spożywczego i obserwowanie czy wywołuje on uczulenie.
Popularne alergeny pokarmowe:
−
białko mleka krowiego to najczęstsza przyczyna alergii u dzieci; zazwyczaj wywołuje ją
zawarta w białku kazeina lub beta-laktoglobulina. Występuje we wszystkich produktach
mlecznych (kwaśne mleko, maślanka, kefiry, jogurty, śmietana, masło), a także
w czekoladzie, lodach, pieczywie, wędlinach, gotowych produktach (sosach, zupach),
w żywności typu „fast food”, jak również w niektórych kosmetykach,
−
białko jaja kurzego – alergię najczęściej wywołuje zawarty w nim owomukoid – typ
białka, który występuje zarówno w surowym, jak i gotowanym jajku,
−
ryby są dość częstym alergenem pokarmowym ze względu na zawartość w nich silnie
uczulającego białka. Objawy uczulenia można zaobserwować po spożyciu ryby, a także po
zetknięciu się ze skórą ryby lub z oparami gotowanej ryby,
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
19
−
spośród skorupiaków i mięczaków najczęściej uczulają krewetki, kraby, langusty
i homary, gdyż zawierają tropomiozynę, białko, które ma silne właściwości uczulające,
−
mięso zwierząt rzeźnych – mięso cielęce jest dość rzadką przyczyną alergii, osoby
reagujące alergicznie mogą spożywać tylko mięso drobiowe, gdyż na wołowinę
i wieprzowinę też mogą pojawiać się reakcje alergicznie,
−
produkty roślinne – najczęstsze roślinne alergeny pokarmowe to: pszenica, jęczmień, żyto
i owies, gdyż zawierają gluten, który wywołuje celiakię – chorobę trzewną,
−
owoce – przyczyną alergii są zawarte w owocach: olejki eteryczne, kwasy owocowe,
białka. Alergie najczęściej wywołują: pomarańcze, mandarynki, cytryny, grejpfruty, śliwki
węgierki, wiśnie, brzoskwinie, morele, truskawki, banany, ananasy, mango, kiwi.
Najlepszym sposobem wyeliminowania z owoców składników alergicznych jest obróbka
termiczna, czyli przygotowywanie kompotów, konfitur, galaretek,
−
warzywa i rośliny strączkowe – pomidory, por, seler, szparagi, niektóre odmiany kapusty,
marchew, rzodkiewka, chrzan, papryka, bakłażany, ziemniaki, groch, fasola, soja,
soczewica. Właściwości uczulające warzyw można zminimalizować lub całkowicie
zlikwidować poprzez gotowanie. Jedynie soja i zielony groszek nie tracą właściwości
uczulających pod wpływem wysokiej temperatury. Warzywa rzadko wywołujące alergie
to: ogórki, cukinia, kalafior, kapusta włoska i pekińska, seler naciowy, słodka kukurydza,
cebula, sałata,
−
orzechy – laskowe, pistacjowe, włoskie, migdały, orzechy nerkowca; osoby uczulone
powinny wyeliminować ze swojego menu wszystkie produkty i potrawy zawierające
w swoim składzie orzechy,
−
zioła i przyprawy (tabela 3) – tylko niektóre z nich tracą właściwości alergizujące pod
wpływem wysokiej temperatury,
−
drożdże i pleśnie – zawarte w pieczywie i serach pleśniowych,
−
dodatki do żywności, takie jak: substancje smakowe, barwniki, środki zagęszczające,
środki zakwaszające, konserwanty i in., są częstym składnikiem wywołującym alergie.
Aby unikać uczulenia należy dokładnie sprawdzać etykiety na produktach, nie spożywać
żywności o nieznanym składzie oraz jedzenia „fast food”.
Tabela 3. Ryzyko alergizujące wybranych ziół i przypraw [10, s. 166]
Niskie ryzyko
wystąpienia alergii
Średnie ryzyko
wystąpienia alergii
Wysokie ryzyko
wystąpienia alergii
bylica, chrzan, cząber, estragon,
gałka muszkatołowa, goździk,
imbir, kardamon, liść laurowy,
majeranek, pieprz biały,
pietruszka, rozmaryn, szafran,
szałwia, trybula, tymianek,
wanilia
bazylia, cynamon, jagody jałowca,
kminek, papryka w proszku słodka,
pieprz czarny, ziarna gorczycy,
zioła prowansalskie
anyż, curry, czosnek, kolendra,
oregano, papryka w proszku ostra,
pieprz kajeński, pieprz zielony,
ziarna kopru włoskiego
Alergia krzyżowa
To reakcja nie tylko na jeden alergen z określonego źródła (np. uczulenie na pyłki traw),
ale i na alergeny o podobnym składzie z innych źródeł (np. pomidory, orzeszki ziemne).
W związku z tym osoby uczulone np. na pyłki traw mogą też reagować alergicznie na
pomidory czy orzeszki ziemne. Najczęściej reakcje krzyżowe występują u osób uczulonych na
pyłki roślin (tabela 4).

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
20
Tabela 4. Najczęściej występujące reakcje krzyżowe
[10, s. 167]
Alergen
Produkty spożywcze, których należy unikać
Pyłki brzozy
seler, marchew, ziemniaki, śliwki, wiśnie, pomidory, jabłka, orzechy włoskie
i laskowe, melon
Pyłki leszczyny
orzechy laskowe
Pyłki traw
pomidory, orzeszki ziemne, soja, melon, arbuz, kiwi, rośliny strączkowe, zboża,
surowe ziemniaki
Pyłki ambrozji
arbuz, melon, kiwi, banan
Pyłki bylicy
anyż, curry, cynamon, czosnek, kminek, kolendra, koper włoski, koperek,
marchew, muszkat, papryka, pasternak, pieprz, rumianek, seler, ziarna słonecznika
Jad pszczeli
miód
Lateks
ananas, awokado, banan, figi, kasztany jadalne, kiwi, orzechy laskowe, papaja,
ziemniaki, pomidory, szpinak
Roztocza
skorupiaki, ślimaki
Zioła
anyż, kminek, cukierki ziołowe, curry, herbata ziołowa, kolendra, likier ziołowy,
miód, niektóre kosmetyki, naturalne środki lecznicze, papryka, pieprz, seler
Krzewy i drzewa
wcześnie kwitnące
owoce pestkowe, pomidory, anyż, curry, orzechy
Leczenie alergii pokarmowych
Leczenie alergii pokarmowych polega przede wszystkim na wyeliminowaniu z diety
przyczyny alergii, czyli produktów i żywności wywołujących reakcje alergiczne. Leczenie
opiera się na trzech rodzajach działań: eliminacji alergenu, odczulaniu, objawowym leczeniu
farmakologicznym.
Niektóre alergeny można w bardzo łatwy sposób wykluczyć z diety – np. ryby, stanowczo
trudniej jest natomiast wyeliminować pszenicę, krowie mleko lub przyprawy, ponieważ bardzo
często nie wiadomo, z jakich składników i przypraw przygotowano różne potrawy
w sklepach lub restauracjach, albo też z powodu występowania alergii krzyżowej.
Zasady żywienia u osób z alergią
1. Wartość kaloryczna oraz zawartość składników pokarmowych w diecie powinna być
odpowiednia dla wieku, płci i aktywności fizycznej pacjenta.
2. Udział energii z białek, tłuszczów i węglowodanów powinien być taki sam jak
w przypadku zdrowych osób.
3. Należy wyeliminować składniki pokarmowe wywołujące reakcje alergiczne. Jeżeli
wykluczenie jakiegoś produktu powoduje zmniejszenie w organizmie zawartości
odpowiednich składników odżywczych należy zastąpić ten produkt innym, dostarczającym
brakujących składników.
4. Przygotowując potrawy, należy zwracać uwagę na to, aby wykluczyć wszystkie potrawy,
do których mógł być dodany alergen, a nie tylko same produkty alergizujące.
Do produktów zawierających ukryte alergeny pomimo braku informacji na etykiecie
artykułu spożywczego zalicza się:
−
niektóre rodzaje pieczywa, gotowe sosy, ciasta, ciasteczka, margarynę, majonez,
makaron, słodycze (białko jaja kurzego),
−
mączka rybna w paszach dla kur, świń, w klejach (białko rybie),
−
kaszki, kisiele, kiełki, otręby, musli (zboża),

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
21
−
cukierki, zapachy kremowe, gotowe potrawy, gotowe masy do przyrządzania ciast,
mieszanki przyprawowe, ciasta, majonez, krem czekoladowo-orzechowy do pieczywa,
czekolada, makaron, tosty maślane, ketchup, kiełbasa (białko mleka krowiego),
−
różne rodzaje sera, ciasta, budyń, czekolada, desery (orzechy),
−
mleczko pszczele i miód (pyłki),
−
niektóre rodzaje pieczywa, gotowe potrawy, produkty zastępujące mleko krowie,
desery (soja).
Żywność hipoalergiczna
Żywność hipoalergiczną stosuje się u dzieci z podwyższonym ryzykiem alergii
pokarmowej w sytuacji, kiedy niemowlę nie może być karmione piersią bądź, gdy ilość mleka
matki jest niewystarczająca. Żywność hipoalergiczna (określana jako HA) daje możliwość
uniknięcia reakcji alergicznych i może być stosowana tylko u dzieci zagrożonych alergią.
W żadnym przypadku nie może być stosowana u dzieci, u których stwierdzono już alergię.
Niemowlętom z podwyższonym ryzykiem alergii wprowadza się do diety żywność
uzupełniającą, najlepiej w 7 miesiącu życia, według zasady „jeden nowy produkt na każdy
tydzień”. Na początku można wprowadzić marchew, następnie ziemniaki, a potem mięso.
Dieta dla niemowląt z podwyższonym ryzykiem alergii pokarmowej powinna zawierać:
marchew, ziemniaki, dynię, indyka, kurczaka, mięso królika, jagnię, maliny, jagody, gotowane
jabłka. W tego typu diecie należy unikać takich produktów, jak: mleko, soja, ryby, kurze jaja,
cytrusy, zboża glutenowe, orzechy. Należy tak dobierać żywność, aby wyeliminować
wszystkie produkty uznane przez lekarza za alergeny, a jednocześnie, aby zapewnić dziecku
odpowiednie wartości odżywcze.
Profilaktyka alergii pokarmowej
Bardzo ważnym czynnikiem mającym duże znaczenie w zapobieganiu alergii pokarmowej
jest karmienie piersią noworodków i niemowląt przynajmniej do 6 miesiąca życia. Mleko
matki zawiera dużo składników korzystnie wpływających na prawidłowe dojrzewanie
przewodu pokarmowego dziecka, a tym samym zmniejszających ryzyko alergii. Podczas ciąży,
jak również podczas karmienia piersią, kobiety powinny spożywać zróżnicowane posiłki
dostarczające dużo składników odżywczych. W sytuacji, kiedy u dziecka pojawią się pierwsze
objawy alergii bądź, gdy dziecko pochodzi z rodziny wysokiego ryzyka alergicznego wówczas
kobieta powinna zastosować dietę eliminacyjną, polegającą na ograniczeniu spożycia takich
produktów, jak: krowie mleko, jaja, cytrusy, ryby, orzechy, truskawki, czekolada. Ponadto do
najważniejszych środków zapobiegawczych alergii pokarmowej zalicza się: unikanie palenia
papierosów w środowisku dziecka, rezygnacja z posiadania zwierząt domowych, częste
sprzątanie – eliminacja kurzu w otoczeniu dziecka.
Leczenie i zapobieganie alergii polega przede wszystkim na wyłączeniu z diety pokarmu
wywołującego uczulenie. Jednak oprócz diety eliminacyjnej trzeba przeprowadzić kontrolne
prowokacje, w celu wykazania wytwarzania tolerancji na pokarm szkodliwy, gdyż możliwe
jest pozbycie się nawet ciężkiej nadwrażliwości.
Rodziny zagrożone pojawieniem się nadwrażliwości powinny stosować się do
następujących zasad:
−
kobiety w okresie karmienia piersią nie powinny spożywać mleka, jaj i orzechów
przyjmując w zamian preparaty wapnia,
−
mleko matki powinno być podstawowym składnikiem żywienia niemowląt jedynie przez
pierwszych 6 miesięcy,
−
niemowlęta do 1 roku życia należy karmić w sposób mieszany, dodając im mieszanki
hipoalergiczne, które opóźniają, a nawet zapobiegają objawom alergii ze strony skóry
i układu pokarmowego,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
22
−
nie należy podawać niemowlętom stałych posiłków przez pierwszych 6 miesięcy, mleka
krowiego przez 12 miesięcy, a jaj, orzechów i ryb do 2 roku życia,
−
zaprzestać palenia papierosów oraz usunąć kurz z mieszkania, w którym przebywa
niemowlę.
4.2.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1. Na czym polega nietolerancja pokarmowa?
2. Co to jest alergia pokarmowa?
3. Co to jest alergen?
4. Jakie są objawy alergii pokarmowej ze strony układu pokarmowego?
5. Jakie są skórne objawy alergii pokarmowej?
6. Jakie są najczęstsze alergeny pokarmowe?
7. Na czym polega alergia krzyżowa?
8. Jakie alergeny mogą powodować alergie krzyżowe?
9. Na czym polega żywienie stosowane w alergiach pokarmowych?
10. Jakie produkty spożywcze mogą powodować wystąpienie objawów alergii pokarmowych?
11. Jakie są wskazania do stosowania żywności hipoalergicznej?
12. Jakie są zasady profilaktyki alergii pokarmowych?
4.2.3. Ćwiczenia
Ćwiczenie 1
Wypełnij tabelę, zamieszczoną poniżej. Dozwolone, nieuczulające warzywa opisz
w tabeli podając ilość gramów poszczególnych produktów, które można użyć w potrawach dla
osób z alergią pokarmową. Zaproponuj konkretne dania, w których podane produkty mogą
wystąpić i oblicz wartość odżywczą warzyw o określonej ilości w zaproponowanym daniu.
Pamiętaj o tym, że dieta w alergiach pokarmowych powinna dostarczać organizmowi taką
samą wartość odżywczą, co dieta u osób zdrowych.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać w literaturze tabele wartości odżywczej produktów spożywczych,
2) określić ilość gramów warzyw przypadających na określoną potrawę,
3) obliczyć wartość odżywczą (wybrane witaminy i składniki mineralne) zawartą
w określonej ilości poszczególnych warzyw użytych w danych potrawach,
4) zamieścić w tabeli propozycje dań i obliczenia,
5) zaprezentować na forum grupy wyniki pracy.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
23
Tabela do ćwiczenia 1. Wartość odżywcza niektórych warzyw zastosowanych w określonych daniach
spożywanych w przypadku alergii pokarmowej [opracowanie własne]
Wartość odżywcza warzyw
Witaminy
Składniki mineralne
Rodzaj
warzywa
Ilość gramów
danego
warzywa do
spożycia
w potrawie
Przykład
potrawy,
w której jest
wykorzystany
dany produkt
ogórki
cukinia
kalafior
kapusta
pekińska
Słodka
kukurydza
sałata
Wyposażenie stanowiska pracy:
−
literatura dotycząca diety w alergii pokarmowej,
−
tabele wartości odżywczej produktów spożywczych,
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.
Ćwiczenie 2
Przygotuj propozycję dziennego jadłospisu dla 8-letniego chłopca z alergią pokarmową.
Określ na podstawie odpowiednich tabeli norm zapotrzebowania na energię i wartości
odżywcze dzienną rację pokarmową dziecka w wieku 8 lat, opracuj zestawy potraw na
poszczególne posiłki i podaj ich wartość kaloryczną i odżywczą.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać w literaturze tabele wartości odżywczej produktów spożywczych oraz normy
żywienia u dzieci,
2) przygotować zestawienie produktów potrzebnych do opracowania jadłospisu,
3) określić ilość gramów produktów do spożycia we wszystkich posiłkach,
4) opracować poszczególne potrawy,
5) obliczyć wartość energetyczną i wartość odżywczą posiłków,
6) zaprezentować na forum grupy wyniki pracy.
Tabela 1 do ćwiczenia 2. Dzienny jadłospis dla dziecka z alergią pokarmową, wartość energetyczna
poszczególnych posiłków oraz zawartość w nich białek, tłuszczów i węglowodanów
[opracowanie własne]
Posiłek
Kaloryczność
(kcal) danego
posiłku
Ilość białka w %
i gramach (g)
w danym posiłku
Ilość tłuszczów w %
i gramach (g)
w danym posiłku
Ilość węglowodanów
w % i gramach (g)
w danym posiłku
I śniadanie
II śniadanie
obiad
podwieczorek
kolacja
Suma
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
24
Tabela 2 do ćwiczenia 2. Zawartość niektórych witamin i składników mineralnych w dziennym jadłospisie dla
dziecka z alergią pokarmową [opracowanie własne]
Wartości odżywcze
Witaminy
Składniki mineralne
Posiłek
W
it
ami
na
C
W
it
ami
n
a
B
1
W
it
ami
n
a
B
2
W
it
ami
n
a
B
6
W
it
ami
n
a
D
W
it
ami
n
a
K
Wap
ń
M
a
gn
ez
Ż
e
la
zo
Cynk
I śniadanie
II śniadanie
obiad
podwieczorek
kolacja
Wyposażenie stanowiska pracy:
−
literatura dotycząca diety w alergii pokarmowej,
−
książki kucharskie, jadłospisy, tabele wartości odżywczej produktów spożywczych.
normy żywienia i normy na energię u dzieci,
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.
Ćwiczenie 3
Opracuj zestaw 5 drugich śniadań, które dziecko z alergią pokarmową będzie zabierać ze
sobą do szkoły. Zwróć uwagę na zróżnicowanie potraw w ciągu tych 5 dni i odpowiedni dobór
produktów do wykorzystania w drugich śniadaniach, wiedząc, że dziecko ma 7 lat i jest
uczulone na białko jaja kurzego. Oblicz wartość energetyczną poszczególnych śniadań i swoje
propozycje przedstaw w formie tabeli
Sposób wykonania ćwiczenia.
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać w literaturze tabele wartości odżywczej produktów spożywczych oraz normy na
energię u dzieci i normy żywienia,
2) przygotować zestawienie produktów potrzebnych do opracowania drugich śniadań,
3) określić ilość gramów produktów do spożycia we wszystkich śniadaniach,
4) opracować potrawy śniadaniowe na poszczególne dni tygodnia,
5) obliczyć ilość kalorii drugich śniadań,
6) przedstawić propozycje w formie tabeli,
7) zaprezentować na forum grupy wyniki pracy.
Wyposażenie stanowiska pracy:
−
literatura dotycząca diety w alergii pokarmowej,
−
książki kucharskie, jadłospisy, tabele wartości odżywczej produktów spożywczych
i normy żywienia, normy na energię u dzieci,
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
25
4.2.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
wyjaśnić pojęcia nietolerancji i alergii pokarmowych?
2)
określić różne objawy alergii pokarmowej?
3)
określić rodzaje alergenów pokarmowych?
4)
określić pojęcie alergii krzyżowej?
5)
określić alergeny mogące powodować alergie krzyżowe?
6)
określić zasady diety stosowanej w alergiach pokarmowych?
7)
zaplanować dzienną rację pokarmową dla dziecka z alergią
pokarmową?
8)
zaplanować II śniadania dla dziecka z alergią pokarmową?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
26
4.3. Dieta w fenyloketonurii i galaktozemii
4.3.1. Materiał nauczania
Fenyloketonuria
Jest schorzeniem wrodzonym, przekazywanym genetycznie. Charakteryzuje się
zaburzeniem przemiany fenyloalaniny – aminokwasu będącego elementarnym składnikiem
białka. Zaburzenie to wynika z braku lub częściowego niedoboru aktywności hydroksylazy
fenyloalaninowej, enzymu umożliwiającego przemianę fenyloalaniny w tyrozynę (aminokwas).
W efekcie tego fenyloalanina gromadzi się w nadmiernych ilościach w organizmie człowieka
powodując szereg zaburzeń, m.in. dochodzi do uszkodzenia ośrodkowego układu nerwowego.
Objawy choroby u dziecka pojawiają się dopiero po porodzie, gdyż wcześniej płód rozwija się
prawidłowo, a brak enzymu jest wyrównywany przez organizm matki. W Polsce zdarza się raz
na 8000 urodzeń.
Objawy kliniczne:
−
w pierwszych tygodniach życia dziecka występują silne wymioty i zmiany skórne, pojawia
się mysi zapach,
−
w pierwszym roku życia objawy stopniowo narastają i dochodzi do opóźnienia rozwoju
umysłowego,
−
jeśli choroba nie jest leczona dochodzi do silnego upośledzenia umysłowego, powstaje
małogłowie i dzieci mają napady drgawek,
−
występuje zmniejszenie pigmentacji skóry, włosów, tęczówek, pojawiają się zmiany
zapalne na skórze, a także wymioty.
Rozpoznanie
Aby nie doprowadzić do upośledzenia rozwoju umysłowego wskazane jest
przeprowadzenie w trzeciej dobie po porodzie badań przesiewowych u wszystkich
noworodków w celu wykrycia podwyższonego poziomu fenyloalaniny we krwi.
Leczenie
Podstawowym sposobem leczenia jest ograniczenie zawartości fenyloalaniny dostarczanej
w diecie.
Dietoterapia w fenyloketonurii
Leczenie dietetyczne fenyloketonurii powinno trwać co najmniej do końca 7 roku życia
dziecka, a więc do momentu, gdy następuje zakończenie procesu mielinizacji w układzie
nerwowym (tworzenia się otoczki ochronnej z mieliny wokół włókien nerwowych).
Najskuteczniejszym sposobem leczenia jest zastosowanie diety niskofenyloalaninowej,
o ograniczonej zawartości fenyloalaniny, która zapewnia utrzymanie stężenia tego aminokwasu
we krwi na odpowiednim poziomie.
Fenyloalanina występuje we wszystkich produktach zawierających białko, dlatego też
należy spożywać żywność o niskiej zawartości białka, a produkty z dużą ilością fenyloalaniny
zastępować preparatami białkowymi pozbawionymi tego aminokwasu. Podział produktów
spożywczych z uwzględnieniem zawartości fenyloalaniny i możliwość wykorzystania tych
produktów w diecie zawiera tabela 5.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
27
Tabela 5. Podział produktów spożywczych ze względu na zawartość fenyloalaniny [10, s. 341]
Produkty
niedozwolone
jaja, ryby, mięso i wędliny, drób i przetwory; produkty mleczne: sery, jogurty,
twarogi, śmietana, lody, mleko – z wyjątkiem niewielkiej ilości stanowiącej
uzupełnienie diety w pierwszych miesiącach życia dziecka; produkty zbożowe:
tradycyjne pieczywo, mąka, kasze, makarony, płatki; pieczywo cukiernicze,
kukurydza; rośliny strączkowe: fasola, groch, soja, soczewica, bób; nasiona: mak,
siemię lniane, orzechy; czekolada, kakao, żelatyna, aspartam
Produkty dozwolone
w ściśle określonych
ilościach
warzywa, ziemniaki, owoce; ryż, chleb, makarony i wypieki wyprodukowane z mąki o
małej zawartości fenyloalaniny, pieczywo z małą zawartością białka; dżemy,
konfitury, miód, sorbety; masło, margaryna; żółtko; tapioka, sorgo
Produkty dozwolone
w ilościach
nieograniczonych
cukier, cukierki owocowe, lizaki; oleje roślinne; woda mineralna; zagęstniki
węglowodanowe (pektyny, guar, agar, mączka chleba świętojańskiego, guma arabska)
Zasady diety w fenyloketonurii
1. Dieta powinna mieć odpowiednią do potrzeb organizmu wartość energetyczną, a także
dostarczać wszystkich niezbędnych składników odżywczych, witamin, mikro–
i makroelementów.
2. Zapotrzebowanie na fenyloalaninę ustala się indywidualnie dla każdego dziecka, ponieważ
oprócz wieku i masy ciała trzeba wziąć pod uwagę poziom tego aminokwasu we krwi.
Wszystkie produkty powinny być dokładnie ważone lub odmierzane, aby zapewnić
odpowiednią ilość fenyloalaniny i białka w diecie dziecka Zapotrzebowanie na białko,
fenyloalaninę i energię w poszczególnych grupach wiekowych przedstawia tabela 6.
3. Podstawą żywienia są preparaty białkowe ubogie w fenyloalaninę lub zupełnie jej
pozbawione. Są one hydrolizatami kazeiny lub mieszanką aminokwasów, wzbogacone
w witaminy i składniki mineralne. Dzięki temu możliwe jest pokrycie zapotrzebowania
organizmu na składniki odżywcze występujące w produktach niedozwolonych.
W pierwszych miesiącach życia dziecka stosowanie diety jest proste. W jej skład wchodzą
tylko gotowe preparaty oraz w niewielkich ilościach mleko matki (zawiera ono około
3 razy mniej fenyloalaniny niż mleko krowie).
4. Potrawy z naturalnych produktów spożywczych z małą zawartością fenyloalaniny – oprócz
gotowych preparatów – wprowadza się starszym niemowlętom i dzieciom. Ułatwia to
pokrycie zapotrzebowania na składniki odżywcze u dzieci z fenyloketonurią (zdarzają się
niedobory cynku, selenu, żelaza i wapnia) oraz polepsza samopoczucie dzięki
wprowadzeniu nowych smaków i unikaniu monotonii żywieniowej.
5. Jadłospis musi być ściśle wyliczony i ułożony przy udziale lekarza i dietetyka. Preparaty
dietetyczne są dostosowane do określonego wieku i należy je zmieniać wraz z rozwojem
dziecka. Niektóre z nich, w zależności od składu, mogą stanowić jedyne źródło
pożywienia, inne natomiast służą jedynie jako uzupełnienie stosowanej diety.
6. W celu dostarczenia odpowiedniej ilości białka, energii, fenyloalaniny i innych składników
pokarmowych dzienny jadłospis dziecka powinien składać się z 5 posiłków.
7. Planując jadłospis konieczne jest kontrolowanie zawartości fenyloalaniny pochodzącej
zarówno z preparatów, jak i produktów spożywczych, tak, aby jej ilość nie przekraczała
dopuszczalnej dziennej ilości tego aminokwasu, ustalonej indywidualnie dla dziecka. Dieta
może być modyfikowana według ustaleń lekarza, można też zwiększyć ilość spożywanych
niskobiałkowych produktów naturalnych, ale cały czas należy kontrolować stężenie
fenyloalaniny we krwi. Zawartość fenyloalaniny w wybranych produktach przedstawia
tabela 7.
W prawidłowej diecie preparaty niskofenyloalaninowe (tabela 8) pokrywają 70–80 %
zapotrzebowania na białko, pozostałą jego ilość, a także ilość składników mineralnych,
witamin oraz fenyloalaniny zaspokajają dozwolone produkty naturalne.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
28
Dokładne przestrzeganie diety z uwzględnieniem produktów naturalnych i specjalnych
preparatów zapewnia prawidłowy rozwój dziecka, a odpowiednie żywienie stosowane przez
całe życie, choć nie leczy choroby, zapobiega jej skutkom.
Tabela 6. Zapotrzebowanie na białko, energię i fenyloalaninę w różnych grupach wiekowych [na podstawie 10,
s. 342]
Wiek
Energia
Białko
Fenyloalanina
1–6 miesięcy
7–12 miesięcy
1–3 lat
4–6 lat
7–9 lat
10–12 lat
młodzież/dorośli
130 kcal/kg mc/dz.
120 kcal/kg mc/dz.
1100–1250 kcal/dz.
1400–1600 kcal/dz.
2000–2200 kcal/dz.
2200–2500 kcal/dz.
2200–2500 kcal/dz.
3,0 – 3,5g/kg mc/dz.
3,0 – 3,5g/kg mc/dz.
25 g/dz.
30–35 g/dz.
35–40 g/dz.
45–50 g/dz.
0,9– 1,0 g/kg mc/dz.
30–60 mg/kg mc/dz.
30–60 mg/kg mc/dz.
20–30 mg/kg mc/dz.
15–20 mg/kg mc/dz.
10–15 mg/kg mc/dz.
10–15 mg/kg mc/dz.
5–15 mg/kg mc/dz.
Tabela 7. Zawartość fenyloalaniny w wybranych produktach w mg na 100g produktu po oczyszczeniu
[na podstawie 10, s. 344]
Produkt
Zawartość
fenyloalaniny
w mg w100 g
produktu po
oczyszczeniu
Warzywa
Ogórek, pomidor, rabarbar, seler naciowy
Skrobia ziemniaczana, marchew
Dynia, kapusta pekińska, papryka, kapusta kiszona, rzepa, rzodkiewka
Cebula, szparagi
Kapusta biała
Burak, kalarepa, kapusta czerwona, ziemniaki
Cykoria, kalafior, kukurydza, pietruszka, sałata, seler, świeże pieczarki
Brokuły, por, fasolka szparagowa
Kapusta włoska, szpinak, koncentrat pomidorowy
Brukselka
Groszek zielony
20–25
30–35
40–45
60
70
80–85
90–100
120–130
140–160
185
330
Owoce
Jabłka, śliwki, winogrona, grejpfrut
Ananas, agrest, arbuz, brzoskwinia, czereśnia, mandarynki, mango
Morela, melon, nektarynka, porzeczki, truskawki, powidła śliwkowe
Banan, czarne jagody, gruszki, kiwi, maliny, pomarańcze
Jabłka suszone
Awokado, oliwki marynowane, daktyle surowe
Rodzynki
Śliwki suszone, figi suszone
Morele suszone
Banany suszone
10–20
20–30
20–30
40–50
60–70
70–80
85
100–110
150
170
Mleko i produkty mleczne
Mleko
Śmietana
Jogurt naturalny
Jogurt owocowy, kefir, maślanka
Serwatka
160
120
200
170
29
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
29
Tabela 8. Preparaty stosowane do leczenia fenyloketonurii (zawartość w 100g produktu) [na podstawie 10, s. 343]
Nazwa
Energia
(kcal)
Białko
(g)
Tłuszcze
(g)
Węglowodany
(g)
Fenyloalanina
(mg)
Tyrozyna
(g)
Preparaty dla niemowląt
Lofenalac
460
15,0
18
60
80
0,81
XP Analog
462
13,0
23
54
0
1,44
Milupa PKU–1
MIX
514
10,1
27,6
56
0
0,92
Milupa PKU–1
282
50,3
0
20
0
3,40
Preparaty dla dzieci starszych, młodzieży i dorosłych
PAM Universal
300
75,0
0
0
0
4,5
Milupa PKU–2
295
66,8
0
8,2
0
4,5
PHenyl free (do
1 r.ż.)
406
20,0
6,6
64
0
2,0
PHenyl free 2
410
22,0
8,6
60
0
2,18
PHenyl free 2
HP
390
40,0
6,3
44
0
4,0
Preparaty dla kobiet ciężarnych
PAM–Maternal
310
77,5
0
0
0
7,3
Milupa PKU–3
288
68,0
0
3,9
0
6,0
PHenyl free 2
HP
390
40,0
6,3
44
0
4,0
Przepisy na potrawy w diecie osób z fenyloketonurią
Przepisy zamieszczone w tabelach 9, 10, 11 zostały przygotowane przez dietetyków
z Centrum Zdrowia Matki Polki w Łodzi. Skrót „PKU” oznacza produkt pozbawiony
fenyloalaniny.
Tabela 9. Przepis na tartę z kapustą kiszoną i pieczarkami [www.milupa.com.pl]
Tarta z kapustą kiszoną i pieczarkami
Składniki na ciasto
120 g margaryny, 250 g mąki PKU, 75 ml wody, 1 łyżeczka soli
Składniki na farsz
200 g kapusty kiszonej, 100 g pieczarek, 30 g cebuli, 20 g oleju rzepakowego, 15 g
mąki PKU, sól, pieprz
Sposób wykonania
ciasta
Rozetrzeć margarynę z mąką, dodać sól oraz wodę i wygnieść delikatnie ciasto,
aż będzie miękkie i elastyczne. Ciasto podzielić na dwie części i rozwałkować na
dwa placki. Jeden z nich włożyć do formy wysmarowanej tłuszczem, na który
położyć przygotowany wcześniej farsz z kapusty i pieczarek, przykryć drugim
plackiem. Brzegi placków zakleić. Tartę posmarować po wierzchu wodą i wstawić
do rozgrzanego piekarnika o temp. 220 stopni i piec przez 25 minut. Po wyłączeniu
piekarnika formę z ciastem pozostawić jeszcze na 10 minut.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
30
Sposób wykonania
farszu
Oczyszczone i pokrojone pieczarki dusić dodając olej i drobno pokrojoną cebulę.
Wcześniej ugotować pokrojoną kapustę z przyprawami (ziele angielskie, liść
laurowy, kminek). Wszystko razem połączyć, chwilę pogotować i zagęścić mąką
PKU. Doprawić do smaku
Wartość
odżywcza ciasta
PHe (fenyloalanina): 343 mg; B (białko): 1 g; T (tłuszcz): 100 g; W (węglowodany):
245 g; E (energia): 2333 kcal
Wartość odżywcza
farszu
PHe: 220 mg; B: 5 g; T: 21 g; W: 24 g; E: 278 kcal
Wartość odżywcza
całości
PHe: 563 mg; B: 6 g; T: 121 g; W: 269 g; E: 2611 kcal
Tabela 10. Przepis na faszerowaną paprykę czerwoną na gorąco [www.milupa.com.pl]
Papryka czerwona faszerowana
Składniki na ciasto
120 g papryki czerwonej (2 całe), 180 g makaronu PKU, 50 g cebuli pokrojonej
w kostkę, 100 g cukini pokrojonej w kostkę, 50 g marchwi startej na tarce, 15 g
koncentratu pomidorowego 30 %, 25 g pieczarek posiekanych, 1 ząbek czosnku
zgniecionego, 30 g oleju roślinnego, 35 g tartego chleba PKU, pieprz, sól, zioła.
Składniki na farsz
Ugotować makaron według przepisu na opakowaniu. Usmażyć na oleju cebulę
z czosnkiem, dodać pieczarki, marchew oraz cukinię, smażyć do miękkości. Dodać
koncentrat pomidorowy, tarty chleb, ugotowany makaron, wymieszać i doprawić do
smaku. Paprykę umyć, wyciąć wierzchołki, oczyścić środek z pestek i napełnić
farszem. Piec paprykę w żaroodpornym naczyniu wypełnionym niewielką ilością
wody, w piekarniku o temp. 200 stopni przez ok. 20 minut.
Wartość odżywcza
całości
PHe: 280 mg; B: 7 g; T: 1 g; W: 120 g; E: 1072 kcal
Wartość odżywcza
1 porcji
PHe: 140 mg; B: 3 g; T: 0,5 g; W: 60 g; E: 536 kcal
Tabela 11. Przepis na szaszłyki warzywne [www.milupa.com.pl]
Szaszłyki warzywne
Składniki na ciasto
20 g pieczarek, 50 g cebula, 20 g papryka czerwona, 10 g papryka zielona, 50 g
ananas z puszki, 10 g olej rzepakowy uniwersalny marynata: 1 łyżeczka miodu,
1 ząbek czosnku, 1 łyżeczka tartego imbiru, 10 g soku z cytryny
Składniki na farsz
Pokrój warzywa i pieczarki na duże kawałki, zalej marynatą (wymieszaj dokładnie
wszystkie jej składniki) i pozostaw na kilka godzin. Nadziej warzywa na patyczki
i griluj, aż będą miękkie
Wartość odżywcza
1 porcji
PHe: 76 mg; B: 2 g; T: 0,5 g; W: 20 g; E: 85 kcal
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
31
Galaktozemia
Galaktozemia jest rzadką wrodzoną chorobą metaboliczną, wynikającą z niemożności
przetworzenia przez organizmu galaktozy w energię.
Przyczyną galaktozemii jest brak aktywności enzymu przekształcającego galaktozę do glukozy.
Najczęściej choroba spowodowana jest deficytem aktywności enzymu GALT i ta jej postać
nazywana jest klasyczną galaktozemią. Występuje ona w 1 przypadku na 40000 urodzeń.
Galaktozemia jest bardzo poważną chorobą, która nierozpoznana w porę i nieleczona w 75 %
kończy się śmiercią.
Brak aktywnego enzymu powoduje, że galaktoza nie mogąc być przetworzona w glukozę,
gromadzi się w nadmiarze we krwi i tkankach. Część jej przekształca się w toksyczne związki,
które uszkadzają wiele narządów: wątrobę, nerki, mózg, układ nerwowy, jajniki i soczewki
oczu. Galaktozemię leczy się wyłącznie poprzez dietę (obowiązującą całe życie), która polega
na ograniczeniu spożycia galaktozy.
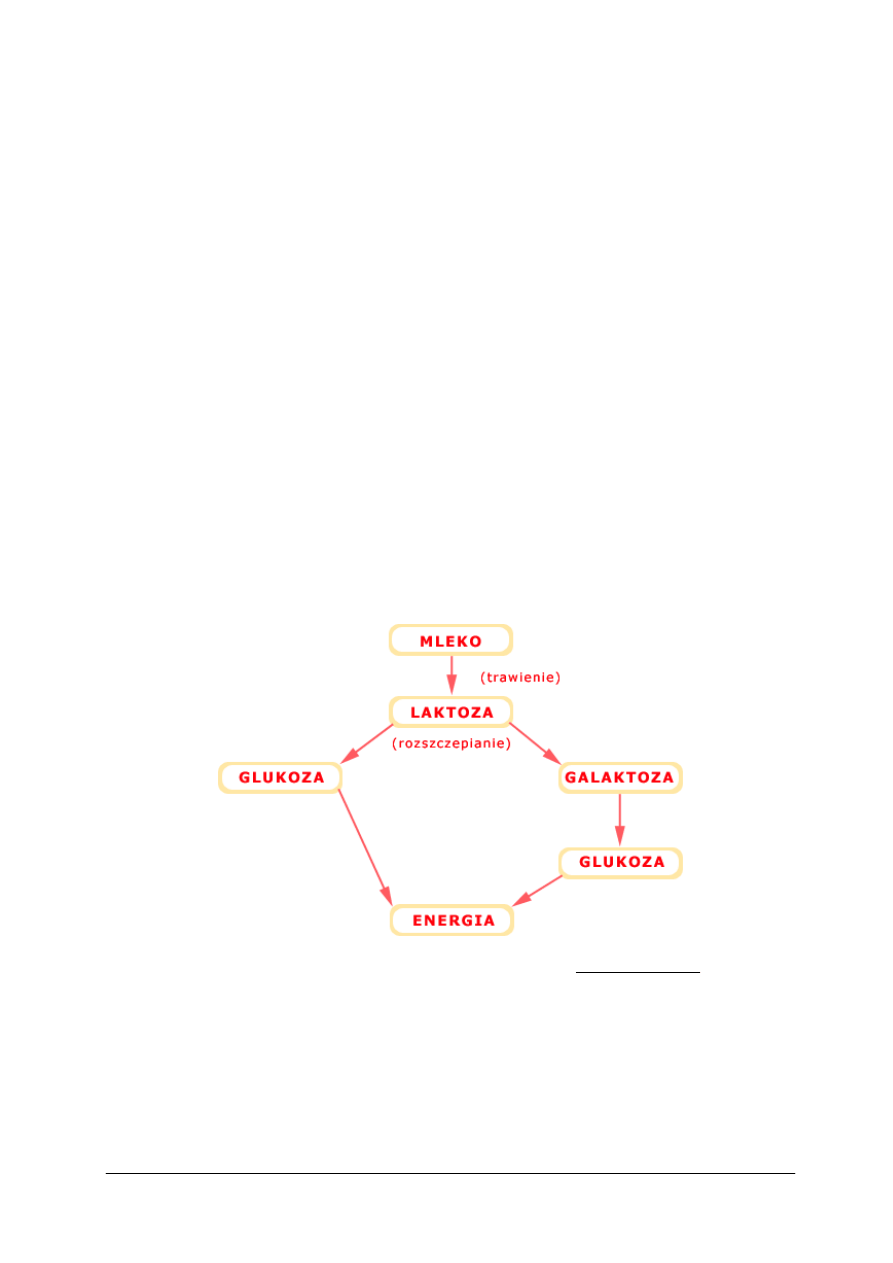
Galaktoza jest cukrem prostym, szeroko rozpowszechnionym w przyrodzie, występującym
w stanie wolnym lub związanym, w połączeniu z innymi cukrami, białkami i tłuszczami.
Głównym jej źródłem jest cukier mleczny – laktoza, która zbudowana jest z cząsteczki
galaktozy i cząsteczki glukozy. Laktoza znajduje się w mleku każdego zwierzęcia, także
w pokarmie kobiecym. Podczas trawienia uwalniana jest z pokarmu, a potem rozszczepiana
w jelicie. Uwolnione z laktozy cząsteczki galaktozy i glukozy dostają się do krwi, która
przenosi je do różnych narządów.
Produkcja energii jest podstawową funkcją żywego organizmu i odbywa się m.in. poprzez
metabolizowanie spożywanych cukrów. Ponieważ jedynym cukrem dostarczającym energii jest
glukoza, dlatego wszystkie inne muszą być przetworzone tak, aby powstała z nich glukoza
(rysunek 5).
Rys. 5. Schemat przedstawiający produkcję energii z cukrów [www.milupa.com.pl]
Objawy galaktozemii w okresie noworodkowym
Objawy choroby zaczynają być widoczne w ciągu kilku dni od rozpoczęcia karmienia
piersią lub mieszanką mleczną:
−
niechęć do jedzenia,
−
wymioty,
−
ubytek wagi,
−
apatia i senność,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
32
−
zamglenie soczewek oczu (zaćma).
Szybko narastają objawy uszkodzenia wątroby (żółtaczka), występują zaburzenia
krzepnięcia krwi, obrzęki i wodobrzusze. Powiększają się wątroba i śledziona, zaś w moczu
pojawiają się zmiany. Noworodki chore na galaktozemię są bardzo podatne na infekcje,
szczególnie wywołane bakterią Escherichia coli (E.coli). E.coli zazwyczaj powoduje
uogólnione zakażenie (zwane posocznicą), które jest najczęstszą przyczyną śmierci
noworodków.
Jeśli choroba przebiega nietypowo, z niezbyt nasilonymi objawami, głównym z nich jest
opóźnienie rozwoju dziecka.
Galaktozemia w późniejszym okresie
Galaktozemia u każdego pacjenta przebiega inaczej, stąd zarówno objawy, jak i ich
natężenie są bardzo różnorodne. Jeżeli pacjent nie będzie przestrzegał odpowiedniej diety,
mogą wystąpić u niego następujące symptomy:
−
zaburzenia rozwoju mowy (opóźnienie mowy, zaburzenia artykulacji),
−
kłopoty z nauką w szkole (szczególnie w zakresie działań matematycznych, poprawnej
pisowni i zadań graficznych),
−
drżenia rąk,
−
zachwiania równowagi.
U niektórych dzieci może także wystąpić opóźnienie rozwoju, u innych nawet jego
zahamowanie. U większości dziewcząt mających galaktozemię ujawniają się objawy
niewydolności jajników (brak cech dojrzewania płciowego, m.in. rozwoju gruczołów
piersiowych, owłosienia łonowego i pachowego oraz brak miesiączki). Uszkodzenie jajników
następuje jeszcze przed urodzeniem, ale jego efekty uwidaczniają się dopiero w wieku
kilkunastu lat. Kobiety chore na galaktozemię najczęściej są niepłodne.
Żywienie w galaktozemii
Najważniejszą zasadą żywienia bezgalaktozowego jest całkowite wykluczenie z diety
mleka i wszelkich jego przetworów, ponieważ w pożywieniu człowieka mleko jest głównym
źródłem laktozy. Stąd najwięcej galaktozy zawierają właśnie mleko i jego przetwory. Mniejsze,
choć znaczące ilości galaktozy, poza cukrem mlecznym (laktozą), zawarte są również
w białkach mleka: kazeinie i serwatce. Spośród innych produktów pochodzenia zwierzęcego
duże ilości galaktozy znajdują się w podrobach, a więc także w produktach z nich
wytworzonych. Galaktozę zawierają niemal wszystkie warzywa i owoce, ale najbardziej
przeciwwskazane w diecie, ze względu na dużą zawartość tego cukru, są warzywa strączkowe,
figi, czerwone winogrona. Produkty zabronione i dopuszczalne w diecie bezgalaktozowej
zawiera tabela 12.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
33
Tabela 12. Produkty dozwolone i zabronione w diecie osób z galaktozemią [opracowanie własne]
Produkt
Dozwolone
Niedozwolone
Mleko
i produkty
z niego
wytworzone
mieszanki mlekozastępcze:
Nutramigen, Prosobee, Isomil,
Humana SL, Bebilon sojowy
kobiece, krowie, kozie, owcze;
płynne, zsiadłe, w proszku,
skondensowane, UHT;
Sery (twarogowe, topione, żółte,
pleśniowe), jogurty, kefiry
Mięso i jego
przetwory
mięsa: wieprzowe, wołowe, cielęce,
królicze, drób, jaja
podroby: wątroba, mózg, trzustka,
grasica;
produkty spożywcze zawierające
podroby – pasztety, pasztetowa,
parówki
Tłuszcze
oleje roślinne, smalec, margaryny
roślinne (bez dodatku mleka)
masło, margaryna mleczna, śmietana,
Produkty zbożowe
mąka, makarony, kasze, pieczywo
bezmleczne, ryż, amarantus
mąka sojowa, otręby i kiełki pszenicy,
proso
Warzywa
ziemniaki, marchew, kalafior,
brokuły, kapusta, sałata, seler,
szpinak, ogórki, cukinia, cebula,
rzepa, rzodkiewka, szparagi,
kukurydza, buraki, dynia, słodka
kukurydza, zielony groszek
pomidory
Rośliny strączkowe
produkty
sojowe
niepoddawane
fermentacji (tofu)
fasola, groch, bób, soczewica;
produkty sojowe powstałe w procesie
fermentacji (sos sojowy)
Owoce
morele, grejpfruty, pomarańcze,
jabłka, banany, kiwi, gruszki
figi, winogrona (szczególnie
czerwone), papaja, melon miodowy
Sosy, dodatki
Orzechy i ziarna
Przyprawy
Orzechy: laskowe, pistacjowe,
ziemne; ziarna słonecznika, sezamu
Suche przyprawy ziołowe, sól, pieprz,
żelatyna, drożdże, majonez bez
śmietany, grzyby
majonez, ketchup
kremy mleczne
Inne
Cukier (trzcinowy, buraczany),
Słodycze: dropsy owocowe, lizaki
owocowe, „żelki”, lody „wodne”,
bezy miód
produkty przemysłu spożywczego
zawierające mleko, laktozę, kazeinę,
serwatkę, lub hydrolizat białka;
lody, czekolada
Mieszanki mlekozastępcze mogą być wykorzystane w kuchni zamiast mleka do pieczenia
ciast (np. drożdżowego), zabielania zup, przygotowania koktajli owocowych lub budyniu.
4.3.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1. Na czym polega fenyloketonuria?
2. Jakie produkty należy ograniczyć w diecie dziecka z fenyloketonurią?
3. Jakie są zasady żywienia w fenyloketonurii?
4. Dlaczego w dietoterapii fenyloketonurii stosuje się specjalne preparaty?
5. Na czym polega galaktozemia?
6. Jakie produkty należy ograniczyć w diecie osoby z galaktozemią?
7. Jakie są zasady żywienia w galaktozemii?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
34
4.3.3. Ćwiczenia
Ćwiczenie 1
Opracuj listę dostępnych na polskim rynku preparatów stosowanych w żywieniu starszych
dzieci, młodzieży i dorosłych z fenyloketonurią. Na podstawie ulotek informacyjnych
dołączonych do opakowań tych preparatów oraz innych źródeł informacji przygotuj
szczegółowe ich opisy uwzględniając ilość zawartych w tych preparatach (w 100 g produktu)
kalorii, białka, tłuszczów, węglowodanów, fenyloalaniny, tyrozyny, witamin oraz składników
mineralnych.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać w literaturze (i w Internecie) informacji na temat preparatów dostępnych na
rynku, stosowanych w dietoterapii fenyloketonurii, ich składu i zawartości różnych
składników,
2) opracować w odpowiednio skonstruowanej tabeli, zestawienie różnych preparatów
uwzględniając zawartość w nich (w 100g produktu) kalorii, białka, tłuszczów,
węglowodanów, fenyloalaniny, tyrozyny, witamin oraz składników mineralnych,
3) zaprezentować na forum grupy wyniki pracy.
Wyposażenie stanowiska pracy:
−
literatura dotycząca diety w fenyloketonurii,
−
opakowania preparatów, ulotki informacyjne do nich dołączone, specjalistyczne pisma
dietetyczne,
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.
Ćwiczenie 2
Opracuj tygodniowy jadłospis dla kobiety w wieku 26 lat chorej na fenyloketonurię,
wiedząc, że jej dzienne zapotrzebowanie na energię wynosi 2200 kcal, na białko – 54 g, zaś na
fenyloalaninę – 600 mg. W planowaniu jadłospisu uwzględnij posiłki z udziałem wybranego
preparatu z ograniczoną zawartością fenyloalaniny, stosowanego u osób dorosłych. Wylicz
ilość fenyloalaniny w posiłkach zaproponowanych w jadłospisie (jeżeli dany posiłek ją
zawiera).
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać w literaturze tabele wartości odżywczej produktów spożywczych, tabele
zawartości fenyloalaniny w produktach, informacji o preparatach dla dorosłych,
2) przygotować zestawienie produktów dopuszczalnych w diecie w fenyloketonurii,
3) uwzględnić preparaty w poszczególnych posiłkach w codziennym żywieniu na podstawie
informacji o stosowaniu, właściwościach tych preparatów,
4) opracować dzienne jadłospisy i potrawy wchodzące w skład poszczególnych posiłków,
5) obliczyć ilość fenyloalaniny dostarczonej organizmowi kobiety zarówno zawartej
w preparatach uwzględnionych w jadłospisie, jak i produktach zastosowanych
w poszczególnych posiłkach,
6) rozpisać jadłospis na 7 dni wg schematu podanego w tabeli,
7) zaprezentować na forum grupy wyniki pracy.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
35
Tabela do ćwiczenia 2. Jadłospis siedmiodniowy dla 26-letniej kobiety z fenyloketonurią [opracowanie własne]
Dzień
Śniadanie I
Ilość
fenylo-
alaniany
(mg)
Śniadanie II
Ilość
fenylo-
alaniany
(mg)
Obiad
Ilość
fenylo-
alaniany
(mg)
Kolacja
Ilość
fenylo-
alaniany
(mg)
1
2
3
4
5
6
7
Wyposażenie stanowiska pracy:
−
literatura dotycząca diety w fenyloketonurii,
−
książki kucharskie, jadłospisy, tabele wartości odżywczej produktów spożywczych, tabele
zawartości fenyloalaniny w produktach, ulotki i/lub opakowania specjalistycznych
preparatów stosowanych w dietoterapii fenyloketonurii,
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.
Ćwiczenie 3
Opracuj jak najpełniejszą listę preparatów dietetycznych, które stosowane są jako
uzupełnienie diety w galaktozemii. Podaj ich nazwy handlowe, zawartość poszczególnych
substancji, wartości odżywcze, wskazania itp. Informacje przedstaw w formie przygotowanej
przez siebie tabeli.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1) wyszukać w literaturze (i w Internecie) informacji na temat preparatów dostępnych na
rynku, które można stosować pomocniczo w dietoterapii galaktozemii, ich składu
i zawartości w nich różnych składników,
2) opracować w odpowiednio skonstruowanej tabeli, zestawienie różnych preparatów
uwzględniając zawartość w nich składników odżywczych ze szczególnym uwzględnieniem
ilości białka, wartości energetycznej, zawartości cukrów,
3) zaprezentować na forum grupy wyniki pracy.
Wyposażenie stanowiska pracy:
−
literatura dotycząca diety w galaktozemii,
−
opakowania preparatów ulotki informacyjne do nich dołączone, specjalistyczne pisma
dietetyczne,
−
materiały piśmiennicze,
−
arkusze papieru formatu A4,
−
komputer z oprogramowaniem, dostępem do Internetu i drukarką.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
36
4.3.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1) określić na czym polega fenyloketonuria?
2) określić produkty, jakie należy ograniczyć w diecie dziecka
z fenyloketonurią?
3) określić zasady żywienia w fenyloketonurii?
4) określić na czym polega galaktozemia?
5) określić produkty, jakie należy ograniczyć w diecie osoby
z galaktozemią?
6) określić zasady żywienia w galaktozemii?
7) opracować jadłospis dla osoby chorej na fenyloketonurię?
8) wymienić gotowe preparaty dietetyczne stosowane w fenyloketonurii
i galaktozemii?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
37
5. SPRAWDZIAN OSIĄGNIĘĆ
INSTRUKCJA DLA UCZNIA
1. Przeczytaj uważnie instrukcję.
2. Podpisz imieniem i nazwiskiem kartę odpowiedzi.
3. Zapoznaj się z zestawem zadań testowych.
4. Test zawiera 20 zadań. Do każdego zadania dołączone są 4 odpowiedzi. Tylko jedna jest
prawidłowa.
5. Udzielaj odpowiedzi na załączonej karcie odpowiedzi, stawiając w odpowiedniej rubryce
znak X. W przypadku pomyłki należy błędną odpowiedź zaznaczyć kółkiem, a następnie
ponownie zakreślić odpowiedź prawidłową.
6. Pracuj samodzielnie, bo tylko wtedy będziesz miał satysfakcję z wykonanego zadania.
7. Jeśli udzielenie odpowiedzi będzie Ci sprawiało trudność, wtedy odłóż jego rozwiązanie na
później i wróć do niego, gdy zostanie Ci wolny czas.
8. Na rozwiązanie testu masz 40 minut.
Powodzenia!
ZESTAW ZADAŃ TESTOWYCH
1. Diety niestandardowe stosowane są w przypadkach schorzeń wynikających z
a) nietolerancji organizmu na różne składniki pokarmowe.
b) nietolerancji produktów bezglutenowych.
c) tolerancji przez organizm jedynie białek.
d) braku odporności organizmu.
2. Schorzeniem niewymagającym stosowania diety niestandardowej jest
a) celiakia.
b) fruktozemia.
c) galaktozemia.
d) zapalenie wątroby.
3. Choroba trzewna to długotrwała nietolerancja
a) galaktozy.
b) glutenu.
c) fruktozy.
d) glikogenu.
4. Duży wpływ na pojawienie się celiakii u dziecka może mieć
a) karmienie piersią dziecka dłużej niż 6 miesięcy od jego urodzenia.
b) predyspozycja genetyczna.
c) niedowaga.
d) jego płeć.
5. W celu zapobiegania wystąpieniu celiakii produkty glutenowe powinno wprowadzać się
do diety dziecka dopiero
a) w 11–12 miesiącu życia.
b) w 8–9 miesiącu życia.
c) w 5–6 miesiącu życia.
d) w 3–4 miesiącu życia

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
38
6. Z diety w celiakii należy wykluczyć
a) produkty z kukurydzy.
b) mąkę gryczaną.
c) skrobię ryżową.
d) mąkę pszenną.
7. Spośród produktów mięsnych dopuszczalne w celiakii jest spożywanie
a) wieprzowiny.
b) baraniny.
c) dziczyzny.
d) parówek.
8. W jadłospisie osoby z celiakią wskazane są potrawy
a) z dodatkiem ostrych przypraw.
b) z dużą zawartością tłuszczu.
c) gotowane.
d) smażone.
9. Niedobór w układzie pokarmowym enzymów trawiących dwucukry powoduje
zmniejszone przyswajanie
a) laktozy.
b) lipazy.
c) fruktozy.
d) glukozy.
10. Alergia to wzmożona reakcja układu immunologicznego skierowana przeciwko
pochodzącym z
a) wewnątrz organizmu substancjom powodującym reakcję alergiczną.
b) układu pokarmowego substancjom powodującym reakcję alergiczną.
c) zewnątrz substancjom powodującym reakcję alergiczną.
d) ziół substancjom powodującym reakcję alergiczną.
11. Dzieci najczęściej uczulone są na
a) kalafior.
b) mleko krowie.
c) produkty zbożowe z gryki.
d) produkty zbożowe z kukurydzy.
12. U osób dorosłych objawy alergii najczęściej pojawiają się po spożyciu produktów
a) zawierających białko pochodzenia zwierzęcego.
b) z dużą ilością tłuszczów.
c) przetworzonych mięsnych.
d) pochodzenia roślinnego.
13. Spośród ziół i przypraw wysokie ryzyko wystąpienia alergii powoduje dodatek do potraw
a) liści laurowych.
b) oregano.
c) wanilii.
d) szałwi.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
39
14. Alergie krzyżowe pojawiają się najczęściej u osób uczulonych na
a) skorupiaki.
b) sierść kota.
c) pyłki roślin.
d) słońce.
15. Spośród zbóż najrzadszym alergenem jest
a) pszenica.
b) owies.
c) żyto.
d) gryka.
16. Spośród warzyw i roślin strączkowych swoich właściwości uczulających nie traci pod
wpływem gotowania (wysokiej temperatury)
a) fasola.
b) soczewica.
c) soja.
d) ziemniak.
17. Fenyloketonuria jest schorzeniem wynikającym z
a) uszkodzenia autonomicznego układu nerwowego.
b) zaburzenia metabolizmu węglowodanów.
c) niedoboru fenyloalaniny w organizmie.
d) nadmiaru fenyloalaniny w organizmie.
18. Produktami dozwolonymi w diecie niskofenyloalaninowej są
a) ser, śmietana, jogurt.
b) oleje roślinne.
c) mięso.
d) jaja.
19. Galaktoza jest
a) wielocukrem
szeroko
rozpowszechnionym
w
przyrodzie,
występującym
w połączeniu z tłuszczami.
b) cukrem prostym szeroko rozpowszechnionym w przyrodzie, występującym
w połączeniu z tłuszczami.
c) cukrem prostym szeroko rozpowszechnionym w przyrodzie, występującym
w połączeniu z tłuszczami, białkami i innymi cukrami.
d) wielocukrem
szeroko
rozpowszechnionym
w
przyrodzie,
występującym
w połączeniu z tłuszczami, białkami i innymi cukrami.
20. Produkty dozwolone w diecie osoby chorej na galaktozemię to
a) smalec i oleje roślinne.
b) sery twarogowe i topione.
c) mleko kobiece i mleko w proszku.
d) produkty zawierające podroby (np. wątróbkę).
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
40
KARTA ODPOWIEDZI
Imię i nazwisko ...............................................................................
Planowanie diet niestandardowych
Zakreśl poprawną odpowiedź.
Nr
zadania
Odpowiedź
Punkty
1
a
b
c
d
2
a
b
c
d
3
a
b
c
d
4
a
b
c
d
5
a
b
c
d
6
a
b
c
d
7
a
b
c
d
8
a
b
c
d
9
a
b
c
d
10
a
b
c
d
11
a
b
c
d
12
a
b
c
d
13
a
b
c
d
14
a
b
c
d
15
a
b
c
d
16
a
b
c
d
17
a
b
c
d
18
a
b
c
d
19
a
b
c
d
20
a
b
c
d
Razem:

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
41
6. LITERATURA
1. Bujko J. (red.): Podstawy dietetyki. Wyd. SGGW, Warszawa 2006
2. Czerwieńska D., Gulińska E.: Podstawy żywienia człowieka. WSiP, Warszawa 2005
3. Gawęcki J., Hryniewiecki L.: Żywienie człowieka. Podstawy nauki o żywieniu. PWN,
Warszawa 2000
4. Gertig H., Gawęcki J.: Słownik terminów żywieniowych. PWN, Warszawa 2001
5. Hasik J., Gawęcki J.: Żywienie człowieka zdrowego i chorego. PWN, Warszawa 2000
6. Janicki K. (red): Domowy poradnik medyczny. PZWL, Warszawa 2004
7. Kunachowicz H., Nadolna I., Przygoda B., Iwanow K.: Liczymy kalorie. PZWL,
Warszawa 2004
8. Kunachowicz H., Czarnowska-Misztal E., Turlejska H.: Zasady żywienia człowieka.
WSiP, Warszawa 2006
9. Szczepańska A.: Dieta łatwo strawna. PZWL, Warszawa 2001
10. Włodarek D.: Dietetyka. Format-AB, Warszawa 2005
11. Ziemlański Ś. (red.): Normy żywienia człowieka. Fizjologiczne podstawy. PZWL,
Warszawa 2001
12. Ziemlański Ś.: Podstawy prawidłowego żywienia człowieka. Zalecenia żywieniowe dla
ludności w Polsce. Wyd. Instytut Danone, Warszawa 1998
Wyszukiwarka
Podobne podstrony:
dietetyk 321[11] z3 08 n
dietetyk 321[11] z3 08 u
dietetyk 321[11] z3 08 n
dietetyk 321[11] z3 07 n
dietetyk 321[11] z3 07 u
dietetyk 321[11] z2 08 n
dietetyk 321[11] z2 08 u
dietetyk 321[11] z3 02 u
dietetyk 321[11] z3 03 u
dietetyk 321[11] z3 03 n
dietetyk 321[11] z3 06 u
dietetyk 321[11] z3 01 n
dietetyk 321[11] z3 02 n
dietetyk 321[11] z3 06 n
dietetyk 321[11] z3 05 n
dietetyk 321[11] z3 01 u
dietetyk 321[11] z3 09 u
dietetyk 321[11] z3 04 n
dietetyk 321[11] z3 04 u
więcej podobnych podstron