
1
Traumatologia narządów ruchu

2
Traumatologia narządów ruchu - uraz
Uraz (trauma) – jest to działanie czynnika zewnętrznego
wywołujące zmiany anatomiczne, czynnościowe,
miejscowe i ogólne. Uraz zaliczamy do chorób
ogólnoustrojowych, gdzie niepożądanym efektem może
być bezczynność ruchowa, która pogłębia patologię
urazową.
Najbardziej niekorzystnym elementem w leczeniu chorych
urazowych jest unieruchomienie. 100% chorych
urazowych wymaga rehabilitacji, niekoniecznie
związanej z chorym narządem.
Podstawowy cel rehabilitacji to usunięcie skutków
unieruchomienia związanego z:
1. Leżeniem;
2. Unieruchomieniem zewnętrznym;
3. Unieruchomieniem wewnętrznym.

3
Traumatologia narządów ruchu - uraz
Unieruchomienie zewnętrzne to:
• opatrunek gipsowy, szyny, tutory;
• opatrunki watowe – opaskowe, aparaty ortopedyczne.
Unieruchomienie wewnętrzne to – materiały
zespalające kości np. druty, blachy, śruby.
Podział urazów.
1. Mechaniczne
• bezpośrednie – do uszkodzenia tkanek dochodzi w
miejscu zadziałania urazu spowodowanego przez
wypadki komunikacyjne, przemysłowe, postrzały,
złamania samoistne (uderzenie, stłuczenie lub
zmiażdżenie);
• pośrednie – uszkodzenie powstaje z dala od miejsca
urazu wskutek przemieszczenia sił (skręcenie,
nadwichnięcie, zwichnięcie, złamanie skośne lub
spiralne);
2. Termiczne – oparzenia, odmrożenia.

4
Traumatologia narządów ruchu - uraz
Do najczęściej występujących uszkodzeń urazowych należą:
stłuczenie tkanek – dochodzi do wylewów krwawych w
tkankach, zasinienia, obrzęków skóry a zmianom tym
towarzyszy ból o różnym natężeniu.
skręcenie – naderwanie więzadeł, torebki stawowej, błony
maziowej, w wyniku czego dochodzi do wysięku
śródstawowego, krwiaka, bólu i obrzęku.
zwichnięcie – przemieszczenie względem siebie
powierzchni stawowych. Często towarzyszy wylew krwi do
stawu, uszkodzenie więzadeł, torebki stawowej a czasem
ścięgien, nerwów i chrząstek stawowych.
złamanie – przerwanie ciągłości kości na skutek urazu
bezpośredniego lub pośredniego.

5
Traumatologia narządów ruchu - uraz
Na skutek silnego urazu może dojść do wstrząsu.
Wstrząs – jest to niewydolność krążenia na poziomie
komórkowym (załamanie krążenia w ustroju).
Objawy kliniczne:
• chory jest blady;
• zaburzenie świadomości;
• pokryty potem, pobudzony ruchowo;
• przyspieszone, niemiarowe tętno;
• obniżone ciśnienie, zapadnięte żyły;
• oddech płytki, przyspieszony;
• stan chorego ciężki.

6
Złamania kości
Złamanie – jest wynikiem nagle działającej dużej siły.
Energia kinetyczna przenosi się na kość, niszczy mięśnie i
otaczające tkanki miękkie. Każdemu złamaniu towarzyszy
krwiak pourazowy, martwica tkanek miękkich i miejscowy
obrzęk.
Złamania dzielimy na:
• otwarte – przerwanie ciągłości kości z uszkodzeniem
powłok (skóra, powięź, mięśnie);
• zamknięte – przerwanie ciągłości kości bez uszkodzenia
powłok:
- stabilne – nastawiamy;
- niestabilne – operujemy.

7
Złamania kości
Złamanie wywołuje:
• przerwanie naczyń okostnej;
• przerwanie naczyń śródkostnej;
• przerwanie naczyń jamy szpikowej;
• przerwanie naczyń przylegających mięśni.
Gojenie złamań:
1. Etap krwiaka – dochodzi do krzepnięcia w ciągu 6-8
godzin;
2. Etap rozrastania się tkanki łącznej;
3. Etap rozwoju młodej kostniny – rozwój trwa ok. 2-3
tygodnie;
4. Etap przekształcania kostniny łącznotkankowej w kość
włóknistą – powstaje tzw. zrost kliniczny w ciągu ok. 2
miesięcy;
5. Etap stopniowej mineralizacji (zrostu włóknistego);
6. Etap przebudowy na dojrzałą tkankę kostną.
Zrost tkanki kostnej w dobrych warunkach trwa ok. 6
tygodni (kość ramienna, piszczelowa), natomiast zrost
kości dużych (np. udowa) trwa ok. 8-10 tygodni.
8
Złamania kości
Charakter złamań dorosłych i dzieci.
Charakter
złamań
Dzieci
Dorośli
kość
elastyczna
twarda
okostna
gruba
cienka
rozkawałkowanie
rzadko
często
zrost
gwałtowny
wolny
brak zrostu
rzadko
często
rozmodelowanie
znaczne
niewielkie
U osób starszych kości są osteoporotyczne i kruche –
pękają na kawałki – złamania typu „tłukącego się szkła”.
U dzieci kości są elastyczne, nie dochodzi do przerwania
okostnej – złamania typu „zielonej gałązki”.

9
Złamania kości – postępowanie
rehabilitacyjne
Podstawowe zasady leczenia złamań.
1. Natychmiastowa anatomiczna rekonstrukcja,
nastawienie odłamów kostnych.
2. Dokładne i nieprzerwane unieruchomienie złamania aż
do uzyskania zrostu kostnego.
3. Jak najszybsze rozpoczęcie czynności przez narząd ruchu
(włącznie z uszkodzonym odcinkiem).
Postępowanie lecznicze w okresie
unieruchomienia.
1. Nauczenie chorego sposobów odciążania okolic ciała
narażonych na ucisk, powstanie odleżyn itp..
2. Zapobieganie powstawaniu zakrzepów i powikłań
ogólnoustrojowych przez prowadzenie ćwiczeń
oddechowych, ogólnousprawniających i napięć
izometrycznych mięśni.

10
Złamania kości – postępowanie
rehabilitacyjne
3. Zapobieganie zanikom mięśniowym i utrzymanie pełnej
ruchomości stawów nie objętych unieruchomieniem
przez stosowanie ćwiczeń czynnych wolnych i czynnych
z oporem.
4. Zapobieganie zanikom mięśni i zrostom tkanek miękkich
okołostawowych w unieruchomieniu poprzez stosowanie
napięć izometrycznych mięśni, ćwiczeń
kontralateralnych i ipsilateralnych.
5. Kontrola ukrwienia, czucia powierzchownego i ruchów
palców.
6. Przygotowanie chorego do chodzenia o kulach w
przypadku uszkodzeń kończyn dolnych przez
wzmocnienie mięśni tułowia, kończyn górnych, obręczy
kończyny górnej i stopniową pionizację.
7. Nauka czynności związanych z samoobsługą w celu
uniezależnienia chorego od otoczenia.

11
Złamania kości – postępowanie
rehabilitacyjne
Postępowanie po zdjęciu unieruchomienia.
1. Usprawnianie chorej kończyny rozpoczynamy od ćwiczeń
czynno-biernych w celu zmniejszeni odruchowego
napięcia mięśni.
2. Przy słabym wzroście złamania w celu zwiększenia
zakresu ruchów czynnych stosujemy ćwiczenia czynne w
odciążeniu.
3. W celu zmniejszenia lub usunięcia bolesności stawu
kinezyterapię uzupełnia się leczeniem fizykalnym.
4. W przypadku przykurczów w miarę możliwości stosuje się
ćwiczenia metodą poizometrycznej relaksacji mięśni lub
ćwiczenia redresyjne poprzedzone rozgrzewającymi
zabiegami fizykalnymi.

12
Ogólne zasady udzielania pierwszej pomocy
w złamaniach
Rozpoznanie złamania:
• ból i obrzęk w okolicy urazu;
• nieprawidłowe ustawienie kości (np. nienaturalne
ustawienie stopy w przypadku złamania podudzia);
• nieprawidłowa ruchomość w miejscu złamania, której
może towarzyszyć tarcie o siebie odłamów kostnych;
• krwawienie lub zasinienie w okolicy urazu;
• obecność fragmentów kostnych lub końców złamanej
kości w ranie;

13
Ogólne zasady udzielania pierwszej pomocy
w złamaniach
Zalecenia ogólne:
• poszkodowanego należy jak najmniej poruszać, gdyż
grozi to dodatkowym uszkodzeniem okolicznych tkanej
oraz samej kości;
• ranę w miejscu urazu należy nakryć jałowym
opatrunkiem i w marę potrzeby opanować krwawienie
(opatrunek uciskowy);
• złamań i zwichnięć nie należy nastawiać, a jedynie je
unieruchamiać (w przypadku złamań unieruchamiamy dwa
sąsiednie stawy);
• kończyny górne unieruchamia się do tułowia a dolne
jedną do drugiej;
• należy walczyć z rozwijającym się wstrząsem, układając
poszkodowanego w pozycji przeciwwstrząsowej, uważając
przy tym, aby nie poruszać uszkodzoną kością;
• nie należy podawać poszkodowanemu płynów i jedzenia;
• w każdym przypadku złamania należy wezwać
pogotowie.

14
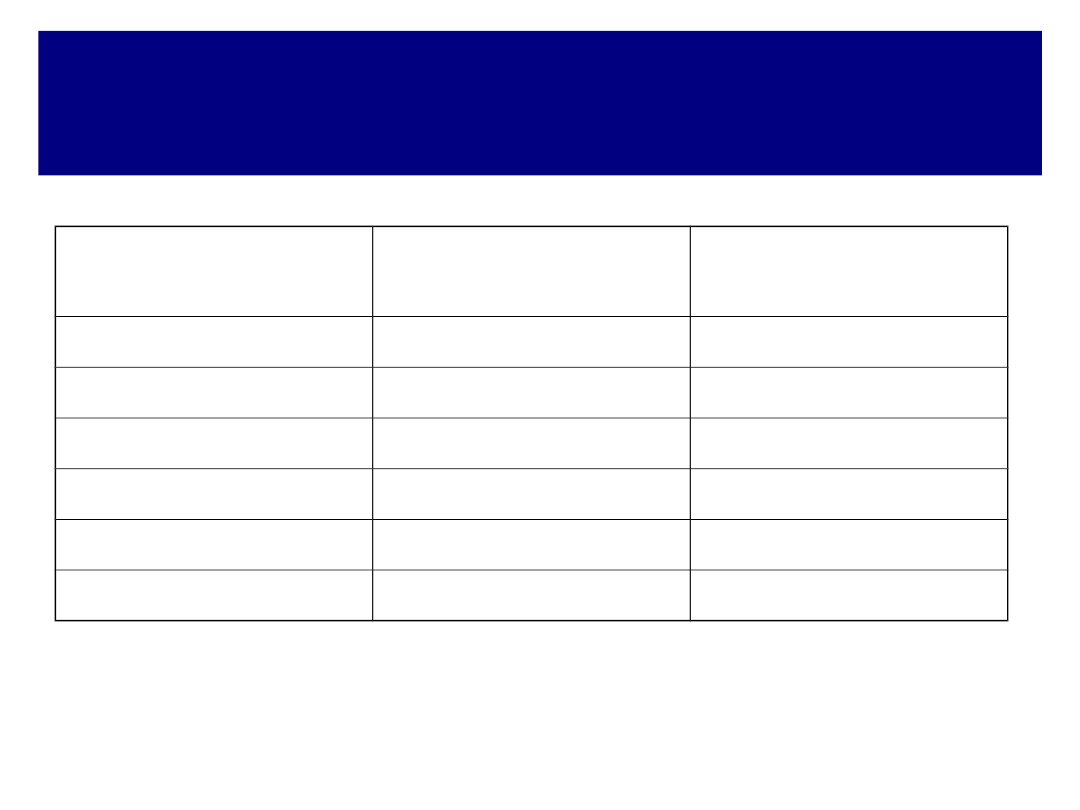
Najczęstsze złamania kości kończyny górnej
Złamania kości ramiennej.
złamania szyjki kości ramiennej – są to złamania typu
przywiedzeniowego lub odwiedzeniowego (częściej u
kobiet).
Leczenie – korekcja i unieruchomienie w opatrunku typu
Dessaulta na okres ok. 4 tygodni.
złamania trzonu kości ramiennej – często złamania
spiralne z przemieszczeniem odłamów. Złamania są trudne
do nastawienia i nierzadko powikłane zrostem opóźnionym.
W 10% przypadków dochodzi do uszkodzenia nerwu
promieniowego.
Objawy uszkodzenia:
ręka opadająca;
brak czynnego zgięcia grzbietowego nadgarstka,
wyprostu palców i kciuka;
ograniczenie ruchów nawracania przedramienia;
zaburzenie czucia na grzbietowej powierzchni
przedramienia i ręki.
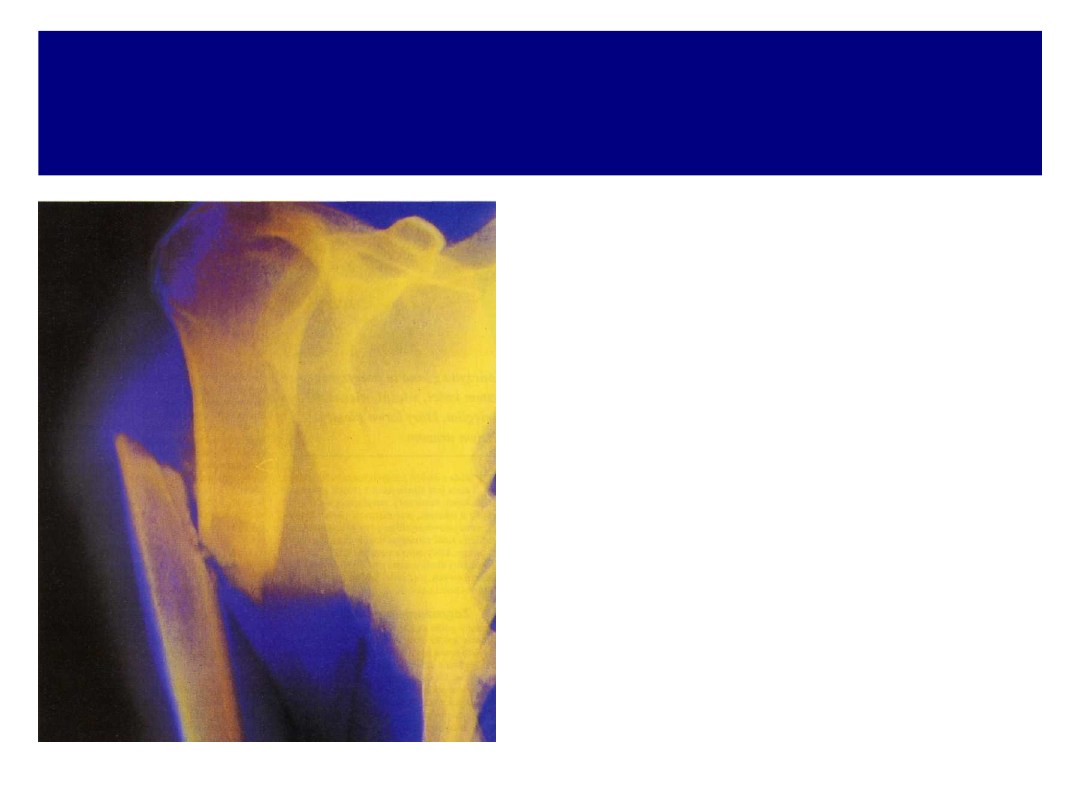
15
Najczęstsze złamania kości kończyny górnej
Złamanie kości ramiennej
z przemieszczeniem

16
Najczęstsze złamania kości kończyny górnej
Leczenie – zachowawcze, operacyjne tylko w powikłaniach.
Należy rozpoznać typ uszkodzenia nerwu.
złamania dolnej nasady kości ramiennej – są to złamania
typu wyprostnego, zgięciowego oraz pośrednie
(najczęściej wieloodłamowe). W przypadku złamań z
rozkawałkowaniem kości mamy do czynienia ze
zwichnięciem stawu łokciowego.
Powikłania:
uszkodzenie nerwu łokciowego i promieniowego;
uszkodzenie tętnicy ramiennej i promieniowej;
przykurcz Volkmanna.
Leczenie – zachowawcze, operacyjne w powikłaniach.

17
Najczęstsze złamania kości kończyny górnej
Złamania dalszej nasady kości promieniowej.
złamanie wyprostne typu Collesa – powstaje przy upadku
lub urazie działającym na dłoń. Kość promieniowa łamie się
powyżej stawu nadgarstkowego (częściej u kobiet).
złamanie zgięciowe typu Smitha – powstaje przy upadku
na grzbiet ręki.
Unieruchomienie w w/w wypadkach obejmuje obie kości
przedramienia i rękę do głów kości śródręcza – od 4 do 6
tygodni.
Leczenie – zachowawcze.
Częste występowanie zespołu Sudecka.

18
Najczęstsze złamania kości kończyny górnej
Ogólne zasady usprawniania po złamaniu kończyny
górnej:
• ćwiczenia oddechowe;
• ćwiczenia czynne odcinków nie objętych gipsem;
• ćwiczenia izometryczne odcinków objętych gipsem (10
serii po 10 napięć);
• ćwiczenia ułożeniowe (unoszenie i opuszczanie kończyny
objętej gipsem);
Po stwierdzeniu zrostu kostnego i zdjęciu unieruchomienia:
• ćwiczenia czynne w odciążeniu w systemie ciężarkwo-
bloczkowym w leżeniu na plecach;
• ćwiczenia czynno-bierne lub samowspomagane w siadzie;
• ćwiczenia czynne pod kontrolą;
• ćwiczenia ogólnousprawniające;
Fizykoterapia: krioterapia, jontoforeza (ksylokaina,
profenid), laser, hydroterapia.
Farmakoterapia.

19
Uszkodzenia miednicy
Przyczyny uszkodzeń miednicy:
gwałtowny skurcz mięśni;
uraz bezpośredni – zgniecenie, przejechanie;
uraz pośredni – przeniesienie siły urazu działającego na
kończyny np. skok z wysokości, uraz komunikacyjny typu
„deski rozdzielczej”.
Rodzaje złamań:
złamania izolowane – dotyczą najczęściej jednej kości.
Złamania kości łonowej, kości kulszowej lub talerza kości
biodrowej bez przemieszczenia odłamów – wymagają leżenia
w łóżku ok. 6 tygodni.
złamania wielomiejscowe – większość złamań kości
łonowych i kości kulszowych mogą się łączyć z uszkodzeniem
stawów krzyżowo-biodrowych lub złamaniami kości biodrowej
z jej przemieszczeniem.
złamania złożone – połączone z nadwichnięciem i
zwichnięciem odłamów – uszkodzenie pierścienia miednicy.

20
Uszkodzenia miednicy
Objawy złamania miednicy:
• ból samoistny w okolicy uszkodzenia, nasilający się w
czasie próby ruchu;
• bolesność w czasie próby rozchylania lub ściskania
talerzy biodrowych;
• skrócenie kończyny dolnej (złamanie z przemieszczeniem
odłamów) po stronie przemieszczenia;
• zniekształcenie obrysów miednicy;
• zatrzymanie moczu – w przypadku uszkodzenia cewki
moczowej.
Powikłania:
• wstrząs – przy poważniejszych uszkodzeniach miednicy;
• uszkodzenie pęcherza moczowego i cewki moczowej;

21
Uszkodzenia miednicy
Leczenie:
• Zachowawcze – w przypadku złamań miednicy
prostych, bez powikłań. Złamania połączone z
przemieszczeniem odłamów wymagają nastawiania
wyciągiem lub ręcznego nastawiania i unieruchomienia.
• Zespołowe leczenia operacyjne (ortopeda, chirurg
ogólny, urolog) – w złamaniach powikłanych
uszkodzeniami narządów jamy brzusznej lub miednicy.
22
Ogólne zasady udzielania pierwszej pomocy
w złamaniach

23
Najczęstsze złamania kończyny dolnej
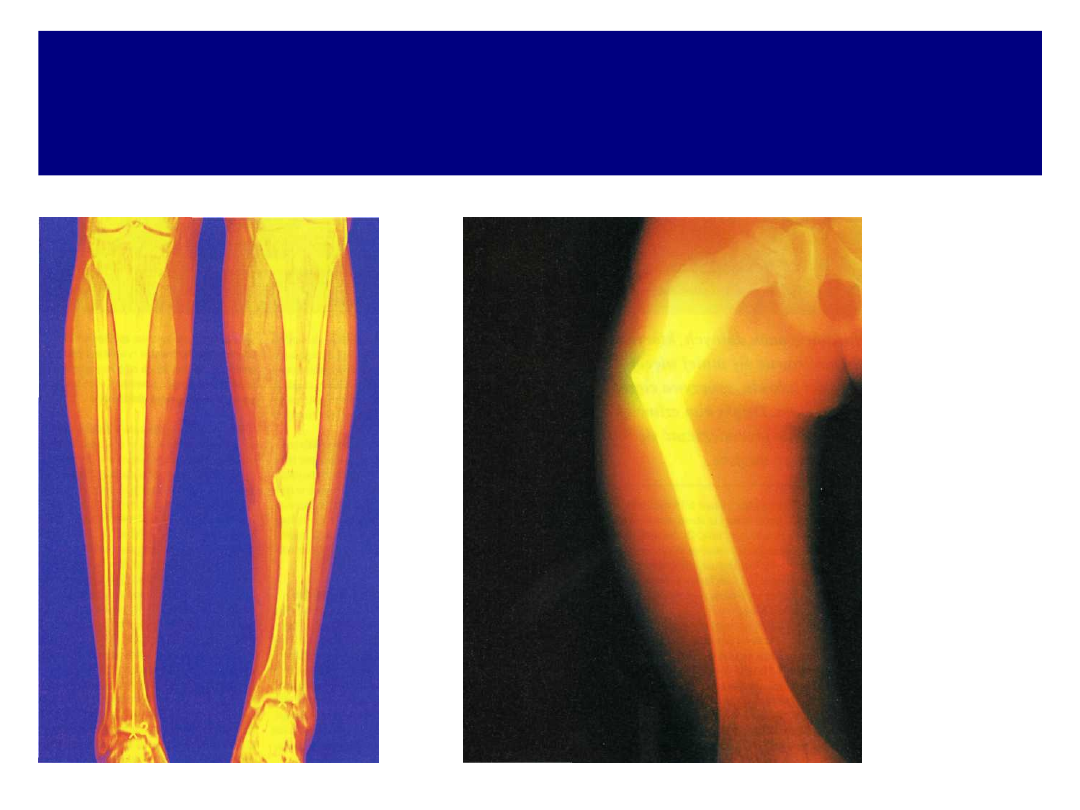
Złamania szyjki kości udowej.
Stanowią one uszkodzenia typowe dla wieku starczego w
związku z rzeszotnieniem kości, osłabieniem mięśni i
zmniejszeniem sprawności. Najczęściej dochodzi do
złamań z przemieszczeniem odłamów.
Podział złamań:
• złamanie podgłowowe – rokujące najgorzej;
• złamanie przezszyjkowe;
• złamanie przykrętarzowe – rokujące najlepiej.
Złamanie szyjki zaklinowane (bez przemieszczenia) - może
powodować nieduże bóle w czasie chodzenia, z tego
powodu może być początkowo przeoczone, a rozpoznane
dopiero po rozklinowaniu odłamów.

24
Najczęstsze złamania kończyny dolnej
Leczenie:
Kończyna zostaje bez opatrunku gipsowego, zabezpiecza
się ją przed rotacją zewnętrzną szyną lub łuską gipsową.
W pierwszych dniach po złamaniu zaleca się:
• ćwiczenia czynne stopy;
• ćwiczenia izometryczne mięśnia czworogłowego;
• ćwiczenia kontralateralne;
• ćwiczenia zginania i prostowania w stawie biodrowym i
kolanowym;
Po 2-3 tygodniach – ruchy przywodzenia i
odwodzenia (ruchy rotacyjne pod koniec usprawniania).
Po 4 tygodniach – nauka chodzenia z odciążeniem
kończyny (chód dwutaktowy z naprzemienną symetryczną
pracą mięśni kończyn górnych).

25
Najczęstsze złamania kończyny dolnej
Złamanie szyjki z przemieszczeniem:
• bolesność przy próbach ruchu w stawie biodrowym;
• ustawienie kończyny w rotacji zewnętrznej i
przywiedzeniu;
• skrócenie kończyny – przy dużym przemieszczeniu
odłamów.
Leczenie:
1. Zachowawcze (wyjątkowo);
Opatrunek gipsowy obejmuje miednicę i sięga do kostek.
Dobór ćwiczeń w początkowym okresie:
- ćwiczenia czynne stopy;
- ćwiczenia izometryczne mięśni objętych gipsem;
- ćwiczenia kontralateralne;
- ćwiczenia oddechowe;
- ćwiczenia ogólnousprawniające.

26
Najczęstsze złamania kończyny dolnej
Dobór ćwiczeń po zdjęciu gipsu:
• ćwiczenia bierne;
• ćwiczenia czynno-bierne;
• ćwiczenia wspomagane;
• ćwiczenia w odciążeniu, w odciążeniu z oporem;
• ćwiczenia z oporem;
• nauka chodu.
2. Operacyjne zespolenie odłamów – endoproteza.
Zasadą postępowania ortopedycznego jest jak najszybsze
uruchomienie, spionizowanie i umożliwienie pacjentowi
chodzenia.
w płaszczyźnie strzałkowej

27
Najczęstsze złamania kończyny dolnej
Złamanie kości goleni.
Podział złamań:
• Złamanie górnej przynasady kości piszczelowej –
mechanizm bezpośredni (złamanie otwarte) lub
mechanizm pośredni (złamanie zamknięte).
Najniebezpieczniejsze są złamania otwarte i uszkodzenia
skóry (grozi infekcją).
• Złamania trzonu kości piszczelowej – rozróżniamy
złamanie poprzeczne (mechanizm zgięcia), skośne
(mechanizm odwiedzenia lub przywiedzenia) oraz spiralne
(mechanizm skręcenia).
Złamania nastawia się doraźnie zachowawczo.
Leczenie operacyjne – jeżeli złamania trudno nastawić lub
nastawienie utrzymać (złamania skośne lub spiralne).
• Złamania dolnej przynasady i złamania kostek.

28
Najczęstsze złamania kończyny dolnej
Ogólne wskazówki do usprawniania.
Okres początkowy:
• ćwiczenia izometryczne mięśnia czworogłowego,
trójgłowego i pośladkowych;
• ćwiczenia ułożeniowe – kończynę z gipsem unosi się do
góry (poprawa krążenia);
• ćwiczenia ogólnousprawniające.
Usprawnianie po zdjęciu gipsu:
• ćwiczenia w stawie kolanowym
- ćwiczenia czynno-bierne, wspomagane i
samowspomagane;
- ćwiczenia w odciążeniu, odciążeniu z oporem.

29
Powikłania złamań
Powikłania:
1. Zrost opóźniony;
2. Zrost w wadliwym ustawieniu;
3. Staw rzekomy;
4. Martwica kości;
5. Przykurcz ischemiczny Volkmanna;
6. Zespół Sudecka;
7. Przykurcze i zesztywnienia;
8. Skostnienia pozaszkieletowe;
9. Zaniki mięśni;
10.Odleżyny – na krętarzu kości krzyzowej, kłykciach
kości udowej, kości piszczelowej i pięty.

30
Powikłania złamań – stawy rzekome
Staw rzekomy jest to:
• utrwalony brak zrostu między dwoma odłamami;
• końcowe zejście wygasłych procesów naprawczych w
szczelinie złamań;
• jedno z najpoważniejszych niepowodzeń w leczeniu
złamań, często po wielu miesiącach bezskutecznego
przedłużenia unieruchomienia.
Objawy:
• ból;
• obrzęk;
• uczucie osłabienia mięśniowego;
• sprężynowanie przy próbie posługiwania się kończyną;
• objawy te mają mniejsze nasilenie niż w przypadku
opóźnionych zrostów.

31
Powikłania złamań – stawy rzekome
Przyczyny:
1. Nadmierna ruchomość odłamów.
• Nieodpowiednie unieruchomienie;
2. Słaby kontakt między odłamami.
• Interpozycja tkanek miękkich;
• Nadmierny wyciąg;
• Przemieszczenie odłamów;
3. Upośledzenie unaczynienia.
• Uszkodzenie naczyń, okostnej mięśni;
• Złamanie wieloodłamowe;
4. Infekcje.
• Martwiaki, osteoliza;
• Obluzowanie materiału zespalającego;
5. Schorzenia ogólne (predysponujące).
• Wiek, odżywianie, steroidy, oparzenia, promieniowanie
jonizujące.

32
Powikłania złamań – skostnienia
pozaszkieletowe
Skostnienia pozaszkieletowe – tworzenie się tkanki
kostnej poza układem szkieletowym.
Występuje w trzech postaciach:
1. Następstwa ciężkich zmian neurologicznych (paraplegie
po urazach rdzenia, hemiplegie).
2. Po bezpośrednich urazach mięśni.
3. Choroba Münchmayera.

33
Powikłania złamań – skostnienia
pozaszkieletowe po bezpośrednich urazach
mięśni
Rozwijają się po urazach narządu ruchu lub po zabiegach
operacyjnych, najczęściej stawu biodrowego.
Kostnienie najczęściej pojawia się w:
• mięśniach uda, ramienia;
• po zerwaniu mięśni;
• zwichnięciach stawu biodrowego lub łokciowego.
Podłożem do powstania kostnień pozaszkieletowych jest
krwiak towarzyszący złamaniom.
Kostnienia po zabiegach endoprotezoplastyki stawu
biodrowego dotyczą ok. 3-30% operowanych, u 2-3%
występuje ograniczenie ruchu (częściej u mężczyzn).
Etiologia nie jest do końca poznana – krwawienie
śródtkankowe, martwica mięśni, urazy tkanek miękkich.

34
Powikłania złamań – skostnienia
pozaszkieletowe po bezpośrednich urazach
mięśni
Czynniki usposabiające do powstania zmian:
• krwiaki pooperacyjne;
• przedłużający się drenaż rany;
• zakażenia;
• usuwanie wyrośli kostnych;
• osteotomia krętarza większego;
• brak zrostu.
Klasyfikacja według Brooka:
1. Wysepki kostne w sąsiedztwie stawu.
2. Wypustki kostne wychodzące z miednicy i okolicy
krętarza większego, pomiędzy nimi pas wolny od
skostnień.
3. J/w ale pas bez skostnień, <1cm.
4. Pomost kostny między miednicą a bliższą nasadą kości
udowej.

35
Powikłania złamań – skostnienia
pozaszkieletowe po bezpośrednich urazach
mięśni
Leczenie.
• profilaktyka urazów;
• wyłączenie bodźców bólowych;
• unieruchomienie na 3 tygodnie po repozycji zwichnięcia;
• ćwiczenia redresyjne i poprawiające zakres ruchów;
• naświetlanie promieniami RTG;
• indometacyna;
• leczenie operacyjne.

36
Powikłania złamań – zespół Sudecka
Zespołem Sudecka nazywamy bolesne obrzmienie
tkanek przystawowych ograniczające ruchy w stawie z
pojawieniem się zmian dystroficznych w obrębie tkanek
miękkich i tkanki kostnej (przystawowo-plamisty zanik
struktury kostnej).
Zespół Sudecka dotyczy osób dorosłych.
Przyczyny:
• złamania kości;
• urazy stawów i tkanej miękkich;
• odmrożenia i oparzenia;
• procesy zapalne;
• uszkodzenia nerwów.
W przebiegu zespołu Sudecka wyróżnia się trzy okresy:
1. Okres ostry.
2. Okres dystrofii.
3. Okres zaniku – zmiany nieodwracalne (możliwa
częściowa poprawa funkcji stawu.
zmiany odwracalne

37
Powikłania złamań – zespół Sudecka
Okres ostry (kilka tygodni do kilku miesięcy).
Objawy:
• silne bóle;
• wzmożony przepływ krwi przez naczynia;
• przekrwienie, obrzęk;
• wzmożone ucieplenie;
• zanik mięśni;
• ograniczenie ruchomości w stawach;
• obraz RTG: plamkowate odwapnienia.

38
Powikłania złamań – zespół Sudecka
Okres dystrofii (6 tygodni do 4 miesięcy).
Objawy:
• skurcz naczyń;
• skóra cienka, wilgotna, chłodna;
• wstrzymanie wzrostu owłosienia;
• kruche i łamliwe paznokcie
• postępujący zanik mięśni;
• pogłębienie przykurczów w stawach;
• dalsze odwapnienia kości.
Okres zaniku (6 – 12 miesięcy).
Objawy:
• skóra cienka, błyszcząca, chłodna (przypomina przykurcz
Volkmanna);
• dalszy zanik mięśni;
• zesztywnienie stawów;
• zgąbczenie kości.

39
Powikłania złamań – zespół Sudecka
W zespole Sudecka rokowanie uzależnione jest od:
-Ciężkości choroby – nieznacznie nasilony proces
chorobowy oraz właściwe leczenie – dobre rokowanie
(cofnięcie objawów).
- Umiejscowienie procesu – w obrębie stopy – pomyślne
rokowanie, w obrębie barku, nadgarstka i palców – gorsze
rokowanie.
- Rozpoczęcia leczenia – późne rozpoznanie, niewłaściwe
leczenie powodują ograniczenia ruchowe w stawach,
zesztywnienia stawów, zaniki mięśniowe.

40
Powikłania złamań – zespół Sudecka
Leczenie.
Profilaktyka
• właściwe unieruchomienie;
• poprawna repozycja złamań;
• osteosynteza stabilna (leczenie operacyjne za pomocą
płytek metalowych oraz śrub) – pozwala na wczesne
usprawnianie;
• poprawa ukrwienia – przeciwobrzękowe ułożenie
kończyny.
Okres ostry
W okresie tym (ból, obrzęk) nie należy wykonywać
zabiegów fizykoterapeutycznych oraz ćwiczeń biernych.
Stosuje się:
• unieruchomienie chorego odcinka kończyny na okres
około 10 dni (działanie przeciwbólowe);
• zmienne ułożenie kończyny (wysokie, poziome, niskie); w
wysokim ułożeniu kończyny – ćwiczenia czynne palców
stóp (zapobieganie zastojowi żylnemu).

41
Powikłania złamań – zespół Sudecka
• ćwiczenia czynne wolne i czynne z dawkowanym oporem
poza chorym odcinkiem (bez wywoływania bólu);
• krioterapia;
• delikatne masaże po ustąpieniu objawów bólowych;
Okres dystrofii.
W okresie tym nadal utrzymuje się bolesność stawów,
ograniczenie ruchomości, zaniki mięśniowe oraz
postępujące odwapnienie kości.
Stosuje się;
• ćwiczenia czynne i czynne w odciążeniu
chorego odcinka;
• ćwiczenia czynne z oporem,
• ćwiczenia kontralateralne i ipsilateralne;
• ćwiczenia bierne (bardzo delikatnie);
• ćwiczenia ogólnousprawniające – utrzymanie
sprawności;
w celu
zwiększenia
zakresu ruchu

42
Powikłania złamań – zespół Sudecka
• fizykoterapię (skierowaną objawowo na ból)
- jonoforeza (np. nowokainowa)
- masaż wirowy, klasyczny – usprawnienie trofiki i
funkcji
skóry, powięzi i ścięgien;
- blokady nowokainowe, środki
naczyniorozszerzające;
- ciepło stosowane miejscowo, prądy DD, itp.
Okres zaniku.
Dochodzi do utrwalenia przykurczów, zaników
mięśniowych i odwapnień.
Stosuje się:
• ćwiczenia czynne i bierne chorego odcinka;
• obciążanie kończyny (wzmocnienie mięśni);
• ultradźwięki;
• jonoforezę;
• masaże wirowe, klasyczne;
• ciepło miejscowe.

43
Choroba Blounta – szpotawość
goleni
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
Wyszukiwarka
Podobne podstrony:
Traumatologia narządu ruchu, Rehabilitacja
Test wiosna'07, PES Ortopedia 2007-2013 - testy - egzamin specjalizacyjny - Ortopedia i traumatologi
Traumatologia narzadu ruchu
Traumatologia narządu ruchu
Podstawowe?finicje i określenia w ortopedii i traumatologii narządu ruchu
Zasady profilaktyki żylnej choroby zakrzepowo – zatorowej w ortopedii i traumatologii narządu ruchu
Pytania egzaminacyjne 2008 list, PES Ortopedia 2007-2013 - testy - egzamin specjalizacyjny - Ortope
egzamin wiosna 2011, PES Ortopedia 2007-2013 - testy - egzamin specjalizacyjny - Ortopedia i traumat
jesien 2009, PES Ortopedia 2007-2013 - testy - egzamin specjalizacyjny - Ortopedia i traumatologia N
test 2008 wiosna, PES Ortopedia 2007-2013 - testy - egzamin specjalizacyjny - Ortopedia i traumatolo
jesie 2009, PES Ortopedia 2007-2013 - testy - egzamin specjalizacyjny - Ortopedia i traumatologia Na
Traumatologia narządu ruchu, Rehabilitacja
Test wiosna'07, PES Ortopedia 2007-2013 - testy - egzamin specjalizacyjny - Ortopedia i traumatologi
traumatologia narządów ruchu prof M Jabłoński
więcej podobnych podstron