
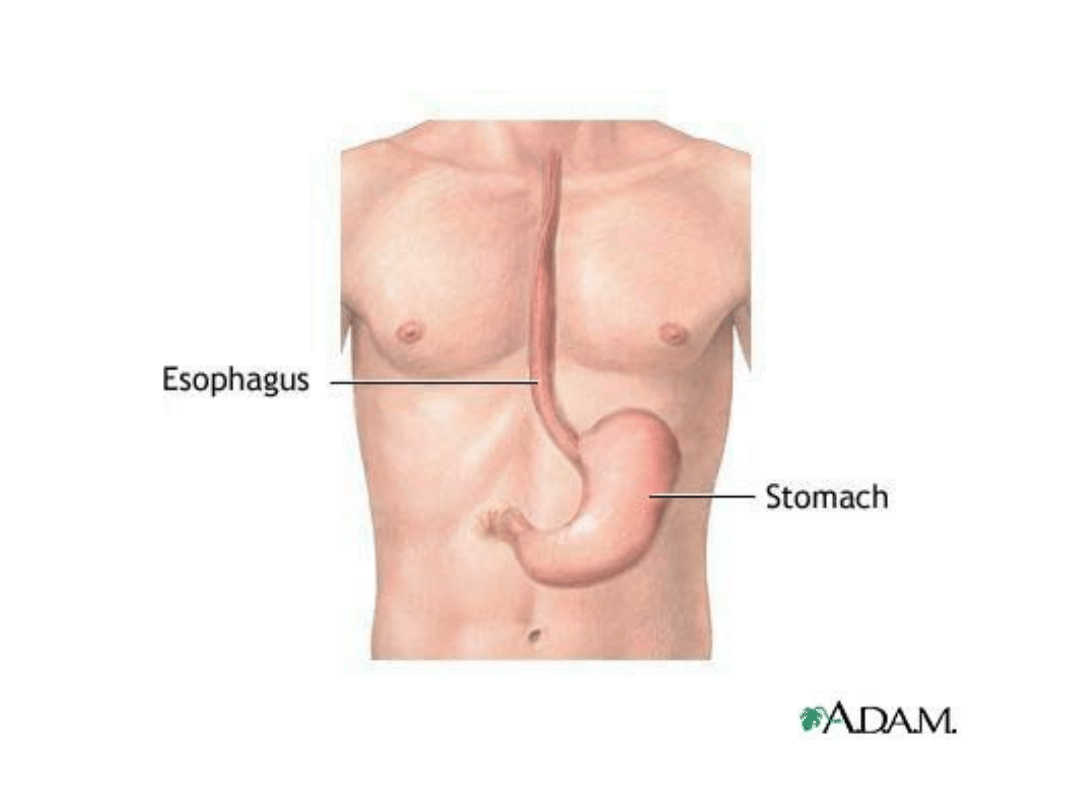

• Epidemiologia
Zachorowalność w Polsce (1996): Ogółem: 1350 (z czego 1215 ca
planoepitheliale, 135 - adenocarcinoma); Mężczyźni - 1104,
Kobiety - 245
Umieralność w Polsce (1996): Ogółem: 1347; Mężczyźni - 1105,
Kobiety - 242
Rak płaskonabłonkowy jest najczęstszym nowotworem przełyku.
Stanowi około 90% wszystkich nowotworów złośliwych tego
narządu. 10% stanowi rak gruczołowy, który umiejscawia się w 1/3
dolnej przełyku. Analizując dolną część przełyku jako przełyk i
połączenie przełykowo-żołądkowe (gastro-esophageal junction)
częstość raka gruczołowego zwiększa się do 40%.
Obserwuje się niewielki spadek zachorowalności na raka
płaskonabłonkowego przełyku oraz wzrost zachorowalności na
raka gruczołowego dolnej części powstającego na bazie przełyku
Barretta.
Inne nowotwory przełyku (leyomyosarcoma, fibrosarcoma,
lymphoma malignum, melanoma) występują wyjątkowo rzadko.

• Czynniki ryzyka
Nadmierne spożycie wysokoprocentowego alkoholu, palenie tytoniu
(szczególnie rozpoczęte w młodym wieku). Oba te czynniki są
odpowiedzialne za 80% - 90% raków przełyku. Niski status socjo-
ekonomiczny, nieodpowiednia dieta. Używanie ostrych przypraw, gorących
napojów, niedobory wit. A, B2, C, E, niedobory pierwiastków śladowych:
cynk, magnez, molibden, mangan. Spożycie nadmiernych ilości nitrozoamin
w pokarmach. Zespół Plummer-Vinsona (zwłóknienie przełyku u kobiet w
średnim wieku, skojarzone z niedokrwistością z niedoboru żelaza).
Modzelowatość (tylosis) - zgrubienie naskórka w następstwie mikrourazów
mechanicznych, współistniejące z brodawczakami przełyku. Achalazja
(kurcz wpustu), przełyk Barretta (ogniska metaplazji jelitowej i w
następstwie rak gruczołowy - 40 razy częściej). Bliznowacenie przełyku po
oparzeniach chemicznych i termicznych. Stan po napromienianiu
rentgenowskim okolicy przełyku. Infekcja Helicobacter pylori ( rak
gruczołowy przełyku, szczególnie przy obecności metaplazji - przełyk
Barretta).
W 5% - 12% przypadków rak przełyku może współistnieć z nowotworami
innych narządów: jamy ustnej, krtani, gardła, płuc, nerek, pęcherza (tzw.
nowotwory tytoniozależne).

• Objawy
•
U 90% chorych z rakiem przełyku pierwszymi objawami są
zaburzenia połykania. Występują one, gdy guz nacieka więcej niż
2/3 obwodu przełyku. Częściej i wcześniej występują one w typie
lejkowatym guza aniżeli w spiralnym czy ząbkowatym. Większość
chorych zgłasza się z objawami dysfagii trwającej 3 - 6 miesięcy.
Okres dysfagii jest objawem rokowniczym. Im krótszy okres od
momentu jej wystąpienia do IIIo/IVo dysfagii, tym rokowanie
lepsze. Szybkie zaburzenia połykania dają bowiem guzy
egzofityczne, typu lejkowatego, które charakteryzują się mniejszą
długością i częściej kwalifikują się do leczenia skojarzonego.
Wyróżniamy cztery stopnie dysfagii:
I - możliwość połykania pokarmów stałych
II - możliwość połykania tylko pokarmów rozdrobnionych
III - możliwość połykania tylko płynów
IV - afagia, całkowity brak możliwości połykania, nawet śliny

• U około 50% występuje ból przy połykaniu, promieniujący
do pleców o różnym stopniu nasilenia. Do rzadszych
objawów należy ból zamostkowy, wymioty, zapalenie płuc z
zarzucania treści żołądkowej, bóle nadbrzusza, fetor ex ore.
W przypadkach zaawansowanych może dojść do wymiotów
krwawych, krwioplucia, przetok przełykowo-oskrzelowych,
chrypki spowodowanej naciekaniem guza na nerw
krtaniowy wsteczny. Utrata wagi obserwowana jest u 80%
chorych i jest bardziej nasilona wraz ze stopniem i długością
trwania dysfagii. Należy odróżnić utratę wagi spowodowaną
zaburzeniami połykania (niedożywienie), która jest stanem
odwracalnym, od wyniszczenia nowotworowego
(kacheksja), które może występować pomimo możliwości
połykania.

• Diagnostyka
•
Przed rozpoczęciem leczenia z zamiarem wyleczenia należy
wykonać następujące badania diagnostyczne:
- badanie podmiotowe - ustalenie stanu ogólnego, stopnia
niedożywienia i odwodnienia, obecność powiększonych
węzłów chłonnych okolicy nadobojczykowej i szyjnej, kaszel
(przetoka przełykowo-oskrzelowa), chrypka (naciekanie nerwu
krtaniowego wstecznego), powiększenie wątroby, żółtaczkę
- badanie radiologiczne przełyku z kontrastem - określa ono
długość guza nowotworowego, umiejscowienie, typ (spiralny,
ząbkowaty, lejkowaty), obecność ewentualnej przetoki
oskrzelowej, szerokość światła przełyku, oś podłużną przełyku
- badanie radiologiczne płuc w dwóch płaszczyznach - ocena
płuc pod kątem przerzutów, niedodmy, płynu w jamach
opłucnowych

• badanie wziernikowe (ezofagoskopia) - ocena umiejscowienia
i typu guza nowotworowego, stopnia zwężenia przełyku.
Pobranie wycinków do badania histologicznego: minimum 6,
bez mas martwiczych. W przypadku zmian wczesnych zaleca
się przed badaniem endoskopowym podać do picia płyn
Lugola, co zapewnia wybarwienie ognisk nowotworowych ze
zdrowej ściany przełyku
- ultrasonografia jamy brzusznej i szyi - ocena wątroby,
węzłów chłonnych podprzeponowych, okolicy
nadobojczykowej i szyjnej. Węzły o średnicy powyżej 1 cm są
zawsze podejrzane o obecność przerzutów
- bronchoskopia - w przypadku guzów umiejscowionych w
części górnej i środkowej przełyku - ocena dróg oddechowych
pod kątem naciekania nowotworowego. W przypadku
wątpliwości należy pobrać materiał do badania
histologicznego

• tomografia komputerowa - ocena stopnia zaawansowania guza
(wielkość, stosunek do otaczających struktur, długość, ocena węzłów
chłonnych), ocena wątroby, węzłów podprzeponowych włącznie z
węzłami okolicy pnia trzewnego. Czułość TK ocenia się na 80% - 100%
w stosunku do guza i 50% - 80% w stosunku do węzłów chłonnych
- badanie wydolności układu oddechowego (spirometria, gazometria)
- badanie wydolności układu krążenia (EKG)
- badanie wydolności nerek (Mocznik, kreatynina, klirens kreatyniny)
- badanie wydolności wątroby (AspAT, AlAT, wsk. protrombinowy, Falk.,
bilirubina, próby wątrobowe)
- inne (układ krzepnięcia, poziom białka i albumin, Na+, K+, Ca++,
Cl-)
Do badań, których nie wykonuje się w wielu ośrodkach ze względu na
brak dostępu, mogących przyczynić się do ustalenia stanu
miejscowego należy m.in. ultrasonografia endoskopowa (EUS).
Pozwala ona najbardziej czule i efektywnie ocenić poszczególne
warstwy przełyku i ich naciekanie przez guz nowotworowy oraz węzły
chłonne.

• Klasyfikacja TNM
•
Ocenę przedoperacyjną zaawansowania nowotworu przełyku ustala się na
podstawie w/w badań.
TX - brak możliwości oceny guza pierwotnego
T0 - nie stwierdza się obecności guza pierwotnego
Tis - Carcinoma in situ
T1 - Guz nacieka błonę podstawną lub warstwę podśluzową
T2 - Guz nacieka warstwę mięśniówki właściwej
T3 - Guz nacieka przydankę
T4 - Guz nacieka okoliczne narządy
NX - brak możliwości oceny regionalnych węzłów chłonnych
N0 - brak przerzutów do regionalnych węzłów chłonnych
N1 - obecne przerzuty do regionalnych węzłów chłonnych
Regionalne węzły chłonne ( X ) dla poszczególnych umiejscowień guzów
przełyku.
M1 - przerzuty odległe

• Leczenie
•
Podstawowym sposobem leczenia raka
przełyku jest resekcja radykalna. Ze względu
na zaawansowanie loko-regionalne, obecność
przerzutów odległych i stan ogólny w chwili
zgłaszania się większości chorych do lekarza,
jedynie około 30% kwalifikuje się do zabiegu
radykalnego. Pozostali wymagają jedynie
leczenia paliatywnego lub zachowowczego.

• Kryteria kwalifikacji chorych do leczenia radykalnego
•
- stan ogólny wg skali Karnofsky'ego >80 pkt.
- brak przerzutów odległych (M0)
- T1 - T3
- prawidłowa czynność układu krwiotwórczego
- prawidłowa czynność nerek i wątroby
- świadoma zgoda chorego na proponowane leczenie
Do najczęściej wykonywanych zabiegów resekcyjnych należą operacje
sposobem Akiyamy (resekcja całkowita piersiowego odcinka przełyku,
przeciągnięcie żołądka w tunelu zamostkowym, zespolenie przełykowo-
żołądkowe na szyi), sposobem Orringera ("stripping" przełyku ze
śródpiersia, resekcja całkowita piersiowego odcinka przełyku bez
otwierania klatki piersiowej, zespolenie przełykowo-żołądkowe na szyi).
Śmiertelność okołooperacyjna wynosi 5% - 30%, w zależności od
doświadczenia ośrodka. Najczęstsze powikłania okołooperacyjne: zapalenia
płuc, nieszczelność zespolenia, zropienie rany operacyjnej.
W przypadku obecności przeciwwskazań do zabiegu operacyjnego można
zastosować radioterapię radykalną (50 - 60 Gy).

• Często stosuje się leczenie skojarzone polegające na
zastosowaniu radio- lub radiochemioterapii przed
zabiegiem operacyjnym (Patrz: Wyniki badań polskich)
Do najczęściej wykonywanych zabiegów paliatywnych
należą: laseroterapia, mikroprzetoka do karmienia
zakładana dojelitowo, koagulacja bipolarna,
samorozprężalne protezy przełykowe (leczenie z
wyboru przetok przełykowo-oskrzelowych ale wysokie
koszty protez), radioterapia paliatywna.
Najskuteczniejszym sposobem leczenia dysfagii jest
laserowe udrożnienie przełyku i następowe
zastosowanie radioterapii (tele- lub brachyterapii). Nie
zaleca się stosowania chemioterapii jako leczenia
paliatywnego

• Rokowanie
•
5-letnie przeżycie ogółem nie przekracza około 8%.
Wśród wyselekcjonowanej grupy chorych, u których
przeprowadzono leczenie skojarzone z następowym
zabiegiem operacyjnym po uzyskaniu całkowitej
remisji, 5-letnie przeżycie wynosi około 20% - 30%.
Leczenie paliatywne: mediana przeżycia wynosi
około 6 miesięcy. Po uzyskaniu udrożnienia przełyku
i zastosowaniu napromieniania paliatywnego
mediana przeżycia wynosi około 10 miesięcy.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
Wyszukiwarka
Podobne podstrony:
Rak przełyku1
Rak przelyku
Rak przełyku, medycyna, onkologia
Rak przełyku
Rak przełyku 3
05 Rak przelykuid 5553 ppt
Rak przełyku
epidemiologia, czynniki ryzyka rola pielegniarki rak piersi szkola, nauczyciel
RAK P UC
rak pecherza
Rak płuca extranet
T 1 4 Dezynfekcja rąk i sprzętu medycznego
Rak Szyjki Macicy 4
więcej podobnych podstron