
Opioidowe leki przeciwbólowe

Endorfiny (endogenne morfiny), są agonistami receptorów
układów znoszących doznania bólowe, takich jak receptory
opioidowe, Hamują uwalnianie mediatorów wyzwalających
impulsy bólowe (np. glutaminian, substancja P), w wyniku
tego zmniejszają ilość przewodzonych nocyceptywnych
potencjałów czynnościowych.
Do endorfin należą poli – i oligopeptydy:
- β - endorfina (31 reszt aminokwasowych)
- dynorfina (17 lub 8 reszt aminokwasowych)
- metionina, leucyno – enkefalina (5 reszt
aminokwasowych)
Endorfiny powstają w mózgu, przysadce mózgowej,
nadnerczach z prekursorowych polipeptydów.

Opium – wysuszony mleczny sok niedojrzałych torebek
nasiennych (makówek) maku lekarskiego
(Papaver somniferum), zawiera ponad 20 alkaloidów,
których proporcje znacznie się wahają.
Do głównych alkaloidów należą:
1. alkaloidy fenantrenowe (morfina, kodeina, tebaina)
2. alkaloidy benzyloizochinolowe (papaweryna,
narkotyna = noskapina)
Opium najczęściej było stosowane w postaci nalewki
opiumowej w celu stłumienia motoryki jelitowej w
biegunkach.
Receptory opioidowe występują w ośrodkowym układzie nerwowym i
na obwodzie. Szczególnie duża liczba zlokalizowana jest w układzie
limbicznym, wzgórzu, podwzgórzu i prążkowiu, a także w tworze
siatkowatym pnia mózgu oraz istocie galaretowatej rdzenia kręgowego.
Receptory opioidowe
δ (delta) = OP
1
, DOR
κ
(kappa) = OP
2
, KOR μ (mi) = OP
3
,
MOR
analgezje analgezje analgezje
dystrofia zwężęnie źrenicy depresja
oddechowa
omamy sedacja zależność

Aktywacja receptorów opioidowych hamuje sprzężone z białkiem G
cyklazy adenylowe. Powodują one presynaptycznie hamowanie
uwalniania neuroprzekaźników poprzez zmniejszenie
prawdopodobieństwa otwarcia kanałów wapniowych i postsynaptycznie
hiperpolaryzację neuronów, głównie w wyniku zwiększania możliwości
otwarcia kanałów potasowych.

Związki wykazujące powinowactwo do receptorów
opioidowych stosowane w lecznictwie:
• Leki agonistyczne, zwane „czystymi agonistami”,
• Leki agonistyczne o słabych właściwościach
antagonistycznych,
• Leki antagonistyczne, zwane „czystymi antagonistami”,
• Leki antagonistyczne o słabych właściwościach
agonistycznych,

agonista
– ligand, który po przyłączeniu do receptora
generuje pobudzenie receptora (ligand o aktywności
wewnętrznej).
antagonista
– ligand pozbawiony aktywności
wewnętrznej, konkuruje z agonistą o wiązanie z
receptorem, wobec czego wyblokowuje fizjologiczne
lub patofizjologiczne działanie agonisty.

Leki agonistyczne
Narkotyczne leki przeciwbólowe typu morfiny, obejmują
fenantrenowe alkaloidy opium, ich półsyntetyczne analogi
oraz syntetyczne pochodne morfinianu, piperdyny i
heptanonu. Podstawowe właściwości wszystkich tych leków
są identyczne, związkiem modelowym jest morfina.
Dominuje działanie ośrodkowe, działają również na narządy
obwodowe, zwłaszcza przewód pokarmowy.
Działanie ośrodkowe opioidów:
• Działanie przeciwbólowe .Działanie dotyczy prawie wszystkich rodzajów
bólów niezależnie od charakteru i pochodzenia. Bóle trzewne hamowane są
szczególnie silnie, słabiej bóle neuropatyczne.
• Działanie euforyzujące. Znoszenie emocji (lęku, uczucia zagrożenia,
panicznego strachu) – najsilniejsze po podaniu dożylnym.
• Działanie uspokajające. Senność, utrudnienie koncentracji, spowolnienie
myślenia, zmniejszenie aktywności fizycznej. Przy zastosowaniu dużych
dawek opioidów występuje stan zbliżony do znieczulenia ogólnego.
• Działanie hamujące na ośrodek oddechowy, czynność oddechowa zwalnia
się oraz spłyca (częsta przyczyna śmierci w ostrych zatruciach).
• Działanie przeciwkaszlowe (Dihydrokodeina, Kodeina, Hydrokodon).
• Obniżanie temperatury i przemiany materii.
• Działanie dwufazowe na ośrodek wymiotny (pobudzenie
zahamowanie).
• Obniżenie progu drgawkowego, hamowanie przewodnictwa GABA –
ergicznego. Drgawki po dużych dawkach.
• Zwężanie źrenic przez pobudzanie jądra dodatkowego nerwu
okoruchowego (tzw. szpilkowe źrenice). Opioidy o obwodowym działaniu
cholinolitycznym (Petidyna) rozszerzają źrenice

Działanie obwodowe
• Zwiększenie napięcia mięśni gładkich:
- skurcz odźwiernika (opóźnianie opróżniania)
- zwiększenie napięcia mięśni okrężnych jelit (zahamowanie czynności propulsyjnej i
wystąpienie zaparć spastycznych)
- skurcz zwieracza bańki wątrobowo – trzustkowej (Oddiego) (znaczny wzrost
ciśnienia w drogach żółciowych)
- skurcz zwieracza pęcherza oraz mięśni moczowodu (utrudnienie oddawania
moczu)
• Uwalnianie histaminy:
- skurcz oskrzeli, zaczerwienienie, pokrzywka, świąd skóry, rozszerzenie naczyń
obwodowych
• Hamowanie czynności skurczowej macicy (znaczne wydłużenie porodu)

Morfina
(wchłanianie, drogi podania, dystrybucja,
metabolizm, wydalanie)
wchłanianie z przewodu pokarmowego powolne i niepełne,
lepiej wchłaniają się pochodne morfiny;
najszybsze działanie przeciwbólowe (po 20-30 min.)
występuje po podaniu dożylnym i utrzymuje się ok. 3 – 4 h, po
podaniu domięśniowym lub podskórnym działanie ujawnia się
po 60 – 90 min. i trwa ok. 4 – 5 h;
może być podawana w postaci wstrzyknięć
podpajęczynówkowych i nadtwardówkowych oraz w okolicę
zwojów międzykręgowych (metoda walki z bólem
pooperacyjnym ryzykowna, trudna technicznie) działanie
utrzymuje się przez 48 h, konieczne może być wdrożenie
oddechu kontrolowanego;
przewlekle może być stosowana doustnie w różnych dawkach
w preparatach retard, co 12 godzin;

zastosowanie doodbytniczo, wyjątkowo w przypadku
zaburzenia połykania, zaburzenia wchłaniania;
stosowanie miejscowo, szczególnie skuteczne w
leczeniu bólu spowodowanego owrzodzeniami,
odparzeniami z komponentem zapalnym
u chorych z niewydolnością nerek dawki muszą być
zmniejszone ze względu na kumulację czynnego
metabolitu morfiny (6 – monoglukuronianu);
łatwo przenika do ośrodkowego układu nerwowego,
większe stężenie występuje w wątrobie, śledzionie,
nerkach, płucach;
lek nie kumuluje się (24 godziny po podaniu
stwierdza się ślady w tkankach);

Ostre zatrucie morfiną !
• Duże upośledzenie czynności oddechowej ze
znaczną sinicą
• Nasilająca się senność przechodząca w głęboką
śpiączkę
• Obniżenie temperatury ciała
• Zmniejszenie napięcia mięśni szkieletowych
• Osłabienie lub zniesienie odruchów
• Bardzo silne zwężenie źrenic (tzw. szpilkowa
źrenica)

Postępowanie lecznicze w zatruciu opioidami:
- usunięcie niewchłoniętego związku przy zatruciach doustnych,
-
opóźnienie
wchłaniania przy innych drogach zatrucia,
- udrożnienie dróg oddechowych,
- stosowanie leków antagonistycznych, w możliwie małych
dawkach, wystarczających do przywrócenia czynności
oddechowej,
Przeżycie 1 – 4 godzin po podaniu antagonisty zwykle rokuje
dobrze

Nadużywanie opioidów
zależność psychiczna i fizyczna
Przy kontrolowanym, prawidłowym stosowaniu
niebezpieczeństwo wywołania zależności jest
niewielkie.
Właściwy problem przy stosowaniu opioidów to nie
powstawanie zależności w przypadku leczenia
bólu, ale przy ich nadużywaniu jako środków
odurzających.
Zespół
abstynencji
dystrofia
łzawienie
katar
bezsenność
zlewne poty
ciśnienia tętniczego
drżenia mięśniowe
bolesne skurcze jelit
stany deliryczne
drgawki
zapaść

Leczenie zależności
Przejście z zależności niekontrolowanej w kontrolowaną (doustne
podawanie metadonu, lewometadylu, buprenorfiny ?)
- zapobieganie objawom odstawiennym po zaprzestaniu
przyjmowania dotychczas nadużywanego pozajelitowo opioidu
- niedopuszczenie do wystąpienia euforii po dożylnym podaniu
morfiny lub heroiny
Nasilenie objawów odstawiennych udaje się złagodzić za pomocą
klonidyny
Objawy niepożądane
osłabienie czynności oddechowej
nudności
wymioty
zawroty głowy
zaburzenia orientacji
wzrost ciśnienia w dogach moczowych i
żółciowych
zaparcia
metoklopramid, hydroksyzyna, aviomarin,
torecan, haloperidol, prochlorpernazyna,
zofran
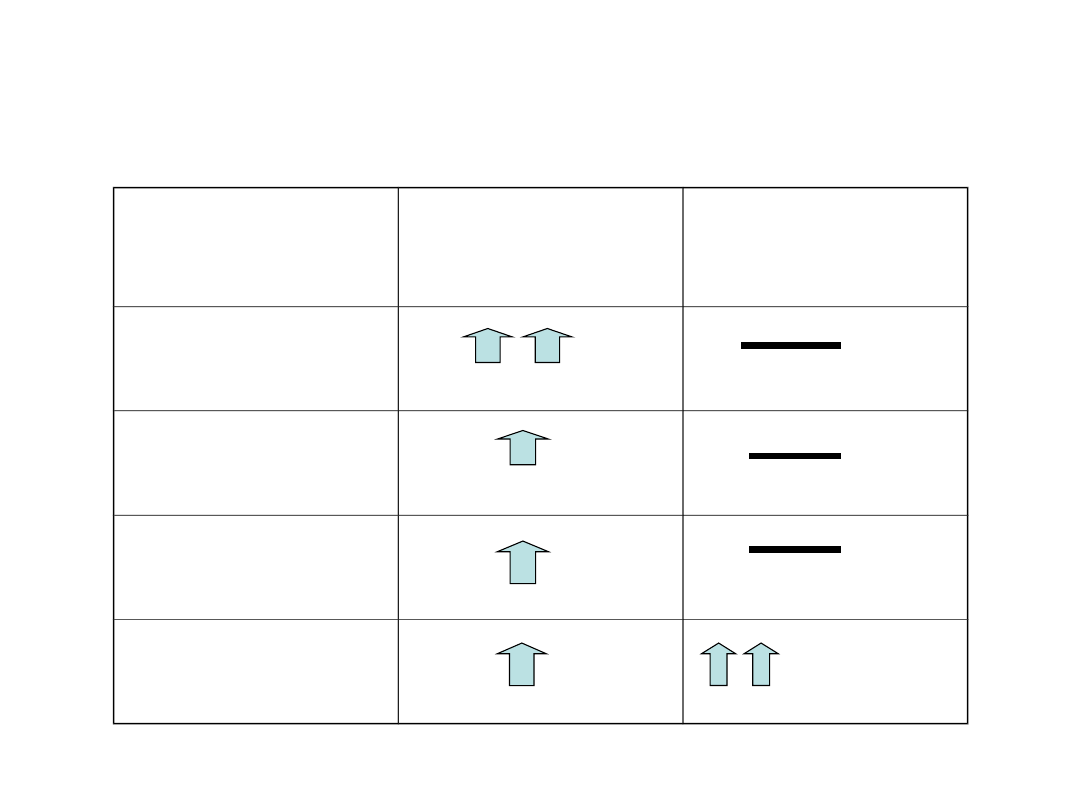
Początkowe
Przy
długotrwałym
leczeniu
Nudności
Wymioty
Uczucie znużenia
Zaparcia
- niezbędne leki
przeczyszczając
e
Źródło: E. Mutschler. Farmakologia i Toksykologia.

Rzadkie objawy uboczne:
pocenie się,
mioklonie,
suchość w jamie ustnej,
depresja – późny objaw uboczny,

Przeciwwskazania, ostrzeżenia !
• dzieci i niemowlęta – nie w pełni sprawna bariera krew –
mózg
• osoby ze zmniejszoną wydolnością oddechową (rozedma,
dychawica oskrzelowa)
• upośledzenie czynności wątroby
• przerost gruczołu krokowego – może powodować ostry
bezmocz
• niewydolność kory nadnerczy i niedoczynność tarczycy
• chorzy z zaburzeniami emocjonalnymi, chorzy na nerwice –
duże ryzyko uzależnienia
• chorzy z urazami głowy
• jako środki łagodzące bóle porodowe - hamują czynność
porodową i łatwo przenikają przez łożysko

Interakcje z opioidami
• anksjolityki i leki nasenne
– nasilenie działania
sedatywnego;
• cimetydyna
– hamuje metabolizm opioidów;
• leki przeciwdepresyjne
– pobudzenie lub depresja,
spadek lub wzrost ciśnienia tętniczego;
• meksyletyna
– opóźnione wchłanianie;
• metoklopramid
– antagonizowanie efektów
żołądkowo - jelitowych

Leki syntetyczne:
I. Pochodne morfinanu – leworfanol, właściwości podobne do morfiny,
lepiej wchłania się z przewodu pokarmowego, zwykle nie wywołuje
uzależnień
II. Pochodne piperdyny:
• Petidyna
[
Dolargan, Dolantin, Pethidinium hydrochloricum
] –
działanie ośrodkowe podobne do morfiny, różnice w działaniu
obwodowym
- słabsze działanie kurczące mięśnie gładkie
- słabsze działanie zapierające
- nie hamuje czynności skurczowej macicy w czasie porodu
- słabe działanie przeciwkaszlowe
- nie kurczy źrenic (wyjątek ciężkie przedawkowanie)
- tolerancja rozwija się wolniej
Nie zalecana w bólach nowotworowych ze względu na krótki czas
działania oraz szybkie uzależnienie
• Difenoksylat
(i jego sole) – silne działanie zapierające, stosowany jako
lek przeciwbiegunkowy, wyłącznie doustnie, słaba rozpuszczalność

• Loperamid
– silne działanie zapierające, wywołuje bolesne skurcze jelit,
stosowany wyłącznie doustnie;
• Tylidyna
– silne działanie przeciwbólowe zarówno przy podaniu doustnym,
jak i pozajelitowym, wywołuje silną zależność fizyczną;
• Fentanyl
- silnie i krótko działający (30-60 min.), dobra rozpuszczalność w
tłuszczach, wchłania się przez skórę i powoli przedostaje do krwiobiegu.
Stosowany w postaci plastrów (
Durogesic TTS
) w leczeniu bólu ostrego
(zawał mięśnia sercowego, ból pooperacyjny), przewlekłego (ból
nowotworowy), w anestezjologii, w premedykacji,
Nie jest lekiem z wyboru !:
przy bólach szybko nasilających się,
u chorych w stanie terminalnym,
w bólach neuropatycznych,
zaburzeniach wchłaniania skórnego,
u chorych gorączkujących (nadmierne wchłanianie)
Zaparcia i sedacja występują rzadziej niż po doustnym podawaniu morfiny,nie
uwalnia histaminy, w dużych dawkach wywołuje śpiączkę oraz sztywność
mięśniową, w tym mięśni międzyżebrowych;
Analogi: alfentanyl, sulfentanyl, lofentanyl (długotrwałe działanie do 20 godz.)

Jakie korzyści przynosi
stosowanie Durogesicu
• 3 dni stałej kontroli bólu
• Wysoka skuteczność w bólu
nowotworowym
• Mniejsza ilość objawów niepożądanych w
porównaniu z morfiną (zaparcia, sedacja)
• Polepszenie jakości życia pacjentów

Jakie korzyści przynosi
stosowanie Durogesicu
Przezskórna droga podania:
• Brak efektu pierwszego
przejścia
• Brak wpływu na przewód
pokarmowy
• Pacjenci i ich rodziny oceniają
plaster jako wygodniejszy
sposób podania leku

Pamiętać!!!
• Początek działania Durogesicu po 12
godzinach
• Eliminacja po 12 godzinach od
odklejenia plastra
• Nie ciąć plastrów Durogesicu
• Zapewnić lek dla bólu przebijającego

III. Pochodne difenyloheptanonu:
Metadon
[
Dolophine, L- Polamidon
] – właściwości
farmakokinetyczne identyczne z morfiną, silne działanie
przeciwbólowe po podaniu doustnym, jak i pozajelitowym.
Zastosowanie w leczeniu zależności morfinowej i heroinowej
(podawany wraz z małą dawką antagonisty – naloksonu nie
dopuszcza do euforii, a także do wystąpienia objawów abstynencji;
Normetadon
– stosowany głównie jako lek przeciwkaszlowy;
Lewometadyl
– stosowany w leczeniu zależności morfinowej i
heroinowej, abstynencja odstawienna rozwija się wolniej,długi czas
działania (podawany raz na trzy dni);
IV. Pochodne difenyloizopentanonu:
Propoksyfen
– działanie przeciwbólowe (tylko odmiana
prawoskrętna – dekstropropoksyfen) słabsze od metadonu,
właściwości przeciwkaszlowe (odmiana lewostronna –
lewopropoksyfen), podawany wyłącznie doustnie, po podaniu
pozajelitowym działa drażniąco. U osób w podeszłym wieku w
związku z kumulacją metabolitu (norpropoksyfenu), wywołuje
zaburzenia ośrodkowe tj. halucynacje, drgawki;

Leki agonistyczne o słabych właściwościach antagonistycznych
• Stosowane jako leki przeciwbólowe związki te wykazują w
większości efekt pułapowy. Mimo stosowania coraz
większych dawek działanie pozostaje na poziomie niższym
niż osiągamy przy podawaniu dużych dawek czystego
agonisty. Zostały zsyntetyzowane w nadziei, że potencjał
lekozależności w ich przypadku będzie mniejszy niż u
większości μ – agonistów, mogą powodować jednak
problemy terapeutyczne.

I. Pochodne benzomorfanu:
Pentazocyna
[
Fotral, Pentazocinum, Lexir, Dolapent
]
- słabe właściwości agonistyczno – antagonistyczne (3x słabsze
od morfiny) po podaniu doustnym,
- działanie przeciwbólowe krótkotrwałe (ok.3 godz. przy podaniu
jelitowym),
- słabiej od morfiny wpływa na mięśnie gładkie (nie hamuje
czynności skurczowej macicy),
- słabo przechodzi przez łożysko,
- sporadycznie wywołuje depresję oddechową u noworodków,
- w terapii zastępczej przy zastępowaniu pentazocyny czystymi
agonistami (i odwrotnie) występują problemy kliniczne
(zmniejszenie działania przeciwbólowego, objawy
abstynencji), nie może być stosowana u osób
uzależnionych od heroiny

II. Pochodne fenantrenu (pochodne alkaloidów fenantrenowych opium):
Nalbufina
[
Nubain
]
-
skuteczność zbliżona do morfiny,
- przeciwbólowo stosowana wyłącznie pozajelitowo, gdyż po podaniu doustnym jej
wchłanianie jest zróżnicowane osobniczo,
- działanie przeciwbólowe występuje po 15 min. i utrzymuje się długotrwale T ½ = 3 h,
może być stosowana dożylnie,
- nie może stanowić środka zastępczego u pacjentów uzależnioch od heroiny i innych
opioidów,
Butrofanol
[
Stadol, Beforal
]
- stosowany pozajelitowo, słabo wchłania się z przewodu pokarmowego
Buprenorfina
[
Temgesic
]
- 60 – 100 x silniejsze działanie niż morfina
- szybkie i długotrwałe działanie przeciwbólowe (4 – 6h),
- większe powinowactwo do receptora niż morfina, może wypierać morfinę z połączenia
(nie należy łączyć obu leków)
- dobrze wchłania się z przewodu pokarmowego i błony śluzowej jamy ustnej (stosowana w
postaci tabletek podjęzykowych)
-- potencjał uzależniający niski zbliżony do tramadolu,
- stosowana w leczeniu substytucyjnym zamiast metadonu (buprenorfina + nalokson),
- powoli dysocjuje z kompleksów z receptorami opioidowymi, przy przedawkowaniu lub
zatruciu niezbędne stosowanie dużych dawek czystego antagonisty opioidowego,
- występuje w postaci plastrów,
- jej działanie nie jest w pełni antagonizowane przez nalokson
Inne leki tej grupy: meptazinol, dezocyna, profadol, propiram, tramadol

Leki antagonistyczne
„ Czyści antagoniści” ich aktywność wewnętrzna =
0, znoszą działania opioidów i służą do leczenia
zatruć tymi związkami.

Nalokson
[
Naloxone, Narcan
]
- pochodna morfiny,
- antagonizuje wszystkie działania morfiny, konkurując z nią o
wiązanie z receptorem,
- sam w dawkach terapeutycznych nie wykazuje klinicznie istotnych
efektów,
- wchłania się słabo z przewodu pokarmowego po podaniu
doustnym (biodostępność ok. 2%),
- po podaniu dożylnym działa krótko (ok.1h), T ½ = 60 – 90 min.,
- 1 – 3 minuty po podaniu dożylnym likwiduje wszystkie zaburzenia
(zwłaszcza zahamowanie oddechu), spowodowane
przedawkowaniem opioidów,
- normalizuje perystaltykę,
- znosi działanie przeciwbólowe opioidów,
- podawany jest profilaktycznie w przypadku okołoporodowego
stosowania narkotycznych leków przeciwbólowych,
- nie powoduje objawów psychomimetycznych,
- nie wywołuje wystąpienia uzależnienia,
- u kobiet zwiększa osoczowe stężenie prolaktyny

Leki antagonistyczne o słabych
właściwościach agonistycznych.
Nalorfina, lewalorfan
- działanie silnie przeciwbólowe (nie stosowane w lecznictwie ze
względu na silne psychomimetyczne działanie dawek
niezbędnych do uzyskania analgezji),
- działanie depresyjne na ośrodek oddechowy (działanie
przeciwkaszlowe),
- działanie uspokajające,
- obniżanie temperatury ciała,
- znoszą nudności i wymioty wywołane przez opioidy,
- wywołują zespół abstynencji u osób uzależnionych (nawet
małe dawki)

Zastosowanie opioidów:
• bóle nie ustępujące po podaniu innych leków,
• bóle śród – i pooperacyjne,
• bóle nowotworowe,
• oparzenia, urazy,
• terapia w zawale mięśnia sercowego
• ostry obrzęk płuc
• zwyrodnieniowe zapalenie stawów
• reumatoidalne zapalenie stawów
• biegunka (
Loperamid
)
• defekacja po operacji (
Difenoksylat
)
• kaszel (
Kodeina
– małe dawki, morfina w szczególnych sytuacjach,
Dekstrometorfan
– nie powoduje zaparć)
Opioidy nieskuteczne w bólach: neuropatycznych, kostnych,
związanych z postępującym wyniszczeniem (zaniki mięśniowe,
odleżyny)
choroby towarzyszące,
przeciwwskazania do
stosowania NLPZ
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Związki wykazujące powinowactwo do receptorów opioidowych stosowane w lecznictwie:
- Slide 7
- Slide 8
- Działanie ośrodkowe opioidów:
- Działanie obwodowe
- Slide 11
- Slide 12
- Ostre zatrucie morfiną !
- Slide 14
- Nadużywanie opioidów zależność psychiczna i fizyczna
- Slide 16
- Leczenie zależności
- Objawy niepożądane
- Slide 19
- Rzadkie objawy uboczne:
- Przeciwwskazania, ostrzeżenia !
- Interakcje z opioidami
- Leki syntetyczne:
- Slide 24
- Jakie korzyści przynosi stosowanie Durogesicu
- Slide 26
- Pamiętać!!!
- Slide 28
- Leki agonistyczne o słabych właściwościach antagonistycznych
- Slide 30
- Slide 31
- Leki antagonistyczne
- Slide 33
- Leki antagonistyczne o słabych właściwościach agonistycznych.
- Zastosowanie opioidów:
Wyszukiwarka
Podobne podstrony:
Opioidowe leki przeciwbólowe 2
Wykład - Opioidowe leki przeciwbólowe oraz leki przeciwkaszlowe i wykrztuśne, farma - nowe pliki, wy
Opioidowe leki przeciwbólowe, PIELĘGNIARSTWO, anestezjologia i pielęgniarstwo anestezjologiczne, Prz
opioidowe leki przeciwbolowe (1)
Opioidowe leki przeciwbólowe
Opioidowe leki przeciwbolowe w PPT 3
Opioidowe leki przeciwbˇlowe
Opioidowe leki przeciwbólowe 3
Opioidowe leki przeciwbólowe, Farmakologia, Farmakologia(3)
Opioidowe leki przeciwbólowe, Farmakologia
Opioidowe leki przeciwbólowe 2
Opioidowe leki przeciwbolowezzzz
Gobol - Leki przeciwbolowe, Stomatologia UMED, Farmakologia, 07 - przeciwbólowe [opioidy i NLPZ]
Opioidy- giełda zebrana, Farmacja, Farmakologia(1), Narkotyczne leki przeciwbólowe
więcej podobnych podstron