Genetyczne aspekty
niepowodzeń
rozrodu

Niepowodzenia rozrodu to stan, w którym
rozmnażanie płciowe nie daje w wyniku zdrowego
potomstwa.
Rozród definiują następujące pojęcia:
RODNOŚĆ
(ang. fertility) – liczba urodzonych
dzieci w danym związku.
PŁODNOŚĆ
(ang. fecundity) – zdolność kobiety
lub pary małżeńskiej do posiadania potomstwa.
NIEPŁODNOŚĆ
(ang. infertility) – brak dzieci w
danym związku, m.in. z powodu obumarcia
zarodka, poronień samoistnych,
wewnątrzmacicznej śmierci płodu.
BEZPŁODNOŚĆ
(ang. sterility) – brak ciąż.

DEFINICJA NIEPŁODNOŚCI
– brak potomstwa po
12-miesięcznym okresie regularnego współżycia
płciowego bez stosowania środków
antykoncepcyjnych.
NIEPŁODNOŚĆ MĘSKA
częściowy lub całkowity brak zdolności do
wytwarzania żywych plemników lub niezdolność do
odbycia stosunku płciowego.
NIEPŁODNOŚĆ ŻEŃSKA
brak jajeczkowania z powodu różnych przyczyn lub
niemożności zapłodnienia spowodowanej
zaburzeniami rozwojowymi lub uszkodzeniem
narządów płciowych.
Odsetek niepłodnych par małżeńskich w Polsce - ok. 14
%

Czynnik męski jako przyczynę braku potomstwa
można potwierdzić u 26 – 46 % par
małżeńskich.
Okres maksymalnej płodności kobiet przypada na
20-25 rok życia, po czym zaczyna się obniżać i
zostaje przyspieszony po 35 roku życia.
Prawdopodobieństwo ciąży u kobiet po 45 roku
życia zbliża się do zera.
Odsetek poronień w populacji kobiet poniżej 35
roku życia nie przekracza 20%, a powyżej 40
roku życia sięga 50%

SPERMOGRAM
SPERMOGRAM
Objętość ejakulatu:
normospermia - 4 ml ( 2 ml)
aspermia
- 0 - 0,5 ml
hipospermia - 0,5 - 2,0 ml
hiperspermia > 6 ml
Liczba plemników w nasieniu (wg WHO):
azooospermia - brak plemników (nawet po
odwirowaniu)
oligozoospermia
- < 20 mln plemników w ml
nasienia
normozoospermia
- 20 - 250 mln plemników / ml

Aberracje chromosomowe w
limfocytach krwi obwodowej u
mężczyzn z oligo- i azoospermią
mężczyźni zdrowi - do 2%
z oligozoospermią - 6 %
- aberracje autosomów - 61%
- aberracje chromosomów płci - 39 %
z azoospermią - 16%
- aberracje autosomów - 7 %
- aberracje chromosomów płci - 93 %
10% plemników zdrowych mężczyzn posiada
aberracje chromosomowe
20 – 40 % oocytów posiada aberracje chromosomowe

Przyczyny genetyczne
Przyczyny genetyczne
poronień
poronień
Ciąża klinicznie rozpoznawalna (I i II trymestr)
około 15-20% ciąż rozpoznawalnych klinicznie
kończy się poronieniem.
około 50-60 % poronień samoistnych w I trymestrze
ciąży jest spowodowana aberracjami kariotypu:
- 50 % - trisomie autosomalne (1/3 to trisomia
chromosomu 16, poza tym trisomie: 21, 22, 13,
18)
- 20 % - kariotyp 45,X
- 17 % - triploidia
- 6 %- tetraploidia
- 7 %- inne aberracje
W drugiej połowie tego okresu odsetek ciąż o
nieprawidłowym kariotypie spada do 10%

Przeżywalność aberracji:
monosomie autosomalne i trisomia 1 przeżywają
bardzo krótko
trisomia 16 obumiera w 100%
trisomia 21 obumiera w 60-80 % przypadków
Ciąża w III trymestrze i okres okołoporodowy
około 5 % ciąż kończy się porodem niewczesnym
(do 28 tyg.) lub porodem przedwczesnym (po 28
tyg.) z powodu anomalii kariotypu
Do 28 tygodnia stwierdza się głównie:
trisomie 13, 18, 21 - 64 %
monosomię X
- 11 %
niezrównoważone aberracje strukturalne - 12 %

Śmierć okołoporodowa (28 tyg. – do 7 dnia po
urodzeniu):
trisomie - 55 %
triploidie -
4 %
aberracje chromosomów płci
- 13 %
aberracje strukturalne - 15 %
inne
- 12%

WYBRATE TECHNIKI
WYBRATE TECHNIKI
WSPOMAGANEGO ROZRODU
WSPOMAGANEGO ROZRODU
Inseminacja (zapłodnienie) nasieniem dawcy
(AID)
bank dawców nasienia (mrożenie w ciekłym
azocie)
pełna świadomość i akceptacja tego sposobu
leczenia przez obydwoje małżonków
wprowadzenie nasienia do jamy macicy drogą
przezszyjkową
wskazaniem pozostaje część przypadków
azoospermii

Dojajowodowe przeniesienie (transfer) gamet
(GIFT)
zastosowanie kontrolowanej hiperstymulacji
jajników, pobranie komórek jajowych i umieszczenie
ich z przygotowanym nasieniem w
jajowodach
nie wymaga hodowli zarodków w warunkach in vitro
laparoskopowy lub przezszyjkowy transfer
plemników i oocytów
nie umożliwia oceny czy dochodzi do zapłodnienia
i rozwoju zarodka

Pozaustrojowe zapłodnienie i transfer
zarodka (IVF-ET)
hormonalna stymulacja jajnika i pobranie
komórek jajowych przez punkcję przy użyciu
odpowiednich sond (dopochwowa, brzuszna)
warunkiem zapłodnienia in vitro komórki
jajowej stadium II metafazy
do jamy macicy, przezszyjkowo przenosi się
zarodki złożone z 4 blastomerów
zaleca się transferować dwa zarodki !

MORALNE PROBLEMY NA TEMAT
MORALNE PROBLEMY NA TEMAT
DOPUSZCZALNOŚCI INGEROWANIA
DOPUSZCZALNOŚCI INGEROWANIA
W PROCES REPRODUKCJI
W PROCES REPRODUKCJI
CZŁOWIEKA
CZŁOWIEKA
*
*
A.
Zagadnienie statusu moralnego poczętej istoty
ludzkiej
B.
Moralne znaczenie technologii medycznej
C.
Problem społecznej kontroli reprodukcji człowieka
Ad. B
Argumentacja na rzecz wykorzystania technik
wspomaganego rozrodu (odwołuje się do
podstawowych zasad etyki lekarskiej):
1.
Zapobieganie cierpieniu
2.
Działanie na rzecz dobra pacjenta
3.
Szacunek autonomii moralnej człowieka

Założenia:
1.
Każdy człowiek ma prawo do posiadania
potomstwa
2.
Bezpłodność jest chorobą
3.
Powinna być zawsze leczona
Przeciwnicy kwestionują te założenia:
1.
Nie istnieje prawo do posiadania potomstwa
2.
Bezpłodność jest wadą organiczną, a nie chorobą
3.
Techniki wspomaganego rozrodu nie leczą
bezpłodności, lecz próbują ominąć wadę przy
użyciu protezy
Ocena moralna powinna uwzględnić nie tylko cel
działania, ale także metody jego osiągnięcia.

OCENA TECHNOLOGII MEDYCZNEJ
OCENA TECHNOLOGII MEDYCZNEJ
*
*
Technologia medyczna jest zagrożeniem dla instytucji
małżeństwa i rodziny:
1.
Dehumanizacja stosunków osobowych
2.
Oddzielenie miłości od przekazywania życia
3.
Powstanie rynku gamet i usług prokreacyjnych
(banki spermy, umowy o „dzierżawę macicy”)
4.
Konieczność regulacji prawnych
Są to działania wbrew naturze. Co oznacza naturalne:
1.
Zgodne z prawem naturalnym (ustanowionym przez
Boga)
2.
Zgodne z prawami przyrody
3.
Wypływające z natury ludzkiej
4.
Przebiegające bez interwencji ze strony człowieka.

SPOŁECZNA KONTROLA REPRODUKCJI
SPOŁECZNA KONTROLA REPRODUKCJI
CZŁOWIEKA
CZŁOWIEKA
*
*
1.
Zrównoważenie interesów dawców, rodziców i
przyszłego dziecka
2.
Wyznaczenie kręgu osób, które mogą korzystać z
tej formy prokreacji (względy medyczne, związki
heteroseksualne)
3.
Określenie prawa do zarodków (w razie rozwodu,
śmierci rodziców): decyzja obojga rodziców,
zarodki mogą być zniszczone, oddane innej parze,
poddane badaniom eksperymentalnym
4.
Odpowiedzialność za jakość dziecka (roszczenia):
kryteria doboru dawców, wykluczenie ryzyka
przekazania choroby dziedzicznej
5.
Problem selekcji ciąży mnogiej

6.
Zachowanie anonimowości dawcy gamet a prawo
do poznania swoich genetycznych rodziców
7.
Zdefiniowanie pojęcia „rodzic” (matka
genetyczna, matka nosicielka, matka opiekunka
prawna)
8.
Zakaz macierzyństwa zastępczego.
* prof. Alicja Przyłuska-Fischer, UW

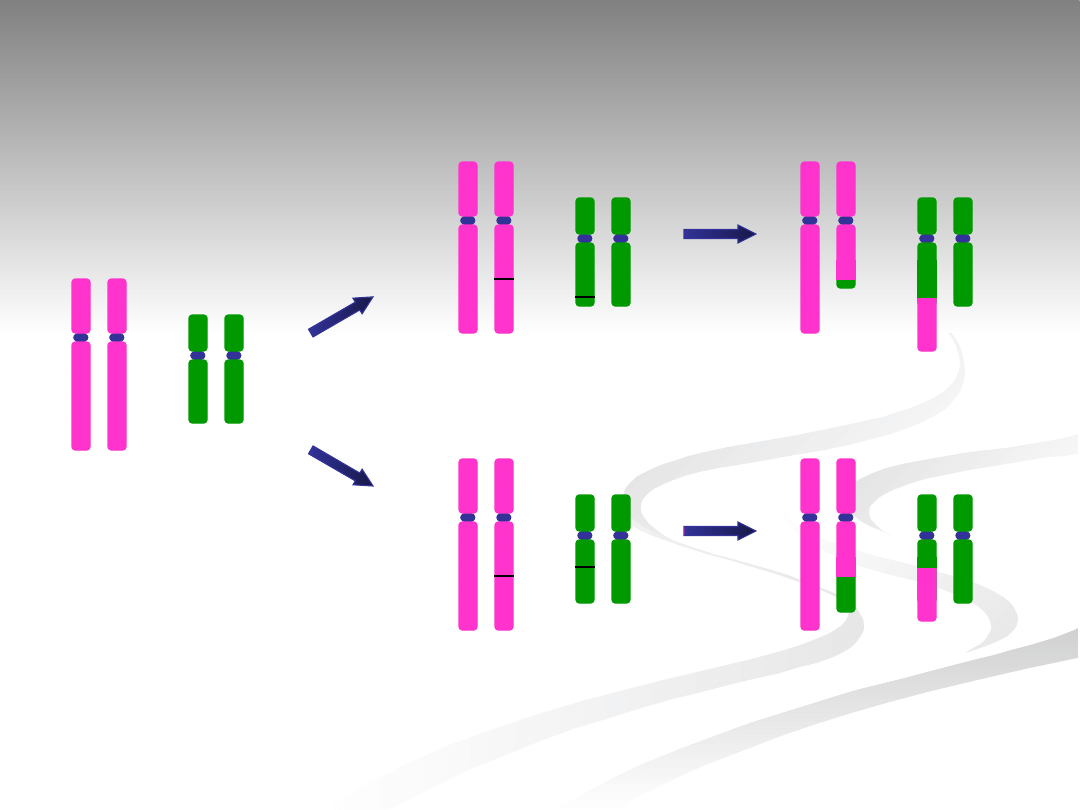
OCENA CYTOGENETYCZNA
OCENA CYTOGENETYCZNA
TRANSLOKACJI CHROMOSOMOWYCH
TRANSLOKACJI CHROMOSOMOWYCH
WZAJEMNYCH (TCW)
WZAJEMNYCH (TCW)
*
*
podanie, które pary chromosomów biorą udział w
translokacji
ustalenie, do którego chromosomu macierzystego należy
centromer w chromosomach pochodnych (der),
powstałych w wyniku translokacji
podanie, które segmenty chromosomowe ulegają
wymianie na podstawie precyzyjnej interpretacji
położenia punktów złamania na chromosomach
zaangażowanych w translokację
podanie rodzaju zastosowanych technik prążkowych i/lub
metod cytogenetyki molekularnej, które ilustrują stopień
precyzji w rozpoznawaniu i interpretacji TCW

ustalenie, czy dana translokacja jest aberracją
powstałą de novo, czy jest translokacją występującą
rodzinnie
wyselekcjonowanie translokacji pod kątem ryzyka
niezrównoważenia kariotypu pojedynczego
segmentu (trs) (ang. translational risk for single
segment imbalance) lub niezrównoważenia
kariotypu w obrębie dwóch lub więcej segmentów
(trd) (ang. translational risk for double segment
imbalance)
* wg A. Midro
A
II
B
I
B
A
A
B
der
(B)
der(
A)
A
B B
A
A
B
der
(B)
der(
A)
A
B B
A
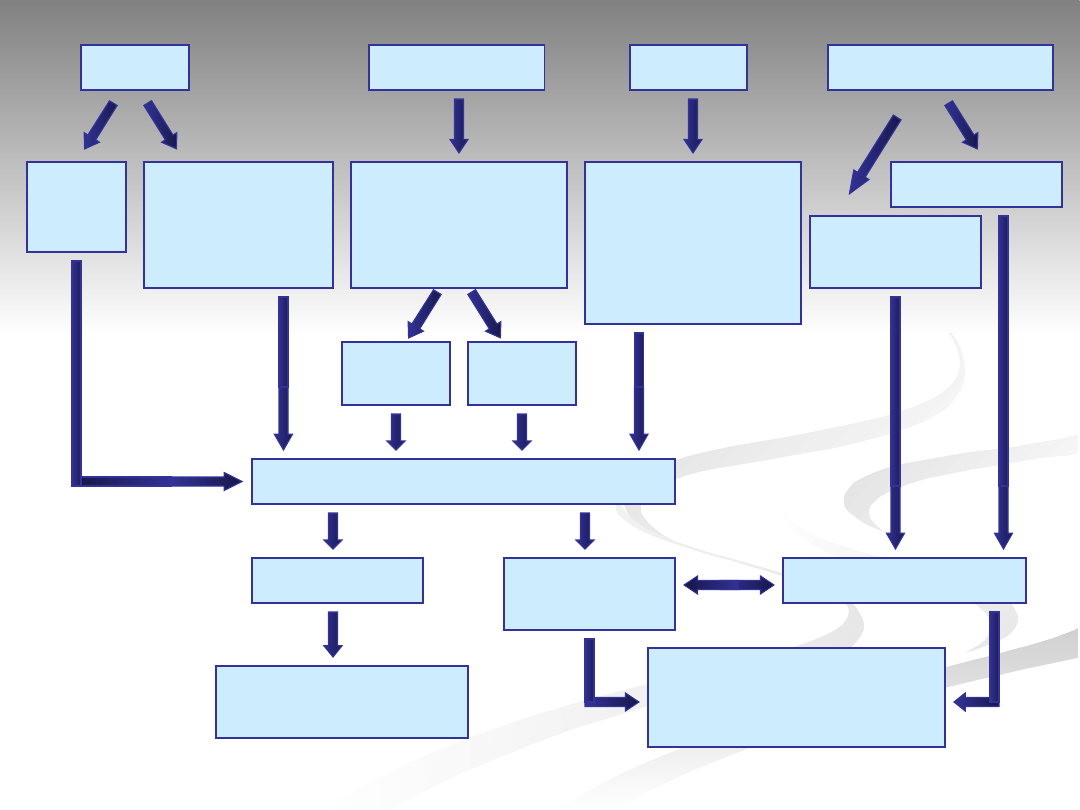
PŁÓ
D
NOWORODE
K
DZIECK
O
OSOBA
DOROSŁA
USG
niepraw
i-dłowe
PRENATALNE
BADANIE
KARIOTYPU
(np. matka
>35r.ż.)
ZESPÓŁ CECH
DYSMORFICZNYC
H +/- WADY
ROZWOJOWE
ZESPÓŁ CECH
DYSMORFICZNYC
H +/- WADY
ROZWOJOWE +
UPOŚLEDZENIE
UMYSŁOWE
PORONIENIA
SAMOISTNE
NIEPŁODNOŚ
Ć
ŻYWO
URODZON
Y
MARTWO
URODZON
Y
KARIOTYP
NIEZRÓWNOWAŻONY
DE NOVO
RODZINNIE
WYSTĘPUJĄC
Y
RYZYKO
POWTÓRZEŃ
NIEPODWYŻSZONE
NOSICELSTWO
TCW
RYZYKO POWTÓRZENIA
PATOLOGII
INDYWIDUALNIE
ZMIENNE

RYZYKO NIEZRÓWNOWAŻONEJ
RYZYKO NIEZRÓWNOWAŻONEJ
ABERRACJI CHROMOSOMOWEJ U
ABERRACJI CHROMOSOMOWEJ U
POROMSTWA NOSICIELI
POROMSTWA NOSICIELI
TRANSLOKACJI ROBERTSONOWSKICH
TRANSLOKACJI ROBERTSONOWSKICH
Translokacja
Translokacja
Nosiciel
Nosiciel
Ryzyko
Ryzyko
niezrównoważon
niezrównoważon
ego kariotypu %
ego kariotypu %
13;14
13;14
którykolwi
którykolwi
ek z
ek z
rodziców
rodziców
1
1
14;21
14;21
ojciec
ojciec
matka
matka
1
1
15
15
21;22
21;22
ojciec
ojciec
matka
matka
5
5
10
10
21;21
21;21
którykolwi
którykolwi
ek z
ek z
rodziców
rodziców
100
100

PORADNICTWO GENETYCZNE W
PORADNICTWO GENETYCZNE W
RODZINACH NOSICIELI
RODZINACH NOSICIELI
TRANSLOKACJI CHROMOSOMOWYCH
TRANSLOKACJI CHROMOSOMOWYCH
WZAJEMNYCH
WZAJEMNYCH
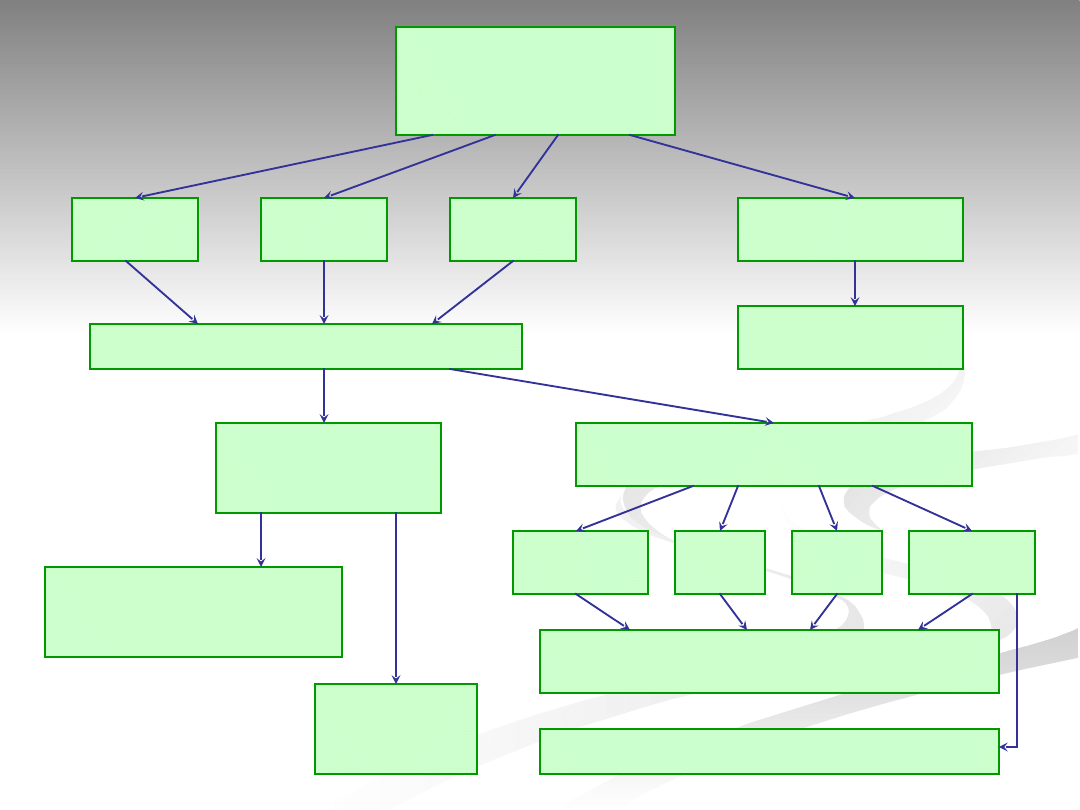
Etapy porady genetycznej*
1.
Diagnostyka fenotypowa
ocena kliniczna
ocena dysmorfii
badania dodatkowe
kariotyp
badania molekularne
badania biochemiczne itd.
2.
Diagnostyka genotypowa
analiza rodowodowa
ustalenie sposobu dziedziczenia

Ustalenie prognozy:
rozwoju somatycznego i umysłowego dziecka
rozwoju płciowego i możliwości prokreacji
ryzyka rozwoju choroby nowotworowej
ryzyka powtórzenia się danej choroby w rodzinie
możliwość diagnostyki prenatalnej
* wg A. Midro
3.
Ustalenie stopnia pokrewieństwa
4.
Określenie wielkości ryzyka
WYSOKIE
(>10%)
GRUPY
WIELKOŚCI
RYZYKA
GENETYCZNEGO
ŚREDNIE
(5 - 10 %)
NISKIE
(< 5 %)
NIEPODWYŻSZON
E
DIAGNOSTYKA PRENATALNA
BRAK WSKAZAŃ
BRAK
AKCEPTACJI
DIAGNOSTYKI
PRENATALNEJ
AKCEPTACJA DZIECKA
Z
NIEZRÓWNOWAŻONY
M KARIOTYPEM
NIE CHCĘ
WIEDZIEĆ
CO BĘDZIE!
AKCEPTACJA DIAGNOSTYKI
PRENATALNEJ
PREIMPLA
NTACYJNA
I TR.
CIĄŻY
CIĄŻA
PÓŹNA
II TR.
CIĄŻY
WIELKOŚĆ RYZYKA DIAGNOSTYKI
PRENATALNEJ POSZCZ. OKRESÓW
CIĄŻY
WIELKOŚĆ RYZYKA WAD LETALNYCH

WSKAZANIA DO PRZEPROWADZENIA
WSKAZANIA DO PRZEPROWADZENIA
PORADNICTWA GENETYCZNEGO
PORADNICTWA GENETYCZNEGO
1.
Znane lub podejrzewane choroby dziedziczne w
rodzinie, np. monogenopatie, wrodzone wady
rozwojowe, niedorozwój umysłowy, nowotwory
dziedziczne
2.
Dziecko z wrodzonymi wadami rozwojowymi lub
cechami dysmorfii, np. twarzy
3.
Objawy upośledzenia umysłowego, zwłaszcza gdy
współistnieją zaburzenia metaboliczne, wrodzone
wady rozwojowe lub obciążony jest wywiad rodzinny
4.
Powtarzające się poronienia samoistne
5.
Zaburzenia rozwoju cielesno-płciowego, pierwotny
brak miesiączki, azoospermia

6.
Kobieta przed ciążą lub w trakcie jej trwania była
narażona na działanie promieniowania
jonizującego lub mutagenne czy teratogenne
związki chemiczne
7.
Istnienie pokrewieństwa współmałżonków
8.
Kobiety po 35 r.ż, które planują bądź zaszły w
ciążę

ETAPY PORADNICTWA
ETAPY PORADNICTWA
GENETYCZNEGO
GENETYCZNEGO
ZEBRANIE WYWIADU
KONSULTACJA I ANALIZA RODOWODU
BADANIE FIZYKALNE
BADANIA DIAGNOSTYCZNE
USTALENIE ROZPOZNANIA CHOROBY
UDZIELENIE PORADY GENETYCZNEJ
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
Wyszukiwarka
Podobne podstrony:
Zespoły zaburzeń cielesno płciowych część II WWL IV rok ćw 5
Diagnostyka prenatalna ćw 9 WWL IV rok
CW 3 POL kliniczne zast 1, IV rok, Nukleary
Ćw mineralizacja, Studia, UTP Ochrona środowiska, IV rok, Semestr VII, Skażenia surowców pochodzenia
aksjologia-2010, Filozofia, Rok IV, Aksjologia ćw
pytania ćw.8, Płyta farmacja Poznań, IV rok, BROMATOLOGIA
pytania ćw.4, Płyta farmacja Poznań, IV rok, BROMATOLOGIA
pytania ćw.5, Płyta farmacja Poznań, IV rok, BROMATOLOGIA
pytania ćw.6, Płyta farmacja Poznań, IV rok, BROMATOLOGIA
pytania ćw.7, Płyta farmacja Poznań, IV rok, BROMATOLOGIA
pytania ćw.1, Płyta farmacja Poznań, IV rok, BROMATOLOGIA
pytania ćw.3, Płyta farmacja Poznań, IV rok, BROMATOLOGIA
ćw. sem 2, Płyta farmacja Poznań, IV rok, technologia postaci leku 2, ćwiczenia, sem 2
pytania ćw.2, Płyta farmacja Poznań, IV rok, BROMATOLOGIA
Tematyka omowien klinicznych, STOMATOLOGIA GUMed, IV rok, periodontologia II
Aksjologia-tezy tezy, Filozofia, Rok IV, Aksjologia ćw
cw 6 glikol, LUBLIN, IV ROK, TOKSYKOLOGIA, Ćwiczenia 1
ćw.2, Płyta farmacja Poznań, IV rok, BROMATOLOGIA
więcej podobnych podstron