
Resuscytacja dzieci i
noworodków
Resuscytacja dzieci i
noworodków
Zmiany w wytycznych resuscytacji krążeniowo-oddechowej 2005
Europejska Rada Resuscytacji
Polska Rada Resuscytacji
Zmiany w wytycznych resuscytacji krążeniowo-oddechowej 2005
Europejska Rada Resuscytacji
Polska Rada Resuscytacji

Nowości
Nowości
• zniesiony podział na dzieci
poniżej i powyżej 8-ego roku życia
• uproszczenie zasad resuscytacji i
ujednolicenie ich z wytycznymi
resuscytacji osób dorosłych
• zniesiony podział na dzieci
poniżej i powyżej 8-ego roku życia
• uproszczenie zasad resuscytacji i
ujednolicenie ich z wytycznymi
resuscytacji osób dorosłych

Kto to jest pacjent
pediatryczny?
Kto to jest pacjent
pediatryczny?
• Noworodek: od urodzenia do 1 miesiąca życia
• Niemowlę: od 1 miesiąca życia do 1 roku życia
• Dziecko: od 1 roku życia do okresu pokwitania
• Nie jest ważne ścisłe określenie wieku
dziecka, jeśli ratownik uważa że
poszkodowany jest dzieckiem, należy użyć
algorytmów dla pacjentów pediatrycznych.
• Noworodek: od urodzenia do 1 miesiąca życia
• Niemowlę: od 1 miesiąca życia do 1 roku życia
• Dziecko: od 1 roku życia do okresu pokwitania
• Nie jest ważne ścisłe określenie wieku
dziecka, jeśli ratownik uważa że
poszkodowany jest dzieckiem, należy użyć
algorytmów dla pacjentów pediatrycznych.

Resuscytacja niemowląt i
dzieci
Resuscytacja niemowląt i
dzieci
Ocena oddechu:
wzrokowo ocenić ruchy klatki piersiowej i
brzucha
słuchowo ocenić szmery oddechowe przy
ustach i nosie dziecka
dotykiem ocenić prąd wydychanego
powietrza (zbliżonym do ust dziecka
policzkiem)
Ocena oddechu:
wzrokowo ocenić ruchy klatki piersiowej i
brzucha
słuchowo ocenić szmery oddechowe przy
ustach i nosie dziecka
dotykiem ocenić prąd wydychanego
powietrza (zbliżonym do ust dziecka
policzkiem)

Resuscytacja niemowląt i
dzieci
Resuscytacja niemowląt i
dzieci
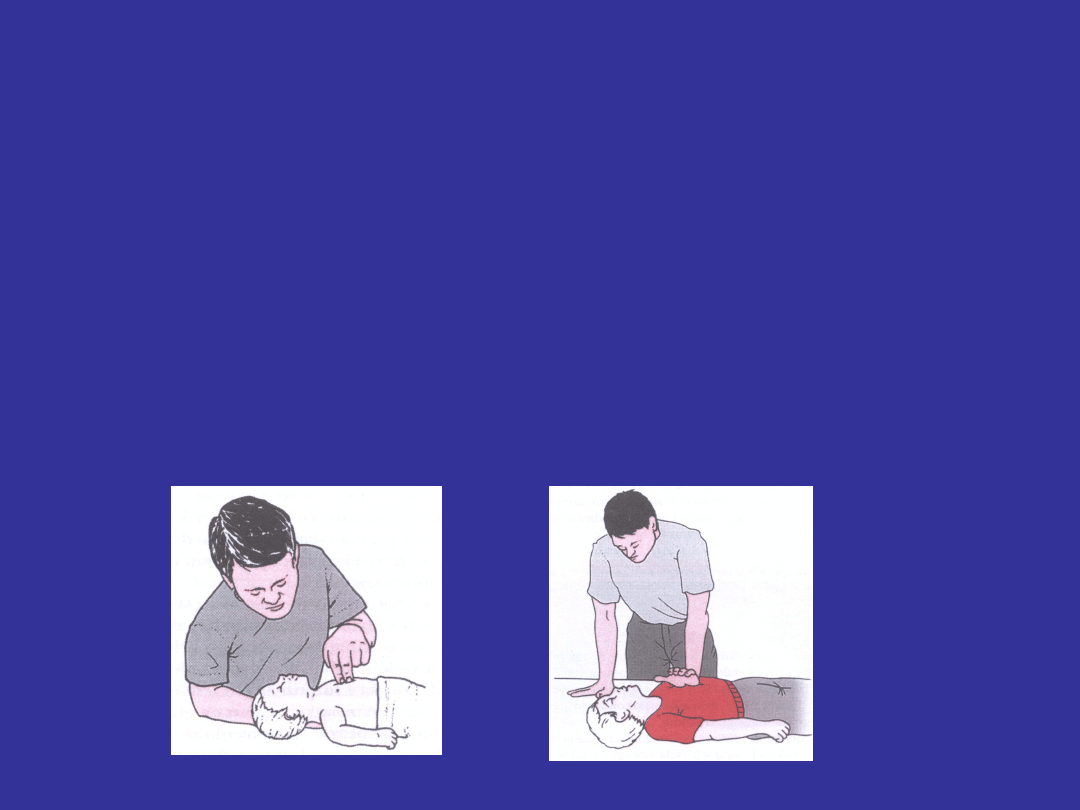
u niemowląt tętno wyczuwa
się na
tętnicy ramiennej
u dzieci – na tętnicy szyjnej
u niemowląt tętno wyczuwa
się na
tętnicy ramiennej
u dzieci – na tętnicy szyjnej
Resuscytacja niemowląt i
dzieci
Resuscytacja niemowląt i
dzieci
masaż serca: 1/3 dolna część mostka
stosunek liczby uciśnięć mostka do wdechów u
niemowląt i dzieci 5:1, z częstością ok. 100/min
u dzieci powyżej 8 r.ż. 15:2
masaż serca: 1/3 dolna część mostka
stosunek liczby uciśnięć mostka do wdechów u
niemowląt i dzieci 5:1, z częstością ok. 100/min
u dzieci powyżej 8 r.ż. 15:2

BLS wykonywany przez
ratowników
przedmedycznych
BLS wykonywany przez
ratowników
przedmedycznych
• po stwierdzeniu zatrzymania
krążenia należy wykonać 5
oddechów ratowniczych a
następnie rozpocząć
resuscytację w stosunku 30
uciśnięć klatki piersiowej do 2
oddechów ratowniczych
• po stwierdzeniu zatrzymania
krążenia należy wykonać 5
oddechów ratowniczych a
następnie rozpocząć
resuscytację w stosunku 30
uciśnięć klatki piersiowej do 2
oddechów ratowniczych

BLS wykonywany przez
personel medyczny
BLS wykonywany przez
personel medyczny
• w przypadku stwierdzenia NZK
stosunek uciśnięć do wentylacji
wynosi 15:2
• samotny ratownik może
prowadzić resuscytację
używając stosunku 30:2
• w przypadku stwierdzenia NZK
stosunek uciśnięć do wentylacji
wynosi 15:2
• samotny ratownik może
prowadzić resuscytację
używając stosunku 30:2
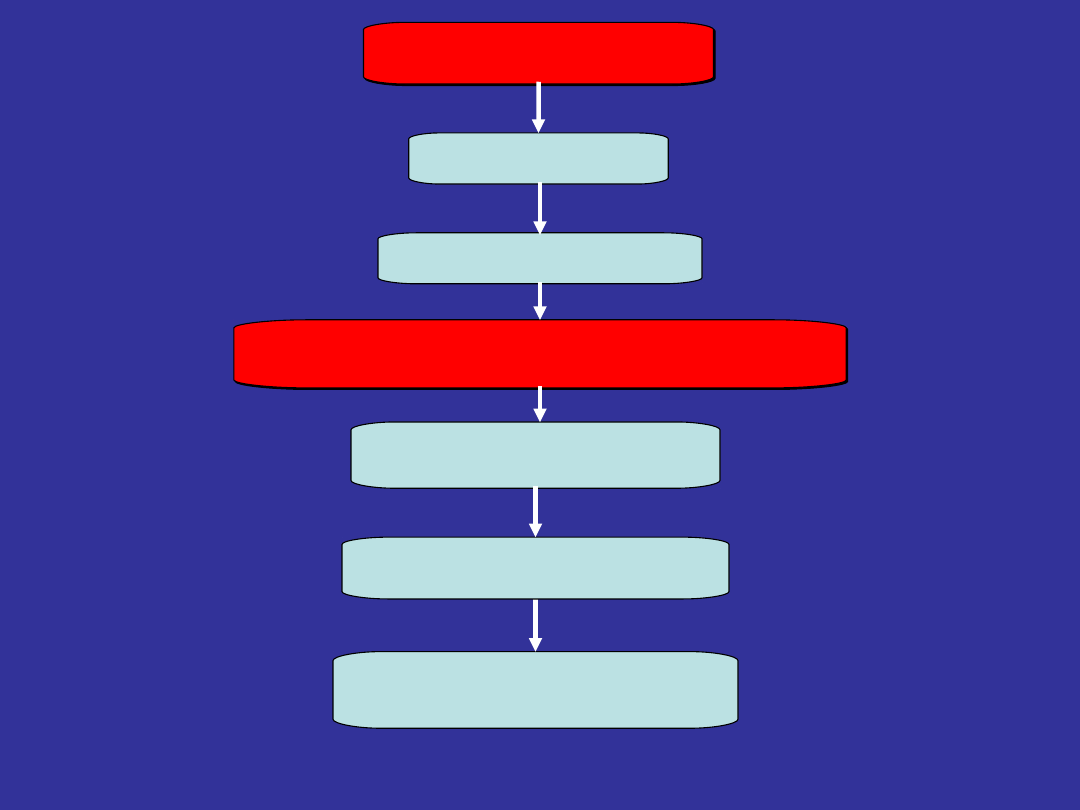
Udrożnij dr. oddechowe
2 oddechów ratowniczych
30 uciśnięć klatki piersiowej
Wołaj o pomoc
Podstawowe
zabiegi
resuscytacyjn
e u dzieci
Podstawowe
zabiegi
resuscytacyjn
e u dzieci
NIE REAGUJE
NIE REAGUJE
NIE ODDYCHA PRAWIDŁOWO
NIE ODDYCHA PRAWIDŁOWO
30 uciśnięć klatki piersiowej
5 oddechów ratowniczych
Po 1 minucie RKO
zadzwoń 112 lub
numer ratunkowy
999
Po 1 minucie RKO
zadzwoń 112 lub
numer ratunkowy
999

AED i defibrylacja
AED i defibrylacja
• zalecane jest użycie AED
u dzieci powyżej
pierwszego roku życia
• pomiędzy 1 a 8 rokiem
życia zalecane jest
stosowanie urządzeń
obniżających
dostarczaną energię
• stosuję się jedną dawkę
energii defibrylacji 4 J/kg
• zalecane jest użycie AED
u dzieci powyżej
pierwszego roku życia
• pomiędzy 1 a 8 rokiem
życia zalecane jest
stosowanie urządzeń
obniżających
dostarczaną energię
• stosuję się jedną dawkę
energii defibrylacji 4 J/kg
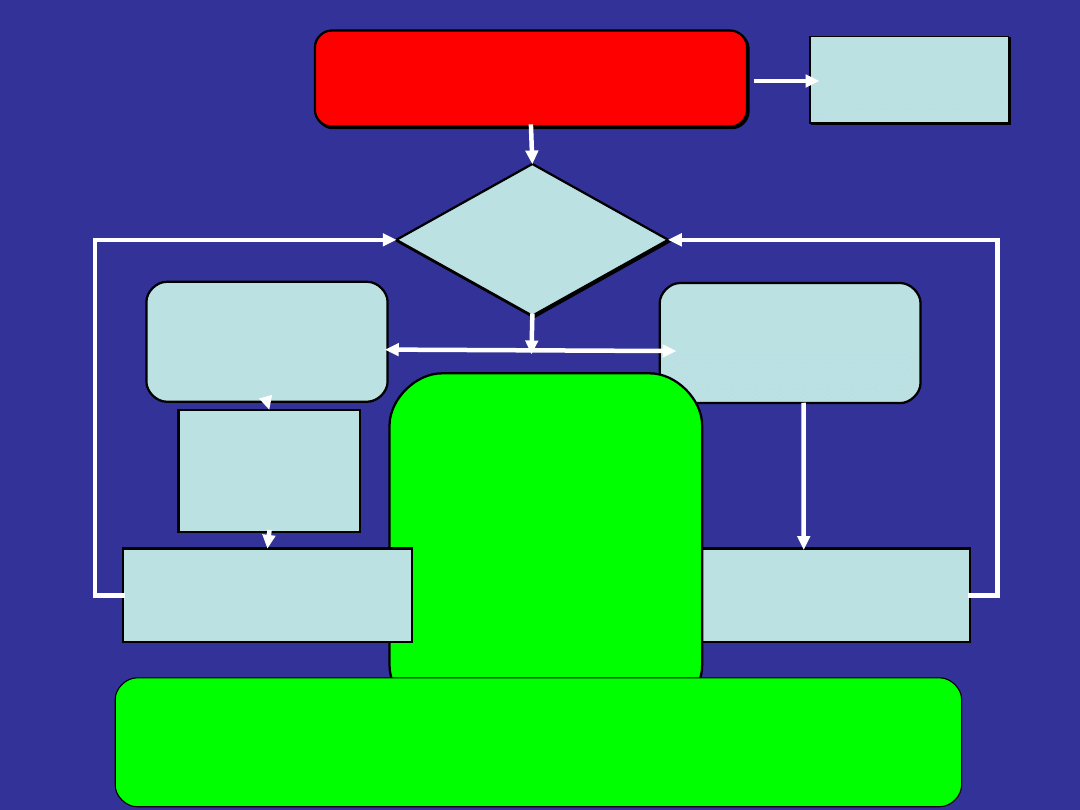
RKO 15:2
do momentu podłączenia
defibrylatora/monitora
RKO 15:2
do momentu podłączenia
defibrylatora/monitora
Oceń
rytm
Oceń
rytm
Defibrylacja
wskazana
(VF/VT bez tętna)
Defibrylacja
nie wskazana
(PEA/asystolia)
1
Defibrylacja
4 J/ kg lub AED
przystosowane dla
dzieci
Natychmiast podejmij:
RKO 15:2
przez 2 min
Wezwij
zespół
resuscytacyjny
Wezwij
zespół
resuscytacyjny
W trakcie RKO
• lecz odwracalne przyczyny
NZK*
• sprawdź położenie i
przyleganie elektrod
• wykonaj/sprawdź:
dostęp donaczyniowy
drożnośc dróg oddechowych
i tlenoterapia
• nie przerywaj uciśnięć klatki
piersiowej po zabezpieczeniu
dróg
oddechowych
• podawaj adrenalinę co 3-5 min
• rozważ amiodaron, atropinę,
magnez
* Odwracalne przyczyny NZK
Hipoksja
Odma prężna (Tension pneumothorax)
Hipowolemia
Tamponada osierdzia
Hipo/Hiperkaliemia, zab. metaboliczne
Toksyny
Hipotermia
Thrombembolia (wieńcowa lub płucna)
Natychmiast podejmij:
RKO 15:2
przez 2 min

Hipotermia
Hipotermia
• zalecane jest zastosowanie
łagodnej hipotermii u dzieci w
stanie śpiączki po powrocie
spontanicznego krążenia
• zalecane jest zastosowanie
łagodnej hipotermii u dzieci w
stanie śpiączki po powrocie
spontanicznego krążenia

Noworodki
Noworodki
• wcześniaka należy po porodzie okryć
folią bez uprzedniego osuszania i
umieścić pod promiennikiem ciepła
• nie jest obecnie zalecane odsysanie
smółki z ust i nosa dziecka w trakcie
porodu, gdyż nie zmniejsza to
częstości i ciężkości przebiegu
zespołu aspiracji smółki
• wcześniaka należy po porodzie okryć
folią bez uprzedniego osuszania i
umieścić pod promiennikiem ciepła
• nie jest obecnie zalecane odsysanie
smółki z ust i nosa dziecka w trakcie
porodu, gdyż nie zmniejsza to
częstości i ciężkości przebiegu
zespołu aspiracji smółki

Noworodki
Noworodki
• nie jest zalecane stosowanie
adrenaliny dotchawiczo, jeśli trzeba
użyć tej drogi dawka wynosi
100μg/kg
• akceptowalne jest stosowanie
stężeń tlenu mniejszych niż 100%
• nie jest zalecane stosowanie
adrenaliny dotchawiczo, jeśli trzeba
użyć tej drogi dawka wynosi
100μg/kg
• akceptowalne jest stosowanie
stężeń tlenu mniejszych niż 100%

Zadławienie
Zadławienie
przy częściowej niedrożności
dróg oddechowych świszczący
wdech
całkowita niedrożność dróg
oddechowych – poszkodowany
traci przytomność
przy częściowej niedrożności
dróg oddechowych świszczący
wdech
całkowita niedrożność dróg
oddechowych – poszkodowany
traci przytomność

Zadławienie –
postępowanie:
Zadławienie –
postępowanie:
jeśli poszkodowany oddycha, zachęcaj go do kaszlu nie
podejmując dalszych działań
jeśli poszkodowany przestał oddychać lub kasłać wykonaj 5
uderzeń w okolicę międzyłopatkową
wykonaj rękoczyn Heimlicha
jeśli poszkodowany traci przytomność – sekwencja czynności
resuscytacyjnych
jeśli poszkodowany oddycha, zachęcaj go do kaszlu nie
podejmując dalszych działań
jeśli poszkodowany przestał oddychać lub kasłać wykonaj 5
uderzeń w okolicę międzyłopatkową
wykonaj rękoczyn Heimlicha
jeśli poszkodowany traci przytomność – sekwencja czynności
resuscytacyjnych

Resuscytacja kobiety
ciężarnej
Resuscytacja kobiety
ciężarnej
Masaż serca wykonywać:
z użyciem klina typu Cardiff (pod
kątem do 30°)
lub przemieścić brzuch w stronę lewą
i w kierunku głowy poszkodowanej
Masaż serca wykonywać:
z użyciem klina typu Cardiff (pod
kątem do 30°)
lub przemieścić brzuch w stronę lewą
i w kierunku głowy poszkodowanej

Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
Wyszukiwarka
Podobne podstrony:
Resuscytacja dzieci i noworodków PRR zmiany wytycznych
POSTEPOWANIE RESUSCYTACYJNE U DZIECI I NOWORODKÓW
Resuscytacja dzieci i noworodków PRR zmiany wytycznych
Resuscytacja dzieci
5 Resuscytacja dzieci id 39791 Nieznany
Algorytm resuscytacyjny u dzieci, Prezentacje dla ratownika
resuscytacja dzieci 12042008
3 ABC RESUSCYTACJA U DZIECI
Resuscytacja dzieci
Resuscytacja dzieci i niemowląt zmiany wg nowych wytycznych ERC2005
1pomoc Resuscytacja u dzieciid 19148 ppt
Zasady prowadzenia resuscytacji u dzieci
Resuscytacja dzieci 5
Podstawowe Zabiegi Resuscytacyjne u Dzieci
więcej podobnych podstron