
30.04.21
PORÓD
PRZEDWCZESNY
WIESŁAW MARKWITZ
Klinika Perinatologii i Ginekologii AM
Poznań

30.04.21
Poród przedwczesny
Porodem przedwczesnym (Preterm Labour
– PTL) nazywamy urodzenie dziecka po
skończonym 22 a przed ukończonym 37-tym
tygodniem czasu trwania ciąży (WHO).

30.04.21
Poród przedwczesny
• w USA wzrost z 10,6%(1990) do
11,9%(2001)
• w Europie 3,6 -7%, Dania 3,3%, Norwegia
7,5%
• zaś w Polsce w ostatnim dziesięcioleciu w
granicach 7,2-8,4% ( 20% < 32tc )
• Jest jednym z głównych przyczyn
zachorowalności
i śmiertelności wśród noworodków.
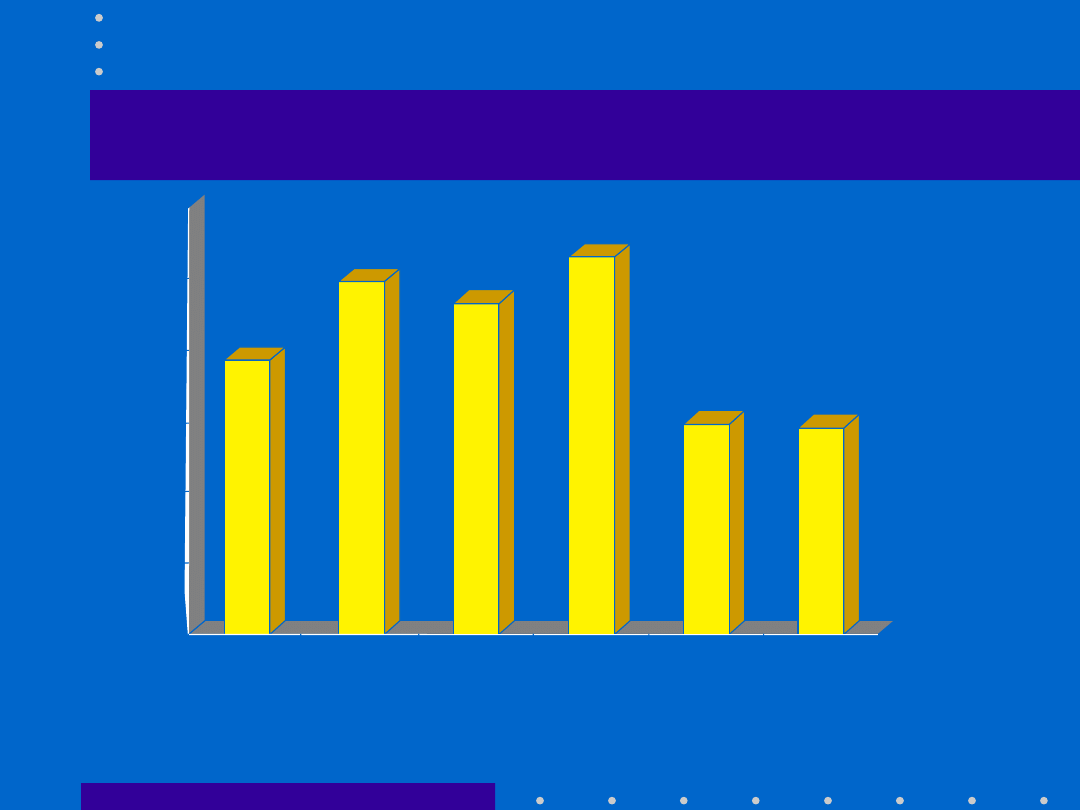
30.04.21
Częstość występowania
porodu przedwczesnego
[Villar et al., 1994]
[Villar et al., 1994]
0
2
4
6
8
10
12
C
zę
s
to
ś
ć
w
y
s
tę
p
o
w
a
n
ia
[%
]
Ameryka
Środkowa
Afryka
Azja
Ameryka
Północna
Europa
Oceania
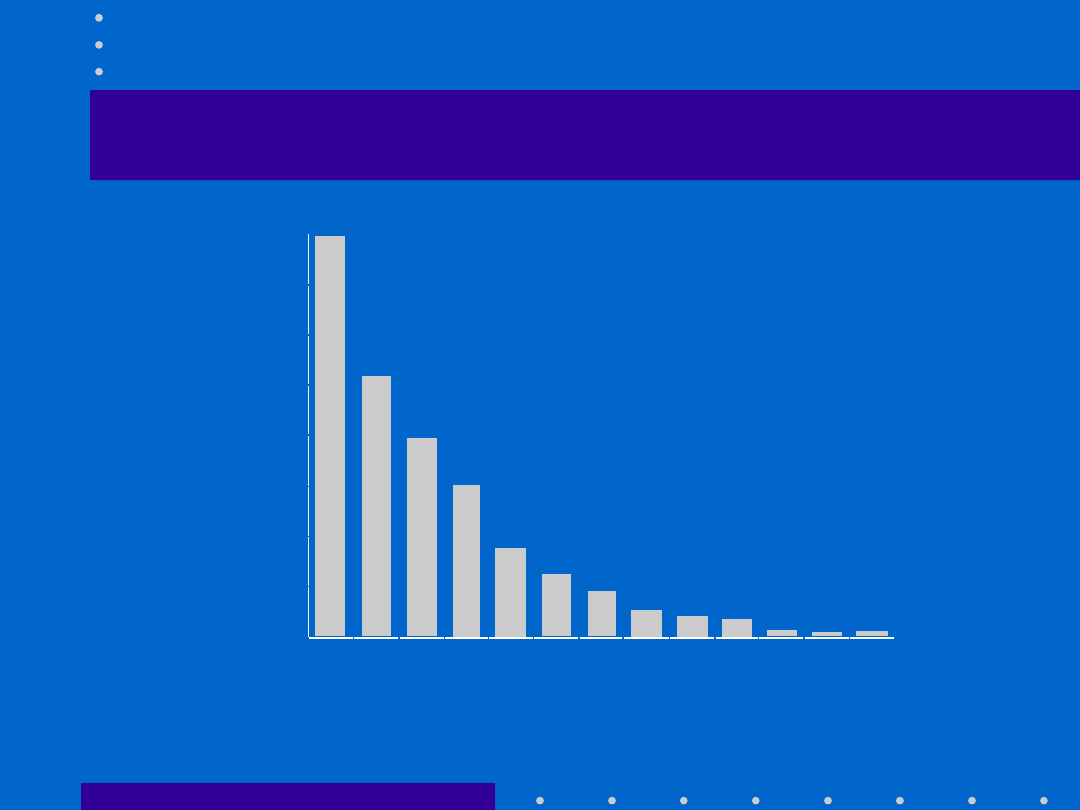
30.04.21
Poród przedwczesny główną
przyczyną śmiertelności
okołoporodowej
[Magowan et al, 1998]
[Magowan et al, 1998]
0
100
200
300
400
500
600
700
800
24
26
28
30
32
34
36
Tydzień ciąży
Śmiertelność
okołoporodowa
(na 1000
wszystkich
urodzeń)

30.04.21
Poród przedwczesny główną
przyczyną powikłań w okresie
okołoporodowym
49%
brak zaburzeń
24%
zaburzenia
inne niż ciężkie
24%
ciężkie
zaburzenia
2%
zgony
1%
brak danych
[Badanie Epicure]
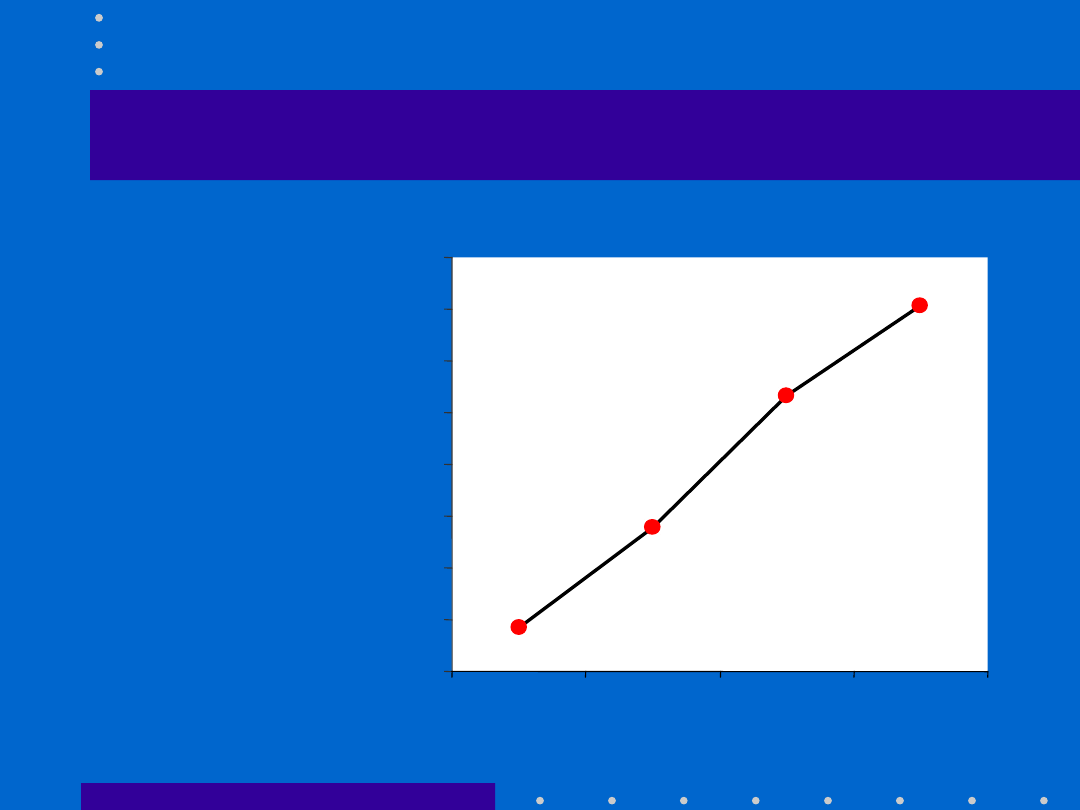
30.04.21
Każdy dzień przedłużający ciążę
powoduje wzrost
przeżywalności noworodków o
3%
[Finnstrom 1997]
0
10
20
30
40
50
60
70
80
Przeżywalność
w ciągu 1 roku
(%)

30.04.21
Koszty
Koszty związane
z porodem
z porodem
przedwczesnym
przedwczesnym
• Koszt opieki na oddziałach intensywnej
terapii noworodków (Stany Zjednoczone)
– Tygodniowo
10 000 $ na 1 dziecko
– Z przeniesieniem na inny oddział
20 - 100 000 $ na 1 dziecko na tydzień
– Rocznie
> 5 miliardów $
• Koszty długoterminowe (Stany
Zjednoczone)
– Silne upośledzenie
> $ 100 000 $
– Dożywotnia stała opieka
450 000 $
[Keirse 1995]
[Keirse 1995]

30.04.21
Poród przedwczesny
ze względu na różne przyczyny jego
występowania powinno się uważać
za zespół chorobowy a nie jednostkę
chorobową
nie poród przedwczesny
a
„zespół porodu
przedwczesnego”

30.04.21
Mechanizmy inicjujące poród przedwczesny,
po wielu latach doświadczeń licznego grona badaczy
są w dalszym ciągu słabo poznane i niejasne.
Najbardziej właściwe postępowanie to :
• zapobieganie czynności skurczowej
lub
• zatrzymanie skurczów, które się już rozpoczęły
Hobel, Lockwood, Romero ( Los Angeles 1995 )

30.04.21
Etiologia porodu
przedwczesnego
•
Nadal pozostaje nieznana
•
40%
przypadków
–
poprzedzają
objawy
zagrażającego
porodu
przedwczesnego
( BAUMGARTEN 1995 )
•
35% przypadków – poprzedza przedwczesne
pęknięcie
pęcherza
płodowego
(PROM)
( McGREGOR 1993 )
•
Pozostałe 25% przyczyn - powikłania
ogólnoustrojowe i/lub położnicze (nadciśnienie
tętnicze, krwawienie przedporodowe,
wewnątrzmaciczne ograniczenie wzrastania
płodu, itp.)

30.04.21
Etiologia porodu
przedwczesnego
• Istnieje wiele klasyfikacji czynników ryzyka.
• Wyróżniamy cztery mechanizmy najczęściej
prowadzące do zagrażającego i dokonanego
porodu przedwczesnego:
– Stan zapalny! (najczęściej przed 32 t.c.)
– Krwawienie doczesnowe (na każdym etapie)
– Nadmierne
rozciągnięcie
macicy
(wielowodzie, ciąża wielopłodowa, wady
macicy)
– Przedwczesne
pobudzenie
prawidłowych
czynników
fizjologicznych
inicjujących
poród (po 32 t.c.)

30.04.21
CZYNNIKI RYZYKA PORODU
PRZEDWCZESNEGO
• MEDYCZNE
• SOCJALNE
• ŚRODOWISKOWE
• PSYCHOGENNE

30.04.21
Zapobieganie porodowi
przedwczesnemu
Istnieją dwa kierunki działań:
• Wyeliminowanie jednego lub kilku czynników
ryzyka PTL i poprawa ogólnej jakości życia – nie
przynosi to jednak w krajach rozwiniętych
zmniejszenia częstości porodów przedwczesnych.
• Badania przesiewowe mające na celu wykrycie
przedwczesnej czynności skurczowej macicy i
zmian w szyjce macicy (m.in. edukacja kobiet w
rozpoznawaniu czynności skurczowej,
monitorowanie czynności skurczowej w
warunkach domowych) – niestety nie przyniosły
pożądanego zmniejszenia częstości porodu
przedwczesnego).

30.04.21
WCZESNE OBJAWY
OSTRZEGAWCZE
• LOCKWOOD - fibronektyna płodowa, interleukina 6
• STRAUSS - enzym degradujący kolagen ( metaloproteina 9 )
• O’BRIEN - prolaktyna jako produkt doczesnej
• GARFIELD, DANIEL - tlenek azotu
• CRH (hormon uwalniający kortykotropinę)
• CAPs (białka sterujące wystąpieniem skurczu m.macicy)

30.04.21
Fazy porodu przedwczesnego
•
Zagrażający poród przedwczesny
–
wczesna
faza
porodu,
szeroki
zakres
niespecyficznych objawów i niejednolite kryteria
diagnostyczne
•
Poród przedwczesny w toku
– regularna czynność skurczowa macicy co około 10
minut i równoczesne rozwieranie się szyjki macicy.
Faza nieodwracalna.
•
Dokonany poród przedwczesny
– zakończenie ciąży między 22 a 37 t.c.

30.04.21
Rozpoznanie porodu
przedwczesnego
w toku
• Czynność skurczowa macicy 4 skurcze/20
minut
lub 8/60 minut oraz
• Pęknięte lub zachowane wody płodowe oraz
• Udokumentowane zmiany szyjki macicy lub
• Skrócenie szyjki macicy o 80% lub
• Rozwarcie szyjki macicy powyżej 2 cm.
Są to objawy fazy nieodwracalnej!

30.04.21
Przewidywanie porodu
przedwczesnego
• Ocena ryzyka wystąpienia porodu
przedwczesnego (systemy punktowe np.
wg. Papiernika, Salinga, Troszyńskiego –
stosunkowo rzadko wykorzystywane)
• Ocena szyjki macicy (skala Bishopa, USG)
• Ambulatoryjne monitorowanie czynności
skurczowej macicy (KTG, EHG)
• Identyfikacja markerów biochemicznych
30.04.21
Przewidywanie porodu
przedwczesnego
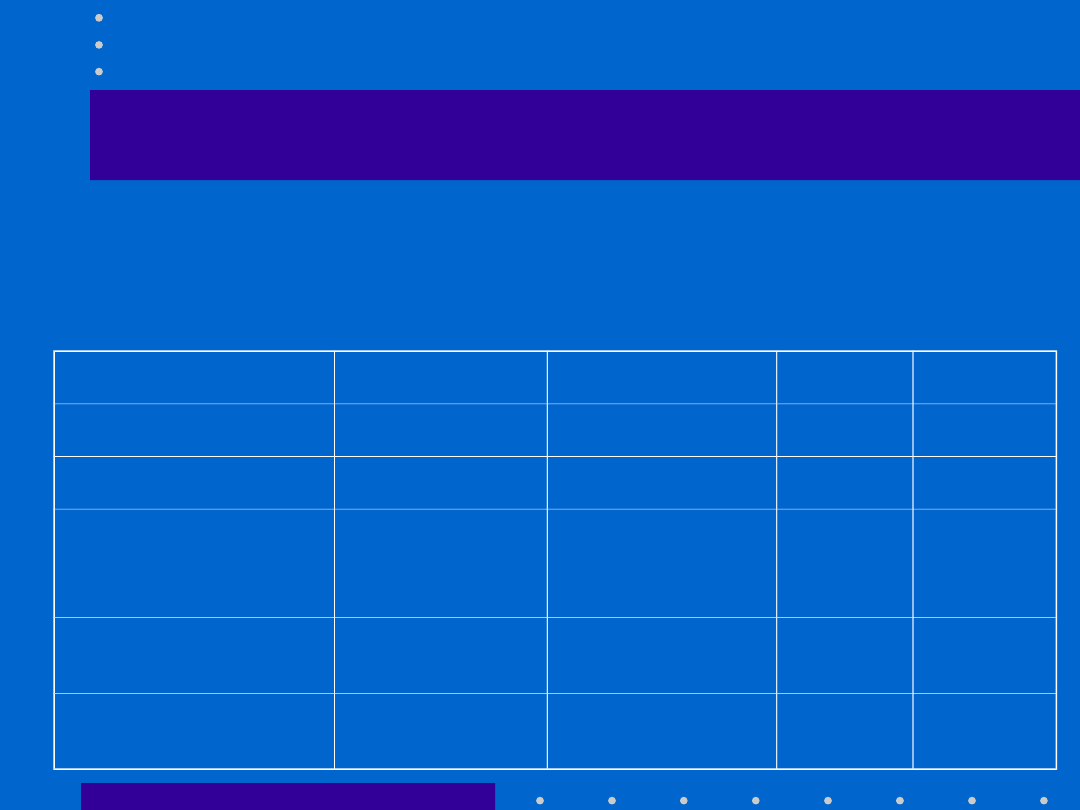
• Ocena szyjki macicy – skala Bishopa (wynik powyżej
4 pkt. wskazuje na zwiększone ryzyko PTL).
Cecha
0 pkt.
1 pkt.
2 pkt.
3 pkt.
Rozwarcie(cm)
0
1-2
3-4
5-6
Skrócenie(%)
0-30
40-50
60-80
pow. 80
Położenie
punktu
przodującego
-3
-2
-1
+1,+2
Konsystencja
uformowana rozpulchnion
a
miękka
Położenie
tylne
pośrednie
przedni
e

30.04.21
Przewidywanie porodu
przedwczesnego
• Ocena szyjki macicy w USG (sonda
dopochwowa!)
– Długość kanału szyjki macicy w II trymestrze i
wczesnym okresie III trymestru waha się
pomiędzy 10 a 50 mm (mediana 35 mm)
– Zjawisko tunelizacji
– Wraz z postępującym skracaniem szyjki
przybiera ona kształt następująco litery T, Y, V,
U.
– Długość kanału szyjki (bez odcinka objętego
tunelizacją!) większa niż 30 mm pozwala na
pewne wykluczenie porodu przedwczesnego
pod warunkiem, że badanie zostało wykonane
w sposób prawidłowy.

30.04.21
Przewidywanie porodu
przedwczesnego
• Indukowana światłem fluorescencja (LIF-Light
Induced Fluorescence) kolagenu szyjkowego
(Collascope).
– Metoda ta polega na ocenie zmian we
fluorescencji kolagenu szyjkowego wraz ze
zbliżającym się porodem (przedwczesnym
lub o czasie) – odzwierciedla to
„mięknięcie” (rozwieranie) szyjki.
– Metoda bardzo czuła i swoista.
– Jak dotąd na etapie badań klinicznych.

30.04.21
Przewidywanie porodu
przedwczesnego
• Ambulatoryjne monitorowanie czynności
skurczowej macicy:
– KTG – kardiotokografia (przeważnie zewnętrzna,
b. rzadko wewnętrzna) monitorowanie czynności
serca płodu (FHR – Fetal Heart Rate) pelotą US,
monitorowanie czynności skurczowej macicy
tokodynamometrem. Metoda powszechnie
stosowana, o dużej swoistości i czułości.
– EHG – elektrohisterografia – monitorowanie
czynności elektrycznej mięśnia macicy
elektrodami przezbrzusznymi. Po wytłumieniu
szumów w sygnale metoda o wysokiej czułości i
swoistości.

30.04.21
Przewidywanie porodu
przedwczesnego
•
Identyfikacja markerów biochemicznych:
–
Fibronektyna płodowa fFN – glikoproteina
macierzy pozakomórkowej – jej obecność w
wydzielinie szyjkowo-pochwowej pomiędzy 22 a
37 t.c (nie występuje fizjologicznie w tym okresie)
traktowana jest jako wskaźnik przerwania
spójności doczesnej i błon płodowych.
–
Fibronektyna płodowa w wydzielinie szyjkowo-
pochwowej po 22 t.c. wiąże się z 6-krotnym
zwiększeniem ryzyka porodu przedwczesnego
przed 35 t.c. i 14-krotnym porodu
przedwczesnego przed 28 t.c.

30.04.21
Przewidywanie porodu
przedwczesnego
• Identyfikacja markerów biochemicznych - c.d.
– Metody w trakcie badań:
• Oznaczanie czynników kaskady trombiny.
• Oznaczanie stężenia estriolu w ślinie
matki.
• Fibronektyna w surowicy matki.
– Monitorowanie
wykładników
stanu
zapalnego w obrębie jaja płodowego – CRP
(C-reactive protein) – białko C-reaktywne.

30.04.21
POSTĘPOWANIE
KLINICZNE
Przy podejrzeniu o możliwość wystąpienia
porodu przedwczesnego:
• analiza aktywności skurczowej ( KTG )
• ocena dojrzałości i stanu szyjki macicy ( USG )
• stan błon płodowych

30.04.21
Postępowanie
terapeutyczne
• hamowanie czynności skurczowej
• działania operacyjne
• wybór sposobu ukończenia ciąży

30.04.21
RYZYKO LECZENIA PORODU
PRZEDWCZESNEGO
• czy przedłużenie ciąży nie niesie ryzyka
dla matki?
( stan ogólny rodzącej, wiek ciążowy,
krwawienie,
choroby matki współistniejące z ciążą,
rozwarcie )
• czy nie wpłynie niekorzystnie na stan
płodu?
( objaw zagrożenia płodu, ciągłość błon
płodowych,
wykładniki zakażenia )

30.04.21
Leczenie porodu
przedwczesnego
Optymalne strategia postępowania w porodzie
przedwczesnym ma na celu zmniejszenie śmiertelności
i częstości powikłań okołoporodowych:
• Przeniesienie pacjentki do ośrodka trzeciego
stopnia opieki perinatalnej, z oddziałem intensywnej
opieki nad noworodkiem (NICU-Neonatal Intensive
Care Unit).
• Podanie kortykosteroidów.
• Zastosowanie antybiotykoterapii skierowanej
przeciwko paciorkowcom grupy B (GBS – group B
Staphylococci)

30.04.21
TOKOLIZA FARMAKOLOGICZNA
• beta-mimetyki ( Fenoterol, Rytodryna, Salbupart )
• siarczan magnezu
• środki przeciwprostaglandynowe ( Aspiryna, Indometacyna,
Naproksen )
• progestageny ( Kaprogest, Turinal )
• etanol
• leki uspokajające
• antagoniści oksytocyny ( Tractocil )

30.04.21
Najczęstsze przeciwwskazania do wdrożenia
leczenia tokolitycznego
• obfite krwawienie z macicy
• rozwarcie powyżej 4 cm
• objawy przedwczesnego oddzielenia łożyska
• ciężka postać NIC
• ciąża obumarła
• rozwinięte objawy zakażenia
• nietolerancja na leki tokolityczne
• wady serca u matki i zaburzenia rytmu
• wady płodu letalne

30.04.21
Działanie uboczne beta-mimetyków
• obniżenie ciśnienia
• tachykardia
• zaburzenia rytmu serca
• zaburzenia żołądkowo jelitowe
• drżenia mięśniowe
• hiperglikemia
• hipokaliemia
• zmiana mechanizmu kontrolującego układ
renina-
angiotensyna ( maksymalna ilość płynów 2,5
l/dobę )

30.04.21
Środki ostrożności przy leczeniu
beta-mimetykami
• ukierunkowany wywiad
• ekg
• kontrola podaży płynów
• kontrola glikemii
• kontrola stężenia elektrolitów w surowicy krwi

30.04.21
Działanie siarczanu magnezu
• osłabia czynność skurczową macicy przez oddziaływanie
na potencjały płytki końcowej
• prawdopodobnie przez zakłócanie oddziaływania wapnia
w obrębie połączeń pomiędzy komórkami mięśnia macicy,
a komórkami nerwowymi
• jony magnezowe nie są skutecznym lekiem tokolitycznym
przy stosowaniu dłuższym niż 24 godziny

30.04.21
Działania uboczne siarczanu
magnezu
• hamowanie skurczów mięśni poprzecznie prążkowanych
( zaburzenia oddychania, wpływ na czynność serca )
• łatwo przenika przez łożysko ( w okresie okołoporodowym
możliwa depresja oddechowa u noworodka )
Środki ostrożności:
• dokładna kontrola diurezy
• kontrola stężenia jonów magnezu w moczu i osoczu
• kontrola odruch kolanowego

30.04.21
Inhibitory syntezy prostaglandyn
• nadciśnienie tętnicze
• choroby nerek
• krwawienia w ciąży
• małowodzie
• choroby wątroby
Przeciwwskazania:
Środki ostrożności:
• stosować do 32 tygodnia ciąży
• jeśli to możliwe nie dłużej niż 72 godziny
• nie stosować w przypadku IUGR i małowodzia

30.04.21
Inhibitory syntezy prostaglandyn
Zalecane metody monitorowania:
• wykonaj echokardiografię płodową w celu wykrycia
zamknięcia przewodu tętniczego
( po 48-72 godzinach leczenia indometacyną
raz w tygodniu w czasie tokolizy )
• wykonaj ocenę płynu owodniowego w celu wykrycia
małowodzia ( przed leczeniem indometacyną, po 48-72 godz.
leczenia, dwa razy w tygodniu w czasie tokolizy )

30.04.21
Dawkowanie leków tokolitycznych
Dawka doustna
FENOTEROL
4-8 x 5 mg/ 24h
RYTODRYNA
4-8 x 10 mg 24h
KWAS ACETYLO-ALICYLOWY
3,6-10,0 g/24h
INDOMETACYNA
0,025-0,5 g/24h
NAPROKSEN
0,75-1,2 g/24h

30.04.21
Leczenie porodu
przedwczesnego
• Tokoliza – działania niepożądane:
U matki
U płodu / noworodka
-agoniści
Obrzęk płuc, arytmia,
niedokrwienie mięśnia
sercowego
Krwotok dokomorowy, zaburzenia
maciczno-łożyskowego przepływu
krwi, niedokrwienie mięśnia
sercowego
Inhibitory
syntetazy
prostaglandyny
Podrażnienie układu
pokarmowego, zaburzenia
odpowiedzi immunologicznej
Martwicze zapalenie jelit, przetrwały
przewód tętniczy, krwotok
dokomorowy
Siarczan
magnezu
Obrzęk płuc, niedomoga
oddechowa
Niedomoga oddechowa, krzywica
noworodków
Blokery kanału
wapniowego
Zaburzenia przewodzenia
sercowego, zatrzymanie płynów
Zaburzenia maciczno-łożyskowego
przepływu krwi, częstoskurcz

30.04.21
CZY TOKOLIZA PRZYNOSI OCZEKIWANE EFEKTY ?
W Niemczech rocznie zużywa się około 1 mln ampułek
i 100 mln tabletek Fenoterolu.
W Polsce około 2,5 raza więcej.

30.04.21
Blokery kanały wapniowego
Dwa duże badania randomizowane (Ulmsten 1980)
i (King 1990)
potwierdziły hamowanie aktywności skurczowej
macicy przy minimalnych objawach sercowo-
naczyniowych.
Opóźnienie wystąpienia PTL u 80% nie dłużej niż 3
dni przed ukończeniem 34 tc.
Zalety: łatwość stosowania doustnego, szybkie
osiągnięcie efektu leczniczego, rzadsze
wystepowanie działań niepożadanych, brak
niekożystnego wpływu na noworodka
Wady: niekorzystne działanie na czynność przepony
i serca z uwagi na na mięśnie gładkie i poprzecznie
prążkowane, zakaz stosowania z siarczanem
magnezu

30.04.21
Leczenie porodu
przedwczesnego
OKSYTOCYNA
ATOSIBAN
(TRACTOCILE)
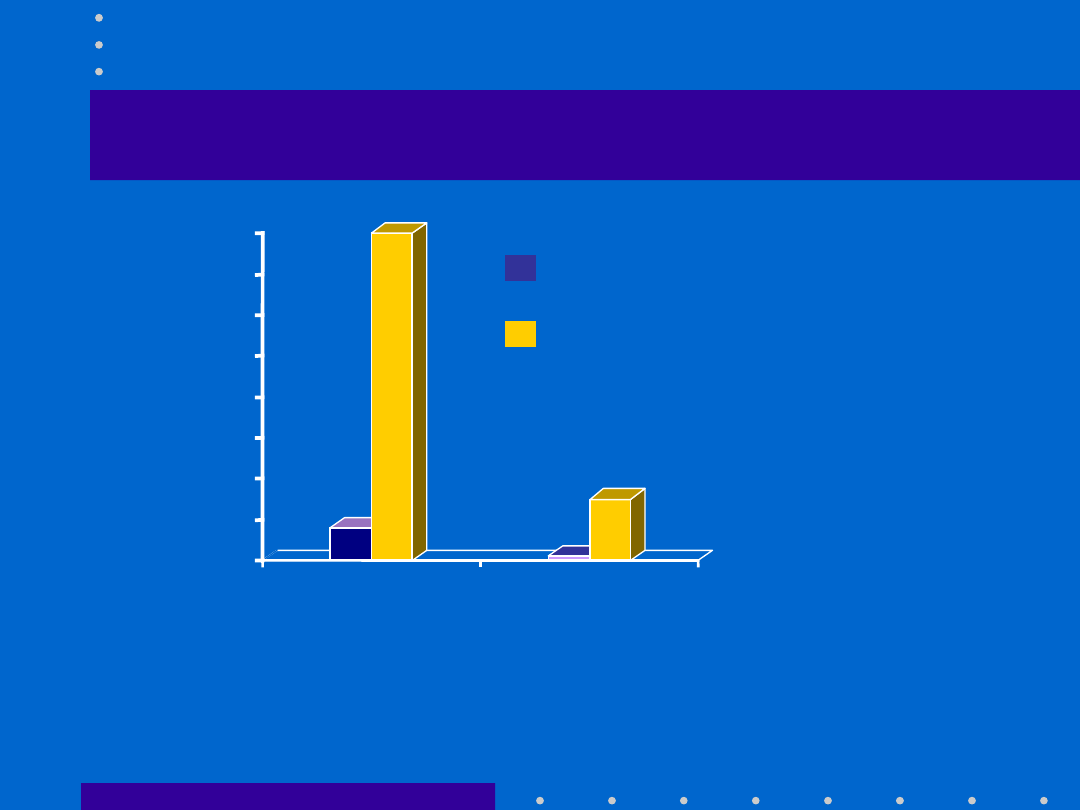
30.04.21
Tokolityki - wpływ na matkę
0
10
20
30
40
50
60
70
80
%
c
zę
s
to
ś
ć
w
y
s
tę
p
o
w
a
n
ia
Tractocile
®
(n=361)
-agoniści
(n=372)
Działania niepożądane
na układ
krążenia matki
Przerwanie leczenia
z powodu działań
niepożądanych
Tractocile
®
: badanie CAP-001
Tractocile
®
: badanie CAP-001
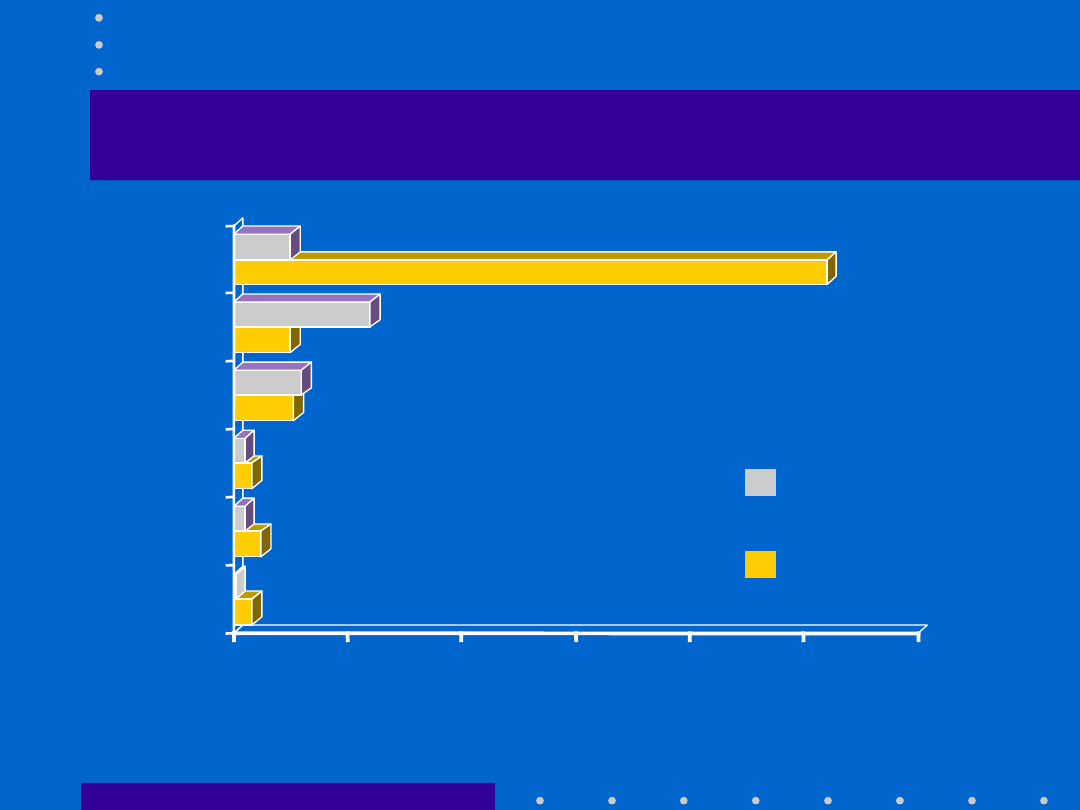
30.04.21
Tokolityki - wpływ na płód
Stan zagrożenia
płodu
0
5
10
15
20
25
30
% częstość występowania
Częstoskurcz
Bradykardia
Zgon płodu
Zamartwica
Niedotlenienie
Tractocile
®
(n=361)
-agoniści
(n=372)
Tractocile
®
: badanie CAP-001
Tractocile
®
: badanie CAP-001
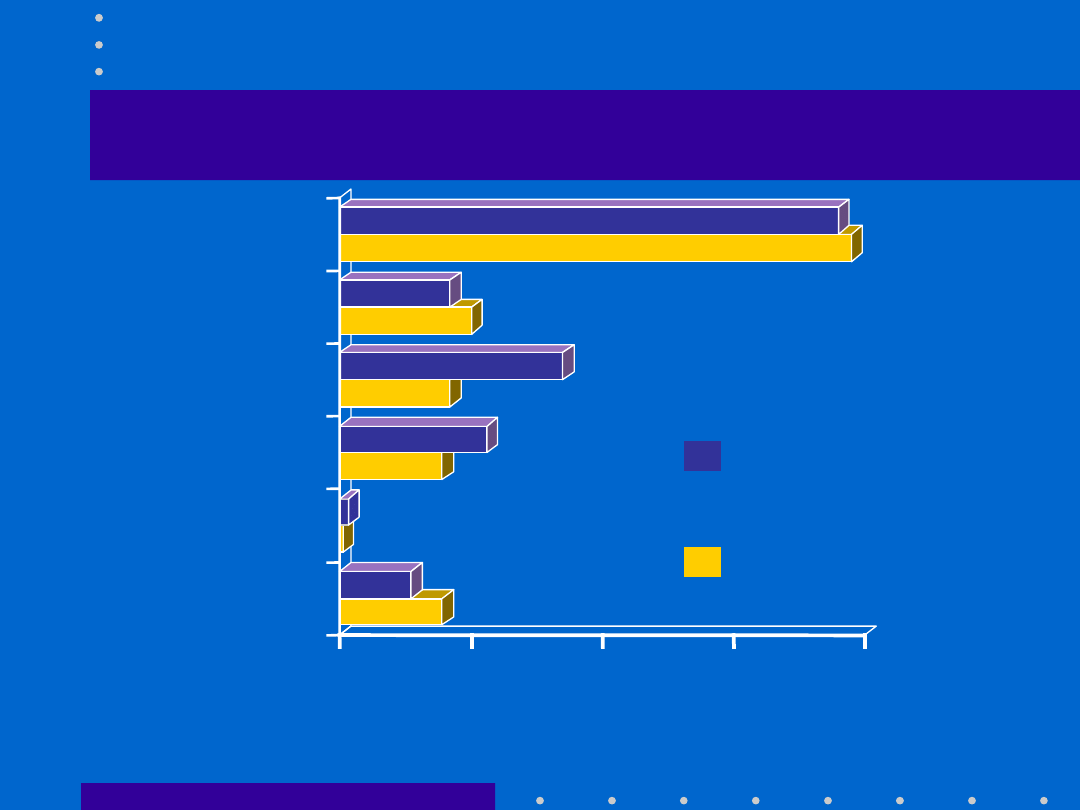
30.04.21
Tokolityki – wpływ na
noworodka
0
5
10
15
20
% częstość występowania
Zespół ostrej
niedomogi oddechowej
Krwotok mózgowy
Bezdech
Bradykardia
Arytmia
Niedociśnienie
Tractocile
®
(n=406)
-agoniści
(n=432)
Tractocile
®
: badanie CAP-001
Tractocile
®
: badanie CAP-001
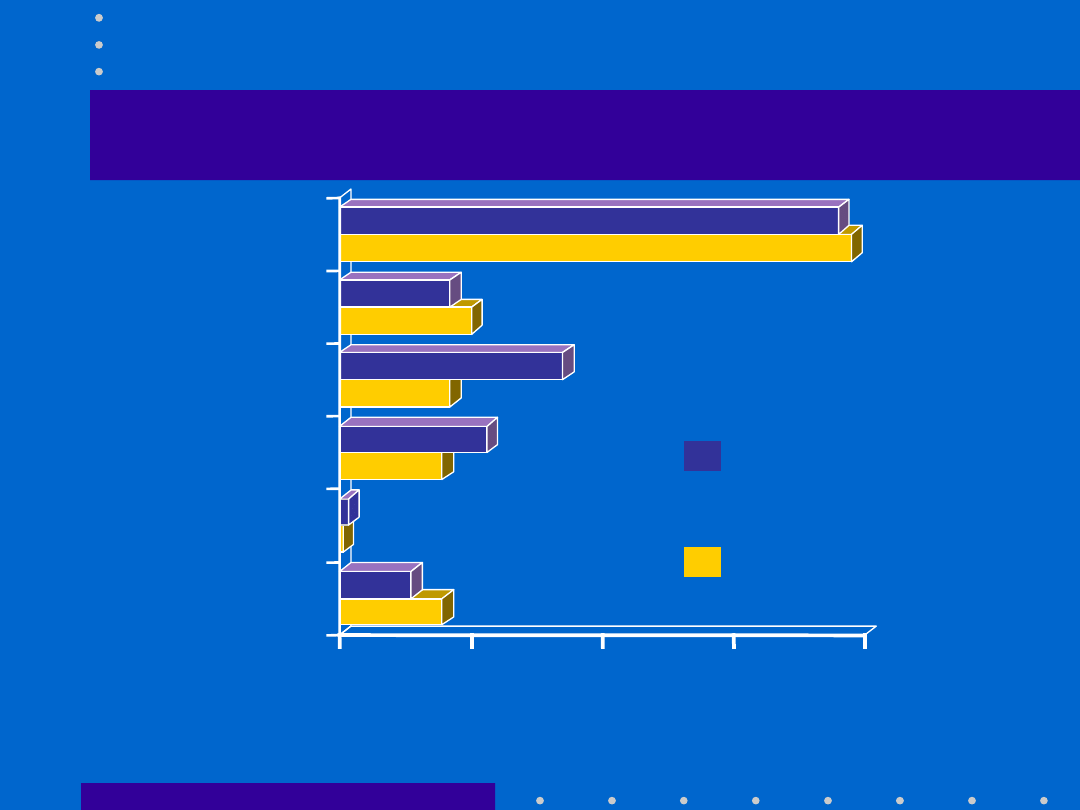
30.04.21
Tokolityki – wpływ na
noworodka
0
5
10
15
20
% częstość występowania
Zespół ostrej
niedomogi oddechowej
Krwotok mózgowy
Bezdech
Bradykardia
Arytmia
Niedociśnienie
Tractocile
®
(n=406)
-agoniści
(n=432)
Tractocile
®
: badanie CAP-001
Tractocile
®
: badanie CAP-001

30.04.21
Stanowisko ROYAL COLLEGE of OBSTET.AND
GYNAECOL.na podstawie metaanalizy 17 badań
oceniających zastosowanie różnego rodzaju
tokolityków
• zmniejszenie ryzyka porodu w przeciągu 24, 48 godzin
oraz 7 dni dla beta-agonistów, indometacyny i
antagonisty oksytocyny ale nie dla siarczanu magnezu i
nifedipiny
• nie stwierdzono znamiennego zmniejszenia częstości
PTL
• nie stwierdzono także wyraźnych różnic w umieralności
okołoporodowej, częstości RDS czy krwawień
dokomorowych

30.04.21
Stanowisko ROYAL COLLEGE of OBSTET.AND
GYNAECOL.na podstawie metaanalizy 17 badań
oceniających zastosowanie różnego rodzaju
tokolityków
WOBEC TEGO!!!!!!! przy braku jednoznacznych danych
świadczących o skuteczności leczenia tokolitycznego
uzasadnione jest
1/ stosowanie tylko leczenia krótkotrwałego,
2/ przedłużona tokoliza nie jest zalecana w rutynowej
praktyce
3/ rytodryna nie jest lekiem z wyboru
4/ atosiban i nifedipina wykazują porównywalny efekt
przedłużenia ciąży
5/ w większości krajów europejskich nifedipina nie jest
zarejestrowana i stosowana być może tylko na
odpowiedzialność lekarza, nie ustalono rónież jej
optymalnego dawkowania

30.04.21
Stymulacja dojrzewania płuc
płodu
• Zalecamy podawanie Betametazonu
(Celeston) w dawce 2 x 12 mg. i.m.
• Nie zalecane podawanie deksametazonu.
• Korzystny efekt obserwujemy tylko
wtedy, gdy poród nastąpi po co najmniej
24h i nie później niż 7 dni po wdrożeniu
terapii.
• Nadal nie ustalona kwestia ilości serii
glikokortykosteroidów (badanie MACS).

30.04.21
Antybiotykoterapia
• Poród przedwczesny, szczególnie przed 30.
tygodniem ciąży, wiąże się z występowaniem
utajonego zakażenia górnych dróg rodnych.
• Antybiotykoterapia nie wydłuża czasu trwania
ciąży, powoduje jednak znamiennie mniejsze
występowanie zakażeń u matki i martwiczego
zapalenia jelit u noworodków.
• Nie zalecane stosowanie penicyliny z kwasem
klawulanowym – zwiększona częstość
występowania martwiczego zapalenia jelit u
noworodków (badanie ORACLE).

30.04.21
Sposób prowadzenia porodu
przedwczesnego
• Tylko w ośrodku z Oddziałem Intensywnej
Opieki Noworodkowej (NICU)
• Przed 24 t.c., przy przewidywanej masie płodu
poniżej 500 g. – poród drogami natury.
• 24 – 26 t.c. postępowanie jest różne i
indywidualizowane.
• Po 26 t.c. (masa płodu pow. 750 g.) (lub w
przypadku położenia miednicowego) zalecane
rozwiązanie cięciem cesarskim.
• Po 33 t.c., w położeniu podłużnym
główkowym, przy braku przeciwwskazań
położniczych – poród drogami natury.

30.04.21
Podsumowanie:
Na co powinniśmy zwrócić uwagę przed zastosowanie tokolizy:
• wiek ciążowy
• masa płodu
• stymulacja układu oddechowego płodu
• objawy zagrożenia płodu
• wpływ stosowanego leczenia na stan rodzacej
• inne czynniki

30.04.21
Podsumowanie:
Oczekiwanie,że pojedyńczy test lub uniwersalnie
zalecana strategia
terapeytyczna będą skuteczne u wszystkich ciężarnych
jest nierealne.
Pytanie o potrzebę lub konieczność leczenia, czas jego
trwania i rodzaj
terapii pozostaje nadal otwarte.

30.04.21
Podsumowanie:
MĄDROŚĆ
to myśleć ze sceptyzmem
a działać z optymizmem.
Sokrates
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
Wyszukiwarka
Podobne podstrony:
ref 2004 04 26 object pascal
antropomotoryka 26 2004 id 6611 Nieznany (2)
2004 07 Szkoła konstruktorów klasa II
brzuch i miednica 2003 2004 23 01
2004 06 21
dz u 2004 202 2072
Mathematics HL May 2004 TZ1 P1
Deklaracja zgodno¶ci CE 07 03 2004
biuletyn 9 2004
Prawo telekomunikacyjne 2004
2004 10 11 prawdopodobie stwo i statystykaid 25166
PONTIAC SUNFIRE 1995 2004
łacina arkusz1 2004
2004 MCH A1 pro2004 id 603780 Nieznany (2)
PN EN 1990 2004 AC Podstawy projektowania konstrukcji poprawka
więcej podobnych podstron