1/6
Bóle głowy (CEPHALEA)
Powstają wskutek podrażnienia:
1. tkanki pokrywające czaszkę
2. zatoki żylne
3. napięcie opony twardej (tylko na podstawie mózgu)
4. tętnice oponowe
5. duże tętnice na podstawie mózgu
6. nn. V, IX, X, C1-C3
7. zawartość oczodołu, zębodołu, jamy nosowej
Epidemiologia
Sporadycznie miewa bóle głowy 80-90% populacji, przewlekłe lub nawracające – 20%.
Przyczyny
1. Przemęczenie
2. Zatrucia – gł. alkohol
3. Infekcje
4. Stres
5. Zdenerwowanie
6. Depresja
7. Nerwica
1. Przemieszczenie i napięcie tętnic lub żył
2. Rozszerzenie tętnic
3. Proces zapalny w obrębie powyższych struktur
4. Bezpośredni ucisk na nn. czaszkowe
Podział
1. Świadczące o zagrożeniu życia
2. Nie świadczące o zagrożeniu życia
1. SAMOISTNE (90%)
a. Migrena
b. Napięciowy ból głowy
c. Klasterowy
ból
głowy
d. Przewlekła napadowa hemikrania
e. Inne
i. Samoistny kłujący ból głowy kilkusekundowe, punktowe, klujące bóle głowy
ii. Ból powysiłkowy, kaszlowy – krótkotrwały ból głowy po kaszlu lub wysiłku
iii. Ból po zjedzeniu lodów
iv. Ból po stosunku płciowym – postacie:
1. Tępy, narastający w trakcie stosunku, ustępuje po orgazmie
2. Ostry, w trakcie orgazmu
3. Pojawiający się po stosunku
2. OBJAWOWE (10%)
a. Pourazowe
i. Encefalopatia
ii. Wzgórzyce
b. Na tle naczyniowym
i. Krwotok mózgowy (śródmózgowy lub podpajęczynówkowy)
80-90%
2/6
ii. Udar niedokrwienny, TIA – są objawem korzystnie rokującym jeśli występują
~1 godzinę przed niedowładem (bo świadczą o uruchomieniu krążenia
obocznego)
iii. Tętniaki, naczyniaki
iv. Zakrzepica żył mózgowych
v. Nadciśnienie tętnicze (encefalopatia nadciśnieniowa) – często bóle poranne
w okolicy potylicy, patomechanizm: ↑ BP → przechodzenie wody z naczyń
do tkanek → obrzęk
c. Na tle chorób śródczaszkowych innych niż naczyniowe
i. Zapalenie opon MR – podrażnienie opon i naczyń przez wysięk zapalny lub
wynaczynioną krew
ii. Guzy mózgu – ZWCS, napięcie naczyń, opon
iii. Łagodne nadciśnienie śródczaszkowe, rzekomy guz mózgu
iv. Popunkcyjny ból głowy – pojawia się 1-3 dni po punkcji, mogą mu
towarzyszyć wymioty i objawy oponowe, ustępuje po kilku dniach. Leczenie:
1. leżenie na płaskim podłożu
2. dożylne podanie 10-20ml wody destylowanej
3. wstrzyknięcie nadoponowe 10-20ml krwi chorego – przy
dolegliwościach przewlekłych
v. Samoistne podciśnienie śródczaszkowe (zespół Schaltenbranda) –
dolegliwości ustępują całkowicie po położeniu na plecach, pojawiają się po
wstaniu
d. Toksyczne – wskutek rozszerzenia naczyń
e. Bóle głowy w przebiegu infekcji ogólnoustrojowych (np. grypa)
f. Bóle
głowy w przebiegu zaburzeń metabolicznych
i. Hiperkapnia
ii. Hipoglikemia
iii. Po dializie
iv. Mocznica
g. Bóle głowy w przebiegu chorób kości czaszki, kręgosłupa szyjnego, uszu, oczu
(jaskra), zatok, zębów, dysfunkcja stawu skroniowo-żuchwowego (zespół Costena)
h. Nerwobóle
i. Nerwoból n. V
ii. Nerwoból n. IX
iii. Nerwoból potyliczny
iv. Półpasiec oczny, twarzowy, potyliczny
i. Ból
głowy w przebiegu nerwicy, depresji
j. Piorunujący ból głowy – nagły, bardzo silny ból, z towarzyszącymi nudnościami,
wymiotami, utratą przytomności, brak zmian w badaniach laboratoryjnych
Zasady postępowania
1. Określić czy ból jest samoistny czy objawowy
2. Dynamika bólu – ostry czy przewlekły
3. Czy ból jest typowy dla jakiejś choroby
4. Dolegliwości towarzyszące
Chorzy z bólami ostrymi powinni być hospitalizowani (chyba, że przyczyna bólu jest znana i nie
stanowi zagrożenia dla zdrowi lub życia).
Diagnostyka
1. Badanie neurologiczne i internistyczne
2. Pomiar BP
3. Badanie dna oka
4. Badanie ciśnienia śródgałkowego

3/6
5. KT, MR
Dynamika
Ostre
1. Udar
2. Krwotok
3. Zapalenie opon MR
4. Uraz
5. Jaskra
6. Migrena – pierwszy atak
7. Zapalenie zatok
8. Napady Brunsa – guz balotujący w komorze, przy pewnych ułożeniach
głowy blokuje przepływ płynu MR
9. Przełom nadciśnieniowy
10. Zatrucia
11. Piorunujący ból głowy
12. Klasterowy ból głowy
13. Samoistne podciśnienie śródczaszkowe
Przewlekłe
1. Napięciowy ból głowy
2. Nerwoból n. V
3. Guz (nowotwór, ropień, krwiak)
4. Wodogłowie
5. Samoistne nadciśnienie śródczaszkowe
6. Przewlekłe zapalenie opon MR
Nawracające
1. Migrena
2. Klasterowy ból głowy
Migrena
Okresowy, napadowy ból, jedno- lub obustronny z towarzyszącymi zaburzeniami wegetatywnymi i
wzrokowymi.
Podłoże: zaburzenia naczynioruchowe spowodowane genetycznie uwarunkowanym defektem
syntezy serotoniny (serotonina podwyższa próg pobudliwości nerwowej).
Występowanie: 12% populacji, 6x częściej chorują kobiety. W 80% obciążenie rodzinne,
przenoszona przez kobiety.
Teorie:
1. Naczyniowa (Wolff)
a. skurcz naczyń → objawy niedokrwienia – AURA (tylko 15% chorych)
i. zaburzenia widzenia
ii. parestezje
iii. zaburzeni afatyczne
iv. niedowłady
b. rozkurcz naczyń i uwalnianie z nich substancji bólotwórczych
c. obrzęk ściany tętnic i tkanek otaczających
2. Biochemiczna - ↓ poziomu 5-HT w około 20% w trakcie napadu → rozszerzenie naczyń
(serotonina utrzymuje napięcie ścian naczyń)
Migrenę mogą powodować (bo obniżają [5-HT]):
1. żółty ser
2. czerwone wino
3. czekolada
3. Inne
1. Szerząca się depresja (spreading depression) – rozprzestrzeniające się hamowanie
neuronów korowych (aura), a zaburzenia naczyniowe są wtórne

4/6
2. Neurogenna (Living) - niekontrolowane uwalnianie antydromowe mediatorów:
substancji P, neurokiny, peptydu pochodnego genu kalcytoninowego, neuropeptydu
z okołonaczyniowych zakończeń n. V – rozwija się jałowy proces zapalny
3. Napadowa dysfunkcja ośrodków autonomicznych
Podział:
1. Migrena z aurą (dawniej: wzrokowa)
2. Migrena bez aury (dawniej zwykła)
Postacie:
1. Oczna – najbardziej typowy przebieg
• przed
aurą pojawiają się zaburzenia nastroju (pobudzenie lub depresja)
• aura – objawy wzrokowe (wskutek skurczu tt. siatkówki lub gałęzi t. mózgu tylnej
(niedokrwienie okolicy potylicznej)): mroczek lśniący – jasne plamy, iskry, zygzaki, linie
przemieszczające się ze środka pola widzenia na obwód, ubytki w polu widzenia
• po
ustąpieniu zaburzeń wzrokowych pojawia się ból głowy – w okolicy czołowo-
skroniowej lub oczodołowej i szerzy się na całą połowę lub całą czaszkę
• ból ma charakter pulsujący, synchroniczny z tętnem, jest bardzo silny, towarzyszy mu
nadwrażliwość na bodźce (światło (fotofobia), hałas (sonofobia), zapachy)
• bóle
zaczynają się zwykle rano i narastają w ciągu dnia
• towarzyszą mu zaburzenia wegetatywne – wymioty, biegunka, tachykardia, poty,
wzmożone pragnienie, skąpomocz
• napad trwa 4-72 godzin (>72 godzin – stan migrenowy – podaje się Mg
2+
i.v.)
• trzeci etap (obrzęk) – rzadko występuje, tępy ból w okolicy skroniowej i potylicznej –
może przejść w stan migrenowy (ból trwający >3 dni)
2. Pospolita – najczęstsza (~50%), brak zaburzeń wzrokowych
3. Oczno-porażenna – przebiega z porażeniem mm. gałkoruchowych (obrzęk ściany t. szyjnej
wewnętrznej powoduje ucisk nerwów III, IV, VI)
4. Skojarzona – przebiega z ogniskowymi objawami ubytkowymi
Diagnostyka: należy wykluczyć objawowy ból głowy (KT lub MR)
Leczenie:
1. TRIPTANY – agoniści 5-HT, wysoka skuteczność
a. SUMATRIPTAN (IMIGRAM)
b. RIZATRIPTAN
2. MICPRIV – kw. acetylosalicylowy + kofeina – bardziej skuteczny od innych niesterydowych
leków p-bólowych
3. TORECAN – p-wymiotnie
4. ERGOTAMINA
5. COFFECORN
6. ASPIRYNA
7. PIRAMIDON
8. DIVASCAN
9. Profilaktyka
Kiedy:
1. gdy w jednym miesiącu wystąpią 2 napady nie leczące się triptanami
2. gdy w jednym miesiącu wystąpią 4 napady (nawet jeśli idą na leczenie)
Leczenie:
1. DIHYDROKSYERGOTAMINA
2. METYSERGID
3. POLOMIGRAN (SANDOMIGRAN)
4. β-BLOKERY
5. ANTYDEPRESANTY
6. Ca
2+
-BLOKERY
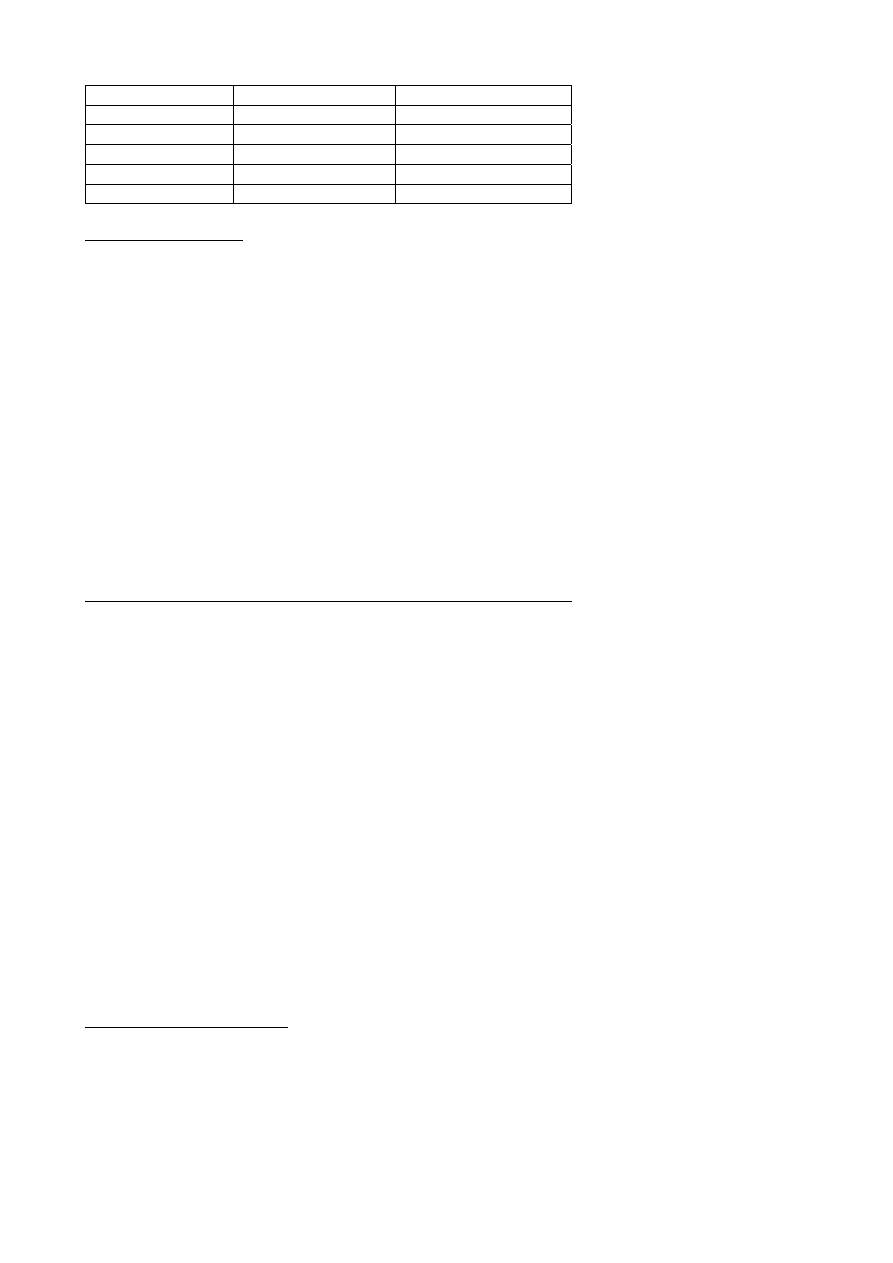
5/6
Migrena
Napad
padaczkowy
Aura +
+
Nagły początek +
+
Niedowłady +
+
Czas trwania
Długi Krótki
Stan migrenowy
Stan padaczkowy
Napięciowy ból głowy
Występuje u 90% kobiet i 75% mężczyzn, związany jest z labilnością emocjonalną.
Charakter bólu:
1. tępy, rozlany
2. brak objawów wegetatywnych, przeczulicy
3. może być epizodyczny (do 15 dni w miesiącu) lub przewlekły (>15 dni)
4. może towarzyszyć obniżenie nastroju i lęki
Przy częstych bólach – wskazane KT.
Leczenie:
1. NLPZ
2. KOFEINA
3. ANTYDEPRESANTY, NEUROLEPTYKI
4. AKUPUNKTURA
5. DIHYDROERGOTAMINA
Erytroprozopalgia = ból klasterowy, histaminowy = zespół Hortona
• najczęściej u mężczyzn
• jest to odmiana migreny, ale występująca wskutek rozszerzenia gałęzi tętnicy szyjnej
wewnętrznej
Ból:
• krótki (do 2 godzin), napadowy
• w seriach (dlatego nazwa „klasterowy”) powtarzających się przez kilka dni z dłuższymi
okresami remisji
• towarzyszy mu wzmożona pobudliwość, łzawienie, zaczerwienienie spojówek i wyciek z
nosa, zwężenie źrenicy, opadnięcie powieki, osłabienie odruchu rogówkowego
• zlokalizowany w okolicy skroni i oczodołu
• bardzo
silny
• najczęściej w nocy, zwykle o tej samej porze
Leczenie:
1. Doraźne: oddychanie czystym tlenem przez 10 minut
2. TRIPTANY (b. skuteczny jest IMIGRAM)
3. Zapobiegawczo: STERYDY, WĘGLAN LITU, WERAPAMIL, POLOMIGRAN,
WALPROINIAN SODU
Naczynioruchowy ból głowy
1. po zmęczeniu, duszności
2. jednostajny
3. nasila się przy ruchach, kaszlu, pochylaniu się (świadczy to o naczyniopochodnym
charakterze bólu)

6/6
Leczenie:
1. jak migrena
2. BELLERGOT
Przewlekłą napadowa hemikrania (CPH)
Jest podobna do bólu klasterowego, częściej występuje u kobiet, ataki są krótsze (5-20 minut) i
częstsze (~16 w ciągu doby), występują częściej w ciągu dnia.
Leczenie:
1. METINDOL (INDOMETACYNA) – stosowana też w diagnostyce (ustąpienie bólu po
podaniu leku umożliwia rozpoznanie)
Guz rzekomy mózgu
Jest to przewlekłe nadciśnienie śródczaszkowe, nie spowodowane przez guz mózgu tylko przez
obrzęk (prawdopodobnie wskutek zaburzeń wchłaniania płynu MR).
Objawy:
1. bóle głowy
2. nudności, wymioty
3. zawroty głowy
4. pogorszenie ostrości wzroku
5. tarcza zastoinowa na dnie oka
6. porażenie n. VI
7. brak innych deficytów neurologicznych
8. ciśnienie płynu MR > 300mm H2O
Leczenie:
1. FUROSEMID lub SPIRONOLAKTON – pod kontrolą jonogramu
Nie stosuje się glikokortykosteroidów.
Wyszukiwarka
Podobne podstrony:
BÓLE GŁOWY, NEUROLOGIA ( zxc )
BOLE GLOWY id 74903 Nieznany (2)
BÓLE GŁOWY, WYKŁAD 2, 10 01 2014
bol glowy, Bóle głowy
Bóle głowy
bóle głowy
Bole glowy i zawroty id 91626 Nieznany
Nietypowe bóle głowy
Bóle głowy
Bóle głowy wybrane problemy
Bóle głowy Gosia
Bóle głowy, a schorzenia reumatyczne
Neurologia bole glowy id 317516 Nieznany
Bóle głowy magnetoterapia
Bóle głowy
więcej podobnych podstron