
Problemy wieku starszego
Wykład 15

• Zanurzenia snu i ich
leczenie
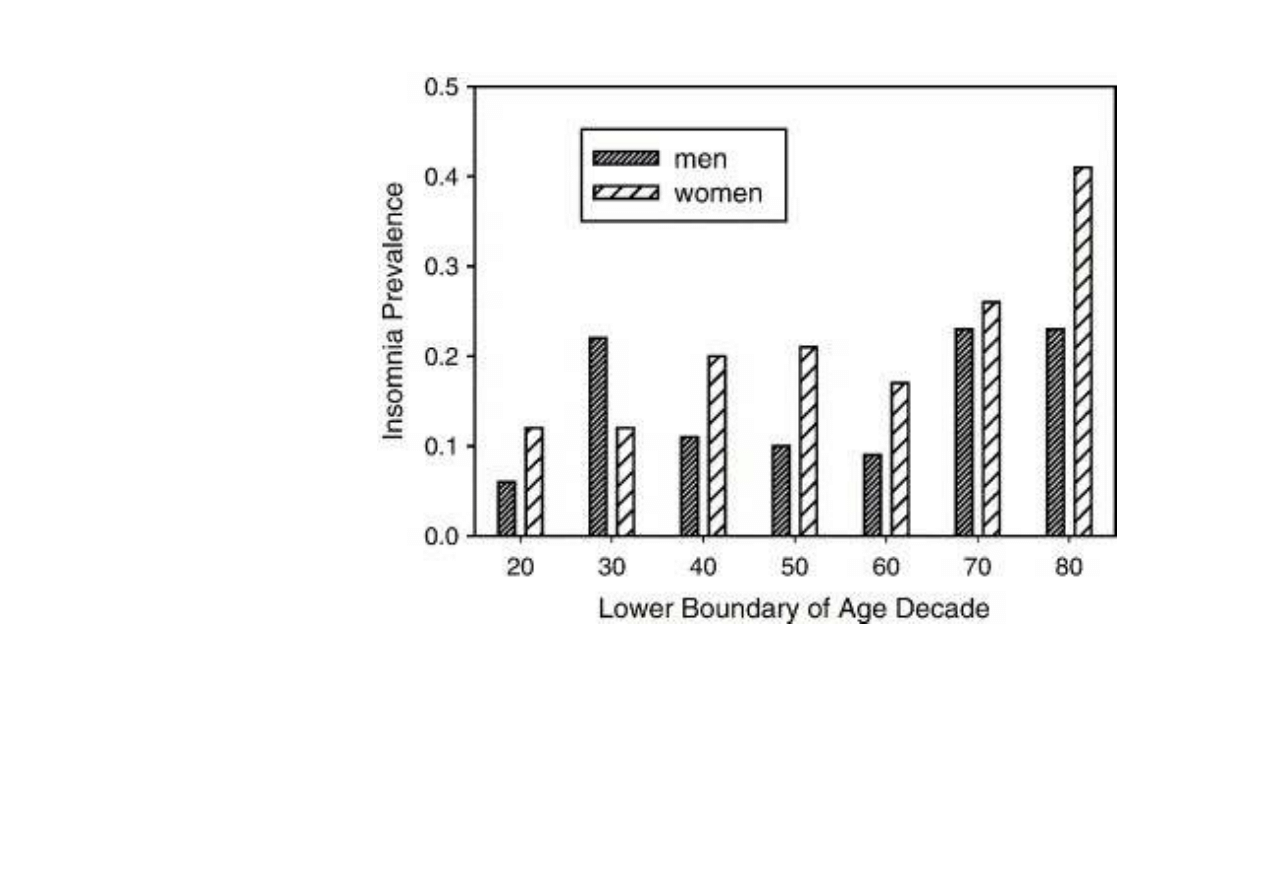
Częstotliwość
Występowania
0.4 = 40%
Nau i in., 2005
Wiek i płeć a występowanie bezsenności
• Chroniczna insomnia (bezsenność)
– problemy z rozpoczęciem i
utrzymywaniem snu przez co
najmniej 6 mcy związane z
obniżoną sprawnością podczas
codziennych aktywności (
American
Sleep Disorders Association
[ASDA], 1997
)
• Częstsza wśród osób starszych (co
najmniej 55 lat) niż w średnim wieku
i bardziej uciążliwa (
Lichstein i in.,
2004
)
• Insomnia jest czynnikiem ryzyka dla
depresji, nadużywania substancji
psychoaktywnych, prób
samobójczych i podwyższenia
poziomu lęku (
Taylor i in., 2003
).
Nau i in., 2005

Zmiany we śnie po 50 r.ż.
• 1. Więcej wybudzeń i spadek efektywności
snu
• 2. Długość całego okresu snu w nocy
spada – od średnio 7 h w dorosłości do 6-
6.5 h w starszym wieku; spadek większy u
mężczyzn niż u kobiet.
• 3. Sen jest lżejszy i ma więcej okresów
krótkiego pobudzenia (wzrostu aktywności
CUN na 15s lub mniej)
• Korzyści ze snu (spadek metabolizmu w
mózgu i odbudowa CUN) obniżają się.
• 4. Głęboki sen zmniejsza się - fale delta
zmniejszają się i spada ich amplituda
•
Bliwise, 2000

Co wpyłwa na jakość snu?
Czynniki psychologiczne
wpływające na jakość snu
• Reaktywność psychofizjologiczna : (1)
wyższy poziom lęku (2) pobudzenie i
napięcie (3) negatywne warunkowanie
(związane z częstymi nocami w czasie
których dużo czasu spędza się bezsennie).
• Uczenie się negatywnych nawyków (higiena
snu) dotyczących spania: np. zostawanie
długo w łóżku rano, liczne drzemki,
nieregularne pory chodzenia spać; usilne
próbowanie zasypiania
• Poznawcze nadmierne pobudzenie
(gonitwa myśli)
• Nadmierna wrażliwość na bodźce (dźwięki,
światło, temperaturę, rodzaj pościeli;
nadwrażliwość ta może wynikać z
warunkowania).

• Leczenie bezsenności
Leczenie behawioralne i poznawcze
•
relaksacja (progresywna i pasywna,
Lichstein,
1988b
),
•
Kontrola bodźców (
Bootzin & Epstein, 2000
):
identyfikacja bodźców wywołujących ograniczenie
snu i ich eliminacja
• Ograniczenie snu
[sleep reduction technique -
SRT]: redukcja ilości godzin spędzanych w nocy w
łóżku (
Spielman i in., 1987
)
• Kompresja snu
[SCT] (stopniowe zmniejszanie
czasu spędzanego w łóżku każdej nocy;
Lichstein, i
in., 2001
),
•
Restrukturyzacja poznawcza (
Morin i in.,, 2000
)
•
6–8 sesji

• 16 badań nad efektywnością
(systematyczna analiza – Nau i in.,
2005)
• Wyniki relaksacji – słabe do żadnych w
progresywnej relaksacji; pasywna
relaksacja - bardziej efektywna
• Ograniczanie snu i kompresja snu –
umiarkowane efekty
• Zmiana higieny snu – umiarkowane
efekty (
Stepanski & Wyatt, 2003
).
• CBT - umiarkowane
• UWAGA: NAJCZĘŚCIEJ STOSUJE SIĘ
KOMBINACJĘ RÓśNYCH FORM!
Dostosowanie leczenia do
osób starszych
• Relaksacja progresywna – zmieniona w taki
sposób, by uniknąć spazmów mięśniowych
które mogą się pojawiać w starszych wieku
(
Lichstein i Johnson, 1993
) rezygnacja z
relaksacji mięśni szyi – powstawać mogą
silne skurcze (e.g.,
Friedman et al., 1991
);
raczej zastępowanie relaksacją pasywną
• Jeśli są problemy z przemieszczaniem się –
eliminacja żądania opuszczania sypialni
podczas dłuższych okresów wybudzenia się i
zamienienia go np. na zmianę pozycji
–
siedzenie z opuszczonymi nogami (
Davies
et al., 1986
).
• Dozwolenie małej ilości drzemek w ciągu dnia
(zamiast żadnej) (
Friedman et al., 2000
)..

Bezsenność polekowa
(hypnotic dependent insomnia, HDI)
•
Stałe używanie leków nasennych może wzbudzić HDI
która objawia się wzrostem tolerancji i intensyfikacją
symptomów bezsenności przy odstawieniu leków
•
Używanie w wieku powyżej 65 lat waha się 3% - 21%
(mężczyźni) i 7% - 29% (Kobiety) (
Ohayon i in, 1998
)
•
W młodszych grupach wiekowych - 2% - 4% (
Maggi i
in., 1998
).
•
Stopniowe wycofanie: 8–12 tygodni: dziennik snu przez
2 tygodnie by ustalić wzór dni w których najłatwiej
można spróbować odstawić; redukcja dawki o 10–25%
co 1–2 tygodnie
•
Dodatek interwencji behawioralnych zwiększa
efektywność leczenia (
Lichstein et al., 1999
,
Morin et
al., 2004
;
Riedel et al., 1998
),
•
pasywna relaksacja zmniejsza używanie leków
nasennych o 47% u starszych kobiet; efekty utrzymane
przez 6 tygodni (follow up)
Lichstein i Johnson; 1993

• specyfika zaburzeń
lękowych w późnym
wieku

• Uogólnione
zaburzenie lękowe
wieku starszego -
jedno z częściej
diagnozowanych
zaburzeń (
Stanley &
Novy, 2000
).
• Do 7% populacji osób
starszych (
Flint, 1994
Specyfika zaburzeń lękowych w
wieku starszym
• Mniej ostre stany emocjonalne
niż u osób
młodszych (
Kogan et al., 1999
;
Lawton et al.,
1993
)
• Zmniejszona reakcja na stres (obniżona
reaktywność) (
Kogan et al., 1999
;
Whitbourne,
1985
;
DeBeurs et al., 1999
).
• Bliskość końca życia powoduje,
że problemy
emocjonalne są w większym stopniu
identyfikowane jako problemy somatyczne
(
DeBeurs et al., 1999
;
Flint, 1994
;
Shamoian,
1991
).
• Starsi mogą odczuwać niższy poziom lęku z
związku z mniejszą potrzebą realizowania
ważnych celów życiowych
Borkovec (1988)

• Czym się starsi
najczęściej martwią?
• Specyfika zaburzeń
lękowych w starszym
wieku

• Martwienie się ilęki specyficzne dla
wieku
starszego
•
Dotyczy
pogarszana się funkcji
somatycznych i sensorycznych
(„Stracę
kontrolę nad pęcherzem”; „Mój wzrok się
pogorszy")
•
Najstarsi - (>75 ) mają niższy poziom
niepokoju niż młodsi starsi (55–64) lub
średnio starsi (65–74) .
•
55–64 - więcej obaw o pracę i finanse
Doucet
et al., 1998
•
Najsilniejszy poziom lęku w okresie przed
emeryturalnym,
ok 65 r. ż. i dotyczy rodziny,
finansów i spraw międzynarodowych (wojny,
zagrożenia)
Skarborn & Nicki, 2000
•
to używanie strategii zaradczych i prób kontroli
lęku jest dużo rzadsze
(
Hunt et al., 2003
)
i
mniej efektywne
(
Felton i Revenson, 1987
).

• leczenie
Badania wskazują że CBT (relaksacja, restrukturyzacja poznawcza,
ekspozycja i self-monitoring) są efektywniejsze niż edukacja czy
dyskusja o stresie/lęku (
DeBerry, 1982
;
DeBerry et al., 1989
;
Sallis et al.,
1983
;
Scogin et al., 1992
).
Jedno badanie kwestionuje użyteczność restrukturyzacji poznawczej
pokazując jej negatywne efekty u starszych osób o znacznie obniżonych
możliwościach poznawczych (
DeBerry et al., 1989
)
Początkowo zakładano, że CBT będzie bardziej skuteczna w młodszym i
średnim wieku; wzrastająca liczba badań świadczy o jej efektywności w
wieku starszym (
Stanley i Averill, 2000
).
CBT – obniżenie lęku i depresji;
wyniki jednak są bardziej zróżnicowane
niż u pacjentów we wcześniejszych okresach życia; ogólnie, wyniki są
słabsze niż u młodszych pacjentów
; i zmiany są bardziej radykalna (brak
poprawy do pogorszenia vs bardzo znaczne korzyści) (
Stanley et al.,
2003
;
Wetherell et al., 2003
).
Meta- analiza (
Nordhus i Pallesen, 2003)
– 15 badań z grupami
kontrolnymi: effect size 0.55 – uczestnicy poprawili się przeciętnie o 1
S.D.

• Depresja w wieku
starszym i jej leczenie

Podwyższona śmiertelność
• Osoby starsze z
depresją 2.5 częściej
razy umierają w ciągu
kolejnych 6 lat niż te
bez depresji
(kontrolując czynniki
społeczno-
demograficzne i stan
zdrowia)
• Frojdh i in., 2003

• Czynniki ryzyka dla
depresji w wieku
starszym?

Czynniki ryzyka dla występowania
depresji
• 20% rozwija depresję w 18
mcach po zawale (Frasure –
Smith i in., 1995)
• Znaczące nagłe
pogorszenie się stanu
zdrowia jest czynnikiem
ryzyka dla depresji (Galo i
Lebowitz, 1999)
• Owdowienie (Wilcox i in.,
2003)

• Leczenie – specyfika
dla starszego wieku

•
CBGT (cognitive-behavioral group therapy) – leczenie depresji
metodą poznawczo-behawioralną w grupach
•
6 mcy, w czasie których przerabia się 3 moduły, każdy 4 tygodnie:
zmiana dysfunkcjonalnego myślenia przez metody restrukturyzacji
poznawczej, wzrost przyjemnych aktywności, poprawa relacji
interpersonalnych i trening asertywności.
Lewinsohn i in,, 1984
;
1992
).
•
CM (case management) –
pracownik społeczny poszukuje dla
pacjenta różnego rodzaju miejsc/grup/ biur gdzie pacjent może
załatwić swoje różne problemy
mieszkaniowe/finansowe/zdrowotne
(
Surber, 1994
); jest to 30-
minutowa sesja raz w tygodniu przez 6 tygodni
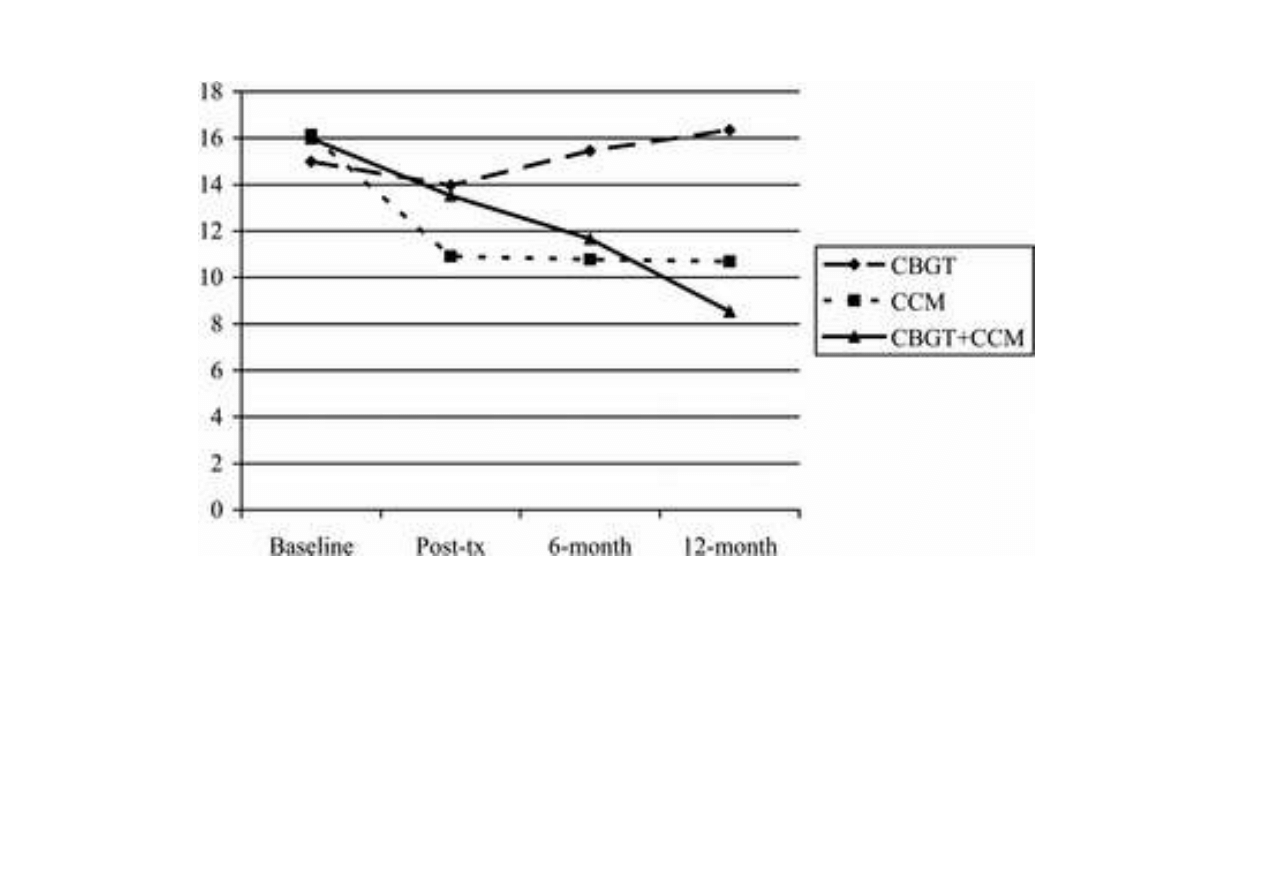
Rezultaty leczenia : wyniki w skali depresji Hamilton
Sama terapia poznawczo-behawioralna nie daje długotrwałych
efektów; najlepsze wyniki daje kombinacja CM (dostępność
pracownika społecznego) z terapią poznawczo-behawioralną
Strukturalny przegląd życia
• Leczenie pacjentów przebywających w
domach opieki za pomocą
strukturalnego przeglądu życia +
treningu rozwiązywania problemów
(
Dhooper i in., 1993
;
Arean, i in. 1993)
• Podstawa – pisanie historii własnego
życia.
• Problemy:
najpierw ogólna informacja o
zdarzeniach, po czym opisy bardziej
szczegółowe poszczególnych
wydarzeń
Serrano i in., 2004
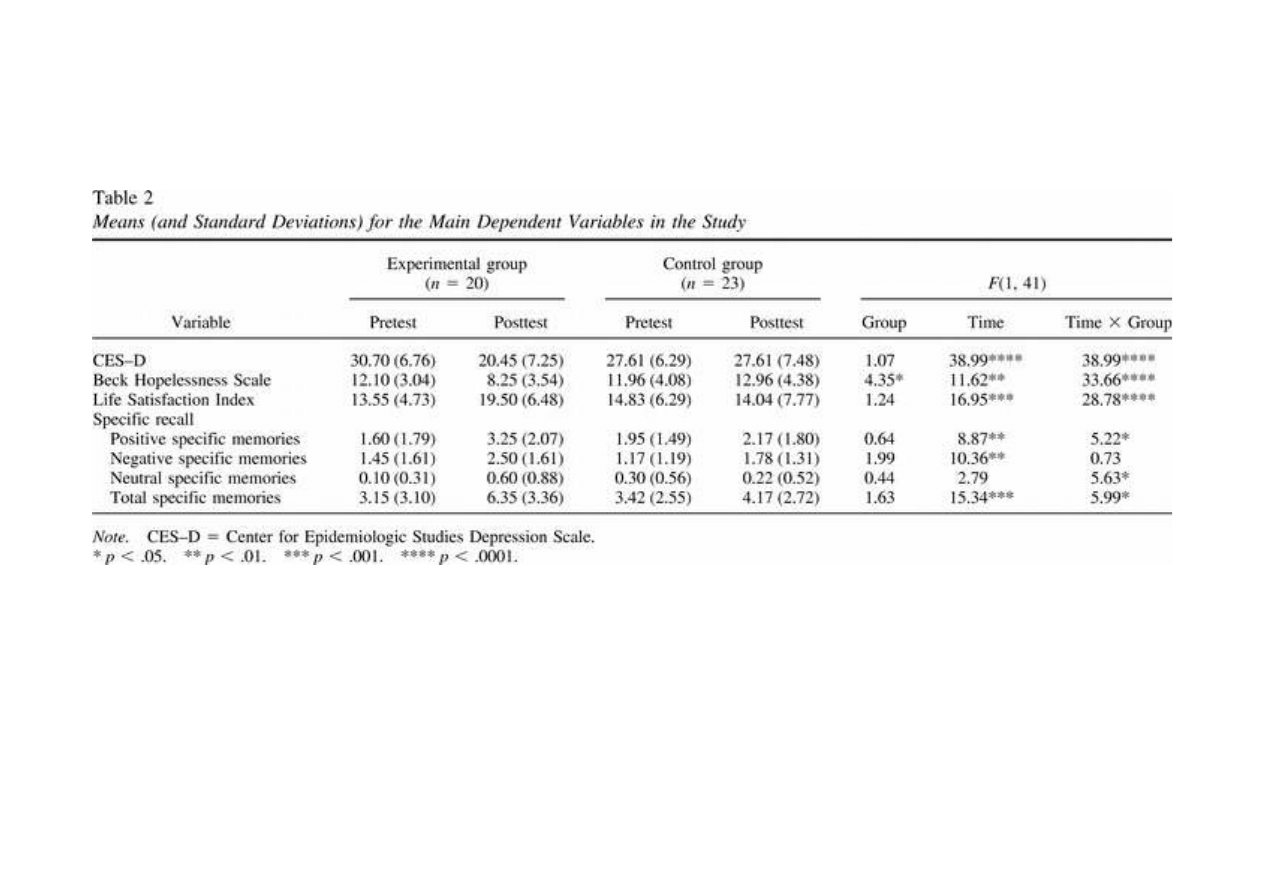
Wyniki leczenia za pomocą strukturalnego przeglądu życia + treningu
rozwiązywania
Problemów: spadek depresji, wzrost zadowolenia z życia, wzrost
przypominania sobie
Pozytywnych i neutralnych wydarzeń z życia;
Serrano i in., 2004
Wyszukiwarka
Podobne podstrony:
Problemy żywieniowe u osób w wieku starszym
Przeżrocza do prez Problemy osób w wieku starszym
Psychopatologia w wieku starszym
Stany?presyjne u kobiet w wieku starszym
Żywienie osób w wieku starszym
opieka pielęgniarska nad pacjentem w wieku starszym z zaburzeniami narządów zmysłów
Specyfika depresji u osób w wieku starszym
Problemy wieku średniego i późnej dorosłości
ocena sprawnosci w wieku starszym
Problemy wieku niemowlęcego, ciąża- niemowlę- dziecko
Cukrzyca wieku starszego W wa[1]
Zasady prawidlowego zywienia osob w wieku starszym w
Padaczka wieku starszego, Neurologia1
SYMPOZJUM 1 Problemy wieku dziecięcego Prezentacje studenckie
Farmakoterapia u osób w wieku starszym
Problematyka wieku emerytalnego w kontekście projektu ulg podatkowych w III filarze
więcej podobnych podstron