
247
Wprowadzenie
Toksokaroza jest chorob¹ paso¿ytnicz¹ wystêpuj¹c¹
u dzieci i u doros³ych w ka¿dym wieku. W Polsce po raz pierw-
szy opisana zosta³a przez Bogdanowicza i wsp. w 1957 roku
(1). Choroba jest wywo³ana przez larwy nicieni z rodzaju
To-
xocara canis i Toxocara cati. Postaæ doros³a glist paso¿ytuje
w jelicie cienkim psowatych lub kotowatych. Samice paso¿y-
ta sk³adaj¹ jaja, które z ka³em dostaj¹ siê do gleby, gdzie po
5-21 dniach nabieraj¹ cech inwazyjnoci rozwijaj¹ siê
w nich larwy (2). W rozprzestrzenianiu siê paso¿yta istotn¹ ro-
lê odgrywaj¹ zwierzêta domowe szczególnie m³ode psy
i koty (3, 4). Rezerwuarem jaj paso¿yta jest zanieczyszczony
odchodami zwierzêcymi piasek lub gleba oraz warzywa
i owoce niedostatecznie umyte lub spo¿ywane bezporednio
z uprawy (5). Mo¿liwe jest tak¿e przetrwanie jaj inwazyjnych
na sierci zwierz¹t (4). Geofagia czyli spo¿ywanie przez
dzieci gleby i piachu jest kolejnym czynnikiem ryzyka zara¿e-
nia larwami
Toxocara spp. i rozwoju choroby (2, 3, 5, 6). Cz³o-
wiek jest ¿ywicielem przypadkowym glisty, u którego larwy
nigdy nie osi¹gaj¹ postaci dojrza³ej. Uwolnione w dwunast-
nicy larwy wêdruj¹ z pr¹dem krwi, a gdy rednica naczynia
krwiononego staje siê mniejsza od rozmiarów larwy, prze-
bijaj¹ siê przez jego cianê i przenikaj¹ do przyleg³ych tka-
Pediatria Wspó³czesna. Gastroenterologia, Hepatologia i ¯ywienie Dziecka 2007, 9, 4, 247-250
ISSN 1507-5532
Copyright © 2007 Almamedia
Toksokaroza u dzieci w Polsce powód diagnostyki i objawy kliniczne
Reasons for searching for Toxocara infection and clinical manifestations of paediatric toxocariasis in Poland
Sabina Dobosz
1
, Magdalena Marczyñska
1
, Jolanta Popielska
1
, Hanna ¯arnowska-Prymek
2
1
Klinika Chorób Zakanych Wieku Dzieciêcego Akademii Medycznej w Warszawie
2
Klinika Chorób Odzwierzêcych i Tropikalnych Akademii Medycznej w Warszawie
Adres do korespondencji:
Dr n. med. Sabina Dobosz
Klinika Chorób Zakanych Wieku Dzieciêcego AM
ul. Wolska 37; 01-201 Warszawa; tel (022) 335 52 50; 335 52 92; e-mail: sabinadobosz@wp.pl
Streszczenie
Wprowadzenie: Toksokaroza jest powszechn¹ chorob¹ paso¿ytnicz¹ wystêpuj¹c¹ u dzieci i u doros³ych, wywo³an¹ przez nicienie z rodza-
ju
Toxocara spp.
Cel pracy: Przedstawienie obrazu klinicznego toksokarozy u dzieci.
Materia³ i metodyka: W latach 2002-2005 w Klinice Chorób Zakanych Wieku Dzieciêcego AM w Warszawie leczono 249 dzieci z toksoka-
roz¹. Analizowano przyczyny diagnostyki, zg³aszane dolegliwoci, objawy kliniczne, odchylenia w badaniach dodatkowych, miejsce zamie-
szkania i kontakt ze zwierzêtami. Rozpoznanie potwierdzono testem ELISA IgG z antygenem wydzielniczo-wydalniczym
Toxocara spp.
Wyniki: Postaæ trzewn¹ choroby rozpoznano u 197/249 (79%) dzieci (w wieku od 1 do 14 lat), postaæ oczn¹ choroby rozpoznano u 52/249
(21%) (w wieku od 4 do 16 lat). Powodem diagnostyki u dzieci z postaci¹ trzewn¹ by³y odchylenia w badaniach dodatkowych (eozynofi-
lia, wysoki poziom IgE, niedokrwistoæ) i w badaniu przedmiotowym (powiêkszenie w¹troby, powiêkszenie wêz³ów ch³onnych), zg³asza-
ne dolegliwoci (bóle brzucha, g³owy) oraz rozpoznanie toksokarozy u rodzeñstwa. U 52 dzieci z postaci¹ oczn¹ choroby diagnostykê wy-
konano z powodu pogorszenia widzenia lub wyst¹pienia zeza jednego oka. W badaniu dna oka stwierdzono: typowy ziarniniak, aktywny
proces zapalny lub zmiany pozapalne (proliferacje wewn¹trzga³kowe, odwarstwienia siatkówki). W leczeniu stosowano diethylcarbama-
zynê (postaæ oczna ³¹cznie z prednizonem).
Wnioski: Toksokaroza jest chorob¹ paso¿ytnicz¹ o niejednorodnym obrazie klinicznym. Najciê¿sza postaæ oczna mo¿e prowadziæ do jed-
nostronnej lepoty w ka¿dym przypadku rozpoznania choroby nale¿y wykonaæ badanie dna oka. Wskazania do leczenia ustalane s¹ in-
dywidualnie. Nie ma metod oceniaj¹cych skutecznoæ leczenia.
S³owa kluczowe: toksokaroza, dzieci, objawy, leczenie
Abstract
Introduction: Toxocariasis is a common human helminthiasis with wide spectrum of clinical symptoms, affecting children and adults at
any age.
Aim of study: The aim of our study was to present clinical manifestations of
Toxocara infection in children.
Material and methods: There were 249 children with
Toxocara infection, confirmed by specific IgG antibodies (ELISA). Analyzed factors
included: reasons for
Toxocara testing, place of residence, pets owning, clinical signs and symptoms, ocular involvement, laboratory ab-
normalities.
Results: Visceral larva migrans (VLM) was diagnosed in 197/249 (79%) children (aged from 1 to 14 years), ocular toxocariasis in 52/249 (21%)
(aged from 4 to 16 years). Reasons for toxocara testing in VLM included: laboratory abnormalities (eosinophilia, elevated IgE level, anae-
mia), abnormalities on physical examination (hepatomegaly or lymph node enlargement), childrens complains (abdominal pain, heada-
che) or prior diagnosis of toxocariasis in siblings. 52 children had ocular toxocariasis, diagnosed because of decline in visual acuity or uni-
lateral strabismus. Ocular lesions included: typical granuloma, active endophtalmitis or postinflamatory lesions (membranes, retinal de-
tachment). All the children were treated with diethylcarbamazine.
Conclusions: Nonspecific clinical signs and symptoms, and variability of manifestations of
Toxocara infection lead to diagnostic difficul-
ties. The most severe manifestation is ocular toxocariasis which may cause to unilateral blindness. Indications for treatment should be in-
dividualized.
Key words: toxocariasis, children, symptoms, treatment
Artyku³ redakcyjny
(Editorial articles)
7PW4_01R.QXD 11/8/07 10:48 AM Page 247

nek. Wiêkszoæ larw (oko³o 80%) koñczy swoj¹ wêdrówkê
w w¹trobie, gdzie z czasem ginie. Bia³ka larwy s¹ silnymi an-
tygenami, które wywo³uj¹ odpowied immunologiczn¹
u cz³owieka. W tkankach wokó³ larw powstaj¹ ziarniniaki, z³o-
¿one g³ównie z komórek kwasoch³onnych, histiocytów, leu-
kocytów i fibroblastów. Masywnej infestacji towarzyszy naj-
czêciej powiêkszenie w¹troby i ledziony (7, 8). Oko³o 80%
larw pozostaje w w¹trobie. Jeli larwa zdo³a siê uwolniæ i roz-
pocznie dalsz¹ wêdrówkê, ziarniniaki ulegaj¹ resorpcji, nato-
miast wokó³ martwych paso¿ytów powstaje w w¹trobie blizna
³¹czno-tkankowa. Czêæ larw kontynuuje wêdrówkê drog¹
krwi do p³uc, mózgu, ga³ki ocznej, miêni szkieletowych,
miênia sercowego. Zmiany w p³ucach maj¹ charakter zapa-
lenia p³uc, rzadziej nacieków Löfflera (6, 9). Gdy larwy trafi¹
do mózgu, objawy zale¿¹ od ich lokalizacji i mog¹ mieæ cha-
rakter zmian ogniskowych lub/i obrzêku (10). W czasie ma-
sywnej infestacji mo¿e dojæ do uogólnionego, niespecyficz-
nego odczynu immunologicznego pod postaci¹ stanów spa-
stycznych oskrzeli, mialgii, artropatii lub przewlek³ych zmian
skórnych (11). Ca³kowita likwidacja paso¿yta jest trudna, mo-
g¹ one prze¿yæ w organizmie cz³owieka nawet 10 lat. Obja-
wy kliniczne zale¿¹ od masywnoci zara¿enia, lokalizacji na-
rz¹dowej, reinfestacji oraz od reakcji obronnych ¿ywiciela
(12). Z punktu widzenia klinicznego rozró¿nia siê postaæ
trzewn¹: pe³noobjawow¹ lub zamaskowan¹ oraz postaæ
oczn¹ (2, 9, 13). Uogólniona postaæ trzewna (
visceral larva mi-
grant VLM) wystêpuje najczêciej u dzieci do 5 roku ¿ycia
i jest nastêpstwem masywnego zara¿enia (2, 6, 14, 15). Cha-
rakteryzuje siê nasilonymi objawami klinicznymi (bóle brzu-
cha, kaszel, powiêkszenie w¹troby i ledziony) oraz wysok¹
leukocytoz¹ i hipereozynofili¹, z towarzysz¹c¹ czêsto niedo-
krwistoci¹. W postaci zamaskowanej (
covert toxocariasis
CT) wystêpuj¹ niespecyficzne objawy kliniczne a w badaniach
dodatkowych eozynofilia, która jest czêsto wykrywana przy-
padkowo. Spektrum objawów jest szerokie. Nale¿¹ do nich:
os³abienie, obni¿one ³aknienie, md³oci, bóle brzucha, bóle
g³owy, bóle koñczyn, wysypki, kaszel, zapalenie oskrzeli,
nadpobudliwoæ emocjonalna, wzmo¿ona potliwoæ, stany
podgor¹czkowe lub gor¹czka. Przebieg zara¿enia mo¿e byæ
tak¿e ca³kowicie bezobjawowy. W przypadku tropizmu larw
do orodkowego uk³adu nerwowego mog¹ wyst¹piæ bóle
g³owy, zmiany w zachowaniu, sporadycznie drgawki. W bada-
niu EEG stwierdza siê nieprawid³owy zapis, czasami o ce-
chach zmian ogniskowych (2, 16). Obraz kliniczny zmian
w narz¹dzie wzroku zale¿y od miejsca wejcia larwy w obrê-
bie ga³ki ocznej oraz od odpowiedzi immunologicznej na an-
tygeny larwy. Charakterystyczn¹ dla toksokarozy zmian¹ na
dnie oka jest ziarniniak kwasoch³onny. Ziarniniaki mog¹ zaj-
mowaæ wszystkie warstwy siatkówki, umiejscawiaæ siê pod-
siatkówkowo lub w obrêbie nerwu wzrokowego. Ponadto
w obrêbie ga³ki ocznej mo¿e powstawaæ wysiêk w ciele
szklistym i komorze przedniej oka, proliferacje wewn¹trzga³-
kowe, odwarstwienie siatkówki, wylewy wewn¹trzga³kowe,
wtórny zez i zaæma. Zapalenie wewn¹trzga³kowe prowadzi
do obni¿enia ostroci wzroku ze lepot¹ w³¹cznie, zmiany s¹
zwykle jednostronne (17-19). Wczesne rozpoznanie aktywne-
go procesu zapalnego i w³¹czenie leczenia daje szansê na
utrzymanie lepszej ostroci wzroku, zwykle nie dochodzi do
cofniêcia siê uszkodzeñ.
Cel pracy
Celem pracy jest przedstawienie przyczyn diagnostyki
i obrazu klinicznego zara¿enia
Toxocara spp. u dzieci.
Materia³ i metodyka
W latach 2002-2005 w Klinice Chorób Zakanych Wieku
Dzieciêcego AM w Warszawie z powodu toksokarozy leczo-
no 249 dzieci (159 ch³opców i 90 dziewcz¹t). Diagnostyka
wstêpna i kwalifikacja do leczenia by³a przeprowadzona
w Poradni Przyszpitalnej Wojewódzkiego Szpitala Zakanego
w Warszawie. Pacjenci z oczn¹ postaci¹ toksokarozy byli kie-
rowani z Poradni Okulistycznych, wiêkszoæ z Instytutu Po-
mnika Centrum Zdrowia Dziecka. Dzieci by³y w wieku od
2 do 16 lat (rednio 8,3 lat).
Analizowano: powód diagnostyki, zg³aszane dolegliwoci
oraz odchylenia w badaniu przedmiotowym i badaniach do-
datkowych oraz miejsce zamieszkania i fakt posiadania zwie-
rz¹t domowych (psów i kotów). U wszystkich dzieci wykona-
no badanie morfologii krwi z wzorem odsetkowym krwinek
bia³ych, oznaczenie aktywnoci aminotransferaz (ALT, AST),
badanie okulistyczne dna oczu oraz badanie ultrasonogra-
ficzne narz¹dów jamy brzusznej (USG). U wszystkich dzieci
rozpoznanie potwierdzono badaniem immunoserologicznym
ELISA IgG z antygenami wydalniczo-wydzielniczymi
Toxocara
spp. (test komercyjny R-Biopharm, Niemcy). Surowice by³y
badane w rozcieñczeniu 1:50 zgodnie z zaleceniami pro-
ducenta. Wyniki wyra¿ono w indeksach przedstawionych ja-
ko stosunek absorbancji próbki badanej do
cut off (absorban-
cja kontroli ujemnej powiêkszona o 0,150). Wszystkie dzieci
by³y leczone dietylkarbamazyn¹ (preparat Notezine) w daw-
ce 6 mg/kg m.c./dobê, przez 21 dni. W przypadku zmian
ocznych stosowano dodatkowo glikokortykosteroid (predni-
zon), dawka i czas leczenia by³y zale¿ne od zaleceñ okulisty,
zwykle 1 mg/kg m.c./dobê przez 14 dni ze stopniow¹ reduk-
cj¹ dawki w trzecim tygodniu leczenia. W przypadkach tych
stosowano leki os³aniaj¹ce luzówkê przewodu pokarmowe-
go (Ranigast, siemiê lniane) i substytucjê potasu (Kalipoz, Ka-
lium). U dzieci ze zmianami ocznymi i stwierdzonym zara¿e-
niem
Toxoplasma gondi stosowano dietylkarbamazynê i pre-
parat sulfadoksyny z pirymetamin¹ (Fansidar).
U 100 pacjentów oceniono odczyny serologiczne 6 mie-
siêcy po leczeniu, u 99 po roku i u 69 dzieci dwa lata po le-
czeniu. W interpretacji wyników pos³u¿ono siê standardowymi
normami uwzglêdniaj¹cymi wiek pacjentów. W opracowaniu
statystycznym u¿yto testu Wilcoxona (System SAS).
Wyniki
Postaæ trzewn¹ toksokarozy rozpoznano u 197/249 (79%)
dzieci, postaæ oczn¹ u 52 dzieci (21%). Dzieci z postaci¹
trzewn¹ toksokarozy by³y w wieku od 1 do 14 lat (rednio
7,49 lat), z postaci¹ oczn¹ choroby by³y w wieku od 4 do 16
lat (rednio 8,87 lat). W miastach mieszka³o 162 dzieci
(65%), ze wsi pochodzi³o 87 dzieci (35%). Sta³y kontakt ze
zwierzêtami domowymi mia³o 101 (40%) dzieci.
Analizuj¹c przyczyny diagnostyki w kierunku toksokarozy
u 197 dzieci z rozpoznan¹ postaci¹ trzewn¹ stwierdzono, ¿e
u 91 dzieci (46%) powodem diagnostyki by³y odchylenia
w badaniach laboratoryjnych (eozynofilia, wysoki poziom
IgE, niedokrwistoæ) wykonanych z innych powodów. U 19
dzieci (10%) diagnostykê wykonano z powodu odchyleñ
w badaniu przedmiotowym: powiêkszenie obwodowych wê-
z³ów ch³onnych lub w¹troby. 32 dzieci (16%) zg³asza³o dole-
gliwoci w postaci bólów brzucha i g³owy. U 55 dzieci (28%)
diagnostykê wykonano z powodu wczeniejszego rozpozna-
nia toksokarozy u rodzeñstwa, dzieci te nie zg³asza³y dolegli-
woci ani nie mia³y objawów sugeruj¹cych toksokarozê.
Analizuj¹c odchylenia w badaniu przedmiotowym stwier-
dzono u 75 dzieci (38%) powiêkszenie obwodowych wêz³ów
Dobosz S., Marczyñska M., Popielska J., ¯arnowska-Prymek H.
Toxocara infection in Polish children
Pediatr. Wspó³cz. Gastroenterol. Hepatol. ¯ywienie Dziecka 2007, 9, 4, 247-250
248
7PW4_01R.QXD 11/8/07 10:48 AM Page 248
ch³onnych (powy¿ej 1 cm), u 42 dzieci (21%) powiêkszenie
w¹troby, u 12 (6%) powiêkszenie ledziony. Z odchyleñ w ba-
daniach laboratoryjnych eozynofiliê w rozmazie krwi obwodo-
wej od 6 do 84% (od 280 do 14 250 komórek kwasoch³onnych
w mm
3
) stwierdzono u 135 dzieci (68%). Leukocytozê we krwi
obwodowej wykazano u 38 dzieci (19%). U 9 dzieci (wieku od
1 do 5 lat) z wysok¹ eozynofili¹ powy¿ej 30% i leukocytoz¹ po-
wy¿ej 20 tys./mm
3
wykonano badanie histopatologiczne szpi-
ku kostnego. Obraz szpiku wskazywa³ pobudzenie uk³adu gra-
nulocytarnego z hypereozynofili¹. Podwy¿szon¹ aktywnoæ
enzymów w¹trobowych (do 2 razy powy¿ej normy dla wieku)
stwierdzono u 6 dzieci. U dzieci tych rozszerzono diagnosty-
kê, wykluczono zaka¿enie HBV, HCV, EBV, CMV. U 57 dzieci
(29%) stwierdzono odchylenia w badaniu USG jamy brzu-
sznej: powiêkszenie wêz³ów ch³onnych w jej obrêbie, powiêk-
szenie w¹troby i ledziony.
U 40/52 (77%) dzieci z postaci¹ oczn¹ choroby powodem
diagnostyki by³o pogorszenie widzenia zg³oszone przez
dziecko. U 5 dzieci (10%) nagle wyst¹pi³ zez jednego oka. U 7
(13%) dzieci niedowidzenie stwierdzono przypadkowo (bada-
nie bilansowe), dzieci te nie zg³asza³y ¿adnych dolegliwoci.
Analizowano charakter zmian na dnie oka: w 9 przypadkach
stwierdzono typowy ziarniniak na dnie oka, u 17 dzieci ce-
chy aktywnego zapalenia wewn¹trzga³kowego, u 25 dzieci
zmiany pozapalne (proliferacje, odwarstwienie siatkówki),
u jednego dziecka ca³kowit¹ utratê widzenia jednym okiem.
U dzieci ze zmianami ocznymi równolegle wykonano diagno-
stykê w kierunku toksoplazmozy (Toxo IgG, IgM). Serologicz-
ne wyk³adniki zara¿enia
Toxoplasma gondi stwierdzono
u 16/52 dzieci.
Wysokoæ odczynów serologicznych ELISA IgG z antyge-
nami wydalniczo-wydzielniczymi
Toxocara canis przed zasto-
sowaniem leczenia przedstawiono w tabeli I.
W 3 przypadkach konieczne by³o powtórzenie leczenia.
U dwojga dzieci z powodu ponownego zara¿enia z narasta-
niem odczynów serologicznych, powtórnym pojawieniem
siê i narastaniem eozynofilii. U jednego dziecka po dwóch la-
tach od leczenia postaci trzewnej choroby stwierdzono cha-
rakterystyczne zmiany na dnie oka (ziarniniak).
Analizê dynamiki odczynów serologicznych po leczeniu
przedstawiono w tabeli II.
Omówienie
Toksokaroza wystêpuje u mieszkañców wsi, miasteczek
i du¿ych aglomeracji miejskich. Jest chorob¹ sprawiaj¹c¹
trudnoci diagnostyczne i terapeutyczne wynikaj¹ce z niespe-
cyficznych objawów klinicznych i ró¿nych przebiegów zara-
¿enia (2, 6, 9). W badanej grupie najczêstsz¹ przyczyn¹ dia-
gnostyki w kierunku toksokarozy by³y odchylenia w bada-
niach dodatkowych. Stwierdzenie eozynofilii, wysokiego po-
ziomu IgE i/lub niedokrwistoci (46%) sk³ania³o najczêciej
do wykonania badañ w kierunku zara¿enia paso¿ytniczego.
W badanej grupie wysok¹ eozynofiliê i hiperleukocytozê oraz
nasilone objawy kliniczne stwierdzono u dzieci poni¿ej 5 roku
¿ycia. U starszych dzieci eozynofilia by³a wykryta przypadko-
wo, a objawy kliniczne by³y s³abiej wyra¿one. Takie obserwa-
cje maj¹ tak¿e inni autorzy (9, 13). Hiperleukocytoza i hiper-
eozynofilia w obrazie krwi obwodowej wymagaj¹ wykluczenia
innych chorób. Diagnostyka ró¿nicowa obejmuje m.in. cho-
roby rozrostowe i posocznicê. W tych przypadkach koniecz-
na by³a wspó³praca z hematologiem i badania histopatolo-
giczne szpiku kostnego. Hipereozynofilia wystêpuj¹ca tak¿e
we w³onicy daje inny obraz kliniczny i diagnostyka w tym
kierunku przeprowadzana jest rzadko. W badanej grupie
dzieci nie wymaga³y takiego ró¿nicowania (20, 21).
Odchylenia w badaniu ultrasonograficznym jamy brzu-
sznej (hepatomegalia, splenomegalia, powiêkszenie wêz³ów
ch³onnych) stwierdzono u 29% dzieci z postaci¹ trzewn¹
choroby. Wed³ug innych autorów odchylenia w tym badaniu
wystêpuj¹ czêciej (nawet u 50-70% przypadków) (7, 8). Trud-
noci diagnostyczne mog¹ sprawiaæ dzieci z alergi¹,
u których zara¿enie
Toxocara jest dodatkowym czynnikiem
alergizuj¹cym. Chan i wsp. (22) stwierdzili zale¿noæ pomiê-
dzy objawami astmy u dzieci a zara¿eniem
Toxocara.
Postaæ oczna spotykana jest u dzieci starszych i osób do-
ros³ych. Wystêpuje z regu³y po up³ywie d³ugiego czasu od
momentu zara¿enia, rednia wieku w tej grupie wynosi³a 8,87
lat. W momencie wyst¹pienia zmian ocznych z regu³y nie
stwierdza siê odchyleñ w badaniu morfologii krwi obwodo-
wej a odczyny serologiczne czêsto s¹ nisko dodatnie lub
ujemne (5, 6, 9). Rozstrzygaj¹ca wówczas jest ocena dna
oczu przez dowiadczonego okulistê. Pomocne mo¿e byæ ba-
danie p³ynu z przedniej komory oka (17, 18, 23). Leczenie po-
staci trzewnej choroby nie chroni w pe³ni przed rozwojem
zmian ocznych, nawet kilka lat po leczeniu (9). Sytuacja taka
wyst¹pi³a u jednego pacjenta, u którego w 2 lata po leczeniu
VLM stwierdzono ziarniniak na dnie oka. Póne pojawianie
siê zmian na dnie oka sugeruje koniecznoæ wieloletniej kon-
troli okulistycznej u wszystkich pacjentów.
Brak jest jednoznacznej oceny skutecznoci stosowanej te-
rapii przeciwpaso¿ytniczej. Dodatnie odczyny serologiczne
utrzymuj¹ siê przez wiele lat po prawid³owo przeprowadzonej
Pediatr. Wspó³cz. Gastroenterol. Hepatol. ¯ywienie Dziecka 2007, 9, 4, 247-250
Dobosz S., Marczyñska M., Popielska J., ¯arnowska-Prymek H.
Toksokaroza u dzieci w Polsce
249
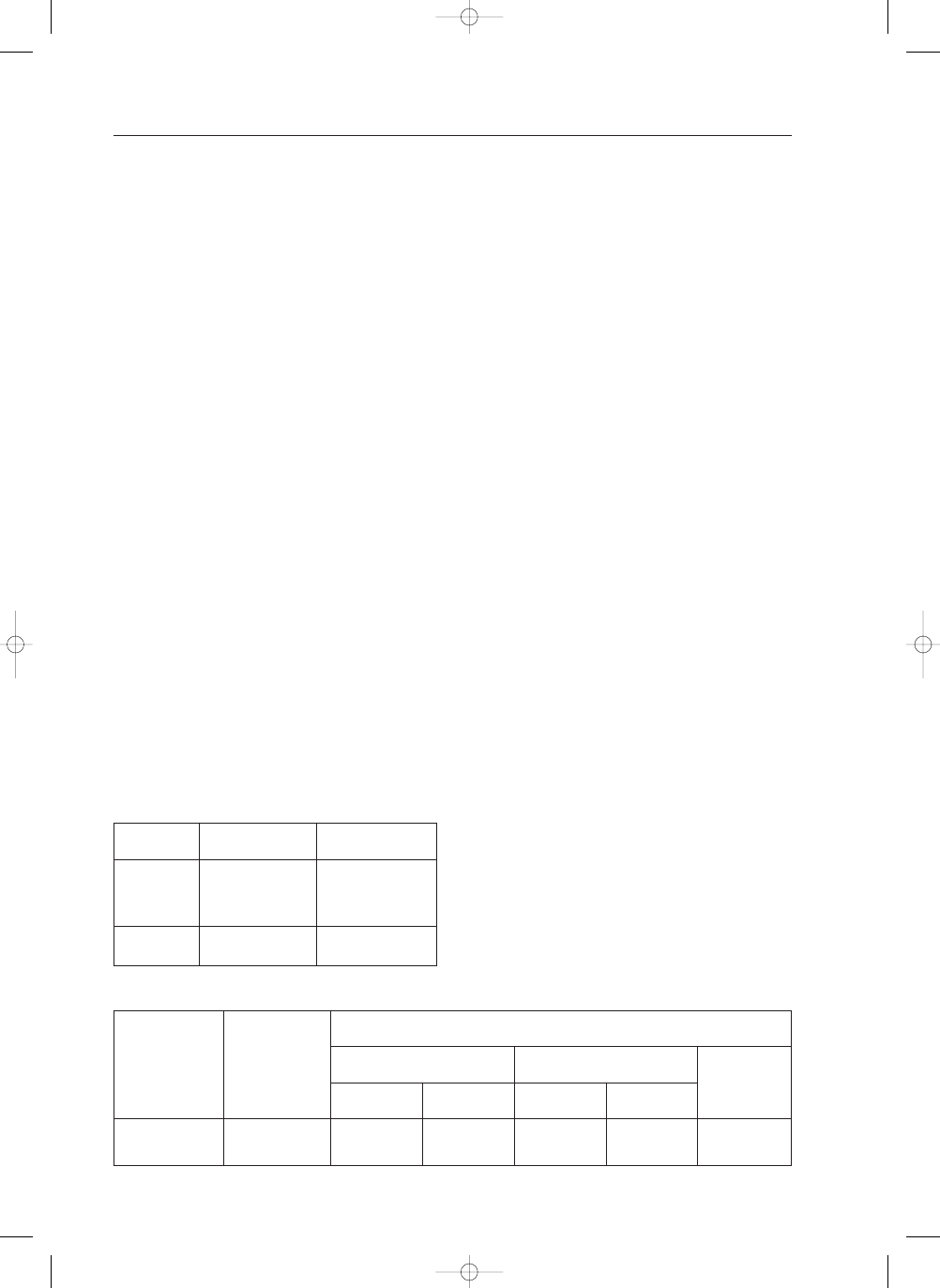
TABELA I:
Wysokoæ odczynów serologicznych przed zastosowaniem le-
czenia
TABLE I:
Antibody level index before treatment
Index IgG ELISA
Index ELISA IgG
>1-2
2-3
>3-5
>5
Razem
Summary
Liczba dzieci
Number of children
2
22
113
112
249
% dzieci
% of children
0,8
8,9
45,4
44,9
100
TABELA II: Dynamika odczynów serologicznych po leczeniu
TABLE II:
Dynamics of specific IgG antibodies after treatment
Okres po leczeniu
Time since treatment
6 miesiêcy / months
12 miesiêcy / months
24 miesi¹ce / months
Liczba dzieci
Number of children
100
99
69
Spadek wartoci indeksu IgG ELISA
Decrease of ELISA IgG index values
o 30-50%
of 30-50%
Liczba dzieci
Number of children
11
18
13
%
11,0%
18,2%
18,8%
o >50%
of >50%
Liczba dzieci
Number of children
22
27
20
%
22,0%
27,3%
29,0%
Razem
o >30%
Summary
of >30%
33 (33%)
45 (45,5%)
33 (47,8%)
7PW4_01R.QXD 11/8/07 10:48 AM Page 249

kuracji. W pojedynczych przypadkach stwierdza siê ich negaty-
wizacjê (2, 5, 24). W badanej grupie dzieci znacz¹cy spadek war-
toci indeksu IgG ELISA (o co najmniej 30%) obserwowano po
6 miesi¹cach od leczenia u 33%, po 24 miesi¹cach u oko³o 48%
dzieci. U 52% dzieci nie stwierdzono istotnego obni¿enia siê
poziomu przeciwcia³ w ci¹gu 2 lat po zakoñczeniu leczenia
przeciwpaso¿ytniczego. W sytuacji narastania miana przeciwcia³
i pojawienia siê ponownie eozynofilii nale¿y braæ pod uwagê
mo¿liwoæ rozpadu larw, uaktywnienia siê istniej¹cego zara¿e-
nia lub ponowne zara¿enie. W sytuacjach niejasnych diagno-
stycznie (niespecyficzne odczyny serologiczne) rozstrzygaj¹-
cym powinno byæ badanie metod¹ Western-blot (18, 23).
Kwalifikacja do leczenia powinna byæ przeprowadzana
indywidualnie, w zale¿noci od wieku dziecka, postaci choro-
by, odchyleñ w badaniach dodatkowych i przedmiotowym.
W leczeniu zastosowano dietylkarbamazynê, nie obserwowa-
no dzia³añ ubocznych leku. Wed³ug pimiennictwa równie
skuteczny i najczêciej stosowany jest albendazol. W przypad-
kach zmian ocznych lub nasilonej infestacji dodatkowo stosu-
je siê glikokortykosteroidy w celu ograniczenia reakcji aler-
gicznej na antygeny paso¿yta (2, 9, 16). Wed³ug Paw³owskie-
go (9) ze wzglêdu na wysokie ryzyko inwazji ga³ki ocznej, te-
rapia przeciwpaso¿ytnicza (albendazolem) powinna byæ zasto-
sowana w ka¿dym przypadku rozpoznania zara¿enia, nawet
w bezobjawowym. W badanej grupie leczenie stosowano
u wszystkich dzieci £3 roku ¿ycia, z potwierdzonym serologicz-
nie zara¿eniem, niezale¿nie od towarzysz¹cych objawów.
U dzieci starszych stosowano leczenie w zale¿noci od obja-
wów klinicznych i odchyleñ w badaniach dodatkowych. Wska-
zania do reterapii s¹ ograniczone do sytuacji udowodnione-
go ponownego zara¿enia z narastaniem eozynofilii, odczy-
nów serologicznych lub pojawienia siê zmian na dnie oka.
W badanej grupie dzieci wysokie odczyny serologiczne obser-
wowano u m³odszych dzieci, co mo¿e mieæ zwi¹zek z masyw-
n¹ intestacj¹. W przypadku wy³¹cznie nisko dodatnich odczy-
nów serologicznych nie podejmowano leczenia. Dzieci te po-
zostaj¹ w co najmniej 10-letniej obserwacji ambulatoryjnej.
Nie stwierdzono korelacji pomiêdzy wysokoci¹ odczy-
nów serologicznych a postaci¹ kliniczn¹ zara¿enia (VLM
vs
OLM (ang.
ocular levre migrans)). Zale¿noæ tak¹ obserwo-
wali inni autorzy (2, 5, 9). Czynnikiem zwiêkszaj¹cym ryzyko
zara¿enia jest kontakt ze zwierzêtami domowymi kotem
lub psem. U oko³o 40% badanych dzieci stwierdzono sta³y
kontakt domowy z psem lub kotem. Wiêkszoci dzieci by³o
mieszkañcami du¿ych miast lub miasteczek (65%). W Polsce
wystêpuje wiêksze ska¿enie jajami
Toxocara spp. rodowisk
miejskich ni¿ wiejskich, co pokrywa siê z w³asnymi obserwa-
cjami (25, 26).
W sytuacji wyst¹pienia zachorowania w rodzinie, gdzie
znajduj¹ siê inne ma³e dzieci, ¿yj¹ce w tych samych warun-
kach rodowiskowych, wskazane jest wykonanie diagnosty-
ki u rodzeñstwa (20). W badanej grupie, u 22% dzieci zara-
¿one by³o tak¿e rodzeñstwo, u dzieci tych nie stwierdzono
objawów klinicznych, nie zg³asza³y dolegliwoci. Rodziny,
w których potwierdzono zara¿enie
Toxocara spp. edukowa-
ne by³y o zasadach zapobiegania ponownemu zara¿eniu.
Wnioski
1. Toksokaroza jest chorob¹ paso¿ytnicz¹ o niejednorod-
nym obrazie klinicznym.
2. Najciê¿sza postaæ oczna mo¿e prowadziæ do jedno-
stronnej lepoty w ka¿dym przypadku rozpoznania choro-
by nale¿y wykonaæ badanie dna oka.
3. Wskazania do leczenia przeciwpaso¿ytniczego i retera-
pii ustalane s¹ indywidualnie.
4. Nie ma metod oceniaj¹cych skutecznoæ leczenia. Do-
datnie odczyny serologiczne utrzymuj¹ siê przez kilka lat.
5. Nale¿y propagowaæ metody zapobiegania zara¿eniu.
Praca realizowana w ramach Grantu KBN 3 PO5 D 074 23
Pimiennictwo
1. Bogdanowicz J., Pstr¹gowska W., Szczepañska H.:
Eozynofilia a aska-
ridioza. Pediatr. Pol., 1959, 34, 541-549.
2. Despommier D.:
Toxocariasis: Clinical aspects, epidemiology, medical
ecology and molecular aspects. Clin. Microbiol. Rev., 2003, 16, 265-272.
3. Chiodo P., Basualdo J., Ciarmela L. i wsp.:
Related factors to human to-
xocariasis in rural community of Argentina. Mem. Inst. Oswaldo Cruz,
2006, 101, 397-400.
4. Wolfe A., Wright I.P.:
Human toxocariasis and direct contact with do-
gs. Vet. Rec., 2003, 152, 419-422.
5. Magnaval J.F., Glickman L.T., Dorchies P., Morassin B.:
Highlights of hu-
man toxocariasis. Korean J. Parasitol., 2001, 39, 1-11.
6. Figueiredo S., Taddei J., Menezes J. i wsp.:
Clinical epidemiological stu-
dy of toxocariasis in a pediatric population. J. Pediatr., 2005, 81, 126-132.
7. Gonzales M.T., Ibanez O., Balcarce N. i wsp.:
Toxocariasis with liver in-
volvement. Acta Gastroenterol. Latinoam., 2000, 30, 187-190.
8. Baldisserotto M., Conchin C.F., Soares M.G. i wsp.:
Ultrasound findings
in children with toxocariasis: report on 18 cases. Pediatr. Radiol., 1999,
29, 316-319.
9. Paw³owski Z.:
Toxocariasis in humans: clinical expression and treat-
ment dilemma. J. Helminthol., 2001, 75, 299-305.
10. Magnaval J.F., Galindo V., Glickman L.T., Clanet M.:
Human Toxocara
infection of central nervous system and neurological disorders: a ca-
se control study. Parasitology, 1997, 115, 537-543.
11. Humbert P., Niezborala M., Salembier R. i wsp.:
Skin manifestations as-
sociated with Toxocariasis: a case-control study. Dermatology, 2000,
201, 230-234.
12. Schantz P.:
Toxocara larva migrans now. Am. J. Trop. Med. Hyg., 1989,
41, 21-34.
13. Taylor M.R., Keane C.T., OConnor P. i wsp.:
The expanded spectrum
of toxocaral diseases. Lancet, 1988, 1, 692-694.
14. Kincekova J., Reiterova K., Dubinsky P.:
Larval toxocariasis and its cli-
nical manifestation in childhood in the Slovak Republic. J. Helminthol.,
1999, 73, 323-328.
15. Dobosz S., Marczyñska M., O³dakowska A. i wsp.:
Wybrane choroby
paso¿ytnicze u dzieci. Przew. Lek., 2003, 11/12, 60-69.
16. Marczyñska M.:
Przebieg kliniczny i leczenie toksokarozy u dzieci. Pol.
Merk. Lek., 1996, 6, 377-378.
17. Juszko J., Marczyñska M., ¯arnowska H.:
Diagnostyka i leczenie posta-
ci ocznej infekcji larw¹ glisty psiej Toxocara canis. Klin. Oczna, 1996,
98, 275-280.
18. Magnaval J.F., Malard L., Morrasin B., Fabre R.:
Immunodiagnosis of
ocular toxocariasis using Western-blot for the detection of specific an-
ti-Toxocara Igg and CAP for the measurement of specific anti-toxoca-
ra IgE. J. Helminthol., 2002, 76, 335-339.
19. Taylor M.R.:
The epidemiology of ocular toxocariasis. J. Helminthol.,
2001, 75, 109-118.
20. Petithory J.C.:
Familial eosinophilia: contribution of parasitology to its
diagnosis. Bull. Acad. Natl. Med., 1998, 182, 1823-1835.
21. Irigoyen A., Sanchez S.:
Toxocariasis: a cause of hyper IgE and eosi-
nophylia. J. Investig. Allergol. Clin. Immunol., 1995, 5, 232-234.
22. Chan P.W., Anuar A.K., Fong M.Y. i wsp.:
Toxocara seroprevelence and
childhood asthma among Malaysian children. Pediatr. Int., 2001, 43,
350-353.
23. ¯arnowska H., Jastrzêbska M.:
Excretory-secretory larval antigens of To-
xocara canis: physico-chemical characteristics and specificity assayed
by Western blot technique. Acta Parazytologica, 1994, 39, 41-45.
24. Ma³afiej E., piewak E.:
The significance of the level of antibodies in
the evaluation of the effects of treatment of toxocariasis. Wiad. Para-
zytol., 2001, 47, 805-810.
25. Gawor J., Borecka A.:
The contaminations of the environment with To-
xocara eggs in mazowieckie voivodship as risk of toxocariasis in chil-
dren. Wiad. Parazytol., 2004, 50, 237-241.
26. Luty T.:
Prevalence of species of Toxocara in dogs, cats and red foxes
from the Poznañ region, Poland. J. Helminthol., 2001, 75, 153-156.
Wp³ynê³o do Redakcji: 2007-06-09. Zaakceptowano do druku: 2007-06-15.
Konflikt interesów: nie zg³oszono
Dobosz S., Marczyñska M., Popielska J., ¯arnowska-Prymek H.
Toxocara infection in Polish children
Pediatr. Wspó³cz. Gastroenterol. Hepatol. ¯ywienie Dziecka 2007, 9, 4, 247-250
250
7PW4_01R.QXD 11/8/07 10:48 AM Page 250
Wyszukiwarka
Podobne podstrony:
pediatria 2, MÓZGOWE PORAZENIE DZIECIĘCE.objawy kliniczne, MÓZGOWE PORAZENIE DZIECIĘCE
Patogeneza, objawy kliniczne i diagnostyka przy nadczynności tarczycy kotów
The Merck Manual Objawy kliniczne Praktyczny przewodnik diagnost Kaminski Bogdan Klin Zuzanna Ksiad
Zakażenia układu moczowego u dzieci, kłębuszkowe zapalenie nerek – diagnostyka, objawy, leczenie, po
2 Objawy kliniczne w szpiczaku plazmocytowym – patomechanizm objawów 2id 19582 ppt
OBJAWY KLINICZNE AIDS zmiany ogólne i w obrębie jamy ustnej
Objawy kliniczne i postępowanie w stanie padaczkowym(2), stany zagrożenia życia
2 Objawy kliniczne w szpiczaku plazmocytowym – patomechanizm objawów 1
Edukacja przedszkolna dzieci w Polsce
Wioski dziecięce w Polsce w XXI wieku, pedagogika opiekuńczo - wychowawcza
dzieci 0-3, SWPS, ROK 3, Diagnoza psychologiczna
Stowarzyszenie SOS Wioski Dziecięce w Polsce jest apolityczną organizacją dobroczynną, resocjalizacj
2 Objawy kliniczne w szpiczaku plazmocytowym – patomechanizm objawów 3
więcej podobnych podstron