Romuald Lango
Katedra Piel
ę
gniarstwa
Akademia Pomorska w Słupsku
Znieczulenie ogólne
Znieczulenie ogólne

Literatura
Bogdan Kamiński, Andrzej Kübler:
Anestezjologia i intensywne terapia.
Podręcznik dla studentów. PZWL 2002
Barash: Anetstezjologia
Atkinhead Anestezjologia
Larsen. Podręcznik anestezjologii

Plan
Cele znieczulenia
Zarys historii anestezjologii
Przygotowanie chorego do
znieczulenia
Ocena ryzyka znieczulenia
Wybór rodzaju znieczulenia
Wziewne środki
znieczulenia ogólnego
Dożylne środki znieczulenia
ogólnego
Neuroleptoanalgezja
Działanie środków
zwiotczających.
Najczęściej stosowane
środki zwiotczające.
Wprowadzenie do
znieczulenia
Podtrzymanie znieczulenia
Wybudzanie chorego
Znieczulenie w chirurgii
jednego dnia
Okres pooperacyjny
Powikłania znieczulenia
ogólnego
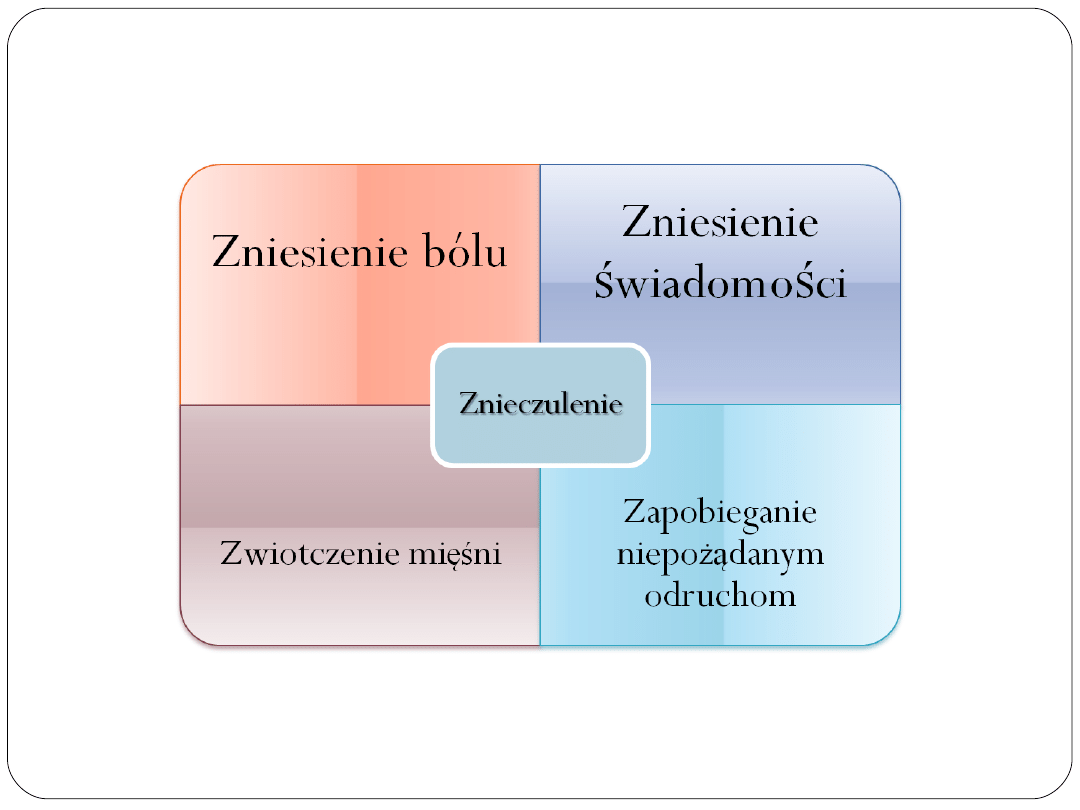
Cele znieczulenia
!
Skutki stresu operacyjnego
Wzrost
ciśnieni
a
tętnicze
go
Wzrost
ciśnieni
a
tętnicze
go
Wzrost
częstośc
i akcji
serca
Wzrost
częstośc
i akcji
serca
Adrenal
ina
Adrenal
ina
Kortyzol
Kortyzol
Hormon
wzrostu
Hormon
wzrostu
Hormon
antydiurety
czny
Hormon
antydiurety
czny
Glukag
on
Glukag
on
Zawał
serca
Udar
krwotoc
zny
Skutki
centraliz
acji
krążenia
!

Zarys historii anestezjologii
1.
Do lat 40-tych XIX wieku: konieczność tolerowania
bólu operacyjnego. Metody znieczulenia: alkohol,
wywar z maku, żucie koki.
2.
1840 – Horace Wells, pokaz zastosowania
podtlenku azotu
3.
1846 – William T.G. Morton (Boston), znieczulenie
eterowe
4.
1847 – Ludwik Bierkowski (Kraków), pierwsze
znieczulenie eterowe w Polsce
5.
Lata dwudzieste XX wieku – Magill udoskonalenie
techniki intubacji
6.
1926 – Guedel, opracowanie rurki z mankietem
uszczelniającym
7.
1942 – Griffith, wprowadzenie kurary do praktyki
anestezjologicznej

Zarys historii anestezjologii
1.
Do lat 40-tych XIX wieku: konieczność tolerowania
bólu operacyjnego. Metody znieczulenia: alkohol,
wywar z maku, żucie koki.
2.
1840 – Horace Wells, pokaz zastosowania
podtlenku azotu
3.
1846 – William T.G. Morton (Boston), znieczulenie
eterowe
4.
1847 – Ludwik Bierkowski (Kraków), pierwsze
znieczulenie eterowe w Polsce
5.
Lata dwudzieste XX wieku – Magill udoskonalenie
techniki intubacji
6.
1926 – Guedel, opracowanie rurki z mankietem
uszczelniającym
7.
1942 – Griffith, wprowadzenie kurary do praktyki
anestezjologicznej

Przygotowanie chorego do znieczulenia
Z wyjątkiem operacji w trybie nagłym pacjent
Z wyjątkiem operacji w trybie nagłym pacjent
musi
musi
być przed operacją zbadany przez anestezjologa,
być przed operacją zbadany przez anestezjologa,
najlepiej tego, który będzie wykonywał znieczulenie
najlepiej tego, który będzie wykonywał znieczulenie
Ocena stanu chorego. Wywiad i badanie fizykalne.
Ocena ryzyka znieczulenia
Wybór metody znieczulenia
Udzielenie informacji dotyczącej zabiegu i
znieczulenia
Zgoda chorego na znieczulenie
Premedykacja
Nale
ż
y udzieli
ć
informacji dotycz
ą
cej powstrzymywania
si
ę
od jedzenia i picia, wyj
ę
cia protez z
ę
bowych i
przygotowania przewodu pokarmowego.

Ocena stanu chorego
Wywiad
Obecne dolegliwości i obecnie przyjmowane leki
Choroby przebyte
Przebyte operacje i znieczulenia oraz ich powikłania
Przebyte leczenie krwią
Nadużywanie alkoholu, nikotyny i leków
Powikłania znieczulenia w rodzinie chorego
Badanie fizykalne
Ogólne badanie internistyczne (ciśnienie tętnicze, częstość i miarowość pracy serca,
osłuchiwanie płuc, palpacyjna ocena brzucha, ocena obecności obrzęków, ocena
obecności objawów infekcji) +
Ocena potencjalnych trudności z intubacją
Badania dodatkowe (Wykonuje się je stosownie do stanu chorego i planowanej
operacji)
Morfologia krwi
Badanie ogólne moczu
Rtg klatki piersiowej
EKG (>40 r.ż)
Elektrolity, BUN, kreatynina, próby wątrobowe, układ krzepnięcia
Przygotowanie chorego do znieczulenia
!

Ocena ryzyka znieczulenia: Skala ASA
Punktacj
a w skali
ASA
Śmiertelność
śródoperacyjn
a
Pacjent zdrowy, poza schorzeniem z
powodu którego jest operowany
Lekkie schorzenie ogólne bez ograniczenia
wydolności
Ciężkie schorzenie, z ograniczeniem
wydolności, ale nie zagrażające życiu
Ciężkie schorzenie zagrażające życiu
chorego bez względu na to, czy
operacja zostanie przeprowadzona.
Chory umierający, który
najprawdopodobniej nie przeżyje 24
godzin, bez względu na to czy
przeprowadzi się operację
1
2
3
4
5
0,06
0,47
4,39
23,48
50,77
Przygotowanie chorego do znieczulenia

Ocena ryzyka znieczulenia
Przygotowanie chorego do znieczulenia
POTENCJALNE
KORZYŚCI
RYZYKO
ZNIECZULENIA
•Rodzaj operacji
•Doświadczenie
chirurga
•Wyposażenie szpitala
•Doświadczenie
anestezjologa
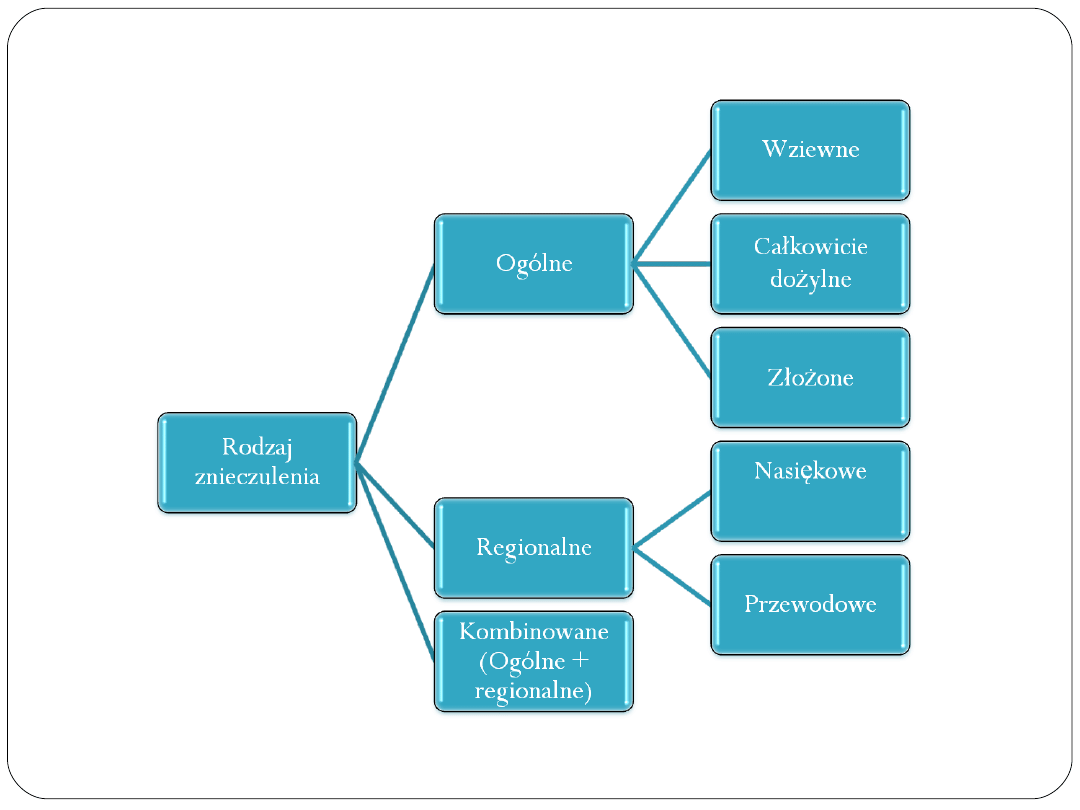
Wybór rodzaju znieczulenia
!

Wybór rodzaju znieczulenia
Kryteria wyboru znieczulenia
Kryteria wyboru znieczulenia
Minimalizacja ryzyka znieczulenia
Zapewnienie dobrych warunków do
przeprowadzenia operacji
Zapewnienie jak najlepszego stanu chorego po
operacji i umo
ż
liwienie szybkiej rehabilitacji
Realizacja
ż
ycze
ń
chorego

Premedykacja
Cele stosowania premedykacji
Podstawowe:
Podstawowe:
Zmniejszenie lęku
Uspokojenie chorego
Spowodowanie niepamięci zdarzeń związanych z
operacją
Dodatkowe:
Dodatkowe:
Ułatwienie wprowadzenia do znieczulenia
Zmniejszenie zapotrzebowania na leki anestetyczne
Zniesienie lub zmniejszenie bólu przed operacją
Alkalizacja soku żołądkowego
!

Premedykacja
Leki:
Pochodne benzodwuazepiny (Lorazepam,
Midazolam, Flunitrazepam, Diazepam)
Opioidy (tylko u chorych z silnymi bólami
przed peracją)
Leki zmniejszające kwasowość soku
żołądkowego (Ranitydyna, Omeprazol, 0,3M
Cytrynian sodu)

Działanie środków znieczulenia ogólnego
Depresyjny wpływ na ośrodkowy układ nerwowy z
wyjątkiem ośrodków ważnych dla życia
znajdujących się w rdzeniu przedłużonym
Przemijające zniesienie czucia bólu, świadomości,
spowodowanie niepamięci, zahamowanie
odruchów nerwowych i zmniejszenie napięcia
mięśni szkieletowych
Mechanizm polega głównie na depresji neuronów
tworu siatkowatego i układu limbicznego
!

Wziewne środki znieczulenia ogólnego
Anestetyk wzorcowy: ETER ETYLOWY
Anestetyki lotne (pary anestetyczne) stosowane
obecnie: Halotan, Izofluran, Enfluran, Desfluran,
Sewofluran
Anestetyki lotne wycofane z użycia: chloroform, chlorek
Anestetyki lotne wycofane z użycia: chloroform, chlorek
etylu, trójchloroetylen, metoksyfluran
etylu, trójchloroetylen, metoksyfluran
Anestetyki gazowe: N
2
O, Ksenon
Siła działania anestetyku wziewnego określana jest
wartością MAC (Minimal Alveolar Concentration). Jest to
takie stężenie anestetyku w powietrzu końcowo-
wydechowym, przy którym u połowy pacjentów nie
występuje reakcja na standardowy bodziec chirurgiczny
!
!

Podtlenek azotu (N
2
O)
Gaz o silnym działaniu przeciwbólowym, ale słabym
nasennym i niewielkim działaniu nasilającym działanie
środków zwiotczających
Szybko dyfunduje z powietrza oddechowego do
osocza, w którym słabo się rozpuszcza
Bardzo wysoki MAC ryzyko niedotlenienia
Zwykle musi być wspomagany przez inne środki
znieczulenia ogólnego: nasenne, zwiotczające i opioidy
Bywa stosowany jako jedyny anestetyk do bolesnej
zmiany opatrunków i do analgezji porodu
Niebezpieczeństwo hipoksji dyfuzyjnej po zakończeniu
znieczulenia
Wziewne środki znieczulenia ogólnego

Halotan
4-5 razy silniejszy od eteru etylowego
Działa silnie nasennie i słabo przeciwbólowo
Nie drażni dróg oddechowych i nieznacznie rozszerza oskrzela
Znakomicie rozpuszcza się t tłuszczach
Stężenie podczas indukcji znieczulenia 2-4%, podczas
podtrzymania znieczulenia 0,3-1,5%
Powoduje wyraźną depresję oddechową – konieczność
wspomagania oddechu
Działanie depresyjne na układ sercowo-naczyniowy: zmniejsza
kurczliwość serca, rozszerza naczynia tętnicze i żylne, hamuje
czynność węzła zatokowo-przedsionkowego, powoduje pobudzenie
nerwu błędnego
Zwiększa wrażliwość serca na arytmogenne działanie amin
katecholowych
Toksyczny dla wątroby – nie może być stosowany do wielokrotnych
znieczuleń
Może wyzwalać hipertermię złośliwą
Wziewne środki znieczulenia ogólnego

Izofluran
Indukcja znieczulenia w ciągu ok. 10 minut
Ostra woń i drażniące działanie na drogi
oddechowe
Do indukcji znieczulenia stężenia 3-4%, do
podtrzymania znieczulenia stężenie 1,5-3,5%
Nie powoduje arytmii i nie uwrażliwia serca na
działanie katecholamin
Nie zwiększa ciśnienia śródczaszkowego
Nie działa toksycznie na wątrobę
Wpływ na układ krążenia podobny do halotanu
Wziewne środki znieczulenia ogólnego

Sewofluran
Szybka indukcja i wybudzenie ze znieczulenia
Przyjemna woń i brak drażniącego działania na
drogi oddechowe. Może być stosowany u dzieci
do indukcji wziewnej
Do podtrzymania znieczulenia stężenie 0,5-3,0%
Nie działa toksycznie na wątrobę
Możliwość wchodzenia w reakcję z parownikiem i
powstawania niewielkich ilości substancji
toksycznych
Jeden z najlepszych środków w chirurgii jednego
dnia
Wziewne środki znieczulenia ogólnego

Dożylne środki znieczulenia ogólnego
Barbiturany krótko-działające (Thiopental, Brietal)
Etomidat
Benzodwuazepiny (Midazolam, Diazepam)
Ketamina
Zalety znieczulenia dożylnego:
Szybka i przyjemna indukcja
Brak skażenia atmosfery sali operacyjnej
Łatwość podawania
Wady znieczulenia dożylnego:
Konieczność podawania z pompy infuzyjnej podczas długiego
znieczulenia
Brak działania analgetycznego i nasilającego działanie środków
zwiotczających
!
!

Barbiturany krótko-działające
Thiopental (Dawka 3-5 mg/kg),
Metohexital (Brietal)
(Brietal)
(Dawka 1-2 mg/kg)
Thiopental ma wyraźne działanie przeciwdrgawkowe. Stosuje się w
leczeniu drgawek i obrzęku mózgu.
Bardzo szybka indukcja 1-2 min. Sen po podaniu dawki
jednorazowej trwa 5-10 minut. Szybkie ustanie działania wynika z
redystrybucji do tkanek
Senność ponarkotyczna wynika z wolnego metabolizowania środka
Zmniejszają przepływ mózgowy i metabolizm mózgu o ok. 35%
Przeciwwskazania: wstrząs, porfiria, astma oskrzelowa
Powodują zwiększenie wrażliwości na ból (hiperalgezję)
Wyraźny wpływ depresyjny na ośrodek oddechowy
Depresyjny wpływ na układ krążenia: spadek kurczliwości serca,
poszerzenie naczyń żylnych i tętniczych
Zwiększają uwalnianie histaminy
Dożylne środki znieczulenia ogólnego
!
!

Etomidat
(Hypnomidate)
(Hypnomidate)
Dawka do indukcji znieczulenia: 0,15-0,3 mg/kg
Bardzo szybka indukcja 1-2 min. Sen po podaniu dawki
jednorazowej trwa 5-7 minut. Szybkie ustanie działania
wynika z szybkiego metabolizmu
Dobra wydolność fizyczna i psychiczna po obudzeniu, nie
występuje senność ponarkotyczna
Bolesność podczas wstrzyknięcia dożylnego
Obniża ciśnienie śródczaszkowe
Nie może być długotrwale stosowany: zmniejsza syntezę
kortyzolu w nadnerczach, zaburza odporność na
zakażenia
Bardzo niewielki wpływ na układ krążenia
Dożylne środki znieczulenia ogólnego
!
!

Ketamina
(Ketamine, Ketalar, Ketanest)
(Ketamine, Ketalar, Ketanest)
Dawka do dożylnej indukcji znieczulenia: 1-2 mg/kg, czas snu ok. 10 minut
Dawka do domięśniowej indukcji znieczulenia 6-12 mg/kg, czas snu ok. 25 minut
Silne działanie przeciwbólowe
Powoduje anestezję zdysocjowaną. Podczas znieczulenia ruchy mimowolne
zwłaszcza mięsni mimicznych
Po znieczuleniu (zwłaszcza domięśniowym) – senność i halucynacje
Powoduje psychozy i halucynacje. Podczas indukcji konieczna jest cisza i spokojna
atmosfera na Sali. Dobry efekt niewielkich dawek benzodwuazepin.
Zwiększa stymulację układu współczulnego, powoduje wzrost ciśnienia tętniczego
Przeciwwskazania: nadciśnienie tętnicze, po przebytych zaburzeniach
naczyniowych mózgu, u osób z padaczką w wywiadzie, w psychozach i u
alkoholików
Podwyższa ciśnienie śródczaszkowe – przeciwwskazana w urazach głowy
Bez depresyjnego wpływu na układ krążenia – może być stosowana w hipowolemii
i we wstrząsie
Brak depresyjnego działania na ośrodek oddechowy i układ krążenia oraz wyraźne
działanie przeciwbólowe sprawiają, że jest jednym z najlepszych środków w
wypadkach masowych
Dożylne środki znieczulenia ogólnego
!
!

Diazepam
(Relanium, Valium)
(Relanium, Valium)
Powoduje niepamięć następczą, uspokojenie ale pozostawia zdolność
współpracy chorego z lekarzem wykonującym zabieg w sedacji
Dawka w premedykacji doustnej u dorosłych 2-5 mg
Dawka do dożylnej indukcji znieczulenia: 0,2-0,6 mg/kg, w
znieczuleniu podtrzymującym z ketaminą 1 mg diazepamu na 10 mg
ketaminy w 5% roztworze glukozy
Wolniejsza indukcja znieczulenia w porównaniu do barbituranów
Przeciwwskazania; miastenia, jaskra, pierwszy trymestr ciąży
Inne zastosowania: łagodzenie objawów związanych z podaniem
ketaminy, ułatwienie wentylacji mechanicznej u chorych z tężcem,
leczenie drgawek
Nie działa wyraźnie depresyjnie na ośrodek oddechowy i układ
krążenia, ale nasila depresyjne działanie opioidów na ośrodek
oddechowy
Swoista odtrutka: Flumazenil (Anexate)
(Anexate)
Dożylne środki znieczulenia ogólnego
!
!

Flumazenil
(Anexate 0,5 mg/5 ml)
(Anexate 0,5 mg/5 ml)
Pochodna benzodwuazepiny o właściwościach antagonistycznych
w stosunku do receptora benzodwuazepinowego
Krótki czas działania: 1-1,5 godziny, czas biologicznego
półtrwania 30 min.
Stosowany w celu odwrócenia działania benzodwuazepin po
znieczuleniu i w zatruciach benzodwuazepinami
Po zabiegu wybudzenie chorego już po 1 minucie od dożylnego
podania flumazenilu
Wstępna dawka dożylna: 0,2 mg; jeśli po minucie brak powrotu
świadomości: kolejna dawka 0,1 mg, przeciętna dawka całkowita:
0,3-0,6 mg, w toksykologii: 2-10 mg/kilkanaście godzin
Ryzyko powrotu działania benzodwuazepin jeśli nie stosujemy
kolejnych dawek
Działania uboczne: nudności, wymioty, tachykardia, potliwość,
zawroty i bóle głowy
!
!

Propofol
(Diprivan, Abbofol, Disoprivan)
(Diprivan, Abbofol, Disoprivan)
Biała emulsja na oleju sojowym
Działa szybko i krótko. Chory zasypia po 30-50 sek. od podania
dożylnego, budzi się po 4-6 min.
Nie ulega kumulacji, nie uwalnia histaminy
Obniża metabolizm i przepływ mózgowy
Najczęściej stosowany lek podczas ciągłego znieczulenia
całkowicie dożylnego (TIVA)
Do indukcji znieczulenia 1-2 mg/kg c.c. Znieczulenie
podtrzymujące 2-4 mg/kg/godz., sedacja: 1-2 mg kg.c.c./godz.
Powoduje ból podczas wstrzyknięcia dożylnego
Działa depresyjnie na układ krążenia silniej niż thiopental.
Powoduje pogorszenie kurczliwości serca i spadek oporu
naczyniowego.
W długotrwałej sedacji przy użyciu dużych dawek może być
niebezpieczny
Dożylne środki znieczulenia ogólnego
!
!

Midazolam
(Midanium, Dormicum)
(Midanium, Dormicum)
Działa 3-krotnie silniej i znacznie krócej niż diazepam
Powoduje niepamięć następczą, uspokojenie ale pozostawia
zdolność współpracy chorego z lekarzem wykonującym
zabieg w sedacji
Dawka w premedykacji doustnej: u dorosłych 15 mg
Dawka do dożylnej indukcji znieczulenia: 0,2-0,3 mg/kg, w
znieczuleniu podtrzymującym: 0.2-0,4 mg/kg/godzinę, w
sedacji w OIT: 0,1-0,2 mg/kg/godzinę
Wolniejsza indukcja znieczulenia w porównaniu do
barbituranów
Nie działa wyraźnie depresyjnie na ośrodek oddechowy i
układ krążenia, ale nasila depresyjne działanie opioidów na
ośrodek oddechowy
Swoista odtrutka: Flumazenil (Anexate)
(Anexate)
Dożylne środki znieczulenia ogólnego
!
!

Neuroleptoanalgezja
Stan wywołany podaniem silnie działającego leku
neuroleptycznego (np. Droperidolu), oraz opioidowego leku
przeciwbólowego (np. fentanylu)
Stan zobojętnienia psychicznego i senności, uspokojenia
ruchowego, silnego działania przeciwbólowego
Zachowanie świadomości i reaktywności chorego, możliwość
współpracy z operatorem
Zastosowanie: niektóre zabiegi operacyjne, zabiegi
diagnostyczne, bolesna zmiana opatrunków, leczenie wstrząsu
urazowego i kardiogennego
Droperidol powoduje uspokojenie chorego i zmniejszenie
reakcji na bodźce,
Droperidol nie wywiera wpływu na ośrodek oddechowy, działa
silnie przeciwwymiotnie, powoduje spadek ciśnienia
tętniczego przez blokadę receptorów

Dożylne opioidowe leki przeciwbólowe
Działają silnie przeciwbólowo poprzez stymulację
receptorów opioidowych w mózgu i rdzeniu
Działają euforyzująco
Wykorzystywane są jako uzupełnienie znieczulenia
wziewnego lub element znieczulenia dożylnego
Działają silnie depresyjnie na ośrodek oddechowy
konieczność stosowania oddechu kontrolowanego
Powodują zwolnienie perystaltyki
Ich stosowanie związane jest z częstym występowaniem
wymiotów pooperacyjnych
Naloxon antagonizuje ich działanie depresyjne na
ośrodek oddechowy, ale także przeciwbólowe
!
!

Fentanyl
Efekt przeciwbólowy 50-100 razy silniejszy od morfiny
Szybko przechodzi przez barierę krew-mózg. Maksymalne
działanie po 3-5 minutach
Czas działania analgetycznego po podaniu pojedynczej
dawki: 30-45 min.
Bezpieczna dawka dożylna: 1-2 g/kg c.c. (=1 – 2ml i.v.),
konieczne jest posiadanie możliwości obserwacji chorego,
ryzyko niewydolności oddechowej
Krócej działające pochodne fentanylu:
Alfentanyl
Sufentanyl (Sufenta)
Remifentanyl (Ultiva)
Dożylne opioidowe leki przeciwbólowe

Morfina
Lek obecnie rzadko stosowany podczas znieczulenia
Bardzo przydatna do leczenia bólu pooperacyjnego, w
sedacji u chorych w oddziałach intensywnej terapii
Dawka dożylna: 2,5 – 5 mg,
Dawka domięśniowa stosowana w premedykacji u
chorych z bólem przed operacją: 5-10 mg
W analgosedacji lub sedacji stosowana (często razem z
midazolamem) w dawce 10-40 mg/dobę
Silnie hamuje perystaltykę
Zwiększa napięcie zwieracza Oddiego (jest względnie
przeciwwskazana w kolce na tle kamicy żółciowej)
Silnie prowokuje wymioty
Dożylne opioidowe leki przeciwbólowe
!
!

Nalokson
Antagonista receptorów opioidowych
Jednakowo znosi depresyjne działanie opioidów na ośrodek
oddechowy i ich działanie przeciwbólowe i euforyzujące
Dawka dożylna: 0,4 – 1 mg
Czas działania: około 1 godziny ryzyko ponownej
depresji oddychania w przypadku opioidów
długodziałających
Nawet w małej dawce (0,16 mg) może wyzwolić zespół
abstynencji u osób uzależnionych od opioidów.
!
!
Znieczulenie ogólne
Zwiotczenie mięśni

Zwiotczenie mięśni
Odwracalne i zamierzone przerwanie przewodnictwa w
złączu nerwowo-mięśniowym
Jest konieczne do przeprowadzenia niektórych zabiegów
operacyjnych i pomocne w przeprowadzeniu innych
Odpowiedni efekt i komfort operacji możliwy jest przy
stosowaniu bardzo dużych, często toksycznych dawek
anestetyków, lub anestezji regionalnej
Wprowadzenie w 1942 roku środków zwiotczających
zmniejszyło niebezpieczeństwo znieczulenia ogólnego i
rozszerzyło możliwości operacyjne
!
!

Cele zwiotczenia
Umożliwienie przeprowadzenia operacji
ortopedycznych, gdy napięcie mięśniowe utrudnia
ustawienie kości
Zapobieganie wypieraniu trzewi z jamy brzusznej
Uzyskanie w pełni nieruchomego pola operacyjnego
Ułatwienie sztucznej wentylacji podczas zabiegu
Całkowite wykluczenie spontanicznej wentylacji
podczas operacji serca
Zmniejszenie patologicznego napięcia mięśniowego
u chorych w oddziale intensywnej terapii (Tężec) lub
aktywności mięśni (Oporne na leczenie drgawki)
!
!

Przewodnictwo nerwowo-mięśniowe
Substancja przekazująca pobudzenie z nerwu do mięśnia
– acetylocholina, uwalniana z zakończenia nerwowego w
płytce nerwowo-mięśniowej
Obecna w złączu nerwowo-mięsniowym cholinesteraza
powoduje hydrolizę acetylocholiny

Środki zwiotczające mięśnie poprzecznie
prążkowane
Depolaryzujące: Sukcynylocholina (Scolina,
(Scolina,
Suxamethonium)
Suxamethonium)
Niedepolaryzujące: Pancuronium (Pavulon)
(Pavulon)
,
Pipecuronium (Arduan),
(Arduan),
Vecuronium (Norcuron),
(Norcuron),
Atracurium (Tracrium),
(Tracrium),
Cisatracurium (Nimbex).
(Nimbex).
Środki zwiotczające nie mogą być stosowane przez
Środki zwiotczające nie mogą być stosowane przez
osoby nie mające odpowiedniego doświadczenia
osoby nie mające odpowiedniego doświadczenia
w intubacji i bez możliwości zabezpieczenia
w intubacji i bez możliwości zabezpieczenia
oddechu zastępczego
oddechu zastępczego
!
!

Suksametonium (Sukcynylocholina)
Środek depolaryzujący – łączy się z receptorem w płytce, wywołuje
depolaryzację po której następuje blok
Zwiotczenie jest poprzedzone drżeniami mięśniowymi (włókienkowymi). Po
zwiotczeniu mogą występować bóle mięśniowe. Zapobiegawczo stosuje się
prekuraryzację
Blok rozpoczyna się po 30 sek. i trwa ok. 3-5 minut
Podanie polostygminy potęguje i przedłuża blok
Nie należy powtarzać dawek ryzyko bloku podwójnego
Dawka do intubacji 1-2 mg/kg c.c.
Może wywołać hipertermię złośliwą u chorych genetycznie
predysponowanych
Może spowodować lub nasilić hiperkaliemię
Może spowodować bradykardię, poddającą się leczeniu atropiną
Może wystąpić przedłużony blok u chorych z niedoborem cholinesterazy
osoczowej
Powoduje wzrost ciśnienia śródczaszkowego przeciwwskazana w urazach
głowy
!
!

Środki niedepolaryzujące
Kurara i jej pochodne
Konkurują z acetylocholiną o receptor w płytce nerwowo-
mięśniowej
Mogą być stosowane przez dłuższy czas
Anestetyki wziewne nasilają ich działanie
Noworodki i osoby w podeszłym wieku wymagają
mniejszych dawek, dzieci – mniejszych
Większość z tych środków uwalnia histaminę (najmniej:
cisatracurium)
Blok odwraca się poprzez podanie inhibitora
cholinesterazy: neostygminy.
Zablokowanie cholinesterazy powoduje zwiększenie ilości
acetylocholiny i przełamanie bloku nerwowo-mięśniowego
!
!

Odwracanie bloku nerwowo-
mięśniowego
Atropina 0,5 – 1,5 mg
Inhibitor acetylocholinesterazy:
Neostygmina 1,0-2,5 mg
!
!

Znieczulenie całkowicie dożylne
Total Intra-Venous Anaesthesia (TIVA)
Znieczulenie bez użycia anestetyków wziewnych
Unika się skażenia sal operacyjnych
Konieczność zastosowania leków o szybkim
metabolizmie
Oddzielne podawanie leku nasennego (Propofol,
Thiopental, Brietal lub Midazolam), leku
zwiotczającego (norcuron, atracurium, cisatrakurium)
i narkotycznego leku przeciwbólowego (fentanyl,
sufentanyl, remifentanyl)
Z wyjątkiem operacji w tzw. krótkim znieczuleniu
dożylnym, - konieczność prowadzenia oddechu
zastępczego
!
!

Wprowadzenie do znieczulenia (Indukcja)
Podanie małej dawki opioidu (np. Fentanyl 0,05 – 0,1 mg ( 1-2
ml) zmniejszenie stymulacji współczulnej związanej z
intubacją
Podanie środka anestetycznego (najczęściej dożylnego)
(Zwykle obserwuje się spadek ciśnienia związany ze
(Zwykle obserwuje się spadek ciśnienia związany ze
zmniejszeniem stymulacji współczulnej podczas zasypiania, po
zmniejszeniem stymulacji współczulnej podczas zasypiania, po
czym następuje wzrost ciśnienia pod wpływem intubacji)
czym następuje wzrost ciśnienia pod wpływem intubacji)
Podanie środka zwiotczającego – jeśli konieczne
Po uzyskaniu zwiotczenia – intubacja tchawicy lub założenie
maski krtaniowej
W przypadku zwiotczenia mięśni lub zastosowania leków o
depresyjnym wpływie na ośrodek oddechowy – koniczność
kontrolowania lub wspomagania oddechu, do czas zakończenia
działania tych leków i powrotu wydolnego oddechu u pacjenta
!
!

Podtrzymanie znieczulenia (Kondukcja)
Podawanie anestetyku wziewnego lub dożylnego w dawce
koniecznej do utrzymania snu
Podawanie uzupełniających dawek opioidów w celu wyłączenia bólu
(np. fentanyl 0,1 mg co ½ - 1 godz.)
Podawanie uzupełniających dawek środków zwiotczających (1/4-1/3
dawki początkowej) w odpowiednich odstępach czasowych w celu
utrzymania zwiotczenia
Głębokość znieczulenia odpowiednia do nasilenia bodźców
chirurgicznych
Kontrolowanie oddechu i funkcji układu krążenia
Zabezpieczenia chorego przed skutkami utraty przytomności
(zabezpieczenie rogówek, zabezpieczenie przed uszkodzeniem
nerwów obwodowych, powstaniem odleżyn, odsysanie wydzieliny z
dróg oddechowych, rozprężanie płuc)
Dobór dawek i czasu podawania leków umożliwiający wybudzenie
chorego jak najszybciej po zakończeniu operacji
!
!

Ocena głębokości znieczulenia
Objawy pobudzenia układu współczulnego:
Wzrost ciśnienia tętniczego
Przyspieszenie akcji serca
Pocenie się skóry
Łzawienie
BIS – możliwość redukcji zużycia środków
znieczulenia ogólnego o 30%
!
!

Wybudzanie chorego
Odpowiednio wczesne wstrzymanie podawania anestetyków, opioidów i
środków zwiotczających, umożliwiające przywrócenie wydolnego oddechu
Odwrócenie działania środków zwiotczających (polostygmina
poprzedzona małą dawką atropiny)
Ewentualne zastosowanie antagonistów receptorów opioidowych lub
benzodwuazepin
Zabezpieczenie chorego przed bólem – rozpoczęcie stosowania analgezji
pooperacyjnej przy pomocy NSAID lub paracetamolu
Optymalizacja funkcji układu krążenia
Ocena wydolności oddechu
Odessanie wydzieliny z tchawicy i jamy ustnej
Ekstubacja lub usunięcie maski krtaniowej
Możliwość wzrostu ciśnienia tętniczego w związku z ustaniem działania
leków, bólem, niepokojem, ekstubacją
Przekazanie zleceń pooperacyjnych (Analgezja pooperacyjna,
tlenoterapia, płynoterapia, zakres monitorowania)
!
!

Znieczulenie w chirurgii jednego dnia
Odpowiedni dobór chorych (ASA I lub ewent. II)
Ambulatoryjna ocena chorego przez anestezjologa przed
przyjęciem do szpitala
Krótkie zabiegi powodujące mały uraz operacyjny
Zastosowanie znieczulenia przy pomocy leków
krótkodziałających, nie pozostawiających ryzyka depresji
oddychania (Anestetyki wziewne: Sewofluran, Desfluran,
Izofluran; Anestetyki dożylne: Propofol; Opiody:
remifentanyl; fentanyl, sufentanyl)
Obserwacja chorego przez 2 godziny po zabiegu
Zapewnienie opieki członka rodziny w dniu zabiegu
Zapewnienie możliwości kontaktu telefonicznego i
interwencji w razie zagrożenia wystąpienia powikłań

Okres pooperacyjny
Wpływ urazu operacyjnego na organizm
Analgezja pooperacyjna
Monitorowanie w okresie pooperacyjnym
Obserwacja pod kątem rozwoju zakażenia
Płynoterapia
Wczesne włączenie żywienia enteralnego
Rehabilitacja oddechowa
Wczesne uruchomienie chorego
Powikłania znieczulenia
ogólnego

Powikłanie
Niekorzystne następstwo działania lekarskiego
Wywołujące zaburzenie homeostazy
Mające istotny wpływ na zmianę lub
poszerzenie działań terapeutycznych
Prowadzące do długotrwałego lub
nieodwracalnego zaburzenia funkcjonowania
ustroju
!
!

Czynniki sprzyjające
Brak wystarczającej wiedzy i doświadczenia
Niewłaściwa ocena stanu ogólnego chorego
Niewłaściwe postępowanie przedoperacyjne
Brak odpowiedniej kontroli sprzętu
Zaniedbanie w nadzorze podczas znieczulenia i po
operacji
Brak wymiany informacji
Czynnik ludzki: pośpiech, przemęczenie, brak
koncentracji, stres
!
!

Krytyczne zdarzenie w przebiegu
znieczulenia
Nieprzewidywalna reakcja związana z anestezją,
występująca podczas jej trwania lub
bezpośrednio po niej, które może prowadzić lub
prowadzi do:
pogorszenia stanu zdrowia chorego
przedłużonego pobytu w szpitalu
trwałego kalectwa
zgonu
Częstość: 1 / 85 znieczuleń
Częstość: 1 / 85 znieczuleń

Epidemiologia
U 9% chorych poddawanych leczeniu operacyjnemu
- co najmniej jedno powikłanie śródoperacyjne
Ryzyko:
proporcjonalne do czasu operacji
↑ u pacjentów chorobliwie otyłych
↑ w wieku podeszłym lub niemowlęcym
↑ podczas operacji w trybie nagłym
↑ podczas znieczulenia w położnictwie.
!
!

Epidemiologia
W latach 1950-80 - szereg analiz
oceniających ryzyko znieczulenia
zmniejszenie śmiertelności związanej ze
znieczuleniem z 1:200 do 1:5000.

Główne przyczyny powikłań
Niewystarczający nadzór nad szkolącymi się
Przedawkowanie lub błędne podanie leku
Niedrożność dróg oddechowych
Aspiracja treści żołądka
Niewystarczające monitorowanie
Brak nadzoru w okresie pooperacyjnym

Epidemiologia
W USA (1985) zatrzymanie krążenia obserwowano w
1.7 na 10.000 znieczuleń
Spośród 449 przypadków zatrzymania krążenia 27
spowodowanych wyłącznie znieczuleniem
Śmiertelność związana wyłącznie ze znieczuleniem
wyniosła 0,9 na 10.000 znieczuleń (0,009%)
W 75% przypadków zatrzymaniu krążenia można było
zapobiec

Powikłania znieczulenia ogólnego
Ze strony układu oddechowego
Ze strony układu krążenia
Ze strony układu nerwowego
Ze strony układu mięśniowego
Inne

Ze strony układu oddechowego
Niedotlenienie ustroju z powodu zaburzeń wentylacji płuc
(Trudności w utrzymaniu drożności dróg oddechowych,
niemożność sztucznej wentylacji u pacjenta bez wydolnego
spontanicznego oddechu)
Powikłania związane z intubacją tchawicy (Traumatyczna
intubacja, intubacja przełyku zwiększenie ryzyka zachłystu,
intubacja oskrzela głównego niedodma, zapalenie płuc,
niedrożność rurki intubacyjnej.)
Aspiracja treści żołądka do płuc
Niedodma
Odma opłucnowa
Niedotlenienie (Nieprawidłowy skład mieszaniny oddechowej,
Hipowentylacja płuc, Zaburzenia transportu tlenu do tkanek)
Powikłania znieczulenia ogólnego
!
!

Powikłania związane z układem oddechowym
Hipoksemia - przyczyny
Sprzęt: brak tlenu, wadliwe przepływomierze,
nieszczelność lub obturacja obwodu oddechowego lub rurki
intubacyjnej, hipowentylacja
Pacjent: depresja oddechowa przy braku oddechu
kontrolowanego, niedrożność dróg oddechowych,
zaburzenia V/Q: wydzielina, niedodma, odma,
bronchospazm, aspiracja, niewydolność lewokomorowa aż
do obrzęku płuc,
Lekarz: intubacja przełyku lub oskrzela, nieprawidłowe
ustawienie respiratora (ustawiać alarmy !!!), przeciek wokół
rurki intubacyjnej, przepuklina mankietu uszczelniającego

Powikłania związane z układem oddechowym
Hipoksemia
Objawy: tachykardia, wzrost ciśnienia, zaburzenia
rytmu serca, z upływem czasu pojawia się
bradykardia hipotensja i zatrzymanie krążenia.
Zapobieganie: pulsoksymetria, kontrola sprzętu,
niewyłącznie alarmów w aparacie do znieczulenia,
osłuchiwanie pacjenta po intubacji, odsysanie
wydzieliny z dróg oddechowych, mobilizacja
pęcherzyków płucnych.
!
!

Powikłania związane z układem oddechowym
Hiperkapnia
Przyczyny: hipowentylacja, wyczerpanie
wapna sodowanego, nadmierne
wytwarzanie CO2 w ustroju (sepsa,
nadcieplność złośliwa, nadczynność
tarczycy, reakcja polekowa), po podaniu
wodorowęglanu sodowego, podaż CO2
podczas laparoskopii.
Objawy: wzrost ciśnienia tętniczego,
przyspieszenie akcji serca, potliwość,
zaburzenia rytmu serca.

Ze strony układu krążenia
Zaburzenia rytmu serca (AF, VES, VT)
Niedokrwienie i zawał mięśnia sercowego
Hipotensja tętnicza
Nadciśnienie tętnicze
Wstrząs
Nagłe zatrzymanie krążenia
Przyczyny: niedotlenienie, hipowolemia, krwotok,
zawał mięśnia sercowego, masywny zator tętnicy
płucnej, odruchowe zatrzymanie akcji serca wskutek
pobudzenia nerwu błędnego, działania środków
anestetycznych (Halotan, Sukcynylocholina)
Powikłania znieczulenia ogólnego
!
!

Powikłania związane z układem krążenia
Hipotensja
Spadek średniego ciśnienia tętniczego poniżej
60 mmHg
Obniżenie skurczowego ciśnienia tętniczego o
więcej niż 25% od przedoperacyjnego
Uwaga na ciśnienie rozkurczowe u pacjentów z
chorobą wieńcową

Powikłania związane z układem krążenia
Hiperwolemia
Nadmierna podaż płynów
Może doprowadzić do obrzęku płuc, hipoksemii,
hipotensji, tachykardii.
Wzrost obciążenia wstępnego może
doprowadzić do niewydolności krążenia i
pogorszenia bilansu tlenowego w mięśniu
sercowym.
Należy pamiętać o uwzględnieniu w bilansie
płynów także płynu stosowanego przez
chirurgów do płukania jam ciała.

Powikłania związane z układem krążenia
Zatorowość
Zatory gazowe: podczas operacji z dostępu powyżej
poziomu prawego przedsionka, poprzez kaniule
dożylne, wskutek insuflacji dwutlenkiem węgla do
laparoskopii
Objawy kliniczne powoduje wnikanie gazu z
szybkością 0,5 ml/kg/min lub większą
Paradoksalny zator gazowy w krążeniu systemowym
może spowodować ostre niedokrwienie serca lub
drgawki
Leczenie: zalanie pola operacyjnego solą
fizjologiczną, podwyższenie OCŻ, PEEP. Leczenie
objawowe.

Powikłania związane z układem krążenia
Zatorowość
Zatory skrzeplinami; czynniki sprzyjające:
unieruchomienie, choroba nowotworowa, operacje w
zakresie miednicy i kk. dolnych, antykoncepcja
doustna, palenie.
Zwiększenie krzepliwości krwi jest składową odczynu
na zabieg operacyjny.
Zapobieganie: odpowiednie nawodnienie, heparyna
s.c., pończochy elastyczne.
Leczenie: podtrzymujące, objawowe. Po stabilizacji
układu krążenia - terapia trombolityczna lub
chirurgiczne usunięcie skrzepliny.
Zatory tłuszczowe lub wodami płodowymi

Ze strony układu nerwowego
Zaburzenia krążenia mózgowego (przyczyny:
zaburzenia naczyń dogłowowych, operacje w
krążeniu pozaustrojowym, zator, hipotensja
ogólnoustrojowa, wylew w następstwie
nadciśnienia, znaczne zwiększenie (wskutek
hiperkapnii) lub zmniejszenie (wskutek hipokapni)
przepływu mózgowego
Uszkodzenie nerwów obwodowych
Zachowany stan świadomości podczas anestezji
Powikłania znieczulenia ogólnego
!
!

Ze strony układu mięśniowego
Gorączka złośliwa
Związana jest z genetycznym defektem metabolizmu mięśni
Częstość 1/15 000 – 1/ 50 000 znieczuleń
Czynnikiem wyzwalającym może być podanie suksametonium
lub stosowanie par anestetycznych
Objawy: sztywność mięśni, wzrost temp. do > 40˚,
przyspieszenie pracy serca, wzrost ciśnienia, zaburzenia
rytmu, kwasica
Leczenie: zaprzestanie podawania leku wywołującego,
chłodzenie, dantrolen 1 mg/kg c.c., wyrównywanie kwasicy,
leczenie zaburzeń rytmu
Śmiertelność dawniej: 70-80%, obecnie przy prawidłowym
leczeniu :2%
Powikłania znieczulenia ogólnego

Ze strony układu mięśniowego
Przedłużone zwiotczenie mięśni
Niedobór cholinesterazy
Przetrwała blokada nerwowo-mięśniowa ( u
chorych z niedobiałczeniem, wyniszczeniem, w
hipotemii, po niektórych antybiotykach,
środkach miejscowo-znieczulających)
Niewłaściwe podawanie leków zwiotczających
Powikłania znieczulenia ogólnego

Inne powikłania
Uszkodzenia oczu
Niezamierzone injekcje pozanaczyniowe
Hipotermia śródoperacyjna
Powikłania infekcyjne
Powikłania wynikające z reakcji alergicznych
Powikłania znieczulenia ogólnego
!
!

Powikłania związane z
niepożądanym działaniem leków
Nadwrażliwość
Idiosynkrazja
Interakcje lekowe
Niewłaściwy dobór leku, dawki lub drogi
podania

Urazy podczas znieczulenia
Uszkodzenia nerwów
Uszkodzenia uzębienia
Uszkodzenia gałek ocznych
Uszkodzenia termiczne i elektryczne
Powikłania kaniulacji dużych naczyń
Uraz psychiczny związany z niezamierzonym powrotem
świadomości
!
!

Niezamierzony powrót świadomości
Długotrwałe utrzymywanie się zaburzeń sfery mentalnej
Możliwość zaburzeń psychiczno-psychologicznych
powodujących inwalidztwo
Rozmowa wyjaśniająca i dyskusja pomimo
usatysfakcjonowania chorego mogą być
niewystarczające
Konieczne jest długoterminowe monitorowanie i ew.
opieka psychiatryczna
C Lennmarken, K Bildfors.
C Lennmarken, K Bildfors.
Victims of awareness
Victims of awareness
. Acta
. Acta
Anaesthesiologica Scandinavica 2002; 46: 229-31.
Anaesthesiologica Scandinavica 2002; 46: 229-31.

Najczęstsze przyczyny zgonu lub trwałego uszkodzenia
mózgu, związanych ze znieczuleniem zgłoszonych do
Medical Defence Union w latach 1970-1982 (326
przypadków)

Błąd człowieka
Niewłaściwe monitorowanie
Wadliwe działanie aparatury
Wadliwe działanie aparatury
Błędy organizacyjne
Krytyczne zdarzenie w przebiegu znieczulenia
Krytyczne zdarzenie w przebiegu znieczulenia

Błąd człowieka
Błąd człowieka
Niewłaściwe monitorowanie
Niewłaściwe monitorowanie
Wadliwe działanie aparatury
Wadliwe działanie aparatury
Błędy organizacyjne
Krytyczne zdarzenie w przebiegu znieczulenia
Krytyczne zdarzenie w przebiegu znieczulenia
Powikłanie
Powikłanie
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
Wyszukiwarka
Podobne podstrony:
znieczulenie ogólne, VI rok, VI rok, Anestezjologia, Anestezjologia, Materiały, Różne
Leki stosowane do prowadzenia znieczulenia ogólnego, Anestezjologia (medyczne materialy)
Środki miejscowo znieczulające i do znieczulenia ogólnego(1)
Anest5 Znieczulenie przewodowe Materialy
Znieczulenie ogólne osłów i mułów
Maszyny-koło projekt, Technologia chemiczna, Maszynoznawstwo i mechanika techniczna, ogólne materiał
znieczulenie ogólne złożone
LEKI ZNIECZULENIA OGÓLNEGO, Technik farmaceutyczny, Farmakologia
FARMAKOLOGIA WYKLAD NR 5 ZNIECZULENIE OGOLNE NARKOTYCZNE LE
Anestezjologia - znieczulenie ogólne, Premedykacja, Znieczulenie Ogólne (niach niach1)
Anestezjologia tekst, 27. Powikłania znieczulenia ogólnego, 27
Znieczulenie ogólne - przygotowanie i przeprowadzenie, medycyna
znieczulenie ogólne, ANESTEZJOLOGIA ( zxc )
Premedykacja i znieczulenie ogólne., ZDROWIE, FARMAKOLOGIA
więcej podobnych podstron