
Postępowanie
w cukrzycy

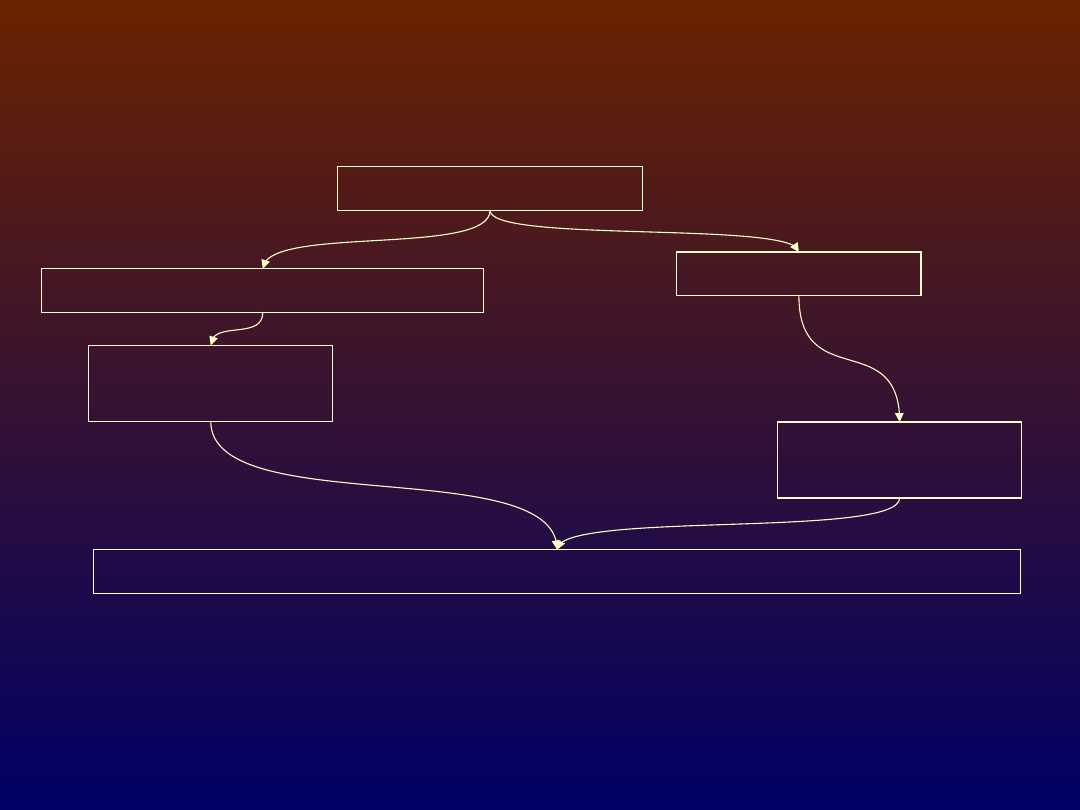
Postępowanie z chorym na cukrzycę:
modyfikacja stylu życia
redukcja masy ciała
dieta
wysiłek fizyczny
farmakoterapia

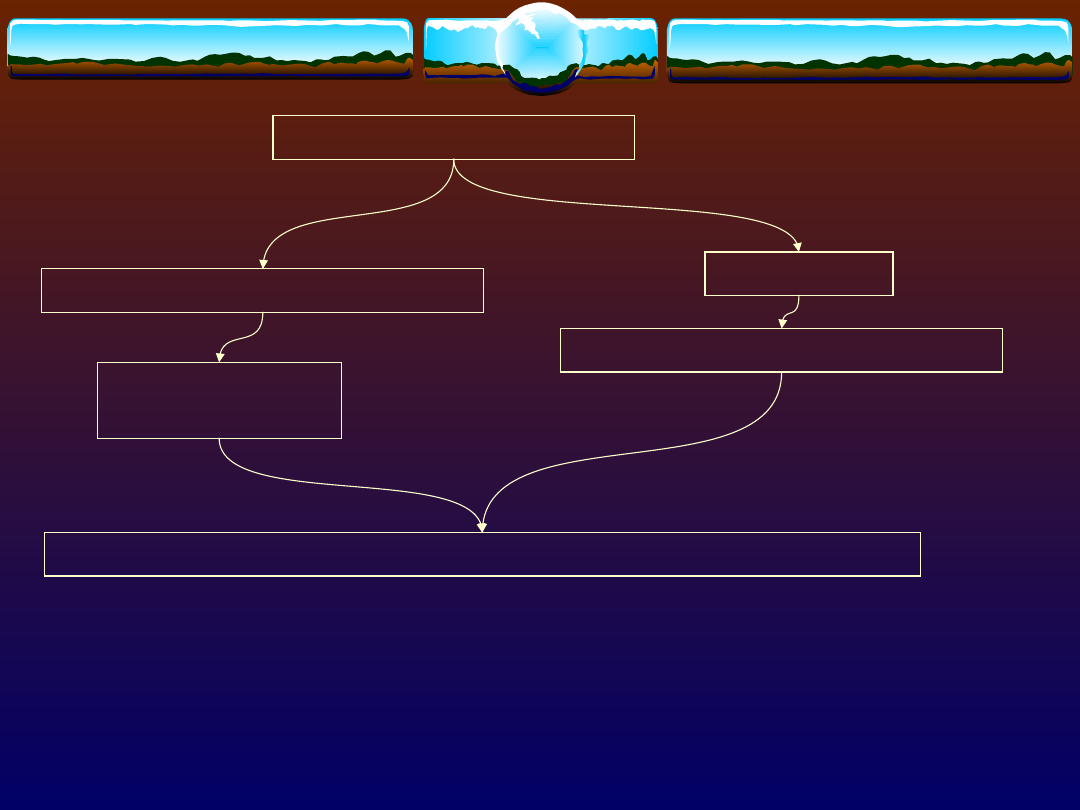
Farmakoterapia cukrzycy

Doustne leki
przeciwcukrzycowe
Leki hipoglikemizujące
Pochodne sulfonylomocznika
(PSM)
Pochodne kwasu
benzoesowego
(glinidy)
Leki przeciwhiperglikemiczne
Biguanidy
Tiazolidynediony
(glitazony)
Inhibitory -glukozydaz

Pochodne sulfonylomocznika
(mechanizm działania)
Łączenie
się
z
receptorami
dla
sulfonylomocznika – SUR (sulphonylurea
receptor) w komórkach beta wysp
trzustkowych
Receptory dla PSM są czynnościowo połączone z
kanałami potasowymi ATP-zależnymi (K
ATP
)
Pochodne sulfonylomocznika
(mechanizm działania)
Siła i czas działania PSM zależne od powinowactwa i kinetyki
wiązania z SUR
SUR1: 65kD, 145kD
65kD (glimepiryd): szybka kinetyka wiązania i dysocjacja
szybsza depolaryzacja, napływ Ca i wyrzut insuliny
145kD (glibenklamid): wolniejsza kinetyka wiązania
nieodwracalne wiązanie z SUR1, przedłużone wydzielanie insuliny

Pochodne sulfonylomocznika
(
działanie pozatrzustkowe)
zwiększenie
liczby receptorów oraz ich
wrażliwości na insulinę w tkankach docelowych
zmniejszanie
adhezji i agregacji płytek
zwiększenie
aktywności
fibrynolitycznej
osocza (działanie antyagregacyjne i aktywujące
plazminogen)
zmiatanie
wolnych rodników
hamowanie
oksydacji lipoprotein LDL

Pochodne sulfonylomocznika
(
zastosowanie)
cukrzyca typu 2 u chorych:
1. z prawidłową masą ciała lub niewielką
nadwagą
2. z zachowaną funkcją wydzielniczą
komórek β wysp trzustkowych
u których 4 tygodniowe leczenie dietą i
zwiększonym wysiłkiem fizycznym nie
przyniosło oczekiwanego rezultatu

Pochodne sulfonylomocznika
Stosowane obecnie leki hipoglikemizujące z grupy
PSM w zależności od ich siły działania dzielone
są na leki I, II i III generacji:
1.
I generacja
–
tolbutamid, preparat: Diabetol
- PSM posiadające proste rodniki R
1
i R
2
- niewielka siłą działania hipoglikemizującego
- słabo wiążą się z receptorami K
ATP
ir6.2/SUR1 - konieczne
jest
stosowanie dużych dawek tych leków dla
uzyskania działania
hipoglikemizującego
obecnie rzadko stosowane

Pochodne sulfonylomocznika
2.
leki II generacji
- bardziej złożona budowa chemiczna
- silniejszy i dłuższy czas działania hipoglikemizującego
- mniejsza liczba efektów ubocznych
- działania pozatrzustkowe
Gliklazyd (
Diaprel, Diaprel MR, Diabrezide, Glinormax)
Glikwidon (
Glurenorm),
Glibenklamid (
Euclamin
)
Glipizyd (
Minidiab, Glibenese, Glibenese GITS)

Pochodne sulfonylomocznika
3.
Pochodne sulfonylomocznika III generacji
Glimepirid (Amaryl)
- lek ten, w odróżnieniu od preparatów
poprzednich
generacji
posiada
inne
miejsce wiązania i
krótszy okres
interakcji z komórką beta wysp
trzustkowych

Pochodne sulfonylomocznika
Preparaty wolno wchłaniające się z przewodu
pokarmowego:
- Glipizid – Glibenese GITS
®
(gastrointestinal
therapeutic system)
- Gliklazid – Diaprel MR
®
.
Preparaty te charakteryzują się
optymalnymi właściwościami
farmakokinetycznymi
,
które
zapewniają
24-godzinną
kontrolę glikemii.
Zażywane są raz na dobę, bez względu na liczbę spożytych
posiłków

Pochodne sulfonylomocznika
działanie niepożądane
HIPOGLIKEMIA !!!!!
nietolerancja alkoholu
bóle głowy
zaczerwienienie skóry twarzy
nudności i wymioty
zaburzenia rytmu serca
brak łaknienia, uczucie metalicznego
smaku w ustach
wzdęcia
uszkodzenie wątroby

Pochodne sulfonylomocznika
interakcje
NASILENIE DZIAŁANIA HIPOGLIKEMIZUJĄCEGO:
wypieranie z połączeń białkowych:
sulfonamidy, trimetoprim, NLPZ, fibraty
hamowanie metabolizmu:
alkohol, H2-blokery, sulfonamidy,
antykoagulanty,
inhibitory MAO
hamowanie wydalania:
probenecyd, allopurinol, sulfonamidy, NLPZ

Pochodne sulfonylomocznika
interakcje
OSŁABIANIE DZIAŁANIA HIPOGLIKEMIZUJĄCEGO
indukcja enzymów eliminujących PSM
przewlekłe, umiarkowane picie alkoholu,
przewlekle
stosowane barbiturany, rifampicyna
hamowanie wydzielania insuliny lub jej działania
tiazydy, pętlowe leki moczopędne, beta-blokery,
diazoksyd, fenytoina, gks, estrogeny, kwas
nikotynowy

Pochodne sulfonylomocznika
interakcje
ALKOHOL A PSM
I.
Głęboka hipoglikemia
(hamowanie
glukoneogenezy
przez alkohol) – rzadko; duża
dawka alkoholu
II.
Nietolerancja alkoholu
– zaczerwienienie
skóry twarzy, bóle głowy, kołatania serca,
duszność – hamowania aktywności
dehydrogenazy aldehydu octowego –
reakcja
disulfiramowa (wyłącznie PSM I generacji)

Pochodne sulfonylomocznika
przeciwwskazania
· cukrzyca typu 1
· ciąża
·
chorzy
na
ct2
poddawani
zabiegom
chirurgicznym
· chorzy na ct2 z
ciężkimi urazami,
w przebiegu
ciężkich ostro przebiegających schorzeń
(
zawał mięśnia sercowego
, obrzęk płuc, ciężkie
infekcje)
·
nadwrażliwość
na PSM
·
niewydolność
nerek lub wątroby

Pochodne sulfonylomocznika
WCZESNA NIESKUTECZNOŚĆ PSM – CUKRZYCA
TYPU LADA
PÓŹNA NIESKUTECZNOŚĆ PSM (trwałe, 3-
6mieś., niewyrównanie metaboliczne):
czynniki zwiększające zapotrzebowanie na
insulinę
–
stres, mała aktywność fizyczna,
zła dieta, leki
diabetogenne (gks)
rzeczywista późna nieskuteczność PSM
–
zmniejszenie liczby komórek beta, narastanie
insulinooporności

Glinidy – pochodne kwasu
karbamoilometylbenzoesoweg
o

Glinidy
mechanizm działania
pobudzanie
wydzielania
insuliny
przez
komórki beta
wysp trzustkowych w
mechanizmie podobnym
do PSM, nie
wiążą się jednak z receptorem SUR
pobudzanie wydzielania insuliny zachodzi
szybciej i na
krótszy czas
glinidy
nie pobudzają
wydzielania insuliny w
warunkach normoglikemii

Glinidy – regulatory glikemii posiłkowej
Farmakokinetyka
T
1/2
- 1 h, czas działania 3 - 4 h,
maksymalne stężenie we krwi po 30 - 40 min.
„jeden posiłek, jedna tabletka, brak posiłku, brak tabletki”
Działania niepożądane
-
hipoglikemia
-
nadwrażliwość
Ograniczenie w stosowaniu tej dość bezpiecznej grupy leków (niskie
ryzyko hipoglikemii) jest stosunkowo wysoki koszt
Preparaty:
repaglinid (NovoNorm), nateglinid

Doustne leki
przeciwhiperglikemiczne
Biguanidy

Doustne leki przeciwhiperglikemiczne
Biguanidy
obniżenie oddychania mitochondrialnego przez
wybiórcze zakłócenie utleniania substratów i
kompleksu dehydrogenaz łańcucha
oddechowego
obniżenie stężenia ATP
zwiększenie aktywności kinazy białkowej
aktywowanej przez AMP

Doustne leki przeciwhiperglikemiczne
Biguanidy
W efekcie:
(1)
opóźnienie wchłaniania z jelit glukozy
,
aminokwasów, witaminy B
12
, kwasu foliowego,
(2)
zmniejszenie produkcji glukozy
w wątrobie,
(3)
zwiększenie zużycia glukozy przez tkanki
docelowe
–
aktywacja receptorów dla insuliny,
zwiększenie liczby komórkowych przenośników
glukozy

Doustne leki przeciwhiperglikemiczne
Biguanidy
Biguanidy:
*wpływają korzystnie na przemianę lipidów
stężenie cholesterolu całkowitego,
frakcji
VLDL, LDL i triglicerydów,
stężenia cholesterolu frakcji HDL,
*
aktywność tPA
agregacji płytek
BILANS: korekta hiperglikemii i dyslipidemii bez
zwiększania stężenia insuliny we krwi !!!!!

Doustne leki przeciwhiperglikemiczne
Biguanidy
Zastosowanie
cukrzyca typu 2
skojarzona z nadwagą
i/lub
otyłością, dyslipidemią, zespół
polimetaboliczny, stany pre-diabetes

Doustne leki przeciwhiperglikemiczne
Biguanidy
Działania niepożądane
:
dolegliwości żołądkowo-jelitowe
: suchość w jamie
ustnej,
metaliczny smak w ustach, brak apetytu,
nudności, wzdęcia, bóle
w nadbrzuszu, zaparcia
niedokrwistość
- zmniejszenie stężenia kwasu
foliowego i
witaminy B
12
kwasica mleczanowa
,
najpoważniejsze powikłanie
–
biguanidy hamują wytwarzanie ATP, nasilają glikolizę
beztlenową
w
tkankach
obwodowych,
zmniejszają potencjał
oksydoredukcyjny cytoplazmy
jednocześnie hamując glukoneogenezę.

Doustne leki przeciwhiperglikemiczne
Biguanidy
Przeciwwskazania:
uczulenie na biguanidy
wiek powyżej 75 lat
cukrzyca typu 1
objawy ostrych powikłań cukrzycy - ketoza,
odwodnienie
hipoglikemia
cukrzyca przebiegająca z ogólnym wyniszczeniem
ketoza głodowa

Doustne leki przeciwhiperglikemiczne
Biguanidy
Przeciwwskazania c.d. :
- spożywanie alkoholu
- wszystkie rodzaje zaburzeń funkcji wątroby i nerek
- wszystkie kliniczne zaburzenia przebiegające ze
wstrząsem lub upośledzeniem dostarczania tlenu do
tkanek
obwodowych
(zawał mięśnia
sercowego,
wstrząs, niewydolność serca)
- hipoksja, np. w przebiegu POCHP, astmy oskrzelowej
- niedobór witaminy B
12
- ciąża
- stosowanie leków obniżających potencjał oksydo-
redukcyjny
komórek np. pochodnych fenotiazyny,
kwasu
salicylowego, barbituranów

Doustne leki
przeciwhiperglikemiczne
Tiazolidinediony

Doustne leki przeciwhiperglikemiczne
Tiazolidinediony
Mechanizm działania:
modyfikacja jądrowych receptorów
(czynników)
transkrypcyjnych
PPAR-
gamma
(proliferative
peroxisome
activated receptors gamma), w efekcie
wzrost wrażliwości komórek na insulinę

Doustne leki przeciwhiperglikemiczne
Tiazolidinediony
Działania farmakologiczne:
-
wychwytu glukozy w tkankach docelowych
dla insuliny
-
wiązania insuliny
z receptorem
-
ekspresji genów
dla transporterów glukozy (GLUT 1, 4)
- zapobieganie hamowania kinezy tyrozynowej
wywołanego
przez
wysokie stężenie glukozy we
krwi
-
glukoneogenezy
w wątrobie
-
ekspresji genów
białek regulujących metabolizm
tkanki tłuszczowej
- stymulowanie
różnicowania preadypocytów

Doustne leki przeciwhiperglikemiczne
Tiazolidinediony
Wskazania
cukrzyca typu 2
u osób z nadwagą lub otyłością
(hiperglikemia poposiłkowa)
Preparaty: Avandia (rozyglitazon)

Doustne leki
przeciwhiperglikemiczne
Inhibitory alfa-glukozydazy

Doustne leki przeciwhiperglikemiczne
Inhibitory alfa-glukozydazy
Mechanizm działania:
hamowanie rozpadu węglowodanów
w jelicie
cienkim, zmniejszenie ich wchłaniania i
poposiłkowego wzrostu stężenia glukozy we krwi
zmniejszanie
, poposiłkowej hiperinsulinemii i
hipertriglicerydemii
Preparat: akarboza (Glucobay) miglitol

Doustne leki przeciwhiperglikemiczne
Inhibitory alfa-glukozydazy
Zastosowanie:
*
cukrzyca typu 2
*cukrzyca typu 1 – pozwala zmniejszyć dawkę
insuliny
Objawy niepożądane –
wzdęcia, biegunki
Przeciwwskazania
:
ciąża,
karmienie
piersią,
cukrzyca u dzieci, niedobór masy ciała, zespół
złego wchłaniania, choroby jelita grubego
(uchyłki, owrzodzenie)

Wskazania do stosowania insuliny
cukrzyca typu 1
cukrzyca typu 2:
nieskuteczność leków doustnych (HbA
1
c>7%)
przeciwwskazania do leków doustnych
leczenie czasowe i okresowe (niezależnie od
glikemii):
dekompensacja
cukrzycy
wywołana
przemijającymi
przyczynami (uraz, infekcja kortykoterapia)
zawał serca, PTCA
ostre stany zapalne, stany naglące (np. udar mózgu)
zabieg operacyjny
ciąża

Rodzaje preparatów insulin
1.
insuliny pochodzenia zwierzęcego
– wieprzowe lub
wołowe
2.
insuliny ludzkie
(humanizowane) - wytwarzane przez
bakterie lub
drożdże (Humulin, Gensulin)
3.
analogi insulin
- biotechnologicznie otrzymywane
cząsteczki
insulin
insulina aspart (NovoRapid),
insulina lispro (Humalog),
insulina glulizynowa (A
)
glargina (Lantus)
insulina detemir (

Analogi szybko działające
Insulina
lispro -
zamiana 28 i 29 aminokwasu łańcucha B insuliny
ludzkiej; (Humalog)
Insulina
aspart - w
preparacie tym w aminokwasie 28 łańcucha B
insuliny wprowadzono w miejsce
proliny kwas asparaginowy
.
(
Novo-Rapid)
Zalety:
(1)
szybkie wchłanianie
z tkanki podskórnej (brak
krystalizacji insuliny
w tkance podskórnej w postaci
heksamerów), co zapewnia
możliwość stosowania
równocześnie z rozpoczęciem posiłku
(2)
krótki czas działania
,
(3)
mniejsza liczba epizodów ciężkiej hipoglikemii

Insuliny "bezszczytowe"
Glargina
(Lantus) - wydłużenie łańcuchów insuliny (tzw.
insuliny A+ B+) - zamiana
glicyny na kwas
asparaginowy w pozycji 21 łańcucha A i dodaniu dwóch
cząsteczek argininy w pozycjach B31 i B32
glargina
tworzy heksamery trwalsze i bardziej zwarte
niż insulina ludzka
- wchłanianie jest powolne i
równomierne
Detemir –
przyłączenie do aminokwasu B29 kwasu
mistyrynowego i usunięcie aminokwasu B30
Detemir
w sposób długotrwały łączy się z
albuminą, stopniowo i równomiernie się uwalniając

Insuliny "bezszczytowe"
Zalety
:
(1) lepsze efekty metaboliczne,
(2) mniejsza częstość hipoglikemii
nocnej
przy stosowaniu w
porównaniu do
insuliny NPH

Rodzaje preparatów insuliny
czas działania
Insuliny szybkodziałające
:
insulina lispro, insulina
aspart, insulina glulizynowa
Insuliny krótkodziałające
:
insulina neutralna
ludzka (np.
Actrapid), insulina neutralna MC
wieprzowa
(np. Insulinum Maxirapid)
Insuliny o pośrednim czasie działania
:
insuliny
izofanowe (NPH), insuliny cynkowe – typu lente
Insuliny o długim czasie działania
:
insuliny
ultralente
Insuliny bezszczytowe o długim czasie
działania
glargina, detemir

Rodzaje preparatów insuliny
czas działania
Działanie
Rodzaj preparatu
początkowe
szczytowe
pełny okres
Insuliny szybko
działające (lispro)
15 minut
40 - 60 minut
3 - 5 godzin
Insuliny krótko
działające
30 minut
2 – 5 godzin
8 godzin
Insuliny o średnio
długim okresie
działania
1 – 2 godzin
4 – 12 godzin
20 – 24 godzin
Insuliny o długim
okresie działania
1,5 – 3 godzin
12 – 18 godzin
24 – 30 godzin

Rodzaje preparatów insulin
Mieszaniny analogu
- szybko działającej insuliny lispro
i insuliny długo działającej lispro protaminowej:
Początek działania po podaniu s.c. po 10-15 min.,
całkowity czas działania - 12 – 15 h.
Mieszaniny te dostępne są w proporcjach:
(25) - 25% insuliny lispro i 75% insuliny lispro
protaminowej
(50) - 50% insuliny lispro i 50% insuliny lispro
protaminowej

Rodzaje preparatów insulin
Mieszaniny insulin krótkodziałających z insulinami o
pośrednim czasie działania
początek działania - po około 30 min.,
szczyt działania po podaniu s.c po 2 - 8 h,
całkowity czas działania średnio - 14-15 h, maksymalnie - 24 h.
Mieszaniny te są przygotowywane w proporcjach:
(30)
– 30% insuliny krótkodziałającej i 70% insuliny o pośrednim czasie
działania
(40)
- 40% insuliny krótkodziałającej i 60% insuliny o pośrednim czasie
działania
(50)
- 50% insuliny krótkodziałającej i 50% insuliny o pośrednim czasie
działania

Metody podawania insulin
Podskórna
za pomocą strzykawki z igłą (tzw. insulinówki)
za pomocą specjalnych wstrzykiwaczy (penów)
za pomocą przenośnych pomp insulinowych
Dożylna
(stacjonarne pompy insulinowe)
Domięśniowa
(rzadko stosowana)
Dootrzewnowa
(wyłącznie roztwory insulin –
rzadko stosowana)
Wziewna

Czynniki wpływające na wchłanianie insulin:
miejsce podania
przepływ krwi w tkance podskórnej
objętość poszczególnych iniekcji
stężenie insuliny w preparacie
obecność przeciwciał przeciwinsulinowych
poszczególnych w tkance podskórnej
mieszanie poszczególnych preparatów w jednej
strzykawce
Działania niepożądane insuliny:
HIPOGLIKEMIA !!!!!
odczyny alergiczne, miejscowe lub
uogólnione
lipodsytrofia
insulinooporność
obrzęki poinsulinowe

Rodzaje insulinoterapii
Insulinoterapia skojarzona
–
leki doustne + 1 podanie
(w godzinach
wieczornych,
przed
snem/rano) insuliny
średniodługo działającej

Rodzaje insulinoterapii
Insulinoterapia konwencjonalna –
2 wstrzyknięcia/24h (przed śniadaniem i
przed wieczornym posiłkiem)
mieszaniny insuliny krótkodziałającej i o
przedłużonym czasie działania

Rodzaje insulinoterapii
Intensywna insulinoterapia
(funkcjonalna, czynnościowa) –
wielokrotne wstrzyknięcia insuliny w
ciągu dnia w postaci przedposiłkowych
bolusów insuliny krótkodziałającej przed
śniadaniem, obiadem i kolacją i zastrzyku
insuliny o przedłużonym czasie działania
przed snem.

INSULINOTERAPIA
ALGORYTMY WIELOKROTNYCH WSTRZYKNIĘĆ:
- 4 wstrzyknięcia
przed śniadaniem: I krótko/analog
przed obiadem: I krótko/analog
przed kolacją: I krótko/analog
przed snem (22.00): I NPH 40-50% dawki dobowej
- 5 wstrzyknięć
przed śniadaniem: I krótko/analog
przed obiadem: I krótko/analog
przed I kolacją (17-18): I krótko/analog
przed II kolacją (20-21): I krótko/analog
przed snem (22.00-23.00): I NPH 30% dawki dobowej

INSULINOTERAPIA
WSKAZANIA DO LECZENIA POMPAMI:
- brak wyrównania metabolicznego za pomocą
wielokrotnych wstrzyknięć insuliny
- nawracające, nieprzewidywalne epizody
hipoglikemii
- „nieświadomość” hipoglikemii
- nieregularny tryb życia, nieregularne
spożywanie posiłków
INSULINOTERAPIA
Dobowa dawka I stosowana przed użyciem pompy
Redukcja o 20-25% = dobowa dawka (DD)
50% całkowitej DD
50% całkowitej DD
= wlew podstawowy/24h
= bolusy
dawka podzielona na 3-4
posiłki

Nowe metody leczenia
cukrzycy typu 2

Nowe metody leczenia
cukrzycy
Insulina wziewna
– szybkodziałająca – preparat
Exubera
*
insulina w formie proszku do inhalacji przez drogi
oddechowe
*podawana przed głównymi posiłkami
dla zapewnienia podstawowego stężenia insuliny stosuje
się leczenie insuliną o przedłużonym działaniu lub
długodziałającym analogiem insuliny
przeciwwskazana
u palaczy, ostrożnie u osób z astmą i
POChP

Nowe metody leczenia
cukrzycy
Inkretyny
– eksenatyd (BYETTA), liraglutyd
–
(
podawane podskórnie 2 razy na dobę)
*
długodziałąjące
analogi
GLP-1
(glukagonopodobny peptyd 1)
*GLP-1 opóźnia opróżnianie żołądka i wydzielanie
glukagonu
skuteczne w opóźnianiu glikemii poposiłkowej
u chorych na cukrzycę typu 2

Nowe metody leczenia
cukrzycy
Inhibitory
DPPIV
–
(dipeptydylopeptydazy
IV)
sitagliptyna, widegliptyna
*doustne leki
hamujące aktywność
DPPIV,
enzymu
katabolizującego GLP-1,
efekty działania podobne do
inkretyn

Nowe metody leczenia
cukrzycy
Analog amyliny –
pramlimtydyna
nie zarejestrowana w Polsce
*opóźnia opróżnianie żołądka, obniża
poposiłkową
hiperglikemi
stosowana podskórnie wraz z insuliną,
pozwala
na pełniejszą kontrolną
glikemii
poposiłkowej

STANDARDY PTD 2008

KRYTERIA WYRÓWNANIA
GOSPODARKI
WĘGLOWODANOWEJ
HBA
1
c [%] – zakres 6,1 do 6,5
Glikemia na czczo [osocze krwi żylnej] - 110mg/dl
6,1mmol/l
Glikemia na czczo (samokontrola) – 70-90mg/dl
3,9-5,0mmol/l
Glikemia po posiłku (samokontrola) do 135mg/dl
7,5mmol/l
PTD, 2007

Etapy leczenia cukrzycy typu 2
1. Monoterapia:
rozpoczęcie leczenia przy braku wyrównania
glikemii mimo zastosowania diety i wysiłku
fizycznego przez 4 tygodnie
wybór leku:
· metformina
- osoby otyłe (zwłaszcza otyłość
brzuszna) lub z nadwagą, dyslipidemią,
z
uwzględnieniem przeciwwskazań;

Etapy leczenia cukrzycy typu 2
PSM
- osoby z niewielką nadwagą, z zachowaną
czynnością wewnątrzwydzielniczą trzustki;
glinidy
- jak w przypadku PSM, szczególnie
wówczas
gdy należy obniżyć wartości
hiperglikemii poposiłkowej;
glitazony
- osoby z nadwagą lub otyłością,
szczególnie wówczas gdy należy obniżyć
wartość hiperglikemii poposiłkowej;
inhibitor alfa-glukozydazy
- osoby otyłe lub z
nadwagą,
zwłaszcza gdy należy obniżyć
wartość hiperglikemii
poposiłkowej

Etapy leczenia cukrzycy typu 2
2. Leczenie skojarzone:
a) włączenie drugiego leku:
- brak dobrego wyrównania glikemii
metformina
(ZM)+ glitazon,
metformina
(bez ZM) lub przeciwwskazania do
glitazonów + PSM
PSM lub glinid
+ metformina/inhibitor alfa-
glukozydazy
nietolerancja metforminy + glitazon

Etapy leczenia cukrzycy typu 2
b)
włączenie trzeciego leku doustnego:
brak dobrego wyrównania glikemii:
PSM/glinid + metformina + inhibitor
alfa-
glukozydazy
PSM/glinid + glitazon +
inhibitor alfa-
glukozydazy

METFORMIN
A
PSM
GLINIDY
INHIBITORY
ALFA-
GLUKOZYDAZ
Y
GLITAZONY
wytwarzania
glukozy w
wątrobie,
wrażliwości
tkanki
mięśniowej na I
sekrecji I
wchłaniania
glukozy
Glukoneogenezy
w wątrobie,
wzrost
wrażliwości
tkanki
mięśniowej na
insulinę
Glikemia,
HbA1c
Insulinemia
TG
HDL
LDL
Masa ciała
DN
1-2%
zab. żoł-
jelitowe,
kwasica
mleczanowa
(glinidy
głównie po
posiłku)
1,5-2%
hipoglikemia
(zwłaszcza u
osób w
podeszłym
wieku
(po posiłku)
0,5-1,0%
zaburzenia
jelitowe
0,5-1,0%
retencja wody,
niedokrwistość
Mechanizm
działania
Efekt
działania

Etapy leczenia cukrzycy typu 2
Leki oddziaływujące na układ inkretynowy
(agoniści GLP-1 - podawane w stałych
dawkach podskórnych, inhibitory DPP-IV -
leki doustne) –
obniżenie stężenia HbA1c o 1-1,5%
analogi GLP-1 redukują masę ciała
mogą być dołączone do leków doustnych w
przypadku ich nieskuteczności

Wskazania do stosowania insuliny
u chorych na cukrzycę typu 2
nieskuteczność leków doustnych (HbA
1
c>7%)
przeciwwskazania do leków doustnych
leczenie czasowe i okresowe (niezależnie od glikemii):
- dekompensacja cukrzycy wywołana przemijającymi
przyczynami (uraz, infekcja kortykoterapia)
- zawał serca, PTCA
- ostre stany zapalne, stany naglące (np. udar mózgu)
- zabieg operacyjny
- ciąża

Etapy leczenia cukrzycy typu 2
Algorytm insulinoterapii:
dawka początkowa - 0,2 j/kgmc
weryfikacja – w ciągu 10-14 dni
zapotrzebowanie >40j./24h – dwa wstrzyknięcia
zapotrzebowanie >60j./24h – 2 + 1 w porze
obiadu

Algorytm leczenia Ct2
wg ADA i EASD
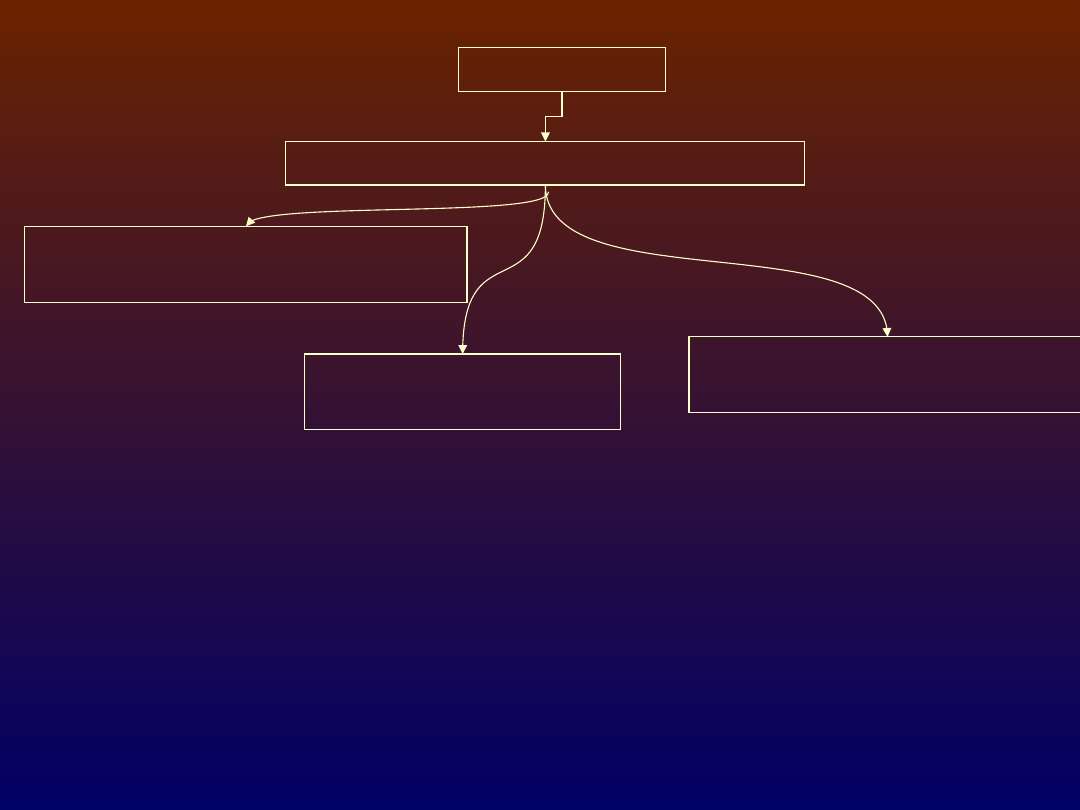
rozpoznanie
zmiany stylu życia + metformina
dodać insulinę podstawową
(największa skuteczność)
dodać PSM
(najmniejszy koszt)
dodać glitazon
(uniknięcie hipoglikemii)
Decyzja w oparciu o HbA1c – cel < 7%
Kontrolować co 3 m-ce, aż wyniesie < 7%, potem co 6-m-cy

Metformina + insulina podstawowa
Intensyfikacja
insulinoterapii
dodać glitazon
Intensywna insulinoterapia+metformina+glitazon
Ścieżka 1
Decyzja w oparciu o HbA1c – cel < 7%
Kontrolować co 3 m-ce, aż wyniesie < 7%, potem co 6-m-cy
Ścieżka 2
Decyzja w oparciu o HbA1c – cel < 7%
Kontrolować co 3 m-ce, aż wyniesie < 7%, potem co 6-m-cy
Metformina + PSM
dodać insulinę podstawową
dodać glitazon
Intensyfikacja
insulinoterapii
Intensywna insulinoterapia + PSM + metformina + glitazon
Intensyfikacja
insulinoterapii
Ścieżka 3
Decyzja w oparciu o HbA1c – cel < 7%
Kontrolować co 3 m-ce, aż wyniesie < 7%, potem co 6-m-cy
Metformina + glitazon
dodać insulinę podstawową
Intensyfikacja
insulinoterapii
Intensywna insulinoterapia+metformina+glitazon / PSM
dodać PSM
dodać insulinę podstawową

Niedocukrzenie (hipoglikemia)
Hipoglikemia
- stan, w którym ilość glukozy we krwi
jest zbyt niska (stężenie glukozy we krwi poniżej
50-60 mg/dl)
Do typowych objawów niedocukrzenia należą:
- uczucie silnego głodu,
- zlewne, zimne poty,
- szybkie bicie serca,
- dezorientacja, bóle głowy uczucie niepokoju.
śpiączka hipoglikemiczna

Niedocukrzenie (hipoglikemia)
Najczęstszą przyczyną hipoglikemii jest:
*przyjęcie
zbyt dużej dawki leku
przeciwcukrzycowego
(insuliny,
doustnych
leków
hipoglikemizujących),
*pominięcie posiłku
*nadmierny wysiłek fizyczny, alkohol

Jak leczyć hipoglikemię
CHORY PRZYTOMNY
•glukoza w tabletkach – 10-20g (wzrost glikemii
po 10-20min)
•cukier w kostkach: 3 - 4 kostki
•soku lub innego napoju zawierającego cukier
(np. napój typu cola): 1/2 szklanki
Po przyjęciu jednego z powyższych produktów, odczekać
kilka minut i ponownie zmierzyć poziom cukru we krwi.
Jeżeli nadal jest zbyt niski, to spożyć kolejną porcję.
Po uzyskaniu poprawy spożyć dodatkowy posiłek, np.
kanapkę.

Jak leczyć hipoglikemię
CHORY NIEPRZYTOMNY:
iv 20% roztwór glukozy (0,2g glukozy/kg mc),
następnie
10% roztwór
glukozy
1mg glukagonu im – brak poprawy – 1mg
glukagonu

GLUKAGON
Polipeptydowy hormon produkowany i wydzielany w
ustroju przez komórki alfa wysp trzustkowych
charakteryzujący
się
szybkim
działaniem
hiperglikemizującym
Działania biologiczne i farmakologiczne:
- pobudzenie glukoneogenezy i glikogenolizy
- działanie inotropowe i chronotropowe dodatnie
na mięsień sercowy
- pobudzenie motoryki przewodu pokarmowego

GLUKAGON
Zastosowanie:
neuroglikopenia u chorych leczonych
insuliną (i.v., s.c. i.m.)
Początek działania
– po około 15 min.;
uwaga
!!!
nie należy podawać
glukagonu
osobom z zachowanym wydzielaniem
insuliny chorym na cukrzycę typu 2,
chorym leczonym preparatami doustnymi
oraz po spożyciu alkoholu
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
Wyszukiwarka
Podobne podstrony:
Farmakoterapia cukrzycy-w, Farmakoterapia cukrzycy
CUKRZYCA, Farmacja, Farmakologia(1), Cukrzyca
Farmakoterapia cukrzycy - wykład, FARMAKOTERAPIA CUKRZYCY 30
farmakoterapia cukrzycy
farmakoterapia cukrzycy
farmakoterapia cukrzycy
Leki stosowane w farmakoterapii cukrzycy
Farmakoterapia cukrzycy w
cukrzyca, Szkola, farmakologia
FARMAKOLOGIA wykład 07, FARMAKOLOGIA wykład 7 (26 XI 01) LECZENIE CUKRZYCY cz
2 Hormony i leki p.cukrzycowe, Ratownictwo medyczne, Farmakologia, Farmakologia
Cukrzyca, Farmakologia, Farmakologia-leki stosowane w fizykoterapii
Fitoterapia cukrzycy, Farmacja, Farmakognozja
Farmakologia zal. cukrzyca, Farmakologia
OPRACOWANIE (2004) - Cukrzyca, materiały ŚUM, IV rok, Farmakologia, IV rok, 7 - Otyłość i cukrzyca (
LEKI P-cukrzycowe, farmakologia
więcej podobnych podstron