
Rany krwawiące i
postępowanie w
krwotoku.

Po odbytych zajęciach
(cele):
1. Omówi specyfikę ran krwawiących
2. Dba o bezpieczeństwo własne przy
zaopatrywaniu poszkodowanego
3. Wykona opatrunek uciskowy przy
zastosowaniu odpowiednich
materiałów opatrunkowych
4. Zastosuje inne metody działań p/
medycznych i omówi działania
medyczne

Po odbytych zajęciach
(cele):
5. Oceni skuteczność swoich działań
6. Potrafi zabezpieczyć pacjenta po
amputacji urazowej oraz
amputowaną część ciała
7. Wykona opatrunek stabilizujący
ciało obce w ranie
8. Potrafi postępować z pacjentem we
wstrząsie

Krwotok (krwawienie):
• gwałtowna utrata krwi w jej pełnym
składzie na skutek choroby (na
przykład gorączki krwotocznej) lub
urazu naczyń krwionośnych.
• Krwotok może być:
– zewnętrzny
– wewnętrzny
– mieszany

Krwotoki dzielimy na:
•
sercowe - krwotok sercowy powstaje wskutek urazu
(rana kłuta, takie rany nie zawsze są śmiertelne),
pęknięcie blizny pozawałowej (zwłaszcza w stadium
organizacji zawału).
•
aortalne
•
włośniczkowe
•
żylne - jeśli uszkodzona zostaje żyła, wypływająca krew
ma barwę ciemnoczerwoną, płynie wolno, jednostajnie
•
tętnicze - jeśli uszkodzona zostaje tętnica, krew barwy
jasnoczerwonej wypływa pulsującym strumieniem
•
miąższowy - krwotok ten zazwyczaj następuje wskutek
uszkodzenia narządu i wynaczynienia krwi z drobnych
naczyń

Krwawienia zewnętrzne:
• Opatrunek uciskowy składa się z:
– warstwy bezpośrednio pokrywającej ranę
– warstwy (poduszki) uciskowej
– umocowania (6-8 cm)
• Ucisk na tętnicę:
– nie wolno używać żadnych przedmiotów w formie sznurka
– należy odnotować czas założenia
– czas niedokrwienia nie może przekroczyć 1,5 – 2 h
– zaciskamy tylko tyle, żeby ustąpiło krwawienie
• Mankiety pneumatyczne:
– mankiet do pomiaru ciśnienia
– należy odnotować czas założenia
– czas niedokrwienia nie może przekroczyć 1,5 – 2 h
– pompujemy tylko tyle, żeby ustąpiło krwawienie

Ogólne zasady
postępowania:
• Podniesienie kończyny
• Nałożenie opatrunku uciskowego
• Dołożenie nowego gdy poprzedni przesiąka
(1x)
• Jeśli nie udaje się zatamować - ucisk na
tętnicę, ew. opaska zaciskowa
• Unieruchomienie uszkodzonej kończyny
• Zastosowanie postępowania
przeciwwstrząsowe (pozycja, termoizolacja,
wsparcie psychiczne)

Ocena układu krążenia dotyczy
oceny:
• tętna
• ciśnienia tętniczego krwi
• perfuzji obwodowej (nawrót
włośniczkowy, temperatura)
• obciążenie wstępne
• perfuzja narządowa
• ekg

Tętno:
• Tętno to rytmiczne podnoszenie się i
zapadanie ścian tętnicy, spowodowane
wypełnianiem się tętnicy krwią
wyrzucaną z komór podczas skurczu i
wzrostem ciśnienia skurczowego.
• Tętno zależne jest od: częstości pracy
serca, objętości krwi, ciśnienia krwi,
jakości naczyń tętniczych i zastawek
serca
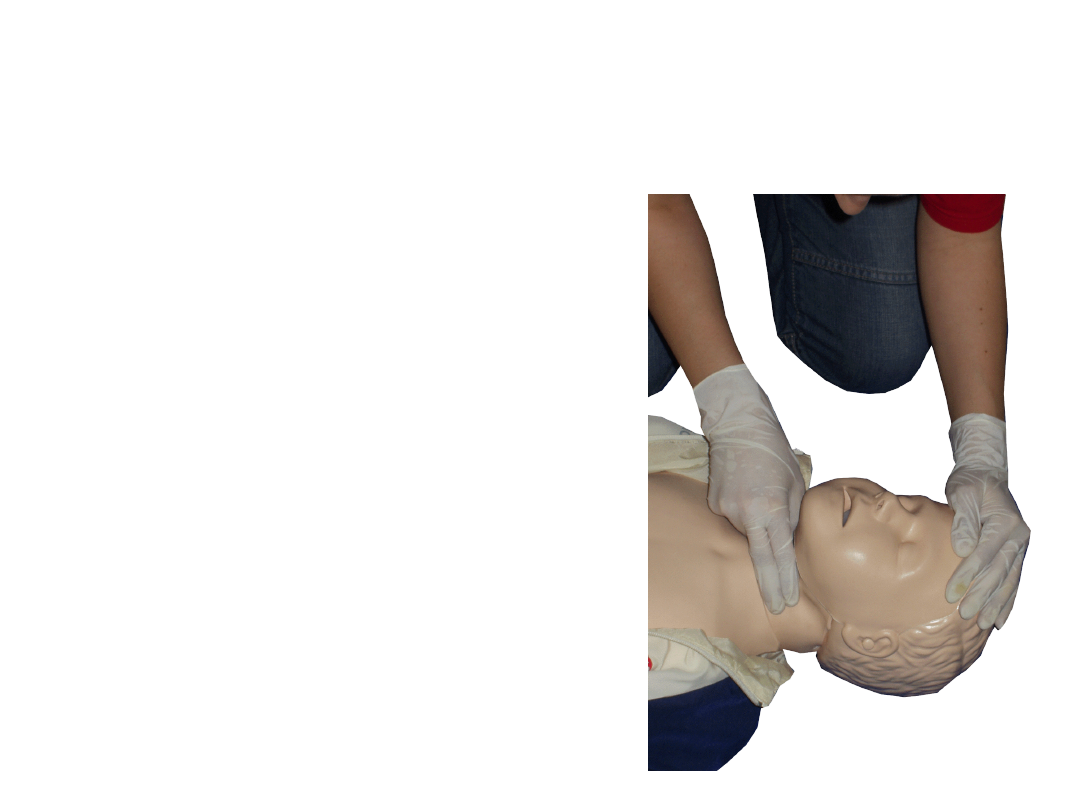
Miejsce badania tętna:
• tętnica szyjna
• tętnica ramienna
• tętnica łokciowa
• tętnica promieniowa
• tętnica udowa
• tętnica podkolanowa
• tętnica piszczelowa tylna
• tętnica grzbietowa stopy

• częstość 60-90/ min
• miarowość – tętno jest miarowe jeśli wszystkie uderzenia
wykazują jednakową siłę, a odstępy między nimi są jednakowe,
w przeciwnym razie mówimy o tętnie niemiarowym ;
• wypełnienie – określa wysokość fali tętna i zależy od
wypełnienia tętnicy krwią, co z kolei zależy od rzutu serca.
Tętno może być wysokie (duże), małe (niskie), nitkowate,
równe, nierówne i dziwaczne;
• napięcie – cecha tętna będąca wyrazem ciśnienia tętniczego.
Tętno może być twarde, miękkie bądź dwubitne.
• chybkość – zależy od szybkości wypełniania się tętnicy i
zapadania jej światła w okresie jednego cyklu serca. Zależy od
prędkości przepływu krwi i podatności ściany tętnic. Tętno
może być chybkie lub leniwe.
Tętno:

Ciśnienie tętnicze krwi:
• Krew krąży w naczyniach krwionośnych
dzięki ciśnieniu wytwarzanemu w czasie
pracy serca
• Ciśnienie krwi w tętnicach jest zmienne.
Zmienia się pulsacyjnie w czasie cyklicznej
pracy serca.
• Wzrasta w czasie skurczu serca (ciśnienie
skurczowe), maleje przy jego rozkurczu i
pauzie (ciśnienie rozkurczowe).
• Prawidłowa wartość 120/ 80 mmHg


Perfuzja obwodowa
• Nawrót włośniczkowy:
– < 2s - prawidłowy
– > 2s – hipotermia, odwodnienie,
wstrząs
– badany na płytce paznokcia,
powierzchni mostka lub pięcie
• Temperatura

Perfuzja narządowa:
• Skóra:
– ciepła, sucha, różowa (fizjologia)
– marmurkowa, blada, sina, oziębiona
(patologia)
– nawrót włośniczkowy
• Mozg:
– ocena neurologiczna (źrenice, AVPU)
• Nerki:
– Diureza 30 ml/ h dorosły, 1 ml/kg/h u dzieci

Krwotok z nosa:
• Postępowanie przedmedyczne:
– Zastosować pozycję siedzącą, z głową lekko pochyloną do
przodu
– Wydmuchać nos
– Zacisnąć skrzydełka nosa na 10 minut
– Nie łykać krwi
– Sprawdzić - jeśli krwawienie nie ustaje, ponownie zacisnąć na
10 min.
– Jeśli krwawienie nadal nie ustaje - zapewnić pomoc medyczną
• Postępowanie medyczne:
– Opatrunek z adrenaliny
– Tamponada przednia
– Tamponada tylna
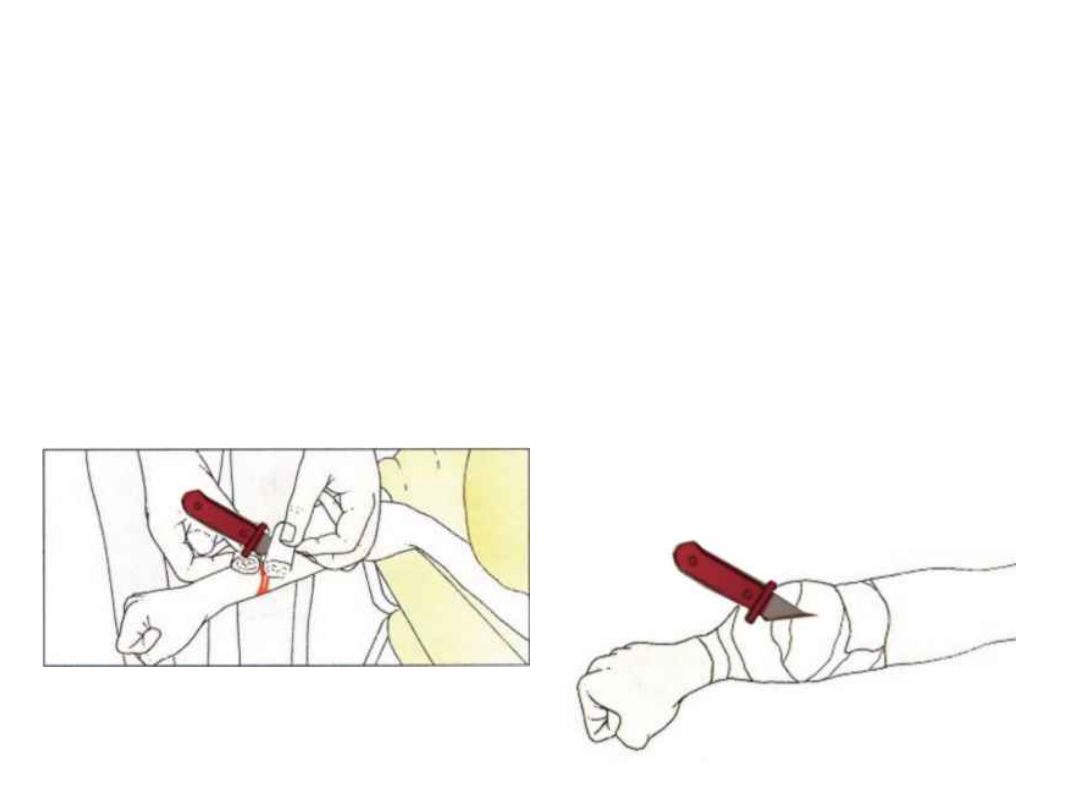
Zabezpieczenia ciała
obcego:
• Nie usuwamy ciała obcego
• Zabezpieczamy je jałowymi gazami i
bandażami i unieruchamiamy

Krwotok z tętnic
szyjnych:
• Uciśnięcie w miejscu krwawienia
• Założenie opatrunku uciskowego
przy pomocy przeciwległego
ramienia osoby poszkodowanej
• Natychmiastowe zapewnienie
pomocy medycznej

Amputacja kończyny:
• tamowanie krwotoku
• antyseptyka, usunięcie masywnych zanieczyszczeń
strumieniem sterylnego r-ru 0,9% NaCl
• aseptyka- kikut bliższy amputowanej kończyny oraz
część amputowaną obłożyć sterylnymi opatrunkami i
obandażować.
• podniesienie kończyny;
• Odciętą kończynę owinąć w zwilżoną 0,9% NaCl jałową
gazę, umieścić w worku foliowym, a następnie w
szczelnym pojemniku (drugi worek, słoik itp.)
wypełnionym zimną wodą
• postępowanie przeciwwstrząsowe, resuscytacja płynowa

FILM

Wstrząs:
• jest niewystarczającym natlenieniem tkanek w wyniku obniżonej
perfuzji (hipoperfuzji).
• Przyczyny hipoperfuzji po urazie:
– Wstrząs hipowolemiczny u chorego po urazie jest spowodowany
utraty objętości krwi w wyniku krwawienia. W odpowiedzi na
zmniejszony rzut serca dochodzi do obkurczenia się naczyń, co
zapoczątkowuje wzrost oporu w krążeniu układowym.
– Wstrząs kardiogenny - zaburzenia funkcji mięśnia sercowego
mogą być spowodowane tamponadą serca, prężną odmą
opłucnową, zatorem powietrzny, stłuczeniem mięśnia sercowego
lub zawałem mięśnia sercowego w przypadku chorych z
uprzednimi schorzeniami serca.
– Wstrząs neurogenny może wystąpić u chorych z uszkodzeniem
rdzenia kręgowego z utratą napięcia współczulnego. Izolowane
obrażenia głowy nie są przyczyną wstrząsu neurogennego.

Wstrząs hipowolemiczny:
• Objętość krwi krążącej u dorosłego
człowieka wynosi 7% masy ciała
wyrażonej w kilogramach (tj. około 5
l u osoby ważącej 70 kg), a u dzieci
ocena się ją na 8-9% masy ciała albo
w przybliżeniu 80ml/kg.

Wstrząs hipowolemiczny:
• Krwawienie jest klasyfikowane zgodnie z następującymi
wskazówkami Advanced Trauma Life Support (ATLS):
– Klasa I krwawienia (utrata do 15% objętości krwi
krążącej). W stopniu tym może się pojawić minimalna
tachykardia i nie stwierdza się zmian w ciśnieniu krwi ani
w prędkości oddychania. Czas wypełnienia włośniczek
jest krótszy niż 2 sekundy.
– Klasa II krwawienia (utrata 15-30% objętości krwi
krążącej; w przybliżeniu 800-1500ml krwi u osoby o
masie ciała wynoszącej 70 kg). Objawy obejmują
przyspieszoną akcję serca, przyspieszony oddech,
niepokój, wydłużony czas wypełnienia kapilar, zawężenie
amplitudy fali tętna (spowodowane wzrostem ciśnienia
rozkurczowego). Diureza godzinowa wynosi 20-30ml.

Wstrząs hipowolemiczny:
• Krwawienie jest klasyfikowane zgodnie z następującymi
wskazówkami Advanced Trauma Life Support (ATLS):
– Klasa III krwawienia (utrata 30-40% objętości krwi
krążącej; w przybliżeniu 2000ml u osoby o masie
ciała wynoszącej 70 kg). Objawy to wyraźna tachykardia
i tachypnoe; przekraczający 2 sekundy czas wypełnienia
kapilar, zmieniony ogół wrażeń zmysłowych i spadek
ciśnienia skurczowego krwi.
– Klasa IV krwawienia (utrata >40% objętości krwi).
Objawy to znaczna tachykardia, wyraźny spadek ciśnienia
krwi, brak diurezy, obniżony poziom świadomości, zimna
lepka skóra i wygląd jawnego wstrząsu. Utrata
świadomości, ciśnienia krwi i pulsu występuje w razie
utraty przeszło 50% krwi krążącej.

Wskaźnik wstrząsowy:
• Częstość tętna (/min)/ skurczowe
ciśnienie tętnicze (mmHg)
• Zdrowy człowiek ok. 0,5 = 60:120
• Zagrożenie przy 1 = 100:100
• Utrwalony wstrząs >1 np. 1,5 =
120:80

Wstrząs:
• Wstrząs kardiogenny należy
podejrzewać u chorych z urazem
klatki piersiowej.
• Wstrząs neurogenny - objawy to
spadek ciśnienia krwi bez
tachykardii lub obkurczanie naczyń
skórnych.

Tamponada serca:
• Objawy (triada Becka):
– nadmierne wypełnienie żył szyjnych,
– hipotonia
– stłumienie tonów serca
• Podaż płynów w takiej ilości, aby
utrzymać tętno obwodowe (ciśnienie
skurczowe 90-100 mmHg)

Postępowanie:
• W każdym przypadku należy
wdrożyć postępować z pacjentem
urazowym, leczyć bezpośrednie
przyczyny zagrożenia życia
• I piątka
• BTLS

Ćwiczenia:
1. Pomiar tętna.
2. Pomiar ciśnienia
3. Zabezpieczenie ciała obcego
4. Zabezpieczenie po amputacji
5. Opatrunek uciskowy

Literatura:
• J. E. Campbell – Basic Trauma Life Support dla
paramedyków i ratowników medycznych. MP. Kraków
2006
• E. E. Kessler – Opatrunki. U&P. Wrocław 1999
• J. Jakubaszko – ABC postępowania w urazach. Górnicki
Wyd. Med. Wrocław 2003
• J. Jakubaszko – Ratownik medyczny. Górnicki Wyd. Med.
Wrocław 2003
• F. V. Aluisio – Ortopedia. U&P. Wrocław 2000
• J. Fibak – Chirurgia repetytorium. Wyd. Luk. PZWL.
Warszawa 2008
• J. Jakubaszko – Medycyna ratunkowa. U&P. Wrocław 2000
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
Wyszukiwarka
Podobne podstrony:
Rany krwawiące i postępowanie w krwotoku
09 rany i krwawieniaid 7993 Nieznany (2)
Postepowanie w krwotokach 2014 Nieznany
POSTĘPOWANIE W KRWOTOKACH POŁOŻNICZYCH
Rany i Krwawienia, Szkoła, Referaty
Farmakoterapia krwawień i skaz krwotocznych w praktyce stomat
09 rany i krwawieniaid 7993 Nieznany (2)
Postępowanie w krwotoku podpajęczynówkowym
Krwotok, krwawienie, rany
Krwotok, krwawienie, rany
Podstawowe zasady udzielania pomocy przedlekarskiej rany i krwotoki
Krwotoki i nieprawidłowe krwawienia w ginekologii
Krwawienia krwotoki amputacje zmiażdzenia ptt
RANY, KRWOTOKI,OPARZENIA
więcej podobnych podstron