
Diagnostyka laboratoryjna
Diagnostyka laboratoryjna
procesów zapalnych w
procesów zapalnych w
zakażeniach
zakażeniach
układu oddechowego
układu oddechowego
Agnieszka Nielepkowicz-Goździńska
Anna Kumor
Kliniki Pneumonologii i Alergologii UM

DIAGNOSTYKA
ZAKAŻEŃ DRÓG ODDECHOWYCH
- wywiad
- objawy kliniczne i radiologiczne
- diagnostyka mikrobiologiczna
- diagnostyka serologiczna
- diagnostyka molekularna
- badanie BAL
- badanie plwociny
- inne badania laboratoryjne

Laboratoryjna diagnostyka zakażeń
dróg oddechowych jest niezbędna:
Zakażenia prowadzące do przyjęcia do szpitala
Przedłużające się zakażenia
Brak efektu leczenia antybiotykami
Podejrzenie ciężkiej infekcji wirusowej przy istnieniu
terapii antywirusowej
Chorzy w immunosupresji
Badania epidemiologiczne
Pediatr. Infect. Dis. J. 2004; 23: 6 – 10

Diagnostyka
Diagnostyka
mikrobiologiczna zapalenia
mikrobiologiczna zapalenia
płuc
płuc
Nie zaleca się rutynowego wykonywania
bad. mikrobiologicznych w pozaszpitalnym
zap. płuc
Bad. mikrobiologiczne są konieczne w
warunkach szpitalnych
Materiał do bad. mikrobiologicznych –
plwocina, plwocina indukowana, popłuczyny
oskrzelowe, BALF, wymaz szczoteczkowy,
mat. z biopsji przezoskrzelowej,
przezklatkowej, wideotorakoskopowej, krew,
płyn z jamy opłucnowej

Badania mikrobiologiczne
Badania mikrobiologiczne
Materiał zawierający potencjalny
czynnik chorobotwórczy
(plwocina/ślina)
Odpowiednio duża ilość materiału
Opisane pojemniki + skierowanie
+ informacje o antybiotykoterapii
Optymalnie pobiera się próbki
przed włączeniem
antybiotykoterapii

Badanie mikrobiologiczne
Badanie mikrobiologiczne
plwociny
plwociny
Najczęściej wykonywane, pozwala na wskazanie
czynnika chorobotwórczego u max. 50% chorych na
zap. płuc.
Po toalecie jamy ustnej, na czczo, do jałowego
pojemnika, w kierunku flory tlenowej (nie
beztlenowej)
Diagnostyczne, jeżeli plwocina zawiera makrofagi
płucne, <10 komórek nabłonka płaskiego
Plwocina indukowana – po inhalacji hipertonicznego
NaCl w ↑ stężeniu (0,9-7%), monitorowanie FEV1,
(po inhalacji bronchodylatatorów). 3 inhalacje po 5
min. – 3 wykrztuszenia plwociny
Możliwość kolonizacji dróg oddechowych przez florę
saprofityczną – H. influenzae, M. catarralis,
Streptoccocus spp., Stah. spp.

Posiew krwi u chorego z zap.
Posiew krwi u chorego z zap.
płuc
płuc
Wskazania:
- pobyt w OIT
-
nacieki z jamami
-
leukopenia, asplenia
-
alkoholozm
-
antygen Str. pneumoniae w moczu
-
wysięk opłucnowy
-
szpitalne zap. płuc
W 25% wynik dodatni.
Min. 2 próbki z różnych wkłuć. Nie trzeba na
szczycie gorączki.

Diagnostyka serologiczna
Oparta jest na oznaczaniu poziomu
przeciwciał
IgM, IgA, IgG
oraz ich awidności (tzw. zachłanność)
- zawodzi u małych dzieci
- u osób poddanych leczeniu immunosupresyjnemu
- nie zawsze jest pomocna we wczesnej fazie ostrej
choroby – bez wpływu na decyzje terapeutyczne
Metody:
Odczyn wiązania dopełniacza
Immunufluorescencja pośrednia (IFA)
Immunoenzymatyczne (ELISA)
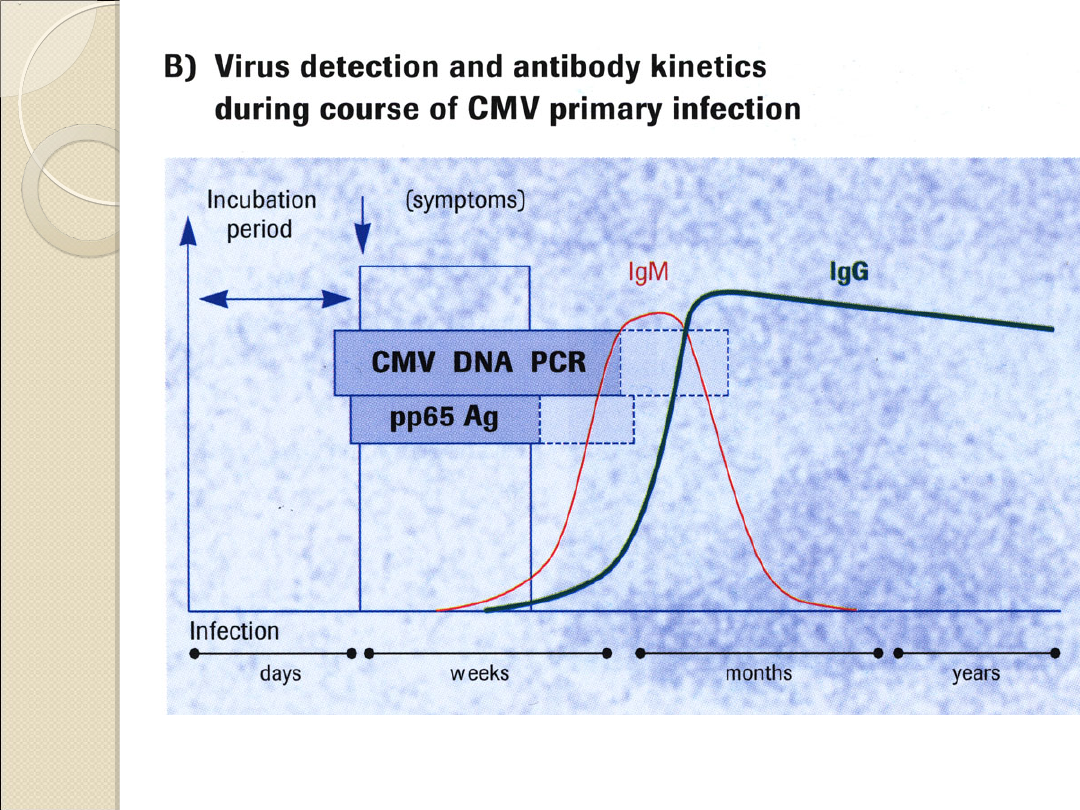

Zakażenie wirusem CMV u 90 % osób
jest
bezobjawowe. Sporadycznie choroba
ma
przebieg klinicznie jawny, z objawami
zespołu
mononukleozopodobnego
W rzadkich przypadkach ostrej infekcji
może wystąpić:
- śródmiąższowe zapalenie płuc
- zapalenie wątroby
- zapalenie opon mózgowo- rdzeniowych
- zapalenie mięśnia sercowego
- małopłytkowość, niedokrwistość
hemolityczna
Cytomegalovirus
(CMV)

Diagnostyka molekularna
Opiera się na izolacji kwasów nukleinowych
drobnoustrojów
Metody:
Różne odmiany techniki PCR, sonda
genetyczna
Southern blot
Hybrydyzacja in situ
Pozwalają wykryć nawet niepełnych
fragmentów genomu wirusa w krążących limfocytach
lub w materiale biopsyjnym

PCR - wirusy
CMV
EBV
HIV
Herpes simplex virus
Wirusy oddechowe:
Wirusy grypy i paragrypy
RSV
Adenowirus
Metapneumowirus
SARS

PCR - bakterie
Bakterie wolno rosnące i trudno poddające się
hodowli
(Bordetella pertussis)
Bakterie wywołujące atypowe zapalenia płuc:
Legionella sp., Mycoplasma pn., Chlamydia pn.
– w wymazach z gardła i wydzielinie z dróg
oddechowych
Streptococcus pn. w wydzielinie z oskrzeli
Prątki
Szczepy oporne na antybiotyki (MRSA, VRE)

PCR - grzyby
Aspergillus spp
Candida
Pneumocystis jiroveci

Legionella pneumophila
Hodowla – trudna
Bezpośrednie wykrywanie drobnoustroju lub antygenu:
Immunofluorescencja bezpośrednia – BAL, bioptat tkankowy
Wykrywanie antygenu w moczu – czułość 80%, swoistość 99-
100% - tylko serotyp 1, który najczęściej wywołuje infekcje
pozaszpitalne, (istnieje 15 serotypów), można wykryć już w
dniu wystąpienia objawów, wydalany głównie do10 dnia od
początku choroby
Serologia:
1˚ IgM po 7-14 dniach
II˚ IgG po 6-9 tyg
3 próbki – 0, 2, 6-12 tyg od początku objawów
Wynik dodatni - serokonwersja (znamienny {4x} wzrost
miana przeciwciał, w min. jednej próbce ≥ 1:128)
Chlamydie
Ch. pneumoniae, Ch. trachomatis, Ch. psittaci
Badania serologiczne – (słaba odpowiedź humoralna u małych dzieci)
Immunofluorescencja bezpośrednia
Hodowla komórkowa (2-3 tyg)
PCR - wymaz z nosa, gardła, BAL, bioptaty

Chlamydia
Chlamydia
pneumoniae
pneumoniae
Pierwotne zakażenie – IgM po ok. 3
tyg., IgG po 6-8 tyg.
Kolejne zakażenie – IgM (niskie
miano), IgG po 1-2 tyg. (szybki wzrost)
Zakażenia przewlekłe - zwiększone
miano IgA
Wynik dodatni w ostrym zakażeniu –
serokonwersja (4-krotny wzrost miana
IgG lub IgM) lub obecność IgM >1:16

Mycoplasma pneumoniae
Odpowiedź humoralna zależy od wieku osoby zakażonej:
• u młodych obserwuje się przede wszystkim wzrost IgM (zakażenie
pierwotne),
• u starszych IgG (szybciej narastają) przy niskim poziomie IgM
(reinfekcja)
• poziom immunoglobulin jest niski u dzieci poniżej 3 rż
Zakażenie pierwotne – wzrost IgM około 7 dnia choroby, później
wzrost IgG
IgG długo utrzymuje się u ozdrowieńców
Pobierać krew po min. 14 dniach celem stwierdzenia znamiennego
wzrostu poziomu przeciwciał
Wynik dodatni – serokonwersja (najczęściej 4-krotny wzrost miana
przeciwciał) lub miano IgM ≥ 1:32
Badania serologiczne
PCR
(wykrywanie zimnych aglutyniny – najstarszy i najmniej
specyficzny test z niską czułością; hodowla;
immunoflourescencja pośrednia; hybrydyzacja DNA)
Mycoplasma pneumoniae
Mycoplasma pneumoniae
IgG
<1:10 – negatywny
>1:10– przebyta lub ostra infekcja
Powtórzyć po ponad 2 tygodnie
– wzrost powyżej 4 razy – ostra infekcja
IgM
>1:32 – pozytywny - wskazuje na ostrą infekcję

Pneumocystis jiroveci (P.
Pneumocystis jiroveci (P.
carini)
carini)
Identyfikowany najczęściej w:
Plwocinie (met. preferowana)
BALF
Aspiracie z tchawicy, jamy ustno-gardłowej
Płynie opłucnowym, krwi, wycinkach
tkankowych
Obecność grzyba w preparacie barwionym met.
Grocott i Gomoriego, Grama i Weighta lub
Giemsy
Bad. immunofluorescencyjne z Ig p-Ag cyst i
trofozoitów
Potwierdzić 2 metodami

Grypa
Grypa
Badania wirusologiczne – wykrywanie mat.
genetycznego (RT-PCR), met.
imunofluorescencyji, izolacja wirusa w hodowli,
szybki test antygenowy w materiale pobranym
z nosa, gardła (wymaz, aspirat, popłuczyny)
RT-PCR – najdokładniejsza met, materiał pobrać
wymazówką ze sztucznego tworzywa (nie
drewno, wełna), referencyjne laboratoria w
stacjach sanitarno-epidemiologicznych (m.in.
W-wa, Łódź, Wrocław, Poznań) i PZH w W-wie
Szybkie testy na obecność antygenu wirusa
grypy – duża swoistość, umiarkowana czułość,
wynik „-”nie wyklucz grypy

Grypa
Grypa
Bad. serologiczne – przeciwciała
swoiste p-antygenom grypy
pobrane w ostrym okresie
choroby i 10-14 dni później -
wynik dodatni ≥4-krotny wzrost
miana przeciwciał
Badania serologiczne w grypie
mają małe znaczenie praktyczne

Zapalenie płuc
Zapalenie płuc
Badania laboratoryjne:
-
morfologia krwi z rozmazem (wzrost leukocytozy)
-
zwiększone stężenie białka C-reaktywnego, wg BTS
najbardziej przydatny marker zap. dróg oddechowych
(zdecydowanie znamienny wzrost w zakażeniach
pneumokokowych w porównaniu do zakażeń wirusowych i
mykoplazmatycznych); CRP>50-100 mg/l wskazuje na zap.
płuc, kontrolne CRP - skuteczność antybiotykoterapii,
marker powikłań (np. ropień płuca, ropniak opłucnej)
- ↑fibrynogen
-
gazometria (hipoksemia)

Zaburzenia gospodarki
Zaburzenia gospodarki
kwasowo-zasadowej
kwasowo-zasadowej
Proste (zmiany pCO
2
i HCO
-3
przebiegają w
tych samych kierunkach)
-
Oddechowe
– pierwotne zmiany dotyczą pCO
2
(zmiany pH i pCO
2
przebiegają w przeciwnych
kierunkach)
-
Metaboliczne
– pierwotne zmiany dotyczą
HCO
-3
Złożone/mieszane – oddechowo-
metaboliczne (zmiany pCO
2
i HCO
-3
przebiegają w przeciwnych kierunkach)
Układ buforowy wodorowęglanowy
(wodorowęglan/kwas węglowy [HCO
-3
/H
2
CO
3
]

Kwasica oddechowa
Kwasica oddechowa
↓ pH <7,35 (↑ H
+
) z powodu
hiperkapnii
Przyczyny – hipowentylacja
prowadząca do retencji CO
2
↑ CO
2
=> ↑H
2
CO
3
=> ↑ H
+
i ↑
HCO
-3

Kwasica oddechowa
Kwasica oddechowa
pH
pCO
2
HCO
-
3
Niewyrównana
↓
↑
N
Częściowo
wyrównana
↓
↑
↑
Całkowicie
wyrównana
(lub
zasadowica
metabol. całk.
wyrównana)
N
↑
↑

Kwasica metaboliczna
Kwasica metaboliczna
(nieoddechowa)
(nieoddechowa)
↓ pH <7,35 (↑ H
+
) z powodu ↓HCO
-3
Przyczyny – nadmiar kwasów
nielotnych (kwasica cukrzycowa,
mleczanowa), niewydolność nerek (↓
HCO
-3
, upośledzone wydalanie H
+
,
kwasica cewkowa), utrata zasad przez
przewód pokarmowy (biegunka,
przetoki)
Kompensacja drogą oddechową –
hiperwentylacja i ↓ pCO
2
- hipokapnia

Kwasica metaboliczna
Kwasica metaboliczna
(nieoddechowa)
(nieoddechowa)
pH
pCO
2
HCO
-
3
Niewyrównana
↓
N
↓
Częściowo
wyrównana
↓
↓
↓
Całkowicie
wyrównana
(lub
zasadowica
oddechowa
całk.
wyrównana)
N
↓
↓

Zasadowica oddechowa
Zasadowica oddechowa
pH > 7,45 (↓ H
+
) z powodu hipokapnii
(hiperwentylacja)
Hiperwentylacja:
-
pobudzenie ośrodka oddechowego
(salicylany, teofilina), toksyny bakteryjne,
bodźce bólowe
-
hipoksja
-
zaburzenia psychiczne, zab. OUN
Hipokapnia – skurcz naczyń mózgowych –
zab. neurologiczne (zab. świadomości,
niedokrwienie OUN, parestezje)

Zasadowica oddechowa
Zasadowica oddechowa
pH
pCO
2
HCO
-
3
Niewyrównana
↑
↓
N
Częściowo
wyrównana
↑
↓
↓
Całkowicie
wyrównana
(lub kwasica
metabol. całk.
wyrównana)
N
↓
↓

Zasadowica
Zasadowica
nieoddechowa
nieoddechowa
pH> 7,45
pierwotny ↑ HCO
-3
(lub innych zasad)
bądź utrata H
+
Przyczyny –
-
hipokaliemia (przewlekłe podawanie
GKS, mineralokortykosteroidów, leków
moczopędnych)
-
utrata H
+
- wymioty, mukowiscydoza
-
nadmierna podaż zasad – NaHCO3,
cytrynian sodu,

Zasadowica
Zasadowica
nieoddechowa
nieoddechowa
pH
pCO
2
HCO
-
3
Niewyrównana
↑
N
↑
Częściowo
wyrównana
↑
↑
↑
Całkowicie
wyrównana
(lub kwasica
oddechowa
całk.
wyrównana)
N
↑
↑

Strategia w rozpoznawaniu zaburzeń r k z
Strategia w rozpoznawaniu zaburzeń r k z
Mc Curdy D.K.: Chest 62: 35-52, 1972
Mc Curdy D.K.: Chest 62: 35-52, 1972
I. Badanie kliniczne
II . Podstawowe badania laboratoryjne
potwierdzające sugestie kliniczne
(glukoza, mocznik, kreatynina)
III. Badania elektrolitowe niezbędne do
właściwej interpretacji zaburzeń r k z
głównie zaburzeń nieoddechowych - -
metabolicznych

Badania laboratoryjne w
rozpoznawaniu
zaburzeń wodno–elektrolitowych
* hematokryt, hemoglobina, erytrocyty
* wskaźniki czerwono-krwinkowe ( MCV
)
* białko całkowite surowicy
* mocznik i kreatynina w surowicy
* glukoza w surowicy
* osmolalność osocza i moczu
* elektrolity w surowicy i moczu –
– Na
+
, K
-
, Cl
-
* równowaga kwasowo - zasadowa
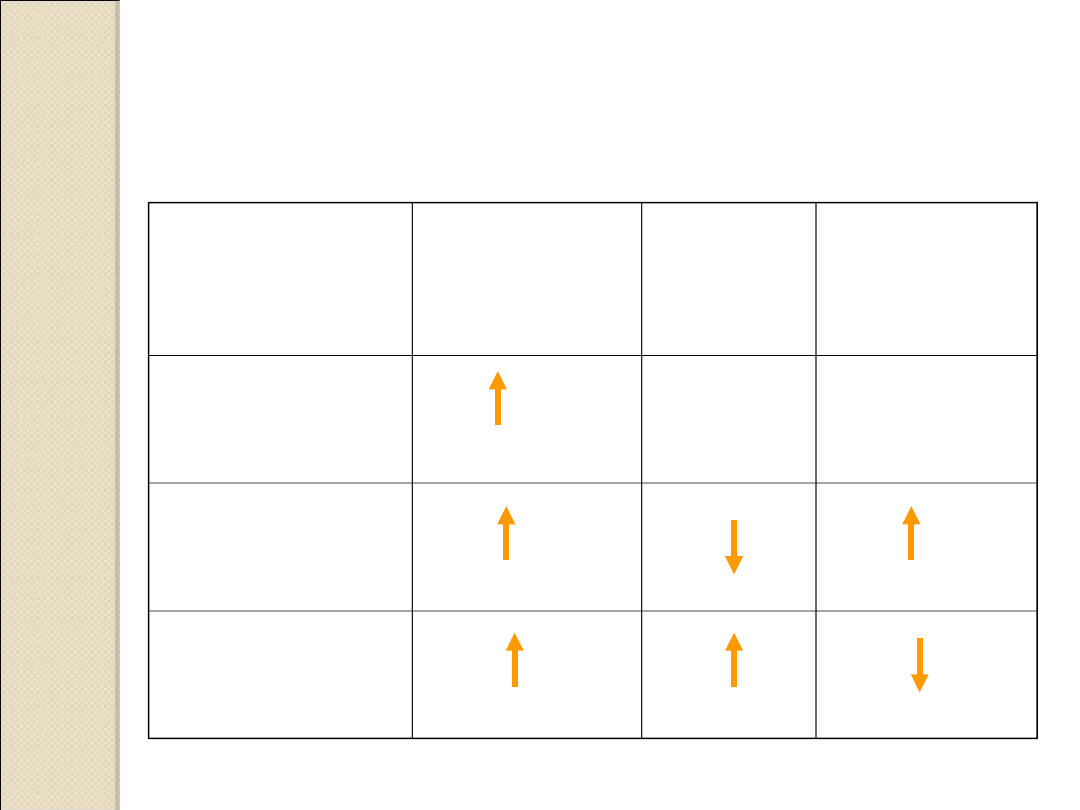
Laboratoryjna diagnostyka
Laboratoryjna diagnostyka
odwodnienia
odwodnienia
HCT, Hb,
MCHC, TP,
mocznik
Osmolal.
stężenie
sodu
MCV
izoosmolalość
N
N
hypoosmolno
ść
hyperosmolal
ność

Poliglobulia
Poliglobulia
Wzrostu
liczby erytrocytów,
hemoglobiny i hematokrytu
Wyróżnia się poliglobulię:
-
bezwzględną (czerwienica
prawdziwa, czerwienica wtórna)
-
względną

Poliglobulia
Poliglobulia
względna
względna
(pseudoglobulia)
(pseudoglobulia)
Liczba erytrocytów nie ulega zmianie,
zmniejsza się natomiast objętość osocza
(zagęszczenie w przypadku odwodnienia,
utracie białka, zwiększone spożycie alkoholu,
otyłość)

Poliglobulia bezwzględna
Poliglobulia bezwzględna
- obserwuje się wzrost hematokrytu > 55%
-wzrost liczby erytrocytów i stężenia Hb
- zwolniony odczyn opadania krwinek (OB)
- zwiekszone stężenie kwasu moczowego
- wzrost lepkości krwi
- zmniejszenie pojemności transportowej tlenu we
krwi
- znaczne nasilenie powikłań zatorowo - zakrzepowych

Poliglobulia bezwzględna
Poliglobulia bezwzględna
Czerwienica prawdziwa
(polycythaemia vera)
Choroba mieloproliferacyjna polegająca
na proliferacji wszystkich trzech układów
komórkowych z przewagą erytropoezy.
↓EPO

Poliglobulia wtórna
Poliglobulia wtórna
Związana z kompensacyjnym zwiększeniem
stężenia erytropoetyny w wyniku
niedotlenienia:
-
egzogenna (przebywanie na dużych wysokościach)
-
endogenna (choroby płuc, zp obturacyjnego
bezdechu sennego, wady sinicze serca, palenie
papierosów )

Poliglobulia wtórna
Poliglobulia wtórna
Wtórna erytropoeza związana z autonomicznym
zwiększeniem stężenia erytropoetyny. W tym stanie
obserwuje sie prawidłowe ciśnienie parcjalne tlenu (pO
2
)
we krwi tętniczej
-
zespoły paranowotworowe ( ↑EPO – rak
wątrobowokomórkowy, rak nerki, guz chomochłonny)
-
niektóre choroby nerek (torbielowatość nerek)
-
rodzinna erytrocytoza
-
Zp Cushinga

Poliglobulia
Poliglobulia
Przy rozpoznaniu poliglobulii należy
wykluczyć jej postać wtórną
-
ocena czynności serca i płuc
-
USG jamy brzusznej
-
gazometria
-
stężenie erytropoetyny
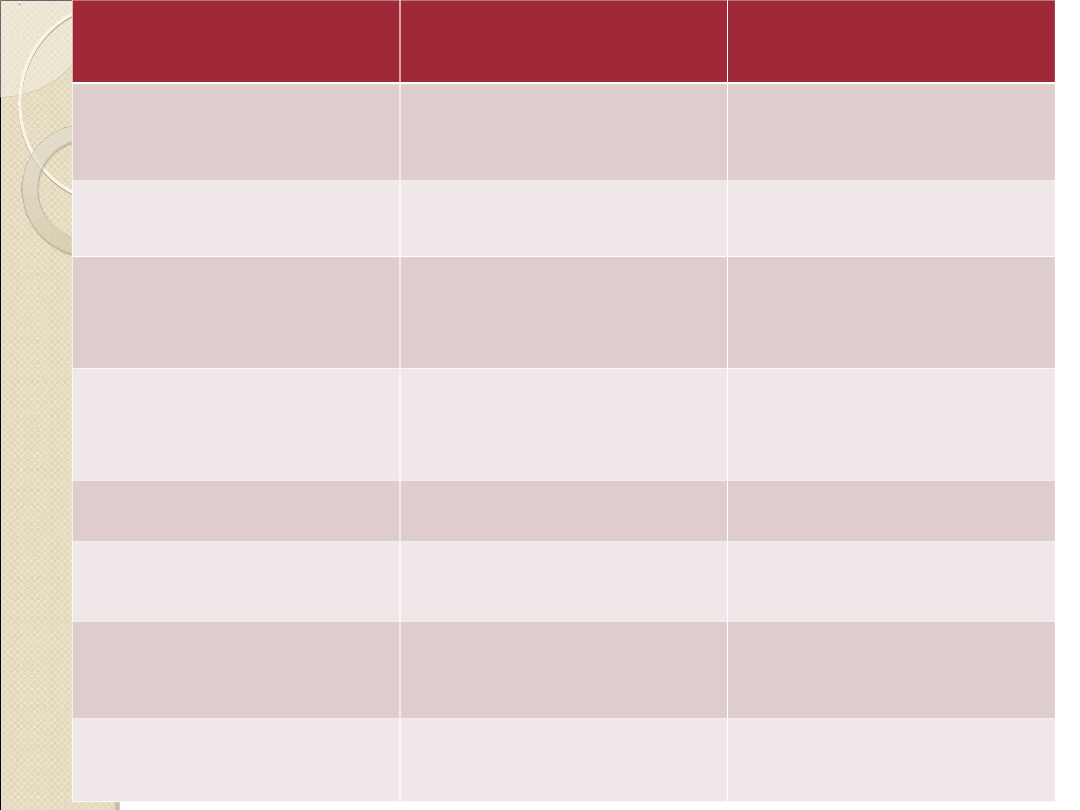
Czerwienica
prawdziwa
Czerwienica
wtórna
Masa
krążących RBC
↑
↑
WBC i PLT
↑
N
mielogram
Rozrost 3
linii
Rozrost linii
erytropoet.
splenomegalia
u 80%
chorych
-
Świąd skóry
++!!!
-
SaO
2
N
N/↓
Wit B12 w
surowicy
↑
N
Stężenie EPO
↓
↑/
N

Płukanie oskrzelowo-
Płukanie oskrzelowo-
pęcherzykowe – BAL
pęcherzykowe – BAL
(bronchoalveolar lavage)
(bronchoalveolar lavage)
Dostarcza materiał z części
obwodowych dróg oddechowych
Zaklinowanie końcówki bronchoskopu
w oskrzelu płata środkowego płuca
prawego lub języczka płuca lewego
Podanie 100-300 ml 0,9% NaCl (w 4
porcjach po 50 ml) w 37˚C + odsysanie
Ocena ilości, żywotności, składu
komórkowego, barwienie
Diagnostyka zakażeń szczególnie u
chorych mechanicznie wentylowanych
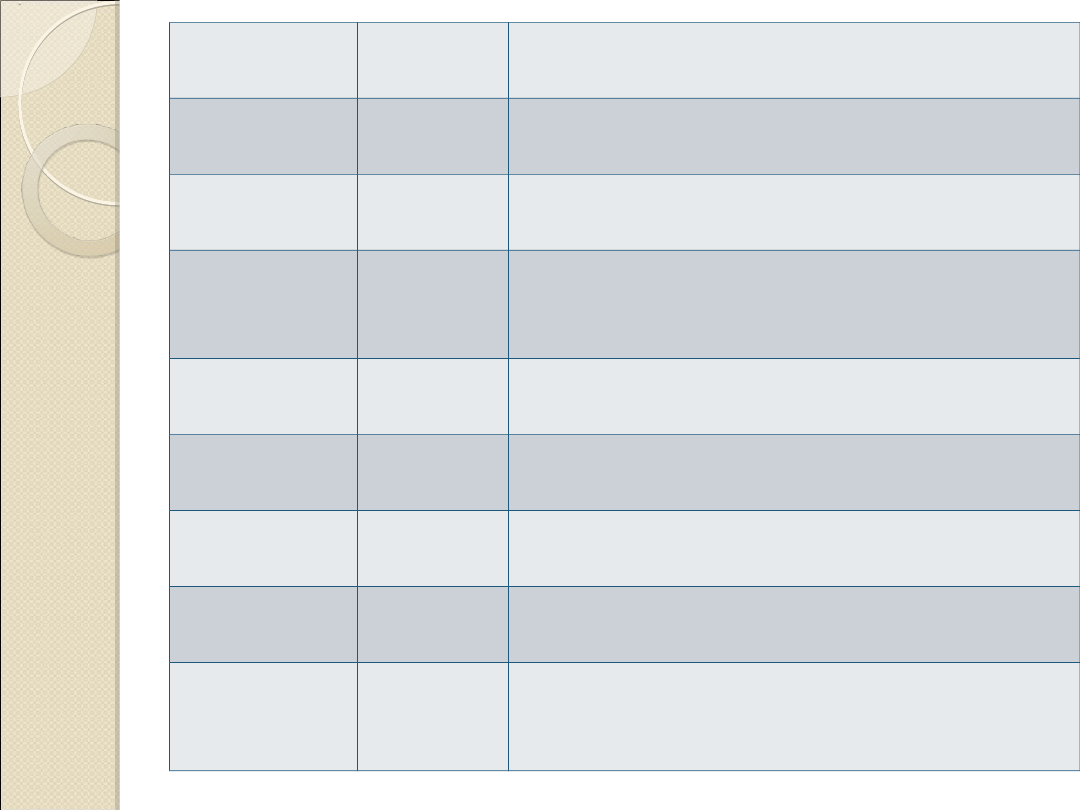
Komórki
BAL-u
Norma
Przyczyny ↑
makrofagi
>85%
Palenie papierosów, krwawienie
pęcherzykowe (>20% syderofagów)
limfocyty
<15%
AZPP, beryloza, ostra sarkoidoza,
chłoniaki, ch. ukł. tkanki łącznej
neutrofile
<3%
Zap. płuc, włóknienie płuc, ch. ukł.
tkanki łącznej, azbestoza, pylice,
palenie papierosów
eozynofile
0,5%
Eozynofilowe zap. płuc, zp.
hipereozynofilowe
bazofile
0,5%
komórki
nabłonka
<5%
Błąd wykonania (frakcja oskrzelowa)
erytrocyty
<1%
krwawienie
CD4+:CD8
+
1,6-1,8
Sarkoidoza, zaawansowany wiek,
beryloza, azbestoza, gruźlica, ch. ukł.
tkanki łącznej

Dziękuję za
Dziękuję za
uwagę
uwagę
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
Wyszukiwarka
Podobne podstrony:
Sem 3 Wywiad w chorobach układu oddechowego
choroby układu oddechowego
Postępowanie w chorobach układu oddechowego, Pulmunologia
pluca, Fizjoterapia w chorobach układu oddechowego
Choroby układu oddechowego
ROZPOZNAWANIE CHORÓB UKŁADU ODDECHOWEGO, studia pielęgniarstwo
Choroby układu oddechowego osób starszych, Fizjoterapia
CHOROBY UKŁADU ODDECHOWEGO, Fizjoterapia w chorobach wewnętrznych
Choroby układu oddechowego, Patologia i choroby
Choroby ukladu oddechowego osob Nieznany
Leki stosowane w chorobach układu oddechowego, Farmakologia01.10
Objawy w chorobach układu oddechowego, STUDIA, III rok, INTERNA, Koło 1, Układ oddechowy
Metody fizykoterapii w chorobach układu oddechowego, Fizjoterapia
choroby układu oddechowego, NURSING STUDIA, interna
choroby ukladu oddechowego
Sem 3 Wywiad w chorobach układu oddechowego
więcej podobnych podstron