
Mechaniczna
wentylacja płuc
dr n. med. Konstanty Szułdrzyński
Oddział Intensywnej Terapii
II Katedra Chorób Wewnętrznych
Collegium Medicum Uniwersytetu Jagiellońskiego
Kierownik Katedry: Prof. dr hab. med. Jacek Musiał
Kierownik Oddziału: Dr n. med. Wiesław Królikowski

Niewydolność oddechowa
Mechanizmy
Niedostosowanie wentylacji
do przepływu płucnego
Przeciek krwi nieutlenowanej
Zaburzenia dyfuzji
Hipowentylacja
Skutek
Hipoksemia
Hiperkapnia
Środki
zaradcze
FiO
2
PEEP
I:E
wentylacji
(MV= f • TV)

Wentylacja mechaniczna -
klasyfikacja
1) sposób wymuszania/wspomagania oddychania
- ujemnym ciśnieniem (wokół klatki piersiowej - historia)
- dodatnim ciśnieniem (w drogach oddechowych - teraźniejszość)
2) inwazyjność
- nieinwazyjna - przez szczelną maskę twarzową lub nosową
- inwazyjna - przez rurkę dotchawiczą
3) parametr decydujący o zakończeniu wdechu (zmienna sterująca)
- objętościowo-zmienna (objętość wdechu)
- ciśnieniowo-zmienna (szczytowe ciśnienie podczas wdechu)
- czasowo-zmienna (czas wdechu)
4) udział respiratora i pacjenta w oddychaniu (tryby wentylacji)
- CMV A/C SIMV PSV CPAP

Inwazyjna wentylacja
mechaniczna
Rodzaje
objętościowo-
-zmienna
(kontrolowana
objętością – VCV)
ciśnieniowo-
-zmienna
(kontrolowana
ciśnieniem - PCV)
Kluczowy
parametr
nastawiany
objętość
oddechowa (TV)
szczytowe
ciśnienie
wdechowe
(Pmax, PIP)
Najważniejsze
parametry
monitorowane
szczytowe
ciśnienie
wdechowe
(Pmax, PIP)
objętość
oddechowa (TV),
wentylacja
minutowa (MV)

Parametry nastawianie na
respiratorze niezależnie od rodzaju
wentylacji
zawartość tlenu w mieszaninie oddechowej (FiO
2
)
dodatnie ciśnienie końcowo-wydechowe (PEEP)
częstotliwość oddechów (f)
szczytowy przepływ wdechowy (PIF)
czas wdechu (T
I
)
ciśnienie wspomagania oddechów własnych chorego (PS)
czułość - próg wyzwalania wspomagania
wyzwalacz (trigger) przepływowy, ciśnieniowy lub objętościowy

Tryby wentylacji
mechanicznej
- ciągła wentylacja wymuszana (obowiązkowa) (CMV)
całkowita zależność od respiratora
- kontrolowana wentylacja wspomagana (A/C)
chory może narzucić częstotliwość oddechów
lecz ciśnienie lub objętość zależy od respiratora
- synchronizowana przerywana wentylacja obowiązkowa (SIMV)
w przerwach między własnymi oddechami chorego
respirator prowadzi zaprogramowaną wentylację
- wspomaganie ciśnieniowe oddechu spontanicznego (PSV)
chory oddycha sam, respirator utrzymuje PEEP (np. 5 cm H
2
O)
i dodatkowo wspomaga większym ciśnieniem wdech (np. 15 cm H
2
O)
- wentylacja ze stale dodatnim ciśnieniem (CPAP)
chory oddycha sam, respitator utrzymuje PEEP (np. 5 cm H
2
O)

Wybrane problemy podczas
wentylacji mechanicznej
1) uzyskanie pożądanych parametrów gazometrycznych
2) nadmierne ciśnienie w drogach oddechowych
3) niekorzystny wpływ na układ krążenia

Korekcja zaburzeń
gazometrycznych
Hipoksemia
Hiperkapnia
FiO
2
PEEP
I:E
wentylacji
(MV= f • TV)

Dodatnie ciśnienie
końcowowydechowe (positive
end-expiratory pressure PEEP
)
zapobiega zapadaniu się pęcherzyków
płucnych pod koniec wydechu
upowietrznia niedodmowe obszary płuc
zwiększa powierzchnię wymiany
gazowej
poprawia stosunek wentylacji do
perfuzji
zmniejsza przeciek krwi nieutlenowanej
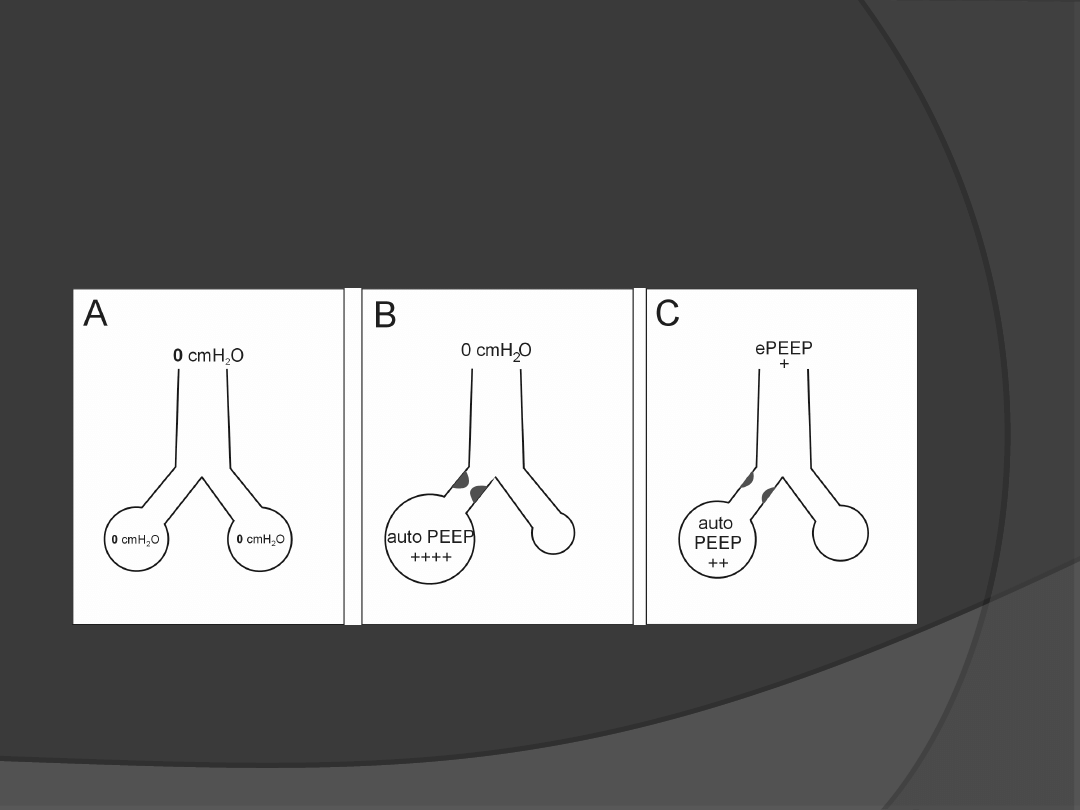
Rola PEEP w zaburzeniach
obturacyjnych

Krzywa podatności płuc
wpływ wewnętrznego PEEP

Wydłużenie wdechu
zwiększenie (odwrócenie) stosunku wdechu do
wydechu (I:E)
więcej czasu na wymianę gazową w
pęcherzykach płucnych
wyższe ciśnienie średnie podczas
cyklu oddechowego
upowietrznienie niedodmowych
obszarów płuc
poprawa stosunku wentylacji do
perfuzji

Nadmierne ciśnienie w drogach
oddechowych
1) zależne od parametrów wentylacji:
- zwiększenie TV, PEEP i PIF oraz skrócenie wdechu
podwyższa ciśnienie
- bezpieczniejsza jest PCV
- „kłócenie się chorego z respiratorem” sedacja, leki
przeciwbólowe
2) spowodowane oporem dla przepływu gazów wskutek
obturacji dróg oddechowych
postępowanie: pielęgnacja rurki dotchawiczej, odsysanie
wydzieliny z oskrzeli, nawilżanie i ogrzewanie mieszaniny
oddechowej, inhalacje leków mukolitycznych i
rozszerzających
oskrzela
3) związane ze zmniejszoną podatnością płuc
postępowanie: leczenie przyczynowe obrzęku płuc,
zapalenia płuc, ARDS

Wpływ wentylacji mechanicznej
na układ krążenia
PEEP i wydłużenie wdechu ( I:E) zmniejszają powrót żylny
problem z hipotonią
Zastosowanie PEEP i wydłużenie wdechu we wstrząsie bywa niemożliwe,
a w głębokim wstrząsie jest nawet przeciwwskazane, bo nasili hipotonię
Konieczne jest odpowiednie wypełnienie łożyska naczyniowego

Strategia wentylacji
mechanicznej
w ARDS (restrykcja)
wczesne rozpoczęcie, ochrona płuc i permisywna hiperkapnia
raczej wentylacja ciśnieniowo-zmienna
szczytowe ciśnienie wdechowe < 35 cm H
2
O
PEEP 10-20 cm H
2
O
małe objętości oddechowe 5-6 ml/kg
duża częstotliwość oddechów - nawet 20-30/min
zwiększenie (nawet odwrócenie) I:E

Strategia wentylacji
mechanicznej
w stanie astmatycznym
(obturacja)
kontrolowana hipowentylacja (permisywna hiperkapnia)
pCO
2
<10 mm Hg/godz.
raczej wentylacja ciśnieniowo-zmienna
szczytowe ciśnienie wdechowe < 40 cm H
2
O
PEEP 5-8 cm H
2
O
małe objętości oddechowe 5-6 ml/kg
mała częstotliwość oddechów - nawet 6-10/min
stosunek I:E - 1:2 do 1:3, nawet 1:4 (dać czas na wydech)

Nieinwazyjna wentylacja
mechaniczna dodatnim
ciśnieniem (NIPPV)
1) ciągłe dodatnie ciśnienie w drogach oddechowych - CPAP
2) dwufazowe dodatnie ciśnienie w drogach oddechowych - BiPAP ®
o wentylacji decyduje ciśnienie napędowe =
= wdechowe (IPAP) - wydechowe (EPAP)
tryby wentylacji: spontaniczny (S), wymuszany (T), mieszany (S/T)

Wskazania do NIPPV
niewydolność oddechowa, której nie
można opanować bez wspomagania
wentylacji, zwłaszcza w przebiegu
zaostrzenia przewlekłej choroby płuc
(głównie POChP ze znaczną hiperkapnią i
kwasicą oddechową), kardiogennego
obrzęku płuc, początkowego okresu
ARDS, albo spowodowana
zniekształceniami klatki piersiowej
(kyfoskolioza) i przyczynami nerwowo-
mięśniowymi
obturacyjny bezdech senny

Przeciwwskazania do
NIPPV
bezdech
brak współpracy chorego: zaburzenia
świadomości, całkowite wyczerpanie
niestabilność hemodynamiczna
zaleganie dużych ilości wydzieliny w
drzewie oskrzelowym, wymagające jej
częstego odsysania
ryzyko aspiracji: wymioty, krwawienie z
przewodu pokarmowego
deformacje twarzoczaszki
uniemożliwiające szczelne dopasowanie
maski

FiO
2
– fraction of inspired oxygen - zawartość tlenu w mieszaninie wdechowej
TV – tidal volume – objętość oddechowa
f – frequency – częstotliwość oddechów
MV – minute ventilation – wentylacja minutowa
PEEP – positive end-expiratory pressure – dodatnie ciśnienie końcowowydechowe
PIP – peak inspiratory pressure – szczytowe ciśnienie podczas wdechu
I:E – inspiration to expiration ratio – stosunek wdechu do wydechu
PIF – peak inspiratory flow – szczytowy przepływ wdechowy
T
I
– inspiratory time – czas wdechu
NIPPV – non-invasive positive-pressure ventilation
– nieinwazyjna wentylacja dodatnim ciśnieniem
VCV – volume-controlled ventilation – wentylacja kontrolowana objętością
(objętościowo-zmienna)
PCV – pressure-controlled ventilation – wentylacja kontrolowana ciśnieniem
(ciśnieniowo-zmienna)
CMV – continuous mandatory ventilation – ciągła wentylacja wymuszana (obowiązkowa)
SIMV – synchronous intermittent mandatory ventilation –
- zsynchronizowana przerywana wentylacja wymuszana (obowiązkowa)
PSV – pressure support ventilation – ciśnieniowe wspomaganie oddechu spontanicznego
CPAP – continuous positive airway pressure – ciągł(l)e dodatnie ciśnienie w drogach oddech.
BiPAP – bi-level positive airway pressure – dwufazowe dodatnie ciśnienie w drogach oddech.
IPAP - inspiratory positive airway pressure – dodatnie ciśnienie wdechowe w drogach oddech.
EPAP - bi-level positive airway pressure – dodatnie ciśnienie wydechowe w drogach oddech.
TERMINOLOGIA MECHANICZNEJ WENTYLACJI

Nadzór nad chorym
mechanicznie
wentylowanym
opór przepływu gazów i podatność płuc jako miara ich
rozszerzalności;
Monitorowanie respiratora, czyli parametrów
nastawionych i wynikających z funkcjonowania
respiratora i stanu pacjenta.
kontrola sprawności funkcjonowania respiratora,
zgodności nastawienia parametrów ze zleceniami
lekarza, nastawienie sprawności systemu alarmowego,
kontrola szczelność układu rur i przewodów oraz
połączenie z rurką intubacyjną, poziomu płynu w
nawilżaczu i temperatury mieszaniny oddechowej,
usuwanie wody z układu rur respiratora

Nadzór nad chorym
mechanicznie
wentylowanym
Gazometria krwi tętniczej
Kapnometria i kapnografia

Gazometria krwi
tętniczej
Gazometria krwi jest oznaczeniem
parametrów służących do oceny wymiany
gazowej i równowagi kwasowo-zasadowej
Wskazania → Podejrzenie i monitorowanie
leczenia:
- niewydolności oddechowej (duszność,
sinica, istotne zmiany w radiogramach płuc,
poliglobulia);
- zaburzeń równowagi kwasowo-zasadowej
(m.in.: wstrząs, sepsa, niewydolność nerek,
ostre powikłania cukrzycy, zatrucia).

Gazometria krwi
tętniczej
Materiał do badania → Krew
tętnicza lub żylna pobrana do
heparynizowanej strzykawki
→ Arterializowana krew
włośniczkowa tylko, gdy nie
udaje się pobrać krwi tętniczej –
mniejsza wiarygodność

Gazometria krwi
tętniczej
Jednostki i normy
We krwi tętniczej:
p02 - 70 - 116 mm Hg
pCO2 - 35 - 45 mm Hg (4,7 - 6,0 kPa)
SaO2 - 95 - 99%
We krwi żylnej:
(S
v
O
2
) 70–75%,
p
v
O
2
35–40 mm Hg,
p
v
CO
2
41–51 mm

Gazometria krwi
tętniczej
Przydatność kliniczna i przyczyny
nieprawidłowych wyników
Krew tętnicza: rozpoznawanie niewydolności
oddechowej hipoksemicznej (typ I; p
a
O
2
<60
mmHg [8,0 kPa]) i hipowentylacyjnej (typ II;
p
a
CO
2
>45 mm Hg [6,0 kPa]) oraz ocena
wymiany gazowej w płucach w spoczynku i
po wysiłku
→ Krew żylna: stwierdzenie niedotlenienia
tkanek (S
v
O
2
<70%) i określenie zużycia
tlenu
Gazometria krwi
tętniczej
pH
pCO
2
HCO
3
-
Kw odd niew
↓
↑
N
Cz wyr
↓
↑
↑
Całk wyr (zas nieodd
wyr)
N
↑
↑
Kw metab niew
↓
N
↓
Cz wyr
↓
↓
↓
Całk wyr (zas odd wyr)
N
↓
↓
Zas odd niewyr
↑
↓
N
Cz wyr
↑
↓
↓
Zas met niew
↑
N
↑
Cz wyr
↑
↑
↑
Kw metab+odd
↓
↑
↓
Zas metab+odd
↑
↓
↑

Luka anionowa
Na
+
- [Cl
-
+HCO
3-
] N:8-14 mEq/L
Kwasice hiperchloremiczne
(substrakcyjne LA=N): wymioty,
kwasice nerkowe kanalikowe
Kwasice addycyjne (retencyjne
LA>N): kwasica ketonowa
cukrzycowa, kwasica mleczanowa,
zatrucias metanolem, etanolem,
glikolem

Pulsoksymetria
Nieinwazyjna i przyłóżkowa metoda przezskórnego
monitorowania wysycenia (saturacji) tlenem
hemoglobiny krwi tętniczej (S
a
O
2
) i częstotliwości
tętna
Wskazania → podejrzenie i monitorowanie leczenia
niewydolności oddechowej, → tlenoterapia, →
monitorowanie stanu ciężko chorych
→ znieczulenie ogólne i okres bezpośrednio po nim

Pulsoksymetria
→ Spektrofotometria transmisyjna wykorzystująca różne
właściwości optyczne hemoglobiny utlenowanej i
odtlenowanej.
→ Do pomiaru służą czujniki na palec, małżowinę uszną
lub skrzydełka nosa.
→ Najważniejsze ograniczenia:
- uniemożliwienie pomiaru przez artefakty ruchowe i
upośledzenie obwodowego przepływu krwi;
- zawyżenie przez hemoglobinę tlenkoweglową i
methemoglobinę, które mają podobne właściwości
optyczne jak oksyhemoglobina;
- zaniżenie – zmiany na paznokciach (ciemny lakier,
grzybica).

Pulsoksymetria
Jednostki i normy
→ Prawidłowe wysycenie hemoglobiny krwi
tętniczej tlenem wynosi 95—98%, a
podczas tlenoterapii może sięgać 99-100%.
Przydatność kliniczna
→ Rozpoznawanie niedotlenienia i
niewydolności oddechowej: zdecydowanie
nieprawidłowe S
a
O
2
<90% odpowiada p
a
O
2
<60 mm Hg.

Kapnometria i
kapnografia
Kapnometria oznacza pomiar
stężenia lub ciśnienia parcjalnego
dwutlenku węgla (pCO
2
) we krwi
lub powietrzu wydechowym,
kapnografia – rejestrację krzywej
zmian tego parametru podczas
oddychania, a kapnogram – krzywą
tych zmian.

Kapnometria i
kapnografia
Spektrofotometria w podczerwieni.
→ pCO
2
w powietrzu końcowowydechowym i
krwi tętniczej różnią się o <5 mm Hg, jeśli
anatomiczna lub fizjologiczna przestrzeń martwa
nie jest zwiększona.
→ Wykrycie CO
2
w powietrzu
końcowowydechowym potwierdza intubację
tchawicy (możliwy wyjątek: zatrzymanie
krążenia).
→ Monitorowanie pCO
2
poprawia bezpieczeństwo
wentylacji mechanicznej (znieczulenie ogólne,
leczenie niewydolności oddechowej).
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
Wyszukiwarka
Podobne podstrony:
17 03 K Szuldrzyński Spirometriaid 17195 pptx
17 03 K Szuldrzyński Zaburzenia świadomościid 17198 pptx
03 Odświeżanie pamięci DRAMid 4244 ppt
03 RYTMY BIOLOGICZNE CZŁOWIEKAid 4197 ppt
03 Autoperswazja Teoria optymizmuid 4313 PPT
09 03 2012 TEST KOŃCOWY GASTROLOGIA ppt
OPC STR43 17 03 09A
5 ?le (17 03)
17 03 2014 Jaskowskaid 17194 Nieznany (2)
11.02 Siwiec-Barcik - Niewydolność oddechowa, MEDYCZNE -materiały z kursów, PACJENT WENTYLOWANY MECH
prawo finansowe 17.03.05, administracja, II ROK, III Semestr, rok II, sem IV, prawo finansowe
17 03 2013 Ćw Odruchy
2015 08 20 08 17 03 01
IV (17 03 08')
17.03 (1), FiR UE Katowice 2 semestr, Rachunkowość
17 03 2010
16,17 03
17.03, pedagogika społeczna
Wykład 3 - 17.03.2011, Notatki UTP - Zarządzanie, Semestr II, Prawo
więcej podobnych podstron