
O
stry
Z
espół
W
ieńcowy

Podział
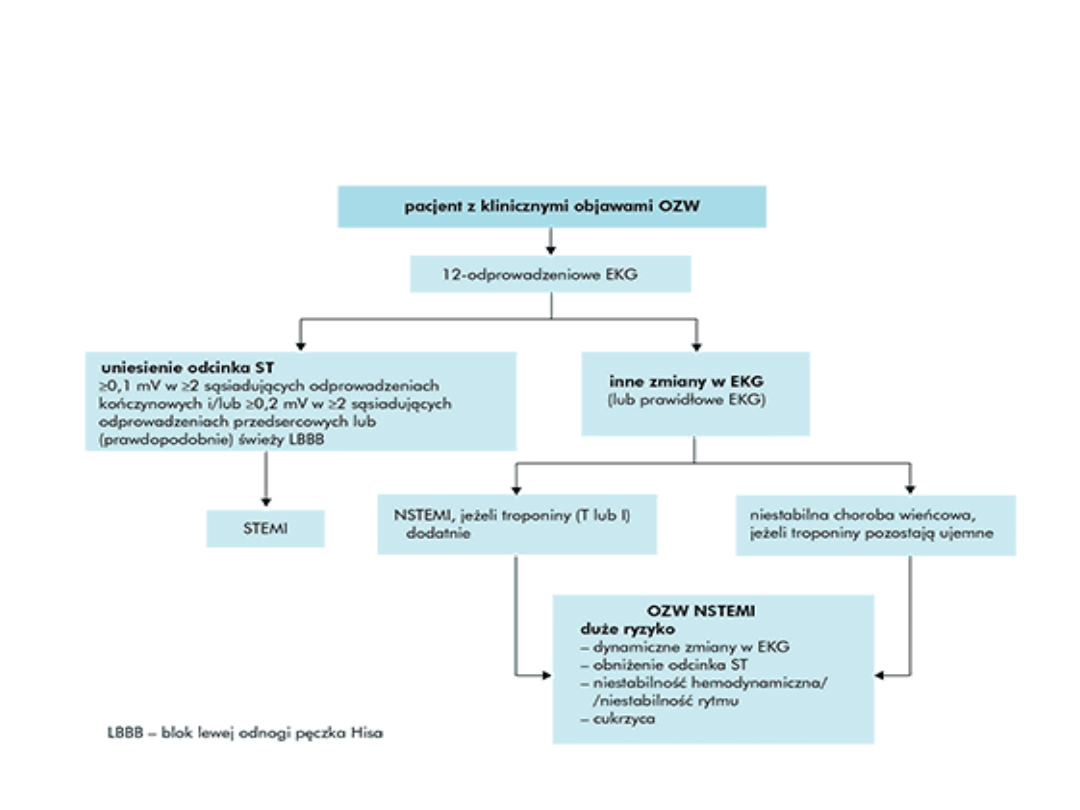
• Na podstawie obrazu EKG
– Z uniesieniem ST (STEMI)
– Bez uniesienia ST (NSTEMI)
• Na podstawie obrazu klinicznego, biochemicznych
wskaźników uszkodzenia MS i EKG:
– Niestabilna dławica piersiowa;
– Zawał serca z uniesieniem ST
– Zawał serca bez uniesienia ST;
– Zawał serca nieokreślony;
– Nagły zgon sercowy
Klasyfikacja OZW

Zespół pogotowia ratunkowego ma
następujące zadania:
• ograniczenie strefy zawału u pacjenta z zawałem,
utrzymanie czynności lewej komory
i zapobieganie rozwojowi niewydolności serca
• zapobieganie wystąpieniu poważnych powikłań:
zgonu, dokonania się zawału, konieczności
wykonania pilnej rewaskularyzacji
• leczenie ostrych zagrażających życiu powikłań
zawału: migotanie komór/częstoskurcz komorowy
bez tętna (VF/VT), ciężka bradykardia, niestabilne
częstoskurcze.
Objawy kliniczne OZW
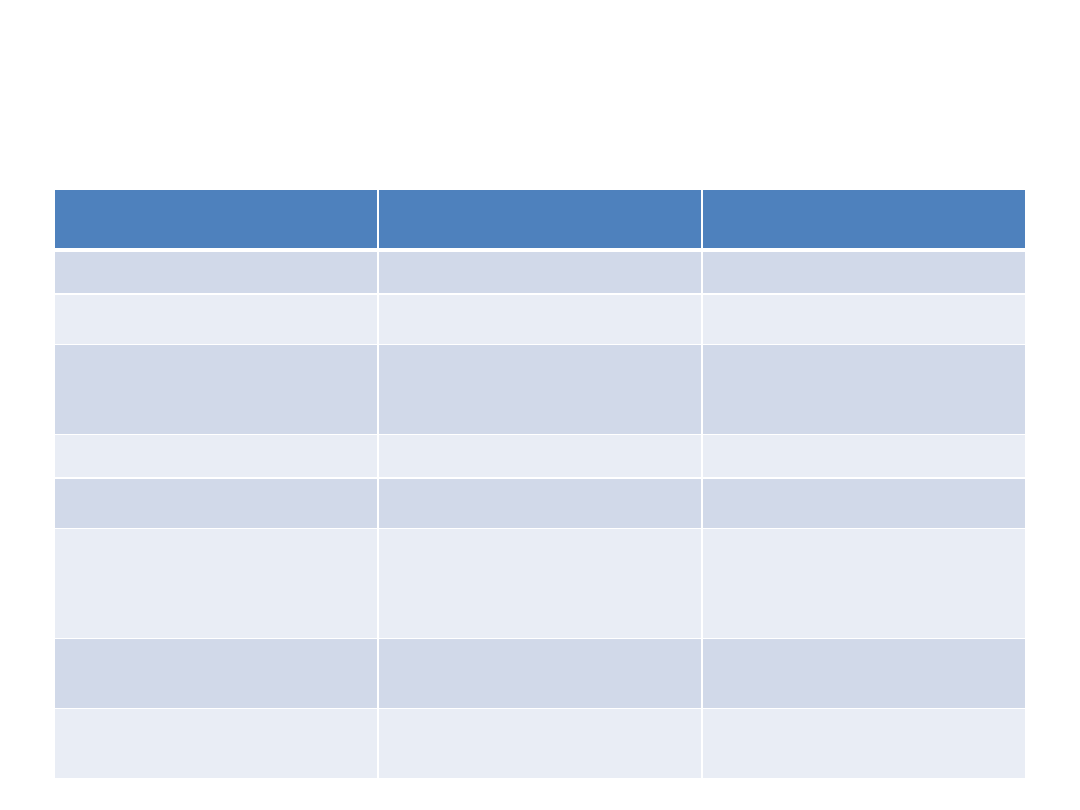
Czynniki wskazujące na ból
wieńcowy
Czynniki wskazujące na ból
pochodzenia nie wieńcowego
czas trwania bólu
5–20 min
kilka sekund lub wiele godzin/dni
czynnik prowokujący ból
stały (np. wysiłek, podwyższenie ciśnienia tę
tniczego, zimno, zdenerwowanie)
zmiana pozycji, nagły skłon
ustępowanie pod wpływem nitrogliceryny/
ustąpienie działania czynnika wywołującego
szybkie ustępowanie po odpoczynku lub po
przyjęciu nitrogliceryny s.l.
ustępowanie po 20–
30 min po przyjęciu nitrogliceryny s.l. lub utr
zymywanie się bez zmiany natężenia lub z ni
ewielkim zmniej szeniem natężenia
objawy towarzyszące
lęk i/lub duszność
promieniowanie
do okolicy zamostkowej, żuchwy, ramion lub
pleców
zmiana natężenia bólu podczas oddychania l
ub zmiany pozycji
charakterystyka bólu
ból niecharakterystyczny (w klatce piersiowe
j, kończynach górnych), ale występujący w t
ypowych dla bólu wieńcowego okolicznościa
ch (związek z wysiłkiem, czas trwania, sposo
by przerywania)
ból punktowy w okolicy innej niż zamostkow
a z bolesnością uciskową w miejscu jego lok
alizacji
wywiad
choroba wieńcowa, nadciśnienie tętnicze, w
ada serca
zmiany zwyrodnieniowe stawów kręgosłupa
piersiowego i bóle niewieńcowe; dolegliwoś
ci spoczynkowe ustępujące podczas wysiłku
czynniki ryzyka choroby wieńcowej
nadciśnienie tętnicze, palenie tytoniu, hiperl
ipidemia, cukrzyca, obciążenie rodzinne cho
robami układu sercowo-naczyniowego
brak

Typowy ból wieńcowy
• ból ściskający za mostkiem;
• Promieniujący;
• Ustępuje lub zmniejsza się po usunięciu
czynnika wywołującego;
• Reaguje na nitraty podane s.l.

Objawy nietypowe
rozpieranie, pieczenie za mostkiem i niesprecyzowane
odczucie dyskomfortu za mostkiem;
występowanie „równoważników bólu wieńcowego”,
takich jak duszność lub bóle odległe „(np. stawów
łokciowych czy nadgarstkowych) o cechach zbliżonych
do typowego „bólu wieńcowego (te same okoliczności
powstania, wpływ nitrogliceryny, „rola ustąpienia
działania czynnika wywołującego –
zniesienie/zmniejszenie dolegliwości).
„Nietypowe objawy OZW występują u osób otyłych,
chorych na cukrzycę, „u kobiet i chorych w wieku
podeszłym.

Czas trwania bólu stanowi bardzo
istotną informację dla badającego
• w stabilnej dławicy piersiowej ból trwa 1–10 min,
wywołują go te same okoliczności, nie zmienia się
w ciągu lat
• w niestabilnej dławicy piersiowej ból trwa do 20 min,
częstość występowania i czas trwania stale narasta (w
krótkim czasie – tygodnie, dni, godziny), chory gorzej
reaguje na nitroglicerynę s.l.
• w NSTEMI/STEMI ból trwa >20 min, charakteryzuje się
dużym nasileniem, towarzyszą mu: lęk, osłabienie,
potliwość, nudności, zaburzenia perfuzji (zmiana koloru
skóry), obniżenie ciśnienia tętniczego, zaburzenia
rytmu serca.

Przyczyną bólu wieńcowego może być nie tylko
zmniejszenie przepływu przez tętnice wieńcowe
W diagnostyce należy uwzględnić:
• zwiększoną masę mięśniową (w przeroście serca zaburzona
jest proporcja między liczbą tętnic a zwiększoną masą
mięśnia sercowego, którą mają one zaopatrzyć)
• zwiększony metabolizm (np. nadczynność tarczycy lub stany
gorączkowe)
• zmniejszoną podaż tlenu z przyczyn pozasercowych (np.
niedokrwistość)
• dusznicę naczynioskurczową (Prinzmetala), w której skurcz
dużych tętnic wieńcowych (nasierdziowych) wywołuje bóle
spoczynkowe ze zmianami niedokrwiennymi w EKG
i możliwością wystąpienia zaburzeń rytmu serca.

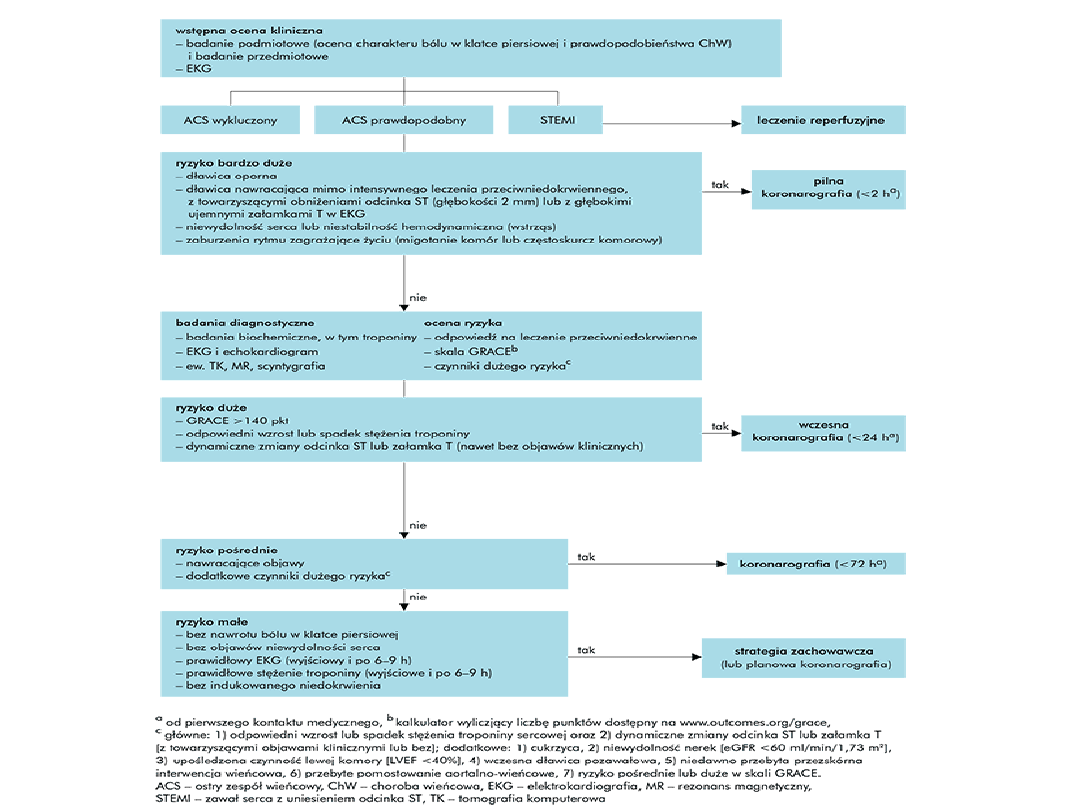
Postępowanie wstępne
• Wywiad
• Badanie fizykalne – ocena podstawowych
parametrów życiowych
• EKG 12 odporwadzeń
• ECHO serca
• Badania biochemiczne krwi – markery martwicy
mięśnia sercowego – CKMB, Troponina I i T,
dodatkowo – lipidogram, elektrolity, morfologia,
hormony tarczycy;
• RTG klatki piersiowej

EKG
W EKG należy poszukiwać nieprawidłowości odcinka ST (uniesienie,
obniżenie, odwrócenie załamka T):
• duże prawdopodobieństwo STEMI:
– uniesienie odcinka ST o ≥0,1 mV co najmniej w 2 sąsiadujących
odprowadzeniach kończynowych lub >0,2 mV co najmniej w 2
kolejnych odprowadzeniach przedsercowych lub prawdopodobnie
świeży blok lewej gałązki pęczka Hisa
• duże prawdopodobieństwo niestabilnej dławicy piersiowej lub
NSTEMI:
– obniżenie odcinka ST o ≥0,05 mV i dynamiczne odwrócenie
załamka T z bólem wieńcowym lub uczuciem dyskomfortu w klatce
piersiowej
– przejściowe uniesienie odcinka ST o ≥0,05 mV, trwające <20 min
• średnie lub małe prawdopodobieństwo niestabilnej dławicy
piersiowej.

EKG – 12 odprowadzeń
• Lokalizacja niedokrwienia;
• Pośrednie określenie które naczynie wieńcowe
uległo zamknięciu;

Lokalizacja niedokrwienia zawału i
uszkodzenia serca na podstawie EKG
I boczny
aVR
V
1
przegrodowy
V
3
przedni
II dolny
aVL boczny
V
2
przegrodowy
V
5
boczny
III dolny
aVF dolny
V
3
przedni
V
6
boczny
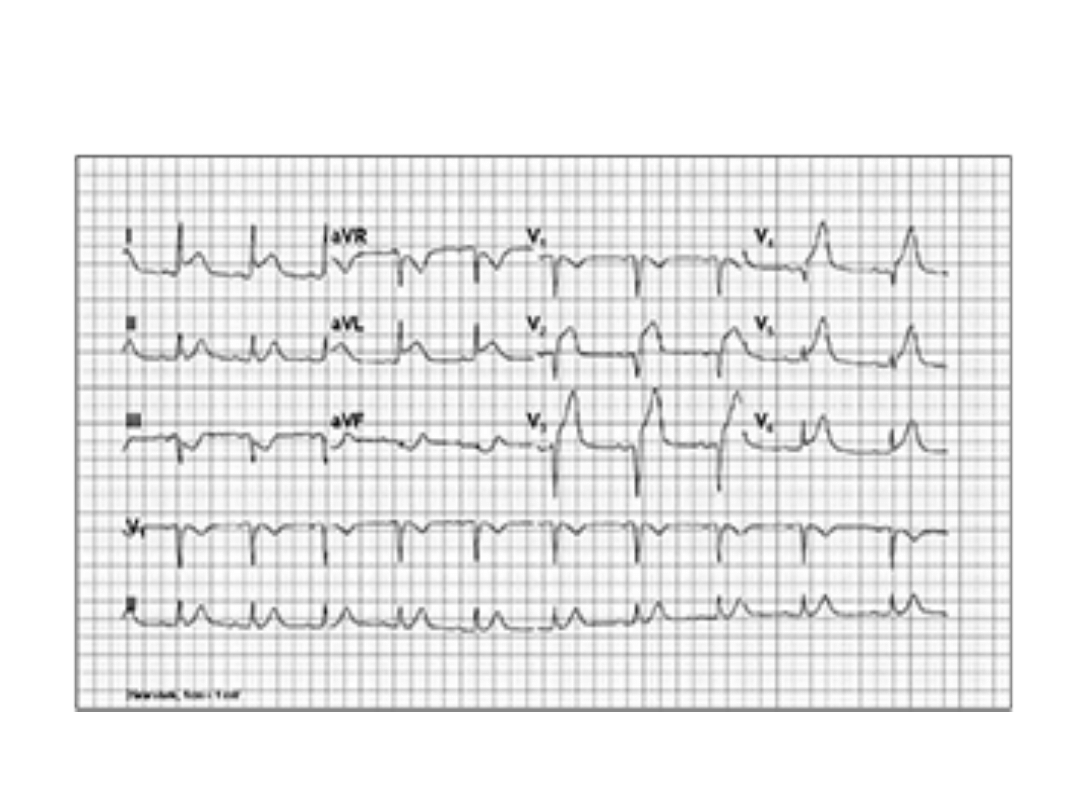
Zawał ściany przedniobocznej
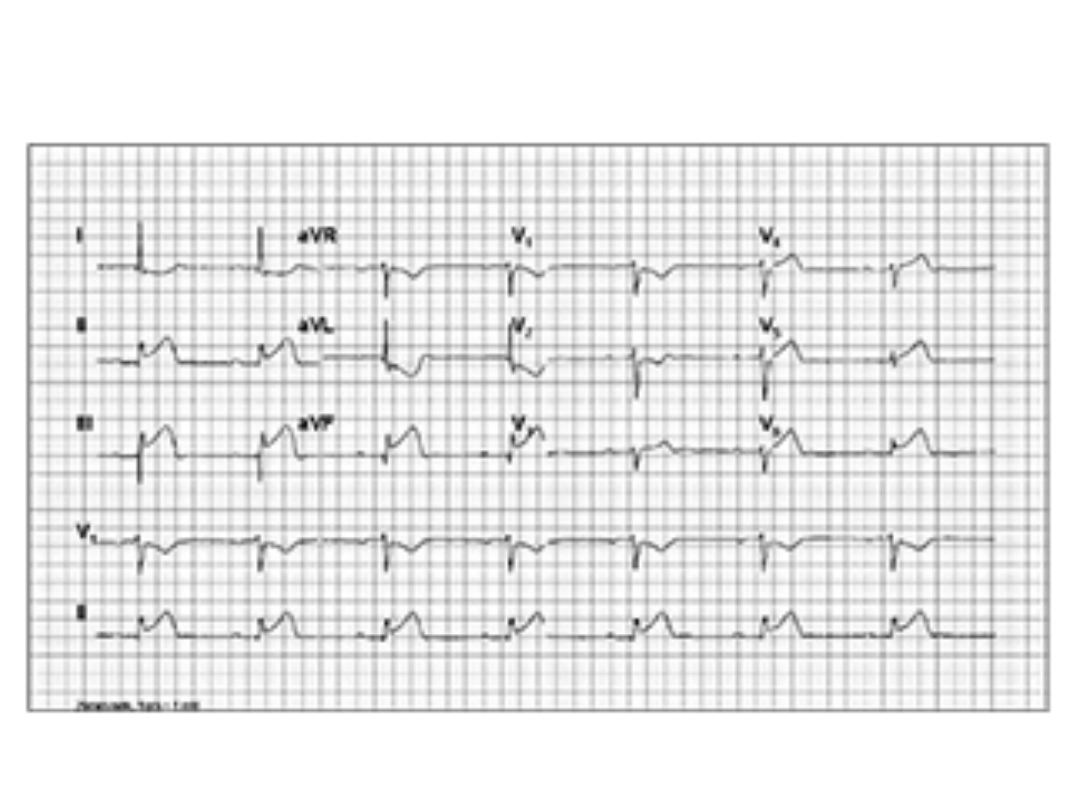
Zawał ściany dolnej
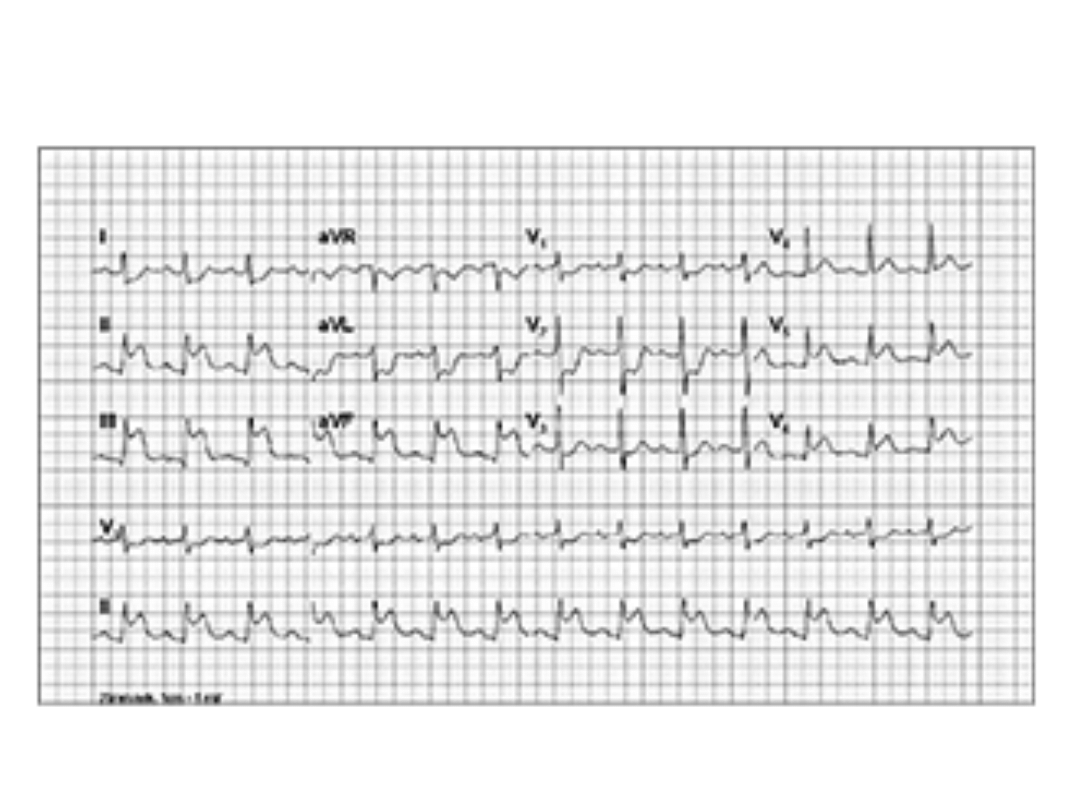
Zawał ściany dolnej i tylnej

Markery biochemiczne
Troponina T i I:
1. Nie występuję pozakomórkowo;
2. Stwierdzenie we krwi świadczy o uszkodzeniu
kardiomocytów – badanie czułe;
3. Stężenie w surowicy stwierdza się w
określonych przedziałach czasowych

cTnT
• Początek wzrostu stężenia troponiny
występuje pomiędzy 4. a 10. godziną od
wystąpienia objawów.
• Szczyt przypada na okres 12 – 18 godzin.
• Normalizacja następuję zaś po 7 – 20 dniach
W przypadku troponiny I cTnI kinetyka
uwalniania jest podoba szczyt jednak mniejszy
i zwiększone stężenie utrzymuje się przez 5
dni.

Troponine oznacza się w celu
• rozpoznania świeżego zawału serca, w tym także śródoperacyjnego,
w zabiegach innych niż kardiochirurgiczne – czułość badania wynosi 95–
100%
• oceny skuteczności leczenia reperfuzyjnego w świeżym zawale (cTn
oznacza się tuż przed rozpoczęciem leczenia trombolitycznego i 90 min
później)
• oceny ryzyka w OZW (stwierdzenie stężenia cTn w osoczu mniejszego niż
w zawale serca, ale większego niż czułość metody wiąże się z gorszym
rokowaniem dla pacjenta)
• wykrycia uszkodzenia kardiomiocytów w stanach innych niż OZW
(zapalenie osierdzia, zatorowość płucna z przeciążeniem prawej komory,
zapalenie mięśnia sercowego, ostra i ciężka niewydolność zastoinowa
serca, posocznica i/lub wstrząs, stosowanie leków kardiotoksycznych [np.
adriamycyna, doksorubicyna, 5-fluorouracyl], uraz serca [podczas
zabiegów kardiochirurgicznych, angioplastyki wieńcowej, ablacji
i kardiowersji], niewydolności nerek, niedoczynność tarczycy).

Wczesne postępowanie w OZW

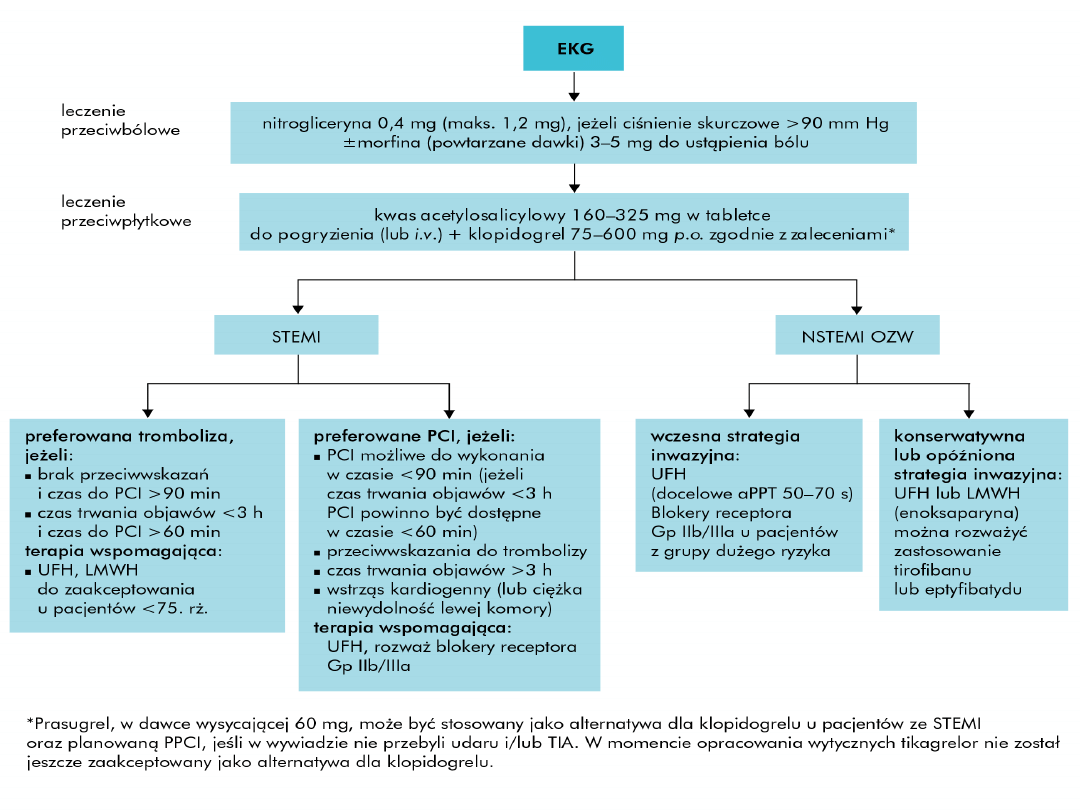

Nitrogliceryna
Wskazania:
• OZW pod warunkiem, że skurczowe ciśnienie tętnicze wynosi >90
mm Hg (w przypadku pacjentów z nieuregulowanym nadciśnieniem
tętniczym wartość ciśnienia tętniczego nie powinna wynosić <70%
zazwyczaj występującego u chorego)
• ostry zastój w krążeniu płucnym.
Przeciwwskazania: nie należy stosować u chorych z zawałem ściany
dolnej, podejrzeniem zawału prawej komory, z ciśnieniem tętniczym
<90 mm Hg, zwłaszcza z towarzyszącą bradykardią.
• Dawkowanie: 0,5 mg s.l., gdy ból nie ustępuje po kilku minutach,
można zastosować powtórnie do 3 tabletek w ciągu 15 min.

Tlen
• 4–8 l/min u każdego chorego z saturacją
<90%, z zastojem w krążeniu płucnym, STEMI.

Kwas acetylosalicylowy
Wskazania: doraźnie w: zawale serca, niestabilnej chorobie wieńcowej
i udarze niedokrwiennym mózgu, profilaktyce wtórnej ostrych
incydentów wieńcowych i mózgowych (udar, przemijające napady
niedokrwienne mózgu), przewlekłej chorobie wieńcowej, po
wszczepieniu pomostów aortalno-wieńcowych, angioplastyce
wieńcowej oraz u osób z zarostową miażdżycą tętnic obwodowych.
Przeciwwskazania: nie należy stosować w przypadku nadwrażliwości
na kwas acetylosalicylowy, w astmie aspirynowej oraz czynnym
krwawieniu.
Dawkowanie: p.o.; tabletkę należy rozgryźć. Dawka początkowa wynosi
160–325 mg, kolejne dawki 75–160 mg/24 h; w prewencji wtórnej
po zawale serca, udarze lub przemijającym napadzie niedokrwienia
mózgu i stabilnej chorobie wieńcowej 160–325 mg/24 h. Można
podawać także preparaty do stosowania i.v.

Morfina
Wskazania: zwalczanie bólu zawałowego w przypadku:
nieustępowania po nitroglicerynie, bólu w okresie
okołooperacyjnym, bólu pourazowego i nowotworowego.
Przeciwwskazania: bezwzględne: ostra niewydolność
oddechowa, alergia na lek, zatrucie środkami
narkotycznymi i atropiną, podwyższone ciśnienie
wewnątrzczaszkowe, porfiria, okres karmienia piersią.
Względne: zabiegi na drogach żółciowych, przewlekłe serce
płucne, objawy ostrego brzucha, nadczynność tarczycy,
niewydolność wątroby i nerek.
Dawkowanie: i.v. stosować ostrożnie, dawka początkowa
wynosi 2–5 mg, następnie 1 mg co 1 min do uzyskania
efektu przeciwbólowego.

Leczenie reperfuzyjne
Leczenie reperfuzyjne można stosować u chorych
z OZW z uniesieniem ST lub blokiem lewej odnogi
pęczka Hisa, jeśli objawy OZW nie trwają dłużej
niż 12 h. Im krótszy czas od początku objawów do
reperfuzji, tym mniejsza śmiertelność chorych
(wykonanie reperfuzji w pierwszej godzinie od
wystąpienia objawów OZW zmniejsza
śmiertelność o 47%). Decyzję, jakie leczenie
będzie odpowiednie dla danego pacjenta,
podejmuje się po rozważeniu wszystkich korzyści
i zagrożeń, a także czasu potrzebnego do
wykonania fibrynolizy lub PCI.

Fibrynoliza przedszpitalna
• Skraca czas wykonania reperfuzji średnio o 60
minut;
• Wpływa na zmniejszenie śmiertelności ok.
17%
• Skuteczność w ciągu pierwszych 3 godzin od
objawów;

Leczenie fibrynolityczne kiedy
stwierdza się
• objawów charakterystycznych dla OZW
• zmian w EKG (uniesienie ST lub świeży LBBB) lub
• potwierdzonego zawału ściany tylnej (dominujący
R i obniżenie ST w V
1
–V
3
).
Leczenie można podjąć pod następującymi
warunkami:
• brak przeciwwskazań do trombolizy i dostępność
PCI >90 min
• czas trwania dolegliwości OZW >3 h i PCI
dostępne >60 min.

Przeciwwskazania do fibrynolizy
Bezwzględne:
• przebyty kiedykolwiek udar krwotoczny lub udar
o nieznanej etiologii
• udar niedokrwienny przebyty w ciągu ostatnich 6 miesięcy
• uraz lub nowotwór OUN
• przebyty duży uraz/operacja, uraz głowy w ciągu ostatnich
3 tygodni
• krwawienie z przewodu pokarmowego w ciągu ostatniego
miesiąca
• znane zaburzenia układu krzepnięcia
• tętniak rozwarstwiający aorty

Przeciwwskazania do fibrynolizy
Względne:
• TIA w ciągu ostatnich 6 miesięcy
• doustna terapia przeciwzakrzepowa
• pierwszy tydzień połogu
• punkcja okolicy, w której nie można zastosować ucisku
• resuscytacja urazowa
• nadciśnienie oporne na leczenie (RR skurczowe >180
mm Hg)
• zaawansowana choroba wątroby
• infekcyjne zapalenie osierdzia
• czynna choroba wrzodowa

Streptokinaza
Jest lekiem stosunkowo niedrogim. Może wywoływać
nasilone działania niepożądane: uczulenie, hipotensję,
bradykardię i reakcję anafilaktyczną. Nie można
stosować jej u pacjentów, którym podawano
streptokinazę w ciągu ostatnich 2 dni. Aby uzyskać
maksymalny efekt terapeutyczny, lek należy podać jak
najwcześniej po rozpoznaniu zatoru/zawału. Lek podaje
się i.v. lub i.a. w dawce 1,5 mln j.m. we wlewie i.v.
trwającym 1 h. Po podaniu leku przedłużenie czasu
trombinowego występuje po 4 h, a zmniejszone
stężenie fibrynogenu w osoczu utrzymuje się przez 24–
36 h.

Alteplaza
Jest lekiem droższym, krócej działającym i skuteczniejszym
od streptokinazy. Uaktywnia się po połączeniu z fibryną,
a więc działa tylko w miejscu powstania skrzepliny i nie
powoduje ogólnoustrojowych efektów fibrynolitycznych.
Stosuje się w leczeniu fibrynolitycznym świeżego zawału,
masywnej zatorowości płucnej oraz udaru
niedokrwiennego mózgu. Równocześnie z alteplazą należy
stosować wlew hepryny i.v. Może być stosowana u chorych,
u których fibrynoliza z wykorzystaniem streptokinazy
zakończyła się niepowodzeniem. Lek podaje się w dawce 15
mg w szybkim wstrzyknięciu i.v., a następnie 0,75 mg/kg
mc. we wlewie trwającym 30 min, a następnie 0,5 mg/kg
mc. w ciągu 1 h. Dawka maksymalna wynosi 100 mg.

Angioplastyka wieńcowa
Kwalifikując chorego do zabiegu PCI, należy wziąć pod uwagę kilka
ważnych elementów, które wskazują na celowość przeprowadzenia
angioplastyki wieńcowej. Należą do nich:
• wskazania i ewentualne przeciwwskazania do wykonania tego
zabiegu
• oszacowanie ryzyka powikłań i możliwości ich zminimalizowania
(m.in. właściwe rozwiązania logistyczne, np. dostępność
odpowiedniego zabezpieczenia kardiochirurgicznego)
• prawdopodobieństwo wystąpienia nawrotu zwężenia (restenozy)
• doświadczenie lekarzy kwalifikujących – w tym przede wszystkim
zespołu przeprowadzającego zabieg
• preferencje samego chorego dotyczące rodzaju terapii choroby
wieńcowej (PTCA, CABG, farmakoterapia).

Angioplastyka wieńcowa
• zabieg przezskórny polegający na poszerzeniu naczyń krwionośnych,
które zostały zwężone lub zamknięte w wyniku choroby (najczęściej
miażdżycy).
• Zabieg polega na wprowadzeniu do zwężonego naczynia cewnika z
niewielkim balonikiem (średnice balonu - od 1,5-4,5 mm - w
tętnicach wieńcowych i do 6–8 mm w tętnicach obwodowych).
Napełnienie go (ciśnienie od 10 do 24 atmosfer) w odpowiednim
miejscu pozwala poszerzyć zwężoną tętnicę. Podczas zabiegu często
zakłada się także stenty do poszerzonego naczynia.
• Zabieg pierwotnej angioplastyki wykonywany w świeżym zawale
serca pozwala znacząco ograniczyć śmiertelność okołozawałową.
Zabieg angioplastyki wykonywany w stabilnej chorobie wieńcowej
może poprawić jakość życia pacjentów.

Powikłania
• ZGON 0,5 – 1,5 % przypadków
• zamknięcie bocznej gałęzi poszerzanej tętnicy
• zaburzenia rytmu i przewodzenia wymagające
elektroterapii
• tamponada serca
• udar mózgu
• reakcja uczuleniowa na środek kontrastowy
• krwawienie wymagające przetoczenia preparatów krwi
• powikłania związane z nakłuciem naczynia
obwodowego (tętnica udowa, tętnica promieniowa) –
krwiak, przetoka, tętniak rzekomy.

LECZENIE
• Klopidegrel 600mg u leczonych PCI, u leczonych
zachowawczo 300 mg potem 75 mg/24h celem
hamowania agregacji płytek;
• Beta adrenolityki – celem normalizacji tętna HR
>80’ i ciśnienia;
• Heparyny drobocząsteczkowe celem hamowania
powstawania zakrzepu
• Normalizacja ciśnienia 130/80 – najlepiej
inhibitory ACI;
• Należy pamiętać o stosowaniu dawek
frakcjonowanych
Wyszukiwarka
Podobne podstrony:
ostry zespol wiencowy
Ostry zespół wieńcowy
OSTRY ZESPÓŁ WIEŃCOWY
5 OSTRY ZESPÓŁ WIEŃCOWY
OSTRY ZESPÓŁ WIEŃCOWY, SZKOŁA -stare, SZKOŁA 1 rok, RATOWNICTWO
KARDIOLOGIA Ostry zespół wieńcowy, EKG
ostry zespol wiencowy
Ostry zespół wieńcowy
Ostry Zespół Wieńcowy i Zaburzenia Rytmu Pielegniarstwo
Choroba niedokrwienna, ostre zespoły wieńcowe
Ostre zespoły wieńcowe z przetrwałym uniesieniem załamka ST
Ostre zespoły wieńcowe
Zaburzenia rytmu w ostrych zespołach wieńcowych
OSTRE ZESPOŁY WIEŃCOWE
Ostre zespoły wieńcowe
3 Ostre zespoły wieńcowe (OZW)
Ostre zespoly wiencowe EKG id 3 Nieznany
więcej podobnych podstron