
___________________________________________________________________________
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
MINISTERSTWO EDUKACJI
NARODOWEJ
Julita Błasiak
Stosowanie procedur postępowania ratowniczego w ostrych
zatruciach 322[06].Z1.09
Poradnik dla ucznia
Wydawca
Instytut Technologii Eksploatacji – Państwowy Instytut Badawczy
Radom 2007

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
1
Recenzenci:
dr hab. n. med. Waldemar Machała
mgr Ewa Łoś
Opracowanie redakcyjne:
dr Julita Błasiak
Konsultacja:
mgr Małgorzata Sienna
Poradnik stanowi obudowę dydaktyczną programu jednostki modułowej 322[06].Z1.09
„Stosowanie procedur postępowania ratowniczego w ostrych zatruciach”, zawartego
w programie nauczania dla zawodu ratownik medyczny.
Wydawca
Instytut Technologii Eksploatacji – Państwowy Instytut Badawczy, Radom 2007

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
2
SPIS TREŚCI
1.
Wprowadzenie
3
2.
Wymagania wstępne
4
3.
Cele kształcenia
5
4.
Materiał nauczania
6
4.1.
Epidemiologia i drogi przedostawania się trucizn do organizmu
6
4.1.1. Materiał nauczania
6
4.1.2. Pytania sprawdzające
11
4.1.3. Ćwiczenia
11
4.1.4. Sprawdzian postępów
13
4.2.
Metody eliminowania trucizn z organizmu i zabezpieczanie materiałów
do badań toksykologicznych
14
4.2.1. Materiał nauczania
14
4.2.2. Pytania sprawdzające
22
4.2.3. Ćwiczenia
22
4.2.4. Sprawdzian postępów
24
4.3.
Zastosowanie procedury postępowania ratowniczego zależnie od rodzaju
trucizny
25
4.3.1. Materiał nauczania
25
4.3.2. Pytania sprawdzające
33
4.3.3. Ćwiczenia
34
4.3.4. Sprawdzian postępów
36
4.4.
Zatrucia grzybami i truciznami roślinnymi
36
4.4.1. Materiał nauczania
36
4.4.2. Pytania sprawdzające
41
4.4.3. Ćwiczenia
41
4.4.4. Sprawdzian postępów
44
4.5.
Zastosowanie procedury postępowania ratowniczego w sytuacji ukąszenia
i użądlenia
45
4.5.1. Materiał nauczania
45
4.5.2. Pytania sprawdzające
48
4.5.3. Ćwiczenia
48
4.5.4. Sprawdzian postępów
51
5.
Sprawdzian osiągnięć
52
6.
Literatura
57
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
3
1.
WPROWADZENIE
Poradnik będzie Ci pomocny w przyswajaniu wiedzy w zakresie Stosowanie procedur
postępowania ratowniczego w ostrych zatruciach w wykonywaniu zawodu ratownik
medyczny. W poradniku znajdziesz:
–
wymagania wstępne – wykaz umiejętności, jakie powinieneś mieć już ukształtowane,
abyś bez problemów mógł korzystać z poradnika,
–
cele kształcenia – wykaz umiejętności, jakie ukształtujesz podczas pracy z poradnikiem,
–
materiał nauczania – wiadomości teoretyczne niezbędne do opanowania treści jednostki
modułowej,
–
zestaw pytań, abyś mógł sprawdzić, czy już opanowałeś określone treści,
–
ć
wiczenia, które pomogą Ci zweryfikować wiadomości teoretyczne oraz ukształtować
umiejętności praktyczne,
–
sprawdzian postępów,
–
sprawdzian osiągnięć, przykładowy zestaw zadań. Zaliczenie testu potwierdzi
opanowanie materiału całej jednostki modułowej,
–
literaturę uzupełniającą.
Schemat układu jednostek modułowych w module
322[06].Z1
Medycyna ratunkowa
322[06].Z1.01
Podawanie leków różnymi drogami
322[06].Z1.02
Prowadzenie resuscytacji krążeniowo-
oddechowej
322[06].Z1.03
Stosowanie procedur postępowania
ratowniczego w nagłych stanach
anestezjologicznych
322[06].Z1.04
Stosowanie procedur postępowania
ratowniczego w nagłych stanach
internistycznych
322[06].Z1.08
Stosowanie procedur postępowania
ratowniczego w nagłych stanach
neurologicznych i psychiatrycznych
322[06].Z1.05
Stosowanie procedur postępowania
ratowniczego w nagłych stanach
chirurgicznych
322[06].Z1.06
Stosowanie procedur postępowania
ratowniczego w nagłych stanach
pediatrycznych
322[06].Z1.07
Stosowanie procedur postępowania
ratowniczego w nagłych stanach położniczo-
ginekologicznych
322[06].Z1.09
Stosowanie procedur postępowania
ratowniczego w ostrych zatruciach

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
4
2. WYMAGANIA WSTĘPNE
Przystępując do realizacji programu jednostki modułowej, powinieneś umieć:
–
rozróżniać czynniki mające wpływ na życie człowieka,
–
określać zachowania prozdrowotne,
–
analizować procesy poznawcze człowieka,
–
analizować procesy społeczne i emocjonalne człowieka,
–
wyjaśniać pojęcie środowisko, zanieczyszczenia, zatrucia,
–
oceniać zaburzenia zdrowotne,
–
udzielać pierwszej pomocy,
–
komunikować się werbalnie i niewerbalnie,
–
rozwiązywać konflikty,
–
stosować zasady etyki,
–
korzystać z różnych źródeł informacji,
–
obsługiwać komputer,
–
współpracować w grupie.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
5
3. CELE KSZTAŁCENIA
W wyniku realizacji programu jednostki modułowej, powinieneś umieć:
−
zróżnicować trucizny z uwzględnieniem drogi wchłaniania,
−
rozpoznać objawy ostrych zatruć,
−
zabezpieczyć podstawowe funkcje życiowe u zatrutego,
−
zabezpieczyć materiał do badań toksykologicznych,
−
uzasadnić
zastosowanie
metod
przyśpieszenia
eliminacji
trucizn
z ustroju,
−
wykonać płukanie żołądka,
−
scharakteryzować organizację leczenia zatruć,
−
zastosować procedury postępowania ratowniczego zależnie od rodzaju trucizny,
−
rozróżnić swoiste odtrutki możliwe do zastosowania w warunkach przedszpitalnych,
−
zastosować procedury postępowania ratowniczego w sytuacji ukąszenia przez zwierzęta
jadowite.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
6
4.
MATERIAŁ NAUCZANIA
4.1. Epidemiologia i drogi przedostawania się trucizn do organizmu
4.1.1. Materiał nauczania
Dział medycyny zajmujący się truciznami to toksykologia, która zaczęła się tworzyć na
przełomie XIX i XX wieku w odpowiedzi na szybki rozwój przemysłu. Trucizna – to
substancja organiczna lub nieorganiczna, która nawet w niewielkim stężeniu, po dostaniu się
do organizmu wywołuje objawy chorobowe mogące prowadzić do śmierci. Może to być
ciecz, gaz, ewentualnie substancja stała rozpuszczalna w wodzie lub tłuszczach. Zatrucia są
często spowodowane środkami stosowanymi w życiu codziennym (występują przypadkowo).
Mogą być następstwem nieszczęśliwego wypadku, spożycia zanieczyszczonej żywności,
trujących leków lub alkoholu. Zatrucia mogą być też zamierzone: próba samobójcza,
morderstwo. Zatrucie oparami różnych substancji lub gazami następuje poprzez drogi
oddechowe. Groźne dla życia jest wstrzykiwanie do naczyń krwionośnych środków
odurzających, narkotycznych i innych. Niektóre substancje trujące, mogą wnikać do
organizmu wieloma drogami równocześnie.
Rozwój przemysłu, urbanizacja i mechanizacja, które są wykładnikami postępu, stanowią
jednocześnie źródło stresów i przyczynę zwiększonej urazowości psychicznej współczesnego
społeczeństwa. Powoduje to zwiększenie używania leków, zwłaszcza uspakajających
i nasennych oraz gromadzenia ich w znacznych ilościach w domowych apteczkach. Sytuacja
ta sprzyja narastaniu ostrych zatruć. Według Światowej Organizacji Zdrowia są czwartą, co
do częstości – po chorobach układu krążenia, nowotworach i urazach – przyczyną zgonów.
Ś
miertelność w ostrych zatruciach wynosi ok. 1%, znaczną część poszkodowanych udaje się
uratować przy użyciu klasycznych metod terapeutycznych bez konieczności wdrażania
leczenia wysoko specjalistycznego. Łatwy dostęp do leków i środków chemicznych poszerza
potencjalne możliwości zatruć zarówno przypadkowych jak i celowych.
Zatrucia przypadkowe
Najczęściej zdarzają się zatrucia niezamierzone, przypadkowe, do których zwykle
dochodzi w miejscu zamieszkania. W dużej mierze dotyczą one małych dzieci, do 5–6 roku
ż
ycia. Produktami, którymi chętnie interesują się dzieci, są najłatwiej dostępne artykuły
gospodarstwa domowego: szczególnie kolorowe kosmetyki, pachnące środki toaletowe
(mydła, szampony), a także płyny i proszki do prania (detergenty), środki do czyszczenia
urządzeń sanitarnych (detergenty i substancje żrące), pasty do podłóg i do obuwia,
rozpuszczalniki, wreszcie leki, szczególnie te w kolorowej polewie przypominające słodkie
drażetki lub kolorowo opakowane. Są to: leki przeciwbólowe, witaminy, preparaty żelaza,
także leki uspokajające i nasenne. Te, bowiem najczęściej znajdują się w domu, na ogół nie
schowane w apteczkach, lecz pozostawione na półkach i stołach. Poza domem dzieci
najczęściej ulegają zatruciu toksynami obecnymi w owocach (jagodach) i nasionach roślin
trujących. Warto pamiętać, że większość produktów gospodarstwa domowego na szczęście
nie stanowi istotnego toksycznego zagrożenia. Na dodatek większość z nich jest
w opakowaniach nieprostych do otworzenia. To stwierdzenie nie odnosi się do leków, które
w polskich domach (wynika to z licznych badań i indywidualnych doświadczeń
toksykologów klinicznych) są łatwo dla dzieci osiągalne. Zatrucia lekami stanowią ponad
40% wszystkich przypadkowych zatruć zdarzających się u małych dzieci i aż w 75% mogą
mieć one, niebezpieczny dla życia przebieg.
Przypadkowe zatrucia u dorosłych nie zdarzają się tak często jak u dzieci, ale za to ich
przebieg nierzadko bywa dramatyczny. Osoby dorosłe często ulegają zatruciu pod wpływem
wypitego w większej ilości alkoholu, gdy ich zdolności poznawcze ulegają istotnemu

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
7
ograniczeniu. Dawka zażytej trucizny bywa zwykle w takich razach duża. Dorośli
przypadkowo ulegają zatruciu płynnymi detergentami, pestycydami, rozpuszczalnikami,
alkoholami toksycznymi (alkohol metylowy, izopropylowy) i glikolami (glikol etylenowy
i dwuetylenowy). Zatrucia tymi alkoholami dotyczą najczęściej osób uzależnionych od
etanolu, pochodzących z bardzo biednych środowisk, szczególnie z tzw. marginesu
społecznego.
Ostre zatrucia zawodowe mogą być spowodowane nieprzestrzeganiem zasad
bezpieczeństwa i higieny pracy przez pracownika lub pracodawcę. Do przypadkowych zatruć
często dochodzi, w rezultacie popełniania błędów w obchodzeniu się z rozmaitymi środkami
chemicznymi, które mogą działać toksycznie. W miejscu pracy może dojść do ostrego
zatrucia w wyniku wydobywania się trucizny z nieszczelnego lub uszkodzonego pojemnika.
Często bywa, że pracownicy używają rozmaitych niebezpiecznych substancji bez
jakichkolwiek zabezpieczeń (masek, odzieży ochronnej, zwłaszcza rękawic). Niejednokrotnie
dochodzi do ostrych zatruć wziewnych rozpuszczalnikami do farb podczas malowania ścian
w małych niewietrzonych pomieszczeniach. Zdarza się, że na opakowaniach substancji
potencjalnie trujących nie ma odpowiednich znaków ostrzegawczych, zdecydowanie jednak
częściej osoby mające kontakt z toksynami nie zwracają uwagi na ich obecność, nie czytają
instrukcji dotyczących sposobu obchodzenia się z potencjalną trucizną i w związku z tym
niejednokrotnie popełniają błędy, stanowiące zagrożenie dla ich zdrowia i życia.
Do przypadkowych zatruć czasem dochodzi w wyniku pomyłkowego spożycia
niebezpiecznej substancji wcześniej bezmyślnie przeniesionej (na ogół – przelanej)
z chroniącego przed zatruciem firmowego opakowania do pojemników (butelek) po
produktach spożywczych. Takie zatrucia mają także, poważny przebieg. W dobie ogromnego
rozwoju farmakologicznych metod leczenia chorób, osobnym, ważnym problemem, mającym
ś
wiatowy dziś zasięg, są przedawkowania środków farmaceutycznych. Na ogół dotyczą one
starszych ludzi, którzy stale, codziennie zażywają liczne leki, w tym takie, które w większej
dawce są niebezpieczne dla zdrowia. Najczęstsze są zatrucia doustne i przez skórę, znacznie
rzadsze są zatrucia wziewne, a najrzadziej zdarzają się zatrucia parenteralne (szczególnie –
dożylne). Osobną grupę ostrych zatruć stanowią ukąszenia zwierząt, zwłaszcza owadów
i węży. Są to także zatrucia przypadkowe i zdarzają się dość często. Osobne zagadnienie
stanowią zatrucia masowe, które najczęściej są wynikiem katastrof ekologicznych, lub – co
się coraz częściej zdarza – działań grup przestępczych lub terrorystycznych.
Zatrucia zamierzone
W przeciwieństwie do zatruć przypadkowych – zatrucia zamierzone (intencjonalne), na
ogół dokonywane w celach samobójczych w okresie załamania psychicznego człowieka, są
znacznie rzadsze. Najczęstsze są zamierzone zatrucia lekami, szczególnie środkami
przeciwbólowymi oraz lekami nasennymi i psychotropowymi. Leki przeciwbólowe oraz
nasenne są bardzo często zapisywane przez lekarzy i znajdują się niemal w każdym domu.
Szczególnie częste są ostre zatrucia paracetamolem. Ten lek jest bardzo łatwo dostępny. Ostre
zatrucia mogą mieć także kryminalne podłoże. W Polsce znane są przypadki podawania przez
przestępców środków usypiających (a także leków obniżających ciśnienie tętnicze krwi)
rozpuszczonych w rozmaitych napojach współpasażerom podróży w przedziałach pociągów
jadących międzynarodowymi trasami.
Statystyka
Trudno ustalić, ile osób rocznie ulega ostremu zatruciu. Opierając się na statystykach
prowadzonych przez ośrodki ostrych zatruć można przyjąć, że rocznie dochodzi do
kilkudziesięciu tysięcy przypadków. Mają one zróżnicowany przebieg, najczęściej niegroźny.
Jedynie około 5% ofiar ostrego zatrucia wymaga leczenia szpitalnego. 10% chorych
leczonych w oddziałach intensywnej terapii to osoby z ostrym zatruciem. Aż 30% nagłych
przyjęć do szpitali psychiatrycznych to przyjęcia z powodu ostrego samobójczego zatrucia.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
8
Zatrucia w celach samobójczych przebiegają najciężej i część z nich kończy się śmiercią.
Ś
miertelne bywają zatrucia czadem, jednak do zgonów w tych zatruciach dochodzi jeszcze
przed przyjęciem do szpitala. Większość śmiertelnych zatruć lekami to zatrucia środkami
psychotropowymi, zwłaszcza antydepresantami trójcyklicznymi oraz niektórymi lekami
nasennymi. Śmiertelne bywają przedawkowania heroiny i kokainy. Spośród ostrych zatruć
substancjami chemicznymi, które zdarzają się najczęściej i kończą zgonem, są zatrucia tzw.
alkoholami niespożywczymi, przede wszystkim glikolem etylenowym i alkoholem
metylowym.
Drogi przedostawania się trucizn do organizmu
Trucizny mogą być wprowadzane do organizmu przez drogi oddechowe, przewód
pokarmowy, powierzchnie skóry i błony śluzowe lub parenteralnie. W warunkach
przemysłowych większość zatruć (90–95%) następuje przez drogi oddechowe (gazy duszące,
gazy drażniące, środki ochrony roślin, rozpuszczalniki organiczne), do których dostęp mają
gazy, pary lub mgły cieczy oraz ciała stałe w postaci pyłu. Poziom wentylacji płuc zależy od
całkowitego obciążenia fizjologicznego, na które składa się głównie wielkość wydatku
energetycznego i warunki mikroklimatu. Na rozwiniętej i chłonnej powierzchni pęcherzyków
płucnych oraz naczyń włosowatych przebiegają procesy sorpcyjne, w wyniku, których
zanieczyszczenia wprowadzane z powietrzem przedostają się do krwi z pominięciem filtru
wątrobowego i dalej doprowadzane są do różnych tkanek. Efekt toksyczny jest silny i wprost
proporcjonalny do wchłoniętej dawki.
Zatrucia przez przewód pokarmowy (leki, alkohol, substancje żrące, środki ochrony
roślin, rozpuszczalniki organiczne, jady roślinne, grzyby, zepsute środki spożywcze),
występują w przypadku zaniedbania podstawowych zasad higieny, np. po spożywaniu
pokarmów brudnymi rękami bądź też przechowywania żywności w miejscach skażonych
chemikaliami. Zatrucia tą drogą mogą także nastąpić w wyniku pomyłki. np. w większości
przypadków zatrucia metanolem, gdy ofiara jest przekonana, że ma do czynienia z alkoholem
etylowym. Substancje wprowadzone przez przewód pokarmowy mają mniejszą możliwości
oddziaływania ze względu na przemiany, którym podlegają pod wpływem soków
ż
ołądkowych oraz w wątrobie i nerkach.
Zatrucia przez skórę i błony śluzowe (trucizny rozpuszczalne w tłuszczach, środki
ochrony roślin, rozpuszczalniki organiczne), są wywoływane substancjami rozpuszczalnymi
w tłuszczach i lipidach, a w mniejszym stopniu przez związki chemiczne rozpuszczalne
w wodzie. Najbardziej niebezpieczne są związki organiczne, zwłaszcza rozpuszczalniki,
związki metaloorganiczne ołowiu (czteroetylki), a także niektóre związki rtęci. Ostre zatrucia
mogą wystąpić w przypadku przedostania się trucizny przez odcinki uszkodzonej
mechanicznie skóry (skaleczenia, otarcia) lub objętej innymi zmianami (stany zapalne,
egzemy).
Zatrucia parenteralnie, stanowią grupę zatruć gdzie trucizna może być wprowadzona
podskórnie, domięśniowo czy dożylnie za pomocą strzykawki lub doodbytniczo
i dopochwowo. Trucizny wstrzyknięte to najczęściej narkotyki (głównie opioidy)
przyjmowane dożylnie przez osoby uzależnione. U cukrzyków samodzielnie pobierających
insulinę objawy toksyczne może wywołać jej nieodpowiednie dawkowanie. Trucizny
wstrzyknięte dostają się bezpośrednio do organizmu w wyniku celowej domięśniowej,
dożylnej lub podskórnej iniekcji. Do tej kategorii zatruć zalicza się również użądlenia
owadów i ukąszenia jadowitych zwierząt. Ukąszenia i użądlenia przez owady (pszczoły, osy,
szerszenie, meszki, mrówki, kleszcze) są najpowszechniejszym typem ekspozycji na trucizny
wstrzyknięte.
Działanie trucizn na organizm człowieka:
– trucizny o działaniu miejscowym. Należą tu związki o dużej aktywności chemicznej
(kwasy, wodorotlenki alkaliczne, amoniaki, amoniak i inne), atakują najpierw tkanki,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
9
z którymi zetkną się bez pośrednio. Są to substancje drażniące błony śluzowe dróg
oddechowych, oczu a także skórę. Niektóre z nich wywołują odruchy obronne,
np. wydzielanie się śluzu, kaszel i inne, wskutek czego są mniej groźne dla ludzi.
−
trucizny o działaniu ogólnym. Ulegają najpierw resorpcji (wchłanianiu), a potem
wywołują zmiany w różnych układach i narządach. Mogą oddziaływać bezpośrednio na
układ krwionośny, przewód pokarmowy i inne narządy lub pośrednio poprzez układ
nerwowy.
−
trucizny o działaniu ogólnym są groźniejsze dla człowieka – nie ostrzegają zmysłów
o swojej obecności. Należą tu trucizny o działaniu alergizującym. W zależności od
sposobu przenikania do organizmu rozróżnia się alergeny kontaktowe, wziewne,
pokarmowe i lekowe. W praktyce przemysłowej najczęściej spotykane są alergeny
kontaktowe, które po zetknięciu się z powierzchnią skóry wywołują stany zapalne,
rumień, wypryski i inne zmiany skórne, najczęściej na palcach rąk, dłoniach
i przedramieniu, a także w miejscach oddalonych. Do alergenów prostych zaliczamy:
formalinę, fenol, rezorcynę, kalafonię, terpentynę, smołę drzewną, związki chromu,
niklu, sublimaty, przyspieszacze wulkanizacji, leki i inne. Alergeny proste, przenikając
do organizmu, nabierają własności uczulających dopiero po związaniu z białkiem.
Po wniknięciu do ustroju trucizny ulegają na ogół przemianom biochemicznym poprzez
cały szereg procesów metabolicznych, jak utlenianie lub redukcja, hydroliza enzymatyczna
czy też sprzęganie (synteza) trucizny z produktami fizjologicznej przemiany materii.
Klasyfikacja trucizn
Trucizny dzielą się na dwie zasadnicze grupy. Pierwszą stanowią trucizny pochodzenia
naturalnego, wytwarzane głównie przez bakterie chorobotwórcze, trujące grzyby i rośliny
oraz zwierzęta jadowite. Drugą grupę trucizn stanowią trucizny antropogeniczne wytwarzane
przez samego człowieka. Bakterie produkują dwa rodzaje toksyn. Egzotoksyny (ektotoksyny
bakteryjne), jady zewnątrzkomórkowe, wysokotoksyczne białka wytwarzane przez niektóre
gatunki bakteryjne (bakterie) i wydalane na zewnątrz komórki. W zakażeniach bakteriami
ektotoksycznymi zarazek rozmnaża się we wrotach zakażenia, natomiast wydzielana toksyna
dostaje się do krwiobiegu (toksemia) i uszkadza narządy wewnętrzne (np. jad błoniczy,
błonica) lub ośrodkowy układ nerwowy (np. jad tężcowy, tężec). Ektotoksyny dają się łatwo
odtruwać i przechodzą w anatoksyny. Endotoksyny bakteryjne, wytwarzane są we wnętrzu
komórki bakteryjnej (bakterie) i uwalniają się dopiero przy jej rozpadzie. Działają słabiej
toksycznie niż ektotoksyny. Endotoksyny stanowią składową ściany komórkowej
gramujemnych
bakterii.
Są
to
chemiczne
lipopolisacharydy
mające
działanie
gorączkotwórcze, drażniące skórę, zmniejszające aktywność fagocytozy.
Działanie farmakodynamiczne trucizny na ustrój może być:
−
drażniące,
−
pobudzające,
−
hamujące,
−
porażające.
Działanie trucizny może zależeć od różnych warunków, m.in. od indywidualnej
podatności (lub pewnej odporności) na jakąś substancję chemiczną, ale przede wszystkim
zależy ono od dawki. Wiele trucizn zastosowanych w odpowiedniej dawce okazuje się
cennymi lekami, których nie można zastąpić innym lekiem. Te same wszakże leki, użyte
w nadmiernej dawce, mogą powodować groźne zatrucia, nieraz prowadzące do zejścia
ś
miertelnego. I na odwrót, takie same leki użyte w dawce zbyt małej nie wywierają żadnego
uchwytnego efektu leczniczego. Tak, więc dawka stanowi jeden z warunków zasadniczych
trującego (lub leczniczego) działania różnych substancji.
Rozróżniamy dawkę:

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
10
−
podprogową, przy której nie widać żadnego uchwytnego działania,
−
leczniczą, cechującą się pożądanym skutkiem w ustroju chorego,
−
toksyczną, przy której występują objawy nietolerancji lub wyraźnego zatrucia,
−
ś
miertelną, czyli najniższą powodującą zgon.
Ogólnie biorąc, definicja pojęcia trucizny zaczyna się właśnie od zwrócenia uwagi przede
wszystkim na dawkę. Podkreślali to już lekarze starożytni, a Paracelsus (1493–1541), lekarz
szwajcarski, dobitnie sformułował tę tezę w powiedzeniu: dosis sola fecit venenum (wszystko
jest trucizną i nic nie jest trucizną, bo tylko dawka czyni truciznę).
Cechami charakterystycznymi trucizn są:
−
określona dawka,
−
egzogenne pochodzenie,
−
duża aktywność farmakodynamiczna,
−
silne właściwości toksykodynamiczne, zaburzające prawidłowe funkcje organizmu.
Charakter zatrucia, jego przebieg: ostrość początku, szybkość ujawniania się pełnego
obrazu klinicznego, dalsza progresja i ewentualne powikłania, szybkość ustępowania
poszczególnych objawów, czas powrotu do pełnego zdrowia, utrwalanie się powikłań, zależy
od bardzo wielu czynników, przede wszystkim jednak – od rodzaju trucizny, od dawki
przyjętej, od jej siły negatywnego oddziaływania na ustrój, zwłaszcza od wpływu na
podstawowy metabolizm organizmu i od jej oddziaływania na kluczowo ważne narządy
(szczególnie: oddziaływania destrukcyjnego, powodującego ich niesprawność), oraz od
możliwości samoistnej autodetoksykacji ustroju (szczególnie ważna jest sprawność
czynnościowa narządów, w których zachodzi detoksykacja, oraz dzięki którym możliwe jest
ostateczne wydalenie trucizny: wątroby, płuc i nerek), wreszcie, last but not least – od
szybkości i sprawności działań ratunkowych.
Do innych czynników, które bez wątpienia mają wpływ na charakter i przebieg ostrego
zatrucia, należą takie zmienne osobnicze, jak wiek osoby zatrutej (dzieci są na ogół bardziej
podatne na działanie trucizn, choć są od tej generalnej zasady wyjątki; podobnie ludzie starzy
są bardziej podatni na powikłania, wyraźnie z większym trudem znoszą zatrucie), ogólny stan
jej zdrowia przed zatruciem (zatrucia osób ciężko chorych mają poważniejszy przebieg),
podatność genetyczna (np fawizm), wcześniejsze uzależnienia (alkoholicy są bardziej podatni
na oddziaływania toksyczne wielu substancji).
Wchłanianie się trucizny w ustroju jest zróżnicowane, zależy od wielu czynników,
w większości już wcześniej wymienionych. Po wchłonięciu się (z przewodu pokarmowego,
przez skórę, płuca) trucizny utrzymują się przez jakiś czas we krwi, na ogół w połączeniu
z tzw. białkami transportowymi. Trucizny niezwiązane z białkami ani innymi
wielkocząsteczkowymi nośnikami, szczególnie te o małej masie cząsteczkowej, bardzo
szybko są „filtrowane” w nerkach i wydalane z moczem. Przeciwnie – substancje toksyczne
o dużej masie cząsteczkowej, szczególnie białka, nie mogą być w pierwotnej postaci usunięte
przez nerki. Także substancje niskocząsteczkowe, lecz silnie związane z białkami, nie są
w stanie przekroczyć bariery filtracyjnej nerek i w związku z tym nie mogą być wydalone
z moczem. Wiele trucizn szybko przedostaje się z krwi do poszczególnych narządów,
gromadzi się w nich, po czym jest z nich stopniowo z powrotem uwalniana do krwiobiegu,
skąd przechodzi do nerek i jest wydalana z moczem lub do wątroby, gdzie dalej ulega
przemianom. Dystrybucja narządowa trucizn jest bardzo zróżnicowana. Na przykład do
mózgu docierają tylko te substancje, które są w stanie przekroczyć barierę krew-mózg.
Zwykle są to związki niskocząsteczkowe. Substancje rozpuszczalne w tłuszczach mają
większą szansę niż inne związki skumulować się w ośrodkowym układzie nerwowym.
Niektóre substancje kumulują się w narządach silniej i na dłużej, inne słabiej i na krótko.
Są takie trucizny, które mogą przez lata tkwić w określonych narządach i układach. Miejscem
trwałych depozytów trucizn jest najczęściej układ kostny, włosy, paznokcie (są to głównie

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
11
metale ciężkie, szczególnie ołów). W wątrobie i w pewnym zakresie także w nerkach
dokonuje się biochemiczna „obróbka" większości trucizn. Są one tam metabolizowane; na
ogół jest to proces wielostopniowy, z udziałem licznych enzymów „detoksykacyjnych"
i degradujących. Zdarza się, że niektóre metabolity są jeszcze bardziej toksyczne niż
substancja wyjściowa (np. glikol etylenowy, którego toksyczność jest porównywalna
z toksycznością alkoholu etylowego, jest metabolizowany do bardzo niebezpiecznych
i wysoce toksycznych kwaśnych metabolitów). Bywa i tak, że substancja pierwotna jest
całkiem nieszkodliwa, a toksyczny jest dopiero jej metabolit. Przedstawicielem takich
„trucizn" jest paracetamol (acetaminofen), powszechnie dostępny lek przeciwbólowy.
Substancje toksyczne, zmienione w przebiegu metabolizmu wątrobowego czy nerkowego
w ostatecznie nietoksyczne produkty metabolizmu są wydalane z moczem, albo ze stolcem.
Substancje lotne (np. rozpuszczalniki) mogą przechodzić z krwi wprost do światła
pęcherzyków płucnych i stamtąd być wydalane wraz z powietrzem wydechowym.
4.1.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Jakie znasz rodzaje trucizn?
2.
Jak przebiega ostre zatrucie zawodowe?
3.
Jaka jest różnica między zatruciami przypadkowymi a zamierzonymi?
4.
Jak scharakteryzujesz działanie farmakodynamiczne trucizn?
5.
Jakie znasz cechy charakterystyczne trucizn?
6.
Jak działają trucizny?
7.
Jaką tezę o działaniu trucizn sformułował Paracelsus lekarz szwajcarski?
8.
Co określa termin silne właściwości toksykodynamiczne?
9.
Od jakich czynników zależy charakter zatrucia?
10.
Jak wchłaniają się trucizny w organizmie?
4.1.3. Ćwiczenia
Ćwiczenie 1
Określ przyczyny i skutki zatruć.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych informacji dotyczących zatruć,
2)
wyjaśnić pojęcie zatrucia,
3)
scharakteryzować przyczyny zatruć,
4)
określić skutki zatruć.
Wyposażenie stanowiska pracy:
−
brystol, flamastry,
−
literatura zgodna z punktem 6 poradnika.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
12
Ćwiczenie 2
Scharakteryzuj zatrucia pokarmowe i zatrucia drogami oddechowymi.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach informacji dotyczących dróg przedostania się trucizn do
organizmu,
2)
wymienić środki toksyczne przedostające się do organizmu człowieka drogą układu
pokarmowego i oddechowego,
3)
określić najczęstsze przyczyny zatruć w obrębie przewodu pokarmowefo i układu
oddechowego,
4)
przedstawić patomechanizm działania trucizn w obrębie obu układów.
Wyposażenie stanowiska pracy:
−
tablica, kreda,
−
literatura zgodna z punktem 6 poradnika.
Ćwiczenie 3
Scharakteryzuj epidemiologię zatruć, przedstaw jej źródła i podaj rodzaje.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych informacji dotyczących epidemiologii,
2)
dokonać klasyfikacji trucizn ze względu na ich pochodzenie,
3)
określić działania farmokologiczne trucizn na organizm człowieka,
4)
wymienić i scharakteryzować czynniki wpływające na działanie trucizny,
5)
przedstawić czynniki mające wpływ na charakter i przebieg zatrucia.
Wyposażenie stanowiska pracy:
−
literatura zgodna z punktem 6 poradnika.
Ćwiczenie 4
Objawy zatruć to sekwencja zmian zachodzących w organiźmie człowieka w wyniku
wchłonięcia substancji toksycznej. Zróżnicuj trucizny z uwzględnieniem drogi wchłaniania.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych epidemiologię zatruć,
2)
wymienić je i scharakteryzować z uwzględnieniem drogi wchłaniania,
3)
podać przykłady.
Wyposażenie stanowiska pracy:
−
literatura zgodna z punktem 6 poradnika.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
13
4.1.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
określić rodzaje trucizn?
2)
wyjaśnić przebieg ostrego zatrucia zawodowego?
3)
wyjaśnić różnicę między zatruciami przypadkowymi a zamierzonymi?
4)
scharakteryzować działanie farmakodynamiczne trucizn?
5)
określić cechy charakterystyczne trucizn?
6)
określić działanie trucizn?
7)
wyjaśnić tezę Paracelsusa o działaniu trucizn?
8)
określić termin silne właściwości toksykodynamiczne?
9)
rozróżnić czynniki w zależności od charakteru zatrucia?
10)
wyjaśnić jak wchłaniają się trucizny w organizmie?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
14
4.2. Metody eliminowania trucizn z organizmu i zabezpieczanie
materiałów do badań toksykologicznych
4.2.1. Materiał nauczania
W celu ochrony człowieka przed działaniem substancji, które mogą być dla niego
niebezpiecznie toksyczne, bada się je intensywnie we właściwych laboratoriach
i odpowiednio na koniec tych badań klasyfikuje oraz wydaje odpowiednie rozporządzenia,
które dotyczą zasad postępowania (obchodzenia się) z tymi substancjami: sposobu
przechowywania, dystrybucji, oraz metod postępowania w przypadku ostrego zatrucia.
Współcześnie toksyczność większości substancji chemicznych jest określana
w sześciostopniowej skali: 1–6. Tak, więc substancja może być:
a)
nadzwyczaj toksyczna (pierwszy stopień),
b)
silnie toksyczna (drugi stopień),
c)
ś
rednio toksyczna (trzeci stopień),
d)
słabo toksyczna (czwarty stopień),
e)
praktycznie nietoksyczna (piąty stopień),
f)
nieszkodliwa (szósty stopień).
Oprócz dokonywania kategoryzacji substancji, określania stopnia ich toksyczności,
laboratoria często podają przybliżoną wielkość dawki trucizny, która może stanowić
zagrożenie dla zdrowia i życia człowieka. Są to tzw. dawki toksyczne i dawki śmiertelne.
W przypadku ciał stałych lub ciekłych są to wartości wagowe w przeliczeniu na masę ciała
człowieka. W przypadku gazów lub par podawane są ich stężenia w powietrzu (dopuszczalne,
toksyczne i śmiertelne) w określonej jego objętości. I tak, okazuje się, że w przypadku
nadzwyczaj toksycznej substancji (pierwszy stopień toksyczności) wystarczy zażyć jej
szczyptę, by narazić się na utratę życia.
Los zatrutego zależy od sprawnego i rozumnego działania osoby, która jako pierwsza
udziela mu pomocy. Do działań bezpiecznych i skutecznych we wczesnym okresie zatruć
należy:
a)
w przypadku zatruć wziewnych – przeniesienie osoby zatrutej do miejsca
przewietrzonego, zdjęcie przesyconego trucizną ubrania, zmywanie skóry wodą,
b)
w przypadku zatruć powierzchniowych – zdjęcie ubrania, usunięcie z powierzchni ciała
trucizny za pomocą wody i mydła,
c)
w przypadku zatruć drogą doustną – jak najszybsze wywołanie wymiotów przez
drażnienie tylnej ściany gardła (palcem lub rurką gumową) na przemian z pojeniem letnią
słoną wodą.
Podstawową zasadą medycyny ratunkowej jest bezpieczeństwo osób udzielających
pomocy. Zagrożenia toksykologiczne mogą być spowodowane środkami chemicznymi,
niebezpiecznymi także dla ratownika. Następstwa zatruć wywołać mogą u zatrutych
niemożliwe do przewidzenia, gwałtowne reakcje. Jeżeli na miejscu zdarzenia istnieje
jakiekolwiek zagrożenie dla służb medycznych, ratownicy powinni się wycofać do
wydzielonej bezpiecznej strefy działań medycznych i oczekiwać na ewakuację
i dekontaminację chorych zatrutych lub na zniwelowanie zagrożenia przez zespoły straży
pożarnej.
Najważniejsze w badaniach diagnostyczno-terapeutycznego są wywiad i badanie
przedmiotowe. Idealna jest sytuacja, gdy ratownik, który jako pierwszy ma kontakt z chorym
zatrutym, może zebrać wywiad od przytomnej i współpracującej osoby. Rzadko jest to jednak
możliwe. Wywiad zawsze należy poszerzyć o dane zebrane od członków rodziny, przyjaciół,
współpracowników, lekarza POZ i farmaceuty pracującego w aptece, w której chory

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
15
zazwyczaj realizował recepty. Rodzina może nie być poinformowana o wszystkich leczonych
chorobach, może nie znać też pełnej listy leków przypisanych przez lekarza rodzinnego.
Na miejscu zdarzenia należy zwracać uwagę na takie ślady, jak puste opakowania po
lekach, rozsypane tabletki bądź kapsułki, rozlane substancje chemiczne lub opakowania po
nich, fragmenty roślin, resztki pożywienia oraz napojów, ślady wymiotów. Niezmiernie
ważne jest zwrócenie uwagi na stan drożności dróg oddechowych. Wiele substancji
chemicznych, niezależnie od ich specyficznego działania, może bowiem powodować
uszkodzenie lub obrzęk dróg oddechowych. Wywiad zebrany od poszkodowanego lub
ś
wiadków zdarzenia powinien być na tyle wyczerpujący, na ile pozwala na to sytuacja.
Wobec osoby, która dokonała celowego zatrucia, zastosuj zasadę ograniczonego
zaufania.
Kończąc badanie podmiotowe powinniśmy wiedzieć: 1) na jakie choroby pacjent choruje
i jakie leki zażywa; 2) do jakich leków ma dostęp; 3) na działanie jakich substancji
chemicznych jest narażony w miejscu pracy; 4) jakie jest prawdopodobieństwo zatrucia
jednocześnie kilkoma lekami i(lub) alkoholem; 5) jakie leki oraz opakowania były na miejscu
zdarzenia; 6) ile było leków początkowo, a ile pozostało w opakowaniach; 7) kiedy chory był
po raz ostatni widziany w normalnym stanie; 8) kiedy mógł zażyć lek, substancję chemiczną
lub toksynę albo mógł być narażony na ich działanie; 9) co zdarzyło się po spożyciu
szkodliwej substancji lub narażeniu się na jej działanie; 10) jaki był stan psychoemocjonalny
chorego w okresie poprzedzającym zatrucie?
Postawienie rozpoznania ostrego przedawkowania leku wymaga czasami niemałych
umiejętności detektywistycznych i aktywnego poszukiwania pustych opakowań po lekach
i innych szkodliwych substancjach.
Prawidłowo wykonane badanie przedmiotowe powinno pozwolić na określenie stopnia
ciężkości, głębokości i przyczyny zatrucia. W trakcie badania chorego przede wszystkim
należy ocenić:
−
wydolność podstawowych czynności życiowych,
−
szerokość źrenic,
−
zaburzenia widzenia,
−
stan neurologiczny,
−
zmiany na skórze i błonach śluzowych,
−
perystaltykę jelit,
−
ewentualnie charakterystyczny zapach, czy też wydaliny (np. wymioty).
W rozpoznaniu różnicowym należy wykluczyć inne przyczyny fałszywie sugerujące
zatrucie chorego (obrażenia głowy, choroby infekcyjne, hipo- lub hiperglikemia,
niedoczynność tarczycy, zespół z odstawienia alkoholu i wiele innych).
Zadaniem badania jest zawężenie rozpoznania do klasy leków, substancji chemicznych
czy toksyn, które odpowiadają za stwierdzone objawy zatrucia. Koncepcja ta otrzymała
nazwę poszukiwania objawów klinicznych zespołów toksykologicznych, czyli tzw.
toksydromów. W swoim założeniu objawy zatrucia powinny być określone jednoznacznie
i w sposób wykluczający popełnienie błędu. Opracowanie toksydromów nie rozwiązało
problemów diagnostycznych. Obecnie większość zatruć to zatrucia mieszane. Różne leki,
z różnych grup mogą mieć przeciwstawne działania, które w efekcie zaburzają czysty obraz
toksydromów.
Postępowanie z chorym zatrutym opiera się na 3 podstawowych elementach:
podtrzymywaniu czynności życiowych, skutecznej dekontaminacji lub eliminacji związku
toksycznego oraz, jeżeli jest to możliwe, podawaniu swoistych odtrutek.
Leczenie podtrzymujące czynności życiowe ukierunkowane jest na zapobieganie,
wczesne rozpoznanie i objawowe leczenie następstw ekspozycji na związek trujący. Wszyscy
chorzy z zaburzeniami świadomości, u których zatrucie nie może zostać z całą pewnością

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
16
wykluczone, powinni otrzymać tlen do oddychania, nalokson i tiaminę z glukozą. Wszystkie
wymienione leki są swoistymi odtrutkami potencjalnie najczęstszych zatruć odpowiednio:
tlenkiem węgla, narkotykami oraz alkoholem. Profesjonalnie przeprowadzone badanie
przedmiotowe powinno ułatwić ustalenie przyczyny powodującej zatrucie i wykluczyć inne
stany chorobowe, które mogą przybierać „maskę” zatrucia. Jest to szczególnie ważne u osób
nieprzytomnych, u których zawsze pod uwagę należy wziąć możliwość hipoglikemii
i następstwa obrażeń mózgowia.
Każdy pierwszy kontakt chorego zatrutego z ratownikiem, czy to na miejscu zdarzenia,
czy w oddziale ratunkowym, musi rozpocząć się oceną wstępną wydolności podstawowych
czynności życiowych. Zapewnienie drożności dróg oddechowych, prawidłowej wentylacji
i utlenowania krwi oraz prawidłowej perfuzji tkanek stanowią priorytet w postępowaniu
ratunkowym. Wszystkie stwierdzone odchylenia od stanu prawidłowego powinny być leczone
objawowo. Objawy skurczu oskrzeli ustępują zwykle po zastosowaniu typowych środków
rozszerzających oskrzela. Nadciśnienie tętnicze krwi jako objaw przedawkowania
sympatykomimetyków poddaje się leczeniu benzodiazepinami. Każde nadciśnienie tętnicze
krwi powikłane np. obrzękiem płuc, niedokrwieniem mięśnia sercowego, encefalopatią
wymaga zastosowania środków rozszerzających naczynia. Przyczyną hipotensji może być
względna lub bezwzględna hipowolemia, zaburzenia rytmu serca, obniżenie obwodowego
oporu naczyniowego oraz bezpośredni depresyjny wpływ na mięsień sercowy. Procedurą
wspólną we wszystkich wymienionych czynnikach sprawczych jest stosowanie amin
katecholowych (dopamina, nor-adrenalina). Pozostałe elementy terapii zdecydowanie się
różnią. Postępowanie w zaburzeniach rytmu serca zależy od przyczyny sprawczej. Ciężkie
zaburzenia rytmu serca wynikać mogą z obecnej dyzelektrolitemii, kwasicy metabolicznej
i hipoksji. Bez ich wyrównania poprawa stanu chorego nie będzie możliwa. Jedynie
w wyjątkowych przypadkach stan zagrożenia życia spowodowany jest tachyarytmiami. Dużo
większe ryzyko towarzyszy bradykardii. Leczenie początkowe polega na podaniu atropiny,
a w szczególnych przypadkach środków działających inotropowo dodatnio, stymulacji
zewnętrznej (faza pomocy przedszpitalnęj) lub endokawitarnej (SOR). Większość grup
leków, w których obrazie zatrucia dominuje bradykardia, ma swoje specyficzne odtrutki.
W przypadkowym lub celowym zatruciu blo-kerami kanału wapniowego (werapamil)
antidotum są związki wapnia, w zatruciu beta-blokerami – glukagon, a w zatruciu
trójpierścieniowymi lekami przeciwdepresyjnymi – wodorowęglan sodu.
Bardzo ważna jest ocena stopnia głębokości śpiączki, leczenie drgawek (benzodiazepiny)
oraz pobudzenia psychoruchowego. W hipertermii występującej w przebiegu np. zatrucia
neuroleptykami oprócz chłodzenia zastosowanie znajdują diazepam i dantrolen,
a w szczególnie ciężkich przypadkach – złożone techniki intensywnej terapii. Ważne jest
wczesne rozpoznanie i leczenie powikłań ostrych zatruć, m.in. niewydolności nerek,
niewydolności wątroby, rabdomiolizy.
Dobry stan ogólny osoby zatrutej nie powinien uśpić czujności ratownika. Każde ostre
zatrucie powinno być traktowane jako potencjalny stan zagrożenia życia. W zależności od
przyjętej trucizny objawy jej działania wystąpić mogą natychmiast (substancje żrące, gazy)
lub z kilkugodzinnym opóźnieniem (leki) związanym z koniecznością absorpcji z przewodu
pokarmowego.
Leczenie przyczynowe w ostrych zatruciach polega na:
−
eliminacji niewchłoniętej jeszcze trucizny (drogi oddechowe, skóra, oczy, przewód
pokarmowy),
−
zmniejszeniu wchłaniania substancji toksycznej przez podanie środków adsorbujących ją,
−
stosowaniu metod przyspieszających eliminację z organizmu już wchłoniętej trucizny,
−
leczeniu odtrutkami w uzasadnionych sytuacjach.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
17
Sposób eliminacji toksyn jeszcze niewchłoniętych zależy od drogi wchłaniania. Jeśli
związek toksyczny dostanie się do oczu, sposobem na jego usunięcie jest trwające do 15 min
obfite płukanie worka spojówkowego wodą, a następnie fizjologicznym roztworem NaCl.
Jeśli skażeniu ulegnie skóra, zabieg dekontaminacji wodą przebiega podobnie. Gdy trucizna
osiąga organizm człowieka drogą wziewną, ratunkiem jest usunięcie zatrutego ze skażonego
ś
rodowiska. Próba usunięcia niewchłoniętej jeszcze trucizny z przewodu pokarmowego
polega na prowokowaniu wymiotów, płukaniu żołądka, podaniu środków adsorbujących
substancję toksyczną, płukaniu jelit.
Prowokowanie wymiotów jest najprostszą formą usunięcia toksyny z żołądka. Zabieg ten
polega na podawaniu letniej wody do picia (200–250 ml) i mechanicznym drażnieniu (łyżka,
szpatułka) tylnej ściany gardła. W Polsce nie jest stosowany syrop z wymiotnicy. Wymiotów
nie wolno prowokować u osób z ilościowymi i jakościowymi zaburzeniami świadomości,
w zatruciach środkami żrącymi, węglowodorami i środkami łatwo się pieniącymi. Zabieg ten
może być niebezpieczny u małych dzieci, u których istnieje szczególne ryzyko kurczu głośni,
aspiracji i zachłystowego zapalenia płuc.
Najczęściej stosowaną procedurą usunięcia trucizny z żołądka jest jego płukanie.
Zabieg płukania żołądka powinien być wykonany w ciągu pierwszej godziny od spożycia
trucizny. Czas płukania jest zależny od rodzaju wchłoniętej trucizny:
–
trucizny w postaci stałej do 6 h od chwili przyjęcia,
–
salicylany do 12 h,
–
grzyby do 72 h,
–
trucizny płynne, 3–4 h od chwili zażycia.
Jeśli od zatrucia minęło więcej niż 60 min, rozważenie płukania żołądka jest zasadne
przy spożyciu znacznej ilości leków o przedłużonym czasie wchłaniania lub prowadzących do
skurczu odźwiernika i zwolnienia pasażu przez przewód pokarmowy. Płukanie żołądka
wykonuje się w pozycji siedzącej u osób przytomnych i w pozycji na wznak u osób
z zaburzeniami świadomości. U głęboko nieprzytomnych płukanie musi być poprzedzone
intubacją dotchawiczą. Do płukania żołądka wykorzystuje się zgłębnik o dużym przekroju
(36–40 F u dorosłych lub 24–28 F u dzieci), zakładany do żołądka przez usta. U osób
nieprzytomnych prawidłowość położenia zgłębnika kontroluje się osłuchiwaniem nadbrzusza
w chwili podawania ok. 50 ml powietrza do zgłębnika; odgłos bulgotania świadczy o jego
prawidłowym położeniu. Pierwsza objętość płucząca wynosi ok. 150 ml letniej wody dla
dorosłych i 50 ml dla dzieci. Uzyskane popłuczyny należy zachować do badania
toksykologicznego. Następne objętości płuczące wynoszą 200–300 ml u dorosłych i 50–100
ml u dzieci. Podawanie większych objętości płynu spowodować może przesunięcie spożytej
trucizny poza odźwiernik, do jelita cienkiego.
U dzieci poniżej 5. roku życia do płukania żołądka wykorzystuje się jedynie 0,9%
roztwór NaCl. Zapobiega się w ten sposób absorpcji wody z przewodu pokarmowego
i dyzelektrolitemii. Procedura płukania trwa do stwierdzenia popłuczyn czystych, bez
zawartości masy tabletkowej. Do ostatniej objętości płuczącej podaje się węgiel aktywowany,
który jest substancją adsorbującą na swojej powierzchni szeroką grupę toksyn. Dawka
podanego w zawiesinie węgla aktywowanego powinna mieścić się w granicach 1–2 g/kg mc.
Według niektórych autorów, skuteczniejszą metodą oczyszczania żołądka jest podanie węgla
aktywowanego do pierwszej dawki płuczącej, po pobraniu materiału do badań
toksykologicznych. Technika ta pozwala na szybką adsorpcję toksyny na węglu
aktywowanym i zapobiega przypadkowemu przejściu zawartości żołądka poza odźwiernik.
Płukanie musi trwać tak długo, aż w popłuczynach nie będzie śladu zawartości węgla.
Truciznę można usuwać stosując środki wywołujące biegunkę (siarczan magnezu,
sorbitol), jednak trzeba pamiętać, że te środki nie zmniejszają wchłaniania się trucizny.
Uważa się, że główna zaleta środków biegunkotwórczych polega na zmniejszaniu zaparć,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
18
które mogą się pojawić wskutek zażycia większej ilości węgla aktywowanego.
Ograniczeniem tej metody są przede wszystkim nudności, czasem wymioty oraz kurczowe
bóle brzucha. Zbyt intensywna biegunka może doprowadzić do niebezpiecznego
odwodnienia, szczególnie u małych dzieci i osób starszych.
Do usunięcia trucizny z przewodu pokarmowego można w szczególnych sytuacjach
zastosować technikę endoskopową, albo/i – zabieg chirurgiczny. Te metody, zwłaszcza
endoskopię, stosuje się do usuwania preparatów związków metali ciężkich (arsenu, żelaza,
rtęci), zażytych w dawkach śmiertelnych, a także toksycznych ciał stałych, miedzy innymi
bardzo niebezpiecznych baterii do drobnych elektronicznych urządzeń. Te baterie mają
w składzie silne zasady. Ich wyciek może spowodować perforację jelita.
W niektórych zatruciach można zastosować metody przyspieszające eliminacje trucizny
z ustroju. Jedna z nich jest łatwo dostępna i polega na wielokrotnym, (co 2–4 godziny)
podawaniu węgla aktywowanego w dawce 1 g/kg masy ciała. Za pomocą tej metody można
skutecznie zwiększyć eliminację z ustroju bardzo wielu substancji, szczególnie leków, które
węgiel skutecznie adsorbuje na swojej powierzchni.
Do innych metod przyspieszonej eliminacji trucizny już wchłoniętej należą – forsowana
diureza oraz hemodializa i hemoperfuzja. Forsowana diureza polega na dożylnym podaniu
osobie zatrutej dużej ilości izotonicznych płynów. W celu uzyskania znacznej objętości
moczu, a wraz z nim – duże ilości trucizny. Ta metoda ma sens tylko wówczas, gdy trucizna
pierwotnie w dużej ilości wydala się przez nerki. Forsowana diureza jest zupełnie
nieskuteczna w zatruciach substancjami metabolizowanymi w wątrobie i wydalanymi
głównie ze stolcem. Hemodializa polega na usuwaniu trucizny za pomocą sztucznej nerki,
takiej samej, jakiej używa się do nerkozastępczego leczenia przewlekłej niewydolności nerek.
Ta metoda jest tylko wówczas skuteczna, gdy stężenie trucizny we krwi jest bardzo duże,
a stopień jej związania z narządami mały. Na dodatek taka trucizna, by mogła być skutecznie
usunięta z krwi, nie powinna być związana z jej białkami, bowiem będąc z nimi
w kompleksie nie byłaby w stanie przemieścić się przez zbyt drobne pory
w półprzepuszczalnych błonach dializacyjnych dializatorów. Jeśli trucizna jest jednak
w znaczącym stopniu związana z białkami krwi, można ją usunąć z ustroju stosując zabieg
hemoperfuzji. Ta metoda polega na przepuszczaniu krwi osoby zatrutej przez specjalne
kolumny zwierające węgiel aktywowany lub sztuczne żywice o dużych możliwościach
adsorpcyjnych. Hemoperfuzja jest bardziej wydajną metodą niż hemodializa, jednak jest
znacznie od niej droższa.
Celem leczenia podtrzymującego jest utrzymanie fizjologicznej homeostazy do momentu
zniknięcia trucizny z ustroju, albo do osiągnięcia takiego jej stężenia we krwi i w narządach,
które już nie zagraża osobie zatrutej. Chodzi także o to, by uchronić ofiarę zatrucia przed
wtórnymi powikłaniami zatrucia, takimi jak niedotlenienie tkanek (szczególnie mózgu),
zapalenie płuc, obrzęk płuc i mózgu, niewydolność nerek, zakrzepica żylna, rabdomioliza,
posocznica i – wreszcie – uogólniona dysfunkcja narządów. Szczególnie ważne jest
utrzymanie drożności dróg oddechowych. W warunkach przedszpitalnych osoba
z zaburzeniami oddychania, których przyczyną jest głęboka śpiączka i zwiotczenie mięśni,
brak odruchu kaszlowego – powinna, szczególnie w czasie transportu do szpitala, być ułożona
w tzw. pozycji bezpiecznej, na boku, uniemożliwiającej zapadanie się języka i zamykanie
przezeń wejścia do krtani. Najlepiej jednak byłoby tę osobę jak najszybciej zaintubować.
Ten ważny zabieg jest potrzebny po to, by czynność oddechowa ofiary zatrucia była bardziej
skuteczna oraz żeby nie doszło do zachłyśnięcia. Niekiedy w zatruciach środkami
wpływającymi depresyjnie na ośrodkowy układ nerwowy, szczególnie na ośrodki pnia mózgu
kontrolujące oddychanie, dochodzi do ciężkiej niewydolności oddechowej. Wtedy jest
konieczne natychmiastowe zapewnienie osobie zatrutej sztucznej (zastępczej) wentylacji

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
19
z zastosowaniem nowoczesnych respiratorów. Sztuczna wentylacja jest możliwa
w ambulansach R oraz w szpitalach posiadających oddziały intensywnej terapii (OIT).
W przypadku bardzo znacznego pobudzenia chorego, które może być zarówno wynikiem
działania trucizny na ośrodkowy układ nerwowy, jak i ostrego niedotlenienia, należy choremu
podawać środki uspokajające; czasem nawet konieczne jest znieczulenie ogólne i zwiotczenie
mięśni, a po zaintubowaniu – sztuczna wentylacja. Głębokie uspokojenie, a nawet uśpienie
bardzo pobudzonego chorego może zapobiec poważnym powikłaniom, takim jak
rabdomioliza (czyli rozpad mięśni), kwasica, hipertermia (wysoka ciepłota ciała nie związana
z zakażeniem).
W przebiegu wielu ostrych zatruć, szczególnie z zajęciem ośrodkowego układu
nerwowego występują drgawki, zwykle uogólnione. Konieczne jest, więc podawanie środków
przeciwdrgawkowych, a w szczególnych sytuacjach, podobnie jak w przypadkach skrajnego
pobudzenia z zaburzeniami oddychania, także zachodzi konieczność zastosowania
znieczulenia ogólnego i zwiotczenia oraz – podłączenia do respiratora. Chorzy z
zaburzeniami oddychania, szczególnie – sztucznie wentylowani powinni mieć dostatecznie
często wykonywaną gazometrię, badanie krwi określające prężność tlenu i dwutlenku węgla
we krwi.
Pacjenci nieprzytomni powinni otrzymywać dożylnie płyny izotoniczne, powinna być
kontrolowana, co godzinę objętość oddawanego moczu. Ważna jest kontrola ciśnienia
tętniczego krwi; w przypadku jego dramatycznego obniżenia należy szybko interweniować
za pomocą zwiększenia ilości płynów podawanych dożylnie, oraz leków podwyższających
ciśnienie tętnicze krwi (katecholamin). Zaburzenia rytmu serca, powodowane bezpośrednio
przez środki działające kardiotoksycznie, powinny być skutecznie tłumione. Nie jest to wcale
takie proste – zważywszy, że same leki antyarytmiczne paradoksalnie mogą wykazywać
działania proarytmiczne. Przyspieszona czynność serca oraz rozmaite zaburzenia rytmu serca
bywają wtórne do niedotlenienia organizmu, więc skuteczna wentylacja może być
wystarczającym sposobem na zwolnienie czynności serca i wygaszenie arytmii. Znaczące
zwolnienie czynności serca (bradykardia), bloki serca czasem występujące w zatruciach,
szczególnie lekami stosowanymi w chorobach serca (beta-blokery, glikozydy naparstnicy)
muszą być także leczone, albo za pomocą środków farmaceutycznych, albo za pomocą
wewnątrz komorowej stymulacji elektrycznej z użyciem stymulacji endokawitalnej.
W przypadku, gdy chory spożył dużą ilość środków trujących, szczególnie gdy środki te
są wolno uwalniane, oraz w przypadku zatrucia żelazem, trój-pierścieniowymi lekami
przeciwdepresyjnymi i połknięcia opakowanych narkotyków należy wykonać płukanie jelit.
Zabieg polega na podawaniu do żołądka dużych objętości osmotycznie zrównoważonego
roztworu glikolu polietylenowego, który upłynnia treść jelitową i skraca czas pasażu przez
przewód pokarmowy. Płukanie jelit powinno trwać aż do uzyskania czystego płynu
z odbytnicy. Lekami wspomagającymi efektywność płukania jelit mogą być, podane
jednorazowo, środki przeczyszczające. Bezwzględnymi przeciwwskazaniami do zastosowania
tej techniki dekontaminacji są: perforacja przewodu pokarmowego, niedrożność, obfite
krwawienie do przewodu pokarmowego, niestabilność stanu ogólnego.
W niektórych zatruciach podstawową rolę w czynnościach ratowniczych odgrywa
podanie swoistego antidotum. Zasada działania odtrutki polega na zniesieniu
lub zmniejszeniu szkodliwego wpływu trucizny przez zmianę jej toru metabolicznego
lub połączenia się w kompleks o zmniejszonej toksyczności, który ulega szybszemu
wydalaniu z organizmu. Efekt terapeutyczny odtrutek zależy od ich swoistego działania
farmakologicznego, immunologicznego bądź chemicznego na określoną toksynę. W tab. 1
przedstawiono najczęstsze przyczyny zatruć przypadkowych i celowych ze wskazaniem
swoistych, skutecznych odtrutek.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
20
Tabela 1. Trucizny i swoiste odtrutki [10, s. 278]
Trucizny
Odtrutki
Alkohol metylowy
alkohol etylowy
Amfetamina (zespół cholinolityczny)
fizostygmina
Benzodiazepiny
flumazenil
Beta-blokery
glukagon
Glikol etylenowy
alkohol etylowy
Muchomor sromotnikowy
penicylina krystaliczna
Opioidy i opiaty
nalokson
Paracetamol
N-acetylocysteina
Preparaty naparstnicy
digibind, digitalis-antidot
Ś
rodki fosforoorganiczne
atropina, pralidoksym, toksogonina
Tlenek węgla
tlen
ś
elazo
deferoksamina
Występują różne odtrutki i różne są mechanizmy ich oddziaływania na trucizny oraz na
ustrój. Niektóre z nich działają strukturalnie antagonistycznie w stosunku do substancji
toksycznej, np. wypierając ją z połączeń receptorowych (np. nalokson jest takim właśnie
antagonistą dla heroiny czy morfiny, flumazenil – antagonistą receptorowym dla
benzodiazepin – diazepamu, oksazepamu i innych); inne są antagonistami czynnościowymi,
jak witamina K w zatruciu środkami przeciwzakrzepowymi, czy glukoza w zatruciu lekami
hipoglikemizującymi. Inne odtrutki mają charakter „regenerujący", np. – odnawiający straty
naturalnych, wytwarzanych przez ustrój substancji niezbędnych do neutralizacji trucizny (N-
acetylocysteina w zatruciu paracetamolem). Kolejną grupę odtrutek stanowią substancje silnie
wiążące trucizny. Przez na ogół dość trwałe związanie powodują, ze trucizny tracą
możliwości oddziaływań narządowych (np. odtrutki używane w zatruciach metalami
ciężkimi). Należy pamiętać, że choć odtrutki zmniejszają siłę oddziaływania trucizny i na
pewno wpływają na spadek śmiertelności w ostrych zatruciach, same mogą być niebezpieczne
ze względu na potencjalną toksyczność. Powinny, więc być stosowane przez lekarzy z dużym
doświadczeniem toksykologicznym. Większość chorych wymaga przyjęcia do szpitala, często
do oddziału OIT.
Badania diagnostyczne
Badania toksykologiczne krwi i moczu powinny być wykonane u każdego pacjenta
z zaznaczonymi objawami zatrucia, gdy rozpoznanie nie jest pewne. Do wykonania badań
trzeba zapewnić co najmniej 10 ml krwi heparynizowanej i 10 ml krwi pobranej na skrzep,
co najmniej 50 ml moczu oraz, jeżeli pacjent przyjął toksynę doustnie, co najmniej 100 ml
popłuczyn z żołądka. Toksykologicznie ważna jest pierwsza porcja uzyskanych popłuczyn.
Za pomocą badania toksykologicznego, obejmującego szeroki zakres leków i środków udaje
się potwierdzić fakt zatrucia większością chemicznych powszechnie przyjmowanych leków.
Badanie takie trwa długo i jest kosztowne. Bardzo ważne jest więc poinformowanie
laboratorium, jakich leków można się spodziewać, jakie leki przyjmuje chory w celach
terapeutycznych oraz jaki jest stan kliniczny pacjenta. Powszechnie dostępne są testy
przesiewowe na obecność w surowicy krwi: etanolu, trójpierścieniowych leków przeciw
depresyjnych, salicylanów i paracetamolu, a w moczu: kokainy, amfetaminy, opioidów,
fencyklidyny, metadonu, benzodiazepin i barbituranów. Są to testy jakościowe, które

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
21
potwierdzają bądź wykluczają wcześniejszy kontakt z określoną grupą toksyn. Czasami samo
potwierdzenie faktu zatrucia którymś z farmaceutyków nie jest informacją wystarczającą
z punktu widzenia planowania zakresu terapii. W zatruciach m.in. paracetamolem, alkoholem,
digoksyną, fenytoiną, karbamazepiną, litem, salicylanami, teofiliną, tlenkiem węgla, żelazem
i innych z występowaniem methemoglobinemii bezpośrednie zastosowanie mają ilościowe
badania stężenia leku.
Organizacja leczenia zatruć
Z rozwojem cywilizacji nierozerwalnie wiąże się coraz większa, niemal powszechna
dostępność do substancji toksycznych bądź potencjalnie toksycznych. Zjawisku temu
towarzyszy ogromny wzrost częstości ostrych zatruć i tych przypadkowych, i tych z chęci
odebrania sobie życia. Wszystko to sprawia, że coraz częściej z przypadkami ostrych zatruć
różnymi lekami i toksycznymi związkami chemicznymi stykają się lekarze podstawowych
specjalności, niezajmujący się na co dzień toksykologią kliniczną. Ze względu na szybko
rosnącą liczbę środków chemicznych, w tym głównie leków, często o złożonej chemicznie
budowie i wielokierunkowym działaniu, coraz trudniej jest badającemu zatrutego szybko
i dokładnie rozpoznać przyczynę jego ciężkiego stanu ogólnego. Koniecznością stało się
utworzenie wyspecjalizowanych ośrodków świadczących usługi informacji toksykologicznej,
analiz chemiczno-toksykologicznych i leczenia najciężej zatrutych.
W Polsce funkcjonuje obecnie 10 regionalnych ośrodków toksykologicznych. Do ich
statutowych zadań należy:
1)
gromadzenie informacji o truciznach i ich działaniu,
2)
wykonywanie analiz toksykologicznych identyfikujących lek, grupę leków i inne
substancje nielecznicze w dostarczonym materiale biologicznym,
3)
diagnostyka i leczenie zatruć ostrych i przewlekłych,
4)
udzielanie telefonicznych konsultacji i informacji toksykologicznych,
5)
czynna czujność toksykologiczna, polegająca na prewencji i likwidowaniu zagrożeń
toksycznych,
6)
współdziałanie ze służbami ratowniczymi i lokalnymi władzami samorządowymi w razie
wystąpienia katastrof i masowych zatruć.
Struktura regionalnych ośrodków toksykologicznych może być różna, ale zawsze jej
trzon tworzą: ośrodek leczenia zatruć, laboratorium analiz chemiczno-toksykologicznych
i ośrodek informacji toksykologicznej. Jedynie niewielki odsetek chorych trafia do
specjalistycznych ośrodków toksykologicznych. W większości przypadków zatruć wstępnej
pomocy medycznej udzielają lekarze i ratownicy medyczni (lekarze POZ, pogotowia
ratunkowego, izb przyjęć lub szpitalnych oddziałów ratunkowych), a dalsza diagnostyka
i leczenie prowadzona jest w szpitalnych oddziałach ratunkowych, w oddziałach chorób
wewnętrznych, bądź w szczególnie ciężkich przypadkach w oddziałach intensywnej terapii.
Od wiedzy personelu medycznego tych jednostek oraz umiejętności korzystania
z doświadczeń regionalnych ośrodków toksykologicznych zależy ostateczny wynik
terapeutyczny. Ośrodki informacji toksykologicznej udzielają porad i konsultacji w sprawach
dotyczących identyfikacji trucizny oraz diagnostyki i leczenia zatruć na każde wezwanie
i przez całą dobę. Dysponują one stale uaktualnianymi komputerowymi bazami danych
z informacjami o wszystkich znanych substancjach chemicznych. Dane te wzbogacone są
o karty związków chemicznych obejmujących informacje o samych związkach chemicznych
oraz o sposobie postępowania diagnostycznego i leczniczego w razie wystąpienia zatrucia.
Zasoby bazy American Association of Poison Control Centers zawierają dane o przeszło
350 000 substancji zdecydowanie bądź potencjalnie toksycznych. Powołanie do życia
jednostek specjalizujących się w rozpoznawaniu i leczeniu zatruć, a przede wszystkim
utworzenie ośrodków informacji toksykologicznej (Regionalny Ośrodek Informacji

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
22
Toksykologicznej), zdecydowało o znamiennym zmniejszeniu liczby zgonów i ciężkich
powikłań w następstwie zatruć i tych przypadkowych, i tych z autoagresji.
4.2.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Jak klasyfikuje się toksyczność substancji chemicznych?
2.
Przedstaw wielkość dawki wywołującą skutek toksyczny?
3.
Kiedy występuje pierwszy stopień toksyczności?
4.
Jak przebiega badanie zatrutego?
5.
Co określa nazwa toksydrom?
6.
Jak przebiega leczenie podtrzymujące?
7.
Jak przebiega leczenie przyczynowe?
8.
Kiedy zastosujesz płukanie żołądka?
9.
Jakimi cechami charakteryzują się odtrutki?
10.
Jakie zadania spełnia Regionalny Ośrodek Toksykologiczny?
4.2.3. Ćwiczenia
Ćwiczenie 1
Wymień metody elimonowania trucizn z organizmu i podaj przykłady.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych: metody eliminowania trucizn z organizmu,
2)
dokonać ich podziału,
3)
rozpoznać ich źródła,
4)
omówić przykłady.
Wyposażenie stanowiska pracy:
−
literatura zgodna z punktem 6 poradnika.
Ćwiczenie 2
Scharakteryzuj działania diagnostyczno-terapeutyczne.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych: przeprowadzenie badania przedmiotowego,
2)
dokonać analizy zebranego materiału,
3)
scharakteryzować działania we wczesnym okresie zatruć.
Wyposażenie stanowiska pracy:
−
tablica, kreda,
−
literatura zgodna z punktem 6 poradnika.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
23
Ćwiczenie 3
Przedstaw i omów na podstawie zamieszczonej w materiałach instrukcji postępowanie
z chorym w zatruciu.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych: postępowanie z chorym w zatruciu,
2)
wyjaśnić i opisać trzy podstawowe elementy postępowania z chorym,
3)
udzielić pomocy.
Wyposażenie stanowiska pracy:
−
instrukcja,
−
literatura zgodna z punktem 6 poradnika.
Ćwiczenie 4
Najczęściej stosowaną procedurą usunięcia trucizny z żołądka jest jego płukanie.
Wymień inne środki pozbycia się trucizny z organizmu oraz podaj w jakich przypadkach
należy wykonać płukanie jelit.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych informacji dotyczących usunięcia trucizn
z organizmu,
2)
wyjaśnić procedury eliminacji toksyn z organizmu,
3)
wykonać płukanie żołądka,
4)
wykonać płukanie jelit.
Wyposażenie stanowiska pracy:
−
literatura zgodna z punktem 6 poradnika.
Ćwiczenie 5
Scharakteryzuj trucizny i ich odtrutki.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych: substancje trujące i odtrutki,
2)
określić odtrutki,
3)
scharakteryzować te substancje,
4)
omówić ich działanie.
Wyposażenie stanowiska pracy:
−
tablica, kreda,
−
karteczki, magnesy,
−
literatura zgodna z punktem 6 poradnika.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
24
Ćwiczenie 6
W Polsce funkcjonuje obecnie 10 regionalnych ośrodków toksykologicznych.
Gromadzenie informacji o truciznach i ich działaniu, są jednym ze statutowych zadań.
Wymień i opisz pozostałe zadania oraz scharakteryzuj strukturę regionalnych ośrodków.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach: organizację leczenia zatruć,
2)
omówić zadania i scharakteryzować strukturę ośrodków toksykologicznych,
3)
podać przykłady.
Wyposażenie stanowiska pracy:
−
literatura zgodna z punktem 6 poradnika.
Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
sklasyfikować toksyczność substancji chemicznych?
2)
przedstawić wielkość dawki wywołującej skutek toksyczny?
3)
zdefiniować pierwszy stopień toksyczności?
4)
zbadać zatrutego?
5)
wyjaśnić nazwę toksydrom?
6)
określić leczenie podtrzymujące?
7)
określić leczenie przyczynowe?
8)
zastosować płukanie żołądka?
9)
wyjaśnić pojęcie odtrutki?
10)
określić zadania Regionalnego Ośrodka Toksykologicznego?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
25
4.3. Zastosowanie procedury postępowania ratowniczego zależnie
od rodzaju trucizny
4.3.1. Materiał nauczania
Szybki rozwój cywilizacji w XX wieku przyniósł wiele wspaniałych zdobyczy służących
człowiekowi, ale wywołał także uboczne, szkodliwe zjawiska społeczne. Jednym z nich jest
obserwowany w ostatnich dziesięcioleciach wzrost liczby zatruć. Wpływ na to ma wiele
czynników: wzrastająca ciągle, stosunkowo łatwa dostępność trucizn (zarówno leków, jak
i środków używanych w przemyśle, rolnictwie, transporcie oraz w gospodarstwie domowym),
obciążenie psychiczne związane z tempem współczesnego życia, będące powodem
samozatruć wywołanych wprost, lub przez stany lekozależności i narkomanii.
Tylko
niektóre
zatrucia
wywołują
charakterystyczne
objawy
przedmiotowe.
W większości przypadków symptomatologia kliniczna nie daje żadnej pewności
diagnostycznej. Niemniej w wielu przypadkach baczna obserwacja chorego może być istotna
w ustaleniu rozpoznania.
Ważniejsze objawy przedmiotowe mogące sugerować zatrucie:
−
skóra i błony śluzowe. Sinica może być skutkiem przemiany hemoglobiny
w methemoglobinę powstającą w zatruciach m.in.: aniliną, azotynami, azotanami
(zatrucia wodą studzienną u niemowląt). Nadżerki, oparzenia mogą powstawać
w rezultacie działania substancji żrących. Nadmierna suchość skóry występuje np.
w zatruciach lekami cholinolitycznymi, wzmożona potliwość zaś może być wynikiem
działania np. pestycydów fosforoorganicznych, nikotyny lub muskaryny. śółtaczka może
być spowodowana uszkodzeniem wątroby (muchomor sromotnikowy, czterochlorek
węgla, paracetamol) lub hemolizą (arsenowodór),
−
oczy (źrenice). Rozszerzenie źrenic powodują zatrucia: atropiną i jej pochodnymi,
trójcyklicznymi lekami antydepresyjnymi, lekami przeciw-histaminowymi. Zwężenie
ź
renic może wystąpić wskutek zatrucia np. morfiną, fizostygminą, związkami
fosforoorganicznymi, muskaryną. Widzenie barwne powoduje najczęściej naparstnica,
marihuana, solanina, narecznica. Zaburzenia widzenia (aż do całkowitej ślepoty)
występują u chorych zatrutych alkoholem metylowym, bromkiem lub chlorkiem metylu,
−
ośrodkowy układ nerwowy. Pojawienie się senności, śpiączki to przede wszystkim wynik
działania leków, ale również alkoholi, tlenku węgla, rozpuszczalników organicznych
i pestycydów. Zaburzenia świadomości określamy wg skali Matthew następująco:
1)
stopień – chory jest senny, reaguje na bodźce słowne,
2)
stopień – chory jest nieprzytomny, reaguje na bodźce dotykowe i słabe bólowe,
3)
stopień – chory jest nieprzytomny, reaguje tylko na silne bodźce bólowe,
4)
stopień – chory jest nieprzytomny, bez odruchów, nie reaguje na żadne bodźce bólowe.
Ś
piączka jest jednym z najczęściej występujących objawów w ostrych zatruciach, jednak
czasem może się zdarzyć stan nadmiernego pobudzenia, np. w zatruciu atropiną,
skopolaminą, kokainą.
−
układ oddechowy. Objawy ze strony układu oddechowego mogą być skutkiem skurczów
oskrzeli (działanie swoistych alergenów, ale również np. zatrucia adrenolitykami),
rozwijania się toksycznego obrzęku płuc (np. zatrucia chlorem, amoniakiem, tlenkami
azotu), powstawania nadmiernej ilości wydzieliny w drogach oddechowych (zatrucia
związkami fosforoorganicznymi) lub porażenia ośrodka oddechowego (zatrucia morfiną,
barbituranami, alkoholami),
−
układ krążenia. Niektóre leki i związki chemiczne mogą powodować nadmierne
przyspieszenie czynności serca (atropina, nikotyna, kokaina), inne zwalniają tę czynność

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
26
(naparstnica, fizostygmina, muskaryna, związki fosforoorganiczne), jeszcze inne mogą
spowodować zaburzenia rytmu serca (naparstnica, trójcykliczne leki antydepresyjne,
rozpuszczalniki organiczne). Obniżone ciśnienie tętnicze krwi jest objawem mało
charakterystycznym. Występuje w licznych ciężko przebiegających zatruciach,
−
nerki. Istnieje wiele związków chemicznych wywołujących różnego stopnia uszkodzenie
nerek, aż do wystąpienia pełnoobjawowej mocznicy. Do najczęściej spotykanych należą:
sole rtęci rozpuszczalne w wodzie (sublimat), muchomor sromotnikowy, sole chromu,
arsenu, glikol etylenowy, czterochlorek węgla,
−
przewód pokarmowy. Objawy ze strony tego układu, takie jak: nudności, wymioty, bóle
brzucha, biegunka – może wywołać większość substancji, zwłaszcza po przyjęciu
doustnym.
Przebieg zatruć może być różnorodny. Objawy zatrucia mogą wystąpić:
1)
natychmiast, np. kontakt ze środkami żrącymi,
2)
w ciągu kilku minut lub godzin, narastając stopniowo, np. zatrucia lekami
uspokajającymi,
3)
z pewnym okresem utajenia, po którym dopiero pojawiają się pierwsze objawy, np.
zatrucia wziewne tlenkami azotu,
4)
dwufazowo, tzn. po okresie wstępnych objawów występuje poprawa, po której pojawiają
się objawy uszkodzenia narządowego, np. w zatruciu muchomorem sromotnikowym.
Zatrucia analgetykami opioidowymi. Należą tu m.in. morfina, heroina, petydyna. Działają
one tłumiąco na ośrodkowy układ nerwowy. Są silnymi środkami przeciwbólowymi. Rzadko
są przyczyną zatruć zamierzonych, natomiast często są spotykane przedawkowania u osób
uzależnionych. Na ogół są stosowane dożylnie (częściej od czystych preparatów morfiny jest
wstrzykiwany tzw. kompot uzyskiwany ze słomy makowej i makiwara).
Objawami zatrucia opioidami jest przede wszystkim niewydolność oddechowa,
charakteryzująca się klinicznie zwolnieniem częstości oddechów, przy zachowanej
dotychczasowej objętości (często nawet dochodzi do pogłębienia oddechów). Ponadto
senność, zaburzenia mowy, śpiączka, zaburzenia oddychania, w bardzo ciężkim zatruciu
obniżenie ciśnienia tętniczego krwi.
Ź
renice są bardzo wąskie (szpilkowate).
Pierwsza pomoc. Przeważnie chory wstrzykuje truciznę dożylnie, dlatego nie wywołuje się
wymiotów. Zatruty musi być leczony w szpitalu.
Zatrucia pochodnymi kwasu salicylowego (salicynami). Najbardziej znany jest kwas
acetylosalicylowy występujący w lekach jako Aspiryna, Asprocol, Calcipiryna, Polopiryna
i wchodzący w skład wielu środków złożonych m.in. tabletek od bólu głowy. Salicylany
wykazują działanie przeciwgorączkowe, przeciwzapalne, przeciwbólowe, antyagregacyjne.
Podane miejscowo działają słabo przeciwgrzybiczo albo keratolitycznie (złuszczają
naskórek). Leki te często są przedawkowywane (szczególnie u dzieci), rzadziej służą do
zatruć zamierzonych.
Objawy zatrucia to: nudności, wymioty, szum w uszach, niepokój, zawroty głowy.
W ciężkich zatruciach mogą się pojawić halucynacje, śpiączka, przyspieszenie i pogłębienie
oddechu, a następnie jego osłabienie, drgawki, podwyższenie temperatury ciała, czasami
dochodzi do uszkodzenia nerek i wątroby. Pierwsza pomoc jak w przypadku każdego
zatrucia. W ciężkich zatruciach leczenie szpitalne.
Zatrucia
paracetamolem
(Acetaminofenem,
Acenolem,
Panadolem,
Tylenolem).
Obecnie jest to coraz częściej stosowany lek przeciwgorączkowy i przeciwbólowy, dlatego
rośnie liczba zatruć zamierzonych i przypadkowych (również u dzieci) tym lekiem.
Objawy zatrucia występują dość późno (pierwsza doba może być bezobjawowa); należą do
nich: nudności, bóle brzucha, wymioty, a następnie objawy uszkodzenia wątroby, tj.
powiększenie wątroby, żółtaczka. W ciężkich zatruciach dochodzi do martwicy wątroby,
może wystąpić również niewydolność nerek.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
27
Zatrucia trójcyklicznymi lekami antydepresyjnymi. Te leki antydepresyjne mają szerokie
zastosowanie we współczesnym lecznictwie psychiatrycznym. Ze względu na dużą
toksyczność zatrucia nimi stanowią zawsze poważne zagrożenie życia chorego.
Objawy zatrucia to senność, suchość w jamie ustnej, rozszerzenie źrenic, zaburzenia
równowagi, początkowo pobudzenie psychoruchowe, potem senność i śpiączka (niezbyt
głęboka). Substancje depresyjnie działające na ośrodkowy układ nerwowy, w znaczącej
większości nie uszkadzają go (barbiturany mają nawet – w pewnym sensie – oszczędzający
wpływ na neurony), jednak mogą być niebezpieczne, dlatego, iż powodują śpiączkę,
zwiotczenie mięśni i stąd wynikającą niewydolność oddechową. Środki depresyjne –
powodują pogorszenie nastroju. Łagodzą podatność na bodźce zewnętrzne. Obniżeniu ulega
aktywność fizyczna. Następuje osłabienie zdolności koncentracji, osłabienie umysłu,
zdolności podejmowania decyzji. W ciężkich zatruciach pojawiają się drgawki, sztywność
mięśni, zaburzenia oddychania, obniżenie ciśnienia tętniczego krwi, przyspieszenie czynności
serca (mogą też wystąpić bardzo ciężkie i różne zaburzenia rytmu serca). Pierwsza pomoc,
jeżeli zatruty jest przytomny, polega na wywołaniu wymiotów w celu usunięcia z żołądka
niewchłoniętego leku. Jeśli jest nieprzytomny, postępowanie jak z chorym nieprzytomnym.
Leczenie prowadzi się w warunkach szpitalnych. Leki anty-depresyjne – np. fluoksetyna
(Prozac), sertralina (Zoloft), amitryptylina, imipramina, doksepina.
Leki antycholinergiczne (Artane, Parkinane, Disipal, Akineton, Lepticur). Oddziaływają
głównie na drżenia, lecz należy je zażywać ostrożnie ze względu na możliwe niepożądane
efekty. Chlorowodorek oksybutyniny (Driptane, Ditropan-tabl. a 5 mg) to pierwszy lek
antycholinergiczny, który stosowano w leczeniu nadreaktywnego pęcherza. Jednakże ze
względu na brak selektywnego działania wobec receptorów muskarynowych stosowanie
oxybutyniny jest obarczone znacznymi efektami ubocznymi takimi jak: suchość w ustach,
zaburzenia żołądkowo-jelitowe, zaburzenia widzenia.
Toksydromy – zespoły toksykologiczne. Toksydrom Antycholinergiczny:
−
czynniki wywołujące – atropina, skopolamina, wilcze jagody,
−
objawy podstawowe – zaburzenia świadomości, hipertermia, tachykardia, sucha skóra
i śluzówki, zatrzymanie moczu, nadciśnienie tętnicze krwi, rozszerzone źrenice,
−
objawy dodatkowe – arytmia serca, osłabienie perystaltyki, drgawki,
−
potencjalna bezpośrednia przyczyna śmierci – hipertermia, zaburzenia pracy serca,
−
potencjalna terapia – sedacja benzodiazepinami, leczenie objawowe, chłodzenie,
fizostygmina.
Zatrucia gazami
−
zatrucie tlenkiem węgla. Wszelkie gazy powstające w warunkach niecałkowitego
spalania węgla są źródłem trującego tlenku węgla, gazu bez barwy i zapachu. Tlenek
węgla (czad) występuje w gazach: spalinowych, świetlnym, przemysłowych (koksownie,
gazownie), piecowym (piece hutnicze, piece węglowe źle przewietrzane). Do zatrucia,
CO dochodzi najczęściej przypadkowo wskutek używania wadliwych domowych
instalacji gazowych (piecyki łazienkowe), zbyt wczesnego zamykania pieców
domowych, przebywania w zamkniętym garażu podczas pracy silnika samochodowego
lub wreszcie znajdowania się w atmosferze pożaru. Przy zatruciach-zaczadzeniach tlenek
węgla wiąże się z hemoglobiną i powstaje karboksyhemoglobina. Powinowactwo tlenku
węgla do hemoglobiny jest trzystakrotnie większe niż do tlenu. Karboksyhemoglobina
jest niezdolna do przenoszenia tlenu, co prowadzi do niedotlenienia tkanek. Objawy
zatrucia: we wczesnym okresie występuje osłabienie, niepokój, tętniący ból i zawroty
głowy. W miarę upływu czasu pojawia się senność, apatyczność, utrata świadomości,
zaburzenia oddychania, przyspieszenie czynności serca, zaburzenia rytmu serca.
Występuje uszkodzenie mięśnia serca (w badaniu EKG – niedokrwienie, a nawet cechy
zawału). W późniejszym okresie zatrucia mogą uwidocznić się objawy uszkodzenia

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
28
różnych struktur ośrodkowego układu nerwowego – w postaci porażeń, niedowładów,
a także upośledzenia intelektualnego. Pierwsza pomoc polega przede wszystkim na
wyniesieniu zatrutego ze skażonej atmosfery i przeniesieniu w miejsce z dostępem
ś
wieżego powietrza. Jeżeli jest on zamroczony, należy ułożyć go w pozycji bezpiecznej.
Następnie natychmiast leczyć w szpitalu,
−
zatrucie dwutlenkiem węgla. Dwutlenek węgla (CO
2
) jest gazem bezbarwnym,
bezwonnym i bez smaku, co uniemożliwia jego wykrycie bez specjalnych przyrządów.
Gaz ten powstaje w procesie spalania i fermentacji przebiegających z dostateczną ilością
tlenu i gromadzi się w pobliżu ziemi (jest cięższy od powietrza), zwłaszcza w silosach,
komorach fermentacyjnych, gnojownikach, studniach, wypierając z nich tlen.
U człowieka przebywającego w pomieszczeniu, w którym stężenie, CO
2
jest
podwyższone dochodzi do niedotlenienia tkanek organizmu, co prowadzi w krótkim
czasie do utraty przytomności i bezdechu zagrażającego obrzękiem mózgu, a ponadto
metaboliczną kwasicą oddechową. Objawy. Do najczęstszych objawów zgłaszanych oraz
obserwowanych u osób, u których doszło do zatrucia dwutlenkiem węgla należą: bóle
głowy, nudności, zawroty głowy, zaburzenia wzrokowe, szum w uszach, niepokój
ruchowy, zaburzenia świadomości aż do utraty przytomności, drgawki pochodzenia
ośrodkowego, rozszerzone źrenice, duszność, sinica, kołatanie serca, tachykardia.
Postępowanie z osobą, u której doszło do zatrucia polega na: wyniesieniu jej
z pomieszczenia o dużym stężeniu C0
2
bez narażania się na niebezpieczeństwo (akcję
ratowniczą często prowadzi straż pożarna zaopatrzona w sprzęt ochrony układu
oddechowego); ułożeniu ratowanego z uniesionym tułowiem lub (u nieprzytomnego)
w pozycji stabilnej na boku; przewiezieniu chorego do szpitala celem dalszego nadzoru
i leczenia,
−
zatrucie gazami spalinowymi. Do zatrucia dochodzi w wyniku wdychania par gazów
z palących się, tlących lub rozkładanych termicznie substancji organicznych. Zazwyczaj
jest to mieszanina gazów włączając tlenek węgla i cyjanki. Działanie gazów spalinowych
zależy od głębokości penetracji w drogach oddechowych, uwarunkowanej ich
rozpuszczalnością w wodzie i lipidach oraz wielkości cząsteczek gazów, które warunkują
możliwość przedostawania się ich do pęcherzyków płucnych. Ze względu na właściwości
fizyczne rozróżniamy:
Gazy łatwo rozpuszczalne w wodzie: osadzają się na wilgotnych błonach śluzowych
górnego odcinka dróg oddechowych, wywierając lokalne działanie drażniące (np. NH
3
, HC1,
CL
2
, F
2
). Gazy łatwo rozpuszczalne w wodzie powodują: podrażnienie oczu, gardła
i tchawicy, niekiedy oparzenie chemiczne, obrzęk głośni, bóle głowy, zawroty głowy,
nudności.
Gazy średnio rozpuszczalne w wodzie: wnikają do oskrzeli, wywierając przede
wszystkim działanie drażniące, powodując zwężenie oskrzeli (np. SO
2
, Cl
2
). Gazy
umiarkowanie rozpuszczalne w wodzie powodują: podrażnienie dróg oddechowych, kaszel,
narastającą duszność, sinicę, skurcz oskrzeli, zaburzenia świadomości.
Gazy trudno rozpuszczalne w wodzie i/lub łatwo rozpuszczalne w lipidach: powodują
denaturację białek w pęcherzykach płucnych, wysiękowe zapalenie oskrzelików i zapalenie
pęcherzyków płucnych, zwiększają przepuszczalność ich ścian, wywołując toksyczny obrzęk
płuc (okres bezobjawowy wynosi 2–24 h), hipoksję i hiperkapnię (np. chlorowodory, ozon,
tlenki azotu). Gazy trudno rozpuszczalne w wodzie i/lub łatwo rozpuszczalne w lipidach
powodują: narastającą niewydolność oddechową (po okresie bezobjawowym), sinicę,
zatrzymanie oddechu, objawy zastoju w płucach, zaburzenia rytmu serca, utratę
przytomności, drgawki pochodzenia ośrodkowego.
Postępowanie: usunąć poszkodowanego z zadymionego pomieszczenia (często wyłącznie
przez straż pożarną wyposażoną w sprzęt ochrony narządu oddechowego); przepłukać

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
29
podrażnione błony śluzowe (oczy) wodą, zapewnić poszkodowanemu odpoczynek;
wyeliminować wysiłek fizyczny; w razie potrzeby podać leki uspokajające (np. Relanium);
jeśli występują objawy zatrucia, przewieźć do szpitala ze względu na okres bezobjawowy
toksycznego obrzęku płuc.
−
zatrucie gazami drażniącymi. Do zatrucia gazami drażniącymi (dymy, gazy, mgły, pyły)
dochodzi w wyniku wdychania trujących substancji chemicznych zawartych
w powietrzu, występujących w przemyśle (np. amoniak, HCl), rolnictwie (tlenki azotu)
i gospodarstwach domowych (chlor w środkach czystości), ale także podczas stosowania
ś
rodków owadobójczych oraz w przypadku rozszczelnienia pojemników i cystern
w wyniku wypadków drogowych. Mechanizm działania uszkadzającego zależy od
rodzaju substancji (zwłaszcza od rozpuszczalności w wodzie i w tłuszczach), dawki
i czasu ekspozycji:
Substancje dobrze rozpuszczalne w wodzie (amoniak, formaldehyd): osadzają się na
wilgotnych powierzchniach błon śluzowych (również oczu) wywołując miejscowe objawy
podrażnienia, niekiedy oparzenia chemicznego.
Substancje średnio rozpuszczalne w wodzie (np. SO
2
): głęboka penetracja do oskrzeli
i oskrzelików powodująca podrażnienie błony śluzowej i skurcz oskrzeli.
Substancje łatwo rozpuszczalne w tłuszczach (np. tlenki azotu): uszkodzenie tkanki
płucnej z toksycznym obrzękiem płuc.
Objawy zatrucia gazami drażniącymi to najczęściej – objawy ogólne: ból głowy,
wymioty, nudności, pieczenie za mostkiem, zapalenie tchawicy, kaszel z podrażnienia,
duszność, zazwyczaj podrażnienie błon śluzowych; objawy specyficzne dla określonych
substancji. Postępowanie: usunąć osobę poszkodowaną ze strefy zagrożenia zachowując
własne bezpieczeństwo, w razie potrzeby we współpracy ze strażą pożarną; przeprowadzić
odkażenie przez: usunięcie odzieży, w razie potrzeby opłukanie lub obmycie skóry,
przepłukać wodą podrażnione błony śluzowe (zwłaszcza oczu); zapewnić choremu
odpoczynek, wyeliminować wysiłek fizyczny; przewieźć osobę poszkodowaną w pozycji
leżącej lub półsiedzącej do szpitala celem dalszej obserwacji lub na oddział intensywnej
terapii.
Zatrucia alkoholami
−
zatrucie alkoholem metylowym. Alkohol metylowy (metanol, karbinol, spirytus
drzewny) jest cieczą bezbarwną, lotną o zapachu przypominającym alkohol etylowy
(etanol), dobrze rozpuszczalną w wodzie. Ma szerokie zastosowanie jako rozpuszczalnik.
Występuje w niektórych preparatach gospodarstwa domowego, zwłaszcza w płynach do
mycia szyb. Metanol często jest traktowany jako substytut etanolu i pity zamiast niego.
Jest przyczyną wielu ciężkich zatruć, przeważnie przypadkowych. Alkohol ten bardzo
szybko wchłania się z przewodu pokarmowego i jest następnie metabolizowany
w wątrobie do znacznie od niego toksyczniejszych: aldehydu i kwasu mrówkowego.
Te właśnie metabolity doprowadzają do powstania bardzo ciężkiej kwasicy metabolicznej
prowadzącej do często nieodwracalnego uszkodzenia ośrodkowego układu nerwowego,
zwłaszcza nerwu wzrokowego. Objawy zatrucia: początkowo są takie jak w upojeniu
alkoholem etylowym – zapach alkoholu z ust, zaburzenia równowagi, mowy i orientacji,
bóle głowy, wymioty, bóle brzucha, senność, śpiączka, potem pojawiają się zaburzenia
oddychania (oddech przyspieszony, głęboki) oraz obniżenie ciśnienia tętniczego krwi.
Charakterystyczne dla tego zatrucia zaburzenia widzenia mogą pojawić się w różnym
czasie zatrucia (mogą być znacznie opóźnione), ale zawsze są groźne (uszkodzenie nerwu
wzrokowego przez metanol może doprowadzić do całkowitej ślepoty). Pierwsza pomoc.
Wywołanie wymiotów ma sens tylko w bardzo wczesnym okresie (metanol wchłania się
w ciągu 2–4 godz.). Jeżeli pacjent jest przytomny, należy podać do wypicia 150–200 ml

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
30
25% alkoholu etylowego. Chorego nieprzytomnego powinno się ułożyć w pozycji
bezpiecznej na boku. Leczenie musi przebiegać wyłącznie w warunkach szpitalnych.
−
zatrucie glikolem etylenowym. Jest to oleista, bezbarwna ciecz o słodkim smaku,
rozpuszczalna w wodzie. Glikol etylenowy (alkohol dwuwodorotlenowy) jest stosowany
jako rozpuszczalnik, składnik płynów hamulcowych i płynów do chłodnic (płyn Borygo).
Do zatruć tym związkiem dochodzi na ogół przypadkowo. Dotyczy to przeważnie ludzi
uzależnionych od alkoholu, którzy piją glikol etylenowy, zamiast alkoholu spożywczego.
Glikol etylenowy bardzo szybko wchłania się z przewodu pokarmowego i w wątrobie
ulega metabolizmowi do kwasu szczawiowego (przez aldehyd glikolowy i kwas
glioksalowy).
Objawy zatrucia. Początkowo przypominają objawy występujące w upojeniu alkoholem
etylowym – zaburzenia równowagi, mowy, orientacji, nudności i wymioty, zamroczenie.
Po kilku godzinach następuje śpiączka, zaburzenia oddychania (oddech kwasiczy),
przyspieszenie czynności serca, drgawki. Obserwuje się obniżenie diurezy, aż do
całkowitego bezmoczu (ostra niewydolność nerek). Pierwsza pomoc tak jak w zatruciu
alkoholem metylowym,
−
zatrucie alkoholem etylowym. Alkohol etylowy jest używką często spożywaną
w nadmiernych ilościach. Łatwo wchłania się z przewodu pokarmowego, osiągając
maksymalne stężenie we krwi po l–2 godz. W organizmie alkohol etylowy ulega
utlenianiu do aldehydu octowego, dalej metabolizowanego do dwutlenku węgla i wody.
Często jest wydalany przez płuca z powietrzem wydychanym (probierz trzeźwości).
Objawy zatrucia. Stan typowego upojenia alkoholowego jest powszechnie znany. Zatruci
alkoholem etylowym (3–4 promile we krwi) w stanie śpiączki mają zniesione czucie bólu
i osłabiony odruch kaszlowy, zachowują natomiast odruchy spojówkowe i reakcję źrenic
na światło. Skóra ich jest zwykle zaczerwieniona, czasem może występować sinica
i nadmierne pocenie się. W ciężkich przypadkach dochodzi do zaburzeń oddechowych,
przyspieszenia czynności serca i obniżenia ciśnienia tętniczego krwi, nierzadko
występuje niedocukrzenie, a czasem kwasica. Śmierć następuje wskutek porażenia
ośrodka oddechowego. Ilość alkoholu we krwi w promilach – objawy:
−
0,1–0,5 bez uchwytnych zmian,
−
0,5–1,0 zaburzenia ostrości widzenia i zdolności adaptacji do ciemności,
−
1,0–1,5 euforia, przedłużony czas reakcji,
−
1,5–2,0 jak wyżej + zaburzenia równowagi i koordynacji,
−
2,0–2,5 spotęgowanie zaburzeń równowagi i koordynacji (stan silnego upojenia),
−
2,5–3,0 silne zaburzenia równowagi i koordynacji, zaburzenia świadomości,
−
3,0–4,0 głęboka, a nawet śmiertelna śpiączka.
Pierwsza pomoc. Postępowanie ogólne jest takie jak z chorym nieprzytomnym.
W przypadkach ciężkich zatruć jest konieczne leczenie szpitalne. Do grup szczególnie
narażonych na ostre zatrucie alkoholem z pewnych względów należy zaliczyć kobiety,
młodzież i dzieci. Wynika to z mniejszej zdolności metabolizowania alkoholu przez te grupy.
Niektóre leki np. metronidazol, aminofenazon, chlorpropamid, antybiotyki cefalosporynowe
(np. cefamandol), disulfiram (Esperal, Antabus) dają reakcję nadwrażliwości na alkohol.
Zatrucia rozpuszczalnikami organicznymi. Są to substancje różnorodne pod względem
chemicznym, płynne, odznaczające się dużą lotnością i dobrą rozpuszczalnością w tłuszczach.
Kumulują się w tkankach bogatych w lipidy. Działają halucynogennie na ośrodkowy układ
nerwowy (są używane przez osoby nadużywające do odurzania się przez wąchanie).
Wykazują toksyczne działanie wielonarządowe. W praktyce toksykologicznej najczęściej
notuje się zatrucia trójchlorkiem etylenu, czterochlorkiem węgla i benzyną.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
31
Zatrucie benzyną. Jest ona bezbarwną, nierozpuszczalną w wodzie cieczą,
o charakterystycznym zapachu, stosowaną jako rozpuszczalnik i materiał pędny. Wchłania się
przez przewód pokarmowy, drogi oddechowe i skórę. Zatrucia benzyną należą najczęściej do
przypadkowych. Wypicie łyku benzyny na ogół nie powoduje objawów zatrucia, mogą
ewentualnie pojawić się nudności, wymioty, zawroty głowy. W ciężkich zatruciach występują
zaburzenia równowagi, zamroczenie, senność, utrata przytomności, drgawki. Niebezpieczne
jest zachłyśnięcie się benzyną (podczas wymiotów, szczególnie u małych dzieci) może wtedy
dojść do toksycznego obrzęku płuc lub chemicznego zapalenia płuc. Miejscowo benzyna
drażni skórę i błony śluzowe, przy długotrwałym kontakcie może dojść do oparzeń.
Pierwsza pomoc. Należy choremu zapewnić świeże powietrze. W przypadku skażenia skóry
trzeba zdjąć odzież i wymyć skórę (jeśli nie ma oparzeń) wodą z mydłem. Skażone oczy
koniecznie płukać dużą ilością wody (pod bieżącym strumieniem). Nie wywoływać
wymiotów, nie podawać mleka, tłuszczów. Jeżeli chory jest zamroczony, powinno się ułożyć
go w pozycji bezpiecznej na boku. W przypadku wypicia niewielkiej ilości benzyny leczenie
szpitalne nie jest konieczne.
Zatrucia metalami i metaloidami. Są to dość rzadkie zatrucia, ale przebieg mają ciężki i są
obarczone dużym wskaźnikiem śmiertelności. Zatrucia wziewne są najczęściej konsekwencją
narażenia zawodowego, natomiast w praktyce toksykologicznej spotykamy się z ostrymi
zatruciami przypadkowymi lub samobójczymi, a nawet zbrodniczymi.
−
rtęć. Rtęć metaliczna nie jest toksyczna. W przypadku wypicia rtęci metalicznej (często
z rozbitego termometru) należy podać środek przeczyszczający w celu szybszego
usunięcia jej z przewodu pokarmowego. Uwalniane pary z drobin rtęci (np. z rozbitego
termometru) są toksyczne i powodują zatrucia przewlekłe. Związki nieorganiczne rtęci
dobrze rozpuszczalne w wodzie (np. sublimat) wywołują objawy ciężkiego krwotocznego
nieżytu przewodu pokarmowego i niewydolność nerek. Organiczne związki rtęci
(np. nasienne zaprawy rtęciowe) są niebywale toksyczne i wywołują ciężkie
i nieodwracalne uszkodzenie ośrodkowego układu nerwowego,
−
chrom. Sole chromu, chromiany i dwuchromiany są używane do wyrobu barwników
i farb (żółte farby), w garbarstwie i analityce. Powodują początkowo objawy
krwotocznego nieżytu żołądkowo-jelitowego, a następnie doprowadzają do uszkodzenia
nerek i wątroby (ciężką niewydolność tych narządów),
−
związki ołowiu. Ołów jest jednym z najtoksyczniejszych metali. Szeroko stosowany
w przemyśle, powoduje stałe zanieczyszczenie środowiska, a często również przewlekłe
zatrucia u ludzi. Bywa też przyczyną ostrych zatruć, które mogą być skutkiem
jednorazowego przyjęcia związku ołowiu lub gwałtownego zwiększenia stężenia tego
pierwiastka w organizmie wskutek uruchomienia go z depozytów tkankowych (głównie
z kości).
W ostrym zatruciu na początku dominują objawy żołądkowo-jelitowe, potem pojawia się
ostra encefalopatia, tj. objawy z ośrodkowego układu nerwowego. Może dojść do
uszkodzenia nerek i wątroby. Zmiany w układzie krwiotwórczym (anemia) są
charakterystyczne głównie dla przewlekłych zatruć tym metalem. Szczególnie
toksycznym związkiem ołowiu jest czteroetylek ołowiu, środek przeciwstukowy,
dodawany do benzyny. Uszkadza on głównie ośrodkowy układ nerwowy w sposób
nieodwracalny. Wypicie nawet kilku mililitrów tego związku prowadzi nieuchronnie do
ś
mierci,
−
arszenik (trójtlenek arsenu). Jest to biały proszek, bez zapachu, nierozpuszczalny
w wodzie. Stosuje się go do produkcji barwników i pestycydów, w stomatologii używa
się jako pasty arszenikowej do niszczenia miazgi zęba (w tej postaci najczęściej
zażywany w celach samobójczych). Jest to silna trucizna komórkowa, wywierająca
wielonarządowe działanie. Objawy zatrucia to: nudności, wymioty, bóle brzucha,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
32
biegunka znacznie nasilona, prowadząca szybko do znacznego odwodnienia
i w konsekwencji do wstrząsu. W późniejszym okresie dochodzi do uszkodzenia wątroby
i nerek. Po kilku tygodniach mogą rozwinąć się objawy zapalenia wielonerwowego.
Pierwsza pomoc w zatruciach metalami polega na: wywoływaniu wymiotów, podaniu do
picia białka jaj kurzych, ewentualnie mleka. W razie skażenia skóry należy zmyć ją
obficie wodą. Koniecznie trzeba leczyć chorego w szpitalu.
Zatrucia pestycydami. W celu ochrony plonów przed szkodnikami stosuje się rozliczne
preparaty chemiczne, i to na coraz większą skalę. W związku z tym łatwo może dojść do
zatruć wśród ludzi zwłaszcza, jeśli nie przestrzega się przepisów bezpieczeństwa i higieny
pracy lub tzw. okresów karencji. Środki te są tak różnorodne pod względem budowy
chemicznej, że ich klasyfikacja pod tym kątem sprawia duże trudności. Spośród wielkiej
liczby pestycydów najczęściej spotykane grupy chemiczne to: węglowodory chlorowane,
związki fosforoorganiczne, karbaminiany pochodne pyretroidów. Stopień toksyczności
pestycydów określa się klasą toksyczności. Pestycydy klasy I i II są truciznami, III i IV –
substancjami szkodliwymi, V – praktycznie są nieszkodliwe. Aktywność biologiczna
pestycydów zależy od substancji czynnej, która jest głównym składnikiem każdego preparatu.
Stopień toksyczności może się zwiększać lub zmniejszać w zależności od nośnika lub
rozpuszczalnika substancji aktywnej. W zależności od formy użytkowej pestycydy dzieli się
na: preparaty do opylania w proszku, preparaty do opryskiwania w płynie, fumiganty
(preparaty stosowane w postaci gazowej), granulaty.
−
rodentycydy. Dla ochrony upraw i plonów przed gryzoniami stosuje się ziarno powlekane
fosforkiem cynku (Zn
2
P
2
) oraz różnorodne preparaty. Po roku 1958, kiedy przerwano
stosowanie trutek zawierających tal, duże zastosowanie znalazł fosforek cynku. Po
wpływem wilgoci, zwłaszcza w środowisku zakwaszonym, rozkłada się on
z wydzielaniem silnie toksycznego fosforowodoru (PH
2
). Łatwo przenika on przez ścianę
przewodu pokarmowego i poraża układy enzymatyczne. Przeciętna śmiertelna dawka dla
dorosłej osoby wynosi ok. 3 g fosforku cynku. Podczas sekcji zwłok wyczuwa się
czosnkową woń treści żoładkowo-jelitowej, przypominającą zapach karbidu,
−
herbicydy. Środki chwastobójcze służą do wybiórczego niszczenia niepożądanych roślin.
Do silnie toksycznych dla człowieka należą pochodne fenoli, zwłaszcza chlorowcowe
i nitrowe, przy czym te ostatnie (nitrowe) wywołują methemoglobinemię. Dawka
ś
miertelna herbicydów dla człowieka wynosi kilka gramów,
−
insektycydy. Środki owadobójcze dzielą się na kilka grup rozmaitych środków
chemicznych stosowanych w celu ochrony roślin w gospodarce rolniczej i ogrodniczej.
Wszystkie te związki wywołują nagromadzenie acetylocholiny w ustroju w dużych
ilościach, co daje spotęgowany efekt farmakologiczny w postaci endogennego
(wewnątrzpochodnego) zatrucia acetylocholiną. Toteż w zatruciu takim dominują objawy
pobudzenia układu parasympatycznego (przywspółczulnego), jak np. obfite ślinienie,
pocenie się itd.
Zatrucia tymi środkami zdarzają się nie tylko wskutek nieszczęśliwych wypadków, ale
również w następstwie działania zbrodniczego. Zaobserwowano np. w Finlandii dużą liczbę
samobójstw popełnionych przez otrucia się preparatami fosforoorganicznymi z grupy
pestycydów.
Zatrucia substancjami żrącymi. Do substancji żrących należą:
1)
silne kwasy nieorganiczne: kwas solny, azotowy, siarkowy, fosforowy;
2)
niektóre kwasy organiczne: mrówkowy, octowy, mlekowy;
3)
zasady nieorganiczne: wodorotlenek sodu, potasu, wapnia;
4)
amoniak;
5)
nadtlenek wodoru;
6)
fenole;

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
33
7)
podchloryny: sodowy, potasowy;
8)
krzemiany: sodowy, potasowy;
9)
sole alkaliczne: węglany, fosforany.
Substancje żrące są przyczyną zarówno zatruć samobójczych, jak i przypadkowych
(te ostatnie są dość często spotykane wśród dzieci). Mogą być składnikami preparatów
używanych do mycia i czyszczenia urządzeń sanitarnych szeroko stosowanych
w gospodarstwie domowym, znajdują się również w płynach usuwających farby, lakiery oraz
rdzę (odrdzewiacze). Działanie substancji żrących polega na uszkodzeniu tkanek wskutek
oparzeń chemicznych z martwicą skrzepową (kwasy) lub rozpływną (zasady). Oprócz zmian
miejscowych może dojść do objawów ogólnoustrojowych w postaci zaburzeń równowagi
kwasowo-zasadowej. Niektóre substancje żrące (np. fenol, lizol) mogą uszkodzić narządy
miąższowe. Wdychanie par tych substancji lub zachłyśnięcie się nimi może doprowadzić do
ciężkiego toksycznego obrzęku płuc. Objawy zatrucia. Występują one na skórze w postaci
zaczerwienienia, pieczenia, bólu, obrzęku, pęcherzy. Oczy mogą piec, być zaczerwienione lub
łzawić. W przewodzie pokarmowym pojawiają się bóle w jamie ustnej, przełyku
i nadbrzuszu, wymioty często krwiste, biegunka krwawa (lub czarne stolce). Powikłaniami
mogą być: wstrząs, perforacja przełyku (a w konsekwencji może dojść do zapalenia
ś
ródpiersia) lub żołądka (wtedy powikłaniem jest zapalenie otrzewnej). Późnymi
powikłaniami są zwężenia i blizny w przewodzie pokarmowym. W układzie oddechowym
występuje drapanie w gardle, ból za mostkiem, kaszel, duszność, odkrztuszanie wydzieliny
podbarwionej krwią. Może wystąpić obrzęk płuc i obrzęk głośni. Pierwsza pomoc.
W przypadku skażenia skóry należy zdjąć odzież, zmyć skórę wodą, a w przypadku skażenia
oczu – przemywać je obficie bieżącą wodą. W zatruciu doustnym należy sprowokować
wymioty tylko do 15 min od momentu wypicia, potem podać do wypicia wodę (nie więcej niż
dwie szklanki), mleko, białka jaj kurzych (w zatruciach kwasami podać soki owocowe,
w zatruciach zasadami – roztwór kwasu octowego złożony z dwóch łyżeczek octu na szklankę
wody). Jeśli od momentu zatrucia upłynęło więcej niż l godz. należy zrezygnować
z podawania czegokolwiek doustnie. Przy zatruciu drogą wziewną trzeba chorego wynieść na
ś
wieże powietrze i zapewnić mu spokój.
4.3.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Jakimi cechami charakteryzują się zatrucia substancjami żrącymi?
2.
Jakimi cechami charakteryzują się zatrucia pestycydami?
3.
Jakie zaburzenia określa skala wg Matthew?
4.
Jaka jest różnica miedzy zatruciami opioidowymi a salicynami?
5.
Kiedy występuje zatrucie paracetamolem?
6.
Co określa termin toksydrom antycholinergiczny?
7.
Jakimi cechami charakteryzują się zatrucia metalami ciężkimi?
8.
Kiedy występuje zatrucie tlenkiem węgla?
9.
Jak sklasyfikujesz gazy pod względem właściwości fizycznych?
10.
Jakie alkohole powodują zatrucia?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
34
4.3.3. Ćwiczenia
Ćwiczenie 1
Tylko niektóre zatrucia wywołują charakterystyczne objawy przedmiotowe. Niemniej
w wielu przypadkach baczna obserwacja chorego może być istotna w ustaleniu rozpoznania.
Przedstaw i omów ważniejsze objawy przedmiotowe mogące sugerować zatrucie.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać
w
materiałach
dydaktycznych
informacji
dotyczących
objawów
przedmiotowych,
2)
scharakteryzować objawy przedmiotowe,
3)
wyjaśnić przebieg i objawy zatruć,
4)
udzielić pierwszej pomocy.
Wyposażenie stanowiska pracy:
−
literatura zgodna z punktem 6 poradnika.
Ćwiczenie 2
Scharakteryzuj i omów zatrucia: opioidami, salicylanami, paracetamolem, lekami
antydepresyjnymi, lekami antycholinergicznymi, gazami, alkoholami, metalami ciężkimi,
pestycydami, rozpuszczalnikami organicznymi, środkami żrącymi.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych: zatrucia,
2)
rozróżniać rodzaje zatruć,
3)
udzielić pierwszej pomocy.
Wposażenie stanowiska pracy:
−
literatura zgodna z punktem 6 poradnika.
Ćwiczenie 3
Wymień działanie, mechanizm i postępowanie w przypadku zatrucia gazami
spalinowymi i draźniącymi. Ponadto scharakteryzuj gazy łatwo rozpuszczalne w wodzie,
ś
rednio rozpuszczalne w wodzie oraz trudno rozpuszczalne w wodzie.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych: zatrucia gazami spalinowymi i drażniącymi,
2)
rozpoznać rodzaje zatruć,
3)
udzielić pierwszej pomocy.
Wyposażenie stanowiska pracy:
−
literatura zgodna z punktem 6 poradnika.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
35
Ćwiczenie 4
Na podstawie wyświetlonego filmu „Zatrucie tlenkiem węgla”, podaj objawy
i postępowanie ratownicze w zatruciu CO.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych: zatrucia tlenkiem węgla,
2)
określić objawy zatrucia,
3)
rozpoznać zatrucie,
4)
udzielić pierwszej pomocy.
Wyposażenie stanowiska pracy:
−
film „Zatrucie tlenkiem węgla”,
−
literatura zgodna z punktem 6 poradnika.
Ćwiczenie 5
Na podstawie zatruć analgetykami opioidowymi i zatruć trójcyklicznymi lekami
antydepresyjnymi, omów objawy i przebieg wymienionych zatruć.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach: zastosowanie procedury postępowania ratowniczego zależnie od
rodzaju trucizny,
2)
omówić rodzaje zatruć,
3)
wyjaśnić przebieg i objawy zatruć,
4)
udzielić pierwszej pomocy.
Wyposażenie stanowiska pracy:
−
literatura zgodna z punktem 6 poradnika.
4.3.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
wyjaśnić zatrucia substancjami żrącymi?
2)
wyjaśnić zatrucia pestycydami?
3)
określić skalę wg Matthew?
4)
wyjaśnić różnicę miedzy zatruciami opioidowymi a salicynami?
5)
zdefiniować zatrucie paracetamolem?
6)
określić termin toksydrom antycholinergiczny?
7)
scharakteryzować zatrucia metalami ciężkimi?
8)
zdefiniować zatrucie tlenkiem węgla?
9)
sklasyfikować właściwości fizyczne gazów?
10)
określić alkohole powodujące zatrucia?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
36
4.4. Zatrucia grzybami i truciznami roślinnymi
4.4.1. Materiał nauczania
Substancje chemiczne różnego rodzaju mogą wywierać szkodliwy wpływ na ustrój,
zaburzając jego czynności fizjologiczne. Może to doprowadzić do poważnych objawów
zatrucia w postaci procesów chorobowych o ciężkim przebiegu, nieraz kończących się
ś
miercią.
Takimi substancjami mogą być środki chemiczne wytworzone sztucznie na drodze
procesów technologicznych, ale nie brak też zatruć grzybami oraz substancjami pochodzenia
roślinnego. Grzyby w naszym kraju są chętnie spożywane, mają duże walory smakowe, choć
małą wartość odżywczą (87% wody, niewielkie ilości białek, tłuszczów, węglowodanów).
Poza tym grzybobranie jest przyjemną formą spędzenia czasu wolnego od pracy. Zbieranie
grzybów w Polsce było i jest bardzo popularne. Są one chętnie spożywane ze względu na
walory smakowe i zapachowe, którymi wyróżniają się wśród innych produktów
spożywczych. Z jednej, więc strony są cenionym artykułem spożywczym, ale z drugiej,
mogą stać się przyczyną śmiertelnych zatruć pokarmowych. W Polsce rośnie wiele gatunków
grzybów o różnej toksyczności. Spotykamy gatunki śmiertelnie trujące, trujące, warunkowo
jadalne i jadalne.
Większość najbardziej niebezpiecznych grzybów to grzyby blaszkowe, które posiadają na
spodniej stronie kapelusza blaszki (cienkie listewki). Najsmaczniejsze grzyby jadalne mają na
spodniej stronie kapelusza rurki, tzn. warstwę ułożonych obok siebie rureczek,
przypominającą gąbkę. Popularnie nazywamy je grzybami rurkowymi. W tej grupie nie
spotyka się grzybów śmiertelnie trujących. Większość najbardziej niebezpiecznych,
ś
miertelnie trujących grzybów ma blaszki o białym zabarwieniu niezmieniające się w okresie
wegetacji.
Grzyby trujące
Liczne gatunki grzybów kapeluszowych, nieraz bardzo podobnych do gatunków
jadalnych są przyczyną wielu ciężkich, a nierzadko śmiertelnych zatruć wśród
niedoświadczonych zbieraczy. Uchronić przed nimi może jedynie nauczenie się dokładnego
rozpoznawania grzybów, gdyż nie ma żadnej innej metody pozwalającej na odróżnienie
grzybów trujących. Najbardziej niebezpieczne z grzybów trujących to muchomor
sromotnikowy (śmiertelnie trujący!), często mylony z pieczarką, gołąbkiem zielonym, kanią
czubajką lub gąską żółtą; strzępiak ceglasty mylony z majówką wiosenną; wieruszka
zatokowata mylona z pieczarką; borowik szatański. Owocniki niektórych gatunków,
niejadalne w stanie surowym, są nieszkodliwe po ugotowaniu i odlaniu wody, ale często jest
to metoda zawodna, toteż lepiej w ogóle zrezygnować ze spożywania niepewnych gatunków.
Trucizny niektórych grzybów kumulują się w organizmie, chociaż nie powodują
natychmiastowych objawów zatrucia (np. olszówki). Niektóre grzyby zawierają substancje
halucynogenne, toteż poszukiwane są przez osoby nadużywające narkotyków, są one zarazem
surowcem do produkcji leków psychotropowych (leki uspokajające i psychotropowe).
Objawy zatrucia Muchomorem Sromotnikowym – po 24–48 godzinach: bóle i zawroty
głowy, nudności, wymioty, biegunka, bóle brzucha, osłabienie, zaburzenia krążenia
i oddychania, sinica, odwodnienie, po 2–5 dniach uszkodzenie wątroby, śpiączka wątrobowa.
Grzyby
−
amanita muscaria – Muchomor czerwony. Ładnie wygląda i jest trujący. Trujące
alkaloidy zawarte w nim to kwas ibotenowy, muscymol (panteryna) i muskaryna. Jeśli
ktoś nie zna się na grzybach, po obiedzie może poczuć się osłabiony i zdezorientowany,
poczuć szum w uszach i nudności. Po jakimś czasie pojawią się też halucynacje, które
w ostrzejszych przypadkach przybierają postać szału. Potem następuje wzrost napięcia

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
37
mięśniowego, drgawki, wzrost temperatury. W skrajnie ciężkich zatruciach może dojść
do śpiączki, a podczas niej do zgonu, na tle niewydolności krążeniowo-oddechowej,
−
amanita phalloides – Muchomor zielonawy. Najpierw toksyny atakują wątrobę i nerki.
Dopiero po 10–24 godzinach przychodzą objawy: mdłości, biegunki i ostre bóle brzucha,
przyspieszenie częstości pracy serca, obniżenie ciśnienia krwi, skurcze łydek i szok.
Po ustąpieniu tych objawów chory pozornie wraca do zdrowia. Jednak po kilku dniach
uszkodzenie wątroby i nerek doprowadza do zgonu,
−
zasłoniak rudy – owocnik średniej wielkości, cynamonowo-rudy z brunatno-żółtym
trzonem jest grzybem śmiertelnie trującym, powodującym zanik nadnerczy. Zatrucie
może wystąpić po 2 dniach, ale niekiedy i po 2 tygodniach. Zawiera truciznę, która nie
rozpuszcza się w wodzie i dlatego gotowanie nie zmniejsza toksyczności tego grzyba.
Zatrucia grzybami są poważnym problemem epidemiologicznym, mimo że nie
rozszerzają się w sposób ściśle epidemiologiczny, jak to bywa z durem czy czerwonką.
Grzyby nie są przyczyną masowych zatruć (np. typu gronkowcowego), lecz należą raczej do
grupy zatruć typowo rodzinnych, gdyż na jedno ognisko przypada zwykle od jednej do kilku
osób. Zatrucia grzybami stanowią niewielki procent ogólnej liczby zatruć pokarmowych, lecz
wysoki wskaźnik zapadalności i zgonów świadczą o niebezpieczeństwie, jakie przedstawiają
grzyby trujące.
Istnieją różne metody klasyfikacji zatruć grzybami, lecz wszystkie za podstawę
przyjmują ośrodek działania substancji toksycznych w organizmie ludzkim oraz okres
utajenia, czyli czas, który upływa od spożycia grzybów do wystąpienia pierwszych objawów
chorobowych. Zatrucia z krótkim okresem utajenia (od 15 minut do 2 godzin) są na ogół
mniej niebezpieczne dla życia od zatruć z długim okresem (powyżej 5 godzin lub nawet kilka
dni), w których śmiertelność jest bardzo wysoka.
Wyróżnia się trzy zasadnicze typy zatruć pokarmowych grzybami: cytotropowe,
neurotropowe i gastryczne.
Zatrucia cytotropowe
Zatrucia cytotropowe charakteryzują się przede wszystkim uszkodzeniem komórek
narządów wewnętrznych: wątroby, śledziony, nerek, serca itp. Objawy chorobowe występują
po długim okresie utajenia, wynoszącym po spożyciu muchomora sromotnikowego,
wiosennego i jadowitego od 8 do 14 godzin (wyjątkowo do 40 godzin), piestrzenicy
kasztanowatej od 5 do 8 godzin; natomiast w przypadku spożycia zasłonaka rudego od 3 do
14 dni. Zatrucia cytotropowe bardzo często kończą się śmiercią; zanim bowiem wystąpią
pierwsze objawy zatrucia, dochodzi do znacznego uszkodzenia narządów wewnętrznych,
a nawet, jak w przypadku spożycia muchomora sromotnikowego, do hemolizy krwi.
Zatrucia neurotropowe
Zatrucia neurotropowe cechuje ujemny wpływ na system nerwowy człowieka. Pierwsze
objawy chorobowe występują po krótkim okresie utajenia, wynoszącym od 15 minut do 2
godzin. Ze względu na różne objawy kliniczne, zatrucia neurotropowe dzieli się na dwie
grupy.
Pierwsza grupa charakteryzuje się zwolnieniem akcji serca, spadkiem tętna, zaburzeniem
oddychania, uczuciem gorąca i silnym ślinotokiem. Objawy te wywołuje muskaryna, zawarta
głównie w strzępniakach i niektórych lejkówkach, już po 15–30 minutach od spożycia
grzybów. Druga grupa zatruć charakteryzuje się silnym podnieceniem nerwowym, aż do
napadów szału i halucynacji oraz przyspieszeniem akcji serca. Objawy te powoduje
substancja o działaniu psychotropowym zbliżona budową chemiczną do atropiny, zwana
mikoatropiną (obecnie zidentyfikowana jako kwas ibotenowy, muscymol i muskozon)
zawarta w muchomorze plamistym i czerwonym. Okres utajenia objawów chorobowych
wynosi około 2 godziny.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
38
Zatrucia gastryczne
Zatrucia gastryczne charakteryzują się objawami ostrych nieżytów żołądkowo-
jelitowych, jak bóle brzucha, wymioty, biegunka, czasami podwyższona temperatura.
Następuje znaczne odwodnienie organizmu i zaburzenia równowagi kwasowo-zasadowej
płynów ustrojowych. Objawy te występują od 2 do 5 godzin po spożyciu niektórych
(uznanych za trujące) gołąbków i mleczajów, wieruszki zatokowatej, gąski tygrysowatej,
borowika grubotrzonowego, tęgoskóra i innych gatunków spożytych szczególnie w stanie
surowym. Substancjami toksycznymi są związki terpenowe i inne jeszcze nieznane związki
organiczne.
Do tego typu zatruć grzybami zaliczane są również zatrucia nieswoiste spowodowane
spożyciem potrawy grzybowej zakażonej drobnoustrojami chorobotwórczymi.
Zatrucia dzieli się na cztery zespoły różniące się objawami zatrucia, okresem
bezobjawowym, metodami rozpoznania i leczenia:
−
zespół muchomora plamistego: rozszerzenie źrenic, zawroty głowy, oszołomienie,
urojenie, stany odurzenia, drżenie mięśniowe, czasem śpiączką (okres utajenia 1–2 h,
spowodowany spożyciem muchomora plamistego lub muchomora czerwonego),
−
zespół muskarynowy: zwężenie źrenic, zaburzenia widzenia, ślinienie i łzawienie,
zlewne poty przy równoczesnym uczuciu chłodu, nudności, wymioty, parcie na stolec,
biegunka, zwężenie oskrzeli z dusznością, czasami obrzęk płuc i bradykardia (okres
utajenia 1–2 h, wskutek spożyciu lejkówek, gołąbka wymiotnego, borowika
szatańskiego, wieruszka ciemnego),
−
zespół żołądkowo-jelitowy: nudności, wymioty, biegunka, kolka, bolesne parcie na
stolec, w ciężkich zatruciach wstrząs (okres utajenia 0,5–2 h, po spożyciu wieruszki
zatokowatej, gąski tygrysowatej, mleczaja wełnianki, tęgoskóra pospolitego, również
borowika szatańskiego),
−
zespół faloidynowy: wymioty, wodniste wypróżnienia, bóle kolkowe, bolesne parcie na
stolec, kurcze łydek; po 3–4 dniach może dojść do rozwoju ostrego uszkodzenia wątroby
z żółtaczką, skazą krwotoczną, śpiączką, drgawkami (zespół wątrobowo-nerkowy; okres
utajenia 5–48 h, po spożyciu muchomora sromotnikowego i gatunków pokrewnych,
piestrzenicy kasztanowatej, zasłonaka rudego).
Rozpoznanie
Rozpoznanie ustala się na podstawie wywiadu z osobą, u której doszło do zatrucia lub ze
ś
wiadkami zdarzenia. Ważne jest ustalenie rodzaju spożytych grzybów. Pierwsza pomoc
polega na wywołaniu wymiotów, zabezpieczeniu wymiocin i resztek potrawy do badania
mykologicznego oraz udaniu się do szpitala.
Zatrucia grzybami możesz uniknąć, jeżeli:
−
zachowasz rozwagę i będziesz zbierał tylko gatunki dobrze ci znane,
−
ze ściółki będziesz wyjmował cale owocniki, zwracając również uwagę na trzon, który
zawiera ważne charakterystyczne cechy umożliwiające odróżnienie gatunków trujących
od jadalnych,
−
przy zbieraniu grzybów obejrzysz dokładnie cały owocnik i ustalisz przynależność
gatunkową grzyba, a w przypadku wątpliwych danych okaz wyrzucisz,
−
nie będziesz zbierał owocników małych, u których nie wykształciły się jeszcze cechy
danego gatunku,
−
będziesz pamiętał, że większość grzybów trujących to grzyby blaszkowe, a muchomory
mają blaszki białe,
−
nie będziesz zbierał olszówek i innych grzybów szkodliwych dla zdrowia, powodujących
zaburzenia żołądkowo-jelitowe,
−
nie będziesz przechowywał potraw z grzybów nawet w lodówce, pamiętając, że psują się
one łatwo i szybko oraz powstają w nich substancje trujące.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
39
Rośliny trujące
Rośliny trujące, to rośliny produkujące toksyczne związki chemiczne, np.: alkaloidy,
glikozydy, saponiny, olejki lotne. Stosowane w niewielkich ilościach, związki te mogą mieć
działanie lecznicze. Trujące glikozydy zawiera konwalia majowa i naparstnica, alkaloidy
występują u licznych jaskrowatych, makowatych, baldaszkowatych, psiankowatych
i liliowatych, saponiny u goździkowatych, motylkowatych, pierwiosnkowatych i liliowatych.
Bardzo wiele gatunków trujących występuje wśród grzybów. Toksyczne związki
produkowane przez rośliny: alkaloidy, związki chemiczne, występujące głównie w roślinach
w postaci soli kwasów organicznych. Alkaloidy zawierają w cząsteczce układy
heterocykliczne z atomem azotu lub tlenu, wykazują własności zasadowe i mają silne
działanie fizjologiczne na organizmy ludzkie i zwierzęce. Występują m.in. w maku, kawie,
herbacie, tojadzie. Klasyfikuje się je wg pochodzenia (np. alkaloid tojadu) lub budowy
chemicznej (np. alkaloidy purynowe, chinolinowe). Do najbardziej znanych alkaloidów
należą: atropina, brucyna, chinina, kodeina, kofeina, kokaina, meskalina, morfina, nikotyna,
rezerpina, strychnina, teobromina. Rola alkaloidów w życiu roślin nie została dotychczas
wyjaśniona. Pierwszym wyodrębnionym alkaloidem była (1804) morfina. Znanych jest
obecnie ponad 2 tys. alkaloidów (naturalnych i syntetycznych). Niektóre są stosowane
w lecznictwie. Glikozydy, pochodne cyklicznych monosacharydów, zbudowane z reszty
cukrowej połączonej z podstawnikiem (aglikonem). W O-glikozydach podstawnik połączony
jest poprzez atom tlenu półacetalowej grupy hydroksylowej monosacharydu (utworzonej
z grupy aldehydowej lub ketonowej monosacharydu podczas cyklizacji cząsteczki),
w N-glikozydach rolę atomu tlenu spełnia atom azotu. Saponiny, saponozydy, glikozydy,
substancje bezpostaciowe, dobrze rozpuszczalne w wodzie. Mają charakter obojętny lub
kwaśny. Obniżają napięcie powierzchniowe, powodują hemolizę erytrocytów. W wypadku
małych dzieci nie można lekceważyć spożycia roślin jako przyczyny ostrych zatruć. Rośliny
trujące niekoniecznie muszą być egzotyczne, należy do nich też wiele popularnych roślin
ogrodowych. Trujące są bluszcze i powoje, kwiaty (tulipany, jaskry, stokrotki, żonkile,
fiołki, azalie, petunie, narcyzy), jagody jemioły, rododendrony, części krzewów pomidora.
Trucizny roślinne:
−
atropa belladonna, czyli pokrzyk, Wilcza jagoda. W starożytności znana też jako
Solanum mortiferum –„niosąca śmierć”. Wszystkie części tej rośliny są trujące. Zawiera
atropinę. Po jej spożyciu maleje napięcie mięśni gładkich przewodu pokarmowego, dróg
ż
ółciowych, moczowych, następuje zahamowanie czynności gruczołów potowych
(a co za tym idzie wzrost temperatury ciała), ślinowych, błon śluzowych, dróg
oddechowych oraz żołądka. Spowalnia akcję serca, działa obkurczająco na naczynia
krwionośne, powoduje nadpobudliwość, niepokój, zaburzenia orientacji, urojenia,
majaczenie oraz objawy psychotyczne przyspieszenie oddechu, drgawki i śpiączkę,
−
hyoscyamus Niger, Lulek czarny. Świeże liście zawierają hyoscyaminę i atropinę,
w nasionach występuje również skopolamina. Po spożyciu pojawiają się objawy
identyczne, jak w przypadku wilczej jagody, tylko słabsze. W przypadku
przedawkowania następuje śpiączka, a następnie śmierć z powodu porażenia układu
oddechowego,
−
datura stramonium, Bieluń dziędzierzawa. We wszystkich częściach rośliny występuje
L-hioscyjamina i skopolamina. Znaleziono w niej też niewielkie ilości skopiny
i apoatropiny. W korzeniach występują także meteloidyna i kuskohigryna. W przypadku
bielunia objawy i skutki zatrucia są identyczne, z tą niewielką różnicą, że uspokajające
działanie skopolaminy redukuje drgawki,
−
aconitum napellus, Tojad mocny. Przez Owidiusza zwany trucizną teściowej. Zawarte
w nim substancje to akonityna, benzylakonina, hypakonityna, mezakonina, hypakonina,
napelina i sangoryna. Jest bardzo silnie toksyczny, głównie z powodu akonityny, która
wywołuje porażenie ośrodka oddechowego. Objawami zatrucia są odrętwienie, niepokój,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
40
obfite pocenie, nudności i wymioty, drgawki, spadek temperatury ciała, zwolnienie akcji
serca i migotanie komór,
−
conium maculatum, Szczwół plamisty, pietrasznik, cykuta, szaleń plamisty, psia
pietruszka, świńska wsza. Roślina w pierwszym roku morfologicznie nie różni się od
pietruszki pasternaku. Zawiera alkaloid koniinę powodujący porażenie ośrodka
oddechowego i śmierć w wyniku uduszenia,
−
veratrum album, Ciemiężyca biała. Pełno w niej alkaloidów sterolowych. Ponadto
zawiera protoweratrynę, germerynę, germinę, rubijerwinę, izorubijerwinę. Tak, jak to
miało miejsce w przypadku już wymienionych roślin, zatrucie prowadzi do porażenia
mięśni klatki piersiowej, a w konsekwencji do zgonu na skutek uduszenia,
−
colchicum autumnale, Zimowit jesienny. Kolchicyna występująca w colchicum jest
jednym z najbardziej trujących alkaloidów roślinnych. Działa toksycznie już na poziomie
komórki i dezorganizując wrzeciono podziałowe wywołuje mutacje chromosomowe.
Jako pierwszy objaw zatrucia pojawia się uczucie pieczenia w jamie ustnej, zaburzenia
połykania, bóle brzucha, wymioty i nierzadko krwawa biegunka. Później następują
bolesne skurcze pęcherza moczowego z krwiomoczem, odwodnienie z objawami zapaści
krążeniowej.
Kolchicyna ma zdolność przenikania przez barierę łożyskową, u kobiet w ciąży istnieje
duże ryzyko uszkodzenia płodu,
−
taxus baccata, Cis pospolity. Jego szpilki i nasiona zawierają taksynę. I znów mamy do
czynienia z rośliną, której działanie prowadzi do śmierci przez porażenie ośrodka
oddechowego,
−
papaver somniferum. Roślina o ogromnych możliwościach. Zawiera różne substancje od
opium przez morfinę po kodeinę. Morfina wywołuje depresję oddechową, która
związana jest ze zmniejszeniem wrażliwości ośrodka oddechowego na dwutlenek węgla
i w skrajnych przypadkach może doprowadzić do bezdechu i uduszenia. Opium jest
naturalnym produktem uzyskiwanym przez nacinanie niedojrzałych makówek. W nim
występuje papaweryna, która działa rozkurczająco na mięśnie gładkie naczyń
krwionośnych i w konsekwencji powoduje obniżenie ciśnienia krwi. Duże dawki tego
alkaloidu mogą wywoływać zaburzenia rytmu serca.
Postępowanie przy podejrzeniu zatruciami
Jeżeli zatrucie grzybami lub roślinami nastąpiło drogą pokarmową należy usunąć resztki
trucizny z przewodu pokarmowego pod warunkiem, że zatruty jest przytomny. W tym celu
należy wywołać wymioty za pomocą silnie osolonej wody przegotowanej z dodatkiem węgla
aktywnego (węgiel leczniczy Carbo medicinalis /ICN/ – tabl. 300 mg – 1 łyżka stołowa
sproszkowanego węgla na szklankę solanki; zmielić lub utłuc w moździerzu). Nie podawać
mleka! Po wymiotach ponownie podać zatrutemu węgiel leczniczy – rozgnieść tabletki
(30–40 sztuk tabletek!) i podawać doustnie jak najszybciej.
Jeżeli zatruty jest nieprzytomny nie wolno wywoływać wymiotów z wiadomych
względów. Należy go ułożyć w pozycji bezpiecznej na boku i okryć, zabezpieczając przed
utratą ciepła (termofory, koce, folie termiczne). W razie ustania akcji serca lub oddychania
zastosować masaż serca i sztuczne oddychanie (30 uciśnięć mostka i 2 wdechy cyklicznie).
Zatrutego należy jak najszybciej przetransportować do szpitala. Węgiel aktywowany
znakomicie pochłania toksyny, stąd ważne jest jego podanie zatrutemu. W celu radykalnego
usunięcia trucizny z przewodu pokarmowego, obok środków wymiotnych zaleca się podanie
preparatów przeczyszczających: siarczan magnezu Magnesium sulphate lub siarczan sodu
Natrium sulphuricum – w dawce 15 g (rozpuścić w wodzie). Oleju rycynowego nie wolno
podawać przy żadnych zatruciach grzybami lub roślinami z powodu zwiększania
przenikalności toksyn z jelit do krwi oraz zwiększania ukrwienia przewodu pokarmowego.
Wszystkie osoby, które jadły to samo danie, winny natychmiast poddać się kontroli
lekarskiej, nawet, jeśli (jeszcze) nie odczuwają żadnych dolegliwości. Jeśli oznaki zatrucia
występują bardzo późno, najczęściej dopiero po 10 lub 11 godzinach po posiłku, istnieje

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
41
wówczas podejrzenie zatrucia muchomorem sromotnikowym, wiosennym lub jadowitym,
możliwym do neutralizacji tylko w specjalistycznych klinikach.
4.4.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Jakimi cechami charakteryzują się grzyby?
2.
Jakie substancje zawierają grzyby trujące?
3.
Jakie objawy chorobowe wywołuje Muchomor Sromotnikowy?
4.
Jaka występuje różnica miedzy zatruciem cytotropowym a neurotropowym?
5.
Kiedy występują zatrucia gastryczne?
6.
Jak sklasyfikujesz zespoły różniące się objawami zatruć?
7.
Jaka jest różnica miedzy zespołem muchomora plamistego a zespołem faloidynowym?
8.
Jakie związki toksyczne produkują rośliny?
9.
Jakie objawy chorobowe powoduje Atropa balladonna?
10.
Jakie objawy chorobowe powoduje Papaver somniferum?
4.4.3. Ćwiczenia
Ćwiczenie 1
Wymień najbardziej istotne dla Ciebie cechy grzyba jadalnego i trującego.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych: zatrucia grzybami,
2)
rozróżniać grzyby jadalne i trujące,
3)
określić cechy charakterystyczne grzybów,
4)
udzielić pierwszej pomocy.
Wypożażenie stanowiska pracy:
−
literatura zgodna z punktem 6 poradnika.
Ćwiczenie 2
Na podstawie wyświetlonego filmu wymień podstawowe zasady postępowania, które
chronią przed zatruciem grzybami.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych: zatrucia grzybami,
2)
rozpoznać gatunki grzybów,
3)
określić zasadnicze typy zatruć pokarmowych grzybami,
4)
wyjaśnić podstawowe zasady postępowania.
Wyposązenie stanowiska pracy:
−
film „Zatrucia pokarmowe grzybami”,
−
literatura zgodna z punktem 6 poradnika.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
42
Ćwiczenie 3
Na rysunkach przedstawiono cztery rodzaje muchomorów, wyjaśnij na podstawie
krótkiego opisu jak nazywają się i podpisz je.
Grzyb średniej wielkości o zielono
zabarwionej skórce kapelusza, białych
blaszkach i trzonie długim, wysmukłym,
u dołu bulwiasto zgrubiałym, tkwiącym w
odstającej pochwie. W górnej części ma
przyrośnięty zwisający pierścień. Jeden
ś
redni owocnik może spowodować śmierć
dorosłego człowieka.
Jest cały biały i bywa mylony z młodymi
pieczarkami. Trucizny w nim zawarte nie
rozpuszczają się w wodzie, dlatego
obgotowywanie nie powoduje zmniejszenia
właściwości trujących. Drugą cechą
różniącą je od grzybów jadalnych jest trzon,
który w górnej części ma przyrośnięty
pierścień oraz zgrubiałą podstawę ukrytą
w odstającej pochwie.
Muchomor ……………………..…………
Muchomor………………………………...…
Owocnik duży, kapelusz początkowo
wypukły, później spłaszczony, czerwony
lub żółto-pomarańczowy z białymi łatkami.
Blaszki białe, trzon wysmukły, długi, biały,
w górnej części przyrośnięty biały pierścień,
zwisający w postaci kołnierza, podstawa
zgrubiała.
Owocnik brązowożółty, brązowoszary lub
ciemno brązowy, pokryty białymi łatkami.
Brzeg owocnika wyraźnie prążkowany.
Blaszki białe, gęste. W górnej części
długiego trzonu przyrośnięty pierścień,
dolna część trzonu bulwiasto zgrubiała
z jednym lub kilkoma wałeczkami.
Objawy zatrucia występują po 2 – 3 godz.
po spożyciu.
Muchomor ……………………..…………
Muchomor ……………………………...…

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
43
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych: zatrucia grzybami,
2)
rozpoznać gatunki grzybów,
3)
rozróżniać grzyby jadalne i trujące,
4)
wskazać cechy charakterystyczne grzybów,
5)
udzielić pierwszej pomocy.
Wyposażenie stanowiska pracy:
−
plansza, flamastry,
−
literatura zgodna z punktem 6 poradnika.
Ćwiczenie 4
W Polsce rośnie wiele gatunków roślin trujących, produkujących toksyczne związki
chemiczne, np.: alkaloidy, glikozydy, saponiny, olejki lotne. Wymień rośliny zawierające
ww. związki chemiczne.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych: rośliny trujące,
2)
wyjaśnić pojęcie rośliny trujące,
3)
scharakteryzować zatrucia,
4)
określic skutki zatruć.
Wyposażenie stanowiska pracy:
−
literatura zgodna z punktem 6 poradnika.
Ćwiczenie 5
Wymień działanie roślin trujących i przedstaw podstawowe zasady postępowania przy
podejrzeniu zatruciami.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych: trucizny roślinne,
2)
rozpoznać rośliny trujące,
3)
określić podstawowe zasady postępowania,
4)
udzielić pierwszej pomocy.
Wyposażenie stanowiska pracy:
−
literatura zgodna z punktem 6 poradnika.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
44
4.4.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
określić cechy charakteryzujące grzyby?
2)
określić jakie substancje trujące zawierają grzyby?
3)
wyjaśnić objawy chorobowe wywołane przez Muchomora
Sromotnikowego?
4)
określić różnice między miedzy zatruciem cytotropowym a neurotropowym?
5)
określić zatrucia gastryczne?
6)
sklasyfikować zespoły różniące się objawami zatruć?
7)
określić różnice miedzy zespołem muchomora plamistego a zespołem
faloidynowym?
8)
scharakteryzować związki toksyczne produkowane przez rośliny?
9)
wyjaśnić objawy chorobowe wywołane przez Atropa balladonna?
10)
wyjaśnić objawy chorobowe wywołane przez Papaver somniferum?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
45
4.5. Zastosowanie
procedury
postępowania
ratowniczego
w sytuacji ukąszenia i użądlenia
4.5.1. Materiał nauczania
Odmiennym typem wstrzyknięć wywołujących objawy toksyczne są użądlenia przez
owady i ukąszenia jadowitych zwierząt. Ukąszenia i użądlenia przez owady (pszczoły, osy,
szerszenie, meszki, mrówki, kleszcze, bąki) są najpowszechniejszym typem ekspozycji na
trucizny wstrzyknięte. Często mają charakter wielokrotny. Wywołują natychmiastową
reakcję miejscową, mają też opóźnione działanie ogólnoustrojowe. Mogą także być
przyczyną reakcji alergicznej, powodującej wstrząs anafilaktyczny – stan ostrego zagrożenia
ż
ycia.
Bogactwo świata ożywionego naszej planety przejawia się niezliczoną ilością gatunków
zwierząt. Wśród wielu organizmów wytwarzających różne substancje toksyczne można
wyodrębnić gatunki zwierząt zaliczane do trujących (toksycznych) z powodu wytwarzania
i magazynowania w swoich tkankach substancji szkodliwych dla ludzi i zwierząt, a szkodliwe
działanie wynika z kontaminacji lub spożycia organizmu trującego. Do zwierząt trujących,
które stają się niebezpieczne po ich spożyciu, należy wiele mięczaków, płazów i ryb. Zatrucia
z powodu spożycia trujących gatunków zwierząt, to najczęściej zatrucia przypadkowe,
wynikające z niewłaściwego przygotowania do spożycia (np. Fugu podawane w Japonii).
Inną grupę stanowią gatunki jadowite, wyłącznie pochodzące ze świata zwierząt, które poza
wytwarzaniem substancji toksycznych mają możliwość aktywnego jej przekazywania
do tkanek innych organizmów, przy udziale specjalnie do tego celu przystosowanych
organów składających się z gruczołów jadowych lub komórek wytwarzających jady, kanałów
jadowych oraz zębów, kolców, igieł, parzydełek, żądeł, itp. Wydzieliny gruczołów jadowych
zwierząt (u niektórych gatunków także gruczołów ślinowych), będące białkami, zawierające
również enzymy proteolityczne, pełnią rolę obronną, służą także do zdobywania pożywienia
przez szybkie obezwładnienie ofiary. Działanie jadów zwierząt w ciele ofiary zależy
od rodzaju jadu, stanu fizjologicznego zwierzęcia jadowitego oraz stanu fizjologicznego
ofiary. Jad zwierząt wywoływać może zaburzenia lub blokadę funkcji układu nerwowego,
zaburzenia pracy serca i układu krążenia, martwicę tkanek. Gruczoły jadowe posiada szereg
gatunków zwierząt, m.in. niektóre mięczaki, jamochłony, owady, pajęczaki, płazy, gady,
a także niektóre ssaki. Po wniknięciu do organizmu trucizny przedostają się do krwiobiegu
i szybko się przenoszą do wszystkich tkanek. Objawy zatrucia są różne w zależności od
rodzaju trucizny i sposobu przedostania się do organizmu.
Istnieje bardzo wiele gatunków zwierząt wytwarzających trucizny. Zatrucia ich jadami,
czy to na skutek spożycia, dotknięcia, czy pokąsania, nie należą do rzadkości, zwłaszcza
w klimacie gorącym.
Z blisko 2500 znanych gatunków węży, około 360 jest jadowitych i potencjalnie
niebezpiecznych dla człowieka. Rocznie notuje się około pół miliona ukąszeń przez jadowite
węże, z czego około 40000 kończy się śmiercią. Większość jadowitych węży żyje głównie w
klimacie gorącym, w Europie spotyka się jedynie gatunki żmij (Viperidae). Ilość, skład
chemiczny i toksyczność jadu węży zależy od wielu czynników (stan odżywienia, pora roku,
warunki bytowania itp.) i może różnić się znacznie nawet miedzy osobnikami w obrębie
jednego gatunku. Z tych względów skład jadów węży nie jest jeszcze poznany całkowicie.
Jest kombinacją wielu różnorodnych substancji – biotoksyn, z których jedne działają
miejscowo, a inne, po wchłonięciu, atakują ważne ośrodki życia. Oprócz składników
uśmiercających, jad węży zawiera często znaczne ilości silnych enzymów, które po
wprowadzeniu do organizmu ofiary rozpoczynają proces trawienia, jeszcze przed jej

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
46
połknięciem przez węża. Siła toksykodynamiczna jadów węży znacznie przewyższa działanie
trucizn chemicznych. Dla przykładu: 1 g strychniny może zabić 5 osób, 1g cyjanowodoru do
16 osób, natomiast 1g jadu niektórych węży stanowi dawkę śmiertelną dla 150 osób.
Pajęczaki. W gromadzie stawonogów (Arthropoda) bardzo jadowite są skorpiony
i niektóre pająki. Skorpiony (Scorpiones) należą do najstarszej, żyjącej odmiany zwierzęcej.
Wszystkie gatunki skorpionów są jadowite, ale tylko nieliczne spośród ponad 1050 znanych
gatunków tych zwierząt mogą zagrozić człowiekowi. Jad poszczególnych gatunków
skorpionów różni się między sobą i wykazuje podobieństwo do jadów węży, lecz nie są
z nimi identyczne. Wyizolowana toksyna jest podobna do neurotoksyny jadu węży, ale
zawiera również inne, odmienne komponenty, jak: substancje hemolityczne, proteolityczne
oraz wpływające na krzepliwość krwi. Najbardziej niebezpieczne skorpiony należą do
rodzajów: Buthus, Centruroides, Euscorpius, Prionurus, Scorpio i Tityus. Użądlenia mniej
zjadliwych skorpionów powodują miejscowe odczyny zapalne, bardziej zjadliwych dają
w miejscu ukłuć ropiejące ogniska zapalne oraz wymioty, omdlenia, drżenia i drgawki
mięśniowe. Zatrucia silne rozwijają się w czasie 10 minut do 20 godzin i najczęściej, bez
odpowiedniego leczenia, prowadzą do śmierci, szczególnie u dzieci. Wśród około 20 tysięcy
gatunków pająków, wytwarzanie jadów jest powszechne. Nieliczne jednak mają na tyle silny
jad, aby zagrozić człowiekowi. Jad pająków nie jest jednolity pod względem
immunologicznym i różni się od jadów skorpionów i węży. Ich skład chemiczny nie jest do
końca poznany, stwierdzono obecność silnej neurotoksyny, a także enzymów
proteolitycznych i innych niezidentyfikowanych substancji o charakterze zasadowym.
Owady. Spośród około 700 tysięcy gatunków owadów tylko stosunkowo niewielka ich
liczba należy do zwierząt jadowitych lub trujących. Do najbardziej znanych jadowitych
owadów należy rząd błonkówek (Hymenoptera). Zaliczamy do nich pszczoły, trzmiele,
szerszenie i osy. Ich użądlenie nie jest niebezpieczne dla człowieka. Może być niebezpieczne
jedynie dla osób uczulonych, u których już pojedyncze ukłucie pszczoły miodnej (Apis
mellifera) może spowodować wstrząs anafilaktyczny i śmierć, podczas, gdy u zdrowego
człowieka dopiero 200–500 ukąszeń. Innymi owadami wytwarzającymi jad, choć stosunkowo
niegroźny dla człowieka, są należące również do rzędu błonkówek, mrówki (Formicidae).
Uważa się, że mrówki wyewoluowały z os około 100 milionów lat temu. Wtedy to stały się
one owadami społecznymi, utraciły żądło lub uległo ono modyfikacji oraz wytworzyły
specjalne gruczoły, w których wytwarzają i przechowują jad. Poza rolą obronną, jad mrówek
pełni u nich ważną rolę dezynfekującą, gdyż ma działanie bakteriobójcze, dzięki czemu
utrzymują mrówki swoje podziemne części mrowiska praktycznie w stanie aseptycznym.
U niektórych gatunków żądło zachowało się w stanie niezmienionym, inne natomiast potrafią
rozpylać truciznę nawet na odległość 10 cm, jeszcze inne gryzą dotkliwie silnymi, dużymi
ż
uwaczkami. U człowieka mogą powodować lekkie, miejscowe stany zapalne, niegroźne dla
ż
ycia.
W Polsce najgroźniejsze są ukąszenia przez pszczoły, osy i szerszenie, bowiem owady te
wpuszczają do organizmu człowieka silnie działający jad. Poważne skutki mogą mieć
ukąszenia mnogie oraz ukąszenia dzieci o skłonnościach alergicznych. Niektórzy ludzie
uczulają się na jad pszczeli po pierwszym użądleniu i wówczas każde następne użądlenie
wywołuje zdecydowanie silniejszą reakcję. Reakcje uczuleniowe są bardzo niebezpieczne dla
dzieci, u których szybko dochodzi do zaburzenia pracy serca i układu krążenia oraz zapaści.
Szczególnym przypadkiem jest użądlenie w obrębie jamy ustnej i gardła. Rozwijający się
gwałtownie obrzęk górnych dróg oddechowych, zwłaszcza krtani, prowadzi do zaburzenia
oddychania. Niewielki odsetek ludzi na jad reaguje bardzo silnie tj. uczuciem duszności,
łzawieniem czy pokrzywką na skórze. Może również dojść do wstrząsu anafilaktycznego,
czyli zaburzeń pracy serca i układu krążenia, które objawiają się jako: szum uszach, mroczki
przed oczami, lęk, niepokój, bladość, przyspieszenie akcji serca i obniżenie ciśnienia

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
47
tętniczego krwi. Aby uratować chorego konieczne jest wówczas jego pilne przewiezienie do
szpitala i podanie dożylnych leków odczulających.
Samice os i szerszeni mogą żądlić wiele razy, ponieważ nie pozostawiają żądła w skórze
ofiary. Najniebezpieczniejsze są użądlenia przez pszczoły, ponieważ zostawiają one żądło
w ciele człowieka wraz z pęcherzykiem jadowym. Pierwsza pomoc polega na jak
najszybszym usunięciu żądła pęsetą lub czubkiem jałowej igły. Nie poleca się wyciągania
żą
dła palcami, ponieważ na jego końcu jest pęcherzyk jadowy, którego ucisk powoduje
dodatkowe spływanie jadu przez żądło do skóry. Po usunięciu żądła robimy okłady z sody
oczyszczonej, która neutralizuje kwas mrówkowy zawarty w wydzielinie wstrzykniętej przez
owada i daje ulgę. Jeśli reakcja miejscowa na jad jest bardziej nasilona lub użądlenie nastąpiło
w mocno ukrwione tkanki, takie jak policzki, wargi jamy ustnej, błony śluzowe ust lub gardła,
gdzie dochodzi do bardzo dużych obrzęków (policzków, warg czy oczu), można na skórę
zastosować maść ze sterydem (Hydrocortisoni, Elocom, Cutivate) oraz doustnie leki
przeciwhistaminowe np. Zyrtec, Virlix, Amertil, Allertec, Aleric, Letizen, Cetalergin,
Nalergine, Claritine, Flonidan, Loratadyna, Loratine oraz wapno. Należy pamiętać, że jad
os ma odczyn zasadowy, dlatego skuteczny będzie okład wody z octem, amoniakiem.
Jad pszczół i mrówek ma odczyn kwaśny, dlatego najskuteczniejszy w tym wypadku będzie
roztwór sody oczyszczonej, który dobrze jest oziębić poprzez dodanie lodu. Dla osób
uczulonych na jad pszczoły ratunkiem jest w przypadku użądlenia i wystąpienia zapaści
gotowa do podania ampułkostrzykawka z adrenaliną.
ś
mija zygzakowata w Polsce występuje, w kilku odmianach, z których najbardziej
charakterystyczne są: jasna (szara lub rudobrązowa z czarnym zygzakiem wzdłuż całego
grzbietu) i czarnej. W przebiegu zalecanych działań po ukąszenia żmij należy zmniejszyć
krążenie krwi i limfy w pobliżu miejsca ukąszenia, najlepiej poprzez założenie opatrunku
uciskowego na całą kończynę powyżej miejsca ukąszenia. Dodatkowo kończyna ma być
unieruchomiona i usztywniona. Taki opatrunek ma umożliwiać krążenie krwi, ale blokować
układ limfatyczny, aby opóźnić rozprzestrzenianie się jadu. Jeśli nie dysponujemy takim
opatrunkiem, powinniśmy założyć powyżej miejsca ukąszenia (użądlenia) opaskę uciskową
wgłębiającą skórę na ok. 1 cm, ale nie blokującą przepływu krwi. Dodatkowo zaleca się
oziębianie kończyny. Następnie podajemy płyny, mocną kawę, herbatę, środki
przeciwbólowe i przeciwwstrząsowe.
Objawy patologiczne mogą być następujące:
−
osłabienie,
−
zawroty głowy,
−
dreszcze,
−
gorączka,
−
nudności i wymioty,
−
skrajne zmiany ciśnienia tętniczego,
−
zmiana wielkości źrenic,
−
ś
lady zębów jadowych (dwa ukłucia w odległości ok. 1 cm) na powierzchni skóry
(najczęściej w dole łokciowym, na grzbiecie stopy i dłoni, na grzbiecie prącia i na szyi),
−
miejscowe reakcje zapalne (ból, obrzęk, zaczerwienienie) w miejscu ukłucia lub
ukąszenia,
−
zaburzenia oddychania,
−
zmiana wyglądu skóry (koloru, ocieplenia, napięcia),
−
zaburzenia czucia, porażenia.
Postępowanie
Należy przeprowadzić wstępne badanie fizykalne i uzyskać jak najwięcej informacji
dotyczących zdarzenia. W wywiadzie należy położyć szczególny nacisk na dane dotyczące

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
48
reakcji alergicznych w przeszłości, przyjmowanych leków i czasu, jaki upłynął pomiędzy
ekspozycją a wystąpieniem objawów. Wezwać ambulans pogotowia ratunkowego.
Początkowe postępowanie ratownika:
−
zbadanie i zanotowanie wartości podstawowych parametrów życiowych pacjenta
(ciśnienie, akcja serca, temperatura, stan świadomości),
−
zapewnienie i zabezpieczenie drożności dróg oddechowych,
−
zabezpieczenie dostępu żylnego,
−
kontrolę i utrzymanie czynności życiowych (dostarczenie tlenu o przepływie 15 l/min
lub, gdy jest to konieczne, podjęcie sztucznej wentylacji),
−
zapobieganie zachłyśnięciu treścią wymiotów (należy być przygotowanym na możliwość
wystąpienia wymiotów),
−
zapobieganie dalszym urazom,
−
zabezpieczanie substancji powodującej zatrucie,
−
w wypadkach użądleń i ukąszeń należy pamiętać o własnym bezpieczeństwie i chronić
pacjenta przed powtórną ekspozycją,
−
zidentyfikowanie trucizny ułatwi podjęcie specjalistycznego leczenia,
−
monitorowanie funkcji życiowych pacjenta,
−
gotowość do szybkiego działania w razie wystąpienia reakcji alergicznej.
4.5.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Jaka jest różnica między ukąszeniem a użądleniem?
2.
Jakiego rodzaju zatrucie powoduje spożycie Fugu?
3.
Jakimi wyspecjalizowanymi organami zwierzęta mogą przenosić truciznę do organizmu
ofiary?
4.
Jakimi cechami charakteryzuje się jad węży?
5.
Jakie objawy chorobowe powodują użądlenia mniej zjadliwych skorpionów?
6.
Jaką rolę pełni jad mrówek?
7.
Jak przebiega reakcja uczuleniowa po użądleniu przez pszczołę?
8.
Jakie zastosujesz leki przeciwhistaminowe po ukąszeniu przez owady?
9.
Jaki zastosujesz okład po użądleniu przez osę?
10.
Jaki przedstawiciel jadowitych węży występuje w Polsce?
4.5.3. Ćwiczenia
Ćwiczenie 1
Scharakteryzuj typ objawów toksycznych po ukąszeniu i użądleniu przez owady
(pszczoły, osy, szerszenie, meszki, mrówki, kleszcze, bąki).
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych: gatunki zwierząt zaliczane do jadowitych,
2)
scharakteryzować je,
3)
określić działanie jadu,
4)
udzielić pierwszej pomocy.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
49
Wyposażenie stanowiska pracy:
−
literatura zgodna z punktem 6 poradnika.
Ćwiczenie 2
Określ przyczyny i skutki wynikające z zatrucia jadami.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych: ukąszenia i użądlenia,
2)
rozpoznać zwierzęta jadowite,
3)
wiedzieć, jaką rolę pełnią wydzieliny gruczołów jadowych,
4)
udzielić pierwszej pomocy.
Wyposażenie stanowiska pracy:
−
brystol, papier formatu A4, flamastry,
−
literatura zgodna z punktem 6 poradnika.
Ćwiczenie 3
Wymień objawy patologiczne i przebieg zalecanych działań po ukąszeniu żmii.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych informacji o zwierzętach uznawanych za
jadowite,
2)
wymienić działanie toksyn,
3)
określić podstawowe zasady postępowania,
4)
udzielić pierwszej pomocy.
Wyposażenie stanowiska pracy:
−
literatura zgodna z punktem 6 poradnika.
Ćwiczenie 4
Określ za pomocą, jakich organów, gatunki jadowite, wyłącznie pochodzące ze świata
zwierząt, wstrzykują do tkanek innych organizmów truciznę.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych: gatunki jadowite,
2)
rozpoznać zwierzęta jadowite,
3)
scharakteryzować organy zwierząt jadowitych,
4)
określić podstawowe zasady postępowania.
Wyposażenie stanowiska pracy:
−
tablica, kreda,
−
literatura zgodna z punktem 6 poradnika.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
50
Ćwiczenie 5
Scharakteryzuj początkowe postępowanie ratownika po ukąszeniu przez pszczoły, osy
i szerszenie.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych: ukąszenia przez pszczoły, osy i szerszenie,
2)
określić skutki ukąszeń,
3)
scharakteryzować postepownie ratownicze,
4)
udzielić pierwszej pomocy.
Wyposażenie stanowiska pracy:
−
literatura zgodna z punktem 6 poradnika.
Ćwiczenie 6
W Polsce występuje niewiele węży z rodziny żmijowatych. Na podstawie materiału
nauczania i wskazanej literatury wybierz ze zdjęć przedstawionych poniżej żmiję jadowitą
występującą w Polsce.
………………………………...… ………………………..…………
………………………………...… ………………………..…………
Sposób wykonania ćwiczenia

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
51
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiale nauczania: żmije występujące w Polsce,
2)
scharakteryzować węże z rodziny żmijowatych,
3)
określić działanie jadu,
4)
udzielić pierwszej pomocy.
Wyposażenie stanowiska pracy:
−
literatura zgodna z punktem 6 poradnika.
4.5.4. Sprawdzian postępów
Czy potrafisz:
Tak Nie
1)
wyjaśnić różnicę między ukąszeniem a użądleniem?
2)
określić zatrucie które spowoduje spożycie Fugu?
3)
scharakteryzować wyspecjalizowane organy zwierząt za pomocą których
przenoszą truciznę?
4)
określić cechy charakteryzujące jad węży?
5)
scharakteryzować objawy chorobowe po użądleniu mniej zjadliwych skorpionów?
6)
wyjaśnić rolę jaką pełni jad mrówek?
7)
scharakteryzować reakcję uczuleniową po użądleniu przez pszczołę?
8)
zastosować leki przeciwhistaminowe po ukąszeniu przez owady?
9)
zastosować okład po użądleniu przez osę?
10)
wyjaśnić jaki przedstawiciel jadowitych węży występuje w Polsce?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
52
5. SPRAWDZIAN OSIĄGNIĘĆ
INSTRUKCJA DLA UCZNIA
1.
Przeczytaj uważnie instrukcję.
2.
Podpisz imieniem i nazwiskiem kartę odpowiedzi.
3.
Zapoznaj się z zestawem zadań testowych.
4.
Test zawiera 25 zadań. Do każdego zadania dołączone są 4 możliwości odpowiedzi.
Tylko jedna jest prawidłowa.
5.
Udzielaj odpowiedzi na załączonej karcie odpowiedzi, stawiając w odpowiedniej rubryce
znak X. W przypadku pomyłki należy błędną odpowiedź zaznaczyć kółkiem, a następnie
ponownie zakreślić odpowiedź prawidłową.
6.
Pracuj samodzielnie, bo tylko wtedy będziesz miał satysfakcję z wykonanego zadania.
7.
Jeśli udzielenie odpowiedzi będzie Ci sprawiało trudność, wtedy odłóż jego rozwiązanie
na później i wróć do niego, gdy zostanie Ci wolny czas.
8.
Na rozwiązanie testu masz 40 min.
Powodzenia!
Materiały dla ucznia:
−−−−
instrukcja,
−−−−
zestaw zadań testowych,
−−−−
karta odpowiedzi.
ZESTAW ZADAŃ TESTOWYCH
1.
Dział medycyny zajmujący się truciznami, to
a)
deontologia.
b)
mykologia.
c)
toksykologia.
d)
parazytologia.
2.
Do rodzaju zatruć zaliczymy, zatrucia
a)
przypadkowe.
b)
zamierzone.
c)
samobójcze.
d)
wszystkie wymienione.
3.
Do organizmu nie przedostaje się trucizna w formie
a)
zatruć przez skórę i błony śluzowe.
b)
zatruć prenatalnych.
c)
zatruć parenteralnych.
d)
zatruć przez przewód pokarmowy.
4.
Na organizm człowieka wpływają trucizny o działaniu
a)
mnogim.
b)
specyficznym.
c)
miejscowym.
d)
hamującym.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
53
5.
Działanie farmakodynamiczne trucizny na ustrój może być
a)
tylko drażniące.
b)
tylko pobudzające.
c)
obojętne.
d)
drażniące lub pobudzające.
6.
Według Paracelsusa lekarza szwajcarskiego najistotniejsze w działaniu trucizn jest
a)
określona dawka.
b)
egzogenne pochodzenie.
c)
duża aktywność farmakodynamiczna.
d)
silne właściwości toksykodynamiczne.
7.
Na charakter zatrucia i jego przebieg nie ma wpływu
a)
wiek osoby zatrutej.
b)
własna aktywność.
c)
samoistna autodetoksykacja ustroju.
d)
rodzaj trucizny.
8.
Wchłanianie się trucizny w ustroju zależy od
a)
szybkości „filtrowania”.
b)
kumulacji substancji w narządach.
c)
metabolizmu wątrobowego.
d)
wszystkie odpowiedzi są poprawne.
9.
Na przebieg ostrego zatrucia nie ma wpływu
a)
ciśnienie tętnicze krwi.
b)
szybkość i sprawności działań ratunkowych.
c)
ogólny stan zdrowia przed zatruciem.
d)
sprawność czynnościowa narządów.
10.
Miejsce trwałych depozytów trucizn to
a)
układ nerwowy.
b)
układ krwionośny.
c)
układ kostny.
d)
układ limfatyczny.
11.
Współcześnie toksyczność większości substancji chemicznych jest określana
w sześciostopniowej skali: 1–6, według której substancja może być:
a)
nadzwyczaj toksyczna.
b)
ś
rednio toksyczna.
c)
praktycznie nietoksyczna.
d)
wszystkie odpowiedzi są poprawne.
12.
Do działań bezpiecznych i skutecznych we wczesnym okresie zatruć nie należy
a)
przeniesienie osoby zatrutej do miejsca przewietrzonego.
b)
zdjęcie przesyconego trucizną ubrania.
c)
bezpieczeństwo osób udzielających pomocy.
d)
zmywanie skóry wodą.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
54
13.
Badanie przedmiotowe wykonywane w przypadku zatrucia to
a)
zabezpieczenie wymiotów.
b)
mechanizm obronny.
c)
wywiad.
d)
puste opakowania po lekach.
14.
W leczeniu przyczynowym ostrych zatruć nie bierze się pod uwagę
a)
oceny wstępnej miejsca zdarzenia.
b)
zmniejszenia wchłaniania substancji toksycznej.
c)
eliminacji nie wchłoniętej jeszcze trucizny.
d)
leczenia odtrutkami w uzasadnionych sytuacjach.
15.
Najczęściej stosowaną procedurą usunięcia trucizny z organizmu jest
a)
podanie syropu z wymiotnicy.
b)
stosowanie środków wywołujących biegunkę.
c)
podanie środków adsorbujących substancję toksyczną.
d)
płukanie żołądka.
16.
Głębokie uśpienie bardzo pobudzonego chorego może zapobiec poważnym powikłaniom,
takim jak
a)
cukrzyca.
b)
mocznica.
c)
rabdomioliza.
d)
nerczyca.
17.
Określ stopień zaburzeń świadomości wg skali Matthew: u chorego nieprzytomnego,
reagującego na bodźce dotykowe i słabe bólowe
a)
1. stopień.
b)
2. stopień.
c)
3. stopień.
d)
4. stopień.
18.
Zatrucia analgetykami opioidowymi powoduje
a)
morfina.
b)
panadol.
c)
petydyna.
d)
morfina i petydyna.
19.
Gazy, które osadzają się na wilgotnych błonach śluzowych górnego odcinka dróg
oddechowych, wywierając lokalne działanie drażniące (np. NH
3
, HC1, CL
2
, F
2
), są
gazami
a)
trudno rozpuszczalnymi w wodzie.
b)
ś
rednio rozpuszczalnymi w wodzie.
c)
łatwo rozpuszczalnymi w wodzie.
d)
łatwo rozpuszczalnymi w lipidach.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
55
20.
Najbardziej niebezpieczny z grzybów trujących to
a)
strzępiak ceglasty.
b)
muchomor zielonawy.
c)
muchomor jadowity.
d)
muchomor sromotnikowy.
21.
Następujące objawy: po 24–48 godzinach: bóle i zawroty głowy, nudności, wymioty,
biegunka, bóle brzucha, osłabienie, zaburzenia krążenia i oddychania, sinica,
odwodnienie, po 2–5 dniach uszkodzenie wątroby, śpiączka wątrobowa, są objawami
zatrucia
a)
muchomorem sromotnikowym.
b)
muchomorem czerwonym.
c)
muchomorem zielonawym.
d)
muchomorem jadowitym.
22.
Zawarta w muchomorze plamistym i czerwonym substancja zwana mikoatropiną
powoduje następujące objawy
a)
zwolnienie akcji serca, obniżenie ciśnienia tętniczego krwi.
b)
silne podniecenie nerwowe, aż do napadów szału i halucynacji.
c)
zaburzenie oddychania, uczucie gorąca i silny ślinotok.
d)
znaczne odwodnienie organizmu i zaburzenia równowagi kwasowo-zasadowej.
23.
Do roślin trujących zaliczymy
a)
rośliny produkujące alkaloidy.
b)
rośliny produkujące toksyczne związki chemiczne.
c)
rośliny produkujące akonityny.
d)
wszystkie odpowiedzi są prawidłowe.
24.
Toksyn nie zawiera
a)
jad osy.
b)
jad pszczoły.
c)
ś
lina psa.
d)
jad mrówki.
25.
Do działań zaleconych po ukąszeniu żmij nie należy
a)
dostarczenie żmiji do laboratorium.
b)
przeprowadzenie wstępnych badań fizykalnych i uzyskanie jak największej liczby
informacji dotyczących zdarzenia.
c)
zbadanie i zanotowanie wartości podstawowych parametrów życiowych pacjenta.
d)
zapobieganie zachłyśnięciu treścią wymiotów.
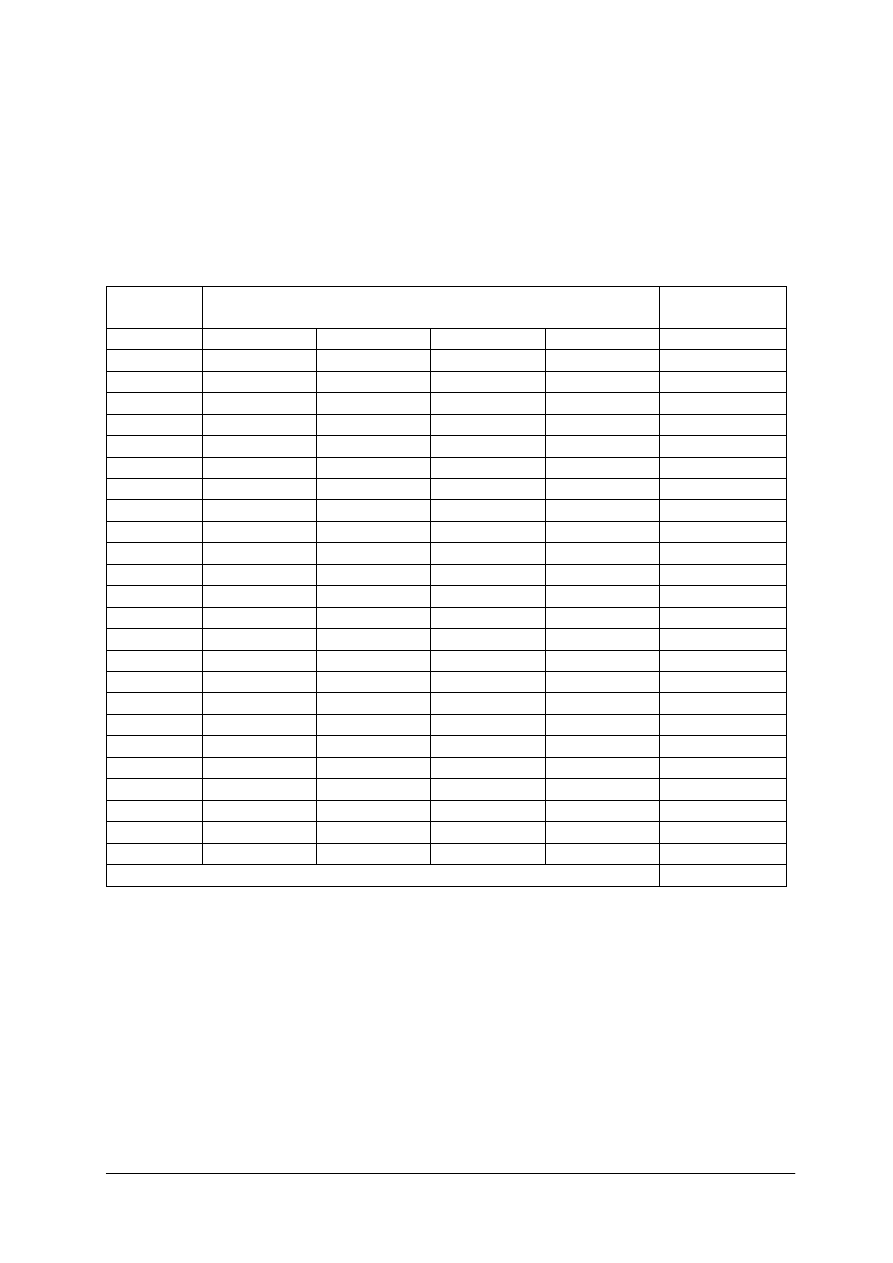
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
56
KARTA ODPOWIEDZI
Imię i nazwisko ...............................................................................
Stosowanie procedur postępowania ratowniczego w ostrych zatruciach
Zakreśl poprawną odpowiedź.
Nr
zadania
Odpowiedź
Punkty
1.
a
b
c
d
2.
a
b
c
d
3.
a
b
c
d
4.
a
b
c
d
5.
a
b
c
d
6.
a
b
c
d
7.
a
b
c
d
8.
a
b
c
d
9.
a
b
c
d
10.
a
b
c
d
11.
a
b
c
d
12.
a
b
c
d
13.
a
b
c
d
14.
a
b
c
d
15.
a
b
c
d
16.
a
b
c
d
17.
a
b
c
d
18.
a
b
c
d
19.
a
b
c
d
20.
a
b
c
d
21.
a
b
c
d
22.
a
b
c
d
23.
a
b
c
d
24.
a
b
c
d
25.
a
b
c
d
Razem:

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
57
6. LITERATURA
1.
Gomułka W. Rewelski W. (red.), Encyklopedia zdrowia. PWN, Warszawa 1994
2.
Jakubaszko J.: Ratownik medyczny. Górnicki Wydaw. Medyczne, Wrocław 2003
3.
Jaroniewski W.: Gady jadowite. Państwowy Zakład Wydawnictw Szkolnych,
Warszawa, 1969
4.
Lasota W., Klawitter M.: Diagnostyka laboratoryjna zatruć grzybami. Wydawnictwo
Ś
ląsk, Katowice 2006
5.
Marek K.: Choroby zawodowe. Wydaw. Lekarskie PZWL, Warszawa 2001
6.
Planz S., Adler J.: Medycyna ratunkowa. Wyd. pol. (red.) Jakubaszko J., Urban&Partner,
Wrocław 2000
7.
Piotrowski J. K. (red.), Podstawy toksykologii. Wydaw. Naukowo-Techniczne,
Warszawa 2006
8.
Rasmus A. (red.), Medycyna ratunkowa i medycyna katastrof. Uniwersytet Medyczny
w Łodzi, Łódź 2004
9.
Seńczuk W.: Toksykologia. Wydawnictwo Lekarskie PZWL, Warszawa, 1999
10.
Szajewski J., Feldman R., Glińska-Serwin M.: Leksykon ostrych zatruć. Wydaw.
Lekarskie PZWL, Warszawa 2000
11.
Zawadzki A.: Medycyna ratunkowa i katastrof. Wyd. Lekarskie PZWL, Warszawa 2007
12.
http://library.thinkquest.org
13.
http://toxnet.nlm.nih.gov
14.
http://animaldiversity.ummz.umich.edu/accounts
Wyszukiwarka
Podobne podstrony:
10 Stosowanie procedur postępowania ratowniczego
09 Stosowanie procedur postępowania ratowniczego
07 Stosowanie procedur postępowania ratowniczego
11 Stosowanie procedur postępowania ratowniczego
Zasady postępowania leczniczego w ostrych zatruciach
12 Stosowanie procedur postępowania w nagłych stanach
Zasady postępowania leczniczego w ostrych zatruciach
Postepowanie w ostrych zatruciach
procedura postepowania w przypadku podejrzenia stosowania przemocy wobec dziecka, organizacja-pracy
Procedura 13 Wstrzas hipowolemiczny postępowanie wstępne
Leki i zasady postępowania w ostrych zatruciach
Dla V roku lek postepowanie w ostrych zatruciach
Postępowanie ratownicze w zatruciach, Ratownictwo Medyczne
Postepowanie w ostrych zatruciach
Ogólne zasady postępowania w ostrych zatruciach2014
Podstawowe pojęcia toksykologii i ogólne zasady postępowania w ostrych zatruciach
OGÓLNE ZASADY LECZENIA OSTRYCH ZATRUĆ
więcej podobnych podstron