
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
MINISTERSTWO EDUKACJI
NARODOWEJ
Anna Syska
Prowadzenie
edukacji
prozdrowotnej
dla
dzieci
i młodzieży 322[03].Z3.03
Poradnik dla ucznia
Wydawca
Instytut Technologii Eksploatacji – Państwowy Instytut Badawczy
Radom 2007

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
1
Recenzenci:
lek. med. Ewa Rusiecka
lek. med. Paweł Szymczyk
Opracowanie redakcyjne:
mgr Anna Syska
Konsultacja:
mgr Ewa Kawczyńska-Kiełbasa
Poradnik stanowi obudowę dydaktyczną programu jednostki modułowej 322[03].Z3.03
„Prowadzenie edukacji prozdrowotnej dla dzieci i młodzieży”, zawartego w modułowym
programie nauczania dla zawodu higienistka stomatologiczna.
Wydawca
Instytut Technologii Eksploatacji – Państwowy Instytut Badawczy, Radom 2007

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
2
SPIS TREŚCI
1.
Wprowadzenie
3
2.
Wymagania wstępne
4
3.
Cele kształcenia
5
4.
Materiał nauczania
7
4.1.
Organizacja opieki zdrowotnej nad dziećmi i młodzieżą oraz
osobami z dysfunkcjami różnych układów
7
4.1.1. Materiał nauczania
7
4.1.2. Pytania sprawdzające
14
4.1.3. Ćwiczenia
15
4.1.4. Sprawdzian postępów
17
4.2.
Ocena stanu zdrowotnego i etiologia chorób narządu żucia u dzieci
i młodzieży
18
4.2.1. Materiał nauczania
18
4.2.2. Pytania sprawdzające
27
4.2.3. Ćwiczenia
27
4.2.4. Sprawdzian postępów
31
4.3.
Kontrola stanu uzębienia i zasady oczyszczania zębów
32
4.3.1. Materiał nauczania
32
4.3.2. Pytania sprawdzające
37
4.3.3. Ćwiczenia
37
4.3.4. Sprawdzian postępów
39
4.4.
Stomatologiczna edukacja prozdrowotna dzieci i młodzieży
40
4.4.1. Materiał nauczania
40
4.4.2. Pytania sprawdzające
45
4.4.3. Ćwiczenia
46
4.4.4. Sprawdzian postępów
48
4.5.
Specjalistyczne programy komputerowe i zasady etyki
49
4.5.1. Materiał nauczania
49
4.5.2. Pytania sprawdzające
51
4.5.3. Ćwiczenia
52
4.5.4. Sprawdzian postępów
53
5.
Sprawdzian osiągnięć
54
6.
Literatura
58
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
3
1. WPROWADZENIE
Poradnik będzie Ci pomocny w przyswajaniu wiedzy z zakresu oprowadzenia edukacji
prozdrowotnej dla dzieci i młodzieży.
W poradniku zamieszczono:
–
wymagania wstępne, umiejętności jakie powinien posiadać uczeń przed przystąpieniem
do realizacji programu jednostki modułowej,
–
cele kształcenia, umiejętności jakie uczeń podczas realizacji programu jednostki
modułowej,
–
materiał nauczania, w którym zawarte są niezbędne treści teoretyczne, umożliwiające
prowadzenie edukacji prozdrowotnej dzieci i młodzieży,
–
pytania sprawdzające, które umożliwią ocenę przygotowania do wykonania ćwiczeń,
–
ć
wiczenia, które zawierają: polecenie, sposób wykonania, wykaz materiałów do
wykonania
ć
wiczenia
oraz
pomagają
ukształtować
umiejętności
praktyczne
i zweryfikować nabytą wiedzę teoretyczną,
–
sprawdzian postępów, który pomoże ocenić poziom wiedzy po wykonaniu ćwiczeń,
–
sprawdzian osiągnięć, który po zrealizowaniu programu jednostki modułowej pozwoli
ocenić poziom nabytych umiejętności w procesie kształcenia,
–
wykaz literatury.
Schemat układu jednostek modułowych
322[03].Z3.01
Planowanie i organizowanie
stomatologicznej działalności edukacyjnej
322[03].Z3
Edukacja zdrowotna
322[03].Z3.02
Prowadzenie edukacji prozdrowotnej
dla kobiet w ciąży i karmiących
322[03].Z3.03
Prowadzenie edukacji prozdrowotnej
dla dzieci i młodzieży
322[03].Z3.04
Prowadzenie edukacji prozdrowotnej dla
osób dorosłych i w podeszłym wieku

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
4
2.
WYMAGANIA WSTĘPNE
Przystępując do realizacji programu jednostki modułowej powinieneś umieć:
−
rozróżniać rodzaje wad zgryzu,
−
rozwiązywać problemy,
−
komunikować się z osobami w różnym wieku,
−
stosować zasady higieny jamy ustnej,
−
współpracować w grupie,
−
korzystać z różnych źródeł informacji,
−
posługiwać się podstawową terminologią stomatologiczną,
−
korzystać z komputera.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
5
3. CELE KSZTAŁCENIA
W wyniku realizacji programu jednostki modułowej powinieneś umieć:
–
scharakteryzować organizację opieki zdrowotnej nad dziećmi i młodzieżą w Polsce,
–
scharakteryzować podział na grupy dyspanseryjne i grupy ryzyka zdrowotnego,
–
scharakteryzować organizację opieki zdrowotnej nad osobami z dysfunkcjami różnych
układów,
–
dokonać oceny stanu zdrowotnego narządu żucia u dzieci i młodzieży,
–
określić wpływ czynników wewnątrzpochodnych i pochodzenia zewnętrznego na
powstawanie chorób jamy ustnej, określić wpływ dysfunkcji, parafunkcji i choroby
próchnicowej na powstawanie wad zgryzu,
–
określić wpływ wartości odżywczej i konsystencji pożywienia na kształtowanie narządu
ż
ucia,
–
określić znaczenie witaminy D w zapobieganiu krzywicy,
–
wyjaśnić wpływ przebytej krzywicy na powstawanie wad zgryzu,
–
wyjaśnić wpływ przebytych chorób wirusowych na wady rozwojowe jamy ustnej,
–
scharakteryzować szkodliwe nawyki u dzieci (ssanie palca, smoczka) i wyjaśnić ich
wpływ na powstawanie zmian ortodontycznych,
–
scharakteryzować metody zapobiegania wadom zgryzu i wyjaśnić konieczność leczenia
istniejących wad,
–
scharakteryzować przyczyny powstawania próchnicy zębów u dzieci i młodzieży,
–
wyjaśnić przyczyny powstawania próchnicy kwitnącej,
–
wyjaśnić wpływ słodyczy na powstawanie próchnicy,
–
wyjaśnić rolę związków fluoru w profilaktyce próchnicy zębów,
–
dobrać sposób szczotkowania zębów odpowiednio do wieku dziecka i stanu zdrowotnego
jamy ustnej,
–
wyjaśnić znaczenie spożywania owoców i warzyw w procesie mechanicznego
oczyszczania zębów,
–
wyjaśnić potrzebę wczesnego badania stomatologicznego dzieci i konieczność leczenia
zębów mlecznych,
–
zachęcić rodziców i opiekunów do częstego kontrolowania stanu uzębienia dzieci
i utrwalania prawidłowych nawyków higienicznych oraz ewentualnego leczenia
stomatologicznego,
–
zaplanować działania edukacyjne z zakresu profilaktyki stomatologicznej dla dzieci
i młodzieży, z uwzględnieniem odbiorców z dysfunkcjami różnych układów,
–
dobrać metody i środki dydaktyczne odpowiednio do wieku oraz możliwości
poznawczych dzieci i młodzieży,
–
przygotować pomoce dydaktyczne do prowadzenia stomatologicznej edukacji
zdrowotnej,
–
zastosować zasady porozumiewania się z dziećmi i młodzieżą,
–
przeprowadzić zajęcia edukacyjne z zakresu profilaktyki próchnicy zębów dla dzieci
i młodzieży,
–
przeprowadzić zajęcia edukacyjne z zakresu profilaktyki chorób przyzębia dla dzieci
i młodzieży,
–
przeprowadzić zajęcia edukacyjne z zakresu profilaktyki ortodontycznej dla dzieci
i młodzieży,
–
poprowadzić zajęcia edukacyjne dla dzieci i młodzieży z zakresu racjonalnego
odżywiania, ze zwróceniem uwagi na wartość odżywczą i konsystencję pokarmów,
–
zastosować metody pracy indywidualnej i grupowej,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
6
–
opracować, we współpracy z lekarzem dentystą, kierownictwem placówek oświatowych
i wychowawcami, program profilaktyki zdrowotnej w ramach stomatologicznej opieki
nad uczniami,
–
zachęcić nauczycieli przedszkoli i szkół do realizacji programu profilaktyki
stomatologicznej,
–
ukierunkować
personel
opiekuńczo-wychowawczy
ż
łobka
i
przedszkola
na
organizowanie zabaw mających na celu utrwalenie prawidłowych nawyków
higienicznych i dietetycznych,
–
zorganizować wystawy i konkursy o tematyce stomatologicznej,
–
uzgodnić sposób informowania rodziców i opiekunów o stanie uzębienia dzieci
i młodzieży,
–
posłużyć się specjalistycznymi programami komputerowymi,
–
udokumentować przeprowadzone działania edukacyjne,
–
zastosować ogólnie przyjęte zasady etyki.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
7
4. MATERIAŁ KSZTAŁCENIA
4.1. Organizacja opieki zdrowotnej nad dziećmi i młodzieżą oraz
osobami z dysfunkcjami różnych układów
4.1.1. Materiał nauczania
Opieka zdrowotna w Polsce
Opieka zdrowotna to zorganizowane działanie szeregu instytucji służby zdrowia służące
kompleksowej ochronie zdrowia.
Zgodnie z artykułem 68 Konstytucji Rzeczypospolitej Polskiej prawo do ochrony
zdrowia przysługuje każdemu, niezależnie od sytuacji materialnej. Szczególną opieką
zdrowotną objęte są osoby w podeszłym wieku, niepełnosprawne, kobiety ciężarne oraz
dzieci.
Pierwszym ogniwem w kontaktach lekarz – pacjent jest lekarz podstawowej opieki
zdrowotnej. Najczęściej jest to specjalista medycyny rodzinnej (lub zespół internista +
pediatra). Może on zadecydować o skierowaniu pacjenta do poradni specjalistycznej lub
szpitala.
Bez skierowania można udać się do poradni:
−
stomatologicznej,
−
okulistycznej,
−
onkologicznej,
−
ginekologiczno-położniczej,
−
skórno-wenerologicznej,
−
psychiatrycznej.
Bez skierowania do lekarza specjalisty mogą także udać się osoby:
−
chore na gruźlicę,
−
zakażone wirusem HIV,
−
inwalidzi wojenni i osoby represjonowane,
−
osoby uzależnione od alkoholu, środków odurzających i substancji psychotropowych
jeżeli wizyta ta jest elementem programu leczenia nałogu.
Lekarz podstawowej opieki zdrowotnej udziela świadczeń zdrowotnych w publicznych
oraz niepublicznych zakładach opieki zdrowotnej (ZOZ), prywatnych praktykach lekarskich
lub grupowych praktykach lekarskich. Jeżeli placówki te podpisały odpowiednie umowy
z Narodowym Funduszem Zdrowia, leczenie w nich jest bezpłatne. Przychodnię, w której się
leczymy, a więc i lekarza pierwszego kontaktu wybieramy sami.
W ramach podstawowej, bezpłatnej opieki zdrowotnej od poniedziałku do piątku
możemy również uzyskać pomoc pielęgniarki lub położnej środowiskowej. W nocy oraz
w niedziele i święta, w nagłych zachorowaniach, przy pogorszeniu stanu zdrowia osób
przewlekle chorych pomoc lekarską, również bezpłatnie, możemy uzyskać w placówkach
pomocy doraźnej, wskazanych przez przychodnię podstawowej opieki zdrowotnej. W stanach
zagrożenia życia, po wypadkach, urazach pomocy udziela pogotowie ratunkowe.
Opieka zdrowotna nad dziećmi i młodzieżą
Szczególną opieką zdrowotną w Polsce objęte są dzieci. Już w okresie prenatalnym
wykonywany jest szereg badań nienarodzonego jeszcze dziecka (badanie czynności serca
płodu, ocena ruchliwości płodu) oraz matki (pomiary masy ciała, ciśnienia, morfologia krwi,
badania moczu, oznaczanie poziomu glukozy, badania poziomu przeciwciał i in.), mający na
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
8
celu kontrolę właściwego rozwoju dziecka. Kobieta ciężarna może też liczyć na instruktaż
właściwego żywienia, trybu życia oraz przygotowanie do porodu, połogu i karmienia piersią.
Opiekę nad nią sprawuje lekarz podstawowej opieki zdrowotnej, położna oraz lekarz
ginekolog.
Już od pierwszych dni po urodzeniu wykwalifikowany personel medyczny bada stan
zdrowia noworodka (tabela 1).
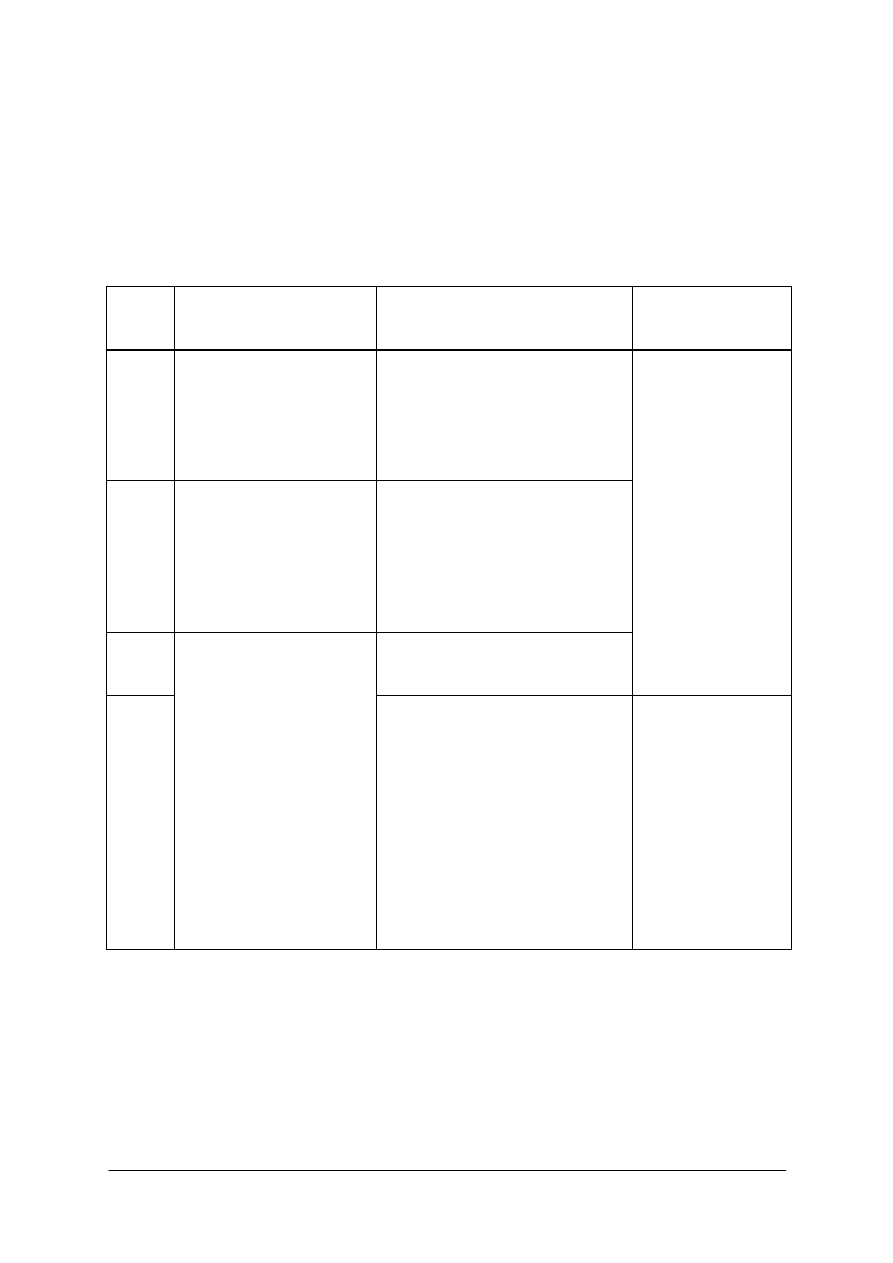
Tabela 1. Testy przesiewowe i badania profilaktyczne noworodka [5]
Badania wykonywane przez
położną/pielęgniarkę
Badania wykonywane przez
lekarza oddziału położniczego
i noworodkowego
0–4 doba życia
−
ocena stanu ogólnego po
urodzeniu,
−
pomiary masy i długości
ciała, obwodu głowy i klatki
piersiowej,
−
badania przesiewowe
w kierunku fenyloketonurii
oraz wrodzonej
niedoczynności tarczycy,
−
badanie słuchu.
−
analiza ciąży i porodu,
−
ocena stanu ogólnego,
noworodka bezpośrednio po
urodzeniu,
−
ocena czynników ryzyka
uszkodzenia słuchu,
−
badania w kierunku
dysplazji stawu biodrowego.
W ciągu 24 godzin po urodzeniu wykonywane są też pierwsze szczepienia ochronne
(WZW typu B, gruźlica).
1–6 tydzień życia
Gdy dziecko znajduje się już w domu, między pierwszym a szóstym tygodniem życia
mają miejsce minimum cztery wizyty położnej (wizyty patronażowe). Mają one na celu nie
tylko obserwacje stanu zdrowia i rozwoju noworodka, ale też ocenę czynników ryzyka
w rodzinie oraz udzielanie rodzicom porad dotyczących pielęgnacji noworodka i możliwych
badań profilaktycznych. Po zakończeniu cyklu wizyt położnej dalsze (dla dziecka powyżej
drugiego miesiąca życia) świadczenia profilaktyczne realizowane są przez pielęgniarkę
ś
rodowiskową (rodzinną).
W pierwszym – drugim tygodniu życia ma miejsce także wizyta lekarza pediatry lub
lekarza rodzinnego. Dokonuje on min. oceny rozwoju fizycznego dziecka, stanu
neurologicznego, wykonuje badania w kierunku wykrycia wrodzonej dysplazji stawu
biodrowego. W trzecim tygodniu życia przeprowadzane jest badanie okulistyczne
wcześniaków.
2-6 miesiąc życia
Między drugim, a szóstym miesiącem życia powinny mieć miejsce kolejne konsultacje
z lekarzem pediatrą (lub lekarzem rodzinnym), w terminach odpowiednich szczepień
ochronnych. Poza wykonaniem szczepienia pielęgniarka oraz lekarz dokonują oceny rozwoju
fizycznego i psychomotorycznego dziecka. Przeprowadzane są także badania stanu
neurologicznego, ryzyka zagrożenia krzywicą, badania słuchu, które w wypadku
zakwalifikowania do grupy ryzyka uszkodzenia słuchu mogą zakończyć się skierowaniem do
odpowiedniej jednostki specjalistycznej. W 3–4 miesiącu życia dziecka może mieć też
miejsce wizyta pielęgniarki środowiskowej. Przeprowadza ona instruktaż pielęgnacji
niemowlęcia oraz ocenia stan zdrowotny rodziny.
W szóstym miesiącu życia dziecka należy udać się z nim na pierwszą wizytę do
stomatologa.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
9
9–12 miesiąc życia
Kolejne wizyty u pediatry powinny mieć miejsce w 9 i 12 miesiącu życia dziecka. Poza
wykluczeniem nieprawidłowości w rozwoju lekarz wykonuje (lub zleca wykonanie)
odpowiednie szczepienia ochronne. Na tym etapie rozwoju dziecka konieczne są także wizyty
u stomatologa, który bada stan uzębienia mlecznego i jeśli to potrzebne zaleca fluorkowanie.
Badania przeprowadzane w kolejnych latach życia dziecka ilustruje tabela 2.
Tabela 2. Niektóre świadczenia opieki zdrowotnej oraz badania przesiewowe dla dzieci w wieku 2–6 lat oraz
okres ich wykonania [5]
Wiek
dziecka
(lata)
Badania wykonywane
przez pielęgniarkę
Badania wykonywane przez
lekarza pediatrę lub lekarza
podstawowej opieki zdrowotnej
Badania
wykonywane przez
lekarza stomatologa
2
−
wykrywanie zaburzeń
rozwoju fizycznego
−
badanie słuchu
−
wykrywanie zeza
−
pomiar ciśnienia
tętniczego
Bilans zdrowia, w tym min:
−
ocena rozwoju fizycznego
i psychomotorycznego
−
rozwój reakcji słuchowych
−
ocena rozwoju mowy
4
−
badanie rozwoju
fizycznego
−
ostrość wzroku
−
badanie słuchu
−
statyka ciała
−
pomiar ciśnienia
tętniczego
Bilans zdrowia:
−
rozwój fizyczny,
psychomotoryczny
i społeczny
−
testu rozwoju reakcji
słuchowych
−
ocena rozwoju mowy
5
Ocena rozwoju fizycznego
psychomotorycznego
i społecznego
−
ocena stanu
uzębienia
(PUW-z dla
zębów
mlecznych)
i kontrola
higieny jamy
ustnej
−
profilaktyka
fluorkowa
−
profilaktyka
ortodontyczna
6
−
wykrywanie zaburzeń
rozwoju fizycznego
−
badania wzroku
i słuchu
−
statyka ciała
−
wady wymowy
−
pomiar ciśnienia
tętniczego
Bilans zdrowia:
−
tempo rozwoju fizycznego
i psychomotorycznego
−
ocena dojrzałości szkolnej
−
zakwalifikowanie do grup na
zajęciach wychowania
fizycznego
−
rozwój reakcji słuchowych
i mowy
W ocenie „gotowości szkolnej”
mogą także brać udział pedagog
i psycholog szkolny.
−
ocena stanu
uzębienia
(PUW-z i PUW
dla zębów
stałych)
i kontrola
higieny jamy
ustnej
−
profilaktyka
fluorkowa
−
profilaktyka
ortodontyczna
Badania przeprowadzane dla noworodków, dwu-, cztero- i sześciolatków to tzw. badania
bilansowe. Są to badania całej populacji dzieci w określonym wieku. Ich rolą jest wczesne
wykrywanie chorób często występujących, zdiagnozowanie dzieci chorych i zapewnienie im
odpowiedniej opieki specjalistycznej.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
10
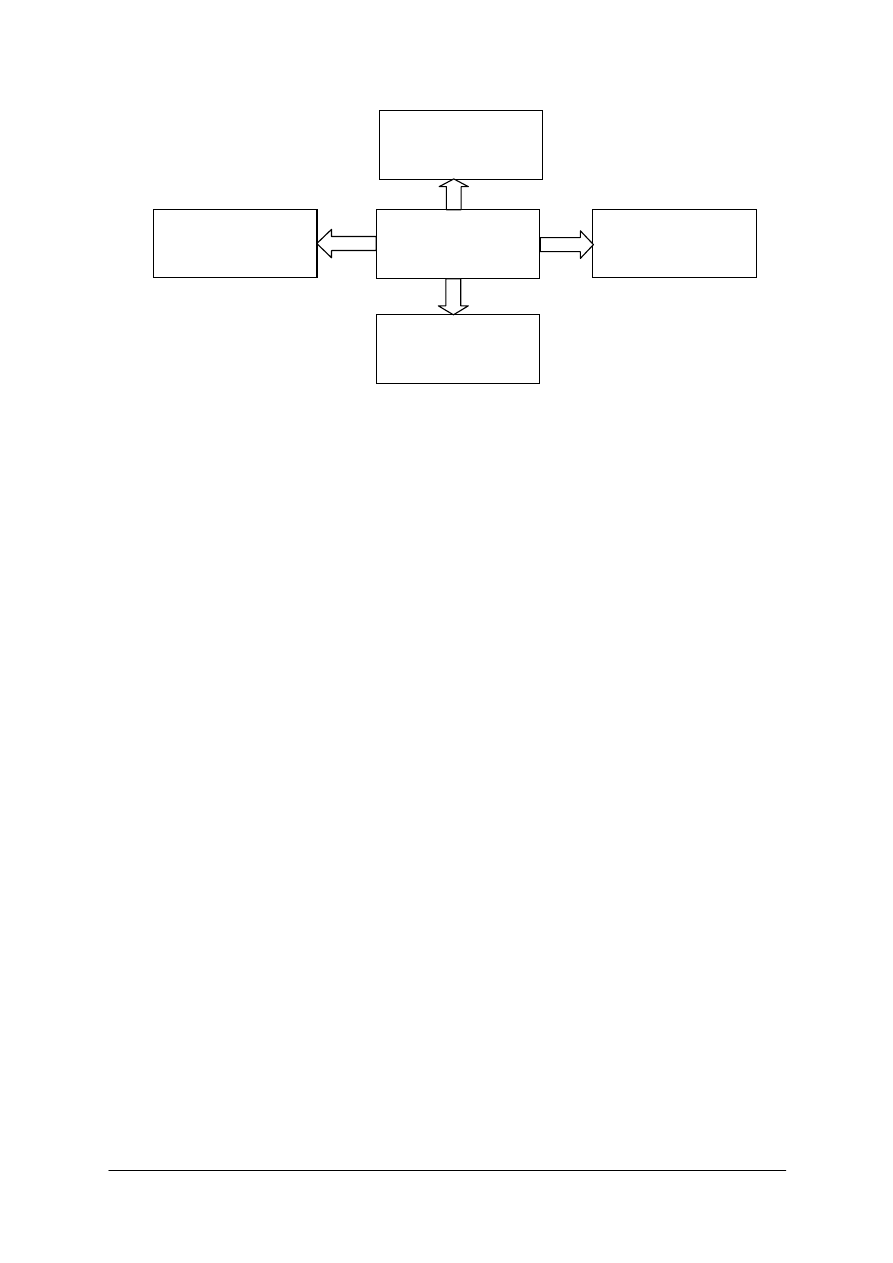
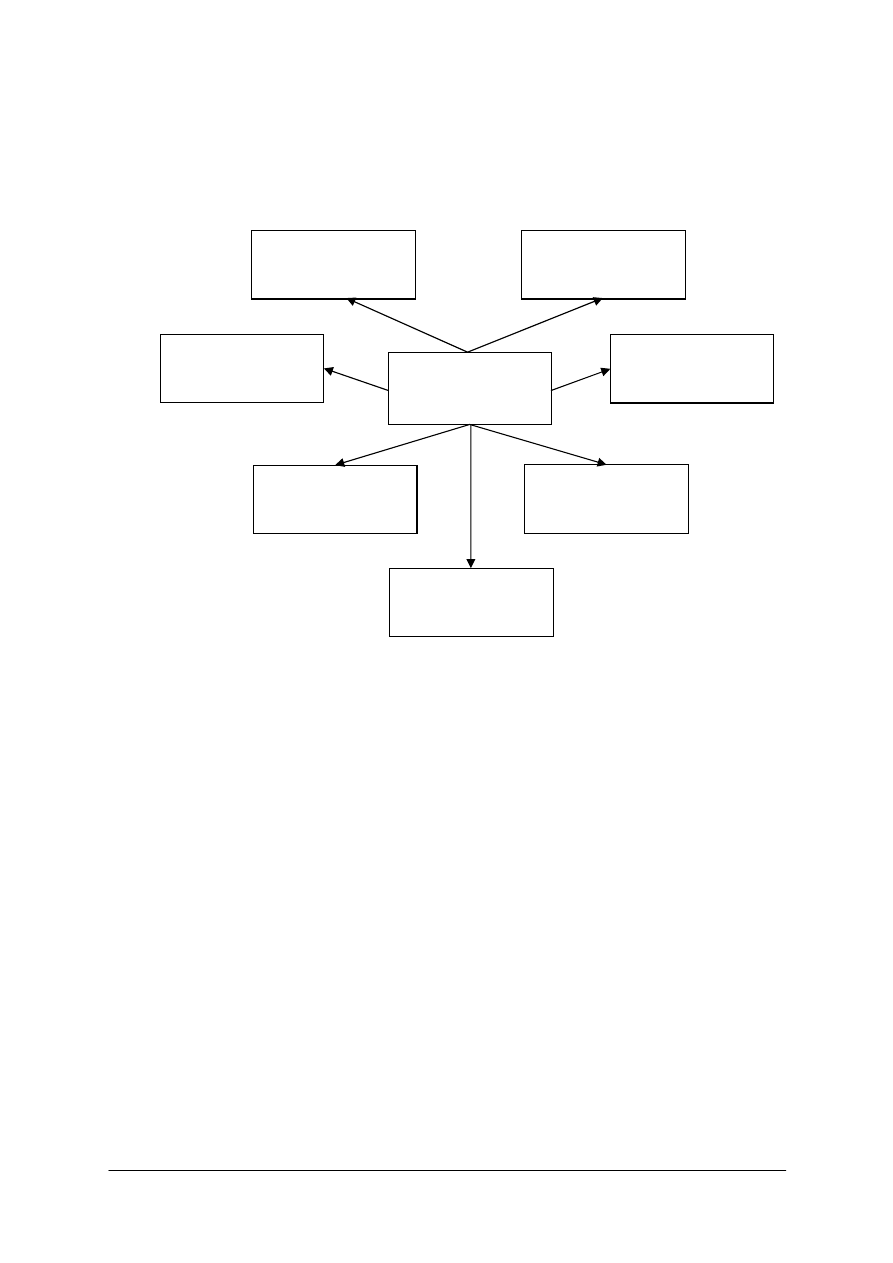
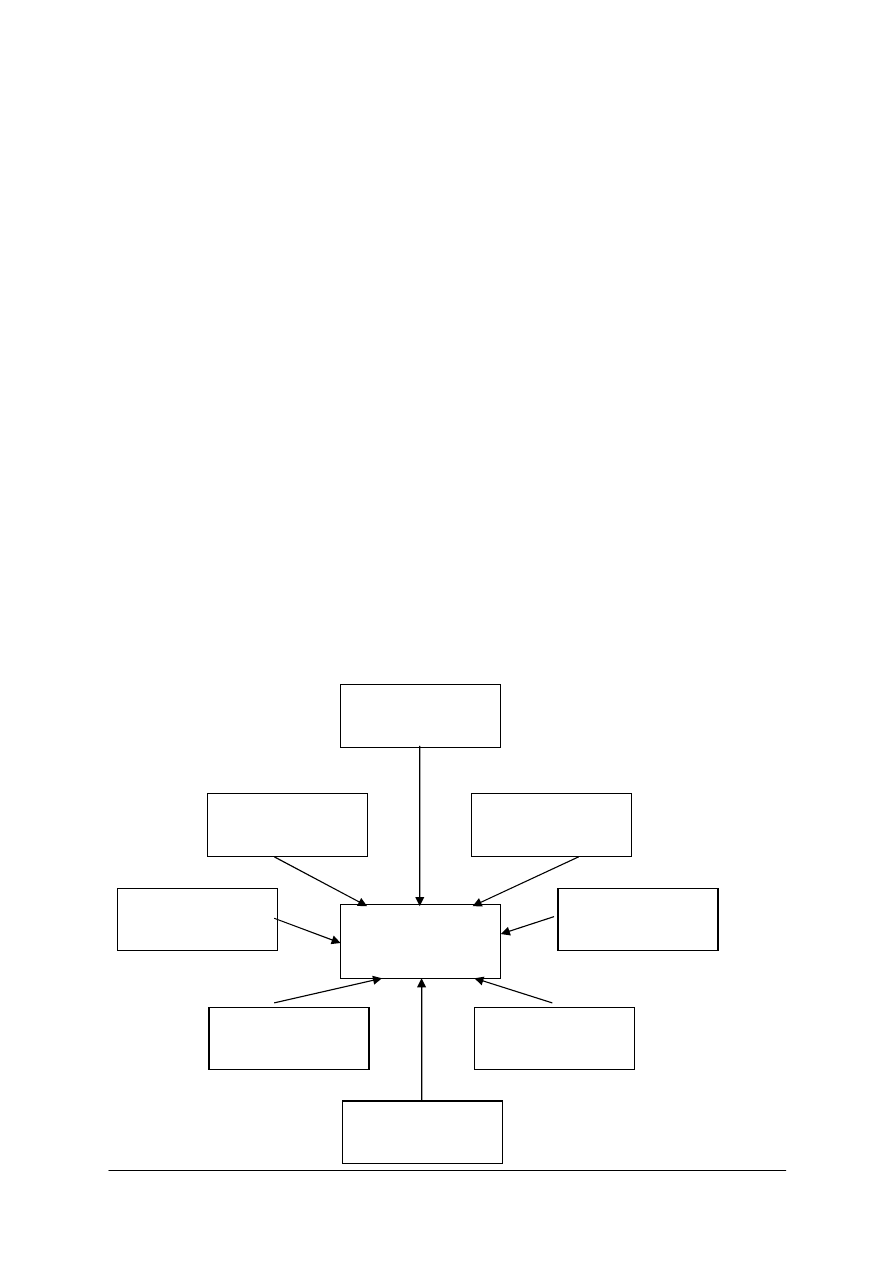
Rys. 1. Osoby wykonujące świadczenia profilaktyczne [opracowanie własne]
Dzieci w wieku szkolnym także podlegają profilaktycznej opiece zdrowotnej. Opiekę
taką sprawują:
−
lekarz podstawowej opieki zdrowotnej,
−
lekarz stomatolog,
−
pielęgniarka lub higienistka szkolna.
Oprócz tego dla dzieci w wieku 10, 12, 13 i 18 lat przeprowadzane są badania
przesiewowe. Wykonywane testy przesiewowe dotyczące m.in.:
−
wad postawy,
−
zeza,
−
ostrości wzroku,
−
widzenia barw,
−
słuchu.
Profilaktyczne badania lekarskie obejmują m.in. ocenę rozwoju fizycznego
i psychospołecznego, ocenę układów ruchu i moczowo-płciowego, ocenę tarczycy, ocenę
dojrzewania płciowego.
W klasach I–VI przeprowadzana jest profilaktyka fluorkowa metodą nadzorowanego
szczotkowania zębów. Zadaniem pielęgniarki/higienistki szkolnej jest m.in.:
−
udzielanie pomocy przedlekarskiej,
−
prowadzenie dokumentacji medycznej uczniów,
−
organizowanie szczepień ochronnych,
−
wykonywanie i interpretowanie wyników testów przesiewowych,
−
organizacja profilaktycznych badań lekarskich,
−
prowadzenie profilaktyki fluorkowej.
Opieka lekarza stomatologa polega m.in. na:
−
przeprowadzaniu badań profilaktycznych,
−
profilaktyce próchnicy,
−
przeprowadzaniu profilaktycznych badań ortodontycznych,
−
zlecaniu szczególnej opieki stomatologicznej.
Dziecko
Lekarz
stomatolog
Pielęgniarka
Lekarz rodzinny
lub pediatra
Położna

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
11
Grupy dyspanseryjne i grupy ryzyka zdrowotnego
Grupa dyspanseryjna to grupa schorzeń przewlekłych, występujących w populacji
w częstości większej niż 1%. Osoby należące do danej grupy dyspanseryjnej wymagają
jednolitego leczenia, rehabilitacji i profilaktyki.
Podział na grupy dyspanseryjne:
Grupa I – dzieci z ryzyka okołoporodowego.
Grupa II – wady wrodzone, w tym m.in. wady mózgoczaszki i twarzoczaszki, wady układu
oddechowego, układu krążenia, układu pokarmowego, układu moczowego, układu ruchu,
narządów płciowych.
Grupa III – przewlekłe zaburzenia odżywiania i stany niedoborowe, np.: krzywica, niedobór
lub nadmiar masy ciała.
Grupa IV – zaburzenia w rozwoju psychicznym i somatycznym, np.: nerwice szkolne,
niedorozwój psychiczny.
Grupa V – wady i choroby narządu wzroku, np.: zaburzenia widzenia barw.
Grupa VI – przewlekle choroby i wady jamy nosowo-gardłowej i narządu słuchu, zaburzenia
mowy i słuchu, np.: nawracające zapalenie uszu.
Grupa VII – przewlekłe choroby układu oddechowego, np.: astma oskrzelowa, gruźlica.
Grupa VIII - choroby i zaburzenia układu krążenia, tkanki łącznej oraz choroba reumatyczna.
Grupa IX – przewlekłe choroby układu moczowego.
Grupa X – trwałe zaburzenia narządu ruchu i równowagi.
Grupa XI – inne choroby przewlekłe, np.: alergie, choroba wrzodowa, nowotwory.
Grupa ryzyka zdrowotnego – grupa osób, która w wyniku posiadanych cech
biologicznych, statusu społeczno – ekonomicznego oraz cech środowiska, w którym żyje jest
bardziej podatna na pewne choroby lub utratę zdrowia niż reszta populacji.
Noworodki z grupy ryzyka to m.in. dzieci:
−
których rodzice lub przodkowie posiadali dziedziczne choroby genetyczne,
−
których matka w trakcie ciąży przechodziła choroby mogące zagrażać prawidłowemu
rozwojowi płodu,
−
u których wystąpiły komplikacje w trakcie porodu,
−
ze zbyt małą lub zbyt dużą masą urodzeniową,
−
wcześniaki, dzieci urodzone po terminie,
−
u których po porodzie wystąpiły nieprawidłowe objawy, np. drgawki, zaburzenia
połykania i oddychania, wymioty,
−
których matka choruje na niedokrwistość lub posiada zaburzenia endokrynologiczne
(np. cukrzyca, choroby tarczycy).
Czynniki te pozwalają wysnuć przypuszczenie, że organizm dziecka nie będzie działał
prawidłowo.
Zaliczenie do danej grupy ryzyka dzieci starszych lub osób dorosłych opiera się o analizę
czynników wywołujących konkretną jednostkę chorobową. Na przykład w grupie ryzyka
nadciśnienia znajdują się osoby:
−
otyłe,
−
palące papierosy,
−
z cukrzycą,
−
hiperlipidemią.
Opieka zdrowotna nad osobami z dysfunkcjami różnych układów
Lekarz podstawowej opieki zdrowotnej po przeprowadzeniu odpowiednich badań może:
−
skierować pacjenta do poradni specjalistycznej, w tym do poradni rehabilitacyjnej,
−
zalecić pielęgniarską długoterminową opiekę domową,
−
skierować na leczenie uzdrowiskowe.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
12
Inne formy opieki nad osobami przewlekle chorymi to:
−
pobyt w zakładach długoterminowej opieki zdrowotnej,
−
opieka paliatywna,
−
rehabilitacja na oddziałach ogólnoustrojowych, neurologicznych, kardiologicznych,
pulmonologicznych.
Zakłady długoterminowej opieki zdrowotnej
Poza opieką lekarza podstawowej opieki zdrowotnej, pielęgniarki środowiskowej
i położnej oraz poradami otrzymanymi w przychodniach specjalistycznych pacjenci obłożnie
i przewlekle chorzy mogą zostać skierowani do stacjonarnych zakładów długoterminowej
opieki zdrowotnej. Nie dotyczy to osób kwalifikujących się do domów opieki społecznej,
wymagających opieki ze względu na status materialny lub zaawansowaną chorobę
nowotworową.
Skierowanie takie dotyczy na przykład osób, które zakończyły pobyt na szpitalnym
oddziale opieki krótkoterminowej oraz na oddziale dla osób przewlekle chorych, jednak nadal
wymagają całodobowej opieki, obserwacji bądź rehabilitacji. Opieka może być
kontynuowana w zakładzie pielęgnacyjno-opiekuńczym lub opiekuńczo-leczniczym. Zakłady
te zapewniają okresową (obydwa typy zakładów) lub stałą (wyłącznie zakłady opiekuńczo-
lecznicze), całodobową opiekę oraz pielęgnację dla osób nie wymagających hospitalizacji, ale
niezdolnych do samodzielnego funkcjonowania i samoopieki lub, dla których niezbędna jest
kontynuacja leczenia, np.: zakłady opiekuńczo-lecznicze dla pacjentów w stanie
wegetatywnym, zakłady opiekuńczo-lecznicze dla pacjentów wentylowanych mechanicznie.
Pobyt w zakładach jest częściowo (zakłady publiczne) lub całkowicie (zakłady niepubliczne)
płatny.
Pielęgniarska opieka długoterminowa
Pacjenci nie wymagający hospitalizacji, nie wyrażający zgody lub nie mogący przebywać
w zakładach opieki długoterminowej, przewlekle chorzy, niezdolni do samoopieki mogą
ubiegać się o pielęgniarską opiekę długoterminową. Pielęgniarka:
a)
współpracuje z lekarzem pierwszego kontaktu,
b)
pracuje na obszarze ok. 30 km
2
,
c)
przygotowuje
chorego
oraz
jego
rodzinę
do
samoopieki,
radzenia
sobie
z niepełnosprawnością.
d)
pomaga pacjentom wymagającym na przykład:
−
kroplowych wlewów dożylnych,
−
karmienia przez zgłębnik i przetokę,
−
płukania pęcherza moczowego,
−
zakładania i usuwania cewnika,
−
opieki i pielęgnacji w związku z oddychaniem przez rurkę tracheotomijną.
Opieka paliatywna/hospicyjna
Osoby nieuleczalnie chore, w fazie dalekiego zaawansowania choroby lub u kresu życia
podlegają tzw. opiece paliatywnej (hospicyjnej). Opieka ta obejmuje również rodzinę osoby
chorej, ma na celu wspomaganie jej w trakcie choroby bliskiej osoby (udzielanie porad
lekarskich, pielęgniarskich, psychologicznych) oraz zaraz po jej śmierci. Na system opieki
paliatywnej składają się:
−
oddział medycyny paliatywnej (hospicjum stacjonarne, oddział szpitalny) – średni czas
pobytu ok. 30 dni,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
13
−
hospicjum domowe – zespół hospicjum domowego działa na obszarze ok. 60 km,
wizytuje pacjentów w domach, udziela porad telefonicznych. Czas opieki nad osobami
dorosłymi to ok. 90 dni,
−
hospicjum domowe dla dzieci – działa na obszarze ok. 200 km,
−
poradnia medycyny paliatywnej.
Rehabilitacja
Rehabilitacja oznacza zbiór świadczeń obejmujący:
−
poradę lekarską, w tym poradę rehabilitacyjną dla noworodków i niemowląt: badanie,
ustalenie programu rehabilitacyjnego, skierowania na dodatkowe badania i konsultacje
i inne,
−
poradę fizjoterapeuty,
−
zabiegi fizjoterapeutyczne.
Świadczenia mogą być realizowane:
−
w poradniach rehabilitacyjnych,
−
w domu pacjenta (w przypadku znacznych zaburzeń narządu ruchu wynikających
np. z uszkodzeń mózgu lub rdzenia kręgowego, postępujących chorób, tj. guzy mózgu,
choroba Parkinsona),
−
w szpitalnych oddziałach rehabilitacyjnych.
Skierowanie do poradni rehabilitacyjnej może wystawić każdy lekarz.
Rehabilitacja ogólnoustrojowa (trwająca zazwyczaj 3–6 tygodni) może być
przeprowadzana w oddziale (w ośrodku) rehabilitacji dziennej lub w stacjonarnym oddziale
szpitalnym. Pacjenci oddziału dziennego dojeżdżają w wyznaczonych terminach na zabiegi
fizjoterapeutyczne lub konsultacje z zakresu neuropsychologii, logopedii, psychoterapii.
Pobyt w stacjonarnym oddziale szpitalnym przysługuje pacjentom do 42 dni od zabiegu
operacyjnego lub w przypadku urazu narządu ruchu powodującego znaczne upośledzenie
funkcji.
Zabiegi rehabilitacyjne prowadzone są także dla osób z uszkodzeniami ośrodkowego
układu nerwowego, po zabiegach na ośrodkowym układzie nerwowym i osób z różnym
stopniem dysfunkcji układu nerwowego. Rehabilitacja neurologiczna (trwa od 3 do
16 tygodni) jest realizowana w oddziałach rehabilitacji neurologicznej lub w spełniających
odpowiednie wymogi oddziałach ogólnorehabilitacyjnych.
Rehabilitacja kardiologiczna (trwa 2–8 tygodni) ma miejsce w oddziałach
kardiologicznych i w ośrodkach/oddziałach dziennej rehabilitacji kardiologicznej. Kieruje na
nią lekarz oddziału szpitalnego (oddziału chorób wewnętrznych) w wyjątkowych
przypadkach lekarz poradni kardiologicznej.
Rehabilitacja prowadzona jest w przypadkach:
−
przedłużających się lub powikłanych chorób płuc,
−
przewlekłych chorób tj., rozedmy płuc, zaostrzenia w przebiegu astmy oskrzelowej,
−
u dzieci także w przypadku: wrodzonych wad układu oddechowego, mukowiscydozy,
nawracających schorzeń dróg oddechowych towarzyszących chorobom przewlekłym na
przykład epilepsji może być prowadzona na oddziałach rehabilitacji pulmonologicznej.
Skierowanie na rehabilitację wystawia lekarz oddziału stacjonarnego w wyjątkowych
przypadkach lekarz poradni chorób płuc lub poradni alergologicznej. Czas rehabilitacji:
od 3 do 6 tygodni.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
14
Leczenie uzdrowiskowe
W niektórych przypadkach lekarz ubezpieczenia zdrowotnego może wystawić
skierowanie na leczenie uzdrowiskowe. Pobyt w sanatorium uzdrowiskowym jest
realizowany w ramach urlopu wypoczynkowego, pacjent ponosi częściową odpłatność za
pobyt. W trakcie pobytu przeprowadzane są zabiegi rehabilitacyjne.
Rys. 2. Elementy opieki zdrowotnej nad osobami z dysfunkcjami układów [opracowanie własne]
4.1.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Co to jest opieka zdrowotna?
2.
Jak jest zorganizowana podstawowa opieka zdrowotna w Polsce?
3.
Jakie elementy składają się na opiekę zdrowotną nad dziećmi do 6 roku życia?
4.
Kto sprawuje profilaktykę zdrowotną nad dziećmi w wieku szkolnym?
5.
Jakie rozróżniamy grupy dyspanseryjne?
6.
Jak definiujemy grupy ryzyka?
7.
Komu przysługuje pobyt w zakładzie długoterminowej opieki zdrowotnej?
8.
Kim opiekuje się pielęgniarka w ramach opieki długoterminowej?
9.
Kto może zostać skierowany na rehabilitację?
Dysfunkcja
układu
Zakład
długoterminowej
opieki zdrowotnej
Pielęgniarska opieka
długoterminowa
Opieka hospicyjna
Poradnia
specjalistyczna
Leczenie
uzdrowiskowe
Rehabilitacja
Szpital

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
15
4.1.3. Ćwiczenia
Ćwiczenie 1
Przeczytaj zdania zawarte w tabeli i określ czy są one prawdziwe czy fałszywe.
Tabela do ćwiczenia 1
ZDANIA
PRAWDA
FAŁSZ
Opieka zdrowotna służy kompleksowej ochronie
zdrowia
Każdy może udać się do specjalisty bez skierowania
Testy przesiewowe noworodków służą
zakwalifikowaniu do grupy dyspanseryjnej
Badania bilansowe nie są wykonywane w celu
zdiagnozowania dzieci chorych
Dzieci w wieku szkolnym nie podlegają
profilaktycznej opiece zdrowotnej
Dziecko urodzone przed terminem należy do grupy
ryzyka
Palenie papierosów nie jest czynnikiem ryzyka
nadciśnienia
Lekarz podstawowej opieki zdrowotnej może
skierować na leczenie uzdrowiskowe
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
zapoznać się z materiałem nauczania, dotyczącym opieki zdrowotnej nad dziećmi
i młodzieżą,
2)
przeczytać uważnie zdania zawarte w tabeli,
3)
zaznaczyć znakiem X prawdę lub fałsz,
4)
porównać zapisy w tabeli w grupie.
Wyposażenie stanowiska pracy:
−
tabela do uzupełnienia,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
Ćwiczenie 2
Przyporządkuj podane schorzenia do odpowiedniej grupy dyspanseryjnej:
1)
przewlekłe choroby układu oddechowego, np.: astma oskrzelowa,
2)
dzieci z ryzyka okołoporodowego,
3)
wrodzona wada układu pokarmowego i układu ruchu,
4)
przewlekłe choroby układu moczowego,
5)
zaburzenia w rozwoju psychicznym i somatycznym (niedorozwój psychiczny, nerwice
szkolne),
6)
trwałe zaburzenia narządu ruchu i równowagi,
7)
przewlekle choroby i wady jamy nosowo-gardłowej, zaburzenia mowy i słuchu
np. nawracające zapalenie uszu,
8)
przewlekłe zaburzenia odżywiania i stany niedoborowe (krzywica, niedobór lub nadmiar
masy ciała),

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
16
9)
wady i choroby narządu wzroku (np. zaburzenia widzenia barw),
10)
inne choroby przewlekłe tj. alergie, choroba wrzodowa, nowotwory,
11)
choroby i zaburzenia układu krążenia, tkanki łącznej oraz choroba reumatyczna.
Tabela do ćwiczenia 2
GRUPA
DYSPANSERYJNA
SCHORZENIE
Grupa I
Grupa II
Grupa III
Grupa IV
Grupa V
Grupa VI
Grupa VII
Grupa VIII
Grupa IX
Grupa X
Grupa XI
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenia, powinieneś:
1)
zapoznać się z materiałem nauczania dotyczącym grup dyspanseryjnych,
2)
przeanalizować wymienione schorzenia,
3)
przyporządkować podane schorzenie do odpowiedniej grupy dyspanseryjnej, wstawiając
numer schorzenia obok właściwego numeru grupy w tabeli,
4)
porównać wyniki w grupie.
Wyposażenie stanowiska pracy:
−
tabela do uzupełnienia,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
17
Ćwiczenie 3
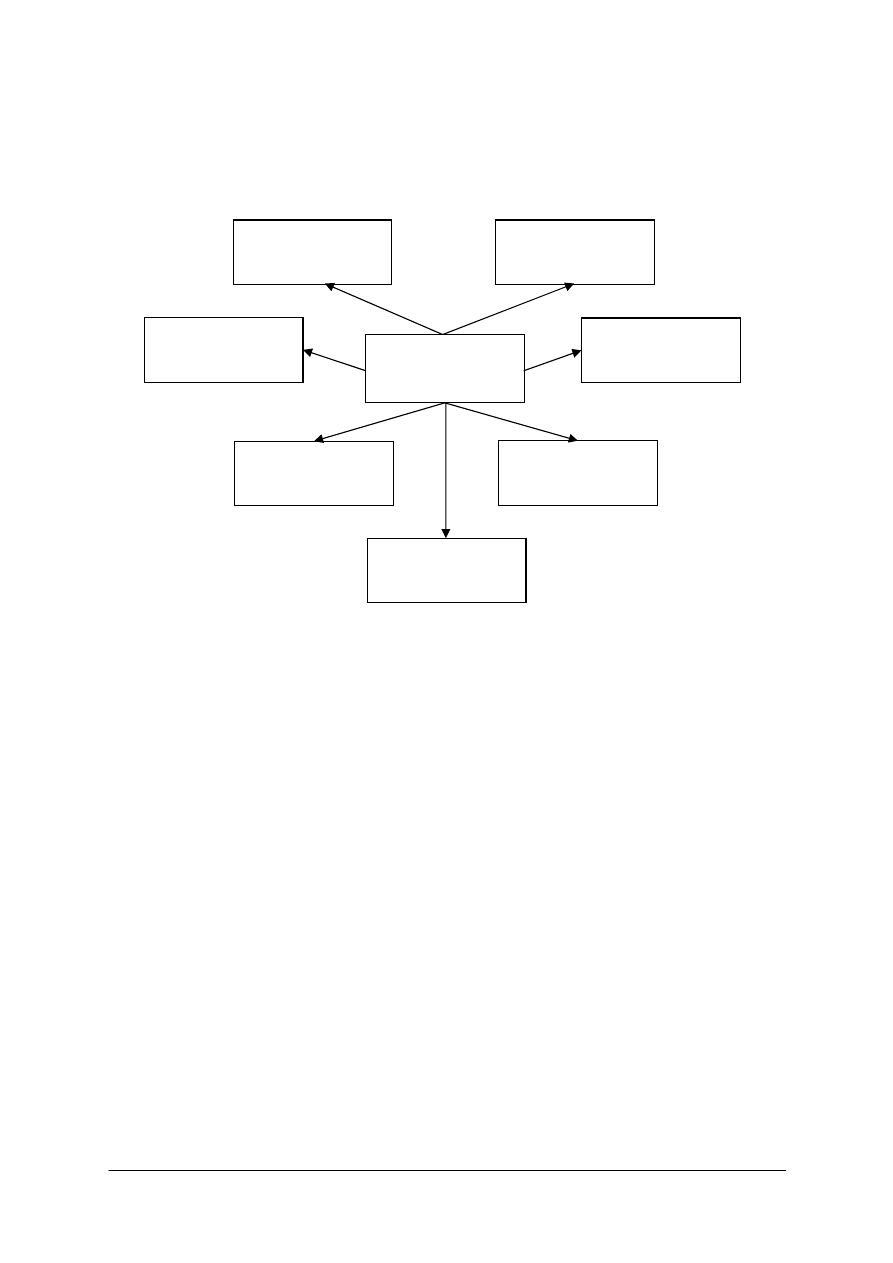
Wpisz do diagramu elementy opieki zdrowotnej nad osobami z dysfunkcjami różnych
układów.
Diagram do ćwiczenia 3
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
zapoznać się z materiałem nauczania dotyczący opieki nad osobami z dysfunkcjami
różnych układów,
2)
wyszukać elementy opieki zdrowotnej nad osobami z dysfunkcjami różnych układów,
3)
wpisać wyszukane elementy do diagramu,
4)
przeprowadzić analizę danego elementu opieki,
5)
zaprezentować wykonane ćwiczenie.
Wyposażenie stanowiska pracy:
−
diagram do uzupełnienia,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
4.1.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
zdefiniować pojęcie opieki zdrowotnej?
2)
scharakteryzować opiekę zdrowotną nad dziećmi i młodzieżą?
3)
wyjaśnić rolę badań bilansowych?
4)
scharakteryzować grupy dyspanseryjne?
5)
podać definicję i przykład grup ryzyka?
6)
scharakteryzować
elementy
opieki
zdrowotnej
nad
osobami
z dysfunkcjami różnych układów?
Dysfunkcja
różnych układów

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
18
4.2. Ocena stanu zdrowotnego i etiologia chorób narządu żucia
u dzieci i młodzieży
4.2.1. Materiał nauczania
Pacjent zgłaszający się do gabinetu stomatologicznego może wymagać zabiegów
profilaktycznych, inny wyłącznie zabiegów leczniczych. Badania wstępne służą określeniu
indywidualnych potrzeb i skonstruowaniu odpowiedniego planu profilaktyczno-leczniczego
dla konkretnego pacjenta. Stomatolog, wykonując badanie przedmiotowe ocenia przede
wszystkim (u dzieci i młodzieży):
−
higienę jamy ustnej,
−
głębokość bruzd zębów trzonowych,
−
stan uzębienia i wypełnień,
−
warunki zgryzowe.
Jeżeli pacjentem jest osoba dorosła, zwraca uwagę na stan:
−
przyzębia,
−
błony śluzowej jamy ustnej,
−
uzupełnienia protetyczne,
−
stan uzębienia, wypełnień, braki zębowe,
−
warunki zgryzowe oraz higienę jamy ustnej.
Na podstawie przeprowadzonych obserwacji stomatolog określa liczbę PUW. Ocena tej
liczby jest szczególnie przydatna u dzieci i młodzieży. W tej grupie wiekowej występują dwa
szczyty aktywności próchnicy (4–8 roku życia, a następnie 11–18 rok życia). Analiza liczby
PUW pozwala ustalić następujące parametry:
−
intensywność próchnicy (liczba PUW, czyli suma P+U+W),
−
aktualną aktywność próchnicy (liczba P),
−
stopień dbałości o uzębienie (stosunek liczby W do PUW),
−
postęp próchnicy w danym okresie czasu (porównanie liczb PUW w okresie,
np. rocznym).
Próchnica i choroby miazgi
Próchnicą określamy proces odwapnienia i rozpadu twardych tkanek zęba. Pierwsze
oznaki próchnicy zębów mlecznych można zaobserwować u dzieci około pierwszego roku
ż
ycia. Zmiany próchnicowe pojawiają się najczęściej w miejscach, w których higiena zębów
jest utrudniona, takich jak: powierzchnie styczne zębów (obszary między zębami), bruzdy
zębów przedtrzonowych i trzonowych, powierzchnie przyszyjkowe.
Ze względu na głębokość zmian w tkankach zęba próchnicę (zębów zarówno mlecznych
jak i stałych) można podzielić na:
−
próchnicę początkową – nieznaczne przebarwienie szkliwa (zmatowienie) i nieznaczna
utrata składników mineralnych, nie występuje ubytek tkanki twardej zęba,
−
próchnicę powierzchowną – pojawiają się zmiany chorobowe na pewnym obszarze
szkliwa (zmniejszona zawartość składników mineralnych, ubytek szkliwa),
−
próchnicę średnią – zmiany dotyczą zarówno szkliwa jak i zębiny,
−
próchnicę głęboką – ognisko próchnicowe sięga prawie do miazgi.
Przyjmując za kryterium podziału szybkość rozwoju próchnicy możemy wyróżnić:
−
próchnicę ostrą – gdy zmiany próchnicowe rozwijają się bardzo szybko,
−
próchnicę przewlekłą – dotyczy najczęściej osób dorosłych. Proces jej rozwoju zostaje
spowolniony na skutek wytwarzania zębiny wtórnej przez komórki miazgi,
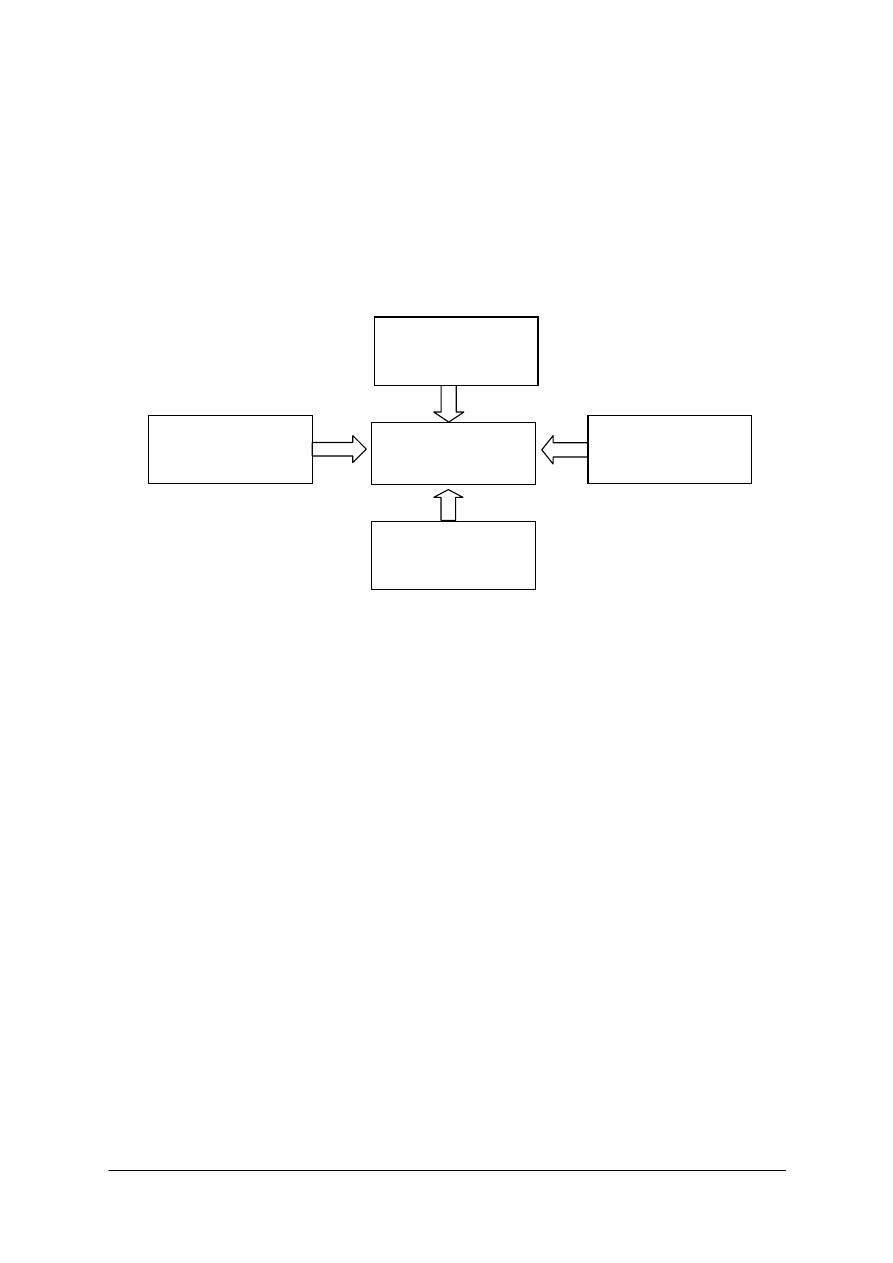
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
19
−
próchnicę zatrzymaną – proces rozwoju próchnicy ulega zatrzymaniu, prawdopodobnie
dzięki zabiegom higienicznym,
−
próchnicę kwitnącą – typ próchnicy rozwijający się szybko, obejmujący wiele zębów.
Próchnica może rozwijać się na powierzchniach mało typowych. Za przyczyny rozwoju
próchnicy kwitnącej uważa się:
−
dietę bogatą w słodycze, słodkie napoje,
−
nieprawidłową higienę jamy ustnej,
−
kserostomię (niedostateczne wydzielanie śliny),
−
wady w budowie zęba (niedorozwój zębiny lub szkliwa).
Rys. 3. Przyczyny próchnicy kwitnącej [opracowanie własne]
W powstawaniu zmian próchnicowych odgrywają rolę następujące czynniki:
−
płytka nazębna,
−
podatność zęba,
−
podłoże,
−
czas.
Płytka nazębna to kolonie bakterii próchnicotwórczych. W fazie początkowej próchnicy
są to paciorkowce Streptococus mutans, które posiadają zdolność do przytwierdzania się do
szkliwa i wytwarzania zewnątrzkomórkowo kwasów oraz wielocukru – dekstranu. To właśnie
wytwarzane wielocukry chronią kolonie bakteryjne przed przenikaniem substancji
zobojętniających kwasy, nadają płytce lepkość. W miarę postępu choroby w ognisku
próchnicowym pojawiają się bakterie o coraz mniejszych wymaganiach tlenowych – pałeczki
Lactobacillus acidophilus (względne beztlenowce). Płytka gromadzi się w tych miejscach, do
których trudno dotrzeć w trakcie zabiegów higienicznych, lub które nie ulegają
mechanicznemu oczyszczaniu w trakcie procesu żucia, takich jak: poddziąsłowo w rowku
dziąsłowym, w bruzdach i szczelinach zębów, na powierzchniach wypełnień, na aparatach
ortodontycznych, na gładkich powierzchniach zębów w miejscach trudniej dostępnych.
Głębokie bruzdy zębów czy nadmierne stłoczenie w łuku zębowym utrudniające zabiegi
higieniczne to przykłady cech zęba zwiększających podatność na próchnicę. Zaburzenia
mineralizacji czy rozwoju twardych tkanek zęba, niewystarczająca ilość fluoru w trakcie
rozwoju zęba ułatwiają rozpoczęcie zmian próchnicowych. Szczególnie narażone na
próchnicę są zęby mleczne, których szkliwo jest słabiej zmineralizowane niż szkliwo zębów
stałych, kanaliki zębinowe posiadają większy przekrój (łatwiej tam wniknąć bakteriom),
a zębina i szkliwo są cieńsze niż w zębach stałych.
Próchnica
kwitnąca
kserostomia
brak higieny
wady w budowie
zęba
Dieta bogata
w słodycze

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
20
Rozwojowi próchnicy sprzyjają węglowodany: skrobia, sacharoza. Stanowią one dla
bakterii próchnicowych podłoże i substrat. Bakterie wykorzystują uzyskane z sacharozy dwa
cukry proste: glukozę do wytwarzania dekstranu oraz fruktozę dla wytwarzania kwasu
mlekowego utrzymującego optymalne dla ich rozwoju, niskie pH.
Rys. 4. Czynniki odpowiedzialne za powstawanie próc
h
nicy [4]
Przez około pół godziny po spożyciu węglowodanów pH w płytce nazębnej utrzymuje się
na poziomie sprzyjającym rozwojowi bakterii próchnicotwórczych. Częste spożywanie
posiłków, pokarmy bogate w węglowodany, spożywanie słodyczy między posiłkami lub tuż
przed snem, unikanie systematycznego szczotkowania zębów to częste przyczyny rozwoju
próchnicy. Niekorzystne dla niemowląt jest karmienie w porze nocnej, kiedy wydzielanie
ś
liny jest zmniejszone – węglowodany pozostają więc dłużej w styczności z zębem (ślina
rozcieńcza powstające kwasy, buforuje je, opłukuje zęby z resztek pokarmu). Dlatego należy
unikać przedłużonego karmienia butelką czy podawania posiłku w nocy tylko w celu
uspokojenia dziecka. Niebezpieczne dla zębów jest także spożywanie kleistych słodyczy oraz
lizaków, gdyż cukier w tych przypadkach pozostaje przez długi czas w kontakcie
z powierzchnią zębów.
Powikłaniem nieleczonej próchnicy są stany zapalne miazgi. Objawiają się bólem,
nieznacznym lub obfitym krwawieniem w miejscu ubytku.
Choroby przyzębia
Zmiany patologiczne w tkankach przyzębia powiązane są zawsze z działalnością bakterii.
W warunkach fizjologicznych płytka bakteryjna jest cienka, a sprawnie działające
mechanizmy obronne organizmu uniemożliwiają powstanie procesu chorobowego. Obniżona
odporność, zwiększona grubość płytki lub szczególna zjadliwość bakterii mogą doprowadzić
do zachwiania istniejącej równowagi.
Czynnikami miejscowymi wpływającymi na rozwój chorób przyzębia są:
−
nieodpowiednia dieta – dieta bogata w węglowodany sprzyja rozwojowi płytki nazębnej,
twarde pożywienie natomiast zmusza do gryzienia przez co wzmaga oczyszczanie zębów
w wyniku działania śliny, języka policzków i warg,
−
wypełnienia o chropowatych powierzchniach, nieprawidłowo wykonane korony i aparaty
ortodontyczne – są trudne do oczyszczania i sprzyjają osadzaniu się bakterii,
−
nawarstwiająca się płytka nazębna – zjawisku temu sprzyjają takie nieprawidłowości jak:
zęby stłoczone, poza łukiem, nieprawidłowości anatomiczne, np. język olbrzymi, płytka
ulega z czasem mineralizacji co powoduje powstawanie kamienia nazębnego, który może
drażnić dziąsła i którego powierzchnia jest także siedliskiem bakterii,
płytka + substrat
czas
kwas
kwas + ząb
czas
próchnica

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
21
−
nawyk tłoczenia języka (np.: w zespole Downa, gdzie występuje język olbrzymi) –
powoduje rozsuwanie się zębów, przerost dziąseł; może wywoływać nawyk oddychania
przez usta,
−
niechęć do gryzienia lub jednostronne żucie powoduje zaleganie płytki po stronie
nieużywanej,
−
nieprawidłowe nawyki, np. gryzienie twardych przedmiotów (ołówka), nieprawidłowe
szczotkowanie powodują urazy tkanek miękkich przyzębia.
Wśród czynników ogólnych wpływających na choroby przyzębia wyróżnimy:
−
niedobory składników pokarmowych,
−
zaburzenia wydzielania hormonów, np.: w niedoczynności przytarczyc występują zmiany
szkliwa i zębiny sprzyjające gromadzeniu się płytki; zwiększone wydzielanie hormonów
płciowych w okresie pokwitania wywołuje zmiany w przepuszczalności naczyń, efekt ten
skutkuje obrzękiem i przekrwieniem tkanek przyzębia co w kontakcie z płytką może
skutkować stanem zapalnym,
−
zakłócenie funkcjonowania mechanizmów obronnych organizmu.
Choroby dziąseł i przyzębia podlegają następującej klasyfikacji [4]:
I.
Choroby dziąseł:
A.
Choroby wywołane przez płytkę bakteryjną
1.
Zapalenia dziąseł o przebiegu modelowanym czynnikami o charakterze miejscowym
(na przykład nieprawidłowa budowa zębów, wadliwe wypełnienie zęba powodują
nawarstwianie płytki i retencję pokarmów; oddychanie ustami jest przyczyną
przesuszania dziąsła w przedniej części szczęki – zmniejszona ilość śliny ułatwia
osiedlanie bakterii).
2.
Zapalenia, których przebieg może być modelowany czynnikami ogólnoustrojowymi
związanymi z:
a.
Zaburzeniami endokrynologicznymi (w okresie pokwitania obserwuje się nasilone
stany zapalne dziąseł związane z burzliwymi przemianami hormonalnymi;
u dzieci z cukrzycą typu pierwszego przy zaniedbaniu higieny jamy ustnej zmiany
w tkankach dziąsła przebiegają szybciej niż u dzieci zdrowych).
b.
Zaburzeniami hematologicznymi (stany zapalne dziąseł w przebiegu białaczek
ujawniają się wcześnie i mają ostrzejszy przebieg; na stan dziąseł niekorzystnie
wpływają także stosowane w białaczkach leki).
c.
Przyjmowaniem niektórych leków (leki immunosupresyjne pogarszają odpowiedz
obronna organizmu na zakażenia bakteryjne np. cyklosporyna A; niektóre leki
powodują przerost dziąseł, np. leki przeciwpadaczkowe – fenytoina, leki
blokujące kanały wapniowe – nifedypina, werapamil).
d.
Niedożywieniem (niedobory żywieniowe pogarszają funkcjonowanie układu
odpornościowego; niedobór witaminy C nasila przebieg stanów zapalnych
dziąseł; niedobór witaminy D powoduje spadek ilości włókien kolagenowych,
niedobór kwasu foliowego może skutkować martwicą dziąsła).
B.
Choroby wywołane czynnikami innymi niż płytka:
1.
Zakażenia specyficznymi bakteriami, wirusami bądź grzybami.
2.
Zmiany o uwarunkowaniu genetycznym.
3.
Zmiany będące objawem śluzówkowo-skórnych zaburzeń organizmu lub będące
następstwem reakcji alergicznych. Do tej grupy należą także zmiany powstające na
skutek działania czynników drażniących (fizycznych, chemicznych, termicznych).

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
22
II.
Choroby przyzębia:
1.
Przewlekłe zapalenia przyzębia (może powstawać jako skutek przewlekłego
zapalenia dziąseł, główna przyczyna to zakażenie bakteriami bytującymi w płytce
nazębnej).
2.
Agresywne zapalenia przyzębia; wyróżnia się tutaj min. zapalenie przyzębia przed
okresem pokwitania oraz młodzieńcze zapalenie przyzębia.
3.
Zapalenie przyzębia jako objaw choroby układowej.
Zapalenia przyzębia towarzyszą różnym jednostkom chorobowym, albo jako stałe
elementy danego zespołu chorobowego (np. zespół Papillona-Lefevre’a) lub też jako
objaw obniżonych w związku z procesem chorobowym sił obronnych organizmu.
a. Choroby związane z zaburzeniami hematologicznymi (np. zespół leniwych
leukocytów, w którym utrudnione jest przemieszczanie się leukocytów ze światła
naczyń krwionośnych do ogniska zapalnego; w zespole Downa czynnikami
sprzyjającymi rozwojowi chorób przyzębia i występowaniu ruchomości zębów są
między innymi: krótkie korzenie zębów, język olbrzymi i powiązany z tym nawyk
tłoczenia języka, wady zgryzu i połączony z nimi nawyk oddychania przez usta).
b. Choroby związane z zaburzeniami genetycznymi (przykładem są glikogenozy –
choroby związane z nieprawidłową budową lub stężeniem glikogenu. Efektem
glikogenoz jest nieprawidłowy metabolizm tkanek przyzębia, co zmniejsza ich
odporność na zakażenia i urazy).
c. Choroby związane z innymi niespecyficznymi zaburzeniami.
4.
Choroby martwiczo-wrzodziejące (martwiczo-wrzodziejące zapalenie dziąseł lub
przyzębia) – na ich powstanie wpływają takie czynniki jak: stany zapalne dziąseł,
niedożywienie, zła higiena, stres, białaczki, wrzodziejące zapalenie jelit.
5.
Ropnie przyzębia:
a. Ropień dziąsła – powstają na skutek skaleczenia lub wbicia w tkankę ciała
obcego.
b. Ropień przyzębia – towarzyszy często zapaleniu przyzębia.
c. Ropień okołokoronowy – może tworzyć się w płacie dziąsła otaczającym
wyrzynający się ząb.
6.
Zapalenia przyzębia związane ze zmianami endodontycznymi.
a. Endo – perio (zakażenie miazgi zębów rozprzestrzenione na przyzębie).
b. Perio – endo (zmiany zapalno destrukcyjne przyzębia rozprzestrzenione na
miazgę).
III.
Wady rozwojowe oraz stany i deformacje nabyte.
Przykładem jest ograniczony zanik (recesja) dziąsła, oznaczający obniżanie się dziąsła.
Zjawisko to występuje, np. u dzieci, u których w wyniku braku dostatecznej ilości
miejsca zęby wyrzynając się ulegają obróceniu lub przemieszczeniu.
Choroby błony śluzowej jamy ustnej
Błona śluzowa podlega działaniu czynników miejscowych (urazy termiczne, chemiczne,
mechaniczne), które mogą mieć wpływ na jej stan. Zmiana wyglądu błon śluzowych może
ś
wiadczyć o obecności chorób ogólnoustrojowych, powodujących zmiany bez współdziałania
z czynnikami miejscowymi.
W organizmie dziecka nawet niezbyt wyraźnie zaznaczone objawy ze strony błony
ś
luzowej mogą wskazywać na zaburzenia immunologiczne, metaboliczne, endokrynologiczne
lub zaburzenia krwi.
Stany zapalne jamy ustnej o etiologii bakteryjnej związane są z bytowaniem bakterii
takich jak: paciorkowce, gronkowce, meningokoki. Zdarza się także zakażenie dwoinką
rzeżączki czy prątkiem gruźlicy. Zmiany w stanie błony śluzowej jamy ustnej obserwujemy

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
23
także w przebiegu następujących chorób: błonica, płonica, krztusiec, dur brzuszny,
czerwonka.
Kolejną przyczyną zmian w stanie błony śluzowej jamy ustnej są infekcje wirusowe.
Przebiegają one jako: opryszczka zwykła, pierwotne i wtórne opryszczkowe zapalenie dziąseł
i jamy ustnej. Również wirusowe choroby zakaźne (ospa wietrzna, półpasiec, mononukleoza,
odra, różyczka) pozostawiają swój ślad w postaci zmian dotyczących jamy ustnej.
Stany zapalne jamy ustnej mogą także powodować grzyby, tj. Candida albicans
(kandydoza).
Zmiany błony śluzowej jamy ustnej mogą pojawiać się w:
−
chorobach krwi,
−
chorobach nerek,
−
mocznicy,
−
chorobach przewodu pokarmowego.
Błona śluzowa początkowego odcinka przewodu pokarmowego może zostać również
dotknięta zmianami o podłożu alergicznym. Mogą one mieć charakter alergii kontaktowych
(bezpośredni kontakt z alergenem, np. składnikiem gumy do żucia) które ustępują po
usunięciu antygenu. Jako reakcja na alergeny pokarmowe lub lekowe (np. penicylina,
salicylany, kodeina) może pojawić się pokrzywka albo obrzęk naczynioruchowy
Quinackiego.
Etiologia wad narządu żucia
Powstanie konkretnej wady narządu żucia wiąże się najczęściej z jednoczesnym
działaniem kilku czynników. Przyczyny powstawania wyżej wymienionych wad możemy
sklasyfikować do dwóch grup:
−
przyczyny zewnętrzne i wewnętrzne działające na zarodek lub płód (warunkują wady
wrodzone),
−
czynniki środowiskowe (więc zewnątrzpochodne) działające w życiu pozapłodowym -
odnoszą się do wad nabytych,
Czynnikiem endogennym jest czynnik genetyczny. Predyspozycje do pewnych wad
rozwojowych mogą być uwarunkowane genetycznie. Wadami takimi są:
−
nadmierny rozwój lub niedorozwój żuchwy,
−
zaburzenia kształtu zębów,
−
nadmierny rozwój lub niedorozwój szczęki,
−
niecałkowity rozwój zębiny,
−
asymetrie twarzowo-szczękowe,
−
rozszczepy warg,
−
rozszczepy podniebienia pierwotnego i wtórnego.
Czynnikami egzogennymi, które wpływają na rozwój płodu są: nadużywanie przez
kobietę ciężarną alkoholu, tytoniu, narkotyków; leki, stres, zanieczyszczenie środowiska,
wiek matki i przebyte przez nią w trakcie ciąży choroby. Nie bez znaczenia są także choroby
ogólne matki (np. cukrzyca, niedokrwistość), nieprawidłowa budowa narządów rodnych,
urazy jakim uległa matka.
W powstawaniu wad narządu żucia odgrywają także rolę endokrynopatie – zaburzenia
wydzielania wewnętrznego. Mogą one być wrodzone lub nabyte i w zależności od momentu
pojawienia się warunkują wady przedurodzeniowe lub wady pojawiające się w późniejszym
okresie rozwojowym dziecka. W karłowatości przysadkowej obserwujemy niedoczynność
przedniego płata przysadki mózgowej. Wzrost osób chorych jest niewielki (maksymalnie
140 cm), szczęka i żuchwa są małe, resorpcja korzeni zębów mlecznych opóźniona, często
pojawia się stłoczenie zębów.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
24
Czynniki środowiskowe odgrywające rolę w powstawaniu wad narządu żucia,
a działające w życiu pozapłodowym to:
−
dysfunkcje,
−
parafunkcje,
−
próchnica,
−
urazy,
−
choroby ogólne (np. krzywica).
Dysfunkcjami określamy zaburzone czynności fizjologiczne narządu żucia. Oddychanie
przez nos jest jednym z elementów warunkujących właściwy rozwój szczęk. Niekiedy
oddychanie przez nos może być utrudnione (na skutek obecności ciał obcych, przebytych
urazów, skrzywienia przegrody nosa, obrzęków o pochodzeniu alergicznym) i dziecko
zaczyna oddychać przez usta. Ten typ oddychania jest niekorzystny dla kształtowania jamy
ustnej: otwarcie ust hamuje impulsy ze strony mięśni wokółustnych, wpływające na
równowagę działania policzków, języka i warg. Powietrze, które przepływa przez jamę
nosową masuje dno nosa, czym powoduje właściwe ukrwienie. Zaburzenia ukrwienia hamują
wzrost podstawy szczęki, powstaje wąskie i wysokie podniebienie. Nieprawidłowe
oddychanie może doprowadzić do powstania tyłozgryzu lub tyłożuchwia.
Oddychanie przez nos może być utrudnione w przypadku przerostu migdałków
podniebiennych. Dla ułatwienia oddychania przez nos dziecko wysuwa żuchwę do przodu, co
może spowodować powstanie przodozgryzu lub przodożuchwia.
Gryzienie twardych pokarmów (np. skórek chleba, twardego jabłka) stanowi dla szczęk
bodziec wzrostowy. Spożywanie tylko miękkich pokarmów prowadzi do zwężenia szczęk
i stłoczeń zębów.
Niemowlę rodzi się z fizjologicznym tyłożuchwiem. Wyrównaniu pozycji żuchwy
sprzyja naturalne karmienie, podczas którego matka trzyma dziecko w taki sposób, że żuchwa
dziecka jest wysunięta. Niewłaściwy sposób karmienia sztucznie (nieprawidłowa pozycja
i zły dobór smoczka) powodują, iż mięśnie pracują w sposób niekorzystny i tyłożuchwie
utrwala się. Siekacze górne mogą ulec cofnięciu, a dolne wychyleniu.
Na prawidłowy rozwój narządu żucia ma także wpływ odpowiednia wysokość, na jakiej
jest układana główka dziecka w łóżeczku. Zbyt wysokie ułożenie głowy wymusza wysuwanie
ż
uchwy, co może doprowadzić do powstania przodozgryzu lub przodożuchwia.
Poziome ułożenie główki dziecka utrudnia wysuwanie żuchwy i sprzyja oddychaniu
przez usta, może doprowadzić do rozwoju tyłozgryzu lub tyłożuchwia.
Parafunkcje to czynności nietypowe, wykonywane często i nieświadomie. Należą do nich:
−
obgryzanie paznokci (również ołówków i innych przedmiotów),
−
bruksizm,
−
ssanie (warg, błony śluzowej policzka, palca, smoczka).
Ssanie smoczków poza okresami karmienia (smoczki uspokajające) często przez wiele
godzin dziennie prowadzi do rozwoju tyłozgryzów, zgryzu otwartego przedniego lub zgryzu
krzyżowego, często z bocznym przemieszczeniem żuchwy.
Nawyki ssania w wieku późniejszym niż osiemnasty miesiąc życia (np. uporczywe ssanie
kciuka) są uważane za szkodliwe – prowadzą do powstania tyłozgryzów z wychyleniem
siekaczy, zgryzów otwartych i krzyżowych oraz do stłoczenia zębów.
Obgryzanie paznokci czy ołówków może prowadzić do pogłębiania zgryzu otwartego,
zgrzytanie zębami powoduje natomiast starcie guzków zębów, zmniejszenie wysokości koron
klinicznych i obniżenie zwarcia.
Próchnica stanowi najczęstszą przyczynę wad narządu żucia. Jest przyczyną utraty zębów
mlecznych zanim zdążą się uformować zawiązki zębów stałych. Zbyt wczesna utrata zębów
mlecznych powoduje zaburzenie czynności mięśni i zahamowanie rozwoju łuków zębowych.
Po usunięciu zęba mlecznego tworzy się luka, w kierunku, której przemieszczają się pozostałe

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
25
zęby. Obecność wszystkich zębów stałych warunkuje proces formowania zgryzu. Utrata
zębów przed zakończeniem tego procesu powoduje powstanie wad zgryzu.
W powstawaniu wad narządu żucia odgrywają także rolę urazy; najbardziej niekorzystne
są te, które mają miejsce w trakcie procesu wzrostu. Złamania podkłykciowe żuchwy, urazy
stawu skroniowo-żuchwowego prowadzą do zesztywnienia stawów. Urazy zębów mlecznych,
szczególnie wtłoczenia i przemieszczenia mogą być przyczyną uszkodzenia zawiązków
zębów stałych. Znaczne uszkodzenie zawiązka może spowodować, że ząb stały w ogóle się
nie wyrżnie lub wyrżnie się w nieprawidłowym miejscu lub czasie.
Krzywica jest chorobą spowodowaną brakiem lub niedostateczną syntezą witaminy D,
występuje głównie w 3 pierwszych latach życia. Niedobór witaminy D powoduje
zmniejszenie wchłaniania wapnia w jelitach, co z kolei skutkuje niewystarczającą
mineralizacją i zniekształceniami kości. Procesy te mają także swój obraz w narządzie żucia:
−
zniekształcenie łuków zębowych (zwężenie górnego łuku zębowego – kształt litery V,
spłaszczenie przedniej części dolnego łuku zębowego),
−
zwiększenie kąta żuchwy,
−
zgryz całkowicie otwarty,
−
tylozgryz lub tyłożuchwie,
−
opóźnienie ząbkowania,
−
nieprawidłowa budowa szkliwa i zębiny zębów stałych,
−
podniebienie wysokie.
Aby zapobiec rozwojowi krzywicy dzieciom już od 2-3 tygodnia życia można (pod
kontrolą lekarza - nadmiar witaminy D jest toksyczny) podawać preparaty witaminy D,
np. Devikap (witamina D w kropelkach). Podawanie witaminy D wskazane jest także u kobiet
w ciąży, karmiących piersią, dzieciom i młodzieży do 19 roku życia. Ważna jest także
odpowiednia dieta (witamina D występuje w żółtku jaj, wątrobie ryb, mleku, tranie).
W słoneczne dni warto zabrać dziecko na spacer (synteza witaminy D zachodzi w skórze pod
wpływem działania promieni słonecznych).
Nie bez znaczenia dla rozwoju narządu żucia są także choroby wirusowe. Różyczka, odra czy
ospa przebyta przez kobietę ciężarną w trakcie dwóch pierwszych miesięcy ciąży może stać
się przyczyną niedorozwoju tkanek twardych zębów. Te same choroby przebyte przez
dziecko mogą powodować niedorozwój (hipoplazję) szkliwa. Powikłaniem odry może stać się
zgorzelinowe zapalenie jamy ustnej, pozostawiające trwałe ubytki tkanek.
Dla właściwego rozwoju narządu żucia niezbędne jest także właściwe odżywianie, dieta
bogata w warzywa i owoce będące źródłem witamin. Niedobór witamin A i C na przykład
skutkuje zaburzeniem wzrostu zębów, niedorozwojem zębów czy szkliwa. Niedobór
witaminy B
5
przejawia się rogowaceniem i zmianami martwiczymi w obrębie dziąseł.
Niedobór kwasu foliowego u kobiety ciężarnej może doprowadzić do powstania rozszczepu
podniebienia u potomka. Brak witaminy D u dziecka prowadzi do zniekształcenia kości
szczęk, czego następstwem są nieprawidłowości wyrzynania się zębów i wady zgryzu.
Warzywa i owoce, poza dostarczaniem niezbędnych składników odżywczych odgrywają
także rolę w mechanicznym oczyszczaniu zębów. Podawane na surowo dzięki swojej
włóknistej budowie biorą udział w oczyszczaniu zębów i błony śluzowej z osadu. Intensywne
ż
ucie twardych pokarmów jest czynnikiem pobudzającym wydzielanie śliny, która oczyszcza
zęby z resztek pokarmowych.
Metody zapobiegania wadom zgryzu zależne są od etapu rozwoju dziecka. W okresie życia
wewnątrzłonowego odgrywają rolę wszystkie czynniki, które ogólnie wpływają na prawidłowy
rozwój dziecka (właściwe odżywianie, unikanie stresów i używek, higieniczny tryb życia).
W okresie niemowlęcym należy zwrócić szczególną uwagę na odpowiednią pozycję dziecka
podczas karmienia naturalnego i sztucznego oraz w wypadku karmienia sztucznego na
prawidłowe trzymanie butelki i wybór właściwych smoczków. Ważna jest także pozycja
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
26
układania niemowlęcia, profilaktyka przeciwkrzywicza, zrezygnowanie z podawania
smoczków uspokajających (a w wyjątkowych przypadkach stosowanie specjalnych
smoczków anatomiczno-fizjologicznych). W okresie poniemowlęcym (1–3 rok życia) należy
zwalczać nawyki ssania i oddychania przez usta, podawać pokarm o odpowiedniej
konsystencji, prowadzić profilaktykę próchnicy i leczenie powstałych ubytków. Okres
przedszkolny i szkolny to okres, w którym profilaktyka wad zgryzu opiera się na:
−
podawaniu pokarmów o odpowiedniej konsystencji,
−
zwalczaniu dysfunkcji i parafunkcji,
−
profilaktyce i leczeniu próchnicy,
−
stosowaniu protez ortodontycznych w przypadku przedwczesnego wypadnięcia lub
usunięcia zębów mlecznych.
W okresie szkolnym dodatkowo prowadzi się kontrolę kolejności wymiany zębów
mlecznych na stałe, zbyt długo utrzymujące się w dziąśle zęby mleczne usuwa się, podobnie
jak zęby nadliczbowe. Nawyk obgryzania paznokci można zwalczać specjalnymi preparatami
przeznaczonymi dla dzieci (np. lakier do paznokci dla dzieci „gorzki paluszek”).
Nieprawidłowe ustawienie zębów utrudnia ich oczyszczanie. Sprzyja to odkładaniu
kamienia nazębnego, rozwojowi próchnicy i chorób przyzębia. Wady zgryzu stanowią także
przyczynę nieprawidłowej pracy stawu skroniowo-żuchwowego i zaburzeń mowy.
Nieprawidłowy rozkład sił w trakcie żucia sprzyja rozwojowi paradontozy w wieku
późniejszym. Leczenie wad zgryzu warto rozpocząć u dziecka jak najszybciej, aby uniknąć
skomplikowanych terapii koniecznych po wyrżnięciu wszystkich zębów stałych. Leczenie
wad zgryzu zapewnia warunkującą dobre samopoczucie estetykę i eliminuje zakłócenia
czynności żucia.
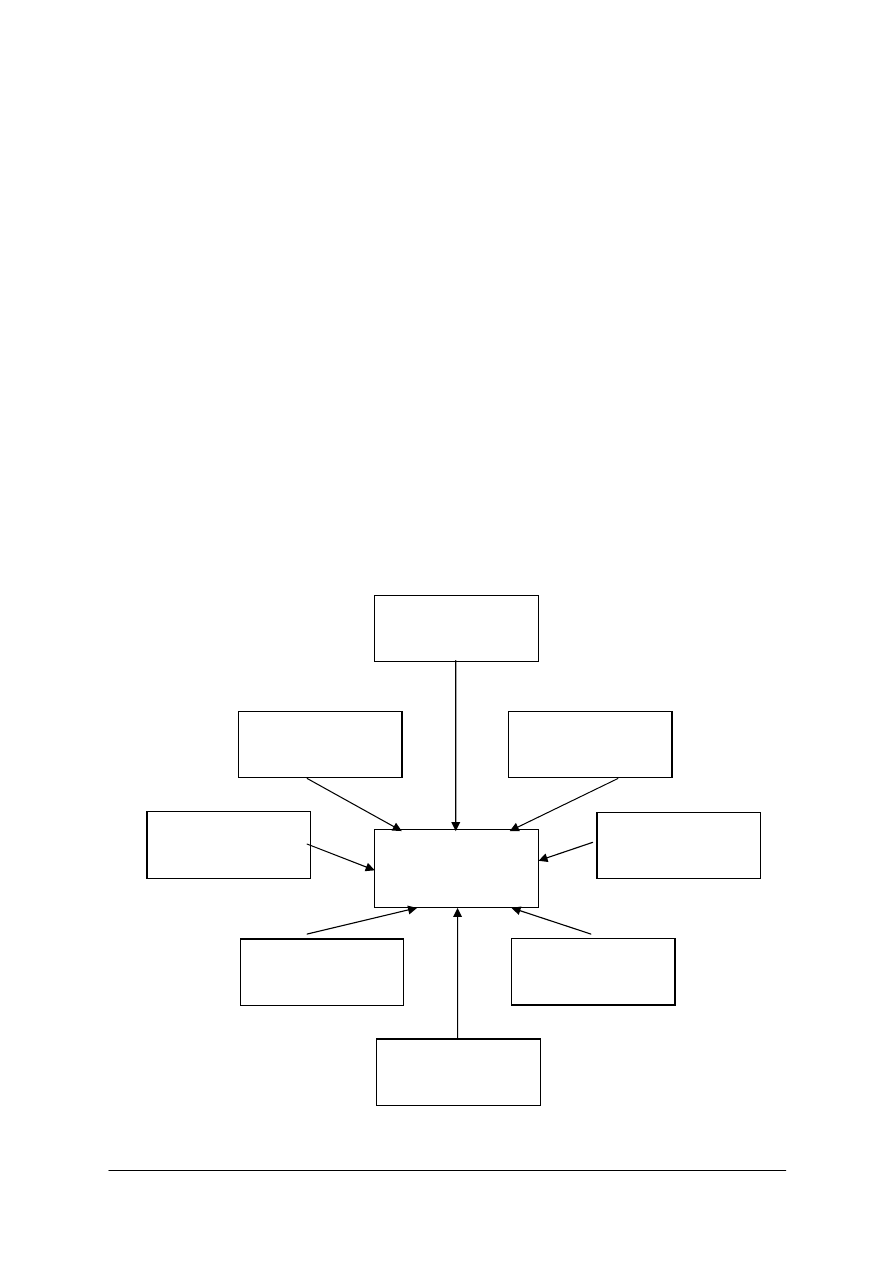
Rys. 5. Czynniki wpływające na powstanie wad narządu żucia [opracowanie własne]
Wady narządu
żucia
urazy
dysfunkcje
choroby
wirusowe, krzywica
próchnica
endokrynopatie
parafunkcje
czynniki
genetyczne
nieodpowiednia
dieta

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
27
4.2.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Co ocenia stomatolog w trakcie badania przedmiotowego?
2.
Co pozwala ocenić liczba PUW?
3.
Jak definiujemy próchnicę?
4.
Jakie są rodzaje próchnicy?
5.
Co to jest płytka nazębna?
6.
Jakie czynniki odgrywają rolę w powstawaniu zmian próchnicowych?
7.
Jakie mogą być przyczyny chorób dziąseł i przyzębia?
8.
Co wywołuje choroby błony śluzowej jamy ustnej?
9.
Jakie czynniki wpływają na powstanie wrodzonych wad narządu żucia?
10.
Jak definiujemy dysfunkcje?
11.
W jaki sposób nawyki ssania u dzieci wpływają na kształtowanie narządu żucia?
12.
Jakie zmiany w narządzie żucia powoduje krzywica?
13.
Jak można zapobiegać krzywicy?
14.
Jaką rolę odgrywa właściwe odżywianie w rozwoju narządu żucia u dzieci?
15.
Jak można zapobiegać wadom zgryzu?
4.2.3. Ćwiczenia
Ćwiczenie 1
Dokonaj podziału czynników wpływających na powstawanie chorób jamy ustnej na
wewnątrzpochodne i pochodzenia zewnętrznego.
Czynniki wpływające na powstawanie chorób jamy ustnej:
1)
alergeny pokarmowe bądź lekowe,
2)
głębokie bruzdy zębów (dziedziczne),
3)
infekcje wirusowe jamy ustnej,
4)
przyjmowanie niektórych leków,
5)
wrodzona hipoplazja szkliwa,
6)
dieta bogata w węglowodany,
7)
szorowanie zębów i przyzębia twardą szczoteczką,
8)
obniżona odporność uwarunkowana niektórymi chorobami przewlekłymi,
9)
niewłaściwa dieta,
10)
wirusowe choroby zakaźne (odra, różyczka),
11)
duży przekrój kanalików zębowych,
12)
ciasne przestrzenie międzyzębowe (stłoczone zęby),
13)
karmienie dziecka w porze nocnej butelką tylko w celu uspokojenia,
14)
choroby genetyczne, np.: zespół Downa,
15)
genetycznie uwarunkowane wady zgryzu,
16)
unikanie gryzienia twardych pokarmów (np. jabłka, marchewki),
17)
zakażenie jamy ustnej paciorkowcem, gronkowcem, prątkiem gruźlicy,
18)
skaleczenie dziąsła lub wbicie w nie ciała obcego,
19)
zakażenie jamy ustnej wirusami bądź grzybami,
20)
zmniejszone wydzielanie śliny,
21)
mniejsza mineralizacja szkliwa zębów mlecznych niż zębów stałych.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
28
Tabela do ćwiczenia 1
Przyczyny powstawania chorób
jamy ustnej
Czynniki
wewnątrzpochodne
Czynniki
zewnątrzpochodne
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenia, powinieneś:
1)
zapoznać się z materiałem nauczania dotyczącym przyczyn chorób jamy ustnej,
2)
dokonać analizy wymienionych czynników,
3)
sklasyfikować dany czynnik jako zewnątrz- lub wewnątrzpochodny i przyporządkować
w tabeli numer przyczyny odpowiedniemu czynnikowi,
4)
przeprowadzić analizę wpływu poszczególnych czynników na powstawanie chorób jamy
ustnej,
5)
porównać wyniki w grupie.
Wyposażenie stanowiska pracy:
−
tabela do uzupełnienia,
−
komputer z dostępem do Internetu,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
Ćwiczenie 2
Wpisz do diagramu czynniki wpływające na powstawanie próchnicy kwitnącej.
Diagram do ćwiczenia 2
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
zapoznać się z materiałem nauczania dotyczącym przyczyn próchnicy,
2)
wyszukać odpowiednie czynniki wpływające na powstanie próchnicy kwitnącej,
3)
wpisać czynniki do diagramu,
4)
przeanalizować czynniki ryzyka próchnicy kwitnącej, wyjaśnić wpływ spożywania
węglowodanów na powstawanie próchnicy,
5)
zaprezentować wykonane ćwiczenie.
Próchnica
kwitnąca

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
29
Wyposażenie stanowiska pracy:
−
diagram do uzupełnieniu,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
Ćwiczenie 3
Zidentyfikuj czynniki wpływające na powstawanie próchnicy u dzieci i młodzieży.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
zapoznać się z materiałem ćwiczeniowym dotyczącym przyczyn próchnicy,
2)
wybrać dwie sytuacje opisujące profilaktykę próchnicy u dzieci i młodzieży,
3)
wyszukać odpowiednie czynniki wpływające na powstanie próchnicy,
4)
przeprowadzić analizę rodzajów próchnicy.
Wyposażenie stanowiska pracy:
−
komputer z dostępem do Internetu,
−
arkusze papieru,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
Ćwiczenie 4
Na podstawie analizy przypadków, zidentyfikuj, które dziecko jest najbardziej narażone
na powstanie wad narządu żucia, a które jest nimi najmniej zagrożone.
Opisy przypadków
Przypadek A
Ola ma prawie sześć miesięcy. Mama, poinstruowana przez położną, uważa żeby podczas
karmienia trzymać dziecko w odpowiedniej pozycji. Po każdym karmieniu czyści dziąsła Oli
nawiniętą na wskazujący palec jałową gazą, zamoczoną w wodzie lub naparze z rumianku.
Jednak budzona płaczem w środku nocy w pośpiechu karmi Olę zazwyczaj gęstym mlekiem
i szybko zasypia, nie czyszcząc dziąseł. Mama kupiła Oli w kiosku smoczek uspokajający bez
dokonania właściwego wyboru.
Przypadek B
Marta ma 2 lata i była już dwukrotnie u stomatologa. Lekarz poinstruował rodziców
Marty jak właściwie dbać o pierwsze zęby. W trakcie kąpieli Marta bawi się swoją
szczoteczką do zębów i naśladuje jak mama czyści zęby. Rodzice kupili Marcie specjalne
smoczki anatomiczne, odpowiednie dla jej wieku i polecone przez lekarza. Zgodnie
z zaleceniem pediatry podają też Marcie codziennie kilka kropli witaminy D. Pilnują, żeby
wieczorem przed zaśnięciem zęby Marty były wyczyszczone.
Przypadek C
Zosia ma 4 lata i nie była jeszcze u stomatologa. Rodzice uważają, że nie ma potrzeby
przedwcześnie stresować dziecka. Słodycze je, kiedy chce, zawsze leżą w szafce koło
lodówki. Najbardziej lubi jeść słodycze wieczorem, przed snem, kiedy nie widzą tego rodzice.
Ponieważ zabrano jej smoczek ssie palec, zdarza się jej też obgryzać paznokcie. Zęby myje
rzadko, nikt nie powiedział jej jak należy to robić.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
30
Najbardziej
narażona
na
powstanie
wad
narządu
ż
ucia
jest……..................,
ponieważ........………………………………...............................................................................
………………...…………………………………………………………………………………
…………………...………………………………………………………………………………
……………………………………………………..…………………………………………….
Najmniej zagrożona wadami narządu żucia jest………….., ponieważ………….............……...
…………………………………………………………………………………………………...
…………………………………………………………………………...………………………
………………………………………………………………………….………………………..
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
zapoznać się z materiałem nauczania dotyczącym wad narządu żucia,
2)
przeprowadzić analizę przypadków,
3)
zidentyfikować czynniki środowiskowe wpływające na rozwój wad narządu życia
u dzieci po urodzeniu,
4)
wpisać imię dziecka najbardziej zagrożonego wadami zgryzu i najmniej zagrożonego,
uzasadnić wybór,
5)
przedyskutować wyniki w grupie.
Wyposażenie stanowiska pracy:
−
literatura zgodna z punktem 6 poradnika dla ucznia.
Ćwiczenie 5
Wpisz do diagramu czynniki wpływające na powstawanie wad narządu żucia.
Diagram do ćwiczenia 5
Wady narządu
żucia

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
31
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
zapoznać się z materiałem nauczania dotyczącym wad narządu żucia,
2)
wyszukać odpowiednie czynniki wpływające na powstanie wad narządu żucia,
3)
wpisać czynniki do diagramu,
4)
zaprezentować wykonane ćwiczenie.
Wyposażenie stanowiska pracy:
−
diagram do uzupełnienia,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
4.2.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
dokonać oceny ogólnego stanu narządu żucia?
2)
podać najczęstsze przyczyny próchnicy u dzieci i młodzieży?
3)
wyjaśnić przyczyny próchnicy kwitnącej?
4)
podać przyczyny chorób jamy ustnej?
5)
wyjaśnić znaczenie witaminy D w zapobieganiu krzywicy?
6)
wymienić czynniki wpływające na powstanie wad narządu żucia
u dzieci i młodzieży?
7)
wyjaśnić wpływ dysfunkcji, parafunkcji i choroby próchnicowej na
powstanie wad zgryzu?
8)
wyjaśnić konieczność leczenia wad zgryzu?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
32
4.3. Kontrola stanu uzębienia i zasady oczyszczania zębów
4.3.1. Materiał nauczania
Pierwsza wizyta u stomatologa powinna mieć miejsce już w szóstym miesiącu życia.
Stomatolog ocenia wtedy stan jamy ustnej, instruuje matkę jak właściwie dbać o pojawiające
się pierwsze zęby. Kolejne wizyty dotyczą dzieci dziewięcio- i dwunastomiesięcznych. Już
wtedy przy braku przeciwwskazań rozpoczyna się profilaktyka fluorkowa. U dwulatka
stomatolog ocenia stan uzębienia (wskaźnik PUW dla zębów mlecznych), również pod kątem
obecnych lub możliwych wad zgryzu. Wtedy też może rozpocząć się profilaktyka
ortodontyczna. Wizyty kontrolne zanim pojawi się zaawansowana próchnica i ból zębów są
bardzo ważne – umożliwiają zastosowanie mało inwazyjnych metod leczenia, co sprzyja
wykształceniu pozytywnego nastawienia dziecka do wizyt w gabinecie stomatologicznym –
wizyty te nie kojarzą się z bólem. Nieleczona próchnica zębów mlecznych może przenosić się
na zęby stałe.
W nieleczonych zębach mlecznych zmiany próchnicowe zachodzą szybko i może stać się
konieczne usunięcie zęba. Podobnie dzieje się z nieleczonymi zębami stałymi. Przedwczesne
usuwanie zębów mlecznych, usuwanie zębów stałych przed zakończeniem formowania
zgryzu prowadzą do powstania wad zgryzu.
Na kolejne wizyty do gabinetu stomatologicznego warto zaprowadzić także cztero-, piecio-,
i sześciolatka. U dziecka w wieku 6 lat można określić zarówno wskaźnik PUW-z jak i PUW.
Profilaktyczne świadczenia stomatologiczne przysługują uczniom szkół podstawowych,
gimnazjalnych i ponadgimnazjalnych. Badania stanu uzębienia mają miejsce dla dzieci
i młodzieży w wieku 10, 12, 13, 16 i 18 lat. Stomatolog w trakcie wizyty ocenia intensywność
próchnicy (PUW), sprawdza obecność wad zgryzu, kwalifikuje do szczególnej opieki
stomatologicznej. Prowadzi także edukacje zdrowotną. W klasach I–VI szkoły podstawowej
sześć razy w roku ma miejsce grupowa profilaktyka fluorkowa. Dziecku do ukończenia
12 roku życia przysługuje leczenie zdejmowanym aparatem ortodontycznym (aparaty stałe są
dodatkowo płatne).
Zasady oczyszczania zębów
Zęby należy myć, co najmniej dwa razy dziennie, najlepiej jednak szczotkować je po
każdym posiłku. Jeżeli nie możemy umyć zębów, dobrze, chociaż przepłukać je wodą lub
specjalnym płynem do higieny jamy ustnej lub żuć (nie dłużej niż przez 10 minut)
bezcukrową gumę do żucia. Oprócz tradycyjnej szczoteczki dla odpowiedniego oczyszczania
zębów warto używać także nici dentystycznej (usuwa resztki pokarmowe i płytkę
z przestrzeni międzyzębowych) czy wykałaczek.
Podstawowym przyborem służącym do oczyszczania zębów jest szczoteczka. Biorąc pod
uwagę twardość włosia wyróżniamy szczoteczki:
−
miękkie,
−
ś
rednie,
−
twarde.
Główka szczoteczki powinna mieć odpowiednią długość – tak by podczas czyszczenia
obejmowała trzy przylegające do siebie zęby (2,5–3 cm; u dzieci 0,75–1 cm).
Najskuteczniejsze są szczoteczki wielopęczkowe, posiadające 10–12 rzędów pęczków na
długość i 3–4 rzędy na szerokość. Szczoteczkę powinno się zmieniać maksymalnie po
3 miesiącach użytkowania.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
33
Obecnie coraz większe uznanie zyskują szczoteczki elektryczne. Oczyszczają one
przestrzenie międzyzębowe i usuwają płytkę skuteczniej od szczoteczek tradycyjnych.
Wyróżniamy szczoteczki:
−
obrotowe - obraca się część pracująca lub tylko pęczki włosia na powierzchni zęba,
−
dźwiękowe - emitują fale dźwiękowe wprawiając w ten sposób w ruch włosie szczotki,
−
do oczyszczania przestrzeni międzyzębowych.
W utrzymywaniu czystości zębów pomagają pasty do zębów. Poza właściwościami
czyszczącymi pasty mogą także działać przeciwzapalnie, przynosić ulgę w nadwrażliwości
szyjek zębów, hamować rozwój płytki nazębnej, zapobiegać próchnicy, wybielać zęby.
Pasty do zębów o działaniu zapobiegającym próchnicy zawierają fluorki, np. pasta
Sensodyne fluoride z fluorkiem sodu.
Rys. 6. Pasta do zębów z fluorem [opracowanie własne]
Pasta ta może być stosowana także przez dzieci – na szczoteczkę należy nałożyć ilość
pasty odpowiadającą wielkości ziarna grochu. Pasty z fluorem można stosować najwcześniej
u dzieci w wieku 3–6 lat. Należy jednak pamiętać o tym, że dziecko może połknąć część
pasty – trzeba więc zwrócić uwagę by zawartość fluoru w paście nie przekroczyła 0,05%
(np. pasta Elmex D zawiera 0,05% fluoru). Istnieją także specjalne pasty dla młodszych
dzieci, pozbawione fluoru, np. Nenedent.
Rys. 7. Pasta do zębów dla małych dzieci [opracowanie własne]
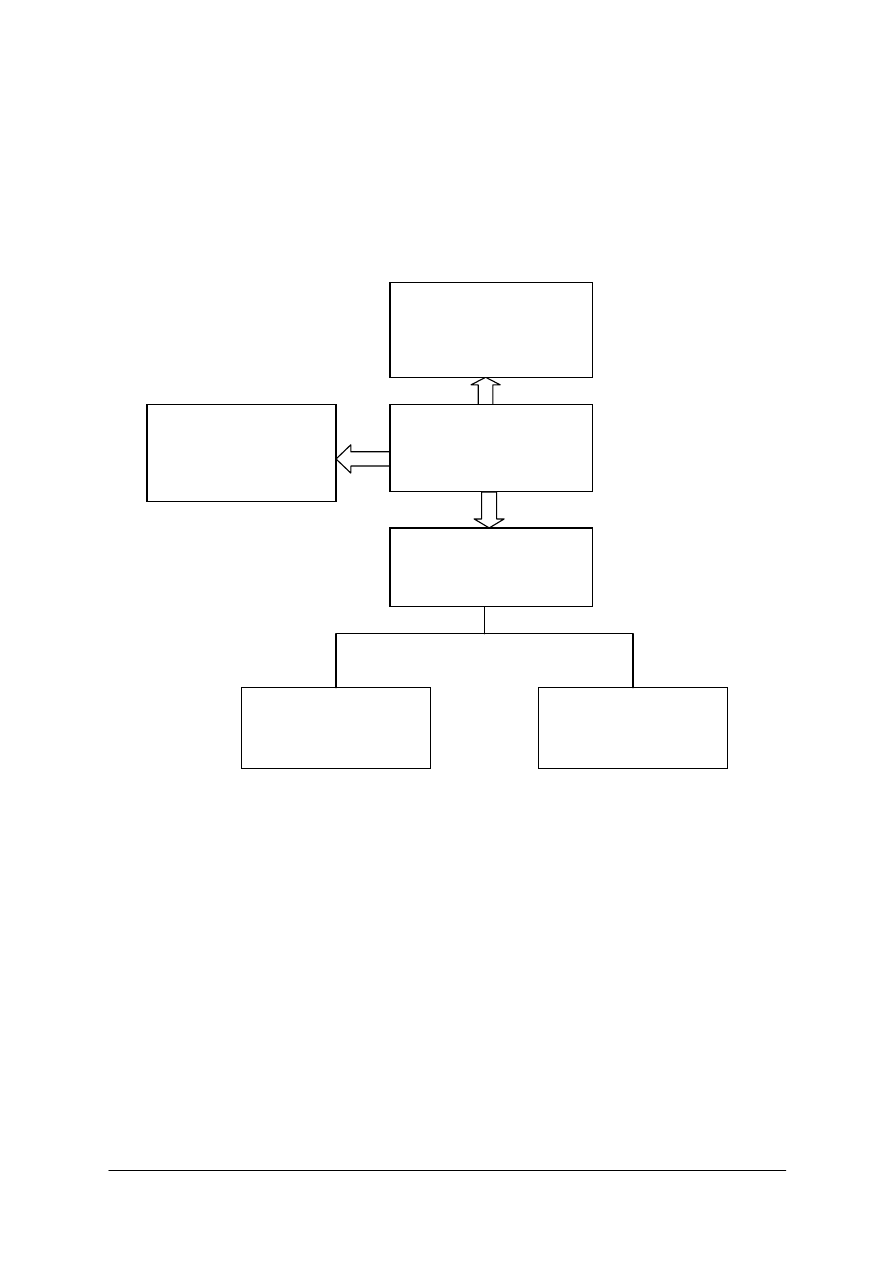
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
34
Fluor jest stałym składnikiem szkliwa zębów. Związki fluoru obecne w szkliwie są
bardziej odporne na działanie kwasów niż związki wapnia. Dostarczany organizmowi fluor
bierze udział w remineralizacji zębów, stąd konieczność ciągłej podaży tego pierwiastka.
Fluor ponadto wpływa niekorzystnie na metabolizm komórek bakteryjnych, czym przyczynia
się do zmniejszenia przyrostu płytki bakteryjnej. Brak fluoru może stać się przyczyną
intensywnej próchnicy.
Rys. 8. Rodzaje profilaktyki fluorkowej [opracowanie własne]
Pasty do zębów mogą także zawierać składniki bakteriobójcze lub bakteriostatyczne,
zmniejszające krwawienie czy przyspieszające regeneracje dziąsła. Przykładem jest pasta
Lacalut active, zawierająca bakteriobójczą chlorheksydynę, mleczan glinu o działaniu
ś
ciągającym oraz przyspieszającą gojenie alantoinę.
Trzecim elementem prawidłowej higieny jamy ustnej (poza doborem pasty
i odpowiedniej szczoteczki) jest prawidłowy sposób czyszczenia zębów. Metodę
szczotkowania dobiera się zależnie od stanu uzębienia i błony śluzowej oraz wieku.
profilaktyka
fluorkowa
grupowa
np. nadzorowane
fluorkowanie
w przedszkolach lub
szkołach
domowa
pasty do zębów, żele
z fluorem, tabletki
z fluorem
indywidualna
zbiorowa
np. fluorkowanie soli
kuchennej, wody pitnej
profesjonalna
zabiegi w gabinecie
stomatologicznym
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
35
Tabela 3. Wybór szczoteczki i metody szczotkowania zależnie od wieku [9]
wiek
(w latach)
Szczoteczka do zębów
Metoda szczotkowania
Dodatkowe informacje
1–3
mała, miękka szczoteczka
przyzwyczajanie do
szczoteczki np. podczas
kąpieli
bez pasty,
konieczny nadzór
rodziców
3–11
szczoteczka miękka lub
ś
redniej twardości
metoda Fonesa,
kółeczka 2x dziennie
stężenie fluoru w pastach
do zębów:
−
3–6 lat: 0,02–0,05%
−
>6 lat: 0,12–0,15%
wskazana pomoc
rodziców, opiekunów
od 11–12 roku
ż
ycia
szczoteczka średniej
twardości lub szczoteczka
elektryczna
dodatkowe ruchy
wymiatające (roll) 2x
dziennie
pasta o stężeniu fluoru
0,12–0,15%
nitka dentystyczna
dzieci
i młodzież
upośledzona
szczoteczka elektryczna
minimum 1 raz dziennie
przez snem
od 3 roku życia pasty
z fluorem (0,02–0,05%),
wskazana pomoc rodziców
lub opiekunów
Tabela 4. Wybór szczoteczki i metody szczotkowania w zależności od stanu jamy ustnej [9]
Stan jamy ustnej
Szczoteczka do zębów
Metoda szczotkowania
zdrowe przyzębie
ś
rednia twardość
Stillmanna, Bassa lub roll;
unikanie poprzecznego szorowania
zaostrzone zapalenia
przyzębia
miękka
roll
recesja dziąsła, wrażliwość
szyjek
miękka
roll, stillmanna;
unikanie szorowania poprzecznego
i Bassa
implanty zębowe
bardzo miękka
delikatne oczyszczanie połączenia
wszczepu z dziąsłem
po zabiegach chirurgicznych miękka
roll
Metody szczotkowania
Metoda Fonesa – w metodzie tej ustawiamy szczoteczkę pod kątem 90
o
do powierzchni
policzkowych zębów. Wykonujemy szczoteczką (przy zwartych zębach) drobne okrężne
ruchy, kilkakrotnie przy każdych 2–3 zębach. Metoda ta jest prosta, dlatego poleca się ją
dzieciom. Wada tej metody polega na niedokładnym oczyszczaniu przestrzeni
międzyzębowych.
Metoda roll – jest metodą „dziąsło – zęby”. Włosie szczoteczki ustawiamy pod kątem 45
o
i przesuwamy od dziąsła do wierzchołka zęba ruchem wymiatającym. Metoda ta pozwala na
usuwanie płytki z przestrzeni międzyzębowych.
Rys. 9. Metoda szczotkowania roll [9]
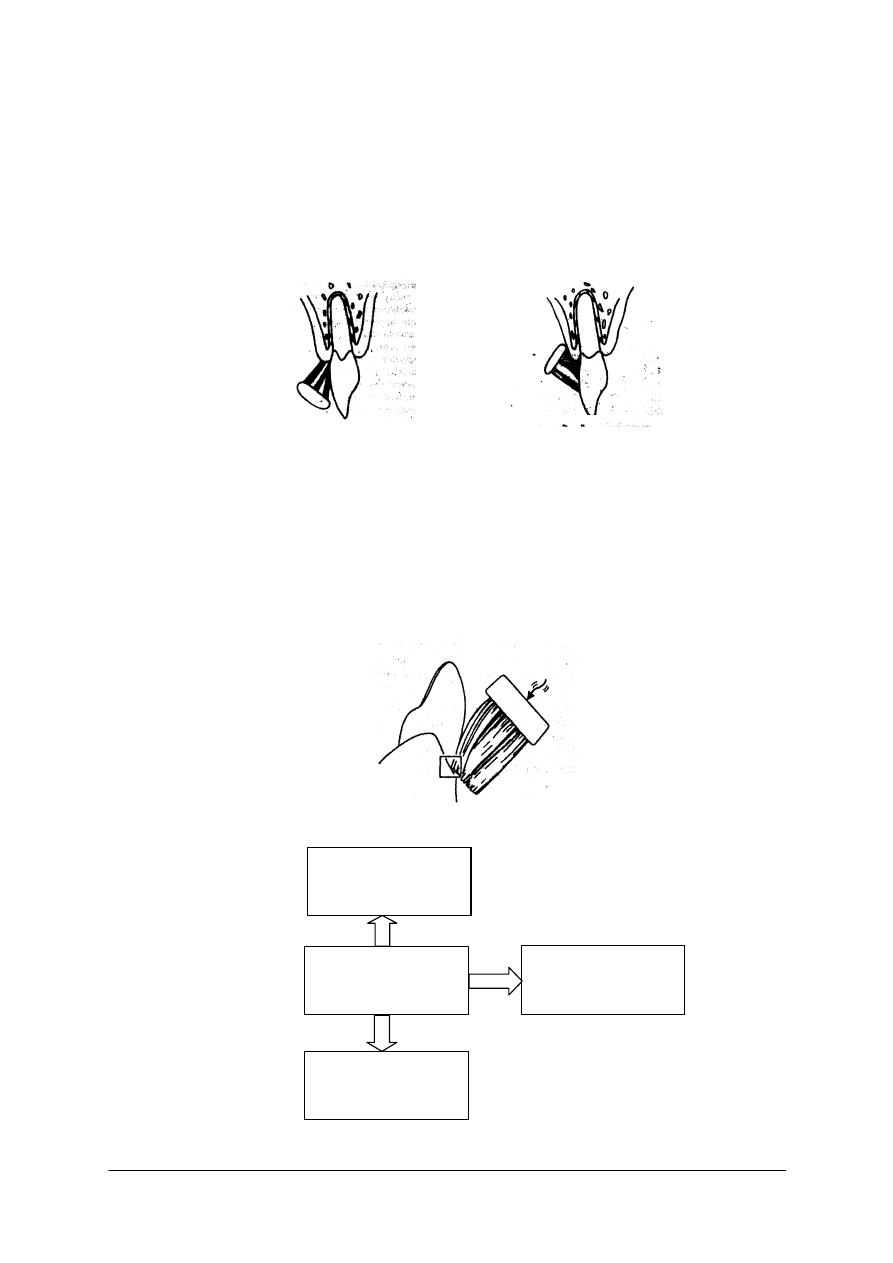
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
36
Metoda Stillmanna i metoda Chartersa – są także metodami, w których szczoteczkę
ustawia się pod kątem 45
o
do czyszczonej powierzchni, kierunek włosia jest jednak
przeciwny (rys.10a i 10b). Metoda Stillmanna jest modyfikacja metody roll. Do ruchu
wymiatającego dodajemy ruch poprzecznie wibrujący. Jest trudna do nauczenia. W metodzie
Chartersa włosie szczoteczki leży częściowo na dziąśle, częściowo na zębie. Przyciskając
szczoteczkę do dziąsła wykonuje się ruchy drgająco-okrężne. Po wykonaniu kilku ruchów
zmniejsza się nacisk szczoteczki, co pozwala napłynąć krwi do dziąsła. Metoda ta jest trudna
i czasochłonna.
a)
b)
Rys. 10. Metoda szczotkownia: a) Stilmanna, b) Chartersa [9]
Metoda Stilmanna i metoda Bassa – są metodami wibracyjnymi. Szczotkując zęby tymi
metodami masujemy także dziąsło, co pobudza ukrwienie. W metodzie Bassa szczoteczkę
ustawiamy podobnie jak w metodzie Stillmanna. Wykonujemy szczoteczką drobne ruchy
wibrujące w płaszczyźnie poziomej (przednio-tylne). Metoda ta pozwala usuwać płytkę
nazębną z kieszonek dziąsłowych. Niewłaściwe szczotkowanie, tj. szorowanie zbyt twardą
szczotką może doprowadzać do obnażania korzeni.
Rys. 11. Metoda szczotkowania Bassa [9]
Rys. 12. Elementy prawidłowej higieny jamy ustnej [opracowanie własne]
Higiena jamy
ustnej
odpowiednia
pasta
właściwa metoda
szczotkowania
odpowiednia
szczoteczka

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
37
4.3.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Jak częste powinny być wizyty dziecka u stomatologa?
2.
Jak często należy myć zęby?
3.
Jakie cechy powinna mieć odpowiednia szczoteczka do zębów?
4.
Jaką rolę spełniają pasty do zębów?
5.
Dlaczego i od jakiego wieku wskazane jest stosowanie past z fluorem?
6.
Na czym polega profilaktyka fluorkowa?
7.
Jakie są metody szczotkowania zębów?
8.
Od czego zależy wybór metody szczotkowania?
4.3.3. Ćwiczenia
Ćwiczenie 1
Uzasadnij konieczność kontroli stanu uzębienia u dzieci i młodzieży.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
zapoznać się z materiałem nauczania dotyczącym kontroli stanu uzębienia,
2)
przeprowadzić analizę skutków zaniedbania higieny jamy ustnej,
3)
ustalić w jakim wieku i dlaczego powinno się udawać z dzieckiem do stomatologa,
4)
wyjaśnić dlaczego należy leczyć zęby mleczne,
5)
przedstawić graficznie wyniki analizy,
6)
zaprezentować wykonane ćwiczenie.
Wyposażenie stanowiska pracy:
−
komputer z dostępem do Internetu,
−
arkusze papieru,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
Ćwiczenie 2
Scharakteryzuj najważniejsze zasady oczyszczania zębów.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenia, powinieneś:
1)
zapoznać się z materiałem nauczania dotyczącym oczyszczania zębów,
2)
wyszukać zasady prawidłowej higieny zębów,
3)
sformułować jak najwięcej zasad i dokonać ich analizy ważności,
4)
dokonać analizy różnic i podobieństw zasady higieny zębów dla dzieci zdrowych i dla
dzieci niepełnosprawnych,
5)
zaprezentować wykonane ćwiczenie.
Wyposażenie stanowiska pracy:
−
komputer z dostępem do Internetu,
−
arkusze papieru,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
38
Ćwiczenie 3
Wpisz do tabeli elementy doboru właściwej szczoteczki, pasty lub metody szczotkowania
w zależności od wieku i stanu jamy ustnej.
Tabela 1 do ćwiczenia 3
Wiek
(w latach)
Szczoteczka do zębów
Metoda szczotkowania
Dodatkowe informacje
1–3
szczoteczka
..............................
przyzwyczajanie do
szczoteczki, np. podczas
kąpieli
bez pasty,
konieczny nadzór
rodziców
3–11
szczoteczka
.............................
lub ........................
metoda ........................
kółeczka 2x dziennie
stężenie fluoru w pastach
do zębów:
−
3–6 lat:
........................
−
>6 lat:
........................
wskazana pomoc
rodziców, opiekunów
11–12
szczoteczka średniej
twardości lub
....................................
dodatkowe ruchy
wymiatające (roll) 2x
dziennie
pasta o stężeniu fluoru
......................
nitka dentystyczna
dzieci
i młodzież
upośledzona
szczoteczka
.........................
minimum 1 raz dziennie
przez snem
od 3 roku życia pasty
z fluorem (0,02–0,05%),
wskazana pomoc
rodziców lub opiekunów
Tabela 2 do ćwiczenia 3
Stan jamy ustnej
Szczoteczka do zębów
Metoda szczotkowania
zdrowe przyzębie
ś
rednia twardość
Stillmanna, ............. lub ..........;
unikanie ................................
..............................................
zaostrzone zapalenia
przyzębia
.......................
roll
recesja dziąsła,
wrażliwość szyjek
........................
roll, .....................;
unikanie ....................
..................... i .................
implanty zębowe
bardzo miękka
delikatne oczyszczanie połączenia
wszczepu z dziąsłem
po zabiegach
chirurgicznych
.........................
..................................
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś
1)
zapoznać się z materiałem nauczania dotyczącym zasad oczyszczania zębów,
2)
dokonać analizy czynników doboru szczoteczki i metody szczotkowania,
3)
wskazać wady i zalety poszczególnych metod szczotkowania,
4)
uzupełnić tabele,
5)
zaprezentować wykonane ćwiczenie.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
39
Wyposażenie stanowiska pracy:
−
komputer z dostępem do Internetu,
−
arkusze papieru,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
4.3.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
wyjaśnić potrzebę wczesnego badania stomatologicznego dzieci
i konieczność leczenia zębów mlecznych?
2)
podać zasady oczyszczania zębów?
3)
wymienić i zastosować różne metody szczotkowania?
4)
dobrać szczoteczkę i metodę szczotkowania do wieku dziecka i stanu
jamy ustnej?
5)
zaproponować sposób higieny jamy ustnej dziecka niepełnosprawnego?
6)
wyjaśnić rolę past do zębów?
7)
wyjaśnić rolę fluoru w profilaktyce próchnicy?
8)
podać elementy profilaktyki fluorkowej?
9)
podać dopuszczalną ilość fluoru w paście do zębów w zależności od
wieku dziecka?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
40
4.4. Stomatologiczna edukacja prozdrowotna dzieci i młodzieży
4.4.1. Materiał nauczania
Stomatologiczna edukacja prozdrowotna dzieci i młodzieży
Edukacja prozdrowotna dzieci i młodzieży, ale także przyszłych rodziców jest
niezbędnym elementem profilaktyki chorób jamy ustnej. To jak odżywia się przyszła matka
i jaki tryb życia prowadzi ma ogromne znaczenie dla rozwoju dziecka, również dla rozwoju
narządu żucia. W okresie niemowlęcym i poniemowlęcym to na rodzicach spoczywa
obowiązek dbania o higienę jamy ustnej dziecka. Dla wielu matek zaskakująca może być
informacją, że dziąsła dziecka należy przemywać po każdym posiłku, nawet, gdy nie ma
jeszcze pierwszych zębów. Tak samo jak fakt, że do gabinetu należy przyjść z dwu czy
trzylatkiem nawet, jeżeli nie ma jeszcze ubytków. Ważne jest by informować rodziców, że
zęby stałe kształtują się już we wczesnym dzieciństwie i należy dbać o nie, np.: poprzez
stosowanie odpowiedniej diety.
Dzieci w wieku przedszkolnym cechuje już większa samodzielność, jest to, więc dobry
wiek, aby rozpocząć działania edukacyjne angażujące same dzieci. Podstawową formą
aktywności dzieci w tym wieku jest zabawa, należy wiec prostym językiem i odwołując się
do wyobraźni dziecka (np.: że w zębach mogą zamieszkać robaczki żywiące się słodyczami,
najedzone robaczki wiercą dziury i powodują ból) przekazywać podstawowe informacje
dotyczące higieny jamy ustnej, planując różnego rodzaju gry i konkursy, w których
nagrodzone zostaną wszystkie dzieci - nieotrzymanie nagrody może przerodzić się w niechęć
do dbania o jamę ustną. Odpowiednie będą także teatrzyki kukiełkowe, teatrzyki cieni, gry
planszowe, zagadki, krzyżówki, wiersze, opowiadania czy bajki muzyczne. Należy pamiętać
o tym, że dzieci nie posiadają zdolności myślenia symbolicznego, nie będą umiały, więc,
np.: zinterpretować wykresu. Formy przekazywania wiedzy oparte na konkretnych danych
będą dobrym punktem odniesienia dla pracy z grupami starszymi (12–18 lat). Dziecku trzeba
powiedzieć jasno, czego się oczekuje, zawierając jedno polecenie w zdaniu i formułując
krótkie zdania. Warto też w proces edukacji zaangażować rodziców dziecka, aby wiedzieli,
czego mogą od dziecka oczekiwać i by utrwalali w warunkach domowych nabyte przez
dziecko umiejętności. Przy organizowaniu zabaw należy pamiętać, że dziecko trzyletnie
potrafi skupić się na wykonywaniu jednej czynności ok. 8 minut, czteroletnie – 12 minut,
pięciolatek – 28 minut. Na początku zajęć warto przedstawić dzieciom schemat zajęć – jakie
będą kolejne kroki i jaki jest ich cel. Każde zajęcie powinno zakończyć się podsumowaniem –
wyjaśnieniem, czemu miało służyć dane spotkanie.
Dzieci w młodszym wieku szkolnym (7–12) lat zdolne są już do dłuższego skupienia
uwagi. W tym okresie wzrasta także pojemność pamięci. Dziecko posiada świadomość
skutków własnego postępowania, kształtuje się w nim poczucie odpowiedzialności. Stosowne
będzie więc organizowanie pogadanek dla dzieci w tym wieku.
W starszym wieku szkolnym myślenie ma charakter hipotetyczno-dedukcyjny. Można
odwoływać się do badań statystycznych, warto przedstawiać fakty, konkretne przyczyny
i skutki działań, np.: fakt – niezdrowe odżywianie, skutek – próchnica.
Inaczej przedstawia się sytuacja w przypadku dzieci niepełnosprawnych umysłowo.
Dobór środków zależy od rodzaju i stopnia upośledzenia. W przypadku głębokiego
upośledzenia umysłowego ważna jest edukacja bezpośrednich opiekunów dziecka.
W przypadku lekkiego upośledzenia, kalectwa fizycznego, wad metabolicznych zajęcia
można przeprowadzać tak jak dla dzieci zdrowych, z uwzględnieniem potrzeb i ograniczeń
wynikających z danej jednostki chorobowej. U dzieci obłożnie chorych największą role
odgrywa odpowiedni instruktaż higieny jamy ustnej. Najlepiej, gdy w trakcie instruktażu
możemy stanąć za dzieckiem i poprowadzić jego rękę.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
41
Rys. 13. Przykładowe zasady stomatologicznej edukacji prozdrowotnej [opracowanie własne]
Metody pracy i środki dydaktyczne
Metody pracy dydaktycznej według Cz. Kupsiewicza:
−
opowiadanie,
−
dyskusja,
−
opis,
−
metody oparte na obserwacji, np.: pokaz, wykres,
−
metody oparte na działaniu – zajęcia praktyczne, np. rysowanie,
−
metody aktywizujące, np.: inscenizacja, burza mózgów,
−
metody eksponujące: film, sztuka teatralna, ekspozycja,
−
metoda programowa – z użyciem komputera, np. samodzielne przygotowanie prezentacji
komputerowej lub wyszukiwanie informacji w Internecie.
Wszystkie te metody mogą być stosowane w grupie młodzieży. W przypadku dzieci
opowiadanie warto poprzeć ilustracjami np. rysując na kilku małych kartonikach historyjkę
obrazkową o dziecku, które boli ząb i idzie do lekarza. Każdy element historii to osobny
kartonik z obrazkiem, np. dziecko boli ząb i płacze, mama prowadzi dziecko do stomatologa,
stomatolog bada jamę ustną, dziecko jest uśmiechnięte. Obrazki można później wykorzystać
w ćwiczeniu prosząc dzieci by ułożyły poszczególne kartoniki w odpowiedniej kolejności.
Stomatologiczna
edukacja pacjenta
utrwalanie
zdobytej
wiedzy
uświadamianie
przyczyn
i skutków
metody
i środki
dydaktyczne
dostosowane
do wieku
prosty, jasny
język
stosowanie
pomocy
dydaktycznych
pokazy
i
demonstracje
zaciekawienie
odbiorcy
dotarcie do
szerokiego
grona
odbiorców
(broszurki)

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
42
Z metod opartych na obserwacji dla dzieci można wybrać, np.: teatrzyk. Doskonale też
sprawdzają się metody oparte na działaniu, np.: lepienie z plasteliny ulubionych owoców. Są
to metody dla dzieci bardzo dobre, zwłaszcza, że nie potrafią one długo skupić się na jednej
czynności i wykazują dużą aktywność ruchową. Nieodpowiednie dla dziecka będzie, więc
przeprowadzenie zajęć w formie wykładu. Najlepiej, gdy różne metody przeplatają się ze
sobą.
Zarówno u dzieci jak i u młodzieży można zastosować metody pracy indywidualnej,
np.: każde dziecko rysuje na kartonie, czego nie powinno się jeść, dzieciom łatwiej jest
odpowiedzieć na pytanie czego się nie powinno robić, gdyż słyszą codziennie zakazy ze
strony rodziców lub opiekunów lub grupowej, np.: wszystkie dzieci lepią z masy papierowej
duży ząb.
Ciekawą grupę metod stanowią metody aktywizujące, klasyfikowane też jako metody
twórczego rozwiązywania problemów. Do grupy tej należą:
−
burza mózgów,
−
„technika 635”,
−
technika diamentowego rankingu,
−
piramida priorytetów,
−
technika śniegowej kuli.
Burza mózgów jest metodą, w której prowadzący formułuje pytanie i prosi grupę
o podawanie skojarzeń z nim związanych. Wszystkie odpowiedzi są zapisywane
w widocznym miejscu, np.: na dużej planszy przez prowadzącego, dana osoba jednorazowo
zgłasza tylko jeden pomysł. W metodzie tej można w szybkim czasie uzyskać wiele
rozwiązań. Jest dobrą techniką wprowadzająco do omówienia danego zagadnienia. Pozwala
zorientować się, co już wiedzą uczestnicy i o jakie elementy warto zasób wiedzy uzupełnić.
Na przykład grupie sześciolatków można zadać pytanie: co robimy gdy boli ząb? Uzyskane
odpowiedzi staną się punktem wyjścia do dalszego prowadzenia zajęć.
„Technika 635” jest modyfikacją burzy mózgów. Przeprowadzana może być w starszych
grupach wiekowych: 6 – oznacza liczbę osób, 3 – liczbę wpisywanych pomysłów, 5 – liczbę
„rund”. Można ją także zmodyfikować do techniki 423. Uczestnicy zostają podzieleni na
4 grupy, każda z grup posiada flamaster w innym kolorze oraz duży karton papieru z zadanym
pytaniem. Pytanie dla każdej grupy jest inne, np.: elementy zdrowego żywienia, jak
prawidłowo dbać o zęby?, itp. Każda grupa wpisuje swoje 2 propozycje a następnie
przekazuje karton kolejnej grupie. W ten sposób odbywają się 3 zmiany, więc każda grupa ma
szanse udzielić odpowiedzi na każde pytanie. Kolejne rundy są coraz dłuższe, gdyż
odpowiedzi nie mogą się powtarzać.
W technice diamentowego rankingu rozdajemy uczestnikom kartki papieru w kształcie
rombu. Zadajemy pytanie i każdy uczestnik zapisuje odpowiedzi – 1 propozycja na 1 kartce.
Następnie zbieramy wszystkie kartki, odczytujemy pomysły i wybieramy 9 uznanych przez
grupę za najistotniejsze. Prosimy grupę by ustaliła hierarchię ważności odpowiedzi (pole
z numerem 1 – najważniejsza odpowiedź, itd.) i umieszczamy kartkę z odpowiedzią
w odpowiednim polu diagramu (rys. 14). Ten typ ćwiczenia wymusza dyskusję i narzuca
uczestnikom konieczność uzyskania kompromisu.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
43
Rys. 14. Plansza do techniki „diamentowy ranking” [2]
Piramidę priorytetów można połączyć z metodą burzy mózgów. Na początku zajęć
prowadzący zadaje pytanie i prosi uczestników by swoje odpowiedzi podawali w formie
pytań, które są zapisywane na tablicy. Na przykład, jeżeli tematem zajęć jest higiena jamy
ustnej mogą paść pytania:
−
jak często myć zęby?
−
jak często zgłaszać się na kontrolę do dentysty?
−
czy jedzenie czekolady może sprzyjać rozwojowi próchnicy?
Dalsza część zajęć może przebiegać w grupach. Każdy zespół otrzymuje plakat
z piramidą (rys. 15) oraz kartki papieru, na których zapisuje zadawane w pierwszej części
zajęć pytania. Każda grupa przypina do schematu kartki z pytaniami w takiej kolejności,
w jakiej chciałaby poznać odpowiedź.
Rys. 15. Piramida priorytetów [2]
Technika śniegowej kuli łączy pracę indywidualną z pracą w grupie. Nad danym
zagadnieniem uczeń początkowo zastanawia się samodzielnie, potem przedyskutowuje temat
w parach. Pary łączą się w zespoły czteroosobowe, w dalszej części ośmioosobowe, itd.
dopóki cała grupa nie wypracuje wspólnego stanowiska.
Podział metod pracy według W. Okonia:
−
samodzielne dochodzenie do wiedzy, np.: pokazujemy dzieciom wspomnianą już
historyjkę o dziecku, które boli ząb, dzieci same wskażą, że jeśli boli ząb należy udać się
do dentysty,
−
metody waloryzacyjne – przez przeżywanie,
−
metody praktyczne, oparte na działaniu , np.: lepienie z plasteliny,
−
metody asymilacji, np.: dyskusja, wykład.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
44
Środkami dydaktycznymi nazywamy przedmioty oddziałujące na zmysły. Mogą one być:
−
wzrokowe – film, rysunek, fotografia, mapa, diagram,
−
słuchowe – audycja radiowa, nagrania magnetofonowe.
W pracy dydaktycznej wykorzystujemy także różnego rodzaju pomoce dydaktyczne
tj. tablice, modele, np.: model zęba, kartony, flamastry.
Opracowywanie i realizacja programu profilaktyki stomatologicznej dla dzieci i młodzieży
Opracowując program profilaktyki stomatologicznej należy uwzględnić następujące
elementy:
−
wizyty grup, klas u stomatologa,
−
przeprowadzenie
grupowej
profilaktyki
fluorkowej
metodą
nadzorowanego
fluorkowania,
−
zorganizowanie spotkań o charakterze informacyjnym: przeprowadzenie instruktażu
higieny jamy ustnej, udzielanie informacji o właściwym odżywianiu i in.,
−
uzgodnienie z gronem pedagogicznym terminów zaplanowanych działań dla
poszczególnych grup (klas) oraz z gabinetem stomatologicznym terminów wizyt,
−
rozpropagowanie
programu
wśród
nauczycieli
i
rodziców
lub
opiekunów,
w szczególności informowanie o celach przeprowadzonych działań, przedstawienie
tematyki zajęć z dziećmi i młodzieżą,
−
założenie Indywidualnej Karty Stomatologicznego Badania Profilaktycznego,
−
zachęcanie nauczycieli przedszkoli i szkół do realizacji programu profilaktyki
stomatologicznej; zachęcanie rodziców i opiekunów do częstego kontrolowania stanu
uzębienia i utrwalania prawidłowych nawyków higienicznych oraz ewentualnego
leczenia stomatologicznego, organizowanie dla nich spotkań, szkoleń informujących
o konieczności i sposobach dbania o higienę jamy ustnej i wyjaśniających skutki
zaniedbań,
−
ukierunkowanie personelu opiekuńczo-wychowawczego żłobka i przedszkola na
organizowanie zabaw mających na celu utrwalenie prawidłowych nawyków
higienicznych i dietetycznych – poprzez, np.: przedstawienie konkretnego schematu zajęć,
−
organizowanie dla dzieci i młodzieży wystaw i konkursów o tematyce stomatologicznej,
−
ustalenie sposobu informowania rodziców i opiekunów o wynikach badań
stomatologicznych i prowadzonych działaniach edukacyjnych.
Utrwalanie prawidłowych nawyków higienicznych i dietetycznych
Każde spotkanie z dziećmi lub młodzieżą dobrze jest zakończyć krótkim
podsumowaniem, ujmującym najważniejsze cele spotkania.
Jednorazowy instruktaż czy wykład może okazać się niewystarczający dla zmiany
nawyków żywieniowych czy sposobów dbania o jamę ustną. Dobrze jest, więc zaproponować
nie jedno, lecz cykl spotkań, a w przypadku dzieci dążyć do współpracy z rodzicami, aby
dziecko utrwalało zdobyte informacje czy umiejętności także w domu. Można poprosić
rodziców by dawali dzieciom słodycze raz dziennie, podczas głównego posiłku, po którym
dziecko umyje zęby lub na przykład zaproponować projekt „słodka niedziela”, gdy dzieci
jedzą słodycze tylko w jeden dzień w tygodniu. Warto nakłonić rodziców także do
konsekwencji – na przykład pilnujemy by dziecko myło zęby codziennie po obiedzie, bez dni
wyjątkowych, kiedy może o tym zapomnieć.
Po przeprowadzonym spotkaniu z dziećmi można zorganizować wystawę wykonanych prac
plastycznych czy modelinowych lub można zadać wykonanie takich prac w domu. Wiszące
na ścianie plakaty czy rysunki będą przypominać o przekazanych zasadach dbania o higienę
jamy ustnej. W przypadku małych dzieci dobrze jest pogrupować prace na zasadzie dobre/złe,
np.: na jednym plakacie umieścić wykonane przez dzieci rysunki zdrowego żywienia i plakat

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
45
opatrzyć wizerunkiem uśmiechniętej buzi, na kolejnym plakacie przeciwnie – czego nie
powinno się jeść. Ułatwi to dzieciom zapamiętanie, co jest dobre dla ich rozwoju i wzrostu
a czego lepiej unikać. Można także poprosić dzieci, żeby przyniosły do przedszkola swoje
szczoteczki i codziennie po śniadaniu wspólnie myły zęby. Ważne jest żeby szczoteczki były
podpisane i żeby przechowywał je opiekun danej grupy – uniknie się w ten sposób
wymieniania szczoteczek między dziećmi. W przypadku starszej młodzieży można poprosić
by przygotowała się do kolejnych zajęć, na przykład żeby na kolejne spotkanie wyszukała
w Internecie informacje na temat zdrowego odżywiania i przedstawiła je w postaci prezentacji
multimedialnej.
Zasady dokumentowania przeprowadzonych działań edukacyjnych
Każde spotkanie z dziećmi czy młodzieżą dobrze jest odnotować w specjalnym zeszycie
stworzyć plan pracy. Plan ten powinien zawierać:
−
datę i miejsce przeprowadzonych zajęć,
−
cel spotkania, temat,
−
krótki opis przeprowadzonych zajęć,
−
podsumowanie.
Tak
sporządzony
opis
będzie
tworzyć
swojego
rodzaju
dokumentację
z przeprowadzonych spotkań, do której zawsze będzie można wrócić na przykład w razie
pytań rodziców. Zanotowane spostrzeżenia mogą być także punktem wyjścia do modyfikacji
i ciągłego ulepszania przebiegu spotkań z dziećmi i młodzieżą.
Informowania rodziców i opiekunów o stanie uzębienia dzieci i młodzieży
Przekazywanie informacji o stanie uzębienia i potrzebach leczniczych dziecka rodzicom
i opiekunom ma szczególne znaczenie w przypadku dzieci młodszych. Komunikacja
z rodzicem może mieć formę telefoniczną lub pisemną. Na kartce należy zaznaczyć, jaki był
termin i wynik badania stomatologicznego oraz jakie działania należy dalej podjąć by
właściwie zadbać o stan jamy ustnej dziecka. Można także zebrać spisane informacje
i poprosić, np.: wychowawcę klasy czy opiekuna grupy w przedszkolu o przekazanie
przygotowanych arkuszy rodzicom lub opiekunom. Komunikacja z rodzicami ma wielkie
znaczenie – rodzice są autorytetem dla dorastających dzieci, a w przypadku dzieci młodszych
są jedynymi osobami, od których zależy prawidłowy rozwój i dobry stan jamy ustnej.
4.4.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Jakie znaczenie dla stanu zdrowia jamy ustnej dziecka ma postawa rodziców?
2.
Jaka forma zajęć jest odpowiednia dla dzieci w wieku przedszkolnym, jaka dla młodzieży
szkolnej?
3.
Jak należy prowadzić zajęcia dla dzieci niepełnosprawnych umysłowo?
4.
Jakie są zasady stomatologicznej edukacji prozdrowotnej?
5.
Jakie mogą być metody pracy?
6.
Co nazywamy środkami dydaktycznymi?
7.
Jakie elementy trzeba wziąć pod uwagę przy opracowywaniu programu profilaktyki
stomatologicznej w przedszkolu/szkole?
8.
Jak przekonać nauczycieli do realizacji programu profilaktyki stomatologicznej?
9.
Jak można utrwalać nawyki higieniczne i dietetyczne wśród dzieci i młodzieży?
10.
W jakim celu i w jaki sposób dokumentujemy przeprowadzone działania edukacyjne?
11.
W jaki sposób można informować rodziców i opiekunów o stanie uzębienia dzieci
i młodzieży?
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
46
4.4.3. Ćwiczenia
Ćwiczenie 1
Wpisz do diagramu zasady stomatologicznej edukacji prozdrowotnej.
Diagram do ćwiczenia 1
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
zapoznać się z materiałem nauczania dotyczącym edukacji stomatologicznej,
2)
przeprowadzić burzę mózgów na temat zasad edukacji prozdrowotnej,
3)
wybrać 10 najtrafniejszych odpowiedzi i wpisać je do diagramu,
4)
przeprowadzić dyskusję na temat zasad edukacji prozdrowotnej,
5)
zaprezentować wykonane ćwiczenie.
Wyposażenie stanowiska pracy:
−
komputer z dostępem do Internetu,
−
arkusze papieru,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
Edukacja
stomatologiczna

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
47
Ćwiczenie 2
Zaplanuj zajęcia edukacyjne z zakresu profilaktyki próchnicy zębów i szkodliwości
spożywania słodyczy dla dzieci zdrowych, dzieci niepełnosprawnych umysłowo, młodzieży,
rodziców i opiekunów. Zajęcia powinny przebiegać w 4 grupach:
grupa A: zaplanuj zajęcia edukacyjne z zakresu profilaktyki próchnicy zębów i szkodliwości
spożywania słodyczy dla dzieci zdrowych,
grupa B: zaplanuj zajęcia edukacyjne z zakresu profilaktyki próchnicy zębów i szkodliwości
spożywania słodyczy dla dzieci niepełnosprawnych umysłowo,
grupa C: zaplanuj zajęcia edukacyjne z zakresu profilaktyki próchnicy zębów i szkodliwości
spożywania słodyczy dla młodzieży,
grupa D: zaplanuj zajęcia edukacyjne z zakresu profilaktyki próchnicy zębów i szkodliwości
spożywania słodyczy dla rodziców i opiekunów.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
zapoznać się z materiałem nauczania dotyczącym prowadzenia zajęć z zakresu
profilaktyki próchnicy,
2)
określić cel zajęć edukacyjnych,
3)
skonstruować plan zajęć,
4)
dobrać środki dydaktyczne dla poszczególnych grup pacjentów,
5)
dobrać metody pracy zgodnie z możliwościami poszczególnych grup,
6)
zaprezentować wykonane ćwiczenie,
7)
dokonać analizy poprawności wykonanego ćwiczenia.
Wyposażenie stanowiska pracy:
−
komputer z dostępem do Internetu,
−
arkusze papieru,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
Ćwiczenie 3
Zaplanuj szkolenie dla personelu opiekuńczo-wychowawczego żłobka i przedszkola
dotyczące negatywnego wpływu na zdrowie dziecka schorzeń takich jak: próchnica, choroby
przyzębia i wady zgryzu oraz sposobach zapobiegania im według wybranej metody.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
zapoznać się z materiałem nauczania dotyczącym szkoleń z zakresu profilaktyki chorób
narządu żucia,
2)
określić cel zajęć edukacyjnych,
3)
skonstruować plan zajęć,
4)
dobrać środki dydaktyczne dla poszczególnych grup pacjentów,
5)
dobrać metody pracy zgodnie z możliwościami poszczególnych grup,
6)
zaprezentować wykonane ćwiczenie,
7)
dokonać analizy poprawności wykonanego ćwiczenia.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
48
Wyposażenie stanowiska pracy:
−
komputer z dostępem do Internetu,
−
arkusze papieru,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
Ćwiczenie 4
Zaplanuj zajęcia edukacyjne dla dzieci z zakresu zdrowego odżywiania – teatrzyk pod
tytułem „Przygody Pana Ząbka”.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
zapoznać się z materiałem nauczania dotyczącym edukacji z zakresu zdrowego
odżywiania,
2)
sporządzić plan spotkania,
3)
określić temat i cel spotkania,
4)
sporządzić plan i przebieg spektaklu,
5)
zaproponować rekwizyty,
6)
zaprezentować wykonane ćwiczenie.
Wyposażenie stanowiska pracy:
−
komputer z dostępem do Internetu,
−
arkusze papieru,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
4.4.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
uzasadnić cel prowadzenia zajęć edukacyjnych dla dzieci, młodzieży,
rodziców i nauczycieli?
2)
zastosować różne metody pracy?
3)
dobrać metody pracy i środki dydaktyczne adekwatnie do grupy
odbiorców?
4)
wymienić elementy programu edukacji stomatologicznej dla dzieci
i młodzieży?
5)
udokumentować przeprowadzone działania edukacyjne?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
49
4.5. Specjalistyczne programy komputerowe i zasady etyki
4.5.1. Materiał nauczania
W dobie rozwoju i szybkiego postępu w dziedzinie technik komputerowych także
w gabinecie stomatologicznym otwierają się nowe możliwości diagnozowania pacjenta.
Tworzenie elektronicznych baz danych ułatwia archiwizowanie informacji oraz śledzenie
postępów leczenia przez porównywanie danych najświeższych z zapisanymi przy pierwszej
wizycie. Nowoczesne programy komputerowe pozwalają na zapis danych statycznych
(np. zdjęcia) oraz dynamicznych elementów badania (w postaci, np. wykresów).
Aby zapisać historię choroby pacjenta można wykorzystać specjalne oprogramowanie do
obsługi gabinetu stomatologicznego (np. Lekarz i gabinet firmy ForumSoft) lub programy
Microsoft Word i Excel, ułatwiające tworzenie baz danych. Fotograficzne aparaty cyfrowe
pozwalają szybko przenosić na komputer zdjęcia wewnątrz- i zewnątrzustne; programy
graficzne np. Micrografix ułatwiają odpowiednią obróbkę zdjęć.
W ocenie stanu narządu żucia pomagają zestawy wideo VIS (Video Imaging System)
i CIS (Computer Imaging System). Oba typy zestawów składają się z niewielkich kamer
połączonych z monitorem i pozwalają obserwować na ekranie elementy jamy ustnej. Kamery
VIS mogą być wyposażone w obiektywy o niewielkich rozmiarach, dzięki czemu mogą
docierać do takich struktur jak np. wnętrze kieszonek dziąsłowych.
Zestawy komputerowe mają znacznie większe możliwości. Nowe systemy mogą być
wyposażone w bezprzewodowe lub przewodowe mikrokamery, którymi można wykonywać
zdjęcia nie tylko łuku zębowego, ale także wybranych fragmentów jamy ustnej
powiększonych kilkadziesiąt razy. Poza powiększaniem i pomniejszaniem obrazu
w podłączonym do zestawu komputerze możliwe są również takie operacje jak zmiana
nasycenia kolorów czy usuwanie wycinka obrazu lub przemieszczanie go w inne miejsce.
Można na przykład skopiować wycinek obrazujący zdrowy ząb i przemieścić go w miejsce
ubytku tworząc dla pacjenta wizualizacje spodziewanego efektu leczenia.
Rys. 13. Zewnątrzustna kamera A-dec [3]
W ocenie stanu tkanek narządu żucia stosuje się takie metody jak:
−
ultradźwięki,
−
jądrowy rezonans magnetyczny,
−
promienie Roentgena (RTG).

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
50
Odpowiednie zestawy komputerowe pozwalają przetworzyć obraz z kliszy
rentgenowskiej lub czytników na obraz cyfrowy, który możemy oglądać na ekranie monitora.
W uzyskanym obrazie możemy modyfikować kolory, regulować kontrast czy powiększać
wybrane elementy. Do takich badań służą systemy radiograficzne, np.: opracowany przez
Mouyena (Trophy) czy DXIS Panoramic Digital X-Ray System (Signet).
Odpowiednie zestawy pozwalają także na wykonanie tomografii radiologicznej.
Wykorzystywane są głównie w chirurgii szczękowo-twarzowej, pozwalają, bowiem uzyskać
na monitorze trójwymiarowy obraz struktur twarzoczaszki w różnych przekrojach
przestrzennych.
Programy komputerowe umożliwiające analizę zdjęć ultrasonograficznych stosowane są
w ocenie stanu tkanek miękkich i badaniu zaburzeń czynnościowych stawów skroniowo-
ż
uchwowych.
Rys. 14. Komputerowa wizualizacja przestrzenna szczęki uzyskana z tomografii
komputerowej. Planowanie położenia protezy. Program SimPlant (Materialise) [3]
Komputer
umożliwia
także
analizę
obrazów
uzyskanych
drogą
rezonansu
magnetycznego. Odpowiednie oprogramowanie pozwala na powiększanie wybranych
fragmentów, modyfikację barw czy oglądanie obrazu w różnych przekrojach.
W badaniu termograficznym wykorzystuje się sondę do badania zmian temperatury
tkanek, opierając się na fakcie wzrostu temperatury w miejscu zaistnienia stanu zapalnego.
Energia cieplna emitowana przez tkanki przetwarzana jest w sygnał cyfrowy, widoczny na
monitorze w postaci plam w różnych kolorach. Metodę tą wykorzystuje się również do
badania przepływu krwi w okolicach korzeni zębów w trakcie zabiegów stomatologicznych.
Technika komputerowa pozwala także na dobór odpowiedniego koloru w przypadku
uzupełnień protetycznych. Przykładem jest aparat Shade-Eye-Ex .
Rys. 15. Komputerowy analizator koloru zębów Shade-Eye [3]

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
51
Zasady etyki
Wszelkie rozmowy z pacjentem dotyczące stanu zdrowia objęte są tajemnicą zawodową.
Nie zwalnia z tej zasady nawet śmierć pacjenta, jedynie on sam może wyrazić zgodę na
przekazywanie udzielonych informacji. Odstąpienie od tajemnicy jest również dopuszczalne,
gdy leczenie wymaga konsultacji ze specjalistami, bądź gdy zachowanie pewnych informacji
w tajemnicy stanie się przyczyną zagrożenia zdrowia lub życia chorego i innych osób.
Złamanie tajemnicy jest dopuszczalne w przypadku, gdy wymagają tego przepisy prawa.
Ujawnione powinny być fakty zagrożenia zdrowia lub życia wynikające z łamania praw
człowieka.
W praktyce zawodowej należy kierować się hasłem salus aegroti suprema lex esto –
zdrowie chorego najwyższym prawem. W przypadkach nie cierpiących zwłoki nie można
odmówić pomocy osobie chorej.
Pacjentowi należy się szacunek, poszanowanie godności i intymności niezależnie od
narodowości, płci, rasy, wieku, wyznania czy pozycji materialnej lub innych czynników.
Pacjenta należy traktować z życzliwością, wykonując swoje obowiązki zawodowe starannie,
zgodnie ze swoją najlepszą wiedzą i umiejętnościami. Pacjent ma prawo do informacji
o swoim stanie zdrowia, przekazanych w sposób dla niego zrozumiały. Może wyrazić także
ż
yczenie nieudzielania mu informacji; przekazywanie wiadomości o stanie zdrowia pacjenta
rodzinie powinno być także uzgodnione z chorym. Należy poinformować pacjenta
o ewentualnych negatywnych dla zdrowia następstwach leczenia, gdyż ma od prawo do
odstąpienia od zabiegu. Postępowanie lecznicze wymaga zgody pacjenta, w przypadku osób
nieprzytomnych i niepełnoletnich zgody rodziców lub opiekunów. Jeżeli osoba niepełnoletnia
jest zdolna do świadomego wyrażenia zgody, należy starać się uzyskać także zgodę z jej
strony. W przypadku osób niepełnoletnich informacje o stanie zdrowia przekazuje się
rodzicom lub opiekunom. W razie pomyłki należy poinformować o niej pacjenta
i zapewnić mu jak najlepszą pomoc. Bez zgody pacjenta można wykonać badanie
w przypadku, gdy zagrożone jest zdrowie lub życie osoby badanej lub innych osób.
Wykonując obowiązki zawodowe nie należy posługiwać się metodami szkodliwymi,
bezwartościowymi lub nie potwierdzonymi naukowo. Należy ciągle uzupełniać swoją wiedzę
i rozwijać umiejętności zawodowe. W trakcie pracy nie wolno znajdować się pod wpływem
alkoholu czy środków uzależniających. Nie wolno stosować środków i metod dopingowych
w celach innych niż lecznicze.
4.5.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Czemu służą elektroniczne bazy danych?
2.
Jakie zestawy komputerowe służą do oceny stanu narządu żucia?
3.
Analizy i edycji, jakich zdjęć i obrazów możemy dokonać przy użyciu programów
komputerowych?
4.
Jakie powinno być główne etyczne hasło zawodowe?
5.
Jak należy traktować pacjenta?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
52
4.5.3. Ćwiczenia
Ćwiczenie 1
Wstaw w brakujące miejsca słowa: efekt leczenia, powiększanie, klisza rentgenowska,
baza danych, Excel, nasycenie kolorów, rezonans magnetyczny, kamera, tomograf,
przemieszczenie, kontrast, ultrasonograficzny, Word, tak, aby zdania były prawidłowo
sformułowane.
Elektroniczne .................... pozwalają na archiwizowanie informacji i śledzenie postępów
leczenia. Służą do tego takie programy jak ………… i ................ oraz programy
specjalistyczne, np. Lekarz i gabinet.
Zestawy VIS i CIS wyposażone są w niewielkie ....................................
Nowoczesne
programy
komputerowe
umożliwiają
takie
operacje
jak
zmiana
.............................., ............................, .......................... wycinka obrazu czy ............................
go w inne miejsce.
Nowoczesne zestawy komputerowe pozwalają stworzyć wizualizację .................. ..................
Odpowiednie
programy
komputerowe
umożliwiają
przetworzenie
obrazu
z .............................. czy .............................. oraz analizowanie zdjęć ...................... oraz zdjęć
uzyskanych drogą .................................
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
zapoznać się z materiałem nauczania dotyczącym specjalistycznych programów
komputerowych,
2)
przeczytać zdania do uzupełnienia,
3)
wstawić brakujące wyrazy,
4)
zaprezentować wykonane ćwiczenie.
Wyposażenie stanowiska pracy:
−
literatura zgodna z punktem 6 poradnika dla ucznia.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
53
Ćwiczenie 2
Dokonaj analizy zdań zawartych w tabeli i zaznacz znakiem „X” czy są one prawdziwe
czy fałszywe.
Tabela do ćwiczenia 2
ZDANIA
PRAWDA
FAŁSZ
Wszelkie rozmowy z pacjentem objęte są tajemnicą
zawodową.
Można odstąpić od tajemnicy po śmierci pacjenta.
W praktyce zawodowej, zgodnie z nakazem etyki,
należy kierować się hasłem „per aspera ad astra”.
Nie można odmówić pacjentowi pomocy, jeżeli
w zamian zaproponuje korzyść finansową.
Pacjent ma prawo zrezygnować z zaplanowanego
zabiegu.
Nie należy informować pacjenta o negatywnych
skutkach leczenia.
Nie należy posługiwać się szkodliwymi metodami
leczniczymi, nie wolno stosować środków i metod
dopingujących do celów innych niż lecznicze.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenia, powinieneś:
1)
zapoznać się z materiałem nauczania dotyczącym zasad etyki,
2)
dokonać analizy zdań zawartych w tabeli,
3)
zaznaczyć znakiem X prawdę lub fałsz,
4)
zaprezentować wykonane ćwiczenie,
5)
dokonać oceny poprawności wykonanego ćwiczenia.
Wyposażenie stanowiska pracy:
−
tabela do uzupełnienia,
−
literatura zgodna z punktem 6 poradnika dla ucznia.
4.5.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
wymienić możliwości nowoczesnych baz danych?
2)
wyjaśnić jakie możliwości modyfikacji obrazu z kamer dają nowe
programy komputerowe?
3)
wymienić z jakimi urządzeniami wykorzystywanymi w diagnostyce
stomatologicznej mogą współpracować komputery?
4)
zastosować zasady etyki?
5)
rozpoznać działania nieetyczne?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
54
5. SPRAWDZIAN OSIĄGNIĘĆ
INSTRUKCJA DLA UCZNIA
1.
Przeczytaj uważnie instrukcję.
2.
Podpisz imieniem i nazwiskiem kartę odpowiedzi.
3.
Zapoznaj się z zestawem zadań testowych.
4.
Test zawiera 20 zadań. Do każdego zadania dołączone są 4 mozliwe odpowiedzi. Tylko
jedna jest prawidłowa.
5.
Udzielaj odpowiedzi na załączonej karcie odpowiedzi, stawiając w odpowiedniej rubryce
znak X. W przypadku pomyłki należy błędną odpowiedź zaznaczyć kółkiem, a następnie
ponownie zakreślić odpowiedź prawidłową.
6.
Pracuj samodzielnie, bo tylko wtedy będziesz miał satysfakcję z wykonanego zadania.
7.
Jeśli udzielenie odpowiedzi będzie Ci sprawiało trudność, wtedy odłóż rozwiązanie
zadania na później i wróć do niego, gdy zostanie Ci wolny czas.
8.
Na rozwiązanie testu masz 45 minut.
Powodzenia!
ZESTAW ZADAŃ TESTOWYCH
1.
Lekarzem pierwszego kontaktu jest lekarz
a)
stomatolog.
b)
chirurg.
c)
specjalista medycyny rodzinnej.
d)
dermatolog.
2.
Pierwsza wizyta u stomatologa powinna mieć miejsce w
a)
6 miesiącu życia.
b)
9 miesiącu życia.
c)
12 miesiącu życia.
d)
wieku 2 lat.
3.
Na podstawie liczby PUW można określić
a)
tylko aktywność próchnicy.
b)
postęp próchnicy kwitnącej.
c)
wyłącznie dbałość pacjenta o uzębienie.
d)
aktywność próchnicy, postęp próchnicy i dbałość pacjenta o uzębienie.
4.
Dziecko z wadą jamy nosowo-gardłowej, cierpiące na krzywicę należy do grupy
dyspanseryjnej
a)
III i VI.
b)
II i VI.
c)
II i VII.
d)
VII i IX.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
55
5.
Profilaktyka fluorkowa nie polega na
a)
szczotkowaniu zębów pastami z fluorem.
b)
fluorkowaniu wody pitnej.
c)
podawaniu środków bogatych w wapń.
d)
podawaniu tabletek z fluorem.
6.
Przyczynami rozwoju próchnicy kwitnącej jest
a)
kserotomia.
b)
tylko dieta bogata w węglowodany.
c)
wyłącznie zła higiena jamy ustnej.
d)
kserotomia, dieta bogata w węglowodany i zła higiena jamy ustnej.
7.
Lekarz podstawowej opieki zdrowotnej może skierować pacjenta
a)
tylko na leczenie uzdrowiskowe.
b)
raz w roku na rehabilitację.
c)
jednorazowo na leczenie specjalistyczne.
d)
leczenie uzdrowiskowe, rehabilitację oraz leczenie specjalistyczne.
8.
Nieodpowiednią metodą przekazywania wiedzy dziecku jest
a)
teatrzyk.
b)
opowiadanie.
c)
wykład.
d)
gra planszowa.
9.
Owoce i warzywa
a)
nie powinny być spożywane zbyt często.
b)
odgrywają rolę w mechanicznym oczyszczaniu zębów.
c)
nie mają znaczenia dla zdrowego odżywiania.
d)
zawierają śladowe ilości witamin.
10.
Profilaktyka fluorkowa może przebiegać jako profilaktyka
a)
profesjonalna i specjalistyczna.
b)
zbiorowa, szpitalna.
c)
profesjonalna, zbiorowa i domowa.
d)
domowa, pomocnicza.
11.
Grupa ryzyka zdrowotnego to
a)
grupa dyskusyjna, tematami spotkań jest ochrona zdrowia.
b)
alpiniści.
c)
grupa osób o jednakowych upodobaniach kulinarnych.
d)
grupa osób bardziej podatnych na pewne choroby.
12.
Próchnicę powodują bakterie
a)
Lactobacillus acidophilus.
b)
Streptococcus pharyngitis.
c)
Streptococcus mutans.
d)
Lactobacillus acidophilus i Streptococcus mutans.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
56
13.
Wybór szczoteczki i metody szczotkowania nie jest zależny od
a)
kolejności wyrzynania zębów.
b)
wieku.
c)
stanu uzębienia.
d)
stanu błony śluzowej jamy ustnej.
14.
Dziecko czteroletnie potrafi skupić się na jednej czynności
a)
8 minut.
b)
12 minut.
c)
18 minut.
d)
28 minut.
15.
Witamina D nie występuje w
a)
mleku.
b)
soku owocowym.
c)
tranie.
d)
preparatach witaminowych (np. Devikap).
16.
Zestawy komputerowe pozwalające na wykonywanie tomografii radiologicznej
a)
są stosowane w diagnozowaniu próchnicy.
b)
są stosowane w wypełnianiu ubytków.
c)
są stosowane w chirurgii szczękowo-twarzowej.
d)
nie znajdują zastosowania w diagnozowaniu próchnicy, wypełnianiu ubytków
i chirurgii szczękowo-twarzowej.
17.
W skład szkliwa wchodzi
a)
fluoroapatyt i fenytoina.
b)
chlorheksydyna i zawierający wapń hydroksyapatyt.
c)
fenytoina.
d)
fluoroapatyt i hydroksyapatyt.
18.
Nieprawda, że tajemnica zawodowa
a)
obejmuje każdą rozmowę z pacjentem.
b)
obowiązuje nawet po śmierci pacjenta.
c)
nie musi być przestrzegana w rozmowie z rodziną chorego.
d)
może być złamana, gdy zobowiązują do tego przepisy prawne.
19.
Pasty do zębów dla dzieci najmłodszych
a)
są niewskazane.
b)
nie są produkowane.
c)
nie zawierają fluoru.
d)
nie są dostępne rynku polskim.
20.
Rola śliny polega na
a)
opłukiwaniu zębów z resztek pokarmu.
b)
rozkładaniu tłuszczy.
c)
buforowaniu powstających zasad.
d)
rozkładaniu białek.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
57
KARTA ODPOWIEDZI
Imię i nazwisko...........................................................................
Prowadzenie edukacji prozdrowotnej dla dzieci i młodzieży
Zakreśl poprawną odpowiedź.
Nr
zadania
Odpowiedź
Punkty
1
a
b
c
d
2
a
b
c
d
3
a
b
c
d
4
a
b
c
d
5
a
b
c
d
6
a
b
c
d
7
a
b
c
d
8
a
b
c
d
9
a
b
c
d
10
a
b
c
d
11
a
b
c
d
12
a
b
c
d
13
a
b
c
d
14
a
b
c
d
15
a
b
c
d
16
a
b
c
d
17
a
b
c
d
18
a
b
c
d
19
a
b
c
d
20
a
b
c
d
Razem:

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
58
6. LITERATURA
1.
ABC opieki zdrowotnej. Informator Lubelskiego Oddziału Wojewódzkiego Narodowego
Funduszu Zdrowia, Lublin marzec 2007
2.
Jańczuk Z.: Profilaktyka profesjonalna w stomatologii. Wydawnictwo Lekarskie PZWL,
Warszawa 2004
3.
Panek H.: Nowe technologie w protetyce stomatologicznej. Akademia Medyczna we
Wrocławiu, Wrocław 2006
4.
Skulicz D.: Zdrowie w edukacji elementarnej. Wprowadzenie do konstruowania
programów autorskich. Wydawnictwo Uniwersytetu Jagiellońskiego, Kraków 2004
5.
Springer-Wodzak M., Wochna-Sobańska M.: Stomatologia wieku rozwojowego.
Wydawnictwo Lekarskie PZWL, Warszawa 2003
6.
Rozporządzenie Ministra Zdrowia z dnia 21 grudnia 2004 r. w sprawie zakresu
ś
wiadczeń opieki zdrowotnej, w tym badań przesiewowych oraz okresów, w których te
badania są przeprowadzane (Dz. U. z dnia 28 grudnia 2004 Nr 276 poz. 2740)
7.
Rozporządzenie Ministra Zdrowia z dnia 22 grudnia 2004 r. w sprawie zakresu
i organizacji profilaktycznej opieki zdrowotnej nad dziećmi i młodzieżą (Dz. U. z dnia
30 grudnia 2004 r.)
8.
Ustawa z dnia 30 sierpnia 1991 r. o zakładach opieki zdrowotnej (Dz. U. Nr 91, poz. 408)
9.
www.literka.pl Internetowy Magazyn Publikacji
Wyszukiwarka
Podobne podstrony:
higienistka stomatologiczna 322[03] z3 01 n
higienistka stomatologiczna 322[03] z3 04 u (2)
higienistka stomatologiczna 322[03] z3 02 u (2)
higienistka stomatologiczna 322[03] z3 01 u (2)
higienistka stomatologiczna 322[03] z3 04 n
higienistka stomatologiczna 322[03] z3 03 n
higienistka stomatologiczna 322[03] z3 01 n
higienistka stomatologiczna 322[03] z3 04 u
higienistka stomatologiczna 322[03] z3 01 n
higienistka stomatologiczna 322[03] z3 02 u
higienistka stomatologiczna 322[03] z3 03 n
higienistka stomatologiczna 322[03] z3 01 u
higienistka stomatologiczna 322[03] z2 05 n
higienistka stomatologiczna 322[03] z2 04 n
higienistka stomatologiczna 322[03] z1 03 u (2)
higienistka stomatologiczna 322[03] o1 02 u (2)
higienistka stomatologiczna 322[03] z2 03 n
higienistka stomatologiczna 322[03] z2 05 u (2)
więcej podobnych podstron