Podstawy patofizjologii
układu sercowo-
naczyniowego (wybrane
zagadnienia)
2
Przepływ krwi jest niezbędny…
…
dla odpowiedniej PERFUZJI tkanek…
…
włącznie z samym sercem i naczyniami.
3
Cel perfuzji:
• Dostarczanie tlenu i
substancji odżywczych
do tkanek i narządów
• Usuwanie produktów
odpadowych
• Transport komórek i
substancji
kontrolujących
integralność organizmu

4
Prawidłowe krążenie krwi i perfuzja
tkanek wymaga:
• Prawidłowo zbudowanego i działającego
SERCA
– Anatomia
– Właściwości bodźcotwórcze
– Kurczliwość mięśniówki
• Prawidłowo zbudowanych i działających
NACZYŃ
krwionośnych
– Oporność
– Podatność
– Kurczliwość
• Prawidłowej
OBJĘTOŚCI KRWI
w stosunku do pojemności
systemu
– Gra naczyniowa
– Nawodnienie organizmu (równowaga wodno-elektrolitowa)
• Odpowiednich
WŁAŚCIWOŚCI KRWI
(lepkość, gęstość,
krzepliwość…)
– Hematokryt
– Stężenia i skład białek osocza
• Prawidłowych
INTERAKCJI
serca i naczyń z systemem
neurohormonalnym (
regulacji
)
• Odpowiednich właściwości perfundowanych tkanek.
5
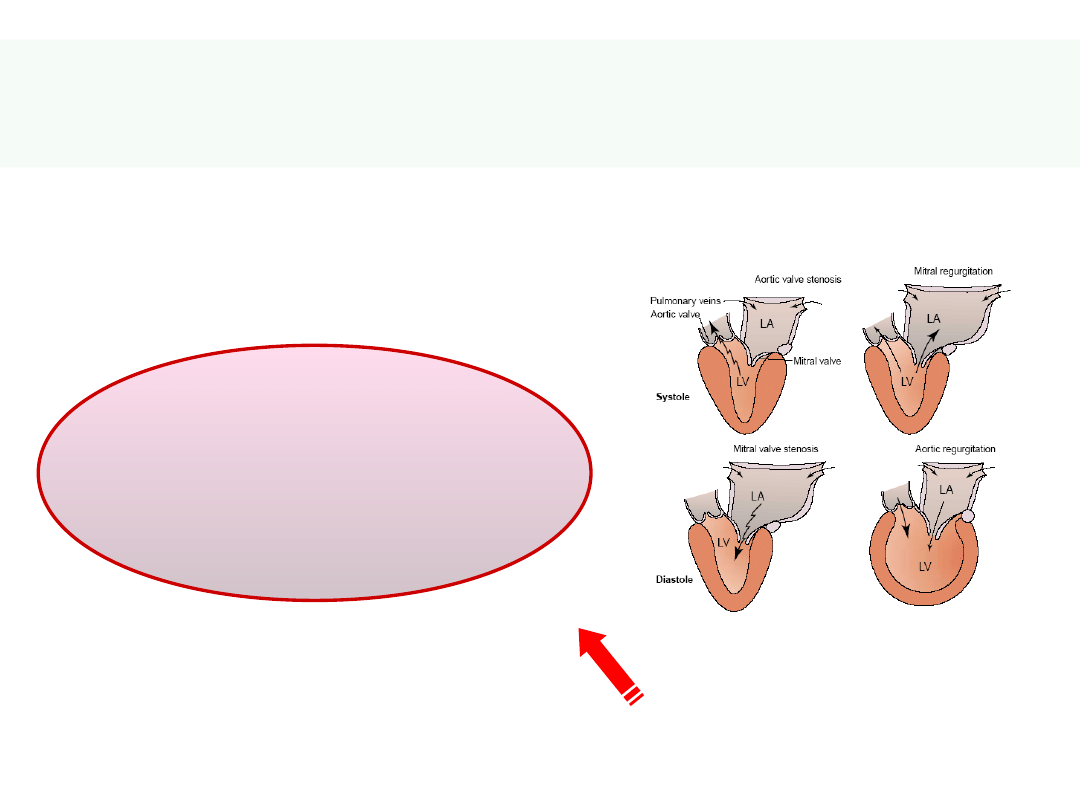
Serce jako pompa: co może się
popsuć?
• Anatomia
– zaburzenia
rozwojowe, przetrwałe połączenia
jam serca, zwężenia ujść
(STENOZY, NIEDOMYKALNOŚCI;
wrodzone lub nabyte -
pozapalne), inne problemy z
zastawkami
• Kurczliwość
kardiomiocytów
– przewlekła
niewydolność, kardiomiopatie,
choroba wieńcowa (miażdżyca!),
zaburzenia rytmu… (rola
infekcji i procesów zapalnych)
• Przeciążenie
– zaburzenia
obciążenia wstępnego (preload) i
następczego (afterload),
nadmierny opór obwodowy
(NADCIŚNIENIE)
ZMIANY REDUKUJĄ
OBJĘTOŚĆ MINUTOWĄ!
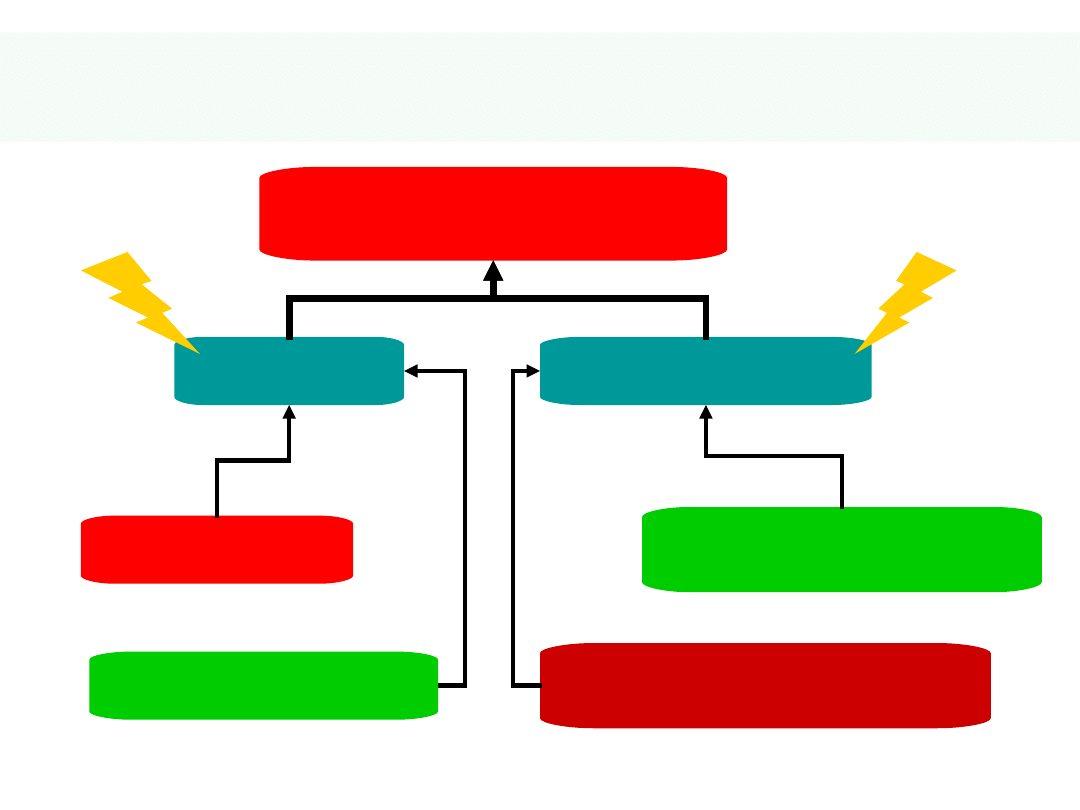
6
Determinanty objętości
minutowej
WSPÓŁCZULNY
AKCJA SERCA
OBJĘTOŚĆ
KOŃCOWOSKURCZOWA
OBJĘTOŚĆ
KOŃCOWOROZKURCZOWA
OBJĘTOŚĆ
SKURCZOWA
OBJĘTOŚĆ MINUTOWA
PRZYWSPÓŁCZULNY

7
CZYNNIKI RYZYKA CHORÓB KRĄŻENIA
• Genetyczne
• Płeć męska, ale…
• Wiek, ale…
• Zespół metaboliczny
• Otyłość
• Choroba nadciśnieniowa
• Hiperlipidemie
• Cukrzyca typu II
• Palenie papierosów
• Nieaktywny tryb życia
• PEWNE INFEKCJE
– HERPESVIRUS
– CHLAMYDIA
= CZYNNIKI RYZYKA MIAŻDŻYCY!

8
Niewydolność serca –
zmniejszenie czynności
pompującej i jej niedostosowanie
do zapotrzebowania perfuzyjnego

9
Definicja
Niewydolność serca – niewystarczające działanie
serca jako pompy.
Patofizjologia niewydolności serca – interakcja między
:
a)Spadkiem objętości minutowej
- konsekwencja
– spadek przepływu krwi do nerek i innych tkanek.
b)Uruchomieniem kompensacyjnych
mechanizmów
– przeznaczonych do utrzymania
perfuzji tkanek.
10
Przyczyny niewydolności serca
Zaburzona funkcja
serca
Zwiększone
zapotrzebowanie
Choroby mięśnia sercowego
• Kardiomiopatie
• Zapalenia mięśnia serca
• Niewydolność wieńcowa
• Zawał m. serca
Zastawkowe choroby
serca
• Zwężenie zastawek
• Wypadanie zastawek
Wrodzone choroby
serca
Constrictive Pericarditis
Zwiększone obciążenie
ciśnieniem
• Nadciśnienie tętnicze
• Nadciśnienie płucne
• Koarktacja aorty
Zwiększone obciążenie
objętością
• Przetoki tętniczo-żylne
• Nadmierna podaż płynów
dożylnych
Zwiększona perfuzja
• Tyreotoksykoza
• Anemia
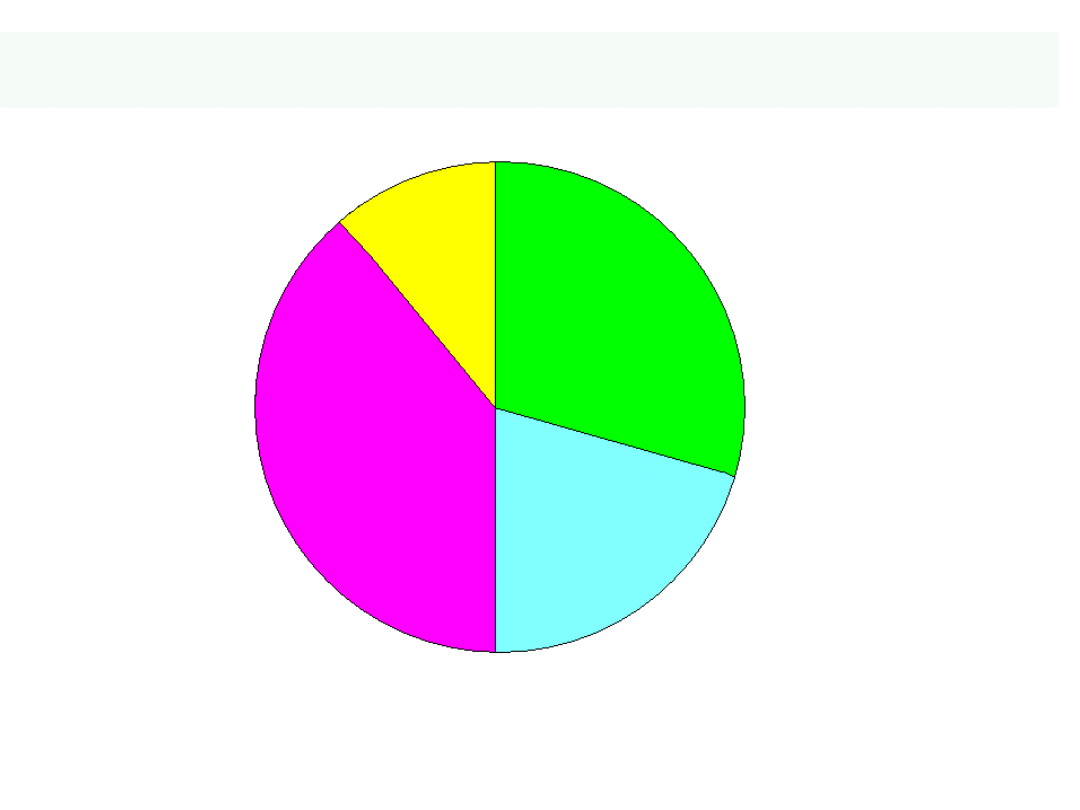
11
Przyczyny niewydolności serca
40 %
30 %
19 %
11 %
Nadciśnien
ie
Choroba
niedokrwienna
serca
Nadciśnien
ie
Choroba
niedokrwienna
serca
Inne
+
12
NIEWYDOLNOŚĆ SERCA
SKURCZOWA
ROZKURCZOWA
NISKA
< 50%
Frakcja
wyrzutowa
NORMALNA
> 50%
objętość krwi wyrzucanej przez serce
Frakcja wyrzutowa =
---------------------------------------------------
x 100 %
objętość obecna w komorze przy końcu rozkurczu

13
Skurczowa
a
Rozkurczowa
Niewydolność
Skurczow
a
Rozkurczow
a
Upośledzony wyrzut
krwi z
serca podczas
skurczu
.
Upośledzone wypełnianie
komór
podczas
rozkurczu.
1. Zmniejszona kurczliwość serca
2. Zmniejszona frakcja wyrzutowa
Konsekwencje:
Wzrost:
• objętości rozkurczowej,
• napięcia ścian komór,
• końcowego ciśnienia w
komorze.
Rozszerzenie komór
Konsekwencje:
Mały rozmiar komór
Przerost komór
Słaba podatność komór (zdolność
do rozciągania podczas
wypełniania)
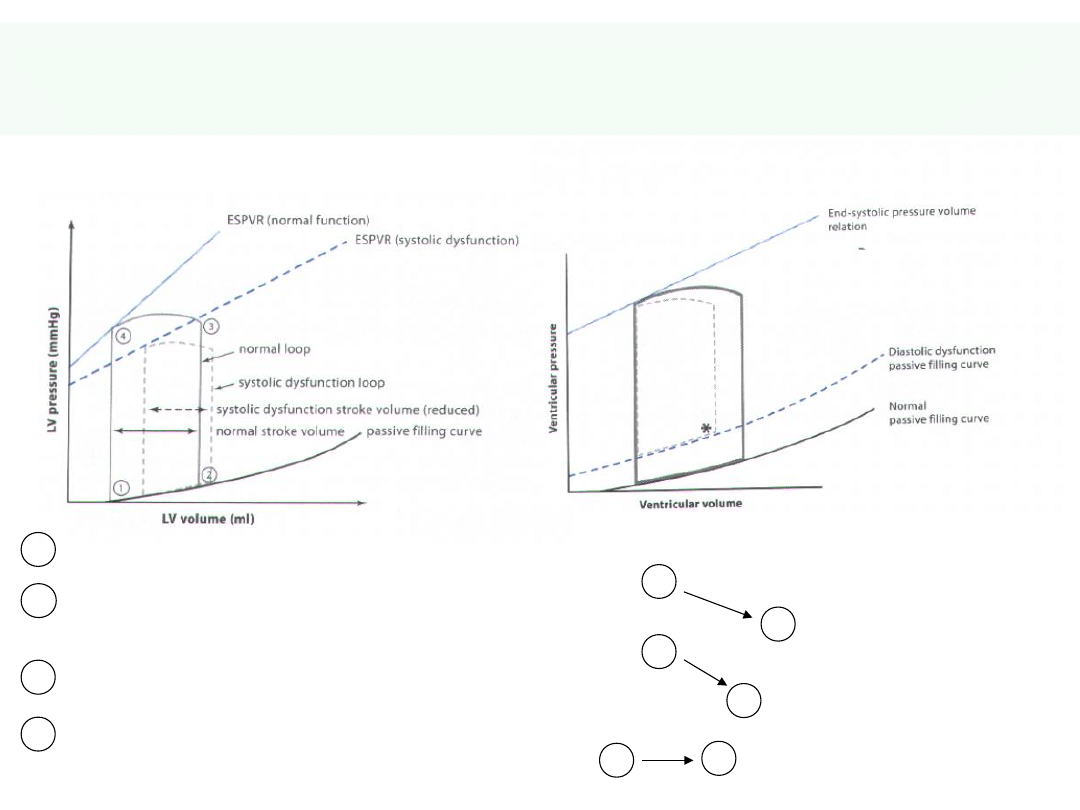
14
Skurczowa
versus
Rozkurczowa
Niewydolność –
pętla ciśnienie-objętość
Skurczow
a
Rozkurczowa
1
Otwarcie zastawki
mitralnej
2
Zamknięcie zastawki mitralnej (końcowo
rozkurczowa objętość/ciśnienie)
1
2
Wypełnienie
rozkurczowe
3
Otwarcie zastawki
aortalnej
2
3
Skurcz LV (isovolumic)
4
Zamknięcie zastawki aortalnej
(objętość końcowo skurczowa)
4
1
Rozkurcz LV
(isovolumic)
ESPVR – end-systolic pressure volume
loop

15
Główne przyczyny niewydolności
skurczowej
Zaburzona kurczliwość
Choroba niedokrwienna
serca
Zawał m. serca
Przewlekłe obciążenie
objętościowe
Niedomykalność z. aortalnej
Niedomykalność zastawki
mitralnej
Defekt przegrody
międzykomorowej
Przetoki tętniczo-żylne
Kardiomiopatia
rozstrzeniowa
Wirusowe zapalenie m. serca
Kokaina, nadużywanie
alkoholu
Toksyny
Idiopatyczna
Przewlekły stan
wysokiego wyrzutu
Anemia
Tyreotoksykoza
Przeciążenie
ciśnieniem
Niekontrolowane nadciśnienie
tętnicze
Zwężenie zastawek
aorty
16
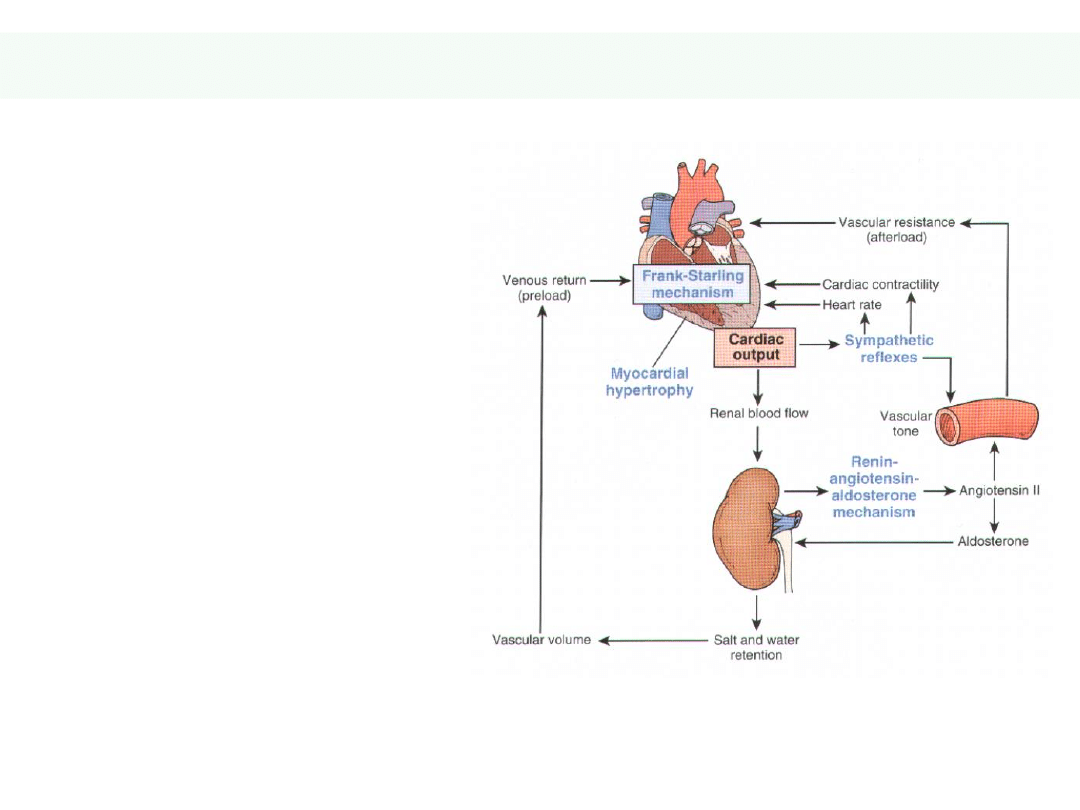
Mechanizmy kompensujące
1. Mechanism Franka-
Starlinga
2. Aktywacja
współczulnego układu
nerwowego.
3. System Renina-
Angiotensyna-Aldosteron
.
4. Przerost m. serca.
17
Prawo Franka-Starlinga
• Rozciągnięcie mięśnia
sercowego
(kardiomiocytu) w
zdrowym sercu powoduje
wzrost siły skurczu i
powiększa pojemność
minutową.
ALE
• NADMIERNE
ROZCIĄGNIĘCIE
zmniejsza siłę skurczu
nawet w zdrowym
mięśniu serca!

18
Składniki systemu neurohormonalnego
wpływające na serce i naczynia
• Układ współczulny
i przywspółczulny
• Renina-Angiotensyna-Aldosteron
• Peptydy natriuretyczne
• Endoteliny
• Tlenek azotu
ZABURZENIA RÓWNOWAGI POWYŻSZYCH SYSTEMÓW
MOGĄ PROWADZIĆ DO PRZEWLEKŁEJ NIEWYDOLNOŚCI SERCA
+
_
19
Unerwienie autonomiczne a praca
serca:
• Układ przywspółczulny
– Zwalnia akcję serca
– Redukuje objętość wyrzutową
– Działanie chrono-, ino-, batmo- i dromotropowe UJEMNE
Działanie ochronne przy małym obciążeniu
• Układ współczulny STRES
– Przyspiesza akcję serca
– Zwiększa siłę skurczu
– Podnosi objętość wyrzutową
– Działanie chrono-, ino-, batmo- i dromotropowe DODATNIE
Niezbędne w przypadku krótkich okresów stresu,
szkodliwe jeśli długotrwałe!
+
_

20
• W uszkodzonym mięśniu sercowym prawo
Franka-Starlinga przestaje działać:
• Ze wzrostem objętości krwi krążącej
serce ulega rozszerzeniu
, w konsekwencji
dochodzi do
osłabienia siły skurczu
i
dalszego zmniejszenia objętości
minutowej
• Co z kolei aktywuje system RAA…
Patogeneza przewlekłej niewydolności
serca – cd.

21
Konsekwencje przewlekłej
niewydolności serca
• Osłabienie serca (↓ objętość
minutowa) =
objawy niedokrwienne
• Postępujące zatrzymanie soli i wody
=
obrzęki
,
obrzęk płuc
• Postępujące uszkodzenie kardiomiocytów
(także niedokrwienne) =
śmierć
komórek kurczliwych, zwłóknienie

22
Konsekwencje przewlekłej
niewydolności serca - cd
• Zespół zmian:
– Zaburzenie czynności pompującej serca
(zmniejszona objętość minutowa)
– Duszność
– Męczliwość
– Dalsze zaburzenia neurohormonalne
– Nagła śmierć

23
Główne reakcje neurohormonalne
w skurczowej niewydolności serca
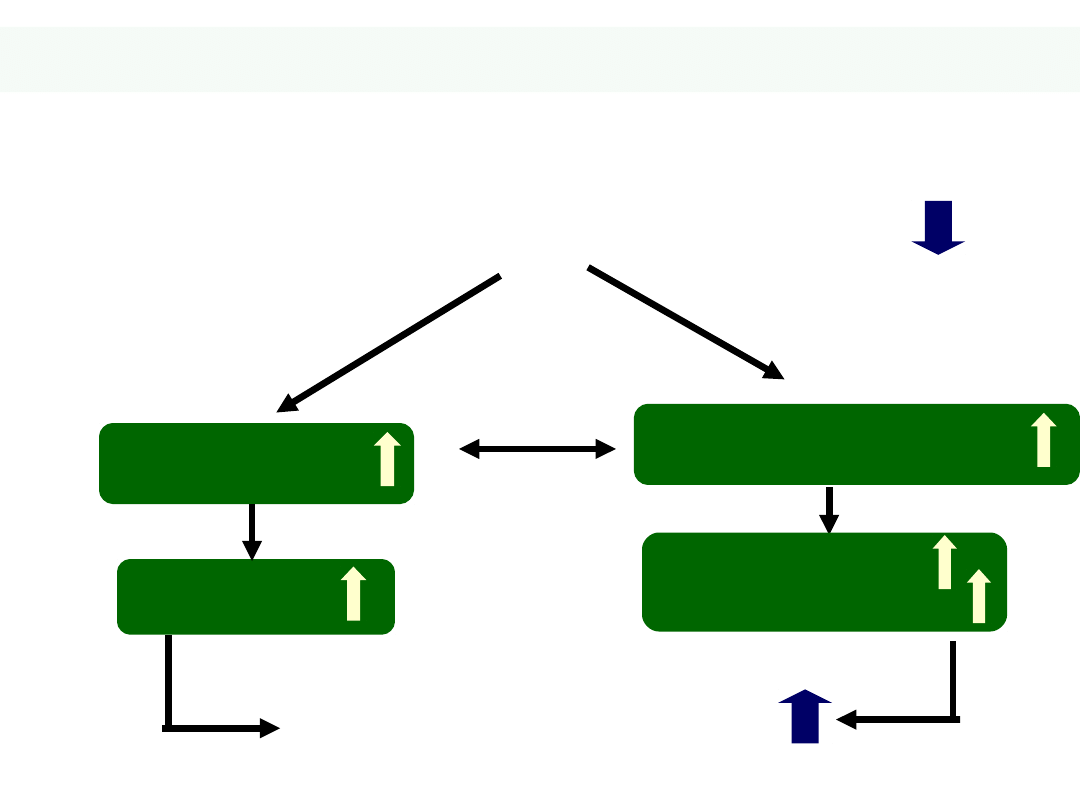
24
Mechanizmy kompensujące
Objętość minutowa (CO)
RAA SYSTEM
PRELOAD
Objętość minutowa
KATECHOLAMINY
Akcja serca
Kurczliwość

25
… kiedy mechanizmy kompensujące
są za SILNE
lub
trwają zbyt
DŁUGO
nie są efektywne
i mogą być szkodliwe
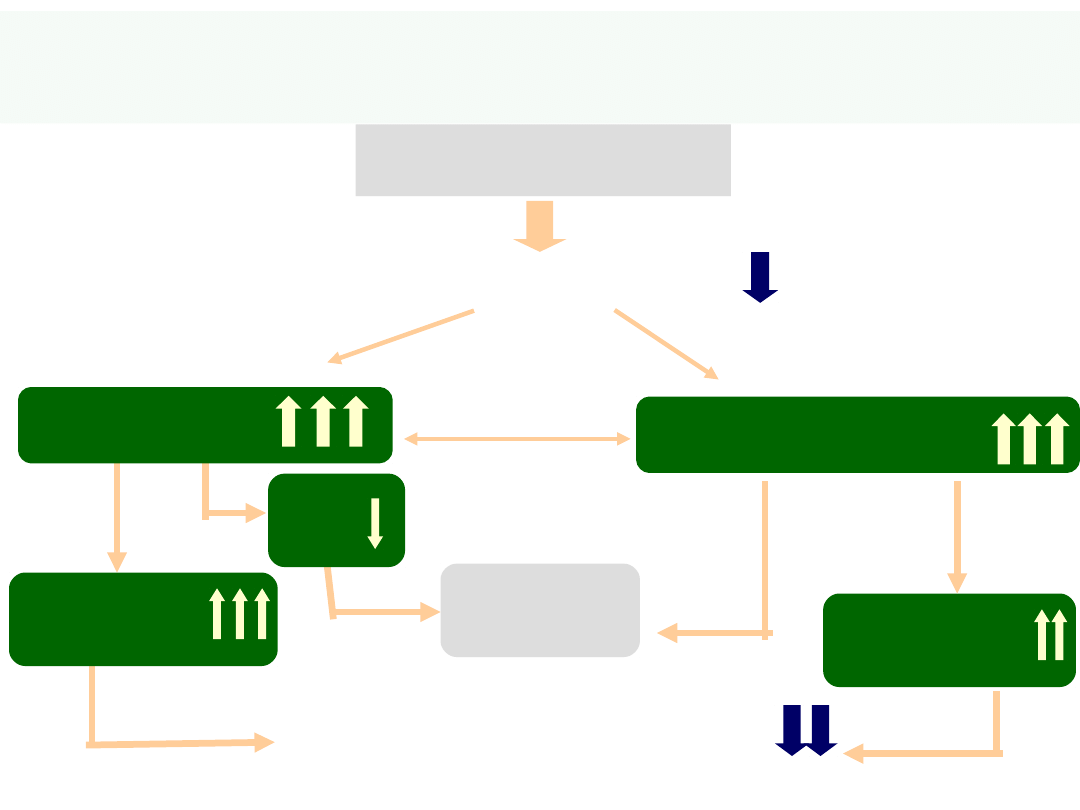
26
R
A
A System
Silna - przedłużona reakcja
neurohormonalna
Uszkodzenie
Objętość minutowa
PRELOAD
AFTERLOAD
K
+
Mg
+ +
Nagła
śmierć
KATECHOLAMINY
AFTERLOAD
Akcja serca
Objętość minutowa
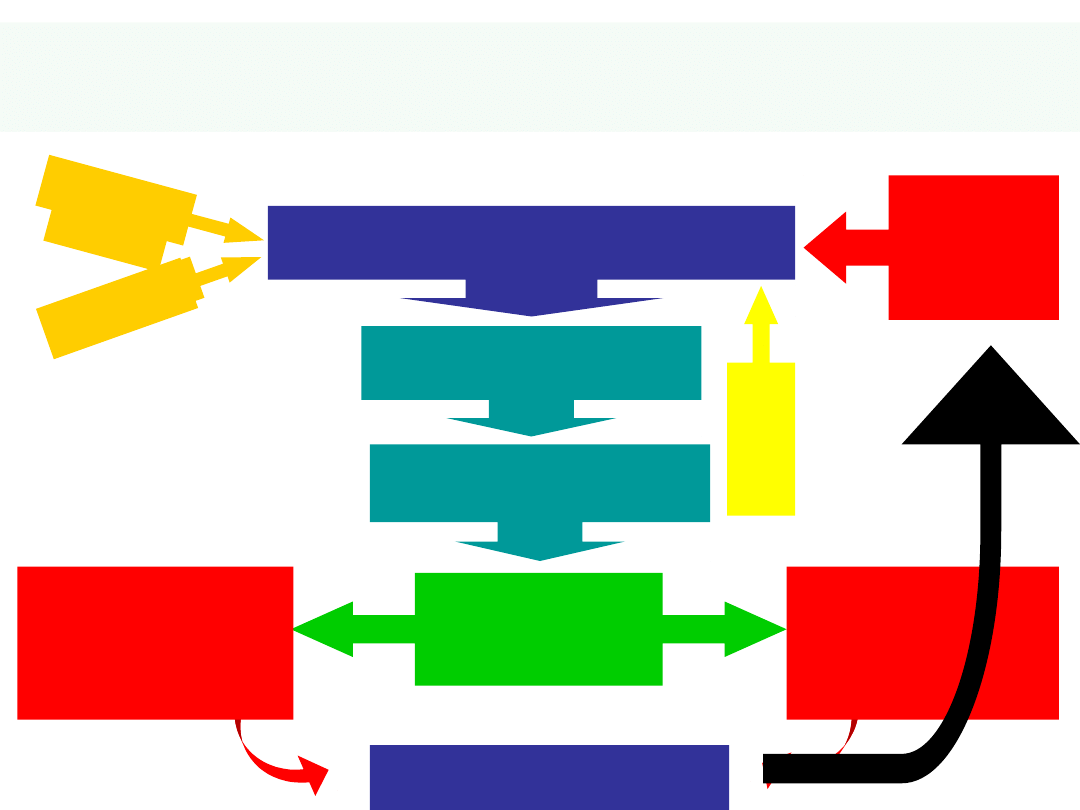
27
Patogeneza przewlekłej niewydolności
serca
Uszkodzenie mięśnia sercowego
Zmniejszenie pojemności
minutowej
Zmniejszenie perfuzji
Czujniki RR i pO
2
rozpoznają
utratę krwi krążącej
Wzrost objętości krwi i
RR
Aktywacja
systemów
oszczędzania wody
i sodu (RAA)
Aktywacja
systemów
obkurczania naczyń
(u. sympatyczny)
Zapaln
e
Wro
dzo
ne
N
ie
d
o
kr
w
ie
n
n
e
Nadmierne
obciążenia
wstępne i/lub
następcze

28
Patogeneza przewlekłej niewydolności
serca – cd.
• Zatrzymanie
soli i wody
(↑RAA, ↓ANF),
• Skurcz naczyń
(↑ NA, A, endoteliny, ↓NO)
• Hipertrofia kardiomiocytów i
• Zwłóknienie
mięśnia sercowego =
• DALSZE OSŁABIENIE MIĘŚNIA SERCA

29
Główne przyczyny niewydolności
rozkurczowej
Przerost lewej komory
Patofizjologia
Przykład
Zwężenie aorty
Choroba nadciśnieniowa
Kardiomiopatie
naciekające
Sarkoidoza
Amyloidoza
Hemochromatoza
Procesy
restrykcyjne
Zwłóknienie endocardium
Promieniowanie zewnętrzne
Niedotlenie
nie
Ostre niedokrwienie m. serca
Przewlekła choroba wieńcowa
Różne
Kardiomiopatia przerostowa, cukrzyca

30
Prawo-
versus
Lewo- komorowa
niewydolność
serca
Prawokomorowa
Lewokomorowa
Zaburzona
zdolność
przemieszczania odtlenowanej
krwi
z systemowego
krążenia żylnego do
krążenia płucnego
.
Wynik:
Gromadzenie krwi w
systemowym krążeniu
żylnym
.
Konsekwencje:
Wzrost ciśnienia:
- w
prawym przedsionku
-
końcowo-rozkurczowego w
prawej komorze
- systemie żylnym
Zaburzone
pompowanie krwi
z
nisko-ciśnieniowego
krążenia
płucnego do
wysoko ciśnieniowego
krążenia tętniczego
systemowego.
Wynik:
Zmniejszona pojemność
minutowa
Zastój w krążeniu płucnym
Konsekwencje:
Wzrost ciśnienia :
- w
lewym przedsionku
-
końcowo-rozkurczowego w
lewej komorze
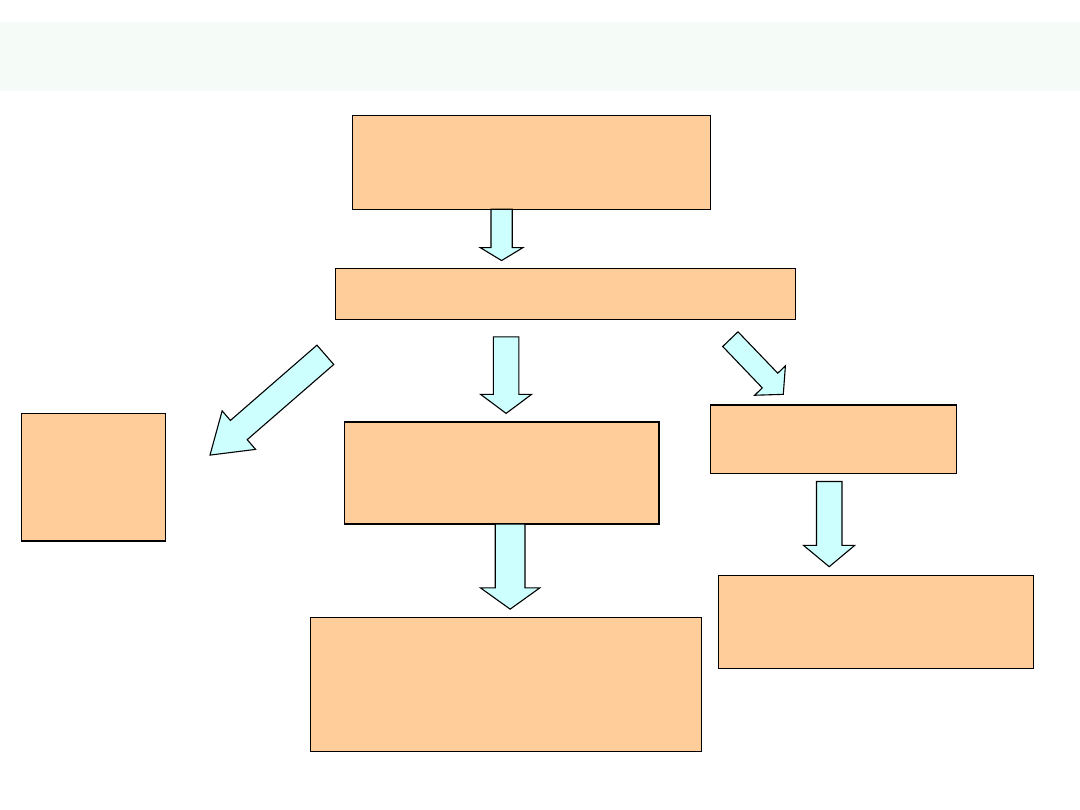
31
Niewydolność prawokomorowa
Prawokomorowa
niewydolność
serca
Zastój w tkankach
obwodowych
Obrzęki,
ascites
Zastój w
wątrobie
Zastój w
przewodzie
pokarmowym
Anoreksja, zaburzenia
czynnościowe w
układzie pokarmowym,
utrata wagi
Zaburzenia
funkcji wątroby
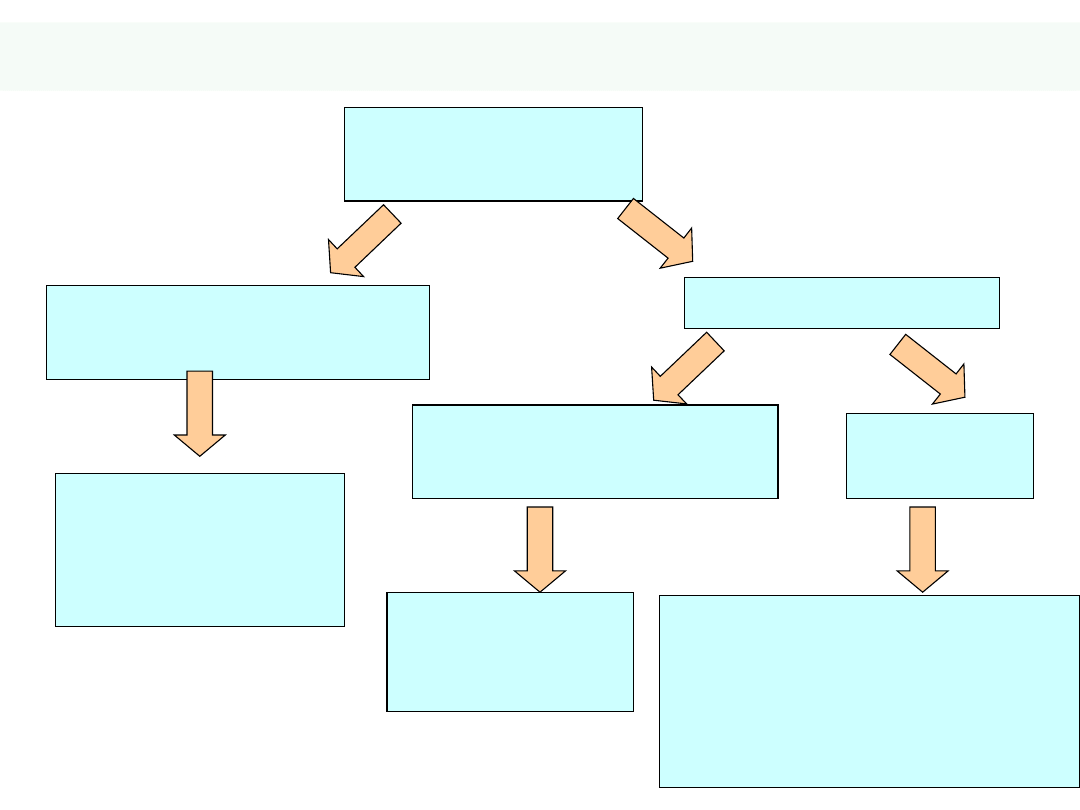
32
Lewokomorowa niewydolność serca
Lewokomorowa
niewydolność
serca
Zmniejszona
pojemność minutowa
Zastój w płucach
Nietolerancja
wysiłku
Objawy zmniejszonej
perfuzji tkanek
Zaburzona wymiana
gazowa
Obrzęk płuc
Sinica i objawy
hipoksji
Kaszel z pianową
wydzieliną
Ortopnea
Paradoksalna nocna
duszność

33
Klasyfikacja NYHA
New York Heart Association
Zmęczenie i duszność
Spowodowana
przez:
Dużą aktywność
(wejście na 2-3 piętro)
I
Umiarkowaną aktywność
(wejście na 1 piętro)
II
Minimalne (zwykłe) aktywności
(ubieranie)
III
Spoczynkowa
IV
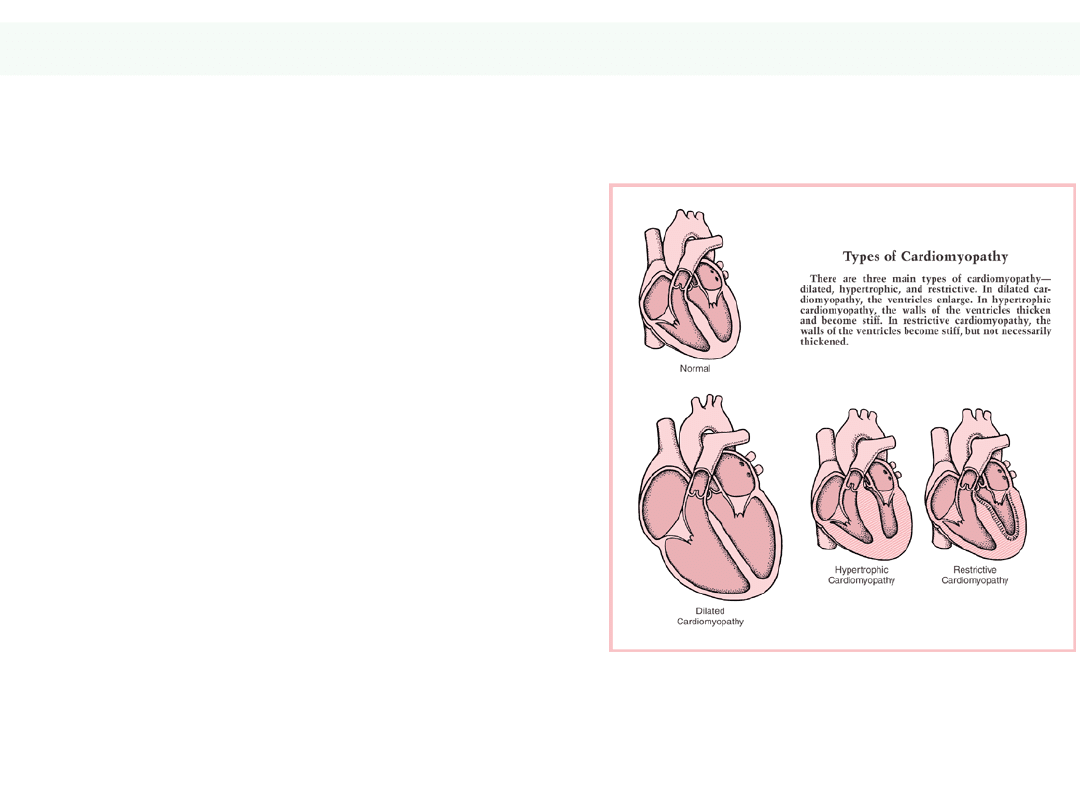
34
Kardiomiopatie
Kardiomiopatie – grupa chorób, które dotyczą mięśnia serca.
Pierwotne – nieznane przyczyny
Wtórne – choroby serca będące
wynikiem innej choroby układu
krążenia – ex. MI.
1. Rozstrzeniowa – postępujący
przerost m. serca i rozszerzenie,
upośledzona zdolność pompowania
przez jedną lub obie komory.
2. Przerostowa – przerost lewej,
prawej lub obu-komór i upośledzone
wypełnianie rozkurczowe komór.
3. Restrykcyjna – zmniejszone
wypełnienie komór spowodowane
nadmierną sztywnością ścian komór,
ale zdolności kurczliwe serca
pozostają normalne.

35
Przyczyny – czynniki
etiologiczne
• Idiopatyczne — 50 %
• Zapalenie mięśnia serca — 9 %
• Choroba niedokrwienna – 7%
• Kardiomiopatia okołoporodowa – 4%
• Nadciśnienie — 4 %
• HIV / AIDS – 4%
• Kolagenozy – 3%
• Alkohol, narkotyki - 3%
• Doxorubicyna — 1 %
• Inne > 10 %

36
Najczęstsze przyczyny kardiomiopatii
rozstrzeniowej I
Genetyczne:
-
Dystrofie mięśniowe (Duchenne’a i Beckera, twarzowo-
łopatkowo-ramieniowa, miotoniczne
- Aktynopatie (mutacje w genie kodującym aktynę)
- Desminopatie
- Laminopatie (mutacje genu kodującego laminy A i C)
- Mutacje w innych genach kodujących tafazzynę, łańcuch ciężki
beta sercowej miozyny, sercową troponinę
- Miopatie mitochondrialne

37
Najczęstsze przyczyny kardiomiopatii
rozstrzeniowej II
Infekcyjne:
- Wirusy (Coxackie, Adenowirusy, Parwowirus B19, Herpes wirusy, HIV),
- Bakterie (Maczugowce błonicy)
- Pasożyty (toksoplazmoza, glistnice, owsica, włośnica)
Leki i toksyny
:
- Etanol, kokaina, doksorubicyna, cyklofosfamid, kobalt
Immunologiczne
:
- Narządowe – np. choroba trzewna
- Układowe: toczeń układowy trzewny, twardzina
- Sarkoidoza

38
Przyczyny…(co się dzieje z
kardiomiocytami)
• Niedobór substratów energetycznych (kreatyna,
fosfokreatyna, ATP)
– Obniżenie aktywności Na-K-ATPazy
– Zaburzenia mitochondrialne .
• Zużycie (np. ischemia tachykardia)
• Zaburzona regulacja Ca2+ i odpowiedź beta-
adrenergiczna
– nieprawidłowe działąnie kanałów Ca i/lub mechanizmów
transportu wewnątrzkomórkowego
– Obniżona ekspresja receptora beta-1
• Stres i uraz oksydacyjny

39
Choroba niedokrwienna serca
40
Choroba niedokrwienna serca
• Ostra
– Zawał mięśnia
sercowego
• Przewlekła
– Dusznica bolesna
Angina pectoris
– Nieme niedokrwienie
Silent Ischaemia

41
Przewlekła choroba niedokrwienna
serca
• Przewlekła IHD jest wynikiem braku
równowagi pomiędzy
ilością
dostarczanej krwi (tlenu) do mięśnia
serca a
zapotrzebowaniem
• Ataki dusznicy mogą być wywołane
przez jakikolwiek stres, który zwiększa
pracę serca i zapotrzebowanie
mięśnia serca na tlen
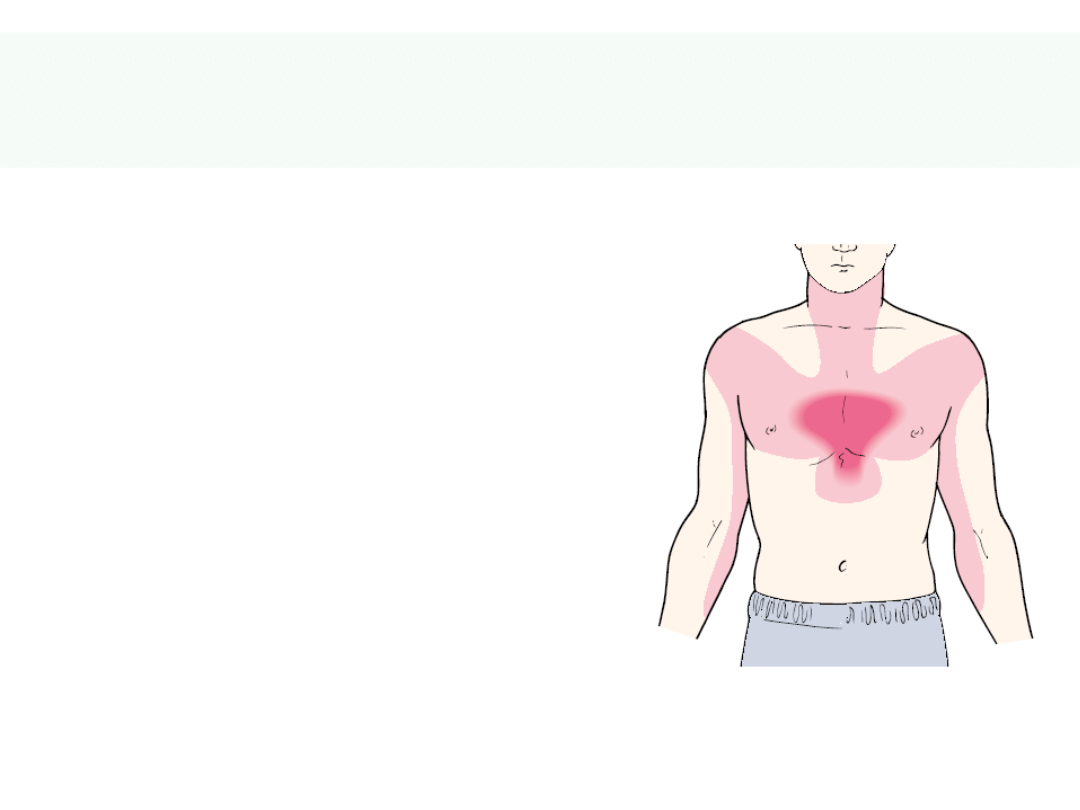
42
Dusznica bolesna (angina
pectoris)
Jest objawem, a nie
chorobą definiowanym
jako:
Dyskomfort w klatce
piersiowej związany z
nienormalną funkcją
mięśnia serca przy braku
martwicy mięśnia serca
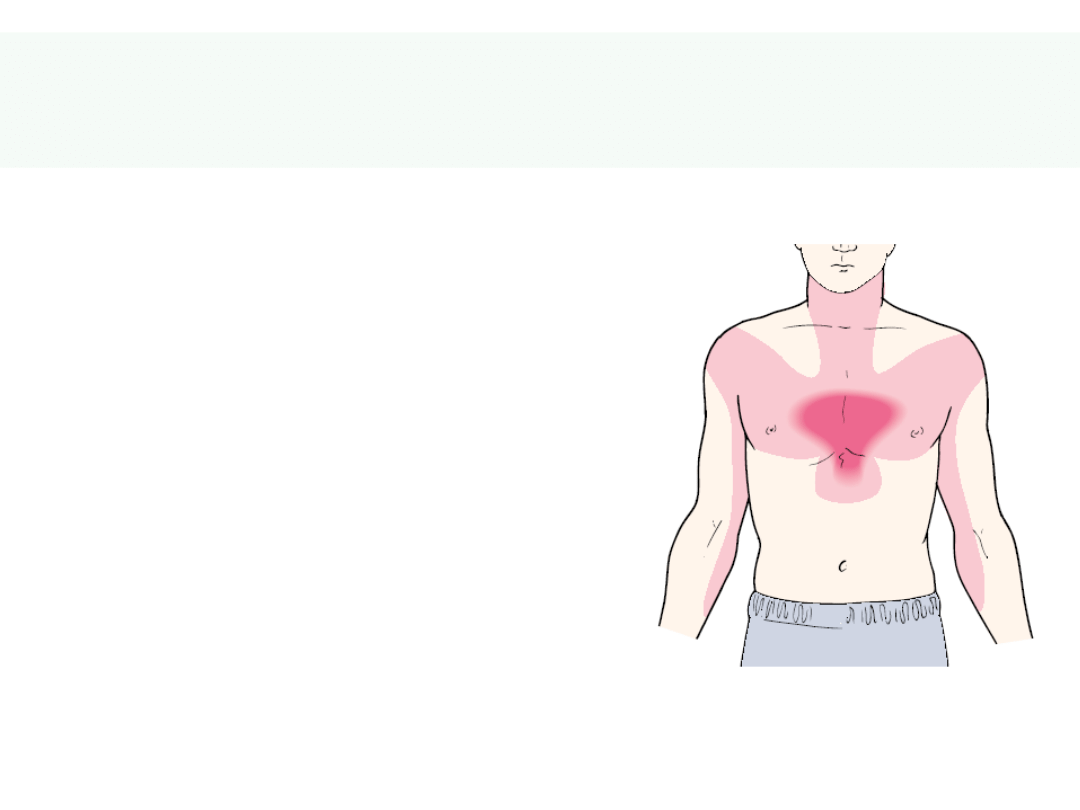
43
Dusznica bolesna
•
Może być
stabilna
(mniejsze
ryzyko MI):
• stałe zmniejszenie przepływu
wieńcowego na tle miażdżycowym
• stabilne blaszki miażdżycowe
•
albo
niestabilna
(wysokie ryzyko
MI):
• Niestabilne blaszki miaźdżycowe
• Przejściowa agregacja płytek i
zakrzepy wieńcowe
• Skurcz naczyń wieńcowych (angina
Prinzmetala)
– nadmierne pobudzenie współczulne
– czynniki kurczące naczynia wydzielane
w miejscu uszkodzeń śródbłonka

44
Przyczyny choroby niedokrwiennej
serca
• Niewystarczający dowóz utlenowanej
krwi do mięśnia sercowego:
– pęknięta blaszka miażdżycowa, zakrzepica,
skurcz, zator
• Zwiększone zapotrzebowanie na
utlenowaną krew:
– Anemia, nadciśnienie tętnicze, wysoki rzut
minutowy serca (tyreotoksykoza, przerost
mięśnia serca)

45
Choroba niedokrwienna serca –
objawy:
• Nagła śmierć
• Zawał mięśnia sercowego
• Ostry zespół wieńcowy
• Stabilna dusznica bolesna
• Niewydolność serca
• A- i dysrytmie
• Bezobjawowe

46
Choroba niedokrwienna serca –
patofizjologia
• Miażdżyca jako odpowiedź na uszkodzenie
Nagromadzenie cholesterolu w obrębie warstwy
wewnętrznej naczyń.
• Zapalenie
komórki zapalne migrują do ściany naczynia,
uwalniając
• Czynniki wzrostu/mediatory procesu zapalnego,
które powodują
• Przerost tkanki włóknistej i proliferację mięśni gładkich
= zwężenie i stwardnienie ściany tętnicy

47
Patogeneza ostrego zespołu
wieńcowego
• Fatalny ostry zespół wieńcowy (zawał
mięśnia sercowego, MI)
• Blaszki miażdżycowe drobne, bogate w lipidy pękanie
blaszek zakrzep w rdzeniu lipidowym oraz na
powierzchni blaszek zamknięcie światła naczynia.
• Nie-fatalny MI
• Blaszki miażdżycowe ulegają raczej EROZJI, a nie
PĘKANIU (powierzchowne wykrzepianie wolniejszy
przebieg)
• Niestabilna dusznica
• Objawy zwykle średnio nasilone. Dotyczy licznych naczyń.
Często powstaje krążenie oboczne. W przypadku powstania
skrzepliny i skurczu tt. Wieńcowych może dojść do MI
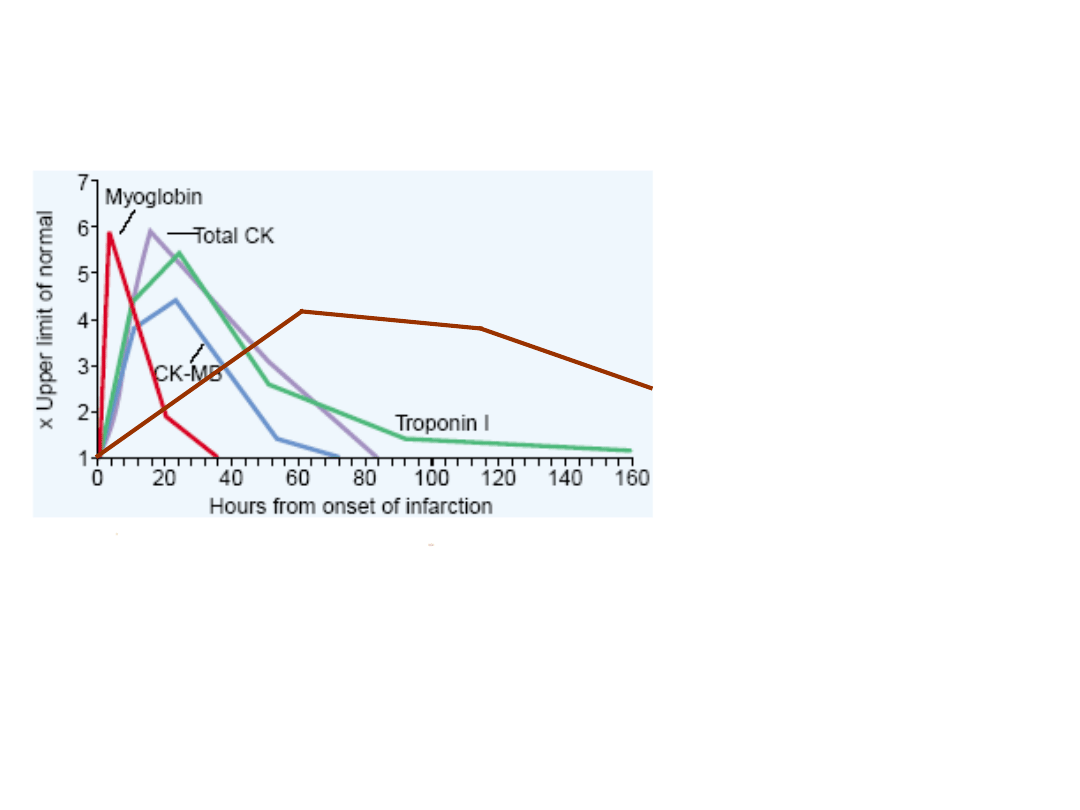
48
Markery uszkodzenia m.
sercowego
LDH
CK – kinaza kreatyny
CK-MB -
LDH – dehydrogenaza
mleczanowa
CK,CK MB i troponina
– zaczynają wzrastać
w 4 do 6 godzin,
szczyt - 24 godziny
.
Troponina pozostaje
podwyższona do10
dni, podczas, gdy CK
wraca do wyjściowej
ilości po 48
godzinach.

49
Marker
Marker
Czas
Czas
wystąpienia
wystąpienia
wzrostu po
wzrostu po
zawale
zawale
Średni czas
Średni czas
szczytu
szczytu
Elevations
Elevations
Czas powrotu
Czas powrotu
do normy
do normy
Mioglobina
1-4 h
6-7 h
18-24 h
CTnI
3-12 h
10-24 h
3-10 d
CTnT
3-12 h
12-48 h
5-14 d
CKMB
4-12 h
10-24 h
48-72 h
CKMBiso
2-6 h
12 h
38 h
LDH
8-12 h
24-48 h
10-14 d
CTnT, CTnI – sercowa troponina T, troponina I;
CKMB, CKMBiso- izoenzymy kinazy kreatyny; LDH – dehydrogenaza mleczanowa
Markery uszkodzenia mięśnia
sercowego – dynamika zmian

50
Powikłania zawału mięśnia sercowego
• Śmierć (
18% w ciągu 1 godziny,
36% w ciągu 24
godzin)
• Zaburzenia rytmu serca
• Ostra niewydolność lewokomorowa
• Wstrząs kardiogenny
• Pęknięcie mięśnia brodawkowego -
niedomykalność mitralna
• Pęknięcie mięśnia serca i tamponada
• Tętniak ściany komory serca
• Skrzeplina wewnątrzkomorowa
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
Wyszukiwarka
Podobne podstrony:
W13 Patofizjologia układu sercowo naczyniowego
Podstawy patofizjologii układu sercowo naczyniowego (wybrane zagadnienia)
Choroby układu sercowo naczyniowego 1
Choroby układu sercowo naczyniowego
Fizjoterapia w chorobach układu sercowo naczyniowego I Demczyszak
Badanie ukladu sercowo naczynio Nieznany
farmakologia 8 - leki układu sercowo naczyniowego, KOSMETOLOGIA, Farmakologia
Niebisz A B Karnafel W Prewencja pierwotna chorób układu sercowo naczyniowego w cukrzycy
choroby układu sercowo - naczyniowego, farmacja, układ krążenia
flawonoidy w zwalczaniu chorób układu sercowo naczynioweg
4= Genetyka chorób układu sercowo naczyniowego, cukrzycy
Medyczne czynności ratunkowe w chorobach układu sercowo naczyniowego
Fizjologia układu sercowo-naczyniowego i homeostaza - P.Barker 2007, Okulistyka-Optometria, Podstawy
Choroby ukladu sercowo naczyniowego(3)
CHOROBY UKŁADU SERCOWO NACZYNIOWEGO W CIĄŻY
FARMAKOTERAPIA CHORÓB UKŁADU SERCOWO NACZYNIOWEGO
Odzywianie ukladu sercowo naczyniowego(1)
Choroby układu sercowo naczyniowego
Badania biochemiczne w chorobach układu sercowo naczyniowego
więcej podobnych podstron