
Dziedziczenie grup krwi
UKŁAD GRUPOWY ABO
został po raz pierwszy opisany w 1901 roku przez
Landsteinera
zawiera antygeny A i B, zwane substancjami
grupowymi, na podstawie których wyróżnia się
cztery podstawowe grupy krwi : A, B, AB, O
antygen A posiada wiele odmian, z których
najważniejsze są odmiany A
1
, A
2
i dlatego wyróżnia
się następujące grupy krwi : A
1
, A
2
, B , A
1
B , A
2
B , O
antygeny znajdują się w błonie erytrocytów, oraz
na powierzchni pozostałych komórek z wyjątkiem
komórek układu nerwowego
antygeny pojawiają się w 6 tygodniu życia
płodowego , ale do ich pełnej ekspresji dochodzi w 6
– 18 miesięcy po urodzeniu

Przeciwciała skierowane przeciw antygenom A i B
stanowią naturalny składnik ludzkiego osocza poza
tym obecne są w płynach ustrojowych i
wydzielinach.
Są to tzw.
izoaglutyniny
– należą do klasy Ig M, a
ich wytwarzanie rozpoczyna się zaraz po urodzeniu
i do 3 – 6 miesiąca życia ich stężenie jest niskie.
Największe miano przeciwciał obserwuje się w 5 –
10 roku życia ( z wiekiem stopniowo maleje ).
Odpornościowe przeciwciała anty –A i anty – B
są
wytwarzane głównie w następstwie immunizacji
kobiet przez krwinki płodu, które posiadają
antygeny nieobecne u matki lub po przetoczeniu
niezgodnej grupowo krwi. Należą one do klasy Ig M
i Ig G.

układ ABO uwarunkowany jest trzema
allelami, które zajmują to samo locus w
ramieniu długim chromosomu 9 (9q34)
allele I
A
i I
B
są dominujące w stosunku do
allela I
0
(i) i kodominujące względem siebie,
co prowadzi
do powstania sześciu różnych genotypów
dziedziczenie układu ABO odbywa się
według praw Mendla

Reguły dziedziczenia grup krwi układu AB0
Z praw dziedziczenia głównych grup
krwi wynikają pewne prawidłowości
pomiędzy fenotypami występującymi u
rodziców
oraz
fenotypami
ich
potomstwa. Jeżeli:
oboje rodzice mają grupę krwi A (I
A
I
A
lub
I
A
i ), to żadne z ich dzieci nie może
mieć grupy krwi B oraz AB; jeżeli oboje
rodzice mają grupę krwi B (I
B
I
B
lub I
B
i),
to żadne z ich potomstwa nie może
mieć grupy krwi A oraz AB;
Reguły dziedziczenia grup krwi układu AB0
jedno z rodziców ma grupę krwi 0 (ii), to
żadne z ich dzieci nie może mieć grupy
AB;
jedno z rodziców ma grupę krwi AB (I
A
I
B
),
to żadne z ich potomstwa nie może
mieć grupy krwi 0;
jedno z rodziców ma grupę krwi A (I
A
i),
a drugie grupę krwi B (I
B
i), to u ich
potomstwa mogą wystąpić wszystkie
grupy krwi (A, B, AB i 0).
Antygeny grupowe układu AB0 mogą występować w
3 różnych postaciach: jako wielocukry, glikoproteiny
lub glikolipidy.
Mocz – oligocukry
Płyny biologiczne – dominują glikoproteiny
Błony komórkowe – najczęściej glikolipidy
Powierzchnia krwinek czerwonych – 80% antygenów
układu AB0 jest związanych z glikoproteinami,
pozostałe 20% występuje w połączeniu z
glikolipidami błony erytrocytu.
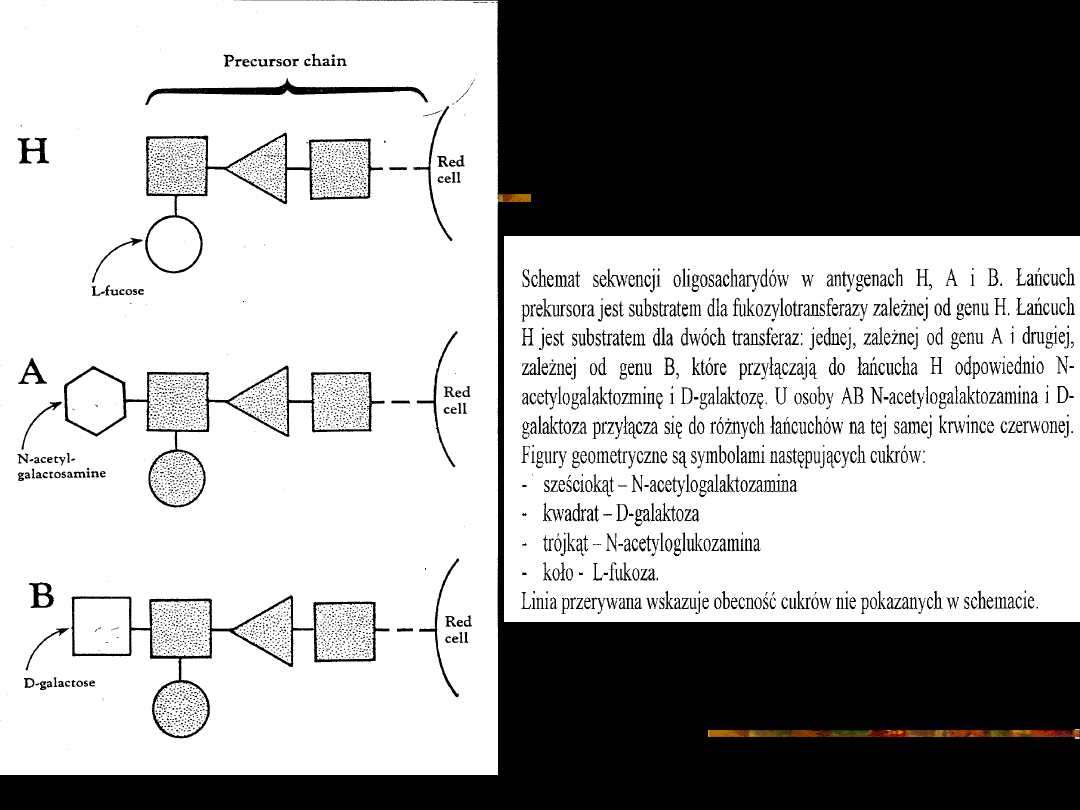
Geny A i B kodują swoiste transferazy (1,3-N-
acetylo-galaktozaminotransferaza i 1,3-
galaktozylotransferaza), które przyłączają
końcowe cukry do łańcucha polisacharydowego
zwanego łańcuchem H lub prekursorowym.
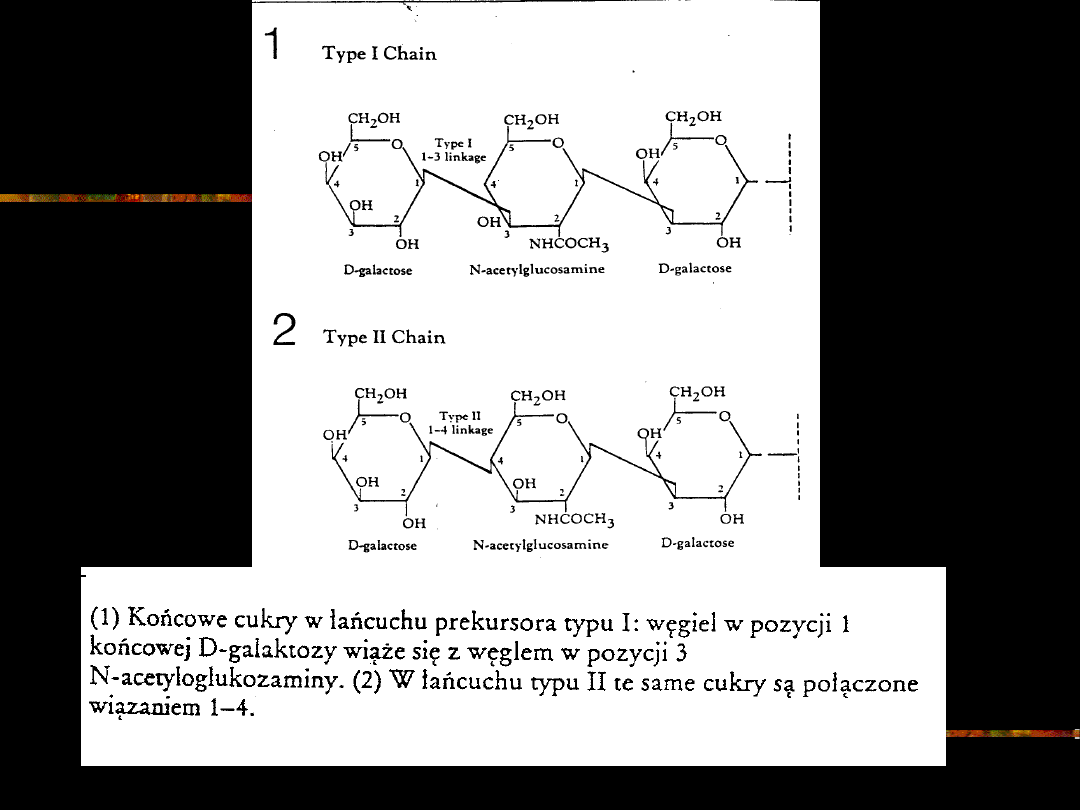
Swoistość antygenu warunkuje cukier zajmujący
ostatnią pozycję łańcucha prekursorowego (N -
acetylogalaktozamina = antygen A; D -
galaktoza = antygen B)
- Łańcuchy prekursorowe są dwóch rodzajów
i różnią się tylko wiązaniem między węglem
terminalnej galaktozy i węglem
przedostatniego cukru, którym jest N-
acetyloglukozamina.
- Łańcuchy będące integralnym składnikiem
erytrocytów są głównie typu II, podczas gdy
łańcuchy obecne w płynach ustrojowych są
typu I.
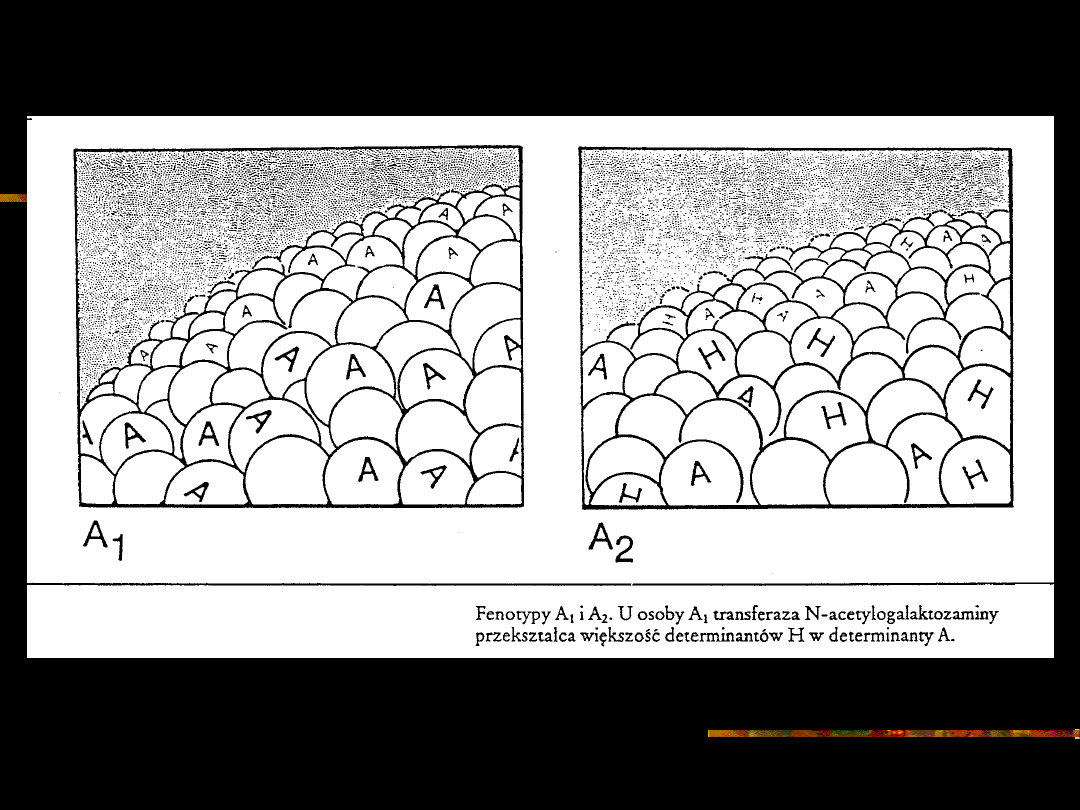
Około 80% osób posiadających grupę
krwi A należy do odmiany A
1
, natomiast
pozostałe 20% osób do A
2
. Transferaza
produkowana przez genA
2
różni się od
produkowanej przez gen A
1
niższą
efektywnością w przekształcaniu
łańcucha H w A. Końcowy cukier w obu
odmianach jest ten sam.
NIEZGODNOŚĆ W UKŁADZIE ABO
MIĘDZY MATKĄ A PŁODEM
matka ma grupę A, a dziecko B
matka ma grupę B, a dziecko A
matka ma grupę O, a dziecko A lub B
Niezgodność występuje zatem, gdy w osoczu matki
znajdują się przeciwciała anty – A lub anty – B,
natomiast krwinki płodu zawierają odpowiedni
antygen odziedziczony po ojcu.
Istnieje możliwość wystąpienia choroby
hemolitycznej noworodków (w pierwszej dobie
pojawia się narastająca żółtaczka spowodowana
wzrostem poziomu bilirubiny po rozpadzie
erytrocytów)
Niezgodność w układzie ABO dotyczy ok. 20% ciąż
Naturalne przeciwciała są klasy IgM, nie
przechodzą przez łożysko, przechodzą natomiast
przeciwciała odpornościowe należące do klasy IgG
Choroba hemolityczna występuje często u dzieci z
pierwszej ciąży
GRUPY KRWI A ZAPADALNOŚĆ NA CHOROBY
- ludzie z grupą krwi A częściej chorują na raka
żołądka i dróg rodnych, anemię złośliwą, cukrzycę
- ludzie z grupą krwi O na chorobę wrzodową
żołądka i dwunastnicy
oprócz alleli A i B istnieje gen H nie
sprzężony z genami locus ABO
gen H koduje enzym fukozylotransferazę
przenoszący fukozę do „terminalnej”
galaktozy (Gal T) substancji prekursorowej, w
efekcie tego powstaje substancja grupowa H,
która jest prekursorem antygenów A i B
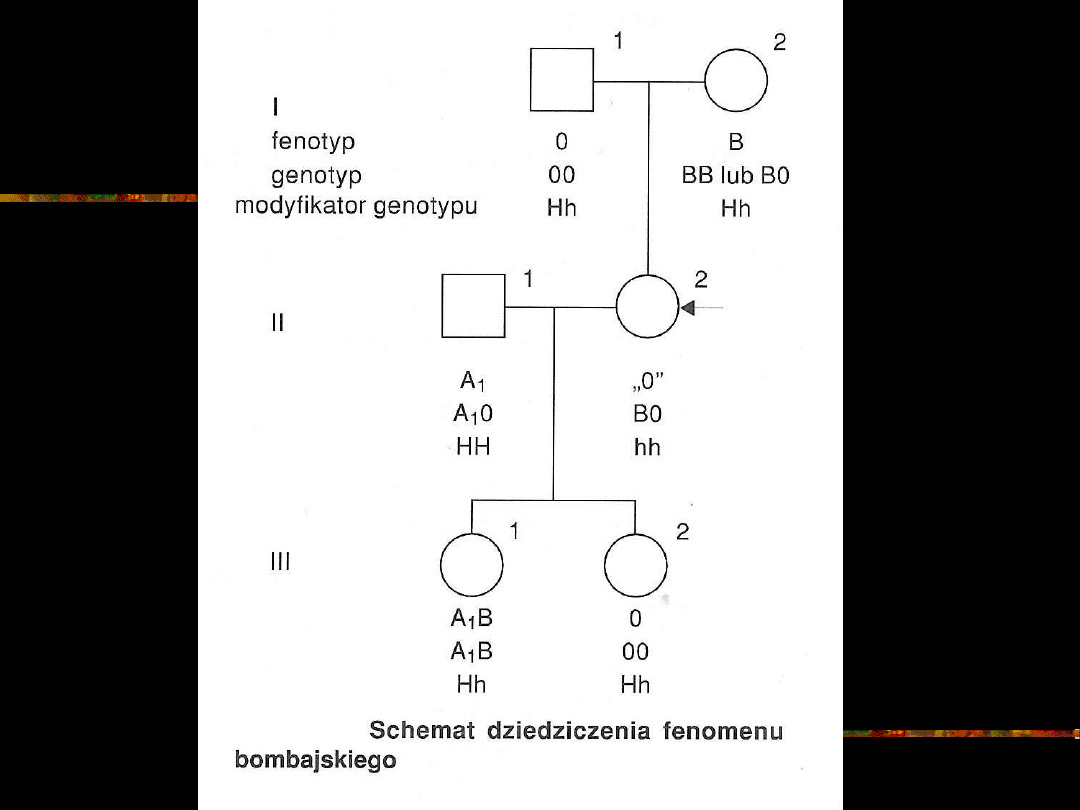
FENOMEN BOMBAJSKI
Osobnicy z niezwykle rzadką grupą krwi
Bombay nie posiadają genu H (locus na
chromosomie 19).
Ich genotyp określa się hh a fenotyp O
hA
,
O
hB
,
O
hAB ,
gdzie litery A, B, AB oznaczają grupę krwi,
której ekspresja jest przytłumiona przez
genotyp hh
U homozygoty hh brak jest fukozylotransferazy
(przy prawidłowym stężeniu pozostałych
transferaz), nie dochodzi do syntezy łańcucha
prekursorowego H i antygeny A i B nie mogą
być syntetyzowane.
Gen h jest genem amorficznym.
Fenotyp hh określa się jako Bombay, bardziej
prawidłową nazwą jest 0
h
lub ABH
null
.
Krwinki osób hh nie są aglutynowane przez
żadną z wzorcowych surowic (anty-A, anty-B
i anty A+B), natomiast w ich surowicy
stwierdza się przeciwciała anty-A, anty-B i
anty-H. Te ostatnie aglutynują krwinki grupy
0.
Antygeny A, B i H mogą być również obecne w
płynach ustrojowych. Wydzielanie substancji A,
B i H jest kontrolowane przez parę alleli Se i se
zwanych genami wydzielania (sekrecji) .
Możliwe są trzy genotypy SeSe, Sese i sese i
dwa fenotypy. Tylko homozygoty recesywne są
tzw. niewydzielaczami = gen se jest amorficzny.
Wydzielacze (SeSe lub Sese) stanowią około
80% osób rasy białej
Rola genu Se
gen Se kontroluje produkcję fukozylotransferazy,
która przyłącza fukozę do łańcucha prekursorowego
typu I - powstaje łańcuch H typu I
geny Se i H to dwa odrębne geny, które kodują różne
fukozylotransferazy
transferaza zależna od genu H używa jako substratu
łańcucha prekursorowego typu II.
Osoby
hhsese
– brak łańcuchów typu II i typu I.
Fenotyp tych osób, to
klasyczny Bombay
(niewydzielacz Bombay).
Osoby
hhSeSe lub hhSese
- łańcuchy H typu I są
obecne w ich płynach ustrojowych, brak H dotyczy
tylko krwinek czerwonych. Fenotyp to
para - Bombay
(wydzielacz Bombay).
W zależności od tego, który z genów – A czy B został
odziedziczony, osoby para-Bombay poza substancją
H wydzielają substancję A lub B.
Układ grupowy Rh
Antygeny pojawiają się w 6 tygodniu życia płodowego i
występują tylko na krwinkach czerwonych
Dziedziczy się niezależnie od układu ABO
Przeciwciała układu Rh mają charakter odpornościowy,
należą do klasy IgG i mogą przechodzić przez łożysko
Przeciwciała powstają w wyniku przetaczania krwi Rh
(+) osobom Rh (-) lub w przypadku immunizacji matki
Rh(-) antygenem płodu Rh(+)
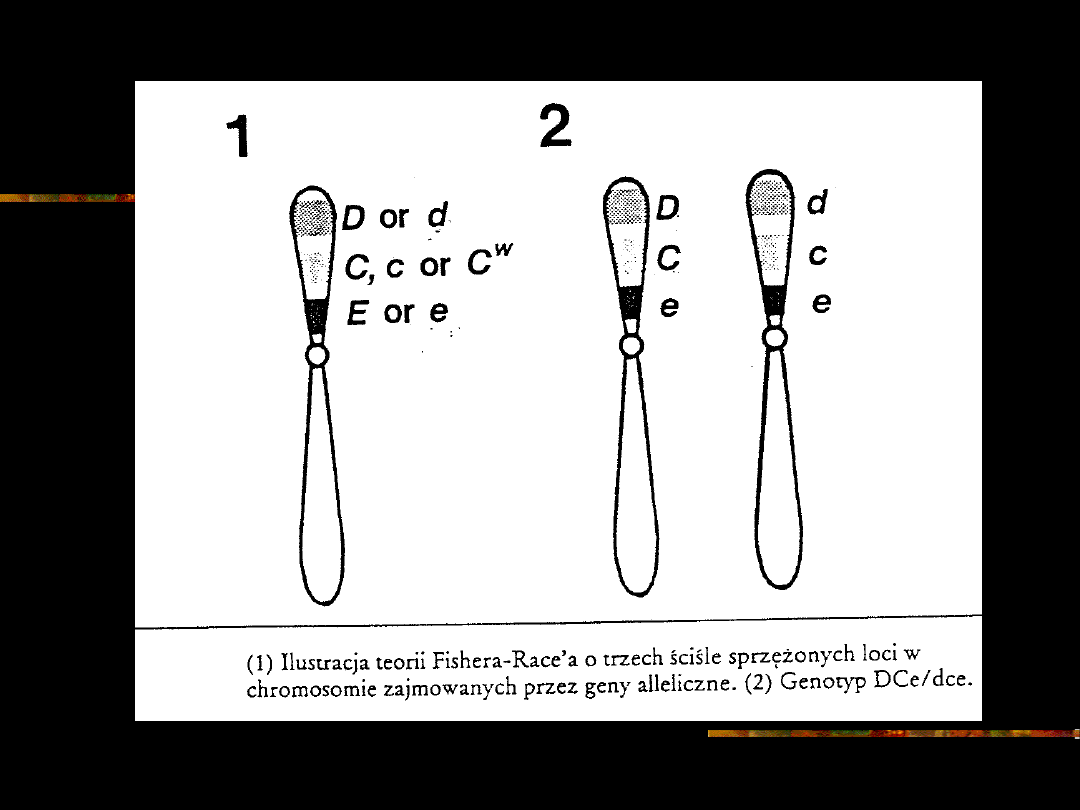
Zgodnie z teorią Fishera-Race’a antygeny
układu Rh są determinowane przez trzy pary
genów allelomorficznych, które zajmują blisko
leżące i sprzężone loci na chromosomie 1
(1p36)
W każdym z loci znajduje się jeden z pary
alleli: D/d, C/c, E/e. Występujące genotypy
stanowią kombinację 2 z 8 możliwych
zestawów: cde, Cde, CDe, CDE, cDE, cDe, cdE,
CdE.

W praktyce największe znaczenie ma antygen
D, ponieważ odznacza się znaczną mocą
pobudzającą do wytwarzania przeciwciał
Dominacja allelu D nad allelem d jest
całkowita, co powoduje, że powstaje tylko
antygen D
Dominacja alleli C i E nad allelami c i e nie
jest zupełna - powstają antygeny Cc i Ee
W zależności od obecności antygenu D na
erytrocytach wyróżnia się osoby : z fenotypem
Rh(+) i genotypem DD lub Dd, oraz z
fenotypem Rh(-) o genotypie dd
KONFLIKT SEROLOGICZNY W
UKŁADZIE Rh
Jest następstwem reakcji immunologicznej jaka
zachodzi między antygenami krwinek czerwonych
płodu a przeciwciałami anty-Rh organizmu matki
matka Rh(-), płód Rh(+)
- krwinki płodu dostają się do krążenia matki i stymulują
powstanie przeciwciał anty-Rh (klasy IgG)
- organizm matki jest zdolny do odpowiedzi
immunologicznej
- w krążeniu matki jest wysoki poziom przeciwciał anty-Rh,
które przechodząc przez łożysko niszczą erytrocyty
płodu
W celu zapobiegania konfliktu serologicznego
u noworodków każdej nieuczulonej kobiecie
Rh(-), która rodzi dziecko Rh(+) należy
podawać gamma-globulinę anty-Rh.
Przeciwciała te reagują z erytrocytami płodu
które przedostały się do organizmu matki.
Immunoglobulina anty-RhD powinna być
stosowana przed porodem, bowiem mimo
prawidłowego podawania jej po porodzie 1-
2% Rh ujemnych kobiet uodparnia się.
GRUPY KRWI A TRANSFUZJA
Największe znaczenie kliniczne mają układy
ABO i Rh, przetaczana krew musi być zgodna w
zakresie antygenów układu ABO oraz w
zakresie antygenu D układu Rh
Przed transfuzją wykonuje się próbę krzyżową
pomiędzy krwią biorcy i dawcy (aglutynacja
wyklucza transfuzję)
W celu określenia grupy krwi należy u
badanego przeprowadzić zarówno reakcję
aglutynacji jego krwinek z surowicami
wzorcowymi, jak i pomiędzy jego surowicą a
krwinkami wzorcowymi
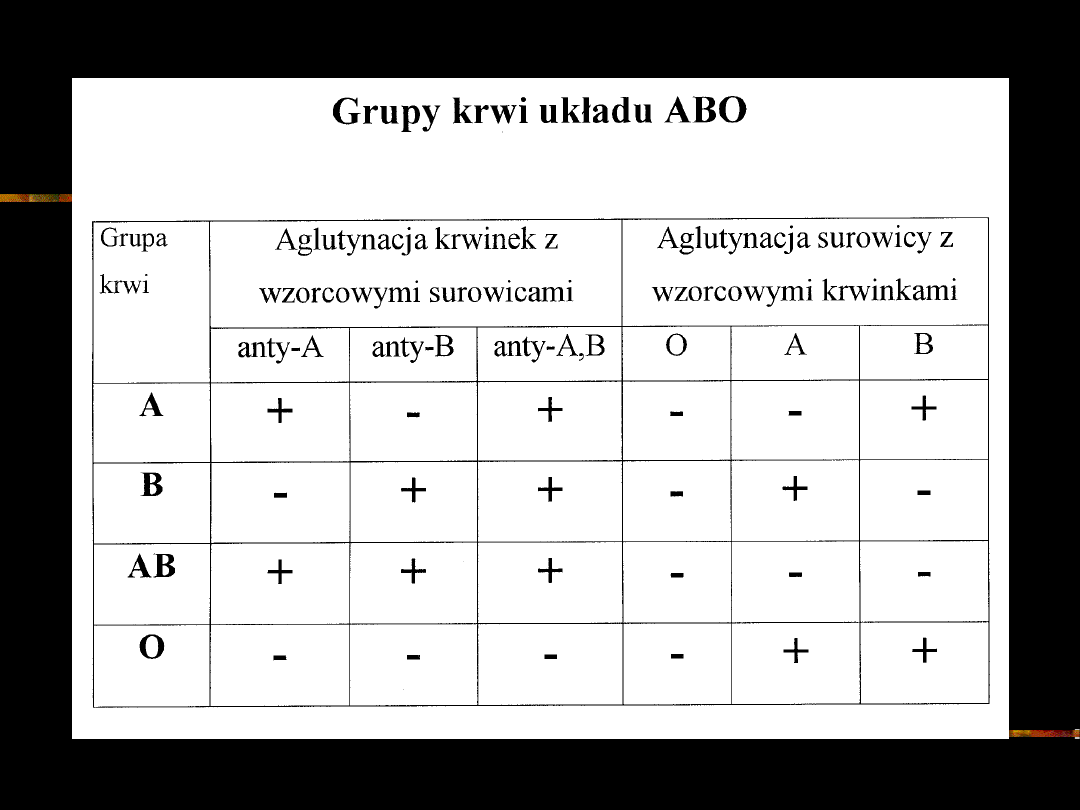
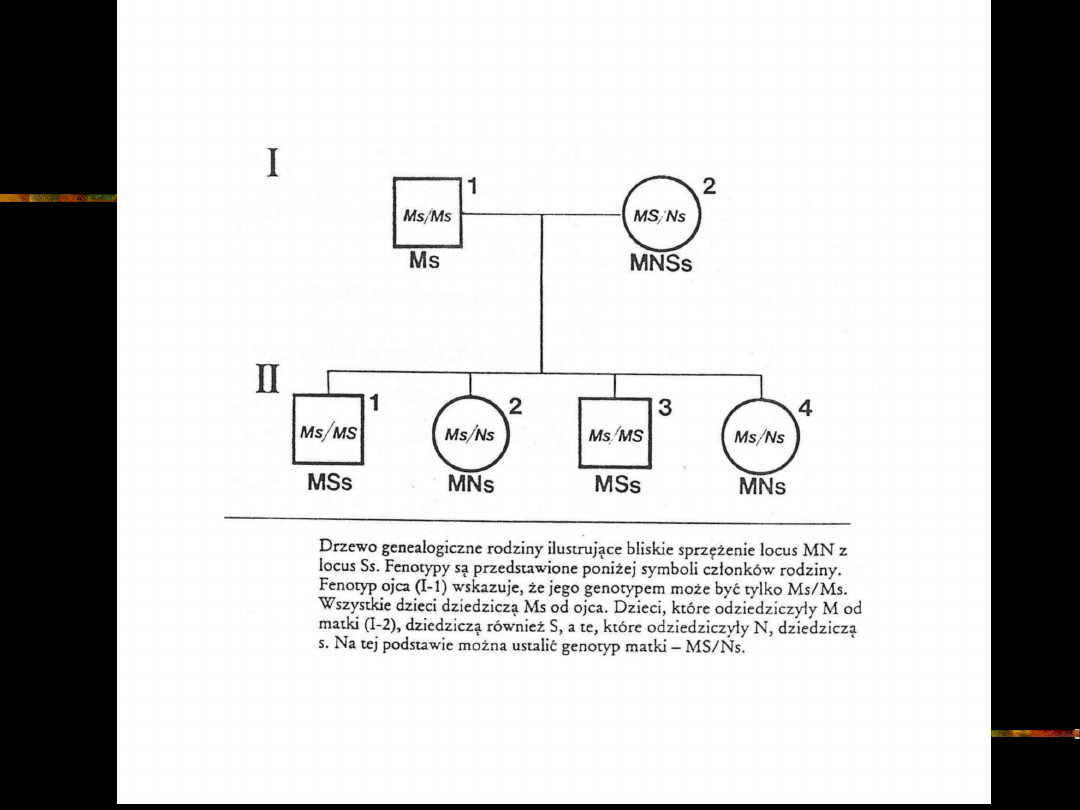
Układ grupowy MNSs
Nośnikami antygenów M, N, S i s są glikoproteiny. Ponieważ
większość cukrów stanowi kwas sjalowy, związki te się określa jako
sjaloglikoproteiny.
Glikoforyna A - jest nośnikiem determinantów M i N; Glikoforyna
B - jest nośnikiem determinantów S i s.
Antygeny oznaczone M i N dziedziczone są niezależnie od
antygenów A i B
W osoczu ludzkim brak jest naturalnych przeciwciał anty-M i anty-N
Locus alleli M i N - chromosom 4
Antygeny M i N występują w krwinkach w
różnych kombinacjach (trzy typy
serologiczne: M, N i MN)
Dziedziczenie antygenów M i N
uwarunkowane jest kodominującą parą alleli
L
M
i L
N
fenotyp M N MN
genotyp L
M
L
M
L
N
L
N
L
M
L
N
W 1947 Walsh i Montgomery odkryli
antygeny S i s, które warunkują trzy
serologiczne grupy krwi: S, Ss i ss
Antygeny M i N oraz S i s stanowią jeden
układ grupowy dziedziczony na zasadzie
dwóch par genów allelomorficznych,
sprzężonych ze sobą
Pojawienie się antygenów MNSs warunkują
cztery allele L
MS
L
Ms
L
NS
L
Ns
Każdy allel koduje jednocześnie
antygeny z układu MN i Ss
Przeciwciała odpornościowe anty-M i
anty-N należą do klasy IgM. Antygeny
tego układu bardzo rzadko powodują
immunizację
Aglutyniny anty-S,s są klasy – IgG
Badanie antygenów MN stosuje się w
antropologii kryminalistyce, w
określaniu ojcostwa
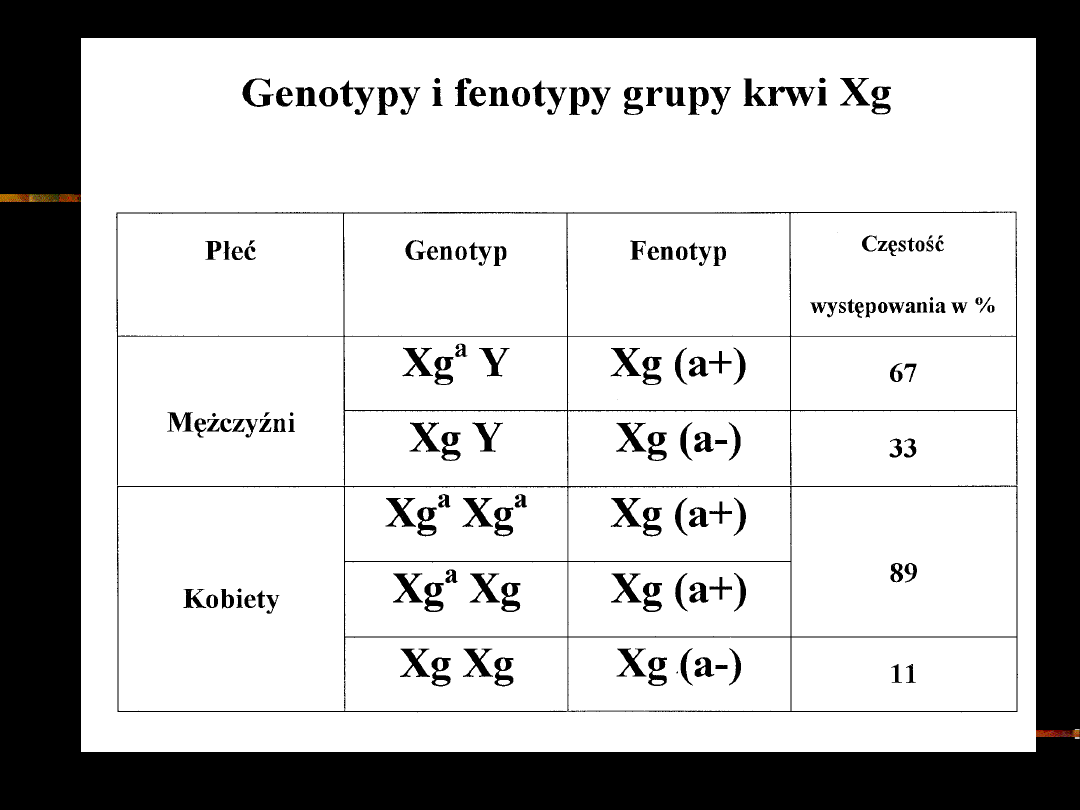
UKŁAD GRUPOWY Xg
W 1962 r odkryto antygen Xg i przeciwciała
skierowane przeciwko temu antygenowi
Gen antygenu Xg zlokalizowany jest na
ramieniu krótkim chromosomu X (Xp22.3)
Dziedziczenie tej cechy jest związane z płcią
Istnieją dwa typy osobników : Xg(a+) i Xg(a-)
Para alleli: Xg
a
i Xg
Ojciec posiadający cechę Xg(a+) nie może
mieć córki z cechą Xg(a-)
Matka Xg(a-) nie może mieć syna z cechą
Xg(a+)
Nabyte odmiany antygenów grupowych krwi
Ekspresja antygenów może mieć miejsce w
następstwie zmniejszonej aktywności lub
pojawienia się egzo- lub endogennych
transferaz.
1. W chorobach rozrostowych krwi i w ciąży
krwinki osób z grupą krwi A lub B mogą
reagować jak erytrocyty osób z grupą 0.
- dzieje się tak na skutek zmniejszenia aktywności
odpowiedniej trasferazy i odsłonięcia antygenu
H
- zmiany te mogą ulec odwróceniu w okresie
remisji nowotworu
2. Niektóre szczepy bakterii (E. coli, Proteus
vulgaris) produkują enzym, deacylazę, która
zmienia N-acetylogalaktozaminę (grupa krwi
A) w galaktozaminę.
- galaktozamina zajmująca końcową pozycję
jest rozpoznawana przez przeciwciała anty-B.
- zakażenia wymienionymi bakteriami mogą
doprowadzić do zmiany fenotypu krwinek
chorego z grupy krwi A na B.
3. Zmiany antygenów grupowych krwi obserwuje
się u chorych po przeszczepieniu szpiku, jeśli
dawca i biorca różnili się w układzie AB0.
4. Antygeny grupowe krwi wykrywa się na
niektórych komórkach nowotworowych.
-
znane jest zjawisko zwiększonej częstości raka
żołądka i jajnika u osób z grupą krwi A
-
według hipotezy, rozwój nowotworu
posiadającego substancję grupową A hamują
odpowiednie przeciwciała obecne u osób z
grupą B lub 0. Tego mechanizmu obronnego
pozbawieni byliby chorzy z grupą krwi A.
Układ ABO – allele I
A
, I
B
, i
I
A
I
A
= A, I
a
i = A; I
B
I
B
= B, I
B
i = B
I
A
I
B
= AB; ii = O
Układ Rh – allele D i d
(pełna
dominacja)
DD = Rh(+), Dd = Rh(+) i dd = Rh (-)
Układ MNSs – allele
L
MS
L
Ms
L
NS
L
Ns
L
MS
L
MS
= MS, L
MS
L
Ms
= MSs
,
L
Ms
L
Ms
= Ms
L
NS
L
NS
= NS, L
NS
L
Ns
= NSs
,
L
Ns
L
Ns
= Ns
L
MS
L
NS
= MNS, L
MS
L
Ns
= MNSs
,
L
Ms
L
Ns
= MNs
Układ Kell – allele K i k
(pełna dominacja)
KK = K(+), Kk = K(+) i kk = K(-)
Układ P – allele P
1
, P
2
i p
P
1
P
1
= P1
P
1
p = P1, P
2
P
2
= P2, P
2
p = P2,
P
1
P
2
= P1P2, pp = p
Układ Lutheran – allele Lu
a
, Lu
b
i lu
Lu
a
Lu
a
= Lu (a+, b-)
Lu
a
lu = Lu (a+, b-)
Lu
b
Lu
b
= Lu (a-, b+)
Lu
b
lu = Lu (a-, b+)
Lu
a
Lu
b
= Lu (a+, b+)
lu lu = Lu (a-, b-)
Układ Lewis – allele Le
a
, Le
b
i le
Le
a
Le
a
= Le (a+, b-)
Le
a
le = Le (a+, b-)
Le
b
Le
b
= Le (a-, b+)
Le
b
le = Le (a-, b+)
Le
a
Le
b
= Le (a+, b+)
le le = Le (a-, b-)
Układ Duffy– allele Fy
a
, Fy
b
i fy
Fy
a
Fy
a
= Fy (a+, b-)
Fy
a
fy = Fy (a+, b-)
Fy
b
Fy
b
= Fy (a-, b+)
Fy
b
fy = Fy (a-, b+)
Fy
a
Fy
b
= Fy (a+, b+)
fy fy = Fy (a-, b-)
Zadania
1.
Jeśli matka i dziecko mają grupę
krwi AB, to ojcem dziecka nie mógł
być mężczyzna o grupie krwi ___?
2.
Jeżeli dziecko ma grupę krwi 0,a a
matka A, to ojciec dziecka mógł ieć
grupę krwi ____ ?
Zadania
1.
Jakie jest prawdopodobieństwo
urodzenia się córki o grupie krwi O,
MNSs, Rh (+) jeżeli rodzice mają grupy
krwi A, MNS, Rh(+) i B, Ms, Rh(-).
2.
Podaj możliwe fenotypy i genotypy
potomstwa rodziców o grupach krwi O,
Rh(+), MS, wydzielacz i AB, Rh(-), Ms,
niewydzielacz.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
Wyszukiwarka
Podobne podstrony:
Ćw 3 Dziedziczenie grup krwi
Cw[1][1] 3 Dziedziczenie grup krwi
Ćw 3 Dziedziczenie grup krwi
cw 3 Genetyka medlowska Dziedziczenie grup krwi CM UMK
ĆW Dziedziczenie gr krwi! 11 09r
Dziedziczenie grup krwi
Dziedziczenie grup krwi, Ratownicto Medyczne, Biologia
cw 4 Dziedzictwo psl i slownictwo stpol
DZIEDZICZENIE GRUP KRWI5, Fizjoterapia, biologia medyczna
SEROLOGIA GRUP KRWI I TRANSFUZJOLOGIA WYKŁAD 6
nowoczesna serologia grup krwi
SEROLOGIA GRUP KRWI I TRANSFUZJOLOGIA WYKŁAD 5 YYY
cw 4 dziedziczenie 2
Diety dla grup krwi
więcej podobnych podstron