
Opieka paliatywna – hospicyjna
Nazwa wywodzi się z jęz. łacińskiego = płaszcz.
Jest to aktywna, całościowa opieka nad
pacjentami chorującymi na postępujące choroby,
niepoddające się leczeniu.
Cele opieki paliatywnej:
Poprawa jakości życia chorych i ich rodzin
Usuwanie lub zmniejszanie fizycznych objawów
choroby
Łagodzenie cierpień duchowych

Jakość życia
to pojęcie , które definiuje się
najczęściej jako różnicę między sytuacją oczekiwaną
( idealną) a realnie istniejącą.
Jakość życia jest własną, subiektywną oceną
chorego, odnosi się do wszystkich sfer osobowości:
fizycznej, psychicznej, duchowej.
Jakość życia można polepszyć poprzez poprawę
rzeczywistej sytuacji chorego oraz/lub przez
zmniejszenie jego oczekiwań.

Okresy zaawansowania choroby
nowotworowej:
okres preterminalny ( kilka miesięcy)
okres terminalny ( 4 – 6 tygodni)
okres umierania ( kilka dni, godzin)

Okres terminalny
Objawy:
1. Ból: bezpośrednio związany z nowotworem
( naciekanie tkanek),pośrednio związany, np.jelitowy
ból kolkowy lub związany z leczeniem nowotworu np.
ból fantomowy po amputacji kończyny.
2. Obrzęki i odleżyny ( uszkodzenie układu naczyniowego
i chłonnego)
3. Kaszel i duszność związane z uszkodzeniem układu
oddechowego
4. Objawy ogólne – utrata apetytu, wymioty, zaparcia,
zespół wyniszczenia nowotworowego( kacheksja)
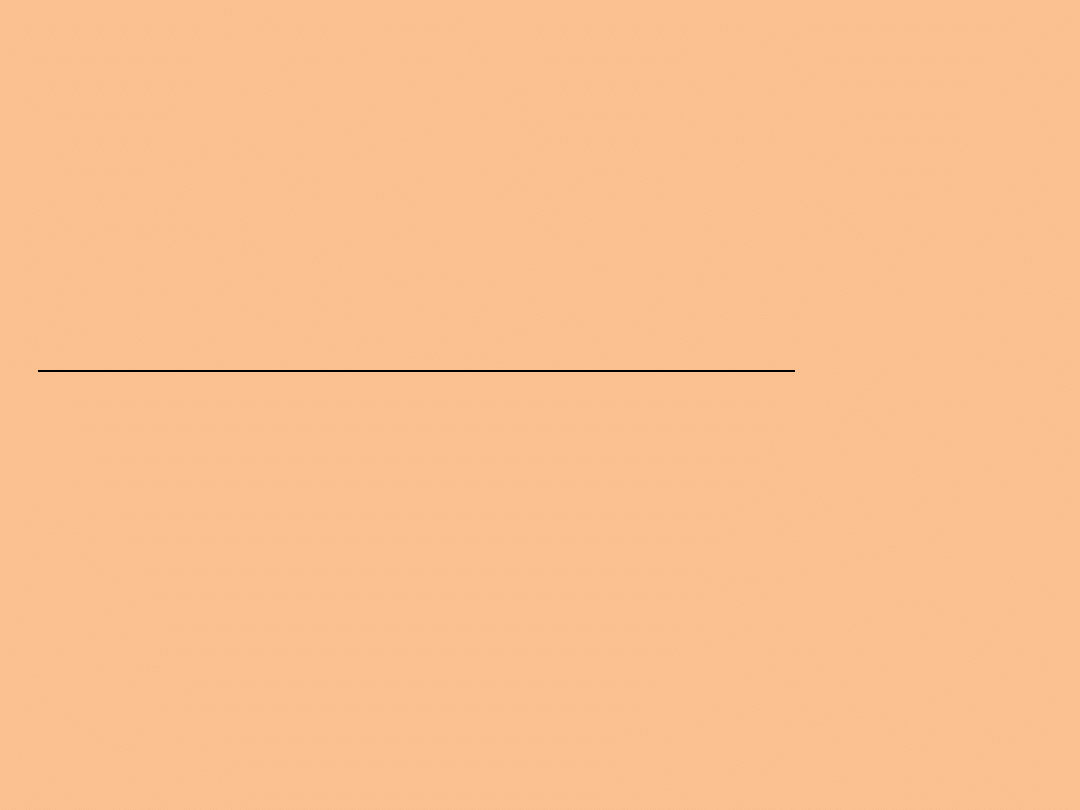
Ból – definiuje się jako nieprzyjemne doznanie
uczuciowe
i emocjonalne, związane z rzeczywistym lub
potencjalnym
uszkodzeniem tkanek. Klinicznym wykładnikiem bólu jest
cierpienie.
Podział bólów ze względu na patomechanizm:
Bóle receptorowe ( nocyceptywne)- są wynikiem
mechanicznego
i chemicznego drażnienia receptorów nerwów
czuciowych
a/ Bóle somatyczne – zazwyczaj zlokalizowane
( dzielimy je na kostne
i pochodzące z tkanek miękkich)
b/ bóle trzewne – rozlane , pochodzące z narządów
wewnętrznych
Bóle neuropatyczne ( niereceptorowe, neuropatyczne)
– bóle przewlekłe, spowodowane uszkodzeniem układu
nerwowego w wyniku urazu, zakażenia, niedotlenienia,
zaburzeń metabolicznych ( naciekanie splotu
barkowego przez raka płuc, bóle fantomowe kończyny)

Kliniczna ocena chorego z bólem powinna
uwzględnić
następujące cechy bólu:
-lokalizacja bólu , promieniowanie
-czynnik powodujący ból
-czas trwania bólu
-charakter bólu ( stały, napadowy, tępy, ostry, piekący,
kłujący)
-stopień natężenia bólu
-czynniki wpływające na natężenia bólu
-czynniki powodujące zmniejszenie bólu
-stopień zaburzenia aktywności dziennej
-wpływ na sen
-dotychczasowe leczenie i jego skuteczność
-inne objawy towarzyszące bólowi

Ocenę natężenia bólu dokonuje się za pomocą różnych
rodzaju skal.
Najbardziej popularna jest skala wzrokowo-analogowa
(VAS), polegająca na
zaznaczeniu przez chorego odczuwalnego bólu na odcinku
dziesięciocentymetrowym.
Skala VAS
Brak bólu Ból nie do zniesienia
/-------------------------------------------------------/
VAS 1-3 – niesterydowe leki p/zapalne(np. ibuprofen,
diklofenak)
VAS 3-6 – tramal, kodeina, metylomorfina
VAS >6 – morfina, fentanyl ( s.c, przezskórnie)
Inne metody leczenia przeciwbólowego:
metody inwazyjne – blokady ( neurolizy) splotów,
korzeni, nerwów
paliatywna radioterapia
radioizotopy – stront 89
leki p/drgawkowe, p/depresyjne, miorelaksanty,
kalcytonina, bisfosfoniany
Duszność- to subiektywne uczucie trudności w
oddychaniu, zmuszające chorego do zwiększenia
pracy oddechowej lub zmniejszenia aktywności.
Jest ona jednym z najczęstszych , najbardziej
uciążliwych objawów zaawansowanej choroby
nowotworowej, szczególnie w fazie terminalnej.
Przyczyny duszności:
Ograniczenie perfuzji : niedrożność dróg oddechowych,
nacieki
nowotworowe miąższu, zwłóknienie płuc po radio- i
chemioterapii, wysięk w opłucnej, naciek opłucnej, odma
opłucnowa, współistniejąca choroba układu oddechowego
Zaburzenia krążenia: zatorowość płucna, wysięk w
osierdziu, zespół żyły
głównej górnej, przewlekłe serce płucne.
czynnik psychogenny
inne przyczyny: niedokrwistość, zaburzenia metaboliczne

Leczenie duszności:
postępowanie przyczynowe, radioterapia i
chemioterapia paliatywna, zabiegi chirurgiczne,
odbarczanie opłucnej
opioidy – małe dawki morfiny powodują
zwolnienie przyśpieszonej akcji oddechowej,
zmniejszając uczucie duszności.
leki przeciwlękowe i uspokajające
leki miejscowo rozszerzające oskrzela i b/bólowe
w nebulizacji
metody rehabilitacyjne: psychoterapia, ćwiczenia
oddechowe, odprężające i relaksacyjne
Kaszel – jest odruchem obronnym, który ma na
celu usunięcie
z układu oddechowego nadmiaru śluzu lub ciała
obcego.
W zaawansowanej chorobie nowotworowej jest
uciążliwy,
zazwyczaj nie spełnia funkcji obronnej.
Leczenie:
postępowanie przyczynowe: leczenie zakażeń,
obturacji
hamowanie odruchu kaszlu – działanie przez
OUN( MF, kodeina, dekstrometorfan)
działanie miejscowe znieczulające ( nebulizacja)
leki mukolityczne i wyksztuśne – kiedy kaszel jest
wilgotny
nawilżanie powietrza
Czkawka – jest odruchem polegającym na
synchronicznym skurczu przepony i mięśni
międzyżebrowych, po których następuje
gwałtowny wdech mimo zamkniętej głośni.
Przyczyny:
Podrażnienie nerwu błędnego lub przeponowego,
Zaburzenia metaboliczne,
Toksyny i leki.
Postępowanie:
niefarmakologiczne metody działające przez
drażnienie gardła,
metody działające przez zwiększenie CO2 we
krwi,
farmakologiczne.

Nudności i wymioty – występują u około 30-70%
pacjentów z zaawansowaną chorobą
nowotworową i są wynikiem pobudzenia ośrodka
wymiotnego w pniu mózgu przez:
korę mózgową ( bodźce psychiczne)
zaburzenia metaboliczne, leki
aparat przedsionkowy – ruch, pozycja ciała
zakończenia nerwowe w przewodzie
pokarmowym, schorzenia narządów jamy ustnej i
klatki piersiowej
Leczenie – blokowanie receptorów, działanie
prokinetyczne

Zaparcia stolca
Wynikają z :
zaburzeń czynnościowych motoryki przewodu
pokarmowego:
zaburzenia polekowe, zmiana trybu życia (chory
leżący,
przyjmujący małe ilości pokarmów i płynów),
zaburzenia
odruchowe lub organiczne ( związane z układem
autonomicznym regulującym perystaltykę), zaburzenia
metaboliczne ( hiperkalcemia)
niedrożność przewodu pokarmowego
Postępowanie:
nawodnienie chorego,
podawanie wypełniaczy – otręby, siemię lniane
leki – stymulujące perystaltykę, osmotycznie czynne,
parafina, enema, wlewy soli fizjologicznej i parafiny,
ręczne wydobycie stolca
Kacheksja
Kacheksja – to zespół wyniszczenia nowotworowego.
Definiuje
się go jako brak apetytu oraz zmniejszenie masy ciała i
upośledzenie sprawności, towarzyszące
nieprawidłowościom
metabolicznym, hormonalnym i odpornościowym
Astenia – zmęczenie związane z chorobą nowotworową.
Jest to
jeden z najczęstszych objawów nasilających się w czasie
leczenia onkologicznego oraz w okresie terminalnym.
Anoreksja – objawowy brak apetytu, zmniejszenie masy
ciała,
osłabienie, łatwe męczenie się, osłabienie odporności.
Powodują one niekorzystne zmiany w wyglądzie,
niemożność zaspokojenia potrzeb, uzależnienie od
pomocy innych, przewlekłą depresją , strach przed
śmiercią

Kacheksja
Przyczyny:
Substancje o działaniu kachektycznym,
produkowane przez komórki nowotworowe oraz
układ immunologiczny (głównie cytokiny)
Zaburzenia metaboliczne: wzmożona proteoliza i
lipoliza, wzmożona glukoneogeneza, beztlenowe
przemiany glukozy, synteza białek ostrej fazy.
Anoreksja lub zaburzenia odżywiania
spowodowane uciskiem guza lub zwężeniem
światłą przewodu pokarmowego
( utrudnione połykanie, niedrożność jelit)
Kacheksja
Postępowanie:
Należy wyjaśnić choremu i jego rodzinie na czym
polega zespół wyniszczenia
Nie karmić na siłę
Podawać często małe porcje
Uwzględnić życzenia chorego i zaburzenia smaku
Podawać pokarmy bogatoenergetyczne
Zwrócenie uwagi na czynniki psychologiczne i
emocjonalne związane z przyjmowaniem pokarmu
( możliwość przyjmowania pokarmów w pozycji
siedzącej, w towarzystwie)
Uzupełnienie posiłków gotowymi preparatami
dietetycznymi
( Nutrison, Presure, Ensure, Nutridrink)

Odleżyny – to miejscowa martwica tkanek
powstała na skutek zamknięcia krążenia z powodu
bezpośredniego ucisku na naczynia. Najczęstsza
lokalizacja to: okolica krzyżowe, krętarze większe
kości udowych, pięty, kostki boczne, guzy kulszowe,
uszy.
Podział:
Stopień I – rumień blednący pod wpływem ucisku
Stopień II – rumień nie ustępujący pod wpływem ucisku
Stopień III – powierzchowne owrzodzenia skóry
( maceracja skóry)
Stopień IV – owrzodzenie w obrębie skóry i tkanki
podskórnej
Stopień V – owrzodzenie w obrębie tkanki podskórnej z
martwicą.
Odleżyny , cd:
Profilaktyka przeciwodleżynowa:
Stosowanie materaców przeciwodleżynowych
zmiennociśnieniowych
Regularna zmiana pozycji ciała w łóżku
Odpowiednia bielizna pościelowa i osobista
Pielęgnacja skóry ( natłuszczanie)
Leczenie:
Standardowe opatrunki przeciwodleżynowe
Oczyszczanie ran 0,9% NaCl
Chirurgiczne opracowanie odleżyn

Cele rehabilitacji w terminalnym okresie
choroby nowotworowej:
Łagodzenie bólu
Zmniejszenie duszności
Redukcja obrzęku chłonnego
Zapobieganie odleżynom
Zmniejszenie deficytu siły mięśniowej
Zmniejszenie deficytu ruchomości
Utrzymanie aktywności ruchowej

Metody rehabilitacji w terminalnym
okresie choroby
nowotworowej:
Fizjoterapia klatki piersiowej
Drenaż chłonny
Ćwiczenia ruchowe
Zabiegi fizykalne i masaż
Dobór odpowiedniego zaopatrzenia
ortopedycznego

Standardy opieki paliatywnej
Opieka ambulatoryjna
Opieka domowa
Opieka stacjonarna
Opieka dzienna
Zespoły wspierające
Zespoły wspomagające osieroconych

Zasady opieki paliatywnej
Podkreślanie wartość życia
Uznanie umierania za proces naturalny
Nie przyśpieszanie ani nie opóźnianie zgonu
Łagodzenie bólu
Kompleksowość opieki, czyli zwrócenie uwagi na
aspekty psychologiczne, socjalne, duchowe
chorego i jego rodziny
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
Wyszukiwarka
Podobne podstrony:
Medycyna paliatywna 4
Medycyna Paliatywna [forum] Organizacja i filozofia postÄtpowania w opiece paliatywnej
gie-da 3 gr i recepty, VI rok, VI rok, medycyna paliatywna, medycyna paliatywna, Zaliczenie
Fizjoterapia w medycynie paliatywnej
Recepty i przypadki kliniczne, VI rok, Medycyna paliatywna, medycyna paliatywna, medycyna paliatywna
Recepty(2), VI rok, VI rok, medycyna paliatywna, medycyna paliatywna, Zaliczenie
Idea medycyny paliatywnej, Pielęgniarstwo licencjat cm umk, III rok, Opieka paliatywna
recepty(1)(1), VI rok, Medycyna paliatywna, medycyna paliatywna, medycyna paliatywna, Zaliczenie
Medycyna paliatywna, Pielęgniarstwo licencjat cm umk, III rok, Opieka paliatywna
recepty na morfin¦Ö, VI rok, VI rok, medycyna paliatywna, medycyna paliatywna, Zaliczenie
PYTANIA(1), VI rok, Medycyna paliatywna, medycyna paliatywna, medycyna paliatywna, Zaliczenie
Recepty (2), VI rok, VI rok, medycyna paliatywna, medycyna paliatywna, Zaliczenie
Paliaty - pytania z zaliczenia, VI rok, VI rok, medycyna paliatywna, medycyna paliatywna, Zaliczenie
09.03.2010- recepty 1, VI rok, VI rok, medycyna paliatywna, medycyna paliatywna, Zaliczenie
Onkologia- Tekst, Medycyna paliatywna, Medycyna paliatywna
więcej podobnych podstron