
Klaudyna Iwaszko gr.14
1
--------Fizjologia rozrodu---------
1. Determinacja płci
- chromosomalna – I stopnia – Gamety męskie przenoszą chromosomy płciowe determinujące płeć. Każda z
gamet – męska i żeńska ma po jednym chromosomie płciowym – komórka jajowa zawsze X, plemnik – X lub
Y. Płeć powstałej z nich zygoty zależy od tego, który z nich dostanie się do komórki jajowej (X – kobieta, Y-
mężczyzna). W wyniku tego powstanie gameta genetycznie żeńska (XX) lub męska (XY). Na ramieniu krótkim
chromosomu Y znaduje się specyficzny gen SRY (sex-determinating region of Y), odpowiedzialny za
transkrypcję czynnika determinującego rozwój jąder (TDF). Do rozwoju płci męskiej potrzebny jest ten
czynnik, lecz potrzebne są też geny z chromosomu X (tam kodowane są receptory dla androgenów bez
których nie rozwiną się przewody płciowe) i autosomów. Wykształcenie płci żeńskiej wymaga obecności 2
chromosomów X i braku Y oraz autosomów potrzebnych do rozwoju jajników.
- gonadalna – II stopnia – rozwój gonad w kierunku męskim lub żeńskim stanowi czynnik różnicujący płeć II
stopnia. Płeć gonadalna zależy od chromosomalnej – aby wykształcić gonady charakterystyczne dla danej płci
niezbędne są odpowiednie geny na chromosomach.
- hormonalna – III stopnia – wykształcenie wtórnych cech płciowych wymaga obecności odpowiednich
hormonów w odpowiednich stężeniach produkowanych przez gonady (np. testosteron u mężczyzn).
- psychiczna – zależy od stężenia odpowiednich hormonów. Poczucie płci zależy od ukształtowania jądra
płciowodymorficznego, na które wpływ mają obecne we krwi hormony płciowe.
2. Rozwój i różnicowanie układu płciowego mężczyzny i kobiety
Płeć chromosomalna i genetyczna jest zdeterminowana od momentu zapłodnienia. Określenie płci gonadalnej
następuje po 6 tygodniu życia płodowego. W rozwoju gonad występują 2 okresy: pierwszy, kiedy nie występują
różnice morfologiczne pomiędzy płciami i drugi który przebiega odmiennie u obu płci. Na początku powstaje
niezróżnicowana gonada, która składa się z części wewnętrznej rdzennej i zewnętrznej korowej. U zarodków
żeńskich część rdzenna zanika, a korowa przekształca się w jajnik, u zarodków męskich odwrotnie: rdzenna
przekształca się w jądro a korowa zanika. Wpływ na różnicowanie się w tym momencie ma gen HY występujący
na chromosomie Y – powoduje on różnicowanie gonady pierwotnej w jądro. Brak tego genu powoduje
wykształcenie jajnika. Mutacja w tym genie u osobników XY powoduje wykształcenie się jajników. W ciągu 6
tygodnia do gonady pierwotnej wnikają pierwotne komórki płciowe, które indukują dalszy wzrost gonady.
Narządy zewnętrzne obu płci powstają z guzka płciowego, fałdów moczowo – płciowych i wyniosłości płciowych.
Układ męski: Wzrastające jądro (7 tydzień) łączy się z przewodem śródnercza, z którego potem różnicują się
przewody wyprowadzające. Jednocześnie hamowany jest wzrost przewodu przyśródnerczowego. Komórki
śródmiąższowe zaczynają wydzielać testosteron który powoduje różnicowanie przewodu śródnercza w najądrza,
przewody wyprowadzające, pęcherzyki nasienne, cewkę moczową. Zstępowanie jąder: zaczyna się ok. 28
tygodnia ciąży, kończy się ok. 32. Po przejściu jąder kanał pachwinowy zaciska się na powrózku nasiennym.
Układ żeński: Jajniki w 10 tygodniu (wzrastają wolniej niż jądra) tworzą wtórne sznury płciowe do których
wnikają pierwotne komórki płciowe, tworzą się z nich pęcherzyki płciowe, z nich powstają w wyniku podziałów
oocyty I rzędu. Komórki mezenchymy otaczające pęcherzyki przekształcają się w zrąb jajnika. Przewody
wyprowadzające – jajnik, macica, pochwa powstają z przewodów przyśródnerczowych. Przewody śródnerczowe
zanikają.
Klaudyna Iwaszko gr.14
2
3. Funkcje osi podwzgórze – przysadka – gonady w okresach:
- przedpokwitaniowym – w tym okresie GnRH, FSH i LH wytwarzane jest w niewielkiej ilości, pomimo
niskiego stężenia hormonów efektorowych. Sugeruje to brak działania mechanizmu sprzężenia zwrotnego
ujemnego. Brak jest pulsacyjnego wydzielania tych hormonów. W dzieciństwie komórki gonad są mało
wrażliwe na działanie LH i FSH, z kolei neurony podwzgórza są wysoce wrażliwe nawet na niskie stężenia
hormonów efektorowych. Melatonina ma wpływ na opóźnienie dojrzewania.
- pokwitania – Komórki gonad uzyskują znaczną wrażliwość na FSH i LH, w związku z tym wydzielanie
hormonów efektorowych rośnie. Hormony te powodują wykształcenie wtórnych cech płciowych oraz
znaczny wzrost narządów płciowych zewnętrznych i wewnętrznych oraz zmianę dystrybucji tkanki
tłuszczowej. W okresie dojrzewania wydzielanie hormonów płciowych stopniowo rośnie i kiedy osiągnie
wartość maksymalną można mówić o dojrzałości płciowej – u mężczyzn plemniki stają się zdolne do
zapłodnienia a u kobiet pojawia się miesiączka.
- dorosłym – Hormony wydzielane są w maksymalnej ilości – u mężczyzn stale GnRH pobudza wydzielanie LH
działającego na komórki Leydiga pobudzając wydzielanie testosteronu, oraz FSH który działa na komórki
Sertolego pobudzając spermatogenezę, wydzielanie inhibiny, aktywiny, ABP (androgen-binding protein –
białko transportujące androgeny). U kobiet zarówno GnRH jak i FSH, LH oraz hormony efektorowe
wydzielane są cyklicznie. Cykl ich wydzielania opisany zostanie niżej
- starczym – u kobiet w związku z „wyczerpaniem” pęcherzyków maleje ilość wytwarzanego estrogenu a
wzrasta ilość LH i FSH w wyniku braku zwrotnego hamowania ich wydzielania przez estrogen. W tym czasie
zanikają cykle miesiączkowe i mogą pojawić się przykre objawy. U niektórych mężczyzn w związku ze
zmniejszeniem wydzielania testosteronu mogą pojawić się podobne objawy.
4. Fazy i cechy dojrzewania płciowego
Dojrzewanie płciowe – okres od rozpoczęcia aktywności wydzielniczej przez gonady do osiągnięcia zdolności
do reprodukcji. U dziewczynek zwykle: 9 – 14 r.ż, u chłopców: 8 – 13. Następuje wtedy wykształcenie
wtórnych cech płciowych.
● Cechy dojrzewania płciowego
Dziewczynki
Chłopcy
Powiększenia narządów płciowych zewnętrznych (wyraźne powiększenie jąder)
Pojawienie się owłosienia łonowego (pubarche), pachowego i charakterystycznego dla płci.
Pokwitaniowy skok wzrostu w wyniku wzrostu kości na długość oraz zatrzymanie wzrostu –
kostnienie nasad kości.
Rozwój mięśni i szkieletu typowy dla płci
Zmiana dystrybucji tkanki tłuszczowej charakterystyczna dla płci – kobiety na biodrach,
mężczyźni na brzuchu
Zmiany w zachowaniu – np. wzrost agresywności, zainteresowanie płcią przeciwną.
Zwiększenie ilości gruczołów łojowych i potowych
Wzrost gruczołu piersiowego
Powiększenie krtani i strun głosowych –
pogrubienie głosu
Pojawienie się pierwszej miesiączki
(menarche)
Pojawiają się wytryski

Klaudyna Iwaszko gr.14
3
● Fazy dojrzewania płciowego
Fazy
Dziewczęta
Chłopcy
Wiek
Pokwitanie cechują:
Wiek
Pokwitanie cechują:
Dziecięca
8-12 lat
Brak oznak dojrzewania.
9-12 lat
Brak oznak dojrzewania.
Zwiastunów
pokwitania
8-14 lat
(średnio w
11 roku
życia)
• przyrost wysokości i masy ciała
• poszerzenie i uwypuklenie
otoczki brodawki sutkowej
• pojawienie się delikatnych
włosów na skórze zewnętrznych
części warg sromowych
9-15 lat
(średnio w
11 roku
życia)
• powiększenie się jąder i
moszny
• pojawiają się proste i cienkie
włosy u podstawy członka
Przedpokwitaniowa
9-15 lat
(średnio w
12 roku
życia)
• przyrost wielkości ciała
• piersi stają się okrąglejsze i
pełniejsze
• otoczka oraz brodawka sutkowa
nabiera wyraźnej pigmentacji
• powiększa się owłosienie
łonowe- staje się grubsze i
ciemniejsze
• biodra poszerzają się
• pojawia się także wydzielina z
pochwy
11-16 lat
(średnio w
12 roku
życia)
• rozwój jąder i moszny
• zwiększenie prącia
• włosy łonowe stają się
grubsze oraz ciemniejsze
• struny głosowe rozrastają się-
głos staje się niższy
• gwałtowny przyrost wzrostu
Pokwitania
właściwego
10-16 lat
(średnio w
13 roku
życia)
• pojawia się owłosienie pachowe
• wyraźnie zarysowane piersi
• otoczka brodawki sutkowej i
brodawka o ciemnym zabarwieniu
• owłosienie łonowe zaczyna
przybierać kształt trójkąta
• wiele dziewcząt w tej fazie
zaczyna miesiączkować
12-18 lat
(średnio w
14. roku
życia)
• intensywny skok wzrostu
trwa
• ramiona i klatka piersiowa
poszerza się, sylwetka staje się
bardziej umięśniona
• członek powiększa się
• pojawia się wyraźne
owłosienie łonowe i pachowe
• zaczyna się pojawiać zarost
nad górną wargą, na
policzkach, a także na brodzie
• jądra zaczynają wytwarzać
plemniki
• pierwszy raz występuje
wytrysk nasienia.
Młodzieńcza
12-19 lat
(średnio w
15 roku
życia)
•sylwetka staje się kobieca
• piersi w pełni rozwinięte
• otoczka sutkowa wtapia się w
linię piersi
• owłosienie łonowe ma kształt
trójkąta
• włosy łonowe stają się grube,
gęste oraz skręcone
• jajeczkowanie oraz
miesiączkowanie występuje
regularnie
• osiągnięta zostaje też ostateczna
wysokość ciała
14-20 lat
(średnio w
17 roku
życia)
• męska, umięśniona sylwetka
• narządy płciowe oraz
owłosienie łonowe osiągają
wygląd jak u osoby dorosłej
• często pojawia się owłosienie
brzucha i klatki piersiowej
• przyrost wysokości ciała
zmniejsza się
• zarost na twarzy staje się
mocniejszy
Klaudyna Iwaszko gr.14
4
5. Czynność gonad żeńskich i męskich: germinalna i hormonalna.
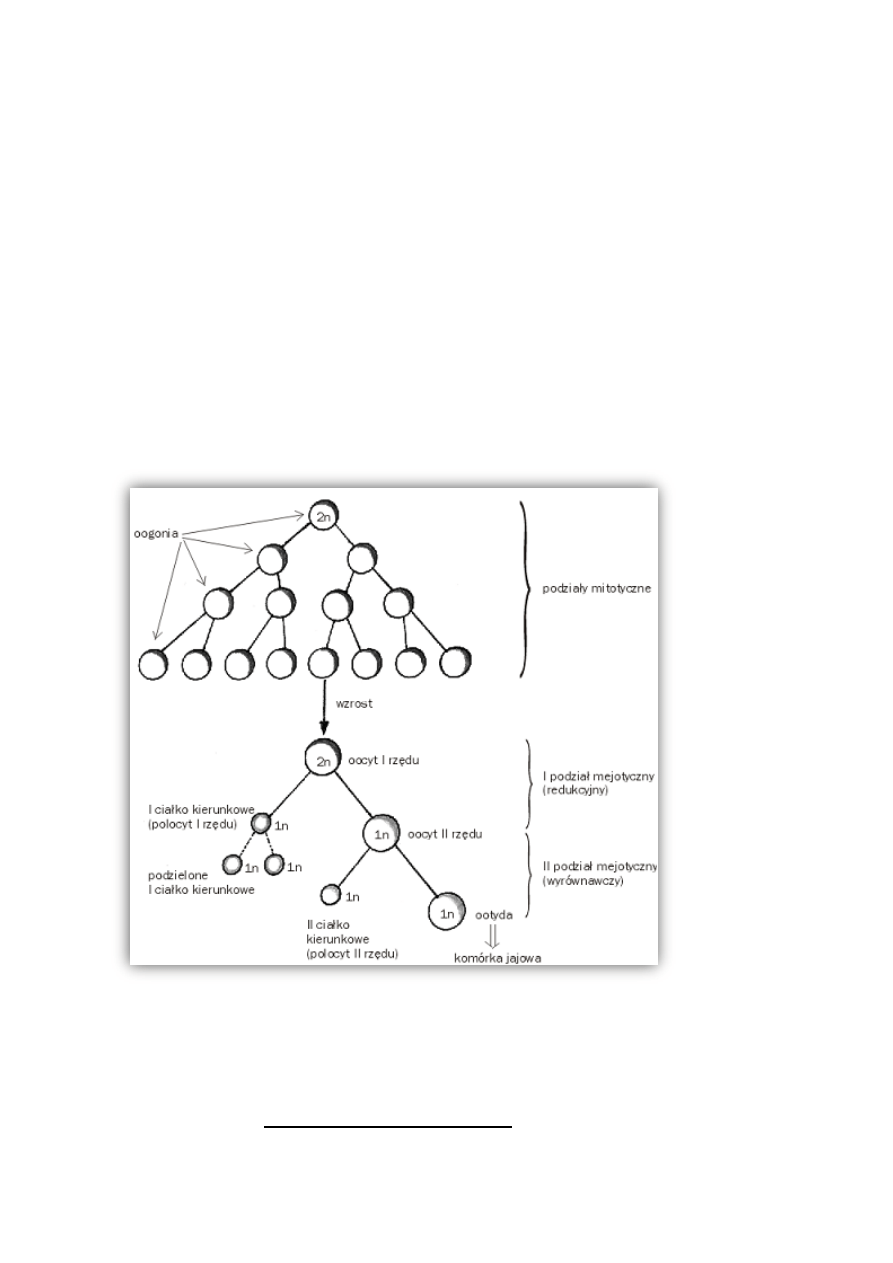
Kobiety – czynność germinalna - Gamety żeńskie – komórki jajowe produkowane są w pęcherzykach
pierwotnych, których u noworodka znajduje się ok. 800 tys., dojrzewa ok 800 z nich, a wydalonych w czasie
owulacji – ok. 400. Pierwsze podziały oogonii, czyli prekursorów komórek jajowych zaczynają się już w życiu
płodowym – podział mejotyczny zatrzymuje się w profazie I w której tkwi aż do pierwszej owulacji w okresie
pokwitania. Komórka zatrzymana w tym stanie zwana jest oocytem I rzędu (jest nadal diploidalny).
Dokończenie tego podziału mejotycznego dokonuje się przed każdą owulacją. Po tym podziale powstaje
oocyt II rzędu (haploidalny) i pierwsze ciałko kierunkowe. Podział wyrównawczy oocytu II rzędu również
zostaje zahamowany, w stadium metafazy II. Kontynuowanie tego podziału jest zależne od zapłodnienia –
uwolniona „komórka jajowa” nie jest więc ostateczna – prawdziwą „komórką jajową” staje się dopiero po
zapłodnieniu. Wtedy podział oocytu II rzędu zostaje dokończony – powstaje właściwa komórka jajowa i
drugie ciałko kierunkowe. Oocyt I rzędu znajduje się w pęcherzyku pierwotnym. W czasie cyklu w każdym
jajniku dojrzewa kilka pęcherzyków przechodząc przez stadia pęcherzyka wzrastającego i ostatecznego.
Dochodzi wtedy do dokończenia podziału redukcyjnego. Tylko jeden pęcherzyk zostaje wydalony do
jajowodu. Reszta zanika – ulega atrezji.
- hormonalna – jajniki wydzielają estrogeny, progesteron i relaksynę.
Estrogeny –
hormony sterydowe wydzielane są przez warstwę ziarnistą jajnika (część warstwy korowej w
której są pęcherzyki jajnikowe), ciałko żółte oraz w czasie ciąży przez łożysko. Niewielka ich ilość także przez
korę nadnerczy. Wyróżniamy 3 główne rodzaje estrogenów: estradiol, estron i estriol (w kolejności
malejącej aktywności). Główną czynnością estrogenów jest:
- pobudzanie proliferacji komórek błony śluzowej macicy (odnawianie po złuszczeniu)

Klaudyna Iwaszko gr.14
5
- pobudzanie wzrostu pęcherzyka jajnikowego
- pobudzanie wzrostu narządów płciowych i innych tkanek związanych z rozrodem
- pojawienie się wtórnych cech płciowych
Funkcje w czasie ciąży:
- zahamowanie wydzielania LH i FSH -> zahamowanie miesiączki
- rozluźnienie więzadeł macicy
- zwiększenie ilości receptorów oksytocynowych w macicy proporcjonalnie do czasu ciąży
Progesteron
– wytwarzany przez pęcherzyki jajnikowe, ciałko żółte i łożysko.
W czasie cyklu progesteron wydzielany przez ciałko żółte w fazie lutealnej odpowiada za:
- zapoczątkowanie reakcji doczesnowej i wzrost wydzielania błony śluzowej (glikogen, lipidy, wydzielina
gruczołów) co przygotowuje do przyjęcia zarodka
- pobudza wydzielanie gruczołów jajnika
- pobudzanie wzrostu pęcherzyków gruczołu mlecznego
- wykazuje działanie termogeniczne – w związku z czym temperatura w fazie lutealnej jest wyższa niż w
innych.
- ma działanie immunosupresyjne.
- powoduje wzrost libido.
W czasie ciąży:
- obniża kurczliwość macicy – zapobiega poronieniom
- pobudza dalsze wydzielanie gruczołów endometrium i zamianę jej w doczesną.
- przygotowuje w dalszym ciągu gruczoł piersiowy do laktacji.
Relaksyna –
hormon polipeptydowy produkowany przez komórki luteinowe pęcherzyka oraz przez łożysko.
Funkcje:
- rozluźnia spojenie łonowe i połączenia miednicy mniejszej
- rozszerza szyjkę macicy w czasie ciąży
- zmniejsza kurczliwość macicy
- zwiększa syntezę glikogenu przez endometrium
Mężczyźni – czynność germinalna – Gamety męskie powstają wyniku spermatogenezy, która obejmuje
proces spermatocytogenezy i spermiogenezy. Spermatogonie wielokrotnie dzielą się mitotycznie, w wyniku
czego powstają spermatocyty I rzędu. Te przechodzą podział redukcyjny – przekształcają się w haploidalne
spermatocyty II rzędu. Spermatocyty II rzędu przechodzą podział wyrównawczy – powstają spermatydy,
które w wyniku spermiogenezy przekształcają się w dojrzałe plemniki. Transportowane są one z cewek
krętych w których są wytwarzane do cewek prostych, sieci jądra, przewodów wyprowadzających najądrza,
nasieniowodu. Tam łączą się z przewodem wyprowadzającym z pęcherzyków nasiennych i tworzą przewód
wytryskowy uchodzący do cewki moczowej.
– czynność hormonalna – jądra uwalniają głównie testosteron oraz androstedion o działaniu podobnym do
testosteronu, lecz znacznie słabszym. Testosteron w tkankach zamieniany jest w 10% na dihydrotestosteron
o mocniejszym działaniu biologicznym. W okresie płodowym testosteron powoduje powstanie męskich
narządów płciowych. Funkcje testosteronu w dorosłości:
- powoduje wykształcenie wtórnych cech płciowych
- odpowiada za proces spermatogenezy
- warunkuje erekcję
- podwyższa libido

Klaudyna Iwaszko gr.14
6
- silnie stymuluje syntezę białek, zwiększa liczbę mitochondriów <- działanie metaboliczne
- zwiększa resorpcję sodu, potasu w nerkach
- zwiększa liczbę erytrocytów
- zwiększa ilość LDL w osoczu
Jądra produkują także niewielką ilość estradiolu.
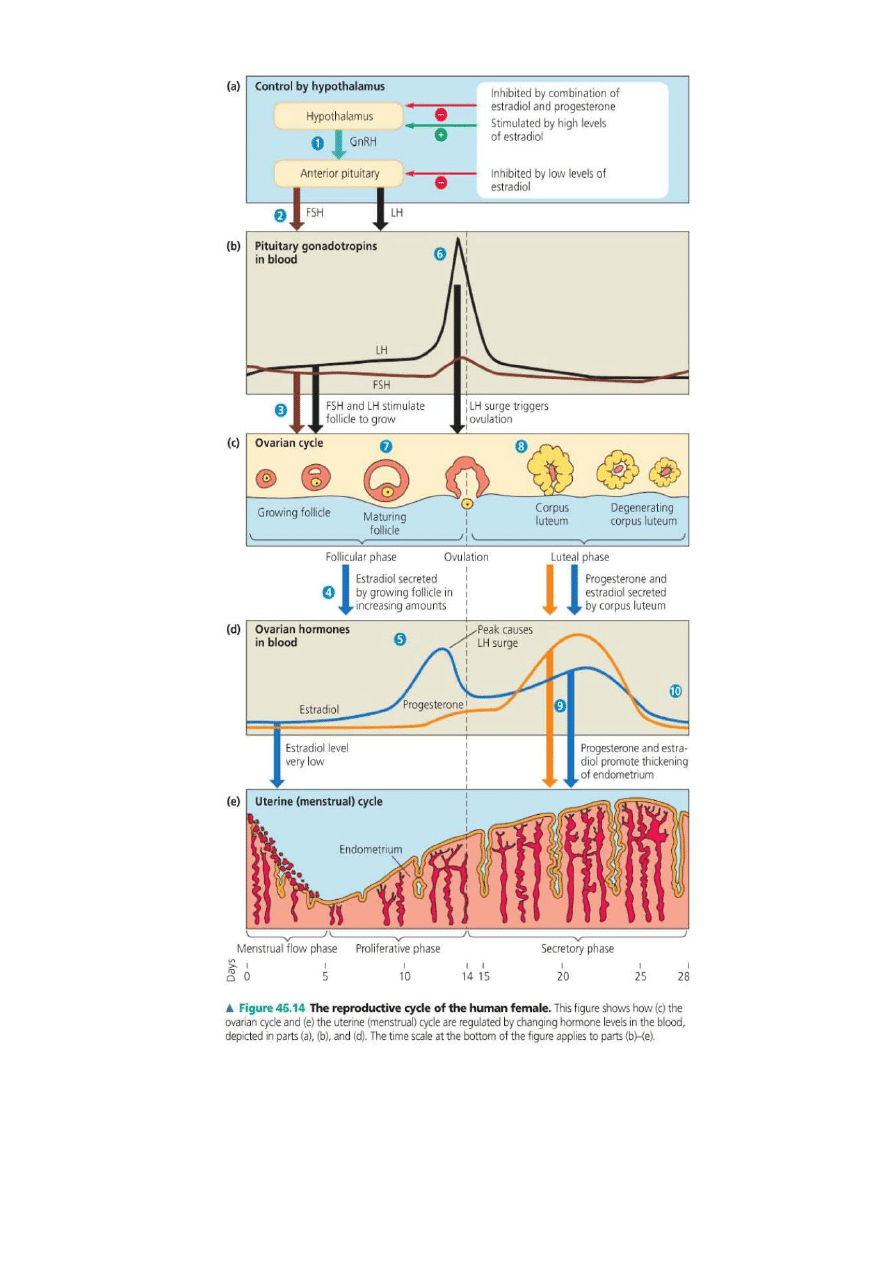
6. Cykl płciowy kobiety –
Cykl jajnikowy (28 dni)
składa się z 3 faz:
1) Faza folikularna 1-14 dzień
2) Owulacja 14 dzień
3) Faza lutealna 14 -28 dzień
Cykl miesiączkowy
(28 dni) zaś składa się z 4 faz:
1) Faza miesiączkowa – złuszczania – 1-5 dzień
2) Faza wzrostu – 6-14 dzień
3) Faza wydzielania – 12-27 dzień
4) Faza niedokrwienia – 27-28 dzień
● Cykliczne zmiany stężenia hormonów
FSH: W pierwszym okresie fazy folikularnej stężenie FSH jest na stosunkowo niskim poziomie, lecz
wystarczającym do inicjowania wzrostu pęcherzyka i błony śluzowej macicy po złuszczeniu. W połowie cyklu
(przed samą owulacją, ok. 13 dnia) wzrasta nagle stężenie FSH, co jest wynikiem dużego wzrostu wydzielania
GnRH w podwzgórzu. Razem z LH powoduje to owulację. W fazie lutealnej FSH utrzymuje się na niskim
poziomie, ponieważ hamowane jest przez wysokie stężenie estrogenów i progesteronu wydzielanych przez
ciałko żółte. Kiedy pod koniec fazy lutealnej ciałko to zaniknie, stężenie estrogenów i progesteronu zmniejsza
się i następuje ponowny wzrost wydzielania FSH i LH, czego skutkiem jest martwica błony śluzowej macicy i
miesiączka.
LH: Podobnie jak w przypadku FSH, poziom LH w fazie folikularnej jest stosunkowo niski. Wydzielanie tego
hormonu jest zwrotnie hamowane przez estrogeny i progesteron. Na kilka godzin przed owulacją poziom LH
wzrasta znacznie, ponieważ z bliżej nieznanych powodów sprzężenie zwrotne ujemne zamienia się na
dodatnie. Następuje to tylko na okres ok. 24 h w trakcie owulacji. W fazie lutealnej, podobnie jak FSH, LH
utrzymuje się na niskim poziomie z powodu hamowania przez hormony ciałka żółtego, a po ustaniu jego
działalności ponownie wzrasta (co skutkuje miesiączką).
Estrogeny: W fazie folikularnej utrzymują się na stosunkowo niskim poziomie, by przed owulacją ich poziom
wzrósł – powoduje to wzrost LH przez sprzężenie zwrotne dodatnie. Wzrost poziomu estrogenów przed
owulacją spowodowany jest znacznym wzrostem ich produkcji przez pęcherzyk jajnikowy. Następnie poziom
ich na krótko spada, by ponownie wzrosnąć z powodu uruchomienia ich produkcji przez ciałko żółte. Po
zakończeniu jego działalności ich poziom ponownie spada.
Progesteron: W fazie folikularnej – niski poziom progesteronu, niewielki wzrost obserwujemy przed
owulacją. Wzrost poziomu progesteronu w fazie lutealnej, spowodowany działalnością ciałka żółtego. Potem
po zaniku ciałka żółtego poziom progesteronu spada.
Klaudyna Iwaszko gr.14
7
Klaudyna Iwaszko gr.14
8
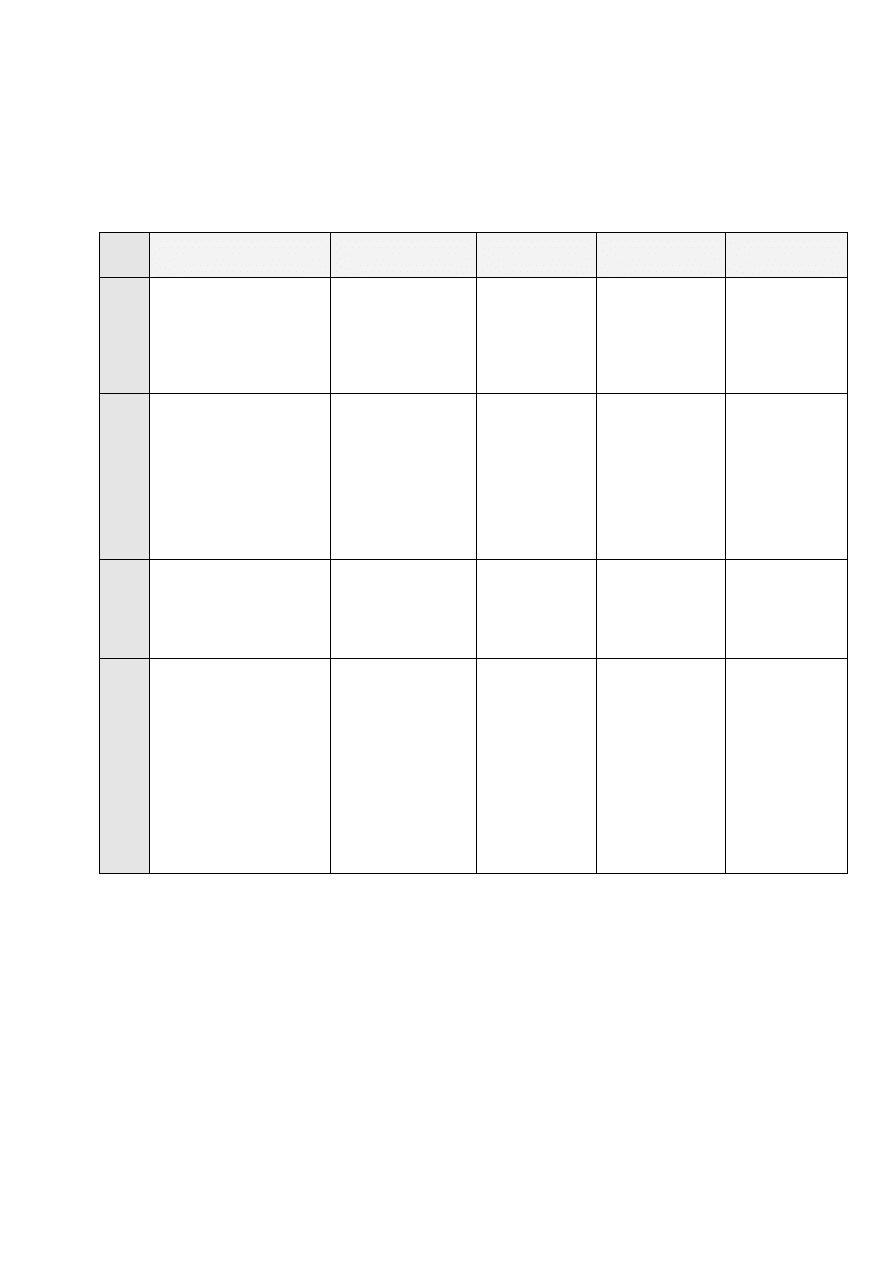
Okresowe zmiany w jajnikach, jajowodach, macicy, pochwie.
Macica
Jajniki i jajowody
Pochwa,
zmiany śluzu
Temperatura
ciała
Płodność
K
rw
aw
ie
n
ie
Błona złuszcza się, warstwa
czynnościowa robi się cienka,
mało w niej glikogenu,
lipidów, fibroblastów,
komórek napływowych.
Występuje martwica tętnic
spiralnych.
Pęcherzyki jajnikowe
są uśpione w stanie
pierwotnym. W
jajowodach zmiany
takie jak w
endometrium z całym
cyklu.
brak
Normalna
Niepłodność
względna
Fa
za
f
o
lik
u
la
rn
a
Warstwa czynnościowa
błony śluzowej pogrubia się z
1 mm na 2-3 mm,
wzmożone podziały
komórkowe, zwiększa się
ilość gruczołów, przybywa
naczyń krwionośnych
Pod wpływem FSH i LH
niektóre pęcherzyki
zaczynają dojrzewać.
Przechodzą wtedy w
stadium oocytu II
rzędu. Pojawia się
jamka w
pęcherzykach,
intensywnie
wydzielają hormony.
Na początku: brak
W połowie: śluz
gęsty i lepki, nie
rozciągliwy
Normalna
Na początku:
Niepłodność
względna
Na końcu:
płodność
o
w
u
la
cj
a
Jak wyżej
Jeden pęcherzyk
opróżnia swoją
zawartość – powstaje
ciałko żółte w jajniku.
Zwiększona ruchliwość
rzęsek w jajowodzie.
Śluz przejrzysty,
lepki i ciągliwy.
Normalna lub lekko
podwyższonej
Płodność
Fa
za
lu
te
al
n
a
Gruczoły powiększają się,
błona ulega dalszemu
pogrubieniu. Pojawiają się
liczne limfocyty, komórki
tuczne fibroblasty z
glikogenem i tłuszczem
(komórki doczesnowe). Te
zmiany nazywane są
przemianą paradoczesnową.
Pod koniec tej fazy następuje
1-2 dniowy okres
niedokrwienia poprzedzający
miesiączkę.
W jajniku funkcjonuje
ciałko żółte.
Pęcherzyki, które
dojrzały ale nie pękły
ulegają atrezji, czyli
bliznowaceniu.
Na początku: śluz
gęsty i lepki
Na końcu: brak
Podwyższona (ok.
37 - 37,5 stopnia)
Na początku:
płodność
Na końcu:
niepłodność
bezwzględna
7. Fizjologia zapłodnienia i implantacji
Zapłodnienie –
połączenie oocytu II rzędu z plemnikiem, poprzedzone zaplemnieniem. Do zapłodnienia
dochodzi zwykle w ciągu 24 h po owulacji. Ze względu na to, że plemniki żyją 24-72 h, płodność kobiety trwa
mniej więcej od 48h przed owulacją do ok 3 dni po. Bezpośrednio po ejakulacji plemniki zaczynają wędrówkę w
kierunku jajowodu. Tam następuje ich ostateczne dojrzewanie (kapacytacja – uzyskanie zdolności zapłodnienia).
Plemniki szybko przechodzą z pochwy o niskim pH nie sprzyjającym ich ruchom do szyjki macicy wypełnionej
gęstym śluzem, który jest dla nich odpowiednim środowiskiem. Dzięki skurczom macicy i pochwy w czasie
orgazmu plemniki szybciej docierają do jajowodu. Miejscem zapłodnienia najczęściej jest bańka jajowodu.
Etapy zapłodnienia:

Klaudyna Iwaszko gr.14
9
1) Przenikanie przez komórki wieńca promienistego dzięki hialuronidazie
2) Penetracja osłony przejrzystej (białka receptorowe na powierzchni plemnika łączą się z glikoproteinami
błony – w wyniku tego – reakcja akrosomalna czyli uwolnienie zawartości pęcherzyka akrosomalnego –
hialuronidaza, neuraminidaza, fosfataza kwaśna).
3) Fuzja z komórką jajową
4) Dokończenie podziału dojrzewania przez oocyt II rzędu ->dojrzała komórka jajowa
5) Reakcja korowa, reakcja osłony przejrzystej
6) Tworzenie się przedjądrza męskiego lub żeńskiego
7) Kondensacja chromosomów -> zygota.
Implantacja – zagnieżdżenie.
Ulega mu zygota w stadium blastocysty po przejściu przez jajowód (zwykle 5-6 dni
po zapłodnieniu). Zazwyczaj zarodek implantuje się w górnej części tylnej ściany macicy między dwoma gruczołami,
lub w samym ujściu gruczołu, biegunem zarodkowym w stronkę błony śluzowej. Aby nastąpiła implantacja niezbędny
jest odpowiedni stopień przygotowania błony śluzowej macicy w fazie lutealnej ok. 21 dnia cyklu. Dalszy rozwój
inicjowany jest pod wpływem stymulacji zagnieżdżającą się blastocystą. Implantacja składa się z 4 stadiów:
1) Przylegania – mikrokosmki komórek trofoblastu łączą się z mikrokosmkami nabłonka macicy
2) Przeniknięcia – wniknięcie blastocysty do błony śluzowej na skutek rozkładania jej przez enzymy
proteolityczne trofoblastu. Dzięki inwazyjnym właściwościom zarodek otrzymuje produkty odżywcze z
endometrium.
3) Rozprzestrzeniania – rozpuszczanie przez zarodek kolejnych warstw błony śluzowej. Intensywny rozwój
syncytiotrofoblastu
4) Zatrzymania – Zaprzestanie działalności trawiącej przez trofoblast (brak zatrzymania -> rozwój
nowotworów np. kosmówczaka).
8.
Ciąża
Czas trwania, okresy ciąży
Ciąża trwa 266 dni od zapłodnienia lub 280 dni od ostatniej miesiączki. W tygodniach jest to ok. 37-42
tygodnie (zwykle 40) – wtedy poród jest o czasie. Poniżej 37 tygodnia – dziecko jest wcześniakiem, powyżej
42 – ciąża jest przenoszona.
Ciążę dzielimy na trzy trymestry:
I trymestr – obejmuje 1-3 miesiąc ciąży, kluczowy dla rozwoju płodu. W tym czasie rozwijają się zawiązki
wszystkich narządów. Stosowanie jakichkolwiek leków w czasie tego trymestru jest niewskazane. Istnieje
najwyższe ryzyko poronienia. W tym okresie zazwyczaj nie wiadomo, że kobieta jest w ciąży. Kobieta może
częściej odczuwać zmęczenie, znużenie, mdłości, przyrost wagi jest rzadki w tym okresie.
II trymestr – obejmuje 4-6 miesiąc ciąży, dziecko osiąga wagę ok 700 g, można już rozróżnić jego płeć. Okres
najszybszego wzrostu dziecka. Ruchy płodu są odczuwalne, poprzednie dolegliwości kobiety ustają, przybiera
na wadze 4-6 kg.
III trymestr – Dziecko jest już niemal w pełni ukształtowane, jednak jego płuca nie są jeszcze w pełni dojrzałe.
Przesuwa się w dół macicy, co matka może odczuwać jako bolesne parcie na pęcherz. Kobieta może
odczuwać bóle krzyża, zaparcia, zgagi.
Zmiany endokrynne, czynnościowe, narządowe
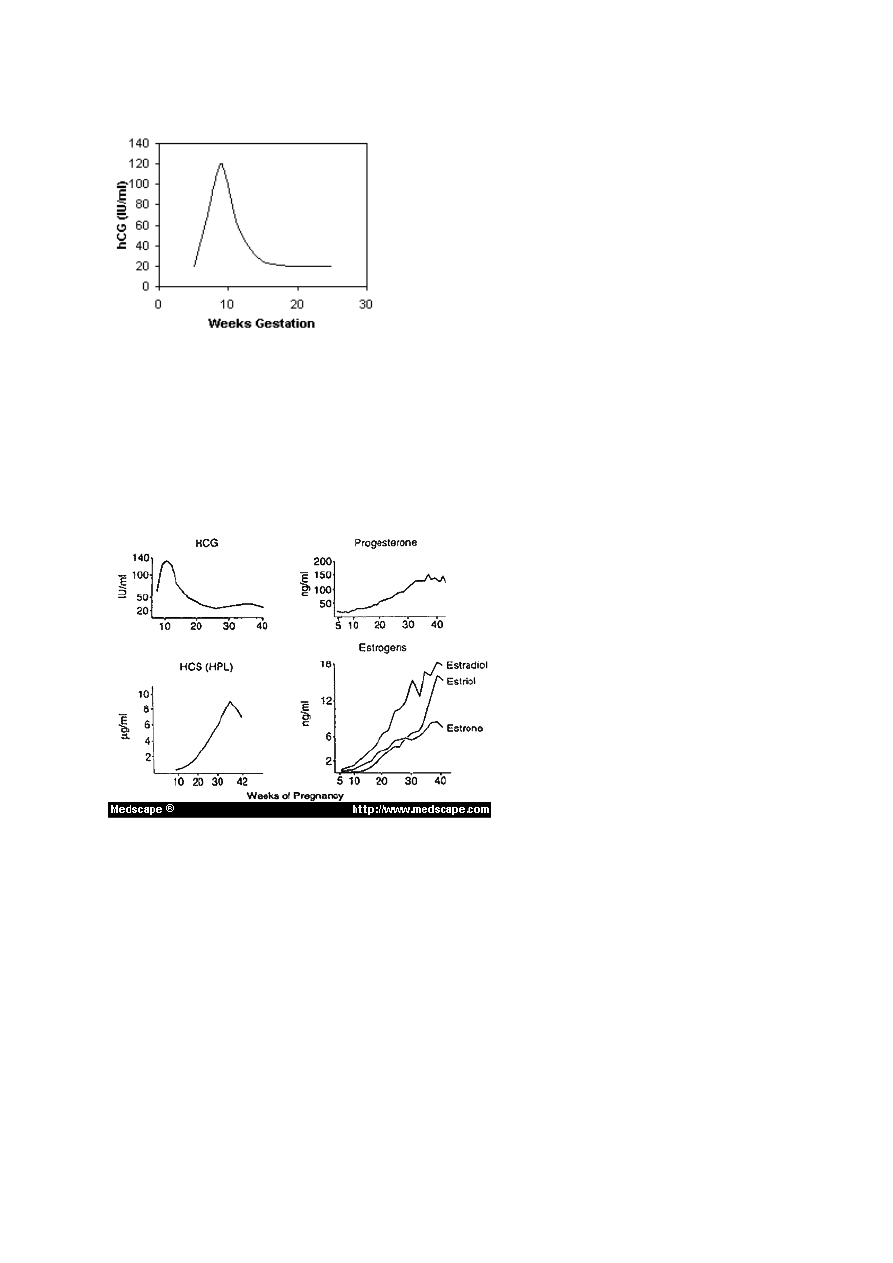
Zmiany poziomu hormonów – ilustruje je poniższy rysunek
hCG – gonadotropina kosmówkowa - jej poziom wzrasta szybko na początku ciąży (ok. 4-5 dnia) dlatego jest
dobrym wskaźnikiem stosowanym w testach ciążowych. Produkowana jest przez syncytiotrofoblast pod
wpływem czynnika uwalniającego produkowanego w cytotrofoblaście. Podtrzymuje czynność wydzielniczą
ciałka żółtego i zapobiega jego zanikowi. Wzrasta od początku ciąży, szczyt osiąga w 10 tyg. – od tego
Klaudyna Iwaszko gr.14
10
momentu poziom jej spada, ponieważ zanika wtedy ciałko żółte. Od 20 tygodnia jej poziom do końca ciąży
utrzymuje się na stałym, niższym poziomie.
hPL – laktogen łożyskowy – jego poziom wzrasta w 5 tygodniu i rośnie proporcjonalnie do czasu ciąży.
„Hormon wzrostu ciąży”, pobudza lipolizę matki i hamuje zużycie przez nią glukozy (powoduje
insulinooporność). Powoduje zatrzymanie azotu, potasu i wapnia przez matkę oraz pobudza wzrost gruczołu
piersiowego.
Estrogeny – ich stężenie wzrasta stopniowo od początku do końca ciąży, ostateczna wartość jest 30x wyższa
niż w czasie owulacji.
Progesteron – Stężenie wzrasta stopniowo do końca ciąży tak jak przy estrogenie (opisy są powyżej, w
pytaniu 3)
Inne hormony:
- zwiększone stężenie T4,
- zwiększenie stężenia kortyzolu,
- stopniowe zwiększanie stężenia prolaktyny
Zmiany narządowe
Dotyczą głównie narządów płciowych. Obejmują obrzmienie i opuchnięcie, zwiększenie wrażliwości
narządów płciowych zewnętrznych w początkowym a często i późniejszym okresie ciąży, zwiększa się ilość
pigmentu w tych rejonach – stają się ciemniejsze.
- Macica znacznie się powiększa i rozciąga -> aż do okolicy wyrostka mieczykowatego przed porodem.
- Jajniki powiększają się
- Szyjka macicy powiększa się
- Naczynia krwionośne rozszerzają się
- Sutki powiększają się, a brodawki ciemnieją

Klaudyna Iwaszko gr.14
11
Zmiany czynnościowe:
KREW I SERCE:
- zwiększa się objętość krwi krążącej o ok 40% (jest to głównie osocze)
- zmniejsza się stężenie jonów magnezowych i wapniowych
- zmniejsza się zawartość białka w osoczu
- zwiększa się zawartość fosfolipidów, cholesterolu, WKT.
- zwiększona aktywność niektórych enzymów, np. histaminazy, fosfatazy kwaśnej.
- zwiększa się pojemność minutowa serca
- wzrasta częstotliwość skurczów/ min o 10
UKŁAD ODDECHOWY:
- zwiększone zużycie tlenu o 20%
- zwiększona wentylacja w pęcherzykach o 60%
- zmniejsza się ciśnienie parcjalne CO2 z 40 mmHg do 30 mmHg.
NERKI I PŁYNY USTROJOWE:
- zwiększa się przepływ przez nerki o 25-30%
- zwiększenie filtracji kłębuszkowej
- zwiększa się rezerwa sodowa
METABOLIZM:
- zwiększenie stężenia glukozy po 10 tyg.
- zwiększenie stężenia insuliny
9. Fizjologia porodu i połogu
- fazy porodu – zmiany czynnościowe i czas trwania
Nie ma ostatecznego wyjaśnienia, które czynniki decydują o inicjowaniu porodu. Duże znaczenie dla tego
procesu ma:
- spadek poziomu progesteronu, który blokuje występowanie skurczy,
- wzrost poziomu estrogenów, które powodują zwiększenie ilości receptorów oksytocynowych i
uwrażliwienie na nią,
- zmniejszenie ilości oksytocynazy rozkładającej oksytocynę
- wzrost syntezy prostaglandyn, które powodują częstsze skurcze (z tego powodu w obliczu zbliżającego się
terminu porodu stosunki płciowe są niezalecane przez lekarzy – nasienie zawiera prostaglandyny, które
mogą przyśpieszać poród).
- wpływ hormonów nadnerczy (głównie kortyzol) zarówno matki jak i płodu
- zwiększenie syntezy oksytocyny pod wpływem nacisku coraz większego płodu na ściany macicy i szyjkę
(przemawia za tym to, że w ciąży bliźniaczej poród występuje szybciej).
Podczas porodu działa sprzężenie zwrotne dodatnie w wydzielaniu oksytocyny. Objawia się to tym, że każdy
kolejny skurcz jest coraz silniejszy aż do wydalenia płodu. Skurcze porodowe występują z coraz większą
częstotliwością, zwykle co 1-2 minuty. Rozpoczynają się w jajnikach, wędrują w dół aż do pochwy.
Fazy porodu:
I – od rozpoczęcia skurczy do rozszerzenia szyjki macicy (rozwarcia) – trwa od kilku do kilkunastu godzin
(krócej u kobiet, które już rodziły oraz znacznie krócej u kobiet, które wykonują specjalne ćwiczenia

Klaudyna Iwaszko gr.14
12
wyuczone w szkole rodzenia). Szyjka macicy skraca się i obniża. Skurcze są dość rzadkie i mało intensywne –
skurcze przepowiadające. Często pojawia się biegunka i wymioty. Podczas tej fazy pęka pęcherz płodowy.
II – od rozszerzenia szyjki macicy do wydalenia płodu – 30-90 minut.
III – od wydalenia płodu do wydalenia łożyska – kilkanaście minut. Wydalenie łożyska zwykle jest
wspomagane farmakologicznie.
Czasami wyróżnia się okres IV - przez 2 godziny od wydalenia łożyska.
- fazy połogu – zmiany czynnościowe
Połóg – 6-tygodniowy okres po porodzie, który obejmuje:
- cofanie się zmian ciążowych i porodowych
- gojenie się ran porodowych
- rozpoczęcie i utrzymywanie się laktacji
- ponowne podjęcie czynności przez jajniki.
Fazy połogu:
1. 6- 10 godzin po porodzie – nagłe obniżenie poziomu estrogenów i progesteronu do poziomu poniżej
przedciążowego, początek inwolucji macicy, utrata krwi z macicy ok. 300-500 ml.
2. Do 14 dnia po porodzie – tzw. wczesny połóg
3. Od 14 dnia do 6 tygodnia – późny połóg
W pozostałych dwóch okresach zachodzi:
- zmniejszenie objętości krwi krążącej głównie przez wzmożoną diurezę (do 3 l dziennie), co powoduje spadek masy
ciała 3-5 kg.
- spadek stężenia kwasów tłuszczowych i białek we krwi
- spadek insulinooporności spowodowanej hPL
- spadek stężenia glukozy we krwi
- obkurczenie i zamknięcie szyjki macicy
- dalsza inwolucja macicy
- wydalanie odchodów połogowych (1-3 dzień: krwiste, 5-6 różowe, 10-14 surowicze – białawe, do 4 tyg –
surowiczo-wodniste, 4-6 tyg. – zanik)
- przywrócenie czynności jajników po ok. 6 tygodniach występuje miesiączka (pod warunkiem że kobieta nie karmi
piersią – wtedy prolaktyna hamuje wydzielanie GnRH i miesiączka nie występuje, dopiero po 25-28 tygodniach)
10. Laktacja
Rozwój gruczołów sutkowych – rozpoczyna się w okresie pokwitania i zachodzi w kolejnych cyklach
menstruacyjnych pod wpływem estrogenów, które powodują dojrzewanie układu przewodów
wyprowadzających i odkładanie tkanki tłuszczowej w sutkach. Wzrost gruczołów piersiowych jest
regulowany także przez hormon wzrostu i kortykoidy nadnerczowe. Ostateczną dojrzałość gruczoł piersiowy
uzyskuje w czasie ciąży. Estrogeny i progesteron stymulują wzrost pęcherzyków gruczołów sutkowych, a
laktogen łożyskowy – wytwarzanie mleka. W czasie ciąży wydzielana jest niewielka ilość gęstego mleka
bogatego w białko, tzw. siary.
Mechanizm produkcji i wydzielania mleka w połogu
W Laktacji wyróżniamy fazy:
1. Mammogeneza – pierwotny wzrost gruczołów w czasie dojrzewania
2. Laktogeneza – przygotowanie gruczołu do wydzielania mleka i jego wtórny wzrost, zachodzi głównie w
czasie ciąży pod wpływem hPL, estrogenów i progesteronu
3. Galaktogeneza – produkcja mleka, rozpoczyna się po wydaleniu łożyska w wyniku spadku stężenia
estrogenów i progesteronu -> zwiększenie stężenia prolaktyny (szczególnie w 3 dniu)
4. Galaktopoeza – utrzymanie produkcji mleka – Dziecko ssące pierś matki powoduje pobudzenie
mechanoreceptorów brodawki -> wydziela się oksytocyna, która pobudza wydzielanie prolaktyny. W
przypadku dłuższej przerwy w ssaniu piersi mleko przestaje być wytwarzane.
5. Galaktokineza – wypływ mleka pod wpływem oksytocyny.
Wytwarzanie mleka utrzymuje się ok 7-9 miesięcy po porodzie. U kobiet niekarmiących miesiączka wraca po 6 tyg., a
u karmiących po 25-28 tyg., ponieważ prolaktyna działa hamująco na wydzielanie GnRH.
Wyszukiwarka
Podobne podstrony:
fizjologia rozrodu
Fizjologia rozrodu(1)
Fizjologia rozrodu 1 12
Fizjologia rozrodczy, II ROK STOMATOLOGIA SUM ZABRZE, FIZJOLOGIA, FIZJOLOGIA, Seminarium V
Fizjologia rozrodu
Fizjologia - rozrodczy, BEHAWIORSTYKA, semetr 2, FIZJOLOGIA, Dokumenty (beh2014up)
Fizjologia rozrodu
Fizjologia rozrodu, anatomia i fizjologia- IB UŚ
fizjologia rozrodu, Nauka, Fizjologia
Seminarium z fizjologii rozrodu i laktacji
Fizjologia rozrodczy
fizjologia rozrodczy
fizjologia rozrodu 5fantastic pl
Fizjologia rozrodu(1)
Układ rozrodczy, fizjologia człowieka, fizjologia(1)
Fizjologia10 uklad rozrodczy
fizjologia zwierząt uk. oddechowy i rozrodczy. 5fantastic.pl , Ćwiczenia
Zagadnienia na egzamin z rozrodskladanka, Weterynaria, II rok, Fizjologia
więcej podobnych podstron