
1
Jolanta Sadek
Układ płciowy żeński
W skład układu płciowego żeńskiego wchodzą:
Narządy płciowe wewnętrzne:
1. Jajniki - pierwszorzędowa cecha płciowa
2. Jajowody
3. Macica drugorzędowe
4. Pochwa cechy płciowe
Narządy płciowe zewnętrzne = srom
1. Przedsionek pochwy,
2. Łechtaczka
3. Wargi sromowe mniejsze
4. Wargi sromowe większe.
5. Gruczoły przedsionkowe większe
6. Gruczoły przedsionkowe mniejsze
Do najważniejszych funkcji układu płciowego żeńskiego należy:
wytwarzanie komórek jajowych;
zapewnianie środowiska do zapłodnienia komórki jajowej przez plemniki;
wytwarzanie odpowiednich warunków (w tym hormonalnych) do zagnieżdżenia się
zarodka, jego odżywiania, prawidłowego przebiegu ciąży oraz porodu;
produkcja i uwalnianie hormonów.
Zewnętrzne narządy płciowe stanowi wzgórek łonowy i srom.
Jest to część ciała znajdująca się pomiędzy dolnym odcinkiem powłok brzusznych a kroczem,
po bokach ograniczona przez pachwiny.
Krocze perineum – tkanki leżące między spoidłem tylnym warg sromowych większych
a przednim brzegiem odbytu. Obejmuje skórę, tkankę podskórną i mięśnie
Wzgórek łonowy
Inna nazwa to wzgórek Wenery – od imienia bogini miłości
Trójkątna wyniosłość z tkanki tłuszczowej ponad spojeniem łonowym, o grubości 2-3 cm.
Wierzchołek łączy się z wargami sromowymi większymi. W okresie dojrzewania pokrywa się
włosami łonowymi.
Naskórek wielowarstwowy płaski rogowaciejący.
Pod naskórkiem leżą liczne gruczoły łojowe i apokrynowe.
Wargi sromowe większe
Wargi sromowe większe to dwa fałdy skórne o grubej warstwie podskórnej.
W skórze warg sromowych są liczne gruczoły apokrynowe i łojowe oraz komórki pigmentowe,
nadające jej ciemną barwę. W naskórku ciałka dotykowe
W okresie pokwitania boczne powierzchnie warg pokrywają się włosami łonowymi.
Ograniczają szparę sromową. Z przodu łącząc się tworzą spoidło przednie warg. Z tyłu tworzą
spoidło tylne, przechodzące w krocze.
W wargach zakończenie mają więzadła obłe macicy.

2
Wargi sromowe mniejsze
Są cienkimi, jasnoczerwonymi fałdami skórnymi.
Ograniczają przedsionek pochwy i zwykle ukryte są pod wargami sromowymi większymi.
Ku przodowi łączą się tworząc napletek łechtaczki,
Część przyśrodkowa zbiega się na dolnej powierzchni łechtaczki tworząc wędzidełko łechtaczki.
Do tyłu wargi sromowe mniejsze łączą się w wędzidełko warg sromowych.
Między napletkiem a żołędzią łechtaczki, podobnie jak u mężczyzn zbiera się mastka, czyli
wydzielina złożona ze złuszczonego nabłonka, wydzieliny gruczołów łojowych i bakterii.
Nabłonek warg sromowych mniejszych przypomina budową błonę śluzową, brak tu owłosienia
i gruczołów potowych. W wargach liczne ciałka dotykowe
Łechtaczka clitoris
Zbudowana jest z żołędzi, trzonu i dwóch ciał jamistych
Częścią ciał jamistych są odnogi łechtaczki - przyczepiają się do dolnych gałęzi kości łonowych.
Mają średnio długość 4cm. Pokrywa je mięsień kulszowo-jamisty
Obie odnogi łączą się nieco poniżej i do przodu od spojenia łonowego w mierzący około 2 cm
trzon łechtaczki.
Trzon łechtaczki kończy się wierzchołkiem, który wraz z pokrywającą go cienką skórą tworzy
żołądź łechtaczki (glans clitoridis).
Wewnątrz ciał jamistych znajdują się jamki, które są rozdzielone niepełnymi beleczkami
zbudowanymi z mięśni gładkich i tkanki łącznej.
Pod wpływem bodźców nerwowych ciała jamiste wypełniają się krwią i dochodzi do wzwodu,
który jest zróżnicowany osobniczo.
Żołądź łechtaczki to najbardziej unerwiona część ciała, ma osiem tysięcy zakończeń nerwowych,
To najbardziej erogenne miejsce w całym ciele kobiety
Przedsionek pochwy
Jest to owalne, podłużne zagłębieniem ograniczone wargami sromowymi mniejszymi,
wędzidełkiem łechtaczki i od tyłu wędzidełkiem warg sromowych.
Uchodzą tu cewka moczowa i pochwa.
W obrębie przedsionka skóra zewnętrzna przechodzi w błonę śluzową wysłaną
wielowarstwowym nabłonkiem płaskim nierogowaciejącym.
Gruczoły przedsionkowe większe - gruczoły Bartholina
Wielkości ok. 1cm, odpowiadają gruczołom opuszkowo-cewkowym mężczyzny.
Leżą bocznie od tylnej części przedsionka pochwy, w 1/3 tylnej warg sromowych większych.
Przewód wyprowadzający gruczołu długości 1,5 do 2 cm uchodzi bocznie od błony dziewiczej,
w rowku między nią a wargami sromowymi mniejszymi, w tylnej trzeciej części przedsionka
pochwy;
Wydzielina gruczołów produkowana jest w chwilach podniecenia płciowego, w czasie stosunku
płciowego zwilża i wygładza przedsionek pochwy.
W stanie zapalnym otwór przewodu widoczny jest gołym okiem, jako mały czerwony punkcik.
Zapalenie gruczołu Bartholina.
Najczęstszą przyczyną zapalenia tego gruczołu jest zakażenie dwoinkami rzeżączki, pałeczką okrężnicy lub
paciorkowcami. W wyniku zainfekowania bakteriami ujście gruczołu zamyka się i dochodzi do zakażenia
zbierającej się w nim wydzieliny. Jest to dość częste schorzenie. Choroba może mieć postać ostrą lub
przewlekłą. W postaci ostrej w przedsionku pochwy i wardze sromowej pojawia się bolesny guz, który
często utrudnia chodzenie i siedzenie. Często objawom towarzyszy stan podgorączkowy. W postaci

3
przewlekłej, która może trwać bardzo długo (nawet latami) objawy bólowe są nieznaczne lub nie ma ich
wcale. obecny jest jedynie niewielki, najczęściej niebolesny guzek w miejscu gruczołu tzw. torbiel
zastoinowa. Postać przewlekła może przejść w ostrą, a zapalenie gruczołu przedsionkowego większego ma
skłonność do nawrotów. Jeżeli zawartość torbieli ulegnie zakażeniu, tworzy się ropień, czyli zbiorniczek
ropy. Do głównych objawów zapalenia należą: obrzmienie lub guz w przedsionku pochwy;
zaczerwienienie okolicy guza; podwyższenie temperatury ciała; silny ból okolicy sromu narastający przy
siadaniu i zmianie pozycji.
Choroba może wystąpić w każdym wieku, najczęściej jednak dotyczy dorosłych kobiet prowadzących
aktywne życie seksualne. Zdarza się również u kobiet w ciąży.
Przyczyną jest najczęściej infekcja bakteryjna (często rzeżączkowa). Obecność obrzęku powoduje zastój
wydzieliny w gruczole i powstawanie ropnia.
Zdarza się, że ropień gruczołu Bartholina samoistnie przebija się do przedsionka pochwy. Uwolnienie
treści ropnej powoduje natychmiastową ulgę i ustąpienie dolegliwości bólowych. Dość często jednak
konieczna jest interwencja lekarska – nakłucie bądź nacięcie ropnia i podanie antybiotyku. Leczenie
najczęściej nie trwa długo i powoduje całkowite ustąpienie dolegliwości, ale nawroty choroby są dosyć
częste. Chirurgiczne nacięcie ropnia wykonuje się w takiej fazie choroby, w której treść ropnia jest na tyle
płynna, że może swobodnie wydostać się na zewnątrz. Brzegi nacięcia należy obszyć lub skoagulować, aby
zapobiec zbyt szybkiemu zamknięciu się gruczołu i założyć tzw. sączek. Niekiedy konieczne jest miejscowe
lub ogólne leczenie antybiotykami i środkami przeciwzapalnymi.
Przy tendencjach do nawrotów choroby lub wytworzeniu się torbieli gruczołu Bartholina – wykonuje się
tzw. marsupializację. Jest to wyłonienie na zewnątrz wewnętrznej ściany poszerzonego gruczołu, co
umożliwia wyprowadzenie na zewnątrz zgromadzonego śluzu produkowanego przez gruczoł, gdy
prawidłowa droga odpływu jest niedrożna. Zabieg operacyjny wykonuje się w znieczuleniu ogólnym,
czasami z nagłych wskazań i trwa on około 10-15 minut. Podczas zabiegu mały tampon z bawełnianej
gazy wprowadza się do jamy torbieli, aby ułatwić drenaż śluzu z gruczołu, co zapobiegania zarastaniu
jamy torbieli. Tampon usuwa się następnego dnia. Dolegliwości bólowe występujące po zabiegu
operacyjnym zmniejsza się, stosując środki przeciwbólowe. Średni pobyt w szpitalu wynosi 24-48 godzin,
a powrót do całkowitego zdrowia następuje po 2-3 dniach.
Gruczoły przedsionkowe mniejsze = gruczoły przycewkowe, gruczoły Skenego
Leżą wewnątrz warg sromowych większych, wytwarzają rodzaj ejakulatu.
Punkcikowate ujścia przewodów gruczołów przycewkowych, wysłane nabłonkiem
przejściowym, uchodzą obok cewki moczowej, na brodawce cewkowej.
Odpowiadają gruczołom stercza u mężczyzn.
U kobiet w starszym wieku mogą powstawać w nich struktury podobne do utkania stercza,
a nawet kamyki sterczowe.
Są głównym siedliskiem drobnoustrojów chorobotwórczych, odpowiadających nie tylko za stany
zapalne narządów płciowych kobiety, ale również przypadki nowotworów złośliwych szyjki
macicy
Błona dziewicza hymen
W mitologii greckiej Hymen to patron małżeństwa i uroczystości weselnych.
To niewielki fragment błony śluzowej otaczający wejście do pochwy.
Zamyka kanał pochwy i stanowi oddzielenie narządów płciowych zewnętrznych od
wewnętrznych.
Jest zbudowana z kolagenowych i elastycznych włókien tkanki łącznej. Błona dziewicza u dzieci
stanowi aparat ochronny pochwy analogiczny do aparatu ochronnego oka.
Wygląd błony dziewiczej jest cechą osobniczą.
Jedyną nieprawidłowością anatomiczną jest całkowite zarośnięcie błony dziewiczej,
uniemożliwiające odprowadzenie na zewnątrz organizmu wydzielin z pochwy.
4
Unaczynienie sromu
Gałęzie tętnicze pochodzą w większej części z tętnicy biodrowej wewnętrznej, w mniejszej
z tętnicy udowej.
Naczynia żylne towarzyszą tętnicom, częściowo krew odpływa także do żył zasłonowych.
Naczynia chłonne są bardzo liczne; wszystkie one prowadzą do węzłów pachwinowych
powierzchownych.
Unerwienie sromu
Unerwienie czuciowe przedniej części warg sromowych większych ze splotu lędźwiowego
Łechtaczka otrzymuje odrębny n. grzbietowy łechtaczki z n. sromowego.
Narządy płciowe żeńskie wewnętrzne
Pochwa vagina, colpos
Kanał mięśniowo - błoniasty, łączący macicę z zewnętrznymi narządami płciowymi, uchodzący
na zewnątrz ciała.
Przebiega skosem od szpary sromowej w kierunku szyjki macicy - ku górze i ku tyłowi w
stosunku do sromu
Położona jest w płaszczyźnie pośrodkowej ciała, prawie w całości w miednicy mniejszej.
Ku przodowi znajduje się pęcherz moczowy, a między pęcherzem i pochwą biegną oba
moczowody.
Ma kształt cylindra, o długości ok. 8-12 cm i szerokości ok. 4 cm, w części środkowej
spłaszczonego w wymiarze przednio-tylnym.
Spłaszczenie pozwala na wyróżnienie ściany przedniej i ściany tylnej.
Niżej, w miejscu gdzie słup przedni i słup tylny marszczek są zaznaczone, światło pochwy
przybiera kształt litery "H" i można dodatkowo wyróżnić ściany boczne
Część górna obejmuje cześć pochwową szyjki macicy. Szyjka częściowo wnika do pochwy, co
powoduje powstanie charakterystycznych zachyłków, zwanych sklepieniami pochwy.
sklepienie przednie i boczne - płytsze
sklepienie tylne - głębsze niż przednie ponieważ od tyłu pochwa obejmuje nieco dłuższy
odcinek szyjki macicy; zbiornik nasienia; łączy się ściśle z otrzewną zatoki Douglasa
Cześć dolna łączy pochwę z przedsionkiem pochwy - ujście.
W przypadku kobiet będących dziewicami ujście pochwy jest zamknięte błoną dziewiczą.
Błona śluzowa pochwy
Ma barwę szaroczerwoną, co pozwala ją odróżnić od żywoczerwonej błony macicy.
W stanie nierozciągniętym posiada liczne fałdy poprzeczne - marszczki pochwowe,
szczególnie silnie rozwinięte w dolnej części pochwy kobiet, które nie rodziły.
nabłonek – wielowarstwowy, nierogowaciejący nabłonek płaski (choć ślady rogowacenia
mogą wystąpić). Nabłonek pochwy ulega ciągłym cyklicznym przemianom pod wpływem
hormonów cyklu miesiączkowego.
Komórki nabłonka są wówczas kwasochłonne, skeratynizowane, wydzielają obficie
glikogen, rozkładany przez bakterie Lactobacillus acidophilus i Corynebacterium do kwasu
mlekowego i octowego
kwaśny odczyn wydzieliny pochwowej (pH ok. 3,5-4,1) - co
zapobiega rozwojowi grzybów i bakterii chorobotwórczych lecz również jest barierą dla
plemników.
5
Pochwa - funkcje
żeński narząd kopulacyjny,
stanowi obszar wprowadzenia nasienia
jest kanałem rodnym,
jest przewodem wyprowadzającym wydzieliny i wydaliny z macicy.
umożliwia przejście płodu w czasie porodu
stanowi „barierę” przed wniknięciem szkodliwych drobnoustrojów do wyższych części
narządów płciowych i jamy otrzewnowej – budowa i flora bakteryjna
Chłonka z górnej części spływa wzdłuż tętnicy biodrowej wewnętrznej do węzłów biodrowych
wewnętrznych, a z dolnej do węzłów pachwinowych powierzchownych i węzłów odbytnicy.
Kierunek odpływu chłonki ma duże znaczenie kliniczne, ponieważ naczynia limfatyczne
stanowią drogi szerzenia się infekcji i przerzutów nowotworowych.
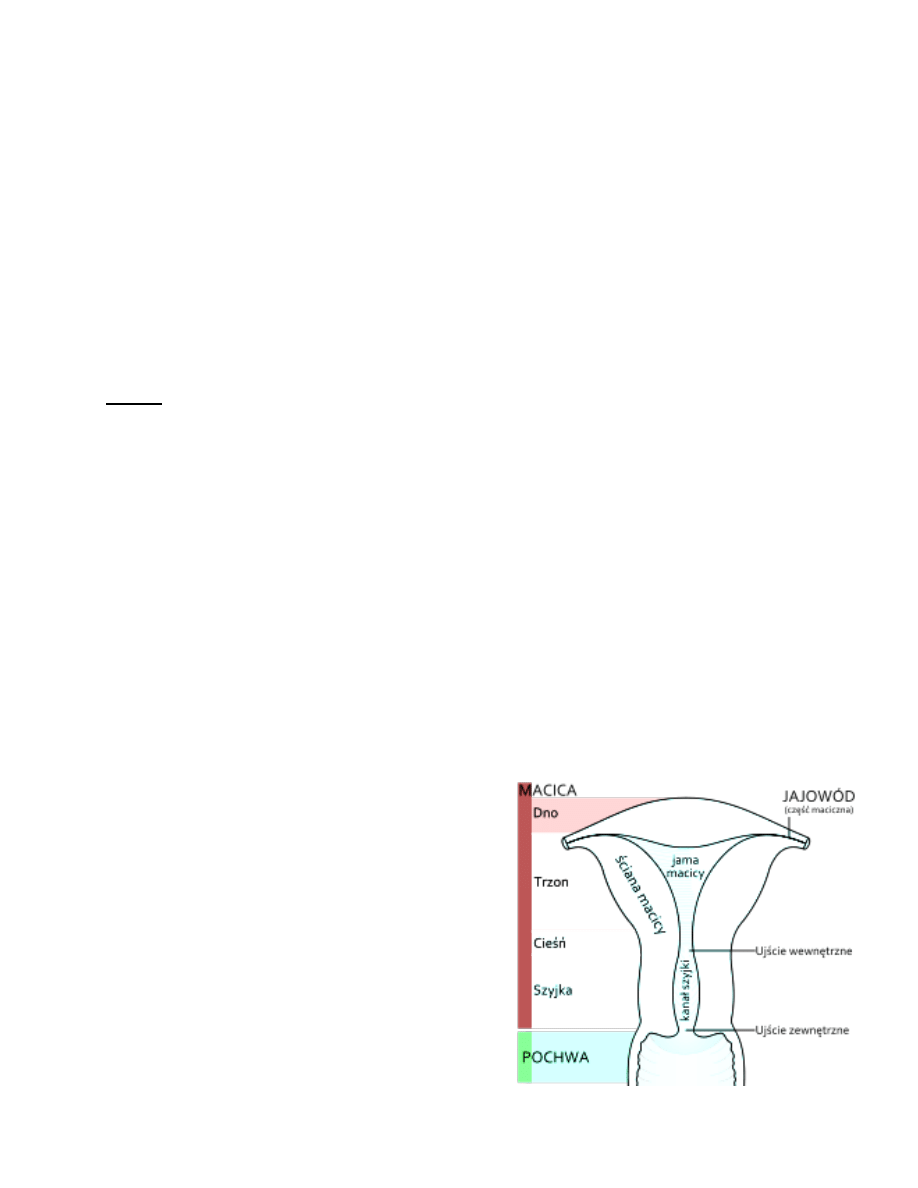
Macica uterus, hystera, metra
To nieparzysty narząd o grubej mięśniowej ścianie gruszkowatego kształtu
W macicy zagnieżdża się zarodek i rozwija płód
Macica jest położona pośrodku miednicy mniejszej, wewnątrzotrzewnowo.
Wymiary: długość 7-9 cm; szerokość 4cm; grubość 2 - 2,5cm
Masa u nieródki około 40-50g, do 90-120g u kobiety, która rodziła.
W budowie macicy wyróżniamy:
1. Trzon dł. 4 - 5cm
2. Cieśń 0,5 – 1 cm
3. Szyjkę 2,5 cm
Ad.1 Trzon macicy corpus uteri
W trzonie wyróżniamy:
dno (sklepienie) – ponad ujściami jajowodów
rogi (prawy i lewy) – ujścia jajowodów
2 brzegi (prawy i lewy)
2 powierzchnie: powierzchnię przednią –pęcherzową, powierzchnię tylną –jelitową
Wewnątrz trzonu jama macicy występuje w postaci
szczeliny.
Ma ona na przekroju czołowym kształt trójkąta,
podstawą skierowanego ku górze.
Kąty, znajdujące się przy podstawie, odpowiadają
ujściom macicznym jajowodów.
Na przekroju strzałkowym, pośrodkowym, jama
macicy jest szczeliną podłużną
Na przekroju poziomym jama macicy jest poprzeczną
szczeliną
Ad. 2. Cieśń macicy isthmus uteri
Cieśń macicy leży na granicy trzonu i szyjki
Jest to nieznaczne zwężenie, długości ok. 1 cm, które
6
zaznacza się wyraźniej dopiero około 3 miesiąca ciąży.
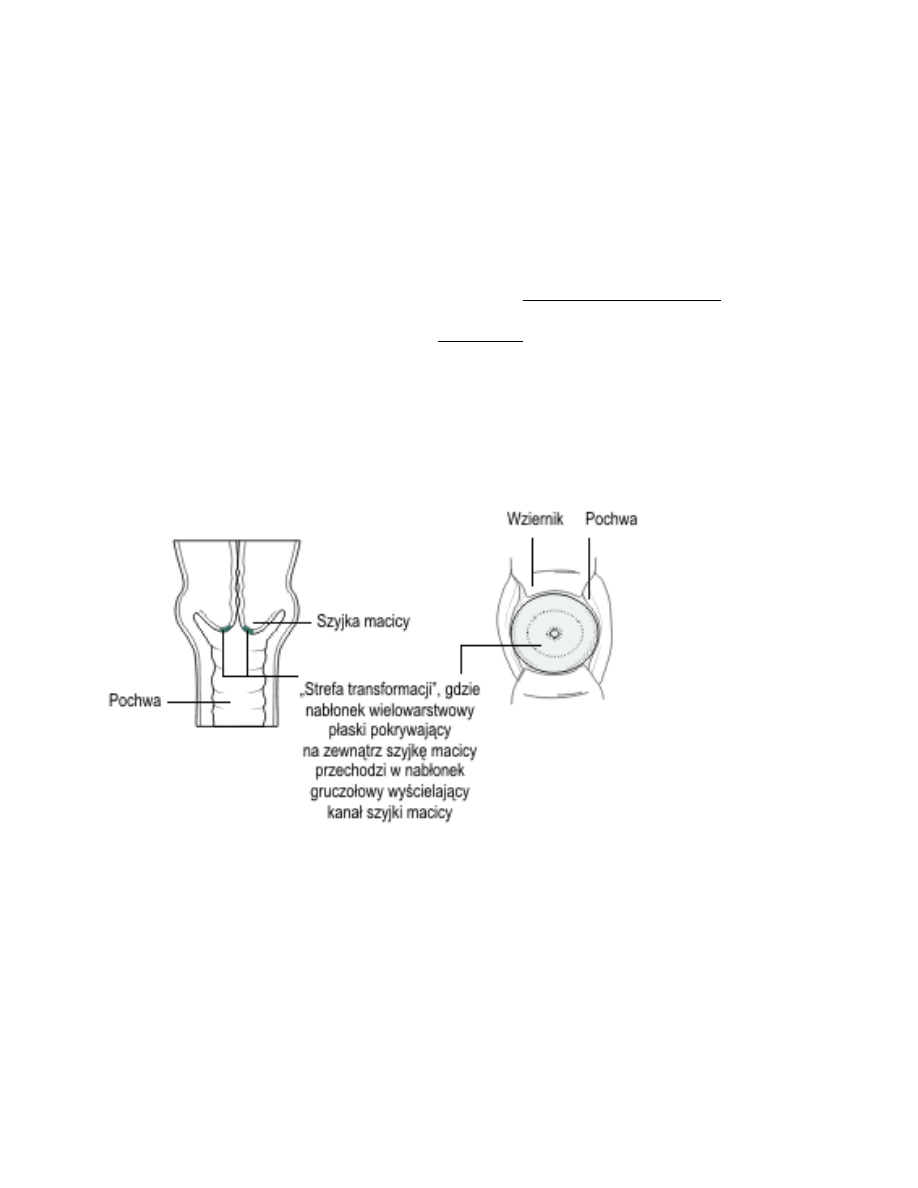
Ad. 3. Szyjka macicy collum, cervix uteri
Szyjka macicy ma kształt walcowaty, wnika swobodnie w obręb pochwy, dlatego można ją
podzielić na:
część nadpochwową
część pochwową (1/3 dolna)
Wewnątrz szyjki macicy – kanał szyjki
Kanał szyjki łączy się ujściem wewnętrznym z kanałem cieśni, ujściem zewnętrznym ze
światłem pochwy
Część pochwowa szyjki macicy pokryta jest nabłonkiem wielowarstwowym płaskim
nierogowaciejącym (paraepidermalnym)
W kanale szyjki – nabłonek jednowarstwowy gruczołowy cylindryczny.
Granica między tymi nabłonkami w ok. ujścia zewnętrznego
Część przednia nosi nazwę wargi przedniej
Część tylna - wargi tylnej
Obie wargi tworzą tarczę szyjki macicy.
W środku tarczy – ujście zewnętrzne kanału szyjki. U kobiet, które nie rodziły okrągłe;
u wieloródek nieregularne, szparowate
Nadżerka szyjki macicy (erosio) - stan, w którym nabłonek kanału szyjki "przekracza" ujście
zewnętrzne i częściowo pokrywa powierzchnię tarczy części pochwowej szyjki macicy.
Rozmaz cytologiczny - pozwala nieinwazyjnie oceniać komórki nabłonkowe pobrane z tarczy
i kanału szyjki macicy - służy wykrywaniu stanów przednowotworowych i raka inwazyjnego
szyjki macicy.

7
Klasyfikacja Papanicolau i system Bethesda
W Polsce nadal stosowana jest klasyfikacja Papanicolau:
Grupa I - w rozmazie stwierdza się prawidłowe komórki powierzchownych warstw nabłonka
wielowarstwowego płaskiego tarczy szyjki macicy, komórki gruczołowe z kanału szyjki oraz
pojedyncze komórki zapalne.
Grupa II - w rozmazie obok komórek stwierdzanych w grupie 1. widać liczne komórki zapalne,
komórki nabłonkowe wykazujące zmiany zwyrodnieniowe oraz komórki pochodzące z procesów
regeneracyjnych. Grupa ta obejmuje bardzo szerokie spektrum zmian np. zapalenie, proces
regeneracyjny (reparacyjny).
W większości przypadków należy zaproponować badanie kontrolne po przeprowadzeniu leczenia
przeciwzapalnego.
Grupa III - W rozmazie widać komórki z cechami dysplazji. Zmiany o charakterze dysplazji
małego stopnia są niekiedy wynikiem silnego odczynu zapalnego i mogą się cofnąć po leczeniu
przeciwzapalnym. Przy średnim i dużym stopniu dysplazji badania dodatkowe, np. kolposkopia,
pobranie wycinków z szyjki macicy
Grupa IV - w rozmazie stwierdza się komórki o cechach raka płaskonabłonkowego
przedinwazyjnego.
Grupa V - w rozmazie stwierdza się komórki nowotworowe odpowiadające rakowi
płaskonabłonkowemu naciekającemu szyjki macicy lub innemu nowotworowi złośliwemu szyjki
lub trzonu macicy.
Obecnie oceny cytologii szyjki macicy dokonuje się w systemie Bethesda
W systemie tym nie istnieje pojęcie grupy, cytolog nie jest zobligowany do dopasowania
stwierdzonych zmian do sztywnych grup natomiast ma możliwość bardziej opisowego
formułowania wyniku. Służą temu celowi określenia takie jak:
ASC- US - odpowiadający zmianom w komórkach nabłonka płaskiego o nieokreślonym
znaczeniu
ASC - H - gdy zmiany mają wprawdzie nieokreślony charakter, ale nie możemy wykluczyć
zmian dysplastycznych dużego stopnia
LSIL - dysplastyczne zmiany sródnabłonkowe małego stopnia - określa zmiany o typie
infekcji HPV ( wirusem brodawczaka ludzkiego) lub dysplazji małego stopnia
HSIL - dysplastyczne zmiany sródnabłonkowe wysokiego stopnia- czyli komórki z cechami
dysplazji średniego i dużego stopnia,także w przypadku podejrzenia zmian sugerujących
proces inwazyjny
AGUS- termin kontrowersyjny – odnosi się do obecności w rozmazie nieprawidłowych
komórek gruczołowych.
Ściana macicy
1. Warstwa zewnętrzna macicy, błona surowicza, otrzewna trzewna – omacicze perimetrium.
2. Błona mięśniowa myometrium - jest najgrubsza warstwą ściany - do 15 mm; tworzy tzw.
mięsień maciczny. Składa się z miocytów gładkich. Komórki mięśniowe są stosunkowo duże,
ich wielkość podlega znacznym wahaniom w czasie cyklu menstruacyjnego i zwłaszcza w
czasie ciąży. Miocyty są wrażliwe na m.in. prostaglandyny, oksytocynę, reagując na nie
skurczem
W czasie porodu dzięki skurczom mięśnia macicy dziecko rodzi się na zewnątrz

8
Po urodzeniu płodu, mięsień macicy kurczy się ponownie dla oddzielenia i wydalenia łożyska,
chroni matkę przed skrwawieniem się z otwartych naczyń.
3. Warstwa wewnętrzna - błona śluzowa endometrium .
Wyróżnia się dwie warstwy:
stałą warstwę podstawową
cyklicznie złuszczającą się warstwę czynnościową.
W obrębie trzonu macicy, u ♀ w okresie reprodukcyjnym , warstwa czynnościowa podlega
znacznym zmianom w trakcie cyklu menstruacyjnego. W warstwie czynnościowej brak naczyń
limfatycznych – wspomaga to tolerancję immunologiczną we wczesnej ciąży
Warstwa podstawowa ma stosunkowo niezmienną strukturę. Zrąb stanowi tk.łączna właściwa
z licznymi komórkami, które są źródłem odnowy warstwy czynnościowej. Są tu zakończenia
gruczołów macicznych, liczne naczynia krwionośne i limfatyczne, skupienia limfocytów
Błona śluzowa macicy zmieniona pod wpływem hormonów ciążowych to doczesna
Zmiany endometrium w cyklu miesiączkowym
Cykl miesiączkowy jest szeregiem kolejnych zmian endometrium powtarzających się co ok. 28
dni. Jest to wywołane cyklicznymi zmianami stężenia hormonów jajnika – estrogenów i
progesteronu, występującymi w cyklu jajnikowym.
Fazy cyklu endometrialnego:
1. Miesiączkowa (złuszczenia, krwawienia) – warstwa czynnościowa zostaje złuszczona. Z
pozostałych elementów gruczołów warstwy podstawowej zaczyna się odnowa nabłonka,
który pokrywa ranę miesiączkową. Grubość ok. 0,5 mm.
2. Faza wzrostowa, proliferacyjna (estrogenowa) – endometrium reaguje na zwiększony
poziom estrogenu wzrostem i pogrubieniem tkanek - 0,5-3 mm. W czasie owulacji
endometrium zaczyna wydzielać płyn, którym odżywia się zarodek w ciągu pierwszych
trzech dni spędzonych w macicy zanim zagnieździ się w błonie endometrialnej
3. Faza wydzielnicza, sekrecyjna (progesteronowa) – pod wpływem progesteronu
produkowanego przez ciałko żółte grubość zwiększa się do 5-7 mm.
Komórki nabłonka cewek gruczołowych uwalniają wydzielinę zawierającą znaczne ilości
glikogenu, stanowi to ważne źródło substancji odżywczych dla zapłodnionej komórki
jajowej.
Błona śluzowa szyjki macicy
W kanale szyjki błona śluzowa tworzy dwa układy fałdów, z których jeden leży na ścianie
przedniej, drugi na tylnej.
Każdy układ składa się z jednego osiowo położonego fałdu podłużnego i z obustronnie, jak pióra
dochodzących licznych fałdzików bocznych - układy te noszą nazwę fałdów pierzastych.
Ponieważ fałdziki ściany przedniej wnikają między rowki ściany tylnej i odwrotnie, oba te
układy fałdów uszczelniają kanał szyjki i są ochroną przed wnikaniem śluzu pochwy
czy zakażenia.
W szyjce macicy leżą cewkowe gruczoły śluzowe zwane gruczołami szyjki .
Nabłonek szyjki podobnie jak w trzonie jest to wysoki nabłonek jednowarstwowy walcowaty,
częściowo migawkowy.
Pokrywa zarówno fałdy pierzaste, jak i ściany gruczołów szyjkowych

9
Komórki nabłonka wytwarzają śluz.
Śluz szyjkowy o odczynie zasadowym sprzyja penetracji plemników.
Błona śluzowa szyjki macicy nie ulega przebudowie i złuszczaniu w cyklu płciowym
Nabłonek jednowarstwowy walcowaty sięga ku dołowi do ujścia macicy, gdzie przechodzi w
wielowarstwowy nabłonek płaski części pochwowej szyjki.
Granica między nabłonkiem migawkowym a płaskim jest ostra, nie przebiega jednak
prostolinijnie, lecz często zygzakowato.
Pod wpływem hormonów jajnika, szyjka wytwarza szereg rodzajów śluzu szyjkowego. Kobieta
oceniając charakter śluzu szyjkowego może stwierdzić, czy znajduje się w okresie płodnym czy
niepłodnym.
W okresie okołoowulacyjnym w pochwie pojawia się estrogenny śluz szyjkowy, a na początku i na
końcu cyklu menstruacyjnego – śluz gestagenny (inaczej śluz typu G). Śluz estrogenny
wywoływany przez zwiększoną liczbę hormonów o nazwie estrogeny, pojawia się w okresie dni
płodnych. Ten rodzaj śluzu ma kilka charakterystycznych cech: daje uczucie wilgoci w pochwie;
jest śliski; rozciąga się; ma przezroczysty kolor.
Taki śluz szyjkowy to śluz płodny. Wspomaga on plemniki, jeśli pojawią się w pochwie. Pozwala
im przetrwać dzięki temu, że zawiera substancje odżywcze oraz chroni przed kwaśnym
środowiskiem wnętrza pochwy. Pomaga także w transporcie plemników. Jego niewystarczająca
ilość może utrudnić lub uniemożliwić dotarcie plemnika do komórki jajowej.
Dzieli się na kilka rodzajów. Jest to śluz L, S i P. Śluz typu L może „filtrować” plemniki i
przepuszczać w głąb tylko te zdrowe i ruchliwe. Śluz S ułatwia przemieszczanie się plemnikom.
Śluz P uzdalnia plemniki do dalszej drogi. Odżywianie plemników w ich drodze pozwala
przetrwać im w macicy nawet 7 dni.
Śluz gestagenny jest natomiast produkowany na skutek działania progesteronu i ma dokładnie
odwrotne działanie – nie pozwala plemnikom dotrzeć w głąb macicy. Jest to śluz niepłodny,
blokujący plemnikom drogę. Nie jest on tak elastyczny i przejrzysty jak śluz płodny, jest natomiast
lepki i mętny. Może być białawy lub żółtawy. Nie powoduje uczucia wilgoci w pochwie.
W pochwie pojawia się także inny śluz, śluz typu F. Są to różne, zmieszane z sobą wydzieliny,
takie jak wydzielina endometrialna, jajowodowa lub glikoproteiny.
Położenie macicy
Prawidłowe położenie macicy:
przodozgięcie anteflexio (kąt rozwarty ku przodowi, między osią trzonu a osią szyjki, ok.
135°)
przodopochylenie anteversio (kąt ostry między osią szyjki a osią pochwy)
nieznaczne skręcenie w prawo dextroversio
Inne stany są położeniem nieprawidłowym tj. silne przodozgięcie, tyłozgięcie, pochylenie ku
tyłowi, nadmierne skręcenie.
W stałym położeniu macicę utrzymują:
A. Aparat więzadłowy
B. Aparat podporowy - mięśnie dna miednicy
Procesy zapalne powstające i łatwo rozprzestrzeniające się w przymaciczu i układzie
wieszadłowym prowadzą do kurczenia się i skracania pasm łącznotkankowych i w konsekwencji

10
do patologicznych przesunięć macicy.
Unaczynienie macicy pochodzi od:
tętnicy macicznej (od t. biodrowej wewnętrznej)
gałęzi tętnicy jajnikowej (od aorty).
Żyłami macicznymi krew odpływa do żył biodrowych wewnętrznych.
Odpływ chłonki: Naczynia chłonne tworzą trzy sieci: w bł. śluzowej, mięśniu, omaciczu
Z sieci powstaje 4-6 pni limfatycznych
do przewodu piersiowego
Jajowód tuba uterina, salpinx, oviductus
Przewód parzysty, długości około 10 - 12 cm.
Wyróżniamy dwa ujścia
ujście maciczne
ujście brzuszne
Dzieli się na 4 odcinki
śródścienny (część
maciczna
0,5 mm
cieśń
2-3mm
bańka
4-15mm
2/3 jajowodu, jest
najczęstszym
miejscem
zapłodnienia
lejek otoczony
strzępkami (fimbriae)
Ściana jajowodu
Składa się z:
1.
zewnętrznej błony surowiczej,
2.
środkowej błony mięśniowej
3.
wewnętrznej błony śluzowej
Ściana jajowodu jest rozciągliwa - wskazuje na to choćby ciąża jajowodowa, w czasie której
rozwijające się jajo płodowe osiągać może stosunkowo dużą wielkość nim dojdzie do pęknięcia
ściany jajowodu.
Ad 2. Błona mięśniowa jest silnie rozwinięta i składa się z zewnętrznej warstwy podłużnej i
grubszej, wewnętrznej warstwy okrężnej układającej się częściowo w płaskie pasma
śrubowate. Taki przebieg włókien umożliwia ruch perystaltyczny jajowodu, przesuwający
komórkę jajową w kierunku jamy macicy. Ruchy perystaltyczne nasilają się pod wpływem
estrogenów.
Mięśniówka jest najgrubsza w obrębie cieśni, (błona śluzowa cienka).
W obrębie bańki odwrotnie - błona mięśniowa jest słabo rozwinięta i składa się przeważnie z
pasm okrężnych, (ściana jest cieńsza utworzona głównie przez błonę śluzową, która układa
się tu w liczne, wysokie, rozgałęzione i zespalające się z sobą fałdy podłużne)

11
Ad.3. Błona śluzowa
Pod nią występuje obfita podśluzówka powodująca układanie się błony śluzowej w
podłużne, rozgałęziające się fałdy.
Bruzdy układają się w labirynt, rozgałęziający się ku obwodowi, stopień pofałdowania
zależy od odcinka
Najliczniejsze, najwyższe i najbardziej skomplikowane są fałdy w obrębie bańki i lejka, w
cieśni są znacznie bardziej proste; w części macicznej ściana jest gładka.
Światło jajowodu jest wyścielone nabłonkiem cylindrycznym (walcowatym)
jednowarstwowym.
W błonie śluzowej występują śluzowe komórki wydzielnicze i klinowate (produkujące
substancje dla odżywiania oocytu, kapacytacji plemników, właściwe środowisko do
zapłodnienia); limfocyty i komórki urzęsione.
Ruchy rzęsek przesuwają komórki jajowe do macicy. Przeciwny prąd do ruchu plemników
wzmaga ruchliwość plemników (reotropizm).
Czynność jajowodów
Transport plemników
Kapacytacja plemników
Transport komórki jajowej
Miejsce zapłodnienia (najczęstsze - bańka)
Właściwe środowisko do zapłodnienia
Odżywianie oocytu i zarodka
Unaczynienie jajowodu pochodzi od tętnicy jajnikowej i macicznej oraz towarzyszących im żył
biegnących w kierunku splotu macicznego.
Odpływ chłonki następuje do węzłów chłonnych lędźwiowych.
Włókna nerwowe odchodzą od splotu maciczno-pochwowego i jajnikowego.
Jajnik ovarium
Gruczoł płciowy żeński, parzysty – gonada, I rzędowa cecha płciowa
Spełnia dwie zasadnicze role:
generatywną - rozrodczą, wytwarza komórki jajowe,
wewnątrzwydzielniczą
Jajniki leżą wewnątrzotrzewnowo w miednicy mniejszej, przy jej bocznej ścianie, na wysokości
stawu krzyżowo-biodrowego, poniżej rozwidlenia tętnicy biodrowej wspólnej.
Jajnik ma kształt owalny, spłaszczony (przyrównywany do migdała lub spłaszczonego orzecha
włoskiego)
Powierzchnia perłowobiała, nierówna, „wyboista”, zmienia się w cyklu miesiączkowym.
Konsystencja twarda
Pokryty nabłonkiem jednowarstwowym sześciennym
U kobiety dojrzałej waży około 5-8 g,
Wymiary wynoszą długość 2,5-5cm, szerokość 1,5-3 cm, grubość 1,5 cm.
W przekroju poprzecznym jajnika wyróżnia się:
Część zewnętrzną - korę cortex

12
Część wewnętrzną - rdzeń medulla ovari.
Gruczoł śródmiąższowy
Ok. 1% objętości jajnika u ♀ dojrzałych. Utworzony przez 2 rodzaje komórek.
W zrębie jajnika występują wieloboczne komórki śródmiąższowe – syntetyzują estrogeny.
Dużo komórek u niemowląt i dziewczynek we wczesnej fazie pokwitania
odpowiedzialne za
rozwój drugorzędowych cech płciowych
We wnęce jajnika znajdują się komórki wnękowe – uwalniają androgeny
Część korowa
W części korowej jajnika rozmieszczone są komórki jajowe w różnych stadiach dojrzewania,
które stanowią miąższ jajnikowy. Pomiędzy nimi pojedyncze miocyty gładkie
Kora otacza rdzeń za wyjątkiem wnęki hilum
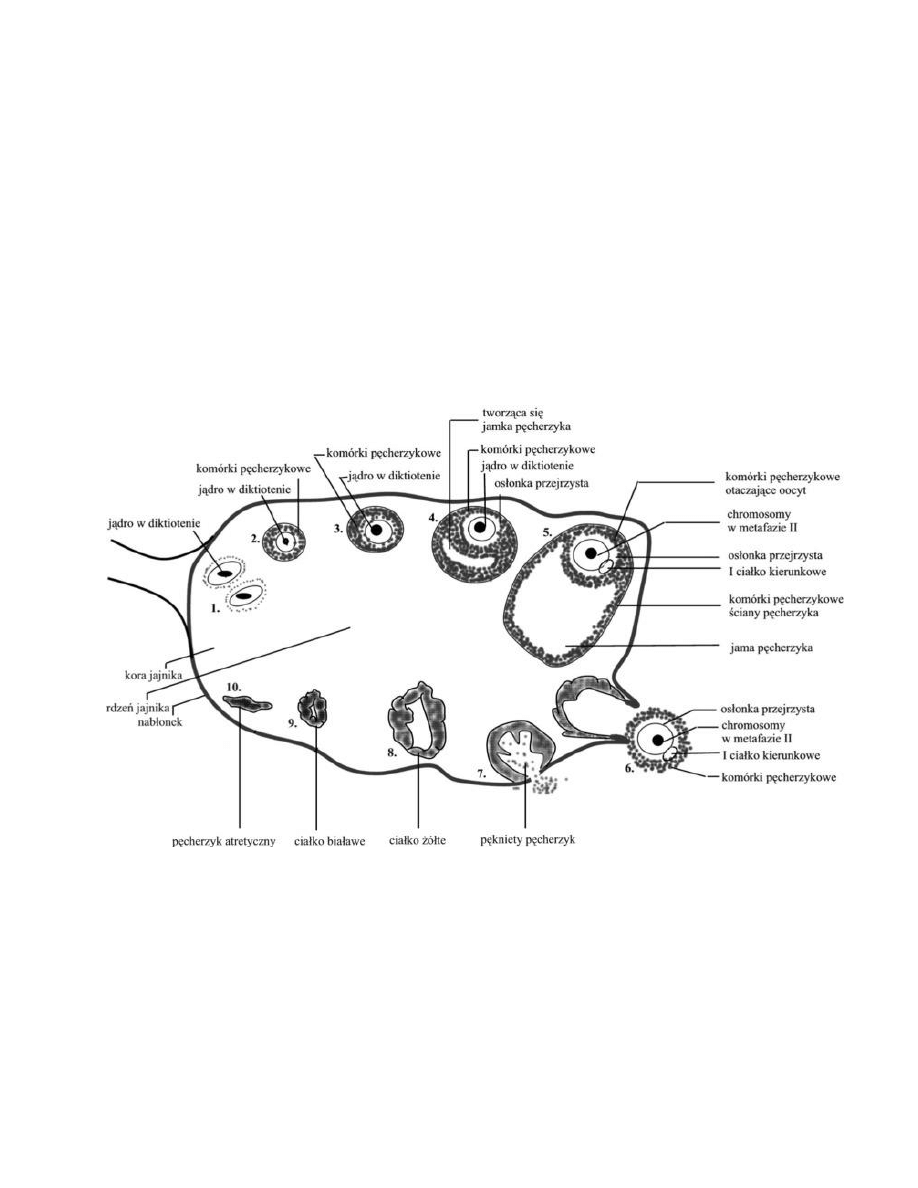
Pęcherzyki jajnikowe folliculi ovarii
Noworodek płci żeńskiej w obu jajnikach ma ok. 2 milionów pęcherzyków pierwotnych
W wieku dziecięcym większość z nich ulega atrezji. W okresie pokwitania 20000-40000
Z tego dojrzewa 420-480.
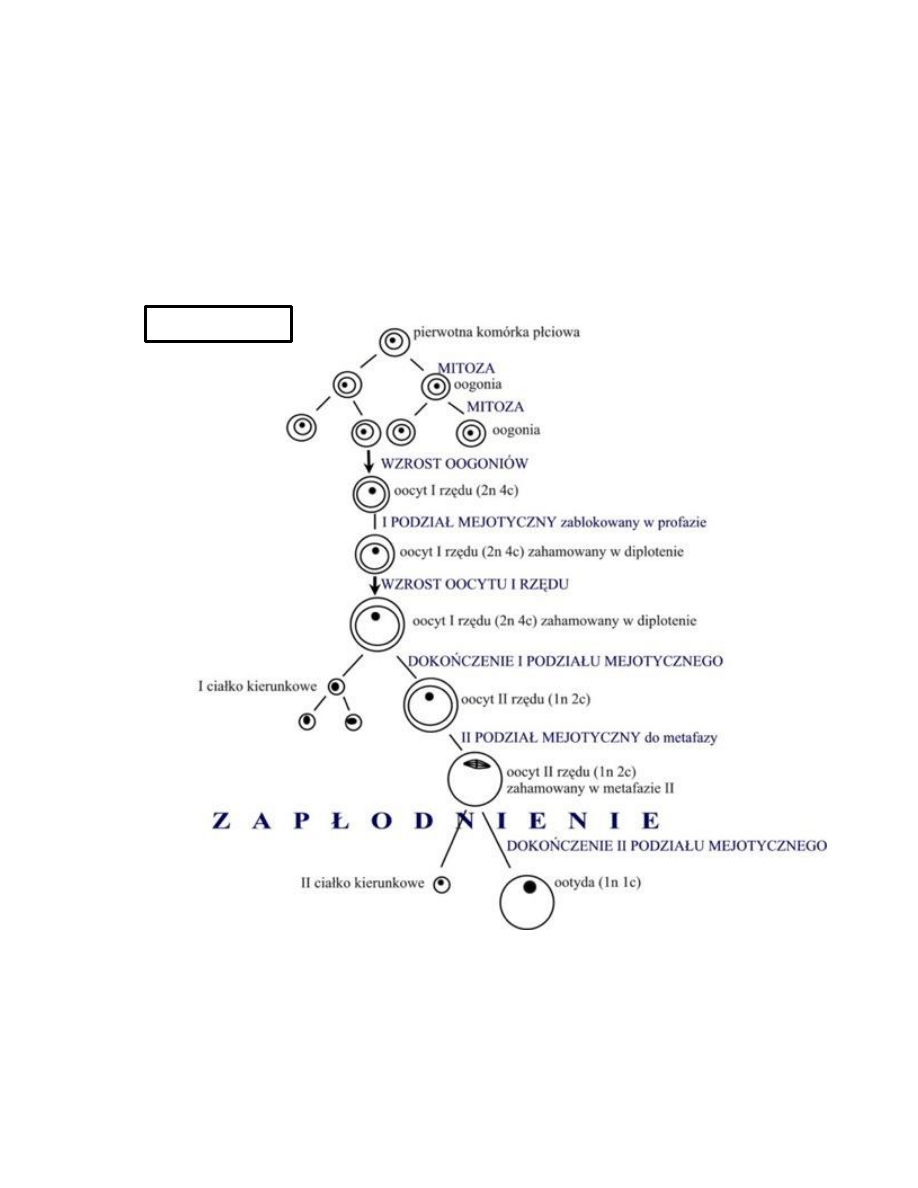
1. Pęcherzyki jajnikowe pierwotne
Leżą najbardziej obwodowo, w pobliżu osłonki białawej,
Mają średnicę około 45 μm
Zawierają we wnętrzu oocyt I rzędu (owocyt, oogonię, 46 chromosomów) ~40 μm,
zahamowany w I podziale mejotycznym (w I fazie profazy- diplotenu).
Dookoła oocytu leżą płaskie komórki nabłonkowe – młodociane formy komórek ziarnistych.
Stadium to może trwać od kilku miesięcy do 40 lat.
2. Pęcherzyki jajnikowe wzrastające
Pęcherzyki jajnikowe dojrzewają cyklicznie, z reguły co 28 dni.
W pierwszej fazie tego procesu - fazie folikularnej dojrzewa około 20-30 pęcherzyków
pierwotnych.
Oocyt I rzędu powiększa się do 80 μm
Komórki nabłonkowe otaczające oocyt powiększają się i namnażają, przekształcając się w
komórki ziarniste, tworząc różnej grubości warstwę komórek, która nosi nazwę warstwy
ziarnistej pęcherzyka. Komórki ziarniste syntetyzują estrogeny.
Do najważniejszych funkcji komórek pęcherzykowych tworzących warstwę ziarnistą należy:
otaczanie i ochrona owocytu;
udział w wytwarzaniu błony podstawnej oraz osłonki przejrzystej;
przekazywanie do komórek płciowych substancji odżywczych oraz czynników
regulujących ich wzrost i podział;
wytwarzanie czynnika hamującego dojrzewanie owocytów (OMI), odpowiedzialnego
prawdopodobnie za pozostawanie owocytu I rzędu w diktiotenie aż do osiągnięcia
dojrzałości płciowej;
produkcja niektórych składników płynu pęcherzykowego.
Większość wymienionych funkcji komórek pęcherzykowych jest związana z biosyntezą białka
i glikoprotein.
Komórki uczestniczą w powstawaniu steroidowych hormonów płciowych.

13
W tym okresie komórka jajowa jest otoczona jednorodną substancją zbudowaną z glikoprotein
- osłonka przejrzysta,ok. 8μm, a na jej zewnętrznej stronie ułożona jest warstwa komórek
ziarnistych, tworzących osłonkę promienistą.
Komórka jajowa komunikuje się z komórkami ziarnistymi za pośrednictwem mikrokosmków.
Pęcherzyk przesuwa się w kierunku kory.
3. Pęcherzyki jajnikowe dojrzewające
Kiedy warstw komórek ziarnistych jest więcej niż 6, między nimi pojawiają się szczeliny,
które zlewają się i powiększają wytwarzając jamki wypełnione płynem pęcherzykowym.
Jamki zlewają się ze sobą, tworząc jedną przestrzeń - jamę pęcherzyka spychającą komórkę
jajową na obwód pęcherzyka. Pęcherzyk dojrzewający zbliża się do powierzchni jajnika.
4. Pęcherzyk dojrzały
Pęcherzyki dojrzałe (Graafa) osiągają średnicę 15-25 mm.
Średnica owocytu 120-135 μm.
Wewnątrz pęcherzyka duża jama wypełniona płynem pęcherzykowym.
Oocyt leży na obwodzie, na grubej warstwie komórek ziarnistych
W miejscu lokalizacji oocytu warstwa ziarnista wpukla się do jamy tworząc wzgórek
jajonośny.
Komórki ziarniste otaczające oocyt układają się w wieniec promienisty.
Płyn pęcherzykowy ma skład podobny do chłonki z dodatkową zawartością: kwasu
hialuronowego, czynnika hamującego dojrzewanie owocytów, hormonów płciowych żeńskich
i ich prekursorów oraz substancji regulujących miejscowe działanie hormonów płciowych i
gonadotropowych.
Pęcherzyk jajnikowy dojrzały tworzy uwypuklenie na powierzchni jajnika
Wydalenie z pęcherzyka jajnikowego i wędrówka komórki jajowej nosi nazwę jajeczkowania =
owulacji. Owulacja w cyklu 28 dniowym ma miejsce w 14 dniu.
Folikulostymulina czyli folitropina FSH pobudza wzrost pęcherzyków jajnikowych.
Sam proces jajeczkowania pobudza lutropina LH przysadkowa.
W okresie poprzedzającym jajeczkowanie, przede wszystkim pod wpływem działania LH, w
budowie pęcherzyka jajnikowego dojrzałego zachodzi szereg zmian. Najważniejsze z nich to:
Oocyt I rzędu kończy mejozę i dzieli się. Jest to podział redukcyjny i nierównomierny.
W jego wyniku powstaje owocyt II rzędu (23 chromosomy) i ciałko kierunkowe I (mała
komórka z niewielką ilością cytoplazmy). Ciałko kierunkowe zostaje wydalone do
przestrzeni pomiędzy błoną komórkową a osłonką przejrzystą oocytu.
Każda z komórek otrzymuje haploidalną liczbę chromosomów 22+X.
Oocyt II rzędu prawie natychmiast rozpoczyna drugi podział, który zatrzymuje się jednak
w stadium metafazy.
Tuż przed owulacją komórki torebki pęcherzyka i nabłonka jajnika rozluźniają się, komórki
ziarniste wzgórka jajonośnego rozpraszają się
uwolnienie komórki jajowej. Trwa to 1-2
min.
14
5 .Ciałko żółte
Po jajeczkowaniu w wyniku działania LH pozostałość po pęcherzyku jajnikowym przekształca
się w ciałko żółte.
W jego powstawaniu uczestniczą przede wszystkim komórki warstwy wewnętrznej osłonki
pęcherzyka oraz pozostała część komórek pęcherzykowych.
W zależności od tego, czy doszło do zapłodnienia komórki jajowej wyróżnia się:
ciałko żółte miesiączkowe (menstruacyjne, rzekome) – powstaje gdy komórka jajowa
nie została zapłodniona, pełni funkcje hormonalne przez około 14 dni i zanika;
ciałko żółte ciążowe (właściwe) – powstaje po zapłodnieniu komórki jajowej i
zagnieżdżeniu się zarodka w błonie śluzowej macicy, pełni funkcje hormonalne przez
16-18 tyg. i ulega inwolucji.
Brak ciąży - przekształca się w ciałko białawe tworzące bliznę po ciałku żółtym. Ciałko
białawe po kilku miesiącach zanika.
Ciałko białawe i zanikowe przesuwają się w głąb rdzenia
Unaczynienie jajnika
Jajnik jest bogato unaczyniony:
Otrzymuje krew z dwóch źródeł: od tętnicy jajnikowej oraz od gałęzi jajnikowej tętnicy
macicznej.
Naczynia chłonne: do węzłów chłonnych lędźwiowych
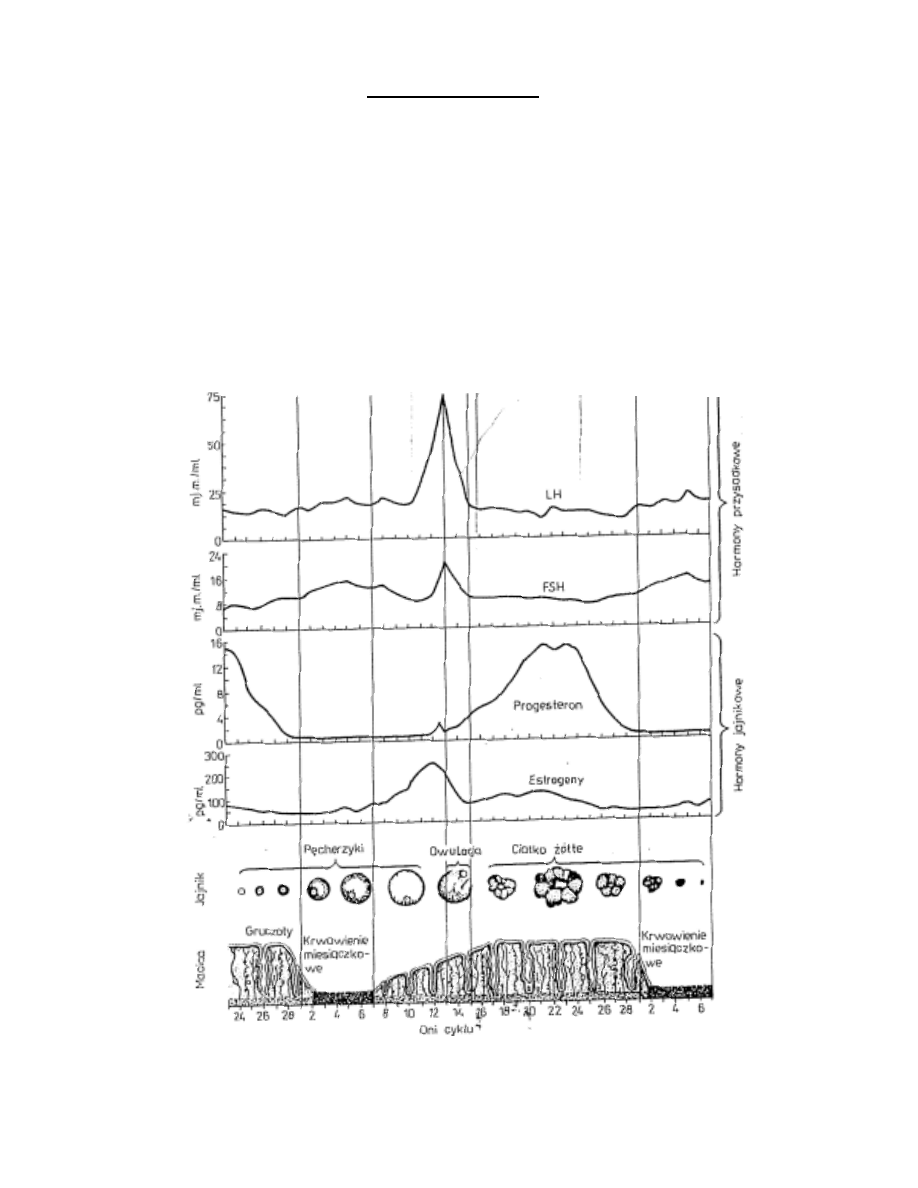
15
Cykl miesiączkowy
Cykl miesiączkowy, cykl menstruacyjny – powtarzające się regularnie zmiany w organizmie kobiety,
zachodzące w ustalonym rytmie biologicznym pod wpływem współdziałania układu nerwowo-
hormonalnego.
Cykl miesiączkowy, w zależności od organizmu kobiety, może trwać od 21 do nawet 35 dni, przy
czym, przyjmuje się, że najczęściej występującym cyklem miesiączkowym jest cykl liczący 28 dni.
Menarche - pierwsza miesiączka w życiu kobiety, występuje pomiędzy 10 a 14 rokiem życia.
Menopauza - ostatnia miesiączka w życiu kobiety, 50 – 52 r.ż.
Zmiany zachodzące w jajniku, endometrium oraz w wytwarzaniu FSH - folitropiny,
LH - lutropiny, estrogenów i progesteronu w poszczególnych fazach cyklu miesiączkowego 28.
dniowego

16
I Faza krwawienia miesiączkowego (1 - 5 dzień cyklu)
Jajnik - formowanie się ciałka białego z ciałka żółtego poprzedniego cyklu. Wybór
pęcherzyków dla zaczynającego się cyklu.
Estrogeny - wartości małe: estron jest wytwarzany głównie poza jajnikiem, niewielkie
ilości 17β estradiolu syntetyzowane przez jajnik.
Progesteron - wartości małe: w niewielkiej ilości jest wytwarzany przez korę nadnerczy
i ciałko żółte z poprzedniego cyklu, które jest w stadium regresji.
Endometrium – (faza złuszczania) warstwa czynnościowa składająca się z warstwy
gąbczastej i zbitej zostaje złuszczona. Z pozostałych elementów gruczołów warstwy
podstawowej zaczyna się odnowa nabłonka, który pokrywa ranę miesiączkową.
Przysadkowe wydzielanie FSH - utrzymujące się obniżenie stężenia FSH wraz
ze zmniejszeniem wydzielania hormonów steroidowych przez ulegające regresji
ciałko żółte z poprzedniego cyklu.
Przysadkowe wydzielanie LH - wartości małe, utrzymujące się na takim samym
poziomie do momentu tuż przed owulacją.
II Faza folikularna (6 - 13 dzień cyklu)
Jajnik - dojrzewanie pęcherzyków oraz rozwój pęcherzyka dominującego.
Estrogeny - zwiększające się wydzielanie przez komórki ziarniste pęcherzyków
17β-estradiolu, które uzyskuje maksimum tuż przed szczytem wydzielania.
Progesteron - wartości stężeń pozostają małe. Jest to związane z tym, że komórki
ziarniste nie mogą syntetyzować cholesterolu, niezbędnego prekursora dla
progesteronu. Jest on dostarczany do komórek ziarnistych przez naczynia
krwionośne, jako lipoproteina o małej gęstości (LDL), co staje się możliwe
dopiero po unaczynieniu warstwy ziarnistej pęcherzyka po jajeczkowaniu.
Endometrium - (faza wzrostowa, proliferacyjna endometrium)
- początkowo
cienka błona śluzowa się rozrasta. Gruczoły powiększają się i stają się bardziej
liczne, podścielisko jest bogatsze w składniki komórkowe, jednocześnie zwiększa
się unaczynienie. Zmiany te następują pod wpływem estrogenów. Nie obserwuje
się czynności wydzielniczej gruczołów.
Przysadkowe wydzielanie FSH - wydzielanie FSH ma charakter pulsacyjny, ale
wartości stężeń utrzymują się na małym poziomie, aż do szczytu wydzielania LH.
Przysadkowe wydzielanie LH - wartości małe, utrzymujące się na takim samym
poziomie aż do momentu tuż przed owulacją.
III Faza owulacyjna (14 dzień cyklu)
Jajnik - jajeczkowanie oraz luteinizacja komórek ziarnistych pękniętego
pęcherzyka jajnikowego.
Estrogeny - natychmiast po jajeczkowaniu lub równocześnie z jajeczkowaniem
następuje gwałtowne zmniejszenie stężeń 17β -estradiolu.

17
Progesteron - następuje stale zwiększanie się jego wydzielania w wyniku
dostępności LDL i działania LH.
Endometrium - błona śluzowa macicy dalej grubieje, jednak jej zasadnicza
struktura jest taka sama, jak w fazie folikularnej; pojawienie się bogatych w
glikogen wodniczek w elementach gruczołowych.
Przysadkowe wydzielanie FSH - następuje wyraźne zwiększenie wydzielania,
ale mniejsze niż LH.
Przysadkowe wydzielanie LH - krótko po gwałtownym zwiększeniu się wydzielania
17β -estradiolu przez pęcherzyk dominujący pojawia się wyraźny, ostry szczyt
wydzielania LH, co oznacza początek procesu owulacji.
IV Faza lutealna (15 - 28 dzień cyklu)
Jajnik - w początkowym ¡okresie, w tzw. wczesnej fazie lutealnej (15-19 dzień cyklu),
następuje pełne unaczynienie luteinizowanych komórek ziarnistych, formowanie się
ciałka żółtego oraz początek zanikania pozostałych pęcherzyków.
W późnej fazie lutealnej (20-25 dzień cyklu) pojawia się dojrzałe ciałko żółte i następuje
dalszy zanik pęcherzyków.
W fazie przedmiesiączkowej (26-28 dzień cyklu) rozpoczyna się inwolucja ciałka żółtego
oraz wybór pęcherzyków dla następnego cyklu.
Estrogeny - następuje stopniowe zwiększanie się wydzielania 17β-estradiolu przez
ciałko żółte, z maksimum w późnej fazie lutealnej. Wartości te są jednak mniejsze od
spotykanych w okresie przedowulacyjnym.
W fazie przedmiesiączkowej (26-28 dzień cyklu) wydzielanie 17β -estradiolu zmniejsza
się. Jako główny estrogen pozostaje estron syntetyzowany pozagonadalnie.
Progesteron - wydzielanie jest duże aż do końca późnej fazy lutealnej. W fazie
przedmiesiączkowej następuje wyraźne zmniejszenie się wydzielania progesteronu.
Endometrium - (faza wydzielnicza) - pod wpływem ciałka żółtego w błonie śluzowej
następuje wiele przemian, które określa się fazą wydzielniczą, w przeciwieństwie do
poprzedzającej ją fazy proliferacyjnej.
Następuje dalszy rozrost błony śluzowej, początkowo ma ona 1-3 mm, a następnie 7-8
mm grubości, gruczoły stają się szersze, o przebiegu falistym, wężykowatym, a
nabłonek gruczołowy grubieje. Podścielisko w tej fazie zawiera komórki o większych
rozmiarach, jest rozpulchnione i obrzęknięte. Komórki gromadzą glikogen, lipidy i
białka, a więc środki odżywcze, jako przygotowanie na przyjęcie zapłodnionego jaja. Z
zanikiem ciałka żółtego wiąże się nagłe zmniejszenie wydzielania progesteronu i
estrogenów, a to z kolei już na 1-2 dni przed miesiączką wywołuje zmiany wsteczne w
błonie śluzowej. Jamy gruczołowe zapadają się, podścielisko staje się bardziej
obrzęknięte pojawiają się w nim nacieki granulocytów i limfocytów oraz wylewy
krwawe. Ten podokres fazy wydzielniczej (trwający 1- 2 dni) na skutek zachodzących
zaburzeń krążenia nazywa się okresem niedokrwienia. Po nim następuje okres
złuszczania się warstwy czynnościowej błony śluzowej.
18
Przysadkowe wydzielanie FSH - we wczesnej i późnej fazie lutealnej po zwiększeniu
stężeń przed owulacją wartości FSH zmniejszają się do poziomu w fazie folikularnej, W
fazie przedmiesiączkowej, wobec zmniejszenia się wydzielania hormonów steroidowych
przez ulegające regresji ciałko żółte, następuje nieznaczne zwiększenie się wydzielania
FSH.
Przysadkowe wydzielanie LH - wartości są małe, utrzymują się na takim samym
poziomie aż do okresu tuż przed owulacją.
OOGENEZA

19
Stwierdzenie jajeczkowania
I
Jedynym pewnym potwierdzeniem dokonania się owulacji są:
Ciąża.
Uwidocznienie wolnej komórki jajowej w czasie laparoskopii.
Wszystkie pozostałe metody są tylko pośrednie; potwierdzają prawidłowy przebieg cyklu,
zarówno jajnikowego, jak i endometrialnego, oraz rozwój i dojrzewanie pęcherzyka, owulację, a
także wytworzenie się ciałka żółtego.
II Pośrednie metody potwierdzające jajeczkowania:
Pomiar podstawowej temperatury ciała oparty na hipertermicznym działaniu
progesteronu. Okres jajeczkowania jest związany z podwyższeniem podstawowej
temperatury ciała mniej więcej o 0,5°C, które utrzymuje się około 9—10 dni, tzn. tak
długo, jak utrzymuje się gestagenna aktywność ciałka żółtego.
Ocena śluzu szyjkowego — w fazie folikularnej cyklu na kilka dni przed owulacją
następuje stopniowe zwiększenie się ilości wydzielanego przejrzystego śluzu. W miarę
zbliżania się jajeczkowania śluz staje się coraz bardziej obfity, wodnisty, z małą ilością
elementów komórkowych – jest to rezultat dużego stężenia estrogenów
W 2—3 dni po owulacji śluz staje się z mętny, lepki, zawiera podwyższone ilości białek
oraz elementów komórkowych.
Rozmaz cytohormonalny - w zależności od fazy cyklu oraz stężeń estrogenów i
progesteronu w rozmazie obserwuje się zmiany dotyczące liczby komórek
powierzchniowych i pośrednich. W pierwszej fazie cyklu, z uwagi na duże stężenie
estrogenów, stwierdza się zwiększenie liczby komórek warstwy powierzchniowej, po
owulacji natomiast następuje przewaga komórek warstwy pośredniej pod wpływem
zwiększonego wydzielania progesteronu.
Ból owulacyjny — występuje mniej więcej u 20—30% kobiet. Pojawia się na kilka
godzin (czasem nawet 2 dni) przed jajeczkowaniem i dołącza do pojawiających się
zwykle innych objawów (napinanie i wzdęcia brzucha, nudności, parcie na mocz,
wzmożona pobudliwość nerwowa i zaburzenia snu).
Krwawienie owulacyjne - trwa krótko (kilka godzin, jeden dzień), najczęściej stanowi
domieszkę wydzieliny pochwowej, nadając jej ciemniejsze zabarwienie.
III Oznaczenia hormonalne:
-
ocena stężenia 17β -estradiolu i progesteronu,
ocena szczytu ich wydzielania.
IV Badanie ultrasonograficzne - ocena wzrostu pęcherzyka jajnikowego oraz owulacji.
Piśmiennictwo:
1. Bartel: Embriologia, PZWL 2010
2. Bochenek A. : Anatomia człowieka tom II, PZWL 2010
3. Bręborowicz G. (red): Położnictwo i ginekologia, tom I. PZWL, Warszawa 2008
4. Erik Odeblad, Wydział Biofizyki Medycznej, Uniwersytet Umeå, Szwecja: Szyjka macicy.
5. Marecki B.: Anatomia funkcjonalna, 2004
6. Pisarski T. (red): Położnictwo i ginekologia. Podręcznik dla studentów. PZWL, Warszawa 2001
7. Sawicki W.: Histologia, PZWL, 2004
8. Starowicz L.: Słownik Encyklopedyczny „Miłość i Seks” Wydawnictwa Europa, 1999
Wyszukiwarka
Podobne podstrony:
Układ płciowy żeński, Studia- PUM biotechnologia medyczna, Anatomia- materiały PUM
układ płciowy żeński, Szkoła, studia, histologia, do nauki
Histologia Układ Płciowy Żeński
Histologia Uklad Plciowy Zenski mon id 202471
Histologia Układ Płciowy Żeński, Lekarski WLK SUM, lekarski, Histologia, histologia zabrze
26 UKŁAD PŁCIOWY ŻEŃSKI, I rok, Histologia, histologia wykłady
Układ płciowy żeński, Cosinus, Anatomia
Uklad plciowy zenski, HISTOLOGIA
Histologia Układ Płciowy Żeński
Wykład - Układ plciowy zenski, Prywatne, FIZJOLOGIA od LILI, wykłady, wyklady z fizjo
Układ płciowy żeński giełda, medycyna, I rok, histologia, giełdy, Giełda, Giełdy opisówki histo
Uklad plciowy zenski
układy moczo płciowe, ukl pułciowy zenski, Układ płciowy żeński:
apy 10 uklad plciowy zenski, Układ płciowy żeński:
Histologia Układ Płciowy Żeński mon
UKLAD PŁCIOWY ZENSKI
16 Układ płciowy męski 2015
więcej podobnych podstron