ZIOŁOLECZNICTWO
Autorzy
Prof. dr hab. med. Julian Aleksandrowicz
Prof. dr. hab. med. Alfons Chodera
Dr fil. Jan Dobrowolski
Dr med. Witold Dudziński
Doc. dr hab. med. Biruta Fąfrowicz
Dr med. Jerzy Hofman
Dr med. Maria Jurewicz
Dr med. Adam Kazior
Prof. dr hab. med. Jan Kowalewski
Doc. dr hab. farm. Jan Krupiński
Prof. dr. hab. med. Jolanta Krupińska
Prof. dr. hab. med. Piotr Kubikowski
Prof. dr. hab. med. Jan Łańcucki
Dr hab. n. farm. lek. Janina Majcherczyk
Doc. dr. hab. farm. Aleksander Ożarowski
Dr med. Bogdan Pirwitz
Dr med. Wojciech Rewerski
Dr med. Arkadiusz Stańczyk
Prof. dr hab. med. Kazimierz Stawiński
Dr med. Augustyn Szozda
Prof. dr hab. med. Jan Szymański
Dr med. Andrzej Tilszer
Doc. dr hab. med. Michał Troszyński
Prof. dr hab. fil. Irena Turowska
ZIOŁOLECZNICTWO
PORADNIK DLA LEKARZY
pod redakcją
doc. dra hab. ALEKSANDRA OŻAROWSKIEGO
Wydanie III
WARSZAWA 1982
PAŃSTWOWY ZAKŁAD WYDAWNICTW LEKARSKICH
© Copyright by Państwowy Zakład Wydawnictw Lekarskich
Warszawa 1976, 1980, 1982
Redaktorzy
mgr Danuta Burlińska
mgr Krystyna Niecikowska-Jastrzębska
mgr Anna Ołdachowska
mgr Elżbieta Padło
mgr Jadwiga Zawadzka
mgr Zofia Żakowska
Redaktor techniczny
Teresa Sajdakowska
Korektorzy
Irena Grzybowska
Małgorzata Kośmicka
Projekt oprawy
Joanna Chmielewska
ISBN 83-200-0640-6
PAŃSTWOWY ZAKŁAD WYDAWNICTW LEKARSKICH — WARSZAWA 1982
Wydanie III — przedruk z wyd. II. Nakład 50 000+250 egz. Objętość a.w. 49,2 = 49 a.d. Papier druk. sat. kl. V, 63 g, 82 X 104 cm. Oddano do składania w kwietniu 1982 r. Podpisano do druku we wrześniu 1982 r. Druk ukończono w październiku 1982 r. Zam. nr 310-K-82. B-20.
CIESZYŃSKA DRUKARNIA WYDAWNICZA, CIESZYN, UL. POKOJU 1
Cena zł 350,—
PRZEDMOWA
Drugie wydanie „Ziołolecznictwa” ukazuje się w okresie, gdy nastąpiła faktyczna akceptacja leków pochodzenia roślinnego, które z pozycji zaledwie tolerowanych środków para-medycznych awansowały na „współpartnerów” chemioterapeutyków. Złożyło się na to wiele przyczyn, ale dwie spośród nich wydają się najważniejsze. Pierwszą było ujawnienie, jak dalece niektóre z ubocznych działań leków syntetycznych są szkodliwe, a nawet groźne dla ludzi, szczególnie dla dzieci, kobiet w ciąży, osób w wieku podeszłym i rekonwalescentów po ciężkich chorobach lub operacjach. Drugą okolicznością było to, że nowoczesna medycyna nie poczyniła znaczących postępów w leczeniu wielu chorób przewlekłych, że ma również trudności w opanowaniu niektórych zakażeń endogennych, takich jak biegunki dziecięce, zatrucia pokarmowe lub zespoły czerwonkowe, pomimo wykrycia około 100 tysięcy antybiotyków, z których 150 znalazło zastosowanie w lecznictwie. Jeśli dodamy, że najczęstszą przyczyną zgonów jest od lat choroba krążeniowa oraz nowotwory, to sukcesy medycyny nie wydają się rewelacyjne, jak się powszechnie sądzi, a masowe stosowanie silnie i szybko działających leków syntetycznych niekoniecznie i nie zawsze jest uznawane za cechę nowoczesności.
Preparaty ziołowe mogą oddać nieocenione usługi nie tylko w schorzeniach przewlekłych, gdy stosuje się je jako leki główne, lecz także w stanach ostrych i podostrych, gdy towarzyszą chemioterapeutykom jako środki pomocnicze, uzupełniające, synergiczne lub przemienne. Nowocześnie pojmowane ziołolecznictwo polega na racjonalnym wykorzystaniu różnorodnych właściwości leczniczych wyciągów roślinnych, izolowanych związków czynnych i specyfików ziołowych oraz na skutecznym łączeniu ich z chemioterapeutykami, jeśli zajdzie tego potrzeba. W opanowaniu tej trudnej umiejętności pomocna będzie niniejsza książka (przedruk II wyd.), opracowana przez zespół specjalistów. Uwzględniono w nim najnowsze dane z piśmiennictwa naukowego, zarówno odnośnie do właściwości i składu chemicznego samych roślin leczniczych, jak i działania farmakologicznego oraz zastosowania klinicznego wielu preparatów i specyfików ziołowych. Spełniając życzenia wielu lekarzy, w części ogólnej książki zamiesz-
5
czono preparaty roślinne wytwarzane w krajach socjalistycznych i w niektórych krajach zachodnich. W porównaniu z wydaniem poprzednim rozszerzono część specjalistyczną książki o cztery nowe rozdziały: „Choroby oczu”, „Choroby jamy ustnej”, „Choroby nosa, gardła, krtani i uszu” oraz „Choroby neurologiczne”. Zamieszczone rozdziały nie wyczerpują jednak wszystkich możliwości stosowania leków roślinnych, dlatego w następnych wydaniach zostaną m. in. uwzględnione choroby psychiatryczne, choroby krwi, choroby wyniszczające oraz choroby dzieci.
Pragnę gorąco podziękować wszystkim współautorom II wydania „Ziołolecznictwa” za wzięcie udziału w jego opracowaniu, jak również opiniodawcom za wnikliwą, twórczą ocenę poszczególnych rozdziałów.
Zwracam się do lekarzy korzystających z poradnika, aby zechcieli podać własne spostrzeżenia, szczególnie dotyczące skuteczności zamieszczonych zestawów recepturowych, korzystnej lub niekorzystnej interakcji lek ziołowy — lek syntetyczny, możliwości szerszego stosowania preparatów roślinnych, ewentualnych działań ubocznych itp. Te spostrzeżenia zostaną wykorzystane przy opracowywaniu kolejnego wydania „Ziołolecznictwa”. Listy proszę kierować pod adres: ul. Narbutta 41/43 m.32, 02-536 Warszawa.
Doc. dr hab. Aleksander Ożgrowski
SPIS TREŚCI
Wykaz skrótów 13
Część ogólna
Współczesne ziołolecznictwo — prof. dr hab. med. Piotr Kubikowski, dr med. Wojciech J. Rewerski 15
Rośliny lecznicze z upraw i ze stanu naturalnego — prof. dr hab. fil. Irena Turowska, doc. dr hab. farm. Jan Kozłowski 21
Mikroelementy a ziołolecznictwo — prof. dr hab. med. Julian Aleksandrowicz, dr fil. Jan Dobrowolski 27
Wyciągi roślinne i ich otrzymywanie — dr hab. n. farm., lek. Janina Majcherczyk 38
Wyciągi wodne 40
Wyciągi alkoholowe 42
Rośliny lecznicze stosowane w fitoterapii — doc. dr hab. farm. Aleksander Ożarowski 44
Farmakodynamika ważniejszych substancji roślinnych — prof. dr hab. med. Jolanta Krupińska 283
Antrazwiązki 283
Azuleny 286
Flawonoidy 287
Garbniki 292
Glikozydy nasercowe (kardenolidy) 294
Gorycze 308
Kumaryny 309
Saponiny 316
Śluzy 320
Część szczegółowa
Choroby serca i naczyń — prof. dr hab. med. Alfons Chodera, doc. dr hab. med. Aleksander Mrozikiewicz 323
Ostra i przewlekła niewydolność serca — Insufficientia cordis acuta et chronica 324
Względna niewydolność krążenia — Insufficientia circulatoria relativa 330
Zaburzenia rytmu serca — Allorhythmia 335
Nerwica serca — Neurosis cordis 333
Nadciśnienie tętnicze — Hypertensio 339
7
Podciśnienie tętnicze — Hypotensio 344
Dusznica bolesna — Angina pectoris 346
Schorzenia obwodowych naczyń krwionośnych 348
Leki stosowane w schorzeniach naczyń żylnych 349
Miażdżyca naczyń — Atherosclerosis ......... 350
Choroby układa oddechowego — doc. dr hab. med. Biruta Fąfrowicz, prof. dr hab. med. Jan Kowalewski 352
Ostry nieżyt oskrzeli — Bronchitis acuta 358
Przewlekły nieżyt oskrzeli — Bronchitis chronica 359
Rozstrzenie oskrzeli — Bronchiectasis 361
Dychawica oskrzelowa — Asthma bronchiale 362
Zapalenie płuc — Pneumonia 364
Ropień płuc — Abscessus pulmonum 365
Gruźlica płuc — Tuberculosis pulmonum 365
Zapalenie opłucnej — Pleuritis 366
Choroby przewodu pokarmowego — dr med. Bogdan Pirwitz, dr med. Andrzej Tilszer 363
Zapalenie przełyku — Oesophagitis 369
Owrzodzenie trawienne przełyku — Ulcus pepticum oesophagi 372
Achalazja przełyku — Achalasia oesophagi 375
Rak przełyku — Carcinoma oesophagi 377
Uchyłkowatość przełyku — Diverticulosis oesophagi 380
Przepuklina przeponowa — Hernia diaphragmatica 381
Ostry nieżyt żołądka — Gastritis acuta 384
Przewlekły nieżyt żołądka — Gastritis chronica 386
Żółciowy nieżyt żołądka — Gastritis biliaris 388
Zaburzenia neurowegetatywne czynności żołądka — Gastropathia functionalis 390
Rak żołądka — Carcinoma ventriculi 396
Wrzód trawienny żołądka i dwunastnicy — Ulcus pepticum ventriculi et duodeni 400
Krwawienia z przełyku, żołądka i dwunastnicy — Haemorrhagia e tractu digestivo 407
Biegunki — Diarrhoeae 409
Zespół złego wchłaniania — Syndroma malabsorptionis 411
Robaczyca przewodu pokarmowego — Helminthiasis 415
Nienowotworowe choroby jelita grubego 417
Nowotwory jelita grubego — Neoplasmata coli 428
Żylaki odbytu — Varices haemorrhoidales 432
Choroby wątroby, dróg żółciowych i trzustki — dr med. Arkadiusz Stańczyk, doc. dr hab. farm. Aleksander Ożarowski 435
Wirusowe zapalenie wątroby — Hepatitis virusalis 435
Zapalenie wątroby przewlekłe —Hepatitis chronica 441
Zwyrodnienie tłuszczowe wątroby — Degeneratio adiposa hepatis 444
Marskość wątroby :—Cirrhosis hepatis 445
Zapalenie przewodów żółciowych i pęcherzyka żółciowego — Cholangitis et cholecystitis 446
Kamica żółciowa — Cholelithiasis 450
Zapalenie trzustki — Pancreatitis 459
8
Choroby układu moczowego — dr med. Wojciech J. Rewerski, doc. dr hab. farm. Aleksander Ożarowski 462
Stany zapalne dróg moczowych 464
Ciążowe zapalenie nerek — Nephritis gravidarum 469
Kamica moczowa — Urolithiasis 470
Choroby przemiany materii — prof. dr hab. med. Jan Kowalewski 484
Niedożywienie — Malnutrition 485
Otyłość — Adipositas 489
Cukrzyca — Diabetes mellitus 493
Dna — Diathesis urica 495
Choroby narządu ruchu — dr med. Witold Dudziński 498
Zrzeszotnienie kości — Osteoporosis 498
Rozmięknienie kości — Osteomalacia 499
Krwiopochodne zapalenie kości — Ostitis, Osteomyelitis 500
Urazy i złamania kości 502
Przewlekłe nieswoiste zniekształcające zapalenie kości — Morbus Pageti 503
Gruźlica kostno-stawowa 504
Dystrofia kostna typu Sudecka 505
Nowotwory kości i stawów 506
Choroby gośćcowe 506
Zespól bolesnego barku — Periarthritis humero-scapularis 528
Zapalenie przyczepów ścięgnistych — Enthesopathia 529
Zioła w rehabilitacji chorób narządu ruchu 531
Choroby alergiczne — dr med. Augustyn Szozda, dr med. Jerzy Hofman 538
Dychawica oskrzelowa — Asthma bronchiale 543
Pokrzywka — Urticaria 547
Obrzęk naczynioruchowy Quinckego — Oedema Quincke 549
Wyprysk alergiczny — Eczema 550
Świerzbiączka (atopowe zapalenie skóry) — Prurigo 552
Nieżyt sienny — Rhinitis allergica 554
Migrena alergiczna — Hemicrania allergica 555
Choroby kobiece — doc. dr hab. med. Michał Troszyński, dr med. Adam Kazior 557
Zakażenie i zapalenie narządów płciowych kobiety 557
Bolesne miesiączkowanie — Dysmenorrhoea 564
Nadmierne krwawienia miesiączkowe — Menorrhagia 569
Okres przekwitania — Climacterium 570
Niepłodność kobieca — Sterilitas 574
Położnictwo — Obstetricia 574
Poronienie — Abortus 576
Choroby wieku starczego — prof. dr hab. med. Jan Kowalewski 578
Zmiany starcze układu krążenia 582
Zmiany starcze przewodu pokarmowego 588
Zmiany starcze układu oddechowego 593
Zmiany starcze układu ruchu 594
9
Choroby skóry — prof. dr hab. med. Jan Łańcucki 597
Afty — Aphthosis 598
Bielactwo nabyte — Vitiligo 599
Brodawki zwykłe — Verrucae vulgares 604
Czyrak, czyraczność — Furunculus, furunculosis . 606
Figówka gronkowcowa — Sycosis staphylogenes 608
Gruźlica toczniowa — Tuberculosis luposa 609
Grzybica stóp — Tinea pedum 610
Kandydiaza paznokci i wałów paznokciowych — Onychia e perionychia candidamycetica 613
Kłykciny (brodawki) kończyste — Condylomata acuminata 614
Liszaj płaski, liszaj czerwony — Lichen planus, lichen ruber 615
Łupież różowy Giberta — Pityriasis rosea Giberti ..... 618
Łuszczyca — Psoriasis 619
Łysienie łojotokowe — Alopecia seborrhoica 623
Łysienie plackowate — Alopecia areata 626
Odleżyna — Decubitus 629
Odmroziny — Perniosis 630
Odmrożenie — Congelatio 632
Oparzenie — Combustio 634
Owrzodzenie żylakowe — Ulcus varicosum 636
Plamica — Purpura 640
Pocenie nadmierne — Hyperhidrosis 642
Pokrzywka — Urticaria 644
Rak skóry — Carcinoma cutis 646
Rogowacenie białe — Leukoplakia 648
Ropnie mnogie pach — Hidradenitis suppurativa 649
Świąd skóry — Pruritus cutis 650
Świerzb — Scabies 652
Trądzik pospolity — Acne vulgaris 653
Trądzik różowały — Acne rosacea 655
Twardzina, sklerodermia — Scleroderma 657
Uszkodzenia skóry promieniami X i radu — Radiodermitis . 658
Wszawica łonowa — Pediculosis pubis 661
Wszawica głowowa — Pediculosis capitis 661
Wyprysk — Eczema 662
Zapalenie łojotokowe skóry (wyprysk łojotokowy) — Dermatitis seborrhoica (eczema seborrhoicum) 665
Zapalenie złuszczające skóry — Erythrodermia 666
Choroby gardła, nosa, krtani i uszu — prof. dr hab. med. Jan Szymański, doc. dr hab. farm. Aleksander Ożarowski 671
Choroby gardła 671
Choroby nosa 673
Choroby krtani 680
Choroby ucha 683
Choroby jamy ustnej — prof. dr hab. med. Kazimierz Stawiński 686
Zapalenia jamy ustnej powierzchowne — Stomatitides superficiales 686
Zapalenia jamy ustnej głębokie — Stomatitides profundae . 691
Choroby wirusowe jamy ustnej 694
10
Choroby o domniemanej etiologii wirusowej 708
Choroby pęcherzowe 710
Choroby przebiegające z zaburzeniami w rogowaceniu i złuszczaniu nabłonka 713
Drożdżyca powierzchowna jamy ustnej — Candidosis oris 716
Owrzodzenie odleżynowe — Ulcus decubitale, decubitus 717
Rumień wielopostaciowy wysiękowy — Erythema multi-forme exsudativum 718
Toksyczne zapalenia jamy ustnej — Stornatitides toxicae 720
Choroby przyzębia — Parodontopathiae 722
Choroby oczu — dr med. Maria Jurewicz 728
Jęczmień — Hordeolum 728
Zapalenie brzegów powiek przewlekłe — Blepharitis marginalis chronica 729
Zapalenie brzegów powiek, wrzodziejące — Blepharitis ulcerosa 731
Zaburzenia czynności powiek 731
Zapalenie spojówek ostre i podostre — Coniunctivitis acuta et subacuta 732
Zapalenie rogówki i spojówki opryszczkowe — Keratoconiunctivitis phlyctenulosa 734
Zapalenie gruczołu łzowego ostre — Dacryoadenitis acuta 735
Choroby rogówki 735
Zapalenie nadtwardówki — Episcleritis. Zapalenie twardówki — Scleritis 738
Choroby jagodówki 738
Choroby siatkówki 739
Jaskra — Glaucoma 740
Choroby neurologiczne — dr med. Wojciech J. Rewerski, doc. dr hab. Aleksander Ożarowski 742
Akroparestezja — Acroparaesthesia 742
Choroba Meniera — Morbus Menieri 744
Drżączka poraźna — Paralysis agitans, Parkinsonismus 745
Migrena — Hemicrania 748
Nerwoból — Neuralgia 751
Nużliwość mięśni — Myasthenia gravis 753
Padaczka — Epilepsia 754
Pląsawica — Chorea 757
Rwa kulszowa — Ischias 759
Stwardnienie rozsiane — Sclerosis multiplex 762
Skorowidz rzeczowy 765
WYKAZ SKRÓTÓW
Acid. — acidum — kwas
aeth. — aetherea — eterowa (np. nalewka)
Amp. — ampullae — ampułki
Anth. — Anthodium — koszyczek kwiatowy
aq. — aąuosus — wodny
Bals. — Balsamum — balsam
Bulb. — Bulbus — cebula
comp. — compositus — złożony
conc. — concentratum — stężony
Cort. — Cortex — kora
Dec. — Decoctum — napar
depur. — depuratus — oczyszczony
Empl. — Emplastrum — plaster
Exoc. — Exocarpium — naowocnia
Extr. — Extractum — wyciąg
Fl. — Flos, flores — kwiat
fluid. — fluidum — płynny
Fol. — Folium — liść
Fr. — Fructus — owoc
Gemm. — Gemmae — pączki
Gutt. — Guttae — krople
Herb. — Herba — ziele
hydrobr. — hydrobromicum — bromowodorek
hydrochl. — hydrochloricum — chlorowodorek
Inflor. — Inflorescentia — kwiatostan
Inf. — Infusum — napar
Intr. — Intractum — wyciąg ze świeżej rośliny
Linim. — Linimentum — mazidło
mal. — maleinicum — maleinian
nitr. — nitricum — azotan
Ol. — Oleum — olej lub olejek
Peric. — Pericarpium — owocnia
pulv. — pulveratus — sproszkowany
radic. — (cum) radicibus — z korzeniami
Rad. — Radix — korzeń
rec. — recens — świeży
Res. — Resina — żywica
Rhiz. — Rhizoma — kłącze
Sem. — Semen — nasienie
13
sicc. — siccus(um) — suchy
Sir. — Sirupus — syrop
Soi. — Solutio — roztwór
Spec. — Species — zioła
spirit. — spirituosus — alkoholowy
Spir. — Spiritus — alkohol
spiss. — spissum — gęsty
Succ. — Succus — sok
sulf. — sulfuricum — siarczan
Tabl. — tabulettae — tabletki
tart. — tartaricum — winian
Tinct. — Tinctura — nalewka
titr. — titratus — mianowany
Ung. — Unguentum — maść
vern. — vernalis — wiosenny
Część ogólna
Prof. dr hab. med. Piotr Kubikowski
Dr med. Wojciech J. Rewerski
WSPÓŁCZESNE ZIOŁOLECZNICTWO
W ciągu ostatnich kilku lat wzrosło w Polsce zainteresowanie lekiem pochodzenia roślinnego. Złożyło się na to wiele czynników, między innymi lepsza jakość tych leków, większa produkcja i większy asortyment, jak również dokładniejsza informacja o ich właściwościach farmakologicznych i leczniczych. Jest to niewątpliwie zasługa licznego już dziś grona entuzjastów leku roślinnego, tak lekarzy praktyków, jak i naukowców. Wielce zasłużony jest na tym polu Instytut Przemysłu Zielarskiego w Poznaniu. Wieloletnie badania prowadzone przez to krajowe centrum naukowe w dziedzinie uprawy roślin, jak również wyodrębniania z nich substancji biologicznie czynnych o potencjalnym zastosowaniu w terapii przyniosły znaczne osiągnięcia. Opracowano recepturę preparatów Bellergot, Bellergot-Retard, Scopolan, Alliofil, Rubinex, Rubiolizyna, Sylimarol i wielu innych, które na stałe weszły do lecznictwa. Miarą zainteresowania ziołolecznictwem (fitoterapią) jest między innymi natychmiastowe znikanie z księgarń nielicznych jeszcze wydawnictw naukowych i popularnonaukowych poświęconych tym zagadnieniom. Tak było z I wydaniem książek Ziołolecznictwo (A. Ożarowski — red.), Zioła i ich stosowanie (B. Kuźnicka; M. Dziak), jak i informatorem „Herbapolu”. Wszystkie wymienione opracowania ukazały się w wielotysięcznych nakładach.
Obecnie coraz częściej ukazują się w wielu czasopismach artykuły popularyzujące ziołolecznictwo. Farmaceuci i lekarze są na wykładach kursów szkolenia podyplomowego zaznajamiani z nowymi kierunkami rozwoju ziołolecznictwa i nowymi lekami ziołowymi.
Podobne kierunki rozwoju informacji o ziołolecznictwie istnieją i w innych krajach, a szczególnie w ZSRR, RFN, NRD, Szwajcarii, Francji, Czechosłowacji.
15
Trudno pisać o kierunkach rozwoju współczesnego ziołolecznictwa nie wspominając, choćby w dużym skrócie, o historii leczenia ziołami, jest ona prawdopodobnie równie stara jak nasza, ziemska, cywilizacja.
Słynny papirus Ebersa z około 1550 r. p.n.e. zawierał około 900 recept, w większości składających się z surowców roślinnych. Wymieniono w nim korę granatowca, czosnek, piołun, cebulę morską, wronie oko, jaskółcze ziele, -aloes, siemię lniane. Wiele z wymienionych roślin stosujemy obecnie, a i wskazania w wielu przypadkach są identyczne. Hipokrates z Kos — ojciec medycyny — w swym Corpus Hipokraticum również wymienia wiele leków pochodzenia roślinnego. Około 43—48 r. n.e. powstało wielkie dzieło Skriboniusa Largusa Compositiones medicamentorum, w którym wymienia on 242 leki roślinna Największy objętościowo opis, bo około 600 roślin leczniczych, znajduje się w dziele Dioskuridesa z Anazurba De materia medica. Częstokroć lek roślinny miał być panaceum na wszystko, np. korzeń mandragory i żeń-szenia, a jego mała toksyczność i duża dostępność ułatwiały takie opinie.
W XV i XVI w. duże znaczenie w informacji o leku spełniały zielniki (herbarze), będące w dzisiejszym słowa rozumieniu encyklopediami spełniającymi również rolę poradników lekarskich. Oprócz herbarzy włoskich i niemieckich duże znaczenie miały herbarze polskie, a zwłaszcza herbarz Marcina z Urzędowa, wydany w Krakowie w 1595 r., oraz herbarz Szymona Syreńskiego z 1613 r., który zawiera opis aż 765 roślin i był na owe czasy największy w Europie (1540 stron).
Dopiero w XIX w. obserwuje się wyraźny postęp w badaniu leków roślinnych. W 1803 r. Sertürner wyizolował z opium alkaloid morfinę. W 1818 r. Caventou i Pelletier wykryli w nasionach kulczyby i wyosobnili z nich strychninę, a w 1820 r. z kory chinowej — chininą. W 1820 r. Runge otrzymał kofeinę z kawy, a w 1859 r. Neumann wyodrębnił z liści koka kokainę. Rozpoczęła się era leku roślinnego, która trwała do lat trzydziestych obecnego stulecia.
Wiek XX, szczególnie po otrzymaniu przez Domagka 01935 r.) sulfonamidów, jest wiekiem leku syntetycznego. W połowie lat trzydziestych wprowadzono w krótkim czasie wiele leków syntetycznych działających silnie, szybko i skutecznie. Od tej pory lekarze praktycy zaczęli domagać się leków o ściśle określonym wzorze chemicznym, mechanizmie działania i dawkowaniu. Leki roślinne tamtej doby, przy ówczesnej technologii ich wytwarzania i tradycyjnej postaci, nie wytrzymywały konkurencji z lekami syntetycznymi, zwłaszcza chemioterapeutyki, dla których entuzjazm w wielu
16
przypadkach odsunął na dalszy plan, a niekiedy i zahamował, prace badawcze nad lekiem roślinnym. Dopiero w połowie lat pięćdziesiątych, kiedy to coraz częściej stwierdzano, że leki syntetyczne mają wiele wad wyrażających się licznymi objawami niepożądanymi, a szczególnie depresyjnym wpływem na układ krwiotwórczy, działaniem hepatotoksycznym, nefrotoksycznym, a sporadycznie i teratogennym, następowała powolna zmiana i zwrot ku lekom naturalnym, a ziołowym przede wszystkim. Wyrazem tego jest, między innymi, kilkakrotne zwiększenie produkcji tych leków w krajach o nowoczesnym i dużym przemyśle farmaceutycznym, jak RFN, Szwajcaria czy Japonia. Podobne zjawisko obserwujemy także w Polsce, ZSRR, NRD i Czechosłowacji.
Dzisiejsze ziołolecznictwo rozwija się W dwóch głównych kierunkach. Jeden z nich, tradycyjny, polega na stosowaniu kompleksu wielu czynnych substancji zawartych w ziołach, np. w postaci naparów, wyciągów. Działają one łagodnie, powoli i mają duże znaczenie, szczególnie w geriatrii. Szansa leku roślinnego w tej mierze jest przeogromna. Innym przykładem takiego zastosowania ziół jest leczenie przewlekłych schorzeń układu krążenia, przewodu pokarmowego, układu moczowego oraz przewlekłych schorzeń skórnych. Takie leki roślinne zawierające wiele czynnych substancji działają poliwalentnie, pobudzając wiele układów lub wyrównując niedoczynność określonych narządów, np. wątroby. Działają one fizjologicznie, pobudzając jednocześnie siły obronne organizmu, a ponadto dostarczają wielu ważnych związków mineralnych, pierwiastków śladowych oraz witamin. Oczywiście taka terapia ma i pewne niedostatki, które sprowadzają się do tego, że jest ona długotrwała.
Drugim kierunkiem rozwoju ziołolecznictwa jest stosowanie pojedynczych związków czynnych wyizolowanych z roślin, zidentyfikowanych i oczyszczonych, mających ściśle sprecyzowane właściwości farmakologiczne, punkt uchwytu, mechanizm działania, a przy tym charakteryzujących się w większości stosunkowo małą toksycznością i nielicznymi działaniami niepożądanymi. Borkowski (1974) podaje, że „punkt ciężkości zainteresowań przeniósł się z samego surowca roślinnego na jego składniki czynne, ich aktywność i mechanizm działania”. Słowa te znajdują pełne potwierdzenie we współczesnym kierunku ziołolecznictwa.
Z roślin leczniczych wyizolowano wiele związków czynnych, z których ponad 300 weszło trwale do terapii, a kwas askorbowy i kwas salicylowy (pochodne) są najpowszechniej stosowanymi obecnie lekami. W dalszym ciągu znaczenie lecznicze mają kodeina, morfina, papaweryna, strofantyna i inne glikozydy nasercowe, teobromina, efedryna, emetyna, chinidyna, rezerpina, ajmalina, winkamina, winblastyna.
17
Niektóre z tych substancji są obecnie wytwarzane syntetycznie ze względu na ogromne zapotrzebowanie lecznictwa, a wielu lekarzy nie wie, że zapisuje leki będące naturalnymi związkami roślinnymi. Zmieniło się i zmienia oblicze współczesnego ziołolecznictwa, które nie tylko opiera się na dotychczasowych osiągnięciach w dziedzinie glikozydów nasercowych czy też alkaloidów, lecz także bada przydatność nowych grup związków, np. coraz częściej podstawą tworzenia nowych leków są bioflawonoidy. Stanowią one ostatnio ośrodek zainteresowania nie tylko farmakognostów, lecz również biochemików i farmakologów. Zainteresowanie bioflawonoidami jest umotywowane kilkoma czynnikami, m.in. częstością występowania ich w roślinach, wielokierunkowym działaniem farmakodynamicznym oraz możliwością szerokiego zastosowania leczniczego u ludzi ze względu na małą toksyczność tych związków.
Nowym, trzecim kierunkiem rozwoju i zastosowania ziół leczniczych, wykraczających poza tematykę tego opracowania, jest ich zastosowanie profilaktyczne. Coraz częściej stosuje się specjalnie przyrządzone syropy dla określonych grup zawodowych, mające zapobiegać toksycznym wpływom niektórych substancji lub czynnikom fizycznym. Przykładem takiej profilaktyki „zawodowej” jest wprowadzenie syropu Cynarex (zawierającego między innymi wyciągi z karczochów) zapobiegającego uszkodzeniu wątroby dwusiarczkiem węgla. Dla hutników, narażonych w toku pracy na silny stres cieplny, wprowadzono syrop Fitoterm, który uzupełnia braki wodno-elektrolitowe, zapobiegając jednocześnie uszkodzeniu nerek i układu krążenia.
Trudno również nie wspomnieć o dużym znaczeniu ziół leczniczych w przyrządzaniu używek, przypraw i koncentratów spożywczych, jak i w kosmetologii. Interesujące informacje na powyższy temat podają Kuźnicka i Dziak w książce Zioła i ich stosowanie (PZWL, 1977).
Istotnym problemem we współczesnym ziołolecznictwie jest postać leku roślinnego. W wielu wypadkach jest to postać tradycyjna (np. napary), w innych lek jest dokładnie mianowany i produkowany w postaci drażetek, czopków, iniekcji lub granulatów ziołowych. Uważa się, że zarówno postacie tradycyjne, jak i nowoczesne mają prawo współistnienia, a taka czy inna forma ich zalecenia zależy od rodzaju schorzenia i jego fazy (ostrej czy przewlekłej), zawartości związków czynnych w surowcu roślinnym, trudności w izolowaniu poszczególnych składników czynnych. Problem nowoczesnej postaci leku roślinnego zależy w dużej mierze od wprowadzania nowoczesnej technologii do produkcji leku roślinnego, w ostatnich kilku latach stwierdza się wyraźny postęp. Jak wiadomo, w tradycyjnych metodach, np. podczas przy-
18
gotowania naparu, w surowcu roślinnym pozostaje niewykorzystanych aż 40% (!) substancji czynnych.
Trwałość leku roślinnego zwiększyła się ostatnio znacznie wskutek zastosowania nowoczesnych technik, np. liofilizacji, suszenia rozpyłowego, mikrokapsułkowania itp. Zwiększyła się również użyteczność oraz łatwość przyjmowania leków roślinnych w wyniku unowocześniania ich postaci: stosowanie tabletek powlekanych, drażetek i czopków warstwowych, emulsji, granulatów ziołowych, mikrokapsułek oraz innych form leków, przedłużających ich działanie (formy retard). Z trwałością oraz nowoczesną postacią leku wiąże się zagadnienie standaryzacji samego surowca roślinnego, co podnosi walory użytkowe tych preparatów. To że preparaty roślinne zawierają ściśle ustalone i analitycznie sprawdzone ilości podstawowych związków czynnych, pozwala na dokładniejsze ich dawkowanie niż miało to miejsce dawniej. Również i z tych wzglądów liczne leki roślinne weszły do lecznictwa zamkniętego, np. w RFN, Francji czy Szwajcarii.
Innym problemem, nadal dla lekarza kontrowersyjnym, jest wzajemny stosunek leku pochodzenia syntetycznego i leku pochodzenia roślinnego. Brak rozeznania lekarzy w tej mierze wypływa m.in. ze złej tradycji piśmiennictwa lat ubiegłych, w którym krytykowano nieobiektywnie lek roślinny, uwypuklając silne i natychmiastowe działanie leku pochodzącego z syntezy chemicznej. Brak było również odpowiednich opracowań informacyjnych dotyczących leku roślinnego.
Należy z całym naciskiem stwierdzić, że nie ma jakiegokolwiek działania antagonistycznego między lekiem roślinnym a syntetycznym. Właściwe zastosowanie leku syntetycznego i roślinnego zależy tak od rodzaju i fazy schorzenia, jak i wiedzy terapeutycznej lekarza. Są schorzenia, np. ostra i przewlekła niewydolność krążenia, w której lek roślinny jest lekiem podstawowym — glikozydy nasercowe, a lek syntetyczny środkiem pomocniczym. W większości jednak wypadków w fazie ostrej podajemy lek syntetyczny, aby następnie podawać leki roślinne łagodnie działające, charakteryzujące się na ogół zarówno małą toksycznością ogólną, jak i narządową. Wzajemne powiązanie i uzupełnienie może być różne i tak lek roślinny możemy podawać jako pomocniczy, uzupełniający, zapobiegający, a nawet jako czynnik synergiczny lub potencjalizujący działanie leku podstawowego, pochodzenia syntetycznego. Liczne przykłady takiego postępowania terapeutycznego znajdą czytelnicy przy omawianiu leczenia poszczególnych jednostek chorobowych czy też niedomogach całego układu. Oczywiście rola leku roślinnego w całokształcie postępowania terapeutycznego nie jest jednakowa w leczeniu poszczególnych układów. Jest ona bez
19
wątpienia bardzo ważna w schorzeniach układu krążenia i przewodu pokarmowego, mniejsze znaczenie ma w schorzeniach układu oddechowego, moczowego czy schorzeniach skóry oraz znaczenie uzupełniające ma w terapii niektórych schorzeń z zakresu neurologii czy psychiatrii.
Problem samoleczenia staje się na całym świecie, również i w Polsce, zjawiskiem powszechnym, mającym ważne, lecz często także negatywne znaczenie w zaspokajaniu zapotrzebowania ludności na opieką zdrowotną. Za samoleczenie uważa się przyjmowanie leków nie inspirowane bezpośrednio lub pośrednio przez lekarza. Zjawisko to występuje niestety również w przypadku przyjmowania leków roślinnych. Najczęściej dotyczy to leków wpływających na czynność przewodu pokarmowego i wątroby. Dlatego należy przestrzec bezkrytycznych entuzjastów leku roślinnego, że w wielu przypadkach są to leki o silnym działaniu, mogące spowodować nawet zatrucia przy ich nie uzasadnionym zastosowaniu bez uprzedniej porady lekarskiej. Tak więc hasło „zioła dobre na wszystko” należy dziś uzupełnić uwagą, że jest ono słuszne po uprzedniej poradzie lekarskiej.
Na zakończenie tych krótkich rozważań o współczesnym ziołolecznictwie należy podkreślić jeszcze jeden aspekt terapii preparatami ziołowymi, a mianowicie aspekt ekonomiczny. Przy masowej terapii schorzeń przewlekłych, a powszechnie występujących, lek roślinny jest znacznie tańszy w porównaniu z lekiem syntetycznym, a przy tym nie wymaga w większości przypadków substancji pochodzących z importu.
Prof. dr hab. fil. Irena Turowska
Doc. dr hab. farm. Jan Kozłowski
ROŚLINY LECZNICZE Z UPRAW
I ZE STANU NATURALNEGO
Źródłem surowców zielarskich i otrzymywanych z nich preparatów są rośliny lecznicze. Leki roślinne reprezentują jeden z najbardziej prawidłowych kierunków rozwoju lecznictwa, gdyż — co jest rzeczą ogromnej wagi — przyczyniają się do zabezpieczenia naturalnego środowiska człowieka przed chemizacją. Dla zobrazowania zagadnienia należy wspomnieć, że, jak wykazały badania sondażowe, leki roślinne stanowią w naszym kraju 30% leków recepturowych wydawanych w aptece; a cóż mówić o pozarecepturowym zaopatrzeniu w zioła (Kohlmünzer, 1977).
Produkcja leków roślinnych i jej ciągły wzrost musi mieć rozbudowane zaplecze w postaci bazy surowcowej. Dostarczanie przemysłowi zielarskiemu, głównemu producentowi leków roślinnych w kraju, niezbędnych ilości surowców roślinnych może odbywać się tylko przy wielostronnym rozwoju metod produkcji tych surowców zarówno ze zbioru w stanie naturalnym, jak i z upraw. Są to jednak zagadnienia bardzo skomplikowane i w wielu przypadkach trudne do szybkiego rozwiązania.
Składa się na to przede wszystkim fakt, że uprawy roślin zielarskich na wielką skalę zapoczątkowane zostały w Polsce stosunkowo niedawno, a zasoby roślin leczniczych wykorzystywanych ze stanu naturalnego zmniejszają się zastraszająco szybko. Stare metody zbioru surowców są obecnie już niewystarczające, a to na skutek zwiększającego się zapotrzebowania przemysłu, zmian demograficznych w kraju powodujących brak rąk do pracy, melioracji, stosowania pestycydów na ogromną skalę itp.
Dla lepszego zrozumienia wyżej wzmiankowanych trudności należy przede wszystkim wziąć pod uwagę, że grupa, którą określa się. jako rośliny lecznicze, jest bardzo różnorodna, a zarazem liczebna.
Wśród naszej rodzimej flory można by naliczyć do 400 gatunków roślin naczyniowych (tj. paprotników i nasiennych)
21
uważanych za lecznicze (Nowiński, 1959). Stanowi to około 20% ogólnej liczby gatunków krajowych. Przemysł zielarski wykorzystuje ze zbioru około 100 gatunków. Poza tym w uprawie jest ich około 60, przy czym są to przeważnie gatunki obcego pochodzenia. Porównawczo można dodać jeszcze, że wg Brody i Mowszowicza (1968), spośród 380 000 gatunków roślinnych na kuli ziemskiej, znaczenie farmaceutyczne ma 15 000.
Poszczególne gatunki muszą być przy eksploatacji traktowane indywidualnie w zależności od pochodzenia, wymagań siedliskowych, postulatów lub ustawy ochrony przyrody itd. Należy też zwracać szczególną uwagę na właściwy dobór ewentualnie istniejących odmian uprawowych (cultivar) oraz tzw. ras chemicznych. To ostatnie określenie używane bywa przez niektórych badaczy w stosunku do drobnych taksonów (jednostek systematycznych), które różnią się składem chemicznym przy braku zauważalnych lub bardzo nieznacznych różnicach morfologicznych. Różny jest także dobór części rośliny, a ściślej organów przeznaczonych do zbioru, dobór poprzedzony nie tylko wieloletnim doświadczeniem, ale także analizą histochemiczną, czyli analizą tkanek na substancje czynne. Różny wreszcie jest czas zbioru w ciągu roku, a także pora dnia wyznaczona na żniwa zielarskie. Sprawy te wiążą się z tzw. okresem zbioru, uzależnionym od stadiów rozwoju rośliny i dynamiką gromadzenia substancji czynnych. Dla wyjaśnienia tych wzajemnych zależności powstała teoria dojrzałości wegetatywnej (Strażewicz, 1950), która wskazuje na związek między zmianami zachodzącymi w organach rośliny w poszczególnych etapach jej bytowania a wynikającymi stąd różnicami ilościowymi lub jakościowymi w chemizmie substancji czynnych. Wreszcie wymogi zabiegów agrotechnicznych czy też akcji zbioru, suszenia, przechowywania, różniące się dla poszczególnych zbieranych gatunków, przyczyniają się do komplikacji zadań zielarskich. Należy także wspomnieć o różnicach w podaży surowca: od kilkuset kilogramów do kilkuset ton, zależnie od możliwości produkcyjnych i zapotrzebowania rynku zielarskiego.
Wszystkie zagadnienia związane z uprawą i zbiorem roślin leczniczych ze stanu naturalnego w Polsce leżą w gestii Zjednoczenia Przemysłu Zielarskiego „Herbapol”. Ma ono dziesięć Zakładów Zielarskich, które (zasięgiem swej działalności) obejmują wszystkie województwa, organizując kontraktacje upraw zielarskich, instruktaż dla członków Zrzeszenia Producentów Roślin Zielarskich, skup surowców, ich magazynowanie i ewentualny przerób na leki. Eksportem i importem surowców zajmuje się to samo Zjednoczenie, za pośrednictwem Central Handlu Zagranicznego, głównie Rolimpexu.
Naukowym zapleczem zielarstwa jest Instytut Przemysłu
22
Zielarskiego w Poznaniu, utworzony w 1947 r. Zajmuje się on gromadzeniem kolekcji roślin leczniczych krajowych oraz z innych stref klimatycznych, badaniami z zakresu botaniki, chemotaksonomii, uprawy i hodowli, fitochemii, a także farmakalogii i technologii leku roślinnego. Niektóre takie zagadnienia rozwiązywane są także przez specjalistyczne zakłady Akademii Medycznych i Akademii Rolniczych.
Badaniami roślin leczniczych zajmują się więc botanicy, biolodzy, rolnicy, chemicy, farmakolodzy i technolodzy. Współpraca specjalistów z różnych dyscyplin naukowych, a także współpraca instytucji badawczych z jednostkami produkcyjnymi jest nieodzowna w celu sprostania wymaganiom stawianym lekom pochodzenia roślinnego i zapotrzebowaniu społecznemu. Ta skomplikowana działalność, mająca swe głębokie tradycje w dawnym zielarstwie, musi ulegać ciągłym zmianom i udoskonaleniom, aby ziołolecznictwo mogło uzyskać należne miejsce we współczesnej medycynie.
Zapotrzebowanie przemysłu zielarskiego w Polsce na surowce roślinne w ciągu ostatnich piętnastu lat uległo podwojeniu z około 15000 t do około 30000 t rocznie. W masie tej mieści się około 5000 t surowców pochodzących ze stanu naturalnego oraz około 25000 t z upraw. Mimo tak ogromnego wzrostu produkcji odczuwa się ciągłe braki surowców sięgające 20% rocznego zapotrzebowania. Braki te spowodowane są głównie przyczynami obiektywnymi, zanikaniem roślin w stanie naturalnym, nieurodzajem, trudnościami uprawy itd. oraz rosnącym zapotrzebowaniem na leki roślinne, które wynika z coraz większego zainteresowania społeczeństwa tą postacią leku.
Rośliny lecznicze w stanie naturalnym żyją w różnorodnych siedliskach. O typie siedliska decyduje ukształtowanie terenu, wahania temperatury, nasłonecznienie, gleba i jej wilgotność, sąsiedztwo współżyjących organizmów oraz wiele innych czynników. Przystosowanie poszczególnych gatunków do siedliska powstało w wyniku powolnego, lecz długotrwałego oddziaływania czynników ekologicznych na rośliny i naturalnego doboru, który przystosowanie to bardzo silnie utrwalił. Tym też należy tłumaczyć oporność wielu roślin na przystosowanie się do sztucznych warunków upraw — monokultur. Rośliny lecznicze przeniesione z naturalnych stanowisk do uprawy często rozwijają się bardzo słabo albo nawet giną, skazując podejmowane próby uprawy na niepowodzenie. W celu uniknięcia niepowodzeń i zyskania wytycznych instruktażowych, przeprowadza się dla nowo branych w uprawę gatunków (bądź ze stanu naturalnego w kraju, bądź w sensie aklimatyzacji) kolejne próby, najpierw w Instytucie Przemysłu Zielarskiego w Plewiskach koło Poznania, następnie w Zielarskich Ośrodkach Doświadczalnych
23
„Herbapol” na terenie kraju, a wreszcie w ramach doświadczalnych upraw produkcyjnych.
O konieczności, mimo wzmiankowanych trudności, podejmowania upraw gatunków dających perspektywy osiągnięć pozytywnych, decydują następujące okoliczności. W stanie naturalnym, na skutek nie zawsze racjonalnej działalności człowieka, zasoby roślin leczniczych coraz bardziej maleją, jak wskazują prace podejmowane nad zasobami poszczególnych gatunków (m.in. także przez Instytut Badawczy Leśnictwa) i ich ewidencjonowaniem. Uprawa daje rozliczne korzyści dostarczając, wskutek jednolitego pochodzenia materiału siewnego i warunków plantacyjnych, surowiec bardziej wyrównany, tak pod wzglądem rozwojowym, jak i składu chemicznego.
Oprócz uprawy dąży się do rozwinięcia hodowli roślin leczniczych, która ingeruje w budowę genetyczną wybranych roślin, dając nowe możliwości. Hodowla, czerpiąc z naturalnych zasobów roślinnych, może poprawić wartość populacji, wyodrębniając wartościowe chemotypy poszczególnych gatunków, ustabilizować skład chemiczny surowców, a także zwiększyć plony. Hodowla roślin leczniczych jest obecnie jeszcze w początkowym stadium rozwoju. Przejęła metody badań i wyodrębniania odmian od pokrewnych dyscyplin rolniczych lub ogrodniczych, stosując selekcję, krzyżowanie, wywoływanie sztucznych mutacji czynnikami fizycznymi i chemicznymi. Szczególny rozwój hodowli i jej rola datują się od chwili, gdy badania fitochemiczne wykazały ogromną zmienność w składzie surowców zielarskich i związane z tym niejednoznaczne działanie lecznicze. Okazało się także, że zabiegi hodowlane mogą doprowadzić do zwiększenia w surowcach zawartość związków farmakologicznie czynnych, które są uwarunkowane genetycznie. Geny sterują enzymami, a te biosyntezą substancji czynnych. Natomiast, jak wykazały wieloletnie i rozliczne prace badawcze, warunki uprawowe lub czynniki ekologiczne (światło, temperatura, wilgotność powietrza i gleby, typ gleby, nawożenie) mogą wpływać na wielkość plonów, natomiast nie dają na ogół większego, wyraźnego, zdecydowanego kierunkowo wpływu na wydajność substancji czynnych.
Prace hodowlane, dotychczasowo przeprowadzane w Instytucie Przemysłu Zielarskiego, dały już kilka odmian o zwiększonej zawartości związków czynnych. Należy tu wymienić przykładowo takie gatunki, jak: kozłek lekarski, naparstnica wełnista, mak lekarski, mięta pieprzowa, bieluń indiański, rumianek pospolity, buławinka czerwona (sporysz). Pozostałe badane gatunki stanowią zwykle populacje roślin częściowo wyselekcjonowanych, nad którymi rozpoczęto prace hodowlane. Należy pamiętać, iż naczelnym postulatem hodowli roślin
24
leczniczych jest, ze wzglądu na ekonomikę upraw i procesów technologicznych przy produkcji leków, wzbogacenie zawartości związków czynnych i zwiększenie plonów.
Wracając do zagadnień związanych z uprawą, badania nad zabiegami prowadzonymi na plantacjach roślin zielarskich mają na celu ustalenie dla każdego gatunku optymalnych dawek nawożenia, doboru zabiegów pielęgnacyjnych oraz środków chemicznej ochrony roślin. Równocześnie jednak z ich stosowaniem w uprawach muszą być prowadzone obserwacje szkodliwych dla zdrowia pozostałości w glebie i surowcach.
Z produkcją surowców zielarskich wiąże się obecnie dla wielu roślin zagadnienie mechanizacji upraw w celu prowadzenia plantacji wielkoareałowych. One bowiem zapewnić mogą dostateczne ilości surowców i opłacalność ich produkcji. Nie można obecnie liczyć na ręczną obróbkę upraw i przygotowanie surowców, ze względu na brak rąk do tego rodzaju prac. Skonstruowanie specjalnych maszyn do siania, sadzenia, pielęgnacji, zbioru i suszenia roślin jest warunkiem zasadniczej poprawy w zaopatrzeniu przemysłu i lecznictwa w surowce zielarskie. Przy czym muszą one gwarantować zachowanie ilościowych i jakościowych walorów produkowanego surowca.
Ważnym zabiegiem wpływającym na jakość surowców jest suszenie roślin po zbiorze. Obecnie dąży się do opracowania szybkich i ekonomicznych metod zabezpieczających surowce przed zniszczeniem i rozkładem związków czynnych, a tym samym utratą właściwości leczniczych lub użytkowych. Specjalnie przystosowane suszarnie z dającą się regulować temperaturą i wilgotnością mogą rozwiązać zasadniczo te zagadnienia w odniesieniu do surowców produkowanych na plantacjach wielkoareałowych. Optymalne warunki suszenia należy ustalić uprzednio w badaniach doświadczalnych i na ich podstawie opracować normy dla każdego asortymentu surowca.
Wypada jeszcze pokrótce wspomnieć o ciążącym na instytucjach naukowych obowiązku prowadzenia badań skryningowych nad „nowymi” roślinami bądź to zapomnianymi przez lecznictwo, bądź dotychczas jeszcze nie zupełnie rozpoznanymi. Dotyczy to zarówno roślin krajowych, jak i roślin innych rejonów klimatycznych, a mogących zaaklimatyzować się w Polsce. Wyniki tego rodzaju doświadczeń dostarczają cennych wiadomości o leczniczych właściwościach roślin i mogą ostatecznie wzbogacić zasób leków pochodzenia roślinnego. Jak wynika z licznych publikacji na świecie, dotychczas zbadano pod względem przydatności dla lecznictwa tylko niewielki odsetek roślin uważanych za lecznicze. Znanych jest ponad 12 000 substancji określonych jako związki
25
biologicznie czynne, w tym 4000 alkaloidów (Kohlmünzer 1977). Wielką pomocą w tej pracy jest rozwój nowego działu systematyki zwany chemotaksonomią (Hegnauer i in.). Jest to kierunek, który usiłuje znaleźć związek między chemizmem, a miejscem roślin w systematyce. Ten nowy dział nauki jest specjalnie cenny dla postępu badań poszukiwawczych w świecie roślin, gdyż pozwala na pewne przewidywania ich składu chemicznego. Także badania mad biosyntezą, tj. sposobem tworzenia się substancji czynnych w roślinie, przyczyniają się do wyjaśnienia budowy tych związków.
W Polsce, w ciągu ostatnich lat, głównie na podstawie wyników badań Instytutu Przemysłu Zielarskiego, wprowadzono do uprawy wiele nowych gatunków roślin leczniczych. Dla przykładu warto tu wymienić: marzannę barwierską, siwieć żółty, ostropest plamisty, czy bieluń indiański. Otrzymane z tych roślin surowce pozwoliły na rozpoczęcie produkcji licznych nowych leków pochodzenia roślinnego o udokumentowanym działaniu leczniczym.
Wyniki badań nad roślinami zielarskimi ogłaszane są w czasopismach naukowych, spośród których wydawany przez Instytut Przemysłu Zielarskiego kwartalnik Herba Polonica poświęcony jest wyłącznie tym zagadnieniom. Popularnym miesięcznikiem, omawiającym w przystępny sposób sprawy związane z roślinami leczniczymi są Wiadomości Zielarskie — organ Producentów Surowców Zielarskich.
Poruszone zagadnienia związane z roślinami leczniczymi pozwalają na zorientowanie się w mnogości problemów, jakie obejmuje zielarstwo, które musi sprostać wymogom nowoczesności, dostarczając nieustannie nowych surowców o nowych składnikach, wskazując na nowe zastosowania. Należy zdawać sobie sprawę, że tylko kompleksowe rozwiązanie problemów pozwoli ziołolecznictwu zająć należne mu miejsce w lecznictwie i wypełnić społeczne zadanie w ochronie zdrowia ludzkiego.
PIŚMIENNICTWO
1. Broda B., Mowszowicz J.: Systematyka roślin leczniczych, PZWL, Warszawa, 1968. — 2. Czabajska W.: Hodowla roślin zielarskich — obecny stan badań. Windom. Ziel., 1977, 19, 12/1. — 3. Kohlmünzer S.: Farmakognozja. PZWL, Warszawa, 1977. — 4. Kozłowski J.: Ochrona naturalnego środowiska a wykorzystanie roślin leczniczych. Farm. Pol., 1976, 32, 453. — 5. Lutomski J.: Instytut Przemysłu Zielarskiego — krajowe centrum badań i szkolenia. PWN, Warszawa, Poznań, 1977. — 6. Nowiński M.: Rośliny lecznicze flory polskiej, Pozn. Tow. Przyj. Nauk. Poznań, 1959. — 7. Strażewicz W.: Dojrzałość wegetatywna jako biologiczny czynnik zmienności surowców larmakognostycznych. PIW, 1950.
26
Prof. dr hab. med. Julian Aleksandrowicz
Dr fil. Jan Dobrowolski
MIKROELEMENTY A ZIOŁOLECZNICTWO
Współczesna nauka wiąże mechanizm etiopatogenezy chorób ze zmianami przystosowawczymi, które przekraczają granice homeostazy ustroju. Jednym z czynników wywołujących zmiany adaptacyjne organizmów ludzi i zwierząt jest niedobór lub nadmiar niektórych mikroelementów w wodzie pitnej i pożywieniu. Od dawna wiadomo, że np. przerost gruczołu tarczowego jest spowodowany niedoborem jodu w ustroju. Niektóre zmiany we krwi oraz w ośrodkowym układzie nerwowym interpretuje się jako reakcję na niedobór przyswajalnego żelaza. Odczynem adaptacyjnym na niedobór chromu i cynku ma być skłonność do cukrzycy. Deficyt cynku wywołuje również zaburzenie wzrostu i rozwoju ośrodkowego układu nerwowego i gonad oraz zmniejszenie sprawności układu immunologicznego. Niedobór selenu sprzyja występowaniu określonych schorzeń neoplastycznych. Niedostateczna podaż litu zwiększa częstotliwość depresji maniakalnych. Ludność zamieszkująca obszary charakteryzujące się deficytem magnezu w glebie i wodzie znamiennie częściej choruje na miażdżycę i inne schorzenia układu krążenia. Podobnych przykładów można podawać coraz więcej.
Postęp techniki badawczej umożliwił poznanie w ostatnich latach zarówno fizjologicznej, jak i patologicznej roli niektórych mikroelementów. Zawartość tych pierwiastków w ziołach może wpływać korzystnie lub niekorzystnie na właściwości lecznicze. Zależy to od rodzaju pierwiastka, jego ilości i postaci chemicznej, a także w pewnym stopniu od wzajemnej proporcji niektórych mikroelementów o działaniu antagonistycznym lub synergicznym. Znana jest zdolność pewnych gatunków roślin do wybiórczej kumulacji określonych pierwiastków śladowych ze środowiska przyrodniczego. Właściwość ta jest od dawna wykorzystywana w ziołolecznictwie. Przykładem może być stosowanie ziela skrzypu polnego (Her-ba Equiseti), które zawiera 5,19-7,77% krzemu, w tym 0,5-1,5% krzemionki rozpuszczalnej w wodzie i resorbowanej z przewodu pokarmowego. Strażewicz stwierdził, że największe stę-
27
żenię krzemionki w skrzypach występuje w okresie od połowy lipca do końca sierpnia.
Duża przydatność rozpuszczalnej krzemionki w lecznictwie znana jest od dawna. Pisał o niej m.in. już Pasteur w 1878 r., lecz dopiero w 1970 r. Schwarz wykazał fizjologiczną niezbędność krzemu w organizmach ssaków. Ten śladowy w ustroju ludzkim pierwiastek pełni ważną funkcją zarówno jako biologiczny czynnik sieciujący, jak też jako istotny element ultrastrukturalny tkanki łącznej. Niedobór krzemu w diecie wywołuje u szczurów zahamowanie wzrostu w 30-35% oraz zaburzenia w rozwoju kośćca i szkliwa. Dodatek krzemu w ilości 0,003% do paszy kurcząt przyspiesza ich wzrost o ok. 35%. Według Janczarskiego zawartość krzemu w ustroju dorosłego człowieka w warunkach prawidłowych wynosi około 0,01% masy, a największe stężenie w grasicy — 310 mg/100 g, nadnerczach — 250 mg/100 g i przysadce mózgowej 81,4 mg/100 g. Stwierdzono, że w procesie regeneracji złamanych kości występuje w strefie uszkodzonej niemal 50-krotny wzrost zawartości krzemu. Zawartość krzemu w ustroju ludzkim wyraźnie maleje z wiekiem, co znajduje odzwierciedlenie m.in. w zmianach jego zawartości w ścianie aorty (w przeliczeniu na mg SiO2 na kg tkanki): niemowlęta — 205, ludzie w wieku 10-20 lat — 160, 20-30 lat — 125 oraz 40-50 lat — 86. Znaczne zmniejszenie zawartości krzemu w tkankach łącznych występuje w arteriosklerozie, a także w niektórych chorobach nowotworowych, gruźlicy i innych. Obserwowano m.in. zmiany zawartości kwasu krzemowego w komórkach krwi w przebiegu białaczki. Janczarski za pomocą opracowanej przez siebie metody elektrochemicznej wykrył, że znikomy dodatek kwasu krzemowego (rzędu ppm) wywołuje już zmiany potencjału elektrycznego powierzchni krwinek czerwonych. Podobnie śladowe ilości kobaltu wystarczają do wyraźnych zmian chemoluminescencji limfocytów ludzkich. Również niewielkie dawki cynku powodują znaczne zwiększenie elektronowego rezonansu paramagnetycznego (EPR) komórek zawierających melaninę. Przytoczone dane świadczą o wielkim znaczeniu fizjologicznym, profilaktycznym oraz leczniczym odpowiedniej podaży mikroelementów.
W celu optymalnego wykorzystania jednego ze źródeł, jakim są zioła lecznicze, należy zwrócić uwagę na okoliczności, wpływające na zawartość tych pierwiastków w roślinach. Stężenie mikroelementów zależy nie tylko od gatunku, anatomicznej części rośliny, ale także od pory roku (okresu wegetacji), w którym nastąpi zbiór ziół, od warunków pogodowych, a zwłaszcza od właściwości geochemicznych danego terenu. Bardzo obszerne badania w tym zakresie wykonano w ZSRR oraz w innych krajach. Borowik-Romanowa i Bje-
28
łowa opisały znaczne zróżnicowanie zawartości litu (Li) w niektórych roślinach, zależnie od przynależności taksonomicznej, analizowanej części rośliny, środowiska glebowego itp. Największe stężenie litu stwierdzono w nadziemnych częściach roślin z rodzin Rosaceae (2,9 mg Li/kg suchej masy), Caryophyllaceae (2,2 mg), Ranunculaceae (2,0 mg) oraz Solanaceae (1,9 mg). Dużą zawartość litu (do 0,015%) wykryto np. w rutewce (Thalictrum). Autorki wykazały, że rośliny należące do tej samej rodziny, np. Ranunculaceae, mogą różnić się nawet kilkudziesięciokrotnie pod względem zawartości litu. Średnia zawartość litu u roślin z tej rodziny, występujących w okręgu moskiewskim, wynosiła 2,96 mg/kg, we Francji 2,44 mg/kg, w Kirgizji 15,15 mg/kg, a w Tadżykistanie osiągnęła aż 67,4 mg/kg. Jeszcze większe różnice można stwierdzić w roślinach z rodziny Solanaceae. Przeciętne wartości litu w glebie wynoszą: w okręgu moskiewskim — 2,3 mg/kg, w Kirgizji — 15,5 mg/kg, a w Tadżykistanie 20.1,7 mg/kg.
Dane te wskazują na potrzebę wnikliwych badań przy doborze terenów dla zbioru roślin leczniczych ze stanu naturalnego lub dla zakładania ich plantacji. Konieczne jest badanie wpływu całego kompleksu czynników środowiska przyrodniczego dla uzyskania roślin o optymalnej aktywności biologicznej, w tym również o pożądanej zawartości mikroelementów. Dane dotyczące kumulacji litu przez rośliny lecznicze mają znaczenie praktyczne, gdyż pierwiastek ten, jakkolwiek występuje w ustroju w ilościach śladowych, odgrywa ważną rolę w zapobieganiu i leczeniu depresji maniakalnej. Z uwagi na częstość tego schorzenia oraz jego pośredni związek z alkoholizmem, uzupełnienie podaży litu, m.in. poprzez rośliny lecznicze, może dać wymierne społecznie efekty profilaktyczne. Stwierdzono również korzystny wpływ litu na samopoczucie ciężko chorych na białaczkę i na zwiększanie liczby neutrofili w krwi obwodowej u chorych z leukopeniami oraz na wspomaganie przez lit ochronnego działania magnezu w zapobieganiu arteriosklerozie. Warto zauważyć, że niedobór litu stwierdzono na rozległych 1er.enach. Niewiele jest też możliwości uzupełnienia jego podaży, poza określonymi gatunkami roślin oraz niektórymi solami i wodami mineralnymi.
O znaczeniu właściwego doboru środowiska naturalnego, zwłaszcza gleby, dla uprawy roślin zielarskich, może świadczyć fakt wielu nieudanych prób założenia plantacji żeń-szenia — Panax ginseng C.A. Mey (Panax schin-seng Nees). Spośród kilkunastu testowanych pod tym względem miejsc na terenie Kaukazu tylko jedno okazało się odpowiednie dla stworzenia optymalnych warunków hodowli tej rośliny (Małyszew — informacja ustna). Tylko w biotopie o specyficz-
29
nym składzie gleby i mikroklimacie możliwe okazało się uzyskanie nasion żeń-szenia.
W warunkach tych udało się uzyskać w ciągu około 7 lat korzenie o wielkości odpowiedniej dla przemysłu farmaceutycznego, gdy tymczasem w warunkach naturalnych korzenie takie można spotkać u roślin ponad 35-letnich. Na plantacji kaukaskiej żeń-szeń wykazuje około 3-krotnie większą aktywność biologiczną niż na plantacjach chińskich, koreańskich czy japońskich. Wydają się wpływać na to m.in. predyspozycje geochemiczne. Istotne znaczenie ma również zapewnienie optymalnego składu mikroelementów w preparatach ziołowych, uzależnione m.in. od doboru właściwej technologii, produkcji. Aby uzyskać możliwie najkorzystniejsze działanie lecznicze, ważne jest zachowanie nie tylko określonej ilości, lecz również odpowiedniej proporcji mikroelementów w stosowanym preparacie. Wymaga to dalszych badań nad optymalizacją procesów produkcyjnych leków pochodzenia roślinnego. Byłoby ze wszech miar pożyteczne, aby dokonywać standaryzacji niektórych preparatów ziołowych na zawartość określonych mikroelementów, analogicznie jak normuje się obecnie zawartość ważnych leczniczo związków organicznych.
Godny uwagi jest fakt, że na zawartość mikroelementów w roślinach może mieć wpływ zmiana liczby chromosomów. Stwierdzono mianowicie, że w okresie kwitnienia gryki (Fagopyrum sagittatum Gilib.) forma diploidalna zawiera w zielu ok. 160 X 10-4% manganu (w przeliczeniu na suchą masę), forma tetraploidalna 186 X 10-4%. Analogiczne wartości dla molibdenu wynoszą odpowiednio 5,8 X 10-4% oraz 3,3 X 10-4%, dla niklu odpowiednio 10,0 X 10-4% oraz 5,0 X 10-4%. Szczególnie duże różnice w zawartości mikroelementów występują między gatunkami, nawet należącymi do tej samej rodziny, np. u Digitalis purpurea L. w liściach jest średnio 124 X 10-4% magnezu (w przeliczeniu na suchą masę), w korzeniu 111 X 10-4%, natomiast u Digitalis lanata Ehrh. odpowiednio 99 X 10-4% oraz 18 X 10-4%. Dotyczy to również innych pierwiastków.
Znane są również interesujące dane dotyczące wpływu zawartości mikroelementów na aktywność związków biologicznie czynnych w roślinach. Wykazano, że wraz ze zmianą zawartości w glebie i w roślinach określonych pierwiastków zmienia się również ilość substancji chemicznych o znaczeniu farmakologicznym. Przykładowo można wymienić, że u gryki wraz ze wzrostem zawartości miedzi w glebie z 11 X 10-4% do 83 X 10-4%, wzrasta w roślinie ilość flawonoidów, odpowiednio z 1,19% do 3,15%. Podobne prawidłowości stwierdza się przy zwiększaniu zawartości w glebie niektórych innych mikroelementów, np. zwiększenie ilości
30
miedzi, kobaltu i manganu powoduje wzrost zawartości alkaloidów w liściach pokrzyku (Atropa belladonna), natomiast wzrost zawartości manganu i molibdenu zwiększa aktywność biologiczną glikozydów nasercowych w liściach Digitalis purpurea.
Zapotrzebowanie na mikroelementy u roślin jest zróżnicowane, zależnie od gatunku i okresu wegetacji. Ważną rolę w przyswajalności przez rośliny pierwiastków zawartych w glebie odgrywają mieszane kompleksy ligandów. Hipoteza kontaktowej chelantacji tłumaczy pobieranie przez włośniki nierozpuszczalnych w wodzie związków metali, np. żelaza. Można ogólnie stwierdzić, że obecność w glebie Substancji organicznych, zwłaszcza związków humusowych, wpływa korzystnie na przyswajalność przez rośliny składników mineralnych. Przy podobnej zawartości składników nieorganicznych w glebie mniejsza jest produkcja biomasy przez rośliny tych samych gatunków występujących na terenie uboższym w związki organiczne. Ma to znaczenie zarówno przy wyborze miejsc zbioru roślin dziko rosnących, jak też przy zakładaniu plantacji.
Należy też uwzględnić inne czynniki środowiskowe, które mogą wpływać na jakość surowca dla potrzeb ziołolecznictwa. Wilgotna gleba sprzyja większej zawartości molibdenu oraz kobaltu, dlatego ich ilość w roślinach na obszarach okresowo zalewanych może być 10-20-krotnie większa niż w roślinach pochodzących z terenów sąsiednich, ale bardziej suchych. Analogiczny wpływ mają m.in. okresowe wahania wielkości opadów. Stopień nawilgocenia gleby nie wpływa natomiast na zawartość miedzi. Również stopień zakwaszenia gleby może oddziaływać na ilość mikroelementów w roślinach. Wzrost kwasowości gleby zwiększa przyswajalność np. kobaltu i niklu, a zmniejsza przyswajalność molibdenu. Ponadto stwierdzono, że w warunkach wysokogórskich występuje koncentracja niektórych mikroelementów w roślinach. Zebrano dane świadczące o tym, że zawartość tych pierwiastków w ziołach zwiększa się wraz ze wzrostem wysokości ich siedlisk. Ilość niektórych biopierwiastków może wzrosnąć nawet kilkunastokrotnie, np. molibdenu w piołunie — Artemisia santilifolia. Tendencje te należy również brać pod uwagę przy zbieraniu ziół i zakładaniu plantacji.
Dla mikroelementów niezbędnych w organizmach żywych istnieje zakres stężeń odpowiadających ich optymalnemu działaniu. Niektóre z nich wykazują właściwości trujące już przy stosunkowo małym stężeniu. Ich zawartość w ziołach uwarunkowana jest zarówno predyspozycjami genetycznymi, jak też lokalnymi warunkami geochemicznymi, klimatycznymi i innymi. Przy doborze roślin dla potrzeb ziołolecznictwa
31
trzeba również uwzględnić antagonistyczne lub synergiczne działanie mikroelementów o charakterze biokatalizatorów. Dla uzyskania korzystnego działania leczniczego istotne znaczenie ma nie tylko odpowiednie stężenie poszczególnych pierwiastków, lecz także właściwa ich proporcja w stosowanych preparatach. Wraz z poznawaniem roli pierwiastków śladowych coraz częściej wiąże się zaburzenia w ich ilości z etiopatogenezą chorób nowotworowych, krwi, krążenia i innych.
Obecnie znanych jest już kilkanaście mikroelementów niezbędnych dla prawidłowego funkcjonowania ustroju człowieka, a ich podaż może być regulowana. Ważne zadanie w tym względzie staje przed ziołolecznictwem.
Najwcześniej poznano rolę fizjologiczną żelaza (Fe), którego zastosowanie lecznicze sięga starożytności. Wśród ludowych metod uzupełniania niedoboru znane jest wykorzystywanie niektórych źródeł wód mineralnych oraz roślin kumulujących jony Fe, m.in. szpinaku, fasoli, grochu, orzechów laskowych, jak również liści pokrzywy (Fol. Urticae), ziela piołunu (Herb. Absinthii) lub korzeni szczawiu (np. Rad. Hydrolapathi). Stosowanie preparatów zawierających związki żelaza nie może oczywiście zastąpić profilaktycznego wzbogacania pożywienia w ten metal. Światowa Organizacja Zdrowia (WHO) stwierdza, że niedobór żelaza i związana z tym niedokrwistość są powszechne, zwłaszcza w krajach rozwijających się, oraz że występują na obszarach o dużej zachorowalności na parazytozy powodujące długotrwałą utratę krwi. Prowadzone są prace nad wzbogacaniem pożywienia w żelazo np. przez udostępnienie zasobnej w nie soli spożywczej, oraz w witaminę C, która zwiększa przyswajalność żelaza. Destabilizatorem witaminy C jest miedź, która wraz z cynkiem ma wpływ na przebieg syntezy hemoglobiny.
Zawartość żelaza u zdrowego człowieka wynosi około 8,59 μmol we krwi i około 23,3 μmol w surowicy. Pierwiastek ten występuje głównie w krwinkach czerwonych, a także w wątrobie, śledzionie i szpiku. Odgrywa on szczególną rolę fizjologiczną, stanowiąc składnik hemoglobiny, mioglobiny, cytochromów, enzymów flawoproteinowych, peroksydazy, katalazy itp. Dzienne zapotrzebowanie na żelazo wynosi u dorosłych kobiet 18 mg, u mężczyzn 10 mg, a u dzieci 15 mg. Prawidłowa podaż miedzi (w ilości około 1 mg dziennie) zwiększa znacznie przyswajalność żelaza oraz racjonalne wykorzystywanie zapasów żelaza przy syntezie hemu. Synergizm ten ma znaczenie w zapobieganiu hipochromii. W procesie erytropoezy stwierdza się współdziałanie żelaza z takimi mikroelementami, jak magnez, mangan, cynk i miedź.
Chatin w 1850 r. odkrył jod (I) jako drugi z fizjologicznie niezbędnych mikroelementów. Stwierdził on, że niedobór jodu
32
w środowisku naturalnym sprzyja niedoczynności tarczycy, której wyrazem może być wole endemiczne, a w skrajnych przypadkach kretynizm. Obecnie wiadomo, że jod kumuluje się w tarczycy, przede wszystkim w postaci tyreoglobuliny. Ponieważ głównym źródłem jodu są morza, tereny nadmorskie nie odczuwają jego niedoboru, natomiast obszary odległe, zwłaszcza tereny górskie, wykazują często niedobór jodu w glebie. Wapń (Ca) jest chemicznym antagonistą jodu, dlatego duża ilość wapnia w glebie, roślinach i wodzie pitnej jest niekorzystna, jeśli chodzi o przyswajalność jodu na terenach z jego niedoborem.
Miedź (Cu) stanowi kolejny mikroelement, którego fizjologiczne znaczenie odkrył w 1928 r. Hart. i wsp. Jak już wspomniano, metal ten współdziała z żelazem w utrzymaniu homeostazy wewnątrzustrojowej. Miedź wchodzi w skład m.in. ceruloplazminy, oksydazy cytochromowej, oksydazy kwasu askorbowego i innych enzymów. Istnieją pewne dane doświadczalne wskazujące na przeciwnowotworowe działanie miedzi, jednak w przebiegu choroby białaczkowej czy ziarnicy złośliwej stwierdza się podwyższony poziom miedzi w surowicy. Łukiewicz i Machowa wykryli, że zmniejszenie (za pomocą czynników chelatujących) zawartości miedzi w melanosarcoma, zwiększa skuteczność radioterapii tego nowotworu. Przyswajalność miedzi zmniejsza wysoka zawartość cynku, molibdenu i siarki. Miedź wchodzi również w skład enzymów utleniających oraz witamin. Odgrywa ona istotną rolę -w prawidłowym rozwoju niektórych roślin m.in. traw, zbóż, konopi, pewnych gatunków warzyw i drzew owocowych. Nigdy nie obserwowano niedoboru miedzi u dorosłych ludzi, jakkolwiek znane są trzy kliniczne objawy deficytu tego metalu u dzieci, związane z niedokrwistością. Dzienne zapotrzebowanie człowieka na miedź ocenia się na 2-3 mg. Stosunkowo duże stężenie miedzi wykazują korzeń żeń-szenia, warzywa, orzechy, zwłaszcza laskowe.
Mangan (Mn) uznano za mikroelement fizjologicznie niezbędny w 1931 r. w wyniku badań Kemmerera i Todda. Jest on aktywatorem wielu enzymów utleniających, bierze udział w reakcjach dekarboksylacji, hydrolizy i prawdopodobnie w syntezie witaminy C. Obecność manganu jest niezbędna do leczenia awitaminozy przy podaży witaminy B1. Właściwa zawartość manganu w glebie wpływa na plony roślin uprawnych, szczególnie buraków, ziemniaków, grochu, owsa oraz niektórych traw — niedobór może zaburzać rozwój kości i narządów płciowych, co stwierdzono u zwierząt hodowlanych. Mangan działa antagonistycznie w odniesieniu do żelaza (uczestniczy w regulacji intensywności syntezy hemu) oraz w przeciwieństwie do miedzi zwiększa pobudliwość układu nerwowego. Stwierdzono również, że nadmiar man-
33
ganu w glebie może zwiększać, poprzez łańcuch odżywczy, częstość występowania stwardnienia bocznego zanikowego (sclerosis lateralis). Zasobne w mangan są m.in. warzywa, orzechy oraz rośliny motylkowe.
Cynk (Zn) znany jest jako mikroelement fizjologiczny od 1934 r. Wpływa on na aktywność dużej grupy enzymów, m.in. anhydrazy węglowej, dehydrogenazy, kinazy tymidynowej, odwrotnej transkryptazy i in. Deficyt cynku w diecie zaburza rozwój ośrodkowego układu nerwowego oraz gonad. Cynk przyspiesza regenerację trudno gojących się ran i wrzodów, działa także korzystnie przy zmianach miażdżycowych. U ludzi zdrowych dzienne zapotrzebowanie na cynk wynosi 15-25 mg. Właściwa ilość cynku w ustroju jest niezbędna dla prawidłowej odporności, a także funkcji komórek nerwowych i płciowych, oraz dla przebiegu procesów chrząstnienia, kostnienia i keratynizacji. Przyswajalność cynku u ludzi zdrowych wynosi 20-40%. Obniża się ona m.in. u alkoholików i chorych z marskością wątroby. Niski poziom cynku w surowicy krwi stwierdzono także w przebiegu białaczki, choroby Hodgkina oraz niektórych chorób nowotworowych.
Selen (Se) wywiera działanie biologiczne już w niezwykle małych stężeniach — 22 mg/l, chroniąc m.in. przed dietetyczną nekrozą wątroby, natomiast większe stężenia są toksyczne. Selen jest m.in. aktywatorem peroksydazy glutationu, wykazuje również synergizm z witaminą E. Niedobór selenu zmniejsza odporność erytrocytów na hemolizę, obniża też odporność i może wywołać dystrofię mięśni, charłactwo, niepłodność zwierząt itp. Właściwa podaż selenu w pożywieniu zwiększa m.in. odporność na promieniowanie jonizujące miko-toksyny oraz hamuje w pewnym stopniu rozwój chorób naczyniowo-sercowych. W okresie przedklinicznym może ona stanowić czynnik zapobiegający rozwojowi niektórych nowotworów. Selen występuje m.in. w jęczmieniu (ok. 0,5 mg/kg), kukurydzy i soi (do 1,5 mg/kg), mączce rybnej (1-5 mg/kg).
Fluor (F), podobnie jak selen, może być przy większych stężeniach czynnikiem patogennym, jakkolwiek w ilościach śladowych stanowi niezbędny składnik pożywienia. Jego optymalna podaż w diecie wynosi około 2,5 mg/kg, a prawidłowa zawartość w wodzie pitnej f-2,5 mg/1. Fluor jest katalizatorem nieenzymatycznej oksydacji katecholamin i aktywatorem m.in. cytruliny oraz cyklazy adenylowej. Jest niezbędny do prawidłowego rozwoju kośćca i chroni przed próchnicą zębów. Nadmiar fluoru w ustroju prowadzi m.in. do odwapnienia kośćca, hipomagnezemii w surowicy, odkładania soli wapniowych w nerkach, mięśniach i płucach. Należy zwrócić uwagę na potrzebę kontrolnych analiz zawartości
34
fluoru i innych pierwiastków toksycznych przy pozyskiwaniu ziół leczniczych w rejonach o zwiększonym zanieczyszczeniu środowiska.
Molibden (Mo) jest również zaliczany do fizjologicznych mikroelementów. Na obszarach z niedoborem molibdenu w glebie stwierdza się większe nasilenie próchnicy zębów, zrzeszotnienia kości, uszkodzeń stawów i zaburzeń w funkcjonowaniu gonad. Deficyt molibdenu w pożywieniu może sprzyjać zatruciu miedzią nawet przy prawidłowej jej zawartości w pożywieniu. Molibden jest m.in. aktywatorem oksydaz ksantynowej i aldehydowej, oraz reduktazy azotanowej, ma również wpływ (wraz z Cu, Fe, Zn, i Co) na wiązanie azotu atmosferycznego przez bakterie korzeniowe.
Magnez (Mg) odgrywa zasadniczą rolę w większości reakcji biochemicznych związanych z transportem fosforu, stanowi też czynnik stabilizujący strukturę kwasów nukleinowych. Jest aktywatorem ponad 100 enzymów. Uczestniczy m.in. w biosyntezach białek, DNA, cAMP i glikolizie. Jest także niezbędnym składnikiem chlorofilu, stąd szczególnie dużo magnezu zawierają rośliny zielone. Dzienne zapotrzebowanie na magnez wynosi 200-300 mg u osób dorosłych. Niedobór magnezu w glebie może wywołać jego deficyt w pożywieniu i sprzyjać występowaniu miażdżycy oraz niektórych schorzeń nowotworowych.
Chrom (Cr) jest mikroelementem, którego dzienne zapotrzebowanie wynosi zaledwie 5-10 μg, natomiast większe dawki są toksyczne. Zawartość w pokarmie roślinnym sięga zwykle 20-50 μg/kg. Niedobór tego pierwiastka zaburza metabolizm węglowodanów, nadmiar zaś wydaje się zwiększać ryzyko raka płuc. Prawidłowa podaż chromu i cynku może być m.in. elementem profilaktyki przeciwcukrzycowej.
Dla optymalnego wykorzystania leków ziołowych pomocne mogą być informacje dotyczące zdrowotnych właściwości mikroelementów, wybiórczo kumulowanych przez określone gatunki roślin. Odnosi się to przede wszystkim do tych pierwiastków, których niedobór może sprzyjać występowaniu niektórych schorzeń naczyniowo-sercowych, nowotworowych, wad wrodzonych itd. Właściwy dobór ziół o dużym współczynniku kumulacji określonych mikroelementów wydaje się szczególnie istotny na obszarach charakteryzujących się niedoborem tych pierwiastków w glebie i wodzie pitnej. Ważne znaczenie ma fakt występowania w roślinach zespołu mikroelementów w formie przyswajalnej przez ustrój ludzki. Znajomość warunków sprzyjających zwiększeniu aktywności preparatów ziołowych powinna być wykorzystana m.in. przy pozyskiwaniu surowców roślinnych, zarówno z natury, jak z plantacji. Należy także zwrócić uwagę na niebezpieczeństwa intoksykacji ziołami zbieranymi na terenach o silnym
35
skażeniu przemysłowym, komunalnym lub agrotechnicznym (duże aglomeracje miejsko-przemysłowe, uczęszczane drogi). Na niebezpieczeństwo związane z niedoborem mikroelementów w ustroju człowieka wskazuje rola fizjologiczna przykładowo omówionych biopierwiastków. Deficyty wielu z nich stwierdza się u znacznej części kobiet w wieku rozrodczym, a także u ludzi starszych. Istnieje realna możliwość zwiększania nieswoistej odporności ustroju poprzez uzupełnianie podaży zespołu aktywnych biologicznie mikroelementów. Deficyty te są szczególnie niebezpieczne przy naturalnej u ludzi starszych tendencji do zmniejszonej sprawności układu immunologicznego. Mogą one przyspieszać także występowanie objawów miażdżycy i innych schorzeń gerontologicznych. Cennym i łatwo dostępnym źródłem wielu mikroelementów mogą być napary lub odwary z roślin leczniczych. Uwzględnienie niedawno poznanych walorów zdrowotnych pierwiastków śladowych zawartych w ziołach może przyczynić się do zwiększenia wykorzystania surowców roślinnych w działalności profilaktycznej i leczniczej.
PIŚMIENNICTWO
1. Aleksandrowicz J.: Wiedza stwarza nadzieję. WP, Warszawa 1973. — 2. Aleksandrowicz J.: Biosfera a zdrowie społeczności. PAN, Kraków, 1978. — 3. Aleksandrowicz J., Janicki K.: Pożywienie, woda i sól stołowa w obronie zdrowia społecznego. PAN, Kraków 1978. — 4. Babienko G. A. (red.): Mikroelementy w medicinie. Zdorowja, Kijew 1975. — 5. Aleksandrowicz J., Dobrowolski J.: Perspektywy zastosowania ilościowej mikroanalizy Trg i innych technik do badania mikroelementów w pojedynczych komórkach dla profilaktyki zdrowotnej i rozwoju gospodarki żywieniowej. W: Postępy nauki i techniki a intensyfikacja produkcji białka. W. Kucharczyk (red.). Oddziały NOT i PAN, Katowice, Materiały z konferencji 1978. — 6. Dobrowolski J.: Krótka charakterystyka zapotrzebowania żywieniowego w mikroelementy i nowe możliwości wzbogacenia w nie żywności, ibidem. — 7. Krauze S.: Zarys nauki o żywności. PZWL, Warszawa 1975. — 8. Nikonorow M.: Substancje obce dodawane celowo do żywności i zanieczyszczenia techniczne. WPL, Warszawa 1966. — 9. Nikonorow M.: Zanieczyszczenia chemiczne i biologiczne żywności. WNT, Warszawa 1976. — 10. Nozdrjuchina L. P.: Biologiczeskaja roi mikroelementów w oiganizmjs żywotnych i czełowieka. Nauka, Moskwa 1977.
11. Schwarz K.: Recent dietary trace elements research exemplified by tin, fluorine, and silicon. Federation Proceedings, 1974, 6. 1748. — 12. Szukalski H.: Mikroelementy. PWRiL, Warszawa 1973. — 13. Prasad A. S. (red.): Trace elements in human health and disease, vol. 1. Zinc and Copper, 1976, Bssential and toxic elements. vol. 2. Academic Press, New York, San Francisco, London 1976. — 14. Uderwood E. J.: Tracę elements in human and animal nutrition. Academic Press, New York, San Francisco, London 1977. — 15. WHO Trace elements in human nutrition. Tech. Rep. no. 532, Geneva, 1973
36
— 16. WHO Trace elements in relation to cardiovascular disease. Geneva. 1974. — 17. WHO Handbook of human nutritional requirements. Geneva, 1974. — 18. WHO Control of nutritional anemia with special reference to iron deficiency. Tech. Rep., no-530, Geneva 1975. — 19. Williams D. R. (red.): An introduction to bioinorganic chemistry. Charles C. Thomas Publ., Springfield, Illinois 1976, — 20. Wfnogradow A. P., Kowalski W. W. (red.): Trudy biochimiczjeskoj Laboratorii, nr 13, Problemy geochimiczjeskoj ekologii organizmów, Nauka, Moskwa, 1974.
21. Kabata-Pendias A. (red.): Materiały z I Krajowej Konferencji nt. mikroelementy i przyrodnicze warunki rolnictwa, IUNG, Puławy 1978.
Dr hab. n. farm., lek. Janina Majcherczyk
WYCIĄGI ROŚLINNE I ICH OTRZYMYWANIE
Zawarte w surowcach roślinnych substancje czynne są najczęściej ekstrahowane alkoholem lub wodą. Do wyciągów alkoholowych, które są stosunkowo trwałą postacią leku, należą: tincturae — nalewki, extracta — wyciągi zagęszczone, otrzymane z suchego, odpowiednio rozdrobnionego surowca, oraz intracta — stabilizowane alkoholatury, przygotowane ze świeżego surowca. Wyciągi te sporządzane są wyłącznie fabrycznie przez laboratoria galenowe. Natomiast wyciągi wodne: infusa — napary, decocta — odwary i macerationes — maceraty (wyciągi wodne na zimno) — postacie leku nietrwałe, są wykonywane w aptekach, lub najczęściej przez chorego — z surowców o słabym działaniu.
Wszystkie surowce roślinne do użytku wewnętrznego, tak jak każdy lek, mają ustaloną jednorazową dawkę w gramach. Wyciągi alkoholowe i wodne powinny być tak przygotowane, aby substancje czynne zawarte w jednorazowej dawce surowca roślinnego znajdowały się w określonej ilości wody lub alkoholu, którą chory będzie jednorazowo zażywał.
Surowce roślinne w zależności od jakości substancji czynnych mogą być zaliczone do leków:
I. Silnie działających, których dawki jednorazowe wahają się od 0,005 — do 0,5 g, np. Herb. Adonidis vernalis, Rad. Ipecacuanhae. Dla surowców tych są ustalone również dawki dobowe i jednorazowe oraz dobowe dawki maksymalne. Surowce te mogą być wydawane z apteki tylko w określonej postaci leku i wyłącznie na receptę lekarską. Nie powinny być zapisywane w postaci ziółek! W Urzędowym Spisie Leków, w Poradniku Terapeutycznym, a także w tej książce, oznaczone są symbolem: Rp.
II. Słabo działających, których dawki jednorazowe wahają się od 0,5 do 5 g. Można je nabyć bez recepty w aptece, w drogeriach lub w sklepach „Herbapolu”. Mogą to być paczkowane przez „Herbapol”:
a) pojedyncze surowce roślinne w ilości 20 g i 50 g. Na opakowaniu podana jest nazwa rośliny — łacińska i polska, sposób przygotowania i zażywania wyciągu, nr serii, której
38
trzy ostatnie cyfry oznaczają miesiąc i rok produkcji, co pozwala na ustalenie terminu ważności leku (trwałość opakowanego leku roślinnego wynosi 1 rok od daty produkcji),
b) mieszanki ziołowe zawierające kilka surowców roślinnych odpowiednio rozdrobnionych — o określonym działaniu np. spec. diureticae — nazwa firmowa Urosan, spec. pectorales — nazwa firmowa Pectosan. Na opakowaniu podane są nazwy surowców i ich ilości, sposób przygotowania i zażywania oraz nr serii.
Spośród mieszanek ziołowych tylko Astmosan należy do silnie działających i jest przeznaczony wyłącznie do palenia (wdychiwania),
c) jednorazowe dawki sproszkowanego surowca roślinnego, np. Mentha-fix (opakowanie 15 i 30 torebek) lub mieszanek ziołowych, np. Urosan-fix (opakowanie 10 torebek) — przeznaczone są do zaparzania wg podanego na opakowaniu przepisu.
Tabela l
Rozpuszczalność substancji czynnych w wodzie
[wg A. Ożarowskiego]
Bardzo dobra
|
Średnia
|
Mała
|
Nierozpusz-czalne
|
Aminy (np. cholina) Antocyjany Antrazwiązki Cukry Garbniki Glikozydy fenolowe (np. arbutyna) Kwasy orga- niczne, alifa- tyczne Saponiny Sole mineralne Witamina C Związki goryczowe
|
Alkaloidy (sole) Agar (pączn.) Alantoina Furanochi cmony (np. kelina) Inozyt Inulina Kwas alginowy (pączn.) Leukoantocyjany Pektyny (pączn.) Sole alkaloidów Śluzy (pęczn.) Zw. chinonowe (np. antrachinony) Zw. kumarynowe (np. eskulina) Zw. purynowe (np. adenina) Trytycyna
|
Fityna Flawonoidy Kardenolidy Krzemionka Olejki eteryczne (częściowo) Rutyna |
Alkaloidy (wolne zasady) Azulen Białka Chlorofil Fitosterole Flobafeny Gumy Hiperycyna Kamfora Kapsaicyna Kurkumina Karotenoidy Lecytyny Mentol Olejki eteryczne Oleje tłuste Skrobia Subst. woskowe Trójterpeny (np. kwas oleanolowy i ursolowy) Tymol Żywice |
39
Zapisywanie przez lekarza fabrycznie pakowanych ziół, jak również przygotowanie i zażywanie wyciągu przez chorego, nie stanowi problemu, ze względu na pełne informacje na ten temat, podane na opakowaniu. Natomiast przy zapisywaniu słabo działających surowców roślinnych pojedynczych lub mieszanek ziołowych, które nie są pakowane fabrycznie, obowiązuje lekarza poinformowanie chorego o sposobie przygotowania i zażywania naparu, odwaru, maceratu.
WYCIĄGI WODNE
Przy sporządzaniu wyciągów wodnych, należy uwzględnić rodzaj substancji czynnych zawartych w surowcu roślinnym i ich właściwości, a przede wszystkim: stopień rozpuszczalności w wodzie, możliwości hydrolizy w czasie przygotowywania wyciągu (ogrzewania) oraz możliwość ulatniania się substancji czynnych z parą wodną podczas ogrzewania. Rozpuszczalność substancji czynnych w wodzie podano w tab. 1.
Zalecane w niniejszej książce w rozdziale I („Przegląd roślin leczniczych”) rodzaje wyciągów wodnych dla poszszczególnych surowców, oparte są na wyżej wymienionych właściwościach substancji czynnych. Z tych względów różny jest czas ich ekstrahowania przy sporządzaniu wywarów (czas wrzenia od 2-10 min) oraz czas wytrawiania podczas przygotowania maceratu (30 min — 6-10 h).
Stosunek ilościowy surowca do wody również się waha dość znacznie. Zależny jest on bowiem ód rodzaju dawkowania wyciągu wodnego: łyżką, kieliszkiem lub szklanką.
Miary domowe:
łyżka ziół (surowca) = 7—8 g
łyżka wody = 15 g
łyżeczka wody = 5 g
łyżeczka ziół = 1,5—2 g
kieliszek miarowy wody = 30 g
szklanka wody = 200—250 ml
Przygotowanie wyciągów wodnych w warunkach domowych (zalecane przez A. Ożarowskiego)
Infusa — napary. Podaną w rozdziale I ilość surowca, odpowiednio rozdrobnionego, zalewa się przepisaną ilością wrzącej wody w porcelanowym, szklanym lub emaliowanym naczyniu i ogrzewa pod przykryciem przez 15 min na „łaźni wodnej”, tj. na garnku lub na czajniku z gotującą się woda. Po ostudzeniu (5-10 min) i wymieszaniu napar należy przecedzić i zużyć w ciągu tego samego dnia.
Decocta — odwary, należy przyrządzać z surowców za wie-
40
rających substancje czynne dość trudno lub bardzo trudno rozpuszczalne w wodzie i nie ulegające hydrolizie lub utlenianiu w czasie gotowania. Najczęściej stosowany i najbardziej wskazany jest w warunkach domowych:
sposób A. Zachowując właściwy stosunek surowca do wody, należy zalać rozdrobnione zioła w naczyniu emaliowanym odpowiednią ilością wody o temperaturze pokojowej. Starannie wymieszać i pod przykryciem, przy słabym ogrzewaniu na płytce, doprowadzić do wrzenia, które należy utrzymać przez 2-4 min. Po zakończeniu ogrzewania należy po 10 min odwar przecedzić i zużyć go w ciągu tego samego dnia, sposób B stosuje się dla surowców roślinnych, których substancje czynne są bardzo trudno rozpuszczalne w wodzie. Odwar przygotowuje się jak w sposobie A, zachowując stosunek surowca do wody podany w rozdziale I. Czas wrzenia 5-10 min. Okres trwałości odwaru jest dłuższy. Przechowywany w szklanym naczyniu w lodówce może być użyty również następnego dnia: W ten sposób mogą być przygotowywane odwary z surowców zawierających np. krzemionkę, rutyną.
Macerationes — maceraty (wyciągi wodne na zimno) przygotowywane są najczęściej z surowców roślinnych zawierających śluzy. Zgodnie z przepisem w rozdziale I, surowiec należy zalać odpowiednią ilością chłodnej, przegotowanej wody i pozostawić w temperaturze pokojowej, w zależności od rodzaju surowca, na 6-10 h. Po przecedzeniu i wyciśnięciu surowca macerat należy zużyć w ciągu jednego dnia. W przypadku bardzo twardych, trudno pęczniejących surowców, np.: Rad. Symphyti, Rad. Althaeae, Rad. Taraxaci, korzystne jest dodatkowe ogrzanie do wrzenia.
Wyciągi wodne sporządzane w warunkach domowych są często stosowane w lecznictwie. Ważne jest zatem, aby w czasie przygotowywania tych wyciągów jak największa ilość substancji czynnych surowca przeszła do wody. Stopień rozdrobnienia surowca ma duże znaczenie. Surowce roślinne, które docierają do rąk chorego, są pocięte i przesiane przez odpowiednie sita zgodnie z obowiązującymi przepisami. Stopień rozdrobnienia surowców roślinnych jest jednak ograniczony, gdyż im większe rozdrobnienie, tym większa możliwość rozkładu substancji czynnych w okresie przechowywania. Z tych względów wskazane jest zalecanie choremu, aby przed przygotowaniem wyciągu wodnego rozdrobnił surowiec w moździerzu, młynku do kawy lub mikserze. Niewątpliwie ułatwi to i spotęguje przejście substancji czynnych surowca do wody.
Nieliczne tylko surowce roślinne przeznaczone do przygotowywania recepturowych postaci leków są sproszkowane (oznaczone symbolem pulv.) i stosowane sporadycznie w odpowiedniej dawce w postaci proszków w opłatkach lub są
41
zażywane po uprzednim zmieszaniu z miodem lub dżemem — jako tzw. „powidełka” (electuarium).
Trwałość wyciągów wodnych jest bardzo ograniczona i z tych względów poleca się choremu przygotowanie ich w ilości, która będzie zużyta w ciągu jednego dnia. Klasycznym przykładem jest „esencja herbaciana”, która pomimo bardzo starannego przygotowania i przechowywania, zmienia po kilku godzinach smak, barwę i aromat, a ponadto wytrąca się osad. Powstają więc duże zmiany substancji czynnych, w wyniku reakcji zachodzących w wodzie.
Objętość wyciągu wodnego przeznaczonego do użycia wewnętrznego w ciągu jednego dnia jest zależna od rodzaju dawkowania (łyżką, kieliszkiem, ¼ lub ½ szklanki) i waha się od 100 do 500 ml. Natomiast objętość wyciągu wodnego, przeznaczonego do użytku zewnętrznego (okłady, płukanki, irygacje), jest zależna od wielkości powierzchni, na którą ma działać, oraz sposobu stosowania.
WYCIĄGI ALKOHOLOWE
Wyciągi te są przygotowywane przez laboratoria galenowe. Najbardziej popularne i najczęściej stosowane są: tincturae — nalewki, otrzymywane z suchego, odpowiednio rozdrobnionego surowca przez wytrawianie, najczęściej 70% alkoholem w stosunku:
1 cz. surowca słabo działającego + 5 cz. alkoholu,
1 cz. surowca silnie działającego + 10 cz. alkoholu.
Nalewki są stosunkowo trwałą postacią leku. W zależności od użytego surowca (jednego lub kilku) nalewki mogą być przeznaczone do użytku wewnętrznego (większość nalewek) lub do użytku zewnętrznego, np. na skórę, błony śluzowe.
Nalewki do użytku wewnętrznego są dawkowane kroplami. Jedynie Tinct. Rhei vinosa jest dawkowana łyżeczkami. Jednorazowa dawka nalewki z surowców słabo działających waha się od 0,5 do 1 g, co odpowiada 25-50 kropli (l g nalewki = 45-50 kropli). Ilość przepisanego leku dla chorego nie powinna przekraczać 30 g (opakowania gotowe nalewek zawierają najczęściej 20-30 g). Jednorazowe dawki nalewek z surowców silnie działających (oznaczone symbolem Rp.) wahają się od 0,2 do 0,5 g, co odpowiada 10-25 kropli. Ilość zapisywanej nalewki silnie działającej nie powinna przekraczać 20 g.
Nalewki do użytku zewnętrznego (np. Tinct. Gallae) są stosowane najczęściej, po odpowiednim rozcieńczeniu wodą, jako płukanki lub okłady. Nieliczne, np. Tinct. Veratri, Tinct. Pyrethri, są stosowane na skórę bez rozcieńczenia. Nalewki są składnikami licznych złożonych leków gotowych.
42
Intracta — stabilizowane alkoholatury — są to wyciągi alkoholowe ze świeżych roślin stabilizowanych gorącym alkoholem w celu unieczynnienia enzymów powodujących rozkład substancji czynnych.
Intracta są produkowane wyłącznie z surowców słabo działających. Dawkowane są kroplami wg załączonego do opakowania przepisu. Opakowanie fabryczne 30 g.
Extracta — wyciągi — są otrzymywane przez wytrawianie suchych, rozdrobnionych surowców roślinnych odpowiednim rozpuszczalnikiem (alkohol, woda, eter) w sposób zapewniający maksymalne wyekstrahowanie substancji czynnych — najczęściej przez perkolacje. Otrzymane w ten sposób wyciągi są następnie zagęszczane. W zależności od właściwości substancji czynnych oraz innych dodatkowych substancji w nich zawartych można otrzymać 3 rodzaje wyciągów:
1. Extracta fluida, wyciągi płynne, w których stosunek surowca i rozpuszczalnika wynosi 1 : 1, a więc działają znacznie silniej od nalewek przygotowanych z tego samego surowca w stosunku 1 : 5 lub 1 : 10. W związku z tym dawki jednorazowe wyciągów płynnych są odpowiednio mniejsze od dawek nalewek, np.:
Extr. Belladonnae fluidum 0,004 g—0,08 g
Tinct. Belladonnae 0,1 g—0,5 g
Extr. Cinchonae fluidum 0,25 g
Tinct. Cinchonae 0,5 g—1 g
Przeciętne dawki jednorazowe dla wyciągów płynnych wahają się od 0,25 do 0,3 g. Dawkowane są kroplami (l g Extr. fluid. = 32-45 kropli).
2. Extracta spisa, wyciągi gęste. Używane są wyłącznie w przemyśle jako składniki leków gotowych (wycofane obecnie z aptek).
3. Extracta sicca, wyciągi suche w postaci proszku. Otrzymywane są również z surowców silnie działających, np.:
Extr. Belladonnae sicc. — dawka jednorazowa 0,01—0,02 g
Extr. Ipecacuanhae siec.— „ „ 0,005 g
Niektóre wyciągi suche stosowane ad usum internum wykazują korzystniejsze działanie niż czyste wyizolowane alkaloidy. Są często używane jako składniki leków recepturowych oraz gotowych (proszki, czopki). Dawki jednorazowe pozostałych wyciągów suchych, wahają się od 0,2 do 1 g.
Obecnie produkuje się wiele leków gotowych w różnych postaciach, zawierających wyciągi roślinne. Niekiedy leki te zawierają również dodatkowo chemioterapeutyki. Dobrze opracowana technologia produkcji tych leków, sprawdzone klinicznie działanie, a także wyczerpujące informacje dotyczące ich stosowania powodują, iż leki te stanowią cenną pozycję w lecznictwie.
43
Doc. dr hab.farm. Aleksander Ożarowski
ROŚLINY LECZNICZE STOSOWANE W FITOTERAPII
ACHILLEA MILLEFOLIUM — KRWAWNIK POSPOLITY
Ang. Milfoil; franc. Millefeuille; niem. Gemeine Schafgarbe; ros. Tysiaczelislnik obyknowiennyj.
Występowanie. Na półkuli półn. i płdn. w strefie klimatu umiarkowanego; w Polsce powszechnie na łąkach, poboczach dróg.
Surowce. Ziele krwawnika (zebrane w okresie kwitnienia) — Herod Millefolii; kwiat krwawnika — FIos Millefolii.
Główne związki. W zielu znajduje się olejek eteryczny do 0,33% (m.in. chamazulen, cineol, borneol, α i β-pinen), goryczowa substancja achilleina, flawonoidy (m.in. glikozydy apigeniny i luteoliny), cholina, garbniki do 3%, kw. askorbowy, furanokumaryna, sole mineralne (m.in. duża ilość magnezu). Kwiaty zawierają 0,5% olejku eterycznego o takim samym składzie jak w zielu, ok. 0,3% choliny oraz flawonoidy.
Działanie. Ziele — haemostaticum, stomachicum, spasmolyticum, antiphlogisticum; kwiaty — antiphlogisticum, antispasmodicum, bacteriostaticum.
Ziele krwawnika działa wielokierunkowo ze względu na obecność w nim różnorodnych związków. Stwierdzono, że zmniejsza lub hamuje drobne krwawienia z uszkodzonych naczyń włosowatych w błonie śluzowej przewodu pokarmowego i płuc, a nawet z żylaków odbytu. Obecność goryczki zwiększa wydzielanie soku żołądkowego, pobudza łaknienie, poprawia trawienie oraz przyswajanie składników pokarmów. Ważne znaczenie ma działanie przeciwskurczowe na mięśnie gładkie jelit, dróg żółciowych i moczowych, wywołujące nieznacznie zwiększenie przepływu żółci do dwunastnicy i ilości wydalanego moczu (flawonoidy) oraz ewentualne zniesienie bólu spowodowanego stanem skurczowym jelit (olejek eteryczny). Wyciągi z surowca mają właściwości wiatropędne (carminativum), zwłaszcza u dzieci, młodzieży i osób starszych. Ponadto krwawnik działa przeciwzapalnie (obecność chamazulenu w olejku) i słabo bakteriostatycznie (garbniki, olejek) zarówno po podaniu doustnym, jak i zewnętrznie. Niektóre osoby są uczulone na krwawnik i reagują wysypką.
Kwiaty krwawnika są zbliżone składem do kwiatów rumianku i mają właściwości przeciwzapalne, hamują rozwój
44
bakterii, zmniejszają przepuszczalność ścian włośniczek w błonach śluzowych przewodu pokarmowego oraz hamują uwalnianie histaminy. Ze wzglądu na większą zawartość olejku eterycznego działają silniej spazmolitycznie niż ziele krwawnika na mięśnie gładkie jelit, przewodów żółciowych i dróg moczowych. Natomiast jako stomachicum kwiaty krwawnika są mało wartościowe, a ich działanie przeciw-krwotoczne jest znikome.
Zastosowanie. Ziele krwawnika jest stosowane w stanach nieżytowych przewodu pokarmowego, zwłaszcza gdy towarzyszą im krwawienia, pomocniczo — w chorobie żołądka i jelit, nieznacznych krwawieniach, płucnych, żylakach odbytu. Także w przypadku skurczów mięśni gładkich przewodów żółciowych, moczowodów, pęcherza oraz jelit, np. pomocniczo w nawykowym zaparciu, napadowych bólach epigastrycznych. Ponadto jest wykorzystywane w przewlekłych zaburzeniach trawiennych, którym towarzyszą: brak łaknienia, wzdęcia, odbijanie, nudności. Zewnętrznie — w niektórych schorzeniach skórnych. Surowiec wchodzi w skład granulatu Nervogran oraz mieszanek ziołowych Degrosan, Digestosan, Nervosan, Sklerosan i Species cholagogae nr II, wyciąg suchy zaś w skład tabl. Calmagina i proszku Gastrochol.
Kwiaty krwawnika stosuje się podobnie jak Anth. Chamomillae w stanach zapalnych jamy ustnej i gardła (płukanki), zapaleniu zatok bocznych nosa (przemywanie), upławach i świądzie sromu (irygacje, kompresy), owrzodzeniu żylakowym nóg (okłady), żylakach odbytu (nasiadówki), pęknięciach skóry, odmrozinie (perniosis), otarciach naskórka, drobnych skaleczeniach, trądziku, wyprysku. Również używa się ich do kąpieli i maseczek kosmetycznych. Wyciągi z kwiatów stosuje się doustnie w nieżycie i stanach skurczowych jelit, zaburzeniach trawiennych. Surowiec wchodzi w skład granulatu Normogran oraz mieszanek Pulmosan i Rektosan.
Postacie leku. Inf. Herb. Millefolii — 1 łyżka ziela na szklankę wody, pić 2—3 razy dz. po 1/3—½ szklanki; również zewnętrznie w chorobach skórnych (okłady, przymoczki, irygacje, kompresy). Surowiec jest b. rzadko stosowany per se. Inf. Flor. Millefolii — ½ — 2/3 łyżki kwiatów na szklankę wody do użytku zewnętrznego (płukanka, kompres, okład, irygacja), natomiast doustnie najczęściej w zestawieniach z innymi ziołami.
ACORUS CALAMUS — TATARAK ZWYCZAJNY
Ang. Calamus; franc. Acore vrai; niem. Kalmus; ros. Air trostnikowyj.
Występowanie. Pochodzi z południowej i wschodniej Azji, w Polsce pospolity na mokradłach i błotach.
45
Surowiec. Kłącze tataraku — Rhizoma Calami (indeks goryczy 23); służy również do otrzymywania olejku tatarakowego — Oleum Calami.
Główne związki. Olejek eteryczny ok. 3,5% (m.in. azaron, kalamen, eugenol, kamfen, pinen, akoron), związek goryczowy akoryna 0,2%, garbnik, śluz, cholina, węglowodany (m.in. dużo skrobi), kwasy organiczne (m.in. kw. akonitowy), sole mineralne.
Działanie. Kłącza i olejek eteryczny — stomachicum, spasmolyticum, tonicum, sedativum.
Kłącza tataraku pobudzają niektóre czynności wydzielnicze. Po doustnym podaniu wyciągu następuje, za pośrednictwem receptorów smakowych w jamie ustnej, wzmożenie wydzielania soku żołądkowego i przyspieszenie procesu trawienia oraz przyswajania składników pokarmów (achilleina, olejek eteryczny). Zwiększeniu ulega również ilość mukopolisacharydów, które w żołądku tworzą śluzową warstwą ochraniającą, wzmaga się także nieznacznie wydzielanie żółci w wątrobie i wydalanie moczu. Równocześnie zmniejsza się napięcie mięśni gładkich przewodu pokarmowego oraz dróg żółciowych i moczowych, ale tylko wtedy, gdy były one w stanie nadmiernego skurczu. Zostaje wówczas przywrócona prawidłowa kurczliwość tych mięśni w obrębie jelit (ruchy perystaltyczne o pełnej amplitudzie), dróg żółciowych (polepszenie przepływu żółci do dwunastnicy) oraz w obrębie układu moczowego (nieznaczne zwiększenie dobowej ilości wydalanego moczu). Wymienione właściwości kwalifikują kłącze tataraku jako skuteczny środek wiatropędny, zwłaszcza dla dzieci i młodzieży oraz dla osób w wieku podeszłym. Mało znane i praktycznie rzadko wykorzystywane jest działanie uspokajające związane z obecnością azaronu. Surowiec krajowy zawiera jednak mało azaronu, dlatego jego działanie uspokajające nie jest zbyt silne, natomiast tatarak pochodzenia indyjskiego lub kanadyjskiego może działać nasennie. W badaniach farmakologicznych wykazano, że azaron zmniejsza in vitro napięcie jelita cienkiego szczura oraz znosi skurcz wywołany acetylocholiną, histaminą i chlorkiem barowym, lecz słabiej niż papaweryna. Obserwacje kanadyjskich Indian Cree wykazały, że po spożyciu pewnej ilości kłączy tataraku są oni zdolni do zwiększonego wysiłku fizycznego i mają zmniejszoną wrażliwość na ból. Wyciągi z omawianego surowca działają zewnętrznie bakteriobójczo i przeciwbólowe, słabo drażnią skórą, silniej działa olejek eteryczny — Ol. Calami.
Zastosowanie. W przewlekłych zaburzeniach trawiennych z objawami braku łaknienia, bezsoczności, bezkwaśności żołądkowej, we wzdęciach, bólach brzucha, kolce jelitowej;
46
pomocniczo w chorobie wrzodowej. Ponadto jako środek poprawiający trawienie, zwiększający resorpcją składników pożywienia, zwłaszcza u rekonwalescentów po zabiegach chirurgicznych i osób starszych z zanikowym nieżytem błony śluzowej żołądka. Również w stanach wyczerpania nerwowego, połączonego z uczuciem niepokoju i trudnością zasypiania, lecz wtedy zwykle w połączeniu z innymi ziołami o działaniu uspokajającym. Zewnętrznie — w zapaleniu jamy ustnej i gardła (płukanki), w niektórych dermatozach, do zwalczania łupieżu oraz przeciw wypadaniu włosów (obmywania). Surowiec wchodzi w skład granulatu Urogran, tabl. Calmagina, Gastrin, Castro i Wikalina, służy do otrzymywania Tinct. Calami i Ol. Calami, a wyciągi z kłączy wchodzą w skład kropli Herbogastrin i proszku Gastrochol.
Olejek tatarakowy stosuje się rzadko wewnętrznie jako stomachicum i carminativum, zewnętrznie natomiast — w bólach gośćcowych, nerwobólach, rwie kulszowej (wcierania), nieżytach jamy ustnej i gardła (płukanki) oraz do kąpieli działających uspokajająco, przeciwświądowo, przeciwzapalnie i bakteriobójczo w wielu chorobach skóry. Ol. Calami wchodzi w skład draż. Uldenol i Ulventrol.
Postacie leku. Rhiz. Calami pulv. — 0,5—1,5 g pro dosi w opłatkach 30 min przed posiłkiem (popić ¼ szklanki wody) 2—3 razy dz. jako stomachicum, carminativum; w dawce 1,5—3,0 g 2—4 razy dz. jako tonicum i sedativum. Inf. Rhiz. Calami — ½ łyżki kłączy na 1 szklankę wody, pić ¼—1/3 szklanki 2—3 razy dz. jako stomachicum. Dec. Rhiz. Calami — 1½ —2 1/2 łyżki kłączy na 2—3 szklanki wody do obmywania głowy w łupieżu i łój otokowym zapaleniu owłosionej skóry głowy, płukania jamy ustnej i gardła. Surowiec jest zazwyczaj stosowany jako składnik mieszanek ziołowych. Ol. Calami — doustnie 1—4 krople na cukier 2—3 razy dz. przed jedzeniem jako stomachicum i carminativum; zewnętrznie 2—5 kropli na 1/3 szklanki wody jako płukanka; do kąpieli 2—4 łyżeczki na ½ wanny wody o temp. 37—38°C, czas trwania kąpieli 15—20 min; również do wcierań per se lub częściej jako składnik mazideł i maści.
ADONIS VERNALIS — MIŁEK WIOSENNY
Ang. Pheasant-eye; franc. Adonide de printemps; niem. Frühlingsteu-felsauge; ros. Goricwiet wiesiennyj.
Występowanie. W stepowych rejonach Bałkanów, europejskiej części ZSRR oraz zach. Syberii.
Surowce. Kwitnące ziele miłka wiosennego — Herba Adonidis vernalis.
47
Główne związki. Liczne glikozydy kardenolidowe, pochodne następujących genin: strofantydyny (m.in. cymaryna, K-strofantyna-β), adonitoksygeniny (m.in. adonitoksyna), strofadogeniny (m.in. wernadigina) oraz innych bliżej nie określanych genin. Ponadto związki flawonoidowe (m.in. witeksyna, luteolina), kw. akonitowy, 2,6-dwu-metoksychinori, alkohol adonit.
Działanie. Cardiotonicum, diureticum, sedativum.
Surowiec i jego przetwory wywierają na serce działanie analogiczne do Digitalis — zwiększają siłą skurczu mięśnia sercowego (działanie inotropowe dodatnie) oraz zmniejszają częstotliwość skurczów (działanie chronotropowe ujemne). Kardenolidy miłka, po podaniu doustnym, ulegają w znacznym stopniu hydrolizie w kwaśnym środowisku żołądka, a uwolnione wówczas geniny są o wiele mniej aktywne niż glikozydy rodzime. Dlatego działanie na serce jest słabsze niż wynikałoby to z ilości związków czynnych w surowcu, ponadto jest ono krótkotrwałe, ponieważ kardenolidy miłka nie wiążą się z albuminami krwi i nie kumulują. Istotne znaczenie mają właściwości moczopędne przetworów z Adonis, gdyż wskutek skojarzonego działania glikozydów nasercowych (polepszenie pracy serca i krążenia krwi) i związków flawonoidowych (ułatwienie filtracji w kłębkach nerkowych) zwiększa się ilość wydalanego moczu. Doświadczenia na zwierzętach, polegające na znoszeniu konwulsji wywołanych odpowiednimi dawkami kokainy lub pikrotoksyny, potwierdziły ośrodkowe działanie uspokajające obserwowane dawniej u osób przyjmujących wyciągi z ziela. Toksyczne działanie miłka i jego przetworów następuje dopiero po dawkach wielokrotnie przewyższających dawki lecznicze, a jego objawy są takie jak w zatruciach glikozydami naparstnicowymi (patrz: Digitalis lanata).
Zastosowanie. W lekkich i średnio ciężkich przypadkach zaburzeń czynnościowych serca z towarzyszącymi obrzękami, w przewlekłej niewydolności krążenia, w dolegliwościach serca w okresie przekwitania, zmianach miażdżycowych, zwłaszcza naczyń wieńcowych, w tzw. „sercu starczym” oraz w przypadkach nietolerancji na inne leki nasercowe. Również jest stosowany jako składnik niektórych preparatów moczopędnych i uspokajających, np. z wyciągiem z Rad. Valerianae, Infl. Crataegi, Herb. Convallariae, Herb. Visci, kamforą, rutyną.
Przeciwwskazania. Takie same jak dla Convallaria majalis.
Postacie leku. Herb. Adonidis vern. — dawki doustne 0,2— 0,5 g pro dosi, 1,5 g pro die. Inf. Herb. Adonidis vern. 5,0 : 200,0 — dawki 1—11/2 łyżki 3—5 razy dz., dzieciom ½—1 łyżeczka 3—4 razy dz. Wyciąg z ziela miłka suchy — prep. Tabulettae Adonis—Brom (ZSRR) — zawiera 0,25 g
48
wyciągu + 0,25 g bromku potasowego, dawki 3 razy dz. po 1 tabl. jako sedativum i cardiacum. Zespół oczyszczonych glikozydów miłka — prep. Adonizid (ZSRR) — krople, amp., tabl.; Cymaryna — prep. Cimarin (ZSRR) — amp. i draż. 0,5 mg; prep. Alvonal (RFN) — draż. 0,5 mg.
AESCULUS HIPPOCASTANUM — KASZTANOWIEC ZWYCZAJNY
Ang. Horse-chestnut; franc. Marronier commun; niem. Rosskastanie; ros. Konskij kasztan.
Występowanie. Pochodzi z Półwyspu Bałkańskiego, w Polsce powszechnie hodowany w parkach i ogrodach.
Surowce. Nasienie kasztanowca — Semen Hippocastani, kwiat kasztanowca — Flos Hippocastani (tylko z odmian o białych kwiatach); kora kasztanowca — Cortex Hippocastani.
Główne związki. W nasionach — mieszanina licznych trójterpenowych saponin, zwana „escyną” (zawiera osiem glikozydów protoescygeniny i barringtogenolu C, związanych z kwasami angelikowym, tiglinowym i octowym), ponadto flawonoidy (m.in. pochodne kwercetyny), związki kumarynowe, garbnik, karotenoidy; w kwiatach — escyną, flawonoidy (pięć pochodnych kemferolu i izokwercetyny), kumaryny (m.in. eskulina), cukry, kwasy polifenolowe (m.in. kw. chlorogenowy), garbnik; w korze — związki kumarynowe (m.in. eskulina, fraksyna), flawonoidy, garbniki, trójterpeny.
Działanie. Vasotonicum, antiphlogisticum, antioedematicum, haemostaticum.
Wyciągi z nasion i kwiatów kasztanowca wzmacniają oraz przywracają elastyczność ścianom naczyń włosowatych i drobnych naczyń obwodowych, zapobiegają nadmiernej przepuszczalności i przenikaniu osocza i czerwonych krwinek poza łożysko naczyń. Wywierają również działanie przeciw-skurczowe, zwłaszcza na mięśnie gładkie przewodu pokarmowego i naczyń, oraz cenne dla lecznictwa działanie przeciwobrzękowe w obrębie skóry, tkanki podskórnej, niektórych narządów wewnętrznych (np. płuc), a nawet mózgu. Liczne badania wykazały, że wyciągi z kasztanowca, a w większym jeszcze stopniu preparaty zawierające escynę, działają nie tylko zapobiegawczo, lecz także przyspieszają znacznie wchłanianie płynu surowiczego w miejscu obrzęku. Prawdopodobne jest również działanie na krzepliwość krwi, polegające na nieznacznym przedłużeniu czasu protrombinowego i tym samym na zmniejszeniu możliwości powstawania zakrzepów wewnątrznaczyniowych. Omawiane wyciągi działają przeciwzapalnie w przewodzie pokarmowym, zapobiegają drobnym krwawieniom z uszkodzonych naczyń włosowatych i regulują rozwój flory bakteryjnej w jelitach. Saponinowy
49
zespół „escyna”, który jest niemal pozbawiony właściwości hemolitycznych, może być podawany pozajelitowe.
Kora kasztanowca przewyższa nasiona i kwiaty w działaniu przeciwprzesiękowym na drobne naczynia krwionośne i w działaniu przeciwzapalnym oraz przeciwbakteryjnym ha przewód pokarmowy, natomiast ustępuje znacznie obu surowcom w działaniu przeciwobrzękowym.
Zastosowanie. Wyciągi z nasion, kwiatów i preparaty escyny stosuje się doustnie w obrzękach spowodowanych urazami mechanicznymi, stłuczeniami, zwichnięciami, stanem zapalnym lub innymi przyczynami, zarówno w odniesieniu do skóry i tkanki podskórnej, jak i w obrzęku głośni, płuc, a nawet mózgu. Również w przypadku wysięków, krwiaków, nacieków krwawych, odmrozin (perniosis) oraz w zakrzepach i zastojach żylnych, głównie w zakrzepowym zapaleniu żył, owrzodzeniach żylakowych, zapaleniu ścięgna, żylakach odbytu. Omawiane wyciągi i escyna działają synergetycznie ze stosowanymi zewnętrznie wyciągami z Anth. Arnicae. Preparaty escyny mogą być podawane dożylnie.
Wyciągi z kory kasztanowca podaje się w wymienionych chorobach oraz jako adiuvans w nieżycie żołądka i jelit, mało nasilonej biegunce, utracie łaknienia i w stanach skurczowych jelit. Zewnętrznie — w postaci okładów na oparzenia I i II stopnia, odmroziny, wyprzenie, obtarcie naskórka, blizny.
Przeciwwskazania. Ostra niewydolność nerek, nadwrażliwość w okresie ciąży.
Nasiona kasztanowca służą do otrzymywania Intr. Hippocastani, wyciąg jest składnikiem czopków Hemorol i draż. Venescin; kwiaty kasztanowca wchodzą w skład ziół Rektosan; kora kasztanowca służy do otrzymywania eskuliny, która jest składnikiem maści i czopków Aesculan, draż. Venescin i Venacorn.
Zastosowanie w homeopatii. 1. Przewlekły nieżyt jamy nosowo-gardłowej z uczuciem suchości i palenia oraz ciemnoczerwonym jej zabarwieniem; 2. Żylaki odbytu z uczuciem „małego obcego ciała w odbycie”. Ostre i palące bóle w odbycie. Żylaki odbytu wystają, palą, są ciemnoczerwone; 3. Stałe bóle w okolicy kości krzyżowej, lędźwi i bioder, nasilające się przy chodzeniu i nachylaniu. Obrzęki nóg przy chodzeniu. Dolegliwości te występują na skutek przekrwienia żylnego w obrębie miednicy.
Postacie leku. Dec. Flor. Hippocastani — 1 łyżka kwiatów na 1—11/2 szklanki wody (gotować 5 minut, odstawić na 10 minut, przecedzić), pić ¼ — ½ szklanki 2—4 razy dz. 30 min po jedzeniu. Dec. Cort. Hippocastani — 1 łyżka kory na 11/2—2 szklanki wody (gotować 5—10 min, odstawić na 10 min, przecedzić), pić 1/3—1/2 szklanki 2—3 razy dz. przed
50
jedzeniem. Intr. Hippocastani — 20—40 kropli w kieliszku wody 2—4 razy dz. po jedzeniu. Preparaty: Aescusan (NRD) — standaryzowany płynny wyciąg z nasion kasztanowca; Venoplant (RFN), ampułki zawierają wyciąg z kwiatów kasztanowca, standaryzowany na zawartość flawonoidów — zastosowanie jako antiphlogisticum i antioedematicum; Raparil (RFN), amp., draż. i żel zawierają escynę. Wstrzyknięcia dożylne można stosować nawet u niemowląt i dzieci do 3 lat — zastosowanie jako antioedematicum, vasotonicum i antiphlogisticum.
AGRIMONIA EUPATORIA — RZEPIK POSPOLITY
Ang. Agrimony; franc. Aigremoine commune; niem. Kleiner Odermennig; ros. Riepieczok.
Występowanie. Dość powszechnie na łąkach, pastwiskach i w zaroślach.
Surowiec. Ziele rzepiku pospolitego — Herba Agrimoniae.
Główne związki. Garbniki pirokatechinowe 2—5%, olejek eteryczny, związek goryczowy, flawonoidy (m.in. kwercetyna), witaminy (m.in. kw. nikotynowy, kw. askorbowy), cholina, sole mineralne (m.in. krzemionka), kwasy organiczne (m.in. kwas cytrynowy), fitosterol.
Działanie. Adstringens, cholagogum, stomachicum.
Ziele rzepiku wywiera łagodne działanie ściągające na błoną śluzową przewodu pokarmowego, hamuje nadmierny rozwój flory bakteryjnej, zmniejsza stan zapalny. Na wątrobą działa pobudzająco, zwiększa objętość wytwarzanej żółci, ułatwia jej przepływ do dwunastnicy, jednocześnie ochrania miąższ wątroby i zapobiega nadmiernemu stłuszczeniu. Ponadto zwiększa nieznacznie wydzielanie soku żołądkowego. Zewnętrznie wyciągi z ziela rzepiku działają ściągające, nieznacznie przeciwbakteryjnie i przeciwzapalnie. Surowiec wymaga dalszych badań chemicznych i farmakologicznych.
Zastosowanie. W nieżycie żołądka i jelit, braku łaknienia, wzdęciach, bólach epigastrycznych, osłabieniu czynności wątroby, zastoju żółci, atonii pęcherzyka żółciowego. Zewnętrznie — na drobne uszkodzenia skóry, wypryski, owrzodzenia żylakowe (okłady), a także w zapaleniu jamy ustnej, gardła (płukanki) i pochwy (irygacje). Surowiec jest rzadko stosowany per se, zwykle jako składnik mieszanek ziołowych; wchodzi w skład granulatów Cholegran i Gastrogran.
Postacie leku. Inf. Herb. Agrimoniae — 1—2 łyżki ziela na szklankę wody, pić po 1/3—1/2 szklanki 2—3 razy dz. 30 min przed posiłkami jako stomachicum i adstringens; Dec. Herb. Agrimoniae — 2 łyżki ziela na 1 szklankę wody (gotować 5—7 min, przecedzić) do okładów, irygacji, a po dodaniu
51
łyżeczki miodu i gliceryny stosować jako płukankę. W mieszance żółciopędnej wraz z Fol. Menthae pip., Inflor. Helichrysi, Rad. Taraxaci, Fol. Sennae, Herb. Hyperici, Herb. Chelidonii lub Herb. Abrotani.
AGROPYRON REPENS — PERZ WŁAŚCIWY
Ang. Couchgrass; franc. Petit chiendent; niem, Gemeine Quecke; ros. Piriej połzuczij.
Występowanie. Na półkuli północnej jako uporczywy chwast polny.
Surowiec. Kłącza perzu — Rhizoma Agropyri (syn. Rhiz. Graminis).
Główne związki. Inozyt, kwasy organiczne (m.in. kwasy glikolowy i glicerowy), sole mineralne (m.in. rozpuszczalna w wodzie krzemionka), związki cukrowe (m.in. mannit, trytycyna), ślady olejku eterycznego (m.in. kapilina i karwon).
Działanie. Diureticum, depurativum, metabolicum.
Kłącza perzu znacznie pobudzają filtrację w nerkach i zwiększają ilość wydalanego moczu (kwas glikolowy, mannit). Ułatwiają usuwanie szkodliwych produktów przemiany materii, mają więc właściwości tzw. „czyszczące krew” (depurativum), co jest m.in. skutkiem obniżenia poziomu mocznika i chlorków. Znany od dawna, korzystny wpływ surowca na przemianę materii jest wynikiem obecności kwasów glikolowego i glicerowego, które wzmagają procesy utleniania w tkankach, oraz obecności inozytu i rozpuszczalnej w wodzie krzemionki. Inozyt należy do grupy witamin B i, chociaż ilość jego w perzu jest nieznaczna, uzupełnia on niedobór tego związku w naszym organizmie i przeciwdziała stłuszczeniu wątroby, ponieważ obniża poziom tłuszczów i cholesterolu we krwi. Krzemionka rozpuszczalna ma korzystny wpływ na skórę, błony śluzowe, tkankę łączną, narządy wewnętrzne, naczynia krwionośne. Nadaje ona odpowiednią elastyczność ścianom włośniczek, zapobiega nadmiernej ich przepuszczalności i zwiększa odporność błon śluzowych oraz naskórka. Właściwości farmakologiczne krzemionki omówiono w: Equisetum arvense. Ze względu na ogólnoustrojowe działanie inozytu i krzemionki, wyciągi z perzu regulują niektóre czynności metaboliczne naszego organizmu oraz czynność przewodu pokarmowego.
Zastosowanie. W nieżycie nerek, skąpym wydalaniu moczu i elektrolitów, obrzękach, zapobiegawczo przeciw kamicy moczowej, następnie w niewydolności wątroby i zmniejszonym wydalaniu żółci, przy podwyższonym poziomie cholesterolu i tłuszczów we krwi, skłonności do kamicy żółciowej i zaparć. Jako adiuvans w tych schorzeniach, w których
52
jest wskazane zwiększone wydalanie szkodliwych produktów przemiany materii, np. w chorobie gośćcowej, skazie moczanowej, niektórych chorobach skórnych (np. trądzik pospolity, wyprysk). Również dla osób po zatruciach pokarmowych oraz po przebytych zakażeniach, leczonych antybiotykami i chemioterapeutykami. W medycynie ludowej perz jest uważany za środek przeciwcukrzycowy. Surowiec wchodzi w skład granulatu Normogran i mieszanek ziołowych Normosan i Digestosan, natomiast wyciąg jest składnikiem pasty Fitolizyna.
Postacie leku. Dec. Rad. Agropyri — 1—11/2 łyżki kłączy na 2 szklanki gorącej wody (gotować łagodnie 5-10 min, przecedzić do termosu), pić ½—2/3 szklanki 2—3 razy dz. godzinę po posiłkach jako diureticum i depurativum. Kłącza perzu rzadko stosuje się per se, zwykle jako składnik mieszanek ziołowych: moczopędnej (np. wraz z Herb. Solidaginis, Fruct. Petroselini, Herb. Equiseti, Fol. Betulae, Herb. Violae tricol., Fruct Juniperi, Fol. Ribis nigri, Fl. Sambuci); metabolicznej (np. wraz z Herb. Galeopsidis, Herb. Polygoni avicul., Rad. Glycyrrhizae, Fucus, Herb. Millefolii, Rad. Taraxaci, Fol. Urticae, Fruct. Rhamni cathart.) oraz przeciwcukrzycowej (np. wraz z Fol. Juglandis, Fol. Myrtilli, Rad. Bardanae, Fol. Salviae, Peric. Phaseoli, Fol. Urticae).
ALCHEMILLA SILVESTRIS — PRZYWROTNIK POSPOLITY
Ang. Common Lady's Mantle; franc. Alchemille vulgaire; niem. Frauenmantel; ros. Manżetka obyknowiennaja.
Występowanie. Powszechnie w Europie, w Polsce na łąkach i brzegach lasów
Surowiec. Ziele przywrotnika — Herba Alchemillae; równowartościowy surowiec otrzymuje się z przywrotnika polnego — Alchemilla arvensis.
Główne związki. Garbniki 4—6%, kwasy organiczne (m.in. kw. elagowy). węglowodór n-dotriakontan, związki żywicowe i cukrowe, substancja goryczowa, sole mineralne.
Działanie. Adstringens, stomachicum, advulnans.
Wyciągi z przywrotnika działają analogicznie do typowych surowców garbnikowych i goryczowych, jednak znacznie słabiej, ponieważ zawierają małe ilości związków czynnych. Po podaniu doustnym zmniejszają nasilenie biegunki, regulują wypróżnienia oraz hamują rozwój bakterii patogennych w przewodzie pokarmowym. Ziele przywrotnika zwiększa wydzielanie soku żołądkowego oraz łaknienie i przyswajanie składników pokarmów. Stwierdzono korzystne działanie wyciągów z surowca na błony śluzowe jamy ustnej i gardła
53
(płukanka), przewodu pokarmowego (odwar) i pochwy (irygacje) oraz na skórą. Szczególne znaczenie ma wpływ na tkanką łączną, uwidaczniający się w różnych oszpeceniach skórnych, np. blizny po ranach, oparzeniach itp. Następuje wówczas częściowa regeneracja naczyń włosowatych, stopniowe zanikanie plam i znamion na skórze oraz przywrócenie odpowiedniej odporności i elastyczności naskórka.
Zastosowanie. Wewnętrznie stosuje się w przewlekłych nieżytach przewodu pokarmowego, wzdęciach, braku łaknienia, pomocniczo w chorobie wrzodowej żołądka i dwunastnicy. Zewnętrznie — w stanach zapalnych jamy ustnej i gardła (płukanki), w upławach i świądzie sromu (irygacje), w zapaleniu spojówek (przymoczki, korzystnie wraz z Fl. Cyani, Anth. Chamomillae lub Herb. Euphrasiae), we wrzodziejącym nieżycie jelita grubego (enema), na blizny, ubytki skórne, uszkodzenia naskórka (okłady).
Postacie leku. Dec. Herb. Alchemillae — 11/2—2 łyżki ziela na 1—11/2 szklanki wody (gotować 5 min, przecedzić), pić ½ szklanki 2—3 razy dz. 30 min przed jedzeniem; zewnętrznie — do płukanek, okładów, lewatyw, irygacji. Często łączy się ziele przywrotnika z innymi surowcami, np. do użytku zewnętrznego wraz z Fl. Hippocastani, Fl. Calendulae, Fl. Millefolii, Fol. Plantaginis, Herb. Meliloti.
ALLIUM SATIVUM — CZOSNEK POSPOLITY
Ang. Garlic; franc. Ail; niem. Knoblauch; ros. Czesnok.
Występowanie. Powszechnie uprawiany.
Surowiec. Całe świeże cebule czosnku — Bulbus Allii recens — składające się z cebuli głównej i kilku bocznych, zwanych „ząbkami”.
Główne związki. Rodzime substancje zawierające siarkę: alliina oraz skordynina A i B (tioglikozydy). Po rozdrobnieniu czosnku enzym allinaza rozkłada alliinę do kwasu pirogronowego, amoniaku i allicyny (ester alilowy kwasu alilotiosulfonowego) i powstaje charakterystyczny zapach (fitoncydy). Po destylacji rozdrobnionego czosnku z parą wodną otrzymuje się 0,1—0,36% olejku eterycznego stanowiącego mieszaniną dwu- i trójsiarczków allilowych i metylowych z głównym składnikiem — dwusiarczkiem dwuallilowym. Ponadto w czosnku znajdują się witaminy (m.in. tiamina), związki cukrowe, śluz do 10%, fitosterol, pektyny, sole mineralne.
Działanie. Antisepticum, hypotonicum, digestivum, metabolicum.
Czosnek jest jednym z najbardziej wszechstronnie działających surowców roślinnych, zarówno po podaniu doustnym, jak i zewnętrznie. Działa silnie bakteriobójczo na liczne drobnoustroje Gram-dodatnie i Gram-ujemne, m.in. na antybioty-
54
kooporne występujące w jelitach podczas biegunek u dzieci. Stwierdzono dużą aktywność wyciągów z czosnku przeciw różnym drobnoustrojom, np. na 560 szczepów Staphylococcus aureus, w przeważanej części opornych na liczne antybiotyki, tylko 50 nie reagowało na związki czynne czosnku. Jeszcze silniejsze jest działanie na drobnoustroje wywołujące zakażenia górnych dróg oddechowych (gardło, oskrzela) oraz płuc, ponieważ po doustnym przyjęciu czosnku zawarte w nim lotne związki siarkowe przedostają się do płuc i są stopniowo wydychane wraz z powietrzem. W tych warunkach siła działania bakteriobójczego jest znacznie większa niż w przewodzie pokarmowym. Zwrócono też uwagą na fakt bezpośredniego działania czosnku na same błony śluzowe i na mięśnie gładkie w obrębie dróg oddechowych, przewodu pokarmowego i naczyń włosowatych w tych narządach. Wyciągi z czosnku zmniejszały napięcie mięśni gładkich jelit i oskrzeli (spasmolyticum) oraz ścian drobnych naczyń krwionośnych; pobudzały również wydzielanie soku trawiennego i mukopolisacharydów w żołądku (digestivum), w obrębie dróg oddechowych zaś — wydzielanie śluzu (secretomimeticum). Czosnek wywiera korzystny wpływ na układ sercowo-naczyniowy, gdyż obniża tętnicze ciśnienie krwi (hypotonicum), a nawet w określonych przypadkach, zwykle u osób w wieku podeszłym, może zwiększyć siłę skurczu mięśnia sercowego oraz zwolnić puls. Wpływ czosnku na przemianę materii polega głównie na ingerencji w gospodarką tłuszczową organizmu, hamowaniu odkładania się cholesterolu w naczyniach krwionośnych i obniżaniu poziomu trój glicerydów w osoczu. Obserwowano też nieznaczne działanie insulinopodobne oraz wzmagające wydzielanie żółci, poprawiające przyswajanie składników pokarmów i ogólnie odtruwające. Zewnętrznie czosnek działa bakteriobójczo i specyficznie kojąco na skórą. Z punktu widzenia toksykologicznego czosnek jest lekiem zupełnie bezpiecznym, jedynie po dawkach doustnych wielokrotnie większych od leczniczych może nastąpić podrażnienie żołądka, a po dłuższym działaniu miazgi czosnku na skórę, pojawia się zaczerwienienie.
Zastosowanie. W przewlekłych i podostrych stanach nieżytowych żołądka i jelit, zwłaszcza pochodzenia zakaźnego, w niedostatecznym wydzielaniu soków trawiennych, atonii przewodu, pokarmowego, szczególnie w wieku podeszłym, w łagodnych zaburzeniach objawiających się wzdęciami, odbijaniem, bólem brzucha i in. Pomocniczo stosuje się w biegunkach bakteryjnych u dzieci i w czerwonce (łącznie z antybiotykami). Również w przewlekłym nieżycie oskrzeli, zakażeniach gardła i krtani, pomocniczo (wraz z antybiotykami) w zapaleniu płuc, ropniu płuc, krztuścu i innych stanach zakaźnych dróg oddechowych.
55
Preparaty z czosnku mają szczególne znaczenie w pediatrii jako przeciwbakteryjne i zastępujące w wielu przypadkach lub wspomagające działanie antybiotyków przepisywanych zbyt pochopnie. Preparaty z czosnku mają bardzo duże znaczenie w geriatrii, nie tylko w stanach zakaźnych, lecz także w podwyższonym ciśnieniu krwi, postępującej miażdżycy naczyń krwionośnych oraz w zanikowym nieżycie żołądka i jelit, zwykle połączonym z osłabieniem czynności żółciotwórczej i odtruwającej wątroby. Stwierdzono także korzystny wpływ na stan naczyń mózgowych, na zmniejszenie oporów i lepszy przepływ krwi oraz na doprowadzenie tlenu. Zewnętrznie czosnek stosuje się w formie okładów, m.in. na źle gojące się rany, ropnie skórne, przetoki i in., nawet u niemowląt. Przeciw owsikom u dzieci są skuteczne lewatywy z wyciągu z czosnku.
Przeciwwskazania. Ostry nieżyt żołądka i jelit, hipotonia, okres karmienia.
Postacie leku. Bulb. Allii recens — rozdrobniony „ząbek” czosnku w ½ szklanki mleka, pić 1—3 razy dz.; odwar przeciw owsikom do lewatyw — rozdrobnić 10 g czosnku i zagotować w 500 ml mleka. Rozdrobniony i wysuszony czosnek — prep. Alliofil (Herbapol) — drażetki (dorośli po 2 draż. 3 razy dz., dzieci po 1 draż. 2—3 razy dz.); prep. Neoallicon (CSRS), draż.; prep. Tabulettae Allii sativi (CSRS), jako hypotonicum i antiscleroticum do równoczesnego stosowania z naparem odpowiedniej mieszanki ziołowej. Wyciągi alkoholowe z czosnku — prep. Alliostabil (Herbapol) dawka 20—30 kropli w ¼ szklanki mleka 2—5 razy dz.; prep. Allisat (ZSRR), dawkowanie jak wyżej; Tinctura Allii sativi (ZSRR), dawki jak wyżej. Wyciągi suche z czosnku — prep. Allisatin (Szwajcaria) dawki 3 razy dz. po 2—4 draż.
ALOE FEROX — ALOES UZBROJONY
Ang. Aloes; franc. Aloes; niem. Aloe; ros. Aloe koljuczyj.
Występowanie. W płdn. Afryce; pokrewne gatunki — na Wyspach Kanaryjskich i Antylach oraz w rejonie Morza Śródziemnego.
Surowiec. Odparowany sok ze świeżych liści Aloe ferox, barwy brunatnoczarnej, zwany Aloe (alona). Równowartościowy surowiec otrzymuje się z gatunków pokrewnych — Aloe vera, Aloe perryi i in. Świeże liście trzyletnich roślin Aloe arborescens lub innych gatunków hodowanych służą do otrzymywania wodnych wyciągów zawierających tzw. „biogenne stymulatory”.
Główne związki. W Aloe znajdują się antrazwiązki, głównie aloina (co najmniej 18°/«), aloinozydy A i B, aloeemodyna, homonataloina oraz izobarbaloina. Ponadto żywice do 10%, sole mineralne ok.
56
1,5% oraz aloezyna (C-glukozylo-chromon). W świeżych liściach Aloe arborescens oraz w wodnych wyciągach występują antrazwiązki (połączenia glikozydowe i wolne aglikony), kwasy organiczne (m.in. kw. bursztynowy, kw. cynamonowy), witaminy (m.in. tiamina, biotyna), substancje białkowe (m.in. wolne aminokwasy), polisacharydy o charakterze śluzu, sole mineralne (m.in. cynk, miedź, molibden) oraz tzw. „biogenne stymulatory” (przypuszczalnie kompleksy związków metaloorganicznych z witaminami lub kwasami organicznymi).
Działanie. Aloe — purgans, cholereticum; wyciągi ze świeżych liści — tonicum, metabolicum i dermaticum.
Aloe jest silnie działającym środkiem przeczyszczającym ze względu na zawartość dużej ilości antrazwiązków, które nie tylko drażnią ścianę jelita grubego i wzmacniają ruchy perystaltyczne okrężnicy, lecz również hamują resorpcję wody ze światła jelit, zapobiegając zagęszczeniu mas kałowych. Bliższe dane o działaniu antrazwiązków podano w rozdz. „Farmakodynamika” (str. 283). Po podaniu Aloe lub jej przetworów wypróżnienie następuje dopiero po 10—14 h, gdyż najsilniej działające aloina i aloinozydy A i B są tzw. związkami glukozylowymi, bardzo opornymi na czynniki hydrolityczne. Inne pokrewne surowce (Cort. Frangulae, Fruct. Rhamni cathart., Fol. Sennae, Rad. Rhei) wywierają działanie przeczyszczające po 8—10 h od chwili przyjęcia. Aloe pobudza wytwarzanie żółci, gdyż część wchłoniętych antrazwiązków dociera do wątroby i wzmaga czynność żółciotwórczą. Wymienić trzeba nieznaczne właściwości bakteriobójcze Aloe, wywierane przez wolne antrazwiązki. Mała ilość antrazwiązków przenika do mleka matek karmiących działając przeczyszczające na oseski.
Działania uboczne. Przekrwienia okrężnicy oraz narządów miednicy małej, które po większych dawkach preparatu mogą być niebezpieczne dla kobiet ciężarnych.
Wodne wyciągi lub miazga ze świeżych liści, oprócz słabego działania przeczyszczającego, wykazują właściwości biostymulujące, wzmagające mechanizmy obronne naszego organizmu. Następuje wówczas uchwytne pobudzenie czynności enzymów ustrojowych, zwłaszcza tzw. metyloenzymów, zawierających w cząsteczce atomy rzadkich metali (mikroelementy), jak również podwyższenie biologicznej sprawności tkanek chorych i zdrowych. Pod wpływem „biologicznych stymulatorów” poprawia się przemiana materii, nie tylko w poszczególnych tkankach, lecz i w całym ustroju, a jednocześnie następuje przywrócenie w nich naruszonej równowagi (homeostaza). Liście aloesu mają wszechstronne zastosowanie potwierdzone w licznych pracach W. Piłatowa i jego współpracowników oraz przez wielu badaczy w różnych krajach, m.in. w Polsce. „Biologiczne stymulatory” dobrze rozpuszczają się w wodzie, są termostabilne, nie inaktywują się
57
w kwaśnym środowisku żołądka, szybko wchłaniają się i z krwią docierają do różnych narządów. Nie są też niszczone przez enzymy tkankowe i dlatego wyciągi z liści aloesu można podawać pozajelitowe, doustnie lub zewnętrznie na skórę i błony śluzowe.
Zastosowanie. Aloe i przetwory podaje się przede wszystkim w zaparciach o charakterze atonicznym, wówczas gdy ruchy perystaltyczne okrężnicy zanikają, brak jest parcia na zwieracz odbytu i nie wyzwala się odruch defekacyjny. Ten rodzaj zaparcia występuje najczęściej u osób w wieku podeszłym oraz u otyłych. W zaparciach o charakterze spastycznym, którym zwykle towarzyszy ból brzucha, równocześnie z Aloe powinno się podawać leki rozkurczające, np. Papaverinum hydrochl., Atropinum sulf., Pilocarpinum hydrochl., Scopolan, Tinct. Chelidonii, Tinct. Stramonii i inne. Ostrożność należy zachować w zaparciach przejściowych, występujących po niektórych zabiegach chirurgicznych oraz w wyniku chorób zakaźnych i innych. Zaleca się przyjmowanie większych niż zwykle ilości płynów, a niekiedy również uzupełnienie niedoboru soli potasowych, np. Kalium effervescens. Jeżeli zaparciem towarzyszy zbyt małe wytwarzanie żółci i zaburzenia trawienne, to należy równocześnie stosować preparaty żółciopędne i żółciotwórcze, np. Boldaloin, Cholesol, Raphalamid, Solaren, Terpichol.
Przeciwwskazania. Ostre lub podostre zapalenie i owrzodzenie jelita grubego, zapalenie ślepej kiszki i kłębków nerkowych, ciąża zaawansowana, okres miesiączkowania i bezpośrednio po operacji przewodu pokarmowego, żylaki odbytu.
Aloe wchodzi w skład draż. Alax i służy do otrzymywania Extr. Aloes siec. oraz Tinct. Aloes.
Zastosowanie w homeopatii. 1. Podostry i przewlekły nieżyt jelita grubego z osłabieniem zwieracza odbytu. Charakterystyczne jest uczucie niepewności, polegające na groźbie defekacji przy odchodzeniu gazów lub oddawaniu moczu. Przeważnie u dzieci stwierdza się bezwiedne oddawanie we śnie prawidłowo uformowanego kału. Rozwolnienia przeważnie rano; 2. Zewnętrznie stosuje się przy źle gojących się ranach, przy oparzeniach, także rentgenowskich.
Wyciągi lub miazgę ze świeżych liści aloesu stosuje się doustnie w stanach zapalnych przewodu pokarmowego, chorobie wrzodowej, zanikowym nieżycie błony śluzowej żołądka, owrzodzeniu okrężnicy i odbytnicy. W postaci zastrzyków podaje się rekonwalescentom po zabiegach chirurgicznych i długotrwałych chorobach, osobom w wieku podeszłym z ubytkiem sił i zwiększoną podatnością na choroby oraz przy wyczerpaniu nerwowym. Pomocniczo w dychawicy oskrzelowej. W okulistyce w stanach zapalnych i zwyrodnie-
58
niowych rogówki i siatkówki, zaniku nerwu wzrokowego, zmętnieniu rogówki i po przeszczepieniu rogówki (Piłatów), Zewnętrznie na oparzenia termiczne i promieniami, owrzodzenia, pęknięcia skóry, wysypki alergiczne i ropne, ukłucia insektów, nerwobóle, blizny, odmroziny, uszkodzenia naskórka, owrzodzenia podudzi. W stomatologii w przyzębicy, aftach, zapaleniu śluzówki jamy ustnej. Ponadto w nieżycie nosa i zapaleniu zatok bocznych nosa (wkraplanie, przemywanie) oraz w zapaleniu sromu (okłady) i pochwy (tamponowanie).
Przeciwwskazania. Ciężka niedomoga serca i naczyń, ciąża od 7 miesiąca, nadciśnienie, ostry nieżyt żołądka, ciężkie schorzenia nerek, krwotoki wewnętrzne.
Postacie leku. Aloe pulv. — jednorazowo 0,1—0,2 g w opłatku wieczorem z ½ szklanki płynu jako purgans; 20—30 mg jednorazowo 2—3 razy dz. przed posiłkami jako stomachicum. Tinct. Aloes — w dawce 1/2—1 łyżeczki na ½ szklanki wody wieczorem jako purgans; 5—20 kropli pro dosi jako stomachicum. Extr. Aloes siccum — w dawce 0,05—0,15 g pro dosi w opłatku jako purgans. Preparaty: Alax (Herbapol) — draż w dawce 1—3 przed snem lub w ciągu dnia jako purgans; Depurgan (CSRS) — draż. 1—3 pro dosi wieczorem jako przeczyszczające. Preparaty i wyciągi zawierające biostymulatory: Biostymina (Herbapol) oraz Extr. Aloes fluidum pro iniectionibus (ZSRR) — ampułki 1 ml, dorosłym podskórnie 1 ml, dzieciom do 5 lat 0,2—0,3 ml, dzieciom starszym 0,5 ml. Okres leczenia 20—40 dni, po czym przerwa 1—2 miesiące. W dychawicy oskrzelowej po 1—1,5 ml pro die w ciągu 10—15 dni, następnie ta sama dawka co drugi dzień. Ogółem 25—35 wstrzyknięć. Succus Aloes (ZSRR) — sok ze świeżych liści aloesu; doustnie po 1 łyżeczce 2—3 razy dz. 30 minut przed jedzeniem jako stomachicum i antiphlogisticum, zewnętrznie w postaci przymoczek, okładów w różnych dermatozach; Linimentum Aloes (ZSRR) — maść w oparzeniach termicznych i promieniami.
ALTHAEA OFFICINALIS — PRAWOŚLAZ LEKARSKI
Ang. Marsh Mallow; franc. Guimauve officinale; niem. Echter Eibisch; ros. Altej lekarstwiennyj.
Występowanie. W środk. i wsch. Europie; uprawiany w wielu krajach, również w Polsce.
Surowce. Korzeń prawoślazu (okorowany) — Radix Althaeae, liść prawoślazu — Folium Althaeae.
Główne związki. W korzeniach mieszanina śluzu i pektyn w ilości do 28% (zawiera m.in. kw. galakturonowy), sacharoza, skrobia, asparagina, betaina i sole mineralne. W liściach ok. 10% śluzu, flawonoidy, kwasy organiczne.
59
Działanie. Protectivum, emoliens.
Prawoślaz, obok pewnej ilości pektyn, należy do licznej grupy surowców zawierających śluz (mucilaginosum). Związki te łatwo pęcznieją w wodzie, tworzy roztwory koloidalne o znacznej lepkości, mające charakter roztworów buforowych. Śluz prawoślazu nie ulega hydrolizie po podaniu doustnym, przeciwnie, w zetknięciu z sokiem żołądkowym może zwiększać swoją lepkość. Pokrywa on cienką warstwą gardło, przełyk oraz żołądek i chroni błony śluzowe przed drażniącym działaniem różnych związków, m.in. kwasów mineralnych (np. kwasu solnego wydzielanego w żołądku), niektórych składników pokarmów i przypraw (np. pieprzu, ostrej papryki), napojów alkoholowych, a nawet leków (np. salicylanów, PAS-u) i toksyn bakteryjnych. Wodne wyciągi z korzeni prawoślazu działają również na tą część górnych dróg oddechowych, z którą stykają się bezpośrednio. Osłaniają błony śluzowe jamy ustnej i gardła, zmniejszają stan podrażnienia i uczucie bólu oraz częstotliwość odruchów kaszlowych, w przypadku zalegania wydzieliny ułatwiają jej pęcznienie, wyzwalają ruchy nabłonka rzęskowego i odruch wykrztuśny. Zewnętrznie śluz działa na skórę zmiękczająco (emoliens) oraz łagodząco i osłaniające (demulcens).
Liście prawoślazu działają tak samo jak korzenie, zawierają jednak o połowę mniej związków śluzowych.
Działanie uboczne. Stosowanie wyciągu z prawoślazu przez długi okres może spowodować niedobór witamin, soli mineralnych lub innych związków, wskutek zahamowania przez śluz wchłaniania w przewodzie pokarmowym.
Zastosowanie. Doustnie w zapaleniu błon śluzowych przełyku i żołądka, uszkodzeniach substancjami żrącymi (alkalia, kwasy mineralne), podrażnieniach żołądka niektórymi lekami (np. salicylany, PAS), w początkowym okresie choroby wrzodowej, pomocniczo w nadkwaśności. Również w zaparciach atonicznych, szczególnie u osób starszych, podaje się sproszkowany korzeń jako środek rozpulchniający masy kałowe. W zaparciach u dzieci skuteczne są lewatywy z odwaru z korzenia prawoślazu. Ponadto doustnie w zapaleniach gardła i krtani, w tzw. „suchym kaszlu”, w ostrym kaszlu z zalegającą wydzieliną, pomocniczo w anginie. W postaci płukanki w zapaleniu jamy ustnej i gardła. Zewnętrznie — w zapaleniu i świądzie skóry, na wrzody i czyraki (jako emoliens), oparzenia I stopnia, uszkodzenia substancjami żrącymi i niszczącymi naskórek.
Korzeń prawoślazu wchodzi w skład granulatu Normogran, Pilulae laxantes i mieszanki ziołowej Neopektosan; liście prawoślazu są składnikiem mieszanek Pektosan i Neopektosan.
60
Postacie łęku. Rad. Althaeae pulv. — dawka 2—4 g pro dosi 2—3 razy dz. jako laxans. Korzystnie jest łączyć z surowcami działającymi przeczyszczające (np. Rad. Rhei, Fol. Sennae, Fruct, Rhamni cathart.) i przeciwskurczowo (np. Rad. Archangelicae, Herb. Dracunculi, Fruct. Foeniculi). Dec. Rad. Althaeae — 1—11/2 łyżki sproszkowanych korzeni na 1½ szklanki wody (macerować godziną, gotować 3—5 min, odstawić, przecedzić), pić 1/4—1/3 szklanki 2—3 razy dz. jako protectivum, natomiast 1—2 łyżki 3—6 razy dz. w kaszlu i zapaleniu gardła (również jako płukanka), korzystnie z surowcami wykrztuśnymi (np. Rad. Glycyrrhizae, Fruct. Anisi, Herb. Thymi, Rad. Ononidis) i przeciwbakteryjnymi (np. Fol. Salviae, Anthod. Chamomillae, Fol. Vitis idaeae, Fl, Millefolii). Ten sam odwar do lewatywy i zewnętrznie do okładów i obmywań. Z Fol. Althaeae — stosuje się odwary 1—5%, takie jak z korzenia.
ALTHAEA ROSEA VAR. NIGRA — PRAWOŚLAZ OGRODOWY ODMIANA CZARNA
Ang. Hollyhock; franc. Mauve noire; niem. Stockrose; ros. Sztok-roza rozowaja.
Występowanie. Pochodzi z Półwyspu Bałkańskiego i Azji Mniejszej; w Europie od dawna hodowany jako roślina ozdobna użytkowa.
Surowiec. Kwiat malwy czarnej (korona kwiatowa wraz z kielichem) — Flos Malvae arboreae cum calycibus.
Główne związki. Substancje śluzowe 8—12%, pektyny, antocyjany (mieszanina 3 glikozydów delfinidyny), garbnik katechinowy, nie określony hormon roślinny, ślady olejku eterycznego, żywice.
Działanie. Protectivum, emmenagogum.
Wyciąg wodny z surowca powleka górne drogi oddechowe, analogicznie do Flos Malvae, zmniejsza stan zapalny i podrażnienia, łagodzi w pewnym stopniu kaszel oraz powoduje pęcznienie zalegającej wydzieliny w gardle, przywraca ruchy nabłonka rzęskowego i wyzwala odruch wykrztuśny. Ponadto doświadczalnie wykazano aktywność estrogenną kwiatów malwy czarnej (l kg surowca odpowiada 1000 j.m. folikuliny), potwierdzoną obserwacjami kobiet, u których następowało pobudzenie lub przywrócenie krwawień miesiączkowych.
Zastosowanie. Jako lek śluzowy w łagodnych nieżytach górnych dróg oddechowych, zapaleniu jamy ustnej, oparzeniu gorącymi płynami lub uszkodzeniu błony śluzowej roztworami żrącymi (ług, kwas), zapaleniu gardła, chrypce, w tzw. „suchym kaszlu”, trudności w odkrztuszaniu, zwłaszcza u dzieci i osób w starszym wieku. Niekiedy doustnie jako
61
środek powlekający przełyk i żołądek, zwykle w połączeniu z innymi ziołami. Ponadto w skąpym miesiączkowaniu lub w jego zatrzymaniu (dysmenorthoe).
Postacie leku. Dec. Flor. Malvae arboreae — 1 łyżkę kwiatów na 1—11/2 szklanki wody gorącej (macerować 20—30 min, gotować 3 min, odstawić ma 10 min, przecedzić), pić 1/2—2/3 szklanki 2 razy dz. jako emmenagogum; korzystniej jest stosować 2 cz. kwiatów malwy czarnej i 1 cz. liści ruty. Do płukania jamy ustnej i gardła stosować równe ilości Fl. Malvae arbor. i Fol. Salviae (lub Fol. Juglandis, Fol. Rubi idaei); jako środek powlekający doustny należy łączyć kwiaty malwy czarnej z Rad. Althaeae, Rad. Symphyti, Fol. Plantaginis, Fol. Ribis nigri, Rad. Glycyrrhizae.
AMMI MAJUS — AMINEK WIĘKSZY
Ang. Bishops weedj franc. Ammi commun; niem. Grosse Knorpelmöhre; ros. Ammi bolszaja.
Występowanie. W rejonie Morza Śródziemnego, jest również uprawiany.
Surowiec. Owoc aminka większego — Fructus Ammi majoris; służy też do otrzymywania furanokumaryn.
Główne związki. Mieszanina furanokumaryn, m.in. ksantotoksyny (ammoidyny), imperatoryny (ammidyny), bergaptenu, izopimpineliny i marmezyny. Inne składniki nie mają znaczenia leczniczego.
Działanie. Dermaticum.
Furanokumaryny z owoców aminka większego są substancjami fotodynamicznymi, łatwo absorbującymi promienie nadfioletowe. Po podaniu doustnym lub miejscowym uczulają organizm na te promienie, wzmagają aktywność enzymów biorących udział w wytwarzaniu barwnika skóry — melaniny i ułatwiają jego odkładanie się w skórze. Po resorpcji w przewodzie pokarmowym i przeniknięciu do krwi furanokumaryny wywierają uchwytne, korzystne działanie ogólno-ustrojowe, szczególnie na wątrobę, nerki, trzustkę i ośrodkowy układ nerwowy. W sposób mało jeszcze poznany zmieniają one warunki w obrębie tkanki podskórnej i w skórze, zmniejszają skutki defektu metabolicznego wywołującego odbarwienie skóry oraz nieprawidłowe jej rogowacenie.
Działania uboczne. Po podaniu doustnym mieszaniny furanokumaryn z surowca lub samej ksantotoksyny może wystąpić ogólne osłabienie, bezsenność, ból głowy, nudności, wymioty, a po dawkach większych nawet uszkodzenie wątroby, zapalenie trzustki i błony śluzowej żołądka. Po uprzednim zastosowaniu miejscowym omawianych związków, gdy naświetlanie promieniami nadfioletowymi było zbyt inten-
62
sywne, następuje miejscowy obrzęk, przekrwienie i wyprysk lub pojawienie się pęcherzy. Znane są przypadki osobniczej nadwrażliwości na furanokumaryny, uniemożliwiającej stosowanie tych związków.
Zastosowanie. W bielactwie nabytym (leucodermia, vitiligo), gdy występują białe plamy na skórze, przebarwione na obwodzie. Zależnie od stopnia zaawansowania i stanu choroby stosuje się preparaty zawierające furanokumaryny miejscowo, doustnie lub równocześnie. Również w łuszczycy (psoriasis) jako jeden ze sposobów leczenia tego schorzenia.
Przeciwwskazania. W porfirii, ciąży, nadwrażliwości na furanokumaryny, poważnych zaburzeniach krążenia, ostrym i podostrym zapaleniu wątroby lub nerek, ciężkiej chorobie wyniszczającej.
Postacie leku. Ksantotoksyna — prep. Meladinine (RFN), tabl., roztwór i emulsja; Bergapten + izopimpinelina — prep. Ammifurin (ZSRR), tabl. i roztwór. Analogicznie działające preparaty otrzymuje się z innych roślin: z owoców Pastinaca sativa — prep. Beroxan (ZSRR) tabl. i roztwór (zawierają mieszaninę ksantotoksyny i bergaptenu); z owoców i korzeni Psoralea drupacea — prep. Psoralen (ZSRR), tabl. i roztwór (zawiera mieszaninę psoralenu i izopsoralenu); z korzeni Peucedanum ruthenicum, — prep. Peucedanin (ZSRR), tabl. i maść (zawiera peucedaninę). Sposób przeprowadzania kuracji wymienionymi preparatami oraz dawkowanie podano w rozdz. „Choroby skóry”.
AMMI VISNAGA — AMINEK EGIPSKI
Ang. Toothpick Ammi; franc. Herbe aux cure-dents; niem. Bischofskraut; ros. Ammi zubnaja.
Występowanie. W Basenie Morza Śródziemnego, Ameryce Południowej i Australii; w Polsce uprawiany.
Surowiec. Owoce aminka egipskiego — Fructus Ammi visnagae.
Główne związki. Furanochromony (m.in. kelina 0,5—1,5%, wg FP IV 1%, glikozyd kelolu 0,3—1%, wisnagina 0,05—0,1%), piranokumaryny (m.in. wisnadyna, samidyna), flawonoidy (m.in. akacetyna), kwasy polifenolowe (m.in. kw. kawowy, kw. ferulowy), olejek eteryczny do 0,2%, fitosterole (m.in. stygmasterol), tłuszcz ok. 20%, związki białkowe.
Działanie. Spasmolyticum.
Wszystkie związki czynne zawarte w wyciągu z surowca działają miolitycznie na mięśnie gładkie. Zmniejszają lub znoszą stany skurczowe w obrąbie oskrzeli, przeciwdziałają atakom astmatycznym, wpływają na ustąpienie duszności oddechowej (bionchospasmolyticum). Analogicznie działają na jelita (intestinospasmolyticum) oraz na moczowody i pęcherz
63
moczowy, ułatwiają przepływ moczu i jego wydalanie, znoszą ból spowodowany skurczem mięśni gładkich (urospasmolyticum). Na naczynia krwionośne działają wybiórczo, zwiększając przepływ krwi jedynie w naczyniach wieńcowych (coronarospasmolyticum) i w pewnym stopniu w naczyniach mózgowych, natomiast nie mają wpływu na naczynia tętnicze i żylne, zatem na ogólne ciśnienie krwi. Wyciągi z surowca zwiększają nieznacznie ilość wydalanego moczu (flawonoidy), mają korzystny wpływ na przepuszczalność ścian naczyń włosowatych i wykazują również słabe właściwości przeciwbakteryjne, zwłaszcza w układzie moczowym (kwasy polifenolowe). Są to jednak działania nieregularne i ujawniające się tylko u niektórych osób. Brak działania na drogi żółciowe. Związki czynne aminka egipskiego dobrze wchłaniają się po podaniu doustnym, chociaż działanie występuje powoli, osiąga maksimum po kilku godzinach i utrzymuje się 12—17 godzin.
Najważniejszy związek aminka — kelina działa silnie jedynie przeciwskurczowo, zazwyczaj jest stosowana dożylnie, dobrze też wchłania się po podaniu per rectum. Szczególnie skutecznie zmniejszą stany skurczowe w obrębie dróg moczowych i naczyń mózgowych, a zwłaszcza naczyń wieńcowych, gdyż choć działa słabiej niż azotan amylu i nitrogliceryna, to jednak 3—4-krotnie silniej i bardziej długotrwale od aminofiliny. Związek piranokumarynowy — wisnadyna — przewyższa kelinę jako środek rozszerzający naczynia wieńcowe.
Działania uboczne. Wyciągi z owoców oraz kelina wywołują, po wielokrotnym stosowaniu, objawy nietolerancji i nudności, brak łaknienia, ból głowy, świąd, czasem bezsenność.
Zastosowanie. Jako środek przeciwskurczowy ma zastosowanie w niewydolności wieńcowej, mało nasilonych atakach dusznicy bolesnej, w tzw. „sercu płucnym” (cor pulmonale), zespole serca starczego oraz przed zawałem mięśnia sercowego i po zawale. W obrębie dróg moczowych i w kolce i stanach skurczowych moczowodów lub pęcherza, bolesnym parciu na mocz (tenesmus), zapobiegawczo i w początkach kamicy moczowej (urolithiasis). W obrębie górnych dróg oddechowych stosuje się w duszności oddechowej (dyspnoea respiratoria), spastycznym nieżycie oskrzeli u dzieci i młodzieży, mało nasilonej dychawicy oskrzelowej. Ponadto w bolesnych skurczach przełyku i jelit. Pomocniczo, m.in. wraz z innymi lekami rozkurczającymi (np. papaweryna, aminofilina), w upośledzonym krążeniu mózgowym, migrenie, kamicy moczowej, krztuścu u dzieci, wrzodzie żołądka i dwunastnicy. Brak przeciwwskazań do stosowania wyciągu z aminku lub keliny.
64
Surowiec służy do otrzymywania nalewki, wyciągu płynnego zespołu związków czynnych (draż. Amionin) oraz do izolowania keliny i wisnadyny.
Postacie leku. Tinct. Ammi visnagae — doustnie dorosłym 15—40 kropli w kieliszku wody 2—5 razy dz. jako spasmolyticum, dość często łącznie z Intr. Crataegi, Tinct. Valerianae, Tinct. Chelidonii, Succ. Hyperici, Extr. Glycyrrhizae sicc., Tinct. Convallariae i in. Nalewka jest składnikiem kropli Kelastmin, stosowanych w dychawicy oskrzelowej i nieżycie oskrzeli, zwłaszcza u osób w wieku podeszłym (dawka 20—60 kropli 3 razy dz.). Wyciąg płynny z owoców aminka jest składnikiem kropli Kelicardina, stosowanych w osłabieniu i niedotlenieniu mięśnia sercowego (dawka 30—60 kropli 2—4 razy dz. między posiłkami). Wyciąg suchy z owoców aminka — prep. Awisan (ZSRR), tabl. 0,05 g, stosowane jako spasmolyticum dróg moczowych oraz w kamicy moczowej (dawka 1—2 tabl. 3—4 razy dz.). Kelina — prep. Khelfren (RFN), amp. i tabl., stosowany w stanach skurczowych mięśni gładkich; prep. Angifin (RFN), amp. z dodatkiem diprofiliny, stosowany w zaburzeniach krążenia wieńcowego i mózgowego. Wisnadyna — prep. Carduben (RFN), tabl. i draż., stosowany w kardio- i koronaropatiach.
ANETHUM GRAVEOLENS — KOPER OGRODOWY
Ang. Dill; franc. Aneth odorant; niem. Dill; ros, Ukrop pachuczyj.
Występowanie. Powszechnie uprawiany.
Surowiec. Owoc kopru ogrodowego — Fructus Anethi; służy do otrzymywania olejku koprowego — Oleum Anethi.
Główne związki. W owocach do 4% olejku eterycznego (m.in. 40— 60% d-karwonu, d-limonen, felandren, terpinen), do 18% oleju tłustego, 15% związków białkowych, kwasy organiczne (m.in. kw. kawowy, kw. chlorogenowy), flawonoidy (m.in. wicenina), związki kumarynowe (m.in. eskuletyna, umbeliferon, skopoletyna).
Działanie. Spasmolyticum, stomachicum, antibioticum, lactagogum.
Owoce kopru ogrodowego zmniejszają napięcie mięśni gładkich jelit, w małym stopniu przewodów żółciowych i zwieracza bańki wątrobowo-trzustkowej oraz dróg moczowych (związki kumarynowe i olejek). Pobudzają również wydzielanie soku żołądkowego, wykazują właściwości antybiotyczne i hamują w jelitach rozwój drobnoustrojów. Ze względu na te właściwości owoce kopru ogrodowego są znanym środkiem wiatropędnym (carminativum), pozbawionym jakichkolwiek szkodliwych działań ubocznych, dlatego mogą być podawane nawet niemowlętom. Omawiany surowiec pobudza
65
gruczoły mleczne i w tym celu jest przyjmowany przez matki karmiące. Związki czynne kopru przenikają do mleka, działając na karmione niemowlęta. Działanie to jest jednak słabsze niż po doustnym podaniu naparu. Owoce kopru zwiększają u niektórych osób nieregularnie i nieznacznie ilość wydalanego moczu. Wyciąg suchy z surowca, zawierający m.in. związki kumarynowe i flawonoidowe, wywiera silne działanie spazmolityczne, obejmujące nie tylko jelita, lecz także naczynia wieńcowe serca (oprócz ostrych i podostrych przypadków choroby wieńcowej u dorosłych).
Zastosowanie. W zaburzeniach trawiennych u osesków i małych dzieci, objawiających się wzdęciem, bólem brzucha spowodowanym nagromadzeniem się gazów, zmniejszeniem łaknienia, odbijaniem, czkawką, a nawet nudnościami. U młodzieży i osób w wieku podeszłym w niezbyt nasilonych objawach niestrawności stosuje się jako środek przeciwskurczowy i zwiększający wydzielanie soku żołądkowego. Wyciąg suchy z owoców kopru stosuje się w skurczach jelit u dorosłych, przede wszystkim w przewlekłym spastycznym zapaleniu jelita grubego oraz w przewlekłej chorobie wieńcowej, zwłaszcza u osób starszych.
Postacie leku. Inf, Fruct. Anethi — dla dzieci z 1/3—1/2 łyżki rozdrobnionych owoców na szklankę gorącej wody, pić 1—3 łyżki, zależnie od wieku, 2—3 razy dz. bezpośrednio po posiłkach. Oseskom po 1/2—1 łyżeczkę naparu do butelki z mlekiem lub doustnie po karmieniu. Dorosłym napar z 1/2—1 łyżki owoców na szklankę wody, pić 1/3—1/2 szklanki 2—3 razy dz. po posiłkach. Korzystnie jest łączyć owoce kopru ogrodowego z Fruct. Carvi, Fruct. Foeniculi, Anthod. Chainomillae, Anthod. Anthemidis, Fruct, Anisi, Fol. Menthae pip., Fruct. Coriandrii. Wyciąg suchy z owoców kopru — prep. Anetin (ZSRR) tabl. 0,1 g, dawka doustna 0,1 g pro dosi 3—5 razy dz. 30 minut przed jedzeniem.
ANTHEMIS NOBILIS — RUMIAN SZLACHETNY
Ang. Roman Camomile; franc. Camomille romaine; niem. Römische Kamille; ros. Romaszka rimskaja.
Występowanie. W zach. Europie, zwykle uprawiany, również w Polsce.
Surowiec. Koszyczek rumianku szlachetnego — Anthodium Anthemidis (syn. Flos Chamomillae romanae).
Główne związki. Olejek eteryczny do 1,2% (m.in. chamazulen, farezen, pinokarwon, estry butylowy oraz izoamylowy kwasów angelilikowego, izomasłowego, tyglinowego i metyloakrylowego), flawonoidy (m.in. apigenina), związki kumarynowe, germakranolidy (m.in.
66
nobilina), trójterpeny (m.in. β-amyrina), fitosterole (m.in. taraksasterol), związki poliacetylenowe, cholina, inozyt, kwasy organiczne (m.in. kw. kawowy), sole mineralne.
Działanie. Spasmolyticum, carminativum, antiphlogisticum.
Kwiaty rumianku szlachetnego mają właściwości przeciw-skurczowe silniejsze od Anth. Chamomillae. Zmniejszają napięcie mięśni gładkich w przewodzie pokarmowym, znoszą ból wywołany skurczem jelit, przywracają prawidłową perystaltykę (flawonoidy, kumaryny, olejek eteryczny). U dzieci i młodzieży działają jako środek wiatropędny (carminativum), poprawiają trawienie na skutek zwiększonego wydzielania soku żołądkowego, ułatwiają przyswajanie składników pokarmów oraz regulują wypróżnienia. Jako lek przeciwzapalny rumian szlachetny ma mniejszą wartość w porównaniu z rumiankiem, gdyż zawiera tylko chamazulen, natomiast brak α-bisabololu i spiroeteru (działanie chamazulenu patrz.: rozdz. „Farmakodynamika”, str. 286). Surowiec po podaniu doustnym wywiera również działanie uśmierzające nerwobóle.
Zastosowanie. W stanach skurczowych narządów trawiennych, w zaburzeniach wydzielniczych i ruchowych żołądkowo-jelitowych; niestrawności, braku łaknienia, wzdęciach i bólu brzucha; również w zaburzeniach neurowegetatywnych czynności żołądka. Ponadto w łagodnych stanach nieżytowych przewodu pokarmowego (zwykle łącznie z innymi ziołami, np. Fol. Salviae, Fl. Millefolii, Herb. Polygoni avicul., Fol. Urticae, Fol. Juglandis, Rad. Glycyrrhizae), pomocniczo w nerwobólach, np. w niezbyt nasilonej migrenie oraz w fotofobii połączonej z silnymi bólami nerwu nadczołowego (neuralgia ophthalmica). Zewnętrznie w podrażnieniach skóry i błon śluzowych, stanach zapalnych, oparzeniach termicznych I stopnia, oparzeniach słonecznych, świądzie skóry i wyprysku swędzącym, w postaci okładów, płukanek, nasiadówek, irygacji, kąpieli. W lecznictwie ludowym dawniej stosowano przeciw owsikom u dzieci (lewatywy z naparu). Surowiec jest składnikiem mieszanki ziołowej Tannoson.
Postacie leku. Anthod. Anthemidis pulv. — doustnie dzieciom 0,5 g sproszkowanych kwiatów 2—3 razy dz. jako środek wiatropędny i pobudzający trawienie, w dawce 2 g rano i wieczorem w nerwobólach. Inf. Anth. Anthemidis — napar z 1—2 łyżek kwiatów w 11/2 szklanki gorącej wody (naparzać 15 min pod przykryciem, przecedzić), pić 1/3—1/2 szklanki 2—4 razy dz. jako środek przeciwskurczowy i wiatropędny (częściej stosuje się łącznie z innymi ziołami, np. Fol. Menthae pip., Fruct. Anisi, Herb. Majoranae, Rhiz. Calami, Herb. Chelidonii, Rad. Inulae). Ten sam napar stosuje się zewnętrznie również do pielęgnacji włosów.
67
ANTHYLLIS VULNERARIA — PRZELOT POSPOLITY
Ang. Woundwort; franc Anthyllide vulneraire; niem. Wundklee; ros. Jazwiennik obyknowiennyj.
Występowanie. W Europie, Azji Mniejszej i półn. Afryce; w Polsce powszechnie na nizinach na stanowiskach suchych.
Surowiec. Kwiat przelotu — Flos Anthyllidis.
Główne związki. Flawonoidy (m.in. kwercetyna, kemferol, izoramnetyna), antocyjany, ksantofil, saponina, małe ilości śluzu i garbników, cukry redukujące, sole mineralne.
Działanie. Depurativum, advulnans, dermaticum.
Wyciąg z surowca, po podaniu doustnym, unieczynnia w pewnym stopniu toksyny bakteryjne i szkodliwe produkty przemiany materii, usuwa je wskutek pobudzenia wydalania moczu oraz przywraca normalne ruchy perystaltyczne jelit. Zewnętrznie kwiaty przelotu są zbliżone działaniem do Flos Arnicae. Poprawiają stan naczyń włosowatych, ułatwiają resorpcję wybroczyn i obrzęków po kontuzjach, wywierają korzystny wpływ na tkankę łączną, na szybsze wyrównywanie ubytków w ranach i bliznach, przyspieszają gojenie.
Zastosowanie. W zaburzeniach przemiany materii, zwłaszcza u młodzieży, w niektórych chorobach skórnych, np. w trądziku, wyprysku łój otokowym i przewlekłym, również w niedostatecznym wydalaniu moczu i zapobiegawczo w stwierdzonej obecności szczawianów i fosforanów w moczu. Zewnętrznie (okłady, kataplazmy) na podskórne wylewy krwawe i wybroczyny, siniaki, stłuczenia, obrzęki, trądzik krostkowy, świąd skóry, uszkodzenia naskórka, blizny trudno się gojące, pomocniczo w zapaleniu łój otokowym skóry. Surowiec jest rzadko stosowany per se, zwykle jako składnik mieszanek ziołowych i preparatów.
Postacie leku. Dec. Flor. Anthyllidis — 2—3 łyżki kwiatów na 2 szklanki wody (gotować 5 min pod przykryciem, odstawić na 10 min, przecedzić) — pić 1/2—1/3 szklanki 2—3 razy dz.; ten sam odwar do obmywań, kompresów, okładów. Częściej stosuje się kwiaty jako składnik mieszanki odtruwającej (np. wraz z Rhiz. Agropyri, Fl. Sambuci, Herb. Polygoni avic., Fol. Betulae, Rad. Saponariae, Fol. Plantaginis, Herb. Herniariae) oraz do stosowania zewnętrznego na skórę (np. z Anth. Arnicae, Herb. Euphrasiae, Herb. Agrimoniae, Herb. Meliloti, Anth. Chamomillae, Fl. Millefolii, Fl. Calendulae).
ARCHANGELICA OFFICINALIS — ARCYDZIĘGIEL LITWOR
Ang. Garden Angelica; franc. Archangelique officinale; niem. Engelwurz; ros. Dudnik lekarstwiennyj.
Występowanie. W Europie i na Syberii; w Polsce w rejonach górskich, również uprawiany.
68
Surowiec. Korzeń arcydzięgla — Radix Archangelicae (syn. Rad. Angelicae); służy do otrzymywania Oleum Archangelicae (syn. Ol. Angelicae).
Główne związki. Olejek eteryczny do 1,5% (m.in. β-felandren, a-pinen, p-cymol), pochodne kumaryny (m.in. umbeliferon, ostoi), furanokumaryny (m.in. ksantotoksyna, angelicyna, imperatoryna), flawonoidy (m.in. archangelon, naryngenina), fitosterole (m.in. (3-sy-tosterol), garbnik, kwasy polifenolowe (m.in. kw. kawowy, kw. chlorogenowy).
Działanie. Stomachicum, spasmolyticum, sedativum.
Korzeń arcydzięgla pobudza czynności wydzielnicze i wydalnicze, przede wszystkim zwiększa ilość soku żołądkowego (stomachicum), ułatwia i przyspiesza trawienie, pobudza również pracę nerek i zwiększa ilość wydalanego moczu (diureticum) oraz wzmaga czynność gruczołów potowych (diaphoreticum). Niekiedy obserwuje się nawet wzmożenie krwawień miesiączkowych u kobiet. Surowiec można traktować jako depurativum, ponieważ ma zdolność usuwania z organizmu szkodliwych metabolitów, oraz jako przyspieszający przemianę materii i ogólnie wzmacniający (roborans). Wyciągi z arcydzięgla działają przeciwskurczowo na mięśnie gładkie jelit, przewodów żółciowych i moczowych (spasmolyticum). Szczególne znaczenie ma usuwanie nadmiernego napięcia jelit, przywracanie prawidłowych ruchów perystaltycznych oraz uregulowanie procesu fermentacji i swobodnego usuwania nagromadzonych gazów (carminativum). Surowiec ten działa również na ośrodkowy układ nerwowy, zmniejsza nieznacznie wrażliwość kory mózgowej oraz niektórych ośrodków wegetatywnych w rdzeniu przedłużonym, przede wszystkim ośrodka naczynioruchowego (sedativum). Zaobserwowano, że działanie uspokajające wyciągów z korzenia arcydzięgla jest takie samo, jak po zastosowaniu przetwórcy z korzenia kozłka (Rad. Valerianae). Zewnętrznie surowiec działa łagodnie drażniąco na skórę i słabo przeciwbólowe.
Działania uboczne. Są wywołane obecnością furanokumaryn (patrz: Ammi visnaga).
Zastosowanie. W zaburzeniach trawiennych Wywołanych niedoborem soku żołądkowego, mukopolisacharydów, żółci i soku trzustkowego, w łagodnych stanach nieżytowych przewodu pokarmowego, bólach epigastrycznych, wzdęciach, odbijaniu, niestrawności. Również w zaburzeniach motoryki jelit, np. w stanach skurczowych jelit, osłabieniu ruchów perystaltycznych, nieregularnych wypróżnieniach, ponadto w zastoju żółci w pęcherzyku żółciowym, utrudnionym dopływie do dwunastnicy wskutek zamknięcia zwieracza bańki wątrobowo-trzustkowej. Wyciągi z arcydzięgla można z powodzeniem stosować w niektórych stanach nerwowych, np. w ner-
69
wicy wegetatywnej (prep. Nervosol), braku łaknienia na tle nerwowym u dzieci i młodzieży (anorexia hysterica), zawrotach i bólach głowy na tle zaburzeń trawiennych, jak również w łagodnych dolegliwościach czynnościowych serca związanych z nieprawidłowym trawieniem i niedostatecznym przyswajaniem składników pokarmów, zwłaszcza w -wieku podeszłym. Zewnętrznie stosuje się wyciągi z surowca lub korzystniej preparaty zawierające olejek arcydzięgla do wcierań w nerwobólach, pomocniczo w bólach gośćcowych, zapaleniu korzeni nerwowych.
Przeciwwskazania. Ostry nieżyt żołądka i jelit, zaawansowana choroba wrzodowa, okres miesiączkowania i bezpośrednio przed porodem; ostrożność wskazana w czasie ciąży, przy podwyższonej wrażliwości na promienie nadfioletowe, w zapaleniu kłębków nerkowych i wyrostka robaczkowego.
Postacie leku. Inf. Rad. Archangelicae — 1 łyżką korzeni na 1—11/2 szklanki gorącej wody (postawić naczynie nad parą i pod przykryciem na 20 min, odstawić na 10 min, przecedzić), pić 1/3—1/2 szklanki 2—3 razy dz. przed posiłkami jako stomachicum, po posiłkach jako carminativum. Korzeń arcydzięgla jest częściej stosowany z innymi ziołami, np. w mieszance regulującej trawienie wraz z Fol. Menthae pip., Fruct. Foeniculi, Rhiz. Calami, Anth. Chamomillae, Herb. Cnici benedicti, Rad. Taraxaci; w mieszance uspokajającej wraz z Fl. Millefolii, Fol. Melissae, Rad. Valerianae, Fol. Menyanthidis, Strobili lupuli. Spir. Angelicae comp. — zawiera olejek arcydzięglowy i służy do wcierań przeciwbólowych.
ARCTIUM LAPPA — ŁOPIAN WIĘKSZY
Ang. Great Burdock; franc. Bardane commune; niem. Grosse Klette; ros. Łopusznik bolszoj.
Występowanie. W strefie umiarkowanej półkuli półn.; w Polsce powszechnie na nizinach w rowach, na miedzach, przydrożach.
Surowiec. Korzeń łopianu — Radix Bardanae. Równowartościowego surowca dostarczają: Arctium minus — łopian mniejszy i Arctium tomentosum — łopian pajęczynowaty.
Główne związki. Mieszanina związków poliacelylenowych (m.in. tridekadien — tetraina, tridecen — pentaina), olejek eteryczny do 0,2%, śluz, fitosterol, kwasy organiczne (m.in. kw. γ-guanidynomasłowy), substancje białkowe do 12,5%, inulina do 40%, sole mineralne.
Działanie. Depurativum, cholagogum, dermaticum.
Surowiec łagodnie pobudza czynności wydzielnicze wątroby (zwłaszcza wytwarzanie żółci i ułatwia jej przepływ), ne-
70
rek (ułatwia przesączanie w kłębkach nerkowych, zmniejsza wtórną resorpcję), gruczołów potowych oraz żołądka i jelit (wzmaga wytwarzanie soków trawiennych i śluzu oraz ułatwia resorpcję składników pokarmów). Ogólnie poprawia przemianę materii i jednocześnie przyspiesza usuwanie z organizmu jej szkodliwych produktów. Zewnętrznie łopian działa korzystnie na skórę i błony śluzowe, ma również właściwości przeciwbakteryjne i przeciwzapalne.
Zastosowanie. W mało nasilonych nieżytach żołądka, jelit, wątroby i przewodów żółciowych, niektórych zaburzeniach przemiany materii, zwłaszcza w okresie pokwitania, pomocniczo w przewlekłym postępującym reumatyzmie. Znacznie częściej i z dobrym skutkiem stosuje się w różnych przewlekłych schorzeniach skóry, takich jak wyprysk, trądzik, świąd, czyraczność. Zewnętrznie — w postaci okładów, przemywań, kąpieli, kompresów (w łojotoku suchym, wypadaniu włosów toksycznym i łojotokowym) oraz do kąpieli leczniczych i kosmetycznych-. Surowiec jest składnikiem granulatu Betagran, wyciąg płynny wchodzi w skład płynu Betasol. Ze świeżego korzenia łopianu przyrządza się Succ. Bardanae.
Postacie leku. Dec. Rad. Bardanae — 2—3 łyżki korzeni na 2 szklanki wody (gotować 3—5 min, przecedzić) pić po 1/2—2/3 szklanki 2—3 razy dz.; również do użytku zewnętrznego. Korzenie łopianu są najczęściej stosowane w mieszankach ziołowych. Succ. Bardanae — po 30—60 kropił w kieliszku wody 2—4 razy dz.
ARCTOSTAPHYLOS UVA URSI — MĄCZNICA LEKARSKA
Ang. Common Bearberry; franc. Busserole officinal; niem. Barentraube; ros. Tołoknianka apteczna ja.
Występowanie. W strefie umiarkowanej półkuli półn., w Polsce powszechnie w suchych lasach sosnowych. Jest pod częściową ochroną.
Surowiec. Liść mącznicy — Folium Uvae ursi.
Główne związki. Glikozydy fenolowe do 12% (m.in. arbutyna, małe ilości metyloarbutyny), estry arbutyny z kwasem galusowym, wolny hydrochinon, garbniki estrowe (gallotaniny) 6—19%, flawonoidy do 1,5% (m.in. hiperozyd, kwercytryna, mirycetyna), trójterpeny (m.in. kw. ursolowy do 0,75%), kwasy polifenolowe (m.in. kw. chinowy, kw. elagowy, kw. galusowy do 6%).
Działanie. Urodesinficiens, adstringens, diureticum.
Surowiec i jego przetwory zawierają glikozydy fenolowe (głównie arbutynę), które hydrolizują w moczu i uwalniają czynny związek —hydrochinon, działający przeciwbakteryj-
71
nie w drogach moczowych. Hydroliza arbutyny następuje tylko w zasadowym środowisku moczu, optymalnie w pH 7,5—8,0. Liczne badania wykazały, że hydrochinon działa na wszystkie drobnoustroje wywołujące zakażenia dróg moczowych, zwłaszcza na Staphylococcus albus, Pseudomonas aeruginosa, Proteus sp., Streptococcus faecalis oraz na ich formy antybiotykooporne. Szczególną skuteczność wykazuje hydrochinon w stosunku do pałeczek Proteus, które wytwarzają znaczne ilości enzymu ureazy, rozkładającego mocznik do amoniaku, co z kolei powoduje, że zakażenia tym drobnoustrojem przebiegają z silna alkalizacją moczu, niekiedy do pH 9,0—9,5. Po podaniu wyciągu z surowca bakteriobójcze stężenie hydrochinonu w moczu utrzymuje się przez kilka godzin. Również inne składniki liści mącznicy działają odkażająco w drogach moczowych, chociaż słabiej i krócej od hydrochinonu — kw. galusowy, występujący w stanie wolnym i powstający po hydrolizie garbników; kw. ursolowy i niektóre flawonoidy. Omawiany surowiec zwiększa również nieznacznie ilość wydalanego moczu, w większym stopniu wzmaga usuwanie jonów sodowych i chlorkowych (flawonoidy).
Wyciągi wodne z liści mącznicy zawierają duże ilości garbników i po podaniu doustnym wywierają silne działanie ściągające na błony śluzowe przewodu pokarmowego. Wskutek łatwego tworzenia połączeń z białkami, garbniki zmniejszają przepuszczalność ścian jelit (antidiarrhoicum), unieczynniają drobnoustroje jelitowe i wytwarzane przez nie toksyny, hamują krwawienia z uszkodzonych drobnych naczyń (haemostypticum).
Działania uboczne. Duże dawki wyciągów z liści mącznicy, podawane przez dłuższy okres, mogą spowodować objawy przewlekłego zatrucia hydrochinonem (wymioty, stany pobudzenia i kurcze, niedokrwistość hemolityczna, stłuszczenie wątroby). Jednorazowo duże dawki wyciągu mogą drażnić żołądek (garbniki), natomiast preparaty i mieszanki ziołowe zawierające jako jeden ze składników Fol. Uvae ursi są całkowicie bezpieczne.
Zastosowanie. W stanach nieżytowych, a przede wszystkim w zakażeniach bakteryjnych dróg moczowych — w zapaleniu kłębków nerkowych (glomerulitis), miedniczek nerkowych (pyelitis), w odmiedniczkowym zapaleniu nerek (pyelonephritis), zapaleniu pęcherza (cystitis) zarówno w przypadkach podostrych, jak i przewlekłych, w przypadkach ostrych łącznie z antybiotykami, sulfonamidami i innymi chemioterapeutykami. Bardzo skuteczne jest stosowanie surowca i preparatów zawierających wyciąg z liści mącznicy w przewlekłych i powracających zakażeniach układu moczowego, zwłaszcza u młodzieży i osób w wieku podeszłym, źle zno-
72
szących długotrwałą antybiotykoterapię, oraz gdy stwierdzono obecność L-form bakterii (pozbawionych błony komórkowej). Przed podaniem wyciągów z surowca należy sprawdzić i zalkalizować odczyn moczu (Diuramid). Pomocniczo stosuje się liście mącznicy w zachowawczym leczeniu kamicy moczanowej, cystynowej i ksantynowej (optimum pH wynosi 7,2—8,0). Surowiec jest częściej stosowany w różnych zestawieniach i preparatach niż per se. Liście mącznicy są składnikiem mieszanki Urosan, a wyciąg draż. Amionin.
Przeciwwskazania. Końcowy okres ciąży, stany pooperacyjne nerek i przewodu pokarmowego, zaawansowany, zanikowy nieżyt błony śluzowej żołądka, niedokrwistość niedobarwliwa.
Postacie leku. Dec. Fol. Uvae ursi — odwar z 11/2—2 łyżek liści na szklanką wody (gotować 5—7 min, odstawić na 10 min, przecedzić) pić 1—2 łyżki co 3 h jako urodesinficiens i salureticum (mocz zabarwia się na kolor zielony). Surowiec jest składnikiem moczopędnych i bakteriobójczych mieszanek ziołowych. Prep. Amionin (Herbapol), działanie przeciw-bakteryjne i przeciwskurczowe na drogi moczowe i przewód pokarmowy; prep. Uvalysat (RFN) — krople o analogicznym działaniu. W zastępstwie liści mącznicy stosuje się równowartościowe liście borówki brusznicy — Fol. Vitis idaeae.
ARNICA MONTANA — ARNIKA GÓRSKA
Ang. Mountain Arnica; franc. Arnica des montaignes; niem. Bergwohlverleih; ros. Arnika gornaja.
Występowanie. W rejonach górskich i podgórskich niemal całej Europy; w Polsce jest pod ochroną, surowiec pochodzi z upraw.
Surowiec. Koszyczek arniki — Anthodium Arnicae (syn. Flos Arnicae). Równowartościowego surowca dostarcza uprawiana Arnica chamissonis — arnika łąkowa.
Główne związki. Flawonoidy (m.in. astragalina, 3-glukozyd kwercetyny), olejek eteryczny ok. 0,15% (m.in. związki poliacetylenowe, węglowodory parafinowe, kwasy tłuszczowe i inne), trójterpeny (m.in. arnidiol, faradiol, β-amyrina), laktony seskwiterpenowe (m.in. arnifolina, arnikolidy A, B, C i D), kwasy organiczne (m.in. kw. kawowy, kw. chlorogenowy i cynaryna), aminy (m.in. cholina, trójmetyloamina), fitosterole (m.in. β-sytosterol), karotenoidy (m.in. ksantofil).
Działanie. Zewnętrznie — antioedematicum, anticoagulans; doustnie — vasotonicum, cardiacum.
Związki czynne kwiatów arniki są dobrze wchłaniane przez naskórek, docierają do naczyń włosowatych, wzmacniają ich ścianki i w przypadku uszkodzeń (np. kontuzje,
73
obrzęk) zapobiegają przenikaniu osocza poza łożysko żylne. Zmieniają również ciśnienie na zewnątrz i wewnątrz drobnych naczyń podskórnych, sprzyjają stopniowemu wchłanianiu się płynu wysiękowego, zmniejszają sam obrzęk i jego bolesność. Omawiane związki, po przedostaniu się do naczyń, zwiększają w znacznym stopniu aktywność fibryno-lityczną krwi, przeciwdziałają aglutynacji płytek krwi i zapobiegają tworzeniu się zakrzepów żylnych. Wyciągi z arniki podane doustnie pobudzają czynności wydzielnicze: zwiększają nieznacznie wytwarzanie soku żołądkowego oraz żółci i jej przepływ do dwunastnicy, wzmagają ilość wydalanego moczu, działają także spazmolitycznie na mięśnie gładkie. Jednak szczególne znaczenie ma działanie na układ sercowo-naczyniowy. W licznych badaniach wykazano zwiększenie wydolności mięśnia sercowego, uwidaczniające się podwyższeniem przepływu krwi przez naczynia wieńcowe i objętości wyrzutowej serca, zmniejszenie oporów obwodowych oraz poprawę krążenia w kończynach i w mózgu. Przez podanie doustne można wywołać także nieznaczne działanie przeciwzapalne i przeciwobrzękowe w obrębie obwodowych naczyń żylnych i naczyń mózgowych.
Działanie uboczne. Po zastosowaniu miejscowym na otwarte rany może nastąpić podrażnienie, podwyższenie temperatury ciała, a nawet zropłenie. Po podaniu doustnym zbyt dużych dawek organizm reaguje bólem głowy i brzucha, wymiotami, biegunką, osłabieniem pracy serca i oddechu, zwężeniem źrenic.
Zastosowanie. Zewnętrznie — na krwiaki, stłuczenia, obrzęki pourazowe, oparzenia I i II stopnia, wylewy podskórne, uszkodzenia naskórka, owrzodzenia troficzne i czyraki. Również w zapaleniu pochewki ścięgna, zapaleniu nerwu lub stawu, bólu barku, owrzodzeniu żylakowym, ukłuciu owadów, pomocniczo — w zakrzepowym lub zarostowym zapaleniu żył i w bólach pooperacyjnych. Doustnie — w zaburzeniach wieńcowego i mózgowego krążenia krwi, w tzw. sercu starczym, postępującym osłabieniu mięśnia sercowego na tle miażdżycowym, pomocniczo w bolesnej parestezji, żylakach odbytu i w zespole pozakrzepowym oraz w krwawieniach po porodzie i na tle klimakterium.
Przeciwwskazania. Zewnętrznie — ostre zapalenie skóry, rany krwawiące, oparzenia III stopnia, rozległe obtarcia naskórka; doustnie — ostre i podostre zapalenie żołądka i jelit, krwawienia w przewodzie pokarmowym, stany poza-wałowe, podczas leczenia glikozydami naparstnicowymi lub strofantyną.
Zastosowanie w homeopatii. 1. Miażdżyca tętnic z nadciśnieniem, żylaki i zapalenie żył; 2. Najpewniejszy homeopatyczny środek resorpcyjny przy wszelkiego rodzaju
74
mniejszych i większych krwawych wylewach (od wybroczyn do dużych wylewów); 3. Przy leczeniu skutków wylewów krwawych lub urazów trwających nawet przez długi okres; 4. Jako środek zapobiegający stanom zapalnym po operacjach, ranach i połogu.
Postacie leku. Dec. Anthod. Arnicae — ½ łyżki kwiatów zalać 2 szklankami ciepłej wody (gotować 5 minut, odstawić na 10 min, przecedzić), dodać 50 g glicerolu i łyżeczką octu, stosować zewnętrznie (okłady, kompresy). Tinct. Arnicae — do 20 g nalewki dodać 50 g glicerolu, 60 g wody i ½ łyżeczki octu, stosować zewnętrznie, tak jak odwar. Do użytku wewnętrznego stosuje się tylko wyjątkowo nalewkę w dawce 5—15 kropli w 50 g wody 1—2 razy dz. po jedzeniu. Korzystniejsze jest stosowanie preparatów standaryzowanych na zawartość flawonoidów — Arnicorin (RFN) — krople; Arnica — Kneipp Kapseln (RFN); Arnitaegus (RFN) — krople.,
ARTEMISIA ABROTANUM — BYLICA BOŻE DRZEWKO
Ang. Southernwood; franc. Aurone male; niem. Eberreis; ros. Boże dieriewo.
Występowanie. Pochodzi z Azji Mniejszej, w Europie występuje jako zdziczała, w Polsce spotykana na nizinach i hodowana.
Surowiec. Ziele bylicy bożego drzewka (kwitnące szczyty pędów) — Herba Abrotani (syn. Summitates Abrotani).
Główne związki. Hydroksykumaryny (m.in. izofraksydyna, skopoletyna, umbeliferon), flawonoidy (m.in. rutyna, artemisetyna), garbniki pirokatechinowe do 6%, kwasy organiczne (m.in. kw. kawowy, kw. chlorogenowy), związek goryczowy, olejek eteryczny do 2,25%, sole mineralne 8,53%.
Działanie. Cholereticum, stomachicum, spasmolyticum, antiphlogisticum.
Surowiec pobudza czynność żółciotwórczą wątroby oraz zwiększa przepływ żółci do dwunastnicy. W badaniach na zwierzętach stwierdzono, że mieszanina kumaryn, zwłaszcza izofraksydyna, wykazuje działanie żółciotwórcze 2—4-krot-nie silniejsze od kwasu dehydrocholowego. Goryczka w wyciągach z ziela bylicy wzmaga wydzielanie soku żołądkowego, a tzw. wskaźnik goryczy surowca wynosi 216 (gdy dla Rad. Gentianae 600, dla Herb. Centaurii 62). Ponadto surowiec ma właściwości przeciwzapalne i nieznacznie ściągające w obrębie przewodu pokarmowego oraz działa trująco na robaki obłe u dzieci (owsiki, glisty jelitowe).
Zastosowanie. W schorzeniach wątroby z niedostatecznym wytwarzaniem żółci, w zastoju żółci i atonii dróg żółciowych, również w stanach skurczowych, zwłaszcza zwieracza bańki
75
wątrobowo-trzustkowej. Ponadto w niedokwaśności z objawami bólu brzucha, we wzdęciach, braku łaknienia i odbijaniu, pomocniczo w zapaleniu błon śluzowych żołądka i jelit, w mało nasilonej biegunce, nieznacznych krwawieniach w przewodzie pokarmowym, owrzodzeniu jelita grubego oraz przeciw robakom obłym u dzieci. Ziele bylicy jest skutecznym i wartościowym środkiem leczniczym i zasługuje na częstsze zastosowanie.
Zastosowanie w homeopatii. 1. Stan-zapalny gruczołów chłonnych i błon surowiczych — gruczoły wnękowe oraz otrzewnowe, również wysiękowe zapalenie opłucnej i otrzewnej. Uporczywe zapalenie jelita grubego z naprzemiennymi rozwolnieniami i zaparciami po stanach ostrych z chudnięciem mimo „wilczego głodu” lub brakiem łaknienia; 2. Odmrożenia I i II stopnia; 3. I okres trądzika różowatego (status erythematosus).
Postacie leku. Inf. Herb. Abrotani — 1—11/2 łyżki ziela na 1—11/2 szklanki wody (naparzać 15—20 min pod przykryciem, odstawić na 10 min, przecedzić), pić 1/4—1/3 szklanki 2—3 razy dz. jako środek żółciotwórczy, również zewnętrznie do płukania gardła i okładów. Bardziej skuteczna jest nie wytwarzana w Polsce nalewka — Tinct. Abrotani (50 g rozdrobnionego ziela zalać 250 ml. alkoholu 70%, pozostawić na 14 dni, często mieszać, przecedzić), pić 15—20 kropli w kieliszku wody przed jedzeniem jako stomachicum, 40 kropli — ½ łyżeczki jako lek żółciotwórczy i przeciwskurczowy (korzystnie jest łączyć, np. z Tinct. Chelidonii, Tinct. Belladonnae, Solarenem, Tinct. Menthae pip). Ziele bylicy jest często składnikiem żółciopędnych i żółciotwórczych mieszanek ziołowych.
ARTEMISIA ABSINTHIUM — BYLICA PIOŁUN
Ang. Common Wormwood; franc. Absinthe; niem. Wermut; ros. Połyń gorkaja.
Występowanie. Na półkuli półn. w strefie klimatu umiarkowanego; w Polsce pospolita.
Surowiec. Ziele piołunu — Herba Absinthii (wskaźnik gorczycy = 500).
Główne związki. Gorycze gwajenolidowe (m.in. absyntyna, artabsyna, anabsyntyna), które są również prochamazulenogenami i mogą przechodzić w chamazulen. Ponadto ok. 0,5% olejku eterycznego (m.in. tujon do 50%, tujol ok. 10%, felandren), flawonoidy (m.in. artemetyna), związki pelanolidowe (m.in. ketopelanolid A i B), kwasy organiczne (m.in. kw. bursztynowy), garbnik, sole mineralne.
Działanie. Amarum, stomachicum, tonicum, metabolicum, spasmolyticum.
76
Piołun należy do grupy surowców, tzw. amara aromatica, ponieważ oprócz związków goryczowych zawiera również olejek eteryczny. Gorycze pobudzają wydzielanie soku żołądkowego, zarówno odruchowo, jak i bezpośrednio (patrz: Gentiana lutea). Składniki olejku eterycznego, zwłaszcza tujon i felandren, jeżeli zostaną przyjęte w wyciągu piołunowym wraz z goryczami w dawkach leczniczych, to również wzmagają wydzielanie w żołądku. Jako aromatyczne substancje lotne drażnią nerwy powonienia, a przyjęte doustnie działają tak samo jak gorycze, zwiększają wytwarzanie rzadkiej, obfitej śliny oraz kwasu solnego i związków śluzowych w żołądku. Ponadto olejek ma właściwości antyseptyczne przeciw szczepom Gram-dodatnim i Gram-ujemnym oraz właściwości przeciwskurczowe w obrębie mięśni gładkich przewodu pokarmowego i w małym stopniu dróg moczowych. Skojarzone działanie goryczy i olejku eterycznego ma nie tylko korzystny wpływ na trawienie, lecz także na zdolność przyswajania składników pokarmu ze względu na równoczesne zwiększenie przepływu żółci do dwunastnicy (chologogum). Wyciągi z piołunu należy więc uznać za środek o działaniu ogólnie wzmacniającym (tonicum) oraz przyspieszającym i regulującym przemianę materii (metabolicum), w czym znaczną rolę odgrywają sole mineralne. Ponadto stwierdzono, że wyciągi mogą zwiększać ilość wydalanego moczu (obecność flawonoidów), przede wszystkim u osób z upośledzonym przesączaniem kłębkowym. Zewnętrznie wyciągi z piołunu działają trująco na pasożyty skóry (scabies) oraz na owsiki (Oxyuris), mogą też być użyte do usuwania z rąk smarów i olei, chociaż nie zawierają saponin.
Działania uboczne. Po większych dawkach wyciągu piołunowego, powtarzanych często, występują zawroty głowy, zwiększenie agresywności, a nawet kurcze epileptyczne, u kobiet krwawienia maciczne i ewentualne poronienie (obecność tujonu).
Zastosowanie. W bezsoczności (achylia gastrica), bezkwaśności żołądkowej (achlorhydria gastrica), niestrawności (dyspepsja), w przewlekłych nieżytach żołądka i jelit, ze zmniejszonym wydzielaniem soków trawiennych i żółci, oraz w zanikowym nieżycie żołądka u osób w wieku podeszłym. Również dla rekonwalescentów po ciężkich chorobach, zwłaszcza po operacjach w obrębie przełyku, żołądka i dwunastnicy. Zewnętrznie — przeciw świerzbowcom i wszom, a w postaci lewatyw przeciw owsikom u dzieci.
Przeciwwskazania. Krwawienia w przewodzie pokarmowym, ostre stany nieżytowe błon śluzowych żołądka i jelit, żylaki odbytu, miesiączkowanie, ciąża.
Wyciąg alkoholowy z piołunu wchodzi w skład płynu Artemisol i Tinctura amara.
77
Postacie leku. Inf. Herb. Absinthi — 1/2—1 łyżka ziela na szklankę gorącej wody (naparzać 15—20 min, przecedzić), pić 1/2—1 łyżkę 30 min przed posiłkami jako pobudzający trawienie i wzmacniający; wlewki doodbytnicze przeciw owsikom i glistom jelitowym u dzieci; zewnętrznie — do obmywań i wcierań przeciw świerzbowcom; do oczyszczania rąk ze smaru i oleju. Tinct. Absinthi — w dawce 10—30 kropli w kieliszku wody 2—4 razy dz. 30 min przed posiłkiem jako goryczowa i wzmacniająca; w dawce 20—60 kropli w 50 ml wody 2—3 razy dz. jako żółciopędna i metaboliczna. Prep. Artemisol — zewnętrznie do zwalczania wszawicy.
ARTEMISIA DRACUNCULUS — BYLICA ESTRAGON
Ang. Tarragon; franc. Estragon; niem. Estragon; ros. Połyń estragon.
Występowanie. Na półkuli półn. w strefie klimatu umiarkowanego; w Polsce uprawiany.
Surowiec. Ziele estragonu (kwitnące szczyty pędów) — Herba Dracunculi
Główne związki. Hydroksykumaryny (m.in. artemidyna, herniaryna, skoparyna), olejek eteryczny do 0,8% (m.in. estragol, felandren), flawonoidy (m.in. hiperozyd, kemferol, rutyna), fitosterole (m.in. β-sytosterol, stygmasterol), garbnik, związek goryczowy.
Działanie. Cholereticum, stomachicum, carminativum, spasmolyticum.
Estragon jest zbliżony składem chemicznym do Herb. Abrotani, działa jednak znacznie słabiej. Pobudza nieznacznie wytwarzanie żółci w wątrobie i jej przepływ do dwunastnicy, zmniejsza napięcie mięśni gładkich w przewodzie pokarmowym, moczowodach i w obrębie dróg żółciowych, poprawia trawienie i przyswajanie składników pokarmów wskutek zwiększenia wydzielania soku -żołądkowego.
Zastosowanie. W mało nasilonych nieżytach i stanach skurczowych w przewodzie pokarmowym z objawami bólu brzucha, wzdęciami, braku łaknienia, w uczuciu sytości i pełności. Również w osłabieniu żółciotwórczej czynności wątroby, zastoju żółci, atonii przewodów żółciowych i pęcherzyka żółciowego. Estragon jest bardziej przydatny jako lek dla dzieci, młodzieży i osób w wieku podeszłym. Świeże ziele natomiast lub młode liście są wykorzystywane jako jarzyna lub przyprawa kuchenna.
Dawkowanie. Wodnych wyciągów (napary, odwary) z ziela estragonu nie stosuje się per se, jedynie w mieszankach ziołowych: żółciotwórczej i żółciopędnej (np. wraz z Herb. Artemisiae, Herb. Hyperici, Rad. Taraxaci, Infl. Helichrysi,
78
Fol. Menthae pip., Herb. Chelidonii), wiatropędnej (np. wraz z Fol. Millefolii, Anth. Anthemidis, Fruct. Foeniculi, Herb. Cnici benedicti, Fruct. Coriandri), pobudzającej trawienie (np. wraz z Herb. Centaurii, Rad. Gentianae, Herb. Millefolii, Fl. Anthyllidis, Fruct. Berberidis, Rad. Archangelicae, Herb. Absinthii, Herb. Polygoni avic.).
ARTEMISIA VULGARIS — BYLICA POSPOLITA
Ang. Wormwood; franc. Armoise commune; niem. Beifuss; ros. Połyń obyknowiennaja.
Występowanie. W całej Europie, w Polsce bardzo pospolita.
Surowce. Ziele bylicy pospolitej (kwitnące szczyty pędów) — Her-ba Artemisiae; korzeń bylicy pospolitej — Radix Artemisiae.
Główne związki. W zielu — olejek eteryczny do 0,23% (m.in. kamfen, borneol, tujon), substancje goryczowe, kwasy organiczne, związki żywicowe, sole mineralne; w korzeniach — olejek eteryczny ok. 0,1% garbnik, inulina, substancje żywicowe, trójterpen farnenol.
Działanie. Ziele bylicy — stomachicum, spasmolyticum, cholagogum; korzeń — spasmolyticum, antineuralgicum.
Ziele bylicy jest zbliżone właściwościami do Herb. Absinthii, lecz działa znacznie słabiej. Pobudza wydzielanie soku żołądkowego, ułatwia przyswajanie składników pokarmów, zmniejsza też napięcie mięśni gładkich jelit i dróg żółciowych, ułatwia przepływ żółci do dwunastnicy i pobudza wątrobę do zwiększonego wytwarzania żółci. Działa więc żółciopędnie i żółciotwórczo, toksycznie na robaki obłe w przewodzie pokarmowym oraz słabo moczopędnie. W dużych dawkach pobudza krwawienia miesiączkowe i może spowodować poronienie.
Korzenie bylicy nie zawierają goryczki, nie działają jako amarum, mają natomiast właściwości przeciwskurczowe, zwłaszcza w odniesieniu do jelit, oraz łagodzą bóle neurogenne.
Zastosowanie. Ziele bylicy stosuje się w nieżycie żołądka i jelit, niedokwaśności, wzdęciach, bólach epigastrycznych spowodowanych skurczem mięśni gładkich w przewodzie pokarmowym, w niedostatecznym wytwarzaniu żółci oraz w zastoju żółci na tle atonicznym lub skurczowym. Również dla rekonwalescentów z utrudnionym przyswajaniem składników pokarmów, dla dzieci i młodzieży w braku apetytu oraz do kąpieli w chorobie reumatycznej.
Przeciwwskazania. Ostry nieżyt żołądka lub jelit, ostre zapalenie wyrostka robaczkowego, okres miesiączkowania, ciąży i karmienia.
Korzeń bylicy stosuje się w skurczach i bólu brzucha, w kolce jelitowej, wzdęciach u dzieci i osób w wieku podeszłym, ponadto w niektórych neuropatiach.
79
Postacie leku. Napar lub odwar z ziela bylicy jest mało skuteczny, dlatego surowiec stosuje się w mieszankach ziołowych: pobudzającej trawienie (np. wraz z Herb. Millefolii, Rhiz. Calami, Herb. Centaurii, Herb. Absinthi, Fol. Menyanthidis, Anth. Chamomillae, Herb. Majoranae, Herb. Basilici, Herb. Anserinae); żółciotwórczej i żółciopędnej (np. wraz z Herb. Marrubii, Fol. Menthae pip., Herb. Dracunculi, Rad. Taraxaci, Fruct. Rosae, Fruct. Rhamni cathart., Herb. Anserinae, Fruct. Juniperi, Rad. Inulae). Rad. Artemisiae pulv. — 0,25 g sproszkowanego korzenia utrzeć z 3 g cukru i podawać dzieciom porcjami 5 razy dz. jako środek przeciwskurczowy; dorosłym 15 g proszk. ziela z 30 g cukru, przyjmować po łyżce 3—4 razy dz.
ASARUM EUROPAEUM — KOPYTNIK POSPOLITY
Ang. Asarabacca; franc. Asaret; niem. Haselwurz; ros. Kopyteń ewropejskij.
Występowanie. W płdn. i środk. Europie, Azji Mniejszej i Syberii; w Polsce powszechnie w lasach i zaroślach.
Surowiec. -Ziele kopytnika wraz z korzeniami — Herba Asari cum radicibus.
Główne związki. Olejek eteryczny 1,0—1,5% (m.in. trans-izoaza-ron), garbniki do 6,6%, żywice l,13%, kwasy organiczne (m.in. kw. askorbowy, kw. cytrynowy), solą mineralne do 10% (m.in. krzemionka). Znane są odmiany kopytnika zawierające jako główny składnik olejku trans-izoelemicynę lub trans-izoeugenol.
Działanie. Expectorans, secretolyticum.
Kopytnik pobudza czynności wydzielnicze błon śluzowych jamy ustnej, gardła, przełyku i żołądka, zwiększa wytwarzanie śluzu i mukopolisacharydów (secretolyticum.), jest więc pośrednio środkiem powlekającym. Wzmaga ruchy nabłonka rzęskowego i wyzwala odruch wykrztuśny z równoczesnym nieznacznym tłumieniem kaszlu. Surowiec działa również na zakończenia nerwów ruchowych, zwłaszcza w oskrzelach i żołądku. Po doustnym podaniu wyciągu z ziela kopytnika obserwowano u ludzi zniesienie skurczu mięśni gładkich oskrzeli oraz zwiększenie ruchowości żołądka. Większe dawki powodują wymioty, poprzedzone nieprzyjemnym uczuciem nudności, zwiększonego wydzielania śliny i śluzu. Duże dawki drażnią silnie żołądek, wywołują gwałtowne wymioty, u kobiet przekrwienie narządów miednicy małej, a nawet niekiedy lekką postać porażenia połowiczego (hemiplegia).
Zastosowanie. W nieżytach górnych dróg oddechowych z zalegającą w gardle i w oskrzelach wydzieliną, zanikiem odruchu wykrztuśnego i ewentualnym skurczem oskrzeli
80
(bionchospasmus). Zalecane przez medycynę ludową podawanie naparu z ziela kopytnika, jako środka odwykowego w alkoholizmie, jest niebezpieczne, gdyż może spowodować zatrucie. Kopytnik jako roślina lecznicza obecnie traci znaczenie.
Przeciwwskazania. Brak dla dawek działających wykrztuśnie, natomiast jest wskazana ostrożność w stosowaniu u kobiet w końcowym okresie ciąży i u osób z ostrym nieżytem żołądka.
Postacie leku. Inf. Herb. Asari — 1/3—1/2 łyżki ziela na szklanką gorącej, wody (naparzać 15 minut pod przykryciem, odstawić na 10 min, przecedzić), pić 1/2—1 łyżkę 2—3 razy dz. jako expectorans.
ASPERULA ODORATA — MARZANKA WONNA
Ang. Sweet Woodruff; franc. Asperule odorante; niem. Waldmeister; ros. Jasmiennik duszistyj.
Występowanie. W środk., półn. Europie, Syberii, płdn. Afrycej w Polsce w cienistych lasach liściastych.
Surowiec. Ziele marzanki — Herba Asperulae (syn. Herba Matris silvae).
Główne związki. Glikozyd uwalniający po hydrolizie kumarynę (do 0,56%), glikozyd asperulozyd ok. 0,05% (należący do grupy irydoidów), związki flawonoidowe, garbnik.
Działanie. Spasmolyticum, diureticum, sedativum.
Wyciągi z ziela marzanki wywierają swoiste działanie przeciwskurczowe. Zmniejszają napięcie ścian obwodowych naczyń krwionośnych (spasmolyticum), poprawiają krążenie krwi bez uchwytnego wpływu na jej krzepliwość. Ponadto zwiększają wydalanie moczu, gdyż działają zarówno spasmolitycznie na drogi moczowe, jak i hamująco na resorpcję zwrotną w cewkach nerkowych (asperulozyd). Surowiec wywiera również korzystny wpływ na naczynia chłonne i na obieg chłonki, przypisywany obecności kumaryny, działa też nieznacznie uspokajająco i przeciwzapalnie.
Działania uboczne. Są związane z obecnością kumaryny (patrz: Melilotus officinalis).
Zastosowanie. W zaburzeniach krążenia obwodowego, żylakach odbytu i nóg, zastojach żylnych, lekkich stanach skurczowych dróg moczowych i jelit, w zmniejszonej ilości wydalanego moczu, również w stanach pobudzenia i nerwicach wegetatywnych.
Przeciwwskazania. Brak dla dawek leczniczych stosowanych przez krótki okres (2—3 tygodnie).
Postacie leku. Inf. Herb. Asperulae — ½ łyżki ziela na szklanką wody (naparzać 15 min pod przykryciem, odstawić
81
na 10 min, przecedzić), pić 1—2 łyżki do 1/4 szklanki 2—3 razy dz. między posiłkami. Znacznie częściej surowiec stosuje się w mieszankach ziołowych, np. moczopędnej (wraz z Fol. Betulae, Herb. Solidaginis, Herb. Equiseti, Peric. Phaseoli, Fol. Rosmarini, Fl. Pseudacaciae).
ATROPA BELLADONNA — POKRZYK WILCZA JAGODA
Ang. Belladonna; franc. Belladone; niem. Tollkirsche; ros. Krasawka belladonna.
Występowanie. W całej Europie, w Polsce dość często w rejonach podgórskich, również uprawiana.
Surowce. Liść pokrzyku — Folium Belladonnae; korzeń pokrzyku — Radix Belladonnae.
Główne związki. W liściach 0,3—1,2% (wg FP IV 0,3%), w korzeniach 0,4—1,4% (wg FP IV 0,45%) alkaloidów tropanowych będących mieszaniną L-hioscyjaminy, atropiny, apoatropiny, beladoniny, skopolaminy. Głównym alkaloidem jest L-hioscyjamiria (do 98% W zespole alkaloidów), ulegająca dość łatwo racemizacji do atropiny. Inne związki (flawonoidy, hydroksykumaryna, zasady pirydynowe) nie mają znaczenia terapeutycznego.
Działanie. Parasympatolytium, spasmolylicum, mydriaticum.
Zarówno wyciągi z liści lub korzeni, jak i wyizolowana z nich L-hioscyjamina lub atropina, działają porażająco na nerwy przywspółczulną autonomicznego układu nerwowego. Hamują czynności wydzielnicze gruczołów ślinowych i polowych, błon śluzowych nosa, gardła, oskrzeli i -żołądka, zmniejszają napięcie mięśni gładkich dróg żółciowych i moczowych oraz przewodu pokarmowego, zwłaszcza zwieraczy i odźwiernika. Wskutek wyeliminowania hamującego wpływu na nerw błędny, następuje przyspieszenie akcji serca. Oprócz działania obwodowego, obserwuje się również objawy świadczące o działaniu ośrodkowym (np. pobudzenie ośrodka oddechowego), a po większych dawkach — pobudzenie wyższych ośrodków mózgowych, obejmujące stopniowo rdzeń przedłużony i rdzeń kręgowy. Wśród alkaloidów pokrzyku najsilniej działa L-hioscyjamina, natomiast atropina jest 2-krotnie mniej aktywna, pozostałe alkaloidy występują zaś w śladowych ilościach.
Działania uboczne. Suchość błon śluzowych, porażenie akomodacji oczu (mydriasis), wzrost ciśnienia śródocznego, przyspieszenie akcji serca, halucynacje, zaburzenia oddechu i konwulsje.
Zastosowanie. Wyciągi z liści pokrzyku (rzadziej samą atropinę) stosuje się doustnie lub doodbytniczo w stanach skurczowych w obrębie przewodu pokarmowego, dróg żółciowych
82
i moczowych, zwłaszcza skurczu krtani (laryngospasmus), przełyku (oesophagismus), odźwiernika (pylorospasmus), w kolce jelitowej, nerkowej, żółciowej, również w bólu żołądka (gastralgia) (nawet u niemowląt), w nadmiernej potliwości, chorobie lokomocyjnej. Pomocniczo w chorobie wrzodowej, nadkwaśności, moczeniu nocnym (enuresis nocturna), wymiotach ciężarnych (hyperemesis gravidarum), po zatruciach glikozydami naparstnicy (usuwalnie bradykardii), w objawach drżączki porażennej po zapaleniu mózgu parkinsonismus), w nadmiernym wydzielaniu śliny (ptyalismus), również po zatruciach grzybami, ołowiem, fizostygminą, morfiną. Atropiną lub hioscyjaminę podaje się domięśniowo, a nawet dożylnie, w stanach ostrych i podostrych, zwłaszcza w kolce, bólu żołądka u niemowląt i dzieci, w atakach dychawicy oskrzelowej na tle nerwowym (asthma nervosum), w premedykacji przedoperacyjnej. Zewnętrznie stosuje się roztwory atropiny do oczu w stanach zapalnych tęczówki (iritis) oraz tęczówki i ciała rzęskowego (iridocyclitis), błony naczyniowej gałki ocznej (uveitis) i rogówki (keratitis), również dla dzieci zezowatych, we wrzodzie rogówki (ulcus corneae) i w przygotowywaniu do zabiegów okulistycznych.
Przeciwwskazania. Nadczynność tarczycy, częstoskurcz, gruczolak sterczą, zaawansowana miażdżyca mózgu, okrężnica olbrzymia (megacolon), organiczne zwężenie odźwiernika, jaskra.
Liście pokrzyku wchodzą w skład tytoniu i proszku Astmosan, papierosów Neoastmosan oraz służą do sporządzania Tinct. Belladonnae oraz Extr. Belladonnae siec, który wchodzi w skład prep. Alax, Belladrinal, Magnesthin, Spasticol, Hemorol. Korzeń pokrzyku służy do sporządzania Extr. Belladonnae fluidum, do otrzymywania zespołu alkaloidów, który wchodzi w skład prep. Bellergot, Bellacorn, Bellapan, Bellaphenal, Resergot, jak również do izolowania atropiny, która jest składnikiem prep. Tolargin i Morphinum hydrochl. cum atropino.
Zastosowanie w homeopatii. 1. Nagła, duża gorączka z silnym przekrwieniem głowy i twarzy, z tętnieniem tętnic skroniowych lub szyjnych i rozszerzeniem źrenic. Suchość w ustach i duże pragnienie, czasem ślinotok. Obfite poty. Znaczne pobudzenie psychiczne i niepokój. Nadwrażliwość na światło i hałasy oraz na najmniejsze wstrząsy, nawet u małych dzieci. Może wystąpić przekrwienie tylko poszczególnych narządów lub części ciała z gorącą, czerwoną skórą, podobną do wysypki płoniczej; 2. Przy wszelkich kolkach na tle skurczu mięśni gładkich; 3. Przy wszelkich bólach występujących i ustępujących nagle.
Postacie leku. Fol. Belladonnae pulv. — 0,03—0,1 g pro dosi, 0,2 g pro die; dawki maksymalne 0,2 g pro dosi, 0,6 g pro die.
83
Tinct. Belladonnae -— dorosłym 0,1—0,5 g pro dosi, 0,3-—1,5 g pro die; dawki maksymalne 1 g pro dosi, 3 g pro die, dzieciom 1—5 kropli pro dosi. Extr. Belladonnae siec. — dorosłym 0,01—0,02 g pro dosi, 0,03—0,05 g pro die; dawki maksymalne 0,05 g pro dosi, 0,15 g pro die. Extr. Belladonna 3 fluidum — dorosłym 0,04—0,08 g pro dosi, 0,12—0,2 g pro die; dawki maksymalne 0,2 g. pro dosi, 0,6 g pro die. Atropinum sulfuricum — dorosłym doustnie w kroplach 0,2—1 mg pro dosi, 2 mg pro die; podskórnie lub dożylnie (wraz z 10 ml 10% roztw. Natrium bromatum) 0,5—1 mg pro dosi; dawki maksymalne 1 mg pro dosi, 3 mg pro die. Do oczu stosuje się roztwory 0,5—1%. Preparaty zawierające wyciągi z liści lub korzeni pokrzyku: prep. Bellafolin (Szwajcaria) — krople, tabl., amp., zawierające zespół alkaloidów z liści pokrzyku, stosowane analogicznie jak atropina; prep. Rabilka (CSRS) — krople, zawiera zespół alkaloidów z korzeni pokrzyku, stosowany w leczeniu drżączki porażennej, analogicznie działają prep. Bellazon (Bułgaria) — tabl. i prep. Homburg 680 (RFN) — krople, tabl.
BELLIS PERENNIS — STOKROTKA POSPOLITA
Ang. Daisy; franc. Paquerette vivace; niem. Tausendschön; ros. Margaritka mnogoletniaja.
Występowanie. W Europie i Azji Mniejszej, w Polsce pospolita na całym obszarze, ponadto często uprawiana (liczne odmiany ogrodowe).
Surowiec. Kwiat stokrotki — Flos Bellidis.
Główne związki. Mieszanina saponin, olejek eteryczny, garbnik, związek goryczowy bellidyna, śluz, kwasy organiczne (m.in. kw. jabłkowy, kw. winowy), substancje żywicowe i woskowe, antocyjanozyd i flawonoid.
Działanie. Diureticum, advulnans.
Wyciąg z kwiatów stokrotki zwiększa ilość wydalanego moczu (diureticum) i ułatwia usuwanie z organizmu szkodliwych produktów przemiany materii (depurativum), poprawia czynność wątroby, jest skuteczny w niektórych schorzeniach skórnych i ma działanie ogólnie wzmacniające (tonicum). Ponadto wyciąg ma korzystny wpływ na ściany drobnych naczyń krwionośnych, zmniejsza ich przepuszczalność i możliwość wystąpienia drobnych krwawień. Zewnętrznie surowiec przyspiesza gojenie ran, zmniejsza obrzęki i wynaczynienia po uderzeniach, kontuzjach.
Zastosowanie. Doustnie — w osłabieniu czynności wątroby toksycznymi związkami endogennymi (np. toksyny bakteryj -
84
ne) i egzogennymi, w zmniejszeniu wydalania moczu, również w nieżycie żołądka i jelit z uszkodzeniem naczyń włosowatych, pomocniczo w zapaleniu stawów i w niektórych schorzeniach skórnych, np. trądziku krostkowym, łojotokowym zapaleniu skóry. Zewnętrznie — w postaci okładów na obrzęki, siniaki, drobne zranienia, obtarcia naskórka oraz do oczyszczania ran; również do irygacji jako środek higieny osobistej kobiet i w upławach. Kwiaty stokrotki stosuje się bardzo rzadko per se, przeważnie jako składnik mieszanek ziołowych.
Postacie leku. Dec. Flor. Bellidis — 11/2 łyżki kwiatów na 11/2 szklanki wody (gotować 3—5 min, przecedzić), pić 1/3—2/3 szklanki 2—3 razy dz. jako diureticum i depurativum, korzystniej wraz z Rad. Taraxaci, Herb. Solidaginis, Fol. Betulae, Herb. Equiseti lub Fl. Sambuci; zewnętrznie do okładów, irygacji, korzystnie wraz z Herb. Meliloti, Fl. Hippocastani, Fl. Calendulae, Fol. Plantaginis, Fol. Juglandis.
BERBERIS VULGARIS — BERBERYS ZWYCZAJNY
Ang. Barberry; franc. Epine-Vinette; niem. Sauerdorn; ros. Barbaris obyknowiennyj.
Występowanie. W całej niemal Europie, w Polsce dość rzadko, w lasach i zaroślach oraz jako krzew ozdobny w parkach.
Surowce. Owoc berberysu — Fructus Berberidis liść berberysu — Folium Berberidis. Obecnie nie zbiera się samych korzeni oraz kory z korzeni berberysu ze względu na niszczenie krzewów. %
Główne związki. Owoce zawierają ok. 6,5% kwasów organicznych (m.in. kw. jabłkowy, kw. askorbowy), ok. 6,6% pektyn i substancji gumowych, ok. 5% węglowodanów (m.in. glukoza, fruktoza), karotenoidy, sole mineralne. Liście, kora i korzenie zawierają alkaloidy należące do trzech następujących grup: protoberberyny (m.in. berberyna, jatroryzyna, palmatyna), dwubenzyloizochinoliny (m.in. berbamina, oksyakantyna) oraz aporfiny (m.in. magnofloryna).
Działanie. Owoce — diureticum, antipyreticum, metabolicum; liście — uterotonicum, vasotonicum, cholagogum; berberyna — cholagogum, spasmolyticum, antibioticum.
Owoce berberysu są wartościowym źródłem łatwo przyswajalnych kwasów organicznych oraz naturalnego kwasu askorbowego (witamina C), stanowiącego w naszym organizmie ważny składnik układów oksydoredukcyjnych (patrz: Rosa canina). Wyciągi z owoców zwiększają nieznacznie ilość wydalanego moczu (diureticum), mają również (w ograniczonym zakresie) właściwości przeciwgorączkowe (antipyreticum). Są skutecznym środkiem witaminizującym, wywierającym wpływ na procesy metaboliczne oraz na ogólną odporność organizmu, zwłaszcza w zakażeniach bakteryjnych, sta-
85
nach zapalnych błon śluzowych i zmniejszonej odporności ścian naczyń włosowatych. Liście berberysu zwiększają kurczliwości mięśni gładkich macicy i naczyń krwionośnych, nieznacznie przyspieszają krzepliwość krwi oraz umiarkowanie pobudzają przepływ żółci.
Berberyna (również kora i korzenie berberysu) ma szeroki zakres działania farmakodynamicznego, zarówno po podaniu doustnym, jak i pozajelitowym. Zwiększa znacznie wytwarzanie żółci w wątrobie wskutek bezpośredniego bodźcowego wpływu na komórki miąższowe oraz wzmaga przepływ żółci z powodu spazmolitycznego działania na drogi żółciowe. Na drobnoustroje berberyna działa mało skutecznie, zwłaszcza po podaniu doustnym. Stwierdzono, że nie hamuje rozwoju szczepów antybiotykoopornych występujących w jelitach w czasie ostrych nieżytów, aczkolwiek powoduje ich uwrażliwienie na niektóre antybiotyki (np. chloramfenikol). Nie ma jednak wpływu na drożdżaki, np. Candida albicans. Prawidłowo stosowane dawki berberyny nie wywołują ubocznych szkodliwych działań, jedynie bardzo rzadko przejściowe nudności u małych dzieci.
Zastosowanie. Owoce — jako środek pomocniczy w wywołanej przez bakterie tzw. „chorobie z przeziębienia”, w stanach gorączkowych różnego pochodzenia, chorobie reumatycznej, zwiększonej przepuszczalności ścian naczyń włosowatych oraz jako synergetyczny komponent bioflawonoidów i innych związków o charakterze witaminy P (rutyna, eskulina, katechina). Z owoców berberysu można przyrządzać wartościowe napoje dietetyczne. Liście berberysu stosuje się w praktyce położniczo-ginekologicznej w atonicznych krwawieniach poporodowych, niedostatecznej inwolucji macicy oraz w krwawieniach macicznych, spowodowanych zaawansowanym stanem zapalnym.
Berberynę stosuje się w przewlekłym zapaleniu wątroby, zahamowaniu wytwarzania żółci, kamicy żółciowej, nieżycie pęcherzyka żółciowego, stanach skurczowych w obrębie dróg żółciowych i w powikłaniach wywołanych bakteriami.
Zastosowanie w homeopatii. 1. Upośledzenie czynności wątroby ze wzrostem lub bez wzrostu kwasu moczowego we krwi; 2. Kamica wątrobowa i nerkowa; działanie lecznicze i zapobiegawcze w tych schorzeniach, również przy wszelkich objawach skazy moczanowej; 3. Ostre i przewlekłe choroby nerek, wątroby lub pęcherzyka żółciowego.
Postacie leku. Inf. Fruct. Berberidis — 1/2—1 łyżki rozdrobnionych owoców na szklankę wody, pić 1/4—1/3 szklanki jako środek witaminowy i moczopędny. Zwykle łączy się z innymi surowcami: jako mieszanka moczopędna (np. z Herb. Violae tric., Rad. Levistici, Herb. Equiseti, Herb. Solidaginis, Fruct. Juniperi, Fol. Betulae); jako mieszanka metaboliczna
86
(np. z Fol. Urticae, Rhiz. Agropyri, Fruct. Crataegi, Rad. Archangelicae, Fruct. Rosae, Fl. Callunae, Cort. Salicis, Fucus). Tinct. Fol. Berberidis (ZSRR), doustnie 30—40 kropli 2—3 razy dz. w ciągu 2—3 tygodni. Berberinum sulphuricum — (ZSRR) fabl. 5 mg, dawki 5—10 mg 2—3 razy dz. przed jedzeniem w ciągu 2—4 tygodni (przeciwwskazaniem jest ciąża).
BETONICA OFFICINALIS — BUKWICA ZWYCZAJNA
Ang. Wood Betony; franc. Betoine officinale; niem. Betonie; ros. Bukwica aptecznaja.
Występowanie. W Europie i półn. Azji; w Polsce powszechnie na łąkach, wzgórzach.
Surowiec. Ziele bukwicy — Herba Betonicae.
Główne związki. Garbniki do 12%, związki aminowe ok. 0,5% (m.in. betaina, betonicyna, stachydryna, turycyna), ślady olejku eterycznego, cholina, substancja goryczowa, sole mineralne.
Działanie. Adstringens, antisepticum, dermaticum.
Wyciągi z ziela bukwicy działają ściągające i przeciwzapalnie na błoną śluzową żołądka i jelit, hamują biegunkę i utratą wody, a zatem i soli mineralnych. Zapobiegają również niewielkim krwawieniom wewnętrznym z uszkodzonych drobnych naczyń w przewodzie pokarmowym, mają właściwości przeciwbakteryjne, w tym także wobec szczepów antybiotykoopornych, wiążą toksyny bakteryjne i stanowią naturalny egzogenny czynnik przeciwzapalny. Stosowany zewnętrznie odwar z surowca działa na skórą odkażająco, przeciwkrwotocznie, przeciwzapalnie i regenerujące na naskórek.
Zastosowanie. Doustnie podaje się odwar w biegunkach o różnym stopniu nasilenia, w nieżycie żołądka i jelit, lekkich zatruciach pokarmowych, letnich biegunkach u dzieci, długo trwających zbyt wolnych stolcach, bólach brzucha i wzdęciach wskazujących na nadmierną fermentację oraz w nieznacznych krwawieniach wewnętrznych ze stwierdzoną małą ilością krwi i śluzu w kale. Zewnętrznie — na czyraki, wrzody, trudno gojące się rany; zakażenia skóry bakteriami ropotwórczymi, zarodnikami grzybów pasożytniczych i drożdżakami. Stosuje się również w owrzodzeniu żylakowatym nóg (okłady) i w nadmiernej potliwości stóp (obmywania).
Postacie leku. Dec. Herb. Betonicae — 1/2—1 łyżkę, ziela na szklankę gorącej wody (gotować 5 min), przecedzić, pić 1/4—1/3 szklanki 1—2 razy dz.; dla dzieci i młodzieży w biegunce 1—3 łyżki odwaru; ten sam odwar do użytku zewnętrznego. Ziele bukwicy jest częściej stosowane w mieszankach, np. w przeciwbiegunkowej i przeciwkrwotocznej
87
wraz z Herb. Bursae pastoris, Fol. Urticae, Fol. Juglandis. Herb. Millefolii, Fol. Plantaginis, Fol. Rubi idaei.
BETULA VERRUCOSA — BRZOZA BRODAWKOWATA
Ang. Birch; franc. Bouleau; niem. Birke; ros. Berioza borodowczataja.
Występowanie. Na półkuli półn., w Polsce powszechnie.
Surowce. Liść brzozy — Folium Betulae i występujący na pniach grzyb Inonotus obliquus — włóknouszek ukośny.
Główne związki. Flawonoidy 1,5—2,3% (m.in. hiperozyd, mirycetyna, luteolina), garbniki katechinowe do 9%, saponiny (tylko w młodych liściach), związki trójterpenowe (m.in. folientriol, folientetraol), ślady olejku eterycznego, kwasy organiczne (m.in. kw. askorbowy), żywice i sole mineralne. Inonotus obliquus (syn. Poria obliqua) — ciemna, guzowata narośl na pniu, zawiera m.in. związki sterolowe, trójterpeny.
Działanie. Liście brzozowe — diureticum, sudorificum; Inonotus obliquus — tonicum, antiphlogisticum.
Liście brzozowe pobudzają wydalanie moczu (diureticum) i wraz z nim zwiększonej ilości jonów sodowych, chlorkowych i kwasu moczowego (salureticum). Tego rodzaju działanie jest związane z obecnością związków flawonoidowych; pączki brzozowe (Gemmae Betulae) natomiast zawierają znikome ilości flawonoidów, nie mają więc właściwości moczopędnych i nie są obecnie w tym kierunku wykorzystywane. Działanie napotne liści brzozowych jest u niektórych osób mało uchwytne. Świeży sok brzozowy (Succus Betulae recens) otrzymuje się na wiosnę po głębokim nacięciu gałęzi lub wywierceniu otworu w pniu. Wypływa wówczas obficie 4—5 l dziennie białego mętnego płynu, mającego właściwości ogólnie wzmacniające, regulujące przemianę materii i zapobiegające tworzeniu się kamieni moczowych. Na pniach brzozy wyrastają guzowate narośle o spękanej, czarnej powierzchni, stanowiące tkankę drzewną przerośniętą plechą grzyba Inonotus obliquus. Wysuszone i sproszkowane narośle są w medycynie ludowej uważane za działające przeciwnowotworowo. Z obszernych badań polskich i radzieckich wynika, że „guz brzozowy” wykazuje właściwości wzmacniające, zwiększa niewątpliwie odporność organizmu, wyraźnie poprawia samopoczucie chorych z nowotworami działa także przeciwzapalnie na błony śluzowe przewodu pokarmowego (po podaniu doustnym) oraz na błony śluzowe narządów rodnych (po irygacjach).
Zastosowanie. Wyciąg z liści stosuje się w przewlekłych schorzeniach dróg moczowych ze zmniejszonym wydzielaniem moczu, w obrzękach na tle niedomogi sercowo-nerkowej
88
i zatrzymaniu elektrolitów w organizmie. Pomocniczo — w kamicy moczowej, chorobie gośćcowej i skazie moczanowej, zapaleniu tkanki łącznej (cellulitis), w niektórych chorobach skóry, np. zapaleniu skóry łojotokowym, trądziku młodzieńczym, łuszczycy, również w lekkich uszkodzeniach wątroby spowodowanych dłuższym stosowaniem chemioterapeutyków. Zewnętrznie — do obmywań i okładów w zaczerwienieniach skóry, wysychaniu i łuszczeniu się naskórka, w zapaleniu węzłów chłonnych oraz w schorzeniach owłosionej skóry głowy. Surowiec wchodzi w skład granulatu Betagran, Reumogram i Urogran oraz mieszanek Pyrosan, Reumosan i Urosan. Wyciągi z liści brzozy są składnikiem płynu Betasol i pasty Fitolizyna. Sok brzozowy świeży (Succus Betulae recens) jest stosowany przez rekonwalescentów i osoby w wieku podeszłym jako środek wzmacniający, usuwający szkodliwe produkty przemiany materii w niektórych schorzeniach skórnych (depurativum) i zaburzeniach czynności wątroby oraz pomocniczo w kamicy moczanowej. Zewnętrznie — do obmywań lub okładów na piegi.
Inonotus obliquus — w przewlekłych nieżytach przewodu pokarmowego, uszkodzeniach wątroby przez toksyny, bakteryjne i związki powstające podczas rozpadu komórek, pomocniczo — w chorobie nowotworowej. Zewnętrznie — w zapaleniu jamy ustnej (płukanka) oraz pochwy i szyjki macicznej (irygacje, tamponowanie).
Postacie leku. Dec. Fol. Betulae — 11/2—2 łyżki liści na 2 szklanki wrzącej wody, gotować 3 min, odstawić, przecedzić, pić 2—3 razy dz. po 1/2—1/3 szklanki między posiłkami. Liście brzozy stosuje się często w moczopędnych zestawieniach recepturowych (np. wraz z Herb. Solidaginis, Fruct. Petroselini, Herb. Equiseti, Fruct. Juniperi, Fol. Ribis nigri, Fl. Sambuci, Fl. Callunae). Succ. Betulae (sok ze świeżych liści stabilizowany alkoholem) — dawki 30—50 kropli w kieliszku wody 3—4 razy dz. 30 min przed jedzeniem. Succus Betulae recens — sok wiosenny z brzozy, dawki 1/2—1 szklanki rano i wieczorem w ciągu 15—20 dni. Wyciąg z Inonotus obliquus — prep. Befungin (ZSRR) — półgęsta masa z dodatkiem soli kobaltu; dawki — 3 łyżeczki wyciągu rozpuścić w 150 ml wody i przyjmować po 1 łyżce 3 razy dz. 30 min przed jedzeniem.
BORAGO OFFICINALIS — OGÓRECZNIK LEKARSKI
Ang. Borage; franc. Bourrache officinale; niem. Boretsch; ros. Ogóriecznik aptecznyj.
Występowanie. W rejonie Morza Śródziemnego; w Polsce jako zdziczały chwast ogrodowy.
89
Surowiec. Ziele ogórecznika — Herba Boraginis.
Główne związki. Substancje śluzowe, krzemionka rozpuszczalna do 0,26%, garbniki ok. 3%, kwasy organiczne, cholina, saponina, sole mineralne.
Działanie. Protectivum.
Wyciągi wodne z surowca zawierają znaczne ilości śluzu, który powleka błony śluzowe jamy ustnej, gardła oraz żołądka. Następuje zmniejszenie podrażnienia i przekrwienia oraz ochrona przed drażniącymi bodźcami zewnętrznymi. Znaczenie lecznicze mają również związki garbnikowe działające ściągające, przeciwzapalnie i bakteriobójczo; krzemionka, która przyspiesza regenerację uszkodzonego naskórka i uszczelnia ściany naczyń włosowatych, oraz saponina ułatwiająca odkrztuszanie. Zewnętrznie ogórecznik działa na skórę odmiękczająco i powlekające.
Zastosowanie. Doustnie — w zapaleniu błon śluzowych przełyku i żołądka, podrażnieniu przez płyny żrące (kwasy, zasady), w nieżycie jamy ustnej i gardła, trudnościach w odkrztuszaniu, chrypce, suchym kaszlu (płukanki). Zewnętrznie — na skórę uszkodzoną, oparzenia I stopnia, obtarcia naskórka, czyraki i wrzody (kataplazmy), wyprysk oraz w świądzie skóry.
Postacie leku. Dec. Herb. Boraginis — 11/2—2 łyżki ziela na 1—2 szklanki wody (gotować 3—5 min, przecedzić), pić 1/3—1/2 szklanki 2—3 razy dz. jako środek osłaniający. Korzystne jest łączenie z Fl. Millefoli i Fol. Salviae. Surowiec jest częściej stosowany w mieszankach ziołowych, np. osłaniającej żołądek i przeciwzapalnej wraz z Rad. Symphyti, Anth. Chamomillae, Fol. Althaeae, Herb. Agrimoniae, Fl. Lamii albi, Fruct. Rosae. Zewnętrznie — do okładów i kataplazmów wraz z Fol. Plantaginis, Fl. Hippocastani, Fl. Calendulae, Herb. Meliloti, Fl. Helianthii.
BRASSICA NIGRA — GORCZYCA CZARNA
Ang. Black Mustard; franc. Moutarde noire; niem. Schwarzer Senf; ros. Gorczica czernaja.
Występowanie. W Europie, płdn.-zach. Azji, wsch. Afryce; w Polsce spotykana w stanie naturalnym i uprawiana.
Surowiec. Nasienie gorczycy czarnej — Semen Sinapis nigrae.
Główne związki. Glikozyd synigryna do 7%, który po hydrolizie (enzym myrozynaza w obecności wody) uwalnia izosiarkocyjanian allilu, stanowiący główny składnik olejku gorczycznego (Ol. Sinapis). Ponadto w nasionach olej tłusty ok. 30%, synapina (eter choliny i kw. synapinowego), związki goitrogenne.
90
Działanie. Rubefaciens.
Po zastosowaniu na skórę rozdrobnionych nasion gorczycy czarnej, powstający z rozpadu synigryny izosiarkocyjanian allilu rozszerza naczynia krwionośne, wywołuje miejscowe zaczerwienienie oraz uczucie intensywnego pieczenia. Działanie to jest tak silne, że po krótkim czasie następuje uszkodzenie skóry z objawami stanu zapalnego, a nawet powierzchniowej martwicy tkanek. Znacznie silniejsze działanie wywierają nasiona gorczycy na błony śluzowe. Po doustnym podaniu małych ilości nasion następuje pobudzenie wydzielania soku żołądkowego i mukopolisacharydów, poprawa perystaltyki jelit i lepsze przyswajanie składników pokarmu.
Działanie uboczne. Większe dawki nasion przyjęte doustnie powodują stan zapalny błon śluzowych żołądka i jelit, uszkodzenie kłębków nerkowych, krwiomocz i białkomocz, natomiast długotrwałe przyjmowanie nasion (lub ostrej musztardy) może doprowadzić do uszkodzenia gruczołu tarczowego, przerostu, a nawet powstania wola (działanie progoitrogenne).
Zastosowanie. Zewnętrznie — rozdrobnione nasiona do okładów rumieniących (kataplazmy) w bólach gośćcowych, zapaleniu korzeni nerwowych rdzenia (radiculitis), nerwobólach korzeniowych (radiculalgia). W postaci gorczyczników (Charta sinapisata) lub plastrów jako środek pomocniczy w bólach mięśniowych, zapaleniu ścięgien, a nawet w odoskrzelowym zapaleniu płuc (bronchopneumonia) i w zapaleniu opłucnej (pleuritis). Doustnie stosuje się nasiona gorczycy czarnej jedynie jako przyprawę per se lub w postaci musztardy.
Postacie leku. Sem. Sinapis nigrae pulv. (kataplazmy) — 100 g sproszkowanych nasion uciera się z letnią wodą, przenosi na lniane płótno i przykłada na miejsce bolące na 5—10 min dorosłym i 2-—5 min dzieciom. Dłuższe przetrzymywanie na skórze powoduje powstawanie pęcherzy (vesicans). Ol. Sinapis nie stosuje się per se na skórę, ze względu na bardzo silne działanie, tylko w postaci Spiritus Sinapis lub maści i mazideł (np. wraz z kamforą i olejkiem eterycznym) do wcierań w nerwobólach.
BRYONIA ALBA — PRZESTĘP BIAŁY
Ang. White Bryony; franc. Bryone blanche; niem. Weisse Zaunrube; ros. Pieriestupień biełyj.
Występowanie. W różnych rejonach Europy; w Polsce jako zdziczały.
Surowiec. Korzeń przestępu — Radix Bryoniae. Równowartościowy surowiec otrzymuje się 7 Bryonia dioica — Przestąp dwupienny.
91
Główne związki. Mieszanina czteropierścieniowych trójterpenów zwanych kukurbitacynami (m.in. czterohydrokukurbitacyna, dwuhydrokukurbitacyna B i ich glikozydowe połączenia tworzące wraz z innymi związkami żywicowatą nierozpuszczalną w wodzie masę, zwaną Resina Bryoniae). Ponadto skrobia, śluz, garbnik, ślady olejku eterycznego i sole mineralne.
Działanie. Purgans, vesicans.
Korzeń przestępu jest bardzo silnym środkiem przeczyszczającym, powodującym pobudzenie ruchów perystaltycznych jelit wraz ze znacznym przekrwieniem i rozszerzeniem naczyń krwionośnych. Stwierdzone, że nie wszystkie kukurbitacyny działają równie silnie, i że najbardziej aktywna jest dwuhydrokukurbitacyna B. W surowcu stwierdzono też obecność związków cytotoksycznych, hamujących rozwój niektórych komórek nowotworowych. Zewnętrznie stosowany surowiec na skórze wywołuje pęcherze (vesicans).
Działania uboczne. Może wywołać gwałtowne przeczyszczenie (drasticum) i wymioty z równoczesnymi zawrotami głowy, spadkiem temperatury ciała i zapaścią.
Zastosowanie. Ze wzglądu na niebezpieczne działania uboczne surowiec nie jest stosowany w allopatii, natomiast jest ważnym lekiem w homeopatii.
Zastosowanie w homeopatii. 1. Na błony śluzowe całego ciała w suchych nieżytach z bólami kłującymi, np. suche nieżyty górnych i dolnych dróg oddechowych, zaparcia na tle suchości błon śluzowych; 2. Na błony surowicze w zapaleniach suchych i wysiękowych opłucnej, otrzewnej, osierdzia i stawów, zawsze z bólami kłującymi; 3. Na mięśnie poprzecznie prążkowane, tkanki włókniste, ścięgna i torebki stawowe, w bólach kłujących podczas najmniejszego ruchu.
Postacie leku. Tylko homeopatyczne potencje Bryonia D1— D2. Dawniej, wykorzystując rozpuszczalność kukurbitacyn, stosowano sproszkowany korzeń doustnie (w miodzie) lub wyciąg alkoholowy jako środki przeczyszczające.
CALENDULA OFFICINALIS — NAGIETEK LEKARSKI
Ang. Marigold; franc. Souci officinal; niem. Ringelblume; ros. Nogotki aptecznyje.
Występowanie. W rejonie Morza Śródziemnego; w Polsce często uprawiany, niekiedy zdziczały.
Surowiec. Kwiat nagietka (tylko języczkowy) — Flos Calendulae, z odmian o pomarańczowych kwiatach.
Główne związki. Saponozydy trójterpenowe (6 pochodnych kw. oleanolowego, m.in. kalendulozydy A i B), alkohole trójterpenowe (m.in. arnidiol, faradiol, kalenduladiol), flawonoidy (glikozydy izo-
92
ramnetyny), karotenoidy do 3%, fitosterole (m.in. (5-sytosterol, stigmasterol), ślady olejku eterycznego, związki żywicowe, śluzowe, poliacetylenowe oraz kwasy organiczne i sole mineralne (duża ilość magnezu).
Działanie. Antiphlogisticum, stimulans, spasmolyticum, advulnans.
Kwiaty nagietka, po podaniu doustnym, pobudzają czynności wydzielnicze. Zwiększają nieznacznie ilość soku żołądkowego i mukopolisacharydów, wytwarzanie żółci w wątrobie oraz transpirację i perspirację skóry. Wywierają również uchwytne działanie przeciwskurczowe na przewód pokarmowy oraz drogi żółciowe, ułatwiają przepływ żółci do dwunastnicy wskutek osłabienia zwieracza bańki wątrobowo-trzustkowej. Stwierdzono, że surowiec działa słabo przeciwbakteryjnie, lecz znacznie silniej przeciwzapalnie, ponieważ zmniejsza przepuszczalność ścian naczyń włosowatych w błonach śluzowych i przeciwdziała nadmiernemu ich rozszerzaniu. Badacze radzieccy wykryli dodatkowo cenną właściwość kwiatów nagietka: zdolność wiązania toksycznych związków endogennych i łatwego ich wydalania oraz ogólnego wzmacniania sił obronnych organizmu, potrzebnych w zwalczaniu choroby nowotworowej. Zewnętrznie wyciągi z surowca działają przeciwzapalnie i antybiotycznie, przyspieszają gojenie ran (ziarninowanie i naskórkowanie) i wykazują właściwości przeciwrzęsistkowe.
Zastosowanie. Doustnie — w stanach zapalnych i nieżytowych organów wewnętrznych; żołądka (gastritis), jelit (enteritis), wątroby (hepatitis), dróg żółciowych (cholangitis), pomocniczo — w chorobie wrzodowej, w okresie rekonwalescencji, po zabiegach chirurgicznych (żołądek, jelita, pęcherzyk żółciowy), również po operacyjnym usunięciu nowotworu. Ponieważ niektóre związki czynne nagietka są wydalane przez nerki, działanie jego obejmuje drogi moczowe. Ponadto wyciągi z surowca stosuje się doustnie w niedokwaśności (hypoaciditas), w ropnym zapaleniu okrężnicy, stanach skurczowych przewodu pokarmowego oraz w gojeniu i wypełnianiu się ubytków w błonie śluzowej i tkance łącznej (np. nisze powrzodowe w żołądku i dwunastnicy). Zewnętrznie — na uszkodzenia skóry, stłuczenia (contusio), odmrożenia, oparzenia (zwłaszcza promieniami nadfioletowymi i Roentgena), owrzodzenia żylakowe (ulcus varicosus), zapalenia błon śluzowych jamy ustnej (stomatitis), gardła (pharyngitis), oczu (conjunctivitis)r pochwy (colpitis), pomocniczo — przeciw rzęsistkowi pochwowemu (równocześnie z Metronidazolem) i w postępującym zaniku nabłonka pochwy.
Kwiaty nagietka są składnikiem mieszanki ziołowej Vagosan, a wyciąg — preparatów Azucalen, Calendulin i Hemostin.
93
Postacie leku. Fl. Calendulae pulv. — doustnie 0,2—0,4 g sproszkowanych kwiatów zmieszanych z łyżką dżemu lub miodu, 2 razy dz. między posiłkami jako antiphlogisticum, stomachicum lub bacteriocidum. Dec. Flor. Calendulae — ½ łyżki kwiatów na szklankę wody (gotować 3 min, przecedzić), pić 1/4 szklanki 1—3 razy dz. między posiłkami; również zewnętrznie jako płukanka, natomiast do przemywania oczu i irygacji dodać równą ilość wody. Tinct. Calendulae (ZSRR) doustnie 10—20 kropli pro dosi, zewnętrznie 1 łyżeczka na ½ szklanki wody, działa znacznie silniej od wodnych wyciągów. Preparaty zawierające kwiaty nagietka lub wyciągi: Azucalen — płyn do irygacji i tamponowania; Calendulin — tabl. dopochwowe; Hemostin — aerozol na skórę; Tabletki KH (ZSRR) jako pomocniczy, niespecyficzny środek dla osób z nowotworami przełyku, żołądka i jelit.
CALLUNA VULGARIS — WRZOS ZWYCZAJNY
Ang. Common Heather; franc. Bruyere commune; niem. Heidekraut; ros. Wicriesk obyknowiennyj.
Występowanie. Powszechnie na półkuli półn.; w Polsce w suchych lasach, sosnowych.
Surowiec. Kwiat wrzosu — Flos Callunae (syn. FIos Ericae).
Główne związki. Flawonoidy (m.in. kwercetyna, mirycetyna i ich aglikony), olejek eteryczny, kwasy organiczne (m.in. kw. fumarowy), związek goryczowy, glikozyd hydrolizujący do hydrochinonu, sole mineralne.
Działanie. Diureticum, stomachicum.
Zwiększone wydalanie moczu jest przypisywane obecności flawonoidów w surowcu, natomiast działanie słabo bakteriobójcze w drogach moczowych — hydrochinonowi i bliżej nieokreślonej substancji antybiotycznej. Ponadto wyciągi z kwiatów wrzosu pobudzają nieznacznie wydzielanie soku żołądkowego, ułatwiają trawienie i wywierają słabe działanie przeciwzapalne.
Zastosowanie. Jako środek pomocniczy w zapaleniu Kłębków nerkowych (glomemrulonephritis), zapaleniu miedniczek nerkowych (pyelitis) odmiedniczkowym zapaleniu nerek (nephropyelitis), zapaleniu pęcherza (cystitis) i kamicy moczowej (urolithiasis) oraz zapobiegawczo w zagrażającej kamicy. Również jako adiuvans, w leczeniu gośćca przewlekłego postępującego, skazy moczanowej, nieżytu żołądka i jelit, niedokwaśności.
Postacie leku. Dec. Flor. Callunae — 2—3 łyżki kwiatów na 2 szklanki wody (gotować 5 min, przecedzić), pić 1/3—1/2 szklanki 2—3 razy dz. godziną przed jedzeniem jako lek mo-
94
czopędny i pobudzający trawienie. Korzystniej jest stosować surowiec jako składnik moczopędnej mieszanki ziołowej (np. wraz z Herb. Asperulae, Stigma Maydis, Herb. Herniariae, Fl. Cyani, Fruct. Foeniculi, Fl. Primulae, Fl. Ulmariae, Fol. Betulae) lub mieszanki goryczowej (np. wraz z Herb. Cnici bened., Herb., Hyperici, Fol. Menthae pip., Rad. Taraxaci, Rad. Archangelicae, Rhiz. Calami, Herb. Millefolii, Anth. Anthemidis).
CAPSELLA BURSA PASTORIS — TASZNIK POSPOLITY
Ang. Capsell; franc. Bourse a pasteur; niem. Gemeines Hirtentäschel; ros. Pastuszaja sumka.
Występowanie. W wielu krajach na półkuli półn.; w Polsce powszechnie na pastwiskach, ugorach.
Surowiec. Ziele tasznika — Herba Bursae pastoris.
Główne związki. Mieszanina flawonoidów (m.in. glikozydy kwercetyny i luteoliny), aminy biogenne (m.in. cholina, acetylocholina, tyramina), kwasy organiczne (m.in. kw. askorbowy), garbnik, sole mineralne.
Działanie. Antihaemorrhagicum.
Wyciągi z surowca, po podaniu doustnym, działają przeciw-krwotocznie, zwłaszcza na macicę, przewód pokarmowy, drogi moczowe i błonę śluzową nosa, natomiast są nieskuteczne w krwawieniach płucnych. Zwiększają również napięcie ścian naczyń i mięśni macicy, podobnie do alkaloidów sporyszu, lecz wielokrotnie słabiej. Badania farmakologiczne wykazały, że czynnik przeciwkrwotoczny jest mało trwały i po kilku miesiącach przestaje działać.
Zastosowanie. W krwawieniach w przewodzie pokarmowym, w powtarzających się często krwawieniach z nosa (epistaxis) i dróg moczowych, zwłaszcza w nadmiernych krwawieniach miesiączkowych (menorrhagia) i pomocniczo w mało nasilonych krwotokach macicznych (metrorrhagia).
Postacie leku. Inf. Herb. Bursae pastoris — 1 łyżka ziela na szklankę wody (naparzać 15—20 min, przecedzić), pić 1/4— 1/3 szklanki 2—3 razy dz. W krwawieniach w przewodzie pokarmowym lepsze wyniki otrzymuje się stosując odpowiednie mieszanki ziołowe (np. wraz z Rhiz. Tormentillae, Fol. Vitis idaeae, Herb. Violae tricol., Herb. Polygoni avic., Fol. Urticae, Fruct. Rosae) lub w krwawieniach macicznych (np. z Herb. Millefolii, Herb. Equiseti, Herb. Galeopsidis, Fol. Juglandis, Fl. Hippocastani, Anth. Arnicae, Fl. Calendulae).
95
CAPSICUM ANNUUM — PIEPRZOWIEC ROCZNY
Ang. Red Pepper; franc. Poivre d'Espagne; niem. Spanischer Pfeffer; ros. Pieriec struczkowyj.
Występowanie. W Ameryce tropikalnej, powszechnie uprawiany w wielu krajach, również w Polsce.
Surowiec. Owoc pieprzowca (papryka) — Fructus Capsici.
Główne związki. Mieszanina kapsaicynoidów do 0,32% (m.in. kapsaicyna, dwuhydrokapsaicyna), karotenoidy do 0,5% (m.in. kapsantyna, kapsorubina), flawonoidy (m.in. apiina, luteolino-7-glukozyd), olejek eteryczny do 1,25% (m.in. limonen, linalol), witaminy (m.in. wit. C do 250 mg/100 g, wit. E do 1000 ng/100 g), leukoantocyjany.
Działanie. Rubefaciens.
Wyciągi z surowca zawierają kapsaicynoidy, które silnie drażnią skórę oraz błony śluzowe. W odróżnieniu od glikozynolatów (patrz: Brassica nigra), tylko nieznacznie rozszerzają skórne naczynia włosowate i wywołują słabe zaczerwienienie. Po wtarciu w skórę odczuwa się najpierw ciepło, a po pewnym czasie silne palenie, spowodowane podrażnieniem zakończeń nerwów czuciowych. Jednak nawet przy dużych stężeniach kapsaicynoidów w wyciągu i intensywnym wcieraniu, nie dochodzi do powstawania pęcherzy na skórze. O wiele silniej działają wyciągi z owoców pieprzowca na błony śluzowe, a w zetknięciu z okiem wywołują gwałtowny i długotrwały ból oraz stan zapalny.
Zastosowanie. Tylko zewnętrznie: w postaci mazideł, maści, plastrów i nalewki, w bólach o charakterze gośćcowym, zapaleniu korzeni nerwowych, nerwobólach, bólach stawowych i mięśniowych różnego pochodzenia. Doustnie sproszkowane owoce pieprzowca są stosowane jedynie jako ostra przyprawa do mięs i potraw.
Przeciwwskazania. Zapalenie skóry, oparzenia, nadwrażliwość na kapsaicynoidy.
Postacie leku. Tinct. Capsici — do użytku zewnętrznego jako derivans oraz jako składnik preparatów złożonych, m.in. maści Histadermin i Linim. Capsici comp. Preparaty zawierające kapsaicynoidy do użytku zewnętrznego: maści Capsiderm, Capsiplex, Calovat (CSRS) oraz mazidła Capsigel i Kapsitrin (ZSRR), także plaster przeciwbólowy Kapsiplast.
CARUM CARVI — KMINEK ZWYCZAJNY
Ang. Caraway; franc. Carvi; niem. Kümmel; ros. Tmin obyknowiennyj.
Występowanie. W całej Europie i w Azji; w Polsce powszechnie na łąkach i przydrożach, również uprawiany w dużych ilościach.
96
Surowiec. Owoc kminku — Fructus Carvi; służy do otrzymywania olejku kminkowego — Oleum Carvi.
Główne związki. Olejek eteryczny do 6% (m.in. karwon, limonen, karweol), flawonoidy (m.in. kwercetyna, kemferol), leukoantycyjany, związki poliacetylenowe (m.in. falkaryndion), kwasy organiczne (m.in. kw. kawowy), olej tłusty, do 20% związki białkowe i cukrowe.
Działanie. Carminativum, spasmolyticum, lactagogum.
Kminek zmniejsza lub usuwa całkowicie stany skurczowe w przewodzie pokarmowym, przywraca normalną amplitudę ruchów perystaltycznych jelit, nieznacznie pobudza wydzielanie soków trawiennych, ułatwia przyswajanie składników pokarmu oraz zapobiega wzdęciom, szczególnie u małych dzieci i młodzieży, jest wiać typowym środkiem wiatropędnym (carminativum). Ponadto wywiera słabe działanie moczopędne, przypisywane związkom flawonomowym oraz niektórym składnikom olejku eterycznego. Wodny wyciąg z owoców kminku wzmaga laktację u matek karmiących i pośrednio poprawia trawienie u osesków.
Zastosowanie. W zaburzeniach trawiennych u dzieci, młodzieży i osób w wieku podeszłym przy równoczesnych wzdęciach, bólu brzucha, utracie apetytu, nieregularnych wypróżnieniach wywołanych przejściową lub przewlekłą atonią jelit, niedostatecznym wydzielaniem soków trawiennych i nadmierną fermentacją. Również dla kobiet karmiących w celu zwiększenia laktacji. Owoce kminku są znaną i cenioną przyprawą do mięs, pieczywa i napojów alkoholowych. Olejek kminkowy — Ol. Carvi — stosuje się jako składnik mikstur w zaburzeniach trawiennych, jako corrigens zapachowy i smakowy do niektórych płynnych form leku oraz zewnętrznie do mazideł przeciwświerzbowcowych. Surowiec jest składnikiem mieszanek ziołowych Normosan, Digestosan, wyciąg wchodzi w skład prep. Rhelax i Gastrochol.
Postacie leku. Fruct. Carvi pulv. — doustnie 0,6—1,0 g sproszkowanych owoców w miodzie lub powidłach 2—4 razy dz. jako wiatropędny. Inf. Fruct. Carvi — 1 łyżka owoców rozdrobnionych na 11/2 szklanki wody, pić 1/4—1/2 szklanki 2—3 razy dz., dla dzieci 1/2—11/2 łyżki naparu 2—3 razy dz. po posiłkach jako carminativum. Korzystniej jest stosować owoce kminku z innymi ziołami wiatropędnymi, np. z Anth. Chamomillae, Fruct. Foeniculi, Fol. Menthae pip., Herb. Thymi, Rhiz. Calami, Rad. Archangelicae.
CASSIA ANGUSTIFOLIA — SENES WĄSKOLISTNY
Ang. Senna; franc. Sens; niem. Senna; ros. Kassja uzkolistnaja.
Występowanie. Indie, Pakistan, Półwysep Arabski, płdn.-wsch. Afryka, również uprawiany.
97
Surowce. Listek senesu — Folium Sennae; owoc (strąk) senesu — Fructus Sennae (syn. Folliculus Sennae, zwany „strączkiem senesowym”).
Główne związki. Ponad 20 antrazwiązków (ok. 3,8%), w tym połączenia glikozydowe (m.in. sennozydy A, B, C, D) oraz nieglikozydowe (m.in. sennidyny A, B, C, chryzofanol, fiscjon, aloeemodyna). Ponadto flawonoidy, żywice, śluz.
Działanie. Laxativum, cholagogum.
Listki i strąki senesu działają na jelito grube i powodują przeczyszczenie. Substancjami czynnymi są antrazwiązki, przede wszystkim połączenia glikozydowe, które silnie pobudzają perystaltykę jelita grubego. Działanie antrazwiązków — patrz: rozdz. „Farmakodynamika” (str. 283). Senes jest szczególnie wartościowym środkiem przeczyszczającym, gdyż działa szybciej niż inne surowce (6—8 godzin od przyjęcia leku). Ponadto senes zawiera mało żywic, prawie wcale nie drażni błon śluzowych przewodu pokarmowego i nie wywołuje ich przekrwienia. Działanie żółciopędne jest nieznaczne.
Zastosowanie. W zaparciach atonicznych, szczególnie u osób w wieku podeszłym i cierpiących na otyłość, również w zaparciach spastycznych, lecz łącznie z preparatami przeciw-skurczowymi (np. papaweryna, pilokarpina, Scopolan, Tinct. Belladonnae) i w zaparciach przejściowych, np. po operacjach, ciężkich chorobach zakaźnych, wielodniowym przebywaniu w łóżku, a nawet w okresie ciąży. Przy przyjęciu senesu lub innych surowców z tej grupy mleko matek karmiących nabiera właściwości przeczyszczających. Senes jest szczególnie zalecany dla dzieci.
Przeciwwskazania. Patrz: Frangula alnus.
Listki senesu wchodzą w skład mieszanki ziołowej Normosan.
Postacie leku. Inf. Fol. Sennae — 1—2 łyżki listków na 2/3 szklanki wody (naparzać 15 min, przecedzić), pić 2—3 łyżki 1—3 razy dz. po posiłkach, wieczorem jednorazowo do ¼ szklanki; dzieci i kobiety ciężarne odpowiednio mniej. Preparaty: Sennagran (CSRS) — granulat wieloskładnikowy jako purgans; Pursennid (Szwajcaria) — draż. zawierają 12 mg czystych sennozydów; Senpurgin (RFN) — tabl. zawierają 8,6 mg sennozydów; Floripuran (RFN) — draż. zawierają 14 mg sennozydów.
CENTAUREA CYANUS — CHABER BŁAWATEK
Ang. Cornflower; franc. Bleuet des champs; niem. Kornblume; ros. Wasilek sinyj.
Występowanie. W Europie i Azji; w Polsce pospolity chwast zbożowy.
98
Surowiec. Kwiat bławatka (bez kielicha) — Flos Cyani.
Główne związki. Antocyjanidyny (m.in. cyjanina do 0,7%, pelargonina), flawonoidy (m.in. apigenino-glukozo-glukuronid), sole mineralne (m.in. dużo manganu).
Działanie. Diureticum, antiphlogisticum.
Zarówno w badaniach farmakologicznych, jak i klinicznych stwierdzono skuteczne działania moczopędne wyciągów z kwiatów bławatka. Zwiększają one znacznie dobową ilość wydalanego moczu u osób z obrzękami na tle nerczycowym oraz w niewyrównanej niewydolności krążenia. Zwrócono też uwagę na nieznaczne, choć uchwytne, pobudzenie czynności żółciotwórczej wątroby. Zewnętrznie surowiec działa przeciw-zapalnie oraz w pewnym stopniu przeciwbakteryjnie i przeciwalergicznie, jest wykorzystywany w niektórych schorzeniach oczu.
Zastosowanie. Doustnie — w przewlekłych, mało nasilonych schorzeniach nerek ze zbyt skąpym wydalaniem moczu, w obrzękach na tle nerczycowym lub krążeniowym, pomocniczo — w zapaleniu kłębków i miedniczek nerkowych, profilaktycznie w zagrożeniu kamicą moczową. Zewnętrznie — w stanach zapalnych oczu, a więc w zapaleniu brzegów powiek (blepharitis marginalis), zapaleniu spojówek (conjunctivitis), wiosennym zapaleniu spojówek (conjunctivitis vernalis), nadwrażliwości na promienie słoneczne i promieniowanie z ekranów telewizyjnych.
Postacie leku. Inf. Flor. Cyani — 1 łyżka kwiatów na szklankę wrzącej wody (naparzać 15 min, przecedzić), pić ½ szklanki 2 razy dz. między posiłkami jako diureticum; korzystniej jest stosować z innymi ziołami, np. z Fl. Sambuci, Herb. Violae tricol., Fruct. Petroselini, Fol. Betulae, Fl. Millefolii, rad. Ononidis, Herb. Equiseti; zewnętrznie (przymoczki) ten sam napar, lecz korzystniej np. z Fl. Plantaginis, Anth. Chamomillae, Herb. Asperulae, Fl. Calendulae, Herb. Euphrasiae.
CEPHAELIS IPECACUANHA — IPEKAKUANA PRAWDZIWA (WYMIOTNICA)
Ang. Ipecacuanha; franc. Ipecacuanha annele; niem. Brechwurzel; ros. Rwotnyj korień.
Występowanie. W Ameryce Południowej, uprawiana w Indiach i na Półwyspie Malajskim.
Surowiec. Korzeń ipekakuany (wymiotnicy) — Radix Ipecacuanhae; analogicznego surowca dostarcza Cephaëlis acuminata z Panamy.
Główne związki. Alkaloidy izochinolinowe 2—6% (m.in. emetyna, cefelina, psychotryna), saponiny ok. 2,5%, skrobia do 40%, glikozyd ipekozyd, związki żywicowe.
99
Działanie. Expectorans, emeticum, amoebicidum. Związki czynne ipekakuany, po podaniu doustnym, drażnią błonę śluzową żołądka i zależnie od siły tego bodźca wywołują wymioty lub tylko odruch wykrztuśny. Małe dawki wyciągów z surowca pobudzają czynność wydzielniczą niektórych narządów, zwiększają wydzielanie śluzu w krtani i oskrzelach, przywracają naturalne ruchy nabłonka rzęskowego i ułatwiają odkrztuszanie. Większe dawki szybko wywołują wymioty. Ponadto ipekakuana działa skutecznie na formy tropozoitowe (nie zaś na cysty) czerwonki pełzakowej (amoebiasis intestinalis), wywołanej przez Entamoeba histolytica; zabija także umiejscowioną w wątrobie motylicą (Fasciola hepatica) oraz wykazuje wyraźne właściwości przeciw-bakteryjne. Główny alkaloid ipekakuany — emetyna, jest tak samo skuteczny jak wyciąg z surowca i może być podawany pozajelitowe.
Działania uboczne. Pył sproszkowanego korzenia powoduje skurcz krtani, kaszel i atak astmy, natomiast wyciągi, po dawkach wyższych od wymiotnych, drażnią silnie żołądek, obniżają ciśnienie krwi, wywołują niemiarowość serca, ogólne zmęczenie i osłabienie refleksu, a nawet zapaść. Podczas leczenia emetyna może wystąpić ślinienie, złe samopoczucie, trudności w przełykaniu.
Zastosowanie. Korzeń ipekakuany lub wyciąg stosuje się jako środek wykrztuśny w ostrym nieżycie oskrzeli, zwłaszcza we wczesnym jego stadium, również w stanach przewlekłych; pomocniczo — w pylicy i w krztuścu. Również jako środek wymiotny, szczególnie dla dzieci, w zatruciach pokarmowych i innych, z wyjątkiem zatruć alkaliami i silnymi kwasami, produktami destylacji ropy naftowej i strychniną. Alkaloid ematyną podaje się podskórnie lub domięśniowo w leczeniu pełzakowicy (amoebiasis), rzadko w alkoholizmie i w kuracjach odwykowych.
Przeciwwskazania. Organiczne schorzenia serca, nerek i wątroby, zaawansowana marskość wątroby, ostry nieżyt żołądka i nerek, choroba wrzodowa; wskazana ostrożność w ciąży i w okresie miesiączkowania oraz dla małych dzieci i osób w wieku podeszłym.
Zastosowanie w homeopatii. Katar z kichaniem i uczuciem „zatkania nosa”, zanik powonienia, częste i silne krwawienia z nosa. Katar sienny; 2. Kaszel suchy, duszący z nudnościami i wymiotami, zaciskający gardło. Kaszel krztuścowy z sinicą, sztywnością kończyn i kurczem nagłośni (pianie); 3. Ostry lub przewlekły nieżyt żołądka i jelit ze stałymi nudnościami, w których wymioty nie przynoszą ulgi przy jednocześnie nieobłożonym języku. Stolce żółte, wodniste, pieniące się, jakby sfermentowane, z domieszką krwi.
100
Postacie leku. Rad. Ipecacuanhae pulv. — doustnie 0,03 —0,12 g pro dosi, 2—3 razy dz. w opłatkach; dawki najwyższe 0,2 g pro dosi, 0,4 g pro die jako expectorans; prep. Tussicodin — tabl. zawierają sproszkowany korzeń i kodeinę, stosowane jako expectarans i antitussivum. Tinct. Ipecacuaahae — doustnie 10—20 kropli w kieliszku wody 2—3 razy dz.; dawki najwyższe 1,0 g pro dosi, 4,0 g pro die jako expectorans. Dawki wymiotne są dwukrotnie większe. Extr. Ipecacuanhae siec. — doustnie 0,05 g pro dosi, 0,15 g pro die; dawki najwyższe 0,2 g pro dosi, 0,4 g pro die jako expectcrans. Emetinum hydrochl. (WRL) — ampułki 30 mg i 60 mg jako amoebicidum.
CETRARIA ISLANDICA — TARCZOWNICA ISLANDZKA
Ang. Iceland Moss; franc. Cetraire d'Islande; niem. Isländisches Moos; ros. Islandskij moch.
Występowanie. Na półkuli półn., w Polsce pod ochroną.
Surowiec, Porost islandzki (cala wysuszona plecha) — Lichen islandicus.
Główne związki. Kwasy porostowe do 4% (m.in. kw. fumaroprotocetrarowy, kw. D-protolichesterynowy, kw. usninowy), wielocukry do 70% (m.in. lichenina, izolichenina). śluz, sole mineralne (m.in. jod).
Działanie. Mucilaginosum, bactericidum, antihydroticum, antiemeticum.
Porost islandzki działa osłaniające na błony śluzowe górnych dróg oddechowych i przewodu pokarmowego, zwłaszcza żołądka (obecność licheniny i śluzu), zmniejsza stan zapalny i chroni przed podrażnieniem. Ze wzglądu na obecność kwasów porostowych hamuje rozwój licznych drobnoustrojów Gram-dodatnich oraz pałeczek gruźlicy ludzkiej, pobudza wydzielanie soku żołądkowego, zwiększa łaknienie i przyswajanie składników pokarmu. Stwierdzono również wpływ na przemianę materii za pośrednictwem gruczołu tarczycowego i pobudzenia wytwarzania tyreoglobuliny (obecność jodu). Surowiec ma również znane od dawna właściwości przeciw-potne i przeciwwymiotne oraz niedawno poznane właściwości cytotoksyczne (tylko po podaniu pozajelitowym). Wykazano doświadczalnie na zwierzętach obciążonych przeszczepionymi nowotworami, że wstrzyknięcia wielocukrów (wodny wyciąg z surowca zawierający licheninę i izolicheninę.) wyraźnie hamują rozwój tkanki rakowej.
Zastosowanie. W nieżytach górnych dróg oddechowych, zapaleniu gardła i jamy ustnej, nieżycie żołądka, chorobie wrzodowej żołądka i dwunastnicy. Również w niedokwaśnoś-
101
ci, utrudnionym trawieniu i przyswajaniu, ogólnym wychudzeniu i osłabieniu po przebytych ciężkich chorobach lub operacji. Pomocniczo podczas leczenia gruźlicy płuc chemio-terapeutykami, jako środek chroniący błonę śluzową przed uszkodzeniem salicylanami (PAS) i zapobiegający nudnościom i wymiotom po dużych dawkach antybiotyków oraz jako synergicznie działający z tuberkulostatykami. Wyciąg z surowca wchodzi w skład kropli Pectosal.
Postacie leku. Dec. Lichenis islandici — odwar zagęszczony (dec. concentratum) z 2 łyżek ziół na 3 szklanki wody (gotować powoli do otrzymania 2/3 objętości początkowej, przecedzić do termosu) pić 1—3 łyżki 2—3 razy dz. jako pobudzający trawienie, przeciwpotny i przeciwwymiotny; pić 1/4—1/2 szklanki jako adiuvans w leczeniu gruźlicy chemioterapeutykami; zewnętrznie — jako płukanka (rozcieńczyć 2 razy wodą) w zapaleniu jamy ustnej i gardła. Porost islandzki jest częstym składnikiem mieszanek ziołowych: wspomagającej w gruźlicy (np. wraz z Herb. Pulmonariae, Rad. Symphyti, Herb. Galeopsidis, Rhiz. Calami, Fol. Menthae pip.), pobudzającej trawienie (np. wraz z Fol. Menyanthidis, Herb. Cnici bened., Herb. Centauri, Rad. Inulae), przeciwpotnej (np. wraz z Fol. Salviae, Herb. Hyssopi, Fl. Helianthii), osłaniającej (np. wraz z Rad. Althaeae, Fol. Plantaginis lanc., Rad. Glycyrrhizae, Herb. Equiseti, Rad. Symphyti).
CHELIDONIUM MAJUS — GLISTNIK (JASKÓŁCZE ZIELE)
Ang. Greater Celandine; franc. Chelidoine; niem. Schöllkraut; ros. Czistotiel bolszoj.
Występowanie. W całej Europie i półn. Azji; w Polsce powszechnie na nizinach.
Surowiec. Ziele glistnika — Herba Chelidonii, zbierane w okresie kwitnienia.
Główne związki. Mieszanina ok. 20 alkaloidów izochinolinowych (0,3—0,7%) zawarta w pomarańczowym soku mlecznym (m.in. chelidonina, sangwinaryna, chelerytryna, protopina), aminy biogenne (histamina, tyramina), kwasy organiczne (m.in. kw. chelidonowy), flawonoidy, cukry redukujące, ślady olejku eterycznego, sole mineralne. W korzeniach glistnika jest do 30% alkaloidów (przeciętnie ok. 14%).
Działanie. Spasmolyticum, cholagogum, sedativum, antihistaminicum.
Surowiec zawiera szereg alkaloidów o różnorodnym działaniu, niekiedy nawet antagonistycznym. Właściwości glistnika są wypadkową działań jego poszczególnych związków.
102
Najsilniejsze i najskuteczniejsze jest działanie przeciwskurczowe na mięśnie gładkie przewodu pokarmowego i dróg żółciowych odpowiadające prawie połowie siły działania papaweryny. Wkrótce po podaniu doustnym ustępują lekkie stany skurczowe i związany z nimi ból oraz zostaje przywrócona prawidłowa ruchowość. Liczne badania wykazały wyraźną poprawę pracy jelit i przewodów żółciowych, łatwiejszy przepływ żółci do dwunastnicy i prawidłowe ruchy perystaltyczne. Omawiany surowiec ma również właściwości przeciwalergiczne potwierdzone w doświadczeniach na zwierzętach, mianowicie zmniejsza lub znosi wstrząs anafilaktyczny i histaminowy. Stwierdzono także in vitro oraz in vivo hamowanie wzrostu bakterii Gram-dodatnich i Gram-ujemnych oraz patogennych grzybów i pasożytniczych pierwotniaków, przypisywane obecności sangwinaryny. Glistnik wywiera nie znaczne działanie uspokajające na ośrodkowy układ nerwowy (chelidonina, β-homochelidonina) oraz cytotoksyczne. Niektóre alkaloidy glistnika są truciznami protoplazmatycznymi, hamują podział komórek, a według badań radzieckich powstrzymują w mniejszym lub większym stopniu rozwój mięsaka gruczolaka i raka u różnych zwierząt.
Działania uboczne. Zwiększanie kurczliwości mięśnia macicy, słabe podwyższanie ciśnienia krwi, natomiast w dawkach przekraczających lecznicze i po długotrwałym stosowaniu występuje podrażnienie przewodu pokarmowego, wymioty, oraz uszkodzenie oczu zbliżone objawy do jaskry.
Zastosowanie. Wyciąg z ziela glistnika w stanach skurczowych dróg żółciowych, kolce żółciowej (cholecystalgia), w zastoju żółci, bólu brzucha spowodowanym kurczem jelit. Również w podostrym i przewlekłym zapaleniu dróg żółciowych (cholangitis), zwłaszcza w zapaleniu pęcherzyka żółciowego, pomocniczo w kamicy żółciowej, niezależnie od umiejscowienia złogów, również w zespole objawów po zabiegach chirurgicznych na drogach żółciowych. Alkaloid chelidonina jest stosowany analogicznie jak wyciągi z surowca. Mieszanina oczyszczonych alkaloidów glistnika jest stosowana w grzybicy wysiękowej, wyprzeniowej i rogowaciejąco-łuszczącej, w bakteryjnych zakażeniach skóry, nawet ropiejących i z odczynem zapalnym, także w wyprysku niemowlęcym i młodzieńczym. Alkaloidy sangwinaryna i chelerytryna stosuje się w rzęsistkowym zapaleniu pochwy, szyjki macicy, ujścia cewki moczowej i sromu. Sok mleczny otrzymywany ze świeżego ziela, barwy intensywnie pomarańczowej, jest używany w medycynie ludowej do przyżegania brodawek, kłykcin i gruźliczych ognisk skórnych,
Przeciwwskazania. Końcowy okres ciąży, ostre zapalenie żołądka, choroba wrzodowa, jaskra.
Ziele glistnika jest składnikiem Spec. cholagogae nr 2,
103
a wyciągi wchodzą w skład. Sir. Pini comp., tabl. Azarina i proszku Gastrochol.
Zastosowanie w homeopatii. 1. Przy wszelkich schorzeniach wątroby i dróg żółciowych (zwłaszcza wtedy, gdy towarzyszy im silny, głęboki ból pod prawą łopatką) z jednoczesną skłonnością do rozwolnień; 2. Stany nieżytowe błon śluzowych.
Postacie leku. Tinct. Chelidonii — 10—30 kropli 2—4 razy dz. przed jedzeniem; dawka maksymalna 1,5 g pro dosi; 4,5 g pro die. Nalewka działa skuteczniej przeciwskurczowo razem z Tinct., Belladonnae (synergizm alkaloidów). Maść Chelifungin (Herbapol) zawiera mieszaniną alkaloidów i jest stosowana w grzybicach skóry. Maść Chelivag zawiera sangwinarynę i chelerytryną i jest stosowana w zakażeniach i zapaleniu pochwy i sromu. Chelidoninum hydrobromicum — 1—2 tabl. 20 mg 1—3 razy dz. po jedzeniu jako środek przeciwskurczowy i żółciopędny.
CHRYSANTHEMUM CINERARIAEFOLIUM — ZŁOCIEŃ DALMATYŃSKI
Ang. Dalmatian Pyrethrum; franc. Pyrethre de Dalmatie; niem. Dalmatische Insektenblüme; ros. Piretrum czinerarielistnij.
Występowanie. Na wybrzeżu Adriatyku; uprawiany w wielu krajach, również w Polsce.
Surowiec. Koszyczek kwiatowy złocienia dalmatyńskiego — Anthodium Pyrethri (syn. Flos Pyrethri).
Główne związki. Estry kwasu chryzantemowego z alkoholami pyretrolonem i cinerolonem, stanowiące mieszaninę pyretryn I i II oraz cineryn I i II w ilości 0,5—1,5%.
Działanie. Insecticidum.
Sproszkowane kwiaty złocienia lub wyciągi benzynowe są silnie trujące dla zwierząt zimnokrwistych, głównie dla insektów i niektórych, robaków (np. owsiki, glisty ludzkiej. W zetknięciu z owadami lub robakami związki czynne szybko wchłaniają się, hamują aktywność enzymów oddechowych i powodują ich śmierć, natomiast nie działają na organizmy ciepłokrwiste, bowiem jako połączenie estrowe po podaniu doustnym są łatwo hydrolizowane przez enzymy krwi lub tkanek oraz przez soki trawienne, i tracą swą aktywność. Nie ulegają też resorpcji przez błony śluzowe i skórę i ciepło-krwistych.
Działania uboczne. Niektóre osoby wykazują nadwrażliwość na pyretryny i po zetknięciu się z nimi reagują zapaleniem skóry o charakterze rumieniowym lub pęcherzykowym.
104
Zastosowanie. Zewnętrznie — przeciw pasożytom człowieka (wszy głowowe, łonowe, odzieżowe, ich gnidy, pchły, świerzbowce) i przeciw pasożytom zwierząt domowych oraz bydła (wszy, wszoły); również przeciw insektom (np. mrówki, pająki, pluskwy, karaluchy).
Postacie leku. Tinct. Pyrethri — tylko zewnętrznie przeciw wszawicy do nacierania lub zwilżania owłosienia skóry 2—3 razy dz.; przeciw świerzbowcom — wcierać w skórę 2 razy dz. w ciągu 2—3 dni; również do opryskiwania bydła przeciw wszom i wszołom. Do zwalczania insektów domowych służą sproszkowane kwiaty (tzw. „proszek dalmatyński”) i roztwór pyretryn w nafcie lub benzynie (do rozpylania).
CICHORIUM INTYBUS — CYKORIA PODRÓŻNIK
Ang. Chicory; franc. Chicoreé; niem. Gemeine Wegwarte; ros. Cikorij obyknowiennyj.
Występowanie. W wielu rejonach półkuli półn.; w Polsce powszechnie na łąkach, miedzach.
Surowiec. Korzeń cykorii (podróżnika) — Radix Cichorii.
Główne związki. Sok mleczny (w nim gorzkie związki: laktucyna, laktukopikryna) fitosterole (m.in. taraksasterol), cholina, kwasy polifenolowe, gorzki glikozyd intybina, cukry redukujące, inulina do 40%, ślady olejku eterycznego, sole mineralne.
Działanie. Cholereticum, stomachicum, diureticum.
Surowiec pobudza czynność wątroby, nieznacznie i krótkotrwale zwiększa wytwarzanie żółci (cholereticum) oraz wzmaga wydzielanie soku żołądkowego. Ponadto stwierdzono słabe i dość nieregularne zwiększenie diurezy.
Zastosowanie. Jako pomocniczy środek żółciotwórczy w mało nasilonych przewlekłych zaburzeniach czynności wydzielniczej wątroby, także w utrudnionym trawieniu wywołanym niedoborem kwasu solnego i pepsyny w żołądku oraz w osłabieniu filtracji w kłębkach nerkowych. Ze względu na ogólne słabe działanie surowca, jest stosowany wyłącznie w zestawieniu z innymi ziołami. W lecznictwie ludowym używany jako środek poprawiający przemianę materii i uzupełniający niedobór mikroelementów. Świeże ziele cykorii służy jako jarzyna, natomiast korzenie odmian uprawianych są przerabiane na „cykorię”.
Postacie leku. Wyłącznie jako składnik mieszanek żółciotwórczej i żółciopędnej, np. wraz z Fol. Menthae pip., Herb. Abrotani. Infl. Helichrysi, Herb. Hyperici, Herb. Chelidonii, Herb. Millefolii; jako składnik moczopędnej mieszanki Urosan (Species diureticae), granulatu Urogran oraz ziółek na przemianę materii (np. wraz z Fol. Urticae, Rad. Taraxaci, Rad.
105
Saponariae, Herb. Cnici bened., Herb. Polygoni avic., Fucus, Fl. Callunae).
CINCHONA SUCCIRUBRA — CHINOWE DRZEWO
Ang. Cinchona; franc. Quinquina; niem. Chinabaum; ros. Chinnoe dieriewo.
Występowanie. W Ameryce Południowej w stanie naturalnym, natomiast odmiany wysokoalkaloidowe są uprawiane w Indiach i na Jawie. Znane są też pokrewne gatunki drzewa chinowego służące do izolowania alkaloidów chininy i chinidyny.
Surowiec. Kora chinowa — Cortex Cinchonae (syn. Cortex Chinae).
Główne związki. Mieszanina alkaloidów chinolinowych ok. 10% (m.in. chinina, chinidyna, cynchonina), garbniki katechinowe do 10%, związki trójterpenowe (jako wolne kwasy chinowowy i cincholowy oraz jako kwasy związane), kwasy organiczne (m.in. kw. chinowy), sole mineralne.
Działanie. Kora — stomachicum; chinina — amoebicidum, uterotonicum, antipyreticum; chinidyna — cardiosedativum
Wyciągi z kory chinowej zawierają alkaloidy związane z garbnikami i odznaczające się b. gorzkim smakiem. Pobudzają one wytwarzanie soku żołądkowego, przyspieszają trawienie oraz przyswajanie składników odżywczych, dzięki czemu działają wzmacniająco (tonicum, roborans). Chinina zabija bezpłciowe erytrocytarne formy wszystkich rodzajów Plasmodium, działa przeciwgorączkowo i przeciwbólowe, pobudza mięsień macicy, zwiększa też amplitudę i czas trwania potencjału czynnościowego mięśni szkieletowych. Chinidyna jest prawoskrętnym izomerem chininy i działa m.in. przeciw-arytmicznie.
Działania uboczne. Chinina wywołuje szum w uszach, zawroty głowy, bicie serca, drżenie rąk, wymioty, bezsenność, a przy idiosynkrazji również pokrzywkę, podwyższa temperaturę ciała, pobudza krwawienia maciczne, obniża poziom hemoglobiny, a po dłuższym stosowaniu działa niekorzystnie na wątrobę i nerki; Chinidyna w dawkach wyższych od leczniczych i przy nadwrażliwości osłabia czynność serca, powoduje niekiedy drżenie włókienkowe komór serca, podwójne widzenie, upośledzenie oddechu oraz alergiczne reakcje skóry.
Zastosowanie. Wyciągi z kory chinowej stosuje się jako środek goryczowy w niedokwaśności, braku łaknienia, zmniejszonej tolerancji na tłuszcze, w mało nasilonych zaburzeniach jelitowych z objawami sytości i bólu brzucha, w nieregularnym wypróżnieniu. Chinina, jako chlorowodo-
106
rek, siarczan lub glukonian, jest stosowana doustnie i poza-jelitowo przeciw szczepom Plasmodium opornym na leki przeciwmalaryczne (np. Arechin), w postaci wlewów dożylnych w leczeniu zimnicy mózgowej oraz we wszystkich innych postaciach zimnicy (np. w Wietnamie stosowano siarczan chininy 14 dni, pyrimethamine 3 dni i diaphenylsulfon 28 dni) w tzw. leczeniu skojarzonym z lekami syntetyczaymi. Chininę stosuje się także w niektórych schorzeniach serca, np. w napadowym kołataniu serca (tachycardia paroxysmalis), korzystnie łącznie z preparatami naparstnicowymi, również w praktyce ginekologicznej w celu pobudzenia i wzmocnienia skurczów w początkowej fazie porodu (zwykle łącznie z oksytocyną) oraz w atonii macicy we wczesnym okresie po porodzie. Ponadto w lecznictwie wykorzystuje się właściwości przeciwgorączkowe chininy, jako składniki różnych specyfików, oraz jej wpływ na mięśnie szkieletowe w leczeniu miotonii wrodzonej (myotonia congenita), dystrofii mięśniowej (myotonia atrophica), dystonii torsyjnej samorodnej (dystonia musculorum delormans) i w kręczu karku kurczowym (torticollis spastica). Chinidyna jest stosowana w arytmiach komorowych serca, takich jak częstoskurcz komorowy (tachycardia ventriculis), migotanie komór (fibrillatio ventricularis), w zapobieganiu arytmii u osób z niewydolnością wieńcową, lecz bez objawów zawału serca, lub u osób poddających się zabiegowi nacięcia spojenia brzegów zastawki serca (commisurotomia). Również w arytmiach przedsionkowych, migotaniu przedsionków (fibrillatio atriorum), trzepotaniu przedsionków (vibratio atriorum), zarówno w przypadkach wczesnych, jak i przewlekłych, a nawet opornych na różnego rodzaju leki przeciwarytmiczne. Ostatnio wykazano przydatność chinidyny w niemiarowości serca w okresie ciąży (oprócz końcowego okresu) pod warunkiem ścisłego dawkowania.
Przeciwwskazania. Dla chininy — końcowy okres ciąży, schorzenia ucha wewnętrznego i nerwu wzrokowego, nadwrażliwość, obniżony poziom hemoglobiny, poważne schorzenia wątroby i nerek, niedobór enzymu xglukozo-6-fosfo-dehydrogenazy; Dla chinidyny — całkowity blok serca, zaburzenia przewodnictwa wewnątrzkomórkowego, podostre i ostre zapalenia wsierdzia na tle bakteryjnym, przedawkowanie preparatów naparstnicy, nadczynność tarczycy z migotaniem zatokowym, silne rozszerzenie serca, zwężenie zastawki dwudzielnej, idiosynkrazja na chinidynę.
Interakcje chinidyny. Z doustnie podawanymi środkami alkalizującymi mocz (zwiększenie reabsorpcji i wzrost kardiotoksyczności), z antybiotykami — neomycyną (zwiększenie osłabienia mięśni), z glikozydami nasercowymi i propranololem (zwiększenie toksyczności chinidyny),
107
z garbnikami (po podaniu doustnym zanik aktywności wskutek tworzenia nierozpuszczalnych połączeń).
Zastosowanie w homeopatii. 1. Następstwa utraty płynów ustrojowych, krwi, długotrwałych i obfitych stanów ropnych, zbyt długo przeciągającego się karmienia dziecka piersią, obfitych długotrwałych upławów, biegunki lub wymiotów; 2. Krwawienia i krwotoki ze wszystkich jam ciała, jak również do jam ciała czy też mięśni lub tkanki podskórnej i ich następstwa; 3. Nieżyty błon śluzowych dróg oddechowych i przewodu pokarmowego, szczególnie dróg żółciowych; 4. Okresowość występowania objawów z dużą dokładnością co 1 lub kilka dni czy tygodnia. Periodyczność nie jest objawem koniecznym przy ordynowaniu tego leku.
Postacie leku. Tinct. Cinchonae — doustnie 15—30 kropli w kieliszku wody 2—3 razy dz. przed jedzeniem jako stomachicum; zewnętrznie — jako środek lekko drażniący w chorobach włosów; Tinct. Cinchonae comp. — doustnie 20—40 kropli 2—3 razy dz.; Extr. Cinchonae fluid. — doustnie 0,2 g pro dosi do receptury, również zewnętrznie. Chininum hydrochl. — subst. i draż 0,05 g i 0,3 g doustnie w zimnicy, ginekologii i chorobach gorączkowych. Dawki maksymalne doustne 0,5 g pro dosi, 2,0 g pro die; ampułki 1 ml/250 mg (CSRS), dożylnie w malarii. Preparaty zawierające chininą: Amidochin — draż. stosowane w przeziębieniach, grypie itp.; Camphochin — amp. 1 ml i 2 ml stosowane domięśniowo jak wyżej; Isochin — draż. w stanach gorączkowych; Scorbopyrin — draż. w przeziębieniu, nieżytach górnych dróg oddechowych. Chinidinum sulf. — subst. i draż., zwykle 0,2—0,4 g doustnie 2—3 razy dz. zwiększając stopniowo do 1,5 g pro die, a po uzyskaniu poprawy dawki podtrzymujące 0,2—0,4 g pro die. Konieczne jest uprzednie wykonanie testu uczuleniowego (½ drażetki).
C1NNAMONUM CAMPHORA — CYNAMONOWIEC KAMFOROWY
Ang. Camphor-tree; franc. Camphrier; niem. Kampferbaum; ros. Kamfornoe dieriewo.
Występowanie. W płdn. Chinach, Japonii i na Tajwanie, również uprawiany, m.in. na wyspie Cejlon i we wsch. Afryce.
Surowiec. Z pni drzew otrzymuje się olejek eteryczny, a następnie z niego krystaliczny składnik kamforę — Camphorum.
Główne związki. Kamfora, stanowi do 50% olejku eterycznego i jest prawoskrętnym ketonem terpenowym. Kamfora racemiczna jest otrzymywana półsyntetycznie z borneolu lub pinenu. Obie odmiany kamfory działają identycznie.
108
Działanie. Stimulans, spasmolyticum; zewnętrznie — derivans, analgeticum, antisepticum.
Kamfora, podana doustnie lub pozajelitowe, działa na ośrodkowy układ nerwowy, podwyższa nieznacznie próg wrażliwości kory mózgowej oraz ośrodków podkorowych i wywołuje stan pobudzenia psychicznego i ruchowego, którego nasilenie zależy od dawki. Kamfora ma również wpływ na wegetatywne ośrodki mózgowe, szczególnie na ośrodek oddechowy i naczynioruchowy, wywołuje nieznaczne przyspieszenie i pogłębienie oddechu oraz poprawę krążenia krwi, a przez to wzmożenie procesów utleniania i przemiany materii w samym mięśniu sercowym. Liczne badania sercowo-naczyniowego działania kamfory dały jednak rozbieżne wyniki, wobec czego brak jest przekonującego farmakologicznego dowodu, że kamfora ma wartość leczniczą jako środek pobudzający serce lub krążenie. Kamfora zmniejsza również napięcie mięśni gładkich żołądka, pęcherzyka żółciowego, oskrzeli i naczyń krwionośnych, lecz zbyt słabo, aby ją można wykorzystać do celów leczniczych. Zewnętrznie kamfora drażni skórę, wskutek rozszerzenia naczyń włosowatych powoduje jej zaczerwienienie, łatwo przenika przez naskórek, dociera do zakończeń nerwów czuciowych i częściowo poraża je, działa więc jako środek przeciwbólowy. Ma ona również właściwości antyseptyczne. Chociaż ilość kamfory wchłaniająca się przez skórę jest zbyt mała, aby mogła bezpośrednio wywrzeć działanie ogólnoustrojowe, to u niektórych osób zauważono reflektoryjne pobudzenie oddechu.
Działania uboczne. Po podaniu doustnym lub pozajelitowym większych dawek następuje podrażnienie żołądka (nudności, wymioty), pobudzenie ośrodków podkorowych (skurcze kloniczne, zawroty głowy, zaburzenia mentalności, zapaść), uszkodzenie wątroby (gdy brak zdolności szybkiego wiązania kamfory z kwasem glukuronowym) i nerek (wydalanie kamfory z moczem). Zewnętrznie, po wielokrotnie powtarzanym wcieraniu, może nastąpić bolesne zapalenie skóry.
Zastosowanie. Zewnętrznie — w postaci maści, mazideł, roztworów do wcierań wywołujących zaczerwienienie i przekrwienie skóry oraz złagodzenie bólu w nerwobólach (neuralgia), zapaleniu korzeni nerwowych rdzenia (radiculitis), postrzale (lumbago), zapaleniu tkanki łącznej włóknistej (fibrositis), bólach mięśniowych (myalgia), bólach gośćcowych, uporczywym świądzie skóry. Ponadto wraz z innymi substancjami w nieżytach górnych dróg oddechowych, odmrożeniach oraz do celów stomatologicznych. Domięśniowo — roztwory olejowe kamfory, wyłącznie jako środek pomocniczy, w chorobach zakaźnych, w nieznacznym upośledzeniu oddechu i osłabieniu czynności serca. Doustnie —
109
tylko jako składnik preparatów złożonych, działających wykrztuśnie, przeciwbakteryjnie i przeciwskurczowo.
Przeciwwskazania. Ostre zapalenie skóry, oparzenia II i III stopnia, rany otwarte.
Zastosowanie w homeopatii. 1. Przy zapaściach naczynioruchowych; 2. Jako lek przeciwskurczowy i przeciw kolce; 3. Na początku nieżytu nosa i stanów grypopodobnych, 4. Choleryna.
Postacie leku. Zewnętrznie do wcierań przeciwbólowych: Spir. camphoratus, Ol. camphoratum 10%, Ung. camphoratum, Linim. ammoniato-camphoratum, Linim. saponato-camphora-tum; ponadto inne złożone preparaty zawierające kamforę — maść Histadermin, Ung. contra congelationem, Spir. Angelicae comp., Linim. restaurans oraz prep. zawierające kapsaicynoidy (patrz: Capsicum annuum). Ponadto jako składnik preparatów stomatologicznych — Camphenol, Chakaem i Kamfokrezol. Domięśniowo; Soi. camphorae oleosae 20% pro inject. (ZSRR) — amp. 1 ml 2 ml; prep. Camphochin (Polfa) — amp. 1 ml i 2 ml w wirusowych i bakteryjnych schorzeniach płuc i oskrzeli.
CIRSIUM OLERACEUM — OSTROŻEŃ WARZYWNY
Ang. Cabbage Thistle; franc. Cirse maraicher; niem. Kohldistel.
Występowanie. W środk. i wsch. Europie oraz na Syberii; w Polsce powszechnie na łąkach i w zaroślach.
Surowiec. Całe ziele zebrane w czasie kwitnienia — Herba Cirsii oleracei.
Główne związki. Trójterpeny (m.in. β-amyryna), flawonoidy (m.in. linaryna i pektolinaryna), fitosterole (m.in. 0-sytosterol), związki garbnikowe -pochodne pirokatechiny (4—5%), substancje żywicowe, sole mineralne.
Działanie. Diureticum, adstringens, antibioticum.
Wyciągi z ziela ostrożenia działają moczopędnie (flawonoidy) wskutek zwiększania filtracji w kłębkach nerkowych i zmniejszania resorpcji zwrotnej. Działają również przeciw-zapalnie w przewodzie pokarmowym, hamują nadmierny wzrost flory bakteryjnej, regulują resorpcję w jelicie cienkim. Wyciągi te są pomocne w usuwaniu szkodliwych produktów przemiany materii w formie rozpuszczalnych połączeń. Z powodu małej ilości garbników surowiec działa zewnętrznie słabo ściągające.
Zastosowanie. W lekkich dolegliwościach przewodu pokarmowego, m.in. w zaburzeniach trawienia i przyswajania składników pokarmów, pomocniczo — w chorobie reumatycznej, skazie moczanowej i zaburzeniach metabolicznych uwidaczniających się odczynami skórnymi. Surowiec stosuje się z reguły w recepturowych zestawieniach ziołowych, wyjątko-
110
wo tylko per se. Dawniej, w okresie głodu, ziele ostrożenia było traktowane jako warzywo.
Postacie leku. Dec. Herb. Cirsii oleracei z 11/2 łyżki ziela na 2 szklanki wody, pić ½ szklanki 2—3 razy dz. Przeważnie stosuje się w mieszankach ziołowych.
CITRUS AURANTIUM SUBSP. AMARA — POMARAŃCZA GORZKA
Ang. Bitter Orange; franc. Oranger amer; niem. Pomeranze; ros. Apielsin goikij.
Występowanie. Indie i Chiny, obecnie uprawiana, zwłaszcza w rejonie Morza Śródziemnego. Odmiana słodka pomarańczy dostarcza owoców jadalnych.
Surowiec. Owocnia pomarańczy gorzkiej — Pericarpium Aurantii amari.
Główne związki. Olejek eteryczny do 2,5% (m.in. do 90% limonenu, dwupenten, nerol, citral i estry kwasu antranilowego), substancje goryczowe ok. 0,5% (trójterpeny typu limoniny), flawonoidy 5—10% (m.in. hesperydyna, naryngenina), karotenoidy (m.in. zeaksantyna, kryptoksantyna), pektyny.
Działanie. Amarum, aromaticum, stomachicum.
Wyciągi z surowca, ze względu na obecność goryczy, zwiększają wydzielanie soku żołądkowego, ułatwiają i przyspieszają proces trawienia oraz przyswajania składników odżywczych (patrz: Gentiana lutea). Działają również nieznacznie spazmolitycznie na mięśnie gładkie żołądka i jelit oraz słabo przeciwbakteryjnie. Znaczenie mają także flawonoidy (tzw. bioflawonoidy, czyli witamina P), które zmniejszają przepuszczalność ścian naczyń włosowatych (patrz: Viola tricolor), pod warunkiem, że przetwory z owoców pomarańczy będą przyjmowane przez dłuższy okres.
Zastosowanie. W zbyt skąpym wydzielaniu soku żołądkowego (hypoaciditas), braku łaknienia, przejściowych zaburzeniach trawiennych (zmniejszona tolerancja na tłuszcze, nieregularne wypróżnienia, odbijanie), a nawet w stanach skurczowych jelit (ból brzucha i wzdęcia). Również w celu poprawiania smaku i zapachu mikstur oraz syropów. Surowiec służy do otrzymywania olejku pomarańczowego — Oleum Aurantii, stosowanego do aromatyzowania leków i stanowiącego składnik pasty Fitolizyna.
Postacie leku. Tinct. Auranti amari — doustnie 15—30 kropli w kieliszku wody 2—3 razy dz. przed jedzeniem jako stomachicum; również jako corrigens do leków recepturowych i jako składnik Tinct. amara, Tinct. Cinchonae comp. i Tinct. Rhei vinosa; Extr. Aurantii fluidum — jako corrigens do kropli i mikstur; Sir. Aurantii amari — jako corrigens
111
do leków dla dzieci i jako składnik prep. Citropepsin i Sir. Kalii guajacolosulfonici.
CLAVICEPS PURPUREA — BUŁA WINKA CZERWONA
Ang. Ergot of Rye; franc. Ergot de seigle; niem. Mutterkorn; ros. Sporynia.
Występowanie. Grzyb pasożytniczy na kłosach żyta i innych traw, wytwarza ciemne przetrwalniki w kształcie rożków, zwane sporyszem.
Surowiec. Sporysz (wysuszone przetrwalniki) — Secale cornutum.
Główne związki. Mieszanina ok. 30 alkaloidów indolowych pochodnych kwasu d-lizergowego (do 0,8%) złożona z trzech grup; proste amidy (m.in. ergotyna), alkaloidy peptydowe (m.in. ergotamina i ergotoksyna, stanowiąca mieszaninę ergokrystyny, ergokryptyny i ergokorniny), alkaloidy klawinowe (m.in. chanoklawina, agroklawina, elimoklawina). Ponadto aminy biogenne (m.in. tyra-mina, histamina), związki barwne (m.in. endokrocyna, klaworubina, ergoflawina), fitosterole (m.in. sytosterol, ergosterol), olej tłusty ok. 30%
Działanie. Sympatolyticum, angiotonicum, uterotonicum.
Peptydowe alkaloidy sporyszowe oraz ergometryna wywierają różnorodne, nawet częściowo przeciwstawne działania, przy czym mechanizm niektórych z nich nie jest dostatecznie poznany. Pobudzają one wszystkie mięśnie gładkie, wywołując ich skurcz, niezależnie od różnic w unerwieniu lub od obecności jakiegokolwiek mediatora chemicznego. Szczególną wrażliwość wykazuje mięsień macicy, zwłaszcza w okresie ciąży, natomiast macica nieciężarna lub na początku ciąży, reaguje znacznie słabiej. Alkaloidy sporyszu (głównie ergometryna) nie mogą jednak służyć jako środek poronny. Związki te powodują ponadto skurcz naczyń krwionośnych, również tętnic i letniczek nadmiernie rozszerzonych, co wyraża się niewielkim podwyższeniem ciśnienia krwi, a w przypadku tętnic wewnątrzczaszkowych zmniejszeniem ataków migreny. Omawiane alkaloidy blokują α-receptory adrenergiczne, hamują ich wrażliwość na działanie amin sympatomimetycznych, znoszą kurczący wpływ adrenaliny lub noradrenaliny, a nawet odwracają działanie tych amin na ciśnienie krwi, lecz dopiero po dawkach wyższych od prawidłowo stosowanych w lecznictwie. Alkaloidy sporyszu wywierają również działanie na ośrodkowy układ nerwowy, lecz znacznie słabsze niż półsyntetyczne dwuhydropochodne. Różnice w działaniu między poszczególnymi alkaloidami są zasadniczo niewielkie i tylko ilościowe, np. ergotamina jest skuteczniejsza w zapobieganiu i znoszeniu ataków migreny, ergometryna — w działaniu kurczącym na macicę. Półsynte-
112
tyczne dwuhydropochodne ergotaminy lub ergotoksyny wykazują ograniczone działanie kurczące na mięśnie gładkie, wskutek zmniejszenia wpływu nerwów współczulnych, natomiast znacznie silniej rozszerzają naczynia i wywołują mały spadek ciśnienia krwi. Półsyntetyczny dwuetyloamid kwasu lizergowego (LSD), wprawdzie również kurczy mięśnie gładkie, tak jak inne alkaloidy sporyszu, lecz dopiero po dawkach większych; natomiast już nadzwyczaj małe dawki wywołują uczucie zatraty osobowości, oderwania od otoczenia i halucynacje. Półsyntetyczna bromokryptyna hamuje wytwarzanie hormonu prolaktyny w przysadce mózgowej oraz jest agonistą dopaminy, czyli aktywuje pozazwojowe dopaminergiczne receptory.
Działania uboczne. Ergotamina i ergotoksyna wywołują nudności, wymioty, ból brzucha, drżenie rąk i jako wczesne objawy zwężenie naczyń, ziębnięcie kończyn, chromanie (claudicatio). Po przedawkowaniu występuje podostra lub ostra okluzja naczyń i szereg znanych objawów, natomiast po długotrwałym stosowaniu (od 6 miesięcy do 4 lat) może wystąpić zwłóknienie pozaotrzewnowe (retioperitoneal fibrosis), a nawet typowy ergotyzm, objawiający się zgorzelą lub drgawkami. Ergometryna w dawkach leczniczych wywołuje jedynie umiarkowane podwyższenie ciśnienia krwi bez innych toksycznych reakcji.
Zastosowanie. Ergometryna jest stosowana w celu zatrzymania krwawień poporodowych, przyspieszenia zwijania się macicy, po instrumentalnym usunięciu płodu, również po całkowitym lub niezupełnym poronieniu, zapobiegawczo nawet przed oddzieleniem się łożyska oraz w nadmiernych krwawieniach miesiączkowych. Obecnie nie stosuje się w celu wywołania lub wzmocnienia rytmicznych skurczów mięśnia macicy, ponieważ lekiem z wyboru jest oksytocyna. Ergotaminę stosuje się doustnie w zapobieganiu oraz zwalczaniu ataków migreny (często w preparatach wraz z kofeiną, kwasem acetylosalicylowym, luminalem, papaweryną); również w; krwawieniach macicznych i w celu pobudzenia ruchów macicy w końcowej fazie porodu. Analogicznie działa ergotoksyna.
Dwuhydroergotaminę i dwuhydroergotoksynę podaje się jako leki z wyboru w migrenie, w celu usunięcia bólów naczyniowych i naczynioruchowych, w bólach głowy pourazowych, zespole Hortona, zwiększonej pobudliwości nerwów współczulnych (np. w nadczynności tarczycy, dystonii wegetatywnej). Również w celu poprawienia krążenia mózgowego krwi w wyniku procesu hemodynamicznego (ogólne i miejscowe przemieszczenie krwi) oraz procesu biochemicznego organizmu (lepsze dotlenienie i odżywienie tkanki nerwowej), także w zatruciu ciążowym, stanach przedrzucawkowych.
113
Dwuetyloamid kwasu lizergowego stosuje się niekiedy w przejściowych zaburzeniach psychotycznych, w neurozach z komponentą łąkową lub fobią, w obsesji, dewiacjach seksualnych, nadużywaniu alkoholu, zależnościach lękowych (np. barbiturany, kofeina, psychedryna i in.) oraz jako adiuvans w celu leczniczej aktywacji przewlekłych procesów patologicznych. Bromokryptynę (2-bromo-α-ergokryptynę) zaleca się obecnie w celu zahamowania nadmiernej laktacji po porodzie, również w samoistnym wycieku pokarmu (galactorrhoea), w gigantyzmie spowodowanym nadczynnością przysadki mózgowej (acromegalia) i w niektórych zaburzeniach neurologicznych, np. w samoistnej drżączce porażennej (paralysis agitans) łącznie ze swoistymi lekami (np. L-Dopa).
Przeciwwskazania. Dla wszystkich alkaloidów sporyszowych — ciąża z równoczesną niewydolnością naczyń obwodowych lub wieńcowych, pierwsza i druga faza porodu, ostra lub przewlekła posocznica, niewydolność wątroby lub nerek, krwawienia wewnętrzne niemaciczne, choroby płuc i zastawki pnia płucnego oraz naczyń obwodowych.
Zastosowanie w homeopatii. 1. Tak zwane „martwe palce” i nocne drętwienie rąk, polegające na chorobliwym skurczu naczyń włosowatych i przedwłosowatych; 2. Chromanie przestankowe, choroba Raynauda, zgorzel na tle cukrzycy, choroba Beurgera, choroba Meniere'a.
Postacie leku. Ergotaminum tartaricum (draż. 1 mg, amp. 0,5 mg) — dawki doustne 1 mg pro dosi, 2—4 mg pro die; podskórnie lub domięśniowo 0,25 mg pro dosi, 0,5 mg pro die; dawki maksymalne; doustnie 2 mg pro dosi, 6 mg pro die; podskórnie lub domięśniowo 0,5 mg pro dosi, 1 mg pro die. Ergometrinum maleinicum (draż 0,5 mg, Polfa; amp. 0,2 mg WRL) — dawki doustne 0,5 mg pro dosi, 1,5 mg pro die; podskórnie i dożylnie 0,25 mg pro dosi, 0,75 mg pro die. Dawki maksymalne: doustnie 1 mg pro dosi, 2 mg pro die; podskórnie lub dożylnie 0,5 mg pro dosi, 1 mg pro die. Preparaty zawierające m.in. zespół alkaloidów sporyszowych — Bellergot draż., Bellacorn draż., Bellergot retard draż., Resergot draż., Ergotalum tabl., amp. (ZSRR), Belloid tabl. (WRL) — stosowane w migrenie, dystonii wegetatywnej itp. Preparaty zawierające m.in. ergotaminę — Coffecorn draż. (Herbapol), Secado1 tabl. (WRL), Kefalgin tabl. (WRL), Bellaspon draż. (CSRS), Ergofein (CSRS), Neo-Secatropin draż. (NRD) — stosowane w migrenach, bólach naczyniowych, jako sedativum. Dihydroergotarninum methanosulfonicum — krople 2 mg/ml, amp. 1 mg/ml, tabl. 1 mg (zawierają sól winową) — dawki doustne 10—20 kropli lub 1/2—2 tabl. pro dosi 1—3 razy dz.; podskórnie lub domięśniowo 0,25 — 1 mg 1—3 razy dz. Dihydroergotoxinum aethanosulfonicum — tabl. podjęzyk, 0,25 mg, krople 1 mg/ml, amp. 0,3 mg (CSRS) — dawki pod-
114
językowo 1 tabl. pro die lub doustnie 5 kropli pro dosi 3 razy dz., zwiększając codziennie o 1 tabl. lub 5 kropli do dawki 6—-8 tabl. pro die lub 40 kropli 3 razy dz. W zatruciach ciążowych 3—6 tabl. pro die lub 10—20 kropli 3 razy dz. W przypadkach ciężkich podskórnie 1/3—1 amp. nawet 2 razy dz. Preparaty zawierające m.in. dwuhydroergotaminę — Hydacorn draż., Sedacorn draż., Ergoseda1 draż. (CSRS). Preparaty zawierające dwuhydroergotoksynę — Hydergin (Szwajcaria) — krople 1 mg/ml, tabl. podjązyk. 0,25 mg, amp. 0,3 mg/ml. Preparaty zawierające m.in. dwuhydroergokrystynę — Venacorn draż., stosowane w zakrzepowym zapaleniu żył i in.; Crystepin (CSRS) draż. jako obniżający ciśnienie tętnicze krwi. Preparaty zawierające dwuetyloamid kwasu lizergowego — Lysergamid (CSRS) amp. 0,1 mg. Preparaty zawierające 2-bromo-a-ergokryptynę — Parlodel (Szwajcaria) tabl. 2,5 mg, dawki ½—1 tabl, 3 razy dz.
CNICUS BENEDICTUS — DRAPACZ LEKARSKI
Ang. Blessed Thistle; franc. Chardorn-beni; niem. Benediktendistel; ros. Benedłkt aptecznyj.
Występowanie. W Basenie Morza Śródziemnego, w Polsce uprawiany.
Surowiec. Ziele drapacza lekarskiego — Herba Cnici benedicti (wskaźnik goryczy = 20).
Główne związki. Glikozyd goryczowy meniantyna, pochodne germakranu (knicyna, knicynolid i benedyktyna), flawonoidy pochodne apigeniny i kemferolu, substancja antybiotyczna (dodekadienotetraina), sole mineralne do 12% (m.in. jod), garbniki do 8%, ślady olejku eterycznego.
Działanie. Amarum, stomachicum, tonicum, antibioticum.
Ziele drapacza należy do grupy surowców szczerogorzkich, tzw. amara pura (patrz: Gentiana lutea), zwiększających wydzielanie soku żołądkowego (stomachicum). Omawiany surowiec ma również właściwości antybiotyczne wobec niektórych bakterii Gram-dodatnich (np. gronkowców) i wirusów (np. Brucella, Herpes zoster), a nawet pałeczek gruźlicy (jako czynnik patogenny w skazie limfatycznej u dzieci). Wywiera korzystny wpływ na błony śluzowe i skórę. Drapacz zwiększa też wydalanie moczu (flawonoidy) i powinien być traktowany jako skuteczny środek regulujący przemianę materii (metabolicum) oraz uzupełniający nasz organizm w mikroelementy.
Zastosowanie. Analogiczne jak Herb. Centaurii — dla pobudzenia łaknienia, wydzielania soku żołądkowego oraz zmniejszania nadmiernej fermentacji w jelitach; pomocniczo — w przewlekłych stanach nieżytowych w przewodzie
115
pokarmowym. Wyciągi z drapacza są szczególnie wskazane dla osób w wieku podeszłym z zanikowym nieżytem błony śluzowej żołądka i jelit, upośledzonym przyswajaniu oraz dla rekonwalescentów z niedoborem soli mineralnych i ogólnym osłabieniem na tle metabolicznym. Ziele drapacza wchodzi w skład ziółek Digestosan, a wyciąg suchy w skład proszku Gastrochol.
Postacie leku. Dec. Herb. Cnici bened. — 1—11/2 łyżki ziela na szklankę gorącej wody, gotować 5 minut, pić ¼ szklanki 2—3 razy dz. 30 minut przed posiłkami jako stomachicum, natomiast jako metabolicum i tonicum pić ½—1/3 szklanki dz. między posiłkami. Zewnętrznie — odwar do okładów i przemywań w niektórych schorzeniach skórnych. Ziele drapacza stosuje się wyjątkowo per se, zwykle w postaci recepturowych mieszanek ziołowych: pobudzającej trawienie, np. wraz z Herb. Absinthi, Fruct. Coriandrii, Herb. Millefolii, Rad. Taraxaci, Rad. Archangelicae, Fol. Salviae, Rad. Primulae; antybiotycznej, np. wraz z Herb. Hyperici, Anth. Chamomillae, Herb. Thymi, Fol. Menthae pip., Fol. Rosmarini, Fol. Juglandis, Rhiz. Iridis; metabolicznej, np. wraz z Fucus, Fol. Urticae, Herb. Polygoni avic., Herb. Millefolii, Rad. Glycyrrhizae, Herb. Violae tric., Fruct. Rosae, Cort. Salicis.
COLA ACUMINATA — KOLA ZAOSTRZONA
Ang. Cola; franc. Kola; niem. Kolabaum; ros. Kola zaostriennaja.
Występowanie. W tropikalnej Afryce zach., uprawiana w niektórych krajach o takim samym klimacie.
Surowiec. Zarodki koła — Embryo Colae; analogicznego surowca dostarczają pokrewne gatunki Cola vera (syn. Cola nitida) i Cola ballayi.
Główne związki. Mieszanina alkaloidów purynowych do 3% (m.in. kofeiny do 2,5%, teobrominy ok. 0,1%, ślady teofiliny). garbniki katechinowe ok. 4%, skrobia ok. 20%.
Działanie. Stimulans, stomachicum.
Wyciągi z surowca, zawierające głównie kofeinę, działają ośrodkowo i obwodowo. Pobudzają liczne ośrodki w mózgu, wzmagają ich aktywność, zwiększają zdolność do dłuższego wysiłku umysłowego oraz szybkość kojarzenia i zapamiętywania. W wyniku ich stosowania niektóre zmysły, np. wzrok, słuch są bardziej wyostrzone, następuje też pogłębienie oddechu, a tym samym większe doprowadzenie tlenu do krwi. Pobudzony zostaje mięsień sercowy i ośrodek naczynioruchowy z równoczesnym mało uchwytnym rozszerzeniem drobnych naczyń obwodowych. U części osób przyjmujących wyciągi z zarodków koła, może nastąpić mało znaczące pod-
116
wyższenie ciśnienia krwi. Omawiany surowiec w niewielkim stopniu zwiększa kurczliwość mięśni prążkowanych, ilość wydalanego moczu oraz wzmaga wydzielanie soku żołądkowego.
Zastosowanie. W stanach przemęczenia po dłuższym wysiłku umysłowym, w zmniejszonej zdolności kojarzenia faktów i rozumowania, trudnościach w zapamiętywaniu, ogólnym znużeniu lub nawet wyczerpaniu, bólach głowy, senności i apatii. Jako objawowy środek poprawiający samopoczucie dla osób w wieku podeszłym z zaawansowanymi zmianami ogólnoustrojowymi, dla rekonwalescentów po przebytych poważnych chorobach i zabiegach chirurgicznych, korzystnie łącznie z innymi lekami z grupy tonica i roborantia.
Postacie leku. Embryo Colae pulv. — doustnie 0,2—0,5 g pro dosi w opłatkach 2—4 razy dz. (dawki można zwiększyć do 1,0—1,5 g pro dosi). Extr. Colae fluid. — doustnie 20—60 kropli do ½ łyżeczki pro dosi w kieliszku wody 2—3 razy dz. Extr. Colae siec. — doustnie 0,3—0,6 g pro dosi w opłatkach 2—4 razy dz.; dawka dobowa 1,5—2,5 g. Wymienione wyciągi stosuje się również do różnych recepturowych preparatów złożonych, niekiedy, np. razem z kofeiną, benzoesanem sodowym, kwasem cytrynowym.
COLCHICUM AUTUMNALE — ZIMOWIT JESIENNY
Ang. Meadow Saffron; franc. Colchique d'automne; niem. Herbstzeitlose; ros. Bezwriemiennik osiennij.
Występowanie. W Polsce dość rzadko w rejonach podgórskich; znajduje się pod stałą ochroną, jest uprawiany.
Surowiec. Nasienie zimowita — Semen Calchici; służy do otrzymywania kolchicyny (również z cebuli zimowita — Bulbus Colchici).
Główne związki. Mieszanina alkaloidów tropolonowych do 0,6%, zawierająca jako główne związki kolchicynę i N-dezacetylornetylokolchicynę (kolchamina) oraz małe ilości dezacetylokolchicyny i glikozydu kolchikozydu. W cebulach jest ok. 0,2% kolchicyny.
Działanie. Antiarthriticum, cytostaticum.
Kolchicyna działa przeciwbólowe i przeciwzapalnie jedynie w ostrych atakach dny, chociaż nie ma wpływu na wydzielanie i metabolizm moczanów. Następuje b. szybkie ustąpienie bólu oraz zmniejszenie, w czasie 12—24 h, charakterystycznego dla skazy moczanowej stanu zapalnego stawów. Kolchicyna hamuje in vivo oraz in vitro podział jąder komórkowych w stanie metafazy (antimitoticum), hamuje również rozwój komórek nowotworowych (cytostaticum). Analogicznie działa kolchamina i jest 7—8 razy mniej toksyczna od kolchicyny.
117
Działania uboczne. Nudności, wymioty, biegunka, ból brzucha, a w ostrym zatruciu hematuria i oliguria, szok, postępujące porażenie ośrodkowego układu nerwowego, krwawa biegunka.
Zastosowanie. Jako przeciwbólowy lek w ostrych atakach dny (diathesis urica) oraz jako środek diagnostyczny-do różnicowania skazy moczanowej od schorzeń gośćcowych. Obecnie nie stosuje się przedłużonego podawania kolchicyny w dnie ani też w celach profilaktycznych; istnieją mniej niebezpieczne leki syntetyczne (np. Allopurinol, Probenecid). Kolchicyna nie jest już podawana w ostrych i przewlekłych białaczkach szpikowych, w raku skóry lub w stanach przedrakowych, gdyż korzystniej działa kolchamina (demekolcyna), którą wg badań przeprowadzonych w ZSRR, podaje się doustnie m.in. w raku przełyku i żołądka, zewnętrznie — w postaci maści w raku skóry.
Zastosowanie w homeopatii. 1. Objawy gośćcowe i stany gośćcopodobne przy dnie, nasilające się przy ruchu. Szybko zmieniające miejsce z jednego stawu na drugi, z jednej strony ciała na drugą, z kończyn górnych na dolne i odwrotnie, z obrzękami lub bez; 2. Głód z jednoczesnym jadłowstrętem, nudności i wymioty wywołane widokiem lub zapachem pokarmów; 3. Przewlekłe stany zapalne żołądka i jelit z wodnistymi i bardzo cuchnącymi rozwolnieniami z przezroczystym śluzem; 4. Ostre zapalenie mięśnia sercowego, towarzyszące dnie.
Postacie leku. Colchicinum — tabl. 1 mg, w ostrym ataku dny najpierw 1 mg, następnie 0,5 mg co 2 h, aż do ustąpienia bólu lub wystąpienia nudności, nie przekraczając 4—5 mg dz. Dawka maksymalna 1,5 mg pro dosi, 5 mg pro die. W następnym dniu 3 mg pro die, w 3 dniu 2 mg pro die, następnie 1 mg pro die w ciągu kilku dni. W różnicowaniu dny od chorób gośćcowych podaje się 0,5 mg co 1—2 h do chwili zmniejszenia bólu (skaza moczanowa) lub wystąpienia objawów ubocznych (gościec stawowy). Colchaminum (ZSRR) — tabl. 2 mg, dawki dzienne 6—10 mg przyjmowane w 2—3 porcjach, korzystnie z innymi cytostatykami. Ung. Colchamini 0,5% (ZSRR) — maść do stosowania zewnętrznego.
CONVALLARIA MAJALIS — KONWALIA MAJOWA
Ang. Llly-of-the-Valley; franc. Muguet; niem. Maiglöckchenp ros. Łandysz majskij.
Występowanie. Na półkuli półn., w Polsce w lasach liściastych (pod częściową ochroną), również uprawiana.
Surowiec. Ziele konwalii (liście i kwiatostany) — Herba Convallariae.
118
Główne związki. Liczne glikozydy kardenolidowe (m.in. konwalatoksyna, konwalatoksol), flawonoidy (m.in. pochodne kwercetyny), saponiny (m.in. konwalaryna), kwasy organiczne (m.in. kw. chelidonowy), ślady olejku eterycznego, sole mineralne.
Działanie. Cardiotonicum, diureticum.
Surowiec oraz jego wyciągi mają wpływ tonizujący na mięsień sercowy, ponieważ zawierają ok. 17 kardenolidów, zbliżonych budową chemiczną do ouabainy i cymaryny, a działaniem do mało kumulujących się glikozydów miłka (patrz: Adonis vernalis). Wykazują także bardzo słabe działanie uspokajające i moczopędne. Glikozydy konwalii odznaczają się. znaczną rozpiętością terapeutyczną, czyli różnicą między dawką leczniczą a toksyczną. Przy zalecanym dawkowaniu nie występują objawy nietolerancji.
Zastosowanie. W niewydolności serca z mniej lub bardziej zaznaczonym częstoskurczem, również w skłonności do zaburzeń czynnościowych związanych z zakłóceniem przewodzenia bodźców nerwowych. Wyciągi z ziela konwalii są szczególnie zalecane dla osób z nadwrażliwością na inne kardenolidy (np. naparstnicowe lub z cebuli morskiej), z uszkodzeniem serca przez endogenne i egzogenne trucizny, z niewydolnością prawokomorową w przypadku zwężenia ujścia żylnego lewego oraz w tzw. sercu płucnym i ewentualnie po przebytym zawale mięśnia sercowego. Omawiany surowiec i jego przetwory znalazły szczególnie szerokie zastosowanie u osób w wieku podeszłym, u których występują objawy zmęczenia serca (tzw. serce starcze), np. napadowe kołatanie serca mniej lub bardziej zaawansowana niemiarowość, skłonność do obrzęków na tle niewydolności krążenia lub nerek, nadciśnienie, bóle i objawy, duszności wywołane osłabieniem i powiększeniem mięśnia sercowego. Przetwory konwalii mogą być podawane nawet przez długi okres, bez konieczności stosowania przerw w leczeniu.
Przeciwwskazania. Daleko posunięte zwyrodnienie mięśnia sercowego, silne zwężenie lewego ujścia żylnego, blok serca i zawał mięśnia sercowego. Ostrożność jest wskazana w znacznie zaawansowanej miażdżycy, zmianach zwyrodnieniowych w aorcie, bezpośrednio po zawale serca oraz po uprzednio stosowanych kumulujących się glikozydach naparstnicy. Należy uwzględnić możliwość interakcji kardenolidów konwalii z lekami hipotensyjnymi (np. Raupasil, Guanethidin, Serpadex) i preparatami wapniowymi.
Ziele konwalii wchodzi w skład mieszanki ziołowej Cardiosan, służy do otrzymywania wyciągu suchego (draż. Convafort), do izolowania konwalatoksyny i oczyszczonego zespołu glikozydów oraz do sporządzania Tinct. Convallariae, która z kolei wchodzi w skład preparatów ziołowych — kropli Cardiol, Kelicardina, Neocardina i Guttae cardiacae.
119
Postacie leku. Napar lub odwar z ziela konwalii, jako mało skuteczne i mało trwałe nie są obecnie stosowane. Tinct. Convallariae — doustnie dla dorosłych: 0,5 g pro dosi, 2,5 g pro die; dawki maksymalne: 1,5 g pro dosi, 5,0 g pro die. Dzieciom zależnie od wieku 2—12 kropli w kieliszku wody lub soku owocowego 2—3 razy dz. Korzystnie jest łączyć nalewkę konwaliową z Tinct. Valerianae, Tinct. Crataegi, Tinct. Passiflorae, Tinct. Belladonnae lub Tinct. Chelidonii. Wyciąg z ziela konwalii suchy — prep. Convafort, draż. 15,7 mg wyciągu; Extr. Convallariae siec. (ZSRR) — proszek do receptury i tabl. 0,1 g wyciągu prep. Convacard (RFN) —. draż 1,2 mg glikozydów, krople 5 mg/1 ml. Dawki dla dorosłych 1—2 draż. lub tabl. 2—3 razy dz. przed jedzeniem. Zespół glikozydów izolowany z ziela konwalii pozbawiony substancji balastowych — prep. Korglikon (ZSRR) amp. 0,6 mg/1 ml. Konwalaktosyna (ZSRR) amp. 0,3 mg/1 ml dożylnie dorosłym 0,15—0,3 mg pro dosi; 0,3—0,45 mg pro d/e.
CORIANDRUM SATIVUM — KOLENDRA SIEWNA
Ang. Corianderj franc. Coriandre; niem. Koriander; ros. Koriandr posiewnoj.
Występowanie. Wschodni rejon Morza Śródziemnego, powszechnie uprawiana, również w Polsce.
Surowiec. Owoc kolendry (odmiana drobnoowocowa) — Fructus Coriandrii; służy do otrzymywania olejku kolendrowego — Oleum Coriandrii.
Główne związki. Olejek eteryczny do 1,5% (m.in. do 70% linalolu oraz α-pinen, terpinen, geraniol), związki kumarynowe (m.in. umbeliferon, skopoletyna), trójterpeny (m.in. koriandrol), flawonoidy, fitosterole (m.in. 3-sytosterol), olej tłusty do 20%, związki białkowe do do 17% i cukrowe.
Działanie. Carminativum, spasmolyticum, stomachicum.
Owoc kolendry zmniejsza lub nawet znosi stany skurczowe mięśni gładkich przewodu pokarmowego, przywraca perystaltykę jelit (spasmolyticum) oraz ułatwia odprowadzenie gazów, jest wiać typowym środkiem wiatropędnym (carminativum). Pobudza również wydzielanie soku żołądkowego, ułatwia trawienie i przyswajanie składników pokarmów (stomachicum). Związki czynne kolendry pobudzają łaknienie i regulują wypróżnienia, znoszą uczucie sytości i niechęci do pokarmów.
Zastosowanie. W nieswoistych zaburzeniach żołądkowo-je-litowych z objawami niedokwaśności (hypoaciditas), wzdęciami (flatulentia), nudnościami i brakiem łaknienia, a nawet kolką jelitową. Wyciągi z owoców kolendry są składnikiem
120
Tinct. Cinchonae comp., Tinct. Rhei vinosa i płynu Cholesol. Olejek kolendrowy jest stosowany w farmacji jako corrigens zapachowy i smakowy do mikstur.
Postacie leku. Owoce kolendry są składnikiem recepturowych mieszanek ziołowych; wiatropądnej, np. wraz z Anth. Anthemidis, Herb. Serpylli, Herb. Origani, Fruct. Carvi, Fol. Menthae pip., Herb. Majoranae, Rad. Glycyrrhizae; pobudzającej trawienie, np. wraz z Rad. Taraxaci, Herb. Millefolii, Rad. Archangelicae, Herb. Centauri, Rad. Inulae, Herb. Cnici bened., Herb. Hyperici.
CRATAEGUS OXYACANTHA — GŁÓG DWUSZYJKOWY
Ang. Common Hawthorn; franc. Aubepine epineuse; niem. Weissdorn; ros. Bojarysznik koliuczyj.
Występowanie. W Europie, Azji i półn. Afryce; w Polsce dość pospolity w zaroślach i na brzegach lasów, często hodowany w parkach.
Surowce. Kwiatostan głogu (wraz z kilkoma liśćmi) — Inflorescentia Crataegi; owoc głogu — Fructus Crataegi. Równowartościowy surowiec otrzymuje się z Crataegus monogyna — Głóg jedno-szyjkowy.
Główne związki. Kwiatostany zawierają 0,8—1,0% flawonoidów (m.in. witeksyna, izowiteksyna, orientyna i apigenina oraz ich glikozydowe połączenia i dimery), leukoantocyjanozydy (m.in. połączenia dwu-, oligo- i polimeryczne), katechinę, epikatechinę i ich pochodne, trójterpeny ok. 0,3% (m.in. kw. ursolowy, kw. krategolowy), związki aminowe (m.in. cholina, acetylocholina), związki purynowe (m.in. adenina, guanina, kw. moczowy), nukleozydy (m.in. adenozyna, guanozyna), kwasy polifenolowe (m.in. kw. kawowy, kw. chlorogenowy), związki kumarynowe m.in. eskulina), fitosterole (m.in. β-sytosterol). Owoce głogu zawierają te same związki, lecz w mniejszych ilościach i innych proporcjach.
Działanie. Cardiacum, spasmolyticum, hipotonicum, sedativum.
Kwiatostany głogu wywierają bezpośredni tonizujący wpływ na mięsień sercowy (obecność flawonoidów), nieznacznie zwiększają siłą jego skurczów (działanie inotropowe dodatnie) i zmniejszają ich częstotliwość (działanie chronotropowe ujemne). Mechanizm tego działania różni się od mechanizmu typowych związków kardenolidowych lub digitanolowych (glikozydy konwalii, miłka wiosennego). Jednak między substancjami czynnymi głogu i glikozydami nasercowymi istnieje naturalny synergizm uzasadniający równoczesne podawanie obu grup leków. Głóg działa również przeciwskurczowo na mięśnie gładkie jelit, macicy, dróg moczowych oraz naczyń krwionośnych. Szczególne znaczenie ma zdolność zmniejsza-
121
nią napięcia naczyń wieńcowych serca, powodująca ustąpienie bólu i uczucia duszności oraz wzmożenie przepływu krwi. Również naczynia mózgowe reagują korzystnie na flawonoidy głogu i umożliwiają doprowadzenie do tkanek mózgowych dostatecznie dużej ilości krwi. Flawonoidy przeciwdziałają anemizacji mózgu i zmniejszają oporność naczyń, zwłaszcza u osób w wieku podeszłym, jak również z nadciśnieniem tętniczym i urazami głowy. Korzystną właściwością tych związków jest ich łagodne, powolne działanie, utrzymujące się dostatecznie długo, bez obawy uszkodzenia ścian drobnych naczyń krwionośnych, zwłaszcza po zajściu w nich zmian miażdżycowych. Działanie spazmolityczne na drogi moczowe nieznacznie zwiększa ilości wydalanego moczu. Następuje obniżenie tętniczego ciśnienia krwi (jeśli nie jest ono pochodzenia nerkowego). Wyciągi alkoholowe z głogu mają również właściwości uspokajające, lecz dwukrotnie słabsze niż wyciągi z Rad. Valerianae, napary natomiast są mało aktywne. Owoce głogu działają tak samo jak kwiatostany, niemal w równym stopniu tonizują czynność serca, lecz są dwukrotnie słabsze jako spasmolyticum i hypnoticum.
Zastosowanie. W schorzeniach serca; postępującym osłabieniu mięśnia sercowego na tle zaburzeń metabolicznych, zespołu tarczycowo-sercowego i przekwitania, w starczej niewydolności serca, w tzw. sercu płucnym, wczesnych objawach zwyrodnienia mięśnia sercowego, zakaźnym zapaleniu mięśnia sercowego oraz w przypadku braku tolerancji na kardenolidy digitalisowe i strofantynę. W zaburzeniach przepływu wieńcowego: w lekkich przypadkach niewydolności naczyń wieńcowych lub z równoczesną niedomykalnością zastawek sercowych i zwężeniem ujścia lewego serca. W zaburzeniach ciśnienia krwi, głównie w niewyrównanym nadciśnieniu tętniczym, oraz w upośledzeniu krążenia mózgowego i w stwardnieniu mózgowym. Również w zaburzeniach rytmu serca wywołanych podnieceniem nerwowym, uczuciem strachu i stanem zagrożenia, w napadowym kołataniu serca i przedwczesnych skurczach serca. Brak działań ubocznych.
Kwiatostany głogu są składnikiem mieszanek ziołowych Cardiosan i Sklerosan, służą do otrzymywania Intr. Crataegi i Tinct. Crataegi (wchodzących w skład kropli Cardiol, Neocardina i Guttae cardiacae) i wyciągu użytego do produkcji prep. Kelicardina, Neospasmina i Passispasmin. Owoce głogu wchodzą w skład mieszanki ziołowej Sklerosan.
Zastosowanie w homeopatii. Zaburzenia krążenia w starszym wieku, nieznaczne osłabienie mięśnia sercowego, objawy wczesnej niewydolności krążenia, zwyrodnienie mięśnia sercowego, otłuszczenie mięśnia sercowego.
Postacie leku. Intr. Crataegi — 30—40 kropli w kieliszku wody 2—4 razy dz. między posiłkami jako cardiacum, seda-
122
tivum i hypotonicum. Tinct. Crataegi — 20—50 kropli w kieliszku wody 2—5 razy dz. jak wyżej. Wyciągi wodne (napar, odwar) są przetworami przestarzałymi, natomiast wartość mają preparaty zawierające oczyszczone wyciągi z kwiatostanów i owoców głogu, standaryzowane na zawartość związków flawonoidowycłi: Esbericard (RFN) — krople draż i amp.; Crataegutt (RFN) — krople, draż i amp.; również preparaty z dodatkiem wyciągu z kwiatów arniki — Arnitaegus (RFN) lub wyciągu z ziela jemioły — Craviscum (RFN).
CUCURBITA PEPO — DYNIA ZWYCZAJNA
Ang. Field Fumpkin; franc. Courge pepon; niem. Kurbis; ros. Tykwa obyknowiennaja.
Występowanie. Pochodzi z Meksyku, często uprawiana w wielu krajach, również w Polsce.
Surowiec. Nasienie dyni świeże (pozbawione łupiny nasiennej) — Semen Cucurbitae recens.
Główne związki. Mieszanina kukurbitacyn (trójterpenów czteropierścieniowych), olei tłusty do 37%, fitosterole (m.in. β-sytosterol), fityna (sól wapniowa i magnezowa kwasu inozytosześciofosforowego), glikozyd peponozyd, nieokreślony alkaloid do 0,12%.
Działanie. Vermifugum.
Świeże nasiona dyni były w medycynie ludowej od dawne znanym środkiem przeciwrobaczym. Ostatnio stwierdzono, że związkami czynnymi są kukurbitacyny o wysokiej skuteczności, łatwo rozpuszczalne, szybko przenikające do ciała pasożytów i porażające ich system nerwowy. Związki te nie drażnią przewodu pokarmowego nosiciela, nie resorbują się. w jelicie i nie wywierają działania ogólnoustrojowego. Stwierdzono jednak znaczną nieregularność ich działania wynikającą z różnej zawartości kukurbitacyn w ogrodowych odmianach dyni hodowanych w Polsce. Analogicznie do omawianego surowca działają nasiona arbuza (Citrullus vulgaris) i ogórka (Cucumis sativus). Wysuszone nasiona dyni jako lek są bezwartościowe, służą jedynie jako łatwo przyswajalny środek odżywczy.
Zastosowanie. Do zwalczania tasiemców — Taenia solium i Taenia saginata, zarówno u małych dzieci, młodzieży, jak i u dorosłych. Brak działania ubocznego i brak przeciwwskazań. Nasiona dyni można też stosować przeciw glistom ludzkim (Ascaris lumbricoides hominis), owsikom (Enterobius vermicularis), a nawet przeciw tęgoryjcowi (Ancylostoma duodenale). Obecnie do lecznictwa wprowadzono preparaty syntetyczne (np. Combantrin), które już po jednorazowej dawce zabijają wymienione pasożyty, oprócz tasiemców.
123
Postacie leku. Sem. Cucurbitae recens — 150—250 g świeżych nasion pozbawionych łupin uciera się z wodą na papkę, dodaje łyżkę syropu owocowego i przyjmuje na czczo, najlepiej rano, w dwu porcjach w odstępie 30 min. Po 2—3 h przyjmuje się 30 g oleju rycynowego (Ol. Ricini). Dla dzieci 30—100 g nasion i odpowiednią ilość środka przeczyszczającego. Kurację można powtórzyć po 2—3 dniach.
CURCUMA XANTHORRHIZA — KURKUMA JAWAJSKA
Ang. Curcuma; franc. Curcuma; niem. Kurkuma; ros. Kurkuma.
Występowanie. Indonezja, głównie wyspa Jawa, tamże uprawiana; pokrewny gatunek — Curcuma longa — występuje w płdn. Azji, w Chinach, Indiach.
Surowiec. Kłącze kurkumy jawajskiej (kłącze ostryżu) — Rhizoma Curcumae (Temoe — lawak).
Główne związki. Pochodne dwuferuloilometanu do 2% (kurkumina, p-hydroksycynamoiloferuloilometan), olejek eteryczny 7—11% (m.in. do 85% L-cykloizoprenomyrcenu, 5% p-toliłometylokarbinolu). W gatunku pokrewnym — Curcuma longa — występuje do 4% pochodnych dwuferuloilometanu, lecz jeden ze związków (p,p'-dwu-hydroksydwucynamoilometan) hamuje przepływ żółci, zmniejszając tym samym wartość leczniczą surowca, który zawiera tylko 3—5% olejku eterycznego.
Działanie. Cholereticum, spasmolyticum, antisepticum, stomachicum.
Wyciągi alkoholowe z kurkumy działają żółciotwórczo (cholereticum), pobudzają czynność wątroby i zwiększają wytwarzanie kwasów żółciowych, w tym również kwasu chenodezo-ksycholowego, uznanego za najbardziej skuteczny naturalny związek w zwalczaniu kamicy żółciowej o charakterze cholesterolowym. W wyciągach tych znajduje się p. tolilometylokarbinol o silnym działaniu żółciotwórczym oraz kurkumina i produkt jej rozkładu — kw. ferulowy, działające żółciopędnie (cholagogum). Związki te mogą zmienić strukturę kamieni żółciowych i spowodować ich solubilizację, działają one również przeciwskurczowo, zmniejszają napięcie mięśni gładkich w obrębie dróg żółciowych, przywracają naturalną kurczliwość pęcherzyka żółciowego, przeciwdziałają zastojowi żółci i umożliwiają jej szybszy przepływ. Ważne znaczenie ma działanie bakteriobójcze omawianych związków na niektóre drobnoustroje wywołujące zakażenia przewodu pokarmowego (np. Salmonella typhi) i dróg żółciowych (np. Staphylococcus aureus). Ogólnie kłącza kurkumy wykazują właściwości przeciwzapalne. Przyjmowane doustnie wyciągi pobudzają również wytwarzanie soku żołądkowego i śluzu.
124
zwiększają łaknienie i ułatwiają trawienie (stomachicum i carminativum); w dawkach leczniczych nie wywołują szkodliwych działań ubocznych.
Zastosowanie. W niewydolności wątroby z niedostatecznym wytwarzaniem żółci, w stanach zapalnych miąższu wątroby, żółtaczce mechanicznej (icterus obstructivus), pomocniczo w zapaleniu wątroby z żółtaczką (icterohepatitis), a nawet w żółtaczce hemolitycznej wrodzonej (icterus haemolyticus congenitus). Drugą grupę schorzeń stanowią: stany zapalne dróg żółciowych (cholangitis), pęcherzyka żółciowego (cholecystitis), zastój żółci (cholestasis) oraz kamica żółciowa (cholelithiasis), zarówno pęcherzyka żółciowego, jak i przewodu żółciowego wspólnego. Trzecia grupa schorzeń obejmuje: nieżyt żołądka z upośledzeniem wytwarzania soku trawiennego, osłabienie perystaltyki jelit, skłonność do zaparć, wzdęć, zwłaszcza u osób starszych.
Przeciwwskazania. Ciężkie uszkodzenia i marskość wątroby, stan ropny pęcherzyka żółciowego, niedrożność dróg żółciowych.
Postacie leku. Wyciąg alkoholowy z kłączy kurkumy — prep. Solaren, dawki 30—50 kropli w kieliszku wody 2—4 razy dz. Preparaty złożone jako główny składnik zawierają związki czynne kurkumy — prep. Cholagol (CSRS) krople, prep. Temoebilin (RFN), draż.
CYNARA SCOLYMUS — KARCZOCH ZWYCZAJNY
Ang. Artichoke; franc. Artichaut commun; niem. Artischocke; ros. Artiszok posiewnoj.
Występowanie. Uprawiany w krajach śródziemnomorskich; pokrewny gatunek — karczoch hiszpański (Cynara cardunculus) — występuje w stanie naturalnym.
Surowiec. Ziele karczocha — Herba Cynarae scolymi (część nadziemna, zebrana przed kwitnieniem); służy również do izolacji cynaryny.
Główne związki. Cynaryna, czyli kwas 1,5-dwukawowochinowy, oraz produkty jego rozpadu — kw. kawowy i kw. chlorochinowy. Ponadto flawonoidy (m.in. cynarozyd i skolimozyd), trójterpeny (m.in. laktucerol), związki śluzowe, pektyny, garbnik, kwasy organiczne (m.in. kw. glikolowy i glicerowy), sole mineralne.
Działanie. Cholereticum, metabolicum, diureticum.
Wyciąg z karczochów wywiera bezpośrednie działanie na wątrobą, zwiększa wytwarzanie żółci (cholereticum) oraz jej przepływ przez drogi żółciowe (cholagogum). Stwierdzono także działanie ochronne na miąższ wątroby. W licznych doświadczeniach wykazano, że nawet wówczas gdy czynności
125
wątroby zostały w znacznym stopniu upośledzone, np. wskutek zatrucia parami dwusiarczku węgla lub w wyniku alkoholizmu, podawanie wyciągu z karczochów wywierało zdecydowanie korzystny wpływ na wiele fizjologicznych i biochemicznych parametrów wątroby. Wymienić również należy nieznaczne działanie przeciwcukrzycowe i moczopędne.
Zastosowanie. Głównie w wielu schorzeniach wątroby i dróg żółciowych; żółtaczce, kamicy żółciowej, zastoju żółci i atonii pęcherzyka żółciowego, postępującej marskości wątroby, uszkodzeniach wątroby spowodowanych przez egzogenne czynniki chemiczne oraz przez czynniki endogenne. Ponadto w zmniejszonej tolerancji na różne pokarmy, utrudnionym trawieniu i przyswajaniu składników pokarmów. Również w skazie moczanowej, hipercholesterolemii, hiperazotemii, hiperlipidemii i cukrzycy. Nie stwierdzono jakichkolwiek szkodliwych objawów ubocznych, nawet po dłuższym podawaniu wyciągów z surowca.
Postacie leku. Prep. Cynarhein, zawiera m.in. suchy wyciąg z ziela karczochów, dawki po 1 draż. 3 razy dz. w czasie posiłku, w ciągu 15—30 dni; prep. Cynarzym (RFN) draż., analogiczne dawkowanie.
DATURA STRAMONIUM — BIELUŃ DZIĘDZIERZAWA
Ang. Thorn-apple; franc. Stramoine; niem. Stechapfel; ros. Durman obyknowiennyj.
Występowanie. Ameryka Środkowa; pospolity chwast w całej niemal Europie i w Polsce, również uprawiany.
Surowiec. Liście bielunia — Folium Stramonii; nasiona służą do izolowania atropiny. Z liści pokrewnych gatunków Datura metel lub Datura innoxia izoluje się skopolaminę.
Główne związki. Alkaloidy tropanowe 0,2—0,6% (wg FP IV 0,25%), głównie L-hioscyjamina i skopolamina oraz atropina i apoatropina, ponadto garbniki, flawonoidy, hydroksykumaryna, sole mineralne.
Działanie. Parasympatolyticum, spasmolyticum, mydriaticum.
Liście bielunia zawierają te same alkaloidy co liście po-krzyku i działają porażająco na zakończenia nerwów przy-współczulnych (patrz: Atropa belladonna). Ponieważ mają więcej skopolaminy, lepiej zwalczają ataki dychawicy oskrzelowej. Skopolamina działa porażająco, zarówno na obwodowe nerwy przywspółczulne, jak i na ośrodkowy układ nerwowy, powodując znaczne zaburzenia intelektu, otępienie i dezorientację.
Działania uboczne. Patrz: Atropa belladonna.
126
Zastosowanie. Jako środek przeciwastmatyczny. Wypalenie 1,25 g liści bielunia w papierosie, co odpowiada ok. 3,2 mg alkaloidów, powoduje osłabienie lub zniesienie skurczu mięśni gładkich oskrzeli i przerwanie ataku dychawicy oskrzelowej. W tym samym celu wdycha się dym z zapalonych sproszkowanych liści bielunia, zmieszanych z azotanem potasowym.
Przeciwwskazania. Takie same jak dla Fol. Belladonnae.
Liście bielunia wchodzą w skład tytoniu i proszku Astmosan oraz papierosów Neoastmosan, służą też do sporządzania Tinct. Stramonii, która wchodzi w skład kropli Motolutan. Skopolamina jest składnikiem prep. Eucodamin forte, Morphinum hydrochl. cum scopolamina, Scophedal, Sedacorn.
Postacie leku. Fol. Stramonii pulv. — dorosłym doustnie 0,05—0,1 g pro dosi, 0,25 g pro d/e; dawki maksymalne 0,25 g pro dosi, 0,75 g pro die jako przeciwskurczowy. Tinct. Stramonii — dorosłym 15—25 kropli w kieliszku wody 1—3 razy dz.: w stanach skurczowych. Astmosan — proszek (wziewanie dymu), tytoń — zastosowanie jako broncholyticum.; Neoastmosan — papierosy. Scopolaminum hydrobromicum — dorosłym doustnie 0,1—0,5 mg pro dosi, 0,25—1 mg pro die, podskórnie 0,25—0,5 mg pro dosi; dawki maksymalne doustnie 0,5 mg pro dosi, 3 mg pro die, podskórnie 0,5 mg pro dosi, 1,5 mg pro die. Do zakrapiania do oczu 0,1% roztwór. Preparaty zawierające N-butylobromek skopolaminy: prep. Scopolan — draż., czopki, amp., działa spazmolitycznie; Buscopan (RFN) — draż., czopki, amp. działa analogicznie.
DAUCUS CAROTA — MARCHEW SIEWNA
Ang. Carrot; franc. Carotte; niem. Möhre; ros. Morkow posiewnaja.
Występowanie. Odmiana ogrodowa jest powszechnie uprawiana, natomiast odmiana dzika jest pospolita na łąkach i przydrożach.
Surowce. Korzeń marchwi świeży — Radix Dauci recens; owoc marchwi — Fructus Dauci.
Główne związki. W świeżych korzeniach: karotenoidy (m.in. β-karoten), witaminy B1 i B2, węglowodany (m.in. glukoza, sacharoza), substancje siarkowe pobudzające wzrost Lactobacillus bifidus (m.in. 4-fosfo-D-pantetoino-S-sulfonian), pektyny (ponad 11%), substancja o działaniu insulinopodobnym, ślady olejku eterycznego, sole mineralne (m.in. mangan, wapń, miedź). W owocach występują: związki flawonoidowe, olejek eteryczny do 2,4% (m.in. karotol, octan geranylu, limonen), olej tłusty 13%, związki białkowe, octan choliny.
Działanie. Korzenie — digestivum, metabolicum, anthelminthicum; owoce (frakcja flawonoidowa) — spasmolyticum. W świeżych korzeniach marchwi oraz w soku znajdują się
127
specyficzne związki siarkowe zwane „czynnikami bifidus”, które pobudzają wzrost Bifidobacterium bifidum (syn. Lactobacillus bifidus). Czynniki te odgrywają poważną rolę w zapobieganiu i zwalczaniu zaburzeń trawiennych u dzieci. Marchew działa również witaminizująco (β-karoten), przeciw-miażdżycowo, przeciwcukrzycowo i przeciwrobaczycowo (Oxyuris, Ascaris). Ostatnio wykazano, że obecność pektyn w marchwi spożywanej przez osoby w wieku podeszłym obniża poziom cholesterolu we krwi, działa więc jako czynnik przeciwmiażdżycowy. Tak samo działają pektyny zawarte w innych roślinach i owocach. Owoce marchwi są źródłem zespołu flawonoidów, działających przeciwskurczowo na naczynia wieńcowe serca 2,5 rażą silniej niż teobromina. Po podaniu doustnym flawonoidy dobrze wchłaniają się w jelicie i zwiększają przepływ krwi do serca w sposób zbliżony, lecz znacznie skuteczniejszy niż kellina (patrz: Ammi visnaga).
Zastosowanie. Dla niemowląt w zaburzeniach trawiennych, zwłaszcza wtedy, gdy nie są one karmione naturalnie. Dla małych dzieci i młodzieży w przypadkach niedożywienia, niedokrwistości, stanów zapalnych skóry, skrofuloz spowodowanych dłużej trwającą biegunką i zaburzeniami przemiany materii oraz w początkach awitaminozy A. Również jako pomocniczy środek przeciw owsikom i glistom ludzkim. Dla dorosłych i osób w wieku podeszłym jako środek dietetyczny, poprawiający perystaltykę jelit, wzmacniający odporność i elastyczność skóry oraz nabłonka w błonach śluzowych, wreszcie jako adiuvans w początkowym okresie cukrzycy i miażdżycy. Wyciągi z owoców marchwi stosuje się w lekkich i przewlekłych postaciach choroby wieńcowej oraz jako lek pomocniczy i wspomagający w przypadkach cięższych.
Postacie leku. Miazga ze świeżych korzeni marchwi lub wyciśnięty sok (Succus Dauci recens) — niemowlętom 20—40 g w 2—3 porcjach dz., uprzednio osłodzony, ewentualnie z dodatkiem soku owocowego; małym dzieciom 40—60 g dz. jako digestivum, anthelminthicum i przy awitaminozie A. Gotowanie zmniejsza znacznie wartość leczniczą. Dorosłym do 120 g soku w początkach cukrzycy, natomiast świeży korzeń w postaci surówki w zaburzeniach dietetycznych, w osłabieniu widzenia i początkach tzw. kurzej ślepoty, w niektórych dermatozach związanych z brakiem witaminy A, również pomocniczo w miażdżycy. Wyciąg z owoców zawierających flawonoid — prep. Daukarin (ZSRR) — tabl. 0,02 g wyciągu, dawki po 1 tabl. 3—5 razy dz. 30 min przed posiłkiem. Okres leczenia 2—4 tygodnie. Analogiczny preparat otrzymuje się z owoców pasternaka zwyczajnego i owoców kopru ogrodowego (patrz: Anethum graveolus).
128
DIGITALIS LANATA — NAPARSTNICA WEŁNISTA
Ang. Grecian Foxglove; franc. Digitale laineuse; niem. Wolliger Fingerhut; ros. Napierstianka szerstistaja.
Występowanie. Półwysep Bałkański i płdn.-zach. rejony ZSRR, uprawiana w wielu krajach europejskich, również w Polsce.
Surowiec. Liście naparstnicy wełnistej — Folium Digitalis lanatae.
Główne związki. Około 40 glikozydów nasercowych (0,3—1,1%, średnio 0,6%), wśród nich lanatozydy A, B, C, D, E. Enzymy z grupy glukozydaz i esteraz odszczepiają podczas suszenia i przechowywania liści cząsteczki glukozy oraz grupy acetylowe od rodzimych heterozydów. W ten sposób powstają tzw. wtórne kardenolidy, np. z lanatozydu C powstaje kolejno dezacetylolanatozyd C, następnie digoksyna., W liściach naparstnicy wełnistej znajdują się również nie działające na serce związki pochodne pregnanu, tzw. digitanolowe, ponadto saponozydy sterolowe (np. digitonina), flawonoidy, cholina i sole mineralne. Najważniejszymi glikozydami są: digoksyna, acetylodigoksyna, lanatozyd C, dezacetylolanatozyd C i acetylodigitoksyna.
Działanie. Cardiotonicum.
Glikozydy digitalisowe, zwane kardenolidami, zwiększają kurczliwość mięśnia sercowego oraz wydajność serca i są stosowane głównie w leczeniu niewydolności krążenia pochodzenia sercowego. Działanie tej grupy związków jest omówione w rozdz. „Farmakodynamika” (str. 294).
Działania uboczne. Występują najczęściej u osób starszych, cierpiących na niewydolność nerek, oraz u osób wykazujących niedobór jonów potasowych (hipokalemia), jako skutek podawania syntetycznych diuretyków. Głównymi objawami zatrucia spowodowanego przedawkowaniem są zaburzenia o charakterze ogólnym (np. bóle i zawroty głowy, utrata świadomości), zaburzenia ze strony przewodu pokarmowego (nudności, wymioty, biegunka, bóle epigastryczne), zaburzenia widzenia oraz — najbardziej groźne dla życia — zaburzenia sercowe. Występują wówczas dodatkowe skurcze komorowe, tętno bliźniacze oraz napadowe kołatanie serca, zmuszające do natychmiastowego przerwania leczenia, które w dalszej konsekwencji grozi trzepotaniem przedsionków i migotaniem komór oraz zapaścią.
Zastosowanie. W zastoinowej niewydolności krążenia (insufficientia cordis congestiva) z tachyarytmią całkowitą lub z tachykardią regularną i z następującymi objawami: niedomykalność zastawek z obrzękiem, powiększenie wątroby i skąpomocz. Mniejsze znaczenie mają glikozydy nasercowe w niewydolności krążeniowej z nadciśnieniem wywołanym, np. nadczynnością tarczycy, tętniakiem, awitaminozą B1 ponieważ schorzenie podstawowe ma charakter obwodowy, a nie sercowy. Stosowanie kardenolidów ma pomocnicze znaczenie również w niewydolności krążeniowej, spowodowanej za-
129
paleniem mięśnia sercowego lub przyczynami mechanicznymi (np. zaciskające zapalenie osierdzia). W zawale mięśnia sercowego, jeśli stwierdza się równocześnie szybki rytm lub całkowitą tachyarytmię wskutek migotania przedsionków, można podawać omawiane leki w umiarkowanych dawkach i pod stalą kontrolą przez monitorowanie. Należy ostrożnie dawkować w szoku sercowopochodnym bez objawów zawału serca, gdyż następuje wówczas dalsze obniżenie wydolności mięśnia sercowego. Również w niektórych zaburzeniach rytmu: migotaniu przedsionków z szybkim rytmem komór, trzepotaniu przedsionków oraz w napadowym kołataniu serca ponadkomorowym.
Przeciwwskazania. Częstoskurcz komorowy oraz wywołany nadczynnością tarczycy lub zakażeniem, blok przedsionkowo-komorowy, bradykardia.
Interakcje. Z preparatami hipotensyjnymi (m.in. Guanethidin, Raupasil, Raudiazin, Binazin), preparatami wapniowymi (m.in. Calcium gluconicum, Calcium glutaminicum, Calcium Polfa), niektórymi alkaloidami (m.in. pilokarpina), niektórymi wyciągami roślinnymi (m.in. Intr. Visci, Tinct. Ammi visn.).
Postacie leku. Digoksyna — w prep. Digoxin (Polfa), Lanicor (RFN) — tabl. 0,25 mg, krople 1 mg, amp. 0,5 mg. Acetylowa pochodna digoksyny działa 15—20% silniej od digoksyny i występuje jak α-acetylodigoksyna — prep. Dioxanin (RFN) i Lanadigin (RFN) oraz β-acetylodigoksyna — prep. Novodigal (RFN), tabl. 0,2 mg. Metylową pochodną digoksyny, wchłaniającą się w 91—100% jest β-metylodigoksyna — prep. Lanitop (RFN), tabl. 0,1 mg, amp. 0,2 mg. Lanatozyd C — w prep. Lanatosidum C (Polfa), Celanid (ZSRR), Isolanid (WRL), Lanatosid C (CSRS), Cedilanid (Szwajc.), tabl. 0,25 mg, krople 1 mg/1 ml, amp. 0,4 mg (zawierają lepiej rozpuszczalny dezacetylolanatozyd C). Acetylodigitoksyna — w prep. Acetylodigitoxinum (Polfa i ZSRR), Acigoxin (WRL), Acedigal (CSRS), tabl. 0,2 mg, krople 0,5 mg/1 ml, amp. 0,2 mg. Zespół lanatozydów A + B + C — w prep. Abicin (ZSRR), Neo-Adigan (WRL), Pandigal (RFN) — tabl. 0,25 mg, krople 0,5 mg/1 ml, amp. 0,4 mg. Dawkowanie krajowych preparatów naparstnicowych podano w rozdz. „Choroby serca i naczyń” (str. 328).
DIGITALIS PURPUREA — NAPARSTNICA PURPUROWA
Ang. Purple Foxglove; franc. Digitale pourpre; niem. Roter Fingerhut; ros. Napierstianka krasna ja.
Występowanie. Europa środk.-zach., w Polsce nieliczne stanowiska w Beskidzie Śląskim i w Sudetach są pod ochroną. Surowiec pochodzi z upraw.
130
Surowiec. Liść naparstnicy purpurowej — Folium Digitalis purpureae.
Główne związki. Liczne rodzime kardenolidy, m.in. purpureaglikozydy A i B, glukogitaloksyna, digitalinum verum, strospezyd, glukowerodoksyna. Podczas suszenia i przechowywania surowca następuje enzymatyczne odszczepianie drobin glukozy od kardenolidów pierwotnych i tworzenie tzw. glikozydów wtórnych. W wysuszonych liściach naparstnicy znajdują się ponadto inne kardenolidy (m.in. digitoksyna, gitoksyna, gitaloksyna, werodoksyna), saponozydy sterolowe (m.in. digitonina), liczne związki pochodne pregnanu, tzw. związki digitanolowe (m.in. digacetynina), które nie działają na serce oraz flawonoidy (m.in. digitoflawon).
Działanie. Cardiotonicum.
Typowe dla związków kardenolidowych (patrz rozdz. „Farmakodynamika”, str. 294). Glikozydy naparstnicy purpurowej kumulują się w organizmie i powoli wydalają, nieznacznie tylko wzmagają diurezą.
Działania uboczne. Patrz: Digitalis lanata.
Zastosowanie. Najważniejszym wskazaniem dla omawianych związków jest niewydolność mięśnia sercowego i związana z tym niewydolność krążenia oraz niektóre zaburzenia rytmu, wymienione u Digitalis lanata.
Postacie leku. W Polsce wycofano wszystkie preparaty kompleksowe z naparstnicy purpurowej, a digitoksyny w ogóle nie wprowadzono do lecznictwa, natomiast za granicą stosuje się je nadal. Liście naparstnicy purpurowej sproszkowane i standaryzowane biologicznie — Pulvis Folium Digitalis (ZSRR) — proszek do receptury i tabl. 0,05 g. Dawki dla dorosłych: 0,05—0,1 g doustnie 3—4 razy dz.; dzieciom 0,005—0,06 g zależnie od wieku. Dawki maksymalne: jednorazowa 0,1 g, dobowa 0,5 g. Digitoksyna — jako prep. Digitoksin (ZSRR), tabl. 0,1 mg, czopki 0,15 mg; Carditoxin (WRL), pigułki powlekane 0,1 mg: Digitoxin (CSRS), draż. 0,1 mg, amp. 1 ml/0,25 mg, czopki 0,25 mg. Wchłania się z przewodu pokarmowego w 96—100%. Nasycenie powolne doustne — w ciągu 5 dni podaje się kolejno po 0,8 mg, -0,6 mg, 0,4 mg, 0,3 mg, 0,3 mg dz. (w dawkach podzielonych), następnie po 0,1—0,2 mg jako dawką podtrzymującą. Serce powinno mieć 60—70 uderzeń na minutą. Dawka maksymalna dla dorosłych; jednorazowa 0,5 mg, dobowa 1,0 mg. Dla dzieci dawki nasycające 0,2—0,3 mg na 10 kg masy ciała, dawka podtrzymująca 0,025—0,05 mg dz. lub co drugi dzień.
EPHEDRA DISTACHYA — PRZĘŚL DWUKŁOSOWA
Ang. Ephedral franc. Ephedra a doubles epis; niem. Meerträubchen; ros. Chwojnik dwuchkoloskowyj.
131
Występowanie. W środk. Azji, również uprawiana.
Surowiec. Ziele przęśli — Herba Ephedrae; równowartościowego surowca dostarczają: Ephedra equisetina i Ephedra sinica.
Główne związki. Mieszanina alkaloidów fenyloizopropyloaminowych do 3% (m.in. L-efedryna, D-pseudoefedryna), z której do celów leczniczych izoluje się efedrynę i norefedrynę).
Działanie. Spasmolyticum, stimulans.
Efedryna jest związkiem sympatomimetycznym, działającym podobnie do adrenaliny, lecz nieco dłużej; po podaniu doustnym nie ulega unieczynnieniu w przewodzie pokarmowym. W działaniu obwodowym efedryny znaczenie mają dwa mechanizmy, pierwszy wzmaga i przedłuża efekty wywołane przez związki katecholowe, drugi uwalnia noradrenalinę z miejsc magazynowania. Następuje wówczas zwężenie drobnych naczyń krwionośnych i włośniczek, podwyższenie ciśnienia tętniczego krwi, zmniejszenie napięcia mięśni gładkich, zwłaszcza w oskrzelach i jelitach, rozszerzenie źrenic, nieznaczne pobudzenie skurczów mięśnia sercowego oraz pogłębienie oddechu. Efedryna działa również pobudzająco na ośrodkowy układ nerwowy, wyzwala bodźce psychiczne wyraźniej niż adrenalina. Takie same właściwości wykazuje norefedryna.
Działania uboczne. Po dawkach leczniczych bicie serca, bezsenność, uczucie lęku i drżączka; u ludzi starszych trudność w oddawaniu moczu; większe dawki powodują nerwowość, ból głowy, podwyższenie ciśnienia krwi, wymioty, przyspieszenie akcji serca.
Interakcja. Z glikozydami nasercowymi (zaburzenia rytmu serca).
Zastosowanie. W zwalczaniu ataków dychawicy oskrzelowej, również w stanach przewlekłych (niekiedy korzystne jest łączenie z barbituranami w celu przeciwdziałania bezsenności); można też podawać w senności napadowej, moczeniu nocnym (enuresis nocturna), ciężkiej niedomodze mięśniowej (myasthenia gravis), jako analepticum w zapaści po zatruciu narkotykami i środkami nasennymi (np. barbituranami, alkoholem), również w nieżycie nosa i tzw. katarze siennym. W chirurgii podczas znieczulenia rdzeniowego (aby przeciwdziałać spadkom ciśnienia krwi).
Przeciwwskazania. Ciężka niewydolność serca, przerost prostaty, poważne zaburzenia krążenia obwodowego, nadciśnienie, dusznica bolesna, nadczynność tarczycy.
Postacie leku. Ephedrinum hydrochloricum — tabl. 0,025, amp. 0,025 i 0,05. Dawki: doustnie 0,025 g pro dosi 1—3 razy dz.; podskórnie lub domięśniowo 0,025—0,05 g pro dosi 1—2 razy dz.; dawki maksymalne per os i s.c. 0,075 g pro dosi, 0,15 g pro die.
Efedryna jest składnikiem preparatów działających przeciw-
132
skurczowo, przeciwalergicznie i wykrztuśnie, stosowanych m.in. w dychawicy oskrzelowej i rozedmie płuc: tabl. Allergastmin, krople Astmin, tabl. Belladrinal, krople Kelastmin, tabl. Lumidrinal, krople Motolutan, tabl. Proasthmin. Efedryna jest również składnikiem preparatu działającego jako analepticum w zatruciach (np. narkotykami, barbituranami): krople i amp. Corphedrin oraz amp. Scophedal N w premedykacji przedoperacyjnej, Efetonina (ephetoninum), czyli DL-efedryna (syntetyczna racemiczna efedryna), jest stosowana tak samo jak naturalna L-efedryna.
EQUISETUM ARVENSE — SKRZYP POLNY
Ang. Field Horsetail; franc. Prele des champs; niem. Ackerschachtelhalm; ros. Chwoszcz polewo j.
Występowanie. Powszechnie w całej Europie, w Polsce jako chwast.
Surowiec. Ziele skrzypu polnego — Herba Equiseti.
Główne związki. Flawonoidy (m.in. ekwizetryna, izokwercytryna), sole mineralne ok. 10% (m.in. 0,5—1,8% rozpuszczalnej w wodzie krzemionki), kwasy organiczne (m.in. kw. askorbowy, kw. akonitowy), saponina ekwizetonina, antywitamina B1, fitosterol, zasady organiczne (m.in. 3-metoksypirydyna).
Działanie. Diureticum, metabolicum, haemostypticum.
Ziele skrzypu zwiększa objętość wydalanego moczu, a wraz z nim ilość chlorków, jednak dość nieregularnie, zależnie od osobniczej wrażliwości na związki czynne oraz od stopnia upośledzenia czynności nerek. Wykazano doświadczalnie, że działanie moczopędne może być nawet silniejsze niż po podaniu teobrominy lub mocznika, ale w niektórych przypadkach w ogóle nie występuje. Stwierdzono również, że właściwości diuretyczne surowca zależą od ilości flawonoidów, natomiast saponina ekwizetonina i w mniejszym stopniu związki krzemowe powodują zmniejszenie ilości moczu. Chociaż działanie moczopędne skrzypu może być niepewne, jednak ilości wydalanych jonów chlorowych są większe niż normalnie. Metaboliczne właściwości surowca są związane z obecnością krzemu. Pierwiastek ten występuje w roślinach (np. w Herb. Polygoni avic., Herb. Galeopsidis, Herb. Pulmonariae, Rhiz. Agropyri) w postaci połączeń krzemoorganicznych, związków nieorganicznych oraz nierozpuszczalnych polimerów. Tylko część związków krzemu rozpuszcza się w wodzie i znajduje się w odwarach. Dla ludzi krzem ma znaczenie ogólnoustrojowe, dlatego wyciągi wodne zawierające ten pierwiastek wpływają na przemianę materii, na stan naczyń krwionośnych, narządów wewnętrznych, skóry, włosów, paznokci, kości.
133
W niektórych schorzeniach występują zaburzenia w gospodarce związkami krzemu, np. w miażdżycy (spadek ilości krzemu w tkance łącznej), chorobie nowotworowej (nagromadzenie w tkance nowotworowej i równocześnie obniżenie poziomu w tkance zdrowej), u osób w wieku podeszłym (zmniejszenie ilości krzemu w skórze, naczyniach krwionośnych i w kościach, zwiększenie zaś we krwi i płynach poza-komórkowych), u kobiet ciężarnych i karmiących (podwyższony poziom krzemu w osoczu krwi). Związki krzemu są czynnikiem utrzymującym odpowiednią elastyczność i odporność naskórka, tkanki łącznej i błon śluzowych, regulują przepuszczalność ścian naczyń krwionośnych i utrudniają odkładanie się w nich tłuszczów, a nawet mają korzystny wpływ na aktywność hormonalną u ludzi starszych. Rozpuszczona w wodzie krzemionka łatwo wchłania się w przewodzie pokarmowym, wydala głównie z kałem, a w mniejszej ilości z moczem, gdzie spełnia rolę jednego z ochronnych koloidów, przeciwdziałających krystalizacji mineralnych składników w drogach moczowych. Ziele skrzypu ma również właściwości przeciwkrwotoczne, polegające na zwiększaniu krzepliwości krwi oraz w małym stopniu właściwości krwiotwórcze (przyrost liczby czerwonych krwinek i podwyższenie poziomu hemoglobiny).
Działanie uboczne. Po długim stosowaniu skrzypu występuje niedobór witaminy B1 (tiaminy) z charakterystycznymi objawami.
Zastosowanie. Jako łagodny środek moczopędny w lekkich schorzeniach dróg moczowych, zmniejszonym przesączaniu w kłębkach nerkowych, pomocniczo w gośćcu, skazie moczanowej, zatrzymaniu wody i elektrolitów (obrzęki), początkach kamicy moczowej. Również w niektórych chorobach skórnych wywołanych nagromadzeniem szkodliwych metabolitów we krwi, jednak rzadko per se, zwykle w zestawieniu z innymi surowcami. Również w niektórych zaburzeniach metabolicznych, w okresie pooperacyjnym w celu przyspieszenia gojenia i odnowy tkanki łącznej, pomocniczo w miażdżycy, większych uszkodzeniach skórki (np. oparzenia), zwiększonej przepuszczalności i zmniejszonej elastyczności ścian naczyń włosowatych, a nawet jako adiuvans w chemioterapii gruźlicy płuc. Zaleca się zwłaszcza osobom w wieku podeszłym z niedoborem krzemu, utrudnioną resorpcją soli wapnia z pokarmów oraz zespołem złego wchłaniania wskutek zmian zanikowych w błonie śluzowej przewodu pokarmowego. Korzystne jest także dla kobiet ciężarnych i karmiących dla utrzymania wysokiego poziomu krzemu w osoczu krwi. Niekiedy jako adiuvans w nadmiernych krwawieniach miesiączkowych (metrorrhagia), krwotokach macicznych (metrorrhagia), krwawieniach z żylaków odbytu, owrzodzeń okrężnicy i wrzodów
134
żołądka lub dwunastnicy, również w krwawieniach z nosa
i płuc.
Przeciwwskazania. Niedobór witaminy B1 z objawami zapalenia wielonerwowego (polyneuritis) i bradykardii. Przy dłuższym podawaniu wyciągów ze skrzypu należy równocześnie przyjmować tabletki Vitaminum B1 0,003 g po 1—2 dz. do ustąpienia objawów awitaminozy.
Ziele skrzypu wchodzi w skład granulatów Betagran, Reumogran i Urogran oraz mieszanek ziołowych Reumosan, Cardiosan, Urosan i Pulmosan. Wyciągi wchodzą w skład płynów Betasol i Cholesol oraz pasty Fitolizyna.
Postacie leku. Dec. Herb. Equiseti — 2 łyżki ziela na 11/2—2 szklanki wody (gotować 10 minut, przecedzić do termosu), pić 1/2—2/3 szklanki 2—4 razy dz. między posiłkami jako diureticum i metabolicum. Jako haemostypticum wraz z Herb. Bursae pastoris, Cort. Viburni opuli, Fol. Juglandis, Herb. Anserinae, Herb. Violae tric., Cort. Hippocastani.
ERYTHRAEA CENTAURIUM — CENTURIA POSPOLITA (TYSIĄCZNIK)
Ang. Common Century; franc. Petite centauree; niem. Tausendgüldenkrautj ros. Zołototisiacznik zonticznyj.
Występowanie. W Europie i półn. Afryce; w Polsce coraz rzadziej wskutek wyeksploatowania stanowisk.
Surowiec. Ziele centurii (tysiącznika) — Herba Centaurii (wskaźnik goryczy = 50).
Główne związki. Gorycze glikozydowe (m.in. gencjopikryna, erytrocentauryna, erytramina), związki o charakterze alkaloidów (m.in. erytrycyna), ślady olejku eterycznego, związki żywicowe, kw. oleanolowy.
Działanie. Amarum, stomachicum, tonicum.
Centuria należy do grupy surowców tzw. szczerogorzkich (amara pura), pobudzających wytwarzanie soku żołądkowego (patrz: Gentiana lutea). Gorycze centurii pobudzają również wydzielanie żółci i przyspieszają resorpcją związków odżywczych z pokarmów.
Działania uboczne. Duże dawki mogą wywołać ból żołądka, nudności, a nawet wymioty.
Zastosowanie. W bezkwaśności żołądkowej (achlorhydria gastrica) i w objawach towarzyszących nieżytowi żołądka (bóle, brak łaknienia, wzdęcia, odbijanie i zgaga). Zaleca się podawanie wyciągów z centurii rekonwalescentom po przebytych poważnych chorobach i za-biegach chirurgicznych, u których stwierdzono ogólne wyczerpanie organizmu i osłabienie
135
czynności trawiennych. Wyciąg z ziela centurii wchodzi w skład tabletek Calmagina.
Postacie leku. Dec. Herb. Centaurii — 1 łyżka ziela na ½ szklanki wody, gotować 2 min, przecedzić, pić po 1/2—1 łyżce 30 min przed każdym posiłkiem. Ziele centurii jest rzadko stosowane per se, częściej jako składnik recepturowych mieszanek ziołowych; pobudzającej trawienie, np. wraz z Herb. Absinthii, Rhiz. Calami, Anth. Anthemidis, Herb, Cnici bened., Herb. Millefolii, Fol. Urticae, Rad. Saponariae, Rad. Taraxaci lub Fruct. Berberidis; wiatropędnej, np. wraz z Fruct. Anisi, Anth. Chamomillae, Fl. Millefolii, Fruct. Anethi, Herb. Anserinae, Herb. Majoranae, Rad. Glycyrrhizae, Rad. Archangelicae, Fruct. Coriandri, Fruct. Foeniculi.
EUCALYPTUS GLOBULUS — EUKALIPTUS CAŁKOWY
Ang. Eucalyptus; franc. Eucalyptus commun; niem. Eukalyptusbaum; ros. Ewkalipt szarikowyj.
Występowanie. W Australii, uprawiany w rejonach subtropikalnych, również w półn. Afryce, płdn. Europie, na Kaukazie i Krymie.
Surowiec. Liść eukaliptusa — Folium Eucalypti; służy do otrzymywania olejku eukaliptusowego — Oleum Eucalypti.
Główne związki. Olejek eteryczny 1—3% zawierający do 80% cyneolu (eukaliptolu) a-pinen, aldehyd walerianowy, masłowy i inne. Ponadto garbnik, związki żywicowe, flawonoidy (m.in. rutyna), kwasy organiczne.
Działanie. Expectorans, spasmolyticum, desinficiens.
Olejek eukaliptusowy pobudza czynność wydzielniczą górnych dróg oddechowych, przywraca normalne ruchy nabłonka rzęskowego, zmniejsza stan napięcia mięśni gładkich oskrzeli, upłynnia zalegającą wydzielinę i wyzwala odruch wykrztuśny. Działa również silnie przeciwbakteryjnie, zwłaszcza gdy jest wdychany w postaci aerozolu lub podczas inhalacji z parą wodną. Niszczy wówczas szybko prawie wszystkie szczepy bakterii, zwłaszcza gronkowce i paciorkowce, także antybiotykooporne. Zewnętrznie olejek działa bakteriobójczo na skórę. Analogicznie działa główny składnik olejku — cyneol.
Działanie uboczne. Olejek w zetknięciu ze skórą może powodować nadwrażliwość kontaktową, pary olejku drażnią błony śluzowe oczu i jamy ustnej.
Zastosowanie. W ostrych i przewlekłych stanach zapalnych jamy ustnej (stomatitis), gardła (pharyngitis), krtani (laryngitis), oskrzeli (bronchitis), również gdy jest utrudnione odkrztuszanie, gdy zalega wydzielina i towarzyszy temu męczący, tzw. suchy kaszel oraz zakażenie. Ponadto w nieżycie
136
nosa i zapaleniu zatok bocznych nosa (inhalacja), również pomocniczo w anginie i tzw. „chorobie z przeziębienia”. Zewnętrznie do odkażania skóry rąk, narzędzi, do produkcji cukierków przeciwkaszlowych itp. Olejek jest składnikiem amp. Camphochin, maści Capsiderm, emulsji Capsigel i kropli Gargarisma prophylacticum, natomiast cyneol — kropli, kapsułek, czopków Terpichol i Terpinex.
Postacie leku. Ol. Eucalypti — 10—15 kropli na szklankę wrzącej wody, wziewać pary (inhalacja w warunkach domowych). Korzystniej jest stosować wraz z Ol. Lavandulae, Ol. Pini pumilionis i Ol. Menthae pip. Do wkraplania do nosa 0,5—2% roztwory w płynnej parafinie. Olejku eukaliptusowego nie podaje się obecnie pet se doustnie, lecz jedynie jako składnik preparatów.
EUPHRASIA ROSTKOVIANA — ŚWIETLIK ŁĄKOWY
Ang. Drug Eyebright; franc. Euphraise officinale; niem. Gemeiner Augentrost; ros. Oczanka rostkowskaja.
Występowanie. Powszechnie niemal w całej Europie; również w Polsce.
Surowiec. Ziele świetlika — Herba Euphrasiae. Równowartościowego surowca dostarczają: Świetlik wyprażony — Euphrasia stricta i Świetlik zwartolistny — Euphrasia curta.
Główne związki. Glikozyd irydoidowy aukubina, garbniki, kwasy fenolowe (m.in. kw. kawowy, kw. chlorogenowy), olejek eteryczny ok. 0,2%, związki żywicowe, kumaryna, sole mineralne (m.in. Mg, Cu).
Działanie. Antiphlogisticum, antisepticum.
Wyciągi wodne z surowca wykazują właściwości przeciwzapalne, zmniejszają przepuszczalność ścian naczyń włosowatych w błonach śluzowych, hamują uwalnianie histaminy i przeciwdziałają nadmiernemu rozszerzeniu włośniczek. Działają również bakteriobójczo na gronkowce i paciorkowce, zapobiegają mikrokrwawieniom (np. w oku) oraz wiążą i unieczynniają toksyny bakteryjne.
Zastosowanie. Zewnętrznie w niektórych dolegliwościach oczu o charakterze uczuleniowo-zapalnym, m.in. w zapaleniu spojówek (coniunctivitis), zapaleniu spojówek i brzegów powiek (blepharoconiunctivitis), wiosennym zapaleniu spojówek (coniunctivitis vernalis), zapaleniu brzegów powiek (blepharitis). W postaci kataplazmów w kurczu powiek (blepharismus), jęczmieniu (hordeolum) oraz w zmęczeniu wzroku spowodowanym sztucznym oświetleniem, długim czytaniem, nadwrażliwością na promienie słoneczne, promienie z ekranów telewizyjnych itp. Do wewnątrz stosuje się rzadko, działa wówczas nieznacznie ściągające i przeciwzapalnie.
137
Zastosowanie w homeopatii. 1. Zapalenie spojówek, rogówki i brzegów powiek z ostrym, palącym łzawieniem i gęstą śluzowo-ropną nadżerającą wydzieliną; 2. Katar ostry lub przewlekły charakteryzujący się wydzieliną łagodną z jednoczesnym ostrym łzawieniem. Stosuje się wewnętrznie i zewnętrznie do okładów.
Postacie leku. Dec. Herb. Euphrasiae — odwar z 1—11/2 łyżki ziela na szklankę wody (gotować 5 min, przecedzić), stosować do przemywania oczu i do okładów. Kataplazmy z ziela namoczonego i ogrzanego, przykładać zawinięte w gazę na 5—10 min. Korzystnie jest łączyć z następującymi ziołami: Fol. Plantaginis, Anth. Chamomillae, Fl. Calendulae, Fl. Cyani, Fl. Millefolii, Fruct, Foeniculi, Herb. Veronicae.
FILIPENDULA ULMARIA — WIĄZÓWKA BŁOTNA
Ang. Meadow Sweet; franc. Reine-des-pres; niem. Echtes Mädesuss; ros. Labaznik wiazolistnyj.
Występowanie. Na dużych obszarach Europy i Azji; w Polsce na wilgotnych łąkach i brzegach wód.
Surowiec. Kwiat wiązówki — Flos Ulmariae (syn. Flos Spireae). Analogicznego surowca dostarcza wiązówka bulwkowa — Filipendula hexapetala.
Główne związki. Glikozydy fenolowe (m.in. spireina, monotropitozyd, salicyna), flawonoidy (m.in. spireozyd, hiperozyd, awikularyna), garbniki do 12%, olejek eteryczny ok. 0,2% (m.in. salicylan metylu, aldehyd salicylowy, wanilina), kwasy organiczne (m.in. kw. salicylowy wykryty w 1839 r. i nazwany acidum spiricum).
Działanie. Antirheumaticum, diaphoreticum, diureticum.
Surowiec wywiera swoiste działanie przeciwzapalne i przeciwbólowe w chorobie reumatycznej, przypisywane obecności związków salicylowych, które hamują biosyntezę endogennych prostaglandyn, zapoczątkowujących i podtrzymujących stan zapalny w różnych narządach. Wyciągi z kwiatów wiązówki zwiększają również ilość wydalanego moczu (diaphoreticum), pobudzają nieznacznie czynność gruczołów potowych (diaphoreticum) oraz ułatwiają usuwanie z organizmu szkodliwych metabolitów (depurativum). Na przewód pokarmowy działają słabo ściągająco i przeciwbakteryjnie.
Zastosowanie. Jako aktywny środek pomocniczy w leczeniu przewlekłego postępującego gośćca stawowego (polyarthritis chronica progressiva), zwłaszcza u osób w wieku podeszłym, z równoczesnym podawaniem chemioterapeutyków, balneoterapią, dietą i in. Również w początkowych objawach reumatyzmu mięśniowego, stanach podgorączkowych, bólach stawowych i mięśniowych oraz jako adiuvans w chorobach
138
gorączkowych, tzw. chorobie z przeziębienia i grypie, przeważnie wraz z innymi ziołami.
Surowiec jest składnikiem granulatu Reumogran oraz mieszanek Pyrosan i Reumosan.
Postacie leku. Dec. Flor. Ulmariae — odwar z 2 łyżek kwiatów na 11/2—2 szklanki wody (gotować 5 min, odstawić na 10 min, przecedzić do termosu), pić 1/2—2/3 szklanki 2—3 razy dz. po jedzeniu. Jako napotny wraz z Infl. Tiliae, Fl. Sambuci, Fruct. Rubi idaei; jako moczopędny wraz z Rad. Ononidis, Herb. Herniariae, Fol. Betulae, Peric. Phaseoli, Fl. Cyani, Rhiz. Agropyri, Herb. Violae tric., Fl. Pseudacaciae.
FOENICULUM CAPILLACEUM — FENKUŁ WŁOSKI (KOPER WŁOSKI)
Ang. Fennel; franc. Fenouil; niem. Fenchel; ros. Fenchel aptecznyj.
Występowanie. W rejonie Morza Śródziemnego, uprawiany w wielu krajach europejskich, również w Polsce.
Surowiec. Owoc kopru włoskiego — Fructus Foeniculi (pochodzący z odmiany var. vulgarae, o ostrym smaku); służy do otrzymywania olejku koprowego — Oleum Foeniculi.
Skład chemiczny. Olejek eteryczny do 6% (wg wymagań FP IV 3%), zawierający trans-anetol. (60—90%), fenchon (12—20%), a-pinen (1,8—4,7%), limonen do 2,5%. Ponadto flawonoidy (m.in. pochodne kwercetyny i kemferolu), fitosterole (m.in. stygmasterol), olej tłusty, substancje woskowe i białkowe, cukry.
Działanie. Spasmolyticum, stomachicum, expectorans, lactagogum.
Owoce kopru włoskiego zmniejszają napięcie mięśni gładkich przewodu pokarmowego oraz w pewnym stopniu dróg moczowych, są skutecznym środkiem wiatropędnym (carminativum), łagodzącym lub znoszącym ból wywołany wzdęciem i przywracającym prawidłowe czynności trawienne, zwłaszcza u dzieci i osób starszych. Wywiera również uchwytne działania pobudzające na czynność wydzielniczą niektórych narządów. Zwiększa wytwarzanie soku żołądkowego (stomachicum), wzmaga wydzielanie śluzu w gardle, krtani i tchawicy oraz przywraca ruch nabłonka rzęskowego (expectorans), pobudza też gruczoły mleczne, prawdopodobnie przez przysadkę mózgową (lactagogum). Owoce kopru oraz olejek eteryczny działają nieznacznie uspokajająco, gdyż zawierają trans-anetol. Stosowany zewnętrznie olejek koprowy ma właściwości bakteriobójcze i przeciwpasożytnicze (świerzbowce, wszy).
Działania uboczne. Większe doustne dawki Ol. Foeniculi wywołują odurzenie, drgawki kloniczne, podrażnienie błon śluzowych żołądka i jelit, przekrwienie mózgu i płuc.
139
Zastosowanie. W mało nasilonych zaburzeniach trawiennych (ból brzucha, wzdęcia, nieregularne wypróżnianie, odbijanie, brak apetytu), w rozszerzeniu okrężnicy przez gazy (meteorismus), w zaparciach na tle spastycznym jelit (obstipatio spastica). Jako środek wykrztuśny stosuje się owoce kopru przeważnie wraz z innymi ziołami, natomiast jako środek mlekopędny zaleca się matkom karmiącym z zastrzeżeniem, że olejek eteryczny przechodzi do mleka i wówczas działa na oseski wiatropędnie. Olejek koprowy jest stosowany per se tylko wyjątkowo, częściej w zestawieniach recepturowych jako wykrztuśny i przeciwskurczowy; służy do otrzymywania Aqua Foeniculi i jest składnikiem tabletek Calmagina oraz kropli Elixir Glycyrrhizae. Owoce kopru wchodzą w skład Mel Foeniculi i mieszanek Pektosan i Neopektosan, natomiast wyciąg jest składnikiem Sir. Pini comp.
Postacie leku. Fruct. Foeniculi pulv. — 1/2 łyżeczki rozdrobnionych owoców zmieszać z łyżką miodu lub powideł i podać w 2—3 porcjach po jedzeniu dzieciom lub młodzieży jako środek wiatropędny, kobietom — jako mlekopędny. Mel Foeniculi — doustnie dzieciom łyżeczkę 3—4 razy dz.; osobom starszym po łyżce kilka razy dz. jako środek wykrztuśny. Aqua Foeniculi — dzieciom po łyżeczce lub łyżce, zależnie od wieku, kilka razy dz. jako wiatropędny; również jako corrigens smakowy do mikstur. Ol. Foeniculi — doustnie 3—5 kropli na cukier lub w mleku 2—4 razy dz. po jedzeniu jako wiatropędny, częściej w zestawieniach recepturowych.
FRAGARIA VESCA — POZIOMKA POSPOLITA
Ang. Wild Strawberry; franc. Fraisier des bois; niem. Wald-Erdbeere; ros. Zemlianika leśna ja.
Występowanie. Niemal na całej kuli ziemskiej w klimacie umiarkowanym, w Polsce pospolita. Istnieją odmiany i mieszańce uprawne.
Surowce. Liść poziomki — Folium Fragariae; owoc poziomki — Fructus Fragariae.
Główne związki. Liście zawierają garbniki pirokatechinowe ok. 6%, flawonoidy (m.in. kwercetyna), ślady olejku eterycznego, kwasy organiczne (m.in. kw. askorbowy), sole mineralne. W owocach świeżych znajdują się karotenoidy, witamina C, związki cukrowe 10%, kwasy organiczne 1% (m.in. kw. salicylowy), antocyjany (m.in. fragaryna, cyjanidyno-3-glukozyd), sole mineralne.
Działanie. Diureticum, adstringens.
Wyciąg z liści zwiększa wydalanie moczu, a z nim jonów sodowych i chlorków (flawonoidy), usuwa z organizmu szkod-
140
liwe produkty przemiany materii w postaci rozpuszczalnych w moczu związków. Wyciąg zawiera garbniki i działa typowo dla tej grupy związków (patrz rozdz. „Farmakodynamika” str. 292). Świeże owoce poziomki są aromatycznym, wykwintnym środkiem dietetycznym i odżywczym. W medycynie ludowej są uważane za skuteczne w kamicy moczowej. Znane są przypadki uczuleń na poziomki, zwłaszcza u dzieci.
Zastosowanie. Liście poziomki wyjątkowo stosuje się per se, zwykle wchodzą w skład recepturowych mieszanek moczopędnych i przeciwbiegunkowych, zwłaszcza dla dzieci i osób w wieku podeszłym. Młode liście są używane jako zastępka herbaty.
Postacie leku. Dec. Fol. Fragariae — 1 łyżka liści na szklanką wody (gotować 5 min, przecedzić), pić 1/3—1/2 szklanki 2—3 razy dz. jako diureticum;, taki sam odwar z 11/2—2 łyżek liści na szklankę wody jako antidiarrhoicum.
FRANGULA ALNUS — KRUSZYNA POSPOLITA
Ang. Alder Buckthorn; franc. Bourdainej niem. Faulbaum; ros. Kruszina olchowidnaja.
Występowanie. W całej Europie i półn.-zach. rejonach Azji; w Polsce w zaroślach i na brzegach lasów, lecz mocno wytrzebiona.
Surowce. Kora kruszyny — Cortex Frangulae; owoc kruszyny — Fructus Frangulae.
Główne związki. W korze do 7% mieszaniny licznych antrazwiązków (m.in. glukofrangulina A i B, frangulina A i B, glikozydowe połączenia fiscjonu, chryzofanolu i emodyny; związki nie-glikozydowe — palmidyna C, dwuantron emodyny, chryzofanol, emodyna). Ponadto związki garbnikowe, flawonoidy, szereg alkaloidów peptydowych (m.in. frangulanina, franganina), sole mineralne.
W owocach znajduje się mieszanina antrazwiązków — palmidyna B, dwuantron aloeemodyny, chryzofanol i aloeemodyna.
Działanie. Laxativum, cholagogum.
Kora i owoce zawierają antrazwiązki działające na jelito grube i powodujące przeczyszczenie (patrz rozdz. „Farmakodynamika” str. 283). Ponadto obserwuje się zwiększenie wytwarzania żółci, jako reakcję wątroby na docierające do niej wraz z krwią nieglikozydowe antrazwiązki oraz słabe działanie bakteriobójcze. Antrazwiązki przechodzą do mleka matek karmiących.
Działania uboczne. Patrz: Aloe ferox.
Zastosowanie. Głównie w zaparciach przejściowych w wyniku chorób zakaźnych, zaburzeń neurologicznych, długo trwającym unieruchomieniu oraz w zaparciach przewlekłych o charakterze skurczowym (łącznie ze spazmolitykami, np.
141
Tincf. Belladonnae, Tinct. Chelidonii, Chelidoninum hydrobromicum) lub atonicznych, często występujących u osób w wieku podeszłym i w otyłości. Wypróżnienie następuje po 8—10 godzinach od chwili przyjęcia leku. Wskazane jest picie większej ilości płynów oraz w niektórych przypadkach uzupełnianie niedoboru jonów potasowych. W zaparciach spastycznych należy równolegle stosować dietę zawierającą dużo celulozy (jarzyny, owoce), natomiast w zaparciach atonicznych stosować dietę ubogą w celulozę. W zaburzeniach trawiennych z okresowymi zawarciami i niedoborem żółci, korzystnie jest stosować korę kruszyny z innymi ziołami (np. Rad. Taraxaci, Rad. Glycyrrhizae, Fol. Menthae pip., Inflor. Helichrysi, Herb. Hyperici, Herb. Anserinae, Rad. Archangelicae), przetwory kruszyny łączyć zaś z preparatami (Solaren, Boldaloina, Cholesol, Raphalamid, Terpichol). Kora kruszyny wchodzi w skład granulatu Cholegran, tabletek Gastrin, Castro, Wikalina i Pilulae laxantes oraz mieszanek ziołowych Rektosan, Sklerosan, Normosan, Degrosan oraz Species Cholagogae nr 2 i 3. Wyciągi płynne z surowca wchodzą w skład preparatów Cholesol i Rhelax. Z kory kruszyny otrzymuje się Extr. Frangulae siec., który wchodzi w skład draż. Altra, proszku Gastrochol i granulatów Neonormacol i Normogran.
Przeciwwskazania. Patrz: Aloe ferox.
Postacie leku. Dec. Cort. Frangulae. — 1,5 g kory w 1 szklance wody (gotować 5 min, przecedzić), jednorazowo wieczorem jako laxativum, natomiast 1/4—1/2 szklanki odwaru 2—3 razy dz. w otyłości, przewlekłej atonii jelit i lekkich zaparciach. Extr. Frangulae sic. — zwykle 0,2—0,4 g jednorazowo w proszkach jako przeczyszczający; 0,05—0,1 g pro dosi 1—3 razy dz. jako stomachicum lub pomocniczy środek żółciopędny 1 godzinę przed posiłkiem. Fruct. Frangulae, w zastępstwie kory kruszyny Dec. Fruct. Frangulae — odwar z 1/2—1 łyżki owoców na szklankę wody (gotować 3 min, przecedzić), pić 1/3—1/2 szklanki rano i wieczorem po posiłkach jako purgans; pić 1—2 łyżki 2—3 razy dz. przed posiłkiem jako stomachicum. Prep. Ramnil (ZSRR) — zawiera standaryzowany wyciąg z kory kruszyny, dawki 1—2 tabl. przed snem jako środek przeczyszczający.
FRAXINUS EXCELSIOR — JESION WYNIOSŁY
Ang. Ash; franc. Frene aleve; niem. Gemeiner Eschei ros. Jasien wysokij.
Występowanie. W Europie, Azji Mniejszej; w Polsce w lasach, również uprawiany.
142
Surowiec. Kora jesionu (z młodych gałęzi) — Cortex Fraxini.
Główne związki. Pochodne kumaryny (m.in. fraksyna, fraksydyna, izofraksydyna, eskulina, kalikantozyd), związki trójterpenowe (m.in. kw. ursolowy), garbniki, fitosterole (m.in. stygmasterol), mannit, sole mineralne.
Działanie. Depurativum.
Kora jesionu zwiększa nieznacznie ilość wydalanego moczu i usuwa wraz z nim szkodliwe produkty przemiany materii. Obniża również poziom kwasu moczowego we krwi wskutek przyspieszenia jego wydalania, działa także napotnie, jednak wyraźnie słabiej niż Fruct. Rubi idaei.
Zastosowanie. Jako środek wspomagający w gośćcu stawowym i mięśniowym, szczególnie w przypadkach przewlekłych i u osób w wieku podeszłym, również w kamicy moczowej (urolithiasis). Pomocniczo w skazie moczanowej (arthritis urica), korzystnie wraz z allopurinolem; również w niektórych schorzeniach skórnych. Zaobserwowano także subiektywną poprawę w chorobie błędnika kostnego (otosclerosis) po zastosowaniu odwaru z mieszanki zawierającej Cort. Fraxini, Fl. Ulmariae i Fol. Ribis nigri.
Postacie leku. Kory jesionu, z powodu ogólnie dość słabego działania, nie stosuje się per se, lecz wraz z innymi ziołami, np. w mieszance moczopędnej i odtruwającej z Rad. Urticae, Herb. Asperulae, Rhiz. Agropyri, Fl. Anthyllidis, Herb. Polygoni avic., Fl. Sambuci, Herb. Herniariae, Fol. Betulae.
FUCUS VESICULOSUS — MORSZCZYN PĘCHERZYKOWATY
Ang. Bladder Wrack; franc. Varec vesiculeux; niem. Blasentang; ros. Fukus puzyrczatyj.
Występowanie. Glon morski wód Bałtyku, Morza Północnego i północnych rejonów Atlantyku; w Polsce w Zatoce Gdańskiej.
Surowiec. Plecha morszczynu — Fucus. Równowartościowy surowiec otrzymuje się z morszczynu piłkowanego — Fucus serratus.
Główne związki. Organiczne połączenia jodu (ponieważ FP IV wymaga 0,1% jodu, surowiec z Bałtyku, zawierający do 0,04%, miesza się z surowcem z Atlantyku o zawartości do 3,5% jodu). Ponadto polisacharydy (kw. alginowy do 19%, fukoidyna do 7%, laminaryna ok. 2%), mannit do 10%, barwnik fukoksantyna, śladowe ilości bromu i witamin z grupy B. sole mineralne.
Działanie. Metabolicum, laxans.
Morszczyn dostarcza organizmowi dobrze przyswajalnych związków jodu, które zwiększają ilość wytwarzanych przez tarczycą hormonów tyroksyny i trójjodotyroniny oraz pobudzają procesy kataboliczne, zapobiegające m.in. otyłości i przerostowi gruczołu tarczowego (tzw. wole endemiczne).
143
Zawarte w surowcu polisacharydy łatwo pęcznieją w jelitach i ułatwiają wypróżnianie u osób z atonią jelit oraz zaparciem (patrz: Althaea officinalis).
Zastosowanie. W niedoczynności tarczycy spowodowanej brakiem jodu oraz jako adiuvans w wolu endemicznym. Surowiec jako metabolicum jest jednak lekiem przestarzałym, pewniejsze wyniki uzyskuje się obecnie stosując sól jodowaną oraz preparaty zawierające łatwo resorbujące się połączenia jodu. Morszczyn może być skuteczny w usuwaniu uporczywych zaparć, zwłaszcza u osób otyłych i jako źródło mikroelementów dla rekonwalescentów i osób starszych. Morszczyn jest składnikiem granulatu Normogran i mieszanek ziołowych Sklerosan i Degrosan, a w przemyśle służy do otrzymywania kwasu alginowego i jego pochodnych.
Postacie leku. Fucus pulv. — doustnie 1—2 łyżki sproszkowanej plechy 2 razy dz. w ½ szklanki wody lub soku owocowego jako środek rozwalniający i metaboliczny; jako laxans korzystniej stosować wraz ze sproszkowanymi ziołami: Rad. Glycyrrhizae, Fol. Sennae lub Fruct. Rhamni cathart., Rad. Althaeae.
FUMARIA OFFICINALIS — DYMNICA POSPOLITA
Ang. Common Fumitory; franc. Fumeterre officinale; niem. Echter Erdrauch; ros. Dymianka aptecznaja.
Występowanie. W wielu krajach klimatu umiarkowanego; w Polsce powszechnie na polach i ugorach.
Surowiec. Ziele dymnicy — Herba Fumariae.
Główne związki. Mieszanina alkaloidów izochinolinowych (m.in. protopina do 0,2%, synaktyna, czterohydrokoptyzyna), związki żywicowe i garbnikowe, kwasy organiczne (m.in. kw. fumarowy), flawonoidy, sole mineralne.
Działanie. Cholereticum, cholagogum, diureticum.
Ziele dymnicy działa na mięśnie gładkie podobnie do Herb. Chelidonii, powoduje rozkurcz jelit, dróg żółciowych i moczowych oraz naczyń krwionośnych (spasmolyticum). Następuje przywrócenie pełnej amplitudy ruchów perystaltycznych jelita, łatwiejsze przemieszczanie treści pokarmowej i uregulowanie wypróżnień. Wzrasta też ilość wydalanego moczu i obniża się ciśnienie krwi; najbardziej istotne jest jednak działanie surowca na wytwarzanie i przepływ żółci. Wykazano doświadczalnie, że w przypadku niewydolności wątroby wyciągi z dymnicy zwiększają ilość żółci proporcjonalnie dc potrzeb organizmu, natomiast przy nadmiarze żółci, hamują jej wytwarzanie. Tego rodzaju przeciwstawne działanie, zależne od stanu czynnościowego wątroby, nazwano ambocho-
144
leretycznym. Surowiec ułatwia również przepływ żółci do dwunastnicy, wskutek rozkurczającego działania na przewody żółciowe i na zwieracz bańki wątrobowo-trzustkowej.
Działanie uboczne. Patrz: Chelidonium majus.
Zastosowanie. W niedoborze żółci spowodowanym niewydolnością wątroby, w kamicy żółciowej niezależnie od umiejscowienia złogów (hepatolithiasis, cholecystolithiasis, choledocholithiasis), kolce żółciowej (cholecystalgia), w zespole objawów po chirurgicznym usunięciu kamieni żółciowych (cholelithotomia). Również w nadmiernym wydzielaniu żółci (hypercholia), w zespole spastyczno-nadciśnieniowym z zastojami żółci i bólem oraz w dyskinezji wywołanej skurczem zwieracza bańki wątrobowo-trzustkowej i w objawach towarzyszących tym schorzeniom. Dobre wyniki można również uzyskać w migrenie indukowanej przez dyskinezję żółciową, kamicę żółciową i niewydolność wątroby.
Przeciwwskazania. Patrz: Chelidonium majus.
Postacie leku. Dec. Herb. Fumariae — odwar z ½ łyżki ziela na szklankę wody (gotować 3 min, odstawić na 10 min, przecedzić), pić 1—2 łyżki 2—4 razy dz. Ziele dymnicy bywa składnikiem ziół żółciopędnych, np. wraz z Rad. Taraxaci, Fol. Menthale pip., Herb. Abrotani, Rad. Glycyrrhizae, Infl. Helichrysi, Herb. Hyperici, Rad. Rhei, Herb. Anserinae. Prep. Oddibil (RFN) — draż. zawierają standaryzowany suchy wyciąg z dymnicy jako środek ambocholeretyczny.
GALEGA OFFICINALIS — RUTWICA LEKARSKA
Ang. Goats Rue; franc. Galega officinal; niem. Geissraute; ros. Kozljatnik aptecznyj.
Występowanie. W płdn. i środk. Europie, Azji Mniejszej; w Polsce w rejonach południowych, na mokrych łąkach.
Surowiec. Ziele rutwicy — Herba Galegae.
Główne związki. Alkaloidy — galegina i hydroksygalegina (pochodne guanidyny) oraz peganina (pochodna chinazolinowa), cztero-cukier stachyoza, garbnik, związek gorzki.
Działanie. Antidiabeticum.
Ziele rutwicy, w początkowym okresie cukrzycy, obniża poziom cukru we krwi i działa synergicznie z przeciwcukrzycowymi chemioterapeutykami z grupy pochodnych sulfonylomocznika (np. Diabetol). Związkiem czynnym w surowcu jest pochodna guanidynowa — galegina, która posłużyła za substancję modelową do syntezy całej grupy pochodnych biguanidynowych (np. Phenformin). Leki syntetyczne nie przewyższają jednak swoją wartością wyciągów z ziela rutwicy,
145
a ponadto wywierają szkodliwe działanie, m.in. powodują wystąpienie kwasicy mleczanowej.
Zastosowanie. Jako środek pomocniczy w cukrzycy o przebiegu chwiejnym, również u osób otyłych; korzystnie w leczeniu skojarzonym z chemioterapeutykami przeciwcukrzycowymi przy równoczesnym zmniejszeniu ich dawki, w celu uniknięcia występowania objawów ubocznych. W lecznictwie ludowym surowiec stosuje się w celu pobudzenia laktacji u kobiet karmiących.
Interakcja. Z L-dopa, stosowana w drżączce porażeniowej (następuje podwyższenie poziomu cukru u diabetyków).
Postacie leku. Surowiec nie jest obecnie stosowany per se, lecz jako składnik mieszanek, np. Diabetosan, lub również z innymi ziołami, np. Herb. Abrotani, Herb. Chelidonii, Stigma Maydis, Fl, Taraxaci, Fol. Menthae pip., Fucus, Herb. Equiseti, Herb. Solidaginis.
GALEOPSIS TETRAHIT — POZIEWNIK SZORSTKI
Ang. Hemp-Nettle; franc. Chanvre sauvage; niem. Gemeiner Hohlzahn; ros. Pikulnik.
Występowanie. W Europie i półn. Azji, w Polsce pospolity chwast polny.
Surowiec. Ziele poziewnika — Herba Galeopsidis. Surowiec handlowy jest mieszaniną gatunków występujących w Polsce, głównie Galeopsis tetrahit, Galeopsis ladanum — Poziewnik polny i Galeopsis pubescens — Poziewnik miękkowłosy.
Główne związki. Garbniki do 6%, flawonoidy (pochodne skutelareiny), irydoidy (m.in. galirydo5yd), olejek eteryczny ok. 0,05%, rozpuszczalna w wodzie krzemionka ok. 0,25%, alkaloid stachydryna, saponina, goryczka, kwasy organiczne (m.in. kw. salicylowy i kw. kawowy).
Działanie. Metabolicum, antiphlogisticum, expectorans.
Ziele poziewnika wywiera korzystne działanie ogólno-ustrojowe, ponieważ zawiera rozpuszczalną w wodzie krzemionkę (patrz: Equisetum arvense). Wyciągi z ziela poziewnika, przyjmowane przez dłuższy okres przez gruźlików, zmniejszają zakwaszenie tkanek wskutek przesunięcia równowagi kwasowo-zasadowej i stwarzają tym samym mniej korzystne warunki do rozwoju Mycobacterium tuberculosis. Wyciągi te poprawiają mikrokrążenie krwi wokół ognisk martwiczych w płucach, ułatwiają działanie właściwych leków tuberkulostatycznych i późniejsze bliznowacenie. Ponadto mają właściwości wykrztuśne, początkowo zwiększają, a następnie zmniejszają ilość plwociny (saponina), regulują fermentację
146
w jelitach i wiążą toksyny bakteryjne (garbniki), pobudzają nieznacznie wydzielanie soku żołądkowego (goryczka) oraz moczu (flawonoidy),
Zastosowanie. Jako adiuvans w leczeniu gruźlicy płuc antybiotykami i innymi chemioterapeutykami, również u osób prątkujących, z obfitą ropną plwociną i obecnością czerwonych krwinek. Pomocniczo — w miażdżycy naczyń, zapaleniu błon śluzowych przewodu pokarmowego, w kamicy moczowej w celu przywrócenia równowagi między koloidami
1 krystaloidami w moczu, zmniejszonej elastyczności i zwiększonej przepuszczalności ścian naczyń włosowatych, w uszkodzeniach skóry (np. oparzenia, blizny po zabiegach chirurgicznych, ranach). Również dla rekonwalescentów i osób w wieku podeszłym w celu uzupełnienia niedoboru związków mineralnych. Jako środek moczopędny lub wykrztuśny tylko wraz z innymi ziołami. W lecznictwie ludowym ziele poziewnika jest stosowane przeciw upławom (fluor) u kobiet.
Postacie leku. Dec. Herb. Galeopsidis — 2 łyżki ziela na 2 szklanki wody (zalać na noc, gotować rano 10 min pod przykryciem, przecedzić do termosu), pić 1/2—2/8 szklanki 2—3 razy dz. godzinę po posiłkach jako środek metaboliczny i przeciwzapalny. Korzystne jest stosowanie odwaru z mieszanki zawierającej Herb. Galeopsidis 25 g, Herb. Equiseti 35 g, Herb. Polygoni avic. 75 g jako adiuvans w gruźlicy oraz w miażdżycy naczyń, kamicy moczowej i innych chorobach metabolicznych.
GENISTA TINCTORIA — JANOWIEC BARWIERSKI
Ang. Greenweed; franc. Genet batard; niem. Farberginster; ros. Drok krasilnyj.
Występowanie. Niemal w całej Europie i Azji Mniejszej; w Polsce pospolity w lasach i zaroślach.
Surowiec. Ziele janowca — Herba Genistae.
Główne związki. Alkaloidy chinolizydynowe (m.in. cytyzyna, lupanina, anagiryna), flawonoidy (m.in. genistyna, genisteina, luteolina), olejek eteryczny ok. 0,03%, garbniki, związek goryczowy, sole mineralne.
Działanie. Diureticum, depurativum, stimulans.
Ziele janowca silnie pobudza zarówno ośrodkowy, jak i autonomiczny układ nerwowy, zwłaszcza ośrodki wegetatywne w rdzeniu przedłużonym. Pobudzenie ośrodka oddechowego zwiększa częstotliwość i amplitudę ruchów oddechowych, pobudzenie ośrodka naczynioruchowego podwyższa ciśnienie krwi; wzmaga się również transpiracja i perspiracja skóry oraz ruchy perystaltyczne jelit. Nieznacznemu pobudze-
147
niu ulega ośrodek wymiotny i ośrodek kaszlowy. Na autonomiczny układ nerwowy surowiec działa podobnie do nikotyny, a więc najpierw pobudza zwoje nerwowe, następnie je poraża (po większych dawkach), wskutek oporów w przenoszeniu bodźców w synapsach nerwowych. Omawiany surowiec odznacza się również silnym działaniem moczopędnym, umożliwiającym szybkie usunięcie z organizmu szkodliwych metabolitów.
Działanie uboczne. Po dawkach wyższych od leczniczych występują kurcze toniczno-kloniczne, zbliżone do strychninowych, nudności, wymioty.
Zastosowanie. Jako środek moczopędny w niewydolności nerek, niedomodze sercowo-krążeniowej w tzw. obrzęku sercowym (oedema cardiacum), pomocniczo również w chorobach przemiany materii, zwłaszcza w przewlekłym postępującym gośćcu stawowym (polyarthritis chronica progressiva), skazie moczanowej (diathesis urica), kamicy moczowej (urolithiasis) oraz w niektórych chorobach skórnych wywołanych nagromadzeniem endogennych toksyn. Działania napotne i przeczyszczające nie są wykorzystywane, natomiast ze wzglądu na zawartość alkaloidu cytyzyny wyciągi mogą mieć znaczenie w kuracji odwykowej palaczy tytoniu. -
Przeciwwskazania. Nadciśnienie, ostre zapalenie żołądka, jelit, wyrostka robaczkowego i nerek, ciąża, nad-czynność tarczycy.
Postacie leku. Dec. Herb. Genistae — odwar z 1 łyżki ziela na szklankę wody (gotować 5 min, odstawić na 10 min, przecedzić), pić 1/2—2 łyżki, 2—3 razy dz. Jest wyjątkowo stosowany per se, niekiedy jako składnik mieszanek moczopędnych (np. wraz z Fol. Ribis nigri, Fl. Primulae, Fl. Sambuci, Fl. Pseudacaciae, Herb. Anserinae, Fruct. Foeniculi, Fol. Betulae). Prep. Tabex (LRB) — tabl. 1,5 mg cytyzyny, jako środek odwykowy w kuracjach przeciwnikotynowych; dawki 1 tabl. 5 razy dz. i stopniowo zmniejszać do 1—2 tabl. pro die.
GENTIANA LUTE A — GORYCZKA ŻÓŁTA
Ang. Bitterwort; franc. Gentiane jaune; niem. Enzian; ros. Gorieczawka żółtaja.
Występowanie. W Europie w rejonach górskich i podgórskich Uprawiana w wielu krajach, w Polsce jest pod ochroną.
Surowiec. Korzeń goryczki — Radix Gentianae (wskaźnik goryczy = 500). Równowartościowy surowiec otrzymuje się z innych gatunków, np. z Gentiana pannonica, Gentiana punctata, Gentiana purpurea.
Główne związki. Swoiste gorycze glikozydowe, m.in. amarogen-
148
tyna, oraz nietrwały gentiopikrozyd hydrolizujący do glikozy i gencjogeniny, pozbawionej smaku gorzkiego. Ponadto związki o charakterze alkaloidów (m.in. gencjanina), glikozyd gentiina, trójcukier gencjanoza, pektyny, fitosterole, emulsyna i inne.
Działanie. Amarum, stomachicum, tonicum.
Substancje goryczowe, nawet w bardzo dużych rozcieńczeniach, drażnią zakończenia nerwowe w kubkach smakowych języka i za pośrednictwem ośrodkowego układu nerwowego kierują bodźce do nerwów wydzielniczych w błonie śluzowej żołądka. Następuje wówczas pobudzenie wydzielania śliny, soku żołądkowego oraz śluzu zawierającego m.in. mukopolisacharydy. Siła, z jaką substancje goryczkowe pobudzają czynność wydzielniczą, zależy głównie od stanu czynnościowego żołądka, w mniejszym stopniu od ilości i intensywności samych goryczy. U ludzi zdrowych, u których proces trawienia przebiega prawidłowo, gorycze minimalnie wzmagają wydzielanie soku żołądkowego, natomiast u osób cierpiących na brak łaknienia i na dyspepsję — pobudzenie czynności trawiennej jest znaczne. Skutek ten nie występuje jednak natychmiast, lecz dopiero po upływie 1/2—1 h od chwili przyjęcia leku doustnie. Substancje goryczowe wywierają również bezpośrednie działanie na żołądek. Badania rentgenologiczne wykazały, że po upływie zaledwie 3—8 min od przyjęcia wyciągu z korzeni goryczki następowało stopniowe rozszerzenie się naczyń w błonie śluzowej żołądka oraz zwiększenie jego ruchliwości osiągające maksimum po 30—35 min. Tym też uzasadnia się przyjmowanie leków goryczowych 30 min przed posiłkiem. Stwierdzono także pobudzenie wydzielania żółci, a wskutek ogólnej poprawy trawienia — zwiększenie resorpcji związków odżywczych. Gorycze są więc, pośrednio, substancjami ogólnie wzmacniającymi organizm, określanymi jako tonicum. Wyciągi z Rad. Gentianae mają w pewnym stopniu działanie przeciwrobaczycowe głównie na owsiki u małych dzieci. U matek karmiących mogą też zmieniać smak mleka.
Działania uboczne. Po dużych dawkach przekrwienie błony śluzowej żołądka, pobudzenie kurczliwości, nudności, wymioty.
Zastosowanie. W zaburzeniach trawiennych z objawami bólów epigastrycznych, zgagach i biegunkach, w braku łaknienia i niestrawności, wzdęciach, ucisku w żołądku, również w następstwie ostrych i przewlekłych nieżytów żołądka i jelit. Ponadto rekonwalescentom po przebytych poważnych chorobach i operacjach jako stomachicum, cholagogum i tonicum. Dla dzieci i młodzieży oraz dla osób w wieku podeszłym z objawami wycieńczenia, niedowagi i trudnościami w przyswajaniu składników pokarmów. Dla dzieci w postaci
149
klizmy przeciw owsikom. Wyciągi z korzenia goryczki wchodzą w skład Tinct. Cinchonae comp. oraz czopków Hermorol.
Przeciwwskazania. Ostry nieżyt żołądka, wrzód trawienny, krwawienia w przewodzie pokarmowym.
Postacie leku. Rad. Gentianae pulv. — 0,5—1,0 g pro dosi w opłatkach 2—3 razy dz. Dec. Rad. Gentianae — łyżeczka sproszkowanego korzenia w 150—200 ml wody gotować 5 min, przecedzić, pić łyżeczką 30 min przed posiłkiem jako amarum. Extr. Gentianae spis. — 100—300 mg pro dosi w kapsułkach 2—4 razy dz. Tinct. Gentianae — 30—40 kropli w kieliszku wody 2—5 razy dz. przed jedzeniem jako stomachicum i tonicum.
GLAUCIUM FLAVUM — SIWIEĆ ŻÓŁTY
Ang. Horned Poppy; franc. Pavot cornu; niem. Hormnohn; ros. Maczek żółtyj.
Występowanie. W wielu krajach europejskich, zwłaszcza w Basenie Morza Śródziemnego. Również uprawiany.
Surowiec. Ziele siwca żółtego — Herba Glaucii flavi; służy też do otrzymywania alkaloidu glaucyny.
Główne związki. Liczne alkaloidy aporfinowe (m.in. glaucyna, protopina), goryczka (glaukopikryna), substancje śluzowe i żywicowe, sole mineralne.
Działanie. Antitussivum, spasmolyticum.
Glaucyna jest zbliżona budową do papaweryny, a działaniem do kodeiny. W przewodzie pokarmowym wchłania się łatwo i szybko, dociera z prądem krwi do ośrodka kaszlu w rdzeniu przedłużonym, gdzie wywiera działanie depresyjne. Następuje wówczas zmniejszenie wrażliwości tego ośrodka i osłabienie lub nawet zniesienie odruchów kaszlowych. Wprawdzie działanie to jest nieco słabsze niż kodeiny, ale w przeciwieństwie do niej dawki lecznicze glaucyny nie mają wpływu na korę mózgową, nie obniżają progu reaktywności na bodźce psychiczne i bólowe, a przede wszystkim nie wywołują stanów narkotycznych. Nie mają również depresyjnego wpływu na ośrodek oddechowy i naczynioruchowy. Ponadto glaucyna wywiera nieznaczne działanie przeciw-skurczowe na mięśnie gładkie oskrzeli, a silniejsze na naczynia krwionośne, co tłumaczy się jej właściwościami adrenolitycznymi.
Działania uboczne. Stosowanie glaucyny przez dłuższy czas, nawet w dawkach leczniczych, może spowodować umiarkowany spadek ciśnienia tętniczego krwi, natomiast nie ma wpływu na motorykę jelit.
150
Zastosowanie. Jako lek przeciwkaszlowy w stanach zapalnych górnych dróg oddechowych, wskazany zwłaszcza dla dzieci, młodzieży i osób w wieku starszym. Pomocniczo — w krztuścu.
Przeciwwskazania. Znacznie obniżone ciśnienie krwi.
Postacie leku. Glaucyna jako bromowodorek — prep. Tussiglaucin (Herbapol) — draż. 40 mg; Glaucinum hydrochloricum (ZSRR) — tabl. 50 mg; Glauvent (LRB) — tabl. 40 mg — dawki dla dorosłych 1 draż. lub tabl. 2—3 razy dz. po jedzeniu; dzieciom odpowiednio mniej.
GLECHOMA HEDERACEA — BLUSZCZYK KURDYBANEK
Ang. Ground Ivy; franc. Lierre terrestre; niem. Gundelrebe; ros. Gudra pliuszczewidnaja.
Występowanie. W całej Europie; w Polsce powszechnie.
Surowiec. Ziele bluszczyka — Herba Glechomae (syn. Herba Hederae terrestris).
Główne związki. Substancja goryczowa glechomina, związki garbnikowe ok. 7%, kwasy organiczne, cholina, olejek eteryczny 0,06%, sole mineralne.
Działanie. Depurativum, antiphlogisticum, stomachicum.
Ziele bluszczyka unieczynnia częściowo toksyny bakteryjne i szkodliwe metabolity w przewodzie pokarmowym, utrudnia ich resorpcją oraz chroni wątrobę i zmniejsza jej przeciążenie. Przypuszcza się, że surowiec ma szczególne powinowactwo do błon śluzowych żołądka, jelit i dróg żółciowych, działa przeciwzapalnie, zwiększa ich odporność oraz zmniejsza przepuszczalność ścian naczyń włosowatych/Pobudza również wydzielanie soku żołądkowego, ułatwia trawienie i przyswajanie składników pokarmów. Po podaniu wyciągu z ziela bluszczyka obserwowano zwiększony przepływ żółci przez przewody żółciowe i lepsze opróżnianie pęcherzyka żółciowego. Zewnętrznie działa łagodnie ściągające, przeciwzapalnie i przeciwbakteryjnie.
Zastosowanie. W mało nasilonej niewydolności wątroby, zmniejszonym wytwarzaniu żółci, niedokwaśności, nieżycie żołądka, jelit i dróg żółciowych, zaburzeniach trawiennych (brak apetytu, wzdęcia, ból brzucha, nieregularne wypróżnianie), pomocniczo — w kamicy żółciowej i niektórych schorzeniach skórnych. Zewnętrznie — w trądziku pospolitym, świerzbiączce, zapaleniu skóry, oparzeniu 1 stopnia. W lecznictwie ludowym jako środek w nieżycie górnych dróg oddechowych, kamicy moczowej, zapaleniu pęcherza i nawet w padaczce.
151
Postacie leku. Dec. Herb. Glechomae — odwar z 11/2 łyżki ziela na 11/2—2 szklanki wody (gotować 5 min, odstawić na 10 min, przecedzić), pić ½ szklanki 2—3 razy dz.; zewnętrznie — do przemywań, okładów i jako płukanka. Ziele bluszczyka jest zwykle stosowane w mieszankach ziołowych odtruwających, np. wraz z Cort. Fraxini, Fol. Urticae, Fl. Anthyllidis, Herb. Polygoni avic., Fol. Juglandis, Herb. Hyperici, Rad. Taraxaci, Fol. Menthae pip.
GLYCYRRHIZA GLABRA — LUKRECJA GŁADKA
Ang. Liquorice; franc. Reglisse; niem. Süsscholz, ros. Sołodka gładkaja.
Występowanie. Pochodzi z płdn. Europy i Azji Mniejszej, uprawiana w wielu krajach, również w Polsce.
Surowiec. Okorowany korzeń z rozłogami lukrecji — Radix Glycyrrhizae (syn. Radix Liquiritiae).
Główne związki. Liczne trójterpeny (m.in. kw. glicyretynowy i jego pochodna — glicyryzyna, kw. echinatowy, kw. glabrykowy, pochodna kw. oleanolowego), związki kumarynowe (m.in. umbeliferon), aminokwasy, węglowodory, betaina, cholina, fitosterole (m.in. 3-sytosterol),
Działanie. Antiphlogisticum, spasmolyticum, antiulcerosum, emmenagogum,
Korzeń lukrecji działa przeciwzapalnie na błony śluzowe przewodu pokarmowego (trójterpeny i niektóre flawonoidy), gdyż unieczynnia histaminę powstałą wskutek uszkodzenia komórek oraz zapobiega dalszemu jej uwalnianiu. Inaktywacja histaminy, jako czynnika rozszerzającego włosowate naczynia krwionośne, zmniejsza przekrwienie błon śluzowych żołądka i dwunastnicy i tym samym osłabia stan zapalny. Równocześnie zawarte w surowcu flawonoidy hamują nadmierną przepuszczalność ścian włośniczek oraz tętniczek przedkapilarnych, ponieważ mają właściwości witaminy P. Na mięśnie gładkie lukrecja działa spazmolitycznie (flawonoidy), zmniejsza napięcie w obrębie żołądka i jelit, oskrzeli i dróg żółciowych, a tylko nieznacznie w obrębie układu moczowego i narządów rodnych; nie ma wpływu na naczynia krwionośne i na mięsień sercowy. Lukrecja przeciwdziała dyskinezji w obrębie dróg żółciowych, spowodowanej nadmiernym napięciem ścian przewodów żółciowych i zwieracza bańki wątrobowo-trzustkowej i tym samym zwiększa przepływ żółci do dwunastnicy. Na oskrzela działa przeciw-skurczowo i wykrztuśnie, natomiast na żołądek i dwunastnicę — przeciwzapalnie i przeciwwrzodowo. U ludzi obserwowano dość szybkie cofanie się objawów choroby wrzodowej
152
po doustnych dawkach lukrecji. Zwrócono przy tym uwagę na fakt, że trójterpeny lukrecji, o budowie zbliżonej do sterydowych hormonów kory nadnerczy (kortyzon, dezoksykortykosteron) potencjalizują właściwości przeciwzapalne tych związków, ale nie działają, jeżeli czynność kory nadnerczy jest całkowicie wyłączona (choroba Addisona — cisawica). Omawiane trójterpeny nie mogą zastąpić glikosterydów lub mineralosterydów nadnerczowych. Wymienić również należy nieznaczne działanie estrogenne wywierane m.in. przez β-sytosterol, który wykazuje 0,25% aktywności monobenzoesanu estradiolu i słabe działanie bakteriobójcze. Tak samo jak korzeń lukrecji działają wodne wyciągi (odwar, napar) oraz wyciąg lukrecjowy suchy — Extr. Glycyrrhizae siec.
Działania uboczne. Większe dawki surowca lub wyciągu, przyjmowane przez dłuższy okres powodują wystąpienie obrzęków wskutek zatrzymania jonów sodu i wody w organizmie, niekiedy zawroty głowy i hipokalemię.
Zastosowanie. W chorobie wrzodowej żołądka i dwunastnicy stosuje się mieszanki ziołowe i preparaty zawierające korzeń lukrecji lub wyciąg suchy. Korzystniejsze jest stosowanie wyciągu lukrecjowego pozbawionego glicyryzyny (w Polsce nie produkowanego), który można podawać przez dłuższy czas. Leczeniu poddają się przypadki wczesne u osób młodszych. Im starszy wiek chorego i dłuższy okres trwania choroby, tym skuteczność leczenia jest mniejsza. Korzystne jest równoczesne podawanie środków zobojętniających sok żołądkowy lub zmniejszających jego wydzielanie. Surowiec i wyciąg suchy stosuje się także w przewlekłych nieżytach przewodu pokarmowego, zwłaszcza związanych z niedokwaśnością i bolesnymi skurczami. Również w lekkich stanach niedoczynności kory nadnerczy (choroba Addisona — cisawica), wraz z małą ilością kortyzonu także w stanie bardziej zaawansowanym. Korzystne wyniki uzyskuje się w niektórych chorobach skórnych, np. w rumieniu wielopostaciowym, liszaju rumieniowatym, także w stanach alergicznych, pęcherzycy i innych. Właściwości wykrztuśne, przeciwskurczowe i pobudzające ruch nabłonka rzęskowego górnych dróg oddechowych wykorzystano w nieżycie jamy ustnej, gardła i oskrzeli, zwłaszcza u dzieci i u osób w wieku starszym. W raku żołądka nie otrzymano pozytywnych wyników, jedynie przejściową poprawę samopoczucia bez zahamowania postępu choroby. Wyciąg suchy z korzenia lukrecji, wyizolowana glicyryzyna (sól sodowa dwuglukuronianu kwasu glicyretynowego) oraz sole kwasu glicyretynowego mają zastosowanie jako składniki doustnych preparatów działających neutralizująco, przeciwzapalnie i ściągające w żołądku i dwunastnicy oraz jako składniki przeciwzapalnych maści i czopków w schorzeniach skórnych i odbytu.
153
Postacie leku. Rad. Glycyrrhizae — odwar z 1/3 łyżki korzeni na szklankę gorącej wody (gotować 5—7 min), pić 1—2 łyżki 2—3 razy dz. jako expectorans i antiphlogisticum, również do płukania jamy ustnej (z dodatkiem 1/2 łyżeczki Azulanu); surowiec jest składnikiem recepturowych mieszanek ziołowych i preparatów, m.in. draż Alax, tabl. Azarina, granulatu Gastrogran, Pilulae laxantes i Mel Symphyti. Wyciąg płynny z korzenia lukrecji wchodzi w skład płynu Herbogastrin. Extr. Glycyrrhizae siec. et depur. — dawka 0,5—1 g kilka razy dz. w proszkach jako antiphlogisticum i antiulcerosum, częściej jako składnik leków recepturowych oraz preparatów złożonych, m.in. tabl. Gastro, tabl. Rabro (RFN), tabl. Rowagastrit (RFN), stosowanych w nieżytach i chorobie wrzodowej żołądka i dwunastnicy, oraz wykrztuśnych kropli Elixir Glycyrrhizae 20—30 kropli w kieliszku wody 3—5 razy dz. Ammonium glycyrrhizinicum — wchodzi w skład draż. Uldenol, stosowanych w zapaleniu i owrzodzeniu żołądka. Acidum glicyrrhetinicum — wchodzi w skład maści Biosone (RFN), działającej przeciwzapalnie na skórę oraz maści Anolan (RFN) do stosowania doodbytniczego. Sól sodowa lub dwusodowa pochodnej kwasu oleanolowego otrzymanego z soku lukrecjowego — Carbenoxolone sodium and disodium — prep. Biogastrone (RFN) — tabl. 50 mg, stosowane w chorobie wrzodowej żołądka, prep. Biogastrone — duodenal (RFN) — kaps. 50 mg stosowane w chorobie wrzodowej dwunastnicy. Zespół flawonoidów z korzenia lukrecji — prep. Likwiryton (ZSRR) — tabl. 0,1 g, stosowany jako przeciwzapalny, przeciwskurczowy i hamujący wydzielanie soku żołądkowego w chorobie wrzodowej żołądka i dwunastnicy, oraz w zapaleniu żołądka. Dawki 1—2 tabl. 3—4 razy dz. po jedzeniu w ciągu 4 tygodni.
GRINDELIA ROBUSTA — DOG1ĘDA WIELKA (GRINDELIA)
Ang. Grindelia herb.; franc. Grindelie; niem. Grindelienkraut; ros. Grindelia.
Występowanie. W Ameryce Północnej, w Polsce rzadko uprawiana.
Surowiec. Ziele doglądy (grindelii) — Herba Grindeliae. Analogiczny surowiec otrzymuje się z pokrewnych gatunków — Grindelia squarrosa i Grindelia camporum.
Główne związki. Substancje żywicowe do 20% (m.in. mieszanina cyklicznych kwasów nienasyconych i ich estrów z wyższymi alkoholami), olejek eteryczny ok. 0,29%, flawonoidy do 0,7%, saponiny, fitosterol grindelol, garbnik ok. 4%, cukry redukujące, sole mineralne.
154
Działanie. Expectorans, spasmolyticum, antisepticum.
Surowiec oraz wyciągi alkoholowe działają na górne drogi oddechowe, zmniejszają lepkość zalegającego śluzu, przywracają normalne ruchy nabłonka rzęskowego i napięcie mięśni gładkich oskrzeli oraz wyzwalają odruch wykrztuśny. Ułatwiają oczyszczanie drzewa oskrzelowego i niszczą bakterie wywołujące nieżyty gardła oraz oskrzeli. Związkami czynnymi są żywice, natomiast saponiny mają znaczenie pomocnicze. Właściwości moczopędne i uspokajające doględy są zbyt słabe, aby mogły wywierać działanie lecznicze. Zewnętrznie na skórę surowiec działa przeciwbakteryjnie, przeciwzapalnie i przeciwalergicznie.
Działania uboczne. Duże, doustne dawki wyciągu z surowca mogą spowodować podrażnienie nerek i dróg moczowych.
Zastosowanie. W zapaleniu gardła (pharyngitis), krtani (laryngitis), tchawicy (tracheitis) i oskrzeli (bronchitis), zwłaszcza u osób starszych i dzieci z utrudnionym odkrztuszaniem i nagromadzonym śluzem w górnych drogach oddechowych. Również w krupie rzekomym (laryngitis stridulosa), pomocniczo — w rozedmie płuc, pylicy, kaszlu u gruźlików. Zewnętrznie — w dermatozach wywołanych dotknięciem liści Primula, Ruta i in. Wyciąg z surowca wchodzi w skład kropli Astmin i Kelastmin.
Przeciwwskazania. Ostre stany zapalne przewodu pokarmowego i jelit.
Postacie leku. Ziele doględy nie jest dostępne w aptekach, nie produkuje się też najbardziej wartościowych wyciągów — nalewki lub wyciągu płynnego. Są stosowane dwa preparaty zawierające wyciąg z doględy — wykrztuśny i przeciwastmatyczny — Astmin, dawki 40—60 kropli 3—6 razy dz.; Kelastmin, dawki 40—60 kropli w kieliszku wody 3 razy dz.
HELIANTHUS ANNUUS — SŁONECZNIK ZWYCZAJNY
Ang. Common Sunflower; franc. Helianthe; niem. Gemeine Sonnenblume; ros. Podsołnecznik odnoletnij.
Występowanie. Pochodzi z Meksyku, uprawiany w wielu krajach, również w Polsce.
Surowiec. Kwiat słonecznika — Flos Helianthii (są to brzeżne kwiaty języczkowe).
Główne związki. Saponozydy trójterpenowe (m.in. heliantozydy A, B i C oraz ich aglikon kw. echinocystowy), alkohole trójterpenowe (m.in. arnidiol, faradiol), flawonoidy (m.in. kwercetyna i kwercymerytryna), karotenoidy (m.in. taraksantol i luteol), cholina, betaina, ksantofil.
155
Działanie. Antipyreticum, dermaticum.
Kwiaty słonecznika obniżają temperaturą ciała w stanach gorączkowych i działają synergicznie ze związkami salicylowymi. Pobudzają nieznacznie wydzielanie soku żołądkowego. Zewnętrznie ułatwiają wchłanianie wylewów i wybroczyn podskórnych oraz miejscowych obrzęków pourazowych, podobnie jak Flos Arnicae.
Zastosowanie. Jako środek w lekkich stanach gorączkowych oraz w mało nasilonych zaburzeniach trawiennych i bezsoczności. Zewnętrznie — na miejscowe krwawe wybroczyny, stłuczenia, krwiaki, uszkodzenia naskórka, także w zapaleniu skóry, trądziku, świądzie. W lecznictwie ludowym kwiaty słonecznika są uznawane za skuteczne w malarii. Surowiec jest składnikiem mieszanki ziołowej Pulmosan.
Postacie leku. Flos Helianthii — do kataplazmów na skórę. Dec. Flor. Helianthii — 11/2 łyżki kwiatów na szklankę wody(gotować 3—5 min, przecedzić), stosować do okładów i przemywań. Do wewnątrz stosuje się kwiaty słonecznika w zestawieniu z innymi ziołami: jako pomocnicza mieszanka w chorobach płucnych — miesz. Pulmosan; jako mieszanka napotna np. wraz z Fruct. Rubi idaei, Flor. Sambuci, Inflor. Tiliae, Cort. Salicis, Herb. Solidaginis; jako mieszanka pobudzająca trawienie, np. wraz z Herb. Cnici bened., Fol. Menthae pip., Herb. Hyperici, Fol. Urticae, Rad. Archangelicae, Herb. Centaurii, Rhiz. Calami.
HELICHRYSUM ARENARIUM — KOCANKI PIASKOWE
Ang. Everlasting; franc. Immortelle jaune; niem. Sand-Strohblume; ros. Bessmiertnik piesczanyj.
Występowanie. W środk. Europie i środk. Azji, w Polsce na terenach piaszczystych.
Surowiec. Kwiatostan kocanek — Inflorescentia Helichrysi (syn. Flos Stoechados).
Główne związki. Flawonoidy do 4% (m.in. izosalipurpozyd do 2%, glikozydowe pochodne naryngeniny, epigeniny i kemferolu), związki ftalidowe (m.in. 5,7-dwuhydroksyftalid), olejek eteryczny do 0,05% (m.in. p-krezol), fitosterole (m.in. glukuronid β-sytosterolu), związki kumarynowe (m.in. skopoletyna), pochodne auronu (m.in. auronol), karotenoidy, trójterpeny (m.in. kw. ursolowy).
Działanie. Cholereticum, cholagogum, spasmolyticum, stomachicum.
Liczne badania wykazały, że związki czynne kocanek zmniejszają napięcie mięśni gładkich jelit, pęcherzyka żółciowego i przewodów żółciowych oraz zwieracza bańki wątrobowo-trzustkowej, przywracają im prawidłową ruchowość,
156
zmniejszają opory dla prądu żółci, która łatwiej i regularniej dociera do dwunastnicy. Surowiec wzmaga czynność żółciotwórczą wątroby (jednak ok. 3 razy słabiej niż de-cholina) oraz działając przeciwskurczowo, ułatwia przepływ żółci. W jelitach pobudza trawienie i resorpcję składników pokarmu oraz przywraca pełną amplitudę ruchów perystaltycznych. Wyciągi z kocanek zwiększają nieznacznie wydzielanie soków trawiennych, zmniejszają stan zapalny błony śluzowej żołądka, lecz nie wykazują u ludzi uchwytnego działania moczopędnego.
Zastosowanie. W niewydolności wątroby, nieznacznym przewlekłym uszkodzeniu miąższu wątroby przez różne związki toksyczne (np. pestycydy z pokarmów, lotne trucizny, niektóre leki, aflatoksyny z pleśni), niedostatecznym wytwarzaniu żółci. Również w stanach skurczowych i zapalnych przewodów żółciowych, atonii pęcherzyka żółciowego, skurczu zwieracza bańki wątrobowo-trzustkowej, zastoju żółci i związanych z tym zaburzeniach trawiennych. Pomocniczo w kamicy żółciowej oraz po operacjach dróg żółciowych. Niekiedy i tylko jako adiuvans w bezsoczności żołądkowej. W lecznictwie ludowym w chorobie reumatycznej i skazie moczanowej. Kocanki wchodzą w skład granulatu Cholegran i mieszanki ziołowej Cholagoga II, natomiast wyciąg jest składnikiem proszku Gastrochol i płynu Cholesol.
Postacie leku. Dec. Infl. Helichrysi — odwar z 2—3 łyżek kwiatów na 2 szklanki wody (gotować 5 min, odstawić na 10 min, przecedzić do termosu), pić 1/2—2/3 szklanki 2—3 razy dz. po jedzeniu jako cholagogum i stomachicum. Prep. Flamin (ZSRR) — tabl. zawierające zespół flawonoidów z kwiatostanów kocanki, stosowane w cholecystopatiach. Cholesol (Herbapol) — płynny wyciąg z kilku ziół, m.in. kocanek stosowany w schorzeniach wątroby i dróg żółciowych; dawki po łyżeczce w ½ szklanki wody 3 razy dz.
HERNIARIA GLABRA — POŁONICZNIK NAGI
Ang. Rupturewort; franc. Herniarie glabre; niem. Bruchkraut; ros. Griżnik gładkij.
Występowanie, W Europie, Azji i półn. Afryce; w Polsce pospolity na nizinach.
Surowiec. Ziele połonicznika — Herba Herniariae; równowartościowego surowca dostarcza Herniaria hirsuta — Połonicznik kosmaty.
Główne związki. Flawonoidy ok. 2,5% (m.in. hiperozyd, rutyna, narcyzyna), saponozydy trójterpenowe ponad 3% (m.in. glabrozydy A, B i C), kumaryny (m.in. herniaryna, umbeliferon, skopoletyna),
157
kwasy organiczne (m.in. kw. glikolowy, kw. glicerowy), olejek eteryczny 0,01%, garbnik, sole mineralne.
Działanie. Spasmolyticum, salureticum, bacteriostaticum.
Nowoczesne badania wykazały, że połonicznik ma słabe działanie moczopędne ze względu na antagonizm różnych grup związków oraz nieznaczne działanie przeciwskurczowe na mięśnie gładkie, głównie dróg moczowych. Wyciągi z surowca mogą u niektórych tylko osób zwiększać diurezę, zależnie od stanu czynnościowego nerek, natomiast ogólnie ułatwiają wydalanie jonów sodowych i chlorkowych oraz mocznika. Mogą również rozpuszczać złogi kamieni, zwłaszcza zawierających moczany, najkorzystniej wtedy, gdy mocz jest słabo zasadowy: pH 7,0—7,2. Obserwowano wówczas, stopniowe naruszanie struktury kamieni moczanowych prowadzące aż do ich rozpadu na krystaliczny piasek. Połonicznik wywiera także słabe działanie przeciwbakteryjne obejmujące również szczepy antybiotykooporne. W lecznictwie ludowym wielu krajów surowiec jest środkiem przeciw kamicy moczowej, tym tłumaczy się niemiecka nazwa rośliny Bruchkraut i popularna francuska Casse pierre.
Zastosowanie. W schorzeniach dróg moczowych, głównie w skąpomoczu, przewlekłym zapaleniu kłębków nerkowych (glomerulonephritis), moczowodu (nephritis) i pęcherza (cystitis), profilaktycznie w skłonności do kamicy moczowej oraz w kamicy in situ, szczególnie skutecznie w kamicy moczowodowej (ureterolithiasis) i pęcherzowej (cystolithiasis). Surowiec wchodzi w skład mieszanki ziołowej Urosan, a wyciągi w skład draż. Amionin i pasty Fitolizyna.
Przeciwwskazania. Ostre zapalenie kłębków nerkowych, krwawienia oraz ostry nieżyt żołądka i dwunastnicy, zmiany nowotworowe w obrębie dróg moczowych.
Postacie leku. Dec. Herb. Herniariae — 1/2—1 łyżka ziela na 1—11/2 szklanki wody (gotować 5 min, odstawić na 10 min, przecedzić), pić 1/3 szklanki 3 razy dz. między posiłkami. Ziele połonicznika jest często składnikiem recepturowych mieszanek moczopędnych i przeciwkamicowych, np. wraz z Peric. Phaseoli, Fl. Cyani, Stigma Maydis, Herb. Solidaginis, Rhiz. Agropyri, Rad. Petroselini, Fol. Betulae, Rad. Ononidis, Herb. Polygoni avic., Herb. Equiseti.
HUMULUS LUPULUS — CHMIEL ZWYCZAJNY
Ang. Hop; franc. Houblon commun; niem. Hopfen; ros. Chmiel obyknowiennyj.
Występowanie. W Europie i środk. Azji; w Polsce w zaroślach i nad brzegami rzek, uprawiany w dużych ilościach.
158
Surowce. Owocostan chmielu (tzw. szyszka chmielowa) — Strobilus lupuli; lupulina (gruczoły chmielowe z powierzchni owocostanów) — lupulinum (syn. Glandulae lupuli).
Główne związki. Owocostany zawierają olejek eteryczny do l,6% (m.in. humulen ok. 50%, mircen ok. 25%, farnezen, β-kariofilen), związki żywicowe ok. 10% (m.in. humulon, lupulon), flawonoidy (m.in. pochodne kemferolu, kwercetyna i epigeniny), garbniki do 5%, trójterpeny (m.in. hopanon), związki purynowe (m.in. adenina), związki aminowe (m.in. cholina). Lupulina zawiera olejek eteryczny do 6% (wg FP IV 1%), związki żywicowe do 50%, substancje woskowe do 25% i związki tłuszczowe.
Działanie. Sedativum, stomachicum, antisepticum, anaphrodisiacum.
Owocostany chmielu i lupulina działają hamująco na czynność kory mózgowej, zmniejszają wrażliwość niektórych ośrodków w rdzeniu przedłużonym i rdzeniu kręgowym, utrudniają przenoszenie bodźców do mózgu i wywierają uchwytne działanie uspokajające, zwłaszcza na sferą płciową w mózgu. Oba surowce mają również właściwości przeciw-skurczowe, zmniejszają napięcie mięśni gładkich jelit i dróg moczowych oraz zwiększają wydalanie moczu. Wyciągi chmielowe pobudzają też wydzielanie śliny, soku żołądkowego i śluzu bogatego w mukopolisacharydy, ułatwiają trawienie pokarmów i wykorzystywanie ich składników przez organizm. Odznaczają się również silnym działaniem bakteriobójczym wobec licznych drobnoustrojów Gram-dodatnich, Gram-ujemnych, antybiotykoopornych, a nawet prątków gruźlicy ludzkiej, oraz słabym działaniem estrogennym u kobiet przyjmujących regularnie wyciągi z surowca. Ostatnio badacze japońscy wykazali wysoką aktywność przeciwnowotworową gorzkich składników chmielu. Zewnętrznie surowiec działa przeciwzapalnie i przeciwbakteryjnie.
Zastosowanie. Jako lek uspokajający w stanach zmęczenia i wyczerpania nerwowego, przy trudnościach w zasypianiu na tle nerwowym, zbytniej pobudliwości nerwowej i płciowej, zaburzeniach miesiączkowych. Również w zaburzeniach trawiennych, nadmiernej fermentacji jelitowej, niedokwaśności, wzdęciach, odbijaniu, bólu brzucha i innych objawach wskazujących na łagodny przewlekły nieżyt przewodu pokarmowego. Pomocniczo stosuje się chmiel w gruźlicy (wraz z ziołami zawierającymi rozpuszczalną krzemionkę i z chemioterapeutykami), w nefropatiach powodujących zmniejszenie diurezy (jako składnik odpowiednich mieszanek ziołowych), w stanach przednowotworowych i w raku żołądka, pęcherzyka żółciowego, wątroby i płuc, przy równoczesnym stosowaniu innych sposobów leczenia, oraz w stanach pooperacyjnych po usunięciu tkanki rakowej. Zewnętrznie (kataplazmy) — w zapaleniu korzeni nerwowych, bólach reumatycznych, za-
159
paleniu skóry. Wyciąg z chmielu jest składnikiem kropli Nervosol i syropu Passispasmin.
Postacie leku. Inf. Strobili lupuli — napar z łyżki „szyszek” na szklanką wody, pić 2—3 razy dz. 1/4—1/3 szklanki jako środek pobudzający trawienie, przeciwskurczowy i wzmacniający. Jako uspokajający korzystnie wraz z Rad. Valerianae, Pl. Crataegi, Herb. Hyperici, Fol. Menyanthidis, herb. Leonuri card., Fol. Melissae, Fol. Menthae pip; jako emmenagogum wraz z Fl. Malvae arbor., Cort. Viburni opuli, Fol. Salviae; pomocniczo w gruźlicy wraz z Herb. Galeopsidis, Fol. Juglandis, Herb. Equiseti, Herb. Pulmonariae; pomocniczo przeciw-nowotworowo wraz z Fl. Calendulae, Herb. Hyperici, Anth. Chamomillae, Rad. Symphyti, Rad. Glycyrrhizae, Herb. Fumariae, Fol. Plantaginis. Lupulinum — doustnie 0,25 g w opłatku 2—4 razy dz. po jedzeniu jako antinervinum.
HYDRASTIS CANADENSIS — GORZKNIK KANADYJSKI
Ang. Golden Seal; franc. Hydraste du Canada; niem. Kanadische Gelbwurzel; ros. Gidrastis kanadskij.
Występowanie. W lasach wschodniego wybrzeża Ameryki Północnej, również tam uprawiany.
Surowiec. Kłącze gorzknika — Rhizoma Hydrastidis.
Główne związki. Alkaloidy izochinolinowe do 8,6% (m.in. hydrastyna do 3,5%, berberyna do 3%, czterohydroberberyna do 1%, berberastyna). Podczas suszenia surowca część hydrastyny ulega utlenieniu do hydrastyniny i kwasu opianowego.
Działanie. Haemostaticum uterinum, stomachicum.
Wyciągi z surowca wykazują wybiórcze działanie na mięsień macicy. Już małe dawki podwyższają jego napięcie i siłę samoistnych skurczów oraz hamują krwawienia; nie działają natomiast w krwawieniach z innych narządów. Ze względu na intensywnie gorzki smak zwiększają wydzielanie soku żołądkowego, pobudzają też sekrecję błon śluzowych jelit.
Działania uboczne. Po dawkach leczniczych mogą wystąpić nudności i wymioty z objawami towarzyszącymi (ból głowy, bezsenność, ucisk w piersiach, bradykardia). Długotrwałe przyjmowanie gorzknika wywołuje stan ogólnego pobudzenia, halucynacje i omdlenia.
Zastosowanie. W bardzo obfitych krwawieniach miesiączkowych (menorrhagia) i jedynie pomocniczo w krwotokach macicznych (metrorrhagia), natomiast nie skutkują w krwotokach po porodzie. Wyciąg z gorzknika stosuje się per se również w bezsoczności (achylia gastrica), trudnościach w trawieniu i niedostatecznym przyswajaniu składników pokarmów.
160
Postacie leku. Extr. Hydrastidis fluid. — doustnie 10—30 kropli w kieliszku wody 2—4 razy dz. jako haemostaticum; 10—15 kropli przed jedzeniem jako stomachicum.
HYOSCYAMUS NIGER — LULEK CZARNY
Ang. Black Henbane; franc. Jasquiame noire; niem. Schwarzes Bilsenkraut; ros. Bielena czornaja.
Występowanie. W całej Europie, również w Polsce jako roślina ruderalna.
Surowiec. Liść lulka czarnego — Folium Hyoscyami.
Główne związki. Alkaloidy tropanowe 0,02—0,18%, głównie L-hioscyjamina, skopolamina (do 30% w zespole alkaloidów), bardzo mało atropiny.
Działanie. Parasympatolyticum, spasmolyticum, sedativum, analgeticum.
Liść lulka zawiera te same alkaloidy (w znacznie mniejszej ilości) i działa analogicznie jak Fol. Belladonnae i Fal. Stramonii. Działanie wyciągu z surowca nie jest jednak stałe ze wzglądu na zmienne proporcje L-hioscyjaminy i skopolaminy. Oba alkaloidy porażają zakończenia nerwów przy-współczulnych, wywołują rozkurcz mięśni gładkich w narządach wewnętrznych, hamują wydzielanie śliny, śluzu, potu i soku żołądkowego, rozszerzają źrenice oka. Natomiast w działaniu ośrodkowym różnią się, gdyż L-hioscyjamina pobudza niektóre ośrodki mózgowe, natomiast skopolamina poraża je, wywołuje ogólne uspokojenie, otępienie, zmniejsza wrażliwość na bodźce zewnętrzne, osłabia wolą.
Wyciąg olejowy z liści lulka (Oleum Hyoscyami) poraża nerwy czuciowe w skórze, po zastosowaniu zewnętrznym działa więc przeciwbólowe.
Działania uboczne. Patrz: Atropa belladonna.
Zastosowanie. Wyciągi z lulka są obecnie rzadko stosowane per se, wyjątkowo jako środek przeciwskurczowy w obrębie przewodu pokarmowego i dróg moczowych, częściej natomiast w celu złagodzenia stanu pobudzenia nerwowego, np. w histerii, laku, uczuciu zagrożenia, skłonności do choroby lokomocyjnej. Większe znaczenie ma Ol. Hyoscyami stosowany zewnętrznie do wcierań w bólach stawowych i mięśniowych na tle gośćcowym, w zapaleniu korzeni nerwowych, nerwobólach i w nieżycie oskrzeli.
Przeciwwskazania. Patrz: Atropa belladonna.
Liście lulka służą do sporządzania Extr. Hyoscyami siec., Ol. Hyoscyami oraz wyciągu gęstego, który wchodzi w skład maści Capsiplex.
161
Postacie leku. Fol. Hyoscyami, pulv. — dorosłym doustnie 0,2 g pro dosi w opłatkach, kaps. 2—3 razy dz. jako środek przeciwskurczowy i uspokajający. Extr. Hyoscyami siec. — dorosłym 15—50 mg pro dosi 2—5 razy dz.; dawka maksymalna 0,3 g pro d/e. Ol. Hyoscyami — zewnętrznie do wcierań jako analgeticum.
HYPER1CUM PERFORATUM — DZIURAWIEC ZWYCZAJNY
Ang. St. Johns Wort; franc. Millepertuis; niem. Johanniskraut; ros. Zwieroboj prodirjawlennyj.
Występowanie. W Europie i Azji; w Polsce powszechnie na łąkach i ugorach; znane są liczne mieszańce.
Surowiec. Ziele dziurawca — Herba Hyperici; świeże kwiaty służą do otrzymywania wyciągu olejowego.
Główne związki. Flawonoidy do 4% (m.in. hiperozyd, rutyna, kwercetyna), naftodwuantrony do 0,14% (m.in. hiperycyna, protohiperycyna), garbniki katechinowe do 8%, leukoantocyjanozydy, olejek eteryczny do 1% (m.in. alifatyczne węglowodory i aldehydy, α-pinen, gurjunen), kwasy wielofenolowe (m.in. kw. kawowy, kw. chlorogenowy), cholina, fitosterole, hipertoryna, związki cukrowe.
Działanie. Spasmolyticum, vasotonicum, psychosedativum, antisepticum, dermaticum.
Dziurawiec jest jedną z najbardziej wszechstronnie działających roślin leczniczych. Działa przeciwskurczowo na mięśnie gładkie przewodu pokarmowego, dróg żółciowych i naczynia krwionośne oraz w małym stopniu na drogi moczowe. Następuje powolny, stopniowy spadek napięcia ścian w tych narządach (flawonoidy, hyperycyna). Ilość wydalanego moczu zwiększa się nieznacznie i nieregularnie (flawonoidy, olejek eteryczny). Ponieważ dziurawiec zawiera duże ilości katechin (garbniki), działa również na drobne naczynia krwionośne, zwłaszcza na włośniczki i tętniczki przedkapilarne, analogicznie do witaminy P (patrz: Viola tricolor). Omawiany surowiec ma właściwości przeciwbakteryjne, zarówno po podaniu doustnie, jak i zewnętrznie na skórę i błony śluzowe. Stwierdzono, że hamuje wzrost Streptococcus aureus oraz innych drobnoustrojów Gram-dodatnich, natomiast nie działa na drobnoustroje Gram-ujemne i na grzyby. Na błony śluzowe i uszkodzone miejsca skóry wyciągi z dziurawca działają ściągająco i antyseptycznie (garbniki). Mniej znane od wymienionych są właściwości przeciwdepresyjne, ponieważ uwidaczniają się dopiero po podaniu większych dawek wyciągu z dziurawca zawierającego hiperycynę, np. Succus Hyperici. Hiperycyna ma intensywną czerwoną barwę, jest zbliżona budową do hematoporfiryny i działa skutecznie w psy-
162
chozach i stanach nerwicowo-depresyjnych. Jest to związek fotodynamiczny, zwiększający u ludzi i zwierząt zdolność absorpcji promieni nadfioletowych, katalizujący niektóre procesy wewnątrzwydzielnicze i wpływający korzystnie na mechanizmy biochemiczne w organizmach opanowanych przez nowotwory złośliwe. Hiperycyna jako dobrze rozpuszczalna w alkoholu i olejach tłustych, znajduje się w Succ. Hyperici i w Ol. Hyperici, natomiast brak jej w odwarze lub naparze, gdyż nie rozpuszcza się w wodzie. Wyciągi olejowe ze świeżych kwiatów dziurawca, tzw. Oleum Hyperici są stosowane zewnętrznie i działają przeciwzapalnie w niektórych dermatozach.
Działania uboczne. Wyciągi zawierające hiperycynę, po podaniu doustnym i po zbyt długiej ekspozycji na promienie nadfioletowe, powodują zaczerwienienie skóry, pęcherze, wewnętrzne krwawienia i ogólne osłabienie.
Zastosowanie. W zaburzeniach czynnościowych wątroby, zmniejszonym przepływie żółci przez drogi żółciowe, skurczu zwieracza bańki wątrobowo-trzustkowej, stanach zapalnych żołądka i jelit oraz przewodu żółciowego, wrzodziejącym zapaleniu jelita grubego (colitis ulcerosa), skurczu odźwiernika (pylorospasmus), skurczu obwodowych naczyń żylnych. Pomocniczo — w skąpym wydalaniu moczu, kamicy żółciowej, zastojach krążenia w kończynach, nadmiernej przepuszczalności i łamliwości włośniczek oraz w przewlekłym gośćcu i skazie moczanowej. Jako psychosedativum w ogólnym wyczerpaniu nerwowym, stanach depresyjnych wywołanych zaburzeniami czynnościowymi, urazami lub w okresie przekwitania, w psychozach okresowych (melancholia), zaburzeniach równowagi nerwowej (neurodystonia), objawach niepokoju; dla dzieci w moczeniu nocnym (enuresis noctura), lęku nocnym (pavor nocturnus) i stanach nerwicowych. Pomocniczo — w depresjach po wstrząśnieniu mózgu, ciężkich kontuzjach i operacjach. Zewnętrznie na -wrzody, odmrożenia, oparzenia I i II stopnia, owrzodzenia żylakowe, wyprzenie (impetigo), rany trudno gojące się, blizny i na miejsca pozbawione pigmentu (vitiligo). Ponadto w zapaleniu dziąseł, gardła, jamy ustnej i pomocniczo w przyzębicy.
Przeciwwskazania. Nadwrażliwość na promienie nadfioletowe, wysoka gorączka, poważne uszkodzenie wątroby i nerek.
Ziele dziurawca służy do sporządzania Intr. Hyperici i Succ. Hyperici oraz jest składnikiem granulatu Gastrogran i Normogran i mieszanek ziołowych Cholagoga nr 1 i 2, natomiast wyciągi z ziela wchodzą w skład preparatów Herbogastrin, Guttae stomachicae i Hemostin.
Zastosowanie w homeopatii. Uszkodzenie nerwów obwodowych spowodowane cięciem, ukłuciem, zmiaż-
163
dżeniem lub rozerwaniem, z silnymi bólami przebiegającymi wzdłuż nerwów; 2. Wstrząśnienie mózgu lub rdzenia przedłużonego; 3. Stany depresyjne u osób z miażdżycą, przede wszystkim naczyń mózgowych lub po wstrząśnieniu mózgu bądź udarze mózgowym.
Postacie leku. Dec. Herb. Hyperici — 1—1 1/2 łyżki ziela na 2 szklanki wody, gotować 5 min, odstawić na 10 min, przecedzić do termosu, pić 1/3—1/2 szklanki 3 razy dz. przed jedzeniem; jako diureticum np. z Rad. Ononidis, Fruct. Juniperi, Herb. Solidaginis, Fol. Betulae, Fruct. Rosae, Intr. Hyperici — 1/2—1 łyżeczka w kieliszku wody 2 razy dz. po jedzeniu, dzieciom 20—40 kropli jednorazowo. Succ. Hyperici — dawkowanie jak wyżej; zewnętrznie do pędzlowania dziąseł i smarowania miejsc bielaczych 15 min przed naświetleniem. Ol. Hyperici (50 g świeżych kwiatów zwilżyć 50 ml etanolu 96°, dodać 250 ml oleju słonecznikowego, postawić w naczyniu na parze i ogrzewać 2—3 h, aż kwiaty staną się kruche, odcedzić, intensywnie czerwony płyn przelać do butelki) — do stosowania zewnętrznego w dermatozach. Prep. Nowoimanin (ZSRR) — płyn zawiera frakcję bakteriobójczą ziela dziurawca; stosuje się zewnętrznie 0,1% roztwory do okładów, tamponów, obmywań (m.in. oparzenia, ropne zapalenie ucha); prep. Peflawit (LRB) — tabl. zawierają zespół katechin, zastosowanie analogiczne jak rutyny; prep. Hyperforat (RFN) — krople, draż., amp. zawierają hiperycynę, zastosowanie jako psychosedativum.
HYSSOPUS OFFICINALIS — HYZOP LEKARSKI
Ang. Hyssop; franc. Hyssope officinale; niem. Ysop; ros. Issop aptecznyj.
Występowanie. W krajach śródziemnomorskich; w Polsce uprawiany.
Surowiec. Ziele hyzopu — Herba Hyssopi.
Główne związki. Olejek eteryczny ok. 1% (m.in. pinokamfen, pinen, cyneol, kamfen), garbniki do 8%, flawonoidy (m.in. diosmina), związki trójterpenowe (m.in. kw. oleanolowy, kw. ursolowy), fitosterol.
Działanie. Carminativum, expectorans, antihydroticum.
Wyciągi z surowca zmniejszają nieznacznie napięcie mięśni gładkich przewodu pokarmowego, przywracają normalne ruchy perystaltyczne jelit, pobudzają wydzielanie soku żołądkowego, mają właściwości wiatropędne. Działają również przeciwzapalnie i przeciwbakteryjnie (garbniki, olejek eteryczny), ułatwiają odkrztuszanie i wydzielanie śluzu w górnych drogach oddechowych, gdyż wzmagają ruch nabłonka
164
rzęskowego, oraz hamują czynności gruczołów potowych za pośrednictwem ośrodkowego układu nerwowego, analogicznie jak Fol. Salviae.
Zastosowanie. W nieżycie przewodu pokarmowego, nadmiernej fermentacji, wzdęciach, zmniejszonym łaknieniu, nie-. regularnych wypróżnieniach. Pomocniczo — w nieżycie gardła (laryngitis), przewlekłym nieżycie oskrzeli (bronchitis), nadmiernej potliwości (hyperhidrosis) i osłabieniu diurezy. Zewnętrznie — tło płukania w zapaleniu dziąseł, jamy ustnej i gardła. Wyciąg z surowca jest składnikiem kropli Pectosol.
Postacie leku. Infus. Herb. Hyssopi — napar 1—11/2 łyżki ziela na szklankę wody, pić 1/3—1/2 szklanki 2—3 razy dz. po jedzeniu; ten sam napar jest stosowany jako płukanka. Surowiec jest zwykle zalecany jako składnik recepturowych mieszanek ziołowych: wiatropędnej (np. wraz z Anthod. Chamomillae, Fruct. Coriandri, Rhiz. Calami, Fol. Menthae pip., Herb. Hyperici, Herb. Origani); wykrztuśnej (np. wraz z Fol. Farfarae, Herb. Thymi, Fol. Plantaginis, Red. Glycyrrhizae, Fl. Primulae, Fruct. Foeniculi); przeciwpotnej (np. wraz z Fol. Salviae, Fl. Rhoeados, Fol. Juglandis).
INULA HELENIUM — OMAN WIELKI
Ang. Elecampanae; franc. Grande Aunee; niem. Echter Alant; ros. Diewjasil wysokij.
Występowanie. W Europie i środk. Azji; w Polsce dość powszechnie w zaroślach, przy źródłach i na zrębach, również uprawiany.
Surowiec. Korzeń omanu — Radix Inulae.
Główne związki. Olejek eteryczny do 30% (m.in. alantolakton, izoalantolakton, dwuhydroalantolakton), fitosterole (m.in. stygmasterol), inulina do 40%, sole mineralne.
Działanie. Expectorans, digestivum.
Wyciąg z korzenia omanu, po podaniu doustnym, rozrzedza wydzielinę zalegającą w górnych drogach oddechowych, przywraca naturalny ruch nabłonka rzęskowego i pobudza odruch wykrztuśny. Równocześnie zmniejsza się nasilenie ataków kaszlu. Znaczenie ma również działanie przeciwbakteryjne surowca niszczące drobnoustroje (obficie rozwijające się w zakażonej jamie ustnej i gardle), które wytwarzają toksyny uszkadzające naczynia włosowate i wzmagające stan zapalny. Surowiec działa także na przewód pokarmowy i niektóre narządy wewnętrzne. Ze względu na gorzki smak, pobudza nieznacznie wydzielanie soku żołądkowego, zwiększa również w małym stopniu, ilość wytwarzanej żółci, poprawia
165
i reguluje czynności trawienne, zapobiega nadmiernej fermentacji. Stwierdzono, że korzeń omanu ma słabe właściwości przeciwrobaczycowe, przypisywane obecności heleniny, stanowiącej mieszaninę alantolaktonu i jego pochodnych.
Zastosowanie. W zapaleniu gardła (pharyngitis), jamy ustnej (stomatitis), oskrzeli (bronchitis), uporczywym kaszlu, także u gruźlików (często wraz z kodeiną, narkotyną i in.) oraz w trudnościach w odkrztuszaniu, przeciw zaleganiu i wysychaniu wydzieliny, podrażnieniu i zaczerwienieniu gardła. Również w zaburzeniach trawiennych (ból brzucha, wzdęcia, niedobór soków trawiennych i in.), przede wszystkim na tle bakteryjnym oraz wywołanych obecnością jelitowych robaków. W lecznictwie ludowym w zapaleniu nerek i dróg moczowych. Polifruktozan inulinę, najpierw wykrytą w korzeniu omanu, stosowano do określania stopnia przesączania kłąbkowego (inulin clearance test) świadczącego o wydolności nerek. Surowiec jest składnikiem mieszanki Pektosan i tabl. Azarina, natomiast wyciąg — kropli Pectosol.
Postacie leku. Inf. Rad. Inulae — napar z łyżki korzeni na 1—1 1/2 szklanki wody, pić 1—3 łyżki kilka razy dz. między posiłkami jako środek wykrztuśny; natomiast 30 min przed jedzeniem jako pobudzający trawienie; a po jedzeniu jako wiatropędny. Korzeń omanu jest częstym składnikiem recepturowych mieszanek ziołowych: wykrztuśnej, np. wraz z Fl. Lamii albi, Fol. Farfarae, Fl. Primulae, Herb. Thymi, Fol. Menthae pip., Herb. Violae tricol., Fol. Salviae, Herb. Marrubii; wiatropędnej, np. wraz z Fruct. Anisi, Fl. Millefolii, Herb. Hyssopi, Rhiz. Calami, Rad. Glycyrrhizae, Rad. Levistici, Herb. Origani, Herb. Hyperici, Anth. Anthemidis; żółciopędnej, np. wraz z Herb. Fumariae, Fol. Menthae pip., Herb. Anserinae, Herb. Millefolii, Herb. Agrimoniae, Herb. Solidaginis, Herb. Cnici bened., Herb. Dracunculi.
IRIS GERMANICA — KOSACIEC NIEMIECKI
Ang. German Iris; franc. Iris germanique; niem. Deutsche Schwertlilie; ros. Kasatik germanskij.
Występowanie. W Basenie Morza Czarnego i Morza Śródziemnego, uprawiany w Polsce i wielu innych krajach.
Surowiec. Kłącze kosaćca (okorowane) — Rhizoma Iridis. Inne gatunki: Iris pallida — Kosaciec blady oraz Iris florentina — Kosaciec florencki dostarczają równowartościowego surowca.
Główne związki. Olejek eteryczny 0,2—0,3% (m.in. iron, kw. mirystynowy), garbniki 6—8%, związki cukrowe ok. 6%, olej tłusty ok. 8%, flawonoidy, irydyna, skrobia ok. 50%, sole mineralne, śluz do 10%.
166
Działanie. Expectorans, diureticum.
Surowiec działa powlekające (śluz), powoduje pęcznienie zalegającej wydzieliny w górnych drogach oddechowych, przywraca naturalny ruch nabłonka rzęskowego i wyzwala odruch wykrztuśny. Wyciągi wodne nieznacznie zwiększają wydalanie moczu (flawonoidy) i działają słabo ściągająco oraz przeciwbakteryjnie (garbniki) na błony śluzowe przewodu pokarmowego.
Działania uboczne. Osoby uczulone na surowiec reagują wysypką, nieżytem nosa.
Zastosowanie. Wyłącznie jako składnik wykrztuśnych lub moczopędnych mieszanek ziołowych. Dawniej kłącze kosaćca podawano małym dzieciom do „przecierania zębów”, zaniechano tego jednak ze względu na częste wywoływanie zakażeń jamy ustnej. Kłącze kosaćca wykorzystuje się w przemyśle chemicznym do produkcji perfum.
Zastosowanie w homeopatii. 1. Migrena z nudnościami, której pierwszymi objawami są często mroczki przed oczyma; 2. Nieżyty i stany zapalne całego przewodu pokarmowego z uczuciem pieczenia. Ślinotok. Nudności i wymioty o zawartości wodnistej lub kwaśnej oraz podrażnienie wątroby i trzustki; 3. Częste wymioty niemowląt; 4. Neuralgie nerwu trójdzielnego lub kulszowego.
Postacie leku. W mieszankach ziołowych: wykrztuśnej, np. wraz z Fruct. Foeniculi, Fl. Malvae, Fol. Farfarae, Rad. Glycyrrhizae, Herb. Thymi, Fol. Plantaginis, Rad. Primulae; moczopędnej, np. wraz z Fol. Betulae, Herb. Equiseti, Fl. Pseudoacaciae, Fl. Cyani, Herb. Violae tric., Stigma Maydis, Fruct. Petroselini.
JUGLANS REGIA — ORZECH WŁOSKI
Ang. Walnut; franc. Noyer commun; niem. Walnuss; ros. Oriech grieckij.
Występowanie. W Europie i Azji, często sadzony w ogrodach.
Surowiec. Liść orzecha włoskiego — Folium Juglandis.
Główne związki. Garbniki elagowe ok. 5%, flawonoidy (glikozydy kemferolu i kwercetyny), mezoinozyt, kw. askorbowy ok. 370 mg%, karotenoidy, kw. elagowy, ślady olejku eterycznego oraz 5-oksy-1,4-naftochinon jako produkt odszczepienia glukozy od juglonu.
Działanie. Antiphlogisticum, bactericidum, haemostaticum, depurativum.
Wyciągi z -surowca zawierają garbniki i działają typowo dla tej grupy związków (patrz: rozdział „Farmakodynamika” str. 292). Mają one również właściwości przeciwkrwotoczne, wywierane przez kw. elagowy oraz przez 5-oksy-1,4-naftochi-
167
non, zbliżony budową do witaminy K. Po podania doustnym wyciągów z liści orzecha włoskiego zmniejszają się lub ustają krwawienia wewnętrzne z uszkodzenia naczyń w błonie śluzowej przewodu pokarmowego, jednocześnie następuje poprawa apetytu (zwiększone wydzielanie soków trawiennych) oraz zobojętnianie i usuwanie z organizmu szkodliwych produktów przemiany materii.
Zastosowanie. W przewlekłych nieżytach żołądka i jelit, niezbyt nasilonej biegunce, zwłaszcza u małych dzieci, nieznacznych krwawieniach z uszkodzonych naczyń włosowatych w przewodzie pokarmowym, nadmiernej fermentacji jelitowej, wzdęciach i braku łaknienia. Zewnętrznie — w zapaleniu jamy ustnej, dziąseł, migdałków, gardła (płukanie), w zapaleniu spojówek (przymoczki) wraz z Fl. Millefolii, Fl. Cyani, Herb. Euphrasiae i Anth. Chamomillae, w chorobach skórnych: w trądziku (acne), zarówno opryszczkowym, jak i krostkowym (acne pustulosa), w zapaleniu opryszczkowym i ropnym skóry, świerzbiączce (neurodermatitis), wyprzeniu noworodków, nadmiernej potliwości, zwłaszcza nóg, w zapaleniu sromu i pochwy z upławami. Pomocniczo — w toczniu gruźliczym (lupus vulgaris).
W medycynie ludowej ma również zastosowanie świeża, niedojrzała zielona naowocnia (zawiera dużo garbników), którą w postaci nalewki lub odwaru podaje się w biegunkach bakteryjnych, nieżytach i krwawieniach jelitowych oraz przeciw glistom jelitowym.
Postacie leku. Dec. Fol. Juglandis — 1/2—1 łyżka liści na szklankę gorącej wody (gotować 3 min, przecedzić), pić 1/4—1/3 szklanki 2—3 razy dz.; również do użytku zewnętrznego (płukania, przemywania, okłady, irygacje). Najczęściej stosuje, się liście orzecha włoskiego w recepturowych mieszankach ziołowych: zapierającej, np. wraz z Rhiz. Tormentillae, Rhiz. Bistortae, Cort. Quercus, Rad. Hydrolapathi, Fruct. Myrtilli lub Fol. Salviae; przeciwzapalnej, np. wraz z Herb. Meliloti, Fol. Urticae, Anth. Anthemidis, Fol. Hippocastani, Herb. Hyperici lub Rad. Symphyti.
JUNIPERUS COMMUNIS — JAŁOWIEC POSPOLITY
Ang. Juniper; franc. Genévrier commun; niem. Gemeiner Wacholder; ros. Możżewielnik obyknowiennyj.
Występowanie. Na całej półkuli północnej; w Polsce pospolity krzew w lasach, na polanach.
Surowiec. Owoc (szyszkojagoda) jałowca — Fructus Juniperi; służy do otrzymywania olejku jałowcowego — Oleum Juniperi.
Główne związki. Olejek eteryczny do 2% (m.in. α- i β-pinen, kadinen, mircen, terpinenol, kamfen), związki cukrowe do 30%
168
(m.in. glukoza i fruktoza), garbnik do 5%, leukoantocyjany, flawonoidy, kwasy organiczne (m.in. kw. glikolowy), substancje żywicowe i woskowe ok. 8%, związek goryczowy, sole mineralne.
Działanie. Diureticum, cholagogum, stomachicum.
Wyciągi z surowca zwiększają ilość wydalanego moczu wskutek pobudzenia przesączania w kłębkach nerkowych i hamowania wtórnej resorpcji jonów sodowych i chlorkowych w cewkach krętych. Działanie to nie jest związane tylko z zawartością olejku eterycznego, ponieważ wyciągi pozbawione olejku również wykazują właściwości moczopędne. Ponadto surowiec zwiększa wydzielanie soku żołądkowego oraz żółci, przyspiesza trawienie i przyswajanie pokarmów, hamuje nadmierną fermentacją w jelitach. Olejek jałowcowy działa drażniąco na skórę, nieznacznie rozszerza naczynia włosowate, wywołuje zaczerwienienie oraz jest silnie bakteriobójczy.
Działania uboczne. Duże doustne dawki wyciągu z owoców oraz olejek jałowcowy stosowany per se uszkadzają nerki (obecność w moczu krwinek czerwonych i białych) i silnie zwiększają diurezę. Zewnętrznie olejek może spowodować zapalenie skóry z obrzmieniem i bolesnością.
Zastosowanie. Jako pomocniczy środek moczopędny w przewlekłych mało nasilonych schorzeniach nerek, zmniejszonym przesączaniu w kłębkach nerkowych, zatrzymaniu wody i elektrolitów w organizmie i powstałych w wyniku tego obrzękach, również wówczas gdy są wywołane niedomogą krążenia. Jako adiuvans w kamicy moczowej oraz w niewydolności wątroby i niedostatecznym wytwarzaniu żółci, zastoju w drogach żółciowych i związanych z tym zaburzeniach trawiennych. Również jako adiuvans w dyspepsji i w nadmiernej fermentacji jelitowej. Olejek jałowcowy jest stosowany do wcierań przeciwbólowych w zapaleniu korzeni nerwowych, nerwobólach, bólach na tle gośćcowym.
Przeciwwskazania. Dla wyciągów z surowca — ostre i podostre stany zapalne jelit, nerek i wyrostka robaczkowego, końcowy okres ciąży, choroba wrzodowa, okres bezpośrednio po operacjach przewodu pokarmowego i dróg żółciowych, marskość wątroby; dla olejku jałowcowego stosowanego zewnętrznie — zapalenie skóry, reakcja alergiczna na olejek, oparzenia II i III stopnia.
Postacie leku. Owoców jałowca nie stosuje się obecnie per se, lecz jako składniki mieszanek ziołowych: żółciopędnej — Spec. cholagogae nr 1 i 3; moczopędnej, np. wraz z Peric. Phaseoli, Herb. Solidaginis, Rad. Ononidis, Fol. Betulae, Fruct. Rosae, Rhiz. Agropyri, Herb. Equiseti; pobudzającej trawienie, np. wraz z Herb. Centauri, Herb. Cnici bened., Rad. Inulae, Rad. Taraxaci, Fol. Menthae pip., Anth. Chamomillae, Herb. Millefolii. Ol. Juniperi — jako składnik preparatów: Spir.
169
Angelicae comp., do wcierań w nerwobólach i doustnie w zaburzeniach trawiennych 10—20 kropli 2—4 razy dz.; Linim. saponato-camphoratum do wcierań przeciwbólowych.
LAMIUM ALBUM — JASNOTA BIAŁA
Ang. White Dead Nettle; franc. Ortie blanche; niem. Weisse Taubnessel; ros. Jasnotka biełaja.
Występowanie. Na półkuli północnej; w Polsce bardzo pospolita na przydrożach, łąkach.
Surowiec. Kwiat jasnoty białej — Flos Lamii albi.
Główne związki. Flawonoidy ok. 1% (m.in. glikozydy kwercetyny i kemferolu), olejek eteryczny do 0,05%, związki aminowe (m.in. cholina, tyramina), śluz, garbnik katechinowy, saponina, związki irydoidowe (m.in. lamiolid).
Działanie. Haemostaticum uterinum, mucilaginosum.
Wyciągi z kwiatów jasnoty mają właściwości przeciwkrwotoczne, zmniejszają wybiórczo krwawienia maciczne, a w lekkich przypadkach całkowicie hamują. Działają również nieznacznie powlekające i przeciwzapalnie na błony śluzowe górnych dróg oddechowych oraz ułatwiają usuwanie z organizmu szkodliwych metabolitów, zwłaszcza u dzieci i młodzieży.
Zastosowanie. W zbyt obfitych krwawieniach miesiączkowych (metrorrhagia) i tylko przy nieznacznych krwotokach macicznych (menorrhagia), również w upławach, zapaleniu pochwy i szyjki macicznej. Ponadto w nieżytach górnych dróg oddechowych, wysypkach skórnych, trądziku młodzieńczym, świądzie skóry, zwłaszcza u dzieci. W lecznictwie ludowym w biegunce u małych dzieci. »
Postacie leku. Dec. Flor. Lamii albi — odwar z 2 łyżek kwiatów na 1 1/2 szklanki wody (gotować 3 min, przecedzić), pić ½ szklanki 2—3 razy dz.; również do płukania i irygacji. Korzystnie jest dodać do szklanki odwaru 10—30 kropił Extr. Hydrastidis fluid, i stosować jako środek przeciwkrwotoczny. Surowiec jest stosowany przeważnie w mieszankach: wykrztuśnej, np. wraz z Herb. Serpylli, Fruct. Foeniculi, Fol. Farfarae, Fol. Menthae pip., Anth. Chamomillae, Cort. Salicis, Fl. Millefolii, Fl. Rhoeados; odtruwającej, np. wraz z Rhiz. Agropyri, Fl. Anthyllidis, Herb. Glechomae, Cort. Fraxini, Fol. Urticae, Fl. Sambuci, Fol. Betulae, Herb. Violae tricol.
LAVANDULA OFFICINALIS — LAWENDA LEKARSKA
Ang. Common Lavender; franc. Lavande commune; niem. Echter Lavendel; ros. Lawanda aptecznaja.
Występowanie. W rejonie Morza Śródziemnego, uprawiana w wielu krajach europejskich, również w Polsce.
170
Surowiec. Kwiat lawendy — Flos Lavandulae; służy do otrzymywania olejku lawendowego — Oleum Lavandulae. Z Lavandula latifolia otrzymuje się równowartościowy olejek Oleum spicae.
Główne związki. Olejek eteryczny (Ol. Lavandulae) ok. 3% (m.in. octan linalolu do 40%, I-linalol do 30%, α-terpineol, cyneol, geraniol), antocyjany, fitosterol, kwasy organiczne.
Działanie. Kwiaty — antispasmodicum, carminativum, sedativum; olejek — desinficiens, irritans.
Kwiaty lawendy działają przeciwskurczowo na mięśnie gładkie różnych narządów wewnętrznych. Przywracają prawidłową perystaltyką jelit i dróg żółciowych, przeciwdziałają wzdęciom i bólom brzucha spowodowanym nagromadzeniem gazów, wzmagają również wydzielanie soku żołądkowego, hamują nadmierny rozwój flory bakteryjnej oraz mają właściwości wiatropędne. Wyciągi z surowca wywierają nieznaczne, ale uchwytne działanie ogólnie uspokajające, natomiast stosowane zewnętrznie (okłady, kąpiele), drażnią nieco skórę, wywołują niewielkie zaczerwienienie wskutek rozszerzenia naczyń włosowatych i niszczą drobnoustroje. Olejek lawendowy wywiera jakościowo takie samo działanie jak kwiaty, lecz znacznie silniejsze. Podany doustnie działa silnie na przewód pokarmowy, dobrze, się resorbuje, wydalany jest częściowo z moczem, częściowo przez płuca wraz z wydychanym powietrzem. Wykazano, że pary olejku lub aerozol mają nadzwyczaj silne właściwości bakteriobójcze (analogicznie do olejku eukaliptusowego), które wykorzystuje się nie tylko w leczeniu górnych dróg oddechowych (inhalacje), ale i płuc. Zewnętrznie olejek drażni skórę, w pewnym stopniu działa przeciwbólowe oraz odkażająco.
Działania uboczne. Olejek lawendowy, podany doustnie w zbyt dużej dawce, drażni błony śluzowe żołądka i jelit, wywołuje stan zapalny, drażni też nerki i pęcherzyki płucne.
Zastosowanie. Napar z kwiatów jest stosowany w łagodnych zaburzeniach trawiennych z objawami nadmiernej fermentacji, zatrzymaniem gazów, osłabieniem perystaltyki jelit i zmniejszeniem łaknienia, zwłaszcza u dzieci, młodzieży i osób starszych. Również w stanach pobudzenia nerwowego, m.in. w nerwicach wegetatywnych, pomocniczo w neurastenii. Zewnętrznie — jako środek drażniący w nerwobólach (okłady) lub bakteriobójczy w niektórych dermatozach (kąpiele). Olejek lawendowy jest rzadko stosowany doustnie per se, raczej jako pomocniczy w zakażeniach oskrzeli, nieżycie oskrzeli z rozedmą, nieżycie u palaczy tytoniu, a nawet w początkowym okresie ropnia płuc. Zewnętrznie — zwykle jako składnik preparatów przeciw nerwobólom, przewlekłym gośćcowym bólom mięśniowym i stawowym, zapaleniu korzeni
171
nerwowych; natomiast per se do inhalacji lub w aerozolu w nieżycie jamy ustnej gardła, oskrzeli i przewodów nosowych.
Wyciąg z kwiatów lawendy jest składnikiem kropli Nervosol, a olejek lawendowy — zasypki Mykodermina, Ung. leniens i Spir. Lavandulae.
Przeciwwskazania. Olejek lawendowy (doustnie) — ostre i podostre zapalenie żołądka, jelit i wyrostka robaczkowego, choroba wrzodowa, krwawienia w przewodzie pokarmowym, poważne schorzenia wątroby i nerek.
Postacie leku. Inf. Flor. Lavandulae — napar z 1—11/2 łyżki kwiatów na szklankę wody, pić 1/3 szklanki 3 razy dz. po posiłkach jako lek wiatropędny; ½ szklanki rano i wieczorem jako lek uspokajający. Znacznie częściej stosuje się surowiec jako składnik mieszanek ziołowych; wiatropędnej, np. wraz z Fruct. Foeniculi, Rad. Inulae, Herb. Thymi, Anth. Chamomillae, Roi. Menthae pip., Herb. Hyssopi; uspokajającej — z Herb. Hyperici, Strobili lupuli, Rad. Valerianae, Herb. Leonuri card., Fol. Melissae, Fruct. Crataegi, Fol. Menyanthidis. Ol. Lavandulae — do inhalacji, korzystnie z Ol. Eucalypti i Ol. Menthae pip.; prep. Tavipec-Montavit (RFN) — kaps. 0,15 g, amp. 0,1 g olejku z Lavandula latifolia, jako lek przeciwbakteryjny i wykrztuśny w nieżytach oskrzeli. Spir. Lavandulae — zewnętrznie do wcierań w bolące miejsca.
LEONURUS CARDIACA — SERDECZNIK POSPOLITY
Ang. Motherwort; franc. Agripaume cardiaque; niem. Echtes Herzgespann; ros. Pustyrnik sierdiecznyj.
Występowanie. Na półkuli północnej, w Polsce bardzo pospolity.
Surowiec. Ziele serdecznika — Herba Leonuri.
Główne związki. Glikozydy bufanolidowe, alkaloidy (m.in. stachydryna, leonuryna), garbniki pirokatechinowe ok. 3—5%, flawonoidy, antocyjany, saponina trójterpenowa, ślady olejku eterycznego, kwasy trójterpenowe (m.in. kw. ursolowy), żywice ok. 2,5%, sytosterol, cholina, witamina C, sole mineralne do 11%.
Działanie. Sedativum, cardiacum, spasmolyticum.
Ziele serdecznika działa łagodnie uspokajająco na ośrodkowy układ nerwowy, zmniejsza pobudliwość niektórych ośrodków w rdzeniu przedłużonym (m.in. ośrodka naczynioruchowego), osłabia siłę bodźców przekazywanych do serca, zmniejsza stan nadmiernego pobudzenia i przeciwdziała napadowej dysrytmii mózgowej, charakterystycznej dla stanów epileptycznych. Pomimo że surowiec zawiera glikozydy o budowie bufanolidowej, zbliżone do związków kardenolidowych, nie może być traktowany jako działający bezpośrednio na
172
mięsień sercowy, lecz na układ nerwowy serca. Uspokajające działanie serdecznika można porównać z takim samym działaniem korzeni kozika. Znaczenie mają również właściwości przeciwskurczowe surowca powodujące uchwytne zmniejszenie napięcia ścian naczyń -krwionośnych oraz osłabienia stanów skurczowych mięśni gładkich przewodu pokarmowego. Działanie to w nieznacznym tylko stopniu odnosi się do dróg moczowych, natomiast nie obejmuje oskrzeli, dróg żółciowych i narządów rodnych,
Zastosowanie. W stanach nadmiernej pobudliwości nerwowej, również wtedy, gdy jest ona związana z okresem przekwitania, w dystonii nerwowo-krążeniowej, we wczesnym okresie choroby nadciśnieniowej. Ponadto w osłabieniu motoryki jelit spowodowanej skurczem mięśni gładkich i związanych z tym objawach (bóle brzucha, uczucie pełności, utrata łaknienia, zaparcia). W lecznictwie ludowym ziele serdecznika jest zalecane w łagodnej postaci cukrzycy, wraz z innymi ziołami o tym samym działaniu (m.in. Fol. Myrtilli, Peric. Phaseoli., Fol. Salviae, Rad. Taraxaci, Fol. Urticae, Herb. Galegae). Omawiany surowiec wchodzi w skład mieszanki ziołowej Cardiosan i granulatu Cholegran.
Postacie leku. Tinct. Leonuri (ZSRR) — 30—50 kropli w kieliszku wody 2—3 razy dz. między posiłkami, Inf. Herb. Leonuri — napar z 1/2—11/2 łyżki ziela na szklankę gorącej wody, pić po 2—3 łyżki 2—3 razy dz. Najczęściej stosuje się serdecznik jako składnik recepturowych mieszanek ziołowych: uspokajającej, np. wraz z Fruct. Crataegi, Herb. Visci, Fol. Melissae, Rad. Valerianae, Fol. Menyanthidis, Fruct. Carvi, Fruct. Foeniculi, Strobilus lupuli; przeciwskurczowe j, np. wraz z Herb. Chelidonii, Rad. Archangelicae, Fl. Lavandulae, Fruct. Coriandrii, Fol. Menthae pip., Herb. Hyperici.
LEVISTICUM OFFICINALE — LUBCZYK OGRODOWY
Ang. Lovage; franc. Liveche officinale; niem. Garten-Liebstöckel; ros. Ljubistnik aptecznyj.
Występowanie. W płdn.-zach. Azji, uprawiany w Europie, również
w Polsce.
Surowiec. Korzeń lubczyka — Radix Levistici.
Główne związki. Olejek eteryczny do 1% (m.in. α-terpineol, związki ftalidowe: n-butyloftalid, n-butylidenoftalid, sedarolid, ligastylid), furanokumaryny (m.in. bergapten, psoralen), kwasy polifenolowe (m.in. kw. kawowy, kw. chlorogenowy), fitosterole (m.in. β-sytosteiol i jego glukozyd), kwasy organiczne, kumaryna i skrobia.
Działanie. Diureticum, carminativum.
Korzeń lubczyka nieznacznie zwiększa objętość wydalanego
173
moczu, natomiast o wiele lepiej usuwa kwas moczowy i chlorki. Pobudza również wydzielanie soku żołądkowego i zmniejsza napięcie mięśni gładkich jelit i dróg moczowych, w mniejszym zaś stopniu przewodów żółciowych. Przywraca prawidłowy ruch jelit, przyspiesza trawienie, reguluje właściwą fermentację i przeciwdziała wzdęciom, działa więc jako typowy środek wiatropędny.
Zastosowanie. W lekkich zaburzeniach czynności nerek ze zmniejszonym wydalaniem składników mineralnych, przewlekłym nieżycie nerek, cewek nerkowych i pęcherza, pomocniczo w skazie moczanowej. Również w dolegliwościach trawiennych takich, jak wzdęcia, ból brzucha, niestrawność, brak łaknienia z równoczesnym niedoborem żółci i osłabieniem czynności wątroby. W lecznictwie ludowym surowiec zalecano jako środek wykrztuśny i pobudzający popęd płciowy.
Korzeń lubczyka jest składnikiem mieszanki ziołowej Cardiosan oraz granulatów Cholegran, Gastrogran i Urogran.
Postacie leku. Inf. Rad. Levistici — napar z 2—3 łyżek korzenia na 2 szklanki wody, pić 1/2—2/3 szklanki 3 razy dz. po jedzeniu. Korzystniej jest stosować lubczyk wraz z innymi ziołami, np. w mieszance ułatwiającej wydalanie kwasu moczowego wraz z Fol. Ribis nigri, Rad. Urticae, Fl. Ulmariae, Herb. Asperulae, Cort. Fraxini, Herb. Equiseti, Herb. Polygoni avic. (z równoczesnym podawaniem Allopurinolu); w mieszance ułatwiającej trawienie wraz z Herb. Hyssopi, Herb. Origani, Herb. Hyperici, Fruct. Coriandri, Fl. Millefolii, Rad. Inulae, Rhiz. Calami, Fol. Menthae pip.
LINARIA VULGARIS — LNICA POSPOLITA
Ang. Toadflax; franc. Linaire commune; niem. Gemeines Leinkraut; ros. Lijanka obyknowiennaja.
Występowanie. Niemal w całej Europie i zach. Azji; w Polsce powszechnie na polach i przydrożach.
Surowiec. Ziele lnicy — Herba Linariae.
Główne związki. Flawonoidy (m.in. linaryna, neolinaryna), alkaloid D,L-peganina, kwasy organiczne (m.in. kw. γ-oksyglutaminowy, kw. askorbowy), fitosterol, węglowodór n-triakontan, sole mineralne.
Działanie. Laxativum, diureticum, dermaticum.
Surowiec wywołuje łagodne przeczyszczenie, ponieważ zawiera alkaloid peganinę. Badania wykazały, że związek ten nie tylko pobudza ruchy perystaltyczne jelit, lecz w pewnym stopniu przeciwdziała dyskinezji dróg żółciowych. Ziele lnicy ma także właściwości moczopędne, przypisywane flawonoidom, natomiast zewnętrznie działa korzystnie przeciwzapalnie oraz przyspiesza gojenie ran.
174
Zastosowanie. W łagodnych przewlekłych zaparciach u dzieci i osób starszych z zaburzeniami czynnościowymi jelit i dróg żółciowych. Zewnętrznie — w zapaleniu sromu i pochwy (obmywania, tamponowanie), zapaleniu spojówek (okład), w świądzie skóry, trądziku, wynaczynieniach podskórnych, zapaleniu skóry (okład) oraz w guzach krwawnicowych, żylakach odbytu (nasiadówka, obmywanie) i żylakowatym owrzodzeniu nóg (okład).
Postacie leku. Dec. Herb. Linariae — odwar z 1—11/2 łyżki ziela na szklankę wody (gotować 5 min, przecedzić), tylko do użytku zewnętrznego; korzystniej jest stosować wraz z Rad. Bardanae, Herb. Meliloti, Fol. Plantaginis, Herb. Alchemillae, Herb. Veronicae; na okład w zapaleniu spojówek razem z Herb. Euphrasiae, Anth. Chamomillae, Fl. Cyani. Ziele lnicy do użytku wewnętrznego jako składnik mieszanek: przeczyszczającej, np. wraz z Fruct. Rhamni cathart., Rad. Symphyti, Rad. Althaeae, Rad. Glycyrrhizae, Fol. Sennae; oraz moczopędnej, np. wraz z Fruct. Juniperi, Peric. Phaseoli, Herb. Anserinae, Herb. Solidaginis, Stigma Maydis, Fl. Cyani, Rhiz. Agropyri.
LINUM USITATISSIMUM — LEN ZWYCZAJNY
Ang. Common flax; franc. Lin usuel; niem. Lein; ros. Len obyknowiennyj.
Występowanie. Pochodzi z Basenu Morza Śródziemnego, obecnie uprawiany w wielu krajach w strefie klimatu umiarkowanego, również w Polsce.
Surowiec. Nasienie lnu — Semen Lini (otrzymywane z odmian drobnonasiennych, służących do tłoczenia oleju lnianego — Oleum Lini).
Główne związki. Substancje śluzowe do 6%, glikozydy cyjanogenne (m.in. linamaryna), olej tłusty do 40% (m.in. glicerydy kw. linolowego ok. 60%, kw. linolenowego ok. 20%, kw. olejowego do 5%), fitosterole (m.in. β-sytosterol, kampesterol), związki białkowe do 25%, pochodne kw. kawowego i kw. o-hydroksycynamonowego.
Działanie. Nasiona — mucilaginosum; olej — dermaticum, nutriens.
Nasiona lnu, podane per se do wewnątrz w stanie rozdrobnionym, drażnią nieznacznie ściany jelit, pobudzają ruchy perystaltyczne, spulchniają masy kałowe wskutek pęcznienia śluzu i powodują wypróżnienie. Pewne znaczenie ma linamaryna uwalniająca śladowe ilości cyjanowodoru, który hamuje wzrost drobnoustrojów jelitowych. Zewnętrznie surowiec działa odmiękczająco i nieznacznie przeciwzapalnie (kataplazmy). Wyciągi wodne z nasion lnu zawierają śluz o dużej lepkości i odporności na czynniki hydrolizujące. Po podaniu
175
doustnym powleka on przełyk i ścianę żołądka, utrzymuje się w nim długo i chroni przed związkami drażniącymi, zwłaszcza przed bezpośrednim zetknięciem z silnie kwaśnym sokiem żołądkowym. Zewnętrznie jest stosowany jako środek osłaniający i w pewnym stopniu przeciwzapalny. Ol. Lini — zawiera glicerydy nienasyconych kwasów tłuszczowych, uważanych za tzw. witaminę F. Olej ten łatwo resorbuje się w przewodzie pokarmowym, obniża poziom cholesterolu we krwi oraz działa regenerujące na skórę. Zewnętrznie stanowi czynnik normalizujący czynności skóry, nadaje jej niezbędną elastyczność, zdolność do szybkiej regeneracji naskórka i ziarninowania oraz odporność na czynniki zewnętrzne, termiczne, chemiczne i mechaniczne. Również na błony śluzowe działa regenerujące i powlekające.
Zastosowanie. Nasiona, podawane doustnie, służą jako środek spulchniający zawartość jelita grubego, w przewlekłych zaparciach na tle atonicznym, towarzyszących z reguły otyłości. Zewnętrznie, rozdrobnione nasiona stosuje się jako kataplazmy odmiękczające na wrzody, ropnie mnogie, zapalenie tkanki podskórnej (korzystnie wraz z Herb. Meliloti). Wodny wyciąg z surowca jest stosowany jako środek powlekający w zapaleniu żołądka i dwunastnicy, uszkodzeniu błony śluzowej związkami żrącymi, kwasami mineralnymi, niektórymi lekami (np. salicylany, PAS, rezerpina), pomocniczo w nadkwaśności i chorobie wrzodowej. Zewnętrznie omawiany wyciąg może służyć do płukania, np. w oparzeniu jamy ustnej gorącymi płynami, uszkodzeniu ługiem lub kwasem. Oleum Lini jest stosowany zewnętrznie jako składnik różnych preparatów dermatologicznych, często wraz z alantoiną lub azulanem, w leczeniu oparzeń I i II stopnia, suchości i pękaniu skóry, uszkodzeniu naskórka; także w trądziku pospolitym, wysypce alergicznej, świądzie skóry, zaczerwienieniu, profilaktycznie dla niemowląt. Również na odleżyny, owrzodzenia żylakowe kończyn.
Postacie leku. Sem. Lini — 1 łyżka nasion w ½ szklanki wody 2 razy dz. między posiłkami jako środek przeczyszczajacy; kataplazmy z nasion rozdrobnionych na skórę. Dec. Sem. Lini — odwar z 2 łyżek nasion w 11/2 szklanki wody (ogrzewać powoli, gotować 10 min, przecedzić, dodać łyżkę syropu owocowego), pić ½ szklanki 2 razy dz. między posiłkami jako lek powlekający; zewnętrznie, po podaniu równej ilości wody (korzystnie naparu z Fol. Salviae), do okładów. Ol. Lini — zewnętrznie do smarowania podrażnionej skóry, np. niemowlętom; po zmieszaniu z równą ilością wody wapiennej (Linim. Calcis) przeciw oparzeniom. Z oleju lnianego otrzymuje się frakcję glicerydów nienasyconych kwasów tłuszczowych (witamina F), która jest składnikiem płynu, maści, kremu i zasypki Linomag, stosowanych w dermatozach.
176
LOBELIA INFLATA — STROICZKA ROZDĘTA (LOBELIA)
Ang. Indian tobacco; franc. Lobelie inflee; niem. Aufgeblasene Lobelie; ros. Lobelija odutaja.
Występowanie. Pochodzi z Ameryki Północnej, uprawiana w wielu krajach, również w Polsce.
Surowiec. Ziele stroiczki (lobelii) — Herba Lobeliae; służy do otrzymywania alkaloidu lobeliny.
Główne związki. Mieszanina ponad 20 alkaloidów pirydynowych i piperydynowych w ilości do 0,6% (wg FP IV 0,3%), z których najważniejsze są: L-lobelina, lobelanina, lobelanidyna, D,L-lobelina oraz izolobinina. Inne składniki nie mają praktycznego znaczenia.
Działanie. Analepticum, bioncholyticum.
Wyciągi z ziela stroiczki działają analogicznie do lobeliny, jednak znacznie od niej słabiej. Alkaloid ten jest zbliżony swymi właściwościami do nikotyny. Zmniejsza przewodzenie bodźców w zwojach nerwowych, początkowo obniża ciśnienie krwi, następnie podwyższa, zwalnia czynność serca oraz osłabia napięcie mięśni gładkich w oskrzelach. Najważniejsze znaczenie-ma jednak pośrednie działanie na ośrodek oddechowy wywołane pobudzeniem kłębka szyjnego (glomus caroticum). Pod wpływem tego bodźca następuje silne i gwałtowne przyspieszenie ruchów oddechowych z jednoczesnym ich pogłębieniem. Jest ono jednak krótkotrwałe, gdyż lobelina ulega szybkiemu unieczynnieniu w organizmie, a ponadto ma mały współczynnik terapeutyczny i związaną z tym łatwość przedawkowania.
Działania uboczne. Nudności, wymioty, kaszel, a po wyższych dawkach występowanie oddechu typu Cheyne-Stokesa, drgawki, zapaść.
Zastosowanie. Nalewkę z ziela lobelii stosuje się w stanach skurczowych oskrzeli, duszności i pomocniczo w dychawicy oskrzelowej. Lobelinę podaje się w przypadku obniżenia pobudliwości ośrodka oddechowego (lecz nie porażenia całkowitego), np. w asfiksji spowodowanej szokiem urazowym, porażeniu prądem elektrycznym, przy ratowaniu topielców i wisielców. Mniej pewne jest stosowanie w zatruciach tlenkiem węgla (zależnie od stopnia zatrucia), natomiast ryzykowne w reanimacji noworodków. Lobelinę podaje się również w odwykowych kuracjach przeciwnikotynowych, ale z miernym skutkiem.
Przeciwwskazania. Choroba wieńcowa, nadciśnienie tętnicze, nadczynność tarczycy, porażenia ośrodka oddechowego.
Postacie leku. Tinct. Lobeliae — doustnie 10—15 kropli w kieliszku wody 2—3 razy dz. jako lek przeciwastmatyczny; dawki maksymalne 1 g pro dosi, 3 g pro die. Lobelinum hy-
177
drochloricum — amp. 3 mg i 10 mg; dawki podskórnie i domięśniowo 10 mg pro dosi, dożylnie 3 mg pro dosi; dzieciom 4—12-miesięcznym podskórnie 3—5 mg, powyżej roku do 7 mg pro die. Dawki maksymalne wg FP IV: podskórnie 20 mg pro dosi, 50 mg pro die, dożylnie 6 mg pro dosi. 20 mg pro die. Preparaty zawierające m.in. ziele lobelii, nalewkę lub lobelinę: Astmosan — papierosy, tytoń, proszek jako przeciwastmatyczne; Astmin — płyn do 60 kropli 3—6 razy dz. w atakach astmy; Kelastmin — płyn 20—60 kropli 3 razy dz. w dychawicy oskrzelowej; Antasthman (CSRS) — 1—2 tabl. pro dosi, maksymalnie 3—4 tabl. pro die na początku ataku duszności; Lobesil (ZSRR) — tabl. 2 mg lobeliny 4—5 razy dz. przed jedzeniem w przeciwnikotynowej kuracji odwykowej.
MAJORANA HORTENSIS — MAJERANEK OGRODOWY
Ang. Marjoram; franc. Marjolaine; niem. Majoran; ros. Majoran sadowyj.
Występowanie. W krajach śródziemnomorskich, w Polsce powszechnie uprawiany.
Surowiec. Ziele majeranku — Herba Majoranae.
Główne związki. Olejek eteryczny do 2,5% (m.in. terpinen, α-ter-pineol, cytral, linalol), flawonoidy (m.in. glikozydy apigeniny, luteoliny i diosmetyny), związki garbnikowe do 9%, kwasy organiczne, sole mineralne.
Działanie. Carminativum, antiphlogisticum.
Ziele majeranku tylko nieznacznie pobudza wydzielanie soku żołądkowego, słabo działa przeciwskurczowo na mięśnie gładkie jelit oraz przeciwzapalnie na błony śluzowe w przewodzie pokarmowym. Zmniejsza natomiast nadmierną fermentację w przewodzie pokarmowym i może być uważane za środek wiatropędny. Zewnętrznie działa antyseptycznie, przeciwzapalnie i łagodnie ściągające, zmniejsza obrzęk błony śluzowej nosa oraz stan zapalny skóry u małych dzieci.
Zastosowanie. Doustnie per se jako przyprawa kuchenna oraz jako składnik wiatropędnych mieszanek ziołowych dla dzieci i młodzieży, stosowanych w nieżytach żołądka i jelit oraz w przejściowych zaburzeniach trawiennych. Służy do sporządzania maści stosowanej w niedrożności zapalnej przewodów nosowych.
Postacie leku. Ung. Majoranae — maść wprowadzana na waciku do nosa kilka razy dziennie. Herb. Majoranae — jako składnik mieszanki wiatropędnej dla dzieci, np. wraz z Anth. Chamomillae, Fol. Plantaginis, Rad. Levistici, Fruct. Anethi, Fol. Menthae pip., Herb. Hyssopi, Herb. Origani.
178
MALVA SILVESTRIS — ŚLAZ DZIKI
Ang. Common Mallow; franc. Mauve sauvagej niem. Wilde Malve; ros. Proswirnik lesnoj.
Występowanie. W Europie i środk. Azji; w Polsce powszechnie na nizinach, również uprawiany.
Surowiec. Kwiat ślazu — Flos Malvae. Równowartościowy surowiec otrzymuje się ze ślazu zaniedbanego — Malva neglecta.
Główne związki. Śluz do 6%, glikozydy antocyjanowe (m.in. mai-wina i delfinidyno-3-glukozyd), kwasy organiczne, fitosterol, sole mineralne.
Działanie. Protectivum, demulcens.
Wodne wyciągi z kwiatów malwy zawierają śluz, który powleka błony śluzowe jamy ustnej, gardła i krtani, chroni ją przed podrażnieniem, łagodzi kaszel, przywraca ruch nabłonka rzęskowego, ułatwia odkrztuszanie i zmniejsza stan zapalny. Powleka on również błony śluzowe przełyku i żołądka, ale działanie jego jest krótkotrwałe, ponieważ następuje szybka hydroliza śluzu i utrata lepkości.
Zastosowanie. Przede wszystkim w nieżycie gardła (laryngitis), krtani (pharyngitis), w napadowym kaszlu ze skąpą wydzieliną, tzw. suchym kaszlu, utrudnionym odkrztuszaniu, chrypce. Pomocniczo (wraz z innymi ziołami) — w łagodnych schorzeniach gardła i krtani, zwłaszcza u dzieci i osób w wieku starszym.
Postacie leku. Inf. Flor. Malvae — napar z 1—2 łyżek kwiatów na 1—11/2 szklanki wody, pić 1/3 szklanki 3 razy dz.; również do płukania gardła, a dla małych dzieci w postaci lewatywy. Surowiec jest często składnikiem mieszanek wykrztuśnych i przeciwzapalnych, np. wraz z Herb. Thymi, Fruct. Anisi, Fol. Farfarae, Rad. Glycyrrhizae, Fol. Plantaginis, Fl. Primulae, Fol. Salviae.
MARRUBIUM VULGARE — SZANTA ZWYCZAJNA
Ang. White Horehound; franc. Marrube commun; niem. Gemeiner Andorn; ros. Szandra obyknowiennaja.
Występowanie. Pochodzi z Azji, chwast pospolity niemal w całej Europie, również w Polsce.
Surowiec. Ziele szanty — Herba Marrubii.
Główne związki. Mieszanina związków dwuterpenowych (m.in. marubina do 1%, peregrinol, wulgarol), olejek eteryczny 0,05%, garbniki do 7%, fitosterole (m.in. β-sytosterol), związki śluzowe i cukrowe, trójterpeny (m.in. kw. ursolowy ok. 0,1%), cholina, kwasy organiczne, sole mineralne.
Działanie. Cholereticum, expectorans, cardiosedativum. Wyciągi z ziela szanty wskutek zmniejszania napięcia mięśni gładkich, zwłaszcza zwieracza bańki wątrobowo-trzust-
179
kowej, pobudzają bezpośrednio czynność wydzielniczą wątroby, zwiększają ilość wytwarzanej żółci oraz jej przepływ przez drogi żółciowe do dwunastnicy. Gorzki smak marubiny powoduje również zwiększenie wytwarzania soku żołądkowego oraz przyspieszenie trawienia i przyswajania składników pokarmu. Szanta działa także wykrztuśnie, głównie wskutek pobudzenia sekrecji błon śluzowych górnych dróg oddechowych oraz w pewnym stopniu dzięki właściwościom przeciw-skurczowym, obejmującym oskrzela. Nowe badania wykazały wyraźne działanie ziela szanty na serce. Wyraża się ono ogólną poprawą czynności, a u osób cierpiących na niemiarowość serca na tle nerwowym (np. kołatanie serca) — zmniejszeniem częstotliwości skurczów dodatkowych. Doświadczalnie udowodniono na zwierzętach, że działanie to może w niektórych przypadkach dorównywać chinidynie.
Zastosowanie. W schorzeniach wątroby i dróg żółciowych ze zmniejszonym wytwarzaniem i przepływem żółci, w atonii pęcherzyka żółciowego, stanach skurczowych przewodów żółciowych i zwieracza bańki wątrobowo-trzustkowej, pomocniczo — w kamicy żółciowej. Również w nieżycie gardła i oskrzeli jest stosowana jako środek wykrztuśny i przeciw-skurczowy, pomocniczo — w przewlekłej i mało nasilonej dychawicy oskrzelowej, zwłaszcza u osób w wieku podeszłym. Ponadto, wraz z innymi ziołami, w łagodnych niemiarowościach serca, w napadowych skurczach dodatkowych, kołataniu serca i w zmianach miażdżycowych oraz w tzw. sercu starczym z towarzyszącą niedomogą krążenia. Ziele szanty jest składnikiem granulatu Cholegran.
Postacie leku. Dec. Herb. Marrubii — odwar z 11/2—2 łyżek ziela na 11/2 szklanki wody (gotować 5 min, przecedzić do termosu), pić 1/3—1/2 szklanki 2—3 razy dz. między posiłkami. Korzystniej jest stosować ziele szanty w mieszankach: żółciotwórczej i żółciopędnej, np. wraz z Herb. Abrotani, Rad. Taraxaci, Fol. Menthae pip., Inflor. Helichrysi, Herb. Chelidonii, Rad. Glycyrrhizae, Fruct. Foeniculi; wykrztuśnej, np. wraz z Fol. Farfarae, Herb. Serpylli, Herb. Pulmonariae, Fol. Plantaginis, Rad. Primulae, Fruct. Anisi, Fl. Malvae, sercowo-uspokajającej, np. wraz z Fruct. Crataegi, Herb. Leonuri card., Herb. Visci, Rad. Valerianae, Strobili lupuli, Herb. Hyperici.
MARSDENIA CONDURANGO — TOJOWIEC KONDURANGO
Ang. Condurango; franc. Condurango; niem. Kondurango; ros. Kondurango.
180
Występowanie. Liana w Ameryce Południowej, uprawiana w Afryce.
Surowiec. Kora kondurango — Cortex Condurango.
Główne związki. Mieszanina goryczowych glikozydów pochodnych pregnanu, zwana konduranginą ok. 2,5% (sterolowy aglikon-kondurangogenina A jest związany estrowo z różną liczbą reszt kwasu cynamonowego oraz z cukrami), ponadto β-amyryna, garbniki, fitosterol, sole mineralne.
Działanie. Stomachicum, tonicum.
Wyciągi z surowca, o smaku intensywnie gorzkim, działają typowo dla tej grupy związków (patrz: Gentiana lutea). W przypadku nerwic czynnościowych przewodu pokarmowego obserwowano nieznaczne działanie uspokajające.
Działania uboczne. Duże dawki, wielokrotnie przekraczające lecznicze, wywołują zawroty głowy, zaburzenia wzroku, zwiększone wydalanie moczu i potu, drgawki.
Zastosowanie. Jako środek goryczowy jest stosowany w stanach bezsoczności (achylia gastrica), wywołanych różnymi czynnikami, w przewlekłym osłabieniu czynności wydzielniczych żołądka, np. u osób w wieku podeszłym, również w zaburzeniach trawiennych na tle nerwicowym. Indianie południowoamerykańscy stosowali odwary z surowca w nowotworach żołądka i w kile.
Postacie leku. Extr. Condurango fluid. — 20—30 kropli w kieliszku wody przed jedzeniem 2—4 razy dz. jako lek goryczowy; w dawce po ½ łyżeczki w ½ szklanki wody 2 razy dz. między posiłkami w nieżycie żołądka na tle nerwicowym. Vinum Condurango (CSRS) — po kieliszku przed posiłkami, jako zwiększające apetyt.
MATRICARIA CHAMOMILLA — RUMIANEK POSPOLITY
Ang. Wild Chamomile; franc. Camomille commune; niem. Echte Kamille; ros. Romaszka aptecznaja
Występowanie. W całej Europie, Ameryce Północnej i Australii; w Polsce powszechnie na łąkach, nieużytkach, również uprawiany. Znanych jest szereg tzw. ras chemicznych.
Surowiec. Koszyczek rumianku (zwany popularnie kwiatem) — Anthodium Chamomillae (syn. Flos Chamomillae). Kwiaty rumianku bezpromieniowego — Matricaria discoidea, mają znacznie mniejszą wartość leczniczą.
Główne związki. Olejek eteryczny 0,3—1,2% zawierający najważniejsze terapeutyczne związki — chamazulen (6—18%), α-bisabolol i jego tlenki (25—50%) oraz tzw spiroeter (en-in-dwucykloeter), czyli cis-2-heksadiin-(2,4)-ylideno-l,6-dwuoksaspiro-4,4-nonen-3 w ilości 6—10%. Znane są odmiany rumianku o zmiennych proporcjach wymienionych składników. Ponadto surowiec zawiera flawonoidy m.in. apigeninę, luteolinę i kwercetynę oraz ich 7-glukozydy),
181
związki kumarynowe (m.in. umbeliferon, herniaryna), śluz do l7%, cholinę, karotenoidy i sole mineralne.
Działanie. Antiphlogisticum, spasmolyticum, carminativum.
Wyciągi z rumianku po podaniu doustnym działają przeciw-zapalnie na błony śluzowe przewodu pokarmowego, zwłaszcza na żołądek. Najbardziej aktywnymi związkami są α-bisabolol i spiroeter, w mniejszym stopniu chamazulen, któremu jednak przypisuje się główne działanie przeciwalergiczne, polegające na aktywacji układu przysadkowo-nadnerczowego, zwiększeniu uwalniania ACTH i kortyzonu oraz na hamowaniu proteolizy i uwalnianiu histaminy wskutek unieczynnienia fibrynolizyny. Spiroeter hamuje wydzielanie substancji wywołujących stany zapalne — histaminy, serotoniny i bradykininy. Rumianek działa również przeciwskurczowo, głównie na mięśnie gładkie jelit (flawonoidy, kumaryny). Przywraca prawidłowe ruchy perystaltyczne, zapobiega wzdęciom i jest skutecznym środkiem wiatropędnym (carminativum) Przeciwbakteryjne właściwości rumianku są nieznaczne. Związki czynne rumianku wydalane głównie z moczem, wywierają słabe działanie przeciwzapalne na kłębki nerkowe, moczowody i pęcherz. Zewnętrznie wyciągi z rumianku działają jako silne antiphlogisticum i nieco słabsze antiallergi cum. Nie stwierdzono szkodliwych działań ubocznych, nawet dla niemowląt.
Zastosowanie. Wewnętrznie (napar) w nieżycie żołądka i jelit, zmniejszonej tolerancji na niektóre chemioterapeutyki, przeciw dolegliwościom żołądka na tle nerwicowym, zaburzeniom w okresie ciąży (np. nudności), trudnościom w trawieniu i bolesnym skurczu jelit u osesków i małych dzieci, pomocniczo — w nadkwaśności, wrzodzie żołądka lub dwunastnicy oraz wrzodziejącym zapaleniu jelit. Tylko jako środek wspomagający i wraz z innymi ziołami w przewlekłym zapaleniu dróg moczowych, zwłaszcza kłębków nerkowych i pęcherza. Zewnętrznie — na owrzodzenia skóry, żylaki odbytu, owrzodzenia żylakowe kończyn dolnych, rumień, świąd skóry, odleżyny i zaczerwienienia skóry u noworodków. Również w przypadku alergicznego zapalenia skóry, oparzeń termicznych I i II stopnia, słonecznych, promieni Roentgena i nadfioletowymi. Na błony śluzowe jamy ustnej, dziąseł, gardła, zatok bocznych nosa, również w upławach, zapaleniu szyjki macicy i pochwy, świądzie i zapaleniu sromu, również w codziennej higienie jamy ustnej. Pomocniczo — w anginie, nieżycie nosa, żylakach odbytu i w rozszerzeniu naczyń włosowatych oraz drobnych tętniczek (teleangiectasia). Napar z rumianku stosuje się też w okulistyce w miąższowym zapaleniu rogówki i tęczówki, w alergicznym i ropnym zapaleniu spojówek, w postaci aerozolu stosuje się w zapaleniu
182
górnych dróg oddechowych oraz dychawicy oskrzelowej u dzieci, katarze siennym, również do pielęgnacji owłosionej skóry głowy i do kąpieli regenerujących skórę.
Rumianek jest składnikiem granulatu Cholegran i Nervogran oraz mieszanek ziołowych Pyrosan, Nervosan i Vagosan; służy do otrzymywania wyciągów wchodzących w skład płynów Azucalen, Herbogastrin i czopków Hemorol, również do otrzymywania wyciągu Azulan i olejku rumiankowego, który jest składnikiem preparatów Aesculan, Chelivag, Uldenol i Ulveixtrol.
Zastosowanie w homeopatii. Przeważnie u dzieci i kobiet w stanach rozdrażnienia przy: 1. Bolesnym ząbkowaniu u dzieci z nocnymi zaostrzeniami bólu; 2. Nadmiernej wrażliwości na ból; 3. Kolce jelitowej u niemowląt i dzieci.
Postacie leku. Inf. Anth. Chamomillae — 1/2—1 łyżka kwiatów na 2/3—1 szklankę wrzącej wody (naparzać od przykryciem 15 min nad parą, przecedzić), pić ¼ szklanki 3 razy dz. między posiłkami. Napar ten stosuje się również do płukania, irygacji, okładów, przymoczek, kąpieli, tamponów i w postaci aerozolu. Ponieważ rumianek ma słabe działanie przeciwbakteryjne, stosujemy go łącznie z następującymi ziołami: Fol. Salviae, Rhiz. Tormentillae, Fol. Plantaginis, Fol. Juglandis, Fol. Melissae, Herb. Thymi, Fol. Menthae pip., Rad. Inulae, Herb. Serpylli, Fruct. Myrtilli, Fol. Vitis idaeae. W celu wzmocnienia działania przeciwzapalnego i przeciwskurczowego rumianek łączy się z Fl. Calendulae, Fl. Millefolii, Fl. Hippocastani, Fruct. Coriandrii, Rad. Glycyrrhizae, Anth. Anthemidis, Herb. Asperulae, Herb. Hyperici i in. Tinct. Chamomillae — 1 cz. kwiatów, macerować 7 dni w 5 cz. etanolu 70°, przesączyć, stosować 1—2 łyżeczki na szklanką wody do płukania lub doustnie 20—40 kropli 2—5 razy dz. Nalewka jest bardziej skuteczna i znacznie trwalsza od naparu. Azulan — wyciąg alkoholowy z rumianku, głównie do stosowania zewnętrznego — ½ łyżeczki na 1/4—1/2 szklanki wody (okłady, płukanie); do irygacji 2—3 łyżeczki na 3—5 szklanek wody; wewnętrznie 40—60 kropli 2—3 razy dz. w kieliszku wody przed jedzeniem.
MELILOTUS OFFICINALIS — NOSTRZYK ŻÓŁTY
Ang. Common Melilot; franc. Melilot officinal; niem. Echter Steinklee; ros. Donnik aptecznyj.
Występowanie. W Europie i środk. Azji; w Polsce powszechnie na łąkach, przydrożach.
Surowiec. Ziele nostrzyka — Herba Meliloti. Równowartościowy surowiec otrzymuje się z nostrzyka wyniosłego — Melilotus altissimus.
183
Główne związki. Mieszanina związków, kumarynowych: melilotozyd i glikozyd kwasu kumarowego (podczas suszenia ziela uwalnia się kumaryna w ilości ok. 0,9%) dwuhydrokumaryna (melilotyna) do 0,2%, dwukumarol do 0,2% oraz ślady innych pochodnych kumaryny. Ponadto swoiste kwasy: o-kumarowy i melilotowy oraz trygnelina, alantoina, flawonoidy, garbnik, sole mineralne.
Działanie. Angiotonicum, lymphotonicum, resolutivum, advulnans.
Ziele nostrzyka wywiera działanie na krew i na ściany naczyń krwionośnych. Po podaniu doustnym wyciągu nieznacznie zmniejsza krzepliwość krwi i niebezpieczeństwo powstawania zakrzepów; poprawie ulega również przepływ krwi przez naczynia żylne i włosowate a przez to obwodowe i mózgowe krążenie (angiotonicum). Równocześnie zostaje podwyższona odporność ścian naczyń krwionośnych i włośniczek na szkodliwe metabolity endogenne (histamina, serotonina, prostaglandyny, toksyny bakteryjne). Nowe badania wykazały, że pod wpływem związków kumarynowych nostrzyka, wskutek pobudzenia lub przywrócenia naturalnych ruchów ścian naczyń chłonnych (lymphotonicum), następuje uchwytna poprawa krążenia chłonki. Oprócz działania przeciwskurczowego na naczynia krwionośne, surowiec ma także Właściwości przeciwzapalne, słabe uspokajające i poprawiające trawienie. Ostatnie doniesienia zwracają uwagę na cytotoksyczne działanie kumaryny in vitro, nie potwierdzone jeszcze badaniami in vivo na ludziach. Zewnętrznie ziele nostrzyka działa odmiękczająco na skórę (resolutivum), przyspieszą gojenie (advulnans).
Działania uboczne. Duże dawki surowca lub kumaryny powodują krwawienia wewnętrzne, porażenie mięśni gładkich, lekkie stany narkotyczne.
Zastosowanie. Wyciągi z ziela nostrzyka nie są stosowane doustnie per se, lecz jako składnik odpowiednich mieszanek ziołowych, natomiast standaryzowane preparaty z określoną ilością związków kumarynowych zaleca się w początkach zakrzepowego zapalenia żył, w żylakowym owrzodzeniu nóg, żylakach odbytu, obrzęku limfatycznym (lymphoedema), zapaleniu naczyń chłonnych (lymphangitis), w zastoju chłonki (lymphostasis). Zewnętrznie (okłady, kataplazmy) — na wrzody i ropnie mnogie, czyraki, zapalenie skóry, obrzęki i wybroczyny krwawe po kontuzjach, owrzodzenia żylakowe, zapalenie naczyń chłonnych skóry (lymphodermia) i żył (phlebitis) oraz do przemywania w zapaleniu powiek i brzegów spojówek.
Przeciwwskazania. Brak dla dawek leczniczych, wskazana ostrożność u osób z niewydolnością wątroby i nerek ze względu na możliwość hemotoksycznego działania kumaryny i dwukumarolu po podaniu doustnym.
184
Postacie leku. Inf. Herb. Meliloti — napar z 1 łyżki ziela na szklanką wody — zewnętrznie do okładów na skórę i na powieki. Korzystnie jest łączyć z Anth. Chamomillae, Fol. Juglandis, Herb. Pulmonariae, Fl. Bellidis. Herb. Meliloti jako składnik mieszanek ziołowych: wzmacniającej naczynia i przeciwzakrzepowej, np. wraz z Fl. Hippocastani, Fl. Arnicae, Herb. Violae tricol., Fl. Calendulae, Herb. Equiseti, Fl. Millefolii, Herb. Solidaginis, Fruct. Crataegi; uspokajającej, np. wraz z Herb. Hyperici, Fol. Menyanthidis, Strobili lupuli, Rad. Archangelicae, Inflor. Crataegi, Fol. Melissae, Fl. Lavandulae. Emplastrum Meliloti — zewnętrznie w owrzodzeniach i zapaleniu skóry. Prep. Venalot (RFN), — kaps., draż., amp., maść, zawiera standaryzowany wyciąg z ziela nostrzyka i rutynę, stosowany jako wzmacniający naczynia chłonne i krwionośne.
MELISSA OFFICINALIS — MELISA LEKARSKA
Ang. Balm; franc. Melisse officinale, niem. Zitronen-Melisse; ros. Lłmonnaja mjata aptecznaja.
Występowanie. W Basenie Morza Śródziemnego, powszechnie uprawiana w Europie, również w Polsce.
Surowiec. Liść melisy — Folium Melissae.
Główce związki. Olejek eteryczny do 0,25% (m.in. cytral, linalol, geraniol, cytronelol), związki trójterpenowe (m.in. kw. ursolowy do 0,5%, kw. oleanolowy do 0,17%), garbniki skondensowane ok. 5%, kwasy organiczne (m.in. kw. kawowy, kw. chlorogenowy), związki cukrowe (m.in. stachioza), substancja goryczowa, sole mineralne.
Działanie. Sedativum, antispasmodicum.
Wyciągi z liści melisy wywierają skuteczne działanie uspokajające, spowodowane obniżeniem progu wrażliwości ośrodkowego układu nerwowego przez składniki olejku eterycznego. Działanie ośrodkowe wyciągu jest na tyle silne, że w wielu przypadkach można u ludzi dorosłych zmniejszyć dawki leków syntetycznych lub zaniechać ich podawania. Szczególnie podatne na działanie melisy są osoby w wieku podeszłym. Omawiany surowiec działa też przeciwskurczowo, zmniejsza nieznacznie napięcie mięśni gładkich jelit, pobudza wydzielanie soków trawiennych, ma również właściwości przeciwzapalne oraz przeciwbakteryjne. Ostatnio wykazano, że wodny wyciąg z melisy, zawierający polifenolowe związki garbnikowe, hamuje podział komórek nowotworowych w hodowli in vitro, a więc działa cytostatycznie.
Zastosowanie. W stanach ogólnego pobudzenia nerwowego, uczuciu niepokoju i zagrożenia, neurastenii, dystonii nerwo-
185
wo-krążeniowej, trudnościach w zasypianiu, zaburzeniach rytmu serca, zmianach ciśnienia krwi pod wpływem bodźców emocjonalnych; również w towarzyszących im zaburzeniach trawiennych, bólach epigastrycznych, nerwicach wegetatywnych, przewlekłych i mało nasilonych nieżytach żołądka i jelit, pomocniczo — w chorobie wrzodowej. Liście melisy stosuje się bardzo rzadko per se, zwykle jako składnik odpowiednich mieszanek ziołowych. Surowiec jest składnikiem granulatu Nervogran i mieszanki Nervosan, a wyciąg — kropli Nervosol.
Postacie leku. Inf. Fol. Melissae — napar z 11/2 łyżki liści na szklankę wody, pić 1/4—1/3 szklanki 2—3 razy dz. jako uspokajający i regulujący trawienie. Liście melisy korzystnie jest stosować z innymi ziołami, np. w nerwicach wegetatywnych wraz z Rad. Archangelicae, Fol. Menthae pip., Anth. Chamomillae, Fruct. Carvi, Herb. Hyperici, Herb. Hyssopi, Herb. Anserinae; w dystonii nerwowo-krążeniowej wraz z Inflor. Crataegi, Herb. Leonuri, Rad. Valerianae, Herb. Meliloti, Fl. Millefolii, Inflor. Tiliae, Fl. Lavandulae. Preparaty zawierające liście melisy lub wyciąg: Nervogran — granulat ziołowy stosowany jako uspokajający po 1 łyżeczce 3 razy dz.; Nervosol — płyn stosowany jako uspokajający 1/2—1 łyżeczka 2—4 razy dz.; Klosterfrau Melissengeist (RFN) — alkoholowy destylat ze świeżych ziół, stosowany jak powyższe preparaty.
MENTHA PIPERITA — MIĘTA PIEPRZOWA
Ang. Peppermint; franc. Menthe poivree; niem. Pfefferminze; ros. Miata pieriecznaja.
Występowanie. Roślina jest potrójnym mieszańcem otrzymanym w Anglii, uprawiana w dużych ilościach w wielu krajach, również w Polsce.
Surowiec. Liść mięty pieprzowej — Folium Menthae piperitae; służy do otrzymywania olejku miętowego — Oleum Menthae piperitae, z którego przez wymrożenie wydziela się mentol — Mentholum.
Główne związki. Olejek eteryczny do 2% (wg FP IV 1,5%), zawierający 1-mentol powyżej 50%, menton do 20%, estry mentolu ok. 5%, felandren, pinen, cyneol, mentofuran oraz śladowe ilości jasmonu, pulegonu i innych (ogółem ponad 30 składników). Wśród innych związków: garbniki ok. 6%, flawonoidy (m.in. luteolina, apigenina, diosmetyna i ich glikozydowe połączenia), kwasy organiczne, związek goryczowy, sole mineralne.
Działanie. Stomachicum, carminativum, cholereticum, antisepticum, spasmolyticum, analgeticum. Liście mięty są jednym z najbardziej wszechstronnych
186
i najczęściej stosowanych ziół leczniczych. Działanie ich zależy od obecności olejku eterycznego i zawartego w nim mentolu, natomiast inne składniki mają podrzędne znaczenie. Wyciągi z surowca wzmagają czynność wydzielniczą żołądka oraz wątroby, zwiększają ilość soku żołądkowego, ułatwiają trawienie oraz pobudzają wytwarzanie żółci. Ponadto zmniejszają napięcie mięśni gładkich jelit i dróg żółciowych, przywracają prawidłowe ruchy perystaltyczne, umożliwiają prawidłowy pasaż treści jelitowej i przeciwdziałają zastojom żółci w pęcherzyku żółciowym. Z tych względów surowiec jest cenionym środkiem wiatropędnym, ułatwiającym odejście gazów i zmniejszającym wzdęcia (deflatulens). Istotne znaczenie mają właściwości przeciwbakteryjne liści mięty wobec drobnoustrojów Gram-dodatnich i Gram-ujemnych znajdujących się w przewodzie pokarmowym, a przede wszystkim w żółci, ponieważ niektóre bakteriobójcze związki surowca (mentol, menton) wydalają się głównie z żółcią. Mają nieznaczne działanie uspokajające. Ostatnio wykazano, że napar z mięty obniża nieco ciśnienie krwi, współdziałając przy tym z rezerpiną.
Olejek miętowy działa tak samo jak liście, lecz znacznie silniej, zwłaszcza jego właściwości odkażające, przeciwskurczowe i uspokajające są o wiele wyraźniej uchwytne. Jeszcze większą wartość ma olejek stosowany zewnętrznie na skórę i błony śluzowe. Stwierdzono, że w postaci aerozolu jest b. silnym środkiem bakteriobójczym również dla szczepów antybiotykoopornych (np. inhalacje), oraz że ma właściwości przeciwbólowe, a po zastosowaniu na błony śluzowe nosa także chłodzące i zmniejszające obrzęki w nieżytach. Mentol i jego estry są najważniejszymi składnikami olejku miętowego. Naturalny mentol tworzy 12 izomerów (wszystkie zostały poznane), przy czym najsilniej działa 1-mentol, natomiast mentol syntetyczny jest niejednorodną mieszaniną kilku odmian optycznych. Po podaniu doustnym mentol, zarówno naturalny, jak i syntetyczny, nie wykazuje wszystkich właściwości olejku miętowego lub liści. Słabo jest zaznaczone działanie żółciotwórcze i przeciwskurczowe, natomiast silne jest antyseptyczne. Zewnętrznie na nieuszkodzoną skórą mentol działa przeciwświądowo, drażni zakończenia nerwowe, wywołuje uczucie chłodu, zmniejsza miejscowo ból i stan zapalny, niszczy bakterie. Na błony śluzowe działa jeszcze silniej, zwłaszcza w postaci aerozolu.
Działania uboczne. Liście mięty pieprzowej lub wyciągi, w dawkach leczniczych i nieco wyższych, nie powodują żadnych objawów ubocznych. Olejek miętowy po podaniu doustnie może jednak wywołać ból brzucha, wymioty, a po dużych dawkach również zachwianie równowagi i głęboki sen. Olejek miętowy i mentol, stosowane zewnętrznie
187
u osób nadwrażliwych, wywołują pokrzywkę, świąd i przekrwienie skóry, ból głowy; u niemowląt i małych dzieci (np. po zastosowaniu kropli do nosa z 2% mentolu) opisano objawy: skurcz głośni, sinica, silny wyciek z nosa i śmierć wskutek zatrzymania oddechu i serca.
Zastosowanie. Liście mięty pieprzowej i wyciągi stosuje się w zaburzeniach trawiennych z objawami: bólu brzucha, wzdęcia, utraty łaknienia; również w stanach nieżytowych przewodu pokarmowego, trudnościach w trawieniu tłuszczów, nieprawidłowej fermentacji, a nawet w kolce jelitowej. Także w schorzeniach wątroby i dróg żółciowych, m.in. w zapaleniu pęcherzyka żółciowego i przewodów żółciowych, lekkiej niewydolności wątroby i zbyt małym wytwarzaniu żółci, pomocniczo — w kamicy żółciowej, żółtaczce i w okresie rekonwalescencji po przebytym wirusowym zapaleniu wątroby. Zaleca się zwłaszcza dla dzieci, młodzieży i osób starszych, w przypadku równoczesnego występowania skurczu mięśni jelit i przewodów żółciowych oraz obecności bakterii chorobotwórczych. Zewnętrznie napar z surowca służy do płukania jamy ustnej i gardła, zazwyczaj w połączeniu z innymi ziołami. Liście mięty pieprzowej są składnikiem granulatów Cholegran, Nervogran i Normogran oraz mieszanek Cholagoga II, Digestosan, Nervosan, Normosan, Septosan i Tannosan, służą też do otrzymywania Ol. Menthae pip. i Tinct. Menthae pip.
Olejek mięty pieprzowej stosuje się doustnie per se tylko w postaci standaryzowanych preparatów w bakteryjnym zapaleniu dróg żółciowych oraz jako składnik preparatów złożonych, działających w schorzeniach wątroby, jelit i pęcherzyka żółciowego. Zewnętrznie — w postaci płukanek w zapaleniu jamy ustnej i gardła; w roztworze, maści lub emulsji — w nieżycie nosa z obrzękiem błony śluzowej, także w niektórych dermatozach: jako odkażający i odświeżający w pastach do zębów, cukierkach do ssania i in. oraz do inhalacji w nieżytach gardła i oskrzeli. Olejek miętowy jest składnikiem granulatów Cholegran i Gastrogran, draż. Rapacholin i Raphalamid oraz pasty Fitolizyna.
Mentol stosuje się zewnętrznie w bólach neuralgicznych i mięśniowych (np. jako 5—10% zawiesinę olejową lub balsam złożony), w dermatozach i świądzie (np. 1% maść), w nieżycie nosa (krople lub inhalacje), nieżycie jamy ustnej, gardła i krtani (płukanka, inhalacja, cukierki do ssania), w migrenach i nerwobólach (sztyft mentolowy do pocierania miejsca bolącego) oraz w formie różnych preparatów do higieny jamy ustnej, do aerozoli i inhalacji.
Przeciwwskazania. Uczulenie na olejek miętowy i mentol.
188
Postacie leku. Inf. Fol. Menthae pip. — napar z 2—21/2 łyżek na 2 szklanki wody, pić 1/2—2/3 szklanki 2—4 razy dz. Liście mięty są często składnikiem mieszanek ziołowych. Tinct. Menthae pip. — doustnie od 20 kropli do ½ łyżeczki w kieliszku wody 2—5 razy dz. Ol. Menthae pip. — zewnętrznie do inhalacji oraz w preparatach: Aqua Menthae pip. do płukanek i jako corrigens, niekiedy doustnie 1 łyżeczkę 1—3 razy dz. w zaburzeniach pokarmowych; Cholaktol (RFN) — draż. stosowane w bakteryjnych cholecystopatiach; Inhalex (CSRS) — do wziewania w bakteryjnych laryngo- i rhinopatiach; Menthotem (RFN) — draż. do ssania w nieżycie jamy ustnej. Mentholum — zewnętrznie w preparatach: Bals. Mentholi comp. — do wcierań przeciwbólowych i rozgrzewających; Efkamon (ZSRR) — maść do wcierań przeciwbólowych; Ung. Acidi borici cum mentholo — maść do nosa w nieżycie; Algorhin — krople do nosa lub do inhalacji; Gargarin — proszek do sporządzania płukanki. Mentholum valerianicum — półsyntetyczna pochodna mentolu o działaniu uspokajającym; prep. Mentowal (syn. Validol) — krople w zaburzeniach neurowegetatywnych.
MENYANTHES TRIFOLIATA — BOBREK TRÓJLISTKOWY
Ang. Buckbean; franc. Trefle d'eau; niem. Bitterklee; ros. Wachta triechlistnaja.
Występowanie. W strefie, klimatu umiarkowanego półkuli północnej; w Polsce na bagnach i podmokłych łąkach.
Surowiec. Liść bobrka — Folium Menyanthidis (syn. Fol. Trifolii fibrini) o wskaźniku goryczy = 300.
Główne związki. Gorycze glikozydowe w ilości ponad 1% (m.in. meniantyna, loganina), flawonoidy (m.in. hiperozyd, rutyna, trifoliozyd), garbniki 3—4%, związki o charakterze alkaloidów (m.in. gencjanina).
Działanie. Amarum, stomachicum, tonicum.
Liście bobrka należą do ziół tzw. szczerogorzkich (amara pura) i działają typowo dla tej grupy surowców (patrz: Gentiana lutea). Przypisuje się im również korzystny wpływ na ogólną przemianę materii przypuszczalnie dlatego, że zawierają stosunkowo znaczne ilości jodu, oraz słabe działanie uspokajające (nervinum).
Zastosowanie. W dolegliwościach trawiennych spowodowanych niedokwaśnością i brakiem łaknienia, w przewlekłych nieżytach żołądka i jelit. Szczególnie zaleca się dla osób w wieku podeszłym, u których postępujący zanikowy nieżyt żołądka utrudnia prawidłowe trawienie, powoduje niedobór witamin i soli mineralnych. W takich przypadkach wyciągi z liści bobrka są pomocniczym środkiem ogólnie wzmacnia-
189
jącym, poprawiającym także stan nerwowy u chorych. Surowiec jest bardzo rzadko stosowany per se, zwykle wchodzi w skład recepturowych mieszanek ziołowych, również w skład granulatu Gastrogran i mieszanek Digestosan, a wyciąg alkoholowy — w skład Tinct. amara.
Postacie leku. Fol. Menyanthidis pulv. — po 0,3—0,5 g pro dosi, 2—4 razy dz. w opłatkach, kapsułkach, jako pobudzający trawienie i łagodnie uspokajający. Dec. Fol. Menyanthidis — ½ łyżki liści na ½—2/3 szklanki gorącej wody, gotować 5 min, przecedzić, pić łyżkami 4—5 razy dz. 30 min przed posiłkami jako goryczowy i wzmacniający.
NYMPHAEA ALBA — GRZYBIEJE BIAŁE
Ang. Wbite Water-lily; franc. Nenuphar blanc; niem. Weisse Seerose; ros. Kuwszinka bielą ja.
Występowanie. W wielu krajach europejskich; w Polsce dość powszechnie w jeziorach i stawach.
Surowiec. Kwiat grzybieni — Flos Nymphaeae; analogiczny surowiec otrzymuje się z grzybieni północnych — Nymphaea candida.
Główne związki. Mieszanina alkaloidów seskwiterpenowych (m.in. nufarydyna, nufamina, nufaramina), flawonoidy, kwasy organiczno, związki śluzowe, leukoantocyjanozydy.
Działanie. Sedativum, cardiacum.
Wyciągi alkoholowe ze świeżych kwiatów zmniejszają pobudliwość nerwową wskutek tłumienia wrażliwości niektórych ośrodków w korze mózgowej. W szczególności działają hamująco na popęd płciowy u mężczyzn, w mniejszym stopniu u kobiet. Stwierdzono również korzystne działanie na czynność serca. Pod wpływem alkaloidów grzybieni następuje osłabienie impulsów kierowanych do serca, co ma istotne znaczenie w niektórych rodzajach niemiarowości. Obserwowane niekiedy słabe działanie przeciwskurczowe i nasenne jest indywidualną reakcją osobniczą.
Zastosowanie. W lekkich stanach pobudzenia nerwowego, uczuciu lęku i zagrożenia, trudnościach w zasypianiu; również w pobudzeniu na tle seksualnym, nimfomanii (histeria libidinosa), zmazach nocnych (pollutio), długotrwałym wzwodzie prącia (priapismus), pomocniczo — w okresie przekwitania u kobiet i mężczyzn. Ponadto w mało nasilonych zaburzeniach czynnościowych serca, takich jak napadowe przyspieszenie rytmu serca, kołatanie serca spowodowane np. strachem, lękiem przestrzeni, szokiem pourazowym itp.
Postacie leku. Intr. Nymphaeae — 20—60 kropli w kieliszku wody 2—4 razy dz. jako lek uspokajający; korzystnie jest łączyć z Intr. Hyperici, Extr. Viburni opuli fluid., Tinct. Che-
190
lidonii. Jako środek nasercowy korzystnie wraz z Intr. Crataegi, Tinct. Convallariae, Tinct. Ammi visn., Intr. Valerianae.
OCIMUM BASILICUM — BAZYLIA OGRODOWA
Ang. Sweet Basil; franc. Basilic commun; niem. Echtes Basilienkraut; ros. Bazilik duszistyj.
Występowanie. Pochodzi z Indii, uprawiana w wielu krajach o klimacie ciepłym; rzadko w Polsce.
Surowiec. Ziele bazylii — Herba Basilici; jest otrzymywane z różnych odmian o zmiennym składzie olejku.
Główne związki. Olejek eteryczny do 1,5%, który zależnie od rodzaju surowca, może zawierać jako główne składniki: linalol i metylochawikol lub kamforę i a-pinen bądź cynamonian metylu lub eugenol. Ponadto związki garbnikowe ok. 5%, flawonoidy, saponina, fitosterol, sole mineralne.
Działanie. Stomachicum, carminativum.
Ziele bazylii zmniejsza nieznacznie napięcie mięśni gładkich przewodu pokarmowego, pobudza wydzielanie soku żołądkowego, przyspiesza trawienie, przywraca naturalne ruchy perystaltyczne jelit oraz zwiększa przyswajanie składników pokarmów. Surowiec jest typowym środkiem wiatropędnym o dość słabej sile działania, ponadto ma właściwości przeciwzapalne i przeciwbakteryjne, hamuje nadmierny rozwój flory bakteryjnej, zapobiega długotrwałym wzdęciom.
Zastosowanie. W łagodnych zaburzeniach trawiennych, zwłaszcza u dzieci i osób w wieku podeszłym z objawami odbijania, nudności, braku łaknienia, bólów epigastrycznych, wzdęć, zmniejszonej tolerancji na tłuszcze i produkty białkowe. Ziele bazylii jest obecnie częściej stosowane jako aromatyczna przyprawa kuchenna do mięs i potraw (jak np. estragon, majeranek, koper), niż jako roślina lecznicza.
Postacie leku. Ziela bazylii nie stosuje się per se, tylko jako składnik mieszanek ziołowych: wiatropędnej i pobudzającej trawienie, np. wraz z Herb. Origani, Rhiz. Calami, Fol. Menthae pip., Herb. Millefolii, Fruct. Coriandrii, Fol. Menyanthidis, Anth. Chamomillae, Herb. Hyperici; przeciwzapalnej i przeciwbakteryjnej, np. wraz z Herb. Cnici bened., Rad. Bardanae, Herb. Serpylli, Fol. Juglandis, Fl. Millefolii, Fol. Plantaginis, Fol. Salviae, Herb. Anserinae.
ONONIS SPINOSA — WILŻYNA CIERNISTA
Ang. Restharrow; franc. Bugrane commune; niem. Dornige Hauheehel; ros. Stalnik koljuczij.
Występowanie. W Europie i Azji) w Polsce dość pospolita na suchych łąkach i przydrożach.
191
Surowiec. Korzeń wilżyny — Radix Ononidis. Analogiczny surowiec w ZSRR otrzymuje się z wilżyny bezbronnej — Ononis arvensis.
Główne związki. Olejek eteryczny do 0,2% (m.in. spinozyn), flawonoidy (m.in. ononina), glikozyd onospina, trójterpeny ok. 0,2% (m.in. α-, β- i γ-onoceryna), pochodna kwasu glicyryzynowego (ononid), garbnik, kwasy organiczne (m.in. kw. cytrynowy), związki żywicowe, sole mineralne.
Działanie. Diureticum, antihaemorrhoidale.
Korzeń wilżyny działa silnie moczopędnie, zwiększa wydalanie mocznika i chlorków. Doświadczalnie stwierdzono, że w wielu przypadkach przewyższa teobrominę, co, przypisuje się obecności olejku eterycznego. Wyciągi z surowca pobudzają nieznacznie wydzielanie soku żołądkowego, mają właściwości przeciwzapalne, hamują w małym stopniu drobne krwawienia w przewodzie pokarmowym. Badania wykonane w ZSRR wykazały jeszcze inne właściwości wilżyny: korzystny wpływ na żylaki odbytu, polegający na poprawie przepływu krwi, zmniejszeniu krwawień i bólu, oraz zdolność zwiększania ilości żółci (flawonoidy).
Zastosowanie. W schorzeniach nerek i dróg moczowych, zwłaszcza gdy stwierdzono stan zapalny i obecność w moczu śluzu oraz krwinek białych i czerwonych. Pomocniczo — w kamicy moczowej, skazie moczanowej (diathesis urica), dnawym zapaleniu stawów (arthritis urica), gośćcu przewlekłym postępującym (polyarthritis chronica progressiva) oraz w niektórych dermatozach. Ponadto w guzach krwawnicowych (varices haemorrhoidales) i towarzyszących im krwawieniach, bólu i świądzie, również pomocniczo w przewlekłym łagodnym nieżycie przewodu pokarmowego i w krwawieniach z uszkodzonych drobnych naczyń krwionośnych. Surowiec jest składnikiem granulatu Betagran, a wyciąg — płynu Betasol i pasty Fitolizyna.
Postacie leku. Dec. Rad. Ononidis — odwar z 1 łyżki korzeni na 1—1 ½ szklanki wody (gotować 3 min, pozostawić pod przykryciem na 10 min, przecedzić), pić 1/4—1/3 szklanki 2— 4 razy dz. przed posiłkami jako moczopędny. Korzystniej jest stosować np. wraz z Rad. Levistici, Rad. Glycyrrhizae, Fruct. Juniperi, Fruct. Petroselini, Herb. Solidaginis, Rhiz. Agropyri, Fl. Pseudocaciae. Dec. Rad. Ononidis conc. —: odwar zagęszczony z 3 łyżek korzeni na 2 szklanki wody (gotować powoli do zmniejszenia objętości o połowę, przesączyć), pić 50 ml 3 razy dz. przed jedzeniem w ciągu 2—4 tygodni, w żylakach odbytu. Korzystnie jest również stosować następującą mieszankę: Cort. Hippocastani, Herb. Violae tricol., Herb. Millefolii, Fol. Juglandis, Herb. Equiseti, Fl. Calendulae, Cort. Salicis, Rad. Ononidis.
192
ORIGANUM VULGARE — LEBIODKA POSPOLITA
Ang. Wild Marjoran; franc. Origan; niem. Dost; ros. Duszica obyknowiennaja.
Występowanie. W Europie, Azji Mniejszej i na Syberii; w Polsce na suchych pagórkach i brzegach lasów.
Surowiec. Ziele lebiodki — Herba Origani.
Główne związki. Olejek eteryczny ok. 0,4% (m.in. zmienne ilości karwakrolu, tymolu, dipentenu), garbniki ok. 4%, substancja goryczowa, fitosterol, związki żywicowe, flawonoidy (m.in. glikozydy luteoliny, apigeniny i diosmetyny), sole mineralne.
Działanie. Stomachicum, diureticum, spasmolyticum, antisepticum.
Ziele lebiodki pobudza nieznacznie czynność wydzielniczą w różnych narządach; zwiększa wydzielanie śliny, soku żołądkowego (goryczka) i śluzu, zwłaszcza w błonach śluzowych górnych dróg oddechowych, wzmaga w niewielkim stopniu czynność gruczołów potowych i wytwarzanie żółci przez wątrobę oraz ilość wydalanego moczu (flawonoidy). Lebiodka działa również przeciwskurczowo na mięśnie gładkie oskrzeli, jelit, dróg żółciowych (ułatwienie przepływu żółci) i moczowodów. Jest uznana za środek wiatropędny. Garbniki i fenolowe składniki olejku mają właściwości bakteriobójcze oraz wiążą toksyczne produkty przemiany materii (antisepticum). W lecznictwie ludowym lebiodka jest uważana za środek uspokajający sferą płciową (histeria, erotomania).
Zastosowanie. W nieżycie żołądka i jelit, dyspepsji, braku łaknienia, nadmiernej fermentacji jelitowej, bębnicy, atonii przewodu pokarmowego i niedoczynności wątroby. Jako środek moczopędny w chorobie gośćcowej, skazie moczanowej; jako przeciwskurczowy i przeciwbakteryjny również w nieżycie gardła i oskrzeli, kaszlu, utrudnionym odkrztuszaniu, aerofagii, pomocniczo — w krztuścu.
Postacie leku. Inf. Herla. Origini — 1 łyżka ziela na 1—11/2 szklanki wody, pić 1/4—1/2 szklanki 2—3 razy dz. 30 min przed jedzeniem jako stomachicum, carminativum i antispasmodicum. Częściej jest składnikiem mieszanek: wykrztuśnej, np. z Fol. Farfarae, Fruct. Foeniculi, Herb. Pulmonariae, Rad. Althaeae, Fl. Primulae i Rad. Glycyrrhizae; wiatropędnej, np. z Anth. Anthemidis, Rad. Cichorii, Fruct. Anethi, Herb. Millefolii, Fruct. Foeniculi, Fl. Millefolii, Fruct. Carvi.
PAPAVER RHOEAS — MAK POLNY
Ang. Field Poppy; franc. Pavot coquelicot; niem. Klatschmohn, ros. Mak samosiejka.
Występowanie. W wielu krajach europejskich; w Polsce pospolity chwast w zbożach i na ugorach.
193
Surowiec. Kwiat maku polnego — Flos Rhoeados.
Główne związki. Mieszanina alkaloidów izochinolinowych i pokrewnych (m.in. readyna), antocyjany (m.in. cyjanina, mekocyjanina), kwasy organiczne (m.in. kw. mekonowy), śluz do 10%, fitosterol, sole mineralne.
Działanie. Expectorans, sedativum.
Surowiec działa powlekające na błony śluzowe górnych dróg oddechowych, zmniejsza ich podrażnienie, pobudza ruchy nabłonka rzęskowego i ułatwia odkrztuszanie. Wykazuje również słabe właściwości ogólnie uspokajające, a w dużych dawkach nawet nieznacznie narkotyczne. Zewnętrznie wodny wyciąg z kwiatów maku polnego zmniejsza stan zapalny błon śluzowych i skóry.
Zastosowanie. W nieżycie jamy ustnej, gardła i oskrzeli, w uporczywym kaszlu, zwłaszcza w tzw. suchym kaszlu ze skąpą wydzieliną, bólu gardła i chrypce, pomocniczo w anginie i nawet w kokluszu (od francuskiej nazwy tej choroby coqueluche wywodzi się nazwa rośliny — coquelicot). Ponadto zaleca się jako środek uspokajający w nadmiernej pobudliwości i bezsenności, spowodowanych atakami kaszlu, u dzieci i osób w wieku podeszłym. Zewnętrznie jako płukanka w zapaleniu dziąseł, do irygacji w zapaleniu pochwy i do przymoczek w zapaleniu powiek i spojówek.
Postacie leku. Dec. Flor. Rhoeados — odwar z 1—11/2 łyżki kwiatów na szklankę wody (gotować 2 min, przecedzić), pić 1—2 łyżki 3—5 razy dz.; dla dzieci odpowiedniejszy jest syrop: ½ szklanki odwaru i 2 łyżki cukru lub miodu, odwar również jako płukanka do irygacji i do okładów na oczy. Kwiaty maku polnego stosuje się częściej jako składnik mieszanek ziołowych: wykrztuśnej, np. wraz z Fl. Primulae, Fl. Malvae arbor., Fl. Millefolii, Fl. Calendulae, Fl. Cyani, El. Helianthi, Fl. Taraxaci; uspokajającej, np. wraz z Inflor. Crataegi, Fl. Lavandulae, Herb. Hyperici, Fol. Melissae, Fol. Menthae pip., Rad. Valerianae Herb. Leonuri, card; przeciwzapalnej (jako płukanka i do irygacji), np. wraz z Stigma Maydis, Herb. Pulmonariae, Herb. Agrimoniae, Anth. Chamomillae, Fol. Plantaginis, Cort. Salicis.
PAPAVER SOMNIFERUM — MAK LEKARSKI
Ang. Opium Poppy; franc. Pavot somnifere; niem. Schlafmohn; ros. Mak snotwornyj.
Występowanie. Uprawiany na dużą skalę w wielu krajach (Turcja, ZSRR, Indie, Chiny) w celu zbioru opium i nasion; w Polsce hodowany jako nasienny.
194
Surowiec. Opium — stężały sok mleczny, wypływający z nacięć ścian niedojrzałych torebek nasiennych (makówek); z nasion maku otrzymuje się doskonały olej jadalny — Oleum Papaveris. Opium służy głównie do izolowania najważniejszych alkaloidów. W niektórych krajach, również w Polsce, morfinę otrzymuje się z tzw. makowin, pozostających po usunięciu nasion.
Główne związki. Opium zawiera do 15% (wg FP IV 10,5%) mieszaniny ok. 40 alkaloidów pochodnych fenantrenu (m.in. morfina około 10%, kodeina ok. 0,5%, tebaina ok. 0,2%), benzyloizochinoliny (m.in. papaweryna ok. 1%, norlaudanozyna ok. 0,1%), protoberberyny (m.in. narkotyna ok. 5%).
Działanie. Analgeticum, narcoticum, sedativum (morfina), antibechicum (kodeina, narkotyna), spasmolyticum (papaweryna).
Morfina działa porażająco lub pobudzająco na niektóre ośrodki wegetatywne i na narządy, głównym miejscem jej działania jest rdzeń przedłużony i kora mózgowa. W rdzeniu przedłużonym morfina zmniejsza wrażliwość ośrodka kaszlu oraz hamuje czynność ośrodka oddechowego, powodując osłabienie oddechu, a po większych dawkach pojawienie się oddechu typu Cheyne-Stokesa. Na korę mózgową bardzo małe dawki morfiny mają słabe działanie, dawki zbliżone do leczniczych powodują uspokojenie, błogostan i senność, natomiast duże dawki są groźne dla życia (sen, sinica, zapaść). Na rdzeń kręgowy morfina działa słabo depresyjnie, wobec czego przewodzenie bodźców ruchowych jest prawie nie naruszone, natomiast znacznie silniej — na przewód pokarmowy. Następuje osłabienie ruchów perystaltycznych jelit i zaparcia, skurcz zwieracza bańki wątrobowo-trzustkowej i utrudniony przepływ żółci oraz wzrost ciśnienia w drogach żółciowych. Ponadto morfina nieznacznie tylko zwalnia akcję serca i obniża tętnicze ciśnienie krwi, rozszerza naczynia skóry oraz pobudza wydzielanie potu. U niektórych osób, wskutek pobudzenia ośrodka wymiotnego, może spowodować wymioty. Morfina łatwo wchłania się w przewodzie pokarmowym, szybko przedostaje się do krwi i jest częściowo rozkładana w wątrobie. U osób otrzymujących często morfinę i u narkomanów następuje stopniowe przyspieszenie rozkładu, wobec czego zachodzi konieczność zwiększania co pewien czas dawki.
Kodeina działa selektywnie depresyjnie na ośrodek kaszlu w rdzeniu przedłużonym, natomiast znacznie słabiej od morfiny na inne ośrodki i narządy. W małym tylko stopniu upośledza oddech, ma niewielki wpływ na korę mózgową (słabe działanie przeciwbólowe) i na perystaltykę jelit.
Narkotyna ma właściwości przeciwkaszlowe niemal dorównujące kodeinie, jest pozbawiona działania euforycznego i pobudza ośrodek oddechowy.
Papaweryna zwalnia napięcie mięśni gładkich jelit, dróg
195
żółciowych, oskrzeli, pęcherza i naczyń krwionośnych. Pobudza nieznacznie ośrodek oddechowy, zwiększa wyraźnie przepływ krwi w mózgu; na naczynia wieńcowe serca działa słabo, gdyż nawet po doustnych dawkach 20 mg 4 razy dz. przez tydzień, nie obserwowano uchwytnych zmian u osób z dusznicą bolesną. Nieco lepsze wyniki uzyskano po podaniu domięśniowym. Papaweryna wchłania się szybko i niemal całkowicie z przewodu pokarmowego, ale w wątrobie jest metabolizowana i łatwo wydalana z moczem, dlatego racjonalne jest podawanie pozajelitowe (wstrzyknięcia, czopki).
Opium zawiera 10% morfiny i działanie jego zależy od obecności tego alkaloidu. W lecznictwie wykorzystuje się jedynie działanie na przewód pokarmowy (zapierające i przeciwskurczowe), nie zaś na ośrodkowy układ nerwowy. Z opium otrzymuje się mieszaninę oczyszczonych alkaloidów (prep. Omnoponum — amp.), która w wielu przypadkach ma przewagę nad samą morfiną lub papaweryną.
Działania uboczne. Morfina i opium — zaparcia, skurcz oskrzeli, upośledzenie oddechu, nudności, świąd skóry; duże dawki powodują trudności w oddychaniu, zapaść i śmierć wskutek porażenia mięśni płuc (antagonistą morfiny jest Nalorphinum hydrochloricum). Kodeina — w dawkach leczniczych, często powtarzanych, powoduje zaburzenia jelitowe i duszność. Papaweryna — zaczerwienienie twarzy, świąd skóry, nudności, bóle głowy, hipotonię.
Zastosowanie. Morfinę podaje się w ostrych bólach pourazowych, spowodowanych kolką nerkową lub żółciową, zawałem serca i chorobą nowotworową, w szoku z towarzyszącym bólem, w grożącym poronieniu, w krytycznych sytuacjach przy nadczynności tarczycy, niekiedy w ciężkiej, przewlekłej biegunce. Dość często morfinę stosuje się łącznie z atropiną lub skopolaminą, aby zmniejszyć czynność wydzielniczą błon śluzowych oraz znieść depresyjny wpływ morfiny na oddech (premedykacja przedoperacyjna), przy równoczesnym wykorzystaniu działania przeciwskurczowego atropiny (np. w kolce jelitowej, wątrobowej, nerkowej). Morfina (i jej dwuacetylopochodna heroina) jest jednym z najbardziej szkodliwych narkotyków, stosowanych najczęściej przez młodych ludzi. Działanie euforyczne następuje po interakcji między cząsteczkami morfiny (lub pokrewnymi alkaloidami makowcowymi), a specyficznymi receptorami znajdującymi się w mózgu (wykrytymi w 1973 r.). Receptorów tych jest najwięcej w podwzgórzu (hypothalamus), a najmniej w móżdżku (cerebellum). Szansę przeciwstawienia się narkomanii daje odkrycie peptydowych związków zwanych endorfinami (1976 r.), które mogą wiązać się z receptorami morfinowymi.
196
Kodeina jest stosowana w częstych i meczących atakach kaszlu różnego pochodzenia. Wchodzi w skład licznych preparatów łącznie z substancjami przeciwskurczowymi, przeciwbakteryjnymi i przeciwzapalnymi.
Papawerynę podaje się jako lek przeciwskurczowy w kolce jelitowej, wątrobowej, w kurczach żołądka, skurczu pęcherza, odźwiernika, zwieracza bańki wątrobowo-trzustkowej, oskrzeli. Również w zatorach tętniczych, zarówno płucnych, jak i obwodowych (np. choroba Raynauda), w upośledzeniu krążenia mózgowego, pomocniczo w dusznicy bolesnej.
Opium — doustnie w kolce jelitowej, wątrobowej i nerkowej, oraz w ostrej długotrwałej biegunce.
Przeciwwskazania. Morfina — dychawica oskrzelowa, padaczka, tężec, zatrucia strychniną, kurcze epileptyczne, zwiększone ciśnienie śródczaszkowe, obrzęk mózgu, liszaj śluzowaty (lichen myxoedematosus), ciąża zaawansowana, przerost sterczą (hypertrophia prostatae), także dla noworodków i dzieci do 6 miesięcy; kodeina — rozstrzenie oskrzeli, zaawansowana dychawica oskrzelowa, kaszel z ropną wydzieliną; papaweryna — jaskra, niskie ciśnienie krwi, silne osłabienie.
Postacie leku. Morphinum hydrochl. (substancja oraz amp. 1 mg, 10 mg, 20 mg). Dawki doustne dla dorosłych 5—20 mg pro dosi, podskórne 10—20 mg, dożylne 5—10 mg; dzieciom 1—2-letnim 0,3—0,8 mg 4 razy dz., 2—3-letnim 1 mg 4 razy dz., starszym odpowiednio więcej. Dawki maksymalne: 30 mg pro dosi, 100 mg pro die. Morphinum hydrochl. c. atropino (amp. 10 mg morfiny). Dawki dla dorosłych 1—3 amp. dz. podskórnie. Morphinum hydrochl. c. scopolamin. amp. 10 mg morfiny). Dawki dla dorosłych 1—2 amp. dz. podskórnie lub domięśniowo; 1 amp. 30 min przed narkozą. Codeinum purum (subst.), dawki 10—15 mg 2—3 razy dz., w silnym kaszlu lub bólach 30 mg pro dosi. Codeinum phosphor. (subst., tabl. 20 mg). Dawki dla dorosłych 10—20 mg 2—3 razy dz., w ostrym kaszlu i jako przeciwbólowy 30 mg 3—4 razy dz. Kodeina jest składnikiem tabl. Azarina, Terpicodin, Thiocodin, Tussicodin oraz Sir. Pini comp. i Sir. Creosoti comp. Papaverinum hydrochl. (subst., amp. 40 mg). Dawki dorosłym doustnie lub doodbytniczo 40—60—100 mg pro dosi, podskórnie, domięśniowo lub dożylnie 40—80 mg pro dosi. Dawki maksymalne doustnie: 200 mg pro dosi, 600 mg pro die. Papaweryna jest składnikiem tabl. Eucardin, Isalgin, Theopaverin, Magnesio-bismuthin, draż. Theostrol, czopków Spasticol, Tolargin oraz prep. zagranicznych — tabl. Papaverinatropin (CSRS), tabl. Kellatrin (ZSRR) i Kelliwerin (ZSRR). Narcotinum hydrochl. w preparatach: tabl. Noscapine (WRL) i kaps. Lyobex retard (RFN). Opium pulv. (subst.) dawki doustne i doodbytnicze dorosłym 50—100 mg pro dosi, 200—
197
—300 mg pro die; dawki maksymalne 150 mg pro dosi, 500 mg pro die. Opium jest składnikiem Pulvis Ipecacuanhae opiatus (Pulvis Doveri, subst., tabl. 250 mg) dawki 1—2 tabl. kilka razy dz.; nie podawać dzieciom do lat 12 i ludziom starszym. Tinct. Opii simplex (zawiera 1% morfiny), dawki doustne 5—10 kropli 2—3 razy dz., dawki maksymalne: 1,5 g pro dosi, 5,0 g pro die (nie produkuje się Tinct. Opii bemz. oraz Guttae Inoziemcovi). Zespół alkaloidów z opium (Alcaloida Opii omnia) w prep. Omnopon (ZSRR), subst. i amp. 10 mg i 20 mg alkaloidów, w tym 50% morfiny; prep. Novopon (CSRS) — amp.
PASSIFLORA INCARNATA — MĘCZENNICA CIELISTA
Ang. Passion-Flower; franc. Passiflore purpurine; niem. Passionsblume; ros. Passiflora inkarnatnaja.
Występowanie. W południowych rejonach Stanów Zjednoczonych Ameryki Północnej; uprawiana w Europie, również w Polsce.
Surowiec. Ziele męczennicy — Herba Passiflorae.
Główne związki. Mieszanina alkaloidów indolowych do 0,09% (m.in. harman zwany pasyfloryną, harmina, harmol), flawonoidy (m.in. kwercetyna, apigenina, witeksyna), glikozyd cyjanogenny, związek benzochinonowy — maltol, leukoantocyjanozyd, fitosterol, sole mineralne.
Działanie. Sedativum, spasmolyticum.
Wyciągi z ziela męczennicy były poddawane licznym badaniom, które potwierdziły ich działanie uspokajające. Zmniejszają one wrażliwość ośrodków podkorowych, a w doświadczeniach na zwierzętach znosiły pobudzający wpływ amfetaminy. Stwierdzono również nieznaczne działanie przeciw-skurczowe na mięśnie gładkie przewodu pokarmowego i naczyń oraz mało uchwytne obniżanie ciśnienia krwi.
Działania uboczne. Duże dawki powodują silny ból głowy i niekiedy zaburzenia wzroku.
Zastosowanie. W stanach ogólnego pobudzenia nerwowego, niepokoju i lęku, nadmiernego pobudzenia ruchowego, w zaburzeniach czynności serca wywołanych bodźcami nerwowymi, w bezsenności i bólach głowy spowodowanych napięciem układu nerwowego, w mało nasilonych atakach drgawek pochodzenia ośrodkowego, w przypadku histerii u dzieci, w dolegliwościach okresu przekwitania i dla rekonwalescentów po ciężkich chorobach i operacjach. Pomocniczo — w stanach skurczowych jelit i naczyń wieńcowych (łącznie z wyciągami z Infl. Crataegi).
Postacie leku. Najlepiej działają wyciągi alkoholowe z ziela męczennicy (w Polsce nie produkowane, a surowiec nie-
198
dostępny w aptekach). Jedynym preparatem jest syrop Passispasmin (zawierający również wyciągi z innych roślin), dawki po łyżeczce 3—6 razy dz., przy bezsenności 1 łyżką wieczorem. Extr. Passiflorae fluid (ZSRR) — 20—40 kropli 3 razy dz. w nerwicach; Passit (CSRS) — krople uspokajające; Plantival (RFN) — krople, draż. w nerwicach i zaburzeniach snu.
PETROSELINUM SATIVUM — PIETRUSZKA ZWYCZAJNA
Ang. Parsley; franc. Persil cultive; niem. Garten-Petersille; ros. Pietruszka kudrjawaja.
Występowanie. Pochodzi z rejonu Morza Śródziemnego, powszechnie uprawiana w całej Europie.
Surowce. Korzeń pietruszki — Radix Petroselini; owoc pietruszki — Fructus Petroselini.
Główne związki. W korzeniach: olejek eteryczny do 0,3%) (m.in. apiol, mirystycyna), flawonoidy (m.in. apiina, graweobiozyd A), furanokumaryny (m.in. bergapten), związki poliacetylenowe (m.in. falkarynolon), substancje śluzowe, związki cukrowe, sole mineralne. W owocach: olejek eteryczny ok. 3,2% (m.in. apiol, mirystycyna i alliloczterpmetoksybenzen w zmiennych proporcjach), flawonoidy do 1,87% (m.in. apiina, luteolino-apiozyloglukozyd), olej tłusty (m.in. glicerydy kw. petroselinowego), śladowe ilości bergaptenu, fitosterol. Istnieją odmiany pietruszki (tzw. rasy chemiczne) różniące się znacznie Składem olejku eterycznego.
Działanie. Diureticum, spasmolyticum.
Korzenie i owoce pietruszki ułatwiają przesączanie w kłębkach nerkowych, hamują wtórną resorpcję w cewkach i zwiększają ilość wydalanego moczu. Ponadto zmniejszają napięcie mięśni gładkich jelit, dróg moczowych i przypuszczalnie ścian naczyń krwionośnych w nerkach. Pobudzają nieznacznie wydzielanie śliny i soku żołądkowego, ułatwiają trawienie pokarmu. Różnice między obu omawianymi surowcami są tylko ilościowe; owoce działają o wiele silniej od korzeni, ponieważ zawierają znacznie więcej olejku eterycznego i flawonoidów, którym przypisuje się właściwości moczopędne i przeciwskurczowe.
Działania uboczne. Duże dawki wyciągu z owoców, stosowane przez dłuższy czas, powodują skurcz macicy (mirystycyna), uszkodzenie błon śluzowych przewodu pokarmowego (apiol), pobudzenie ośrodkowego układu nerwowego (olejek) i nawet krwawienia maciczne.
Zastosowanie. W niewydolności nerek, zmniejszonym wydalaniu moczu oraz jonów sodu i potasu, w przewlekłym i mało nasilonym zapaleniu dróg moczowych oraz w obrzękach na tle nerkowym; pomocniczo — w kamicy moczowej, skazie moczanowej, chorobie gośćcowej i niektórych derma-
199
tozach. Również w przejściowych zaburzeniach trawiennych (brak łaknienia, wzdęcia, ból brzucha), a dla dzieci i młodzieży jako środek wiatropędny. Wyciąg z owoców wchodzi w skład pasty Fitolizyna.
Przeciwwskazania. Zalecana jest ostrożność przy stosowaniu owoców pietruszki per se u małych dzieci oraz u kobiet w końcowym okresie ciąży.
Postacie leku. Inf. Rad. Petroselini — napar z łyżki korzeni na 11/2 szklanki wody, pić 1/4—1/3 szklanki 2—3 razy dz. Inf. Fruct. Petroselini — napar z ½ łyżki owoców na szklanką wody, pić 1—2 łyżki 2—4 razy dz. Zwykle jednak stosuje się oba surowce jako składniki mieszanek ziołowych: moczopędnej, np. wraz z Rad. Ononidis, Herb. Polygoni avic., Herb. Equiseti, Rad. Levistici, Fol, Betulae, Rad. Glycyrrhizae, Fruct. Foeniculi; regulującej trawienie, np. wraz z Herb. Millefolii, Fol. Urticae, Anth. Chamomillae, Rad. Inulae, Herb. Hyperici, Herb. Cnici bened., Fol. Plantaginis.
PEUMUS BOLDUS — BOLDO
Ang. Boldo; franc. Boldo; niem. Boldo; ros. Boldo.
Występowanie. W Ameryce Południowej, głównie w Chile i Peru.
Surowiec. Liść boldo — Folium Boldo.
Główne związki. Alkaloidy aporfinowe 0,25—0,53% (m.in. boldyna 0,1%), olejek eteryczny 1,8—2,6% (m.in. askarydol, cyneol, p-cymol), flawonoidy (m.in. peumozyd, boldozyd), glikozyd boldoglucyna 0,3%, garbniki 1,2%, sole mineralne (m.in. dużo wapnia i magnezu).
Działanie. Cholereticum, diureticum, spasmolyticum, stomachicum.
Surowiec jest środkiem ogólnie pobudzającym czynności wydzielnicze. Po podaniu doustnym wyciągu z liści boldo zwiększa się wydzielanie soku żołądkowego (stomachicum). następuje ogólna poprawa trawienia i przyswajania składników pokarmowych (digestivum) oraz znaczne pobudzenie wydzielania żółci (cholereticum). Zmianie ulegają również właściwości fizykochemiczne żółci, m.in. zmniejsza się lepkość i zawartość wody, a zwiększa ciężar właściwy. Ponadto surowiec wzmaga wydalanie moczu (diureticum), gdyż zawiera moczopędne aktywne flawonoidy, zmniejsza napięcie mięśni gładkich jelit, dróg moczowych i żółciowych (spasmolyticum), działa łagodnie wiatropędnie (carminativum), nawet u osób dorosłych, ułatwia też przepływ żółci (cholagogum) oraz przywraca normalne ruchy perystaltyczne w moczowodach i właściwą kurczliwość pęcherzyka żółciowego. Wykazano, że działanie przeciwskurczowe frakcji flawonoidowej wyizolowanej z boldo jest tylko dziewięciokrotnie słabsze od
200
papaweryny. Olejek eteryczny omawianego surowca, zbliżony składem do Ol. Chenopodii, wykazuje właściwości anty-septyczne i działa trująco na pasożyty jelitowe.
Zastosowanie. W stanach zapalnych wątroby i dróg żółciowych, zmniejszonym wytwarzaniu żółci, atonii i stanach skurczowych pęcherzyka żółciowego, dyskinezji i formowaniu się kamieni żółciowych, pomocniczo — w żółtaczce i kamicy żółciowej. Także w przewlekłych zaparciach nawykowych i na tle innych schorzeń, w zaburzeniach trawiennych spowodowanych niedoborem soku żołądkowego (uczucie pełności, brak łaknienia, wzdęcia), zwłaszcza u osób starszych. Pomocniczo i wraz z innymi lekami działa jako środek moczopędny.
Przeciwwskazania. Ostre stany zapalne jelit, dróg żółciowych i wyrostka robaczkowego, czynna choroba wrzodowa, krwawienia wewnętrzne, końcowy okres ciąży.
Postacie leku. Wyciąg suchy z liści, zawierający wszystkie alkaloidy — prep. Boldaloin (Herbapol) zawiera dodatek sproszkowanej alony, dorosłym 1—2 tabl. 2—3 razy dz. przed jedzeniem jako lek żółciopędny i pobudzający trawienie lub 2—3 tabl. wieczorem jako przeczyszczający; prep. Boldine Houde (Francja) — skład i dawkowanie jak leku poprzedniego.
PHASEOLUS VULGARIS — FASOLA ZWYCZAJNA
Ang. Kidney-Bean; franc. Haricot; niem. Garten-Bohne; ros. Fasol obyknowiennaja.
Występowanie. Ameryka Południowa, uprawiana w wielu krajach.
Surowiec. Owocnia fasoli — Pericarpium Phaseoli (syn. Fructus Phaseoli sine semine); pochodzi z licznych odmian uprawnych.
Główne związki. Trójterpeny (m.in. fazeolozyd D), kwasy organiczne (m.in. kw. pipekolinowy, kw. traumatynowy), alantoina, cholina, inozytol, trygonelina, sole mineralne (m.in. rozpuszczalna krzemionka).
Działanie. Diureticum, antidiabeticum.
Wyciągi wodne z surowca zwiększają wydalanie moczu i to tym silniej, im bardziej jest upośledzona czynność przesączalna nerek. Stwierdzono również synergizm między związkami czynnymi owocni fasoli, działającymi moczopędnie, a innymi surowcami o takim samym działaniu, zawierającymi flawonoidy. W piśmiennictwie naukowym potwierdzono znane od dawna działanie przeciwcukrzycowe, powodujące statystycznie znamienne obniżenie poziomu cukru we krwi, przede wszystkim w początkach cukrzycy.
Zastosowanie. W schorzeniach nerek i dróg moczowych ze zmniejszonym wydalaniem moczu, a nawet obrzękami spo-
201
wodowanymi zatrzymaniem wody, jonów sodu i potasu w organizmie. Pomocniczo — w kamicy moczowej, zwłaszcza fosforanowej, również w chorobie reumatycznej i w niektórych dermatozach. Surowiec stosuje się także w początkowym okresie cukrzycy (wraz z innymi ziołami o takim samym działaniu), pomocniczo w cukrzycy zaawansowanej, głównie u osób młodych. Surowiec jest składnikiem mieszanki Diabetosan i granulatu Betagran, wyciąg płynny — prep. Betasol.
Postacie leku. Dec. Peric. Phaseoli — odwar z 3—4 łyżek rozdrobnionych owocni na 2 szklanki wody (gotować 2 min, odstawić na 10 min, przecedzić do termosu), pić 2—3 razy dz. po ½ szklanki między posiłkami jako środek moczopędny i przeciwcukrzycowy (łącznie z odpowiednią dietą). Korzystne jest łączenie owocni fasoli z innymi ziołami działającymi moczopędnie (np. wraz z Herb. Solidaginis, Sem. Petroselini, Fl. Cyani, Herb. Convallariae, Herb. Equiseti, Fol. Betulae, Fruct. Rosae) lub przeciwcukrzycowo (np. wraz z Stigma Maydis, Herb. Polygoni avic., Rhiz. Agropyri, Fol. Juglandis, Herb. Galegae, Rad. Bardanae).
PIMPINELLA ANISUM — BIEDRZENIEC ANYŻ
Ang. Anise, franc. Anis vert; niem. Anis; ros. Anis obykncrwiermyj.
Występowanie. Pochodzi z Egiptu i Azji Mniejszej; uprawiany w wielu krajach, również w Polsce.
Surowiec. Owoc anyżu (anyżek) — Fructus Anisi; służy do otrzymywania olejku eterycznego — Oleum Anisi.
Główne związki. Olejek eteryczny w ilości 1,5—3,5% (m.in. do 85% anetolu, metylochawikol, aldehyd anyżowy), związki tłuszczowe do 30%, węglowodany, związki białkowe ok. 20%.
Działanie. Expectorans, spasmolyticum, stomachicum, lactagogum.
Owoce anyżu pobudzają wydzielanie błon śluzowych w gardle, krtani i w tchawicy oraz ruchy nabłonka rzęskowego, wyzwalają również odruch wykrztuśny, zwłaszcza po dodaniu małej ilości amoniaku (Spiritus Ammonii anisatus). Wyciąg z surowca lub olejek anyżowy zwiększają czynność wydzielniczą w przewodzie pokarmowym, wzmagają wytwarzanie soku żołądkowego oraz zmniejszają tonus mięśni gładkich jelit, zwłaszcza wtedy, gdy są one w stanie nadmiernego napięcia. Owoce anyżu są znanym i skutecznym środkiem wiatropędnym (carminativum), ułatwiają swobodne odejście gazów, znoszą ból wywołany wzdęciem i umożliwiają prawidłowe trawienie pokarmów, zwłaszcza u małych dzieci i osób w wieku podeszłym. Wyciągi z surowca zwiększają laktację i nadają mleku właściwości wiatropędne oraz słabo
202
bakteriobójcze. Zewnętrznie olejek eteryczny działa odkażająco na skórą oraz toksycznie na pasożyty (świerzbowce, wszy).
Działania uboczne. Duże doustne dawki olejku drażnią błoną śluzową przewodu pokarmowego, rozszerzają naczynia włosowate, wywołują odurzenie, drgawki, przekrwienie mózgu i płuc oraz uszkodzenie nerek.
Zastosowanie. Jako środek wykrztuśny dla dzieci i młodzieży w stanach nieżytowych górnych dróg oddechowych ze skąpą, lecz gęstą wydzieliną, lub w tzw. suchym kaszlu i zaniku ruchów nabłonka rzęskowego. Korzystnie jest łączyć owoce anyżu z innymi surowcami o analogicznym działania, np. Fruct. Foeniculi, Fol. Farfarae, Fol. Plantaginis lanc., Herb. Thymi, Fl. Lavandulae, Rad. Saponariae, Rad. Glycyrrhizae, Herb. Grindeliae, Herb. Serpylli. Wyciągi wodne z owoców anyżu są również stosowane w niespecyficznych nieżytach przewodu pokarmowego z objawami bólu brzucha, zaparć na tle skurczowym, wzdąć. Korzystnie jest wówczas stosować je z innymi surowcami, np. z Fol. Menthae pip., Fruct. Carvi, Fruct. Foeniculi, Rhiz. Calami, Anth. Chamomillae, Rad. Gentianae, Herb. Anserinae, Rad. Archangelicae, Rad. Valerianae. Wyciąg z owoców anyżu wchodzi w skład preparatu Rhelax. Olejek anyżowy stosuje się doustnie jako spasmolyticum i stomachicum z zachowaniem ostrożności oraz zewnętrznie jako antiparasiticum. Olejek wchodzi w skład preparatów złożonych: Azarina, Elixir Glycyrrhizae, Spir. Ammonii anisatus oraz służy do otrzymywania anetolu, który jest składnikiem preparatu Terpinex.
Przeciwwskazania. Dla olejku doustnie — ostry nieżyt żołądka, jelit i nerek, choroba wrzodowa, krwawienia wewnętrzne.
Postacie leku. Inf. Fruct. Anisi — napar z 1 łyżki owoców na 2/3 szklanki wrzącej wody, pić 1/4—1/3 szklanki 3—4 razy dz. przed jedzeniem; dzieciom 1/2—3 łyżki zależnie od wieku. Ol. Anisi — doustnie 2—4 krople pro dosi 2—3 razy dz. na kostkę, cukru, w mleku lub soku owocowym jako expectorans i carminativum. Spir. Ammonii anisatus — dorosłym 10—15 kropił pro dosi 3—4 razy dz.; dzieciom do 1 roku 1—2 krople pro dosi, do 3 lat 2—3 krople, do 9-lat 4—8 kropli 3—4 razy dz. jako lek wykrztuśny.
PIMPINELLA SAXIFRAGA — BIEDRZENIEC MNIEJSZY
Ang. Burnel-Saxifrage; franc. Boucage saxifragej niem. Kleine Bibernelle; ros. Biedrieniec kamniełomka.
Występowanie. W Europie i Azji; w Polsce powszechnie na miedzach, wzgórzach.
203
Surowce. Korzeń biedrzeńca — Radix Pimpinellae; ziele biedrzeńca — Herba Pimpinellae. Analogiczne surowce otrzymuje się z biedrzeńca wielkiego — Pimpinella major.
Główne związki. W korzeniach olejek eteryczny ok. 0,5% (m.in. azulen, estry epoksyizoeugenolu), furanokumaryny (m.in. pimpinelina, bergapten), pochodne kumaryny (m.in. umbeliferon), trójterpeny, garbniki, kwasy wielofenolowe (m.in. kw. chlorogenowy). Skład chemiczny ziela jest mało poznany.
Działanie. Expectorans, spasmolyticum.
Korzeń biedrzeńca pobudza naturalne mechanizmy wydzielnicze błon śluzowych, przede wszystkim gardła, krtani i oskrzeli, zapobiega zaleganiu wydzieliny i ułatwia jej odkrztuszanie. Znaczenie pomocnicze ma działanie przeciwskurczowe na mięśnie gładkie górnych dróg oddechowych i w małym stopniu przewodu pokarmowego. Surowiec zwiększa nieznacznie wydzielanie soku żołądkowego oraz wydalanie moczu, po podaniu doustnym działa również przeciwzapalnie i słabo ściągająco. Ziele biedrzeńca działa tak samo jak korzenie, lecz znacznie słabiej.
Działanie uboczne. Po większych dawkach wyciągu z korzenia biedrzeńca może wystąpić skurcz macicy, grożący poronieniem u kobiet ciężarnych.
Zastosowanie. W nieżytach górnych dróg oddechowych, kaszlu, utrudnionym odkrztuszaniu, anginie, pomocniczo w dychawicy oskrzelowej. Również w mało nasilonych zaburzeniach trawiennych braku łaknienia, odbijaniu, wzdęciach, utrzymującej się biegunce. Zewnętrznie — do płukanek w zapaleniu jamy ustnej, dziąseł, gardła. Wyciąg z surowca jest składnikiem kropli Astmin i Kelastmin.
Postacie leku. Inf. Rad. Pimpinellae — napar z 1/2 łyżki korzeni na szklankę ciepłej wody, pić 1—3 łyżki 2—3 razy dz.; również do płukanek. Inf. Herb. Pimpinellae — napar z 1 łyżki ziela na szklankę wody. Korzenie biedrzeńca stosuje się zwykle jako składnik mieszanek: wykrztuśnej (np. wraz z Fl. Primulae, Fl. Millefolii, Fl. Farfarae, Fl. Sambuci, Fl. Lamii albi, Fl. Rhoeados), regulującej trawienie i przeciwzapalnej (np. wraz z Rad. Glycyrrhizae, Fol. Menthae pip., Herb. Hyperici, Rad. Taraxaci, Anth. Chamomillae, Rhiz. Calami, Fol. Urticae, Fruct. Foeniculi).
PINUS SILVESTRIS — SOSNA ZWYCZAJNA
Ang. Scotch Pine; franc. Pin sylvestre; niem. Gemeine Kiefer; ros. Sosna lesnaja.
Występowanie. W strefie klimatu umiarkowanego półkuli północnej; w Polsce pospolite drzewo.
204
Surowce. Pączki sosny — Gemmae Pini; z sosny otrzymuje się następujące produkty mające zastosowanie w lecznictwie: olejek sosnowy — Oleum Pini silvestris (otrzymany przez destylację z parą wodną młodych wierzchołków oraz igliwia sosnowego); terpentyna — Oleum Terebinthinae, otrzymywana przez destylację z parą wodną tzw. żywicy sosnowej (Balsamum Pini silv.) wyciekającej samoistnie z nacięć pni, lub przez destylację odpadów drewna sosnowego; kalafonia — Colophonium (pozostałość po oddestylowaniu terpentyny z żywicy sosnowej); dziegieć sosnowy — Pix liquida Pini (otrzymywany podczas suchej destylacji drewna sosnowego).
Główne związki. Pączki sosny zawierają: olejek eteryczny ok. 0,4% (m.in. α-, β-pinen, limonen, borneol), substancje goryczowe i żywicowe, garbnik, witaminę C; olejek sosnowy składa się z mieszaniny α- i β-pinenu, borneolu i jego estru octowego, dwupentenu, felandrenu; terpentyna zawiera: α- i β-pinen, kamfen, karen, cymen; kalafonia jest mieszaniną tzw. kwasów żywicznych, m.in. kw. abietynowego; dziegieć sosnowy zawiera m.in. gwajakol, krezol, pirokalechol, węglowodory aromatyczne i kwasy żywiczne.
Działanie i zastosowanie. Pączki sosny działają wykrztuśnie, przeciwbakteryjnie i nieznacznie moczopędnie. Stosowane są w lekkich nieżytach górnych dróg oddechowych, a wraz z innymi ziołami również w nieżytach żołądka, jelit i dróg moczowych. Surowiec jest składnikiem Sir. Pini comp. Olejek sosnowy działa wykrztuśnie, bakteriobójczo i przeciwskurczowo. Stosowany jest zewnętrznie do inhalacji lub jako aerozol w nieżytach gardła, krtani, nosa i oskrzeli, jako dodatek do kąpieli w schorzeniach górnych dróg oddechowych i w niektórych dermatozach, oraz jako składnik preparatów drażniących skórę (Capsiplex, Linim. Capsici comp.) i wzmagających diurezę (Fitolizyna). Terpentyna działa zewnętrznie łagodnie rumieniąco i antyseptycznie, dobrze wchłania się przez skórę i ułatwia wchłanianie związków w niej rozpuszczonych. Jest składnikiem preparatów Capsiderm, Capsigel, Empl. plumbi, Linim. chloroformi terebinthinatum, Linim. Capsici comp. Z terpentyny otrzymuje się mieszaninę pinenów, które mogą być podawane doustnie, gdyż prawie wcale nie drażnią błon śluzowych. Wchodzą one w skład kropli Terpinex — działających moczopędnie i przeciwbakteryjnie oraz kropli Terpichol — działających żółciopędnie i przeciwskurczowo. Dziegieć sosnowy działa antyseptycznie i jest stosowany w chorobach skórnych. Wychodzi jednak obecnie z użycia jako środek przestarzały.
Olejek kosodrzewinowy (Ol. Pini pumilionis) otrzymuje się z gałęzi kosodrzewiny (Pinus montana var. pumilio), która w Polsce jest pod ochroną. Składem i działaniem jest zbliżony do olejku sosnowego, lecz ma bardziej przyjemny i orzeźwia-
205
jacy zapach. Stosuje się do inhalacji, aerozoli i do odświeżania powietrza w pomieszczeniach.
Postacie leku. Dec. Gemmae Pini — odwar z ½ łyżki rozdrobnionych pączków na szklankę ciepłej wody (gotować 2 min pod przykryciem, odstawić na 10 min, przecedzić), pić 1—3 łyżki 2—4 razy dz. jako lek wykrztuśny. W mieszance z innymi ziołami jako środek moczopędny (np. wraz z Herb. Herniariae, Fruct. Juniperi, Fol. Rosmarini, Fruct. Rosae, Fl. Sambuci, Fol. Melissae). Sir. Pini comp. — dorośli po łyżce, dzieci po łyżeczce 3—5 razy dz. jako wykrztuśny i bakteriobójczy. Ol. Pini silv. — do kąpieli: 1—2 łyżki olejku zmieszać z 3—4 łyżkami płynnego szamponu i wlać do wanny wypełnionej 1/3 wody o temp. 36—38°C, czas kąpieli 10—15 min. Również do inhalacji, lecz zwykle wraz z Ol. Eucalypti, Ol. Lavandulae, Ol. Menthae pip. (5—10 kropli na szklankę wrzącej wody, przykryć lejkiem i wdychać parę przez wąski otwór lejka).
PLANTAGO LANCEOLATA — BABKA LANCETOWATA
Ang. Smali Plantain; franc. Plantain lanceole; niem. Spitzwegerich; ros. Podorożnik lancetolistnyj.
Występowanie. Na półkuli północnej, w Polsce bardzo pospolita.
Surowiec. Liść babki lancetowatej — Folium Plantaginis lanceolatae; z babki zwyczajnej — Plantago major — otrzymuje się liść babki zwyczajnej — Folium Plantaginis majoris.
Główne związki. Glikozyd irydoidowy aukubina, substancje śluzowe i pektynowe, garbniki do 6,5%, flawonoidy (bajkaleina, skutelareina), ksantofil, kwasy organiczne (m.in. kw. askorbowy, kw. nikotynowy), sole mineralne (m.in. cynk, krzemionka). Liście babki zwyczajnej mają mniej garbników (ok. 4%), lecz więcej związków pektynowych.
Działanie. Antiphlogisticum, antisepticum, expectorans, dermaticum.
Liście babki lancetowatej działają przeciwzapalnie w jamie ustnej, gardle i w przewodzie pokarmowym, zmniejszają przekrwienie błon śluzowych i nadmierną przepuszczalność naczyń włosowatych oraz niszczą bakterie (obecność garbników i aukubiny). Mają również nieznaczne działanie wykrztuśne i regenerujące nabłonek oraz przeciwskurczowe, zwłaszcza na mięśnie gładkie górnych dróg oddechowych. Zewnętrznie odwar lub sok ze świeżych liści działają antyseptycznie, przyspieszają gojenie ran i tworzenie się naskórka. Analogicznie działają liście babki zwyczajnej.
Zastosowanie. W przewlekłych i podostrych nieżytach przewodu pokarmowego (gastritis, enteritis, colitis), uszkodzeniach
206
błon śluzowych żołądka i jelit, pomocniczo w chorobie wrzodowej. Również w nieżytach górnych dróg oddechowych z zalegającą wydzieliną i utrudnionym odkrztuszaniem, okłady na skórę w różnych dermatozach, na trudno gojące się i zakażone rany, czyraki, oparzenia, zapalenie skóry oraz w ropnym zapaleniu spojówek (conjunctivitis) i powiek (blepharitis). Także do obmywań w świądzie sromu i stanach zapalnych. Takie samo zastosowanie mają liście babki zwyczajnej, które ponadto są lekiem homeopatycznym.
Postacie leku. Dec. Fol. Plantaginis — odwar z łyżki rozdrobnionych liści na 1—11/2 szklanki wody, pić 1/3—1/2 szklanki 2—3 razy dz. jako środek przeciwzapalny i bakteriobójczy; odwar ten stosuje się również do okładów, przemywań i płukania, natomiast do oczu należy rozcieńczyć wodą 1:1. Korzystne jest stosowanie liści babki z innymi ziołami w mieszankach: przeciwnieżytowej i w chorobie wrzodowej (np. wraz z Rad. Glycyrrhizae, Rad. Symphyti, Fl. Calendulae, Fl. Millefolii, Fol. Juglandis, Herb. Hyperici); wykrztuśnej (np. wraz z Fol. Farfarae, Herb. Thymi, Rad. Pimpinellae, Herb. Primulae, Fol. Menthae pip.); przeciwzapalnej do oczu (np. wraz z Fl. Cyani, Anth. Chamomillae, Herb. Euphrasiae). Prep. Plafntaglucid (ZSRR) jest suchym granulowanym wodnym wyciągiem z liści babki, stosowanym w nieżytach żołądka z niedokwaśnością i w chorobie wrzodowej. Dawki 1/2—1 łyżeczka w 1/3 szklanki wody 2—3 razy dz. 30 min przed jedzeniem.
POLYGALA SENEGA — KRZYŻOWNICA WIRGINIJSKA (SENEGA)
Ang. Senega; franc. Polygale de Virginie; niem. Senega; ros. Istod senega.
Występowanie. W lesistych rejonach Ameryki Północnej.
Surowiec. Korzeń krzyżownicy wirginijskiej (senegi) — Radix Senegae.
Główne związki. Mieszanina saponin trójterpenowych ok. 10% (m.in. glikozydy: prosapogenina i sinezyna), związki cukrowe (m.in. poligalit), fitosterole (m.in. α-spinasterol), kwas salicylowy, sole mineralne.
Działanie. Expectorans, secretolyticum.
Wyciągi wodne z surowca, zawierające związki saponinowe, działają wykrztuśnie i pobudzająco na czynność wydzielniczą błon śluzowych górnych dróg oddechowych (patrz: rozdział „Farmakodynamika” str. 316).
Działania uboczne. Duże dawki saponin drażnią żołądek i jelita, wywołują nudności, wymioty i biegunkę.
207
Zastosowanie. W ostrych i przewlekłych nieżytach górnych dróg oddechowych, zwłaszcza w zapaleniu oskrzeli i tchawicy, zalegającej gęstej wydzielinie, trudnościach w odkrztuszaniu, pomocniczo — w pylicy, gruźlicy i dychawicy oskrzelowej jako expectorans.
Przeciwwskazania. Ostry nieżyt żołądka lub jelit, krwawienia w przewodzie pokarmowym i wczesne stany pooperacyjne.
Postacie leku. Rad. Senegae pulv. — 0,3 g sproszkowanego korzenia w opłatkach 2—4 razy dz. Dec. Rad. Senegae — łyżka korzeni na 2/3 szklanki wody (gotować 5 min, odstawić na 10 min, przecedzić), dodać 5 ml Spir. Ammonii anisati i dopełnić Sir. simplex do 250 ml, pić po łyżce co 2—3 h. Odwar można korzystnie łączyć z Extr. Thymi fluid., Aqua Foeniculi, Tinct. Menthae pip. i in.
POLYGONUM AVICULARE — RDEST PTASI
Ang. Knotgras; franc. Renouee des oiseaux; niem. Vogelknöterich; ros. Goriec pticzyj.
Występowanie. Powszechnie w Europie, w Polsce jako chwast.
Surowiec. Ziele rdestu ptasiego — Herba Polygoni avicularis. Surowiec handlowy stanowi mieszaninę kilku odmian w obrębie gatunku zbiorowego.
Główne związki. Flawonoidy (m.in. hiperozyd, awikularyna, kwercytryna), krzemionka rozpuszczalna ok. 0,2%, garbniki ok. l,4% (zawierające w swym składzie D-katechinę i leukodelfinidynę), kwasy polifenolowe (m.in. kw. kawowy, kw. chlorogenowy), cukry (m.in. fruktoza), sole mineralne do 8%.
Działanie. Diureticum, metabolicum, antiphlogisticum.
Wyciągi z surowca zwiększają wydalanie moczu (flawonoidy), ułatwiają usuwanie nadmiaru jonów sodu i chloru, również szkodliwych produktów przemiany materii. Chronią w pewnym stopniu wątrobę przed toksycznymi metabolitami oraz przywracają równowagę między krystaloidami a koloidami w moczu. Wartość lecznicza ziela rdestu ptasiego wiąże się w dużym stopniu z wpływem na stan czynnościowy różnych narządów wewnętrznych (np. śledziony, nerek, wątroby), tkanek (np. naskórka, ścian naczyń krwionośnych, błon śluzowych) oraz płynów ustrojowych (np. koloidów krwi) i jest uwarunkowana obecnością rozpuszczalnej krzemionki (patrz: Equisetum arvense). Wskutek jej działania następuje zwiększenie elastyczności tkanek ektodermalnych, przyspieszenie rozwoju tkanki łącznej (np. w ranach, ubytkach pooperacyjnych) i zmniejszenie przepuszczalności ścian naczyń włosowatych (synergizm działania krzemionki, D-katechiny i fla-
208
wonoidów). Wyciągi z surowca działają również przeciwzapalnie na błony śluzowe przewodu pokarmowego, hamują w pewnym stopniu rozwój drobnoustrojów oraz tamują drobne krwawienia jelitowe. W lecznictwie ludowym rdest jest uważany za środek przeciwcukrzycowy (brak potwierdzenia naukowego).
Zastosowanie. W przewlekłych nieżytach dróg moczowych, zmniejszonym wydalaniu moczu, początkach oksalurii i fosfaturii, w kamicy fosforanowej i szczawianowej, również po zabiegu chirurgicznym (ureterolithotomia). Jako adiuvans jest stosowany w chorobie reumatycznej, skazie moczanowej, miażdżycy naczyń, gruźlicy płuc i w niektórych dermatozach (np. trądzik, świerzbiączka, zapalenie skóry), ubytkach tkanki łącznej i skóry spowodowanych ranami, licznymi ropniami, wrzodami, zabiegami chirurgicznymi, oparzeniami. Ze wzglądu na zawartość garbników, wyciągi z ziela rdestu ptasiego stosuje się w stanach zapalnych błon śluzowych przewodu pokarmowego, nadmiernej fermentacji jelitowej, wzdęciach, zmniejszonym łaknieniu, osłabieniu odporności i elastyczności ścian naczyń włosowatych oraz w mało nasilonej biegunce. Również w łagodnych, przewlekłych postaciach niewydolności wątroby i zmniejszonym wytwarzaniu żółci. W lecznictwie ludowym w cukrzycy i zewnętrznie na uszkodzenia naskórka, trudno gojące się rany i blizny.
Surowiec wchodzi w skład granulatu Reumogran oraz mieszanek Reumosan, Sklerosan, Pulmosan i Vagosan, natomiast wyciąg — w skład pasty Fitolizyna.
Postacie leku. Dec. Herb. Polygoni avic. — 11/2—2 łyżki ziela na 2 szklanki ciepłej wody (pozostawić na 1—2 h, gotować 5—10 min, przecedzić do termosu), pić 1/2—2/3 szklanki 2—3 razy dz. Zewnętrznie odwar do okładów, irygacji, obmywań. Surowiec rzadko stosuje się per se, zwykle w odpowiednich mieszankach ziołowych.
POLYGONUM BISTORTA — RDEST WĘŻOWNIK
Ang. Snake-root; franc. Renouee bistorte; niem. Wiesenknöterich; ros. Goriec zmieifryj.
Występowanie. Na półkuli północnej, w Polsce na łąkach i polanach.
Surowiec. Kłącze wężownika — Rhizoma Bistortae.
Główne związki. Garbniki w ilości 16,8—21,5%, stanowiące mieszaninę związków pirogalowych (hydrolizujących) i pirokatechinowych (skondensowanych), kwasy fenolowe (m.in. kw. elagowy), leukocyjanidyna, węglowodany i sole mineralne.
Działanie. Antidiarrhoicum, antisepticum, antihaemorrhagicum.
209
Kłącze wężownika i jego przetwory zawierają dużo garbników i działają typowo dla tej grupy związków (patrz: rozdz. „Farmakodynamika” str. 292).
Zastosowanie. W: biegunkach, nieżycie podostrym i przewlekłym żołądka i jelit, zatruciu pokarmowym, w nieznacznych krwawieniach w przewodzie pokarmowym, pomocniczo — przeciw zakażeniom drobnoustrojami Shigella (czerwonka) i. Salmonella (dur brzuszny). Ponadto w zapaleniach jamy ustnej i gardła (płukania), pochwy (irygacje), świądzie sromu (Okłady), żylakach odbytu (kąpiel siedząca), oparzeniach i owrzodzeniach żylakowych (okłady), w dermatozach wysiękowych i potliwości (kąpiele). Surowiec jest rzadko stosowany per se, zwykle w recepturowych mieszankach ziołowych.
Postacie leku. Dec. Rhiz. Bistortae — ½ łyżki sproszkowanego kłącza na szklanką wody gotować 5 min, przecedzić), pić ½—2 łyżki 2—4 razy dziennie; odwar do użytku zewnętrznego— 1 łyżką surowca na szklankę wody da-płukania i okładów, natomiast do irygacji-rozcieńczyć 1 :4 wodą; odwar do kąpieli— 3—5 łyżek kłączy na 2 litry Wody, gotować 5—7 min, przecedzić, wlać do ½ wanny wody o temp. 37—38°C, czas kąpieli 15—20 min.
POLYGONUM HYDROPIPER — RDEST OSTROGORZKI
Ang. Water-Peppei; franc. Poivre d'eau; niem. Wasserpfeffer; ros. Gpriec pieriecznyj.
Występowanie. Niemal na całej półkuli północnej, w Polsce dość pospolity w miejscach wilgotnych.
Surowiec. Ziele rdestu ostrogorzkiego — Herba Polygoni hydropiperis.
Główne związki. Flawonoidy ok. 2,3% (m.in. rutyna, kwercetyna, hiperozyd), garbniki ok. 4% (m.in. hydrolizujące i skondensowane), kwasy fenolowe (m.in. kw. galusowy, kw. elagowy), olejek eteryczny (m.in. poligodial o ostrym smaku, izotadenonal), fotodynamiczne związki barwne typu fagopiryny, fitosterole (m.in. f3-sytosterol), substancje woskowe.
Działanie. Haemostaticum, adstringens.
Wyciągi z ziela rdestu ostrogorzkiego skutecznie hamują niezbyt obfite krwawienia wewnętrzne. Podwyższają nieznacznie krzepliwość krwi i obniżają ciśnienie, ponadto hamują krwawienia z uszkodzonych włośniczek i drobnych naczyń przewodu pokarmowego, wskutek tworzenia trwałych połączeń między garbnikami wyciągu a białkami osocza. Pomocnicze znaczenie ma również działanie bioflawonoidów (rutyna) jako czynników przeciwprzesiękowych, zmniejszających
210
przepuszczalność śródbłonków naczyń włosowatych. W większym stopniu niż na jelita rdest ostrogorzki działa przeciw-krwotocznie na macicą, jednak znacznie słabiej niż wyciągi ze sporyszu. Obserwowane nikłe działanie przeciwbakteryjne ma jedynie znaczenie pomocnicze.
Zastosowanie. W krwawieniach wewnętrznych, przede wszystkim z narządów rodnych, w mniejszym stopniu jelitowych, zwłaszcza w zbyt długotrwałym i obfitym miesiączkowaniu. Również w nieznacznych krwawieniach z drobnych naczyń i włośniczek oraz z żylaków odbytu. Tylko pomocniczo w krwotokach macicznych i wewnętrznych, ze względu na małą skuteczność. Brak jakiegokolwiek działania w krwawieniach w hemofilii.
Postacie leku. Extr. Polygoni hydropip. fluid. — doustnie 30—50 kropli w kieliszku wody 2—4 razy dz. godzinę po posiłku jako środek przeciwkrwotoczny. Ziele rdestu ostro-gorzkiego, jako środek lekkościągający i przeciwbakteryjny, nie jest stosowane per se, lecz niekiedy jako składnik mieszanek ziołowych. Nie stosuje się też wyciągów wodnych (napar, odwar) jako przeciwkrwotocznych, ze względu na minimalną skuteczność.
POPULUS NIGRA — TOPOLA CZARNA
Ang. Black Poplar; franc. Peuplier noir; niem. Schwarzpappel; ros; Topol czornyj.
Występowanie. W lasach liściastych w Europie i Azji, często sadzona.
Surowiec. Pączki topoli — Gemmae Populi; równowartościowy surowiec otrzymuje się z Topoli osiki — Populus tremula.
Główne związki. Glikozydy fenolowe (m.in. salicyna, populina, salicylopopulina), flawonoidy (m.in. chryzyna, tektochryzyna), olejek eteryczny ok. 0,5% (m.in. kariofilen, cyneol), substancje woskowe i żywicowe.
Działanie. Diureticum, diaphoreticum, dermaticum.
Pączki topoli działają moczopędnie i w sposób uchwytny obniżają poziom kwasu moczowego we krwi (obecność salicylopopuliny i flawonoidów), mają również właściwości przeciwzapalne, zwłaszcza w obrębie dróg moczowych, oraz w przypadku choroby reumatycznej. Stwierdzono też nieznaczne działanie napotne, ułatwiające usuwanie z organizmu szkodliwych metabolitów i toksyn. Zewnętrznie surowiec przyspiesza gojenie ran, zmniejsza stan zapalny skóry i błon śluzowych odbytu, pochwy i sromu.
Zastosowanie. W zapaleniu nerek, przewodów moczowych i pęcherza, pomocniczo w skazie moczanowej (diathesis urica),
211
zwłaszcza u osób w wieku podeszłym. Zewnętrznie zmiażdżone pączki lub maść są stosowane na trudno gojące się uszkodzenia skóry, żylaki odbytu, żylakowe owrzodzenie nóg, odwar natomiast do kompresów i przemywań w zapaleniu sromu i pochwy. Surowiec jest składnikiem mieszanki Pyrosan.
Postacie leku. Dec. Gemmae Populi — odwar z łyżki pączków na szklankę wody (ogrzać do zagotowania, przecedzić), pić 1/4—3/4 szklanki 2—4 razy dz.; również do okładów i przemywań. Korzystniej jest stosować wraz z innymi ziołami w mieszankach: moczopędnej (np. wraz z Stigma Maydis, Fl. Cyani, Fol. Ribis nigri, Herb. Millefolii, Fl. Callunae, Ferie. Phaseoli); napotnej (jako mieszanka Pyrosan), Gemmae Populi pulv. — łyżeczkę pączków rozetrzeć z 30 g maści Alantan i stosować na skórę.
POTENTILLA ANSERINA — PIĘCIORNIK GĘSI
Ang. Silverweed; franc. Anserine; niem. Gänsefingerkraut; ros. Łapczatka gusinaja.
Występowanie. Powszechnie w Europie, w Polsce pospolity chwast na łąkach, przydrożach,
Surowiec. Ziele pięciornika gęsiego — Herba Anserinae.
Główne związki. Mieszanina garbników pirogalolowych i pirokatechinowych ok. 6°/», flawonoidy (m.in. kwercetyna), kwasy organiczne (m.in. kw. askorbowy), cholina, związki żywicowe, śluzowe i białkowe, nieokreślona goryczka, solą mineralne.
Działanie. Digestivum, antiphlogisticum, spasmolyticum.
Wyciąg z surowca działa korzystnie na czynność przewodu pokarmowego. Pobudza wydzielanie soku żołądkowego (goryczka), ma właściwości przeciwbiegunkowe (garbniki), zmniejsza stan zapalny błon śluzowych, hamuje nieznacznie krwawienia, poprawia stan drobnych naczyń krwionośnych (kwercetyna, witamina C). Wywiera również korzystny wpływ na czynność wątroby i na jej zdolności żółciotwórcze. Ważne znaczenie ma działanie przeciwskurczowe ziela pięciornika gęsiego, szczególnie silne, i w pewnym stopniu porównywalne z papaweryną, w stanie skurczu jelita lub macicy. Wykazano, że jeżeli napięcie mięśni gładkich w wymienionych narządach jest prawidłowe, wówczas nie ma efektu rozkurczającego i takie wybiórcze działanie nazwano „amiospazmolitycznym”, przez analogię do działania „amfocholeretycznego” ziela Fumaria officinalis. Stwierdzono ponadto, że właściwości przeciwskurczowe nie obejmują naczyń krwionośnych i układu moczowego, choć w małym stopniu dotyczą dróg żółciowych.
212
Zastosowanie. W zaburzeniach trawiennych, których objawami są bóle brzucha, wzdęcia, odbijanie, kolka jelitowa, nieregularne wypróżnienia, biegunka, mało uciążliwe dolegliwości wątroby, niedobór soku żołądkowego i żółci. Również w zaburzeniach miesiączkowania i w bolesnym miesiączkowaniu. Ziele pięciornika gęsiego stosuje się bardzo rzadko per se, natomiast z reguły jako składnik recepturowych mieszanek ziołowych.
Postacie leku. Dec. Herb. Anserinae — 11/2 łyżki na szklanką wody (gotować 3 min, przecedzić), pić 1/4—1/2 szklanki 2—3 razy dz. Herb. Anserinae w mieszankach ziołowych: przeciwskurczowej (np. wraz z Herb. Chelidonii, Rad. Valerianae, Fl. Millefolii, Herb. Majoranae, Fruct. Coriandrii); wiatropędnej (np. wraz z Fruct. Foeniculi, Fruct. Anethi, Anth. Chamomillae, Rad. Archangelicae, Rhiz. Calami); pobudzającej trawienie (np. wraz z Fol. Menthae, Fol. Menyanthidis, Herb. Centaurii, Herb. Millefolii, Herb. Agrimoniae, Rad. Gentianae); żółciopędnej (np. wraz z Herb. Fumariae, Herb. Dracunculi, Fol. Menthae pip., Infl. Helichrysi, Rad. Taraxaci, Herb. Marrubii, Herb. Chelidonii).
POTENTILLA ERECTA — PIĘCIORNIK KURZE ZIELE
Ang. Tormentil; franc. Tormentille; niem. Blutwurz; ros. Łapczatka priamaja.
Występowanie. W Europie i Azji, w Polsce pospolity, zwłaszcza na terenach wilgotnych.
Surowiec. Kłącze pięciornika — Rhizoma Tormentillae.
Główne związki. Garbniki w ilości 18,5—23,5% zawierające niemal równe ilości związków pirogalolowych (garbniki hydrolizujące) i związków pirokatechinowych (garbniki skondensowane), ponadto trójterpen tormentol, kwasy organiczne (m.in. kw. elagowy), substancje żywicowe i woskowe, sole mineralne.
Działanie. Antidiarrhoicum, antisepticum, antihaemorrhagicum.
Kłącze pięciornika jest głównym przedstawicielem surowców garbnikowych i wykazuje typowe właściwości dla tej grupy związków (patrz: rozdz. „Farmakodynamika” str. 292).
Zastosowanie. Wyciąg z kłączy pięciornika stosuje się doustnie w biegunce, nieżycie i nieznacznych krwawieniach w przewodzie pokarmowym, zakażeniach bakteryjnych i zatruciach pokarmowych, pomocniczo — w czerwonce i w durze brzusznym. Zewnętrznie — w stanach zapalnych i ropnych jamy ustnej, gardła, skóry;, odbytu, pochwy i sromu. Również w świądzie, niektórych dermatozach o charakterze wysiękowym i w nadmiernej potliwości (kąpiele), oparzeniach
213
I i II stopnia (okłady), upławach (irygacje), zapaleniu wrzodziejącym jelita grubego i odbytnicy (lewatywa). Kłącze pięciornika wchodzi w skład mieszanki ziołowej Tannosan, natomiast wyciągi — w skład maści Tormentiol i czopków Hemorol oraz służą do otrzymywania Tinct. Tormentillae.
Postacie leku. Rhiz. Tormentillae pulv. — dawki 0,5—1,0 g pio dosi w opłatkach 3—4 razy dz. jako antidiarrhoicum. Dec. Rhiz. Tormentillae — łyżkę kłączy na 1—11/2 szklanki wody (gotować 5 min, przecedzić), po 1—2 łyżki na szklanką wody kilka razy dz. do obmywań, okładów, płukania; do irygacji i lewatyw należy rozcieńczyć 1 : 1 wodą. Tinct. Tormentillae — doustnie 20—50 kropli w kieliszku wody 2—4 razy dz.; zewnętrznie per se do pędzlowania dziąseł, do płukania 10—15 kropli w 1/4 szklanki wody. Maść Tormentiol — zewnętrznie w ropnych i alergicznych chorobach skóry, uszkodzeniach naskórka, trudno gojących się ranach, odleżynach.
PRIMULA VERIS — PIERWIOSNEK LEKARSKI
Ang. Cowslip; franc. Primevere officinale; niem. Schlüsselblume; ros. Pierwocwiet lekarstwiermyj.
Występowanie. W Europie i w Azji; w Polsce na nizinach, pod ochroną; surowiec handlowy pochodzi z upraw.
Surowce. Korzeń pierwiosnka — Radix Primulae; kwiat pierwiosnka — F)os Primulae. Analogiczne surowce otrzymuje się z Primula elatior — Pierwiosnek wyniosły.
Główne związki. W korzeniach — saponiny trójterpenowe do 10% (m.in. saponinoester C oraz inne, zawierające jako geniny prymulageninę, prywerogeniną lub ich pochodne), glikozydy fenolowe (prymwerozyd i prymulawerozyd), olejek eteryczny ok. 0,1%). Inne składniki nie mają znaczenia leczniczego. W kwiatach — saponiny w mniejszej ilości niż w korzeniu, karotenoidy, flawonoidy.
Działanie. Expectorans, secretolyticum.
Wyciągi z korzenia pierwiosnka zawierają saponiny i działają wykrztuśnie typowo dla tej grupy związków (patrz: Polygala senega). Ostatnio wykazano doświadczalnie, że wyciągi z surowca zmniejszają nasilenie obrzęków i bólu oraz przyspieszają gojenie ran pooperacyjnych. Skuteczność działania wykrztuśnego korzenia pierwiosnka jest taka sama jak Radix Senegae, lecz większa niż Radix Saponariae. Kwiaty pierwiosnka działają tak samo jak korzenie, lecz wyraźnie łagodniej i raniej drażniąco na górne drogi oddechowe.
Działania uboczne. patrz: Polygala senega.
Zastosowanie. W zapaleniach gardła, krtani i oskrzeli, zwłaszcza, gdy błony śluzowe są wysuszone (np. bronchitis sicca)
214
i towarzyszy im uporczywy tzw. suchy kaszel. Pomocniczo — w pylicy i gruźlicy płuc jako środek wykrztuśny.
Przeciwwskazania. Patrz: Polygala senega.
Korzenie pierwiosnka służą do sporządzania Intr. Primulae, który jest składnikiem kropli Motolutan, oraz do otrzymywania zespołu saponin, jako Ammonium primulicum, który jest składnikiem preparatu Tussipect.
Postacie leku. Dec. Rad. Primulae — 1/2—1 łyżka korzeni na szklankę wody (gotować 5 min, odstawić na 10 min, przecedzić), pić po łyżce co 2—3 h. Korzystne jest łączenie z Fol. Farfarae, Rad. Glycyrrhizae, Rad. Symphyti, Herb. Violae tricol., Herb. Thymi, Fruct. Anisi. Dec. Flor. Primulae — łyżka kwiatów na szklankę wody (gotować 5 min), podawać dzieciom 1/2—1 łyżkę odwaru 3—5 razy dz. po jedzeniu. Intr. Primulae — 20—30 kropli w kieliszku wody 2—4 razy dz.; prep. Coderit (WRL) — tabl. zawierają m.in. saponiny z korzeni pierwiosnka („kwas prymulowy”); działają wykrztuśnie i przeciwkaszlowo.
PRUNUS SPINOSA — ŚLIWA TARNINA
Ang. Black Thorn; franc. Prunellier; niem. Schwarzdorn; ros. Sliwa koljuczaja.
Występowanie. Na półkuli północnej, w Polsce na brzegach lasów, zboczach.
Surowce. Kwiat tarniny — Flos Pruni spinosae; owoc tarniny — Fructus Pruni spinosae.
Główne związki. Kwiaty zawierają flawonoidy (m.in. kwercetyna, kemferol i jego ramnozyd), ślady glikozydu cyjanowodorowego, związki cukrowe i sole mineralne. Owoce zawierają garbniki, glikozyd amigdalinę, antocyjany, związki pektynowe i cukrowe, kwasy organiczne.
Działanie. Diureticum, laxativum (kwiaty); antidiarrhoicum, antiphlogisticum (owoce).
Kwiaty tarniny działają moczopędnie, usuwają z organizmu nadmiar jonów sodu oraz szkodliwe produkty przemiany materii, łagodzą stany zapalne dróg moczowych. Zmniejszają przepuszczalność i zwiększają elastyczność ścian naczyń włosowatych, mają również słabe właściwości rozwalniające. Owoce tarniny są znanym środkiem dietetycznym, ale przyjęte w większej ilości działają nieznacznie zapierające, przeciwbakteryjnie i przeciwzapalnie, niemal analogicznie, choć wyraźnie słabiej od Fruct. Myrtilli.
Zastosowanie. Kwiaty: pomocniczo — w stanach zapalnych dróg moczowych, również w łagodnych zaparciach i mało nasilonych przejściowych zaburzeniach trawiennych, zwła-
215
szcza u dzieci i osób w wieku podeszłym. Owoce: w nieswoistych nieznacznych biegunkach i nieżytach żołądka oraz jelit.
Postacie leku. Oba surowce są stosowane przede wszystkim jako składniki mieszanek ziołowych: moczopędnej (np. wraz z Fl. Pruni spin., Herb. Equiseti, Fol. Betulae, Herb. Asperulae, Fruct. Petroselini, Rad. Ononidis, Fl. Sambuci); rozwalniającej (np. wraz z Fl. Pruni spin., Fruct. Sambuci, Fruct. Carvi, Fruct. Rhamni cathart, Rad. Glycyrrhizae); zapierającej (np. wraz z Fruct. Pruni spin., Fol. Fragariae, Fol. Urticae, Fol. Juglandis, Fol. Salviae, Herb. Hyperici).
PULMONARIA OFFICINALIS — MIODUNKA PLAMISTA
Ang. Lung-Wort; franc. Pulmonaire officinale; niem. Echtes Lungenkraut; ros. Miedunica aptecznaja.
Występowanie. W całej Europie, również w Polsce w lasach i zaroślach.
Surowiec. Ziele miodunki — Herba Pulmonariae.
Główne związki. Krzemionka rozpuszczalna w wodzie ok. 2,5%, garbnik ok. 6%, alantoina do 1%, saponina, kwasy organiczne, flawonoid, sole mineralne, związki śluzowe.
Działanie. Antiphlogisticum, expectorans, metabolicum.
Wyciągi z surowca działają korzystnie na błony śluzowe dróg oddechowych. Przyspieszają bliznowacenie uszkodzonej tkanki płucnej oraz proces zwapniania ognisk gruźliczych, zmniejszają stan zapalny i zwiększają odporność na działanie szkodliwych substancji lotnych i pyłów (obecność krzemionki i alantoiny). Ułatwiają również upłynnianie wydzieliny zalegającej w górnych drogach oddechowych, wzmagają ruch nabłonka rzęskowego, wyzwalają odruch wykrztuśny i przyczyniają się do oczyszczania drzewa oskrzelowego. Ziele miodunki ma także słabe właściwości przeciwbakteryjne (obecność garbników), które korzystnie wspomagają działanie krzemionki na płuca i oskrzela. Większe dawki odwaru z surowca wywołują krótkotrwałe zaparcie i nieznacznie zwiększają wydalanie moczu.
Zastosowanie. Jako środek pomocniczy w chorobach płuc (m.in. w gruźlicy, zapaleniu płuc), uszkodzeniu tkanki płucnej przez pyły (np. węgla, cementu, azbestu, krzemu) lub związki lotne (np. pary kwasów, gazy spalinowe, produkty naftowe, dymy). Również jest podawany podczas stosowania leków przeciwgruźliczych (uszkadzających błonę śluzową żołądka) oraz antybiotyków (uszkadzających błony śluzowe dróg moczowych i w płucach). Ziele miodunki zaleca się zwłaszcza
216
wtedy, gdy wymienionym chorobom płuc towarzyszy nieżyt gardła i oskrzeli, utrudnione odkrztuszanie, chrypka, bóle gardła oraz tzw. suchy kaszel.
Postacie leku. Dec. Herb. Pulmonariae — odwar z 1—11/2 łyżki ziela na 11/2 szklanki ciepłej wody (gotować 10 min, przecedzić do termosu), pić 1/3—1/2 szklanki 2—3 razy dz. jako środek remineralizujący i wykrztuśny. Surowiec jest jednak z reguły stosowany jako składnik następujących mieszanek ziołowych: remineralizującej i regenerującej w chorobach płuc i nieżytach żołądka i jelit (np. wraz z Herb. Polygoni avic., Herb. Galeopsidis, Herb. Equiseti, Fol. Urticae, Rad. Symphyti, Herb. Millefolii, Herb. Bursae pastoris); wykrztuśnej (np. wraz z Fol. Farfarae, Rad. Glycyrrhizae, Herb. Thymi, Fol. Plantaginis, Fl. Primulae, Fl. Malvae, Fruct. Anisi).
QUERCUS ROBUR — DĄB SZYPUŁKOWY
Ang. Common Oak; franc. Chene rouvre; niem. Eiche; ros. Dub czerieszczatyj.
Występowanie. Niemal w całej Europie, w Polsce dość powszechnie na terenach nizinnych.
Surowiec. Kora dębowa (z pni i gałęzi młodych drzew) — Cortex Quercus; równowartościowy surowiec otrzymuje się z dębu bez-szypułkowego — Quercus sessilis, natomiast z dębu galasowego — Quercus infectoria — otrzymuje się dębianki — Gallae — kuliste, patologiczne narośle na liściach.
Główne związki. Kora dębowa zawiera 7,7—9,5% garbników (mieszanina pochodnych pirokatechinowych i pirogalolowych), kwasy fenolowe (m.in. kw. galusowy, kw. elagowy), flawonoidy (m.in. kwercetyna, kwercytryna), trójterpeny (m.in. frydelanol), flobafeny, związki żywicowe. W dębiankach znajduje się ok. 70% taniny.
Działanie. Antidiarrhoicum, antisepticum, antihaemonhagicum.
Wyciąg z kory dębowej zawiera garbniki, które tworzą z białkami nierozpuszczalne w wodzie, trwałe połączenia. Po podaniu doustnym garbniki wiążą się z warstwą nabłonka jelitowego, powodując obniżenie ciśnienia osmotycznego i zmniejszenie objętości komórek, co wywołuje efekt ściągający (adstringens), utrudniający przenikanie wody do światła jelit. Jeżeli czynność jelit jest prawidłowa, to wówczas garbniki powodują zaparcie, natomiast w przypadku biegunki garbniki hamują rozrzedzanie mas kałowych, odwodnienie organizmu i ubytek elektrolitów (antidiarrhoicum). Istotne znaczenie ma działanie bakteriobójcze garbników wobec drobnoustrojów patogennych w jamie ustnej, przewodzie pokarmowym i na skórze (antisepticum). Mogą to być różne bakterie
217
Gram-ujemne i Gram-dodatnie, pałeczki okrężnicy, duru, czerwonki, a nawet prątki gruźlicy, z których wiele jest opornych na działanie antybiotyków. Garbniki unieczynniają również toksyny bakteryjne wytwarzane przez niektóre drobnoustroje. Wymienić także należy korzystne działanie garbników na ściany naczyń włosowatych w przewodzie pokarmowym, polegające na zmniejszaniu ich przepuszczalności, zapobieganiu przenikaniu osocza poza łożysko naczyń i hamowaniu mikrokrwawień z uszkodzonych tętniczek przedkapilarnych, włośniczek i drobnych naczyń (antihaemorrhagicum).
Tanina, którą izoluje się z galasów, jest typowym garbnikiem działającym silnie ściągające na błony śluzowe i skórą o właściwościach przeciwbakteryjnych i przeciwkrwotocznych. Stwierdzono jednak, że tanina stosowana zewnętrznie lub wewnętrznie wywiera niekorzystny wpływ na wątrobę-(nekroza) i chociaż w oparzeniach zmniejsza ból i hamuje częściowo utratę plazmy, jednak nie zapobiega wtórnym zakażeniom, a co ważniejsze, niszczy te fragmenty naskórka, które mogłyby zostać zregenerowane., Również działanie taniny jako antidotum w zatruciach alkaloidami i metalami ciężkimi jest niepewne.
Zastosowanie. Wyciągi z kory dębowej stosuje się w biegunkach nieswoistych, wywołanych przez bakterie, zatrucia pokarmowe, związki drażniące i uszkadzające błonę śluzową przewodu pokarmowego, zwłaszcza jelita grubego. Również w podostrych i przewlekłych nieżytach żołądka i jelit, nawet połączonych z drobnymi krwawieniami; pomocniczo i w skojarzeniu z antybiotykami — w durze brzusznym i czerwonce. Zewnętrznie w zapaleniach jamy ustnej, gardła, na oparzenia I i II stopnia, odmroziny, owrzodzenia żylakowe, zapalenia skóry, żylaki odbytu, egzemy, małe rany i drobne krwawienia. Ponadto w upławach (irygacje), zapaleniu i świądzie sromu (obmywanie), świądzie odbytu (nasiadówki), wrzodziejącym zapaleniu jelita grubego (lewatywy), w nadmiernym poceniu się i niektórych dermatozach (kąpiele, półkąpiele). Kora dębowa wchodzi w skład mieszanki ziołowej Vagosan, a wyciąg w skład aerozolu Hemostin, natomiast dębianka służy do otrzymywania Tinct. Gallae i do izolowania taniny.
Taninę stosuje się głównie -zewnętrznie, w tych samych przypadkach, w których podaje się wyciąg z kory dębowej, natomiast doustnie stosuje się białczan taniny w biegunce, nieżycie żołądka, małych krwawieniach i w zatruciach pokarmowych.
Postacie leku. Kora dębowa jest rzadko stosowana per se, zwykle w połączeniu z innymi ziołami działającymi: ściągająco (np. wraz z Rhiz. Tormentillae, Rad. Bistortae, Fruct. Myrtilli, Fol. Juglandis, Fol. Salviae, Fol. Rubi idaei, Rhiz. Iridis); przeciwzapalnie (np. wraz z Anth, Chamomillae, Fl.
218
Millefolii, Rad. Symphyti, Herb. Meliloti, Anth. Anthemidis, Rad. Glycyrrhizae, Fl. Arnicae, Herb. Violae tric.); przeciw-bakteryjnie (Herb. Thymi, Herb. Serpylli, Fol. Menthae pip., Herb. Cnici bened., Herb. Hyperici, Fl. Calendulae). Dec. Cort. Querci — 1 łyżką kory na szklankę wody (gotować 5 min, przecedzić), stosować do płukanek, okładów, obmywań, nasiadówek; do irygacji i lewatyw rozcieńczyć 1 : 1 wodą; do kąpieli w dermatozach 3—4 łyżki kory gotować 5—7 min w 2 l wody i wlać do ½ wanny wody o temp. 37°C, czas kąpieli 10—15 min; odwar do kąpieli siedzącej w żylakach odbytu oraz do moczenia nóg w nadmiernej potliwości: 25 g sproszkowanej kory i 25 g kwiatów rumianku gotować 5 min iv 2 litrach wody pod przykryciem, przecedzić, wlać do wanienki lub miski, dopełnić 8—10 l wody o temp. 36—370C. Tinct. Gallae — do płukanek 1—2 łyżki nalewki na szklanką wody; do okładów w rozcieńczeniu 1 : 1 wodą. Tanninum — zewnętrznie w postaci 2,5—5% wodnego roztworu na oparzenia I i II stopnia i odmroziny; do lewatyw w zapaleniu wrzodziejącym jelita grubego (roztwory 0,2—0,5%); do kompresów w ostrym zapaleniu skóry (roztwór 1%); można też stosować w postaci maści, czopków, aerozolu. Wodne roztwory szybko tracą aktywność. Tanninum albuminatum — białczan garbnika do stosowania doustnego w nieżytach żołądka i jelit, biegunce, zatruciu pokarmowym (1—2 tabl. 0,5 g 2—3 razy dz. po jedzeniu).
RAPHANUS SATIVUS VAR. NIGER — RZODKIEW CZARNA
Ang. Spanish Radish; franc. Radis noir; niem. Schwarzer Rettich; ros. Riedka posiewnaja.
Występowanie. W Azji; obecnie powszechnie uprawiana, również w Polsce.
Surowiec. Świeży korzeń rzodkwi czarnej — Radix Raphani nigri recens. Suszenie korzeni powoduje znaczny ubytek związków czynnych.
Główne związki. Mieszanina glikozydów gorczycowych (tzw. glukozynolatów), łatwo hydrolizujących do izosiarkocyjanianów allilu lub butylu oraz kwaśnego siarczanu potasowego i glukozy. Ponadto pokrewne związki nieglukozydowe — rafania, rafanozyna A. Izosiarkocyjaniany są płynne i należą do tzw. olejków gorczycowych.
Działanie. Cholereticum, cholagogum, bacteriostaticum, stomachicum.
Korzeń rzodkwi czarnej działa silnie żółciotwórczo. W licznych badaniach stwierdzono, że wywołuje najpierw wzmożone
219
wydzielanie jasnej żółci pochodzącej z wątroby (cholereticum), następnie ciemnej — z pęcherzyka żółciowego (cholagogum). Równocześnie poprawia się ruchowość przewodów żółciowych, zmniejsza się stan napięcia zwieracza bańki wątrobowo-trzustkowej, powraca do normy naturalny ruch jelit, wzmaga się wytwarzanie soków trawiennych. W rezultacie następuje uchwytna poprawa w trawieniu pokarmów i przyswajaniu ich składników. Ważne znaczenie ma działanie przeciwbakteryjne surowca na szczepy Gram-ujemne i Gram-dodatnie, również na antybiotykooporne, ponadto na wirusy, grzyby chorobotwórcze i ich zarodniki. Działanie to, choć dotyczy przede wszystkim przewodu pokarmowego, rozciąga się również na inne narządy wewnętrzne, ponieważ izosiarkocyjaniany łatwo ulegają resorpcji i są lotne. Wydalają się wraz z wydychanym powietrzem, odkażają drogi oddechowe, przenikają również do nerek i do moczu. Działanie ich jest o wiele łagodniejsze od działania gorczycy czarnej (Brassica nigra), nie występują więc szkodliwe objawy uboczne. W dawkach normalnie zalecanych można stosować u dzieci; młodzieży i osób starszych. Sok z rzodkwi czarnej jest dość bogaty w sole mineralne, witaminę C i cukry i dlatego powinien być traktowany jako środek remineralizujący i ogólnie wzmacniający (roborans).
Działania uboczne. Duże dawki soku, zwłaszcza przyjęte na czczo, mogą u niektórych osób spowodować podrażnienie i przekrwienie błony śluzowej żołądka.
Zastosowanie. W przewlekłych stanach zapalnych i uszkodzeniach wątroby, zmniejszonym wytwarzaniu żółci i jej zastoju, przewlekłych cholecystopatiach, skłonności do kamicy żółciowej, pomocniczo — w kamicy żółciowej, żółtaczce, atonii pęcherzyka żółciowego. Również w niektórych schorzeniach przewodu pokarmowego, długo utrzymujących się dyspepsjach, atonii jelit, nieżycie żołądka i dwunastnicy, aerofagii, bolesnych wzdęciach, nieregularnych wypróżnieniach. Ponadto jako adiuvans w przewlekłej skazie moczanowej, zapaleniu miedniczek nerkowych i pęcherza na tle bakteryjnym.
Przeciwwskazania. Ostry i podostry nieżyt żołądka, jelit i nerek, silne zapalenie wątroby.
Postacie leku. Rad. Raphani nigri recens — świeży korzeń w postaci sałatki, w ilości 50—150 g dz.; Succ. Raphani recens — sok wyciśnięty ze świeżych korzeni (przechowywać-w lodówce do 2 dni), pić 1—2 kieliszki 2—3 razy dz. godziną przed posiłkiem. Preparaty zawierające wyciągi z korzeni rzodkwi czarnej — prep. Raphacholin, 3 razy dz. po 1—2 draż. w chorobach wątroby, dróg żółciowych i przewodu pokarmowego; prep. Raphalamid — 1—2 draż. 3 razy dz., zastosowanie jak wyżej; prep. Rettich-Pflanzensaft (RFN), sok ze świeżych korzeni rzodkwi w chorobach wątroby i pęcherzyka żółciowego.
220
RAUWOLFIA SERPENTINA — RAUWOLFIA ŻMIJOWA
Ang. Rauwolfia; franc. Rauwolfia; niem. Rauwolfie; ros. Rauwolfija zmeinaja.
Występowanie. W tropikalnej strefie Azji, głównie w Indiach; uprawiana w kilku krajach.
Surowiec. Korzeń rauwolfii — Radix Rauwolfiae. Inne gatunki — Rauwolfia canescens z Indii oraz Rauwolfia vomitoria z Afryki tropikalnej, służą przeważnie do otrzymywania alkaloidów.
Główne związki. Mieszanina ponad 30 alkaloidów w ilości do 1,3%, z których największe znaczenie w lecznictwie mają rezerpina, dezerpidyna i rescynamina oraz ajmalina.
Działanie. Rezerpina — hypotonicum, sedativum; ajmalina — cardiosedativum.
Korzeń rauwolfii, zarówno zespół wszystkich związków czynnych (Alcaloida Rauwolfiae omnia), jak i pojedyncze alkaloidy — rezerpina, dezerpidyna i rescynamina są związkami sympatykolitycznymi, blokują obwodowe i ośrodkowe nerwy adrenergiczne i obniżają poziom noradrenaliny oraz serotoniny w tkankach. Hamują również czynność ośrodków współczulnych, mianowicie ośrodka naczynioruchowego (spadek ciśnienia tętniczego krwi), ośrodka oddechowego (nieznaczne zmniejszenie częstotliwości oddechu), ośrodków podwzgórzowych (spadek temperatury ciała). Równocześnie są pobudzane niektóre ośrodki przywspółczulne, przez co następuje zwiększenie wydzielania soków trawiennych, wzmożenie perystaltyki jelit oraz zmniejszenie diurezy. Zasadniczym działaniem, wykorzystywanym szeroko w lecznictwie, jest obniżanie ciśnienia krwi, natomiast pozostałe działanie traktuje się obecnie jako uboczne. Alkaloidy rauwolfii wywierają także wpływ na twór siatkowaty (formatio reticularis) w rdzeniu przedłużonym i zmniejszają wrażliwość na bodźce zewnętrzne. W konsekwencji znoszą uczucie niepokoju i napięcia emocjonalnego, bez naruszania procesów kojarzenia, zmniejszają nieznacznie aktywność motoryczną i ułatwiają zasypianie.
Ajmalina ma właściwości przeciwarytmiczne, analogiczne do chinidyny. Reguluje zaburzenia rytmu serca wskutek zmniejszania pobudliwości mięśnia sercowego na bodźce, przedłuża czas przewodzenia, zmniejsza częstotliwość skurczów oraz wewnątrzkomórkowe rozprzestrzenianie pobudzenia. W konsekwencji następuje zablokowanie elektrycznej pobudliwości serca.
Działania uboczne. Rezerpina powoduje ślinotok, nudności, ból głowy, tachykardię, uszkodzenie błony śluzowej żołądka (po dłuższym stosowaniu może wywołać wrzód żołądka), obrzęk błony śluzowej nosa; ajmalina może uszkodzić wątrobę (żółtaczka cholestatyczna), a po drugim stosowaniu
221
spowodować agranulocytozę (konieczność kontroli obrazu krwi).
Zastosowanie. Mieszaninę wszystkich alkaloidów oraz pojedyncze alkaloidy (rezerpinę, dezerpidynę i rescynaminę) stosuje się w różnych formach nadciśnienia tętniczego, zwłaszcza jeśli przebiegają one z nadpobudliwością nerwową. W szczególności w lekkich stanach nadciśnienia, w okresie ciśnienia chwiejnego i ustalonego (okres II i III choroby), jak również w nadciśnieniu na tle nefropatii, tyreotoksykozy, klimakterium, choroby nowotworowej i zatrucia ciążowego. Również w stanach psychotycznych i nerwicowych przebiegających z uczuciem niepokoju lub lęku, w zbytnim pobudzeniu ruchowym i agresywności, zwłaszcza u osób starszych i z postępującą miażdżycą mózgu.
Ajmalina znajduje zastosowanie w częstoskurczu napadowym, w skurczach dodatkowych przedsionkowych i komorowych, w ostrym napadowym migotaniu przedsionków, wieloogniskowych skurczach dodatkowych oraz w tachykardiina tle tyreotoksykozy.
Przeciwwskazania. Rezerpina i zespół alkaloidów: wrzód żołądka i dwunastnicy, -daleko zaawansowana miażdżyca, nowotwór sutka, ciężkie uszkodzenia nerek, endogenne depresje; ajmalina: blok przedsionkowo-komorowy II stopnia, bradykardia, poważne uszkodzenia miąższu wątroby.
Postacie leku. Preparaty zawierające zespół alkaloidów rauwolfii: Serpadex, dawki po 1—2 draż. 2—3 razy dz. w nadciśnieniu i neurozach; analogiczne prep. Rauwasan (NRD), Rauwaplex (CSRS) i Raunatin (ZSRR); prep. Resergot z dodatkiem alkaloidów sporyszu i pokrzyku, dawki 1—3 draż. 3 razy dz. po jedzeniu w nadciśnieniu i neurozach. Preparaty zawierające samą rezerpinę: Raupasil, tabl, i amp., dawki 0,1 mg pro dosi i stopniowo do 0,5 mg pro dosi 3—4 razy dz. w nadciśnieniu, w chorobach psychicznych i alkoholizmie do 10 mg dz.; prep. analogiczne Rauwasedin (NRD), Reserpin (CSRS i ZSRR). Preparaty zawierające rezerpinę z dodatkiem innych związków i stosowane w nadciśnieniu: Retiazyd z hydrochlorotiazydem, dawki 1—2 tabl. średnio 2—3 razy dz.; preparat analogiczny Erpozid (WRL); prep. Raudiazin z dwuhydralazyną, dawki 1/2—1—2 tabl. 2—3 razy dz.; Rauminal z fenobarbitalem, dawki po i tabl. 3—4 razy dz.; Theoserpin z fenobarbitalem i teobrominą, dawki 1 tabl. 2—3 razy dz.; Bipressin z binazyną, dawki 1 tabl. 2—3 razy dz.; Paxil z glutetimidem, dawki 1 draż. 2—3 razy dz. w nerwicach. Preparaty zawierające ajmalinę są stosowane w arytmii: Gilurytmal (RFN), Tachmalin (NRD), Ajmalin (ZSRR), dawki 1 draż. 1—3 razy dz.
222
RHAMNUS CATHARTICA — SZAKŁAK POSPOLITY
Ang. Buckthornj franc. Neprun purgatif; niem. Kreuzdorn; ros. Zoster słabitielnyj.
Występowanie. Niemal w całej Europie, w Polsce dość powszechnie w lasach i zaroślach.
Surowce. Owoc. szakłaku pospolitego — Fructus Rhamni catharticae (syn. Baccae Spinae cervinae); kora szakłaku pospolitego — Cortex Rhamni catharticae.
Główne związki. Mieszanina wolnych i związanych glikozydowo antrazwiązków ok. 0,7% (m.in. glukofrangulina, frangulina), flawonoidy (m.in. kwercetyna, ramnetyna), cukry i sole mineralne. Kora zawiera 2—2,59% antrazwiązków (m.in. frangulinę, emodynę), flawonoidy, garbnik.
Działanie. Laxativum, cholereticum.
Owoce i kora szakłaku pospolitego działają przeczyszczające, analogicznie do. innych surowców zawierających antrazwiązki (patrz: rozdział „Farmakodynamika” str. 283). Wypróżnienie następuje po upływie 8—10 h od przyjęcia leku. Kora szakłaku jest pięciokrotnie mniej aktywna od Cort. Frangulae, natomiast owoce szakłaku mają niemal równorzędne działanie przeczyszczające, pomimo że zawierają kilkakrotnie mniej antrazwiązków. Wyciągi z szakłaku pobudzają wątrobę do zwiększonego wytwarzania żółci (cholereticum), wywierają również nieznaczne działanie bakteriobójcze. Antrazwiązki są wydalane przeważnie z kałem, mała ilość jest usuwana z moczem, który w przypadku odczynu zasadowego barwi się na brunatnoczerwono, natomiast minimalne ilości przenikają do mleka matek karmiących i nadają mu właściwości przeczyszczające.
Działania uboczne. Patrz: Aloe ferox.
Zastosowanie. W przewlekłych zaparciach atonicznych i spastycznych lub w przejściowych, spowodowanych różnymi czynnikami (otyłość, zanik ruchów perystaltycznych, skurcze w obrąbie jelita grubego, zapalenie lub owrzodzenie okrężnicy i odbytnicy, wielodniowe unieruchomienie w łóżku, rekonwalescencja po ciężkich chorobach lub zabiegach chirurgicznych i inne). Pomocniczo — jako środek żółciotwórczy i żółciopędny (tylko w odpowiednich mieszankach z innymi surowcami).
Przeciwwskazania. Patrz: Aloe ferox.
Postacie leku. Fruct. Rhamni cathart. pulv. — w dawce 3—5 g w miodzie lub w powidłach śliwkowych wieczorem jako laxativum; jeśli po 8—10 h nie nastąpi wypróżnienie, przyjąć dodatkowo 2—3 g. Dec. Fruct. Rhamni cathart. — 1—11/2 łyżki owoców na szklankę wody (gotować 3—5 min, przecedzić), pić wieczorem V2 szklanki, a gdy rano nie nastąpi wypróżnienie, wypić resztę odwaru. Wyciągi wodne
223
(odwar, napar) są mniej aktywne od sproszkowanego surowca, gdyż niektóre antrazwiązki (np. wolne aglikony antrachinonowe) nie rozpuszczają się w wodzie. Cort. Rhamni cathart. — wyłącznie jako składnik recepturowych mieszanek przeczyszczających i żółciopędnych.
RHEUM PALMATUM — RZEWIEŃ BŁONIASTY
Ang. Chinese Rhubarb; franc. Rhubarbe de Chine; niem. Rhubarber; ros. Riewien tangutskij.
Występowanie. W górskich rejonach Chin i Tybetu, obecnie uprawiany w wielu krajach, również w Polsce. Pokrewny gatunek — Rheum olficinale dostarcza równowartościowego surowca.
Surowice. Korzeń rzewienia — Radix Rhei.
Główne związki. Mieszanina licznych antrazwiązków (do 6%, lecz nie mniej niż 3%), z których najważniejsze są połączenia glikozydowe (sennozydy A, B, mono- i dwuglikozydy emodyny, aloeemodyny, reiny, chryzofanolu i fiscjonu), następnie połączenia nie-glikozydowe o charakterze mieszanych dwuantronów (m.in. palmidyny A, B, C, D, reidyny A, B, C i sennidyny A, B, C) oraz wolne antrachinony stanowiące geniny antraglikozydów. Ponadto garbniki skondensowane, żywice, flawonoidy (m.in. rutyna), węglowodany (m.in. skrobia), kwasy organiczne, sole mineralne (m.in. szczawian wapnia).
Działanie. Laxativum, cholagogum, stomachicum, adstringens.
Surowiec zawiera dwie grupy związków o przeciwstawnych działaniach: antrazwiązki oraz garbniki. Zależnie od dawki powoduje łagodne przeczyszczenie lub lekkie zaparcie. Antrazwiązki wzmagają ruchy perystaltyczne jelita grubego i po upływie 8—10 h od chwili przyjęcia leku działają przeczyszczające. (Patrz: rozdział „Farmakodynamika” str. 283). Antrazwiązki zawierające wolne grupy hydroksylowe, mają również właściwości antybiotyczne oraz zwiększają nieznacznie ilość wytwarzanej w wątrobie żółci. Zawarte w surowcu garbniki działają typowo dla tej grupy związków (patrz: rozdział „Farmakodynamika”, str. 292). Po podaniu doustnym sproszkowanego korzenia rzewienia lub przetworu, garbniki docierają do okrężnicy, łączą się m.in. z białkową częścią receptorów właściwych dla antrazwiązków i przeszkadzają-w interakcji receptor — antrazwiązek. Gdy stosuje się odpowiednio małe dawki surowca, wówczas działanie zapierające garbników uzyskuje przewagę nad działaniem przeczyszczającym antrazwiązków, natomiast po dawkach większych sytuacja jest odwrotna. Ponadto rzewień oraz jego wyciągi, ze względu na gorzki smak, pobudzają żołądek do zwiększonego wytwarzania soku trawiennego i śliny (stomachicum), przyspieszają i ułatwiają trawienie.
224
Działania uboczne. Patrz: Aloe ferox.
Zastosowanie. W małych dawkach w niedokwaśności (hypoaciditas) z towarzyszącymi jej objawami — brakiem łaknienia, wzdęciami, bólami epigastrycznymi, również w zmniejszonym przyswajaniu składników pokarmu, pomocniczo — w przewlekłych nieżytach żołądka przebiegających z niedoborem soku żołądkowego oraz w mało nasilonych biegunkach. W dawkach większych stosuje się rzewień jako środek przeczyszczający w zaparciach atonicznych, osłabieniu ruchów perystaltycznych okrężnicy, pomocniczo w otyłości. Również w zaparciach spastycznych, lecz łącznie z lekami rozkurczającymi (np. Pilocarpinum hydrochloricum, Scopolan, Tinct. Chelidonii) oraz w zaparciach po zabiegach chirurgicznych, po wielodniowym przebywaniu w łóżku itp. Jako środek żółciopędny tylko w połączeniu z innymi surowcami lub przetworami z grupy cholagoga.
Przeciwwskazania. Patrz: Aloe ferox.
Korzeń rzewienia wchodzi w skład granulatów Betagran, Cholegran i Pulvis Magnesio cum Rheo oraz służy do otrzymywania Extr. Rhei siec., Tinct. Rhei spirit. oraz Tinct. Rhei vinosa. Wyciąg płynny wchodzi w skład syropu Rhelax, wyciąg suchy — w skład draż. Alax.
Dawkowanie. Rad. Rhei pulv. — dorosłym 0,5—2,0 g pro dosi jako laxans, dzieciom 2—9 lat 0,1—0,5 g, zależnie od wieku, starszym dzieciom 0,5—1,0 g; dorosłym 0,02—0,05 g pro dosi 2—4 razy dz. przed jedzeniem jako stomachicum i digestivum. Tabulettae Rad. Rhei 0,5 g — dorosłym 1—4 tabl. jako laxans, 1/4—1/2 tabl. jako łagodny obstipans i sfomachicum. Tinct. Rhei spirit. — dorosłym 1—2 łyżeczki w ½ szklanki wody wieczorem jako laxans; 10—40 kropli w kieliszku wody jako stomachicum i digestivum. Tinct. Rhei vinosa — dzieciom młodszym 10—40 kropli pro dosi w małej ilości wody 2—3 razy dz., dzieciom starszym 1/2—1 łyżeczkę dz. dorosłym 1—2 łyżeczki dz. jako łagodny obstipans i digestivum. Extr. Rhei siec. — w dawce 0,3—0,5 g pro dosi dorosłym, jako laxans. Pulvis Magnesio cum Rheo — dla dzieci 1/2—1 łyżeczka jako środek przeczyszczający. Obecnie nie stosuje się wyciągów wodnych (napar, odwar), gdyż są mniej skuteczne od wyciągów alkoholowych.
RIBES NIGRUM — PORZECZKA CZARNA
Ang. Black Current; franc. Groseillier noir (Cassis); niem. Schwarze Johannisbeere; ros. Smorodina czernaja.
Występowanie. W Europie i Azji, w Polsce w lasach i zaroślach, często hodowana.
225
Surowiec. Liść porzeczki czarnej — Folium Ribis nigri.
Główne związki. Olejek eteryczny (m.in. sabinen, fenol, β-naftol), garbniki, kwasy organiczne, sole mineralne (m.in. bór i magnez), flawonoid.
Działanie. Diureticum, antiphlogisticum.
Wyciągi z liści wzmagają przesączanie w kłębkach nerkowych i częściowo hamują resorpcję zwrotną w cewkach (olejek eteryczny). Zwiększają ilość wydalanego moczu oraz produktów przemiany purynowej, głównie kw. moczowego i innych metabolitów. Powodują również stopniowy zanik obrzęków, poprawę krążenia i pośrednio czynności serca. Na błony śluzowe żołądka i jelit wywiera działanie przeciwzapalne (garbnik, związki boru) i słabe ściągające oraz hamują rozwój drobnoustrojów. Właściwości na potne surowca są b. słabe i mają małe znaczenie praktyczne. Zewnętrznie odwar działa jako środek ściągający i przeciwbakteryjny (płukanka).
Zastosowanie. Jako środek moczopędny, np. wraz z Fruct. Juniperi, Herb. Hyssopi, Fl. Lavandulae, Fl. Callunae, Rad. Ononidis, Herb. Equiseti, Rad. Petroselini, Peric. Phaseoli, Herb. Solidaginis; pomocniczo — w skazie moczanowej (jako adiuvans allopurinolu), np. wraz z Fl. Ulmariae, Herb. Asperulae, Cort. Fraxini. Również w nieżycie żołądka i jelit np. wraz z Herb. Polygoni avic., Fol. Fragariae, Rad. Symphyti, Herb. Hyperici, Fol. Menthae pip., Fol. Urticae, Fol. Juglandis i Herb. Cnici bened. Zewnętrznie — jako płukanka w zapaleniu błon śluzowych jamy ustnej i gardła, korzystnie wraz z Fol. Salviae, Fl. Millefolii, Fol. Plantaginis.
Postacie leku. Dec. Fol. Ribis nigri — 1—11/2 łyżki liści na szklankę, wody (gotować 5 min, przecedzić), do płukanek i tylko wyjątkowo doustnie po 1/3—1/2 szklanki 2—3 razy dz. jako środek przeciwzapalny, natomiast jako moczopędny z reguły w mieszance z innymi ziołami.
RICINUS COMMUNIS — RĄCZNIK POSPOLITY
Ang. Castor oil-plantj franc. Ricin commun; niem. Wunderbaum; ros. Kleszczewina obyknowiennaja.
Występowanie. W tropikalnej Afryce, obecnie uprawiany w wielu krajach o klimacie gorącym, głównie w Indiach.
Surowiec. Nasienie rącznika — Semen Ricini, z którego tłoczy się olej rącznikowy — Oleum Ricini (pozbawiony trującej substancji białkowej).
Główne związki. Olej zawiera glicerydy następujących kwasów
226
tłuszczowych: kw. rycynolowego ok. 90%, kw. olejowego i kw. linolowego ok. 8%, kw. stearowego ok. 2%. Olej łatwo rozpuszcza się w etanolu.
Działanie. Purgans.
Po podaniu doustnym olej dociera do dwunastnicy, emulguje się z żółcią i w środowisku zasadowym zostaje zhydrolizowany przez lipazę trzustkową do gliceryny i kw. rycynolowego. Część kw. rycynolowego przechodzi w sole potasowe i sodowe, czyli w mydlą, które z wolnym kw. rycynolowym silnie drażnią błonę śluzową jelit, wzmagają ruchy perystaltyczne, rozszerzają naczynia krwionośne, zwiększają przenikanie wody przez ściany jelit do ich światła oraz rozrzedzają zawartość jelita grubego. Po upływie 6 h od chwili przyjęcia oleju następuje łagodne i zwykle bezbolesne papkowate wypróżnienie. Zewnętrznie olej działa przeciwzapalnie i osłaniająco.
Działania uboczne. Nawet w dawkach leczniczych olej drażni jelito cienkie, powoduje przekrwienie jelita grubego i narządów miednicy małej.
Zastosowanie. W zaparciach uporczywych oraz w zatruciach pokarmowych o łagodnym przebiegu, zwłaszcza u dzieci i młodzieży. Również jako środek przeczyszczający po przyjęciu niektórych leków przeciwrobaczycowych, np. tymolu, askarydolu. Zewnętrznie na skórę w 5—10% maściach, np. w łojotokowym zapaleniu skóry (dermatitis seborrhoica), _ świądzie skóry, trądziku oraz przy nadmiernym wysuszeniu skóry, porażeniu promieniami słonecznymi, oparzeniu. Również do usuwania drażniących substancji z oka i jako rozpuszczalnik niektórych leków stosowanych w okulistyce.
Przeciwwskazania. Zapalenie wyrostka robaczkowego, owrzodzenie jelit, krwawienia wewnętrzne, zaawansowana ciąża, okres miesiączkowania.
Postacie leku. Ol. Ricini — dorosłym doustnie 1—2 łyżki pro dosi lub 4—6 kaps. 2 g; dzieciom ½ łyżki pro dosi lub 2—3 kaps. 2 g. Przykry smak oleju można poprawić dodaniem soku owocowego.
ROBINIA PSEUDACACIA — ROBINIA AKACJOWA
Ang. Black Locust; franc. Acacia commuri; niem. Gemeine Robinie; ros. Biełaja akacija łożnaja.
Występowanie. W Ameryce Północnej, przeniesiona do Europy i powszechnie sadzona, również w Polsce.
Surowiec. Kwiat robinii akacjowej — Flos Pseudacaciae (Flos Robiniae).
Główne związki. Glikozydy flawonoidowe i ich aglikony (m.in.
227
robinina, akaciina, kemferol i apigenina) oraz biozydy (m.in. biokwercetyna), olejek eteryczny (m.in. farnesol, linalol), związki cukrowe, kwasy organiczne i leukoantocyjanozyd.
Działanie. Diureticum.
Wyciągi z surowca po podaniu doustnym zwiększają ilość wydalanego moc/u. W badaniach farmakologicznych na psach stwierdzono zwiększenie diurezy o 17—40%. Wykazano, że najbardziej aktywnym flawonoidem jest robinina, w nieco mniejszym stopniu jej aglikon — kemferol oraz, że wymienione związki działają moczopędnie tak samo skutecznie jak równoważne dawki Coffeinum natrium benzoicum. Na tej podstawie uznano, że kwiaty robinii akacjowej są aktywnym i skutecznym środkiem moczopędnym.
Zastosowanie. W stanach zapalnych nerek i dróg moczowych, przy osłabieniu przesączania kłębkowego i zmniejszonej diurezie, uszkodzeniu nerek w wyniku zakażenia bakteryjnego, zatruciu toksynami i niektórymi związkami egzogennymi, np. aflatoksynami, środkami ochrony roślin (pestycydy), niektórymi chemioterapeutykami. Również w niewydolności krążenia i powstałych na tym tle obrzękach, zatrzymaniu elektrolitów i wody w organizmie. Pomocniczo — w chorobie reumatycznej, w niektórych schorzeniach skórnych.
Zastosowanie w homeopatii. Nadkwasota u dzieci i dorosłych. Wskazaniem do zastosowania robinii jest ogólne zakwaszenie, którego objawami są: gwałtowne kwaśne odbijania, kwaśny smak w ustach, bardzo kwaśne wymioty, kwaśne stolce, kwaśny zapach dziecka.
Postacie leku. Dec. Flor. Pseudacaciae — 11/2—2 łyżki kwiatów na 2 szklanki wody, pić po szklance odwaru 2 razy dz. Surowiec częściej jest stosowany jako składnik moczopędnych recepturowych mieszanek ziołowych.
ROSA CANINA — RÓŻA DZIKA
Ang. Dog Rose; franc. Eglantier; niem. Hunds-Rose; ros. Szipownik sobaczyj.
Występowanie. W Europie, Azji Mniejszej, płn. Afryce; w Polsce powszechnie na całym obszarze.
Surowiec. Owoc róży — Fructus Rosae (Fructus Cynosbati). Z niektórych pokrewnych gatunków róży otrzymuje się równowartościowy surowiec, często zawierający więcej witaminy C (kwasu askorbowego).
Główne związki. Kwasy askorbowy i dehydroaskorbowy 0,6—1,8% (niekiedy 4—6%), flawonoidy (m.in. astragalina, izokwercytryna), witaminy A, B1, B2, E i K, garbnik, kwasy organiczne (m.in. kw.
228
jabłkowy do 1,5%), olejek eteryczny 0,03%, pektyny, związki cukrowe, sole mineralne.
Działanie. Metabolicum, tonicum, diureticum, cholagogum.
Wartość lecznicza owoców róży zależy przede wszystkim od zawartości witaminy C oraz synergistycznie działających flawonoidów. Organizm człowieka nie wytwarza wit. C, a dzienne zapotrzebowanie na nią wynosi: dla mężczyzny — 75 mg, kobiety — 70 mg (w okresie ciąży do 100 mg, laktacji -— 150 mg), dla dzieci w wieku 1—3 lat — 35 mg i odpowiednio do wieku coraz więcej (chłopcy 13—20 lat — 90—100 mg, dziewczęta — 80 mg). Zapotrzebowanie to powinno być pokryte przez spożywane pokarmy (jarzyny, owoce), ale w stanach chorobowych, zwłaszcza przy wysokiej gorączce, występuje niedobór wit. C, który można wyrównać podawaniem preparatów syntetycznie otrzymywanej witaminy C (tabletki, ampułki) lub wyciągami z dzikiej róży zawierającymi naturalną witaminę C. Między syntetyczną a naturalną witaminą C nie ma różnic chemicznych, są natomiast wyraźne różnice w szybkości wchłaniania z przewodu pokarmowego i w skuteczności działania. Naturalna wit. C jest 3—5-krotnie bardziej aktywna niż syntetyczna, szybciej osiąga i dłużej utrzymuje niezbędne stężenie w organizmie, gdyż towarzyszące jej flawonoidy i kwasy organiczne chronią ją przed rozkładem. Witamina C jest związkiem o bardzo szerokim zakresie działania. Uczestniczy w procesach oksydoredukcyjnych (w tkankach oddaje dwa atomy wodoru, po czym jest redukowana przez glutation do związku pierwotnego); w biosyntezie. kolagenu, w zachowaniu elastyczności i odporności włośniczek (hamowanie aktywności hialuronidazy i zapobieganie depolimeryzacji kw. hialuronowego), konwersji kw. foliowego do folinowego; biosyntezie cholesterolu, niektórych prostaglandyn (np. w oskrzelach) i interferonu; w procesie krzepliwości krwi, wydzielania niektórych hormonów (np. 17-hydroksykortykosterydów z kory nadnerczy) i innych. W ostatnich latach wykazano użyteczność dużych dawek wit. C w zapobieganiu i leczeniu tzw. „choroby z przeziębienia” (common cold) na tle wirusowym i bakteryjnym oraz uzyskano nowe dane o roli tego związku w organizmie. Stwierdzono, że wit. C jest w dużej ilości magazynowana w krwinkach białych i płytkach, że uczestniczy w hamowaniu aktywności histaminy i chroni przed niektórymi skutkami stresu oraz, że pobudza mikrosomalny układ enzymatyczny, który ułatwia destrukcją różnych endogennych związków. Wyciągi z owoców róży również nieznacznie działają żółciopędnie i moczopędnie, prawdopodobnie dlatego, że mają właściwości przeciwskurczowe obejmujące mięśnie gładkie dróg moczowych i żółciowych oraz jelit (flawonoidy). Ze względu
229
na zawartość licznych witamin mogą być traktowane jako środek ogólnie wzmacniający (tonicum).
Działania uboczne. Normalnie stosowane i wyższe dawki wyciągów z owoców róży nie wywierają żadnych szkodliwych działań, natomiast syntetyczna wit. C, podawana przez dłuższy okres w bardzo dużych dawkach (np. w „chorobie z przeziębienia” do 8 g dz.), może powodować przyzwyczajenia i po zmniejszeniu dawek prowadzić do wystąpienia objawów gnilca. U niektórych osób z predyspozycją, następuje konwersja znacznych ilości wit. C do szczawianów.
Zastosowanie. Wyciągi z owoców róży oraz preparaty wit. C podaje się jako lek główny w objawach gnilca lub zapobiegawczo, natomiast jako środek pomocniczy w wielu innych schorzeniach. Ze względu na utrudnioną resorpcję kw. askorbowego z pokarmów należy go podawać w biegunce, zapaleniu żołądka i jelit, chorobie wrzodowej, zanikowym nieżycie błony śluzowej przewodu pokarmowego, niedokwaśności, jak również po podaniu niektórych chemioterapeutyków lub specjalnej diety. Z powodu zwiększonego wydalania i rozkładu wit. C, należy ją podawać w długo trwających chorobach zakaźnych (np. czerwonka, dur brzuszny, zapalenie płuc, rozległe oparzenia, choroba reumatyczna). Również w innych schorzeniach wskazane jest podawanie wit. C, np. w przeziębieniu, zapaleniu wątroby, kobietom w okresie ciąży, laktacji, rekonwalescentom, dzieciom i osobom w wieku podeszłym, w ogólnym osłabieniu i zmęczeniu oraz w stanach stresu. Jako środek moczopędny i żółciopędny stosuje się owoce róży wyłącznie w recepturowych mieszankach ziołowych.
Przeciwwskazania. W kamicy szczawianowej (tylko w przypadku dużych dawek przekraczających 3 g dz.), ostrożnie dawkować w zwiększonej krzepliwości krwi i skłonności do zakrzepów.
Owoce róży wchodzą w skład mieszanki ziołowej Cardiosan, a wyciągi w skład kropli Neocardin i płynu Cholesol.
Postacie leku. Dec. Fruct. Rosae — 2—21/2 łyżki rozdrobnionych owoców na 2 szklanki wody (gotować 3 min, odstawić na 10 min, przecedzić), pić 1/2—1/3 szklanki 3—4 razy dz. jako środek wzmacniający i metaboliczny. Preparaty zawierające wyciągi z surowca: prep. Cholosas (ZSRR) — doustnie w schorzeniach wątroby i kamicy żółciowej; prep. Karotolin (ZSRR) — zewnętrznie w dermatozach. Preparaty zawierające witaminę C: Vitaminum C (Polfa) i Celaskon (CSRS) — draż., amp., doustnie dawki 0,1—0,5 g pro die, a w „chorobie z przeziębienia” 0,5—1,0 g pro dosi 1—5 razy dz. w ciągu 3—5 dni, dożylnie lub domięśniowo 0,1—1,0 g jednorazowo lub w 2 dawkach; profilaktycznie 0,05—0,1 g pro die, natomiast kobietom w ciąży i karmiącym 0,2—0,3 g pro die w ciągu 10—
230
—15 dni, następnie po 0,1 g pro die do końca laktacji; prep. Ascofer — draż. stosowane m.in. w niedokrwistości i rekonwalescencji; prep. Effervit-Calcium — granulat; prep. Glucovit — proszek.
ROSMARINUS OFFICINALIS — ROZMARYN LEKARSKI
Ang. Rosemary; franc. Rosmarin officinal; niem. Rosmarin; ros. Rozmarin aptecznyj.
Występowanie. W krajach śródziemnomorskich, również tam uprawiany.
Surowiec. Liść rozmarynu — Folium Rosmarini.
Główne związki. Olejek eteryczny do 2,5% (m.in. cyneol ok. 30%, borneol, kamfen, linalol), flawonoidy (m.in. pochodne luteoliny i apigeniny), kwasy wielofenolowe (m.in. kw. rozmarynowy, kw. kawowy), trójterpeny (m.in. kw. ursolowy, kw. oleanolowy), garbnik, goryczka pikrosalwina ok. l,2%, fitosterole (m.in. (5-sytosterol).
Działanie. Spasmolyticum, diureticum, cholagogum.
Liście rozmarynu zmniejszają stany skurczowe mięśni gładkich jelit, dróg żółciowych i moczowych oraz w małym stopniu obwodowych naczyń krwionośnych (obecność olejku eterycznego). Przywracają normalne ruchy perystaltyczne i mogą być uważane za środek wiatropędny, ułatwiają wydalanie moczu oraz przepływ żółci do dwunastnicy. Surowiec pobudza również czynność wydzielniczą żołądka i poprawia trawienie (obecność goryczki), ma właściwości moczopędne (flawonoidy), które w połączeniu z przeciwskurczowymi dają uchwytne zwiększenie ilości wydalanego moczu. Surowiec wykazuje działanie żółciopędne i żółciotwórcze. Napar z liści rozmarynu, przyjęty w małej ilości, ma właściwości wzmacniające, gdyż podwyższa sprawność fizyczną nawet u rekonwalescentów i osób starszych. Stosowany zewnętrznie rozszerza naczynia włosowate, wywołując łagodne przekrwienie, działa też bakteriobójczo, zwłaszcza na paciorkowce i gronkowce.
Zastosowanie. Doustnie — jako napar w stanach skurczowych jelit, dróg żółciowych i moczowych, pomocniczo — w kamicy żółciowej, lekkich zaburzeniach trawiennych, niedostatecznym wytwarzaniu żółci, niedokwaśności, dystonii wegetatywnej. Zewnętrznie — w bólach mięśniowych, nieznacznym osłabieniu krążenia obwodowego, pomocniczo — w zapaleniu opłucnej i dermatozach na tle bakteryjnym. W lecznictwie ludowym jako pobudzający krwawienia miesiączkowe, a w dużych dawkach jako środek poronny.
Postacie leku. Inf. Fol. Rosmarini — napar z łyżki ziół na szklankę gorącej wody, pić 1/4 szklanki 3 razy dz. jako środek przeciwskurczowy; napar ten służy również do okładów,
231
natomiast do kąpieli napar z 50 g liści na 2—3 litry wody i dopełnić do 1/3 objętości wanny (temp. 37°—38°C, czas kąpieli 15—20 min). Surowiec jest dość częstym składnikiem mieszanek ziołowych żółciopędnych, moczopędnych, uspokajających i przeciwskurczowych. Zewnętrznie silniej od naparu działa olejek eteryczny — Oleum Rosmarini, którego jednak brak w handlu.
RUBIA TINCTORUM — MARZANNA BARWIERSKA
Ang. Dyer's Madder; franc. Garance; niem. Färberröte; ros. Mariena krasilnaja.
Występowanie. W płdn. Europie i w Azji Mniejszej. Uprawiana w niektórych krajach europejskich.
Surowiec. Kłącze marzanny barwierskiej — Rhizoma Rubiae tinctoriae.
Główne związki. Glikozydy dwu- i trójoksyantrachinonowe (kw. ruberytrynowy i galiozyna) w ilości 3,0—3,8% oraz produkty hydrolizy (m.in. alizaryna, purpuryna), garbniki, związki pektynowe, asperulozyd, węglowodany (do 15%), kwasy organiczne (m.in. kw. cytrynowy), sole mineralne.
Działanie. Urologicum, spasmolyticum, diureticum.
Wyciągi z surowca wywierają specyficzne działanie na drogi moczowe oraz na kamienie moczowe, przede wszystkim na złogi fosforanów i szczawianów wapnia. Pod wpływem związków czynnych marzanny barwierskiej: galiozyny i kw. ruberytrynowego, następuje najpierw stopniowe rozpadanie się, a następnie powolne rozpuszczanie kamieni fosforanowych lub szczawianowych. Potwierdzają to liczne obserwacje na ludziach, a ostatnio również doświadczenia in vitro. Badania prowadzone na zwierzętach wykazały, że wyciągi z marzanny są w stanie przeszkodzić tworzeniu się kamieni moczowych zawierających wapń, co poszerza zakres ich działania o właściwości profilaktyczne. Omawiany surowiec działa również na mięśnie gładkie w obrębie dróg moczowych. Zmniejsza napięcie ścian»cewek nerkowych, moczowodów i pęcherza, wzmaga jednocześnie nieznacznie perystaltykę moczowodu, ułatwiając tym samym przesuwanie się złogów kamieni w drogach moczowych oraz ich rozpad na mniejsze fragmenty, które w zetknięciu ze związkami czynnymi marzanny ulegają rozpuszczeniu i wydaleniu. Wbrew dawnym doniesieniom, wyciągi z surowca nie mają wpływu na zmianę odczynu moczu i nie powodują jego zakwaszenia, natomiast zabarwiają go na kolor czerwony, wskutek wydalania intensywnie barwnych związków — alizaryny i purpuryny. Ponadto związki te mają
232
właściwości przeciwbakteryjne i przeciwzapalne, zarówno w drogach moczowych, jak i zewnętrznie.
Zastosowanie. W kamicy fosforanowej z równoczesnym doprowadzeniem pH moczu do wartości optymalnej 5,2—5,6 lub w Kamicy szczawianowej z doprowadzeniem moczu do wartości pH 6,0—6,2, niezależnie od umiejscowienia złogów. Również zapobiegawczo, jeżeli analizy moczu wykazują obecność znaczniejszych ilości składników mineralnych, gdy nastąpiło instrumentalne usunięcie złogów kamieni oraz po operacji usunięcia kamieni (ureterolithotomia), w celu zapobieżenia ponownemu formowaniu się złogów soli wapniowych. Pomocniczo — w stanach zapalnych nerek, przewodów moczowych i pęcherza na tle bakteryjnym oraz jako środek łagodnie moczopędny. W lecznictwie ludowym — w zapaleniu jelit, nerek i dróg żółciowych oraz jako środek zwiększający diurezę.
Przeciwwskazania. Ostre i podostre zapalenie kłębków nerkowych, choroba wrzodowa żołądka, znaczne osłabienie czynności nerek wywołane zakażeniem drobnoustrojami chorobotwórczymi, zapalenie lub przerost ścian przewodów moczowych.
Postacie leku. Wyciąg z kłączy marzanny — prep. Rubinex — tabl. 0,5 g; Extr. Rubiae tinctorum siccum (ZSRR) — tabl. 0,25 g. Doustnie w kamicy nerkowej u dorosłych 1—3 tabl. rozpuszczone w 1/3—1/2 szklanki wody lub naparu z Viola-fix, 2—3 razy dz. przed jedzeniem w ciągu 20—30 dni. Brak działań ubocznych. Prep. Rubiolizyna — pasta, 1/2—1 łyżeczka w ½ szklanki wody 3 razy dz. Preparaty złożone zawierające m. in. wyciąg z kłączy marzanny: prep. Cystenal (CSRS), flakony 10 ml; dawki po 3—5 kropli na cukier 30 min przed jedzeniem w kamicy moczowej, 10 kropli 3 razy dz. przy częstych kolkach; prep. Nephrolith (RFN), draż.; dawki 3 razy dz. po 2 draż przed, jedzeniem; prep. Uralyth (RFN), draż. zawierające m.in. sproszkowane kłącze marzanny, dawki 3 razy dz. po 2 draż., dzieciom 2 razy dz. po 2 draż.
RUBUS IDAEUS — MALINA WŁAŚCIWA
Ang. Raspberry; franc. Framboisier; niem. Himbeere; ros. Malina obyknowiennaja.
Występowanie. W Europie i Azji; w Polsce rośnie dziko oraz jest uprawiana na dużą skalę.
Surówce. Owoc maliny — Fructus Rubi idaei; liść maliny — Folium Rubi idaei.
Główne związki. W owocach mieszanina kwasów organicznych do 2% (m.in. kw. cytrynowy, kw. jabłkowy, kw. askorbowy), antocyja-
233
ny (m.in. cyjanidyna), związki śluzowe i pektyny, lotne związki zapachowe (m.in. β-jonon, aldehyd benzylowy, alkohol izoamylowy, alkohol β-fenylooctowy), inozyt, lecytyna do 0,13%, cukry redukujące. Liście zawierają garbniki elagowe ok. 4,6%, kwasy organiczne ok. 1,5% (m.in. kw. cytrynowy, kw. mlekowy, kw. askorbowy), związki żywicowe, sole mineralne.
Działanie. Diaphoreticum (owoce), adstringens (liście).
Napar z wysuszonych owoców maliny lub syrop ze świeżych owoców są ód dawna znanym, skutecznym domowym środkiem napotnym. Pobudzają one czynność gruczołów potowych i wywołują obfite wydzielanie potu po upływie 1/2— 1 h od chwili przyjęcia leku. Związek działający nie został dotychczas wykryty. Liście maliny działają na mięśnie gładkie jelit, macicy i naczyń krwionośnych słabo rozkurczające, lecz nieregularnie, ze względu na antagonizm dwóch substancji, z których jedna zwiększa, a druga zmniejsza napięcie wymienionych narządów. Wyciągi surowca mają również właściwości ściągające, przeciwzapalne i przeciwbakteryjne (garbniki).
Zastosowanie. Owoce maliny stosuje się w bakteryjnych lub wirusowych chorobach gorączkowych, zwłaszcza w tzw. „chorobie z przeziębienia” oraz w grypie, jednak rzadko per se. Takie samo zastosowanie ma syrop malinowy. Surowiec jest składnikiem mieszanek Pyrosan i Reumosan. Liście stosuje się w nieżycie żołądka i jelit, biegunce u dzieci i młodzieży, zaburzeniach trawiennych, pomocniczo i tylko wraz z innymi ziołami jako środek przeciwskurczowy.
Postacie leku. Inf. Fruct. Rubi idaei — napar z 2 łyżek owoców na ½ szklanki ciepłej wody, można dodać ½ kieliszka rumu, wypić całość wieczorem przed snem, przyjąć również salicylany i dużą dawkę witaminy C. Jeżeli po godzinie nie wystąpią poty, wypić drugą szklankę naparu. Analogicznie postępować z naparem z mieszanki Pyrosan (Spec. antipyreticae). Dla dzieci zmniejszyć dawkę naparu o połowę. Syrop malinowy (Sirupus Rubi idaei) — 2—3 łyżki na szklankę wrzącej wody lub naparu z Infl. Tiliae, wypić wieczorem jako środek napotny. Liści maliny nie stosuje się per se, lecz jedynie jako składnik mieszanek przeciwbiegunkowych oraz w zastępstwie herbaty (wraz z Fol. Ribis nigri).
RUMEX HYDROLAPATHUM — SZCZAW LANCETOWATY
Ang. Patience Dock; franc. Patience; niem. Flussampfer; ros. Szczawie pribrieżnyj.
Występowanie. Powszechnie w Europie; w Polsce często spotykany na stanowiskach wilgotnych.
234
Surowiec. Korzeń szczawiu lancetowatego — Radix Hydrolapathi.
Główne związki. Mieszanina garbników pirogalolowych i pirokatechinowych ok. 14%, antrazwiązki do 4% (m.in. emodyna, kw. chryzofanowy), związki żywicowe i cukrowe, sole mineralne (m.in. dużo szczawianu wapnia).
Działanie. Antidiarrhoicum, desinficiens, tonicum.
Surowiec zmniejsza nasilenie biegunki lub zatrzymuje ją, ponieważ działa ściągające na błoną śluzową jelita grubego (adstringens). Hamuje rozwój drobnoustrojów patogennych, m.in. antybiotykoopornych (antisepticum), zmniejsza stan zapalny (antiphlogisticum) i drobne krwawienia w jelitach (haemostaticum) oraz unieczynnia toksyny bakteryjne i inne szkodliwe produkty przemiany materii (depurativum). Wyciągi z korzeni szczawiu, pomimo dużej zawartości garbników, działają łagodnie zapierające w biegunkach, gdyż znajdujące się w nich małe ilości antrazwiązków pobudzają perystaltykę jelita -grubego i zmniejszają w pewnym stopniu skutek wywierany przez garbniki. Wartość leczniczą omawianego surowca podwyższa znacznie obecność kompleksu białko-żelazo, łatwo rozpuszczalnego w wodzie i łatwo przyswajalnego, sprzyjającego uchwytnemu zwiększeniu ilości erytrocytów i hemoglobiny (tonicum, antianaemicum).
Zastosowanie. W stanach zapalnych przewodu pokarmowego, nadmiernej fermentacji, wzdęciach, biegunce bakteryjnej, łagodnych zatruciach pokarmowych, zwłaszcza u dzieci i osób w wieku podeszłym, łagodnych dolegliwościach wątroby i w mało nasilonych zaburzeniach trawiennych. Ponadto w niedokrwistości z niedoboru żelaza, blednicy u dzieci, utracie krwi wskutek krwawień wewnętrznych, obfitego miesiączkowania lub poważnych zranień, również dla rekonwalescentów po zabiegach operacyjnych. Zewnętrznie na owrzodzenia, oparzenia I i II stopnia, trudno gojące się rany oraz do irygacji w upławach i zapaleniu pochwy.
Zastosowanie w homeopatii. 1. Nieżyt górnych dróg oddechowych; ciekły katar z kichaniem, ciągły suchy kaszel, wywołany przez głębszy oddech lub mówienie. Podrażniona jest krtań i oskrzele do rozgałęzienia; 2. Suchy, drażniący kaszel grypowy lub w dychawicy oskrzelowej.
Postacie leku. Dec. Rad. Hydrolapathi — ½ łyżki korzeni na szklankę wody (gotować 5 min, przecedzić), pić 1—2 łyżki 2—4 razy dz.; zewnętrznie od okładów i obmywań, do irygacji rozcieńczyć 1 : 1 wodą. Rad. Hydrolapathi pulv. 50 g i Fol. Urticae pulv. 100 g dodać 500 g powideł, przyjmować 1—11/2 łyżki 1—2 razy dz. w blednicy. W biegunce zakaźnej stosować w mieszance ziołowej wraz z Rhiz. Tormentillae, Cort. Quercus, Fol. Vitis idaeae, Fruct. Myrtilli lub Rhiz. Bistortae.
235
RUTA GRAVEOLENS — RUTA ZWYCZAJNA
Ang. Common Rue; franc. Rue fetide; niem. Wein-Raute; ros. Ruta sadowaja.
Występowanie. W krajach śródziemnomorskich, w Polsce uprawiana.
Surowiec. Liść ruty — Folium Rutae,
Główne związki. Furanokumaryny (m.in. rutamaryna, rutaretyna, psoralen, bergapten), olejek eteryczny do 0,7% (m.in. limonen, pinen, nonanon-2. undekanon-2), flawonoidy (m.in. rutyna do 2%), mieszanina licznych alkaloidów do 0,2% (m.in. skimianina, rutamina, graweolina, arboryna), związki lignanowe (m.in. sawinina).
Działanie. Spasmolyticum, uterotonicum, vasotonicum, sedativum.
Liście ruty działają przeciwskurczowo na mięśnie gładkie jelit, dróg żółciowych i moczowych oraz obwodowych naczyń krwionośnych (obecność furanokumaryn, alkaloidów i olejku). Ułatwiają przepływ żółci do dwunastnicy i opróżnianie pęcherzyka żółciowego, zwiększają nieznacznie ilość wydalanego moczu, obniżają w małym stopniu ciśnienie krwi i wskutek zmniejszenia wewnętrznych oporów, poprawiają krążenie. Równocześnie jednak surowiec, po dawkach nieco większych od leczniczych, wywołuje słaby skurcz mięśni macicy i zwiększenie krwawień miesiączkowych u kobiet. Ważne znaczenie ma działanie uszczelniające ściany naczyń krwionośnych, powodujące, że zwiększa się ich odporność i elastyczność, a zmniejsza łamliwość i możliwość uszkodzeń (obecność flawonoidów). U niektórych osób obserwowano słabe działanie uspokajające, będące przypuszczalnie następstwem działania przeciwskurczowego.
Działania uboczne. Wyciągi alkoholowe z liści ruty wywołują nadwrażliwość na promienie słoneczne i pigmentację skóry; mogą też spowodować nadmierne krwawienia maciczne, a po dużych dawkach nawet poronienie. Po dotknięciu świeżego ziela ruty osoby uczulone reagują pęcherzowym zapaleniem skóry (dermatitis bullosa phytogenes).
Zastosowanie. W stanach skurczowych dróg żółciowych i moczowych oraz związanej z tym nadmiernej pobudliwości nerwowej; również w zaburzeniach w krążeniu obwodowym, zwłaszcza u osób starszych ze zmianami miażdżycowymi i osłabieniem ścian naczyń krwionośnych. Pomocniczo — w zaburzeniach miesiączkowania, nadciśnieniu tętniczym, atonii macicy oraz w niedokwaśności, ze wzglądu na gorzki smak furanokumaryn. Wyciąg z surowca jest składnikiem płynu Cholesol.
Przeciwwskazania. Brak w dawkach podanych, natomiast większe ilości, zwłaszcza wyciągu alkoholowego, są
236
niewskazane dla kobiet w zaawansowanej ciąży, w krwawieniach macicznych, obfitym i bolesnym miesiączkowaniu, nad-kwaśności i niskim ciśnieniu krwi.
Interakcja. Z preparatami zawierającymi sulfonamidy przeciwbakteryjne i przeciwcukrzycowe.
Postacie leku. Intr. Rutae — dorosłym doustnie 20—40 kropli 2—4 razy dz. w kieliszku wody. Wodne wyciągi z surowca (napar lub odwar) nie są stosowane per se, gdyż większość związków czynnych nie rozpuszcza się w wodzie, jednak surowiec stanowi niekiedy składnik mieszanek ziołowych przeciwmiażdżycowych, nasercowo-krążeniowych i uspokajających.
SACCHAROMYCES CEREVISIAE — DROŻDŻE PIWNE
Ang. Brewer's Yeast; franc. Levure de biere; niem. Bierhefe; ros. Drożżi piwnie.
Występowanie. Są rozmnażane i stosowane w browarnictwie i piekarnictwie.
Surowiec. Drożdże lecznicze — Faex medicinalis. Są to odgoryczone i wysuszone drożdże piwne dolnej fermentacji.
Główne związki. Substancje białkowe ok. 50%, kwasy nukleinowe do 15%, związki tłuszczowe ok. 5%, sole mineralne ok. 8% (m.in. wapń, fosfor, potas, magnez, żelazo), witaminy (m.in. amid kw. nikotynowego 0,3 mg/g, ryboflawina 0,04 mg/g, tiamina 0,12 mg/g), węglowodany, kw. pangamowy (wit. B15), cholina, inozyt, wolne aminokwasy, mikosterole (m.in. ergosterol).
Działanie. Dieteticum, metabolicum.
Drożdże są wartościowym i łatwo dostępnym źródłem białka, zawierającego wszystkie podstawowe aminokwasy niezbędne dla naszego organizmu (ilość metioniny jest stosunkowo mała). Po podaniu doustnym są łatwo i szybko trawione przez sok trzustkowy i w tej postaci przyswajane. Jako odżywka nie ustępuje równoważnym ilościom białka zwierzęcego. Drożdże działają również leczniczo, dostarczając organizmowi wielu niezbędnych substancji: witamin, kw. rybonukleinowego i kw. pangamowego. W drożdżach znajduje się cały zespół witamin z grupy B, w szczególności witamina B, jako pirofosforan tiaminy oraz kw. nikotynowy jako koenzym I i II, biorący udział w ważnych procesach metabolicznych w organizmie. Są nimi: przemiana węglowodanów, procesy transaminacji i dekarboksylacji aminokwasów do amin, czynności układu krwiotwórczego i ośrodkowego układu nerwowego oraz oddychania komórkowego i skóry. Zawarty w drożdżach kw. rybonukleinowy wchłania się w jelicie cienkim i sprzyja zwiększeniu odporności organizmu wskutek zwiększenia ilości białych krwinek, a tym samym fagocytozy. Kwas nikotynowy ma szczególne znaczenie w niedokrwisto-
237
ści, ponieważ pobudza regenerację składników krwi i ułatwia usuwanie z organizmu kw. moczowego. Znaczenie ma także obecność w drożdżach kw. pangamowego (estru dwumetylo-glicynowego kw. glukonowego), mającego wpływ na metabolizm tłuszczowy, przyswajanie tlenu przez tkanki i odkładanie się glikogenu w mięśniach i w wątrobie, oraz pełniącego funkcję donatora aktywnych grup metylowych.
Zastosowanie. Ze względu na bogaty zestaw różnorodnych związków czynnych drożdże mają wszechstronne zastosowanie. Są środkiem odżywczym, dostarczającym łatwo przyswajalnego białka, uzupełniają niedobór witamin z grupy B, mają znaczenie ogólnie wzmacniające dla rekonwalescentów, osób po przebytych zabiegach chirurgicznych i po długotrwałej chorobie. Drożdże zaleca się również jako wspomagające w niektórych schorzeniach wątroby (np. stłuszczenie, postępująca marskość), w wielu chorobach skórnych, np. w czyracz-ności, trądziku, egzemie, wypryskach. Pomocniczo przyjmuje się drożdże w zakażeniach żołądkowo-jelitowych, zaburzeniach wzrostu u młodzieży, demineralizacji organizmu. Szczególne znaczenie mają drożdże dla osób w wieku podeszłym, u których występuje stan ogólnego wyczerpania, postępująca miażdżyca i dolegliwości sercowo-naczyniowe. W pediatrii dla małych dzieci i dorastającej młodzieży zapobiegawczo przed wystąpieniem objawów niedokrwistości, pelagry, dermatoz i ewentualnie sprue. Zastosowanie w lecznictwie mają również wyciągi z drożdży zawierające sole kw. nukleinowego lub kw. rybonukleinowego. Podaje się je pomocniczo w zakażeniach przebiegających z niedoborem białych krwinek (np. w posocznicy, gruźlicy, czyraczności), także w agranulocytozie wywołanej niektórymi lekami (np. sulfonamidy, piramidon), a nawet w reumatyzmie i skazie moczanowej. Zastosowanie znalazł także otrzymywany z drożdży kw. adenozynomonofosforowy (AMP) jako lek pomocniczy w zwyrodnieniu mięśnia sercowego, chorobie wieńcowej, chromaniu przestankowym i ogólnie w stanach skurczowych naczyń obwodowych, podwyższonym ciśnieniu tętniczym krwi. Kwas pangamowy (otrzymywany m.in. z drożdży) ma zastosowanie jako środek wspomagający w miażdżycy naczyń, w tym również naczyń wieńcowych serca i mózgu, także w obrzęku płuc, przewlekłych schorzeniach wątroby, przewlekłych zatruciach u alkoholików oraz dermatozach. Ponadto jako czynnik ułatwiający penetrację w organizmie kortykosterydów, sulfonamidów. Przeciwwskazaniem jest glaukoma, a ostrożność wskazana przy nadciśnieniu tętniczym.
Postacie leku. Drożdże lecznicze — Faex medicinalis (ZSRR), tabl. 0,5 g i proszek; prep. Pangamin (CSRS), tabl. 10 g, dawki po 1—2 tabl. lub po 1—2 łyżeczki proszku 2—3 razy dz. w mleku, soku owocowym. W celach dietetycznych i pro-
238
filaktycznych 2—3 razy dz. 1—11/2 łyżki drożdży na szklanką ciepłego, osłodzonego mleka, pozostawić na około 2 h do rozpoczęcia fermentacji, zagotować w celu zabicia drożdży i pić. Preparaty zawierające drożdże: Gefefitin (ZSRR), tabl. z dodatkiem fityny, dawki po 2—3 tabl. 1—3 razy dz., stosuje się jak drożdże, zwłaszcza w schorzeniach wątroby i naczyń mózgowych. Prep. Faexjodan (RFN), tabl. z dodatkiem jodku siarki, dawki po 2 tabl. 2—3 razy dz. w czasie posiłku, zastosowanie w dermatozach. Kwas nukleinowy: prep. Natrija nukleinat (ZSRR), proszek, dorosłym w dawce 0,1—0,2 g pro dosi dzieciom do 1 roku — do 10 mg, do 5 lat — do 50 mg, do 12 lat — do 100 mg 3—4 razy dz. doustnie. Preparat pobudza aktywność tyłomózgowia wtórnego (metencephalon) i wzmaga reakcję leukocytarną. Prep. Pentnucleotide (USA), amp. zawierające produkty hydrolizy kw. rybonukleinowego z drożdży; stosuje się domięśniowo w analogicznych przypadkach jak preparat poprzedni. Kwas adenozynomonofosforowy z drożdży — prep. MAP (ZSRR), roztwór podawany po 1 łyżeczce 2—3 razy dz. w zaburzeniach krążenia krwi i skurczach naczyń obwodowych. Kwas pangamowy (witamina Bis) — Prep. Kalcija pangamat (ZSRR), tabl. 50 mg 3—4 razy dz. po 1—2 tabl., dawka dobowa dla dorosłych 100—300 mg. Stosuje się przez 20—40 dni z przerwami 2—3-miesięcznymi. Przeciwwskazaniem jest jaskra, a w nadciśnieniu wskazana ostrożność. Prep. Oxypangam (RFN), draż. 30 mg, dawkowanie i przeciwwskazania jak wyżej.
SALIX PURPUREA — WIERZBA PURPUROWA
Ang. Red. Willow; franc. Saule pourpre; niem. Purpur-Weide, ros. Iwa purpurnaja.
Występowanie. W strefie klimatu umiarkowanego półkuli północnej; w Polsce pospolity krzew, również hodowany.
Surowiec. Kora wierzby — Cortex Salicis. Surowiec handlowy jest zbierany z kilku pokrewnych gatunków, m.in. Salix alba, Salix fragilis, Salix viminalis, Salix pentandra.
Główne związki. Glikozydy fenolowe do 10% (m.in. salicyna, safikortyna, triandryna), flawonoidy (m.in. izosalipurpozyd, hiperozyd), garbniki pirokatechinowe i galotaniny 10%, kw. elagowy, katechina, sole mineralne.
Działanie. Antiphlogisticum, adstringens, antipyreticum.
Kora wierzby zawiera, glikozydy fenolowe łatwo hydro-lizujące w kwaśnym środowisku żołądka. Uwolniony alkohol salicylowy utlenia się do kw. salicylowego i tworzy rozpuszczalne sole, które szybko przenikają do krwi i wywierają działanie przeciwzapalne i przeciwbólowe. Jednak efekt leczniczy surowca jest powolny, ponieważ ilość salicylanów jest
239
mała w porównaniu z dużymi dawkami syntetycznych związków salicylowych stosowanymi w nowoczesnej medycynie. Istotna wartość omawianego surowca polega na skojarzonym działaniu głównych grup związków czynnych — salicylanów, garbników i flawonoidów. Garbniki kory wierzby mają właściwości przeciwbakteryjne, przeciwzapalne (patrz: Quercus robur), uszczelniające ściany naczyń włosowatych (patrz: Viola tricolor) oraz w pewnym stopniu przeciwzakrzepowe, natomiast flawonoidy zwiększają nieznacznie wydalanie moczu i wzmagają aktywność endogennych układów oksydoredukcyjnych.
Zastosowanie. Jako środek pomocniczy w chorobie reumatycznej, w podostrym i przewlekłym gośćcu postępującym (polyarthritis chronica evolutiva), w niektórych schorzeniach gorączkowych, zwłaszcza w tzw. „chorobie z przeziębienia” (common cold), stanach nieżytowych błon śluzowych przewodu pokarmowego, mało nasilonej biegunce, zapaleniu żołądka. W lecznictwie ludowym w pobudzeniu nerwowym i utrudnionym zasypianiu, spowodowanym wymienionymi schorzeniami. Zewnętrznie — do kąpieli i obmywań przy nadmiernej potliwości, zwłaszcza nóg.
Surowiec wchodzi w skład granulatu Reumogran i mieszanek ziołowych Pyrosan i Reumosan, a wyciąg jest składnikiem maści Capsiplex.
Przeciwwskazania. Brak dla surowca i jego wyciągów, natomiast jest szereg przeciwwskazań dla syntetycznych związków salicylowych (natrium salicylicum, acidum acetylosalicylicum, phenylum salicylicum, amidum acidi sa-licylici).
Postacie leku. Dec. Cort. Salicis — 1—11/2 łyżki kory w 2 szklankach gorącej wody (gotować 5—7 min, przecedzić), pić 1/3—1/2 szklanki 3—4 razy dz. jako antiphlogisticum, antipyreticum. O wiele częściej stosuje się surowiec jako składnik różnych mieszanek ziołowych, np. działających napotnie i przeciwgorączkowo (wraz z Inflor. Tiliae, Fl. Sambuci, Herb. Violae tricol., Fruct. Rosae, Herb. Solidaginis, z równoczesnym podawaniem dużych dawek witaminy C) lub działających przeciwzapalnie i ściągające w przewodzie pokarmowym (np. wraz z Fol. Salviae, Fl. Millefolii, Fol. Ribis nigri, Fol. Juglandis, Rad. Symphyti, Fol. Urticae).
SALVIA OFFICINALIS — SZAŁWIA LEKARSKA
Ang. Sagę; franc. Sauge officinale; niem. Salbei; ros. Szalfej aptecznyj.
Występowanie. Roślina pochodzenia śródziemnomorskiego, w Polsce uprawiana.
240
Surowiec. Liść szałwii — Folium Salviae.
Główne związki. Garbniki pirokatechinowe 8—13%, kwasy wielo-fenolowe (m.in. kw. chlorogenowy, kw. kawowy), olejek eteryczny ok. 2% (m.in. tujon, cyneol), sapogeniny trójterpenowe (m.in. kw. oleanolowy, kw. ursolowy), związek goryczowy pikrosalwina ok. 0,4%, nieokreślony związek estrogenny, witaminy (m.in. tiamina, witamina C), sole mineralne.
Działanie. Antihydroticum, antiphlogisticum, stomachicum, antisepticum, antidiabeticum.
W doświadczeniach na zwierzętach, a także u ludzi wykazano przeciwpotne działanie liści szałwii. Stwierdzono, że wyciąg wodny lub alkoholowy z szałwii, po uprzednim wstrzyknięciu pilokarpiny jest w stanie zahamować obfite pocenie się. U ludzi wykazano, że działanie przeciwpotne szałwii występuje szybko, osiąga maksimum po upływie 2—3 h i trwa 1—3 dni. Szałwia wykazuje również właściwości przeciwzapalne po podaniu doustnym i po zastosowaniu zewnętrznym. Hamuje wzrost drobnoustrojów Gram-dodatnich i antybiotykoopornych, w mniejszym stopniu Gram-ujemnych (antisepticum), zmniejsza przepuszczalność ścian naczyń włosowatych i hamuje drobne krwawienia w przewodzie pokarmowym (garbniki), pobudza wydzielanie soku żołądkowego (pikrosalwina) i działa wiatropędnie (olejek eteryczny), zarówno u małych dzieci i młodzieży, jak i u osób dorosłych. Ważne znaczenie ma unieczynnianie przez szałwię egzogennych i endogennych związków toksycznych, w tym również toksyn bakteryjnych (garbniki, trójterpeny) oraz działanie przeciw-skurczowe na jelita i zwieracz bańki wątrobowo-trzustkowej (olejek eteryczny). Pod wpływem szałwii zostają przywrócone naturalne ruchy perystaltyczne okrężnicy, poprawia się trawienie i przyswajanie składników pokarmowych. Ponadto stwierdzono, że wyciągi z szałwi obniżają nieznacznie poziom cukru we krwi i mają praktyczne znaczenie w leczeniu lekkich początkowych przypadków cukrzycy (antidiabeticum), natomiast nie mają znaczenia jako emmenagogum.
Działania uboczne. Duże dawki wyciągu z szałwii, jeśli są podawane doustnie przez dłuższy okres, mogą wywołać nudności, wymioty, otępienie, kurcze kloniczne (obecność tujonu w olejku eterycznym).
Zastosowanie. Ze względu na różnorodność związków czynnych liście szałwii są jednym z najbardziej wszechstronnych i najczęściej stosowanych leków roślinnych. Wyciągi z surowca podaje się w nadmiernej potliwości różnego pochodzenia, np. na tle gruźlicy, nadczynności tarczycy, pobudliwości nerwowej i zatruć. Również w stanach nieżytowych i zapalnych w przewodzie pokarmowym, zwłaszcza gdy przebiegają z nadmierną fermentacją, niedoborem soków trawiennych,
241
z przekrwieniem błon śluzowych, stanem skurczowym i niezbyt obfitym krwawieniem. Pomocniczo — jako składnik mieszanek ziołowych stosowanych w uszkodzeniach wątroby przez endogenne toksyny lub chemioterapeutyki oraz w mieszankach przeciwcukrzycowych. Zewnętrznie — w zapaleniu jamy ustnej, gardła, anginie, ropnym zapaleniu dziąseł (płukanki) w zapaleniu skóry, czyrakach, ropniach, oparzeniach I stopnia, trudno gojących się ranach (okłady, przymoczki).
Przeciwwskazania. Brak dla dawek leczniczych, natomiast większe dawki nie są zalecane w ostrym nieżycie żołądka.
Omawiany surowiec wchodzi w skład tytoniu i proszku Astmosan, papierosów Neoastmosan, granulatu Gastrogran i mieszanek ziołowych Diabetosan, Neopektosan, Pektosan, Septosan, Tannosan i Vagosan. Wyciąg płynny z szałwii wchodzi: w skład płynu Herbogastrin, a olejek eteryczny w skład pasty Fitolizyna,
Postacie leku. Inf. Fol. Salviae — 1 łyżka liści na szklankę gorącej wody (pozostawić pod przykryciem na 15 min nad parą, przecedzić), pić 1—3 łyżki 2—4 razy dz.; do użytku zewnętrznego z dodatkiem 10—15 kropli Azulanu. Torebki Salvia-fix zaparzać w 2/3 szklanki wrzącej wody, pić 2 razy dz. Jako emmenagogum — napar z Fol. Salviae, Fl. Malvae arboreae i Strobili lupuli; jako antihydroticum — sok ze świeżych liści szałwi lub wyciąg suchy w postaci preparatu Salvysat Bürger (RFN) — krople i tabl. lub prep. Swaetosan (RFN) — draż.
SAMBUCUS NIGRA — BEZ CZARNY
Ang. Elder; franc. Sureau noir; niem. Schwarzer Holunder; ros. Buzina czernaja.
Występowanie. W Europie i środk.-zach. Azji; w Polsce powszechnie w zaroślach, na brzegach lasów.
Surowce. Kwiat bzu czarnego — Flos Sambuci; owoc bzu czarnego — Fructus Sambuci.
Główne związki. Kwiaty zawierają flawonoidy (m.in. rutynę, kwercetynę, astragalinę, izokwercetynę), kwasy wielofenolowe (m.in. kw. kawowy, kw. chlorogenowy), kwasy organiczne (m.in. kw. walerianowy, kw. ferulowy), związki aminowe (m.in. cholinę, etyloaminę, izobutyloaminę), olejek eteryczny ok. 0,03%, garbnik, sole mineralne do 9%, nieznany związek potopędny i produkty rozpadu glikozydu sambunigryny. W owocach stwierdzono obecność antocyjanów (trzy heterozydy cyjanidyny), garbników ok. 3%, kwasów wielofenolowych, kwasów organicznych (m.in. kw. jabłkowy), witamin (m.in. wit. C, witaminy z grupy, B), pektyn ok. 3,5%, związków cukrowych ok. 20%, oraz ślady olejku eterycznego.
242
Działanie. Kwiaty — diureticum, diaphoreticum, vasotonicum; owoce — haemodepurativum, diaphoreticum, analgeticum, laxativum.
Kwiaty bzu czarnego działają moczopędnie (obecność flawonoidów). mają również właściwości napotne wskutek pobudzenia ośrodka regulującego wydzielanie potu. Ważne znaczenie ma działanie na ściany naczyń włosowatych, charakterystyczne dla związków z grupy witaminy P (rutyna). Zwiększają one elastyczność włośniczek oraz zmniejszają ich przepuszczalność, zapobiegając przenikaniu na zewnątrz osocza krwi i samych krwinek czerwonych (patrz: Viola tricolor), zwłaszcza podczas chorób zakaźnych przebiegających z gorączką. Owoce bzu czarnego zalicza się do skutecznych środków usuwających szkodliwe produkty przemiany materii oraz toksyny egzogenne wraz z potem, moczem i kałem (haemodepurativum). Owoce wywołują wzmożoną transpiracją skóry, zwiększają ilość wydalanego moczu oraz łagodnie przeczyszczają (jeśli stosuje się dawki nieco tylko wyższe od normalnie zalecanych). Wykazano doświadczalnie na ludziach i zwierzętach, że po doustnym podaniu naparu z omawianego surowca następowało opóźnienie reakcji bólowej pochodzenia ośrodkowego i że działanie przeciwbólowe było ok. 160 razy słabsze niż po morfinie. Osoby po zabiegach stomatologicznych i przyjęciu naparu z owoców nie odczuwały bólu, pomimo że ustało działanie syntetycznego środka znieczulającego użytego przed zabiegiem, natomiast osoby, które nie otrzymały naparu, odczuwały ból w 60% przypadków. Analogiczne obserwacje poczyniono w migrenie, rwie kulszowej i zapaleniu nerwu trójdzielnego. Nie stwierdzono działania narkotycznego.
Zastosowanie. Kwiaty w chorobach gorączkowych stosuje się jako środek napotny, również w schorzeniach przebiegających z osłabieniem naczyń włosowatych i zwiększeniem ich przepuszczalności oraz jako pomocniczy środek moczopędny. Zewnętrznie — w anginie, zapaleniu gardła i jamy ustnej (płukanka), w zapaleniu spojówek i brzegów powiek oraz do kąpieli kosmetycznych. Owoce są wykorzystywane jako skuteczny środek ogólnie odtruwający i ułatwiający usuwanie z organizmu szkodliwych metabolitów (np. w chorobie gośćcowej, niektórych dermatozach, chorobach zakaźnych). Również jako nieswoisty środek przeciwbólowy o działaniu wspomagającym, np. w rwie kulszowej, zapaleniu nerwu trójdzielnego, bólach neuralgicznych. Owoce są składnikiem mieszanek Normosan, Neonormosan i granulatu Betargan, wyciąg płynny — prep. Betasol.
Postacie leku. Dec. Flor. Sambuci — odwar z 1—11/2 łyżki kwiatów na szklankę wody, pić 1/3—1/2 szklanki 2—3 razy dz. jako moczopędny, natomiast szklankę odwaru (z dodatkiem
243
1—2 łyżek syropu malinowego) wypić wieczorem jako napotny, ten sam odwar (z dodatkiem ½ łyżeczki Azulanu) jako płukanka i do okładów. Kwiaty bzu czarnego stosuje się najczęściej w mieszankach ziołowych: moczopędnej (np. wraz z Fl. Ulmariae, Herb. Solidaginis, Fol. Ribis nigri, Cort. Salicis, Fruct. Juniperi, Fruct. Rosae, Fruct. Foeniculi) i napotnej (mieszanka Pyrosan). Dec. Fruct. Sambuci — odwar z 1—2 łyżek owoców na szklankę wody, pić 1/3 szklanki 2—4 razy dz. jako moczopędny lub 1/2—2/3 szklanki odwaru 1—2 razy dz. jako środek przeciwbólowy i rozwalniający. Owoce bzu czarnego są częstym składnikiem mieszanki ogólnie odtruwającej, np. wraz z Fol. Betulae, Rhiz. Agropyri, Cort. Fraxini, Herb. Polygoni avic., Fl. Lamii albi, Herb. Herniariae, Fl. Sambuci, a także mieszanki łagodnie przeczyszczające (np. wraz z Fol. Menthae pip., Anth. Chamomillae, Fol. Sennae, Rad. Althaeae, Fruct. Rhamni cathart.).
SAPONARIA OFFICINALIS — MYDLNICA LEKARSKA
Ang. Soapwort; franc. Saponaire savoniere; niem. Seifenkraut; ros. Mylnjanka aptecznaja.
Występowanie. Na znacznych obszarach Europy i Azji; w Polsce dość powszechnie na nizinach, również uprawiana.
Surowiec. Korzeń mydlnicy lekarskiej — Radix Saponariae.
Główne związki. Saponiny ok. 5%, stanowiące mieszaninę saponozydów A, B, C i D (połączenia trójterpenowego kwasu gipsogeninowego z 4—10 drobinami cukrów), glikozyd flawonowy saponaryna, fitosterol, sole mineralne.
Działanie. Expectorans, secretolyticum, depurativum.
Korzeń mydlnicy zawiera łatwo rozpuszczalne w wodzie saponiny, które drażnią błony śluzowe jamy ustnej, gardła i przewodu pokarmowego, tworzą kompleksowe połączenia ze związkami steroidowymi, nie resorbujące się do krwi. Saponiny pobudzają czynności wydzielnicze, w szczególności błon śluzowych, gardła i oskrzeli, rozrzedzają zalegający w nich śluz, przywracają ruch nabłonka rzęskowego i ułatwiają odkrztuszanie. Wyciągi z surowca wzmagają wytwarzanie i przepływ żółci do dwunastnicy, nieznacznie zwiększają wydzielanie moczu i potu. Następuje przy tym stopniowe usuwanie z organizmu toksycznych produktów przemiany materii, powstających zarówno w wyniku prawidłowych procesów metabolicznych, jak i w wyniku zmian chorobowych w różnych narządach (haemodepurativum). Jest to działanie o dużym znaczeniu w niektórych schorzeniach skórnych i metabolicznych. Wyciągi wodne z mydlnicy ułatwiają wchłanianie w przewodzie pokarmowym wielu składników pokarmów oraz substancji leczniczych na skutek obniżenia napięcia powierz-
244
chniowego soków trawiennych i przyspieszenia emulgowania tłuszczów (saponiny). Ostatnio wykazano, że saponiny mydlnicy mają właściwości przeciwobrzękowe, analogiczne do es-cyny z nasion kasztanowca, oraz że przyspieszają proces gojenia ran pooperacyjnych wskutek swoistego uszczelniania ścian naczyń włosowatych i chłonnych.
Działania uboczne. Patrz: Polygala senega.
Zastosowanie. Jako środek wykrztuśny i sekrotolityczny w ostrych i przewlekłych nieżytach górnych dróg oddechowych, szczególnie w zapaleniu tchawicy (tracheitis), oskrzeli (bronchitis), w tzw. suchym kaszlu ze skąpą i gęstą wydzieliną, w trudnościach w odkrztuszaniu. Jako adiuvans w dychawicy oskrzelowej (asthma bronchiale), pylicy (silicosis), kaszlu. Ponadto pomocniczo w niektórych chorobach na tle zaburzeń przemiany materii; w chorobie gośćcowej, skazie moczanowej, kamicy moczowej i żółciowej, dermatozach (np. w trądziku, opryszczce, egzemie). Zewnętrznie, razem z innymi ziołami, (np. jako mieszanka Kapilosan) w łojotokowym zapaleniu owłosionej skóry głowy, wypadaniu włosów, łupieżu. W lecznictwie ludowym korzeń mydlnicy stosuje się w kamicy moczowej oraz jako środek usuwający plamy na skórze.
Surowiec służy do sporządzania Tinctura Saponariae, natomiast wyciąg płynny jest składnikiem kropli Pectosol.
Przeciwwskazania. W krwawieniach i krwotokach w przewodzie pokarmowym, ostrych nieżytach żołądka lub jelit, bezpośrednio po operacjach na jelitach, drogach żółciowych i moczowych.
Postacie leku. Dec. Rad. Saponariae — ½ łyżki korzeni na 1 szklankę wody (gotować 5 min, odstawić na 15 min, przecedzić), pić 1—2 łyżki 2—4 razy dz. między posiłkami jako expectorans i depurativum. Znacznie częściej stosuje się jako składnik recepturowy mieszanek ziołowych, działających wykrztuśnie, moczopędnie, żółciopędnie i odtruwające (depurativum). Zewnętrznie — odwar z korzeni lub z mieszanki Kapilosan do obmywania owłosionej skóry głowy. Tinct. Saponariae — doustnie 10—20 kropli w kieliszku wody 2—4 razy dz. między posiłkami jako expectorans.
SAROTHAMNUS SCOPARIUS — ŻARNOWIEC MIOTLASTY
Ang. Brooni; franc. Genet a balais; niem. Besenginster; ros. Sarotamnus mietlistyj.
Występowanie. Powszechnie w Europie, również w Polsce na miejscach piaszczystych i wzgórzach.
Surowiec. Ziele żarnowca — Herba Sarothamni (syn. Herba Scoparii); służy do otrzymywania alkaloidu sparteiny.
245
Główne związki. Alkaloidy chinolizydynowe do l,5% (m.in. sparteina, sarotaminina, lupanina), flawonoidy (m.in. skoparozyd, witek-syna, orientyna), aminy aromatyczne (m.in. tyramina, dopamina), trójterpeny (m.in. β-amyryna).
Działanie. Cardiacum, uterotonicum, diureticum.
Ziele żarnowca oraz główny alkaloid sparteina wywierają silne działanie na serce i na macicę. Zmniejszają wrażliwość i przewodnictwo nerwowe w mięśniu sercowym i tym samym zmniejszają częstotliwość oraz amplitudę skurczów. Poprawie ulegają niektóre zaburzenia rytmu serca, np. stale lub okresowo występujące skurcze dodatkowe. Sparteina działa również na macicę: znacznie podwyższa amplitudę skurczów z jednoczesnym niewielkim wzrostem napięcia samego mięśnia, czyli analogicznie jak po podaniu oksytocyny lub prostaglandyn E2 i F2α. Omawiany alkaloid zwiększa również dobową ilość wydalanego moczu i wraz z nim jonów sodu i chloru.
Działania uboczne. Po dawkach wyższych od leczniczych występuje działanie kuraryzujące na zakończenia nerwów ruchowych, znaczne zwolnienie akcji serca, tężcowe skurcze macicy, zaburzenia wzroku, ból głowy, poty.
Zastosowanie. Sparteinę stosuje się w migotaniu przedsionków, niemiarowości ekstrasystolicznej, częstoskurczu napadowym, pomocniczo — przed zabiegiem operacyjnym i w zaburzeniach krążenia obwodowego, zwłaszcza żylnego. Również w celu wywołania lub pobudzenia rytmicznych ruchów porodowych i przeciwdziałania atonii macicy w czasie porodu. Jako środek moczopędny są stosowane jedynie wyciągi z ziela żarnowca mianowane na zawartość sparteiny (nie produkowane w Polsce). Surowiec jest składnikiem mieszanki Cardiosan.
Postacie leku. Sparteinum sulfuricum — doustnie 30—50 mg pro dosi 2—3 razy dz.; dawka maksymalna: 0,2 g pro dosi, 0,6 g pro die. Ziele żarnowca nie jest stosowane per se, jedynie b. rzadko jako składnik mieszanki ziołowej moczopędnej (np. wraz z Fol. Betulae, Herb. Equiseti, Rad. Ononidis, Fol. Urticae, Peric. Phaseoli, Fruct. Rosae).
SATUREJA HORTENSIS — CZĄBER OGRODOWY
Ang. Savory; franc. Sarriette des jardins; niem. Garten Bohnenkraut; ros. Cząber sadowyj.
Występowanie. W rejonie Morza Śródziemnego i Czarnego, powszechnie uprawiany, również w Polsce. Znane są liczne odmiany.
Surowiec. Ziele cząbru — Herba Saturejae.
Główne związki. Olejek eteryczny do 0,5% (m.in. karwakrof lub
246
tymol, p-cymol, a-pinen; skład jest zmienny w zależności od odmiany), garbnik ok. 5%, substancje żywicowe i śluzowe, sole mineralne.
Działanie. Carminativum, antisepticum.
Ziele cząbru pobudza wydzielanie soku żołądkowego, wzmaga trawienie i przyswajanie składników pokarmu oraz nieznacznie zwalnia napięcie mięśni gładkich przewodu pokarmowego. Jest skutecznym środkiem wiatropędnym, regulującym perystaltykę jelit i zapobiegającym wzdęciom. Znaczenie mają również właściwości przeciwbakteryjne (obecność karwakrolu), przeciwzapalne, łagodnie zapierające (garbniki), a nawet przeciwrobaczycowe u dzieci (Ascaris). W niektórych krajach ziele cząbru, o zapachu macierzanki, jest traktowane jako przyprawa kuchenna do mięs, a nie jako środek leczniczy.
Zastosowanie. Pomocniczo — w zmniejszonym łaknieniu, niedokwaśności, osłabieniu przyswajania składników pokarmu, lekkich stanach nieżytowych żołądka, i jelit, wzdęciach, nadmiernej fermentacji jelitowej, przewlekłej, lecz mało nasilonej biegunce, również w atonii jelit wywołanej zwiększonym napięciem mięśni gładkich.
Postacie leku. Ziela cząbru nie stosuje się per se, lecz jedynie jako składnik mieszanek ziołowych: wiatropędnej i regulującej trawienie (np. wraz z Rhiz. Calami, Fol. Menthae pip., Anth. Chamomillae, Herb. Hyperici, Rad. Glycyrrhizae, Fruct. Foeniculi); przeciwbiegunkowej (np. wraz z Rhiz. Tormentillae, Fruct. Myrtilli, Herb. Polygoni avicul., Fol. Urti; cae, Fol. Plantaginis, Fl. Millefolii, Rad. Levistici).
SILYBUM MARIANUM — OSTROPEST PLAMISTY
Ang. Lady's Milk; franc. Chardon-Marie; niem. Mariendistel; ros. Rastoropsza piatnistaja.
Występowanie. W rejonie Morza Śródziemnego, w Polsce jako zdziczały w ogrodach i w pobliżu domostw.
Surowiec. Dojrzały owoc ostropestu — Fructus Silybi mariani.
Główne związki. Flawonolignany (m.in. sylimaryna, która jest mieszaniną izomerycznych substancji — sylibiny, sylidiaminy i sylichrystyny), flawonoidy (m.in. kwercetyna), związek gpryczowy, aminy biogenne (m.in. tyramina), związki białkowe i tłuszczowe.
Działanie. Hypertonicum, antidotum.
Wyciągi z nasion ostropestu podwyższają napięcie ścian naczyń obwodowych, wskutek pobudzenia zarówno zakończeń nerwów współczulnych, jak i bezpośrednio mięśni gładkich. Obecnie w lecznictwie ma znaczenie jedynie frakcja flawonolignanów, zwana sylimaryna. Stwierdzono, że frakcja ta wywiera zaledwie nieznaczne działanie spazmolityczne oraz
247
przeciwzapalne, natomiast wyraźne jest jej działanie odtruwające. Sylimaryna chroni wątrobą przed działaniem różnych związków toksycznych, m. in. etanolu, toksyn muchomora sromotnikowego (faloidyna, amanityna), żółtego fosforu oraz środka insektobójczego — lindanu („Owadziak”). Wpływa również korzystnie na regeneracją wątroby uszkodzonej różnymi związkami egzo- i endogennymi oraz w pewnej mierze promieniami Roentgena. W toku badań ustalono, że sylimaryna w niewielkim stopniu wzmaga wydzielanie żółci i zmniejsza niebezpieczeństwo wystąpienia hemolizy czerwonych krwinek, wywołanej podawaniem substancji uszkadzających błony komórkowe erytrocytów. Mechanizm odtruwającego działania sylimaryny nie jest znany. Jedna z hipotez przyjmuje, że właściwości oksydoredukcyjne sylimaryny nie dopuszczają do tworzenia się. nadtlenków, zwłaszcza w przestrzeniach międzykomórkowych, gdyż mogłoby wówczas nastąpić uszkodzenie ścian komórkowych i tkanki łącznej.
Zastosowanie. Sylimaryna stosuje się w uszkodzeniu wątroby spowodowanym przez niektóre związki chemiczne, toksyny bakteryjne, toksyny wytwarzane przez grzyby wyższe i niższe. Również w zapaleniu wątroby, stłuszczeniu, marskości wątroby i ogólnie w osłabieniu czynności odtruwającej i wydzielniczej wątroby, również po przebytym wirusowym zapaleniu wątroby. Brak doniesień o jej skuteczności w przypadku zatruć spowodowanych niektórymi lekami, tzw. hepatotoksycznymi, zwłaszcza z grupy antybiotyków. Nie stwierdzono działań ubocznych sylimaryny, nawet po długotrwałym leczeniu. Brak przeciwwskazań do podawania omawianej substancji.
Zastosowanie w homeopatii. 1. Dysfunkcja wątroby, nieżyty i stany zapalne dróg żółciowych, kamica żółciowa, zwłaszcza występująca z zaparciami; 2. Przekrwienie w obrąbie żyły wrotnej, żylaki odbytu i kończyn dolnych.
Postacie leku. Preparaty zawierające sylimarynę: prep. Sylimarol (Herbapol) draż. 35 mg, dawki po 1 draż. 3 razy dz. po jedzeniu, w cięższych przypadkach 3 razy dz. po 2 draż.; prep. Legalon (RFN i Francja), draż. 35 mg, dawki po 2 draż. 2—3 razy dz. w ciągu 5 tygodni; prep. Legalon liquidum (RFN), emulsja; prep. Hepadestal (RFN), kaps. 70 mg, dawki po 1 kaps. 3 razy dz.
SINAPIS ALBA — GORCZYCA BIAŁA
Ang. White Mustard; franc. Seneve blanc; niem. Weisser Senf; ros. Gorczica biełaja.
Występowanie. W krajach śródziemnomorskich, zach. Azji, Indiach, często uprawiana, również w Polsce.
248
Surowiec. Nasienie gorczycy białej — Semen Sinapis albae (syn. Semen Erucae).
Główne związki. Substancje śluzowe do 25%, olej tłusty 22—35%, glikozyd izosiarkocyjanianowy synalbina do 2,5%, związki białkowe i aminowe.
Działanie. Mucilaginosum.
Nasiona gorczycy białej oraz wodne wyciągi są typowym lekiem śluzowym. Po podaniu doustnym powlekają błonę śluzową żołądka, zmniejszają stan zapalny i chronią przed podrażnieniem. Całe nasiona pęcznieją w przewodzie pokarmowym, spulchniają masy kałowe w jelicie grubym i wyzwalają odruch defekacyjny (laxativum). Gorzki smak rozdrobnionych nasion pobudza nieznacznie wydzielanie soku żołądkowego (stomachicum), lecz nie drażni błony śluzowej, gdyż powstający po hydrolizie synalbiny izosiarkocyjanian p-hydroksybenzylu jest związkiem niemal obojętnym (w przeciwieństwie do synigryny z Sem. Sinapis nigrae). Z tych również względów nie występuje działanie drażniące skórę, np. zaczerwienienie i uczucie pieczenia.
Zastosowanie. W nieżycie żołądka i jelit, nadkwaśności (wyciąg wodny), wzdęciach i innych objawach towarzyszących zaparciom, pomocniczo — w otyłości z równoczesną atonią jelit (całe nasiona). Ponadto w niedokwaśności (nasiona rozdrobnione), braku łaknienia i niestrawności. Surowiec jest rzadko stosowany per se, zwykle w mieszankach ziołowych. W lecznictwie ludowym wykorzystuje się promieniowanie wydzielane przez nasiona gorczycy białej i stosuje zewnętrznie w bólach reumatycznych (w postaci poduszeczek płóciennych wypełnionych nasionami).
Postacie leku. Dec. Sem. Sinapis albae — łyżka nasion na szklankę wody (ogrzewać powoli, gotować 5 min), pić wraz z nasionami 1/4—1/3 szklanki 1—3 razy dz. jako mucilaginosum. Maceratio Sem. Sinapis albae — 11/2 łyżki rozdrobnionych nasion na szklankę letniej wody, pozostawić na noc do spęcznienia, przecedzić, pić 1/4—1/2 szklanki rano i wieczorem jako mucilaginosum i stomachicum. Sem. Sinapis albae — 1/2 łyżki nasion rozdrobnionych w 1/2 szklanki wody wypić wieczorem w atonicznych zaparciach towarzyszących otyłości.
SOLIDAGO VIRGAUREA — NAWŁOĆ POSPOLITA
Ang. Golden Rod; franc. Verge d'or; niem. Goldrute; ros. Zołotaja rozga.
Występowanie. Powszechnie w całej Europie, również w Polsce.
249
Surowiec. Ziele nawłoci — Herba Solidaginis (syn. Herba Virgaureae). Surowiec handlowy zawiera domieszkę Nawłoci późnej — Solidago serotina.
Główne związki. Flawonoidy (m.in. rutyna, kwercetyna, kwercytryna), garbniki pirokatechinowe ok. 8%, kwasy wielofenolowe (m.in. kw. kawowy, kw. chlorogenowy), olejek eteryczny do 0,7%, saponina obojętna.
Działanie. Diureticum, adstringens.
Ziele nawłoci działa silnie moczopędnie, wskutek zwiększenia przesączania w kłębkach nerkowych i zmniejszenia resorpcji zwrotnej w cewkach. W badaniach na zwierzętach uzyskiwano zwiększenie dobowej ilości moczu o 200—400%, przy czym wyciągi, wodne były mniej aktywne niż alkoholowe. Związkami czynnymi są flawonoidy i składniki olejku eterycznego. Na przewód pokarmowy surowiec działa przeciw-zapalnie, lekko ściągające i przeciwbakteryjnie (obecność garbników), zmniejsza przepuszczalność ścian włośniczek (obecność rutyny), ma właściwości odtruwające wskutek zdolności wiązania i unieczynniania endotoksyn i szkodliwych metabolitów oraz łatwego ich usuwania z organizmu. Jest więc skutecznym środkiem odtruwającym (hemodepurativum).
Zastosowanie. W stanach zapalnych dróg moczowych, m.in. w zapaleniu kłębków nerkowych (glomerulitis), miedniczek nerkowych (pyelitis), moczowodów (ureteritis), pęcherza moczowego (cystitis), pomocniczo — w kamicy moczowej, skazie moczanowej. Również w nieżycie żołądka i jelit, nadmiernej fermentacji, w drobnych krwawieniach z uszkodzonych naczyń włosowatych przewodu pokarmowego. Ponadto jako środek ogólnie odtruwający w chorobie gośćcowej, dnie, niektórych dermatozach. Zewnętrznie — w zakażeniu i zapaleniu, nawet wrzodziejącym, jamy ustnej i gardła (płukanka), sromu (przemywania, okłady), pochwy (irygacje, tamponowanie), oraz na uszkodzenia skóry, wysypki swędzące, obtarcia naskórka i in. Surowiec jest składnikiem granulatu Urogran, a wyciąg — pasty Fitolizyna.
Zastosowanie w homeopatii. 1. Obrzęk pochodzenia nerkowego; 2. Przewlekłe zapalenie nerek; 3. Stan przedrzucawkowy (razem z Apocynum D2).
Postacie leku. Inf. Herb. Solidaginis — napar z łyżki ziela na 1—11/2 szklanki gorącej wody (postawić nad parą na 20 min, przecedzić), pić 1/3—1/2 szklanki 2—3 razy dz. między posiłkami, zewnętrznie ten sam napar do irygacji i okładów, jako płukanka, dodać ½ łyżeczki Azulanu. Surowiec jest rzadko stosowany pet se, zwykle jako składnik odpowiednich mieszanek ziołowych.
250
SORBUS AUCUPARIA — JARZĄB POSPOLITY (JARZĘBINA)
Ang. Mountain Ash; franc. Sorbier des oiseaux; niem. Eberesche; ros. Riabina obyknowiennaja.
Występowanie. W Europie i na Syberii; w Polsce dość powszechnie, również sadzony jako ozdobny.
Surowce. Owoc jarzębiny — Fructus Sorbi; kwiat jarzębiny Flos Sorbi.
Główne związki. W owocach: kwasy organiczne (m.in. kw. parasorbowy ok. 0,4%, kw. jabłkowy), karotenoidy (m.in. β-karoten), substancja goryczowa, związki cukrowe (m.in. L-sorboza), D-sorbitol do 10%, garbnik, kwasy wielofenolowe, witamina C do 0,2%. Skład chemiczny kwiatów jarzębiny jest nieznany.
Działanie. Diureticum, antiphlogisticum, antiscorbuticum.
Owoce jarzębiny nieznacznie zwiększają wydalanie moczu, przypuszczalnie wskutek hamowania resorpcji wtórnej w cewkach nerkowych. Na błony :śluzowe przewodu pokarmowego działają łagodnie ściągające (obecność garbników), przeciw-zapalnie i nieznacznie zapierające. Ponieważ zawierają znaczne ilości witaminy C regulują niektóre procesy oksydoredukcyjne i uzupełniają ewentualny niedobór kw. askorbowego w pożywieniu (patrz: Rosa canina).
W lecznictwie ludowym kwiaty jarzębiny są środkiem o słabym działaniu moczopędnym i rozwalniającym, przydatnym głównie dla dzieci.
Działania uboczne. Świeże owoce jarzębiny mogą wywołać wymioty i biegunką (obecność kw. parasorbowego, który ulega rozkładowi podczas suszenia dojrzałych owoców lub ogrzewania wyciągów).
Zastosowanie. W osłabieniu czynności nerek, m.in. w stanach zapalnych, pomocniczo — w kamicy moczowej i w zaburzeniach krążenia obwodowego, m.in. w żylakach odbytu. Również w przewlekłych i mało nasilonych zaburzeniach trawiennych, takich jak nieżyt żołądka, dwunastnicy, jelita cienkiego oraz w biegunce, zwłaszcza u dzieci i osób starszych. Owoce jarzębiny są składnikiem mieszanek ziołowych Rektosan i Sklerosan.
Postacie łęku. Surowiec nie jest stosowany per se, lecz jako składnik odpowiednich mieszanek moczopędnych, krążeniowych i przeciwnieżytowych.
STROPHANTHUS GRATUS — STROFANT WDZIĘCZNY
Ang. Strophanthus; franc. Strophanthus du Gabon; niem. Strophanthus; ros. Strofant priwlekanyj.
Występowanie. W strefie równikowej zach. Afryki.
251
Surowiec. Nasiona strofantu wdzięcznego — Semen Strophanthi grati — służą do otrzymywania uabainy. Z pokrewnego gatunku Strophanthus Kombé otrzymuje się nasiona — Semen Strophanthi Kombé, z których izoluje się strofantynę K.
Główne związki. Nasiona strofantu wdzięcznego zawierają mieszaninę kilkunastu kardenolidów, wśród nich uabainę (strofantynę G), stosowaną w lecznictwie. Nasiona strofantu Kombe zawierają również szereg kardenolidów, m.in. strofantynę K, która jest mieszaniną K-strofantyny-(5 i K-strofantozydu.
Działanie. Cardiotonicum.
Uabaina jest kardenolidem działającym na serce jakościowo tak samo jak scilaren, digoksyna i inne glikozydy na-sercowe naparstnicy. Różnice są tylko w działaniu ilościowym. Stwierdzono, że uabaina wykazuje większą skuteczność w niewydolności krążenia lewokomorowego, natomiast słabiej działa na mechanizm przewodzenia impulsów w sercu. U osób z chorobą serca, po dożylnym podaniu uabainy, następuje natychmiastowe podwyższenie pojemności minutowej serca i u połowy z nich równoczesny nieznaczny spadek ciśnienia żylnego, podczas gdy po podaniu digoksyny podwyższenie pojemności minutowej serca jest mniejsze i we wszystkich przypadkach przebiega wraz z obniżeniem ciśnienia żylnego. Uabaina jest kardenolidem najszybciej działającym z dotąd poznanych. Po 5—10 min od chwili wstrzyknięcia obserwuje się na elektrokardiogramie wyraźny efekt, po 20—60 min działanie osiąga maksimum i szybko przemija (12—18 h). Stanowi to również dowód na to, że uabaina, praktycznie biorąc, nie kumuluje się zupełnie w organizmie. Po podaniu doustnym działanie uabainy jest niepewne i nieregularne, ponieważ bardzo słabo wchłania się w przewodzie pokarmowym, a ponadto znaczna jej część jest inaktywowana przez sok żołądkowy.
Strofantyna K, jako mieszanina kardenolidów, jest uważana za mniej pewną, w działaniu uabainy (strofantyny G), chociaż nie ma żadnych ilościowych lub jakościowych różnic farmakologicznych między obu glikozydami. Dwa kardenolidy wchodzące w skład strofantyny K: K-strofantyna-β i K-strofantozyd nie różnią się resorpcją, szybkością działania i toksycznością.
Zastosowanie. Zarówno uabainę, jak i strofantynę K stosuje się w sytuacjach, w których konieczne jest natychmiastowe zadziałanie kardenolidu: w ostrej niewydolności krążenia, w ostrym obrzęku płuc spowodowanym lewokomorową niewydolnością serca, ostrej duszności napadowej, ostrej zastoinowej niewydolności krążenia podczas chorób gorączkowych, silnej niemiarowości ponadkomorowej oraz w trzepotaniu
252
przedsionków. Gdy ostre objawy zostaną opanowane, dalsze leczenie prowadzi się stosując kardenolidy naparstnicowe; podawane doustnie. W czasie narkozy i operacji, gdy nastąpi spadek ciśnienia krwi, można z powodzeniem podawać dożylnie uabainę (0,35—0,375 mg), niekiedy po 30 min dodatkowo 0,1 mg.
Przeciwwskazania są takie same jak dla glikozydów naparstnicy (patrz: Digitalis lanata), zwłaszcza przy daleko posuniętej miażdżycy i zwyrodnieniu mięśnia sercowego, ostrym zapaleniu wsierdzia lub mięśnia sercowego. Ostrożność jest wskazana w dodatkowych skurczach przedsionków, aby nie dopuścić do przejścia w migotanie przedsionków. Jeśli wcześniej podawane były kardenolidy digitalisowe, to uabainę lub strofantynę K można podać dopiero po 2—3-dniowej przerwie.
Dawkowanie. Uabaina inaczej strofantyna G: prep. Strophanthinum G intravenosum (Polfa); Strophanthin G (CSRS); Purostrophan (RFN); Strophosid (Szwajcaria) — amp. 1 ml =0,25 mg. Dorosłym dożylnie 0,25 mg w roztworze 10 ml 20% glukozy lub soli fizjologicznej i w razie potrzeby co 30 min po 0,1 mg do uzyskania żądanego efektu, następnie doustnie podawać digoksynę lub lanatozyd C. Dawka maksymalna 0,5 mg pro dosi, 1,25 mg pro die. Dzieciom do 1 roku życia 0,125 mg pro die, dzieciom powyżej 1 roku 0,125—0,25 mg pro die. W ciężkim obrzęku płuc najpierw 0,25 mg, następnie o 0,125 mg co 30 min do nasycenia. U osób digitalizowanych obowiązuje przerwa co najmniej 48 h od przyjęcia ostatniej dawki. Uabainę można podawać doustnie — prep. Purostrophan (RFN), w formie rozpadalnych w jelicie drażetek 1,0 mg i 2,0 mg oraz w formie kropli 0,6 ml = 12 kropli = 1,0 mg oraz kropli forte 0,2 ml = 4 krople =1,0 mg; można także podawać podjęzykowo — prep. Strodival — (RFN) — kapsułki 3,0 mg. Strofantyna K w postaci prep. Strofantin K (ZSRR), Strophanthin K (CSRS), Kombetin (RFN) — amp. 1 ml = 0,25 mg. Dawkowanie identyczne jak uabainy. K-strofantozyd, główny glikozyd strofantyny K — jako prep. Strophosid — (Szwajcaria) — amp. 1 ml = 0,25 mg oraz 1 ml = 0,5 mg; dawka dla dorosłych 0,1—0,25 mg dożylnie pro dosi i w ciągu dnia można kilkakrotnie powtórzyć. Dawki maksymalne takie same jak dla uabainy. K-strofantozyd można również podawać domięśniowo — prep. Strophanestin (Szwajcaria) — amp. 0,25 mg z dodatkiem środka znieczulającego. Dawkowanie analogiczne jak preparatu poprzedniego. Wstrzyknięcia zaleca się dokonać w trójkącie leżącym między spina iliaca anterior superior, eminentia cristae i trochanter maior. Tinct. Strophanthi — nalewka w stosunku 1 : 10, otrzymywana z nasion strofanta Kombe, jest przetworem przestarzałym i obecnie nie stosowanym.
253
STRYCHNOS NUX VOMICA — KULCZYBA WRONIE OKO
Ang. Nux vomica; franc. Noix yomique; niem. Brechnuss; ros. Rwotnyj korień.
Występowanie. Na Półwyspie Indyjskim, Malajskim, i na Cejlonie; uprawiana w środk. Afryce.
Surowiec. Nasienie kulczyby — Semen Strychni.
Główne związki. Mieszanina alkaloidów do 5% (wg FP IV 1,2%), zawierająca m.in. strychninę do 50%, womicynę, pseudostrychninę. Ponadto związki białkowe, olej tłusty, kwasy organiczne (m.in. kw. chlorogenowy, kw. loganinowy).
Działanie. Stomachicum, tonicum.
Wyciągi alkoholowe z nasion kulczyby działają zarówno ośrodkowo, jak i obwodowo. W dawkach leczniczych po podaniu doustnym, ze wzglądu na b. gorzki smak, drażnią zakończenia nerwów smakowych w jamie ustnej i na drodze odruchu zwiększają wydzielanie soku żołądkowego oraz ułatwiają trawienie. Związki czynne kulczyby (głównie strychnina) szybko wchłaniają się w przewodzie pokarmowym, przenikają do krwi i pobudzają ośrodki wegetatywne w rdzeniu przedłużonym. Następuje nieznaczne przyspieszenie i pogłębienie oddechu, zwiększenie percepcji wrażeń wzrokowych i słuchowych, zaostrzenie wrażliwości zakończeń nerwów powonienia i smakowych. Subiektywnie odczuwa się poprawę samopoczucia, przyrost sił i energii, zwiększa się również ruchliwość. Tak samo działa główny alkaloid, strychnina. Po dawkach większych od leczniczych uwidacznia się charakterystyczne działanie na synapsy: zmniejszenie oporów w zwojach dla bodźców, wskutek częściowej depolaryzacji błony postsynaptycznej, zwłaszcza w synapsach rdzeniowych. Dochodzi wówczas do reakcji odruchowych ze wzrostem napięcia mięśni prążkowanych, a po dawkach toksycznych, skurczowi ulegają wszystkie mięśnie szkieletowe, zarówno agonistów, jak i antagonistów.
Działania uboczne. Po dużych dawkach nalewki lub strychniny, występują skurcze, grymas na twarzy (risus sardonicus), zaburzenia oddechu i krążenia, a w krańcowym przypadku sinica, trwały skurcz mięśni klatki piersiowej i śmierć wskutek zatrzymania oddechu.
Zastosowanie. Obecnie stosuje się b. małe dawki doustnie nalewki, wykorzystując jedynie działanie pobudzające trawienie i w pewnym stopniu wzmacniające. Zaniechano zalecania w wielu innych przypadkach, np. w szokach pooperacyjnych, zatruciach barbituranami, zapaści i in., gdyż trzeba wówczas podawać większe dawki, niebezpieczne dla chorego. Strychninę stosuje się niekiedy pozajelitowe, jako środek poprawiający samopoczucie, lecz o szybko przemijającym działaniu.
254
Przeciwwskazania. Nie ma dla podanych dawek; cave przedawkowania.
Zastosowanie w homeopatii. 1. Katar występujący na świeżym, ciepłym powietrzu oraz w nocy w suchym pokoju; 2. Silne drgawki o charakterze tężcowym; 3. Kurcze żołądka, jelit i pęcherza z retroperystaltyką, które są przyczyną zaparć. Stałe ulewanie pokarmów u niemowląt. Częsty skurcz zwieracza pęcherza i przerwy w oddawaniu moczu; 4. Niestrawność po obfitych posiłkach; 5. Przekrwienia wątrobowo-wrotne ze skłonnością do żylaków odbytu; 6. Zaburzenia snu: przerwanie snu między godziną 3 a 6 rano i ponowne zaśnięcie na krótki okres; 7. Osobom odznaczającym się nadmierną pobudliwością nerwową, a zarazem systematycznością i obowiązkowością.
Postacie leku. Tinct. Strychni — zwykle doustnie 10—20 kropli w kieliszku wody przed jedzeniem; dawki maksymalne: 1 g pro dosi, 3 g pro die. Strychninum nitricum — zwykle doustnie 1—3 mg pro dosi, 3—5 mg pro die; podskórnie lub domięśniowo 0,5—2,0 mg pro dosi, 2—4-mg pro die; dawki maksymalne; doustnie 10 mg pro dosi, 20 mg pro die, podskórnie 5 mg pro dosi, 10 mg pro die.
SYMPHYTUM OFFICINALE — 2YWOKOST LEKARSKI
Ang. Comfrey; franc. Consoude officinale; niem. Beinwell; ros. Okopnik aptecznyj.
Występowanie. W całej Europie, w Polsce powszechnie na łąkach i przydrożach.
Surowiec. Korzeń żywokostu — Radix Symphyti (syn. Rad. Consolidae).
Główne związki. Alantoina do 1% (wg FP IV 0,7%), substancje śluzowe do 15% (m.in. glukuronomannany), garbniki ok. 2% pozbawione działania ściągającego, kwasy wielofenolowe (m.in. kw. kawowy, kw. chlorogenowy, kw. dwugalusowy), alkaloidy (m.in. wirydyfloryna, echinatyna), trójterpeny (m.in. izobauerenol), asparagina, skrobia, sole mineralne.
Działanie. Advulnans, protectivum.
Korzeń żywokostu lub wyciągi, po podaniu na rany lub ubytki skórne, pobudzają rozwój komórek i przyspieszają ich podział (proliferację). Badania wykazały, że czynnym związkiem jest alantoina, która ułatwia i przyspiesza tworzenie się naskórka (epitelizacja, pojawienie się nowej ziarniny, np. w owrzodzeniach troficznych i to nawet wówczas, gdy proces chorobowy trwał długo i był oporny na inne leki. Surowiec zawiera również dużo śluzu, działa więc powlekająco na uszkodzony naskórek, a w postaci płukanki na błony śluzowe jamy ustnej i gardła. Po podaniu doustnym
255
żywokost jest również wysoce aktywny. Doświadczalnie stwierdzono, że przyspiesza regeneracją błony śluzowej żołądka i dwunastnicy, zmniejsza krwawienie i ułatwia bliznowacenie w chorobie wrzodowej, hamuje proces zanikowy błon śluzowych przewodu pokarmowego u osób starszych, ma również właściwości powlekające i przeciwzapalne. Pod wpływem alantoiny następuje wyraźne zwiększenie ilości leukocytów obojętnochłonnych, pobudzenie sił obronnych organizmu i tym należy prawdopodobnie tłumaczyć obserwowany wielokrotnie korzystny wpływ na regenerację kości i przyspieszone wypełnianie się ubytków kostnych.
Zastosowanie. Doustnie w nieżycie żołądka i jelit, uszkodzeniach błony śluzowej przewodu pokarmowego, przekrwieniu i zapaleniu oraz w nieznacznych krwawieniach z naczyń włosowatych. Pomocniczo we wrzodzie trawiennym żołądka i w owrzodzeniu dwunastnicy. Wyciąg żywokostowy w postaci syropu w łagodnych nieżytach jamy ustnej, gardła i krtani, zwłaszcza dla dzieci i młodzieży. Zewnętrznie wyciąg wodny do okładów na niewielkie oparzenia, odmrożenia, małe rany z odczynem martwiczym, owrzodzenia żylakowe nóg. W lecznictwie ludowym jako środek wspomagający przy złamaniu kości i w zapaleniu szpiku kostnego (osteomyelitis). Surowiec służy do otrzymywania kilku preparatów, jest składnikiem mieszanek Digestosan, Neopektosan i Rektosan oraz tabl. Azarina.
Postacie leku. Dec. Rad. Symphyti — odwar z łyżki korzenia na 11/2 szklanki ciepłej wody, macerować 6 h, gotować 5 min, przecedzić, pić ½ szklanki 2 razy dz.; zewnętrznie ten sam odwar do okładów i jako płukanka. Sir. Symphyti oraz Sir. Symphyti cum Farfara — po łyżce 3—6 razy dz. dla dzieci jako środek wykrztuśny, przeciwkaszlowy i powlekający; dorosłym po łyżce kilka razy dz. Mel. Symphyti — po łyżce wielokrotnie w ciągu dnia jako środek łagodzący kaszel dla dzieci. Ung. Symphyti — maść na odleżyny, odparzenia skóry u dzieci i in. Alantan — maść i zasypka zawierające alantoinę, stosowane tak samo jak maść żywokostowa.
TANACETUM VULGARE — WROTYCZ POSPOLITY
Ang. Tansy; franc. Tanaisie vulgaire; niem. Rainfarn; ros. Piżma obyknowiennaja.
Występowanie. W całej Europie i na Syberii, w Polsce powszechnie na nizinach.
Surowiec. Kwiat wrotyczu — Flos Tanaceti. Surowic handlowy stanowi mieszaninę dwu lub więcej tzw. ras chemicznych.
Główne związki. Olejek eteryczny do l,5% (m.in. (β-tujon, izotujon kamfen). Poznano wiele ras chemicznych wrotyczu, zawiera-
256
jących jako główne składniki olejku β-pinen, artemisiaketon, kamforę, umbellulon. Ponadto w kwiatach występują: związki goryczowe (m.in. tanacetyna), flawonoidy (m.in. pochodne luteoliny), ksantofil.
Działanie. Vermifugum, antipediculosum.
Kwiaty wrotyczu lub wyciąg alkoholowy, po podaniu doustnym, działają przeciw glistom jelitowym i owsikom, jednak dość nieregularnie, ze względu na występowanie ras chemicznych oraz na zmienną zawartość czynnych związków (β-tujonu i izotujonu. Stwierdzono również, że wymienione związki są w równym niemal stopniu toksyczne dla pasożytów, jak i dla nosicieli, głównie dla dzieci i młodzieży, mogą zatem być przyczyną zatruć. Z tych powodów znaczenie wrotyczu jako środka przeciwrobaczycowego jest obecnie małe, zwłaszcza że są dostępne mniej niebezpieczne i bardziej skuteczne chemioterapeutyki. Zewnętrznie surowiec działa przeciw pasożytom człowieka: wszy głowowej i łonowej oraz świerzbowcom.
Działania uboczne. Po podaniu doustnym może wystąpić podrażnienie i przekrwienie błon śluzowych przewodu pokarmowego, macicy i nerek, a po większych dawkach — zawroty głowy, krwiomocz, kurcze, utrata świadomości.
Zastosowanie. Jedynie w przypadku braku innych środków stosuje się doustnie przeciw glistom ludzkim i owsikom. Zewnętrznie — napar jako lewatywa przeciw owsikom, natomiast wyciąg alkoholowy przeciw wszawicy części owłosionych oraz przeciw świerzbowi.
Przeciwwskazania. Nie podawać doustnie w ostrym i podostrym. nieżycie żołądka i jelit, nerek, wątroby, kobietom ciężarnym, małym dzieciom i osobom w wieku podeszłym.
Postacie leku. Fl. Tanaceti pulv. — dorosłym doustnie 5— 10 g sproszkowanych kwiatów w miodzie lub powidłach jako środek przeciwrobaczycowy, po ok. 3 h przyjąć olej rycynowy. Kurację powtórzyć w dniu następnym. Lewatywa dla dzieci przeciw owsikom — 10 g kwiatów wrotyczu i 15 g ziela tymianku zalać litrem wrzącej wody, postawić na parze pod przykryciem na 20 min, odstawić na 15 min, przecedzić i odpowiednio ciepły płyn użyć jako klizmę. Wyciąg alkoholowy z wrotycza jest składnikiem płynu Artemisol, zalecanego we wszawicy i świerzbowicy.
TARAXACUM OFFICINALE — MNISZEK POSPOLITY
Ang. Dandelion; franc. Pissenlit; niem. Löwenzahn; ros. Oduwanczik aptecznyj.
Występowanie. W strefie klimatu umiarkowanego obu półkul; w Polsce pospolity chwast. Znane są liczne odmiany rośliny.
257
Surowce. Korzeń mniszka — Radix Taraxaci; kwiat mniszka — Flos Taraxaci.
Główne związki. W korzeniach: trójterpeny (m.in. tarakserol, β-amyryna), związki goryczowe (m.in. laktukopikryna), fitosterole (m.in. (β-sytosterol), wielocukry (m.in. inulina do 40%, pektyna), substancje żywicowe, cholina, kwasy organiczne, sole mineralne. W kwiatach: karotenoidy, flawonoidy, ślady olejku eterycznego, trójterpeny, cukry redukujące.
Działanie. Cholereticum, diureticum, amarum.
Korzenie mniszka, wskutek pobudzenia czynności wątroby, zwiększają ilość wytwarzanej żółci oraz ułatwiają jej przepływ do dwunastnicy, ponieważ działają nieznacznie przeciw-skurczowo na przewody żółciowe i pęcherzyk żółciowy. Surowiec ma również dość silne właściwości moczopędne, działa saluretycznie, usuwając z organizmu nadmiar jonów sodu i potasu. Gorzki smak wyciągów zwiększa nieznacznie wydzielanie soku żołądkowego i ułatwia trawienie pokarmów. Mniszkowi przypisuje się zdolność obniżania poziomu glukozy we krwi w początkowym okresie cukrzycy. Kwiaty mniszka działają analogicznie, lecz nieco silniej moczopędnie i przeciwzapalnie.
Zastosowanie. W schorzeniach wątroby z równoczesnym osłabieniem czynności żółciotwórczej, w postępującej mars-kości wątroby, w uszkodzeniu wątroby oraz związki toksyczne, po przebytym wirusowym zapaleniu wątroby. Również w niektórych schorzeniach dróg żółciowych i pęcherzyka żółciowego, np. dyskinezji żółciowej spowodowanej atonią mięśni gładkich lub stanem skurczowym, pomocniczo — w kamicy żółciowej. Ponadto w niewydolności nerek i występowaniu obrzęków, pomocniczo — w przewlekłym zapaleniu kłębków nerkowych, moczowodów lub pęcherza, w kamicy moczowej, zwłaszcza szczawianowej i fosforanowej. Jako środek goryczowy poprawiający trawienie stosuje się mniszek wraz z innymi ziołami. Surowiec wchodzi w skład mieszanek Diabetosan, Degrosan, Cholagoga II, Normosan i Pulmosan, wyciąg jest składnikiem proszku Gastrochol i płynu Cholesol.
Postacie leku. Dec. Rad. (Fl.) Taraxaci — 2 łyżki korzeni lub kwiatów (korzystna mieszanina równych części obu surowców) zalać 2 szklankami ciepłej wody, gotować powoli 5 min pod przykryciem, przecedzić do termosu i pić ½ szklanki 2—3 razy dz. 30 min przed jedzeniem. Najczęściej mniszek stosuje się w odpowiednich mieszankach ziołowych. Succ. Taraxaci — sok ze świeżych korzeni mniszka — stosowany w tych samych przypadkach co odwar z korzeni lub kwiatów; dawki -30—60 kropli w kieliszku wody, 30 min
258
przed posiłkiem jako środek pobudzający trawienie, po jedzeniu jako żółciotwórczy.
THYMUS SERPYLLUM — MACIERZANKA PIASKOWA
Ang. Wild Thyme; franc. Thym serpolet; niem. Feld Thymian; ros. Czabriec obyknowiennyj.
Występowanie. Powszechnie na półkuli północnej; w Polsce na terenach piaszczystych. Znanych jest szereg odmian.
Surowiec. Ziele macierzanki — Herba Serpylli.
Główne związki. Olejek eteryczny do 0,6% (m.in. p-cymen, karwakrol, tymol, terpineol w zmiennych ilościach, zależnie od odmiany), garbniki ok. 5%, związki goryczowe, flawonoidy, kwasy organiczne, sole mineralne.
Działanie. Expectorans, antisepticum, stomachicum.
Wyciągi z ziela macierzanki wzmagają czynność wydzielniczą błon śluzowych w gardle i oskrzelach, pobudzają samoistny ruch nabłonka rzęskowego i wyzwalają odruch wykrztuśny. Mają także nieznaczne właściwości przeciwskurczowe, zmniejszają napięcie mięśni gładkich, zarówno górnych dróg oddechowych, jak i przewodu pokarmowego (działanie wiatropędne). Istotne znaczenie ma działanie przeciwbakteryjne, przypisywane garbnikom i fenolowym składnikom olejku eterycznego, które nie ogranicza się tylko do przewodu pokarmowego, lecz obejmuje również płuca i oskrzela. Obecność związków goryczowych warunkuje słabe zwiększenie wydzielania soku żołądkowego. Zewnętrznie ziele macierzanki działa bakteriobójczo i przeciwzapalnie, a na błony śluzowe jamy ustnej, gardła, sromu i pochwy również nieznacznie ściągająco. Ponieważ surowiec handlowy pochodzi z różnych odmian i tzw. ras chemicznych, wykazuje dość zmienną aktywność.
Zastosowanie. Głównie jako środek wykrztuśny, przeciw-skurczowy i odkażający w nieżycie jamy ustnej, gardła, krtani i oskrzeli, pomocniczo — w nieżycie żołądka i jelit, nadmiernej fermentacji, wzdęciach oraz niedokwaśności. Zewnętrznie — do płukania jamy ustnej i gardła, do irygacji, okładów na skórę (uszkodzenie, naskórka, świąd skóry, ukłucia owadów, drobne zranienia, oparzenia I i II stopnia). Surowiec jest składnikiem mieszanek Septosan, a wyciąg — kropli Pectosol.
Postacie leku. Inf. Herb. Serpylli — napar z łyżki ziela na 11/2 szklanki gorącej wody (postawić nad parą na 20 min pod przykryciem, odstawić na 10 min, przecedzić), pić 1/4—1/2 szklanki 2—3 razy dz. na 30 min przed posiłkiem jako środek wykrztuśny i zwiększający łaknienie lub po posiłku jako
259
wiatropędny. Surowiec jest rzadko używany per se, zwykle jako składnik odpowiednich mieszanek. Zewnętrznie napar stosuje się jako ściągający i przeciwbakteryjny, do płukania ust i obmywań, korzystnie wraz z Anth. Chamomillae, Fol. Salviae, Herb. Meliloti; do tamponowania i irygacji korzystnie z Fl. Millefolii, Fl. Calendulae, Fol. Plantaginis, Infl. Tiliae. Również do kąpieli dla rekonwalescentów i osób starszych.
THYMUS VULGARIS — TYMIANEK POSPOLITY
Ang. Garden Thyme; franc. Thym commun; niem. Echter Thymian; ros. Timian obyknowiennyj.
Występowanie. W rejonie Morza Śródziemnego, uprawiany w wielu krajach europejskich, również w Polsce.
Surowiec. Ziele tymianku — Herba Thymi, z którego destyluje się olejek tymiankowy — Oleum Thymi i otrzymuje tymol — Thymolum.
Główne związki. Olejek eteryczny do 3,5% (wg FP IV 1%), zawierający m.in. tymol do 50%, karwakrol, p-cymol, α-pinen, linalol do 13%, borneol do 15%, cyneol. Ponadto garbniki do 10%, kwasy polifenolowe (m.in. kw. kawowy, kw. chlorogenowy), związki trój-terpenowe (m.in. kw. ursolowy, kw. oleanolowy), flawonoidy (m.in. luteola i jej glikozydy), substancja goryczowa.
Działanie. Expectorans, antisepticum, stomachicum.
Wyciągi z ziela tymianku wzmagają samoistny ruch nabłonka rzęskowego górnych dróg oddechowych, zwiększają wydzielanie śluzu, rozrzedzają zalegającą w gardle wydzielinę i ułatwiają jej odkrztuszanie. Równocześnie działają skutecznie bakteriobójczo, zwłaszcza przeciw paciorkowcom, nawet opornym na antybiotyki, gdyż zawierają aktywne związki fenolowe (tymol, karwakrol). Stwierdzono także nieznaczne działanie przeciwskurczowe, pomocne w mechanizmie wykrztuśnym, również ułatwiające trawienie wskutek pobudzenia sekrecji soku żołądkowego przez związki goryczowe. Zewnętrznie surowiec działa przeciwzapalnie i bakteriobójczo na skórę i błony śluzowe.
Olejek tymianku ma b. silne właściwości antyseptyczne i jest składnikiem różnych preparatów do higieny osobistej. Po podaniu doustnym drażni silnie błony śluzowe, wywołuje przekrwienie i dlatego nie jest obecnie stosowany per os, tylko zewnętrznie jako środek przeciwzapalny i rumieniący.
Tymol jako związek bakteriobójczy przewyższa fenol, ale w obecności białek jego aktywność zmniejsza się, ponadto drażni błony śluzowe i nie jest obecnie stosowany doustnie, nawet przeciw pasożytom jelitowym. Zewnętrznie tymol działa na skórę odkażająco, niszczy nie tylko bakterie, lecz także drożdżaki i grzyby pasożytnicze.
260
Działania uboczne. Olejek tymiankowy lub tymol, stosowane doustnie, wywołują nudności, ból głowy, zapalenie żołądka, uszkodzenie nerek, albuminurię, a nieraz hematurię. U dzieci i osób starszych objawy te są bardziej nasilone i mogą zagrażać życiu.
Zastosowanie. Wyciągi z tymianku stosuje się w nieżycie górnych dróg oddechowych, w tzw. suchym kaszlu, chrypce, trudnościach w odkrztuszaniu, w nadmiernym wysuszeniu błon śluzowych gardła i krtani. Również do przymoczek, kompresów, okładów, przemywań w niektórych dermatozach, np. w łojotokowym zapaleniu skóry, wyprysku bakteryjnym, trądziku i in.; jako płukanki w zapaleniu jamy ustnej i gardła. Także do kąpieli odkażających i przeciwzapalnych. Jako środek przyspieszający trawienie i wiatropędny stosuje się tylko w zestawieniu z innymi ziołami. Ziele tymianku służy do otrzymywania przetworów galenowych i jest składnikiem mieszanek ziołowych Neopektosan i Septosan.
Olejek tymiankowy jest stosowany zewnętrznie w owrzodzeniach troficznych wywołanych bakteriami ropotwórczymi, w powierzchniowych zakażeniach promieniowcami (actinomycosis), drożdżami Candida albicans (candidiasis) oraz w grzybicy drożdżakowej (blastomycosis). Również do wcierań przeciwświerzbowcowych, do inhalacji w nieżycie gardła i oskrzeli, do płukanek w zapaleniu jamy ustnej, dziąseł i migdałków, do kąpieli ogólnie wzmacniających i odkażających. Olejek tymiankowy jest składnikiem Linim. Capsici comp. i Spir. Saponato-camphoratus.
Tymol jest stosowany analogicznie jak olejek tymiankowy, natomiast zaniechano obecnie podawania doustnego jako środka robakobójczego, ponieważ dostępne są inne związki bardziej skuteczne i mniej toksyczne dla nosicieli. Tymol jest składnikiem Gargarisma prophylacticum i preparatów stomatologicznych.
Postacie leku. Inf. Herb. Thymi — napar z łyżki ziela na 11/2 szklanki gorącej wody (postawić nad parą na 15 min pod przykryciem, przecedzić), pić 1/3 szklanki 2—3 razy dz. jako środek wykrztuśny i regulujący trawienie: ten sam napar do płukania jamy ustnej i gardła. Dec. Herb. Thymi — odwar z 100—120 g ziela tymianku w 5 litrach wody (gotować pod przykryciem 5 min, odstawić na 10 min, przecedzić), odwar oraz wytrawione zioła (w woreczku płóciennym) umieścić w wannie, dopełnić do 1/3 wodą, o temp. 36—38°C, czas 10—15 min; ten sam odwar zewnętrznie do okładów, przymoczek, kompresów i do zmywania owłosionej skóry głowy w łupieżu łojotokowym (korzystnie razem z Rad. Bardanae). lewatywa dla dzieci przeciw owsikom — napar z 15 g ziela tymianku i 10 g kwiatów wrotycza na litr wrzącej wody, pozostawić 20 min pod przykryciem, przecedzić i odpowiednio
261
chłodny użyć jako klizmę. Sirup. Thymi comp. — dzieciom po łyżeczce 3—5 razy dz. jako wykrztuśny i przeciwkaszlowy. Prep. Tussipect-syrop: dorośli po łyżce, dzieci po łyżeczce 3—4 razy dz. po jedzeniu; krople: dorośli 15—20 kropli w kieliszku wody, dzieci 3—10 kropli 3—4 razy dz.; drażetki: 1—2 draż. kilka razy dz.
TILIA CORDATA — LIPA DROBNOLISTNA
Ang. Littleleaf Lime; franc. Tilluel a petites feuilles; niem. Winter-Linden; ros. Lipa miełkolistnaja.
Występowanie. Powszechnie w całej Europie, również w Polsce, często sadzona.
Surowiec. Kwiatostan lipy (z podsadką) — Inflorescentia Tiliae. Równowartościowego surowca dostarcza Lipa szerokolistna — Tilia platyphyllos.
Główne związki. Flawonoidy (m.in. liczne pochodne kwercetyny, kemferolu i akacetyny), olejek eteryczny ok. 0,05% (m.in. farne-zol, geraniol, eugenol), związki śluzowe, kwasy organiczne, fitosterol i trójterpen.
Działanie. Diaphoreticum, sedativum.
Kwiatostany lipy pobudzają czynności niektórych narządów wewnętrznych i zmniejszają nieznacznie napięcie mięśni gładkich. Wzmagają wytwarzanie soku żołądkowego, zwiększają przepływ żółci do dwunastnicy i wydalanie moczu. Są to jednak działania drugorzędne, natomiast największe znaczenie ma pobudzanie wydzielania potu. Polega ono nie tylko na bezpośrednim stymulowaniu samych gruczołów potowych, co zresztą ma miejsce w małym stopniu, lecz na zwiększeniu ich wrażliwości na bodźce przesyłane przez nerwy współczulne. Doświadczalnie potwierdzono znane od dawna działanie uspokajające surowca, nazywanego „panaceum zmęczenia nerwowego”.
Zastosowanie. Jako środek napotny w stanach gorączkowych w niektórych chorobach zakaźnych, w tzw. „chorobie z przeziębienia”, anginie, grypie, zapaleniu gardła i oskrzeli. Również jako uspokajający w nadpobudliwości nerwowej i stanach napięcia nerwowego, zwłaszcza dla dzieci i osób starszych. Surowiec wchodzi w skład mieszanek Pyrosan i Degrosan.
Postacie leku. Inf. Inflor. Tiliae — napar z 11/2 łyżki kwiatów na 2 szklanki wody, pić 1/2 szklanki 3 razy dz. jako napotny. Korzystnie jest łączyć z Pl. Helianthi, Fl. Sambuci, Fl. Callunae i dodawać do naparu 2—3 łyżki syropu malinowego (Sir. Rubi idaei). Kwiatostany lipy są częstym składnikiem mieszanek ziołowych: uspokajającej (np. wraz z Rad. Vale-
262
riane, Fol. Melissae, Strobili lupuli, Fruct. Crataegi), regulującej trawienie (np. wraz z Herb. Cnici bened., Rad. Glycyrrhizae, Rhiz. Calami, Rad. Archangelicae, Fol. Urticae, Fl. Primulae, Herb. Abrotani, Fl. Millefolii) oraz do ziołowej kąpieli wzmacniającej (np. wraz z Herb. Thymi, Herb. Hyperici, Fucus, Rad. Bardanae).
TRIGONELLA FOENUM GRAECUM — KOZIERADKA POSPOLITA
Ang. Fenugreek; franc. Fenugrec; niem. Bockhornklee; ros. Pazitnik grieczeskoe siano.
Występowanie. Rejon Morza Śródziemnego i Czarnego, uprawiana w wielu krajach, w Polsce w małym zakresie.
Surowiec. Nasienie kozieradki — Semen Foenugraeci.
Główne związki. Substancje śluzowe do 30% (głównie galaktomannany), saponiny sterolowe do 0,3% (m.in. pochodne diosgeniny, jamogeniny, tigogeniny i gitogeniny), witaminy (m.in. amid kwasu nikotynowego — wit. PP), związki tłuszczowe do 10% i białkowe do 30% cholina, lecytyna, alkaloid trygonelina do 0,4%, flawonoidy, sole mineralne.
Działanie. Demulcens, metabolicum.
Nasiona kozieradki pobudzają czynności trawienne, ułatwiają przyswajanie składników odżywczych, są środkiem dietetycznym i ogólnie wzmacniającym. Nieprzyjemny, przenikliwy zapach surowca zniechęca do doustnego stosowania przez ludzi oraz do dodawania do pasz dla zwierząt, gdyż substancja zapachowa przechodzi do mleka. Prażone nasiona kozieradki są lepiej znoszone i w niektórych krajach (np. w Egipcie) służą jako środek odżywczy i witaminowy (podczas prażenia nieaktywna trygonelina przechodzi w aktywną witaminę PP). Zewnętrznie surowiec działa zmiękczająco (demulcens) i ma właściwości powlekające (protectivum).
Zastosowanie. Wyciągi wodne lub prażone są stosowane tylko wyjątkowo doustnie jako wzmacniające, metaboliczne lub odżywcze, rzadko też stanowią składnik mieszanek ziołowych. Zewnętrznie — nasiona w postaci kataplazmów lub odwar do okładów w ropnym zapaleniu skóry, zapaleniu naczyń chłonnych (lymphangitis), zapaleniu tkanki łącznej (cellulitis), ropniach mnogich, rozległej ropowicy (phlegmona), czyrakach. W lecznictwie ludowym jako środek przeciwcukrzycowy i zwiększający laktację. Surowiec jest składnikiem granulatu Gastrogran i mieszanki ziołowej Rektosan, a wyciąg wchodzi w skład pasty Fitolizyna.
Postacie leku. Sem. Foenugraeci pulv. — rozdrobnione nasiona zmieszać z wodą na papkę, ogrzać w naczyniu, prze-
263
nieść na płótno lub gazą i przykładać jako kataplazmy 1—3 razy dz. Korzystne jest, przed ogrzaniem, dodanie do nasion ½ łyżeczki kwasu octowego oraz ok. 1 g wyciągu lukrecjowego. Dec. Sem. Foenugraeci — odwar z łyżki stołowej nasion na szklankę wody, zewnętrznie do okładów, kompresów.
TUSSILAGO FARFARA — PODBIAŁ POSPOLITY
Ang. Colfsfoot; franc. Tussilage pas-d'ane; niem. Gemeiner Huflattich; ros. Mat-i-Maczecha obyknowiennaja.
Występowanie. Powszechnie ha półkuli północnej, w Polsce jako chwast na wilgotnych polach, przydrożach.
Surowce. Liść podbiału — Folium Farfarae; kwiat podbiału — Flos Farfarae.
Główne związki. W liściach substancje śluzowe do 8%, garbniki, olejek eteryczny, flawonoidy, fitosterol, kwasy polifenolowe (m.in. kw. galusowy), cholina, związki goryczowe i sole mineralne (dużo cynku). W kwiatach podbiału jest więcej olejku eterycznego i flawonoidów, lecz mniej śluzu i goryczki.
Działanie. Expectorans, spasmolyticum.
Wyciągi z liści powlekają błony śluzowe jamy ustnej, gardła i krtani, zmniejszają podrażnienie, powodują również spęcznienie i rozrzedzenie zalegającej wydzieliny w górnych drogach oddechowych oraz pobudzenie ruchów nabłonka rzęskowego. Równocześnie następuje zmniejszenie napięcia mięśni gładkich górnych dróg oddechowych i ułatwienie odkrztuszania, obejmujące swym zasięgiem również oskrzela, zwłaszcza u dzieci i młodzieży. Korzystne pomocnicze działania wywierają garbniki (ściągające i przeciwzapalne) oraz olejek eteryczny (nieznaczne przeciwbakteryjne). Kwiaty podbiału mają silniejsze od liści właściwości przeciwskurczowe, natomiast słabsze powlekające i ściągające.
Zastosowanie. W lekkich nieżytach górnych dróg oddechowych z objawami bólu w gardle oraz utrudnionym przełykaniu i odkrztuszaniu, zwłaszcza u dzieci i młodzieży, pomocniczo w przewlekłym zapaleniu oskrzeli, osłabieniu odruchu wykrztuśnego i w zanikowym suchym nieżycie gardła u palaczy tytoniu i osób w wieku podeszłym. Liście podbiału są składnikiem mieszanek Pektosan i Neopektosan i służą do otrzymywania Succ. Farfarae i Sir. Symphyti cum Farfara.
Postacie leku. Dec. Fol. Farfarae — odwar z łyżki liści na 1—11/2 szklanki wody (gotować 3 min, odstawić na 10 min, przecedzić), pić 1/4—1/3 szklanki 3—5 razy dz. między posiłkami; dla dzieci 1—2 łyżki kilka razy dz.; korzystne jest łączenie naparu z bromkami, kodeiną lub solą emską; zewnętrznie
264
napar do okładów na skórę (otarcia naskórka, stłuczenia, siniaki, zaczerwienienia). Liście podbiału są częstym składnikiem recepturowych mieszanek wykrztuśnych, np. wraz z Herb. Thymi, Fol. Plantaginis, Rad. Glycyrrhizae, Herb. Pulmonariae, Fl. Primulae, Fruct. Anisi, Fl. Millefolii. Dec. Fl. Farfarae — odwar z 2 łyżek kwiatów na 1—11/2 szklanki wody (gotować 5 min, odstawić na 10 min, przecedzić), pić 1/3—1/2 szklanki 2—3 razy dz. jako środek wykrztuśny i przeciwskurczowy; zewnętrznie do okładów i obmywań oraz jako środek kosmetyczny na tłustą skórę. Korzystniejsze jest stosowanie kwiatów w połączeniu z innymi ziołami wykrztuśny-mi. Succus Farfarae (stabilizowany sok ze świeżych kwiatów i liści podbiału) — po 30—50 kropli w kieliszku wody 3—4 razy dz., po jedzeniu w nieżycie dróg oddechowych.
URGINEA MARITIMA — URGINIA MORSKA
Ang. Sea Onion; franc. Scille officinale; niem. Meerzwiebel; ros. Morskoj łuk.
Występowanie. W rejonie Morza Śródziemnego, również uprawiana.
Surowiec. Cebula morska pochodząca z odmiany „białej” — Sulbus Scillae.
Główne związki. Liczne glikozydy nasercowe o budowie bufadienolidowej (m.in. scylaren, proscylarydyna), substancje śluzowe, sole mineralne, kw. chelidonowy.
Działanie. Cardiotonicum, diureticum.
Wyciągi z „białej” cebuli morskiej, zawierające mieszaninę kardenolidów, nie są obecnie stosowane w nowoczesnej kardiologii, ponieważ wykazują zmienność działania, natomiast pojedyncze glikozydy — scylaren i proscylarydyna — działają na serce regularnie i w sposób analogiczny jak związki naparstnicy. Zwiększają one siłę skurczu mięśnia sercowego (działanie inotropowe dodatnie) i zmniejszają częstotliwość skurczów serca (działanie chronotropowe ujemne). Po dawkach leczniczych następuje wyraźny wzrost objętości wyrzutowej serca, nieznaczne podwyższenie ciśnienia tętniczego z równoczesnym spadkiem oporów obwodowych i ciśnienia żylnego. Wpływ scylarenu i proscylarydyny rozciąga się również na przewód pokarmowy (nudności, niekiedy wymioty), na oskrzela (słaby efekt wykrztuśny) i na nerki (zwiększenie diurezy). Omawiane glikozydy po podaniu doustnym wchłaniają się wprawdzie słabo (20—25% ilości przyjętej), lecz szybko przenikają do krwi i zaczynają działać po upływie 1 h od chwili przyjęcia. Tylko mała część zresorbowanych glikozydów wiąże się z albuminami osocza krwi,
265
a okres wydalania ich z organizmu jest krótki, wynosi bowiem 1 dzień. Z danych tych wynika, że scylaren i proscylarydyna wykazują działanie pośrednie między lanatozydem C a uabainą (strofantyną K). Po podaniu dożylnym omawianych związków działanie występuje po 1—5 min, ale czas wydalania z organizmu jest przedłużony do 2—21/2 dnia.
Działania uboczne. Zaburzenia ogólne (np. bóle i zawroty głowy), zaburzenia trawienne (np. nudności, biegunka), zaburzenia oczne oraz najbardziej niebezpieczne zaburzenia ze strony serca (np. dodatkowe skurcze komorowe, tętno bliźniacze).
Zastosowanie. Ogólnie w niewydolności mięśnia sercowego (patrz: Digitalis lanata), gdy występuje nadwrażliwość, a nawet nietolerancja na inne kardenolidy o zbliżonym działaniu (lanatozyd C, digoksyna) oraz w przerwach leczenia innymi glikozydami digitalisowymi, np. acetylodigitoksyną. W leczeniu scylarenem i prcscylarydyną, a więc glikozydami o szybkim działaniu, należy zachować ostrożność, zwłaszcza u osób w wieku podeszłym z niewydolnością nerek, przyjmujących syntetyczne leki moczopędne, ponieważ mogą wystąpić objawy hipokalemii. Podczas leczenia preparatami wapniowymi stwierdzono, że niedobór jonów potasu i nadmiar jonów wapnia (hypercalcaemia) powodują znaczne zwiększenie toksyczności glikozydów nasercowych.
Przeciwwskazaniami do podawania omawianych kardenolidów są: ostry nieżyt nerek i dróg moczowych oraz stosowanie, zwłaszcza dożylne, kardenolidów bezpośrednio po leczeniu glikozydami o powolnym działaniu (np. acetylodigitoksyną), bez koniecznej przerwy co najmniej 48 h.
Postacie leku. Glikozyd nasercowy scylaren — prep. Scilla-ren (Szwajcaria) — draż. 0,8 mg; krople 0,8 mg = 20 kropli; amp. 0,5 mg. Dawka dzienna dla dorosłych w powolnym doustnym nasyceniu w ciągu 3—5 dni wynosi 1,6—4,8 mg dz. (40—120 kropli lub 2—6 draż.); dawka podtrzymująca 1,2—2,4 mg dz. (30—60 kropli, 11/2—3 draż.). Dożylnie 1/2—1 amp. pro die. Glikozyd proscylarydyna — prep. Talusin (RFN) i prep. Sandoscil (Szwajcaria — draż. 0,25 mg i 0,5 mg. Dawka doustna dzienna nasycająca do 4,8 mg, dawka podtrzymująca dzienna do 1,4 mg.
URTICA DIOICA — POKRZYWA ZWYCZAJNA
Ang. Great Nettle; franc. Grande Ortie; niem. Grosse Brennessel; ros. Krapiwa dwudomnaja.
Występowanie. Niemal na całej kuli ziemskiej oprócz strefy tropikalnej; w Polsce powszechnie na przydrożach, w pobliżu domostw.
266
Surowce. Liść pokrzywy — Folium Urticae; korzeń pokrzywy — Radix Urticae.
Główne związki. Liście zawierają kwasy organiczne (m.in. kw. glikolowy i kw. glicerowy), witaminy (m.in. wit. C, K do 0,64%, B2, kw. pantotenowy), flawonoidy, garbnik, karotenoidy, fitosterole (m.in. β-sytosterol), ślady olejku eterycznego, chlorofil do 0,7%, związki aminowe (m.in. histamina, acetylocholina, serotonina). W korzeniach wykryto obecność kwasów organicznych, fitosterolu, substancji woskowych i śluzowych, lecytyny, soli mineralnych, rozpuszczalnej krzemionki.
Działanie. Liście — diureticum, haemostaticum, metabolicum; korzenie — diureticum, dermaticum.
Wyciągi z liści pokrzywy bardzo nieznacznie zwiększają dobową ilość moczu, natomiast ułatwiają wydalanie większych ilości chlorków i mocznika oraz szkodliwych produktów przemiany materii (salureticum, depurativum). Stwierdzono również działanie krwiotamujące, zapobiegające drobnym krwawieniom w przewodzie pokarmowym, w którym udział bierze nie tylko witamina K, występująca w znacznej ilości w liściach, lecz także garbniki i flawonoidy. Omawiany surowiec wywiera wyraźny wpływ na niektóre procesy metaboliczne i wydzielnicze. Pobudza wydzielanie soku żołądkowego (stomachicum), ułatwia trawienie i przyswajanie składników pokarmu (digestivum), zmniejsza stany zapalne przewodu pokarmowego (antiphlogisticum), a nawet przeciwdziała mało nasilonym biegunkom (antidiarrhoicum), nieznacznie obniża poziom cukru we krwi (antidiabeticum) i wykazuje synergizm z innymi ziołami przeciwcukrzycowymi. Działanie pokrzywy rozciąga się również na krew. Liczne badania potwierdziły, że po doustnym podaniu wodnego wyciągu z surowca zwiększał się poziom hemoglobiny w osoczu i ilość czerwonych krwinek, analogicznie jak po preparatach zawierających związki żelaza. Istotne znaczenie ma znajdujący się w liściach pokrzywy bogaty zestaw witamin, które mogą uzupełnić nieznaczne niedobory, szczególnie występujące na wiosnę, u dzieci i osób starszych. Ważna jest także obfitość soli mineralnych, które są niezbędnymi, a często podstawowymi składnikami licznych enzymów ustrojowych, uczestniczących w wielu przemianach metabolicznych. Obecnie coraz bardziej docenia się wartość pokrzywy jako zioła wyrównującego poziom ważnych dla organizmu mikroelementów. Zewnętrznie wodne wyciągi działają lekko drażniąco na owłosioną skórę głowy (tzw. „woda pokrzywowa”) i prawdopodobnie sprzyjają lepszemu wzrostowi włosów. Korzeń pokrzywy w większym stopniu niż liście, działa moczopędnie i saluretycznie oraz nieco silniej drażni owłosioną skórą głowy, ma korzystny wpływ na mieszki włosowe oraz gruczoły potowe i łojowe.
Zastosowanie. Liście jako środek moczopędny w lekkich
267
stanach nieżytowych i zapalnych dróg moczowych, skąpym wydalaniu moczu, pomocniczo w kamicy moczowej i w skazie moczanowej. Jako środek ściągający w mało nasilonych biegunkach różnego pochodzenia, w nieżycie żołądka i jelit, szczególnie w nieżycie śluzowo-błoniastym jelit (enteritis mucomembranosa), pomocniczo w nieznacznych krwawieniach w przewodzie pokarmowym. Również w zaburzeniach przemiany materii wywołanych niedoborem niektórych elementów, zwłaszcza u dawców krwi, wykazujących okresowo większe zapotrzebowanie na jony żelaza. Ponadto jako jeden ze środków pomocniczych w początkach cukrzycy. Zewnętrznie do obmywań owłosionej skóry głowy (łupież, łój otok), do irygacji (zapalenie pochwy, upławy). Korzeń pokrzywy stosuje się jako diureticum i zewnętrznie analogicznie jak liście. Surowiec jest składnikiem granulatu Reumogran i mieszanek ziołowych Diabetosan, Reumosan i Vagosan. W lecznictwie ludowym świeży sok z ziela pokrzywy (5—10 cz.), zmieszany z miodem (100 cz.) jest stosowany jako ogólnie wzmacniający i zwiększający siły obronne organizmu, np. w grypie, przeziębieniu i in.
Postacie leku. Dec. Fol. Urticae — 2—21/2 łyżki liści na-2 szklanki wody (gotować 5 min, przecedzić do termosu), pić 1/2—2/3 szklanki 2—3 razy dz. jako metabolicum, także dla dawców krwi w okresie 2—3 tygodni, wraz z Vitaminum B, po 1 tabl. 0,025 g dz.; zewnętrznie ten sam odwar korzystnie z dodatkiem Anth. Chamomillae, Fl. Calendulae i Fl. Hippocastani. Jako moczopędne i przeciwcukrzycowe stosuje się liście pokrzywy w odpowiednich mieszankach. Rad. Urticae — jako moczopędny (zwłaszcza jako pomocniczy środek usuwający kwas moczowy i współdziałający z Allopurinolem), korzystnie łącznie z Fol. Ribis nigri, Herb. Asperulae, Cort. Fraxini, Fl. Ulmariae; natomiast zewnętrznie korzystnie wraz z mieszanką Kapilosan (do pielęgnacji włosów i usuwania łupieżu).
VACCINIUM MYRTILLUS — BORÓWKA CZERNICA
Ang. Blaeberry; franc. Myrtille; niem. Heidelbeere; ros. Czernika.
Występowanie. Powszechnie w Polsce, zwłaszcza w lasach iglastych.
Surowce. Owoc borówki czernicy — Fructus Myrtilli; liść borówki czernicy — Folium Myrtilli.
Główne związki. Owoce zawierają ok. 7% garbników katechinowych, glikozydy antocyjanowe pochodne definidyny, cyjanidyny, petunidyny i malwidyny (mieszanina zwana „myrtiliną”), kwasy organiczne do 7% (m.in. kw. cytrynowy, kw. bursztynowy), pektyny
268
ok. 8%, związki cukrowe ok. 20%, karotenoidy i witaminy (m.in. tiamina), kw. askorbowy. Liście zawierają garbniki katechinowe ok. 6,5%, flawonoidy (glikozydy kwercetyny), trójterpeny (m.in. kw. ursolowy, kw. oleanolowy), kwasy organiczne, związki cukrowe, ślady wolnego hydrochinonu, sole mineralne (m.in. dużo manganu).
Działanie. Owoce — antidiarrhoicum, anticepticum, antihaemorrhagicum; liście — adstringens, desinficiens, antidiabeticum
Owoce są znanym lekiem przeciwbiegunkowym, działającym analogicznie jak typowe surowce garbnikowe (patrz: Quercus robur). Po podaniu doustnym odwaru zawarte w nim garbniki hamują przepuszczalność błon śluzowych jelit i tym samym wydalanie płynnych stolców, niszczą również drobnoustroje chorobotwórcze (np. Shigella, Salmonella, Escherichia coli, Streptococcus), nawet oporne na antybiotyki. Wywierają również działanie przeciwzapalne, a nawet przeciwkrwotoczne oraz tak samo jak antocyjany — działanie typowe dla witaminy P, zmniejszają przepuszczalność ścian naczyń włosowatych. Stwierdzono, że antocyjany z owoców borówki czernicy wykazują w pewnym stopniu właściwości karotenoidów i witaminy A, a więc poprawiają zdolność widzenia w nocy, natomiast w przewodzie pokarmowym wiążą toksyny bakteryjne i inne szkodliwe związki, utrudniając ich wchłanianie i umożliwiając wydalanie z kałem.
Liście borówki czernicy mają również właściwości łagodnie zapierające i przeciwbakteryjne, a ponadto (co potwierdzono doświadczalnie na psach) obniżają poziom cukru we krwi. Obecność związków flawonoidowych uzasadnia działanie moczopędne.
Zastosowanie. Owoce i wyciągi wodne w biegunkach bakteryjnych, nieżycie żołądka i jelit, uszkodzeniach błon śluzowych przewodu pokarmowego i nieznacznych krwawieniach, zaburzeniach jelitowych wywołanych przez pokarmy lub związki toksyczne, również w owrzodzeniu okrężnicy i przeciw glistom ludzkim oraz owsikom u dzieci i młodzieży. Zewnętrznie stosuje się tylko wyjątkowo, bowiem lepiej działają surowce zawierające więcej garbników (Rhiz. Tormentillae, Rhiz. Bistortae, Rad. Hydrolapathi, Fol. Vitis idaeae Cort. Quercus). Owoce borówki czernicy wchodzą w skład mieszanki Tannosan.
Liście borówki czernicy są również stosowane przeciw biegunkom oraz nieżytom jelit i zaleca się je, ze względu na łagodne działanie, w pediatrii, nawet dla niemowląt. Ponadto do płukanek odkażających i lewatyw przeciw owsikom, natomiast jako środek moczopędny i przeciwcukrzycowy tylko w połączeniu z innymi surowcami. Liście borówki czernicy wchodzą w skład mieszanki Diabetosan.
269
Postacie leku. Dec. Fruct. Myrtilli — 1—2 łyżki owoców na szklankę gorącej wody (gotować 5—7 min, przecedzić), pić 1/4—1/2 szklanki 2—3 razy dz. po posiłkach jako antidiarrhoicum; stosować ewentualnie do płukanek. Dec. Fol. Myrtilli — ½ łyżki liści na 1/2—2/3 szklanki wody (gotować 5 min) podawać małym dzieciom ½ łyżki w początkach biegunki; dla niemowląt ½ łyżki odwaru w mleku (w razie potrzeby można dawkę zwiększyć). W cukrzycy stosować w postaci mieszanki wraz z innymi surowcami, np. Herb. Galegae, Fol. Juglandis, Peric. Phaseoli, Fol. Menyanthidis, Rad. Inulae, Rad. Cichorii, Sem. Sinapis albae.
YACCINIUM YIT1S IDAEA — BORÓWKA BRUSZNICA
Ang. Cowberry; franc. Airelle rougue; niem. Preisselbeere; ros. Brusnika.
Występowanie. W strefie klimatu umiarkowanego półkuli północnej; w Polsce powszechnie w lasach iglastych.
Surowce. Liść borówki brusznicy — Folium Vitis idaeae; owoc borówki brusznicy — Fructus Vitis idaeae.
Główne związki. Liście zawierają 5—7% glikozydów fenolowych (m.in. arbutyna, metyloarbutyna), garbniki ok. 5—8% (mieszanina związków pirogalolowych i pirokatechinowych), flawonoidy do 0,8% (m.in. hiperozyd, izokwercytyna), kwasy organiczne (m.in. kw. chinowy), sole mineralne (m.in. dużo magnezu). W owocach znajdują się kwasy organiczne (m.in. kw. jabłkowy, kw. benzoesowy), witaminy (m.in. wit. A1 i C), antocyjany, pektyny, garbniki ok. 0,25%, związki cukrowe.
Działanie. Liście — urodesinficiens, antiphlogisticum, adstringens; owoce — dieteticum.
Liście borówki brusznicy zwiększają nieznacznie ilość wydalanego moczu (diureticum) oraz jonów sodowych i chlorkowych (salureticum), również działają bakteriobójczo w drogach moczowych. W zasadowym środowisku moczu następuje hydroliza arbutyny oraz pokrewnych glikozydów i uwalnianie hydrochinonu, który jest związkiem silnie bakteriobójczym wobec drobnoustrojów chorobotwórczych występujących w drogach moczowych. Działanie ściągające nie jest zbyt silne, gdyż liście zawierają względnie mało garbników i w biegunkach zakaźnych nie dorównują sile działania Rhiz. Tormentilla, Rhiz. Bistortae lub Cort. Quercus. Surowiec hamuje w pewnym stopniu rozwój drobnoustrojów jelitowych, a co istotne, ma równocześnie korzystny wpływ na błony śluzowe i naczynia włosowate, zmniejsza stan zapalny oraz przepuszczalność ścian drobnych naczyń krwionośnych w przewodzie pokarmowym.
270
Owoce borówki brusznicy działają regulujące na czynności trawienne i należy je raczej traktować jako środek dietetyczny i odżywczy, a nie typowo leczniczy.
Zastosowanie. Jako środek bakteriobójczy w nieżytach i stanach zapalnych dróg moczowych, wywołanych przez drobnoustroje patogenne, również przez L-formy bakterii (pozbawione ściany komórkowej i dlatego niewrażliwe na szereg antybiotyków, m.in. na penicylinę). Pomocniczo — w kamicy moczanowej, gdy towarzyszy jej zakażenie. Podczas przyjmowania wyciągów z surowca powinien być utrzymywany zasadowy odczyn moczu w granicach wartości pH = 7,0—7,8. Pomocniczo i tylko w połączeniu z innymi ziołami stosuje się liście borówki brusznicy w nieżytach, wzdęciach, mało nasilonych biegunkach i przy nieznacznych krwawieniach w jelitach. Zespół garbników z omawianego surowca wchodzi w skład tabl. Idalbina.
Postacie leku. Dec. Fol. Vitis idaeae — 11/2 łyżki liści na szklankę wody (gotować 2 min, przecedzić), pić 1/3—1/2 szklanki 2—3 razy dz. jako łagodne adstringens i antiphlogisticum. Jako środek moczopędny i odkażający drogi moczowe wraz z innymi ziołami, np. z Fol. Uvae Ursi, Herb. Equiseti, Rhiz. Agropyri, Herb. Asperulae, Fol. Betulae, Herb. Solidaginis lub Peric. Phaseoli. Zespół garbników jako kompleks białkowy — tabl. Idalbina o działaniu przeciwbiegunkowym i przeciwzapalnym, dawki 3—4 razy dz. po 1—2 tabl.
VALERIANA OFFICINALIS — KOZŁEK LEKARSKI
Ang. Valerian; franc. Valeriane officinale; niem. Echter Baldrian; ros. Waleriana lekarstwiennaja.
Występowanie. Niemal w całej Europie oraz w Azji i Ameryce Północnej, w Polsce spotykana w stanie dzikim, jest również uprawiana na znaczną skalę. Roślina stanowi gatunek zbiorowy, z którego wyróżniono liczne podgatunki oraz tzw. gatunki mniejsze.
Surowiec. Korzeń kozłka — Radix Valerianae.
Główne związki. Irydoidowe trójestry zwane walepotriatami ok. 0,5% (m.in. waltrat, acewaltrat, dwuhydrowaltrat), olejek eteryczny do 2% (m.in. estry borneolu z kw. izowalerianowym, terpeny, seskwiterpeny, dwuterpeny), alkaloidy terpenowe (m.in. walerynina, aktynidyna), związki poliacetylenowe, kwasy organiczne, trójterpeny (m.in. walerozyd A).
Działanie. Sedativum, spasmolyticum.
Korzenie kozłka są typowym środkiem uspokajającym, działającym tłumiąco na stany emocjonalne i na sferę motoryczną w ośrodkowym układzie nerwowym. U osób znajdujących się w równowadze nerwowej wpływ surowca na ośrodki
271
mózgowe jest b. mały, natomiast u osób ze wzmożoną pobudliwością działa silnie uspokajająco. Działanie to jest jednak dość nieregularne, ponieważ zależy w znacznym stopniu od obecności walepotriatów, które jako związki estrowe są mało trwałe i łatwo ulegają rozkładowi. O wiele trwalsza jest wyizolowana, oczyszczona mieszanina walepotriatów, mająca właściwości uspokajające i łagodnie psychotropowe. Liczne badania walepotriatów wykazały, że są one zdolne zmniejszać spontaniczną aktywność ruchową, bez znoszenia zdolności koordynacyjnych, oraz znacząco osłabiać stany niepokoju, uczucia strachu i zagrożenia, a nawet agresywności. Wyciągi z korzeni kozłka działają również przeciwskurczowo, zmniejszają napięcie mięśni gładkich przewodu pokarmowego, dróg moczowych i żółciowych oraz obwodowych naczyń krwionośnych.
Zastosowanie. Jako środek uspokajający w stanach napięcia nerwowego, w uczuciu niepokoju, rozkojarzeniu, zmniejszonej koordynacji ruchowej, trudnościach w zasypianiu, obsesjach, w urojonym uczuciu zagrożenia. Również w niektórych dolegliwościach spowodowanych zaburzeniami czynnościowymi, np. przyspieszonym biciu serca na tle nerwowym, bólu głowy, pulsowaniu w skroniach, a nawet w lekkich zawrotach głowy i zaburzeniach naczynioruchowych skóry. Jako środek przeciwskurczowy stosuje się w nerwicach wegetatywnych oraz pomocniczo w stanach skurczowych przewodów żółciowych, pęcherzyka żółciowego, moczowodów oraz obwodowych naczyń krwionośnych. Surowiec służy do otrzymywania przetworów galenowych oraz jest składnikiem granulatu Nervogran i mieszanek ziołowych Cardiosan i Nervosan, natomiast wyciąg wchodzi w skład preparatów Neospasmina, Nervosol i Passispasmin.
Mieszanina walepotriatów jest cennym, bezpiecznym lekiem geriatrycznym, zalecanym w zaburzeniach równowagi nerwowej (neurodystonia), załamaniu nerwowym (prostratio nervosa), psychonerwowej manii chodzenia (tasikinesia) wraz z objawami napięcia (tensio), lęku (angor), podniecenia (excitatio) i pobudzenia (agitatio). Również w trudnościach adaptacyjnych do środowiska, zaburzeniu rytmu dobowego oraz zmniejszeniu zdolności do koncentracji. Ponadto w upośledzeniu czynności i dyskinezji przewodu pokarmowego, w nerwicach narządów wewnętrznych (neurosis), w zaburzeniach neurowegetatywnych w okresie przekwitania (climacterium), a nawet objawowo w stwardnieniu mózgu (sclerosis cerebri).
Postacie leku. Tinct. Valerianae — dawki 30—60 kropli 2—4 razy dz.; Tinct. Valerianae aetherea, dawki 20—30 kropli 3 razy dz. (ze wzglądu na obecność eteru działa silniej na ośrodkowy układ nerwowy); Intr. Valerianae (stabilizowany intrakt ze świeżych organów podziemnych kozłka) — dawki
272
20—60 kropli 3 razy dz.; zawiera więcej walepotriatów niż nalewka, wobec czego działa silniej uspokajająco. Mieszanina walepotriatów — prep. Valmane (RFN) — draż. 50 mg; dawki 1—2 draż. 3 razy dz. przez 3—4 tygodnie.
VERATRUM ALBUM — CIEMIĘŻYCA BIAŁA
Ang. White Hellebore; franc. Veratre blanc; niem. Weisser Germer; ros. Czemierica biełaja.
Występowanie. W górskich rejonach Europy i Syberii; w Polsce pod ochroną; surowiec jest importowany.
Surowiec. Kłącze ciemiężycy — Rhizoma Veratri; równowartościowy surowiec otrzymuje się z Veratrum lobelianum — Ciemięży-ca zielona.
Główne związki. Liczne alkaloidy o budowie sterolowej lub zbliżonej w ilości 1,2—1,6% (m.in. trójestry alkamin — protoweratryna A i B), inne składniki nie mają znaczenia.
Działanie. Hypotonicum.
Wyciągi z surowca obniżają znacznie ciśnienie tętnicze krwi, porażają ośrodek naczynioruchowy w rdzeniu przedłużonym, drażnią odpowiednie receptory obwodowe, rozszerzają nieznacznie tętnice obwodowe, zwiększają objętość wyrzutową serca i zwalniają jego czynność. Zewnętrznie nalewka z kłączy ciemiężycy działa insektobójczo, zwłaszcza na wszy głowowe i łonowe.
Działanie uboczne. Dość często występuje ślino-tok, nudności, wymioty, zawroty głowy, ogólne osłabienie, nadmierna hipotonia. Wysokie dawki powodują blok serca, porażenie-oddechu i zapaść.
Zastosowanie. W rzucawce porodowej (eclampsia) i w stanach przedrzucawkowych oraz w nagłych dużych zwyżkach ciśnienia tętniczego, pomocniczo w ostrym lub podostrym nadciśnieniu pochodzenia nerkowego lub w nadciśnieniu złośliwym.
Przeciwwskazania. Zatrucie glikozydami kardiotonicznymi, podciśnienie, zwężenie aorty i nerwiak przyzwojowy (phaeochromocytoma), ponadto ostrożność powinna być zachowana podczas leczenia chinidyną, w przewlekłej mocznicy, zawale mięśnia sercowego i zaburzeniach krążenia mózgowego.
Zastosowanie w homeopatii. 1. Osłabienie krążenia z zapaścią. Dotyczy to nie tylko zapaści naczynioruchowych na tle nerwicowym, lecz również zapaści na tle osłabienia krążenia obwodowego oraz chorób serca; 2. Cholera i choleryna oraz różne zakaźne biegunki, w przebiegu których występują zapaści lub stany przedzapaściowe; 3. Zabu-
273
rżenia miesiączkowania na tle zaburzeń naczynioruchowych i regulacji ciepła; 4. Manie o różnych podłożach, a więc psychoza położnicza, otępienie starcze, halucynacje oraz depresje.
Postacie leku. Tinct. Veratri — przeciętnie 10—20 kropli w kieliszku wody 1—3 razy dz. po jedzeniu. Należy często kontrolować ciśnienie krwi. Korzystniejsze jest stosowanie (pod ścisłą kontrolą lekarską) standaryzowanych preparatów zawierających czysty alkaloid protoweratrynę A lub A + B: prep. Tensatrine (WRL), tabl.; prep. Puroverin (Szwajcaria) — draż. i amp.
VERONICA OFFICINALIS — PRZETACZNIK LEŚNY
Ang. Speedwell; franc. Veronique officinale; niem. Ehrenpreis.
Występowanie. W całej Europie i częściowo na Syberii, w Polsce powszechnie ha nizinach.
Surowiec. Ziele przełącznika leśnego — Herba Veronicae.
Główne związki. Garbniki, substancja goryczowa, ślady olejku eterycznego, aukubina, saponina, kwasy organiczne, cukry redukujące, sole mineralne.
Działanie. Stomachicum, expectorans, depurativum.
Wyciągi z surowca nieznacznie pobudzają wydzielanie soku żołądkowego (goryczki), mają słabe właściwości zapierające, przeciwzapalne i przeciwbakteryjne (garbniki, aukubina). Nieco energiczniej zwiększają ilość wydalanego moczu i wraz z nim usuwają z organizmu szkodliwe produkty przemiany materii (depurativum); Najbardziej uchwytne jest działanie wykrztuśne (saponiny), które jednak nie dorównuje działaniu innych typowych surowców z grupy expectorantia. Zewnętrznie jest stosowany jako przyspieszający gojenie ran i uszkodzeń naskórka ze wzglądu na działanie bakteriobójcze, przeciwzapalne i lekko ściągające, zbliżone do Fol. Plantaginis.
Zastosowanie. W przewlekłych zaburzeniach trawiennych objawiających się brakiem apetytu, bólem brzucha, wzdęciem, nieregularnym wypróżnianiem i niedostatecznym przyswajaniem pokarmów, zwłaszcza u osób starszych. Również jako środek ogólnie odtruwający oraz wykrztuśny w suchym kaszlu, dolegliwościach płucnych początkach dychawicy oskrzelowej. Zewnętrznie do obmywania ran, swędzącej wysypki, trudno gojących się wrzodów, liszai, oparzeń I stopnia; również do irygacji w upławach i do obmywań w świądzie sromu. Surowiec ma zastosowanie wyłącznie jako składnik mieszanek ziołowych.
Postacie leku. Jako expectorans, np. wraz z Fol. Farfarae, Rad. Glycyrrhizae, Herb. Thymi, Fl. Malyae, Rad. Primulae,
274
Rad. Symphyti, Fruct. Anisi, Fol. Althaeae; jako depurativum, np. wraz z Herb. Solidaginis, Fol. Betulae, Herb. Asperulae, Rad. Bardanae, Herb. Hyssopi, Herb. Polygoni avicularis, Herb. Equiseti; jako stomachicum, np. wraz z Rhiz. Calami, Rad. Inulae, Rad. Taraxaci, Fol. Menthae pip., Herb. Cnici bened., Rad. Archangelicae. Zewnętrznie — Dec. Herb. Veronicae — 11/2 łyżki ziela na szklanką wody (gotować 5 min, przecedzić), do okładów, irygacji; korzystnie wraz z Fl. Calendulae, Fol. Juglandis, Cort. Fraxini.
Y1BURNUM OPULUS — KALINA KORALOWA
Ang. Guelder Rose; franc. Sureau d'eau; niem. Gemeiner Schneeball; ros. Kalina obyknowiennaja.
Występowanie. W Europie i półn. Azji; w Polsce w lasach, zaroślach, również hodowana.
Surowiec. Kora kaliny koralowej — Cortex Viburni opuli.
Główne związki. Garbniki pirokatechinowe 2—3%, nieokreślona substancja spazmolityczna, D,L-katechina, trójterpeny (m.in. kw. oleanolowy), fitosterole (m.in. β-sytosterol), olejek eteryczny 0,1—0,3%, związek kumarynowy skopoletyna, sole mineralne.
Działanie. Spasmolyticum, sedativum.
Surowiec wywiera działanie przeciwskurczowe, obniża niemal wybiórczo napięcie mięśnia macicy oraz znosi uczucie bólu. Jest również w stanie zahamować niezbyt nasilone krwawienia z narządów rodnych, a nawet zmniejszyć niebezpieczeństwo poronienia. Kora kaliny koralowej jest uważana za specyficzne sedativum uterinum.
Zastosowanie. W bolesnych kurczach macicy, zaburzeniach miesiączkowania (dysmenorrhoea), dodatkowych krwawieniach w okresie przekwitania, predyspozycji do przedwczesnego porodu lub do poronienia, również w poronieniu zagrażającym (abortus imminens). Surowiec służy do otrzymywania Extr. Viburni opuli fluidum, wyciąg gęsty wchodzi w skład czopków Hemorol.
Zastosowanie w homeopatii. 1. Spastyczne zaburzenia miesiączkowania z charakterystycznym bólem: ból rozpoczyna się w plecach, otacza lędźwia, umiejscawia się w macicy, gdzie kończy się kurczem. Ból ten uniemożliwia spokojne siedzenie i leżenie; 2. Poronienia zagrażające przy wyżej opisanych bólach; 3. Kurcze łydek podczas ciąży; 4. Neuralgie z atakami nerwowymi; 5. Ostre bóle pleców, lędźwi i podbrzusza ciągnące w dół i umiejscawiające się na przedniej stronie ud. Występują poza miesiączką, lecz przypominają bóle miesiączkowe.
Postacie leku. Dec. Cort. Viburni opuli — 1/2—2/3 łyżki kory na szklankę gorącej wody (gotować 5 min, przecedzić), pić
275
1—3 łyżki po jedzeniu. Odwar jest przestarzałą formą leku, częściej stosuje się surowiec w recepturowych mieszankach ziołowych. Extr. Viburni opuli fluidum — 20—50 kropli w kieliszku wody 2—3 razy dz. po jedzeniu; nie należy przekraczać dawki 3 g jednorazowo, 8 g dz. Przetwór ten zawiera wszystkie związki czynne surowca.
VINCA MINOR — BARWINEK MNIEJSZY
Ang. Common Perivinkle; franc. Pervenche mineure; niem. Kleines Immergrün; ros. Barwinok małyj.
Występowanie. W środk. i płdn. Europie, na Kaukazie; w Polsce na nizinach w zaroślach i lasach, dość często uprawiany.
Surowiec. Ziele barwnika mniejszego — Herbu Vincae minoris (służy do izolowania alkaloidów).
Główne związki. Mieszanina około 30 alkaloidów, które dzieli się na 4 grupy; najważniejsza jest grupa A (m.in. winkamina, wincyna, winkanoryna); ponadto flawonoidy, trójterpeny, garbnik oraz inne składniki nie mające znaczenia leczniczego.
Działanie. Spasmolyticum, hypotonicum.
Alkaloidy barwnika mniejszego, zwłaszcza winkamina i jej półsyntetyczne pochodne, mają niemal wybiórcze działanie przeciwskurczowe na ściany obwodowych naczyń krwionośnych, w szczególności na naczynia mózgowe i w pewnym stopniu na naczynia macicy. Pod ich wpływem zmniejsza się. napięcie mięśniówki naczyń i opory w przepływie krwi; następuje łagodne, uchwytne obniżenie ciśnienia bez jakiegokolwiek ujemnego wpływu na serce. Szczególnie ważne jest polepszenie krążenia mózgowego, które początkowo występuje w obrębie drobnych naczyń mózgowych, a następnie obejmuje istotę szarą. U osób w wieku podeszłym z postępującą miażdżycą i skłonnością do zakrzepów, po podaniu winkaminy, obserwowano nie tylko lepsze ukrwienie i doprowadzenie niezbędnej ilości tlenu do tkanek mózgowych, ale także poprawę niektórych funkcji intelektualnych, np. pamięci, zdolności do koncentracji, łatwości zasypiania. W celu osiągnięcia dobrych efektów stężenie winkaminy we krwi powinno wynosić 0,2—0,5 μg/ml. Winkamina działa również korzystnie na drobne naczynia oczne i uszne. Ostatnio stwierdzono, że omawiany alkaloid, oprócz działania na naczynia macicy, pobudza mięsień macicy w sposób zbliżony w pewnym stopniu do alkaloidów sporyszu.
Działanie uboczne. Po dawkach leczniczych bardzo rzadko występuje brak łaknienia i nudności oraz mało nasilony ból kończyn i odbytu w obrębie miejsc z żylakami.
Zastosowanie. Zespół alkaloidów barwnika lub winkamina i jej półsyntetyczne pochodne stosuje -się w przewlekłych
276
lekkich postaciach nadciśnienia tętniczego, nerwicach wegetatywnych, zastojach żylnych, skłonności do zakrzepów, żylaków i zarostowego zapalenia żył w kończynach. W tych przypadkach korzystnie jest łączyć z wyciągami z Anth. Arnicae, Fl. Hippocastani, Inflor i Fruct. Crataegi lub z odpowiednimi preparatami z tych surowców. Ważniejsze jest zastosowanie winkaminy lub jej pochodnych w zaburzeniach krążenia mózgowego (np. encefalopatia nadciśnieniowa, zważenie tętnicy szyjnej, uraz czaszki), zwłaszcza spowodowanych postępującą miażdżycą mózgową, zapaleniem naczyń mózgowych, a nawet zakrzepem i wylewem podpajęczynówkowym. Ponadto w niektórych przypadkach okulistycznych (np. retinopatia miażdżycowa, zwyrodnienie barwnikowe siatkówki), w zaburzeniach słuchu pochodzenia naczyniowego, chorobie Meniere'a, niewydolności naczyń wieńcowych serca (łącznie z flawonoidami z Inflor. Crataegi) i ostatnio w praktyce położniczo-ginekologicznej (krwawienia hipotoniczne, niedostateczna inwolucja macicy po porodzie).
Przeciwwskazania. Zaawansowana ciąża, znaczne zwiększenie ciśnienia śródczaszkowego.
Postacie leku. Mieszanina alkaloidów barwnika mniejszego — prep. Winkapan (LRB) tabl. 0,01 g; alkaloid winkamina — prep. Devincan (WRL) — tabl. i amp.; Pervincamin (RFN) — tabl. i amp.; prep. Winkametrin (ZSRR) — amp. domięśniowo, szczególnie zalecany w przypadkach położniczo-ginekologicznych; półsyntetyczne pochodne winkaminy — prep. Cavinton (WRL) — tabl. i amp., stosowany w poważnych zaburzeniach krążenia mózgowego.
VIOLA TRICOLOR — FIOŁEK TRÓJBARWNY
Ang. Wild Pansy; franc. Pensee sauvage; niem. Feldstiefmütterchen; ros. Fiałka trochcwietnaja.
Występowanie. W Europie i Azji w strefie klimatu umiarkowanego; w Polsce pospolity. Znane są liczne typy morfologiczne oraz odmiany ogrodowe.
Surowiec. Ziele fiołka trójbarwnego (bratki) — Herba Violae tricoloris (Herba Jaceae). Niekiedy surowca dostarcza również Viola arvensis — Fiołek polny.
Główne związki. Flawonoidy (m.in. rutyna, kwercetyna), antocyjany (m.in. wiolanina, 3-glukozyd delfinidyny i peonidyny), karotenoidy (m.in. wiolaksantyna, (3-kafoten), saponina, śluz, garbnik, olejek eteryczny ok. 0,01%, sole mineralne do 11%.
Działanie. Diureticum, depurativum, vasotonicum, expectorans.
Ziele bratków zwiększa ilość wydalanego moczu i wraz z nim ilość szkodliwych produktów przemiany materii. Jest to
277
działanie ogólnie odtruwające, szczególnie skuteczne w przewlekłych chorobach na tle metabolicznym, np. w gośćcu, skazie moczanowej i niektórych dermatozach. Równie cenne jest, wywierane przez rutynę, działanie na mikrokrążenie krwi, obejmujące letniczki przedkapilarne, właściwe włośniczki i naczynia żylne pokapilarne. Flawonoid ten należy do grupy witaminy P i oprócz działania uszczelniającego na ściany drobnych naczyń, ma wpływ na szereg procesów oksydoredukcyjnych w organizmie i na przemianą materii w komórkach. Wykazuje synergiczne działanie z witaminą C. Wyciągi z surowca drażnią błony śluzowe górnych dróg oddechowych (saponina), ułatwiają odkrztuszanie, wzmagają sekrecję śluzu i przywracają ruchy nabłonka rzęskowego. Po podaniu większych dawek bratków obserwowano nieznaczne działanie napotne i przeczyszczające.
Zastosowanie. Jako środek moczopędny i ogólnie odtruwający, w zaburzeniach oddawania moczu, przewlekłych stanach zapalnych dróg moczowych, skłonności do kamicy moczowej, pomocniczo w nadciśnieniu tętniczym, gośćcu stawowym i mięśniowym (korzystnie łącznie z salicylanami, mieszanką ziołową Reumosan i granulatem Reumogran), uszkodzeniu nerek, np. przez chininę, kw. mlekowy, związki arsenu, sulfonamidy, niektóre antybiotyki. Ponadto w dermatozach na tle zaburzeń przemiany materii i nadwrażliwość, np. w trądziku młodzieńczym, wyprysku, liszaju rumieniowatym, wysypce polekowej i kontaktowej. Jako środek wzmacniający naczynia (zwykle w połączeniu z preparatami zawierającymi rutynę), w plamicy krwotocznej (purpura haemorrhagica) i polekowej, krwawieniach punkcikowych (haemorrhagia petechialis) spowodowanych uszkodzeniem ścian włośniczek, w retinopatii cukrzycowej, zapaleniu siatkówki i naczyniówki, wysięku podsiatkówkowym, obecności czerwonych krwinek w kale lub moczu wskutek mikrokrwawień jelitowych i nerkowych. Jako adiuvans w miażdżycy ogólnej, zwłaszcza w zmianach miażdżycowych w mózgu, również w celu ochrony wątroby (wraz z ziołami lub preparatami zawierającymi inozyt i cholinę). W niektórych przypadkach konieczne jest podawanie pozajelitowe pochodnych rutyny rozpuszczalnych w wodzie, np. w powikłaniach potransfuzyjnych, kapflarotoksykozach wywołanych przez leki przeciwzakrzepowe, w szoku anafilaktycznym, chorobie hemolitycznej noworodków, krwotokach mózgowych. Jako środek wykrztuśny stosuje się bratki wraz z innymi ziołami, np. Rad. Primulae, Fol. Farfarae, Fruct. Anisi, Fl. Malvae, Fl. Helianthi, Herb. Thymi, Rad. Symphyti.
Przeciwwskazania. W wielopłytkowości (trombocytosis), zakrzepicy pourazowej (thrombosis posttraumatica) oraz zaawansowanej miażdżycy w wieku starszym; wskazana
278
ostrożność ze względu na przedłużanie przez rutynę działania adrenaliny na naczynia i możliwość niebezpieczeństwa agregacji trombocytów.
Ziele bratków wchodzi w skład mieszanek ziołowych Degrosan i Rektosan, natomiast rutyna w skład preparatów Amifen, Kelicardina, Rutina, Rutinoscorbin, Rutisol, Rutophen, Scorbopyrin, Venacorn, Venescin, Wikalina.
Postacie leku. Dec. Herb. Violae tric. — 2 łyżki ziela na 2 szklanki wody (gotować 5 min, odstawić na 10 min, przecedzić do termosu), pić porcjami w ciągu dnia jako diureticum i depurativum. Viola-fix — torebka na 2/3 szklanki wody, naparzać 5—10 min, pić 2—3 razy dz. Preparaty zawierające rutynę: Rutisol (Herbapol) — krople 1 ml = 20 mg rutyny; Rutina (Polfa) — draż. 20 mg rutyny; Rutinoscorbin (Polfa) — draż. 25 mg rutyny i 100 mg wit. C; Amifen (Polfa) — draż. zawierające rutynę, teobrominę i amid kw. fenyloetylooctowego (przeciwmiażdżycowy i w nadciśnieniu tętniczym); Venoruton (RFN) — kaps., draż., krople, maść, amp. zawierają rozpuszczalny w wodzie O-(β-hydroksyetylo)-rutynozyd, wskazania jak dla innych preparatów zawierających rutynę.
VISCUM ALBUM — JEMIOŁA POSPOLITA
Ang. Mistletoe; franc. Gui commun; niem. Mistel; ros. Omiela biełaja.
Występowanie. Na znacznych obszarach Europy i Azji; w Polsce powszechnie jako pasożyt na drzewach liściastych i sośnie.
Surowiec. Ziele jemioły — Herba Visci.
Główne związki. Flawonoidy (m.in. kwercetryna), aminy (m.in. cholina, acetylocholina, histamina), trójterpeny (m.in. kw. oleanolowy), kwasy organiczne (m.in. kw. kawowy), glikoproteiny oraz 0,05—0,1% wiskotoksyny.
Działanie. Hypotonicum, cardiosedativum.
Wyciągi z ziela jemioły obniżają nieznacznie ciśnienie krwi wskutek bezpośredniego działania na serce (lecz nie poprzez ośrodkowy układ nerwowy). Stwierdzono, że bodźce wpływające hamująco na serce uzyskują przewagę nad bodźcami pobudzającymi jego czynność. Następuje osłabienie krążenia krwi wskutek zmniejszenia napięcia ścian naczyń krwionośnych i w konsekwencji obniżenie ciśnienia tętniczego krwi. Dotychczas nie ustalono, czy działanie hipotoniczne należy przypisać substancjom rozpuszczalnym w wodzie (flawonoidy, aminy), czy też nie znanemu dotychczas związkowi. Znajdujące się w surowcu glikoproteiny i wiskotoksyna nie rozpuszczają się w wodzie i brak ich w naparze lub odwarze, ponadto nie ulegają one resorpcji w przewodzie pokarmo-
279
wym. Silne działanie cytotoksyczne i nekrotyczne wymienionych związków następuje jedynie po bezpośrednim wstrzyknięciu do guza nowotworowego.
Zastosowanie. W przewlekłych i nieznacznych zwyżkach ciśnienia krwi, zmianach ciśnienia krwi pod wpływem bodźców psychicznych, w przyspieszeniu rytmu serca, również w okresie przekwitania i pomocniczo w postępującej miażdżycy. Także jako adiuvans w zbyt obfitych krwawieniach miesiączkowych oraz z nosa. Surowiec wchodzi w skład mieszanek ziołowych Sklerosan i Cardiosan, wyciąg wchodzi w skład kropli Neocardina. Ze świeżego ziela jemioły przyrządza się Intr. Visci.
Postacie leku. Intr. Visci — 20—40 kropli w kieliszku wody 2—3 razy dz. między posiłkami. Napar jest przestarzałą formą leku, natomiast skuteczniej działa sok ze świeżego ziela w postaci prep. Viscysat Bürger (RFN), jako antihypertonicum. Ziele jemioły wykazuje synergizm ze związkami czynnymi zawartymi w Inflor. Crataegi, Anth. Arnicae, Herb. Comrallariae i Fl. Hippocastani.
ZEA MAYS — KUKURYDZA ZWYCZAJNA
Ang. Małże; franc. Mais; niem. Mais; ros. Kukuruza.
Występowanie. W Ameryce Środkowej, powszechnie uprawiana w strefie klimatu umiarkowanego i gorącego.
Surowiec. Znamię kukurydzy wraz ze słupkiem — Stigma Maydis.
Główne związki. Olejek eteryczny 0,1—0,2%, związki saponinowe do 3%, garbniki pirokatechinowe do 4,15%, żywice około 2,3%, cukry redukujące 4,15%, alantoiną, glikozyd goryczowy, fitosterole (m.in. β-sytosterol), witamina K3, sole mineralne ok. 6,4% (m.in. krzemionka).
Działanie. Diureticum, cholagogum, antidiabeticum
Znamiona kukurydzy zwiększają nieznacznie wydalanie moczu, wywierają również swoiste działanie przeciwzapalne w drogach moczowych, zwłaszcza na pęcherz (krzemionka alantoiną). Mają też korzystny wpływ na wątrobę i drogi żółciowe, gdyż nie tylko zwiększają wytwarzanie żółci, lecz także ułatwiają jej przepływ do dwunastnicy. Stwierdzono, że po podaniu odwaru z surowca zmniejszyła się lepkość samej żółci, jej ciężar właściwy oraz zawartość bilirubiny. Obserwowano również korzystne zmiany we krwi: podwyższenie poziomu protrombiny i nieznaczne, lecz uchwytne zwiększenie krzepliwości (witamina K3). Działanie przeciwcukrzycowe znamion kukurydzy, znane empirycznie od dawna, zostało potwierdzone w badaniach klinicznych.
280
Zastosowanie. Jako środek moczopędny i w pewnym stopniu przeciwzapalny stosuje się. w zaburzeniach oddawania moczu, zapaleniu miedniczek nerkowych (pyelitis) i pęcherza (cystitis), w obrzękach spowodowanych niewydolnością krążenia i nerek, pomocniczo i z dobrym skutkiem w kamicy moczanowej i fosforanowej, w albuminuri, chorobie reumatycznej oraz w skazie moczanowej. Jako środek żółciopędny w zastoju żółci, pomocniczo w kamicy żółciowej, zapaleniu wątroby. Ponadto jako adiuvans w początkowym stadium cukrzycy, w otyłości oraz w niedoborze protrombiny we krwi (hypoprothrombinaemia). Brak przeciwwskazań. W medycynie ludowej znamiona kukurydzy są stosowane jako zwiększające popęd płciowy i regulujące miesiączkowanie, gdyż prawdopodobnie zawierają specyficzne hormony.
Postacie leku. Dec. Stigm. Maydis — 2—3 łyżki znamion na 2—21/2 szklanki ciepłej wody (gotować 3 min pod przykryciem, odstawić na 15 min, przecedzić), pić 1/2—2/3 szklanki 2—4 razy dz. między posiłkami jako diureticum i cholagogum. Częściej stosuje się surowiec jako składnik odpowiednich mieszanek ziołowych, np. przeciwcukrzycowej (m.in. z Herb. Galegae, Rad. Bardanae, Rhiz. Agropyri, Fal. Myrtilli, Fol. Juglandis, Fol. Salviae).
PIŚMIENNICTWO
1. Aikman L, Benn N., Błock I.: Natures Healing Arts. From Folk Medicine to Modern Drugs, Library of Congress, Washington 1977. — 2. Atlas areałów i resursów lekarstwiennych rastienij — SSSR, Moskwa 1976. — 3. Atlas lekarstwiennych rastienij SSSR. Goś. Izd. Med. Lit., Moskwa 1962. — 4. Benigni R., Capra C., Cattorini P. E.: Piante medicinali, Chimica, farmacologia e terapia. Milano 1962. — 5. Bezanger-Beauquesne L, Pinkas M., Totek M.: Les plantes dans la therapeutiąue modernę. Libr. Maloine, Paris 1975. — 6. Blacque-Belair A.: Dictionnaire medical clinique, pharmacologique et therapeutique. Libr. Maloine, Paris 1974. — 7. Böhm K.: Die Flavonoide. Arzneim. Forsch. 1959, 9, 539, 647, 778; 1960, 10, 54, 139, 188, 468, 547. — 8. Broun H.: Heilpflanzen-Lexikon für Ärzte und Apotheker. G. Fischer Verlag, Stuttgart 1968. — 9. Debuigne H.: Dictionnaire des plantes qui guerissent, Libr. Larousse, Paris 1972. — 10. Gammerman A. F., Grom 1. L: Dikorastuszczije lekarstwiennyje rastienija SSSR, Izd. „Medicina”, Moskwa 1976.
11. Gessner O., Orzechowski G.: Gift- und Arzneipflanzen von Mitteleuropa. Carl Winter, Universitatsverlag, Heidelberg 1974. — 12. Hartwell J. L.: Plants used against cancer. A sunrey — Lloydia 1967, 30, 379; 1968, 31, 71; 1969, 32, 79, 153, 247, 1970, 33, 97, 288; 1971, 34. 103, 204, 310, 386. — 13. Jordanów D., Nikolow P., Bojczinow A.: Fitoterapija. Izd. Medic. i Fizkult, Sofija 1973. — 14. Karpowicz W. N., Bespałowa E. I.: Farmakognozija. Izdat. „Medicina”, Moskwa 1977. — 15. Kohlmünaer S.: Farmakognozja. PZWL, Warszawa 1977. — 16. Kollitsch P.: Homeopathie. Libr. Maloine,
281
Paris 1955. — 17. Kotukow G. N.: Kultiwowani i dikorosli likarski roslini. Wid. „Naukowa Eumka”, Kiiw 1971. — 18. Kresanek J., Krejca J.: Atlas lieciwych rostlin a leśnych płodów. Vyd. Osveta, Bratislava 1977. — 19. Kuemmerle H. P., Garrett E. R., Spitzy K. H.: Farmakologia kliniczna i farmakoterapia. PZWL, Warszawa 1976. — 20. Leclerc H.: Precis de Phytotherapie. Masson et Cię, Edit., Paris 1954.
21. Maszkowski M. D.: Lekarstwtennyje sriedstwa. Izdat. „Medicina”, Moskwa 1972. — 22. Muszyński J.: Ziołolecznictwo i leki roślinne. PZWL, Warszawa 1958. — 23. Osoł A., Pratt R., Altschule M. D.: The U.S. Dispensatory and Physicians Pharmacology. Ed. J. B. Lippincott Comp., Philadelphia 1965. — 24. Ożarowski A.: Biostymi-na, roślinna terapia tkankowa. RSW „Prasa”, Warszawa 1957. — 25. Ożarowski A.: Surowce roślinne, w: Yademecum Fitoterapii, Wyd. 3, WPLiS, Warszawa 1959. — 26. OżarowsW A.: Farmakodynamika surowców roślinnych. WPLiS, Warszawa 1960. — 27. Ożarowski A.; Przegląd roślin leczniczych, w: Ziołolecznictwo. Poradnik dla lekarzy. Wyd. l, PZWL, Warszawa 1976. — 28. Ożarowski A., Łańcucki J., Gąsiorowska K.: Leki roślinne. Warszawa 1978. — 29. Podbielkowski Z.: Słownik roślin użytkowych. PWRiL, Warszawa 1974. — 30. Rote Liste, Verzeichnis pharmazeutischer Spezialpriipa-.rate. Ed. Cantor, Aulendorf 1976.
31. Schindler H.: Inhaltstoffe und Prafungsmethoden homoopatisch verwendeter Heilpflanzen. Ed. Cantor, Aulendorf 1955. — 32. Sfory F., Jirasek V.: Rośliny lecznicze. PWRiL, Warszawa 1976. — 33. Turowska I., CyuneJ £.: Rośliny nasienne. Wyd. Akad. Med., Kraków 1976. — 34. Yalnet J.: Aromatherapie. Libr. Maloine, Paris 1976. — 35. Valnet J.: Phytotherapie. Libr. Malołne, Paris 1976. — 36. Weiss R. F.: Beitrage żur Phytotherapie. Hippokrates 1956, 27, 46, 288, 314, 685j 1957, 28, 247, 384; 1959, 30, 32; 1960, 31, 41, 572; 1962, 33, 899.
Prof. dr hab. med. Jolanta Krupińska
FARMAKODYNAMIKA WAŻNIEJSZYCH SUBSTANCJI ROŚLINNYCH
ANTRAZWIĄZKI
W niektórych surowcach roślinnych: w alonie (Aloë), korze kruszyny (Cort. Frangulae), owocach szakłaku pospolitego (Fr. Rhamni catharticae), korze szakłaku amerykańskiego (Cort. Rhamni purshianeae), liściach senesu (Fol. Sennae), kłączach rzewienia (Rhiz. Rhei) oraz innych, stwierdzono obecność biologicznie czynnych antrazwiązków. Trójpierścieniowe antrazwiązki, pochodne antracenu, działają przeczyszczające łagodniej (laxantia) lub silniej (purgantia). Działanie uzależnione jest od obecności grupy OH w pozycji 1 i 8, podstawnika w pozycji 3t 6, 9 oraz od liczby cząsteczek cukrów w glikozydzie. Im więcej cząsteczek cukrów, tym silniejsze jest działanie przeczyszczające, a także lepsza rozpuszczalność w wodzie. Najsilniej działają antrony i dlantrony, z aglikonów najczęściej występuje chryzofanol, reina, aloeemodyna, franguloemodyna.
Antrazwiązki występują w postaci utlenionej (antrachinony), jako produkty o niższym stopniu utleniania (antrony, antranole) oraz w postaci związków dimerycznych (diantrony).
W procesie redukcji antrachinonów do antranoli i antronów, związkami nietrwałymi są antrahydrochinony i ich tautomeryczne formy — oksyantrony.
Antrazwiązki występują najczęściej w postaci glikozydów. Część cukrową stanowi glukoza lub ramnoza w pozycji 8, bardzo rzadko w pozycji 1. Ramnoza w pozycji 6 i glukoza w pozycji 8 mogą znaleźć się w tej samej cząsteczce. Ostatnio, w niektórych antraglikozydach znaleziono kwas szczawiowy w formie zestryfikowanej z cukrami.
Antrazwiązki monomeryczne (monoantrony), np. chryzofanol — antron (l,8-dwuhydroksy-3-metyloantrachinon), występują w postaci glikozydowej lub wolnej w gatunkach Rheum, Rhamnus; aloeemodyna w postaci glikozydu w soku różnych aloesów.
Emodyna, zwana również franguloemodyna (trójhydroksy-metyloantrachinon), oraz kwas chryzofanowy (dwuhydroksy-
283
metyloantrachinon), jako połączenia glikozydowe są związkami spotykanymi w roślinach najczęściej.
Do diantronów należy sennidyna A i B, reinodiantron, sennozyd A, B, C, D, palmidyna (chryzofanol-emodyno-diantron), reidyna i inne otrzymywane z Fol. Sennae lub Cort. Frangulae.
Mechanizm działania przeczyszczającego antrazwiązków związany jest z ich farmakokinetyką, a przede wszystkim z eliminacją, biotransformacją oraz wydalaniem.
Po doustnym podaniu szybkość przejścia antraglikozydów do jelita cienkiego uwarunkowana jest stopniem wypełnienia żołądka i czasem jego opróżnienia. Aglikony oraz glikozydy są, jak przypuszcza się, związkami trwałymi w pH 1—3. Jedynie glikozydy z Fol. Sennae być może pobudzają wydzielanie żołądkowe.
Antrazwiązki, zależne od właściwości fizykochemicznych, ulegają w mniejszym lub większym stopniu wchłanianiu z błony śluzowej jelit. Pierwszym warunkiem absorpcji jest rozpuszczalność w soku jelitowym, a drugim — możliwość transportu przez ścianę jelita. Rozpuszczalność w wodzie dwuhydroksyantrachinonów i antronów przy pH 7,4 jest słaba. Jedynie reina i antron reiny są bardziej rozpuszczalne.
Antraglikozydy, jak się przypuszcza, przechodzą bez zmian przez jelito cienkie. Ich słaba rozpuszczalność w wodzie i duża cząsteczka uniemożliwiają wchłanianie. Aglikony w jelicie cienkim, podane w tej postaci chemicznej lub uwolnione z glikozydów, po hydrolizie w obecności kwaśnego soku żołądkowego ulegają biotransformacji. Jak udowodniono w licznych pracach, w błonie śluzowej ściany jelit znajdują się układy enzymatyczne, które biorą udział w pierwszej fazie metabolizmu, a więc procesach utleniania, oraz drugiej fazie — sprzęgania z kwasem glukuronowym lub siarkowym.
Biotransformacją w jelitach przebiega podobnie jak w wątrobie, lecz w porównaniu do niej mniej intensywnie ze wzglądu na mniejszą ilość enzymów. Wydaje się, że procesy utleniania i sprzęgania są dla antrazwiązków najważniejszymi drogami biotransformacji. Przypuszcza się, że te procesy są znacznie ważniejsze dla metabolizmu aglikonów niż glikozydów. Grupy fenolowe i hydroksylowe ulegają w ścianie jelit zwierząt doświadczalnych przede wszystkim sprzęganiu z kwasem glukuronowym oraz kwasem siarkowym. Byłby to proces odtruwania jeszcze przed wchłonięciem związku do krążenia. Słabe działanie przeczyszczające aglikonów związane jest nie tylko z utratą aktywnych cząsteczek na skutek wchłaniania z jelit, lecz również spowodowane metabolizmem w górnym odcinku jelita cienkiego.
284
Układy enzymatyczne mikroflory jelita grubego biorą udział w dalszej biotransformacji antrazwiązków.
Antrachinony, antraglikozydy, glukuroniany ulegają hydrolizie, nitro- i azozwiązki oraz ketony ulegają redukcji, a kwasy karboksylowe — dekarboksylacji. W wyniku tego z antrachinonów lub odpowiednich antraglikozydów powstają antrony, diantrony, związki o silnym działaniu przeczyszczającym.
Istnieją pewne różnice w działaniu poszczególnych substancji w zależności od rodzaju surowca roślinnego oraz budowy chemicznej, szybkości wchłaniania i czasu uwalniania czynnych połączeń. Niektóre antraglikozydy, jeśli zostaną przepisane w postaci mieszanki, np. strączki i liście senesu, mogą działać w stosunku do siebie synergistycznie.
Roślinne środki drażniące jelito grube stosuje się doustnie, zwykle wieczorem. Niekorzystnym działaniem ubocznym antrazwiązków są częstokroć bolesne skurcze mięśniówki gładkiej narządów miednicy małej, zwłaszcza jelita grubego, przechodzące niekiedy w kolkę jelitową. Podanie niewielkich dawek leków o działaniu atropinowym znosi nadmierną kurczliwość jelita grubego.
Omówienie najczęściej stosowanych środków roślinnych zawierających antrazwiązki znajduje się w rozdziale „Przegląd roślin leczniczych”.
Kora kruszyny (Cort. Frangulae) z Rhamnus frangula działa nieco słabiej od senesu lub alony. Dłuższe stosowanie kruszyny nie wywołuje przyzwyczajenia. Jako lek o łagodnym działaniu przeczyszczającym jest stosowana głównie w przewlekłym zaparciu na tle atonii jelit. Kruszyna działa ponadto toksycznie na pasożyty jelitowe, np. na glisty i owsiki, wywiera też działanie moczopędne na skutek podrażnienia kłębuszków nerkowych przez wydzielany z moczem kwas chryzofanowy. Surowiec ten jest chętnie stosowany w pediatrii.
Liście i owoce senesu (Fol. et Fr. Sennae) zawierają m.in. sennozydy A, B, C, D, które silniej od szakłaku drażnią jelito grube; działanie występuje po upływie 6—8 h od chwili podania. Tylko wyjątkowo mogą pojawić się skurcze jelita grubego lub kolka jelitowa. Dawka lecznicza liści wynosi 1—4 g w postaci naparu.
Korzeń rzewienia (Rad. Rhei) z Rheum palmatum zawiera oprócz antrazwiązków również garbniki, wywierające działanie ściągające na błonę śluzową jelit. Rzewień może więc po wypróżnieniu powodować objawy zaparcia. Małe dawki korzenia rzewienia lub wyciągu wywierają działanie zapierające, natomiast większe dawki — przeczyszczające.
Alona (stężały sok z liści różnych gatunków aloesu) w zależności od gatunku surowca zawiera liczne antrazwiązki, wśród nich charakterystyczną aloinę oraz aloinozydy. Alona ma bardzo gorzki smak i najczęściej stosowana jest w postaci
285
pigułek. Ze wszystkich środków przeczyszczających alona najsilniej drażni zakończenia nerwowe błony śluzowej jelita grubego, powoduje przekrwienie, wzmaga kurczliwość mięśni gładkich narządów w obrąbie miednicy małej (np. macicy), może więc wzmagać krwawienia miesięczne, powodować poronienia lub przedwczesny poród. Działanie przeczyszczające aloesu następuje po 8—12 h od chwili podania. Dawka alony wynosi 0,05—0,5 g zależnie od wieku, natomiast aloiny 0,025 g. Wyciągi z aloesu wykazują uchwytne działanie przeciw-bakteryjne, przy czym szczególnie dużą aktywność in vitro obserwuje się w stosunku do prątków gruźlicy. Małe dawki aloesu 0,01—0,05 g ze wzglądu na gorzki smak pobudzają wydzielanie soku żołądkowego. Jest to korzystny objaw przy dyspepsji, atonii żołądka i jelit.
Wyciągi, napary lub odwary z surowców roślinnych zawierających mieszaninę antrazwiązków działają leczniczo łagodniej i korzystniej niż wyizolowane pojedyncze związki chemiczne, które często wywołują bolesne skurcze jelitowe. Surowce roślinne zawierające antrazwiązki zapisywane są jako ziółka farmakopealne przeczyszczające (Species laxantes) lub ziołowe mieszanki przeczyszczające (Normosan, Normogran).
Po zażyciu naparu z ziółek, w których skład wchodzą liście senesu lub kłącze rzewienia, może pojawić się brunatne lub czerwone zabarwienie moczu (jeśli ma on odczyn alkaliczny), o czym należy uprzedzić pacjenta.
Antrazwiązki występujące w roślinach wykazują synergiczne względem siebie działanie, mogą również wykazywać w stosunku do innych leków działanie antagonistyczne, np. wobec garbników.
Przeciwwskazaniami do stosowania antrazwiązków są stany zapalne jelita grubego, zapalenie wyrostka robaczkowego, niewydolność nerek i krążenia, guzy krwawnicze, daleko posunięta gruźlica, ciąża; względnym przeciwwskazaniem do podania antrazwiązków jest miesiączka.
AZULENY
Azuleny są to węglowodory powstające podczas destylacji bezbarwnych prekursorów, jakimi są niektóre związki seskwiterpenowe, występujące w olejkach eterycznych. Najbardziej znanym azulenem jest chamazulen występujący w rumianku pospolitym (Matricaria chamomilla), krwawniku (Achillea millefolium), piołunie (Artemisia absinthium), rumianie szlachetnym (Anthemis noblis). Azuleny, występujące jako wolne związki, mają barwę błękitną, fiołkową lub zieloną.
Według wielu autorów chamazulen i pokrewne mu związki mają zdolność hamowania aktywnej histaminy (lub utrudnia-
286
ją jej uwalnianie) i tym należałoby tłumaczyć przeciwuczuleniowe działanie azulenów.
Inną charakterystyczną właściwością azulenów jest ich miejscowe działanie przeciwzapalne, jak również pobudzające fagocytozą, zmniejszające obrzęki ułatwiające naskórkowanie. Azuleny są stosowane miejscowo w przypadkach świądu, pokrzywki, w stanach ropnych, oparzeniach słonecznych, trudno ziarninujących ranach; również w przypadkach okulistycznych, laryngologicznych, ginekologicznych w postaci okładów, przymoczek, przemywań, maści, ciepłych kąpieli, płukań lub wlewów.
Azuleny hamują również w pewnym stopniu rozwój gronkowców, paciorkowców i pałeczki okrężnicy, są więc stosowane jako wspomagające środki chemioterapeutyczne. Inny związek z grupy azulenów, mianowicie gwajazulen (obecnie otrzymywany syntetycznie), jest stosowany doustnie, miejscowo i pozajelitowe jako środek wspomagający leki przeciwhistaminowe w dychawicy oskrzelowej, w różnego typu schorzeniach uczuleniowych, w zapaleniu jelita grubego, w popromiennych zmianach skórnych, w świądzie skóry, w ziarnicy złośliwej. Mocz pacjentów przyjmujących gwajazulen przybiera barwą zieloną.
Syntetyczny 1-izopropylo-5-metyloazulen (Azulol) działa silniej przeciwzapalnie od chamazulenu. Stosuje się go w postaci maści oraz domięśniowo w stanach zapalnych i schorzeniach uczuleniowych.
FLAWONOIDY
Flawonoidy są związkami pochodnymi chromonu i mają właściwości zarówno witaminopodobne, jak i farmakologiczne. Ilość opisanych flawonoidów systematycznie wzrasta, osiągając w 1966 r. liczbę ponad 400 związków. Występują one w postaci połączeń z cukrami, jako heterozydy lub ich aglukony.
Według większości autorów witamina P jest zespołem różnorodnych związków chemicznych, do których zalicza się przede wszystkim flawonoidy (rutyna, kwercetyna), niektóre pochodne kumarynowe i trójterpenowe, niektóre typy garbników (katechina) oraz niektóre leukoantocyjanidyny.
Wyciągi ze skórek pomarańczy, cytryn, papryki zawierają oprócz rutyny również inne flawonoidy, jak narynginą i hesperydynę. Kwiat kasztanowca (Fl. Hippocastani) zawiera czynne flawonoidy pochodne kemferolu i kwercetyny, a w zielu fiołka trójbarwnego (Herb. Viola tricoloris) występuje flawonoid rutozyd (rutyna), rozkładający się do kwercetyny i dwu-
287
cukru rutynozy, ponadto związki saponinowe i antocyjaninowe. Flawonoidy obecne są w wielu innych surowcach roślinnych, omówionych w rozdziale „Przegląd roślin leczniczych”.
Najbardziej znane są trzy flawonoidy: rutyna, kwercytyna i hesperydyna. Rutyna (rutozyd) jest otrzymywana na skalę przemysłową z kwiatów perełkowca (Fl. Sophora japonica) i z ziela gryki (Herb. Fagopyrum esculentum). Kwercetyna jest aglikonem rutyny. Znaczenie tych związków jako witamin jest bezsporne.
Rutyna jako koferment oksydacyjny chelatuje jony miedzi, unieczynnia oksydazą niezbędną do procesu utleniania kwasu askorbowego do kwasu szczawiowego, czego wynikiem jest wzrost poziomu i przedłużenie działania witaminy C w tkankach. Ponadto rutyna inaktywuje dwa inne enzymy, zawierające w swej cząsteczce jon miedzi, a mianowicie hialuronidazę, depolimeryzującą spoiwo komórkowe, a więc rozklejającą śródbłonki naczyń włosowatych, oraz ceruloplazminę. Ze względu na udział w procesie oksydoredukcyjnym rutynę uznano za czynnik przeciwgnilcowy, współdziałający z witaminą C. Podanie łączne obu witamin znosi skutecznie objawy gnilca. Należy zaznaczyć, że ani rutyna, ani hesperydyna podane pojedynczo nie są w stanie zahamować objawów naczyniowych, spowodowanych niedoborem kwasu askorbowego.
Mechanizm działania flawonoidów na kapilary nie jest dostatecznie wyjaśniony. Jak uprzednio wspomniano, flawonoidy hamują układ oksydoredukcyjny, blokują aktywność wielu enzymów ustrojowych, jak cholinesteraza, oksydazą ksantynowa, dekarboksylaza histydynowa, tyroksyna oraz dehydrogenaza kwasu glutaminowego. Przeprowadzone badania wykazały, że kwercetyna oraz rutyna, a być może również niektóre inne flawonoidy, mają hamować metabolizm amin katecholowych, in vivo poprzez kompetytywny antagonizm jednego z enzymów — katecholoortometylotransferazy (COMT). Na skutek przedłużenia farmakodynamicznego działania noradrenaliny i adrenaliny, flawonoidy miałyby pośrednio zmniejszać przepuszczalność śródbłonków kapilarnych. Nie jest wykluczony również ich bezpośredni wpływ skurczowy na kapilary.
Flawonoidy zwiększają więc w mniejszym lub większym stopniu odporność ścian włośniczek, zmniejszają ich przepuszczalność, kruchość i łamliwość, przywracają im elastyczność. Rutyna i kilka innych flawonoidów, działając spazmolitycznie na mięśniówkę gładką większych naczyń, ułatwiają przyjęcie nadmiernych ilości krwi z uszczelnionego łożyska kapilarnego. Flawonoidy, poza działaniem naczyniowym, wywierają wiele ważnych działań farmakologicznych uzasadniających ich stosowanie.
288
Rutyna, podobnie jak niektóre inne flawonoidy, dodatnio wpływa na pracą mięśnia sercowego. Skurcze serca stają się wydatniejsze, a pojemność minutowa wzrasta. Flawonoidy działają korzystnie w przypadkach uszkodzenia mięśnia sercowego w przebiegu zatrucia chloroformem, chinidyną, uretanem etylowym, neoarsfenaminą. Stwierdzono, że w przypadku zatrucia alkoholem metylowym ratyna i jej aglukon kwercetyna działają odtruwające, jeśli grupa OH w położeniu 7 nie jest zablokowana żadnym podstawnikiem. Działanie odtruwające związane jest więc ściśle z budową chemiczną flawonoidów. W zatruciu mięśnia sercowego, spowodowanym nadmiernym nagromadzeniem kwasu mlekowego, oraz w hiperkaliemii rutyna i kwercetyna przywracają normalną pracę serca. Podobnie jak witamina B1 flawonoidy odgrywają rolę koenzymu, biorąc udział w przemianie węglowodanowej mięśnia sercowego.
Niektóre flawonoidy wywierają korzystny wpływ w chorobie nadciśnieniowej, zwłaszcza u osób starszych z daleko posuniętą miażdżycą tętnic. Obserwacje kliniczne wykazały, że np. rutyna nie obniża ciśnienia krwi, reguluje jedynie przepuszczalność ścian naczyń kapilarnych w przypadku zagrażającego wylewu mózgowego.
Ze względu na swój wpływ na kapilary flawonoidy działają przeciwzapalnie, przeciwuczuleniowo, zwłaszcza gdy są podane łącznie z kwasem askorbowym. Według niektórych klinicystów należy stosować je w schorzeniach reumatycznych. Przypuszcza się bowiem, że niedobory rutyny występują w przebiegu choroby gośćcowej.
Flawonoidy należące do grupy flawonoli, np. rutyna, kwercetyna, kemferol, mirycetyna, hiperyna oraz niektóre flawony, np. hesperydyna i naringenina, wywierają działanie moczopędne. Surowce roślinne zawierające flawonoidy można stosować przez dłuższy czas w przewlekłych stanach zapalnych nerek. Jako pomocnicze leki moczopędne stosowane są najczęściej przetwory z liści mącznicy (Fol. Uvae ursi), liści brzozy (Fol. Betulae), ziela skrzypu (Herb. Equiseti), ziela rdestu ptasiego (Her. Polygoni avicularis), kwiatów bzu czarnego (Fl. Sambuci), ziela fiołka trójbarwnego (Herb. Violae tricoloris). Bliższe dane dotyczące działania farmakologicznego wymienionych surowców roślinnych — patrz rozdział „Przegląd roślin leczniczych”. Mechanizm działania moczopędnego jest różnorodny, np. niektóre z flawonoidów porażają mięśniówkę gładką, rozszerzają naczynia nerkowe, ułatwiając w ten sposób dopływ krwi do nerek; inne natomiast drażnią ścianki kanalików nerkowych lub utrudniają resorpcję zwrotną w kanalikach nerkowych. Wymienione surowce rutynowe wchodzą w skład mieszanek ziołowych o działaniu moczopędnym (Species diureticae).
289
Omawiane zioła działają moczopędnie, żółciopędnie oraz chronią miąższ wątroby przed szkodliwym wpływem różnych czynników. Związane to jest przeważnie z ich wpływem na włośniczki, zwłaszcza z działaniem spazmolitycznym.
Przez obniżanie poziomu cholesterolu w osoczu flawonoidy opóźniają rozwój procesu miażdżycowego w naczyniach krwionośnych. Nie wyjaśnioną dostatecznie właściwością rutyny jest uchwytny jej wpływ hamujący na wzrost in vitro tkanki nowotworowej, związany przypuszczalnie z hamowaniem czynności hialuronidazy, jak również poliwalentnym hamowaniem komórkowych układów enzymatycznych. Stwierdzono doświadczalnie, że flawonoidy indukują działanie enzymów metabolizujących przez utlenianie niektórych związków rakotwórczych (karcynogenów), np. benzopirenu.
Działanie farmakologiczne flawonoidów jest w znacznym stopniu uzależnione od rozpuszczalności w płynach ustrojowych, Flawonoidy, jako aglikony rozpuszczalne w lipidach, są na ogół bardziej toksyczne od odpowiednich glikozydów. Toksyczność flawonoidów i związków o cechach witaminy P jest mała. Z tego wzglądu chętnie są stosowane w leczeniu osób w starszym wieku.
Flawonoidy z grupy izoflawonów mają słabe właściwości gestagenne. Opisano również hamowanie procesu rozrodczości u zwierząt w czasie dłuższego stosowania rutyny. Flawonoidy wykazują wpływ zapobiegawczy i ochronny przy naświetlaniu pierwiastkami promieniotwórczymi oraz wpływ leczniczy w przypadkach nadmiernego nasłonecznienia skóry. Wpływ spazmolityczny flawonoidów na mięśniówkę gładką wyraźnie uzależniony jest od ich struktury chemicznej, przy czym aglikony mają o wiele silniejsze działanie od glikozydów. Aktywność tych połączeń uwarunkowana jest obecnością wolnej grupy hydroksylowej w położeniu 3 oraz podwójnego wiązania pomiędzy węglem 2 a 3 w rdzeniu chromo-nowym kwercytyny. Podstawienie grupy fenylowej nie zmienia właściwości spazmolitycznych tych związków.
Omawiając właściwości flawonoidów należy jeszcze wspomnieć o ich działaniu bakteriostatycznym. Rutyna nawet w dużych stężeniach nie hamuje wzrostu ani nie wpływa na tworzenie toksyn drobnoustrojów chorobotwórczych, natomiast kwercetyna wykazuje bakteriostatyczne działanie w stosunku do bakterii Gram-dodatnich i Gram-ujemnych (stężenie 0,075—0,1 ng/ml). Kwercetyna inaktywuje wytworzoną już botulinotoksynę, natomiast kwercetyna — czyli ramnozyd kwercetyny — jest mniej aktywna. Wiele flawonoidów, jak ramnetyna, fizetyna, oraz pokrewne im antocyjany hamują nieznacznie wzrost prątków gruźlicy. Siła działania bakterio-statycznego uzależniona jest od struktury chemicznej związku oraz od rodzaju drobnoustrojów. Na przykład kwercetyna i na-
290
ryngenina działają hamująco w doświadczalnych zakażeniach wirusowych, w przeciwieństwie do rutyny, która okazała się nieaktywna.
Wskazaniami do stosowania flawonoidów są skazy krwotoczne pochodzenia naczyniowego, choroba nadciśnieniowa, zawał serca, dusznica bolesna, cukrzyca, miażdżyca, schorzenia uczuleniowe, jak katar sienny, pokrzywka, wstrząs anafilaktyczny, a także odmrożenia, pęcherzyca. W schorzeniach ocznych rutyna wykorzystywana jest w przypadkach uszkodzeń naczyń na skutek urazów mechanicznych toczącego się procesu chorobowego, powodującego zwiększoną kruchość i przepuszczalność kapilar. Próbowano stosować rutynę w schorzeniach siatkówki o różnej etiologii, a zwłaszcza w stanach zapalnych na tle cukrzycy. W czasie stosowania preparatów wskazana jest okresowa kontrola kruchości naczyń. Jedną z ważniejszych właściwości rutyny, umożliwiającą, jej szerokie zastosowanie, jest bardzo mała toksyczność, zarówno dla zwierząt wyższych, jak i dla ludzi. Bez szkody dla ustroju może być przyjmowana przez dłuższy czas, nawet do 400 dni. Jedynym objawem opisywanym przy oznaczaniu przewlekłej toksyczności rutyny u zwierząt (dwukrotnie w ciągu doby po 400 mg 7-hydroksyflawononu lub 2,3,4-trój-hydroksychalkonu w stężeniu 1% w diecie, w ciągu jednego tygodnia) był nieznaczny ubytek masy ciała.
Istnieją jednak przeciwwskazania do stosowania flawonoidów w terapii ze względu na niezgodności farmakologiczne z innymi lekami. Mogą one bowiem unieczynniać bakterio-statyczne działanie równocześnie podanych sulfonamidów oraz bakteriostatyczne i bakteriobójcze działanie antybiotyków z grupy streptomycyny. Mimo że flawonoidy i związki o charakterze witaminy P mają wiele cennych właściwości farmakologicznych, to jednak zakres celowości stosowania ich w terapii jest ciągle jeszcze przedmiotem badań, dyskusji i kontrowersji. Na przykład niektórzy autorzy krytycznie oceniają wpływ rutyny na kapilary. Istnieje potrzeba dalszych wnikliwych badań klinicznych, dotyczących przede wszystkim działania naczyniowego, przeciwskurczowego i moczopędnego.
Rutyna prawie zupełnie nie rozpuszcza się w wodzie, dlatego napary lub odwary są bardzo mało skuteczne. Wyciągi alkoholowe działają korzystniej. Istotne również znaczenie ma stopień resorpcji w przewodzie pokarmowym. Półsyntetyczne pochodne rutyny można podawać dożylnie i wtedy wykazują działanie najskuteczniejsze.
Flawonoidy podane doustnie ulegają resorpcji i przemianom metabolicznym. Flora bakteryjna jelit bierze czynny udział w tym procesie. Jako produkty końcowe przemiany rutyny lub kwercetyny pojawiają się w moczu kwas homo-wanilinowy, kwas 3-hydroksyfenylooctowy oraz kwas 3,4-
291
-dwuhydroksyfenylooctowy. Końcowe metabolity różnią się pomiędzy sobą strukturą, zależnie od budowy macierzystego związku.
Rutyną, kwercetynę, hesperydyną i metylochalkon hesperydyny stosuje się pojedynczo lub łącznie z innymi lekami w mieszankach. Dawka doustna rutyny wynosi 10—20 mg.
GARBNIKI
Garbniki są to związki o różnorodnej budowie chemicznej. Znaczenie terapeutyczne ma grupa garbników hydrolizujących, tzn. tanoidów (galotaniny), będących estrami fenolokwasów z alkoholami, cukrami lub heterozydami, oraz grupa garbników katechinowych lub ich pochodnych skondensowanych, niehydrolizujących. W surowcach roślinnych garbniki stanowią frakcją czynną, warunkującą skutek leczniczy, lub tworzą produkty uboczne, działające synergicznie z innymi lekami.
Garbniki, jako leki o działaniu miejscowym ściągającym (adstringentia), wiążą się z grupami aminowymi białek, tworząc dość trwałe nierozpuszczalne w wodzie połączenia. Kompleksy te mają skłonność do koagulacji, a więc przejścia ze stanu zolu w żel. W większych stężeniach wytrącają białko na powierzchni ran i uszkodzonych błon śluzowych, tworząc na błonie śluzowej galaretowaty lub zbity skrzep utrudniający przenikanie wody, a tym samym możliwość pęcznienia komórek. Czynności życiowe komórek zostają wówczas ograniczone, lecz jednocześnie utworzona warstwa stanowi osłonę dla głębiej położonych tkanek przed zewnętrznymi czynnikami drażniącymi. Garbniki odwadniają włókna nerwowe, działają słabo znieczulająco, znoszą odruchy bólowe, jak pieczenie i swędzenie, towarzyszące stanom zapalnym. W niewielkich ilościach z trudem przenikają nieco głębiej do tkanek i tam obkurczają drobne naczynia krwionośne, uszczelniają ściany włośniczek, utrudniają syntezę peptydów tkankowych, unieczynniają histaminę, hamują ruchy leukocytów, działają więc przeciwprzesiękowo, przeciwobrzękowo i przeciwzapalnie. Garbniki denaturują również białka krwi, aglutynują krwinki, ułatwiają powstawanie skrzepów włóknikowych.
Utrudniając przepływ przez kapilary leki ściągające hamują przenikanie do głębszych warstw skóry i do krążenia trujących produktów rozpadu tkanek oraz hamują wchłanianie ze światła przewodu pokarmowego metabolitów pokarmowych lub toksyn pochodzenia bakteryjnego. Garbniki osłabiają właściwości wydzielnicze błony śluzowej żołądka i jelit i powodują zaparcie. Mechanizm działania garbników tłumaczy rów-
292
nież ich działanie przeciwbakteryjne, skierowane zwłaszcza na drobnoustroje Gram-ujemne.
Garbniki rozpuszczalne w wodzie znajdują się w wielu surowcach roślinnych, będąc składnikiem liści, nasion, kłączy, bulw, korzeni lub zdrewniałej kory. Typowo garbnikowymi surowcami są: kłącze wężownika (Rhiz. Bistortae), liście orzecha włoskiego (Poi. Juglandis), owoc borówki czernicy (Fr. Myrtilli), kłącze pięciornika (Rhiz. Tormentillae), kłącze tataraku (Rhiz. Calami), liście herbaty (Fol. Theae), kora dębowa (Cort. Quercus).
Stosowany najczęściej w lecznictwie kwas taninowy (Acidum tannicum, tanina) jest glikozydem (kwas galusowy połączony z glukozą) otrzymanym z dębianek — patologicznych, kulistych narośli na liściach dębów, wywoływanych przez pasożytnicze owady. Taninę turecką otrzymuje się z dębianek zbieranych z liści dębu Quercus infectoria, wywoływanych przez czerwie błonkówki Andricus infectoria, a taninę chińską z dębianek na liściach sumaku Rhus semialata, powodowanych przez mszyce Aphis sinensis. Na liściach dębów rosnących w Polsce błonkówka Andricus kollari powoduje również tworzenie dębianek, lecz o znacznie mniejszej zawartości taniny. Z surowców garbnikowych sporządza się napary, odwary lub nalewki, np. z dębianek tureckich nalewkę dębiankową (Tinct. Gallae).
Ze względu na swe działanie garbniki stanowią grupę leków uzupełniających w takich przypadkach, jak oparzenia, sączące egzemy, przewlekłe krwawienia, zranienia, opryszczka, wyprzenia. W zapaleniach błony śluzowej jamy ustnej zapisuje się do pędzlowań nalewkę dębiankową (Tinct. Gallae). Roztwory taniny 0,5—2% w postaci okładów, nasiadówek, przemywań skutecznie działają w schorzeniach dystalnych odcinków przewodu pokarmowego, a zwłaszcza w przypadkach pęknięć zwieracza odbytu, guzów krwawniczych, nieżytu odbytnicy, jak również w przewlekłych upławach.
Należy zwrócić uwagę na fakt, że tanina stosowana miejscowo w nadmiarze na rozległe uszkodzenia skóry i błon śluzowych może ulec wchłonięciu, dostać się do krążenia i spowodować groźne następstwa w postaci uszkodzenia naczyń kapilarnych oraz stłuszczeń i ognisk martwiczych w obrębie wątroby.
Tanalbina (Tanninum albuminatum, białczan taniny), działając ściągające i przeciwbakteryjnie, znalazła zastosowanie jako lek podawany doustnie w nieżytach przewodu pokarmowego oraz w biegunce. Tanalbina, stosowana przez dłuższy czas, powoduje uporczywe zaparcie. U osób nadwrażliwych po zażyciu tanalbiny mogą pojawić się wymioty oraz kolka żołądkowa lub jelitowa. Przedawkowanie tego leku prowadzi do zaburzeń spowodowanych uszkodzeniem błony śluzowej
293
jelit i do powstania nadżerek: W takich przypadkach należy usunąć preparat garbnikowy z żołądka i jelit oraz podać środki osłaniające.
Możliwość wchłaniania produktów rozkładu garbników z przewodu pokarmowego nie jest wykluczona i stanowi przedmiot osobnych badań klinicznych.
Garbniki tworzą nierozpuszczalne, trudno wchłanialne z jelit połączenia z niektórymi alkaloidami, glikozydami i solami metali ciężkich (np. miedzi, ołowiu), dlatego mogą służyć jako lek doustny przy zatruciu tymi związkami. Powstałe w przewodzie pokarmowym straty garbnikowo-alkaloidowe powinny być szybko usunięte przy użyciu środków przeczyszczających, ponieważ mogą ulec ponownemu rozpuszczeniu i uwolnieniu trującego składnika. Należy pamiętać, że wiele alkaloidów nie reaguje z kwasem taninowym, a mianowicie kokaina, nikotyna, fizostygmina, atropina, morfina; ponadto tanina jest prawie nieskuteczna w zatruciach antymonem, arsenem lub rtęcią.
W niektórych surowcach roślinnych znajdują się garbniki skondensowane, nie będące glikozydami, mające w swej cząstce katechiny pokrewne antocyjanom i flawonom, mogące działać podobnie jak rutyna.
Garbniki katechinowe szeregu pirogalolu, częściowo elagowe, łatwo ulegają kondensacji, a produkty dimeryzacji wykazują zwiększone działanie ściągające. Natomiast produkty ich utlenienia (flobafeny) tracą aktywność, ponieważ w okresie przechowywania surowca roślinnego rozpuszczalność -Ich ulega stopniowo zmniejszeniu. Po około 14—15 miesiącach ilość rozpuszczalnych garbników w surowcu wynosi tylko 5Q% ilości początkowej (kora dębowa, kłącze wężownika, liście herbaty).
GLIKOZYDY NASERCOWE (KARDENOLIDY)
Wśród glikozydów nasercowych pochodzenia roślinnego rozróżniamy dwa typy heterozydów, mianowicie kardenolidowe i bufadienolidowe. Heterozydy kardenolidowe dzielą się na tzw. typ naparstnicy (Digitalis purpurea, Digitalis lanata, Digitalis ambigua, Isoplexis canariensis, Digitalis grandiflora Digitalis fernuginea) i typ strofantusa (Strophanthus gratus, Strophanthus Kombe, Adonis vernalis, Convallaria majalis), natomiast przedstawicielem heterozydów bufadienolidowych jest cebula morska (Urginea maritima). Glikozydy nasercowe mają; w swej strukturze sterydowy aglikon (geninę) oraz specyficzne reszty cukrowe powiązane między sobą szeregowo i połączone eterowo w pozycji C-3 lub C-5 z aglikonem. Charakterystycznym ugrupowaniem dla aglikonu jest nienasy-
294
cony pięcioczłonowy pierścień laktonowy (kardenolidy) lub sześcioczłonowy (bufadienolidy) połączony z C-17 i ulegający stosunkowo łatwo hydrolizie. Poznano dotychczas ponad 500 glikozydów nasercowych i około 95 genin glikozydów na-. sercowych. Budowa cukrów jest często unikalna i pojawiająca się jedynie w tego typu glikozydach. D-glukoza i L-ramnoza są najczęściej spotykanymi cukrami. Glikozydy nasercowe ulegają hydrolizie pod wpływem słabych kwasów lub przemianie enzymatycznej do części cukrowej i aglikonu. Glikozydy nasercowe powstały w wyniku przemiany octanowej poprzez kwas mewalonowy (MVA). Kardenolidy są wytwarzane przez kondensację steroidu C-21 z jednostką C-2, a bufadienolidy — steroidu C-21 z jednostką C-3. Czas potrzebny do wystąpienia działania omawianych związków oraz właściwość kumulacji w ustroju uzależnione są m.in. od obecności grup hydroksylowych w geninie. Odszczepienie niektórych reszt cukrowych prowadzi do powstania z naturalnych (rodzimych) glikozydów tzw. glikozydów wtórnych (np. z purpureaglikozydu A — digitoksyny). Utrata wszystkich cukrów powoduje utworzenie aglikonu prawie pozbawionego właściwości kardiotonicznych, a więc warunkiem działania farmakologicznego jest obecność nienasyconego pierścienia laktonowego, obecność cząsteczek cukrowych oraz konfiguracja poszczególnych grup.
Zjawiska elektrofizjologiczne i biochemiczne, zachodzące w czasie pracy mięśnia sercowego, nie zostały jeszcze dokładnie poznane. Przyjmuje się, że włókna mięśnia sercowego stanowią zintegrowany system miofibryli, składający się z miozynu, aktynu i tropomiozynu, ułożonych równolegle w podłużnej osi komórki. Skurcz mięśnia związany jest z ich zmianami przestrzennymi względem siebie (ryć. 1).
Energia skurczu mięśnia sercowego wytwarza się głównie wskutek spalania kwasów tłuszczowych, kwasu mlekowego, glukozy, kwasu pirogronowego, aminokwasów i ketonów. Energia uzyskana z tych przemian tlenowych jest magazynowana w cząsteczkach kwasu adenozynotrójfosforowego (ATP) i fosforanu kreatyny. Wewnątrzkomórkowy ATP jest rozkładany przez ATPazę błony komórkowej do kwasu adenozynodwufosforowego i nieorganicznego fosforanu. Wyzwolona energia zasila mechanizm pompy jonowej.
W okresie pobudzenia mięśnia sercowego bodźce idące z ośrodków układu przewodzącego serca inaktywują chwilowo adenozynotrójfosfatazę (ATPaza) błony komórkowej, pompa jonowa przestaje działać, jony sodu przenikają w nadmiarze do wnętrza komórki, następuje depolaryzacja błony komórkowej, potencjał czynnościowy ulega zmianom (do + 15 mV), jony wapnia zostają przesunięte do końcowych pojemników siateczki endoplazmatycznej i uwolnione do cyto-
295
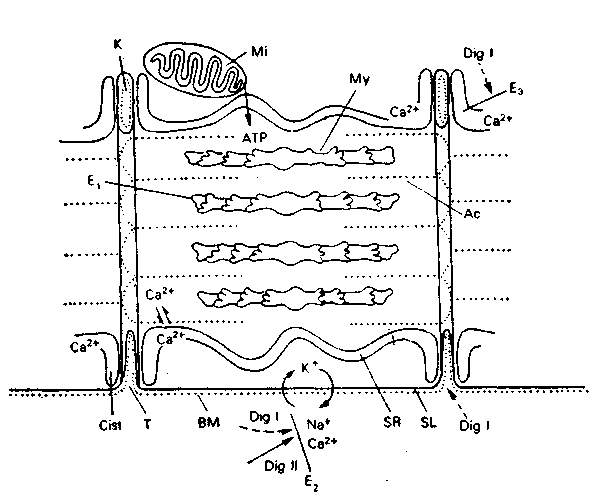
Ryc. 1. Hipotetyczne punkty uchwytu działania glikozydów naparstnic na komórkę mięśnia sercowego: K — poprzeczny układ kanalików, Mi — mitochondria, My — włókienka kurczliwe, Sr — siateczka endoplazmatyczna glikozydów, Dig I — hipotetyczny receptor dla naparstnic (działanie inotropowe dodatnie), Dig II — miejsce powstawania zaburzeń rytmu, E1 — ATPaza miozyny, E2 — ATPaza endoplazmatyczna, E3 — ATPaza siateczki, BM — błona komórkowa, SL — sarkolema, Ac — włókienka aktyny, Cist — końcowe odcinki siateczki endoplazmatycznej (wg Hiotta i Goodwina).
plazmy, zostaje zaktywowana ATPaza miofibryli, zachodzi retrakcja aktynomiozynu i skurcz mięśnia sercowego.
Po upływie około 200 ms od chwili pobudzenia wzrasta przepuszczalność błony komórkowej dla jonów potasu, wzrasta zdolność wiązania jonów wapnia przez siateczkę endoplazmatyczna, a tym samym obniża się poziom wolnych jonów wapnia do wartości umożliwiających rozkurcz włókna mięśniowego. Następuje reaktywacja ATPazy błony komórkowej oraz repolaryzacja błony komórkowej, ponownie pojawia się potencjał spoczynkowy i rozkurcz włókna mięśniowego. Proces ten powtarza się cyklicznie.
Według przyjętej teorii glikozydy nasercowe mają wywoływać zmiany w transporcie i przepuszczalności błon komór-
296
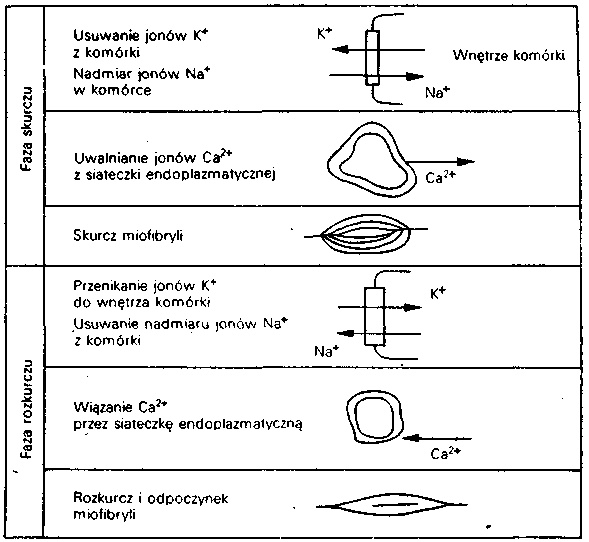
Ryc. 2. Zależność między przepuszczalnością błony komórkowej dla elektrolitów a pracą serca (wg Simona).
kowych dla jonów sodu i potasu, mianowicie powodować nadmierne gromadzenie w komórkach sierdzia mięśnia sercowego) Na+ oraz ucieczkę z komórek K+ (ryć. 2). Równocześnie zachodzą w sierdziu zmiany w stężeniu wolnych jonów wapnia, które zostają w nadmiarze uwalniane z siateczki endoplazmatycznej komórki i gromadzą się w końcowych pojemnikach siateczki, bezpośrednio tuż koło miofibryli. Opisane powyżej zaburzenia gospodarki elektrolitowej komórki mięśnia, sercowego są spowodowane zarówno hamowaniem przez glikozydy nasercowe czynności błonowej ATPazy, która miałaby być hipotetycznym receptorem dla glikozydów nasercowych, jak i ewentualną aktywacją czynności ATPazy miofibryli. Przesunięcia w obrębie komórek sierdzia jonów sodu, potasu i wapnia ułatwiają zamianę energii chemicznej, zgromadzonej w bogatoenergetycznych wiązaniach ATP, na energię mechaniczną skurczu. Glikozydy naparstnic nie zmieniają więc metabolizmu komórki, związanego z syntezą czy
297
gromadzeniem cyklicznego AMP lub fosfokreatyny, jak również nie wpływają na aktywność adenylocyklazy błony komórkowej, Glikozydy nasercowe mają ponadto ułatwiać przenikanie przez błony komórkowe cząsteczek glukozy do wnętrza komórki. Zmiany te mają swe odbicie w hemodynamizmie mięśnia sercowego, ponieważ powodują pojawienie się dodatniego działania inotropowego i tonotropowego, a ujemnego chronotropowego, dromotropowego oraz batmotropowego. Jak wspomniano, działanie glikozydów polega przede wszystkim na dodatnim efekcie inotropowym, ponieważ leki te zmuszają sierdzie do wzmożenia siły skurczu, z drugiej strony do skrócenia czasu skurczu. Równocześnie wzrasta napięcie mięśnia sercowego (działanie tonotropowe dodatnie). Jest to jednak działanie dwufazowe, występuje bowiem tylko w fazie skurczu, natomiast w fazie rozkurczu częściowo zanika; pojawia się wtedy bezpośrednie działanie glikozydów, polegające na hamowaniu przewodzenia bodźców we włóknach sierdzia (działanie dromotropowe ujemne). Okres refrakcji — wypoczynku serca — ulega wydłużeniu. Pod wpływem glikozydów, mimo że rozkurcz serca nie jest pełny, komory Serca wypełniają się prawie całkowicie krwią, faza rozkurczu się przedłuża, wzrasta objętość wyrzutowa krwi. Objętość minutowa nie ulega większym zmianom, gdyż w fazie rozkurczu występuje spowolnienie akcji serca (tab. 1).
Tabela l
Hemodynamiczne zmiany wydolnego i niewydolnego mięśnia sercowego pod wpływem glikozydów nasercowych
Hemodynamika mięśnia sercowego |
Wydolny mięsień sercowy |
Niewydolny mięsień sercowy |
Częstotliwość skurczów |
± |
(↓) |
Objętość minutowa |
(↓) |
↑ |
Objętość wyrzutowa |
(↓) |
↑ |
Objętość rozkurczowa |
(↓) |
↓ |
Skurczowe ciśnienie komorowe |
± |
± |
Końcowe rozkurczowe ciśnienie komorowe |
↓ |
↓↓ |
Ciśnienie śródaortalne |
±
|
±
|
± bez zmian ↑zwiększenie
↓↓ wyraźne zmniejszenie ↑↑ wyraźne zwiększenie
(↓) średnie zmniejszenie
298
Glikozydy zmniejszają ilość skurczów serca (działanie chronotropowe ujemne) oraz hamują przewodzenie bodźców w wyniku odruchu (działanie dromotropowe ujemne), poprzez zadrażnienie zakończeń czuciowych w łuku aorty oraz w kłębuszku szyjnym, a także poprzez bezpośrednie zadrażnienia ośrodka nerwu błędnego w okolicy area postrema w mózgu.
Glikozydy nasercowe, w dawkach większych od terapeutycznych, mogą pobudzać ośrodki nerwu błędnego, jak również II- i III-rządowe ośrodki układu przewodzącego (działanie batmotropowe dodatnie), stąd w przypadkach zatruć glikozydami może pojawić się tachykardia i niemiarowość. Glikozydy nasercowe zwiększają siłę skurczową mięśnia sercowego, wzrasta amplituda skurczów komór serca i pojemność wyrzutowa serca. Do narządów napływa więcej krwi tętniczej i pojawia się działanie moczopędne. Silniejszy skurcz mięśnia sercowego powoduje lepsze opróżnienie komór. Dzięki przedłużonemu okresowi rozkurczu zwiększa się odpływ krwi z układu żylnego, co z kolei wpływa na obniżenie ciśnienia żylnego, ustępują zastoje żylne w narządach, cofają się przesięki i obrzęki. Nadmiar płynu w przestrzeni poza-komórkowej zostaje wchłonięty do krwiobiegu i wydalony przez nerki. W związku ze swym mechanizmem działania, glikozydy nasercowe, niezależnie od rodzaju surowca roślinnego, wywierają podobny skutek farmakologiczny. Różnice pomiędzy poszczególnymi glikozydami nie są zasadnicze i sprowadzają się do różnego stopnia wchłaniania, nieco różnej biotransformacji, czasu pojawienia się działania, stopnia eliminacji z ustroju oraz dawkowania.
Glikozydy naparstnic podane doustnie ulegają częściowej hydrolizie w kwaśnym soku żołądkowym. Pewna ilość związków, po odszczepieniu łańcucha cukrów, przechodzi w mniej aktywne geniny, np. digitoksygeninę lub gitoksygeninę, natomiast reszta ulega powolnej, prawie całkowitej absorpcji (tab. 2). W osoczu kardenolidy wiązane są przez albuminy krwi, a po ich wysyceniu, gdy ustali się równowaga pomiędzy wolnymi a związanymi cząsteczkami, następuje wolniejsze lub szybsze wiązanie z białkami sierdzia i pojawia się charakterystyczne działanie kardiotropowe. Pozajelitowe podawanie kardenolidów w niewielkim tylko stopniu wpływa na skrócenie czasu utajonego działania, uzależnionego od stopnia wiązania glikozydów przez białka osocza. Po podaniu dożylnym glikozydy nasercowe są przenoszone do przestrzeni tkankowych, początkowo więc obserwuje się nagłe obniżenie ich poziomu w osoczu. U pacjentów czas ustalania okresu półtrwania dla digitoksyny i digoksyny wynosi 15—30 min. Największe stężenia nie zmienionych cząsteczek podanych kardenolidów oraz ich metabolitów osiąga się w wątrobie, żółci, przewodzie pokarmowym i nerkach, a więc glikozydy
299
Tabela 2
Właściwości farmakokinetyczne glikozydów nasercowych (wg Lülmanna i wsp. oraz Gotha)
|
Strofantyna G |
Digoksyna |
Digitoksyna |
Rozpuszczalność w lipidach |
0
|
dobrze
|
bardzo dobrze
|
Wiązanie z białkami |
<5%
|
około 40%
|
około 96%
|
Przenikanie do komórek |
adsorpcja na błonie komórki |
wyraźna penetracja do wnętrza komórki |
dziesięciokrotnie silniejsze przenikanie do wnętrza komórki |
Wydalanie przez nerki |
przesączanie kłębkowe, brak resorpcji zwrotnej w kanalikach |
częściowa resorpcja zwrotna |
resorpcja zwrotna nie zmienionych cząsteczek, wydalanie rozpuszczalnych w wodzie metabolitów |
Biologiczny okres półtrwania u ludzi zdrowych |
21 h
|
36 h
|
5 dni
|
Wydalanie z żółcią
|
0
|
częściowo
|
przeważającej również wydalanie przez krążenie wątrobowo-jelitowe |
Biotransformacja
|
0 (nie wnika do wnętrza komórek)
|
sprzęganie z kwasem glukuronowym i siarkowym; nieaktywne związki
|
odłączenie jednej lub dwóch cząsteczek cukru; sprzęganie (nieaktywne związki); aktywne metabolity (bis- i monodigitoksozyd digoksygeniny) |
Czas działania in vivo zależy od |
wydalania przez nerki
|
szybkości sprzęgania i wydalania farmakologicznie czynnych połączeń przez nerki i przewód pokarmowy |
sprzęgania i szybkości wydalania farmakologicznie czynnych metabolitów |
300
nasercowe nie łączą się selektywnie z mięśniem sercowym. Wstrzyknięta dawka tylko w około 1% łączy się z białkami sierdzia. Nie wydaje się, aby mięsień sercowy miał właściwości kumulacji tych leków. Przy użyciu znakowanych preparatów oraz czułych metod radiograficznych usiłuje się obecnie oznaczyć wychwyt śródkomórkowy kardenolidów przez mięsień sercowy.
Odszczepienie reszt cukrowych zachodzi częściowo w przewodzie pokarmowym, a częściowo w tkankach i prowadzi do powstania aglikonów, prawię pozbawionych działania kardiotropowego. Nerki są główną drogą ich eliminacji, stąd niewydolność nerek może prowadzić łatwo do kumulacji leku. Digitoksyna dłużej się łączy z białkami osocza niż digoksyna, okres półtrwania wynosi 9 dni. W moczu 74% jej metabolitów pojawia się po 24 h. Natomiast okres półtrwania digoksyny wynosi 34—40 h; z moczem wydalana jest w około
301
80% (w tym metabolitów jest 7%). Największe stężenie digoksyna osiąga w nerkach, a nieco mniejsze w sercu i wątrobie. Czas eliminacji digoksyny jest taki sam u pacjentów zdrowych, jak i u pacjentów z wadami serca. Zostało stwierdzone, że apolarne glikozydy nasercowe są szybciej metabolizowane, natomiast polarne glikozydy są bardziej oporne na procesy biotransformacji ustrojowej.
Strofantyna (uabaina) w nie zmienionej formie jest szybko wydalana przez nerki. Po 8 h w moczu pojawia się 50% wstrzykniętej dawki. Strofantyna, jako związek wyjątkowo polarny i nie rozpuszczalny w lipidach, wydalana jest szybciej z ustroju niż przebiegać może biotransformacja tego leku w tkankach. Znacznie większa rozpuszczalność strofantyny w wodzie, w porównaniu z digoksyną, jest uzależniona od większej ilości grup hydroksylowych w cząsteczce oraz małego stopnia jej absorpcji w jelitach. Digoksynę więc, zależnie od właściwości, można uszeregować pomiędzy digitoksyną a Strofantyna (tab. 3).
W dalszej przemianie geniny przechodzą w nieczynne epigeniny przez biotransformację grupy hydroksylowej przez C-3, z konfiguracji P do a. Geniny oraz 3-epigeniny tworzą siarczany i glukuroniany z odpowiednimi kwasami i w tej formie są ostatecznie wydalane z ustroju.
Działanie glikozydów nasercowych jest skierowane przede wszystkim na osłabiony mięsień sercowy, w którym znajdują się jeszcze wystarczające rezerwy energetyczne. Korzystnym zjawiskiem dla działania glikozydów jest wyrównawczy przerost mięśnia sercowego, zwłaszcza lewej komory. Natomiast procesy stłuszczenia, zmiany zwyrodnieniowe, zmiany wodniczkowe, uszkodzenia mięśnia sercowego po przebytych zakażeniach osłabiają działanie lecznicze tych leków.
Glikozydy wywierają wpływ nie tylko na sierdzie, lecz także mają działanie pozasercowe, np. działanie skurczowe na mięśniówkę gładką.
Glikozydy nasercowe wywierają najsilniejsze działanie lecznicze w przypadku niewyrównanej niedomogi krążenia, kiedy dochodzi do zastoju żylnego przed przedsionkami w małym lub dużym krążeniu oraz pojawienia się dodatkowych powierzchniowych skurczów w postaci tachykardii. Ten stan krążenia prowadzi do powstania obrzęków, przesięków, skąpomoczu, zastoju żylnego w obrębie narządów jamy brzusznej, duszności, sinicy, zaburzeń ze strony układu nerwowego i wreszcie obrzęku płuc. Zastosowanie glikozydów kardiotropowych powoduje spotęgowanie siły skurczu mięśnia sercowego, spowolnienie akcji serca, zwiększenie objętości wyrzutowej, obniżenie ciśnienia żylnego. Obrzęki i przesięki cofają się, następuje usuwanie wody przez drogi moczowe. W związku z polepszeniem stanu krążenia zmniejsza się masa
302
ciała, znika duszność, sinica, zaburzenia trawienia i objawy ze strony ośrodkowego układu nerwowego. Glikozydy nie wywierają wpływu na serce zdrowe lub też będące w stanie wyrównanej niewydolności krążenia, kiedy działają w pełni mechanizmy obronne ustroju.
Pewnym, choć nie stałym wykładnikiem działania glikozydów nasercowych, są zmiany w elektrokardiogramie przed i po podaniu tych leków w przypadku niewyrównanej niewydolności krążenia. Czas trwania QRST ulega skróceniu, woltaż obniża się, wydłuża się odcinek P-P oraz odcinek P-Q. Najbardziej charakterystyczną cechą są zmiany dotyczące odcinka ST i załamka T, które polegają na obniżeniu odcinka ST i spłaszczeniu, a nawet odwróceniu załamka T. Powyższe zmiany w ekg są obserwowane nie tylko po podaniu glikozydów, lecz również mogą pojawić się w wielu innych schorzeniach krążenia, a więc nie mogą być brane pod uwagę jako swoisty stopień wysycenia glikozydami mięśnia sercowego. Glikozydy były stosowane dawniej głównie w postaci mianowanych biologicznie surowców roślinnych, w których oprócz glikozydów występują substancje balastowe, np. saponiny, będące emulgatorami drażniącymi tkanki. Jako leki są obecnie chętniej stosowane naturalne lub półsyntetyczne glikozydy w postaci krystalicznej. W tabeli 1 zestawiono właściwości trzech najczęściej stosowanych preparatów: digitoksyny, lanatozydu C (typ naparstnicy) i strofantyny (typ strofantusa) Glikozydy naparstnicy purpurowej (zwłaszcza digitoksyna) silnie wiążą się z białkami krwi, zmniejszają wrażliwość układu przewodzącego na bodźce nerwowe, natomiast dość silnie wzmacniają siłę skurczu oraz napięcie mięśnia sercowego. Leki te mogą więc powodować wystąpienie znacznego stopnia bradykardii.
Glikozydy naparstnicy wełnistej są obecnie bardzo często stosowane w lecznictwie (acetylodigitoksyna, lanatozyd C, dezacetylolanatozyd C, digoksyna) ze względu na zróżnicowany stopień kumulacji, wiązania z białkami osocza, działania kardiotropowego oraz moczopędnego.
Lanatozydy i ich glikozydowe pochodne, w porównaniu z glikozydami naparstnicy purpurowej, w mniejszym stopniu ulegają kumulacji, działanie lecznicze pojawia się szybciej i jest silniejsze, słabiej działają na fazę rozkurczową mięśnia sercowego, trudniej ulegają rozkładowi. Glikozydy naparstnicy wełnistej i purpurowej wchłaniają się z przewodu pokarmowego w niejednakowym stopniu (patrz tabela 1). Najlepiej wchłania się purpureaglikozyd A, lanatozyd A i ich glikozydy pochodne, średnio — lanatozyd C, a najsłabiej — purpureaglikozyd B i gitoksyna. Istnieją również duże różnice wiązania glikozydów z albuminami krwi. W znacznym stopniu wiązaniu z białkami ulega purpureaglikozyd A, lanatozyd A,
303
digitoksyna i acetylodigitoksyna. W związku z powyższym działanie ich rozwija się wolniej. Pozostałe glikozydy wiążą się słabiej z białkami i są szybciej wydalane z ustroju (lanatozyd C). Wydalanie następuje głównie z moczem, częściowo również z żółcią. U chorych z uszkodzeniem miąższu nerek lub wątroby wydalanie glikozydów jest upośledzone; należy to uwzględnić przy ustalaniu dawek. W czasie podawania dużych dawek eliminacja (biotransformacja oraz wydalanie) może być mniejsza niż ilość glikozydu resorbowanego, co prowadzi do nadmiernego gromadzenia w tkankach (kumulacja). Najsilniej kumulują się glikozydy naparstnicy purpurowej, znacznie słabiej wełnistej.
Heterozydy kardenolidowe typu strofantyny minimalnie wchłaniają sią z przewodu pokarmowego, stosuje się je więc wyłącznie dożylnie. Strofantyna (uabaina) słabo wiąże się z białkami krwi i sierdzia, prawie nie ulega kumulacji. W ustroju pozostaje do 24 h. Strofantyna wywiera silne działanie inotropowe dodatnie, wzmaga napięcie mięśnia sercowego i, na co należy zwrócić uwagę, o wiele częściej niż inne glikozydy nasercowe wywołuje pojawienie się niemiarowości. Strofantynę stosujemy przede wszystkim w przypadkach ostrej niewydolności serca, jaką jest dychawica sercowa. Strofantyny nie stosuje się w przewlekłej niedomodze krążenia.
Jak uprzednio wspomniano, w skład tzw. digitaloidów wchodzą glikozydy nasercowe o typie kardenolidów strofantusa o słabszym działaniu inotropowym dodatnim i chronotropowym ujemnym na mięsień sercowy od glikozydów naparstnicy i strofantyny.
Najaktywniejszym naturalnym kardenolidem w zielu konwalii majowej (Herb. Convallariae majalis) jest konwalatoksyna. Działanie nalewki z konwalii przypomina działanie strofantyny bez objawów kumulacji. Z przewodu pokarmowego cały zespół kardenolidów absorbuje się w większym procencie niż czyste glikozydy, jednak ze względu na balastową obecność saponin mogą zjawić się ponadto objawy podrażnienia błony śluzowej przewodu pokarmowego. Korzystnym objawem ubocznym jest działanie moczopędne. Nalewka konwalii majowej stosowana jest w lżejszych postaciach niewydolności układu krążenia, często w postaci mieszanek z innymi lekami (zwłaszcza u osób starszych).
W zielu miłka wiosennego (Herb. Adonidis vernalis) znajdują się również heterozydy kardenolidowe. Działają one na serce analogicznie jak glikozydy konwalii, tylko niemal dwukrotnie słabiej i nie powodują objawów kumulacji. Wadą ich jest stosunkowo słaba absorpcja z przewodu pokarmowego. Ziele miłka wiosennego, wskutek obecności flawonoidów oraz kardenolidów, wywiera silne działanie moczopędne. Na-
304
lewka z ziela miłka (Tinct. Adonidis vernalis) stosuje się zwykle wraz z innymi lekami jako środek wspomagający w niedomogach krążenia.
Glikozydy cebuli morskiej (Urginea maritima) stosowane są bardzo rzadko w postaci nalewki lub w mieszankach z innymi lekami, natomiast częściej jako czyste związki. Heterozydy cebuli stosunkowo łatwo wchłaniają się z jelit, lecz ulegają dość szybko biotransformacji, dlatego najczęściej są podawane we wstrzyknięciach. W związku z tym, podobnie jak digitaloidy, nie ulegają kumulacji. Zaletą cebuli morskiej jest jej silne działanie moczopędne. Odmiana czerwona cebuli morskiej odznacza się specyficzną toksycznością dla gryzoni (szczury) i nie jest stosowana w lecznictwie.
Liście oleandra (Fol. Oleandri) z Nerium oleander zawierają oleandrynę i kilka innych glikozydów o mniejszym znaczeniu leczniczym niż poprzednie.
Działanie moczopędne glikozydów pojawia się jako wypadkowa poprawy pracy serca oraz wzrostu przepływu krwi przez nerki wskutek czego następuje ustępowanie obrzęków. Skurcz mięśni gładkich naczyń jamy brzusznej powoduje w następstwie zwężenie naczyń, co z kolei zmniejsza przepływ krwi przez nerki i może powodować wzrost ciśnienia tętniczego.
Kardenolidy w dawkach leczniczych nie działają na naczynia wieńcowe, natomiast w dawkach toksycznych mogą powodować skurcz naczyń wieńcowych. Działania uboczne kardenolidów nie są zbyt groźne i dotyczą głównie przewodu pokarmowego. U pacjentów nad wrażliwych, a zwłaszcza cierpiących na przewlekłe stany zapalne żołądka i jelit, może pojawić się ślinotok, odbijanie, mdłości, wymioty, bóle brzucha lub biegunka, dlatego przy zamierzonej długotrwałej digitalizacji serca stosuje się w niewielkich dawkach pochodne fenotiazyny. Ze strony krążenia pojawia się niekiedy bradykardia, a w niektórych przypadkach może przyjść do przejściowej tachykardii i niemiarowości.
Ustalone zostały następujące wskazania do stosowania glikozydów:
— ostra niewydolność krążenia, jak zapaść, wstrząs, obrzęk płuc,
— niewyrównana niewydolność krążenia pochodzenia sercowego,
— częstoskurcz napadowy,
— migotanie lub trzepotanie przedsionków.
Jako leki wspomagające działanie glikozydów nasercowych stosuje się środki o działaniu moczopędnym, najczęściej saluretyki z uzupełnieniem soli potasu. W przypadku pojawienia się duszności znajdują zastosowanie niektóre leki przeciwbólowe, analeptyki, leki uspokajające.
305
Zasadniczo brak jest przeciwwskazań bezwzględnych do stosowania glikozydów, z wyjątkiem rzadko ujawniającego się uczulenia. Naturalnym przeciwwskazaniem jest niedomoga krążenia na tle zatrucia tym lekiem. Niektórzy pacjenci, szczególnie w starszym wieku, źle znoszą nawet lecznicze dawki glikozydów, tak samo jak i osoby cierpiące na niedoczynność tarczycy, zawał serca, niewydolność nerek, przewlekłe stany zapalne płuc i oskrzeli. Niewskazana jest w wielu przypadkach terapia kojarzona ze względu na możliwość interakcji leków. Saluretyki z grupy hydrochlorotiazydu stosowane przez dłuższy czas powodują zubożenie ustroju w jony potasu. Analogiczne objawy obserwuje się przy stosowaniu kortykoterapii, a zwłaszcza po podaniu ACTH. Leki te będą potęgować siłę działania glikozydów. Witamina D stosowana przez dłuższy okres jest przyczyną hiperkalcemii. Znając mechanizm działania glikozydów można stwierdzić, że preparaty podwyższające poziom jonów wapnia w osoczu mogą spowodować zatrucia tymi lekami. Optymalnym postępowaniem przygotowawczym dla stosowania glikozydów byłoby każdorazowe oznaczanie poziomu elektrolitów we krwi, a zwłaszcza jonów sodu, potasu i wapnia.
Glikozydy stanowią przeciwwskazanie do równoczesnego stosowania leków tymoleptycznych z grupy inhibitorów monoaminooksydazy, imipraminy oraz leków o działaniu hipotensyjnym, jak rezerpina i jej pochodne. W tym przypadku mięsień sercowy opróżniony z amin katecholowych staje się nadwrażliwy na działanie glikozydów nasercowych.
Przyczyną niemiarowości serca w toku digitalizacji może stać się podanie dużych dawek środków pobudzających receptor betaadrenergiczny, jak izoprenalina (Aludrin), orcyprenalina (Salbutamol), epinefryna (Adrenalinum) lub aminy sympatomimetyczne z grupy amfetaminy. Wysycające dawki glikozydów nasercowych, zastosowane łącznie z lekami przeciwarytmicznymi typu chinidyny lub prokainamidu, mogą wywołać zaburzenia pracy serca w postaci bloku układu przewodzącego.
Istnieją ponadto przeciwwskazania kliniczne jak:
— niemiarowość w przebiegu zawału,
— częściowy blok serca (można spowodować pojawienie się bloku całkowitego),
— zwężenie zastawki dwudzielnej,
— niemiarowości komorowe,
— zmiany miażdżycowe, naczyniowe, zakrzepy naczyniowe,
— dializa nerek, ciężkie uszkodzenie wątroby lub trzustki, stany śpiączki.
Zatrucie glikozydami nasercowymi początkowo jest trudne do uchwycenia ze względu na fakt jego nakładania, sumowania z objawami niedomogi krążenia. Objawy zatrucia są
306
dość zróżnicowane i zależą od wieku, stanu krążenia, współistniejących schorzeń przewodu pokarmowego itd. Dzieci na ogół dobrze znoszą nawet duże dawki. U pacjentów w wieku starszym, na skutek uszkodzeń narządów miąższowych, stosunkowo łatwo dochodzi do kumulacji glikozydów i zatrucia.
Nadmierna digitalizacja ustroju prowadzi do wystąpienia pogłębionych objawów, tzw. pozasercowego toksycznego działania. Pojawiają się uporczywe wymioty oraz silne bóle żołądka i jelit na skutek nadmiernej kurczliwości mięśniówki gładkiej. W dalszych fazach zatrucia glikozydy nasercowe zwiększają pobudliwość mięśnia sercowego, a więc istnieje tendencja do pojawienia się nadwrażliwości trzeciorzędowych ośrodków układu autonomicznego, w których powstaje nadmierna ilość skurczów dodatkowych. Śmiertelna dawka glikozydów doprowadza do wystąpienia trzepotania i migotania komór. Dawka śmiertelna dla zwierząt jest 5—10 razy większa od dawki powodującej działanie inotropowe dodatnie oraz około dwa razy większa od dawki powodującej pierwsze objawy niemiarowości. Wykładnik bezpieczeństwa lub tzw. indeks terapeutyczny, jest stosunkowo mały, szczególnie w przypadkach, gdy zwiększa się dawki, aby otrzymać efekt terapeutyczny. Przedawkowanie glikozydów jest zwykle wynikiem kumulacji dawek podtrzymujących.
Toksyczne działanie glikozydów zwiększa się oczywiście przy podwyższeniu poziomu jonów wapnia, a obniżeniu poziomu jonów potasu w osoczu i tkankach.
W przypadkach zatruć glikozydami należy odstawić preparat i stosować leki, których wybór uzależniony jest od objawów zatrucia.
1. W wypadku hipokaliemii korzystne jest podanie soli potasu, np. chlorku potasowego.
2. Ze związków chelatującyeh jony wapnia podaje się dożylnie cytrynian sodowy lub wersenian dwusodowy (EDTA-Na).
3. Leki przeciwarytmiczne stosuje się z wielką ostrożnością i tylko w przypadkach daleko posuniętych zaburzeń rytmu serca. Używana jest chinidyna. Pronestyl, z leków beta-adrenolitycznych — propranolol lub oksyprenolol. Błędem jest stosowanie kompozycji zawierających ajmalinę (Gilurytmal).
4. Pojawienie się bloku serca lub bradykardii jest wskazaniem do podania domięśniowego efedryny; można również podać izoprenalinę.
5. Leki o działaniu atropinowym znoszą utrzymującą się nadmierną wagotonię, bradykardię, hamują również nudności i wymioty, działają antagonistycznie w stosunku do glikozydu na komórkę nerwową i mięśniową.
307
6. Leki przeciwhistaminowe jak prometazyna (Diphergan) lub dwufenylohydramina (Benzhydraminum hydrochloricum) działają korzystnie w przypadku uporczywych nudności i wymiotów.
GORYCZE
Substancje, zwane goryczami (amara), występują w wielu surowcach roślinnych, nie stanowią zdefiniowanej grupy chemicznej, a wspólną ich cechą jest silnie gorzki smak i z tego powodu niektóre z nich znalazły zastosowanie w terapii. Związkami gorzkimi są niektóre alkaloidy, np. strychnina, brucyna, chinina, częściej są to substancje bezazotowe o charakterze laktonów lub związków furanowych. Niektóre z nich występują w roślinach w połączeniach z cukrami jako glikozydy.
Według większości autorów mechanizm działania goryczy zakłada istnienie wydzielniczego odruchu warunkowego. Po podaniu doustnym gorycze drażnią smakowe zakończenia nerwowe grzbietu języka (brodawki okolone). Podniety nerwowe, biegnąc głównie nerwem językowo-gardłowym, powodują reflektoryczne pobudzenie ośrodka wydzielniczego nerwu błędnego, a następnie przejście bodźców na gałązki wydzielnicze gruczołów żołądkowych. Leki te, również na drodze odruchu, pobudzają wydzielanie śliny oraz soku trzustkowego. Gorycze wzmagają pierwszy nerwowy okres wydzielania soku żołądkowego. Ostatnio prowadzone badania wykazały, że gorycze po wprowadzeniu sondą bezpośrednio do żołądka silnie pobudzają czynniki wydzielnicze i wzmagają produkcję soku żołądkowego, natomiast drażnienie przez gorycze smakowych zakończeń nerwowych języka zwiększa tylko wydzielanie śliny. Istnieją więc dane doświadczalne, stwierdzające bezpośrednio pobudzający wpływ goryczy na wydzielanie gruczołów żołądkowych, z pominięciem odruchu.
Gorycze wstrzyknięte zwierzętom powodują, po krótkiej fazie zmniejszenia, długotrwałe zwiększenie leukocytozy, jednoznaczne z poziomem leukocytozy trawiennej, obserwowanej po podaniu tego środka doustnie. Działanie zwiększające wydzielanie soku nie występuje po znieczuleniu kokainą języka i jamy ustnej, po przecięciu nerwów językowo-gardłowych, po zatruciu zwojów nikotyną, po podaniu leków o działaniu atropinowym, jak również przy zmianach zanikowych błony śluzowej żołądka (przewlekły alkoholizm).
Gorycze stosowane doustnie wzmagają łaknienie, hamują skurcze głodowe żołądka, ułatwiają trawienie pokarmów, wywołują leukocytozę trawienną. Nieznacznie drażnią one błony śluzowe przewodu pokarmowego, lecz nie pogarszają w spo-
308
sób istotny istniejących schorzeń żołądkowo-jelitowych, w związku z czym mogą być z powodzeniem stosowane przy objawach niedokrwistości i bezsoczności.
Substancjami gorzkimi są glikozydy, gencjanina i nietoksyczna gencjopikryna, znajdujące się w korzeniu goryczki (Rad. Gentianae) oraz pokrewne związki występujące w liściach bobrka (Fol. Menyanthidis), zielu tysiącznika (Herb. Centaurii), zielu krwawnika (Herb. Millefolii), zielu dziurawca (Herb. Hyperici), w korzeniu mniszka (Rad. Taraxaci), korzeniu cykorii (Rad. Cichorii), zielu piołunu (Herb. Absinthii) i innych. Korę chinową (Cort. Cinchonae), ze wzglądu na obecność gorzkich alkaloidów (chinina, chinidyna, cynchonina), zapisuje się, podobnie jak poprzednie surowce roślinne, w postaci odwarów, wyciągów, nalewek, zarówno pojedynczo, jak i w mieszaninach (Tinct. amara), w celu poprawy łaknienia i trawienia. Podobnie stosuje się antrazwiązki zawarte w alonie (Aloe), gdyż w bardzo małych dawkach 0,01— —0,05 g działają jako gorycz żołądkowa.
KUMARYNY
Związki kumarynowe mają charakter laktonów aromatycznych i są pochodnymi benzo-α-pironu. Niektóre z nich charakteryzują się obecnością dodatkowego pierścienia furanowego. Tego typu połączenia noszą nazwę furanokumaryn. W roślinach kumaryny występują w postaci wolnej lub związanej, jako glikozydy. Związki kumarynowe mogą wywierać silne działanie przeciwzakrzepowe, ponadto działają spazmolitycznie na mięśniówkę gładką, przeciwgorączkowo, przeciwbólowe, uspokajająco, saluretycznie, wykazują również działanie przeciwbakteryjne i przeciwgrzybicze. Ukierunkowanie i siła działania farmakologicznego poszczególnych połączeń uzależniona jest od ich struktury chemicznej. Istnieją pewne analogie w działaniu terapeutycznym pomiędzy kumarynowcami a flawonoidami. Uwolnione w toku procesów enzymatycznych aglikony mają charakterystyczny zapach.
Furanokumaryny, znajdujące się w surowcach roślinnych, mają zdolność fluoryzowania, uwrażliwiają skórę na działanie promieni nadfioletowych i mogą powodować u ludzi wystąpienie zmian zapalnych skóry. Przetwory roślinne zawierające furanokumaryny, np. w korzeniu arcydzięgla (Rad. Archangelica), należy ostrożnie stosować w okresie wiosennym i letnim. Niektóre hydroksy- i metoksykumaryny absorbują silnie światło UV w niektórych zakresach długości fal, w związku z powyższym próbuje się stosować te związki jako światłochłonne. Związki te na ogół są mało toksyczne dla tkanek zwierzęcych. Furanokumaryny działają spazmoli-
309
tycznie, w większych stężeniach pojawia się działanie skurczowe. Furanokumaryny próbuje się stosować w łuszczycy (psoriasis).
Kumaryna (lakton kwasu o-hydroksycynamonowego) wpływa depresyjnie na ośrodkowy układ nerwowy, wywiera zaledwie słabe działanie rozkurczowe na mięśnie prążkowane, natomiast wyraźne na mięśniówkę gładką. Niektóre kumaryny działają przeciwskurczowo, rozszerzając naczynia wieńcowe, np. piranokumaryny Ammi visnaga. Kumaryna działa też przeciwbakteryjnie na szczepy bakterii Gram-dodatnich. Kumaryna jest związkiem toksycznym. Większe dawki uszkadzają przede wszystkim narządy miąższowe — wątrobę i nerki.
Kumarynowce są składnikami wielu roślin o znaczeniu terapeutycznym, mających znaczną aktywność biologiczną o różnym profilu farmakologicznym. Związki kumarynowe wchodzą w skład wielu surowców roślinnych, omówionych w rozdziale „Przegląd roślin leczniczych”.
Ziele nostrzyka (Herb. Meliloti) zawiera różnorodne związki kumarynowe, w tym około 0,9% kumaryny, około 0,2% dwuhydroksykumaryny (melilotyny) oraz do 0,02% bishydroksykumaryny. Wyciągi z ziela nostrzyka działają depresyjnie na układ nerwowy oraz rozkurczowo na naczynia krwionośne, mogąc powodować obniżenie ciśnienia. Po większych dawkach pojawiają się krwawienia na skutek hamowania syntezy protrombiny w wątrobie. Ziele nostrzyka jest stosowane w postaci odwaru lub maści do użytku zewnętrznego, rzadko
do wewnątrz.
Ziele połonicznika (Herb. Herniariae) zawiera m.in. związki kumarynowe (hydroksykumaryny: umtoeliferon i herniarynę). Wyciągi z surowca (napary) wykazują działanie zależne od jego składników. Związki kumarynowe działają przede wszystkim przeciwskurczowo na mięśniówkę gładką. Sposób przygotowania odwaru warunkuje jego działanie.
Korzeń biedrzeńca (Rad. Pimpinellae) zawiera między innymi również furanokumaryny, jak pimpinelinę, izopimpinelinę. Wyciągi alkoholowe działają spazmolitycznie i stosowane są jako leki pomocnicze w schorzeniach przewodu pokarmowego i nerek.
Przetwory z arcydzięgla (Rad. Archangelicae) pobudzają czynność gruczołów ślinowych i śluzowych żołądka i jelit. Stosowane są w mieszankach, jako leki pobudzające procesy trawienne i wzmacniające napięcie mięśni gładkich.
Liście ruty (Fol. Rutae) zawierają oprócz alkaloidów, olejków, rutyny, również furanokumaryny, jak bergapten, ksantotoksynę, psoralen, wszystkie o działaniu spazmolitycznym. Działanie uczulające na światło słoneczne, które może powodować objawy pęcherzycy, uzależnione jest od obecności
310
przede wszystkim psoralenu. Obecność rutyny uzasadnia stosowanie przetworów z ruty w stanach nadmiernej kruchości naczyń włosowatych, ponadto Intr. Rutae podaje się w stanach nadciśnienia, skurczach narządów gładkomięśniowych (żołądek, jelita, drogi moczowe, macica). Większe dawki mogą powodować poronienia.
Z punktu widzenia terapeutycznego największe znaczenie spośród związków kumarynowych występujących w roślinach ma bishydroksykumaryna (Dicumarol). Związek ten zapoczątkował syntezę serii leków o działaniu przeciwzakrzepowym, mających zbliżoną budowę chemiczną i podobne właściwości farmakologiczne. Różnice jakie zachodzą w tej grupie związków są raczej ilościowe, a nie jakościowe (tab. 4).
W przeciwieństwie do heparyny działanie związków kumarynowych polega na właściwościach hamowania biosyntezy
Tabela 4
Doustne leki przeciwzakrzepowe (pochodne kumaryny)
Nazwa |
Cza wystąpienia maksy-malnego działania (godziny) |
Czas działania (dni) |
Dawka uderzeniowa (g) |
Dzienna dawka podtrzymująca (g) |
Uboczne objawy toksyczność |
Dwukuma-rynooctan etylu (Trio-mexan |
18—30 |
2—3 |
0,9—1,2 |
0,15—0,9 |
nudności, wymioty, pokrzywka, łysienie, rumień |
Acenoku-maryna (Sintrom) |
36—48 |
1,5—2 |
0,02—0,025 |
0,002—0,012 |
owrzodzenie błony śluzowej jamy |
Dwuhy-droksy-kumaryna (Dicumarol) |
36—48 |
5—6 |
0,2—0,3 |
0,025—0,15 |
ustnej zaburzenia żołądkowo-jelitowe |
Fenopro-kumarol (Marcumar) |
48—72 |
7—14 |
0,024 |
0,00075—0,006 |
biegunka
|
Warfaryna (Coumadin) |
36—72 |
4—5 |
0,05 |
0,002—0,025 |
pokrzywka, zapalenia skóry, alopecia |
311
protrombiny oraz czynników VII, IX, X w wątrobie. Proces ten zachodzi in vivo. Podobieństwo strukturalne pomiędzy dwukumarolem a witaminą K dało podstawę do stwierdzenia ich obustronnego antagonizmu farmakologicznego. Przypuszcza się, że w ustroju antywitaminy K stają się antymetabolitami witaminy K. Łączą się one z receptorem tkankowym, przeznaczonym dla naftochinonów w układzie enzymatycznym, który katalizuje wytwarzanie protrombiny.
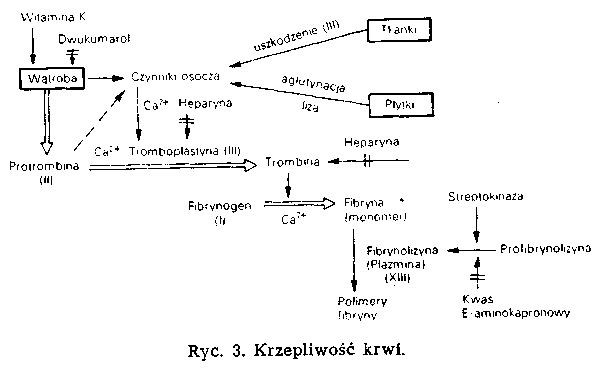
W warunkach fizjologicznych osocze zawiera tylko niewielkie ilości protrombiny, natomiast pokaźne ilości czynni-
ka VII (prokonwertyny). Po podaniu pochodnych kumaryny znacznie szybciej obniża się poziom czynnika VII niż czynnika IX, X i protrombiny. Przypuszcza się, że dwukumarol działa na białkowe prekursory (wspólne dla protrombiny i wymienionych trzech czynników), powodując hipoprotrombinemią i hipoprokonwertynemią, powolne wydłużanie czasu krzepliwości krwi i wreszcie jej niekrzepliwość.
Mechanizm działania omawianych pochodnych kumarynowych polega wiać na bezpośrednim włączeniu się tych leków w biosyntezą czynników procesu krzepliwości krwi w obrębie wątroby (ryć. 3). Przeprowadzone doświadczenia wykazały, że miąższ wątroby zwierząt, poddanych działaniu tych związków, nie niszczy protrombiny. Działanie protrombiny może się nasilać w czasie perfuzji taką krwią zdrowego zwierzęcia. Przy użyciu techniki fluoryzujących przeciwciał wykazano, że pochodne kumarynowe nie hamują również uwalniania protrombiny. W mechanizm czynnościowy krzepliwo-
312
ści krwi włącza się współdziałanie witaminy K. U zwierząt karmionych dietą pozbawioną witaminy K rozwija się hipoprotrombinemia, podobnie jak u zwierząt, którym podano dwukumarol.
Wiele czynników wpływa na intensywność i skuteczność leczenia pochodnymi kumarynowymi (np. zmiany ilościowe witaminy K spowodowane brakiem lub nadmiarem tłuszczów w diecie codziennej). Szczególną trudność sprawia kontrola pacjentów zażywających leki przeciwzakrzepowe, leczonych ambulatoryjnie.
Wiek czy płeć nie mają wpływu na działanie doustnych leków przeciwzakrzepowych, natomiast osobnicy wyniszczeni, z niedorozwojem umysłowym są bardziej wrażliwi, podobnie jak osobnicy z uszkodzonym miąższem wątrobowym. Szczególną nadwrażliwość na te leki obserwuje się u noworodków. Niedomoga czynnościowa nerek, stany gorączkowe, gnilec, wzmacniają lub przedłużają działanie przeciwzakrzepowe dwukumarolu.
Antywitaminy K stosuje się w schorzeniach układu krążenia w przypadkach tworzenia się zakrzepów w naczyniach lub sierdziu oraz w przypadkach grożących ich pojawieniem się, a więc w zapaleniu żył, w zawałach mięśnia sercowego, w chorobie Buergera, w zakrzepach zatok żylnych mózgu itp. Wadą leków jest długi czas utajenia.
Skutek leczniczy uzależniony jest od rodzaju środka i występuje późno, mianowicie w kilkanaście do kilkudziesięciu godzin po podaniu. Opóźnienie spowodowane jest obecnością we krwi wytworzonej uprzednio protrombiny i prokonwertyny, które mimo zahamowania ich biosyntezy są zdolne utrzymać jeszcze krzepliwość krwi. Maksimum działania kumaryn przeciwzakrzepowych ujawnia się w chwili, gdy już z ustroju znikną zapasy protrombiny. Po odstawieniu leku krzepliwość krwi wraca powoli (w ciągu kilkunastu dni) do stanu prawidłowego. Stosowanie antywitamin K wymaga stałej kontroli czasu protrombinowego.
Związki kumarynowe podawane doustnie wykazują różny stopień wchłaniania, uzależniony od rodzaju schorzeń. We krwi antywitaminy K wiązane są przez albuminy. Nieznaczne ilości dwukumarolu znaleziono w krwinkach czerwonych. W ilościach śladowych stwierdzono jego obecność w płynie mózgowo-rdzeniowym.
Kumaryny przeciwzakrzepowe ulegają łatwo kumulacji, zwłaszcza w obrąbie płuc, wątroby, śledziony i nerek. Istnieje korelacja pomiędzy czasem wiązania tych środków w wątrobie a czasem pojawienia się hipoprotrombinemii. Stopień ich biotransformacjł, choć zwykle stały dla danego związku, uzależniony jest od stanu chorego. Przyjmuje się, że 15—50% podanej dawki jest metabolizowane na dobą. U niektórych
313
osób białka osocza wiążą tę dawką w czasie dłuższym niż 9 dni, podczas gdy u innych czas ten wynosi 2 dni. Przypuszcza się, że różnice w odpowiedzi ustroju na podany lek uzależnione są od czynników genetycznych. Podanie witaminy K nie zmienia stopnia wiązania i uwalniania dwukumarolu w osoczu.
Pojedyncza dawka dwukumarolu w różnym więc czasie może ujawnić swe działanie. Odpowiedź ze strony układu krzepliwości krwi jest widoczna dopiero od chwili wysycenia białek osocza. Czas odpowiedzi jest wprost proporcjonalny do okresu półtrwania tego leku w osoczu. Im większa jest pierwsza dawka, tym prędzej można oczekiwać odpowiedzi. Ponieważ wielkość dawki powinna być ściśle oznaczona, a jednocześnie musi być ograniczona, nie możemy, praktycznie biorąc, osiągnąć maksymalnej odpowiedzi.
Terapię lekami przeciwzakrzepowymi można prowadzić przez kilka lat, bez stwierdzenia uszkodzeń wątroby lub nerek. Nie należy przerywać jej nagle, zwłaszcza po długotrwałym leczeniu, gdyż mogą powstać zakrzepy wewnątrznaczyniowe. Czas wycofywania leku powinien wynosić co najmniej 3—6 tygodni.
Antywitaminy K są hydrolizowane przez enzymy siateczki endoplazmatycznej wątroby do nieczynnych związków; jedynie w małych ilościach są wydalane z moczem w stanie me zmienionym. Leki przeciwzakrzepowe przechodzą przez barierę łożysko-płód. W ten sposób i tak już niski poziom protrombiny u noworodka może zostać jeszcze bardziej obniżony. Chociaż środki te wydalane są z mlekiem, to jednak nie obserwowano u karmionych niemowląt cięższych form hipoprotrombinemii, nawet gdy matka zażywa pełne dawki tego leku.
Przeciwwskazaniami do stosowania antywitamin K są uszkodzenia i schorzenia wątroby, nerek (z wyjątkiem przewlekłego stanu zapalnego), choroba wrzodowa, ciąża, skazy krwotoczne, uchyłki jelitowe, zapalenie jelita grubego, podostre zapalenie bakteryjne wsierdzia, poronienia, operacje mózgu i rdzenia, jak również niedobór witaminy K w ustroju i wykonanie miejscowego znieczulenia w okolicy lędźwiowej. Nie należy stosować leków przeciwzakrzepowych w przewlekłym alkoholizmie, w przypadkach nadciśnienia złośliwego, czynnej gruźlicy. Pacjenci z wrodzonymi wadami serca są nadwrażliwi na te leki. Ostrożność jest wskazana w okresie przeprowadzania zabiegów operacyjnych i w stanach pooperacyjnych. Objawami ubocznymi działania mogą być: brak łaknienia, nudności, wymioty, niekiedy biegunka; rzadko występują zmiany skórne. Objawem działania toksycznego leków kumarynowych jest skaza krwotoczna o różnym stopniu nasilenia. Nadmierne krwawienie obserwuje się nie tylko po zażyciu
314
dawek leczniczych, lecz także po podaniu dawek minimalnych.
Należy podkreślić konieczność indywidualnie ustalonej każdorazowo terapii oraz konieczność regularnej kontroli czasu protrombinowego, wykonywanej zwykle o tej samej porze dnia i tej samej godzinie, jak również konieczność dokładnej obserwacji chorego, w celu zwrócenia uwagi nawet na błahe krwawienia. Najczęściej krwawienia dotyczą błon śluzowych, skóry, przewodu pokarmowego i nerek. Pojawić się może bezprzyczynowa hematuria bez następowych uszkodzeń nerek, a także krwiaki śródmiąższowe nerek i kolka nerkowa z towarzyszącą hematuria. Obserwuje się też niekiedy krwiaki mózgowe z podostrym bakteryjnym zapaleniem wsierdzia, krwawienia maciczne i ograniczone krwiaki w obrębie wątroby. Opisano kilka przypadków bezobjawowego uszkodzenia miąższu wątrobowego, jako wynik krwawień do miąższu wątroby lub niedotlenienia spowodowanego niedokrwistością pokrwotoczną.
Około 25% zgonów, opisanych przy stosowaniu kumaryn przeciwzakrzepowych, jest spowodowane masywnymi krwawieniami do światła przewodu pokarmowego na tle bezobjawowych owrzodzeń żołądka lub dwunastnicy. Częstość pojawiania się krwawień mniejszych lub większych podczas leczenia kumarynami wynosi 2—4%. U niektórych pacjentów stwierdza się plamicę polekową (purpura medicamentosa), bardzo rzadko zwiększenie kruchości naczyń włosowatych. Leczenie krwawień, pojawiających się w przebiegu terapii tymi środkami, polega na odstawieniu leku, następnie podaniu dożylnym witaminy K. Przetoczenie pełnej krwi lub osocza jest w niektórych przypadkach konieczne; nie stosuje się osocza przechowywanego. Nagłe odstawienie leku i podanie witaminy K może być niebezpieczne dla pacjenta.
Związki kumarynowe hamują wzrost niektórych szczepów bakteryjnych, np. Streptococcus faecalis, Streptococcus pyogenes, Neisseria gonorrhoeae, Corynebacterium diphtheriae, ponadto wykazują również działanie fungistatyczne (lecz nie fungitoksyczne) na szczepy Aspergillus niger, Penicillium glaucum i Rhizopus nigricans. Kumaryny mają blokować syntezę nieznanego metabolitu o podstawowym znaczeniu dla rozwoju wymienionych grzybów, który jest konieczny dla przemiany kwasów nukleinowych i białek w komórce.
Interakcje pomiędzy doustnymi środkami przeciwzakrzepowymi z grupy kumaryn a innymi lekami są przedmiotem dokładnych obserwacji i publikacji, ze względu na możliwość następowych poważnych uszkodzeń błon śluzowych i narządów oraz ze względu na ilość przypadków zejść śmiertelnych związanych z krwawieniami mogącymi się pojawić w toku tej kuracji. Działanie addycyjne, potęgujące działanie antywita-
315
min K, mają następujące leki: kwas aminosalicylowy, salicylany, propylotiouracyl, metylotiouracyl, chinidyna, chinina, alkohol etylowy, sterydy o działaniu anabolicznym, środki kontrastowe zawierające jod. Leki te mogą zmniejszać aktywność protrombiny. Detreomycyna, tetracykliny, kanamycyna, neomycyna, streptomycyna i sulfonamidy hamują wzrost flory bakteryjnej jelit i opóźniają biosyntezę witaminy K oraz zmniejszają aktywność protrombiny. Środki przeczyszczające, prawdopodobnie na skutek przyspieszenia pasażu jelitowego, zmniejszają stopień resorpcji witaminy K i mogą powodować hipoprotrombinemię. Lekami uwalniającymi doustne środki przeciwzakrzepowe z ich połączeń z białkami, a tym samym podwyższającymi poziom aktywnych (nie związanych) cząstek we krwi, są: klofibrat, dwufenylohydantoina, kwas mefenamowy, kwas etakrynowy, oksyfenbutazon, fenylobutazon. Metabolizm antywitamin K hamuje disulfiram i fenylobutazon. Niektóre leki powodują uczynnienie mikrosomalnych enzymów metabolizujących związki kumarynowe i przyspieszających ich wydalanie. Są to barbiturany, wodzian chloralu, glutetymid, meprobamat, gryzeofulwina, haloperidol i metyloksantyny. Środki neutralizujące i barbiturany” hamują resorpcję antywitamin K ze światła przewodu pokarmowego. Krótkotrwałe stosowanie rezerpiny blokuje skuteczność leków kumarynowych, podczas gdy rezerpina stosowana przez dłuższy czas wzmacnia ich działanie. Podobny wpływ wywiera guanetydyna, bretylium i α-metylodopa. Zarówno wzmacnianie, jak hamowanie przeciwzakrzepowego działania kumaryn może pojawić się u kobiet zażywających doustne sterydowe środki antykoncepcyjne.
Pochodne dwukumarolu stosuje się wówczas, gdy wskazane jest leczenie długotrwałe, obliczone na tygodnie lub miesiące. W przeciwnym wypadku znacznie korzystniejsze jest stosowanie heparyny.
Powyższy wykaz będzie z pewnością uzupełniony coraz to nowymi danymi, niewiele bowiem zebrano informacji dotyczących np. interakcji pochodnych indandionu.
SAPONINY
Naturalne saponiny, często spotykane w świecie roślinnym, są mieszaniną wielkocząsteczkowych heterozydów (saponozydów), zbudowanych z cukrów i genin (aglikonów) o strukturze trójterpenowej lub sterydowej.
Saponiny emulgują tłuszcze oraz zmniejszają napięcie powierzchniowe cieczy, dając mniej lub bardziej pieniące się wodne roztwory.
316
Procesem oddychania steruje ośrodek oddechowy, a ściślej część zwana umownie ośrodkiem kaszlowym w rdzeniu przedłużonym. Receptorami obwodowymi uruchamiającymi odruch kaszlowy są tzw. punkty kaszlowe w drzewie oskrzelowym, wrażliwe na obecność wydzieliny i ciał obcych. Stany zapalne drzewa oskrzelowego są najczęściej przyczyną tworzenia nadmiernej ilości wydzieliny skąpej i gęstej. Im wydzielina jest bardziej płynna, mniej lepka, tym łatwiej wydalana jest przy odruchu kaszlowym. Wydzielina gęsta przywiera do ściany oskrzeli i wymaga nasilonych odruchów kaszlowych. Znaczną rolę odgrywają tu ruchy nabłonka migawkowego; wydzielina płynna pobudza nabłonek do wzmożonego ruchu, natomiast wydzielina gęsta i lepka upośledza jego funkcję.
Preparaty i wyciągi roślinne zawierające saponiny, stosowane doustnie nawet w małych dawkach, drażnią zakończenia nerwowe błony śluzowej żołądka, wywołują lekkie nudności, podczas których ulega pobudzeniu ośrodek nerwu błędnego. W drzewie oskrzelowym następuje wzmożone tworzenie i wydzielanie wodnistego śluzu. Równocześnie zwiększa się wrażliwość ośrodka oddechowego, odruchy kaszlowe zjawiają się łatwiej i częściej. Wodnisty śluz powoduje zmiękczanie i pęcznienie suchej wydzieliny w drogach oddechowych, która na skutek pobudzenia odruchu kaszlowego zostaje wydalona na zewnątrz. Saponiny wzmagają również wydzielanie żółci, soku żołądkowego, trzustkowego i jelitowego.
W przewodzie pokarmowym saponiny ulegają częściowemu rozpadowi do sapogenin, które po wchłonięciu wydalane są z moczem. Nowsze badania wykazały, że saponiny nie wywierają działania moczopędnego, a nawet nieco hamują diurezę. Podanie doustne dużych dawek saponin powoduje wystąpienie podrażnienia błon śluzowych żołądka i jelit, wymioty i biegunkę, a nawet krwotoczne zapalenie jelit.
Nadal kontrowersyjne są poglądy dotyczące zwiększenia przez saponiny przepuszczalności ścian przewodu pokarmowego i ułatwienia w ten sposób wchłanialności takich leków, jak sole wapnia, sole żelaza lub glikozydy nasercowe. To działanie miałoby również znaczenie jako możliwość pełniejszego wykorzystania działania witamin lub soli mineralnych, znajdujących się w tych środkach żywnościowych, w których również występują glikozydy saponinowe (np. pomidory, fasola).
Saponiny wstrzyknięte pozajelitowe (podskórnie lub domięśniowo) silnie drażnią otaczające tkanki, powodując zmiany zapalne, ropne i bolesne martwice. Saponiny, takie jak solanina lub digotonina, podane dożylnie działają jako silne trucizny protoplazmatyczne. Działanie toksyczne saponin dotyczy przede wszystkim narządów miąższowych. Na skutek
317
ciężkich uszkodzeń naczyń włosowatych dochodzi, do krwawień miąższowych nerek, wątroby, mięśnia sercowego, krwawień i uszkodzeń pęcherzyków płucnych oraz krwiaków śród-ściennych jelita cienkiego.
Po podaniu pozajelitowym saponiny tworzą łatwo połączenia kompleksowe z cholesterolem i związkami sterolowy-mi, powodują niszczenie czerwonych krwinek, wskutek dyfuzji hemoglobiny do otaczających tkanek. Zmiany te prowadzą do powstania masywnej hemolizy, do objawów niedokrwistości hemolitycznej oraz ciężkich uszkodzeń czynności krwiotwórczej szpiku.
Właściwości hemolityczne mają monodesmozydy, słabe — bidesmozydy. Właściwości hemolityczne saponin służą do oceny ich biologicznej aktywności (indeks hemolityczny — IH).
Krwinki czerwone różnych gatunków zwierząt charakteryzują się różną wrażliwością na podane saponiny.
Toksyczność saponin dla tkanek jest proporcjonalna do ich właściwości hemolitycznych. Wstrzyknięte w bardzo dużych dawkach początkowo pobudzają, a następnie porażają ośrodki mózgu i rdzenia, mięsień sercowy i wreszcie ośrodek oddechowy.
Heterozydy saponinowe znajdują się w wielu roślinach oprócz innych związków, jak flawonoidy, kurnaryny, garbniki. Niektóre z nich są silnie toksyczne, ponieważ silnie hemolizują czerwone krwinki, natomiast inne saponiny są mało toksyczne, słabo hemolizują krwinki. Związki te łączą się z albuminami krwi w połączenia kompleksowe.
W kwiatach kasztanowca (Fl. Aesculus hippocastanum) znajduje się saponina — escyna. Związek ten ma ciekawe właściwości, przywraca bowiem szczelność śródbłonka naczyń włosowatych. Działanie to jest w pewnym stopniu niezależne od czynników powodujących niedotlenienie (uraz, stan zapalny). W związku z powyższym escyna wywiera działanie przeciwhistaminowe i przeciwserotoninowe, a więc działa przeciwprzesiękowo, przeciwzapalnie i przeciwobrzękowo, hamuje procesy zapalne i poprawia ukrwienie tkanek. Escyna in vivo ma ograniczoną aktywność hemolityczną prawie całkowicie blokowaną przez wiązanie escyny z albuminami krwi (forma transportu leku w organizmie). Istnienie kompleksu escyny z białkami zostało stwierdzone, zarówno po podaniu doustnym, jak i po podaniu dożylnym i stanowi formę ochrony tkanek przed wewnątrznaczyniową hemolizą. Dopiero w dużych stężeniach escyna drażni i powoduje martwicę tkanki, powoduje hemolizę krwinek i ogniska martwicze w narządach miąższowych. Krystaliczna escyna po podaniu doustnym nie wykazuje działania, ponieważ nie ulega absorpcji z przewodu pokarmowego, natomiast jej postać amorficzna jest wchłaniana z jelit. Escyna może być stosowana -dożylnie w
318
obrzękach pourazowych, złamaniach kości, a miejscowo w zapaleniach żyj, w guzach krwawniczych, pęknięciach odbytu. Czyniono również próby stosowania escyny w zarobaczeniu jelit.
Korzeń lukrecji (Rad. Glycyrrhizae) zawiera do 4% glicyryzyny, stanowiącej połączenie kwasu glicyryzonowego z jonami wapnia i potasu oraz z kwasem glukuronowym. Znaczenie lecznicze ma sama saponina oraz jej aglikon. Wyciągi z lukrecji (Extr. Glycyrrhizae) działają spazmolitycznie na mięśnie gładkie przewodu pokarmowego, zmniejszają napięcie ścian żołądka oraz zmniejszają jego motorykę. Dzięki zawartości glicyryzyny wyciągi z lukrecji działają wykrztuś-nie, zwiększają wydzielanie gruczołów błony śluzowej oskrzeli, rozrzedzają wydzielinę. Ponadto wzmagają działanie antrachinonów oraz pobudzają czynność wydzielniczą kory nadnerczy.
W zielu połonicznika (Herb. Herniariae) kompleks saponin zawiera trzy saponozydy trójterpenowe: A, B, C. Jest prawdopodobne, że wyciągi z ziela połonicznika hamują działanie saluretyczne flawonoidów zawartych również w tym zielu.
W korzeniu senegi (Rad. Senegae) stwierdzono obecność czynnych saponin (około 10%).
Działanie lecznicze korzenia pierwiosnki (Rad. Primulae) uzależnione jest od obecności saponin (5—10%). Wyciągi z tego surowca mogą zastępować napary z korzenia wymiotnicy lub odwary z korzenia senegi.
Korzeń mydlnicy (Rad. Saponariae) zawiera około 20% połączeń saponinowych. W postaci odwaru działa wykrztuśnie, moczopędnie, żółciopędnie i pobudzająco na wydzielanie soku żołądkowego.
Niektóre saponiny o budowie trójterpenowej mają właściwości przeciwbakteryjne. W Centella asiatica znajduje się azjatykozyd o sile działania streptomycyny na prątki gruźlicy in vitro. Azjatykozyd i oksyazjatykozyd pobudzają czynność układu siateczkowo-śródbłonkowego oraz zwiększają odporność na zakażenia, przyspieszają bliznowacenie ran przez pobudzenie ziarninowania i rozwój krążenia obocznego. Związki te mogą działać jako leki wspomagające w trądzie, toczniu rumieniowym, ponadto przyspieszają gojenie ropni, wyprzeń i wyprysków.
Ze względu na swe działanie drażniące błony śluzowe preparaty roślinne zawierające saponiny znalazły, głównie zastosowanie w niespecyficznych schorzeniach górnych dróg oddechowych. Jako leki wykrztuśne stosowane są 5—10% napary z korzenia senegi (Rad. Senegae), korzenia pierwiosnki (Rad. Primulae), korzenia lukrecji (Rad. Glycyrrhizae). Wyciąg z lukrecji (Extr. Glycyrrhizae) chętnie zapisywany jest
319
w nadkwaśności żołądka, nieżytach przewodu pokarmowego oraz pojedynczo lub w mieszankach w chorobie wrzodowej żołądka i dwunastnicy (preparaty Castro, Uldenol, Ulventrol). Surowce roślinne zawierające saponiny dodaje się do mieszanek ziołowych o działaniu moczopędnym oraz żółciopędnym, napotnym, przeciwmiażdżycowym oraz pobudzającym procesy metaboliczne.
Saponiny podane doustnie tylko częściowo ulegają wchłonięciu. Nie uszkodzona błona śluzowa jelit stanowi barierę, przez którą saponiny nie przechodzą. Jednak w przypadku uszkodzenia błony śluzowej żołądka lub jelit, w wyniku ostrych zmian zapalnych albo zranienia błony śluzowej, saponiny mogą ulec resorpcji do krwi i wywierać odległe działanie toksyczne.
ŚLUZY
Śluzy są naturalnymi koloidami liofilnymi, wielocukrowcami, tworzącymi z wodą galaretowate żele i gęste kleiste zole; lepkość ich uzależniona jest od stężenia. Cząsteczki śluzów roślinnych tworzą łańcuchy złożone z licznych cząsteczek kwasu osuronowego (kwasy uronowe oraz cząsteczki cukrowe mniej lub bardziej rozgałęzione). Najważniejszą substancją czynną jest śluz zbudowany z cząsteczek kwasu D-galakturonowego i metylopentoz.
W surowcach roślinnych śluzy występują jako produkty wtórne błon komórkowych, np. w korzeniu prawoślazu lekarskiego (Rad. Althaeae), rzadko są składnikami komórkowymi.
Przetwory z surowców roślinnych zawierających śluzy podzielono zależnie od ich zastosowania w terapii na środki łagodzące kaszel (antibechica) i ewentualnie wykrztuśne (ex pectorantia), środki rozwalniające (laxantia) oraz osłaniające (mucilagihosa protectiva). Surowce roślinne zawierające śluzy są od dawna stosowane jako przeciwkaszlowe, bez dokładniejszego jednakże udokumentowania i wyjaśnienia ich właściwości farmakologicznych. Przypuszcza się, że śluz w wielu wyciągach odgrywa rolę środka działającego synergicznie z nieznanymi jeszcze składnikami czynnymi zawartymi w danym surowcu. Odnosi się to zwłaszcza do ziół stosowanych jako środki wspomagające leki przeciwkaszlowe (antitussica).
Śluzy zawarte w wyciągach wodnych łagodzą objawy, działając osłaniające na zmienioną zapalnie, przekrwioną, rozpulchnioną błonę śluzową gardła i wejścia do krtani, wygaszając w ten sposób odruch kaszlowy. Działanie osłaniające błonę śluzową żołądka osłabia odruchowy mechanizm pobudzania sekrecji śluzu w oskrzelach, dzięki czemu zmniejsza się draż-
320
nienie receptorów kaszlowych w drzewie oskrzelowym. Działanie śluzów roślinnych jest słabe, jednakże ze względu na dobrą tolerancję nie ma przeciwwskazań do ich stosowania. Najczęściej zapisywane są wyciągi z korzeni i liści prawo-ślazu (Fol. et. Rad. Althaeae), kwiatów i liści ślazu (Fol. et Fl. Malvae), korzeni żywokostu (Rad. Symphyti), nasion lnu (Sem. Lini).
W przypadkach, gdy śluzy osiadają w obrębie górnych dróg oddechowych na wysychającej, utwardzonej wydzielinie, powodują jej pęcznienie, rozluźnienie i zwiększenie objętości z jednoczesnym zmniejszeniem jej lepkości; następuje mechaniczne wyzwolenie odruchu kaszlowego. Wobec tego śluzy mają niekiedy zastosowanie jako leki o działaniu wykrztuśnym. Napar i odwary liści podbiału Fol. Farfarae), wyciągi z lukrecji (Extr. Glycyrrhizae) są stosowane w nieżytach oskrzeli.
Innym ważnym zastosowaniem śluzów roślinnych są zaburzenia perystaltyki jelit, prowadzące do uporczywego zaparcia. Śluzy roślinne, jak karagen, agar-agar, alginian sodowy lub potasowy, nasiona płesznika (Sem. Psylli), nasiona lnu, nie ulegają wchłanianiu z jelit. W sokach trawiennych brak jest układów enzymatycznych, niezbędnych dla hydrolizy śluzów do jednocukrów. Mechanizm działania tych środków w przewodzie pokarmowym polega na zwiększaniu objętości treści jelit i nadaniu jej plastycznej konsystencji. Koloidy, podane doustnie w postaci suchych proszków, chłoną wodę ze ścian przewodu pokarmowego i treści pokarmowej, pęcznieją, uciskają ścianę jelita, drażnią zakończenia czuciowe błony śluzowej, powodują wzmożenie ruchów perystaltycznych jelit i odruch wypróżnienia. Pęczniejące leki śluzowe działają łagodniej od solnych środków przeczyszczających, nie powodują boli związanych z nadmierną motoryką jelit oraz ze zmianą konsystencji kału ze stałej na płynną. Leki te, stosowane przez dłuższy czas, nie drażnią błony śluzowej jelit, lecz mogą spowolnić i tak już zbyt słaby pasaż masy pokarmowej i leniwy odruch wpróżnienia.
Śluzy roślinne stosowane są również jako leki osłaniające w przewlekłych nieżytach żołądka i jelit. Zole koloidalne, zapisywane jako kleiki (mucilago), osłaniają zmienioną zapalnie błonę śluzową przed działaniem czynników drażniących, jakimi są kwaśna treść żołądka lub zasadowa treść jelitowa. Kleiki, które na gorąco stanowią płynną kleista masę, na zimno mają konsystencję galarety; przyrządza się je w postaci 2—10% naparów, odwarów lub maceracji na zimno. Odwar z siemienia lnianego daje kleisty, długo utrzymujący się w żołądku roztwór.
Wyosobnione z surowców roślinnych śluzy i substancje pęczniejące są dodawane do zawiesin o działaniu zobojętnia-
321
jącym i osłaniającym. Stanowią one grupę leków wspomagających w leczeniu choroby wrzodowej żołądka, ponieważ wiążą znaczne ilości kwasu solnego oraz działają osłaniające. Pęczniejące surowce śluzowe są również stosowane w leczeniu otyłości, gdyż dają uczucie sytości przy równomiernych wypróżnieniach. Leki tego typu, przyjęte na czczo, wywierają do 3 h działanie przeczyszczające.
Stosowanie przez dłuższy czas wyciągów z roślin zawierających śluzy wpływa niekorzystnie na przemiany metaboliczne ustroju. Ulega osłabieniu przyswajanie podstawowych związków odżywczych, jak aminokwasy, cukry, tłuszcze. Jeszcze większym zaburzeniom ulega wchłanialność witamin i soli mineralnych oraz innych ważnych składników pokarmowych. Śluzy, powlekając powierzchnię żołądka i jelit, stanowią mechaniczną przeszkodę dla procesu resorpcji. Z drugiej strony ma to znaczenie korzystne w przypadkach zatruć środkami chemicznymi, metalami ciężkimi, lekami, jak również wtórnymi produktami rozpadu drobnoustrojów oraz toksynami.
Przy stosowaniu na rany śluzy roślinne mogą spełniać rolą ochronną. Środki te tworzą powłoczkę izolującą tkankę od wpływu czynników szkodliwych. Jednocześnie zmiękczają stwardniały, zrogowaciały naskórek i ułatwiają przenikanie innych leków do głębszych warstw skóry. Środki śluzowe łagodzą bóle i hamują odczyny zapalne. Aby żele nie wysychały, dodaje się do nich gliceryny lub glikolu propylenowego.
Surowce roślinne zawierające śluzy działają zasadniczo osłaniająco miejscowo, z wyjątkiem ich stosowanania jako środków przeczyszczających.
Część szczegółowa
Prof. dr hab. med. Alfons Chodera
Doc. dr hab. med. Aleksander Mrozikiewic.z
CHOROBY SERCA I NACZYŃ
Zadaniem układu krążenia jest dostarczanie wszystkim tkankom materiałów energetycznych i tlenu. Szczególnie ważny jest dowóz tlenu, na którego brak najbardziej wrażliwa jest tkanka nerwowa i mięsień sercowy. Równie ważnym zadaniem układu krążenia jest odprowadzanie z tkanek pośrednich i końcowych produktów przemiany materii do narządów wydalniczych. Stąd też dla sprawności każdego narządu i tkanki ustroju niezbędna jest prawidłowa czynność układu krążenia.
Rozróżniamy niedomogę krążenia pochodzenia sercowego i naczyniowego. W stanach ogólnej niewydolności krążenia upośledzone jest zaopatrzenie w krew utlenioną wszystkich narządów. W licznych innych schorzeniach dochodzi wskutek zmian organicznych lub czynnościowych do zaburzeń ukrwienia niektórych narządów lub kończyn. Częstym schorzeniem w zakresie układu krążenia są zaburzenia rytmu serca. U ich podstaw leżą zaburzenia automatyzmu komórek bodźcotwórczych i utrudnienie przewodnictwa w układzie bodźcotwórczym. Zaburzenia układu renina-angiotensyna i schorzenia nerek są podstawą, na której rozwija się nadciśnienie tętnicze. W patogenezie nadciśnienia tętniczego w grą wchodzą jednak także takie czynniki, jak stan napięcia ośrodkowego układu nerwowego, układ gruczołów dokrewnych, miażdżyca i inne. Wyróżnić można także zespół objawów charakteryzujących się przewlekłym podciśnieniem. Wreszcie miażdżyca jest podłożem licznych schorzeń występujących w układzie krążenia.
Podział środków leczniczych działających na układ krążenia oparty jest na kryteriach klinicznych i obejmuje leki stosowane w następujących zespołach objawowych:
1) ostra i przewlekła niewydolność serca,
323
2) łagodna niedomoga krążenia,
3) zaburzenia rytmu serca,
4) nerwice serca,
5) nadciśnienie tętnicze,
6) podciśnienie tętnicze ostre i przewlekłe,
7) niewydolność naczyń wieńcowych serca,
8) schorzenia obwodowych naczyń krwionośnych,
9) schorzenia naczyń żylnych,
10) miażdżyca układu krążenia.
OSTRA I PRZEWLEKŁA NIEWYDOLNOŚĆ SERCA
INSUFFICIENTIA CORDIS ACUTA ET CHRONICA
Niewydolność serca występuje w przebiegu wad zastawkowych będących wynikiem różnych schorzeń oraz na skutek stanów zapalnych i zwyrodnieniowych mięśnia sercowego. W niewydolności serca na tle zapalnym konieczne jest leczenie przyczynowe (antybiotykoterapia, kortykoterapia, salicylany). Niezależnie od leczenia przyczynowego konieczne jest opanowanie niewydolności krążenia właściwymi lekami na-sercowymi. Do leków tych zaliczamy przede wszystkim glikozydy nasercowe naparstnicy wełnistej i purpurowej, glikozydy strofantusa oraz cebuli morskiej. W leczeniu wspomagającym dużą rolę odgrywają środki o działaniu moczopędnym. Bardzo ważnym czynnikiem terapeutycznym jest także stosowanie odpowiedniej diety. Pożywienie należy podawać częściej, lecz w mniejszej ilości. W przypadku wystąpienia obrzęków konieczne jest także ograniczenie ilości podawanych płynów. Istotny jest dowóz odpowiedniej ilości witamin, szczególnie witaminy B1.
Środki farmakologiczne działają na mięsień serca bezpośrednio albo za pośrednictwem wegetatywnego układu nerwowego. Możliwość stosowania środków działających poprzez układ wegetatywny jest jednak ograniczona ze względu na ich działanie wieloukładowe. Niektóre leki z tej grupy stosować można w zaburzeniach rytmu serca. Środki wpływające na mięsień sercowy bezpośrednio stosowane są w celu zwiększenia siły skurczowej serca w niewydolności krążenia, aczkolwiek niektóre z nich działają także na rytm serca. Duże znaczenie dla czynności serca ma także stężenie jonów potasu i wapnia. Jony te wywierają swój wpływ na komórki mięśnia sercowego bezpośrednio i poprzez układ nerwowy wegetatywny. Pośrednio wpływać mogą na czynność serca także leki rozszerzające naczynia wieńcowe przez zmianę ukrwienia. Środki farmakologiczne działające na mięsień sercowy wywierać mogą następujące działanie:
1. Działanie chronotropowe dodatnie lub ujemne — przyspieszenie lub zwolnienie czynności serca.
324
2. Działanie dromotropowe dodatnie lub ujemne — przyspieszenie lub zwolnienie przewodnictwa w układzie bodźco-przewodzącym serca.
3. Działanie tonotropowe dodatnie lub ujemne — zwiększenie lub zmniejszenie napięcia mięśnia sercowego.
4. Działanie inotropowe dodatnie lub ujemne — zwiększenie lub zmniejszenie siły skurczowej mięśnia sercowego.
5. Działanie batmotropowe dodatnie lub ujemne — zwiększenie lub zmniejszenie pobudliwości drugo- i trzeciorzędowych ośrodków bodźcotwórczych serca (zwiększenie lub zmniejszenie automatyzmu pozazatokowego serca).
Wystąpienie niewydolności krążenia z przyczyn pierwotnie sercowych (w przebiegu schorzeń wywołanych wadami zastawkowymi serca względnie stanem zapalnym lub zwyrodnieniem mięśnia sercowego) cechuje jeden lub więcej z na-. stepujących objawów: obrzęki, zwłaszcza kończyn dolnych, przesięki do jam ciała, zastój krwi w narządach, duszność stała lub wysiłkowa, sinica.
Leczenie niewydolności krążenia jest zagadnieniem złożonym, w którym oprócz farmakoterapii odgrywa rolę właściwa dieta, leczenie spoczynkowe, zapobieganie zakażeniom itp. Z konieczności w podrozdziale tym ograniczamy się do farmakoterapii.
Glikozydy nasercowe
Podstawowymi lekami stosowanymi w niewydolności krążenia są glikozydy nasercowe. Są to związki szeroko rozpowszechnione w świecie roślinnym. W dużych ilościach znajdują się w liściach naparstnicy i nasion strofantusa. Ponadto glikozydy nasercowe o stosunkowo silnym działaniu znajdują się także w cebuli morskiej. Słabsze działanie mają glikozydy konwalii i miłka wiosennego. Występują one także w liściach oleandra (w Polsce nie wprowadzone do Urzędowego Spisu Leków — USL).
Glikozydy wywierają działanie bezpośrednie na mięsień sercowy. Są one połączeniami jednocukrów z aglikonem, składającym się z ugrupowania sterydowego z pięcio- lub sześcioczłonowym pierścieniem laktonowym: przy węglu siedemnastym. W skład części cukrowej wchodzą cukry proste: glukoza, digitoksoza, acetylodigitoksoza, cymaroza i ramnoza.
Glikozydy naparstnic. Występują przede wszystkim w liściach naparstnicy wełnistej (Digitalis lanata) i naparstnicy purpurowej (Digitalis purpurea), natomiast w innych gatunkach naparstnic wykryto mniejsze ilości. Glikozydy naparstni-
325
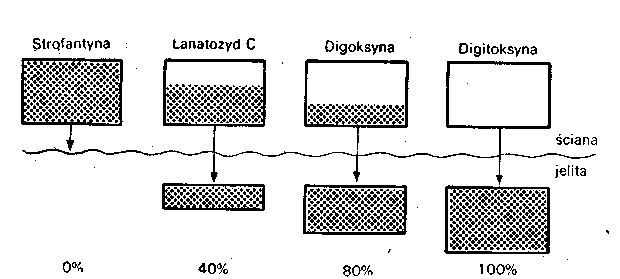
Ryc. 1. Wchłanianie glikozydów z przewodu pokarmowego.
cy wełnistej i purpurowej są dobrze resorbowane z błony śluzowej jelit, jak też z błony śluzowej odbytnicy, chociaż stopień wchłaniania poszczególnych glikozydów jest różny (ryć. 1).
Oczyszczone, wyizolowane glikozydy podawane są również pozajelitowe (domięśniowo i dożylnie), natomiast wydalane z ustroju głównie z żółcią i moczem; częściowo struktury sterydowe mogą być wykorzystywane do syntezy hormonów. W czasie podawania zbyt dużych dawek glikozydów ich rozkład i wydalanie mogą nie nadążać za ilościami zresorbowanymi, co prowadzi do gromadzenia w ustroju nadwyżek (zjawisko kumulacji).
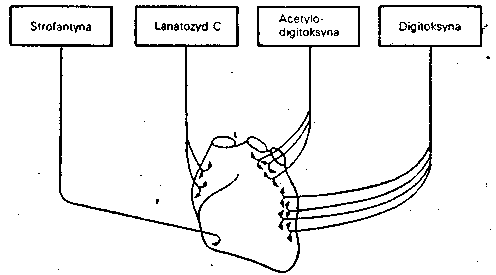
Jednym z czułych wskaźników nasycenia ustroju glikozydami jest zmiana obrazu elektrokardiograficznego: zwolnienie czynności serca, skrócenie odstępu QT, spłaszczenie lub odwrócenie załamka T, obniżenie odcinka ST, który przybiera nieraz kształt miseczkowaty.
Ryc. 2. Tendencje do kumulacji poszczególnych glikozydów nasercowych.
326

Ryc. 3. Wpływ glikozydów naparstnicy na krzywą elektrokardiograficzną.
Glikozydy obydwu gatunków naparstnicy wywierają następujące działanie na serce: chrono- i dromotropowe ujemne oraz tono-, ino- i batmotropowe dodatnie. Czynność serca ulega zwolnieniu, przedłuża się przerwa rozkurczowa, co sprzyja lepszemu wypełnieniu komór. Silniejszy skurcz mięśnia sercowego opróżnia lepiej komory, większe ilości utlenionej krwi dopływają do narządów i poprawiają ich pracę, m.in. nerek. Krew zalegająca na obwodzie, a w ślad za tym nadmiar płynu pozakomórkowego, ulega wessaniu do krwiobiegu, zwiększone przesączanie w nerkach usuwa zmobilizowany nadmiar płynu. Po długotrwałym i intensywnym leczeniu glikozydami może dojść do zaburzeń miarowości (np. rytm bliźniaczy — bigeminia).
W działaniu glikozydów naparstnicy wełnistej i purpurowej występują pewne istotne różnice. Lanatozydy różnią się korzystnie od glikozydów naparstnicy purpurowej tym, że trudniej ulegają rozkładowi, są do dyspozycji w postaci
Tabela l
Działanie farmakologiczne niektórych glikozydów nasercowych
Działanie farmakologiczne |
Glikozydy
|
||
|
Digitalis purpurea
|
Digitalis lanata
|
Strophanthus
|
Początek działania Kumulacja Działanie: inotropowe tonotropowe chronotropowe dromotropowe batmotropowe |
wolny + +
+ + + + — — — — — + |
szybki +
+ + + + + — — — + |
natychmiast 0 + + + + + + + zaznaczone zaznaczone — + |
+ działanie dodatnie lub występowanie objawu
- działanie ujemne
327
oczyszczonej, w mniejszym stopniu zwalniają prace, serca, mniej się kumulują. Dzięki tym cechom lanatozydy i związki pochodne są dogodniejsze w stosowaniu, zwłaszcza w praktyce ambulatoryjnej. Ważniejsze różnice w działaniu glikozydów obrazuje tab. 1.
Głównym wskazaniem dla glikozydów naparstnicy jest niewydolność krążenia pochodzenia sercowego (duszność, sinica, obrzęki, przesięki, zastój krwi). Pomocniczo znajdują zastosowanie także w zaburzeniach rytmu. W przypadkach z miernie przyspieszoną czynnością serca wskazane jest raczej zastosowanie preparatów Digitalis lanata z uwagi na mniejsze działanie zwalniające czynność serca.
Dawkowanie glikozydów zależy od postaci leku i stanu chorego. Glikozydy izolowane podaje się w dawkach 0,1—0,4 mg pro dosi, 1—3 razy dziennie. Sproszkowane suszone liście są dawkowane po 0,05—0,1 g 1—3 razy dziennie, preparaty galenowe w ilościach odpowiadających tym dawkom liści.
Preparaty Digitalis lanata:
Lanatosid C (Cedilanid) — płyn 1 mg/ml, tabl. 0,25 mg
Deslanosidum — amp. 0,4 mg/2 ml
Acetyldigitoxinum (Acylanid) — acetylowa pochodna digitoksyny — płyn 0,5 mg/ml, tabl. 0,2 mg, amp. 0,2 mg/2 ml Digoxin — płyn 1 mg/ml, tabl. 0,25 mg, amp. 0,5 mg/2 ml
Preparaty Digitalis purpurea:
Fol. Digitalis purpureae titratum — 0,05—0,1 g
Tinct. Digitalis purpureae Utrata — 1 ml (około 0,1 g liści)
Rp.
Sproszk. liść naparstnicy purpurowej 0,1
Sacchari lactis ad 0,5
M.f. pulvis
D.t.d. No XX
D.S. 3 razy dziennie 1 proszek.
Rp.
Tinct. Digitalis purp. 10,0
D.S. 3 razy dziennie po 10 kropli.
Glikozydy strofantusa. Wyodrębniono je z nasion licznych gatunków tej rośliny, przede wszystkim ze Strophantus gratus, Strophantus Kombe oraz z kory drzewa Acocanthera ouabaio. Rośliny te występują w Afryce Środkowej. Głównym glikozydem w Strophantus gratus jest strofantyna G, zwana częściej uabainą, natomiast głównym glikozydem Strophantus Kombe jest K-strofantozyd (patrz rozdział „Przegląd roślin leczniczych”).
Glikozydy strofantusa tylko w niewielkim stopniu wchłaniają się z błony śluzowej jelit (ryć. 1). Najczęstszą drogą podania tych glikozydów jest wstrzyknięcie dożylne. Przy podaniu domięśniowym konieczne jest dodanie środka miej-
328
scowo znieczulającego, ze wzglądu na działanie drażniące. W ustroju glikozydy strofanlusa ulegają biotransformacji, wydalanie jest proporcjonalne do dawki, nie występuje kumulacja.
Z uwagi na drogą podania oraz niewielką zdolność wiązania się z białkami osocza działanie glikozydów strofantusa występuje szybko, stąd są one chętnie stosowane w nagłych przypadkach niewydolności krążenia pochodzenia sercowego (ostry obrzęk płuc, ostre przekrwienie płuc). Działanie chronotropowe i dromotropowe ujemne oraz batmotropowe dodatnie glikozydów strofantusa występuje w stopniu znacznie mniejszym aniżeli po naparstnicy (tab. 1). Działanie inotropowe dodatnie podobne jest jakościowo do działania naparstnicy, lecz zanika w ciągu 6—8 h po podaniu. Pod wzglądem farmakodynamicznym nie ma istotnych różnic w działaniu pomiędzy strofantyną G a glikozydami Strophantus Kombe.
Wskazaniem do stosowania glikozydów strofantusa jest ostra niewydolność krążenia, przewlekła niewydolność krążenia, zwłaszcza w przypadku nietolerancji naparstnicy, względnie niewydolność z wolną czynnością komór.
Dawkowanie zależy od drogi podania. Dawka dożylna wynosi 0,25 mg. Jako dawkę wstępną oraz u osób starszych podaje się 0,125 mg. Strofantyną z reguły rozcieńcza się przed wstrzyknięciem 20% roztworem glukozy. Preparat domięśniowy podaje się w dawce 0,25—0,5 mg. Po leczeniu naparstnicą należy odczekać 24—72 h przed podaniem strofantyny.
Strophanthinum G intravenosum — amp. 0,25 mg.
Strophanthinum K intravenosum — amp. 0,25 mg.
Strophanestin — amp. do wstrzyknięć domięśniowych (zawierają K-Strophanthosidum 0,25 mg oraz mepipacainum 4 mg).
Glikozydy cebuli morskiej. Stosunkowo silne działanie na-sercowe wywierają także glikozydy cebuli morskiej (Scilla maritima). Z kilku glikozydów nasercowych wyizolowanych z tej rośliny największe znaczenie w terapii ma scillaren A i proscylarydyna A. Glikozydy te wchłaniają się dobrze z przewodu pokarmowego i ulegają szybko rozkładowi. Działają także bezpośrednio kurcząco na mięśnie gładkie. Wywierają wpływ moczopędny.
Preparaty:
Proscillardin (Talusin, Sandoscill) — draż. 0,25 mg, 1—4 razy dziennie po 1 drażetce.
Scillaren — płyn 0,8 mg/ml 50—100 kropli dziennie w dawkach podzielonych.
Środki moczopędne
Środki moczopędne znajdujące zastosowanie w niewydolności krążenia to głównie preparaty syntetyczne.
329
Roślinne środki moczopędne mają większe zastosowanie w schorzeniach urologicznych (patrz rozdział „Choroby dróg moczowych”). Tym niemniej mogą one być pomocne także w leczeniu niewydolności krążenia. Substancje o działaniu moczopędnym zawarte są m.in. w następujących roślinach: liście brzozy (Fol. Betulae), ziele skrzypu (Herb. Equiseti), ziele połonicznika (Herb. Herniariae), kłącze perzu (Rhiz. Agropyri), korzeń pietruszki (Rad. Petroselini), korzeń lubczyku (Rad. Levistici).
Niedogodnością roślinnych środków moczopędnych w leczeniu niewydolności krążenia jest to, iż podawane są najczęściej w postaci naparów, tzn. z dość znaczną objętością płynów. Istnieją jednakże preparaty skoncentrowane, które można podać nie obarczając chorego nadmiarem płynu.
Succ. Betulae — sok ze świeżych stabilizowanych liści brzozy. Działa moczo- i żółciopędnie, przeciwzapalnie i przeciwreumatycznie. Dawkowanie: 3—4 razy dziennie 30—50 kropli na łyżką wody po posiłkach.
Urogran — granulat o składzie: ziele nawłoci pospolitej, ziele skrzypu, liście brzozy, kłącze perzu, korzeń lubczyku i korzeń tataraku. Preparat znajduje zastosowanie jako środek moczopędny i odkażający drogi moczowe. Dawkowanie: 3 razy dziennie po ½ łyżeczki, popić osłodzoną wodą lub herbatą.
WZGLĘDNA NIEWYDOLNOŚĆ KRĄŻENIA
INSUFFICIENTIA CIRCULATORIA RELATIVA
Schorzenie to występuje najczęściej w starszym wieku, jako skutek naturalnego procesu wyczerpywania się sił życiowych, obejmującego także układ krążenia. Objawy występujące w niedomodze tego typu to głównie zadyszka wysiłkowa oraz uczucie osłabienia, niekiedy kołatanie serca. Jest to typ niedomogi krążenia częsty w praktyce ambulatoryjnej. W tych właśnie przypadkach szczególnie przydatne są leki ziołowe, np. preparaty konwalii, miłka wiosennego, oleandra, i inne środki pochodzenia roślinnego. W przypadkach nasilonej niewydolności leki te mogą mieć znaczenie pomocnicze i uzupełniające działanie innych środków.
Glikozydy nasercowe o działaniu pomocniczym
W kwiatach i liściach konwalii (Fl. et. -Herb. Convallaria majalis) znajduje się glikozyd nasercowy konwalatoksyna.
Glikozyd ten wchłania się dobrze, dość szybko się jednak
330
rozkłada. W terapii znajduje zastosowanie jedynie w łagodnych postaciach niewydolności krążenia oraz jako leczenie uzupełniające i wspomagające.
Podobne znaczenie mają preparaty miłka wiosennego (Adonis vernalis). Z liści i kwiatów tej rośliny wyosobniono glikozydy nasercowe — adonidotoksynę i cymarynę. Glikozydy te działają słabo i rozkładają się szybko. Wywierają działanie uspokajające na ośrodkowy układ nerwowy oraz działanie moczopędne.
Preparaty:
Convafort — suchy wyciąg drażetkowany, 1—2 draż. 3 razy dziennie.
Tinct. Adonidis vernalis titrata — 3 razy dziennie 30—60 kropli.
Tinct. Convallariae titrata — 3 razy dziennie 15—20 kropli.
Herb. Adonidis vernalis — napar z 0,2—0,5 g ziół na dawkę.
Herb. Convallariae — napar z 0,5 g ziół na dawkę.
Rp.
Tinct. Adonidis vernalis
Tinct. Convallariae titr.
Tinct. Valerianae aa 10,0
M.f. guttae
D.S. 3 razy dziennie 20 kropli.
Rp.
Inf. Herbae Adonidis ver. 5,0/200,0
D.S. 5 razy dziennie łyżkę.
Inne środki nasercowe
Wśród licznych leków roślinnych zwyczajowo stosowanych w schorzeniach układu krążenia wymienić trzeba następujące.
Ziele serdecznika pospolitego (Herb. Leonuri). Wśród licznych związków chemicznych stwierdzanych w tej roślinie na szczególną uwagę zasługują 3 związki heterozydowe o charakterze bufadienolidowym (L 35, 43 i 53). Związki te są 3-glukoramnozydami i ich obecności przypisać należy działanie kardiotoniczne wywierane przez preparaty tej rośliny. Preparaty ziela serdecznika zwiększają pracę serca, nieznacznie zwalniają czynność serca i powodują niewielkie obniżenie ciśnienia tętniczego. Wywierają także działanie uspokajające na ośrodkowy układ nerwowy. W postaci naparów lub soku względnie w preparatach złożonych znajdują zastosowanie w osłabieniu mięśnia sercowego, we wczesnych stadiach nadciśnienia oraz w nerwicach układu krążenia. Ziele serdecz-
331
nika pospolitego wchodzi w skład mieszanki ziołowej Species cardiace (Cardiosan).
Herb. Leonuri — odwar z ½ łyżki ziela na szklankę wody; pić porcjami po 3—5 łyżek w ciągu dnia.
Kwiatostan głogu (Infl. Crataegi). Z surowca tego wyosobniono liczne związki flawonoidowe, jak kwercetynę, hyperozyd, rutozyd, 3-ramnoglaktozyd, witeksynę. Frakcji flawonoidowej przypisuje się działanie tonizujące układ krążenia. Wyciągi z kwiatów głogu obniżają ciśnienie tętnicze, rozszerzają naczynia wieńcowe i wywierają działanie uspokajające na ośrodkowy układ nerwowy. Napary i wyciągi alkoholowe z głogu stosuje się w osłabieniu mięśnia sercowego, w nadciśnieniu, w niewydolności naczyń wieńcowych i nerwicy serca. Stosowane są również owoce (Fr. Crataegi), które działają podobnie do kwiatów lecz słabiej.
Preparaty:
Inflor. Crataegi (= Fl. Crataegi) — odwar z łyżki kwiatów na szklankę wody, pić 2 razy dziennie po ½ szklanki.
Fr. Crataegi — odwar z 11/2 łyżki owoców na 2 szklanki wody, pić po ½ szklanki 2—3 razy dziennie.
Intr. Crataegi — 20—30 kropli 2—4 razy dziennie.
Wyciągi z kwiatów głogu wchodzą w skład preparatów Cardiol C, Neocardina, Guttae cardiacae, Kelicardina, Neospasmina i Passispasmin. Kwiaty i owoce głogu znajdują się także w mieszance ziołowej Species antiscleroticae (Sclerosan).
Kwiat grzybienia (Fl. Nymphaeae) jest surowcem roślinnym mało jeszcze poznanym. Wyciągi-ze świeżych kwiatów stosować można w osłabieniu mięśnia sercowego i w nerwicach układu krążenia.
Intr. Nymphaeae — 3 razy dziennie 20—40 kropli.
Ziele żarnowca miotlastego (Herb. Scoparii) zawiera alkaloidy chinolizydynowe, m.in. sparteinę, związki flawonoidowe oraz aminy aromatyczne. Wyciągi z tej rośliny działają hamująco na przewodnictwo bodźców w mięśniu sercowym. Wywierają także działanie kurczące na mięśnie gładkie i naczynia obwodowe. Przy podaniu pozajelitowym krótkotrwale podnoszą ciśnienie tętnicze. Ziele żarnowca wchodzi w skład mieszanki ziołowej Species Cardiacae (Cardiosan).
Rp.
Tinct. Convallariae
Intr. Nymphaeae
Tinct. Valerianae aa 10,0
D.S. 3 razy dziennie po 20 kropli.
Rp.
Tinct. Crataegi
Tinct. Convallariae
332
Tinct. Valerianae aa 10,0
Tinct. Calami 5,0
D.S. 3 razy dziennie po 20—30 kropli.
Rp.
Tinct. Adonidis vernalis
Intr. Crataegi
Tinct. Ammi visnagae
Intr. Valerianae aa 10,0
D.S. 3 razy dziennie po 20—30 kropli.
Rp.
Herb. Scoparii
Herb. Millefolii
Inflor. Crataegi
Fol. Melissae aa 10,0
M.f. species
D.S. Napar z 2—3 łyżeczek na jedną szklankę wody, pić 5 razy dziennie 1—2 łyżki.
Preparaty złożone
Cardiol C — stosowany jako preparat tonizujący czynność mięśnia sercowego o działaniu pomocniczym w niewydolności układu krążenia oraz w zaburzeniach czynności serca na tle nerwicowym. W skład preparatu wchodzi m. in. nalewka miłka wiosennego, konwalii, głogu i kozłka lekarskiego oraz wyciąg płynny z zarodków koła (Extr. Colae fluidum). Dodatek Extr. Colae, podnoszący ciśnienie tętnicze, sprawia iż preparat stosowany może być także w hipotonii. Cardiol C przeciwwskazany jest w nadciśnieniu tętniczym. Podaje się 3 razy dziennie 30 kropli.
Neocardina — stosowana jako środek pomocniczy w niedomodze mięśnia sercowego oraz w zaburzeniach nerwicowych układu krążenia. W preparacie znajdują się nalewki głogu, konwalii i kozłka lekarskiego. Obecność w preparacie nalewki z ziela jemioły pospolitej (Herb. Visci) sprawia, że preparat wywiera działanie obniżające ciśnienie tętnicze i może w związku z tym być stosowany w nadciśnieniu. Nie należy natomiast stosować go u chorych z niedociśnieniem. W skład preparatu wchodzi także nalewka z owocu róży (Fr. Rosae, Fr. Cynosbati) zawierająca witaminy C, B, P, K oraz cukry i kwasy organiczne. Podaje się 3 razy dziennie 20—40 kropli.
Guttae cardiacae — w skład kropli nasercowych wchodzi nalewka z konwalii, głogu i waleriany. Preparat wywiera działanie tonizujące układ krążenia, obniża ciśnienie tętnicze
333
i działa uspokajająco. Znajduje zastosowanie w osłabieniu mięśnia sercowego i w nerwicy układu krążenia. Dawkowanie: 3 razy dziennie 20—40 kropli.
Kalicardina — preparat ten zawiera oprócz wyciągów z konwalii i głogu także wyciąg z owoców aminka egipskiego (Fr. Ammi visnagae) oraz rutynę. Owoc aminka egipskiego zawiera 2 grupy związków czynnych. Są to związki furanochromonowe, m.in. kelina i wisnagina, i kumarynowe, m.in. wisnadyna i samidyna. Związki te pobudzają do skurczu mięsień sercowy oraz wywierają działanie spazmolityczne przede wszystkim na naczynia wieńcowe. Rutyną natomiast uszczelnia śródbłonek włośniczek, zmniejszając ich przepuszczalność wskutek hamowania czynności hialuronidazy. Preparat stosować można w okresach przerw między podawaniem glikozydów naparstnicy i strofantusa w niewydolności krążenia oraz w dusznicy bolesnej. Dawkowanie: 3 razy dziennie 20—40 kropli.
Species Cardiacae (Cardiosan) — preparat stosowany jest w niewydolności krążenia, na tle osłabienia mięśnia sercowego, w miażdżycy układu krążenia i w czynnościowych zaburzeniach układu krążenia. Dawkowanie: 1—3 razy dziennie, napar z łyżki ziół na szklankę wody.
Metyloksantyny
Spośród leków pochodzenia roślinnego, które mogą znaleźć zastosowanie w leczeniu niewydolności krążenia jako leki wspomagające, na uwagę zasługują metyloksantyny, tj. kofeina, teobromina, teofilina i związki pochodne. Alkaloidy te są zasadami purynowymi występującymi w ziarnach kawy, kakao, liściach herbaty i w zarodkach koła (Embryo Colae).
Kofeina (Coffeinum) — 1,3,7-trójmetyloksantyna przyspiesza czynność serca i zwiększa siłę jego skurczu (działanie chrono- i inotropowe dodatnie). Rozszerza także naczynia wieńcowe serca i wywiera działanie moczopędne. Pod wpływem kofeiny dochodzi także do zwiększenia wrażliwości zwojów autonomicznych — zatokowego i przedsionkowo-komorowego, jak również do pobudzenia III-rzędowych ośrodków bodźcotwórczych w komorach. Kofeina stosowana jest zazwyczaj jako sól kwasu benzoesowego lub salicylowego. Wskazania do zastosowania kofeiny ograniczają się do przypadków niewydolności z wolną czynnością serca przy nie podwyższonym ciśnieniu tętniczym.
Preparaty:
Coffeinum Natrium benzoicum — tabl. 0,2 g, amp. 0,2 g/1ml, 2—4 razy dziennie po 0,05—0,1—0,2 g.
334
Coffeinum Natrium salicylicum — subst. do receptury, dawkowanie jak wyżej.
Coffeinum purum — subst. do receptury.
Coffan — tabl. 0,05 g, doustnie zwykle 0,05—0,25 g jednorazowa, 0,5 g dziennie. Dawki największe 0,3 g, jednorazowo 1,5 g dziennie.
Jako wspomagające środki syntetyczne stosowane są również: glikokol, aspargin, glukagon, glukoza.
ZABURZENIA RYTMU SERCA ALLORHYTHMIA
Niemiarowość serca może być wywołana przez nadmierną pobudliwość układu bodźcoprzewodzącego (ośrodki homo- i heterotopowe) lub wskutek zaburzeń przewodnictwa bodźców w sercu.
Z farmakologicznego punktu widzenia leki stosowane w zaburzeniach rytmu podzielić możemy na: 1) środki hamujące nadmierną pobudliwość układu bodźcoprzewodzącego łącznie z przewodnictwem, 2) leki pobudzające układ bodźcoprzewodzący, 3) środki hamujące automatyzm serca, nie hamujące przewodnictwa. Odrębne miejsce zajmują glikozydy nasercowe, które zmniejszają przewodnictwo w okolicy węzła przedsionkowo-komorowego, a działają pobudzająco na automatyzm komórek.
Środki hamujące wzmożoną pobudliwość układu bodźcoprzewodzącego
W grupie tej, następujące środki są pochodzenia roślinnego: chinidyna, sparteina, ajmalina. Działają one chrono-, dromo-, batmo- i inotropowo ujemnie. Osłabiają więc także siłę skurczową serca, co niekiedy ogranicza możliwość ich zastosowania.
Chinidyna — prawoskrętny izomer chininy występuje podobnie jak chinina w korze różnych gatunków drzewa chanowego (Cór. Chinchonae). Jest to związek działający silnie przeciwarytmicznie. Pod jego wpływem dochodzi do zahamowania tworzenia bodźców, do zmniejszenia pobudliwości i kurczliwości mięśnia sercowego. W małym stopniu natomiast występuje typowe dla chininy działanie przeciwgorączkowe, przeciwbólowe, przeciwzimnicze, przeciwbakteryjne. Chinidyna znalazła zastosowanie w świeżych niemiarowościach powstałych na tle migotania przedsionków, w częstoskurczu napadowym i w skurczach przedwczesnych. Stosowana jest jako siarczan chinidyny w dawkach do 2,0 g dziennie.
335
Preparaty:
Chinidinum sulfuricum — draż. 0,2 g.
Rp.
Chinidini sulfurici 0,2
Saccharis lactis ad 0,5
M.f. pulvis
D.t.d. No XX in obl.
D.S. 3 razy dziennie 1 proszek.
Niekiedy podaje się chinidynę łącznie ze środkami nasercowymi, które przeciwdziałają inotropowo ujemnemu działaniu chinidyny.
Sparteina — alkaloid występujący m.in. w zielu żarnowca miotlastego (Herb. Sparteinum scoparium). Sparteina zmniejsza wrażliwość zwojów autonomicznych w mięśniu sercowym i przewodnictwo we włóknach autonomicznych. Prowadzi także do pobudzenia nerwu błędnego, wywołując w ten sposób zwolnienie czynności serca. Osłabia jednak przy tym siłę skurczu serca. Sparteina znalazła zastosowanie w niemiarowości na tle migotania przedsionków oraz różnego typu częstoskurczach. Sparteina stosuje się doustnie w dawkach 0,02—0,04 g kilka razy dziennie.
Preparaty:
Sparteinum sulfuricum — subst. do receptury.
Sparteinsulfat — draż. 0,03 g, amp. 0,1 g/2 ml.
Rp.
Sparteini sulfurici 0,2
Aquae dest. ad 10,0
M.f. solutio
D.S. 3 razy dziennie 20 kropli.
Rp.
Sol. sparteini sulf. 2% 10,0
Tinct. Crataegi
Tinct. Valerianae aa 10,0
M.f. guttae
D.S. 3 razy dziennie 20 kropli.
Ajmalina — alkaloid z rośliny Rauwolfia serpentina wykazuje znaczne działanie przeciwarytmiczne. Szczególnie silnie działa batmotropowo ujemnie. Hamuje przewodzenie bodźców w układzie bodźcoprzewodzącym serca. Przedłuża także okres refrakcji. Ajmalina znalazła zastosowanie w częstoskurczu napadowym, w skurczach dodatkowych, w zespole Wolffa-Parkinsona-White'a, w niemiarowości wywołanej przedawkowaniem naparstnicy. Wywiera działanie szybko, lecz jest ono krótkotrwałe. Podaje się doustnie lub doodbytniczo kilka razy dziennie. Dawka jednorazowa nie powinna przekraczać 0,05 g. W razie potrzeby można podawać lek domięśniowo lub dożylnie.
336
Preparaty:
Gilurytmal — draż. 0,5 g, czopki 0,05 g, amp. 0,05 g/2 ml i.m. oraz 0,05 g/10 ml i.v.
Środki pobudzające układ bodźcoprzewodzący serca
Poważny problem terapeutyczny stanowi grupa zaburzeń rytmu serca z upośledzeniem przewodnictwa w układzie bodźcoprzewodzącym. Ma to miejsce m. in. w bloku zatokowo-przedsionkowym, bloku przedsionkowo-komorowym, zespole Morgagniego-Adamsa-Stokesa. W stanach tych niejednokrotnie koniecznością staje się zastosowanie rozrusznika elektrycznego pobudzającego mięsień sercowy do rytmicznych skurczów. Ze środków farmakologicznych podawać tu można przede wszystkim związki pobudzające receptory beta układu sympatycznego. Z leków pochodzenia roślinnego stosuje się:
Ephedrinum hydrochloricum (tabl. 0,025 g, amp. 0,025 g/1 ml) — zwykle podaje się doustnie lub podskórnie 0,025— 0,05 g jednorazowo, 0,05—0,1 g dziennie. Dawki maksymalne doustne lub podskórne wynoszą 0,075 g jednorazowo i 0,15 g dziennie
Atropinum sulfuricum (amp. 1 mg/1 ml, 0,5 mg/1 ml) — najczęściej stosuje się dawki doustne lub podskórne 0,25—0,5 mg jednorazowo oraz dziennie 2 g doustnie i 1 mg podskórnie.
Coffeinum Natrium benzoicum (amp. 0,2 g/1 ml, tabl. 0,2 g) — przeciętnie po 0,05—0,1—0,2 g jednorazowo, 2—4 razy dziennie.
Środki hamujące automatyzm serca, nie hamujące przewodnictwa
Znajdują one zastosowanie w niektórych zaburzeniach rytmu, jak: ekstrasystolia komorowa lub częstoskurcz komorowy. Zastosowanie znalazły tutaj środki syntetyczne: lidokaina, fenytoina oraz fenazolina.
Glikozydy nasercowe w zaburzeniach rytmu serca
Glikozydy naparstnicy, zwłaszcza acetylodigitoksyna, znajdują zastosowanie także jako leki przeciwarytmiczne. Działają one leczniczo w niektórych zaburzeniach rytmu, jak częstoskurcz napadowy i migotanie przedsionków, jednak skądinąd same mogą być powodem występowania arytmii (do-
337
datnie działanie batmotropowe). Zwalniają one przewodnictwo w obrębie węzła przedsionkowo-komorowego i działają pobudzająco na automatyzm komórek. Wskutek pobudzenia ośrodka nerwu błędnego dochodzi do zwolnienia czynności serca. Glikozydy nasercowe stosować można łącznie ze sparteiną.
Rp.
Sol. Sparterini sulf. 2% 10,0
Tinct. Digitalis lanata
Tinct. Valerianae aa 15,0
M.f. guttae
D.S. 3 razy dziennie 30 kropli.
NERWICA SERCA NEUROSIS CORDIS
Nerwica stanowi zespół objawów pochodzenia psychogennego dotyczących ośrodkowego układu nerwowego. W przebiegu nerwicy nie stwierdza się uchwytnych zmian organicznych. Do typowych objawów tzw. nerwicy serca należą zaburzenia ze strony wegetatywnego układu nerwowego, jak ogólnie wzmożona pobudliwość nerwowa, bezsenność, osłabienie — łatwe męczenie się, zadyszka, kołatanie i bóle w okolicy serca itp. W leczeniu nerwicy serca po wyłączeniu schorzeń organicznych zalecamy uregulowany tryb życia oraz stosujemy psychoterapię, klimatoterapię i środki farmakologiczne działające uspokajająco na ośrodkowy układ nerwowy.
Do najczęściej stosowanych preparatów należą sole bromu oraz nalewki roślinne z kozika lekarskiego, konwalii i głogu.
Preparaty:
Soi. Erlenmeyeri 200,0 — 3 razy dziennie 1 łyżka.
Rp.
Tinct. Valerianae
Tinct. Convallariae
Tinct. Crataegi aa 10,0
D.S. 3 razy dziennie 25 kropli.
Rp.
Tinct. Adonidis vernalis
Tinct. Crataegi
Tinct. Valerianae
D.S. 3 razy dziennie 30 kropli.
Stosujemy także preparaty złożone o działaniu sedatywnym, w skład których wchodzą w różnym zestawieniu liczne surowce roślinne, jak: kłącze waleriany (Rhiz. Valerianae), korzeń arcydzięgla (Rad. Archangelicae), liść melisy (Fal. Melissae), gruczoły chmielowe (Glandulae Lupuli), kwiat lawendy (Fl. Lavandulae), ziele krwawnika (Herb. Millefolii), koszyczek
338
rumianku (Anth. Chamomillae), ziele pasyflory (Herb. Passiflorae).
Preparaty:
Nervosol — 3 razy dziennie 1 łyżeczka na ½ szklanki wody.
Neospasmina — kilka razy dziennie łyżeczką.
Passispasmin — 3 razy dziennie ½ łyżeczki.
Nervogran — 3 razy dziennie 1 łyżeczka granulatu na V2 szklanki ciepłego płynu.
Species sedativae (Nervosan) oraz Species cardiacae (Cardiosan) — kilka razy dziennie odwar z łyżki ziół na szklankę wody.
Neocardina oraz Cardiol C — kilka razy dziennie 10—20 kropli.
W nerwicy serca podawać też można preparaty zawierająca alkaloidy sporyszu, alkaloidy pokrzyku oraz alkaloidy rauwolfii. Preparaty te zmniejszają pobudliwość ośrodkowego układu nerwowego i działają obwodowe sympatykolitycznie oraz cholinolitycznie.
Preparaty:
Bellergot — 1—2 draż. 3 razy dziennie.
Resergot — 1—-3 draż. 3 razy dziennie po jedzeniu.
NADCIŚNIENIE TĘTNICZE HYPERTENSIO
Nadciśnienie tętnicze jest schorzeniem o nie wyjaśnionej ostatecznie etiologii. Głównym objawem tego schorzenia jest podwyższone ciśnienie tętnicze: skurczowe powyżej 21,3 kPa (160 mm Hg), rozkurczowe powyżej 13,3 kPa (100 mm Hg). W początkowym okresie choroby podwyższenie ciśnienia tętniczego nie jest stałe i ulega łatwo normalizacji po zastosowaniu diety, odpowiedniego trybu życia i leków. W późniejszym okresie, w którym podwyższone ciśnienie utrzymuje się stale, wskazane jest stosowanie diety bezsolnej i małopłynnej oraz intensywna farmakoterapia w celu uniknięcia wystąpienia powikłań. W przypadkach o ustalonej etiologii nadciśnienia wskazane jest właściwe leczenie przyczynowe.
Wśród licznych preparatów obniżających podwyższone ciśnienie tętnicze wyróżnić można kilka grup w zależności od mechanizmu działania.
Leki działające poprzez ośrodkowy i obwodowy układ nerwowy
a) Rezerpina — jest to główny alkaloid roślinny Rauwolfia serpentina. Pod wpływem tego preparatu występuje powolny i długotrwały spadek ciśnienia tętniczego. Występuje też
339
działanie uspokajające. Zwolnieniu ulega czynność serca. Mechanizm tego działania polega na obniżeniu przez rezerpinę poziomu noradrenaliny w pniu mózgu oraz w ścianach naczyniowych. Rezerpiną powoduje uwolnienie noradrenaliny z magazynów tkankowych dzięki czemu ulegają one następnie rozkładowi przez enzym — monoaminooksydazę.
Stosuje się wiele preparatów zawierających samą rezerpinę lub zawierających dodatek innych związków roślinnych, ewentualnie łączonych z substancjami syntetycznymi. Niektóre preparaty wykazują dobre działanie hipotensyjne w nadciśnieniu tętniczym i działanie uspokajające w nerwicach układu krążenia.
Preparaty:
Raupasil (rezerpina) — tabl. 0,1 mg, 0,25 mg; 1 tabl. 1—3 razy dziennie.
Serpadex (Extr. Rauwolfia siec.) — draż. 15 mg; 1—2 draż. 2—3 razy dziennie.
Retiazid (rezerpina i hydrochlorotiazyd o działaniu moczopędnym) — 1—2 tabl. dziennie.
Resergot (ergotamina, atropina, rezerpina) — zwykle 3 razy dziennie 1—3 draż. po jedzeniu.
Theoserpin (rezerpina, teobromina, fenobarbital) — zwykle 1 tabl. 2—3 razy dziennie.
Paxil (rezerpina, glutetymid) — przeważnie 1—3 razy dziennie po drażetce. W zaburzeniach zasypiania 2—3 draż. przed snem.
b) Alkaloidy ciemierzycy (Veratrum) powoduje obniżanie ciśnienia tętniczego spowodowane rozszerzeniem tętnic obwodowych i zwolnienie czynności serca. Zjawiska te są pochodzenia ośrodkowego i odruchowego i powstają w wyniku drażnienia włókien nerwu błędnego. Preparaty ciemierzycy podawać można doustnie (około 8 mg na dobę), domięśniowo lub dożylnie. Stosowane są obecnie raczej rzadko, zazwyczaj tylko w przypadkach opornych na inne leki.
Preparaty:
Tinct. Veratri — 3 razy 10—20 kropli.
c) Dwuhydropochodne alkaloidów sporyszu (półsyntetyczne alkaloidy sporyszu) działają przede wszystkim na ośrodkowy układ nerwowy wywołując depresję ośrodka naczynioruchowego oraz porażając receptory alfa układu sympatycznego. W odróżnieniu jednak od alkaloidów macierzystych nie kurczą mięśni gładkich macicy i naczyń krwionośnych. Alkaloidy te stosowane są jako lek pomocniczy w leczeniu nadciśnienia oraz w celu łagodzenia uporczywych bólów głowy towarzyszących temu schorzeniu. Podaje się kilka miligramów dziennie.
340
Preparaty:
Dihydroergotaminum methanosulfonicum — amp. 1 mg/ml, płyn 2 mg/ml; 10—20 kropli 3 razy dziennie lub 1—2 amp. 3 razy dziennie.
Dihydroergotaminum tartaricum — tabl. 1 mg; 1—2 tabl.
Dihydroergotoxinum aethanosulfonicum — amp. 0,3 mg/ml, krople 1 mg/ml, tabl. podjęzykowe 0,25 mg. Wstrzyknięcia podskórne 0,3—1 mg dziennie (wyjątkowo 2 amp. dziennie); krople doustnie 5 kropli 3 razy dziennie zwiększając do 40 kropli 3 razy dziennie; tabl. podjęzykowe stopniowo od 1 do 6—8 dziennie.
d) Hydrazynoftalazyny są to związki syntetyczne o bliżej nie znanym mechanizmie działania. Prawdopodobnie obniżenie ciśnienia następuje wskutek depresji ośrodka naczynioruchowego. Istnieje być może także obwodowy mechanizm działania. Hydrazynoftalazyny wywołują powolny i długotrwały spadek ciśnienia tętniczego.
Preparaty złożone: Raudiazin (Adelphan) (rezerpina i dwuhydralazyna), Bipressin (rezerpina i binazyna).
Pozostałe grupy leków stosowane w leczeniu nadciśnienia tętniczego to preparaty uzyskiwane w większości syntetycznie. Są to leki sympatolityczne, ganglioplegiczne i moczopędne.
Środki sympatolityczne
Są to leki zakłócające syntezę, wyzwalanie i magazynowanie noradrenaliny z zakończeń nerwów sympatycznych. Są one uzyskiwane syntetycznie.
Niektórzy autorzy zaliczają do tej grupy leków także rezerpinę.
Leki moczopędne
Środki tej grupy stosuje się zasadniczo w chorobach przebiegających z obrzękami i przesiękami. Ponieważ jednak w nadciśnieniu tętniczym zmniejszenie objętości krwi krążącej również działa hipotensyjnie, prawdopodobnie leki te w ten sposób obniżają ciśnienie. Objętość plazmy i płynu pozakomórkowego zmniejsza się po podaniu tych leków na skutek zwiększonego wydalania jonów sodu i chloru oraz wody. Być może działanie hipotensyjne związane jest także ze zmniejszeniem pobudliwości naczyń na działanie katecholamin przez leki diuretyczne. Spośród tych leków w nadciśnieniu znajduje zastosowanie hydrochlorotiazyd (tabl. 0,25 g) często łącznie z rezerpina (np. Retiazyd).
341
Leki o działaniu pomocniczym
Są to głównie leki o bezpośrednim działaniu depresyjnym na mięśnie gładkie. Wśród nich dużą rolą odgrywają środki pochodzenia roślinnego, jak metyloksantyny, papaweryna i inne.
a) Metyloksantyny — są to związki spotykane w roślinach, m.in. w kawie i herbacie. Jako środki stosowane w leczeniu nadciśnienia zastosowanie znalazły teobromina i teofilina, które wchodzą zazwyczaj w skład preparatów mieszanych, oraz pochodne teofiliny: diprofilina i aminofilina. Leki te działają depresyjnie na mięśnie gładkie.
Preparaty:
Theobrominum — zwykle doustnie 0,25—0,5 g jednorazowo w postaci proszków 1,5 g dziennie. Dawki największe 0,75 g jednorazowo, 3 g dziennie.
Theobrominum Natrium cum Natrio Salicylico (Diuretin) — doustnie 0,2—0,5 g w postaci proszków 2—3 razy dziennie, dawki największe 1 g jednorazowo, 6 g dziennie.
Theobromino Calcium salicylicum (Calcium — Diuretin) — 3—4 razy dziennie po 0,5—1 g w postaci proszków.
Theopaverin (teobromina i papaweryna) — 2—4 razy dziennie po tabletce.
Theophyllinum — doustnie 0,1—0,2 g w postaci proszków, dawki największe 0,3 g jednorazowo, 1,5 g dziennie.
Aminophyllinura— jednorazowo dożylnie 0,25 g, domięśniowo 0,5 g, doodbytniczo czopki 0,36 g.
Dipropnyllinum — jednorazowo dożylnie amp. 0,25 g, doustnie draż. 0,2 g.
b) Papaweryna — alkaloid izochinolinowy występujący w opium otrzymywanym z niedojrzałych owoców maku lekarskiego (Papaver somniferum). Zmniejsza ona napięcie mięśni gładkich i rozszerza naczynia krwionośne. Może być stosowana jako środek wspomagający w leczeniu nadciśnienia w dawkach 0,02—0,04 g. Wchodzi także w skład mieszanych preparatów.
Preparat:
Papaverinum hydrochloricum 0,04 g/2 ml.
c) Inne środki roślinne.
Ziele jemioły (Herb. Visci). Z ziela jemioły białej (Viscum album) wyodrębniono cztery frakcje czynne o charakterze peptydowym. Jedna z nich o bliżej nie ustalonym składzie chemicznym wywiera działanie hipotensyjne, którego mechanizm, polega na rozszerzeniu dużych naczyń krwionośnych. Pewne znaczenie dla działania hipotensyjnego ma zapewne cholina i acetylocholina wyizolowane z ziela jemioły. Wyciągi z jemioły wywierają działanie przeciwmiażdżycowe
342
przez obniżenie poziomu cholesterolu we krwi. Wiąże się to z obecnością w zielu jemioły wiskotoksyny.
Herb. Visci — łyżka ziela na szklanką wody, macerować na zimno, pić 2—3 razy dziennie łyżkę.
Intr. Visci — stabilizowany intrakt ze świeżego ziela jemioły 3 razy dziennie po 20—30 kropli.
Wyciąg z barwnika mniejszego (Vinca minor) zawiera związki o działaniu hipotensyjnym, przede wszystkim alkaloid winkaminę.
Vincamin (Devincan) — tabl. 0,005 i 0,01. Podaje się doustnie 10—40 mg dziennie.
Kwiat głogu (Fl. Crataegi) oraz wyciągi wywierają oprócz działania kardiotonicznego także wpływ hipotensyjny. Stosuje się je jako środki wspomagające w leczeniu nadciśnienia.
Fl. Crataegi — odwar z łyżki kwiatów na szklankę wody, pić ½ szklanki 2 razy dziennie.
Intr. Crataegi — 20—40 kropli kilka razy dziennie.
Tinct. Crataegi — 20—30 kropli 2—5 razy dziennie.
Neospasmina i Neocardina — obniżają nieznacznie ciśnienie tętnicze.
Hipotensyjne działanie wywiera wyciąg z ziela serdecznika pospolitego (Herb. Leonurus cardiaca), który zawiera związki o charakterze bufadienolidowym.
Herb. Leonuri — odwar z ½ łyżki ziela na szklankę wody, pić łyżkami w ciągu dnia.
W liściach ruty (Fol. Rutae) stwierdzono obecność różnych związków, m.in. zespół alkaloidów, furokumaryny, flawonoidy (rutozyd) oraz olejki. Wszystkie te związki działają mniej lub bardziej spazmolitycznie na mięśnie gładkie. Wyciągi z surowca stosowane są w nadciśnieniu, nadmiernej przepuszczalności naczyń krwionośnych, w miażdżycy naczyń wieńcowych. Analogiczne zastosowanie mają preparaty zawierające samą rutynę lub w kombinacji z innymi związkami, szczególnie z kwasem askorbowym (naturalny synergizm) oraz z teofiliną.
Fol. Rutae — odwar z ½ łyżki liści na szklanką wody, pić 2 razy dziennie po łyżce.
Intr. Rutae — 3 razy dziennie 20—30 kropli.
Rutina (draż. 0,02 g) — 3 razy dziennie po 1—2 draż.
Rutisol (płyn 0,02 g/ml) — w ciągu pierwszych 3—4 dni po 30—60 kropli 4—6 razy dziennie, następnie 2—3 razy dziennie po 10—15 kropli.
Rutinoscorbin (draż. zawierają 0,025 g rutyny i 0,1 g wit. C) — 1—2 draż. 2—4 razy dziennie, natomiast w stanach ciężkich 3 razy po 4 draż.
343
Rutophen (rutyna, teofilina, fenobarbital) — 3 razy dziennie po 1 draż.
Rp.
Tinct. Crataegi
Intr. Visci
Tinct. Valerianae aa 15,0
M.f. guttae
D.S. 3 razy dziennie 30 kropli.
Rp.
Tinct, Veratri
Rutisol
Tinct. Valerianae aa 10,0
M.f. guttae
D.S. 3 razy dziennie 20 kropli.
Rp.
Herb. Visci
Fr. Crataegi
Herb. Equiseti aa 30,0
Herb. Chelidoni 15.0
M.f. species
D.S. 1 łyżka ziół na szklankę wrzącej wody, pić 3 razy dziennie.
PODCIŚNIENIE TĘTNICZE HYPOTENSIO
W chorobie podciśnieniowej pierwotnej przebiegającej z osłabieniem, zawrotami i bólem głowy stosujemy okresowo środki podnoszące ciśnienie tętnicze, leki ogólnie wzmacniające oraz tonizujące ośrodkowy układ nerwowy.
Strychnina — alkaloid uzyskany z roślin rodzaju Strychnos nux vomica (kulczyba), tonizuje naczynia w wyniku usprawnienia reakcji odruchowych zachodzących za pośrednictwem ośrodków naczynioruchowych. Istota jego działania polega na uczuleniu łuków odruchowych w rdzeniu kręgowym. Alkaloid ten pobudza także czynność kory mózgowej oraz ośrodka oddechowego. Stosuje się 2—3 kuracje po 10 wstrzyknięć podskórnych w dawkach 1—3 mg lub podając preparaty złożone.
Preparaty:
Strychninum nitricum (substancja, amp. 1 mg, 2 mg i 3 mg) — doustnie dawki 1—3 jednorazowo, 3—5 mg dziennie; podskórnie 2 mg jednorazowo, 10 mg dziennie.
Tinct. Strych.nl — po 5—15 kropli 3 razy dziennie przed jedzeniem.
Asconerin (0,25 mg azotanu strychniny, 3 mg wit. B1
344
0,05 g wit. C) — doustnie 1—2 draż. po jedzeniu 3 razy dziennie.
Do środków stosowanych w przewlekłym podciśnieniu zaliczyć też można niektóre preparaty kofeiny, związku purynowego szeroko rozpowszechnionego w świecie roślinnym. Kofeina pobudza ośrodkowy układ nerwowy, szczególnie korę mózgową oraz ośrodki naczynioruchowy i oddechowy. Pobudzenie ośrodka naczynioruchowego powoduje skurcz naczyń w jamie brzusznej i przemieszczenie krwi do dużych naczyń. Dochodzi do niewielkiego wzrostu ciśnienia tętniczego. Kofeinę podaje się w dawkach 0,05—0,1 g 3 razy dziennie.
Preparaty:
Coffeinum natrium benzoicum — tabl. 0,2 g, amp. 0,2 g/ml, zwykle 0,05—0,1—0,2 g 2—4 razy dziennie.
Coffan — tabl. 0,05 g, 1 tabletka 2—3 razy dziennie, w stanach większego znużenia 11/2 tabl. jednorazowo.
W niewielkim stopniu podnoszą także ciśnienie tętnicze wyciągi płynne i suche z zarodków koła.
Preparaty:
Extr. Colae fluidum — 3 razy dziennie 15—30 kropli.
Extr. Colae siccum — 0,2—0,3 g 2—3 razy dziennie.
Tinct. Colae — 3 razy dziennie 40 kropli.
Rp.
Tinct. Colae
Tinct. Convallariae aa 10,0
M.f. guttae
D.S. 3 razy dziennie 20 kropli.
Rp.
Tinct. Colae
Tinct. Crataegi
Tinct. Valerianae aa 10,0
M.f. guttae
D.S. 3 razy dziennie 30 kropli.
Rp.
Cardiol C lag. I
D.S. 20—30 kropli 3—4 razy dziennie.
W celu podwyższenia ciśnienia tętniczego stosowane są także środki pobudzające zakończenia układu nerwowego sympatycznego. W tym celu nie stosuje się jednak adrenaliny, noradrenaliny lub efedryny, które podaje się w nagłym spadku ciśnienia tętniczego we wstrząsach, przy omdleniach i w zatruciach, lecz środki sympatykomimetyczne o przedłużonym działaniu. Związki te działają ochronnie wobec endogennych katecholamin.
Zalecić też można stosowanie preparatów pobudzających ośrodkowy układ nerwowy: Glucardiamid, Cardiamid — Coffein. Cardiamidum, Cardiazolum.
345
Odrębnym problemem terapeutycznym jest zapaść naczyniowa, tj. ostre podciśnienie tętnicze. Może ono być spowodowane przez bardzo różne przyczyny (utrata krwi, wstrząs uczuleniowy, zapaść ortostatyczna i inne). Stąd też w leczeniu takich stanów podajemy różne preparaty, jak aminy sympatykomimetyczne hypertenzynę, krew, osocze i preparaty krwiozastępcze, glukokortykosterydy. Leki roślinne w leczeniu ostrego podciśnienia nie znajdują raczej zastosowania.
DUSZNICA BOLESNA ANGINA PECTORIS
Niewydolność naczyń wieńcowych serca (dusznica bolesna) jest schorzeniem występującym głównie na tle miażdżycowym. W jego przebiegu występują okresowe napady bólu w okolicy pozamostkowej wywołane wysiłkiem fizycznym lub silnym stresem emocjonalnym. Schorzenie to jest najczęstszym podłożem do wystąpienia zawału mięśnia sercowego. W leczeniu niewydolności naczyń wieńcowych serca stosujemy środki, które poprawiają bilans tlenowy serca, tzn. bardziej zwiększają dowóz tlenu niż jego zużycie. W napadzie bólowym stosujemy środki o działaniu szybkim (przeważnie krótkim), w dolegliwościach przewlekłych i profilaktycznie —-środki o działaniu przedłużonym.
1. Leki stosowane w napadzie dusznicy bolesnej
W napadzie dusznicy bolesnej podajemy środki, które wchłaniają się szybko i wywierają natychmiast działanie myolityczne. Należą tu przede wszystkim syntetyczne leki z grupy azotynów i azotanów. Brak jest leków roślinnych, które byłyby skuteczne w ostrej niewydolności wieńcowej.
2. Leki stosowane w przewlekłym leczeniu niewydolności naczyń wieńcowych
W leczeniu przewlekłym podaje się wiele środków, wśród których na uwagę zasługują preparaty pochodzenia roślinnego.
Z owocu aminku egipskiego (Fr. Ammi visnagae) wyizolowano kelinę i glukozyd kelolu — związki furanochromonowe; wywierają one działanie spazmolityczne na naczynia wieńcowe. Stosuje się nalewkę z owoców aminku lub kelinę w preparatach złożonych.
Preparaty:
Tinct. Ammi visnagae — 5 razy dziennie 10—30 kropli.
Kelicardina (mieszanka wyciągów konwalii, głogu, aminka i rutyny) — 3 razy dziennie 20—40 kropli.
Kellotetryt — (tabletki zawierające kelinę i pentaerytrytyl) — 2—4 razy dziennie 1/2—1 tabl., w stanach cięższych 3 razy
346
dziennie po tabletce na godzinę przed jedzeniem; gdy podaje się dawki większe konieczna jest kontrola ciśnienia tętniczego.
Szeroko stosowane są także preparaty głogu (Fl. Crataegi) oraz ziele jemioły (Herb. Visci).
Rp.
Tinct. Ammi visnagae
Tinct. Valerianae aa 20,0
M.f. guttae
D.S. 3 razy dziennie 30 kropli.
Rp.
Tinct. Ammi visnagae
Tinct. Crataegi aa 20,0
M.f. guttae
D.S. 3 razy dziennie 40 kropli.
Rp.
Tinct. Crataegi
Intr. Visci
Tinct. Valerianae aa 30,0
M.f. guttae
D.S. 3 razy dziennie 20—30 kropli.
Z metloksantyn w niewydolności naczyń wieńcowych zastosowanie znalazły teobromina i teofilina oraz jej pochodne i diprofilina i aminofilina. Rozszerzają one naczynia krwionośne obwodowe, szczególnie wyraźnie zaś naczynia wieńcowe serca.
Cardenosinum — doustnie 1/2—1 tabl. lub 10—20 kropli 3 razy dziennie po jedzeniu. Domięśniowo lub powoli dożylnie 1—2 amp. (dożylnie z glukozą).
Theophenal — doustnie 1—3 razy dziennie po 1 tabletce.
Innym środkiem pochodzenia roślinnego o pewnym znaczeniu w leczeniu niewydolności naczyń wieńcowych jest alkaloid izochinolinowy — papaweryna — stosowany w dawkach 0,02—0,04 g, zazwyczaj jako składnik preparatów mieszanych.
Rp.
Papaverini hydrochlorici 0,04
Theobromini natrii salicylici 0,2
M.f. pulvis
D.t.d. No XX
D.S. 3 razy dziennie 1 proszek.
Rp.
Papaverini hydrochlorici 0,03
Aminophyllini 0,4
M.f. pulvis
D.t.d. No XX
D.S. 3 razy dziennie 1 proszek.
347
Inne środki stosowane w niewydolności naczyń wieńcowych to leki uzyskiwane syntetycznie, leki przeciwkrzepliwe i przeciwmiażdżycowe.
SCHORZENIA OBWODOWYCH NACZYŃ KRWIONOŚNYCH
Omówione zostaną środki stosowane głównie w zaburzeniach ukrwienia kończyn. Wśród schorzeń tych wyróżnić można zaburzenia na tle czynnościowym oraz takie, których podłożem są zmiany zapalne, zakrzepowe, i miażdżycowe w ścianach naczyń. Z powodu skurczu lub niedrożności naczyń dochodzi do takich objawów, jak ból i oziębienie kończyn oraz zmiany troficzne skóry prowadzące niekiedy do powstawania owrzodzeń.
W stanach chorobowych naczyń tętniczych obwodowych, jak arteriosclerosis obliterans, choroba Buergera, acrocyanosis, choroba Raynauda, w stanach zakrzepowych i zatorach, zastosowanie znajdują zarówno środki syntetyczne i półsyntetyczne, jak i roślinne.
Ważną rolę odgrywają środki działające przez układ wegetatywny, tj. leki alfa-adrenolityczne oraz leki beta-adreno-mimetyczne.
Z innych środków wymienić należy preparat Sadamin (Complamin), zawierający połączenia kwasu nikotynowego z pochodną teofiliny.
Dużą rolą odgrywa w tych przypadkach także leczenie przeciwzakrzepowe i przeciwmiażdżycowe.
Typowe preparaty pochodzenia roślinnego mają tutaj jedynie znaczenie pomocnicze. Stosuje się zwykle mieszanki zawierające rutynę, głóg i inne.
Rp.
Rutisol
Tinct. Crataegi
Intr. Visci
Tinct. Valerianae aa 10,0
M.f. guttae
D.S. 3 razy dziennie 30 kropli.
Rp.
Fol. Rutae
Fol. Melissae
Fl. Crataegi
Herb. Visci aa 100,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wrzącej wody, pić kilka razy dziennie.
348
LEKI STOSOWANE W SCHORZENIACH NACZYŃ 2YLNYCH
Wśród schorzeń obejmujących naczynia żylne wyróżnić można stany zapalne żył powierzchownych i głębokich. Bardzo częstym procesem patologicznym w obrębie układu żylnego jest zakrzepowe zapalenie żył (thrombophlebitis) powstające na podłożu żylaków wymagających niekiedy interwencji chirurgicznej.
W terapii zachowawczej schorzeń żylnych duże znaczenie mają leki zmniejszające krzepliwość krwi. Pewne znaczenie lecznicze mają także preparaty, uszczelniające ściany naczyń i wywierające wpływ przeciwzapalny. Stosuje się też preparaty wywołujące lokalny ograniczony proces zapalno-zarostowy w żylakach.
Istotne znaczenie mają również preparaty roślinne uszczelniające ściany naczyń i wywierające wpływ przeciwzapalny.
Cort. Hippocastani odwar z łyżki kory na 2 szklanki wody, pić 2—3 razy dziennie po ½ szklanki.
Fl. Hippocastani — odwar z łyżki kwiatów na 11/2 szklanki wody, pić 2 razy dziennie po ½ szklanki.
Intr. Hippocastani — 15—30 kropli 3 razy dziennie po jedzeniu.
Venescin — 1—2 draż. 2—3 razy dziennie przed jedzeniem.
Aesculan — wycisnąć z tuby do odbytnicy 0,5—1,0 g maści, najlepiej przed snem.
Intr. Rutae — 20—30 kropli 3 razy dziennie.
Rutina — 1—2 draż. 3 razy dziennie.
Rutisol — 40—60 kropli 5—6 razy dziennie w ciągu pierwszych 3—4 dni, następnie po 10—15 kropli 2—3 razy dziennie.
Rutinoscorbin — 1—2 draż. 2—4 razy dziennie, w stanach ciężkich 3 razy po 4 draż. dziennie.
Rutophen (rutyna, teofilina i fenobarbital) — po 1 draż. 2—3 razy dziennie.
Tinct. Arnicae — 2—5 kropli doustnie w kieliszku wody 3 razy dziennie.
Rp.
Intr. Hippocastani
Intr. Rutae aa 15,0
Tinct. Arnicae 5,0
D.S. 3 razy dziennie po 30 kropli.
Rp.
Tinct. Arnicae
D.S. Do okładów rozcieńczyć trzykrotnie wodą.
349
Nalewkę z kwiatów arniki stosuje się także zewnętrznie w postaci okładów na miejsca chore (wybroczyny, obrzęki, stany zapalne).
Rp.
Species antihaemorrhoidales (Rektosan) D.S. Odwar z 2 łyżek ziół na 21/2 szklanki wody. pić 2 razy dziennie po szklance.
Substancje pochodzenia roślinnego wchodzą także w skład czopków Hemorol, które stosuje się 1—2 razy dziennie 1 czopek. Działają one przeciwzapalnie i ściągające, a dzięki zawartości anestezyny przeciwbólowe i przeciwświądowo.
Inny rodzaj czopków — Hemorectal — zawiera głównie sole o działaniu ściągającym.
MIAŻDŻYCA NACZYŃ ATHEROSCLEROSIS
Miażdżyca układu krążenia jest podłożem licznych schorzeń w obrębie naczyń krwionośnych, szczególnie tętniczych, zarówno obwodowych, jak i wieńcowych serca. Etiologia schorzenia nie jest dokładnie poznana. Wystąpienie zmian miażdżycowych jest wywołane czynnikami zewnętrznymi i wewnątrzustrojowymi. Wśród nich duże znaczenie ma tryb życia, odżywianie, warunki pracy i jej rodzaj, wpływy środowiskowe. Miażdżyca związana jest z zaburzeniem przemiany materii w ustroju, szczególnie z zaburzeniem metabolizmu lipidów. Jednym z wykładników miażdżycy, aczkolwiek przez niektórych autorów kwestionowanym, jest podwyższony poziom cholesterolu we krwi. Duże znaczenie dla wystąpienia objawów chorobowych ma odkładanie się tego związku w ścianach tętnic. Stąd uważa się na ogół, iż zmniejszenie zawartości lipidów we krwi (zwłaszcza cholesterolu) jest celowe w miażdżycy.
Wśród leków stosowanych w celu zapobiegania występowaniu objawów miażdżycy wyróżnić można preparaty działające na metabolizm i biosyntezę lipidów oraz związki zwiększające przemianę materii (hormony tarczycy, związki jodu).
Z preparatów roślinnych stosuje się zazwyczaj gotowe preparaty i mieszanki ziołowe, m.in. wyciągi ze świeżych cebul czosnku.
Alliostabil — 20—30 kropli 2—5 razy dziennie.
Alliofil — 2 draż 2—4 razy dziennie.
Species antisclerotica (Sklerosan) — odwar z łyżki ziół na 11/2 szklanki wody, pić 3 razy dziennie po szklance odwaru.
350
PIŚMIENNICTWO
1. Danysz A., Gryglewski R.: Farmakologia dla studentów medycyny. PZWL, Warszawa 1977. 2. Gamski M.: Kard. Poi., 1976, 2, 89. 3. Goodman L. S., Gilman A.: The pharmacological Basis of Therapeutics. New York—Toronto—London 1975. 4. Janicki K., Gurszczyk-Sliwczyńska B., Tokarz J.: Przegl. Lek., 1969, 6, 435, 5. Jasiński K., Poprawski K.: Kard. Poi., 1978, l, 75. 6. Kędra M., Kadrowa S.: Poi. Tyg. Lek., 1968, 19, 714. 7. Kubłkowski P., Chodera A.: Farmakologia dla studentów stomatologii. PZWL, Warszawa 1976. 8. Mrozikiewicz A.: Interakcje leków. PZWL, Warszawa 1978. 9. Pajor W. J.: Wiad. Ziel., 1978, l, 13, 10. Pajor W. J.: Wiad. Ziel., 1978, 2, 10.
11. Pawlik W., Jacobson E. D.: Kard. Poi., 1976, 2, 135. 12. Płatek H.: Wiad. Lek., 1973, 26, 203. 13. Prebisz J., Chlewicka L: Poi. Aren. Med. Wewn., 1977, 6, 585. 14. Waśniewska M., Justyna M., Szurig-Werner B.: Poi. Arch. Med. Wew., 1977, 4, 357. 15. Wrocinski T.: Wiad. Ziel., 1978, 2, 15. 16. Zawadowska J., Zakrzewski Z., Szreniawski Z.: Wzajemne oddziaływanie leków. PZWL, Warszawa 1976.
Doc. dr hab. med. Biruta Fąfrowicz
Prof. dr hab. med. Jan Kowalewski
CHOROBY UKŁADU ODDECHOWEGO
Ziołolecznictwo chorób układu oddechowego ma wielowiekową tradycję. W chorobach płuc i oskrzeli leki roślinne mogą spełniać rolę leków pomocniczych, uzupełniających lub zapobiegających. Stosowanie środków pochodzenia roślinnego nie jest postępowaniem skierowanym przeciw przyczynom chorób, a jest leczeniem wyłącznie objawowym. Takie właśnie leczenie odgrywa jednak ważną rolą w wielu sytuacjach, stanowiąc czasami jedyną możliwość przyjścia z pomocą choremu.
Najczęstszymi objawami chorób układu oddechowego są kaszel, odkrztuszanie plwociny, duszność, ból w klatce piersiowej, krwioplucie.
Kaszel występuje prawie we wszystkich chorobach dróg oddechowych, płuc i opłucnej, może wystąpić również w przebiegu chorób śródpiersia, np. guzów śródpiersia lub tętniaków aorty w wyniku podrażnienia gałązek nerwu błędnego. Najczęściej wywołany jest podrażnieniem zakończeń nerwów dośrodkowych błony śluzowej krtani, tchawicy i głównych oskrzeli przez wdychane substancje, miejscowe zmiany zapalne lub wydzielinę. Najbardziej pobudliwymi miejscami jest okolica ostrogi głównej, oskrzela główne i płatowe. Ośrodek kaszlowy znajduje się w rdzeniu przedłużonym, a bodźce czuciowe przenoszone są przez nerwy błędne. Kaszel poprzedza głęboki wdech, po którym następuje skurcz przepony i mięśni powłok brzusznych. Jednocześnie zamyka się głośnia i raptownie wzrasta ciśnienie w klatce piersiowej. Wynosi ono 6,67—13,3 kPa (50—100 mm Hg), a czasami przy napadowym kaszlu do 20,0—40,0 kPa (150—300 mm Hg) — mierzone w przełyku. Następnie głośnia otwiera się i następuje gwałtowny wydech. Wielkość przepływu powietrza podczas kaszlu jest bardzo duża i wynosi około 11 l/s. Powietrze wydychane podczas kaszlu porywa wydzielinę zalegającą w oskrzelach, powodując jej odkrztuszanie. W wieku starczym wrażliwość na bodźce wywołujące odruch kaszlowy słabnie i, pomimo zmian chorobowych w drzewie oskrzelowym i za-
352
legania w nich wydzieliny, chorzy nie kaszlą lub mają kaszel zbyt słaby, aby nastąpiło samooczyszczenie drzewa oskrzelowego z zalegającej wydzieliny. Uporczywy i długotrwały kaszel wywiera niekorzystny wpływ na krążenie krwi. Powstające podczas kaszlu wysokie ciśnienie w klatce piersiowej utrudnia odpływ krwi z dużych żył do prawego serca. Zmniejsza się wskutek tego pojemność wyrzutowa lewej komory i maleje przepływ krwi przez mózg. W ten sposób gwałtowny kaszel może czasem wywołać krótkotrwałą utratą przytomności. Kaszel wywołuje wzrost ciśnienia w krążeniu płucnym, przyczyniając się do rozwoju serca płucnego.
Kaszel suchy, tzw. nieproduktywny, bo nie wywołujący odkrztuszenia plwociny, zwłaszcza uporczywy i męczący, wymaga hamowania za pomocą środków przeciwkaszlowych. Natomiast przy kaszlu tzw. produktywnym, powodującym odkrztuszanie, hamowanie odruchu kaszlowego jest niewskazane, a uzasadnione jest stosowanie leków wykrztuśnych (expectorantia), które upłynniają wydzielinę oskrzelową i w ten sposób ułatwiają jej odkrztuszanie.
Plwocina może mieć charakter śluzowy, śluzowo-ropny lub ropny, może również zawierać domieszkę krwi. Chorzy odkrztuszają w różnych ilościach i w różnych porach dnia, ale zazwyczaj najwięcej rano, po wstaniu z łóżka. Jest to związane z oczyszczaniem się oskrzeli z wydzieliny, która nagromadziła się podczas snu, kiedy wrażliwość ośrodka kaszlowego ulega zmniejszeniu. Czynnikiem wspomagającym odkrztuszanie jest zmiana pozycji ciała, powodująca przemieszczenie się wydzieliny w drzewie oskrzelowym i drażnienie znajdujących się tam zakończeń nerwowych. Szczególnie skuteczne jest ułożenie, ułatwiające swobodne spływanie wydzieliny z mniejszych do większych oskrzeli. Fakt ten wykorzystuje się przez stosowanie drenażu ułożeniowego u chorych z rozstrzeniami oskrzeli i ropniem płuc, u których obfita ropna wydzielina nie może być w całości odkrztuszana w zwykły sposób.
Z punktu widzenia klinicznego ma znaczenie ocena rodzaju plwociny i jej ilości. Pomiaru ilości dokonuje się dwoma sposobami: zbiera się plwocinę przez dobę lub mierzy się ilość plwociny odkrztuszonej w ciągu godziny po przebudzeniu. Zmniejszanie się ilości plwociny i zmiana jej ropnego charakteru na śluzowo-ropny, a następnie śluzowy, są objawami poprawy stanu chorobowego.
Roślinne środki przeciwkaszlowe i wykrztuśne odgrywają ważną rolę w leczeniu chorób układu oddechowego. Pomimo wprowadzenia do lecznictwa różnych związków syntetycznych nie straciły one na znaczeniu i są powszechnie stosowane.
Najpowszechniej zalecanym lekiem przeciwkaszlowym jest
353
kodeina — jeden z alkaloidów opium. Nie wywiera tak silnego jak morfina działania psychotropowego i tylko w małym stopniu zmniejsza wrażliwość ośrodka oddechowego. Kodeina jest przeciwwskazana u chorych z zaawansowaną niewydolnością oddechową. Chociaż jej depresyjne działanie na ośrodek oddechowy nie jest silne, w warunkach zmniejszenia jego pobudliwości przez nagromadzony w ustroju dwutlenek węgla, może niebezpiecznie pogorszyć jego czynność. Kodeinę podaje się w postaci tabletek, zawierających 0,02 g leku, w ilości 3—6 razy dziennie po 1 tabl., w kroplach, jako 2% wodny roztwór, po 20 kropli 3—4 razy dziennie albo według następującego przepisu:
Rp.
Codeini phosphorici 0,25
Aq. Amygdal. amar. dilut. 10,0
M.D.S. 3 razy dziennie po 20 kropli.
Jednakże roztwory kodeiny są nietrwałe i ulegają rozłożeniu w ciągu 24 h. Kodeina wchodzi również w skład leków złożonych, zawierających związki o działaniu odkażającym drogi oddechowe, oraz stanowi składnik niektórych preparatów roślinnych o działaniu wykrztuśnym, np. Azariny lub syropu sosnowego złożonego (Sir. Pini comp.). Te preparaty powinny być stosowane u chorych z nieżytami dróg oddechowych z suchym, męczącym kaszlem bądź skąpym odkrztuszaniem śluzowej plwociny. Podawanie ich chorym z ropnym zapaleniem oskrzeli, rozstrzeniami oskrzeli i odoskrzelowym zapaleniem płuc jest niewskazane ponieważ u nich należy dążyć do oczyszczenia drzewa oskrzelowego z ropnej wydzieliny przez ułatwienie jej odkrztuszania. Kodeina wchodzi również w skład preparatów, które oprócz łagodzenia kaszlu mają działanie wykrztuśne i zwiększające wydzielanie śluzu.
Lekiem pochodzenia roślinnego o działaniu przeciwkaszlowym jest Tussiglaucin. Zasadniczym składnikiem leczniczym tego preparatu jest alkaloid aporfinowy w postaci bromowodorku glaucyny. Donew wykrył po raz pierwszy jego działanie łagodzące kaszel oraz pewne właściwości adrenolityczne. Wykazano także, że siła działania uspokajającego bromowodorku glaucyny na ośrodek kaszlowy odpowiada mniej więcej farmakodynamicznemu działaniu chlorowodorku kodeiny, a poza tym jest on mniej toksyczny i nie wywołuje przyzwyczajenia.
Jeszcze jednym lekiem łączącym własności przeciwkaszlowe, uspokajające i wykrztuśne jest pochodna gwajakolu Renovan. Przeciwwskazaniami do podawania tego leku są zaburzenia ośrodka oddechowego i niedokrwistość hemolityczna.
Jako leki wykrztuśne (expectorantia) znajdują zastosowanie następujące zioła: ziele kopytnika (Herb. Asari), liście i ko-
354
rżeń prawoślazu (Fol. et Rad. Althaeae), owoc anyżku (Fr. Anisi), liście eukaliptusa (Fol. Eucalypti), kwiat podbiału (Fl. Farfarae), owoc kopru włoskiego (Fr. Foeniculi), pączki sosnowe (Gemm. Pini), korzeń lukrecji (Rad. Glycyrrhizae), korzeń omanu (Rad. Inulae), kwiat lawendy (Fl. Lavandulae), kwiat ślazu (Fl. Malvae), korzeń biedrzeńca (Rad. Pimpinellae), korzeń i kwiaty pierwiosnki lekarskiej (Fl. et Rad. Primulae), ziele miodunki (Herb. Pulmonariae), korzeń mydlnicy (Rad. Saponariae), korzeń krzyżownicy cierpkiej (Rad. Senegae), ziele macierzanki (Herb. Serpylli), korzeń żywokostu (Rad. Symphyti), ziele tymianku (Herb. Thymi), korzeń wymiotnicy (Rad. Ipecacuanhae). Stosowane są w postaci naparów i odwarów lub służą jako surowiec do leków wytwarzanych przez przemysł zielarski.
Krajowy przemysł zielarski produkuje następujące specyfiki i mieszanki ziołowe o działaniu wykrztuśnym:
Azarina (po 1 tabl. 3 razy dziennie)
Tussipect (l łyżkę syropu lub po 2 draż. kilka razy dziennie)
Elix. Glycyrrhizae (20—30 kropli 3—4 razy dziennie)
Guajazyl (po łyżce syropu 3—4 razy dziennie po jedzeniu)
Sir. Kalii guaiacolosulfonici (po łyżeczce dzieciom, po łyżce dorosłym 3—4 razy dziennie po jedzeniu)
Sir. Creosoti comp. (dzieciom 1/2—1 łyżeczkę, dorosłym 1/2 łyżki 3 razy dziennie po jedzeniu)
Sir. Pini comp. (dzieci po łyżeczce, dorośli po łyżce 3 razy dziennie)
Sir. Symphyti (dzieciom po łyżeczce, dorosłym po łyżce 3—5 razy dziennie)
Sir. Symphyti c. Farfara (dawkowanie jak wyżej)
Jako leki wykrztuśne stosowane są również mieszanki ziołowe:
Rp.
Species pectorales II (Neopektosan) D.S. Odwar z łyżki ziół na szklankę wody; pić 3 razy dziennie.
Rp.
Species pectorales (Pektosan)
D.S. Odwar z łyżki ziół na szklankę wody pić 3 razy dziennie.
Nadto istnieje wiele propozycji recepturowych mieszanek ziołowych, z których polecić można następujące:
Rp.
Fl. Verbasci
Fl. Malvae
Fol. Althaeae
355
Fol. Farfarae
Herb. Thymi aa 10,0
Fr. Anisi 5,0
Rad. Althaeae 10,0
Rad. Glycyrrhizae 25,0
M.f. species
D.S. Łyżeczka ziół na szklanką wody; sporządzić odwar, pić 3—5 razy dziennie.
Rp.
Rad. Altheae
Fol. Farfarae
Herb. Hyssopi aa 20,0
Herb. Veronicae
Fol. Menthae pip. aa 10,0
Fl. Verbasci
Lichenis islandici
Fr. Foeniculi
Fr. Anisi aa 5,0
M.f. species
D.S. Łyżka ziół na szklanką sporządzić odwar, pić 3—4 razy dziennie.
Rp.
Herb. Millefolii
Herb. Pulmonariae
Fol. Farfarae aa 20,0
M.f. species
D.S. Łyżka ziół na szklanką wody; sporządzić odwar, pić 3—4 szklanki dziennie.
Dostępne są także następujące leki galenowe o działaniu wykrztuśnym:
Rp.
Elix. Glycyrrhizae
D.S. 3 razy dziennie po 20—30 kropli.
Rp.
Tinct. Asari
D.S. 3 razy dziennie po 20 kropli.
Rp.
Extr. Ipecacuanhae flluidi
D.S. 3 razy dziennie po 10 kropli.
Rp.
Tinct. Ipecacuanhae
D.S. 3 razy dziennie po 15 kropli.
Bardzo często łączy się leki roślinne ze związkami chemicznymi o działaniu upłynniającym wydzielinę oskrzelową,
356
przygotowując z nich mikstury lub krople. Oto recepty niektórych lekarstw:
Rp.
Ammonii chlorati
Succ. Glycyrrhizae dep. aa 5,0
Aq. destillatae ad 200,0
M.f. mixtura
D.S. Co 2—3 h po łyżce.
Rp.
Inf. Rad. Ipecacuanhae e 0,5/175,0
Ammonii chlorati
Spir. Anisi 5% aa 5,0
Sir. Althaeae ad 200,0
M.f. mixtura
D.S. 3—4 razy dziennie po łyżce.
Rp.
Sir. Altheae 30,0
Liq. Ammonii anisati 5,0
Aq. destillataead 200,0
M.f. mixtura
D.S. Co 2—3 h po łyżce.
Rp.
Dec. Rad. Senegae e 6,0/180,0
Lig. Ammonii anisati 4,0
Sir. Althaeae ad 200,0
M.f. mixtura
D.S. 3—1 razy dziennie po łyżce.
Rp.
Liq. Ammonii anisati 5,0
Tinct. Eucalypti ad 20,0
M.f. guttae
D.S. 3—4 razy dziennie po 20 kropli na mleko.
Rp.
Liq. Ammonii anisati
Tinct. Pimpinellae aa 10,0
M.f. guttae
D.S. 3—4 razy dziennie po 20 kropli na ciepłe mleko.
Duszność jest podstawowym, oprócz sinicy, objawem niewydolności oddechowej. Meakins określa ją jako „uświadomioną potrzebę zwiększonego wysiłku oddechowego”. Odczuwana jest przez chorych, u których upośledzenie wymiany gazowej w płucach wywołuje hipoksemię, tzn. niedostateczne utlenowanie krwi. Przyczyny i mechanizmy duszności są różne, omówienie ich przekracza ramy niniejszego rozdziału. Z punktu widzenia klinicznego duszność można podzielić na
357
wysiłkową, spoczynkową, czyli stalą, Oraz napadową. Ta ostatnia zależy od przyczyn sercowych (ostra niewydolność lewej komory serca) lub płucnych, najczęściej z powodu upośledzenia wentylacji, wywołanego skurczem mięśni gładkich oskrzeli ze znaczną redukcją ich światła w napadzie dychawicy
oskrzelowej.
W przeciwdziałaniu lub usuwaniu skurczu oskrzeli znajdują zastosowanie leki roślinne, uzyskane z następujących ziół: liści pokrzyku (Fol. Belladonna e), liści bielunia (Fol. Stramonii), ziela stroiczki (Herb. Lobeliae) oraz ziela grindelii (Herb. Grindeliae). Omówiono je w podrozdziale dotyczącym leczenia dychawicy oskrzelowej.
Krwioplucie i krwotoki z narządu oddechowego występują w przebiegu wielu chorób układu oddechowego. Krwioplucie zdarza się u chorych na zapalenie oskrzeli i na zapalenie płuc, w przekrwieniu biernym i zawale płuc, nowotworach, rozstrzeniach oskrzeli. Leki ziołowe mają małe zastosowanie w leczeniu i zapobieganiu krwawieniom płucnym. Jedynie przy niewielkim krwiopluciu można polecić Estr. Polygoni hydropiperis fluid. (30—40 kropli 3—4 razy dziennie).
Bóle w klatce piersiowej mają różne przyczyny. Charakterystyczne bóle, nasilające się przy głębokim oddychaniu i kaszlu, są pochodzenia opłucnowego i występują u chorych na suche zapalenie opłucnej. W ostrym zapaleniu tchawicy i dużych oskrzeli chorzy odczuwają drapanie i bóle piekące za mostkiem. Procesy patologiczne, toczące się w miąższu płucnym i nie przechodzące pei continuitatem na opłucną, nie wywołują bólu, ponieważ tkanka płucna nie ma zakończeń nerwowych bólowych.
Bóle opłucnowe, utrudniające zwykle przewietrzenie pluć, wymagają podawania leków uśmierzających, a przy współistniejącym kaszlu — środków przeciwkaszlowych.
Szczegółowe wskazania do stosowania środków roślinnych w leczeniu chorób układu oddechowego przedstawiono poniżej.
OSTRY NIEŻYT OSKRZELI BRONCHITIS ACUTA »
Choroba występuje częściej podczas chłodnych pór roku, w następstwie zakażenia wirusowego (wirusy grypy, paragrypy, wirusy RS i adenowirusy) lub bakteryjnego (dwoinki zapalenia płuc, pałeczki Pfeiffera, paciorkowce, gronkowce), a także pod wpływem drażnienia wdychiwanymi pyłami, dymem i substancjami chemicznymi. Błona śluzowa oskrzeli ulega przekrwieniu i obrzmieniu. W pierwszym okresie choroby mało jest wydzieliny, w dalszym przebiegu pojawia się wydzielina śluzowa, a w wypadku zakażenia bakteryjnego
358
śluzowo-ropna lub ropna. Kaszel początkowo jest suchy. Jeżeli jest on silny, męczący, stanowi wskazanie do stosowania leków przeciwkaszlowych, jak kodeina lub syrop sosnowy złożony (Sir. Pini comp.), zawierający kodeinę. Przy kaszlu niezbyt silnym lepiej od początku stosować środki wykrztuśne, które upłynniają wydzielinę i ułatwiają jej odkrztuszanie. Poleca się picie odwarów z mieszanek ziołowych, syropów, mikstur i leków galenowych, które omówione zostały powyżej.
PRZEWLEKŁY NIEŻYT OSKRZELI BRONCHITIS CHRONICA
Zgodnie z definicją przyjętą przez WHO, za przewlekły nieżyt oskrzeli (pno) uważa się schorzenie oskrzeli, objawiające się kaszlem i odkrztuszaniem plwociny, które utrzymuje się przez 3 miesiące lub dłużej w roku, przynajmniej przez dwa kolejne lata i nie zależy od innej organicznej choroby płuc i oskrzeli (gruźlica, rozstrzenie oskrzeli, nowotwory). Najczęstszymi przyczynami pno są powtarzające się zakażenia dróg oddechowych, drażnienie zanieczyszczonym powietrzem (gazy, pyły) i palenie tytoniu. Na rozwój choroby mają wpływ czynniki konstytucjonalne i dziedziczne, m.in. wrodzony niedobór antytrypsyny. Prawdopodobnie odgrywa również rolę nabyty niedobór antyplazminy i kininazy, zmniejszenie wytwarzania IgA wydzielniczej, a także zaburzenia funkcji kory nadnerczy.
Początkowo objawy pno ograniczają się do kaszlu i odkrztuszania plwociny. Następnie, na skutek postępujących w oskrzelach zmian obturacyjnych, dochodzi do upośledzenia wentylacji. Do zaburzeń wentylacji dołączają się zaburzenia perfuzji. Wymiana gazowa w płucach staje się niedostateczna, co prowadzi do hipoksemii, hiperkapnii i kwasicy gazowej. Redukcja koryta włośniczkowego w następstwie zmian rozedmowych i skurcz tętniczek przedwłośniczkowych pod wpływem hipoksji prowadzą do nadciśnienia w krążeniu małym i w konsekwencji do przeciążenia prawej komory serca.
Jeżeli czynnikiem wywołującym pno lub wikłającym je jest zakażenie bakteryjne, w leczeniu znajdują zastosowanie antybiotyki i chemiczne środki bakteriostatyczne. Środki roślinne odgrywają ważną rolę w usuwaniu lub łagodzeniu wielu objawów pno. Najważniejsze są leki o działaniu wykrztuśnym. Należy pamiętać, że skutek leczniczy środków wykrztuśnych w dużym stopniu zależy od stanu nawodnienia chorego. U chorych odwodnionych wydzielina oskrzelowa jest szczególnie gęsta, a podanie kilkudziesięciu kropli leków w małej ilości płynu lub kilku łyżek mikstury czy syropu w warunkach
359
niedoboru płynów nie wystarcza do rozluźnienia i upłynnienia wydzieliny. Na odwodnienie narażeni są zwłaszcza chorzy w starszym wieku oraz w stanie dychawiczym. U tych pierwszych, zwłaszcza w stanach zaostrzeń, powikłaniach z powodu odoskrzelowego zapalenia płuc lub z innych przyczyn pogarszających stan chorych, odczuwanie pragnienia ulega osłabieniu. Przy braku właściwej opieki łatwo dochodzi do ujemnego bilansu płynów i odwodnienia. Gęsta wydzielina może całkowicie obturować światło oskrzelików i poważnie pogarszać wymianą gazową w płucach. U osób odwodnionych szczególnie celowe wydaje się wiać podawanie naparów ziołowych, ponieważ spora ilość płynów w takiej postaci lekarstwa zapobiega odwodnieniu i umożliwia pełne działanie wykrztuśne. Gotowe mieszanki ziołowe, jak Pektosan i Neopektosan, są najłatwiejsze w użyciu.
Zwiększenie uwodnienia wydzieliny oskrzelowej uzyskać można również przez inhalacje parą wodną. Zwykle do inhalacji dodaje się środki odkażające i alkalizujące, np. mieszankę pod nazwą Gargarin lub olejki eteryczne, które mają słabe właściwości odkażające oraz — jak się wydaje — zwiększają wydzielanie gruczołów śluzowych oskrzeli. Olejki stosowane mogą być pojedynczo lub w połączeniach, np.:
Rp.
Mentholi 0,5
Ol. Pini pumilionis 5,0
Ol. Eucalypti 5,0
Spir. Vini 10,0
M.f. guttae
D.S. Do inhalacji.
Rp.
Ol. Pini silvestris
Ol. Pini pumilionis
Ol. Eucalypti
Ol. Terebinthinae
Camphorae aa 5,0
M.f. guttae
D.S. Do inhalacji.
Rp.
Ol. Eucalypti
Ol. Pini aa 5,0
Ol. Menthae pip. 3,0
Ol. Terebinthinae ad 20,0
M.f. guttae
D.S. Do inhalacji.
Sposób użycia polega na dodaniu od 2—3 do kilku kropli olejku, w zależności od ilości wody użytej do inhalacji lub pojemności inhalatora. Można przygotować również gotowy płyn do inhalacji, np. według następującego przepisu:
360
Rp.
Ammonii chlorati
Ol. Terebinthinae aa 2,0
Aq. destillatae ad 200,0
M.f. solutio
D.S. Płyn do inhalacji.
Rp.
Ammonii chlorati
Ol. Terebinthinae aa 5,0
Aq. destillatae ad 500,0
M.f. solutio
D.S. Płyn do inhalacji.
Częstym zjawiskiem towarzyszącym ostrym i przewlekłym zapaleniom oskrzeli jest odczyn spastyczny wywołany skurczem mięśni gładkich ścian oskrzeli. Stanowi on wskazanie do stosowania takich środków rozkurczających oskrzela, jakie używane są w leczeniu dychawicy oskrzelowej.
Leczenie przeciwbakteryjne i środkami pochodzenia roślinnego nie wyczerpuje oczywiście postępowania terapeutycznego w pno. Jest ono złożone i obejmuje ponadto gimnastykę oddechową, leczenie klimatyczne, a w razie potrzeby tlenoterapię, podawanie kortykosterydów, leków nasercowych. Ziołolecznictwo pozostaje więc jednym z elementów terapii pno przynoszącym określone korzyści i zwykle akceptowanym przez chorych.
ROZSTRZENIE OSKRZELI BRONCHIECTASIS
Objawy kliniczne rozstrzeni oskrzeli zależą od wtórnego zakażenia bakteryjnego i wywołanego przez nie ropnego zapalenia oskrzeli. Czynnikiem ułatwiającym zakażenie i podtrzymującym je jest zniszczenie w obszarze objętym rozstrzeniami nabłonka migawkowego i upośledzenie przez to mechanizmu samooczyszczania. Rozstrzenie oskrzeli nie zakażone nie wywołuje żadnych objawów, poza możliwością sporadycznego krwioplucia. Podstawowymi objawami rozstrzeni zakażonych jest kaszel z odkrztuszaniem zwykle dużych ilości ropnej plwociny. Plwocina układa się w trzy warstwy: górną śluzową, środkową ropną i dolną złożoną z czopów gęstej, zbitej ropy. Chorzy odkrztuszają ją w największych ilościach rano, po zmianie pozycji ciała. Pojawiające się stany gorączkowe, którym towarzyszy często zwiększenie ilości plwociny i pogorszenie wymiany gazowej w płucach, wskazują na szerzenie się zakażenia na otaczającą tkankę płucną z powsta-
361
niem ognisk odoskrzelowego zapalenia. W wypadku podwyższonej temperatury ciała dobrze działa odwar z Pyrosanu — 3—4 razy dziennie łyżka ziół na szklankę wody.
Radykalne leczenie rozstrzeni polega na resekcji tkanki płucnej. Jeżeli jest to niemożliwe z powodu przeciwwskazań, chorzy wymagają leczenia zachowawczego, na które składa się stosowanie antybiotyków oraz postępowanie mające na celu „toaletę” drzewa oskrzelowego, tzn. możliwie najlepsze oczyszczanie oskrzeli z zalegającej wydzieliny za pomocą drenażu ułożeniowego, bronchoskopii, leków wykrztuśnych oraz kinezyterapii. Środki roślinne mają w leczeniu rozstrzeni oskrzeli drugorzędne znaczenie, jednak w okresach zmniejszonej aktywności procesu zapalnego z niewielką ilością gęstej wydzieliny oskrzelowej korzystne jest stosowanie naparów z mieszanek ziołowych ułatwiających odkrztuszanie, jak Pektosan lub Neopektosan, syropów lub mikstur.
Rp.
Dec. Rad. Inulae 5,0
Rad. Symphyti 10/250,0
Sir. Auranti 30,0
M.f. mixtura
D.S. Po łyżeczce lub łyżce kilka razy dziennie.
Rp.
Dec. Rad. Primulae 6,0/175,0
Elix. Glycyrrhizae ad 200,0
M.f. mixtura
D.S. Po łyżce 3—5 razy dziennie.
Poleca się również spożywanie świeżego czosnku lub jego przetworów: Alliostabil i Alliofil. Czosnek zawiera bowiem substancje o właściwościach bakteriostatycznych, wydalane również przez płuca i dzięki temu działające odkażająco na oskrzela. Olejki eteryczne, jak eukaliptusowy, sosnowy, miętowy, stosowane do inhalacji działają również odkażająco.
DYCHAWICA OSKRZELOWA ASTHMA BRONCHIALE
Obecnie przyjmuje się (cyt. za Dreszczem), że dychawica oskrzelowa charakteryzuje się napadowym skurczem oskrzeli wywołanym na zasadzie I typu reakcji immunologicznej. Według Coompsa i Gella odpowiedzialna za ten typ reakcji jest immunoglobulina E, a mediatorami: histamina, substancje wolno działające (SRS-A), czynnik chemotaktyczny krwinek kwasochłonnych (ECF-A) i czynnik aktywujący krwinki płytkowe
362
(PAF). Dużą rolą w tej chorobie odgrywa cykliczny 3',5'-mo-nofosforan adenozyny (cAMP), który powstaje z trójfosforanu adenozyny (ATP) w wyniku stymulacji beta-adrenergicznej. W ostatnich latach jest coraz więcej danych świadczących o tym, że w mechanizmie skurczu oskrzeli biorą udział prostaglandyny.
Zespoły astmatyczne, towarzyszące chorobom układu oddechowego, przebiegają na zasadzie innego typu reakcji, których obecnie nie zalicza się do dychawicy oskrzelowej. Zespoły te mogą występować w przebiegu zakażeń bakteryjnych, nadwrażliwości na salicylany, w wyniku wysiłku fizycznego itp.
Środki roślinne w leczeniu dychawicy oskrzelowej mają długoletnią tradycję i pomimo widocznego postępu w tej dziedzinie ciągle znajdują zastosowanie. Używane są przetwory z następujących ziół: liści pokrzyku (Fol. Belladonnae), liści bielunia (Fol. Stramonii), ziela stroiczki (Herb. Lobeliae), korzenia biedrzeńca (Rad. Pimpinellae) i ziela grindelli (Herb. Grindeliae). Stosowana jest również efedryna i papaweryna. Przerwanie napadu dychawicy oskrzelowej wymaga zwykle leków silnie działających. Jeżeli napad poprzedzany jest zwiastunami w postaci ściskania w klatce piersiowej, utrudnionego oddychania, kaszlu można podjąć próbę zapobiegania mu lekami pochodzenia roślinnego, np.:
Rp.
Extr. Belladonna 0,6
Papaverini hydrochlor 1,2
Ephetonini hydrochlor 0,6
Massae pill. q.s. ut. fiat. pill. No XXX
D.S. 3 razy dziennie lub w razie potrzeby po 1 pigułce.
Rp.
Codeini phosph. 0,2
Tinct. Stramonii 5,0
Tinct. Belladonnae 5,0
Tinct. Lobeliae 3,0
Intr. Primulas ad 30,0
M.f. guttae
D.S. 3 razy dziennie lub w razie potrzeby po 30 kropli.
Rp.
Ephedrini hydrochlor. 1,0
Kalii jodati 2,0
Tinct. Lobeliae
Tinct. Stramonii aa 10,0
M.f. guttae
D.S. Po 30 kropli 3 razy dziennie lub w razie potrzeby.
363
W zapobieganiu napadom i leczeniu lekkich napadów dychawicy pomocne są gotowe krople Astmin oraz Kelastmin. Preparaty te stosuje się 3—4 razy dziennie po 40—60 kropli.
Wymienione leki roślinne są również stosowane długotrwale, zwłaszcza u chorych z przewlekłym astmatycznym zapaleniem oskrzeli, obok preparatów ziołowych o działaniu wykrztuśnym. Działanie broncholityczne wywiera jeszcze mieszanka ziołowa Astmosan. Mieszanka ta przygotowywana jest w postaci tytoniu, służącego do robienia papierosów oraz proszku do spalania.
Jak wspomniano, w leczeniu napadów dychawicy oskrzelowej, zwłaszcza przedłużających się (status asthmaticus), zwrócić należy uwagę na dostateczne nawadnianie chorych. Dlatego chorych należy obficie poić i podawać środki wykrztuśne. Szczególnie wskazane są odwary z ziół, takich jak Pektosan lub innych mieszanek. W tej postaci podany lek zawiera dużo wody i przeciwdziała ujemnemu bilansowi wodnemu. Uzasadnione jest również podawanie roślinnych leków uspokajających. Łagodne działanie uspokajające ma Nervosol, Passispasmina, Neospasmina i inne.
U chorych z dychawicą oskrzelową konieczne jest wykrycie czynników uczulających. Jeżeli jest to niemożliwe, podejmuje się próby odczulania nieswoistego. W tym celu zastosować można preparat roślinny, np. Biostyminę otrzymywaną z liści aloesu, zawierających substancje czynne biologicznie, wpływające na odczynowość ustroju. Lek wstrzykuje się domięśniowo po 1 ml co drugi dzień w seriach po 20 zastrzyków.
ZAPALENIE PŁUC PNEUMONIA
Zmiany zapalne w płucach mają różnorodną etiologię, różny obraz kliniczny i przebieg oraz różne zmiany anatoonopatologiczne, zlokalizowane albo w pęcherzykach płucnych, albo tkance śródmiąższowej. Leczenie jest przede wszystkim przyczynowe. Środki roślinne znajdują zastosowanie w łagodzeniu niektórych objawów. Zwłaszcza przy suchym kaszlu zaleca się środki przeciwkaszlowe. Nie należy podawać środków zawierających opium ani większych dawek kodeiny, jak 3—4 razy dziennie po 0,02 g u osób w starszym wieku oraz u chorych z wyraźną niewydolnością oddechową, objawiającą się dusznością i sinicą.
Trudności w odkrztuszaniu plwociny z powodu jej gęstości stanowią wskazanie do podania leków z grupy expectorantia. Przy współistnieniu odczynu spastycznego ze strony oskrzeli
364
pomocne są leki o działaniu rozkurczającym. Przy wysokiej temperaturze ciała działa dobrze mieszanka ziołowa Pyrosan.
ROPIEŃ PŁUC ABSCESSUS PULMONUM
Wymaga energicznego leczenia antybiotykami, zgodnie z wrażliwością na nie bakterii wywołujących chorobą, oraz drenażu jamy ropnia, a przy braku dostatecznych wyników — leczenia operacyjnego. Leki roślinne mają drugorzędne znaczenie. Stosowane są inhalacje z roślinnych olejków eterycznych, które działają odkażająco na drogi oddechowe i osłabiają nieprzyjemny zapach z ust i zapach odkrztuszanej plwociny. W celu rozluźnienia wydzieliny podaje się leki wykrztuśne.
GRUŹLICA PŁUC TUBERCULOSIS PULMONUM
Podstawową metodą leczenia gruźlicy płuc jest stosowanie leków przeciwprątkowych. Środki roślinne nie mają większego znaczenia, mogą jedynie łagodzić niektóre objawy choroby, jak kaszel lub poty, osłaniać błonę śluzową przewodu pokarmowego przed drażniącym działaniem długotrwale stosowanych leków przeciwprątkowych oraz poprawiać upośledzone łaknienie.
Kaszel zmniejsza kodeina oraz syrop sosnowy lub tymiankowy. Przy silnych potach stosuje się liście szałwii (Fol. Salvae). Zalecany jest również porost islandzki (Lichen islandicus). Sporządzone z niego wyciągi wodne łagodzą kaszel, hamują czynność gruczołów potowych, osłaniają błonę śluzową żołądka i jelit, poprawiają łaknienie. Stosowany jest w postaci odwarów w proporcji 10 g porostu na 350 ml wódy. Po zagotowaniu podawać 3 razy dziennie po łyżce lub wygotować do połowy pierwotnej objętości, przecedzić, pozostawić do skrzepnięcia i zażywać po łyżeczce pomiędzy posiłkami. Porost islandzki używany jest również w połączeniu z innymi ziołami, np.:
Rp.
Lichenis islandici 100,0
Gemm. Pini 50,0
Rad. Glycyrrhizae 30,0
M.f. species
D.S. Łyżkę ziół zalać szklanką wrzątku i gotować 10 min. Pić 2—3 szklanki odwaru dziennie.
365
Wydaje się, że zioła zawierające związki krzemu częściowo rozpuszczalne w wodzie nie wywierają większego wpływu na zmiany gruźlicze w płucach. Należą do nich: ziele skrzypu (Herb. Equiseti), ziele poziewnika (Herb. Caleopsidis) i ziele rdestu ptasiego (Herb. Polygoni avicularis). Wchodzą one w skład mieszanki ziołowej Pulmosan. Ma jeszcze swoich zwolenników stosowanie w gruźlicy świeżych liści aloesu (Fol. Aloes recens), które zawierają — w myśl poglądów Piłatowa — stymulatory biogenne, mające m.in. właściwości gojenia uszkodzonych tkanek. Kawałki świeżego, soczystego liścia aloesu kroi się drobno, miesza z łyżką miodu lub cukru i spożywa przed jedzeniem 1—2 razy dziennie. U chorych gorączkujących można stosować mieszankę ziołową Pyrosan.
Często chorzy na gruźlicę źle tolerują doustne leki przeciwprątkowe. W tych _ przypadkach poleca się wywar i wyciągi z siemienia lnianego. Należy pamiętać, że siemię lniane zalewa się na 12 h wodą o temperaturze pokojowej, następnie część płynną odlewa, a nasienie zagotowuje z nową porcją wody. Pije się mieszając wywar i wyciąg. Nasłanie lniane działa osłaniające na przewód pokarmowy oraz ułatwia wykrztuszanie. Przy braku łaknienia poleca się Tinc. amara. Dawkowanie — 15—30 kropli przed jedzeniem.
ZAPALENIE OPŁUCNEJ PLEURITIS
W suchej postaci zapalenia opłucnej występują bóle spowodowane ocieraniem o siebie blaszek opłucnej, które tracą swą gładkość z powodu odkładania się na ich powierzchni złogów włóknika. Bóle nasilają się przy głębokim oddychaniu i kaszlu. Zaleca się kodeinę, zwykle w połączeniu z salicylanami lub z innymi środkami przeciwbólowymi.
Stosuje się również leczenie odciągające, polegające m.in. na wcieraniu w skórę klatki piersiowej (po stronie, po której toczy się zapalenie opłucnej) mazideł lub olejków roślinnych. Podrażnienie skóry i jej przekrwienie zmniejsza odczuwanie bólu opłucnowego i ułatwia oddychanie. Są używane następujące leki recepturowe:
Rp.
Ol. Pini pumilionis
Ol. Eucalypti aa 5,0
Ol. Terebinthinae 20,0
Ol. Camphorati ad 60,0
M.f. guttae
D.E. 10—20 kropli wcierać w skórę klatki piersiowej 2 razy dziennie,
366
Rp.
Ol. Terebinthinae 10,0
Vaselini 10,0
Lanolini 20,0
M.f. unguentum
D.S. Wcierać 2 razy dziennie w skórą klatki piersiowej.
Z preparatów gotowych zalecić można emulsję Capsigel. Stosuje się także nasienie gorczycy czarnej (Sem. Sinapis nigrae) w postaci kataplazmów w następujący sposób: 100 g sproszkowanego nasienia gorczycy rozrobić z ciepłą wodą na gęstą papkę, rozprowadzić cienką warstwą na płótnie i przyłożyć na klatkę piersiową na 10 min, po czym skórę zmyć ciepła wodą i wytrzeć.
Nie należy stosować kataplazmów ani wcierań u chorych na cukrzycę, ze skórą bardzo wrażliwą, w przypadku obecności zmian skórnych i w gruźlicy płuc.
Leczenie odciągające wskazane jest również u chorych na surowicze zapalenie opłucnej. Czynne przekrwienie skóry klatki piersiowej w sąsiedztwie zapalnie zmienionej opłucnej ma poprawiać przepływ limfy w opłucnej ściennej i w ten sposób osłabiać odczyn zapalny: obrzęk opłucnej, tworzenie płynu wysiękowego i odkładanie włóknika. Brak jest badań, które potwierdziłyby taki wpływ zabiegów odciągających na proces zapalny opłucnej, jednak w świetle obserwacji klinicznych wydaje się on prawdopodobny. W ostatnich latach zainteresowanie tymi metodami leczenia zmalało, wobec postępów leczenia zarówno przyczynowego, jak i objawowego zapalenia opłucnej.
PIŚMIENNICTWO
1. Braun H.: Heilpflanzen-Lexikon für Arzte und Apotheker G. Fischer Verlag. Stuttgart 1974. 2. Deloff L. (red.): Choroby układu oddechowego. PZWL, Warszawa 1977. 3. Fejgin M., Glass B.: Gruźlica płuc. Wyd. Delta, Warszawa 1933. 4. Ciechanowski St. (red.): Gruźlica i jej zwalczanie. Wyd. Pol. Zw. Przeciwgrużl., Warszawa 1927. 5. Kużnicka B., Dziak M.: Zioła lecznicze. PZWL, Warszawa 1972. 6. Muszyński J.: Ziołolecznictwo i leki roślinne. PZWL, Warszawa 1958. 7. Orłowski W.: Nauka o chorobach wewnętrznych. T. II i III. Wyd. Lek. Inst. Nauk. Wyd., Warszawa 1948. 8. Roeske W.: Zarys fitoterapii. PZWL, Warszawa 1955. 9. Teletycki M.: Współczesne metody leczenia gruźlicy w krytycznym ujęciu. Wyd. Zakł. Ubezp. Społ., Warszawa 1949.
Dr med. Bogdan Pirwitz
Dr med. Andrzej Tilszer
CHOROBY PRZEWODU POKARMOWEGO
Obserwowanemu współcześnie dużemu postępowi w diagnostyce gastroenterologicznej nie towarzyszy w odpowiedniej proporcji rozwój możliwości terapeutycznych.
Praktycznie w gastroenterologii jest kilka, co najwyżej kilkanaście leków syntetycznych, o których można powiedzieć, że mają istotne, a niekiedy niezastąpione niczym innym działanie lecznicze. Przewlekły przebieg większości schorzeń przewodu pokarmowego potęguje istniejące znaczenie niepożądanego działania leków pochodzenia syntetycznego i powoduje kolejne ograniczenia lecznicze. Ponadto, ponieważ w przybliżeniu połowa pacjentów zgłaszających się do poradni gastrologicznych cierpi na schorzenia pochodzenia czynnościowego, w których rzadko kiedy można osiągnąć całkowite powodzenie stosując tylko leki pochodzenia syntetycznego, to potrzeba rozszerzenia postępowania leczniczego okazuje się istotnie znaczna. Osiągnąć te cele można wprowadzając do leczenia oprócz odpowiednich zaleceń dietetycznych, również preparaty i przetwory pochodzenia roślinnego. » Szczególną zaletą leków roślinnych jest obecność w nich związków optycznie czynnych, a przez to o dużej aktywności, które jednocześnie nie są obce ustrojowi człowieka. Cenna, zwłaszcza w leczeniu chorób układu pokarmowego, jest również zawartość w ziołach takich związków, jak: olejki eteryczne, sole mineralne, witaminy, garbniki, kwasy organiczne, cukry redukujące, alkaloidy i inne substancje ważne dla uzyskania prawidłowego przebiegu procesów trawienia, wchłaniania i wydalania. Dlatego w przewlekłych schorzeniach przewodu pokarmowego zachodzi istotna potrzeba stosowania leków roślinnych.
Zamiarem autorów rozdziału jest przekazanie lekarzom rzeczywistych i obiektywnych wiadomości o możliwościach ziołolecznictwa w tej grupie schorzeń.
Z nieznajomości bowiem przedmiotu płynie nieufność i niechęć do posługiwania się lekiem pochodzenia naturalnego oraz z tej samej przyczyny nadmierny optymizm, że lek ziołowy zawsze stanowi remedium universalis.
368
ZAPALENIE PRZEŁYKU OESOPHAGITIS
Odczynowe zapalenie błony śluzowej przełyku powstaje przede wszystkim wskutek okresowej, lecz nawracającej obecności w świetle przełyku soku żołądkowego lub żołądkowo-dwunastniczego. W warunkach fizjologicznych istnieją mechanizmy zapobiegające zwrotnemu dostawaniu się zawartości żołądka przez wpust do przełyku. W niektórych jednakże stanach dochodzi do zarzucania soku żołądkowego (gastro-eso-phageal reflux). Do najczęstszych czynników przyczynowych można zaliczyć opóźnione opróżnianie się żołądka, istnienie przepukliny przeponowej, otyłość znacznego stopnia, ciążę, chorobę wrzodową żołądka lub dwunastnicy, niektóre zespoły pooperacyjne.
Zarzucany do przełyku płyn najczęściej zawiera kwas solny i pepsynę, lecz niekiedy również zasadową zawartość dwunastnicy i jelita cienkiego, zwłaszcza w zespołach poresekcyjnych. W zależności od nasilenia zarzucania, drażniące błonę śluzową soki pozostają w świetle przełyku lub są usuwane na zewnątrz. Wytworzenie się odruchu wymiotnego wzmaga jednakże zwykle pierwotną przyczynę.
W początkowym okresie choroby zarzucane soki żołądkowo-jelitowe uszkadzają nabłonek płaski przełyku, wywołując obrzęk, zaczerwienienie i nadżerki błony śluzowej. W dalszym zaś przebiegu choroby uszkodzona zostaje również tkanka podśluzowa z wytwarzaniem się głębokich zapalnych nacieków ściany przełyku z postępującym koncentrycznym zwłóknieniem tych miejsc i rozwojem zwężenia światła.
Spośród innych czynników przyczynowych zapalenia przełyku może mieć znaczenie palenie papierosów, alkoholizm, niewłaściwa temperatura spożywanych posiłków.
Objawy. Najczęstszym i najbardziej charakterystycznym objawem zapalenia przełyku jest ból umiejscowiony zamostkowo, powstający lub nasilający się w czasie jedzenia, oraz bolesne przełykanie pokarmów stałych, pikantnych lub gorących. Bóle mogą być odczuwane również w nadbrzuszu, a także promieniować do łopatki, szyi, barków. W przypadku powstawania przewężeń przełyku, zaburzenia połykania pokarmów stałych, a później i płynnych, są szczególnie nasilone. W dalszym przebiegu choroby mogą dołączyć się objawy wyniszczenia i niedokrwistości.
Rozpoznanie przewlekłego zapalenia przełyku ułatwia wykonanie gastroezofagoskopii, badania radiologicznego, pomiaru pH w świetle przełyku, próba Bernsteina (wlew do światła przełyku roztworu 0,1 ml/1 kwasu solnego). Ponieważ dysfagia i bóle nie zawsze są specyficzne w stosunku do innych chorób przełyku przebiegających z takimi objawami,
369
dlatego przewlekłe zapalenie przełyku różnicować należy z rakiem przełyku, achalazją, sklerodermią przełyku, z rozlanym kurczem przełyku.
Leczenie. W przypadkach uzasadnionych (np. zapalenie przełyku na tle przepukliny przeponowej bez poprawy w wyniku leczenia zachowawczego) wskazane jest leczenie chirurgiczne, które niestety nie zawsze spełnia związane z nim nadzieje.
W leczeniu zachowawczym dąży się głównie do zapobiegania zarzucania soku żołądka, zmniejszenia kwaśności soku żołądkowego oraz osłaniania błony przełyku.
Dieta. Posiłki powinny być małe objętościowo, lecz dość częste, 5—6 razy w ciągu dnia. Ostatni posiłek należy spożywać przynajmniej 2 godziny przed snem oraz unikać leżenia po jakimkolwiek posiłku. Poleca się wysokie ułożenie głowy i tułowia w czasie snu. Aby nie dopuścić do przedłużającego się opróżnienia żołądka, pokarmy powinny być półpłynne lub papkowate, ciepłe, lecz nie gorące. Ograniczeniu podlegają potrawy smażone, tłuszcze zwierzęce, potrawy wzdymające, surowe jarzyny i owoce, przyprawy.
Farmakoterapia. Podstawowymi lekami są preparaty o działaniu osłaniającym, przeciwzapalnym, alkalizującym, miejscowo znieczulającym, podawane w postaci płynnej lub sproszkowanej. Ważne jest również, aby częstotliwość przyjmowanego leku była znaczna (5—6 razy dziennie) oraz zasadniczo między posiłkami. Przeciwwskazane jest używanie leków antycholinergicznych.
Z chemicznych preparatów najlepiej stosować Aluminium hydroxydatum (Alusal plv.), Calcium carbonicum, Bismuthum subcarbonicum.
Wiele ziół ma działanie osłaniające, najważniejsze z nich to:
Flos Malvae arboreae — kwiat malwy czarnej. Napar z łyżki kwiatów na szklankę wrzącej wody. Pić 4 razy dziennie po ćwierć szklanki.
Folium Farfarae — liść podbiału. Napar z 10—15 g liści na szklankę wrzącej wody. Pić 4 razy dziennie po pół szklanki.
Folium Althaeae — liść prawoślazu. Wyciąg wodny sporządzony na zimno z łyżki stołowej liści na pół litra wody. Pić 4 razy dziennie po łyżce.
Radix Inulae — korzeń omanu. Odwar z jednej łyżki stołowej korzenia na pół litra wody. Pić 3 razy dziennie po łyżce.
Radix Glycyrrhizae — korzeń lukrecji. Odwar z pół łyżki korzenia na szklankę wody. Pić 4 razy dziennie po ćwierć, szklanki.
Lichen islandicus — porost islandzki. Najlepiej w postaci
370
galaretki: 50 g porostu zalać litrem wody, wygotować do połowy, pozostawić do skrzepnięcia. Stosować 6 razy dziennie po łyżeczce między posiłkami. W postaci odwaru: 25 g porostu gotować w litrze wody do zmniejszenia objętości do połowy. Pić kilka razy dziennie małymi porcjami.
Semen Lini — nasienie lnu. Maceracja z łyżki nasion na szklankę wody. Pić 2—3 razy dziennie.
Radix Althaeae — korzeń prawoślazu. Przyrządzać macerację. Łyżka ziół na szklankę wody. Pić 3—4 razy dziennie po pół szklanki.
Flos Malvae — kwiat ślazu. Odwar z pół łyżki kwiatu na szklankę wody. Pić 4 razy dziennie po ćwierć szklanki.
Zioła powyższe można stosować w mieszankach, np.:
Rp.
Gastrogran lag. I
D.S. 3—5 razy dziennie łyżeczkę granulatu popić 1/2 szklanki ciepłej wody.
Gastrogran można stosować w lekkich postaciach zapalenia przełyku jako jedyny preparat, wykorzystując jego działanie przeciwzapalne i osłaniające.
W cięższych zapaleniach przełyku bardzo skuteczny okazał się preparat syntetyczny Gaviscon. Lek ten, mający właściwości zmydlające, pieni się silnie w świetle żołądka i poprzez wytworzenie kożucha gęstej piany zamyka wpust od strony żołądka. Zapobiega w ten sposób zarzucaniu zawartości żołądka do przełyku. Gaviscon podaje się w zapaleniu przełyku 2—3 razy dziennie po 2 tabletki. Bardzo celowe jest uzupełniające stosowanie w zapaleniu przełyku o ciężkim przebiegu leków roślinnych przeciwzapalnych i powlekających równolegle ze stosowaniem preparatu Gaviscon. Po ustąpieniu okresu zaostrzenia wystarczy podawanie tylko leków ziołowych.
Rp.
Sem. Lini
Fl. Malvae
Rad. Glycyrrhizae
Fol. Farfarae aa 20,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody. Pić 5—6 razy dziennie małymi porcjami.
Rp.
Sem. Lini
Rad. Althaeae
Lichenis islandici aa 25,0
M.f. species
D.S. 2 łyżki ziół zalać 1/2 l wody zimnej. Po kilku godzinach maceracji goto-
371
wać przez 5 min. Przyjmować porcjami 5—6 razy w ciągu dnia.
Rp.
Fol. Althaeae 55,0
Rad. Althaeae 25,0
Rad. Glycyrrhizae 15,0
Fl. Malvae 5,0
M.f. species
D.S. 2 łyżki ziół zalać 3 szklankami zimnej wody i pozostawić na kilka godzin (najlepiej na noc), następnie gotować 5 min, przecedzić i pić porcjami w ciągu dnia między posiłkami.
Z mieszanek działających przeciwbólowe i kojąco warto stosować:
Rp.
Herb. Chelidonii
Rad. Valerianae
Fl. Lavandulae
Fol. Melissae
Fol. Menthae pip. aa 20,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody. Pić 3—4 razy dziennie po 1/4 szklanki.
oraz mieszankę działającą osłaniające i przeciwbólowe:
Rp.
Sem. Lini 50,0
Herb. Chelidonii
Fol. Melissae
Fol. Menthae pip.
Rad. Valerianae aa 20,0
M.f. species
D.S. Napar z łyżki ziół na szklanką wody. Pić 5 razy dziennie po 2 łyżeczki.
Inne preparaty ziołowe stosowane w nadkwaśności podano przy omawianiu leczenia choroby wrzodowej.
OWRZODZENIE TRAWIENNE PRZEŁYKU
ULCUS PEPTICUM OESOPHAGI
Przyczyną tej choroby są te same czynniki, które wywołują przewlekłe zapalenie przełyku, zwłaszcza zaś zarzucanie żołądkowo-przełykowe. Owrzodzenie trawienne przełyku jest stosunkowo rzadkim schorzeniem, lecz nie leczone, lub źle
372
leczone, może spowodować bardzo poważne następstwa. Najczęstszym powikłaniem owrzodzenia przełyku jest przewlekłe krwawienie lub ostry krwotok i przedziurawienie przełyku z następowym zapaleniem śródpiersia. Powstające również organiczne zwężenia przełyku stanowią trudny problem leczniczy. Zwykle wrzód trawienny przełyku jest umiejscowiony w części dystalnej, rzadziej w części środkowej, a stopień nasilenia zmian jest różny — od niewielkich ostro odgraniczonych, powierzchownych nadżerek do głębokich, drażniących całą ścianę, ubytków.
Objawy są podobne do objawów w przewlekłym trawiennym zapaleniu przełyku. Chorzy najczęściej odczuwają stały ból zamostkowy lub w dołku sercowym, nasilający się znacznie pod wpływem posiłków, zwłaszcza twardych lub gorących. W odróżnieniu od zapalenia przełyku bez wrzodu trawiennego, w chorobie tej bóle występują dość często niezależnie od przyjmowanych posiłków, są silniejsze, dłużej trwające, powstają zarówno w nocy, jak i w dzień. Częściej ten stan ogólny chorego z wrzodem przełyku, wskutek obronnego drastycznego ograniczenia dietetycznego, ulega wyraźniejszemu upośledzeniu, do czego przyczynia się również dołączające się przewlekłe, utajone krwawienie.
Leczenie. Zalecenia dietetyczne są podobne do zaleceń jak w przypadkach zapalenia przełyku. Należy jednakże szczególną uwagę zwrócić na to, aby temperatura posiłków wynosiła ok. 30 C; większość potraw powinna być spożywana w postaci płynno-papkowatej, np. jako galaretki, koktajle itp. Celowe jest wypijanie po posiłkach pół szklanki letniej, przegotowanej zwykłej wody lub wody alkalicznej, mineralnej. Posiłki powinno się w zasadzie spożywać 5—6 razy dziennie, lecz przeszkodą są występujące często silne bóle przy przełykaniu nawet właściwie przygotowanych potraw. Trzeba wówczas częściej stosować leki alkalizujące i osłaniające, np.:
Rp.
Alusali 60,0
Calcii carbonici 40,0
Magnesii oxydati 15,0
M.f. pulvis
D.S. Łyżeczka proszku w 1/3 szklanki płynu co 2—3 h.
Silife bóle można łagodzić przez przyjmowanie leków miejscowo znieczulających:
Rp.
20% Sol. Xylocaini 50,0
D.S. 2—3 razy dziennie po 5 ml, rozpuszczone w niewielkiej ilości płynu.
373
Zioła oraz ich przetwory okazują się w tej chorobie bardzo przydatne. Spośród ziół zawierających śluzy i działających powlekające można polecić: Flos Malvae, Fol. Farfarae, Sem. Lini, Lichen islandicus, Sem. Sinapis albae, Rad. Althaeae, Rad. Symphyti.
Rp.
Sem. Lini 100,0
D.S. Odwar z łyżki nasion na szklankę wody. Pić 4—5 razy dziennie między posiłkami po pół szklanki. Do każdej porcji dodawać 10 kropli nalewki miętowej.
Rp.
Sem. Sinapis albae 50,0
D.S. Macerować 5 g nasion w szklance zimnej, wody. Pić 4 razy dziennie po pół szklanki między posiłkami, przyjmując również Calcium carbonicum 4 razy po łyżeczce.
Rp.
Sem. Lini 50,0
Fol. Althaeae 15,0
Lichenis islandici 20,0
Fl. Malvae 10,0
M.f. species
D.S. Odwar z łyżki stołowej ziół na szklankę wody. Pić 4—5 razy dziennie po 1—2 łyżki.
Rp.
Rad. Gycyrrhizae pulv. 0,2
Bism. subcarbonici 0,25
Magn. carbonici 0,15
Rhiz. Calami 0,05
M.f. pulvis. D. t. d. No XXX
D.S. 4 razy dziennie proszek między posiłkami.
W celu złagodzenia bólów można stosować następujące mieszanki ziołowe:
Rp.
Herb. Chelidonii
Rad. Valerianae
Fl. Lavandulae
Fol. Melissae aa 20,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody. Pić 3—4 razy dziennie po ¼ szklanki.
374
Rp.
Fol. Menthae pip.
Herb. Millefolli
Fl. Callunae aa 25,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody. Pić 3—4 razy dziennie po ¼ szklanki.
Rp.
Tinct. Chelidonii 15,00
D.S. 15—30 kropli w kieliszku wody 4 razy dziennie.
Rp.
Amionin lag. I
D.S. 2—3 razy dziennie po 1—2 draż. po jedzeniu.
Rp.
Chelidonini hydrochlor. lag. I in tab.
D.S. 3 razy dziennie po tabletce po jedzeniu.
Rp.
Scopolan supp. lag. I
D.S. 1—3 razy dziennie czopek doodbytniczo.
Leczenie owrzodzenia przełyku jest trudne i przeważnie wielotygodniowe. Dlatego też należy umiejętnie kojarzyć chemioterapię ze stosowaniem preparatów naturalnych. W pierwszym, ostrym okresie choroby należy stosować głównie leki syntetyczne; natomiast leki roślinne — jako wspomagające. W miarą poprawy można stopniowo zmniejszać dawki leków syntetycznych. W leczeniu podtrzymującym można stosować prawie wyłącznie leki ziołowe.
ACHALAZJA PRZEŁYKU ACHALASIA OESOPHAGI
Jest to dość rzadkie schorzenie przełyku o niezbyt dobrze poznanej etiologii i patogenezie. W chorobie tej prawdopodobną przyczyną zaburzeń ruchowych przełyku jest nieprawidłowe unerwienie cholinergiczne narządu. Stwierdza się bowiem degenerację i zanik zwojów Auerbacha i krótkich włókien pozazwojowych związanych z komórkami mięśniowymi przełyku. Achalazja przełyku jest więc wynikiem uogólnionych zaburzeń ruchowych — trzon przełyku nie przewodzi pierwotnej fali perystaltycznej, a dolny zwieracz przełyku
375
nie ulega prawidłowemu zakurczowi podczas połykania, co w konsekwencji prowadzi do różnego stopnia rozszerzenia światła przełyku i zalegania pokarmów.
W zależności też od nasilenia tych zmian dzieli się achalazję przełyku na trzy stopnie (określenie danego stopnia dokonuje się na podstawie badania radiologicznego). W stopniu I przy istniejących dolegliwościach przełyk w pozycji stojącej pacjenta przedstawia się prawidłowo, natomiast zaleganie kontrastu stwierdza się w pozycji poziomej. W stopniu II można zauważyć wyraźne rozszerzenie trzonu przełyku i zaleganie już w pozycji pionowej, brak pierwotnej fali perystaltycznej. W stopniu III przełyk jest bardzo rozszerzony i wydłużony (megaoesophagus).
Choroba rozwija się zwykle powoli, w ciągu 10—15 lat. W około 50% przypadków pacjenci wiążą początek choroby z silnym przeżyciem psychicznym. Również i później stresy psychiczne potęgują dolegliwości.
Objawy. Pierwszym i najczęściej występującym objawem jest zaburzenie połykania pokarmów stałych, później również płynnych. Ponadto chorzy skarżą się często na bóle w dolnej części mostka występujące przy połykaniu, wymioty, zmniejszenie masy ciała, osłabienie. Połykanie ułatwia popijanie podczas jedzenia większej ilości płynów, chodzenie w czasie spożywania.
Rozpoznanie nie jest zwykle trudne. Długoletni przebieg choroby, charakterystyczne zaburzenia połykania twardych kęsów, wyraźny związek powstawania i nasilania się dolegliwości z przeżyciami psychicznymi oraz typowe zmiany radiologiczne są podstawą diagnostyki.
Achalazję trzeba różnicować z rakiem przełyku, sklerodermią i ze starczymi zaburzeniami motoryki. W każdym przypadku należy wykonać ezofagoskopię.
Leczenie. Postępowanie zachowawcze nie przynosi poprawy. W achalazji I i II stopnia wykonuje się mechaniczne rozszerzenie dolnego zwieracza przełyku, np. aparatem Starka. W achalazji III stopnia wykonuje się zabieg chirurgiczny — operację Hellera (cardiomyotomia). Po wykonaniu zabiegów rozszerzających dolny odcinek przełyku chorzy wymagają jeszcze przez różny okres leczenia wspomagającego, które ma na celu tonizowanie układu nerwowego, usuwanie uczucia lęku związanego z możliwością nawrotu choroby, leczenie lub zapobieganie zapaleniom przełyku. Miernie wyrażony nawrót choroby jest również wskazaniem do leczenia zachowawczego, uspokajającego i rozkurczowego.
Rp.
Bellergot lag. I
D.S. 1—3 razy dziennie po drażetce na ½ godziny przed posiłkami.
376
Rp.
Bellergot retard lag. I
D.S. 2 razy dziennie po drażetce co 1 h.
Rp.
Passispasmin liq. lag. I
D.S. 2—4 razy dziennie po łyżeczce.
Rp.
Nervosol lag. I
D.S. 2—4 razy dziennie po łyżeczce.
W przypadkach nieustępowania bolesnej dysfagii, mimo stwierdzonej radiologicznej poprawy po wykonaniu zabiegu Starka, można stosować:
Rp.
Sem. Lini 50,0
Herb. Chelidonii
Fol. Melissae
Fol. Menthae pip.
Rad. Valerianae aa 20,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody. Pić kilka razy dziennie po 1—2 łyżki.
Rp.
Sem. Lini
Fol. Althaeae
Herb. Chelidonii
Fl. Malvae
Anth. Chamomillae aa 10,0
M.f. species
D.S. Odwar z 2 łyżek ziół na 2 szklanki wody. Pić 4 razy dziennie po ½ szklanki.
RAK PRZEŁYKU CARCINOMA OESOPHAGI
Rak przełyku jest chorobą o zdecydowanie niepomyślnym rokowaniu i dotyczy zwykle ludzi w wieku starszym, powyżej 65 roku życia. Częściej rak przełyku występuje u mężczyzn oraz u alkoholików. W połowie przypadków zmiana nowotworowa jest umiejscowiona w dolnej trzeciej części przełyku, blisko wpustu żołądka. Oprócz tej lokalizacji rak rozwija się również na poziomie łuku aorty oraz górnego zwieracza przełyku. Nowotwór może mieć postać owrzodzenia, zmian guzowatych oraz nacieków o-zwężających, trudnych niekiedy do odróżnienia od łagodnych przewężeń.
377
Objawy. Głównym objawem raka przełyku jest utrudnienie połykania (dysfagia). W początkowym stadium choroby dysfagia jest umiarkowana i dotyczy tylko twardych kęsów, a następnie stale narasta aż do ciężkiego stopnia. Ból nie jest dominującą cechą raka przełyku, z wyjątkiem przypadków, w których naciek nowotworowy obejmuje również narządy sąsiednie. Chorzy odczuwają bóle zwykle w okolicy zamostkowej z promieniowaniem do pleców. Może występować także uczucie pełności, dławienia oraz zwracania pokarmów. Szybko następuje zmniejszenie masy ciała, niedokrwistość i osłabienie z powodu niedożywienia, utajonego krwawienia i toksemii nowotworowej.
Rozpoznanie. Powyższy obraz kliniczny zaburzeń połykania, sugerujący raka przełyku, udokumentowują badania radiologiczne. Niezbędne jest, zwłaszcza w przypadkach wczesnych lub w postaciach zwężających, wykonanie ezofagoskopii i oligobiopsji.
Różnicowanie dotyczy głównie łagodnych, pierścieniowa-tych zwężeń przełyku, będących wynikiem trawiennego owrzodzenia przełyku lub achalazji przełyku.
Leczenie. Jeżeli wycięcie nowotworowego odcinka przełyku jest możliwe, to najwłaściwszym postępowaniem jest radykalne leczenie operacyjne. W bardziej zaawansowanej fazie choroby istnieją wskazania do radioterapii lub chirurgicznego leczenia paliatywnego. Możliwości leczenia objawowego są wprawdzie niewielkie, lecz zawsze należy uważnie rozpatrzyć, czy w konkretnym przypadku nie będzie to najwłaściwsze postępowanie.
Dieta powinna być pełnoenergetyczna, uboga w resztki pokarmowe, płynna lub papkowata o częstych, lecz objętościowo małych posiłkach. Po posiłkach wskazane jest przepłukanie przełyku roztworem wodnym wodorowęglanu sodowego lub płynami antyseptycznymi.
Podając leki należy starać się zmniejszyć bóle, poprawić stan ogólny i psychiczny pacjenta. W tym aspekcie leki ziołowe są szczególnie warte stosowania.
Rp.
Azulan lag. I
D.S. Łyżeczką w ½ szklanki letniej wody do płukania przełyku.
Korzystne może okazać się przyjmowanie przed posiłkami preparatów atropinowych i spazmolitycznych, które zmniejszają dysfagię. Szczególnie można polecić: Scopolan (3—4 razy dziennie po drażetce lub 1—3 razy dziennie czopek), Bellergot retard (2 razy dziennie po drażetce), Resergot (2—4 razy dziennie po 1/2—1 drażetce), Tinct. Ammi visnagae (5 razy dziennie po 5—10 kropli).
378
Jako leki przeciwbólowe, uspokajające lub rozkurczowe stosuje się: Tinct. Opii benzoica (20—40 kropli kilka razy dziennie), Tinct. Opii simplex (15—20 kropli 4 razy dziennie), ewentualnie Tinct. Chelidonii (20—25 kropli 3 razy dziennie).
Spośród leków poprawiających stan ogólny i tonizujących układ nerwowy należy wymienić: Biostyminę (l ampułka co drugi dzień domięśniowo przez 3 tygodnie), Succ. Taraxaci (po 30 kropli 3 razy dziennie) oraz
Rp.
Succ. Taraxaci 30,0
Succ. Hyperici 10,0
M.f. guttae
D.S. 3 razy dziennie po 30 kropli.
Rp.
Tinct. Strychni 5,0
Extr. Colae fluid. 15,0
Neospasmini 30,0
Sir. Aurantii ad 200,0
M.f. mixtura
D.S. 3—4 razy dziennie po łyżeczce.
Rp.
Rhiz. Valerianae
Rad. Inulae
Fol. Rabi frutic.
Fol. Melissae aa 10,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę, wody. Pić 4 razy dziennie po ½ szklanki.
Rp.
Sir. Jodotannici phosphorici lag. I
D.S. 3 razy dziennie łyżeczkę.
W przypadku dość częstej w nowotworze przełyku wzmożonej skłonności do krwawień zaleca się stosowanie:
Rp.
Intr. Hippocastani lag. I
D.S. 2—3 razy dziennie po 15—25 kropli pół godziny po jedzeniu.
Rp.
Herb. Millefolii 100,0
Cort. Hippocastani 50,0
M.f. species
D.S. ½ szklanki naparu 3 razy dziennie.
379
UCHYŁKOWATOSĆ PRZEŁYKU DIYERTICULOSIS OESOPHAGI
Uchyłki przełyku umiejscawiają się zwykle w części Szyjnej na granicy gardła i przełyku, na poziomie rozdwojenia tchawicy i w części nadprzeponowej przełyku. Uchyłek w części szyjnej znany jest również pod nazwą uchyłka Zenkera. Uchyłki przełyku są niewielkie i mogą nie wywoływać żadnych objawów.
Objawy. Jeżeli uchyłki są przyczyną dolegliwości, to pacjenci na początku choroby skarżą się na suchość, drapanie w gardle i uczucie ciała obcego po jedzeniu. W późniejszym okresie występuje utrudnienie połykania, niekiedy ból i zwracanie cuchnącej zawartości. Zewnętrznie uchyłek może być wyczuwalny w postaci guza, który opróżnia się przez uciskanie. Powikłaniem uchyłkowatości jest owrzodzenie i przebicie ściany przełyku.
Rozpoznanie uchyłkowatości ułatwia badanie radiologiczne wykrywające symetrycznie worek gromadzący papkę barytową.
Leczenie. Nasilone objawy uchyłkowatości są wskazaniem do operacji. W miernie wyrażonych dolegliwościach stosuje się leki osłaniające oraz płukanie przełyku po jedzeniu.
Rp.
Azulan lag. I
D.S. Łyżeczkę w 1/2 szklanki letniej wody, do płukania.
Rp.
Linal lag. I
D.S. 4 razy dziennie po 2 łyżeczki.
Rp.
Sem. Lini
Fol. Althaeae
Rad. Althaeae
Lichenis islandici
Fl. Malvae aa 10,0
M.f. species
D.S. Odwar z łyżki stołowej ziół na szklankę wody. Pić 4—5 razy dziennie po 2 łyżki odwaru.
W źle opróżniającym się uchyłku dochodzić może do rozwoju patogennej flory bakteryjnej. Należy wówczas oprócz częstego płukania przełyku zalecić:
Rp.
Alliostabil lag. l
D.S. 3—4 razy dziennie po 20—30 kropli.
380
PRZEPUKLINA PRZEPONOWA HERNIA DIAPHRAGMATICA
Jest to stan chorobowy, w którym następuje częściowo przemieszczenie się żołądka powyżej rozworu przełykowego. W przepuklinie przyprzełykowej wpust żołądka przemieszcza się do klatki piersiowej przez otwór w przeponie obok prawidłowo usytuowanego połączenia przełykowo-żołądkowego. W drugim typie — przepuklinie ześlizgowej, połączenie przełykowo-żołądkowe jest przemieszczone powyżej poziomu przepony. W przybliżeniu około 75% przepuklin przeponowych, to przepuklina ześlizgowa, 20% — przepuklina przy-przełykowa i 5% — to skojarzone postacie przepuklin. Większość przepuklin przeponowych jest pochodzenia nabytego. W rozwoju tego schorzenia wydają się mieć udział takie czynniki, jak otyłość, ciąża, puchlina brzuszna i inne stany patologiczne podnoszące ciśnienie wewnątrzbrzuszne. Przepuklina przeponowa występuje trzykrotnie częściej u kobiet niż u mężczyzn.
Objawy. Ucisk w nadbrzuszu lub klatce piersiowej oraz ból są najczęstszą skargą pacjentów z przepukliną przeponową. Ból może promieniować do dołu brzucha lub do barków, szyi i naśladować ból stenokardialny. Ponadto chorzy mają często czkawkę, częste odbijania, rzadziej pojawiają się nudności i wymioty. Dolegliwości wywołane przepukliną przeponową nasilają się po spożyciu posiłku, zwłaszcza z następującym przyjęciem pozycji leżącej. Powikłaniem przepukliny przeponowej jest trawienne zapalenie przełyku, owrzodzenie przełyku i krwawienie. Rozpoznanie przepukliny przeponowej opiera się głównie na danych z wywiadów oraz wynikach badań radiologicznych i ezofagoskopowych.
Leczenie. Pacjenci otyli przez stosowanie diety o małej wartości energetycznej powinni uzyskać prawidłową masę ciała. Posiłki należy spożywać dość często, lecz w niewielkich objętościach. Nie należy udawać się na spoczynek wcześniej niż po 3 godzinach od spożycia posiłku. W przypadkach powikłanych może zaistnieć konieczność leczenia operacyjnego. Jeśli stwierdzi się zarzucanie zawartości żołądka do przełyku i zapalenie trawienne przełyku, należy zastosować odpowiednie leczenie (str. 371 i 372). W skąpoobjawowych przepuklinach przeponowych, oprócz wprowadzenia odpowiedniej diety, dalszą poprawę przynosi stosowanie preparatów uspokajających i rozkurczowych.
Rp.
Fl. Callunae
Fl. Lavandulae aa 15,0
381
Fol. Menthae pip. 30,0
Fol. Melissae 20,0
Strob. Lupuli 10,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody, rano i wieczorem.
Rp.
Fl. Crataegi 100,0
Fr. Coriandii 30,0
Rad. Valerianae 30,0
Herb. Hyperici 90,0
M.f. species
D.S. Łyżkę ziół zaparzyć szklanką wrzątku. Pić 2 razy dziennie.
Rp.
Inf. Herb. Millefolii 5,0/100,0
Tinct. Valerianae simpl. 20,0
M.f. mixtura
D.S. 3 razy dziennie po łyżeczce.
Rp.
Sem. Lini
Rad. Althaeae
Fl. Callunae
Fl. Lavandulae
Fr. Anisi aa 20,0
M.f. species
D.S. Odwar z 2 łyżek ziół na 21/2 szklanki wody. Pić 4 razy dziennie po ½ szklanki.
Rp.
Calcii bromati 5,0
Tinct. Colae 10,0
Neospasmini 100,0
Aquae dest. 50,0
Sit. Auranti ad 200,0
M.f. mixtura
D.S. 4 razy dziennie po łyżce.
Rp.
Polocaini hydrochlor. 0,3
Bismuthi carbonici 15,0
Gummi Acaciae 5,0
Tinct. Belladonnae
Tinct. Chelidonii aa 2,0
Ol. Menthae pip. gtt. II
Aquae dest. ad 200,0
M.f. mixtura
D.S. 4 razy dziennie po 2 łyżeczki na pół godziny przed jedzeniem.
382
Rp.
Extr. Hyoscyami sic. 0,015
Calcii carbonici 0,5
Magnesii oxydati 0,2
M.f. pulvis
D.t.d. No XXX
D.S. 2—3 razy dziennie po proszku na pół godziny przed posiłkami.
Rp.
Scopolan lag. I
D.S. 3 razy dziennie po 1—2 draż. przed posiłkami.
Rp.
Bellergot lag. I
D.S. 3 razy dziennie po 1—2 draż. przed
posiłkami.
U osób z przepukliną rozworu przełykowego przepony dość często występuje nasilenie objawów w związku ze wzdęciami brzucha, powstającymi wskutek wolniejszego przesuwania się zawartości pokarmowej przez jelita i nadmiernych procesów fermentacyjnych. Poprawa warunków trawienia zmniejsza lub usuwa wzdęcia brzucha i tym samym łagodzi objawy, przepukliny przeponowej. W tym celu pacjenci mogą przyjmować:
Rp.
Gastrochol lag. I
D.S. 2—3 razy dziennie po płaskiej łyżeczce proszku rozpuszczonego w ¾ szklanki ciepłej wody.
Rp.
Boldaloin lag. I
D.S. 2 razy dziennie po 1—2 tabletki.
Rp.
Cholegran lag. I
D.S. 1—3 razy dziennie po ½ łyżeczki do herbaty z wodą.
Rp.
Neonormacol lag. I
D.S. 2 łyżeczki raz dziennie popijając ciepłą wodą, po śniadaniu.
Rp.
Cort. Frangulae
Fol. Menthae pip. aa 20,0
Fr. Coriandri
Herb. Hyperici 30,0
Herb. Chelidonii aa 15,0
383
Herb. Hyperici 30,0
Fol. Rutae 10,0
M.f. species
D.S. Odwar z łyżki ziół na szklanką wody. Pić 1—2 razy dziennie przed jedzeniem.
Rp.
Fr. Foeniculi
Fr. Carvi aa 10,0
Fol. Menthae pip.
Herb. Millefolii
Rad. Taraxaci aa 20,0
M.f. species
D.S. Szklanka odwaru z łyżki ziół raz dziennie.
Rp.
Sylimarol lag. I
D.S. 3 razy drażetka dziennie.
Pacjentom otyłym dodatkowo zaleca się Degrosan, podawany 1—2 razy dziennie w postaci odwaru z łyżki ziół na szklankę wody.
OSTRY NIEŻYT ŻOŁĄDKA GASTRITIS ACUTA
Choroba ta może być wywołana przez takie czynniki jak alkohol, leki (np. aspiryna), inne preparaty chemiczne. Ostry nieżyt żołądka spotyka się również w zatruciu pokarmowym, mocznicy, zatruciu metalami ciężkimi. Choroba rozpoczyna się dość nagle i trwa krótko, kilkanaście godzin do kilku dni.
Objawy. Utrata łaknienia, niesmak w ustach, odbijania, ból gniotący w nadbrzuszu, nudności, wymioty oraz często gorączka. W ciężkich przypadkach może dojść do znaczniejszych zaburzeń wodno-elektrolitowych.
Rozpoznanie jest łatwe na podstawie charakterystycznych wywiadów i badania przedmiotowego, którym stwierdza się wyraźną bolesność uciskową w dołku sercowym.
Leczenie. Ograniczenie dietetyczne (głodówka) przez 1—3 dni. Podawać wtedy należy tylko płyny nie słodzone. Po tym okresie stosuje się kleiki, sucharki, ryż, jednodniowe pieczywo. Następnie w miarę ustępowania dolegliwości dietę rozszerza się stopniowo.
Z leków podaje się preparaty osłaniające, przeciwzapalne, rozkurczowe i przeciwbólowe: Bismutannal (4 razy dziennie po 2 tabletki), Chelidoninum hydrochloricum (3 razy dziennie
384
po 1—2 tabletki), Tinct. Menthae pip. (25 kropli kilka razy dziennie), Tinct. Opii simplex (20 kropli 3 razy dziennie)
Rp.
Dec. Lichenis island, 30,0/300,0
Tinct. Chelidonii 15,0
M.f. mixtura
D.S. Kilka razy dziennie po łyżce.
Rp.
Intr. Hyperici
Tinct. Chelidonii
Tinct. Menthae pip. aa 10,0
M.f. guttae
D.S. 4 razy dziennie po 20 kropli w łyżce wody.
Rp.
Tinct. Aloes
Tinct. Belladonnae
Tinct. Calami
Tinct. Menthae pip.
Intr. Hyperici aa 10,0
M.f. guttae
D.S. 4 razy dziennie po 15 kropli w niewielkiej ilości wody.
Rp.
Tinct. Tormentillae
Tinct. Rhei vinosa
Tinct. Ammi visnagae aa 10,0
M.f. guttae
D.S. 4 razy dziennie po 20 kropli.
Z leków przeciwbakteryjnych i antyseptycznych podaje się:
Rp.
Alliostabil lag. I
D.S. 3—4 razy dziennie po 30 kropli.
Rp.
Tannosan Jag. I
D.S. Wywar z łyżki ziół w szklance wody gotować 15 min, odstawić pod przykryciem na 10 min. Pić 3 razy dziennie po ½ szklanki.
Rp.
Enteroseptol lag. I
D.S. 4 razy po 2 tabl. dziennie.
Rp.
Alliofil lag. I
D.S. 3 razy po 1—2 tabl. dziennie.
385
PRZEWLEKŁY NIEŻYT ŻOŁĄDKA GASTRITIS CHRONICA
Przewlekły nieżyt żołądka jest jedną z częstszych chorób układu pokarmowego, lecz o niezbyt dobrze poznanej etiopatogenezie. Podkreśla się, że w rozwoju przewlekłego nieżytu żołądka odgrywają rolę pewne mało wyjaśnione jeszcze procesy autoimmunologiczne oraz czynniki zewnątrzpochodne, np. nieprawidłowy ilościowo skład diety, przeciążenie odżywkami, toksyny bakteryjne, odczyny polekowe. Wydaje się także, iż ważnym czynnikiem przyczynowym jest zarzucanie zawartości dwunastnicy i żółci do żołądka. Przewlekły nieżyt żołądka może być jednostką samodzielną lub też towarzyszyć innym stanom chorobowym, jak: wrzód żołądka, rak żołądka, niedokrwistość złośliwa, niedokrwistość z niedoboru żelaza. Badanie histologiczne jest podstawą do rozróżnienia trzech postaci nieżytu żołądka:
1) przewlekły powierzchniowy nieżyt żołądka
2) przewlekły zanikowy nieżyt żołądka
3) zanik błony śluzowej żołądka (gastric atrophy).
Czynność wydzielnicza żołądka (kwas solny, pepsyna, czynnik wewnętrzny) jest w przewlekłym nieżycie żołądka zawsze zmniejszona aż do całkowitej bezkwaśności, spotykanej w trzeciej postaci zapalenia żołądka.
Patomechanizm przewlekłych nieżytów żołądka jest złożony i nie w pełni poznany, zależy od udziału takich czynników etiologicznych, jak zaburzenia immunologiczne, hormonalne, od wpływów substancji zewnątrzpochodnych oraz od zmian struktury anatomiczno-czynnościowej żołądka i dwunastnicy. Podkreśla się również istotną rolę gastryny w rozwoju omawianego schorzenia.
Objawy. Chorzy skarżą się na takie dolegliwości w nadbrzuszu, jak pieczenie, bolesny ucisk, uczucie przepełnienia, bóle. Objawy te nasilają się przeważnie w krótkim czasie po przyjęciu posiłków. Pospolitą skargą jest także zmniejszenie łaknienia, osłabienie, czasami nudności i wymioty. Przedmiotowo, oprócz bolesności uciskowej nadbrzusza, nie stwierdza się zwykle innych zmian.
Rozpoznanie. Objawy przewlekłego nieżytu żołądka są mało swoiste. W celu postawienia właściwego rozpoznania trzeba wykonać badania radiologiczne przewodu pokarmowego, gastroskopię, gastrobiopsję oraz zgłębnikowanie żołądka po zastosowaniu maksymalnego bodźca wydzielniczego (tzw. sonda m. Kaya). Rozstrzyga o rozpoznaniu wynik oligobiopsji i próby wydzielniczej żołądka.
Leczenie. 1. Usunięcie wszelkich możliwych czynników przyczynowych.
2. Dieta: posiłki nie drażniące, spożywane 5—6 razy dzien-
386
nie w małych porcjach. Należy zwłaszcza unikać potraw smażonych na tłuszczu zwierzęcym, potraw wzdymających, zimnych, gazowanych i pikantnych. Ważną sprawą jest przestrzeganie jak największej czystości i świeżości spożywanych potraw. Celowe jest przygotowywanie posiłków pod zwiększonym ciśnieniem w szybkowarach.
3. Intensywne leczenie współistniejących schorzeń i zaburzeń, m.in. zaparć stolca, podawaniem Magnesium peroxydatum plv. (po łyżeczce 2 razy dziennie między posiłkami) lub Semen Lini (łyżkę nasion zalać połową szklanki wrzątku i po kilku godzinach bez odcedzenia nasion wypić przed snem).
4. W podstawowym leczeniu nie należy podawać w żadnej postaci kwasu solnego, trzeba też unikać leków mogących działać drażniąco na zmienioną zapalnie błonę śluzową żołądka. Dlatego też lekami z wyboru w przewlekłym nieżycie żołądka są preparaty osłaniające, powlekające, spazmolityczne, zmniejszające odczyn zapalny. Ponieważ w przewlekłym nieżycie żołądka istnieją często zmiany czynności jelita cienkiego i grubego oraz układu żółciowego, celowe jest też stosowanie leków ziołowych regulujących te zaburzenia: Linal (4 razy dziennie po 2 łyżeczki), Gastrochol (łyżeczkę proszku rozpuścić w ¾ szklanki ciepłej wody, pić 2—4 razy dziennie), Gastrogran (łyżeczkę granulatu popić ½ szklanki ciepłej wody, przyjmować 2—4 razy dziennie), Calmagina (po tabletce 3 razy dziennie pół godziny przed posiłkami; tabletkę należy rozgryźć i powoli popijać nie słodzoną wodą).
Rp.
Calcii carbonici 40,0
Bismuthi subnitrici 40,0
Magnesii peroxydati 20,0
M.f. pulvis
D.S. 4 razy dziennie po łyżeczce między posiłkami.
Rp.
Sem. Lini 50,0
Rad. Glycyrrhizae
Rad. Levistici
Rad. Althaeae
Fol. Menthae pip. aa 20,0
M.f. species
D.S. Czubatą łyżkę ziół zalać 11/2 szklanki wrzącej wody, gotować 3 min, odstawić na 5 min. Pić 3 szklanki dziennie.
Rp.
Polocaini hydrochlor. 0,3
Bismuthi carbonici 25,0
Gummi Acaciae 5,0
387
Tinct. Belladonnae
Tinct. Chelidonii aa 2,0
Ol. Menthae pip. gtt. II
Aquae dest. ad 200,0
M.f. mixtura
D.S. 4 razy dziennie po 2 łyżeczki na pól godziny przed posiłkami. Stosować w okresach zaostrzeń choroby z bólami przez 2—3 tygodnie.
Rp.
Sem. Lini
Rad. Glycyrrhizae
Fol. Menthae pip.
Fr. Foeniculi aa 15,0
M.f. species
D.S. Odwar z łyżki stołowej ziół na szklankę wody. Pić 4 razy dziennie po szklance przed posiłkami.
Rp.
Sem. Sinapis albae 50,0
M.f. maceratio
D.S. Maceracja z łyżki nasion na pół szklanki wody. Pić 4 razy dziennie po 2 łyżeczki.
Często skutecznym preparatem w terapii przewlekłego nieżytu żołądka jest, Herbogastrin, którego działanie lecznicze opiera się na złożonym działaniu wielu składników ziołowych. Lek ten działa spazmolitycznie, przeciwzapalnie, znieczulająco, ponadto wzmaga wydzielanie soków żołądkowych, nie zwiększając stężenia kwasu solnego. Herbogastrin zmniejsza bóle brzucha, usuwa nudności, odbijanie, wzdęcia. Preparat ten stosuje się długotrwale bez wywoływania objawów niepożądanych.
Rp.
Herbogastrin lag. I
D.S. 3 razy dziennie łyżeczka płynu rozcieńczona 5-krotnie ciepłą wodą, pół godziny przed jedzeniem.
ŻÓŁCIOWY NIEŻYT ŻOŁĄDKA GASTRITIS BILIARIS
Szczególną postacią przewlekłego zapalenia błony śluzowej żołądka jest nieżyt żółciowy. Jeżeli u wielu osób ze „zwykłym” przewlekłym nieżytem żołądka dolegliwości chorobowe albo nie występują w ogóle, albo są miernie wyrażone, to pacjenci z żółciowym nieżytem mają prawie zawsze dość ciężki zespół klinicznych objawów.
388
Przyczyną choroby jest stałe, znacznego stopnia zarzucanie żółci do żołądka. Najczęstszymi stanami, które prowadzą do powstania zarzucania żółci, są pewne typy resekcji żołądka, poza tym cukrzyca, alkoholizm, choroby dróg żółciowych i prawdopodobnie u niektórych osób przebycie cholecystektomii. Oprócz istnienia zarzucania dwunastniczo-żołądkowego patogenną rolę muszą odgrywać i inne czynniki, gdyż nie u wszystkich osób z zarzucaniem żółci rozwija się omawiana postać nieżytu żołądka.
Objawy. Stały, piekący ból w nadbrzuszu stanowi charakterystyczną cechę żółciowego nieżytu żołądka. Ból o zmiennym nasileniu, trwający prawie przez cały czas, wyraźnie zaostrza się zaraz po spożyciu niektórych posiłków, zwłaszcza smażonych lub tłustych. Prócz tego chorzy skarżą się na bolesną zgagę promieniującą do góry wzdłuż mostka oraz niekiedy na gorzkie pieczenie w jamie ustnej wywołane zwracaniem żółciowej zawartości żołądka. Pacjenci z żółciowym nieżytem żołądka tracą łaknienie i przez to chudną. Z innych objawów należy wymienić nudności, wymioty, wzdęcia brzucha.
Rozpoznanie schorzenia ustala się na podstawie wymienionych objawów klinicznych, ocenie wziernikowania żołądka, zgłębnikowania żołądka, badania histopatologicznego wycinka z błony śluzowej żołądka.
Leczenie dietetyczne i farmakologiczne opiera się na podobnych zasadach jak w „zwykłym” nieżycie żołądka, lecz z ograniczeniem co do stosowania silniej działających leków żółciopędnych. Leki żółciopędne mogą bowiem nasilić jeszcze bardziej objawy chorobowe. Szczególnie należy polecić preparaty alkalizujące (u niektórych pacjentów mogą okazać się jednakże niecałkowicie skuteczne), osłaniająco-powlekające, rozkurczowe, przeciwzapalne.
Ciężka, nie poddająca się leczeniu farmakologicznemu postać żółciowego nieżytu żołądka wymaga postępowania zabiegowego, wykonania operacji hamującej zarzucanie żółci.
Skutecznym lekiem w żółciowym nieżycie żołądka jest Gaviscon podawany 3 razy dziennie po 2 tabletki w przerwach między posiłkami. Lek ten obecnie jest jednak jeszcze trudno dostępny, dlatego też długotrwałe stosowanie preparatów ziołowych wydaje się najbardziej odpowiednie.
Rp.
Lichenis islandici 50,0
Fol. Melissae
Anth. Chamomillae aa 25,0
M.f. species
D.S. Łyżkę ziół zalać szklanką wrzątku i gotować 2 min. Pić 3—5 razy dziennie po pół szklanki, między posiłkami.
389
Rp.
Linal lag. I
D.S. Łyżka 4 razy dziennie między posiłkami.
Rp.
Sem. Lini
Rad. Althaeae
Lichenis island. aa 25,0
M.f. species
D.S. 2 łyżki ziół zalać 2 szklankami zimnej wody. Po kilku godzinach maceracji gotować przez 5 min. Przyjmować 5—6 razy dziennie porcjami w ciągu dnia.
Rp.
Sem. Sinapis albae 50,0
D.S. Macerować 5 g nasion w szklance zimnej wody. Pić 4 razy dziennie po pół szklanki między posiłkami.
Rp.
Scopolan in supp. lag. I
D.S. 1—3 razy dziennie czopek doodbytniczo.
Rp.
Amionin lag. I
D.S. 3 razy dziennie po 2 draż.
ZABURZENIA NEUROWEGETATYWNE CZYNNOŚCI ŻOŁĄDKA GASTROPATHIA FUNCTIONALIS
Czynnościowe zaburzenia przewodu pokarmowego, w tym m.in. żołądka, są przynajmniej w połowie przypadków przyczyną dolegliwości pacjentów leczonych w poradniach gastrologicznych. W stanach tych nie wykrywa się żadnych organicznych zmian, natomiast przeważnie stwierdza się zakłócenia równowagi układu neurowegetatywnego, a często też objawy neurasteniczne. Przeprowadzone badanie psychologiczne wykazać może wielokrotnie wyrażone zmiany osobowości, jak również jawne i podświadome konflikty psychogenne, sytuacje wywołujące stresy i ich związek z występującym zespołem objawów chorobowych.
Rozpoznanie zaburzeń czynnościowych żołądka jest zadaniem trudnym i wielce odpowiedzialnym. Postawienie takiego rozpoznania musi być zwykle ostatnim etapem postępowania diagnostycznego oraz wynikiem szczegółowej i niekiedy długotrwałej obserwacji klinicznej i ambulatoryjnej. Należy pamiętać, że nie zawsze jest możliwe ścisłe rozgrani-
390
czenie zmian czynnościowych od organicznych, które często w początkowym okresie są mało swoiste.
Objawy. Wśród wielu dolegliwości znajdujemy takie objawy ogólne jak uczucie stałego zmęczenia, zaburzenia snu, bóle głowy, upośledzenie zdolności do koncentracji psychicznej, stany lękowe; objawy ze strony przewodu pokarmowego, upośledzenie łaknienia, zgaga, puste odbijanie, uczucie ucisku i rozpieranie w nadbrzuszu, niekiedy wymioty, bóle lub zła tolerancja niektórych potraw. Najczęściej nie udaje się wykazać wyraźnego związku powstających objawów z czasem i rodzajem przyjmowanych posiłków, rytmem dobowym lub zależnością sezonową, lecz w niektórych przypadkach zespół dolegliwości może naśladować chorobę wrzodową. Przedmiotowo można zaobserwować cechy stygmatyzacji neurowegetatywnej: wilgotne ręce, dermografizm, przyspieszenie lub zwolnienie czynności serca, skurcze dodatkowe, zmienne wartości ciśnienia tętniczego. Ponadto można stwierdzić bolesność uciskową w nadbrzuszu, bębnicę.
Rozpoznanie. Jeszcze raz trzeba podkreślić, że tylko bardzo dokładnie i sumiennie przeprowadzone badanie w warunkach szpitalnych, wykluczające chorobę organiczną, przy istnieniu określonej osobowości pacjenta z wymienionym zespołem objawów, może nasuwać wniosek o czynnościowym podłożu schorzenia żołądka. Badania radiologiczne żołądka i jelit, układu żółciowego, endoskopia z wykonaniem oligobiopsji, próby wydzielnicze (sonda m. Kaya) są niezbędne.
Leczenie. W diecie należy zdecydowanie unikać tych potraw, które nasilają dolegliwości. Poza tym odżywianie nie powinno odbiegać od diety zwykłej. Nawiązanie właściwego kontaktu psychicznego z pacjentem, życzliwości i zrozumienie jego dolegliwości, usuniecie lęku związanego z chorobą, nakłonienie pacjenta do zmiany trybu życia (unikanie sytuacji konfliktowych, czynny wypoczynek, zaniechanie stosowania używek, prawidłowy sen) jest podstawą leczenia. Stosowanie leków staje się wówczas wspomagającym postępowaniem, przy czym odpowiednie preparaty są stosowane do dominujących objawów.
Pierwszą grupę stanowią leki wpływające na układ nerwowy i stan psychiczny chorego: Passispasmin (po łyżeczce 4—5 razy dziennie), Nervosol (po łyżeczce 3 razy dziennie), Neospasmin (po łyżeczce 4—5 razy dziennie), a także niektóre syntetyczne (np. Elenium, Oxazepam), jak też poniższe zestawienia recepturowe:
Rp.
Infl. Crataegi 80,0
Fr. Coriandri 25,0
Rad. Valerianae 35,0
Herb. Hyperici 60,0
391
M.f. species
D.S. Napar z łyżki ziół na szklankę wody. Pić 1—2 razy dziennie.
Rp.
Tinct. Colae 20,0
Tinct. Valerianae 10,0
Tinct. Crataegi 15,0
Tinct. Strychni 5,0
M.f. guttae
D.S. 2—3 razy dziennie po 30 kropli, zwłaszcza w przypadkach uczucia stałego znużenia.
Rp.
Tinct. Colae 20,0
Tinct. Adonidis vern. titr. 8,0
Tinct. Convallariae 5,0
M.f. guttae
D.S. 2—3 razy dziennie po 25 kropli.
Rp.
Luminali Natrii 0,25
Intr. Hyperici 50,0
Neospasmini ad 200,0
M.f. mixtura
D.S. 3 razy dziennie po 2 łyżeczki.
Rp.
Tinct. Colae 20,0
Natrii bromati 8,0
Neospasmini 90,0
Aquae dest. 50,0
Sir. Aurantii ad 200,0
M.f. mixtura
D.S. 3 razy dziennie po łyżce.
Rp.
Lupulini 0,5
Kalii bromati 0,2
M.f. pulvis
D.f.d. No XXX
D.S. 1—3 razy dziennie po proszku.
Rp.
Nervogran lag. l
D.S. 3 razy dziennie po łyżce, popić ½ szklanki osłodzonej, ciepłej wody.
Drugą grupą stanowią leki, które podaje się w zespole objawów naśladujących chorobą wrzodową: Castro (po 2 tabletki 4 razy dziennie między posiłkami), Gastrin (po 2 tabletki 3 razy dziennie między posiłkami), Scopolan (po tabletce
392
3 razy dziennie przed jedzeniem), Tinct. Belladonnae (5—10 kropli 3 razy dziennie przed posiłkami) oraz następujące zestawienia recepturowe:
Rp.
Alusali 60,0
Calcii carbon. 40,0
Magnesii oxydati 15,0
M.f. pulvis
D.S. Łyżeczka proszku w 1/3 szklanki płynu, 4 razy dziennie między posiłkami.
Rp.
Bismuthi subnitr.
Magnesii oxydati aa 20,0
Rhiz. Rhei plv. 10,0
Extr. Belladonnae siec. 0,5
M.f. pulvis
D.S. 4 razy dziennie po łyżeczce w niewielkiej ilości płynu między posiłkami.
Rp.
Rad. Althaeae
Rad. Glycyrrhizae aa 40,0
Fl. Lavandulae
Fl. Melissae aa 20,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody. Pić 2—3 razy dziennie.
Rp.
Herb. Chelidonii
Fol. Melissae
Fol. Menthae pip. aa 20,0
Sem. Lini 60,0
M.f. species
D.S. 3 razy dziennie po szklance odwaru z łyżki ziół na 11/2 szklanki wody.
Rp.
Rad. Symphyti plv. 20,0
Sem. Lini tot. 80,0
M.f. species
D.S. Łyżkę ziół zalać szklanką wrzątku i nie odcedzając pić 2 razy dziennie po szklance.
Rp.
Tinct. amara
Tinct. Aloes
Tinct. Valerianae
Tinct. Ghelidonii
Tinct. Menthae pip. aa 10,0
M.f. guttae
D.S. 4 razy dziennie po 30 kropli.
393
W trzeciej grupie znajdują się leki stosowane w dominującym zespole dyspeptycznym:
Rp.
Lichenis island.
Fol. Melissae
Anth. Chamomillae aa 20,0
M.f. species
D.S. Łyżką ziół zalać szklanką wrzątku i gotować przez 2 min. Pić 3 razy dziennie po szklance, zwłaszcza przy występujących nudnościach.
Rp.
Tinct. Belladonnae
Tinct. Menthae pip.
Intr. Hypeiici
Intr. Valerianae aa 10,0
M.f. guttae
D.S. 3 razy dziennie po 30 kropli po jedzeniu, przy występowaniu mdłości.
Rp.
Herb. Thymi
Herb. Polygoni avic.
Fol. Melissae
Rad. Archangelicae
Rad. Gentianae aa 20,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody. Pić 2—3 razy dziennie na godziną przed posiłkami. Działa korzystnie, gdy występują nudności i wymioty.
Rp.
Tinct. Tormentillae 10,0
Tinct. Gentianae 20,0
Extr. Thjmi fluid. 10,0
M.f. guttae
D.S. 3 razy dziennie po 30 kropli na godzinę przed posiłkiem w przypadku mdłości i wymiotów.
Rp.
Intr. Hyperici
Tinct. Valerianae
Intr. Nymphaeae aa 20,0
Extr. Condurango fluid. 5,0
M.f. guttae
D.S. 3—4 razy dziennie po 30 kropli po jedzeniu przy pustym odbijaniu.
Rp.
Herb. Meliloti
Herb. Anserinae
Rhiz. Calami
394
Fol. Menthae pip. aa 30,0
D.S. Łyżkę ziół zalać szklanką wrzątku i gotować ok.-. 2 min. Pić 2 razy dziennie po pół szklanki po jedzeniu przy pustym odbijaniu.
Rp.
Fol. Menthae pip. 20,0
Fruct. Foeniculi 10,0
Rad. Valerianae 10,0
M.f. species
D.S. 3 razy dziennie po szklance naparu po jedzeniu, gdy następuje rozdęcie brzucha.
Rp.
Tinct. Arnicae 15,0
Tinct. Calami
Tinct. Menthae pip.
Tinct. Valerianae aether. aa 10,0
D.S. 3 razy dziennie po 20 kropli po jedzeniu, aby spowodować zmniejszenie wzdęcia brzucha.
Rp.
Boldaloin lag. I
D.S. 2 razy dziennie po 1—2 draż.
Czwartą grupę leków stosuje się przy bólach nadbrzusza, uczuciu rozpierania i ucisku w nadbrzuszu: Bellergot (1—2 drażetki 3 razy dziennie przed posiłkami), Galmagina (po tabletce 3 razy dziennie przed posiłkiem), Gastrochol (po łyżce w ¾ szklanki ciepłej wody 4 razy dziennie po posiłkach), Cholegran (po ½ łyżeczki 3 razy dziennie po posiłkach), Succ. Hyperici (po 30 kropli 3 razy dziennie po posiłkach), Chelidonini hydrochlor. (1—2 tabletki 3 razy dziennie po posiłkach), Succ. Taraxaci (30—40 kropli 4 razy dziennie po jedzeniu), Terpichol (po kapsułce 2 razy dziennie po jedzeniu) oraz następujące zestawienia recepturowe:
Rp.
Fol. Menthae pip. 100,0
Rad. Valerianae 30,0
Fol. Salviae 20,0
Anth. Chamomillae 40,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody. Pić 4 razy dziennie po pół szklanki.
Rp.
Sem. Lini
Sem. Foenugraeci
395
Rad. Althaeae
Rad. Gentianae aa 20,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody. Pić 4 razy dziennie po pół szklanki.
Rp.
Tinct. Chelidonii
Tinct. Ammi visnagae
Tinct. Menthae pip.
Intr. Hyperici aa 10,0
M.f. guttae
D.S. 4 razy dziennie po 30 kropli w niewielkiej ilości płynu.
Rp.
Polocaini hydrochlor. 0,3
Tinct. Belladonnae
Tinct. Chelidonii aa 2,0
Ol. Menthae pip. gtt. III
Aquae dest. ad 200,0
D.S. 4 razy dziennie po łyżeczce przed posiłkami.
RAK ŻOŁĄDKA CARCINOMA VENTRICULI
Rak żołądka jest jednym z częściej występujących nowotworów przewodu pokarmowego rozwijającym się między 40 a 70 rokiem życia, w przybliżeniu dwa razy częściej u mężczyzn niż u kobiet. Wiele czynników uważane jest za istotne z etiologicznego punktu widzenia, lecz żaden z nich nie może być przyjęty bez wątpliwości. Oprócz wrodzonej predyspozycji, wymienia się nieżyt zanikowy żołądka, gruczolaki i owrzodzenie trawienne (?) jako stany, z których może rozwinąć się rak żołądka. Makroskopowo rak żołądka przedstawia się w postaci naciekowej, owrzodzenia lub guza polipowatego. Rozprzestrzenianie się tego nowotworu następuje przez naciekanie tkanek otaczających i tworzenie przerzutów przez układ limfatyczny i krwionośny do płuc, wątroby, kości, skóry i układu nerwowego.
Objawy. Początkowe objawy są nikłe, mało swoiste i rzadko w tym okresie nasuwają myśl o istnieniu tak groźnej choroby. Przy tej nieswoistości objawów wczesna diagnostyka raka żołądka jest bardzo trudna. W dalszym przebiegu choroby pojawia się ból w nadbrzuszu, utrata łaknienia, zmniejszenie masy ciała, oznaki niedokrwistości, nudności, wymioty. Bóle w raku żołądka naśladują niekiedy bóle wy-
396
stepujące we wrzodzie trawiennym. Biegunka jest rzadkim objawem w raku żołądka, nieczęsto również pojawia się zakrzepowe zapalenie żył, kaszel, czkawka lub zapalenie opłucnej.
Przedmiotowo w pierwszych stadiach choroby nie zauważa się żadnych zmian, później można stwierdzić guz w nadbrzuszu, bolesność uciskową, wodobrzusze, niedokrwistość, objawy przerzutów do innych narządów. Krwawienie z przewodu pokarmowego może być jawne lub tylko wykrywalne próbą benzydynową.
Rozpoznanie. Wczesna diagnostyka raka żołądka na podstawie wywiadów i badania przedmiotowego jest niemożliwa, dlatego też przy najmniejszej wątpliwości należy szybko uzyskać wynik badania radiologicznego, endoskopowego, ocenę kwaśności soku żołądkowego i wykonać próbą na obecność, krwi utajonej w stolcu. Rozpoznanie zaawansowanej postaci raka żołądka nie przedstawia większych trudności, lecz zwykle jest ono już wtedy spóźnione.
Leczenie. Mimo ostatecznych złych wyników leczenia chirurgicznego, po ustaleniu rozpoznania pacjenci powinni mieć jak najszybciej wykonany zabieg. Później pozostaje tylko możliwość leczenia paliatywnego (usunięcie niedrożności) i objawowego. Dietę dostosowuje się do aktualnego stanu ogólnego i miejscowego pacjenta.
W leczeniu objawowym stosuje się przede wszystkim leki przeciwbólowe i spazmolityczne: Chelidonini hydrochlor. (po 2 tabletki 3 razy dziennie po jedzeniu), Tinct. Opii simplex (15—20 kropli 4 razy dziennie), Tinct. Opii benzoica (20—40 kropli 3 razy dziennie), Spasticol (po czopku 1—3 razy dziennie doodbytniczo) oraz następujące leki recepturowe:
Rp.
Tinct. Chelidonii
Tinct. Ammi visnagae aa 15,0
M.f. guttae
D.S. 20—25 kropli 4 razy dziennie.
Rp.
Tinct. Valerianae
Tinct. Menthae pip. aa 15,0
Tinct. Chelidonii 20,0
Intr. Hyperici 10,0
M.f. guttae
D.S. 30 kropli w ˝ szklanki wody 2—4 razy dziennie.
Rp.
Tinct. Chelidonii
Tinct. Arnicae
Tinct. Menthae pip. aa 10,0
397
M.f. guttae
D.S. 3 razy dziennie po 20 kropli.
Rp.
Intr. Hyperici
Tinct. Belladonnae
Tinct. Menthae pip.
Tinct. Arnicae aa 10,0
M.f. guttae
D.S. 3 razy dziennie po 30 kropli po jedzeniu.
Rp.
Extr. Belladonnae siec. 0,015
Codeini phosphor.
Luminali aa 0,02
Papaverini hydrochlor. 0,04
M.f. pulvis
D.t.d. No XX
S. 2—3 razy dziennie po proszku. Stosuje się również leki osłaniające.
Rp.
Gelatum Aluminii phosphorici lag. I
D.S. 4 razy dziennie po łyżeczce stołowej między posiłkami.
Rp.
Magnesii carbonici 0,4
Anaeśthesini 0,25
Extr. Belladonnae siec. 0,015
M.f. pulvis
D.t.d. No XX
S. 4 razy dziennie po proszku między posiłkami.
Rp.
Sem. Lini
Rad. Althaeae
Lichenis island.
Fl. Verbasci aa 20,0
M.f. species
D.S. 2 łyżki ziół zalać 2 szklankami zimnej wody, macerować 10 godzin i gotować 10 minut. Pić 4—5 razy dziennie po 1—2 łyżki.
W zaburzeniach dyspeptycznych (nudności, zgaga, odbijanie, wymioty) zaleca się następujące mieszanki ziołowe:
Rp.
Lichenis island.
Fol. Melissae
Anth. Chamomillae aa 20,0
398
M.f. species
D.S. Łyżkę ziół na szklankę wrzątku, gotować przez 2 minuty, odstawić na 10 min. Pić 2 razy dziennie po szklance.
W przypadkach zgagi zaleca się:
Rp.
Rad. Althaeae pulv.
Rad. Symphyti pulv. aa 50,0
M.f. pulvis
D.S. Łyżeczkę proszku w ½ szklanki ciepłej wody.
W przypadkach wymiotów zaleca się:
Rp.
Rad. Valerianae
Rad. Glycyrrhizae
Anth. Chamomillae aa 20,0
Rad. Levistici 10,0
Fol. Menthae pip. 40,0
M.f. species
D.S. Łyżkę ziół na szklankę wrzątku. Po gotowaniu przez 2 min odstawić na 10 min. Pić 2 razy dziennie po szklance. W przypadku odbijania zaleca się:
Rp.
Intr. Hyperici
Tinct. Valerianae
Intr. Nymphaeae aa 20,0
Extr. Condurango fluid. 5,0
M.f. guttae
D.S. 4 razy dziennie po 30 kropli po jedzeniu.
W zaburzeniach snu można polecić: Bellergot retard (drażetkę przed snem), Passispasmin (łyżką przed snem), Fructus Anethi (10 g owoców zagotować w szklance wina, wypić przed snem), jak również:
Rp.
Chlorali hydrati
Aquae dest. aa 10,0
Ol. Menthae pip. gtt. II
Sir. Althaeae
Neospasmini aa 90,0
M.f. mixtura
D.S. 2 łyżki stołowe mieszanki wlać do szklanki odwaru z kwiatu lipowego (Inflor. Tiliae) i wypić przed snem.
399
Rp.
Fl. Calendulae
Rhiz. Valerianae aa 20,0
Strobili Lupali 50,0
M.f. species
D.S. Szklanka naparu z łyżki ziół przed snem.
Tonizująco i wzmacniająco korzystnie działają następujące zestawienia recepturowe:
Rp.
Extr. Strychni siec. 0,45
Extr. Colae sicc. 6,0
Rad. Glycyrrhizae plv. 3,0
Extr. Gentianae spis. q. s,
M.f. pilulae
D. No XXX
S. Po pigułce 3 razy dziennie.
Rp.
Tinct. Strychni 10,0
Extr. Colae fluid. 15,0
Neospasmini 50,0
Sir. Aurantii ad 200,0
M.f. mixtura
D.S. 3 razy dziennie po łyżeczce.
W krwawieniach z przewodu pokarmowego w przebiegu choroby nowotworowej żołądka warto zastosować:
Rp.
Rutisol lag. I
D.S. 30—50 kropli w kieliszku wody, 2—3 razy dziennie przez 5 dni w tygodniu.
Rp.
Fl. Hippocastani
Cort. Hippocastani aa 25,0
Fr. Rosae
Herb. Violae tricol. aa 20,0
M.f. species
D.S. Napar z łyżki ziół na 2 szklanki wody wrzącej. Pić porcjami kilka razy dziennie, godziną po posiłku.
WRZÓD TRAWIENNY ŻOŁĄDKA I DWUNASTNICY ULCUS PEPTICUM YENTRICULI ET DUODENI
Wrzód trawienny jest schorzeniem bardzo powszechnym, nie tylko w aspekcie chorób przewodu pokarmowego, lecz
400
także całej patologii ludzkiej. Niektóre statystyki podają, że 10% populacji cierpi na tę chorobą, przy czym mężczyźni chorują częściej niż kobiety. Wrzód dwunastnicy występuje kilkakrotnie częściej niż wrzód żołądka. Ze względu na etiopatogenezę wrzód żołądka i wrzód dwunastnicy to dwie odrębne choroby. Obecnie próby wyjaśniania mechanizmów powstawania wrzodu trawiennego opierają się na koncepcji tzw. barier błony śluzowej żołądka i na wynikającej z tego teorii przeciekowo-trawiennej.
We wrzodzie żołądka, wskutek zmian zapalno-zanikowych i innych czynników, dochodzi do zmniejszenia czynności wydzielniczej i upośledzenia bariery elektrolitowej błony śluzowej żołądka. Uszkodzenie bariery elektrolitowej powoduje zwrotne wchłanianie i przenikanie do krwi uprzednio wydzielanych do światła żołądka jonów wodorowych. Stan taki jest przyczyną zwiększenia przepuszczalności kapilar i obrzęku błony śluzowej żołądka oraz pobudzenia wydzielania pepsyny w obrębie błony śluzowej, co w końcu doprowadza, przez początkowe tworzenie się nadżerek, do rozwoju wrzodu trawiennego żołądka.
We wrzodzie dwunastnicy, wskutek pobudzenia nerwowej lub hormonalnej fazy wydzielania żołądkowego, dochodzi do zwiększenia liczby komórek okładzinowych i kwaśności soku, lecz jednocześnie zjawiska te prowadzą do wzmożenia sprawności bariery śluzówkowej żołądka. Sok żołądkowy o dużej zawartości kwasu solnego i pepsyny, nie ulegając procesom reabsorpcyjnym, dostaje się do dwunastnicy i tu wywołuje zmiany zapalno-zanikowe, wzmożone przenikanie kwasu solnego przez uszkodzoną błonę śluzową dwunastnicy i ostatecznie rozwój przewlekłego wrzodu trawiennego.
Objawy. Wrzód dwunastnicy. Szczególną cechą choroby wrzodowej dwunastnicy jest przewlekły przebieg z okresowymi zaostrzeniami. Najbardziej charakterystycznym objawem jest ból w nadbrzuszu „głodowy”, pojawiający się po 1,5—2 h po posiłku i ustępujący dość szybko po zjedzeniu lub zażyciu leków alkalizujących. Niekiedy szczególnie silne są bóle w porze nocnej około 2—4 godziny nad ranem. Stan ogólny pacjentów, jeżeli choroba ma przebieg niepowikłany, jest dobry, pacjenci mają prawidłowe łaknienie, a czasami nawet wzmożone, masa ciała nie ulega większym zmianom. Nudności i wymioty występują rzadko. We wrzodzie umiejscowionym pozaopuszkowo objawy są mniej typowe, mogą przypominać schorzenie dróg żółciowych, częściej też dają powikłania w postaci krwotoku lub niedrożności. Wrzód umiejscowiony w kanale odźwiernika może spowodować dolegliwości jak wrzód umiejscowiony w innej części żołądka lub w opuszce dwunastnicy.
Wrzód żołądka. Objawy podmiotowe są mniej typowe niż
401
we wrzodzie dwunastnicy, chociaż skłonność do nawrotów i przewlekłości choroby jest podobna. Występujący ból w nadbrzuszu nie jest zwykłym bólem „głodowym”. Przyjęcie posiłku tylko u niektórych osób zmniejsza dolegliwości, częściej posiłki mogą nasilać bóle i powodować wzdęcia, nudności i wymioty. Chorzy z wrzodem żołądka tracą zwykle łaknienie i zmniejsza się ich masa. Badaniem przedmiotowym we wrzodzie żołądka lub dwunastnicy nie stwierdza się patognomicznych objawów.
Rozpoznanie. Przy występowaniu typowych objawów rozpoznanie choroby wrzodowej nie jest trudne, lecz zawsze wymaga radiologicznego potwierdzenia. W wypadkach trudnych lub diagnostycznie wątpliwych należy wykonać badanie endoskopowe z oligobiopsją, mając na uwadze przede wszystkim różnicowanie z procesem nowotworowym. Cenną wskazówką w ustaleniu rozpoznania jest określenie czynności wydzielniczej żołądka, stosując maksymalny bodziec (sonda m. Kaya).
Leczenie. Przystępując do leczenia zachowawczego choroby wrzodowej należy choremu zalecić: zaprzestanie palenia papierosów, sanację jamy ustnej i uzupełnienie brakującego uzębienia, uregulowanie trybu życia z prawidłowym przestrzeganiem okresu pracy, wypoczynku i snu.
Dieta. W czasie zaostrzeń choroby ograniczenia dietetyczne wydają się bardziej celowe niż w pozostałych okresach i polegają na spożywaniu posiłków półpłynnych, łatwo strawnych, z wykluczeniem potraw smażonych, tłustych, wzdymających. Ogólnie zaś biorąc, podstawę leżenia dietetycznego w chorobie wrzodowej należy oprzeć na przyjmowaniu częstych i pełnoenergetycznych posiłków co 3 h, osiągając tym buforowanie kwaśnej zawartości soku żołądkowego. Wyłączeniu lub ograniczeniu podlegają takie potrawy i używki, jak kawa, alkohol, mocna herbata, rosół, bulion, ciasto, miód, dżem, przyprawy do zup, tłuszcz podgrzewany, jarzyny wzdymające. Natomiast korzystnie działać mogą: maślanka, mleko, kefir, potrawy mleczne, świeże masło, twaróg, ser biały, jaja gotowane na miękko.
Leczenie farmakologiczne obejmuje podawanie leków neutralizujących kwas solny, przeciwzapalnych, osłaniających błonę śluzową, antycholinergicznych i przeciwbólowych. Zasadniczą różnicą w postępowaniu leczniczym między wrzodem żołądka i wrzodem dwunastnicy jest niepodawanie w przypadku wrzodu żołądka leków antycholinergicznych, aby nie utrudniać opróżniania się żołądka.
Zapisując choremu preparaty neutralizujące i osłaniające należy wiedzieć, że najszybsze działanie alkalizujące ma Natrium bicarbonicum, a najdłuższe — preparaty wapnia (np. Calcium carbonicum). Leki te wchłaniają się dość dobrze ze
402
światła przewodu pokarmowego, a więc nie powinny być stosowane przez dłuższy czas, gdyż mogą wywołać tzw. zespół alkaliczny Burnetta. Natomiast preparaty glinu (Aluminium phosphoricum) i magnezu (Magnesium carbonicum, oxydatum, peroxydatum) wchłaniają się nieznacznie i chociaż alkalizują słabiej, mogą być przyjmowane długotrwale. Należy także bardziej polecać płynną lub papkowatą postać leku niż w tabletkach. W chorobie wrzodowej leki podaje się z dużą częstotliwością i dlatego też wydaje się, że umiejętne kojarzenie preparatów chemicznych z lekami roślinnymi, a nie stosowanie tylko jednych lub drugich, może przynieść lepsze wyniki leczenia. Również poprzez wprowadzenie leków ziołowych uzyskuje się łatwiejszą i swobodniejszą modyfikacje leczenia w tej, tak przecież przewlekłej, chorobie. Ponadto istnieje umotywowane przekonanie, że niektóre leki roślinne są zdecydowanie korzystniejsze od leków syntetycznych, choćby tylko wymienić preparaty belladonny czy wyciągi z lukrecji.
Spośród licznych leków stosowanych w chorobie wrzodowej, przy braku zdecydowanych dowodów przewagi jednego nad drugim, należy indywidualnie dobierać lek mając na uwadze nie tylko zasadnicze cechy preparatu, jego działanie niepożądane, lecz także takie czynniki jak cenę, właściwości smakowe, poza tym tryb życia pacjenta (konieczność przyjmowania leku w różnych warunkach) oraz stan psychiczny chorego.
Alusal plv. (po łyżeczce proszku 5 razy dziennie między posiłkami).
Magnesium oxydatum (po ½ łyżeczki proszku 2—4 razy dziennie).
Linal (po 1—2 łyżeczki 4—6 razy dziennie między posiłkami).
Castro (1—2 tabl. 4 razy dziennie między posiłkami).
Gastrin (1—2 tabl. 4 razy dziennie między posiłkami). Poleca się, zwłaszcza w czasie bólu nocnego, zażyć 2 tabletki, popijając niewielką ilością płynu.
Gastrochol (łyżeczkę proszku w ½ szklanki wody 4 razy dziennie). Stosować po opanowaniu ostrego okresu choroby, zwłaszcza przy współistnieniu schorzeń dróg żółciowych, stanów zapalnych żołądka i jelit, w zaparciach.
Gastrogran (łyżeczką granulatu w ½ szklanki wody 3 razy dziennie między posiłkami, zwłaszcza w leczeniu wrzodu żołądka).
Ulventrol (po 2 draż. 3 razy dziennie między posiłkami, w chorobie wrzodowej żołądka).
Uldenol (po 2 draż. 3 razy dziennie między posiłkami, we wrzodzie dwunastnicy).
403
Scopolan (po 1—2 draż. 3—4 razy dziennie, pół godziny przed posiłkami).
Bellergot (po drażetce 3 razy dziennie przed posiłkami).
Bellergot retard (po drażetce co 12 h).
Semen Lini (maceracja z łyżki nasion na szklankę wody, pić 4—5 razy dziennie między posiłkami po ½ szklanki; do każdej porcji dodać 5—10 kropli nalewki miętowej.
Semen Sinapis albae (maceracja z 5 g nasion na szklankę wody; pić 4 razy dziennie po pół szklanki między posiłkami oraz przyjmować równocześnie Calcium carbonicum 4 razy dziennie po łyżeczce).
Fructus Myrtilli (odwar z 10 g owoców na szklankę wody; pić dwa razy dziennie po ¼ szklanki w przypadku współistniejących biegunek).
Fructus Petroselini (napar z 5 g owoców na szklankę wody; pić 2 razy dziennie, przy skojarzonym leczeniu wrzodu żołądka).
Folium Althaeae (maceracja z łyżki ziół na szklankę wody; pić 2—3 razy dziennie, przy równoczesnym przyjmowaniu innych leków alkalizujących).
Tinctura Aloes (po 5 kropli 3 razy dziennie po posiłkach). Stosuje się w chorobie wrzodowej żołądka, przy nasileniu objawów dyspeptycznych.
Tinctura Arnicae (po 5 kropli w kieliszku wody 3—4 razy dziennie). Działa rozkurczowo, ściągająco i antyseptycznie.
Tinctura Chelidonii (po 35 kropli 4 razy dziennie przed jedzeniem). Stosuje się w nasilonych bólach przy współistnieniu schorzeń układu żółciowego.
Tinctura Belladonnae (po 10 kropli co 4—6 h, zwiększając codzienną dawkę o 3 krople, aż do pojawienia się pierwszych objawów niepożądanych; tak ustaloną dawkę należy stosować przez 3—4 tygodnie w chorobie wrzodowej dwunastnicy).
Można również stosować inne syntetyczne preparaty antycholinergiczne, jak Spasmophen, Vegantin, Neopepulsan, No-Spa. Leki te jednak nie mają przewagi w działaniu farmakologicznym nad przetworami z belladonny.
Biostymina — ampułkę domięśniowo co drugi dzień przez 3 tygodnie. Stosować jako uzupełnienie terapii we wrzodzie żołądka.
Rp.
Sem. Lini 50,0
Herb. Chelidonii
Fol. Melissae
Fol. Menthae pip.
Rad. Valerianae aa 20,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody, pić 5 razy dziennie po 2 łyżki stołowe.
404
Rp.
Sem. Lini
Rad. Althaeae
Lichenis island. aa 25,0
M.f. species
D.S. 2 łyżki ziół zalać 2 szklankami zimnej wody. Po kilku godzinach maceracji gotować przez 5 minut. Przyjmować 5—6 razy porcjami w ciągu dnia.
Rp.
Lichenis island.
Sem. Lini
Herb. Millefolii
Fol. Urticae aa 20,0
M.f. species
D.S. 4 razy dziennie po pół szklanki odwaru.
Rp.
Extr. Condurango fluid.
Tinct. Chelidonii aa 50,0
M.f. mixtura
D.S. 3—4 razy dziennie po łyżce w pół szklanki wody na pół godziny przed posiłkami.
Rp.
Bismuthi subnitrici 80,0
Calcii carbonici 80,0
Magnesii oxydati 10,0
M.f. pulvis
D.S. Po łyżeczce proszku rozmieszanego w ¼ szklanki wody, godzinę po każdym posiłku.
Rp.
Alusali 80,0
Calcii carbonici 40,0
Magnesii oxydati 15,0
M.f. pulvis
D.S. Po łyżeczce proszku w małej ilości płynu 5 razy dziennie między posiłkami.
Rp.
Extr. Glycyrrhizae depurati 0,2
Massae pilul. q.s.
M.f. pilulae
D. No XX
S. 4—5 razy dziennie po pigułce, godzinę po posiłkach, zwłaszcza we wrzodzie żołądka.
405
Z zagranicznych leków będących oczyszczonymi preparatami pochodnymi lukrecji należy wymienić Caved-S, Duogasstron, Biogastron. Liczne prace kliniczne potwierdziły przydatność tych leków w procesie gojenia się, zwłaszcza wrzodu żołądka. W oczekiwaniu na polski oczyszczony preparat lukrecji można polecić zestawienia recepturowe zawierające w swym składzie lukrecję.
Rp.
Rad. Glycyrrhizae plv. 0,2
Bismuthi subcarbonici 0,25
Magnesii carbonici 0,15
Rhiz. Calami
Cort. Frangulae aa 0,05
M.f. pulvis
D.t.d. No XXX
S. 4 razy dziennie po proszku między posiłkami.
Rp.
Fol. Althaeae
Rad. Althaeae
Rad. Glycyrrhizae
Rad. Symphyti a 20,0
Herb. Chelidonii 10,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody. Pić 2—3 razy dziennie szklankę odwaru.
Rp.
Rad. Symphyti plv. 20,0
Rad. Hydrolapathi plv. 60,0
Rad. Glycyrrhizae plv. 30,0
M.f. pulvis
D.S. 3 razy dziennie po 2 łyżeczki proszku w szklance wody.
Znaczne nadzieje w leczeniu choroby wrzodowej wiąże się obecnie z pracami dotyczącymi zastosowania prostaglandyn i substancji blokujących receptory histaminowe typu H2. Praktyczne znaczenie z grupy substancji blokujących receptory histaminowe znalazła cymetydyna (Cimetex, Tagamet). Lek ten, blokując w błonie śluzowej żołądka receptory typu H2, powoduje znaczne zahamowanie podstawowego wydzielania kwasu solnego i wydzielania stymulowanego pokarmem lub związkami chemicznymi. Zmniejszenie aktywności trawiennej soku żołądkowego jest zasadniczym czynnikiem przyczyniającym się do bardzo szybkiego gojenia się wrzodów żołądka i wrzodów dwunastnicy.
Cymetydynę podaje się 3 razy dziennie po 400 mg
406
i czwarty raz przed snem 800 mg. Po 6-tygodniowym okresie leczenia cymetydyną uzyskuje się wygojenie owrzodzenia u 80—90% pacjentów. Po zaprzestaniu podawania cymetydyny może nastąpić jednak nawrót choroby wrzodowej. Obecnie nie jest jeszcze wyjaśniona sprawa czy słuszne i możliwe (ewentualnie niepożądane) będzie długotrwałe profilaktyczne podawanie cymetydyny.
Można przypuszczać, że jeżeli nawet stosowanie cymetydyny w okresie istnienia czynnej niszy wrzodowej zostanie powszechnie zaakceptowane, to po ustąpieniu ostrej fazy choroby nadal pierwszeństwo będą miały sposoby i formy leczenia powyżej omówione w niniejszym rozdziale.
KRWAWIENIA Z PRZEŁYKU, ŻOŁĄDKA I DWUNASTNICY HAEMORRHAGIA E TRACTU DIGESTIYO
Krwawienia z górnego odcinka przewodu pokarmowego zdarzają się z różną częstością w przebiegu takich schorzeń, jak wrzód dwunastnicy, rak żołądka, rak przełyku, wrzód trawienny przełyku, przepuklina rozworu przełykowego przepony, żylaki przełyku. Najczęstszą, bezpośrednią przyczyną wystąpienia krwawienia jest uszkodzenie naczyń krwionośnych wskutek aktywności trawiennej soku żołądkowego lub wskutek zniszczenia tkanką nowotworową. Nasilenie krwawienia jest zmienne, od przewlekłego, utajonego, jak to często zdarza się w chorobie nowotworowej, do bardzo masywnego krwotoku w przypadku pęknięcia żylaków przełyku. -Oczywiście krwawienie znaczniejszego stopnia lub krwotok wymaga w większości przypadków doraźnej pomocy zabiegowej. W pozostałych przypadkach krwawienia z przewodu pokarmowego stosuje się postępowanie zachowawcze. Podstawową, współczesną metodą rozpoznawania i lokalizowania krwawienia jest wziernikowanie górnego odcinka przewodu pokarmowego, za pomocą giętkich fiberoskopów (ezofago-gastro-duodenoskopia).
Leczenie zachowawcze. Nie dysponujemy dotychczas wartościowymi lekami pochodzenia syntetycznego w terapii krwawień z przewodu pokarmowego. Jedynie cymetydyną poprzez zmniejszenie siły trawiącej soku żołądkowego może być bardzo skuteczna w niektórych rodzajach krwawień.
Znacznie większą możliwość zahamowania krwawienia mają leki ziołowe, w których wykorzystuje się ich działanie osłaniające i przeciwzapalne lub też swoiście przeciwkrwotoczne.
Z leków osłaniających i przeciwzapalnych stosuje się:
407
Rp.
Lichenis island.
Sem. Lini
Herb. Millefolii aa 25,0
M.f. species
D.S. 4 razy dziennie po pół szklanki odwaru.
Rp.
Sem. Lini 100,0
D.S. Odwar z łyżki nasion na szklankę wody. Pić 4 razy dziennie po pół szklanki.
Rp.
Linal lag. I
D.S. 4 razy dziennie po łyżce.
Rp.
Sem. Sinapis albae 50,0
D.S. Macerować 5 g nasion w szklance zimnej wody. Pić 4 razy dziennie po pół szklanki między posiłkami, przyjmując również 4 razy łyżeczkę Calcium carbonicum.
Z leków działających hernostatycznie można stosować:
Rp.
Intr. Hippotastani 30,0
D.S. 20—30 kropli w małej ilości wody 3 razy dziennie.
Rp.
Herb. Millefolii 100,0
Cort. Hippocastani 30,0
M.f. species
D.S. ½ szklanki naparu 3 razy dziennie.
Rp.
Venescin lag. I
D.S. 3 razy dziennie 1—2 draż.
Rp.
Rutisol lag. I
D.S. 6 razy dziennie po 40—60 kropli przez 3 dni, następnie 3 razy dziennie po 10 kropił.
408
BIEGUNKI DIARRHOEAE
Biegunka jest to zaburzenie czynności przewodu pokarmowego, w którym dochodzi do częstego wydalania płynnego lub półpłynnego stolca. Najistotniejszą rzeczą jest wygląd i konsystencja kału, gdyż oddawanie w dużej ilości prawidłowo uformowanych stolców jest sprawą bez znaczenia, nie wymagającą leczenia. Biegunki można podzielić na ostre oraz przewlekle.
Biegunka ostra
Biegunka ostra ma najczęściej etiologię bakteryjną. Charakteryzuje się nagłym początkiem przeważnie po błędzie dietetycznym, jest gwałtowna, ale trwa zazwyczaj krótko. Może być również wywołana długotrwałym leczeniem antybiotykami, czynnikami emocjonalnymi, alergią oraz rzadziej włośnicą. W tych przypadkach, w których nie udaje się stwierdzić tła bakteryjnego, mówi się o zatruciu pokarmowym lub ostrym nieżycie jelit.
Wśród objawów klinicznych występują, oprócz biegunki, również bóle brzucha, wymioty, niejednokrotnie wysoka temperatura oraz objawy ogólnego rozbicia. Największe niebezpieczeństwo ostrych biegunek leży w możliwości szybkiego odwodnienia z utratą elektrolitów, co w konsekwencji może wywołać objawy wstrząsu, zwłaszcza u niemowląt, osób starych i wyniszczonych. W każdym przypadku przedłużania się ostrej biegunki należy dokładnie zebrać wywiad epidemiologiczny oraz wykonać badanie bakteriologiczne kału.
W leczeniu ostrych biegunek istotne znaczenie ma bezwzględne leżenie w łóżku, spokój oraz głodówka lub ścisła dieta z dostateczną ilością płynów dla uzupełniania ich ubytku. W przypadku stwierdzenia etiologii bakteryjnej stosuje się leczenie antybiotykami.
W leczeniu ostrych biegunek lekarz dysponuje również wieloma lekami pochodzenia roślinnego. Wymienić należy między innymi:
— Cortex Quercus — korę dębową
— Rhizoma Tormentillae — kłącze pięciornika
— Herba Polygoni avicularis — ziele rdestu ptasiego
— Folium Menthae piperitae — liść mięty pieprzowej
— Folium Myrtilii — liść borówki czernicy
— Folium Juglandis — liść orzecha włoskiego
— Flos Ulmariae — kwiat więzówki
409
— Folium Plantaginis lanceolatae — liść babki lancetowatej
— Flos Hippocastani — kwiat kasztanowca.
Zioła te łączą w sobie działanie przeciwzapalne, przeciw-gorączkowe, przeciwbólowe, ściągające i osłaniające błoną śluzową jelit.
Rp.
Tinct. Tormentillae 15,0
Tinct. Menthae pip. 5,0
M.f. guttae
D.S. 3 razy dziennie po 20—30 kropli.
Rp.
Rhiz. Tormentillae 20,0
Cort. Quercus 30,0
M.f. species
D.S. Łyżeczka ziół na szklankę zimnej wody. Po kilku godzinach zagotować. Pić łykami w ciągu dnia.
Rp.
Rhiz. Tormentillae
Fol. Menthae pip.
Fl. Ulmariae
Fol. Juglandis
Fl. Arnicae aa 10,0
M.f. species
D.S. Odwar z łyżki stołowej ziół na szklankę wody. Pić 2—3 szklanki odwaru dziennie.
Rp.
Lichenis island.
Rhiz. Tormentillae aa 10,0
Anth. Chamomillae
Herb. Polygoni avic.
Fol. Plantaginis
Fr. Myrtilli
Cort. Quercus aa 15,0
D.S. Odwar z łyżki stołowej ziół na szklankę wody. Pić 2—3 razy dziennie.
Rp.
Idalbina lag. I
D.S. 4 razy dziennie 1—2 tabletki.
Idalbina działa przeciwbiegunkowe i przeciwfermentacyjnie.
Biegunka przewlekła
Biegunka przewlekła stanowi dla lekarza znacznie trudniejszy problem diagnostyczny i terapeutyczny. Jest ona często
410
następstwem organicznego schorzenia jelita cienkiego i stanowi jeden z podstawowych objawów tzw. zespołu złego wchłaniania.
ZESPÓŁ ZŁEGO WCHŁANIANIA SYNDROMA MALABSORPTIONS
Najważniejszym procesem w jelicie cienkim jest trawienie. Towarzyszą mu w sposób nieodłączny i skoordynowany czynność motoryczna i wydzielnicza przewodu pokarmowego oraz wchłanianie substancji zawartych w pożywieniu. Prowadzi to ostatecznie do asymilacji pokarmu i wydalania nie strawionych resztek. Naruszenie któregokolwiek z ogniw łańcucha procesów związanych z trawieniem i wchłanianiem może prowadzić do złożonego zespołu objawów klinicznych, określonego mianem zespołu złego wchłaniania.
Zespół złego wchłaniania jest pojęciem o niejednolitej i szerokiej etiologii. Przyczyny, które do niego prowadzą, można ująć następująco:
1. Niedostateczne wymieszanie pokarmu.
Dotyczy to najczęściej pacjentów po resekcji żołądka. Względnie częstym następstwem jest upośledzenie odżywania, biegunka i zaburzenia wchłaniania wapnia.
2. Niewydolność zewnątrzwydzielnicza trzustki.
W praktyce zaburzenia wchłaniania występują w zaawansowanych, przewlekłych stanach zapalnych tego narządu, przy czym najsilniej zaznacza się niedobór lipazy i upośledzenie wchłaniania tłuszczów.
3. Niedobór sprzężonych kwasów żółciowych.
Niedobór ten może być wywołany cholestazą, uszkodzeniem miąższu wątroby lub przerwaniem krążenia jelitowo-wątrobowego żółcianów. Następstwem niedoboru kwasów żółciowych są zaburzenia wchłaniania tłuszczów, wapnia i witamin rozpuszczalnych w tłuszczach.
4. Niedostateczna aktywność enzymów błony śluzowej jelita. Najczęściej mamy do czynienia z niedoborem laktazy, co dla chorego oznacza nietolerancję mleka słodkiego. Niedobór innych dwusacharydaz występuje rzadko.
5. Uszkodzenia błony śluzowej jelita cienkiego.
Mogą je wywoływać różne czynniki i stany chorobowe: choroba trzewna, choroba Whipple'a, amyloidoza, chłoniak, toksyczne działanie leków, pasożyty i inne. W błonie śluzowej stwierdza się zmiany destrukcyjne w postaci różnego stopnia zaniku kosmków jelitowych i nacieków zapalnych.
Ze schorzeń wywołujących uszkodzenie błony śluzowej jelita najważniejsza w praktyce klinicznej jest choroba trzewna
411
Dochodzi w niej do zmian śluzówkowych pod wpływem polipeptydu zawartego w glutenie — białku mąki pszennej, żytniej i jęczmiennej. Przypuszcza się, że patomechanizm może polegać na wrodzonym błędzie enzymatycznym lub/i nieprawidłowej reakcji systemu immunologicznego jelita. Zmiany morfologiczne polegają na zaniku kosmków jelitowych i naciekach blaszki właściwej. Całkowity lub prawie całkowity zanik kosmków jelita — obraz płaskiej błony śluzowej, uważany był do niedawna za patognomoniczny dla celiakii. Dziś wiadomo, że płaska błona śluzowa może być objawem innych chorób. Dlatego, aby rozpoznać chorobę trzewną, należy udowodnić, że objawy kliniczne i obraz morfologiczny są zależne od zawartości glutenu w diecie, tj. ulegają poprawie lub normalizacji po diecie bezglutenowej i nawracają po ponownym podaniu glutenu.
6. Zmniejszenie powierzchni chłonnej.
Jest to związane przede wszystkim z rozległymi resekcjami jelita, operacjami omijającymi i przetokami. Obraz kliniczny jest uzależniony od rozległości resekcji i lokalizacji zmian.
7. Rozwój patogennej flory bakteryjnej.
Do rozwoju bakterii w jelicie dochodzi w stanach utrudnionego przesuwania się pokarmu lub zwolnienia motoryki. W praktyce określa się to mianem zespołu pętli zastoinowej. Bakterie wywołują zaburzenia wchłaniania kwasów żółciowych, witaminy B12 i białka.
Objawy. Najczęstszym objawem zespołu złego wchłaniania jest przewlekła biegunka, przeważnie o charakterze tłuszczowym. Stolce są blade, połyskliwe, trudno spłukują się z miski klozetowej. Biegunce towarzyszą często wzdęcia, kruczenia i pobolewania w jamie brzusznej. Poza wymienionymi objawami dyspepsji dochodzi do stanów niedoborowych. Najczęstsze z nich to osłabienie, chudnięcie, zahamowanie rozwoju fizycznego u dzieci, niedokrwistość, zapalenie języka i jamy ustnej, hipoproteinemia. Rzadziej spotyka się osteomalącję, tężyczkę, obrzęki, zmiany skórne, zaburzenia psychiczne i neurologiczne, skazą krwotoczną.
Ostateczne rozpoznanie ustala się na podstawie badań:
1) potwierdzających istnienie zespołu złego wchłaniania (dobowa ilość tłuszczu w kale, badanie ogólne kału),
2) określających czego dotyczą zaburzenia wchłaniania (proteinogram, jonogram, test wchłaniania d-ksylozy, wskaźnik protrombinowy, test Schillinga, oznaczanie folianów w surowicy),
3) ustalających przyczynę złego wchłaniania (badania radiologiczne, biopsja jelita cienkiego).
Leczenie chorób przebiegających z zespołami złego wchłaniania może być różne w zależności od czynnika etio-
412
logicznego. Leczenie objawowe polega na wyrównaniu niedoborów białka przez podanie ich we wlewach, wyrównywaniu zaburzeń w gospodarce wodno-elektrolitowej, podawaniu żelaza, wapnia oraz witamin.
Ziołolecznictwo ma w leczeniu tych zespołów znaczenie drugorzędne, polegające jedynie na zwalczaniu objawów dyspeptycznych. Biegunki wodniste można opanować stosując następujące zioła:
— Cortex Quercus — korę dębową
— Cortex Salicis — korę wierzbową
— Rhizoma Tormentillae — kłącze pięciornika
— Herba Polygoni avicularis — ziele rdestu ptasiego Nadmierną fermentację hamują:
— Anthodium Chamomillae — kwiat rumianku
— Flos Lavandulae — kwiat lawendy
— Flos Millefolii — kwiat krwawnika
— Folium Melissae — liść melisy
— Rhizoma Calami — kłącze tataraku
— Fructus Anisi — owoc anyżku
— Folium Menthae piperitae — liść mięty. Przeciwgorączkowo i przeciwzapalnie działają:
— Flos Ulmariae — kwiat wiązówki
— Anthodium Chamomillae — kwiat rumianku
— Flos Sambuci — kwiat bzu czarnego
— Folium Juglandis — liść orzecha włoskiego.
Rp.
Fol. Juglandis
Fol. Menthae pip.
Fr. Anisi
Rad. Bardanae aa 10,0
Cort. Quercus
Rhiz. Tormentillae aa 20,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody, pić 3 razy dziennie po 1/3—1/2 szklanki.
Rp.
FI. Ulmariae 30,0
Fl. Lavandulae
Fol. Menthae pip. aa 20,0
Rhiz. Tormentillae 40,0
M.f. species
D.S. Napar z 2 łyżek ziół na 2 szklanki wody, pić po ½ szklanki między posiłkami.
Rp.
Rad. Bardanae
Rad. Valerianae
413
Rad. Hydrolapathi
Fr. Foeniculi aa 10,0
Fol. Melissae 30,0
M.f. species
D.S. Napar z 2 łyżek ziół na 2Va szklanki wody, wypić porcjami między posiłkami.
Rp.
Tannosan lag. I
D.S. Odwar z łyżki ziół na szklankę wody. Pić 4 razy dziennie po 1/2 szklanki przed jedzeniem, w przewlekłych biegunkach i nieżytach jelit.
Rp.
Tinct. Gallae
Tinct. Tormentillae
Tinct. Menthae pip. aa 10,0
Tinct. Valerianae aa 5,0
M.f. guttae
D.S. 3 razy, dziennie po 20 kropli.
Rp.
Tinct. Tormentillae
Tinct. Valerianae
Tinct. Menthae pip. aa 10,0
M.f. guttae
D.S. 3 razy dziennie po 25—30 kropli w wodzie.
Rp.
Alliostabil 30,0
Tinct. Menthae pip. 10,0
Tinct. Inulae
M.f. guttae
D.S. 30 kropił co 4 h w kieliszku wody. Zaleca się szczególnie w bólach brzucha;
Rp.
Cort. Quercus pulv. 30,0
Acidi hydrachl. dil. 5,0
Vini rubri 1000,0
D.S. Wytrawiać w ciągu 3 dni i przesączyć. Pić 3 razy dziennie po kieliszku.
Rp.
Cort. Salicis 100,0
Rad. Symphyti 50,0
Rhiz. Tormentillae 50,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody, pić 2 szklanki odwaru dziennie.
414
ROBACZYCA PRZEWODU POKARMOWEGO HELMINTHIASIS
Tasiemce są to pasożyty należące do grupy robaków płaskich. Największe znaczenie dla patologii ludzkiej mają: tasiemiec uzbrojony — Taenia solium, tasiemiec nieuzbrojony — Taeniarynchus saginatus, oraz bruzdogłowiec szeroki — Diphyllobothrium latum.
Jaja tasiemców wydalane z przewodu pokarmowego pierwszego gospodarza, którym jest najczęściej człowiek, zostają połknięte przez żywiciela pośredniego (świnię w przypadku tasiemca uzbrojonego, bydło rogate — tasiemca nieuzbrojonego, oraz ryby w przypadku bruzdogłowca szerokiego) i przekształcają się w postać larwalną zwaną wągrem. Jeżeli mięso z wągrami zostanie spożyte, to w przewodzie pokarmowym ostatecznego żywiciela z postaci larwalnej w ciągu 2—3 miesięcy rozwija się osobnik dorosły.
Objawy. Objawy zarażenia tasiemcami są podobne. Ich nasilenie zależy od liczby i wielkości pasożytów oraz rozległości zmian, jakie wywołują w jelitach. Najczęściej występują: biegunka sama lub naprzemienna z zaparciami, bóle naśladujące czasami chorobę wrzodową lub o charakterze kolki jelitowej, wychudzenie, apatia, osłabienie. Nierzadko pojawiają się objawy ze strony układu nerwowego w postaci bólów i zawrotów głowy, uczucia lęku i niepokoju. Skłonność do omdleń. Przy dłuższym trwaniu zarażenia dochodzi do niedokrwistości i eozynofilii.
Rozpoznanie ustala się na podstawie obecności jaj lub członów tasiemca w kale.
Leczenie. Z preparatów farmakologicznych najskuteczniej działa Yomesan i Atebrin, a poza tym z preparatów roślinnych — świeże nasiona dyni — szczególnie wskazane dla dzieci, ze względu na brak działania toksycznego.
Glistnica — Ascaridosis
Glista ludzka Ascaris lumbricoides jest pasożytem z grupy robaków obłych, którego jedynym żywicielem jest człowiek. Do zakażenia dochodzi wskutek spożycia pokarmów lub napojów zawierających jajeczka. Najczęściej są to nie myte jarzyny nawożone odchodami oraz wody ściekowe.
Objawy. Zakażenie glistą ludzką może wywołać rozmaite następstwa w ustroju człowieka. Do najpoważniejszych należą stany zapalne spowodowane przenoszeniem bakterii w czasie wędrówki glisty z przewodu pokarmowego, a występujące w drogach żółciowych, trzustce i płucach, następnie odczyny alergiczne, jak naciek kwasochłonny płuc Löfflera,
415
nieżyt jelit oraz objawy toksyczne związane z wydzielaniem przez pasożyty trujących jadów. Znaczne skupienie glist w jelicie cienkim doprowadzić może do objawów niedrożności mechanicznej.
Leczenie. Najskuteczniejszymi lekami w glistnicy są pochodne piperazyny: Antivermina, Vermitox, Piperasol.
Z preparatów ziołowych przeciwglistniczo działają:
— Flos Tanaceti — kwiat wrotyczu pospolitego
— Chenopodium ambriosioides — komosa piżmowa
— Thymus vulgaris — tymianek pospolity.
Rp.
Fl. Tanaceti 0,5
Fuci vesiculosi plv. 0,5
M.f. pulvis
D.t.d. No VI
D.S. 1—2 proszki na czczo z miodem lub powidłami. Podawać w ciągu 3 dni dzieciom w wieku 4—7 lat.
Rp.
Ol. Thymi lag. I
D.S. 3—4 razy dziennie po 5 kropli na kostkę cukru.
Rp.
Fl. Tanaceti plv.
Rad. Inulae plv.
Fr. Myrtilli aa 5,0
M.f. pulvis
D.S. Utrzeć z łyżką miodu i podawać na czczo.
Rp.
Ol. Chenopodii 1,0
Paraffini liq. 12,0
Ol. Menthae pip. gtt. II
Gummi arabici 0,3
Tragacanthae
Aq. Menthae pip. aa 30,0
M.f. emulsio
D.S. Dorośli: 3 h po lekkim śniadaniu zażyć całą ilość leku podzieloną na 3 równe porcje, które należy pobierać co godzina. Kuracją stosować pod ścisłą kontrolą lekarską.
Rp.
Ol. Chenopodii 1,2
Ol. Ricini 30,0
Gummi arabici 10,0
Alliostabil 10,0
416
Aq. destil. da 100,0
Ol. Menthae pip. gtt II
M.f. emulsio
D.S. Rano na czczo przyjmować przez 3 kolejne dni według schematu: trzykrotnie w odstępach godzinnych — dzieciom 2—5 lat łyżeczkę, dzieciom 6— 10 lat 2 łyżeczki.
Indywidualizować dawkę w zależności od masy i stanu dziecka. Przy stosowaniu zaleca się ostrożność.
Rp.
Sem. Cucurbitae recens decorticatus 160,0
Saccharum 50,0
D.S. Utrzeć w moździerzu na miazgę, spożywać na czczo, a po 4—5 h przyjąć łyżeczkę oleju rycynowego.
NIENOWOTWOROWE CHOROBY JELITA GRUBEGO
Do najważniejszych schorzeń nienowotworowych jelita grubego należą: zaburzenia czynnościowe, zapalenia, zaburzenia w ukrwieniu, uchyłkowatość.
Nadwrażliwość jelita grubego Colon irritabile
Jest to schorzenie natury czynnościowej, polegające na zaburzeniach motoryki jelita grubego. W warunkach prawidłowych w okrężnicy zachodzą dwa rodzaje ruchów: ruchy segmentalne, które powodują przesuwanie się zawartości jelita w obu kierunkach na niewielkich odcinkach, oraz ruchy perystaltyczne, czyli propulsywne, przemieszczające stolec w kierunku odbytu. Równowaga między tymi dwoma rodzajami skurczów warunkuje prawidłowe formowanie się stolca i regularny rytm wypróżnień.
Nadwrażliwość jelita grubego oznacza nadmierne pobudzenie motoryczne okrężnicy przez cholecystokininę — hormon przewodu pokarmowego uwalniany pod wpływem pokarmu. W patogenezie nadwrażliwości jelita na cholecystokininę bardzo dużą rolę odgrywają czynniki nerwowe, a zwłaszcza zaburzenia układu wegetatywnego.
Objawy. W obrazie klinicznym dominują zaburzenia rytmu wypróżnień w postaci uporczywych zaparć, biegunek lub naprzemiennych biegunek z zaparciami. Nieodłącznym objawem są również bóle brzucha zlokalizowane najczęściej
417
w prawym lub lewym podżebrzu. Bóle te mają rozmaity charakter i nasilenie. Często przybierają postać kolki, sugerując napad kolki wątrobowej lub objawy zapalenia trzustki. Bóle nasilają się po jedzeniu, natomiast wypróżnienie często przynosi ulgę. Dolegliwościom tym towarzyszą z reguły wzdęcie brzucha oraz kruczenia i przelewania w jamie brzusznej. Bardzo charakterystycznymi objawami nadwrażliwości jelita grubego są dolegliwości ze sfery psychicznej, takie jak: nadmierna pobudliwość emocjonalna, depresja, znużenie, karcynofobia, zaburzenia snu itp. Nasilenie dolegliwości ma często ścisły związek ze stanami napięć emocjonalnych, natomiast w okresach wypoczynku (np. w czasie urlopów) objawy ustępują.
Choroba przebiega przy dobrym stanie ogólnym pacjentów, bez chudnięcia, gorączki czy objawów niedoborowych.
Rozpoznanie nadwrażliwości jelita grubego stawia się przez wykluczenie chorób organicznych. Diagnostyka jest więc bardzo trudna, obarczająca pacjenta oraz lekarza. Rozpoznanie tej jednostki chorobowej zawsze pozostawia u lekarza obawę, że mógł przeoczyć chorobę organiczną. Ze względu na częstość występowania (według Brit. Med. J. chorzy z tym schorzeniem stanowią około 70% chorych kierowanych na badania diagnostyczne do klinik gastrologicznych) zespół czynnościowych zaburzeń jelita grubego stanowi trudny problem lekarski i społeczny.
Leczenie zaburzeń czynnościowych jelita grubego opiera się głównie na stosowaniu tzw. diety bogatoresztkowej wzbogaconej otrębami. Dieta bogatoresztkowa zawiera dużo błonnika, a więc substancji, która nie wchłania się w przewodzie pokarmowym i która normalizuje czynność motoryczną jelita grubego. Zaleca się więc chorym spożywanie razowego pieczywa, dużej ilości jarzyn, owoców, kasz grubo-mielonych. Otręby pszenne dzięki dużej zawartości błonnika stanowią podstawą leczenia.
Łyżkę stołową otrąb zalewa się ciepłą wodą. Po kilkunastu minutach, kiedy otręby opadną na dno, wodę należy zlać, a otręby zjadać. Dawkę otrąb dobiera się indywidualnie od 1 łyżki do 6 łyżek dziennie.
Korzystne działanie w leczeniu colon irritabile mają preparaty farmakologiczne z grupy jodochinoliny, np. Enteroseptol, Mexaform, Mexase. Stosuje się. je 3 razy dziennie po 2 tabl. po posiłku przez około 10 dni. W razie potrzeby leczenie można powtarzać po krótkich okresach przerwy. W zwalczaniu objawów chorobowych zastosowanie znajdują również leki rozkurczowe, a szczególnie uspokajające.
Ziołolecznictwo w leczeniu schorzeń czynnościowych odgrywa szczególną rolę, zwłaszcza jako element psychotera-
418
peutyczny. Polecane są preparaty ziołowe o działaniu uspokajającym, wpływającym tonizująco na układ nerwowy, przeciwbólowe, rozkurczowe. Zaleca się stosowanie:
Intractum Valerianae (po 20—30 kropli 3—4 razy dziennie).
Bellergot (po 1—2 drażetki 2—3 razy dziennie).
Bellergot retard (po drażetce 1—2 razy dziennie).
Nervosan (odwar z łyżki ziół na szklankę wody, pić po szklance rano na czczo i wieczorem przed snem).
Scopolan (po 1—2 drażetki 3—5 razy dziennie, doodbytniczo po czopku 0,01 g lub 0,02 g, zależnie od natężenia bólów i skurczów 1—3 razy dziennie).
Rp.
Luminal Natrii 0,5
Tinct. Belladonnae 10,0
Tinct. Valerianae ad 30,0
M.f. guttae
D.S. 3 razy dziennie po 10—20 kropli.
Rp.
Herb. Linariae
Lichenis islandici
Fol. Melissae
Fl. Crataegi aa 15,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody raz dziennie.
Rp.
Rhiz. Agropyri
Rhiz. Calami
Fol. Melissae
Fol. Menyanthidis
Rad. Valerianae aa 10,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody. Pić 2 razy dziennie po ½ szklanki.
Rp.
Intr. Crataegi 10,0
Intr. Valerianae 20,0
Tinct. Lobeliae 5,0
M.f. guttae
D.S. 3—4 razy dziennie po 15—20 kropli.
Rp.
Calcii bromati 5,0
Tinct. Colae 10,0
Neospasmini 100,0
Aq. dest. 50,0
Sir. Aurantii ad 200,0
M.f. mixtura
D.S. 3—4 łyżki dziennie.
419
Zaparcie nawykowe Obstipatio habitualis
Zaparcia są to zaburzenia czynności przewodu pokarmowego, w następstwie których dochodzi do przedłużenia czasu wchłaniania miazgi pokarmowej z kanału jelitowego lub do opóźnionego wydalania mas kałowych z bańki odbytnicy. Ze względu na częstość tego schorzenia oraz różnorodność czynników, które biorą udział w jego patogenezie, zaparcia stanowią trudny problem diagnostyczny oraz terapeutyczny dla lekarza. Najważniejszym zadaniem jest wyłączenie zmian anatomicznych w jelicie, zwłaszcza raka okrężnicy, jako przyczyny.
Ogólnie zaparcia można podzielić na trzy grupy.
1. Zaparcia przypadkowe, towarzyszące schorzeniom podstawowym, np. ostrym chorobom ogólnym, stanom zapalnym kobiecych narządów płciowych, stanom po przebytych kolkach nerkowych lub wątrobowych, stanom pooperacyjnym. Zaparcia te mogą być również następstwem sytuacji życiowych, np. ciąży, połogu, długotrwałego leżenia w łóżku, nadmiernych napięć emocjonalnych.
Tego rodzaju zaparcia ustępują po zlikwidowaniu przyczyny wywołującej je lub po lekach przeczyszczających.
2. Zaparcia wywołane zmianami organicznymi w jelitach (zwłaszcza procesem nowotworowym). Są to zaparcia najczęściej krótkotrwałe, występujące przeważnie u osób po 40 roku życia. W stolcu znajduje się nierzadko niewielką ilość świeżej krwi i śluzu. Stany takie wymagają szczególnie starannej i szybkiej diagnozy.
3. Zaparcia przewlekłe, nawykowe wywołane zaburzeniami napięcia układu nerwowo-mięśniowego. Wywołane są często przez czynniki związane z cywilizowanym trybem życia, z warunkami, w jakich aktualnie człowiek żyje. Do najbardziej powszechnych przyczyn należy zaliczyć niewłaściwy sposób odżywiania się, siedzący tryb życia, długotrwałe hamowanie odruchu wypróżnienia, nieprawidłowa postawa w czasie oddawania stolca. Wymienić należy również takie czynniki jak: nadmierne stosowanie środków czyszczących, nadużywanie leków z grupy barbituranów, zaburzenia neurowegetatywne oraz osłabienie mięśni tkanki brzusznej.
Zaparcia nawykowe mogą przebiegać w postaci hipokinetycznej, spastycznej lub odbytniczej (dyschezje).
Objawy. Do ogólnych objawów występujących u osób z zaparciami należą: uczucie pełności w jamie brzusznej, brak regularnego parcia na stolec, brak łaknienia, odbijania, wzdęcia, oddawanie gazów. Często zdarzają się również bóle i zawroty głowy, apatia, ogólne osłabienie.
W badaniu przedmiotowym u osób z zaparciami hipokine-
420
tycznymi stwierdza się zazwyczaj wiotkie powłoki brzuszne, mierne wzdęcie brzucha, esicę wypełnioną kałem.
W postaci spastycznej dominują objawy bólowe o charakterze kurczowym, krótkotrwałe i silne, ustępujące po oddaniu gazów. W jamie brzusznej utrzymują się kruczenia. W badaniu przedmiotowym stwierdza się wzdęcie brzucha i wyczuwalną okrężnicę. Kał jest grubości ołówka, często „kał owczy”.
Postać odbytnicza zaparcia rzadko wywołuje dolegliwości ogólne. Badaniem palpacyjnym stwierdza się zaleganie mas kałowych w odbytnicy. Charakterystyczne jest rzadkie oddawanie stolca w dużych ilościach.
W leczeniu -zaparć preparaty ziołowe mogą okazać się szczególnie pomocne, zwłaszcza w zaparciach nawykowych, pogłębionych długotrwałym stosowaniem środków farmakologicznych.
Z wielu ziół, które są do dyspozycji lekarza, wymienić należy:
Cortex Frangulae — korę kruszyny
Tinctura Aloes — nalewkę aloesową
Tinctura Rhei — nalewkę rzewieniową
Fructus Rhammi catharticae — owoc szakłaku pospolitego
Rp.
Cort. Frangulae
Fr. Foeniculi aa 20,0
Fr. Rhammi cathart.
Rad. Glycyrrhizae aa 30,0
M.f. species
D.S. Wieczorem i rano szklankę odwaru z łyżki ziół.
Rp.
Cort. Frangulae 50,0
Rad. Levistici 30,0
M.f. species
D.S. Wieczorem i rano szklankę odwaru z łyżki ziół.
Rp.
Fr. Anisi
Fr. Foeniculi aa 10,0
Fr. Rhammi cathart.
Cort. Frangulae aa 100,0
M.f. species
D.S. Wieczorem i rano szklankę odwaru z łyżki ziół.
Rp.
Aloes pulv. 3,0
Saponis med. 2,0
Extr. Rhei aq. 1,0
421
Aquae dest. q.s.
M.f. pilul. No LX
D.S. 2—3 pigułki na noc.
Rp.
Extr. Belladonnae fluid. 0,5
Extr. Frangulae fluid. ad 20,0
M.f. guttae
D.S. Wieczorem 30 kropli w łyżce wody.
Ponadto można stosować;
Normosan (odwar z łyżki ziół na 2 szklanki wody dziennie).
Alax (1—4 drażetki przed snem).
Altra (1—3 drażetki na noc).
Semen Lini plv. (po łyżce stołowej 1—3 razy dziennie).
Boldaloin (3 razy po 2 tabletki po posiłkach).
Zapalenia jelita grubego Colitis
Zapalenia jelita grubego można ogólnie podzielić na zapalenia swoiste i nieswoiste. Zapalenia swoiste są to zapalenia wywołane czynnikami zakaźnymi, toksycznymi, pasożytami oraz promieniami jonizującymi. W zapaleniach nieswoistych wyróżnia się zapalenia pierwotne i wtórne. Do zapaleń nieswoistych pierwotnych należą proctocolitis oraz choroba Crohna. Zapalenia nieswoiste wtórne wywołane są najczęściej niedokrwieniem jelita grubego oraz uchyłkowatością.
Wrzodziejące zapalenie jelita grubego
Schorzenie to, zwane ostatnio częściej proctocolitis idiopathica, jest rozlanym, nieswoistym procesem zapalnym błony śluzowej części lub całego jelita grubego, prowadzącym w wielu przypadkach do owrzodzeń. Zmiany prawie zawsze dotyczą odbytnicy. W niektórych przypadkach odczyn zapalny łącznie ze zmianami w odbytnicy zajmuje proksymalne części okrężnicy, a nawet całe jelito grube wraz z krańcowym odcinkiem jelita krętego. Odczyn zapalny prawie zawsze dotyczy błony śluzowej i tylko w cięższych przypadkach zajęte są głębsze warstwy jelita grubego. Powierzchowność i ciągłość zmian są charakterystycznymi cechami tego schorzenia. Etiologia schorzenia nie jest znana. Najczęściej wymieniane są czynniki: genetyczny, zakaźny, psychologiczny i immunologiczny.
Objawy. Do najważniejszych objawów klinicznych proctocolitis należą: biegunka, krwawienia odbytnicze, bóle brzucha, gorączka, chudnięcie, bolesne parcie na stolec, wymioty,
422
bóle stawów, zaparcia. W niektórych postaciach choroby objawy przedmiotowe są skąpe i wnoszą niewiele lub nic do rozpoznania. W ciężkich ostrych rzutach choroby dominują takie objawy ogólne, jak: wyniszczenie, niedokrwistość i odwodnienie, oraz objawy miejscowe: wzdęcia brzucha, wzmożone napięcie powłok — obrona mięśniowa, dodatni objaw Blumberga. Do najgroźniejszych powikłań miejscowych proctocolitis należą: perforacja, krwotok, zezłośliwienie procesu zapalnego (rak) oraz wszelkiego rodzaju schorzenia w obrębie odbytu i odbytnicy jak ropień, przetoka odbytnicza, odbytniczo-pochwowa, szczeliny odbytu. W przebiegu procesu chorobowego często dochodzi również do zaburzeń hematologicznych, uszkodzenia wątroby, wzroku, chorób skóry, stawów oraz jamy ustnej.
Choroba jest przewlekła, przebiegająca rzutami, pomiędzy którymi występują nieraz długie okresy remisji. O przebiegu choroby decyduje charakter pierwszego rzutu. Ciężki jego przebieg i duża rozległość rokują źle, szczególnie gdy dotyczą młodocianych lub osób w podeszłym wieku. Śmiertelność w tych grupach, liczba ciężkich powikłań, nieskuteczność leczenia zachowawczego, szczególnie często zmuszają do podjęcia leczenia operacyjnego.
W diagnostyce wrzodziejącego zapalenia jelita grubego największe znaczenie ma badanie rektoskopowe. Ze względu na niejasną przyczynę schorzenia leczenie ciągle ma charakter objawowy. Tradycyjnie stosowana jest sulfasalazyna, która jest nadal lekiem najskuteczniejszym pod warunkiem jej długotrwałego stosowania. Dobre wyniki daje również stosowanie glikokortykosterydów, jako leków wspomagających w przypadkach zaostrzeń nie dających się opanować tradycyjnym leczeniem zachowawczym.
Choroba Crohna
Jest to przewlekły, nieswoisty, ziarniniakowaty proces zapalny, obejmujący wszystkie warstwy ściany jelita. Mimo że choroba może dotyczyć zarówno końcowej części jelita krętego, jak i każdego odcinka jelita grubego, charakter zmian patologicznych jest taki sam. Charakterystyczne jest, że zmiany są odcinkowe, nieciągłe, co powoduje, że między odcinkami dotkniętymi procesem chorobowym są obszary zdrowe. Zajęty fragment jelita i przylegający odcinek krezki są nacieczone i zgrubiałe, a światło w tym miejscu bywa często zwężone. W nieregularnie nacieczonej, obrzękniętej błonie śluzowej powstają głębokie owrzodzenia, niekiedy szczelinowato-drążące przez całą grubość ściany jelita. Szczeliny te stanowią punkt wyjścia dla przetok, które powstają-z chwilą przerwania ciągłości błony surowiczej.
423
Choroba rozpoczyna się w młodszym wieku, przeważnie między 20 a 40 rokiem życia i jednakowo często dotyczy obu płci. Schorzenie przebiega w sposób ciągły, ma charakter wyraźnie przewlekły. Remisje są rzadkie i krótkotrwałe. Taki przebieg powoduje, że większość chorych wcześniej czy później jest leczona chirurgicznie.
Objawy. Kliniczne objawy choroby zależą od anatomicznej lokalizacji zmian, okresu choroby oraz równoczesnego zajęcia jelita cienkiego. Do częstszych objawów chorobowych należą bóle brzucha przypominające zapalenie wyrostka robaczkowego lub bóle w dole brzucha z objawami przewlekłej lub podostrej niedrożności, biegunka, w której charakterystyczna jest rzadkość krwawienia z odbytnicy, gorączka, przetoki zewnętrzne powstające najczęściej po zabiegach chirurgicznych oraz wewnętrzne powstające samoistnie, następnie wyniszczenie i niedokrwistość oraz wyczuwalny przedmiotowo guz w jamie brzusznej. Do rzadszych objawów należy krwotok, wolna perforacja oraz ostra niedrożność. Chorobie Crohna towarzyszą często inne schorzenia: zapalenie tęczówki, zapalenie stawów, rumień guzowaty czy skrobiawica.
W rozpoznaniu, oprócz zespołu objawów klinicznych, najważniejszą wartość ma badanie kolonoskopowe oraz obraz radiologiczny. Badanie histopatologiczne ma znaczenie pomocnicze, poza charakterystyczną ziarniną i głębokim szczelinowym owrzodzeniem obserwuje się zajęcie wszystkich warstw ściany jelita oraz obecność skupisk limfocytów i zwłóknienia podśluzówkowego. Obraz rektoskopowy jest mało pomocny. Prawidłowy wygląd błony śluzowej odbytnicy, przy zajęciu innych odcinków jelita grubego, może być jednak ważny w różnicowaniu z proctocolitis.
Odróżnienie choroby Crohna jelita grubego od wrzodziejącego zapalenia bywa często trudne, a nieraz niemożliwe mimo stosowania wszystkich dostępnych metod diagnostycznych. Rozróżnienie tych jednostek chorobowych jest rzeczą ważną z punktu widzenia praktycznego, mimo że czynnik etiologiczny nie jest znany, a leczenie zachowawcze jest nieskuteczne. O ile bowiem totalna proctocolistomia w colitis ulcerosa daje wyleczenie, o tyle w przypadku choroby Crohna zdarzają się nawroty choroby w jelicie krętym.
Zapalenie jelita grubego z niedokrwienia
Colitis ischemica jest to stan zapalny jelita grubego w następstwie niedokrwienia jelita. Choroba najczęściej dotyczy osób z miażdżycą naczyń, a zmiany chorobowe obejmują zwykle okolice zagięcia śledzionowego. Jest to mianowicie obszar między rozgałęzieniami tętnicy krezkowej górnej i dolnej. W przypadku niedrożności którejś z tych dwóch tętnic
424
z powodu niedostatecznie rozwiniętego krążenia pobocznego, dochodzi do niedokrwienia, w którego następstwie rozwija się bakteryjny proces zapalny. W niedokrwionej ścianie jelita dojść może do zgorzeli z burzliwymi objawami klinicznymi, do zwłóknienia i zwężenia jelita lub przemijających i nawracających epizodów zapalnych.
Objawy. Głównymi objawami klinicznymi są bóle, krwawienia z odbytnicy i gorączka. W ciężkich przypadkach o nagłym początku mogą powstać burzliwe, lokalne objawy brzuszne lub ogólne z obrazem wstrząsu. Lokalizacja zmian chorobowych w zagięciu śledzionowym z oszczędzeniem rectum i ileum oraz pośrednie lub bezpośrednie dowody niedrożności tętnic pozwalają odróżnić colitis ischemica od ciężkich rzutów colitis ulceiosa i choroby Crohna.
Leczenie. W leczeniu tego schorzenia istotne znaczenie ma spożywanie nieobfitych posiłków. W terapii farmakologicznej stosuje się środki rozszerzające naczynia (azotany). W daleko zaawansowanych zmianach leczeniem z wyboru jest leczenie operacyjne.
Uchyłkowatość jelita grubego Diverticulosis coli
Uchyłki okrężnicy występują najczęściej ze wszystkich uchyłków przewodu pokarmowego. Są to wypuklenia błony śluzowej jelita poprzez mięśniówkę do błony podsurowiczej, umiejscowione na brzegu krezkowym w miejscach, w których mięśniówka jelita jest słaba, zwłaszcza u nasady przy-czepek ścianowych. Najczęściej występują w esicy, rzadziej w innych odcinkach okrężnicy, a najrzadziej w kątnicy. Dotyczą przeważnie osób w podeszłym wieku, a zwłaszcza mężczyzn.
Termin „uchyłkowatość jelita grubego” oznacza obecność uchyłków, które nie dają żadnych objawów klinicznych i które najczęściej stwierdza się przypadkowo w badaniu radiologicznym. Jeżeli uchyłki są przyczyną przewlekłego zespołu objawów — mówi się o chorobie uchyłków. Wystąpienie ostrych dolegliwości oznacza, że mamy do czynienia z zapaleniem uchyłków.
Uchyłkowatość jelita grubego podobnie jak nadwrażliwość jelita grubego można zaliczyć do schorzeń spotykanych we współczesnej cywilizacji, w krajach dobrze rozwiniętych. Schorzenie występuje najczęściej w wieku średnim i podeszłym (około 40% osób powyżej 70 roku życia). Przeważnie zajęta jest esica, chociaż uchyłki mogą powstać w każdym odcinku jelita grubego.
Między nadwrażliwością jelita grubego a uchyłkowatością istnieje duże pokrewieństwo polegające na tym samym ty-
425
pie zaburzeń czynności ruchowej okrężnicy. Wiadome jest, że około 50% pacjentów z uchyłkami jelita grubego ma w wywiadach objawy nadwrażliwości jelita grubego.
Przypuszcza się, że uchyłki powstają wskutek znacznego wzrostu ciśnienia w świetle jelita grubego. U wielu chorych z uchyłkowatością stwierdza się przerost błony mięśniowej jelita.
Objawy. Kliniczne objawy choroby uchyłków są bardzo podobne do objawów nadwrażliwości jelita grubego. Dominują zaburzenia rytmu wypróżnień, wzdęcia oraz pobolewania w jamie brzusznej, najczęściej w okolicy lewego dołu biodrowego i w podbrzuszu środkowym. Zapalenie uchyłków manifestuje się natomiast silnymi bólami w dole brzucha, nasilającymi się podczas wypróżnienia, oraz objawami zapalenia otrzewnej: obroną mięśniową, dodatnim objawem Blumberga, gorączką. Ze względu na podobieństwo objawów choroba ta określana jest często nazwą „lewostronnego zapalenia wyrostka robaczkowego”. Stanowi zapalnemu uchyłków często towarzyszy kurcz ściany okrężnicy wywołujący zaparcia. W około ¼ przypadków pojawia się krwawienie z odbytnicy widoczne makroskopowo. Niekiedy krwawienie to jest masywne i zagraża życiu pacjenta. Wystąpić może ono nawet wtedy, gdy nie ma ostrego stanu zapalnego. W miarę narastania procesu chorobowego powstaje wyczuwalny przez powłoki opór w jamie brzusznej i bolesność przy obmacywaniu. Powyżej zmiany zapalnej rozwinąć się może częściowa niedrożność. W różnicowaniu należy wyłączyć przede wszystkim proces nowotworowy, w którego okolicy stwierdza się uchyłki.
Leczenie. W chorobie uchyłków zasady leczenia nie różnią się od tych, które stosuje się w. nadwrażliwości jelita grubego. Polegają więc one głównie na stosowaniu diety bogatoresztkowej i otrąb pszennych. W zapaleniu uchyłków obowiązuje leżenie, stosowanie antybiotyków i diety nisko-resztkowej.
Fitoterapia w stanach zapalnych jelita grubego ma charakter objawowy. Stosuje się zioła o działaniu osłaniającym, przeciwzapalnym, przeciwbólowym, ściągającym oraz zapierającym:
Degrosan (odwar z łyżki ziół na szklankę wody, 1—2 razy dziennie po szklance).
Tannosan (odwar z łyżki ziół na szklankę wody, pić po pół szklanki 4 razy dziennie przed jedzeniem),
Gastrogran (łyżeczkę granulatu 3—5 razy dziennie, popić ciepłą wodą).
Gastrochol (łyżeczkę proszku rozpuścić w ¾ szklanki ciepłej wody, pić 1—4 razy dziennie).
Idalbina (1—2 tabl. 4 razy dziennie).
426
Rhelax (1—2 łyżeczki płynu jednorazowo). Biostymina (1 amp. co 1—2 dni przez 10—20 dni).
Rp.
Lichenis island.
Sem. Lini
Sem. Foenugraeci
Rad. Angelicae
Fl. Lavandulae aa 100,0
Cort. Frangulae 30,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody. Pić 2—3 szklanki odwaru dziennie.
Rp.
Cort. Quercus
Rhiz. Calami
Herb. Thymi
Fol. Juglandis aa 20,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody. Pić 2—3 szklanki odwaru dziennie.
Rp.
Rhiz. Tormentillae
Rhiz. Bistortae aa 15,0
Herb. Bursae pastoris 30,0
Herb. Anserinae
Fol. Menthae pip.
Anth. Chamomillae aa 10,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody. Pić 2—3 razy dziennie po szklance.
Rp.
Intr. Hyperici 5,0
Tinct. Valerianae 10,0
Tinct. Chelidonii 5,0
M.f. guttae
D.S. 3 razy dziennie po 20—40 kropli.
Rp.
Gemmae Pini
Rhiz. Tormentillae
Rad. Althaeae
Rad. Symphyti
Fol. Melissae
Herb. Absinthii aa 15,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody. Pić 2—3 razy dziennie po szklance.
Rp.
Herb. Marrubii
Rhiz. Valerianae
427
Rad. Taraxaci
Rhiz. Agropyri
Herb. Serpylli aa 20,0
M.f. species
D.S. 2 łyżki ziół na litr odwaru — do lewatyw.
Rp.
Tinct. Gentianae
Tinct. Gallae
Tinct. Menthae pip. aa 10,0
M.f. guttae
D.S. 3 razy dziennie po 20—30 kropli.
Rp.
Intr. Nymphaeae
Intr. Hyperici
Tinct. Valerianae
Extr. Viburni opuli fluid. aa 10,0
M.f. guttae
D.S. 3 razy dziennie po 30—50 kropli.
Rp.
Succ. Taraxaci
Succ. Bardanae
Succ. Hyperici aa 20,0
D.S. 3 razy dziennie po 30—50 kropli.
Rp.
Extr. Belladonnae sicc. 0,015
Idalbini 0,5
Bismuthi subsalicylici 0,2
M.f. pulvis. D.t.d. No X
D.S. 3 razy dziennie proszek.
NOWOTWORY JELITA GRUBEGO NEOPLASMATA COLI
Nowotwory jelita grubego można podzielić ogólnie na:
1) pochodzenia nabłonkowego
a) adenocarcinoma
b) carcinoma planocellulare
c) argenoffinoma — carcinoid
2) pochodzenia mezenchymalnego
a) melanoma
b) limphoma.
Etiologię nowotworów złośliwych jelita grubego udaje się ustalić w około 10% przypadków. Do stanów przedrakowych należy zaliczyć: proctocolitis, polipowatość rodzinną, polipy, gruczolaki łagodne. Stanami szczególnie sprzyjającymi do
428
powstawania nowotworów złośliwych są, przewlekle zapalenia oraz drażnienie błony śluzowej jelita. Ze wzglądu na umiejscowienie nowotworów i wynikającą z tego różnorodność objawów klinicznych, należy omówić procesy nowotworowe umiejscowione w odbycie i odbytnicy oraz zajmujące prawą i lewą część okrężnicy.
Nowotwory odbytu
Rak odbytu jest jednym z najczęstszych procesów nowotworowych przewodu pokarmowego. Występuje on przeważnie u mężczyzn po 50 roku życia i, jest umiejscowiony głównie na brzegu odbytnicy. Rozprzestrzenia się on przez układ limfatyczny, dając przerzuty do węzłów chłonnych pachwinowych oraz odbytniczych górnych i środkowych. Przerzuty przez układ żylny są rzadziej spotykane.
Objawy. Głównym objawem raka umiejscowionego przy brzegu odbytu jest obecność łatwo krwawiącego guzka. Chory prawie zawsze spostrzega krew podczas wypróżnień i podbarwioną krwią wydzielinę kałową na bieliźnie. Ból jest objawem późniejszym i w miarę rozwoju procesu nowotworowego natężenie jego wzrasta. Nasila się bardzo przy oddawaniu stolca. Zmniejszenie masy ciała jest zazwyczaj objawem późnym i dowodzi znacznego zaawansowania procesów i przerzutów do wątroby. Bardzo charakterystycznym objawem są zaburzenia w oddawaniu stolca polegające na naprzemiennych biegunkach i zaparciach.
Rozpoznanie jest łatwe i opiera się na oglądaniu, badaniu per rectum oraz rektoskopii, w czasie której pobiera się materiał do badania histopatologicznego.
Nowotwory odbytnicy
Do najczęściej spotykanych nowotworów odbytnicy należą:
a) gruczolakorak — postać najczęstsza o różnym stopniu złośliwości w zależności od zróżnicowania,
b) rak koloidowy o budowie podobnej do gruczolakoraka, różniący się od niego produkowaniem śluzu,
c) rak prosty — anaplastyczny o dużej skłonności do metaplazji.
Objawy. Objawy kliniczne są podobne do występujących w nowotworach odbytu. Ważnym, dodatkowym objawem jest uczucie niepełnego wypróżnienia. Makroskopowo nowotwory te mogą mieć wygląd guzowaty, wrzodziejący, naciekający, zwężający światło jelita.
429
Nowotwory okrężnicy
Mimo tradycyjnego podziału nowotworów okrężnicy w zależności od ich anatomicznej lokalizacji, stanowią one ten sam typ patologii w całym jelicie grubym. Prawą część okrężnicy stanowi kątnica, wstępnica, zagięcie wątrobowe oraz poprzecznica, lewą część — zagięcie śledzionowe, zstępnica oraz esica. Nowotwory okrężnicy są jednymi z częstszych, a w samej okrężnicy występują tym częściej, im bliżej odbytu występują zmiany.
Objawy. Nie ma jednoznacznego obrazu klinicznego, a objawy różnią się w zależności od lokalizacji. Ból jest częstym symptomem — głównie w przypadku rozrostu w okrężnicy prawej. Nieustanny, łagodny, tępy ból, kłucia, ostra kolka i inne typy bólowe występować mogą niezależnie od tego czy jest zwężenie. Często występuje on w ścisłym związku z posiłkiem, szczególnie przy lokalizacji kątniczej. Szczególnie silne bóle występują przy nacieczeniu splotu krzyżowego. Lokalizacja bólu może ściśle odpowiadać lokalizacji rozrostu, ale istnieje ogólna tendencja do umiejscawiania się bólu w okolicy pępkowej. Bardzo powszechne są zaburzenia w oddawaniu stolca, szczególnie przy lokalizacji lewostronnej, polegające na biegunkach oraz na przemiennych biegunkach z zaparciami. Obecność krwi w stolcu dowodzi zazwyczaj niskiej lokalizacji nowotworu, chociaż krew utajona może być obecna w każdym przypadku. Zmniejszenie masy ciała jest szczególnie wyraźne w nowotworach prawostronnych, tak ze względu na nierzadkie wymioty, jak i obawę jedzenia ze względu na nasilenie się bólu pod wpływem posiłku. Niejednokrotnie jedynym początkowo objawem jest powoli narastająca niedokrwistość niedobarwliwa. Wystąpić też mogą objawy pełnej niedrożności, gorączka, silny ból oraz napięcie mięśniowe. Dowodzić one mogą tworzenia się przetoki i ropnia. Są to powikłania późne.
Leczenie. Leczeniem z wyboru jest zabieg operacyjny. W przypadku daleko zaawansowanych zmian można prowadzić terapię cytostatykami oraz leczenie objawowe.
Z preparatów ziołowych w leczeniu objawowym można stosować:
a) leki przeciwbólowe i rozkurczowe
Rp.
Tinct. Menthae pip.
Tinct. Valerianae aa 15,0
Tinct. Chelidonii 20,0
Intr. Hyperici 10,0
M.f. guttae
D.S. 2—4 razy dziennie po 30 kropli w 1/3 szklanki wody.
430
Rp.
Tinct. Chelidonii
Tinct. Arnicae
Tinct. Menthae pip. aa 10,0
M.f. guttae
D.S. 3 razy dziennie po 20 kropli.
Rp.
Intr. Hyperici
Tinct. Belladonnae
Tinct. Menthae pip.
Tinct. Arnicae aa 10,0
M.f. guttae
D.S. 3 razy dziennie po 30 kropli.
Rp.
Extr. Belladonnae sicc. 0,015
Codeini phosphor.
Luminali aa 0,02
Papaverini hydiochlor. 0,04
M.f. guttae D.t.d. No XX
D.S. 3 razy dziennie po proszku.
b) leki osłaniające
Rp.
Sem. Lini
Rad. Althaeae
Lichenis island.
Fl. Verbasci aa 20,0
M.f. species
D.S. 2 łyżki ziół zalać ½ litra zimnej wody, macerować 10 h i gotować 10 min. Pić 4—5 razy dziennie po łyżce.
Rp.
Magnesii carb. 0,4
Anaesthesini 0,25
Extr. Belladonnae sicc. 0,015
M.f. pulvis. D.t.d. No XX
D.S. 4 razy dziennie po proszku
c) leki uspokajające i wzmacniające
Rp.
Bellergot retard lag. I
D.S. 1—2 razy dziennie po drażetce.
Rp.
Neospasmina lag. I
D.S. 3—6 łyżeczek dziennie.
Rp.
Intr. Valerianae lag. I
D.S. 3—4 razy dziennie po 30 kropli.
431
Rp.
Extr. Strychni sicc. 0,45
Extr. Colae sicc. 6,0
Rad. Glycyrrhizae plv. 3,0
Extr. Gentianae spiss. q.s.
M.f. pilulae. D.t.d. No XXX
S. 3 razy dziennie po pigułce.
ŻYLAKI ODBYTU YARICES HAEMORRHOIDALES
Żylaki odbytu powstają w wyniku żylakowatego rozszerzenia żył splotu odbytniczego wewnętrznego lub zewnętrznego. Jest to schorzenie bardzo pospolite, związane ze zwiększonym ciśnieniem w układzie żyły wrotnej (np. podczas ciąży, przy silnym parciu podczas oddawania stolca, w przewlekłych chorobach wątroby) lub z czynnikami miejscowymi (biegunkami, gazami, niepełnym opróżnieniem odbytnicy z kału). Dużą rolę w patogenezie krwawienia odgrywa także predyspozycja ustrojowa.
Żylaki splotu wewnętrznego nie sprawiają najczęściej dolegliwości bólowych, aż do chwili powikłania zakrzepowego lub zakażenia. Jedyną skargą chorych jest pojawienie się żywoczerwonej krwi pokrywającej stolec. Przewlekłe krwawienia z żylaków wewnętrznych, niejednokrotnie lekceważone przez chorych i nie leczone, może być przyczyną ciężkiej niedokrwistości. Dolegliwości nasilają się przy znacznym powiększeniu żylaków lub gdy wypadną one przez odbyt na zewnątrz.
Żylaki zewnętrzne odbytu znajdują się pod skórą na granicy odbytu i widoczne są jako sinawe guzki lub rozsiane uwypuklenia. Są one często przyczyną bólu, zwłaszcza w przypadku zakrzepu.
Rozpoznanie ustala się na podstawie oglądania, badania palcem oraz wziernikowania odbytnicy.
Większość żylaków można leczyć zachowawczo, stosując nasiadówki lub ciągłe kompresy, czopki, leki zmiękczające stolec. Zalecany jest spokój oraz leżenie w łóżku. W wypadku utrzymującego się wypadnięcia wewnętrznych żylaków odbytu wskazane jest leczenie operacyjne. W formach łagodniejszych wypadnięcia i powiększenia żylaków wewnętrznych można stosować leczenie za pomocą wstrzykiwań roztworów powodujących zakrzepy.
W przypadku ostrego zapalenia żylaków odbytu leczenie ziołami może okazać się bardzo skuteczne. Stosowane mogą być one w formie zewnętrznej do nasiadówek i kompresów lub też jako mieszanki recepturowe do użytku wewnętrznego.
432
Najlepsze wyniki daje stosowanie stabilizowanych wyciągów kasztanowca (Intr. Hippocastani) do wewnątrz i do smarowania krwawnic.
Rp.
Intr. Hippocastani 30,0
D.S. 3 razy dziennie po 25 kropli w kieliszku wody.
Rp.
Herb. Millefolii 100,0
Herb. Polygoni hydropip.
Cort. Hippocastani aa 50,0
M.f. species
D.S. ˝ szklanki naparu 3 razy dziennie.
Rp.
Extr. Chelidonii fluid. 0,3
Extr. Glycyrrhizae siec. 0,3
Ol. Cacao1,5
M.f. suppositoria. D.t.d. No XII
S. 2—3 czopki dziennie.
Rp.
Cort. Frangulae 15,0
Fl. Pruni spinosae
Fol. Melissae
Herb. Millefolii aa 10,0
Fl. Arnicae 5,0
M.f. species
D.S. Rano i wieczorem po szklance odwaru z łyżki ziół.
Do kompresów i lewatyw można stosować:
Rp.
Cort. Quercus 50,0
Herb. Equiseti
Rad. Valerianae aa 20,0
M.f. species
D.S. Zagotować w 1 l wody i odstawić na 10 min, ostudzić.
Rp.
Rhiz. Tormentillae
Fol. Salviae aa 30,0
Anth. Chamomillae
Rad. Valerianae aa 20,0
M.f. species
D.S. Gotować 5 min w 1,5 l wody. Odstawić na 15 min, ostudzić.
433
PIŚMIENNICTWO
1. Bockus H. L.: Gastroenterology. W. B. Saunders Co., Philadelphia, London 1964. — 2. Hafter E.: Gastroenterologia lekarza praktyka. PZWL, Warszawa 1958. — 3. Mieszanki ziołowe w lecznictwie (Z. Połomski, red.). Warszawa 1956. — 4. Muszyński J.: Roślinne leki ludowe. PZWL, Warszawa 1958. — 5. Podstawy medycyny wewnętrznej (T. R. Harrison, red.). PZWL, Warszawa 1969. — 6. Poradnik terapeutyczny. PZWL, Warszawa 1969. — 7. Postępy gastroenterologii, 1974. — 8. Postępy gastroenterologi, 1976.— 9. Przybylski A.: Leki stosowane w chorobach przewodu pokarmowego, PZWL, Warszawa 1970. — 10. Receptariusz zielarski, Herbapol. WPLiS, Warszawa 1967.
11. Terapia współczesna (B. Złotnicki, red.). PZWL, Warszawa 1967. — 12. Vademecum fitoterapii. PZWL, Warszawa 1959.
Dr med. Arkadiusz Stańczyk
Doc. dr hab. farm. Aleksander Ożarowski
CHOROBY WĄTROBY, DRÓG ŻÓŁCIOWYCH I TRZUSTKI
Wątroba jest największym laboratorium organizmu ludzkiego, włączonym między dwa układy — trawienia i krążenia. Istnieje ścisłe sprzężenie zwrotne między czynnością tego narządu a sprawnością działania wymienionych układów, dlatego jakiekolwiek poważniejsze zakłócenia w pracy wątroby muszą wcześniej lub później odbić się ujemnie na pracy narządów trawienia i krążenia, szczególnie serca. Z drugiej strony wszelkie zaburzenia trawienne, zwłaszcza przedłużające się i nasilające, uszkadzają przede wszystkim miąższ wątroby. Dlatego najbardziej fizjologiczna droga leczenia chorób wątroby prowadzi przez przewód pokarmowy. W ziołolecznictwie wykorzystuje się tę drogę do podawania wyciągów ziołowych lub specyfików roślinnych, zawierających całe bogactwo związków organicznych i nieorganicznych, niezbędnych do przywrócenia równowagi czynnościowej w naszym organizmie. Leki roślinne ułatwiają proces odtruwania wątroby, mają właściwości moczopędne, przeciwzapalne, przeciwbakteryjne i przeciwwirusowe, wzmagają przepływ żółci, znoszą stany skurczowe w obrębie dróg żółciowych, zwiększają wytwarzanie żółci w wątrobie, pobudzają również czynność trawienną, gdyż regulują ilość soku żołądkowego, prawidłową perystaltykę jelit oraz dopływ soku żółciowo-trzustkowego.
W wydawnictwach specjalistycznych o chorobach wątroby, dróg żółciowych i trzustki podane są wszelkie niezbędne dla lekarza dane, natomiast w niniejszym rozdziale ograniczymy się tylko do tych wiadomości, które są konieczne dla zrozumienia potrzeby stosowania preparatów ziołowych i ich dużych możliwości w zachowawczym leczeniu wymienionych chorób.
WIRUSOWE ZAPALENIE WĄTROBY HEPATITIS YIRUSALIS
Jest to zakaźna choroba wywołana wirusem A (nagminne zapalenie wątroby) lub wirusem B (wszczepienne zapalenie
435
wątroby), przebiegające z objawami żółtaczki (stąd nazwa choroby żółtaczka zakaźna lub wirusowa) z gorączką, lecz bez znaczniejszego powiększenia wątroby. Zakażenie wirusem A następuje doustnie przez wodą, pokarmy, owoce itp., po uprzednim zakażeniu przez odchody chorych, natomiast zakażenie wirusem B następuje po wprowadzeniu do krwi (np. przez igły do strzykawek, zgłębniki, transfuzje). W wyniku zakażenia ok. 2/3 osób choruje, a ok. 1/3 ma przebieg bezobjawowy i staje się nosicielami wirusów. Osoby, które przebyły chorobę, nabywają odporność, lecz tylko na ten sam rodzaj zakażenia, gdyż nie istnieje odporność krzyżowa na wirusy A i B.
Choroba rozpoczyna się okresem wylęgania, który dla nagminnego zapalenia wątroby (wirus A) wynosi 2—6 tygodni, dla wszczepiennego zapalenia wątroby (wirus B) wynosi 2—6 miesięcy. W tym czasie nie ma jakichkolwiek typowych objawów, a jeśli już pojawią się (np. gorączka, dreszcze, osłabienie ogólne, bóle głowy), to rozpoczyna się tzw. faza przed-żółtaczkowa, trwająca 4—8 dni i bardzo często uznawana za grypę, zatrucie pokarmowe, zapalenie stawów, zależnie od objawów dominujących. Dopiero z początkiem fazy żółtaczkowej i przy równoczesnym nasileniu się podanych już objawów można z bardzo dużym prawdopodobieństwem rozpoznać chorobę i skierować na leczenie szpitalne. Okres leczenia szpitalnego może trwać do 6 tygodni, lecz zazwyczaj po 2 tygodniach zaczyna zmniejszać się nasilenie objawów ogólnych, a widomym tego znakiem jest wydalanie coraz ciemniejszego kału (początkowo był odbarwiony) i coraz jaśniejszego moczu (początkowo był ciemny).
Leczenie wirusowego zapalenia wątroby (wzw) opiera się na lekach działających objawowo, ponieważ nie znamy leków działających przyczynowo. Jest to w istocie pomoć udzielana organizmowi w jego walce z chorobą i z jej późniejszymi skutkami. Podczas leczenia szpitalnego zapewnia się chorym spoczynkowy tryb życia, prawidłową dietę (10,47—12,56 kJ, tj. 2500—3000 cal z wyłączeniem wielu potraw), podawanie witamin (B comp., C, K, P), preparatów wątrobowych zawierających witaminę B12 (Extr. Hepatis forte, Hepason), czynników chroniących wątrobę i lipotropowych (cholina, metionina, inozyt, Lipotropin, Cocarboxylasum) oraz preparatu Methiovit. Wyjątkowo i tylko w bardzo ciężkich przypadkach ze zmianami wskazującymi na rozwijającą się marskość wątroby lub ostry pozapalny zanik wątroby stosuje się kortykoterapię (np. Encorton, Dexamethason). W tej fazie choroby podawanie leków roślinnych ma pełne uzasadnienie, bowiem długotrwałe obserwacje przeprowadzone na jednym z oddziałów szpitalnych, wykazały ich skuteczność. U osób pijących napary z ziół stwierdzono szybsze ustępowanie żółtego zabarwienia skóry, ciemnego moczu, odbarwionych stolców i równolegle z tym
436
szybszą poprawę subiektywną i obiektywną niż u chorych nie przyjmujących wyciągów ziołowych. Co więcej, u osób, którym podawano leki roślinne, dużo rzadziej występowało obostrzenie objawów klinicznych, nawroty żółtaczki, skłonności do przewlekłego zapalenia wątroby lub ostrego żółtego zaniku wątroby (atrophia hepatis acuta flava).
Rp.
Anth. Chamomillae
Cort. Frangulae
Fol. Menthae pip.
Herb. Hyperici
Herb. Violae tric.
Herb. Cnici bened.
Herb. Millefolii aa 25,0
M.f. species
D.S. Napar z 11/2 łyżki ziół na 1 1/2 szklanki gorącej wody, pić 2/3 szklanki rano na czczo i wieczorem przed snem.
Mieszanka działa na wątrobę i drogi żółciowe przeciwzapalnie, odtruwające, przeciwskurczowo, żółciopędnie oraz pobudzająco na trawienie i łagodnie moczopędnie.
Rp.
Anth. Millefolii
Fl. Calendulae aa 50,0
Fol. Sennae
Herb. Chelidonii
Fl. Sambuci
Herb. Centaurii
Herb. Anserinae aa 25,0
M.f. species
D.S. Jak wyżej.
Rp.
Anth. Anthemidis
Herb. Abrotani
Herb. Origani aa 50,0
Herb. Marrubii
Herb. Solidaginis
Fr. Sambuci
Herb. Polygoni avic. aa 25,0
M.f. species
D.S. Jak wyżej.
Po zakończeniu leczenia szpitalnego następuje długotrwały i bardzo ważny okres zdrowienia, trwający ok. 1 roku. Chorzy przebywają w domu, są pod opieką poradni dla ozdrowieńców lub są kierowani na leczenie sanatoryjne. W ciągu 3—4 miesięcy osiągają wyleczenie kliniczne, a w okresie późniejszym wyleczenie biologiczne. Stopniowo zmniejsza się dawki leków
437
i wreszcie odstawia. Leki roślinne mają tu istotne znaczenie w okresie po hospitalizacji, a regularne ich przyjmowanie zapewnia szybszy powrót do zdrowia i w znacznym stopniu ochrania przed przejściem choroby w przewlekłe zapalenie wątroby lub przed bardziej niekorzystnymi zmianami zwyrodnieniowymi i zanikowymi wątroby.
Rp.
Rad. Taraxaci
Fl. Bellidis
Infl. Helichrysi aa 50,0
Herb. Equiseti
Rad. Glycyrrhizae
Fol. Urticae
Fl. Anthyllidis aa 25,0
M.f. species
D.S. Odwar z 11/2 łyżki ziół na 2 szklanki wody. Gotować 3 min, przecedzić do termosu, pić ½ szklanki 3 razy dziennie przed posiłkiem.
Mieszanka działa odtruwające, przeciwzapalnie i moczopędnie, a ze względu na obecność inozytu i choliny w kilku ziołach również lipotropowo; ponadto ułatwia trawienie.
Rp.
Herb. Chelidonii
Fr. Sambuci
Herb. Agrimoniae aa 50,0
Rad. Cichorii
Fol. Betulae
Peric. Phaseoli
Fr. Carvi aa 25,0
M.f. species
D.S. Jak poprzednio.
Mieszanka działa tak samo jak poprzednia, jednak u niektórych osób działanie moczopędne może być zbyt słabe. Dlatego można zalecić następujący zestaw dwóch mieszanek, z których jedną przyjmuje się rano na czczo (działa żółciopędnie, przeciwskurczowo i pobudza trawienie), drugą zaś wieczorem przed snem (działa energicznie moczopędnie).
Rp. (mieszanka poranna)
Infl. Helichrysi
Fr. Sorbi aa 50,0
Cort. Frangulae
Herb. Cnici bened.
Herb. Hyperici
Herb. Chelidonii
Rad. Taraxaci aa 25,0
M.f. species
D.S. Odwar z 1 łyżki ziół na szklankę
438
wody, gotować 2 min, przecedzić i wypić rano na czczo.
Rp. (mieszanka wieczorna)
Fl. Cyani
Herb. Herniariae aa 50,0
Herb. Solidaginis
Fr. Rosae
Rad. Pimpinellae
Rad. Ononidis aa 25,0
M.f. species
D.S. Odwar z łyżki ziół na szklanicę wody, gotować 5 min, przecedzić i wypić wieczorem przed snem.
W tym samym celu można stosować przemiennie mieszanki ziołowe: moczopędną i żółciopędną, produkowane przez Herbapol.
Rp.
Spec. cholagogae 100,0
D.S. Odwar z łyżki ziół na szklankę wody, gotować 3 min, przecedzić i wypić rano na czczo.
Ta mieszanka jest produkowana w trzech odmianach różniących się nieznacznie składem i oznaczonych nr 1 (Species cholagogae I) — z przeznaczeniem dla osób mających stolce zbyt wolne lub biegunkę, nr 2 — dla osób mających stolec normalny, oraz nr 3 — dla osób cierpiących na zaparcie.
Rp.
Spec. diureticae (Urosan) 100,0
D.S. Odwar z łyżki ziół na szklankę wody, gotować 5 min, przecedzić i wypić wieczorem przed snem.
Po upływie 3—4 miesięcy od opuszczenia szpitala rozpoczyna się następna faza zdrowienia, tzw. biologiczna, trwająca 6—8 miesięcy, w której powinno nastąpić przywrócenie pełnej sprawności wątroby, a więc jej efektywny udział w przemianie białkowej, tłuszczowej i węglowodanowej, wytwarzaniu żółci i spełnianiu czynności odtruwających. W okresie tym leki roślinne, oprócz diety, są najważniejszymi i najbardziej skutecznymi środkami ułatwiającymi i przyspieszającymi osiągnięcie równowagi czynnościowej wątroby.
Rp.
Succ. Bardanae
Succ. Taraxaci aa 30,0
Tinct. Chelidonii
Tinct. Cinchonae comp. aa 10,0
M.f. mixtura
439
D.S. 30 kropli do ½ łyżeczki w ½ szklanki wody 2—3 razy dziennie między posiłkami.
Krople działają żółciopędnie, przeciwskurczowo, odtruwająco, pobudzająco na trawienie. Stosuje się dla osób mających stolce normalne, lecz zmniejszone wydzielanie soku żołądkowego.
Rp.
Tinct. Menthae pip.
Tinct. Rhei vinosae aa 30,0
Tinct. Colae
Tinct. Chelidonii
Intr. Rutae aa 10,0
M.f. mixtua
D.S. Jak wyżej.
Krople działają tak samo jak poprzednie. Stosuje się u osób mających zaparcia i niestrawność.
Ważne znaczenie dla rekonwalescentów ma dostarczenie soli mineralnych, szczególnie niektórych rzadkich mikroelementów (np. Cu, I, Se, Zn, Fe) wchodzących w skład różnych enzymów. Zaleca się przyjmowanie odwarów z roślin zawierających szczególnie dużo składników mineralnych i działających korzystnie na wątrobą i przewód pokarmowy.
Rp.
Fol. Urticae
Herb. Cnici bened. aa 50,0
Herb. Cirsi oleracei
Herb. Polygoni avic.
Herb. Violae tricol.
Herb. Abrotani aa 25,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody, gotować 5 min, przecedzić, pić ¼ szklanki na 30 min przed posiłkiem.
Picie odwaru z wymienionych ziół powinno być łączone ze spożywaniem owoców i surówek z jarzyn oraz stosowaniem łagodnie działających przypraw kuchennych, np. kminku, kolendry, bazylii, majeranku, kopru, anyżku.*
Rekonwalescentom w starszym wieku i osobom szczególnie osłabionym przez przebytą chorobę można zalecić 1—2 razy w tygodniu kąpiele ziołowe działające wzmacniająco, przestrajająco i uspokajająco.
440
Rp.
Herb. Meliloti
Herb. Abrotani
Infl. Tiliae
Anth. Millefolii aa 25,0
M.f. species
D.S. Napar z całości ziół w 3 l wody przecedzić, wlać do wanny, pozostałe zioła umieścić w woreczku płóciennym, zanurzyć w wannie i dopełnić wodą do 1/3—1/2 objętości. Temp. kąpieli 38°C, czas 15—25 min.
Rp.
Herb. Sedis acri
Fl. Anthyllidis
Rhiz. Calami
Herb. Polygoni avic. aa 25,0
M.f. spec/es
D.S. Jak wyżej do kąpieli.
Oprócz wymienionych ziół korzystne działanie wywierają również gotowe preparaty roślinne:
Boldaloin — 1—2 tabl. 2— 3 razy dziennie przed jedzeniem, jako lek pobudzający wydzielanie żółci i soku żołądkowego;
Cholegran — 1/2—1 łyżeczka granulatu 2—3 razy dziennie między posiłkami, popić ½ szklanki wody, jako lek żółciopędny, przeciwskurczowy, przeciwzapalny i pobudzający trawienie;
Cholesol — łyżeczkę płynu w 1/3 szklanki wody 3 razy dziennie 30 min przed jedzeniem, jako lek żółciotwórczy, spazmolityczny, regulujący trawienie i perystaltykę jelit;
Solaren — 20—40 kropli w kieliszku wody 2—3 razy dziennie po jedzeniu, jako lek żółciopędny, żółciotwórczy, przeciwskurczowy, przeciwzapalny;
Sylimarol — 1 draż. 3 razy dziennie po jedzeniu, popić ½ szklanki naparu z mieszanki Species cholagogae, jako lek odtruwający i przeciwzapalny.
W miarę poprawy wskaźników czynnościowych wątroby oraz samopoczucia rekonwalescenta należy stopniowo zmniejszać dawki leków aż do zaniechania przyjmowania.
ZAPALENIE WĄTROBY PRZEWLEKŁE HEPATITIS CHRONICA
Jest to schorzenie, którego główną przyczyną jest przebyte ostre wirusowe zapalenie wątroby, a zapadalność wynosi ok. 5% liczby chorych na wzw. Znane są dwie postacie choroby — tzw. przetrwałe zapalenie wątroby (pzw) i aktywne zapalenie wątroby (azw). Pierwsza postać nie wymaga leczenia farma-
441
kologicznego, odczuwane dolegliwości stopniowo ustępują, potrzebne jest przestrzeganie diety oraz pożądane przyjmowanie preparatów roślinnych.
Druga postać (azw) ma charakter agresywny i polega na swoistym „uczuleniu” organizmu na własne komórki wątroby uprzednio uszkodzone przez wirusy A lub B. Choroba może trwać nawet kilka lat i powoduje marskość wątroby o różnym stopniu nasilenia, choć nie upośledza zbytnio jej sprawności.
W przetrwałym zapaleniu wątroby korzystne jest stosowanie preparatów roślinnych, ponieważ przyspieszają one powrót do zdrowia i zmniejszają odczuwane przez chorych dolegliwości ze strony wątroby i przewodu pokarmowego.
Rp.
Spec. cholagogae
Spec. metabolicae (Degrosan) aa 50,0
Herb. Abrotani 25,0
M.f. species
D.S. Napar z 11/2 łyżki ziół na 11/2—2 szklanki wody, przecedzić do termosu, pić 1/2—2/3 szklanki 2—3 razy dziennie przed jedzeniem.
Rp.
Herbogastrini
D.S. 1 łyżeczkę płynu w ¼ szklanki wody, pić 2—3 razy dziennie przed jedzeniem.
Preparat działa przeciwskurczowo w przewodzie pokarmowym i drogach żółciowych, poprawia przepływ żółci, zwiększa wydzielanie soku żołądkowego.
Rp.
Cholesoli
D.S. 1 łyżeczkę płynu w ½ szklanki wody 3 razy dziennie 30 min przed jedzeniem.
Preparat działa żółciotwórczo, przeciwskurczowo, pobudzająco na trawienie i reguluje perystaltykę jelit. Jeżeli zaparcie utrzymuje się nadal, to należy podawać syrop Rhelax — 1—2 łyżeczki rano na czczo i wieczorem przed snem.
Aktywne zapalenie wątroby (azw) leczy się podobnie jak wzw, podając witaminy, aminokwasy, preparaty wątrobowe, glukozę, środki lipotropowe, w celu zmniejszenia stopnia uszkodzenia wątroby przez postępującą marskość (cirrhosis hepatis). Jeżeli zagraża wystąpienie śpiączki wątrobowej (coma hepaticum), należy podawać antybiotyki (np. Neomycinum, Oxyterracinum). Z preparatów roślinnych zaleca się stosowanie mieszanek ziołowych podanych przy omawianiu leczenia szpitalnego wzw (str. 437), a ponadto:
442
Cynarhein — 1 draż. 3 razy dziennie — działa żółciopędnie, hipolipemicznie, moczopędnie i przeciwskurczowo.
Vitaminum C — 1 draż. 0,2 g do 5 razy dziennie.
Vitaral — 1 draż. 1—2 razy dziennie.
Zapalenie wątroby odczynowe (zwo) jest spowodowane zatruciem związkami hepatotoksycznymi; wywołującymi żółtaczkę wskutek uszkodzenia wątroby (np. grzyby trujące, sole chromu, węglowodory chlorowane, metale ciężkie) lub wskutek działania hemolitycznego (np. anilina, nitrobenzen, sulfonamidy, sole miedzi, leki przeciwmalaryczne pochodne chinoliny). Przypadki ostre i podostre leczy się w warunkach szpitalnych, stosując wiele odpowiednich leków i zabiegów. Leki roślinne mają znaczenie pomocnicze. Należą do nich związki czynne z ostropestu plamistego (Silybum marianum) w formie drażetek oraz wyciągi z ziół ułatwiające wydalanie toksycznych produktów endogennych i egzogennych.
Rp.
Sylimaroli
D.S. 1—2 draż. (zależnie od stopnia zatrucia) 3 razy dziennie popić jednym z podanych niżej środków.
Rp.
Azucaleni 100,0
Succ. Betulae
Succ. Bardanae aa 30,0
M.f. mixtura
D.S. 1/2—1 łyżeczką mikstury w ½ szklanki wody 3 razy dziennie jednocześnie z sylimarolem.
Mikstura uzupełnia działanie sylimarolu, gdyż ułatwia przemianę szkodliwych metabolitów w związki rozpuszczalne oraz ich wydalanie z moczem. Działa również przeciwzapalnie i przeciwskurczowo.
Rp.
Herb. Bidentis tripart.
Herb. Cnici bened. aa 50,0
Fl. Sambuci
Rhiz. Agropyri
Stigma Maydis aa 25,0
M.f. species
D.S. Odwar z 1—11/2 łyżki ziół na 11/2 szklanki wody, gotować 5 min, przecedzić do termosu, pić 1/2 szklanki 3 razy dziennie jednocześnie z sylimarolem.
Mieszanka działa tak samo jak podana wyżej mikstura.
443
ZWYRODNIENIE TŁUSZCZOWE WĄTROBY DEGENERATIO ADIPOSA HEPATIS
Odkładanie się tłuszczu w wątrobie może być spowodowane różnymi czynnikami, m.in. nadmiernym spożywaniem tłuszczu, zwiększoną biosyntezą kwasów tłuszczowych (awitaminoza B1), zmniejszonym wydalaniem fosfolipidów (niedobór czynników lipotropowych), a nawet wzmożonym przemieszczaniem się tłuszczu do wątroby. Stłuszczenie wątroby jest w szczególny sposób związane z niektórymi chorobami, np. zatruciami z uszkodzeniem wątroby, długo trwającym alkoholizmem, niedoborami pokarmowymi, ciężką niedokrwistością, nie leczoną cukrzycą, a nawet przewlekłym schorzeniem jelit i gruźlicą. Obciążona tłuszczem i uszkodzona wątroba jest znacznie bardziej podatna na działania substancji toksycznych, wymaga przeto szybkiego i skutecznego leczenia oraz zastosowania takiej samej diety jak w marskości wątroby i wirusowym zapaleniu wątroby.
Leki roślinne mają znaczenie pomocnicze. Stosuje się zioła zawierające związki lipotropowe (cholina, mezoinozyt), mikroelementy niezbędne w biosyntezie niektórych enzymów, bioflawonoidy poprawiające krążenie w naczyniach włosowatych oraz związki działające żółciopędnie i żółciotwórczo. Istotne też jest przywrócenie prawidłowego trawienia w przewodzie pokarmowym oraz dopływu dostatecznej ilości żółci do dwunastnicy.
Rp.
Herb. Anserinae
Herb. Marrubii aa 50,0
Herb. Agrimoniae
Herb. Millefolii
Rad. Glycyrrhizae
Anth. Chamomillae
Rad. Cichorii aa 25,0
M.f. species
D.S. Odwar z 2 łyżek ziół na 2Va szklanki wody, gotować 3 min, przecedzić do termosu, pić 2/3 szklanki 3 razy dz. 30 min przed jedzeniem.
Rp.
Rad. Sambuci ebuli
Fol. Juglandis aa 50,0
Fol. Salviae
Fol. Urticae
Herb. Meliloti
Anth. Millefolii aa 25,0
M.f. species
D.S. Jak wyżej.
444
MARSKOŚC WĄTROBY CIRRHOSIS HEPATIS
Znanych jest kilka postaci marskości, które różnią się etiologią, patologią i niektórymi objawami klinicznymi. Są to przewlekłe schorzenia wątroby charakteryzujące się w początkowym okresie powiększeniem wątroby, rzadziej powiększeniem śledziony, pojawieniem się pajączków naczyniowych i dłoniami wątrobowymi. Wczesnymi objawami są bóle w prawym podżebrzu, uczucie gniecenia w nadbrzuszu, ogólne osłabienie, początki żółtaczki, wzdęcia brzucha, dyspepsja, krwawienie z nosa lub z przewodu pokarmowego, u niektórych osób świąd skóry, biegunka, obrzęki kończyn dolnych, puchlina brzuszna, a nawet zaburzenia mózgowe. Z badań epidemiologicznych wynika, że najczęstszymi czynnikami etiologicznymi w marskości wątroby (mw) wyrównanej i niewyrównanej są: przebyte wirusowe zapalenie wątroby (wzw), nadużywanie alkoholu i choroby dróg żółciowych, natomiast znacznie mniejsze znaczenie mają czynniki toksyczne. Leczenie jest tylko objawowe, gdyż nie ma preparatów działających przyczynowo. Podaje się witaminy, niektóre aminokwasy, wyciągi wątrobowe, kwasy żółciowe, a w przypadku puchliny silne środki moczopędne (np. Diuramid).
Leki roślinne są również środkami objawowymi, lecz mogą przynieść znaczną ulgę. Stosuje się zioła lub wyciągi działające lipotropowo (zawierają cholinę oraz mezoinozyt), odtruwające (ułatwiają sprzęganie związków toksycznych z kwasem glukuronowym), przeciwzapalne i przeciwprzesiękowe oraz moczopędne. Ponadto, zależnie od występowania i nasilenia objawów, można podawać zioła zwiększające wydzielanie soków trawiennych, hamujące krwawienia lub zmniejszające obrzęki.
Rp. Cynarheini
D.S. Po 1 draż. 3 razy dz. popić ½ szklanki naparu z poniższej mieszanki ziołowej lub podanej ilości mikstury.
Preparat zawiera m.in. wyciąg z liści karczochów (Cynara scolymus) o działaniu żółciopędnym, moczopędnym i hipolipemicznym.
Rp. Boldaloini
D.S. 1—2 tabl. 2—3 razy dz., popić ½ szklanki naparu z mieszanki ziołowej lub mikstury.
Preparat zawiera m.in. wyciąg z liści boldo (Peumus boldus) i działa żółciotwórczo, żółciopędnie, spazmolitycznie oraz pobudzająco na trawienie.
445
Rp.
Intr. Rutae
Succ. Taraxaci
Tinct. Menthae pip. aa 30,0
Ol. Carvi gtt. Nr X
M.f. mixtura
D.S. 30 kropli do ½ łyżeczki mikstury w 1/3 szklanki wody, pić równocześnie z przyjmowaniem preparatów Cynarhein lub Boldaloin.
Mikstura działa synergicznie z wymienionymi specyfikami roślinnymi, ułatwia odtruwanie organizmu, zwiększa ilość moczu i ma właściwości przeciwzapalne.
Rp.
Fl. Cyani
Fl. Taraxaci aa 50,0
Fl. Pseadacaciae
Herb. Chelidonii
Fr. Petroselini
Fr. Sambuci aa 25,0
M.f. species
D.S. Odwar z 1—11/2 łyżki ziół na 11/2 szklanki wody gotować 3 min, przecedzić, pić 1/2 szklanki równocześnie z preparatem Cynarhein lub Boldaloin.
ZAPALENIE PRZEWODÓW ŻÓŁCIOWYCH I PĘCHERZYKA ŻÓŁCIOWEGO
CHOLANGITIS ET CHOLECYŚTITIS
Najczęstszą przyczyną stanów zapalnych w obrębie układu żółciowego są zakażenia bakteryjne, wywołane przez paciorkowce, gronkowce, pałeczki durowe lub rzekomodurowe oraz rzadko przez dwoinki zapalenia płuc. Tylko wyjątkowo dochodzi do zapalenia bezbakteryjnego, jeśli sok trzustkowy przedostanie się do pęcherzyka żółciowego. Zapalenie o charakterze zakaźnym ma często przebieg ostry i zwykle towarzyszy mu kamica żółciowa. Stosuje się wówczas odpowiednie antybiotyki, zależnie od rodzaju drobnoustrojów i ich oporności, także sulfonamidy, środki rozkurczające, przeciwbólowe, lecz w wielu przypadkach konieczny jest zabieg chirurgiczny. Pewna ilość przypadków przebiega bez współistniejącej kamicy żółciowej i wówczas leczy się je zachowawczo. Preparaty roślinne mają znaczenie pomocnicze. Stosuje się odwary z odpowiednich mieszanek ziołowych, równolegle z leczeniem antybiotykami lub sulfonamidami, oraz wyciągi ziołowe działające synergicznie z syntetycznymi spazmolitykami, w celu
446
zapobieżenia lub usunięcia stanów skurczowych pęcherzyka żółciowego lub przewodów żółciowych.
Rp.
Cort. Frangulae
Fol. Menthae pip. aa 50,0
Rad. Taraxaci
Fl. Taraxaci
Anth. Chamomillae aa 25,0
Fr. Carvi
Fol. Rubi frutic.
Rad. Glycyrrhizae aa 10,0
M.f. species
D.S. Odwar z 2 łyżek ziół na 2 szklanki wody, gotować 3 min, przecedzić do termosu, pić 1/2—2/3 szklanki 2—3 razy dziennie równocześnie z antybiotykiem.
Mieszanka ma właściwości przeciwzapalne, przeciwskurczowe oraz chroni wątrobę przed szkodliwym działaniem antybiotyków, zwłaszcza hepatotoksycznych tetracyklin.
Rp.
Fr. Petroselini
FI. Sambuci aa 50,0
Fol. Betulae
Inflor. Tiliae
Fl. Cyani
Fl. Hippocastani
Herb. Herniariae aa 25,0
M.f. species
D.S. Jak wyżej, równocześnie z sulfonamidami.
Mieszanka ma właściwości moczopędne, przeciwzapalne i przeciwskurczowe, ułatwia wydalanie sulfonamidów i zapobiega ich krystalizacji w drogach moczowych.
Dla przeciwdziałania kolce lub jej wystąpieniu podaje się środki przeciwskurczowe, dobierając je w zależności od nasilenia bólu:
Papaverinum hydrochl. — 1—2 amp. podskórnie lub domięśniowo;
Chelidoninum hydrochl. — 1—2 tabl. 1—3 razy dziennie po jedzeniu;
Terpichol — 1 kaps. 2—4 razy dziennie lub 1 czopek 2—4 razy dziennie;
Scopolan — 1—2 draż. 3—5 razy dziennie lub 1 czopek 1—3 razy dziennie.
Rp.
Papaverini hydrachl. 0,04
Pyralgini 0,05
447
Terpicholi 0,2
Ol. Cacao ad 2,0
M.f. suppositoria anale. D.t.d. Nr VI
S. W razie bólu 1 czopek doodbytnicze.
W przypadku pobudzenia nerwowego należy podawać środki uspokajające:
Nervosol — ½ —1 łyżeczka w 1/4 szklanki wody 2—4 razy dziennie;
Neospasmina — 1 łyżeczka w 1/4 szklanki wody — 2—5 razy dziennie;
Passispasmin — 1 łyżeczka 3—6 razy dziennie.
Rp.
Intr. Nymphaeae
Intr. Valerianae
Intr. Hyperici aa 30,0
M.f. mixtura
D.S. 30 kropli do ½ łyżeczki w 1/4 szklanki wody 2—4 razy dziennie.
Przewlekłe stany zapalne układu żółciowego charakteryzują się. takimi samymi objawami jak w kamicy żółciowej, lecz o bardziej zróżnicowanym stopniu nasilenia. Niektóre przypadki kwalifikują się z różnych powodów do zabiegu operacyjnego, pozostałe są leczone zachowawczo. Dotyczy to przede wszystkim osób w wieku podeszłym, u których wiek i ogólny stan zdrowia stanowią przeciwwskazania do przeprowadzenia operacji, zwłaszcza przy współistniejącej poważnej chorobie ogólnej, np. niewydolności mięśnia sercowego, nerek, zaawansowanej chorobie wieńcowej, dychawicy oskrzelowej. W leczeniu zachowawczym tego rodzaju przypadków posługujemy się głównie lekami roślinnymi, ponieważ są one najbezpieczniejsze, dają w wielu przypadkach dobre wyniki i wyraźnie odczuwalną poprawę subiektywną oraz mogą być stosowane przez długi okres. Stosuje się preparaty ziołowe działające przeciwbakteryjnie i przeciwzapalnie (dla zahamowania rozwoju bakterii i zmniejszenia przekrwienia błon śluzowych), przeciwskurczowo (dla zmniejszenia bólu i ułatwienia przepływu żółci), żółciopędnie i żółciotwórczo (dla przeciwdziałania dyskinezji dróg żółciowych i poprawy trawienia), limfokinetycznie (dla przeciwdziałania zmianom okołonaczyniowym w błonie surowiczej), pobudzająco na trawienie (dla zwiększenia ilości soku żołądkowego) oraz uspokajająco.
Rp.
Rad. Levistici
Herb. Abrotani aa 50,0
Fr. Juniperi
Herb. Fumariae
448
Fol. Menthae pip. Gemm. Pini
Herb. Chelidonii aa 25,0
M.f. specjes
D.S. Napar z 2 łyżek ziół w 2 1/2 szklanki wody, pić 2/3 szklanki 3 razy dziennie przed jedzeniem.
Mieszanka ma właściwości bakteriobójcze, przeciwskurczowe i żółciopędne oraz pobudzające trawienie.
Rp.
Fl. Taraxaci
Fl. Millefolii aa 50,0
Fol. Melissae
Fol. Rosmarini
Herb. Chelidonii
Herb. Meliloti
Rhiz. Calami aa 25,0
M.f. species
D.S. Jak wyżej.
Mieszanka ma właściwości przeciwskurczowe, przeciwzapalne, żółciopędne, limfokinetyczne oraz pobudzające wytwarzanie soków trawiennych.
Rp.
Extr. Hydrastidis fluid.
Tinct. Convallariae
Tinct. Chelidonii aa 10,0
Tinct. Menthae pip. 20,0
Tinct. Rhei vinosae
Intr. Hyperici aa 30,0
M.f. mixtura
D.S. 30 kropli do ½ łyżeczki w ¼ szklanki wody, 3 razy dziennie przed jedzeniem.
Mikstura działa przeciwskurczowo, żółciopędnie, przeciw-zapalnie oraz ułatwia, skuteczniej niż podane dwie mieszanki ziołowe, przepływ żółci do dwunastnicy, wskutek zmniejszenia napięcia zwieracza bańki wątrobowo-trzustkowej (tzw. zwieracza Oddiego).
Rp.
Ol. Pini sylv. 10,0
Ol. Juniperi 5,0
Ol. Foeniculi
Ol. Lavandulae
Ol. Menthae pip. aa 2,5
Ol. Olivarum ad 50,0
M.f. mixtura
D.S. 15—30 kropli na łyżeczką cukru lub w mleku 2—3 razy dz. przed jedzeniem.
449
Mikstura działa przeciwbakteryjnie, przeciwskurczowo, żółciopędnie oraz obniża lepkość żółci i ułatwia jej przepływ do dwunastnicy.
Rp.
Solareni 20,0
Azucaleni 50,0
Ol. Menthae pip. 4,0
Ol. Carvi 2,0
M.f. mixtura
D.S. 10—30 kropli w kieliszku wody 2 — 4 razy dz. przed jedzeniem.
Mikstura działa żółciopędnie, żółciotwórczo, przeciwskurczowo i przeciwzapalnie. Jest szczególnie zalecana w łagodnych przewlekłych stanach zapalnych i związanej z tym dyskinezji dróg żółciowych.
Oprócz wymienionych leków recepturowych korzystne jest stosowanie specyfików roślinnych zawierających określone związki czynne lub standaryzowane wyciągi ziołowe:
Boldaloin — 1—2 tabl. 2—3 razy dz. przed jedzeniem;
Cynarhein — 1 draż. 3 razy dziennie przed jedzeniem;
Cholegran — 1/2—1 łyżeczka granulatu 2—3 razy dziennie, popić 1/2 szklanki wody;
Cholesol — 1 łyżeczkę płynu w 1/3 szklanki wody 2—3 razy dziennie przed jedzeniem;
Raphacholin — 1—2 draż. 3 razy dziennie przed jedzeniem;
Raphalamid — 1—2 draż. 2—3 razy dziennie przed jedzeniem.
W leczeniu zapalenia dróg żółciowych istotne znaczenie ma przestrzeganie zaleceń dietetycznych, m.in. całkowite wyłączenie napojów alkoholowych, ostrych przypraw, tłuszczów zwierzęcych, potraw mięsnych smażonych, pieczonych lub duszonych, śmietany, tłustych wędlin i konserw itd.
KAMICA ŻÓŁCIOWA CHOLELITHIASIS
W schorzeniu tym, wskutek obniżenia stężenia kwasów żółciowych i fosfolipidów w żółci, następuje wytrącenie z roztworów niektórych jej składników i formowanie się kamieni, które wypełniają zazwyczaj pęcherzyk żółciowy, a niekiedy przewód żółciowy wspólny. Zależnie od składu powstałych złogów rozróżniamy: kamicą cholesterolową (kamienie zawierają co najmniej 80% cholesterolu) oraz kamicę bilirubinową (kamienie zawierają bilirubinian wapnia i zmienną ilość węglanu wapniowego). Tworzenie się kamieni jest spowodowane tym, że wątroba, z przyczyn dotychczas nie znanych, zaczyna
450
wydzielać żółć o zmienionym składzie, mianowicie z nadmierną ilością rozpuszczalnych i nierozpuszczalnych w wodzie substancji (m.in. bilirubina, sole wapniowe, cholesterol, kwas palmitynowy) przy równoczesnym niedoborze substancji solubilizujących (lecytyny, sole kwasów żółciowych). Tworzenie się złogów ułatwiają następujące czynniki: mechaniczny (np. choroba i trwały skurcz zwieracza Oddiego), zapalny (np. przerost ściany pęcherzyka żółciowego) i fizykochemiczny (np. fragmenty złuszczonego nabłonka jako ośrodki krystalizacji lub nadmierne wydzielanie śluzu, który zwiększa lepkość żółci).
Kamica żółciowa -może przebiegać bez powikłań, ale mogą również wystąpić powikłania, zarówno w samym pęcherzyku żółciowym, jak i poza nim.
Badania epidemiologiczne wykazały, że ilość przypadków kamicy żółciowej rośnie wraz z wiekiem chorych i osiąga 20—25% u osób 70-letnich. Znaczna część tego rodzaju schorzeń to tzw. kamica bezobjawowa, trwająca latarni, nie sprawiająca żadnego kłopotu i wykrywana przypadkowo na rentgenogramach sporządzanych w innych celach (Brit. Med. J., 1975, 1, 415). Jednak u pozostałych osób dochodzi po pewnym czasie do nasilenia bólów i ataków kolki wątrobowej, wywołanej albo ruchem samych kamieni albo częściej skurczem pęcherzyka żółciowego lub przewodu żółciowego wspólnego, zależnie od umiejscowienia złogów. Wzrasta wówczas ciśnienie w drogach żółciowych, zwłaszcza przy równoczesnych zaburzeniach czynności zwieracza Oddiego. Ataki kolki wątrobowej mogą się powtarzać i mogą spowodować konieczność interwencji chirurgicznej. W przebiegu kamicy żółciowej następują niekiedy powikłania, m.in. powiększenie pęcherzyka żółciowego i po pewnym czasie wodniak (hydrops vesicae felleae), a nawet perforacja pęcherzyka i stan ropny, wymagające niezwłocznej operacji. Innym powikłaniem są stany zapalne pęcherzyka żółciowego lub dróg żółciowych o różnym nasileniu, czasem nawet zmiany o charakterze nowotworowym. W ok. 20% przypadków kamicy żółciowej złogi są umiejscowione w przewodzie żółciowym wspólnym. Jest to tzw. kamica przewodowa, która tylko w 50% przypadków jest wykrywalna przez cholangiografię, ale aż w 74% przypadków stwierdza się żółtaczkę mechaniczną (icterus mechanicus). Choroba ta dotyczy głównie kobiet (84,4%).
Leczenie kamicy żółciowej może być zachowawcze lub operacyjne, zależnie od nasilenia bólu, wieku i ogólnego stanu chorego, umiejscowienia złogów, występujących powikłań, stopnia zaburzeń trawiennych i innych. Z reguły mamy do czynienia z kamicą cholesterolową (do 95% przypadków w Europie i Ameryce Płn.), niekiedy z dodatkiem małej ilości bilirubiny i soli wapniowych, natomiast typowa kamica bilirubinowa występuje często w Japonii i na Dalekim Wschodzie.
451
Ostre stany kamicy żółciowej
Najpierw należy zwalczyć ból i stan skurczowy dróg żółciowych, podając preparaty zawierające połączenia syntetycznych lub naturalnych środków przeciwbólowych ze środkami działającymi spazmolitycznie pochodzenia roślinnego: atropiną, papaweryną lub skopolaminą (Tolargin, Vegantalgin, Scopolan, Motolutan). W bardziej nasilonych bólach stosuje się Pabialgin lub domięśniowo Pyralginum z Atropinum sulfuricum lub Papaverinum hydrochloricum. Należy unikać stosowania samych leków przeciwbólowych z grupy morfiny (np. Eucodalum), gdyż powodują one upośledzenie ruchów jelit i niepożądany długotrwały skurcz zwieracza Oddiego. Gdy ostry atak minie, podaje się syntetyczne środki żółciopędne (Cholamid, Polagol, Bilocol) lub preparaty zawierające m.in. kwasy żółciowe (Fellogen, Hexagol, Acidum dehydrocholicum comp.). Leki ziołowe w ostrych przypadkach kamicy żółciowej mają ograniczone i tylko pomocnicze znaczenie. Przede wszystkim powinny to być zioła zawierające związki o działaniu przeciwskurczowym na mięśnie gładkie przewodów żółciowych, pęcherzyka żółciowego i zwieracza Oddiego oraz łagodnie żółciopędnym i przeciwzapalnym.
Rp.
Rad. Taraxaci
Rad. Cichorii aa 50,0
Rad. Bardanae
Rad. Glycyrrhizae
Herb. Millefolii
Fr. Foeniculi cont. aa 25,0
M.f. species
D.S. Odwar z 11/2 łyżki ziół na 2 szklanki wody, gotować 2 min pod przykryciem, przecedzić do termosu, pić 1/2 szklanki 3 razy dziennie.
Zioła działają łagodnie spazmolitycznie, żółciopędnie i przeciwzapalnie na drogi żółciowe, pobudzają wydzielanie soków trawiennych i ułatwiają przyswajanie składników pokarmów.
Rp.
Herb. Abrotani
Inflor. Helichrysi aa 50,0
Anth. Millefolii
Fr. Carvi
Herb. Cnici bened.
Rhiz. Calami aa 25,0
M.f. species
D.S. Jak wyżej.
Zioła działają tak samo jak poprzednie i wykazują synergizm ze specyfikami zawierającymi kwasy żółciowe (Fellogen, Hexachol, Acidum dehydrocholicum).
452
Rp.
Herb. Anserinae
Fol. Rosmarini aa 50,0
Herb. Marrubii
Fr. Anethi
Anth. Chamomillae
Fl. Taraxaci aa 25,0
M.f. species
D.S. Jak wyżej.
Zioła mają takie samo działanie i synergizm jak poprzednie.
Rp.
Succ. Hyperici
Succ. Taraxaci aa 30,0
Tinct. Menthae pip. 10,0
Extr. Glycyrrhizae depur. 5,0
Ol. Foeniculi gtt Nr XX
M.f. mixtura
D.S. 20—40 kropli w kieliszku wody 2—3 razy dziennie.
Ostre stany kamicy żółciowej mogą być powikłane zakażeniem dróg żółciowych, najczęściej spowodowanym przez Escherichia coli. Konieczne jest wówczas, oprócz postępowania podanego powyżej, stosowanie odpowiednich antybiotyków i ewentualne przygotowanie chorego do zabiegu chirurgicznego. Wskazane jest równoczesne przyjmowanie leków ziołowych w formie mieszanek działających przeciwskurczowo, żółciopędnie i przeciwbakteryjnie, również na drobnoustroje antybiotykooporne.
Rp.
Fol. Rosmarini
Herb. Dracunculi aa 50,0
Herb. Absinthii
Herb. Thymi
Herb. Hyssopi aa 25,0
M.f. species
D.S. Napar z 1 łyżki ziół na 11/2 szklanki wody, pić 1/2 szklanki 3 razy dz.
Zioła mogą być stosowane równocześnie z antybiotykami i działają wówczas wspomagające i synergicznie.
Rp.
Infl. Helichrysi
Fol. Menthae pip. aa 50,0
Herb. Centaurii
Herb. Solidaginis
Fr. Petroselini aa 25,0
M.f. species
D.S. Jak wyżej.
453
Rp.
Tinct. Chelidonii
Succ. Taraxaci aa 30,0
Intr. Rutae 10,0
Ol. Menthae pip. gtt. Nr XX
M.f. mixtura
D.S. 20—40 kropli w kieliszku wody 2—4 razy dziennie.
Przewlekle stany kamicy żółciowej
Obecność złogów kamieni żółciowych i ich stopniowe narastanie, stany zapalne i zważenie przewodów żółciowych oraz stany skurczowe utrudniają przepływ żółci do dwunastnicy i wywołują wiele zaburzeń. Przede wszystkim zmienia się skład krwi, gdyż pojawia się w niej bilirubina i podwyższa się Poziom cholesterolu, fosfatazy zasadowej i soli kwasów żółciowych. Proces trawienia staje się utrudniony, zwłaszcza przyswajanie lipidów, występują charakterystyczne zaburzenia i stopniowa utrata łaknienia. Zastój żółci ma niekorzystny wpływ na czynność komórek miąższowych wątroby. Już w drugim dniu zastoju można stwierdzić (na preparatach mikroskopowych wątroby) nacieki ropne w wewnątrzwątrobowych przewodach żółciowych; w czwartym dniu rozpoczyna się rozrost przewodzików żółciowych; po tygodniu zaczynają rozrastać się komórki tkanki łącznej — fibroblasty, aby po dwóch miesiącach pojawić się w miąższu wątroby. Gdy zastój żółci trwa dalej, w wątrobie powstają pasma kolagenowe i z biegiem czasu łączą się najpierw wzajemnie, następnie z kolagenem wewnątrzwątrobowym przewodów żółciowych i w ten sposób po roku dochodzi do marskości żółciowej wątroby wtórnej (cirrhosis biliaris hepatis secundaria).
Z powyższego wynika jak ważne znaczenie mają leki ułatwiające i regulujące prawidłowy przepływ żółci oraz zapobiegające dyskinezji w drogach żółciowych. Spośród leków ważne miejsce zajmują w tych przypadkach rośliny lecznicze i preparaty ziołowe o działaniu żółciopędnym, przeciwzapalnym, spazmolitycznym i przeciwbakteryjnym oraz regulujące trawienie i ułatwiające wydalanie, zarówno z żółcią jak i moczem, produktów przemiany materii. Zioła są w stanie po pewnym czasie przywrócić prawidłowy skład żółci i tym samym usunąć przyczyną tworzenia się kamieni żółciowych, mogą również wskutek zwiększonego przepływu żółci sprzyjać powolnej solubilizacji złogów i umożliwiać ich wydalanie, co wielokrotnie obserwowano w praktyce.
Rp.
Herb. Fumariae 50,0
Fol. enyanthidis
454
Rad. Glycyrrhizae
Fol. Salviae
Herb. Hyperici aa 25,0
M.f. species
D.S. Odwar z 2 łyżek ziół na 21/2 szklanki wody, gotować 2 min, przecedzić do termosu, pić 1/2—2/3 szklanki 2—3 razy dziennie.
Zioła działają przeciwskurczowo, żółciopędnie, łagodzą ból, przywracają prawidłowy przepływ żółci oraz kurczliwość pęcherzyka żółciowego i zwieracza Oddiego, mogą ułatwić wydalanie kamieni żółciowych. Działają synergetycznie z preparatami zawierającymi kwasy żółciowe, jak Acidum dehydrocholicum, Hexachol, Fellogen.
Rp.
Rad. Taraxaci
Fl. Calendulae aa 50,0
Rhiz. Calami
Fl. Bellidis
Anth. Millefolii
Herb. Chelidonii
M.f. species
D.S. Jak wyżej.
Rp.
Azucaleni 50,0
Solareni
Tinct. Chelidonii aa 20,0
Tinct. Rhei vinosae 10,0
M.f. mixtura
D.S. 30—40 kropli w kieliszku wody, —4 razy dziennie.
W kamicy żółciowej przebiegającej ze znacznym zmniejszeniem przepływu żółci oraz z atonią pęcherzyka żółciowego osiągano nieraz korzystną poprawę po doustnym podawaniu kwasu olejowego lub oliwy (zawiera ok. 83% kwasu olejowego), uchwytne przywrócenie kurczliwości pęcherzyka żółciowego, a nawet, u niektórych osób, usunięcie, przynajmniej części, zalegających kamieni.
Rp.
Ol. Olivarum 200,0
D.S. Po 20—50 ml oliwy doustnie wieczorem, powtarzane przez 3—4 dni. Po kilku dniach przerwy można ponowić podawanie.
Pomocnicze znaczenie mają siedzące kąpiele w odwarach ziołowych, działające przeciwskurczowo, zmniejszające stan zapalny i atonię dróg żółciowych:
455
Rp.
Fr. Coriandri cont.
Fl. Taraxaci
Inflor. Helichrysi
Inflor. Tiliae aa 25,0
M.f. species
D.S. Napar z całości ziół w 3 l wody ogrzać pod przykryciem do wrzenia, przecedzić do wanny, pozostałe zioła umieścić w woreczku płóciennym w wannie i dopełnić wodą, aby sięgała nieco powyżej pasa.
Temperatura kąpieli 38—39°C, czas 20— 30 min, częstość — 2 razy w tygodniu.
Ostatnie doniesienia zwracają uwagą na skuteczność działania kwasu chenodezoksycholowego w kamicy cholesterolowej. Kwas ten hamuje, po podaniu doustnym, syntezą cholesterolu w wątrobie oraz uzupełnia niedobór kwasów żółciowych w żółci. Powoduje rozpuszczanie złogów cholesterolowych, ale prawdopodobnie tylko wówczas, gdy nie dają one wyraźnego obrazu na rentgenogramach (ok. 50% przypadków) i po kuracji trwającej wiele miesięcy. Szybszy wynik można odzyskać, gdy równocześnie z przyjmowaniem kwasu chenodezoksycholowego (prep. Chenofalk. kaps. 250 mg) podaje się leki ziołowe działające rozkurczające i żółciopędnie.
Istotnym elementem w zwalczaniu kamicy żółciowej jest odpowiednia dieta. Należy usunąć z pożywienia wszelkie tłuste dania i tłuszcze, zwłaszcza smażone, duszone, pieczone, także sosy, kremy, czekoladą, alkohol. Można spożywać małe ilości mleka i przetworów mlecznych, serów chudych, olejów roślinnych, surówek i owoców. Należy zmniejszyć znacznie kaloryczność posiłków, szczególnie u osób otyłych i powyżej 50 lat życia.
Kamica żółciowa bezobjawowa
Obecność kamieni żółciowych u niektórych osób nie wywołuje jakichkolwiek objawów, a o ich umiejscowieniu dowiadują się okazyjnie w czasie badań innych schorzeń, np. na rentgenogramach jelit. Chorobę leczy się ziołami i w znacznym procencie kończy się ona usunięciem kamieni albo przez rozpuszczenie, albo przez wydalenie. Stosuje się te same preparaty ziołowe, jak podano powyżej, a ponadto następujące:
Rp.
Spec. cholagogae 100,0
D.S. Odwar z 2 łyżek ziół na 21/2 szklanki wody, gotować 3 min, pić 2/3 szklan-
456
ki 2—3 razy dziennie z mieszanki ziołowej nr 1 (gdy stolce są częste i wolne), nr 2 (gdy stolce są normalne) lub nr 3 (gdy jest zaparcie).
Rp.
Raphacholini
D.S. Po 1—2 drażetek 3 razy dziennie po jedzeniu.
Rp.
Cholegrani
D.S. Po ½ łyżeczki granulatu 2—3 razy dziennie. Popić wodą.
Rp.
Cholesoli 100,0
Solareni 20,0
D.S. Po łyżeczce w ¼ szklanki wody, 3 razy dziennie przed jedzeniem.
Rp.
Terpicholi
D.S. Po 1—3 krople na cukier 3—1 razy dziennie i stopniowo zwiększać do 6 kropił jednorazowo lub po 1 kapsułce 2—4 razy dziennie. Dla osób z nieżytem żołądka i jelit po 1—2 czopki, nie więcej niż 6 sztuk dziennie.
Skuteczność leczenia kamicy żółciowej jest znacznie większa, gdy stosuje się leczenie kompleksowe obejmujące:
1. Podawanie preparatów zawierających kwasy żółciowe.
2. Podawanie roślinnych leków rozkurczających, żółciopędnych i przeciwzapalnych.
3. Stosowanie kąpieli ziołowych, początkowo co drugi dzień, następnie 1—2 razy w tygodniu.
4. Gimnastyką poranną i wieczorową oraz spacery.
5. Odżywianie dietetyczne i małokaloryczne, lecz bogate w witaminy.
6. Używanie wody pozbawionej soli wapnia i żelaza oraz przesączanej przez węgiel.
Stany pooperacyjne
Jeżeli zabieg chirurgiczny na drogach żółciowych (cholecystectomia, choledochotomia, sphincterotomia) został wykonany prawidłowo i nie popełniono ani błędu diagnostycznego, ani w technice operacyjnej, to w rzadkich tylko przypadkach dochodzi do zaburzeń zwanych „zespołem po cholecystektomii”. Bezpośrednio po operacji może wystąpić zakrzepica i krwawienie w miejscu dokonanego zabiegu, natomiast w okresie późniejszym m.in. bóle w nadbrzuszu, niewydolność wątroby oraz objawy dyspeptyczne. Niektóre z tych objawów
457
można usunąć podając odpowiednie leki, w tym również ziołowe, natomiast część z nich pozostaje, z upływem czasu nasila się lub słabnie, czyniąc niekiedy chorego niezdolnym do regularnej pracy.
Rp.
Herb. Millefolii
Herb. Agrimoniae aa 50,0
Anth. Chamomillae
Herb. Bursae pastoris
Herb. Cnici bened.
Herb. Anserinae aa 25,0
M.f. species
D.S. Napar z 11/2—2 łyżek ziół na 2 szklanki wody, pić 1/2—2/3 szklanki 2—3
razy dz. przed jedzeniem.
Mieszanka pobudza wydzielanie soku żołądkowego i ułatwia trawienie oraz przepływ żółci do dwunastnicy, działa łagodnie bodżcowo na wątrobę i przeciwkrwotocznie. Może być stosowana w okresie bezpośrednio po zabiegu chirurgicznym.
Rp.
Extr. Polygoni hydropip. fluid. 20,0
Intr. Nymphaeae
Intr. Hyperici
Intr. Hippocastani aa 30,0
M.f. mixtura
D.S. 30 kropli do ½ łyżki w ¼ szklanki wody, 2—3 razy dz. przed jedzeniem. Działa tak sarno jak mieszanka ziołowa.
Stwierdzono również, że u osób po cholecystektomii następuje dość często zarzucanie żółci do żołądka powodujące uszkodzenie bariery śluzówkowej wskutek hydrolitycznego rozkładu śluzu żołądkowego przez kwasy żółciowe. Po pewnym czasie może się rozwinąć tzw. żółciowy nieżyt żołądka ze stałym piekącym bólem w nadbrzuszu, nasilającym się po spożyciu pokarmów tłustych i żółciopędnych (Pol. Tyg. Lek., 31, 731, 1976). Leczenie jest trudne (podawanie przez krótki okres cholestyraminy wiążącej wolne kwasy żółciowe), lecz można uzyskać znaczną poprawę przez stosowanie ziół działających osłaniająco (śluzy), uodporniających błonę śluzową żołądka (garbniki, krzemionka rozpuszczalna, alantoina), wiążących częściowo kwasy żółciowe (sole mineralne, związki aminowe) oraz przeciwzapalnych.
Rp.
Rad. Althaeae
Fol. Plantaginis
Herb. Pulmonariae aa 50,0
Fol. Urticae
458
Fol. Juglandis
Anth. Chamomillae aa 25,0
M.f. species
D.S. Odwar z 2 łyżek ziół na 2 szklanki wody, gotować 3 min, przecedzić do termosu, pić 1/3 szklanki 3 razy dz. między posiłkami.
Rp.
Lichenis islandici
Herb. Galeopsidis
Fl. Calendulae aa 50,0
Fl. Malvae arbor.
Herb. Violae tric.
Fol. Myrtilli
Anth. Millefolii aa 25,0
M.f. species
D.S. Jak poprzednio
ZAPALENIE TRZUSTKI PANCREATITIS
Choroba ma przebieg długotrwały, z utrzymującym się stanem zapalnym, postępującym zwłóknieniem trzustki, nawracającymi bólami epigastrycznymi oraz tworzeniem się złogów białkowo-wapniowych, wykrywalnych na rentgenogramach. W etiopatogenezie schorzeń wyróżnić można postać przewlekłą pierwotną, w której nie dochodzi do tworzenia się złogów wapniejących i pomimo istnienia rozsianych uszkodzeń trzustki może nastąpić zupełne wyleczenie. Ta sama postać przewlekła może jednak przebiegać z formowaniem się złogów, głównie jako wynik alkoholizmu, rzadziej niedoboru niektórych aminokwasów lub spożywania nadmiaru tłuszczów.
W leczeniu zachowawczym przewlekłego pierwotnego zapalenia trzustki istotne znaczenie mają wskazania dietetyczne: ograniczenie tłuszczów do 60—70 g dziennie z wyłączeniem zwierzęcych, całkowite wstrzymanie się od spożywania alkoholu, zwiększenie w pożywieniu ilości białek do 100—120 g dziennie. Jeśli chodzi o leki, to najważniejsze jest opanowanie bólu, następnie stosowanie inaktywatora kalikreiny (prep. Trasylol), a w przypadku stwierdzenia niedoboru enzymów trzustkowych podawanie organopreparatów (Pancreatinum — tabl. powlekane; Pancreatinum comp. — proszek do stosowania w mleku, wodzie). Leki roślinne mogą być wielce pomocne. Stosuje się zioła i preparaty działające przeciwskurczowo, przeciwzapalnie, bakteriobójczo, żółciopędnie, następnie regulujące czynność przewodu pokarmowego, jak również uspokajające i przeciwbólowe.
Najpierw należy zmniejszyć lub złagodzić ból, pojawiający
459
się po każdym posiłku (prep. Vegantophen, Vegantalgin, Pabialgin, Tolargin) i stosować rozkurczające:
Rp.
Extr. Belladonnae sicc. 0,02
Papaverini hydrochl. 0,04
Extr. Glycyrrhizae depur. ad 0,5
M.f. pulvis ut fiat Nr VI in caps. amyl.
D.S. 1 proszek 1—2 razy dziennie w razie bólu.
Rp.
Chelidonini hydrochlor.
D.S. 1—2 tabl. a 0,02 g 1—3 razy dziennie w razie bólu.
Rp.
Tinct. Stramonii
Tinct. Chelidonii
Tinct. Rhei spirit.
Tinct. Menthae pip. aa 20,0
M.f. mixtura
D.S. 30—40 kropli w kieliszku wody 2—3 razy dziennie.
Należy również stosować zioła działające przeciwzapalnie, przeciwbakteryjnie, przeciwskurczowo i zarazem żółciopędnie, zawierające związki łatwo rozpuszczalne w żółci i bakteriobójcze.
Rp.
Fol. Menthae pip.
Herb. Serpylli aa 50,0
Herb. Abrotani
Herb. Fumariae
Strobili lupuli
Fol. Rosmarini aa 25,0
M.f. species
D.S. Napar z 11/2 łyżki ziół na 2 szklanki wody, pić 2/3 szklanki rano na czczo i wieczorem.
Rp.
Rad. Gentianae
Herb. Chelidonii aa 50,0
Rad. Archangelicae
Fol. Sennae
Fl. Calendulae
Fl. Lavandulae aa 25,0
M.f. species
D.S. Jak wyżej.
Zaburzenia trawienne, towarzyszące chorobom trzustki, można skutecznie zmniejszyć podawaniem następujących preparatów (stosowanych przed jedzeniem):
460
Calmagina — 1—2 tabl. 2—3 razy dziennie;
Gastrochol — 1/2—1 łyżeczką proszku w ½ szklanki wody 1—4 razy dziennie;
Herbogastrin — łyżeczką płynu w 1/4 szklanki wody 2—3 razy dziennie;
Guttae stomachicae — 15—30 kropli w kieliszku wody 2—5 razy dziennie.
PIŚMIENNICTWO
1. Augur N. A.: Drug therapy reviews: Chronic hepatitis. Amer. J. Hosp. Pharmacy, 1978, 35, 1222. — 2. Austad W. I.: Pancreatitis: The use of pancreatic supplements. Drugs. 1979, 17, 480. — 3. Bojanowicz K.: O możliwości farmakologicznego rozpuszczania kamieni żółciowych za pomocą kwasu chenodezoksycholowego. Pol. Tyg. Lek., 1977, 32, 1299. — 4. Bozzetti F., Vaglini M. Paolucci R.: The medical approach to the treatment of cholesterol-type cholelithiasis with chenodeoxycholic acid. Farmaco Ed. Prat., 1976, 31, 337. — 5. Jenkins S. A. Vitamin C and gallstone formation: a preliminary report. Experientia, 1977, 33, 1616. — 6. Krygier T., Zawistowska Z.: Żywienie dietetyczne w chorobach wątroby. PZWL, Warszawa 1977. — 7. Milewski B., Habior A., Krygier T., Rużyłło E.: Wczesne objawy kliniczne i wyniki badań laboratoryjnych w marskości wątroby. Poi. Tyg. Lek., 1976, 31, 625. — 8. Półtorak J. L.: Kamica przewodowa. Pol. Tyg. Lek., 1976, 31, 145. — 9. Rużyłło E., Milewski B., Krygier T., Habior A.: Dane epidemiologiczne i wyniki etiologiczne w marskości wątroby. Poi. Tyg. Lek., 1976, 31, 579. — 10. Thaler H.: Die chronische Hepatitis. Das Mediz. Prisma, 1973, 3.
11. Waterson A. P.: Die Virushepatitis. Das Mediz. Prisma, 1973, 4. — 12. Wichtl M.: Pflanzliche cholagoga. Dtsch. Apoth.-Z., 1977, 117, 978. — 13. Zimmerman H. J.: Drug-induced liver disease. Drugs, 1978, 16, 25.
Dr med. Wojciech J. Rewerski
Doc. dr hab. farm. Aleksander Ożarowski
CHOROBY UKŁADU MOCZOWEGO
Nerki spełniają u człowieka trzy ważne czynności: wydalniczą, wydzielniczą i metaboliczną.
Czynność wydalnicza nerek polega na usuwaniu z ustroju wody, elektrolitów oraz wielu produktów przemiany materii. Ta szczególna zdolność nerek umożliwia zachowanie stałości środowiska wewnętrznego, pomimo różnic w diecie oraz zmian zachodzących w środowisku zewnętrznym człowieka, takich jak wahania temperatury, wilgotności, ciśnienia itp. Wydalanie przez nerki jest czynnością zadziwiająco pracochłonną, jeśli się zważy, że w ciągu doby przepływa przez nerkowe naczynia krwionośne 1730 l krwi, w której osocze stanowi 940 l, natomiast przesączeniu w kłębkach ulega ok. 187 l płynu, tzw. moczu pierwotnego. Płyn ten zostaje wchłonięty w kanalikach nerkowych (tzw. resorpcja zwrotna) i to tak dalece, że wydala się zaledwie 1—2 l tzw. moczu wtórnego. Wykonując tę ogromną pracę, nerki zachowują stałość składu chemicznego oraz objętość płynów ustrojowych, gdyż są w stanie utrzymać na nie zmienionym poziomie równowagę między ilością substancji pobieranych a wydalanych.
Wydzielniczą czynność nerek odgrywa istotną rolę w życiu człowieka. Najdawniej poznanym związkiem wydzielanym przez nerki jest renina. Enzym ten powstaje wówczas, gdy do nerek dopływa zbyt mało krwi. Jest on w stanie odszczepić od białek krwi fragment peptydowy złożony z 8 aminokwasów, tzw. angiotensynę II, która powoduje podwyższenie ciśnienia tętniczego krwi. Mechanizm presyjnego działania angiotensyny polega z jednej strony na obkurczaniu drobnych letniczek nerkowych, z drugiej na pośrednim pobudzaniu wydzielania niektórych hormonów, zwłaszcza aldosteronu. Hormon ten hamuje wydalanie jonów sodu z ustroju, co stanowi bodziec do dalszego wytwarzania reniny. Może wówczas dojść do nadmiernego wzrostu ciśnienia, jeśli nie nastąpi przerwanie sprzężenia reninowo-angiotensynowego przez włączenie się mechanizmów wyrównawczych. W mechanizmach tych biorą udział prostaglandyny, związki naturalne wywodzące się z nienasy-
462
conych kwasów tłuszczowych, głównie z kwasu arachidonowego. Część rdzeniowa nerki wytwarza prostaglandynę E2 (PGE2) oraz małe ilości prostaglandyny A2 (PGA2), które przedostają się do części korowej nerki, w której znoszą skurcz naczyń krwionośnych docierających do kłębuszków, wywołany przez angiotensynę II. W rezultacie znika niedokrwienie kory nerek, co jest bodźcem do przerwania wytwarzania reniny. Można więc powiedzieć, że PGE2 i PGA2, chociaż ich biosyntezę zapoczątkowuje angiotensyna II (lub noradrenalina), są substancjami wywołującymi skutki przeciwne do angiotensyny.
Wykrycie prostaglandyn nerkowych oraz dodatnich i ujemnych sprzężeń zwrotnych między reniną, angiotensyna a prostaglandynami, rozszerzyło znacznie wiedze o fizjologicznej roli nerek. Wiadomo również obecnie, że nadmierne wytwarzanie prostaglandyn w nerkach jest niepożądane, zbyt energiczne bowiem i zbyt długotrwałe rozszerzenie naczyń kłębuszkowych może zapoczątkować stan zapalny lub nasilić już istniejący. Przypuszczać należy, że występujące u niektórych osób uporczywe stany zapalne nerek są wywoływane i podtrzymywane przez zbyt, wysoki poziom prostaglandyn. Obecnie wiadomo, że antagonistami biosyntezy prostaglandyn są m.in. związki salicylowe lub chemioterapeutyki tzw. „aspirynopodobne” (np. indometacyna) oraz że w leczeniu stanów zapalnych nerek i całego układu moczowego stosowano od bardzo dawna zioła zawierające pochodne kwasu salicylowego.
Inną ważną substancją powstającą w nerkach jest erytropoetyna, hormon powodujący zwiększenie liczby czerwonych krwinek w szpiku. Bodźcem, który wyzwala powstawanie erytropoetyny, jest niedobór tlenu we krwi docierającej do nerek, sygnalizujący zmniejszenie liczby erytrocytów. Nerki są wiec ważnym narządem, biorącym pośredni udział w wytwarzaniu czerwonych krwinek. Utrzymujące się obniżenie poziomu erytropoetyny powoduje wystąpienie objawów niedokrwistości, bardzo trudnych do wyleczenia.
Czynność metaboliczna nerek jest znana od dawna, a jej wykrycie stanowiło duże zaskoczenie, ponieważ sądzono, że głównym miejscem biotransformacji substancji wprowadzanych do ustroju jest wątroba. Najważniejszym związkiem ulegającym przemianie w nerkach jest naturalna witamina D3 (cholekalcyferol), czyli 7-dehydrocholesterol, z której pod wpływem enzymatycznego zespołu hydrolaz, powstaje w komórkach kanalików nerkowych aktywny metabolit 1,25-dwu-hydroksycholekalcyferol (1,25-DHCC). W samych nerkach 1,25-DHCC spełnia podwójną rolę, mianowicie wzmaga syntezę odpowiednich białek i tym samym ułatwia przenoszenie i ochronę jonów wapniowych, a ponadto uczula komórki ner-
463
kowe na prawidłowe lub większe stężenie wapnia w moczu, co w konsekwencji powoduje zmniejszenie ilości powstającego 1,25-DHCC. Tak więc w nerkach istnieje ujemne sprzężenie zwrotne między 1,25-DHCC a jonami wapniowymi.
Z powyższego wynika, że przesączanie w kłębuszkach nerkowych nie jest jedyną czynnością nerek, główne bowiem znaczenie dla ustroju mają również: czynność metaboliczna i wydzielnicza. Jest więc zrozumiałe, że choroby nerek, szczególnie o charakterze zapalnym lub zwyrodnieniowym, powodują upośledzenie wszystkich trzech czynności, jakkolwiek nie w jednakowym stopniu. Tym większego znaczenia nabierają zachowawcze metody leczenia chorób nerek i dróg moczowych, a wśród nich fitoterapia.
STANY ZAPALNE DRÓG MOCZOWYCH
Zapalenie kłębków nerkowych (glomerulonephritis), miedniczek nerkowych (pyelitis), moczowodów (ureteritis) oraz pęcherza moczowego (cystitis) wywoływane są przez drobnoustroje, które wtargnęły z innych ognisk zapalnych (np. migdałków, zatok nosa, wyrostka robaczkowego) lub w przypadku zapalenia pęcherza moczowego, również z zewnątrz. Zakażenie może mieć przebieg od ostrego do bardzo przewlekłego, trwającego wiele miesięcy. Wytwarzane przez bakterie toksyny uszkadzają nabłonek w drogach moczowych, powodują rozszerzenia włośniczek, a nawet uszkodzenie ich ścian. Dlatego w moczu chorych wykrywa się obecność komórek nabłonkowych, białka, krwinek białych i czerwonych, śluzu oraz bakterii.
Wymienione schorzenia nie są w sposób wyraźny różnicowane w fitoterapii, dlatego leczy się je tymi samymi ziołami i w sposób niemal identyczny.
A. Ostre stany zapalne dróg moczowych
Są to najczęściej ostre zapalenia kłębków nerkowych (glomerulonepritis), charakteryzujące się mniej lub bardziej uchwytnym uszkodzeniem samych kłębków, powodującym upośledzenie przesączania, powstawanie obrzęków, zmniejszenie objętości wydalanego moczu i pojawienie się w nim czerwonych krwinek i białych, jak również wzrost ciśnienia tętniczego. Mogą to być również ostre zapalenia pęcherza, w których następuje częste oddawanie moczu z uczuciem pieczenia i obecnością znacznej ilości białych krwinek i bakterii. W stanach tych podstawowe leczenie sprowadza się do podawania chemioterapeutyków przeciwbakteryjnych (antybiotyków, sulfonamidów oraz innych związków, np. nitrofurantoiny, kwasu nalidyksowego). Najbardziej racjonalne jest równoczesne
464
stosowanie wymienionych leków z preparatami roślinnymi, ponieważ te ostatnie mają również właściwości bakteriobójcze, ale, rozciągające się także na szczepy antybiotykooporne, a ponadto zmniejszają one lub znoszą stany skurczowe w drogach moczowych, wzmacniają ścianki naczyń włosowatych i przeciwdziałają krwawieniom z uszkodzonych włośniczek, ochraniają i regenerują warstwę nabłonkową w drogach moczowych, a nawet są w stanie niszczyć L-formy bakterii, wskutek bezpośredniego działania na cytoplazmę i obniżenia ciśnienia osmotycznego płynu międzykomórkowego.
Rp.
Cort. Hippocastani
Rad. Glycyrrhizae aa 30,0
Herb. Pulmonariae
Anth. Millefolii
Fl. Calendulae
Fol. Fragariae
Fl. Callunae aa 20,0
M.f. species
D.S. Odwar z 11/2 łyżki ziół na 2 szklanki wody (gotować 5 min, przecedzić do termosu), pić 1/2—2/3 szklanki 2—3 razy dz. między posiłkami.
Zioła działają przeciwskurczowo, przeciwzapalnie, przeciw-bakteryjnie i nieznacznie moczopędnie i powinny być podawane równocześnie z antybiotykami lub innymi chemioterapeutykami bakteriobójczymi.
Rp.
Herb. Solidaginis
Herb. Hyperici
Herb. Violae tricol. aa 30,0
Herb. Hyssopii
Herb. Ulmariae
Herb. Equiseti
Herb. Chelidonii aa 20,0
M.f. species
D.S. Jak wyżej.
Zioła działają analogicznie do poprzednich i powinny być stosowane przemiennie z poprzednimi oraz równolegle z antybiotykami lub sulfonamidami.
Rp.
Rutisoli
Succ. Bardanae
Succ. Betulae aa 30,0
Neospasmini 50,0
Intr. Hyperici
Extr. Glycyrrhizae depur. aa 10,0
M.f. mixtura
D.S. Po łyżeczce w 1/3 szklanki wody 3 razy dz. po jedzeniu.
485
Działa uszczelniające na włośniczki, przeciwskurczowo i słabo moczopędnie i może być z powodzeniem stosowana u osób w wieku podeszłym.
Rp.
Hyper-fix
Viola-fix
Tilia-fix
Urtica-fix
D.S. Po torebce w 2 szklankach wrzącej wody, naparzać bezpośrednio w termosie, pić po ½ szklanki 3—4 razy dz. między posiłkami.
Działa łagodnie moczopędnie i przeciwzapalnie i jest wygodna do stosowania w warunkach szpitalnych lub sanatoryjnych.
Rp.
Urograni 100,0
Fitolizyni 100,0
D.S. Po ½ łyżeczki obu leków w ½ szklanki wody 2—3 razy dz.
Działa jak poprzednia mieszanka i jest mało kłopotliwa w użyciu w warunkach szpitalnych, zwłaszcza dla młodzieży i osób starszych.
Rp.
Spec. diureticae (Urosan) 100,0
D.S. Napar z 2 łyżek ziół na 2 szklanki wody, pić ½ szklanki równocześnie z antybiotykiem.
Rp.
Herb. Millefolii 50,0
Herb. Bidentis tripart.
Herb. Bursae past.
Herb. Leonuri aa 25,0
M.f. species
D.S. Odwar z 2 łyżek ziół na 11/2 szklanki wody, gotować 2 min, przecedzić do termosu, pić ½ szklanki 2—3 razy dz. między posiłkami.
Zioła są szczególnie zalecane w przypadku uszkodzenia włośniczek i obecności czerwonych krwinek w moczu.
Rp.
Herb. Glechomae
Herb. Polygoni avic. aa 50,0
Herb. Asperulae
Herb. Anserinae
Anth. Anthemidis
466
Fl. Malvae aa 20,0
M.f. species
D.S. Przygotowanie odwaru i dawkowanie jak wyżej.
Zioła są szczególnie wskazane dla osób mających w moczu znaczne ilości śluzu i krwinek białych.
B. Przewlekłe stany zapalne dróg moczowych
W przeciwieństwie do ostrych stanów zapalnych, bardziej podatne na leczenie preparatami ziołowymi są stany przewlekłe, dlatego w tej grupie schorzeń maleje znaczenie chemioterapeutyków przeciwbakteryjnych, natomiast zwiększa się rola fitoterapii. Szczególnie odnosi się to do dzieci, młodzieży i osób w wieku podeszłym ze zmniejszoną odpornością. Zastosowanie mają zioła i preparaty roślinne zawierające związki działające przeciwbakteryjnie (np. Fol. Uvae ursi, Fol. Vitis idaeae. Herb. Thymi, Herb. Serpylii, Fl. Callunae, Fr. Juniperi), przeciwskurczowo (np. Herb. Chelidonii, Rad. Glycyrrhizae, Herb. Hyperici, Fr. Coriandri), moczopędne (np. Herb. Equiseti, Herb. Solidaginis, Peric. Phaseoli, Rhiz. Agropyri, Fl. Cyani, Fol. Betulae), przeciwzapalne i przeciwprzesiękowe (np. Herb. Violae tric., Fl. Sambuci, Fr. Rosae, Cort. Fraxini, Fl. Hippocastani), regenerujące uszkodzony nabłonek w drogach moczowych (np. Rad. Symphyti, Herb. Pulmonariae, Herb. Galeopsidis, Herb. Polygoni avic., Fol. Urticae, Rad. Taraxaci), krążeniowe (Herb. Meliloti, Herb. Convallariae, Herb. Leonuri card., Herb. Adonidis vern.).
Rp.
Fr. Petroselini
F r. Juniperi aa 10,0
Herb. Equiseti
Herb. Herniariae
Fol. Farfarae
Rad. Ononidis aa 20,0
Fol. Vitis idaeae 50,0
M.f. species
D.S. Napar z 3 łyżek ziół na 3 szklanki wody, pić 3—4 razy dz. po 2/3 szklanki po jedzeniu.
Zioła działają przeciwzapalnie, przeciwskurczowo, moczopędnie i przeciwbakteryjnie. Co 1—2 tygodnie należy wykonać analizę moczu. Po 4—5 tygodniach stosowania powinna nastąpić przerwa 1—2 tygodnie, a przepisywać można jedną z podanych poniżej mieszanek.
Rp.
Fol. Betulae
Fol. Uvae ursi aa 50,0
467
Herb. Solidaginis
Peric. Phaseoli
Anth. Millefolii aa 20,0
Rhiz. Bistortae 10,0
M.f. species
D.S. Jak wyżej.
Zioła działają moczopędnie, przeciwbakteryjnie i odtruwające i mogą być stosowane naprzemiennie z poprzednią mieszanką.
Rp.
Fl. Sambuci
Inflor. Tiliae aa 50,0
FL Hippocastani
Cort. Salicis
Fol. Betulae
Fr. Petroselini
Fr. Rosae aa 25,0
M.f. species
D.S. Jak wyżej.
Zioła o działaniu przeciwprzesiąkowym, moczopędnym i regenerującym, do stosowania naprzemiennego z poprzednimi mieszankami.
Rp.
Anth. Chamomillae 50,0
Rad. Symphyti30,0
Rad. Taraxaci
Rhiz. Agropyn
Herb. Solidaginis
Inflor. Helichrysi aa 20.0
Fol. Juglandis 10,0
M.f. species
D.S. Napar z 21/2 łyżek ziół na 3 szklanki ciepłej wody, pozostawić na noc, rano ogrzać do wrzenia pod przykryciem, przecedzić do termosu, pić 1/3—2/3 szklanki 3—4 razy dz.
Zioła działają moczopędnie, odtruwające oraz wzmagają przemianą materii. Szczególnie wskazane dla osób w wieku podeszłym, u których występują równocześnie zaburzenia trawienne.
Rp.
Spec. antipyreticae (Pyrosan) 100,0
Spec. diureticae (Urosan) 100,0
Herb. Solidaginis
Herb. Asperulae aa 30,0
M.f. species
D.S. Napar z 2—3 łyżek ziół na 2—3 szklanki wody, pić 1/2—2/3 szklanki 3—4 razy dz. między posiłkami.
468
Zioła o działaniu wielokierunkowym zarówno na same nerki, jak i przeciwgorączkowe, wzmacniające ściany włośniczek, ułatwiające wchłanianie składników pokarmów oraz wydalanie szkodliwych metabolitów.
Rp.
Fl. Cyani 50,0
Rad. Levistici
Herb. Serpylli aa 30,0
Fol. Fragariae
Fl. Ulmariae
Herb. Chelidonii aa 20,0
M.f. species
D.S. Jak wyżej.
Zioła działają przeciwbakteryjnie, przeciwskurczowo i moczopędnie.
Rp.
Tinct. Ammi visn.
Tinct. Chelidonii
Intr. Hippocastani aa 10,0
Succ. Bardanae
Succ. Betulae aa 30,0
M.f. mixtura
D.S. Po łyżeczce w 1/3 szklanki wody rano i wieczorem.
Działa przeciwskurczowo, moczopędnie i regenerująco.
Dla dzieci dogodną formą leku są powidełka, zawierające drobno sproszkowane zioła (w wysokoobrotowym młynku elektrycznym) i odznaczające się przyjemnym smakiem.
Rp.
Anth. Chamomillae Gem. Popali
FI. Ulmariae
Fol. Betulae
Herb. Solidaginis aa 10,0
M.f. species
D.S. Przepisaną ilość ziół rozdrobnić na subtelny proszek i zmieszać z 50 g powideł lub dżemu na jednolitą masą. Podawać dzieciom 1—2 łyżeczki 2 razy dz. i popić wodą lub sokiem owocowym.
CIĄŻOWE ZAPALENIE NEREK — NEPHRITIS GRAYIDARUM
Jest to choroba występująca w drugiej połowie ciąży, spowodowana przypuszczalnie przez szkodliwe związki wytwarza-
469
ne w łożysku. Objawami są rozległe stany zapalne nerek i zwiększająca się liczba ognisk martwiczych. W moczu stwierdza się obecność białka, wałeczków, komórek nabłonkowych, rzadko czerwonych krwinek. Dobowa objętość moczu się zmniejsza, natomiast wzrasta ciśnienie krwi, zwłaszcza rozkurczowe. W skrajnych przypadkach mogą wystąpić znaczne obrzęki, a nawet drgawki (rzucawka). Leczenie jest trudne, ze względu na konieczność chronienia płodu przed szkodliwym działaniem wielu leków. Dlatego fitoterapia odgrywa ważną rolę.
Rp.
Herb. Solidaginis 50,0
Fol. Uvae ursi
Fl. Callunae
Cort. Salicis
Fr. Petroselini aa 30,0
M.f. species
D.S. Napar z 2 łyżek ziół na 2 szklanki wody, pić 1/2—2/3 szklanki 2—3 razy dz. Pożądane, aby mocz miał odczyn słabo alkaliczny.
Rp.
Fol. Betulae 50,0
Herb. Violae tricol.
Fl. Calendulae aa 30,0
Fol. Urticae
Fol. Ribis nigri aa 20,0
M.f. species
D.S. Jak wyżej.
Działa korzystniej, gdy odczyn moczu jest nieznacznie alkaliczny.
Rp.
Fol. Juglandis
Rad. Glycyrrhizae
Herb. Hyperici
Rad. Bardanae aa 30,0
Fl. Anthyllidis 20,0
M.f. species
D.S. Jak wyżej.
KAMICA MOCZOWA — UROLITHIASIS
Istotna przyczyna tego schorzenia nie jest znana, natomiast znanych jest wiele czynników sprzyjających oraz utrudniających powstawanie kamieni w drogach moczowych. Niewątpliwie duże znaczenie ma nieprawidłowa gospodarka mineralna ustroju, co objawia się zwiększeniem w moczu ilości wapnia
470
i fosforu związanych w postaci szczawianów, moczanów, fosforanów, węglanów, soli fosforoamonowych i wolnej cysteiny. Wiadomo, że ten rodzaj zaburzeń może trwać przez wiele lat. W surowicy osób z wadliwą gospodarką mineralną stwierdza się podwyższony poziom wymienionych związków, natomiast w moczu obecność soli mineralnych. W przebiegu kamicy moczowej rozróżnia się okres wstępny, gdy nie ma jeszcze uformowanych złogów, lecz istnieje predyspozycja do ich powstawania, oraz okres czynnego narastania kamieni.
Leczenie zapobiegawcze
Fitoterapia dysponuje Wieloma ziołami i preparatami roślinnymi, które są skuteczne we wstępnym okresie choroby i mogą spowodować cofnięcie się objawów chorobowych. Jest to leczenie zapobiegawcze i przyczynowe, ingerujące w mechanizmy odpowiedzialne za utrzymanie równowagi między koloidami a krystaloidami moczu. Zastosowanie mają głównie zioła lub ich przetwory odznaczające się łagodnym działaniem moczopędnym i saluretycznym, przeciwskurczowym, przeciwzapalnym oraz tzw. „czyszczącym krew” (haemodepurativum) i wzmacniającym ściany włośniczek i drobnych naczyń krwionośnych.
Rp.
Herb. Equiseti
Herb. Asperulae
Rad. Bardanae aa 50,0
Fl. Sambuci
Fol. Urticae
Fr. Sambuci aa 25,0
M.f. species
D.S. Odwar z 2 łyżek ziół na 2 szklanki ciepłej wody, gotować 3 min, przecedzić do termosu, pić 1/2—2/3 szklanki 2—3 razy dz. między posiłkami.
Zioła działają moczopędnie i „czyszcząco na krew” oraz przeciwprzesiękowo na naczynia włosowate.
Rp.
Fol. Betulae
Herb. Herniariae aa 50,0
Fr. Rosae
Herb. Violae tricol.
Rad. Taraxaci aa 25,0
M.f. species
D.S. Jak wyżej.
Rp.
Rhiz. Agropyri
Herb. Hyperici aa 50,0
Fol. Fragariae
471
Rad. Glycyrrhizae aa 25,0
Rad. Ononidis 10,0
M.f. species
D.S. Jak wyżej.
Rp.
Succ. Betulae
Succ. Bardanae aa 30,0
Rutisoli 15,0
Tinct. Saponariae 10,0
Extr. Glycyrrhizae depur. 5,0
M.f. mixtura
D.S. 30—40 kropli w kieliszku wody 3—5 razy dz.
Rp.
Viola-fix
Hyper-fix
D.S. Po torebce w szklance wrzącej wody, pić napar 2 razy dz. po jedzeniu.
Rp.
Fitolizyni
D.S. ½ łyżeczki pasty rozpuścić w ½ szklanki wody, pić 2 razy dz. po jedzeniu.
Rp.
Urograni
D.S. 2 razy dz. po 1/2—1 łyżeczce granulatu przed jedzeniem, popić 1/3—1/2 szklanki wody.
Po kilku tygodniach od rozpoczęcia leczenia, należy zmienić mieszankę na inną, gdyż następuje przyzwyczajenie ustroju do związków zawartych w ziołach i zmniejszenie skuteczności. Co pewien czas konieczna jest kontrola moczu na zawartość składników mineralnych. Gdy analiza nie wykaże obecności soli mineralnych, należy nadal pić odwar z mieszanki ziołowej, najmniej przez 2 tygodnie. Pożądane jest podawanie witaminy C, np. 2—3 razy dz. po 2 draż., oraz przestrzeganie diety, takiej samej jak w kamicy moczowej.
Korzystne działanie wspomagające wywierają kąpiele lub półkąpiele w odwarach z ziół (1—2 razy w tygodniu), gdyż mają właściwości wzmacniające, przeciwskurczowe, uspokajające i ogólnie bodźcowe.
Rp.
Herb. Serpylli
Inflor. Tiliae
Rad. Urticae aa 30,0
Anth. Millefolii
Rad. Bardanae aa 20,0
472
M.f. species
D.S. Odwar z podanej ilości ziół w 3 l wody (gotować 2 min pod przykryciem), wlać do wanny i dopełnić wodą, aby w pozycji siedzącej sięgała do pasa. Temp. kąpieli 38°C, czas 15—25 min.
Rp.
Rad. Taraxaci 50,0
Fl. Callunae
Gem. Pini
Fol. Plantaginis
Fl. Lamii albi aa 20,0
M.f. species
D.S. Przygotować kąpieli jak wyżej.
Leczenie kamicy właściwej
Stężenie składników mineralnych (krystaloidów) w moczu osób zdrowych jest kilkakrotnie większe, niż w nasyconych roztworach wodnych, wobec czego wydalany mocz jest roztworem silnie przesyconym. Jednak w moczu prawidłowym nie następuje krystalizacja soli mineralnych, ponieważ zachowany jest niezbędny poziom koloidów, m.in. mukopolisacharydów, nukleoalbuminy i mucyny. Związki te tworzą wraz z krystaloidami swoisty układ dyspersyjny, którego naruszenie (przy współudziale innych jeszcze mechanizmów) powoduje najpierw pojawienie się w moczu znacznych ilości soli mineralnych, następnie tworzenie się ośrodków krystalizacji w drogach moczowych i stopniowe narastanie złogów.
Rozróżnia się trzy typy kamicy moczowej: metaboliczny (np. spożywanie pokarmów zawierających duże ilości roślinnego białka — glutenu), zakaźny oraz spotykany najczęściej — samoistny. Kamienie moczowe mogą narastać w różnych częściach dróg moczowych — w nerkach (nephrolithiasis), moczowodach (uretherolithiasis) oraz w pęcherzu moczowym (cystolithiasis).
W leczeniu kamicy moczowej preparatami ziołowymi nie różnicuje się jej, zależnie od umiejscowienia, lecz od składu chemicznego kamieni.
Kamica szczawianowa — złogi składają się z kryształków szczawianu wapniowego, w surowicy może być do 400 mg/100 ml kwasu szczawiowego, natomiast w moczu wykrywa się obecność szczawianów.
Kamica moczanowa — złogi zawierają kwas moczowy, a z moczem wydala się dziennie co najmniej 1500 mg kwasu moczowego.
Kamica fosforanowa — złogi zawierają dużo związków fosforowo-amonowo-wapniowych i magnezowych oraz małą ilość węglanów wapnia, natomiast poziom jonów wapniowych w surowicy może przekroczyć 11 mg/100 ml.
473
Kamica cystynowa — złogi zawierają cystynę, a ilość tego aminokwasu w moczu wynosi niekiedy powyżej 250 mg/100 ml.
Każda z wymienionych kamic może przebiegać z zakażeniem dróg moczowych i wówczas niezbędne jest stosowanie chemioterapeutyków przeciwbakteryjnych, równocześnie z wyciągami z odpowiednich mieszanek ziołowych.
Jeżeli podawane są doustnie antybiotyki, to korzystne jest stosowanie następujących ziół chroniących miąższ wątroby przed ewentualnym uszkodzeniem:
Rp.
Herb. Millefolii 50,0
Fol. Althaeae
Herb. Agrimoniae
Herb. Hyperici aa 30,0
Herb. Abrotani
Herb. Chelidonii aa 20,0
M.f. species.
D.S. Napar z 2 łyżek ziół na 21/2 szklanki wody, ogrzać do wrzenia, przecedzić do termosu, pić 2/3 szklanki 3 razy dz.
Rp.
Inflor. Tiliae
Herb. Polygoni avic. aa 50,0
Fol. Menthae pip.
Rad. Taraxaci
Herb. Violae tricol. aa 25,0
M.f. species
D.S. Jak wyżej.
Jeśli jako środki przeciwbakteryjne stosowane są sulfonamidy, to powinny być podawane równocześnie z następującymi mieszankami ziołowymi, działającymi łagodnie przeciw-skurczowo i moczopędnie:
Rp.
Herb. Anserinae
Fol. Betulae aa 50,0
Fr. Rosae
Fr. Coriandri
Rad. Ononidis aa 25,0
M.f. species
D.S. Napar z 3 łyżek ziół na 3 szklanki wody, pić po szklance bezpośrednio po przyjęciu sulfonamidów.
Rp.
Herb. Equiseti
Stigm. Maydis
Fl. Cyami aa 50,0
Peric. Phaseoli
Herb. Meliloti
474
Fol. Rosmarini aa 25,0
M.f. species
D.S. Jak wyżej.
Gdy jako chemioterapeutyki przeciwbakteryjne stosowane są związki f uranowe, np. nitrofurantoina, należy zapobiegać szkodliwemu działaniu tych leków na żołądek i zalecać picie naparów z mieszanek ziołowych:
Rp.
Rad. Glycyrrhizae
Rad. Symphyti aa 50,0
Anth. Chamomillae 25,0
M.f. species
D.S. Napar z 2 łyżek ziół na 2 szklanki wody ciepłej, macerować przez noc, rano ogrzać do wrzenia, przecedzić do termosu, pić ½ szklanki 3 razy dziennie, równocześnie z nitrofurantoina.
Rp.
Fol. Plantaginis
Rad. Glycyrrhizae aa 50,0
Anth. Anthemidis 25,0
M.f. species
D.S. Jak wyżej.
Rp.
Gastro
D.S. 1—2 tabl. na 15 min przed przyjęciem nitrofurantoiny i popić 1/3 szklanki wody.
Kamica szczawianowa. Jest najczęściej spotykaną kamicą, wymagającą długotrwałego leczenia, cierpliwości i skrupulatności w wypełnianiu zaleceń lekarza oraz przestrzegania diety. Złogi szczawianu wapniowego są bardzo trudno rozpuszczalne, dlatego powinno się wzmagać diurezę przyjmowaniem dużych ilości płynów. Niekorzystny wpływ na przebieg leczenia ma zbyt wysoki poziom kwasu moczowego we krwi oraz pH moczu, którego optymalna wartość w tym typie kamicy powinna wynosić 6,0—6,2. Stosowanie witaminy C w dawkach przekraczających 1,5 g dziennie nie jest wskazane, ponieważ u człowieka, pewna część kwasu askorbowego jest metabolizowana do kwasu szczawiowego, co pogarsza stan chorego i może spowodować zwapnienie nerek. Zalecane są następujące leki roślinne:
Rp.
Herb. Herniariae
Herb. Solidaginis
Stigm. Maydis aa 50,0
Herb. Polygoni avic.
475
Herb. Equiseti aa 25,0
M.f. species
D.S. Odwar z 3 łyżek ziół na 3 szklanki ciepłej wody, gotować 5 min, przecedzić do termosu, pić po szklance 3 razy dz. po jedzeniu.
Rp.
Fl. Callunae
Herb. Polygoni avic.
Fl. Ulmariae aa 50,0
Fol. Menthae pip.
Herb. Bidentis tripart. aa 25.0
M.f. species
D.S. Napar z 3 łyżek ziół na 3 szklanki wody, pić 2/3—1 szklankę 3 razy dz. po jedzeniu.
Rp.
Herb. Polygoni avic.
Herb. Anserinae
Fl. Cyani aa 50,0
Fr. Petroselini 30,0
Herb. Convallariae 20,0
M.f. species
D.S. Odwar jak przy pierwszej recepcie.
Rp.
Terpinex
D.S. Zwykle 3—5 kropli na cukier przed jedzeniem (przy nadkwaśności po jedzeniu), w kolce nerkowej lub pęcherzowej do 30 kropli pro dosi, dzieciom 2—4 lata po 1—2 krople 3—4 razy dz.
Wskazane jest codzienne picie soku z 1—2 cytryn (wiąże jony wapnia i zakwasza mocz), przyjmowanie Allopurinolu (obniża poziom kwasu moczowego w surowicy) lub fosforanu celulozy (doustnie 5 g 3 razy dz.) oraz stosowanie kąpieli ziołowych.
Rp.
Herb. Equiseti
Inflor. Tiliae
Rhiz. Agropyri
Gem. Pini aa 30,0
M.f. species
D.S. Odwar z całości ziół w 3 l wody, gotować 3 min pod przykryciem, przecedzić i wlać do wanny, pozostałe zioła umieścić w woreczku płóciennym w wannie, dopełnić wodą, aby w pozycji siedzącej sięgała nieco powyżej pasa. Temp. kąpieli 38—39°C, czas 15—20 min.
476
Kąpiel działa ogólnie przestrajająco i przeciwskurczowo na naczynia żylne, drogi moczowe i zwieracz pęcherza, zmniejsza stan zapalny, ułatwia ewentualne wydalenie złogów szczawianowych. Korzystnie jest wypić po kąpieli szklanką herbaty z 1—2 łyżkami soku malinowego lub z kieliszkiem rumu i położyć się do łóżka.
Rp.
Herb. Meliloti
Herb. Asperulae
Inflor. Helichrysi
Cort. Fraxini aa 30,0
M.f. species
D.S. Jak wyżej.
Powyższe kąpiele (1—2 razy w tygodniu) powinny być stosowane z równoczesnym piciem naparów lub odwarów ziołowych. Kuracja w kamicy szczawianowej trwa niekiedy do 3—4 miesięcy, jednak zazwyczaj kończy się wcześniejszym wydaleniem kamieni z moczem. Są one barwy jasnej, nie mają ostrych brzegów, dlatego nie sprawiają większego bólu przy wydalaniu i nie uszkadzają przewodu moczowego.
Kamica moczanowa. Występuje niemal równie często jak kamica szczawianowa. Optymalne pH moczu, przy którym może nastąpić rozpuszczenie złogów wynosi ok. 7,0. Podaje się Allopurinol, hamujący czynność oksydazy ksantynowej i tym samym wytwarzanie kwasu moczowego. Korzystne jest również podawanie w ciągu dnia soku z 1—2 cytryn. Ważne znaczenie ma przestrzeganie diety oraz przyjmowanie naparów lub odwarów z następujących mieszanek ziołowych:
Rp.
Herb. Solidaginis
Fol. Uvae ursi aa 50,0
Fol. Betulae
Fl. Pseudacaciae
Herb. Chelidonii aa 25,0
M.f. species
D.S. Odwar z 3 łyżek ziół na 3 szklanki wody, gotować 5 min, przecedzić do termosu, pić po szklance 3 razy dz. między posiłkami.
Rp.
Fl. Cyani
Fol. Ribis nigri aa 50,0
Fl. Taraxaci
Herb. Anserinae
Fl. Pseudacaciae aa 25,0
M.f. species
D.S. Jak wyżej.
477
Rp.
Fol. Uvae ursi
Rad. Levistici
Fol. Betulae aa 50,0
Rad. Ononidis
Fol. Menthae pip.
Herb. Equiseti
Peric. Phaseoli aa 25,0
M.f. species
D.S. Jak wyżej.
Rp.
Fol. Vitis idaeae
Fl. Ulmariae aa 50,0
Fl. Sambuci
Herb. Violae tricol.
Fol. Plantaginis
Fl. Anthyllidis aa 25,0
M.f. species
D.S. Jak wyżej.
Kamica fosforanowa. W złogach, oprócz fosforanów, znajduje się pewna ilość węglanu wapniowego. Ponieważ występują tu znaczne ilości jonów wapniowych (niektórzy nazywają tę kamicę wapniową), należy dążyć do ich usuwania przez podwójną wymianę (podawanie soli potasowych i cytrynianów, żywic jonowymiennych, np. Dowex 50 H) oraz przez wiązanie fosforanów w przewodzie pokarmowym (podawanie wodorotlenku glinowego). Wszystkie te sposoby mają ograniczoną skuteczność, dlatego trzeba równolegle stosować zioła. Optymalne pH moczu powinno wynosić 5,2—5,6.
Rp.
Stigm. Maydis
Peric. Phaseoli aa 50,0
Herb. Thymi
Herb. Equiseti
Herb. Herniariae
Fr. Juniperi aa 25,0
M.f. species
D.S. Odwar z 3 łyżek ziół na 3Vs szklanki wody, gotować 3 min, przecedzić do termosu, pić po szklance 3 razy dz.
Rp.
Fl. Ulmariae
Stigm. Maydis aa 50,0
Fol. Urticae
Fr. Petroselini
Rad. Ononidis
Fol. Rosmarini aa 25,0
M.f. species
D.S. Jak wyżej.
478
Rp.
Peric. Phaseoli
Cort. Fraxini aa 50,0
Cort. Salicis
Herb. Violae tricol.
Fol. Betulae
Fl. Callunae aa 25,0
M.f. species
D.S. Jak wyżej.
Rp.
Fitolizyni
D.S. ½ łyżeczki pasty rozpuszczone w ½ szklanki wody 2—3 razy dz.
Rp.
Rubinex
D.S. Po 2 tabletki 3 razy dz. i popić odwarem z jednej z podanych powyżej mieszanek ziołowych.
Rp.
Urograni
D.S. Po łyżeczce granulatu 2—4 razy dz., popijając ½ szklanki wody lub naparu z rumianku.
Rp.
Terpinex
D.S. Jak podano przy kamicy szczawianowej.
Kamica cystynowa i ksantynowa. Najkorzystniejsze pH moczu wynosi 7,5—8,0, ale utrzymanie przez dłuższy okres w granicach podanych wartości jest praktycznie dość trudne. Stosuje się m.in. preparat Cuprenil (Polfa), zawierający D-penicylaminę, czyli dwumetylocysteinę, mającą zdolność rozrywania wiązań dwusiarczkowych i ułatwiania w ten sposób rozpuszczania złogów cysteiny i ksantyny. Również α-merka-ptopropionyloglicyna (prep. Thiola, Jap.) ma dobrą skuteczność i tolerancją. Dążyć trzeba również do zmniejszenia ilości metioniny w pożywieniu (dieta małobiałkowa), gdyż ulega ona przemianie w cysteiną. Ponadto trzeba zalecać picie naparów ziołowych, ułatwiających rozpad i wydalanie złogów cystynowo-ksantynowych, np.:
Rp.
Fol. Vitis idaeae 50,0
Rad. Glycyrrhizae
Cort. Salicis
Anth. Anthemidis aa 30,0
Cort. Viburni opuli
Fl. Primulae aa 20,0
M.f. species
D.S. Odwar z 3 łyżek ziół na 31/2 szklan-
479
ki wody, gotować pod przykryciem 3 min, przecedzić do termosu, pić po szklance 3 razy dz. po jedzeniu.
Rp.
Fol. Uvae ursi
Rhiz. Agropyri aa 50,0
Rad. Taraxaci
Fol. Plantaginis
Fol. Vitis idaeae
Fol. Juglandis aa 25,0
M.f. species
D.S. Jak wyżej.
Powodzenie leczenia ziołami w kamicy moczowej zależy w dużym stopniu od pH moczu. Każdemu rodzajowi kamicy odpowiada optymalne pH moczu, przy którym rozpuszczanie złogów postępuje najszybciej. Składniki mieszanek ziołowych są również tak dobrane, aby działały najskuteczniej w pH optymalnych. Dlatego, po rozpoznaniu rodzaju kamicy, trzeba doprowadzić pH moczu chorego do wartości zapewniających najlepsze rozpuszczenie złogów.
1. Zakwaszanie moczu. Kwaśny odczyn moczu zapobiega nie tylko tworzeniu złogów w kamicy szczawianowej i fosforanowej, ale również ich narastania, ponadto współdziała z niektórymi lekami przeciwbakteryjnymi w moczu, np. z penicyliną, ampicyliną, natomiast nie jest korzystny, gdy podaje się sulfonamidy. Do zakwaszania moczu stosuje się najczęściej następujące leki;
Rp.
Hexamethylentetramini 0,027
Acidi adipinici 0,25
Ammonii chlorati 0,2
M.f. pulvis. D.t.d. No XX in caps. amyl.
D.S. 1—2 proszki przed jedzeniem 3—4 razy dz., popić ½ szklanki wody.
Rp.
Natrii phosphor. monobasici 1,0
D.t.d. No XV in caps. amyl.
D.S. Po 1 proszku 2 razy dz.
Rp.
Acidi ascorbici in drag. 0,2
D.S. 2—3 draż. 4—5 razy dz.
Rp.
Ammonii chlorati 1,0
D.t.d. No XL in caps. amyl.
D.S. 1—2 kaps. 3 razy dz. popić ½ szklanki wody.
Gdy pH moczu zostanie doprowadzone do żądanej wartości należy zmniejszyć lub nawet przerwać podawanie środka za-
480
kwaszającego i stale sprawdzać odczyn moczu za pomocą papierków wskaźnikowych. Stosowanie kwasu askorbinowego trzeba wykluczyć w kamicy szczawianowej, gdyż może nastąpić podwyższenie poziomu kwasu szczawiowego w surowicy.
2. Alkalizowanie moczu. Środki alkalizujące mocz stosuje się w różnych stanach chorobowych aby: 1) zmniejszyć drażniące działanie moczu w zapaleniu pęcherza; 2) zwalczyć kwasicę towarzyszącą niewydolności nerek, 3) zwiększyć skuteczność niektórych leków, np. sulfonamidów; 4) zapobiegać dalszemu narastaniu złogów, zwłaszcza w kamicy moczanowej i cystynowej.
Rp.
Acidi citrici
Natrii citrici aa 12)0
Acidi tartarici
Kalii Natrii tartarici aa 1,0
Natrii sulphurici 17,0
Natrii bicarbonici 7,0
M.f. pulvis
D.S. Po łyżeczce w ½ szklanki wody 2—3 razy dziennie przed lub po jedzeniu.
Można również stosować prep. Alkalit (CSRS) lub Uralyt U (Madaus, RFN), zawierające cytryniany i pozwalające na utrzymanie pH moczu w granicach 6,2—7,0 (optymalne dla leczenia kamicy moczanowej) lub w granicach 7,5—8,0 (optymalne dla leczenia kamicy cystynowej i ksantynowej). Do alkalizowania moczu można też użyć kwaśnego węglanu sodowego — Natrium bicarbonicum w dawce 10—20 g dziennie, węglanu wapniowego strąconego — Calcium carbonicum piaecipitatum oraz cytrynianu sodowego — Natrium citricum.
Stany skurczowe w przebiegu kamicy moczowej
Dalszym problemem w leczeniu kamicy moczowej jest zwalczanie kolki spowodowanej przez kamienie, zwłaszcza gdy zaczynają się one przemieszczać, jak również skurczu mięśni gładkich moczowodów.
Rp.
Scopolani
D.S. Doustnie 1—2 draż. 3—5 razy dz. po jedzeniu lub doodbytniczo po 1 czopku 1—3 razy dz.
Rp.
Chelidonini hydrochl.
D.S. Po 1—2 tabl. 1—3 razy dz. po jedzeniu.
Rp.
Rad. Glycyrrhizae
Herb. Chelidonii
481
Fr. Foeniculi
Fol. Menthae pip.
Anth. Chamomillae aa 25,0
M.f. species
D.S. Napar z 3 łyżek ziół na 21/2 szklanki wody, pić ½ szklanki 3 razy dz. między posiłkami.
Rp.
Papaverini hydrochl.
Extr. Belladonnae sicc. aa 0,02
Acidi phaenylaethylbaib. 0,015
Sacchari albi 0,5
M.f. pulveres. D.t.d. No XII in caps. amyl.
S. Po 1—2 proszki 3 razy dz. po jedzeniu.
Rp.
Atropini sulfur 0,01
Papaverini hydrochl. 0,4
Aquae destil. ad 20,0
M.f. solutio
D.S. Po 25 kropli w kieliszku wody 3 razy dz.
Rp.
Papaverini hydrochl. amp. 0,04
Atropini suflur. amp. 0,0005
D.S. Po 1 ampułce podskórnie.
Leczenie kompleksowe kamicy moczowej
Aby osiągnąć dobre wyniki zachowawczego leczenia kamicy moczowej, należy zastosować leczenie kompleksowe.
1. Podawać leki ziołowe, zwłaszcza napary z mieszanek ziołowych, w ilości ok. 1,5 l dziennie. W naparach tych znajdują się określone substancje czynne, działające m.in. moczopędnie, saluretycznie, przeciwskurczowo, przeciwzapalnie, jak również sole mineralne, zwłaszcza następujące kationy: magnez — zmniejszający szybkość krystalizacji fosforanów wapniowych w moczu, sód — zwiększający rozpuszczalność soli wapniowych w moczu, potas — działający na zasadzie wymiany jonowej z wapniem, utrudniający jego wchłanianie w jelitach i obniżający poziom w moczu.
2. Podawać leki rozkurczowe, o łagodnym działaniu na mię-śnie gładkie. Dlatego szczególnego znaczenia nabierają wymienione powyżej roślinne leki przeciwskurczowe, które są w stanie zwalczać kolkę, jak również w pewnym stopniu zmniejszać natężenie bólu, wywołanego przez przemieszczające się kamienie moczowe.
3. Stosować kąpiele ziołowe, które m.in. działają rozkurczowo, nieznacznie pobudzają ruchomość pęcherza i w mniejszym stopniu moczowodów, zmniejszają przekrwienie dróg moczowych i nasilenie bólu. Następuje pożądana poprawa
482
przepływu moczu, łatwiejsze jego wydalanie, a wiać zwiększa się również szansa wydalenia kamieni nerkowych, ewentualnie naruszenia ich zwartej struktury przez opływający je mocz.
4. Uregulować pH moczu, a więc spowodować jego zakwaszenie lub alkalizację, zależnie od rodzaju rozpoznanej kamicy oraz pierwotnego pH moczu. Konieczne są często powtarzane kontrole pH moczu, które mogą być wykonywane przez samego chorego (papierki wskaźnikowe).
5. Gimnastyka poranna i wieczorna oraz spacery stanowią niezbędne uzupełnienie powyższych zaleceń.
6. Wypróżnienia — trzeba je uregulować, gdyż są istotnym czynnikiem dodatkowym w leczeniu kamicy moczowej.
7. Przestrzegać zaleceń dietetycznych. Unikać mleka i jego przetworów, gdyż zawierają dużo wapnia, unikać wody tzw. „twardej”, ale nie unikać wód mineralnych, szczególnie „Dąbrówki”, „Jana”, ograniczyć picie piwa, mocnej herbaty, kawy, jeść możliwie dużo ryb lub mięsa (zwiększenie poziomu koloidów w moczu), potrawy dobrze solić (sód zwiększa rozpuszczalność soli wapnia). Ponadto w kamicy fosforanowej spożywać groch, ryż, fasolę białą, chleb żytni, płatki owsiane (zawierają dużo magnezu, który hamuje wytrącanie z moczu fosforanów wapnia). W kamicy moczanowej unikać białka roślinnego, np. soi, a preferować białko zwierzęce, szczególnie ryby, natomiast w kamicy szczawianowej zaniechać spożywania m.in. szpinaku, rabarbaru, szczawiu.
PIŚMIENNICTWO
1. Beuthe D.: Die Phytotherapie der Harnweginfektionen in der Gynäkologie. Arztl. Forsch. 1964, 18, 547. — 2. Migros W., Gałązka E.: Uszkodzenia nerek jako następstwo przyjmowania leków o działaniu przeciwbólowym. Biul. Inst. Lek. 1974, 21, 135. — 3. Modlińskł L.: Badania nad wpływem niektórych leków na kamicę narządu moczowego. Biul. Inf. Celarm — Polfa, 1972, 22, 93. — 4. Nowak H.: Podstawy leczenia zakażeń układu moczowego. Wiad. Lek. 1973, 26, 939. — 5. O'Reilly W. J.: Dose Regimens in Renal Disease. Austral. J. Pharm. 1974, 55, 451. — 6. Prien E. L.: The Riddle of Urinary Stone Disease. J. Amer. Med. Ass. 1971, 216, 503. — 7. Rennick B. R.: Renal Excretion of Drugs: Tubular Transport and Metabolism. Ann. Rev. Pharmacol., 1972, 12, 141. —8. Scheibe G.: Vergleichende Untersuchungen über die diuretische Wirkung von Phytotherapeutika. Hippokrates, 1966, 37, 531. — 9. Stecki H.: Fizyczne, chemiczne i biologiczne podstawy leczenia i zapobiegania kamicy narządu moczowego. Wiad. Lek. 1973, 26, 933. — 10. Trybulski T., Syć S.: Patogeneza i zapobieganie wapniowej kamicy dróg moczowych. Wiad. Lek. 1972, 25, 1675.
11. Wilde W.: Infektionen der Harnwege und ihre Heilung durch phototherapeutische Massnahmen. Dtsch. Med. J. 1959, 10, 19. — 12. Wisławska-Orłowska B., Kucharska A., Graczyk J.: Niewydolność nerek a antybiotyki. Poi. Tyg. Lek. 1973, 28, 1420.
483
Prof. dr hab. med. Jan Kowalewski
CHOROBY PRZEMIANY MATERII
Do chorób przemiany materii należą bardzo różnorodne zaburzenia pośredniej przemiany białek, węglowodanów, lipidów, kwasów nukleinowych, porfiryn i innych związków, które w ustroju są syntetyzowane, przekształcane i rozkładane. Nie zalicza się do tej grupy chorób zaburzeń trawienia i wchłaniania pokarmów, które (z nielicznymi wyjątkami, np. haemochromatosis) są związane z określonymi chorobami przewodu pokarmowego. W grupie chorób przemiany materii omawia się natomiast stany będące następstwem niedostatecznego oraz nadmiernego w stosunku do potrzeb odżywiania się.
W tym rozdziale omówiono stosowanie środków pochodzenia roślinnego w leczeniu niedożywienia oraz otyłości, cukrzycy i dny, które ze względu na dużą częstość występowania we współczesnym świecie mają poważne znaczenie społeczne. Jest faktem powszechnie znanym, że większość ludności krajów nie rozwiniętych gospodarczo jest niedożywiona, a spora część ludności krajów gospodarczo rozwiniętych spożywa nadmierne ilości pokarmów. W tych ostatnich krajach najczęstszą przyczyną zgonów stały się następstwa i powikłania miażdżycy, a cukrzyca, dna i pośrednio otyłość, pomiędzy którymi zachodzą ścisłe powiązania, stanowią jedne z najważniejszych czynników ryzyka miażdżycy, tzn. czynników, ułatwiających i przyspieszających rozwój miażdżycy.
Cukrzycę uważa się za drugi pod względem ważności czynnik ryzyka po nadciśnieniu tętniczym. Istnieje wyraźny związek pomiędzy otyłością a cukrzycą, o czym świadczy 7—8-krotnie częstsze występowanie tej ostatniej u otyłych aniżeli u ludzi z prawidłową masą ciała. Otyli częściej zapadają na miażdżycę i częstsze są u nich powikłania miażdżycy, chociaż sama otyłość nie jest przez wszystkich uznawana za czynnik ryzyka miażdżycy. Istnieje natomiast duża korelacja pomiędzy otyłością a czynnikami ryzyka: jawną i utajoną cukrzycą, hiperlipidemią oraz hiperuricemią.
Prawidłową masę ciała u człowieka dorosłego, tzw. masę należną, oblicza się najczęściej na podstawie wzoru Broca: masa należna (kg) = wysokość (cm) — 100
484
Masa należna ciała zależy jednaj nie tylko od wzrostu, ale również od płci, typu konstytucjonalnego oraz wieku, których wzór Broca nie uwzględnia. Dlatego uzyskane za jego pomocą wartości obciążone są sporym błędem i mogą być traktowane tylko jako orientacyjne. Dokładniejszy, bo uwzględniający typ konstytucjonalny, jest wzór Bernharda:
wysokość (cm) X obwód kl. piers. (cm)
masa należna (kg) = ———————————————————
240
Odchylenie masy rzeczywistej ciała in plus in minus od masy należnej przedstawia różny problem kliniczny w zależności od wielkości niedoboru masy lub nadwagi, od przyczyn, które je wywołały i spowodowanych skutków.
NIEDOŻYWIENIE MALNUTRIT1ON
Niedobór masy ciała stanowi następstwo niedostatecznego w stosunku do potrzeb dowozu lub wykorzystania kalorii. Jeżeli niedobór ten wynosi 10—15% masy należnej, mówi się o wychudzeniu. Niedobór większy aniżeli 15% określa się jako wyniszczenie.
Poza ilościowym niedoborem pokarmowym zdarzają się niedobory poszczególnych składników pożywienia, takich jak zawarte w białku aminokwasy egzogenne, związki mineralne i witaminy. Następstwa tych niedoborów są swoiste dla każdego z brakujących składników i wymagają leczenia substytucyjnego.
Przyczyny wychudzenia są różne i mogą być uszeregowane w następujące grupy:
1) bezwzględny niedobór pożywienia w stosunku do fizjologicznych potrzeb ustroju,
2) zwiększone i niepokryte całkowite zapotrzebowanie kaloryczne w okresie wzrostu, ciąży, szczególnie intensywnej pracy fizycznej oraz w stanach wzmożonej podstawowej przemiany materii,
3) zaburzone trawienie i wchłanianie pokarmów w przewodzie pokarmowym,
4) wzmożenie procesów katabolicznych,
5) niemożność wykorzystania substancji odżywczych przez komórki i tkanki.
Leczenie wychudzenia polega na usuwaniu jego przyczyn i stosowaniu odpowiedniej diety. Dla wyrównania niedoboru masy ciała dieta powinna zawierać nadmiar kalorii w stosunku do zapotrzebowania energetycznego oraz uwzględniać dostateczną ilość pełnowartościowego białka, witamin i składników mineralnych.
485
Środki roślinne mają w tym leczeniu ograniczony zasiąg, jednak w pewnych przypadkach stanowią istotną pomoc. Zastosowanie znajdują związki zaliczone do grupy amara i amaro-aromatica. Poprawiają one łaknienie, którego upośledzenie jest częstą przyczyną spożywania niedostatecznych ilości pokarmów i niedożywienia. Zioła te zawierają różne substancje o gorzkim smaku, tzw. gorycze. Przetwory z tych ziół drażnią zakończenia smakowe języka i w wyniku odruchu pobudzają wydzielanie śliny i soku żołądkowego oraz poprawiają łaknienie.
Do najczęściej stosowanych należą przetwory korzenia goryczki (Rad. Gentianae), ziela dziurawca (Herb. Hyperici), ziela piołunu (Herb. Absinthii), kory chinowej (Cort. Cinchonae), kory kondurango (Cort. Condurango), naowocni pomarańczy gorzkiej (Peric. Aurantii amarii), kłącza tataraku (Rhiz. Calami) według następujących przepisów.
Rp.
Tinct. Gentianae
D.S. Po 30 kropli przed jedzeniem.
Rp.
Dec. Rad. Gentianae 5,0/200,0
D.S. Po łyżce przed jedzeniem.
Rp.
Inf. Herb. Hyperici 20,0/500,0
D.S. Po ½ szklanki przed jedzeniem.
Rp.
Intr. Hyperici lub Succ. Hyperici
D.S. Po łyżce na 1/3 szklanki wody przed jedzeniem.
Rp.
Tinct. Absinthii
D.S. 30 kropli na 1/3 szklanki wody przed jedzeniem.
Rp.
Inf. Herb. Absinthii 12,0/200,0
D.S. Po łyżce przed jedzeniem.
Rp.
Tinct. Cinchonae lub Tinct. Cinchonae comp.
D.S. Po 30 kropli przed jedzeniem.
Rp.
Extr. Cinchonae fluidi
D.S. Po 20 kropli przed jedzeniem.
486
Rp.
Dec. Cort. Cinchonae 10,0/170,0
Acid. hydrochlorici dil. 3,0
Sir. simplicis ad 200,0
M.f. mixtura
D.S. Po łyżce przed jedzeniem.
Rp.
Tinct. Cinchonae comp.
Tinct. Zingiberis
Tinct. Rhei vinosae aa
M.f. guttae
D.S. Po 30 kropli przed jedzeniem.
Rp.
Extr. Condurango fluidi
D.S. 30 kropli przed jedzeniem.
Rp.
Dec. Corticis Condurango 15,0/180,0
Acid. hydrochlorici dil. 3,0
Sir. simplicis ad 200,0
M.f. mixtura
D.S. Po łyżce przed jedzeniem.
Rp.
Extr. Aurantii fluidi
D.S. Po 30—40 kropli przed jedzeniem.
Rp.
Tinct. Calami
D.S. Po 30—40 kropli przed jedzeniem.
Lekiem złożonym jest nalewka gorzka (Tinct. amara) z ziela piołunu, kłączy tataraka, liści bobrka i skórki pomarańczy. Stosowana jest w ilości 30—40 kropli przed jedzeniem.
Do innych przetworów ziół z grupy amara należą odwary z liści bobrka (Fol. Menyanthidis), z ziela tysiącznika (Herb. Centurii), napary z ziela krwawnika (Herb. Millefolii), z korzenia cykorii (Rad. Cichorii), nalewka z nasion kulczyby (Sem. Strychni) i sok z korzenia mniszka (Rad. Taraxaci).
Rośliny z grupy amaro-aromatica zawierają substancje chemiczne, które poza tym, że drażnią zakończenia smakowe w jamie ustnej, drażnią błoną śluzową żołądka, pobudzając ją bezpośrednio do wydzielania soku żołądkowego. Jako leki poprawiające łaknienie stosowane są m.in.: kłącze galangi (Rhiz. Galangae), liść eukaliptusa (Fol. Eucalypti), ziele rdestu ostrogorzkiego (Herb. Polygoni hydropiperis), zieje komosy wonnej (Herb. Chenopodii). Są one jednak, w odróżnieniu od ziół z grupy amara, nieobojętne dla żołądka, ponieważ powodują podrażnienie błony śluzowej. Dlatego więc nie powinny być stosowane w nieżytach błony śluzowej żołądka.
487
Jedną z przyczyn utraty masy ciała jest nadczynność tarczycy. Nadmiar jej hormonów powoduje zwiększenie podstawowej przemiany materii. Wzrasta zapotrzebowanie kaloryczne i wystarczający w normalnych warunkach dowóz kalorii w pożywieniu u chorych z nadczynnością tarczycy tylko częściowo pokrywa zapotrzebowanie. Dla całkowitego jego pokrycia ustrój musi czerpać z własnych zasobów tłuszczu, węglowodanów i wreszcie białek, co prowadzi do zmniejszenia masy ciała.
Leczenie nadczynności tarczycy polega na stosowaniu środków tyreostatycznych, które hamują wytwarzanie tyroksyny i trójjodotyroniny i na ewentualnym operacyjnym usunięciu tarczycy. Pewne działanie tyreostatyczne wywiera jod, który hamuje uwalnianie hormonów z tarczycy, a w dużych dawkach powoduje inwolucję hiperplastycznych pęcherzyków tarczycy. Działanie to uzasadniało stosowanie w nadczynności tarczycy leków roślinnych zawierających jod. Stosunkowo najwięcej tego pierwiastka zawiera jeden z gatunków glonów morskich — morszczyn pęcherzykowaty (Fucus vesiculosus), rosnący w Bałtyku, Morzu Północnym i Atlantyku. Zawartość jodu jest różna w różnych odmianach tej rośliny. Morszczyn pochodzący z Atlantyku zawiera do 3,5% jodu, morszczyn bałtycki zawiera go bardzo mało, bo około 0,02—0,04%. Obecnie został on prawie zupełnie wyparty z lecznictwa przez inne przetwory, np. płyn Lugola, który zawiera znane ilości jodu (6 mg w 1 kropli) i może być dokładnie dawkowany.
Również w leczeniu niedoczynności tarczycy i wola obojętnego jod pochodzenia roślinnego zastąpiono preparatami wysuszonej tarczycy, trójjodotyroniną lub płynem Lugola. Jedynie w przypadkach nieznacznego niedoboru jodu może on być uzupełniony ze źródeł roślinnych.
Morszczyn pęcherzykowaty podaje się w postaci sproszkowanej, w ilości 3—5 g 2 razy dziennie, lub w postaci odwaru. Z powodu dość przykrego zapachu stosowany jest zwykle w połączeniu z innymi ziołami.
Rp.
Herb. Millefolii
Herb. Hyperici aa 40,0
Fuci vesiculosi 20,0
M.f. species
D.S. Łyżka ziół na szklankę wody 2 razy dziennie w postaci odwaru.
Rola środków roślinnych w leczeniu niedożywienia nie ogranicza się wyłącznie do stymulowania upośledzonego łaknienia chorych. Znajdują one również zastosowanie w leczeniu wielu stanów chorobowych, zwłaszcza chorób przewodu pokarmowego, stanowiących przyczynę niedożywienia (patrz
488
rozdział „Choroby przewodu pokarmowego”). Łagodząc dolegliwości lub usuwając objawy tych chorób przyczyniają się do poprawy stanu odżywienia w wyniku możliwości rozszerzenia diety, uwolnienia chorych od obawy przed występującymi po jedzeniu bólami oraz w wyniku lepszego wykorzystania składników pokarmowych (np. zlikwidowania biegunki).
OTYŁOŚĆ ADIPOSITAS
Nazwą tą określamy nadmiar tłuszczu zdeponowanego w u-stroju, głównie w tkance podskórnej, ale również w sieci, krezce i tkance okołonerkowej. Rozpoznanie otyłości ustalić można już na podstawie wyglądu badanego. Do oceny jej stopnia posługujemy się pomiarem masy ciała oraz pomiarem grubości fałdu skórnego. Masę ciała większą od masy należnej o mniej niż 20% określa się jako nadwagę. O otyłości mówi się wówczas, gdy aktualna masa ciała jest większa o co najmniej 20% od masy należnej.
Etiopatogeneza otyłości jest złożona i niezupełnie poznana. Pogląd, że jest ona prostym następstwem przejadania się i małej aktywności fizycznej jest uproszczony, choć czynniki te mają decydujące znaczenie u wielu otyłych. Tylko w niewielkim odsetku otyłość jest symptomem zaburzeń endokrynnych. Istotną rolę wydają się mieć zmiany w podwzgórzu. Są uzasadnione przypuszczenia, że w każdej otyłości istnieją zaburzenia funkcji jąder podwzgórzowych. W powstawaniu i utrzymywaniu otyłości odgrywają rolę czynniki konstytucjonalne, warunkujące wygórowaną osobniczą potrzebę i łatwość gromadzenia tłuszczu. Są przecież osoby, które pomimo bogato-energetycznego odżywiania i przeciętnej aktywności fizycznej pozostają szczupłe, i inne, które spożywając mniej niż 6280 kJ/dobę (1500 cal/dobę) są otyłe i nie tracą masy.
Bardzo duże znaczenie w powstawaniu otyłości przypisuje się przekarmianiu we wczesnym dzieciństwie. Stwierdzono, że aż 80% otyłych dzieci staje się otyłymi w późniejszym życiu. Nadmiar kalorii w pożywieniu u dzieci powoduje hiperplazję adypocytów (komórek tłuszczowych). Ich obfitość stwarza później warunki do łatwego gromadzenia w postaci tłuszczu każdego, nawet najmniejszego nadmiaru energii w pożywieniu.
Wielorakość i złożoność czynników etiopatogenetycznych, a zwłaszcza trudności w ich identyfikacji, sprawiają, że proponowane były różne podziały otyłości. Do celów praktycznych przydatny okazał się podział na podstawie cech morfologicznych otyłych osób. Wyróżnia się dwa typy otyłości: typ androidalny i gynoidalny.
Typ androidalny cechuje się gromadzeniem tłuszczu głów-
489
nie w górnej części ciała: na karku, klatce piersiowej i brzuchu, przy stosunkowo szczupłych biodrach i kończynach dolnych. Występuje głównie u mężczyzn. Ich układ mięśniowy jest dobrze rozwinięty i sprawny funkcjonalnie. Otyli tego typu spożywają nadmierne ilości pokarmów.
Typ gynoidalny spotyka się przede wszystkim u kobiet. Tłuszcz gromadzi się na tułowiu z uprzywilejowaniem dolnej części brzucha, bioder i pośladków oraz na kończynach dolnych. Mięśnie są słabo rozwinięte, ich siła słaba. Nie wszyscy ludzie-z tym typem otyłości odżywiają się nadmiernie.
Otyłość wywołuje rozmaite niekorzystne następstwa. Podzielić je można na mechaniczne i metaboliczne. Następstwa mechaniczne zależą od przeciążenia narządów lub ograniczenia przestrzeni, które zajmują. Należą do nich zmiany zwyrodnieniowe w układzie kostno-stawowym, ograniczenie wentylacji płuc, zaburzenia czynności serca skutkiem zmiany położenia serca w klatce piersiowej na bardziej poziome (serce „podparte” przez uniesioną przeponę).
Następstwami metabolicznymi otyłości są: cukrzyca, nadciśnienie tętnicze, hiperuricemia i w pewnym stopniu miażdżyca. Rozwojowi cukrzycy sprzyja dieta bogata w łatwo przyswajalne węglowodany, których nadmiar wymaga dodatkowych ilości insuliny. Długotrwały wzrost zapotrzebowania na insulinę doprowadza do wyczerpania wysp Langerhansa trzustki i niedoboru insuliny, co powoduje zaburzenia gospodarki węglowodanowej i rozwój cukrzycy. Ten typ cukrzycy, tzw. regulacyjnej, występuje według autorów amerykańskich u 6% ludzi dorosłych bez nadwagi i aż u 45—50% ludzi otyłych. Cukrzyca stanowi najważniejszy po nadciśnieniu tętniczym czynnik ryzyka miażdżycy. Dodatkowym czynnikiem miażdżycorodnym związanym z otyłością jest zwiększona zawartość trójglicerydów we krwi. Następstwa metaboliczne otyłości występują przede wszystkim w typie androidalnym, natomiast następstwa mechaniczne u otyłych typu zarówno androidalnego, jak gynoidalnego. Jedynym sposobem uniknięcia tych powikłań jest zmniejszenie masy ciała.
Nadwaga, która jeszcze w wielu środowiskach uważana jest za objaw zdrowia i za oznakę dobrobytu, stanowi w istocie zapowiedź choroby. Powszechnie wiadomo, że odchudzenie otyłych jest zadaniem trudnym i niezależnie od tego, czy mamy do czynienia z otyłością prostą z przekarmienia, czy zależną od czynników wewnętrznych (endokrynnych, konstytucjonalnych) bądź nerwowych, może być osiągnięte przez dostatecznie rygorystyczne ograniczenia dietetyczne. Dla wytworzenia jednego kilograma tłuszczu potrzeba 37 680 kJ (9000 cal). Aby utracić tę ilość tłuszczu, niedobór energii w stosunku do zapotrzebowania musi wynieść również 37 680 kJ (9000 cal). Dla uzyskania zmniejszenia masy ciała o 3 kg w ciągu miesiąca
490
niedobór kaloryczny pożywienia powinien wynosić 3768 kJ (900 cal) dziennie.
Dieta odchudzająca nie może zawierać więcej niż 4187— 5024 kJ/dobę (1000—1200 cal/dobę) i musi być stosowana dostatecznie długo. Niekiedy dla uzyskania wyniku należy ją zredukować do 2093—2512 kJ/dobę (500—600 cal/dobą). Należy również wykluczyć czynniki utrudniające utrzymanie niezbędnych rygorów dietetycznych. Należą do nich bodźce psychiczne związane z różnymi sytuacjami konfliktowymi. W takich sytuacjach u otyłych wystąpić może, jako reakcja, potrzeba jedzenia, która staje się formą ucieczki i jednocześnie rekompensatą za przykre doznania. Niekiedy reakcje te przyjmują formę nienasyconego głodu. Jeżeli pożywienie jest bogatowęglowodanowe, zwiększa się uwalnianie insuliny z trzustki. Występujące następnie pod wpływem tego hormonu nadmierne obniżenie poziomu glukozy we krwi (hipoglikemia) wywołuje uczucie głodu i powstanie błędnego koła. Otyli najczęściej ograniczają swoją aktywność fizyczną, co zmniejsza ich wydatek energetyczny. Czynny tryb życia, tzn. dużo ruchu i praca fizyczna, ułatwia uzyskanie ujemnego bilansu energetycznego niezbędnego do utraty masy.
Ogólnie wiadomo, jak trudno jest większości otyłych przestrzegać ściśle zaleceń dotyczących diety i trybu życia. Ważna rola w leczeniu otyłości przypada psychoterapii. Leczony musi znać i akceptować motywy postępowania, które wymaga od niego wyrzeczeń i zmiany przyzwyczajeń, dotyczących odżywiania i trybu życia. Uzasadnione jest również stosowanie środków, które wzmagałyby zużycie energii i wpływały na zmniejszenie jej dowozu. Niestety nie dysponujemy takimi środkami, które będąc dostatecznie skuteczne nie miałyby szkodliwego działania ubocznego (np. hormony tarczycy, amfetamina).
Pewne znaczenie, choć drugoplanowe, mają niektóre surowce roślinne zawierające śluzy, jak nasiona płesznika (Sem. Psylli), nasiona lnu (Sem. Lini) oraz glony Gelidium amansii, Chondrus crispus, Gigartina mamillosa i Fucus vesiculocus. Śluzy są wielocukrami, liofilnymi koloidami, tworzącymi z wodą galaretowate żele. Nie ulegają one trawieniu ani wchłanianiu w przewodzie pokarmowym z powodu braku enzymów hydrolizujących je do jednocukrów. Pochłaniają natomiast duże ilości wody i pęcznieją. W ten sposób znacznie zwiększają objętość treści pokarmowej, w związku z czym zmniejsza się uczucie głodu. Drażniąc zakończenia czuciowe błony śluzowej, powodują wzmożenie perystaltyki jelit i przyspieszenie pasażu treści przez przewód pokarmowy. Nadto śluzy roślinne powlekają powierzchnię błony śluzowej jelit i tworzą mechaniczną przeszkodę, upośledzającą wchłanianie strawionych składników pokarmowych ze światła jelit.
491
Opisane działanie uzasadnia stosowanie śluzów roślinnych w zwalczaniu otyłości. Leki te podaje się doustnie jako galaretki, kleiki lub jako suche proszki i granulaty. Najczęściej stosowany jest agar, uzyskiwany z glonów Gelidium amansii, sam (w ilości 4—8 g 2—3 razy dziennie) lub z dodatkiem innych ziół. Gotowym preparatem jest granulat ziołowy Neonormacol. Zażywa się 2 łyżeczki 2 razy dziennie, rano i wieczorem, popijając 1/2—1 szklanką herbaty, ciepłej wody lub kompotu.
Rzadziej stosuje się karagen — śluz z glonów Chondrus crispus i Gigartina mamillosa oraz morszczyn pęcherzykowa-ty (Fucus vesiculocus). Przypisywanie morszczynowi równoczesnego działania przyspieszającego przemianę materii ze względu na zawarte w nim związki jodu jest słuszne tylko w odniesieniu do niedoczynności tarczycy, wywołanej niedoborem jodu, a nie do otyłości. Warunkiem takiego działania jest jednak dostatecznie duża zawartość jodu w stosowanych przetworach.
Morszczyn pęcherzykowa ty stosowany jest zwykle w połączeniu z innymi ziołami. Granulat ziołowy Normogran dawkuje się 2 łyżeczki 2 razy dziennie, rano na czczo i przed snem, popijając 1/2—1 szklanką ciepłej wody.
Ponieważ śluzy roślinne mogą upośledzać wchłanianie w jelitach, długotrwałe ich stosowanie stwarza niebezpieczeństwo niedoboru witamin i soli mineralnych. Aby zapobiec temu leczonym należy podawać dodatkowo preparaty wielowitaminowe w połączeniu ze związkami mineralnymi, np. Vitaral lub Falvit.
Za pomocą leków roślinnych można również wpływać na reakcje emocjonalne, które przyczyniają się do wystąpienia i utrzymywania się otyłości. U tych osób, u których jedzenie przyczynia się-do rozładowania napięć psychicznych, powinno się stosować środki uspokajające. Od dawna są szeroko stosowane: korzeń kozika lekarskiego (Rad. Valerianae) i liście melisy (Fol. Melissae), które stosuje się pojedynczo lub jako podstawowe składniki preparatów złożonych.
Rp.
Tinct. Valerianae
D.S. 3 razy dziennie po 30—60 kropli.
Rp.
Neospasmini
D.S. 3 razy dziennie po łyżce deserowej.
Rp.
Nervograni
D.S. 3 razy dziennie po łyżeczce, popijać 1/s szklanki herbaty lub wody.
492
Rp.
Nervosoli
D.S. 3—4 razy dziennie po 1—2 łyżeczki.
Rp.
Passispasmini
D.S. 3—6 razy dziennie po łyżce deserowej.
U osób otyłych z równoczesnym nadciśnieniem tętniczym szczególnie korzystne jest podawanie przetworów z korzenia rauwolfii (Rad. Rauwolfiae serpentinae). Zawarty w nich alkaloid (rezerpina) wywiera długotrwałe działanie uspokajające oraz obniża ciśnienie tętnicze krwi. Stosuje się preparaty farmaceutyczne zawierające czystą rezerpinę w ilości 3 razy dziennie po 0,1 lub 0,25 mg. Polski przemysł zielarski produkuje drażetki pod nazwą Serpadex, zawierające 0,015 g suchego wyciągu z korzeni rauwolfii. Dawkowanie: 2—3 razy dziennie po 1—2 draż. Przeciwwskazaniem do stosowania alkaloidów rauwolfii jest choroba wrzodowa żołądka, stany depresji, dychawica oskrzelowa i znaczniejsze zwolnienie czynności serca.
CUKRZYCA DIABETES MELLITUS
Zaburzenia przemiany węglowodanowej, stanowiące istotę cukrzycy, spowodowane są bezwzględnym lub względnym niedoborem insuliny. Wyrównanie tych zaburzeń warunkuje u-trzymanie sprawności ustroju, stwarza możliwości pełnego uczestnictwa chorych na cukrzycę w życiu społecznym, eliminuje niebezpieczeństwo powikłań oraz opóźnia rozwój zmian w układzie naczyniowym i nerwowym. Cukrzyca nie wyrównana grozi poważnymi powikłaniami, upośledzeniem funkcji wielu narządów i utratą życia. Te poważne następstwa nie-wyrównania nakazują leczenie cukrzycy metodami, których skuteczność nie budzi wątpliwości i które zapewniają możliwie najpełniejsze wyrównanie zaburzeń metabolicznych.
Leczenie cukrzycy jest złożone i obejmuje stosowanie odpowiedniej diety, insuliny i (lub) doustnych leków przeciwcukrzycowych. Środki pochodzenia roślinnego nie mają szerszego zastosowania w leczeniu cukrzycy. Niektóre rośliny zawierają tzw. glukokininy, które wywierają działanie hipoglikemizujące, jednak działanie to jest zbyt słabe, aby przetwory roślinne mogły konkurować z insuliną bądź pochodnymi sulfonylomocznika i biguanidu.
Cukrzycę młodzieńczą, tzn. pierwotną, cechuje bezwzględny niedobór insuliny i leczenie jej jest substytucyjne. Doustne
493
leki przeciwcukrzycowe, a tym bardziej leki roślinne, nie są w stanie wyrównać zaburzeń metabolizmu węglowodanów w tej postaci cukrzycy i nie mogą zastąpić insuliny.
W drugiej postaci cukrzycy, tzw. regulacyjnej, dotyczącej ludzi otyłych, niedobór insuliny jest względny, a przecukrzenie krwi zależy od takich czynników jak zwiększone zapotrzebowanie na insulinę, obecność we krwi antagonistów bądź przeciwciał przeciwinsulinowych. Leczenie polega na stosowaniu małoenergetycznej diety i doustnych leków przeciwcukrzycowych. W lekkich zaburzeniach przemiany węglowodanowej, kiedy względny niedobór insuliny jest nieduży, wyrównanie można uzyskać za pomocą samej diety. W takich przypadkach uzasadnione jest stosowanie środków roślinnych, jako leczenie uzupełniające. Do roślin tych należą liście czarnej jagody (Fol. Myrtilli), korzeń marchwi (Rad. Dauci), liście szałwii (Fol. Salviae), korzeń mniszka lekarskiego (Rad. Taraxaci), naowocnia fasoli zwykłej (Peric. Phaseoli) i ziele rutwicy lekarskiej (Herb. Galegae). Korzeń mniszka i naowocni fasoli zawierają glukokininy inozytowe, natomiast rutwica lekarska zawiera alkaloid guanidynowy — galeginę. Hipoglikemiczne działanie guanidyny znane jest od ponad pięćdziesięciu lat, a syntetyczne pochodne dwuguanidynowe weszły do zestawu powszechnie stosowanych doustnych leków przeciwcukrzycowych. Związki guanidynowe ułatwiają przechodzenie glukozy do komórek i w ten sposób obniżają jej poziom we krwi. Glukokininy liści czarnej jagody, szałwii i korzenia marchwi nie zostały ostatecznie zidentyfikowane.
Omówione zioła stosuje się według następującego przepisu:
Rp.
Herb. Galegae
Peric. Phaseoli aa 30,0
Fol. Myrtilli
Fl. Taraxaci
Rad. Taraxaci aa 20,0
M.f. species
D.S. 3 razy dziennie po szklance odwaru z 2 łyżek ziół na szklankę wody lub jako mieszankę ziołową Diabetosan, stosowaną tak samo, jak poprzednia.
Marchew zaleca się podawać w postaci surówki lub soku z marchwi, sporządzonego ex tempore (po 2 szklanki dziennie).
Należy jednak stanowczo przestrzec przed próbami zastąpienia leków przeciwcukrzycowych przetworami ziołowymi. Działanie ich jest za słabe, aby pozwoliło choćby na zmniejszenie dawek insuliny lub leków doustnych. Dlatego stosowanie ich jest uzasadnione tylko w lekkich postaciach cukrzycy lub w stanach przedcukrzycowych jako uzupełnienie leczenia
494
dietetycznego. Ponieważ te postacie cukrzycy dotyczą osób z nadmiarem masy ciała, bada miały u nich zastosowanie inne środki roślinne, wskazane w leczeniu otyłości i omówione uprzednio.
DNA DIATHESIS URICA
Przyczyną dny są zaburzenia metabolizmu puryn, w wyniku których w ustroju wzrasta ilość kwasu moczowego. Wytwarzanie tego związku przekracza możliwości eliminacji przez nerki, co powoduje zwiększenie jego zawartości we krwi i w płynach ustrojowych. Kwas moczowy jest końcowym produktem rozkładu puryn: hipoksantyny i ksantyny. Puryny tworzą się w ustroju w wyniku biosyntezy ze składników prostych oraz jako produkty rozpadu nukleoprotein tkankowych i pochodzenia pokarmowego.
Objawy dny zależą od odczynu tkanek na wytrącanie się w nich kryształów soli kwasu moczowego i ujawniają się w postaci ostrych napadów zapalenia stawów, przewlekłej artropatii, guzków dnawych i nefropatii. Mechanizm zaburzeń przemiany puryn w dnie nie został dostatecznie poznany. W świetle współczesnych badań wydaje się, że mamy do czynienia nie z jednym, lecz z wieloma błędami syntezy nukleotydów, które warunkują zwiększone wytwarzanie puryn.
Hiperuricemia wtórna powstaje w następstwie zmniejszonej eliminacji kwasu moczowego przez nerki przy ich ostrej lub przewlekłej niewydolności, czasami w nadciśnieniu tętniczym, w kwasicy cukrzycowej, w moczówce prostej opornej na wazopresynę, po niektórych lekach (diuretykach, L-dopaminie, pirazynamidzie) oraz po użyciu etanolu. Inną przyczyną hiperuricemii są choroby rozrostowe układu krwiotwórczego, zwłaszcza leczone środkami cytostatycznymi. Masowy rozpad komórek powoduje uwolnienie i degradację dużych ilości nukleoprotein i wytwarzanie w nadmiarze kwasu moczowego.
Leczenie dny, która dawniej prowadziła do daleko posuniętych zmian w układzie ruchu i układzie moczowym, poczyniło w ostatnich latach duże postępy. Ma ono na celu:
1) przerwanie ostrego napadu dny,
2) zapobieganie napadom i zmniejszenie zawartości kwasu moczowego w ustroju,
3) leczenie następstw i powikłań.
Do podstawowych środków leczniczych dny należą przetwory zimowitu jesiennego (Colchicum autumnale). Jego nasiona i bulwy zawierają alkaloid kolchicynę. Działanie lecznicze kolchicyny polega na tłumieniu odczynu zapalnego
495
w ogniskach krystalizacji moczanów w zajętych stawach, gdzie znosi przekrwienie, obrzęk i ból. Nie wpływa na przemianę puryn ani na wydalanie kwasu moczowego przez nerki. Działa natomiast antymitotycznie, hamując podziały pośrednie komórek. W dużych dawkach wywołać może aplazję szpiku, uszkodzenie wątroby, krwiomocz i oligurię. Wchłonięta w jelitach jest metabolizowana w wątrobie i wydalana z żółcią.
Preparaty kolchicyny są lekami z wyboru w zwalczaniu na-« padów dny oraz są stosowane w celu zapobiegania im. Używana dawniej nalewka przestała mieć zastosowanie. Obecnie stosuje się wyłącznie tabletki zawierające czystą kolchicynę. Taka postać leku umożliwia ścisłe dawkowanie, co jest niezbędne z powodu dużej toksyczności alkaloidu. Pierwszego dnia napadu dny podaje się tabletki po 1 mg kolchicyny co 2—3 h do łącznej dawki 4 mg lub do wystąpienia objawów toksycznych ze strony przewodu pokarmowego w postaci biegunki, nudności i wymiotów lub bólów brzucha. Drugiego dnia dawka kolchicyny wynosi 3 mg, trzeciego 2 mg, a następnie po 1 mg przez kilka do kilkunastu dni.
U chorych z często powtarzającymi się napadami polecane jest stosowanie 0,5—1,0 mg kolchicyny na dobę przez miesiące i lata. W znacznej większości przypadków postępowanie takie zapobiega skutecznie napadom, nawet bez stosowania leków zwiększających wydalanie kwasu moczowego przez nerki.
Przeciwwskazaniem do stosowania kolchicyny są stany zapalne przewodu pokarmowego, choroby miąższu wątroby, niewydolność nerek i szpiku.
Kolchicyna nie wyczerpuje możliwości leczenia dny. Leczenie to jest kompleksowe i obejmuje przestrzeganie diety z o-graniczeniem mięsa, tłuszczu i wyeliminowaniem wątróbki, nerek, móżdżku i alkoholu oraz stosowanie leków zwiększających wydalanie kwasu moczowego (probenecyd, sulfinpirazon) lub blokujących jego wytwarzanie (allopurynol).
W napadzie dny oprócz kolchicyny (lub w razie przeciwwskazań do jej stosowania) podaje się butazolidynę, indometacynę lub glikokortykosterydy.
Omówione postępowanie pozwala skutecznie leczyć objawy dny i zapobiegać następstwom w postaci przewlekłej artropatii, kamicy nerkowej i uszkodzenia nerek, wiodącego do ich niewydolności.
U chorych z kamicą nerkową celowe jest stosowanie roślinnych leków o działaniu moczopędnym i saluretycznym: liści mącznicy (Fol. Uvae ursi), liści brzozy (Fol. Betulae), ziela skrzypu (Herb. Equiseti), korzenia lubczyka (Rad. Levistici), ziele połonicznika (Herb. Herniariae), korzenia mniszka lekarskiego (Rad. Taraxaci), ziela nawłoci pospolitej (Herb. Solidaginis). Taki skład ma mieszanka ziołowa Urosan.
496
Rp.
Fol. Uvae ursi
Herb. Solidaginis aa 40,0
Fol. Betulae
Fl. Acaciae aa 30,0
Herb. Chelidoni 20,0
M.f. species
D.S. Po 2 szklanki odwaru z 2 łyżek ziół, pić 2—3 razy dziennie między posiłkami.
Leki roślinne znajdują również zastosowanie u chorych z przewlekłą artropatią moczanową. Zaleca -się napar z mieszanki ziołowej Reumosan lub granulat Reumogran, które łagodzą dolegliwości stawowe.
Na zakończenie omawiania leczenia ziołami chorób przemiany materii warto zwrócić uwagą na potrzebą usunięcia pewnych nieścisłości terminologicznych, dotyczących zaliczania niektórych roślin i ich przetworów do grupy metabolica. W opisach właściwości tych leków znajdują się sformułowania, że „regulują”, „poprawiają” lub „pobudzają” przemianę materii, a wskazaniem do ich stosowania są „zaburzenia przemiany materii” lub „wadliwa przemiana materii”. W istocie chodzi tu o leki z grupy stomachica, cholagoga i choleretica bądź digestiva. Wpływają one korzystnie na różne zaburzenia trawienia w przebiegu określonych schorzeń układu trawienia, nie będących jednak chorobami zaliczanymi do chorób przemiany materii. Poza tym w obecnym stanie wiedzy nie można aprobować mówienia o jakichś bliżej nie określonych zaburzeniach przemiany materii i równie nieokreślonym działaniu leczniczym środków roślinnych.
PIŚMIENNICTWO
1. Bauer W., Krone S. M.: Dna. W: Choroby przemiany materii, G. G. Duncan (red.). PZWL, Warszawa 1968. — 2. Borkowski Z.: Zarys farmakognozji. PZWL, Warszawa 1970. — 3. Braun H.: Heilpflanzen — Lexikon für Arzte und Apotheker. G. Fischer Verlag, Stuttgart 1974. — 4. Czyżyk A.: Cukrzyca. W: Endokrynologia kliniczna. W. Hartwig (red.). PZWL, Warszawa 1972. — 5. Górowski T.: Wole obojętne. W: Endokrynologia kliniczna. W. Hartwig (red.), PZWL, Warszawa 1972. — 6. Górowski T.: Zasady stosowania podstawowych leków w nadczynności tarczycy. Ter. Leki, 1973, l, 145. — 7. Kawenoki-Minc E.: Dna i zasady jej leczenia. Ter. Leki, 1973, l, 398. — 8. Keys A.: Niedożywienie. W: Choroby przemiany materii. G. G. Duncan (red.). PZWL, Warszawa 1968. — 9. Muszyński J.: Ziołolecznictwo i leki roślinne. PZWL, Warszawa 1958. — 10. Schimert G.: Cardiovascular consequences of obesity. Triangle, 1974, 13, 31.
11. Tulbott J. H.: Gout. Grune and Stratton. N. York London 1967. — 12. Tatoń J.: Diabetologia kliniczna. PZWL, Warszawa 1971.
— 13. Vagne J.: Origines, evolution et traitement des obesites. San-doz, Rucil-Malvaison 1968. — 14. Vague J., Rubin P., Jubelin J., Vagne P.: The Various Forms of Obesity. Triangle, 1974, 13, 41.
497
Dr med. Witold Dudziński
CHOROBY NARZĄDU RUCHU
Wiele osób odczuwa dolegliwości ze strony narządu ruchu — począwszy od zwykłego stłuczenia aż do ciężkich, przewlekłych i długotrwałych chorób, przykuwających na długie lata do łóżka (choroby stawów). Oprócz tradycyjnych metod leczenia w wielu chorobach dużą ulgą cierpiącym może przynieść leczenie ziołami, stosowanymi zarówno doustnie (w postaci naparów, odwarów, wywarów lub przetworów ziołowych), jak też zewnętrznie (w okładach, kąpielach i nacieraniach).
Poniżej podano metody stosowania ziół w niektórych chorobach narządu ruchu, szeregując je następująco: choroby kości, choroby stawów, choroby mięśni i ścięgien.
ZRZESZOTNIENIE KOŚCI OSTEOPOROSIS
Osteoporoza, czyli zrzeszotnienie kości, jest to stan, w którym następuje zmniejszenie masy tkanki kostnej, prowadzące do osłabienia kośćca, dające radiologiczny obraz rozrzedzenia struktury kostnej. Osteoporoza uogólniona może być pierwotna lub wtórna, np. w nadczynności przytarczyc, w zespole Cushinga, po leczeniu kortykosterydami, w cukrzycy oraz z innych przyczyn. Osteoporoza miejscowa może wystąpić po dłuższym unieruchomieniu kończyny, np. po urazie lub złamaniu i w gośćcu przewlekłym postępującym.
Obok leczenia zasadniczego środkami anabolicznymi, preparatami wapnia i witaminami dużą pomocą może być leczenie ziołami zawierającymi krzemionkę i liczne mikroelementy. Stosujemy tu odwar z ziela skrzypu:
Rp.
Herb. Equiseti 100,0
D.S. Jedną lub dwie łyżeczki ziół zalać 2 szklankami wody i gotować przez 15 min. Po odcedzeniu pić podczas dnia.
498
Rp.
Herb. Equiseti 40,0
Herb. Galeopsidis
Herb. Polygoni avic. aa 30,0
M.f. species
D.S. Łyżka na dwie szklanki wody. Gotować przez 15 min. Pić wywar po poi szklanki 4 razy dziennie.
Krzemionka rozpuszczalna w wodzie działa wspomagające, zwłaszcza w osteoporozie starczej, zarówno uzupełniając zmniejszone ilości krzemu w organizmie ludzi w podeszłym wieku, jak też pełniąc rolą koloidu ochronnego w moczu, co ma znaczenie przy podawaniu preparatów wapnia. Przy dolegliwościach bólowych można stosować gotową mieszankę ziołową Reumosan lub granulat o tym samym składzie — Reumogran. Obok leczenia ziołowego stosuje się elektroterapię i masaże.
Leki ziołowe zawierające rozpuszczalną krzemionkę należy stosować profilaktycznie u osób zdrowych po 50 r.ż., zalecając im równocześnie codzienne wykonywanie ćwiczeń gimnastycznych. Każdy człowiek powinien poświęcić chociaż jeden dzień w tygodniu na wykonywanie lekkiej pracy fizycznej albo uprawianie odpowiednich do wieku gier i ćwiczeń lub dalekich spacerów krokiem sportowym.
Herbapol dostarcza też preparat z rdestu ptasiego (Polygonum-fix) w postaci wygodnej do sporządzania naparów. Ziele oprócz krzemionki rozpuszczalnej zawiera związki uszczelniające śródbłonki naczyń włosowatych i działa lekko moczopędnie. Rdest ptasi dobrze jest łączyć z naparem liści pokrzywy (Fol. Urticae), dostarczanych również w postaci porcjowanych torebek do zaparzania (Urtica-fix). Liście pokrzywy zawierają dużo związków mineralnych, mogących uzupełnić zasoby mikroelementów ustroju.
Od dawna zaleca się przeprowadzanie tzw. kuracji wiosennej, polegającej na codziennym piciu surowego soku wyciśniętego z młodych, świeżo zebranych pokrzyw. Nadają się do tego pokrzywy zbierane przed okresem kwitnienia.
ROZMIĘKNIENIE KOŚCI OSTEOMALACIA
Rozmiękanie kości polega na niedostatecznym odkładaniu się soli wapnia w tkance kostnej, przez co kości stają się miękkie i łatwo ulegają odkształceniom. Chorobę spotyka się podczas klęsk głodu, a także u osób, u których występuje niedostateczne przyswajanie wapnia z pokarmów normalnie
499
spożywanych. Najczęstszą przyczyną są wówczas przewlekłe nieżyty żołądka i jelit. Stany te wymagają leczenia farmakologicznego oraz preparatami ziołowymi i odpowiednią dietą. Leczenie przewlekłego nieżytu żołądka i dwunastnicy — patrz rozdział: „Choroby przewodu pokarmowego”. Doustnie podajemy witaminą D3 (w niektórych przypadkach także domięśniowo). Leczenie ziołowe stosuje się jako pomocnicze, remineralizujące. Przykłady recept:
Rp.
Rhiz. Agropyri 30,0
Rad. Urticae 20,0
M.f. species
D.S. 2 łyżeczki ziół na 2 szklanki wody, gotować 10 min. Pić 4 razy dziennie po pół szklanki.
Rp.
Herb. Galeopsidis
Herb. Polygoni avicul. aa 30,0
Herb. Equiseti 40,0
M.f. species
D.S. 3 łyżeczki ziół zalać 2 szklankami wody, gotować 10 min, przecedzić, pić w trzech porcjach w ciągu dnia.
Można stosować również napary z liści pokrzywy (Urtica-fix). Poza tym należy przyjmować pokarmy zawierające duże ilości wapnia i pełnowartościowego białka, a więc mleko i jego przetwory, ryby i mięso.
KRWIOPOCHODNE ZAPALENIE KOŚCI OSTITIS, OSTEOMYELITIS
Zapalenie kości leczymy przede wszystkim w sposób typowy chirurgicznie i ortopedycznie. Leczenie ziołowe doustnie może być stosowane po ustąpieniu ostrych zmian jako leczenie pomocnicze, mające za zadanie zwiększenie łaknienia i poprawę stanu ogólnego. Podajemy goryczki, np. Tinct. amara:
Rp.
Tinct. amarae 20,0
D.S. 15—20 kropli w kieliszku wody, pić na pół godziny przed jedzeniem.
Rp.
Tinct. Absinthii 20,0
D.S. Pić 20—30 kropli na 15 min przed i jedzeniem.
500
Rp.
Rad. Inulae
Rad. Angelicae aa 15,0
Herb. Cnici benedicti 20,0
Fr. Anisi 10,0
M.f. species
D.S. Napar z łyżki ziół na 2 szklanki wody, pić pół szklanki 15 min przed jedzeniem.
Rp.
Rad. Gentianae 20,0
Rad. Althaeae 30,0
Herb. Centami 30,0
Fr. Coriandri 10,0
M.f. species
D.S. Łyżeczka ziół na szklankę wody, gotować 5 min, przecedzić, pić po łyżeczce naparu pół godziny przed jedzeniem.
U osób, które nie mogą przyrządzać naparów i wywarów ziołowych, można stosować nalewkę z kory chinowej (Tinct. Cinchonae comp.) w dawce 15—20 kropli pół godziny przed jedzeniem w kieliszku wody. Dobrze też działają następujące zestawienia:
Rp.
Tinct. Cinchonae comp. 15,0
Tinct. Strychni 5,0
Tinct. Menthae pip. 10,0
M.f. guttae
D.S. 20 kropli pół godziny przed jedzeniem.
Rp.
Tinct. Absinthii 20,0
Tinct. Calami 10,0
M.f. guttae
D.S. 3 razy dziennie po 20—30 kropli 15 min przed jedzeniem.
Rp.
Tinct. Aurantii amarae
Tinct. Calami
Tinct. Gentianae aa 10,0
M.f. guttae
D.S. 3 razy dziennie po 15—30 kropli w kieliszku wody 20 min przed jedzeniem.
Co kilkanaście dni wskazana jest zmiana środków wpływających na zwiększenie łaknienia, aby uniknąć przyzwyczajenia i osłabienia ich działania.
501
URAZY I ZŁAMANIA KOŚCI
Zasadnicze leczenie jest ortopedyczne i chirurgiczne. Leczenie ziołowe można stosować jako pomocnicze, remineralizujące podczas leżenia w opatrunku gipsowym. Można też stosować mieszankę ziołową Pulmosan. Zawiera ona dużo soli mineralnych, zwłaszcza krzemionki, wzmaga napięcie układu naczyniowego, działa przeciwgorączkowo i przeciwzapalnie, hamuje krwawienia. To wielostronne działanie ma wpływ na szybsze wytwarzanie kostniny i pozwala uniknąć szeregu ujemnych oddziaływań długotrwałego leżenia w opatrunku gipsowym. U chorych wyniszczonych i pozbawionych apetytu wskazane jest podawanie wymienionych uprzednio naparów i wyciągów oraz nalewek z ziół pobudzających łaknienie.
Po zdjęciu opatrunku gipsowego należy chorego rehabilitować, stosując odpowiednie ćwiczenia usprawniające, zabiegi fizykoterapeutyczne i balneoterapeutyczne, nie zapominając o rehabilitacji społecznej i zawodowej. Doustnie podajemy napary, odwary i wyciągi z ziół zawierających dużo związków mineralnych, a także substancje działające pobudzająco na układ sercowo-naczyniowy oraz działające regulujące na ośrodkowy i obwodowy układ nerwowy. U chorych ze wzmożoną przepuszczalnością naczyń włosowatych dodatni wpływ wywierają zioła zawierające flawonoidy, zwiększające odporność ścian naczyń włosowatych, zmniejszające ich przepuszczalność, kruchość i łamliwość oraz przywracające im elastyczność. Poza tym dbamy o dostarczanie choremu witamin, zwłaszcza witaminy C i D3.
Z gotowych mieszanek u osób z lżejszymi zaburzeniami krążenia, osłabieniem mięśnia sercowego, np. na tle miażdżycy, stosuje się Cardiosan (Species cardiacae).
Gotowe mieszanki ziołowe można łączyć ze sobą, np. zalecamy mieszanie ziół Cardiosan z ziołami działającymi na przemianę materii Degrosan. Pić 2—3 szklanki dziennie naparu z łyżki stołowej na szklankę wody. Łagodne działanie uspokajające na system nerwowy wywiera mieszanka Nervosan, którą dobrze jest zmieszać z mieszanką ziołową Pulmosan, remineralizującą, wzmagającą napięcie układu naczyniowego, działającą przeciwzapalnie oraz hamującą krwawienia.
U chorych z nadciśnieniem tętniczym, u ludzi starszych i z początkiem miażdżycy mieszanka Sklerosan obniża ciśnienie krwi, działa przeciwmiażdżycowo i rozkurczające. Mieszankę tę można łączyć również z ziołami remineralizującymi Pulmosan. Zaleca się pić 2—3 razy dziennie po szklance naparu z łyżki stołowej na szklankę wody. Z innych gotowych preparatów dobre wyniki daje podawanie soku ze świeżych, stabilizowanych korzeni mniszka.
502
Rp.
Succ. Taraxaci 30,0
D.S. 3 razy dziennie po 30—50 kropli w kieliszku wody po jedzeniu.
Sok ze świeżych korzeni łopianu większego zwiększa wydzielanie moczu, pobudza czynność wątroby oraz ogólną przemianę materii.
Rp.
Succ. Bardanae 30,0
D.S. Pić 3 razy dziennie po 30—60 kropli w kieliszku wody po jedzeniu.
Przykłady recept złożonych:
Rp.
Herb. Equiseti 50,0
Herb. Polygoni avicul.
Herb. Galeopsidis aa 25,0
Herb. Millefolii 10,0
M.f. species
D.S. 3 łyżki ziół zalać wieczorem 3 szklankami zimnej wody. Rano podgrzać do chwili zagotowania i odstawić. Po pół godzinie odcedzić i pić podczas dnia w 4 porcjach.
Rp.
Herb. Equiseti 50,0
Herb. Pulmonariae 30,0
Fr. Rosae
Fr. Crataegi aa 20,0
M.f. species
D.S. Łyżeczkę ziół zalać szklanką zimnej wody, ogrzewać przez 30 min bez gotowania, pić 3 razy dziennie po szklance.
Rp.
Fol. Melissae
Fol. Urtica
Herb. Marrubii
Herb. Polygoni avicul aa 30,0
M.f. species
D.S. Pić 3 razy dziennie napar z łyżeczki ziół na szklankę wody.
PRZEWLEKŁE NIESWOISTE ZNIEKSZTAŁCAJĄCE ZAPALENIE KOŚCI MORBUS PAGETI
Przyczyna choroby jest nie znana. Obecnie próbuje się wstrzykiwań preparatów kalcytoniny (Celcitar). Stosuje się le-
503
czenie objawowe, dietą zawierającą dużo wapnia oraz witaminą A+D. Leczenie ziołowe można stosować jako leczenie pomocnicze, dostarczające choremu ustrojowi pierwiastków mineralnych i poprawiających przemianą materii.
Rp.
Succ. Betulae 30,0
D.S. Pić 3—4 razy dziennie po 30—50 kropli w niewielkiej ilości wody po jedzeniu.
Rp.
Fol. Betulae 40,0
Rhiz. Agropyri
Herb. Polygoni avicul.
Fl. Ulmariae aa 20,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody, pić 3 razy dziennie.
Rp.
Urtica-fix lag. I
Polygonum-fix lag. I
D.S. Zaparzyć zawartość obu torebek w szklance wody. Pić 2—3 szklanki naparu dziennie.
GRUŹLICA KOSTNO-STAWOWA
Zasadnicze leczenie chemioterapeutykami i ortopedyczne. W leczeniu ziołowym, które jest leczeniem pomocniczym, stosuje się zioła zawierające dużo krzemionki rozpuszczalnej, jak ziele skrzypu (Herb. Equiseti), ziele rdestu ptasiego Herb. Polygoni aviculi.), ziele miodunki Herb. Pulmonariae) i poziewnika (Herb. Galeopsidis).
Rp.
Equisetum-fix I lag. I
D.S. Zawartość torebki zalać szklanką zimnej wody. Po 30 min gotować przez 15 min. Po odcedzeniu pić ciepły wywar 3 razy dziennie po szklance podczas jedzenia.
Rp.
Pulmosan lag. I
D.S. Łyżkę ziół na 2 szklanki wody, gotować przez 10 min. Pić 2 razy dziennie po szklance odwaru.
Rp.
Herb. Pulmonariae 100,0
D.S. Łyżkę ziół zalać 2 szklankami wody
504
i gotować przez 10 min. Po odcedzeniu pić 4 razy dziennie po pół szklanki.
Można łączyć ze sobą kilka ziół, np.:
Rp.
Herb. Equiseti
Herb. Pulmonariae
Herb. Polygoni avicul.
Herb. Galeopsidis aa 25,0
M.f. species
D.S. Łyżkę ziół zalać 2 szklankami zimnej wody i gotować przez 15 min. Po odcedzeniu pić podczas dnia po pół szklanki.
DYSTROFIA KOSTNA TYPU SUDECKA
W okresie pierwszym choroby stosuje się unieruchomienie i dąży się do jak najszybszego usunięcia czynnika wywołującego (leczenie ortopedyczne). Domięśniowo wstrzykuje się Nerobolil 2 razy w tygodniu po 20 mg; doustnie podaje się preparaty działające łagodnie, uspokajające, np. wyciągi z kozłka lekarskiego (Tinct. Valerianae, Intr. Valerianae) 3 razy dziennie po 20 kropli.
Rp.
Neospasmina lag. I
D.S. 3 razy dziennie po łyżeczce.
Rp.
Nervosan lag. I
D.S. Pić napar z łyżki ziół na szklankę wody 2—3 razy dziennie.
Rp.
Nervogran lag. I
D.S. 3 razy dziennie po łyżeczce i popić wodą lub sokiem owocowym.
Rp.
Nervosol lag. I
D.S. 3 razy dziennie od ½ do 1 łyżeczki w kieliszku wody.
Rp.
Cort. Salicis 40,0
Fl. Ulmariae 30,0
Fol, Ribis nigri
Gemmae Pini aa 15,0
M.f. species
D.S. Łyżką ziół zalać szklanką wody,
505
podgrzać do zagotowania, pić 3 razy dziennie po szklance.
W drugim okresie dystrofii podajemy preparaty ze sporyszu.
Rp.
Dihydroergotamini methanosulfonici lag. I
D.S. 3 razy dziennie po 5—10 kropli.
Podaje się również ampułki Bivelin domięśniowo lub dożylnie,
W ostatnim okresie choroby Sudecka stosuje się leczenie rehabilitacyjne opisane w rozdziale pt. „Zioła w rehabilitacji chorób narządu ruchu”.
NOWOTWORY KOŚCI I STAWÓW
Nowotwory leczymy zasadniczo operacyjnie lub promieniami jonizującymi. Leczenie ziołowe może być zastosowane jako leczenie dodatkowe, pobudzające łaknienie oraz dostarczające związków mineralnych i witamin.
W niektórych, nie nadających się do leczenia operacyjnego albo cytostatykami przypadkach można podawać wodny wyciąg z występującego na pniu brzozy grzyba włóknouszka u-kośnego (Inonotus obliguus, Poria obliqua — Polyporus nigricans). Wyciąg ten podaje się w dawce 5 ml domięśniowo lub dożylnie co drugi dzień z równoczesnym podawaniem doustnie 3 razy dziennie po 30—60 kropli tego wyciągu. Leczenie to powinno być łączone z podawaniem leków wzmacniających i witamin (Ożarowski).
CHOROBY GOŚĆCOWE
Za gośćcowe lub reumatyczne uważa się powszechnie wszystkie dolegliwości bólowe ze strony stawów lub mięśni nie związane z urazem lub zakażeniem znanym drobnoustrojem, a połączone z zaburzeniem funkcji i niekiedy struktury zajętych tkanek. Istnieje wiele podziałów i klasyfikacji chorób stawów, przedstawionych obszernie w „Chorobach narządu ruchu” pod red. W. Brühla.
Choroba reumatyczna (gorączka reumatyczna)
Jest to uogólniony odczyn tkanki łącznej, mający związek przyczynowy z zakażeniem paciorkowcem β-hemolizującyra grupy A i hiperergią ustroju. Występuje w postaci rzutów za-
506
palenia stawów i serca. Znany reumatolog Mathes proponuje nazwać tę chorobę „gorączką paciorkowcową”. Pierwszy rzut występuje przeważnie u dzieci lub w wieku młodzieńczym, a u dorosłych niezmiernie rzadko.
W okresie ostrego rzutu chorobę należy leczyć w sposób typowy (penicylina, salicylany, kortykosterydy). Z leków pochodzenia roślinnego stosuje się płukanie jamy ustnej i gardła roztworem azulanu, zawierającym chamazulen, lub naparem szałwii (garbniki), co przyspiesza usunięcie paciorkowca. Jako napoje można w tym okresie dawać do picia napary z ziół zawierających związki salicylowe oraz wywierających działanie napotne.
Rp.
Cort. Salicis
Fl. Ulmariae
Inflor. Tiliae aa 50,0
M.f. species
D.S. Pić 3 razy dziennie napar z łyżki ziół na szklankę wody.
Rp.
Anth. Chamomillae
Fl. Sambuci
Fol. Ribis nigri
Fol. Betulae aa 40,0
M.f. species
D.S. Napar z 2 łyżek ziół na 2 szklanki wody, pić porcjami podczas dnia.
Rp.
Pyrosan lag. I
D.S. 2 łyżki ziół na szklankę zimnej wody. Podgrzać i gotować 2 min. Po 20 min odcedzić i pić wywar w ciągu dnia.
W przypadku niedomogi krążenia po przejściu ostrego stanu można stosować preparaty naparstnicowe, np. Lanatosilum C, przestrzegając ogólnie obowiązujących zasad leczenia naparstnicą. W lekkich uszkodzeniach serca po przejściu ostrego rzutu stosuje się środki krzepiące, jak: Neocardina — w dawkach 3 razy dziennie po 20—40 kropli w niewielkiej ilości wody lub herbaty, a także Cardiol — w dawkach 20—40 kropli 2—3 razy dziennie. Intractum Crataegi, w dawkach 3 razy dziennie po 20—50 kropli, działa wzmacniająco na układ krążenia oraz lekko uspokajająco. Podobne działanie wywiera odwar z mieszanki ziołowej Cardiosan (Species Cardiacae). Zaleca się pić po szklance normalnego odwaru 3 razy dziennie lub po pół szklanki odwaru zagęszczonego. Zioła te można podawać również w postaci zmikronizowanej 3 razy dziennie po pół łyżeczki w konfiturze lub galaretce. W okresie stosowania profilaktyki penicyliną benzatynową wskazane jest podawanie
507
przez 2 tygodnie co drugi miesiąc 3 razy dziennie po 30—50 kropli soku ze świeżych, stabilizowanych korzeni łopianu (Succ. Bardanae) albo naparu z 2 łyżek korzeni łopianu (Rad. Bardanae) na 2 szklanki wody — ze wzglądu na działanie bakteriobójcze i fungistatyczne. Po ukończeniu lub przerwaniu profilaktycznego stosowania debecyliny wskazane jest podawanie wyciągów lub preparatów roślinnych o właściwościach bakteriobójczych lub bakteriostatycznych oraz wywierających niespecyficzne działanie przeciwuczuleniowe, dzięki znajdującym się w roślinach związkom flawonoidowym.
Rp.
Herb. Equiseti 40,0
Herb. Cnici benedicti
Herb. Galeopsidis aa 30,0
Rad. Taraxaci 20,0
M.f. species
D.S. Odwar z 3 łyżek ziół na 3 szklanki wody, pić podczas dnia w porcjach.
Rp.
Fol. Melissae 40,0
Herb. Cnici benedicti
Fol. Betulae aa 30,0
Rad. Ononidis 20,0
M.f. species
D.S. Odwar z 3 łyżek ziół na 3 szklanki wody, pić podczas dnia w 3 porcjach.
Rp.
Aliofi1 tabl. lag. I
D.S. 3 razy dziennie 1—2 tabletki.
Preparat ten zapobiega nieżytom górnych dróg oddechowych wskutek zawartości fitoncydów w olejku lotnym wydzielającym się przez płuca.
Rp.
Herb. Equiseti
Fol. Melissae aa 50,0
Herb. Cnici benedicti
Herb. Galeopsidis aa 25,0
M.f. species
D.S. Odwar z 3 łyżek ziół na ¾ l wody, pić podczas dnia.
Gościec przewlekły postępujący Polyarthritis chronica evolutiva
Gościec przewlekły postępujący, zwany też reumatoidalnym zapaleniem stawów (rzs), jest układową chorobą tkanki łącznej, której pierwsze zmiany umiejscawiają się w obrąbie bło-
508
ny maziowej stawu. Zapalenie błony maziowej jest pierwszym objawem choroby i powoduje obrzmienie, dużą bolesność uciskową i samoistną, sztywność ranna oraz zaburzenia czynności zajętego stawu. W początkowym okresie udaje się często zahamować dalszy postęp choroby lub zmniejszyć ostre objawy zapalne stosując napar z liści melisy lub łącząc liście melisy z zielem glistnika. Napar z liści melisy należy stosować długo, przez kilka miesięcy, a niekiedy nawet lat. Ułatwia to wygodna w użyciu postać leku w postaci torebek do zaparzania.
Rp.
Melissa-fix lag. I
D.S. Pić 3 razy dziennie po szklance naparu.
Rp.
Fol. Melissae 50,0
Herb. Chelidonii 20,0
M.f. species
D.S. Pić 3 razy dziennie po szklance naparu z łyżki stołowej ziół na szklankę wody.
Podając mieszanki zawierające ziele glistnika należy pamiętać, że nie wolno ich stosować u osób z jaskrą.
W pierwszym okresie gośćca reumatoidalnego u chorych leczonych w poradniach reumatycznych najlepsze wyniki daje zastosowanie soli złota. Podczas tego długotrwałego leczenia często występują objawy nietolerancji tego metalu ze strony nerek lub skórne objawy uczuleniowe, zmuszające do przerwania podawania preparatu. Stosowanie równoczesne ziołowej pasty Fitolizyna zapobiega powikłaniom ze strony układu moczowego. Podawanie doustnie soku stabilizowanego z korzenia mniszka zmniejsza częstość występowania objawów uczuleniowych ze strony skóry.
Rp.
Succ. Taraxaci lag. I
D.S. Pić 30—50 kropli w niewielkiej ilości wody podczas jedzenia.
Podczas leczenia złotem należy też pamiętać o możliwości uszkodzenia wątroby, czemu można zapobiec podając 1—2 tabletki 3 razy dziennie preparatu Sylimarol, będącego wyciągiem z ostropestu plamistego (Sylibum Marianum). Preparat ten chroni komórki wątroby przed szkodliwie działającymi czynnikami, stabilizuje funkcje ścian komórek i poprawia czynność wątroby.
Przy niskich wartościach odczynu opadania krwinek czerwonych (OB) i innych niskich wskaźnikach procesu zapalnego
509
wystarczy stosowanie miejscowych zabiegów na zajęte stawy. Doustnie w celu zapobiegania infekcjom wirusowym stosuje się napar z liści melisy, wykorzystując jej działanie tonizujące na układ nerwowy oraz działanie bakteriostatyczne i utrudniające wnikanie wirusów do komórki. Unikając podawania chemicznych związków działających przeciwbólowo i przeciw-zapalnie oszczędzamy przewód pokarmowy, a przede wszystkim błonę śluzową żołądka. Miejscowo w domu można stosować okłady borowinowe oraz częściowe lub całkowite kąpiele w wywarach i naparach ziołowych.
W bardziej zaawansowanych stanach chorobowych leczenie ziołowe jest stosowane obok leczenia zasadniczego jako leczenie osłaniające błonę śluzową żołądka przed szkodliwym działaniem preparatów Metindol i Brufen, salicylanów, sterydów i innych. Poza tym napary i odwary ziołowe stosowane doustnie działają przeciwbólowo i remineralizująco, działają na czynność wątroby i na układ moczowy oraz poprawiają apetyt i doprowadzają do równowagi system nerwowy. Zioła mogą być również stosowane zewnętrznie w postaci okładów, kataplazmów lub do kąpieli.
W okresie przyjmowania niesterydowych leków przeciwzapalnych, przeciwbólowych i przeciwgorączkowych, jak: ibuprofen, metindol i in., można podawać następujące wywary w celu osłony błony śluzowej żołądka.
Rp.
Herb. Marrubii 40,0
Herb. Majoranae
Herb. Millefolii
Herb. Centaurii
Rhiz. Calami
Fr. Foeniculi aa 10,0
M.f. species
D.S. Jedna łyżka ziół na szklankę wody, gotować 2—3 min, odstawić na 15 min; przyjmować po szklance na poi godziny przed śniadaniem i obiadem, a wieczorem w 2 godziny po jedzeniu.
Rp.
Inflor. Tiliae
Sem. Lini
Rad. Glycyrrhizae
Rad. Archangelicae
Rhiz. Calami
Fol. Menthae pip. aa 30,0
M.f. species
D.S. Łyżka ziół na 3 szklanki wrzącej wody. Gotować ok. 3 min, odstawić na 10 min pod przykryciem. Pić po szklance przed jedzeniem rano i w południe, wieczorem po jedzeniu przed snem.
510
Poza tym zaleca się przyjmowanie leków przeciwbólowych i przeciwreumatycznych podczas jedzenia, nigdy na pusty żołądek. Jako osłonę dla błony śluzowej żołądka można stosować maceraty z korzeni prawoślazu (Rad. Althaeae) i korzeni żywokostu (Rad. Symphyti), zawierających duże ilości śluzów.
Rp.
Rad. Althaeae
Rad. Symphyti aa 30,0
M.f. species
D.S. 2 łyżki rozdrobnionych korzeni zalać wieczorem 3 szklankami zimnej wody i postawić na noc. Rano podgrzać do zagotowania i odstawić na pół godziny. Pić po pół szklanki przed każdym posiłkiem.
U chorych podczas doustnego lub dostawowego leczenia sterydami należy dążyć do remineralizacji ustroju i równocześnie zapobiegać powikłaniom ze strony przewodu pokarmowego i układu moczowego. Również u chorych na rzs, które zaczęło się po przebyciu grypy, dobrze wpływa podanie mieszanki ziół zawierających duże ilości rozpuszczalnej krzemionki i soli mineralnych.
Rp.
Fol. Melissae
Herb. Equiseti
Herb. Galeopsidis
Herb. Polygoni avic.
Rad. Taraxaci aa 30,0
M.f. species
D.S. 3 łyżki ziół zalać wieczorem 3 szklankami zimnej wody. Rano podgrzać do zagotowania i po ostygnięciu odcedzić. Pić 3 razy dziennie po szklance.
Rp.
Fol. Melissae
Fol. Betulae
Herb. Equiseti
Herb. Galeopsidis aa 30,0
Herb. Cnici benedicti 10,0
Rad. Taraxaci 15,0
M.f. species
D.S. 3 łyżki ziół zalać wieczorem 3 szklankami zimnej wody. Rano podgrzać do zagotowania i po ostygnięciu odcedzić. Pić 3 razy dziennie po szklance.
Rp.
Fol. Melissae
Herb. Equiseti aa 50,0
511
Herb. Galeopsidis
Herb. Cnici benedicti
Herb. Adonidis vern. aa 25,0
Rad. Glycyrrhizae 20,0
M.f. species
D.S. 3 szklanki ziół zalać wieczorem 3 szklankami zimnej wody. Rano podgrzać do zagotowania i po 15 min od-cedzić. Pić 3 razy dziennie po szklance.
Można też stosować tabletki Castro, zawierające m. in. wyciąg z korzenia lukrecji (Rad. Glycyrrhizae) — zapobiegawczo
3 razy dziennie po 1 tabletce przed jedzeniem, a w razie wystąpienia polekowego owrzodzenia żołądka 3 razy dziennie po
4 tabletki po jedzeniu. W wypadku współistnienia dolegliwości ze strony dróg żółciowych podajemy Gastrochol po jednej płaskiej łyżeczce rozpuszczonej w pół szklanki wody, 2—3 razy dziennie. Podobnie działa granulat ziołowy Gastrogran, który podaje się 3 razy dziennie po łyżeczce po jedzeniu. Leczenie chemioterapeutykami przeciwzapalnymi i przeciwbólowymi dobrze jest zastąpić co kilka tygodni mieszankami ziołowymi działającymi podobnie, chociaż nieco słabiej.
Rp.
Fr. Rosae
Fr. Sambuci
Fol. Betulae aa 30,0
M.f. species
D.S. Pić 2—3 razy dziennie po szklance naparu z łyżki ziół na szklankę wody. Działa napotnie, przeciwbólowo i moczopędnie.
Rp.
Herb. Marrubii
Herb. Millefolii
Herb. Hyperici
Rhiz. Agropyri aa 40,0
Herb. Cnici benedicti 20,0
M.f. species
D.S. Odwar z 3 łyżek ziół na 3 szklanki
wody, pić porcjami podczas jedzenia.
Podawanie ziół zawierających związki saponinowe ułatwia emulgowanie tłuszczów i przyswajanie witamin, wapnia, żelaza i innych lekarstw zażywanych doustnie.
Rp.
Rhiz. Agropyri
Fl. Lamii albi
Fol. Betulae
Herb. Leonuri card. aa 30,0
M.f. species
512
D.S. Napar z 2 łyżeczek ziół na szklankę wody, pić 3 razy dziennie 15 min przed jedzeniem.
Rp.
Herb. Glechomae
Fl. Verbasci
Fl. Anthyllidis
Herb. Herniariae
Herb. Pulmonariae aa 30,0
M.f. species
D.S. Pić 3 razy dziennie przed jedzeniem po szklance odwaru z łyżeczki ziół na szklankę wody.
Rp.
Herb. Solidaginis
Rad. Pimpinellae
Rad. Ononidis
Fl. Verbasci
Fol. Salviae
Herb. Leonuri cardiacae
Stigma Maydis aa 20,0
M.f. species
D.S. Pić 3 razy dziennie po szklance odwaru z łyżki ziół na szklankę wody.
Działanie przeciwbólowe metindolu lub innych preparatów -można zastąpić podając zagęszczony odwar z owoców czarnego bzu.
Rp.
Fr. Sambuci 50,0
D.S. 4 łyżeczki owoców zalać szklanką wrzącej wody i gotować przez 20 min. Po 10 min przecedzić i pić podczas dnia łykami (podczas gotowania uzupełniać gorącą wodą do objętości 1 szklanki).
Z gotowych mieszanek ziołowych lekkie działanie przeciwbólowe ma Reumosan. Pić należy 3 razy dziennie po jedzeniu szklankę odwaru z łyżki ziół na szklankę wody. Podobny skład ma granulat ziołowy Reumogran, który należy przyjmować 3 razy dziennie po łyżeczce.
W okresach drugim i trzecim rzs zioła i otrzymane z nich preparaty mają zastosowanie w leczeniu zewnętrznym — bądź jako leki odciągające (therapia derivans), bądź jako leki działające miejscowo przegrzewające i przez zawarte w nich związki wchłaniane w pewnej ilości przez skórę.
Od dawna chorzy nacierali bolące miejsca różnymi olejkami i mazidłami. Środki te drażnią miejscowo skórę, powodując mniejsze lub większe zaczerwienienie, a czasem nawet wywołują pęcherze. W rzs na obrzęknięte stawy nie powinno się
513
stosować wcierań uszkadzających skórę ze względu na uniemożliwienie przez to zastosowanie elektroterapii i wstrzykiwań dostawowych. Wskazane jest wcieranie maści o działaniu łagodnym i tylko lekko drażniącym skórę. W przypadku nadmiernego podrażnienia należy zaprzestać stosowania tego środka.
Rp.
Ol. Hyoscyami
Chloroformu aa 40,0
M.f. solutio
D.S. Zewnętrznie.
Rp.
Spir. Archangelicae comp. 100,0
D.S. Zewnętrznie.
Większe zastosowanie na obrzmiałe i bolące stawy mają kataplazmy i okłady z wywarów ziołowych, np. okład z wywaru liści podbiału pod ceratką:
Rp.
Fol. Farfarae 30,0
D.S. 3 łyżeczki liści zalać 2 szklankami zimnej wody i gotować przez 5 min. Z wywaru sporządzić okład na chory staw — okres 2—4 h.
Po zdjęciu okładu skórę należy natłuścić maścią żywokostową (Ung. Symphyti). Można stosować też kataplazmy z nasion lnu:
Rp.
Sem. Lini 50,0
D.S. Łyżeczkę pogniecionych nasion lnu zalać połową szklanki wrzącej wody, wymieszać, zawinąć w płótno i przykładać pod ceratką na chore miejsce.
Rp.
Herb. Serpylli 100,0
D.S. Zalać szklanką wrzącej wody 5 łyżek ziela, przytrzymać pod przykryciem 10 min, a następnie umieścić gorące ziele w woreczku płóciennym i przykładać na chore miejsce.
Rp.
Fol. Rosmarini
Fol. Rubi idaei aa 50,0
M J. species
D.S. 2 łyżki ziół zalać szklanką letniej wody, następnie podgrzewać nad parą
514
przez pól godziny, przecedzić i stosować do okładu pod ceratką na okres 2 h.
W ostrych stanach zapalnych w odpowiednio przygotowanych zakładach można stosować na chore stawy okłady z ciepłej borowiny, łącznie z diatermią krótkofalową. Zabiegi te można stosować z pomyślnym wynikiem nawet przy dosyć wysokim mianie odczynu opadania krwinek.
W okresie czwartym leczenie ziołowe ma za zadanie remineralizację chorego ustroju, zastąpienie w miarę możności leków przeciwzapalnych lekami ziołowymi i poprawę krążenia przez działanie zarówno na mięsień sercowy, jak też na uszkodzone zmianami zapalnymi naczynia obwodowe. Mieszanki ziołowe podajemy dobierając ich skład zależnie od zamierzonego działania albo stosujemy preparaty ziołowe w postaci intraktów i soków.
Rp.
Intr. Crataegi
Intr. Rutae
Intr. Hippocastani
Intr. Valerianae aa 15,0
M.f. guttae
D.S. Przyjmować 3 razy dziennie po 40 kropli w niewielkiej ilości wody.
Jako mieszankę remineralizującą zaleca się:
Rp.
Herb. Equiseti 50,0
Herb. Galeopsidis
Herb. Cnici benedicti
Herb. Polygoni avicul. aa 25,0
Fol. Rutae
Fol. Melissae aa 30,0
Rad. Taraxaci 10,0
M.f. species
D.S. Pić 3 razy dziennie odwar z łyżki
stołowej na szklankę wody.
Można też przygotować odwar od razu na cały dzień z 3 łyżek ziół na 3 szklanki wody.
Succus Betulae albo Succ. Taraxaci podaje się 3 razy dziennie po 30—50 kropli. Chorym, którzy długo otrzymywali kortykosterydy, zaleca się następującą mieszankę:
Rp.
Herb. Equiseti 20,0
Herb. Marrubii
Herb. Millefolii aa 10,0
Herb. Asperulae
Herb. Leonuri card.
515
Herb. Spartii scop. aa 5,0
Poi. Melissae
Fol. Betulae
Rad. Taraxaci aa 10,0
Fr. Juniperi 5,0
M.f. species
D.S. Pić w ciągu dnia odwar z 3 łyżek na 3 szklanki wody.
Można korzystać z gotowych mieszanek, jak: Reumosan, Pulmosan, Degrosan i inne, zależnie od stanu i wieku chorego. Gotowe mieszanki ziołowe można podawać osobno lub też mieszać ich składniki razem, osiągając przez to większy zestaw ziół, co daje korzystniejsze efekty lecznicze. Ponieważ każdy chory na rzs w mniejszym lub większym stopniu ma uszkodzony mięsień sercowy, dobrze działa u tego typu chorych podawanie łagodnie krzepiącej układ krążenia mieszanki Cardiosan. Mieszankę tę dobrze jest zmieszać z mieszanką Reumosan. Odwar z łyżki tak zmieszanych ziół na szklankę wody należy pić 3 razy dziennie po szklance. U chorych z przewlekłym nieżytem żołądka można podać mieszankę Digestosan. Mieszanki tej nie należy łączyć z innymi, lecz pić świeżo przygotowany odwar z kopiastej łyżeczki ziół na pół szklanki wody, pół godziny przed jedzeniem.
Zesztywniające zapalenie stawów kręgosłupa Spondyloarthritis ankylopoetica
Zesztywniające zapalenie stawów kręgosłupa jest przewlekłą chorobą zajmującą stawy krzyżowo-biodrowe, stawy drobne kręgosłupa i tkanki okołokręgosłupowe. Proces prowadzi do zwapnienia więzadeł kręgosłupa i do następowego jego usztywnienia. Etiologia choroby nie jest znana. Choroba oprócz kręgosłupa atakuje często stawy obwodowe kończyn, prowadząc do zniszczeń i usztywnień. W przebiegu choroby często dochodzi do zapalenia tęczówki. Kryteria diagnostyczne ustalone na sympozjum w Rzymie są następujące:
1) ból i sztywność okolicy lędźwiowej utrzymujące się trwale ponad 3 miesiące;
2) ból i sztywność w obrębie klatki piersiowej;
3) ograniczenie ruchomości lędźwiowego odcinka kręgosłupa;
4) ograniczenie ruchomości klatki piersiowej;
5) przebyte lub istniejące obecnie zapalenie tęczówki;
6) objawy rtg zmian zapalnych stawów krzyżowo-biodrowych.
Ponieważ przyczyna choroby nie jest znana, stosuje się leczenie objawowe. Zadaniem jego jest zmniejszenie objawów
516
zapalnych, zapobieżenie trwałemu i nieodwracalnemu kalectu oraz usprawnianie już istniejących ograniczeń w układzie ruchu.
Pierwszy cel osiągamy przez stosowanie preparatów przeciwzapalnych, jak: Metindol, Ibuprofen itp. Drugi i trzeci przez ułożenie chorego na równym, nie uginającym się łóżku lub tapczanie z niewielką poduszeczką pod głową oraz przez stałe i systematyczne wykonywanie ćwiczeń gimnastycznych, dostosowanych do okresu i stanu zaawansowania choroby.
U chorych na zesztywniające zapalenie stawów kręgosłupa (zzsk) dobre wyniki daje stałe picie naparu z liści melisy. Związki zawarte w tych liściach zapobiegają zaostrzeniom choroby i niejednokrotnie chory przez długi okres czasu, wykonując codziennie ćwiczenia usprawniające, nie potrzebuje zażywać leków przeciwbólowych. Zaleca się pełnowartościową dietę, obfitującą w jarzyny, owoce, jak również witaminy. W okresie wiosny zaleca się picie przez okres ok. 4 tygodni surowego soku z liści młodych pokrzyw, po kieliszku 3 razy dziennie. Podobnie można pić surowy sok wyciśnięty z liści mniszka (umytych i zmiażdżonych). Zaleca się herbatki z ziół zawierających witaminę B i C oraz prowitaminę A.
Rp.
Fl. Verbasci
Fr. Sambuci
Fr. Rosae
Fr. Sorbi
Fol. Urticae aa 20,0
M.f. species
D.S. Łyżkę rozdrobnionych ziół zalać szklanką wrzątku, przykryć i postawić na 30 min. Pić 3 razy dziennie po szklance tak przyrządzonego naparu.
Rp.
Herb. Anserinae
Fol. Ribis nigri
Rhiz. Agropyri
Fr. Rosae aa 30,0
M.f. species
D.S. Pić 2—3 szklanki dziennie odwaru z łyżki ziół na szklanką wody.
Miejscowo stosuje się masaże oraz wcierania mazideł wywołujących miejscowe przekrwienie skóry i łagodzących bóle.
Rp.
Linim. Capsici comp. lag. l
D.S. Wcierać raz dziennie w bolące miejsce.
Mazidło to działa silnie drażniąco i silnie rozgrzewające.
517
Rp.
Linim. Chloroformii therebinth. lag. I
D.S. Zewnętrznie.
Mazidło zawiera olejek terpentynowy, działający drażniąco, chloroform, działający znieczulająco, i olej z liści lulka.
Gimnastyka usprawniająca w połączeniu z leczeniem balneologicznym są podstawą leczenia. Poza uzdrowiskiem można przeprowadzać leczenie kąpielami w domu lub ambulatoryjnie w przystosowanych zakładach. Metody i rodzaje zabiegów są przedstawione w rozdziale „Zioła w rehabilitacji chorób narządu ruchu”. W zzsk zabiegi kąpielowe — zarówno całkowite, jak i częściowe, o odpowiedniej temperaturze, częstotliwości i czasie trwania — można stosować nawet przy wysokim odczynie opadania krwinek.
Przy dużych bólach dobre wyniki daje śródskórne wstrzykiwanie 1% roztworu polokainy wzdłuż bolących części kręgosłupa. Również śródskórne można wstrzykiwać preparat Plenosol, który jest wyciągiem z jemioły, przyrządzanym w ampułkach o coraz większym stężeniu. Wywiera działanie bodźcowe i przeciwbólowe. Należy przestrzegać kolejności wstrzykiwania ampułek, aby nie wywołać zbyt silnego ogólnego odczynu.
Gościec łuszczycowy Arthropathia psoriatica
Gościec łuszczycowy jest odmianą rzs. Kryteria rozpoznawcze wg Mathiesa są następujące:
1) zajęcie dalszych stawów międzypaliczkowych palców;
2) zajęcie w tym samym palcu stawów: śródręczno-palcowego, paliczkowego bliższego i paliczkowego dalszego;
3) wczesne zajęcie stawów palucha;
4) bolesność pięt;
5) obecność ognisk łuszczycy na skórze lub w łożyskach paznokci, potwierdzona przez dermatologa;
6) łuszczyca stwierdzona u najbliższych krewnych;
7) ujemny wynik odczynu na obecność czynnika reumatycznego;
8) stwierdzenie radiologicznie w stawach palców i palucha ognisk osteolitycznych z tworzeniem się kostniny, bez okołostawowej osteoporozy;
9) zajęcie stawów krzyżowo-biodrowych, stwierdzane badaniem klinicznym i radiologicznym;
10) stwierdzenie radiologicznie typowych kostnień około-kręgowych.
Podstawowe leczenie stanowią, tak jak w rzs, sole złota, cytostatyki i d-penicylamina (Cuprenil) oraz ćwiczenia usprawniające. Równocześnie podczas ćwiczeń, w celu zmniejszenia
518
bólu, należy pić zagęszczony odwar z owoców czarnego bzu. Można stosować również zioła zawierające rutyną i sole mineralne.
Rp.
Fl. Pruni spinosi
Fl. Sambuci
Fol. Urticae
Herb. Violae tricoloris aa 20,0
Rad. Bardanae
Rad. Saponariae aa 10,0
M.f. species
D.S. Odwar z 3 łyżek ziół na 3 szklanki wody; pić porcjami podczas dnia.
Poza tym należy podawać preparaty: Betasol i Betagran. Oba preparaty podaje się 3 razy dziennie po łyżeczce z niewielką ilością wody; zaleca się je przede wszystkim u ludzi starszych podczas leczenia środkami przeciwreumatycznymi. Ogniska łuszczycy wymagają specjalistycznego leczenia dermatologicznego — patrz rozdz. „Choroby skóry”.
Zespół Reitera Syndroma Reiteri
Zespół Reitera ma 3 charakterystyczne cechy:
1) zapalenie stawu o typie rzs;
2) zapalenie cewki moczowej;
3) zapalenie spojówek.
Przyczyna choroby jest nie znana. Leczy się ją podawaniem leków przeciwzapalnych. Z preparatów ziołowych zalecane jest podawanie pasty Fitolizyna oraz mieszanki ziołowej Urosan, która działa moczopędnie i dezynfekujące na drogi moczowe. Podajemy odwar z łyżki ziół na szklankę wody. Podobne działanie wywiera granulat Urogran. Podaje się go 3 razy dziennie po pół łyżeczki w niewielkiej ilości wody.
U chorych ze słabiej wyrażonymi objawami zapalnymi cewki moczowej, a z silniejszymi dolegliwościami stawowymi korzystnie jest podawać zioła o działaniu bakteriostatycznym i wirusostatycznym.
Rp.
Fol. Melissae
Fol. Betulae aa 50,0
Herb. Chelidonii
Inflor. Helichrysi aa 25,0
Rhiz. Calami 10,0
M.f. species
D.S. Pić 3 razy dziennie napar z łyżki ziół na szklankę wody.
519
Można też korzystać z porcjowanych ziół i parzyć w jednej szklance po torebce Melissa-fix i Mentha-fix.
Gościec zwyradniający Osteoarthrosis
Gościec zwyradniający jest chorobą, w której wtórnie lub pierwotnie ulega zniszczeniu chrząstka stawowa na brzegach kości tworzących staw występują reperacyjne zmiany wytwórcze. Często zmianom zwyrodnieniowym towarzyszą żylaki, nadciśnienie tętnicze i otyłość.
Zmiany zwyrodnieniowe określamy jako wtórne wtedy, gdy możemy znaleźć przyczynę przedwczesnego zniszczenia chrząstki stawowej, np. w przypadku nadmiernej otyłości, wad postawy, nieprawidłowego ustawienia kolan lub stóp, przebytej w młodości martwicy aseptycznej itp. U połowy chorych nie potrafimy znaleźć przyczyny i wtedy mówimy o pierwotnych zmianach zwyrodnieniowych. Gościec zwyradniający na ogół nie powoduje trwałego kalectwa z wyjątkiem zmian zwyrodnieniowych w stawach biodrowych i niekiedy w stawach kolanowych. Gościec zwyradniający może występować we wszystkich stawach i kręgosłupie. Najsilniejsze dolegliwości bólowe sprawiają zmiany w stawach kończyn dolnych oraz w tarczach międzykręgowych. Te ostatnie są najczęstszą przyczyną bólów w okolicy lędźwiowo-krzyżowej — tzw. zespół lędźwiowo-krzyżowy lub dyskopatia.,
Leczenie gośćca zwyradniającego polega na usunięciu przyczyny przeciążenia stawu, jeśli można ją stwierdzić. Leczy się otyłość, dążąc do zmniejszenia wagi przez odpowiednią dietę niskokaloryczną oraz pomocniczo podając zioła, jak (Agar-Agar), morszczyn pęcherzykowy (Fucus vesiculosus) lub mieszanka ziołowa Degrosan. Stosuje się ćwiczenia fizyczne ogólnie usprawniające i zaleca ewentualnie odpowiednio dobraną pracę fizyczną. Niektóre anomalie budowy usuwa się operacyjnie lub wyrównuje przez zaopatrzenie ortopedyczne.
Zaburzenia w krążeniu żylnym i nadmierna kruchość naczyń włosowatych powodują bóle całych kończyn, wskutek drobnych wylewów podokostnowych. Nadmierną łamliwość Włośniczek łatwo jest stwierdzić ujmując skórę w fałd-i wytwarzając przez minutę zastój. Po zwolnieniu ucisku na skórze pojawiają się drobne wybroczyny krwawe (objaw Hechta).
U chorych z dodatnim objawem skórnym Hechta bardzo pomocne jest stosowanie ziół zawierających substancje uszczelniające ściany naczyń włosowatych wraz z ziołami, w których znajdują się substancje o działaniu lipotropowym.
Rp.
Intr. Hippocastani
Intr. Rutae aa 15,0
520
D.S. Zażywać 3 razy dziennie po 30—50 kropli.
Rp.
Rutisol lag. I
D.S. Przez pierwsze dni 6 razy dziennie po 40—60 kropli, a następnie 3 razy po 10—20 kropli.
Preparat ten jest wodno-alkoholowym wyciągiem z ziela gryki i zawiera 0,02 g rutyny w 1 ml. Nie wolno go stosować równocześnie z sulfonamidami.
Rp.
Rutinoscorbin tabl. Jag. I
D.S. 3 razy dziennie po 2 tabletki.
Równocześnie zaleca się podawać witaminę C.
Następujące mieszanki ziołowe wywierają dodatni wpływ, ponieważ zawierają rutynę, mającą działanie uszczelniające naczynia krwionośne (o typie witaminy P), działającą przeciw-alergicznie, obniżającą poziom cholesterolu i unieczynniającą cksydazę kwasu askorbowego.
Rp.
Herb. Equiseti
Herb. Polygoni avicul.
Colt. Hippocastani
Fol. Ribis nigri aa 40,0
M.f. species
D.S. 3 łyżki ziół zalać wieczorem 3 szklankami zimnej wody i postawić na noc. Rano podgrzać do zagotowania, odstawić i odcedzić po upływie pół godziny. Pić 3 razy dziennie po szklance w ciągu dnia.
Rp.
Herb. Violae tricoloris
Fol. Rutae aa 40,0
Fl. Sambuci
Fl. Pruni spinosi aa 30,0
M.f. species
D.S. Pić 3 razy dziennie po szklance naparu z łyżki ziół na szklanką wody.
Rp.
Pericarpi Phaseoli 50,0
Herb. Visci 40,0
M.f. species
D.S. 2 łyżki ziół zalać na noc 2 szklankami zimnej wody. Rano odcedzić niepodgrzewając i pić podczas dnia po pół szklanki 2—3 razy między posiłkami.
521
Macerat ten zawiera cholinę, działającą lipotropowo, oraz mezoinozyt i inne związki działające na poziom cukru i przeciwmiażdżycowo. Związki te zapobiegają również stłuszczeniu wątroby i obniżają ciśnienie krwi. Zastosowanie ma tu również gotowa mieszanka Sklerosan; zaleca się pić odwar z łyżki ziół na szklanką wody 3 razy dziennie.
Już samo starzenie się ustroju jest przyczyną zmniejszonej jego mineralizacji, a występujące często przewlekłe nieżyty żołądka, niejednokrotnie spowodowane nadmiernym przyjmowaniem środków przeciwbólowych, dodatkowo upośledzają wchłanianie wielu składników w przewodzie pokarmowym (zespół złego wchłaniania). Podawanie odwarów z roślin zawierających rozpuszczalną krzemionkę, sole mineralne, glikozydy flawonowe i inne związki chroni tkankę chrzestną nie gorzej od niektórych rozreklamowanych preparatów.
Gościec zwyradniający stawów biodrowych Coxarthrosis
Zniszczenie chrząstki w stawie biodrowym prowadzi do znacznego zważenia szpary stawowej i często do prawie całkowitego ograniczenia ruchów w zajętym stawie. Niektóre postacie, szczególnie te, w których przy płytkiej panewce dochodzi do zniszczenia chrząstki w górnym odcinku stawu, są bardzo bolesne. Dołącza się do tego wzmożone napięcie mięśni przywodzących uda i dochodzi do unieruchomienia kończyny, najczęściej w przykurczu i skręceniu na zewnątrz.
W tym ciężkim schorzeniu leczeniem podstawowym są ćwiczenia rehabilitacyjne w odciążeniu i zabiegi fizyko- i balneoterapeutyczne. Lekami wspomagającymi są środki przeciwbólowe oraz substancje lecznicze zawarte w ziołach.
Zaburzenia w ukrwieniu tkanek spowodowane zmianami w naczyniach żylnych uzasadniają stosowanie ziół w chorobie z wyrodnieniowej.
Przekrwienie i zwiększenie ciśnienia żylnego w główce kości udowej w gośćcu zwyradniającym stawów biodrowych wywołują silne bóle, wymagające czasami interwencji chirurgicznej. Przedtem jednak należy spróbować poprawić krążenie żylne w krętarzu, szyjce i główce kości udowej przez podawanie w ciągu kilku miesięcy — do pół roku, a nawet i dłużej — następujących preparatów: Intr. Hippocastani — 3 razy dziennie po 30 kropli podczas jedzenia; Venescin — 3 razy dziennie po 2 tabletki przed jedzeniem; Venacorn — doustnie przez 7—10 dni 3 razy dziennie po 2 tabletki, a następnie przez 2—3 miesiące 3 razy dziennie po 1 tabletce, podczas jedzenia.
Rp.
Fl. Hippocastani
Cort. Hippocastani aa 25,0
522
Fol. Urticae 30,0
Herb. Violae tricoloris
Fr. Sorbi aa 40,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody; pić 3 razy dziennie między posiłkami.
Rp.
Herb. Bursae pastoris
Herb. Visci aa 50,0
M.f. species
D.S. 2 łyżki ziół zalać na noc 2 szklankami zimnej wody. Rano odlać nie gotując i pić podczas dnia porcjami po pół szklanki.
Rp.
Herb. Millefolii
Herb. Violae tricoloris aa 40,0
Herb. Cnici benedicti 20,0
Herb. Chelidonii 10,0
M.f. species
D.S. Napar z 2 łyżeczek ziół na szklankę wody; pić 3 razy dziennie.
Rp.
Herb. Equiseti
Fol. Urticae aa 40,0
Fol. Rutae
Fl. Lamii albi
Cort. Hippocastani aa 20,0
M.f. species
D.S. Odwar z 3 łyżeczek ziół na 3 szklanki wody; pić podczas dnia po szklance.
Podane powyżej przykłady leczenia remineralizującego i uszczelniającego śródbłonki naczyń pozwalają niejednokrotnie na przerwanie ciągłego stosowania preparatów przeciwbólowych i przeciwzapalnych drażniących ścianą żołądka i często uszkadzających przy dłuższym zażywaniu narządy miąższowe.
Oprócz przyjmowania ziół i stałego wykonywania ćwiczeń usprawniających wskazane jest stosowanie okładów borowinowych na staw biodrowy — wg zasad podanych w rozdziale o rehabilitacji. Okłady te największe zastosowanie będą miały u chorych, którzy z powodu znacznego ograniczenia ruchów w stawach biodrowych mają trudności z wejściem do wanny. W przypadkach, w których kalectwo pozwala na kąpiel, można stosować kąpiele w wywarze z igliwia lub w wywarze z siana albo kąpiele w naparze z kwiatu lipowego (Inflor. Tiliae) i korzenia łopianu (Rad. Bardanae). Podczas kąpieli zaleca się wykonywanie ruchów w stawach biodrowych. Po kąpieli obowiązuje leżenie przez okres godziny na twardym tapczanie —
523
pół godziny na wznak, a drugie pół godziny na brzuchu ze stopami opuszczonymi poza tapczan, w celu zapobieżenia względnie zmniejszania przykurczów w stawach biodrowych.
Gościec zwyradniający stawów kolanowych Gonarthrosis
Uszkodzenie chrząstki w stawach kolanowych często występuje jako następstwo przebytych urazów kolan, np. u sportowców, u osób wykonujących pracę stojącą, a przede wszystkim u osób ze znaczną nadwagą. Ból utrudnia chodzenie, co zmusza chorego do prowadzenia siedzącego trybu życia i powoduje zwiększanie w dalszym ciągu wagi. Na brzegach powierzchni stawowych piszczeli i kości udowej występują procesy wytwórcze, polegające na tworzeniu się wyrośli kostnych, tzw. osteofitów. Osteofity występują również na brzegach rzepki.
Zasadą leczenia jest odciążenie kończyn przez zmniejszenie wagi ciała lub używanie laski albo kuł ramieniowo-łokciowych podczas chodzenia, choćby tylko po domu, a następnie wzmocnienie mięśni stabilizujących kolano przez wykonywanie odpowiednich ćwiczeń w odciążeniu, a więc w pozycji leżącej (najprostsze ćwiczenia to jazda na rowerze, nożyce proste i nożyce skrzyżne). Ćwiczenia należy wykonywać rano, jeszcze przed wstaniem z łóżka, po kilka razy każde ćwiczenie. Podczas dnia można stosować okłady borowinowe na stawy kolanowe przez 15—30 min. Okłady stosuje się przez 2 dni z rzędu z jednodniową przerwą. Na noc można wykonać okład pod ceratką z odwaru z korzenia żywokostu (Rad. Symphyti) lub z liści jeżyny (Fol. Rubi fruticosi).
Bóle zmniejsza diatermia krótkofalowa, zastosowana poprzecznie na stawy kolanowe. Przy wysięku wskazana jest diatermia przez okład borowinowy. Stosować ją można codziennie przez okres tygodnia, po czym należy zmienić leczenie.
Doraźną ulgę przynoszą środki drażniące, jak Linimentum Capsici comp., okłady z tartego chrzanu lub maść Capsiplex.
Przeciwbólowo i lekko drażniąco działa maść Capsiderm oraz emulsja Capsigel. Skórę należy obmyć ciepłą wodą i na chore miejsca nałożyć cienką warstwę maści, wcierając ją palcami. Miejsca posmarowane przykryć gazą. W przypadku silnego podrażnienia skóry lub błon śluzowych należy obmyć ją naparem z rumianku lub wodnym roztworem azulanu.
Stosując preparaty drażniące skórę należy pamiętać, żeby nie wywołać zbyt silnego podrażnienia, gdyż może to uniemożliwić później stosowanie innych zabiegów.
524
Zmiany zwyrodnieniowo-wytwórcze stawów stóp
Zmiany w stawach skokowych są spowodowane najczęściej urazami. Zmiany w stawach śródstopia i stawach śródstopno-palcowych najczęściej są spowodowane spłaszczeniem sklepienia podłużnego i poprzecznego z wytworzeniem stopy płaskiej, a przy wadliwym ustawieniu stopy płasko-koślawej. Ból w stopie płaskiej występuje wskutek nieprawidłowego obciążenia kości skokowej, piętowej i łódkowatej oraz rozciągania więzadeł stopy.
Leczenie przy nie utrwalonych zmianach ma za zadanie wzmocnienie układu mięśniowego i więzadłowego stopy oraz rozluźnienie występujących stanów skurczowych w obrębie mięśni. Pierwszy cel osiąga się przez polecenie wykonywania choremu codziennych ćwiczeń stóp rano przed wstaniem z łóżka (przed obciążeniem) i wieczorem zaraz po udaniu się na spoczynek.
Rozluźnienie mięśni stóp dają kąpiele w roztworach soli, a jeszcze intensywniej działają kąpiele w roztworach ziołowych, np. w wywarze z kory wierzbowej (Cort. Salicis). Kąpiel ta ma pewne działanie przeciwbólowe oraz zmniejsza pocenie się stóp. Kąpiel w naparze z liści rozmarynu (Fol. Rosmarini) działa regenerujące.
Działanie rozmiękczające, przeciwzapalne, rozluźniające i lekko przeciwbólowe mają kąpiele w odwarze z nasion kozieradki (Sem. Foenugraeci), ziela macierzanki (Herb. Serpylii), kłączy tataraku (Rhiz. Calami), koszyczków rumianku (Anth. Chamomillae).
Działanie przeciwbakteryjne, rozmiękczające i łagodzące podrażnienia skóry oraz poprawiające krążenie krwi i chłonki wywierają kąpiele w odwarze z ziela nostrzyka lekarskiego (Herb. Meliloti), zioła lnicy (Herb. Linariae), liści babki lancetowatej (Fol. Plantaginis lanc.).
Działanie rozluźniające, poprawiające krążenie krwi i chłonki oraz lekko przeciwzapalne wywiera kąpiel w naparze z koszyczków rumianku (Anth. Chamomillae), ziela uczepu trójdzielnego (Herb. Bidentis tripartitae), ziela marzanny (Herb. Asperulae) i ziela majeranku (Herb. Majoranae).
Kąpiele stóp należy robić codziennie przez okres ok. 10 dni. Po 2-tygodniowej przerwie można kąpiele ponowić. Czas trwania kąpieli 10—15 min; temperatura 38—39°C.
Zmiany zwyrodnieniowe kręgosłupa Spondyloarthrosis
Choroba polega na tworzeniu się wyrośli kostnych (osteofitów) na brzegach kręgów, co spowodowane jest zmianami sprężystości tarcz międzykręgowych. Zmiany w odcinku szyj-
525
nym są jedną z częstych przyczyn bólów głowy, występujących rano i budzących często chorego. Bóle te mijają nieraz pod wpływem ruchu podczas dnia. Zmiany w odcinku lędźwiowym, ustalone lub dopiero zaczynające się pod postacią dyskopatii, powodują występowanie bólów o typie korzonkowym. U osób w wieku podeszłym bóle te łączą się często ze starczą osteoporozą.
Leczenie polega na wykonywaniu stałych ćwiczeń wzmacniających mięśnie brzuszne, mięśnie pleców i karku. W okresach zaostrzeń stosuje się leżenie na równym i nie uginającym się posłaniu (deska włożona pod materac) oraz zabiegi cieplne i w razie konieczności środki przeciwbólowe. Dobre działanie wywiera wstrzykiwanie śródskórne wyciągu z jemioły w dawkach o coraz to większym stężeniu, pod postacią preparatu Plenosol.
W nerwobólach wywołanych przez zmiany zwyrodnieniowe kręgosłupa pomagają liczne środki stosowane zewnętrznie, drażniące miejscowo skórę i wywołujące jej przekrwienie. Ma to zastosowanie zwłaszcza w bólach spowodowanych zmianami w tarczach międzykręgowych, polegających na przesunięciu lub nawet całkowitym wypadnięciu jądra miażdżystego. Objawy, jak silny ból w okolicy lędźwiowej, promieniujący najczęściej do jednej z kończyn, charakterystyczne ustawienie kręgosłupa, nasilanie się bólu podczas kaszlu, objawy ubytkowe, polegające na zniesieniu niektórych odruchów ścięgnistych — często poprawiają się pod wpływem ułożenia na równym i nie sprężynującym materacu, stosowania kąpieli w odwarach ziołowych i wcierania w okolicę lędźwiowo-krzyżową maści Capsiplex lub Capsigel.
Kąpiele w odwarach ziół stosujemy najczęściej w postaci kąpieli półpełnych (chory siedzi w wannie zanurzony w wodzie do wysokości pępka) o temperaturze 38°C. Czas trwania kąpieli stopniowo przedłużamy, zaczynając od 5 min, a dochodząc do 10 min. Wyjątkowo u ludzi młodych i ze zdrowym układem krążenia można przedłużyć czas kąpieli do 15 min. Wzmocnienie efektu terapeutycznego można osiągnąć przez kocowanie. Pod koniec kocowania dajemy choremu do picia szklankę odwaru z kwiatu lipowego i owoców czarnego bzu.
Rp.
Inflor. Tiliae 30,0
Fr. Sambuci 50,0
M.f. species
D.S. 2 łyżeczki ziół zalać szklanką wody, gotować przez 5 min, odcedzić i wypić ciepły odwar pod koniec kocowania.
Odwar w ten sposób przyrządzony wywiera działanie na-potne, przeciwbólowe i przerywa przegrzewanie chorego.
526
Po tych zabiegach należy wytrzeć dokładnie całe ciało i położyć pacjenta na godzinę do łóżka, jeszcze lepiej na twardym tapczanie, pod lekkim przykryciem dla odpoczynku. Kąpiele należy stosować co drugi dzień (3 razy w tygodniu) a w dniu wolnym od zabiegu kąpielowego wcierać w okolicę lędźwiowo-krzyżową Capsiderm lub Capsigel. Kąpiele można stosować przez 4—6 tygodni. Stosuje się kąpiel w wywarze z igliwia, w wywarze z siana, w wywarze ze słomy owsianej, w naparze z kwiatostanu lipy (Inflor. Tiliae) i korzenia łopianu (Rad. Bardanae), w wywarze z kory wierzby (Cort. Salicis).
Kąpiele rozluźniają mięśnie i zmniejszają objawy ucisku na korzonki nerwowe. W czasie stosowania leczenia kąpielowego dobrze jest zastąpić napoje podawane podczas dnia naparem ziołowym.
Rp.
Fr. Sambuci
Fol. Melissae
Fr. Rosae
Fr. Rubi idaei
Fr. Sorbi aa 30,0
M.f. species
D.S. Pić 2—3 razy podczas dnia napar z 2 łyżeczek ziół na szklankę wody. Wywiera działanie przeciwbólowe, napotne, tonizujące i bakteriostatyczne.
Leczenie ogólne gośćca zwyradniającego
W gośćcu zwyradniającym zaleca się okresowe przeprowadzanie ogólnych kuracji wzmacniających, tzw. regenerujących, pod postacią kuracji pitnych z naparów ziołowych, przez okres od kilku tygodni do kilku miesięcy. Weiss zaleca na wiosnę picie naparu z mniszka lekarskiego.
Rp.
Rad. Taraxaci
Fl. Taraxaci aa 40,0
M/, species
D.S. Rano i wieczorem pić napar z 1—2 łyżeczek ziół na szklankę wody przez okres 4—6 tygodni.
Picie naparu można zastąpić piciem rano i wieczorem po łyżeczce soku ze stabilizowanych świeżych korzeni mniszka w niewielkiej ilości wody (Succ. Taraxaci). Mniszek ma działanie moczopędne i żółciopędne i ma obniżać poziom kwasu moczowego we krwi.
Na jesieni zaleca się picie przez okres 2—3 tygodni odwaru z szyszkojagody jałowca (Fr. Juniperi).
527
Rp.
Fr. Juniperi 30,0
D.S. Odwar z łyżeczki na szklanką wody, pić 3 razy dziennie po 1 łyżce.
Nie wolno stosować jałowca u osób z uszkodzeniem nerek. Działa moczopędnie, żółciopędnie i pobudzająco na wydzielanie soku żołądkowego.
W okresie późnowiosennym i letnim często stosuje się świeży sok z młodych liści pokrzywy. Weiss zaleca picie naparu z 1—2 łyżeczek liści pokrzywy na szklankę wody przez 4 tygodnie 3 razy dziennie. Można również zalecić picie herbaty o składzie:
Rp.
Fol. Urticae
Rad. Taraxaci
Cort. Frangulae
Fr. Foeniculi aa 20,0
M.f. species
D.S. 1—2 łyżeczki ziół zalać szklanką zimnej wody i podgrzewać powoli do zagotowania; po 10 minutach odcedzić; pić rano i wieczorem po szklance przez 4 tygodnie.
U chorych ze zmianami zwyrodnieniowymi i niskim OB, bez żadnych dodatkowych zmian zapalnych, zaleca się wstrzykiwanie co drugi dzień po ampułce biostyminy, zawierającej biologiczne stymulatory otrzymane z liści aloesu. Wstrzykujemy 20 ampułek; po przerwie 5—6 tygodni można ponowić kurację. Biostymina może być również stosowana u chorych w czwartym okresie gpp, z dużymi zanikami mięśniowymi i ogólnym wyniszczeniem. U osób nie tolerujących biostyminy ze względu na objawy uczuleniowe można wstrzykiwać biogenne stymulatory uzyskane z borowiny — preparat Fibs. Biogenne stymulatory wpływają na przemianę materii, wzmagają procesy resorpcji i regeneracji oraz mobilizują siły odpornościowe ustroju. Wstrzykuje się codziennie domięśniowo lub podskórnie po ampułce przez 20 dni, potem tydzień przerwy i następnie 40 ampułek co drugi dzień.
ZESPÓŁ BOLESNEGO BARKU PERIARTHRITIS HUMERO-SCAPULARIS
Choroba objawia się silnym bólem w stawie barkowym z mniejszym lub większym ograniczeniem ruchów w stawie, najczęściej odwiedzenia i podnoszenia ku górze (w przypadku
528
przewlekłego przebiegu utrudnione jest też zakładanie raki na plecy). Przyczynami mogą być: przewlekłe i ostre zapalenie kaletki podbarkowej, niekiedy z osadzeniem się złogów wapniowych, urazy i uszkodzenie stożka ścięgnisto-mięśniowego, zapalenie pochewki ściągną m. dwugłowego głowy długiej, zwichnięcie ścięgna lub jego przerwanie. Utrzymujące się dłużej większe lub mniejsze ograniczenie ruchów w stawie barkowym, niezależnie od przyczyny wywołującej, określa się jako „bark zamrożony”. Powstaje on najczęściej wtedy, kiedy staw jest unieruchomiony dłużej — bądź przez opatrunek gipsowy, bądź też przez samego chorego, unikającego z powodu bólów wykonywania ruchów.
Leczenie w okresie ostrym polega przede wszystkim na ułożeniu kończyny w odwiedzeniu pod kątem prostym w stosunku do tułowia oraz zastosowaniu leczenia przeciwzapalnego (wstrzykiwanie hydrokortyzonu, metindol, butapirazol, salicylany, radioterapia). W postaciach przewlekłych i po ustąpieniu ostrych objawów oraz przy „barku zamrożonym” zaczyna się wykonywanie ćwiczeń usprawniających. Najlepsze wyniki osiąga się wykonując ćwiczenia po rozgrzaniu tkanek około-barkowych okładem parafinowym lub borowinowym. W domu można przykładać na bolesny bark kataplazmy z ziela macierzanki (Herb. Serpylli) lub mieszanki składającej się z ziela nostrzyka (Herb. Meliloti), korzenia żywokostu (Rad. Symphyti), kwiatu nagietka (Fl. Calendulae) i nasienia kozieradki (Sem. Foenugraeci). Kataplazmy przykłada się rozłożone na płótnie, a następnie owija się staw ceratką lub folią na ok. pół godziny. Po skończonym zabiegu i wytarciu skóry wykonuje się ćwiczenia zalecane przez lekarza lub magistra wychowania fizycznego.
Podczas tego leczenia zaleca się picie 3 razy dziennie odwaru z łyżki stołowej na szklankę wody mieszanek ziołowych Reumosan i Nervosan razem zmieszanych. Doprowadzenie „zamrożonego barku” do pełnej sprawności wymaga długiego czasu i starannego wykonywania zaleconych ćwiczeń. Jako ostateczność pozostaje leczenie operacyjne.
ZAPALENIE PRZYCZEPÓW SCIĘGNISTYCH ENTHESOPATHIA
Jednym z najczęściej spotykanych jest zapalenie przyczepów ścięgnistych do zewnętrznego lub przyśrodkowego kłykcia kości ramieniowej (epicondylitis humeri externa vel interna). Choroba objawia się żywą bolesnością uciskową nadkłykcia zewnętrznego lub wewnętrznego kości ramieniowej oraz trudnością utrzymania przedmiotów w ręce. Występuje
529
w związku z licznymi czynnościami mogącymi wywołać przeciążenie mięśni przedramienia.
Leczenie w ostrych przypadkach polega na krótkotrwałym unieruchomieniu kończyny na temblaku z przedramieniem zgiętym pod kątem prostym. Miejscowo stosuje się wstrzykiwania octanu hydrokortyzonu oraz zabiegi cieplne, jak okłady borowinowe oraz kataplazmy z ziół (jak przy zapaleniu okołobarkowym). Dobrze działa też stosowanie na bolesne kłykcie prądów diadynamicznych i masaży na mięśnie przedramion. Wskazana jest zmiana pracy na okres kilku miesięcy.
Bolesność uciskowa przyczepu ścięgna Achillesa do guza kości piętowej (enthesopathia Achilli) występuje przy przeciążeniu mięśnia trójgłowego łydki lub przy noszeniu niewygodnego obuwia; czasami jest pierwszym objawem zaczynającego się zesztywniającego zapalenia stawów kręgosłupa (enthesitis t. Achilli spondyloarthiitica).
Leczenie polega na stosowaniu okładów borowinowych albo parafinowych lub kąpieli stóp w wywarze z ziół o następującym składzie: kora wierzbowa (Cort. Salicis), owoc jałowca (Fr. Juniperi), ziele krwawnika (Herb. Millefolii), liście pokrzywy (Fol. Urticae), korzeń kaliny (Rad. Viburni opuli), korzeń mydlnicy (Rad. Saponariae), korzeń wilżyny (Rad. Ononidis), kłącza perzu (Rhiz. Agropyri).
Sposób przyrządzania: 100 g ziół zalać litrem wody i gotować przez 30 min. Wywar wlać do 9 l wody o temperaturze 39°C, znajdującej się w naczyniu umożliwiającym zanurzenie podudzi prawie do kolan. Czas trwania kąpieli 20 min.
Ból w okolicy wyrostka rylcowatego kości promieniowej, nasilający się przy ruchach nadgarstka w kierunku promieniowym i łokciowym, jest wyrazem przeciążenia przyczepu ścięgna m. ramienno-promieniowego lub zmian gośćcowych (styloiditis mdii).
Leczenie polega na wstrzykiwaniu octanu hydrokortyzonu, przejściowym unieruchomieniu i leczeniu rozgrzewającym, jak okłady borowinowe, kataplazmy z ziół, np. ziela macierzanki (Herb. Serpylli) lub mieszanki: ziele nostrzyka (Herb. Meliloti), korzeń żywokostu (Rad. Symphyti), kwiat nagietka (Fl. Calendulae), nasienie kozieradki (Sem. Foenugraeci). Zioła trzymamy przez ok. 30 min pod ceratką.
Ból o podobnej lokalizacji występuje w przewlekłym zapaleniu pochewek ścięgnistych długiego odwodziciela i krótkiego prostownika kciuka. W odróżnieniu od poprzedniej jednostki ból występuje przy prostowaniu i odwodzeniu kciuka. Wyczuwa się zgrubiałą pochewkę ścięgnistą wzdłuż ścięgien. Jest to choroba de Quervaina (tendovaginitis stenosans mm. abductoris longi et extensoris brevis pollicis). Leczenie zasadnicze polega na unieruchomieniu ręki w łusce gipsowej na okres 3 tygodni, wstrzykiwaniu miejscowym octanu hydro-
530
kortyzonu lub preparatu Depot-Medrol. Jako leczenie pomocnicze można zastosować kąpiele przedramienia w roztworze ługu ciechocińskiego lub soli jodowo-bromowej. Dobre wyniki dają okłady z kwiatów dziewanny i korzenia żywokostu.
Rp.
Fl. Verbasci
Rad. Symphyti aa 50,0
M.f. species
D.S. 8 łyżek stołowych ziół zalać 2 szklankami zimnej wody, gotować przez 30 min, po czym odcedzić. Z wywaru robić okłady pod ceratkę na chore miejsce.
Kąpiele przedramienia robimy w odwarze z kwiatów dziewanny (Fl. Verbasci), kwiatów więzówki (Fl. Ulmariae), kwiatów kupalnika (Fl. Arnicae), korzeni żywokostu (Rad. Symphyti).
ZIOŁA W REHABILITACJI CHORÓB NARZĄDU RUCHU
Usprawnianie lecznicze w chorobach narządu ruchu, zwane rehabilitacją medyczną, jest postępowaniem dążącym do przywrócenia sprawności fizycznej, psychicznej i zawodowej. Samo postępowanie składa się z wielu elementów i sposobów działania, jak gimnastyka lecznicza, fizykoterapia, hydro- i balneoterapia. Większość tych zabiegów może być wykonywana w odpowiednio wyposażonych zakładach rehabilitacyjnych. W domu chory powinien wykonywać codziennie przepisane przez magistra wychowania fizycznego ćwiczenia usprawniające oraz może stosować zabiegi balneologiczne z dodatkiem soli mineralnych lub ziół i tworzyw roślinnych. Kąpiele mogą być całkowite, tj. do pach, połowicze, tj. chory siedzi w wannie zanurzony do wysokości pępka, i częściowo, np. jednej kończyny lub nawet jednego stawu.
Przy stosowaniu kąpieli w domu obowiązują te same zasady co przy stosowaniu zabiegów kąpielowych w uzdrowiskach. Trzeba pamiętać, że każdy zabieg oprócz działania przegrzewającego miejscowo tkanki i rozluźniającego mięśnie wywołuje mniejszy lub większy odczyn ogólny. Ma to znaczenie przy stosowaniu kąpieli u chorych z podwyższonym OB, u których deformacje stawów powstały na tle zapalnym. Rozległość zabiegów, ich częstość i temperaturę należy tak regulować, aby nie wywołać zaostrzenia procesu zapalnego, a w żadnym wypadku nie wolno doprowadzić do ogólnego odczynu, objawiającego się podwyższeniem temperatury, utratą łaknienia i ogólnym osłabieniem. Każdy chory reaguje indywidualnie i dlatego po kilku zabiegach należy sprawdzić jego
531
reakcję na zastosowany zabieg. Działanie bodźcowe jest tym silniejsze, im na większą powierzchnię ciała działa zabieg i im ma większą temperaturę oraz im częściej jest stosowany. Z tworzyw ziołowych najsilniejsze działanie bodźcowe ma borowina, zwłaszcza stosowana pod postacią zabiegów kąpielowych lub rozległych okładów, co jest jednak w domu niewykonalne.
Zabiegi kąpielowe stosujemy przeważnie przez okres 4 tygodni lub do ogólnej liczby 20. Po tym powinna nastąpić przerwa paromiesięczna przed ponowną serią zabiegów. Po każdym zabiegu kąpielowym chory powinien leżeć: pół godziny po zabiegach częściowych, a godzinę po kąpielach pełnych i półpełnych. W niektórych przypadkach działanie kąpieli można wzmocnić tzw. kocowaniem — po wyjściu z kąpieli chory kładzie się na tapczanie na rozłożonym kocu i prześcieradle; druga osoba owija go prześcieradłem i kocem na okres pół godziny, przez co osiąga się silniejsze przegrzanie ustroju. Kocowanie kończy się podaniem do wypicia szklanki naparu z kwiatów lipy (Inflor. Tiliae lub Tilia-fix), co wywołuje obfite poty. Po wytarciu ciepłym, nagrzanym ręcznikiem chory powinien leżeć pod zwykłym przykryciem jeszcze przez godzinę.
Kąpiele pełne i półpełne stosujemy przeważnie co drugi dzień, a zabiegi częściowe codziennie przez 2—3 dni z 3 lub 4 dniem przerwy. Po kąpieli i odpoczynku często, a po zabiegach częściowych stale zaleca się choremu wykonywanie przepisanych ćwiczeń gimnastycznych. Rozgrzanie tkanek rozluźnia mięśnie i ułatwia rozciąganie zrostów, powstałych bądź w wyniku długotrwałego unieruchomienia kończyny, bądź w wyniku zejścia procesu zapalnego.
Czas przebywania chorego w kąpieli odgrywa dużą rolę. Kąpiele z dodatkiem ziół stosuje się zaczynając od 5 miń i stopniowo zwiększa się czas do 10—15 min podczas następnych kąpieli.
Temperatura kąpieli w chwili wejścia chorego do wanny powinna wynosić 30°C. U osób z nie uszkodzonym układem krążenia i bez czynnego procesu zapalnego można stopniowo zwiększać temperaturę kąpieli do 39°C. Dłuższe pozostawanie w kąpieli, jak również podwyższanie temperatury kąpieli jest niecelowe, a może nawet zaszkodzić choremu.
Kąpiele w wywarze z igliwia
Około 1—2 kg zielonych gałązek świerkowych lub jodłowych, lub zielonych szyszek pociętych na drobne kawałki zalać 15 l zimnej wody na okres 12—24 h i potem gotować « w tej samej wodzie przez 2 h pod przykryciem. Wywar dodaje się do kąpieli — do pełnej kąpieli całą ilość, do pół kąpieli — połowę. Kąpiele zaczyna się. od temperatury 38 i czasu trwania 5 min.
532
Kąpiele w wywarze z siana
Do kąpieli najlepiej nadaje się siano z lak koszonych podczas kwitnienia traw. Gotuje się ok. 2 kg siana w 6 l wody przez poi godziny. Do kąpieli dodać można całość wywaru wraz z sianem albo sam odlany wywar.
Kąpiele w wywarze ze słomy owsianej
l kg pokrajanej słomy owsianej zalewa się 5 l wody i gotuje przez pół godziny. Po odcedzeniu dodaje się do kąpieli. Kąpiele te wskazane są u ludzi osłabionych i nerwowych z dolegliwościami reumatycznymi.
Kąpiele w odwarze z jałowca
l kg gałązek jałowca pokrajanych i garść owoców potłuczonych zalać 5 l zimnej wody i podgrzać do zagotowania. Postawić pod przykryciem na pół godziny, po czym odcedzić i wlać do kąpieli.
Kąpiele walerianowe
100 g drobno pokrajanych kłączy kozłka lekarskiego zalać
1 l zimnej wody i pozostawić na 10—12 h. Potem gotować w tej samej wodzie przez 2 min, odlać i wywar wlać do kąpieli. Kąpiele działają uspokajająco i dlatego najbardziej celowe jest stosowanie ich wieczorem.
Kąpiele tatarakowe
200—300 g rozdrobnionych kłączy tataraku zalewa się 2 l zimnej wody i pozostawia na 2 h. Następnie gotuje się przez
2 min, odcedza i odwar dodaje do kąpieli. Kąpiel działa wzmacniająco i pobudzająco. Wskazane jest stosowanie kąpieli rano. Zamiast kłączy można użyć do kąpieli 15—30 olejku tatarakowego (Ol. Calami).
Kąpiele z dodatkiem ziół
Kąpiel z. ziela macierzanki (Herb. Serpylli). Dodaje się do kąpieli odwar z 200 g ziela na 3 l wody.
Kąpiel tymiankowa
Rp.
Herb. Thymi 200,0
D.S. Zalać całość 3 l wrzącej wody; odstawić pod przykryciem, odcedzić i wlać napar do kąpieli.
533
Rp.
Inflor. Tiliae 200,0
Rad. Bardanae 100,0
M.f. species
D.S. Całość zalać 5 l wrzącej wody; postawić pod przykryciem na 30 min, odcedzić i wlać do półkąpieli.
Rp.
Fol. Rosmarini 50,0
D.S. Zalać 2 l wrzącej wody; postawić pod przykryciem na pół godziny i odlać napar do kąpieli.
Kąpiele te działają pobudzająco «i regenerujące.
Rp.
Cort. Salicis 100,0
D.S. Zalać 3 l wrzątku; gotować przez 15 min i wywar wlać na półkąpiel. Kąpiel zmniejsza obfite pocenie i działa lekko przeciwbólowe.
Rp.
Fol. Urticae
Herb. Polygoni avic.
Herb. Equiseti aa 100,0
Herb. Hyperici
Herb. Betulae
Rad. Ononidis aa 50,0
Fr. Sorbi
M.f. species
D.S. Całość zalać 10 l wody i gotować przez 30 min; wywar dodać do kąpieli całkowitej lub częściowej.
Rp.
Cort. Salicis 100,0
Fr. Juniperi
Herb. Millefolii aa 100,0
Fol. Urticae
Cort. Viburni opali
Rad. Saponariae
Rad. Ononidis
Rhiz. Agropyri aa 50,0
M.f. species
D.S. Całość zalać 5 l wody i gotować przez 30 min; wywar wlać do kąpieli całkowitej lub częściowej.
Rp.
Sem. Foenugraeci 100,0
Herb. Serpylli
Rhiz. Calami aa 50,0
Anth. Chamomillae 200,0
534
M.f. species
D.S. Odwar z całości ziół w 5 l wody. wlać do kąpieli;
Rp.
Herb. Meliloti 50,0
Herb. Linariae
Fol. Plantaginis aa 75,0
M.f. species
D.S. Odwar z całej porcji ziół w 5 l wody, wlać do kąpieli.
Rp.
Anth. Chamomillae 100,0
Herb. Bidentis tripart.
Herb. Asperulae aa 75,0
Herb. Majoranae 50,0
M.f. species
D.S. Całość zalać 3 l wrzątku, postawić pod przykryciem na pół godziny; napar wlać do kąpieli.
Rp.
Fl. Verbasci
Fl. Ulmariae
Fl. Arnicae
Rad. Symphyti aa 50,0
M.f. species
D.S. Odwar z całej porcji w 3 l wody, wlać do kąpieli.
Zabiegi miejscowe
Okłady borowinowe. Borowina składa się ze zbutwiałych resztek roślinnych i produktów ich rozkładu, jak: błonnik, lignina, ciała próchnicowe z kwasem próchnicowym na czele, proteiny, tłuszcze, cukry, ciała z grupy wosków i żywic oraz ciała rujopędne. Oprócz związków organicznych borowina zawiera niewielką domieszką składników nieorganicznych, jak np. związki żelaza, siarki, fosforu i innych pierwiastków. Borowina dzięki zdolności wchłaniania wody, małemu przewodnictwu cieplnemu i zdolności pęcznienia pozwala na miejscowe przegrzewanie tkanek bez obawy oparzenia. Oprócz działania cieplnego borowina wywiera także działanie lecznicze poprzez składniki wchłaniane przez skórę. W aptekach można otrzymać kostkę borowinową suchą. Do suchej substancji należy powoli dodawać gorącej wody mieszając, aż do uzyskania konsystencji papki. Tak przygotowaną masę podgrzewamy w łaźni wodnej do temperatury 40—42°C. Okładamy nią chory staw, a następnie zawijamy ceratą lub folią i kocem. Dłonie lub stopy wkłada się bezpośrednio do naczynia z borowiną. Czas trwania zabiegu wynosi 10—20 min, a częstość
535
zabiegu zależnie od stanu chorego — 3 razy w tygodniu lub codziennie przez 2 dni z trzecim dniem przerwy. Ogólna liczba zabiegów nie powinna przekraczać 20 na 1 staw; można je powtórzyć na ten sam staw dopiero po upływie 4—6 miesięcy. Po każdym zabiegu borowinowym należy odpocząć przez ok. godzinę.
Okłady pod ceratką z wywarów i naparów ziołowych wykonujemy okładając chore miejsce kawałkiem płótna lub gazy zwilżonym wywarem lub naparem z odpowiednich ziół. Całość przykrywamy folią lub ceratką i bandażujemy albo owijamy kocem lub flanelą.
Rp.
Rad. Symphyti 100,0
D.S. Łyżkę korzeni zalać szklanką zimnej wody, zostawić na 12 h. Rano ogrzać prawie do wrzenia. Po odcedzeniu stosować do okładów pod ceratką.
Rp.
Herb. Serpylli 100,0
D.S. 5 łyżek ziela zalać szklanką wrzątku i przykryć. Po 10 min zawinąć gorące ziele w płótno i przykładać na chore miejsca na okres 15—30 min.
Okłady z siana. Woreczek płócienny napełniony w 2/3 sianem wkłada się do garnka i zalewa wrzątkiem. Pod przykryciem trzyma się przez 10 min. Po wyciągnięciu wyciska się zbędną wodę między dwiema deseczkami i spłaszczony worek przykłada na chore miejsce, przykrywając kocem na okres ok. godziny.
Okłady z chrzanu. Świeży chrzan drobno utrzeć i przyłożyć na kawałku płótna na chore miejsce. Przykryć ceratką lub folią. Okład należy zdjąć po wystąpieniu uczucia pieczenia.
Rp.
Fol. Rubi idaei 50,0
D.S. 2 łyżki liści zalać szklanką letniej wody, wymieszać i ogrzewać przez pół godziny, mieszając i nie dopuszczając do wrzenia. Odcedzony płyn stosować do okładów pod ceratką.
Rp.
Fl. Calendulae 50,0
D.S. 4 łyżki kwiatów zalać szklanką zimnej wody, gotować przez 20 min. Odcedzony płyn stosować do okładów pod ceratką.
Rp.
Herb. Meliloti
Rad. Symphyti
536
Fl. Calendulae
Sem. Foenugraeci aa 20,0
M.f. species
D.S. 5 łyżek ziół zalać szklanką wrzątku, przykryć na 10 min; gorące ziele przykładać na kawałku płótna na chore miejsce pod ceratką, na okres ok. godziny.
Po zabiegach należy wykonywać przepisane ćwiczenia gimnastyki usprawniającej. W zakładach fizykoterapeutycznych można łączyć miejscowe stosowanie tworzywa ziołowego z działaniem diatermii krótkofalowej. Chory staw okłada się borowiną i nagrzewa z dwóch stron sztywnymi elektrodami. Tego typu zabiegi dają dobre wyniki w przypadku wysięków w stawach kolanowych oraz zmian zwyrodnieniowych. Zabiegi te nie obciążają całego ustroju i można je stosować nawet u chorych z podwyższonym OB i zaostrzeniem stanu zapalnego w stawach. Borowinę ogrzewa się do niezbyt dużej temperatury, tj. 38—39°. Zamiast diatermii krótkofalowej można zastosować prąd stały i wykonać jontoforezę borowinową.
PIŚMIENNICTWO
1. Aschner B,: Hippokrates, 1957, 28, 176—179. — 2. Borkowski B.: Zarys farmakognozji. PZWL, Warszawa 1970. — 3. Choroby narządu ruchu. W. Brühl (red.). PZWL, Warszawę 1969. — 4. Dudziński W.: Balneologia Polska, 1952, t. 3, 151—157. — 5. Kuźnicka B., Dziak M.: Zioła i ich stosowanie. PZWL, Warszawa 1977. — 6. Mathies H.: Münch, med. Wschr., 1975, 117, 1321—1326. — 7. Mathies H.: Acta med. austriaca, 1974, l, 3 (wg Gunthera R. International Symposium, Torremolinos 1975). — 8. Muszyński J.: Farmakognozja. PZWL, Warszawa 1957. — 9. Muszyński J.: Ziołolecznictwo i leki roślinne. Poligrafika, Łódź 1964. — 10. Oertel-Bauer Lexikon der Naturheilkunde. Lingen Verlag, Köln.
11. Ortopedia i rehabilitacja, W. Dega (red.). PZWL, Warszawa 1968. 12. Ożarowski A.: Farmakodynamika surowców roślinnych. PZWL, Warszawa 1960. — 13. Ożarowski A.: Przegląd roślin leczniczych, ziołolecznictwo. PZWL, Warszawa 1976. — 14. Piaskowski St.: Farm. Fol, 1951, l, 5. — 15. Weiss R. F.: Hippokrates, 1956, 27, 685—688.
Dr med. Augustyn Szozda
Dr med. Jerzy Hofman
CHOROBY ALERGICZNE
O uczuleniu, czyli alergii, mówimy wtedy, gdy w wyniku zetknięcia się ustroju z substancjami dla większości ludzi nieszkodliwymi, występują u osób uczulonych odczyny chorobowe, niekiedy groźne dla życia. Pojęcie alergii wprowadził po raz pierwszy Pirquet w 1905 r., określając w ten sposób stan zmienionej odczynowości ustroju na powtórne wprowadzenie obcej substancji, którą nazwał alergenem.
Według definicji Międzynarodowego Komitetu Alergologicznego „Alergia jest to nabyta, jakościowo zmieniona odczynowość żywych tkanek, wywołana swoistym alergenem”. Powyższa definicja podkreśla dwie istotne cechy alergii, jej swoistość i nabyty charakter.
Najczęściej mamy do czynienia z alergią nabytą czynnie w wyniku kilkakrotnego kontaktu z substancją uczulającą. Zwykle pierwszy kontakt zapoczątkowuje wytwarzanie swoistych przeciwciał, a następny, w wyniku reakcji alergenu z wytworzonymi przeciwciałami, ujawnia objawy alergiczne. Pomiędzy kontaktem uczulającym a wyzwalającym musi upłynąć pewien czas, konieczny dla wytworzenia mechanizmów immunologicznych, warunkujących odczyn alergiczny. Jak wynika z powyższego, odczyny alergiczne związane są z wytwarzaniem w ustroju odpowiednich przeciwciał, a więc mają u swej podstawy reakcje immunologiczne.
Tworzenie przeciwciał jest procesem syntezy immunoglobulin. Biorą w nim udział komórki określane wspólną nazwą immunologicznie kompetentnych, tj. zdolnych do podziału i syntezy immunoglobulin pod wpływem stymulacji antygenem. Do komórek immunologicznie kompetentnych należą komórki mające pamięć immunologiczną i obdarzone zdolnością syntezy swoistych immunoglobulin.
Rozróżnić należy pierwotną i wtórną odpowiedź immunologiczną. Zarówno w pierwszej, jak i w drugiej istnieje faza indukcyjna i produkcyjna. Fazą indukcyjną pierwotnej odpowiedzi immunologicznej określamy czas, jaki upływa od po-
538
dania antygenu do aktywacji komórek obdarzonych pamięcią immunologiczną w pierwszym klonie komórkowym. Są to duże limfocyty, zdolne do przekazania informacji genetycznej, same nie tworzące przeciwciał. Pierwotna odpowiedź immunologiczna to tworzenie przeciwciał po pierwszym zaaplikowaniu antygenu. Procesy syntezy przeciwciał w immunizowanym ustroju po podaniu drugiej dawki antygenu określamy mianem wtórnej odpowiedzi immunologicznej.
Kinetyka tworzenia przeciwciał zarówno w pierwotnej, jak i wtórnej odpowiedzi immunologicznej zależy od rodzaju antygenu, jego dawki i czasu między pierwszą a drugą dawką antygenu. Czas tworzenia przeciwciał związany jest również z gatunkiem zwierząt poddanych immunizacji.
Tworzenie poszczególnych klas immunoglobulin odbywa się w komórkach plazmatycznych oraz dużych i średnich limfocytach. Jak wykazały badania immunofluorescencyjne z odpowiednio znakowanymi substancjami, określone komórki wytwarzają poszczególne łańcuchy lekkie i ciężkie tylko jednego typu. Stosunek ilościowy komórek syntetyzujących łańcuchy lekkie wynosi 62 : 48. Cztery podklasy IgG są tworzone w oddzielnych komórkach. Synteza immunoglobulin podlega regulatorom specyficznym i niespecyficznym. Na tworzenie przeciwciał wpływają specyficznie: rodzaj, czas, dawka antygenu i sprawność komórek immunologicznie kompetentnych danego ustroju. Do niespecyficznych regulatorów należy zaliczyć drogę podania antygenu, współdziałanie adiuwantów, gatunek i rodzinę zwierzęcia, stan jego organizmu (wiek, układ nerwowy, hormonalny) oraz wpływ czynników zewnętrznych (promieni jonizujących, leków immunosupresyjnych i innych).
Wszystkie odczyny alergiczne, zależne od mechanizmów ich powstawania, można podzielić na odczyny wczesne lub natychmiastowe, związane z istnieniem przeciwciał krążących we krwi, oraz odczyny późne głównie z limfocytów, związane z ich odpowiedzią komórkową.
W ostatnich latach Gell i Coombs wprowadzili nową klasyfikację odczynów immunologicznych odgrywających rolę w zjawiskach alergii, według której można wyróżnić cztery typy reakcji.
Typ I — reakcje anafilaktyczne. Stanowią one odpowiednik odczynów natychmiastowych, związanych z obecnością przeciwciał uczulających, tzw. reagin, we krwi. Przeciwciała te należą do immunoglobulin E i mają szczególną skłonność do wiązania się z komórkami. Odczyn alergiczny występuje wówczas, gdy nastąpi reakcja alergenu z przeciwciałem związanym z komórką. Reakcja ta wyzwala wiele mechanizmów enzymatycznych, w wyniku których dochodzi do wyzwolenia związków czynnych, tzw, mediatorów reakcji alergicznych. Do najlepiej poznanych mediatorów należą: histamina, acetylo-
539
cholina, serotonina, bradykinina, substancja wolno działająca w anafilaksji SRS-A (Slowly reacting substance of anaphylaxis), a ostatnio wymienia się także inne. Substancje te, działając na układ naczyniowy i mięśnie gładkie, są ostateczną przyczyna objawów chorobowych obserwowanych w odczynach alergicznych. Narząd, w którym dochodzi do związania reagin, a następnie do reakcji alergenu z przeciwciałami, nosi nazwę narządu wstrząsu. Zależnie od tego, jaki narząd u danego osobnika odgrywa rolę narządu wstrząsu, mamy do czynienia z różnymi jednostkami klinicznymi. Jeżeli reakcja antygen-przeciwciało zachodzi w układzie oskrzelowo-płucnym, to klinicznym obrazem tej reakcji jest napad dychawicy oskrzelowej. Jeżeli miejscem wstrząsu jest błona śluzowa nosa, objawi się to katarem alergicznym. Gdy reakcja alergiczna dotyczy skóry, występuje pokrzywka lub inna postać alergii skórnej.
Typ II — reakcje cytotoksyczne lub cytolityczne. Są to w ujęciu Gella i Coombsa takie reakcje, w których antygen związany jest z komórką, natomiast wolno krążące we krwi przeciwciało może ulec związaniu przez antygen, wyzwalając przy tym zmiany toksyczne w komórce. Ten typ reakcji wymaga współudziału komplementu i zachodzi w zjawiskach hemolizy w wyniku niezgodności grupowych, przetaczania krwi, w hemopatiach polekowych, w niezgodnościach Rh.
Typ III — są to reakcje typu Arthusa, w których dochodzi do powstania kompleksów antygen-przeciwciało wiążących komplement. Następnie kompleksy te wytrącają się dookoła śródbłonków małych naczyń, zapoczątkowując wiele zmian chorobowych prowadzących nawet do martwicy. Tego typu reakcje obserwujemy w chorobie posurowiczej, w odczynach polekowych, a ostatnio opisuje się je także w niektórych postaciach dychawicy oskrzelowej.
Typ IV — to reakcje późne typu tuberkulinowego związane z alergią komórkową i wytwarzaniem limfokin. Tego typu odczyny występują w alergii kontaktowej, bakteryjnej, grzybiczej, w odczynach transplantacyjnych i w niektórych chorobach z autoagresji.
Do najczęściej spotykanych w alergii odczynów należy odczyn typu I. Do grupy chorób zwanych alergicznymi zalicza się obecnie dychawicę oskrzelową, katar alergiczny nosa, nieżyt pyłkowy, wyprysk dziecięcy, alergiczne zapalenie skóry, niektóre zaburzenia żołądkowo-jelitowe i postacie migreny. Wspólną cechą wszystkich wymienionych chorób stanowi uczulenie na pewne alergeny i występowanie odczynów alergicznych u osób predysponowanych do tego. Rolę dziedziczności w przekazywaniu predyspozycji chorób alergicznych podkreślił Coca, wprowadzając w 1929 r. pojęcie atopii. Obecnie atopia w dawnym ujęciu straciła na aktualności, ale nadal używa się określenia „choroby atopowe”, mając na myśli cho-
540
roby alergiczne, w których podstawę stanowi odczyn typu I, zwany także odczynem atopowym.
Wszystkie substancje, które w wyniku kontaktu z ustrojem wywołują objawy uczuleniowe, noszą nazwę alergenów. Ilość alergenów w otaczającym nas środowisku jest bardzo duża. Chemicznie mogą one stanowić związki wielkocząsteczkowe, jak białka lub wielocukry, mogą też być to substancje o małej masie cząsteczkowej i prostej budowie chemicznej. Zależnie od ich struktury chemicznej mogą stanowić one pełne antygeny, to znaczy same wywoływać produkcję przeciwciał, lub też mogą działać jako hapteny, powodując syntezę przeciwciał dopiero po związaniu się z białkiem ustroju. W ten sposób działają alergeny małocząsteczkowe, na przykład różne związki chemiczne, leki.
Ze względu na dużą różnorodność alergenów, różne drogi wnikania do ustroju i mechanizmy wyzwalające zmiany chorobowe, istnieją różne próby podziałów, z których najlepszy wydaje się podział na alergeny zewnątrzpochodne i wewnątrzpochodne.
Alergeny zewnątrzpochodne, zależnie od drogi wnikania do ustroju, dzielimy na alergeny wziewne, pokarmowe, kontaktowe, w oddzielną zaś grupę ujmuje się alergeny bakteryjne i leki.
Alergeny wziewne należą do najczęstszych przyczyn alergicznej dychawicy oskrzelowej. Do tzw. podstawowych alergenów wdychanych należą: kurz domowy, pierze, pyłki roślin, pleśnie i grzyby, substancje naskórkowe zwierząt domowych. Szczególnie często stwierdza się uczulenie na alergen kurzu domowego, którego głównym składnikiem uczulającym są roztocza.
Alergeny pokarmowe prowadzą do częstych uczuleń w postaci pokrzywki, wyprysku, migreny. Alergia pokarmowa występuje znacznie częściej we wczesnym wieku dziecięcym i może ustąpić całkowicie w ciągu kilku lat. Zdarzają się jednak także przypadki alergii pokarmowej u dorosłych, zwłaszcza u tych chorych, którzy cierpią na zaburzenia trawienne i w związku z tym występuje u nich upośledzenie przepuszczalności ściany jelitowej. Stan taki sprzyja przenikaniu do krwiobiegu nie strawionych substancji białkowych, powodujących w następstwie uczulenie. Do najczęstszych alergenów pokarmowych należą: mleko krowie, białko jaja kurzego, a również i żółtko, ryby, ostrygi, krewetki, poziomki, orzechy, owoce cytrusowe, czekolada, pomidory, jarzyny strączkowe. Ponadto mogą uczulać także zapachy, przyprawy, środki konserwujące, barwniki w napojach, środki bakteriobójcze i owadobójcze na owocach.
Alergeny kontaktowe są to przeważnie związki chemiczne, przenikające do ustroju w wyniku kontaktu ze skórą, z który-
541
mi osobnicy uczuleni stykają się w czasie pracy zawodowej. Najczęstszymi alergenami kontaktowymi są: metale (chrom, nikiel, kobalt), farby, lakiery, maści lecznicze, kosmetyki, proszki gospodarcze, wyroby gumowe, tworzywa sztuczne, formalina.
Do szczególnie niebezpiecznych uczuleń należy alergia na jady owadów, pszczół, os, szerszeni i innych. Użądlenie przez te owady może być przyczyną ciężkich objawów miejscowych i ogólnych, ze śmiertelnym wstrząsem anafilaktycznym włącznie.
Ostatnio wiele uwagi poświęca się także alergii na leki. Praktycznie każdy lek stosowany wewnętrznie i zewnętrznie może być potencjalnym alergenem. Szczególnie często stwierdza się objawy uczuleniowe po antybiotykach, zwłaszcza penicylinie i streptomycynie, salicylanach, sulfonamidach.
Alergenami wewnątrzpochodnymi mogą być alergeny bakteryjne i produkty ich przemiany. W związku z tym ważną rolę przypisuje się leczeniu wszelkich ognisk zapalnych u chorych z odczynami alergicznymi. Czynnikami szkodliwymi i wywołującymi objawy alergiczne może być także zimno, ciepło, rodzaj promieniowania atmosferycznego, warunki klimatyczne, stany emocjonalne itp. W większości tych stanów nie daje się prześledzić podstawowych zjawisk immunologicznych związanych z wytwarzaniem przeciwciał. Objawy występujące pod wpływem czynników fizycznych określa się. mianem alergii fizykalnej.
Etiopatogeneza chorób alergicznych, jak wynika z przedstawionego omówienia, jest bardzo złożona i oprócz czynników alergicznych równorzędną rolę mogą odgrywać czynniki zakaźne i nerwowe, zaburzenia hormonalne, czynniki emocjonalne. W stanach alergicznych układu oddechowego podkreśla się szkodliwość palenia papierosów i alergizujący wpływ dymu tytoniowego. Ważne znaczenie w rozwoju chorób alergicznych mają warunki życia i pracy pacjenta, czynniki środowiskowe, klimatyczne, warunki mieszkaniowe, sposób odżywiania, sytuacja rodzinna.
Obecne leczenie chorób alergicznych, uwzględniające podstawy zjawisk alergicznych, opiera się na:
a) eliminacji alergenów,
b) odczulaniu-(hiposensybilizacji),
c) leczeniu objawowym.
Istotne znaczenie w zwalczaniu chorób alergicznych ma postępowanie profilaktyczne, zwłaszcza na stanowiskach pracy narażonych na działanie czynników szkodliwych. Dokładna znajomość warunków życia i pracy chorego pozwala znacznie zapobiec rozwojowi choroby przez eliminację czynnika wyzwalającego odczyny alergiczne. Ważną rolę przypisuje się także leczeniu balneoklimatycznemu, kinezyterapii, rehabili-
542
tacji już utrwalonych, przewlekłych zmian w przebiegu alergoz narządowych.
Ostre objawy alergiczne, czy to w przebiegu dychawicy oskrzelowej, obrzęku naczynioruchowego, czy we wstrząsie anafilaktycznym, wymagają zawsze ustalonego postępowania farmakologicznego.
W okresie międzynapadowym lub w stanach przewlekłych, o ile nie możemy prowadzić leczenia przyczynowego, może mieć znaczenie zastosowanie ziołolecznictwa. Ogranicza to często znacznie środki farmakologiczne, szczególnie antybiotyki i sterydy, a nierzadko przynosi wielką ulgę choremu.
DYCHAWICA OSKRZELOWA ASTHMA BRONCHIALE
Dychawica oskrzelowa Jest to choroba charakteryzująca się napadami duszności, które występują najczęściej w godzinach nocnych i są połączone z uporczywym kaszlem, odpluwaniem gęstej, lepkiej plwociny oraz słyszalną nieraz z daleka „grą” w klatce piersiowej. Badaniem przedmiotowym stwierdzamy nad polami płucnymi szmer oddechowy pęcherzykowy, niekiedy z wydłużonym wydechem, oraz liczne rzężenia suche w postaci świstów, furczeń lub gwizdów. Ze względu na etiologię i przebieg kliniczny chorobę tę możemy podzielić na dychawicę zewnątrzpochodną i wewnątrzpochodną.
Dychawica zewnątrzpochodna występuje zazwyczaj u osób młodych i może być poprzedzona innymi objawami alergicznymi, jak: alergiczny nieżyt nosa, migrenowe bóle głowy lub alergiczne zmiany skórne. W wywiadzie rodzinnym stwierdzono występowanie chorób alergicznych także u innych członków rodziny. U wszystkich chorych tej grupy można wykazać podwyższony poziom IgE w surowicy, dużą eozynofilię we krwi obwodowej i w plwocinie. Podstawowe testy uczuleniowe na alergeny zewnątrzpochodne wypadają dodatnio.
Dychawicę wewnątrzpochodną rozpoznaje się u osób, u których napady duszności wystąpiły w wieku późniejszym, zwykle po czterdziestym roku życia, po przebytych kilkakrotnie nieżytach oskrzeli. U tych chorych stwierdza się duszność napadową oraz kaszel i wykrztuszanie śluzowej plwociny, także w okresie międzynapadowym. Testy skórne z podstawowymi alergenami wziewnymi wypadają u tych chorych ujemnie. Chorobie towarzyszy często leukocytoza, przyspieszone OB i okresowo podwyższona temperatura. W napadzie dychawicy stwierdza się zwężenie światła oskrzeli na skutek skurczu mięśni gładkich, obrzęku błony śluzowej i nadmiernego wydzielania gruczołów śluzowych. Napady duszności mogą niekiedy przechodzić w stałą duszność określaną stanem astmatycznym.
543
Zwalczanie stanów ostrych wymaga energicznego leczenia farmakologicznego z użyciem leków rozszerzających oskrzela, antybiotyków, kortykoidów i leków nasercowych. Leczenie ziołami można stosować w łagodniejszych postaciach dychawicy, w okresie miądzynapadowym, jako leczenie objawowe i wspomagające. Bardzo korzystne może być stosowanie, szczególnie w postaci wewnątrzpochodnej, leków wykrztuśnych upłynniających wydzielinę oraz preparatów ziołowych działających przeciwzapalnie.
Rp.
Herb. Leonuri cardiacae 50,0
Herb. Meliloti 30,0
Herb. Euphrasiae 50,0
Herb. Equiseti 60,0
Herb. Polygoni avicularis 50,0
Herb. Artemisiae vulgaris 50,0
Rad. Symphyti. 60,0
Rhiz. Agropyri 60,0
Rhiz. Calami 30,0
Fr. Coriandri 50,0
M.f. species
D.S. Napar z ziół wypić na pół godziny przed śniadaniem i obiadem (łyżkę mieszanki zalać szklanką zimnej wody, a następnie gotować pod przykryciem przez 5 min w naczyniu emaliowanym, na wolnym ogniu. Odstawić na 10 min, przecedzić, wypić ciepły płyn).
Rp.
Drożdże piekarnicze do picia w ciągu dnia między posiłkami (10 g drożdży -piekarniczych, łyżkę miodu oraz szklankę ciepłego przegotowanego mleka wymieszać i pozostawić w ciepłym miejscu do sfermentowania. Stosować 3—6 tygodni).
Rp.
Herb. Violae tricoloris 25,0
Herb. Hyperici 30,0
Herb. Equiseti 30,0
Herb. Leonuri cardiacae 25,0
Herb. Meliloti 15,0
Fol. Farfarae 30,0
Herb. Artemisiae vulgaris 25,0
Fol. Menyanthidis 15,0
Fl. Verbasci 25,0
Rad. Taraxaci 25,0
Rhiz. Agropyri 30,0
Rhiz. Calami 15,0
Fr. Coriandri 25,0
544
M.f. species
D.S. Napar z ziół wypić pół godziny przed posiłkiem, 3 razy dziennie (sposób przygotowania na stronie 544).
Rp.
Herb. Anserinae
Herb. Marrubii
Herb. Chelidonii
Fl. Sambuci aa 15,0
Gemm. Pini 30,0
M.f. species
D.S. Napar z ziół wypić pół godziny przed posiłkiem, 3 razy dziennie (sposób przygotowania na stronie 544).
Rp.
Kalii iodati 10,0
Tinct. Stramonii 5,0
Elix. Glycyrrhizae 10,0
Aq. dest. ad 150,0
M.f. mixtura
D.S. 3 razy dziennie łyżeczkę do herbaty lub 2 razy dziennie łyżkę deserową.
Rp.
Herb. Millefolii
Fol. Farfarae
Fl. Malvae
Fl. Lavandulae aa 25,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody. Pić 3 razy dziennie szklankę naparu.
Rp.
Herb. Anserinae
Herb. Marrubii
Herb. Chelidonii
Fl. Sambuci aa 15,0
Gemm. Pini 30,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody.
Pić 3 razy dziennie po szklance naparu.
Rp.
Herb. Thymi
Fol. Farfarae
Herb. Violae tricoloris
Rad. Inulae
Fl. Arnicae
F r. Anisi aa 10,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody. Pić 3 szklanki naparu dziennie.
545
Rp.
Codeini puri 0,2
Tinct. Stramonii
Tinct. Belladonnae aa 5,0
Tinct. Lobeliae 3,0
Intr. Primulae ad 30,0
M.f. guttae
D.S. 3—5 razy dziennie po 10—20 kropli w ciepłym napoju.
Rp.
Ephedrini hydrochl. 1,0
Kalii iodati 3,0
Extr. Thymi fluid. ad 20,0
M.f. guttae
D.S. 3—4 razy dziennie po 10—20 kropli w ciepłym napoju.
Rp.
Tinc. Ammi visnagae 25,0
D.S. 3 razy dziennie po 30 kropli.
Rp.
Pektosan lag. I
D.S. Odwar z łyżki ziół na szklankę wody. Pić 3—4 razy dziennie 1/2—1 szklanki.
Rp.
Spec. Althaeae 100,0
D.S. Napar z łyżki ziół na szklankę wody. Pić 3—4 porcje dziennie.
Rp.
Tussipect (sir.) lag. I
D.S. Kilka razy dziennie 1/2—1 łyżki.
Rp.
Sir. Symphyti c. Farfara lag. I
D.S. 3—5 razy dziennie łyżeczkę do herbaty lub łyżkę deserową.
Rp.
Rad. Althaeae
Fol. Farfarae
Herb. Hyssopi aa 20,0
Herb. Veronicae
Fol. Menthae pip. aa 10,0
Fl. Verbasci
Lichenis islandici
Fr. Foeniculi
Fr. Anisi aa 5,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody. Pić 3—4 porcje dziennie.
546
Rp.
Dec. Rad. Symphyti 20,0/180,0
Tinct. Chelidonii 5,0
Tinct. Belladonnae 5,0
Succ. Farfarae 10,0
M.f. mixtura
D.S. 2—3 razy dziennie łyżkę deserową lub stołową. Dzieciom dawkować bardzo ostrożnie.
POKRZYWKA URTICARIA
Jest to choroba alergiczna skóry, cechująca się wykwitami bąblowymi przypominającymi oparzenie pokrzywą. Najczęstszą przyczyną pokrzywki są alergeny pokarmowe i leki. Wykwity występują zazwyczaj nagle i rozmieszczają się na całym ciele: tułowiu, twarzy, kończynach. Niekiedy zmiany mogą być poprzedzone silnym świądem. W postaci przewlekłej choroba trwa miesiące i lata z okresami poprawy i pogorszeń. Wykwity powstają na skutek uszkodzenia naczyń włosowatych skóry.
Rp.
Herb. Violae tricoloris 60,0
Herb. Polygoni avicularis 50,0
Herb. Hyperici 70,0
Fol. Urticae 50,0
Fol. Menyanthidis 30,0
Rad. Taraxaci 60,0
Rhiz. Calami 30,0
Rhiz. Agropyri 60,0
Fr. Coriandri 50,0
Herb. Leonuri cardiacae 50,0
M.f. species
D.S. Napar z ziół wypić na pół godziny przed śniadaniem i obiadem(sposób przygotowania na stronie 544).
Rp.
Cholagoga II
Cholagoga III
Normosan aa
M.f. species
D.S. Napar z ziół wypić pół godziny przed kolacją (sposób przygotowania na stronie 544).
Rp.
Drożdże piekarnicze do picia w ciągu dnia między posiłkami (sposób przygotowania na stronie 544).
547
Rp.
Herb. Hyperici 70,0
Herb. Violae tricoloris 60,0
Herb. Leonuri cardiacae 50,0
Herb. Polygoni avicularis 50,0
Herb. Equiseti 60,0
Herb. Meliloti 30,0
Herb. Artemisiae vulgaris 50,0
Fol. Urticae 50,0
Rhiz. Calami 30,0
Fol. Menyanthidis 30,0
Fol. Betulae 50,0
Rhiz. Agropyri 60,0
Fr. Coriandri 50,0
Rad. Angelicae 50,0
Rhiz. Tormentillae 30,0
Fr. Cynosbati 50,0
Sem. Foenugraeci 50,0
M.f. species
D.S. Napar z ziół wypić pół godziny przed śniadaniem i obiadem (sposób przygotowania na str. 544).
Rp.
Fol. Juglandis 60,0
Rad. Bardanae 40,0
Herb. Hyperici 100,0
M.f. species
D.S. Łyżkę ziół na szklankę wrzątku. Pić 2—3 szklanki dziennie.
Rp.
Tinct. Aloes
Tinct. Chelidonii
Tinct. Rhei vinosae
Tinct. Asari
Intr. Hyperici aa 15,0
M.f. guttae
D.S. 3 razy dziennie po 30 kropli w wodzie.
Rp.
Tinct. Saponariae
Tinct. Capsici
Tinct. Valerianae
Intr. Primulae aa 15,0
Extr. Frangulae
Extr. Condurango fluid. aa 5,0
M.f. guttae
D.S. 3 razy dziennie po 20—25 kropli w wodzie po jedzeniu.
Rp.
Fol. Betulae
Fl. Sambuci
548
Rad. Gentianae
Rad. Angelicae
Rhiz. Calami
Rad. Valerianae
Cort. Frangulae aa 20,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody, pić 2—3 razy dziennie.
Rp.
Intr. Primulae
Intr. Rutae
Tinct. Valerianae
Tinct. Asari
Tinct. Chelidonii aa 15,0
M.f. guttae
D.S. 3 razy dziennie 25—30 kropli w wodzie.
Rp.
Tinct. Arnicae 3,0
Ol. Menthae pip. 1,0
Intr. Hyperici 2,0
Lanol. anhydr. 50,0
M.f. unguentum
Do wcierania.
Rp.
Sanofil aerozol
D.S. 2—3 razy dziennie na skórę przez 2—14 dni.
OBRZĘK NACZYNIORUCHOWY OUINCKEGO OEDEMA OUINCKE
Choroba ta różni się od pokrzywki głębokością umiejscowienia zmian obrzękowych, gdyż dotyczą tkanki podskórnej. Obrzęk naczynioruchowy występuje często u osób nerwowo wycieńczonych, przepracowanych, o chwiejnych procesach nerwowych. Zmiany skórne występują najczęściej na twarzy. Często powtarzające się nawroty choroby mogą prowadzić do zmian nieodwracalnych (słoniowacizna nosa, wargi).
Rp.
Herb. Violae tricoloris 40,0
Herb. Hyperici 35,0
Herb. Leonuri cardiacae 20,0
Fl. Tanaceti 10,0
Rad. Symphyti 10,0
Rhiz. Agropyri 25,0
Fr. Coriandri 10,0
549
M.f. species
D.S. Napar z ziół wypić pół godziny przed posiłkiem, 3 razy dziennie (sposób przygotowania na stronie 544).
Rp.
Herb. Hyperici 70,0
Herb. Leonuri cardiacae 50,0
Herb. Equiseti 60,0
Herb. Polygoni avicularis 50,0
Herb. Meliloti 30,0
Herb. Artemisiae vulgaris 50,0
Fol. Melissae 30,0
Infl. Helichrysi 50,0
Anth. Chamomillae 30,0
Rad. Symphyti 60,0
Rad. Taraxaci 60,0
Rhiz. Agropyri 60,0
Rhiz. Calami 30,0
Fr. antCoriandri 50,0
M.f. species
D.S. Napar z ziół wypić pół godziny przed śniadaniem i obiadem (sposób przygotowania na stronie 544).
Rp.
Cholagoga II
Cholagoga III
Normosan aa
M.f. species
D.S. Napar z ziół wypić pół godziny przed kolacją (sposób przygotowania na stronie 544).
WYPRYSK ALERGICZNY EGZEMA
Schorzenie to należy do bardzo często występujących chorób alergicznych. Jest to powierzchowny stan zapalny skóry o charakterze wykwitów złożonych z grudek zapalno-wysiękowych i pęcherzyków. W przebiegu choroby występuje okres rumieniowy, grudkowy i sączący. Często zmiany wypryskowe są rozsiane i niejednokrotnie zajmują całą skórę, jako wyprysk uogólniony. Zmiany mogą trwać miesiące, a nawet lata. Objawami towarzyszącymi mogą być świąd i pieczenie skóry, doprowadzające niekiedy do bezsenności i wyczerpania nerwowego.
Leczenie wyprysku wymaga całkowicie indywidualnego podejścia do każdego przypadku. Zasadniczą rolę odgrywa leczenie wewnętrzne, podczas gdy leczenie zewnętrzne ma rolę pomocniczą.
550
Rp.
Herb. Violae tricoloris 40,0
Herb. Leonuri cardiacae 20,0
Herb. Hyperici 35,0
Fl. Tanaceti 5,0
Fr. Coriandri 5,0
Rad. Symphyti 10,0
Rhiz. Agropyri 10,0
M.f. species
D.S. Napar z ziół wypić pół godziny przed posiłkiem 3 razy dziennie (sposób przygotowania na stronie 544).
Rp.
Herb. Hyperici 45,0
Fl. Tanaceti 15,0
Rad. Symphyti 40,0
M.f. species
D.S. Do przymoczek na wypryski.
Rp.
Biostymini lag. I 40,0
D.S. Co 1—2 dni ampułkę.
Rp.
Succ. Bardanae lag. I
D.S. 3 razy dziennie po 30—50 kropli.
Rp.
Azulani lag. I
D.S. Do tamponów i przymoczek.
Rp.
Rad. Cichorii
Herb. Cichorii
Rad. Taraxaci
Fl. Taraxaci aa 5,0
Fol. Trifolii libr.
Herb. Violae tricoloris
Fr. Foeniculi aa 20,0.
Cort. Frangulae 40,0
M.f. species
D.S. 2—3 szklanki odwaru z łyżki ziół dziennie.
Rp.
Anth. Chamomillae
Fl. Arnicae aa 30,0
M.f. species
D.S. Napar z 2 łyżek ziół na ½ l wody — do okładów, przymoczek i przemywań.
Rp.
Inf. Fr. Myrtilli 50,0/500,0
Tinct. Arnicae 5,0
D.S. Do ½ l naparu z jagód dodać nalewkę; stosować jako kompresy.
551
Rp.
Fol. Rosmarini
Fl. Lavandulae aa 5,0
Herb. Thymi
Anth. Chamomillae aa 30,0
Ml. species
D.S. Napar z 2 łyżek ziół na ½ l wody; stosować do okładów, przymoczek i przemywań.
Rp.
Azulani 10,0
Eucerini aa 50,0
Ol. Lavandulae gtt. III
M.f. unguentum
D.S. 1—2 razy dziennie smarować.
ŚWIERZBIĄCZKA (ATOPOWE ZAPALENIE SKORY) PRURIGO
Nazwa choroby pochodzi stąd, że towarzyszy jej bardzo silny świąd skóry. Objawy skórne przypominają wyprysk. Występują grudki zlewające się w duże zapalne ogniska na twarzy, szyi, pod kolanami, w zgięciach łokciowych, ze skłonnością do liszajowacenia. Zmiany zajmują symetrycznie pewne okolice ciała. W wyniku schorzenia skóra staje się szorstka, przebarwiona. Choroba może rozpocząć się już w dzieciństwie i ma długotrwały przebieg. Często objawy choroby zasadniczej poprzedzane są skazą wysiękową. Wszelkie emocje, prawie u wszystkich, pogarszają stan zdrowia. Bardzo często chorobie towarzyszą inne procesy alergiczne, takie jak dychawica oskrzelowa, pokrzywka lub katar sienny.
Rp.
Herb. Violae tricoloris 60,0
Herb. Equiseti 60,0
Herb. Polygoni avicularis 50,0
Rad. Taraxaci 60,0
Rhiz. Agropyri 60,0
Herb. Hyperici 70,0
Herb. Meliloti 30,0
Fl. Millefolii 50,0
Rad. Symphyti 60,0
Rhiz. Calami 30,0
Fr. Coriandri 50,0
Cort. Frangulae 50,0
Herb. Artemisiae vulgaris 50,0
Fol. Urticae 50,0
M.f. species
D.S. Napar z ziół wypić pół godziny
552
przed posiłkiem, 3 razy dziennie (sposób przygotowania na stronie 544).
Rp.
Drożdże piekarnicze do picia między posiłkami (sposób przygotowania na str. 544).
Rp.
Herb. Alchemillae
Herb. Meliloti
Fol. Menyanthidis
Fl. Lamii albi
Strob. Lupuli
Rad. Bardanae aa 20,0
M.f. species
D.S. 3 szklanki odwaru z łyżki mieszanki dziennie.
Rp.
Herb. Marrubii
Herb. Alchemillae
Herb. Millefolii
Rad. Glycyrrhizae
Rad. Valerianae
Fl. Callunae aa 20,0
M.f. species
D.S. 3 szklanki odwaru z łyżki ziół dziennie.
Rp.
Anth. Chamomillae 150,0
Sem. Sinapis 50,0
Rad. Valerianae 100,0
M.f, species
D.S. Gotować 10 min w 3 l wody; odwar dodać do kąpieli; kąpiel 3 razy w tygodniu, w temp. +35°C.
Rp.
Rad. Glycyrrhizae 50,0
Cort. Berberidis
Cort. Salicis
Cort. Viburni opuli
Herb. Cnici benedicti
Herb. Violae tricoloris aa 15,0
M.f. species
D.S. Łyżkę ziół na szklanką wrzątku; zagotować i odstawić na 10 min; 2—3 szklanki dziennie.
Rp.
Rad. Asari
Rad. Taraxaci
Rad. Valerianae
553
Fol. Betulae
Herb. Meliloti
Herb. Agrimoniae aa 20,0
M.f. species
D.S. Łyżkę ziół na szklankę wrzątku; zagotować i odstawić na 10 min; 2—3 szklanki dziennie.
NIEŻYT SIENNY RHINITIS AL1ERGICA
Jest to choroba powstająca w wyniku nadwrażliwości na pyłki roślinne. Rozpoczyna się nagle w okresie kwitnienia drzew i krzewów. Niekiedy może być poprzedzana złym samopoczuciem, bólami głowy, podrażnieniem i osłabieniem. U chorych występuje uczucie pieczenia w nosie, kichanie, katar z obfitą wodnistą wydzieliną, zaczerwienienie spojówek, łzawienie, światłowstręt. Katar ma początkowo charakter surowiczy, ale pod wpływem zakażenia przechodzi w ropny, niejednokrotnie ze zmianami w zatokach przynosowych.
Rp.
Herb. Hyperici 45,0
Rad. Symphyti 25,0
Rhiz. Calami 15,0
Rhiz. Tormentillae 15,0
M.f. species
D.S. Napar-z ziół do płukania nosa i gardła przed snem (dwie łyżeczki mieszanki zalać 2/3 szklanki ciepłej wody, zagotować, odstawić na 10 min, przecedzić; przed snem płukać gardło, a następnie, posługując się lejkiem Fränkla, płukać nos).
Rp.
Herb. Violae tricoloris 70,0
Herb. Euphrasiae 35,0
Herb. Hyperici 55,0
Herb. Equiseti 55,0
Herb. Bursae pastoris 45,0
Fol. Farfarae 35,0
Rad. Taraxaci 70,0
Rad. Symphyti 35,0
Rhiz. Agropyri 60,0
Fr. Coriandri 40,0
M.f. species
D.S. Napar z ziół wypić pół godziny przed posiłkiem, 3 razy dziennie (sposób przygotowania na stronie 544).
554
MIGRENA ALERGICZNA HEMICRANIA ALLERGICA
Migrena charakteryzuje się jednostronnym, pulsującym bólem głowy, występującym okresowo. Objawy te poprzedza aura: światłowstręt, mrowienie skóry lub niekiedy odczucie przykrych zapachów. Bezpośrednią przyczyną migreny jest zwężenie naczyń mózgowych, które może powstać na tle alergicznym. Do alergenów wywołujących objawy migreny należą najczęściej pokarmy.
Rp.
Herb. Meliloti 20,0
Herb. Violae tricoloris 60,0
Herb. Equiseti 45,0
Herb. Hyperici 45,0
Herb. Polygoni avicularis 55,0
Herb. Euphrasiae 40,0
Fol. Farfarae 60,0
Herb. Artemisiae vulgaris 55,0
Fr. Coriandri 55,0
Fol. Urticae 45,0
Fl. Millefolii 65,0
Rad. Taraxaci 75,0
Rad. Symphyti 45,0
Fl. Tanaceti 15,0
Rhiz. Agropyri 60,0
Rhiz. Calami 35,0
M.f. species
D.S. Napar z ziół wypić pół godziny przed posiłkiem, 3 razy dziennie (sposób przygotowania na stronie 544).
Rp.
Herb. Euphrasiae 40,0
Herb. Hyperici 45,0
Rad. Symphyti 45,0
Fl. Tanaceti 25,0
M.f. species
D.S. Napar z ziół do płukania nosa i gardła przed snem (sposób przygotowania na stronie 544).
Rp.
Tinct. Cinnamomi 50,0
Tinct. aromaticae
Sir. Chamomillae aa 25,0
M.f. mixtura
D.S. 2 razy dziennie po łyżeczce.
Rp.
Rad. Valerianae 60,0
Fol. Menyanthidis 30,0
555
Fol. Menthae pip. 10,0
M.f. species
D.S. 2—3 szklanki naparu dziennie.
Rp.
Cort. Frangulae
Rad. Valerianae
Herb. Agrimoniae
Herb. Melissae
Rhiz. Calami aa 20,0
M.f. species
D.S. 2—3 szklanki odwaru dziennie.
Rp.
Herb. Verbenae
Herb. Veronicae
Herb. Hyperici
Fl. Primulae
Rad. Asari
Rad. Glycyrrhizae aa 10,0
Fr. Anisi 30,0
M.f. species
D.S. 2—3 szklanki naparu dziennie.
Rp.
Azulani
D.S. Łyżeczkę w ¼ szklanki wody co drugi dzień.
Jak wynika ze spostrzeżeń lekarzy-fitoterapeutów stosowanie ziołolecznictwa jest bardzo pożyteczne i wskazane w różnych jednostkach chorobowych, nie wykluczając także chorób uczuleniowych. Postępowanie to pozwala w znacznym stopniu ograniczyć farmakoterapię i antybiotyki, które zaleca się stosować w ostateczności i z wielką ostrożnością. Leczenie opieka się na dwóch elementach: odpowiednim odżywianiu i ziołolecznictwie.
Doc. dr hab. med. Michał Troszyński
Dr med. Adam Kazior
CHOROBY KOBIECE
W leczeniu chorób narządów płciowych kobiety jest stosowany bardzo szeroki zestaw leków i preparatów hormonalnych, stosuje się także szeroko leki, w skład których wchodzą preparaty roślinne. Ziołolecznictwo w ginekologii i położnictwie ma długą tradycją i do dnia obecnego istnieje wiele wskazań do stosowania preparatów ziołowych. Mogą one stanowić główny środek w postępowaniu terapeutycznym albo też mogą być stosowane jako leczenie uzupełniające lub wspierające. W poniższym opracowaniu czytelnik znajdzie krótki przegląd najważniejszych chorób ginekologicznych i sugestie postępowania terapeutycznego z uwzględnieniem odpowiednich preparatów ziołowych.
ZAKAŻENIE I ZAPALENIE NARZĄDÓW PŁCIOWYCH KOBIETY
Narządy płciowe kobiety, ze względu na ich budowę i fizjologię, są szczególnie podatne na zakażenia, a to z kolei wiedzie do stanów zapalnych, które ujawniają się w klinicznej formie pod wpływem niekorzystnych okoliczności. Do takich czynników należą: nieprzestrzeganie zasad higieny narządów płciowych lub nieprawidłowe wykonywanie zabiegów higienicznych, zwłaszcza w związku z krwawieniami miesiączkowymi, stosunki płciowe, odbyte porody i poronienia, a zwłaszcza błędy lub zaniedbania w higienie osobistej w tym okresie. Sprzyjają one także powstawaniu zapalenia. Źródłem zakażenia mogą być także drogi moczowe i odbyt. Zakażenie narządów płciowych kobiety może być wstępujące, zewnątrzpochodzące, jak i zstępujące, gdy drobnoustroje chorobotwórcze są przenoszone drogami krwionośnymi z odległych ognisk (z jamy brzusznej, dróg moczowych, migdałków podniebiennych itd). Może nastąpić zakażenie bakteriami chorobotwórczymi, wirusami, pierwotniakami i grzybami. Ze względu na czynnik
557
sprawczy zakażenia dzieli się na swoiste i nieswoiste. Do pierwszych należą kiła, rzeżączka, gruźlica, a do drugich najczęściej zakażenia gronkowcowe i paciorkowcowe. Przebieg procesu zapalnego zależny jest od zjadliwości drobnoustroju oraz od mechanizmów obronnych ustroju i odporności, na którą składa się wiele czynników. Istnieją szczególne warunki ułatwiające rozprzestrzenianie się zakażenia w ustroju powodujące to, że w niektórych przypadkach wyleczenie może być szczególnie trudne i będzie wymagało wielu zabiegów leczniczych w celu uzyskania pomyślnego skutku. Wśród takich poczynań leczniczych — terapia z uwzględnieniem preparatów ziołowych stosowanych w różnej formie w leczeniu skojarzonym ma swoją tradycję i jest często stosowana. Szczególnie popularne są preparaty służące do zabiegów higienicznych.
Zapalenie sromu Vulvitis
Głównie są to zapalenia gronkowcowe (czyraki), grzybice, rzeżączka. Zapalenie czyrakowe rozwija się na owłosionej skórze sromu i powoduje uczucie bólu, pieczenia, swędzenia.
Zapobieganie: higiena osobista, unikanie czynników drażniących (bielizna, upławy, mydło itp.).
Leczenie: okłady z kwasu borowego, zasypki z talku z tlenkiem cynkowym, smarowanie 1% roztworem fioletu gencjany, maści obojętne.
Rp.
Chelivag gel
D.S. Wprowadzić około 2 ml do pochwy 2—3 razy dziennie.
Działa skutecznie w rzęsistkowicy.
Grzybica sromu Vulvitis mycotica
Charakteryzuje się obrzękiem i zaczerwienieniem pokrytym białym nalotem. Dotyczy głównie warg sromowych i przedsionka pochwy. Podstawową dolegliwością jest silne swędzenie. Częściej powstaje w czasie ciąży, w Cukrzycy, podczas leczenia antybiotykami; ulega zaostrzeniu w fazie wydzielniczej cyklu.
Leczenie: środki przeciwgrzybicze, smarowanie 1% roztworem fioletu gencjany.
558
Rp.
Chelifungini
D.S. Wprowadzać około 1 ml maści do pochwy 2—3 razy dziennie.
Stosować w stanach zapalnych na tle grzybiczym.
Rp.
Ung. undecylenici lag. I
D.S. Smarować srom kilka razy dziennie.
Zapalenie gruczołu przedsionkowego większego Bartholinitis
Najczęściej powstaje na tle zakażenia rzeżączkowego. Na ogół przy zakażeniach nieswoistych tworzy się ropniak gruczołu, podczas gdy przy zakażeniu rzeżączkowym przewód gruczołu jest drożny i wypływa z niego ropa.
Leczenie: w stanie ostrym okłady, sulfonamidy, a w przypadku zropienia — nacięcie. W okresie przewlekłego zapalenia — wyłuszczenie, ponieważ często dochodzi do zaostrzenia się tego stanu.
Rp.
Azulani 30,0
D.S. ½ łyżeczki leku w ½ szklanki ciepłej wody, stosować do okładów.
Rp.
Anth. Anthemidis
Herb. Meliloti aa 25,0
Fol. Plantaginis
Fl. Cyani aa 20,0
Fol. Juglandis 50,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody do okładów.
Działa przeciwzapalnie i przeciwbakteryjnie.
Opryszczka sromu Herpes genitalis
Występuje zazwyczaj okresowo w drugiej fazie cyklu i ma wygląd drobnych pęcherzyków z przejrzystą treścią, która następnie mętnieje. Opryszczce towarzyszy zwykle swędzenie, pieczenie.
Leczenie: kompresy, środki miejscowo znieczulające.
559
Rp.
Ung. Symphyti 30,0
Ung. leniens 10,0
M.f. unguenfum
D.S. Do smarowania sromu kilka razy dziennie.
Rp.
Fl. Lamii albi
Fl. Verbasci
Inflor. Tiliae aa 20,0
Cort, Fraxini 50,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody — do kompresów.
Zapalenie pochwy Colpitis
Zapalenie rzęsistkowe. Występuje najczęściej i dotyczy głównie pochwy. W ostrym stanie objawia się zaczerwienieniem i obrzękiem, a zwłaszcza drobnymi czerwonymi plamkami na błonie śluzowej szyjki i sklepień. Powstaje obfita wydzielina zielonożółtawa, pienista. Występuje uczucie pieczenia i swędzenia, podrażnienie sromu wydzieliną.
Leczenie: długotrwałe, metronidazol.
Rp.
Vagosan lag. I
D.S. Odwar z 3—4 łyżek ziół na 11/2 l wrzącej wody. Stosować do irygacji.
Rp.
Azulani 30,0
D.S. Do tamponów lub irygacji 2—10% wodne roztwory.
Rp.
Chelivag 50,0
D.S. 1—2 razy dziennie wprowadzić do pochwy 2—4 g żelu.
Rp.
Anth. Chamomillae 100,0
D.S. Napar z 2 łyżek na 1 l wrzącej wody — do płukania pochwy.
Działa przeciwzapalnie.
Rp.
Anth. Chamomillae
Cort. Quercus aa 50,0
560
Herb. Serpylli 30,0
M.f. species
D.S. Napar z łyżki ziół na 1 l wrzącej wody — do płukania pochwy.
Działa przeciwzapalnie, przeciwbakteryjnie, ściągające.
Rp.
Cort. Quercus 10,0
Fl. Malvae arbor. 15,0
Anth. Chamomillae
Fol. Salviae
Fol. Juglandis aa 20,0
M.f. species
D.S. Napar z 2 łyżek ziół na 1 l wrzącej wody — do płukania pochwy i tamponów (w stanie ciepłym).
Działa przeciwzapalnie oraz wyraźnie ściągające i przeciwbakteryjnie.
Rp.
Fl. Hippocastani 50,0
Herb. Bursae pastoris 25,0
Cort. Viburni opali. 25,0
Herb. Polygoni hydropip. 30,0
M.f. species
D.S. Odwar z 11/2 łyżki ziół na 3 szklanki wody — pić porcjami po jedzeniu w ciągu dnia.
Działa przeciwskurczowo i przeciwkrwotocznie.
Zapalenie pochwy na tle drożdżycy i zakażenia ropnego.
Źródłem są zwykle zapalenia gruczołów szyjki macicy. Rozlane zapalenie pochwy bywa rzadko. Głównym objawem stanów zapalnych pochwy są upławy o różnej konsystencji, ropne, cuchnące, gryzące, piekące, swędzące.
Zapobieganie: higiena osobista.
Leczenie: w zakażeniu grzybiczym — nystatyna doustnie i w gałkach, w zapaleniu bakteryjnym — gałki z antybiotykami, sulfonamidami. Leczenie miejscowe najczęściej objawowe, niezwykle intensywne. W stanie przewlekłym zapalenia ma) o skuteczne.
Rp.
Fol. Juglandis
Fl. Malvae arbor.
Fol. Melissae
Anth. Anthemidis aa 20,0
Rhiz. Tormentillae 30,0
M.f. species
D.S. Odwar z łyżki ziół na 1—3 szklanki wody — do tamponowania.
561
Działa przeciwbakteryjnie, przeciwzapalnie, ściągające i odwaniające.
Zapalenie pochwy na tle zmian starczych. Jest ono spowodowane przez niedobory hormonalne.
Leczenie: stosuje się gaiki z estrogenami, ze środkami ściągającymi (cynk).
Zapalenie szyjki macicy Erosio colli uteri
Zapalenie szyjki macicy, czyli nadżerka części pochwowej macicy (erosio pseudoerosio, ectropion colli uteri), są to nazwy stosowane tradycyjnie dla zmian zapalnych na tarczy części pochwowej macicy. Powstaje na tle przemieszczenia nabłonka gruczołowego kanału szyjki macicy poza ujście zewnętrzne, na tarczę części pochwowej. Zmiana ta może być wrodzona, jeśli istnieje bez widocznej przyczyny, lub nabyta na tle zapalenia szyjki i (lub) pęknięcia szyjki, np. po poronieniu lub po porodzie, które powodują wywinięcie błony śluzowej kanału szyjki na zewnątrz. Złamanie biologicznej bariery części pochwowej wiedzie do stanów zapalnych szyjki i sprzyja zakażeniu wstępującemu dalszych części narządów płciowych. Zakażenie to może być bakteryjne (gronkowce, paciorkowce, wywołane przez pałeczkę okrężnicy, dwoinki rzeżączki, prątki gruźlicy), grzybicze lub rzęsistkowe. Przebieg zapalenia części pochwowej macicy jest zwykle przewlekły i wymaga długotrwałego leczenia. Okresowe badania cytologiczne są konieczne i mają na celu wczesne wykrycie zmian nowotworowych, ponieważ około 2,5% stanów zapalnych szyjki staje się fazą wstępną do raka szyjki macicy i w 95% zmian nowotworowych na części pochwowej współistnieje nadżerka szyjki macicy.
Leczenie: przeciwzapalne miejscowe, gałki dopochwowe z sulfonamidem, kwasem borowym, kwasem mlekowym, tlenkiern cynkowym. Tampony, irygacje.
Rp.
Calendulin lag. I
D.S. Wieczorem 1—2 tabl. dopochwowo.
Działa przeciwzapalnie. Korzystne jest uprzednie płukanie pochwy odwarem z ziół Vagosan.
Rp.
Aesculan log. I
D.S. Wprowadzać do pochwy 1 ml maści 1—2 razy dziennie.
Rp.
Vagosan. lag. I
D.S. Odwar z 3—4 łyżek ziół na 11/2 l wody — do irygacji.
562
Działa przeciwzapalnie, przeciwbakteryjnie, ściągające i odwaniające.
Rp.
Fl. Millefolii
Rhiz. Tormentillae
Cort. Quercus aa 50,0
Fl. Calendulae
Herb. Marrubii aa 20,0
M.f. species
D.S. Napar z 2 łyżeczek ziół na 1 l wody — do irygacji.
Mieszanka ziołowa o działaniu dość silnie ściągającym i przeciwbakteryjnym; przeciwdziała obrzękowi zapalnemu nabłonka pochwy.
Rp.
Azulan lag. I
D.S. Tampony nasączone roztworem 1 : 3 z wodą, co dwa dni na noc.
Zapalenie przydatków ostre i przewlekle Adnexitis acula et chronica
Spowodowane jest najczęściej wstępującym zakażeniem wywołanym zwykle przez te same bakterie, które zakażają część pochwową macicy. Wyróżnia się zapalenie jajowodów (salpingitis) i jajników (oophoritis), chociaż zazwyczaj mamy do czynienia z zapaleniem obu narządów. Skutki tego zapalenia to przeważnie niepłodność, spowodowana przede wszystkim niedrożnością jajowodów (zrosty, zamknięcia ujścia wewnętrznego) powstałą na tle zapalenia. Zapalenie ostre przydatków przechodzi w przewlekłe trwające wiele lat. Okres ostrego zapalenia objawia się bólami podbrzusza i w okolicy krzyżowej oraz podwyższoną temperaturą. Badaniem ginekologicznym stwierdza się bolesność miejscową lub rozlaną (pelveoperitonitis), zgrubienie przydatków, ograniczenie ich ruchowości. Często w tym czasie tworzy się otorbiony ropniak jajowodu, a jajniki ulegają drobnotorbielkowemu zwyrodnieniu. Przewlekłe zapalenie przydatków może trwać lata, ulegając okresowemu zaostrzeniu, zwłaszcza podczas miesiączek.
Leczenie: w okresie ostrym — hospitalizacja, leżenie, antybiotyki; w przewlekłym — leczenie resorpcyjne, terapia bodźcowa nieswoista (nagrzewanie, diatermia, balneoterapia, nasiadówki, distreptaza, neoflamina itp.). W okresach zaostrzenia się stanów zapalnych — leczenie jak w stanie ostrym.
563
Rp.
Anth. Millefolii
Gemm. Pini aa 50,0
Fl. Lavandulae
Fl. Pseudacaciae aa 20,0
Inflor. Tiliae aa 20,0
M.f. species
D.S. Napar z 3—4 łyżek ziół użyć do jednej nasiadówki.
Działa przeciwzapalnie i przeciwbakteryjnie.
Zapalenie przymacicz Parametritis
Może dotyczyć przedniego, tylnego lub bocznych przymacicz. Etiologia podobna jak przy zapaleniu przydatków, różni się tylko tym, że przebiega pozaotrzewnowo. Typowe objawy zapalenia przymacicza, zwłaszcza tylnego, to bóle w okolicy krzyżowej, zgrubienie i bolesność wiązadeł, bóle przy stosunkach płciowych, przy oddawaniu stolca, moczu.
Leczenie: jak przy zapaleniu przydatków.
BOLESNE MIESIĄCZKOWANIE DYSMENORRHOEA
Są to bóle w podbrzuszu i okolicy krzyżowej, czasem połączone z bólami głowy i nudnościami, występujące na początku miesiączki. Bolesne miesiączkowanie jest wywołane stanami zapalnymi, niedorozwojem narządu rodnego, tyłozgięciem macicy, endometriozą. Występuje także po operacjach ginekologicznych, pod wpływem czynników psychicznych. Może być pierwotne lub wtórne.
Leczenie: podawanie środków rozkurczowych, przeciwbólowych, uspokajających, gimnastyka, fizyko- i balneoterapia, hydroterapia. Leki hormonalne podaje się w niedorozwoju macicy, endometriozie.
Rp.
Fl. Malvae arbor. 40,0
Fol. Rutae 10,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wrzątku, pić rano i na noc po szklance przy zatrzymaniu miesiączkowania.
Zioła powodują wybiórczo przekrwienie w obrębie miednicy, małej, znoszą skurcz naczyniowy, ułatwiają wystąpienie krwawienia miesiączkowego.
564
Rp.
Fl. Malvae arbor. 4,0
Fl. Calendulae 3,0
Fol. Rutae 2,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody. Pić 3 razy dziennie przed spodziewaną miesiączką.
Zioła działają podobnie jak poprzednie, z tym że pobudzają również układ hormonalny.
Rp.
Cort. Frangulae
Fr. Foeniculi cont.
Herb. Millefolii aa 20,0
Fol. Melissae 15,0
Fol. Rosmarini 25,0
M.f. species
D.S. Napar z łyżki ziół na szklanką wrzątku, pić 3 razy dziennie.
Zioła pobudzają perystaltykę przewodu pokarmowego, działają lekko uspokajająco i spazmolitycznie, ułatwiają rozkurcz letniczek błony śluzowej macicy.
Rp.
Fol. Melissae
Fol. Menthae pip.
Anth. Chamomillae
Fl. Calendulae
Rad. Valerianae aa 10,0
Cort. Frangulae 30,0
Fl. Lamii albi
Fol. Rutae aa 10,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wrzątku, pić 3 razy dziennie po szklance.
Mieszanka działa spazmolitycznie i uspokajająco, pobudza perystaltykę jelita grubego, stymuluje układ hormonalny oraz powoduje przekrwienie narządów w obrębie miednicy małej.
Rp.
Fol. Rutae
Anth. Chamomillae aa 20,0
Fol. Rosmarini
Fol. Melissae aa 30,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody, pić 3 razy dziennie po szklance.
Mieszanka ma. właściwości lekko uspokajające i przeciw-skurczowe, powoduje przekrwienie narządów miednicy małej.
565
Rp.
FI. Malvae arbor.
Fl. Calendulae
Fol. Rutae aa 20,0
Herb. Absinthii 10,0
M.f. species
D.S. 3 razy dziennie napar z łyżki ziół
na szklanką wody.
Powoduje przekrwienie narządów miednicy małej ze stymulacją układu hormonalnego.
Rp.
Fl. Malvae arbor. pulv.
Fol. Rutae pulv.
Secalis cornuti pulv.
Aloë pulv. aa 1,5
Massa pili. q.s. ut f. pil. No XXX
D.S. Na krótko przed miesiączką przyjąć pierwszego dnia 3 pigułki, drugiego 6, trzeciego 9 pigułek. Tyleż przez następne dni aż do miesiączki.
Działa jako silne emmenagogum.
Rp.
Fl. Tanaceti
Fol. Rutae
Rhiz. Calami
Rad. Levistici aa 40,0
Rad. Valerianae
Herb. Anserinae
Fol. Melissae aa 20,0
M.f. species
D.S. Na szklanką wrzątku łyżką ziół; 2—3 szklanki naparu dziennie na kilka dni przed miesiączką.
Mieszanka działa uspokajająco i spazmolitycznie, łagodzi bóle i zapobiega zbyt silnym kurczom mięśniówki macicy przy bolesnym miesiączkowaniu.
Rp.
Cort. Frangulae 40,0
Fl. Tanaceti 20,0
Fl. Malvae arbor. 25,0
Rad. Petroselini
Fol. Rutae aa 30,0
M.f. species
D.S. Na szklanką wrzątku łyżkę ziół, pić 2 szklanki naparu dziennie.
Mieszanka wywołuje przekrwienie narządów miednicy małej i zwiększa perystaltyką jelita grubego, zwiększa też diurezą i pobudza krwawienia miesiączkowe.
566
Rp.
Fr. Juniperi aa 40,0
Fol. Rutae
Herb. Leonuri
Herb. Millefolii
Fl. Tanaceti
Herb. Hyperici aa 20,0
M.f. species
D.S. Łyżkę ziół na szklankę wrzątku, pić 2—3 razy dziennie po szklance naparu.
Mieszanka tonizuje narząd rodny, wskutek działania pobudzającego na układ moczowy, na wydzielanie żółci i perystaltykę jelit oraz zwiększenie przekrwienia narządów miednicy małej.
Rp.
Rhiz. Calami
Rad. Glycyrrhizae
Herb. Alchemillae aa 20,0
Herb. Tanaceti
Fol. Rutae aa 10,0
M.f. species
D.S. Łyżka ziół na szklankę wrzątku, pić po szklance 3 razy dziennie.
Mieszanka powyższa tonizując przewód pokarmowy i wywołując przekrwienie narządów miednicy małej nadaje się szczególnie do leczenia zaburzeń miesiączkowych u dziewcząt astenicznych. Leczenie to należy łączyć z gorącymi kąpielami nóg z dodatkiem naparu z Sem. Sinapis albae oraz w różnych zestawieniach z Herb. Absinthii, Herb. Artemisiae, Herb. Hyperici, Fol. Rutae, Herb. Equiseti, Fl. Tanaceti, Fl. Lamii albi, Fl. Calendulae, Fl. Malvae silv., Anth. Chamomillae, Fol. Urticae. Przy przemianie materii prowadzące do otyłości ograniczyć spożywanie cukru i tłuszczów.
Rp.
Rhiz. Agropyri 75,0
Herb. Polygoni avic. 50,0
Pericarp. Phaseoli 100,0
Fol. Vitis idaeae 50,0
Fol. Fragariae 25,0
Rad. Valerianae 25,0
Herb. Equiseti 25,0
Cort. Frangulae 50,0
Herb. Galegae 50,0
M.f. species
D.S. Łyżka ziół na szklankę wrzątku, pić napar 3 razy dziennie po posiłkach.
Mieszanka tonizuje pracą przewodu pokarmowego, trzustki, działa sedatywnie, zapobiega odkładaniu się tłuszczu i przyspiesza przemianę materii.
567
Rp.
Anth. Chamomillae
Fol. Menthae pip.
Rad, Valerianae aa 20,0
M.f. species
D.S. Łyżką ziół zalać szklanką wrzątku, postawić pod przykryciem na parze na 30 min. Pić napar 3 razy dziennie po szklance.
Mieszanka o typowym działaniu uspokajającym, przeciw-skurczowym i przeciwzapalnym.
Rp.
Herb. Millefolii
Herb. Hyperici aa 20,0
Fol. Menthae pip. 15,0
Rad. Valerianae 20,0
Fl. Callunae 25,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody, pić 3 razy dziennie po szklance.
Działa jak poprzednia, zwiększa również diurezę.
Rp.
Fol. Melissae
Fol. Menthae pip.
Anth. Chamomillae aa 30,0
Fl. Lamii albi
Fl. Malvae arbor.
Fol. Rutae aa 10,0
Rad. Valerianae 20,0
M.f. species
D.S. Łyżkę ziół na szklankę wrzątku, 2—3 szklanki naparu dziennie na kilka dni przed krwawieniem miesięcznym.
Mieszanka działa głównie uspokajająco, przeciwzapalnie, w, pewnym stopniu powodując przekrwienie narządów miednicy małej i działając przeciwbólowe.
Rp.
Tinct. Belladonnae 5,0
Tinct. Valerianae 20,0
Tinct. Crataegi 10,0
M.f. mixtura
D.S. 4 razy dziennie po 20—30 kropli.
Krople działają przeciwskurczowo, przeciwbólowe i uspokajająco.
568
NADMIERNE KRWAWIENIA MIESIĄCZKOWE MENORRHAGIA
Występują w postaci obfitych i (lub) przedłużających się krwawień miesięcznych oraz cykli krótszych niż 24 dni. Obfite i przewlekłe krwawienia miesięczne, występujące w okresie pokwitania, są najczęściej spowodowane zaburzeniami w czynności układu podwzgórzowo-przysadkowego, kierującego czynnością hormonalną jajników. Wyraża się to głównie przedłużonym działaniem estrogenów i cyklami bezowulacyjnymi. Zaburzenia te mogą wystąpić pod wpływem dodatkowych czynników, np. psychogennych, ogniska zakażenia, warunków środowiskowych. W wyniku przedłużonych częstych krwawień mogą wystąpić objawy wtórnej niedokrwistości. Rozpoznanie może być postawione w poradni specjalistycznej.
Leczenie: początkowo przy dużych krwawieniach szpitalne, następnie ambulatoryjne. Podaje się gestageny ewentualnie cyklicznie z estrogenami, w celu wywołania regularnego cyklu dwufazowego. Kontrola cykli miesięcznych powinna być prowadzona za pomocą mierzenia podstawowej temperatury ciała.
Rp.
Degrosani lag. I
D.S. Odwar z 11/2 łyżki ziół na 2 szklanki wody, pić po szklance 2 razy dziennie.
Działa pobudzająco na przemianę materii oraz reguluje wypróżnienia.
Rp.
Bellergoti lag. I
D.S. 3 razy dziennie 1—2 draż.
Rp.
Cort. Frangulae
Fol. Rubi fruticosi
Fol. Betulae
Fl. Callanae
Fol. Menthae pip.
Herb. Millefolii
Rad. Valerianae aa 15,0
M.f. species
D.S. Odwar z 11/2 łyżki ziół na 2 szklanki wody, pić 2/3 szklanki 2 razy dziennie.
Działa przeciwskurczowo, uspokajająco i reguluje przemianę materii.
Rp.
Cort. Frangulae
Fol. Melissae aa 10,0
Rad. Valerianae
569
Herb. Anserinae aa 15,0
M.f. species
D.S. Odwar z 2 łyżek ziół na 3 szklanki wody, pić 2/3 szklanki 3—4 razy dziennie przed i w czasie miesiączkowania.
Działa spazmolitycznie i uspokajająco.
Rp.
Extr. Polygoni hydropip. fluid. 30,0
D.S. 3—4 razy dziennie po 30—40 kropli.
Działa przeciwkrwotocznie.
Rp.
Extr. Polygoni hydropip. fluid,
Extr. Viburni opuli fluid. aa 15,0
M.f. mixtura
D.S. 3—4 razy dziennie po 30—40 kropli.
Działa przeciwkrwotocznie i przeciwskurczowo.
Rp.
Extr. Hydrastidis fluid. 20,0
D.S. 3 razy dziennie 15—20 kropli.
Działa przeciwkrwotocznie i przeciwskurczowo.
Rp.
Extr. Polygoni hydropip. fluid.
Extr. Viburni opuli fluid. aa 10,0
Extr. Hydrostidis fluid. 5,0
Tinct. Tormentillae 15,0
M.f. mixtura
D.S. 3—4 razy dziennie 20—30 kropli.
Działa przeciwskurczowo i przeciwkrwotocznie.
Rp.
Inf. Herb. Bursae pastoris 10,0/200,0
D.S. 3—5 razy dziennie łyżeczkę.
Działa przeciwkrwotocznie.
OKRES PRZEKWITANIA CLIMACTERIUM
W życiu kobiety ustanie czynności jajników świadczy o zakończeniu zdolności rozrodczych i, jakkolwiek jest to proces w zasadzie fizjologiczny, powoduje u wielu kobiet znaczne dolegliwości natury psychicznej i fizycznej. Dolegliwości tego okresu nie mogą być określane jako choroba, niemniej jednak
570
skłaniają często kobiety do szukania pomocy u lekarzy. Ponieważ stosowanie preparatów hormonalnych w tym okresie nie zawsze jest pożądane, podawanie leków ziołowych ma szczególnie duże znaczenie. Dobór leczenia ziołowego powinien opierać się na uważnym rozpatrzeniu subiektywnego odczucia niedomagań. Przede wszystkim wymaga złagodzenia wzmożona pobudliwość psychowegetatywna, która prowadzi do przykro odczuwanych napadów „uderzeń krwi do głowy”, napadowego pocenia się lub napadowego osłabienia. Jako środki uspokajające można zastosować:
Rp.
Lapulini 0,3
Rad. Valerianae pulv.
Fol. Melissae pulv. aa 0,5
M.f. pulvis
D.t.d. No XXX
S. 3 razy dziennie proszek.
Rp.
Luminali 0,7
Tinct. Valerianae
Tinct. Crataegi
Tinct. Menthae pip. aa 15,0
M.f. mixtura
D.S. 10—20 kropli w kieliszku wody 4—6 razy dziennie.
Rp.
Fol. Melissae 100,0
Herb. Asperulae
Strobili Lupuli aa 50,0
Herb. Hyperici 40,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody 3 razy dziennie po ½ szklanki.
Napadowe pocenie się można w pewnym stopniu osłabić podając preparaty pokrzyku.
Rp.
Tinct. Belladonnae 15,0
D.S. 5 kropli w kieliszku wody 6 razy dziennie.
Lepsze wyniki otrzymuje się podając wyciągi wodne z porostu islandzkiego (Lichen islandicus).
Rp.
Lichenis island. 10,0
Fol. Salviae 15,0
M.f. species
D.S. Odwar z 11/2: łyżki ziół na szklankę wody, pić po 1—2 łyżki co 2—3 h.
571
W okresie przekwitania często występują zastoje żylne, które przy istniejących żylakach podudzi lub odbytu nasilają dolegliwości. Leczenie preparatami ziołowymi może znacznie poprawić odpływ żylny.
Rp.
Fl. Hippocastani 100,0
Anth. Arnicae 20,0
Fl. Sorbi 100,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody. Pić 2 razy dziennie po 1/2—2/3 szklanki.
Rp.
Venacorni lag. I
D.S. 3 razy dziennie po drażetce.
Rp.
Aesculani supp. lag. I
D.S. 1—2 czopki dziennie.
W okresie przekwitania występują nieraz przedłużające się krwawienia z dróg rodnych, plamienia itp.
Rp.
Intr. Hippocastani
Extr. Poły goni hydropip. fluid, aa 20,0
M.f. mixtura
D.S. 3 razy dziennie po 20—30 kropli w kieliszku wody.
Rp.
Herb. Bursae pastoris 40,0
Herb. Polygoni hydropip. 30,0
M.f. species
D.S. Napar z 4 łyżek ziół na 2 szklanki wody, pić ½ szklanki co 2—3 h.
W okresie przekwitania, szczególnie u osób otyłych lub skłonnych do otyłości, często występują bóle w okolicy serca. Stanowią one odbicie zaburzeń naczynioruchowych. Leczenie ziołami może w tych przypadkach wiele pomóc.
Rp.
Tinct. Crataegi
Intr. Valerianae aa 40,0
M.f. mixtura
D.S. 60 kropli w kieliszku wody 4—5 razy dziennie.
Rp.
Fl. Crataegi 100,0
Rad. Valerianae 30,0
Fol. Melissae 40,0
572
M.f. species
D.S. Napar z łyżki ziół na szklankę wody, pić 4 razy dziennie po V: szklanki.
Rp.
Luminali 0,5
Tinct. Valerianae
Tinct. Crataegi
Tinct. Convallariae aa 20,0
M.f. mixtura
D.S. 6 razy dziennie po 10—15 kropli w kieliszku wody.
Rp.
Fol. Melissae 100,0
Herb. Hyperic 60,0
Fol. Menthae pip. 30,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody, pić 3 razy dziennie po szklance.
Zaburzenia naczynioruchowe w okresie przekwitania mogą powodować zaburzenia w postaci częstszego oddawania moczu i uczucia pieczenia. Badanie moczu nie wykazuje wtedy odchyleń od normy. Leczenie ziołami zazwyczaj szybko usuwa tę dolegliwość.
Rp.
Fitolizyni lag. I
D.S. Łyżeczkę pasty rozpuszczonej w szklance przegotowanej wody 2 razy dziennie po jedzeniu.
Rp.
Fr. Petroselini 20,0
Fr. Juniperi 5,0
Rad. Levistici 30,0
Fl. Cyani 70,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody, pić 3 razy dziennie po szklance.
Pod koniec okresu przekwitania występuje skłonność do zwiększenia masy. Warto już dość wcześnie zwrócić na to uwagę, zalecając dietę o mniejszej wartości energetycznej oraz ziołowe środki poprawiające przemianę materii.
Rp.
Rad. Taraxaci 100,0
Fol. Uvae ursi 30,0
Herb. Hyperici 50,0
Fr. Rhamni catharticae
Cort. Frangulae aa 20,0
573
M.f. species
D.S. Napar z łyżki ziół na szklankę wody pić rano i wieczorem. Przy częstych stolcach dawkę zmniejszyć.
Rp.
Cort. Frangulae 50,0
Rad. Glycyrrhizae 30,0
Fr. Foeniculi 20,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody wypić przed snem.
NIEPŁODNOŚĆ KOBIECA STERILITAS
W zasadzie rozpoznaje się niepłodność małżeńską, która może być spowodowana niepłodnością kobiecą lub męską, albo obojga małżonków. Niepłodność całkowita istnieje przy wadach rozwojowych narządów rodnych i po operacjach ginekologicznych. Niepłodność względna powstaje na tle procesów chorobowych, głównie zapalenia narządów płciowych, które mają charakter przejściowy, chociaż skutki tych procesów mogą być trwałe, np. zanikniecie jajowodów, które jest trudne do wyleczenia. Rutynowe badania w przebiegu leczenia niepłodności są następujące: wywiad ogólny, ginekologiczny i genetyczny, bada-nie ginekologiczne, badanie nasienia męża, mierzenie podstawowej temperatury ciała przez kilka cykli, inne badania, a więc hormonalne, biopsja rysowa błony śluzowej macicy, badanie drożności jajowodów za pomocą kontrastowego zdjęcia rentgenowskiego lub przedmuchiwanie jajowodów. Podstawową przyczynę niepłodności kobiecej stanowią różne typy niedrożności jajowodów.
Leczenie niedrożności polega na leczeniu stanów zapalnych i skutków tych stanów. Leczenie udrażniające polega na stosowaniu diatermii, balneoterapii, nasiadówek, gimnastyki. W wybranych przypadkach — leczenie chirurgiczne, mające na celu operacje plastyczne macicy lub jajowodów.
POŁOŻNICTWO OBSTETRICIA
W ciąży normalnej, poza zaleceniami dietetycznymi i ewentualnym podawaniem witamin, leczenie jest niepotrzebne. W pierwszych trzech miesiącach ciąży prawie połowa pacjentek skarży się na nudności i wymioty, zwłaszcza w godzinach
574
rannych, na czczo. Zaleca się częstsze jedzenie mniejszych ilości pokarmów. Należy wyeliminować pokarmy tłuste, pikantne, ciężko strawne. Zaleca się dietę urozmaiconą, a więc jarzyny, biały ser lub twarożek, owoce i węglowodany. Zabrania się palenia tytoniu i picia alkoholu. W pierwszym trymestrze ciąży unika się podawania leków, poza wyjątkowymi przypadkami ze ścisłych wskazań, gdyż wiele z nich działa toksycznie i teratogennie. W drugiej połowie ciąży, a zwłaszcza w III trymestrze, zaleca się ograniczenie soli i płynów. Należy podawać preparaty wielowitaminowe, żelazo, wapń. Przy zaparciu najlepiej regulacja dietetyczna, a w późniejszych miesiącach ciąży:
Rp.
Neonormacol lag. I
D.S. Wieczorem lub rano na czczo 1—3 łyżeczki granulatu popić ciepła wodą.
Choroby układowe w czasie ciąży powinny być leczone tak, jak podano w odpowiednich rozdziałach niniejszej książki. Zatrucie ciążowe, czyli gestoza, występujące pierwotnie lub wtórnie, jest zespołem objawów związanych z ciążą, najczęściej powstałych na tle chorób układowych matki, a zwłaszcza układu moczowego i nadciśnienia. W zatruciu pierwotnym i wtórnym obowiązuje leczenie występujących objawów, oprócz leczenia podstawowego. Przy nadciśnieniu zaleca się następujące preparaty roślinne:
Rp.
Rutisoli lag. I
D.S. 3 razy dziennie po 20—40 kropli.
Rp.
Serpadex lag. I
D.S. 3 razy dziennie po 1—2 tabl.
Rp.
Intr. Visci 30,0
D.S. 3 razy dziennie po 20—40 kropli.
Przy białkomoczu (jako leczenie uzupełniające):
Rp.
Succ. Bardanae
Succ. Taraxaci aa 10,0
Succ. Betulae 20,0
M.f. mixtura
D.S. 3 razy dziennie po 30—50 kropli.
Rp.
Terpinex lag. I
D.S. 3—5 razy dziennie po 3—5 kropli.
575
Przy zmianach zapalnych w moczu:
Rp.
Urosani lag. I
D.S. Odwar z łyżki ziół na szklankę wody, pić 1—3 szklanki dziennie.
Rp.
Urograni lag. I
D.S. 3 razy dziennie po pół łyżeczki granulatu popić ciepłą osłodzoną wodą.
PORONIENIE ABORTUS
Wydalenie zapłodnionego jaja płodowego do 28 tygodnia ciąży określa się jako poronienie. W tym czasie płód, ze względu na swą niedojrzałość jest niezdolny do życia poza łonem matki. Zarówno ze wzglądów diagnostycznych, jak i terapeutycznych, należy uwzględnić podział na poronienia wczesne — do 16 tygodnia ciąży i poronienia późne — do 28 tygodnia ciąży.
Poronienia samoistne mogą być uwarunkowane przez organizm matki, a więc mogą występować na tle niedorozwoju macicy, wad rozwojowych narządu rodnego, guzów macicy i stanów zapalnych, mogą powstawać także na tle niewydolności szyjki macicy, zaburzeń hormonalnych, chorób ustrojowych matki, urazu fizycznego i psychicznego. Przyczyną poronienia mogą być również zaburzenia w rozwoju jaja płodowego. Należą do nich anomalie chromosomalne i defekty w rozwoju oraz zaburzenia okresu zagnieżdżenia się jaja płodowego. Pewną rolą grają tu nieprawidłowości dotyczące nasienia męskiego. Do charakterystycznych objawów poronienia należą skurcze macicy, krwawienia, a w późnym poronieniu odpłynięcie wód płodowych.
Klinicznie rozróżnia się poronienie zagrażające, poronienie w toku, poronienie niezupełne i poronienie zupełne, a także ciążę zamarłą i poronienie septyczne, jeżeli towarzyszą im objawy zakażenia. W poronieniu zagrażającym i w poronieniu w toku mogą występować skurcze macicy (bóle w podbrzuszu) i krwawienie, mogą także odchodzić strzępy tkanki doczesnej lub fragmenty jaja płodowego. W poronieniach późnych często jako pierwszy objaw występuje odpływanie wód płodowych.
W. leczeniu poronienia zagrażającego stosuje się przede wszystkim leżenie, środki przeciwskurczowe i uspokajające lub stosownie do przyczyny leczenie, hormonalne. Przy poronieniu zagrażającym można hamować czynność skurczową po-
576
dając Partusisten lub inne tokolityki i środki rozkurczowe. W przypadku poronienia w toku podaje się. środki kurczące (oksytocyna we wlewie kroplowym 5—10 j.m. na 500 ml glukozy). W poronieniu niezupełnym stosuje się przede wszystkim wyłyżeczkowanie jamy macicy, w celu usunięcia resztek jaja płodowego. Jako środki obkurczające macicą można stosować następujące leki:
Rp.
Extr. Secalis cornuti fluid. 10,0
D.S. 3—4 razy dziennie po 15—25 kropli.
Rp.
Gynecorni lag. I
D.S. 3 razy dziennie po 1 kapsułce.
Prof. dr hab. med. Jan Kowalewski
CHOROBY WIEKU STARCZEGO
Starzenie jest zjawiskiem ogólnobiologicznym, będącym następstwem postępującego w ciągu życia upośledzenia mechanizmów homeostatycznych komórek i następowych zaburzeń przemiany materii i czynności komórek oraz utraty przez nie zdolności odnowy przez podziały mitotyczne.
Z klinicznego punktu widzenia starzenie ustroju ludzkiego polega na rozwoju zmian inwolucyjno-zwyrodnieniowych narządów i tkanek prowadzących do stopniowej utraty jego sprawności, sił i żywotności, do zniedołężnienia starczego i wreszcie kładących kres życiu.
Wzrost średniego przeżycia ludzi, który obserwuje się w obecnym stuleciu zwłaszcza w krajach rozwiniętych gospodarczo, nie zależy jednak od przesunięcia w przód wskazówek „zegara biologicznego” człowieka, tzn. od zahamowania lub zwolnienia procesu starzenia. Zależy on przede wszystkim od wyeliminowania wielu szkodliwości i czynników patogennych, które uprzednio wywoływały choroby kończące się niepomyślnie przed osiągnięciem starości oraz od skuteczniejszego ich leczenia.
Wielu czynników patogennych nie udało się dotychczas wyeliminować, wiele innych stworzyła nowoczesna cywilizacja i wszystkie one stanowią przyczyny uniemożliwiające długowieczność. Dlatego ciągle jeszcze śmierć z powodu uwiądu starczego należy do rzadkich przyczyn zgonów. Do chorób, które odgrywają dużą rolę we współczesnym świecie i ograniczają czas przeżycia ludzi, należą miażdżyca i nowotwory. Gdyby udało się uwolnić od nich ludzi, średnia długość życia zwiększyłaby się o około 10 lat.
Sam proces starzenia stwarza jednak warunki do rozwoju różnych innych procesów patologicznych, a jego zwolnienie lub opóźnienie niewątpliwie opóźniłoby pojawienie się niektórych chorób, jak zawał serca i wiele nowotworów.
Tak więc przedłużenie życia musi być realizowane przez działania mające na celu zwolnienie procesu starzenia oraz zapobieganie tym procesom patologicznym, które stanowią bezpośrednie przyczyny zgonu przed osiągnięciem starości.
578
Starość w europejskim kręgu cywilizacyjnym liczy się przeciętnie od 70 roku życia, a według niektórych autorów od 75 roku życia. Okres 40—70 lat jest okresem starzenia się, choć w kategoriach biomorfozy zaczyna się on znacznie wcześniej.
Wiadomo powszechnie, że starzenie postępuje u różnych ludzi z różną szybkością. Spotkać się można zarówno z przyspieszonym starzeniem przedwczesnym, jak i przesunięciem okresu wykształcenia zmian starczych znacznie powyżej 70 roku życia. Inaczej mówiąc, wiek kalendarzowy człowieka nie zawsze pokrywa się z wiekiem biologicznym.
Różnice szybkości i przebiegu starzenia zależą od wielu czynników: genetycznych, środowiskowych (klimat, sposób odżywiania, rodzaj i warunki pracy, tryb życia) oraz od sumy zmian nabytych w ciągu życia w następstwie chorób, które były udziałem poszczególnych osób.
Obserwacje geriatrów dowodzą, że przedwczesne starzenie jest zjawiskiem powszechnym i mało ludzi dożywa tego wieku, który jest w zupełności możliwy do osiągnięcia. Dzieje się tak dlatego, że starzenie czysto fizjologiczne, wyznaczone granicami możliwości biologicznych gatunku ludzkiego, przebiega z udziałem powszechnych w poszczególnych regionach współczesnego świata czynników patogennych takich, jak niedobory pokarmowe, szkodliwości środowiska biologicznego i chorób takich, jak miażdżyca, cukrzyca, otyłość oraz nowotwory. W warunkach naszej cywilizacji największy wpływ na przyspieszenie starzenia wywiera miażdżyca tętnic.
Złożoność i różnorodność patologii człowieka starego wymaga kompleksowego i zróżnicowanego postępowania leczniczego, które musi uwzględniać właściwe odżywianie, zachowanie możliwie dużej aktywności fizycznej, kinezyterapią, w razie potrzeby fizykoterapię i balneoterapię oraz farmakoterapię.
Stosowanie leków u ludzi w podeszłym wieku wymaga rozwagi, ponieważ wzajemne oddziaływanie leku i ustroju leczonego w wieku starczym jest inne niż w przypadku ludzi młodych.
Często występujące zmniejszenie masy ciała oraz objętości krwi krążącej wymaga zmniejszenia dawek leku. Z kolei zmiany starcze przewodu pokarmowego mogą w różnym stopniu upośledzać wchłanianie leków w jelitach, co utrudnia dobranie właściwych dawek do stosowania per os. Działanie leków mogą modyfikować takie czynniki, jak zmniejszenie sieci naczyń włosowatych w narządach i tkankach z jednej, a zwiększenie przepuszczalności tych naczyń z drugiej strony, niedobór białek surowicy wiążących leki, osłabienie przemiany leków w następstwie starczych zmian wątroby oraz zmniejszenie wydalania leków przez nerki.
579
Z tych względów u ludzi w podeszłym wieku leki silnie działające powinny być stosowane wyłącznie z istotnych wskazań, a w stosunku do takich, jak alkaloidy makowca i ich pochodne, sulfonamidy, strofantyna i preparaty naparstnicy oraz leki zmniejszające krzepliwość krwi, powinna obowiązywać ostrożność. Szczególnie uzasadnione u ludzi starych wydaje się być ziołolecznictwo. Leki roślinne, z wyjątkiem silnie działających, są bezpieczne w stosowaniu i łagodne w działaniu. Nadto ludzie starzy często wykazują niechęć do środków chemicznych, chętnie natomiast przyjmują leki roślinne, uważając je za naturalne i darząc je większym zaufaniem.
Postępowanie lekarskie w odniesieniu do ludzi starzejących się jest postępowaniem zapobiegawczym i ma na celu opóźnienie i zwolnienie rozwoju zmian starczych. Jakkolwiek proces starzenia jest nieunikniony i zmiany, które powstają są nieodwracalne, to jego dynamika jest różna i przynajmniej częściowo zależna od czynników innych niż samo starzenie. Należą do nich: palenie papierosów, nieprawidłowe odżywianie, mała aktywność fizyczna, szkodliwości związane z wykonywaniem zawodu oraz niektóre choroby, z których najważniejsza jest miażdżyca. Wykluczenie tych szkodliwości i zapobieganie miażdżycy są najważniejszymi punktami profilaktyki geriatrycznej.
Opieka lekarska nad ludźmi ze zmianami starczymi obejmować musi zapobieganie i leczenie skutków starczego zwyrodnienia narządów i tkanek, takich jak bóle kostno-stawowe, duszność, obrzęki, wychudzenie, zmniejszenie sprawności fizycznej i psychicznej oraz wszelkich chorób, zwłaszcza związanych ze starszym wiekiem, np. miażdżycy tętnic, przerostu gruczołu krokowego u mężczyzn, niektórych nowotworów.
Postępowanie mające na celu poprawę upośledzonych czynności ustroju i jego sprawności oraz opóźnienie procesu starzenia nosi nazwę rewitalizacji. Jest to postępowanie kompleksowe, na które składa się właściwe żywienie, kinezyterapia i terapia zajęciowa, psychoterapia i balneoterapia oraz farmakoterapia. Wskazane są preparaty wielowitaminowe w połączeniu z pierwiastkami śladowymi i solami mineralnymi, np. Vitaral, Falvit. Uzasadnione może być stosowanie hormonów płciowych, różnych wyciągów tkankowych i komórkowych, Geriokainy. Pewna rola przypada również lekom roślinnym.
Dużym zainteresowaniem cieszy się żeń-szeń, tj. korzeń ginsengi (Panax Ginseng), który jest tradycyjnym środkiem odmładzającym, stosowanym w medycynie chińskiej i tybetańskiej. Zawiera on glikozydy saponinowe, olejki eteryczne i związki estrogenne. Mechanizm działania tych substancji nie jest znany. Wpływają one głównie tonizująco, zwiększają zdolność do wysiłków fizycznych, pobudzają ośrodkowy układ nerwowy i poprawiają funkcje psychiczne oraz wzmagają nie-
580
specyficzną odporność ustroju na szkodliwe czynniki biologiczne, chemiczne i fizyczne. W leczeniu rewitalizującym korzeń żeń-szenia stosuje się w postaci nalewki:
Rp.
Tinct. Ginseng
D.S. 3 razy dziennie po 20—30 kropli przez 6—8 tygodni, powtarzając kurację co 3—4 miesiące.
Na zagranicznym rynku farmaceutycznym pojawia się wiele preparatów żeń-szenia w postaci kapsułek, zawierających sproszkowany korzeń, lub wyciągów, również w połączeniu z innymi substancjami, np. z witaminą E, wyciągami z głogu i jemioły.
Innym egzotycznym lekiem roślinnym, pochodzącym z Polinezji jest korzeń kava-kava, tj. pieprzu metystynowego (Piper methysticum). Zawiera on związki laktonowe zwane kawainami o działaniu rozszerzającym drobne tętniczki i naczynia włosowate, uspokajającym, przeciwdrgawkowym i lekko znieczulającym. Zmniejszają one również napięcie mięśniowe oraz zużycie tlenu. Mają korzystny wpływ na starcze zaburzenia psychomotoryczne. Wyciąg kava-kava wchodzi w skład m.in. preparatu Kavaform (Dr Schwab) zawierającego ponadto orotan magnezu i wyciągi z winogron czerwonych, a także preparatu Kava-Sporal (Müller) w połączeniu z wyciągami z kozika lekarskiego i z liści melisy oraz z witaminy B1, B6 i B12.
Wymienione leki roślinne stosowane są nie tylko u ludzi starych, lecz także jako tonicum w stanach wyczerpania fizycznego i umysłowego oraz u rekonwalescentów po przebyciu ostrych chorób.
Do innych leków tonizujących zalecanych również ludziom starym zaliczyć należy preparaty zarodków orzeszka koła (Embryo Colae) w następujących postaciach:
Rp.
Extr. Colae fl.
D.S. 3 razy dziennie po 15 kropli.
Rp.
Tinct. Colae
D.S. 3 razy dziennie po 20—30 kropli.
oraz w połączeniu z wyciągiem z nasion kulczyby (Sem. Strychni):
Rp.
Extr. Colae sicc. 1,5
Extr. Strychni 0,6
M.f. massae pil. q.s. ut fiat pil. No XXX
D.S. 3 razy dziennie po 1 pigułce.
581
Postulowana przez wielu autorów rola mechanizmów immunologicznych w starzeniu, a mianowicie upośledzenie nadzoru immunologicznego, spaczenie odpowiedzi immunologicznej, zwłaszcza typu komórkowego lub upośledzenie czynności układu siateczkowo-śródbłonkowego uzasadnia poszukiwanie środków usprawniających i pobudzających czynność układu immunologicznego. Duże zainteresowanie budzą ostatnio, jako możliwe immunostymulatory, hormony grasicy oraz lewamisol — pochodne tiazolu, które mają właściwość pobudzania upośledzonej odpowiedzi komórkowej u ludzi starych.
Pewne właściwości immunopobudzające mają, jak się wydaje, substancje zawarte w liściach aloesu (Aloe ferox), nazywane stymulatorami biogennymi. Wodny wyciąg z liści aloesu zwany Biostyminą jest zalecany w geriatrii w postaci wstrzyknięć domięśniowych.
Wartość pobudzenia immunologicznego w rewitalizacji ludzi starych nie została ostatecznie potwierdzona i wymaga sprawdzenia.
ZMIANY STARCZE UKŁADU KRĄŻENIA
Zmiany starcze układu krążenia powstają w naczyniach tętniczych, żylnych, włosowatych oraz w sercu. W tętnicach dotyczą głównie błony środkowej i polegają na zanikaniu włókien mięśniowych i sprężystych z jednoczesnym rozrostem tkanki łącznej oraz odkładaniem złogów soli wapniowych, cholesterolu i kwasu chondroitynosiarkowego. Ściany tętnic grubieją, tracą swoją sprężystość i stają się sztywne. Proces ten nosi nazwę fizjosklerozy i ani nie powoduje wyraźniejsze-go zmniejszenia światła tętnic, ani znaczniejszego osłabienia przepływu krwi.
Starzenie naczyń włosowatych polega na zgrubieniu ich błony podstawowej, zwyrodnieniu śródbłonka i bujaniu tkanki łącznej z odcinkowym zarastaniem światła naczyń. Sieć naczyń włosowatych częściowo zanika. Zmiany starcze żył są analogiczne do zmian tętnic i charakteryzują się zanikiem włókien mięśniowych i sprężystych tkanki łącznej. Różna budowa żył, zwłaszcza znacznie mniejsza ilość elementów sprężystych i kurczliwych w ich ścianach, w porównaniu do ścian tętnic sprawia, że ulegają one poszerzeniu, a ich światło się powiększa o 7—25% pierwotnej wielkości. Przepływ żylny ulega zwolnieniu.
Omówione zmiany, zwłaszcza w naczyniach włosowatych, powodują zmniejszenie ukrwienia narządów, które jest częściowo równoważone starczym ubytkiem masy tych narządów. Większy stopień niedokrwienia narządów obserwowany u wielu starców stanowi następstwo działania w ciągu życia
582
różnych czynników szkodliwych, jak urazy i mikrourazy, czynniki toksyczne, odczyny zapalne, nieprawidłowe odżywianie, nadciśnienie tętnicze, a zwłaszcza miażdżyca tętnic, która najczęściej i w największym stopniu upośledza ukrwienie tkanek i narządów. Rozwija się ona w błonie wewnętrznej tętnic, prowadzi do zwężenia ich światła i do zmniejszenia przepływu krwi. Niewielki tylko odsetek ludzi starych w kręgu cywilizacji europejskiej jest wolny od miażdżycy. Według Devisa zmiany miażdżycowe tętnic ma 70% mężczyzn powyżej 50 roku życia i 70% kobiet powyżej 60 roku życia. Powyżej 70 roku życia miażdżycę stwierdza się praktycznie u wszystkich ludzi.
Miażdżyca pogarsza również stan serca ludzi starych i jego sprawność. Starcze zmiany naczyń wieńcowych o charakterze fizjosklerozy i starcza inwolucja sieci naczyń włosowatych upośledzają ukrwienie serca i przyczyniają się do zwyrodnienia i zaniku tkanki mięśniowej, za którymi postępuje rozplem tkanki łącznej. Zmiany te dają obraz starczego zwłóknienia serca — myocardiofibrosis i powodują jego osłabienie. Siła skurczu się zmniejsza, maleje rezerwa sercowa. Ponieważ aktywność fizyczna ludzi w tym okresie również słabnie, możliwe jest utrzymanie krążenia w stanie wydolności. Jednak dołączenie się dodatkowych obciążeń, jak nadmierny wysiłek fizyczny, zapalenie płuc, zaburzenia rytmu serca, powoduje załamanie istniejącej równowagi i wystąpienie objawów niewydolności serca.
Rozwój miażdżycy w tętnicach wieńcowych prowadzi do zwężenia ich światła i znacznego zmniejszenia przepływu wieńcowego krwi. Pomijając następstwa w postaci choroby wieńcowej z objawami ostrego i przewlekłego niedotlenienia serca, miażdżyca tętnic wieńcowych staje się czynnikiem dominującym w procesie włóknienia serca, bardzo znacznie przyspieszając i pogłębiając ten proces.
Tak więc stan serca i jego sprawność w wieku podeszłym jest wypadkową procesu starzenia fizjologicznego i miażdżycy tętnic oraz innych chorób, wywierających niekorzystny wpływ na serce, takich jak nadciśnienie tętnicze, przewlekłe choroby układu oddechowego, otyłość, zaburzenia czynności gruczołu tarczowego, niedokrwistość.
Zachowanie dostatecznej sprawności układu krążenia w wieku starczym zależy w znacznym stopniu od niewystąpienia lub skutecznego leczenia wymienionych chorób i od wcześnie podjętego postępowania zapobiegawczego. Postępowanie to polega na przestrzeganiu odpowiedniej diety, utrzymaniu układu mięśniowego w stanie aktywności za pomocą pracy fizycznej, ruchu, ćwiczeń gimnastycznych, zaprzestaniu palenia tytoniu oraz usunięciu różnych szkodliwych czynników środowiska biologicznego i społecznego.
583
W zapobieganiu zmianom starczym układu sercowo-naczyniowego leki mają znaczenie drugorzędne, znajdują natomiast zastosowanie w zapobieganiu i łagodzeniu następstw tych zmian. Ważna rola przypada tu lekom roślinnym.
Zmiany starcze serca, zwłaszcza skojarzone z miażdżycą tętnic wieńcowych, stanowią zdaniem Kosieradziego, Hegglina i in. wskazanie do stałego podawania małych dawek naparstnicy. Postępowanie takie ma na celu zapobieganie niewydolności serca, które w przypadku nadmiernego przeciążenia nie dysponuje już dostateczną rezerwą energetyczną.
W zapobieganiu niewydolności starczego serca stosowane są również inne leki roślinne. Ich działanie nasercowe jest słabsze od glikozydów naparstnicy, dlatego są mało skuteczne w leczeniu jawnej niewydolności serca, ale często wystarczają, aby jej zapobiegać. U chorych źle tolerujących naparstnice oraz w razie wystąpienia objawów jej toksycznego działania — znacznego zwolnienia czynności serca, licznych skurczów pochodzenia komorowego, częstoskurczu przedsionkowego — stanowią jedyną możliwość bezpośredniego działania na serce.
Do roślin leczniczych o działaniu nasercowym należą m.in.: kwiaty głogu (Fl. Crataegi), ziele miłka wiosennego (Herb. Adonidis vernalis), ziele konwalii majowej (Herb. Convallariae majalis).
Kwiaty głogu zawierają m.in. związki flawonoidowe, które na serce wywierają słabe działanie inotropowe i chronotropowe dodatnie. Nadają się szczególnie do stosowania u osób ze znacznie zwolnioną czynnością serca, u których naparstnica, działająca chronotropowo i dromotropowo ujemnie, może pogłębić wolnoskurcz. Ziele miłka wiosennego i konwalii majowej zawierają wiele glikozydów. Niektóre z nich są zbliżone w działaniu do strofantyny. Działają słabo, głównie z powodu złego wchłaniania w przewodzie pokarmowym.
Najczęściej są stosowane następujące przetwory:
Rp.
Intr. Crataegi 30,0
D.S. 3 razy dziennie po 30—40 kropli.
Rp.
Tinct. Adonidis vernalis titr. 30,0
D.S. 3 razy dziennie po 30—40 kropli.
Rp.
Inf. Herb. Adonidis vernalis titr. 6,0/200,0
D.S. Po 1 łyżce 3—4 razy dziennie.
Rp.
Tinct. Convallariae titr. 30,0
D.S. 3 razy dziennie po 30 kropli.
584
Rp.
Tinct. Adonidis vernalis titr.
Tinct. Convallariae titr. aa 15,0
M.D.S. 3 razy dziennie po 30—40 kropli.
Rp.
Convaforti drąg. lag. I
D.S. 3 razy dziennie po 1—2 draż.
Wymienione leki nie kumulują się, ale słabe wchłanianie w przewodzie pokarmowym jest ich niekorzystną cechą. Powinny być stosowane stale lub z krótkimi przerwami. Jeżeli pomimo takiego stosowania pojawiają się objawy niewydolności serca, to należy przejść na podawanie preparatów naparstnicy lub zlecić inne leki obowiązujące w leczeniu niewydolności serca.
Omówienie roślinnych leków nasercowych stosowanych w niewydolności serca p. rozdz. „Choroby serca i naczyń”.
W praktyce geriatrycznej należy pamiętać, że tolerancja glikozydów naparstnicy i strofantyny przez ludzi starszych jest zmniejszona i łatwiej występują u nich objawy działania toksycznego zarówno ze strony serca (zaburzenia rytmu), jak i pozasercowe (nudności, wymioty, biegunka). Dlatego u chorych w podeszłym wieku nie należy stosować szybkiego nasycenia naparstnicą. Powolne nasycenie przeprowadza się dawkami o 25—50% mniejszymi w stosunku do dawek obowiązujących w młodszych grupach wieku. I tak np. lanatozyd C, stosowany u chorych z objawami rozwiniętej niewydolności zastoinowej serca początkowo 2 razy dziennie po 0,4 mg dożylnie, u chorych w podeszłym wieku powinien być podawany 2 razy dziennie w dawce 0,2—0,3 mg dożylnie w zależności od masy.
Jeżeli leki naparstnicowe nie dają oczekiwanego skutku lub muszą być odstawione z powodu działania toksycznego, można zastosować inny lek roślinny otrzymywany z cebuli morskiej (Scilla maritima). Zawiera on heterozydy bufadienolinowe, do których należą: glukoscylaren A, scylaren A, proscylarydyna A i ich aglukony oraz scylaren B.
Odmiana biała cebuli morskiej, stanowiąca surowiec farmaceutyczny, zawiera wymieniony zespół glikozydów, z których najważniejszy jest scylaren A, stanowiący około 70% wszystkich substancji czynnych. Glikozydy cebuli morskiej mają działanie zbliżone do działania glikozydów naparstnicy. W porównaniu z tymi ostatnimi działają silniej moczopędnie, a słabiej hamują wytwarzanie i przewodzenie bodźców (słabsze działanie chronotropowe i dromotropowe), wskutek czego nie zwalniają czynności serca w takim stopniu jak naparstnica. Również słabiej się kumulują. Preparat Scillaren zawiera 0,8 mg czystych glikozydów cebuli morskiej w 1 drażetce lub w 1 ml płynu. Stosuje się go 3—4 razy dziennie po 20 kropli
585
lub po 1 drażetce aż do ustąpienia objawów dekompensacji, a następnie w dawkach podtrzymujących, zależnie od potrzeby, średnio 2 razy dziennie 20 kropli lub 1 drażetką. Preparatem zawierającym proscylarydynę A jest Talusin (draż. 0,25 mg i 0,5 mg, amp. 0,25 mg).
U osób w starszym wieku, a zwłaszcza w wieku, w którym pojawiają się dopiero kliniczne oznaki starzenia, uzasadnione jest również stosowanie leków rozszerzających naczynia krwionośne. Zapobieganie zmniejszeniu przepływu krwi przez tkanki i narządy wydaje się opóźniać postęp zmian starczych.
Wśród wielu leków o działaniu rozszerzającym naczynia znajdują się również leki roślinne. Należą do nich preparaty otrzymywane m.in. z owoców aminka (Fr. Ammi visnagae), liści ruty ogrodowej (Fol. Rutae), ziela jemioły pospolitej (Herb. Visci) i kwiatu głogu (Fl. Crataegi).
Najczęściej stosowane są następujące leki roślinne:
Rp.
Tinct. Ammi visnagae lag. I
D.S. 3 razy dziennie po 20—30 kropli.
Rp.
Intr. Rutae 30,0
D.S. 3 razy dziennie po 20—30 kropli.
Rp.
Rutisoli 30,0
D.S. 3 razy dziennie po 40—60 kropli przez pierwsze 3—4 dni, następnie w dawce zmniejszonej o połowę.
Rutisol jest to wodno-alkoholowy roztwór rutyny zawierający 20 mg w 1 ml.
Rp.
Intr. Visci 30,0
D.S. 3 razy dziennie po 20—30 kropli.
Rp.
Intr. Crataegi 30,0
D.S. 3 razy dziennie po 20—40 kropli.
Rp.
Intr. Visci
Intr. Crataegi
Intr. Rutae aa 30,0
M.D.S. 3 razy dziennie po 20—30 kropli.
Rp.
Kelicardini 20,0
D.S. 3 razy dziennie po 20—40 kropli.
W skład preparatu Kelicardin wchodzą wyciągi płynne z owoców aminka egipskiego, kwiatów głogu, ziela konwalii oraz rutyna.
586
Zalecane są także mieszanki ziołowe, stosowane w postaci naparów:
Sclerosan (Species antiscleroticae) — mieszanka ziołowa m.in. z kwiatu i owocu głogu, ziela jemioły oraz zawierającego jod morszczynu pęcherzykowatego (Fucus vesiculosus) lub mieszankę ziołową o składzie:
Rp.
Fol. Rutae
Fr. Carvi aa 10,0
Rad. Valerianae
Fol. Melissae aa 15,0
Fl. Crataegi 20,0
Herb. Visci 30,0
M.f. species
D.S. Zaparzyć łyżkę ziół w szklance wody, pić 3 razy dziennie.
Szczególne znaczenie w procesie starzenia mają zmiany zachodzące w ośrodkowym układzie nerwowym. Starzenie mózgu przejawia się zmniejszeniem jego masy z postępującym zanikiem komórek nerwowych i wydaje się przebiegać tym szybciej, im bardziej jest upośledzony, wskutek zmian naczyniowych, mózgowy przepływ krwi. Największe znaczenie mają zmiany miażdżycowe tętnic mózgowych, które najbardziej upośledzają ukrwienie mózgu i stanowią istotną przyczynę upośledzenia czynności mózgu oraz przyspieszenia rozwoju zmian starczych.
Pojawienie się u osób starzejących się takich objawów, jak zawroty głowy, osłabienie pamięci, niemożność koncentracji, zmienność nastrojów i upośledzenie snu, wynikających z niedostatecznego ukrwienia mózgu, uzasadnia stosowanie leków, które wskutek działania rozkurczającego naczynia poprawiają przepływ krwi. Spośród leków pochodzenia roślinnego wymienić należy pochodne alkaloidów sporyszu (Secale cornutum). Metanosulfoniany dwuhydroergokorniny, dwuhydroergokrystyny i dwuhydroergokryptyny — uwodornionych alkaloidów naturalnych — osłabiają napięcie ścian naczyń, poprawiają ukrwienie i zwiększają zużycie tlenu przez tkankę mózgową. Ich mieszaninę zawierają preparaty: Hydergin (Sandoz), Redergam (Richter), DH-Ergotoxin (Spofa) i Dihydroergotoxinum aethanosulfonicum (Filofarm) produkowane w postaci roztworów i tabletek, które podaje się 3 razy dziennie po 10—20 kropli lub po 1 tabletce 0,25 mg lub 0,5 mg podjęzykowo.
Podobne działanie mają alkaloidy barwinka mniejszego (Vinca minor), a zwłaszcza ich półsyntetyczne pochodne, np. Vincan, Vincanol produkowane przez węgierski przemysł farmaceutyczny.
Na uwagę zasługuje wreszcie czosnek (Allium sativum), od dawna znany medycynie ludowej jako lek na wiele dolegli-
587
wości. Czosnek zawiera m.in. aminokwas alliinę, z którego powstaje allicyna — związek o silnym działaniu bakteriostatycznym, oraz witaminy A, B1, B2 C i amid kwasu nikotynowego. Oprócz działania przeciwbakteryjnego wykorzystywanego w zwalczaniu różnych zakażeń, czosnek rozszerza naczynia i w nadciśnieniu obniża ciśnienie tętnicze. Te właściwości uzasadniają jego stosowanie w miażdżycy tętnic i u ludzi starych. Stosuje się:
Rp.
Alliostabil 30,0
D.S. 3 razy dziennie po 20—30 kropli.
Jest to wyciąg alkoholowy ze świeżych cebulek czosnku.
Rp.
Alliofil
D.S. 3 razy dziennie po 1—2 drażetki.
Jest to liofilizowany czosnek w postaci drażetek.
Choć nie należy przeceniać skuteczności wymienionych leków roślinnych, ich stosowanie w przypadkach niezbyt zaawansowanych zmian naczyń jest uzasadnione.
ZMIANY STARCZE PRZEWODU POKARMOWEGO
Zmiany starcze przewodu pokarmowego są w głównej mierze zmianami zanikowymi. Obejmują przełyk, żołądek i jelita. Postępującemu zanikowi ulega błona śluzowa z jej gruczołami oraz włókna mięśni gładkich i włókna sprężyste głębszych warstw. Zmiany te powodują upośledzenie czynności wydzielniczej i motorycznej tych narządów. Przełyk rozszerza się i wydłuża, co niekiedy utrudnia połykanie. W żołądku przeważa upośledzenie wydzielania. W następstwie zaniku gruczołów żołądka zmniejsza się wytwarzanie kwasu solnego, w mniejszym stopniu pepsyny. Nierzadko dochodzi do całkowitego braku wolnego kwasu solnego. Zmniejszeniu kwaśności soku żołądkowego sprzyja metaplazja jelitowa trzonu żołądka i wytwarzanie alkalicznego śluzu.
W jelitach zmiany starcze powodują zmniejszenie napięcia ścian oraz osłabienie i zwolnienie ruchów robaczkowych. Prowadzi to do zwolnienia pasażu treści pokarmowej i jest przyczyną częstej u ludzi starych dolegliwości, a mianowicie przewlekłego zaparcia.
Starcze zmiany wątroby polegają na zaniku jej miąższu, ponieważ hepatocyty z biegiem czasu tracą zdolności regeneracyjne. Wątroba się zmniejsza, a jej spoistość powiększa się
588
na skutek rozrostu tkanki łącznej. Zmiany te nie upośledzają czynności wątroby w zbyt dużym stopniu, jednak w razie dodatkowych obciążeń narządu, wskutek działania czynników zakaźnych, utraty krwi itp., może dojść do niewydolności tego narządu. Dokładniejsze dane znajdują się w rozdziale „Choroby wątroby i dróg żółciowych”.
Starcza inwolucja trzustki nie jest tak wyraźna jak wątroby. Jedynie w przypadku współistnienia bardzo zaawansowanej miażdżycy tętnic doprowadzających krew do trzustki, ze znacznym upośledzeniem jej ukrwienia, dochodzi do zaniku tkanki gruczołowej w stopniu warunkującym niedobór soku trzustkowego i/lub insuliny. Przy mniej zaawansowanych zmianach naczyniowych czynność wydzielnicza trzustki jest zachowana, a enzymy trzustkowe wytwarzane są w ilościach, które kompensują nawet niedobór enzymów śliny i soku żołądkowego.
Opisane zmiany starcze żołądka bywają przyczyną dolegliwości dyspeptycznych, którym przeciwdziałają leki roślinne z grupy amaro-aromatica i stomachica.
Pobudzają one czynności żołądka, wzmagając przede wszystkim wydzielanie. Najczęściej stosowane są przetwory z kłącza tataraku (Rhiz. Calami), owocu kminku (Fr. Carvi), kory kondurango (Cort. Condurango), kory chinowej (Cort. Cinchonae), kłącza imbiru (Rhiz. Zingiberis), kłącza rzewienia (Rhiz. Rhei). Przygotowywane są w różnych postaciach i w różnych połączeniach, z których najczęściej poleca się:
Rp.
Rhiz. Calami 50,0
D.S. 2 łyżeczki na szklankę zimnej wody: po ½ godzinie zagotować i pić 3 razy dziennie.
Rp.
Tinct. Calami 30,0
D.S. 3 razy dziennie po 20 kropli przed jedzeniem.
Rp.
Extr. Condurango fluidi 30,0
D.S. 3 razy dziennie po 20 kropli przed jedzeniem.
Rp.
Vini Condurango
D.S. Po 2 łyżki przed jedzeniem.
Rp.
Dec. Cort. Condurango 15,0/180,0
Acid. hydrochlorici diluti 4,0
Sir. simplicis ad 200,0
M.D.S. Po łyżce przed jedzeniem.
589
Rp.
Digestosan lag. I
D.S. Odwar z 2 łyżek ziół na 2 szklanki wody i pić ½ szklanki przed jedzeniem.
Rp.
Rhiz. Calami
Fr. Carvi
Anth. Chamomillae
Fol. Menthae pip. aa 30,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody, pić 3 szklanki dziennie.
Rp.
Tinct. Cinchonae 30,0
D.S. 3 razy dziennie po 20—30 kropli przed jedzeniem.
Rp.
Tinct. Cinchonae
Tinct. Zingiberis
Tinct. Rhei vinosae aa 20,0
M.D.S. 3 razy dziennie po 30 kropli przed jedzeniem.
Oprócz wymienionych leków recepturowych przemysł zielarski produkuje gotowe preparaty i mieszanki ziołowe: Calmagin — tabl. stosowane 3 razy dziennie po 1 tabletce ½ h przed jedzeniem; Gastrogran — granulat stosowany 3 razy dziennie po 1 łyżce z ½ szklanki wody lub herbaty; Herbogastrin — mieszanka wyciągów płynnych z 6 ziół stosowana w ilości 1 łyżeczki rozcieńczonej 5-krotną ilością wody lub herbaty 3 razy dziennie przed jedzeniem. Herbogastrin nie powinien być podawany osobom starszym z chorobą wrzodową żołądka, jest natomiast przydatny u chorych ze współistniejącym przewlekłym nieżytem żołądka ze wzglądu na rozkurczowe, przeciwzapalne i miejscowo znieczulające działanie niektórych składników.
Ludzie starzy stosunkowo często skarżą się na dolegliwości ze strony przewodu pokarmowego. Są one następstwem chorób związanych z podeszłym wiekiem (uchyłki przełyku i jelita grubego, przepuklina przeponowa, nowotwory przewodu pokarmowego) oraz chorób występujących niezależnie od wieku (choroba wrzodowa, kamica wątrobowa). Objawy tej ostatniej grupy chorób oraz ich przebieg u ludzi starych są bardzo często nietypowe i mogą być niesłusznie uznane za zależne od zmian starczych. Dlatego wszelkie dolegliwości ze strony przewodu pokarmowego, zwłaszcza ze współistniejącą utratą sił i chudnięciem nakazują wnikliwe badanie, gdyż tylko w taki
590
sposób można uniknąć przeoczenia właściwych przyczyn dolegliwości i poważnych błędów diagnostycznych. Bliższe dane podano w rozdziale „Choroby przewodu pokarmowego”.
Powszechną dolegliwością wieku podeszłego ze strony przewodu pokarmowego jest zaparcie stolca (obstipatio). Jest to-zaburzenie czynności jelita grubego, które polega na zwolnieniu pasażu kału przez jelito grube, formowaniu kału suchego, i twardego oraz zbyt rzadkim jego wydalaniu. Normalnie wypróżnienia mają miejsce codziennie, lecz nie jest to regułą. Nieregularne i niecodzienne oddawanie prawidłowo uformowanego stolca zdarza się u ludzi zupełnie zdrowych i nie daje podstaw do uważania tego za objaw patologiczny. Przyczyną zaparcia u ludzi w podeszłym wieku jest osłabienie motoryki jelita grubego na skutek zaniku starczego mięśniówki, lecz, mogą grać rolę i inne czynniki patogenne, jak zmiana sposobu odżywiania, mało ruchliwy tryb życia, hamowanie odruchu defekacji, osłabienie mięśni powłok brzusznych i przepony, długotrwałe stosowanie leków przeczyszczających.
Należy dążyć do zapobiegania starczemu zaparciu dostatecznie wcześnie, już po 50 roku życia. Jednak u osób, u których wypróżnienia nie są codzienne i zupełnie regularne, nie ma potrzeby dążyć do bezwzględnego uregulowania stolców. Postępowanie zapobiegawcze powinno uwzględniać aktywny tryb życia i odpowiednią dietę. Duże znaczenie ma regularne przyjmowanie pokarmów, gdyż utrwala odruch żołądkowo-okrężniczy. Pożywienie musi zawierać dużo błonnika, w który obfitują jarzyny i owoce oraz pieczywo pszenno-razowe (chleb Grahama). Pobudzają perystaltykę suszone śliwki, które poleca się namoczyć na noc i zjeść rano na czczo. Tego rodzaju dieta jest na ogół dobrze znoszona. Nie należy jej stosować u chorych z zapaleniem jelita grubego, w stanach jego podrażnienia i w zaparciu typu skurczowego. Płyny w ilości 1,5—2,0 l na dobę zapobiegają nadmiernemu wysychaniu stolca. W celu uniknięcia konieczności oddawania moczu w porze nocnej należy większą część płynów wypijać w pierwszej połowie dnia. Szklanka soku owocowego lub wody z sokiem wypita rano na czczo często wzmaga ruch robaczkowy jelita grubego i wywołuje wypróżnienie.
Należy dążyć do uregulowania wypróżnień bez stosowania leków przeczyszczających. Jeżeli wyniki opisanego postępowania są niewystarczające, co zdarza się zwłaszcza w pierwszym okresie leczenia, to dozwolone są niektóre leki roślinne. Są to nasiona lnu (Sem. Lini) oraz agar-agar. Leki te nie są trawione i wiążą znaczne ilości wody, przez co zwiększają masę kałową i pobudzają ruch robaczkowy jelita grubego (p. rozdz. „Choroby przewodu pokarmowego”).
W leczeniu zaparcia zaleca się nasiona lnu w stanie surowym, które rozgniata się nieco i spożywa kilka łyżeczek popi-
591
jając wodą lub herbatą. W podobny sposób stosuje się agar-agar.
Inne roślinne leki przeczyszczające powinny być używane raczej doraźnie, np. u leżących dłużej w łóżku z powodu choroby, jako przygotowanie do badań przewodu pokarmowego lub co kilka dni w szczególnie opornych przypadkach. Do leków tych należą: kora i owoc kruszyny (Cort. et Fr. Frangulae), kłącze rzewienia (Rhiz. Rhei), owoc bzu czarnego (Fr. Sambuci) oraz aloes.
W użyciu są gotowe leki:
Rp.
Rhiz. Rhei tabl. 0,5
D.S. 1—2 tabletki wieczorem.
Rp.
Neonormacol lag. I
D.S. Łyżeczkę granulatu popijać wodą lub herbatą wieczorem lub rano.
Rp.
Rhelax lag. I
D.S. 1—2 łyżeczki przed snem.
Rp.
Altra drąg. lag. I
D.S. 1—2 drażetki na noc.
Rp.
Normosan lag. I
D.S. 1/2—1 łyżki ziół na szklankę odwaru. Pić wieczorem.
Oprócz preparatów gotowych stosuje się leki recepturowe, z których można wymienić:
Rp.
Aloë 0,1
Massae pil. q.s. ut fiat pil. D.t.d. No XXX
D.S. 1—2 pigułki wieczorem.
Rp.
Extr. Frangulae fluid.
Tinct. Rhei vinosae
Sir. simplicis aa 20,0
Aq. destil. ad 200,0
M.f. mixtura
D.S. 3 razy dziennie po łyżce.
Rp.
Tinct. Aloes
Tinct. Calami
Tinct. Rhei vinosae
592
Tinct. Menthae aa 10,0
M.f. guttae
D.S. 3 razy dziennie po 30 kropli.
Jeszcze raz należy przypomnieć, że wszelkie leki rozwalniające, w tym również wymienione leki roślinne, z wyjątkiem nasion lnu i agaru, nie powinny być stosowane systematycznie przez długi okres, lecz należy je używać jako leki interwencyjne. Pierwszeństwo w leczeniu nawykowego zaparcia u ludzi w podeszłym wieku ma odpowiedni tryb życia i przestrzeganie omówionych zasad dietetycznych.
ZMIANY STARCZE UKŁADU ODDECHOWEGO
Stan układu oddechowego u osób starych, podobnie jak stan innych układów, stanowi wypadkową zmian patologicznych nabytych w ciągu życia i inwolucyjnych zmian starczych. Te ostatnie polegają na zaniku elementów sprężystych tkanki płucnej i oskrzeli oraz na zaniku błony śluzowej dróg oddechowych i jej gruczołów. Płuca ulegają rozedmie, a ich rezerwa oddechowa się zmniejsza.
Jednak znaczniejszego stopnia niewydolność oddechowa u ludzi starych stanowi zwykle następstwo wcześniej przebytych lub współistniejących chorób układu oddechowego, spośród których największe znaczenie, ze względu na częstość występowania, ma przewlekły nieżyt oskrzeli. Chorzy w starszym wieku są szczególnie narażeni na jego zaostrzenia bakteryjne, i powikłania w postaci odoskrzelowego zapalenia płuc z powodu zmniejszonej odporności ustroju oraz niekorzystnych warunków miejscowych: osłabienia odruchu kaszlowego i upośledzenia innych mechanizmów samooczyszczania się drzewa oskrzelowego. Zachodzi więc u nich szczególna konieczność przeciwdziałania zaleganiu wydzieliny w drzewie oskrzelowym i ułatwiania jej odkrztuszania. Z wielką ostrożnością należy zapisywać im leki przeciwkaszlowe. Leki zawierające opium, ze względu na depresyjne działanie na ośrodek oddechowy zawartej w nim morfiny, nie powinny być u osób starych w ogóle stosowane.
Szczególnie korzystną postacią leku wykrztuśnego u osób starych są napary z ziół. W celu uzyskania pełnego działania wykrztuśnego należy maksymalnie rozluźnić wydzielinę oskrzelową. W stanie niedostatecznego nawodnienia ustroju, występującego często u chorych w starszym wieku z powodu zmniejszonego odczuwania przez nich pragnienia i często niedostatecznej opieki, wydzielina oskrzelowa jest szczególnie gęsta i trudno odkrztuszana. Podanie leków wykrztuśnych w postaci kropli, proszków lub mikstury jest w takiej sytuacji
593
mało skuteczne. Korzystne jest natomiast stosowanie przetworów ziołowych w postaci odwarów, które oprócz substancji czynnych dostarczają brakującej wody. Zalecane są:
Rp.
Neopectosan lag. I
D.S. Łyżka ziół na szklankę odwaru, pić 3—4 razy dziennie.
Rp.
Pectosan lag. I
D.S. Łyżka ziół na szklankę odwaru, pić 3—4 razy dziennie świeżo przygotowany odwar.
Obydwa odwary, oprócz działania wykrztuśnego, działają słabo odkażająco i przeciwzapalnie.
W przewlekłych nieżytach oskrzeli z komponentem skurczowym można zalecić:
Rp.
Herb. Millefolii
Fol. Farfarae
Fl. Malvae
Fl. Lavandulae aa 25,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody, pić 3 szklanki dziennie.
Rp.
Herb. Anserinae
Herb. Marrubii
Fl. Chelidonii
Fl. Sambuci aa 15,0
Gemm. Pini 30,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody, pić 3—4 razy dziennie.
Silniejsze stany skurczowe oskrzeli o charakterze bronchitis chronica asthmatica lub bronchitis chronica spastica stanowią wskazania dla silniej działających leków rozkurczających omówionych w rozdziale „Choroby układu oddechowego”.
ZMIANY STARCZE UKŁADU RUCHU
Zmiany starcze układu ruchu dotyczą mięśni, kości i stawów. Najbardziej widocznym ich objawem jest zmniejszenie masy mięśniowej w następstwie zaniku włókien mięśniowych.
594
Zanik ten jest częściowo -zanikiem ex inactivitatae i skutecznie mu zapobiega praca fizyczna, ruch i ćwiczenia fizyczne.
Zmianom zanikowym ulegają także kości. Już po 35 roku życia zmniejsza się liczba osteoblastów i wchłanianie tkanki kostnej zaczyna przeważać nad procesami kościotwórczymi. Kość staje się stopniowo coraz bardziej porowata, masa kostna zmniejsza się średnio o 5—10% w ciągu 10 lat. Rozwój tych zmian ułatwiają niedobory białka, wapnia i witamin, a opóźnia je aktywny tryb życia. Starcze zrzeszotnienie kości, w odróżnieniu od zrzeszotnienia pomenopauzalnego u kobiet, na ogół przebiega bez bólu.
W stawach proces starzenia polega na ścieńczeniu i zwyrodnieniu chrząstek stawowych oraz zwłóknieniu części miękkich. Zmiany te do pewnego stopnia ograniczają ruchomość stawów i bywają przyczyną niezbyt silnych bólów. Znaczniejsze dolegliwości i wyraźniejsze zniekształcenie stawów zależą zwykle od choroby zwyrodnieniowej lub chorób zapalnych stawów. Wymagają one odpowiedniego postępowania leczniczego z uwzględnieniem fizykoterapii, kinezyterapii oraz farmakoterapii. Leki roślinne służą głównie do łagodzenia bólu. Są to przede wszystkim leki miejscowo stosowane w postaci mazideł i kataplazmów, pochodzące z owoców pieprzowca (Fr. Capsici) i nasion gorczycy (Sem. Sinapis). Produkowane są z nich mazidła (Linim. Capsici comp.), maści (Capsiplex, Capsiderm), emulsje (Capsigel) i przylepce (Capsiplast) — p. rozdz. „Choroby narządu ruchu”.
Leki te podawane in loco dolendi wywołują przekrwienie i ocieplenie skóry oraz drażnią zakończenia bólowe nerwów skórnych, co zmniejsza odczucie bólu, który ma swoje źródło w głębiej leżących chorych tkankach.
Oprócz wymienionych leków miejscowych, przemysł zielarski produkuje mieszankę ziołową Reumosan (Spec. antirheumaticae et antiarthriticae). Produkowany jest także granulat Reumogran, który zawiera te same zioła.
Najważniejszym składnikiem tych leków ziołowych jest kora wierzbowa, która zawiera glikozydy fenolowe. W ustroju powstaje z nich kwas salicylowy i związki pochodne, z którymi związane jest działanie przeciwgorączkowe, przeciwbólowe i przeciwreumatyczne kory wierzbowej.
Stosowanie preparatów Reumosan i Reumogran jest uzasadnione u ludzi starych w celu łagodzenia dolegliwości ze strony układu ruchu o charakterze mialgii, artralgii oraz w neuralgiach.
Ziołolecznictwo u ludzi w wieku podeszłym nie ogranicza się do stosowania przetworów roślinnych w celu leczenia zmian zależnych od procesu starzenia i chorób bezpośrednio z nim związanych. Również leczenie innych chorób, dotykających przecież często ludzi starych, lecz nie związanych bez-
595
pośrednio ze starzeniem, a które stanowią domenę ziołolecznictwa, powinno w szerokim zakresie uwzględniać leki roślinne. Ze względu na łagodne działanie dobrą tolerancję, praktycznie zupełny brak objawów ubocznych przy zachowaniu prawidłowego dawkowania oraz pełną akceptację tych leków przez znaczną większość ludzi starych, ziołolecznictwo w geriatrii jest szczególnie przydatne.
PIŚMIENNICTWO
1. Borkowski Z.: Zarys farmakognozji. PZWL, Warszawa 1970. — 2. Braun H.: Heilpflanzen — Lexikon für Arzte und Apotheker. Gustaw Fischer Verlag. Stuttgart 1974. — 3. Dobrowolski L.: Das Altersherz. Aiztl. Prax., 1970, 12, 5. — 4. Geriatria. K. Wiśniewska-Roszkowska (red.). PZWL, Warszawa, 1971. — 5. Gofman J. W., Young W., Tandy R.: Ischemic Heart Disease. Arteriosclerosis and Longevity. Circulation, 1966, 34, 679. — 6. Hayflick L.: Aging Human Cells. Triangle, 1973, 12, 41. — 7. Hegglin R.: Beurteilung der Digitaliswirkung als Grundlage der Digitalistherapie. Therapiewoche, 1965, 15, 322. — 8. Kosieradzki K.: w. Leki nasercowe i ich praktyczne zastosowanie. E. Rużyłło (red.). PZWL, Warszawa 1967. — 9. Muszyński J.: Ziołolecznictwo i leki roślinne. PZWL, Warszawa 1958. — 10. Roeske W.: Zarys fitoterapii. PZWL, Warszawa 1955.
11. Schliack H.: Kavain bei Alterserkrankungen. Hippokrates, 1967, 38, 26. — 12. Wiśniewska-Roszkowska K.: Zagadnienia geriatryczne w klinice chorób wewnętrznych. PZWL, Warszawa 1964.
Prof. dr hab. med. Jan Łańcucki
CHOROBY SKORY
Zastosowanie ziół w leczeniu chorób skóry ma szczególne uzasadnienie, zwłaszcza gdy chodzi o leczenie chorób przewlekłych, które przeważają w dermatologii. Leki ziołowe działają w sposób najbardziej zbliżony do fizjologicznego, stosunkowo rzadko są przyczyną występowania odczynów alergicznych i przy odpowiednim dawkowaniu można je stosować przez długi okres bez szkody dla ustroju, co jest szczególnie ważne w leczeniu chorób związanych ze zmienioną odczynowością skóry. Leki ziołowe są często stosowane w leczeniu ogólnym i miejscowym wielu chorób skóry. Prawie we wszystkich chorobach skóry leki roślinne mogą być stosowane jako pomocnicze, uzupełniające, osłaniające synergiczne, a nierzadko jako zasadnicze. Zawierają one wiele czynnych farmakologicznie związków o skutecznym i ważnym terapeutycznie działaniu przeciwzapalnym, bakteriostatycznym, przeciwgrzybiczym, odtoksyczniającym, przeciwalergicznym, anty-mitotycznym, hipotensyjnym, usprawniającym krążenie centralne i obwodowe, usprawniającym przemianę materii, uspokajającym, witaminizującym, remineralizującym itd.
W ręku dermatologa leki roślinne są cennym orężem w postępowaniu rehabilitacyjnym w wielu przewlekłych chorobach skóry, a mogą też być szeroko stosowane w profilaktyce. Umiejętny wybór metody leczenia, w zależności od rodzaju okresu schorzenia oraz właściwości indywidualnych ustroju, jest zasadniczym czynnikiem umożliwiającym powrót chorego do zdrowia. W rozdziale podano niektóre, stosunkowo często występujące choroby skóry, w których leczenie ziołami jest szeroko stosowane jako pomocnicze, osłaniające lub wiodące. Podane metody i dozowanie leków ziołowych w leczeniu ogólnym dotyczą dorosłych; u dzieci dawki są odpowiednio mniejsze i wynoszą 1/2—1/4 dawki dorosłych. Również w leczeniu miejscowym chorób skóry u dzieci lekami roślinnymi o silnym działaniu ich stężenie powinno być odpowiednio mniejsze, a niektórych nie należy w ogóle stosować (antymitotyczne), gdyż należy pamiętać, że u dzieci jest większa reaktywność skóry i większa możliwość przenikania przez skórę niektórych leków do ustroju.
597
AFTY APHTHOSIS
Przyczyna schorzenia jest nie znana, być może wirusowa. Wysuwana jest też teoria immunologicznego oraz neurogennego pochodzenia zmian. Zmiany polegają na występowaniu na błonach śluzowych jamy ustnej, u kobiet niekiedy na sromie, głębokich, okrągłych nadżerek o sadłowatym dnie, otoczonych rąbkiem zapalnym, żywobolesnym, utrzymujących się 1—3 tygodnie. Nawroty choroby są częste, chorują zarówno dzieci, jak i dorośli. Czasami chorobie towarzyszy odczyn gorączkowych.
W leczeniu miejscowym stosuje się 3% tetracyklinę, pimafukort, boraks w glicerynie (10%). Stosowane są też leki ziołowe, które działają bardzo korzystnie, a często lepiej jak chemioterapeutyki. Stosowane są preparaty ziołowe, które powodują zmniejszenie stanu zapalnego, bolesności, jak też wykazują działanie przeciwbakteryjne i przeciwwirusowe.
Rp.
Fol. Salviae
Rhiz. Tormentillae aa 20,0
Fl. Arnicae 10,0
M.f. species
D.S. Odwar z łyżki stołowej ziół na szklankę wody do płukania jamy ustnej.
Rp.
Tinct. Arnicae 30,0
Tinct. Tormentillae
Tinct. Gallae aa 10,0
M.f. mixtura
D.S. Łyżeczka mikstury na ½ szklanki przegotowanej, letniej wody, płukać 3—4 razy dziennie jamę ustną, zwłaszcza przed snem.
Stosowany jest też Azulan, wyciąg z kwiatów rumianku, bogaty w związki działające przeciwzapalnie, przeciwbólowo, przeciwalergicznie, przeciwbakteryjnie oraz przyspieszający gojenie się owrzodzeń i ran. Analogiczne właściwości ma napar z kwiatu rumianku (Oettel i Wilhelm-Kollmannsperger, Bagiński, Stern i Nikulin) oraz mieszanka ziołowa Septosan.
Rp.
Azulani lag. I
D.S. Łyżeczkę wyciągu wlać do 1/3—1/2 szklanki letniej, przegotowanej wody i płukać jamę ustną kilka razy dziennie, zwłaszcza po posiłkach i przed snem.
598
Rp.
Anth. Chamomillae 50,0
D.S. Napar z łyżki kwiatów na szklankę wody, płukać jamę ustną letnim roztworem kilka razy dziennie.
Rp.
Septosani lag. I
D.S. Odwar z 1 łyżki ziół na szklanką wody, płukać jamę ustną kilka razy dziennie, zwłaszcza po posiłkach i przed snem. Przygotowanie odwaru: 1 łyżkę ziół zalać w naczyniu 1 szklanką wody o temperaturze pokojowej, ogrzewać pod przykryciem, nie dopuszczając do wrzenia, w ciągu 30 min, następnie prze cedzić. Pozostałość przepłukać małą ilością wrzątku, przecedzić i dolać do pierwszej porcji odwaru.
U chorych z bardzo przewlekłą, nasiloną i bolesną aftozą korzystne wyniki można niekiedy uzyskać podawaniem niedużych dawek kortykosterydów — 30—15 mg dziennie i równoczesnym wstrzykiwaniem gamma-globuliny domięśniowo (Jabłońska). Godne polecenia jest też podawanie osobom dorosłym preparatu Fibs — zawiera on tzw. biogenne stymulatory (między innymi kwas cynamonowy i kumaryny), uzyskane według metody Piłatowa z destylatu borowiny (Łańcucki, 1978). Mechanizm działania zbliżony do biostyminy. Podaje się 1 ampułkę domięśniowo lub podskórnie codziennie, bądź co drugi dzień, przez 4—6 tygodni. Należy pamiętać o przeciwwskazaniach, którymi są: zaawansowana niewydolność krążenia, niewydolność wieńcowa, nadciśnienie tętnicze, ciąża, kłębkowe zapalenie nerek, ostre choroby zakaźne, choroby żołądka i jelit o przebiegu ostrym. W leczeniu ogólnym podaje się też zespół witamin grupy B, witaminę C, witaminę A i E.
BIELACTWO NABYTE YITILIGO
Przyczyna schorzenia nie jest wyjaśniona. Przyjmuje się, że występowanie zmian zależy od zahamowania lub bardzo znacznego zmniejszenia szybkości reakcji enzymatycznych warunkujących wytwarzanie barwnika skóry — melaniny. W ogniskach bielactwa następuje upośledzenie melanogenezy, aktywność tyrozynazy jest zahamowana całkowicie bądź częściowo, odczyn DOPA jest ujemny lub słabo dodatni, przy zachowaniu prawidłowej ilości melanocytów. W patogenezie schorzenia dużą rolę odgrywa układ nerwowy. Istnieją również przypusz-
599
czenia, że bielactwo ma tło immunologiczne albo autoimmunologiczne. Zauważono często występowanie bielactwa po niekorzystnych przeżyciach psychicznych — wstrząsach nerwowych. Występowanie bielactwa nabytego łączy się też z zaburzeniami wydzielania wewnętrznego, dziedziczeniem, wewnątrzustrojowymi ogniskami zakaźnymi, czynnikami toksycznymi, niedoborem niektórych witamin i białek w diecie.
Zmiany chorobowe polegają na występowaniu w obrębie skóry odbarwionych białych plam o różnej wielkości i kształcie, przebarwionych na obwodzie (co różni bielactwo nabyte od bielactwa wrodzonego). Skóra w miejscach odbarwień nie wykazuje zaników bądź odczynów zapalnych; włosy są zwykle siwe — pozbawione barwnika. Chorzy w miejscu zmian nie odczuwają żadnych dolegliwości. Ogniska odbarwień najczęściej umiejscowione są na grzbietowej powierzchni rąk, na twarzy, szyi, narządach płciowych, ale mogą też występować w innych miejscach. Odbarwienia występują nagle lub stopniowo, mogą utrzymywać się przez wiele lat i nie wykazują tendencji do samoistnego ustąpienia. Choroba może występować w różnym okresie życia, z tym że częściej dotyczy ludzi młodych.
Już w starożytnej medycynie indyjskiej, perskiej i chińskiej znano rośliny o działaniu fotodynamicznym i stosowano je w miejscowym leczeniu odbarwień skóry. Badania Kuskego wykazały, że rośliny o działaniu fotodynamicznym zawierają związki chemiczne typu furokumaryn, z których najbardziej czynne są psoraleny, zwłaszcza 8-metoksypsoralen i 5-meto-ksypsoralen. Wśród roślin o wyraźnym działaniu fotodynamicznym należy wymienić: pasternak, selery, arcydzięgiel, dziurawiec, a zwłaszcza owoce rośliny Ammi majus L. (Fahmy i Abu Shady). O aktywności fotodynamicznej psoralenu decyduje jego zdolność absorpcji określonej długości fali światła w zakresie promieni nadfioletowych 212 nm, 254 nm i 325 nm (Pathak i Fitzpatrick) oraz długiego promieniowania nadfioletowego o długości fali 320—400 nm, określany jako UVA, LUV.
Leczenie bielactwa nabytego preparatem Meladinine zazwyczaj polega na leczeniu miejscowym i ogólnym. Korzystniej rokują ogniska świeże. Leczenie miejscowe zawsze łączy się z naświetlaniami promieniami nadfioletowymi ze sztucznych źródeł światła lub promieniami słonecznymi. Leczenie ogólne rozpoczyna się od podawania osobom dorosłym 2 tabletek dziennie (1 rano i 1 po obiedzie). Jeżeli lek jest dobrze znoszony i nie występują objawy uboczne, dawkę dobową można stopniowo zwiększyć do 3—4 tabletek na dobę. Oczyszczony oksypsoralen podaje się w dawce 0,7 mg/kg masy ciała, z tym że ogólna dawka dobowa dla osób dorosłych nie powinna przekraczać 50 mg. Jest ważne, ażeby jedna z dawek leku przyj-
600
mowana była 1—2 h przed naświetlaniem (Rudowska). Leczenie prowadzi się w sposób ciągły. Przerwy w leczeniu, zmniejszenie dawek dobowych lub całkowite przerwanie leczenia ogólnego stosuje się w przypadkach powikłań.
Leczenie miejscowe stosuje się równocześnie z leczeniem ogólnym. Plamy bielacze smaruje się roztworem meladyniny o różnym stężeniu i naświetla promieniami nadfioletowymi, ze źródeł sztucznych (lampa kwarcowa) lub źródła naturalnego (słońce). W celu uniknięcia zbyt silnego odczynu skóry, mianowicie wystąpienia stanu zapalnego i pęcherzy (co jest niekorzystne w leczeniu), jak też w celu stopniowego przyzwyczajenia skóry do leczenia miejscowego początkowo stosuje się preparat fabryczny leku rozcieńczony 60% etanolem w stosunku 1 : 3, a nawet 1 : 4. Naświetlanie lampą kwarcową należy dawkować bardzo ostrożnie, rozpoczyna się zwykle od 30 s przy odległości źródła światła około 80 cm od naświetlanego ogniska. Następnie czas naświetlań zwiększa się stopniowo, w zależności od reakcji skóry, o 30 s do 1 min i dopiero po osiągnięciu czasu naświetlań 30 min można zastosować preparat w rozcieńczeniu 1 : 2 oraz 1 : 1, aż do dobrze znoszonego płynu nie rozcieńczonego. Po osiągnięciu czasu naświetlania 30 min przy odległości palnika 80 cm można, zmniejszyć odległość źródła światła, zbliżając lampę do ogniska naświetlanego do 50 cm oraz skracając ponownie czas naświetlania. Czas naświetlań i odległość lampy ustala się w zależności od reakcji skóry w miejscu naświetlanym. Naświetlanie ognisk bielaczych rozpoczyna się w kilka minut po ich posmarowaniu odpowiednio dobranym roztworem meladyniny. Podczas smarowania meladyniną lek (płyn) należy równomiernie rozprowadzić po całym ognisku bielaczym, najlepiej specjalnym pędzelkiem, z tym że podczas smarowania trzeba unikać przejścia płynu poza granicę odbarwionych plam, gdyż może to powodować nieestetyczne przebarwienie zdrowej skóry otaczającej ogniska bielacze. Podczas naświetlań ognisk bielaczych osłania się zdrową skórę w otoczeniu. W tym celu można stosować maści światłoochronne.
Rp.
Acidi paraaminobenzoici 1,5
Vaselini 10,0
M.f. unguentum
Najprostszą metodą jest odpowiednio przygotowana osłona — z ciemnego materiału lub kilku warstw ligniny z otworem wyciętym w kształcie plam bielaczych — nakładana na ognisko odbarwienia w czasie naświetlania. Stosowanie w leczeniu miejscowym promieni słonecznych zamiast lampy kwarcowej jest bardziej skuteczne, sprawia jednak większe trudności w stopniowaniu ekspozycji, częściej występują po-
601
wikłania w postaci odczynów pęcherzowych oraz nadwrażliwość na promienie słoneczne.
Stosunkowo najlepsze wyniki w leczeniu miejscowym bielactwa uzyskuje się przy jednoczesnym naświetlaniu lampą kwarcową i lampą emitującą promienie słoneczne. Należy pamiętać, że ogniska bielacze w trakcie leczenia miejscowego należy chronić przed dodatkowym nasłonecznieniem, gdyż bardzo często mogą wówczas wystąpić powikłania miejscowe, zmuszające do przerwania leczenia. Leczenie jest jednak długie i trwa kilka miesięcy, a czasem 1—2 lata. Proces repigmentacji w miejscach ognisk bielaczych odbywa się stopniowo i przechodzi kilka faz. Początek może wystąpić nawet po 7— 10 zabiegach leczniczych, z tym że jeżeli nie występuje w ciągu 4 miesięcy od rozpoczęcia leczenia, szansę na ustąpienie zmian bielaczych są raczej nikłe. Bardziej wrażliwą skórę na leczenie mają osoby rude i blondyni; leczenie u nich trzeba prowadzić ostrożniej.
Wrażliwość skóry na promienie nadfioletowe i słoneczne nasilają sulfonamidy, niektóre antybiotyki, zwłaszcza tetracykliny, anticol, w związku z czym u pacjentów, którzy przyjmują ww. leki, fotochemioterapię należy prowadzić ostrożnie, a nawet przerwać na okres stosowania tych leków. Należy unikać naświetlania podczas jednego seansu wielu ognisk (dużej powierzchni skóry) i w tych przypadkach stosować leczenie na zmianę. Przeciwwskazaniem do leczenia meladyniną jest wiek poniżej 5 i powyżej 60 r.ż., ciąża, nadciśnienie samoistne, zaburzenia krążenia, choroby krwi, ciężkie choroby wyniszczające, choroby nerek i wątroby. Powikłania po stosowaniu psoralenów (meladyniny) mogą być miejscowe i ogólne. Powikłania ogólne występują wyłącznie po stosowaniu doustnym meladyniny (psoralenów) i przebiegają pod postacią ogólnego osłabienia, niepokoju, bezsenności, bólów głowy, nudności, wymiotów, czasami może wystąpić uszkodzenie miąższu wątroby, zapalenie trzustki. Dolegliwości te szybko ustępują po przerwaniu leczenia doustnego. W trakcie leczenia ogólnego meladyniną należy wykonywać okresowe badania moczu, krwi, prób czynnościowych wątroby. W razie stwierdzenia odchyleń, nawet bez objawów klinicznych, należy leczenie ogólne przerwać lub zmniejszyć dobową dawkę stosowanego leku. Leczenie miejscowe prowadzi się nadal. Powikłania miejscowe polegają głównie na występowaniu nadmiernych odczynów zapalnych: pęcherzy, wyprysku. Powstają one w wyniku zbyt intensywnego leczenia miejscowego, często występują po dodatkowym (niezależnie od stosowanego leczenia) nasłonecznieniu ognisk bielaczych, bądź indywidualnej nadwrażliwości osobniczej na stosowane leczenie miejscowe.
W leczeniu miejscowym i ogólnym bielactwa nabytego sto-
602
sowany jest również preparat Beroxanum produkcji ZSRR (Akovbian i wsp.), otrzymywany z uprawianego pasternaku. Zawiera on związki czynne: 8-metoksypsoralen i 5-metoksy-psoralen. Lek jest produkowany w postaci tabletek, zawierających 20 mg substancji czynnej, i kropli — o stężeniu 0,5% substancji czynnej.
Schemat leczenia miejscowego i ogólnego bielactwa nabytego beroksanem jest odmienny i powinien być odpowiednio opracowany dla każdego chorego. Podobnie jak przy leczeniu meladyniną, obowiązuje okresowa kontrola morfologii krwi, moczu, prób czynnościowych wątroby. Przeciwwskazania do leczenia beroksanem są takie same jak w leczeniu meladyniną.
Leczenie ogólne polega na doustnym podawaniu 2 razy dziennie po tabletce beroksanu po śniadaniu i po obiedzie. Należy pamiętać, że jedna z tabletek powinna być przyjęta na 1—2 h przed naświetlaniem. Dawkowanie leku u dzieci powyżej 5 roku życia (młodszych dzieci nie należy leczyć tą metodą) wynosi 1/4—1/3 dawki stosowanej u dorosłych.
Leczenie miejscowe polega na smarowaniu plam bielaczych roztworem beroksanu i naświetlaniu lampą kwarcową z odległości 80 cm od ognisk bielaczych. Skórę otaczającą ogniska bielacze należy chronić przed promieniami nadfioletowymi, podobnie jak ma to miejsce podczas leczenia meladyniną. Początkowo stosuje się beroksan rozcieńczony 60° alkoholem w stosunku 1 : 3, a nawet 1 : 4. Pierwsze naświetlanie nie powinno przekraczać 30 s — 1 min. Następnie, w zależności od reakcji skóry, przedłuża się czas naświetlań, postępując podobnie jak w leczeniu meladyniną. Całość leczenia składa się z 4—6 cykli, a każdy z nich trwa od 60 do 100 dni z przerwą 10—20-dniową (Rudowska, 1971). Na jeden cykl leczenia dawki doustne leku nie powinny przekraczać 250—300 tabletek, a liczba naświetlań 60—100.
Sok z dziurawca (Succ. Hyperici) jest również stosowany w leczeniu miejscowym i ogólnym bielactwa nabytego (Nowak i Wojtyn). W porównaniu z meladyniną i beroksanem wykazuje on słabsze działanie w leczeniu ogólnym i miejscowym. Początkowo ogniska bielacze smaruje się na 15 min przed naświetlaniem sokiem dziurawca rozcieńczonym 60° etanolem w stosunku 1:1. Czas pierwszego naświetlania 30—60 s; odległość palnika od naświetlanych ognisk 80 cm. W kolejnych zabiegach miejscowych zwiększa się czas ekspozycji oraz stosuje się nie rozcieńczony wyciąg dziurawca (w zależności od reakcji naświetlanych ognisk). W leczeniu ogólnym podaje się 2—3 razy dziennie 30—50 kropli Succ. Hyperici w łyżce wody po jedzeniu, dzieciom powyżej 5 lat 2 razy dziennie po 10 kropli. Stosuje się 4—6 cykli leczenia; jeden cykl trwa 45— 60 dni, przerwy pomiędzy poszczególnymi cyklami trwają 20— 30 dni.
603
Ostatnio w leczeniu bielactwa nabytego wykorzystano skojarzone działanie psoralenów stosowanych ogólnie i miejscowo oraz długiego promieniowania nadfioletowego — fotochemioterapię określaną skrótem PUVA (p. str. 621). Ogniska bielacze pędzlowano emulsją 0,15% 8-methoksypsoralenu, pozostawiano na skórze przez 8—10 min i naświetlano UVA. Pierwsze naświetlanie powinno być ostrożne, krótkie, ażeby poznać reakcję skóry, a tym samym uniknąć ewentualnych odczynów pęcherzowych przy nadmiernej wrażliwości osobniczej. Repigmentacje w obrębie ognisk bielaczych po stosowaniu ww. leczenia obserwowano u 40% pacjentów, przy czym nie spostrzegano różnic pomiędzy wynikami uzyskanymi fotochemio-terapią, w której 8-methoksypsoralen był podawany ogólnie lub stosowany miejscowo (Weber, 1977; Lyndian, 1978).
W leczeniu ogólnym, zwłaszcza osób pobudliwych, nerwicowych, a szczególnie w tych przypadkach, gdy wystąpienie bielactwa łączy się z niekorzystnymi przeżyciami psychicznymi, zaleca się przyjmowanie środków uspokajających: neospasminy 3 razy dziennie łyżeczkę, przez dorosłych belergotu 2—3 razy dziennie po drażetce. Korzystnie również działa leczenie bodźcowe — przestrajające, tonizujące, domięśniowe podawanie biostyminy, z zespołem witamin grupy B oraz innych leków. Należy pamiętać o ewentualnym usunięciu wewnątrzustrojowych ognisk zakaźnych (próchnicze zmienione korzenie zębowe, przewlekłe ropne zapalenie migdałków). Jeżeli stwierdzono obecność pasożytów przewodu pokarmowego, to trzeba przeprowadzić odpowiednie leczenie.
BRODAWKI ZWYKŁE YERRUCAE YULGARES
Choroba pochodzenia wirusowego, może być przenoszona na osoby z otoczenia chorego. Często u osoby chorej w pobliżu pierwszego wykwitu brodawki, jak również w miejscach odległych, rozwijają się nowe brodawki w wyniku samozaszczepienia.
Zmiany polegają na występowaniu dobrze odgraniczonych, szarożółtych grudek o nierównej, chropowatej, brodawkowa-tej, zrogowaciałej powierzchni. Na ogół nie powodują dolegliwości z wyjątkiem umiejscowienia brodawek pod płytkami paznokciowymi i na podeszwach. Najczęściej umiejscawiają się na skórze rąk i palców. Nie leczone mogą utrzymywać się bardzo długo.
Leczenie jest przede wszystkim miejscowe. Stosowane jest mechaniczne usuwanie brodawek (wyłyżeczkowanie), po uprzednim znieczuleniu chlorkiem etylu, krioterapia — za po-
604
mocą płynnego azotu, elektrokoagulacja. Ostatnio dobre wyniki w leczeniu miejscowym brodawek, zwłaszcza młodocianych, uzyskano po smarowaniu ich 1—2 razy dziennie kwasem witaminy A (Airol, Retinoic acid). Kwas witaminy A działa korzystnie w leczeniu niektórych dermatoz przebiegających z zaburzeniami rogowacenia, trądziku pospolitego, brodawek zwykłych pospolitych-i płaskich (Stttgen, Lester i Rosenthal, Kligman i wsp., Mazurkiewicz i wsp.). Wykazano też, że kwas witaminy A wykazuje działanie hamujące aktywność dehydrogenazy mleczanowej i dehydrogenazy gliceroaldehydu-3-fosfo-ranu (Raab, 1977). Korzystnie działają niektóre leki ziołowe, np. glistnik (jaskółcze ziele — Chelidonium majus), który oprócz działania przeciwbólowego, kojącego, ma działanie bakteriobójcze i cytostatyczne 100 razy słabsze od kolchicyny Bersch i Döpp; Stickl; Balickij; Stanec; Łańcucki 1967 Jurjewicz i Miszczenin).
Rp.
Herb. Chelidonii pulv. 15,0
Lanolini
Vaselini aa 10,0
Sol. Acidi carbolici 0,25% gutt. X
M.f. unguentum
D.S. Przed snem cienko posmarować brodawki i nałożyć opatrunek (prestoplast). Brodawki powinny ustąpić po 7—14 zabiegach.
Również świeży sok z glistnika, wyciekający z ułamanej łodygi lub korzenia, skutecznie usuwa brodawki. Wieczorem przed snem (w czasie dnia lek może być szybko starty) powierzchnią brodawek należy lekko zeskrobać pilniczkiem lub pumeksem, tak aby nie wywołać krwawienia, pokryć świeżym sokiem barwy żółtoceglastej, wyciekającym z ułamanej łodygi glistnika, i odczekać aż zaschnie na powierzchni brodawki. Zabieg należy stosować codziennie przez 10—20 dni. Gdyby w ciągu tego czasu brodawki nie ustąpiły, należy zastosować inną metodą leczenia. W celu ułatwienia leczenia (dysponowanie świeżym sokiem) można glistnik wykopać z korzeniami i trzymać w doniczce przez okres leczenia.
Często stosowana jest podofilina (Resina Podophylli), która wykazuje działanie antymitotyczne i jest korzystnie oceniana w miejscowym leczeniu brodawek zwykłych.
Rp.
Res. Podophylli 0,5
Glycerini 1,0
Spir. Vini 90° ad 10,0
M.f. solutio
D.S. Zewnętrznie.
605
Wieczorem wacik nawinięty na drewienko (np. na zapałkę) zwilżyć roztworem podofiliny i posmarować powierzchnią brodawki, uprzednio lekko zeskrobaną, unikając smarowania skóry otaczającej. Odczekać aż płyn wyschnie na wolnym powietrzu. Zabieg należy stosować co 3—5 dni, a przy większym odczynie zapalnym co 7 dni. Przeciętnie stosuje się około 5— 8 zabiegów. Przy braku korzystnego wyniku, leczenie należy zmienić. Z lekiem trzeba obchodzić się ostrożnie, gdyż przeniesiony na śluzówki i spojówki powoduje ostry odczyn zapalny. Podofiliny nie należy stosować u dzieci, jak też u kobiet ciężarnych.
W leczeniu brodawek, zwłaszcza stóp, jest stosowany również olej lniany (Carslaw i wsp.). Działanie lecznicze polega na tym, że pod wpływem nienasyconych kwasów tłuszczowych, wchodzących w skład oleju lnianego, ulegają rozerwaniu dwu-sulfonowe wiązania keratyny w obrębie brodawek.
Rp.
Ol. Lini
Lanolin aa 5,0
M.f. unguentum
D.S. Zewnętrznie.
Wieczorem po umyciu nóg należy nałożyć maskę na brodawki i pokryć szczelnym opatrunkiem (okluzyjnym z folii polistyrenowej), który na obwodzie umocowuje się leukoplastem. Opatrunek należy zmieniać co 2—3 dni okres leczenia 2—7 tygodni.
CZYRAK, CZYRACZNOŚĆ FURUNCULUS, FURUNCULOSIS
Przyczyną choroby jest zakażenie gronkowcowe, przeważnie gronkowcem złocistym, mieszków włosowych. Gdy czyraki są liczne i zjawiają się w postaci wysiewów, mówi się o czyraczności, do której usposabiają zaburzenia przemiany materii (cukrzyca), nadmierne pocenie, osłabienie ustroju, ogniska ropne wewnątrzustrojowe, np. próchnicze zęby, ropne zapalenie migdałków.
Zasadniczym wykwitem jest ostro zapalny, bolesny naciek w otoczeniu mieszka włosowego — na szczycie nacieku po kilku dniach tworzy się czop martwiczy (patognomoniczny dla czyraka). Szczególnie niebezpieczne są czyraki wargi górnej, nosa, oczodołu, skroni i w każdym przypadku wymagają one leczenia ogólnego — stosowania antybiotyków, sulfonamidów. Przy skłonności do występowania czyraków jako leczenie wspomagające z korzyścią stosuje się niektóre leki ziołowe, między innymi wstrzykiwanie domięśniowo biosty-
606
miny, fibsu (należy pamiętać o przeciwwskazaniach). Działanie lecznicze przypisuje się tzw. biostymulatorom, które według Piłatowa są czynnymi związkami o charakterze nieswoistym, pobudzającymi po wprowadzeniu do ustroju jego czynności życiowe, wzmagającymi właściwości obronne organizmu i tym samym przyspieszającymi wyzdrowienie. Biostymina powoduje szybsze ziarninowanie i gojenie się ran, zmniejsza dolegliwości bólowe, skłonność do wysięku, pobudza układ siateczkowo-śródbłonkowy skóry i wzmacnia reakcje naczynioruchowe skóry. Wzmaga ona siły obronne ustroju, wpływa normalizująco na zaburzenia przemiany materii, działa przeciw-alergicznie i tonizująco na cały ustrój (Łańcucki, 1958; Ożarowski). Korzystne działanie wywiera również sok ze świeżych korzeni łopianu oraz z innych roślin leczniczych, m.in. z dziurawca, brzozy, mniszka, czosnku.
Rp.
Biostymini
D.S. Codziennie lub co drugi dzień po ampułce domięśniowo przez 20—30 dni, po czym przerwa 2—6 tygodni.
Rp.
Fibs
D.S. Codziennie lub co drugi dzień po ampułce domięśniowo lub podskórnie przez okres 20—40 dni, po czym przerwa 3—6 tygodni.
Rp.
Succ. Bardanae lag. I
D.S. 1—3 razy dziennie po 30—50 kropli w kieliszku wody po jedzeniu przez 4—6 tygodni.
Po przerwie 1—2 tygodni leczenie można powtórzyć.
Rp.
Succ. Hyperici
Succ. Bardanae aa 10,0
Succ. Betulae
Succ. Taraxaci aa 15,0
D.S. Po 25—50 kropli w kieliszku wody po jedzeniu 2—3 razy dziennie.
Działa przestrajająco, przeciwbakteryjnie, odtruwające (Suchorukow, Bolszakowa).
Rp.
Alliostabil lag. I
D.S. Po 15—30 kropli w kieliszku wody 2—3 razy dziennie po jedzeniu w ciągu
3—6 tygodni.
607
U osób z długo utrzymującą się skłonnością do wysiewu czyraków (czyracznością) należy przeprowadzić badania w kierunku cukrzycy. W przypadku stwierdzenia jawnej lub utajonej cukrzycy oprócz zasadniczego leczenia korzystne jest podawanie ziołowej mieszanki przeciwcukrzycowej.
Rp.
Diabetosan
D.S. Odwar z łyżki ziół na szklankę wody, pić 1—2 szklanki dziennie po jedzeniu.
Pacjenci z czyracznością powinni przestrzegać stosowania niskokalorycznej diety o małej zawartości węglowodanów i tłuszczów zwierzęcych, zaleca się także dużo jarzyn, tłuszcze roślinne, białko. Należy unikać ostrych, pikantnych przypraw (używek).
W leczeniu miejscowym czyraków, oprócz różnych maści, aerozoli z antybiotykami, np. Ung. Neomycyni, Ung. Oxyterracyni, aerozol Neomycyni, Ung. Chlorocyclini itd., są również stosowane leki ziołowe w postaci okładów i kataplazmów. Jednym z nich jest cebula ogrodowa, zawierająca dużo śluzu, sole mineralne i substancją antybiotyczną. Pieczona cebula jest dobrym środkiem zmiękczającym, odkażającym i gojącym. Całą cebulę w łusce piecze się w piecyku lub gotuje w wodzie aż do zupełnego zwiotczenia, następnie ugniata na miazgę, owija w gazę i przykłada na czyrak na 4—8 h 2—3 razy dziennie, do chwili ustąpienia zmian (Tokin). Analogiczne znaczenie mają nasiona lnu (Semen Lini), stosowane jako lek odmiękczający i przeciwzapalny w postaci ciepłych okładów lub kataplazmów w leczeniu miejscowym czyraków. Ponadto w tym samym celu są stosowane gotowe maści: Ung. Symphyti, Ung. Chlorofilani, Ung. Tormentioli, Ung. Allantoini lub Ung. Chelifungini. Po oczyszczeniu skóry spirytusem salicylowym smaruje się czyraki 1—2 razy dziennie jedną z wymienionych maści i nakłada opatrunek.
FIGÓWKA GRONKOWCOWA SYCOSIS STAPHY1OGENES
Jest to przewlekłe gronkowcowe zapalenie mieszków włosowych, wywołane zakażeniem gronkowcem, najczęściej złocistym. Wykwitem pierwotnym jest zapalna grudka przymieszkowa z drobną krostką na szczycie, przebitą włosem. Zmiany wykazują skłonność do skupiania się i tworzenia zlewnych ognisk zapalnych; towarzyszy im nieznaczne pieczenie i świąd. i Najczęstsze umiejscowienie — skóra owłosiona twarzy i szyi.
608
W leczeniu ogólnym często są stosowane antybiotyki, sulfonamidy, natomiast jako lek wspomagający, zwłaszcza w przypadkach przewlekłych, korzystnie działa wstrzykiwanie domięśniowe biostyminy (analogicznie jak w leczeniu czyraków) i niektórych wyciągów ze świeżych roślin.
Rp.
Succ. Hyperici
Succ. Bardanae aa 10,0
Succ. Betulae
Succ. Taraxaci aa 15,0
D.S. 30—50 kropli w kieliszku wody 3 razy dziennie po jedzeniu.
W leczeniu miejscowym, po oczyszczeniu skóry spirytusem salicylowym, oprócz maści z antybiotykami, korzystnie działa:
Rp.
Ung. Symphyti
Tormentioli
Chlorofilani aa 10,0
M.f. unguentum
D.S. Zmiany skórne smarować cienką warstwą maści 2 razy dziennie, zwłaszcza na noc.
GRUŹLICA TOCZNIOWA TUBERCULOSIS LUPOSA
Jest to najczęstsza postać gruźlicy skóry spowodowana zakażeniem prątkiem ludzkim, a niekiedy prątkiem typu bydlęcego. Wykwitem pierwotnym jest drobny guzek skórny o przewlekłym stanie zapalnym i zabarwieniu czerwonobrunatnym, który podczas diaskopii (ucisku szkiełkiem) wykazuje żółtawe zabarwienie. Choroba ma charakter przewlekły. Ognisko szerzy się powoli z wytworzeniem nieostatecznej blizny zanikowej. Najczęstsze umiejscowienie gruźlicy toczniowej to twarz, rzadziej kończyny i tułów, często zajęte są też śluzówki jamy ustnej i nosa.
W leczeniu ogólnym, oprócz środków prątkobójczych i prątkostatycznych — streptomycyna, hydrazyd kwasu izonikotynowego (INH) — lekiem wspomagającym jest pięciornik (kurze ziele — Potentilla erecta), którego związki czynne wykazują działanie typowe dla garbników: przeciwzapalne, ściągające, odtoksyczniające. Skuteczność może być zwiększona przez połączenie z innymi ziołami, np.:
Rp.
Rhiz. Tormentillae
Rhiz. Calami
609
Rad. Bardanae
Rad. Glycyrrhizae
Rad. Archangelicae aa 20,0
M.f. species
D.S. Napar z łyżki ziół na 2 szklanki wrzątku, pić 1—2 szklanki dziennie.
Godne polecenia (jako lek pomocniczy) jest picie odwaru z korzeni żywokostu lekarskiego i ziela skrzypu polnego. Zespolone działanie związków czynnych zawartych w ww. ziołach, między innymi alantoiny, kwasów polifenolowych, alkaloidów, flawonoidów, oraz zawartość soli mineralnych, a zwłaszcza krzemionki, wykazują działanie przeciwbakteryjne, odtoksyczniające, sprzyjają gojeniu i zabliźnianiu ubytków tkanek, zwłaszcza tkanki łącznej, jak też zabliźnianiu i zwapnianiu ognisk gruźliczych i remineralizacji ustroju.
Rp.
Rad. Symphyti
Herb. Equiseti aa 50
M.f. species
D.S. Odwar z 1 łyżki ziół na szklanką wody, pić 1—2 szklanki dziennie.
W leczeniu gruźlicy skóry duże znaczenie ma przestrzeganie odpowiedniej diety — wysokokalorycznej, o dużej zawartości białka (mleko, biały ser, chude mięso wołowe, drób, jaja, masło, tłuszcze roślinne i dużo owoców i jarzyn, zwłaszcza jabłka, śliwki, truskawki, czarne porzeczki, kapusta, marchew, czosnek). Nie należy palić tytoniu i pić alkoholu.
W leczeniu miejscowym jako lek wspomagający można stosować:
Rp.
Ung. Symphyti lag. I
D.S. Ognisko gruźlicze smarować cienką warstwą maści 2 razy dziennie.
GRZYBICA STOP TINEA PEDUM
Czynnikiem wywołującym zakażenie jest grzyb, głównie Trichophyton inderdigitale lub Trichophyton rubrum, rzadziej Epidermophyton. Grzybica stóp jest najczęstszą postacią grzybic skóry u ludzi. U chorych z grzybicą stóp często stwierdza się grzybicę płytek paznokciowych. O rozpoznaniu grzybicy decyduje badanie mikroskopowe i hodowla grzybów ze zmienionego chorobowo naskórka i paznokci. W grzybicy stóp rozróżnia się: grzybicę międzypalcową (tinea interdigitalis),
610
grzybicę potnicową (tinea dishidrotica), grzybicę złuszczającą (tinea desquamativa).
Zmiany chorobowe objawiające się w postaci ognisk zapalno-złuszczających, pęcherzyków, krost na stopach i bocznych powierzchniach palców, zwłaszcza trzeciego i czwartego oraz czwartego i piątego palca. Zmiany powodują świąd i pieczenie.
W leczeniu ogólnym grzybicy, zwłaszcza płytek paznokciowych, podaje się antybiotyk gryzeofulwinę, natomiast leki ziołowe mają znaczenie uzupełniające, głównie przyczyniają się do poprawy trofiki skóry, zwłaszcza lepszego jej ukrwienia, zmniejszają zaburzenia naczynioruchowe, obniżają nadmierną potliwość stóp. Zalecić można stosowanie wymienionych już poprzednio leków — Alliostabil, Biostymina — jak również zawierających m.in. wyciąg z kasztanowca.
Rp.
Venescin lag. I
D.S. 3 razy dziennie po drażetce.
Korzystne działanie wykazuje Bellergot, zawierający alkaloidy pokrzyku, ergotaminę, luminal; powoduje on zmniejszenie napięcia nerwowego, nerwicy naczynioruchowej, nadmiernej potliwości. Przeciwwskazaniem są ciężkie schorzenia organiczne naczyń obwodowych, jaskra, ciąża. Lek obniża akomodację wzroku i refleks, dlatego kierowcy pojazdów mechanicznych powinni przyjmować lek na 8—10 godzin przed jazdą.
Rp.
Bellergot lag. I
D.S. 2—3 razy dziennie drażetka po posiłkach.
Leczenie miejscowe jest często leczeniem zasadniczym grzybicy stóp. Wśród wielu preparatów: Ung. undecylenicum, Chlorchinaldin H, barwniki, importowane maści (Canesten, Dalnate), które można z powodzeniem stosować w leczeniu miejscowym grzybicy stóp, korzystne działanie, przeciwbakteryjne, przeciwgrzybicze, a także przeciwprątkowe, wykazują związki czynne zawarte w glistniku (Chelidonium majus) (Jurjewicz i Miszczenin).
Rp.
Chelidonii hydrochl. 0,1
Lanolini 4,0
Vaselini ad 10,0
M.f. unguentum
D.S. Smarować 2 razy dziennie cienką warstwą całe stopy wraz z ogniskami grzybiczymi, szczególnie na noc. Założyć skarpetki bawełniane.
611
Rp.
Herb. Chelidonii pulv.
Lanolini
Vaselini aa 10,0
Sol. Acidi carbolici 0,25% gutt. X
M.f. unguentum
D.S. Smarować 1 raz dziennie, szczególnie na noc, cienką warstwą całe stopy wraz z ogniskami grzybiczymi (metoda „skarpetkowa”). Założyć na noc skarpetki bawełniane, ażeby nie brudzić pościeli.
Rp.
Chelifungin lag. I
D.S. Smarować ogniska grzybicze rano 1 wieczorem.
Lekiem wspomagającym w leczeniu miejscowym grzybicy stóp jest Tormentiol.
Rp.
Tormentioli lag. l
D.S. Smarować stopy cienką warstwą 2 razy dziennie.
Co dwa, trzy dni wieczorem, przed smarowaniem maścią, można moczyć stopy w ciepłym naparze rumianku. Po kąpieli stopy delikatnie osuszyć i posmarować maścią. Po 6—7 dniach leczenia są zalecane 1—2-dniowe przerwy. Leczenie prowadzi się przez 3—4 tygodnie. Należy pamiętać, że maści można stosować wówczas, gdy zmiany skórne nie wykazują ostrego stanu zapalnego i sączenia. Równocześnie z leczeniem miejscowym zmian skórnych, zwłaszcza przy ich wybitnych nasileniu i z zasady gdy stwierdza się także grzybicę paznokci, należy przeprowadzić leczenie ogólne gryzeofulwiną, gdyż zajęte przez grzyby chorobotwórcze paznokcie są oporne na leczenie miejscowe i stanowią przyczynę nawrotu zakażenia — samo-zakażenie. Wymienione środki przeciwgrzybicze można stosować również profilaktycznie; dotyczy to szczególnie osób z nadmierną potliwością, korzystających z publicznych basenów i łaźni. Profilaktycznie należy smarować stopy 1—2 razy w tygodniu, najlepiej przed snem. Większą troskę w zapobieganiu grzybicy stóp trzeba przejawiać w okresie letnim.
Osobom z nadmierną potliwością stóp zaleca się przed snem moczenie nóg w naparze z następującej mieszanki ziołowej:
Rp.
Fol. Salviae
Fol. Juglandis
Herb. Hyssopi
612
Herb. Millefolii aa 20,0
M. f. species
D.S. Napar z półtorej łyżki ziół na litr wody do moczenia nóg.
KANDYDIAZA PAZNOKCI I WAŁÓW PAZNOKCIOWYCH ONYCHIA ET PERIONYCHIA CANDIDAMYCETICA
Przyczyną schorzenia jest zakażenie drożdżakowe, najczęściej wywołane przez Candida albicans. Zmiany dotyczą tylko palców rąk, rozpoczynają się zwykle od wału paznokciowego, który wykazuje stan zapalny, obrzęk, bolesność, nawisa nad płytką paznokciową, a przy ucisku wydostaje się spod niego skąpa ilość ropy. Stopniowo płytka paznokciowa w okolicy łękotki oddziela się od łożyska, ulega rozwarstwieniu, staje się krucha, powierzchnia matowieje, przyjmuje zabarwienie szarobrunatne i jest poprzecznie pobruzdowana.
Do leków stosowanych w leczeniu schorzeń drożdżakowych należą antybiotyki polienowe, wśród których szeroko stosowany jest antybiotyk nystatyna. Podaje się ją doustnie w tabletkach po 500 000 jednostek w ilości 3—5 min j. dziennie przez długi okres czasu — 2—9 tygodni i dłużej w zakażeniach śluzówek przewodu pokarmowego. Z innych antybiotyków należy wymienić: trychomycynę, kandycydynę, kanamycynę i najsilniej działającą amfoterycynę B — cechuje się znaczną toksycznością.
W zakażeniach drożdżakowych skóry — wyprzeniach drożdżakowych, kandydiazie paznokci i wałów paznokciowych oraz śluzówek — stosowane jest leczenie miejscowe, w którym oprócz wymienionych antybiotyków w postaci aerozoli, zawiesin i maści korzystnie działają wodne lub alkoholowe 1—2% roztwory barwników fioletu goryczki, błękitu metylenowego, zieleni brylantowej, 1—3% nalewka jodowa. W leczeniu zewnętrznym (miejscowym) drożdżycy wałów paznokciowych szeroko stosowany jest Fongitex, Acifungin (estry borowe kwasu benzoesowego oraz kwasu borogalusowego w rozpuszczalnikach polietylenowych).
W leczeniu miejscowym wspomagające działają kąpiele palców rąk w naparze z odpowiedniej mieszanki ziołowej, po czym stosuje się właściwy lek przeciwdrożdżakowy, np. Acifungin, Solutio Iodi spirituosa. Obowiązuje przy tym zasada, że oprócz smarowania całego zajętego przez drożdżaki ostatniego paliczka i płytki paznokciowej trzeba również nakładać lek za pomocą cienkiej bagietki pod chory wał paznokciowy. Korzystnie działa też maść z glistnika.
Rp.
Anth. Millefolii
Herb. Meliloti
613
Herb. Fumariae aa 20,0
M.f. species
D.S. Napar z 2 łyżek ziół w litrze wody, w temperaturze 38—40°C moczyć palce 15—20 min.
Działa przeciwzapalnie i przeciwdrożdżakowo.
Rp.
Chelifungin lag. I
D.S. Smarować miejsca chore 2 razy dziennie, zwłaszcza po wieczornym moczeniu palców w naparze z ziół.
W leczeniu ogólnym wspomagające działa wstrzykiwanie domięśniowe preparatu Biostymina (p. str. 607), podawanie preparatów Venescin, Alliostabil, jak również wyciągów z niektórych roślin świeżych.
Rp.
Biostymini
D.S. Wstrzykiwać domięśniowo codziennie ampułkę przez 15 dni, po czym przerwać na 2—3 tygodnie.
Rp.
Venescin lag. I
D.S. 2—3 razy dziennie po drażetce po jedzeniu w ciągu 4—6 tygodni.
Rp.
Succ. Taraxaci
Succ. Bardanae aa 30,0
D.S. 3 razy dziennie po 40—50 kropli w kieliszku wody między posiłkami.
Rp.
Alliostabil lag. I
D.S. 2—3 razy dziennie po 20—30 kropli w kieliszku wody po jedzeniu.
Osoby ze skłonnością do zakażeń drożdżakowych wałów paznokciowych i paznokci nie powinny zmywać naczyń kuchennych, zwłaszcza w okresie trwania choroby, unikać prania ręcznego w detergentach oraz ograniczyć spożycie węglowodanów, zwłaszcza wyrobów cukierniczych. W czasie manicure nie powinny nadmiernie dokładnie wycinać naskórka, pozostawiać nieduży rąbek na płytce paznokciowej.
KŁYKCINY (BRODAWKI) KOŃCZYSTE CONDYLOMATA ACUMINATA
Choroba zakaźna, wywołana przez wirusy, może przenosić się na partnerów seksualnych. Zmiany w postaci wykwitów
614
brodawkowatych, uszypułowanych, o kalafiorowatej powierzchni i zabarwieniu malinowym są umieszczone głównie w okolicy narządów płciowych i okolic odbytu: u mężczyzn — rowek zażołędny, wewnętrzna powierzchnia napletka, żołądź, u kobiet — wargi sromowe i pochwa. Stan zapalny, sączenie i maceracja naskórka sprzyjają występowaniu zmian. W różnicowaniu należy uwzględnić kłykciny płaskie kiłowe (mają nacieczoną podstawę, występują też innego rodzaju wykwity kiłowe i dodatnie odczyny serologiczne), nabłoniaki, raki.
Leczenie miejscowe jest zasadniczą metodą leczenia kłykcin kończystych. Kłykciny usuwa się chirurgicznie (dotyczy rozległych zmian), elektrokoagulacją, zamrażaniem płynnym azotem, dobre wyniki daje też stosowanie podofiliny (Resina Podophylli — nierozpuszczalna w wodzie żywica z kłączy Podophyllum peltatum — Ameryka północna, lub Podophyllum emodi — Azja środkowa).
Rp.
Res. Podophylii 0,75
Glycerini 0,75
Spir. Vini 90° ad 10,0
D.S. Do smarowania kłykcin co 5—7 dni.
Leczenie należy prowadzić ostrożnie. Najpierw na skórę otaczającą wykwity nałożyć cienką warstwę wazeliny, następnie same kłykciny smarować roztworem podofiliny tak, aby płyn nie spływał na śluzówkę lub otaczającą skórę, wreszcie odczekać aż płyn wyschnie. W zależności od ustępowania zmian zabieg powtarza się co 5—7 dni (przy występowaniu odczynu zapalnego, nadżerek — zabieg powtarza się po ich ustąpieniu). Po wykonaniu zabiegu ręce należy starannie umyć ciepłą wodą z mydłem, gdyż zatarcie powiek lub narządów płciowych może spowodować odczyn zapalno-obrzękowy. U kobiet ciężarnych nie należy usuwać kłykcin roztworem podofiliny.
LISZAJ PŁASKI, LISZAJ CZERWONY LICHEN PLANUS, LICHEN HUBER
Przyczyna choroby nie jest znana. Często stwierdza się związek z układem nerwowym — występowanie zmian po wstrząsach psychicznych, niekiedy Unijny układ wykwitów, przebiegających wzdłuż nerwów, obostrzenie zmian i dolegliwości w czasie ciężkich przeżyć psychicznych. Istnieje teoria toksyczna, głosząca o występowaniu zmian po zatruciach niektórymi lekami, np. atebryną, akronem, złotem, oraz teoria wirusowa, która może być prawdopodobna, lecz nie została wystarczająco udowodniona. Choroba występuje głównie u osób dorosłych, bardzo rzadko u dzieci.
615
Zmiany polegają na pojawianiu się płaskich, wielobocznych, drobnych grudek skórnych o lekko błyszczącej powierzchni, zabarwieniu czerwonosinym lub czerwonobrunatnym. Osutka jest na ogół symetryczna, najczęściej umiejscowiona w obrębie nadgarstków i przedramion po stronie zginaczy, na podudziach po stronie prostowników, w okolicy narządów płciowych, na błonach śluzowych jamy ustnej i narządów płciowych. Istnieje kilka odmian klinicznych liszaja płaskiego. Przebieg schorzenia jest przewlekły — od kilku miesięcy do kilku lat. W miejscu zmian chorzy odczuwają świąd o różnym nasileniu. Zmiany ustępują bez pozostawienia blizn.
Leczenie ogólne polega na podawaniu zespołu witamin grupy B (Vitaminum B compositum); w cięższych przypadkach, zajmujących rozległe powierzchnie skóry i przy utrzymującej się tendencji do świeżych wysiewów, wskazane jest podawanie doustne sterydów. Leczenie ziołowe jest typu wspomagającego. Polega ono na stosowaniu leków bodźcowych, przestrajających i tonizujących, a u chorych pobudliwych i nerwicowych — leków uspokajających.
Rp.
Biostymini
D.S. Domięśniowo po ampułce codziennie lub co drugi dzień w ciągu 10—30 dni; po przerwie 3—4-tygodniowej ponownie 10—20 wstrzyknięć.
Rp.
Succ. Bardanae lag. I
D.S. 20—50 kropli w kieliszku wody 3—4 razy dziennie po jedzeniu.
Rp.
Rad. Bardanae Herb. Hyperici
Herb. Violae tricoloris aa 20,0
M.f. species
D.S. Napar z łyżki ziół na 2 szklanki wrzącej wody, pić porcjami po posiłkach w ciągu dnia.
Rp.
Intr. Valerianae
Intr. Crataegi aa 30,0
Tinct. Calami 10,0
M.f. guttae
D.S. 30—50 kropli w kieliszku wody 3 razy dziennie po jedzeniu.
Mieszanka ta jest szczególnie korzystna dla osób pobudliwych lub nerwowych. Korzystne może być również podawanie gotowych preparatów: Nervosol, Neospasmina lub Passispasmin.
616
Miejscowo można stosować różne postacie leku, np., papki ochładzające, maści, płukanki.
Rp.
Mentholi 0,5—1,0
Zinci oxydati
Talci veneti aa 10,0
Amyli tritici 15,0
Glycerini 5,0
Spir. Vini 70° ad 100,0
M.f. pasta
D.S. Nakładać cienką warstwę na miejsca dotknięte liszajem, szczególnie wieczorem.
Działa ochładzająco i przeciwświądowo.
Rp.
Tormentioli 20,0
Ung. Aliantami 30,0
M.f. unguentum
D.S. Smarować cienką warstwą 1—2 razy dziennie, zwłaszcza na noc.
Rp.
Tinct. Tormentillae
Tinct. Gallae
Tinct. Arnicae aa 10,0
M.f. guttae
D.S. 50—60 kropli na pół szklanki letniej wody, płukać jamę ustną kilka razy dziennie, zwłaszcza na noc.
Stosuje się w przypadku liszaja płaskiego na śluzówkach jamy ustnej.
Rp.
Fol. Salviae 40,0
Fl. Calendulae 10,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody, płukać jamę ustną 2—4 razy dziennie.
Rp.
Tinct. Tormentillae
Tinct. Calami aa 20,0
Tinct. Gallae 10,0
D.S. 50—60 kropli na pół szklanki letniej wody, płukać jamę ustną kilka razy dziennie po posiłkach, a zwłaszcza na noc.
Chorzy powinni unikać napojów alkoholowych, pikantnych przypraw, grzybów. Należy ograniczyć spożycie tłuszczów,
617
zwłaszcza zwierzęcych, oraz węglowodanów (słodyczy, czekolad); dieta powinna być obfita w owoce i jarzyny (kapusta, marchew).
ŁUPIEŻ RÓŻOWY GIBERTA PITYRIASIS ROSEA GIBERTI
Przyczyna choroby nie jest znana, przyjmuje się tło zakaźne, wirusowe. Schorzenie stosunkowo często występuje w okresie wiosny i jesieni.
Zmiany chorobowe polegają na występowaniu pierwotnego ogniska w postaci medalionowatej plamy rumieniowo-złuszczającej; w kilka dni później wykwitów przybywa, następuje uogólnienie osutki, zajmującej głównie tułów i dosiebne części kończyn. Choroba trwa 4—8 tygodni i ustępuje samoistnie. Zmianom skórnym może towarzyszyć dotkliwy świąd.
W leczeniu ogólnym podaje się następujące preparaty:
Rp.
Bellergot lag. I
D.S. Po obiedzie i po kolacji po drażetce.
Uwaga. U kierowców pojazdów mechanicznych preparat ten może powodować zmniejszenie refleksu.
Rp.
Rutisol
D.S. 20—30 kropli w kieliszku wody, pić 2—3 razy dziennie po jedzeniu w ciągu 7 dni.
W leczeniu miejscowym wykwity można smarować cienką warstwą maści Tormentiol.
Zalecane są również 1—2 razy w tygodniu kąpiele osłaniające, zmiękczające (balnea emollientia). Zmniejszają one drażniące działanie chlorowanej wody, łagodzą świąd, przyspieszają ustępowanie procesu zapalnego. Wśród kąpieli osłaniających najczęściej stosowana jest kąpiel krochmalowa oraz kąpiel z naparu rumianku.
Kąpiel krochmalowa. 0,5—1 kg mąki kartoflanej zalewa się 2—3 l wody i ogrzewa stopniowo. Po otrzymaniu masy papkowatej wlewa się ją powoli i rozprowadza w wodzie do kąpieli. Wanna powinna zawierać około 150 l wody o temperaturze 36—38°C, temperatura otoczenia nie niższa niż 18 C. Czas kąpieli nie powinien przekraczać 15—25 min. Podczas kąpieli nie używać mydła; po wyjściu z wanny skórę trzeba delikatnie osuszyć ręcznikiem.
618
Kąpiel z naparu rumianku. Na wanną wody stosuje 0,25— 0,5 kg Anth. Chamomillae. Sporządza się napar, który następnie dodaje się do wódy. Można też wymienioną ilość rumianku włożyć do dość dużego płóciennego woreczka, aby rumianek nie był zbyt mocno ugnieciony, woreczek zawiązać i włożyć do wanny z gorącą wodą. Po osiągnięciu przez wodą temperatury 36—38°C i nasyceniu wody wyciągiem z ziół (kilkakrotnie zanurzony w wannie woreczek można wycisnąć) rozpoczyna się kąpiel leczniczą. Czas kąpieli i sposób wytarcia skóry po kąpieli — jak wyżej.
Kąpiel z mąki pszennej, 1—2 kg mąki pszennej wymieszać z 5 l wody, mieszając powoli, podgrzać prawie do wrzenia, nie dopuścić jednak do zagotowania. Tak przygotowaną emulsję wlać i rozprowadzić w przygotowanej do kąpieli wodzie (około 100—150 l wody o temperaturze 36—38°C). Czas kąpieli — 15—30 min.
ŁUSZCZYCA PSORIASIS
Przyczyna choroby nie jest znana. Podano wiele teorii dotyczących tła i patogenezy łuszczycy, jednak żadna z nich nie została w pełni potwierdzona. Ostatnio przypisuje się dużą rolą autoimmunologicznemu mechanizmowi łuszczycy, opartemu na zachodzącej in vivo reakcji między krążącymi we krwi przeciwciałami przeciw warstwie rogowej a zmienioną anty-genowo warstwą rogową naskórka (Krogh i Tonder 1973; Jabłońska i wsp. 1977). Często stwierdza się rodzinne występowanie łuszczycy; dziedziczenie jest według dominanty, ale nie regularne. Łuszczyca jest jedną z najczęstszych chorób skóry — liczba osób cierpiących wynosi 0,5—3% populacji, ma charakter nawrotowy i niejednokrotnie sprawia trudności lecznicze.
Zmiany skórne polegają na występowaniu płaskich grudek o zabarwieniu czerwonobrunatnym, pokrytych różnej grubości białawymi łuskami parakeratotycznymi (nieprawidłowe rogowacenia). Grudki łuszczycy mogą być różnej wielkości. Są one dobrze odgraniczone od skóry zdrowej. Mogą być rozsiane na całej skórze, najczęściej w okolicy łokci i kolan, często na owłosionej skórze głowy. Zmiany na ogół nie sprawiają żadnych dolegliwości; stan ogólny chorych jest dobry. Istnieje kilka odmian łuszczycy.
Leczenie miejscowe ma zasadnicze znaczenie w zwalczaniu łuszczycy, należy jednak zaznaczyć, że jest ono tylko objawowe, gdyż do chwili obecnej nie ma metody, która mogłaby spowodować trwałe wyleczenie. Są znane bardzo liczne i różnorodne metody leczenia miejscowego, z których część oparta
619
jest na preparatach roślinnych. Jedną z nich jest przemienne stosowanie odpowiednich maści: Tormentiol, Ung. Allantoini, Ung. Nitrofurazoni. Ung. Zinci salicylatum, którymi kolejno smaruje się ogniska łuszczycy wieczorem przed spaniem, oprócz ognisk znajdujących się na owłosionej skórze głowy. W piątym dniu leczenia stosuje się kąpiel krochmalową lub kąpiel rumiankową (p. str. 618), po czym naświetla się całe ciało lampą kwarcową, wyznaczając taką odległość i czas trwania zabiegu, aby nie wywołać ostrego odczynu rumieniowego. W szóstym dniu rozpoczyna się analogiczny, nowy cykl leczenia miejscowego. Korzystnie działa naświetlanie promieniowaniem nadfioletowym o długości fal 350—380 nm łącznie z przyjmowaniem doustnym meladyniny lub beroksanu.
Często stosowane są maści, pasty i roztwory acetonowo-chloroformowe lub kolodionowe zawierające 1—10% chryzarobiny, która wykazuje działanie silnie redukujące.
Rp.
Chrysarobini 5,0—10,0
Zinci oxydati
Amyli tritici aa 10,0
Lanolini ad 100,0
M.f. unguentum
D.S. Zewnętrznie.
Chryzarobina działa drażniąco na skórę, barwi zdrową skórę na kolor ciemnobrunatny, a jasne włosy na kolor zielonkawy (zmiana zabarwienia nie jest trwała). Po dostaniu się do oczu chryzarobina może spowodować ostry odczyn zapalny, prowadzący niekiedy do owrzodzenia rogówki. Z tego powodu nie należy stosować chryzarobiny na skórę owłosioną głowy, na twarz, ręce i w okolicy narządów płciowych, gdzie również może powodować znaczne podrażnienie. Jeżeli stosuje się chryzarobinę na duże powierzchnie skóry i przez dłuższy czas, to mogą wystąpić objawy zatrucia, nawet o ciężkim przebiegu, ze stanem zapalnym nerek, białkomoczem i krwiomoczem. U dzieci nie jest wskazane stosowanie chryzarobiny.
Chryzarobinę stosuje się też w zasychających lakierach i mazidłach.
Rp.
Chrysarobini 5,0—10,0
Traumaticinum ad 100,0
D.S. Zewnętrznie do smarowania ognisk łuszczycy.
Rp.
Chrysarobini 10,0
Pix liquida Pini 20,0
Acid. salicylici 5,0
Saponis kalini 20,0
620
Vaselini ad 100,0
M.f. linimentum
D.S. Zewnętrznie.
Dobrze również działają kąpiele dziegciowe, stosowane 2—3 razy w tygodniu, zależnie od stopnia zaawansowania choroby.
Rp.
Pix liquida Pini 100,0
Spir. Saponis kalini
Aq. dest. aa 75,0
M.f. linimentum
D.S. Do kąpieli na jedną wanną dla dorosłego.
Rp.
Pix liquida Pini
Natrii carbonici
Gelatinae alb.
Aq. dest. aa 75,0
M.f. linimentum
D.S. Do kąpieli na jedną wannę dla dorosłego.
Temperatura kąpieli powinna wynosić 34—36°C, czas 20— 30 min. Między kąpielami leczniczymi należy stosować maści przeciwłuszczycowe, np. Ung. Allantoini, Tormentiol. Trzeba także pamiętać, że podczas stosowania na dużej powierzchni skóry preparatów dziegciowych, chryzarobiny lub związków salicylowych powinno się okresowo kontrolować mocz, czynność wątroby i morfologią krwi.
Ostatnio wprowadzono nową metodą leczenia łuszczycy (Harter, Langner) opartą na zjawisku denaturacji DNA, zachodzącej pod wpływem skojarzonego działania psoralenów — 8-metoxypsoralenu (8-MOP) lub mieszaniny 8-MOP i 5-meto-xypsoralenu (5-MOP) — podawanych doustnie i naświetlań ognisk łuszczycy długimi promieniami nadfioletowymi przy maksimum emisji 370 nm. Metoda leczenia, określona jako fotochemioterapia (PUVA), polega na łączeniu się psoralenów pod wpływem promieniowania o długości fali 365 nm w związki cykliczne z zasadami pirymidynowymi zawartymi w DNA, co prowadzi do jego denaturacji, zahamowania wzmożonej mitozy komórek naskórka, a tym samym ustępowania objawów łuszczycy (nie daje jednak trwałego wyleczenia). Psoraleny podaje się w dawce 0,6—0,9 mg/kg masy ciała na 2 godziny przed naświetlaniem. Dobrze działa też Beroxan — lek otrzymywany z owoców pasternaku, który zawiera 8-MOP i 5-MOP. Niektórzy autorzy (Lord i wsp.) uważają, że fotochemioterapia wpływa również na biosyntezą i metabolizm prostaglandyn, a mianowicie, że promienie nadfioletowe o długości 254 i 360 nm łącznie z 8-MOP znacznie zwiększają konwersję
621
PGE2 w PGE2α, poprzez działanie PGE2 — 9-ketoreduktazy, a tym samym działają regulujące na biosyntezą i metabolizm prostaglandyn w tkankach, co sprzyja ustępowaniu łuszczycy. Podobne działanie do 8-MOP i 5-MOP w fotochemioterapii łuszczycy wykazują dziegcie.
Przeprowadzone prace kliniczne wykazały, że fotochemio-terapia przy użyciu UVA (długie promieniowanie nadfioletowe) i psoralenów stosowanych miejscowo, a mianowicie pędzlowania emulsją 8-MOP wykwitów łuszczycy na 4—8 min przed naświetlaniem, daje podobne wyniki jak przy podawaniu 8-MOP ogólnie (Weler). Należy jednak pamiętać, że pierwsze naświetlanie UVA powinno być krótkie w celu uniknięcia ewentualnych odczynów pęcherzowych.
Leczenie ogólne jest typu wspomagającego i często są stosowane preparaty ziołowe.
Rp.
Bellergot
D.S. 2 razy dziennie po tabletce po obiedzie i kolacji.
Lek ten przepisuje się głównie chorym pobudliwym, z nadmierną potliwością i zaznaczonym świądem skóry, mając jednak na uwadze, że może on zmniejszyć refleks u kierowców pojazdów mechanicznych.
Rp.
Betasol
D.S. 3 razy dziennie po łyżeczce na pół szklanki wody.
Lek ten jest mieszaniny ośmiu ziół, wykazuje działanie aktywizujące układ enzymatyczny u chorych z łuszczycą, daje pewną poprawę i niekiedy powoduje dłuższe okresy zahamowania objawów chorobowych; zwiększa też aktywność transaminazy glutamino-pirogronowej we krwi. Dobrą skuteczność leku obserwowano w przypadkach łuszczycy kroplowatej, również w stanach przewlekłych u osób starszych, natomiast u osób młodych i w początkach łuszczycy działanie jego jest nikłe. Betasol stosuje się zarówno zapobiegawczo, jak i w leczeniu skojarzony z innymi lekami.
Rp.
Fl. Sambuci
D.S. Napar z łyżki kwiatów na 2 szklanki wrzącej wody, wypić w 2 porcjach w ciągu dnia.
Wykazano korzystne działanie naparu z kwiatów bzu czarnego, szczególnie gdy przyjmowano napar świeżo przygotowany. Równie skuteczny okazał się odwar z owoców bzu
622
czarnego (Fr. Sambuci), przyrządzany i przyjmowany w ta-takich samych ilościach co napar z kwiatów (Łańcucki, Skawińska-Jachowska).
Rp.
Biostymini
D.S. Domięśniowo ampułkę codziennie lub co drugi dzień w ciągu 3—4 tygodni, po czym przerwa 2—3 tygodnie.
Rp.
Fl. Sambuci
Fol. Urticae
Herb. Violae tricoloris aa 20,0
Rad. Bardanae
Rad. Saponariae aa 15,0
M.f. species
D.S. Napar z łyżki ziół na 2 szklanki wrzącej wody, wypić w 2 porcjach w ciągu dnia po jedzeniu.
Chorzy z łuszczycą powinni przestrzegać odpowiedniej diety, szczególnie w okresie wysiewu zmian chorobowych. Dieta powinna być głównie jarska (bardzo korzystnie działa codzienne spożywanie sałatek z surowej kapusty z dodatkiem oliwy doprawionej sokiem z cytryny), niskokaloryczna, z ograniczeniem tłuszczów zwierzęcych, zalecane są natomiast tłuszcze roślinne, olej sojowy, słonecznikowy. Należy też ograniczyć ilość spożywanych węglowodanów, a przede wszystkim wyrobów cukierniczych. Nie należy spożywać ostrych przypraw, napojów alkoholowych oraz lekarstw zawierających chininę lub jej pochodne w okresie zaostrzenia zmian skórnych.
ŁYSIENIE ŁOJOTOKOWE ALOPECIA SEBORRHOICA
Patogeneza schorzenia nie jest dokładnie poznana, lecz łojotok jest jednym z ważniejszych czynników usposabiających. Przyjmuje się obecnie, że zasadniczą rolę w występowaniu łysienia łojotokowego odgrywają hormony androgenne, przy czym nie jest bliżej poznany mechanizm działania. Łysienie łojotokowe dotyczy mężczyzn. Często istnieje rodzinna skłonność do tego typu łysienia (dziedziczenie dominujące).
Pierwsze objawy występują między 20 a 30 r.ż., zazwyczaj przy współistnieniu łupieżu tłustego. Zaawansowane łysienie występuje u ponad połowy mężczyzn w wieku 40—50 lat. Rozpoczyna się przerzedzanie włosów na bocznych powierzchniach owłosionej skóry czoła, a nieco później na szczycie
623
głowy. W miejscach wyraźnie postępującego łysienia obserwuje się najpierw występowanie łupieżu, często nawet z nieznacznym odczynem zapalnym, a po kilku lub kilkunastu latach skóra w tych miejscach staje się gładka, lśniąca i nieco cieńsza. W okresie łupieżu i odczynu zapalnego chorzy mogą odczuwać nieznaczny świąd.
Leczenie ogólne jest typu wspomagającego. Z preparatów roślinnych zaleca się stosowanie biostyminy, w sposób podany w podrozdziale o czyraczności, równolegle z zespołem witamin, ponadto odwarów z mieszanek ziołowych i soków ze świeżych roślin.
Rp.
Fl. Sambuci
Fol. Urticae
Rhiz. Agropyri
Herb. Violae tricoloris
Rad. Bardanae aa 20,0
M.f. species
D.S. Odwar z łyżki ziół na 2 szklanki wody, pić 1—2 szklanki dziennie między posiłkami.
Rp.
Succ. Bardanae
Succ. Betulae
Succ. Taraxaci
Succ. Hyperici aa 10,0
M.f. guttae
D.S. 30—50 kropli w kieliszku wody 3 razy dziennie po jedzeniu.
Osoby z łysieniem łojotokowym powinny przestrzegać lekko strawnej diety, bogatej w warzywa i owoce, unikać ostrych, pikantnych przypraw, alkoholi. Powinny dbać o codzienne oddawanie stolca.
Jeżeli u niektórych chorych występuje skłonność do zaparcia, to zaleca się podawanie granulatu Normogran (2 razy dziennie po łyżeczce wraz z ciepłą wodą).
Leczenie miejscowe łysienia łojotokowego ma duże znaczenie, pomimo że nie jest ono w pełni skuteczne. Następuje wówczas zmniejszenie, a nawet całkowite ustąpienie łupieżu i w pewnym stopniu zahamowanie postępującego łysienia łojotokowego. Najczęściej stosowanymi środkami leczniczymi są te, które wywołują przekrwienie owłosionej skóry głowy, poprawiają jej ukrwienie i tym samym powodują zmniejszenie wypadania włosów. Z gotowych leków stosowany jest Acnosan, który wykazuje działanie keratolityczne, przeciw-bakteryjne i przeciwgrzybicze, zmniejsza łojotok, świąd, rozszerza naczynia krwionośne skóry i wywołuje jej przekrwienie.
624
Jeśli chodzi o środki roślinne, to godne polecenia są wyciągi z pojedynczych ziół lub z mieszanek ziołowych służące do nacierania skóry głowy oraz odwary do mycia głowy i zwalczania łój otoku lub łupieżu.
Rp.
Succ. Bardanae
D.S. Do 1 części soku dodać 3 cz. alkoholu 70° i wcierać co drugi dzień w owłosioną skórą głowy, szczególnie w miejsca zaznaczonego łojotoku i łysienia. Po wtarciu masować delikatnie skórę w ciągu 1(5 min. Mycie głowy nie częściej niż co 10—14 dni. Po 10—15 zabiegach zaleca się 2-tygodniową przerwę, następnie powtarza się cykl leczenia.
Rp.
Tinct. Capsici 10,0—15,0
Acid. salicylici 2,0
Glycerini 5,0
Spir. Vini 70° ad 100,0
M.f. solutio
D.S. Przecierać płynem owłosioną skórę głowy co drugi dzień.
Rp.
Fol. Urticae 30,0
Rad. Urticae 20,0
Rhiz. Calami 10,0
Acid. acetici dil. 20,0
Aq. destillatae 80,0
Spir. Vini 90° 30,0
M.f. solutio
D.S. Macerować w ciągu tygodnia; przecedzić. Nacierać skórę owłosioną głowy wieczorem co drugi dzień. Myć głowę co 10—15 dni.
Rp.
Tinct. Capsici Tinct. Arnicae
Tinct. Cinchonae aa 5,0
Aq. destillatae 80,0
Spir. Vini ad 250,0
M.f. solutio
D.S. Nacierać skórę owłosioną głowy co drugi dzień przez okres 8—10 dni, a następnie 1—2 razy w tygodniu.
Wymienione płyny powinny być dosyć intensywnie wcierane w skórę owłosioną głowy, gdyż nie chodzi tu o zmoczenie nimi włosów, lecz o podrażnienie nimi skóry. Zabieg początkowo wywołuje wzmożone wypadanie włosów, ale póź-
625
niej następuje zahamowanie ich wypadania. W czasie stosowania wcierań (masaży) mycie głowy może być rzadkie — raz na 2—3 tygodnie. Do mycia najlepiej stosować mydło dziegciowe lub siarkowe, można również używać spirytus mydlany, mydła przetłuszczone. Po umyciu włosy powinny być dokładnie spłukane w kilku wodach, a ostatnią należy zakwasić, np. bardzo korzystnie działa wyciśnięty sok z pół cytryny na szklankę ciepłej wody. Korzystne jest też mycie głowy w odwarach ziołowych.
Rp.
Rad. Saponariae
Rad. Bardanae
Rad. Urticae
Rhiz. Calami
Herb. Equiseti aa 20,0
M.f. species
D.S. Do mycia głowy.
Przygotować odwar z 2 łyżek mieszanki ziołowej na półtora litra wody. Gotować powoli 10—15 min, odcedzić i myć głowę ciepłym odwarem, lekko masując. Z pozostałych po odcedzeniu ziół ponownie przygotować odwar i myć nim głowę, następnie nie wycierając zawiązać głowę ręcznikiem na 15— 20 min.
Zalecane również dla osób mających łupież.
ŁYSIENIE PLACKOWATE ALOPECIA AREATA
Przyczyna schorzenia jest nie znana. Dużą rolę w występowaniu zmian chorobowych przypisuje się wyczerpaniu nerwowemu, ciężkim przeżyciom psychicznym oraz urazom mechanicznym ośrodkowego układu nerwowego. Przyczyną występowania zmian mogą być także zaburzenia wewnątrzwydzielnicze, czynniki toksyczne, wewnątrzustrojowe ogniska zakaźne, np. ropne zapalenie zatok przynosowych, próchnicze zmienione korzenie zębowe, przewlekłe zapalenie migdałków.
Zmiany chorobowe polegają na nagłym występowaniu pojedynczych lub mnogich ognisk całkowitego wyłysienia, najczęściej w obrębie skóry owłosionej głowy, a u mężczyzn i na skórze owłosionej twarzy. Ogniska wyłysienia są okrągłe lub owalne, różnej wielkości. Niektóre ogniska, szerząc się obwodowo, zlewają się ze sobą. Włosy w otoczeniu ogniska wyłysienia są cienkie i dają się łatwo usuwać, natomiast skóra w obrębie ognisk wyłysienia jest nie zmieniona. Okres trwania choroby jest różny, od kilku miesięcy do kilku lat, a cza-
626
sami odrost włosów może w ogóle nie nastąpić. Stan ogólny chorych jest dobry.
Leczenie łysienia plackowatego jest zazwyczaj długotrwałe i nie zawsze skuteczne, szczególnie w przypadkach łysienia uogólnionego, tzw. wyłysienia plackowatego złośliwego.
W leczeniu ogólnym spośród wielu leków wspomagających korzystnie działa biostymina, podawana codziennie domięśniowo po jednej ampułce przez 15—20 dni; po przerwie 20—30 dniowej leczenie się wznawia. W zależności od wyników stosuje się od 2 do 4 cykli leczenia tym preparatem. Lek jest na ogół dobrze znoszony, bardzo rzadko mogą występować objawy nietolerancji, w postaci skórnych odczynów alergicznych (pokrzywka, świąd, wysypka). W tego rodzaju przypadkach podawanie biostyminy należy przerwać, po czym zmiany szybko ustępują. Niekiedy poprawę uzyskuje się po pod-wstrząsach insulinowych (Łańcucki i Jakubowicz). Stosowane są też kortykosterydy (po wykluczeniu przeciwwskazań) w odpowiedniej dawce, np. enkorton 20—30 mg dziennie. Już po niedługim okresie podawania leku powoduje on odrost włosów. Niekiedy po przerwaniu podawania sterydów u znacznej większości pacjentów następuje nawrót choroby (Winter i wsp.). U chorych pobudliwych, nerwicowych, jest wskazane podawanie preparatów: Neospasmina, Passispasmin, Nervosol, Bellergot.
W leczeniu ogólnym wspomagająco działają takie mieszanki ziołowe, które poprawiają przemianę materii, trawienie oraz wzmagają wydalanie moczu.
Rp.
Succ. Hyperici
Succ. Bardanae aa 10,0
Succ. Betulae
Succ. Taraxaci aa 15,0
M.f. guttae
D.S. Dla dorosłych 30—50 kropli w kieliszku wody 3 razy dziennie po jedzeniu; dla dzieci powyżej 7 lat 10—15 kropli 2 razy dziennie. Lek podaje się przez 20—30 dni z przerwą 3—4 tygodni.
W leczeniu miejscowym, wśród wielu metod, korzystnie oceniane są zabiegi powodujące przekrwienie skóry w obrębie ognisk wyłysienia plackowatego. W tym celu stosuje się związki drażniące, a wśród nich przede wszystkim leki pochodzenia roślinnego. Należy pamiętać, że zabiegi miejscowe mają na celu wywołanie odczynu przekrwienia, a nawet nieznacznego odczynu zapalnego, co w końcowym wyniku daje poprawę ukrwienia wokół brodawek włosowych, a tym samym odrost włosów. Wywołane przekrwienie i odczyn zapalny nie powinny być zbyt intensywne i powodować odczynu
627
pęcherzowego, gdyż jest to niekorzystne w leczeniu schorzenia i może prowadzić do zaniku skóry.
Do wcierań w ogniskach wyłysienia szeroko stosowane są płyny drażniące zawierające m.in. nalewkę z owoców pieprzowca (Issekutz i wsp.; Toh i wsp.).
Rp.
Tinct. Capsici 15,0
Resorcini
Ol. Ricini aa 2,0
Spir. Vini 70° ad 100,0
M.f. solutio
D.S. Wcierać w ogniska wyłysienia.
Rp.
Resorcini 1,0
Chlorali hydrati 4,0
Tinct. Capsici 1,5
Ol. Ricini 2,0
Spir. Vini 80,0
Aq. destillatae ad 100,0
M.f. solutio
D.S. Wcierać w ogniska wyłysienia.
Ostatnio uzyskano korzystne wyniki leczenia miejscowego ognisk wyłysienia plackowatego za pomocą związków światłouczulających (fotodynamicznych), stosowanych łącznie z naświetlaniem promieniami nadfioletowymi lub słonecznymi. W tym celu najczęściej podaje się beroksan (wyciąg z owoców pasternaka), który zawiera 8-metoksypsoralen i 5-meto-ksypsoralen, oraz meladyninę (wyciąg z owoców Ammi majus), zawierającą analogiczne związki, jak również wykazujący słabsze działanie światłouczulające alkoholowy wyciąg z ziela dziurawca (Kałużyński; Debrencewa i wsp.). Równocześnie z leczeniem miejscowym beroksanem, meladyniną zaleca się doustne podawanie jednego z wymienionych preparatów w odpowiednio dobianych dawkach. Zasady leczenia miejscowego i ogólnego są zbliżone do podanych w podrozdziale o bielactwie nabytym.
Stosowanie w leczeniu miejscowym wyciągów z dziurawca (Intr. Hyperici lub Succ. Hyperici) polegają na smarowaniu nimi ognisk wyłysienia i po upływie 10—15 min naświetlaniu lampą kwarcową. Źródło światła powinno być oddalone o 80 cm od miejsca naświetlanego; czas ekspozycji, początkowo 1 min, stopniowo przedłużamy o 1—2 min, aż do osiągnięcia 30 min, po czym należy przybliżyć palnik lampy do miejsca naświetlanego z jednoczesnym skróceniem czasu ekspozycji. Przed rozpoczęciem leczenia miejscowego należy określić wrażliwość skóry na promienie nadfioletowe, gdyż ułatwia do dobór odpowiedniego czasu naświetlania dla
628
pierwszych zabiegów. Trzeba pamiętać, że odczyn rumieniowy jest korzystny, natomiast odczynu pęcherzowego należy unikać. Równocześnie z leczeniem miejscowym podaje się doustnie sok z ziela dziurawca.
Rp.
Succ. Hyperici
D.S. 30—50 kropli w kieliszku wody 2—3 razy dziennie po jedzeniu. Dla dzieci powyżej 5 lat po 10—15 kropli po jedzeniu 2 razy dziennie. Czas podawania leku 20—30 dni i przerwa 2—3 tygodnie.
Leczenie trwa od kilku tygodni do kilku miesięcy, a nawet i dłużej.
Ostatnio korzystnie oceniana jest metoda fotochemioterapii PUVA (długie promieniowanie nadfioletowe i doustnie lub tylko zewnętrznie na ognisko wyłysienia zawiesina 8-metoksy-psoralenu).
ODLEŻYNA DECUBITUS
Jest to martwica skóry, przebiegająca w postaci mniej lub bardziej rozległych owrzodzeń powstających z niedożywienia skóry, najczęściej w wyniku długotrwałego ucisku naczyń krwionośnych — często u ludzi wyniszczonych, obłożnie chorych, nieprzytomnych, dotkniętych porażeniem. Najczęściej odleżyny umiejscowione są w okolicy krzyżowej, stawów biodrowych, pięt, kolan. Zmiany są bolesne i mogą stanowić wrota przenikania chorobotwórczych bakterii w głąb ustroju i być przyczyną zakażeń ogólnoustrojowych niebezpiecznych dla chorych.
Chorzy z odleżynami wymagają specjalnej opieki, wysokokalorycznego, ale nie obfitego, lekko strawnego odżywiania, utrzymania higieny osobistej, w miarę możności częstego zmieniania pozycji ułożenia chorego tak, ażeby poprawić ukrwienie w miejscach odleżyn, np. układanie na brzuchu, wkładanie pod odleżyny odpowiednich krążków, gumowych kół wypełnionych powietrzem i przykrytych czystym podkładem.
W leczeniu miejscowym korzystnie działają maści: Ung. Septalan, Ung. Symphyti, Ung. Solcoseryl, aerozole: Monacort aerozol, Panthenol aerozol, Oxycort aerozol. Smarowanie odleżyn cienką warstwą maści należy stosować 1—2 razy dziennie, spryskiwanie zaś aerozolem należy przeprowadzać 3—4 razy dziennie.
629
Jeżeli nie ma przeciwwskazań, dobrze działają kąpiele 1—2 razy w tygodniu z dodatkiem odwaru z żywokostu i skrzypu.
Rp.
Rad. Symphyti
Herb. Equiseti aa 75,0
M.f. species
D.S. Mieszankę ziół zalać 3 l wody i podgrzewać na małym ogniu do momentu wrzenia, następnie odstawić i po upływie 30 min odcedzić, wycisnąć pozostałość i wlać do przygotowanej kąpieli. Temperatura wody w wannie nie wyższa niż 35—37°C, czas kąpieli 10—20 min.
W leczeniu ogólnym korzystne działanie wykazuje wstrzykiwanie domięśniowo preparatów: Cocarboxylase, Solcoseryl, podawanie witaminy C 500—1000 mg dziennie i witaminy z grupy B. Niekiedy wskazane jest podawanie ogólne odpowiedniego antybiotyku. Korzystne działanie wspomagające wykazują mieszanki ziołowe, które poprawiają przemianą materii, ukrwienie, remineralizację ustroju, zwłaszcza w krzemionką.
Rp.
Rhiz. Tormentillae
Rad. Symphyti
Herb. Violae tricoloris
Anth. Chamomillae aa 20,0
M.f. species
D.S. Odwar z łyżki ziół na dwie szklanki wrzącej wody, pić porcjami w ciągu dnia.
Rp.
Alliostabil lag. I
D.S. Po 30 kropli w kieliszku wody 3 razy dziennie.
ODMROZINY PERNIOSIS
Występują one pod wpływem niskiej temperatury, poniżej 0°C, jednak mogą powstać nawet przy 8—10 C powyżej zera, gdy jest duże na wilgotnienie powietrza i jest się narażonym na długotrwałe i częste przebywanie w takich warunkach. Pewną predyspozycję do występowania odmrozin stanowią niektóre cechy osobiste, jak skłonność do nadmiernego pocenia, nerwice naczynioruchowe, skłonność do szybkiego marznięcia kończyn. Szczególnie skłonne do odmrozin są młode kobiety w okresie dojrzewania o konstytucji labilnej i z zaburzeniami miesiączkowania. Zmiany rozwijają się stopniowo, jesienią i wczesną wiosną, latem ulegają poprawie.
630
Zmiany chorobowe polegają na występowaniu nieostro odgraniczonych, ciastowatych nacieczeń, na ogół płaskich, o zabarwieniu sinaworóżowym lub sinoczerwonym z ceglastymi plamami. Zmiany są lekko bolesne, szczególnie po rozgrzaniu, powodują też nieznaczny świąd. Najczęstsze umiejscowienie odmrozin to — grzbietowe powierzchnie rąk i stóp, rzadziej podudzia, nos, policzki. Przebieg schorzenia jest przewlekły.
W leczeniu ogólnym korzystnie działają leki ziołowe przeciwzapalne, powodujące zwężenie rozszerzonych, drobnych naczyń skóry (włosowatych), natomiast u osób pobudliwych, nerwicowych również środki uspokajające. Zalecane jest też podawanie biostyminy, fibsu, analogicznie jak w leczeniu czyraczności (p. str. 607). Korzystne wyniki można uzyskać podawaniem doustnym witaminy C 1000 mg dziennie, witaminy PP 600—800 mg dziennie, witaminy A 50000 jednostek dziennie przez okres 4—6 tygodni oraz preparatami ziołowymi (leczenie wspomagające).
Rp.
Intr. Rutae 30,0
D.S. Po 15—20 kropli w kieliszku wody 3 razy dziennie po jedzeniu.
Działa uszczelniające i wzmacniająco na włosowate naczynia krwionośne.
Rp.
Rutisol lag. I
D.S. 30—50 kropli w kieliszku wody 2—3 razy dziennie między posiłkami.
Działanie analogiczne do poprzedniego, lecz bardziej zaznaczone.
Rp.
Intr. Hippocastani 30,0
D.S. 20—30 kropli w małej ilości wody 3 razy dziennie po jedzeniu.
Rp.
Fl. Hippocastani
Cort. Hippocastani aa 25,0
Fl. Arnicae 10,0
Fr. Rosae
Herb. Violae tricoloris aa 20,0
M.f. species
D.S. Napar z łyżki ziół na 2 szklanki wrzącej wody, pić porcjami po jedzeniu.
Wartościowym lekiem, działającym zwężająco na rozszerzone naczynia, okazały się wyciągi z kasztanowca zwyczajnego, mianowicie z niedojrzałych owoców i z kwiatów (zawie-
631
rają saponinę, escynę oraz flawonoidy), oraz z kory (zawiera katechinę). U osób pobudliwych celowe jest podawanie wyciągu z kozika lekarskiego, np. Intr. Valerianae, lub gotowych preparatów ziołowych — Nervosol, Neospasmina, Nervogran, Passispasmin. Leczenie ogólne powinno być stosowane szczególnie w okresie, kiedy zmiany nasilają się, a więc jesienią i na wiosnę. U chorych ze skłonnością do zaparcia zalecane jest podawanie granulatu Normogran lub syropu Rhelax.
W leczeniu miejscowym dobrze działają kąpiele rąk w naparach z niektórych ziół. Należy je stosować wieczorem przed snem. Temperatura kąpieli 38—40°C, czas trwania 15—30 min. Po kąpieli wskazany jest masaż rąk, zwłaszcza palców, po uprzednim delikatnym natłuszczeniu olejem sojowym lub słonecznikowym. W okresie zaostrzenia zmian zaleca się smarować ręce wieczorem cienką warstwą maści Tormentiol, maścią żywokostową (Ung. Symphyti), maścią przeciw odmrożeniom (Ung. contra congelationem), maścią dermatolową (Ung. Dermatoli) lub maścią zawierającą balsam peruwiański.
Rp.
Bals. peruviani 3,0
Camphorae 1,0
Ung. leniens ad 30,0
M.f. unguentum
D.S. Smarować zmiany skórne cienką warstwą 1—2 razy dziennie.
ODMROŻENIE CONGELATIO
Odmrożenia powstają na skutek działania niskiej temperatury ujemnej. Zimno uszkadza głównie naczynia krwionośne, a odmrożeniom ulegają najczęściej palce rak i stóp, nos, małżowiny uszne, ponieważ są to miejsca o skąpej podściółce tkanek miękkich, gdzie skóra przylega bezpośrednio do kości i chrząstek. Do odmrożeń usposabiają schorzenia naczyń krwionośnych oraz ucisk na naczynia wywierany przez ciasne obuwie, podwiązki itp.
Odmrożenia, ze względu na nasilenie i głębokość zmian, dzielimy na trzy stopnie. Odmrożenie pierwszego stopnia polega na wystąpieniu rumienią i obrzęku, drugiego — na pojawieniu się, oprócz rumienią i obrzęku, również pęcherzy, oraz trzeciego — na rozmaicie rozległej i głębokiej martwicy skóry i głębszych tkanek.
Leczenie ogólne odmrożeń — preparaty ziołowe są stosowane jako leki wspomagające, głównie te, które działają na naczynia krwionośne uszczelniające, przeciwzapalnie oraz
632
bodźcowo i przestrajająco. Polecić więc można wszystkie preparaty i przetwory stosowane w ogólnym leczeniu odmrozin (perniosis), a wiać: Biostymina, wyciąg z kasztanowca i ziela ruty oraz Venescin i Rutinoscorbin.
Rp.
Venescin lag. I
D.S. 3 razy dziennie tabletka po jedzeniu.
Rp.
Rutinoscorbin lag. I
D.S. Po tabletce 3—4 razy dziennie po jedzeniu.
Leczenie miejscowe odmrożenia trzeciego stopnia wymaga opracowania chirurgicznego, natomiast w odmrożeniach pierwszego i drugiego stopnia korzystnie działa Tormentiol, Ung. Symphyti, Ung. contra congelationem. Miejsca odmrożone smaruje się 2 razy dziennie cienką warstwą maści i nakłada jałowy opatrunek. Przy istnieniu odczynu pęcherzowego dobrze działają okłady z naparu rumianku. Kilka warstw gazy zwilża się naparem rumianku, lekko wyciska, przykłada na miejsca odmrożone, po czym delikatnie bandażuje. Okłady te należy zmieniać 4—6 razy w ciągu doby. Dobrze również działają okłady z 2% roztworu taniny. Przed zastosowaniem okładów można miejsca odmrożone posmarować cienko tormentiolem lub maścią żywokostową. W leczeniu miejscowym odmrożeń pierwszego i drugiego stopnia często używa się aerozol Hemostin — mieszaninę, która zawiera substancje czynne kory dębowej, kwiatu nagietka, ziela dziurawca z roztworem pochodnych celulozy oraz propelentami fizjologicznie obojętnymi. Aerozol rozpyla się w ciągu 2—3 s z odległości 15—30 cm na powierzchnię odmrożoną 2—3 razy dziennie. Flakon przed użyciem należy wstrząsnąć, a w czasie spryskiwania trzymać w pozycji pionowej; podczas spryskiwania ognisk odmrożenia chronić oczy. Szeroko stosuje się też maści zawierające balsam peruwiański.
Rp.
Balsami peruviani
Ammon. sulfobitum. aa 3,0
Camphorae 1,0
Vaselini flavi ad 30,0
M.f. unguentum
D.S. Miejsca odmrożone smarować cienką warstwą 1—2 razy dziennie, nałożyć jałowy opatrunek.
Należy zaznaczyć, że leczenie miejscowe preparatami ziołowymi odmrożeń drugiego stopnia jest leczeniem wspomagającym.
633
OPARZENIE COMBUSTIO
Omówione będą najczęstsze oparzenia skóry, powstałe pod wpływem wysokiej temperatury. Stopień nasilenia objawów klinicznych oparzenia zależy w głównej mierze od wysokości temperatury i czasu działania na skórę. Oparzenia dzieli się na 4 stopnie. Pierwszy stopień cechuje się wystąpieniem rumienią, obrzęku oraz pieczenia w miejscu oparzonym. W oparzeniu drugiego stopnia, oprócz wymienionych objawów, tworzą się pęcherze wypełnione płynem surowiczym; zmiany te powodują dolegliwości bólowe znacznego stopnia. Oparzenie trzeciego stopnia powoduje martwicę naskórka i tkanki łącznej oraz dużą bolesność. Oparzenie czwartego stopnia powoduje głębokie zniszczenie i martwicę skóry, tkanki podskórnej, mięśni, niekiedy i kości, a nasilenie bólu jest bardzo duże. Oparzenia trzeciego i czwartego stopnia pozostawiają blizny, które mogą również wystąpić u niektórych chorych po oparzeniu drugiego stopnia. W oparzeniach największemu uszkodzeniu ulega tkanka łączna, a towarzyszy mu często odczyn ogólny, który w zależności od rozległości i stopnia uszkodzenia może powodować wystąpienie wstrząsu i choroby oparzeniowej o ciężkim przebiegu, z zagrożeniem życia. Szczególnie niebezpieczne są oparzenia u dzieci i osób starych.
W niniejszym opracowaniu uwzględniono głównie oparzenia pierwszego i drugiego stopnia zajmujące małą powierzchnię skóry.
Leczenie miejscowe polega na stosowaniu sterydów łącznie z antybiotykami w maściach, aerozolach oraz leków ziołowych jako wspomagających, głównie o działaniu przeciwzapalnym, przeciwbólowym, przyspieszającym gojenie i przeciwbakteryjnym. Bezpośrednio po oparzeniu, jeżeli jest możliwość, należy zmyć ognisko strumieniem zimnej wody lub alkoholem. Bardzo korzystnie działa spryskanie ognisk oparzenia 2—3 razy dziennie jednym z aerozoli: Monacort aerozol, Polcortolon TC aerozol, Oxycort aerozol, Sanofil aerozol. Korzystne działanie można obserwować po stosowaniu jednej z wymienionych maści, którą należy ognisko oparzenia smarować delikatnie, cienka warstwą 1—2 razy dziennie i nałożyć jałowy opatrunek: Ung. Oxycort, Ung. Lorinden T, Ung. Tormentiol, Ung. Symphyti, Ung. Alantan. W świeżych oparzeniach korzystnie działają okłady z rumianku, żywokostu lub azulanu.
Rp.
Anth. Chamomillae
Fl. Millefolii aa 20,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wrzącej wody; namoczyć kilka warstw gazy
634
i przykładać na miejsca oparzone 3—4 razy dziennie.
Rp.
Azulani lag. I
D.S. Łyżkę na szklankę przegotowanej letniej wody, do okładów jak wyżej.
Rp.
Rad. Symphyti 50,0
Fol. Plantaginis 25,0
Anth. Anthemidis 20,0
M.f. species
D.S. Odwar z 3 łyżek ziół na 2 i pół szklanki wody, do okładów na miejsca oparzone; zmieniać 2—3 razy dziennie do chwili ustąpienia ostrego odczynu zapalnego.
Rp.
Tinct. Arnicae 1,0
Tinct. Tormentillae 2,0
Lanolini 6,0
Ung. leniens ad 20,0
M.f. unguentum
D.S. Smarować miejsca oparzone cienką warstwą 1—2 razy dziennie.
Rp.
Ol. Lini
Aq. Calcis aa
M.f. linimentum
D.S. Zewnętrznie; przed użyciem wstrząsnąć. Do zmywania skóry w miejscach oparzonych podczas zmiany opatrunku.
Leczenie ogólne ziołami jest wspomagające. Stosuje się przetwory lub preparaty wykazujące działanie przeciwzapalne, zwężające naczynia krwionośne, odtruwające, przeciwbólowe i uspokajające.
Rp.
Intr. Rutae
Succ. Betulae aa 30,0
M.f. guttae
D.S. Po 30—50 kropli w kieliszku wody 3 razy dziennie po jedzeniu.
Rp.
Rutisol lag. I
D.S. 30—50 kropli w małej ilości wody lub w soku owocowym 3—4 razy dziennie. Po 5 dniach stosowania leku — 2 dni przerwy.
635
Rp.
Rutinoscorbin lag. I
D.S. Po 1—2 drażetki 3 razy dziennie po jedzeniu.
Rp.
Intr. Hippocastani lag. I
D.S. 30 kropli w łyżce wody 3 razy dziennie po jedzeniu.
Rp.
Biostymini lag. I
D.S. Po ampułce domięśniowo codziennie lub co drugi dzień.
Ogółem do 15 wstrzyknięć. Biostymina pobudza ziarninowanie i gojenie.
Rp.
Fol. Urticae
Herb. Violae tricoloris aa 25,0
Fl. Sambuci
Rad. Bardanae
Rad. Saponariae aa 10,0
M. f. species
D.S. Napar z łyżki ziół na 2 szklanki wrzącej wody, pić porcjami w ciągu dnia.
Przy dolegliwościach bólowych podaje się również bellergot, nerwogran lub neospazminę.
OWRZODZENIE ŻYLAKOWE ULCUS YARICOSUM
Owrzodzenia podudzi — ulcera cruris — powstają w wyniku zaburzeń odżywczych w tkankach, głównie skóry. Czynnikami sprzyjającymi tworzeniu się owrzodzeń podudzi są żylaki, zakrzepowe zapalenie żył, zmiany miażdżycowe i zarostowe naczyń tętniczych w obrębie kończyn dolnych, nadciśnienie, zaburzenia przemiany materii — cukrzyca, nadmierna otyłość, zaburzenia układu krwiotwórczego — czerwienica, niedokrwistość i zaburzenia w obrębie układu nerwowego. Najczęstszą przyczyną owrzodzeń podudzi są żylaki, zapalenie zakrzepowe oraz zakrzepy naczyń żylnych, które doprowadzają do ścieńczenia, zaników, stwardnień i stanów zapalnych skóry podudzi, zwłaszcza w ich części dystalnej. W obrębie zmienionej skóry, szczególnie po przypadkowych urazach mechanicznych, dochodzi do tworzenia się długo utrzymujących się, o różnym stopniu bolesności owrzodzeń podudzi. Częściej chorują kobiety.
Owrzodzenia podudzi mogą mieć różnorodny kształt i wiel-
636
kość, od małych — wielkości 2—3 cm — do rozległych — obejmujących mankietowato 2naczną część podudzi; również głębokość owrzodzenia bywa różna. Skóra otaczająca jest zmieniona troficznie. Owrzodzenia podudzi tworzą się najczęściej w obrębie ½ dolnej części podudzia, powodują ból, zwłaszcza w czasie chodzenia.
Leczenie ogólne — przy dużym zakażeniu wtórnym podaje się antybiotyki, najczęściej z grupy tetracyklin. Stosowane są też leki przeciwzakrzepowe, spazmolityczne i przeciwzapalne. Wśród nich: Provasan, Metindol — w czopkach doodbytniczo na noc, Euphyllin — w czopkach doodbytniczo na noc. Jako leczenie wspomagające stosuje się stosunkowo często preparaty ziołowe, głównie o działaniu przeciwzapalnym, spazmolitycznym, przeciwcukrzycowym, odtoksyczniającym, usprawniającym przemianę materii, przeciwbakteryjnym, wzmagającym naskórkowanie i obniżającym ciśnienie krwi. W doborze preparatów, mieszanek decyduje, jaki czynnik w etiopatogenezie owrzodzenia żylakowatego jest dominujący, a tym samym wymaga odpowiedniego postępowania leczniczego. Zaleca się domięśniowo wstrzykiwania biostyminy (p. str. 607), fibsu. U chorych z nadciśnieniem podaje się napar z ziół obniżających ciśnienie krwi lub odpowiednie preparaty.
Rp.
Herb. Visci
Fr. Crataegi aa 50,0
M.f. species
D.S. Napar z łyżki ziół na 2 szklanki wrzącej wody; pić porcjami w ciągu dnia po jedzeniu.
Rp.
Alliostabil lag. I
D.S. 15—30 kropli w kieliszku wody 3 razy dziennie po jedzeniu.
Rp.
5erpadex lag. I
D.S. Drażetka 2—3 razy dziennie.
Rp.
Rutisol lag. I
D.S. 10—30 kropli w małej ilości wody lub soku owocowego 3 razy dziennie.
Rp.
Resergot lag. I
D.S. Drażetka 2—3 razy dziennie.
Rp.
Intr. Hippocastani lag. I
D.S. 15—30 kropli w kieliszku wody 2—4 razy dziennie między posiłkami.
637
Rp.
Venescin lag. I
D.S. Po drażetce 3 razy dziennie przed jedzeniem.
U chorych z cukrzycą korzystne jest podawanie:
Rp.
Herb. Galegae
Fuci vesiculosi
Fol. Myrtilli
Fol. Salviae aa 25,0
M.f. species
D.S. 1 łyżka ziół na szklankę odwaru, pić 1—2 szklanki dziennie.
W leczeniu miejscowym owrzodzeń podudzi preparaty ziołowe są szeroko stosowane. W okresie początkowym, gdy stwierdza się cechy zakażenia wtórnego, korzystnie działają związki mające właściwości przeciwbakteryjne i przeciwzapalne, np. wyciągi zawierające azulen. Stosuje się je w ten sposób, że po lekkim natłuszczeniu skóry otaczającej owrzodzenie przykłada się okład z naparu z kwiatów rumianku, zmieniany 2—3-krotnie w ciągu dnia. W tym celu kilka warstw gazy należy namoczyć w naparze rumiankowym, lekko wycisnąć, przyłożyć na owrzodzenie i zabandażować. Okłady można też robić z azulanu (2 łyżeczki na 100 g przegotowanej letniej wody). Po oczyszczeniu owrzodzenia, a wiać ustąpieniu ropienia i wytworzeniu zdrowej ziarniny, korzystnie działa pudrowanie zasypką Alantan, po czym należy nałożyć jałowy opatrunek i zabandażować, zmieniając go 1—2 razy w ciągu doby. Gojenie pobudza również maść żywokostowa — Ung. Symphyti. Jałową gazą smaruje się cienką warstwą maści, przykłada na owrzodzenie, bandażuje i zmienia opatrunek 1— 2 razy dziennie. W owrzodzeniach atonicznych, nie wykazujących skłonności do ziarninowania i gojenia, pobudzająco działa maść zawierająca chlorofitinę — Chlorofilan, ponieważ ma właściwości przeciwzapalne, lekko drażniące i przyspieszające gojenie. Po oczyszczeniu otaczającej skóry na owrzodzenie nakłada się cienką warstwą maści, pokrywa jałową gazą i bandażuje. Opatrunek należy zmieniać raz w ciągu doby. W przypadkach ziarniny atonicznej, gdy zawodzą inne metody leczenia i nie zachodzi naskórkowanie, wskazane jest zastosowanie maści chlorofilowo-chlorbmycetynowej o działaniu przeciwbakteryjnym i drażniącym, a tym samym pobudzającym epitelizację.
Rp.
Chlorofilani 10,0
Chloromphenicoli 1,0
Ung. leniens ad 20,0
638
M.f. unguentum
D.S. Gazę posmarować cienką warstwą maści, przyłożyć na owrzodzenie, zabandażować i zmieniać raz dziennie.
Również balsam peruwiański jest często stosowany w leczeniu owrzodzeń ze względu na właściwości bakteriobójcze, przeciwzapalne, pobudzające do odczynu ziarninowania i gojenia.
Rp.
Balsami peruviani 2,0
Vitamini A liq. 3,0
Vaselini
Lanolini aa ad 30,0
M.f. unguentum
D.S. Zewnętrznie raz dziennie opatrunek.
Szerokie zastosowanie znalazła też maść Mikulicza, zawierająca 1% azotanu srebra i 10% balsamu peruwiańskiego, oraz maść składającą się z balsamu peruwiańskiego i balsamu Szostakowskiego — Winylinum (Szostakowski i Iżewski). Stosuje się je w opatrunkach 1 raz na dobę, smarując bezpośrednio owrzodzenie lub jałową gazę, którą nakłada się na ranę i bandażuje.
Napar z liści orzecha włoskiego (Folium Juglandis) (15 : 250) wykazuje działanie przeciwzapalne, ściągające, przeciwbakteryjne, przyspiesza gojenie owrzodzenia i wytworzenie suchego strupa. Przymoczki z naparu przykłada się 2—3 razy dziennie na owrzodzenia wypełnione zdrową ziarniną. Natomiast w owrzodzeniach, które wypełniły się ziarniną, ropienie ustąpiło, owrzodzenia znacznie się zmniejszyły, lecz bardzo wolno przebiega ostatnia faza wytworzenia suchego strupa i wygojenie (epitelizacja), korzystnie działa stosowanie przymoczek z 5% roztworu taniny. Przykłada się je na owrzodzenie na 1—1,5 h 1—2 razy w ciągu doby z przerwami kilkugodzinnymi. W czasie stosowania przymoczek chorzy powinni leżeć z kończyną lekko uniesioną, opartą na poduszce i trzymaną na wolnym powietrzu, w temperaturze pomieszczenia nie niższej niż 24°C. Ostatnio w leczeniu miejscowym owrzodzeń żylakowych, zwłaszcza trudno gojących się, korzystnie oceniane jest stosowanie miejscowe kitu pszczelego — propolis, który wykazuje działanie przeciwbakteryjne, usprawniające ukrwienie, pobudzające ziarninowanie i naskórkowanie. Chorzy z żylakowatym owrzodzeniem podudzi powinni przestrzegać lekko strawnej i niskokalorycznej diety, bogatej w białko, warzywa, owoce, zwłaszcza jabłka, czarne porzeczki, maliny, śliwki. Należy dbać o codzienne wypróżnienie. Nie należy natomiast palić tytoniu, pić napojów alkoholowych, używać ostrych przypraw. Korzystnie działa stosowanie odpowiedniej girnna-
639
styki kończyn dolnych. W czasie snu zalecane jest lekkie uniesienie chorej kończyny ku górze — podłożenie poduszki. W nasilonej żylakowatości po wyleczeniu owrzodzenia wskazana jest konsultacja chirurga w celu ewentualnego leczenia chirurgicznego.
Wymienić jeszcze trzeba aloes, który jest stosowany w lecznictwie ze względu na właściwości bakteriostatyczne, przyspieszające ziarninowanie i gojenie. Grube, soczyste kawałki liści aloesu (bliższe nasady) płucze się dokładnie w ciepłej, przegotowanej wodzie, pozostawia na krótko do obeschnięcia, a następnie wyjałowionym ostrzem (nóż, brzytwa) przecina podłużnie i przykłada śluzową, wewnętrzną, powierzchnią bezpośrednio do owrzodzenia, pokrywając je całkowicie. Można jeszcze spryskać preparatem Oxycort aerozol, po czym nałożyć opatrunek, który zmienia się raz w ciągu doby.
Należy pamiętać, że wszystkie wymienione metody leczenia miejscowego mogą powodować wyraźną poprawę tylko przez pewien okres, po którym następuje zahamowanie. Dlatego w leczeniu rozległych i trudno gojących się owrzodzeń korzystnie działa zmiana leczenia miejscowego.
Niektóre z omówionych środków leczniczych, aczkolwiek bardzo rzadko, mogą być przyczyną wystąpienia miejscowych i ogólnych odczynów alergicznych. W razie ich wystąpienia (pokrzywka, zmiany wypryskowe) trzeba przerwać stosowanie leku, zmienić go na inny oraz zastosować ogólne leczenie przeciwzapalne i przeciwalergiczne.
PLAMICA PURPURA
Powstaje w następstwie wybroczyn lub wylewów krwawych do skóry, tkanki podskórnej oraz błon śluzowych. Zmiany chorobowe polegają na anatomicznym uszkodzeniu lub wzmożonej przepuszczalności ścian włośniczek, drobnych tętniczek i żył. Mechanizm powstawania plamic, może być złożony i zależeć od zaburzeń krzepliwości krwi, zmniejszenia liczby płytek krwi, zmian w obrębie białek krwi (dysproteinemii), uszkodzenia ścian naczyń obwodowych (pod wpływem czynników toksycznych, alergicznych, alergiczno-toksycznych), zaburzeń przemiany materii, chorób wyniszczających, nowotworów i inwolucyjnych zmian w naczyniach i podścielisku tkanki łącznej (plamica starcza). Plamice towarzyszące różnorodnym chorobom, zaburzeniom, odczynom polekowym są nazywane plamicami objawowymi. Do plamic samoistnych zaliczane są: plamica małopłytkowa, plamica zwykła, plamica hiperergiczna, plamica starcza. Różnorodne plamice pod względem klinicznym
640
często stanowią przejście pomiędzy poszczególnymi grupami, mogą też być wynikiem nakładania się — sumowania kilku przyczyn. Chorzy z plamicą często odczuwają nieznaczny świąd. Zmiany skórne są zazwyczaj najbardziej nasilone na kończynach dolnych.
Leczenie ogólne plamic prowadzi się w zależności od przyczyny wywołującej. Prawie w każdym przypadku plamicy oprócz wyraźnie sprofilowanego postępowania leczniczego, uzależnionego od etiologii, podawane są związki wapnia, witamina C, witamina PP, witamina K. Leki roślinne są stosowane najczęściej jako wspomagające. Główne znaczenie mają te zioła, których związki czynne działają uszczelniające na ścianki naczyń krwionośnych, zmniejszają odczyn zapalny, działają tonizująco i przeciwalergicznie. Wymienić trzeba przede wszystkim wyciągi z niedojrzałych świeżych owoców kasztanowca, ziela ruty, pięciornika (kurze ziele), ziela skrzypu, które wykazują działanie przeciwkrwotoczne, przeciwzapalne, uszczelniające śródbłonki naczyń włosowatych, przeciwalergiczne i przeciwbakteryjne.
Rp.
Intr. Hippocastani lag. I
D.S. 30—40 kropli w kieliszku wody lub soku owocowego 3 razy dziennie po jedzeniu.
Rp.
Herb. Equiseti 100,0
D.S. Łyżkę ziela na 2 szklanki wody; gotować powoli, aż do otrzymania połowy objętości, pić 2 razy dziennie po pół szklanki odwaru.
Szeroko stosowane w leczeniu plamic są również liście ruty zwyczajnej, które oprócz działania uszczelniającego i wzmacniającego na ścianki naczyń krwionośnych obniżają nieznacznie ciśnienie krwi. Znaczenie mają też preparaty zawierające rutynę.
Rp.
Intr. Rutae lag. I
D.S. 20—30 kropli w małej ilości wody 3 razy dziennie.
Korzystne działanie wspomagające w leczeniu plamic wykazuje następująca mieszanka ziołowa:
Rp.
Herb. Rutae 20,0
Fl. Hippocastani 30,0
Rhiz. Tormentillae
Herb. Equiseti aa 25,0
641
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody, pić porcjami 2 szklanki w ciągu dnia po jedzeniu.
Rp.
Rutinoscorbin lag. I
D.S. 1—2 drażetki 3—4 razy dziennie po jedzeniu.
Analogicznie i równie korzystnie działa wodno-alkoholowy roztwór rutyny w postaci kropli — Rutisol.
W leczeniu miejscowym plamic środki ziołowe mogą być stosowane jako leki wspomagające o działaniu osłaniającym, zmniejszającym uczucie świądu i odczyn zapalny skóry (jeżeli towarzyszy plamicy), np. Tormentiol oraz Ung. Symphyti. Maścią należy delikatnie i cienko smarować skórę objętą zmianami 1—2 razy dziennie. Trzeba też pamiętać, że w leczeniu plamic wszystkie zabiegi miejscowe (jeżeli są stosowane) muszą być prowadzone delikatnie, ażeby nie uszkodzić osłabionych naczyń krwionośnych. Zalecane są również kąpiele osłaniające w krochmalu, rumianku (p. str. 618), ale kwalifikacja chorych musi być ostrożna. Kąpiel trwa krótko, 10—15 min, w temperaturze wody 32—36°C. Po kąpieli, skóry nie należy energicznie wycierać, lecz osuszyć ręcznikiem kąpielowym. Podczas kąpieli leczniczych wchodzenie i zanurzanie ciała w wodzie powinno być powolne, także po kąpieli należy powoli wychodzić z wanny. Kąpiele lecznicze są prowadzone pod nadzorem fachowego personelu medycznego, natomiast w warunkach domowych po zaordynowaniu przez lekarza i pod nadzorem kogoś z domowników.
W leczeniu plamic należy przestrzegać lekko strawnej diety, obfitej w warzywa i owoce. Niekorzystnie działają pikantne, ostre przyprawy, grzyby w każdej postaci, napoje alkoholowe oraz palenie tytoniu.
POCENIE NADMIERNE HYPERH1DROSIS
Nadmierna potliwość może występować u osób zdrowych jako czynnik obronny, utrzymujący stałą temperaturę ciała, np. przy dużych wysiłkach fizycznych, wysokiej temperaturze otoczenia, oraz w niektórych stanach chorobowych, gruźlicy, zaburzeniach wewnątrzwydzielniczych (np. choroba Basedowa), w zaburzeniach układu wegetatywnego i Wyższych ośrodków nerwowych oraz w przypadku indywidualnej skłonności do nadmiernego pocenia, najczęściej związanej z układem
642
nerwowym, hormonalnym, jak też zwiększoną ilością czynnych gruczołów potowych. W uogólnionej nadmiernej potliwości zmiany dotyczą całej skóry, a występowanie ma raczej charakter napadowy. Może też występować nadmierne pocenie miejscowe, np. dłoni, stóp, okolic pachowych, twarzy i owłosionej skóry głowy. Istotne znaczenie w określeniu sposobu leczenia nadmiernego pocenia stanowi, czy jest ono uogólnione czy miejscowe; główne znaczenie ma ustalenie przyczyny nadmiernego pocenia, czynników usposabiających, co w zasadniczy sposób rzutuje na ukierunkowanie postępowania leczniczego. Leczenie jest trudne.
W leczeniu ogólnym nadmiernego pocenia o podłożu neurogennym preparaty pochodzenia roślinnego stanowią leczenie wspomagające, uzupełniające, polegające głównie na zmniejszeniu czynności wydzielniczej gruczołów potowych, zmniejszeniu nadmiernego napięcia układu nerwowego, a także działaniu ogólnie wzmacniającym i tonizującym. Chorym z nadmiernym poceniem często zaleca się przyjmowanie bellergotu (2—3 razy dziennie po tabletce po jedzeniu) oraz picie naparów z mieszanek ziołowych.
Rp.
Lichenis islandici 30,0
Fol. Salviae 20,0
Rad. Glycyrrhizae 10,0
M.f. species
D.S. Napar z łyżki ziół na 2 szklanki wody pić porcjami w ciągu dnia.
Rp.
Rad. Archangelicae
Rad. Bardanae
Rhiz. Calami
Rhiz. Tormentillae
Rad. Glycyrrhizae aa 20,0
M.f. species
D.S. Jak poprzednio.
W leczeniu miejscowym nadmiernego pocenia jako wspomagające stosowane są w postaci kąpieli leczniczych preparaty ziołowe wykazujące działanie ściągające, tonizujące, odwaniające. Zalecić można kąpiel garbnikową, którą przygotowuje się następująco: 0,25—0,4 kg kory dębowej należy wygotować w 5 l wody, przecedzić i odwar wlać do wanny z wodą. Temperatura kąpieli powinna wynosić 36—38°C, czas trwania 20—30 min; 1—2 razy w tygodniu.
Przy nadmiernej potliwości stóp korzystnie działa moczenie w ciepłej wodzie z dodatkiem taniny. Na miednicę ciepłej wody o temperaturze 38—40°C daje się 8—10 g Acidum tannicum i moczy stopy 15—30 min. Również poniższa mieszanka daje dobre wyniki:
643
Rp.
Rhiz. Bistortae 50,0
Colt. Salicis
Cort. Hippocastani
Herb. Equiseti aa 30,0
M.f. species
D.S. Odwar z 4 łyżek ziół w półtora litra wody, przecedzić, wlać do miski z 3 l wody.
Korzystnie działa też moczenie stóp w naparze sporządzonym z ziela bukwicy zwyczajnej, która zawiera około 15% garbnika oraz cholinę, betainę, olejek lotny, wykazuje też działanie przeciwbakteryjne i unieczynniające toksyny wytwarzane przez bakterie, a tym samym zapobiega zakażeniom bakteryjnym i nieprzyjemnej woni, która często towarzyszy nadmiernemu poceniu stóp.-Moczenie należy stosować 1—2 razy w tygodniu.
Rp.
Herb. Betonicae 150,0
D.S. Napar sporządzony w 3 l wody wlać do miednicy, odczekać, ażeby temperatura obniżyła się do 38—40°C i wówczas moczyć stopy przez okres 15—25 min —najlepiej przed snem.
Dla osób z nadmierną potliwością rąk zaleca się stosowanie następującego płynu:
Rp.
Acidi tannici 0,25
Acidi acetici glac. 2,75
Ol. Lavandulae gutt. X
Spir. Vini 70° aa 100,0
M.f. solutio
D.S. Płyn do przecierania rąk kilka razy dziennie.
W leczeniu nadmiernej potliwości, zwłaszcza uogólnionej, wskazane jest uprawianie sportu, przestrzeganie lekko strawnej diety, spożywanie dużej ilości warzyw i owoców, unikanie ostrych przypraw, napojów alkoholowych, palenia tytoniu, zwalczanie zaparć. Bardzo korzystne działanie spostrzega się po korzystaniu 1—2 razy w tygodniu z sauny po uprzednim uzyskaniu zezwolenia od lekarza internisty.
POKRZYWKA URTICARIA
Jest to choroba alergiczna skóry, charakteryzująca się występowaniem bąbli, podobnych jak po oparzeniu pokrzywą lub ukłuciu niektórych owadów, np. komarów. Zmiany są uwa-
644
runkowane zaburzeniem naczynioruchowym w wyniku rozszerzenia światła drobnych naczyń krwionośnych, zwiększenia ich przepuszczalności i powstania ograniczonego obrzęku skóry właściwej, a często i tkanki podskórnej. Pokrzywka pojawia się najczęściej jako odczyn alergiczny na leki, na niektóre pokarmy (poziomki, raki, ryby), pasożyty przewodu pokarmowego oraz wewnątrzustrojowe ogniska zakaźne.
Zmiany chorobowe polegają na występowaniu wykwitów skórnych w postaci bąbli, najczęściej kształtu okrągłego, owalnego lub wielokolistego, o wyraźnie zwiększonej spoistości. Zmiany występują nagle, towarzyszy im dokuczliwy świąd, lecz zazwyczaj ustępują one po kilku lub kilkunastu godzinach, bez widocznych zmian skórnych. Najczęstsze umiejscowienie zmian to tułów i kończyny. Istnieje kilka odmian klinicznych pokrzywki.
W leczeniu ogólnym podaje się środki przeciwhistaminowe, wapń, w ciężkich przypadkach związki sterydowe; natomiast preparaty ziołowe mają znaczenie wspomagające, zwłaszcza w leczeniu pokrzywki przewlekłej. Korzystnie działają zioła i ich przetwory zawierające azulen i wykazujące właściwości przeciwzapalne, przeciwalergiczne i przeciwbólowe.
Rp.
Anth. Chamomillae
Anth. Anthemidis
Anth. Millefolii aa 20,0
M.f. species
D.S. Napar z 2 łyżek ziół na 2 szklanki wrzącej wody, pić po 1/2—1 szklance 3 razy dziennie między posiłkami.
W leczeniu pokrzywki przewlekłej korzystne działanie spostrzegamy po dłuższym okresie picia odwaru z dojrzałego owocostanu chmielu zwyczajnego, tzw. szyszek chmielu. Poprawę, a często ustępowanie pokrzywki można łączyć ze związkami czynnymi zawartymi w owocach, jak: humulen, farnezen, a zwłaszcza mieszaniny żywic humulonu i lupulonu oraz flawonoidów, które działają uspokajająco i hamująco na czynność kory mózgowej, zmniejszają pobudliwość ośrodków rdzenia kręgowego i nieznacznie hamują pobudliwość płciową.
Rp.
Strob. Lupuli 100,0
D.S. Napar z 1 łyżki ziół na 2 szklanki wrzącej wody, pić porcjami 3—4 razy dziennie między posiłkami.
Bodźcowe i przestrajająco działa biostymina, podawana domięśniowo codziennie lub co drugi dzień w ogólnej ilości 10— 20 wstrzyknięć. Po 2—3-tygodniowej przerwie można leczenie powtórzyć. Korzystnie działają również preparaty uspokaja-
645
jące, zmniejszające uczucie świądu i nadmierną pobudliwość naczynioruchową. Podawać można Intr. Valerianae, syropy: Neospasmina, Passispasmin, granulat Nervogran. U chorych ze skłonnością do zaparć należy uregulować codzienne wypróżnienie, zalecając przyjmowanie drażetek Alax, syropu Rhelax lub granulatu Normogran.
W leczeniu miejscowym w okresie wysiewu pokrzywki korzystnie działają papkowate zawiesiny lub roztwory, zwykle zawierające mentol. Papki w czasie wysychania wywołują uczucie chłodu i tym samym łagodzą dokuczliwy świąd; działanie ich jest objawowe.
Rp.
Mentholi 0,5—1,0
Glycerini 5,0
Spir. Vini 40° ad 100,0
M.f. solutio
D.S. Zewnętrznie. Wykwity pokrzywki smarować watą zwilżoną płynem kilka razy dziennie.
Rp.
Mentholi 0,5—1,0
Zinci oxydum
Talci veneti
Amyli tritici aa 10,0
Glycerini 5,0
Aq. Plumbi 10,0
Spir. Vini 40° ad 100,0
M.f. pasta
D.S. Zewnętrznie, przed użyciem wstrząsnąć. Smarować wykwity pokrzywkowe 1—3 razy dziennie.
Dobre wyniki można uzyskać stosowaniem kąpieli osłaniających w rumianku, krochmalu (przygotowanie p. str. 618), należy jednak pamiętać, że temperatura kąpieli nie powinna przekraczać 34—36°C, gdyż zbyt ciepła kąpiel może nasilić uczucie świądu, spowodować nowy wysiew pokrzywki. Również czas trwania kąpieli nie powinien być dłuższy niż 15— 25 min. Po wyjściu z kąpieli skórę należy łagodnie osuszyć ręcznikiem. Nie wycierać, gdyż mechaniczne drażnienie może spowodować wysiew pokrzywki.
Również kąpiel przygotowana z szyszek chmielowych — 100,0 g na wannę wody — działa uspokajająco, zmniejsza świąd. Przygotowanie i czas kąpieli jak wyżej.
RAK SKÓRY CARCINOMA CUTIS
Jest nowotworem złośliwym pochodzenia naskórkowego. Przyczyna nie jest dokładnie poznana, istnieje teoria powsta-
646
wania raków w następstwie przewlekłego drażnienia skóry przez czynniki: fizyczne — główną rolę odgrywa światła słoneczne, które powoduje odczyn nadmiernego rogowacenia, a następnie ogniskowy rozrost nowotworowy, chemiczne — pochodne smoły pogazowej i antracenu, anilina, nie oczyszczona parafina i inne, mechaniczne, np. przewlekłe drażnienie skóry, zwłaszcza blizn po oparzeniu, gruźlicy toczniowej. W powstawaniu raków skóry najbardziej prawdopodobna jest jednak teoria wirusowa, gdy uprzednio wymienione czynniki mogą stanowić podłoże usposabiające do ich rozwoju, szczególnie rogowacenie starcze.
Istnieje kilka odmian raków skóry. Najczęściej umiejscawiają się one na czerwieni warg, zwłaszcza dolnej, okolicach płciowych, okolicach oczodołów, nosa, małżowin usznych, gdzie powstają zazwyczaj guzkowe nacieki wykazujące tendencję do powolnego rozrostu, bujania brodawkowatego, tworzenia się owrzodzeń. O rozpoznaniu decyduje wynik badania histologicznego.
Leczeniem zasadniczym jest doszczętne usunięcie nowotworu chirurgicznie, elektrokoagulacją lub naświetlaniem promieniami rentgenowskimi, korzystnie oceniana jest też chemioterapia — leczenie miejscowe maścią 5-fluorouracylową, zwłaszcza wczesnych raków skóry. 5-Fluorouraćyl zaliczany jest do antymetabolitów o znacznym działaniu cytostatycznym wskutek hamowania syntezy kwasu dezoksyrybonukleinowego. W leczeniu miejscowym zazwyczaj stosowana jest maść 5%, którą nakłada Się cienką warstwą na ognisko nowotworowe 1—2 razy dziennie i przykrywa jałowym opatrunkiem. Czas leczenia waha się od 3 do 6 tygodni. W Polsce stosowana jest maść Efudix.
Leczenie ziołowe jest wspomagające, zwłaszcza w okresie gojenia się zmian po leczeniu promieniami rentgenowskimi lub maścią fluorouracylową. W ostrych odczynach zapalnych połączonych z rozpadem i tworzeniem się płytkich owrzodzeń jako następstw ww. leczenia korzystnie działa stosowanie przymoczek kilka razy dziennie z naparu rumianku. Przymoczki (okładziki) powodują zmniejszenie stanu zapalnego, dolegliwości bólowych, przyspieszają gojenie płytkich owrzodzeń i tworzenie się kosmetycznej blizny. W okresie gojenia korzystnie działa smarowanie zmian cienką warstwą 1—2 razy dziennie maścią Tormentiol, żywokostową (Ung. Symphyti), Ung. Alantoini — maści te wykazują działanie przeciwzapalne, przeciwbakteryjne i przyspieszają epitelizację. W okresie gojenia po leczeniu promieniami rentgenowskimi lub fluorouracylem korzystne jest również wstrzykiwanie co drugi dzień domięśniowo 1 ampułki biostyminy lub fibsu (10—20 zabiegów). Chorzy tak w czasie leczenia, jak też przez dłuższy okres po leczeniu powinni unikać nasłoneczniania miejsc leczonych.
647
W przypadku raka wargi konieczne jest rzucenie palenia tytoniu, a spożywane pokarmy nie powinny być gorące. Zmian nowotworowych, jak też stanów przednowotworowych skóry (rogowacenie starcze, róg skórny) nie należy smarować maściami zawierającymi sterydy (Flucinar, Mecortolon itd.).
ROGOWACENIE BIAŁE LEUKOPLAKIA
Leukoplakie najczęściej umiejscowione są na śluzówkach jamy ustnej, rzadziej na zewnętrznych narządach płciowych. W obrąbie jamy ustnej powstają głównie w wyniku przewlekłego drażnienia mechanicznego protezami, próchnicze zmienionymi zębami, paleniem tytoniu. Na narządach płciowych występują u osób starszych po okresie przekwitania i najprawdopodobniej są wynikiem przestrojenia hormonalnego oraz zmian wstecznych śluzówek związanych z procesem starzenia.
Schorzenie jest częste i polega na ogniskowym zgrubieniu, szorstkości i zmleczeniu śluzówki; może powodować pieczenie i nieznaczny ból w czasie spożywania ostrych przypraw, alkoholu. Przebieg leukoplakii jest przewlekły. Leukoplakie nie leczone mogą w znacznym odsetku ulegać zwyrodnieniu nowotworowemu.
W leczeniu leukoplakii śluzówek jamy ustnej zasadnicze znaczenie ma usunięcie czynnika wywołującego (niewłaściwych protez, próchniczych zębów, niepalenie tytoniu). Stosowanie miejscowe leków ziołowych powoduje poprawę i powolne ustępowanie zmian. Bardzo korzystnie działa zestaw wyciągu z rumianku zwykłego, pięciornika kurzego ziela i galasówki. Wyciąg z wymienionych ziół działa przeciwzapalnie, ściągające, przeciwbakteryjnie i przeciwbólowe oraz przyspiesza gojenie nadżerek i nabłonkowanie.
Rp.
Tinct. Calami 20,0
Tinct. Gallae
Tinct. Tormentillae aa 15,0
M.f. guttae
D.S. 3 razy dziennie 30—50 kropli na pół szklanki letniej, przegotowanej wody do płukania śluzówek jamy ustnej po jedzeniu.
Płukanie śluzówek powinno trwać przynajmniej 10 min, gdyż przy krótszym czasie nie wykazuje pełnego działania leczniczego. W wymienionym czasie należy przeprowadzić około pięciokrotne płukanie — w ciągu dwóch minut przy zamkniętych ustach przesuwać płyn w jamie ustnej ruchami policzków
648
od przodu ku tyłowi policzków. Korzystne jest stosowanie płukanki po śniadaniu i obiedzie, natomiast po kolacji przed snem płukanie naparem z szałwii lekarskiej, która wykazuje działanie przeciwzapalne, przeciwbakteryjne, zmiękczające i osłaniające.
Rp.
Fol. Salviae 5,0—10,0 : 200
D.S. Płukać letnim naparem śluzówki jamy ustnej przez 5—10 min przed snem.
ROPNIE MNOGIE PACH HIDRADENITIS SUPPURATIYA
Czynnikiem etiologicznym jest zakażenie gronkowcowe gruczołów potowych apokrynowych w obrębie pach. Choroba nie występuje przed okresem dojrzewania płciowego (u dzieci), gdyż gruczoły apokrynowe nie są jeszcze czynne. Rozwojowi ropni mnogich pach sprzyja nadmierne pocenie, maceracja naskórka, mikrourazy. Kobiety chorują znacznie częściej niż mężczyźni.
Zmiany chorobowe występują w okolicy pachowej w postaci podskórnych twardych guzków zapalnych, które ulegają powiększeniu, rozmięknięciu i wykazują chełbotanie. Skóra nad nimi jest zapalnie zmieniona, staje się cieńsza, wreszcie ulega przerwaniu i z guzów wydostaje się skąpa ilość treści ropnej. Zmiany początkowo dotyczą jednej pachy, ale po krótkim czasie bardzo często występują również i w obrębie drugiej pachy. Choroba ma przebieg przewlekły; powoduje uczucie bólu, ograniczenie ruchów ręki, czasami występuje zwiększona temperatura ciała.
W leczeniu ogólnym często są stosowane antybiotyki, sulfonamidy; lekiem wspomagającym jest biostymina, wstrzykiwana domięśniowo codziennie lub co drugi dzień przez 4—6 tygodni (20 wstrzyknięć). Zaleca się picie przez dłuższy czas naparów z ziół o działaniu bodźcowo przestrajającym, wzmagającym odporność ustroju, ewentualnie podawanie preparatów mających właściwości przeciwbakteryjne.
Rp.
Rad. Bardanae
Herb. Violae tricoloris
Herb. Hyperici
Fr. Rosae aa 20,0
M.f. species
D.S. Napar z łyżki ziół na 2 szklanki wody, pić 2 razy dziennie po szklance przez 2—3 miesiące. Po 3—4 tygodniach przerwy wznowić przyjmowanie naparu.
649
Rp.
Succ. Bardanae lag. I
D.S. 30—50 kropli w kieliszku wody lub soku owocowego, 2—3 razy dziennie przez 2—3 miesiące.
Rp.
Alliostabil lag. I
D.S. Po 30 kropli 3 razy dziennie.
Działa energicznie przeciwbakteryjnie.
Stosowane są także mieszanki ziołowe wykazujące działanie przeciwbakteryjne, moczopędne, zmniejszające pocenie.
Rp.
Herb. Equiseti
Fol. Betulae aa 25,0
Fol. Salviae 10,0
M.f. species
D.S. Napar z łyżki ziół na 2 szklanki wody, pić 1—2 szklanki dziennie między posiłkami.
W leczeniu miejscowym lekiem wspomagającym jest cebula ogrodowa (Alium cepa). Pieczona cebula zmiękcza skórę, działa odkażająco, przyspiesza przebicie guzów i ich oczyszczenie z treści ropnej (sposób przygotowania i zastosowanie p. str. 608). Dobrze działa też stosowanie na noc ciepłych okładów z gęstej papki siemienia lnianego. W okresie gojenia korzystnie działa smarowanie zmian skórnych cienką warstwą maści żywokostowej (Ung. Symphyti) i nałożenie jałowej gazy, ewentualnie zastosowanie maści chlorofilowej — Chlorofilan. Opatrunek należy zmieniać 2 razy dziennie.
ŚWIĄD SKÓRY PRURITUS CUTIS
Dokładny mechanizm świądu nie jest poznany; najprawdopodobniej powstaje on w wyniku działania słabych — pod-progowych — bodźców bólowych na receptory bólowe skóry. Pewną rolę w powstawaniu świądu odgrywają enzymy proteolityczne, zwłaszcza endopeptydazy. Świąd jest przyczyną drapania, w wyniku którego dochodzi do uszkodzeń naskórka i skóry, powstawania liniowych przeczosów, pokrytych krwistym strupem, oraz zakażeń wtórnych. Świąd może być umiejscowiony i uogólniony. Przyczyny świądu mogą być różnorodne, związane z tzw. chorobami swędzącymi skóry, zaburzeniami przemiany materii, zaburzeniami wewnątrzwydziel-
650
niczymi, działaniem czynników chemicznych i fizycznych, procesami starzenia się, czynnikami psychicznymi i nerwowymi. Świąd ulega zmniejszeniu lub ustępuje po usunięciu przyczyny wywołującej. Duże trudności lecznicze sprawia świąd starczy, neurogenny lub tzw. świąd samoistny — tak określa się świąd o nieznanej etiologii.
W leczeniu ogólnym świądu leki pochodzenia roślinnego stosuje się jako wspomagające. Korzystnie działają preparaty uspokajające i tonizujące: Bellergot (2—3 razy dziennie po tabletce), Intr. Valerianae (3 razy dziennie po 30 kropli), Nervosol, Nervogran, Passispasmin.
W leczeniu miejscowym, zwłaszcza w świądzie ograniczonym, leki roślinne działają wspomagająco. Często stosowany jest mentol w roztworze lub w maści.
Rp.
Mentholi 1,0—2,0
Glycerini 5,0
Spir. Vini 70° ad 100,0
M.f. solutio
D.S. Do smarowania miejsc swędzących kilka razy dziennie.
Rp.
Mentholi 1,0—2,0
Resorcini 1,0
Vaselini
Lanolini aa ad 100,0
M.f. unguentum
D.S. Zewnętrznie, lekko wcierać w miejsca swędzące.
W świądzie uogólnionym korzystnie działają kąpiele osłaniające — kąpiel krochmalowa (p. str. 618) lub kąpiel z otrąb, którą przygotowuje się następująco: 1—2 kg otrąb żytnich lub pszennych w worku płóciennym zawiązuje się i wkłada do wanny z ciepłą wodą o temperaturze 40°C. Woreczek z otrębami należy wielokrotnie wycisnąć, co powoduje przechodzenie krochmalu do kąpieli. Gdy temperatura wody obniży się do 36—38°C, rozpoczyna się kąpiel osłaniającą, której czas trwania wynosi 15—30 min.
Zalecić też można następującą kąpiel dziegciową:
Rp.
Acidi salicylici 10,0
Pix liquida Pini
Ol. Lini aa 100,0
M.f. linimentum
D.S. Wlać do wanny, rozprowadzić w wodzie o temperaturze 36—38°C; czas trwania kąpieli 15—30 min.
651
Rp.
Pix liquida Pini 100,0-
Spir. Sapania kalini
Aq. destillatae aa 75,0
M.f. linimentum
D.S. Jak poprzednio.
Chorzy ze świądem skóry powinni przestrzegać lekko strawnej diety, unikać ostrych przypraw, napojów alkoholowych, dbać o codzienne oddawanie stolca.
ŚWIERZB SCABIES
Jest to choroba wywołana przez świerzbowiec ludzki (Sarcoptes scabiei). Pasożyt ma 0,2—0,5 mm długości i 0,5—0,8 mm szerokości. Do zakażenia świerzbowcem dochodzi przez bezpośredni kontakt z osobami chorymi lub za pośrednictwem pościeli, bielizny oraz różnych przedmiotów używanych przez te osoby. Pierwsze objawy choroby pojawiają się po kilku dniach do 6 tygodni od chwili zakażenia.
Zmiany skórne polegają na wystąpieniu drobnych grudek obrzękowo-wysiękowych, pęcherzyków i bardzo charakterystycznych nor świerzbowcowych. Głównie są umiejscowione na bocznych powierzchniach palców rąk, pod pachami, w okolicy pępka, okolicy krzyżowo-ogonowej i na narządach płciowych. W rozpoznaniu świerzbu pomocne jest to, że u chorych występuje dokuczliwy świąd, nasilający się po rozgrzaniu ciała, zwłaszcza w łóżku przed snem. Świąd zmusza chorych do drapania, w wyniku czego powstają liczne przeczosy, pokryte krwistym strupem. Po pewnym czasie świerzbem zakażają się domownicy, współmieszkańcy w bursach, hotelach, internatach.
W leczeniu miejscowym stosowane są preparaty ziołowe, gdy chorzy źle znoszą inne środki powszechnie używane, np. Novoscabin, Ung. Naphtoli comp. lub Ung. Wilkinsoni. W leczeniu świerzbu jest stosowany m.in. balsam peruwiański (Grzybowski) oraz alkoholowy wyciąg z kwiatów wrotyczu pospolitego.
Rp.
Balsami peruviani
Spir. Vini 90° aa 100,0
D.S. Zewnętrznie. Płynem smarować wieczorem całą skórę, z wyjątkiem twa-
652
rży, przez 3 kolejne dni; czwartego dnia wykąpać się, zmienić bieliznę osobistą i pościelową.
Rp.
Fl. Tanaceti 30,0
Spir. Vini 70° 150,0
M.f. Macerować 10 dni, przecedzić i do wyciągu dodać
Acidi acetici conc. 5,0
D.S. Zewnętrznie. Skórę, z wyjątkiem twarzy, smarować 2 razy dziennie w ciągu 3 kolejnych dni; czwartego dnia wziąć kąpiel, zmienić bieliznę osobistą i pościelową.
Wymienione środki mogą niekiedy spowodować podrażnienie nerek. W leczeniu świerzbu bardzo ważne jest, ażeby kurację prowadzić równocześnie u wszystkich domowników (współmieszkańców), nawet wówczas, gdy nie stwierdza się u nich objawów choroby, gdyż w ten sposób zapobiega się nawrotom świerzbu i jego utrzymywaniu się przez długie miesiące.
TRĄDZIK POSPOLITY ACNE YULGARIS
Choroba powstaje w wyniku wzmożonej czynności gruczołów łojowych. Mechanizm tworzenia się zmian polega na za-czopowaniu przez masy rogowe ujść gruczołów łojowych. Wskutek nagromadzenia się i zalegania łoju tworzą się grudki, które ulegają wtórnemu zakażeniu, najczęściej gronkowcem białym, Corynebacterium acnes i innymi mikroorganizmami. Pojawia się wówczas -odczyn zapalny o podostrym lub przewlekłym przebiegu. Poważny wpływ na występowanie objawów chorobowych wywierają gruczoły płciowe, zwłaszcza związki androgenne i progesteron oraz hormony nadnerczy. Również związki jodu i bromu mogą nasilać objawy chorobowe.
Zmiany chorobowe polegają na występowaniu wykwitów grudkowych-krostkowych oraz zaskórników na twarzy, czole, policzkach, nosie, podbródku i plecach w okolicy międzyłopatkowej. Trądzik pospolity występuje zazwyczaj u ludzi młodych, najczęściej rozpoczyna się w okresie pokwitania. Zmiany przebiegają przewlekle. W miejscu zmian chorzy mogą odczuwać nieznaczny świąd i pieczenie. Istnieje kilka odmian klinicznych trądziku.
W leczeniu ogólnym preparaty ziołowe są stosowane jako
653
uzupełniające — wspomagające, zwłaszcza te, które działają przestrajająco, bodźcowo, przeciwzapalnie, obniżające na wydzielanie łoju, tonizująco i odtruwająco. Korzystnie działa wstrzykiwanie domięśniowo, codziennie lub co drugi dzień, biostyminy (15—20 wstrzyknięć); po przerwie 2—3-tygodnio-wej leczenie można wznowić. Zalecane jest także picie naparu z ziół.
Rp.
Fol. Juglandis 60,0
Rad. Bardanae 40,0
Herb. Hyperici
Anth. Chamomillae aa 50,0
Herb. Equiseti 30,0
M.f. spec/es
D.S. Napar z łyżki ziół na 2 szklanki wody, pozostawić na godzinę pod przykryciem, odcedzić, pić do 3 szklanek dziennie między posiłkami.
Rp.
Succ. Hyperici lag. I
D.S. 25—40 kropli w kieliszku wody 2—3 razy dziennie przed jedzeniem w ciągu 3—4 tygodni.
Po miesięcznej przerwie można wznowić przyjmowanie leku.
Rp.
Succ. Bardanae
Succ. Betulae
Succ. Hyperici
Succ. Taraxaci aa 15,0
M.f. guttae
D.S. 20—40 kropli w małej ilości wody lub soku owocowego 3—4 razy dziennie.
U osób nerwicowych korzystne jest stosowanie preparatów Nervosol, Passispasmin, Nevogran. U chorych ze skłonnością do zaparcia stosowany jest Normosan, Rhelax.
Leczenie miejscowe preparatami ziołowymi jest leczeniem wspomagającym. Często stosowane są na twarz parówki z naparu rumianku w celu zmiękczenia skóry i ułatwienia mechanicznego usunięcia zaskórników. Do oczyszczenia skóry zajętej przez trądzik używane są alkoholowe roztwory zawierające kamforę, łącznie z kwasem salicylowym, które oprócz właściwości oczyszczających wykazują działanie ściągające, przeciwzapalne i przeciwbakteryjne.
Rp.
Acidi salicylici 2,0
Camphorae 1,0—2,0
654
Spir. Vini 70° ad 100,0
M.f. solutio
D.S. Zewnętrznie do zmywania skóry 1—2 razy dziennie,
U chorych, u których następuje podrażnienie skóry po umyciu wodą, dobrze jest znoszone mycie naparem z rumianku lub emulsją oleju lnianego z wodą wapienną. U chorych z wykwitami grudkowo-krostkowymi, po uprzednim oczyszczeniu skóry jednym z wymienionych wyżej sposobów, korzystnie działa smarowanie zmian maścią Tormentiol. Dobrze działają także maseczki ziołowe, które nawilżają, zmiękczają i oczyszczają skórę. Zmniejszenie skłonności do tworzenia się wykwitów grudkowokrostkowych i łojotoku może nastąpić po zastosowaniu 1—2 razy w tygodniu kąpieli ziołowych z kwiatów rumianku (p. str. 618) lub z korzeni łopianu: Rad. Bardanae 200—250 g zalać 3—4 l wody, sporządzić odwar, odcedzić i wlać do wanny z wodą przygotowaną do kąpieli; temperatura 36—38°C; czas kąpieli 20—30 min.
TRĄDZIK RÓŻOWATY ACNE ROSACEA
Choroba powstaje w wyniku zaburzeń naczynioruchowych na skutek labilności ośrodków wegetatywnych regulujących czynność naczyń obwodowych. Duży wpływ wywiera stan psychiczny. U chorych stwierdza się łój otok. Czynnikami usposabiającymi do wystąpienia schorzenia mogą być zaburzenia wewnątrzwydzielnicze, schorzenia wątroby, przewodu pokarmowego, zaparcie nawykowe. Choroba w przeważającym stopniu dotyczy kobiet.
Zmiany chorobowe objawiają się tym, że w okolicy oczodołów, fałdów nosowo-policzkowych, na policzkach, na nosie i brodzie następuje rozszerzenie naczyń włosowatych (tele-angiektazje), pojawiają się wykwity grudkowo-zapalne o jaskraworóżowym zabarwieniu oraz pojedyncze wykwity krostkowe. Zmianom może towarzyszyć świąd i pieczenie.
W leczeniu ogólnym środki ziołowe stosuje się bardzo często jako leczenie wspomagające. U chorych z objawami nerwicy korzystnie działa podawanie bellergotu 2—3 razy dziennie (należy pamiętać, że u kierowców pojazdów mechanicznych powoduje on zmniejszenie refleksu), wyciągu z kozłka lekarskiego.
Rp.
Intr. Valerianae 20,0
D.S. 3 razy 20—30 kropli po jedzeniu.
655
Korzystnie działają gotowe ziołowe leki uspokajające, jak: Neospasmina, Nervosol, Nervogran, Passispasmin. U chorych ze skłonnością do zaparcia stosuje się preparaty Rhelax, Neonormacol lub następującą mieszankę ziołową:
Rp.
Rad. Angelicae
Rhiz. Calami
Fol. Menthae pip.
Fol. Melissae aa 15,0
Fr. Carvi
Fr. Anisi aa 10,0
M.f. species
D.S. Napar z łyżki ziół na szklanką gorącej wody, wypić wieczorem przed snem.
U chorych ze znacznym rozszerzeniem naczyń włosowatych skóry jest zalecane picie wyciągu z kasztanowca, natomiast u chorych z zaburzeniem czynności wątroby są zalecane preparaty żółciopędne — Cholegran, Cholesol, mieszanka ziołowa Cholagoga nr l, 2 lub 3, ewentualnie mieszanka:
Rp.
Herb. Polygoni avic. 100,0
Cort. Frangulae 20,0
Fr. Juniperi 15,0
M.f. species
D.S. Napar z łyżki ziół na 2 szklanki wody, pić porcjami w ciągu dnia po jedzeniu.
W leczeniu miejscowym preparaty ziołowe są stosowane jako wspomagające. Wieczorem, po umyciu twarzy ciepłą wodą i delikatnym osuszeniu, zaleca się okłady z naparu z kwiatów rumianku (łyżka ziół na szklankę wody). Kilka warstw gazy moczy się w świeżo sporządzonym letnim naparze z rumianku, lekko wyciska, przykłada na ogniska trądzika różowatego (najlepiej w pozycji leżącej) na 10—20 min. Następnie gazę zdejmuje się, a skórę smaruje cienką warstwą maści (np. Dermosan, Ung. leniens, Tormentiol). W podobny sposób stosuje się okłady z naparu herbaty (łyżeczka na szklankę wody). U niektórych chorych w leczeniu miejscowym korzystnie działa smarowanie zmian skórnych cienką warstwą maści Tormentiol. Zalecane jest również stosowanie maseczek ze świeżych ogórków, które powodują wybielenie skóry, ustępowanie wykwitów grudkowych i teleangiektazji. Obrane ze skórki ogórki kraje Się w cienkie plasterki i nakłada na twarz w miejscu wykwitów trądzika różowatego na 15—25 min. Przed nałożeniem maseczki twarz należy delikatnie umyć letnią, przegotowaną wodą. Po zdjęciu maseczki stosuje się odpowiednie kremy i maści, a wśród nich maść
656
Tormentiol. U chorych, u których zmywanie twarzy wodą powoduje wyraźne podrażnienie, wśród wielu środków stosowanych do zmywania stosuje się m.in. olej z oliwek, olej lniany z wodą wapienną i inne.
Chorzy z trądzikiem pospolitym, a szczególnie z trądzikiem różowatym, powinni przestrzegać lekko strawnej diety, unikać ostrych przypraw, marynat, grzybów, nie pić napojów alkoholowych, dbać o codzienne oddawanie stolca. Korzystnie działają naprzemienne ciepłe i zimne natryski, zwłaszcza przed snem.
TWARDZINA, SKLEROOERMIA SCLERODERMA
Przyczyna choroby jest nie ustalona; przypuszcza się tło zaburzeń nerwowo-troficznych, doprowadzających do stwardnienia skóry i mięśni, zmian stawowych i kostnych, zmian w przewodzie pokarmowym, oddechowym i w układzie krążenia. Stwierdza się też zaburzenia immunologiczne, co skłania niektórych autorów do wysuwania hipotezy, że twardzina jest schorzeniem autoimmunologicznym. Znacznie częściej chorują kobiety.
Twardzina układowa — uogólniona — polega na stwardnieniu skóry, tkanki podskórnej, mięśni i zmian w rozmaitych narządach wewnętrznych. Odróżnia się dwie odmiany twardziny układowej: postać znacznie częstszą — twardzinę uogólnioną naczyniową z przewagą zaburzeń naczynioruchowych typu choroby Raynauda i twardzinę uogólnioną nienaczyniową, która różni się charakterem zmian skórnych, ich rozmieszczeniem i przebiegiem. Przebieg schorzenia jest przewlekły; rokowanie ostrożne, niekiedy niepomyślne.
Leczenie twardziny układowej uogólnionej jest trudne i niezbyt skuteczne, jak wszystkich schorzeń o nie poznanej etiologii. Stosowana jest penicylina prokainowa, wit. E, niekiedy kortykosterydy, chelatory sodowe, penicylamina i inne, a wśród nich leki roślinne, jak Madekasol — oczyszczony wyciąg rośliny hodowanej na Madagaskarze, podawany w tabletkach doustnie po 10 mg 3—6 razy dziennie lub w postaci preparatu stosowanego domięśniowo, stosowana jest też Piascledina (S. Jabłońska) — lek składający się z nie zmydlających się frakcji oleju sojowego i avocado, zawierających m.in. fitosterole. Leczenie ww. preparatami roślinnych prowadzi się w ciągu wielu miesięcy.
W Klinice Dermatologicznej CKP WAM opracowano zestaw mieszanki ziołowej, której przewlekłe stosowanie wpływa hamująco na narastanie objawów chorobowych, a niekiedy
657
spostrzegano poprawę i zmniejszenie nasilenia istniejących już zmian w obrąbie skóry i polepszenie stanu ogólnego chorych. W skład mieszanki ziołowej wchodzą: zioła skrzypu, korzeń kruszyny pospolitej, zioła fiołka trójbarwnego, mięty pieprzowej, glistnika, ruty, dziurawca zwyczajnego i owoce kolendry. Związki lecznicze zawarte w ww. zestawie ziół działają synergicznie, przeciwzapalnie, łagodnie moczopędnie i przeczyszczająco, żółciopędnie, spazmolitycznie, przeciwbólowe, uspokajająco przeciwbakteryjnie, gojąco, usprawniają-co na krążenie w naczyniach obwodowych, zwłaszcza w naczyniach włosowatych, uszczelniające na naczynia włosowate, słabo antymitotycznie. Mieszanka ziołowa sprzyja wydalaniu szkodliwych produktów przemiany materii oraz działa remineralizująco. Duże znaczenie ma dostarczenie do ustroju krzemionki zawartej w skrzypie, której korzystny wpływ na gojenie, epitelizację, jak też na utrzymanie równowagi między koloidami i krystaloidami jest znaczny — przyczynia się przeto do zahamowania zmian twardzinowych w obrębie tkanki łącznej. Wszyscy pacjenci dobrze znosili przewlekłe leczenie mieszanką przeciwtwardzinową; powikłań nie spostrzegano.
Rp.
Herb. Equiseti
Cort. Frangulae
Herb. Violae tricoloris
Fol. Menthae pip. aa 20,0
Herb. Chelidonii
Fol. Rutae
Fr. Coriandri aa 15,0
Herb. Hyperici 25,0
M.f. species
D.S. 1 łyżka stołowa na szklankę naparu. Pić 2 razy dziennie 1/2 — 1 szklankę w 30—40 min po jedzeniu (napar pod przykryciem należy przygotowywać przez 15—20 min ze względu na zawartość w mieszance kory kruszyny).
USZKODZENIA SKÓRY PROMIENIAMI X I RADU RADIODERM1TIS
Zmiany skórne powstałe pod wpływem naświetlania promieniami Roentgena i radu zależą od jakości promieni, zastosowanej dawki, czasu ekspozycji oraz (w stosunkowo niewielkim zakresie) od miejsca naświetlanego. Odczyny porentgenowskie mogą być typu wczesnego i typu późnego. Odczyny wczesne występują po różnym okresie utajenia i zależą od dawki napromieniowania. Odczyny późne powstają jako od-
658
legie następstwa zmian wczesnych lub w wyniku zsumowania długotrwałego, wielokrotnego naświetlania w dawkach niewielkich, normalnie dla skóry nieszkodliwych. Stosunkowo najczęściej spotykane odczyny porentgenowskie skóry powstają w wyniku leczniczego stosowania naświetlań.
Odczyn porentgenowski pierwszego stopnia pojawia się około 14 dni po naświetlaniu i polega na wystąpieniu rumienią oraz obrzęku. Te zmiany ustępują po 3—4 tygodniach; w miejscu zmian może wystąpić przejściowe lub trwałe wyłysienie. Odczyn porentgenowski drugiego stopnia zjawia się nieco szybciej niż odczyn pierwszego stopnia. Zmiany polegają na wystąpieniu rumienią, obrzęku, pęcherzy i nadżerek, utrzymujących się od kilku tygodni do kilku miesięcy. W miejscu zmian skóra staje się sucha, bardziej, cienka, pozbawiona włosów, a po pewnym okresie może wystąpić owrzodzenie. Odczyn trzeciego stopnia zjawia się w kilka dni po napromieniowaniu w postaci rumienią, obrzęku, pęcherzy i owrzodzeń o znacznym stopniu nasilenia dolegliwości bólowych. Gojenie jest bardzo powolne, trwa miesiącami, a nawet całymi latami; w miejscu zmian występują objawy przewlekłego zapalenia porentgenowskiego skóry.
W leczeniu ogólnym preparaty ziołowe są stosowane jako leczenie uzupełniające — wspomagające, o działaniu przeciwzapalnym, zwężającym drobne naczynia krwionośne skóry, odtruwającym, przeciwbólowym i przestrajającym. Zalecane jest przyjmowanie wyciągów, preparatów i mieszanek ziołowych zawierających rutynę lub pokrewne flawonoidy o działaniu witaminy P oraz inne związki przeciwzapalne i przeciwhistaminowe. Przede wszystkim trzeba wymienić drażetki Rutinoscorbin lub Rutina, krople Rutisol oraz następujące leki:
Rp.
Intr. Rutae
Intr. Hippocastani aa 30,0
Tinct. Arnicae 5,0
M.f. guttae
D.S. 30—40 kropli w kieliszku wody 2—4 razy dziennie po jedzeniu.
Działa uszczelniające na ściany włośniczek, przeciwzapalnie i zwężająco na naczynia skóry.
Rp.
Anth. Chamomillae
Anth. Millefolii
Anth. Anthemidis
Fl. Calendulae aa 20,0
M.f. species
D.S. Napar z łyżki na półtorej szklanki wrzącej wody, pić 2—3 szklanki dziennie między posiłkami.
659
Napar ten powoduje zmniejszenie stanu zapalnego i dolegliwości bólowych, działa również przeciwalergicznie.
Rp.
Fl. Taraxaci
Fl. Sambuci aa 15,0
Herb. Equiseti
Herb. Millefolii
Herb. Violae tricoloris aa 25,0
Rad. Bardanae 10,0
M.f. species
D.S. Napar z łyżki ziół na 2 szklanki wrzącej wody, pić porcjami w ciągu dnia między posiłkami.
Powyższa mieszanka ma działanie przeciwzapalne, przestrajające, tonizujące i odtruwające (moczopędne).
Gojenie przyspiesza podawanie domięśniowo biostyminy, preparatu Solcoseryl — 15—20. wstrzyknięć codziennie lub co drugi dzień; po 3—4 tygodniach przerwy leczenie można wznowić.
Leczenie miejscowe — na zmiany rumieniowo-zapalne korzystnie działają okłady z wyciągu z kwiatów rumianku. Powodują one zmniejszenie stanu zapalnego, obrzęku i dolegliwości bólowych. Przygotowuje się napar z łyżki rumianku na szklankę wody, moczy kilka płatków gazy, lekko wyciska i przykłada na zmiany skórne 4—6 razy dziennie. W ten sam sposób można stosować okłady z azulanu (łyżka na szklankę przegotowanej letniej wody). Dobrze również działają przymoczki z odwaru żywokostu lekarskiego i skrzypu polnego.
Rp.
Rad. Symphyti 40,0
Herb. Equiseti 20,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody; stosować przymoczki 4 6 razy dziennie.
Po ustąpieniu ostrego odczynu zapalnego korzystnie działają maści: Tormentiol, Ung. Allantoini, Ung. Symphyti, jak również następująca:
Rp.
Azulani 1,0—2,0
Extr. Glycyrrhizae depur. 5,0
Tormentioli 10,0
Ung. leniens 20,0
M.f. unguentum
D.S. Zmiany skórne smarować 1—2 razy dziennie; nałożyć jałowy opatrunek i zabandażować.
660
WSZĄ WICA ŁONOWA PEDICULOSIS PUBIS
Czynnikiem wywołującym jest wesz łonowa, która ściśle przylega do skóry, wczepiając się w naskórek tuż przy nasadzie włosa; natomiast gnidy są przyklejone do włosów podobnie jak w przypadku wszy głowowej. Zakażenie wszawicą łonową następuje najczęściej przez kontakt płciowy. Chorzy odczuwają świąd o różnym stopniu nasilenia; w zaniedbanej wszawicy łonowej na skórze brzucha i klatki piersiowej mogą wystąpić błękitne plamy.
Leczenie miejscowe polega na wcieraniu w miejsca zakażone (włosy w okolicy narządów płciowych) 2 razy dziennie, rano i wieczorem, przez kolejne 3 dni octu sabadylowego (Acetum Sabadillae). Korzystnie również działa gotowy preparat Artemisol, który zawiera m.in. wyciąg z kwiatów wrotyczy pospolitego, oraz preparat Delacet, stanowiący wyciąg z ziela ostróżki polnej o silnych właściwościach przeciwwszawicowych.
WSZAWICĄ GŁOWOWA PEDICULOSIS CAPITIS
Wszawicę powoduje wesz głowowa. Samiczki składają około 60 jaj, tzw. gnid; przytwierdzają je do włosów za pomocą masy chitynowej. Po 6 dniach z gnid rozwijają się larwy, które po 18 dniach osiągają dojrzałość płciową. Wszawicą głowowa wywołuje dotkliwy świąd, spowodowany ukłuciem wszy, co zmusza chorego do drapania. Tworzą się strupki i wykwity ropne w wyniku zakażenia wtórnego. Często dochodzi do odczynowego powiększenia najbliższych węzłów chłonnych.
Leczenie miejscowe — wszawicę głowy zwalcza się skutecznie wyciągiem z nasion kichawca (Acetum Sabadillae). Płyn wciera się w owłosioną skórę głowy i zwilża włosy w ciągu trzech kolejnych dni. W kilka godzin po posmarowaniu płynem zaleca się zmywanie skóry ciepłą wodą. Gnidy usuwa się przez zmywanie włosów ciepłym octem i wyczesanie gęstym grzebieniem. Zabieg należy kilkakrotnie powtórzyć. Dobrze też działają preparaty: Artemisol, w skład którego wchodzi wyciąg kwiatów wrotyczu pospolitego, oraz Delacet, będący wyciągiem z ziela ostróżki polnej. Bardzo dobre wyniki otrzymuje się po użyciu mieszaniny równych części nafty i oleju roślinnego — skórę i włosy na głowie smaruje się, owija na 5—7 h, następnie myje ciepłą wodą z mydłem, spłukuje ciepłym octem i czesze gęstym grzebieniem.
661
WYPRYSK EGZEMA
Jest to alergiczna, uczuleniowa choroba skóry, a w jej występowaniu zasadniczą rolą odgrywają czynniki wyzwalające reakcję alergiczną (antygenu) oraz określone warunki usposabiające (predysponujące). Należą do nich: skłonność rodzinna do odczynów alergicznych, warunki środowiska zewnętrznego, zaburzenia ogólnoustrojowe, zakaźne ogniska wewnątrzustrojowe, pasożyty przewodu pokarmowego. Również stan układu nerwowego odgrywa ważną rolę w występowaniu wyprysku, a jego rola jest najprawdopodobniej pośrednia w przestrojeniu odczynowości ustroju, w wyniku czego staje się on nadwrażliwy. Wyprysk jest jedną z najczęstszych chorób skóry. Istnieje kilka klinicznych odmian wyprysku.
Zmiany chorobowe polegają na występowaniu powierzchownego stanu zapalnego naskórka i górnych warstw skóry właściwej; klinicznie cechują się wielopostaciowością ewolucyjna. Zasadniczym wykwitem chorobowym są zapalne grudki skórno-naskórkowe i pęcherzyki z zaznaczoną tendencją do wysięku. Układ zmian jest często symetryczny; główna lokalizacja zmian to grzbietowe powierzchnie rąk. Schorzenie jest przewlekłe i nawrotowe; zmianom towarzyszy świąd i pieczenie. Ze względu na stopień nasilenia stanu zapalnego i przebieg schorzenia odróżnia się postać ostrą, podostrą i przewlekłą.
W postępowaniu leczniczym istotne znaczenie ma wykrycie czynnika powodującego uczulenie. Czynnikami często uczulającymi są niektóre pokarmy (np. poziomki, niektóre gatunki ryb, raki) leki (np. wiele antybiotyków, a zwłaszcza penicylina, sulfonamidy, aspiryna), niektóre składniki wchodzące w skład kosmetyków, związki chemiczne, z jakimi stykają się robotnicy w toku produkcji — tzw. alergia kontaktowa, wyzwalana przez różne związki (np. chrom, nikiel, kobalt, żywice epoksydowe, formalina, terpentyna). Gdy uda się ustalić źródło — przyczynę uczulenia, a należy pamiętać, że niekiedy u tej samej osoby może występować uczulenie na kilka czynników, to już samo niestykanie się z nimi wystarczy do ustąpienia objawów wyprysku.
W leczeniu ogólnym podaje się preparaty wapniowe, środki przeciwhistaminowe, sterydy w przypadku ciężkich wieloogniskowych postaci, natomiast preparaty ziołowe są często stosowane jako leczenie wspomagające. Największe znaczenie mają te leki roślinne, które wykazują działanie przeciwzapalne, wpływają zwężająco na najdrobniejsze naczynia skóry, uszczelniają śródbłonki drobnych naczyń, działają przestrajająco i przeciwalergicznie. W ciężkich postaciach wyprysku, gdy ze względu na nasilenie procesu chorobowego zaistniała konieczność przewlekłego podawania ogólnego sterydów,
662
bardzo korzystną rolę uzupełniającą i wspomagającą spełnia odwar lub proszek sporządzony z wyciągu korzenia lukrecji (p. str. 667). Korzystnie działają związki tonizujące, uspokajające, zmniejszające nadmierną potliwość oraz świąd. Stosowany jest Bellergot (2—3 razy dziennie tabletka), gotowe preparaty działające tonizująco, przeciwświądowo i uspokajająco, mianowicie Neospasmina, Nervosol lub Passispasmin, jak również napar z kwiatów rumianku (2—3 razy dziennie 1/2—1 szklankę przed jedzeniem) oraz napar z poniższej mieszanki:
Rp.
Herb. Violae tricoloris
Herb. Hyperici
Fr. Rosae
Rad, Bardanae aa 20,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wrzącej wody, pić 2 razy dziennie 1/2—1 szklankę między posiłkami.
Można również zalecić mieszankę ziołową Degrosan (Spec. metabolica), sok z korzeni łopianu (Succ. Bardanae — 30—50 kropli 3 razy dziennie) oraz jako lek przestrajający i bodźcowy biostyminę, którą należy podawać domięśniowo codziennie lub co drugi dzień przez 20—30 dni i po 2—3-tygodniowej przerwie leczenie można wznowić.
W leczeniu miejscowym wyprysku najczęściej stosowane są maści, aerozole sterydowe, nierzadko łącznie z antybiotykami, natomiast preparaty ziołowe jako leczenie wspomagające, o działaniu przeciwzapalnym, ściągającym bakteriobójczym i przeciwalergicznym. W okresie sączącym wyprysku korzystnie działają okłady z naparu z kwiatów rumianku (łyżka kwiatów na szklankę wody). Kilka płatków gazy zwilża się naparem, lekko wyciska i przykłada na ognisko wyprysku, które dobrze jest uprzednio lekko natłuścić higroskopijną maścią. Okłady zmienia się 3—6 razy w ciągu doby. Zazwyczaj w ciągu jednego do trzech dni sączenie ustępuje. Postępując analogicznie można również stosować okłady z 2% roztworu taniny, z azulanu (łyżka na szklankę wody), a nawet z esencji herbacianej, ponieważ znajdują się w niej garbniki, które mają działanie przeciwzapalne, przeciwbakteryjne, przeciw-krwotoczne i ściągające. Gdy pod wpływem tych leków ustąpi sączenie, wówczas celowe jest stosowanie maści ziołowych. Trzeba mieć na uwadze, że obecnie dysponujemy maściami zawierającymi związki sterydowe, wobec czego maści ziołowe (Tormentiol, Ung. Allantoini, -Ung. Symphyti) traktujemy jako leczenie wspomagające.
W przypadkach wyprysku rozsianego stosowane są 1—2 razy w tygodniu kąpiele lecznicze — osłaniające i ściągające z ru-
663
mianku, krochmalu, mąki pszennej, kory dębowej lub z taniny (sposób przygotowania tych kąpieli podano na str. 643).
Wyprysk podudzi Eczema cruris
Jest to odmiana wyprysku bakteryjnego, w którym współistniejące zakażenie bakteryjne ma raczej charakter wtórny (dawne nazwy: piodermia rumieniowo-wysiękowa i rumienio-złuszczająca — pyodermia erythemato-exsudativa et erythemato-squamosa).
W patogenezie choroby zasadniczą rolą odgrywają zaburzenia troficzne skóry kończyn dolnych, zwłaszcza podudzi, gdzie zmiany odżywcze skóry często powstają w następstwie zaburzeń ukrwienia, mianowicie żylaków, zapaleń, zakrzepów naczyń żylnych. Zaburzenia troficzne skóry sprzyjają zakażeniom ropnym i wystąpieniu wyprysku, obejmującego nieraz całe podudzie.
Zmiany polegają na pojawieniu się ognisk zapalno-wysiękowych oraz zapalno-złuszczających o podostrym stanie zapalnym, z zaznaczoną maceracją naskórka i sączeniem. Skóra jest zaczerwieniona, obrzmiała, widoczne są nadżerki i nawarstwienia strupów. Ogniska są rozległe; zmiany zapalne są bardziej nasilone w dystalnych częściach podudzia, nierzadko zajmują oba podudzia; towarzyszy im ból i uczucie pieczenia.
W leczeniu ogólnym często są stosowane antybiotyki, środki przeciwzapalne i przeciwhistaminowe, przeciwzakrzepowe, a ponadto jako wspomagające preparaty roślinne, które zmniejszają przepuszczalność naczyń krwionośnych i zwężają naczynia włosowate. Zalecić można podawanie Intr. Hippocastani (2 razy dziennie po 25—50 kropli), Intr. Rutae (3 razy dziennie po 20—30 kropli), Rutisol (2—3 razy dziennie po 30—50 kropli), jak również picie naparu z mieszanki ziołowej o następującym składzie:
Rp.
Fl. Hippocastani
Fl. Sorbi aa 50,0
Fl. Arnicae 10,0
M.f. species
D.S. Napar z łyżki ziół na 2 szklanki wrzącej wody, pić 1—2 szklanki porcjami w ciągu dnia.
U chorych z nadciśnieniem i miażdżycą wskazane jest podawanie wyciągu z czosnku w postaci preparatu Alliostabil (2—3 razy dziennie po 15—30 kropli), ewentualnie Alliofil (3 razy dziennie po drażetce), lub też drażetek Serpadex (2—3 razy dziennie po drażetce).
664
W leczeniu miejscowym w okresie sączenia korzystnie działają okłady z naparu z kwiatów rumianku — kilka złożonych warstw gazy zwilżyć naparem, lekko wycisną i przykładać 3 razy dziennie na zmiany zapalne. Analogicznie postępuje się z preparatem Azulan (łyżką na szklankę wody) oraz 2—5% roztworem taniny. Po ustąpieniu wysięku zaleca się maści: Tormentiol, Ung. Symphyti, Linomag, ewentualnie podaną poniżej:
Rp.
Infl. Salviae 5,0
Lanolini
Ung. leniens aa 10,0
M.f. unguentum
D.S. Zewnętrznie.
Jedna z wymienionych maści nakłada się cienką warstwą na ogniska chorobowe, przykrywa gazą i bandażuje, zmieniając 1—2 razy dziennie.
Korzystny wpływ mają płytkie kąpiele z dodatkiem odwaru z ziela skrzypu (Herba Equiseti): z 200—300 g ziela przygotowuje się odwar w 5 l wody, wlewa do wanny z wodą; czas kąpieli 15—30 min, temperatura wody 36—38 C, temperatura pomieszczenia 22—24°C; kąpiel należy powtarzać co 3—5 dni.
Chorzy z wypryskiem powinni stosować lekko strawną dietę, ubogą w tłuszcze, zwłaszcza zwierzęce, unikać pikantnych, ostrych przypraw, np. musztardy, chrzanu, grzybów marynowanych, śledzi, napojów alkoholowych. Wskazane jest codzienne oddawanie stolca.
ZAPALENIE ŁOJOTOKOWE SKÓRY (WYPRYSK ŁOJOTOKOWY) DERMATITIS SEBORRHOICA (EGZEMA SEBORRHOICUM)
Czynnikiem usposabiającym jest zmiana składu łoju, zmniejszenie ilości nienasyconych kwasów tłuszczowych, a zwiększenie ilości cholesterolu.
Zmiany chorobowe polegają na występowaniu ognisk rumieniowo-zapalnych, wypryskowych, z nawarstwieniem łusek i strupów łój otokowych w obrębie skóry owłosionej głowy, twarzy, okolicy mostka i międzyłopatkowej. W miejscu zmian może występować świąd o różnym stopniu nasilenia.
W leczeniu ogólnym lekami wspomagającymi są mieszanki ziołowe normujące przemianę materii.
Rp.
Rad. Glycyrrhizae
Rad. Saponariae
Rad. Bardanae aa 20,0
Herb. Violae tricoloris
Herb. Hyperici aa 25,0
665
M.f. species
D.S. Odwar z łyżki ziół na 2 szklanki
wody, pić porcjami w ciągu dnia.
Zalecane jest także przyjmowanie Cholegranu lub Intr. Hyperici. U chorych ze skłonnością do zaparcia zwalczanie go wywiera korzystny wpływ na zmniejszenie odczynu zapalnego w obrąbie skóry. W tych przypadkach jest zalecany Normogran, Calmagina, Rhelax. U chorych z dużym świądem i zwiększoną pobudliwością nerwową korzystnie działa podawanie preparatów: Bellergot (2—3 razy dziennie po drażetce), Tinct. Valerianae (2—3 razy dziennie po 30 kropli), Neospasmina (2—3 razy dziennie po łyżeczce), Passispasmin (3 razy dziennie po łyżeczce po jedzeniu).
Skórę owłosioną głowy dobrze jest myć w naparze z kwiatów rumianku, a do płukania włosów używać wody z sokiem cytrynowym (na szklankę ciepłej wody wycisnąć sok z pół cytryny).
Korzystnie również działa sok z łopianu (Succ. Bardanae), który wciera się delikatnie w owłosioną skórę głowy dwa razy w tygodniu, najlepiej wieczorem przez 4—6 tygodni; po miesięcznej przerwie leczenie można wznowić. Sok z łopianu powoduje zmniejszenie łupieżu, odczynu zapalnego i świądu. W celu zmniejszenia objawów łojotokowego zapalenia owłosionej skóry głowy można z powodzeniem stosować odwar z korzeni mydlnicy (Rad. Saponariae). Przygotowuje się odwar z 2 łyżek korzeni na litr wody. W ciepłym odwarze myje się skórę głowy przez 10—15 min 2 razy w tygodniu.
Osoby z łojotokowym zapaleniem skóry powinny przestrzegać lekko strawnej i ubogoenergetycznej diety oraz dbać o codzienne oddawanie stolca.
ZAPALENIE ZŁUSZCZAJĄCE SKÓRY ERYTHRODERMIA
Jest to uogólniony stan zapalny całej skóry, która jest zaczerwieniona, mniej lub bardziej obrzmiała, z zaznaczonym, a niekiedy dość obfitym, złuszczaniem się naskórka. Zmianom często towarzyszy odczynowe powiększenie węzłów chłonnych i podwyższona temperatura ciała; chory odczuwa świąd i pieczenie.
Schorzenie jest różnorodnej etiologii, najczęściej powstaje w wyniku uogólnienia istniejącej uprzednio choroby skóry lub jako odczyn polekowy, wówczas erytrodermia jest określona jako wtórna. W przypadkach, gdy przyczyna choroby jest nie ustalona, erytrodermię określa się mianem pierwotnej.
666
W leczeniu ogólnym bardzo często stosuje się związki sterydowe, leki immunosupresyjne, antybiotyki, natomiast leki ziołowe są używane jako wspomagające i uzupełniające, głównie uspokajające, powodujące zmniejszenie świądu i stanu zapalnego. Szczególna rola przypada tu związkom czynnym zawartym w lukrecji gładkiej, zwłaszcza kwasowi glicyretynowemu i flawonoidom, które ze względu na swoje właściwości działają na ustrój człowieka w sposób zbliżony do sterydów, ale bez niekorzystnych powikłań, jakie sterydy mogą powodować, a nawet im zapobiegają i usuwają. Sok z lukrecji działa silnie przeciwzapalnie, przeciwhistaminowo i przeciwserotoninowo, wyraźnie przyspiesza gojenie owrzodzeń żołądka i dwunastnicy. Dlatego też wyciąg z lukrecji ma duże zastosowanie w leczeniu tych wszystkich dermatoz, które wymagają przewlekłego ogólnego leczenia sterydami, np. pęcherzyce, przewlekły uogólniony wyprysk, liszaj rumieniowaty układowy, zapalenie złuszczające skóry (erytrodermia) i inne, gdyż umożliwia obniżenie dawek dobowych sterydów oraz w pewnym zakresie zapobiega lub usuwa powikłania po ich stosowaniu. Zalecane więc jest po wstępnym rozpoczęciu leczenia sterydami i osiągnięciu poprawy klinicznej podawanie co drugi dzień zamiast określonej optymalnej dawki sterydów — lukrecji.
Rp.
Extr. Glycyrrhizae siec. 0,5
D.S. 3—6 razy dziennie 10—15 min przed posiłkami.
Rp.
Rad. Glycyrrhizae 100,0
D.S. Odwar z 2 łyżek korzenia na 2 szklanki wody, pić porcjami kilka razy dziennie 10—15 min przed posiłkami.
Zalecić można też jako lek wspomagający Bellacorn, który działa uspokajająco, przeciwświądowo, w nieznacznym stopniu zmniejsza pocenie, co ma istotne znaczenie, ponieważ pot na skutek zawartości chlorku sodowego i pewnych związków organicznych może drażnić zapalnie zmienioną skórę. Korzystnie również działa wyciąg z korzeni kozłka lekarskiego (Intr. Valerianae — 3 razy dziennie 20—30 kropli) i gotowe preparaty ziołowe działające uspokajająco i przeciwświądowo — Nervosol, Neospasmina, Passispasmin. Bardzo korzystnie wpływa podawanie leków uszczelniających i zwężających rozszerzone włosowate naczynia krwionośne, np. Intr. Hippocastani (3 razy dziennie 25—40 kropli), Rutisol (3—4 razy dziennie 30—50 kropli), drażetki Rutina (3—4 drażetki dziennie), drażetki Rutinoscorbin (2—5 razy dziennie po 1—2 drażetki). Zalecić też można poniższą mieszankę, mającą właściwości przeciwzapalne, odtruwające i przestrajające:
667
Rp.
Fol. Juglandis 60,0
Rad. Bardanae 40,0
Herb. Hyperici 100,0
M.f. species
D.S. Napar z łyżki ziół na 2 szklanki wody, pić 2—3 szklanki w ciągu dnia.
W leczeniu miejscowym są stosowane często maści zawierające związki sterydowe. Bardzo dużą ulgę, nierzadko łącznie z poprawą zmian skórnych, przynoszą kąpiele osłaniające.
Kąpiele z rumianku przygotowuje się w ten sposób, że z 250—300 g Anth. Chamomillae sporządza się napar w 4—5 l wody, odstawia na pół godziny, odcedza i wlewa do wanny z przygotowaną ciepłą wodą do kąpieli. Czas trwania kąpieli 20—30 min; temperatura wody 36—38 C. Po zakończeniu kąpieli nie należy skóry energicznie wycierać, lecz delikatnie osuszyć przez kilkakrotne przykładanie do skóry ręcznika. Korzystnie również działają kąpiele osłaniające z krochmalu (p. str. 618), mąki żytniej lub pszennej.
U znacznej części chorych w leczeniu miejscowym dobrze są znoszone i korzystnie działają maści: Tormentiol, Ung. Symphyti, Alantan, Septalan, Chlorofilan.
Chorzy z erytrodermią, ze względu na uogólnienie zmian skórnych i wzmożone wchłanianie, powinni być leczeni szczególnie ostrożnie. Przed zastosowaniem nowego leku należy uprzednio wypróbować na ograniczonym odcinku skóry, czy jest on dobrze znoszony, oraz pamiętać o okresowych badaniach laboratoryjnych (mocz, morfologia krwi, próby czynnościowe wątroby) w celu ewentualnego szybkiego wykrycia niekorzystnych powikłań polekowych.
Istotne znaczenie w postępowaniu leczniczym ma lekko strawna dieta z ograniczeniem soli kuchennej, ostrych, pikantnych przypraw, jak: pieprz, musztarda, ocet i marynaty w occie, chrzan, nie wolno też pić żadnych napojów alkoholowych. Wskazane jest spożywanie chudego mięsa (wołowina, cielęcina, drób), twarogu, owoców, zwłaszcza jabłek, malin oraz sałatek z surowej kapusty. Należy dbać o codzienne oddawanie stolca i przestrzegać odpowiedniej higieny osobistej oraz pamiętać o zmianie pozycji ułożenia ciała u osób obłożnie chorych w celu uniknięcia odleżyn.
PIŚMIENNICTWO
1. Akovbian A. A., Kamizalowa K. P.: West. Derm. Wen., 35, 33, 1961. — 2. Bagiński S., Mowszowicz J.: Krajowe rośliny lecznicze. Łódzkie Towarzystwo Naukowe, Łódź 1966. — 3. Balickij K. P.: Med. Żurn., 1953, 23, 69. — 4. Bersch H. W., Dopp W.: Arzneim. Forsch., 1955, 5, 77. — 5. Bohn W.: Die Heilwerte chemischer Pflanzer, Lipsk
668
1927. — 6. Bowers H.: Amer. J. Surg., 1947, 73, 37. — 7. Broda B., Mowszewicz J. S.: Przewodnik do oznaczania roślin leczniczych i użytkowych. PZWL, Warszawa 1975. — 8. Carslaw R. W., Neill S., Thom I. A.: Brit. J. Derm., 1963, 75, 7, 280. — 9. Chowaniec O.: Przegl. Derm., 1977, 3, 4, 297, 415. — 10. Cormane R. H., Tronier R, Schüle D. (wg Jabłońskiej 1977): Z. Haut. Geschl. Kr., 1973, 48, 385.
11. Debrencewa A. F., Rabinowicz M. I., Zielepucha O. P.: Farmacewt. Żurnaił USSR, 1960, 45. — 12. El Mofty A. M.: Journ. Roy. Egypt. Med. Assoc., 1958, 31, 651. — 13. Fahmy I. R., Abu-Shady H.: Quart. Jour. Pharm. Pharmacol., 1947, 20, 281. — 14. Fiłatow W. P.: Tkaniewaja Terapija. Medgiz, Moskwa 1952. — 15. Głucheńskij T. T.: West. Derm. Wen., 1963, 3, 32. — 16. Górski M. F.: Vademecum fitoterapii. Choroby skóry. WPL, Warszawa 1959. — 17. Gruskin P.: Amer. J. Surg.: 1940, 49, 49. — 18. Grzybowski M.: Choroby skóry. Lek. Inst. Nauk. Wyd., Warszawa 1948. — 19. Issekutz B., Lichtneckert L, Winter M.: Arch. Int. Pharmacodyn., 1950, 2, 83. — 20. Ja-błońska S.: Choroby skóry. PZWL, Warszawa 1973.
21. Jabłońska S., Chorzelski T., Beutner E. H., Jarząbek-Chorzelska M., Macłejowska E., Chowaniec O., Rzęsa G.: Przegl. Derm. 1977, l, 149. — 22. Jurjewicz G. D., Miszczenin I. D.: Lekarstwiennyje rastienija i ich primienienije. Nauka i Tiechnika, Mińsk 1976. — 23. Kałużyński H.: Ziel. Biul. Inform., 1962, 11, 10. — 24. Kazior A., Rajkowski Z.: Poi. Tyg. Lek., 1959, l, 29. — 25. Kligman A. M., Fulton I. E., Pelwig G.: Derm., 1969, 99, 469. — 26. Kossowski St., Iwankiewicz St., Mordarski M., Rajkowski Z.: Arch. Immunol. Terapii Dośw., 1958, 85, 6. — 27. Krogh H. K., Tonder O., Scand J.: Immunol., 1973, 2, 45. — 28. Külz; wg Muszyńskiego J.: Ziołolecznictwo i leki roślinne. PZWL, Warszawa 1958. — 29. Kuske M.: Arch. Derm. Syph., 1938, 178, 112. — 30. Langner A., Wolska H.: Terapia i Leki, 1978, N 2, 7.
31. Leclerc H.: Presse Med., 1927, 73, 58. — 32. Leclerc H.: Precis de phytotherapie. Paryż 1935. — 33. Lester R., Rosenthal D.: Arch. Derm. 1971, 104, 300. — 34. Lord J. T., Zibok V. A., Poitier J., Legget G., Pennegs N. S.: Brit. J. of Derm., 1976, 4, 397. — 35. Lyndian K. H.: Derm. und Kosmetik, 1978, 6, 5. — 36. Łańcucki J.: Lek. Wojsk., 1958, 2, 123. — 37. Łańcucki J., Jakubowicz K.: Przegl. Derm. i Wener., 1957, 3, 229. — 38. Łańcucki J., Rajkowski Z.: Przegl. Derm., 1958, 5, 485. — 39. Łańcucki J.: Lecznictwo dermatologiczne, Kwazebart L. (red.). PZWL, Warszawa 1967. — 40. Łańcucki J.: III kurs ziołolecznictwa. Warszawa, marzec 1978.
41. Mazurkiewicz W., Chorzelski T., Moskalewska K.: Przegl. Derm., 1977 1, 89. — 42. Malek A. A.: Gaz. Facult. Med., 1950, 16, 57. — 43. Michaluk A.: Farm. Poi., 1961, 4, 74. — 44. Mowszowicz J.: Ziel. Biul. Inform., 1969, 12, 10. — 45. Muszyński J.: Ziołolecznictwo i leki roślinne. PZWL, Warszawa 1958. — 46. Nowak A., Wojtyn A.: Przegl. Derm., 1966, 3, 327. — 47. Oettel H., Wilhelm-Kollmannsperger G.: Arch. exper. Path. Pharmacol., 1956, 228, 331. — 48. Ożarowski A.: Biostymina. Roślinna terapia tkankowa. Żarz. Przem. Ziel., Warszawa 1957. — 49. Ożarowski A.: Vademecum fitoterapii. Surowce roślinne. PWRiL, Warszawa 1959. — 50. Ożarowski A.: Farmakodynamika surowców roślinnych. PWRiL, Warszawa 1960.
51. Pathak A. A., Fitzpatrick T. B., J. Invest. Dermat., 32, N2/II, 1959, 255. — 52. Raab P. W., Gmeiner B. M.: Arch. Derm. Research., 1976, 3, 247. — 53. Roeske W.: Zarys fitoterapii — farmakologia i re-
669
ceptuia ziół leczniczych. PZWL, Warszawa 1955. — 54. Rudowska L: Badania nad skutecznością leczenia bielactwa nabytego psoralenami i nad mechanizmem działania leku. Praca doktorska 1964. — 55. Rudowska L: Biul. Inform., 1971, 3 ,96. — 56. Skawińska-Juchowska D.: Ziel. Biul. Inform., 1962, 9, 15. — 57. Stanec M. P.: Wracz. Dęło, 1953, 3, 333. — 58. Stern P., Nikulin A.: Arztl. Forsch., 1957, 11, 495. — 59. Stickl O. Z.: Hyg. Infektkrank., 1928, 108, 567. — 60. Stüttgen G.: Dermatologica, 1962, 124, 65.
61. Suchorukow K., Bolszakowa.: Doki. Akad. Nauk., ZSRR 1946, wg Ożarowskiego A.: Farmakodynamika surowców roślinnych. Warszawa 1960. — 62. Szostakowski Z. F., Iżewski K. M.: Biul. Min. Zdrowia 1950. — 63. Toh C. C., Lee T. S., Kiang: Elit. J. Pharmacol., 1955, 2, 175. — 64. Tokin B.: Fitoncidy. Moskwa 1948. — 65. Weber G.: Ann. Derm. et Vener., 1977, l, 387. — 66. Winter R. J., Kern F., Blizzard R. M.: Arch. of Derm., 1976, 11, 1949.
Prof. dr hab. med. Jan Szyamański
Doc. di hab. farm. Aleksander Ożarowski
CHOROBY GARDŁA, NOSA, KRTANI I USZU
CHOROBY GABDŁA
W obecnych sposobach leczenia w ogóle, a także w laryngologii, zaznacza się zainteresowanie leczeniem ziołami. Może najmniej skuteczne jest ono w leczeniu zapaleń uszu zarówno środkowych, jak i wewnętrznych. W chorobach górnych dróg oddechowych już od bardzo dawna mają zastosowanie preparaty ziołowe w postaci płukań, wziewań, mikstur itp.
Ostre zapalenie gardła Pharyngitis acuta
Jeśli ostre zapalenie gardła jest spowodowane wirusem, leczenie antybiotykami jest bezowocne, a nawet niewskazane. W zapaleniach bakteryjnych, przebiegających z podwyższoną temperaturą ciała, należy stosować środki przeciwgorączkowe, napotne, witaminę C i dożylnie preparaty wapnia. Do płukania gardła należy używać środków o działaniu antyseptycznym.
Należy zaznaczyć, że najbardziej prawidłowo wykonywane płukanie gardła sięga tylko łuków tylnych i górnych biegunów migdałków podniebiennych, bardzo rzadko zaś błony śluzowej tylnej ściany, w której występują zmiany chorobowe zanikowe lub przerostowe.
Przewlekły nieżyt zanikowy gardła, tzw. suchy Pharyngitis chronica sicca, atrophicans
Przyczyną choroby jest przede wszystkim wrodzona mniejsza wartość błony śluzowej gardła oraz czynniki zewnętrzne, jak pył, kurz, gazy, palenie papierosów, alkohol (piwo), upośledzenie drożności nosa, zapalenie przewlekłe zatok przy-nosowych. Suchość błony śluzowej gardła można złagodzić przez podawanie środków wzmagających wydzielanie, np.:
671
Rp.
Extr. Glycyrrhizae siec. 5,0
Aqua destil. ad 100,0
M.f. solutio
D.S. 2 razy dz. łyżkę.
Rp.
Int. Rad. Ipecacuanhae 0,5/100,0
Sir. simplicis ad 150,0
M.f. solutio
D.S. 3 razy dz. po łyżce.
Środki te mają na celu nawilżanie błony śluzowej gardła przez zwiększenie jej wydzielania.
Inhalacje. Działanie inhalacji polega na zjawisku osmozy. Stosujemy inhalacje grubokropelkowe ciepłe z soli kuchennej, soli emskiej, soli karlsbadzkiej 5% oraz ciepłe z dodatkiem olejków eterycznych, takich jak eukaliptusowy, lawendowy i koprowy.
Rp.
Ol. Lavandulae
Ol. Eucalypti aa 5,0
Ol. Foeniculi 2,5
M.f. guttae
D.S. Do inhalacji 5—10 kropli na szklankę wrzącej wody, przykryć lejkiem i wdychać ustami przez wąski koniec. Powtarzać 2—3 razy dz. i stopniowo zmniejszać częstość.
Mieszanina olejków działa silnie przeciwbakteryjnie i sekretolitycznie, ułatwia odkrztuszanie.
Przewlekły nieżyt gardła przerostowy Pharyngitis chronica hyperplastica
Przede wszystkim należy usunąć czynniki drażniące błonę śluzową gardła, które wymieniliśmy uprzednio. Należy stosować inhalacje grubokropelkowe, chłodne, z roztworów mineralnych i olejków eterycznych, działających słabo przeciwzapalnie i ściągająco. Zabrania się palenia papierosów i picia alkoholu oraz zaleca się unikania pokarmów ostrych w smaku i gorących. Należy stosować środki działające słabo przeciw-zapalnie, np. Azulan, lub:
Rp.
Spec. desinficientes (Septosan) 50,0
Fol. Juglandis
Fol. Plantaginis
Anth. Anthemidis aa 10,0
M.f. species
672
D.S. 11/2 łyżki ziół zalać szklanką gorącej wody, postawić nad parą pod przykryciem na 20 min, odstawić na 10 min, przecedzić i płukać gardło 2—3 razy dz.
Rp.
Spec. vaginales (Vagosan) 50,0
Rhiz. Tormentillae
Fol. Menthae pip.
Herb. Serpylli aa 10,0
M.f. species
D.S. Jak wyżej; dodać do naparu 20 kropli azulanu.
W przewlekłych nieswoistych stanach zapalnych gardła, zarówno w zapaleniu przerostowym, jak i tzw. nieżycie zanikowym, duże usługi oddają inhalacje. Mają one działanie nawilżające, dezynfekujące i masujące. Należy stosować wziewanie grubokropelkowe, a nie aerozole, które nie mają znaczenia w leczeniu nieżytu gardła. Stosowanie środków mineralnych wraz ze środkami roślinnymi działa do pewnego stopnia leczniczo, a przede wszystkim łagodzi przykre dolegliwości.
CHOROBY NOSA
Ostry nieżyt nosa Rhinitis acuta
Charakteryzuje się obrzękiem i obfitą wydzieliną. Wymaga leczenia miejscowego i ogólnego. Nieżyty nosa o przebiegu ostrym mogą być wywołane wirusami lub bakteriami, mogą też mieć charakter do pewnego stopnia epidemiczny i być wywołane przez rinowirusy. Przyczynami ułatwiającymi pojawianie się nieżytu epidemicznego są najczęściej: zmiany klimatyczne, skażenie powietrza substancjami drażniącymi i uczulającymi, zły stan ogólny chorego, upośledzenie drożności nosa. Znany jest również ostry nieżyt nosa u noworodków i niemowląt, który może spowodować powikłania ogólne, często o ciężkim przebiegu. Inną grupę stanowią nieżyty nosa tzw. naczynioruchowe niealergiczne bądź alergiczne. Jeśli występują w okresie kwitnienia traw (tzw. katar sienny), to są wywołane przez pyłki roślinne, natomiast gdy występują nieregularnie w ciągu całego roku, mogą być wywołane przez najróżnorodniejsze czynniki, np. kurz, pył z wełny, pióra ptaków, pleśnie, bakterie, oraz alergeny pokarmowe, np. jaja, ryby, truskawki.
Nieżyty o charakterze naczynioruchowym mogą być wywołane przez niektóre leki, i to zarówno po podaniu doustnym
673
(np. alkaloidy rauwolfii, leki ganglioplegiczne — pempidyna, pentametonium — stosowane w nadciśnieniu, niektóre estrogeny i środki pobudzające łaknienie), jak też po podaniu miejscowym (np. efedryna, naftazolina). Testy skórne pozwalają na ustalenie czynnika uczulającego i na przeprowadzenie kuracji odczulającej. Równocześnie w leczeniu ogólnym podaje się leki antyhistaminowe, gamma-globuliną ludzką, a miejscowo płyny zawierające kortykosterydy. Nie jest wskazane stosowanie kropli do nosa, zwłaszcza zawierających środki kurczące naczynia włosowate, natomiast pomocne będą następujące leki ziołowe:
Rp.
Anth, Chamomillae 30,0
Fl, Millefolii
Fl. Sambuci aa 20,0
Fl. Malvae arbor.
Herb. Leonuri aa 10,0
M.f. species
D.S. ½ łyżki ziół zalać 2/3 szklanki gorącej wody, postawić na parze pod przykryciem na 30 min, odstawić na 15 min, przecedzić, dodać ½ łyżki glicerolu i stosować do wkraplania do nosa kilka razy dz.
Napar działa przeciwuczuleniowo, przeciwzapalnie, bakteriobójczo i powlekające na błonę śluzową.
Korzystne jest przyjmowanie doustne naparów z mieszanek ziołowych, podanych w rozdziale „Choroby alergiczne”.
W ostrym nieżycie nosa pochodzenia wirusowego nie stosuje się antybiotyków, natomiast w nieżycie nosa pochodzenia bakteryjnego podaje się ogólnie antybiotyki tylko wówczas, gdy jest stan ropny i zagraża wystąpienie powikłań. Podaje się salicylany, witaminę C. Doustnie stosuje się napary z mieszanek ziołowych, zioła napotne i przeciwgorączkowe (również w postaci kąpieli) ewentualnie zioła uzupełniające utratę elektrolitów (gdy jest szczególnie obfity wyciek z nosa). Równocześnie podaje się salicylany, witaminę B comp., witaminę C i witaminę P (bioflawonoidy), ponadto można wprowadzać do nosa aerozole, a nawet, po uzyskaniu drożności, stosować inhalacje. W każdym przypadku musi być zachowana czynność aparatu rzęskowego. Jeśli mamy uniknąć uszkodzenia aparatu rzęskowego, to pH roztworów musi być między 5,5 a 7,5, ciśnienie osmotyczne między 0,5 a 2. Ogólnie można zastosować:
Mieszanka krzemionkowo-rutynowa:
Rp.
Fl. Helianthii 30,0
Fr. Sambuci
674
Cort. Salicis
Herb. Solidaginis aa 20,0
Herb. Pulmonariae
Inflor. Tiliae aa 10,0
M.f. species
D.S. 2 łyżki ziół zalać 2 szklankami gorącej wody, gotować powoli pod przykryciem 5 min, odstawić na 5 min, przecedzić do termosu. Rano wypić ½—2/3 szklanki, natomiast wieczorem na 1—2 h przed snem wypić w łóżku szklankę z dodatkiem 2—3 łyżek syropu malinowego lub kieliszka rumu. Ewentualnie rozgrzać nogi termoforem.
Odwar sporządzony z powyższej mieszanki, z dodatkiem Sirupus Rubi idaei, wywołuje po 1/2—1 h obfite poty i spadek temperatury ciała.
Rp.
Spec. aniipyreticae (Pyrosan) 50,0
Fl. Helianthii
Fl. Ulmariae aa 20,0
Fr. Rosae
Herb. Asperulae aa 10,0
M.f. species
D.S. 2 łyżki ziół na 2½ szklanki wody, gotować 5—7 min pod przykryciem, odstawić na 5 min, przecedzić do termosu, pić 3 razy dz. 2/3 szklanki jako środek przeciwgorączkowy; dla wywołania pocenia pić rano i w południe po ½ szklanki, wieczorem całą szklankę z dodatkiem 2—3 łyżek syropu malinowego.
Rp.
Inflor. Tiliae 50,0
Rhiz. Calami 30,0
Fl. Taraxaci
Fl. Lavandulae
Fl. Callunae aa 20,0
M.f. species
D.S. Przepisaną ilość ziół zalać 2 l gorącej wody i pod przykryciem postawić nad parą na 30 min (lub tak ogrzewać, aby nie doprowadzić do wrzenia), przecedzić. Napar wlać do wanny, umieścić też w niej woreczek płócienny z uprzednio wytrawionymi ziołami, dopełnić wannę wodą do 1/3 objętości. Temp. kąpieli 37—38°C, czas 15—25 min. Po kąpieli nie wycierać się ręcznikiem, lecz owinąć prześcieradłem kąpielowym, położyć do łóżka i ciepło okryć.
675
Kąpiel działa napotnie i jest w stanie przerwać ostry nieżyt nosa. Korzystne jest przyjęcie salicylanów, Rutinoscorbin, jako napoju — gorącej herbaty z sokiem malinowym.
Szczególnie trudnym, a zarazem ważnym problemem jest leczenie ostrych i podostrych nieżytów nosa u niemowląt i małych dzieci, zwłaszcza wówczas, gdy równocześnie występuje nieżyt krtani i oskrzeli. U dzieci poniżej 6 lat nie należy stosować dekongestantów do nosa (preparatów do zakrapiania), ponieważ może nastąpić odruchowy ciężki skurcz naczyń obwodowych. Analogiczne objawy mogą wystąpić po zastosowaniu kropli do nosa zawierających mentol lub olejek miętowy. Również ogólne stosowanie antybiotyków jest ryzykowne, gdyż trzeba się liczyć z wystąpieniem szkodliwych objawów ubocznych.
Wielokrotnie sprawdzonym sposobem, również w warunkach szpitalnych, jest zewnętrzne stosowanie balsamu zawierającego roślinne olejki eteryczne lub lotne stearopteny, działające silnie bakteriobójczo oraz w pewnym stopniu przeciw-skurczowo, przeciwzapalnie i nawet przeciwuczuleniowo. Związki te, jako lotne, są wdychane przez nos, a bardzo mała ilość resorbuje się przez skórę i może działać korzystnie również na oskrzela.
Rp.
Ol. Terebinthinae
Ol. Sojae aa 10,0
Ol. Lavandulae 1,0
Aethylii acetici
Ol. Juniperi
Ol. Salami aa 0,5
Ol. Thymi
Camphorae aa 0,3
Sol. Iodi spirit. gtt. Nr V
M.f. balsamum
D.S. Dzieciom O—6 lat wciera się odpowiednio do wieku 3—12 kropli balsamu w skórę klatki piersiowej, a w przypadku powikłań nieżytem oskrzeli, również taką samą ilość w skórę okolicy międzyłopatkowej. Wcierać należy kilkoma bardzo lekkimi okrężnymi ruchami palców i przykryć dziecko kołderką. Powtarzać 2—3 razy dz. przez 2—5 dni, zależnie od nasilenia choroby.
Rp.
Ol. Eucalypti 17,0
Methylii salicyl. 10,0
Ol. Pini sylv. 5,0
Ol. Lavandulae
Ol. Thymi
676
Camphorae aa 3,0
M.f. balsamum
D.S. Analogicznie i w tych samych dawkach co balsam poprzedni.
Balsam ten jest szczególnie zalecany przy współistnieniu nieżytu oskrzeli.
Zanikowy nieżyt nosa niecuchnący i cuchnący Rhinitis atrophicans non faetida et ozaena
Leczenie miejscowe niecuchnącego i cuchnącego nieżytu nosa pokrywa się w dużej mierze z tym, że w ożenię należy zastosować desodorantia. Jest to przewlekła choroba nosa, w przebiegu której następuje stopniowy zanik błony śluzowej nosa i jej podłoża kostnego, zasychanie wydzieliny w nosie, stopniowy zanik powonienia, bóle głowy. Choroba ma okresy nasilenia i poprawy i trwa wiele lat. Stosuje się preparaty pobudzające czynność wydzielniczą błony śluzowej nosa, ułatwiające usuwanie przylegającej wydzieliny. Znaczną ulgę mogą przynieść leki ziołowe. Zaleca się picie odwaru z mieszanki ziołowej krzemionkowo-rutynowej, podanej na str. 674. Miejscowo stosuje się:
Rp.
Ung. Allantoini
Chlorofilani aa 10.0
Iodi puri 0,2
Kalii iodati 1,0
Ol. Menthae pip. gtt Nr V
Glyceroli 10,0
M.f. unguentum
D.S. Wprowadzać do nosa na tamponach z waty wielokrotnie w ciągu dnia.
Rp.
Linomag ung. 30,0
Ung. Symphyti
Locacorten-Viofrom ung. aa 15,0
Vitaminum A in caps. Nr X
M.f. unguentum
D.S. Do wprowadzania do nosa na tamponach kilka razy dziennie.
Rp.
Anth. Chamomillae 20.0
Fol. Salviae
Fol. Plantaginis
Fl. Malvae arbor. aa 10,0
M.f. species
D.S. Napar z łyżki ziół na szklankę
677
wrzącej wody, przecedzić i napełnić koneweczkę Frankla. Przechylając odpowiednio głowę, wlewać powoli i małymi porcjami napar o temp. ok. 35°C do jednego z przewodów nosowych, a po ponownym napełnieniu koneweczki, do drugiego przewodu. W stanach pod-ostrych stosować przemywanie dwukrotne w ciągu dnia, w stanach przewlekłych raz dziennie, najlepiej wieczorem przed snem, i w miarę poprawy zmniejszyć częstotliwość przemywań. Po każdym płukaniu położyć się na 10—15 min z głową przechyloną nieco do tyłu, aby uniemożliwić wypływanie reszty płynu z nosa.
Napar ziołowy ma działanie przeciwzapalne, osłaniające i bakteriobójcze.
Zapalenie zatok przynosowych Sinutis paranasalis
Zapalenie najczęściej obejmuje zatoki szczękowe, sitowie, zatoką czołową, najrzadziej klinową. Zapalenia ostre nie leczone lub leczone dorywczo mogą trwać latami i przechodzą w przewlekłe. Ostrym zapaleniom błony śluzowej nosa towarzyszy prawie zawsze zaostrzenie przedtem już istniejącego stanu zapalnego zatok. Przyczyną schorzenia jest zakażenie bakteryjne ropotwórczymi gronkowcami,_ zwłaszcza gronkowcem złocistym, najczęściej w następstwie ostrego nieżytu nosa, grypy lub chorób zakaźnych (np. zapalenie płuc, grypa). Czynnikami sprzyjającymi postępom choroby są osobnicze właściwości błony śluzowej nosa i zatok, alergiczne schorzenia nosa, zniekształcenie przegrody nosa, zjadliwość bakterii, ich odporność na antybiotyki, a nawet nieumiejętne oczyszczanie nosa lub nurkowanie w wodzie chlorowanej. W przebiegu choroby mogą nastąpić powikłania.
Ostre przypadki zapalenia zatok nosa lec/y się miejscowo oraz ogólnie. Leczenie miejscowe ma na celu zmniejszenie obrzęku błon śluzowych w przewodach nosowych (środki anemizujące, ściągające i przeciwzapalne, analogicznie jak w nieżycie nosa). Leczenie ogólne polega na podawaniu antybiotyków (głównie w przypadku powikłań) oraz środków napotnych, przeciwbólowych.
Niekiedy, szczególnie w ostrych przypadkach zapalenia zatok nosa, gdy następuje podwyższenie temperatury ciała, dobre wyniki daje stosowanie odwaru z mieszanki ziołowej, ułatwiającej oddychanie i działającej napotnie.
678
Rp.
Fl. Sambuci
Inflor. Tiliae aa 30,0
Fr. Rosae
Fl. Ulmariae
Cort. Salicis aa 20,0
M.f. species
D.S. Odwar z 2 łyżek ziół na 11/2 szklanki gorącej wody gotować powoli 5 min, przecedzić, dodać 2—3 łyżki syropu malinowego (Sirupus Rubi idaei), wypić w łóżku 1—2 h przed snem.
W ostrych i podostrych przypadkach należy dążyć do jak najszybszego przywrócenia stałej drożności przewodów nosa, gdyż stosowane preparaty do zakrapiania, tzw. dekongestanty, zmniejszają tylko chwilowo obrzęk błon śluzowych nosa, hamują też zbytnio wydzielanie płynnego śluzu i tym samym przeszkadzają w samoistnym usunięciu bakterii i ich toksyn. Dlatego zewnętrznie zaleca się stosować maści, ale tylko do przedsionka nosa. Nie należy stosować żadnych maści w głąb przewodów nosowych, ponieważ paraliżują one układ rzęskowy błony śluzowej.
Rp.
Ung. Symphyti 30,0
D.S. Na waciku wprowadzić do przedsionka nosa nieco maści kilka razy dziennie.
Rp.
Ung. Majoranae 10,0
Tormentioli 5,0
M.f. unguentum
D.S. Na waciku wprowadzić do przedsionka nosa maść kilka razy dziennie.
Rp.
Ol. Eucalypti
Ol. Lavandulae aa 10,0
M.D.S. 5—10 kropli na szklankę wrzącej wody, przykryć lejkiem i przez wąski otwór wdychać kolejno przewodami nosowymi, później ustami. Powtarzać najpierw 2—3 razy dz. i stopniowo coraz rzadziej.
Inhalacja ta działa w pewnym stopniu odkażająco.
W przypadkach zapalenia zatoki czołowej nosa lub w zapaleniu wielozatokowym korzystne jest stosowanie okładów na czoło i nasadę nosa z naparów podanych poniżej mieszanek ziołowych. Sposób ten jest szczególnie zalecany u osób w wieku podeszłym.
679
Rp.
Rad. Bardanae 50,0
Herb. Melifoti
Herb. Majoranae aa 20,0
Herb. Leonuri
Fl. Millefolii aa 10,0
M.f. species
D.S. ½ łyżki ziół na 2/3 szklanki wody, postawić pod przykryciem nad parą na 30 min, przecedzić, niemal gorącym naparem zwilżyć watę i w pozycji leżącej przyłożyć na czoło nad nosem na 5—10 min. Gdy okład ostygnie, zmieniać go kolejno 2—3 razy na gorący, następnie posmarować skórą na czole maścią alantoinową. Stosować okłady 1—2 razy dziennie i zmniejszać częstość w miarą uzyskiwania poprawy. Zwracać uwagą, aby płyn z okładu nie dostał się do oczu.
Rp.
Fl. Hippocastani 50,0
Fl. Calendulae
Herb. Majoranae aa 20,0
Inflor. Tiliae
Anth. Chamomillae aa 10,0
M.f. species
D.S. Jak podano powyżej.
CHOROBY KRTANI
Ostre zapalenie krtani Laryngitis acuta
Jeśli zapalenie spowodowane zostało wirusem lub bakteriami, to leczenie musi być ogólne, napotne, z dodatkiem salicylanów, witaminy C. Wlewania dożylne Calcium bromatum 10% działają korzystnie. Antybiotyków nie podaje się. Jeżeli choroba przebiega z podwyższoną temperaturą, należy również stosować następujące preparaty przeciwgorączkowe i napotne:
Rp.
Spec. pectorales (Pektosan) 100,0
Fl. Helianthii
Herb. Solidaginis
Inflor. Tiliae aa 20,0
M.f. species
D.S. 2 łyżki ziół zalać 11/2 szklanki gorącej wody, gotować 2 min pod przykryciem, odstawić na 5 min, przecedzić, dodać 2 łyżki soku malinowego lub kieliszek rumu oraz 2 tabl. polopiryny S. Wypić wieczorem w łóżku.
680
Rp.
Spec. antipyreficae (Pyrosan)
Spec. pectorales (Pektosan) aa 50,0
Fl. Helianthii 30,0
M.f. species
D.S. Jak wyżej.
Rp.
Vitamini C drag. 0,2 lag. I
D.S. Po 3 draż. 3 razy dz. przez 5 dni; popijać jednym z powyższych naparów ziołowych.
Rp.
Linim. saponato-camphor. 30,0
Methylii salicylici 3,0
Ol. Lavandulae 1,0
M.f. linimentum
D.S. Do wcierania w skórę klatki piersiowej na godzinę przed snem, w połączeniu z ziołowym naparem przeciwgorączkowym.
Spośród syropów można zalecić następujące, dawkując je po 1—2 łyżeczki kilka razy dziennie:
Sir. Pini comp. — działa wykrztuśnie, bakteriobójczo i przeciwskurczowo;
Sir. Althaeae — działa wykrztuśnie i osłaniające;
Sir. Creosoti comp. — działa wykrztuśnie, przeciwkaszlowo, bakteriobójczo;
Sir. Kalii guajacolosulfonici — działa wykrztuśnie i bakteriobójczo;
Sir. Symphyti — działa osłaniające i wykrztuśnie;
Sir. Symphyti cum Farfara — działa wykrztuśnie i osłaniające;
Sir. Thymi comp. — działa wykrztuśnie i bakteriobójczo;
Tussipect (syrop, krople, draż.) — działa wykrztuśnie, bakteriobójczo i przeciwkaszlowo; dawki: syrop po łyżeczce dla dzieci lub po łyżce dla dorosłych 3—4 razy dz., krople po 15_20 na cukrze po jedzeniu; draż. po 1—2 szt. 3 razy dz.;
Guajazyl (syrop) działa wykrztuśnie i przeciwkaszlowo.
Rp.
Succ. Farfarae 30,0
Extr. Glycyrrhizae dep. 5,0
Ol. Anisi 1,0
Aquae Menthae pip. ad 50,0
M.f. mixtura
D.S. 30—60 kropli na łyżkę wody 3—5 razy dz.
Mikstura działa wykrztuśnie i przeciwskurczowo.
Rp.
Extr. Ipecacuanhae sicc. 0,6
Ephedrini hydrochlor. 0,24
681
Sirupi Althaeae 20,0
Extr. Thymi fluid. ad 200,0
M.f. mixtura
D.S. Po łyżce 3—4 razy dz.
Mikstura działa wykrztuśnie — przy równoczesnym nieżycie oskrzeli.
Zarówno dla dorosłych, jak i dla dzieci mogą być również stosowane następujące preparaty:
Elixir Glycyrrhizae — 20—30 kropli 3 razy dz. — działa wykrztuśnie i przeciwkaszlowo, zwłaszcza u dzieci;
Pectosol — 20—30 kropli 3—4 razy dz. — działa wykrztuśnie, przeciwkaszlowo i bakteriobójczo;
Spir. Ammonii anisati — 5—20 kropli 3 razy dz. po jedzeniu dla dzieci — działa wykrztuśnie, przeciwkaszlowo i przeciw-skurczowo;
Tinct. Ipecacuanhae — 10—15 kropli 2—3 razy dz. — działa wykrztuśnie;
Tinct. Saponariae — 10—20 kropli 3 razy dz. — działa wykrztuśnie;
Intr. Primulae — 20—30 kropli 3—4 razy dz. — działa wykrztuśnie.
W nieżycie krtani prawie stałym objawem jest kaszel. Jeśli jest to kaszel męczący, uniemożliwiający sen, należy stosować środki zmniejszające jego natężenie i częstość. Najczęściej podaje się kodeinę per se lub w preparatach ziołowych, pomimo że jest ona zaliczana do grupy substancji narkotycznych.
Codeinum phosph. tabl. 0,02 — dawki dla dorosłych 1/2—1 tabl. 2—3 razy dz.;
Narcoticum hydrochloricum (prep. Noscapine) — tabl. 50 mg. dorosłym 1/2—1 tabl. 2—3 razy dz.
Ostatnio wprowadzono do lecznictwa syntetyczne nienarkotyczne związki przeciwkaszlowe, np. Oxeladin, tabl. 0,01 i 0,02, lub Pentoxyverine (prep. Toclase — draż., syropy).
Przewlekle zapalenie krtani przerostowe Laryngitis hyperplastica
W leczeniu tej choroby należy wykluczyć szkodliwe czynniki zewnętrzne, które zostały omówione. Zaleca się leczenie klimatyczne w górach. W leczeniu inhalacyjnym należy podawać kortykosterydy, których niestety nie daje się tutaj wy-dozować, ale stosuje się je głównie w przypadkach ostrych. Wskazane są inhalacje z olejków eterycznych, np.:
Rp.
Ol. Menthae pip. 1,0
Spir. vini (90%) ad 100,0
682
M.f. solutio
D.S. 1 łyżeczkę na pół litra wody ciepłej do wdychania przez nos.
Rp.
Ol. Eucalypti 5,0
Ol. Juniperi 25,0
Spir. vini ad 100,0
M.f. solutio
D.S. Jak w poprzedniej recepcie.
Przewlekłe zapalenie krtani zanikowe Laryngitis chronica atrophicans
Szczególną rolę w tym schorzeniu ma wyłączenie zewnętrznych czynników szkodliwych, jak pyl i wyziewy fabryczne, suche i ciepłe powietrze w miejscach, w których wykonuje się prace, palenie papierosów, oddychanie przez usta i istniejące zapalenie jam dodatkowych nosa oraz zapalenie gardła. Trwałe wyleczenie jest trudne, ale można osiągnąć znośny stan przez powtarzanie zabiegów, W leczeniu ogólnym należy uwzględnić: pobyty nad morzem, pobyty w miejscowościach zalesionych, ale wilgotnych, w miejscowościach uzdrowiskowych zawierających solanką, którą stosuje się w inhalacjach (Ciechocinek, Szczawnica, Szczawno, Iwonicz). Podaje się witaminy D3, E i A oraz jod, środki wzmagające wydzielanie śluzu, jak Extr. Glycyrrhizae, Rad. Ipecacuanhae, jodek potasowy, stosuje się inhalacje grubokropelkowe z soli mineralnych z dodatkiem jodu. Inhalacje z olejków eterycznych nie dają zadowalających rezultatów.
CHOROBY UCHA
Dzielimy je na choroby ucha zewnętrznego, środkowego i wewnętrznego. Mogą to być ostre lub przewlekłe stany zapalne.
Zapalenie ucha zewnętrznego — czyrak przewodu słuchowego zewnętrznego. Jest to bardzo przykre schorzenie, ponieważ jest bolesne, przeważnie przebiega bez upośledzenia słuchu typu przewodzeniowego. Dobre wyniki dają wstrzyknięcia domięśniowe szczepionki Delbeta w dawce 0,5, 1,0 i 2,0 ml co drugi dzień. Miejscowo stosuje się okłady z płynu Burowa, do przewodu słuchowego — sączki (waciki) nasycone 2% spirytusem salicylowym 3 razy dziennie, ewentualnie maści, jak Lorinden T.
683
Ostre ropne zapalenie ucha środkowego. Ostre zapalenie leczy się sulfonamidami i antybiotykami. W zapaleniu przewlekłym ropnym, tzw. prostym, antybiotyki są mniej skuteczne. Jeśli występuje ropienie, niejednokrotnie obfite, należy stosować, nawet 2—3 razy dziennie, przemywanie przewodu zewnętrznego roztworem rywanolu 1/500. W ropieniu obfitym stosuje się następujące krople:
Rp.
Ureae pur. 4,0
Ephedr. hydrochl. 0,2
Aquae dest. ad 20,0
M.f. solutio
D.S. Krople do ucha 3—4 razy dz.; podgrzać krople przed użyciem.
Rp.
Azulani 5,0
Ephedr. hydrochl. 0,3
Aquae dest. ad 20,0
M.f. solutio
D.S. 2 razy dz. po kilka kropli do ucha, po uprzednim podgrzaniu kropli.
W leczeniu stosuje się również zasypywanie pulweryzatorem, jakim jest sproszkowany kwas borowy (ma tylko pokryć delikatną warstwą błonę bębenkową i ubytek centralny w niej się znajdujący). Zapalenie przewlekłe ropne z perlakiem (destrukcja kości) leczy się tylko operacyjnie.
Ucho wewnętrzne. Zaburzenia powodują upośledzenie słuchu o typie odbiorczym. Ustalenie etiologii jest trudne. To samo odnosi się do leczenia przyczynowego. W przedwczesnej głuchocie lub wynikającej z wieku należy stosować witaminy A, B i E oraz jod. U chorych z niskim ciśnieniem oraz z ciśnieniem normalnym strychnina i jodek potasowy mogą przynieść subiektywne złagodzenie dolegliwości. Leczenie powinno być skierowane bardziej w celu uspokojenia chorego (częste, bardzo dokuczliwe szumy w uszach) aniżeli w kierunku poprawienia słuchu.
Częstym objawem towarzyszącym stopniowemu pogarszaniu się słuchu są szumy w uszach (tinnitus aurium). Przyczyny szumu mogą być bardzo różnorakie: nadciśnienie tętnicze, niedociśnienie, dystonia wegetatywna, cukrzyca, klimakterium, zmiany miażdżycowe w unaczynieniu ucha wewnętrznego.
Rp.
Tinct. Strychni
Tinct. Valerianae
Tinct. Chelidonii aa ad 30,0
M.f. guttae
D.S. 3 razy dz. 5—10 kropli w kieliszku
wody.
684
Rp.
Tinct. Stramonii
Tinct. Strychni
Tinct. Valerianae aether. aa ad 30,0
M.f. guttae
D.S. Po 10 kropli trzy razy dz. w kieliszku wody.
Rp.
Tinct. Cinchonae 5,0
Tinct. Valerianae ad 30,0
M.f. guttae
D.S. Jak wyżej.
Niestety, jest to tylko leczenie objawowe, które rzadko daje dobre wyniki.
Prof. dr hab. med. Kazimierz Stawiński
CHOROBY JAMY USTNEJ
Leki pochodzenia roślinnego i ich lecznicze zastosowanie w chorobach błony śluzowej jamy ustnej i przyzębia znane były od dawna i leki te używane są z powodzeniem do dnia dzisiejszego.
Ze względu na to, że choroby te mogą powstać w następstwie działania czynników szkodliwych pochodzenia miejscowego i dotyczyć jedynie samej jamy ustnej, leki roślinne mogą być i są często stosowane, nawet w dobie antybiotyków lub chemioterapeutyków, jako leki zasadnicze. Częściej jednak zmiany jamy ustnej towarzyszą niektórym schorzeniom ogólnoustrojowym i przebiegają w postaci typowych dla nich objawów chorobowych. W tych przypadkach zastosowanie leków roślinnych jako pomocniczych lub wspomagających leczenie podstawowe okazuje się bardzo celowe i skuteczne.
ZAPALENIA JAMY USTNEJ POWIERZCHOWNE STOMATITIDES SUPERFICIALES
Przez określenie to należy rozumieć te procesy chorobowe, które dotyczą tylko powierzchownych warstw błony śluzowej i ustępują bez śladu, nie pozostawiając blizny. Bez względu na działanie miejscowego czynnika powodującego zapalenie mogą przebiegać one jako zapalenia ostre, podostre lub przewlekłe. Zapalenie ostre charakteryzuje się: przekrwieniem błony śluzowej, nieznacznym jej obrzękiem, skłonnością do krwawień, złuszczaniem się nabłonka, niekiedy tworzeniem nadżerek.
W zapaleniu przewlekłym obserwuje się dodatkowo: suchość błony śluzowej, sinoczerwone zabarwienie, wzmożone jej napięcie, a czasem nadmierne rogowacenie nabłonka.
Zapalenie jamy ustnej i dziąseł nieżytowe Stomatitis et Gingivitis simplex s. catarrhalis
Powstaje bardzo często jako następstwo działania urazów pochodzenia miejscowego lub występuje jako jeden z obja-
686
rów choroby ogólnoustrojowej. Do czynników miejscowych zalicza się: zaniedbania higieniczne, zaburzenia ząbkowania, próchnicę zębów, nadmierne odkładanie się kamienia nazębnego, ostre brzegi zębowe, wadliwe wypełnienia i uzupełnienia protetyczne, nadmierne spożywanie alkoholu lub palenie tytoniu. Z czynników ogólnoustrojowych najważniejsze są choroby układu pokarmowego, choroby niedoborowe, cukrzyca, zaburzenia hormonalne, okres ciąży, zatrucia polekowe i zawodowe. Jeżeli choroba dotyczy tylko dziąseł, objawia się zaczerwienieniem, rozpulchnieniem i ograniczonym, bolesnym obrzękiem brodawek dziąsłowych oraz skłonnością do krwawień. W miarę trwania choroby, dziąsła ulegają przerostowi, tworzą się rzekome kieszonki dziąsłowe. Z chwilą objęcia sprawą chorobową całej błony śluzowej staje się ona sucha, obrzękła i zaczerwieniona, a na skutek nadmiernego złuszczania się nabłonka — opalizująca, pokryta szarym nalotem ze złuszczonych i rozmiękłych komórek nabłonkowych. Choroba lnie leczona przechodzi w stan przewlekły i charakteryzuje się niebieskawofioletowym zabarwieniem śluzówki, wzmożonym Wydzielaniem śluzu i tworzeniem się niekiedy ognisk nadmiernego rogowacenia nabłonka. Objawy podmiotowe są nieznaczne: zazwyczaj pieczenie, uczucie nieprzyjemnego smaku oraz ból nasilający się podczas spożywania pokarmów korzennych, kwaśnych, gorących, alkoholu, przy połykaniu, żuciu i mówieniu. Niekiedy występuje przykry zapach z ust (foetor ex ore).
Leczenie nieżytowego zapalenia dziąseł i jamy ustnej sprowadza się przede wszystkim do usunięcia miejscowych czynników drażniących, jeżeli one stanowią przyczynę sprawy chorobowej. W innych przypadkach leczenie jamy ustnej wspomaga leczenie choroby podstawowej. W obu przypadkach zaleca się dietę papkowatą, łatwo strawną i alkaliczną z absolutnym zakazem picia alkoholu i palenia tytoniu.
W leczeniu miejscowym poleca się stosowanie związków akrydynowych — akryflawine, proflawinę, rywanol w roztworach 0,1—0,5% do płukania, chlorchinaldynę w tabletkach po 0,002 g do ssania w odstępach 2—3-godzinnych, nitrofurazon w tabletkach po 0,005 g do ssania co 2—3 godziny, pantotenian wapnia (Calcium pantothenicum) w tabletkach po 0,025 g trzy razy dziennie po 2 do 3 tabletek, barwniki anilinowe, środki utleniające, płukanki formalinowe.
Rp.
Formalini 40% 5,0
Spir. Menthae pip. 0,5
Spir. vini ad 50,0
M.f. guttae
D.S. 10—15 kropli na szklankę wody do płukania jamy ustnej.
687
Rp.
Pyoctanini coerulei 1—2% 30,0
D.S. Do pędzlowania jamy ustnej.
W leczeniu nieżytowego zapalenia jamy ustnej stosuje się bardzo często preparaty ziołowe o właściwościach, przeciwzapalnych, ściągających, przeciwbólowych i przeciwbakteryjnych pochodzących głównie z kłączy pięciorniku (Rhiz. Tormentillae), koszyczków rumianku (Anth. Chamomillae), liści szałwii (Fol. Salviae), korzenia i liści prawoślazu lekarskiego (Rad. et Fol. Althaeae), ziela tymianku (Herb. Thymi), ziela macierzanki (Herb. Serpylli), liści mięty pieprzowej (Fol. Menthae pip.). Stosuje się je w postaci płukanek, przymoczek lub pędzlowań.
Rp.
Tinct. Tormentillae 20,0
D.S. Do pędzlowania dziąseł.
Rp.
Tinct. Arnicae 5,0
Tinct. Tormentillae
Tinct. Gallae aa 10,0
D.S. Do pędzlowania dziąseł.
Rp.
Septosan lag. I
D.S. Łyżka ziół na szklankę wody, zagotować, odstawić na 15 minut, przecedzić i płukać jamę ustną.
Rp.
Mentholi 2,0
Spir. vini 50,0
M.f. guttae
D.S. 15 kropli na ½ szklanki wody do płukania jamy ustnej.
Rp.
Thymoli 0,25
Acid. benzoici 3,0
Tinct. Eucalypti 15,0
Spir. vini 100,0
Ol. Menthae pip. 0,75
M.f. guttae
D.S. 20 kropli na pół szklanki wody do płukania jamy ustnej.
Rp.
Fl. Malvae arboreae 20,0
Fol. Salviae
Herb. Thymi aa 40,0
M.f. species
D.S. Napar z łyżki ziół na szklankę
wrzątku do płukania jamy ustnej.
688
Rp.
Anth. Chamomillae 50,0
D.S. Napar z łyżki kwiatów na szklankę wody — do płukania jamy ustnej ciepłym roztworem.
Rp.
Azulani lag. I
D.S. Łyżeczkę wyciągu na ½ szklanki ciepłej wody do płukania jamy ustnej.
Zapalenie jamy ustnej paciorkowcowe Stomatitis streptococcica
Choroba wywołana przez zakażenie paciorkowcem zieleniejącym (Streptococcus viridans) występuje szczególnie często u dzieci. Może występować jako postać samoistna lub równocześnie z zakażeniem górnych dróg oddechowych. Obraz kliniczny paciorkowcowego zapalenia nie jest jednolity. Może on występować jako postać: nieżytowa, nadżerkowa lub błoniasta. W postaci nieżytowej spostrzega się najczęściej rozlane zaczerwienienie, obrzęk dziąseł i błony śluzowej jamy ustnej, znaczną skłonność do krwawienia. Posiać nadżerkowa charakteryzuje się powstawaniem niewielkich nadżerek błony śluzowej najczęściej w pobliżu brzegu dziąsłowego lub w błonie śluzowej policzków. W postaci błoniastej tworzą się biało-szarawe błony rzekome zazwyczaj dość silnie przylegające do podłoża. Pierwotnym miejscem powstawania tych zmian jest błona śluzowa warg. Niemniej mogą one powstać również na dziąsłach, policzkach, podniebieniu lub języku. Samoczynnie lub pod wpływem urazów mogą występować krwawienia, szczególnie nasilone w okolicy kątów ust. Z objawów przedmiotowych może wystąpić dodatkowo powiększenie węzłów chłonnych. W tym zapaleniu nie występuje nigdy gnilny zapach z ust. Objawy podmiotowe i ogólne sprowadzają się do bólu i pieczenia jamy ustnej, trudności w przyjmowaniu posiłków, nieznacznego podwyższenia temperatury ciała i ogólnego osłabienia.
W rozpoznaniu różnicowym należy uwzględniać: wrzodziejące zapalenie jamy ustnej, objawy ustne przy niedoborze witaminy PP, zapalenie jamy ustnej liszajcowate, zapalenie jamy ustnej błonicze. Jako leczenie uzupełniające stosuje się płukania związkami utleniającymi, takimi jak: 3% woda utleniona, słaby roztwór nadmanganianu potasowego oraz leki roślinne o działaniu ściągającym i przeciwzapalnym.
Rp.
Tinct. Gallae 10,0
Mentholi 1,0
D.S. Do pędzlowania dziąseł.
689
Rp.
Fol. Plantaginis 20,0
Fol. Salviae 50,0
D.S. Płukać lub pędzlować naparem z łyżki ziół na szklankę wody.
Rp.
Tinct. Gallae
Inf. Salviae aa 20,0/200,0
M.D.S. Do płukania jamy ustnej.
Rp.
Tinct. Tormentillae 30.0
D.S. Do pędzlowania dziąseł.
Zapalenie jamy ustnej gronkowcowe Stomatitis staphylococcica
Choroba jest wywołana najprawdopodobniej przez gronkowca złocistego (Staphylococcus aureus). Charakteryzuje się nagle występującym, ostrym stanem zapalnym i gwałtownym złuszczaniem nabłonka. Na skutek tego błona śluzowa wygląda jak gdyby była pokryta biało-szarym cienkim nalotem. Nalot ten stanowi istotny objaw tego zapalenia. Zmiany chorobowe mogą dotyczyć całej jamy ustnej, szczególnie zaś warg i dziąseł. Z objawów podmiotowych stwierdza się znaczną bolesność, jeśli zmiany dotyczą całej jamy ustnej — ślinotok oraz obrzęk okolicznych węzłów chłonnych. W rozpoznaniu różnicowym należy uwzględnić zapalenie jamy ustnej paciorkowcowe i zapalenie Plauta-Vincenta. W cięższych przypadkach chorobowych zaleca się dietę papkowatą (mleko, jarzyny, owoce itp.).
Z leków roślinnych żaląca się stosować zioła o właściwościach ściągajaco-antyseptycznych, przeciwzapalnych i przeciwbólowych, oprócz znanych — liście orzecha włoskiego (Fol. Juglandis), kwiat nagietka (Fl. Calendulae), korę dębową (Cort. Quercus).
Rp.
Cort. Quercus 10,0
Fl. Malvae arbor. 15,0
Anth. Chamomillae
Fol. Salviae
Fol. Juglandis aa 20,0
M.f. species
D.S. 1 łyżki ziół na 1 szklankę ciepłej wody do płukania jamy ustnej 5—6 razy dziennie.
Rp.
Septosan lag. I
D.S. Łyżkę ziół zalać szklanką wrzątku,
690
odstawić na 10 minut, przecedzić i płukać jamę ustną.
Rp.
Fol. Salviae 40,0
Fl. Calendulae 10,0
M.f. species
D.S. 1 łyżkę ziół na szklankę ciepłej wody, płukać jamę ustną 6 razy dziennie.
ZAPALENIA JAMY USTNEJ GŁĘBOKIE STOMATITIDES PROFUNDAE
Przez określenie to należy rozumieć te postacie zapalne, które toczą się we wszystkich warstwach błony śluzowej jamy ustnej, czasem w mięśniach lub tkance kostnej, i goją się z pozostawieniem blizn.
Zapalenie jamy ustnej wrzodziejące Stomatitis ulcerosa
Opisywane jest również jako zapalenie wrzodziejąco-błoniaste (stomatitis ulcero-membranacea), zapalenie wrzodziejąco-martwicze (stomatitis ulcero-necroticans), zapalenie jamy ustnej cieknące (stomatitis faetida), zapalenie jamy ustnej Plauta-Vincenta (stomatitis PIaut-Vincenti).
W przebiegu tej częstej, a niezupełnie wyjaśnionej choroby błony śluzowej jamy ustnej i dziąseł odróżnić można trzy zasadnicze postacie chorobowe: ostrą, podostrą i przewlekłą. Etiologia schorzenia nie jest jasna. Istnieje duża zgodność poglądów co do tego, że wrzodziejące zapalenie jamy ustnej wywołane jest przez krętek Plauta-Vincenta (Spirochaeta s. Borrelia vincentii), oraz pałeczką wrzecionowatą (Bacillus fusiformis) i powikłane zakażeniami wywołanymi przez paciorkowce i gronkowce.
Postać ostra rozpoczyna się zwykle przekrwieniem i obrzękiem brodawek, a następnie brzeżnych części dziąsła, na których dochodzi do tworzenia się płytkich owrzodzeń. Owrzodzenia mają brzegi nierówne, poszarpane, bolesne i pokryte początkowo szaro-białawym nalotem. Usunięcie nalotu odsłania bolesne, łatwo krwawiące dno. W następstwie powiększenia się owrzodzeń dochodzi do głębokiego zniszczenia tkanek miękkich i w ten sposób do gwałtownego rozprzestrzeniania się ich na dziąsłach, błonie śluzowej policzków, języku, a nawet podniebieniu. W cięższych postaciach choroby może dojść do martwicy kości szczęki lub żuchwy, migdałków podnie-
691
biennych lub błony śluzowej tylnej ściany gardła. I w tym przypadku brzegi owrzodzeń są zazwyczaj poszarpane, obrzękłe, zaczerwienione, a na ich dnie zalega wydzielina szara, żółta lub zielonkawo-brązowa, zwykle podbarwiona krwią.
W przypadkach cięższych wydzielina ta tworzy rodzaj błon pokrywających błonę śluzową.
W stanach ostrych zmianom tym towarzyszy powiększenie i ból węzłów chłonnych, podwyższona temperatura ciała nawet do 40°C, ogólne wyczerpanie, zaburzenie snu, bóle miejscowe o charakterze rozlanego pieczenia, często promieniującego w kierunku ucha, skroni lub podniebienia. Występuje znaczna wrażliwość błony śluzowej na dotyk, ból podczas przyjmowania pokarmów, utrudnienie mowy, niemiły zapach z ust i ślinotok.
Z objawów ogólnych wymienić można dodatkowo bóle głowy i bóle w okolicach stawów. Choroba na ogół nie występuje w bezzębnej jamie ustnej.
W patogenezie choroby zasadniczą rolę odgrywa wiele czynników miejscowych i ogólnoustrojowych. Do miejscowych zaliczyć można: przewlekłe zapalenie przyzębia, utrudnione wyrzynanie się zębów mądrości, nieodpowiednie pod Względem higienicznym utrzymanie jamy ustnej, liczne ogniska próchnicowe, zęby ze zgorzelinową miazgą, dostawki, klamry protetyczne itp., niedostateczne odżywianie się, stałe używanie środków odkażających, nadużywanie antybiotyków itp. Z czynników ogólnoustrojowych należy wymienić: obniżenie ogólnej odporności ustroju, stany rekonwalescencji, okresy przestrojenia hormonalnego, zatrucia pokarmowe, przemysłowe, ciążowe, zakażenia, niedobory witaminowe, choroby układu krwiotwórczego. Postać podostra jest zejściem postaci ostrej i charakteryzuje się przede wszystkim znacznym przerostem brodawek dziąsłowych i ich dużą skłonnością do krwawienia. Postać ta może przejść w zapalenie wrzodziejące ostre. Znany jest fakt, że ostre wrzodziejące zapalenie jamy ustnej rzadko ulega całkowitemu wyleczeniu, częściej przybiera ono postać zapalenia podostrego lub przewlekłego z okresowymi zaostrzeniami.
W rozpoznaniu różnicowym należy uwzględnić wtórne następstwa zatruć rtęcią, bizmutem, miedzią, fosforem, ołowiem, niektóre choroby zakaźne, anginę, kiłę, tularemię, gruźlicę i błonicę.
Leczenie. W okresie ostrym sprowadza się do ostrożnego usuwania mas martwiczych i przestrzykiwania jamy ustnej płynami odkażającymi: 3% wodą utlenioną, słabymi roztworami nadmanganianu potasowego, rywanolem 1 : 1000. Z antybiotyków stosować można miejscowo: penicylinę, oksyterracynę i chlorocyklinę. W przypadkach cięższych podaje się penicylinę i erytromycynę, oraz równocześnie witaminę B com-
692
positum, kefir, kwaśne mleko. Z sulfonamidów stosować można sulfametazynę i madroksynę. Można również zastosować metronidazol oraz pastą trypsynową (Trypure Novo) lub 5% roztwór trypsyny, zakładając je w postaci okładów na tkanki martwicze przez około 10—15 minut; roztwór trypaflawiny 2% w postaci sączków lub pioktaniny do przymoczek lub pędzlowania.
Rp.
Sol. Pyoctanini coerulei 2,0
Spir. vini 5,0
Aquae dest. ad 50,0
D.S. Do przymoczek lub pędzlowań jamy ustnej.
Należy zaznaczyć, że w ostrym okresie choroby nie należy wykonywać w jamie ustnej żadnych zabiegów chirurgicznych.
W leczeniu wrzodziejącego zapalenia jamy ustnej leki pochodzenia roślinnego stanowią zawsze cenne uzupełnienie leczenia podstawowego. Oprócz znanych ziół, o właściwościach przeciwbakteryjnych i przeciwzapalnych stosuje się również zioła o właściwościach osłaniających i przeciwbólowych, głównie kwiat ślazu (Fl. Malvae), kwiat bzu czarnego (Fl. Sambuci), kwiat lipy (Inflor. Tiliae), jak również zioła o właściwościach odwaniających do zwalczania przykrego zapachu z ust, np. goździki (Fl. Caryophylli).
Rp.
Fol. Salviae 50,0
D.S. Łyżkę ziół zaparzyć w ¾ litra wody do płukania jamy ustnej.
Rp.
Tinct. Caryophylli 30,0
Tinct. Menthae pip. 40,0
M.D.S. 20 kropli w kieliszku wody 3 razy dziennie w przykrym zapachu z ust.
Rp.
Tinct. Arnicae
Tinct. Tormentillae aa 20,0
D.S. Łyżeczkę na szklankę wody do przymoczek.
Rp.
Inf. Anth. Chamomillae 20,0/200,0
D.S. Do częstej kąpieli jamy ustnej.
Rp.
Tinct. Tormentillae 10,0
Acid. tannici 3,0
Glyceroli 30,0
D.S. Do pędzlowania dziąseł.
693
Rp.
Tinct. Gallae
Tinct, Tormentillae aa 20,0
M.f. guttae
D.S. 15-20 kropli na szklankę wody do
płukania jamy ustnej.
Rp.
Fl. Malvae 20,0
Fol. Salviae
Herb. Thymi aa 40,0
M.f. species
D.S. Łyżka ziół na szklankę wrzątku do
płukania jamy ustnej.
Przy znacznej bolesności błony śluzowej do kąpieli jamy ustnej można stosować mieszankę ziołową:
Rp.
Fl. Malvae 50,0
Inflor. Tiliae 50,0
Fl. Sambuci 30,0
M.f. species
D.S. Łyżkę ziół na szklanką wody do kąpieli jamy ustnej.
Rp.
Tinct. Gallae 15,0
Inflor. Salviae 20,0/200,0
D.S. Do płukania jamy ustnej.
Rp.
Tinct. Caryophylli
Tinct. Gallae
Tinct. Tormentillae aa 10,0
D.S. Do pędzlowania owrzodzeń na dziąsłach.
Rp.
Septosan lag. I
D.S. Łyżkę ziół zalać szklanką wrzątku, odstawić na 15 min, przecedzić i płukać jamę ustną.
CHOROBY WIRUSOWE JAMY USTNEJ
Zapalenie opryszczkowe jamy ustnej (stomatitis herpetica) wywołane jest przez wirus Herpes virus hominis i należy do najbardziej rozpowszechnionych zakażeń wśród ludzi; ocenia się, że około 80% zakażeń ma charakter bezobjawowy.
Zakażenie pierwotne występuje u dzieci pomiędzy 1 a 6 rokiem życia i przebiega najczęściej jako zapalenie opryszczkowe jamy ustnej i dziąseł (gingivostomatitis herpetica). Ma
694
przebieg różny: od bardzo ciężkiego do bardzo lekkiego, uchodzącego uwadze. Choroba zaczyna się w sposób typowy. Na błonie śluzowej warg, dziąseł, jamy ustnej i często na skórze pojawiają się pęcherzyki o średnicy 2—3 mm. W ciągu krótkiego czasu pękają — odsłaniając bolesne nadżerki. Błona śluzowa otaczająca pęcherzyk wykazuje odczyn zapalny, jest intensywnie czerwona i również bolesna. Nadżerki są owalne, a w przypadku zlania się pęcherzyków wykazują zarys nieregularny. Umiejscowienie zmian dotyczy najczęściej wargi, podniebienia, języka i dziąseł. Czasem zmiany te mogą powstać w gardle (angina herpetica). Okres inkubacji jest bardzo krótki: 2—9 dni. W tym okresie mogą pojawić się trudności w połykaniu. Do objawów miejscowych dołączają się ogólne: bóle brzucha, wymioty, wysoka temperatura, ogólne złe samopoczucie, bóle głowy, szyi i kończyn. W miarę przedłużania się choroby cała błona śluzowa ulega ostremu zapaleniu, dziąsła są obrzękłe, bolesne, krwawiące, język obłożony ze śladami pęcherzyków na brzegach i powierzchni grzbietowej. Przebycie choroby nie zabezpiecza przed opryszczką nawrotową.
Opryszczka zwykła, opryszczka nawracająca Herpes simplex, herpes recidivans
Nawroty opryszczki zwykłej występują u ponad 1% populacji, przy czym częstość jej występowania wzrasta gwałtownie po 15 roku życia. Objawy nawrotowego zakażenia wirusem polegają na tworzeniu się i wysiewie maleńkich pęcherzyków wypełnionych przezroczystym płynem. Powstanie choroby poprzedzone jest uczuciem swędzenia w miejscu przyszłego wysiewu, jak również innymi objawami miejscowymi, takimi jak: suchość błony śluzowej, jej napięcie, zaczerwienienie i obrzęk; nieraz dołączają się bóle głowy i podwyższenie temperatury. Zgrupowane pęcherzyki pękają, a wydobywający się płyn zasycha w strupki. Zmiany utrzymują się przez pewien okres, przeciętnie od siedmiu do dziesięciu dni.
Najczęściej miejscem wysiewu są wargi (herpes labialis) i skóra twarzy w okolicach jamy ustnej (herpes facialis), czasem narządy płciowe (herpes genitalis). Po zaschnięciu strupki odpadają, pozostawiają po sobie szybko zanikające ciemnoróżowe lub brązowe plamki. Pomimo to, że objawy opryszczki zwykłej znikają po kilku dniach, nawet bez leczenie, mogą wystąpić powikłania w postaci wtórnych zakażeń, przetrwałych i pogłębiających się nadżerek, owrzodzeń i ognisk martwiczych w błonie śluzowej, jamy ustnej i one wymagają/zawsze zastosowania leczenia uzupełniającego.
Opryszczka zwykła może wystąpić również w oparzeniach słonecznych (herpes solaris), przy sztucznie wywołanej gorącz-
695
ce, okresach menstruacji, jak i niektórych chorobach zakaźnych (zapalenie płuc, nagminne zapalenie opon mózgowych, zimnica). Niektórzy osobnicy wykazują szczególną skłonność do zapadania na tę chorobę. Występuje ona często w tych samych miejscach, w tym samym nasileniu. Rozpoznanie choroby nie jest trudne.
Leczenie opryszczkowego zapalenia jamy ustnej polega na dożylnym wstrzyknięciu witaminy C w ilości 0,1 g, zwykle
2 wstrzyknięcia dzień po dniu, w przypadkach cięższych
3 wstrzyknięcia.
Podaje się zespół witamin B lub miejscowo zawiesinę 0,1— —0,2% hydrokortyzonu. Leczenie miejscowe sprowadza się też do częstego przemywania jamy ustnej wodą utlenioną, 1—2% roztworami fioletu goryczki, a dla zniesienia bólu podaje się boraks z gliceryną i anestezyną. W okresie ostrym nie wolno wykonywać żadnych zabiegów w jamie ustnej. Zalecona jest dieta papkowata, nie gorąca, bez przypraw drażniących. W przypadkach ciężkich stosuje się antybiotyki i preparaty kory nadnerczy. W leczeniu miejscowym stosuje się łagodne, przeciwzapalne leki pochodzenia roślinnego do stałego zmywania gromadzącego się w nadmiarze nalotu.
Rp.
Azulani lag. I
D.S. Łyżeczka wyciągu na ½ szklanki wody do wielokrotnego płukania jamy ustnej.
Rp.
Anth. Chamomillae 50,0
D.S. Napar z łyżki ziół na szklankę wody. Płukać jamę ustną ciepłym roztworem.
Rp.
Natr. biborici 4,0
Anaesthesini 1,0
Glyceroli ad 30,0
D.S. Do pędzlowania jamy ustnej w razie bólu.
Leczenie lekkich przypadków opryszczki zwykłej uzależnione jest od czasu, w którym rozpoczęto leczenie. W okresie pęcherzyków stosuje się miejscowo środki antyseptyczno-kojące, po pęknięciu zaś pęcherzyków przysypki antyseptyczne. Wirusy opryszczki zwykłej są unieczynnione pod wpływem światła, jeśli podziała się na nie wodnym roztworem 0,8% czerwieni obojętnej. Źródłem światła może być zwykła żarówka elektryczna. W okresie pęcherzykowym poleca się:
Rp.
Mentholi 2,0
Resorcini 1,0
696
Vaselini
Lanolini aa ad 100,0
M.f. unguentum
D.S. Wcierać lekko w miejsca swędzące w okolicy strupków.
Rp.
Sol. Pyoctanini coerulei 2% 30,0
D.S. Do pędzlowania wykwitów.
Rp.
Ung. Hydrocortisoni 1%
D.S. Zewnętrznie do smarowania wykwitów na wardze.
Rp.
Ung. Symphyti lag. I
D.S. Smarować 1—2 razy dziennie okolice strupków na wardze.
Rp.
Peridontone ung. lag. I
D.S. Wcierać lekko w okolicy strupków.
Aftozy Aphthosis
Afty są powierzchownymi nadżerkami nabłonka, pokrytymi włóknikowym nalotem. Mają one zazwyczaj kształt owalny lub okrągły, ostro odgraniczony od otoczenia. Błona śluzowa dookoła wykwitu wykazuje wyraźnie zapalnie zmienioną czerwoną obwódkę, tzw. „halo”.
Zapalenie aftowe jamy ustnej Stomatitis aphthosa
Zmiany chorobowe umiejscawiają się najczęściej na wargach, błonie śluzowej policzków, na języku, w okolicy podjęzykowej, dziąsłach, rzadziej na podniebieniu lub cieśni gardła. Wykwity wykazują skłonność do zlewania się ze sobą. Błona śluzowa i dziąsła są obrzękłe, czerwone, przekrwione i pokryte czasem warstwą złuszczonego nabłonka. Z objawów innych należy wymienić ślinotok, ból utrudniający mowę i przyjmowanie pokarmów, przykry zapach z ust oraz powiększenie, obrzęk i bolesność okolicznych węzłów chłonnych. Podobne wykwity, o charakterze wysiewu mnogiego, mogą wystąpić na skórze w okolicy ust, narządach płciowych i w otoczeniu nasady paznokci. W tym ostatnim przypadku mają one charakter pęcherzy. Choroba ma czasami przebieg bardzo ciężki,
697
czasami słabo nasilony. Dotyczy ona przede wszystkim dzieci. W odróżnieniu od zapalenia opryszczkowego daje trwałą odporność.
Leczenie polega na podawaniu środków przeciwgorączkowych: polopiryny w tabletkach, po 0,3 g, piramidonu w tabletkach po 0,1 g, kalcypiryny w tabletkach po 0,5 g; środków przyżegających, takich jak 50% roztwór kwasu mlekowego, Peridontone; znieczulających, np. boraks z glicerolem i anestezyną, zraszanie lidokainą; środków odkażających jak roztwór 1—2% fioletu goryczki, chlorchinaldyna w tabletkach do ssania po 0,002 g co 3 godziny tabletka, zraszanie błony śluzowej 0,25% zawiesiną hydrokortyzonu.
W każdym przypadku podaje się witaminy: A, C, B.
W przypadkach stomatitis aphthosa stosuje się zioła o działaniu odkażającym i kojącym: rumianek (Anth. Chamomillae) szałwię (Fol. Salviae), malwę (Fl. Malvae), tymianek (Herb. Thymi), nagietek (FL Calendulae).
Rp.
Fol. Malvae 20,0
Fol. Salviae
Herb. Thymi aa 40,0
M.f. species
D.S. Łyżkę ziół na szklankę wrzącej wody do płukania jamy ustnej.
Rp.
Fol. Salviae 30,0
Fol. Calendulae 10,0
M.f. species
D.S. Napar z łyżki ziół na 2/3 szklanki gorącej wody, po 10 min odcedzić i płukać jamę ustną.
Rp.
Azulani lag. I
D.S. Łyżeczkę wyciągu na ½ szklanki ciepłej wody do częstego płukania jamy ustnej.
Rp.
Septosani lag. I
D.S. Łyżka ziół na szklankę wody, za gotować, odstawić na 15 min, odcedzić i płukać jamę ustną.
Rp.
Tinct. Gallae
Tinct. Tormentillae
Tinct. Arnicae aa 5,0
D.S. 20—30 kropli na ¼ szklanki wody ciepłej do płukania jamy ustnej.
698
Alty przewlekłe nawrotowe Aphthae chronicae recidivantiae
Etiologia aft nawracających nie jest znana. Do powstawania aft nawracających mogą usposabiać zarówno czynniki miejscowe, jak i ogólnoustrojowe. Do miejscowych zalicza się wszelkiego rodzaju urazy błony śluzowej, środki chemiczne służące do pielęgnacji jamy ustnej, zły stan uzębienia, nadużycie tytoniu. Do najważniejszych wewnątrzustrojowych zaliczyć należy: zaburzenia żołądkowo-jelitowe, przewlekłe zapalenie wyrostka robaczkowego, robaczyce, trucizny wewnątrz-ustrojowe, miesiączka, ciąża. Coraz częściej zwraca się uwagę na wpływ stanów stresowych w patogenezie aftozy nawracającej.
W rozwoju podstawowego wykwitu można wyraźnie rozróżnić trzy po sobie następujące stadia: czerwona, wysycona plama, następnie pęcherzyk, a po jego pęknięciu — ubytek nabłonka. Jest on najczęściej owalnego kształtu, wyraźnie odgraniczony od otoczenia, pokryty włóknikowym żółtawym lub szaro-zielonkawym nalotem, silnie przylegającym do podłoża. Brzegi ubytku są okolone czerwoną obwódką, charakterystyczną dla każdego zapalenia aftowego. Ilość wykwitów może być różna. Z tego względu rozróżnia się typ aftozy wysepkowej (typus insularis) o niewielkiej ilości wykwitów, typ prosówkowy (typus miliaris) raczej rzadko występujący w aftozie nawracającej o dużej ilości aft oraz zgorzel wykwitów (typus gangraenosus) w następstwie zakażenia towarzyszącego. Zmiany są najczęściej umiejscowione na: wewnętrznej powierzchni warg, błonie śluzowej policzków, dziąsłach, języku i tylko w wyjątkowych przypadkach w innych okolicach jamy ustnej. Stan ogólny chorego zależy od charakteru wykwitów, ich ilości i czasu wysiewu. Objawy ogólne są zazwyczaj stosunkowo mało uchwytne. Wysiewowi towarzyszy nieznaczne podwyższenie temperatury ciała i uczucie ogólnego rozbicia. Węzły chłonne są przeważnie lekko powiększone. Przebieg choroby jest zawsze przewlekły, w ciągu 4—8 dni wykwity ustępują nawet bez leczenia, aby po pewnym czasie pojawić się znowu. Choroba trwać może miesiącami lub latami. W niektórych rzadkich przypadkach oprócz wykwitów w jamie ustnej stwierdza się afty na błonie śluzowej narządów płciowych, na tęczówce, spojówkach oraz skórze. Na skórze występują drobne, stożkowate wykwity grudkowe. Wysiewowi tej osutki towarzyszy przeważnie znaczne podwyższenie temperatury ciała do 39°C.
Rokowanie co do życia jest dobre, co do wyleczenia ostrożne. Rozpoznanie nie nastręcza specjalnych trudności. W diagnozie różnicowej należy uwzględnić opryszczkowe zapalenie jamy ustnej (stomatitis aphthosa), pryszczycę (aphthae epizo-
699
oticae), zapalenie opryszczkowe (stomatitis herpetica). Pojedynczy wykwit należy różnicować z owrzodzeniem pierwotnym kiłowym, owrzodzeniem odleżynowym, wrzodem dziurawiącym.
W okresie leczenia należy zabronić spożywania potraw drażniących i zalecić dietą lekkostrawną, owoce, jarzyny, jajka, soki owocowe o dużej zawartości witaminy C, np. Rosavit, Sorbavit. Leczenie aft nawracających powinno być w każdym przypadku leczeniem kompleksowym i polegać na równoczesnym podawaniu leków miejscowych, jak i ogólnoustrojowych. Leczenie jest trudne, długotrwałe i niewdzięczne. Z leków miejscowych stosuje się płukania jamy ustnej woda utlenioną (łyżka na ½ szklanki wody) oraz roztworami 3% kwasu borowego, 1% eozyny, 1% błękitu metylenowego, 1% pioktaniny, 1% fuksyny.
W razie bólu utrudniającego spożywanie pokarmów zaleca się 1% roztwór polokainy, wodne roztwory anestezyny, a do przyżegania owrzodzeń Vagotyl, Peridontone, mieszanki z fenolem lub kwasem salicylowym.
Rp.
Phenoli 12,0
Mentholi 1,5
Thymoli 2,0
D.S. Do przyżegania aft — nasączyć watę i przycisnąć do powierzchni aft na 1/2—1 min.
Rp.
Encortoni 0,1
Phenergani 0,05
Vit. B6. 1 amp.
Vit. A + D3 1 amp.
M.f. unguentum
D.S. Do pędzlowania aft.
Rp.
Acid. salicyl. 1%
Spir. vini
Glyceroli aa 5,0
D.S. Do pędzlowania aft.
Rp.
Acid. salicyl. 0,5
Mentholi 1,0
Thymoli 0,05
Spir. vi ni 25,0
M.f. guttae
D.S. 15 kropli na ¼ szklanki wody do płukania jamy ustnej.
Bezpośrednio na owrzodzenia stosować można maść Polcortolon-Polfa, krem Celestoderm V z gentamycyną. Lizozym sto-
700
sowany w tabletkach po 100 mg lub w ampułkach po 250 mg daje w pewnej liczbie przypadków trwałe wyleczenie. Zastrzyki stosuje się codziennie przez 5 dni, tabletki — jedną co 6 godzin. Na jedno leczenie stosuje się 20 tabletek. W przypadkach opornych i szczególnie bolesnych zaleca się kąpiele jamy ustnej 0,25—0,5% roztworem chlorocykliny. Znaczne złagodzenie choroby uzyskuje się stosując równocześnie witaminy C, B, PP doustnie, 2—10 tabletek dziennie po 0,5 g w zależności od masy ciała lub domięśniowo 0,1 g 2 razy dziennie w ciągu 10 dni. W wielu publikacjach zwraca się szczególnie uwagę na podawanie pirydoksyny (witaminy B6) w ilości 0,2 g dziennie przez kolejne 4—6 dni. Ż sulfonamidów Michałowski zaleca sulfaguanidynę w ilości 5—8 tabletek dziennie, co dwie godziny po 1 tabletce (nie połykać ich od razu, a przetrzymywać w jamie ustnej aż do zupełnego zmięknięcia). W przypadkach uporczywych zaleca się kontrolę poziomu żelaza, autochemoterapię, stosowanie gamma-globulin. Można również zalecić do picia odwar z kwiatu przelotu pospolitego (Fl. Anthyllidis) lub ziela macierzanki (Herb. Serpylli).
Rp.
Fl. Anthyllidis 50,0
D.S. Odwar z ½ łyżki kwiatu na szklankę wody — pić 2—3 razy dziennie po ½ szklanki.
Rp.
Herb. Serpylli 50,0
D.S. Łyżka ziół na 1 szklankę wody — pić 1—2 łyżki odwaru 2—3 razy dziennie.
U chorych szczególnie pobudliwych należy stosować środki psychotropowe lub łagodnie działające leki ziołowe.
Rp.
Neospasmini lag. I
D.S. 2—5 razy dziennie łyżeczkę.
Rp.
Nervograni lag. I
D.S. 3 razy dziennie po 1 łyżeczce granulatu, popić ½ szklanki herbaty lub osłodzonej ciepłej wody.
Rp.
Nervosoli 30,0
D.S. 1/2—1 łyżeczki 2—4 razy dziennie.
Rp.
Intr. Valerianae 20,0
Intr. Hyperici 10,0
D.S. 15—30 kropli kilka razy dziennie.
701
Jeżeli w leczeniu stosuje się sulfonamidy, należy podawać je równocześnie z naparem ziołowym działającym łagodnie przeciwskurczowo i moczopędnie.
Rp.
Rad. Ononidis
Fol. Betulae
Fr. Rosae aa 20,0
Fr. Coriandri
Herb. Anserinae aa 30
M.f. species
D.S. Napar z 3 łyżek ziół w 4 szklankach wody, pić po szklance bezpośrednio po przyjęciu sulfonamidów.
Rp.
Peric. Phaseoli
Herb. Equiseti
Fl. Cyani aa 20,0
Fol. Rosmarini
Herb. Meliloti
M.f. species
D.S. Napar z 3 łyżek ziół w 4 szklankach wody, pić po szklance bezpośrednio po przyjęciu sulfonamidów.
Stosowanie innych leków roślinnych sprowadza się do działania antyseptycznego i kojącego. W tym celu można stosować:
Rp.
Fl. Arnicae 10,0
Rhiz. Tormentillae
Fol. Salviae aa 20,0
M.f. species
D.S. Odwar z łyżki stołowej ziół na szklankę wody do płukania jamy ustnej.
Rp.
Fol. Salviae 40,0
Fl. Calendulae 10,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody, płukać jamę ustną 4 razy dziennie.
Jako lek pokrywający i kojący można stosować mieszankę
Rp.
Fol. Malvae 50,0
Fol. Tiliae 50,0
Fl. Sambuci 30,0
M.f. species
D.S. Łyżkę ziół na szklankę wody do kąpieli jamy ustnej.
702
Rp.
Biostymini
in amp. a 1 ml
D.S. Domięśniowo, co drugi dzień 1 ml; po 15 wstrzyknięciach przerwa 4 tygodnie, po czym powtórzyć kurację.
Afty Suttona Aphthae Suttoni, Periadenitis mucosa necrotica recurrens
Są wrzodziejącą odmianą aftozy nawracającej. Choroba charakteryzuje się występowaniem głębokich, kraterowatych owrzodzeń błony śluzowej jamy ustnej w otoczeniu ujść drobnych gruczołów ślinowych. Są to wykwity przeważnie pojedyncze, występujące na obrzękniętym podłożu tkanek otaczających, głębokie, wnikające do błony śluzowej, bardzo bolesne, po zagojeniu pozostawiające blizny. Choroba trwa długo, od 3 do 6 tygodni. Błona śluzowa poza wykwitami nie wykazuje zmian chorobowych. Owrzodzenia umiejscawiają się przeważnie na błonie śluzowej warg i policzków, rzadziej na języku i podniebieniu miękkim. Choroba wykazuje tendencję do nawrotów. Leczenie jest bardzo trudne, gdyż przyczyna choroby jest, jak dotychczas, nie znana. Efekt leczniczy pozytywny uzyskuje się po równoczesnej podaży witaminy B12, pirydoksyny kwasu foliowego lub pantotenianu wapnia
Rp.
Calcium pantothenicum
in tabl. 0,025
D.S. 3 razy dziennie po jednej tabletce.
oraz miejscowo preparatów kortykosterydowych, takich jak: Hydrocortisonum, Lorinden, Mecortolon, Kenalog in orabase, Oxycort, Polcortolon TC oraz 1% roztwór preparatu Indometacin. Duże złagodzenie objawów stwierdzono po zastosowaniu Mundi-gelu i Salviatymolu, jak i zastosowaniu mieszanek ziołowych.
Rp.
Cort. Quercus 20,0
Herb. Chelidonii 10,0
Anth. Chamomillae
Fol. Melissae aa 30,0
M.f. species
D.S. Zaparzyć 1 łyżkę ziół na szklankę wody — do częstego płukania jamy ustnej.
Rp.
Tinct. Tormentillae
Tinct. Gallae
703
Tinct. Arnicae aa 20,0
D.S. 50 kropli na ½ szklanki wody do częstego płukania jamy ustnej.
Półpasiec Herpes zoster. Zoster
Etiologia schorzenia nie jest w pełni wyjaśniona. Wyodrębniony z wykwitów półpaśca wirus nie różni się ani morfologicznie, ani serologicznie od Herpes virus Varicella uzyskanego z wykwftów ospy wietrznej. Przypuszcza się więc, że pierwotne zakażenie Herpes Varicella przebiega w postaci ospy wietrznej, natomiast półpasiec występuje w wieku późniejszym jako następstwo uczynnienia się zakażenia.
Odosobniony półpasiec jamy ustnej jest zjawiskiem rzadkim. Zmiany w jamie ustnej występują najczęściej w związku z półpaścem I, II lub III gałęzi nerwu trójdzielnego, może występować również w obszarach unerwionych przez nerw twarzowy i językowo-gardłowy. Charakteryzujecie występowaniem skupisk pęcherzyków wzdłuż przebiegu nerwu, jednostronnie na błonie śluzowej policzków, języka, dziąseł, podniebienia, przeważnie z równoczesnym występowaniem zmian skórnych. Zmiany skórne lub śluzówkowe poprzedzone są nieraz na długo przed wysiewem wykwitów (początkowo plamisto-grudkowych, a następnie pęcherzyków) nerwobólami w okolicy skroni, oczodołu, ucha, szczęki, żuchwy, czasem podniebienia, dziąseł i wyrostka zębodołowego. Wysiew zaczyna się na błonie śluzowej jamy ustnej lub na skórze twarzy. W jamie ustnej występuje rumień intensywnie czerwony, obejmujący zwykle połowę podniebienia twardego, podniebienie miękkie, śluzówkę policzka, języka i wargi. Dopiero na tak przygotowanym podłożu widać skupiska pęcherzyków wypełnionych przezroczystym, krwistym lub ropnym płynem. Czasami po pęknięciu pęcherzyków tworzą się bolesne nadżerki. Wykwitom towarzyszy obrzęk węzłów chłonnych po stronie chorej. Rzadziej niż w obrębie II gałęzi nerwu trójdzielnego występuje półpasiec w obrębie jego III gałęzi.
Zmiany w jamie ustnej wykazują te same cechy co w postaci poprzedniej.
W leczeniu ogólnym stosuje się antybiotyki, chlorocyklinę, a także dwuhydroergotaminę w dawce dziennej 0,5—1 mg domięśniowo, witaminy: C, B12 po 1000 j. 3—4 wstrzyknięcia, gamma-globulinę po 0,225 g codziennie 4—6 razy, środki przeciwbólowe i uspokajające. Miejscowo stosuje się 10% zawiesinę anestezyny z glicerolem, 0,25% zawiesinę hydrokortyzonu lub 1—2% maść hydrpkortyzonową oraz płukanie jamy ustnej 0,25% ro2tworem chlorocykliny. Stosowanie preparatów ziołowych jest cennym uzupełnieniem zarówno leczenia ogólnego,
704
jak i miejscowego i sprowadza się do zapobiegania zakażeniu wtórnemu, działa kojąco i uspokajająco. Stosować można korę dębową (Cort. Quercus), korzeń arcydzięgla (Rad. Archangelicae), kwiat wiązówki (Fl. Ulmariae), liść szałwii (Fol. Salviae), korzeń łopianu (Rad. Bardanae), ziele fiołka trójbarwnego (Herb. Violae tric.).
Rp.
Cort. Quercus
Rad. Archangelicae
Fl. Ulmariae
Fol. Salviae aa 20,0
M.f. species
D.S. Łyżka ziół na szklankę wrzątku. Gotować 2 min — odstawić na 10 min. Pić 3—4 szklanki dziennie.
Rp.
Faex medicinalis lag. I
D.S. 3—5 razy dziennie 1—2 tabletek.
Rp.
Cort. Quercus
Rad. Archangelicae
Rad. Bardanae
Fl. Ulmariae
Herb. Violae tric. aa 20,0
M.f. species
D.S. 3 razy dziennie szklankę naparu z 1 łyżki ziół.
Rp.
Tinct. Crataegi
Tinct. Valerianae
Tinct. Tormentillae
Tinct. Chelidonii aa 20,0
D.S. W ½ szklanki wody po łyżeczce 3 razy dziennie.
Rp.
Septosani lag. I
D.S. Łyżkę ziół na szklankę wody zagotować, odstawić na 15 min, przecedzić i płukać jamę ustną.
Rp.
Nervogran
D.S. 3 razy dziennie po łyżce granulatu popić ½ szklanką herbaty lub słodzonej, ciepłej wody.
Pryszczyca. Zaraza pyska i racic Aphthae epizooticae. Stomatitis epidemica, jaszczur
Należy do chorób odzwierzęcych. Wywołana jest bliżej niezidentyfikowanym wirusem o dużej zdolności inwazyjnej, roz-
705
siewalności i nierównej zjadliwości. Drogi zakażenia to przede wszystkim bezpośrednie zetknięcie się z chorym zwierzęciem lub za pośrednictwem pochodzącego od niego mleka i przetworów mlecznych. Do zakażenia człowieka dochodzi najczęściej podczas panującej epidemii wśród bydła. Możliwe jest również zakażenie się pryszczycą człowieka od człowieka. Okres wylęgania jest stosunkowo krótki, 2—5 dni, a początek choroby bardzo gwałtowny i przebieg zawsze ostry. Okres zwiastunów choroby sprowadza się do ogólnego osłabienia, bólu mięśni, stawów, głowy oraz uczucia senności. Obraz kliniczny cechuje się wielopostaciowością zmian. Najczęściej występuje postać śluzówkowa, rzadziej śluzówkowo-skórna, skórna lub żołądkowo-jelitowa.
W pryszczycy śluzówkowej w jamie ustnej na zaczerwienionej błonie śluzowej następuje wysiew pęcherzyków. Mają one charakter pęcherzy wypełnionych treścią surowiczą, a następnie surowiczo-ropną. Po 24 godzinach pękają tworząc bolesne nadżerki, otoczone rąbkiem zapalnie zmienionej śluzówki ze zwisającym strzępkiem pękniętego pęcherzyka. Najbliższe węzły chłonne ulegają obrzękowi. Miejscem zmian są najczęściej: język, dziąsła, błona śluzowa policzków. W tym okresie błona śluzowa jest bardzo bolesna, przyjmowanie pokarmów jest utrudnione. Zjawia się znaczny ślinotok. Choroba mija nawet bez leczenia zazwyczaj w ciągu dwu tygodni. Kończy się z reguły pomyślnie, chociaż zakażenie towarzyszące chorobie może doprowadzić do powikłań. Rozpoznanie ze względu na różnorodność obrazów klinicznych może napotykać trudności. O rozpoznaniu decyduje obecność pęcherzyków lub ich strzępków na obwodzie nadżerki, a przede wszystkim dane epidemiologiczne dotyczące choroby panującej wśród bydła.
Leczenie sprowadza się do postępowania objawowego. Stosuje się środki przeciwgorączkowe, witaminy, głównie C, PP, B2 i B6. W okresie nasilających się zmian w jamie ustnej stosować należy sulfonamidy lub antybiotyki równocześnie ze środkami przeciwbólowymi. Bardzo pomocne i skracające czas leczenia jest miejscowe i ogólne stosowanie leków roślinnych o działaniu przeciwbólowym i odkażającym.
Rp.
Tinct. Menthae pip.
Tinct. Valerianae aa 15,0
Tinct. Chelidonii 20,0
Intr. Hyperici 10,0
D.S. 4 razy dziennie po 30 kropli na ćwierć szklanki wody.
Rp.
Neospasmini lag. I
D.S. 3—6 łyżeczek dziennie.
706
Rp.
Azulan lag. I
Ol. Caryophylli gtt. 10
Ol. Eucalypti gtt. 10
D.S. Do pędzlowania 2—3 razy dziennie.
Rp.
Septosan lag. I
D.S. Łyżkę ziół na szklankę wody zagotować, odstawić na 15 min, przecedzić i często płukać jamę ustną.
Zapalenie pęcherzowe gardła i jamy ustnej Herpangina, pharyngitis vesicularis et stomatitis
Choroba jest wywołana przez wirus Coxsackie A typów serologicznych 2—6, 8—10. Dotyczy ona przeważnie małych dzieci w wieku od 1 do 7 lat, chociaż może dotyczyć i ludzi dorosłych. Choroba zaczyna się gorączką, bólem gardła, głowy, szyi, a czasem kończyn. Na ścianach gardła i podniebienia miękkiego, łukach podniebiennych, migdałkach, języku, a nieraz w innych miejscach błony śluzowej pojawiają się pęcherzyki czerwone, a później białe lub szaro-białe. Błona śluzowa otaczająca pęcherzyk wykazuje odczyn zapalny. Jest intensywnie czerwona i bardzo bolesna. Okres inkubacji bardzo krótki, 2—9 dni. W tym okresie pojawiają się już trudności w połykaniu. Pęknięcie pęcherzyków powoduje powstawanie powiększających się nadżerek i owrzodzeń. Wyzdrowienie następuje w ciągu najpóźniej 10 dni. Leczenie jest objawowe i sprowadza się głównie do stosowania środków przeciwgorączkowych, przeciwzapalnych i przeciwbólowych oraz witamin, głównie C, PP. Z leków roślinnych jako leczenie wspomagające można stosować z powodzeniem płukanki.
Rp.
Fol. Salviae
Rhiz. Tormentillae aa 20,0
Fl. Arnicae 10,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody do płukania ust.
Rp.
Fol. Salviae 40,0
Fl. Millefolii 10,0
M.f. species
D.S. Napar z łyżeczki ziół na szklankę wody. Płukać kilka razy dziennie.
Rp.
Anth. Chamomillae
Fol. Salviae aa 20,0
707
M.f. species
D.S. Napar z łyżeczki ziół na szklanką
wody. Płukać kilka razy dziennie.
Rp.
Fol. Farfarae
Fruct. Foeniculi
Fol. Menthae pip.
Anth. Chamomillae
Fol. Salviae
Herb. Agrimoniae aa 10,0
M.f. species
D.S. Napar z łyżeczki ziół na szklankę wody. Płukać kilka razy dziennie.
CHOROBY O DOMNIEMANEJ ETIOLOGII WIRUSOWEJ
Liszaj płaski Wilsona Lichen planus Wilsoni
Liszaj piaski Wilsona jest przewlekłą chorobą skóry i błony śluzowej. Stomatologiczny aspekt tego schorzenia jest ważny z dwóch powodów: 1) zmiany powstające w błonie śluzowej jamy ustnej mogą na długo wyprzedzać zmiany skórne; 2) w błonie śluzowej ten liszaj występuje w 30% jako liszaj odosobniony i w 70% przypadków jako współistniejący ze zmianami skórnymi, przy czym trzeba zaznaczyć, że może się on utrzymywać w jamie ustnej przez bardzo długi okres po ustąpieniu zmian skórnych.
Etiologia schorzenia nie jest jasna. Powstaniu schorzenia sprzyjają czynniki natury emocjonalnej, stany stresowe, zatrucie chininą, atebryną, arsenem, złotem, urazy miejscowe, blizny, obecność mikroprądów itp., Spostrzega się też zaostrzenie choroby w obrębie wykwitów liszaja płaskiego jamy ustnej w przebiegu chorób zakaźnych i gorączkowych. Liszaj płaski Wilsona jest chorobą wieku dojrzałego. Zmiany w obrębie błony śluzowej jamy ustnej mają charakter grudkowy. Grudki są małe, mleczno-białe lub perłowe, ułożone pasemkowato lub w postaci siateczki ułożonej drzewkowato, lub przypominającej liść paproci. Ogniska początkowo oddalone od siebie powiększają się obwodowo, wykazują skłonność do zlewania się ze sobą, zwłaszcza na języku. Wykwity umiejscawiają się najczęściej na błonie śluzowej policzka, w okolicy zębów trzonowych. Występują czasem na języku, rzadziej na podniebieniu, dnie jamy ustnej lub czerwieni wargowej. Zmiany chorobowe występują przeważnie symetrycznie. Objawy podmiotowe nie są nasilone. Najczęściej występuje uczucie pieczenia lub mrowienia w obrębie wykwitów lub w ich najbliższym
708
otoczeniu. Dolegliwości wzmagają się podczas przyjmowania potraw korzennych lub alkoholu. Czasami występuje osłabienie wrażeń smakowych i ślinotok.
Przebiegi choroby jest przewlekły. Czasami ze wzglądu na brak objawów subiektywnych mija niepostrzeżenie. W niektórych przypadkach na miejscu wykwitów występuje powierzchowny, gładki zanik błony śluzowej.
W leczeniu należy zwrócić szczególną uwagę na usunięcie drażniących czynników pochodzenia miejscowego, wykluczenie ognisk zakażenia, usunięcie różnych metali z jamy ustnej. Znaczenie zasadnicze ma tutaj unormowanie trybu życia i unikanie sytuacji stresowych. W leczeniu miejscowym stosuje się pędzlowania roztworami witaminy A oraz 17-walerianian betametazonu (Celestoderm V) — nakładając lek 2 razy dziennie na chorobowo zmienione miejsca. Stosuje się także witaminą K w tabletkach po 0,01 lub ampułkach po 0,01 (l ml), po 1 do 2 tabletek 3 razy dziennie lub domięśniowo 0,01 — jeden raz dziennie. W postaciach nadżerkowych liszaja płaskiego podaje się witaminę PP w ilości 50 mg — wstrzykując ją w okolicę wykwitów razem z 1% roztworem prokainy 2 razy w tygodniu. Na całą kurację składa się 10 wstrzyknięć. Można również doustnie podać witaminę A+E w kapsułkach, 3—4 razy dziennie po 1 kapsułce, na wykwity 1—2% maść hydrokortyzonową, Peridontone, Dontisolon P. U pobudliwych stosuje się leki psychotropowe lub uspokajające. W leczeniu odosobnionego liszaja płaskiego jamy ustnej wyjątkowo dobrze działają leki pochodzenia roślinnego zarówno stosowane ogólnie, jak i miejscowo.
Rp.
Fl. Malvae 50,0
Inflor. Tiliae 50,0
Fl. Sambuci 30,0
M.f. species
D.S. Łyżkę ziół na szklankę wody — do kąpieli jamy ustnej.
Rp.
Fol. Juglandis
Fol. Plantaginis
Herb. Absinthii
Fl. Calendulae
Fr. Juniperi aa 20,0
M.f. species
D.S. 2—3 szklanki naparu z łyżki ziół dziennie.
Rp.
Nervosan 100,0
D.S. Łyżka ziół na szklankę wody, za gotować, odstawić na 15 min, przecedzić i pić 2 razy dziennie.
709
Rp.
Tinct. Calami
Tinct. Gallae
Tinct. Tormentillae aa 10,0
M.D.S. 20 kropli na szklankę wody do
płukania.
Rp.
Fol. Salviae 40,0
Fl. Calendulae 10,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody do płukania jamy ustnej 2—4 razy dziennie.
Rp.
Biostymini
D.S. Domięśniowo, po ampułce co drugi dzień w ciągu 20 dni. Przerwać na 4 tygodnie i kurację powtórzyć.
Osobom pobudliwym można podawać dodatkowo:
Rp.
Intr. Valerianae
Intr. Crataegi aa 30,0
Tinct. Calami 10,0
D.S. 30—50 kropli w kieliszku wody 3 razy dziennie po jedzeniu.
CHOROBY PĘCHERZOWE
W niektórych przypadkach choroby pęcherzowej skóry mogą występować również znamienne objawy w jamie ustnej, najczęściej w pęcherzycy zwykłej (pemphigus vulgaris), pęcherzycy ocznej (pemphigus ophthalmicus) i pęcherzycy liściastej (pemphigus foliaceus).
Pęcherzyca zwykła Pemphigus vulgaris
Jest ciężką chorobą, występującą zwykle pomiędzy 40—60 rokiem życia i trwającą przez różny okres: od kilkudziesięciu dni do kilkunastu miesięcy. Charakteryzuje się ona występowaniem pęcherzy na pozornie nie zmienionej błonie śluzowej jamy ustnej lub skórze. Pęcherze wypełnione są początkowo płynem surowiczym, później mętnym lub krwistym. Choroba występuje nagle, bez objawów ogólnych, a co najwyżej ze stanem podgorączkowym i objawami niedomagania ogólnego.
710
Zajęcie błony śluzowej może w pewnym odsetku przypadków być niekiedy pierwszym i jedynym objawem pęcherzycy. Miejscami występowania zmian w jamie ustnej są najczęściej: błona śluzowa policzków, języka, warg, dna jamy ustnej, łuki podniebienne, gardło, podniebienie miękkie i twarde. Pęcherze nie utrzymują się długo, pękają pozostawiając po sobie nadżerki pokryte włóknikowym nalotem. Nadżerki są początkowo czerwone i wilgotne, a na ich brzegu widać strzępki pozostałego nabłonka. Dna nadżerki pokrywa się ropną lub podbarwioną krwią wydzieliną. Rozszerzające się nadżerki łączą się czasami ze sobą. Podobnie jak jama ustna, zmianami chorobowymi mogą być objęte wargi. Na czerwieni wargowej nadżerki ulegają z czasem owrzodzeniem i pokrywają się strupami. Ubytki nie wykazują skłonności do gojenia, a przeciwnie, mnożą się zajmując coraz to większą przestrzeń.
Z początku choroby nie stwierdza się dużych dolegliwości subiektywnych. W miarę jej trwania zjawia się silny ból, ślinotok, obrzęk błony śluzowej, skłonność do krwawień. Język jest obrzękły i obłożony o wyraźnie zaznaczonych pod nalotem brodawkach. Ból ma charakter pieczenia, uniemożliwia z czasem przyjmowanie pokarmów i utrudnia mową. Zmianom towarzyszy przykry zapach z ust. Z chwilą zajęcia nagłośni występuje chrypka.
W przypadku odosobnionej pęcherzycy jamy ustnej rozpoznanie bywa czasem trudne i rokowanie bardzo niekorzystne. Dla diagnostyki pęcherzycy zasadnicze znaczenie ma badanie surowicy chorego, co do istnienia przeciwciał z klasy globulin Ig odpornościowych. W rozpoznaniu gra rolę rodzaj pęcherza i obecność komórek akantolitycznych w rozmazach z treści lub dna pęcherza.
Pęcherzyca liściasta albo złuszczająca Pemphigus foliaceus
Objawy w jamie ustnej są podobne do objawów pęcherzycy zwykłej. Najczęściej siedzibą wykwitów są: język, błona śluzowa policzków, podniebienie miękkie, gardło. Ta postać chorobowa przeważnie występuje równocześnie ze zmianami skórnymi.
Pęcherzyca oczna Pemphigus ophthalmicus
Od innych pęcherzyc różni się ona łagodniejszym przebiegiem i brakiem akantolizy. Rozpoczyna się albo na spojówkach, albo też w jamie ustnej. Zmiany w jamie ustnej to prze-
711
ważnie powierzchowne, prawie niebolesne nadżerki, które ustępują pozostawiając po sobie blizenki przypominające wykwity liszaja płaskiego. Poza tym mogą równocześnie występować zmiany pęcherzowe. Poza jamą ustną zmiany mogą dotyczyć gardła, nagłośni, przełyku, narządów płciowych i skóry. Przebieg choroby jest zawsze przewlekły, z okresami pozornej przerwy. Największe jej niebezpieczeństwo to zagrożenie ślepotą.
Leczenie wszystkich postaci pęcherzycy jest bardzo trudne i w zasadzie leży w gestii dermatologów. Z chwilą jednak współistnienia zmian ustnych do leczenia musi się również włączyć stomatolog. Współczesne leczenie pęcherzycy sprowadza się do ogólnego stosowania preparatów kory nadnercza, podaży witamin z grup B i witaminy C, miejscowego zraszania jamy ustnej 0,1—0,25% zawiesiną hydrokortyzonu, kąpieli jamy ustnej 0,25% roztworem chlorocykliny z równoczesnym stosowaniem miejscowym i ogólnym środków przeciwbólowych i uspokajających. Zasadą jest prowadzenie bardzo energicznego leczenia ogólnego. Bardzo cennym uzupełnieniem leczenia jest stosowanie preparatów ziołowych o właściwościach osłaniających, przeciwzapalnych i zawierających znaczną zawartość soli mineralnych i witamin. Oprócz znanych i omówionych poprzednio, stosować można korzeń omanu (Rad. Inulae), ziele skrzypu (Herb. Equiseti), kłącze wężownika (Rhiz. Bistortae), kłącze tataraku (Rhiz. Calami), ziele rdestu ostrogorzkiego (Herb. Polygoni hydropiperis), liście podbiału (Fol. Farfarae), korzeń łopianu większego (Rad. Bardanae)
Rp.
Tinct. Gallae 15,0
Inf. Fol. Salviae 20,0/200
D.S. Do płukania jamy ustnej.
Rp.
Rhiz. Calami
Rad. Archangelicae aa 20,0
Herb. Equiseti
Rad. Bardanae aa 10,0
M.f. species
D.S. Odwar z 3 łyżek na 3 szklanki wody, gotować 3 min, odstawić na 15 min, przecedzić, pić po 2/3 szklanki 2—3 razy dziennie po jedzeniu.
Rp.
Anth. Chamomillae 30,0
Fl. Arnicae 10,0
M.f. species
D.S. Napar z 2 łyżeczek ziół na ½ l wody na przymoczki i do zmywania jamy ustnej.
712
Rp.
Tinct. Menthae pip.
Tinct. Tormentillae
Tinct. Gallae aa 10,0
D.S. 30 kropli na ½ szklanki wody do
płukania jamy ustnej.
Rp.
Rad. Archangelicae
Rad. Inulae
Fol. Farfarae
Herb. Polygoni avic. aa 20,0
Fr. Rosae ad 150,0
M.f. species
D.S. Odwar z 3 łyżek ziół na 3 szklanki wody, gotować 3 min, odstawić na 15 min, przecedzić — pić 2 razy dziennie po 1 szklance.
Rp.
Rhiz. Bistortae
Fol. Salviae aa 50,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wrzącej wody, po 15 min odcedzić, płukać jamę ustną.
Rp.
Nervosani 100,0
D.S. Łyżka ziół na szklankę wody, za gotować, odstawić na 15 min, przecedzić i wypić.
Rp.
Azulani 10,0
Ol. Anisi gtt. V
Tinct. Tormentillae
Tinct. Gallae aa 10,0
D.S. 30 kropli na ½ szklanki wody do płukania jamy ustnej.
CHOROBY PRZEBIEGAJĄCE Z ZABURZENIAMI W ROGOWACENIU I ZŁUSZCZANIU NABŁONKA
Rogowacenie białe (Leukoplakia) Leukokeratosis oris (leucoplakia)
Powstanie choroby nie jest dostatecznie wyjaśnione. W istocie swojej jest to odczynowe, nadmierne rogowacenie nabłonka błon śluzowych, najczęściej występujące w jamie ustnej. Czynnikami usposabiającymi są: nadmierne palenie tytoniu,
713
alkohol, prądy elektrogalwaniczne, uszkodzenia i zatrucia zawodowe, stres cieplny, miejscowe urazy pochodzenia zębowego, wadliwe uzupełnienia protetyczne itp. Występowanie leukoplakii łączy się przyczynowo z podatnością błony śluzowej, u a którą niewątpliwy wpływ mają czynniki ogólnoustrojowe, takie jak niedokrwistość, zakażenie swoiste, niedobory witaminowe, zwłaszcza witaminy A, zaburzenia wewnątrzwydzielnicze. Klinicznie rozróżnia się postać płaską, brodawkowatą i nadżerkową (leucoplakia piana, verrucosa s. leucokeratosis, erosiva).
Leukoplakia jest określeniem klinicznym dotyczącym zmian chorobowych, które charakteryzują się początkowo zmętnieniem nabłonka (stopień I), przechodzącym w białe, opalizujące plamy (stopień II), które na skutek nawarstwienia przekształcają się w tarczki (stopień III). Często na ich obwodzie tworzy się rąbek zapalny zwany rąbkiem Schwimmera. Stopień IV leukoplakii charakteryzuje się powstawaniem wyrośli brodawkowatych (papilloma durum). Tą postać leukoplakii należy traktować zawsze jako stan przedrakowy (status praecancerosus). Dolegliwości subiektywne są nieznaczne i tylko w niektórych przypadkach chorzy skarżą się na uczucie pieczenia podczas palenia tytoniu lub spożywania ostrych czy gorących pokarmów.
Wykwity umiejscawiają się najczęściej na błonie śluzowej policzków i tworzą białe lub szaro-białe pasmo ciągnące się od kąta ust, gdzie są zazwyczaj najsilniej zaznaczone, ku tyłowi. Poza tym mogą się one umiejscawiać na podniebieniu twardym w postaci szarych tarczek z wyraźnie zaznaczonymi punkcikami rozszerzonych ujść gruczołów ślinowych (leucokeratosis punctata), jak również na dziąsłach, wargach lub języku. W rozróżnieniu należy uwzględnić liszaj płaski Wilsona, toczeń rumieniowaty, zmiany kiłowe, oparzenia jamy ustnej, pseudobłony w błonicy i fusospirochaetosis. Najpoważniejszym powikłaniem leukoplakii jest rak kolczystokomórkowy spostrzegany najczęściej w obrębie warg i języka. W przypadkach podejrzanych zaleca się badania cytologiczne, histologiczne i stałą kontrolę kliniczną.
Celem leczenia jest niedopuszczenie do przekształcenia się leukoplakii zwykłej w brodawkującą. Prowadzi do tego odpowiednia pielęgnacja jamy ustnej, usunięcie wszystkich czynników drażniących pochodzenia miejscowego (próchnica zębów, zgorzel, ostre brzegi zębowe, wadliwe uzupełnienia protetyczne, różnorodne metale w jamie ustnej, nadmierne palenie tytoniu, nadużycie alkoholu, szkodliwe wpływy środowiska pracy). Zaniechać należy również stosowania leków drażniących. Leczenie sprowadza się obecnie do stosowania witaminy A w dawkach 150 000 j. dziennie, rozdzielonych na trzy równe części przez kilka miesięcy, oraz śniegowania zmian bezwod-
714
nikiem kwasu węglowego. Pamiętać należy przy tym, aby nasadka aplikatora nie przytykała zbyt mocno do błony śluzowej i jej nie oderwała. Należy przed zabiegiem błoną śluzową osuszyć, a nasadkę kriokautera zwilżyć acetonem. Czas aplikowania wynosi nie więcej niż 5—10 sekund. Zabieg powtarza się kilkakrotnie w odstępach dwutygodniowych. Z leków miejscowych w każdym przypadku leukoplakii można stosować Panthenol-Spray, Peridontone, 1% maść kortyzonową oraz płukanki ziołowe powlekające i odkażające.
Rp.
Fl. Malvae
Fl. Althaeae
Anth. Chamomillae
Sem. Lini aa 20,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wrzącej wody — po 10 min odcedzić. Płukać ciepłym naparem kilka razy dziennie.
Rp.
Anth. Chamomillae
FI. Arnicae aa 30,0
M.f. species
D.S. Napar z 1 łyżki ziół na ½ szklanki wody do płukania jamy ustnej.
W niektórych przypadkach nieprzyjemnie odczuwanej suchości w jamie ustnej można zastosować zioła powodujące zwiększenie wydzielania śliny: kłącze tataraku (Rhiz. Calami), korzeń podróżnika (Rad. Cichorii), owoc kminku (Fr. Carvi), korzeń lubczyka (Rad. Levistici), ziele dziurawca (Herb. Hyperici), liść szałwii (Fol. Salviae), korzeń biedrzeńca (Rad. Pimpinellae).
Rp.
Rhiz. Calami
Rad. Pimpinellae
Fr. Carvi
Rad. Cichorii
Rad. Levistici
Herb. Hyperici
Fol. Salviae aa 20,0
M.f. species
D.S. Łyżka ziół na 1 szklankę wrzątku, gotować 2 minuty, odstawić na 10 min, płukać 5—6 razy dziennie.
Rp.
Calmagina in tabl. N. XX
D.S. 1 tabletkę 3 razy dziennie na ½ godziny przed jedzeniem, rozgryźć i popić powoli wodą.
715
DROŻD2YCA POWIERZCHOWNA JAMY USTNEJ CANDIDOSIS ORIS
W przeważającej większości, przypadków jest to choroba pierwszych miesięcy życia. Czynnikami usposabiającymi do powstawania choroby jest sposób odżywiania lub zaburzenia żołądkowo-jelitowe u niemowląt, ciąża, charłactwo, pęcherzyca, cukrzyca, mocznica, gruźlica, choroby zakaźne, awitaminozy C, B, K, PP, wysuszenie jamy ustnej, miejscowe stosowanie antybiotyków, stosowanie sterydów. Chorobę wywołują grzyby (Candida albicans). Choroba może ujawnić się już w 5 albo 6 dniu życia w postaci małych białawych lekko wyniosłych ponad otoczenie plam lub pasemek, wykazujących z czasem dążność do zlewania się ze sobą. Występują one zazwyczaj na zaczerwienionej i lekko obrzękłej błonie śluzowej. Te białe plamki przypominają nalot powstały z kłaczków ściętego mleka, są trudno usuwalne, zwłaszcza gdy choroba trwa dłużej, a próby usunięcia ich powodują zranienie błony śluzowej. Jest to spowodowane tym, że grzybnia wrasta głęboko w błonę śluzową, powodując, zwłaszcza u ludzi starszych, zgrubienie nabłonka. Wykwity mogą z czasem przybrać zabarwienie brunatne.
W przypadku długo utrzymujących się zmian w jamie ustnej należy szukać przyczyn i leczyć chorobę podstawową. Leczenie polega na stosowaniu antybiotyków przeciwdrożdżycowych (kandydostatycznych), np. nystatyny lub pimarycyny. Dobrze działa, zwłaszcza u dzieci, miejscowe stosowanie zawiesiny nystatyny, płynu Lugola (1—2%), roztworów barwników: zieleni brylantowej, fioletu goryczki lub błękitu metylenowego, oraz boraksu w glicerolu, boraksu z wodą (pół łyżeczki na szklankę wody), 1% roztworu pioktaniny. W każdym przypadku podaje się zespół witamin B.
Rp.
Natrii biborici 1,0
Glyceroli 10,0
D.S. Do pędzlowania wykwitów
Rp.
Sol. Pyoctanini coer. 1%
M.D.S. Do pędzlowania.
Leki roślinne stosuje się do odkażania jamy ustnej.
Rp.
Fol. Salviae
Rhiz. Tormentillae aa 20,0
Fl. Arnicae 10,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody do płukania lub przemywania.
716
Rp.
Terramycini 1,0
Nystatini 1,0
Natr. bicaib. 1,0
Glyceroli 30,0
M.D.S. Do pędzlowania.
Rp.
Tinct. Tormentillae
Glyceroli aa 10,0
M.D.S. Do pędzlowania wykwitów.
Rp.
Nyslatini 1 500 000 j.
Diiodani 2,0
Glyceroli 20,0
M.D.S. Do pędzlowania wykwitów.
Rp.
Tinct. Gallae
Tinct. Tormentillae aa 10,0
M.D.S. Do pędzlowania jamy ustnej.
OWRZODZENIE ODLEZYNOWE ULCUS DECUBITALE, DECUBITUS
Występuje przeważnie pojedynczo w miejscu długotrwałego drażnienia błony śluzowej. Czynnikami sprzyjającymi powstawaniu odleżyn są zaburzenia w trofice tkanek jamy ustnej, wywołane różnymi przyczynami. Najczęściej powstają one na brzegach języka, zachyłkach przedsionka, na podniebieniu, w tylnej części błony śluzowej policzków. Owrzodzenia mają różną wielkość i kształt. Są przeważnie owalne o nacieczonych i wyniosłych brzegach. Dno ich pokryte jest zazwyczaj szarym nalotem. Przebieg choroby jest przewlekły. Węzły chłonne tylko w niektórych przypadkach są obrzękłe lub bolesne.
W różnicowaniu schorzenia należy wziąć pod uwagę owrzodzenia swoiste i nowotworowe, gdyż odleżyny mogą stanowić podłoże rozwoju raka. Należy bardzo skrupulatnie kontrolować trudno gojące lub nie gojące się odleżyny. Jeżeli w ciągu trzech tygodni od zastosowania leczenia choroba nie cofa się, należy podejrzewać metaplazję nowotworową.
Leczenie polega przede wszystkim na usunięciu przyczyny, miejscowym stosowaniu okładów, maści, płukanek i pędzlowaniu preparatami ziołowymi lub innymi. Stosuje się bezpośrednio na owrzodzenia: Peridontone, Panthenol-Spray, maści z alantoiną, Septosan, trypaflawinę, Mundisal-Gel.
717
Rp.
Alantan ung. 30,0
D.S. Na gazie przykładać na owrzodzenia.
Rp.
Terramycini 1,0
Phenergan 0,05
Natr. bicarb. 3,0
Ol. Arachidis 30,0
M.D.S. Do pędzlowania owrzodzeń.
Rp.
Septosan lag. I
D.S. Odwar z łyżki ziół na szklankę wody, do częstego płukania jamy ustnej.
Rp.
Anth. Chamomillae
Fl. Millefolii aa 20,0
M.D.S. Napar z łyżki ziół na szklankę wody. Namoczone tamponiki przykładać na odleżyny.
Rp.
Septalani ung. 30,0
D.S. Na gazie przykładać na owrzodzenia.
Rp.
Azulani lag. I
D.S. Łyżkę na ½ szklanki wody do płukania jamy ustnej.
RUMIEŃ WIELOPOSTACIOWY WYSIĘKOWY ERYTHEMA MULTIFORME EXSUDATIVUM
Przyczyna schorzenia nie jest poznana dokładnie. W jego powstawaniu zdają się odgrywać zasadniczą rolę czynniki uczuleniowe i toksyczne. Stwierdzono powstawanie rumienią po podaniu niektórych leków: barbituranów, sulfonamidów, antypiryny, chininy, salicylanów, tetracyklin i innych. Również niektóre choroby ogólnoustrojowe, np. nerczyca, wrzodziejące zapalenie jelit, zimnica, grypa, gruźlica, gościec, odgrywają pewną rolę w jego powstawaniu. Charakterystyczna dla rumienią wysiękowego jamy ustnej jest wielopostaciowość wykwitów. Na błonie śluzowej, która wykazuje cechy ostrego, nieżytowego zapalenia, zaczynają pojawiać się czerwone, wy-sycone plamy rumieniowe, pęcherze, pęcherzyki i wykwity grudkowe. Pęcherze szybko pękają, tworzą się nadżerki zazwyczaj z pozostałością strzępków nabłonka lub powierzchowne owrzodzenia otoczone obwódką zapalną, pokrytą nalotem
718
obumarłego nabłonka. Najbardziej istotną cechą jest zaczerwienienie błon śluzowych oraz zapalenie warg z surowiczo-krwawymi strupami.
Choroba zaczyna się nagle, wśród burzliwych objawów ogólnych, z wysoką temperaturą, osłabieniem, bólem mięśni i stawów. W miarę postępu choroby wzmagają się objawy subiektywne, uczucie napięcia w chorej śluzówce, pieczenie, cuchnący zapach z ust, ślinotok, obrzęk i ból okolicznych węzłów chłonnych. Najczęstszym miejscem zmian są: błona śluzowa policzków, warg, języka i podniebienia.
Leczenie rumienią wielopostaciowego wysiękowego polega na stosowaniu środków odczulających: glukonianu lub chlorku wapniowego z witaminą C, fenazoliny, wapnia z tenalidyną i witaminą B complex. W przypadku podejrzenia o pochodzenie bakteryjne stosuje się ogólne antybiotyki o szerokim zakresie działania, amid kwasu nikotynowego. Miejscowo stosuje się zraszanie 0,25% zawiesiną lub aerozolem hydrokortyzonu, płukanie roztworem atabryny (l tabletka 0,1 g na szklankę wody), 1—2% roztwór fioletu goryczki lub zieleni brylantowej, Panthenol Spray. Wykwity na wargach leczy się przy użyciu maści z kortykosterydami. W przypadkach bardzo ciężkich (zespół Stevensa-Johnsona) lekiem z wyboru są kortykosterydy. Uzupełnieniem leczenia podstawowego jest stosowanie w każdym przypadku rumienią leków roślinnych o działaniu antyseptycznym, ściągającym i uspokajającym.
Rp.
Anth. Chamomillae
Fol. Salviae aa 20,0
M.f. species
D.S. Napar z łyżeczki ziół na szklankę wody do płukania jamy ustnej.
Rp.
Septosani lag. I
D.S. Napar z łyżki ziół na szklankę wody do płukania jamy ustnej.
Rp.
Tinct. Arnicae 1,0
Tinct. Tormentillae 2,0
Lanolini 6,0
Ung. leniens od 20,0
M.f. species
D.S. Smarować owrzodzenia warg 3—5
razy dziennie.
U ludzi nadmiernie pobudliwych można zastosować dodatkowo leki uspokajające, np.
Rp.
Nervosoli lag. I
D.S. Łyżeczka 2—4 razy dziennie.
719
Rp.
Neospasmini lag. I
D.S. Łyżka 2—5 razy dziennie.
TOKSYCZNE ZAPALENIA JAMY USTNEJ STOMATITIDES TOXICAE
W błonie śluzowej jamy ustnej mogą wystąpić objawy zarówno ogólnego, jak i miejscowego działania toksycznego niektórych substancji chemicznych i leków.
Polekowe uszkodzenia błony śluzowej rzadko ograniczają się tylko do jamy ustnej, częściej występują równocześnie ze zmianami skórnymi.
Oddziaływanie leków, jak i nasilenie objawów z tym związanych, może wystąpić na tle toksycznego działania związków w nich zawartych, nadwrażliwości wrodzonej ustroju, jak również nabytego uczulenia. Do leków, które stosunkowo często wywołują zmiany chorobowe błony śluzowej należą: antypiryna, kwas acetylosalicylowy, atebryna, barbiturany, chinina, chloromycetyna, dwufenylohydantoina, penicylina, sulfonamidy, streptomycyny, terramycyna, złoto. Druga grupa uszkodzeń błony śluzowej jamy ustnej związana jest z zatruciami przemysłowymi.
Najczęściej objawy zatrucia jamy ustnej występują po działaniu: arsenem, antymonem, bizmutem, benzenem i jego homologami, chromem, fosforem, fluorem i jego związkami, jodem, kadmem, ołowiem, rtęcią, siarką i jej związkami i cynkiem.
Zasadnicze leczenie sprowadza się do eliminacji czynnika szkodliwego i leczenia ogólnego.
Leczenie miejscowe zmian jamy ustnej jest tylko wspomagające i sprowadza się do usunięcia dolegliwości związanych ze stanem zapalnym błony śluzowej i do zapobiegania zakażeniom wtórnym. W leczeniu miejscowym stosuje się te same preparaty ziołowe co w zapaleniach powierzchownych czy głębokich błony śluzowej jamy ustnej.
Dodatkowo w przypadkach nadmiernego ślinienia lub zahamowania wydzielania śliny można stosować łagodnie działające mieszanki ziołowe.
Hamują wydzielanie śliny:
Rp.
Fol. Salviae
Herb. Hyssopi
Rad. Bardanae
Cort. Quercus aa 40,0
720
M.f. species
D.S. Łyżka ziół na 1 szklankę wrzątku gotować 2 minuty, odstawić na 10 min. Wypić szklanką odwaru lub płukać jamą ustną 5—6 razy dziennie.
Wzmagają wydzielanie śliny:
Rp.
Calmagina in tabl.
D.S. 3 razy dziennie po 1 tabl. rozgryźć i popić wodą.
Rp.
Rhiz. Calami
Rad. Pimpinellae
Fruct. Carvi
Rad. Cichorii
Rad. Levistici
Herb. Hyperici
Fol. Menthae pip. aa 20,0
M.f. species
D.S. Łyżka ziół na 1 szklankę wrzątku, gotować 2 min, odstawić na 10 min. Wypić szklankę odwaru lub płukać jamą ustną 5—6 razy dziennie.
Rp.
Septosan lag. I
D.S. Napar z łyżki ziół na szklankę wody do płukania jamy ustnej.
Jeżeli podaje się doustnie antybiotyki, zaleca się obecnie podawanie mieszanek ziołowych ochraniających miąższ wątroby przed uszkodzeniem.
Rp.
Herb. Hyperici
Herb. Agrimoniae
Fol. Althaeae aa 30,0
Herb. Abrotani
Herb. Chelidonii aa 20,0
Herb. Millefolii 50,0
M.f. species
D.S. Napar z 3 łyżek ziół na 3 szklanki wody, pić 3—4 razy dziennie między posiłkami.
Rp.
Herb. Violae tricol.
Herb. Polygoni avic.
Fol. Menthae pip. aa 30,0
Rad. Taraxaci 20,0
721
Inflor. Tiliae 50,0
M.f. species
D.S. Napar z 2 łyżek ziół na 3 szklanki wody, pić 3—4 razy dziennie między posiłkami.
CHOROBY PRZYZĘBIA PARODONTOPATHIAE
Przez to określenie należy rozumieć stany chorobowe zespołu tkanek przyzębia. W jego skład wchodzą: dziąsło, ozębna, okostna, kość wyrostka zębodołowego i kostniwo. Dzielimy je na postacie zapalne, zanikowe i nowotworowe.
Zapalenie powierzchowne przyzębia Parodontopathia inflammata superficialis, gingivitis
Jest zespołem jednostek chorobowych, w których dochodzi do zmian chorobowych w dziąsłach. Rozróżnia się zapalenie: nieżytowe, rozrostowe, ziarninujące i wrzodziejące.
Zapalenie nieżytowe (gingivitis catharalis) objawia się zaczerwienieniem i obrzękiem brodawek i brzegu dziąsłowego, skłonnością do krwawień, tworzeniem się kieszonek rzekomych, wysiękiem surowiczym. Z chwilą przejścia w stan przewlekły brzeg dziąsłowy i brodawki przybierają konsystencję miękką oraz zabarwienie czerwono-fioletowe.
Leczenie rozpoczyna się zawsze od usunięcia czynnika drażniącego miejscowego, złogów nazębnych, stosowania środków utleniających (3% woda utleniona, słabe roztwory nadmanganianu potasowego), barwników, takich jak rywanol w roztworze 1 : 1000, pioktanina w roztworach 0,05—0,5%, zieleń brylantowa 0,25—0,5%, błękit metylenowy w roztworze glicerolowym lub wodnym 0,5%, chlorchinaldyna, nitrofurazon w tabletkach do ssania.
W leczeniu miejscowym bardzo często jako leków z wyboru używa się preparatów ziołowych o działaniu przeciwzapalnym i przeciwbakteryjnym.
Rp.
Tinct. Tormentillae 30,0
D.S. Do pędzlowania dziąseł.
Rp.
Fol. Salviae
Rhiz. Tormentillae aa 20,0
Fl. Arnicae 10,0
M.f. species
D.S. Odwar z łyżki ziół na szklankę wody do płukania jamy ustnej.
722
Do preparatów roślinnych, które oprócz działania przeciwzapalnego wykazują działanie przeciwbakteryjne, przeciwbólowe i przeciwuczuleniowe, należą preparaty lub wyciągi z kwiatu rumianku:
Rp.
Azulani lag. I
D.S. Łyżeczką na ½ szklanki ciepłej wody do wielokrotnego płukania jamy ustnej.
Rp.
Anth. Chamomillae 50,0
D.S. Napar z łyżki kwiatów na szklankę wody, do płukania jamy ustnej ciepłym roztworem.
Rp.
Septosani lag. I
D.S. Napar z łyżki stołowej ziół na szklankę letniej wody do płukania.
Zapalenie dziąseł rozrostowe Gingivitis hyperplastica
Istota choroby polega na rozroście brodawek dziąsłowych i brzegu dziąsłowego do rozmiarów, które czasami mogą zakryć zupełnie zęby. Powstaje na tle miejscowych czynników drażniących, jak i przyczyn ogólnych: zaburzenia hormonalne, zatrucie lekami, choroby układu krwiotwórczego.
Leczenie sprowadza się do usunięcia czynnika drażniącego miejscowo i leczenia choroby podstawowej. Miejscowo stosuje się wcieranie 2% maści hydrokortyzonowej. Leczenie preparatami ziołowymi ma charakter leczenia uzupełniającego, nie dopuszczającego do wtórnych zakażeń. W tym celu stosuje się preparaty ziołowe o działaniu antybakteryjnym:
Rp.
Gargarisma prophylacticum lag. I
D.S. 1 łyżkę płynu na ½ szklanki wody, do płukania jamy ustnej.
Zapalenie dziąseł ziarninowe (gingivitis granulosa). Charakteryzuje się intensywnie czerwonym zabarwieniem i znaczną skłonnością do krwawień zarówno brodawek, jak i brzegu dziąsłowego. Choroba ma charakter przewlekły, z reguły nie daje objawów subiektywnych, wymaga leczenia ogólnego. W jej powstawaniu decydującą rolę odgrywają przypuszczałnie czynniki hormonalne. Leczenie miejscowe jest zawsze leczeniem uzupełniającym. Z leków roślinnych stosować można preparaty o działaniu przeciwkrwotocznym i przeciwzapalnym:
723
Rp.
Sol. Acidi tannici 1—5%
D.S. Do pędzlowania dziąseł.
Rp.
Tinct. Calami 30,0
D.S. 30—50 kropli na ½ szklanki wody do kąpieli jamy ustnej.
Wrzodziejące zapalenie dziąseł (gingivitis ulcerosa). Jest z reguły następstwem nieżytowego zapalenia dziąseł. W miarę trwania choroby na szczycie brodawek, które przybrały barwę fioletowo-czerwoną, tworzą się bolesne owrzodzenia pokryte martwiczym nalotem. Towarzyszą im: obrzęk węzłów chłonnych, przykry zapach z ust, ślinotok, czasem, podwyższona temperatura, uczucie ogólnego rozbicia. Choroba nie leczona doprowadza do zniszczenia brodawek dziąsłowych, nierówności brzegu dziąsłowego, a rozprzestrzeniając się dalej, obejmuje całą jamę ustną (patrz stomatitis ulcerosa). Leczenie sprowadza się do miejscowego, ostrożnego usunięcia tkanek martwiczych pod osłoną preparatów utleniających, podawania metronidazolu w tabl. 0,25 g — 3 razy dziennie przez około 4—5 dni, nitrofurazonu w tabl. 0,005 g — do ssania, znacznej ilości witaminy C 0,2 g — 3 razy dziennie, witaminy PP 0,05 g — 3 razy dziennie. Z leków roślinnych w leczeniu miejscowym stosuje się wyciągi z ziół o działaniu ściągającym i przeciwzapalnym.
Rp.
Rhiz. Bistortae 50,0
Fol. Salviae 50,0
M.f. species
D.S. Odwar z 2 łyżeczek na szklankę ciepłej wody do płukania.
Rp.
Tinct. Arnicae 30,0
Tinct. Tormentillae
Tinct. Gallae aa 10,0
D.S. Łyżeczka na ½ szklanki przegotowanej wody do płukania jamy ustnej.
Zapalenie głębokie przyzębia Parodontopathia inflammata profunda
Jest przeważnie następstwem nie leczonego lub leczonego w sposób niewłaściwy wrzodziejącego zapalenia dziąseł. Do objawów zapalenia wrzodziejącego dziąseł dołączają się objawy dalsze: kieszonki dziąsłowe i kostne, ruchomość zębów, tworzenie się ropni przyzębnych, zniszczenie tkanki kostnej
724
zębodołu. Leczenie — podobnie jak w przypadku poprzednim — można uzupełnić stosowaniem leków takich jak:
Gingivox — zawierający 10% roztwór wody utlenionej w postaci pasków, które przykłada się na dziąsło na pierwszej wizycie na 2 minuty, na następnych — na 10 minut; przymoczki i tamponiki z ziołowego preparatu bułgarskiego Maraslavin.
Dość wszechstronnie działa preparat Parodontal (NRD). Stopuje się, go do płukania, sączkowania, pędzlowania, zraszania za pomocą aerozolu, tamponowania błony śluzowej jamy ustnej li dziąseł. Podobnie działa Parodontal F (różni się tylko zwiększoną zawartością oksychinaldyny). Stosuje się go podobnie jak Parodontal. Przy znaczniejszym zniszczeniu przyzębia, zwłaszcza przez nieodpowiednie dostawki protetyczne, doskonale działa również produkowany w NRD preparat Parodontal — Mundsalbe, masuje się nim dziąsła kilka razy dziennie.
Parodontopatie zanikowe Parodontopathiae dystrophicae
Przyzębica (parodontosis) — charakteryzuje się znaczną ruchomością zębów, obniżeniem brzegu dziąsłowego, osteolizą wyrostka zębodołowego, upośledzeniem czynności żucia i wczesną utratą zębów. Desmodontoza (desmodontosis) — występuje głównie u kobiet. Charakteryzuje się objawami zarówno zanikowymi, jak i zwyrodnieniowymi. Wcześnie doprowadza do wędrowania zębów przednich, tworzenia się diaistemy w następstwie skręcania się zębów wokół własnej osi, powstawania głębokich kieszonek kostnych w okolicy zębów trzonowych.
Leczenie wymienionych powyżej parodontopatii jest bardzo trudne i polega na równoczesnym leczeniu współistniejących chorób ogólnoustrojowych i miejscowym leczeniu tkanek przyzębia. Miejscowo stosuje się blokady nowokainowe. Do leczenia tkankowego stosowane są wyciągi roślinne z aloesu lub agawy, wyciągi z łożyska, owodni lub mazi płodowej. Z krajowych preparatów stosuje się preparat „Biostymina”. Stosuje się ją domięśniowo 1 amp po 1 ml co drugi dzień. Po serii 20 wstrzyknięć przerwać na 2—4 tygodnie — po czym powtórzyć kurację. Można stosować ją również podśluzówkowo, nie uszkadzając okostnej. Z preparatów pochodzenia roślinnego coraz częściej wymienia się jako lek z wyboru w zanikowych parodontopatiach Insadol (wyciąg z kukurydzy) produkcji francuskiej. W powikłanych parodontopatiach (parodontopathia mixta), w których są połączone objawy zapalnych i zanikowych chorób przyzębia, można stosować jako leczenie uzupełniające maść z szałwii — Salyiagalen (RFN) o działaniu prze-
725
ciwbakteryjnym i odwaniającym do wcierania w dziąsła 2 razy dziennie. Zawiera ona: Ol. Salviae, Ol. Eucalypti, Ol. Menthae pip., Ol. Cinnamomi, Ol. Caryophylli, Ol. Foeniculi, Ol. Anisi, Tinct. Myrrhae, Tinct. Rastanhiae, Mentholi, Thymoli, Guajazulen, Chlorophyllin. Można też stosować mieszanki lub leki roślinne przygotowane ex tempore.
Rp.
Fol. Salviae 40,0
Fl. Calendulae 10,0
M.f. species
D.S. Napar z łyżki ziół na szklanką wody, płukać jamę ustną 2—4 razy dziennie.
Rp.
Tinct. Tormentillae
Tinct. Gallae
Tinct. Arnicae aa 10,0
M.f. guttae
D.S. 50 kropli na ½ szklanki letniej wody do płukania jamy ustnej.
PIŚMIENNICTWO
1. Bieda J., Knychalska-Karwan Z.: Leczenie aft Sutona. Czas Stom., 30, 11, 925. — 2. Blicharski J.: Zarys chorób wewnętrznych dla stomatologów. PZWL, Warszawa 1976. — 3. Czernielewski A.: Zarys chorób skóry, błony śluzowej jamy ustnej i chorób wenerycznych. PZWL, Warszawa 1976. — 4. Danysz A., Jeliaszewicz J.: Podstawy antybiotykoterapii. Wyd. II. Tarchomińskie Zakłady Farmaceutyczne „Polfa”, Warszawa. — 5. Heinrich E.: Biologische Therapie in der Zahnheilkunde. Wyd. 2. Berlinische Verlaganstalt, Berlin 1937. — 6. Kenning K.: Erkrankungen durch Arzneimitteln in Mund und Kieferbereich. Dsch. Stom., 1972, 22. — 7. Kużnicka B., Dziak M.: Zioła i ich zastosowanie. PZWL, Warszawa 1977. — 8. Mathis H., Winkler W.: Zahnheilkunde und Innere Medizin. J. A. Bath, Verlag-Leipzig 1956. — 9. Michałowski R.: Choroby warg i błony śluzowej jamy ustnej. Wyd. IV. PZWL, Warszawa 1976. — 10. Miller S. Ch.: Oral Diagnosis and Treatment. Wyd. III. Mc Graw-Hill, New York 1957.
11. Mitchel D. F., Standish S. M., Fast T. B.: Oral Diagnosis, Oral Medicine. Lea-Fibiger, Philadelphia 1969. — 12. Muszyński J.: Ziołolecznictwo i leki roślinne (Fitoterapia). Wyd. Poligrafica, Łódź 1946. — 13. Orban B. J., Wenz F. M.: Atlas of Clinical Pathology of Oral mucous Membrane. Mosby Campany, St. Luis 1960. — 14. Owiński T., Owińska B.: Atlas chorób błony śluzowej jamy ustnej. PZWL, Warszawa 1975. — 15. Owiński T., Owińska B.: Przypadek pęcherzycy bujającej w jamie ustnej. Zbiór referatów IV ogólnopolskiego zjazdu stomatologów. — 16. Pastinszky I., Racz I.: Zmiany skórne w chorobach wewnętrznych. PZWL, Warszawa 1969. — 17. Recepta-riusz zielarski. Wyd. II. Wyd. Przemysłu Zielarskiego, Warszawa 1963. — 18. Scheurmann H.: Krankheiten der Munschleimhaut und
726
der Lippen. Urban Schwarzenberg, Berlin 1958. —19. Smosarska H.: Choroby błony śluzowej jamy ustnej. PZWL, Warszawa 1975. — 20. Stawiński K., Szponar E., Zydorczak M.: Mundisal gel i jego zastosowanie w niektórych chorobach jamy ustnej. Czas. Stom., 1977, 30, 5, 373.
21. Stawiński K.: Zarys chorób błony śluzowej jamy ustnej. Wyd. II. Wydaw. AM, Poznań 1969. — 22. Stawiński K., Sokolowski F.: Zespół Steyen-Johnsona w świetle piśmiennictwa i przypadków własnych. Czas. Stom., 1970, 23, 12, 1346. — 23. Vademecum Fitoterapii. J. Muszyński (red.). Wyd. III. WPL1S, Warszawa 1959. — 24. Veltman G.: Dermatologie für Zahnärzte. G. Thieme-Verlag, Stuttgart 1976. — 25. Zarys kliniczny stomatologu zachowawczej. Z. Jańczuk (red.). PZWL, Warszawa 1975. — 26. Ziołolecznictwo. A. Ożarowski (red.). Wyd. I, PZWL, Warszawa 1976.
Dr med. Maria Jurewicz
CHOROBY OCZU
Zioła są od wieków stosowane w medycynie ludowej w chorobach oczu. Napary z niektórych roślin, np. z rumianku, świetlika, są często stosowane w leczeniu domowym jako pierwsza pomoc w niemal każdym przypadku schorzenia oczu. Jednak lekarze rzadko przepisują zioła w leczeniu ambulatoryjnym, a jeszcze rzadziej w leczeniu szpitalnym, mimo że niemal we wszystkich chorobach oczu można z powodzeniem stosować preparaty ziołowe jako lek podstawowy, wspomagający lub uzupełniający, tym bardziej że pacjenci bardzo chętnie i z przekonaniem leczą się ziołami. W postępowaniu leczniczym chorób oczu bardzo ważne jest ustalenie ostatecznego rozpoznania przed rozpoczęciem leczenia oraz wybór odpowiednich preparatów. Powszechnie praktykowane łączne zapisywanie dużych ilości antybiotyków i kortykosterydów nie zawsze jest konieczne, a co więcej, stwarza często niebezpieczeństwo wystąpienia powikłań, których leczenie jest znacznie trudniejsze niż schorzenia pierwotnego.
Ze wszystkich chorób oczu najczęstsze są schorzenia powiek i spojówek. Ponieważ przy krawędzi powiek znajduje się dużo czuciowych włókien nerwowych, to w przebiegu stanu zapalnego następuje napięcie tych tkanek i chorzy odczuwają różne dolegliwości: kłucie, pieczenie, ból o różnym stopniu nasilenia, łzawienie, uczucie obecności ciała obcego pod powiekami, świąd, niekiedy nadwrażliwość na światło. Objawy przedmiotowe są różne. Wskutek tak dużej różnorodności objawów leki ziołowe mają szerokie zastosowanie.
JĘCZMIEŃ HORDEOLUM
Schorzenie cechuje się obrzękiem, zaczerwienieniem i bolesnością najbliższej okolicy. Jako leczenie wspomagające stosuje się okłady z ziół.
Rp.
Fl. Calendulae 20,0
D.S. Napar z ½ łyżki ziół na szklankę
728
wody. Kłaść ciepłe okłady. Przepłukiwać worek spojówkowy naparem kilka razy dziennie.
Rp.
Fl. Cyani
Fl. Millefolii aa 10,0
M.f. species
D.S. Napar z ½ łyżki ziół na szklankę wody. Okłady na oczy kłaść kilka razy dziennie.
Rp.
Herb. Euphrasiae
Anth. Chamomillae
Fl. Cyani aa 10,0
M.f. species
D.S. Napar z ½ łyżki ziół na 2/3 szklanki wody. Okłady na oczy kłaść kilka razy dziennie.
Jako leczenie podstawowe stosuje się krople i maści z sulfonamidami (np. Sulfacetamidum 10% H—E—C) lub antybiotykami.
Uwaga. Maści należy zakładać tylko na noc. Zakładanie maści na dzień pogarsza ostrość wzroku.
ZAPALENIE BRZEGÓW POWIEK PRZEWLEKŁE BLEPHARITIS MARGINALIS CHRONICA
Choroba występuje zwykle wraz z zapaleniem spojówek. Przyczyną może być praca w kurzu, dymie lub w pyle, wady refrakcji, wrodzona krótkość powiek, wpływ ognisk zakażenia (ognisko okołozębowe, w migdałkach, zatokach itp.), które mogą działać przez krwiobieg lub w wyniku uczulenia. Często skłonność do zapalenia spojówek zależy od stanu skóry danego osobnika (łój otok) lub może być spowodowana uczuleniem na różne związki chemiczne. Stosuje się leczenie przyczynowe, np. zlikwidowanie ognisk zakażenia, szkła korekcyjne itd., przepłukiwanie profilaktyczne worka spojówkowego naparem z kwiatów rumianku (Anth. Chamomillae) lub ziela świetlika (Herb. Euphrasiae). W przewlekłych bakteryjnych i wirusowych zapaleniach brzegów powiek i spojówek stosuje się okłady ciepłe z naparów ziołowych, natomiast w stanach ostrych — okłady chłodne 3—4 razy dziennie.
Rp.
Herb. Euphrasiae
Anth. Chamomillae
729
Fl. Calendulae
Fl. Cyani aa 10,0
M.f. species
D.S. Napar z łyżki ziół na 2/3 szklanki wody. Przykładać na oczy na 10—20 minut kilka razy dziennie.
Rp.
Fl. Calendulae
Anth. Chamomillae aa 10,0
M.f. species
D.S. Napar z ½ łyżki ziół na szklanką wody do przepłukiwania worka spojówkowego 2—3 razy dziennie.
Rp.
Fol. Plantaginis lanc. 10,0
Fl. Cyani 20,0
M.f. species
D.S. Napar z ½ łyżki ziół na szklankę wody do okładów na oczy oraz do przepłukiwania worka spojówkowego.
Stosuje się również środki lekko ściągające.
Rp.
Zinci sulfur. 0,025
Sol. Adrenalini 1/1000 gtt. No V
Aquae destil. ad 10,0
M.f. guttae
D.S. Do zakrapiania do oczu.
Rp.
Targesinum soi. 1—2% 10,0
M.f. guttae
D.S. Do zakrapiania do oczu 2—3 razy dziennie przez krótki okres (dłuższe stosowanie powoduje srebrzycę spojówki).
W zapaleniu uczuleniowym, po wykluczeniu uczulenia na pyłki roślinne, stosuje się oprócz okładów z naparów ziołowych również miejscowo Betadrin ophth. (1—2 krople do worka spojówkowego 2—3 razy dziennie), Rhinophenazol ophth. (l kropla do oka 3—4 razy dziennie), Sulphanizolon susp. ophth. (2 krople do oczu 4—5 razy dziennie, nie dłużej niż przez 4 tygodnie; przeciwwskazaniem jest grzybicze, wirusowe lub ostre ropne zapalenie spojówek i rogówki) lub inne krople z antybiotykiem i sterydem. Ponadto można stosować 1% roztwór zieleni brylantowej (w 50% etanolu) do smarowania brzegów powiek, środki odczulające, Vitaminum A in caps., Vitaminum B comp.
730
ZAPALENIE BRZEGÓW POWIEK WRZODZIEJACE BLEPHARITIS ULCEROSA
W chorobie tej tworzą się na brzegach powiek drobne ropnie punkcikowate wokół mieszków włosowych (rzęsowych). Ropnie, niszcząc cebulki włosowe, powodują trwałe wypadnięcie rzęs. Przyczyną są gronkowce. Schorzenie ma charakter przewlekły i wymaga starannego leczenia ogólnego i miejscowego.
Leczenie miejscowe: po wykonaniu badania bakteriologicznego i na antybiotykooporność należy stosować odpowiednie krople z antybiotykiem na noc maść. Brzegi powiek tuszować 1% roztworem zieleni brylantowej w 50% etanolu oraz stosować okłady lub kataplazmy z ziół.
Rp.
Fl. Calendulae
Fol. Plantaginis lanc. aa 20,0
Herb. Meliloti 10,0
M.f. species
D.S. Dobrze rozdrobnione zioła zarobić z wodą na papkę, ogrzać i odpowiednio ciepłe przykładać na gazie na oczy na 10—15 minut kilka razy dziennie. Można również sporządzać napar z ½ łyżki ziół na 2/3 szklanki wody i stosować w postaci przymoczek.
Rp.
Anth. Chamomillae
Fl. Cyani
Herb. Alchemillae
Herb. Euphrasiae
Fl. Calendulae aa 10,0
M.f. species
D.S. Napar z ½ łyżki ziół na 2/3 szklanki wody, do ciepłych okładów 3—5 razy dziennie.
Wskazane jest równoczesne podawanie witamin, natomiast nie zaleca się stosowania ogólnego antybiotyków, nawet w cięższych przypadkach.
Należy zwrócić uwagę na ewentualną obecność ognisk zakażenia w sąsiedztwie, np. ognisk okołozębowych, zapalenia zatok bocznych nosa, ognisk ropnych w migdałkach.
ZABURZENIA CZYNNOŚCI POWIEK
Przyczyną nadmiernego mrugania (nictitatio) są głównie schorzenia oczu, ale objaw ten występuje również u dzieci nerwowych, lub niekiedy w związku z ogniskami okołozębo-
731
wymi. Tik powiek (blepharotic) jest wywołany drganiem poszczególnych wiązek mięśnia okrężnego powiek. Przyczyną jest najczęściej przepracowanie i wyczerpanie. Kurcz powiek (blepharospasmus) polega na silnym, trwającym kilka sekund do kilku minut, kurczu mięśnia okrężnego oka. Powoduje to zaciśnięcie szpary powiekowej, przy czym schorzenie najczęściej dotyczy obu oczu, a przyczyny nie można zazwyczaj ustalić. Jeżeli przyczyną są ogniska zakażenia z sąsiedztwa, to trzeba je najpierw usunąć, następnie przystąpić do leczenia miejscowego naparami ziołowymi oraz podawać środki ogólnie uspokajające.
Rp.
Herb, Pulmonariae
Fol. Melissae
Fl. Calendulae
Fl. Cyani
Anth. Chamomillae aa 20,0
Fol. Digitalis purp. 5,0
M.f. species
D.S. Napar z 2—3 łyżek ziół w szklance wody, przykładać na powieki na 10—15 minut kilka razy dziennie.
Jako środki uspokajające zaleca się: Passispasmin (3 razy dziennie po łyżeczce dla dzieci), Tinct. Valerianae (30—40 kropli 2—3 razy dziennie), Tinct. Crataegi (20—30 kropli 3 razy dziennie), Tinct. Adonidis vern. (20—30 kropli 2—4 razy dziennie), Neospasmina (1/2—1 łyżeczka 2—3 razy dziennie), Nervosol (dorosłym 1/2—1 łyżeczkę 2—4 razy dziennie, dzieciom ½ łyżeczki 1—3 razy dziennie).
Inne leki działające uspokajająco są wymienione w rozdziale „Choroby psychiatryczne”. U niektórych osób występuje czasem szczególny rodzaj migreny, charakteryzujący się jednostronnym okresowym bólem zarówno głowy, jak i oka (migrena ophthalmica). Ból oka często przypomina atak jaskry. Zaleca się picie naparu z następującej mieszanki:
Rp.
Fol. Belladonnae
Fol. Menthae pip.
Anth. Chamomillae aa 20,0
M.f. species
D.S. Napar z łyżki ziół na szklankę wody, pić ½ szklanki 2 razy dziennie.
ZAPALENIE SPOJÓWEK OSTRE I PODOSTRE CONIUNCTIYITIS ACUTA ET SUBACUTA
Objawy przedmiotowe zapalenia spojówek są następujące: przekrwienie i obrzęk spojówek, niekiedy również powiek,
732
obrzęk i przekrwienie mięsaka łzowego, fałdu półksiężycowatego, czasem wybroczyny, wydzielina, a nieraz powstają błony pokrywające powierzchnię spojówek tarczkowych. Objawy podmiotowe: uczucie ciężkości powiek i obecności ciała obcego pod powiekami oraz kłucie, pieczenie i świąd, lekki światłowstręt i łzawienie. Zapalenie spojówek ostre lub pod-ostre rozróżnia się tylko nasileniem objawów. Przyczynami ostrego zapalenia spojówek mogą być drobnoustroje (gronkowce ropotwórcze, paciorkowce, pneumokoki, pałeczki Kocha-Wecksa, dwuprątki Moraxa-Axenfelda, maczugowce błonicy, gonokoki i wirusy), ciała obce drażniące mechanicznie (np. opiłki, pył zawieszony w powietrzu), drażniące związki chemiczne (np. kwasy, zasady, anilina i jej pochodne), energia promienista (np. nadmierne naświetlenie promieniami słonecznymi, lampą kwarcową, promieniami rentgenowskimi). Przyczyną może być również uczulenie na niektóre związki chemiczne przyjmowane doustnie (np. leki, środki konserwujące żywność, środki ochrony roślin) lub zakażenie ogniskowe (zęby, migdałki, zatoki).
Leczenie zapalenia spojówek polega przede wszystkim na usunięciu przyczyny. Jeśli jest nią zapalenie bakteryjne, to stosuje się środki bakteriobójcze i bakteriostatyczne, przeciwzapalne oraz łagodnie ściągające. Do przemywania oczu używa się: roztworów Hydrargyrum oxycyanatum (od 1 : 5000 do 1 : 10 000) oraz Natrium biboricum (2—3%).
Stosuje się również antybiotyki w postaci kropli lub maści do oczu. Pomocniczo natomiast zaleca się napar z następującej mieszanki:
Rp.
Fl. Cyani
Fl. Rhoeados aa 20,0
Herb. Asperulae
Anth. Anthemidis aa 10,0
M.f. species
D.S. Napar z ½ łyżki ziół na 2/3 szklanki
wody do przemywania oczu.
Jeżeli przyczyną zapalenia spojówek są ciała obce lub energia promienista, stosujemy leczenie objawowe, np. napar z następującej mieszanki:
Rp.
Herb. Alchemillae
Anth. Millefolii
Fol. Plantaginis lanc. aa 20,0
Fl. Pruni spinosae 10,0
M.f. species
D.S. Napar z ½ łyżki, ziół na 2/3 szklanki wody, do przemywania oczu.
733
ZAPALENIE ROGÓWKI I SPOJÓWKI OPRYSZCZKOWE KERATOC ONIUNCTIYITIS PHLYCTENULOSA
Choroba występuje niekiedy u dzieci, które przebyły zakażenie gruźlicze. W ciągu 10 lat po zakończeniu wojny były częste przypadki zachorowań, obecnie są bardzo rzadko. Złożyła się na to przede wszystkim poprawa warunków bytowych dzieci, szczepienia ochronne i dobrze zorganizowana opieka lekarska nad dzieckiem od urodzenia, przez okres rozwojowy, aż do wieku dojrzałego. W leczeniu ogólnym podaje się środki wzmacniające, witaminy, preparaty wapnia, natomiast w leczeniu miejscowym Sulfacetamidum 10% H-E-C kilka razy dziennie, w okresie ostrym preparaty sterydowe w połączeniu z antybiotykami, np. maść Oxycort A (Terracortil), maść lub zawiesinę oczną Florinef cum Graneodin, zawiesinę Florinef „S”. Z leków ziołowych można zalecić:
Rp.
Herb. Violae tricoloris 40,0
Herb. Hyperici 35,0
Rhiz. Agropyri 25,0
Rad. Symphyti
Fr. Coriandri
Fol. Urticae aa 10,0
M.f. species
D.S. Napar z 2 łyżek ziół na 2 szklanki wody, pić ½ szklanki 3 razy dziennie 30 minut przed jedzeniem.
Mieszanka działa ogólnie bodźcowe i wzmacniająco, ułatwia odtruwanie i usuwanie szkodliwych metabolitów.
Rp.
Rad. Taraxaci
Rhiz. Agropyri
Herb. Violae tricolor. aa 40,0
Herb. Equiseti
Rad. Symphyti
Herb. Hyperici aa 35,0
Herb. Euphrasiae 30,0
Fr. Coriandri 10,0
M.f. species
D.S. Napar z 2 łyżek ziół na 2 szklanki wody, pić ½ szklanki 2—3 razy dziennie na 30 min przed jedzeniem.
Mieszanka działa analogicznie do poprzedniej.
Rp.
Rad. Bardanae
Fl. Cyani
734
Anth. Chamomillae aa
M.f. species
D.S. Napar z ½ łyżki ziół na 2/3 szklanki wody do okładów na oczy, kilka razy dziennie.
Korzystnie jest też wstrzykiwać Biostyminę — po 1 amp. dziennie w ciągu 2—3 tygodni.
ZAPALENIE GRUCZOŁU ŁZOWEGO OSTRE DACRYOADENITIS ACUTA
Choroba może występować Jednostronnie lub obustronnie na tle ogólnego zakażenia (np. świnka, angina, choroba reumatyczna, odrą, płonica, dur brzuszny, rzeżączka), ewentualnie w przebiegu gruźlicy, która z reguły powoduje zapalenie przewlekłe. Objawem jest ból samoistny i przy ucisku na okolicę gruczołu łzowego, podwyższona temperatura ciała, złe samopoczucie. Stosuje się antybiotyki i salicylany, natomiast miejscowo okłady z naparu ziołowego:
Rp.
Anth. Chamomillae
Herb. Euphrasiae
Fl. Calendulae aa 10,0
M.f. species
D.S. Napar z ½ łyżki ziół na 2/3 szklanki wody, do okładów na oczy.
Schorzeniem zbliżonym do poprzedniego schorzenia jest zapalenie woreczka łzowego (dacryocystitis), które leczy się analogicznie. Do okładów stosuje się napar z podanej wyżej mieszanki, a do przepłukiwania worka spojówkowego zioła zalecane w zapaleniu brzegów powiek (str. 734).
CHOROBY ROGÓWKI
Niektóre z chorób rogówki są wywołane przez wirusy, inne powstają w wyniku porażenia nerwów lub zmian zwyrodnieniowych. We wszystkich przypadkach leczenie ziołami jest tylko pomocnicze i sprowadza się do okładów lub przepłukiwania odpowiednim naparem.
Zapalenie rogówki powierzchniowe Keratitis superficialis
Schorzenie jest wywołane przez wirusy. Leczy się podawaniem sulfonamidów, salicylanów. Miejscowo stosuje się okłady.
735
Rp.
Fl. Sambuci
Fl. Cyani aa 20,0
Fl. Millefolii
Fl. Calendulae aa 10,0
M.f. species
D.S. Napar z ½ łyżki ziół na 2/3 szklanki wody, do okładów na oczy.
Zapalenie rogówki i spojówki nagminne Keratoconiunctivitis epidemica
Przyczyną tej choroby jest adenowirus typ 8. Ma ona tendencje do samoistnego ustępowania, jeżeli nie doszło do wtórnego zakażenia. Leczenie ma charakter objawowy. Wskazane są środki rozszerzające źrenice, natomiast antybiotyki tylko wówczas, gdy doszło do wtórnego zakażenia. Stosowanie sterydów, chociaż przynosi choremu ulgą, jest niebezpieczne i z tego względu nie zalecane. Korzystne są. okłady z naparu ziół:
Rp.
Herb. Linariae 20,0
Herb. Meliloti
Herb. Pulmonariae
Fol. Plantaginis lanc. aa 10,0
M.f. species
D.S. Napar z ½ łyżki ziół na szklankę wody do okładów na oczy.
Opryszczka rogówki Herpes corneae
Wirusy są również przyczyną tej choroby, która może przebiegać jako powierzchowne owrzodzenie, może też przejść w postać miąższową zakażenia wirusowego z ewentualnym wskazaniem do leczenia szpitalnego. Leczenie specjalistyczne jest różnorodne, zarówno ogólne, jak i miejscowe.
Rp.
Acetylocholini hydrochlor. 0,5
Sol. Prostigmini Roche 3% 0,6
Sol. Mestinoni Roche 5% 1,4
Aqaae destil. 2,0
Alcoh. cetyl. stearyn. emulsif. 10,0
M.f. unguentum ophthalmicum
D.S. Zakładać do worka spojówkowego co 1—3 godz.
Rp.
Herb. Meliloti
Rad. Bardanae aa 20,0
736
Fl. Sambuci
Herb, Asperulae aa 10,0
M.f species
D.S. Napar z ½ łyżki ziela na szklanką wody, do okładów na oczy.
Zapalenie rogówki wskutek niedomykalności powiek Keratitis e lagophthalmo
Schorzenie spowodowane jest niecałkowitym zamykaniem szpary powiekowej, prowadzącym do złuszczenia nabłonka, zmętnienia rogówki, wtórnego zakażenia i w konsekwencji do owrzodzenia, a nawet niekiedy do przebicia rogówki. Leczenie ma na celu przede wszystkim prawidłowe ustawienie powiek, z tym że przy porażeniach może zajść konieczność częściowego lub całkowitego zszycia szpary powiekowej. Oprócz stosowania leków rozszerzających źrenicę i maści z antybiotykami, trzeba chronić rogówką przed wysychaniem, m. in. korzystnie jest stosować okłady z naparu ziół zalecanych w keratitis sicca (str. 738) oraz przepłukiwać worek spojówkowy naparem z kwiatów rumianku (Anth. Chamomillae).
Zapalenie rogówki porażenne Keratitis neuroparalytica
Przyczyną tego schorzenia jest porażenie pierwszej gałązki nerwu trójdzielnego. Rogówka i spojówka są całkowicie znieczulone, odruch mrugania jest rzadki, zwilżanie rogówki jest niedostateczne. Następują wówczas zaburzenia troficzne i zmętnienie rogówki oraz wtórne zakażenia. Leczenie ziołami jest takie samo jak podano poniżej.
Zapalenie rogówki wysychające Keratitis sicca
Jest to jeden z objawów zespołu Sjoegrena, w którym dochodzi do zwyrodnienia gruczołów łzowych, ślinowych oraz do zapalenia stawów o charakterze gośćca przewlekłego postępującego. Choroba dotyczy prawie wyłącznie kobiet po okresie przekwitania i objawia się suchością oczu, niemożnością płaczu wskutek braku łez, suchością w ustach oraz bólami stawów. Henderson (1950 r.) zwrócił uwagę na powiązanie występowania zespołu Sjoegrena z zaburzeniami w wydzielaniu adrenotropowym. Ponieważ zespół Sjoegrena stanowi powikłanie układowe w chorobach reumatoidalnych, konieczne jest, oprócz leczenia miejscowego, również leczenie komplek-
737
sowę. Zioła stosuje się miejscowo, aby zapobiegać wysychaniu rogówki i możliwości zakażenia.
Rp.
Fl. Malvae arbor.
Fol. Plantaginis majoris aa 20,0
Fl. Lamii albi
Anth. Anthemidis aa 10,0
M.f. species
D.S. Napar z ½ łyżki ziół na 2/3 szklanki wody, do okładów na oczy. Zioła działają przeciwzapalnie, bakteriobójczo i osłaniająco.
Rp.
Anth. Chamomillae
Fl. Calendulae aa 20,0
M.f. species
D.S. Napar z łyżki ziela na szklankę wody, do przemywania worka spojówkowego.
ZAPALENIE NADTWARDÓWKI EPISCLERITIS
ZAPALENIE TWARDÓWKI SCLERITIS
W zapaleniu nadtwardówki oraz w zapaleniu twardówki zarówno spojówka, jak i twardówka są zaczerwienione. Ze względu na objawowy charakter procesów zapalnych należy odpowiednio szeroko uwzględnić leczenie choroby podstawowej. Tylko leczenie ogólne, prowadzone zgodnie z ustalonym rozpoznaniem, stwarza choremu realną szansą wyleczenia. Konieczne jest wykrycie i usunięcie ognisk zakażenia, następnie desensybilizacja chorego za pomocą autoszczepionek lub szczepionek wieloważnych. W leczeniu miejscowym stosuje się środki przeciwzapalne, przeciwbólowe, rozszerzające źrenicę oraz okłady z naparu ziół i przemywanie naparem worka spojówkowego. Skład mieszanek podany przy blepharitis marginalis (str. 730).
CHOROBY JAGODOWKI
Grupa chorób jagodówki obejmuje: zapalenie tęczówki (iritis), zapalenie tęczówki i ciała rzęskowego (iridocyclitis), zapalenie naczyniówki (choroiditis) oraz zapalenie błony naczyniowej, gałki ocznej (uveitis). Przyczyny choroby mogą być
738
różne — bakterie, wirusy, toksyny bakteryjne, choroba reumatyczna, urazy tępe lub drążące oraz zaburzenia przemiany materii (np. skaza moczanowa).
Zapalenie tęczówki i ciała rzęskowego może przebiegać równocześnie z innymi chorobami oka (np. zapalenie rogówki, wrzody rogówki, zapalenie twardówki), natomiast zapalenie naczyniówki może być wywołane obecnością pęczniejących mas soczewkowych. Przebieg wymienionych schorzeń może być ostry i przewlekły. Objawem są bardzo silne bóle gaiki ocznej, bolesność dotykowa, światłowstręt, łzawienie, obrzęk nabłonka, wysięk surowiczo-włóknikowy lub ropny w przedniej komorze oraz inne objawy. Zapalenie przewlekłe naczyniówki występuje na tle gruźliczym i niektórych chorób gośćcowych. W leczeniu ogólnym uwzględnia się przede wszystkim przyczynę choroby, a w leczeniu miejscowym oprócz podawania salicylanów, sterydów, antybiotyków i innych leków, również zioła. Do okładów na oko stosuje się napar z mieszanki ziołowej podanej dla keratitis superficialis (str. 736) oraz doustnie:
Rp.
Fr. Sambuci 50,0
Inflor. Tiliae
Fl. Anthyllidis aa 20,0
M.f. species
D.S. Napar z ½ łyżki ziół na 2 szklanki wody, pić 3 razy dziennie po ½ szklanki między posiłkami.
Mieszanka działa przeciwbólowe, uspokajająco i odtruwające.
CHOROBY SIATKÓWKI
Zmiany powstające w siatkówce można podzielić na dwie grupy. Do pierwszej zaliczamy schorzenia wywołane przez drobnoustroje, toksyny bakteryjne, nowotwory, zaburzenia w krążeniu i inne, szczególnie: zakrzep żyły środkowej siatkówki (trombosis venae centralis retinae), zator tętnicy środkowej siatkówki (embolia arteriae centralis retinae) oraz zapalenie siatkówki gruźlicze i w przebiegu posocznicy. Leczenie swoiste powinno się odbywać w warunkach szpitalnych. Zioła mogą mieć zastosowanie jedynie jako leki wspomagające lub uzupełniające.
Do grupy drugiej należą te schorzenia, które powstają w przebiegu schorzeń całego organizmu, m.in. zwyrodnienie siatkówki (degeneratio retinae), zapalenie nerwu wzrokowego (neuritis nervi optici), zanik nerwu wzrokowego (atrophia
739
nervi optici). Leczenie powinno najpierw uwzględniać schorzenie ogólne, jako zasadniczą przyczyną. Pomocniczo korzystnie jest podawać:
Rp.
Herb. Violae tric.
Fr. Rosae
Fl. Sambuci
Herb. Meliloti aa 20,0
Fol. Juglandis
Fr. Sambuci aa 10,0
M.f. species
D.S. Odwar z 2 łyżek ziół na 2½ szklanki wody (gotować 5 minut, przecedzić do termosu), pić porcjami w ciągu dnia po jedzeniu.
Zioła zmniejszają przepuszczalność ścian naczyń włosowatych, mają właściwości przeciwzapalne oraz tzw. czyszczące krew (haemodepurativum).
Rp.
Biostymini
D.S. Dorosłym 1 amp. domięśniowo codziennie lub co drugi dzień i po serii 10—30 wstrzyknięć, przerwa 2—4 tygodnie przed następną serią.
JASKRA GLAUCOMA
Jaskra ostra zapalna (glaucoma acutum) przebiega z objawami silnego bólu gałki ocznej promieniującego do czoła, skroni i szczęki górnej, również ogólnie złego samopoczucia, niekiedy mdłości i podwyższonej temperatury. Wzrok jest znacznie upośledzony aż do całkowitej jego utraty, ciśnienie śródgałkowe dochodzi do 10,7 kPa (80 mmHg). Oprócz normalnie stosowanego leczenia korzystne jest podawanie środków uspokajających, wymienionych przy zaburzeniach czynności powiek (str. 732).
W jaskrze podostrej i przewlekle zapalnej (glaucoma intfammatorium subacutum et chronicum) oprócz leczenia chemio-terapeutykami można z dobrym wynikiem stosować roślinne leki moczopędne (zamiast np. preparatów Diamox, Diuramid).
Rp.
Species diureticae (Urosan) laq. I
D.S. Odwar z 3 łyżek ziół na 31/2 szklanki wody (ogrzewać powoli pod przykryciem, gotować 5 minut, odstawić na 10
740
minut, przecedzić do termosu), pić 2/3—1 szklankę 3—4 razy dziennie między posiłkami.
Rp.
Herb. Solidaginis 40,0
Fol. Betulae
Peric. Phaseoli
Stigm. Maydis aa 20,0
Rad. Levistici
Rad. Ononidis aa 10,0
M.f. species
D.S. Jak przy poprzedniej recepcie.
PIŚMIENNICTWO
1. Altenberger S.: Podręcznik okulistyki. PZWL, Warszawa 1971.— 2 Farmakologia (Danysz A., Gryglewski R. — red.). PZWL, Warszawa 1977. — 3. Heilmeyer L., Hoffmann G.: Rezepttaschenbuch. G. Fischer Verlag, Stuttgart 1972. — 4. Okulistyka współczesna (Orłowski W. — red.). PZWL, Warszawa 1977. — 5, Podlewski J., Chwalibogowska-Podlewska A.: Leki współczesnej terapii. PZWL, Warszawa 1978. — 6. Taylor D. V., Cock A. R.: Podstawy okulistyki. PZWL, Warszawa 1972. — 7. Zagora Z.: Okulistyka przemysłowa. PZWL, Warszawa 1973. — 8. Ziołolecznictwo (Ożarowski A. — red.). PZWL, Warszawa 1976.
Dr med. Wojciech J. Rewerski
Doc. dr hab, Aleksander Ożarowski
CHOROBY NEUROLOGICZNE
Ziołolecznictwo w terapii schorzeń neurologicznych, w przeciwieństwie do chorób układu krążenia, ma znaczenie jedynie pomocnicze.
AKROPARESTEZJA ACROPARAESTHESIA
Choroba charakteryzuje się występowaniem w czasie snu drętwienia i mrowienia w kończynach górnych, przeważnie w obszarze czuciowym nerwu łokciowego, i w kończynach dolnych, lecz bez objawów porażenia i całkowitej utraty czucia. Pod wpływem tych bodźców chory budzi się i po krótkim czasie objawy te ustępują samoistnie, chociaż mrowienie utrzymuje się niekiedy dłużej. Schorzenie to występuje częściej u kobiet w wieku średnim i podeszłym niż u mężczyzn, może trwać latami, mając okresy nasilenia i osłabienia występowania objawów. Przyczyna nie jest znana. Przy ustalaniu diagnozy należy wykluczyć: tężyczkę, miażdżycę naczyń obwodowych, początkowe objawy przewlekłego postępującego gośćca stawowego, stwardnienie rozsiane, chorobę Raynauda i inne.
W leczeniu farmakologicznym stosuje się m.in. Sadamin (Xantinol nicotinate), 2—3 razy dz. po 1 tabl., Stugeron (Cinnarizin), 1—3 razy dz. po 1 tabl. lub 1 kaps. (forte).
Wskazany jest odpoczynek oraz spanie z wysoko ułożoną głową. W cięższych przypadkach korzystne działanie pomocnicze mają zabiegi polegające na. szczotkowaniu kończyn, przemiennych obmywaniach lub kąpielach oraz na piciu naparów z ziół.
Rp.
Intr. Hippocastani
Intr. Rutae aa 15,0
Tinct. Chelidonii
Tinct. Convallariae aa 7,5
742
Tinct. Arnicae 5,0
M.f. guttae
D.S. 15—30 kropli w kieliszku wody 2 razy dziennie po jedzeniu.
Skład tej recepty poprawia krążenie w naczyniach obwodowych.
Rp.
Herb. Solidaginis
Herb. Violae tricol.
Herb. Meliloti aa 30,0
Fr. Petroselini
Cort. Viburni opuli
Fol. Urticae aa 20,0
M.f. species
D.S. Odwar z 2 łyżek ziół na 2 szklanki wody (gotować pod przykryciem 5 min, odstawić na 5 min, przecedzić do termosu), pić 1/2—2/3 szklanki 2—3 razy dz. po jedzeniu.
Odwar o powyższym zestawieniu poprawia krążenie krwi, wzmacnia ściany naczyń obwodowych, zwłaszcza włosowatych, zmniejsza możliwość powstawania zakrzepów. W przypadkach cięższych odwar stosuje się równocześnie z lekami syntetycznymi.
Rp.
Herb. Millefolii
Herb. Meliloti aa 50,0
Cort. Hippocastani
Fl. Primulae aa 25,0
M.f. species
D.S. Odwar z 2—4 łyżek ziół w 4 szklankach wody (gotować 5 min, przecedzić) wlać do miski, dopełnić ciepłą wodą i moczyć ręce lub nogi 15—20 min, lekko masując.
Korzystne jest również szczotkowanie lub pocieranie skóry szorstką gąbką. Ponadto stosuje się kilkakrotnie przemienne moczenie przez 3—5 min w odwarze ziołowym o temp. około 40°C, a następnie przez 2—3 min w zimnej wodzie.
Rp.
Ol. Thymi
Ol. Juniperi
Ol. Calami aa 5,0
Ung. Cholesteroli aa 50,0
M.f. unguentum
D.S. Do masażu rąk i nóg, wieczorem przed snem.
743
Maść działa rozkurczowo na naczynia oraz poprawia krążenie krwi w skórze.
CHOROBA MÉNIÉRA MORBUS MÉNIÉRI
Choroba, zwana także zawrotem głowy pochodzenia usznego (vertigo auricularis) lub zespołem Meniera (syndrom Menieri), spowodowana jest zaburzeniami czynnościowymi wewnątrzbłędnikowymi ucha wewnętrznego, objawiającymi się. napadowymi zawrotami głowy z osłabieniem słuchu, szumem w uszach oraz niekiedy oczopląsem (nystagmus).
Przyczyną schorzenia u osób młodych może być awitaminoza, zaburzenia hormonalne (u kobiet), nadwrażliwość. U osób starszych przyczyną są zwykle zmiany miażdżycowe w obrąbie przedsionkowo-ślimakowym ucha. W większości przypadków towarzyszy temu dystonia neurowegetatywna. Różnicować należy, m. in., z chorobą Lermoyera, w której również dochodzi do silnych zawrotów głowy i zaburzeń słuchu, ale o charakterze przejściowym.
Leczenie w przypadku poważnego ataku sprowadza się do wypoczynku w łóżku, przyjmowania środków zmniejszających nadwrażliwość błędnika — Aviomarin (Dimenhydrinate), Tanganil, Torecan (Thiethylperazine), obniżających ciśnienie w uchu środkowym, np. 15% roztworu siarczanu magnezowego, oraz środków anksjolitycznych, np. Relanhim (Diazepam). Preparaty ziołowe mają znaczenie pomocnicze w długotrwałych kuracjach, a nawet niekiedy zastępują niektóre leki syntetyczne, np. środki uspokajające czy moczopędne.
Rp.
Herb. Asperulae
Herb. Meliloti
Fl. Hippocastani aa 30,0
Inflor. Crataegi
Herb. Violae tricol. aa 20,0
Herb. Equiseti
Herb. Solidaginis aa 10,0
M.f. species
D.S. Odwar z 2 łyżek ziół na 2 szklanki wody (gotować 5 min, przecedzić do termosu), pić ½ szklanki 3 razy dz. między posiłkami.
Odwar działa przeciwwysiękowo, moczopędnie oraz wzmacniająco na ściany drobnych naczyń krwionośnych.
Rp.
Intr. Hippocastani
Intr. Crataegi
744
Intr. Visci aa 15,0
Tinct. Arnicae
Tinct. Convallariae aa 5,0
M.f. guttae
D.S. po 15—25 kropił w kieliszku wody 2—3 razy dz. po jedzeniu.
Recepta o tym składzie wykazuje działanie analogiczne do działania poprzedniej mieszanki.
Jako środki uspokajające i działające na układ wegetatywny można stosować: Sedacorn (1—2 draż. 1—3 razy dz.), Venescin (1 draż. 2—4 razy dz. po jedzeniu), Bellacorn (1 draż. 2—4 razy dz. po jedzeniu), Neryosol (1/2—1 łyżeczka w ¼ szklanki wody 2—4 razy dz.). Korzystne działanie ma również podawanie witamin, np. B comp. i A+E (l kaps. 3 razy dz. po jedzeniu).
Jeśli choroba może mieć podłoże alergiczne, wskazane jest stosowanie roślinnych środków przeciwalergicznych, podanych w rozdziale „Choroby alergiczne”, str. 538.
DRZĄCZKA PORAŻNA PARALYSIS AGITANS, PARKINSONISMUS
Choroba Parkinsona jest schorzeniem ośrodkowego układu nerwowego w wieku dojrzałym, które wywołane zostało uszkodzeniem układu pozapiramidowego, wyrażającym się drżeniem w czasie spoczynku (tremor), sztywnością mięśni (rigor) oraz spowolnieniem ruchów dowolnych (bradykinesia). Objawy te nasilają się z biegiem czasu.
W przebiegu choroby stwierdza się zmniejszenie stężenia dopaminy w prążkowiu wskutek uszkodzenia ciał neuronów leżących w części zbitej istoty czarnej (substancja nigra pars compacta), lecz z zachowaniem innych układów dopaminergicznych, np. mezolimbicznego i guzowolejkowego. Jednocześnie obserwuje się zwiększoną aktywność znajdujących się w tym obszarze wstawkowych neuronów cholinergicznych.
Drżączka poraźna samoistna (paralysis agitans idiopathica), stanowiąca klasyczną postać parkinsonizmu, rozpoczyna się, od objawów mało uchwytnych i łatwo łączonych z innymi schorzeniami, które jednak stopniowo nasilają się (drżenie spoczynkowe regularne obejmujące najpierw kończyny, hipertonia mięśniowa, akinezja). Choroba postępuje powoli i po kilku latach dochodzi do stanu ciężkiego schorzenia, w przebiegu którego ujawniać się może nadciśnienie tętnicze, wyniszczenie organizmu, całkowite inwalidztwo, a następnie zejście śmiertelne.
745
Oprócz choroby zasadniczej istnieje wiele symptomatycznych zespołów parkinsonoidalnych wywołanych urazami mózgu, zapaleniem mózgu, miażdżycą naczyń mózgowych, zatruciami oraz długotrwałym przyjmowaniem niektórych leków, np. chloropromazyny (Fenactil). Objawy i przebieg schorzenia są zbliżone do choroby Parkinsona, na ogół jednak przebiegają łagodniej i mogą cofać się po ustąpieniu przyczyny, która je wywołuje.
Pomimo znacznego postępu i stosowania licznych preparatów, leczenie parkinsonizmu jest nadal objawowe. Najskuteczniejszym środkiem jest obecnie lewodopa (Larodopa, Mado-par, Speciadopa, Sinemet), skuteczna we wszystkich postaciach, również w wieku starszym.
Lek daje w około 80% przypadków wyraźną poprawę, którą można utrzymywać stałym podawaniem preparatu, tym niemniej choroba postępuje nadal i odstawienie leku powoduje szybki nawrót i nasilenie się objawów. Stosuje się również inne środki pobudzające układ dopaminergiczny, np. pochodne adamandanu (Amantadyna, Priribedyl, Symmetrel, Viregyt). Wspierające stosowane mogą być leki cholinolityczne np. triheksyfenidyl (Parkopan, Artane), etylobenzatropina (Ponalid), niektóre leki przeciwhistaminowe, np. dietazyna (Diparcol), miorelaksanty, witaminoterapia, psychoterapia i fizykoterapia. Wszystkie te środki i sposoby mają jedynie znaczenie pomocnicze.
Leki roślinne nie mają istotnego wpływu na istotę schorzenia, niemniej wywierają w parkinsonizmie działanie wspomagające i mogą przynieść niekiedy znaczną ulgę choremu. Najczęściej stosuje się preparaty zawierające alkaloidy tropanowe działające parasympatykolitycznie. Tinctura Stramonii — 15 kropli 3 razy dz. i codziennie o 1 kroplę więcej do 40 kropli 3 razy dz. Suchość w gardle znosi się przyjęciem rano 1/2— 1 tabl. neostygminy (Polstigminum).
Krople i tabletki zawierające wyciąg z Radix Belladonnae (np. Bellazon, Radobelin, Rabilka, Homburg 680) — 2—3 razy dz. po 1 tabletce lub 3 razy dz. po 5 kropli, następnie zwiększać codziennie o 1 krople do 40 kropli rano, 20 kropli w południe i 40 kropli wieczorem.
Atropinum sulfuricum (Atropinę) — podskórnie lub domięśniowo 0,5—1 mg jednorazowo.
Scopolaminum hydrobromicum (Scopolamine hydrobromide) — 0,25—0,5 mg podskórnie na dobę.
Parlodel (Bromocriptine) — półsyntetyczna pochodna ergokryptyny w około 20% skuteczna w samoistnym parkinsonizmie, dawki 1,25—2,5 mg 3 razy dz.
W terapii parkinsonizmu pomocne mogą być zioła lub preparaty ziołowe stosowane równocześnie z lekami syntetycznymi.
746
Rp.
Fr. Sambuci
Herb. Leonuri
Herb. Hyperici aa 50,0
Fol. Melissae
Rad. Valerianae
Strobili Lupuli aa 20,0
Fl. Arnicae 10,0
M.f. species
D.S. Napar 7 łyżki ziół na szklanką wody (postawić nad parą na 20—30 min pod przykryciem, odstawić na 5 min, przecedzić do termosu), pić 2 łyżki na 1/3 szklanki 2—3 razy dz. między posiłkami.
Napar wywiera działanie uspokajające, przeciwbólowe oraz rozkurczowe.
Rp.
Intr. Nymphaeae
Intr. Hyperici
Intr. Valerianae aa 15,0
Tinct. Calami
Tinct. Chelidonii aa 10,0
M.f. guttae
D.S. 30 kropli do ½ łyżeczki w kieliszku wody 2—3 razy dz.
Działa analogicznie jak podana wyżej mieszanka ziołowa.
Rp.
Intr. Crataegi
Succ. Hyperici aa 15,0
Extr. Glycyrrhizae sic. 5,0
Extr. Hyoscyami sic. 0,6
M.f. guttae
D.S. Od 20 kropli w kieliszku wody 2—3 razy dz., stopniowo zwiększając dawkę do ½ łyżeczki.
Roztwór wywiera działanie sympatykolityczne, rozkurczowe oraz uspokajające.
Rp.
Ol. Calami 10,0
Camphorae 5,0
Methyli salicyl. 3,0
M.f. balsam
D.S. Do przyrządzania kąpieli zmieszać przez wytrząsanie ze 100 g płynnego szamponu i połowę otrzymanej mieszaniny wlać do wody objętości ½ wanny o temp. około 38°C, czas kąpieli 10—20 min, zależnie od samopoczucia chorego. Po kąpieli, oprócz nacierania szorstkim ręcznikiem warto wykonać masaż kończyn.
747
Kąpiel w takim roztworze działa rozkurczające na mięśnie i naczynia włosowate, ponadto działa uspokajająco.
Rp.
Herb. Dracunculi
Inflor. Tiliae aa 50,0
M.f. species
D.S. Zioła zmieszać ze 100—200 g siana lub pruszu z siana. Sporządzić odwar w 2—3 l wody, wlać do wanny, pozostałe zioła umieścić w woreczku płóciennym w wannie, dopełnić ją do ½ wodą o temp. 38°C. Czas kąpieli 10—20 min.
Użyte siano powinno być zebrane z naturalnych łąk, porośniętych różnymi roślinami. Prusz z siana są to drobne fragmenty roślin, przeważnie kwiatów i owoców, osypujące się z siana przy poruszaniu.
MIGRENA HEMICRANIA
Bóle głowy pochodzenia naczynioruchowego, zwane migreną, występują u osób ze szczególną genetyczną i indywidualną predyspozycją, często na skutek bodźca zewnętrznego. Schorzenie ma charakter nawrotowy. W fazie wstępnej następuje skurcz naczyń oponowych, a początkowym objawem jest złe samopoczucie i zaburzenia oczne. Jeżeli w tym czasie chory nie otrzyma odpowiedniego leku, to następuje druga faza mianowicie rozkurcz naczyń, wskutek czego dochodzi do pulsującego bólu głowy. Bólom towarzyszą często nudności i wymioty. Niektóre czynniki sprzyjają w szczególny sposób występowaniu migreny, np. zespół napięcia przedmiesiączkowe-go, stany emocjonalne, napady kolki żółciowej, alergiczne.
Postaciami klinicznymi są: migrena oftalmiczna (patrz str. 732), migrena towarzysząca, okoporaźna i zespół Bing-Hottona, czyli tzw. serotoninowy ból głowy.
W leczeniu migreny duże znaczenie mają związki pochodzenia roślinnego oraz ich półsyntetyczne pochodne, jak również preparaty mieszane: Ergotaminum tartaricum (1 draż. 1—4 razy dz.), Dihydroergotaminum tartaricum 1/2—2 tabl. 1—3 razy dz.), Dihydroergotoxinum aethanosulfonicum (1—2 tabl. pod-językowo 2—4 razy dz.).
Korzystniejsze wyniki można uzyskać po podaniu związków sporyszu wraz z alkaloidami pokrzyku, kofeiną i barbituranami: Bellergot (1 draż. 1—2 razy dz.), Bellergot retard (1 draż. 1—2 razy dz.), Hydacorn (1 draż. 1—3 razy dz.), Coffecorn (1—2 draż. mitte 3—5 razy dz., 1 draż. forte 3—4 razy dz.).
748
U osób w wieku podeszłym, z gorszym i spowolnionym wchłanianiem z przewodu pokarmowego, oraz u rekonwalescentów po operacjach można stosować następujące czopki:
Rp.
Dihydroergotamini methanosuli. sol. gtt. No XXX
Codeini phosph. 0,02
Acenoli cum Coffeino 1 tabl.
Prominali 0,05
Massae supp. q.s.
M.f. suppositoria No XX.
D.S. 1 czopek doodbytniczo 1—3 razy dz.
Rp.
Succ. Hyperici 30,0
Extr. Colae fluid. 20,0
Extr. Belladonnae fluid.
Ol. Menthae pip. aa 2,0
Papayerini hydrochlorici 3,0
M.f. mixtuia
D.S. 20—40 kropli 2—3 razy dz. po jedzeniu.
Lek o podanym wyżej składzie stosuje się osobom źle reagującym na alkaloidy sporyszu.
Rp.
Ol. Hyoscyami
Ol. Camphoratum aa 5,0
Ol. Menthae pip.
Aesculani aa 10,0
M.f. balsam
D.S. Do smarowania czoła i skroni w łagodnych postaciach migreny.
Rp.
Gelsemium D4
D.S. 6 kropli w kieliszku wody 2—3 razy dz. 15 min przed jedzeniem. Lek homeopatyczny.
Rp.
Rhiz. Calami
Inflor. Tiliae
Fl. Hippocastani aa 30,0
Anth. Anthemidis
Herb. Leonuri aa 20,0
Anth. Arnicae
Fr. Sambuci aa 10,0
M.f. species
D.S. Napar z 1 łyżki ziół na szklankę wody, pić 1/4—2/3 szklanki 2—3 razy dz. po jedzeniu.
749
Napar o tym składzie wpływa na zmniejszenie nasilenia ataków migreny, ponadto działa uspokajająco i wzmacniająco na naczynia krwionośne.
Rp.
Fol. Urticae 50,0
Strobili lupuli 20,0
Cort. Fraxini
Fl. Bellidis
Herb. Hyperici aa 10,0
M.f. species
D.S. Odwar z przepisanej ilości ziół w 2—3 litrach wody przecedzić do wanny, pozostałe zioła umieścić w wannie w płóciennym woreczku, dopełnić do 1/3—1/2 objętości wodą. Temperatura kąpieli 37—38°C, czas jej trwania 15 min, 1—2 razy tygodniowo.
Kąpiel w tym roztworze ziół działa uspokajająco i wpływa na zmniejszenie częstości ataków migreny. Korzystne jest równoczesne przyjmowanie drażetek Coffecorn.
„Migrena szyjna” (zespół Barre-Lieou) charakteryzuje się stałymi lub napadowymi bólami w tyłogłowiu o różnym promieniowaniu, bólami karku ze sztywnością mięśniową utrudniającą ruchy głowy, zawrotami głowy, nudnościami oraz często objawami nerwicy hipochondryczno-depresyjnej. Wielo-objawowość sprawia, że brak jest zgodności co do etiopatogenezy omawianego schorzenia. Niektórzy sądzą, że opisane objawy spowodowane są zmianami zwyrodnieniowymi kręgosłupa i uciskiem na tętnicę kręgową, inni utrzymują, że przyczyną są zaburzenia naczynioruchowe i wzmożone napięcie mięśniowe. Doraźną poprawę uzyskuje się po podaniu tabletki Hydergin (Dihydroergotoxinum aethanosulf.), wcieraniu odpowiednich maści lub balsamów i stosowaniu mieszanek ziołowych.
Rp.
Bals. Mentholi comp.
Linim. Chloroformii terebinth. aa 20,0
Ol. Menthae pip. 5,0
M.f. balsam
D.S. Do wcierań w miejsca bolesne.
Rp.
Sem. Foenugraeci
Herb. Meliloti aa 30,0
Anth. Millefolii
Fl. Rhoeados aa 20,0
M.f. species
D.S. Kataplazmy z 2—3 łyżek ziół nasiąkniętych wodą i ogrzanych. Przykładać ciepłe na bolące miejsca.
750
NERWOBÓL NEURALGIA
Jest to schorzenie nerwów obwodowych, spowodowane zmianami zapalnymi, a częściej zmianami zwyrodnieniowymi. Natężenie bólu-może być bardzo duże aczkolwiek przemijające, może też wystąpić przykurcz określonych mięśni i nadwrażliwość skóry nad miejscami objętymi zmianami. Przyczyny są różnorodne. Ból miejscowy wywołują np. urazy, zakażenia, związki chemiczne, natomiast bóle bardziej uogólnione powodują np. toksyny bakteryjne, metale ciężkie, alkohol metylowy, zmiany miażdżycowe i inne. Zależnie od umiejscowienia odróżniamy nerwoból nerwu trójdzielnego (neuralgia nervi trigemini), nerwoból nerwu językowo-gardłowego (n.n. glossopharyngealis), neuralgia międzyżebrowa (n.n. intercostalis), neuralgia nerwu potylicznego (n.n. occipitalis) i inne, oraz zapalenia wielonerwowe spowodowane np. przez ołów, arsen, tal, toksynę błoniczą, jad kiełbasiany, ponadto zapalenia wielonerwowe w przebiegu mocznicy, cukrzycy, zapalenia około-tętniczego guzkowego (periarteriitis nodosa).
Leczenie. Stosuje się m.in. leki przeciwbólowe, np. Antineuralgia, Pabialgin, Veramid, Isalgin itp., przeciwzapalne, np. fenylobutazon (Butapirazol), indometacynę (Metindol), diklofenak (Voltaren) i wiele innych; neuroleptyki i anksjolityki (Carbamazepin, Chlordiazepoksyd, Diazepam); miorelaksujące oraz niektóre witaminy, np. B1 i B12.W okresie międzynapadowym zaleca się nagrzewanie promieniami podczerwonymi, masaż, gimnastykę, kąpiele. Rzadko i tylko w przypadkach ciężkich i nawracających wykonuje się zabieg operacyjny. Preparaty ziołowe mają działanie wspomagające w atakach nerwobólu, natomiast w okresach międzynapadowych są skutecznymi środkami o działaniu przeciwzapalnym, przeciwobrzękowym, miorelaksującym, uspokajającym oraz przeciwbólowym.
Rp.
Herb. Veronicae
Herb. Bidentis tripartitae
Fr. Sambuci aa 30,0
Herb. Anserinae
Cort. Salicis
Cort. Fiaxini aa 20,0
Fr. Rosae
Fl. Pruni spinosae
Fl. Rhoeados aa 10,0
M.f. species
D.S. Odwar z 2 łyżek ziół na 3 szklanki wody, gotować 5 min, odstawić na 5 min, przecedzić do termosu. Pić 1/2—2/3 szklanki 2—3 razy dz. po jedzeniu.
751
Odwar ten wykazuje działanie przeciwzapalne, przeciwbólowe i przeciwobrzękowe. Korzystne jest równoczesne stosowanie leków syntetycznych w ataku nerwobólu.
Rp.
Succ. Hyperici
Tinct. Rutae aa 20,0
Tinct. Arnicae
Tinct. Stramonii aa 10,0
M.f. guttae
D.S. 20—40 kropli w kieliszku wody 2—3 razy dz.
Działanie farmakodynamiczne kropli analogiczne do działania poprzedniego odwaru.
Rp.
Fl. Anthyllidis
Herb. Meliloti aa 50,0
Herb. Millefolii
Herb. Majoranae aa 20,0
M.f. species
D.S. Napar z półtorej łyżki ziół na szklankę wody do okładów przeciwbólowych i przeciwzapalnych.
Rp.
Fl. Bellidis
Fl. Farfarae
Fl. Taraxaci
Fl. Helianthii aa 20,0
M.f. species
D.S. 1—2 łyżki ziół zwilżyć wodą, ogrzać i przykładać na miejsca bolące w ataku nerwobólu.
Kataplazmy stosować równocześnie z przeciwbólowymi środkami syntetycznymi.
Rp.
Fl. Malvae arbor.
Herb. Alchemillae
Fol. Plantaginis aa 20,0
M.f. species
D.S. Z całości rozdrobnionych ziół przygotować odwar w 2—3 l wody, wlać go do wanny, dodać 1,5 kg torfu ogrodniczego i łyżkę octu. Dopełnić wodą o temp. 37—38° do 1/3—1/2 objętości wanny. Czas kąpieli 15—20 min.
Rp.
Histadermin
D.S. Bolące miejsca smarować 1—2 razy dz.
752
Rp.
Balsamum Mentholi comp.
D.S. Smarować miejsca bolesne 1—3 razy dz, i ciepło okryć.
NUŻLIWOŚC MIĘŚNI MYASTHENIA GRAYIS
Choroba zwana miastenią rzekomo-poraźną jest czynnościową niedomogą mięśni, zwłaszcza tych, do których docierają nerwy czaszkowe, m.in. mięśni szyjnych, krtani, oka. Objawem jest szybkie zmęczenie mięśni, nawet po małych wysiłkach, z samoistnym nawrotem funkcji po okresie wypoczynku. Charakterystyczna jest zmienność występowania zaburzeń, mianowicie brak ich po przebudzeniu, natomiast pojawiają się w czasie ruchu i słabną podczas odpoczynku. Szczególnie nieprzyjemne jest utrudnienie żucia i połykania pokarmów w czasie posiłku.
Współcześnie przyjmuje się etiologię autoagresyjną tego schorzenia.
W terapii tej jednostki chorobowej powszechnie stosuje się inhibitory esterazy cholinowej, które zwiększają ilość acetylocholiny, poprawiając kurczliwość i napięcie mięśni, np. neostygminę (Polstigminum).
Korzystne jest również stosowanie leków pomocniczych, m.in. Vitaminum B1 (Thiamine) — doustnie 50 mg 3 razy dz., Vitaminum E (Tocopherol) — doustnie po 3 kapsułki a 100 mg lub po 2,5 kropli roztworu 3 razy dz. Tonophos — doustnie 3 razy dz. 50 mg.
W przypadkach opornych na leczenie inhibitorami esterazy cholinowej należy stosować glikokortykoterapię. Nie jest natomiast obecnie zalecane stosowanie preparatów zawierających związki hormonalne o działaniu anabolicznym.
Leki ziołowe stosowane zarówno doustnie, jak i zewnętrznie mogą oddać znaczne usługi jako leki wspomagające, zwłaszcza u osób źle tolerujących większe dawki inhibitorów esterazy cholinowej.
Rp.
Tinct. Eelladonnae 30,0
D.S. 30—40 kropli w kieliszku wody jeżeli po podaniu neostygminy wystąpią objawy niepożądane (bradykardia, ślino-tok, poty, nudności).
Rp.
Herb. Scoparii
Anth. Chamomillae
Rad. Valerianae aa 30,0
753
Rad. Glycyrrhizae
Herb. Abrotani aa 20,0
M.f. species
D.S. Napar z półtorej łyżki ziół na półtorej szklanki wody, pić 1/2 szklanki 2—3 razy dz. po jedzeniu.
Napar powyższy można przyjmować równocześnie z neostygminą.
Rp.
Tinct. Ammi visnagae
Intr. Hyperici aa 6,0
Intr. Valerianae
Tinct. Chelidonii aa 3,0
M.f. guttae
D.S. 30—50 kropli w kieliszku wody 2—3 razy dz. po jedzeniu.
Recepta powyższa jest szczególnie wskazana dla osób źle tolerujących inhibitory esterazy cholinowej.
Rp.
Cort. Fraxini
Herb. Thymi aa 30,0
Inflor. Tiliae
Anth. Anthemidis aa 20,0
M.f. species
D.S. Przepisaną ilość ziół ogrzewać w 2—3 l wody powoli do wrzenia, gotować 5 min pod przykryciem, przecedzić do wanny, pozostałe zioła przenieść do woreczka płóciennego i umieścić w wannie, dopełnić wodą do ½ wanny. Temperatura kąpieli 38—39°C, czas trwania 15—20 min.
Ostry atak miastenii może doprowadzić do poważnych zaburzeń oddechu, a nawet konieczności wykonania zabiegu reanimacyjnego. Jeżeli leczenie farmakologiczne jest nieskuteczne, należy wykonać zabieg chirurgiczny usunięcia grasicy (thymectomia), dający poprawę w około 50% przypadków.
PADACZKA EPILEPSJA
Padaczka obejmuje grupę napadowych schorzeń neurologicznych przebiegających z okresowymi atakami drgawek i z utratą świadomości, tylko z zaburzeniami świadomości (bez drgawek), z automatyzmami psychoruchowymi, rzadziej innymi objawami. Objawy te świadczą o poważnych ogólnych
754
i ogniskowych zaburzeniach czynnościowych mózgu. Zmiany ogniskowe często stwierdza się w badaniu elektroencefalograficznym (eeg). Przyczyna schorzenia może być nieznana (połowa wszystkich przypadków) i wówczas mówi się o padaczce samoistnej (epilepsia idiopathica seu essentialis), lub może być spowodowana uszkodzeniem mózgu (epilepsia traumatica), zaburzeniami sercowo-naczyniowymi, nowotworem mózgu, zapaleniem mózgu lub opon mózgowych, zaburzeniami metabolicznymi, zatruciem, alkoholizmem i innymi. Znanych jest kilka typów padaczki: petit mai — bez utraty świadomości i z objawami takimi jak „nieobecność”, mioklonia lub akinezja; grand mai — z natychmiastową utratą świadomości, drgawkami i poważnymi uszkodzeniami mózgowymi; padaczka ogniskowa (epilepsia focalis), gdy następuje uszkodzenie miejscowe,; padaczka skroniowa (epilepsia temporalis seu psychomotorica). Stan epileptyczny jest stanem z nawracającymi napadami typu grandmal z niedotlenieniem i obrzękami mózgu.
Leczenie opiera się głównie na stosowaniu leków syntetycznych i jest podane w specjalistycznych opracowaniach. Szczególne znaczenie w leczeniu padaczki mają pochodne benzodwuazepin (np. Diazepam, Klonazepam, Nitrazepam), barbiturany (np. Fenobarbital), fenytoina i inne.
Rośliny lecznicze lub preparaty ziołowe nie są specyficzne w tej chorobie i nie działają wybiórczo na różne postacie padaczki. Doniesienia o skuteczności niektórych recepturowych zestawień ziołowych dotyczą tylko przypadków pojedynczych nie poddanych ścisłej ocenie lekarskiej. Z tego wzglądu preparaty roślinne traktować należy jako środki pomocnicze, wspomagające działanie leków syntetycznych oraz jako środki zmniejszające lub znoszące uboczne działanie tych leków.
Rp.
Fol. Melissae
Herb. Hyperici
Strobili Lupuli aa 50,0
Rad. Valerianae
Cort. Salicis
Fol. Rutae
Fl. Lavandulae aa 30,0
Fol. Juglandis
Rad. Bardanae aa 10,0
M.f. species
D.S. Napar z 3 łyżek ziół na 3 szklanki wody. Naczynie z ziołami i wodą postawić nad parą pod przykryciem na 20—30 min, odstawić na 5 min, przecedzić do termosu. Pić 2/3 szklanki 3 razy dz. na 30 min przed posiłkiem.
Napar o tym składzie działa uspokajająco i jest niespecyficznym środkiem przestrajającym w leczeniu padaczki. Ko-
755
rzystne jest stosowanie go jako leku uzupełniające w terapii lekami syntetycznymi.
Zaleca się też równoczesne stosowanie kąpieli ziołowych.
Rp.
Herb. Glechomae
Herb. Betonicae
Rhiz. Calami aa 50,0
Herb. Leonuri
Herb. Meliloti
Herb. Visci
Fl. Pseudacaciae aa 20,0
Rad. Inulae
Herb. Scoparii aa 10,0
M.f. species
D.S. Jak w poprzedniej recepcie.
Rp.
Herb. Hyperici
Fl. Millefolii
Rad. Valerianae
Rad. Symphyti aa 30,0
Herb. Violae tricol.
Rad. Taraxaci
Rhiz. Agropyri
Fl. Ulmariae aa 20,0
M.f. species
D.S. Jak wyżej.
Korzystne działanie wywierają również kąpiele w odwarach ziołowych, czas ich trwania 10—20 min, temp. 37—38°C. Działają one ogólnie uspokajająco i powinny być stosowane w leczeniu kompleksowym, obejmującym również przyjmowanie odpowiednich leków syntetycznych, picie naparów ziołowych, kąpiele, psychoterapią.
Najlepsze wyniki uzyskuje się w skojarzonym leczeniu petit mai. Po wyjściu z wanny chorego nie trzeba wycierać, lecz owinąć prześcieradłem kąpielowym i położyć na 30—60 min pod przykryciem.
Rp.
Rhiz. Calami 60,0
Cort. Salicis
Fr. Juniperi aa 20,0
M.f. species
D.S. Odwar z całości ziół w 2—3 l wody, gotować 5 min pod przykryciem, odstawić na 10—15 min, przecedzić do wanny. Pozostałe zioła umieścić w woreczku płóciennym i włożyć do wanny, uzupełnić wodą o temp. 37—40°C do ½ objętości.
756
Dla dzieci odwar z połowy przepisanych ziół. Częstotliwość kąpieli, zależnie od stanu chorego co 2—4 dni przez 4—6 tygodni.
Rp.
Inflor. Tiliae
Herb. Betonicae aa 30,0
Herb. Leonuri
Herb. Glechomae aa 20,0
M.f. species
D.S. Do kąpieli jak wyżej.
Rp.
Rad. Artemisiae vulg.
Herb. Meliloti aa 30,0
Fl. Millefolii
Fl. Pseudacaciae aa 20,0
M.f. species
D.S. Do kąpieli jak wyżej.
W leczeniu status epilepticus istotne znaczenie ma zapobieganie niedotlenieniu mózgu. Stosuje się m.in. preparaty pobudzające krążenie mózgowe: Winkapan, zawierający kompleks alkaloidów barwinka mniejszego, Dihydroergotaminum methanosulfonicum, Dihydroergotoxinum aethanosulfonicum.
Syntetyczne leki przeciwpadaczkowe odznaczają się wieloma działaniami niepożądanymi, zwłaszcza na przewód pokarmowy, nerki, wątrobę, dlatego też celowe jest stosowanie odwarów ziołowych zmniejszających toksyczne działanie tych środków.
Rp.
Fl. Ulmariae
FL Sambuci
Fl. Millefolii aa 30,0
FL Anthyllidis
Fl. Calendulae
Fl. Cyani aa 20,0
Fl. Primulae 10,0
M.f. species
D.S. Odwar z łyżki ziół na 1½ szklanki wody, gotować 5 min pod przykryciem, pić ½ szklanki 2 razy dz.
Odwar o tym składzie działa ogólnie odtruwające, ułatwia i przyspiesza usuwanie szkodliwych metabolitów z moczem.
PLĄSAWICA CHOREA
Pląsawica jest schorzeniem ośrodkowego układu nerwowego, cechującym się nadmiernymi, bezcelowymi, nieregularny -
757
mi, szybkimi, spontanicznymi ruchami mięśniowymi. Znane są dwa typy: pląsa wica mała (ostra) oraz pląsawica dziedziczna (przewlekła), a ponadto wiele nietypowych zespołów pląsawiczych.
Pląsawica Sydenhama, czyli pląsawica ostra (chorea Sydenhami), zwana dawniej tańcem Świętego Wita, występuje najczęściej u dzieci od 5 do 15 roku życia, rzadziej u dzieci młodszych, a jeszcze rzadziej u dorosłych. Objawami są początkowo nieznaczne tylko mimowolne ruchy warg, palców, głowy, które z czasem nasilają się, zwiększa się ich częstotliwość i gwałtowność. Dołączają się do tego ruchy kończyn, tułowia oraz ogólny niepokój, drażliwość, osłabienie mięśni. W cięższych przypadkach następuje niemożność chodzenia, mówienia. Choroba trwa nieraz kilka miesięcy, stopniowo ustępuje, istnieje skłonność do nawrotów, niekiedy przechodzi w postać przewlekłą.
Etiologia pląsawicy jest prawdopodobnie gośćcowego pochodzenia, chociaż w niektórych przypadkach nie występują charakterystyczne dla tego schorzenia zmiany w układzie krążenia (zmiany sercowe) oraz stawowe).
Leczenie jest przyczynowe, podobnie jak w chorobie reumatycznej. Stosuje się penicylinę benzatynową (Debecylina), kortykosterydy, salicylany. Ponadto można leczyć objawowo, stosując leki uspokajające.
Rp.
Spec. antirheumaticae (Reumosan)
Spec. antipyreticae (Pyrosan) aa 100,0
Fl. Helianthi
Herb. Solidaginis aa 25,0
M.f. species
D.S. Odwar z 2 łyżek ziół na 2 szklanki wody. Gotować pod przykryciem 5 min, odstawić na 5 min, przecedzić do termosu. Pić ½ szklanki 2—3 razy dziennie. Równocześnie przyjmować salicylany.
Rp.
Fol. Ribes nigri
Fl. Ulmariae
Rad. Bardanae aa 30,0
Licheni islandici
Fol. Plantaginis aa 20,0
Fol. Millefolii
Fol. Menthae pip.
Herb. Cnici bened. aa 10,0
M.f. species
D.S. Jak wyżej.
Rp.
Fl. Primulae
Fl. Hippocastani aa 25,0
758
M.f. species
D.S. Odwar z całości ziół w 2 l wody, gotować 5 min. Następnie wlać do wanny wraz z ziołami, dodać 1—2 kg torfu ogrodniczego, dopełnić do ½ wodą o temperaturze 37°C. Czas kąpieli 10—20 min, zależnie od stanu chorego.
Rp.
Nervosoli
Succ. Hyperici aa 15,0
Tinct. Menthae pip. 10,0
Sir. simplicis ad 100,0
M.f. mixtura
D.S. Po łyżeczce 2—3 razy dziennie dla młodszych dzieci.
Mieszanka o tym składzie działa uspokajająco.
Pląsawica Huntingtona (choroba Huntingtona, chorea chronica progressiva) jest chorobą zwyrodnieniową kory mózgowej, szczególnie jądra ogoniastego (nucleus caudatus) i dziedziczy się według prawa Mendla. Rozpoczyna się najczęściej w wieku 35—40 lat, bardzo rzadko w wieku dziecięcym lub podeszłym. Brak jest leków wybiórczo działających na to schorzenie, stosuje się neuroleptyki, przede wszystkim pochodne butyrofenonu (Haloperidol).
Zespoły pląsawicze nietypowe, np. w przebiegu ciąży lub choroby reumatycznej, leczy się w sposób typowy dla danego schorzenia.
RWA KULSZOWA ISCHIAS
Choroba dotyczy nerwu kulszowego pochodzącego z korzonków lędźwiowych L4—L5 i korzenia krzyżowego L5—S1 Kręgi te są najbardziej obciążone masą ciała i z biegiem lat mogą następować w nich zmiany, ale czynnikiem wyzwalającym wystąpienie ostrego bólu jest albo ucisk na nerw, albo stan zapalny, ewentualnie oba czynniki równocześnie.
Choroba rozpoczyna się zwykle gwałtownym bólem wzdłuż jednej z gałązek nerwu kulszowego, wywołanym energicznym ruchem w czasie wstawania, schylania się itp. Może trwać wiele tygodni, a nawet kilka miesięcy, czyniąc chorego niezdolnym do pracy. W diagnostyce różnicowej należy brać pod uwagę chorobę zwyrodnieniową stawów kręgosłupa (spondylitis ankylopoetica), kręgozmyk ku przodowi (spondylolisthesis) oraz nowotwory kręgosłupa.
Leczenie zachowawcze polega na podawaniu środków prze-
759
ciwzapalnych i przeciwbólowych, np. salicylanów, pochodnych fenylopirazolonu, indometacyny i innych. W przypadku bardzo silnych bólów podaje się środki znieczulające, natomiast w przypadkach opornych można zastosować leki sterydowe (np. Cortison, Encorton). Ponadto we wszystkich przypadkach korzystne jest podawanie witaminy B1 i B12. Zewnętrznie stosuje się leki przeciwbólowe, przeciwzapalne i przeciwwysiękowe. W długo utrzymującej się rwie kulszowej, opornej na podawane leki lub często nawracającej możliwe jest, ale nader rzadko stosowane, dokonanie zabiegu chirurgicznego na nerwie kulszowym. Natomiast metodami często stosowanymi są zabiegi fizykoterapeutyczne, np. diatermie, ultradźwięki.
Rp.
Spir. formici
Spir. Angelicae comp. aa 20,0
Ol. Hyoscyami 10,0
M.f. linimentum
D.S. Do wcierań 1—3 razy dziennie.
Mieszanka ta wywiera działanie przeciwbólowe, przeciwzapalne i rozgrzewające.
Rp.
Histadermini
D.S. Smarować w miejscach bolących (nie wcierać!) 1—2 razy dziennie.
Rp.
Ol. Camphorati
Linim. chloroformi terebinth. aa 20,0
Ol. Hyoscyami
Ol. Lavandulae aa 5,0
M.f. linimentum
D.S. Do wcierań 1—3 razy dziennie.
Rp.
Herb. Meliloti
Sem. Foenugraeci aa 30,0
Anth. Millefolii
Fl. Hippocastani aa 20,0
Fl. Arnicae 5,0
M.f. species
D.S. 2—3 łyżki rozdrobnionych ziół zarobić wodą na papkę, ogrzać i przykładać odpowiednio gorące na płótnie na miejsca bolące. Stosować kataplazmy 2 razy dziennie, zmniejszając częstotliwość w miarę uzyskiwania poprawy.
W okresie rekonwalescencji, gdy ustąpią bóle i możliwe jest opuszczenie łóżka oraz gdy zmniejsza się podawanie lub odstawia leki przeciwbólowe i przeciwzapalne, znaczenia na-
760
bierają leki ziołowe, które zapobiegają nawrotom choroby i utrwalają uzyskaną poprawę, korzystne są również masaże rdzenia kręgosłupa, balneoterapia, kinezyterapia i psychoterapia.
Rp.
Ung. Methyli salicyl 30,0
Linim. Saponato-camphor. 20,0
M.f. balsam
D.S. Stosuje się w masażu leczniczym rdzenia kręgowego, szczególnie jego części krzyżowo-lędźwiowej. Po masażu starannie się okryć i odpoczywać 30— 45 min.
Rp.
Fol. Plantaginis
Rad. Symphyti
Rad. Glycyrrhizae
Fl. Calendulae aa 30,0
Fol. Melissae
Fol. Menthae pip.
Fr. Sambuci aa 20,0
Fl. Hippocastani
Fl. Taraxaci aa 10,0
M.f. species
D.S. Odwar z ½ łyżki ziół na 11/2 szklanki wody, gotować pod przykryciem powoli 3 min, odstawić na 10 min, przecedzić do termosu, pić 1/3—1/2 szklanki 2—3 razy dz. po jedzeniu. Po 2—3 tygodniach stopniowo zmniejszać dawkę i częstość przyjmowania odwaru.
Rp.
Herb. Meliloti
Fol. Urticae aa 30,0
Herb. Serpylli 20,0
Cort. Salicis
Herb. Asperulae aa 10,0
M.f. species
D.S. Odwar z całej mieszanki w 2—3 l wody, gotować pod przykryciem 3—5 min, przecedzić i wlać do wanny. Pozostałe zioła umieścić w wannie w płóciennym woreczku, dopełnić wodą o temp. 37—39°C do 1/3 objętości. Czas kąpieli 15—20 min. Po kąpieli odpoczywać pod przykryciem 30—45 min.
Niektórym chorym należy ponadto zalecić przyjmowanie środków uspokajających.
761
STWARDNIENIE ROZSIANE SCLEROTIS MULTIPLEX
Jest to najczęstsze spośród pierwotnych schorzeń ośrodkowego układu nerwowego, występuje 2—5 przypadków na 10 000 mieszkańców. Choroba ta, zwana również rozsianym zapaleniem mózgu i rdzenia, charakteryzuje się powstawaniem mnogich ognisk w całym ośrodkowym układzie nerwowym, wywołujących różnorodne objawy z okresowymi nasileniami i remisjami. Patogeneza schorzenia nie jest znana, przypuszcza się, że odgrywają w niej rolę zjawiska autoagresyjne i zakażenia wirusami. Początek choroby jest trudny do uchwycenia i dotyczy najczęściej osób między 20 a 40 rokiem życia. Po pierwszych objawach, m.in. zaburzeniach czuciowych, ruchowych, następuje zupełne ich cofnięcie i dopiero po pewnym czasie nawrót, przy czym objawy są silniej wyrażone i nie ustępują ani tak szybko, ani całkowicie. Okresy nawrotów i remisji powtarzają się, a ogólny stan chorego pogarsza się, dołączają się zaburzenia wzroku (pozagałkowe zapalenie nerwu wzrokowego) i w późniejszym okresie zmiany psychiczne. Po kilku do 10—15 latach dochodzi do trwałego kalectwa zwykle na skutek porażeń lub zespołu móżdżkowego. Istnieje wiele form klinicznych tego schorzenia, np. postać rozsiana, paraparetyczna (niedowład kończyn dolnych jest objawem dominującym), rdzeniowo-móżdżkowa i inne. Leczenie jest objawowe i na ogół mało skuteczne. Stosuje się m.in. leki sterydowe, immunosupresyjne (Imuran, Nitrogranulogen), miorelaksujące, witaminy PP, B1, B6, B12), masaże, kinezyterapię. Środki roślinne mają jedynie znaczenie wspomagające.
Rp.
Spec. antiscleroticae (Sklerosan) 100,0
Fr. Rosae
Fol. Salviae aa 20,0
Fl. Primulae
Fl. Helianthii aa 10,0
M.f. species
D.S. Odwar z 2 łyżek ziół na 2 szklanki wody, gotować 3 min pod przykryciem, odstawić na 5 min, przecedzić do termosu. Pić ½ szklanki 2—3 razy dziennie.
Rp.
Fol. Urticae 50,0
Rad. Glycyrrhizae
Herb. Hyperici
Herb. Meliloti aa 30,0
Fl. Taraxaci
Fol. Menthae pip.
Fr. Rhammi cathart.
762
Herb. Violae tric.
Rad. Bardanae aa 20,0
M.f. species
D.S. Odwar przygotowany i dawkowany jak wyżej.
Działa przestrajająco, remineralizująco i regulujące na przemianą materii.
Rp.
Olei Papaveris 30,0
Sir. Rubi idaei 10,0
M.f. emulsio
D.S. Przyjmować wieczorem przez 20—25 dni i po 5 dniach przerwy ponowić cykl.
PIŚMIENNICTWO
1. Dowżenko A., Jakimowicz W.: Choroby układu nerwowego. PZWL, Warszawa 1966. — 2. Gibbert F. B.: Epilepsy. Brit. Med. J., 1975, 4, 270. — 3. Gilbert J. C.: Diseases of the central nervous system. Brit. Med. J., 1975, 4. — 4. Grosbuis S. i wsp.: Traitement de la myasthemie par les adrenocorticotrophins. Therapeutique, 1972, 235. — 5. Mumenthaler M.: Neurologia. PZWL, Warszawa 1972. — 6. Neurologia kliniczna (Dowżenko A. — red.). PZWL, Warszawa 1974. — 7. Niewodniczy A.: Migrena szyjna i współczesne poglądy na jej patogenezę. Poi. Tyg. Lek., 1976, 31, 1003. — 8. Podlewski J., Chwalibogowska-Podlewska A.: Leki współczesnej terapii. PZWL, Warszawa 1978. — 9. Poppe W., Schwenkbier H.: Die Behandlung der Multiplen Sklerose. Medicamentum, 1972, 13, 365 — 10. Prusiński A.: Podstawy neurologii klinicznej. PZWL, Warszawa 1974.
11. Sigwald J.: La maladie de Parkinson et son traitment actuel. Cahiers de Med., 1971, 12, 859.
SKOROWIDZ RZECZOWY
Abicin 130 Allorhythmia 335
Abortus 576 Aloe 56, 283. 309, 592
Abscessus pulmonum 365 — arborescens 56, 640
Acedigal 130 — ferox 56, 582
Acetum Sabadillae 661 — perryi 56
Acetyldigitoxinum 130, 328 — pulveratum 59
Acetylodigitoksyna 129, 130, 337 — vera 56
Acetylodigoksyna 129, 130 Aloes uzbrojony 56
Achalasia oesophagi 375 Alona 56, 283, 285, 309
Achalazja przełyku 375 Alopecia areata 626
Achillea millefolium 44, 286 — seborrhoica 623
Acidum glicyrrhetinicum 154 Althaea officinalis 59
— tannicum 643, 724 — rosea var. niqra 61
Acifungin 613 Altra 142, 422
Acigoxin 130 Aluminium hydroxydatum 370
Acne rosacea 655 — phosphoricum 403
— vulgaris 653 Alusal 370, 403
Acnosan 624 — cum Extracto Belladonnae 384
Acocanthera ouabaio 328 Alvonal 49
Acorus calamus 45 Amidochin 108
Acroparaesthesia 742 Amifen 279
Acylanid 328 Aminek egipski 63, 3-16
Adelphan 341 — większy 62
Adipositas 488 Aminophyllinum 342
Adnexitis 562 Ammifurin 63
Adonis vernalis 47, 294, 331 Ammi majus 62, 600, 628
Adonisid 49 — visnaga 63, 310
Aesculan 50, 183, 349 Amionin 65, 73, 158
Aesculus hippocastanum 49 Ammonium glycyrrhizinicum 154
Aescusan 51 — primulicum 215
Aftozy 697 Anethum graveolens 65
Afty 598 Anetin 66
— przewlekle nawrotowe 699 Anetol 202, 203
— Suttona 703 Angifin 65
Agar 321, 492, 520, 591 Angina pectoris 346
Agrimonia eupatoria 51 Anolan 154
Agropyron repens 52 Antasthman 178
Airol 605 Anthemis nobilis 66, 286
Ajmalin 222 Anthodium (p. też. Koszyczek)
Ajmalina 221, 222, 336 — Anthemidis 66, 67
Akroparestezja 742 — Arnicae 73
Alantan 256, 608, 620, 621, 634, 638, — Chamomillae 181, 339, 413. 525. 619.
647, 660, 663, 668, 718 668, 688, 696, 698, 723, 729
Alantolakton 165 — Pyrethri 104
Alax 58, 59, 83, 154, 225, 422, 646 Anthyllis vulneraria 68
Alcaloida Qpii omnia 198 Antivermina 416
Alchemilla arvensis 53 Antrazwiązki, farmakodynamika 283
— silvestris 53 Anyż 202
Alginian sodowy 321 Aphthae chronicae recidivantiae 699
Algorhin 189 — epizooticae 705
Alkalit 481 — Suttoni 703
Allergastmin 133 Aphthosis 598, 697
Alliina 54 Aqua Foeniculi 140
Alliofil 56, 350, 362, 508, 664 — Menthae piperitae 189
Alliostabil 56, 350, 362, 611, 614, 664 Arbutyna 71, 270
Allisatin 56 Archangelica officinalis 68
Allium cepa 650 Arctium lappa 70
— sativum 54, 587 — minus 70
765
Arctium tomentosum 70 Betonica officinalis 87
Arctostaphylos uva ursi 71 Betula verrucosa 88
Arcydzięgiel litwor 68, 310 Bez czarny 242
Arnica chamissonis 73 Biedrzeniec anyż 202
— montana 73 — mniejszy 203
Arnica-Kneipp Kapseln 75 — wielki 204
Arnicorin 75 Biegunki 409
Arnika górska 73 Bielactwo nabyte 599
— łąkowa 73 Bieluń dziędzierzawa 126
Arnitaegus 75, 123 Biogastrone 154, 406
Artemisol 77, 78, 257, 661 — duodenal 154
Artemisia abrotanum 75 Biosone 154
— absinthium 76, 286 Biostymina 59, 364, 379, 404, 427, 528,
— dracunculus 78 604, 607, 611, 614, 624, 627, 633, 637,
— vulgaris 79 645, 647, 654, 660, 710
Arthritis urica 495 Bipressin 222, 341
Arthropathia psoriatica 518 Bishydroksumaryna 311
Asaron 46 Bismutannal 384
Asarum europaeum 80 Bismuthum subcarbonicum 370
Ascofer 231 Bivelin 506
Asconerin 344 Blepharitis marginalis chronica 729
Asperula odorata 81 — ulcerosa 731
Asthma bronchiale 362, 543 Bluszczyk kurdybanek 151
Astrom 133, 155, 178, 204, 364 Bobrek trójlistkowy 189
Astmosan 83, 127, 178, 242, 364 Boldaloin 58, 201, 422, 441, 450
Atherosclerosis 350 Boldine Houde 201
Atropa Belladonna 82 Boldo 200, 445
Atropina 84, 126 Boldyna 200
Atropinum sulfuricum 58, 84, 337, 452, Borago officinalis 89
746 Borówka brusznica 270
Aukubina 137, 206, 274 — czernica 268
Awisan 65 Brassica niqra 90
Azarina 104, 154, 166, 197, 203, 256, Bratki 277
354, 355 Brodawki zwykle 604
Azucalen 93, 94, 183 Bromokryptyna 114, 115, 746
Azulan 183, 598, 638, 663, 665, 672, 696, Bronchiectasis 361
718, 723 Bronchitis acuta 358
Azuleny, farmakodynamika 286 — chronica 359
Bryonia alba 91
— dioica 91
Babka lancetowata 206 Brzoza brodawkowata 88
— zwyczajna 206 Bukwica zwyczajna 87
Baccae Spinae cervinae 223 Bulbus Allii recens 54, 56
Balsamum Mentholi compositum 189 — Colchici 117
— peruvianum 632, 639, 652 — Scillae 265
— Pini silvestris 205 Buławinka czerwona 112
Bartholinitis 559 Buscopan 127
Barwinek mniejszy 276, 343 N-Butylobromek skopolaminy 127
Bazylia wonna 191 Bylica boże drzewko 75
Befungin 89 — estragon 78
Bellacorn 83, 114, 667, 745 — Piołun 76
Bellafolin 84 — pospolita 79
Belladrinal 83, 133
Bellapan 83
Bellapbenal 83 Calcitar 503
Bellaspon 114 Calcium carbonicum 370, 402, 481
Bellazon 84, 746 — — Diuretin 342
Bellergot 83, 114, 339, 378, 395, 399, 404 — pantothenicum 687
419, 604, 611, 618, 622, 627, 651, 655 Calendula officinalis 92
666, 749 Calendulin 93, 94
— retard 114 Calluna vulgaris 94
Bellis perennis 84 Calmagina 45, 47, 136, 140, 387, 395,
Belloid 114 461, 590, 666, 721
Berberinum sulfuricum 87 Calovat 96
Berberis vulgaris 85 Camphenol 110
Berberys zwyczajny 85 Camphochin 108, 110, 137
Bergapten 63 Camphorum 108
Beroxan 63, 603, 621, 628 Candidosis oris 716
Betadrin 730 Capsella bursa pastoris 95
Betagran 71, 89, 135, 192, 202, 225, 243, Capsicum annuum 96
519 Capsiderm 96, 137, 205, 524, 595
Betasol 71, 135, 192, 202, 243, 519,622 Capsigel 96, 137, 205, 367, 524, 526, 595
766
Capsiplast 595 Choroby krtani 671
Capsiplex 96, 161, 205, 240, 524, 526, — Meniera 744
595 — narządu ruchu 498
Carbenoxolone sodium 154 — nosa 671
Carcinoma cutis 646 — oczu 728
— oesophagi 377 — przemiany materii 484
— ventriculi 396 — przewodu pokarmowego 368
Cardenosinum 347 — serca i naczyń 323
Cardiamid-Coffein 345 — siatkówki 739
Cardiamidum 345 — skóry 597
Cardiazolum 345 — układu moczowego 462
Carditoxin 131 — — oddechowego 352
Cardiol 119, 122, 333, 339, 507 — uszu 671
Cardiosan 119, 122, 173, 174, 230 246 — wieku starczego 578
272, 280, 332, 334, 339, 502, 507 516 — wirusowe jamy ustnej 694
Carduben 65 Chrom 35
Carum carvi 96 Chrysanthemum cinerariaefolium 104
Cassia angustifolia 97 Chryzarobina 620
Caved-S 406 Cichorium intybus 105
Cavinton 277 Ciemiężyca biała 273, 340
Cebula czosnku świeża 54 — zielona 273
— morska 265, 294, 329 Cimarin 49
— ogrodowa 608, 650 Cimetex 400
— zimowita 117 Cinchona succirubra 105
Cedilanid 130, 328 Cinnamomum camphora 108
Celaskon 230 Cinnarizin 742
Centaurea cyanus 98 Cirrhosis hepatis 445
Centella asiatica 319 Cirsium oleraceum 110
Centuria pospolita 135 Citropepsin 112
Cephaelis acuminata 99 Citrus aurantium subsp. amara 111
— ipecacuanha 99 Claviceps purpurea 112
Cetraria islandica 101 Climacterium 570
Chaber bławatek 98 Cnicus benedictus 115
Chakaem 110 Cocarboxylase 630
Chamazulen 44, 66, 181 Codeinum phosphoricum 197, 682
Charta sinapisata 91 — purum 197
Chelerytryna 102 Coderit 215
Chelidonina 102 Coffan 335, 345
Chelidoninum hydrochloricum 104, 384 Coffecorn 114, 749
395 397 447 Coffeinum 334
Chelidonium majus 102, 605, 611 — Natrium benzoicum 334, 337, 345
Chelifungin 104, 608, 612, 613 — sahcylicum 334
Chelivag 104, 183 Cola acuminata 116
Chenopodium ambrosioides 416 — ballayi 116
Chinidinum sulfuricum 108, 336 — nitida 116
Chinidyna 100, 335 — vera 116
Chinina 106 Colchaminum 118
Chininum hydrochloricum 108 Colchicinum 118
Chinowe drzewo 106 Colchicum autumnale 117, 495
Chlorofilan 608, 638, 650, 668 Colitis 422
Chmiel zwyczajny 158 — ischemica 424
Cholagol 125 — herosa 422
Cholaktol 189 Colon irritabile 417
Cholangitis 446 Colophonium 205
Cholecystitis 446 Colpitis 560
Cholegran 51, 142, 157, 173, 174 180 Combantrm 123
183, 188, 225, 395, 441, 450 656 666 Combustio 634
Cholelithiasis 450 Condylomata acuminata 614
Cholesol 58, 121, 135, 142, 157, 230, Congelatio 632
236 258 441 450 656 Coniunctivitis acuta et subacuta 732
Cholosas 230 Convacard 120
Chorea 757 Convafort 119, 120, 331
— chronica progressiva 759 Convallaria majalis 118, 294
— Sydenhami 758 Coriandrum sativum 120
Choroba Crohna 423 Corphedrin 133
— reumatyczna 506 Cortex Chinae 106
Choroby alergiczne 538 — Cinchonae 106, 309, 335, 486, 589
— gardła 671 — Condurango 181, 486, 589
— gośćcowe 506 — Frangulae 141, 283, 285, 421, 592
— jagodówki 788 — Fraxini 143, 467
— jamy ustnej 686 — Hippocastani 49, 349
— kobiece 557 — Quercus 217, 293, 409, 413, 690, 705
767
Cortex Rhamni catharticae 223, 224 Decoctum Fol. Plantaginis 207
— — purshianae 283 — — Ribis nigri 226
— Salicis 239, 413, 525, 527 — — Urticae 268
— Viburni opuli 275 — — Uvae ursi 73
Coxarthrosis 522 — — Vitis idaeae 271
Crataegus monogyna 121 — Fruct. Frangulae 142
— oxyacantha 121 — — Myrtilli 270
Crataegutt 123 — — Rhamni catharticae 223
Craviscum 123 — — Rosae 230
Crystepin 115 — — Sambuci 244
Cucurbita Pepo 123 — Gemmae Pini 206
Cuprenil 518 — — Populi 212
Curcuma longa 124 — Herb. Agrimoniae 51
— xanthorrhiza 124 — — Alchemillae 54
Cykoria podróżnik 105 — — Anserinae 213
Cymaryna 48, 49 — — Betonicae 87
Cymetydyna 406 — — Boraginis 90
Cynamonowiec kamforowy 108 — — Centaurii 136
Cynara cardunculus 125 — — Cirsii oleracei 111
— scolymus 125, 445 — — Cnici benedicti 116
Cynarhein 126, 443, 450 — — Equiseti 135
Cynaryna 125 — — Euphrasiae 138
Cynarzym 126 — — Fumariae 145
Cyneol 136 — — Galeopsidis 147
Cynk 34 — — Genistae 148
Cystenal 233 — — Glechomae 152
Cystitis 464 — — Herniariae 158
Cytyzyna 147 — — Hyperici 164
Cząber ogrodowy 246 — — Linariae 175
Czosnek pospolity 54 — — Marrubii 180
Czyraczność 606 — — Polygoni avicularis 209
Czyrak 606 — — Pulmonariae 217
— —Thymi 261
— — Veronicae 275
Dacryoadenitis acuta 735 — — Violae tricoloris 279
Datura innoxia 126 — Infl. Helichrysi 157
— metel 126 — Lichenis islandicae 102
— stramonium 126 — Pericarpi Phaseoli 202
Daucus carota 127 — Rad. Agropyri 53
Daukarin 128 — — Althaeae 61
Dąb bezszypułkowy 217 — — Bardanae 71
— galasowy 217 — — Gentianae 150
— szypułkowy 217 — — Hydrolapathi 235
De octum Anthod, Arnicae 75 — — Ononidis 192
— Bulbus Allii 56 — — — concentratum 192
— Cort. Frangulae 142 — — Primulae 215
— — Hippocastani 50 — — Saponariae 245
— — Querci 219 — — Senegae 208
— — Salicis 240 — — Symphyti 256
— — Viburni opuli 275 — — Taraxaci 258
— Flor. Anthyllidis 68 — Rhiz. Calami 47
— — Bellidis 85 — — Bistortae 210
— — Calendulae 94 — — Tormentillae 214
— — Callunae 94 — Sem. Foenugraeci 264
— — Farfarae 265 — — Lini 16
— — Helianthii 156 — — Sinapis albae 249
— — Hippocastani 50 — Stigm. Maydis 281
— — Lamii albi 170 Decupitus 629, 717
— — Malvae arboreae 62 Degrosan 45, 144, 258, 262, 279, 384
— — Primulae 215 426, 502, 516, 520, 663
— — Pseudacaciae 228 Delacet 661
— — Rhoeados 194 Depurgan 59
— — Sambuci 243 Dermatitis seborrhoica 665
— — Taraxaci 258 Dermosan 656
— — Ulmariae 89 Deslanosidum 328
— Fol. Althaeae 61 Dysmenorrhoea 564
— — Betulae 89 Devincan 277, 343
— — Farfarae 264 Dezacetylolanatozyd C 129, 130
— — Fragariae 141 Dezerpidyna 221
— — Juglandis 168 Dębianka 217, 293
— — Menyanthidis 190 Diarrhoea 409
— — Myrtilli 270 DH-Ergotoxin 587
768
Diabetosan 146, 202, 242, 258, 268, 269, Ephedra sinica 132
608 Ephedrinum hydrochloricum 132, 337
Dicumarol 311 Epilepsia 754
Digestosan 45, 53, 97, 116, 188, 190, 256 Episcleritis 738
Digitalis ambigua 294 Equisetum arvensae 133
— ferruginea 294 Ergofein 114
— grandiflora 294 Ergometrinum maleinicum 114
— lanata 129, 294, 325 Ergosedal 115
— purpurea 130, 294, 325 Ergotalum 114
Digitoksyna 131 Ergotaminum tartaricum 114, 748
Digitoxin 131 Erosio colli uteri 562
Digoksyna 129, 130 Erpozid 222
Digoxin 130, 328 Erythema multiforme exudativum 718
Dihydroergotaminum methanosulfonicum Erythraea centaurium 135
114, 341, 506, 748, 757 Erythrodermia 666
— tartaricum 341, 748 Esbericard 123
Dihydroergotoxinum aethanosulfonicum Escyna 49, 318
114, 341, 578, 748, 757 Eskulina 49
Dioxanin 130 Eucalyptus globulus 136
Diprophyllinum 342 Eucardin 197
Diuramid 73 Eukaliptus gaikowy 136
Diuretin 342 Euphrasia curta 137
Diverticulosis coli 425 — rostkoviana 137
— oesophagi 380 — stricta 137
Dna 495 Extractum Aloes siccum 58, 69
Dogląda wielka 154 — — fluidum pro injectione 59
Drapacz lekarski 115 — Aurantil fluidum 111
Drożdże lecznicze 237, 238 — Belladonnae fluidum 83, 84
— piwne 237 — — siccum 83, 84
Drożdżyca powierzchniowa jamy ustnej — Cinchonae fluidum 108
716 — Colae fluidum 117, 345
Drżączka poraźna 745 — — siccum 117, 345
— — samoistna 745 — Condurango fluidum 184
Duogastron 406 — Convallariae siccum 120
Dusznica bolesna 346 — Frangulae siccum 142
Dwuetyloamid, kwasu lizergowego 113, — Gentianae spissum 150
115 — Glycyrrhizae siccum et depuratum
Dwuhydroergokrystyna 115 154, 319, 321, 667, 683
Dwukumarol 184 — Hydrastidis fluidum 161
Dwunastnica, krwawienia 407 — Hyoscyami siccum 161, 162
— wrzód trawienny 400 — Ipecacuanhae siccum 101
Dychawica oskrzelowa 362, 543 — Passiflorae fluidum 211,
Dymnica pospolita 144 358
Dynia zwyczajna 123 — Rhei siccum 225
Dystrofia kostna typu Sudecka 505 — Rubiae tinctorum siccum 233
Dziąsła, zapalenie nieżytowe 686 — Viburni opuli fluidum 275, 276
— — rozrostowe 723
— — ziarninowe 723
— — wrzodziejące 724 Faex medicinalis 237, 238
Dziegieć sosnowy 205 Faexjodan 239
Dziurawiec zwyczajny 162 Farmakodynamika antrazwiązków 283
— azulenów 286
Eczema 550, 662 — flawonoidów 287
— cruris 664 — garbników 292
— seborrhoiccum 665 — glikozydów nasercowych 294
Efedryna 132 — goryczy 308
Efetonina 133 — kardenolidów 294
Effervit-Calcium 231 — kumaryn 309
Efkamon 189 — saponin 316
Efudix 647 — śluzów 320
Elixir Glycyrrhizae 140, 154, 203, 355, Fasola zwyczajna 201
682 Fenkuł wioski 139
Embryo Colae 116, 117, 334, 581 Fibs 528, 599, 607, 637
Emetinum hydrochloricum 101 Figówka gronkowcowa 608
Emetyna 99 Filipendula hexapetala 138
Emplastrum Meliloti 185 — ulmaria 138
— plumbi 205 Fiolek polny 277
Enteroseptol 418 — trójbarwny 277
Enthecopathia 529 Fitolizyna 53, 111, 135, 158, 188, 192,
Ephedra distachya 131 200, 205, 209, 242, 250, 263, 519
— equisetina 132 Flamin 157
769
Flawonoidy, farmakodynamika 287 Folium Sennae 98, 283, 285
Floripuran 98 — Stramonii 126, 127, 358, 363
Flos (p. też Kwiat) — Thaeae 293
— Anthyllidis 68, 701 — Trifolii fibrini 189
— Arnicae 73 — Urticae 267, 467, 499
— Bellidis 84 — Uvae ursi 71, 289, 467
— Calendulae 92, 529, 690, 698 — Vitis idaeae 73, 270, 467
— Callunae 94, 467 Folliculus Sennae 98
— Caryophylli 693 Fragaria vesca 140
— Chamomillae 181 Frangula alnus 141
— — romanae 66 Frangulina 141
— Crataegi 347, 584, 586 Fraxinus excelsior 142
— Cyani 99, 467 Fructus (p. też Owoc)
— Ericae 94 — Ammi majoris 62
— Farfarae 264, 355 — — Visnagae 63, 346, 586
— Helianthii 155, 156 — Anethi 65, 399
— Hippocastani 49, 287, 318, 349, 410 — Anisi 202, 355, 413
467 — Berberidis 85
— Lamii albi 170 — Capsici 96
— Lavandulae 171, 355, 413 — Carvi 97, 589, 715
— Malvae 179, 321, 355, 371, 374, 693 — Coriandri 120, 467
698 — Crataegi 121, 332
— — arboreae cum calycibus 61, 370 — Cynosbati 228
— Millefolii 44, 413 — Dauci 127
— Nymphaeae 190, 332 — Foeniculi 139, 140, 355
— Primulae 214, 355 — Fragariae 140
— Pruni spinosae 215 — Frangulae 141, 142, 592
— Pseudacaciae 227 — Juniperi 168, 467, 527
— Pyrethri 104 — Myrtilli 268, 293, 404
— Rhoeados 194 — Petroselini 199, 404
— Robiniae 227 — Phaseoli sine semine 201
— Sambuci 242, 289, 413, 467, 592, 622, — Pruni spinosae 215
693 — Rhamni catharticae 223, 283, 421
— Sophorae japonicae 288 — Rosae 228, 467
— Sorbi 251 — Rubi idaei 233
— Spireae 138 — Sambuci 242, 623
— Stoechados 156 — Sennae 98, 285
—— Tanaceti 256, 257, 416 — Silybi mariani 247
Taraxaci 258 — Sorbi 251
— Ulmariae 138, 409, 413, 705 — Vitis idaeae 270
Fluor (F) 34 Fucus 143, 144
Foeniculum capillaceum 139 — serratus 143
Folium (p też Liść) — vesiculosus 143, 488, 491, 520
— Aloe recens 366 Fumaria officinalis 144
— Althaeae 59, 321, 355, 370, 404, 688 Furunculosis 606
— Belladonnae 82, 358, 363 Furunculus 606
— Berberidis 85
— Betulae 88, 289, 330, 467 Galagea officinalis 145
— Boldo 200 Galegina 145, 494
— Digitalis lanatae 129 Galeopsis ladanum 146
— purpureae 131, 328 — pubescens 146
— Eucalypti 136, 355, 487 — tetrahit 146
— Farfarae 264, 321, 370, 374, 712 Galia 217
— Fragariae 140 Garbniki, farmakodynamika 292
— Hyoscyami 161, 162 Gardło, nieżyt przerostowy przewlekły
— Juglandis 167, 293, 409, 413, 639, 672
— Malvae 321 — — zanikowy przewlekły 671
— Melissae 185, 338, 413, 492 — zapalenie ostre 671
— Menthae piperitae 185, 338, 413, 492 Gargarin 189, 360
— Menyanthidis 189, 190, 309, 487 Cargarisma propylacticum 137, 261,
— Myritili 268, 409, 494 Gastrin 47, 142, 392, 403
— Oleadrii 305 723
— Plantaginis lanceolatae 206, 410 525 Gastritis acuta 384
— — majoris 206 — biliaris 388
— Ribis nigri 226 — chronica 386
— Rosmarini 231, 525 Castro 47, 142, 154, 392, 403, 512
— Rubi ideai 233 Gastrochol 45, 47, 97, 104, 116, 142,
— — fruticosi 524 157. 258, 387, 395, 403, 426, 461, 512
— Rutae 236, 310, 343, 586 Gastrogran 51, 154, 163, 174, 188, 190,
— Salviae 241, 365, 494, 688, 698, 705, 242, 263, 371, 387, 403, 426, 512, 590
715 Gastropathia functionalis 390
770
Gaviscon 371, 389 Helminthiasis 415
Gefefitin 239 Hemicrania 748
Gemmae Betulae 88 — allergica 555
— Pini 205 355 Hemorectal 350
— Populi 211, 212 Hemorol 50, 83, 150, 183, 214, 275, 350
Genista tinctoria 147 Hemostin 93, 94, 163, 218, 633, 634
Gentiana lutea 148 Hepadestal 248
— pannonica 148 Hepatitis chronica 441
— punctata 148 — viralis 435
— purpurea 148 Herba (p. też Ziele)
Gilurytmal 222, 337 — Abrotani 75
Gingivitis 722 — Absinthii 76, 309, 4S6
— catarrhalis 686 — Adonidis vernalis 47, 304, 331, 467
— granulosa 723 584
— hyperplastica 723 — Agrimoniae 51
— ulcerosa 724 — Alchemillae 53
Glandulae lupuli 159, 339 — Anserinae 212
Glaucium flavum 150 — Artemisiae 79
Glaucinum hydrochloricum 151 — Asari cum radicibus 80, 354
Glaucoma 740 — Asperulae 81, 525
Glaucyna 150 — Basilici 191
Glauvent 151 — Betonicae 87
Glechoma hederacea 151 — Bidentis tripartitae 525
Glicyryzyna 152 — Boraqinis 90
Glikozydy cebuli morskiej 329 — Bursae pastoris 95
— naparstnic 325 — Centaurii 135, 309, 487
— nasercowe, farmakodynamika 294 — Chelidonii 102. 467
— pomocnicze 330 — Cirsii oleracei 110
— strofantusa 328 — Cnici benedicti 115
Glistnik 102 — Convallariae 118, 304, 330, 331, 467,
Glomerulonephritis 464 584
Glucardiamid 345 — Cynarae scolymi 125
Glucovit 231 — Dracunculi 78
Glycyrrhiza glabra 152 — Ephedrae 132
Głóg dwuszyjkowy 121 — Equiseti 133, 289, 330, 366, 467, 504,
— jednoszyjkowy 121 665, 712
Gonarthrosis 524 — Euphrasiae 137, 729
Gorączka reumatyczna 506 — Fagopyri 288
Gorczyca biała 248 — Fumariae 144
— czarna 90 — Galegae 145, 494
Gorczycznik 91 — Galeopsidis 146, 366, 467, 504
Gorzknik kanadyjski 160
Gorycze, farmakodynamika 308 — Genistae 147
Goryczka żółta 148 — Glauci flavi 150
Gościec łuszczycowy 518 — Glechomae 151
— przewlekły, postępujący 508 — Grindeliae 154, 358, 363
— zwyradniający 520 — Hederae terrestris 151
— — leczenie ogólne 527 — Herniariae 157, 310, 319, 330
— — stawu biodrowego 522 — Hyperici 162, 309, 467, 486, 715
— — stawów kolanowych 524 — Hyssopi 164
Grindelia camporum 154 — Jaceae 277
— robusta 154 — Leonuri 172, 331, 343, 467
— squarrosa 154 — Linariae 174, 525
Gruczoł łzowy, zapalenie ostre 735 — Lobeliae 174, 525
Gruczoły chmielowe 159, 339 — Marrubii 179
Gruźlica płuc 365 — Matris silvae 81
— kostno-stawowa 504 — Meliloti 183, 185, 310, 467, 525, 529
— toczniowa 609 — Millefolii 44, 309, 339, 487
Grzybica sromu 558 — Origani 193
— stóp 610 — Passiflorae 198, 339
Grzybienie białe 190 — Pimpinellae 204
— północne 190 — Polygoni avicularis 208, 289, 360,
Guajazyl 355, 681 409, 413, 467, 504
Guttae cardiacae 119, 122, 333 — — hydropiperis 216, 487, 712
— Inoziemcovi 198 — Pulmonariae 216, 355, 467, 504
— stomachicae 163, 461 — Sarothamni 245
— Saturejae 246
— Scoparii 245, 332, 336
Haemorrhagia e tractu digestivo 407 — Serpylli 259, 335, 467, 525, 529, 688,
Harmina 198 701
Helianthus annuus 155 — Solidaginis 250, 467
Helichrysum arenarium 156 — Thymi 260, 355, 467, 688, 698
771
Herba Veronicae 274 Infusum Herb. Millefolii 45
— Vincae minoris 276 — — Origani 193
— Viola tricoloris 277, 287, 289, 467, — — Pimpinellae 204
705 — — Serpylli 259
—Virgaureae 250 — — Solidaginis 250
— Visci 279, 342, 343, 347, 586 — — Thymi 261
Herbogastrin 47, 154, 163, 183, 242, 388, — Infl. Tiliae 262
461, 590 — Rad. Archangelicae 70
Hernia diaphragmatita 381 — — Inulae 166
Herniaria glabra 157 — — Levistici 174
— hirsuta 157 — — Petroselini 220
Herpangina 707 — — Pimpinellae 204
Herpes corneae 736 — Rhiz. Calami 47
— genitalis 559 — Strobili lupuli 160
— recidivans 695 Inhalex 189
— simplex 695 Inonotus obliquus 88, 89, 506
— zoster 704 Insufficientia cordis acuta et chronica
Hesperydyna 288 324
Hidradenitis suppurativa 649 — circulatoria 330
Hioscyjamina 161 Intractum Crataegi 123, 332, 343, 507
Hiperycyna 162 — Hippocastani 50, 51, 349, 433, 522,
Histadermin 96, 110, 760 664, 667
Homburg 680, 84, 746 — Hyperici 163, 164, 628, 665
Hordeolum 728 — Nymphaeae 190, 332
Humulon 159 — Primulae 215, 682
Humulus lupulus 158 — Rutae 237, 343, 349, 641, 664
Hydacorn 115, 749 — Valerianae 272, 419, 505, 632, 646,
Hydergin 115, 587, 750 651, 655, 667, 701
Hydrastis canadensis 160 — Visci 280, 343
Hydrastyna 160 Inula helenium 165
Hydrochinon 71 Inulina 165, 166
Hydrochlorotiazyd 341 Ipekakuana prawdziwa 99
Hyoscyamus niger 161 Iris florentina 166
Hyperforat 164 — germanica 166
Hyperhidrosis 642 — pallida 166
Hypericum perforatum 162 Isalgin 197
Hypertensio 339 Ischias 759
Hypotensio 344 Isochin 108
Hyssopus officinalis 164 Isoplexis canariensis 294
Hyzop lekarski 164 Izopimipinelina 63
Izopsoralen 63
Idalbina 271, 410, 426
Inflorescentia Crataegl 121, 343 Jagodówka, choroby 738
— Helichrysi 156 Jałowiec pospolity 168
— Tiliae 262, 523, 527, 532, 693 Jama ustna, choroby wirusowe 694
Infusum Anth. Anthemidis 67 — — drożdżyca powierzchniowa 716
— — Chamomillae 183 — — zapalenie aftowe 697
— Flor. Cyani 99 — — — głębokie 691
— — Lavandulae 172 — — — gronkowcowe 690
— — Malvae 179 — — — nieżytowe 686
— — Millefolii 45 — — — paciorkowcowe 689
— Fol. Melissae 186 — — — powierzchowne 686
— — Menthae piperitae 188 — — — toksyczne 720
— — Rosmarini 231 — — — wrzodziejące 691
— — Salviae 242 Janowiec barwierski 147
— Fruct. Anethi 66 Jarząb pospolity 251
— — Absinthii 73 Jarzębina 251
— — Anisi 203 Jaskółcze ziele 102
— — Berberidis 86 Jaskra 740
— — Carvi 97 Jasnota biała 170
— — Petroselini 20e Jelito grube, nadwrażliwość 417
— — Rubi idaei 234 — — nowotwory 428
— Herb. Abrotani 76 — — uchyłkowatość 425
— — Adonidis vernalis 48 — — zapalenie 422
— — Agrimoniae 51 — — — wrzodziejące 422
— — Asari 81 — — — z niedokrwieniem 424
— — Asperulae 81 Jemioła pospolita 279
— — Bursae pastoris 95 Jasion wyniosły 142
— — Hyssopi 165 Jęczmień 728
— — Leonuri 173 Jod 32
— — Meliloti 185 Juglans regia 167
772
Juglon 167 Kondurangina 181
Juniperus communis t68 Konwalia majowa 118
Konwalatoksyna 119, 120, 304
Koper ogrodowy 65
Kalafonia 205 — wioski 139
Kalcija pangamat 239 Kopytnik pospolity 80
Kalcytonina 503 Kolendra siewna 120
Kalina koralowa 275 Kora (p. też Cortex)
Kamica cystynowa i ksantynowa 479 — chinowa 106, 309
— fosforanowa 478 — dębowa 217, 293, 409, 413
— moczanowa 477 — jesionu 143
— moczowa 470 — kaliny koralowej 275
— szczawianowa 475 — kasztanowca 49
— żółciowa 450 — kondurango 181
— — bezobjawowa 456 — kruszyny 141, 283, 285, 421
— — ostre stany 452 — szakłaku pospolitego 223
— — przewlekle stany 454 — — amerykańskiego 283
Kamfokrezol 110 — wierzby 239, 413
Kamfora 108 Korglikon 120
Kandydioza paznokci i wałów paznok Korzeń (p. też Radix)
ciowych 613 — arcydzięgla 69, 309, 338
Kapilosan 245 — biedrzeńca 204, 310, 355, 363
Kapsaicyna 96 — bylicy pospolitej 79
Kapsiplast 96 — cykorii 105, 309
Kapsitrin 96 — goryczki 148, 309
Karagen 321 — ipekakuany 99
Karczoch hiszpański 125 — kozika 271, 338, 492
— zwyczajny 125, 445 — krzyżownicy wirginijskiej 207, 355
Kardenolidy, farmakodynamika 294 — lubczyka 173, 330
Karotenoidy 96, 127 — lukrecji 152, 319, 355, 370, 663
Karotolin 230 — łopianu 70
Karwakrol 259, 260 — marchwi 127
Karwon 97, 321 — mniszka 258, 309, 494
Kasztanowiec zwyczajny 49 — mydlnicy lekarskiej 244, 319, 355
Kavaform 581 — omanu 165, 355, 370
Kava-Sporal 581 — (pierwiosnka 214, 319, 355
Kefalgin 114 — pietruszki 199, 330
Kelastmin 65, 133, 155, 178, 204, 364 — podróżnika 105
Kelicardin 65, 119, 122, 279, 334, 346 — pokrzyku 82
Kalina 65 — pokrzywy 267
Kellatrin 197 — prawoślazu 59, 320, 321, 355, 371
Kelliwerin 197 — przestępu 91
Kellotetryt 346 — rauwolfii 221, 493
Keratitis e lagophtalmo 737 — rzewienia 224, 283, 285
— neuroparalytica 737 — rzodkwi czarnej świeży 219
— sicca 737 — senegi 207, 319
— superficialis 735 — szczawiu lancetowatego 235
Keratoconjunctivitis epidemica 736 — wilżyny 192
— phlyctenulosa 734 — wymiotnicy 99, 355
Khelfren 65 — żywokostu 255, 321, 355
Klosterfrau Melissengeist 186 Kosaciec blady 166
Kłącze (p. też Rhizoma) — florencki 166
— ciemiężycy 273 — niemiecki 166
— gorzknika 160 Koszyczek rumianu szlachetnego 66
— kosaćca 166 — arniki 73
— kurkumy jawańskiej 124 — rumianku 181, 339
— marzanny barwierskiej 232 — złocienia dalmatyńskiego 104
— ostryżu 124 Kości, dystrofia typu Sudecka 505
— perzu 52, 330 — rozmięknienie 499
— pięciornika 213, 293, 409. 413 — urazy 502
— tataraku 46, 292, 413 — zapalenie krwiopochodne 500
— wężownika 209, 293 — — przewlekłe zniekształcające 503 -
Kłykciny kończyste 614 — złamania 502
Kminek zwyczajny 96 — zrzeszotnienie 498
Kocanki, piaskowe 156 Kozieradka pospolita 263
Kodeina 195. 354, 365 Kozłek lekarski 271
Kofeina 116, 334 Krtań, zapalenie ostre 680
Kola zaostrzona 116 — — przewlekłe przerostowe 682
Kochamina 118 — — zanikowe przewlekłe 683
Kolchicyna 117, 495 Kruszyna pospolita 141
Kombetin 253 Krwawienia miesiączkowe nadmierne
Komosa piżmowa 416 559
773
Krwawnik pospolity 44, 286 Lichen planus Wilsoni 708
Krzemionka 216, 504 — ruber 615
Krzyżownica wirginijska 207 Likwiryton 154
Ksantotoksyna 63 Limonen 111
Kukurbitacyny 92, 123 Linal 387, 403
Kukurydza zwyczajna 280 Linaria vulgaris 174
Kulczyba wronie oko 254 Linimentum Aloes 59
Kumaryna 184 — ammoniato-camphoratum 110
Kumaryny, farmakodynamika 309 — Calcis 176
Kurkuma jawańska 124 — Capsici compositum 96, 205, 261,
Kurkumina 124 524, 595
Kwas adenozynomonofosforowy 239 — chloroformi terebinthinalum 205, 518
— alginowy 143 — restaurans 110
— nukleinowy 239 — saponato-camphoratum 110, 170
— pangamowy 239 Linomag 176, 665
— prymulowy 215 Linum usitatissimum 175
Kwercetyna 288 Lipa drobnolistna 262
Kwiat (p. też Flos) — szerokolistna 262
— bławatka 99 Listek senesu 98, 283, 285
— bzu czarnego 242, 289, 413 Liszaj czerwony 615
— grzybieni 190, 332 — piaski 615
— jarzębiny 251 — — Wilsona 708
— jasnoty białej 170 Liść (p. też Folium)
— kasztanowca 49, 287, 318, 410 — aloesu świeży 58, 366, 640
— krwawnika 44, 413 — babki lancetowatej 206, 410
— lawendy 171, 339, 355, 413 — — zwyczajnej 206
— maku polnego 194 — berberysu 85
— malwy czarnej 61, 370 — bielunia 126, 358, 363
— mniszka 258 — bobrka 189, 309
— nagietka 92 — boldo 200, 445
— perełkowca 288 — borówki brusznicy 270
— pierwiosnka 214, 355 — — czernicy 268, 409, 494
— podbiału 264, 355 — brzozy 88, 289, 330
— przelotu 68 — eukaliptusa 136, 355
— robinii akacjowej 227 — herbaty 293
— rumianku 181, 413, 660, 663 — lulka czarnego 161
— słonecznika 155 — maliny 233
— stokrotki 84 — mącznicy 71, 289
— ślazu 179, 321, 355, 371 — melisy 185, 338, 413. 492, 517
— tarniny 215 — mięty pieprzowej 186, 409, 413
— wiązówki 138, 409, 413 — naparstnicy purpurowej 131
— wrotyczu 256, 416 — — wełnistej 129
— wrzosu 94 — oleandra 305
— złocienia dalmatyńskiego 104 — orzecha włoskiego 167, 293, 409, 413
Kwiatostan (p. też Inflorescentia) — podbiału 264, 321, 370
— głogu 121, 332, 343 — pokrzyku 82. 358, 363
— kocanek 156 — pokrzywy 267
— lipy 162 — porzeczki czarnej 226
— poziomki 140
— prawoślazu 59, 321, 355, 370
Lamium album 170 — rozmarynu 231
Lanadigin 130 — ruty 236, 310, 343
Lanatosid C 130, 328 — sumaka 293
Lanatosidum C 130, 507 — szałwii 241, 365, 494
Lanatozyd C 129, 130 Lizozym 701
Lanitop 130 Lnica pospolita 174
Laryngitis acuta 680 Lobelia inflata 177
— chronica atrophicans 683 Lobelina 177
— hyperplastica 682 Lobelium hydrochloricum 177
Layandula latifolia 171 Lobesil 178
— officinalis 170 LSD 113
Lawenda lekarska 170 Lubczyk ogrodowy 173
Lebioda pospolita 193 Lukrecja gładka 152, 667
Legalon 248 Lulek czarny 161
— liquidum 248 Lumidrinal 133
Len zwyczajny 175 Lupulina 159
Leonurus cardiaca 172 Lupulinum 159, 160
Leukokeratosis oris 713 Lyobex retard 197
Leukoplakia 713 Lysergamid 115
Levisticum officinale 173
Lichen isladicus 101, 365, 370, 374
— planus 615
774
Łopian mniejszy 70 Motolutan 133, 215, 452
— pajęczynowaty 70 Myasthenia qravis 753
— większy 70 Mydlnica lekarska 244
Łupież różowy Giberta 618 Mykodermina 172
Łuszczyca 619
Łysienie łojotokowe 623
— plackowate 626 Nadciśnienie tętnicze 339
Naczynia, choroby 323
— miażdżyca 350
Maceratio Seminis Sinanis albae 249 — obwodowe, schorzenia 348
Macierzanka piaskowa 259 — żylne, schorzenia 349
Magnesthin 83 Nadtwardówka, zapalenie 738
Magnesio-bismuthin 197 Nadwrażliwość jelita grubego 417
Magnesium oxydatum 403 Nagietek lekarski 92
— peroxydatum 3S7, 403 Nalewka (p. też Tinctura)
Magnez 35 — aloesowa 421
Majeranek ogrodowy 178 — dębiankowa 293
Majorana hortensis 178 — rzewieniowa 421
Mak lekarski 194 Nalorphinum hydrochloricum 196
— polny 193 Naparstnica purpurowa 130, 325
Malina właściwa 233 wełnista 129, 325
Malnutritio 485 Narcotinum hydrochloricum 197, 682
Malva neglecta 179 Narkotyna 195
— silvestris 179 Narząd ruchu, choroby 498
Mangan 33 Nasienie (p. tez Semen)
MAP 239 — dyni świeże 123, 415
Marchew siewna 127 — gorczycy białej 249
Marrubium vulgare 179 — — czarnej 90, 367
Marsdenia conduranqo 180 — kasztanowca 49
Marskość wątroby 445 — kozieradki 263
Marzanka wonna 81 — kulczyby 254
Marzanna barwierska 232 — lnu 175, 321, 371
Matricaria chamomilla 181, 286 — płesznika 321
— discoidea 181 — rącznika 226
Mącznica lekarska 71 — strofantu wdzięcznego 252
Mel Foeniculi 140 — zimowita 117
— Symohyti 154. 256 Natrija nukleinat 239
Meladinine 63, 600, 628 Natrium bicarbonicum 402, 481
Melilotus altissimus 183 — citricum 481
— officinalis 183 Nawłoć pospolita 249
Melissa officinalis 185 — późna 250
Menorrhagia 569 Neoadigan 130
Mentha piperita 186 Neoallicon 56
Mentholum 186, 189 Neoastmosan 83, 127, 242
— valerianicum 189 Neocardina 119, 122. 230, 280, 333, 339
Menthotem 189 343, 507
Mentol 183, 188 Neonormacol 142, 656
Mentowal 189 Neonormosan 243
Menyanthes trifoliata 189 Neopektosan 60, 140, 242, 256, 261, 264,
Metylodigoksyna 130 362
Mexaform 418 Neopepulsan 404
Mexase 418 Neoplasmata coli 428
Męczennica cielista 198 Neo-Secatropin 114
Miażdżyca naczyń 350 Neospasmina 122, 272. 339, 343, 364, 391,
Miedź 33 448, 604, 616, 627, 632, 646, 656, 663,
Miesiączkowanie bolesne 564 666, 667, 701, 720, 732
Mięta pieprzowa 186 Nephritis gravidarum 469
Migrena 748 Nephrolith 233
— alergiczna 555 Nerium oleander 305
Mikroelementy 27 Nerki, zapalenie ciążowe 469
Milek wiosenny 47, 331 Nerobolil 505
Miodunka plamista 216 Nervogran 45, 183, 186, 188, 272, 1139,
Mniszek pospolity 257 632, 646, 651, 654, 656, 701
Molibden 35 Nervosan 45, 183, 186, 188, 272, 339,
Morbus Menieri 744 419, 502, 529
— Pageti 503 Nervosol 70, 160, 172, 186. 272, 339,
Morfina 195 364, 391, 448. 616, 627, 632, 651, 654,
Morphinum hydrochloricum 197 656, 663, 667, 701, 718, 732, 745
— — cum atropino 83, 197 Nerwica serca 338
— — — scopolamino 197 Nerwoból 751
Morszczyn pęcherzykowaty 143, 488 Neuralgia 751
— piłkowany 143 Niedożywienie 485
775
Niepłodność kobieca 574 Oleum Anethi 65
Niewydolność krążenia 330 — Angelicae 69
Nieżyt gardła przewlekły przerostowy — Anisi 202, 203
672 — Archangelicae 69
— — — zanikowy 671 — Aurantii 111
— nosa ostry 673 — Calami 46, 47
— — zanikowy niecuchnący 677 — camphoratum 10% 104 110
— oskrzeli ostry 358 — Carvi 97
— — przewlekły 358 — Coriandrii 120
— sienny 554 — Eucalypti 136, 137
— żołądka ostry 384 — Foeniculi 139, 140
— — przewlekły 386 — Hyoscyami 161, 162
Normogran 45, 53, 60, 142, 144, 163, 188, — Hyperici 163 164
286, 492, 624, 632, 646, 666 — Juniperi 168 169
Normosan 53, 97, 98, 188, 243, 258, 286, — Lavandulae 171
654 — Lini 175, 176
Nos, nieżyt ostry 673 — Menthae piperitae 186, 188, 189
— — zanikowy cuchnący 677 — Papaveris 195
— — — niecuchnący 677, — Pini pumilionis 205
Noscapina 197, 682 — — silvestris 205, 206
No-Spa 404 — Ricini 226, 227
Nostrzyk żółty 183 — Rosmarini 232
— wyniosły 183 — Sinapis 90, 91
Novodigal 130 — Spicae 171
Novopon 198 — Terebinthinae 205
Novoscabin 652 — Thymi 260
Nowoimanin 164 Oman wielki 165
Nowotwory jelita grubego 428 Omnoponum 196, 198
— kości 506 Ononis arvensis 192
— odbytnicy 429 — spinosa 191
— odbytu 429 Onychia et perionychia candidamycetica
— okrężnicy 430 613
— stawów 506 Oparzenie 634
Nużliwość mięśni 753 Opium 195, 197
Nymphaea alba 190 Opłucna, zapalenie 366
— candida 190 Opryszczka nawracająca 695
Nystatyna 613 — rogówki 736
— sromu 559
Obrzęk naczyniowy Quinckego 549 — zwykła 695
Obstetritia 574 Origanum vulgare 193
Obstipatio 420 Orzech włoski 167
Ocimum basilicum 191 Oskrzela, dychawica 362, 543
Odbyt, nowotwory 429 — nieżyt ostry 358
— żylaki 432 — — przewlekły 359
— rozstrzenie 361 — rozstrzenie 361
Oddibil 145 Osteoarthrosis 520
Odleżyny 629 Osteomalacia 499
Odmroziny 630 Osteomyelitis haematogenes 500
Odmrożenie 632 Osteoporosis 498
Oedema Quincke 549 Ostropest plamisty 247
Oesophagitis 369 Ostrożeń warzywny 110
Ogórecznik lekarski 89 Otyłość 489
Okres przekwitania 570 Owoc (p. też Fructus)
Olej (p. też Oleum) — aminka egipskiego 63, 346
— lniany 175 — — większego 62
— rącznikowy 226 — anyżu 202, 355, 413
— słonecznikowy 195 — berberysu 85
Olejek (p. też Oleum) — borówki brusznicy 270
— anyżowy 202 — — czernicy 268, 293
— eukaliptusowy 136 — bzu czarnego 242
— gorczyczny 90 — głogu 121, 332
— jałowcowy 168 — jałowca 168
— kminkowy 97 — jarzębiny 251
— kolendrowy 120 — kminku 97
— koprowy 65, 139 — kolendry 120
_ kosodrzewinowy 205 — kopru ogrodowego 65
— lawendowy 171 — — włoskiego 139, 355
— miętowy 186 — kruszyny 141
— sosnowy 205 — maliny 233
— tatarakowy 46 — marchwi 127
— tymiankowy 260 — ostropestu 247
Oleum (p. też Olej lub Olejek) — pasternaku zwyczajnego 128
776
Owoc pieprzowca 96 Perz właściwy 52
— pietruszki 199 Petroselinum sativum 199
— poziomki 140 Peucedanin 63
— róży 228 Peucedanum ruthenicum 63
— senesu 98, 285 Peumus boldus 200, 445
— szakłaku pospolitego 223, 283, 421 Pęcherzyca liści asta albo złuszczająca
— tarniny 215 711
Owocnia (p. też Pericarpium) — oczna 711
— fasoli 201, 494 — zwykła 710
— pomarańczy gorzkiej 111 Pęcherzyk żółciowy, zapalenie 446
Owocostan chmielu 159 Pharyngitis acuta 671
Owrzodzenie odleżynowe 717 — chronica hyperplastica 672
— trawienne przełyku 372 — — sicca, atrophicans 671
— żylakowe 636 — vesicularis et stomatitis 707
Oxeladin 682 Phaseolus vulgaris 201
Oxycort 634 Pieprzowiec roczny 96
— aerozol 634 Pierwiosnek lekarski 214
Oxypangam 239 — wyniosły 214
Ozaena 677 Pietruszka zwyczajna 199
Pięciornik gęsi 212
— kurze ziele 213, 609
Pancreatitis 459 Pilocarpinum hydrochloricum 58
Padaczka 754 Pilulae laxantes 60, 142, 154
Panax ginseng 580 Pimpinella anisum 202
Pandigal 130 — major 204
Pangamin 238 — saxifraga 203
Papaver rhoeas 193 Pinen 205
— somniferum 194 342 Pinus montana var. pumilio 205
Papaverin-atropin 197 — silvestris 204
Papaverinum hydrochloricum 58, 197, Piołun 76, 286, 366
342, 447. 452 Piper methysticum 581
Papaweryna 195, 342, 347 Piperasol 416
Papryka 96 Pityriasis rosea Giberti 618
Paradontopathia dystrophica 725 Pix liquida Pini 205, 621
— inflammata profunda 724 Plamica 640
— — superficialis 722 Plantaglucid 207
Paradontosis 725 Plantago lanceolata 206
Paralysis agitans 745 — major 206
— — idiopathica 745 Plantival 199
Parametritis 564 Pląsawica 757
Parkinsonismus 745 — Huntingtona 759
Parlodel 115, 746 — Sydenhama 758
Passiflora incarnata 198 Plenosol 526
Passispasmin 122, 160, 199, 272, 339, 364, Pleuritis 366
391, 399, 448, 616, 627, 632, 646, 651, Płuca, gruźlica 365
654, 656, 663, 666, 667, 732 — ropień 365
Passit 199 Pocenie nadmierne 642
Pastinaca sativa 63 Podbiał pospolity 264
Paxil 222, 340 Podciśnienie tętnicze 344
Pączki (p. też Gemmae) Pokrzyk wilcza jagoda 82
— sosny 205, 355 Pokrzywa zwyczajna 266
— brzozowe 88 Pokrzywka 547, 644
— topoli 211 Polcortolon TC aerozol 634
Pectosol 102, 165, 166, 245, 259, 682 Polyarthritis chronica evolutiva 508
Pediculosis capitalis 661 Polygala senega 207
— pulis 661 Polygonum aviculare 208
Peflawit 164 — bistorta 209
Pektosan 60, 140, 166, 242, 264, 362, 364 — hydropiper 210
Pemphigus foliaceus 711 Połonicznik kosmaty 157
— ophthalmicum — nagi 157
— vulgaris 710 Położnictwo 574
Pentnucleotide 239 Pomarańcza gorzka 111
Periadenitis mucosa necrotica recurrens Populus nigra 211
703 — tremula 211
Periarhritis humero-scapularis 528 Poria obligua 83
Pericarpium (p. też Owocnia) Poronienie 576
— Aurantii amari 111, 486 Porost islandzki 101, 365, 370
— Phaseoli 201, 467, 494 Porzeczka czarna 225
Peridontone 709, 715 Potentilla anserina 212
Perionychia candidamycetica 613 — erecta 213, 609
Perniosis 630 Powiek brzegów zapalenie przewlekłe
Pervincamin 277 729
777
Powiek brzegów zapalenie wrzodzieją- Radix (p. też Korzeń)
ce 731 — Althaeae 59, 320, 321, 355, 371, 374,
— zaburzenia czynności 731 511, 688
Poziewnik miękkowłosy 146 — Angelicae 69
— polny 146 — Archangelicae 69, 309, 310, 338, 705
— szorstki 146 — Artemisiae 79, 80
Poziomka pospolita 140 — Bardanae 70, 508, 523 527 655 705
Półpasiec 704 712
Prawoślaz lekarski 59 — Belladonnae 82, 746
— ogrodowy odmiana czarna 61 — Bryoniae 91
Primula elatior 214 — Cichorii 105, 309, 487, 715
— veris 214 — Consolidae 255
Proasthmin 133 — Dauci 127
Proctocolitis idiopathica 422 — Gentianae 148, 309, 486
Propolis 639 — Glycyrrhizae 152, 319, 355, 370 467
Proscylardyna 265, 329 667
Proszek dalmatyński 105 — Hydrolapathi 235
Protoweratryna 273 — Inulae 165, 355, 370, 712
Prunus spinosa 215 — Ipecacuanhae 99, 110, 355, 683
Prurigo 552 — Levistici 173, 330, 715
Pruritus cutis 650 — Liquiritiae 152
Pryszczyca 705 — Ononidis 192
Przelot pospolity 68 — Petroselini 199, 330
Przełyk, achalazja 375 — Pimpinellae 204, 310, 355, 363, 715
— krwawienia 407 — Primulae 214, 319, 355
— owrzodzenie trawienne 372 — Raphani nigri recens 219, 220
— rak 377 — Rauwolfiae 221, 493
— uchyłkowatość 380 — Rhei 224, 225, 283, 285, 589
— zapalenie 369 — Saponariae 244, 319, 355, 666
Przepuklina przeponowa 381 — Senegae 207. 208, 319, 355
Przestęp biały 91 — Symphyti 255, 321, 355, 374, 467, 511.
—— dwupienny 91 524, 529
Przetacznik leśny 274 — Taraxaci 258, 309, 467, 487, 494
Przewody żółciowe, zapalenie 446 — Urticae 267
Przewód pokarmowy, choroby 368 — Valerianae 271, 338, 492
— — robaczyca 415 Radobelin 746
Przęśl dwukłosowa 131 Rak przełyku 377
Przywrotnik polny 53 — skóry 646
— pospolity 53 — żołądka 396
Przyzębica 725 Ramnil 142
Przyzębie, zapalenie głębokie 724 Raphacholin 188. 220, 450
— — powierzchowne 722 Raphalamid 58, 188, 220, 450
Psoralea drupacea 63 Raphanus sativus var. niger 219
Psoralen 63, 600, 621 Raudiazin 222, 341
Psoriasis 619 Rauminal 222
Pulmonaria officinalis 216 Raunatin 222
Pulmosan 45, 135, 156, 209, 258, 502, 516 Raupasil 222, 340
Pulvis Doveri 198 Rauwaplex 222
— Foliorum Digitalis 131 Rauwasan 222
— Ipecacuanhae opiatus 193 Rauwasedin 222
— Magnesio cum Rheo 225 Rauwolfia canescens 221
Purostrophan 253 — serpentina 221, 336, 339
Puroverin 274 — vomitoria 221
Purpura 640 — żmijowa 221
Pursennid 98 Rącznik pospolity 226
Pyelitis 464 Rdest ostrogorzki 210
Pyodermia erythemato-exsudativa 664 — ptasi 208
— — squamosa 664 — wężownik 209
Pyretryny 104 Redergam 587
Pyrosan 89, 139, 212, 234, 240, 244, 2i2, Reparil 51
362, 366 Rektosan 45, 50, 142, 251, 256, 263, 279
Rescynamina 221
Resergot 83, 114, 222, 339, 340, 378
Quercus infectoria 217, 293 Resina (p. też Żywica)
— robur 217 — Bryoniae 92
— sessilis 217 — Podophylli 605, 615
Reserpin 222
Retiazyd 222, 340, 341
Retinoic acid 605
Rabilka 84, 746 Rettich-Pflanzensaft 220
Rabro 154 Reumogran 89, 135, 139, 209, 240, 26S,
Radiodermitis 658 497, 513, 595
778
Reumosan 89, 135, 139, 209, 234, 240, Rytm serca, środki hamujące pobudli-
268, 497, 513, 516, 529, 595 wość 335
Rezerpina 221, 339 — — — pobudzające 337
Rhamnus cathartica 223 — — zaburzenia 336
Rhelax 97, 142, 203, 225, 427, 442, 632, Rzepik pospolity 51
646, 654, 666 Rzewień dłoniasty 224
Rheum officinale 224 Rzodkiew czarna 219
— palmatum 224. 285
Rhinitis acuta 673
— allergica 554 Saccharomyces cerevisiae 237
— atrophicans non foetida 677 Sadamin 742
Rhinophenazol ophthalmicum 730 Salicyna 138, 239
Rhizoma (p. też Kłącze) Salix alba 239
— Agropyri 52, 330, 467 — fraqilis 239
— Bistortae 209, 293, 712 — pentandra 239
— Calami 46, 293, 413, 486, 525, 589, — purpurea 239
712, 715 — viminalis 239
— Curcumae 124 Salvia officinalis 240
— Graminis 52 Salviatymol 703
— Hydrastidis 160 Salvysat Bürger 242
— Iridis 166 Sambucus nigra 242
— Rhei 589, 592 Sandoscil 266, 329
— Rubiae tinctoriae 232 Sangwinaryna 102
— Tormentillae 213, 214, 293, 409, 413, Saponaria officinalis 244
688 Saponiny, farmakodynamika 316
— Veratri 273 Sarothamnus scoparius 245
Rhus semialata 293 Satureja hortensis 246
Ribes nigrum 225 Scabies 652
Ricinus communis 226 Schorzenia naczyń obwodowych 348
Robaczyca przewodu pokarmowego 415 — — żylnych 349
Robinia akacjowa 227 Scilla maritima 329, 585
— pseudacacia 227 Scillaren 266, 329, 585
Rogowacenie białe 648. 713 Scleritis 738
Rogówka, zapalenie nagminne 735 Scleroderma 657
— — opryszczkowe 734 Sclerosis multiplex 761
— opryszczka 736 Scophedal N 133
— zapalenie porażenne 737 Scopolaminum hydrobromicum 127, 746
— — powierzchniowe 735 Scopolan 58, 127, 378. 392, 404, 419, 447,
— — wskutek niedomykalności powieki 452
737 Scorbopyrin 108. 279
— — wysychające 737 Scylaren 265, 329
Ropień płuc 365 Secadol 114
Ropnie mnogie pach 649 Secale cornutum 112
Rosa canina 228 Sedacorn 115, 745
Rosmarinus officinalis 231 Selen 34
Rowagastrit 154 Semen (p. też Nasienie)
Rozmaryn lekarski 231 — Colchici 117
Rozmięknienie kości 499 — Cucurbitae recens 123, 124
Rozstrzenie oskrzeli 361 — Erucae 249
Róża dzika 228 — Foenugraeci 263, 525, 529
Rubia tinctorum 232 — Hippocastani 49
Rubinex 233 — Lini 175, 176, 321, 371, 374, 387, 404,
Rubiolizyna 233 422, 491, 591, 608
Rubus idaeus 233 — Psylli 321
Rumex hydrolapathum 234 — Ricini 226
Rumian szlachetny 66, 286 — Sinapis albae 249, 374, 404
Rumianek bezpromieniowy 181 — — nigrae 90, 367
— pospolity 181, 286 — Strophanthi grati 252
Rumień wielopostaciowy wysiękowy 718 — — Kombe 252
Ruta graveolens 236 — Strychni 254, 478, 581
— zwyczajna 236 Senega 207
Rutina 277, 279, 343, 349, 641, 659, 667 Senes wąskolistny 97
Rutinoscorbin 279, 343, 349, 633, 659, Sennagran 98
667 Sennozydy 98
Rutisol 279, 343, 349, 618, 642, 659, 6S4, Senpurgin 98
667 Septalan 668, 718
Rutophen 279. 344, 349 Septosan 188,242, 259, 261, 598. 718, 719,
Rutwica lekarska 145 721, 723
Rutyna, farmakodynamika 288 Serce, choroby 323
Rwa kulszowa 759 — glikozydy cebuli morskiej 329
Rytm serca, środki hamujące automa- — — nasercowe 325
tyzm 337 — — — pomocnicze 330
779
Serce, glikozydy strofantusa 328 Spiritus Lavandulae 172
— metyloksantyny 334 — saponato-camphoratus 261
— nerwica 338 — Sinapis 91
— niewydolność ostra 324 Spojówki, zapalenie nagminne 736
— — przewlekła 324 — — opryszczkowe 734
— środki moczopędne 329 — — ostre 732
— zaburzenia rytmu 335 — — podostre 732
Serdecznik pospolity 172 Spondyloarthritis ankylopoetica 516
Serpadex 222, 340, 493, 665 Spondyloarthrosis 525
Siatkówka, choroby 739 Sporysz 112
Siemię lniane 366 Sterilitas 574
Sinapis alba 248 Stigma Maydis 280
Sinusitus 678 Stokrotka pospolita 84
Sirupus Althaeae 681 Stomatitis apbthosa 697
— Aurantii amari 111 — catarrhalis 686
— Creosoti compositus 197, 355, 681 — epidemica 705
— Kalii guajacolosulfonici 112, 355, — profunda 691
681 — staphylococcica 690
— Pini compositus 104, 140, 197, 205, — streptococcica 689
206, 354, 355, 359, 681 — superficialis 686
— Rubi idaei 234, 675 — toxica 720
— Symphyti 256, 355, 681 — ulcerosa 691
— — cum Farfara 256, 264, 355, 681 Strączki senesowe 98
— Thymi compositus 262, 681 Strobilus Lupuli 159
Siwiec żółty 150 Strodival 253
Sklerodermia 657 Strofant wdzięczny 251
Sklerosan 35, 122, 142, 144, 209, 251, Strofantin K 253
280, 350, 502. 522, 587 Strofantozyd K 253, 328
Skopolamina 126 Strofantyna G 252, 304, 328
Skrzyp polny 133 — K 252
Słonecznik zwyczajny 155 Stroiczka rozdęta 177
Sok brzozowy świeży 89 Strophanestin 253, 329
— z korzenia marchwi świeży 128, 494 Strophanthin K 253
Solaren 58, 125, 441 — G 253
Solcoseryl 630, 660 Strophanthinum G intrayenosum 253, 329
Solidago serotina 250 — K intrayenosum 329
— virgaurea 249 Strophanthus gratus 251, 294, 328
Solutio camphorae oleosae 20% pro — Kombe 252, 294, S28
injectione 110 Strophosid 253
— Erlenmayeri 338 Strychnina 254, 344
Sorbus aucuparia 251 Strychninum nitricum 255, 344
Sosna zwyczajna 204 Strychnos nux vomica 254, 344
Sparteina 246, 336 Stugeron 742
Sparteinum sulfuricum 246, 336 Stwardnienie rozsiane 761
Spasmophen 404 Succus (p. też Sok)
Spasticol 83, 197, 397 — Aloes 59
Species antidiabeticae — p. Diabetosan — Bardanae 71, 508, 625, 663, 666 -
— antidiarrhoicae — p. Tannosan — Belulae 89 330 515
— antihaemorrhoidales — p. Rektosan — — recens 89
— antipyreticae p. Pyrosan — Dauci recens 128
— antirheumaticae et antiarthriticae — Farfarae 264 265
p. Reumosan — Hyperici 163, 164, 395, 603, 628
— antiscleroticae — p. Sklerosan — Raphani recens 220
— cardiacae — p. Cardiosan — Taraxaci 258, 379, 395, 487. 515, 527
— Cholagogae nr 1 169, 656 Sulphanizolon susp. opht. 730
— — nr 2 45, 103, 142, 157, 163, 188, Summitates Abrotani 75
258 Swaetosan 242
— — nr 3 142, 169 Szałwia lekarska 240
— desinficientes — p. Septosan Szakłak pospolity 223
— diureticae — p. Urosan Szanta zwyczajna 179
— laxantes I — p. Normosan Szczaw lancetowaty 234
— — II — p. Neonormosan Szyszka chmielowa 159, 646
— metabolicae — p. Degrosan Szyszkojagoda jałowca 168
— pectorales — p. Pektosan Sycosis staphylogenes 608
— _ II — p. Neopektosan Sylimarol 248, 441, 509
— pulmonales — p. Pulmosan Sylimaryna 247, 248
— sedative — p. Nervosan Symphytum officinale 255
— stomachicae — p. Digestosan Synalbina 249
— vaginales — p. Vagosan Syndroma malabsorptionis 411
Spiritus ammonii anisatus 203, 682 — Reiteri 519
— Angelicae compositus 70, 110, 170 Synigryna 90
— camphoratus 110 Syrop malinowy 234
780
Ślaz dziki 179 Tinctura Convallariae 119, 12, 331
— zaniedbany 179 — Crataegi 123, 343, 732
Śliwa tarnina 215 — Foliorum Berberidis 87
Śluzy, farmakodynamika 320 — Gallae 218, 219, 293
Świąd skóry 650 — Gentianae 150
Świerzb 652 — Ipecacuanhae 101, 682
Świerzbiączka 552 — Leonuri 173
Świetlik łąkowy 137 — Lobeliae 177
— wyprężony 137 — Menthae piperitae 188, 189, 384
— zwartolistny 137 — Opii benzoica 198, 379, 397
— — simplex 198, 379, 384, 397
— Pyrethri 105
Tabex 148 — Rhei vinosa 111. 121, 225
Tabletki KH 94 — — spirituosa 225, 421
Tabulettae Adonis-Brom 48 — Saponariae 245, 682
— Allii sativi 56 — Stramonii 58. 127, 746
— Radicis Rhei 225 — Strophanthi 253
Tachmalin 222 — Strychni 255. 344, 487
Tagamet 406 — Tormentillae 214
Talusin 266, 329 — Valerianae 272, 505, 666, 732
Tanacetum vulgare 256 — — aetherea 272
Tanalbina 219, 293 — Veratri 274, 340
Tanina 217, 218, 663 Tinea pedum 610
Tanninum 219, 639 Toclase 682
— albuminatum 219, 293 Tojowiec kondurango 180
Tannosan 67, 188, 214. 242, 269, 426 Tolargin 83, 197. 452
Taraxacum officinale 257 Topola czarna 211
Tarczownica islandzka 101 — osika 211
Tasznik pospolity 95 Tormentiol 214, 608, 612, 618, 620, 621.
Tatarak zwyczajny 45 632, 633, 634, 642. 647, 655, 656, Mil),
Tavipec-Montavit 172 663, 665, 668
Temoebilin 125 Trądzik pospolity 653
Temoe-lawak 124 — różowały 655
Tensatrine 274 Trigonella foenum graecum 263
Teobromina 334 Trzustka, zapalenie 459
Tenpichol 58, 137, 205, 395, 447 Tuberculosis luposa 609
Terpicodin 197 — ossium 504
Terpentyna 205 — pulmonum 365
Terpinex 137, 203, 205 Tussicodin 101, 197
Theobromino-Calclum salicylicum 342 Tussiglaucin 151, 354
Theobrominum 342 Tussilago farfara 264
— Natrium cum Natrio Salicylico 342 Tussipect 215, 262, 355, 681
Theopaverin 197, 342 Twardówka, zapalenie 738
Theophenal 347 Twardzina 657
Theophyllinum 342 Tymianek pospolity 260, 416
Theoserpin 340 Tymol 260, 261
Theostrol 197 Tysiącznik 135
Thiocodin 197
Thymolum 260
— Thymus serpyllum 259 Uabaina 252, 253, 304. 328
— vulgaris 260, 416 Ucho środkowe, zapalenie ropne 683
Tilia cordata 262 — wewnętrzne 684
— pltyphyllos 262 — zewnętrzne, zapalenie 683
Tinctura (p. też Nalewka) Uchyłkowatość jelita grubego 425
— Abrotani 76 — przełyku 380
— Absynthii 78 Ulcus decubitale 717
— Adonidis vernalis 305, 331, 732 — pepticum duodeni 400
— Allii sativi 56 — — oesophagi 372
— Aloes 58, 59, 404, 421 — — ventriculi 400
— Amara 77, 111, 190, 309, 366, 487, — varicosum 636
500 Uldenol 47, 154, 183, 403
— Ammi visnagae 65, 346, 378 Ulventrol 47, 183. 403
— Arnicae 75, 349, 404 Unguentum Acidi borici cum mentnolo
— Aurantii amari 111 189
— Belladonnae 83, 84, 393, 404 — camphoratum 110
— Calami 47, 724 — colchamini 0,5% 118
— Calendulae 94 — contra congelationem 110, 632, 633
— Capsici 96 — Dermatoli 632
— Chamomillae 183 — leniens 172, 656
— Chelidonii 58, 104, 379, 404 — Majoranae 178, 679
— Cinchonae 108 — Symphyti 256. 514. 608, 632, 633, 634,
— — composita 108, 111, 121, 150, 501 638, 642, 647, 650, 660, 663, 665,
— Colae 345 668, 679
781
Unguentum undecylenicum 611 Wikalina 47, 142, 279
Uralyth 233 Wilżyna bezbronna 192
Uralyt U 481 — ciernista 191
Urazy kości 502 Winkamina 276
Ureteritis 464 Winkametrin 277
Urginae maritima 265, 294, 305 Winkapan 277, 757
Urginia morska 265 Wisnadyna 65
Urogran 47, 89, 105, 135, 174, 250, 330, Witamina — p. Vitaminum
519 Witamina F 176
Urolithiasis 470 Wióknouszek ukośny 88, 506
Urosan 73, 89, 105, 135, 158, 496, 519 Wrotycz pospolity 256
Urtica dioica 266 Wrzód trawienny żołądka i dwuna-
Urticaria 547, 644 sinicy 400
Uszkodzenie skóry promieniami X 658 Wrzos zwyczajny 94
— — — radu 658 Wszawica głowowa 661
Uvalysat 73 — łonowa 661
Wyciąg p. Extractum
Wymiotnica 99
Vaccinium myrtillus 268 Wyprysk 662
— vitis idaea 270 — alergiczny 550
Vagosan 93, 183, 209, 218, 242, 268 — łojotokowy 665
Valeriana officinalis 271 — podudzi 664
Validol 189
Valmane 273
Varices haemorrhoidales 432 Yomesan 415
Vegantalgin 452
Vegantin 404
Venacorn 50, 115, 279, 522 Zaburzenia czynności powiek 731
Venalot 185 — — żołądka neurowegetatywne 390
Venescin 50, 279, 349, 522, 611, 614, 633, — rytmu serca 335
638, 745 Zakażenie narządów płciowych kobiety
Venoplant 51 557
Venoruton 279 Zapalenie brzegów powiek przewlekłe
Veratrum album 273, 340 729
— lobelianum 273 — — — wrzodziejące 731
Vermitox 416 — dziąseł nieżytowe 686
Veronica officinalis 274 — — rozrostowe 723
Verrucae vulgares 604 — — wrzodziejące 724
Viburnum opulus 275 — — ziarninowe 723
Vinca minor 276, 343, 587 — gardła ostre 671
Vincamin 343, 587 — gruczołu łzowego ostre 735
Vinum Condurango 181 — — przedsionkowego większego 559
Viola arvensis 277 — jamy ustnej aftowe 697
— tricolor 277 — — — i gardła pęcherzowe 707
Viscum album 279, 342 — — — głębokie 691
Viscysat Bürger 280 — — — gronkowcowe 690
Vitaminum A 6,05, 631, 709, 714, 730 — — — nieżytowe 686
— B compositum 616, 630, 696, 7Ui, 712, — — — paciorkowcowe 689
719, 730, 745 — — — powierzchniowe 686
— B1 753 — — — toksyczne 720
— B2 706 — — — wrzodziejące 691
— B6 701 706 — jelita grubego 422
— B12 704 — — — wrzodziejące 422
— C 230, 443, 630, 631, 641, 696, 701 — — — z niedokrwieniem 424
704 706 712 724 — kłębków nerkowych 464
— E 753 — kości krwiopochodne 500
— K 311 641 709 — — przewlekłe 503
— PP 641, 701, 706, 709 724 — krtani ostre 680
Vitaral 443, 492 — — przerostowe przewlekłe 682
Vitiligo 598 — — zanikowe przewlekłe 683
Vulvitis 558 — łojotokowe skóry 665
— mycotica 558 — miedniczek nerkowych 464
— moczowodów 464
— nadtwardówki 738
Walepotriaty 271 — narządów płciowych kobiety 557
Wątroba, marskość 445 — nerek ciążowe 469
— wirusowe zapalenie 435 — opłucnej 366
— zapalenie przewlekłe 441 — pęcherza moczowego 464
— zwyrodnienie tłuszczowe 444 — pęcherzyka żółciowego 446
Wiązówka błotna 138 — pochwy 560
— bulwkowa 138 — — na tle drożdżycy 561
Wierzba purpurowa 239 — — — zakażenia ropnego 561
782
Zapalenie przełyku 369 Ziele macierzanki 259, 355
— przewodów żółciowych 446 — majeranku 178
— przyczepów ścięgnistych 529 — marzanki 81
— przydatków 563 — męczennicy 198, 339
— przymacicza 564 — miłka wiosennego 47, 304
— przyzębia głębokie 724 — miodunki 216, 355, 504
— — powierzchniowe 722 — nawłoci 250
— rogówki i spojówki nagminne 736 — nostrzyka 183, 31(1
— — — opryszczkowe 734 — ogórecznika 90
— — porażenne 737 — ostrożenia warzywnego 110
— — powierzchniowe 735 — pasyflory 198, 339
— — wskutek niedomykalności powiek — pięciornika gęsiego 212
737 k — piołunu 76, 309
— — wysychające 737 — połonicznika 157, 310, 319, 330
— skóry atopowe 552 — poziewnika 146, 366, 504
— — popromienne 658 — przęśli 132
— spojówek ostre 732 — przełącznika leśnego 274
— — podostre 732 — przywrotnika 53
— sromu 558 — rdestu ostrogorzkiego 210
— stawów kręgosłupa zesztywniające — — ptasiego 208, 289, 366, 409, 413
516 — rutwicy 145, 494
— szyjki macicy 562 — rzepiku pospolitego 51
— trzustki 459 — serdecznika 172, 331, 343
— twardówki 738 — siwca żółtego 150
— ucha środkowego ropne ostre 683 — skrzypu pospolitego 133, 289, 330, 36ii,
— — zewnętrznego 683 504
— wątroby przewlekłe 441 — stroiczki 177, 358, 363
— — wirusowe 435 — szanty 179
— zatok przynosowych 678 — świetlika 137
— złuszczające skóry 666 — tasznika 95
Zaparcia 420 — tymianku 260, 355
Zaraza pyska i racic 705 — tysiącznika 135, 309
Zarodek koła 116, 334 — żarnowca 245, 332
Zea mays 280 Zimowit jesienny 115, 495
Zespół bolesnego barku 528 Zioła usprawniające w chorobach na-
— złego wchłaniania 411 rządu ruchu 531
— Reitera 519 Złamanie kości 502
Ziele (p. też Herba) Złocień dalmatyński 104
— barwinka mniejszego 276 Zmiany starcze przewodu pokarmowego
— bazylii 191 588
— biedrzeńca 204 — — układu krążenia 582
— bluszczyka 151 — — — oddechowego 593
— bukwicy 87 — — — ruchu 594
— bylicy bożego drzewka 75 — zwyrodnieniowe kręgosłupa 525
— — pospolitej 79 — zwyrodnieniowo-wytwórcze stawów
— centurii 135 stóp 525
— cząbra 246 Znamię kukurydzy 280
— doględy 154 Zrzeszotnienie kości 498
— drapacza lekarskiego 115 Zwyrodnienie tłuszczowe wątroby 444
— dymnicy 144 — zmiany w kręgosłupie 529
— dziurawca 162, 309 — — w stawach stóp 525
— estragonu 78
— fiołka trójbarwnego 277, 287, 289
— glistnika 102 Żarnowiec miotlasty 245, 336
— grindelii 154, 358, 363 Żelazo 32
— gryki 288 Żołądek, krwawienia 407
— hyzopu 164 — nieżyt ostry 384
— janowca 147 — — przewlekły 386
— jemioły 279, 342, 347 — — żółciowy 388
— karczocha 125 — wrzód trawienny 400
— konwalii 118, 304, 330 — zaburzenia neurowegetatywne 390
— kopytnika z korzeniami 80, 354 Żółciowy nieżyt żołądka 388
— krwawnika 44, 309, 339 Żylaki odbytu 432
— lebiodki 193 Żywica sosnowa 205
— lnicy 174 Żywokosta lekarskiego 255
— lobelii 177
* Wskazówki o odżywianiu się po przebytym wzw są podane w broszurze T. Krygiera i Z. Zawistowskiej „Żywienie dietetyczne w chorobach wątroby”. PZWL, Warszawa 1977.
Wyszukiwarka
Podobne podstrony:
Mellibruda O przemocy domowej POradnik dla lekarzy pediatrów(1)
Szymanski Andrzej Lekarz domowy poradnik dla matek
Szymanski Andrzej Lekarz domowy poradnik dla matek
niemiecki dla lekarzy
HPV Informacje dla lekarzy
poradnik dla pracownikow z polski 3LWV36MVBE5MIO3KXYWF66RD2HM3MTOF6Z4Y4XQ
Poradnik dla trenerów grup młodzieżowych
PORADNIK DLA MAM
poradnik dla nauczyciela
Zatorowość płucna, wyzwanie dla lekarzy
Ekonomia przedsiębiorstw Poradnik dla niefinansistów
więcej podobnych podstron