Najczęstsze choroby
wieku dziecięcego i
młodzieńczego
Dominika Janczak
Kierunek: Pedagogika dla kierunków
po studiach niepedagogicznych
Studia: Magisterskie
Rok: IV
Tryb: Stacjonarne

Wstęp
Aż 90% młodych Polaków ma różne wady rozwojowe, zaś co czwarty cierpi na
przewlekłe choroby. Wśród dzieci dość popularnymi jednostkami chorobowymi są
choroby układu oddechowego. Możemy do nich zaliczyć zapalenie zatok, ostre
nadgłośniowe zapalenie krtani, zapalenie oskrzeli oraz anginę. Poprzez ostatnio dość
popularne ruchy antyszczepionkowe spowodowały nawrót epidemii chorób zakaźnych
takich jak ospa, różyczka czy świnka. Dzieci są coraz grubsze, cierpią na alergię oraz
cukrzycę, mają także coraz gorszy wzrok i słuch. Wśród młodzieży możemy wymienić
problemy związane z nadwagą oraz przeciwstawną do niej anoreksją, związane z nią
choroby wynikające z niedoboru różnorodnych składników odżywczych i
niedostatecznego zapotrzebowania na nie, wady postawy oraz trądzik młodzieńczy.
W mojej pracy postaram się przedstawić najczęściej występujące choroby wieku
dziecięcego oraz młodzieńczego. Wybór popieram obserwacją oraz odbytymi zajęciami
na oddziale Pediatrii.
1. Choroby zakaźne
Sytuacja epidemiologiczna w zakresie chorób zakaźnych wśród dzieci i młodzieży od
wielu lat jest w Polsce korzystna. Szczególnie dotyczy to chorób objętych programem
obowiązkowych szczepień ochronnych. W Rozporządzeniu Ministra z dnia 18 sierpnia 2011
roku w sprawie obowiązkowych szczepień ochronnych znalazły się błonica, gruźlica,
inwazyjne zakażenie Haemophilus influenzae typu b, inwazyjne zakażenia Streptococcus
pneumoniae, krztusiec, nagminne zakażenie przyusznic, odra, ospa wietrzna, ostre zapalenie
rogów przednich rdzenia kręgowego (choroba Heinego-Medina), różyczka, tężec, wirusowe
zapalenie wątroby typu B oraz wścieklizna.
1
Znajdują się one również w Komunikacie
Głównego Inspektora Sanitarnego z dnia 30 października 2014 r. w sprawie Programu
Szczepień Ochronnych na rok 2015. Oprócz chorób zakaźnych wyznaczony został miesiąc
albo wiek, kiedy należy szczepionkę przyjąć. Dzięki nim całkowicie wyeliminowano błonicę i
chorobę Heinego-Medina. W odniesieniu do pozostałych chorób zakaźnych, przeciw którym
1
, Rozporządzenie Ministra Zdrowia z dnia 11 sierpnia 2011 w sprawie obowiązkowych szczepień ochronnych.
(Dziennik Ustaw Nr 182, Poz. 1086)

prowadzi się obowiązkowe szczepienia utrzymuje się tendencję spadkową zachorowań na
świnkę, różyczkę, odrę i wirusowe zapalenie wątroby typu B. Zarejestrowanymi przypadkami
były nieszczepione lub nieprawidłowo zaszczepione osoby. Zwiększa się natomiast
zapadalność na krztusiec. Wzrost jest związany z krążeniem drobnoustrojów w środowisku i
wrażliwością populacji na zakażenie.
2
Nasilające się w ostatnich latach ruchy antyszczepionkowe oraz zwiększająca się
liczba osób odmawiających szczepienia dzieci są niekorzystnym zjawiskiem. Dyskusja na
temat rzekomej szkodliwości szczepionek trwa już w Polsce ładnych parę lat. Konsekwentne
straszenie towarzyszącymi szczepionkom powikłaniami zaczynają przynosić negatywne
skutki. Już w 2014 roku, w woj. podlaskim zarejestrowano 5346 zachorowań na ospę
wietrzną, tj. o 45 proc. więcej niż w roku 2013.
Do najpopularniejszych chorób zakaźnych występujących wśród dzieci należą ospa
wietrzna oraz różyczka.
1.1 Ospa wietrzna
Ospa wietrzna jest najczęściej występującą chorobą wśród przedszkolaków. Powoduje
ją herpeswirus VZV (Herpes virus varicellae). Nazywana jest potocznie wiatrówką poprzez
drogę zakażenia, jaką jest droga kropelkowa i czynnikowi sprzyjąjącemu okresie
najczęstszego występowania, czyli wiośnie. Objawy ospy wietrznej pojawiają się do dwóch
tygodni od kontaktu z źródłem zakażenia. Okres zaraźliwości zaczyna się 2-3 dni przed
pojawieniem się wykwitów skórnych i trwa, aż do ich przyschnięcia. Dlatego rodzice
posyłając dziecko do szkoły bądź przedszkola są nieświadomi rozwijającej się choroby, a ich
pociecha staje się źródłem i roznosicielem.
Zanim na ciele pojawi się wysypka, dziecko czuje się źle prze kilka dni. Początkowo
choroba objawia się gorączką 37-40 stopni, bólem głowy i ogólnym pogorszeniem
samopoczucia przypominającym przeziębienie. Ewolucja wykwitów skórnych trwa sześć dni.
Mała, czerwona plamka przekształca się w pęcherzyk wypełniony mętnym płynem, kolejno w
krostkę, a zasychając - w strup, który odpada po kilku dniach. Najwięcej wykwitów
2
Dane epidemiologiczne („Kronika Epidemiologiczna”) za rok 2011 w porównaniu z latami wcześniejszymi
zawarte w specjalnym wydaniu kwartalnika „Przegląd Epidemiologiczny” 2013, t. 67, nr 2.

występuje na tułowiu, a nieco mniej na twarzy i głowie oraz kończynach. Powszechnie
towarzyszy nim nasilony świąd, dlatego rodzice obcinają dzieciom paznokcie, a na noc
zakładają bawełniane rękawiczki, aby uniknąć rozdrapywania krostek.
Do
objawowego
leczenia
ospy
wietrznej
należy
stosowanie
leków
przeciwgorączkowych
i
przeciwbólowych
oraz
łagodzących
świąd
leków
przeciwhistaminowych. Dodatkowo zadbać należy o skórę i zapobiegać powikłaniom, jakimi
są ropne zakażenia skóry, ropowce oraz blizny kąpiąc dziecko w wodzie z dodatkiem
nadmanganianu potasu. Po przechorowaniu ospy wytwarza się trwała odporność. Jednak
wirus pozostaje do końca życia w stanie utajenia w zwojach nerwowych i pod wpływem
nieswoistych bodźców, zwykle osłabienia odporności, może się uaktywnić, wywołując
półpasiec.
1.2 Różyczka
Z danych Narodowego Instytutu Zdrowia Publicznego wynika, że od 1 stycznia do
końca maja 2013 roku zarejestrowano ponad 32 tys. zachorowań na różyczkę. Jest to
dziesięciokrotnie więcej niż w roku poprzednim. Zdecydowana większość zachorowań, bo aż
70% dotyczy młodych chłopców w wieku od 15-19 lat. Są one spowodowane
najprawdopodobniej brakiem przyjęcia szczepionki w dzieciństwie w porównaniu do
dziewczynek, u których szczepienia odbyły się w wieku 13 lat.
3
Mogą oni stanowić źródło
zakażenia dla osób, które nie chorowały na różyczkę lub nie były na nią szczepione ze
względu na postawy antyszczepionkowe rodziców.
Wirus różyczki rozprzestrzenia się drogą kropelkową oraz poprzez kontakt z
materiałem zakaźnym tj. wydzieliną jamy nosowo-gardłowej, krew, mocz czy kał. Sam okres
wylęgania trwa 2-3 tygodnie. Osoby zarażone mogą rozprzestrzeniać wirus nawet na 7 dni
przed pojawieniem, wysypki i 5 dni po wystąpieniu. Towarzyszy jej delikatna gorączka,
opuchnięcie węzłów chłonnych oraz drobna, różowa wysypka począwszy od twarzy, przez
szyje po klatkę piersiową. U starszych dzieci może dojść również do bólu oczu, bólu gardła
jak i bólu mięśni. U małych najczęściej wysypka jest pierwszym objawem choroby.
W razie wystąpienia objawów należy zgłosić się do lekarza pierwszego kontaktu w
celu rozpoznania. Lekarz zróżnicuje etiologię wysypki, ponieważ bardzo łatwo jest ją pomylić
3
Raport z konferencji prasowej przeprowadzonej przez Narodowy Instytut Zdrowia Publicznego-PZH dn. 27
czerwca 2013 pt. „Epidemia wyrównawcza różyczki w Polsce”

z reakcją alergiczną, a w przypadku potwierdzenia za pomocą badania krwi (przeciwciał),
oraz przekaże informacje o zachorowaniu Państwowy Zakład Higieny. W czasie leczenia
należy spożywać duże ilości wody, dużo odpoczywać, a temperaturę zbijać odpowiednimi do
wieku lekami. Okres hospitalizacji od momentu wystąpienia objawów to minimum 7 dni.
Wysypka znika 2-3 dni od pojawienia się, nie pozostawiając żadnych śladów. W Polsce
szczepi się dzieci dwukrotnie: w wieku 13-14 miesięcy, a następnie w okresie dorastania.
Trwałą odporność daje tylko przechorowanie różyczki.
2. Otyłość
Z raportu Światowej Organizacji Zdrowia wynika, że w ciągu ostatnich 20 lat w
naszym kraju trzykrotnie wzrosła liczba dzieci z nadwagą.
4
Naukowcy mówią o epidemii
nadwagi i otyłości wśród młodego pokolenia.
Definicja otyłości jest bardzo prosta – to patologiczne zwiększenie ilości tkanki
tłuszczowej w organizmie, wynikające z zaburzenia stanu odżywiania, czyli przyjmowania
większej ilości energii w pożywieniu, niż wynosi jej zużycie. Nie oznacza ona tylko
zwiększonej ilości tkanki tłuszczowej, ale także kumulacje lipidów w narządach
wewnętrznych, co prowadzi do wielu związanych z tym chorób. Narastający problem jest
efektem współczesnego stylu życia. Pośród przyczyn nadwagi i otyłości możemy wymienić
nie tylko predyspozycje genetyczne, ale przede wszystkim genetyczne i socjoekonomiczne.
Do kategorii tych ostatnich możemy zaliczyć bardzo łatwy dostęp do wysoko przetworzonej
żywności, o dużej zawartości węglowodanów prostych i tłuszczów zwierzęcych. Na niemal
każdej ulicy możemy zakupić tanie, szybkie, a przede wszystkim niezdrowe jedzenie w
restauracjach typu fast food. Dzieci marzą o zorganizowaniu przyjęć urodzinowych w
McDonald’s, a ukrytym celem każdej wycieczki szkolnej jest właśnie wizyta w tej restauracji.
Definitywny i negatywny wpływ na otyłość ma również ograniczenie wysiłku fizycznego. W
dobie XXI wieku dzieci wybierają gry komputerowe w towarzystwie chipsów, batoników i
coca-coli, zamiast gry w piłkę na boisku z kolegami. Powikłania otyłości występują już w
dzieciństwie i młodości. Wśród nich możemy wymienić przede wszystkim zespół
metaboliczny, cukrzyca typu 2, zespół bezdechu, nadciśnienie tętnicze, koślawość kolan i
4
Publikacja Światowej Organizacji Zdrowia pt. „10 faktów na temat otyłości, które należy poznać”

płaskostopie. Towarzyszą temu obniżenie poczucia własnej wartości, brak wiary we własne
możliwości, nerwica oraz depresja.
Do oceny otyłości służy wskaźnik BMI w połączeniu z siatkami centylowymi.
Nadwagę rozpoznaje się, jeżeli BMI mieści się między 85 a 95 percentylem, natomiast
otyłość, jeżeli przekroczymy 95 percentyl. Leczenie otyłości jest trudne i długotrwałe.
Obejmuje regularne monitorowanie przyrostów masy ciała, odpowiednio dobrana aktywność
fizyczną, wsparcie psychologiczne, ale przede wszystkim zmianę diety.
Najwyższa Izba Kontroli przeprowadziła kontrolę pn. Realizacja zadań w zakresie
zapobiegania nadwadze i otyłości u dzieci i młodzieży szkolnej. Kontrolą objęto lata 2009-
2011. Na podstawie jej wyników, wysnuto wnioski i podjęto kroki. Wśród nich znalazły się
zadania takie jak zapewnienie zdrowych produktów żywnościowych w szkolnych sklepikach i
automatach, zapewnienie, co najmniej trzech godzin tygodniowo lekcji wychowania
fizycznego, wprowadzenie do tematyki doskonalenia zawodowego nauczycieli zagadnienia
edukacji prozdrowotnej uczniów w tym zapobiegania nadwadze i otyłości oraz wiele innych
zadań dla Ministra Edukacji Narodowej, prezydentów, burmistrzów, wójtów i dyrektorów
szkół.
5
3. Próchnica zębów
Próchnica jest jedną z najczęściej występujących chorób zarówno u dzieci jak i u
młodzieży. Atakuje zęby mleczne dzieci w pierwszym roku życia. Ponad 90% polskich dzieci
i nastolatków ma zęby uszkodzone próchnicą.
6
Jest to bakteryjna choroba zakaźna dotycząca tkanek twardych zęba, objawiająca się
demineralizacją substancji organicznych, co prowadzi do rozpadu jego struktury.
Spowodowana jest przez bakterie Streptococcus, które wytwarzają kwasy poprzez
metabolizm spożywanych przez nas cukrów. Bakterie nie tylko pozbywają się naturalnej
ochrony zęba, czyli szkliwa, ale również przyczyniają się do powstania płytki nazębnej, która
prowadzi do powstania stanów zapalnych przyzębia. W dzieci szkliwo jest znacznie słabsze,
więc nie powinny jadać w ogóle słodyczy. Groźne dla zębów jest również picie słodkich
5
Raport Najwyższej Izby Kontroli dot. „Kontroli realizacji zadań w zakresie zapobiegania nadwagi i otyłości u
dzieci i młodzieży szkolnej”.
6
Dane Ministerstwa Zdrowia przedstawione na Sejmowej Komisji Zdrowia w dniu 28 sierpnia 2013r.

napojów między posiłkami i przed snem. Brak systematycznego mycia zębów, czy
spożywanie posiłków po ich wyszczotkowaniu to prosta droga do próchnicy. Rodzice mają
małą świadomość tego, że trzeba dbać o higienę jamy ustnej dzieci. Próchnica może się
objawiać nadwrażliwością na ciepło i zimno oraz słodki i kwaśny smak, tkliwością przy
szczotkowaniu i żuciu, ubytkami w zębach, przykrym zapachem z ust, nieświeżym oddechem,
bólami zęba oraz przebarwieniami.
Leczenie próchnicy zależy od nasilenia próchnicy. Zniszczonej struktury zęba nie da
się zregenerować. Głównie polega ono na usunięciu chorej tkanki zęba i zastąpieniu jej
wypełnieniem. Jeżeli jednak proces próchniczy postępuje głębiej i dochodzi do stanu
zapalnego miazgi zęba lub jej martwicy konieczne jest leczenie kanałowe lub nawet usunięcie
zęba. Próchnica jest chorobą, którą w pełni można zapobiegać. Niezbędna jest profilaktyka
obejmująca higienę jamy ustnej, racjonalne żywienie oraz opieka stomatologiczna. U dzieci
natomiast niezbędna jest profilaktyka fluorkowa oraz uszczelnianie bruzd powierzchni
żujących w zębach mlecznych i stałych. Światowa Organizacja Zdrowia nakłada na Polskę
obowiązek zmniejszenia wskaźnika próchnicy u dzieci do poziomu 80%, który ma zostać
spełniony do 2020r.
W okresie wrzesień-listopad 2013 prowadzono akcję profilaktyczną programu „Chroń
Dziecięce Uśmiechy”, którego celem jest edukacja uczniów, jak skutecznie dbać o higienę
jamy ustnej. Wyniki badań przeprowadzonych przez Ministerstwa Zdrowia są bardzo
zbliżone do raportu Ipsos z akcji, według którego 80 % dzieci w wieku szkolnych ma
próchnicę i średnio 3-4 zęby z próchnicą, a 40% wypełnienia w zębach stałych. Dane
pokazują też, że aż 18% uczniów ze szkół podstawowych w ogóle nie odwiedza dentysty, co
tylko zwiększa poziom próchnicy oraz co czwarty uczeń szczotkuje zęby tylko raz dziennie.
7
Korzystną zmianą było by wprowadzenie w polskim systemie szkolno-wychowawczym
edukacyjnego programu ogólnozdrowotnego, w tym stomatologicznego.
4. Wady postawy
Przez prawidłową postawę należy rozumieć taką, której układ poszczególnych
odcinków ciała względem siebie jest zharmonizowany, a utrzymanie jej wymaga napięcia
7
Raport przedstawiający wyniki programu „Chroń Dziecięce uśmiechy” pt. „Badanie przesiewowe stanu
uzębienia wśród dzieci ze szkół podstawowych”, marzec 2014

układu mięśniowego i nerwowego.
8
Jest ona u wszystkich ludzi podobna, ale nie identyczna –
jest cechą indywidualną. Dość istotną cechą postawy jest jej zmienność. Zmienia się ona
bowiem w ciągu całego życia, a nawet w ciągu dnia, pod wpływem różnych czynników. W
trakcie rozwoju dziecko nabywa umiejętność przyjmowania pionowej postawy ciała, sylwetka
natomiast kształtuje się przez wiele lat. Dziecko w wieku 6-7 lat oraz 12-16 jest najbardziej
podatne na wpływ rozmaitych czynników zewnętrznych. Okresy te nazywa się skoki
wzrostowe i podczas nich pojawiają się zagrożenia dla jakości postawy. Wszelkie
nieprawidłowości dotyczące postawy ciała powszechnie uważa się mianem wad postawy.
Z danych Instytutu Matki i Dziecka wynika, że wady postawy ma 90% dzieci.
Najczęściej spotykane to plecy płaskie, charakteryzujące się spłaszczeniem lub brakiem
fizjologicznych krzywizn kręgosłupa. U osób z taką wadą klatka piersiowa jest płaska, a jej
ruchomość i pojemność ograniczona. Zmniejszenie fizjologicznych wygięć kręgosłupa
powoduje brak amortyzacyjnej funkcji kręgosłupa. Drugą w kolejności wadą występująca
wśród dzieci i młodzieży są plecy okrągłe. W tym typie wady cały tułów nachylony jest do
przodu, a równowagę można utrzymać poprzez cofnięcie miednicy do tyłu. Charakteryzuje
się wysunięciem do przodu głowy i barków oraz odstawaniem łopatek. Plecy wklęsłe opisuje
mocno wypięty brzuch natomiast plecy wklęsło-okrągłe nie tylko wypięty brzuch, ale i
pochylone do przodu plecy. Poważniejsze schorzenia, takie jak skolioza, rozwijają się 1-2%
dzieci.
Wady postawy spowodowane są siedzącym trybem życia, wspomnianą już w tej pracy
nadwagą i otyłością, zwalnianiem dziecka z zajęć WF-u, brakiem nawyku utrzymywania
prawidłowej postawy podczas pracy czy odpoczynku. Do czynników szkolnych zalicza się
niewłaściwie dobrane stanowisko pracy ucznia, czyli ławka i krzesło niedostosowane do
wzrostu dziecka, przeciążony tornister i niewłaściwe jego noszenie. Rozwijająca się wada
postawy, jeśli nie podejmuje się działań zapobiegawczych – „rośnie wraz z dzieckiem”.
Zgodnie z Rozporządzeniem Ministra Edukacji Narodowej i Sporu z dnia 31 grudnia 2002r.
9
szkoła powinna umożliwić uczniom zostawianie części własnych przyborów i podręczników
w salach lekcyjnych. Do tego celu powinny być przygotowane szafki lub inne meble, w
których uczniowie zostawialiby podręczniki, stroje gimnastyczne i przybory szkolne. Zgodnie
z zaleceniami Krajowego Konsultanta w dziecinie pediatrii ciężar tornistra nie powinien
8
Z. Ambros, L. Birn „Zarys ortopedii ogólnej”, Państwowy Zakład Wydawn. Lekarskich, 1962
9
Rozporządzeniem Ministra Edukacji Narodowej i Sporu z dnia 31 grudnia 2002r w sprawie bezpieczeństwa i
higieny w publicznych i niepublicznych szkołach i placówkach (Dz. U. 2003, Nr 6, poz. 69 z pózn. zm.)
przekraczać 10% masy ciała ucznia.
10
Dużą rolę w kreowaniu postaw prozdrowotnych
odgrywają nauczyciele wychowania fizycznego oraz biologii, a dzięki bilansom lekarskim
włączane jest postępowanie korekcyjne.
5. Alergia
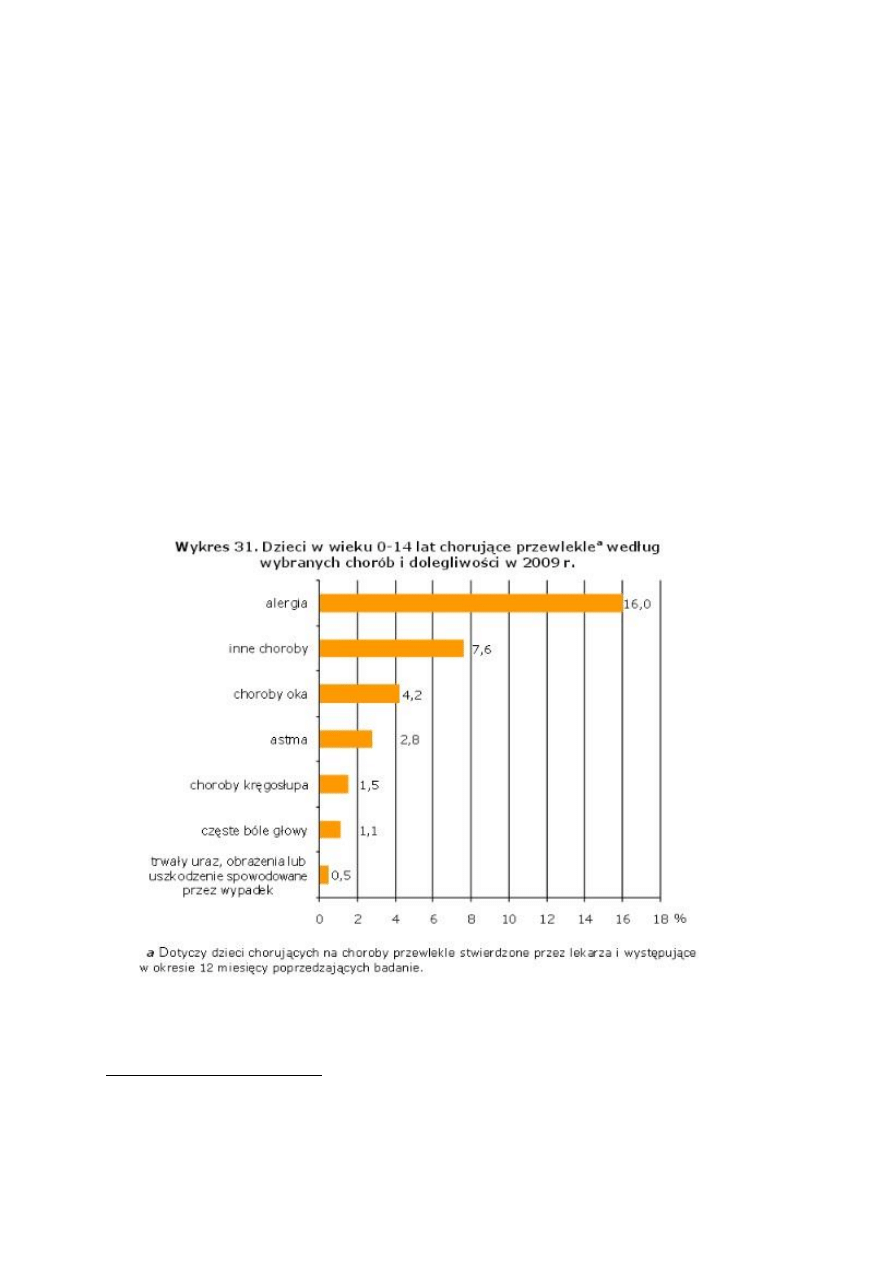
Według raportu GUS z 2009r. dzieci chorujących przewlekłe na astmę w przedziale
wiekowym od 0-14 lat było 16%. Występuje ona dwa razy częściej w młodzieży w miastach
niż na wsi. Alergia jest to nadwrażliwość organizmu na zetknięcie się z alergenem, obcą
substancją wywołującą patologiczną reakcję immunologiczną naszego organizmu. Przyjmuje
różne postacie wziewną, kontaktową lub pokarmową i prowadzi do wystąpienia
zróżnicowanych objawów. Wśród nich możemy wyróżnić łzawienie, katar sienny, duszność,
pokrzywka, biegunka oraz niebezpieczny dla życia wstrząs anafilaktyczny.
Źródło: Raport GUS na temat „Zdrowie dzieci i młodzieży w Polsce w roku 2009” Kraków
2011
10
Pismo Krajowego Konsultanta w dziedzinie Pediatrii do Głównego Inspektora Sanitarnego z dnia 28 sierpnia
2009 znak KNS/MZ/VIII/2009 w sprawie normy obciążenia dzieci ciężarem tornistrów

Oprócz podłoża genetycznego również czynniki środowiskowe podnoszą ryzyko
wystąpienia alergii. Są wśród nich przebyte infekcje, zanieczyszczenie powietrza, dym
papierosowy, nazbyt sterylne otoczenie w okresie rozwoju dziecka czy nadużywanie środków
chemicznych. Żyjemy w środowisku, które coraz bardziej sprzyja alergii – w powietrzu unosi
się coraz więcej alergenów. Młodzi Polacy najczęściej uczuleni są na jedzenie tj. białko mleka
krowiego, białko jaj, gluten, ryby, czekoladę i cytrusy, następne w kolejności są roztocza,
pyłki i sierść zwierząt. Dzieci z alergią zbyt późno trafiają do specjalisty, leczone
antybiotykami z powodu błędnie postawionych diagnoz. Nieleczona alergia sprzyja
rozwojowi astmy, zwiększa nadwrażliwość na kolejne alergeny – dziecko, które było
uczulone tylko na sierść, z czasem uczuli się na pyłki.

Bibliografia:
1. P. Kajfasz: Choroby zakaźne i pasożytnicze. Zdzisław Dziubek (red.). Warszawa:
Wydawnictwo Lekarskie PZWL, 2003
2. Dobrzańska, Pediatria. Podręcznik do Państwowego Egzaminu Lekarskiego i egzaminu
specjalizacyjnego. Józef Ryżko (red.). Wrocław: Urban&Partner, 2005
3. Z. Ambros, L. Birn „Zarys ortopedii ogólnej”, Państwowy Zakład Wydawn. Lekarskich,
1962
4. Rozporządzenie Ministra Zdrowia z dnia 11 sierpnia 2011 w sprawie obowiązkowych
szczepień ochronnych. (Dziennik Ustaw Nr 182, Poz. 1086)
5. Dane epidemiologiczne („Kronika Epidemiologiczna”) za rok 2011 w porównaniu z
latami wcześniejszymi zawarte w specjalnym wydaniu kwartalnika „Przegląd
Epidemiologiczny” 2013, t. 67, nr 2.
6. Raport z konferencji prasowej przeprowadzonej przez Narodowy Instytut Zdrowia
Publicznego-PZH dn. 27 czerwca 2013 pt. „Epidemia wyrównawcza różyczki w Polsce”
7. Publikacja Światowej Organizacji Zdrowia pt. „10 faktów na temat otyłości, które należy
poznać”
8. Raport Najwyższej Izby Kontroli dot. „Kontroli realizacji zadań w zakresie zapobiegania
nadwagi i otyłości u dzieci i młodzieży szkolnej”.
9. Dane Ministerstwa Zdrowia przedstawione na Sejmowej Komisji Zdrowia w dniu 28
sierpnia 2013r.
10. Raport przedstawiający wyniki programu „Chroń Dziecięce uśmiechy” pt. „Badanie
przesiewowe stanu uzębienia wśród dzieci ze szkół podstawowych”, marzec 2014
(dostępny na stronie www.pck.pl)
11. Rozporządzeniem Ministra Edukacji Narodowej i Sporu z dnia 31 grudnia 2002r w
sprawie bezpieczeństwa i higieny w publicznych i niepublicznych szkołach i placówkach
(Dz. U. 2003, Nr 6, poz. 69 z pózn. zm.)
12. Pismo Krajowego Konsultanta w dziedzinie Pediatrii do Głównego Inspektora
Sanitarnego z dnia 28 sierpnia 2009 znak KNS/MZ/VIII/2009 w sprawie normy
obciążenia dzieci ciężarem tornistrów
13. Raport GUS na temat „Zdrowie dzieci i młodzieży w Polsce w roku 2009” Kraków 2011
14. Woynarowska, A. Oblacińska „Stan zdrowia dzieci i młodzieży w Polsce. Najważniejsze
problemu zdrowotne”
Wyszukiwarka
Podobne podstrony:
Choroby wieku dzieciecego-ortopedia, Pediatria(2), Ortopedia
Zespół nerczycowy i najczęstsze choroby nerek u dzieci
Kryzysy rozwojowe wieku dziecięco młodzieżowego a możliwości społecznego wsparcia
Najczęstsze choroby laryngologiczne u dzieci
S1 Choroby zakaz¦üne wieku dziecie¦Ęcego b
Choroby zakazne wieku dzieciecego do druku
1 Ostre choroby zakaźne wieku dziecięcego, Medycyna, Pediatria, semestr VIII, tydzień II
Ostre choroby zakaźne wieku dziecięcego, Wykłady, PEDIATRIA
Nadciśnienie tętnicze u dzieci i młodzieży Choroby serca i naczyń
7. Zagrożenia zdrowotne dzieci i młodzieży wieku szkolnego - wady i zaburzenia rozwojowe, Pielęgniar
choroby zakażne wieku dziecięcego
Seminarium 3 - posocznice, Medycyna, Pediatria, choroby zakaźne wieku dziecięcego
Najczestsze choroby metaboliczne wieku rozwojowego
choroby zakaźne wieku dziecięcego, fizjoterapia, pierwsza pomoc
S1 Choroby zakaz¦üne wieku dziecie¦Ęcego a
8 Choroby zakaźne wieku dziecięcego
7. SCHORZENIA NEUROLOGICZNE WIEKU DZIECIĘCEG O, FIZJOTERAPIA, Jednostki chorobowe
więcej podobnych podstron